Хгч больше 2 мом | Первая беременность
Для того чтобы выяснить, какая норма ХГЧ при беременности определимся, что же такое ХГЧ, и каково его значение. Хорионический гонадотропин человека (ХГЧ) – это синтетический гормон, выделяемый хорионом беременной женщины в начале беременности и плацентой до родов. ХГЧ присутствует в теле человека и вне беременности, но его концентрация очень мала. Повышенный уровень, выявленный у небеременной женщины или мужчины, свидетельствует об онкологических процессах в организме. Во время беременности, уже на 7-10 день после зачатия уровень бета-ХГЧ нарастает и его можно определить. Обычно бета-ХГЧ удваивается каждые 2 дня, его пик приходится на 7-11 неделю, и идет на спад. Рекомендуется уже на 10-14 неделе беременности провести скрининг 1 триместра, нормы ХГЧ при этом составляют от 200000 до 60000 мЕд/мл, проводится он с целью выявления на ранних сроках осложнения беременности или возможные врожденные патологии плода.
Хгч мом норма при беременности
ХГЧ при беременности – норма
Для того чтобы выяснить, какая норма ХГЧ при беременности определимся, что же такое ХГЧ, и каково его значение. Хорионический гонадотропин человека (ХГЧ) – это синтетический гормон, выделяемый хорионом беременной женщины в начале беременности и плацентой до родов. ХГЧ присутствует в теле человека и вне беременности, но его концентрация очень мала. Повышенный уровень, выявленный у небеременной женщины или мужчины, свидетельствует об онкологических процессах в организме. Во время беременности, уже на 7-10 день после зачатия уровень бета-ХГЧ нарастает и его можно определить. Обычно бета-ХГЧ удваивается каждые 2 дня, его пик приходится на 7-11 неделю, и идет на спад. Рекомендуется уже на 10-14 неделе беременности провести скрининг 1 триместра, нормы ХГЧ при этом составляют от 200000 до 60000 мЕд/мл, проводится он с целью выявления на ранних сроках осложнения беременности или возможные врожденные патологии плода.
Норма ХГЧ у беременных
Важность гормона ХГЧ сложно переоценить: вырабатываясь организмом, он позволяет желтому телу существовать не две недели как при обычном менструальном цикле, а весь срок беременности. ХГЧ состоит из двух субъединиц – альфа и бета. Анализ берется посредством забора венозной крови. На диагностике малых сроков используется уникальная бета-ХГЧ крови, норма при беременности которой составляет 1000-1500 МЕ/л. При выявленном уровне ХГЧ более 1500 МЕ/л плодное яйцо в полости матки должно четко визуализироваться при ультразвуковом обследовании.
Если ХГЧ выше нормы при беременности, это может говорить о токсикозе, синдроме Дауна или других патологиях плода. сахарном диабете беременной, неправильном сроке беременности. Также нормы ХГЧ при двойне, нормы ХГЧ при любой многоплодной беременности повышены пропорционально количеству эмбрионов.
Если ХГЧ ниже нормы при беременности, это может говорить о задержке развития плода, плацентарной недостаточности, неразвивающейся беременности или гибели плода (при диагностике во втором-третьем триместре). Норма ХГЧ при внематочной беременности составляет более 1500 мМЕ\мл, а плодное яйцо в полости матки не определяется.
Анализ ХГЧ при беременности – норма
При анализе крови на b хгч при беременности норма составляет:
- на 1-2 неделе – от 25 до 300 мЕд/мл;
- на 2-3 неделе – от 1500 до 5000 мЕд/мл;
- на 3-4 неделе – от 10000 до 30000 мЕд/мл;
- на 4-5 неделе – от 20000 до 100000 мЕд/мл;
- на 5-6 неделе – от 50000 до 200000 мЕд/мл;
- на 6-7 неделе – от 50000 до 20000 мЕд/мл;
- на 7-8 неделе – от 200000 до 200000 мЕд/мл;
- на 8-9 неделе – от 200000 до 100000 мЕд/мл;
- на 9-10 неделе – от 200000 до 95000 мЕд/мл;
- на 11-12 неделе – от 200000 до 90000 мЕд/мл;
- на 13-14 неделе – от 15000 до 60000 мЕд/мл;
- на 15-25 неделе – от 10000 до 35000 мЕд/мл;
- на 26-37 неделе – от 10000 до 60000 мЕд/мл.
Заметим, что при пренатальном скрининге ХГЧ норма определяется приблизительно, т.к. у каждого организма свои особенности и результат может незначительно отклоняться.
ХГЧ – нормы при ЭКО
Нормы ХГЧ после ЭКО, как правило, гораздо выше, чем при зачатии природным путем, поскольку перед зачатием организм женщины искусственно насыщают гормонами с целью подготовки организма к зачатию и вынашиванию плода. Поэтому выявить двойню или тройню после экстракорпорального оплодотворения очень сложно. Но если результат превышает норму роста ХГЧ в 1,5 или 2 раза – можно готовиться к рождению двойни или тройни.
Норма ХГЧ при беременности МОМ
После получения результата анализа на ХГЧ, рассчитывается коэффициент, называемый МОМ, который применяется для расчета показателей риска. Он рассчитывается как отношение показателя ХГЧ в сыворотке крови к значению медианы для данного срока беременности. Норма ХГЧ при беременности МОМ составляет единицу.
В зависимости от полученных результатов проведенных уже в первом триместре анализов можно определиться, входит ли беременная в группу риска по хромосомным патологиям и врожденным аномалиям. Заранее предупредить о возможных сложностях или подготовить будущую маму к рождению здорового малыша.
Первый скрининг при беременности
Первый скрининг во время беременности
Первый скрининг при беременности представляет собой важное обследование, результаты которого важны для оценки вероятности наличия у плода различных хромосомных аномалий.
Когда у женщины наступает беременность скрининг первого триместра и второго ей в обязательном порядке предлагает лечащий гинеколог. Так как даже те родители, которые независимо от особенностей здоровья ребенка, никогда не согласятся на прерывание беременности, должны быть готовы к рождению ребенка с патологиями, если результаты инвазивной диагностики это подтверждают.
Первый скрининг при беременности сроки проведения имеет — конец 1-го и начало 2-го триместра. А именно, в 12-13 недель женщина делает УЗИ, на котором врач обязательно измеряет ТВП (толщину воротникового пространства). А также сдает кровь из вены на 2 показателя: ХГЧ и PAPP–A. Первый биохимический скрининг при беременности норма в 12-13 недель PAPP–A — 1,03 — 6,01. На сроке 13-14 недель этот показатель должен быть равен 1,47 — 8,54. ХГЧ в 11-12 недель должен быть равен 20000-90000, в 13-14 недель — 15000-16000.
Второй скрининг при беременности проводится с 16 по 20 неделю. А именно, сдается кровь на сроке 16-18 недель на АФП, ХГЧ и эстриол-А. А в 20-22 недели проводится ультразвуковое исследование. ХГЧ норма для 17-24 недели 4,060 — 165,400 мЕД/мл (mIU/ml). Норма АФП в 15-19 недель: 15-95 Ед/мл, 0,5 до 2 МоМ. Эстриол-А в норме 0,5-2 МоМ. Если какой-либо из этих показателей не в норме, то это может означать либо неправильно определенный срок беременности, либо риск той или иной хромосомной патологии у плода.
Но не первый узи скрининг при беременности, ни второй, точнее отдельные результаты анализов, нельзя рассматривать как показание к инвазивной диагностике. Генетик должен составить количественную оценку индивидуального риска разных патологий. Расчет этот проводит специальная программа. При нем учитываются возраст женщины, количество плодов, различные заболевания и пр. То есть результат должен быть представлен примерно так:
- риск синдрома Дауна: 1:1400
- риск синдрома Патау: 1:1900
Это значит, что при таких же результатах обследования у 1 из 1400 беременных женщин рождается ребенок с синдромом Дауна и у 1 из 1900 с синдромом Патау.
Если скрининг при беременности показывает высокий риск какой-либо патологии, паре рекомендуют инвазивную диагностику. На сроке 11-14 недель это хорионбиопсия, в 16-20 недель амниоцентез, после 20 недели кордоцентез. Эти исследования помогают дать практически 100% верный ответ о генетическом «здоровье» плода. Минус заключается в том, что у 1-2% женщин в результате процедур может случиться выкидыш. Наиболее безопасным считается амниоцентез. Каждая пара сама решает — стоит ли проводить инвазивную диагностику. Если в ее результате будет выявлена хромосомная аномалия — женщине предлагают прерывание беременности.
Повышенный ХГЧ и другие проблемы во время беременности
Как сдавать анализ крови на ХГЧ?
Кровь для этого анализа берётся из вены. Сдавать ее лучше утром на голодный желудок или как минимум спустя 4-5 часов после последнего приема пищи. Анализ проводится на 3-5 день после задержки менструации.
В период беременности, заниженные и завышенные показатели уровня ХГЧ могут свидетельствовать о патологии развития плода
Если болит низ живота на сроке беременности – 5 недель.
Боли внизу живота, тянущие, как накануне и в первые дни менструации, – это признак сокращения матки, угрозы невынашивания. Обычно боли усиливаются при физической нагрузке, а в состоянии покоя уменьшаются. Другие боли могут быть связаны со вздутием кишечника или венозным застоем (как раз такие боли усиливаются при сидении), они менее опасны. Вам нужно разобраться, что именно и как болит. И если вам кажется, что боли, как при менструации, – надо идти к своему врачу обследоваться. До осмотра при болях можно пить ношпу (по две таблетки сразу). И по-возможности соблюдать щадящий режим (больше лежать) и половой покой.
Лечение скрытых половых инфекций во время беременности.
Инфекции во время беременности требуют лечения в том случае, если они выражены: есть четкие симптомы, жалобы, ухудшение самочувствия, общие признаки воспалительного процесса в организме по анализам (общий анализ крови, мочи, гемостазиограмма) или если на УЗИ и в анализах выявляются косвенные признаки внутриутробной инфекции плода (утолщение плаценты, многоводие, наложения на сердечных клапанах). Если жалоб нет, течение беременности нормальное, анализы в норме, то проводить дополнительное обследование для поиска скрытых инфекций нет необходимости.
Повышенный уровень альфафетопротеина и ХГЧ на сроке 16–17 недель.
Приготовьтесь к тому, что вам потребуется пройти дополнительное обследование. Прежде всего, вам нужно сделать УЗИ и уже с его результатами следует пойти на консультацию к медицинскому генетику. Данные тройного теста и УЗИ оцениваются специалистом только в совокупности.
Иногда после оплодотворения может произойти «потеря» женской части генома, то есть вместо равного количества хромосом от матери и отца в плодном яйце остается только мужской геном. В этом случае можно наблюдать состояние, аналогичное беременности, но в зиготе (оплодотворенной яйцеклетке) присутствуют только хромосомы отца. Такое состояние получило название полного пузырного заноса. В случае частичного яйцеклетка сохраняет свою генетическую информацию, но число хромосом отца удваивается. Так как за трофобласт отвечают именно они, то показатели гормона ХГЧ стремительно растут. Пузырный занос опасен не только спонтанным выкидышем, так как развитие нормальной беременности при нем невозможно. Главная опасность заключается в том, что такой «простимулированный» трофобласт внедряется в стенку матки, прорастая за ее пределы, и со временем он может переродиться в злокачественную опухоль.
Анализ на ХГЧ. МоМ: норма, основные значения и расшифровка
Сдача анализов – это обязательная процедура, через которую проходит каждая беременная женщина. И конечно, получив листок с результатами, обязательно старается понять – ну, что там, все ли в порядке? Но увы, кроме цифр в результатах присутствуют только непонятные аббревиатуры. ХГЧ, МоМ, РаРР-А, АПФ – все это мало что говорит непосвященному человеку. Попробуем разобраться с некоторыми из них.
Хорионический гонадотропин – что это?
Под аббревиатурой ХГЧ скрывается хорионический гонадотропин человека – гормон, который в норме вырабатывается только у беременной женщины. Продуцировать его начинает оплодотворенная яйцеклетка, а в дальнейшем, после того как сформируется трофобласт, его ткани. Между прочим, именно его появление в моче заставляет реагировать тест на беременность.
Уровень ХГЧ может быть показателем многих патологий матери и плода, при этом он либо сильно снижен, либо значительно превышает норму. В том случае, если отклонения от нее незначительны, диагностической ценности он практически не имеет.
МоМ – что это
Аббревиатура МоМ происходит от английского multiple of median, или, если переводить на русский, «кратное медианы». Медианой в гинекологии называют среднее значение того или иного показателя на определенном сроке беременности. МоМ представляет собой коэффициент, позволяющий оценить, насколько результаты анализов конкретной женщины отклоняются от среднего значения. Рассчитывается МоМ по формуле: величина показателя делится на медиану (среднее значение для срока беременности). МоМ не имеет собственной единицы измерения, так как и показатели пациентки, и медиана исчисляются в одном и том же. Таким образом, МоМ – это индивидуальная величина для каждой женщины. Если он около единицы, значит, показатели пациентки близки к среднестатистической норме. Если рассматривать показатель ХГЧ, МоМ (норма) при беременности для него составляет интервал от 0,5 до 2. Вычисляется это значение специальными программами, которые, кроме арифметических вычислений, учитывают еще и индивидуальные особенности женщины (курение, вес, расовую принадлежность). Именно поэтому в разных лабораториях значения МоМ могут разниться. Отклонения ХГЧ МоМ от нормальных показателей могут сигнализировать о серьезных нарушениях как в развитии плода, так и в состоянии матери.
Функции ХГЧ
Хорионический гонадотропин – это гормон беременности. Он запускает процессы, необходимые для ее нормального развития. Благодаря ему предотвращается регресс желтого тела и стимулируется синтез прогестерона и эстрогена, сохраняющих беременность. В дальнейшем это будет обеспечивать плацента. Еще одной важнейшей функцией ХГЧ является стимуляция клеток Лейдига, синтезирующих тестостерон у мужского плода, который, в свою очередь, способствует формированию мужских половых органов.
Хорионический гонадотропин состоит из альфа- и бета-единиц, и если альфа-ХГЧ по строению мало отличается от структурных единиц гормонов ФСГ, ТТГ, бета-ХГЧ (МоМ) является уникальной. Именно поэтому диагностическое значение имеет бета-ХГЧ. В плазме крови он определяется сразу после того, как оплодотворенная яйцеклетка внедрится в эндометрий, то есть примерно через 9 суток после овуляции. В норме концентрация ХГЧ удваивается каждые два дня, достигая максимума концентрац
yaberem.ru
МоМ ХГЧ — норма при беременности
Хорионический гонадотропин — гормон, который начинает вырабатываться в организме женщины с самых ранних сроков беременности и играет важную роль в ходе ее развития. Помимо непосредственных биологических функций, ХГЧ имеет высокую диагностическую значимость: определение его концентрации важно не только для выявления факта беременности, но и для оценки корректности ее протекания.
Определение
Медиана ХГЧ представляет собой усредненную величину концентрации этого гормона в крови. Ниже приведены значения этого параметра по неделям беременности.
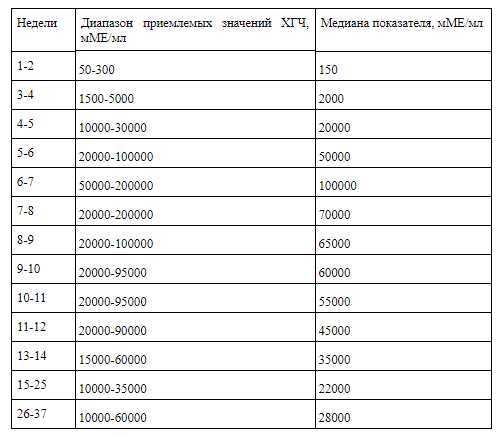
Медиана используется в клинической практике для расчета такого показателя, как МоМ — отношения концентрации ХГЧ беременной женщины к медиане уровня гормона на том или ином сроке. В случае правильного течения процесса вынашивания ребенка величина МоМ находится в диапазоне от 0,5 до 2.
Обратите внимание! В статье приведены общепринятые нормы, однако, в зависимости от конкретной лаборатории, они могут быть скорректированы.
Также нужно учитывать, что:
- при многоплодной беременности уровень ХГЧ в крови будет пропорционально выше, тогда и расчеты будут вестись иначе;
- снижение уровня ХГЧ может наблюдаться в случае внематочной беременности, угроз выкидыша — в таких ситуациях необходимо наблюдение за концентрацией гормона в динамике.
На величину показателей также может повлиять масса тела беременной женщины, прием тех или иных лекарственных средств, наличие сахарного диабета в анамнезе будущей матери.
При нормальном развитии беременности концентрация ХГЧ удваивается каждые 36 часов со второй по пятую недели, если вести отсчет от времени зачатия.
Отклонение концентрации ХГЧ, а также МоМ от допустимых значений позволит оценить риск хромосомных патологий у ребенка. Если их вероятность высока, назначаются дополнительные исследования.
МоМ для бета-ХГЧ
Медиана и МоМ рассчитываются также и для уровня свободной бета-субъединицы ХГЧ. Определение концентрации этого аналита необходимо для оценки риска синдрома Дауна и является более специфичным, чем определение общего ХГЧ и его расчетных показателей.
Приемлемые значения концентрации свободной бета-субъединицы в первом триместре беременности приведены в таблице:
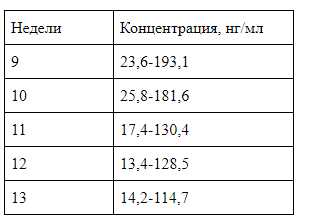
Приемлемая величина МоМ для уровня свободной бета-субъединицы хорионического гонадотропного гормона составляет от 0,5 до 2. В случае превышения допустимых значений устанавливается повышенный риск синдрома Дауна, а если значения ниже приемлемых — высок риск синдрома Эдвардса.
PAPP-A
В биохимический скрининг в первом триместре входит также исследование плазматического протеина А, ассоциированного с беременностью. Концентрация этого белка возрастает с увеличением срока вынашивания. Отклонения значений уровня PAPP-A от допустимых границ может свидетельствовать о патологиях развития плода.
Приемлемый диапазон значений показателя, в зависимости от срока беременности , приведен в таблице ниже.
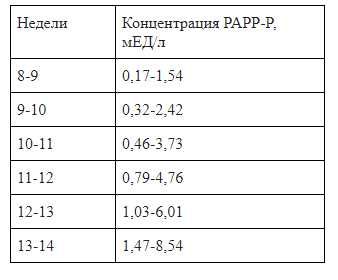
Расчетная величина МоМ для уровня PAPP-A в норме также должна оставаться в пределах 0,5-2. Если МоМ для PAPP-A меньше 0,5, то высок риск синдромов Дауна и Эдвардса. Превышение МоМ для PAPP-A не имеет клинической значимости и не говорит о каких-либо рисках.
Расчеты риска
Стоит еще раз обратить внимание на то, что все показатели биохимического скрининга беременности могут быть выражены в МоМ. Этот параметр показывает отличие полученных в ходе исследований значений показателя от медианы для того или иного срока беременности.
Определение рисков хромосомных патологий учитывает не только полученные значения лабораторных показателей и расчетных параметров, но и индивидуальные особенности, включая возраст, сопутствующие патологии и некоторые другие факторы. Расчет рисков ведется при помощи специализированных компьютерных программ.
Лабораторные исследования и расчет риска должны проводиться в пределах одного медицинского учреждения.
Чаще всего результат оценки рисков выдается в виде дробей: например, 1/100 означает, что в одном случае из ста у женщин с одинаковыми показателями может родиться ребенок с патологией.
Заключение выдается в форме положительного или отрицательного ответа. Если ответ положительный, то высок риск рождения ребенка с патологией, и необходимы дополнительные исследования (амниоцентез, биопсия ворсин хориона), а также консультация врача-генетика для подтверждения или опровержения предполагаемого диагноза. В случае отрицательного ответа нет необходимости в проведении дополнительных исследований.
1ivf.info
B хгч свободный норма при беременности
Скрининг первого триместра: результаты, расчет риска | Мой ГинекологSearch this site
Скрининг первого триместра: результаты, расчет риска
Скрининговые обследования помогают выявить риск хромосомных заболеваний у ребенка еще до его рождения. В первом триместре беременности проводят УЗИ и биохимический анализ крови на ХГЧ и РАРР-А. Изменения этих показателей могут указывать на повышенный риск синдрома Дауна у будущего ребенка. Посмотрим, что означают результаты этих анализов.
На каком сроке?
Скрининг 1 триместра делают на сроке от 11 недель до 13 недель и 6 дней (срок рассчитывают от первого дня последней менструации).
Признаки синдрома Дауна на УЗИ
Если у ребенка есть синдром Дауна, то уже на сроке 11-13 недель УЗИст может обнаружить признаки этого заболевания. Есть несколько признаков, которые указывают на повышенный риск синдрома Дауна у ребенка, но наиболее важным является показатель, который называется Толщина Воротникового Пространства (ТВП).
Толщина воротникового пространства (ТВП) имеет синонимы: толщина шейной складки, шейная складка, воротниковое пространство, шейная прозрачность и др. Но все эти термины обозначают одно и то же. Замечено, что если шейная складка плода толще 3 мм, то риск синдрома Дауна у него повышен.
Для того чтобы данные УЗИ были действительно правильными, нужно соблюдать несколько условий:
УЗИ первого триместра производится не раньше 11 недели беременности (от первого дня последней менструации) и не позднее 13 недель и 6 дней.
Копчико-теменной размер (КТР) должен быть не менее 45 мм.
Если положение ребенка в матке не позволяет адекватно оценить ТВП, то врач попросит вас подвигаться, покашлять, либо легонько постучать по животу – для того, чтобы ребенок изменил положение. Либо врач может посоветовать прийти на УЗИ чуть позже.
Измерение ТВП может проводиться с помощью УЗИ через кожу живота, либо через влагалище (это зависит от положения ребенка).
Хоть толщина воротникового пространства является наиболее важным параметром в оценке риска синдрома Дауна, врач также учитывает другие возможные признаки отклонений у плода:
Носовая косточка в норме определяется у здорового плода уже после 11 недели, однако отсутствует примерно в 60-70% случаев, если у ребенка есть синдром Дауна. Тем не менее, у 2% здоровых детей носовая кость может не определяться на УЗИ.
Кровоток в венозном (аранциевом) протоке должен иметь определенный вид, считающийся нормой. У 80% детей с синдромом Дауна нарушен кровоток в аранциевом протоке. Тем не менее, у 5% здоровых детей также могут обнаружиться такие отклонения.
Уменьшение размеров верхнечелюстной кости может указывать на повышенный риск синдрома Дауна.
Увеличение размеров мочевого пузыря встречается у детей с синдромом Дауна. Если мочевой пузырь не виден на УЗИ в 11 недель, то это не страшно (такое бывает у 20% беременных на этом сроке). Но если мочевой пузырь не заметен, то врач может посоветовать вам прийти на повторное УЗИ через неделю. На сроке 12 недель у всех здоровых плодов мочевой пузырь становится заметен.
Частое сердцебиение (тахикардия) у плода также может говорить о повышенном риске синдрома Дауна.
Наличие только одной пупочной артерии (вместо двух в норме) повышает риск не только синдрома Дауна, но и других хромосомных заболеваний (синдром Эдвардса и др.)
Норма ХГЧ и свободной ?-субъединицы ХГЧ (?-ХГЧ)
ХГЧ и свободная ? (бета)-субъединица ХГЧ – это два разных показателя, каждый из которых может использоваться в качестве скрининга на синдром Дауна и другие заболевания. Измерение уровня свободной ?-субъединицы ХГЧ позволяет более точно определить риск синдрома Дауна у будущего ребенка, чем измерение общего ХГЧ.
Нормы для ХГЧ в зависимости от срока беременности в неделях можно посмотреть .
Нормы для свободной ?- субъединицы ХГЧ в первом триместре:
9 недель: 23,6 – 193,1 нг/мл, или 0,5 – 2 МоМ
10 недель: 25,8 – 181,6 нг/мл, или 0,5 – 2 МоМ
11 недель: 17,4 – 130,4 нг/мл, или 0,5 – 2 МоМ
12 недель: 13,4 – 128,5 нг/мл, или 0,5 – 2 МоМ
13 недель: 14,2 – 114,7 нг/мл, или 0,5 – 2 МоМ
Внимание! Нормы в нг/мл могут отличаться в разных лабораториях, поэтому указанные данные не окончательны, и вам в любом случае нужно проконсультироваться с врачом. Если результат указан в МоМ, то нормы одинаковы для всех лабораторий и для всех анализов: от 0,5 до 2 МоМ.
Что, если ХГЧ не в норме?
Если свободная ?-субъединица ХГЧ выше нормы для вашего срока беременности, или превышает 2 МоМ, то у ребенка повышен риск синдрома Дауна.
Если свободная ?-субъединица ХГЧ ниже нормы для вашего срока беременности, или составляет менее 0,5 МоМ, то у ребенка повышен риск синдрома Эдвардса.
Норма РАРР-А
РАРР-А, или как его называют, «плазматический протеин А, ассоциированный с беременностью», это второй показатель, используемый в биохимическом скрининге первого триместра. Уровень этого протеина постоянно растет в течение беременности, а отклонения показателя могут указывать на различные заболевания у будущего ребенка.
Норма для РАРР-А в зависимости от срока беременности:
8-9 недель: 0,17 – 1,54 мЕД/мл, или от 0,5 до 2 МоМ
9-10 недель: 0,32 – 2, 42 мЕД/мл, или от 0,5 до 2 МоМ
10-11 недель: 0,46 – 3,73 мЕД/мл, или от 0,5 до 2 МоМ
11-12 недель: 0,79 – 4,76 мЕД/мл, или от 0,5 до 2 МоМ
12-13 недель: 1,03 – 6,01 мЕД/мл, или от 0,5 до 2 МоМ
13-14 недель: 1,47 – 8,54 мЕД/мл, или от 0,5 до 2 МоМ
Внимание! Нормы в мЕД/мл могут отличаться в разных лабораториях, поэтому указанные данные не окончательны, и вам в любом случае нужно проконсультироваться с врачом. Если результат указан в МоМ, то нормы одинаковы для всех лабораторий и для всех анализов: от 0,5 до 2 МоМ.
Что, если РАРР-А не в норме?
Если РАРР-А ниже нормы для вашего срока беременности, или составляет менее 0,5 МоМ, то у ребенка повышен риск синдрома Дауна и синдрома Эдвардса.
Если РАРР-А выше нормы для вашего срока беременности, либо превышает 2 МоМ, но при этом остальные показатели скрининга в норме, то нет никакого повода для беспокойства. Исследования показали, что в группе женщин с повышенным уровнем РАРР-А во время беременности риск заболеваний у плода или осложнений беременности не выше, чем у остальных женщин с нормальным РАРР-А.
Что такое риск и как он рассчитывается?
Как вы уже могли заметить, каждый из показателей биохимического скрининга (ХГЧ и РАРР-А) может измеряться в МоМ. МоМ – это особая величина, которая показывает, насколько полученный результат анализа отличается от среднего результата для данного срока беременности.
Но все же, на ХГЧ и РАРР-А влияет не только срок беременности, но и ваш возраст, вес, курите ли вы, какие заболевания у вас имеются, и некоторые другие факторы. Именно поэтому, для получения более точных результатов скрининга, все его данные заносятся в компьютерную программу, которая рассчитывает риск заболеваний у ребенка индивидуально для вас, учитывая все ваши особенности.
Важно: для правильного подсчета риска необходимо, чтобы все анализы сдавались в той же лаборатории, в которой производится подсчет риска. Программа для подсчета риска настроена на особые параметры, индивидуальные для каждой лаборатории. Поэтому, если вы захотите перепроверить результаты скрининга в другой лаборатории, вам необходимо будет сдать все анализы повторно.
Программа дает результат в виде дроби, например: 1:10, 1:250, 1:1000 и тому подобное. Понимать дробь следует так:
Например, риск 1:300. Это означает, что из 300 беременностей с такими показателями, как у вас, рождается один ребенок с синдромом Дауна и 299 здоровых детей.
В зависимости от полученной дроби лаборатория выдает одно из заключений:
Тест положительный – высокий риск синдрома Дауна у ребенка. Значит, вам необходимо более тщательное обследование для уточнения диагноза. Вам может быть рекомендована биопсия ворсин хориона или амниоцентез.
Тест отрицательный – низкий риск синдрома Дауна у ребенка. Вам понадобится пройти скрининг второго триместра, но дополнительные обследования не нужны.
Что делать, если у меня высокий риск?
Если в результате скрининга у вас был обнаружен высокий риск рождения ребенка с синдромом Дауна, то это еще не повод впадать в панику, и уж тем более, прерывать беременность. Вас направят на консультацию к врачу генетику, который еще раз посмотрит результаты всех обследований и при необходимости порекомендует пройти обследования: биопсию ворсин хориона или амниоцентез.
Как подтвердить или опровергнуть результаты скрининга?
Если вы считаете, что скрининг вам был проведен неверно, то вы можете повторить обследование в другой клинике, но для этого нужно будет повторно сдать все анализы и пройти УЗИ. Это будет возможно, только если срок беременности на этот момент не превышает 13 недель и 6 дней.
Врач говорит, что мне нужно сделать аборт. Что делать?
К сожалению, бывают такие ситуации, когда врач настойчиво рекомендует или даже заставляет сделать аборт на основании результатов скрининга. Запомните: ни один врач не имеет права на такие действия. Скрининг не является окончательным методом диагностики синдрома Дауна и, только на основании плохих его результатов, не нужно прерывать беременность.
Скажите, что вы хотите проконсультироваться с генетиком и пройти диагностические процедуры для выявления синдрома Дауна (или другого заболевания): биопсию ворсин хориона (если срок беременности у вас 10-13 недель) или амниоцентез (если срок беременности 16-17 недель).
| 21 — 39 недель | 2700 — 78100 |
Значения ХГЧ в пределах от 5 до 25 мЕд/мл не позволяют подтвердить или опровергнуть беременность и требуют повторного исследования через 2 дня.
Впервые повышение уровня ХГЧ может быть зафиксировано с помощью анализа крови примерно через 11 дней после зачатия и через 12-14 дней после зачатия с помощью анализа мочи. Так как содержание гормона в крови в несколько раз выше, чем в моче, поэтому анализ крови существенно достовернее. При нормальном течении беременности в 85% случаев уровень бета-хгч удваивается каждые 48-72 часа. С увеличением срока беременности время, которое требуется для его удвоения, может увеличиться до 96 часов. Уровень ХГЧ достигает своего пика в первые 8-11 недель беременности, а затем начинает снижаться и стабилизируется в течение оставшегося срока.
Нормы ХГЧ при беременности
Гормон хорионического гонадотропина человека измеряется в милли — международных единицах на миллилитр (мМЕ/мл).
Уровень ХГЧ менее 5 мМЕ/мл говорит об отсутствии беременности, а значение выше 25 мМЕ/мл считается подтверждением беременности.
Как только уровень достигнет величины 1000-2000 мМЕ/мл, трансвагинальное УЗИ должно показать хотя бы плодный мешок. Поскольку при беременности нормальные уровни ХГЧ у разных женщин могут значительно отличаться и дата зачатия может быть рассчитана ошибочно, диагноз не должен основываться на результатах УЗИ, пока уровень гормона не достигнет по меньшей мере 2000 мМЕ/мл. Результата одного анализа на ХГЧ недостаточно для большинства диагнозов. Для определения здоровой беременности, необходимы многократные замеры хорионического гонадотропина человека с разницей в пару дней.
Стоит отметить, что эти показатели не должны использоваться для определения срока беременности, так как эти цифры могут сильно варьироваться.
На сегодняшний день существуют два типа обычных анализов крови на ХГЧ. Качественный тест определяет наличие ХГЧ в крови. Количественный ХГЧ-тест (или бета-ХГЧ, b-ЧХГ) измеряет, какое именно количество гормона присутствует в крови.
Уровни ХГЧ по неделям
Уровни ХГЧ по неделям от начала последнего менструального цикла*
7-8 недель: 7650 — 229000 мМЕ/мл
9-12 недель: 25700 — 288000 мМЕ/мл
13-16 недель: 13300 — 254000 мМЕ/мл
17-24 недель: 4060 — 165400 мМЕ/мл
25-40 недель: 3640 — 117000 мМЕ/мл
Не беременные женщины: <5 мМЕ/мл
После менопаузы: <9,5 мМЕ/мл
* Эти цифры лишь ориентир — уровень ХГЧ по неделям у каждой женщины может повышаться по-разному. Важны не столько цифры, сколько тенденция изменения уровня.
Нормально ли проходит Ваша беременность по ХГЧ?
Чтобы определить нормально ли проходит Ваша беременность, можно воспользоваться калькулятором хгч ниже на этой странице
Вводя два значения ХГЧ и количество дней, которое прошло между анализами, в результате Вы узнаете, за какое время удваивается Ваш бета-ХГЧ. Если значение соответствует нормальной скорости на Вашем сроке беременности, то значит всё идёт хорошо, а если нет, стоит насторожиться и провести дополнительные проверки состояния плода.
Калькулятор для вычисления скорости удвоения ХГЧ
Результат первого анализа ХГЧ (в мМЕ/мл) Результат второго анализа ХГЧ (в мМЕ/мл) Сколько дней прошло между анализами ?
В начале беременности (первые 4 недели) значение хгч удваивается примерно каждые два дня. За это время бета-хгч обычно успевает вырасти до 1200 мМЕ/мл. К 6-7 неделе скорость удвоения замедляется примерно до 72-96 часов. Когда бета-хгч вырастает до 6000 мМе/мл, его рост ещё больше замедляется. На десятой неделе беременности обычно достигается максимум. В среднем это около 60 000 мМе/мл. За следующие 10 недель беременности ХГЧ снижается примерно в 4 раза (до 15 000 мМЕ/мл) и остаётся на этом значении до родов. Через 4-6 недель после родов уровень станет менее 5 мМЕ/мл.
ХГЧ — норма
ХГЧ, или хорионический гонадотропин человека — гормон, выделяющийся во время беременности. ХГЧ продуцируется в организме беременной женщины трофобластом. Структура этого гормона сходна со структурой фолликулостимулирующего, лютеинизирующего гормона. При этом ХГЧ отличается от вышеуказанных гормонов одной субъединицей, которую обозначили как бета. Именно на этом отличии в химической структуре гормона основан стандартный тест на беременность и тесты, проводимые врачами. Разница в том, что стандартный тест на беременность определяет уровень ХГЧ в моче, а тесты, назначаемые врачами – в крови.
Действие ХГЧ на организм женщины
Хорионический гонадотропин человека является гормоном, способствующим развитию беременности. Благодаря его биологическому действию в организме женщины поддерживается функция желтого тела на начальных сроках беременности. Желтое тело синтезирует прогестерон — гормон беременности. На фоне синтеза ХГЧ образуется плацента, которая в дальнейшем так же продуцирует ХГЧ.
Анализ ХГЧ — норма
ХГЧ в норме у небеременных женщин и ХГЧ в норме у мужчин составляет 6,15 ме/л.
Свободный бета ХГЧ — норма
Для небеременных женщин свободная бета субъединица ХГЧ в норме в венозной крови составляет до 0,013 мМЕ/мл. Для беременных женщин ХГЧ свободный в норме по неделям составляет в мМЕ/мл:
- 49,9 на 11 неделе;
- 40,6 на 12 неделе;
- 33,6 на 13 неделе;
- 28,8 на 14 неделе.
Нормы ХГЧ по ДПО
Уровень хорионического гонадотропина человека по дням после овуляции (ДПО) в мМЕ/мл:
- 12 день — 17 — 199;
- 21 день — 506 — 4660.
ХГЧ – нормы в МЕ /л и МоМ
Уровень ХГЧ измеряется в двух единицах, таких как МЕ/л и мМе/мл. Норма ХГЧ в Ме/л по неделям составляет:
МоМ — это отношение уровня ХГЧ, полученного в результате исследования, к медиане значения. 0,5-2 МоМ является физиологической нормой показателя при беременности.
Нормы РАРР А и ХГЧ
Рарр альфа — ассоциированный с беременностью белок плазмы. Уровень данного белка является важным маркером наличия хромосомных нарушений у плода, диагностики течения беременности. Исследование этого маркера является актуальным до 14 недели беременности, на поздних сроках анализ неинформативен.
Нормы РАРР альфа по неделям беременности в Мед/мл:
- 8-9 неделя – 0,17-1,54;
- 9-10 неделя – 0,32-2,42;
- 10-11 неделя – 0,46-3,73;
- 11-12 неделя – 0,79-4,76;
- 12-13 неделя – 1,03-6,01;
- 13-14 неделя — 1,47-8,54.
Антитела к ХГЧ — норма
В крови беременной женщины могут образовываться клетки — антитела, уничтожающие гормон ХГЧ. тот процесс является основной причиной невынашивания беременности, так как при отсутствии ХГЧ нарушается гормональный фон беременности. В норме в крови может быть до 25 Ед/мл антител к ХГЧ.
А если ХГЧ выше нормы?
Если уровень хорионического гонадотропина человека выше, у небеременных женщин и мужчин это может быть следствием наличия гормон-продуцирующих опухолей:
- яичек и матки;
- желудочно-кишечного тракта;
- легких;
- почек;
- хоринокарциномы.
Повышение уровня ХГЧ у беременных женщин может быть следствием многоплодной беременности, при этом уровень ХГЧ увеличивается прямо пропорционально количеству плодов.
Что значит, если ХГЧ ниже нормы?
Понижение уровня ХГЧ ниже нормы у беременных женщин может быть признаком:
- неправильно диагностированного срока беременности;
- неразвивающейся беременности:
- угрозы самопроизвольного аборта;
- задержки в развитии плода;
- хронической плацентарной недостаточности.
Статьи по теме:
| Фолликулы на яичниках Женские яичники состоят из фолликулов, которые закладываются еще во время внутриутробного развития девочки. Какие стадии проходят фолликулы, как из них получаются яйцеклетки – эти и другие интересные тайны женского организма в этой статье. | Фолликулярная фаза — какой день цикла? Менструальный цикл женщины делится на определенные периоды, каждый из которых имеет свою продолжительность и функцию. Когда начинается фолликулярная фаза и что происходит в это время в женском организме, вы узнаете из нашей статьи. |
| Антральные фолликулы — что это такое?Каков резерв яйцеклеток, способных оплодотвориться, есть у женщины – такой вопрос часто возникает у тех, кто сталкивается с трудностями с зачатием. Есть ли смысл делать стимуляцию или лучше решиться на КО – помогает решить подсчет антральных фолликулов. | Размер фолликула при овуляцииПроцесс роста и развития фолликулов наблюдается на УЗИ, чтобы определить, какова вероятность овуляции и нет ли проблем с работой яичников. Каков нормальный размер фолликулов накануне овуляции – приведем примерные показатели в цифрах. |
Не знаешь, что надеть? Стань модной немедленно!Ваше имя *Адрес электронной почты *Другие статьи:Женский гормон эстроген Гормон женственности – эстроген, несмотря на свое название, присутствует и у мужчин. Но его дефицит, так же как и избыток, у женщин чреват различными неприятностями со здоровьем и внешностью. Рассмотрим его влияние на организм слабого пола. Связки матки Правильное положение матки внутри полости малого таза обеспечивается связочным аппаратом. Различные связки поддерживают матку в «подвешенном» состоянии, фиксируют ее на месте и соединяют с другими органами. Правда узнают об их существовании женщины обычно во время беременности.Скудные месячные после Дюфастона Дюфастон – гормональный препарат нового поколения, который часто назначают тем женщинам, которые испытывают проблемы с зачатием и вынашиванием беременности. Иногда он влияет на характер месячных и женщина не знает – хорошо это или плохо и важно ли вообще. А наша статья даст ответ этим сомнениям.
- пренатальная диагностика пороков развития плода;
- диагностика опухолей;
- диагностика опухолей яичек.
Общий ХГЧ при беременности
Синонимы: ХГЧ, ХГ, b-ХГЧ, бета-ХГЧ, общий b-ХГЧ, хорионический гонадотропин человека, Human Chorionic gonadotropin, HCG, total b-HCG, b-HCG, beta HCG.
Анализ крови на b-ХГЧ – это наиболее достоверный метод определения беременности на ранних сроках. Гормон ХГЧ появляется в женском организме уже с 6–8 дня с момента оплодотворения. Но анализ лучше сдавать не раньше первого дня задержки менструации, чтоб концентрация ХГЧ была уже достаточной для подтверждения беременности.
Определять беременность можно и с помощью домашних экспресс-тестов, основанных на определении хорионического гонадотропина человека в моче. Но в моче необходимый уровень данного гормона достигается на несколько дней позже, чем в крови.
При нормально протекающей беременности уровень ХГЧ в крови удваивается примерно каждые 2 дня и достигает максимальной концентрации на 10-11 неделе беременности, после чего начинает медленно уменьшаться. При многоплодной беременности уровень гормона ХГЧ повышается пропорционально количеству плодов.
Свободный бета ХГЧ при беременности
Синонимы: свободный бета-ХГЧ, свободный ХГЧ, свободный ХГ, свободная бета-субъединица ХГЧ, свободная бета-субъединица хорионического гонадотропина, free HCG, free beta HCG, fb-HCG, free Human Chorionic gonadotropin.
Свободный b-ХГЧ используется для ранней пренатальной диагностики врожденных патологий плода (скрининг I и II триместров).
В I триместре беременности с 10 по 14 неделю (оптимально – на 11-13 неделе) проводится так называемый «двойной тест», в который, кроме свободного b-ХГЧ, еще включено определение РАРР-А (Pregnancy-associated Plasma Protein-A) – ассоциированного с беременностью протеина плазмы А. Параллельно также необходимо сделать УЗИ.
Во II триместре (16-18 неделя) проводится «тройной тест». Определяются свободный b-ХГЧ (или общий ХГЧ), АФП (альфафетопротеин) и свободный эстриол (Е3).
Расшифровка анализа на ХГЧ при беременности
Необходимо иметь в виду, что в разных лабораториях указываются различные нормы ХГЧ, которые зависят не только от единиц измерения, но и от чувствительности методов, используемых для определения уровня ХГЧ. Поэтому при оценке результатов анализа необходимо опираться только на нормы той лаборатории, где был сделан анализ.
Для определения динамики ХГЧ, анализ также необходимо сдавать в одной и той же лаборатории, потому что сравнивать результаты разных лабораторий не совсем корректно.
В результатах скрининга свободный бета-ХГЧ указывается не только в обычных единицах, а также в коэффициенте МоМ. Это делается для того, чтобы врачам было удобно оценивать результаты анализов, так как норма МоМ для всех биохимических маркеров одинаковая – от 0,5 до 2 (при одноплодной беременности).
У каждой женщины во время беременности уровень ХГЧ может меняться по-своему. Один конкретный результат не показателен, необходимо рассматривать уровень ХГЧ в динамике.
В большинстве случаев, если уровень ХГЧ ниже 5 мЕд/мл, то считается, что беременности нет. При уровне ХГЧ выше 25 мЕд/мл, можно предположить, что беременность наступила.
Повышение уровня ХГЧ при беременности может происходить при многоплодной беременности (уровень ХГЧ растет пропорционально количеству плодов), неправильно установленном сроке беременности, при раннем токсикозе беременных, сахарном диабете у матери. Повышение ХГЧ в результатах скрининга является одним из признаков синдрома Дауна (но только в совокупности с отклонениями других маркеров). На поздних сроках беременности высокий уровень ХГЧ может свидетельствовать о перенашивании.
Низкий уровень ХГЧ во время беременности обычно сигнализирует о проблемах с вынашиванием. Если ХГЧ перестал повышаться, то чаще всего это говорит о замершей или внематочной беременности. При снижении уровня гормона более чем на 50% от нормативного значения, имеется угроза самопроизвольного аборта. Также низкий ХГЧ может быть признаком хронической плацентарной недостаточности, истинного перенашивания беременности, гибели плода (во II-III триместрах).
Но не всегда низкий уровень ХГЧ при беременности свидетельствует о проблемах. Например, может быть неправильно поставлен срок гестации (количество полных недель беременности, начиная с первого для последней менструации) из-за поздней овуляции или неправильных данных о менструальном цикле, предоставленных матерью.
Иногда обнаруживается повышение гормона ХГЧ у небеременных женщин и у мужчин. Такой результат может быть при приеме лекарственных препаратов, содержащих ХГЧ, после аборта (как правило, в течение недели), в также может иметь место при хорионкарциноме, пузырном заносе и их рецидивах, при новообразованиях желудочно-кишечного тракта, почек, матки и других органов, при опухолях яичек.
Единицы измерения ХГЧ
Лаборатории могут указывать результаты анализа на ХГЧ при беременности в разных единицах измерения, например, мМЕ/мл, мЕд/мл, mIU/ml, нг/мл и другие.
Обычно уровень ХГЧ измеряют в специальных единицах – мМЕ/мл – милли международные единицы в 1 миллилитре (в международном обозначении – mIU/ml – milli-international units per millimeter).
мЕд/мл означает тоже, что и мМЕ/мл, только Ед – это просто единицы, а МЕ – международные. То есть 1 мЕд/мл = 1 ммЕ/мл
нг/мл (ng/ml) – это нанограммы на миллилитр (nanograms per milliliter).
Copyright by VNLab © 2011-2014
openfile.ru
ХГЧ при беременности – норма
Для того чтобы выяснить, какая норма ХГЧ при беременности определимся, что же такое ХГЧ, и каково его значение. Хорионический гонадотропин человека (ХГЧ) – это синтетический гормон, выделяемый хорионом беременной женщины в начале беременности и плацентой до родов. ХГЧ присутствует в теле человека и вне беременности, но его концентрация очень мала. Повышенный уровень, выявленный у небеременной женщины или мужчины, свидетельствует об онкологических процессах в организме. Во время беременности, уже на 7-10 день после зачатия уровень бета-ХГЧ нарастает и его можно определить. Обычно бета-ХГЧ удваивается каждые 2 дня, его пик приходится на 7-11 неделю, и идет на спад. Рекомендуется уже на 10-14 неделе беременности провести скрининг 1 триместра, нормы ХГЧ при этом составляют от 200000 до 60000 мЕд/мл, проводится он с целью выявления на ранних сроках осложнения беременности или возможные врожденные патологии плода.
Норма ХГЧ у беременных
Важность гормона ХГЧ сложно переоценить: вырабатываясь организмом, он позволяет желтому телу существовать не две недели как при обычном менструальном цикле, а весь срок беременности. ХГЧ состоит из двух субъединиц – альфа и бета. Анализ берется посредством забора венозной крови. На диагностике малых сроков используется уникальная бета-ХГЧ крови, норма при беременности которой составляет 1000-1500 МЕ/л. При выявленном уровне ХГЧ более 1500 МЕ/л плодное яйцо в полости матки должно четко визуализироваться при ультразвуковом обследовании.
Если ХГЧ выше нормы при беременности, это может говорить о токсикозе, синдроме Дауна или других патологиях плода, сахарном диабете беременной, неправильном сроке беременности. Также нормы ХГЧ при двойне, нормы ХГЧ при любой многоплодной беременности повышены пропорционально количеству эмбрионов.
Если ХГЧ ниже нормы при беременности, это может говорить о задержке развития плода, плацентарной недостаточности, неразвивающейся беременности или гибели плода (при диагностике во втором-третьем триместре). Норма ХГЧ при внематочной беременности составляет более 1500 мМЕ\мл, а плодное яйцо в полости матки не определяется.
Анализ ХГЧ при беременности – норма
При анализе крови на b хгч при беременности норма составляет:
- на 1-2 неделе – от 25 до 300 мЕд/мл;
- на 2-3 неделе – от 1500 до 5000 мЕд/мл;
- на 3-4 неделе – от 10000 до 30000 мЕд/мл;
- на 4-5 неделе – от 20000 до 100000 мЕд/мл;
- на 5-6 неделе – от 50000 до 200000 мЕд/мл;
- на 6-7 неделе – от 50000 до 20000 мЕд/мл;
- на 7-8 неделе – от 200000 до 200000 мЕд/мл;
- на 8-9 неделе – от 200000 до 100000 мЕд/мл;
- на 9-10 неделе – от 200000 до 95000 мЕд/мл;
- на 11-12 неделе – от 200000 до 90000 мЕд/мл;
- на 13-14 неделе – от 15000 до 60000 мЕд/мл;
- на 15-25 неделе – от 10000 до 35000 мЕд/мл;
- на 26-37 неделе – от 10000 до 60000 мЕд/мл.
Заметим, что при пренатальном скрининге ХГЧ норма определяется приблизительно, т.к. у каждого организма свои особенности и результат может незначительно отклоняться.
ХГЧ – нормы при ЭКО
Нормы ХГЧ после ЭКО, как правило, гораздо выше, чем при зачатии природным путем, поскольку перед зачатием организм женщины искусственно насыщают гормонами с целью подготовки организма к зачатию и вынашиванию плода. Поэтому выявить двойню или тройню после экстракорпорального оплодотворения очень сложно. Но если результат превышает норму роста ХГЧ в 1,5 или 2 раза – можно готовиться к рождению двойни или тройни.
Норма ХГЧ при беременности МОМ
После получения результата анализа на ХГЧ, рассчитывается коэффициент, называемый МОМ, который применяется для расчета показателей риска. Он рассчитывается как отношение показателя ХГЧ в сыворотке крови к значению медианы для данного срока беременности. Норма ХГЧ при беременности МОМ составляет единицу.
В зависимости от полученных результатов проведенных уже в первом триместре анализов можно определиться, входит ли беременная в группу риска по хромосомным патологиям и врожденным аномалиям. Заранее предупредить о возможных сложностях или подготовить будущую маму к рождению здорового малыша.
womanadvice.ru
