Для современных родителей, когда болеет ребёнок, диагноз ОРВИ уже почти как закономерность. Полистав, медицинскую карту в осенне-зимний период в любом случае раз-два промелькнёт это неприятное слово из четырёх букв. И это если детский иммунитет сильный, у некоторых деток это уже не диагноз, а способ жизни в холодный период года. Помимо неприятностей ввиду пропуска школы, детского сада и проблемы с кем оставить болеющего малыша, более существенная угроза таится в осложнениях после вируса. Возникает вопрос: если диагноз один и тот же, почему симптомы на каждый случай болезни, разные? А вся суть вопроса в том, что один вирус другому вирусу, рознь. Существуют несколько видов, которые педиатры грозно пишут, одним словом, острая респираторная вирусная инфекция (ОРВИ). В зависимости от вида, вирус нацелен на определённую группу органов, хотя это не мешает ему при тяжёлом протекании болезни негативно влиять и на другие органы. Ввиду маленького возраста, педиатры практически всегда госпитализируют младенцев и деток до трёх лет, если заболевание было подтверждено. Это объясняется тем, что у них специфическая анатомическая особенность органов дыхания и очень быстро развиваются осложнения, например, обструктивный бронхит или воспаление лёгких. Если ребёнок заболел, но у него температура в пределах нормы или до 37,5, наблюдается заложенность носа, прозрачная слизь из носа, чихание и першение в горле, скорей всего он подхватил риновирусную инфекцию, в народе именуемую простудой. Нужно помнить, что легче предупредить, чем бороться с последствиями болезни. « Назад |
Об осложнениях гриппа. Почему необходимо обращаться к врачу?
Почему грипп, относясь к группе острых респираторных вирусных инфекций, выделяется как особая инфекция? Почему именно о гриппе говорят врачи, СМИ, популярные сайты сети Интернет?
Ответ прост: грипп – единственная острая респираторная вирусная инфекция (ОРВИ), влекущая за собой серьезные осложнения, которые не только нарушают работу нашего организма, но и опасны для жизни. А осложнения эти возникают очень часто. Чаще всего осложнения гриппа носят отсроченный характер, проявляются спустя некоторое время, когда человек уже забыл о перенесенной инфекции. Начинаются проблемы в функционировании сердечно-сосудистой, нервной и других систем организма.
По данным Всемирной организации здравоохранения (ВОЗ) ежегодно в мире гриппом и ОРВИ заболевает до 500 млн. человек, от осложнений заболевания умирают около 2 млн. человек.
В Москве на грипп и ОРВИ приходится ежегодно до 90% от всей регистрируемой инфекционной заболеваемости, болеет около 3 млн. человек, из них около 60% — дети.
Общая информация о заболевании.
Грипп – острая вирусная инфекция дыхательных путей, характеризующаяся поражением слизистых оболочек верхних дыхательных путей, лихорадкой, интоксикацией, а также нарушением деятельности сердечно — сосудистой и нервной систем.
Источником инфекции является больной человек с клинически выраженной или бессимптомной формой гриппа. Важную роль в передаче инфекции играют больные со стертой формой инфекции, переносящие заболевание «на ногах».
Какие органы чаще всего поражает вирус гриппа?
Наиболее часто встречаются осложнения со стороны дыхательной системы, на втором месте органы сердечно-сосудистой системы и органы кроветворения, также встречаются осложнения со стороны нервной и моче-половой систем.
Для кого особенно опасны осложнения гриппа?
В группе риска по неблагоприятному исходу заболевания находятся дети до года и взрослые, старше 60 лет с сопутствующими заболеваниями органов дыхания, сердечно-сосудистой системы и эндокринной патологией, у которых возможен летальный исход из-за осложнений ранее имевшихся заболеваний.
Осложнения гриппа делятся на 2 группы:
1. Связанные непосредственно с течением гриппа.
Это геморрагический отек легких, менингит, менингоэнцефалит, инфекционно-токсический шок.
2. Возникшие в результате присоединения бактериальной инфекции.
Наиболее опасное и частое осложнение – это пневмония. Пневмония может быть как первичная, которая развилась сразу, а также может быть вторичной – возникшей на фоне присоединения бактериальной инфекции. Бактериальные агенты, наиболее часто вызывающие вторичную пневмонию – пневмококк и стафилококк. Такие пневмонии развиваются в конце первой – начале второй недели заболевания. Вирусная пневмония может протекать совместно с бактериальной, присоединившейся позднее.
Вирусная пневмония может протекать совместно с бактериальной, присоединившейся позднее.
Еще одним смертельно опасным осложнением гриппа считается острый респираторный дистресс-синдром, заключающийся в нарушении барьерной функции легочной ткани. На фоне данного осложнения возникает серьезнейшая дыхательная недостаточность, нередко несовместимая с жизнью.
Не менее опасными осложнениями являются отит, синусит, гломерулонефрит, гнойный менингит, сепсис.
Токсическое поражение сердечной мышцы, как осложнение гриппа особенно опасно для пожилых людей.
Поражение центральной нервной системы проявляется менингеальным синдромом, спутанным сознанием, головной болью, рвотой.
При развитии отека мозга, геморрагического энцефалита у больного наблюдаются судороги, расстройство сознания. Такие осложнения нередко приводят к смерти вследствие остановки дыхания.
Профилактика гриппа:
Единственным надежным средством профилактики гриппа является вакцинация. Оптимальным временем проведения вакцинации против гриппа является период с сентября по ноябрь.
Оптимальным временем проведения вакцинации против гриппа является период с сентября по ноябрь.
Профилактика осложнений.
Если по каким-либо причинам вакцинацию провести не удалось — строжайшим образом соблюдайте правила личной гигиены, во время подъема уровня заболеваемости гриппом постарайтесь не посещать общественные места, не контактируйте с заболевшими.
В случае подозрения у себя вирусной инфекции в течение ближайших 48 часов обратитесь к врачу.
Не пренебрегайте лечением, которое назначил Вам врач, своевременно принимайте назначенные лекарственные средства.
Обязательным пунктом в профилактике развития осложнений является соблюдение постельного режима во время болезни.
Причиной смерти от вируса гриппа является несвоевременное обращение за медицинской помощью и отказ от лечения.
Состояние детей и подростков после COVID-19
Более 14,2 миллиона детей дали положительный результат на SARS-CoV-2 в Соединенных Штатах. Вероятно, это сильно занижено, учитывая, что многие тесты проводились дома. Хотя у некоторых детей и подростков острое заболевание может быть менее тяжелым, чем у взрослых, COVID-19 может привести ко многим вторичным состояниям, которые могут варьироваться от легких до тяжелых, а некоторые из них становятся хроническими. Долгосрочные последствия инфекции SARS-CoV-2 могут быть значительными, независимо от исходной тяжести заболевания.
Вероятно, это сильно занижено, учитывая, что многие тесты проводились дома. Хотя у некоторых детей и подростков острое заболевание может быть менее тяжелым, чем у взрослых, COVID-19 может привести ко многим вторичным состояниям, которые могут варьироваться от легких до тяжелых, а некоторые из них становятся хроническими. Долгосрочные последствия инфекции SARS-CoV-2 могут быть значительными, независимо от исходной тяжести заболевания.
Педиатры играют важную роль в уходе за детьми и подростками во время и после заражения SARS-CoV-2. Посещения педиатра имеют решающее значение для наблюдения за полным исчезновением признаков и симптомов COVID-19, введения вакцины против COVID-19 и других плановых вакцин, выявления и решения проблем психического здоровья, документирования физического и психосоциального развития, координации помощи со специалистами по мере необходимости и акцентирования внимания на упреждающем руководстве. для оптимального здоровья. Телемедицина играет все более важную роль в последующем наблюдении за этими пациентами с потенциально долгосрочными признаками и симптомами, требующими постоянного наблюдения. Руководство по обычному уходу во время COVID-19пандемию можно найти здесь.
Руководство по обычному уходу во время COVID-19пандемию можно найти здесь.
Это временное руководство дает педиатрам указания по последующему наблюдению за младенцами, детьми и подростками после инфекции SARS-CoV-2.
Все ли дети, перенесшие инфекцию SARS-CoV-2 с симптомами или без, нуждаются в последующем посещении?
Все пациенты с положительным результатом теста на инфекцию SARS-CoV-2 должны пройти по крайней мере одну последующую беседу или посетить лечащего врача на дому. Мы рекомендуем, чтобы это произошло до возобновления занятий спортом или физической активности или в течение 2–4 недель после положительного теста на SARS-CoV-2, в зависимости от того, что наступит раньше. Медицинский дом является надежным источником информации для пациентов и их семей, включая информацию о бессимптомной инфекции или симптоматическом COVID-19.и его последствия. Из-за широкого спектра проявлений после COVID-19 необходим скоординированный разговор для мониторинга остаточных симптомов, изучения развития любых новых признаков или симптомов и помощи в возвращении к повседневной деятельности (например, к занятиям спортом, школе, лагерю).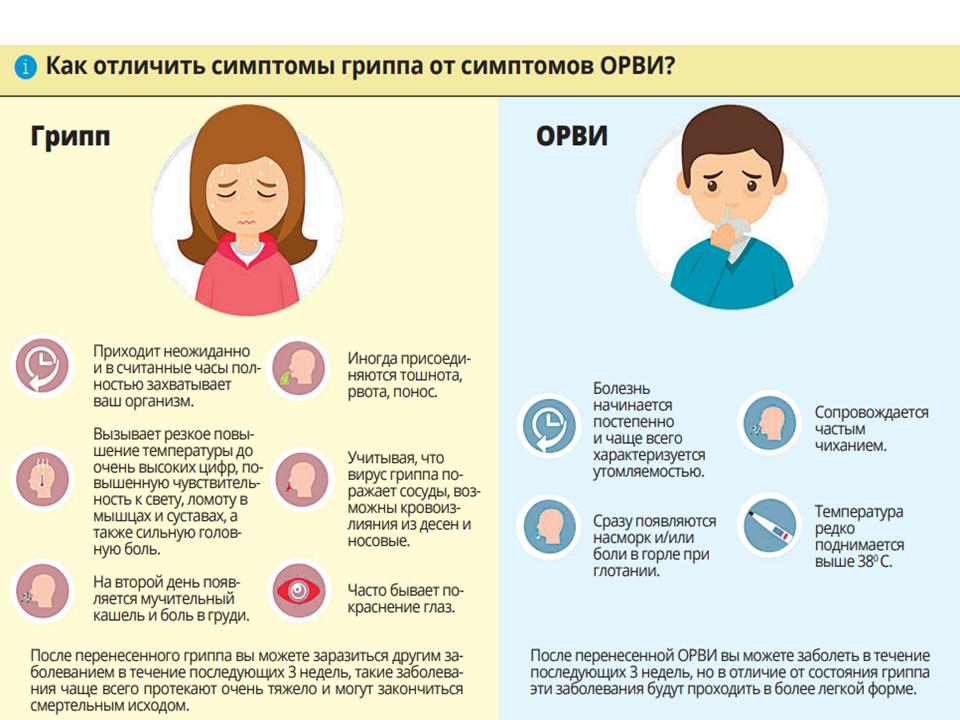 , трудоустройство, волонтерская деятельность).
, трудоустройство, волонтерская деятельность).
Острая тяжесть COVID-19 не обязательно позволяет предсказать последующие или текущие признаки или симптомы. В случае бессимптомной инфекции или легкой степени тяжести заболевания (<4 дней лихорадки >100,4°F; <1 недели миалгии, озноба и апатии) последующий видеопосещение, телефонный звонок или другое электронное сообщение (например, сообщение портала) Рекомендовано. Родственникам должны быть даны указания связаться с педиатром и/или запланировать личный визит, если у пациента появятся новые или сохраняющиеся симптомы. Дети с умеренным заболеванием (> 4 дней лихорадки> 100,4 ° F;> 1 недели миалгии, озноба или летаргии; пребывание в больнице вне отделения интенсивной терапии) или тяжелым заболеванием (пребывание в отделении интенсивной терапии и / или интубация) могут подвергаться большему риску при последующих сердечно-сосудистых заболеваниях; поэтому рекомендуется личное посещение. Для пациентов с умеренным заболеванием последующие посещения должны иметь место после рекомендованного периода изоляции и до возвращения к физической активности. Телемедицина стала неоценимой в оказании медицинской помощи людям во время COVID-19.пандемии, а также может быть полезным инструментом для оказания помощи людям с состояниями после COVID-19. См. заявление о политике телемедицины AAP. Пациенты с непрекращающимися симптомами должны получать скоординированное последующее наблюдение в зависимости от конкретных признаков или симптомов (см. ниже) и их продолжительности.
Телемедицина стала неоценимой в оказании медицинской помощи людям во время COVID-19.пандемии, а также может быть полезным инструментом для оказания помощи людям с состояниями после COVID-19. См. заявление о политике телемедицины AAP. Пациенты с непрекращающимися симптомами должны получать скоординированное последующее наблюдение в зависимости от конкретных признаков или симптомов (см. ниже) и их продолжительности.
Что должен обсудить педиатр при осмотре ребенка или подростка после инфекции SARS-CoV-2, независимо от остаточных симптомов?
Вакцинация против COVID-19
COVID-19вакцинация рекомендуется всем детям, не имеющим противопоказаний, в том числе тем, у кого в анамнезе уже была инфекция SARS-CoV-2. Вакцинация может быть проведена сразу после рекомендуемого периода изоляции, если у пациента в анамнезе не было мультисистемного воспалительного синдрома у детей (MIS-C), и в этом случае вакцинацию следует отложить до выздоровления (включая возвращение к нормальной сердечной функции) и в течение не менее чем через 90 дней после постановки диагноза MIS-C (см. временное руководство AAP по MIS-C и Временное клиническое рассмотрение Центров по контролю и профилактике заболеваний [CDC] для использования COVID-19).Вакцины, разрешенные в настоящее время в США). Дополнительные рекомендации AAP можно найти здесь.
временное руководство AAP по MIS-C и Временное клиническое рассмотрение Центров по контролю и профилактике заболеваний [CDC] для использования COVID-19).Вакцины, разрешенные в настоящее время в США). Дополнительные рекомендации AAP можно найти здесь.
Возвращение к повседневной жизни
Дети и подростки нуждаются в восстановлении связей со своими друзьями, сверстниками и взрослыми, не являющимися родителями, в среде, способствующей их развитию и общему благополучию. Педиатры должны определить всю необходимую поддержку для облегчения возвращения к повседневной деятельности (включая возвращение к учебе, играм и работе). Пациентам с продолжающимися симптомами может потребоваться дополнительная поддержка в их усилиях по возвращению к обучению. Это может включать постепенное возвращение в школу и познавательную деятельность, основанную на толерантности; добавление когнитивных «периодов отдыха» в течение учебного дня; интервальные академические приспособления, такие как план 504; тщательный мониторинг и общение со стороны семьи, школы и педиатра для оценки прогресса; и другие академические корректировки или приспособления по мере необходимости.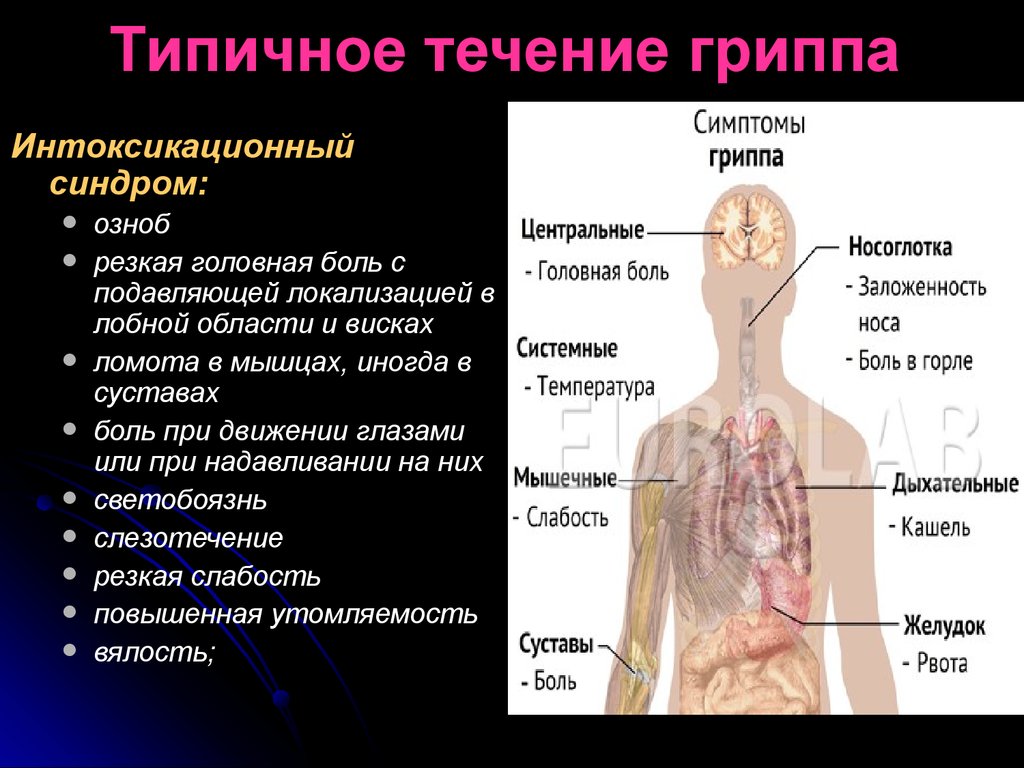 Очень важно, чтобы дети и подростки получали поддержку в выполнении работы, накопленной во время острого заболевания, и чтобы школы не наказывали учащихся за продолжающиеся или остаточные симптомы, которые влияют на обучение и выполнение заданий.
Очень важно, чтобы дети и подростки получали поддержку в выполнении работы, накопленной во время острого заболевания, и чтобы школы не наказывали учащихся за продолжающиеся или остаточные симптомы, которые влияют на обучение и выполнение заданий.
Возвращение к занятиям спортом или физической активностью
Все дети и подростки должны связаться со своим педиатром, прежде чем вернуться к физической активности, как указано во временном руководстве AAP по возвращению к занятиям спортом и физической активностью. Детям и подросткам, у которых в течение 6 месяцев были умеренные или тяжелые симптомы, требуется предварительное обследование, включая скрининг Американской кардиологической ассоциации (AHA) и электрокардиограмму или кардиологическую оценку, чтобы помочь им вернуться к занятиям спортом. Руководство по кодированию для этого визита содержится в AAP Кодирование во время COVID-19.Информационный бюллетень о чрезвычайной ситуации в области общественного здравоохранения (см. Предоставление профилактических медицинских услуг во время PHE).
Предоставление профилактических медицинских услуг во время PHE).
Возвращение в лагерь
Решения о посещении и участии в лагере должны учитывать условия, ожидания от участия, любые остаточные симптомы, а также способность лагеря выявлять и поддерживать потребности отдыхающих/вожатых (см. Американскую ассоциацию лагерей COVID-19 Ресурсный центр для лагерей и общее руководство CDC по COVID-19).
Возврат в детский сад, школу (K-12) и высшее образование
Возвращение в школу и уход за детьми является важным фактором для образования и социального благополучия детей. Это руководство от AAP, наряду с информацией местного департамента здравоохранения, может помочь родителям и детям вернуться к нормальной повседневной жизни. Дополнительную информацию от CDC можно найти здесь. Возвращение к высшему образованию может потребовать дополнительных размышлений со стороны студентов и их семей. Дополнительную информацию можно найти здесь.
Мультисистемный воспалительный синдром у детей (MIS-C)
MIS-C — это редкое осложнение, которое обычно возникает через 2–4 недели после заражения SARS-CoV-2. Постоянная лихорадка без четкого клинического источника, сопровождающаяся новыми признаками или симптомами или совпадающая с недавним контактом с человеком с COVID-19, должна вызвать подозрение на возможную MIS-C. Некоторые признаки и симптомы острого заболевания быстро прогрессируют, и у детей и подростков может развиться нарушение гемодинамики. Эти пациенты должны находиться под наблюдением и уходом в больнице с третичными педиатрическими/кардиологическими отделениями интенсивной терапии, когда это возможно, как указано во временном руководстве AAP MIS-C.
Постоянная лихорадка без четкого клинического источника, сопровождающаяся новыми признаками или симптомами или совпадающая с недавним контактом с человеком с COVID-19, должна вызвать подозрение на возможную MIS-C. Некоторые признаки и симптомы острого заболевания быстро прогрессируют, и у детей и подростков может развиться нарушение гемодинамики. Эти пациенты должны находиться под наблюдением и уходом в больнице с третичными педиатрическими/кардиологическими отделениями интенсивной терапии, когда это возможно, как указано во временном руководстве AAP MIS-C.
Пациенты и их семьи должны быть проинформированы о признаках и симптомах, требующих дальнейшего обследования, даже если новые проблемы, вероятно, не связаны с недавним заболеванием COVID-19. Дополнительную информацию о MIS-C можно найти по адресу https://www.cdc.gov/mis/hcp/index.html.
Нуждаются ли дети или подростки, которые ранее были положительными на SARS-CoV-2, в тестировании, если у них есть известное воздействие или у них появляются новые симптомы COVID-19? Хотя тестирование, как правило, не рекомендуется для бессимптомных пациентов с положительным результатом теста в течение последних 3 месяцев, с циркулирующими новыми вариантами, сообщениями о внезапных инфекциях и продолжающим накапливаться данными о продолжительности жизни иммунитета от естественной инфекции или вакцинации, это может быть целесообразно повторное тестирование в течение 3 месяцев у пациентов с известным воздействием и совместимыми симптомами. AAP разработала временное руководство по тестированию, в котором содержится дополнительная информация.
AAP разработала временное руководство по тестированию, в котором содержится дополнительная информация.
Хотя качественные и количественные тесты на антитела доступны, AAP или CDC не рекомендуют их для рутинного использования. Дополнительные рекомендации по тестированию на COVID-19 доступны здесь.
Испытывают ли дети и подростки состояния после COVID-19? «Состояние после COVID-19» — это общий термин, который охватывает последствия для физического и психического здоровья, испытываемые некоторыми пациентами через 4 или более недель после заражения SARS-CoV-2 (см. -COVID-состояния). Некоторые из этих симптомов незначительны, не мешают повседневной жизни и проходят самостоятельно; однако некоторые из них являются более стойкими и разрушительными и подпадают под синдром постострых последствий COVID (PASC)/длительный COVID. Всемирная организация здравоохранения (ВОЗ) недавно разработала консенсусное определение педиатрического PASC, которое определяется как наличие один или несколько новых стойких физических симптомов , которые могут колебаться и рецидивировать , которые длятся не менее 12 недель после подтвержденной первоначальной инфекции SARS-CoV-2 и нарушают повседневную деятельность . 1
Всемирная организация здравоохранения (ВОЗ) недавно разработала консенсусное определение педиатрического PASC, которое определяется как наличие один или несколько новых стойких физических симптомов , которые могут колебаться и рецидивировать , которые длятся не менее 12 недель после подтвержденной первоначальной инфекции SARS-CoV-2 и нарушают повседневную деятельность . 1
Данные о распространенности пост-COVID-19-состояний у детей в медицинской литературе сильно различаются: по оценкам, от 2% до 66% детей и подростков, инфицированных SARS-CoV-2, испытывают новые персистирующие или длительные симптомы после выздоровления от острого заболевания. Недавний метаанализ, в котором оценивалось 21 исследование и более 80 000 детей, показал, что у 25% детей с положительным результатом на SARS-CoV-2 через 4 недели после острого COVID-19 сохранялись симптомы.. 2 Дополнительные недавние исследования сравнивали распространенность стойких пост-COVID-19 симптомов у детей с документально подтвержденным COVID-19 по сравнению с детьми без инфекции SARS-CoV-2 в анамнезе (контрольная группа) и обнаружили распространенность PASC у детей в возрасте 90 лет. дней после заражения составляет от 2% до 5%. 3,4 Распространенность детского PASC по определению ВОЗ у детей с COVID-19 в анамнезе, скорее всего, составляет от 2% до 10%, что по-прежнему составляет до 1,4 миллиона детей в Соединенных Штатах.
дней после заражения составляет от 2% до 5%. 3,4 Распространенность детского PASC по определению ВОЗ у детей с COVID-19 в анамнезе, скорее всего, составляет от 2% до 10%, что по-прежнему составляет до 1,4 миллиона детей в Соединенных Штатах.
Педиатрический PASC представляет собой гетерогенное состояние, которое может проявляться до 60 признаками или симптомами в различных сочетаниях. Однако закономерности и тенденции этих симптомов начали проявляться по мере сбора дополнительных данных об этой популяции. Недавний отчет, опубликованный CDC, показал, что дети моложе 18 лет с предшествующей инфекцией SARS-CoV-2 подвергались большему риску определенных симптомов и состояний после COVID-19, включая утомляемость, одышку, аносмию/паросмию и нарушения кровообращения. состояниях (включая легочную эмболию, венозную тромбоэмболию и тромбоэмболические явления) по сравнению с теми, у кого ранее не было инфекции SARS-CoV-2. 5,6 В педиатрической литературе по PASC наиболее часто сообщаемыми симптомами являются утомляемость, головная боль, боль в желудке/абдоминальной области, мышечные боли, недомогание после физической нагрузки и сыпь. 7,8,9,10,11
7,8,9,10,11
По состоянию на 17 августа 2022 г. в клинических условиях не существует единого валидированного лабораторного теста, который мог бы окончательно отличить педиатрический PASC от состояний другой этиологии. По результатам научных исследований было предложено несколько потенциальных биомаркеров, в том числе низкий уровень кортизола и адренокортикотропного гормона (АКТГ), маркеры эндоваскулярной дисфункции и нарушения фибринолиза (такие как аномальная тромбоцитарная тромбоэластография) 12,13 и даже устойчиво положительную РНК SARS-CoV-2 в крови и жидкостях организма, но они требуют проверки в более широких популяциях и руководства по применению в условиях клиники. Текущие рекомендации по оценке и лечению PASC у детей включают поэтапный подход, при котором начальную консервативную оценку следует проводить в условиях первичной медико-санитарной помощи в период от 4 до 12 недель после заражения. В течение этого начального периода оценки педиатры должны сосредоточиться на определении уровня вмешательства симптомов в повседневную жизнь, обеспечении и содействии возвращению к привычкам здорового образа жизни (сон, диета, легкая активность, переносимая без обострения симптомов) и исключении других причин продолжающихся симптомов. . Первоначальные тесты, которые следует рассмотреть в этот период, включают общий анализ крови (ОАК) с дифференциалом, комплексную метаболическую панель (КМП), С-реактивный белок (СРБ), скорость оседания эритроцитов (СОЭ), ферритин, тиреотропный гормон (ТТГ) с или без свободного тироксина (Т4), уровня витамина D и панели антител к ВЭБ. 14 Если симптомы сохраняются более 12 недель (3 месяцев) и/или влияют на способность пациента выполнять обычную деятельность, следует провести дополнительное диагностическое обследование и, в идеале, направление или консультацию в многопрофильную педиатрическую клинику после COVID-19. обдуманный. Если многопрофильная педиатрическая клиника после COVID-19 недоступна, рассмотрите возможность направления к узкому педиатру на основании наиболее проблемных признаков и симптомов.
. Первоначальные тесты, которые следует рассмотреть в этот период, включают общий анализ крови (ОАК) с дифференциалом, комплексную метаболическую панель (КМП), С-реактивный белок (СРБ), скорость оседания эритроцитов (СОЭ), ферритин, тиреотропный гормон (ТТГ) с или без свободного тироксина (Т4), уровня витамина D и панели антител к ВЭБ. 14 Если симптомы сохраняются более 12 недель (3 месяцев) и/или влияют на способность пациента выполнять обычную деятельность, следует провести дополнительное диагностическое обследование и, в идеале, направление или консультацию в многопрофильную педиатрическую клинику после COVID-19. обдуманный. Если многопрофильная педиатрическая клиника после COVID-19 недоступна, рассмотрите возможность направления к узкому педиатру на основании наиболее проблемных признаков и симптомов.
Респиратор . Поскольку легкие являются наиболее часто поражаемым органом у пациентов с инфекцией SARS-CoV-2, стойкие респираторные признаки и симптомы после острого COVID-19 не являются редкостью, хотя у детей они встречаются значительно реже, чем у взрослых. Симптомы включают боль в груди, кашель и одышку. Время до улучшения зависит от преморбидного состояния и тяжести заболевания. Некоторые из этих симптомов могут сохраняться в течение 3 месяцев и дольше. Последующая визуализация органов грудной клетки необходима при стойких респираторных симптомах или у пациентов с легочной аномалией, выявленной во время острой инфекции. Детям в возрасте 6 лет и старше с постоянными симптомами следует провести исследование функции легких. Для любого пациента со стойкой одышкой, вызванной физической нагрузкой, после первоначального сердечно-легочного обследования, включая оценку тромбоэмболических заболеваний и заболеваний сердца, может быть выполнено сердечно-легочное нагрузочное тестирование для оценки ухудшения состояния или легочной/сердечной недостаточности при стрессе.
Поскольку легкие являются наиболее часто поражаемым органом у пациентов с инфекцией SARS-CoV-2, стойкие респираторные признаки и симптомы после острого COVID-19 не являются редкостью, хотя у детей они встречаются значительно реже, чем у взрослых. Симптомы включают боль в груди, кашель и одышку. Время до улучшения зависит от преморбидного состояния и тяжести заболевания. Некоторые из этих симптомов могут сохраняться в течение 3 месяцев и дольше. Последующая визуализация органов грудной клетки необходима при стойких респираторных симптомах или у пациентов с легочной аномалией, выявленной во время острой инфекции. Детям в возрасте 6 лет и старше с постоянными симптомами следует провести исследование функции легких. Для любого пациента со стойкой одышкой, вызванной физической нагрузкой, после первоначального сердечно-легочного обследования, включая оценку тромбоэмболических заболеваний и заболеваний сердца, может быть выполнено сердечно-легочное нагрузочное тестирование для оценки ухудшения состояния или легочной/сердечной недостаточности при стрессе.
Сердечный . Одним из наиболее тревожных аспектов инфекции SARS-CoV-2 является потенциальный риск поражения сердца, которое может быть частью начального проявления заболевания (включая MIS-C), наблюдаться как последствие заболевания или, что гораздо реже, как потенциальный риск после введения мРНК вакцин против COVID-19.
Миокардит может развиться после заражения COVID-19 с такими признаками или симптомами, как боль в груди, одышка, аритмии и утомляемость. В более тяжелых случаях миокардит может привести к сердечной недостаточности, инфаркту миокарда, инсульту или внезапной остановке сердца. Хотя этиология поражения миокарда неясна, оно, по-видимому, связано либо с самим вирусом, либо, возможно, с иммунным ответом хозяина на вирус. Как правило, миокардит возникает в остром или подостром периоде после первичной инфекции SARS-CoV-2. Миокардит встречается гораздо чаще, а риски для сердца потенциально намного серьезнее при инфекции SARS-CoV-2, чем при COVID-19. вакцинация.
вакцинация.
Аносмия и/или агевзия . COVID-19 может привести к изменению обоняния и вкуса, особенно у подростков. У 1 из 4 человек в возрасте от 10 до 19 лет развивается аносмия. Помимо способности обнаруживать опасные запахи, снижение или потеря обоняния (аносмия) или вкуса (агевзия) или нарушение обоняния/вкуса (паросмия) могут повлиять на пищевой статус, настроение и качество жизни у детей и подростков. . Отчет о симптомах может быть затруднительным у очень маленьких детей, но снижение перорального приема пищи, изменения в поведении при кормлении или рвотные позывы при/отказ от ранее хорошо переносимой пищи могут указывать на изменения запаха или вкуса, вызванные COVID-19.. Стойкая аносмия может потребовать дальнейшего обследования, оптимизации питания и тестирования обоняния, а также следует рассмотреть возможность обучения обонянию, средства для которого семьи могут приобрести без рецепта.
Развитие нервной системы . Для оценки любых изменений или задержек в когнитивной, языковой, академической, моторной или настроения/поведенческой областях рекомендуется собирать анамнез по возрасту и проводить оценку нарушений развития нервной системы. 15 Острая форма COVID-19 может привести к нейровоспалительным заболеваниям (например, инсульту, энцефалиту). Значительная травма может привести к очевидным двигательным, когнитивным и/или языковым нарушениям (например, правосторонняя гемиплегия и афазия после инфаркта левой средней сонной артерии). Тем не менее, возможны и более тонкие последствия неврологического развития, которые все еще влияют на оптимальную повседневную функцию. Стойкие признаки или симптомы требуют направления к невропатологу, педиатру по развитию и поведению, нейропсихологу, логопеду, психологу и/или физиотерапевтам или эрготерапевтам.
15 Острая форма COVID-19 может привести к нейровоспалительным заболеваниям (например, инсульту, энцефалиту). Значительная травма может привести к очевидным двигательным, когнитивным и/или языковым нарушениям (например, правосторонняя гемиплегия и афазия после инфаркта левой средней сонной артерии). Тем не менее, возможны и более тонкие последствия неврологического развития, которые все еще влияют на оптимальную повседневную функцию. Стойкие признаки или симптомы требуют направления к невропатологу, педиатру по развитию и поведению, нейропсихологу, логопеду, психологу и/или физиотерапевтам или эрготерапевтам.
Когнитивная затуманенность или усталость . «Мозговой туман» (общий термин, который относится к нечеткому или «нечеткому» мышлению, невнимательности, трудностям с концентрацией внимания или памятью) — частая неврологическая жалоба у взрослых после заражения SARS-CoV-2. Дети школьного возраста и подростки также могут жаловаться на нейрокогнитивные изменения после заражения SARS-CoV-2 по сравнению с исходной функцией.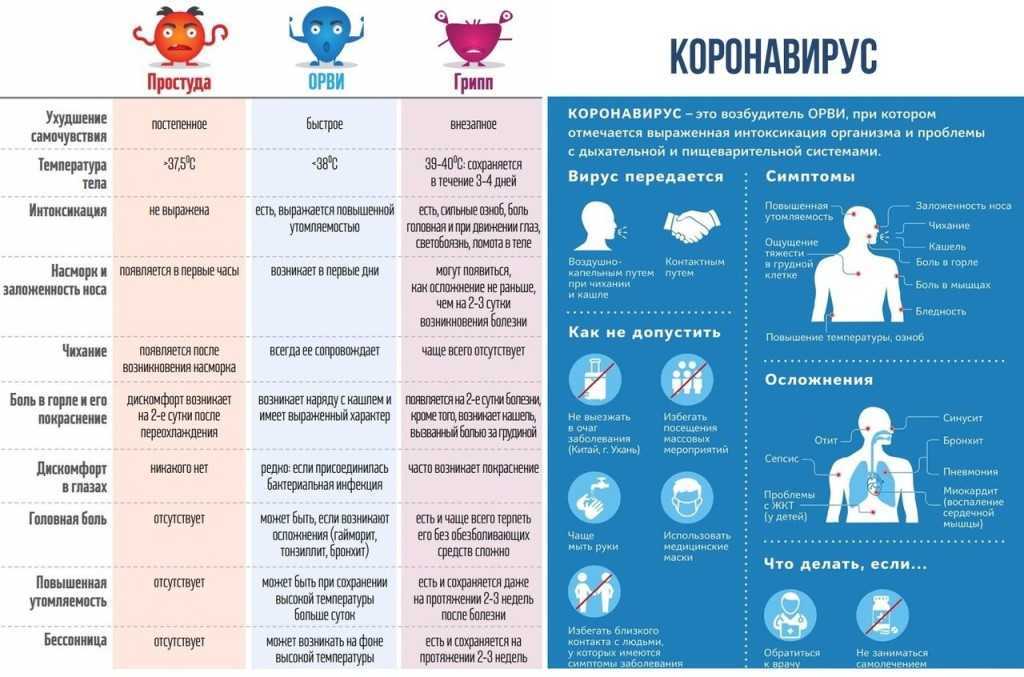 Эти изменения могут проявляться как невнимательность, казаться родителям более забывчивым, медленнее читать или обрабатывать, требовать большего повторения в обучении и меньшей выносливости и/или требовать большего количества перерывов при чтении или выполнении других когнитивных задач. Крайне важно лечить любое поведение, которое потенциально может повлиять на когнитивные функции, включая, помимо прочего, достаточный ночной сон, поддержание постоянного графика сна/бодрствования с повседневной деятельностью, отказ от алкоголя и наркотиков или устранение стрессоров. Для когнитивных жалоб, которые сохраняются и приводят к функциональным нарушениям, целенаправленная нейропсихологическая оценка может определить основу этих признаков или симптомов и направить на разработку соответствующего, часто мультидисциплинарного, плана лечения. Также следует обсудить школьные приспособления, такие как план 504.
Эти изменения могут проявляться как невнимательность, казаться родителям более забывчивым, медленнее читать или обрабатывать, требовать большего повторения в обучении и меньшей выносливости и/или требовать большего количества перерывов при чтении или выполнении других когнитивных задач. Крайне важно лечить любое поведение, которое потенциально может повлиять на когнитивные функции, включая, помимо прочего, достаточный ночной сон, поддержание постоянного графика сна/бодрствования с повседневной деятельностью, отказ от алкоголя и наркотиков или устранение стрессоров. Для когнитивных жалоб, которые сохраняются и приводят к функциональным нарушениям, целенаправленная нейропсихологическая оценка может определить основу этих признаков или симптомов и направить на разработку соответствующего, часто мультидисциплинарного, плана лечения. Также следует обсудить школьные приспособления, такие как план 504.
Физическая усталость/Плохая выносливость . После заражения SARS-CoV-2 дети и подростки могут жаловаться на легкую утомляемость, снижение выносливости и постнагрузочное недомогание или ухудшение симптомов. Кардиологическое обследование должно быть выполнено для пациентов со значительной усталостью, у которых также проявляются какие-либо «тревожные» сердечные симптомы, такие как обморок, иррадиирующая боль в груди или боль в груди при физической нагрузке, прежде чем вернуться к какой-либо физической нагрузке. Поощрение последовательного ежедневного графика полезно. Индивидуальное, целеустремленное, постепенное увеличение физической активности, если оно хорошо переносится, может быть полезным; однако часть пациентов с пост-COVID-19испытывают значительное усиление постнагрузочной усталости и других симптомов после дня активности, в то время как они «чувствуют себя хорошо», что приводит к циклу «толчок и крах», который может замедлить их общую траекторию улучшения. Традиционные протоколы реабилитации могут быть пагубными и угнетающими психическое и эмоциональное состояние этой группы населения. 16 Для этих пациентов возвращение к физической активности должно находиться под пристальным наблюдением педиатра или физиотерапевта со специальной подготовкой или знанием постнагрузочного недомогания, что отличается от традиционного физиотерапевтического подхода к восстановлению.
Кардиологическое обследование должно быть выполнено для пациентов со значительной усталостью, у которых также проявляются какие-либо «тревожные» сердечные симптомы, такие как обморок, иррадиирующая боль в груди или боль в груди при физической нагрузке, прежде чем вернуться к какой-либо физической нагрузке. Поощрение последовательного ежедневного графика полезно. Индивидуальное, целеустремленное, постепенное увеличение физической активности, если оно хорошо переносится, может быть полезным; однако часть пациентов с пост-COVID-19испытывают значительное усиление постнагрузочной усталости и других симптомов после дня активности, в то время как они «чувствуют себя хорошо», что приводит к циклу «толчок и крах», который может замедлить их общую траекторию улучшения. Традиционные протоколы реабилитации могут быть пагубными и угнетающими психическое и эмоциональное состояние этой группы населения. 16 Для этих пациентов возвращение к физической активности должно находиться под пристальным наблюдением педиатра или физиотерапевта со специальной подготовкой или знанием постнагрузочного недомогания, что отличается от традиционного физиотерапевтического подхода к восстановлению.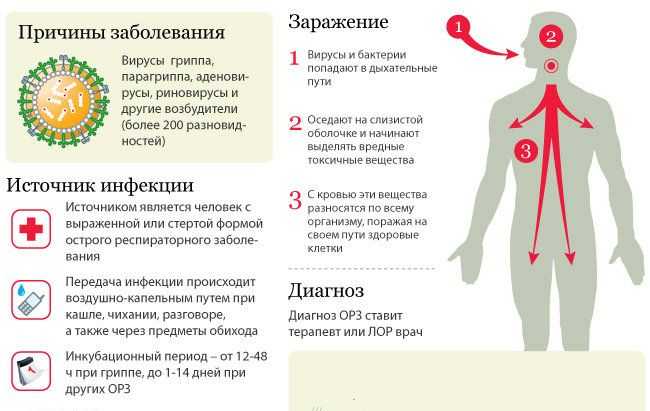 17 Существующие протоколы для этого типа восстановления (например, протокол Левина) существуют для пациентов с дисавтономией (и синдромом постуральной ортостатической тахикардии [POTS]) и миалгическим энцефаломиелитом/синдромом хронической усталости (ME/CFS) и доступны в Интернете. .
17 Существующие протоколы для этого типа восстановления (например, протокол Левина) существуют для пациентов с дисавтономией (и синдромом постуральной ортостатической тахикардии [POTS]) и миалгическим энцефаломиелитом/синдромом хронической усталости (ME/CFS) и доступны в Интернете. .
Головная боль . Головная боль является распространенным симптомом во время и после заражения SARS-CoV-2. Сбор анамнеза, оценка и лечение такие же, как и у любого ребенка с головной болью — оценка признаков «красного флажка» (например, очаговая или боковая головная боль, постоянная или усиливающаяся рвота, очаговые неврологические симптомы и т. д.), связанные с ней неврологические симптомы. находки и другие возможные причины головной боли. В дополнение к потенциальным основным патофизиологическим механизмам, лежащим в основе длительного COVID, которые остаются в стадии изучения, пост-COVID-19головная боль может быть связана с ситуационными факторами, такими как изменение режима дня, чрезмерное употребление лекарств, изменения в гигиене сна, недостаточное увлажнение и/или питание, отсутствие аэробных упражнений и другие факторы стресса. Лечение головных болей во время выздоровления от инфекции аналогично лечению других поствирусных синдромов или постконтузионных головных болей. Факторы образа жизни обычно рассматриваются в первую очередь; однако, если симптомы головной боли настолько серьезны, что препятствуют выздоровлению, может потребоваться профилактическое лечение.
Лечение головных болей во время выздоровления от инфекции аналогично лечению других поствирусных синдромов или постконтузионных головных болей. Факторы образа жизни обычно рассматриваются в первую очередь; однако, если симптомы головной боли настолько серьезны, что препятствуют выздоровлению, может потребоваться профилактическое лечение.
Последствия психического/поведенческого здоровья . Педиатры должны знать о влиянии стресса и расстройств адаптации при диагностике и лечении новых симптомов у детей, перенесших инфекцию SARS-CoV-2 и/или болезнь COVID-19. После заражения SARS-CoV-2 последствия для психического здоровья очень распространены и, вероятно, являются многофакторными. AAP опубликовала временное руководство по интеграции и поддержке эмоциональных и поведенческих потребностей семей, пострадавших во время COVID-19.пандемия.
Как педиатр должен подходить к детям и подросткам с ранее выявленными психическими или поведенческими расстройствами, перенесшими COVID-19?
У лиц с существующими психическими/поведенческими заболеваниями события, связанные с COVID-19 (госпитализация, изоляция, отсутствие на школьных мероприятиях), могут усугубить симптомы. Командный подход рекомендуется для пациентов со значительными физическими нарушениями или с множественными сопутствующими заболеваниями. Этот групповой подход должен координироваться педиатром первичного звена, привлекая, при необходимости, медицинских, хирургических, профессиональных и поведенческих специалистов. Руководство по ведению детей с особыми потребностями в медицинской помощи во время COVID-19пандемию можно найти здесь.
Командный подход рекомендуется для пациентов со значительными физическими нарушениями или с множественными сопутствующими заболеваниями. Этот групповой подход должен координироваться педиатром первичного звена, привлекая, при необходимости, медицинских, хирургических, профессиональных и поведенческих специалистов. Руководство по ведению детей с особыми потребностями в медицинской помощи во время COVID-19пандемию можно найти здесь.
Стефенсон Т., Аллин Б., Нугавела М. и др. Длительный COVID (состояние после COVID-19) у детей: модифицированный процесс Дельфи. BMJ Arch Dis Child. 2022;107(7):674-680
Lopez Leon S, Wegman-Ostrosky T, Ayuzo del Valle N, et al. Длительный COVID у детей и подростков: системный обзор и метаанализ. Sci Rep. 2022;12(1):9950
Funk A, Kupperman N, Florin T, et al. Состояние детей после COVID-19 90 дней после заражения SARS-CoV-2. JAMA Сеть открыта.
 2022;5(7):e2223253
2022;5(7):e2223253Rao S, Lee G, Razzaghi H, et al. Клинические особенности и бремя постострых последствий инфекции SARS-CoV-2 у детей и подростков: предварительное когортное исследование на основе ЭУЗ в рамках программы RECOVER. MedRxiv. Препринт от 25 мая 2022 г. 2022.05.24.22275544
Компанияц Л., Булл-Оттерсон Л., Бомер Т.К. и др. Симптомы и состояния после COVID-19 среди детей и подростков — США, 1 марта 2020 г. — 31 января 2022 г. MMWR Morb Mortal Wkly Rep 2022; 71: 993–999. DOI: http://dx.doi.org/10.15585/mmwr.mm7131a3.
Компанияц Л., Булл-Оттерсон Л., Бемер Т.К. и др. Симптомы и состояния после COVID-19 среди детей и подростков — США, 1 марта 2020 г. — 31 января 2022 г. MMWR Morb Mortal Wkly Rep. 2022;71(31):993–999
Buonsenso D, Munbilt D, Де Роуз С. и др. Предварительные данные о длительном течении COVID у детей. Акта Педиатр. 2021;110(7):2208-2211
Buonsenso D, Pujol F, Munblit D, et al. Клиническая характеристика, уровень активности и нарушения психического здоровья у детей с длительным течением коронавирусной болезни: обследование 510 детей.

Лопес-Леон С., Вегман-Остроски Т., Аюзо дель Валье Н. и др. Длительный COVID у детей и подростков: системный обзор и метаанализ. Sci Rep. 2022;12:9950
Morrow A, Malone L, Kokorelis C, et al. Долгосрочные последствия COVID-19 у подростков: совпадение с ортостатической непереносимостью и ME/CFS. Curr Pediatr Rep. 2022;10(2):31-44
Stephenson T, Pinto Pereira S, Shafran R, et al. Физическое и психическое здоровье через 3 месяца после заражения SARS-CoV-2 (длительный COVID) среди подростков в Англии (CLoCk): национальное когортное исследование. Lancet Child Adolesc Health. 2022;6(4):230-239
Преториус Э., Влок М., Вентер С. и др. Стойкая патология белков свертывания крови при длительном течении COVID/постинсультных осложнениях COVID-19 (PASC) сопровождается повышением уровня антиплазмина. Сердечно-сосудистый Диабетол. 2021;20(1):172
Fogarty H, Townsend L, Morrin H, et al. Персистирующая эндотелиопатия в патогенезе длительного COVID-синдрома.
 Джей Тромб Хемост. 2021;19(10):2546-2553
Джей Тромб Хемост. 2021;19(10):2546-2553Центры по контролю и профилактике заболеваний. Оценка и уход за пациентами с пост-COVID-состояниями: временное руководство. Обновлено 14 июня 2021 г. Доступно по адресу: https://www.cdc.gov/coronavirus/2019.-ncov/hcp/clinical-care/post-covid-clinical-eval.html
Сингер Т.Г., Еванькович К.Д., Фишер К., Деммлер-Харрисон Г.Дж., Ризен С.Р. Коронавирусные инфекции в центральной нервной системе детей: предварительный обзор, обосновывающий долгосрочное наблюдение за развитием нервной системы. Педиатр Нейрол. 2021;117:47-63
Herrera JE, Niehaus WN, Whiteson J, et al. Междисциплинарное совместное согласованное руководство по оценке и лечению утомляемости у пациентов с послеострыми последствиями инфекции SARS-CoV-2 (PASC) [Ошибка в: PM R. 2022 Jan; 14(1):164]. ПМ Р. 2021;13(9):1027-1043
Всемирная физиотерапия. World Physiotherapy Response to COVID-19 Briefing Paper 9. Безопасные подходы к реабилитации для людей, живущих с длительным COVID: физическая активность и упражнения.

Мультисистемный воспалительный синдром у детей (MIS-C) и COVID-19 — Симптомы и причины
Обзор
Мультисистемный воспалительный синдром у детей (MIS-C) представляет собой группу симптомов, связанных с опухшими, называемыми воспаленными, органами или тканями. Людям с MIS-C требуется лечение в больнице.
MIS-C впервые был обнаружен в апреле 2020 года. MIS-C в настоящее время связан с коронавирусной болезнью 2019 (COVID-19). Эксперты все еще изучают причину MIS-C и факторы риска его получения.
Большинство детей, поймавших Вирус COVID-19 имеет только легкое заболевание. Но у детей с MIS-C после заражения вирусом COVID-19 кровеносные сосуды, пищеварительная система, кожа или глаза становятся отечными и раздраженными.
MIS-C встречается редко. Чаще всего это происходит в течение 2 месяцев после перенесенного COVID-19 . У ребенка могла быть известная инфекция. Или у близкого контакта может быть подтвержденная инфекция.
Большинству детей с диагнозом MIS-C в конечном итоге становится лучше при медицинской помощи. Но некоторым детям быстро становится хуже. MIS-C может вызвать опасное для жизни заболевание или смерть.
Мультисистемный воспалительный синдром у взрослых
В редких случаях у некоторых взрослых развиваются симптомы, сходные с симптомами MIS-C . Это называется мультисистемным воспалительным синдромом у взрослых (MIS-A).
Это также связано с текущим или более ранним заражением вирусом, вызывающим COVID-19 . У людей с предшествующей инфекцией, возможно, не было серьезных симптомов.
Симптомы
Симптомы MIS-C находятся в тяжелом состоянии и лечатся в больнице. Не у всех детей одинаковые симптомы. Но если никакой другой диагноз не подходит, поставщики медицинских услуг могут поставить диагноз MIS-C , если ребенок:
- Либо имел COVID-19 , либо имел тесный контакт, у которого был COVID-19 за 2 месяца до госпитализации.

- У него лихорадка.
- Имеет результат анализа крови, который показывает высокий уровень воспаления во всем теле, называемого системным воспалением.
- Имеет как минимум два из следующих симптомов:
- Проблемы с сердцем.
- Красные, налитые кровью глаза.
- Покраснение или отек губ и языка.
- Покраснение или отек рук или ног.
- Боль в животе, рвота или диарея.
- Проблемы со свертываемостью крови.
- Шок.
Предупреждающие знаки MIS-C
Немедленно обратитесь за помощью, если у вашего ребенка:
- Сильная боль в животе.
- Боль или ощущение давления в груди.
- Проблемы с дыханием.
- Бледно-серая или синеватая кожа, губы или ногтевые ложа.
- Новая путаница.
- Неспособность проснуться или бодрствовать.
Когда следует обратиться к врачу
Если у вашего ребенка есть какие-либо из перечисленных выше признаков неотложной помощи или он серьезно болен с другими симптомами, немедленно обратитесь за медицинской помощью. Отведите ребенка в ближайшее отделение неотложной помощи или позвоните по номеру 9.11 или местный номер службы экстренной помощи.
Отведите ребенка в ближайшее отделение неотложной помощи или позвоните по номеру 9.11 или местный номер службы экстренной помощи.
Если ваш ребенок не очень болен, но у него проявляются другие симптомы MIS-C , немедленно обратитесь за консультацией к лечащему врачу вашего ребенка.
Медицинские работники могут захотеть провести тесты, чтобы проверить области воспаления и другие признаки MIS-C . Это могут быть анализы крови или визуализирующие исследования органов грудной клетки, сердца или брюшной полости.
Из клиники Майо на ваш почтовый ящик
Зарегистрируйтесь бесплатно и будьте в курсе научных достижений, советов по здоровью и актуальных тем, связанных со здоровьем, таких как COVID-19.плюс опыт управления здоровьем.
Чтобы предоставить вам самую актуальную и полезную информацию, а также понять, какая
информация полезна, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с
другая информация о вас, которой мы располагаем. Если вы пациент клиники Майо, это может
включать защищенную информацию о здоровье. Если мы объединим эту информацию с вашей защищенной
медицинской информации, мы будем рассматривать всю эту информацию как
информацию и будет использовать или раскрывать эту информацию только так, как указано в нашем уведомлении о
практики конфиденциальности. Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на
ссылка для отписки в письме.
Если вы пациент клиники Майо, это может
включать защищенную информацию о здоровье. Если мы объединим эту информацию с вашей защищенной
медицинской информации, мы будем рассматривать всю эту информацию как
информацию и будет использовать или раскрывать эту информацию только так, как указано в нашем уведомлении о
практики конфиденциальности. Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на
ссылка для отписки в письме.
Причины
Точная причина MIS-C пока неизвестна. Многие дети с MIS-C недавно перенесли инфекцию вирусом COVID-19 . У некоторых может быть текущая инфекция вирусом.
Одно из предположений о возможной причине MIS-C заключается в том, что заражение вирусом, вызывающим COVID-19 , текущее или более раннее, вызывает чрезмерную реакцию иммунной системы.
Факторы риска
Дети с диагнозом MIS-C часто имеют возраст от 5 до 11 лет. Но случаи зарегистрированы среди детей в возрасте от 1 до 15 лет. Несколько случаев также произошло у детей старшего возраста и у младенцев.
Осложнения
MIS-C считается осложнением COVID-19 . Без ранней диагностики и лечения MIS-C может привести к серьезным проблемам с жизненно важными органами, такими как сердце. В редких случаях MIS-C может привести к необратимому повреждению или даже смерти.
Профилактика
В США вакцины COVID-19 теперь предлагаются людям в возрасте 6 месяцев и старше.
Вакцина может защитить вас или вашего ребенка от заражения или распространения вируса COVID-19 . Если вы или ваш ребенок получили COVID-19 , вакцина COVID-19 может предотвратить серьезное заболевание у вас или вашего ребенка.
Если вы или ваш ребенок получили COVID-19 , вакцина COVID-19 может предотвратить серьезное заболевание у вас или вашего ребенка.
Чтобы предотвратить заражение вирусом COVID-19 и его распространение среди других, CDC рекомендует соблюдать следующие меры предосторожности:
- Держите руки в чистоте. Часто мойте руки водой с мылом не менее 20 секунд. Если мыло и вода недоступны, используйте дезинфицирующее средство для рук с содержанием спирта не менее 60%.
- Избегайте тесного контакта с больными. Избегайте людей, которые кашляют, чихают или проявляют другие признаки того, что они могут быть больны и заразны.
- В общественных помещениях соблюдайте дистанцию между собой и другими людьми. Это особенно важно в местах с плохой циркуляцией воздуха.



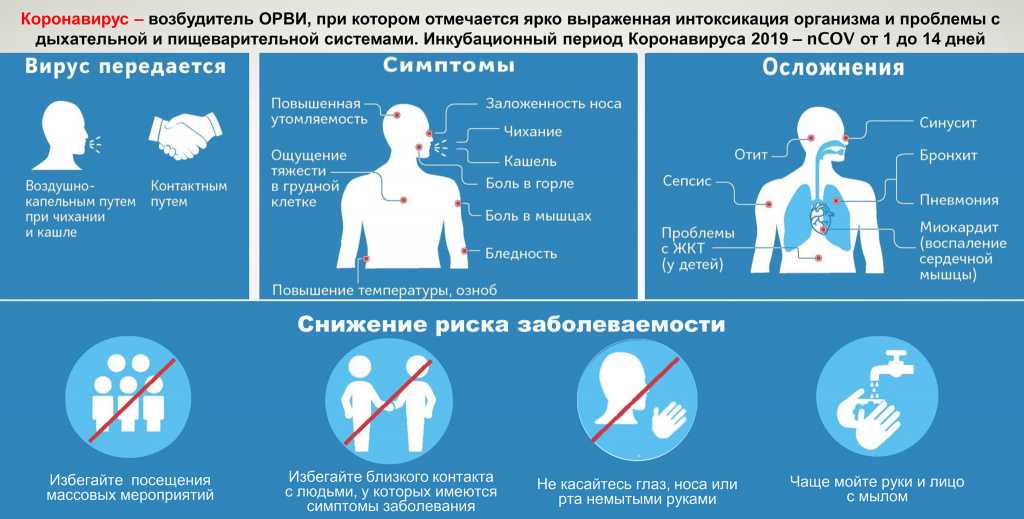
 Лечение симптоматическое, промывание слизистой носа, при надобности применение сосудосуживающих капель, антисептик для горла и обильное питье. Это, пожалуй, самая безобидная по осложнениях вирусная инфекция. Главное, не пропустить бактериальную угрозу, но при правильном лечении её вероятность очень мала. Парагрипп и синцитиальная инфекции могут вызвать воспаление гортани (ларингит) или приступы удушья, затруднённость дыхания, лающий кашель, температура может оставаться в пределах допустимой нормы. Лечение ребёнка обязательно должен назначить врач, эти инфекции достаточно опасны, при несвоевременной медицинской помощи, можно попасть в реанимацию или ещё чего похуже. Самая тяжёлая в протекании болезни и «чемпион» по осложнениях, аденовирусная инфекция. К лихорадке присоединяются насморк, кашель, резь в глазах, боль в животе (воспаление лимфоузлов), отёк шейных лимфоузлов, миндалин. У ребёнка наблюдается вялость, снижение аппетита, ввиду интоксикации может начаться рвота или судороги конечностей.
Лечение симптоматическое, промывание слизистой носа, при надобности применение сосудосуживающих капель, антисептик для горла и обильное питье. Это, пожалуй, самая безобидная по осложнениях вирусная инфекция. Главное, не пропустить бактериальную угрозу, но при правильном лечении её вероятность очень мала. Парагрипп и синцитиальная инфекции могут вызвать воспаление гортани (ларингит) или приступы удушья, затруднённость дыхания, лающий кашель, температура может оставаться в пределах допустимой нормы. Лечение ребёнка обязательно должен назначить врач, эти инфекции достаточно опасны, при несвоевременной медицинской помощи, можно попасть в реанимацию или ещё чего похуже. Самая тяжёлая в протекании болезни и «чемпион» по осложнениях, аденовирусная инфекция. К лихорадке присоединяются насморк, кашель, резь в глазах, боль в животе (воспаление лимфоузлов), отёк шейных лимфоузлов, миндалин. У ребёнка наблюдается вялость, снижение аппетита, ввиду интоксикации может начаться рвота или судороги конечностей.
 В сезон вирусных заболеваний укреплять иммунитет, при посещении школы или детского сада можно применять мазь виферон или оксолиновую мазь, а если всё-таки вирус пробрался в организм малыша, вовремя обратится за помощью к специалисту. Будьте здоровы!
В сезон вирусных заболеваний укреплять иммунитет, при посещении школы или детского сада можно применять мазь виферон или оксолиновую мазь, а если всё-таки вирус пробрался в организм малыша, вовремя обратится за помощью к специалисту. Будьте здоровы! 2022;5(7):e2223253
2022;5(7):e2223253
 Джей Тромб Хемост. 2021;19(10):2546-2553
Джей Тромб Хемост. 2021;19(10):2546-2553

