Заболевания — блог педиатров детской клиники «РебенОК»
Заболевания — блог педиатров детской клиники «РебенОК»- Главная
- Заболевания
- Крапивница у детей
- Контагиозный моллюск у детей
- Грибковые инфекции у детей
- Носовые кровотечения у детей
- Бородавки у детей
- Атопический дерматит у детей
- Пищевая аллергия у детей
- Аллергический ринит у детей
- Ложный круп у детей
- Ангина у детей
- Храп у детей
- Аденоиды у детей
- Ларингит у ребенка
- Угри у ребенка
- Боли в животе у детей
- Диарея у ребенка
- Акции
- Услуги для детей
- Направления лечения
- Педиатрия
- ЛОР
- Аллергология-иммунология
- Дерматология
- Неврология
- Гастроэнтерология
- Офтальмология
- Травматология-ортопедия
- Кардиология
- Массаж
- Логопедия
- Психология
- Хирургия-урология
- Гинекология
- Прокол ушей
- Услуги на дому
- Сдать анализы на дому ребенку в Москве
- Анализ на COVID19
- Вызов педиатра на дом
- Вызов детского ЛОРа на дом
- Детский массаж на дому
- Вызов терапевта на дом
- Анализы и диагностика
- Аллергочип ImmunoCap
- Квантифероновый тест
- T-SPOT
- Анализ на ревматоидный фактор
- Тиреотропный гормон (ТТГ)
- Анализ на прогестерон
- Анализ на глюкозу
- СРБ анализ крови
- Анализ крови на АЛТ
- АСТ анализ крови
- Анализ на витамин D
- Анализ ХГЧ
- Коагулограмма
- Общий анализ крови
- RW-анализ крови на сифилис
- Анализ крови на витамины и микроэлементы
- Анализ крови на Хеликобактер Пилори
- Анализ крови на аллергены
- Анализ крови на паразитов
- Анализ крови на гормоны щитовидной железы
- ПЦР-тест на коронавирусную инфекцию
- Анализ крови на антитела к COVID-19
- Анализ крови на ПСА
- Анализ крови на ферритин
- Биохимический анализ крови
- Анализ крови на женские гормоны
- Анализ крови на креатинин
- Анализ крови на D-димер
- Анализ крови на холестерин
- Анализ крови на кальций
- Анализ крови на тромбоциты
- Анализ крови на гепатит
- Анализ крови на стерильность
- Анализ крови на инсулин
- Анализ крови на гемоглобин
- Проба Манту
- Анализ крови на МНО
- Анализ крови на электролиты
- Диагностика
- Ультразвуковые исследования
- Электрокардиограмма (ЭКГ) детям
- Эхокардиография (ЭхоКГ) детям
- Проверка зрения у детей
- УЗИ брюшной полости
- УЗИ почек и мочевого пузыря
- УЗИ сосудов головы и шеи (УЗДГ)
- УЗИ тазобедренных суставов
- Аудиометрия
- УЗИ коленного сустава
- УЗИ лимфатических узлов
- УЗИ матки
- УЗИ молочных желез
- УЗИ мочевого пузыря
- УЗИ мочевыделительной системы
- Авторефрактометрия
- Плантография – определение степени плоскостопия
- УЗДС (ультразвуковое дуплексное сканирование)
- Справки
- Оформление формы 026у в ДДУ
- Оформление формы 026у в школу
- Справка в бассейн для ребенка
- Санаторно-курортная карта 076/у для детей
- Справка в спортивную секцию для ребенка
- Справка 086/у для колледжа и ВУЗа
- Справка 079/у для лагеря ребенку
- Оформление справки 159у в Артек
- Оформление справки в спортивную секцию (расширенная)
- Прививки
- Вакцинация от коклюша, столбняка, полиомиелита, дифтерии, гемофильной инфекции
- Вакцинация от гепатита А
- Вакцинация от кори, краснухи, паротита
- Вакцинация от гриппа
- Вакцинация от гепатита В
- Вакцинация от пневмококка
- Вакцинация от ротавирусной инфекции
- Вакцинация от вируса папилломы человека
- Туберкулиновые пробы и тесты на туберкулез
- Вакцинация от ветряной оспы
- Вакцинация от клещевого энцефалита
- Годовые программы
- Годовые программы для детей
- Индивидуальные программы наблюдения
- Направления лечения
- Годовые программы
- Чекапы
- Наши врачи
- Онлайн консультации
ФИО
Ваше обращение
Телефон для связи
Согласен (-а) на обработку персональных данных
Пн-пт с 09:00 по 20:00, сб с 09:00 по 17:00, вс выходной
+7 (499) 389-44-55
Отит у ребенка — «Поликлиника №2 Борисовка» г.
 Мытищи
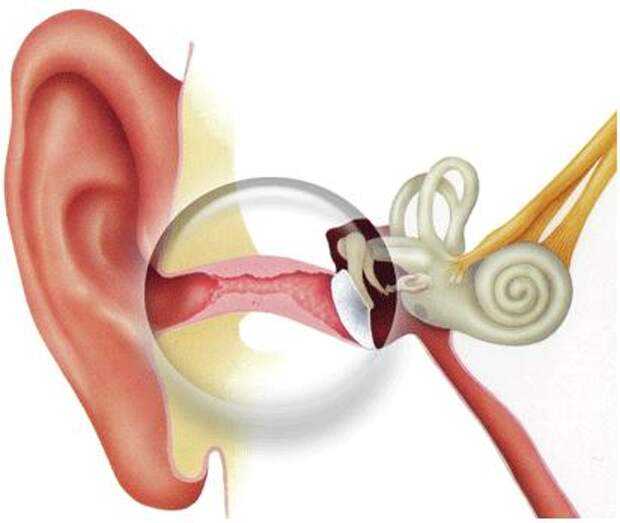
МытищиОтит – это распространенное детское заболевание, проявляющееся как воспаление тканей уха. Маленькие пациенты не всегда могут описать болезненные ощущения, поэтому важно знать симптоматику заболевания, чтобы начать лечение на начальной стадии и не допустить перетекания недуга в хроническое состояние.
Симптомы отита у ребенка
Отит у детей может проявиться в любом возрасте, но в 1-3 года орган слуха особенно восприимчив к воспалительным процессам и инфекциям, попадающим через носоглотку. Естественно, годовалый ребенок не сможет объяснить причину своего плача, а начнет лишь бессистемно бить себя по голове или дергать за ушки. Есть простой и проверенный способ, как определить, болит ли у ребенка ухо или проблема в чем-то ином. Диагностический прием заключается в следующем: необходимо немного нажать на хрящик в районе ушной раковины. При отите подобная манипуляция вызовет у малыша кратковременные, но острые болевые ощущения, и он заплачет, что станет сигналом для незамедлительного обращения к врачу-отоларингологу.
При отите у детей наблюдается такая симптоматика:
- острая боль в области уха, шеи, верхней челюсти;
- температура тела может повыситься к 38-39 C;
- ощущение вакуума и гула в ушах;
- ухудшение остроты слуха;
- плаксивость, раздражительность;
- обильные выделения серы или гноя;
- ребенок интенсивно бьет по ушам, машет головой или запрокидывает ее.
Симптомы могут проявляться частично, но болезненные ощущения будут присутствовать при любом типе отита у детей.
Существуют разные виды отита, и правильные медикаменты может подобрать только отоларинголог, а самолечение приведет лишь к ухудшению ситуации и необходимости проводить дальнейшее лечение в стационаре.
Виды отита у детей
Виды отита классифицируются в зависимости от локализации воспаления, степени его запущенности и быстроты развития заболевания. Существуют такие виды отита:
- Наружный. Попадание инфекции на наружный слуховой проход осуществляется путем переохлаждения, механического повреждения уха, попадания холодной воды в слуховой проход.
 Наружный слуховой проход – идеальная сфера для развития бактерий и грибков. Выделяемая сера защищает ухо от попадания инфекций, и при ее полном удалении орган слуха остается незащищенным.
Наружный слуховой проход – идеальная сфера для развития бактерий и грибков. Выделяемая сера защищает ухо от попадания инфекций, и при ее полном удалении орган слуха остается незащищенным. - Средний. Такой отит у детей появляется при воспалении в тканях, расположенных за барабанной перепонкой. В среднее ухо бактерии переходит через евстахиеву трубу с носоглотки. Средний отит, чаще всего, является последствием ангины или вирусных заболеваний
- Гнойный. Гнойный отит – самый опасный из всех видов, поскольку оказывает непосредственное влияние на барабанную перепонку, окутывая ее гноем и истончая ее стенки. В области барабанной перепонки скапливается большое количество гноя, который способствует повышению температуры тела до 39 C. Облегчение наступает в тот момент, когда гной начинает пробиваться в наружную поверхность уха и покидать ушные каналы. Если неправильно лечить отит у детей или поздно обратиться к врачу, то есть шанс разрушения барабанной перепонки под давлением гноя, что приведет к ухудшению слуха или глухоте на одно ухо.

- Острый. Острый отит возникает при воспалении среднего уха у детей с особенностями анатомического строения органа слуха. Такой отит может давать болезненные ощущения на протяжении 2-3 недель. Острый отит в большинстве случаев является сопутствующим заболеванием при болезнях носоглотки, гортани и полости рта.
- Хронический. Хронический отит – результат некачественного или несвоевременного лечения острого отита, и период восстановления на этом этапе составляет несколько месяцев.
- Двусторонний. Распространённое явление у детей до 2 лет, что связано с анатомическим строением евстахиевой трубы. Инфекция поднимается из горла и носа в евстахиеву трубу и быстро распространяется в органе слуха.
Лечение отита у ребенка
Осмотр, диагностика и назначение правильного лечения отита у детей – дело опытного врача-отоларинголога. Самолечение способно только усугубить протекание болезни и перевести ее в хронический тип. Оптимальное лечение отита направлено в три сферы:
- устранение болезненных ощущений;
- снятие воспалительного процесса и уничтожение инфекции;
- нормализация температуры.

В некоторых случаях, при хроническом, гнойном отите обязательно применяется методика лечения антибиотиками, которые позволяют быстро и надежно снизить температуру, устранить инфекцию и уменьшить болевой синдром. Отчетливые изменения в протекании болезни и самочувствии ребенка заметны уже на 3 сутки, а без антибиотиков лечение может затянуться на 5-10 дней.
Ушную боль нужно снимать обезболивающими препаратами общего спектра действия. Отличным помощником при отите станет «Нурофен», который сможет устранить боль и нормализовать температуру, но лечебного воздействия он не имеет.
Профилактика отита у детей
Как таковой профилактики отита у детей не существует, поскольку ухо – орган, который сложно уберечь от инфекций, попадающих через носоглотку. Несмотря на это, есть несколько рекомендаций, которые могут уберечь от наружного отита:
- избегать переохлаждения;
- при сильных порывах ветра и низкой температуре обязательно носить головной убор;
- при купании в бассейне надевать шапочку для плавания;
- при заболеваниях носоглотки принимать препарат для профилактики отита, если ранее уже переносили эту болезнь.

В медицинском центре «ПОЛИКЛИНИКА No2 БОРИСОВКА» в Мытищах работают опытные отоларингологи, которые готовы принять маленьких пациентов в любое удобное время, в том числе и в выходные дни. В клинике работают квалифицированные врачи, имеющие стаж работы от 10 лет и сотни положительных отзывов от довольных клиентов. На территории поликлиники можно сдать все необходимые анализы для постановки диагноза, пройти полное обследование организма и записаться на прием к профильным специалистам. Запись к докторам осуществляется в режиме онлайн, также можно воспользоваться услугой вызова врача на дом.
Записаться онлайн
Средний отит: диагностика и лечение
КЭТРИН М. ХАРМС, доктор медицинских наук, Р. АЛЕКСАНДР БЛЭКВУД, доктор медицинских наук, ХИЗЕР Л.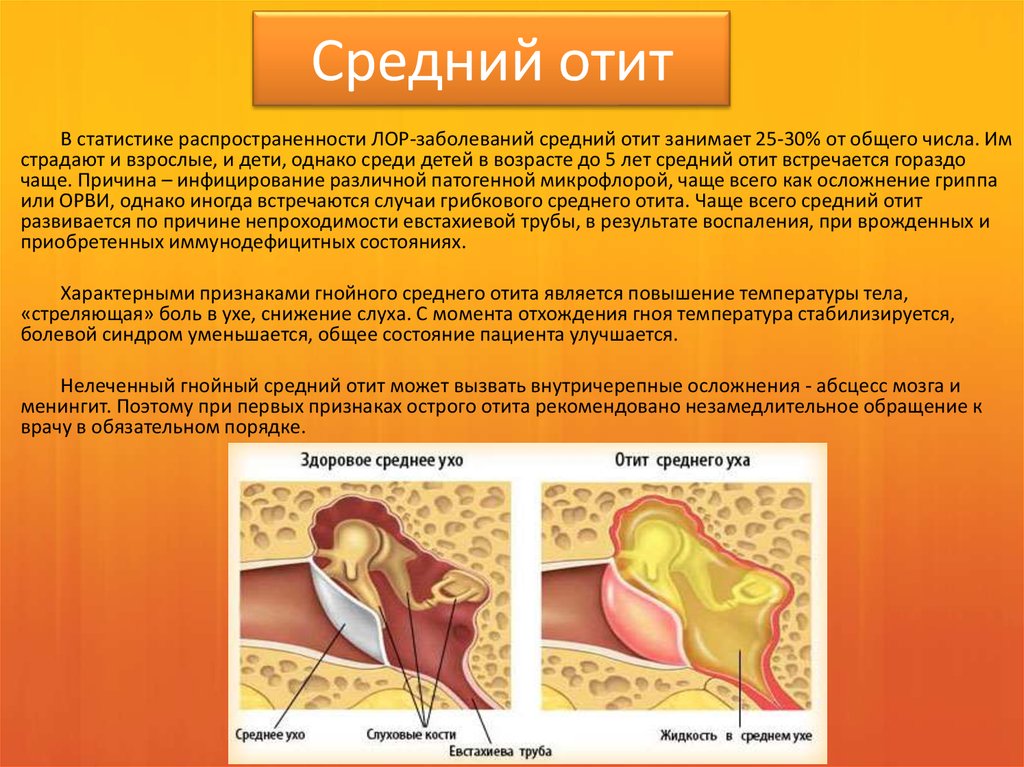 БЕРРОУЗ, доктор медицинских наук, ДЖЕЙМС М. КУК, доктор медицинских наук, Р. ВАН ХАРРИСОН, доктор медицинских наук, И ПИТЕР П. ПАССАМАНИ, доктор медицинских наук
БЕРРОУЗ, доктор медицинских наук, ДЖЕЙМС М. КУК, доктор медицинских наук, Р. ВАН ХАРРИСОН, доктор медицинских наук, И ПИТЕР П. ПАССАМАНИ, доктор медицинских наук
Острый средний отит диагностируется у пациентов с острым началом, наличием выпота в среднем ухе, физическими признаками воспаления среднего уха и такими симптомами, как боль, раздражительность или лихорадка. Острый средний отит обычно является осложнением дисфункции евстахиевой трубы, возникающей при вирусной инфекции верхних дыхательных путей. Streptococcus pneumoniae, Haemophilus influenzae и Moraxella catarrhalis являются наиболее распространенными микроорганизмами, выделяемыми из жидкости среднего уха. Лечение острого среднего отита следует начинать с адекватной анальгезии. Антибиотикотерапия может быть отложена у детей двух лет и старше с легкими симптомами. Амоксициллин в высоких дозах (от 80 до 90 мг на кг массы тела в сутки) является антибиотиком выбора для лечения острого среднего отита у пациентов, не страдающих аллергией на пенициллин.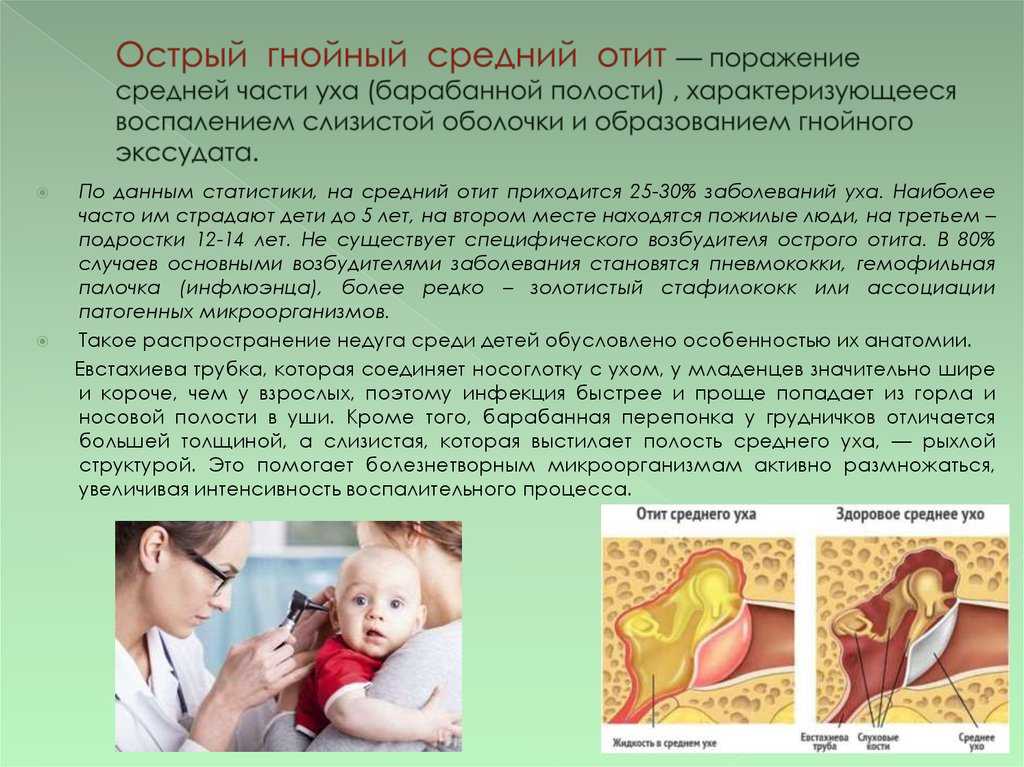
Средний отит является одной из наиболее распространенных проблем, с которыми сталкиваются врачи, ухаживающие за детьми. Примерно у 80% детей будет хотя бы один эпизод острого среднего отита (ОСО), а от 80% до 90% будет хотя бы один эпизод экссудативного среднего отита (ОМО) до школьного возраста. 1,2 Этот обзор диагностики и лечения среднего отита частично основан на рекомендациях системы здравоохранения Мичиганского университета по оказанию медицинской помощи при среднем отите.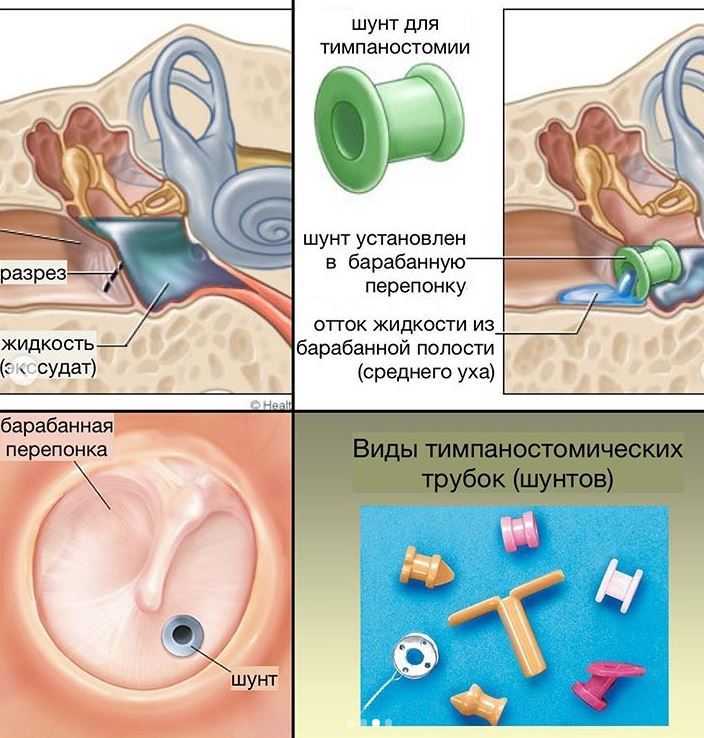 2
2
| Клиническая рекомендация | Рейтинг доказательств | СПИСОК ЛИТЕРАТУ выпячивание барабанной перепонки, связанное с недавним появлением боли в ушах (менее 48 часов) или эритемой. | С | 8 |
|---|---|---|---|---|
| Выпот в среднем ухе можно обнаружить при комбинированном использовании отоскопии, пневматической отоскопии и тимпанометрии. | C | 9 | ||
| Адекватное обезболивание рекомендуется для всех детей с ОСО. | C | 8 , 15 | ||
Следует рассмотреть возможность отсрочки антибактериальной терапии у детей из группы низкого риска с ОСО.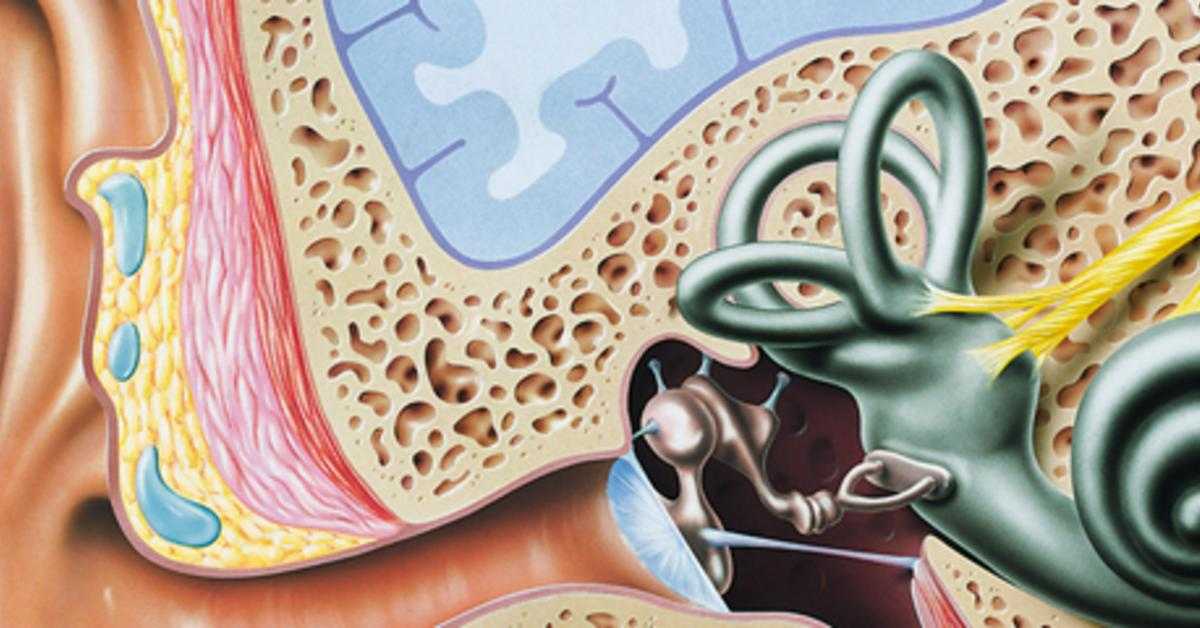 | С | 19 , 20 , 23 | ||
| Высокие дозы амоксициллина (от 80 до 90 мг на кг в сутки в два приема) являются препаратами первого выбора для начальной антибактериальной терапии у детей с ОСО. | C | 8 , 10 | ||
| Детей с выпотом в среднем ухе и анатомическими повреждениями или признаками потери слуха или задержки речи следует направить к отоларингологу. | С | 11 |
Этиология и факторы риска
Обычно ОСО является осложнением дисфункции евстахиевой трубы, возникшей во время острой вирусной инфекции верхних дыхательных путей. Бактерии могут быть выделены из культур жидкости среднего уха в 50-90% случаев ОСО и ОМО. Streptococcus pneumoniae, Haemophilus influenzae (нетипируемый) и Moraxella catarrhalis являются наиболее распространенными микроорганизмами. 3,4 H. influenzae стал наиболее распространенным микроорганизмом среди детей с тяжелым или рефрактерным ОСО после введения пневмококковой конъюгированной вакцины. 5–7 Факторы риска ОСО перечислены в таблице 1 . 8,9
Streptococcus pneumoniae, Haemophilus influenzae (нетипируемый) и Moraxella catarrhalis являются наиболее распространенными микроорганизмами. 3,4 H. influenzae стал наиболее распространенным микроорганизмом среди детей с тяжелым или рефрактерным ОСО после введения пневмококковой конъюгированной вакцины. 5–7 Факторы риска ОСО перечислены в таблице 1 . 8,9
| Age (younger) | |||||
| Allergies | |||||
| Craniofacial abnormalities | |||||
| Exposure to environmental smoke or other respiratory irritants | |||||
| Exposure to group day care | |||||
| Family history of recurrent acute otitis media | |||||
| Гастроэзофагеальный рефлюкс | |||||
| Иммунодефицит | |||||
| Отсутствие грудного вскармливания | |||||
| Использование пустышки | |||||
| Инфекции верхних дыхательных путей | |||||
| Первоначальная презентация |
| Диагноз, установленная с помощью результатов физического обследования и наличия симптомов |
| лечить боль |
| детей шесть месяцев или старше, или старые, или старые, или старые, или SEARRHEA или SEREE SEREE SEREE SEREE или SEAREE SEREE SEREE или SEREE SERE оталгия не менее 48 часов или температура 102,2°F [39°C] или выше): антибактериальная терапия в течение 10 дней |
| Дети в возрасте от 6 до 23 месяцев с двусторонним острым средним отитом без тяжелых признаков или симптомов: антибактериальная терапия в течение 10 дней |
| Дети в возрасте от 6 до 23 месяцев при одностороннем остром среднем отите без тяжелых признаков или симптомов: наблюдение или антибактериальная терапия в течение 10 дней |
| Дети от двух лет и старше без тяжелых признаков или симптомов: наблюдение или антибактериальная терапия в течение 5–7 дней |
| Персистирующие симптомы (от 48 до 72 часов) |
| Повторное обследование уха на наличие признаков среднего отита |
| антибиотикотерапия, рассмотрите возможность внутримышечного введения цефтриаксона (роцефина), клиндамицина или тимпаноцентеза |
АНАЛЬГЕТИКИ
Анальгетики рекомендуются при симптомах боли в ушах, лихорадки и раздражительности. 8,15 Анальгетики особенно важны перед сном, поскольку нарушение сна является одним из наиболее распространенных симптомов, побуждающих родителей обращаться за медицинской помощью. 2 Эффективность ибупрофена и ацетаминофена доказана. 16 Ибупрофен предпочтительнее из-за его более длительного действия и меньшей токсичности в случае передозировки. 2 Местные анальгетики, такие как бензокаин, также могут быть полезны. 17
8,15 Анальгетики особенно важны перед сном, поскольку нарушение сна является одним из наиболее распространенных симптомов, побуждающих родителей обращаться за медицинской помощью. 2 Эффективность ибупрофена и ацетаминофена доказана. 16 Ибупрофен предпочтительнее из-за его более длительного действия и меньшей токсичности в случае передозировки. 2 Местные анальгетики, такие как бензокаин, также могут быть полезны. 17
НАБЛЮДЕНИЕ VS. АНТИБИОТИКОТЕРАПИЯ
Бактерии, устойчивые к антибиотикам, остаются серьезной проблемой общественного здравоохранения. Широко одобренная стратегия улучшения лечения ОСО включает отсрочку антибактериальной терапии у пациентов с наименьшей вероятностью пользы от антибиотиков. 18 Антибиотики следует регулярно назначать детям с ОСО в возрасте шести месяцев и старше с тяжелыми признаками или симптомами (т. выше), так и у детей младше двух лет с двусторонним ОСО независимо от дополнительных признаков или симптомов. 8
8
Среди детей с легкими симптомами наблюдение может быть вариантом для детей в возрасте от 6 до 23 месяцев с односторонним ОСО или от двух лет и старше с двусторонним или односторонним ОСО. 8,10,19 Большое проспективное исследование этой стратегии показало, что двое из трех детей выздоравливают без антибиотиков. 20 Недавно Американская академия семейных врачей рекомендовала не назначать антибиотики при среднем отите детям в возрасте от 2 до 12 лет с нетяжелыми симптомами, если разумным вариантом является наблюдение. 21,22 Если выбрано наблюдение, должен быть предусмотрен механизм, обеспечивающий надлежащее лечение, если симптомы сохраняются более 48–72 часов. Стратегии включают запланированное последующее посещение или выдачу пациентам резервного рецепта на антибиотики, который следует принимать только в случае сохранения симптомов. 8,20,23
ВЫБОР АНТИБИОТИКОВ
[исправлено] В таблице 3 приведены варианты антибиотиков для детей с ОСО. 8 Высокие дозы амоксициллина должны быть начальным лечением при отсутствии известной аллергии. 8,10,24 К преимуществам амоксициллина относятся низкая стоимость, приемлемый вкус, безопасность, эффективность и узкий микробиологический спектр. Детей, принимавших амоксициллин в течение последних 30 дней, страдающих конъюнктивитом или нуждающихся в страховке от β-лактамазо-положительных микроорганизмов, следует лечить высокими дозами амоксициллина/клавуланата (Аугментин). 8
8 Высокие дозы амоксициллина должны быть начальным лечением при отсутствии известной аллергии. 8,10,24 К преимуществам амоксициллина относятся низкая стоимость, приемлемый вкус, безопасность, эффективность и узкий микробиологический спектр. Детей, принимавших амоксициллин в течение последних 30 дней, страдающих конъюнктивитом или нуждающихся в страховке от β-лактамазо-положительных микроорганизмов, следует лечить высокими дозами амоксициллина/клавуланата (Аугментин). 8
| Начальная немедленная или отсроченная антибиотикотерапия | Антибиотикотерапия через 48–72 ч после неэффективности начальной антибактериальной терапии | ||||
|---|---|---|---|---|---|
| Recommended first-line treatment | Alternative treatment (if penicillin allergy) | Recommended first-line treatment | Alternative treatment | ||
|
|
|
| ||
Пероральные цефалоспорины, такие как цефуроксим (Цефтин), могут применяться у детей с аллергией на пенициллин. Недавние исследования показывают, что степень перекрестной реактивности между пенициллином и цефалоспоринами второго и третьего поколения низка (менее 10–15%), и избегать их больше не рекомендуется. 25 Из-за широкого спектра действия цефалоспорины третьего поколения, в частности, могут иметь повышенный риск селекции резистентных бактерий в обществе. 26 Высокие дозы азитромицина (Зитромакс; 30 мг на кг массы тела, однократная доза) более эффективны, чем обычно используемый пятидневный курс, и имеют такой же уровень излечения, что и высокие дозы амоксициллина/клавуланата. 8,27,28 Однако чрезмерное использование азитромицина связано с повышенной резистентностью, и его рутинное использование не рекомендуется. 8 Триметоприм/сульфаметоксазол больше не эффективен для лечения острого среднего отита из-за доказательств устойчивости к S. pneumoniae . 29
8,27,28 Однако чрезмерное использование азитромицина связано с повышенной резистентностью, и его рутинное использование не рекомендуется. 8 Триметоприм/сульфаметоксазол больше не эффективен для лечения острого среднего отита из-за доказательств устойчивости к S. pneumoniae . 29
Внутримышечное или внутривенное введение цефтриаксона (роцефина) следует зарезервировать для эпизодов неэффективности лечения или при подозрении на серьезную сопутствующую бактериальную инфекцию. 2 Одну дозу цефтриаксона можно использовать у детей, которые не переносят пероральные антибиотики, поскольку было показано, что он обладает такой же эффективностью, что и высокие дозы амоксициллина. 30,31 Трехдневный курс цефтриаксона превосходит однодневный курс при лечении нерезистентного ОСО, вызванного резистентным к пенициллину S.pneumoniae . 31 Хотя некоторым детям, вероятно, будет полезно внутримышечное введение цефтриаксона, чрезмерное использование этого препарата может значительно увеличить резистентность к пенициллину высокого уровня в обществе. 2 Высокорезистентные к пенициллину пневмококки также устойчивы к цефалоспоринам первого и третьего поколений.
2 Высокорезистентные к пенициллину пневмококки также устойчивы к цефалоспоринам первого и третьего поколений.
Антибиотикотерапия ОСО часто связана с диареей. 8,10,32 Пробиотики и йогурты, содержащие активные культуры, снижают заболеваемость диареей, и их следует предлагать детям, получающим антибиотики для лечения ОСО. 32 Нет убедительных доказательств в поддержку использования дополнительных и альтернативных методов лечения ОСО. 8
ПЕРСИСТЕНТНЫЙ ИЛИ РЕЦИДИВИРУЮЩИЙ ОСО
Детей с персистирующими выраженными симптомами острого среднего отита, несмотря на 48–72-часовую антибактериальную терапию, следует обследовать повторно. 8 Если наблюдается выпуклая воспаленная барабанная перепонка, терапию следует изменить на препарат второй линии. 2 Детям, первоначально принимающим амоксициллин, рекомендуются высокие дозы амоксициллина/клавуланата. 8,10,28
Для детей с аллергией на амоксициллин, состояние которых не улучшается при пероральном приеме цефалоспорина, можно рассмотреть возможность внутримышечного введения цефтриаксона, клиндамицина или тимпаноцентеза. 4,8 Если симптомы повторяются более чем через месяц после первоначального диагноза ОСО, следует предположить новый и не связанный с ним эпизод ОСО. 10 Для детей с рецидивирующим ОСО (т. е. три или более эпизодов за шесть месяцев или четыре эпизода в течение 12 месяцев, по крайней мере, с одним эпизодом в предшествующие шесть месяцев) с выпотом в среднем ухе можно рассмотреть возможность установки тимпаностомических трубок для уменьшения потребности в них. для системных антибиотиков в пользу наблюдения или местных антибиотиков при трубной оторее. 8,10 Тем не менее, тимпаностомические трубки могут увеличить риск долгосрочных аномалий барабанной перепонки и снижения слуха по сравнению с медикаментозной терапией. 33 Другие стратегии могут помочь предотвратить рецидив (Таблица 4) . 34–37
4,8 Если симптомы повторяются более чем через месяц после первоначального диагноза ОСО, следует предположить новый и не связанный с ним эпизод ОСО. 10 Для детей с рецидивирующим ОСО (т. е. три или более эпизодов за шесть месяцев или четыре эпизода в течение 12 месяцев, по крайней мере, с одним эпизодом в предшествующие шесть месяцев) с выпотом в среднем ухе можно рассмотреть возможность установки тимпаностомических трубок для уменьшения потребности в них. для системных антибиотиков в пользу наблюдения или местных антибиотиков при трубной оторее. 8,10 Тем не менее, тимпаностомические трубки могут увеличить риск долгосрочных аномалий барабанной перепонки и снижения слуха по сравнению с медикаментозной терапией. 33 Другие стратегии могут помочь предотвратить рецидив (Таблица 4) . 34–37
| Проверка на невыявленные аллергии, приводящие к хронической ринорее |
| Устранение подпорок для бутылочек и пустышек 34 |
| Устранение пассивного курения 35 |
| Плановая иммунизация пневмококковой конъюгированной вакциной и противогриппозной вакциной 36 |
| Использовать ксилитовую резинку у соответствующих детей (две штуки, не менее пяти минут пять раз в день после еды) 10 2 7 3 пять раз в день после еды и жевать в течение не менее 10 |
Предполагается, что пробиотики, особенно у младенцев, снижают частоту инфекций в течение первого года жизни.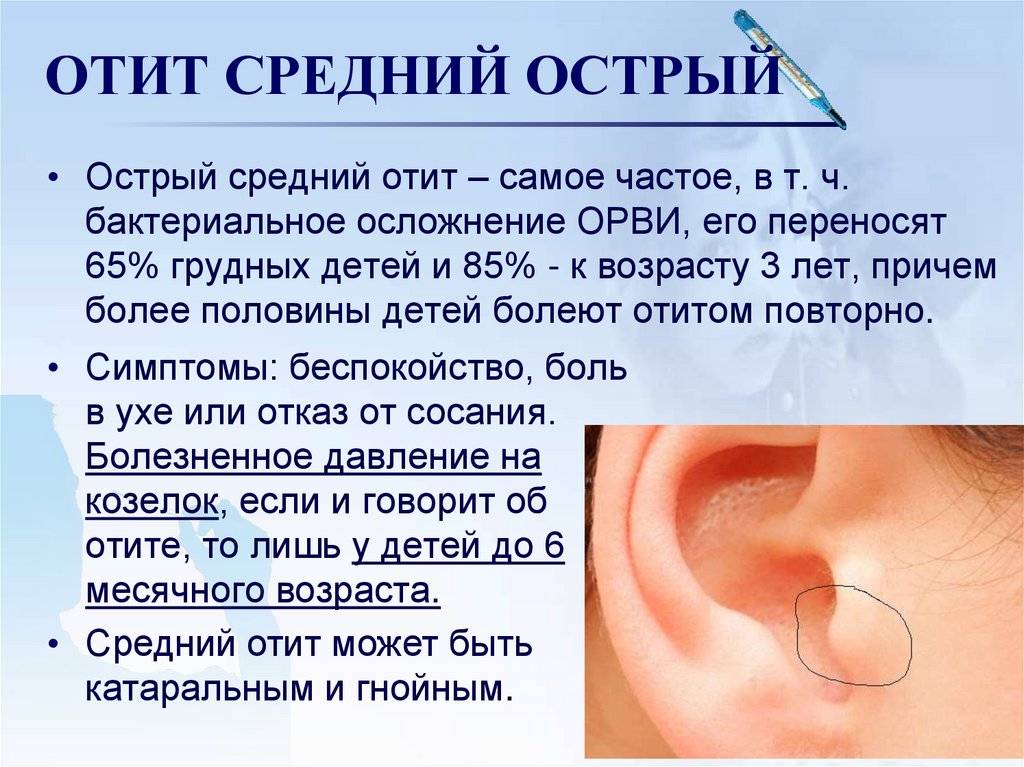 Хотя имеющиеся данные не продемонстрировали, что пробиотики предотвращают респираторные инфекции, 38 Пробиотики не вызывают побочных эффектов, и их не следует препятствовать. Антибиотикопрофилактика не рекомендуется. 8
Хотя имеющиеся данные не продемонстрировали, что пробиотики предотвращают респираторные инфекции, 38 Пробиотики не вызывают побочных эффектов, и их не следует препятствовать. Антибиотикопрофилактика не рекомендуется. 8
Управление OME
Управление OME обобщено в таблице 5 . 11 Двумя редкими осложнениями OME являются преходящая потеря слуха, потенциально связанная с задержкой речи, и хроническое анатомическое повреждение барабанной перепонки, требующее реконструктивной хирургии. 11 Детей следует проверять на предмет задержки речи при каждом посещении. Если очевидна задержка развития или аномалии структур среднего уха, ребенка следует направить к отоларингологу. 11 Антибиотики, деконгестанты и назальные стероиды не ускоряют выведение жидкости из среднего уха и не рекомендуются. 11,39
| По возможности оценивайте барабанные перепонки при каждом посещении здорового ребенка и больного; при возможности выполните пневматическую отоскопию или тимпанометрию (рассмотрите возможность удаления ушной серы) |
| Если есть вероятность транзиторного выпота, повторное обследование каждые три месяца, включая скрининг задержки речи; если нет анатомических повреждений или признаков развития или поведенческих осложнений, продолжайте наблюдение с интервалом от трех до шести месяцев; при подозрении на осложнения обратиться к отоларингологу |
| При наличии выпота, связанного с анатомическими повреждениями, такими как адгезивный средний отит или ретракционные карманы, повторите обследование через четыре-шесть недель; если аномалия сохраняется, обратитесь к отоларингологу |
| Антибиотики, деконгестанты и назальные стероиды не показаны |
Размещение тимпаностомической трубки
Тимпаностомические трубки подходят для детей в возрасте от шести месяцев до 12 лет, у которых был двусторонний OME в течение трех месяцев или дольше с документально подтвержденными нарушениями слуха, или для детей с рецидивирующим ОСО, у которых в то время были признаки экссудата среднего уха оценки для трубки кандидата. Трубки не показаны детям с единичным эпизодом ОМО продолжительностью менее трех месяцев или детям с рецидивирующим ОСО, у которых на момент оценки кандидата на трубку нет выпота в среднем ухе ни в одном из ушей. Детей с хроническим OME, которым не устанавливали трубки, следует повторно обследовать каждые три-шесть месяцев, пока не прекратится выпот, не будет обнаружена потеря слуха или не возникнут подозрения на структурные аномалии барабанной перепонки или среднего уха. 40
Трубки не показаны детям с единичным эпизодом ОМО продолжительностью менее трех месяцев или детям с рецидивирующим ОСО, у которых на момент оценки кандидата на трубку нет выпота в среднем ухе ни в одном из ушей. Детей с хроническим OME, которым не устанавливали трубки, следует повторно обследовать каждые три-шесть месяцев, пока не прекратится выпот, не будет обнаружена потеря слуха или не возникнут подозрения на структурные аномалии барабанной перепонки или среднего уха. 40
Детей с тимпаностомическими трубками и острой неосложненной отореей следует лечить местными антибиотиками, а не пероральными антибиотиками. Обычные профилактические меры предосторожности при использовании воды, такие как беруши, повязки на голову или отказ от плавания, не являются необходимыми для детей с тимпаностомическими трубками. 40
Особые группы населения
НОВОРОЖДЕННЫЕ ВОСЕМЬ НЕДЕЛЬ ИЛИ МЛАДШЕ
Маленькие дети подвергаются повышенному риску тяжелых последствий гнойного ОСО. Патогены среднего уха, обнаруживаемые у новорожденных в возрасте до двух недель, включают стрептококки группы В, грамотрицательные кишечные бактерии и Хламидия трахоматис . 41 Лихорадящие новорожденные в возрасте до двух недель с явным ОСО должны пройти полное обследование на сепсис, которое показано любому лихорадящему новорожденному. 41 Эмпирический амоксициллин допустим для младенцев старше двух недель с инфекцией верхних дыхательных путей и ОСО, которые в остальном здоровы. 42
Патогены среднего уха, обнаруживаемые у новорожденных в возрасте до двух недель, включают стрептококки группы В, грамотрицательные кишечные бактерии и Хламидия трахоматис . 41 Лихорадящие новорожденные в возрасте до двух недель с явным ОСО должны пройти полное обследование на сепсис, которое показано любому лихорадящему новорожденному. 41 Эмпирический амоксициллин допустим для младенцев старше двух недель с инфекцией верхних дыхательных путей и ОСО, которые в остальном здоровы. 42
ВЗРОСЛЫЕ
Существует мало опубликованной информации по лечению среднего отита у взрослых. Взрослые с впервые возникшим односторонним, рецидивирующим ОСО (более двух эпизодов в год) или персистирующим ОМО (более шести недель) должны пройти дополнительное обследование, чтобы исключить серьезное основное заболевание, такое как механическая обструкция, которая в редких случаях вызвана карцинома носоглотки. Изолированный ОСО или транзиторный ОМЕ могут быть вызваны дисфункцией евстахиевой трубы вследствие вирусной инфекции верхних дыхательных путей; однако взрослых с рецидивирующим ОСО или персистирующим ОМО следует направлять к отоларингологу.
Источники данных: Мы рассмотрели обновленный отчет Агентства медицинских исследований и доказательств качества по лечению острого среднего отита, который включал систематический обзор литературы по июль 2010 г. Мы провели поиск в Medline литературы, опубликованной с 1 июля 2010 г. , используя ключевые слова человек, английский язык, рекомендации, контролируемые испытания и когортные исследования. Поиск проводился с использованием следующих терминов: средний отит с выпотом или серозным выпотом, рецидивирующий средний отит, острый средний отит, средний отит у детей 0–4 недель, средний отит у взрослых, средний отит и скрининг задержки речи, пробиотические бактерии после антибиотиков. Даты поиска: октябрь 2011 г. и 14 августа 2013 г.
ПРИМЕЧАНИЕ РЕДАКТОРА: Эта статья частично основана на общеучрежденческом руководстве, разработанном в Мичиганском университете. В рамках процесса разработки руководства авторы этой статьи, в том числе представители первичной и специализированной медицинской помощи, собрались для обзора современной литературы и выработки рекомендаций по диагностике и лечению среднего отита и среднего отита с выпотом в первичной медико-санитарной помощи.
Средний отит (инфекция среднего уха) у взрослых
Средний отит (инфекция среднего уха) у взрослых
Средний отит — другое название инфекции среднего уха. Это означает инфекцию за барабанной перепонкой. Этот вид ушной инфекции может возникнуть после любого состояния, препятствующего оттоку жидкости из среднего уха. Эти состояния включают аллергию, простуду, боль в горле или респираторную инфекцию.
Инфекции среднего уха часто встречаются у детей, но могут возникать и у взрослых. Инфекция уха у взрослого может означать более серьезную проблему, чем у ребенка. Так что вам могут понадобиться дополнительные анализы. Если у вас ушная инфекция, вам следует обратиться к врачу для лечения. Если они повторяются, вам следует обратиться к отоларингологу (специалисту по уху, носу и горлу) или отологу (специалисту по отоларингологии).
Какие бывают инфекции среднего уха? Инфекции могут поражать среднее ухо несколькими путями. Это:
Это:
- Острый средний отит- Эта инфекция среднего уха возникает внезапно. Это вызывает отек и покраснение. Жидкость и гной попадают под барабанную перепонку (барабанную перепонку). У вас может быть лихорадка и боль в ушах.
- Хронический средний отит — Это инфекция среднего уха, которая не проходит или повторяется в течение месяцев или лет. Ухо может течь (жидкость выходит из слухового прохода). Часто это может сопровождаться перфорацией барабанной перепонки и потерей слуха. Обычно хронический средний отит не вызывает болезненных ощущений. 903:50
- Средний отит с выпотом- Жидкость (выпот) и слизь накапливаются в среднем ухе после исчезновения инфекции. Вы можете почувствовать, что ваше среднее ухо заполнено. Это может продолжаться в течение нескольких месяцев и может повлиять на ваш слух. Его также иногда называют серозным средним отитом.
- Хронический средний отит с выпотом — Жидкость (выпот) остается в среднем ухе в течение длительного времени.
 Или он накапливается снова и снова, хотя инфекции нет. Это также может повлиять на ваш слух 903:50
Или он накапливается снова и снова, хотя инфекции нет. Это также может повлиять на ваш слух 903:50
У вас больше шансов заболеть ушной инфекцией, если вы:
- Курите или находитесь рядом с курящим человеком
- Имеют симптомы сезонной или круглогодичной аллергии
- Простуда или другая инфекция верхних дыхательных путей
Среднее ухо соединяется с горлом каналом, называемым евстахиевой трубой. Эта трубка помогает выровнять давление между наружным ухом и внутренним ухом. Простуда или аллергия могут вызвать раздражение трубки или вызвать отек области вокруг нее. Это может препятствовать вытеканию жидкости из среднего уха. Жидкость скапливается позади барабанной перепонки. В этой жидкости могут размножаться бактерии и вирусы. Бактерии и вирусы вызывают инфекцию среднего уха.
Каковы симптомы инфекции среднего уха?Общие симптомы инфекции среднего уха у взрослых:
- Боль в одном или обоих ушах
- Дренаж из уха
- Приглушенный слух
- Боль в горле
У вас также может быть жар. В редких случаях это может повлиять на ваш баланс.
В редких случаях это может повлиять на ваш баланс.
Эти симптомы могут быть такими же, как и при других состояниях. Если вы считаете, что у вас инфекция среднего уха, важно поговорить с вашим лечащим врачом. Если у вас высокая температура, сильная боль за ухом или паралич лица, как можно скорее обратитесь к врачу.
Как диагностируется инфекция среднего уха?Ваш лечащий врач соберет историю болезни и проведет медицинский осмотр. Он или она осмотрит наружное ухо и барабанную перепонку с помощью отоскопа или отомикроскопа. Это инструменты с подсветкой, которые позволяют вашему медицинскому работнику заглянуть внутрь уха. Пневматический отоскоп нагнетает струю воздуха в ухо, чтобы проверить, насколько хорошо движется барабанная перепонка. Если барабанная перепонка плохо двигается, это может означать, что за ней находится жидкость.
Ваш врач может также провести тест, называемый тимпанометрией. Этот тест показывает, насколько хорошо работает среднее ухо. Он может обнаружить любые изменения давления в среднем ухе. Ваш врач может проверить ваш слух с помощью аудиограммы (проверки слуха) или камертона.
Он может обнаружить любые изменения давления в среднем ухе. Ваш врач может проверить ваш слух с помощью аудиограммы (проверки слуха) или камертона.
Инфекцию среднего уха можно лечить с помощью:
- Антибиотиков, принимаемых внутрь или в виде ушных капель
- Лекарство от боли
- Деконгестанты, антигистаминные препараты или назальные стероиды
- При хроническом среднем отите с выпотом может помочь ушная трубка (тимпаностомическая трубка) (см. ниже)
Ваш лечащий врач может также предложить вам попробовать аутоинсуффляцию. Это помогает регулировать давление воздуха в ухе. Для этого вы зажимаете нос и плавно выдыхаете. Это вытесняет воздух обратно через евстахиеву трубу.
Точное лечение ушной инфекции зависит от ее типа. Как правило, если ваши симптомы не улучшаются в течение 48–72 часов, обратитесь к своему лечащему врачу.
Инфекции среднего уха могут вызвать долговременные проблемы, если их не лечить. Они могут привести к:
Они могут привести к:
- Заражению других частей головы
- Постоянная потеря слуха
- Паралич лицевого нерва
Иногда вам может потребоваться КТ или МРТ для выявления редких причин, таких как холестеатома или опухоли. Если у вас инфекция среднего уха, которая не проходит, вам следует обратиться к специалисту по уху, носу и горлу (оториноларингологу) или профильному отологу.
Ушные трубки
Иногда жидкость остается в среднем ухе даже после приема антибиотиков, и инфекция проходит. В этом случае ваш лечащий врач может порекомендовать поместить вам в ухо небольшую трубку (также называемую тимпаностомической трубкой). Трубку вводят в отверстие барабанной перепонки. Трубка предотвращает накопление жидкости и снижает давление в среднем ухе. Это также может помочь вам лучше слышать. Эту процедуру иногда называют миринготомией. Это делается чаще у детей, но также выполняется и у взрослых. У взрослых это рутинная процедура, которая занимает менее 5 минут в офисе.

 Наружный слуховой проход – идеальная сфера для развития бактерий и грибков. Выделяемая сера защищает ухо от попадания инфекций, и при ее полном удалении орган слуха остается незащищенным.
Наружный слуховой проход – идеальная сфера для развития бактерий и грибков. Выделяемая сера защищает ухо от попадания инфекций, и при ее полном удалении орган слуха остается незащищенным.

 Обновленное руководство Американской академии педиатрии поддерживает более строгие отоскопические критерии диагностики. 8 Диагноз ОСО требует умеренного или сильного выпячивания барабанной перепонки (рисунок 1) , новое начало отореи, не вызванное наружным отитом, или легкое выпячивание барабанной перепонки, связанное с недавним появлением боли в ухе (менее 48 часов) или эритема. ОСО не следует диагностировать у детей, у которых нет объективных признаков выпота в среднем ухе. 8 Неправильный диагноз может привести к ненужному лечению антибиотиками и способствовать развитию устойчивости к антибиотикам.
Обновленное руководство Американской академии педиатрии поддерживает более строгие отоскопические критерии диагностики. 8 Диагноз ОСО требует умеренного или сильного выпячивания барабанной перепонки (рисунок 1) , новое начало отореи, не вызванное наружным отитом, или легкое выпячивание барабанной перепонки, связанное с недавним появлением боли в ухе (менее 48 часов) или эритема. ОСО не следует диагностировать у детей, у которых нет объективных признаков выпота в среднем ухе. 8 Неправильный диагноз может привести к ненужному лечению антибиотиками и способствовать развитию устойчивости к антибиотикам. Для сравнения, простая отоскопия дает точность от 60% до 70%. 10,11 Воспаление с выпячиванием барабанной перепонки при отоскопии в высокой степени предсказывает ОСО. 7,8,12 Пневматическая отоскопия наиболее полезна при удалении серы из наружного слухового прохода.
Для сравнения, простая отоскопия дает точность от 60% до 70%. 10,11 Воспаление с выпячиванием барабанной перепонки при отоскопии в высокой степени предсказывает ОСО. 7,8,12 Пневматическая отоскопия наиболее полезна при удалении серы из наружного слухового прохода.
 CEFTRIANE 30-40 мг/кг в день в 3 приема) с цефалоспорином третьего поколения или без него
CEFTRIANE 30-40 мг/кг в день в 3 приема) с цефалоспорином третьего поколения или без него Или он накапливается снова и снова, хотя инфекции нет. Это также может повлиять на ваш слух 903:50
Или он накапливается снова и снова, хотя инфекции нет. Это также может повлиять на ваш слух 903:50