Папулезная крапивница — причины, симптомы, диагностика и лечение
Папулезная крапивница – хронический зудящий дерматит аллергической природы, характеризующийся высыпаниями папул на неизменённой коже. Первичные элементы насыщенного красного цвета локализуются преимущественно на конечностях, не имеют тенденции к слиянию. В клинической картине превалирует симптом сильного зуда, который провоцирует появление расчёсов и присоединение вторичной инфекции с риском развития рубцов и гиперпигментации. Для диагностики используют кожные аллергические пробы, лабораторные исследования и клинические симптомы. В процессе лечения по возможности устраняют причину крапивницы, проводят дезинтоксикацию, применяют противозудные и антигистаминные препараты.
Общие сведения
Папулезная крапивница – чрезвычайно распространённый уртикарный аллергический дерматит, клинически проявляющийся зудящими участками отечной кожи и слизистых с усиливающимися при почёсывании первичными элементами. Отечественные аллергологи отдают этой патологии от 15% до 30% в структуре заболеваемости. Дерматологи считают, что каждый третий, живущий на нашей планете, хоть раз встречался с проявлением папулёзной крапивницы. Заболевание чаще диагностируется у женщин репродуктивного возраста, что связывают с особенностями работы нейроэндокринной системы в этот период. Кроме того, папулезная крапивница нередко выявляется у маленьких детей. Патологический процесс возникает преимущественно летом, в период активной жизнедеятельности насекомых, укусы которых провоцируют начало заболевания. Папулезная крапивница неэндемична, не имеет расовых особенностей.
Первые упоминания о крапивнице, в том числе – о её наиболее стойкой папулёзной разновидности встречаются в трудах Гиппократа, относящихся к IV веку до н.э. Современный термин «крапивница», включающий папулёзный вариант заболевания, предложен Галеном в 1769 году. Однако в дерматологии официальной датой описания патологического процесса немецким врачом Генрихом Квинке считается 1882 год. Революционным открытием в изучении папулёзной крапивницы стало описание тучных клеток, играющих ведущую роль в развитии заболевания, которое подготовил американский биолог Пол Эрлих в 1877 году.
Папулезная крапивница
Причины папулезной крапивницы
Очевидной причиной папулёзной крапивницы являются укусы насекомых и членистоногих. Результатом таких укусов становится развитие классической аллергической реакции замедленного типа. Визуально патологический процесс проявляется возникновением папулёзных элементов на неизменённой коже. Суть процесса заключается в нетипичном ответе организма на слюну насекомых, которая, контактируя с поверхностью кожи, токсически повреждает клетки дермы и провоцирует выделение гистамина, вызывающего отёчность тканей.
При некорректной диагностике и лечении на ранних стадиях болезни в папулёзную крапивницу способна трансформироваться любая другая разновидность крапивницы. При этом папулы вместо обычной уртикарной сыпи появляются из-за того, что к отёку кожи, который уже есть в минимальном объёме, присоединяется клеточный инфильтрат. Дерма под чуть выпуклой уртикарией набухает, превращая её в папулу, заметно возвышающуюся над поверхностью кожи.
Любая экзо- или эндогенная причина, вызывающая крапивницу, может спровоцировать появление папул. Для этого необходимо три условия: агрессивный антиген, гиперсенсибилизация кожи и время. Дополнительными триггерами для папулёзной крапивницы могут стать УФО, изменения температуры и давления окружающей среды, физические нагрузки. Механизм развития патологии обусловлен дегрануляцией тучных клеток, которые располагаются в соединительной ткани дермы и слизистых, выполняя функцию защиты, призванной не допустить проникновение антигенов внутрь организма.
При встрече с антигеном тучные клетки активируются. Лимфоциты выделяют IgE, которые приклеиваются к мембране тучных клеток, сливаются с ней и стимулируют выброс в дерму гистамина, гепарина, простагландинов и других биологически активных веществ. Гистамин повышает проницаемость сосудов, гепарин разжижает кровь, что приводит к отёку тканей и развитию воспаления. Медиаторы вызывают зуд. Возникает аллергическая реакция, но тучные клетки локализуют её, задерживая аллергены на месте их проникновения в кожу. Несмотря на то, что провоцирующий антиген может продолжать свой контакт с кожей, вызывая появление новых папул и зуд, патологический процесс не распространяется за пределы кожного покрова.
Классификация папулезной крапивницы
Общепринятой классификации папулёзной крапивницы в современной дерматологии не существует. Наиболее полезной для принятия решений о проведении адекватной дезинтоксикационной терапии является следующая классификация, основанная на способе попадания аллергена в организм пациента. Различают:
- Папулёзную крапивницу, вызванную ядом перепончатокрылых (жало пчелы, осы, шмеля).
- Папулёзную крапивницу, спровоцированную слюной кровососущих насекомых при укусах.
- Папулёзную крапивницу, вызванную непосредственным соприкосновением с кожей фрагментов тел и продуктов жизнедеятельности насекомых.
Симптомы папулезной крапивницы
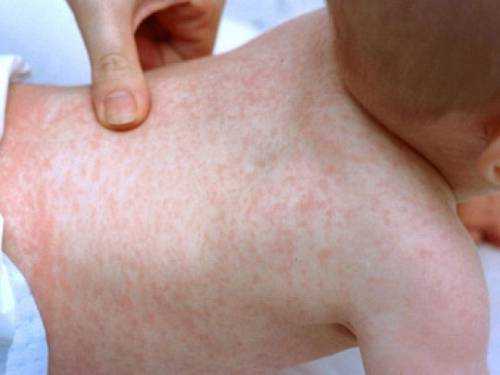
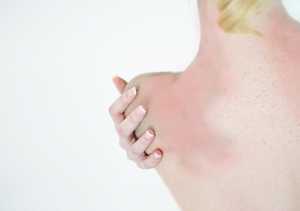
Первые клинические симптомы заболевания в виде зудящих папул размером с булавочную головку, со временем достигающих около 5 мм в диаметре, обычно появляются в ночное время, спустя несколько часов после контакта с агрессивным аллергеном, и локализуются на конечностях. В центре папулы может быть заметен след от укуса. Первичные элементы ярко-красного цвета, плотные, не имеют тенденции к слиянию, возвышаются над уровнем здоровой кожи. При развитии патологического процесса возникают всё новые и новые папулы, оккупирующие ранее неизмененные поверхности кожного покрова, особенно кожные складки, где развивается гиперкератоз. Такой процесс может длиться месяцами. В клинике папулезной крапивницы преобладает зуд, расчёсы приводят к экскориациям, образованию геморрагических корок и присоединению вторичной кокковой инфекции, оставляющей после себя гиперпигментацию или небольшие шрамы (в зависимости от глубины поражения слоёв дермы).
Диагностика папулёзной крапивницы
Патологический процесс диагностируется дерматологом клинически и аллергологом-иммунологом лабораторно. Для подтверждения папулёзной крапивницы выполняют анализ крови для определения уровня общего и специфического IgE. При этом общий иммуноглобулин Е свидетельствует только о наличии аллергической реакции в организме, количество же специфического иммуноглобулина Е помогает специалистам сделать вывод о присутствии в крови конкретного аллергена, что является ценным диагностическим признаком.
Кроме того, проводят специальные кожные пробы с гомогенизированными артроподами (членистоногими), при которых папулы воспроизводятся в течение суток. В резистентных к проводимой терапии случаях осуществляют полное клинико-лабораторное обследование пациента с целью исключения провоцирующих факторов и соматических заболеваний. Гистологию используют редко. Дифференцируют папулёзную крапивницу с почесухой, пигментной крапивницей, чесоткой, ветрянкой, контагиозным моллюском и родимыми пятнами.
Лечение папулёзной крапивницы
Терапия патологических изменений – длительный процесс, который требует взаимных усилий врача и пациента. Основой лечения являются устранение причины высыпаний, снятие зуда и профилактика вторичной инфекции. Устранить причину папулёзной крапивницы можно только при лабораторно диагностированном аллергене – триггере патологического процесса. Приоритетом в терапии является снятие зуда, который существенно снижает качество жизни пациента. Для этого существуют новые терапевтические программы, определяющие индекс активности крапивницы в баллах. Недельный показатель индекса более 28 свидетельствует о тяжёлой форме заболевания.
В зависимости от степени тяжести патологии к терапии подключают антигистаминные препараты. При их применении дерматологи используют ступенчатый подход. Первая линия включает терапию Н1-антигистаминами второго поколения, лишенными седативного эффекта. Вторая линия терапии заключается в повышении дозировок этих препаратов. Третья линия предполагает назначение ингибиторов IgE и циклоспоринов, способствующих затуханию воспалительного ответа кожи. Кроме того, при лечении папулёзной крапивницы используют дезинтоксикационную терапию. Средства, применяемые для выведения токсинов из организма, выбираются с учетом представленной выше рабочей классификации. В сложных случаях проводят терапию глюкокортикоидами, назначают курсы гистаглобина. Вторичную инфекцию лечат антибиотиками.
Наружно применяют гормональные, антисептические и противозудные мази, кремы и компрессы. Показана физиотерапия: электрофорез, ультразвук, дарсонвализация, радоновые ванны, УФО. Обязательна строгая гипоаллергенная диета, целью которой является уменьшение свободного гистамина и корректировка работы системы пищеварения. При точной диагностике и правильном терапевтическом подходе к каждому пациенту итоговым результатом становится полное выздоровление. Профилактикой является применение репеллентов на природе, контроль состояния домашних животных и регулярный уход за кожей.
www.krasotaimedicina.ru
фото, симптомы, лечение в домашних условиях и профилактика
При определенных условиях иммунитет человека способен неадекватно реагировать на различные внешние или внутренние раздражители, что проявляется развитием аллергических реакций. Крапивница у детей считается одной из разновидностей такого патологического процесса. 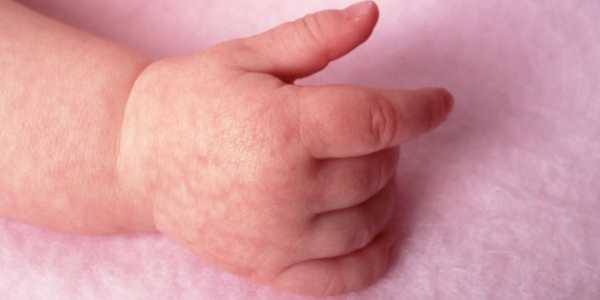
Причины
Болезнь возникает, когда организм ребенка становится чрезвычайно чувствительным к различным внешним факторам. Аллергическая причина развития патологии считается самой распространенной. Иногда крапивница способна возникать на фоне определенных внутренних негативных изменений в организме.
Заболевание чаще всего развивается в следующих случаях:
- Пищевая аллергия. У маленького ребенка подобная проблема может возникнуть из-за употребления молока, куриных яиц, продуктов пчеловодства, рыбы, морепродуктов, цитрусовых, орехов. Часто заболевание проявляется из-за попадания в рацион синтетических добавок в виде ароматизаторов, красителей, консервантов. Негативная реакция организма малыша связана с несформированной пищеварительной системой.
- Инфекция. У младенцев и маленьких детей появление характерной сыпи на коже связывают с поражением организма различными опасными вирусами, бактериями или паразитами. Особенно часто такой недуг у детей до 3—4 лет развивается на фоне мононуклеоза, гепатитов, герпеса.

- При воздействии различных внешних аллергенов. Провокатором может стать шерсть животных, пыльца растений, бытовая химия, косметика, укусы насекомых.
- Повышенная чувствительность к влиянию физических факторов. Аллергическая реакция появляется из-за воздействия солнца, низкой или высокой температуры, интенсивных физических нагрузок.
Иногда развитие крапивницы у детей всех возрастных групп связывают с патологиями щитовидной железы, печени, невротическими расстройствами или дисбактериозом.
Формы
Описание крапивницы включает классификацию в зависимости от длительности течения, тяжести течения и перечня симптомов.
Острая крапивница
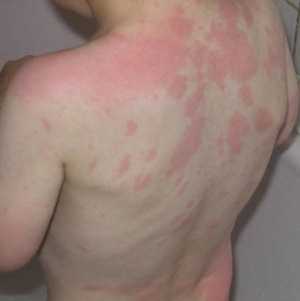
Эта форма заболевания проявляется практически сразу после контакта с аллергеном, обычно на протяжении нескольких часов. Негативные проявления способны держаться не дольше двух дней. Симптомы развиваются внезапно, их интенсивность быстро нарастает. Кроме характерной сыпи, отечности и зуда, больной жалуется на слабость, головную боль, повышение температуры.
Аллергия в виде острой крапивницы у ребенка проявляется высыпаниями, которые чаще всего локализуются в области ягодиц, конечностей, шеи, лица, туловища. Иногда отечность распространяется на слизистые оболочки.
Такая проблема в большинстве случаев возникает из-за употребления аллергенной пищи, при лечении определенными медикаментозными средствами или после проведенной вакцинации. При своевременном выявлении раздражителя и устранении его воздействия неприятные признаки быстро исчезают.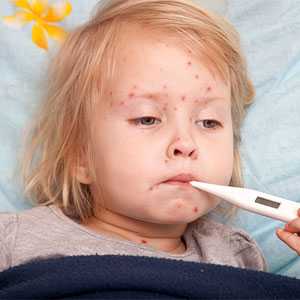
Хроническая форма
Ребенок страдает от хронической крапивницы, если проявления болезни наблюдаются дольше полутора месяцев. Эта форма лечится тяжело, очень часто вообще не поддается медикаментозной терапии. Ее основная особенность — чередование периодов ремиссии и обострения. Детский организм отвечает такой негативной реакцией при наличии следующих нарушений:
- не до конца вылеченная болезнь инфекционного характера — тонзиллит, аднексит;
- нарушения в работе пищеварительной системы;
- аутоиммунные заболевания.
Сыпь при хронической крапивнице выглядит обычно, но сопровождается сильным зудом. Очень часто дети жалуются на боль в ногах в области суставов, на расстройства пищеварения, повышение температуры тела.
Если болезнь не будет лечиться долгое время, существует высокий риск развития папулезной формы. Для нее характерно утолщение и гиперпигментация кожи, инфильтрация тканей.
Холодовая форма
К отдельной форме относят крапивницу, которая развивается при влиянии на тело низких температур. Она характеризуется следующими проявлениями:
- При воздействии холодных потоков воздуха или воды сводит мышцы лица, проявляется головная боль.
- Больной жалуется на развитие сыпи. У детей она преимущественно локализуется в области щек. Иногда наблюдают негативные изменения на поверхности рук, бедер, икр.
- Появляются покраснение глаз, ребенок ощущает заложенность носа и першение в горле.
- Больной чувствует усталость, его беспокоят перепады настроения.
- Дыхание становится затрудненным, развивается отдышка.
Холодовая крапивница обычно длится не слишком долго. Все неприятные симптомы исчезают, если хорошо одеть ребенка, напоить теплым чаем. Такое патологическое состояние указывает на наличие серьезных нарушений в работе организма. Чаще всего это последствия невылеченного кариеса, хронического гастрита, пищевой аллергии или паразитарной инфекции.
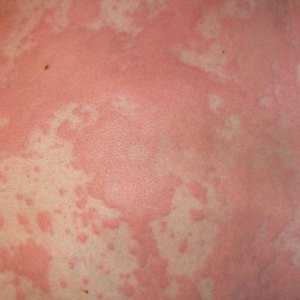
Пигментная форма
На фото четко видны симптомы пигментной крапивницы, которая существенно отличается от обычной аллергической формы заболевания.  На коже появляются темно-красные выпуклые пятна, которые свидетельствуют о начальной стадии развития болезни. К причинам появления проблемы относят генетическую предрасположенность, сбои в работе иммунной системы, последствия поражения организма различными инфекциями. Провоцирующими факторами, приводящим к обострению крапивницы, являются холод,
На коже появляются темно-красные выпуклые пятна, которые свидетельствуют о начальной стадии развития болезни. К причинам появления проблемы относят генетическую предрасположенность, сбои в работе иммунной системы, последствия поражения организма различными инфекциями. Провоцирующими факторами, приводящим к обострению крапивницы, являются холод,
Идиопатическая форма стресс, смена климата, прием некоторых лекарств. Эта форма заболевания сопровождается не только поражением кожного покрова, но и инфильтрацией внутренних органов, что способно привести к смерти больного.
Характеризуется хроническим течением и необъясненной этиологией. Вылечить такой недуг обычно сложно, и на это может понадобиться не один год.
Врачи рекомендуют пройти комплексное обследование организма, что позволит установить вероятные причины развития крапивницы. Иногда она имеет тенденцию проходить самостоятельно без постороннего вмешательства.
Холинергическая форма
Эта форма заболевания встречается очень редко — в 7% случаев от всех зарегистрированных. Его развитие происходит из-за повышенной выработки в организме больного ацетилхолина. Это наблюдается в таких ситуациях:
- стрессовые состояния;
- слишком сильная реакция на воздействие высоких температур;
- ненормированная физическая активность;
- эмоциональное перенапряжение.
Основным проявлением холинергической крапивницы считается появление на коже ярко-красных отечных высыпаний. Обычно они распространяются в верхней части тела. Такая сыпь сопровождается интенсивным зудом, жаром.
Дермографическая форма
Эта разновидность крапивницы еще называется механической. Она возникает при расчесывании кожного покрова в результате появления микроцарапин. По отзывам врачей и пациентов, заболевание исчезает самостоятельно, если даже не лечить его, и редко сопровождается тяжелыми осложнениями. При появлении сыпи больной не жалуется на выраженный зуд, болезненность, нет сухости и шелушения.
Симптоматика
Симптомы, указывающие на развитие крапивницы, могут отличаться в зависимости от ее формы и степени тяжести. Но в большинстве случаев на начальной стадии отмечают такие признаки:
- появление высыпаний, имеющих розоватый или красноватый окрас;
- сыпь возвышается над кожей, имеет неправильную форму, но с четкими границами;
- небольшие элементы склонны к объединению;
- больного беспокоит зуд;
- очень часто такая сыпь самостоятельно исчезает, после чего может появиться в совсем другом месте.
Если не лечить крапивницу, развиваются более тяжелые проявления болезни:
- тошнота, сочетающаяся со рвотой;
- жар;
- сухой лающий кашель;
- отек слизистых оболочек, губ и век;
- пораженная кожа становится бледной.

Лечение
При развитии признаков крапивницы необходимо обратиться к врачу, который пошагово расскажет, что нужно делать в каждом случае.
Применение кремов и мазей
Лечение крапивницы у детей происходит с использованием средств местного действия. Они быстро снимают отек, зуд и предотвращают распространение патологического процесса на соседние участки тела. Чаще всего назначают следующие препараты:
- Фенистил. Антигистаминный гель, который можно использовать для лечения детей в возрасте старше 1 месяца. Он непосредственно борется с проявлениями аллергии и избавляет от сильного зуда.
- Гистан. Содержит в составе натуральные компоненты. Благодаря присутствию декспантенола оказывает противовоспалительный эффект, снимает раздражение.
- Элидел. Наружное средство для лечения различных проявлений аллергии у детей от 3-х месяцев.
- Скин Кап. Препарат содержит в составе соединения цинка, эффективен при лечении дерматологических заболеваний аллергической природы происхождения.
Препараты системного действия
Часто при развитии крапивницы недостаточно использовать средства местного действия. Чтобы избавиться от неприятных симптомов, необходимо применять такие лекарства:
- Антигистаминные (Кларитин, Эриус, Фенистил). Блокируют дальнейшее развитие аллергической реакции в организме, что избавляет от всех внешних проявлений.
- Кортикостероиды (Преднизолон, Дексаметазон). Используются при осложненном течении болезни, когда существует угроза для жизни больного. Такие препараты применяются строго по назначению врача, поскольку способны спровоцировать тяжелые побочные эффекты.
- Энтеросорбенты (активированный уголь, Лактофильтрум, Энтеросгель). Используются для выведения из кишечника токсинов, вызванных употреблением пищи, содержащей аллергены.
- Седативные средства (экстракт валерианы). Показаны для нормализации психоэмоционального состояния больного, для улучшения сна.
Диета
Если на попе или на лице у малыша появились выпуклые прыщики, свидетельствующие о развитии крапивницы, применения медикаментов будет недостаточно. Ребенку очень важно соблюдать специальную диету:
- Для детей грудного возраста рекомендуется не вводить новые блюда, способные спровоцировать аллергию.
- Если малыш находится исключительно на грудном вскармливании, его мама должна исключить из своего рациона все продукты, способные вызвать аллергию.
- Детям на искусственном вскармливании нужно подобрать гипоаллергенную смесь.
- Малышам, которые уже хорошо освоили прикорм, не следует давать яйца, куриное мясо, красные, оранжевые овощи и фрукты, рыбу, морепродукты, мед, молоко, шоколад.
- Если ребенок старше (например,10—13 лет), из его рациона нужно забрать все вредные продукты. Это магазинные сладости, чипсы, газированные напитки, копчености, жареная пища.

Профилактика
Чтобы предотвратить развитие болезни, необходимо придерживаться простых правил:
- рекомендуется некоторое время соблюдать гипоаллергенную диету;
- следует максимально оградить ребенка от действия провоцирующих аллергию факторов;
- нужно принять меры для нормализации работы пищеварительной системы;
- при развитии любых заболеваний (особенно инфекционных) необходимо внимательно подходить к их лечению;
- не допускать появления очагов инфекции в организме;
- при развитии хронической формы недуга профилактика заключается в постоянном наблюдении за состоянием больного и адекватной реакцией на любые негативные изменения.
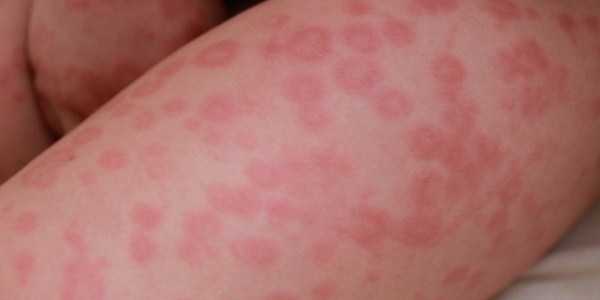 На фото изображены высыпания, характерные для крапивницы. Они существенно отличаются от тех, что возникают при дерматите, псориазе или экземе. Поэтому при появлении таких симптомов не будет сложно поставить точный диагноз и начать необходимое лечение.
На фото изображены высыпания, характерные для крапивницы. Они существенно отличаются от тех, что возникают при дерматите, псориазе или экземе. Поэтому при появлении таких симптомов не будет сложно поставить точный диагноз и начать необходимое лечение.
kozhainfo.com
причины и лечение (фото) 2019
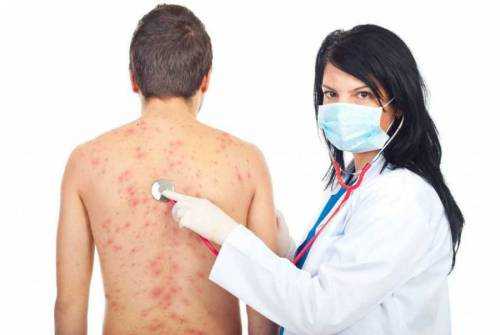
Крапивница — заболевание аллергического типа, основным симптомом которого является возникновение волдырей, сопровождаемых сильным зудом. Особое внимание следует уделить виду болезни, при котором вместо волдырей на пораженных участках кожи имеются папулы. Это возможно при развитии папулезной крапивницы и стойкой хронической крапивницы.
Содержание статьи
Причины
 Бывает, что после укуса определенного насекомого на коже проявляется аллергическая реакция с последующим возникновением папул. При изучении клинической картины диагностируется заболевание папулезная крапивница.
Бывает, что после укуса определенного насекомого на коже проявляется аллергическая реакция с последующим возникновением папул. При изучении клинической картины диагностируется заболевание папулезная крапивница.
Причиной развития заболевания служит нетипичная реакция организма на слюну насекомых. При контакте провоцирующего вещества с кожей и выделении организмом гистамина, наблюдается отечность тела.
Заболевание диагностируют в основном в летнюю пору года, в период активизации разного вида насекомых. Болезнь папулезная крапивница возникает в результате укуса блох, пчел, ос, комаров, зафиксированы случаи аллергии на укусы москитов, клопов и даже кузнечиков. Наиболее подвержены данному типу реакции дети до 7 лет и женщины.
Симптомы
Сильно зудящие папулы, диаметр которых достигает 6 мм, на теле появляются ночью, в центре образования можно наблюдать след от укуса. Симптомы появляются в основном на конечностях, реже — на иных частях тела, имеют насыщенный красный цвет, твердую текстуру и не склонны к сливанию.
Зуд бывает настолько сильным, что больному трудно сдерживать себя от почесывания, в результате чего существует вероятность занести стафилококковую или стрептококковую инфекцию, также есть риск развития шрамов и гиперпигментации кожи.
Для диагностики заболевания специалистами проводятся кожные тесты, берутся аллергические пробы, применяются лабораторные методы исследования.
 Лечение
Лечение
- прежде всего, необходимо устранить раздражающий фактор. При укусе пчелы нужно срочно извлечь из тела жало, при аллергической реакции организма на укусы блох, нужно избавить от паразитов домашних питомцев и провести чистку жилья;
- в зависимости от тяжести проявлений назначают антигистаминные препараты;
- для скорого выведения токсинов из организма выписывают очищающие капельницы;
- от папул и зуда помогают избавиться мази, крема, компрессы, использование народных средств.
При тяжелом течении болезни или при отсутствии лечения папулезные высыпания могут присутствовать на теле до нескольких месяцев, принося больному физический и эстетический дискомфорт. В таком случае существует опасность перерастания болезни в хронические формы.
В случае постоянного контакта тела с агрессивным аллергеном, возможно преобразование болезни в стойкую хроническую папулезную крапивницу. В подобную прогрессирующую форму может перейти любой вид крапивницы при несоблюдении рекомендаций специалиста на ранних стадиях болезни.
Симптомы заболевания
Волдыри преобразуются в папулы, которые характеризуются большей стойкостью и плотностью.
Папулезные высыпания обычно возвышаются над кожей, наблюдаются в местах сгиба конечностей и имеют красно-бурый оттенок.
Также у больного происходит гиперпигментация, утолщение и ороговение кожи, сочетаемые с сильным зудом.
 Постоянно появляющиеся новые образования способствуют длительному лечению болезни, которое иногда затягивается до нескольких месяцев.
Постоянно появляющиеся новые образования способствуют длительному лечению болезни, которое иногда затягивается до нескольких месяцев.
Часто данный вид заболевания путают с пигментной крапивницей, при которой высыпания схожие с родимыми пятнами. Болезнь папулезная крапивница, фото, которого можно посмотреть в интернете, отличается внешним видом пораженного участка кожи.
При постановке точного диагноза проводятся тесты, лабораторные анализы, а также исследование организма на сопутствующее заболевание, которое иногда и провоцирует рецидив крапивницы.
Лечение хронической стойкой крапивницы проходит в несколько этапов:
- устранение провоцирующего фактора, вызывающего болезнь;
- прием антигистаминных препаратов и седативных средств;
- назначение глюкокортикоидов и лечение Гистаглобином;
- использование мазей на основе гормонов;
- назначение физиотерапевтических методов;
- строгая диета;
- в качестве вспомогательных средств можно использовать народные методы лечения.
При правильном подходе исходный результат благоприятный с наступлением клинического выздоровления.
Для предотвращения повторного появления заболевания стойкая хроническая папулезная крапивница, важно исключить любой контакт с провоцирующими факторами.
Автор: Скиба Алена
Источники: medscape.com, mdlinx.com, health.harvard.edu.
Читайте далее
Физическая крапивницаЧто такое физическая крапивница и как с ней бороться.
АллергическаяВсе о самой распространенной форме крапивницы.
Аутоиммунная крапивницаУзнайте, как данный вид крапивницы связан с иммунитетом.
КонтактнаяОт чего возникает контактная крапивница и как от нее избавиться.
msk-med.ru
Папулезная сыпь: пятнистая крапивница, фото, лечение
На поверхности кожи у человека могут появиться различные высыпания. Они отличаются по внешнему виду и характеру поражения. Если новообразования выступают над поверхностью кожи, выявляется папулезная сыпь.
Появившиеся папулы являются результатом негативного воздействия на организм. Нарушения могут быть спровоцированы внешними и внутренними факторами. Поэтому высыпания имеют как инфекционный, так и неинфекционный характер.
Характеристика сыпи
Папулезная крапивница поражает значительные участки тела. Определить ее наличие можно по выступающим над поверхностью кожи краям. При этом папулы хорошо прощупываются.
Выступившая часть имеет овальную форму, напоминая купол. Также папулы бывают плоскими, слегка приподнятыми над поверхностью.
Внутри образований нет никакого содержимого. Пустая полость не наполнена гноем, кровянистой или серозной жидкостью.
Папулы могут значительно отличаться по размеру. Минимальный размер новообразований – 1 мм. Крупные высыпания достигают 2 см в диаметре. Форма также может варьироваться в зависимости от характера поражения.
Почему появляется сыпь?
Причины возникновения папулезной крапивницы могут быть различными. Однако выявить самостоятельно провоцирующий фактор практически не возможно. Поэтому необходимо обратиться к врачу, который проведет обследование.
В большинстве случаев высыпания появляются при:
- болезнях, спровоцированных инфекционным, вирусным или бактериальным поражениями;
- проникновении в организм паразитов;
- аллергической реакции на различные раздражители;
- иммунологических изменениях.
Если сыпь вызвана инфекционным заболеванием, то она является частью развития других новообразований морфологического типа.
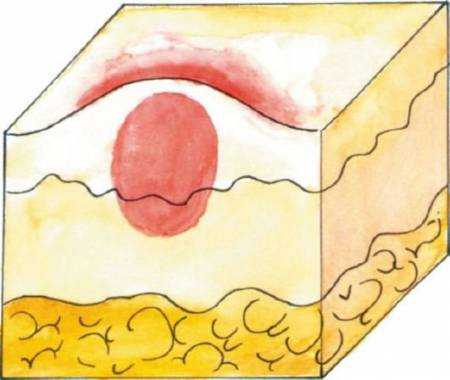
Папула не имеет жидкостного включения внутри
Типы папул
Папулезная крапивница состоит из новообразований различного вида. Они отличаются по размерам и характеру поражения.
- Милиарные высыпания являются наиболее мелкими новообразованиями. Они характеризуется конусовидной формой. Чаще всего сыпь локализуется в области волосяных фолликулов.
- Диаметр лентикулярных папул не превышает 5 мм. Особенностью данного вида новообразований является разнообразная форма высыпаний.
- Нумулярные папулы являются самыми крупными (до 2 см). При слиянии плоских мелких высыпаний образуется большая площадь поражения.
Сыпь поражает различные слои кожи. В зависимости от этого папулы имеют локализацию:
- эпидермальную;
- дермальную;
- эпидермо-дермальную.
В местах поражения кожа изменяет оттенок. После того, как высыпания проходят, на поверхности не остается рубцов или шрамов.
Виды сыпи
Сыпать при папулезной крапивнице человека может по-разному. Виды сыпи отличаются по:
- локализации;
- симметричности и несимметричности рисунка;
- наличию или отсутствию зуда;
- цвету;
- интенсивности поражения;
- провоцирующему фактору.
Чтобы предположить тот или иной вид новообразований, можно посмотреть фото каждого ниже.
Макулопапулезная
При возникновении макулопапулезной сыпи на поверхности кожи появляются папулы, имеющие плотную консистенцию. Они отличаются значительным размером, поэтому диаметр превышает 1 см.
Высыпания могут иметь различный оттенок. Часто наблюдаются телесные, бордовые и фиолетовые новообразования.
Сыпь отличается быстротой появления. Внезапно можно обнаружить ее в области:
- шеи;
- лица;
- туловища;
- ног.
В зависимости от причин возникновения заболевания расположение папул может меняться. Отличительной особенностью обладает вирусное поражение организма. При аллергической реакции, бактериальной, грибковой инфекции, иммунодефиците сыпь появляется преимущественно на руках и ступнях.
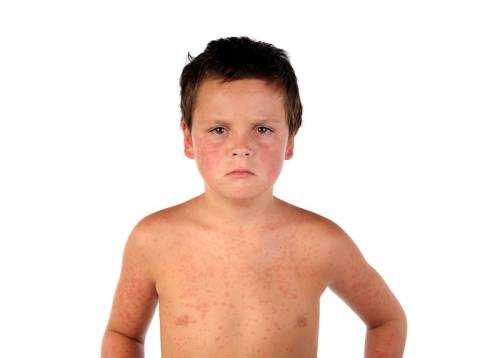
Макулопапулезная сыпь проявляется при кори, краснухе и других инфекционных заболеваниях
Макулопапулезная сыпь может быть спровоцирована различными факторами. Среди них выделяют:
- корь, краснуху и другие инфекционные болезни;
- энтеровирус;
- аденовирус;
- инфекционный мононуклеоз;
- внезапную экзантему;
- аллергию на пищевые раздражители, медикаменты, токсины стрептококка, стафилококка;
- поражение бактериями и грибком;
- гельминтоз.
Чаще всего сыпь не вызывает зуда кожи. Но если причина кроется в аллергической реакции, такой признак проявляется нередко.
Эритематозно-папулезная
Высыпания локализуются в области:
- лица;
- конечностей;
- нижней части спины.
Чаще всего происходит поражение локтей, колен. Границы высыпаний четкие, при этом просматривается симметричный рисунок.
В центральной зоне наблюдается потемнение папулы. Края новообразования имеют ярко-красный оттенок. Высыпания отличаются крупным размером до 1 см. При слиянии папул образуются большие очаги поражения.
Спровоцировать появление такой сыпи могут:
- красная волчанка;
- атопический дерматит;
- сифилис;
- розацеа;
- аллергическая реакция;
- трихинеллез;
- васкулит;
- чесотка;
- диатез.
По характеру высыпаний заболевания немного отличаются. Поэтому данный симптом можно использовать для постановки правильного диагноза.
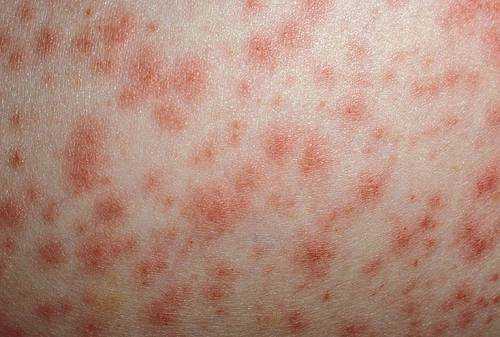
В центре эритематозной папулы наблюдается потемнение
Пятнисто-папулезная
Пятнисто-папулезная сыпь представлена в виде новообразований очень крупного размера до 2 см. Ее можно отличить по характерным признакам.
- Высыпания воспалены и шелушатся. После того, как стойкая сыпь исчезает, на поверхности кожи можно отметить пигментированные участки.
- Папулы образуются в области лица, тела, верхних и нижних конечностей.
- По срокам проявления сыпи можно отследить стадию заболевания. В первую очередь происходит поражение лицевой части, а затем высыпания распространяются на туловище. Также степень развития определяется по размеру папул.
- Оттенок новообразований преимущественно розовый, но допускаются коричневый и красный цвета.
Данный вид сыпи делится на несколько подвидов в зависимости от типа заболевания. Выделяют:
- скарлатиноподобные высыпания, сопровождающие краснуху, ветрянку, скарлатину, аллергию на медикаменты;
- кореподобные, появляющиеся в результате поздних стадий краснухи и кори;
- шелушащиеся, отмечаемые при себорейном дерматите и псориазе.
При кори папулы имеют белесый оттенок, по границам высыпаний располагается красный ободок. За счет усиления симптоматики происходит слияние папул.
Сыпь при краснухе начинается с области лба. Далее она переходит на тело. Человек ощущает нестерпимый зуд. Также подобная симптоматика наблюдается при токсическом поражении организма лекарственными препаратами.
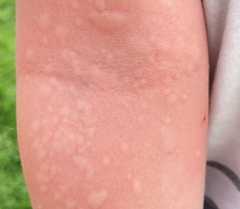
В виде пятнисто-папулезной сыпи проявляются многие заболевания. Поэтому врач перед постановкой диагноза должен провести тщательное обследование
Диагностические мероприятия и лечение
Папулезная сыпь часто становится одним из признаков, помогающих диагностировать то или иное заболевание. Важным моментом является то, что высыпания появляются не сами по себе, а отражают состояние организма человека. Поэтому важно определить тип сыпи и установить причину ее появления.
Диагностические мероприятия проводятся с обязательными:
- осмотром пациента;
- оценкой кожных покровов;
- пальпацией папул;
- лабораторными исследованиями.
В зависимости от того, какое заболевание спровоцировало появление нарушений, назначается лечение. Если сыпь вызвана аллергическим раздражителем, то выявляется аллерген и полностью исключается контакт с ним. Пациенту необходимо принять антигистаминные средства. На поверхность кожи наносятся негормональные мази и кортикостероиды.
Перед началом лечения врач оценивает состояние кожных покровов и организма в целом
При выявлении инфекционного поражения организма требуется выявить возбудитель болезни. В зависимости от его типа может проводиться антибактериальная или противовирусная терапия.
Папулезная сыпь, появившаяся при неправильно подобранном уходе для лица, требует пересмотра косметических средств. Помимо этого необходимо следить за чистотой и целостностью кожных покровов.
Только врач может назначить лекарственные и косметические препараты. В случае самолечения можно не только запустить, но и усугубить течение заболевания. Тогда высыпания могут проявиться на значительных площадях тела, а состояние осложнится.
bestkassa.ru
Крапивница, симптомы с фото и лечение в взрослых и детей
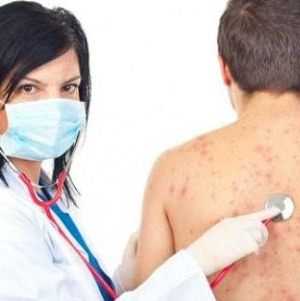
Крапивница — это болезнь, которая встречается достаточно часто. От 10 до 35% людей сталкивались с ним. В большинстве случаев оно носит острый характер. Попробуем разобраться как выглядит крапивница и каковы причины её возникновения.
Оглавление:
Что такое крапивница
Крапивницей называют целую группу заболеваний, которые вызваны разными причинами, но имеют одинаковые проявления на коже. Внешний вид похож на ожог кожи крапивой, зудящие розовые или красные волдыри имеют четкие границы, бледнеют при надавливании.
Виды крапивницы
По клиническим проявлениям выделяют 3 вида крапивницы.
Острая форма характеризуется внезапным появлением сыпи, пузыри чаще всего округлые, нередко они сливаются вместе, поражения кожи довольно обширны. Частный случай — это отек Квинке. У больного крапивница распространяется на ограниченном участке кожи либо слизистой. Пораженные участки белеют, становятся плотными на ощупь. Отек Квинке проходит в течение нескольких часов, иногда сохраняется до 1-2 дней. Если он возникает в гортани, то больному грозит ее сужение и удушье. При отеке Квинке важно быстро и грамотно оказать первую помощь.
Хроническая фаза может возникнуть в случае перехода острой стадии в рецидивирующую. Тогда болезнь проявляется периодами ремиссии, человек в это время кажется здоровым, и периодами обострения.
Проявления стойкой папулезной крапивницы возникают на местах длительно сохраняющихся высыпаний, начинается стадия папул. Пораженные участки подвергаются пигментации, изменения в роговом слое эпидермиса приводит к ороговению. Папулезные узелки часто находятся на сгибах рук и ног, имеют красно-бурый оттенок.
Крапивница имеет различные причины. Физическая вызвана воздействием на кожу раздражителей. Выделяют следующие виды физической крапивницы:
- демографическая,причиной которой могут являться различные раздражители кожи вследствие чего возникают легкие царапины, незначительные повреждения кожи. При этом волдыри распространяются по направлению расчесов, имеют форму полос.Такая крапивница может возникнуть на любом участке тела, но на лице бывает реже
- замедленную, которая проявляется при сдавливании кожи (долгое сидение) через несколько часов. Возникает на той части тела, на которую приходилось давление. Бледно-розовые волдыри произвольной формы проходят сами через некоторое время
- холодовую (реакция кожи на холодный воздух, ветер или пищу). На коже появляются объемные бледно-розовые зудящие волдыри, которые проходят в течение получаса после согревания. Этот вид крапивницы часто сопровождается отеком Квинке, повышенный риск развития анафилактического шока при купании в холодной воде сохраняется всю жизнь. Реакция кожи на холод может сопровождаться нарушением деятельности ЦНС (головокружение), дыхательной системы (бронхоспазм), ЖКТ (рвота, понос), кровеносной системы (изменение артериального давления)
- тепловую (при локальном тепловом воздействии). Высыпания в основном мелкие на гиперемированной коже, часто сопровождаются диареей и головной болью
- солнечную, вызываемую ультрафиолетовым излучением. Красные волдыри часто сливаются, крапивница похожа на солнечный ожог. Дополнительные реакции организма (бронхоспазм, снижение артериального давления) развиваются редко. симптомы проходят, если поберечь кожу от солнца несколько дней)
- вибрационную, возникающую при действии вибрации (при работе с отбойным молотком). Основным симптомами являются зуд и покраснение кожи, которые не требуют специального лечения
Отдельно говорят о следующих видах:
- холинергическая (идиопатическая) , симптомы которой проявляются при нервном и физическом напряжении и изменении температуры тела. Волдыри обычно небольшие, могут быть до нескольких миллиметров в диаметре. Имеют бледно-розовый цвет, окружены краснотой. Сами волдыри могут сливаться. Нарушения дыхания, обмороки, головные боли появляются редко. Обычно симптомы проходят сами вскоре после окончания воздействия
- адренергическая возникает при стрессах, начинается с выделением адреналина. Мелкие высыпания по всему телу, в основном в верхней его части
- контактная вызывается непосредственным соприкосновением с аллергеном (шерстью, пылью, маталлами). В зависимости от степени тяжести аллергии на то или иное вещество скорость возникновения реакции кожи может составлять от нескольких минут до нескольких часов
- аквагенная обусловлена попаданием воды на кожу, вода растворяет аллерген, определяющий реакцию кожи. Волдыри округлой формы появляются практически сразу после попадания воды на кожу
Причины возникновения
У взрослых и детей крапивница может быть вызвана различными причинами.
- Прием лекарственных препаратов: антибиотиков (пенициллин), нестероидных противовоспалительных средств (аспирин), гормональных контрацептивов. Иногда реакция появляется через несколько дней
- Употребление пищевых продуктов: мед, рыба, морепродукты, яйца, орехи, некоторые фрукты. В этом случае крапивница обычно возникает у детей
- Контакт с определенными веществами: латексом, бытовой химией
- Укусы насекомых: ос, пчел, комаров. Крапивница на месте укуса сохраняется иногда сутки
Отдельные заболевания могут спровоцировать развитие крапивницы:
- инфекционные заболевания (гепатит, вирус простого герпеса, вирус Эпштейна-Барр)
- паразитарные заболевания
- фарингит, тонзиллит
- грибковые заболевания
- болезнетворная микрофлора в кишечнике
- наличие Helicobacter pylori при гастритах, язвах часто сопутствует хронической крапивнице
- системная красная волчанка и другие аутоиммунные заболевания
- криоглобулинемия
- сывороточная болезнь
- хронический лимфолейкоз
- болезни щитовидной железы
Физические причины: солнечный свет, вибрация, давление, вода, тепло, холод, физическая нагрузка.
Симптомы крапивницы у взрослых и детей
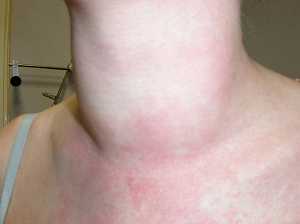
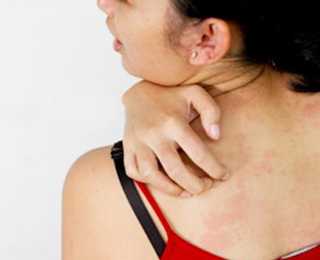
У взрослых может наблюдаться повышение температуры тела, недомогание, головная боль. Крапивница проявляет себя ярко-розовыми или красными волдырями, четко ограниченными, размером от нескольких миллиметров до 10 см в диаметре. При натяжении кожи волдырь пропадает. Через некоторое время из-за сдавливания капилляров волдыри бледнеют. Они могут иметь произвольную форму. Зуд может возникать и на тех участках, где нет высыпаний. Вечером и ночью он усиливается. Боль и жжение характерны для отека Квинке.
Родителям легко заметить даже начало заболевания у своих детей. Начинается оно без предшествующих симптомов, преобладают острые стадии болезни. Крапивница сопровождается сильным зудом, у детей до полугода она встречается редко.
Высыпания могут располагаться на слизистой (ЖКТ, губы, глаза). Наиболее опасен отек Квинке в гортани. У ребенка появляется кашель, дыхание становится затрудненным, может наступить удушье. Отек в ЖКТ сопровождается диареей, тошнотой. Течению болезни сопутствует нервная слабость, раздражительность, головокружение. Температура может подниматься до 39 градусов.Есть риск перехода острой формы в хроническую, поэтому не стоит откладывать визит к врачу.
Лечение
Во-первых, нужно исключить контакт с раздражающим фактором (прием лекарственных средств, воздействие физических факторов и др.). Во-вторых, начинать медикаментозное лечение: прием антигистаминных препаратов следует начать с минимальной дозировки. Антигистаминные препараты нового поколения. Если они не помогают, то использовать гормональные лекарства (преднизолон). В тяжелых случаях врач может назначить иммунодепрессанты. Также используют мази, содержащие гормоны, и негормональные. Насколько опасны гормональные мази читайте у нас.
Может быть нужна госпитализация, лечение под контролем врача. Режим исключает контакт с аллергеном, стрессы, физические нагрузки. Нужно провести и дезинтоксикацию организма, соблюдать гипоаллергенную диету. Лечение в больнице может занять 5-10 дней.
Не стоит игнорировать крапивницу, даже если она возникает однократно. Если высыпания повторяются, то нужно обратиться к врачу, который сможет назначить грамотное лечение. Не забывайте, что причин у этой болезни может быть множество.Подробнее о современных методах лечения крапивницы у взрослых читайте тут. Крапивница — возможный симптом более серьезного заболевания. Берегите свое здоровье!
idermatolog.net


 Лечение
Лечение