Деформированное плодное яйцо на ранних сроках беременности
Здравствуйте, дорогие читатели блога!
Вы слышали, что плодное яйцо может иметь неправильную форму? Я тоже не знала, что такая патология существует. Сегодня мы с вами поговорим, что такое деформированное плодное яйцо на ранних сроках беременности и почему это происходит. Но главное – разберемся, является ли это состояние опасным и как избежать его.
Содержание страницы
Важна ли форма
Как только женщина понимает, что наступила беременность, она обязана встать на учет у врача, чтобы специалист мог наблюдать за состоянием мамочки и ее ребенка. В первом триместре обязательно назначают различные исследования, в том числе, УЗИ.
Специалист в первую очередь определяет наличие беременности, о чем расскажет наличие плодного элемента – это эмбрион и различные оболочки, окружающие его. Он диагностируется уже на 5 неделе срока. Тогда же определяется патология.
В исследованиях главным показателем является средний и внутренний диаметр плодного яйца (СВД). О сроке беременности судят по размеру имеющегося плодного яйца, которое в первые недели должно быть овальной или сферической формы. Это норма.
О сроке беременности судят по размеру имеющегося плодного яйца, которое в первые недели должно быть овальной или сферической формы. Это норма.
Но иногда врач видит его слишком большим или вытянутым, это обязательно фиксируется в истории беременной мамочки. Стоит ли переживать по поводу такого диагноза? Как показывает практика, это не относится к патологическим состояниям, при условии, что оно не сопровождается и другими симптомами.
Поэтому прогноз для беременности в случае с деформированным плодным элементом почти всегда положительный. Но более точно можно будет сказать только после проведения определенных исследований.
Почему это происходит
Мамочек больше всего интересует вопрос о том, почему ее плодное яйцо может быть на раннем сроке деформировано. На самом деле причин патологии может быть несколько. Основная заключается в деформировании за счет серьезного гипертонуса матки. Это сказывается на форме плодного яйца, которое сдавливается.
К другим факторам риска следует отнести:
- перенесенный стресс;
- возникшие инфекции в органах половой системы;
- инфекции вирусного и бактериального типа в других органах;
- гормональный дисбаланс.

Это далеко не весь перечень причин. Что это значит для женщины? Полный спектр исследований, после которых обычно врач назначает медикаментозное лечение. Но и самой мамочке нужно будет вести себя аккуратно, иначе последствия могут быть непредсказуемыми.
Что делать? Вернее, чего не стоит делать, так это заниматься любовью с мужем, нагружать организм физическими упражнениями, переживать по разным пустякам.
Что еще покажет исследование
УЗИ показывает врачу не только форму, но и патологии, которые могут быть вызваны при этом. Например, уже на 6 неделе можно спрогнозировать замирание беременности.
Патологии могут быть разными:
- плодное яйцо маленького размера;
- большой размер яйца;
- вытянутая форма.
Говорить о маленьком размере следует, если яйцо не соответствует сроку беременности. Но чаще всего это является не патологией, а ошибкой при определении недели беременности. Но это же может наблюдаться при наличии замершей беременности.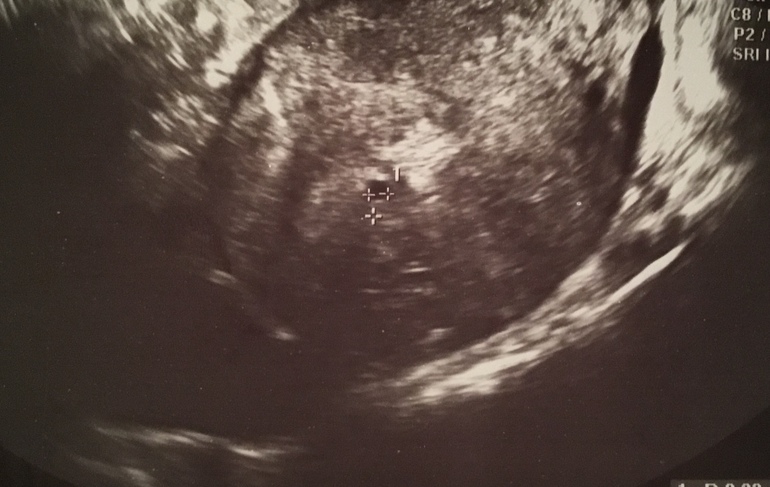
В данной ситуации нужно будет провести исследования дополнительного характера. Но если у женщины наблюдаются к тому же и коричневые выделения, то стоит поспешить со сдачей анализов. Это может быть связано с замершей или внематочной беременностью. Промедление недопустимо!
Большое яйцо также свидетельствует о неправильно развивающейся беременности. Исследования показывают, что оно развивается без эмбриона. Но в этом случае часто допускаются ошибки при ультразвуковом исследовании, поэтому лучше всего его проводить после 7 недели беременности.
В норме форма может быть круглой или овальной. Но иногда УЗИ показывает вытянутость яйца. Обычно речь идет о гипертонусе матки, который требует лечения в стационаре. Яйцо вытянутой формы наблюдается при двойне и это не свидетельствует о патологии, это норма.
Поврежденное при двойне плодное яйцо часто заканчивается потерей одного эмбриона. Второй может развиваться дальше при отсутствии других патологий.
Из эмбриона – в плод
Часто женщин интересует, почему, когда говорят о неправильном развитии яйца не упоминают плод? Все просто. До 8 недели акушеры новую жизнь в теле женщины называют не плодом, поскольку это не совсем ребенок, а некая субстанция, которая очень скоро превратится в малыша. Но с каждой неделей она развивается, прибавляя в размере.
До 8 недели акушеры новую жизнь в теле женщины называют не плодом, поскольку это не совсем ребенок, а некая субстанция, которая очень скоро превратится в малыша. Но с каждой неделей она развивается, прибавляя в размере.
Это позволяет определять форму развивающегося плодного яйца по неделям:
- до 16 недели — в день 1 мм;
- до окончания беременности – в день до 2,5 мм.
Важной является 6 неделя, в это время зарождаются пищеварительная система, селезенка. При размере в 16 мм – желудок и пищевод. Именно в это время говорят о том, что женщина носит ребенка. А это сложный период, связанный не только с перестройкой всего организма, но и дискомфортом, который женщина испытывает при этом.
И каждая из нас желает после благополучных родов выглядеть также привлекательно, как до «интересного положения». И в этом мамочкам поможет специальный крем от растяжек для беременных – «Babycoccole». Объем в 300 мл позволяет использовать состав длительное время.
А его компоненты совершенно безопасны для женщины, вынашивающей ребенка. Перед употреблением рекомендуется принять душ, и на участок, склонный к растяжкам, нанесите небольшое количество крема. Обычно это живот, грудь, бедра.
Лечится ли патология?
Как правило, деформированный плодный элемент на очень раннем сроке никак не сказывается на самочувствии женщины. Но при обнаружении такого состояния на исследовании врач сразу должен предпринять меры. Обязательно сдаются анализы, в том числе, на прогестерон, чтобы исключить гормональный сбой.
Если этот диагноз подтверждается, гинеколог назначает Дюфастон или Утрожестан. Отзывы о препаратах самые хорошие, что свидетельствует о высокой эффективности средств. Что касается дозировки, то она всегда индивидуальна и определяется степенью дефицита гормона.
Если причина в гипертонусе матки, то назначают спазмолитики, к самым популярным относятся:
- Но-Шпа;
- Папаверин.
Кроме того, прописывают препараты с магнием и железом, седативные составы, чтобы снять напряжение.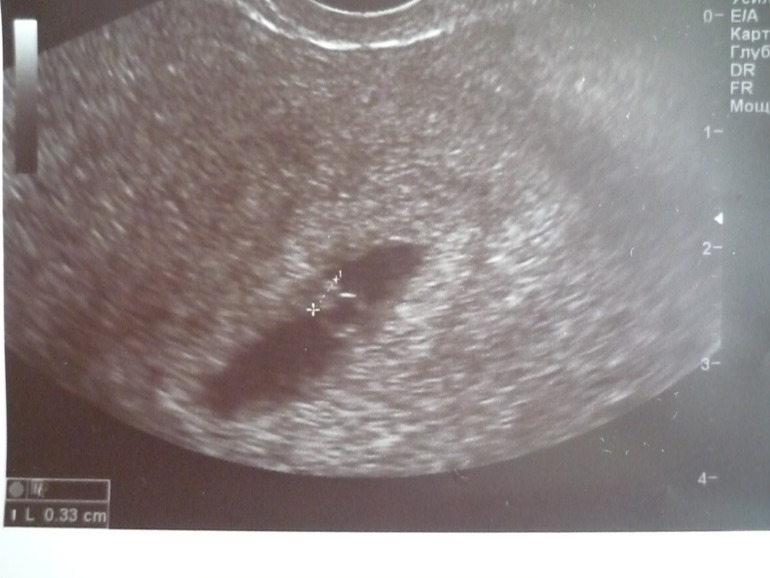 При своевременном и правильном лечении с патологией можно справиться уже к 13 неделе беременности или на неделю-две позже. Но лечение необходимо проводить под строгим контролем медиков.
При своевременном и правильном лечении с патологией можно справиться уже к 13 неделе беременности или на неделю-две позже. Но лечение необходимо проводить под строгим контролем медиков.
Если есть необходимость, нужно лечь в стационар. Здесь важно не только следовать рекомендациям врача, но и чувствовать себя комфортно. В последнем женщинам помогает комплект – халат с сорочкой «Мамаландия». Очень удобная одежда для пребывания дома и в больнице.
Вы можете надеть сорочку, а если нужно выйти, просто накиньте халат сверху и завяжите его на тесемки. Никаких пуговиц, грубых замков! Комплект предназначен для любого срока беременности, благодаря, как раз такому варианту крепления. Одежда будет незаменима и при кормлении малыша.
Друзья!
Как вы узнали, деформированное плодное яйцо – это вполне объяснимое и главное не опасное в отдельных случаях состояние. Но важны оперативность исследования и лечения.
Расскажите об этом своим друзьям в социальных сетях, уверена, что статья поможет избежать паники. Подпишитесь на блог, и вы будете в числе первых получать новости и обновления. Так вы сможете избежать распространенных ошибок в период беременности. До новых тем!
Подпишитесь на блог, и вы будете в числе первых получать новости и обновления. Так вы сможете избежать распространенных ошибок в период беременности. До новых тем!
С уважением, Татьяна Чудутова, мама троих замечательных детишек!
Причины неразвивающейся беременности. Размеры и патологии плодного яйца
Безусловно, одним из самых прекрасных жизненных отрезков женщины является вынашивание ребеночка и ожидание его рождения. Однако не всегда все бывает гладко.
В последнее время представительницам слабого пола все чаще приходится сталкиваться с различными проблемами, связанными с репродуктивной системой. Одна из ужаснейших ситуаций, с которой женщина может столкнуться в период беременности — это без эмбриона. Данная патология, как и любое другое заболевание, имеет свои причины, симптомы и различные методы проведения диагностики. Такой дефект обязательно должен подвергаться медицинской коррекции, так как к рождению ребенка он не приведет, а разложение неразвивающегося плодного яйца в полости матки может привести к серьезным осложнениям и длительному лечению впоследствии.
С чего все начинается
Когда женщина планирует беременность, она и представить себе не может плодное яйцо без эмбриона. Однако нередко представительницам слабого пола приходится сталкиваться с этой проблемой.
В момент овуляции женская клетка покидает фолликул — место своего развития. Направляясь к маточной мышце по фаллопиевым трубам, она встречается с половой клеткой мужчины. В этот момент происходит слияние сперматозоида с яйцеклеткой, вследствие чего образуется зигота. Непрерывно делясь и приумножаясь, клетки движутся в сторону матки, где прочно крепятся к стенкам на все последующие месяцы беременности. При нормальном развитии и правильном росте эмбриона счастливая пара увидит своего малыша спустя сорок недель беременности.
Прикрепление плодного яйца может произойти как к передней стенке матки, так и к задней. На ход беременности и рождение малыша это никак не повлияет.
Возможные патологии
Во время беременности могут возникнуть различные ситуации, когда состояние эмбриона оказывается несовместимо с жизнью. Рассмотрим самые частые из них.
Рассмотрим самые частые из них.
Например, если произошло прикрепление плодного яйца вне полости матки, то это называется внематочной беременностью. Это состояние может вызвать угрозу жизни женщины, поэтому должно быть как можно раньше диагностировано и откорректировано.
Также у женщины может произойти произвольный выкидыш по тем или иным причинам. В этом случае даме также необходимо оказание срочной медицинской помощи.
Еще одна патология — это плодное яйцо без эмбриона. Такое состояние возникает в последнее время довольно часто. Из тысячи беременных женщин сто не имеют эмбриона.
Анэмбриония
Такой диагноз может быть поставлен женщине, когда плодное яйцо по неделям развивается и растет, а эмбриона не имеет.
Под влиянием тех или иных факторов происходит остановка в делении клеток на определенном уровне, и эмбрион прекращает свой рост. В этом случае его размер настолько мал, что даже аппарат ультразвука не имеет возможности его зафиксировать. Тогда доктор и оглашает женщине этот страшный диагноз: плодное яйцо без эмбриона.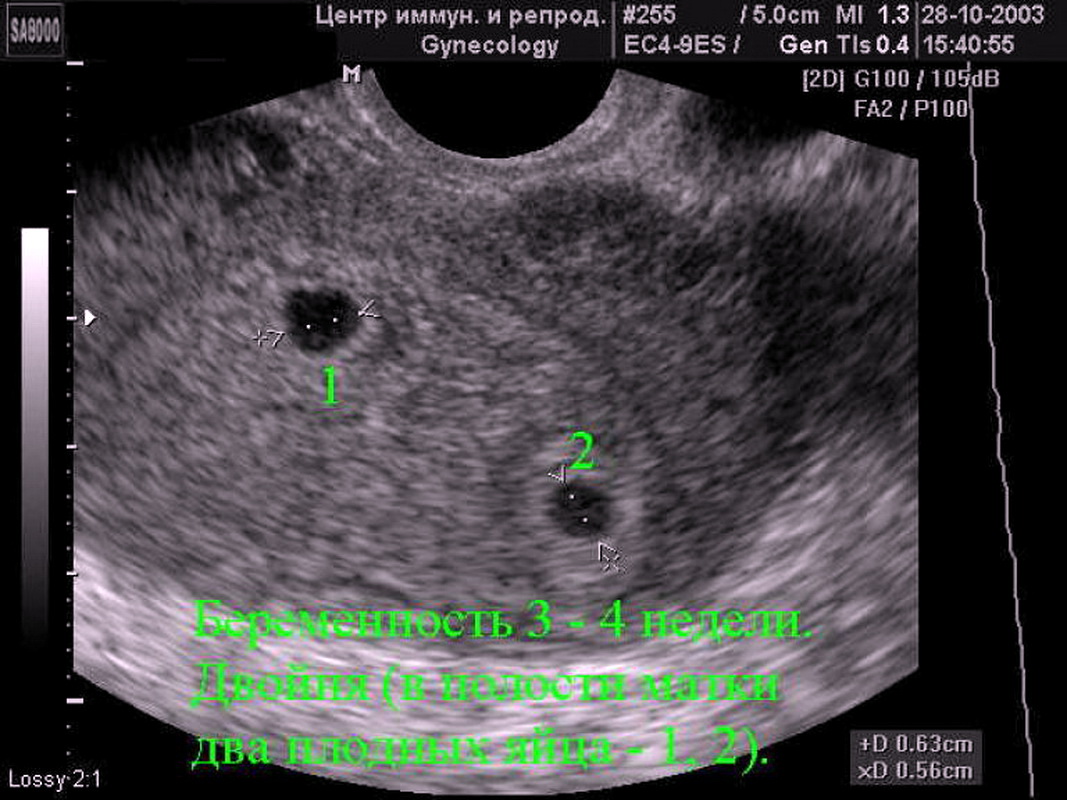
Также бывают случаи, когда эмбрион не просто прекратил свое развитие на самых начальных этапах, а вовсе отсутствовал. Тогда беременной также ставится диагноз анэмбриония. При таком виде патологии плодное яйцо по неделям может не соответствовать сроку либо развиваться и увеличиваться без содержимого.
Плодное яйцо без эмбриона: почему так происходит?
Причины развития анэмбрионии до сих пор не изучены до конца. Однако существует несколько предпосылок, которые могут спровоцировать гибель эмбриона на ранних сроках его роста.
Вредные привычки
К этому пункту можно отнести никотиновую зависимость, чрезмерное употребление алкогольной продукции, Вредные губительные вещества попадают через кровь будущей матери к плоду и оказывают на него необратимое влияние, в результате чего прекращается развитие.
Генетические отклонения
Плодное яйцо без эмбриона может быть из-за начальных нарушений в делении клеток после оплодотворения. В этом случае женщина не в силах повлиять на ситуацию и как-то предостеречь себя от такой патологии.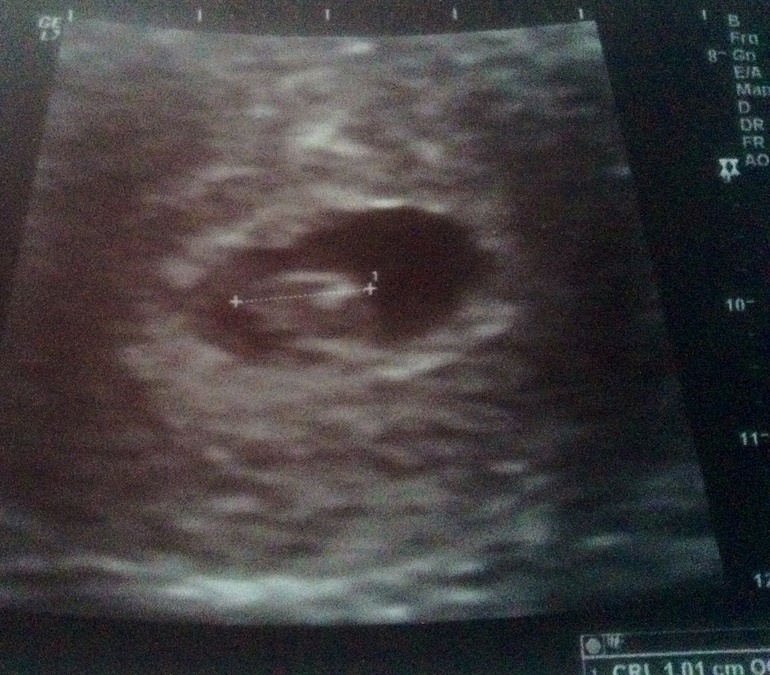
Гормональные нарушения
При остановке размеры плодного яйца обычно не соответствуют сроку. Причиной этому может быть недостаток или избыток тех или иных гормонов в женском организме. Выносить ребенка может только та представительница прекрасного пола, в организме которой выработка гормонов находится в полном порядке.
Плодное яйцо без эмбриона: признаки патологии
На начальном этапе развития патологии женщина не испытывает никакого дискомфорта. При развитии и росте плодного яйца у беременной вырабатывается определенный гормон. Под его влиянием женщина испытывает все «прелести» беременности. Ее могут мучить утренняя тошнота, непереносимость некоторых запахов, желание съесть что-нибудь «эдакое». Отсутствие эмбриона в яйце никак не влияет на эти признаки. Поэтому женщина может до последнего не подозревать об анэмбрионии.
У некоторых представительниц прекрасного пола все происходит наоборот. Организм, понимая, что состояние эмбриона не совместимо с жизнью, начинает отторгать плодное яйцо. В этот момент беременная может ощущать боли в нижнем сегменте живота, а также наблюдать красные или коричневые выделения из половых органов.
Организм, понимая, что состояние эмбриона не совместимо с жизнью, начинает отторгать плодное яйцо. В этот момент беременная может ощущать боли в нижнем сегменте живота, а также наблюдать красные или коричневые выделения из половых органов.
Диагностика патологии
Если женщину не беспокоят никакие симптомы, то об анэмбрионии она узнает на очередном осмотре при помощи ультразвукового датчика. Доктор обнаруживает, что размеры плодного яйца не соответствуют сроку.
Если же появились признаки начавшегося прерывания беременности, то обычно женщина сама обращается к специалисту. Для начала врач акушер-гинеколог проводит физический осмотр на и отмечает и состояние ее шейки. После этого пациентке назначается исследование ультразвуком. Доктор фиксирует на экране плодное яйцо — как выглядит оно, какие размеры имеет — и отмечает отсутствие эмбриона.
Если женщина сомневается в компетентности врача, то может пройти повторное обследование через несколько дней. При этом необходимо учитывать интенсивность выделений и исключить кровотечение. Если и повторная диагностика показывает плодное яйцо без эмбриона — фото пустого кольца при этом видно на экране — то сомнения в предположении анэмбрионии нет.
Если и повторная диагностика показывает плодное яйцо без эмбриона — фото пустого кольца при этом видно на экране — то сомнения в предположении анэмбрионии нет.
После поставленного диагноза женщине обязательно необходима медицинская коррекция.
Лечение анэмбрионии
Существует два способа коррекции такой патологии.
Медикаментозное лечение
Если срок беременности не достиг шести недель, то пациентке может быть предложен В этом случае женщина выпивает необходимое лекарство под присмотром врача и ждет, когда начнутся схваткообразные боли. Содержимое матки отторгается и выходит наружу.
Пациентка должна находиться под присмотром доктора еще несколько дней, до окончательного завершения кровотечения. Далее женщину осматривает врач при помощи датчика ультразвука и определяет чистоту маточной мышцы.
Хирургическое вмешательство
В большинстве случаев медики выбирают именно этот способ лечения, так как во время его проведения можно тщательно очистить внутреннюю полость матки без развития осложнений.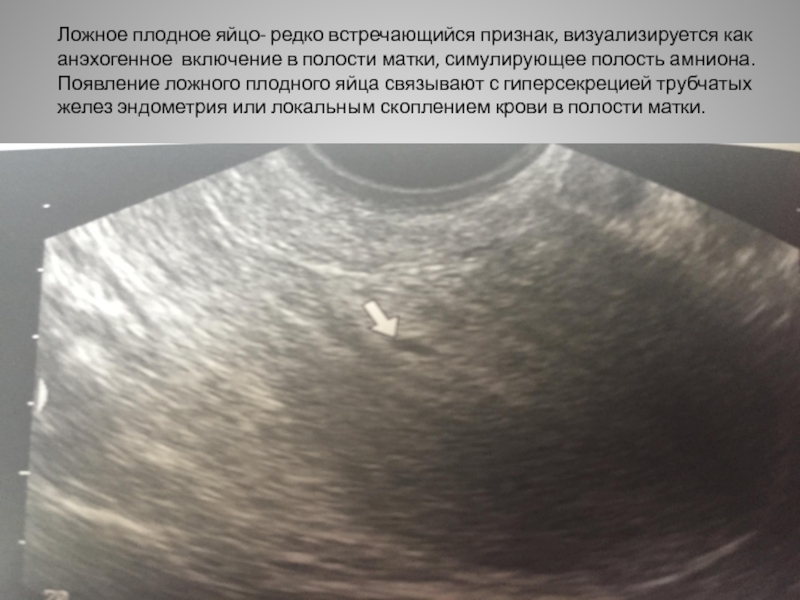
Доктор вводит пациентку в состояние сна, используя общую анестезию, и начинает процедуру. Длится такая манипуляция от пяти до двадцати минут. При помощи специальных инструментов гинеколог выскабливает верхний маточный слой с патологическим плодным яйцом. Уже через несколько часов после проведения подобной манипуляции женщина может быть выписана.
После завершения кровянистых выделений необходимо провести УЗИ, чтобы убедиться, что в матке не осталось частей плодного яйца.
Уточнение причины патологии
Полученный после проведенной чистки материал всегда отправляется доктором на Именно там и выясняют, был ли вообще эмбрион, на каком сроке он прекратил свое развитие, и что послужило этому причиной.
Восстановление
После проведенного лечения пациентке всегда назначается прием противовоспалительных, а также антибактериальных лекарств. При наличии гормональных проблем может быть рекомендован прием восстановительных препаратов.
Заключение
Во время беременности необходимо особо внимательно относиться к своему самочувствию.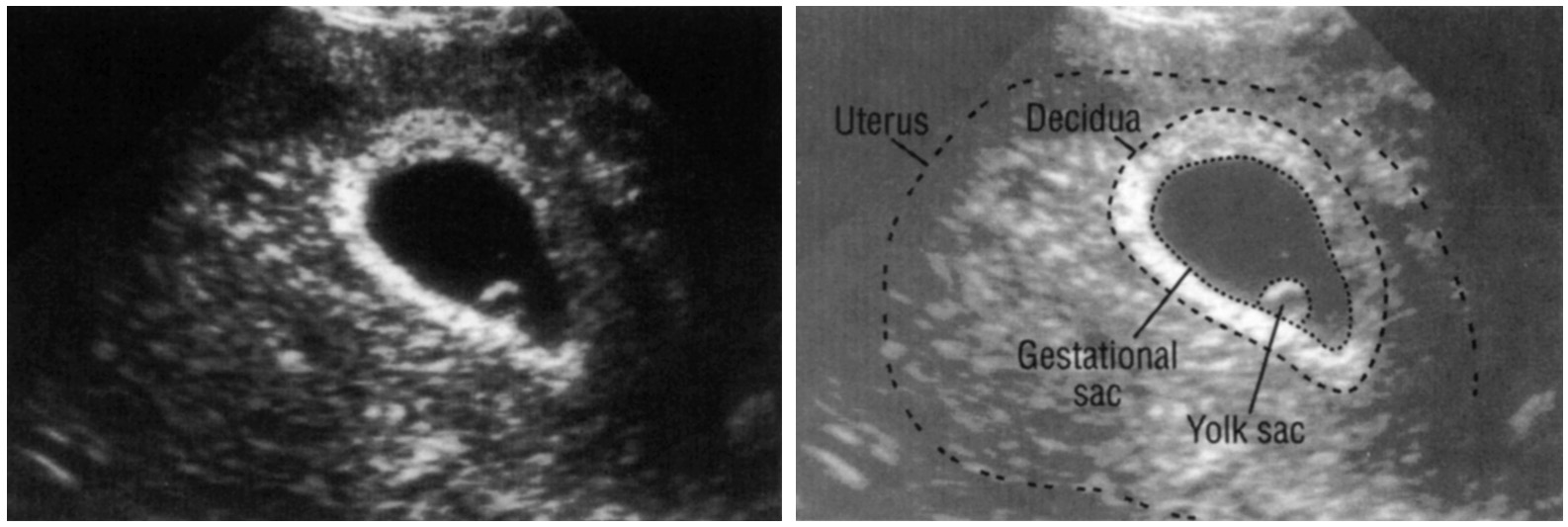 Узнайте, что такое плодное яйцо, как выглядит и для чего оно необходимо.
Узнайте, что такое плодное яйцо, как выглядит и для чего оно необходимо.
При любых симптомах отсутствия эмбриона в плодном яйце обращайтесь к доктору за консультацией. Берегите свое здоровье!
При проведении самого первого ультразвукового исследования, которое делается при задержке месячных и для того, чтобы диагностировать точно наличие маточной беременности, можно рассмотреть плодное яйцо. Именно когда врач видит на мониторе это миниатюрное образование, он уже сообщает женщине, что она скоро станет мамой. На мониторе можно рассмотреть плодное яйцо , которое представляет собой небольшое образование овальной формы. На ранних сроках эмбрион, который в дальнейшем будет развиваться и расти в плодном яйце, не визуализируется еще, однако скоро он подрастет, и тогда его уже можно будет хорошо рассмотреть.
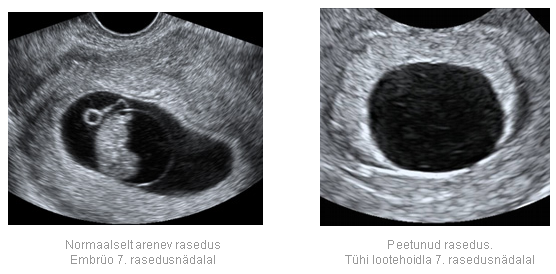
Пустое плодное яйцо является яйцом без эмбриона, когда не развивается беременность . Эмбрион зачастую виден уже с пятой недели беременности, однако иногда бывают случаи, когда и на данном сроке врач на ультразвуковом исследовании не видит эмбрион, в такой ситуации назначается повторное УЗИ. Очень часто повторный ультразвук показывает и эмбрион, и его сердцебиение. Когда после шести-семи недель не виден эмбрион, тогда, к сожалению, высок риск того, что не развивается беременность. В этой статье мы рассмотрим нормы плодного яйца по неделям .
Очень часто повторный ультразвук показывает и эмбрион, и его сердцебиение. Когда после шести-семи недель не виден эмбрион, тогда, к сожалению, высок риск того, что не развивается беременность. В этой статье мы рассмотрим нормы плодного яйца по неделям .
Что такое плодное яйцо
Плодное яйцо — это зародышевые оболочки и зародыш. Данный период беременности является ее первой стадией развития. А начинается все со слияния двух клеток – мужской и женской.
Дальше оплодотворенная яйцеклетка активно начинает делиться, вначале на две части, потом на четыре и так далее. Количество клеток, как и размер плода, растет постоянно. И вся группа клеток, которые продолжают процесс деления, осуществляет передвижение по маточной трубе к зоне своей имплантации. Данная группа клеток и является плодным яйцом.
Достигнув своей цели, плодное яйцо прикрепляется к одной из стенок матки женщины. Это происходит через неделю после оплодотворения. До этого времени плодное яйцо получает питательные вещества из самой яйцеклетке.
- Плодное яйцо 2 недели после внедрения в полость матки, осуществляет питание набухшей слизистой этого детородного органа, который уже подготовлен к процессу развития и питания плода до времени образования плаценты.
- Детское место, или плацента, создается из внешней оболочки плодного яйца на 3 неделе , которое в это время уже густо покрыто ворсинками. Данными ворсинками в месте закрепления плодного яйца уничтожаются небольшой участок слизистой оболочки матки, а также сосудистые стенки. Потом они заполняют его кровью и осуществляют погружение в подготовленное местечко.
- Вообще, плодное яйцо является самым первым признаком нормально текущей беременности. Его можно рассмотреть на ультразвуковом исследовании уже после двух недель задержки менструации. Обычно в данном случае видно плодное яйцо 3-4 недели . Эмбрион же становится заметен только на 5 неделе беременности. Однако если врач диагностирует отсутствие эмбриона в плодном яйце 5 недели – другими словами пустое плодное яйцо, тогда УЗИ через пару недель повторяют вновь.

- Обычно в такой ситуации случае на 6-7 неделе плод и его сердцебиение начинают визуализироваться. Когда же
- Именно по этой причине важно пройти ультразвуковое обследование как можно раньше, чтоб можно было изменить ситуацию, в случае, если она поддается коррекции. Поскольку в первом триместре (плодное яйцо до 10 недели ) велика вероятность самопроизвольного выкидыша, отслойки и других патологий. Однако достаточно о грустном.
Плодное яйцо на 6 неделе и до этого срока беременности имеет овальную форму. И на ультразвуковом исследовании обычно производится оценивание внутреннего его диаметра – СВД плодного яйца. Так как
В среднем подобная погрешность составляет 10 дней. Срок беременности обычно определяется не только по данному показателю, но также используется значения копчико-теменного размера плода и прочие показатели, которые также очень важны
Диаметр плодного яйца по неделям
Когда плодное яйцо имеет диаметр 4 миллиметра, это говорит о достаточно малом сроке – до шести недель.
- Зачастую таковы размеры плодного яйца 4 недели . Уже в пять недель СВД достигает 6 миллиметров, а в пять недель и три дня плодное яйцо обладает диаметром 7 миллиметров.
- На шестой неделе плодное яйцо обычно вырастает до одиннадцати-восемнадцати миллиметров, а средний внутренний размер плодного яйца в шестнадцать миллиметров соответствует сроку шесть недель и пять дней. На седьмой неделе беременности диаметр колеблется от девятнадцати до двадцати шести миллиметров.
- Плодное яйцо на 8 неделе увеличивается до двадцати семи — тридцати четырех миллиметров. На данном сроке на УЗИ можно отчетливо рассмотреть плод.

- Плодное яйцо 9 недель вырастает до тридцати пяти – сорока трех миллиметров.
- И по окончании десятой недели плодное яйцо обладает размером около пятидесяти миллиметров в диаметре.
Как видите, плодное яйцо на 4 неделе очень сильно отличается по размеру он десятой недели.
На вопрос – насколько быстро увеличивается плодное яйцо, можно ответить с уверенностью: до пятнадцатой-шестнадцатой недели его размер ежедневно возрастает на один миллиметр. Далее диаметр плодного яйца становится больше на два-три миллиметра в день.
Средние размеры плодного яйца в первом триместре беременности
| Срок по последней менструации (нед.) | Срок по зачатию (нед.) | Внутренний диаметр (мм) | Площадь (мм 2) | Объем (мм 3) |
| 5 | 3 | 18 | 245 | 2187 |
| 6 | 4 | 22 | 363 | 3993 |
| 7 | 5 | 24 | 432 | 6912 |
| 8 | 6 | 30 | 675 | 13490 |
| 9 | 7 | 33 | 972 | 16380 |
| 10 | 8 | 39 | 1210 | 31870 |
| 11 | 9 | 47 | 1728 | 55290 |
| 12 | 10 | 56 | 2350 | 87808 |
| 13 | 11 | 65 | 3072 | 131070 |
Что значит «яйцо без эмбриона»?Ожидание малыша — один из самых прекрасных периодов в жизни женщины, но, к сожалению, не всегда он протекает без проблем.
Бывают случаи, когда диагноз врачей оказывается неутешительным — «плодное яйцо без эмбриона». Почему так происходит и каким способом можно определить, что беременность замерла?
Анэмбриональная, или замершая, беременность — диагноз, подтверждающий, что плодное яйцо развивается без эмбриона. Как правило, обнаруживается этот факт во время процедуры УЗИ на 5-6 неделе после зачатия. К этому моменту становится очевидным, что закладки зародыша в яйце не было вообще либо что, оказавшись нежизнеспособным, он уже умер.
Важно! Если сроки беременности были установлены ошибочно, диагноз может быть ложным. Для подтверждения или опровержения анэмбрионии обследование повторяют через 2 недели, поскольку аппарат УЗИ просто не видит крошечного будущего малютку..
Замершая беременность не является угрозой для здоровья женщины и в большинстве случаев не имеет серьезных последствий. Если диагноз подтвержден, вынашивание прерывают, а молодым родителям рекомендуют пройти курс специального лечения.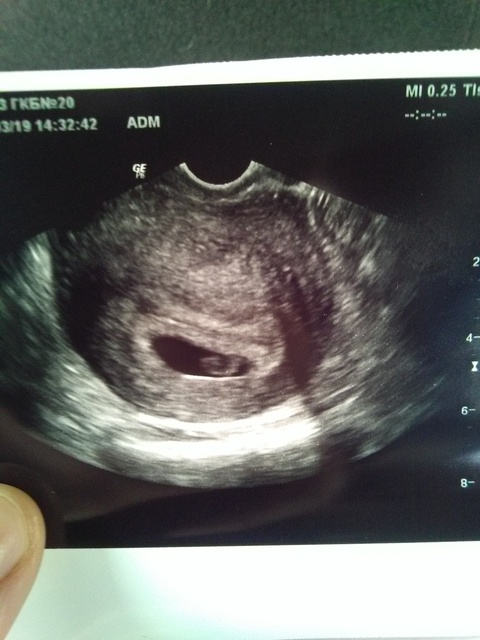 Безусловно, анэмбриония — это большой стресс, но впадать в депрессию не стоит. При соблюдении всех предписаний врача следующая беременность вполне может стать удачной.
Безусловно, анэмбриония — это большой стресс, но впадать в депрессию не стоит. При соблюдении всех предписаний врача следующая беременность вполне может стать удачной.
Чаще всего такое явление, как плодное яйцо без эмбриона на раннем сроке, обусловлено генетическими изменениями плода на начальной стадии его формирования. Однако существуют и другие причины:
- частые стрессы, конфликты с близкими или трагические события в жизни беременной женщины;
- нарушение гормонального фона;
- курение, употребление спиртного, стимуляторов или наркотиков;
- вирусные болезни, сопровождающиеся высокой температурой;
- воздействие ядов или агрессивных химических веществ на организм будущей мамы;
- высокие нагрузки на ранних сроках беременности.
Довольно часто у девушек-спортсменок, регулярно тренирующих и испытывающих на прочность свой организм, диагностируют на УЗИ плодное яйцо без эмбриона. Причины этого понятны: высокие физические нагрузки противопоказаны любой женщине на протяжении всей беременности, и пренебрежение этим правилом чревато ее срывом.
Самостоятельно обнаружить признаки замершей беременности очень сложно. Как правило, она протекает точно так же, как и нормальная. У женщины отсутствует менструация, увеличиваются в размерах и болят молочные железы, проявляются симптомы токсикоза.
Важно! Единственный показатель анэмбриональной беременности, который можно заметить на ранних сроках, — низкий уровень гормона ХГЧ.
Многих женщин волнуют вопросы, может ли плодное яйцо расти без эмбриона и почему они чувствуют себя «абсолютно беременными». Эта патология не исключает того, что пустое плодное яйцо будет увеличиваться в размерах, но подобную беременность в любом случае нужно прерывать.
В некоторых случаях женский организм сам понимает, что зародыш в яйце отсутствует, и запускает естественный процесс его отторжения. Обычно это сопровождается резкой или ноющей болью в районе малого таза и кровянистыми выделениями без запаха.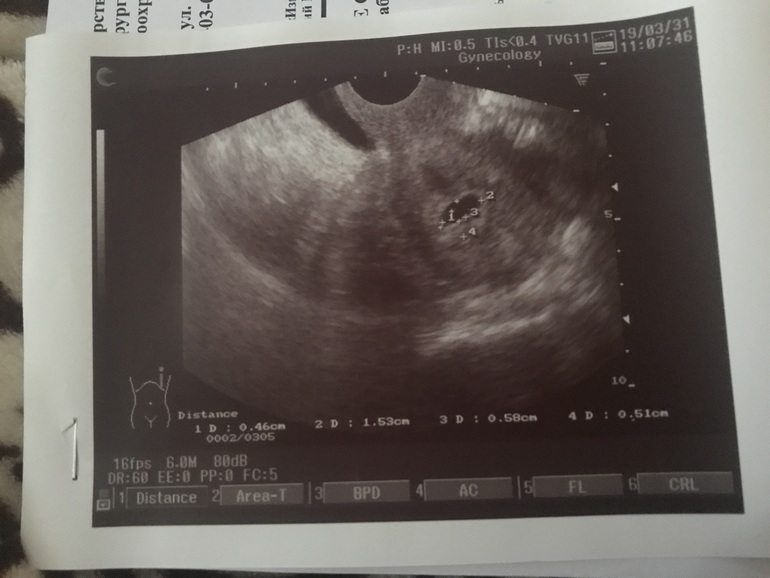
Читайте также:
При наличии подобных симптомов следует незамедлительно обратиться к доктору — только он сможет подтвердить или опровергнуть диагноз. Достоверно установить, что зародыша в плодном яйце нет, можно лишь после осмотра на кресле гинеколога и процедуры УЗИ.
Методы леченияСуществует два метода, позволяющих корректировать патологию.
- Медикаментозный аборт. Под контролем лечащего врача женщина принимает специальное лекарство, после чего происходит отторжение содержимого матки, и оно выходит наружу. Находиться под присмотром доктора нужно в течение нескольких дней, пока процесс кровотечения полностью не завершится.
- Прерывание беременности хирургическим путем. Этот метод предпочтителен в большинстве случаев, поскольку позволяет полностью удалить верхний слой маточных тканей вместе с пустым плодным яйцом. Процедура выполняется под наркозом, и, как только самочувствие женщины стабилизируется, ее отпускают домой.

Спустя 4-5 дней после прерывания беременности необходимо пройти осмотр гинеколога и УЗИ, чтобы удостовериться, что в маточной полости не осталось частиц патологического плодного яйца.
Если анэмбриония диагностируется у женщины впервые, причин для чрезмерного беспокойства нет. Данные статистики подтверждают, что по вине спонтанных хромосомных мутаций, происходящих в процессе слияния сперматозоида с яйцеклеткой, замирает каждая восьмая беременность. И в этом совершенно нет вины будущих родителей.
Эмбрион и окружающие его оболочки – вот главные изначальные составляющие околоплодного яйца. По мере развития плода, пространство вокруг него также увеличивается – это нормальный процесс развития зародыша. Далее вам предлагается ознакомиться с ключевыми сведениями непосредственно о плодном яйце, а также в отношении особенностей изменения его размеров в течение срока беременности и возможных патологиях формирования.
Как известно, оплодотворение происходит посредством проникновения мужского сперматозоида в женскую яйцеклетку.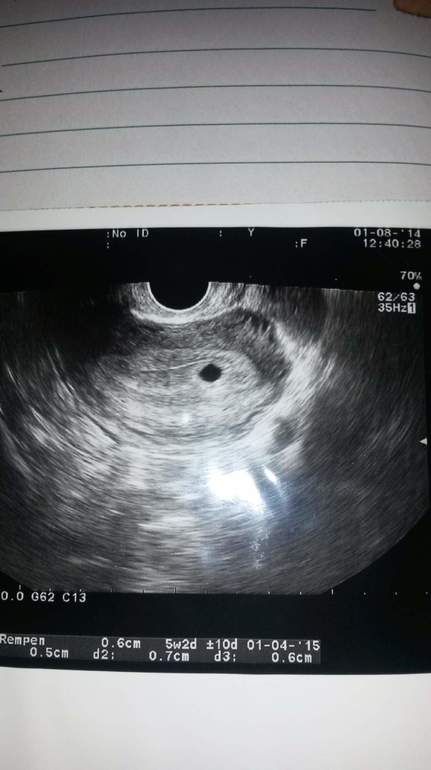 После этого начинается активный процесс развития эмбриона: сначала оплодотворенная яйцеклетка делится на 2 части, затем на 4, после на 8 и т.д. С увеличением количества клеток растет и сам зародыш. Не прекращая развиваться, эмбрион движется к пункту своего назначения, который в норме является полостью женской матки. Именно упомянутая группа клеток и представляет собой рассматриваемое плодное яйцо.
После этого начинается активный процесс развития эмбриона: сначала оплодотворенная яйцеклетка делится на 2 части, затем на 4, после на 8 и т.д. С увеличением количества клеток растет и сам зародыш. Не прекращая развиваться, эмбрион движется к пункту своего назначения, который в норме является полостью женской матки. Именно упомянутая группа клеток и представляет собой рассматриваемое плодное яйцо.
По достижению необходимого места, эмбрион имплантируется в стенку матки. В среднем на этот процесс уходит до 7-10 дней после проникновения сперматозоида внутрь яйцеклетки. До момента достижения пункта назначения, питание плодного яйца обеспечивается непосредственно яйцеклеткой, а уже после закрепления – слизистой матки.
Со временем функции обеспечения питания зародыша берет на себя плацента, формирующаяся из наружного слоя плодного яйца. Непосредственно на упомянутом внешнем слое присутствуют т.н. ворсинки, за счет которых и обеспечивается имплантация эмбриона в подходящем для него месте.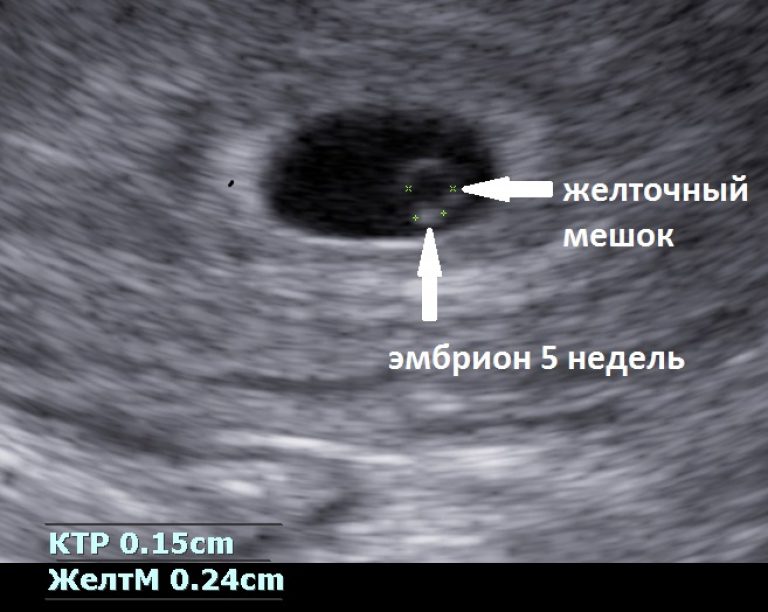
Формирование и успешное закрепление плодного яйца является главным признаком нормального течения женской беременности. В среднем эмбрион становится заметным в ходе ультразвукового исследования спустя 5 недель после задержки месячных, в то время как плодное яйцо обычно можно увидеть и через 2 недели. Если в ходе первого УЗИ врач видит т.н. пустое плодное яйцо, через пару недель исследование проводится повторно.
В норме зародыш визуализируется уже к 6-7 неделе срока беременности. В этот же период обычно различимо и его сердцебиение. В случае отсутствия эмбриона в плодном яйце при повторном ультразвуковом исследовании, диагностируется неразвивающаяся беременность.
Ввиду этого, при задержке менструации женщине следует как можно раньше сделать УЗИ, чтобы своевременно обнаружить имеющиеся отклонения и, если такая возможность будет присутствовать, пройти лечение для устранения выявленных проблем.
При оценке состояния плодного яйца специалист, прежде всего, обращает внимание на его форму и внутренний диаметр. В течение первых недель форма плодного яйца приближена к овальной. Оценивая же внутренний диаметр, врач может сделать выводы о предположительно м сроке беременности. Наряду с этим, плодное яйцо далеко не у каждой женщины имеет одинаковые размеры, поэтому при определении срока беременности нередко возникает погрешность, в среднем составляющая полторы недели. Для более точных результатов оцениваются показатели КТР плода и других диагностических мероприятий.
В течение первых недель форма плодного яйца приближена к овальной. Оценивая же внутренний диаметр, врач может сделать выводы о предположительно м сроке беременности. Наряду с этим, плодное яйцо далеко не у каждой женщины имеет одинаковые размеры, поэтому при определении срока беременности нередко возникает погрешность, в среднем составляющая полторы недели. Для более точных результатов оцениваются показатели КТР плода и других диагностических мероприятий.
Особенности роста плодного яйца
Как отмечалось, размеры плодного яйца, при отсутствии разного рода патологий, увеличиваются постоянно.
Более подробная понедельная информация в отношении нормальных размеров плодного яйца приведена в следующей таблице.
Таблица. Размеры плодного яйца по неделям
Возможные нарушения развития плодного яйца
Под воздействием определенных факторов, развитие плодного яйца может происходить с некоторыми патологиями. С описанием наиболее часто диагностируемых аномалий вы можете ознакомиться в следующей таблице.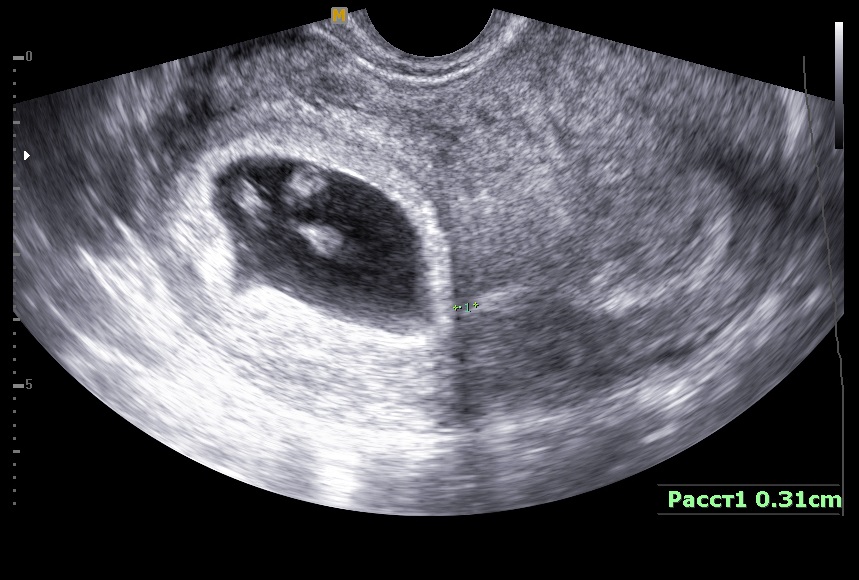
Таблица. Патологии развития плодного яйца
| Патологии | Описание |
|---|---|
| Нарушения формы | Форма плодного яйца в обоих сканах до 5-6 недели обычно округлая. К 6-7 неделям срока в продольном скане плодное яйцо становится овальным, а в поперечном остается округлым. Наряду с этим, развитие формы может происходить с разного рода отклонениями. Чаще всего к этому приводят разного рода опухоли в полости матки. Также данная патология может возникнуть в случае частичной отслойки плаценты. |
| Патологии расположения | При отсутствии отклонений имплантация плодного яйца чаще всего происходит в дне матки или ее задней стенке, иногда – в области внутреннего зева либо вверху матки. Иные варианты расположения плодного яйца оцениваются специалистом. Он же принимает решение по дальнейшим действиям в отношении конкретной пациентки. |
| Нарушения размеров | Информация в отношении изменения размеров плодного яйца по мере развития беременности приводилась ранее. Патологическими считаются существенные отклонения от приведенных значений в обе стороны, при этом выводы об их существенности делает специалист. Патологическими считаются существенные отклонения от приведенных значений в обе стороны, при этом выводы об их существенности делает специалист. |
| Патологии функционального характера |
Дать какой-либо однозначный ответ в отношении причин развития и лечения патологий развития плодного яйца нельзя – каждый случай требует индивидуального рассмотрения квалифицированны м специалистом. Лишь врач сможет объективно оценить ситуацию и принять наиболее целесообразное решение.
Плодное яйцо неправильной формы — словосочетание часто встречающееся в заключении ультразвуковых исследований женщин в первом триместре беременности. Звучит пугающе… Для многих это синоним патологий, неполноценности плода. Но врачи утверждают, что ничего странного и страшного в данном «диагнозе» нет, в большинстве случаев… Давайте разбираться.
В книгах по акушерству и гинекологии можно прочесть, что форма плодного яйца овальная или округлая. Но внешний вид его может измениться. И происходит это не из-за неполноценности будущего ребенка, а локального тонуса матки, возникающего, чаще всего, вследствие воздействия на кожные покровы того же УЗИ-датчика. Деформированное плодное яйцо буквально через несколько минут после обследования становится нормальным.
И происходит это не из-за неполноценности будущего ребенка, а локального тонуса матки, возникающего, чаще всего, вследствие воздействия на кожные покровы того же УЗИ-датчика. Деформированное плодное яйцо буквально через несколько минут после обследования становится нормальным.
Может ли быть опасен? Не всегда. Современные врачи считают, что тонус может только тогда принести вред, если приводит к раскрытию шейки матки или приносит болевые ощущения , мешает повседневной жизни. В таких случаях врачи назначают препараты прогестерона — чаще Утрожестан, Дюфастон. Также рекомендуется снижение физической активности и отказ от половой жизни на то время, пока сохраняется угроза прерывания беременности. Более показательным в этом плане является кровотечение из половых путей, которое возникает при отслойке хориона.
Но даже если плодное яйцо овальной формы, женщина себя хорошо чувствует, тонуса нет, это не значит, что все хорошо, и беременность развивается. Главным свидетельством этого является наличие сердцебиения у эмбриона.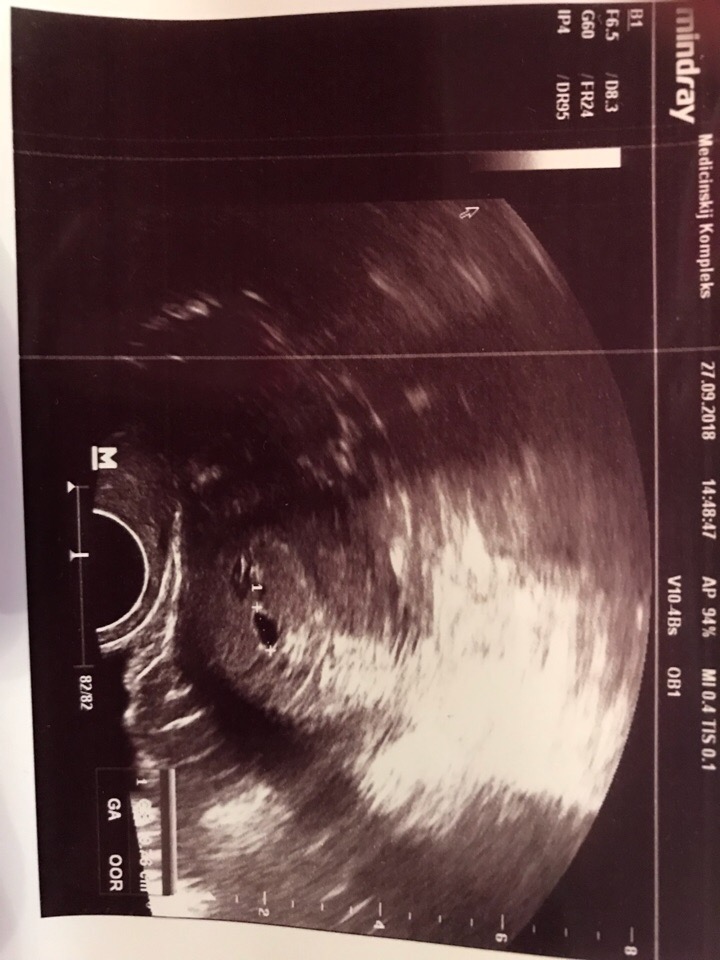 Его можно увидеть в 5-6 недель беременности на УЗИ. Но прежде, нужно увидеть самого эмбриона, так как в некоторых случаях оказывается пустым — то есть эмбрион в нем на самых ранних сроках перестает развиваться. В этом случае никакие лекарства не помогут — беременность нужно прерывать. Но при подозрении анэмбрионии, именно так называется отсутствие эмбриона в плодном яйце, диагноз ставить не спешат, так как эмбрион может быть не виден из-за маленького срока беременности или слабого аппарата для УЗИ-диагностики. Женщине рекомендуют пройти УЗИ еще через несколько дней.
Его можно увидеть в 5-6 недель беременности на УЗИ. Но прежде, нужно увидеть самого эмбриона, так как в некоторых случаях оказывается пустым — то есть эмбрион в нем на самых ранних сроках перестает развиваться. В этом случае никакие лекарства не помогут — беременность нужно прерывать. Но при подозрении анэмбрионии, именно так называется отсутствие эмбриона в плодном яйце, диагноз ставить не спешат, так как эмбрион может быть не виден из-за маленького срока беременности или слабого аппарата для УЗИ-диагностики. Женщине рекомендуют пройти УЗИ еще через несколько дней.
Если же говорить о размере плодного яйца, то получив сведения об этом в первые недели беременности, врач может с точностью до дня поставить ее срок и точно сказать развивается ли плодное яйцо. Подсчет ведется в миллиметрах.
Из всего вышесказанного можно сделать вывод, что только лишь деформированное плодное яйцо не может быть причиной для диагноза «угроза прерывания беременности» или «неразвивающаяся беременность». Есть куда более показательные для этого симптомы.
Есть куда более показательные для этого симптомы.
Акушерская патология является важным аспектом современной медицины. А среди всех заболеваний особое место принадлежит невынашиванию беременности. Для женщин, надеявшихся на благополучное зачатие и дальнейшее развитие ребенка, это становится тяжелым ударом. Подобная ситуация может произойти на раннем сроке, когда встречается неразвивающаяся беременность по типу анэмбрионии, что говорит об отсутствии в плодном яйце зародыша. Почему так происходит и какие действия следует предпринимать – вопросы, ответы на которые даст врач. А женщине следует придерживаться его рекомендаций.
Причины и механизмы
Причины неразвивающейся беременности многообразны и комплексны. Трудно выделить какой-то один фактор, имеющий наибольшее влияние на организм женщины до зачатия и после него. Чаще всего речь идет об ассоциации нескольких причин. Из них важное значение имеют следующие:
- Инфекции (вирусно-бактериальные, хламидийные, грибковые).

- Хромосомные аномалии (трисомия, моносомия, три- и тетраплоидия).
- Эндокринные заболевания (сахарный диабет, гипотиреоз, адреногенитальный синдром).
- Аутоиммунные расстройства (антифосфолипидный синдром).
- Интоксикации химическими веществами.
- Тяжелые физические нагрузки.
- Радиоактивное облучение.
- Прием некоторых лекарств.
Чувствительность эмбриона к внешним неблагоприятным факторам наибольшая в раннем сроке. Существуют критические периоды во время беременности, когда риск патологии существенно выше. В основном это наблюдается на 7–12 сутки после зачатия, при имплантации плодного яйца в слизистую оболочку матки, и с 3 по 8 неделю гестации, что связано с активными процессами эмбриогенеза.
Среди механизмов развития анэмбрионии основная роль принадлежит нарушению процессов жизнеобеспечения зародыша, что приводит к его гибели. Это происходит на фоне прекращения хорионального кровотока, инволюции ворсинчатой оболочки и эксудативно-фиброзной реакции эндометрия. Последний на смену децидуальной трансформации приобретает признаки железисто-кистозной гиперплазии. Если беременность не отторгается, то плодное яйцо без эмбриона может еще длительное время персистировать в матке, повышая риск осложнений.
Последний на смену децидуальной трансформации приобретает признаки железисто-кистозной гиперплазии. Если беременность не отторгается, то плодное яйцо без эмбриона может еще длительное время персистировать в матке, повышая риск осложнений.
Анэмбриония является разновидностью неразвивающейся беременности. А ее причины включают внешние и внутренние факторы, оказывающие неблагоприятное воздействие на плод на ранних сроках гестации.
Симптомы
Плодное яйцо без эмбриона не имеет яркой симптоматики. Но несмотря на это, в клинической картине можно выделить определенные особенности, дающие возможность заподозрить акушерскую патологию. Как правило, речь идет о таких проявлениях:
- Размеры матки не соответствуют гестационному сроку.
- Постепенно исчезают признаки беременности.
- Маточный тонус снижен.
- Появляются скудные кровянистые выделения из влагалища.
При динамическом гинекологическом осмотре размеры матки не растут, как это положено в норме, а наоборот, уменьшаются.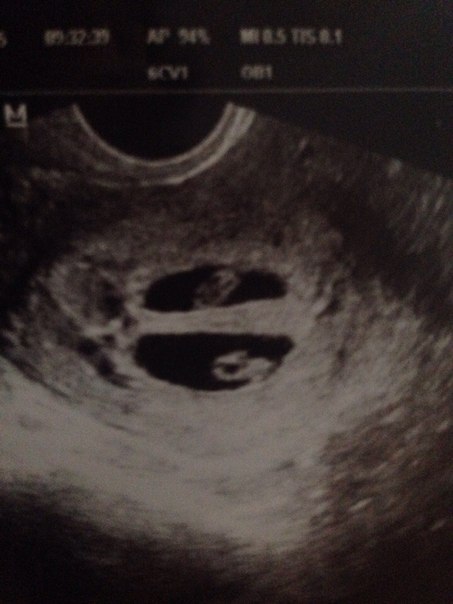 Исчезает цианоз слизистой оболочки шейки и влагалища. Ректальная температура также снижается.
Исчезает цианоз слизистой оболочки шейки и влагалища. Ректальная температура также снижается.
Если неразвивающийся эмбрион длительно задерживается в полости матки, то возникает вероятность осложнений. Прежде всего речь идет о нарушении свертывания крови (коагулопатия или ДВС-синдром). В этом случае возникает повышенная кровоточивость из различных участков тела и внутренних органов , которую сложно остановить. Вторая опасность заключается в инфицировании мумифицированного плодного яйца и развитии эндометрита.
Дополнительная диагностика
Решающее значение в диагностике анэмбрионии принадлежит дополнительным методам. И основную роль в этом играет ультразвуковое исследование матки. По его результатам определяют следующие признаки патологии:
- Отсутствие эмбриона – «пустое» плодное яйцо.
- Участки отслойки хориона.
- Прерывистость децидуальной оболочки.
- Расширенный плодный пузырь.
- Нечеткая визуализация эмбриона.
- Деформация плодного яйца, неравномерность структуры.

- Отсутствие сердцебиения.
Если врач сказал, что у женщины по УЗИ нет эмбриона, а клинически беременность протекает нормально, то исследование нужно повторить через 7 дней. При отсутствии патологических изменений плод вырастет, и его станет не только видно, но и слышно (на 8 неделе сердцебиение уже обязано быть). Поэтому не стоит спешить с выводами и ориентироваться лишь на результаты однократной процедуры.
Согласно данных УЗИ, выделяют два типа анэмбрионии. Первый характеризуется тем, что диаметр плодного яйца не превышает 25 мм, размеры матки соответствуют 5–7 неделе беременности, но отстают от реального срока. При втором типе яйцо растет с нормальной скоростью и к 2,5 месяцам достигает 50 мм, однако не визуализируется ворсинчатый хорион.
Помимо инструментального исследования, диагностика включает определение гормонального спектра и биохимических показателей крови. Об анэмбрионии могут свидетельствовать такие показатели:
- Низкий уровень хорионического гонадотропина (ХГЧ), отсутствие его пиковой концентрации в 10–11 недель.

- Снижение пролактина, прогестерона, эстрадиола, кортизола.
- Падение уровня трофобластического β1-глобулина.
- Уменьшение концентрации плацентоспецифического α1-микроглобулина.
Нужно сказать, что увеличившийся ХГЧ, равно как и другие биохимические маркеры, говорят о нормальном течении беременности. И если даже на УЗИ эмбриона еще не видно – такое бывает вплоть до 6–7 недель – то женщине переживать не стоит. Возможно, это связано с ее индивидуальными особенностями или несовершенством аппарата.
Чтобы выяснить, почему может отсутствовать плодное яйцо, назначается исследование иммунного статуса (иммуноглобулины, волчаночный антикоагулянт, кардилипиновые и антифосфолипидные антитела), проводится генетический анализ (кариотипирование). Для раннего выявления осложнений необходим анализ коагулограммы (время свертывания, протромбиновый индекс, фибриноген).
Подтвердить анэмбрионию можно лишь инструментально-лабораторными методами. Но даже их результаты следует рассматривать в контексте клинической картины и индивидуальных особенностей организма.
Лечение
Если плодное яйцо без эмбриона задерживается в полости матки, то существует реальная угроза для здоровья женщины и ее жизни. Поэтому патология требует активной лечебной тактики. После установления диагноза неразвивающейся беременности она прерывается одним из способов:
- Вакуумная аспирация.
- Выскабливание (кюретаж).
- Медикаментозный аборт.
После того, как плодное яйцо устранено, женщине показана противовоспалительная терапия, иммуностимулирующие и общеукрепляющие препараты. Если же развилось осложнение в виде кровотечения, то применяют гемостатики и плазмозаменители. При эндокринных нарушениях необходима соответствующая гормонотерапия, а аутоиммунные нарушения требуют использования глюкокортикоидов. Для нормализации психофизиологического состояния показаны седативные средства.
Последующая беременность рекомендуется только после устранения всех факторов, участвующих в развитии патологии. Женщине показано медико-генетическое консультирование и тщательный подход к планированию зачатия.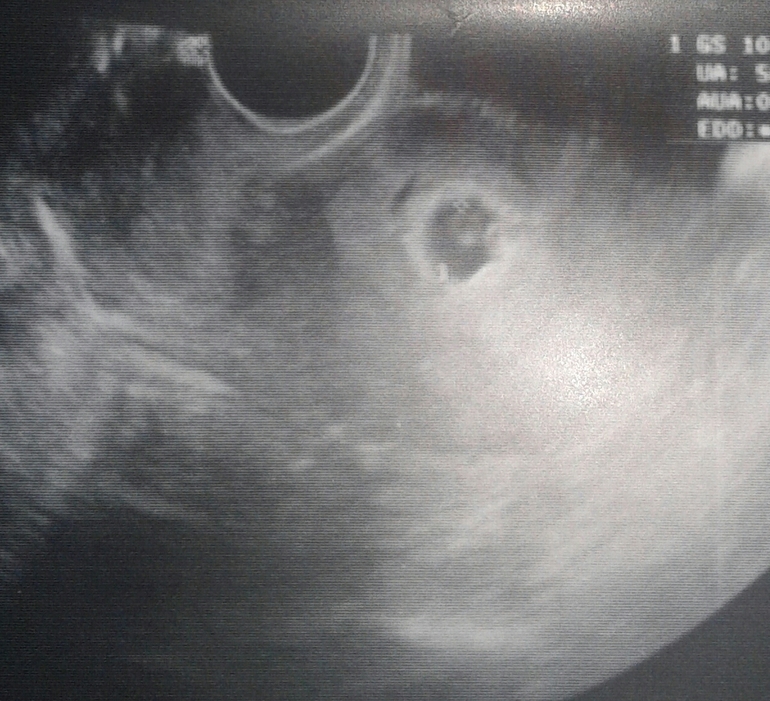 Не помешает вести здоровый образ жизни и эмоционально настраиваться на благоприятное вынашивание ребенка.
Не помешает вести здоровый образ жизни и эмоционально настраиваться на благоприятное вынашивание ребенка.
Анэмбриония – довольно распространенная акушерская патология, о которой становится известно по результатам УЗИ. Немаловажное значение в диагностике также имеют лабораторные методы, позволяющие выявить системные расстройства и предположить, может ли последующая беременность завершиться благополучно. А для реализации положительного сценария необходимо во всем придерживаться врачебных рекомендаций.
Одним из первых признаков наступившей беременности является наличие плодного яйца в матке. Оно состоит из эмбриона и его оболочек (оболочки плодного яйца). Первый триместр беременности – самый важный этап развития будущего ребенка, именно в этот период диагностика основывается на исследованиях плодного яйца.
Размеры и рост плодного яйца анализируются при прохождении ультразвукового исследования. Главный показатель – СВД (средний внутренний диаметр плодного яйца), в соответствии с размерами которого и определяется срок беременности.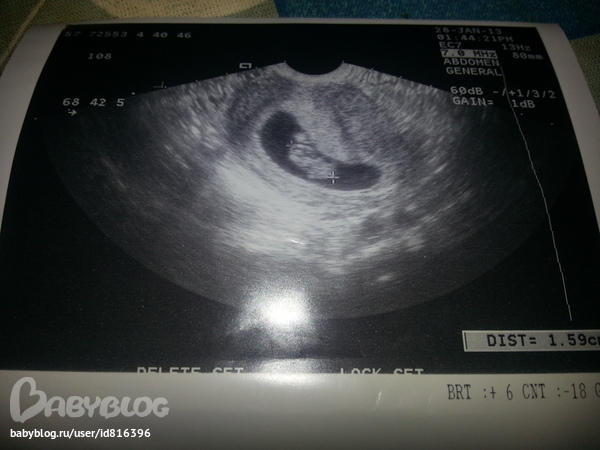
Плодное яйцо в норме должно иметь сферическую либо овальную форму, его размер соответствует установленному сроку беременности и возрасту зародыша.
Однако, в некоторых случаях, в начале беременности поводом для обеспокоенности женщин могут стать диагнозы, установленные при прохождении ультразвукового исследования: плодное яйцо неправильной формы, большое плодное яйцо, вытянутое плодное яйцо и т.д. Насколько опасна та или иная патология плодного яйца и несет ли она угрозу здоровья и жизни матери и будущего ребенка, попробуем разобраться в этой статье.
Плодное яйцо неправильной формы (деформированное плодное яйцо)
Диагноз «плодное яйцо неправильной формы» не должно восприниматься будущей мамочкой как приговор. Несмотря на свое устрашающее название, данное состояние не является патологией, которая неизбежно ведет к прерыванию беременности либо к каким-либо нарушениям развития плода. На снимках, полученных при прохождении ультразвукового исследования, такое состояние выглядит как вытянутое плодное яйцо.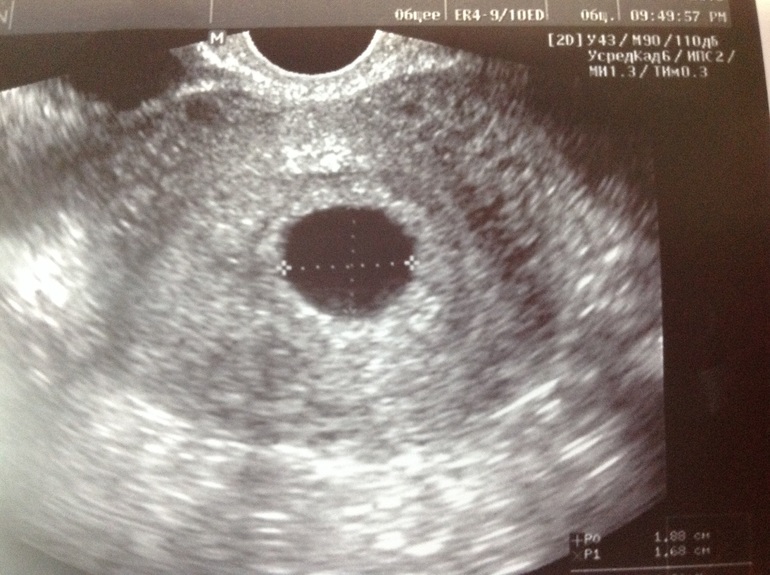 Серьезное беспокойство может вызвать только совокупность определенных факторов на фоне ненормального строения плодного яйца.
Серьезное беспокойство может вызвать только совокупность определенных факторов на фоне ненормального строения плодного яйца.
Основной причиной появления такой патологии, как плодное яйцо неправильной формы, является повышение тонуса матки в силу ряда факторов, которые провоцируют усиление перистальтики стенок матки, в результате чего плодное яйцо сдавливается:
- сильный стресс;
- инфекционные заболевания органов половой системы;
- вирусные и бактериальные инфекции в организме женщины;
- нарушение гормонального баланса и т.д.
Основными методами лечения при данной патологии является прием лекарственных препаратов спазмолитического, а также седативного действия и т.д. В данный период рекомендуется отказаться от половых отношений, тяжелых физических нагрузок и постараться создать максимальный психологический комфорт. Если сердцебиение плода прослушивается, эти меры увеличат шансы сохранения беременности.
Другие аномалии плодного яйца
Кроме такой патологии, как «плодное яйцо неправильной формы», существует ряд патологических процессов , которые могут спровоцировать замирание беременности или выкидыш.
Маленькое плодное яйцо. Устанавливая данный диагноз, специалисты соотносят размеры плодного яйца со сроком беременности, в результате чего определяется развитие плода в утробе матери, насколько правильным оно является. Установление времени вынашивания производится по тому же размеру яйца, поэтому данная аномалия развития зачастую не имеет под собой оснований, а является лишь следствием неточного определения срока беременности. Однако, бывают случаи, когда плодное яйцо замедляет темпы роста и развития ввиду замершей беременности. В данной ситуации необходимо проведение ряда дополнительных исследований, направленных на определение уровня гормонов в крови женщины.
Большое плодное яйцо. Данная аномалия плодного яйца является разновидностью замершей беременности и имеет название анэбриональная беременность. При такой патологии, как большое плодное яйцо, на снимке УЗИ можно рассмотреть все признаки оплодотворения, сформированные оболочки плодного яйца, нормальный рост плодного яйца, однако при отсутствии эмбриона.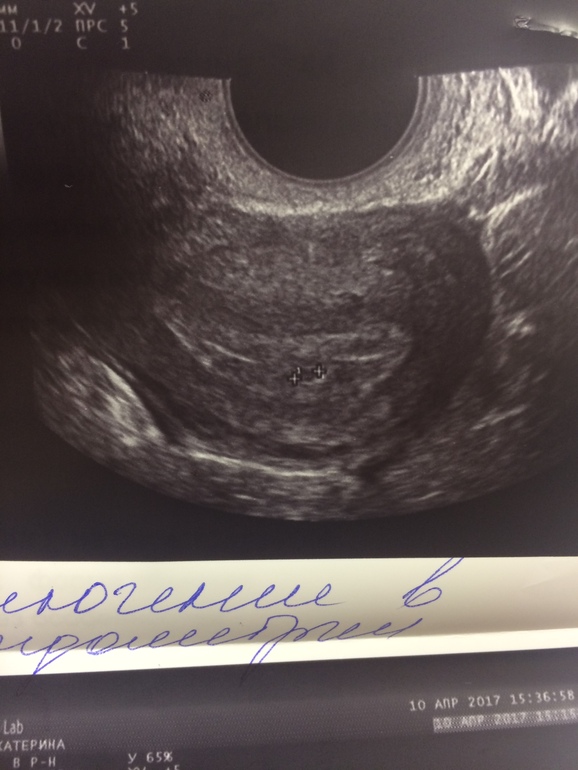 Ультразвуковое исследование , в процессе которого можно установить данное состояние, нужно делать не позже, чем на 6-7 неделе беременности. Но и в этом случае не стоит торопиться с неутешительными выводами и настраивать себя на искусственный аборт, так как данный диагноз иногда устанавливается ошибочно, по причине неправильно определенного срока беременности или малых размеров эмбриона, который аппарат просто не может «увидеть».
Ультразвуковое исследование , в процессе которого можно установить данное состояние, нужно делать не позже, чем на 6-7 неделе беременности. Но и в этом случае не стоит торопиться с неутешительными выводами и настраивать себя на искусственный аборт, так как данный диагноз иногда устанавливается ошибочно, по причине неправильно определенного срока беременности или малых размеров эмбриона, который аппарат просто не может «увидеть».
Вытянутое плодное яйцо. Нормальной формой плодного яйца считается круглая либо овальная. Вытянутое плодное яйцо может сигнализировать о возможном риске потери ребенка. Причина данного явления заключается, как правило, в повышенном тонусе мышц стенок матки. Своевременная диагностика такого вида деформации плодного яйца при условии строгого соблюдения женщиной рекомендаций врача позволит предупредить прерывание беременности, сохранив жизнь ребенку. Женщинам с такой патологией рекомендуется назначение препаратов, которые снижают тонус матки, а также постельный режим и лишенную стрессов, спокойную обстановку до того момента, когда плодное яйцо не примет свою первоначальную правильную форму.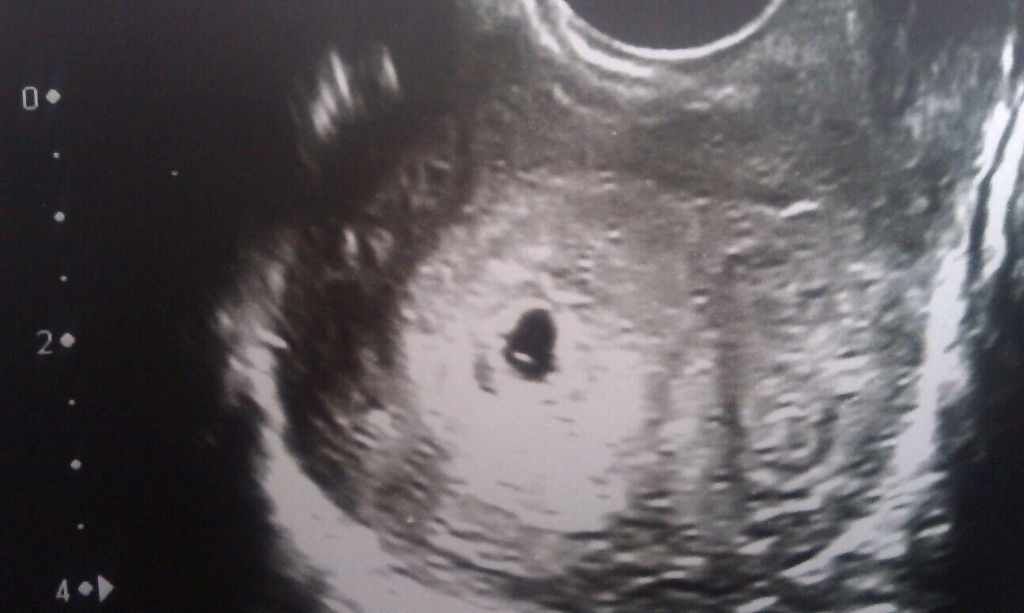 Динамику развития плодного яйца, положительные либо отрицательные сдвиги необходимо контролировать при помощи ультразвукового исследования.
Динамику развития плодного яйца, положительные либо отрицательные сдвиги необходимо контролировать при помощи ультразвукового исследования.
Пузырный занос. При данном заболевании плодного яйца происходит трансформация ворсинок хориона в пузырьки, которые заполнены жидкостью светлого оттенка. Располагаются пузырьки на шнуровидных стебельках, между ними обнаруживаются частички децидуальной оболочки. Их величина может варьироваться от размера просяного зерна до вишни, конгломераты пузырьков — гроздевидные. Известны три формы пузырного заноса, в зависимости от степени пролиферации и анаплазии:
- доброкачественная: характеризующаяся отсутствием пролиферации и анаплазии;
- злокачественная (потенциально): характеризующаяся наличием гиперплазии и персистентной анаплазии эпителия хориона;
- злокачественная: с наличием выраженной пролиферации и анаплазии эпителия хориона.
Одним из основных симптомов пузырного заноса является маточное кровотечение , начало которого происходит в течение первых недель беременности. Периодически ослабевая и усиливаясь, оно заканчивается в момент рождения заноса. Кровь отличается темным цветом, в редких случаях в ней присутствуют пузырьки заноса. Характер кровотечений – необильный, усиливающийся в период рождения пузырного заноса. Диагностику заболевания проводят на основании вышеперечисленных проявлений пузырного заноса. Дополнительным средством, которое может быть назначено для подтверждения диагноза, являются биологические реакции на определение беременности, ввиду того, что при такой патологии, как пузырный занос, в организме женщины происходит образование большого количества гонадотропных гормонов.
Периодически ослабевая и усиливаясь, оно заканчивается в момент рождения заноса. Кровь отличается темным цветом, в редких случаях в ней присутствуют пузырьки заноса. Характер кровотечений – необильный, усиливающийся в период рождения пузырного заноса. Диагностику заболевания проводят на основании вышеперечисленных проявлений пузырного заноса. Дополнительным средством, которое может быть назначено для подтверждения диагноза, являются биологические реакции на определение беременности, ввиду того, что при такой патологии, как пузырный занос, в организме женщины происходит образование большого количества гонадотропных гормонов.
Вследствие того, что данные диагнозы устанавливаются в первом триместре беременности, т.е. на самых начальных сроках вынашивания плода, благодаря тщательным исследованиям и наблюдениям за развитием эмбриона, у женщин имеется немалый шанс исправить ситуацию и дать ребенку появиться на свет.
Плоское плодное яйцо что значит. Причины и последствия деформации плодного яйца
Конечно, не каждая беременная отнесется к таким симптомам с настороженностью, да и часто эти признаки проходят с прогрессированием беременности (гестации). Именно поэтому часто замирание плода диагностируется не сразу, а по прошествии нескольких недель. Часто могут присоединиться мажущие выделения из половых путей, что говорит о начале отторжения беременности.
Именно поэтому часто замирание плода диагностируется не сразу, а по прошествии нескольких недель. Часто могут присоединиться мажущие выделения из половых путей, что говорит о начале отторжения беременности.
Диагностика
Чаще всего диагноз НБ ставится при ультразвуковом исследовании и гинекологическом осмотре. Как дополнительные методы можно использовать и исследование крови на хорионический гонадотропин (ХГЧ), а также измерять базальную температуру.
УЗИ-признаки замершей беременности
Основными УЗИ-признаками остановки развития эмбриона на самом маленьком сроке является деформация плодного яйца, неровные контуры, его нахождение в нижней части матки. Для более поздних сроков характерно несоответствие срока беременности по УЗИ и по месячным, отсутствие сердцебиения плода (обычно с 5-6 недели его уже можно определить).
дополнительно Однако не всегда срок беременности эмбриональный и менструальный совпадают. Это может происходить по разным причинам (нерегулярные месячные, гормональные нарушения, стрессы, кистозные образования яичников и другие), и разница может достигать четырех недель.
Поэтому в некоторых случаях (например, по месячным срок беременности 7-8 недель, а по УЗИ видно только плодное яйцо, характерное для 4 недель), чтобы не ошибиться с диагнозом стоит повторить исследование через 5-7 дней. Если за это время плодное яйцо не подрастет, эмбрион не визуализируется, то имеет место замирание плода.
Признаки НБ при гинекологическом осмотре
На гинекологическом осмотре врач оценивает размер матки, его соответствие предполагаемому сроку беременности, состояние шейки. Если величина матки оценивается как меньшая, необходимо выполнить ультразвуковое исследование, чтобы подтвердить или опровергнуть подозрения. У некоторых женщин есть физиологические особенности (изначально меньший размер внутренних половых органов) или может встречаться разница в сроках по месячным и по эмбриону, поэтому важно убедиться, что отставание увеличения матки действительно вызвано замиранием беременности.
Определение хорионического гонадотропина человека (ХГЧ)
Определение концентрации хорионического гонадотропина помогает в постановки диагноза, особенно на самых ранних сроках.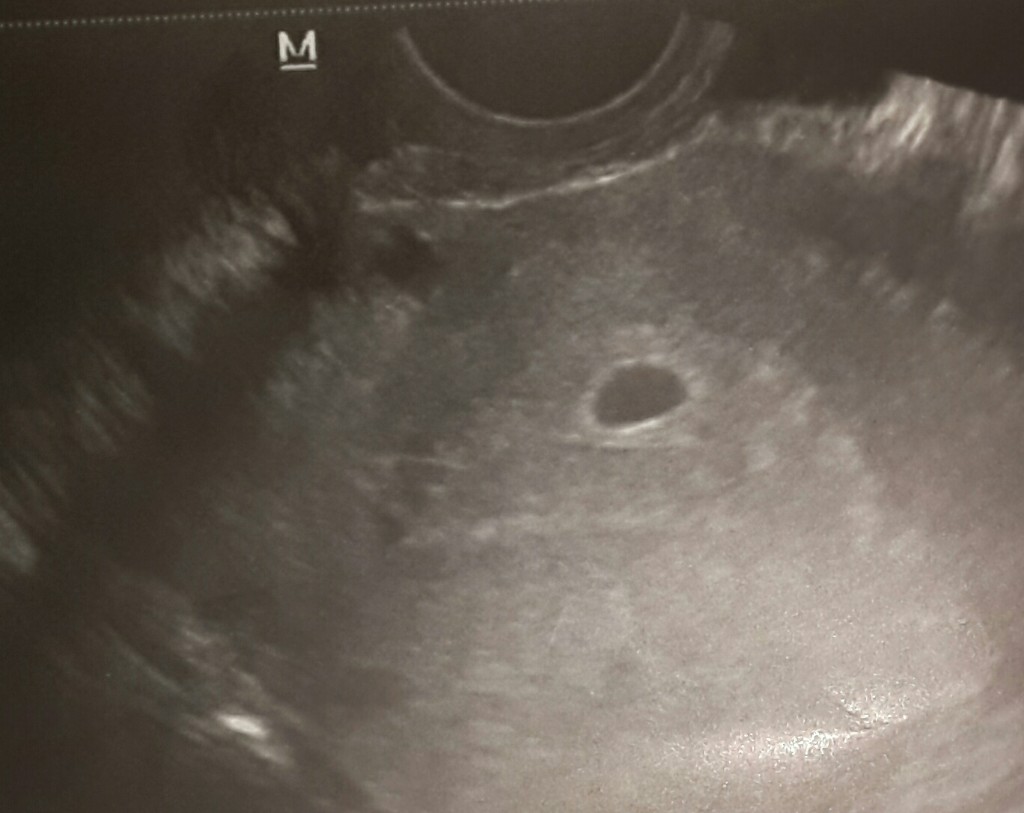 Так, когда с помощью ультразвукового исследования еще невозможно увидеть сердцебиение плода, однако есть сомнения в его жизнеспособности, можно сдать кровь на уровень ХГЧ. Здесь важно пронаблюдать за динамикой, так как при нормально развивающемся зародыше уровень гормона с каждым днем увеличивается почти вдвое.
Так, когда с помощью ультразвукового исследования еще невозможно увидеть сердцебиение плода, однако есть сомнения в его жизнеспособности, можно сдать кровь на уровень ХГЧ. Здесь важно пронаблюдать за динамикой, так как при нормально развивающемся зародыше уровень гормона с каждым днем увеличивается почти вдвое.
Измерение базальной температуры при подозрении на НБ
Сразу стоит сказать, что этот метод является лишь дополнительным и ориентировочным, так как он неточный и его результаты могут меняться под воздействием многих факторов. Базальная температура измеряется в прямой кишке, не вставая с постели, в одно и то же время после ночного сна. Под воздействием гормона прогестерона (сохраняет беременность) данная температура повышается на 0,3-0,5 градусов по Цельсию и составляет 37,2-37,5. При замирании эмбриона, уровень прогестерона снижается, и как следствие снижается и базальная температура.
При подтверждении внутриутробной гибели плода женщину необходимо госпитализировать в гинекологическую больницу.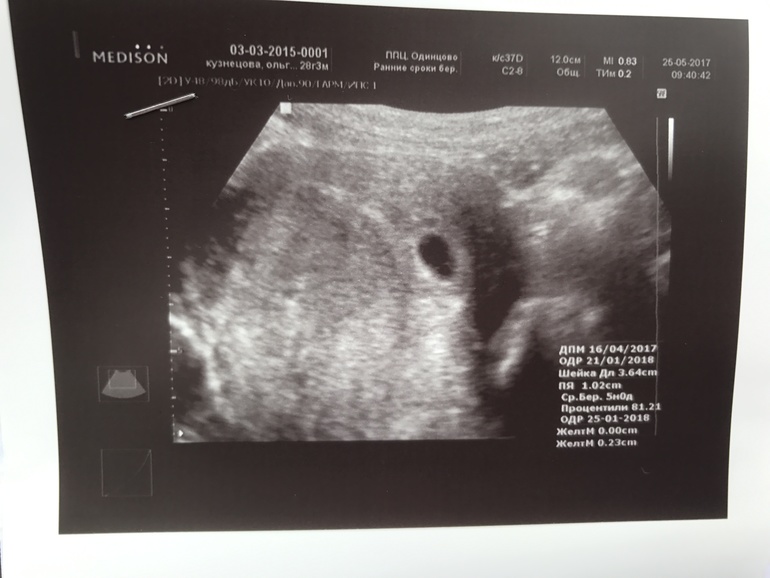 На ранних сроках основным методом лечения неразвивающейся беременности является одномоментное удаление эмбриона или плода и его оболочек. Если срок беременности позволяет, лучше это производить путем вакуум-аспирации. Этот метод является более щадящим. На более поздних сроках выполняют выскабливание полости матки (по типу аборта). Перед операцией стоит подготовить шейку матки, особенно у нерожавших женщин. Для этого используют ламинарии (палочки из водорослей), катетеры. Это проводят для бережного и постепенного раскрытия шейки матки. Вакуум-аспирацию плодного яйца и выскабливание полости матки проводят под общим наркозом.
На ранних сроках основным методом лечения неразвивающейся беременности является одномоментное удаление эмбриона или плода и его оболочек. Если срок беременности позволяет, лучше это производить путем вакуум-аспирации. Этот метод является более щадящим. На более поздних сроках выполняют выскабливание полости матки (по типу аборта). Перед операцией стоит подготовить шейку матки, особенно у нерожавших женщин. Для этого используют ламинарии (палочки из водорослей), катетеры. Это проводят для бережного и постепенного раскрытия шейки матки. Вакуум-аспирацию плодного яйца и выскабливание полости матки проводят под общим наркозом.
Также на малых сроках все чаще и чаще используется выжидательная тактика и медикаментозный аборт. Эти методы позволят беременности прерваться более бережно (но обязательно под присмотром врачей).
Реабилитация
важно Очень важно провести реабилитацию женщины после неразвивающейся беременности. Она включает в себя прием оральных контрацептивов (не менее 3 месяцев), лечение заболеваний половых органов (инфекции) и гормональных нарушений.
Также не стоит забывать и о психологическом аспекте. Хорошо поменять обстановку, получить положительные эмоции. Постарайтесь избегать стрессов, конфликтов. Важно ощутить поддержку от окружающих.
Последствия
Последствия для репродуктивного здоровья женщины сводятся к нулю, если бережно выполнено удаление эмбриона с его оболочками, а также проведена реабилитация.
Прогноз на следующую беременность
В 90% случаев женщины, перенесшие гибель плода на ранних сроках, способны забеременеть и выносить здорового ребенка. Однако если неразвивающаяся беременность повторяется снова, необходимо пройти полное обследование для выявления причины, так как нарушения могут быть на гормональном и на иммунном уровнях.
Планировать беременность стоит не ранее, чем через 6 месяцев. За это время организм сможет восстановиться, чтобы стать способным к вынашиванию здорового ребенка. Очень важно за этот период пройти обследование и подготовку к последующей беременности.
Главное верить в хорошее и не дать вашим страхам помешать стать счастливыми родителями.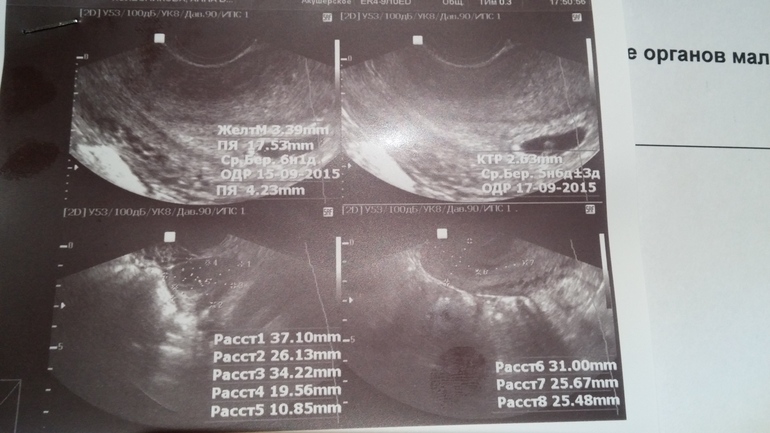
Плодное яйцо
Если врач во время ультразвукового исследования сообщает, что видит в полости матки плодное яйцо — женщину можно поздравить, ведь через 9 месяцев она станет мамой. Установить наличие плодного яйца можно уже на 7-9 день задержки менструации. Если плодное яйцо в матке — значит беременность нормальная, маточная. Специалист сразу же определит размер плодного яйца, его форму и расположение. Кроме этого, обратит особое внимание, не имеет ли место отслойка или другие патологические состояния.
Как выглядит плодное яйцо?
Плодное яйцо — овальное или круглое тело диаметром в несколько миллиметров. Диаметр плодного яйца замеряется во время первого же УЗИ. Учитывая его размеры, специалист может установить срок беременности. Но в некоторых случаях погрешность в определении составляет 1-1,5 недели. Поэтому врач, пытаясь установить срок, учитывает также показатели копчико-теменного размера.
На 3-8 неделе беременности
плодное яйцо выглядит как образование в виде шара или овала. Уже в 5-6 недель желточный мешок, который обеспечивает питание эмбриона и выполняет кроветворную функцию на ранних стадиях развития эмбриона, похож на пузырек внутри полости плодного яйца. Размер плодного яйца на этой стадии беременности составляет от 1,5 до 2,5 сантиметров. Рассмотреть зародыш в это время уже можно. Он выглядит, как пятимиллиметровая полоска, расположенная рядом с желточным мешком. И хотя определить, где у зародыша какая структура и часть пока невозможно, сердцебиение уже регистрируется. В это время сердечко крохи бьется с частотой 150-230 ударов в минуту.
Уже в 5-6 недель желточный мешок, который обеспечивает питание эмбриона и выполняет кроветворную функцию на ранних стадиях развития эмбриона, похож на пузырек внутри полости плодного яйца. Размер плодного яйца на этой стадии беременности составляет от 1,5 до 2,5 сантиметров. Рассмотреть зародыш в это время уже можно. Он выглядит, как пятимиллиметровая полоска, расположенная рядом с желточным мешком. И хотя определить, где у зародыша какая структура и часть пока невозможно, сердцебиение уже регистрируется. В это время сердечко крохи бьется с частотой 150-230 ударов в минуту.
Кроме этого, уже сейчас у плода формируется нервная трубка, а клетки распределяют между собой &обязанности&, кто какие органы будет создавать.
К концу 7-й недели зародыш уже приобретает свою характерную форму в виде буквы С. В это время он уже открепился от поверхности плодного яйца. На УЗИ уже можно различить голову, туловище и крохотные зачатки ручек и ножек. В плодном яйце просматривается уже сформированная пуповина.
Неправильная форма плодного яйца
В норме форма плодного яйца — овальная или округлая. Если же оно приплюснуто с боков и похоже на фасолину, это может свидетельствовать о тонусе матки. Такое состояние должно отслеживаться врачом. Если женщину ничего не беспокоит, то деформация не представляет угрозы состоявшейся беременности. В случае повышенного тонуса матки врачи прописывают комплекс мер (постельный режим, прием лекарственных препаратов), чтобы снять гипертонус и вернуть плодному яйцу правильную форму. Этого можно добиться, расслабив мышцы женского детородного органа.
Но, если плодное яйцо имеет неправильную форму, а у женщины наблюдаются боли, выделения или симптомы раскрытия шейки матки, необходимо принятие срочных мер. В таких случаях женщину определяют в стационарное отделение больницы на сохранение.
Отслойка и деформация плодного яйца, сохранять ли беременность?
Выявленные по результатам обследования УЗИ отслойка и деформация плодного яйца представляют угрозу прерывания беременности.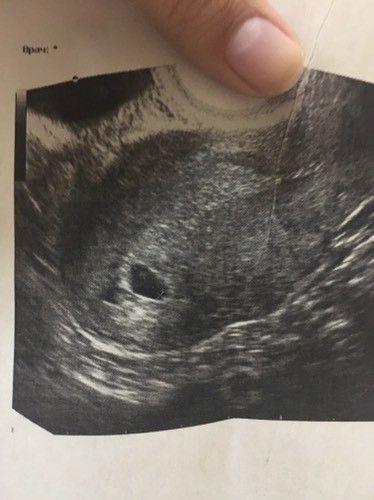
Отслойка — это отторжение плодного яйца от стенки матки, которое сопровождается повреждением ее кровеносных сосудов. В результате между стенкой матки и плацентой образуется гематома — задержка крови в образовавшемся участке отслойки.
Деформация плодного яйца чаще всего обусловлена повышенным тонусом миометрия матки, в результате чего матка как бы сжимает, сплющивает яйцо.
Современная медицина во многих случаях позволяет сохранить беременность при своевременно назначенном лечении, и желании мамочки выносить и родить малыша. Столкнувшись с такими проблемами, очень важно всю беременность внимательно следить за своим самочувствием и выполнять предписания врачей.
Однако, помимо угрозы выкидыша, отслойка и деформация плодного яйца, создают опасность &замершей& беременности и пороков развития плода.
Ревитоника: деформация костно-мышечного корсета.
Вопрос о сохранении или прерывании беременности в каждом конкретном случае должен решаться индивидуально на основании объективных данных обследования.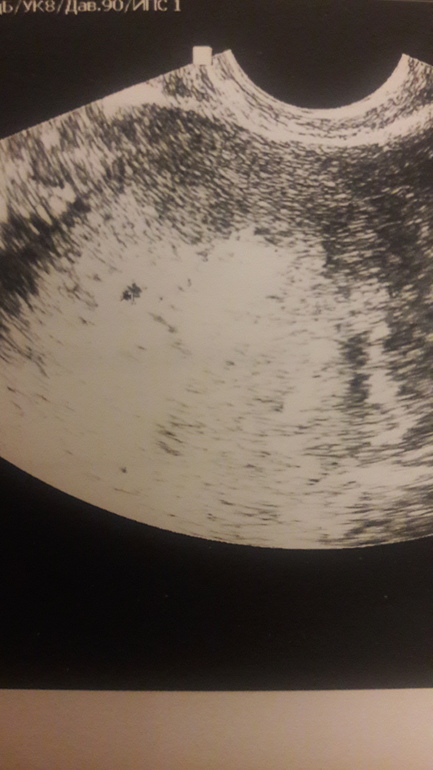
Имеют значение и причины возникновения отслойки плодного яйца, деформации плода.
Часто подобные проблемы возникают при нарушении функции яичников и наличии воспалительных процессов, опухолей разного происхождения, инфекционных заболеваний. Неблагоприятные бытовые и вредные производственные факторы, тяжелый физический труд, стрессовые ситуации, эндокринные нарушения, недостаток прогестрона, генетические нарушении, резус-конфликт матери и малыша я могут способствовать этому явлению.
В качестве сохраняющей терапии на ранних сроках чаще всего назначают гормональные таблетки Дюфастон или Утрожестан. Ректальные свечи папаверин, фолиевая кислота и витамин Е Но-шпа, Магне В6, поливитамины для беременных.
Трудно дать совет в Вашей ситуации, тем более, заочно.
Мое личное мнение, что можно не торопиться с прерыванием беременности, ведь время подумать до 12 недель еще есть.
Если сердцебиение прослушивается, размеры эмбриона увеличиваются, чувствуете себя лучше, можно понаблюдать за развитием беременности еще несколько недель.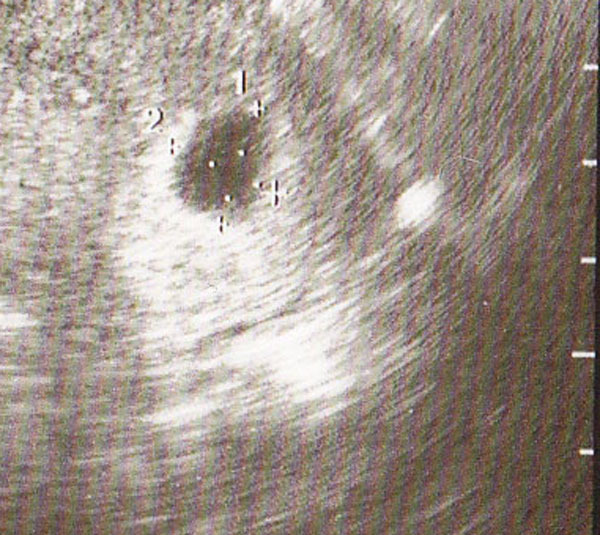
Пройдите полное обследование на предмет возможных нарушений и инфекций, при необходимости начните лечение по показаниям.
Проконсультируйтесь по поводу состояния Вашей беременности с другими врачами.
Сохраняйте по возможности физический и душевный покой, берегите себя.
На практике, множество случаев, когда с подобными показаниями, женщины вынашивали беременность и рожали здоровых малышей.
Если Ваше желание иметь ребеночка велико, и Вы уже полюбили то существо, которое находится внутри Вас, сделайте все возможное для сохранения беременности.
Еще раз оговорюсь, что подход в каждом случае сугубо индивидуальный, нужно смотреть на Ваше состояние и состояние плода.
Не бойтесь вреда от УЗИ, делайте его почаще, думаю, динамика развития беременности, даст ответы на Ваши вопросы.
Желаю удачи и крепкого здоровья!
«Деформированное» плодное яйцоУ меня срок 6 недель. Первые анализы сданы, все прекрасно. Но во время вагинального УЗИ врач заявил мне, что плод неправильной формы и скорей всего имеет место патология или замершая беременность.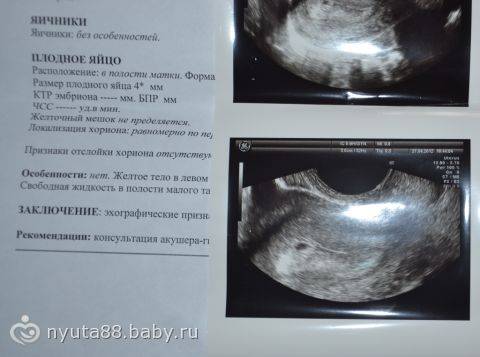 Анализ ХГЧ 4 недели — 669.45; 6 неделя -12 618. Симптомов беременности, кроме тянущей боли внизу живота и частого мочеиспускания, нет. Замершую, я так понимаю, исключаем после ХГЧ? Не рано ли для диагноза о патологии? Что это за неправильная форма плода? Мучительно ждать следующего анализа ХГЧ и УЗИ.
Анализ ХГЧ 4 недели — 669.45; 6 неделя -12 618. Симптомов беременности, кроме тянущей боли внизу живота и частого мочеиспускания, нет. Замершую, я так понимаю, исключаем после ХГЧ? Не рано ли для диагноза о патологии? Что это за неправильная форма плода? Мучительно ждать следующего анализа ХГЧ и УЗИ.
Отвечает Березовская Е. П.
УЗИ на таком сроке не может показать состояние эмбриона, даже не всегда можно обнаружить сердцебиение. Очевидно, речь идет о плодном яйце. На таком сроке оно может быть овальной формы, что часто врачи называют &деформированным& плодным яйцом, а значит, это признак замершей беременности. Однако, очень часто, если посмотреть на снимки здоровых беременностей на ранних сроках, то в зависимости от направления УЗИ-волн можно получить весьма &деформированные& изображения плодных яиц. Поэтому, по одному признаку формы плодного яйца выводы все же не делают, особенно на таких ранних сроках.
Относительно вашего пренатального генетического скрининга первого триместра, — он ничего общего не имеет с картиной УЗИ. Это всего лишь скрининг, и он не показывает ни замершие беременности, ни патологическое развитие плода. Об этом читайте здесь: Коротко о пренатальных генетических скринингах.
Это всего лишь скрининг, и он не показывает ни замершие беременности, ни патологическое развитие плода. Об этом читайте здесь: Коротко о пренатальных генетических скринингах.
Советую не делать поспешных выводов. Во-первых, вы ничего хорошего не сделаете, потому что деформированное плодное яйцо не выправить никакими лекарствами и манипуляциями, если таковое имеется. Во-вторых, такие находки на УЗИ конкретно ничего не значат. Для постановки прерывающейся беременности существует несколько диагностических УЗИ-критериев, которые у вас не описаны.
Не надо трагических мучительных ожиданий! Вы же вредите своими гормонами стресса ребенку и сами же провоцируете выкидыш.
Каждая будущая мамочка с наступлением беременности встает на учет к гинекологу. До самых родов она находится под наблюдением доктора, сдает всевозможные анализы, приходит на осмотры и ультразвуковые исследования. Основной целью УЗИ считается оценка расположения плода, его состояния, жизнедеятельности, размера и роста, строения, а также выявление возможных осложнений беременности и патологий.
Самый распространенный диагноз, выявляемый УЗИ, — деформированное плодное яйцо, причины которого мы постараемся разобрать. По сути, этот диагноз — следствие постоянного тонуса матки, а это является угрозой для развития малыша.
Деформированное плодное яйцо: причины
Ультразвуковое исследование позволяет специалисту выявить размеры яйца по внутренним контурам. Вообще, плодное яйцо на УЗИ рассматривается в том числе с целью определения диаметра. Однако данные измеряются с некоторыми погрешностями, которые составляют одну-две недели. Именно это и является причиной того, что доктор ставит срок беременности не тот, который поставила сама мамочка.
УЗИ помогает выявить замершее плодное яйцо, беременность в данном случае прерывается. Плод характеризуется меньшими размерами для своего срока, нечеткостью контуров, отсутствием сердцебиения, деформацией и уменьшением толщины хориона. По сути, замершей беременностью считается прекращение развития плода и его гибель.
Довольно часто после результатов УЗИ ставится диагноз &деформированное плодное яйцо&, причины которого заключаются в повышенном тонусе матки. Практически каждая мама воспринимает такую новость, как приговор, и начинает ждать только самого худшего. Но это не правильно. Такой диагноз не означает, что у малыша нет шансов выжить и вырасти здоровым человеком.
Причин для повышения тонуса матки существует великое множество, но и бороться с этим чаще всего не так уж и сложно. Первый фактор и наиболее частый — психологическое состояние беременной. Стрессы, хоть на них и не принято среди будущих мамочек обращать внимание, являются очень серьезной причиной. Беременность — это радость, именно так и нужно к ней относиться. А все домочадцы обязаны создать правильную психологическую обстановку вокруг будущей роженицы.
Деформированное плодное яйцо,причины которого кроются в повышенном тонусе матки, может возникнуть вследствие перенесенных инфекций различного характера, из-за полового акта и даже после ощупывания живота.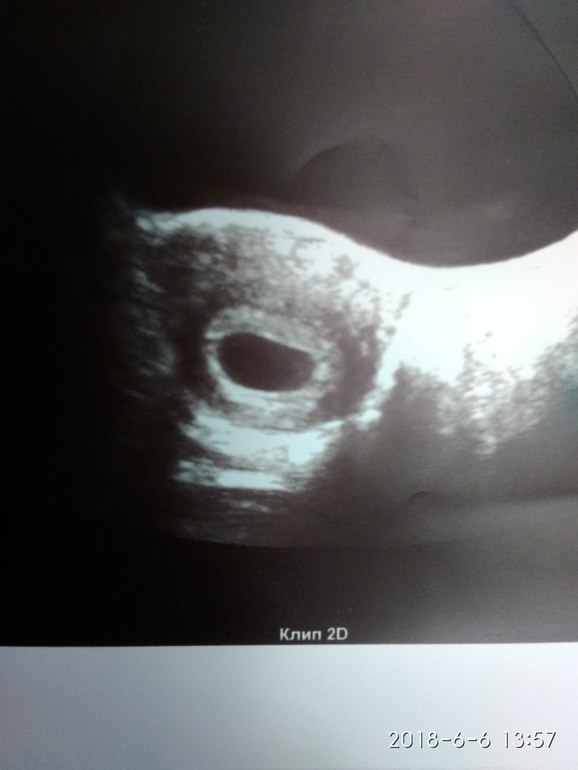 Матка — мышечный орган, реагирующий на физические раздражители.
Матка — мышечный орган, реагирующий на физические раздражители.
Не стоит путать с тонусом матки естественное напряжение мышц. О нем можно говорить, если появляется боль при перемене позы или резких движениях. Пробежалась мамочка до консультации, как следствие — повышение тонуса. Но это состояние временное. Постоянного контроля требует именно частое пребывание матки в тонусе.
Всегда стоит подстраховаться, выполняя все предписания врача, беречь себя и малыша. А вот наводить панику категорически запрещается. Радуйтесь каждому дню, приближающему вас к рождению крохи. Старайтесь быть рассудительными и бережно относитесь к своему психическому состоянию! Все будет хорошо!
а что с ней сейчас ненормального-то. ничего экстаординарного с вами не происходит, угрозы и тонус у каждой второй бывают. Новое20 марта 2011, 22:45
вероятность 100% норм беременности, у меня было тоже самое на таком же сроке, сыночку уже почти полтора года! полежите на сохранении тонус снимите и все будет норм! пейте таблетки что прописал врач! Новое20 марта 2011, 22:46
а вот это вам точно никто не скажет. может сейчас пролежите, а потом вообще всё идеально будет, а может всю беременность с тонусом проходите, некоторые так до самых родов ходят и ничего, рожают нормальных детишек, у моей подруги матка была открыта на 2 см почти всю беременность, ничего в срок родила. а у некоторых всё вроде гладко, а потом выкидыш ни с того ни с сего. так что тут не угадаешь. удачи вам и здоровенького карапузика
может сейчас пролежите, а потом вообще всё идеально будет, а может всю беременность с тонусом проходите, некоторые так до самых родов ходят и ничего, рожают нормальных детишек, у моей подруги матка была открыта на 2 см почти всю беременность, ничего в срок родила. а у некоторых всё вроде гладко, а потом выкидыш ни с того ни с сего. так что тут не угадаешь. удачи вам и здоровенького карапузика
Я-беременна — все о беременности, родах и детях (0.0019 сек.)
Очень часто мамочки, посетившие , получают заключение со страшным и непонятным диагнозом «деформированное плодное яйцо». Большинство воспринимают это словосочетание как приговор, и ожидают самого неблагоприятного окончания своего вынашивания. Такое аномальное развитие плодного яйца абсолютно не означает, что ребенок не имеет шанса выжить и вырасти полноценным человеком. Лишь совокупность определенных факторов, вместе с ненормальным строением плодного яйца, может стать показателем к прерыванию беременности.
Деформированное плодное яйцо – в чем причина явления?
Основной причиной, которая влияет на такое патологическое протекание беременности, является повышенный тонус матки. Факторов, провоцирующих сильное сокращение стенок детородного органа, существует огромное множество, начиная от банального стресса и заканчивая инфекциями или гормональным сбоем. Чаще всего, такая причина деформации плодного яйца может быть устранена приемом спазмолитиков, магния, магнезии и так далее. Следует полностью исключить половые отношения, стресс, физический труд или переутомление. Все это даст шанс сохранить беременность, правда, если прослушивается сердцебиение плода.
Факторов, провоцирующих сильное сокращение стенок детородного органа, существует огромное множество, начиная от банального стресса и заканчивая инфекциями или гормональным сбоем. Чаще всего, такая причина деформации плодного яйца может быть устранена приемом спазмолитиков, магния, магнезии и так далее. Следует полностью исключить половые отношения, стресс, физический труд или переутомление. Все это даст шанс сохранить беременность, правда, если прослушивается сердцебиение плода.
Аномалии развития плодного яйца
Кроме того, что яйцо с плодом может иметь неправильную форму, существует еще множество патологических процессов, которые могут вызвать выкидыш или . Рассмотрим самые распространенные из них.
Маленькое плодное яйцо
Этот диагноз устанавливается путем соотношения срока беременности с размерами плодного яйца, что дает возможность определить, насколько правильно развивается ребенок в материнской утробе. Самое интересное, что время вынашивания устанавливается по тому же размеру плодного яйца. Вот и получается, что в большинстве своем данная патология может не иметь оснований, поскольку просто не точно установлен срок беременности. Но это не правило, а скорее статистическое наблюдение. Медленно растущее плодное яйцо, или отсутствие его развития, может быть показателем замершей беременности. В этом случае проводятся дополнительные исследования на уровень гормонов в крови матери.
Вот и получается, что в большинстве своем данная патология может не иметь оснований, поскольку просто не точно установлен срок беременности. Но это не правило, а скорее статистическое наблюдение. Медленно растущее плодное яйцо, или отсутствие его развития, может быть показателем замершей беременности. В этом случае проводятся дополнительные исследования на уровень гормонов в крови матери.
Плодное яйцо больше эмбриона
Такое ненормальное протекание вынашивания еще называется анэмбриональная беременность и является разновидностью замершей. Она характеризуется тем, что присутствуют все признаки оплодотворения, сформированы плодные оболочки, они растут, но нет самого эмбриона. Установить это можно только на сеансе УЗ исследования самого плодного яйца, делать которое необходимо не позже 6-й или 7-й недели. Однако не стоит немедленно задумываться о чистке, поскольку может быть неправильно установлен срок беременности и эмбрион еще так мал, что его не «видит» аппарат.
Плодное яйцо вытянутой формы
В норме яйцо с плодом должно иметь несколько округлые абрисы. Вытянутая форма плодного яйца сигнализирует о возможной потере ребенка. Причиной этому явлению, как правило, становится повышенный тонус мышц стенок матки. Своевременное диагностирование деформации плодного яйца при беременности дает возможность сохранить жизнь ребенка, если прослушивается его сердцебиение, и он продолжает развиваться. Женщине следует полностью оградиться от возможных потрясений, стрессов, физической работы, сексуальных отношений и так далее. Предполагается полный постельный режим и прием препаратов, снижающих тонус матки. УЗИ придется проходить очень часто, дабы подтверждать или опровергать положительные сдвиги в росте и форме плодного яйца.
Вытянутая форма плодного яйца сигнализирует о возможной потере ребенка. Причиной этому явлению, как правило, становится повышенный тонус мышц стенок матки. Своевременное диагностирование деформации плодного яйца при беременности дает возможность сохранить жизнь ребенка, если прослушивается его сердцебиение, и он продолжает развиваться. Женщине следует полностью оградиться от возможных потрясений, стрессов, физической работы, сексуальных отношений и так далее. Предполагается полный постельный режим и прием препаратов, снижающих тонус матки. УЗИ придется проходить очень часто, дабы подтверждать или опровергать положительные сдвиги в росте и форме плодного яйца.
Поскольку такие диагнозы ставятся на очень ранних сроках вынашивания, всегда имеется возможность понаблюдать за развитием событий и проходить более тщательные исследования. Это даст вашему ребенку реальный шанс появиться на свет.
Каждая будущая мамочка с наступлением беременности встает на учет к гинекологу. До самых родов она находится под наблюдением доктора, сдает всевозможные анализы, приходит на осмотры и ультразвуковые исследования. Основной целью УЗИ считается оценка расположения плода, его состояния, жизнедеятельности, размера и роста, строения, а также выявление возможных осложнений беременности и патологий.
Основной целью УЗИ считается оценка расположения плода, его состояния, жизнедеятельности, размера и роста, строения, а также выявление возможных осложнений беременности и патологий.
Самый распространенный диагноз, выявляемый УЗИ, — деформированное плодное яйцо, причины которого мы постараемся разобрать. По сути, этот диагноз — следствие постоянного тонуса матки, а это является угрозой для развития малыша.
Деформированное плодное яйцо: причины
Позволяет специалисту выявить размеры яйца по внутренним контурам. Вообще, на УЗИ рассматривается в том числе с целью определения диаметра. Однако данные измеряются с некоторыми погрешностями, которые составляют одну-две недели. Именно это и является причиной того, что доктор ставит срок беременности не тот, который поставила сама мамочка.
Замерший плод
УЗИ помогает выявить замершее плодное яйцо, беременность в данном случае прерывается. Плод характеризуется меньшими размерами для своего срока, нечеткостью контуров, отсутствием сердцебиения, деформацией и уменьшением толщины хориона. По сути, замершей беременностью считается прекращение развития плода и его гибель.
По сути, замершей беременностью считается прекращение развития плода и его гибель.
Довольно часто после результатов УЗИ ставится диагноз «деформированное плодное яйцо», причины которого заключаются в повышенном тонусе матки. Практически каждая мама воспринимает такую новость, как приговор, и начинает ждать только самого худшего. Но это не правильно. Такой диагноз не означает, что у малыша нет шансов выжить и вырасти здоровым человеком.
Повышение тонуса матки
Причин для повышения тонуса матки существует великое множество, но и бороться с этим чаще всего не так уж и сложно. Первый фактор и наиболее частый — психологическое состояние беременной. Стрессы, хоть на них и не принято среди будущих мамочек обращать внимание, являются очень серьезной причиной. Беременность — это радость, именно так и нужно к ней относиться. А все домочадцы обязаны создать правильную психологическую обстановку вокруг будущей роженицы.
Деформированное плодное яйцо,причины которого кроются в повышенном тонусе матки, может возникнуть вследствие перенесенных инфекций различного характера, из-за полового акта и даже после Матка — мышечный орган, реагирующий на физические раздражители.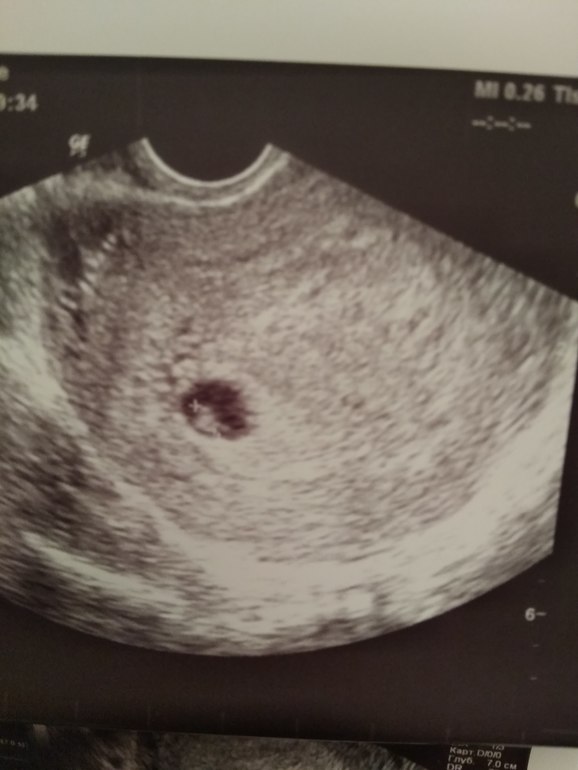
Не стоит путать с тонусом матки естественное напряжение мышц. О нем можно говорить, если появляется боль при перемене позы или резких движениях. Пробежалась мамочка до консультации, как следствие — повышение тонуса. Но это состояние временное. Постоянного контроля требует именно частое пребывание матки в тонусе.
Всегда стоит подстраховаться, выполняя все предписания врача, беречь себя и малыша. А вот наводить панику категорически запрещается. Радуйтесь каждому дню, приближающему вас к рождению крохи. Старайтесь быть рассудительными и бережно относитесь к своему психическому состоянию! Все будет хорошо!
Деформация плодного яйца на ранних сроках беременности диагностируется, если матка находится в постоянном тонусе, что приводит к осложнениям в течение вынашивания.
Эмбрион на ультразвуковом исследовании имеет в норме сферическую форму. Если на снимках наблюдается деформация плодного яйца на ранних сроках беременности, то такое состояние может указывать на возможное сдавливание, которое со временем может нормализоваться.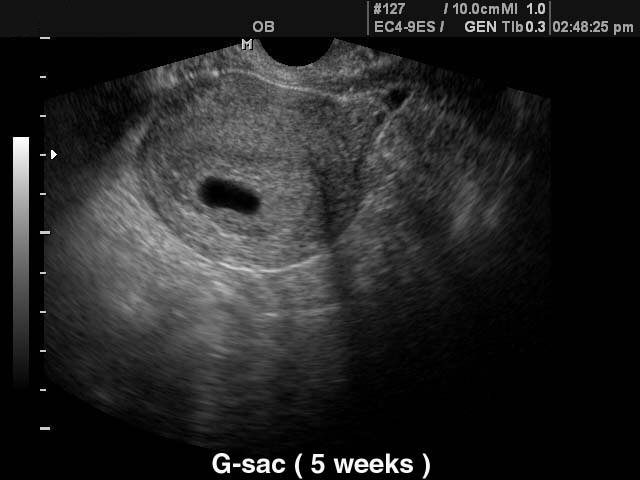
Причины деформации плодного яйца
Примерный срок зачатия и маленькое плодное яйцо на 6 неделе беременности определяется с помощью ультразвукового исследования. Главной причиной такого состояния считается повышенный тонус матки. Не всегда изменение формы является поводом для беспокойства. Чаще, с течением времени, все показатели приходят в норму и дополнительных терапевтических действий не требуется.
Главным фактором влияния на тонус матки являются стрессовые ситуации и негативные эмоции, которые испытывает будущая мать. Чтобы состояние женщины стабилизировалось, необходим полный покой и прогулки на свежем воздухе.
Инфекционные заболевания и вредоносные бактерии, которые проникают в полость по восходящему пути, могут провоцировать тонус матки сверх нормы. В таком случае, понадобится антибактериальное лечение разрешенными препаратами при беременности.
Вытянутое плодное яйцо, может указывать на высокую опасность выкидыша и самопроизвольного прерывания вынашивания. В условиях стационара, врачи назначают спазмолитические препараты, которые способствуют сохранению младенца, а также проводят диагностические мероприятия для определения основных причин такого состояния.
В условиях стационара, врачи назначают спазмолитические препараты, которые способствуют сохранению младенца, а также проводят диагностические мероприятия для определения основных причин такого состояния.
Почему бывает пустое плодное яйцо при беременности?
Ситуации, при которых формируется пустое плодное яйцо, встречается достаточно редко. Патология характеризуется отсутствием эмбриона, при наличии всех остальных признаков зачатия — оболочки, амниона, а также выделяется гормон беременности (ХГЧ).Часто организм самостоятельно избавляется от дефекта зачатия посредством выкидыша. Но нередки ситуации, когда происходит успешная имплантация эмбриона к стенке матки, тогда возникают все основные признаки зачатия – токсикоз, смена вкусовых предпочтений, патологическая усталость и набухание груди.
Основным фактором возникновения сбоя при зачатии связаны с хромосомными и генетическими аномалиями. В то время, когда клетки начинают деление и происходит образование эмбриона, происходит сбой – плодное яйцо не формируется, а оставшиеся клетки продолжают свое развитие.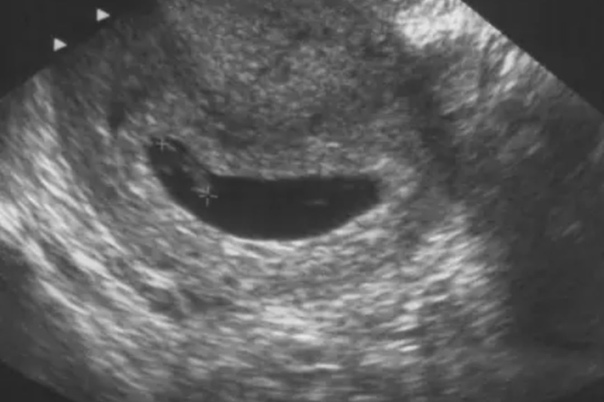
Также специалисты выделяют следующие возможные причины:
- инфекционные болезни длительного характера;
- интоксикация организма токсическими веществами;
- загрязненная окружающая среда и атмосфера;
- острая нехватка витаминов и минералов.
Ситуация может осложниться, если специалисты не заметили формирование патологии и начинают поддерживать вынашивание, назначая различные лекарственные препараты. Замершая беременность на более поздних сроках, подразумевает прерывание по медицинским показателям и чистку организма.
Плодное яйцо неправильной формы — словосочетание часто встречающееся в заключении ультразвуковых исследований женщин в первом триместре беременности. Звучит пугающе… Для многих это синоним патологий, неполноценности плода. Но врачи утверждают, что ничего странного и страшного в данном «диагнозе» нет, в большинстве случаев.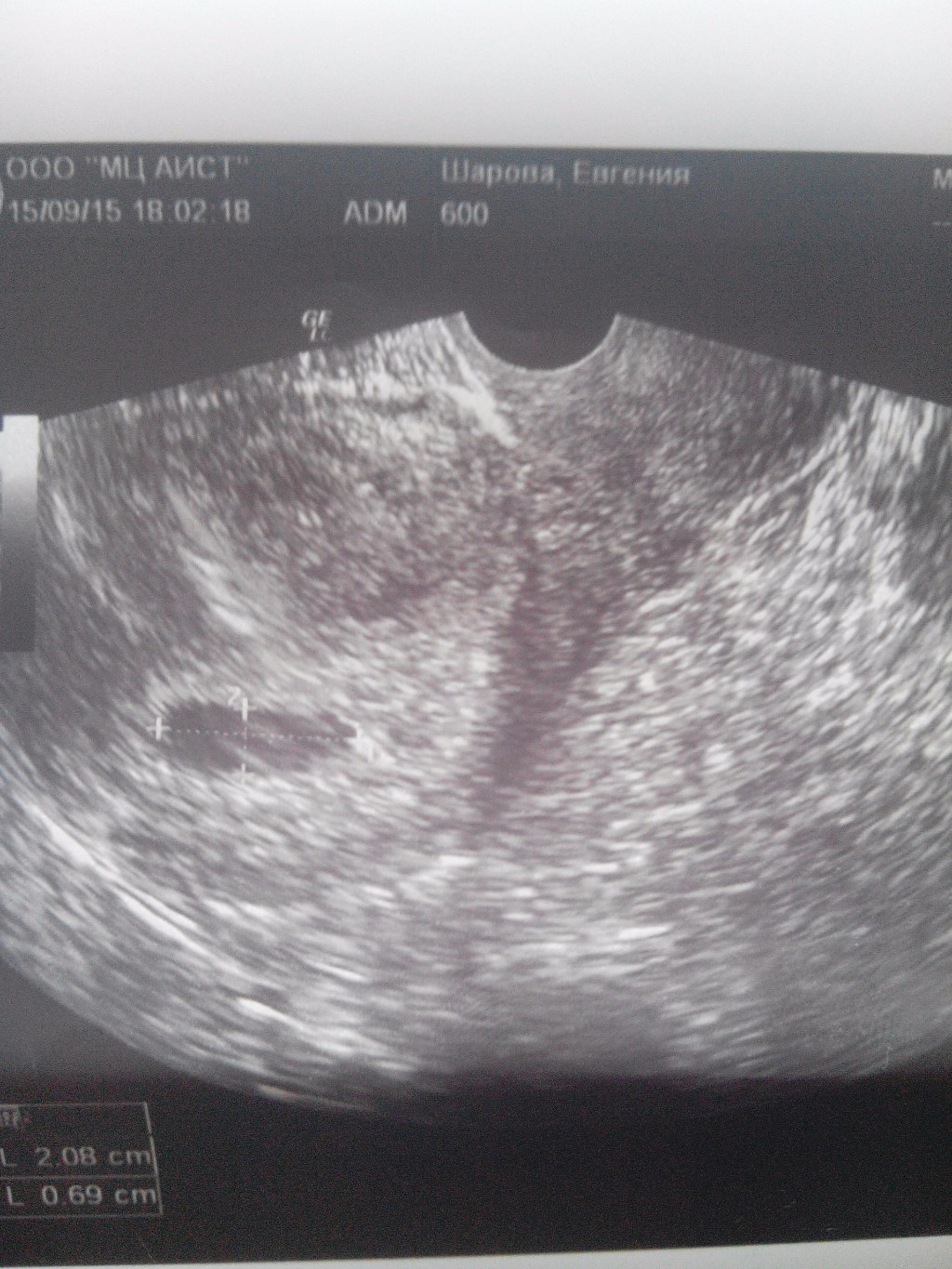 .. Давайте разбираться.
.. Давайте разбираться.
В книгах по акушерству и гинекологии можно прочесть, что форма плодного яйца овальная или округлая. Но внешний вид его может измениться. И происходит это не из-за неполноценности будущего ребенка, а локального тонуса матки, возникающего, чаще всего, вследствие воздействия на кожные покровы того же УЗИ-датчика. Деформированное плодное яйцо буквально через несколько минут после обследования становится нормальным.
Может ли быть опасен тонус матки ? Не всегда. Современные врачи считают, что тонус может только тогда принести вред, если приводит к раскрытию шейки матки или приносит болевые ощущения, мешает повседневной жизни. В таких случаях врачи назначают препараты прогестерона — чаще Утрожестан, Дюфастон. Также рекомендуется снижение физической активности и отказ от половой жизни на то время, пока сохраняется угроза прерывания беременности. Более показательным в этом плане является кровотечение из половых путей, которое возникает при отслойке хориона.
Но даже если плодное яйцо овальной формы, женщина себя хорошо чувствует, тонуса нет, это не значит, что все хорошо, и беременность развивается.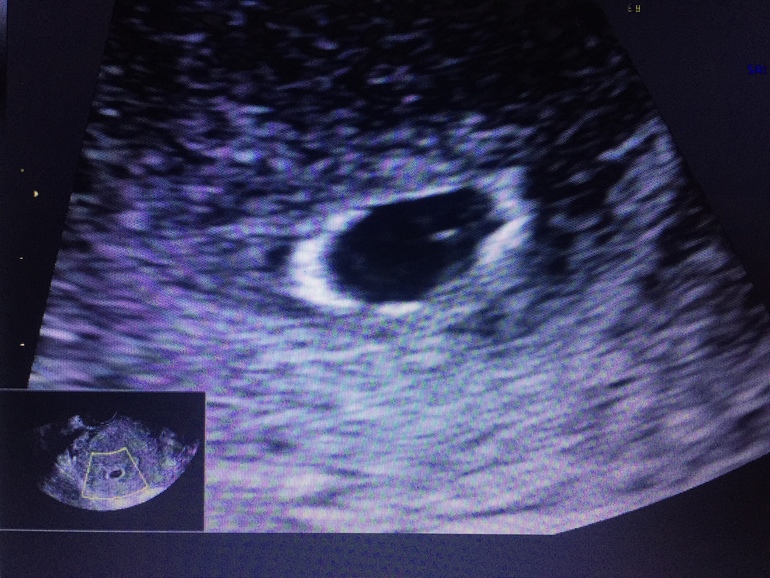 Главным свидетельством этого является наличие сердцебиения у эмбриона. Его можно увидеть в 5-6 недель беременности на УЗИ. Но прежде, нужно увидеть самого эмбриона, так как в некоторых случаях плодное яйцо оказывается пустым — то есть эмбрион в нем на самых ранних сроках перестает развиваться. В этом случае никакие лекарства не помогут — беременность нужно прерывать. Но при подозрении анэмбрионии, именно так называется отсутствие эмбриона в плодном яйце, диагноз ставить не спешат, так как эмбрион может быть не виден из-за маленького срока беременности или слабого аппарата для УЗИ-диагностики. Женщине рекомендуют пройти УЗИ еще через несколько дней.
Главным свидетельством этого является наличие сердцебиения у эмбриона. Его можно увидеть в 5-6 недель беременности на УЗИ. Но прежде, нужно увидеть самого эмбриона, так как в некоторых случаях плодное яйцо оказывается пустым — то есть эмбрион в нем на самых ранних сроках перестает развиваться. В этом случае никакие лекарства не помогут — беременность нужно прерывать. Но при подозрении анэмбрионии, именно так называется отсутствие эмбриона в плодном яйце, диагноз ставить не спешат, так как эмбрион может быть не виден из-за маленького срока беременности или слабого аппарата для УЗИ-диагностики. Женщине рекомендуют пройти УЗИ еще через несколько дней.
Если же говорить о размере плодного яйца, то получив сведения об этом в первые недели беременности, врач может с точностью до дня поставить ее срок и точно сказать развивается ли плодное яйцо. Подсчет ведется в миллиметрах.
Из всего вышесказанного можно сделать вывод, что только лишь деформированное плодное яйцо не может быть причиной для диагноза «угроза прерывания беременности» или «неразвивающаяся беременность».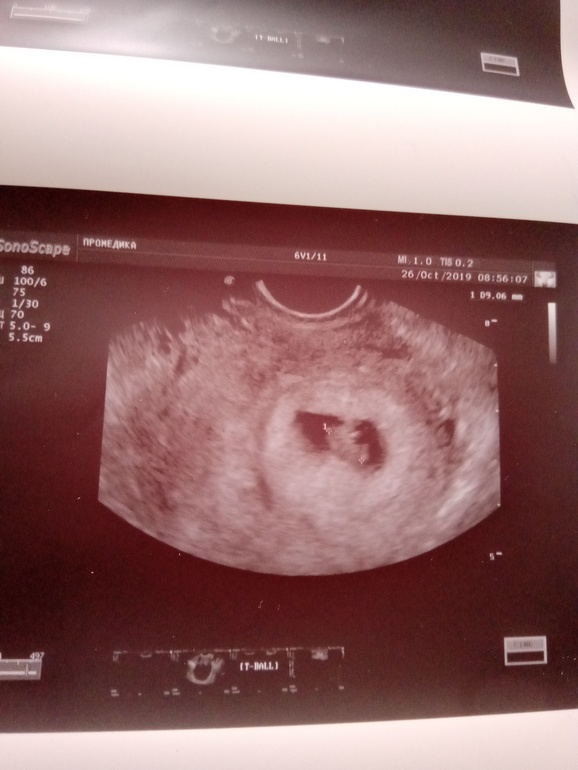 Есть куда более показательные для этого симптомы.
Есть куда более показательные для этого симптомы.
что это значит? Деформация плодного яйца на ранних сроках беременности
Причины деформации плодного яйца
На 10-14 неделе беременности женщина проходит ультразвуковое исследование, позволяющее врачу сделать замеры плодного яйца для установления точного срока гестации. Иногда в ходе обследования обнаруживается деформированное плодное яйцо. Основной причиной этой патологии считается повышение тонуса матки.
Почему матка приходит в тонус? Врачи выделяют несколько причин:
- Психологический. Нервная обстановка в семье и на работе, личные страхи, связанные с течением беременности, вызывают у женщины стресс. Происходит общее напряжение организма, отражающееся и на состоянии матки.
- Инфекционный. Заболевания инфекционной природы провоцируют воспалительный процесс, негативно отражающийся на мышечных тканях матки и приводящий к повышению ее тонуса.
- Интимная жизнь. Бурный половой акт во время беременности активно влияет на детородный орган, вызывая его перенапряжение.

- Гормональный дисбаланс. Неправильная выработка гормонов может привести к росту эндометрия. Заполняя полость матки, он негативно влияет на окружающие структуры, так образуется плодное яйцо неправильной формы.
- Физическая активность. Увлечение физическими упражнениями провоцирует напряжение мышечных тканей матки и приводит ее в тонус.
Во время беременности матка обладает обостренной чувствительностью к любым раздражителям. В тонус ее могут привести даже простое прощупывание живота или небольшая пробежка. Однако это временные явления, и их не относят к серьезным нарушениям. Поводом для беспокойства становится частое проявление повышенного тонуса матки и вытянутый абрис яйца. При таких признаках врач вынужден постоянно контролировать состояние органа и течение беременности.
Последствия патологии
При нормальном наступлении беременности околоплодное яйцо располагается в матке. На маленьком сроке, в 5-6 недель оно становится округлым или каплевидным. К 6-7 неделям на продольном скане УЗИ яйцо выглядит овальным, а на поперечном сохраняет округлость. Если же обследование показывает приплюснутость плодного яйца по бокам и отсутствие овальной формы, значит матка находится в тонусе.
Если же обследование показывает приплюснутость плодного яйца по бокам и отсутствие овальной формы, значит матка находится в тонусе.
Чем может грозить изменение форм и размеров околоплодного яйца? Сильное превышение или уменьшение его размеров свидетельствует о замирании беременности, но, как правило, врач продолжает наблюдения, контролируя динамику развития изменений. О замершей беременности говорит и вытянутое плодное яйцо.
При увеличении тонуса матки углы оболочки яйца выглядят неровными. В большинстве случаев врачи считают такие изменения безобидными, если только они не сопровождаются раскрытием шейки, темными выделениями и болями. При подобных симптомах появляется реальная угроза потери плода.
На 1-2 неделе появившиеся кровянистые выделения означают выкидыш, в 7-9 недель в сгустке крови можно различить частички тканей эмбриона.
Низкое положение плодного яйца в полости матки требует постоянного контроля. Если оно очень близко подходит к шейке матки, врач может принять решение о его удалении. При внематочной беременности УЗИ показывает, что плодное яйцо не содержит эмбриона, вместо него в полости яйца присутствуют жидкость и сгустки крови.
При внематочной беременности УЗИ показывает, что плодное яйцо не содержит эмбриона, вместо него в полости яйца присутствуют жидкость и сгустки крови.
Резкое приобретение плодным яйцом неправильной формы может закончиться его отслойкой. Характерными признаками патологии служат тянущие боли и темно-красные выделения. Остановить процесс можно только на самой ранней стадии его обнаружения, в противном случае все заканчивается самопроизвольным абортом. Среди всех аномалий развития плодного яйца отслойка его от стенки матки относится к самым серьезным патологиям.
Почему возникает деформация плодного яйца на ранних сроках беременности?
Процесс деформирования оболочек запускается на ранних срока. На поздних плод защищен плацентой, потому деформации практически невозможны. На ранних же они могут быть спровоцированы следующими явлениями:
- Повышенный тонус матки – эмбриональные оболочки со всем их содержимым «тянутся» за стенкой матки, если она напрягается, они могут изменить свои очертания.
 Это наиболее частая причина возникновения описанного состояния, связанная с высокой степенью эластичности структур эмбрионального мешка.
Это наиболее частая причина возникновения описанного состояния, связанная с высокой степенью эластичности структур эмбрионального мешка. - Иногда нормальные, недеформированные очертания могут быть ошибочно расценены как искаженные при определенных типах прикрепления зародыша. В ходе ультразвуковой визуализации трансабдоминальным способом может осуществляться незначительное давление на стенку матки, а, следовательно, на комплекс структур, если они прикрепились в области давления. Тогда на самой ультразвуковой визуализации такое явление будет выглядеть как искажение формы.
Из всего написанного выше становится понятно, что состояние не является патологией вынашивания, пороком развития эмбриона. Его не следует лечить. Искажение очертаний пропадает само, когда прекращается давление на стенку, либо когда тонус приходит в норму.
Что еще покажет исследование
УЗИ показывает врачу не только форму, но и патологии, которые могут быть вызваны при этом. Например, уже на 6 неделе можно спрогнозировать замирание беременности.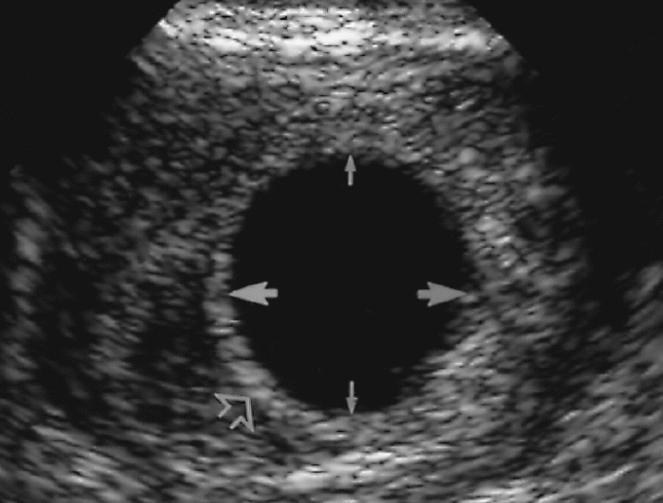
- плодное яйцо маленького размера;
- большой размер яйца;
- вытянутая форма.
Говорить о маленьком размере следует, если яйцо не соответствует сроку беременности. Но чаще всего это является не патологией, а ошибкой при определении недели беременности. Но это же может наблюдаться при наличии замершей беременности.
В данной ситуации нужно будет провести исследования дополнительного характера. Но если у женщины наблюдаются к тому же и коричневые выделения, то стоит поспешить со сдачей анализов. Это может быть связано с замершей или внематочной беременностью. Промедление недопустимо!
Большое яйцо также свидетельствует о неправильно развивающейся беременности.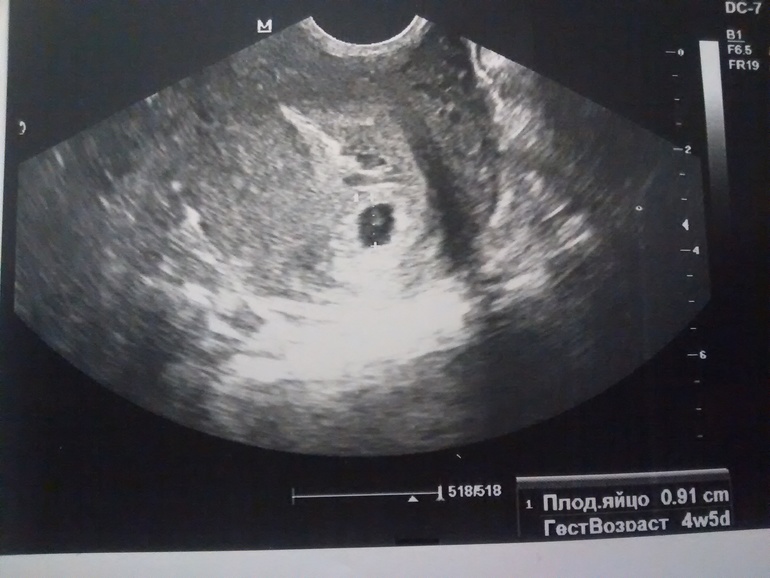 Исследования показывают, что оно развивается без эмбриона. Но в этом случае часто допускаются ошибки при ультразвуковом исследовании, поэтому лучше всего его проводить после 7 недели беременности.
Исследования показывают, что оно развивается без эмбриона. Но в этом случае часто допускаются ошибки при ультразвуковом исследовании, поэтому лучше всего его проводить после 7 недели беременности.
В норме форма может быть круглой или овальной. Но иногда УЗИ показывает вытянутость яйца. Обычно речь идет о гипертонусе матки, который требует лечения в стационаре. Яйцо вытянутой формы наблюдается при двойне и это не свидетельствует о патологии, это норма.
Поврежденное при двойне плодное яйцо часто заканчивается потерей одного эмбриона. Второй может развиваться дальше при отсутствии других патологий.
Какие могут быть последствия?
Сама по себе, деформация плодного яйца полностью безопасна, неспособна нанести какого-либо вреда матери, ребенку, как-то сказаться на характере протекания вынашивания. Однако вызывается она, в большинстве случаев, гипертонусом матки, а он способен привести к ряду последствий, таких как:
- Угроза самопроизвольного аборта (выкидыша), преждевременных родов;
- Нарушение пуповинного кровообращения, нарушение питания плода, способное привести к порокам развития в результате недостатка того или иного питательного вещества;
- Замершая, неразвивающаяся беременность, гибель эмбриона в матке при сильном нарушении кровообращения;
- Гипоксия плода, также при нарушении кровообращения – эмбрион если не погибает, то ребенок рождается ослабленным, со сниженным иммунитетом, плохими адаптивными функциями, пороками развития;
- Повышенная вероятность необходимости в кесаревом сечении.

Длительный, плохо устраняемый гипертонус матки во время вынашивания является показанием к госпитализации будущей матери – ее кладут на сохранение. В стационаре устраняются причины проблемы – гормональными препаратами, спазмолитиками, иными методами. Однако часто состояние может прекратиться само собой после устранения фактора, который его провоцировал, без какого-либо дополнительного лечения.
Что делать?
Главное — не паниковать. Лишние переживания лишь усугубляют ситуацию. Женщине обязательно нужно изменить уклад своей жизни — больше отдыхать, лежать, избегать тяжелых физических нагрузок, подъема тяжестей. Нужно полноценно питаться, принимать витамины и спать не менее 8-9 часов в сутки. На первое место выходит психоэмоциональный фон, беременной обязательно нужно успокоиться и избегать стрессов.
Из мер медицинского характера следует сразу же посетить акушера-гинеколога. Он назначит анализ крови на прогестерон, при необходимости для сохранения беременности будут назначены препараты прогестерона «Утрожестан» или «Дюфастон» в индивидуальной дозировке, которая зависит от степени дефицита этого гормона.
И также следует сделать анализы на половые инфекции, общий и биохимический анализ крови и анализ мочи (общий и на бакпосев). Это позволит выявить такую причину, как воспалительные процессы мочеполовой системы. Если они обнаружатся, то женщине будет назначено лечение — антибиотики, противовоспалительные препараты — все это на ранних сроках рекомендуется с большой осторожностью и только тогда, когда возможный вред для ребенка от приема лекарств меньше, чем вред, который вызовет их отсутствие.
По стандартной схеме при длительной деформации плодного яйца, но жизнеспособности плода назначают лечение, в которое входят спазмолитики (препараты, расслабляющие гладкую мускулатуру матки). К таким средствам относится «Но-Шпа», «Папаверин». Женщине назначают препараты магния и железа, а также легкие седативные препараты для снижения уровня стресса и улучшения сна.
При серьезной угрозе выкидыша, связанной с непреходящим высоким тонусов, женщину госпитализируют, и лечение проводят под наблюдением врачей.
Нужно отметить, что в 95% случаев с тонусом удается успешно справиться без каких-либо осложнений и последствий.
Почему это происходит
Мамочек больше всего интересует вопрос о том, почему ее плодное яйцо может быть на раннем сроке деформировано. На самом деле причин патологии может быть несколько. Основная заключается в деформировании за счет серьезного гипертонуса матки. Это сказывается на форме плодного яйца, которое сдавливается.
К другим факторам риска следует отнести:
- перенесенный стресс;
- возникшие инфекции в органах половой системы;
- инфекции вирусного и бактериального типа в других органах;
- гормональный дисбаланс.
Это далеко не весь перечень причин. Что это значит для женщины? Полный спектр исследований, после которых обычно врач назначает медикаментозное лечение. Но и самой мамочке нужно будет вести себя аккуратно, иначе последствия могут быть непредсказуемыми.
Что делать? Вернее, чего не стоит делать, так это заниматься любовью с мужем, нагружать организм физическими упражнениями, переживать по разным пустякам.
Источники
- https://VseProRebenka.ru/beremennost/plod/deformirovannoe-plodnoe-yajco.html
- https://vashamatka.ru/funktsii/beremennost/slozhnosti/deformatsiya-plodnogo-yajtsa-na-rannih-srokah-beremennosti.html
- https://vladimir-sport.ru/vse-o-detyah/beremennost-i-rody/plodnoe-yajco-deformirovano.html
- https://o-krohe.ru/beremennost/diagnostika/prichiny-deformacii-plodnogo-yajca/
голоса
Рейтинг статьи
плодное яйцо. Ложное плодное яйцо
Обнаружение плодного яйца в полости матки означает наступление беременности. Женщина может принимать поздравления. Однако на практике радость почти сразу сменяется тревогами – все ли в порядке с малышом, соответствует ли плодное яйцо нормам? О том, как устроено плодное яйцо и какими должны быть его размеры при нормальном развитии, мы расскажем в этой статье.
Внешний вид и структура
Амнион представляет собой внутреннюю оболочку плодного мешочка. Он вырабатывает амниотическую жидкость – особую питательную среду, в которой находится зародыш и другие эмбриональные структуры. Хорион – внешняя оболочка. Он содержит ворсинки, которыми плодное яйцо и крепится к эндометрию матки.
Он вырабатывает амниотическую жидкость – особую питательную среду, в которой находится зародыш и другие эмбриональные структуры. Хорион – внешняя оболочка. Он содержит ворсинки, которыми плодное яйцо и крепится к эндометрию матки.
Желточный мешок – «провольственный склад», который содержит питательные вещества. Он похож на небольшую желтоватую горошинку, расположенную между хорионом и амнионом в месте пуповинного тяжа.
Рассмотреть плодное яйцо представляется возможным только с 5 недели беременности, когда его размер становится достаточным для визуализации на УЗИ. Иными словами, увидеть его можно только через неделю и более с момента наступления задержки очередной менструации.
Цвет плодных оболочек – сероватый, форма – овальная или округлая. Поскольку оболочки довольно эластичны, под влиянием разных факторов (например, тонуса матки) плодное яйцо может менять форму, но при устранении этих факторов оно быстро возвращается к исходному внешнему виду. Эмбрион выглядит в нем как небольшая полосочка.
Эмбрион выглядит в нем как небольшая полосочка.
Наличие одного плодного яйца вовсе не гарантирует, что родится один ребенок. В случае монозиготной двойни зародыши развиваются в одном плодном яйце. Если обнаружено два плодных яйца, это означает, что женщина ждет не близнецов, похожих друг на друга и имеющих один пол, а двойняшек, у каждого из которых в период внутриутробного развития будет отдельный «домик» – плодное яйцо, плацента.
Обычно плодное яйцо при наступившей беременности определяется в верхней трети полости матки. Если оно расположено низко, это может существенно осложнить протекание беременности, поскольку опасно полным или частичным предлежанием плаценты, которая формируется в месте прикрепления ворсинок хориона к эндометрию матки. Сам процесс называется имплантация или нидация и происходит приблизительно через неделю после оплодотворения.
Укажите первый день последней менструации
1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 25 26 27 28 29 30 31 Января Февраля Марта Апреля Мая Июня Июля Августа Сентября Октября Ноября Декабря 2020 2019
Размеры по неделям
Размеры плодного яйца на начальных сроках беременности являются главным параметром, по которому врач может судить о том, как и развивается малыш. Зародыш еще очень мал, измерить его и отдельные его части не представляется возможным, но вот темпы роста плодного яйца – очень информативный показатель развития беременности в целом.
Зародыш еще очень мал, измерить его и отдельные его части не представляется возможным, но вот темпы роста плодного яйца – очень информативный показатель развития беременности в целом.
Размеры плодного яйца говорят не только о развитии, но и соответствии определенным акушерским срокам. Дело в том, что в самом начале беременности, когда эмбрион еще только появляется, нет большой разницы в росте и весе. Это значительно позже дети в материнской утробе начинают расти по-разному, в соответствии со своей генетической программой (одни – высокие, другие – маленькие). А пока все малыши развиваются практически идентично, поэтому темпы роста плодного яйца почти одинаковые.
Погрешности и диапазон значений в диагностических таблицах связаны с вероятностью поздней имплантации, а также с другими факторами, которые могут отразиться на размерах плодного яйца, но не представляют угрозы развитию малыша.
Для измерения используется специальная методика. Диагност УЗИ так прокладывает прямую визуальную линию через плодное яйцо, которое видит на мониторе, чтобы концы отрезка располагались на противоположных друг другу точках внутренней оболочки плодного мешка. 3
3
Таким образом, считается совершенно нормальным, если в 5 акушерских недель – через неделю после начала задержки, у женщины будет обнаружено плодное яйцо, размеры которого будут 4-5 мм. А в 7 акушерских недель совершенно нормальным будет плодное яйцо размером 20 мм. Обнаружение несоответствия размеров срокам может говорить об определенных патологиях.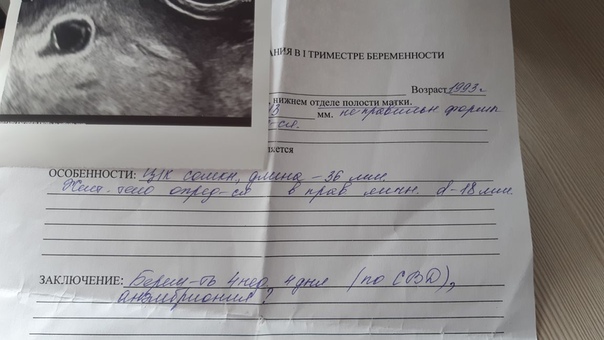 Но под отставанием следует понимать существенное отклонение, например, при сроке беременности в 7 недель размер плодного мешка – 4-5 мм. Давайте рассмотрим, какими бывают патологии плодного яйца и каков прогноз.
Но под отставанием следует понимать существенное отклонение, например, при сроке беременности в 7 недель размер плодного мешка – 4-5 мм. Давайте рассмотрим, какими бывают патологии плодного яйца и каков прогноз.
Патологии
Когда врач говорит о том, что плодное яйцо лоцируется, но оно вытянутое, деформированное , паниковать не стоит. В большинстве случаев виной этому повышенный тонус маточной мускулатуры, при устранении этого явления плодные оболочки примут совершенно нормальные формы. У медицины есть масса способов снять повышенный тонус и предотвратить выкидыш на ранних сроках. Среди других проблем, которые могут обнаружиться во время прохождения ультразвукового исследования, можно отметить следующие.
Гипоплазия
Это аномалия, при которой развитие плодных оболочек отстает от темпов роста самого зародыша. Плодное яйцо, таким образом, отличается от эмбриона по размерам и срокам. По диаметру плодного мешочка доктор ставит только 7 недель, а по размерам эмбриона – 9 недель.
Причины, по которым случается гипоплазия, многогранны. Это может быть прием антибиотиков на ранних сроках, перенесенные на начальных этапах развития беременности грипп или ОРВИ, гормональные нарушения в организме женщины (эндокринные заболевания, перенесенная гормональная стимуляция в рамках протокола ЭКО), а также пороки развития плода. Прогнозы, увы, неблагоприятны. В большинстве случаев зародышу становится слишком тесно в маленьких оболочках и он погибает. Происходит замершая беременность.
Плодное яйцо, которое не растет или растет слишком медленно, дает неадекватное увеличение в крови беременно гормона ХГЧ, ведь ворсинки хориона со своими обязанностями, среди которых и выработка этого необходимого для вынашивания плода вещества, не справляются.
Пузырный занос
Грубая и тотальная аномалия, при которой зародыш не развивается, зато ворсины хориона разрастаются и превращаются в массу мелких пузырьков, напоминающих грозди винограда. При полном заносе эмбрион отсутствует совсем, при неполном зародыш и другие структуры плодного яйца могут присутствовать, но нормально развиваться не могут.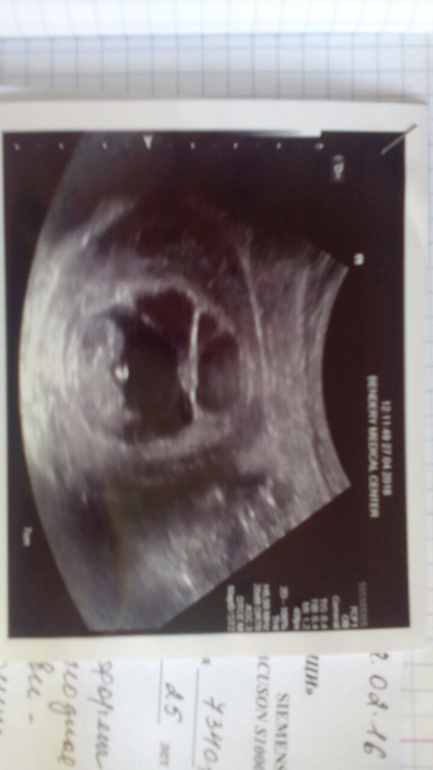
Причины такого явления – в качестве женской половой клетки. Если сперматозоид оплодотворит ооцит, лишенный ДНК, развивается именно такая патология. Удваиваются только отцовские хромосомы, такой зародыш нежизнеспособен в принципе. Если одну яйцеклетку оплодотворят сразу два сперматозоида (что бывает, хоть и редко), будет сформирован неполный пузырный занос.
ХГЧ при этом будет «зашкаливать», ведь разросшиеся ворсинки хориона будут производить его в избытке, что может вызвать развитие кист в половых железах женщины. Но опасен он не только этим – в 17-20% случаев занос переходит в хорионэпителиому. Это злокачественная опухоль, которая вызывает онкологическое заболевание и быстро дает множественные метастазы.
При обнаружении пузырного заноса полость матки очищают от образования, проводят вакуум-аспирацию (по сути аборт) или кюретаж (выскабливание полости матки).
Анэмбриония
Это патология, при которой плодное яйцо есть, оно растет, но вот эмбрион внутри него полностью отсутствует. Аномалию также называют синдромом пустого плодного яйца. Это обнаруживается на УЗИ после 6-7 недели беременности, когда врачу не удается услышать сердцебиения малыша и увидеть зародыш.
Аномалию также называют синдромом пустого плодного яйца. Это обнаруживается на УЗИ после 6-7 недели беременности, когда врачу не удается услышать сердцебиения малыша и увидеть зародыш.
До 80% случаев анэмбрионии – это последствия грубых генетических патологий во время зачатия. Также причины могут крыться в перенесенном женщиной гриппе и других острых вирусных недугов. Анэмбриония может быть следствием непролеченной бактериальной инфекции половых путей, а также эндометриоза.
Чаще патология встречается у женщин, проживающих в регионах с неблагоприятной радиационной обстановкой. Также патология нередко встречается у женщин с нарушениями обмена веществ (особенно с дефицитом и нарушениями выработки прогестерона).
При подозрении на анэмбрионию женщине назначают несколько контрольных УЗИ с разницей в несколько дней. Если подозрения подтверждаются, эмбриона по-прежнему не видно, проводится выскабливание или вакуум-аспирация.
Ложное плодное яйцо
Эта ситуация одна из самых сложных в диагностическом плане.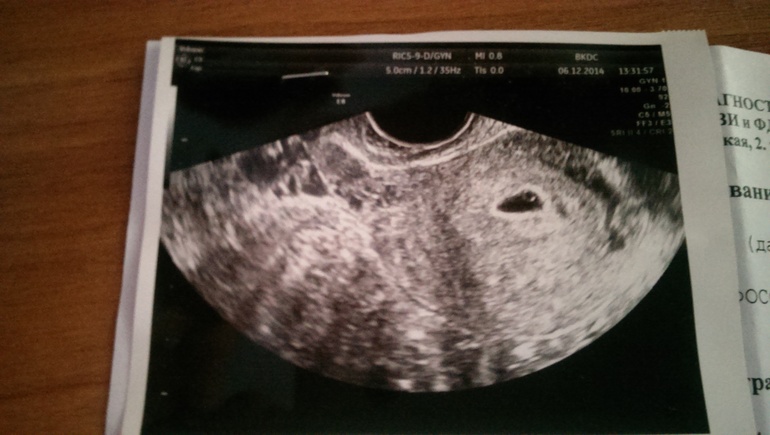 В матке обнаруживается плодное яйцо, но оно категорически не соответствует сроку, наблюдается существенное отставание роста. Также в нем не удается обнаружить эмбрион, как в случае с синдромом пустого плодного яйца. Однако коварство кроется не в этом, а в том, что вне матки с большой долей вероятности развивается второе плодное яйцо, то есть имеет место внематочная беременность.
В матке обнаруживается плодное яйцо, но оно категорически не соответствует сроку, наблюдается существенное отставание роста. Также в нем не удается обнаружить эмбрион, как в случае с синдромом пустого плодного яйца. Однако коварство кроется не в этом, а в том, что вне матки с большой долей вероятности развивается второе плодное яйцо, то есть имеет место внематочная беременность.
Низкая локация
Если плодное яйцо обнаруживается не в верхней трети матки, а ниже, это требует тщательного медицинского наблюдения. Но выводы делать рано. Матка в процессе роста при беременности увеличивается, и плодное яйцо может «мигрировать» выше. Если оно развивается нормально, соответственно срокам гестации, то ничего, кроме наблюдения, в этой ситуации не требуется.
Амниотическая перегородка
Такая патология встречается примерно в одном случае на полторы тысячи беременностей. Амнион формирует тяжи – образуется перегородка внутри плодного яйца. Это, безусловно, требует тщательного наблюдения со стороны врачей.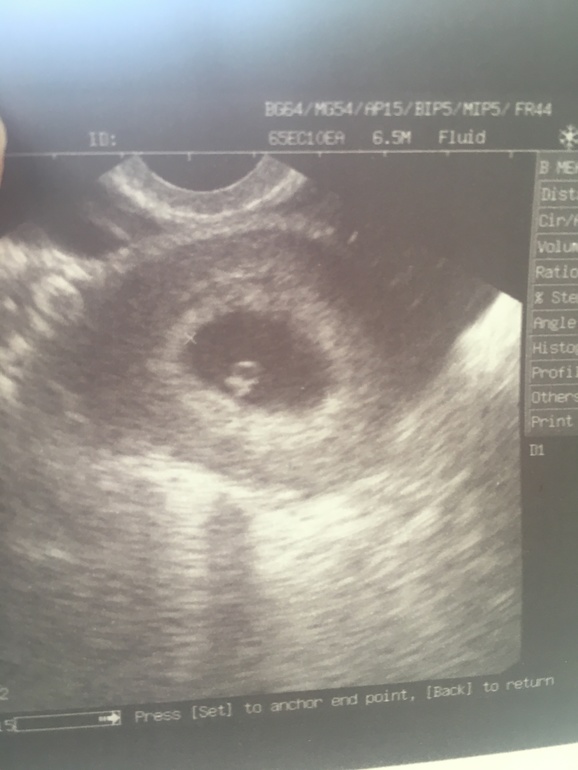
Причины развития аномалии до конца не изучены, но доктора склонны считать, что тяжи образуются из-за повреждений плодного яйца на самых ранних сроках развития. Выносить и родить ребенка при перегородке внутри плодных оболочек вполне возможно, но не исключено рождение ребенка с расщелинами («волчья пасть», «заячья губа»). Также могут пострадать конечности малыша из-за длительного сдавливания. Порой оно приводит к некрозу конечностей и последующей их ампутации после рождения ребенка.
Достаточно часто дети, рожденные после внутриутробного пребывания в пузыре с перегородкой, страдают вальгусной деформацией стоп. Частота таких негативных исходов составляет 12-15%. Остальные женщины вынашивают ребенка без страшных последствия для его здоровья.
Кроме того, вовсе необязательно, что перегородка будет сохраняться на протяжении всей беременности. Если на одном УЗИ ее обнаружили, то на следующем ее может уже не быть, ведь перегородка насколько тонкая, что вполне может порваться.
Большое плодное яйцо
Слишком большое плодное яйцо на ранних сроках может говорить о различных патологиях как самого плода, так и данной беременности. Нередко превышение размеров является предвестником замершей беременности, довольно часто оно сочетается с нарушениями сердечного ритма плода, с отставанием самого эмбриона в нормативных размерах.
Небольшое увеличение плодного яйца на сроке 5-6 недель может говорить о том, что визуализировано одно яйцо, но в нем вполне могут быть два зародыша (монохориальная двойня, близнецы). Обычно в этом случае делают анализ крови на ХГЧ и повторяют УЗИ через неделю, чтобы рассмотреть оба эмбриона.
Ретрохориальная гематома
Из-за частичной отслойки хориона от стенки матки может развиться гематома – кровь скапливается между хорионом и эндометрием. Такая патология обычно проявляется появлением кровянистых выделений из половых органов, а также слабыми тянущими болями внизу живота.
Прогноз зависит от размера гематомы.
Если появились выделения – это благоприятный признак, который говорит о том, что она уменьшается, кровь выходит. В последующем беременность будет протекать совершенно нормально.
Если гематома растет, но выделений нет либо они очень обильны, есть вероятность, что произойдет (или уже произошла) полная отслойка плодного яйца. Сохранить беременность в такой ситуации возможным не представляется.
В большинстве случаев ретрохориальная гематома развивается у женщин, которые много нервничают, находятся в состоянии постоянного стресса, у женщин с нарушенным гормональным фоном, с эндометриозом и другими патологиями репродуктивной системы. Стать причиной отслойки могут и чрезмерные физические нагрузки, и неразумно принимаемые медикаменты, на которые не давал разрешения лечащий врач.
Что делать при обнаружении аномалий?
В первую очередь, женщине нужно успокоиться и довериться своему лечащему врачу. Если плодное яйцо демонстрирует слишком малый прирост сейчас, не исключено, что через неделю-другую оно будет полностью соответствовать нормам.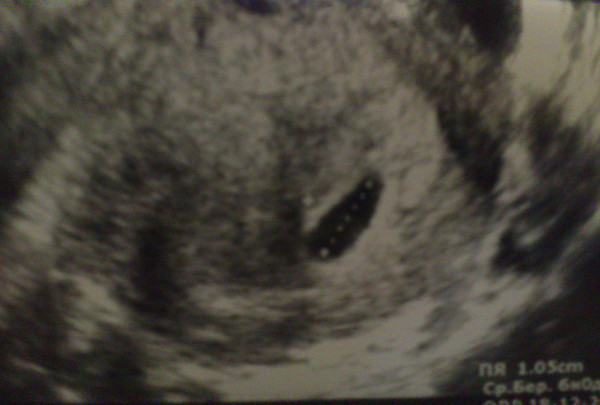 Поэтому женщине назначается несколько ультразвуковых исследований. Любая патология, если она имеет место быть, требует многократного подтверждения.
Поэтому женщине назначается несколько ультразвуковых исследований. Любая патология, если она имеет место быть, требует многократного подтверждения.
Плодное яйцо настолько маленькое и эластичное, что неопытный доктор вполне может увидеть в нем такое, чего на самом деле нет, или наоборот. А потому женщине вполне допустимо обратиться к другому специалисту для проведения повторного исследования, довольно часто оно не подтверждает неутешительных и тревожных результатов первого УЗИ.
При деформации плодного яйца, если эмбрион имеет нормальные размеры, хорошо прослушивается его сердцебиение, женщине предписывается моральный и физический покой, прием витаминов, а также препаратов, снижающих тонус гладкой мускулатуры матки – «Но-Шпы», «Папаверина», препаратов магния и железа.
При обнаружении грубых патологий – пузырного заноса, анэмбрионии и т. д, сохранить беременность не представляется возможным. Женщина должна знать, что она еще сможет иметь детей, главное – найти причину развития аномалии в данном случае. Это поможет в планировании последующих беременностей. Обязательно уточните у лечащего врача, будет при проводиться генетическое исследование абортированной массы, плодных оболочек. Если будут установлены генетические нарушения, обязательно следует посетить врача-генетика перед планированием следующей беременности.
Это поможет в планировании последующих беременностей. Обязательно уточните у лечащего врача, будет при проводиться генетическое исследование абортированной массы, плодных оболочек. Если будут установлены генетические нарушения, обязательно следует посетить врача-генетика перед планированием следующей беременности.
О том, как происходят зачатие и развитие плодного яйца, смотрите в следующем видео.
Размер плодного яйца — это самый первый размер вашего малыша на самых ранних сроках беременности. Его измеряют до того, как появится возможность измерять рост, вес, длину конечностей крохи, и на ранних сроках именно размеры плодного яйца являются очень информативными для установления срока беременности от даты зачатия, а также для оценки темпов роста эмбриона.
Как и зачем проводят замеры?
Плодное яйцо завершает формирование к третьей неделе со дня зачатия, именно к этому времени его уже можно разглядеть на УЗИ (это примерно около недели задержки месячных).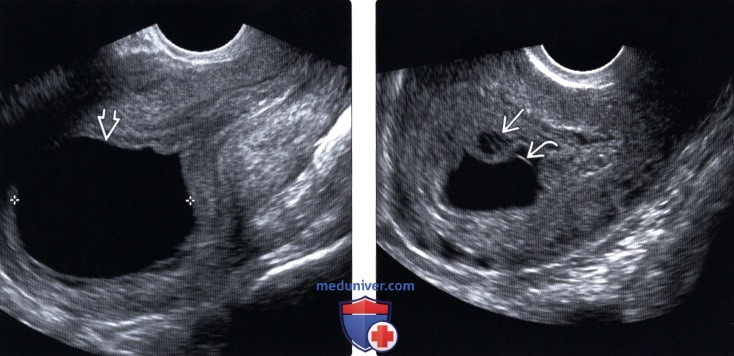 Оно состоит из самого зародыша, оболочек, хориона, амниона и желточного мешочка. Хорион отвечает за прикрепление зародыша к стенке матки и питание, за выработку гормонов, необходимых для продолжения беременности. Амнион формирует водную среду (амниотические воды), желточный мешочек — это запас продовольствия, и внутри плодного яйца ваш будущий ребёнок выглядит как тоненькая полоска.
Оно состоит из самого зародыша, оболочек, хориона, амниона и желточного мешочка. Хорион отвечает за прикрепление зародыша к стенке матки и питание, за выработку гормонов, необходимых для продолжения беременности. Амнион формирует водную среду (амниотические воды), желточный мешочек — это запас продовольствия, и внутри плодного яйца ваш будущий ребёнок выглядит как тоненькая полоска.
Обнаружение плодного яйца в полости матки на фоне задержки месячных — достоверный признак беременности, но на самых ранних сроках врач не сможет уточнить ничего более. Дело в том, что зародышей может быть два в одном яйце (близнецы), и это станет заметно значительно позже. Иногда плодное яйцо оказывается пустым, то есть в нём нет зародыша, и на ранних сроках этого также не видно.
Размеры плодного яйца определяют для уточнения срока беременности, для оценки правильности раннего эмбрионального развития.
Как меняются размеры?
До 8 недели беременности у докторов почти нет возможности понять, а как, собственно, растёт и развивается сам кроха, ведь его размеры очень малы. Измерение отдельных частей тела невозможно технически, и тут на помощь приходит размер плодного яйца. Оно растёт в соответствии с определёнными акушерскими сроками, и у разных детей в начале беременности этот показатель очень схож. Это позднее дети становятся крупными и миниатюрными, с большими головами или маленькими ручками, одним словом, такими, какими их задумала природа.
Измерение отдельных частей тела невозможно технически, и тут на помощь приходит размер плодного яйца. Оно растёт в соответствии с определёнными акушерскими сроками, и у разных детей в начале беременности этот показатель очень схож. Это позднее дети становятся крупными и миниатюрными, с большими головами или маленькими ручками, одним словом, такими, какими их задумала природа.
А в период эмбриогенеза, пока активно формируются органы и ткани, темпы роста у всех примерно одинаковые. Именно поэтому размер плодного яйца и динамика его роста — важные показатели для уточнения срока.
Говоря о размерах плодного яйца, имеют в виду один размер — он называется СВД (средний внутренний диаметр). Он представляет собой отрезок, проложенный сомнологом между стенками яйца так, чтобы концы его находились на противоположных сторонах.
На первых УЗИ, которые женщина, возможно, посетит в 5–6 недель, СВД будет единственным значением, которое врач сможет определить точно
. Чуть позднее будет определяться ещё один размер — копчико-теменной или КТР (расстояние от копчика до темени эмбриона). 3
3
Укажите первый день последней менструации
1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 25 26 27 28 29 30 31 Января Февраля Марта Апреля Мая Июня Июля Августа Сентября Октября Ноября Декабря 2020 2019
Не стоит паниковать и переживать, если размеры плодного яйца по результатам вашего УЗИ отличаются от норм незначительно. Индивидуальные колебания в меньшую сторону вполне возможны, если овуляция была поздней, имплантация состоялась позднее, чем на 7–8 день после овуляции, а большие размеры могут говорить, что овуляция случилась раньше либо имела место ранняя имплантация.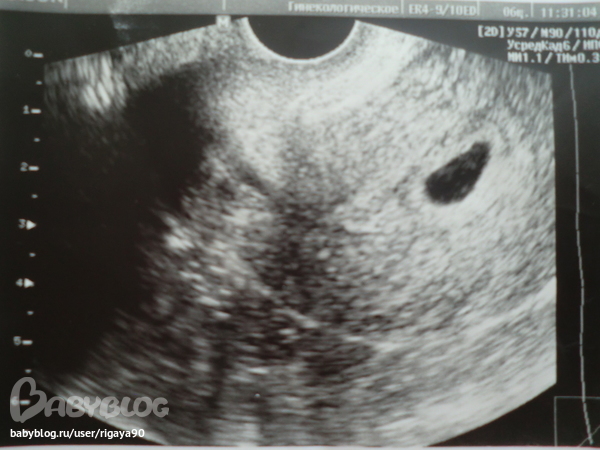
Причины отклонений
Долгожданная беременность — состояние, при котором женщины очень мнительны, их может расстроить и встревожить всё что угодно. Особенно — непонятные и сложные термины, которые врач может использовать при определении размеров плодного яйца. Например, смутить может понятие «деформированное». Переживать не о чем — в 90% случаев яйцо деформируется из-за повышенного тонуса мускулатуры матки.
Если снять тонус, то очертания яйца станут правильными. Иными словами, деформация не патология. Среди возможных проблем следует отметить следующие.
Гипоплазия
Зародыш растёт быстрее, чем оболочки. При этом наблюдается несоответствие между СВД и КТР — копчико-теменной размер превышает норму по сроку, а СВД — ниже нормы. Это может быть следствием инфекции, гормонального нарушения, пороков развития эмбриона . Очень часто причина остаётся неустановленной.
Прогнозы неблагоприятные, гибель зародыша происходит в подавляющем большинстве случаев.
Развивается замершая беременность. Второй вариант – самопроизвольный выкидыш до момента гибели зародыша. Положительного исхода и дальнейшего продолжения беременности при гипоплазии плодного яйца не бывает.
Пузырный занос
Зародыша нет. Есть только разросшиеся оболочки хориона, образующие множественные пузыри-кисты. Они похожи на плоды винограда и точно диагностируются при помощи ультразвука. Причиной является некачественная яйцеклетка, которая не смогла при слиянии с мужской половой клеткой предоставить для этого процесса полноценный набор ДНК. Папины хромосомы просто удваиваются, и такой зародыш, даже если он частично присутствует, не может расти и развиваться.
Уровень ХГЧ обычно существенно превышает нормы, женщина может подумать, что вынашивает двойню или тройню.
У каждой пятой женщины пузырный занос переходит в злокачественное образование, склонное к быстрому и агрессивному метастазированию — в хорионэпителиому.
Поэтому важно удалить занос как можно раньше — сразу, как только он обнаруживается.
Анэмбриония
Плодное яйцо в наличии, растёт, а эмбриона нет. Обнаружить подобное можно лишь после 6–7 недели, когда приходит время фиксировать сердцебиение и КТР. Их нет. Причина обычно кроется в генетической ошибке, острой инфекции, воздействии радиации и других факторах, не все из которых изучены.
Важно провести обследование в динамике. Если через несколько дней, через неделю эмбрион не обнаруживается, показано выскабливание полости матки или вакуум-аспирация.
Слишком крупное яйцо
Существенное превышение размеров плодного яйца порой говорит о патологиях плода и беременности. Нередко при крупном яйце выявляется уменьшение КТР и нарушение сердечного ритма плода. В этом случае врач может подозревать, что такие признаки — предвестники остановки плода в развитии.
Если превышение размеров фиксируется на ранних сроках (например, на 6 неделе), назначают анализ крови на ХГЧ. Не исключено, что внутри одного яйца развиваются два монохориальных близнеца. И если результаты крови это подтверждают, то через несколько недель нужно повторное УЗИ, чтобы измерить каждого их эмбрионов.
Не стоит делать выводы по таблицам и нормам, указанным в качестве ориентировочных. Если сейчас размер яйца ниже или выше нормы, это вовсе не означает, что через неделю-другую отклонение сохранится. Порой бывает достаточно успокоиться, перестать волноваться, взять выходные и полежать дома с книгой, попивая тёплый чай и «Но-Шпу», чтобы мускулатура матки расслабилась, деформация устранилась, и размеры стали нормальными.
Если же обнаружена аномалия из числа грубых (анэмбриония, пузырный занос и т. д.), не стоит опускать руки. Не получилось с рождением малыша в этот раз — получится в следующий, ведь эти аномалии не влияют на последующую возможность забеременеть, выносить и родить вполне полноценного ребёнка.
Главное, сейчас, на этом этапе приложить все медицинские возможности для выяснения причин, посетить генетика перед планированием следующего зачатия.
На чтение 7 мин. Просмотров 1.4k. Опубликовано 06.03.2019
Когда яйцеклетка встречается со сперматозоидом, они сливаются в единое целое, чтобы стать источником новой жизни. Вокруг двух клеток – мужской и женской – появляется оболочка, защищающая их от внешних воздействий. Так получается плодное яйцо: внутри развивающийся зародыш, а снаружи – надежная защита.
Почему такое название
Яйцом назвали оплодотворенную яйцеклетку потому, что по форме и структуре она повторяет строение стандартного яйца:
- оболочка;
- амниотическая жидкость;
- желточный мешок;
- зародыш.
Со временем яйцо преобразуется внутри матки. Внешняя оболочка, называемая хорионом, имеет ворсинки, которые служат ей для закрепления на слизистой маточной оболочке. Позже из хориона получается плацента.
Амниотическая жидкость (аналог яичного белка) – это питательная среда, которую вырабатывает амнион, то есть внутренняя оболочка плодного яйца.
Желточный мешок – это тот пищевой питательный запас, которым при наступлении беременности яйцеклетка кормит будущего эмбриона. Он соединяется с зародышем в районе пуповины, и через маленький каналец передает питательные вещества зиготе.
Зародыш получается путем многократного деления оплодотворенной яйцеклетки – зиготы. Первый этап деления зиготы – это морула, которая имеет вид маленького шарика. Каждая клеточка морулы имеет свое предназначение. Из них будут развиваться ткани, а затем органы, после – системы органов малыша. Но это будет потом.
Пока же можно только рассмотреть на УЗИ, как внешне выглядит плодное яйцо.
Как происходит развитие плодного яйца
Зарождаясь в фолликуле, созревшая яйцеклетка проходит по трубе матки. Это время . После того, как ее оплодотворит сперматозоид, она начинает делиться, становясь сначала зиготой, затем морула, а после – зародыш.
На первой неделе плодное яйцо имеет совсем небольшой размер. Оно движется по маточной трубе, чтобы закрепиться на стенке при помощи ворсинок внешней оболочки. В течение первых двух дней яйцо закрепляется, а матка закрывает доступ к нему при помощи слизистой пробки.
Так организм оберегает будущего ребенка от внешних инфекций.
Бывает так, что зародыш не смог прикрепиться по какой-то причине. Тогда с очередной менструацией он выйдет из полости. Очень часто женщине даже невдомек, что она была в шаге от беременности.
Если же зародышу удалось твердо укрепиться, его внешняя оболочка начинает выпускать в кровь будущей мамы хорионический гонадотропный гормон (ХГЧ), останавливающий менструации.
Срок, когда в плодном яйце появляется эмбрион, это третья неделя с момента оплодотворения. В это время он похож еще не на ребенка, а скорее напоминает просто полосочку в центре яйца.
А для того, чтобы рассмотреть само плодное яйцо, должно пройти целых 5 недель. Иначе говоря, если случилась задержка по причине беременности, то через неделю примерно можно отправиться на УЗИ, чтобы попытаться разглядеть зарождающуюся новую жизнь.
Как изменяются размеры плодного яйца?
В начале наступает то время, когда видно плодное яйцо на УЗИ. Правда, оно имеет совсем небольшой размер, всего 1 мм диаметром, зато обладает огромным потенциалом. При таком размере рассмотреть, как происходит развитие будущего ребеночка, никак нельзя, потому что размер эмбриона слишком мал.
Следующее обследование проводят через три недели после первичного. За этот срок происходят интересные метаморфозы с плодным яйцом. Если в начале четвертой недели оно было диаметром 1 мм, то уже через два дня утроит размер. К концу недели диаметр оболочки достигнет 5 мм, а у эмбриона начнут закладываться:
- сердце;
- легкие;
- печень;
- поджелудочная железа.
Сам эмбриончик будет длиной 1 мм.
Если УЗИ показало, что размер плодного яйца 7 мм, определить, какой это срок, несложно. Учитывая, что к первому дню 5-й недели оно вырастает до 6 мм, скорее всего, это будет середина пятой акушерской недели.
Что такое СВД
Молодых мам пугают странные аббревиатуры, которыми пользуются врачи. Кажется, что они что-то скрывают, прячась за непонятными сокращениями, когда общаются между собой. Не всякая женщина решится спросить, что такое СВД на УЗИ при беременности: она больше думает о том, что с ребеночком, чем старается запомнить сочетание букв.
Давайте устраним этот пробел. УЗИ диагностика – это метод, который используют врачи, чтобы наблюдать за развитием плодного яйца внутри матки.
При помощи УЗИ врач может точно определить время, когда из фолликула вышла созревшая яйцеклетка. Таким образом, устанавливается срок беременности женщины. В течение всего срока будущая мама проходит как минимум три обязательных УЗИ.Ультразвуковое исследование не наносит вреда зародышу. Звуковые волны даже на ранних сроках никак не влияют на развитие малыша.
Вначале исследуют, как развивается плодное яйцо и зародыш в нем. Чтобы оценивать развивающийся плод, проводят следующие измерения:
СВД – это показатель величины плодной оболочки яйца. Расшифровывается как средний внутренний диаметр. Пропорциональность роста плода и его оболочки влияет на правильность развития малыша.
КТР – это показатель роста эмбриона внутри матки. Параметр называется копчико-теменным размером. То есть, измеряют длину ребеночка от макушки до попки.
Измерения проводятся миллиметрами. Плодное яйцо – эластичная полость, размер которой постоянно меняется от того, в каком состоянии пребывает мама. Если она трудится, матка входит в тонус, а яйцо – сжимается. Как только мама расслабилась, оболочка принимает яйцеобразную форму.
Гораздо важнее исследовать показатели КТР. Плод внутри живота развивается, растет. Для того, чтобы точнее выяснить день зачатия ребенка, проводят измерения КТР зародыша. Они дают довольно точный ответ на вопрос о сроке беременности будущей мамы. Отклонение составляет плюс-минус три дня.
Исследование КТР ведется до 12-й недели с момента зачатия. За этот срок развиваются жизненно важные органы, а также системы органов ребеночка. Своевременное выявление патологий помогает вовремя провести корректировку течения беременности.
Показания к чистке
УЗИ позволяет увидеть некоторые патологии развития плода на раннем сроке, чтобы женщина имела возможность без вреда для собственного здоровья провести чистку. К ним относятся:
- пустое яйцо, в котором не развивается эмбрион;
- неработающее сердце плода;
- хромосомные мутации;
- внематочная беременность.
Кроме этого, врач может увидеть на мониторе не одно, а два яйца, закрепившихся на стенке матки. Это означает высокую вероятность рождения двойни.
Если яйца два, то малыши не будут похожими, так как развиваются каждый в своем яйце. А если оплодотворенная яйцеклетка разделилась, а потом каждая доля начала собственное развитие, – тогда родятся однояйцевые близняшки.
Как развивается плод в первые недели беременности
Чтобы будущая мама могла себе представить, как развивается ее малыш в матке, начиная с самого момента оплодотворения, ниже будет приведена таблица изменений размера плодного яйца. В ней по неделям будет описано, какие органы появляются у ребеночка, когда начинает стучать сердечко. Знакомьтесь.
| Недели | Что происходит | СВД, мм |
| 2 | закрепление на стенке матки эмбрион начинает получать питание от матки появляются нервная, сердечно-сосудистая системы | не видно |
| 3 | формируются сосуды плаценты | не видно |
| 4 | появляются бронхи, легкие формируется поджелудочная железа | 4 |
| 5 | быстрый рост хорды (позвоночника) ведет к появлению хвоста появляются половые клетки длина эмбриона составляет 1 мм | 6 |
| 6 | можно услышать, как бьется сердечко начинают формироваться ручки с ножками развивается головной мозг, нервная система отмечаются впадинки на местах глаз, носа, рта | от 11 до 18 |
| 7 | можно рассмотреть рот и нос формируется половой бугор начинают появляться язык, хрусталики глаз, тонкий кишечник, почки | от 19 до 26 |
| 8 | оформилось сердце начинают развиваться веки, ушки, губки, носик малыш начинает двигаться | от 27 до 34 |
| 9 | можно определить пол пропадает хвост формируется ладошка с пальчиками | 35-43 |
| 10 | зарождаются волосы появляются ногти Почти весь организм построен. | 43-50 |
| 11 | закладываются молочные зубки, пульпа окончательно формируются наружные половые органы | 50-60 |
Наблюдение за развитием желанного малыша приносит женщине радость. От того, что у мамы хорошее настроение, ее кровь наполняется эндорфинами, быстрее бежит по телу. Ребенок получает больше полезных веществ и в благодарность развивается еще лучше.
Заключение
Мы смогли теоретически «проследить» за зарождением новой жизни. Это безумно интересно – пошагово наблюдать, как клетка превращается в «рыбку»-эмбрион, затем в человека.
А для будущих матерей еще и полезно знать этапы развития ребенка и быть в курсе норм внутриутробной жизни малыш. Также это позволяет делать поверхностные выводы о своем состоянии и при малейших подозрениях обращаться к врачу.
Безусловно, одним из самых прекрасных жизненных отрезков женщины является вынашивание ребеночка и ожидание его рождения. Однако не всегда все бывает гладко.
В последнее время представительницам слабого пола все чаще приходится сталкиваться с различными проблемами, связанными с репродуктивной системой. Одна из ужаснейших ситуаций, с которой женщина может столкнуться в период беременности — это без эмбриона. Данная патология, как и любое другое заболевание, имеет свои причины, симптомы и различные методы проведения диагностики. Такой дефект обязательно должен подвергаться медицинской коррекции, так как к рождению ребенка он не приведет, а разложение неразвивающегося плодного яйца в полости матки может привести к серьезным осложнениям и длительному лечению впоследствии.
С чего все начинается
Когда женщина планирует беременность, она и представить себе не может плодное яйцо без эмбриона. Однако нередко представительницам слабого пола приходится сталкиваться с этой проблемой.
В момент овуляции женская клетка покидает фолликул — место своего развития. Направляясь к маточной мышце по фаллопиевым трубам, она встречается с половой клеткой мужчины. В этот момент происходит слияние сперматозоида с яйцеклеткой, вследствие чего образуется зигота. Непрерывно делясь и приумножаясь, клетки движутся в сторону матки, где прочно крепятся к стенкам на все последующие месяцы беременности. При нормальном развитии и правильном росте эмбриона счастливая пара увидит своего малыша спустя сорок недель беременности.
Прикрепление плодного яйца может произойти как к передней стенке матки, так и к задней. На ход беременности и рождение малыша это никак не повлияет.
Возможные патологии
Во время беременности могут возникнуть различные ситуации, когда состояние эмбриона оказывается несовместимо с жизнью. Рассмотрим самые частые из них.
Например, если произошло прикрепление плодного яйца вне полости матки, то это называется внематочной беременностью. Это состояние может вызвать угрозу жизни женщины, поэтому должно быть как можно раньше диагностировано и откорректировано.
Также у женщины может произойти произвольный выкидыш по тем или иным причинам. В этом случае даме также необходимо оказание срочной медицинской помощи.
Еще одна патология — это плодное яйцо без эмбриона. Такое состояние возникает в последнее время довольно часто. Из тысячи беременных женщин сто не имеют эмбриона.
Анэмбриония
Такой диагноз может быть поставлен женщине, когда плодное яйцо по неделям развивается и растет, а эмбриона не имеет.
Под влиянием тех или иных факторов происходит остановка в делении клеток на определенном уровне, и эмбрион прекращает свой рост. В этом случае его размер настолько мал, что даже аппарат ультразвука не имеет возможности его зафиксировать. Тогда доктор и оглашает женщине этот страшный диагноз: плодное яйцо без эмбриона.
Также бывают случаи, когда эмбрион не просто прекратил свое развитие на самых начальных этапах, а вовсе отсутствовал. Тогда беременной также ставится диагноз анэмбриония. При таком виде патологии плодное яйцо по неделям может не соответствовать сроку либо развиваться и увеличиваться без содержимого.
Плодное яйцо без эмбриона: почему так происходит?
Причины развития анэмбрионии до сих пор не изучены до конца. Однако существует несколько предпосылок, которые могут спровоцировать гибель эмбриона на ранних сроках его роста.
Вредные привычки
К этому пункту можно отнести никотиновую зависимость, чрезмерное употребление алкогольной продукции, Вредные губительные вещества попадают через кровь будущей матери к плоду и оказывают на него необратимое влияние, в результате чего прекращается развитие.
Генетические отклонения
Плодное яйцо без эмбриона может быть из-за начальных нарушений в делении клеток после оплодотворения. В этом случае женщина не в силах повлиять на ситуацию и как-то предостеречь себя от такой патологии. Также возможно развитие подобного дефекта, если оплодотворение произошло клетками кровного родственника.
Гормональные нарушения
При остановке размеры плодного яйца обычно не соответствуют сроку. Причиной этому может быть недостаток или избыток тех или иных гормонов в женском организме. Выносить ребенка может только та представительница прекрасного пола, в организме которой выработка гормонов находится в полном порядке.
Плодное яйцо без эмбриона: признаки патологии
На начальном этапе развития патологии женщина не испытывает никакого дискомфорта. При развитии и росте плодного яйца у беременной вырабатывается определенный гормон. Под его влиянием женщина испытывает все «прелести» беременности. Ее могут мучить утренняя тошнота, непереносимость некоторых запахов, желание съесть что-нибудь «эдакое». Отсутствие эмбриона в яйце никак не влияет на эти признаки. Поэтому женщина может до последнего не подозревать об анэмбрионии.
У некоторых представительниц прекрасного пола все происходит наоборот. Организм, понимая, что состояние эмбриона не совместимо с жизнью, начинает отторгать плодное яйцо. В этот момент беременная может ощущать боли в нижнем сегменте живота, а также наблюдать красные или коричневые выделения из половых органов.
Диагностика патологии
Если женщину не беспокоят никакие симптомы, то об анэмбрионии она узнает на очередном осмотре при помощи ультразвукового датчика. Доктор обнаруживает, что размеры плодного яйца не соответствуют сроку.
Если же появились признаки начавшегося прерывания беременности, то обычно женщина сама обращается к специалисту. Для начала врач акушер-гинеколог проводит физический осмотр на и отмечает и состояние ее шейки. После этого пациентке назначается исследование ультразвуком. Доктор фиксирует на экране плодное яйцо — как выглядит оно, какие размеры имеет — и отмечает отсутствие эмбриона.
Если женщина сомневается в компетентности врача, то может пройти повторное обследование через несколько дней. При этом необходимо учитывать интенсивность выделений и исключить кровотечение. Если и повторная диагностика показывает плодное яйцо без эмбриона — фото пустого кольца при этом видно на экране — то сомнения в предположении анэмбрионии нет.
После поставленного диагноза женщине обязательно необходима медицинская коррекция.
Лечение анэмбрионии
Существует два способа коррекции такой патологии.
Медикаментозное лечение
Если срок беременности не достиг шести недель, то пациентке может быть предложен В этом случае женщина выпивает необходимое лекарство под присмотром врача и ждет, когда начнутся схваткообразные боли. Содержимое матки отторгается и выходит наружу.
Пациентка должна находиться под присмотром доктора еще несколько дней, до окончательного завершения кровотечения. Далее женщину осматривает врач при помощи датчика ультразвука и определяет чистоту маточной мышцы.
Хирургическое вмешательство
В большинстве случаев медики выбирают именно этот способ лечения, так как во время его проведения можно тщательно очистить внутреннюю полость матки без развития осложнений.
Доктор вводит пациентку в состояние сна, используя общую анестезию, и начинает процедуру. Длится такая манипуляция от пяти до двадцати минут. При помощи специальных инструментов гинеколог выскабливает верхний маточный слой с патологическим плодным яйцом. Уже через несколько часов после проведения подобной манипуляции женщина может быть выписана.
После завершения кровянистых выделений необходимо провести УЗИ, чтобы убедиться, что в матке не осталось частей плодного яйца.
Уточнение причины патологии
Полученный после проведенной чистки материал всегда отправляется доктором на Именно там и выясняют, был ли вообще эмбрион, на каком сроке он прекратил свое развитие, и что послужило этому причиной.
Восстановление
После проведенного лечения пациентке всегда назначается прием противовоспалительных, а также антибактериальных лекарств. При наличии гормональных проблем может быть рекомендован прием восстановительных препаратов.
Заключение
Во время беременности необходимо особо внимательно относиться к своему самочувствию. Узнайте, что такое плодное яйцо, как выглядит и для чего оно необходимо.
При любых симптомах отсутствия эмбриона в плодном яйце обращайтесь к доктору за консультацией. Берегите свое здоровье!
Плодное яйцо — это зародыш вместе с зародышевыми оболочками. Период формирования плодного яйца является первым этапом развития беременности.
После слияния половых клеток яйцеклетка находится на стадии активного деления. Сначала она делится пополам, затем на четыре и так далее. Количество клеток и размер зародыша постепенно растет. Он продвигается вдоль маточной трубы в матку для закрепления там. Имплантация осуществляется примерно через семь дней после оплодотворения. До этого времени зародыш получает питательные вещества яйцеклетки, а после прикрепления — из слизистой оболочки матки. Такое питание продолжается до того момента, пока не образуется плацента.
Плацента формируется из внешних слоев плодного яйца, плотно покрытого ворсинками. Именно они в месте имплантации устраняют слизистый маточный слой и внедряются в подготовленный участок.
Наличие плодного яйца является первым признаком нормально начавшейся беременности. На УЗИ-мониторе его можно увидеть через 14 дней после задержки, а эмбрион — лишь спустя пять недель.
Величина плодного яйца в соответствии с неделями
В случае, если плодное яйцо имеет размер всего четыре миллиметра, то это свидетельствует об очень раннем сроке беременности — до шести недель. Чаще всего такие размеры плодного яйца говорит о сроке в четыре недели. На сроке пяти недель оно равно шести миллиметрам, а в пять недель и три дня — семи.
Можно с точностью сказать, что плодное яйцо растет с каждым днем на один миллиметр на сроке до 15-17 недель. Далее оно увеличивается по два с половиной миллиметра ежедневно.
Бывает, что на УЗИ беременной ставят не совсем точный срок беременности. Это часто случается, так как на первых неделях сложно установить определенную дату по размерам плодного яйца. В дальнейшем рекомендуется повторить ультразвуковое исследование, начиная с шестой или восьмой недели беременности.
Деформации плодного яйца
Маленькое плодное яйцо на раннем сроке — это еще не повод волноваться, так как обычно все приходит в норму через некоторое время. Важно изначально контролировать процесс методом УЗИ. Другое дело, когда плодное яйцо имеет неправильные очертания.
Данное явление является патологией и чаще всего свидетельствует о неправильном развитии плода. В норме яйцо должно иметь овальную или круглую форму. Если оно сплюснуто по бокам, то это — первый признак гипертонуса матки. Пациентке нужно находиться под наблюдением врача какое-то время. Если в дальнейшем не развивается какая-либо опасная симптоматика, то угроза исключается.
В случае, если беременная ощущает боль или появляются выделения из влагалища, то нужно незамедлительно принять меры. Прописывается постельный режим и абсолютный покой. Обязательно назначаются средства для снижения тонуса матки и гормональные препараты. Вполне возможно, что женщине придется провести в больнице весь оставшийся срок до родов.
Отслойка плодного яйца
Отслойка плодного яйца — это раннее отторжение яйца от стенки матки. Если вовремя диагностировать самопроизвольный аборт, то есть много шансов сохранить беременность.
Отслойка плодного яйца проявляется в ноющей боли внизу живота и пояснице, кровотечением или темно-красными выделениями.
Причины патологии:
- нарушения в функционировании яичников;
- воспалительные процессы;
- обострение инфекционных процессов;
- наличие опухолей;
- недоразвитие половых органов;
- сильные физические нагрузки;
- сильный токсикоз;
- стрессы.
При обнаружении первых признаков отслойки нужно немедленно вызвать неотложную помощь. До того, как приедут специалисты, женщине нужно лечь на спину и поднять ноги вверх, положив их на какую-либо опору (на стену, спинку дивана).
Отсутствие эмбриона в плодном яйце
На самых ранних сроках беременности эмбриона в плодном яйце еще не видно, и это является нормой. Однако начиная с пятой недели, он уже должен быть заметен на мониторе аппарата. Если не удается визуализировать эмбрион, то назначается повторное ультразвуковое исследование через две недели.
Если при повторном обследовании эмбриона и сердцебиения не наблюдается, то диагностируется анэмбриональная беременность. В этом случае проводится выскабливание.
Важно знать, что несмотря на отсутствие эмбриона при сдаче анализов беременность подтверждается. Положительный результат показывают и тесты на беременность. Дело в том, что в женском организме уже запущены все процессы, соответствующие вынашиванию ребенка и происходит выработка определенных гормонов.
Нельзя назвать точные причины данной патологии. Чаще всего ее возникновение связано с генетическими факторами. Кроме того, анэмбрионию может вызвать применение некоторых медицинских средств, запрещенных к употреблению в период беременности.
Анэмбриония не говорит о невозможности успешно зачать ребенка в будущем. Вполне возможно, что следующая беременность будет благоприятной. Однако планирование нужно начинать не ранее, чем через полгода.
Пациентке важно обеспечить не только физическую реабилитацию, но и психологическую. Потеря еще даже не сформировавшегося ребенка является тяжелым испытанием.
Многоводие
Многоводие тоже можно отнести к аномалиям развития плодного яйца . Эта патология является весьма опасной и может привести к возникновению заболеваний у плода. Чрезмерное количество жидкости может спровоцировать преждевременные роды, обвитие плода пуповиной или же стать показанием к проведению кесарева сечения.
Во время родов также возможно возникновение осложнений, например, развитие гипоксии у ребенка.
Причины многоводия:
- сахарный диабет;
- перенесенный грипп, ОРЗ;
- резус-конфликт;
- заболевания почек;
- патологии сердечнососудистой системы;
- многоплодная беременность;
- слишком крупный размер плода.
Чтобы исключить многоводие, проводится УЗИ обследование, кардиотокграфия, исследуется кровь. Если же диагноз подтверждается, то обычно назначаются различные медицинские препараты: мочегонное, витамины, средства для повышения обменных процессов.
Признаки многоводия: боль и тянущие ощущения внизу живота, быстрая утомляемость и потеря тонуса, учащенное сердцебиение, отечность рук и ног, отдышка, бульканье в животе, тошнота и рвота.
Следует немедленно обратиться в больницу при обнаружении каких-либо признаков многоводия.
Что означает деформация плодного яйца. Плодное яйцо
Насколько правильно проходит развитие плодного яйца можно увидеть во время ультразвукового исследования. В норме плодное яйцо овальной или круглой формы. В некоторых случаях диагностируют плодное яйцо неправильной формы, но стоит ли считать это патологией? В нашей статье мы рассмотрим что значит деформированное , какие его причины и возможные последствия?
Виды аномалий плодного яйца
Формирование плодного яйца начинается после слияния яйцеклетки со сперматозоидом, и представляет собой последовательное деление клеток. На 4 сутки эмбрион перемещается в полость матки, где продолжает делиться и увеличиваться в размере. На УЗИ плодное яйцо в матке можно увидеть только на 5 неделе.
К аномалиям плодного яйца можно отнести следующие:
- пузырный занос, при котором ворсинки хориона заменяются на пузырьки, а между нитями хориона находятся части децидуальной оболочки;
- хорионэпителиома – это злокачественная опухоль, которая происходит из ворсин хориона;
- многоводие – повышенное количество амниотических вод;
- – это пустое эмбриональное яйцо.
Деформация плодного яйца – причины и последствия
Бывают случаи, когда плодное яйцо изменяет свою форму, что не обязательно является патологией. Так, деформация плодного яйца (плодное яйцо с неровными контурами) может быть по причине повышенного тонуса матки. Вытянутое плодное яйцо и овальной формы может свидетельствовать об угрозе прерывания беременности, когда за ним формируется гематома (при этом женщина может жаловаться на кровянистые выделения из половых путей и тянущие боли внизу живота). Если во время ультразвукового исследования обнаружено плодное яйцо неправильной овоидной формы, а женщину не беспокоят болезненные ощущения внизу живота и кровянистые выделения, то не стоит беспокоиться и бежать к врачу за назначениями. В большинстве случаев, у женщин с незначительными деформациями плодного яйца, беременность протекает нормально и благополучно завершается родами. В случае угрозы прерывания беременности будущей маме назначают препараты для ее сохранения (Дюфастон, Утрожестан).
Как видим из написанного выше, изменение формы плодного яйца не всегда говорит о патологии беременности. Чаще всего деформация плодного яйца может наблюдаться при повышении маточного тонуса, для нормализации которого можно принимать спазмолитики (Но-шпа) и Магне В-6.
Одним из первых признаков наступившей беременности является наличие плодного яйца в матке. Оно состоит из эмбриона и его оболочек (оболочки плодного яйца). Первый триместр беременности – самый важный этап развития будущего ребенка, именно в этот период диагностика основывается на исследованиях плодного яйца.
Размеры и рост плодного яйца анализируются при прохождении ультразвукового исследования. Главный показатель – СВД (средний внутренний диаметр плодного яйца), в соответствии с размерами которого и определяется срок беременности.
Плодное яйцо в норме должно иметь сферическую либо овальную форму, его размер соответствует установленному сроку беременности и возрасту зародыша.
Однако, в некоторых случаях, в начале беременности поводом для обеспокоенности женщин могут стать диагнозы, установленные при прохождении ультразвукового исследования: плодное яйцо неправильной формы, большое плодное яйцо, вытянутое плодное яйцо и т.д. Насколько опасна та или иная патология плодного яйца и несет ли она угрозу здоровья и жизни матери и будущего ребенка, попробуем разобраться в этой статье.
Плодное яйцо неправильной формы (деформированное плодное яйцо)
Диагноз «плодное яйцо неправильной формы» не должно восприниматься будущей мамочкой как приговор. Несмотря на свое устрашающее название, данное состояние не является патологией, которая неизбежно ведет к прерыванию беременности либо к каким-либо нарушениям развития плода. На снимках, полученных при прохождении ультразвукового исследования, такое состояние выглядит как вытянутое плодное яйцо. Серьезное беспокойство может вызвать только совокупность определенных факторов на фоне ненормального строения плодного яйца.
Основной причиной появления такой патологии, как плодное яйцо неправильной формы, является повышение тонуса матки в силу ряда факторов, которые провоцируют усиление перистальтики стенок матки, в результате чего плодное яйцо сдавливается:
- сильный стресс;
- инфекционные заболевания органов половой системы;
- вирусные и бактериальные инфекции в организме женщины;
- нарушение гормонального баланса и т.д.
Основными методами лечения при данной патологии является прием лекарственных препаратов спазмолитического, а также седативного действия и т.д. В данный период рекомендуется отказаться от половых отношений, тяжелых физических нагрузок и постараться создать максимальный психологический комфорт. Если сердцебиение плода прослушивается, эти меры увеличат шансы сохранения беременности.
Другие аномалии плодного яйца
Кроме такой патологии, как «плодное яйцо неправильной формы», существует ряд патологических процессов , которые могут спровоцировать замирание беременности или выкидыш.
Маленькое плодное яйцо. Устанавливая данный диагноз, специалисты соотносят размеры плодного яйца со сроком беременности, в результате чего определяется развитие плода в утробе матери, насколько правильным оно является. Установление времени вынашивания производится по тому же размеру яйца, поэтому данная аномалия развития зачастую не имеет под собой оснований, а является лишь следствием неточного определения срока беременности. Однако, бывают случаи, когда плодное яйцо замедляет темпы роста и развития ввиду замершей беременности. В данной ситуации необходимо проведение ряда дополнительных исследований, направленных на определение уровня гормонов в крови женщины.
Большое плодное яйцо. Данная аномалия плодного яйца является разновидностью замершей беременности и имеет название анэбриональная беременность. При такой патологии, как большое плодное яйцо, на снимке УЗИ можно рассмотреть все признаки оплодотворения, сформированные оболочки плодного яйца, нормальный рост плодного яйца, однако при отсутствии эмбриона. Ультразвуковое исследование, в процессе которого можно установить данное состояние, нужно делать не позже, чем на 6-7 неделе беременности. Но и в этом случае не стоит торопиться с неутешительными выводами и настраивать себя на искусственный аборт, так как данный диагноз иногда устанавливается ошибочно, по причине неправильно определенного срока беременности или малых размеров эмбриона, который аппарат просто не может «увидеть».
Вытянутое плодное яйцо. Нормальной формой плодного яйца считается круглая либо овальная. Вытянутое плодное яйцо может сигнализировать о возможном риске потери ребенка. Причина данного явления заключается, как правило, в повышенном тонусе мышц стенок матки. Своевременная диагностика такого вида деформации плодного яйца при условии строгого соблюдения женщиной рекомендаций врача позволит предупредить прерывание беременности, сохранив жизнь ребенку. Женщинам с такой патологией рекомендуется назначение препаратов, которые снижают тонус матки, а также постельный режим и лишенную стрессов, спокойную обстановку до того момента, когда плодное яйцо не примет свою первоначальную правильную форму. Динамику развития плодного яйца, положительные либо отрицательные сдвиги необходимо контролировать при помощи ультразвукового исследования.
Пузырный занос. При данном заболевании плодного яйца происходит трансформация ворсинок хориона в пузырьки, которые заполнены жидкостью светлого оттенка. Располагаются пузырьки на шнуровидных стебельках, между ними обнаруживаются частички децидуальной оболочки. Их величина может варьироваться от размера просяного зерна до вишни, конгломераты пузырьков — гроздевидные. Известны три формы пузырного заноса, в зависимости от степени пролиферации и анаплазии:
- доброкачественная: характеризующаяся отсутствием пролиферации и анаплазии;
- злокачественная (потенциально): характеризующаяся наличием гиперплазии и персистентной анаплазии эпителия хориона;
- злокачественная: с наличием выраженной пролиферации и анаплазии эпителия хориона.
Одним из основных симптомов пузырного заноса является маточное кровотечение, начало которого происходит в течение первых недель беременности. Периодически ослабевая и усиливаясь, оно заканчивается в момент рождения заноса. Кровь отличается темным цветом, в редких случаях в ней присутствуют пузырьки заноса. Характер кровотечений – необильный, усиливающийся в период рождения пузырного заноса. Диагностику заболевания проводят на основании вышеперечисленных проявлений пузырного заноса. Дополнительным средством, которое может быть назначено для подтверждения диагноза, являются биологические реакции на определение беременности, ввиду того, что при такой патологии, как пузырный занос, в организме женщины происходит образование большого количества гонадотропных гормонов.
Вследствие того, что данные диагнозы устанавливаются в первом триместре беременности, т.е. на самых начальных сроках вынашивания плода, благодаря тщательным исследованиям и наблюдениям за развитием эмбриона, у женщин имеется немалый шанс исправить ситуацию и дать ребенку появиться на свет.
Каждая будущая мамочка с наступлением беременности встает на учет к гинекологу. До самых родов она находится под наблюдением доктора, сдает всевозможные анализы, приходит на осмотры и ультразвуковые исследования. Основной целью УЗИ считается оценка расположения плода, его состояния, жизнедеятельности, размера и роста, строения, а также выявление возможных осложнений беременности и патологий.
Самый распространенный диагноз, выявляемый УЗИ, — деформированное плодное яйцо, причины которого мы постараемся разобрать. По сути, этот диагноз — следствие постоянного тонуса матки, а это является угрозой для развития малыша.
Деформированное плодное яйцо: причины
Позволяет специалисту выявить размеры яйца по внутренним контурам. Вообще, на УЗИ рассматривается в том числе с целью определения диаметра. Однако данные измеряются с некоторыми погрешностями, которые составляют одну-две недели. Именно это и является причиной того, что доктор ставит срок беременности не тот, который поставила сама мамочка.
Замерший плод
УЗИ помогает выявить замершее плодное яйцо, беременность в данном случае прерывается. Плод характеризуется меньшими размерами для своего срока, нечеткостью контуров, отсутствием сердцебиения, деформацией и уменьшением толщины хориона. По сути, замершей беременностью считается прекращение развития плода и его гибель.
Довольно часто после результатов УЗИ ставится диагноз «деформированное плодное яйцо», причины которого заключаются в повышенном тонусе матки. Практически каждая мама воспринимает такую новость, как приговор, и начинает ждать только самого худшего. Но это не правильно. Такой диагноз не означает, что у малыша нет шансов выжить и вырасти здоровым человеком.
Повышение тонуса матки
Причин для повышения тонуса матки существует великое множество, но и бороться с этим чаще всего не так уж и сложно. Первый фактор и наиболее частый — психологическое состояние беременной. Стрессы, хоть на них и не принято среди будущих мамочек обращать внимание, являются очень серьезной причиной. Беременность — это радость, именно так и нужно к ней относиться. А все домочадцы обязаны создать правильную психологическую обстановку вокруг будущей роженицы.
Деформированное плодное яйцо,причины которого кроются в повышенном тонусе матки, может возникнуть вследствие перенесенных инфекций различного характера, из-за полового акта и даже после Матка — мышечный орган, реагирующий на физические раздражители.
Не стоит путать с тонусом матки естественное напряжение мышц. О нем можно говорить, если появляется боль при перемене позы или резких движениях. Пробежалась мамочка до консультации, как следствие — повышение тонуса. Но это состояние временное. Постоянного контроля требует именно частое пребывание матки в тонусе.
Всегда стоит подстраховаться, выполняя все предписания врача, беречь себя и малыша. А вот наводить панику категорически запрещается. Радуйтесь каждому дню, приближающему вас к рождению крохи. Старайтесь быть рассудительными и бережно относитесь к своему психическому состоянию! Все будет хорошо!
Деформация плодного яйца на ранних сроках беременности диагностируется, если матка находится в постоянном тонусе, что приводит к осложнениям в течение вынашивания.
Эмбрион на ультразвуковом исследовании имеет в норме сферическую форму. Если на снимках наблюдается деформация плодного яйца на ранних сроках беременности, то такое состояние может указывать на возможное сдавливание, которое со временем может нормализоваться.
Причины деформации плодного яйца
Примерный срок зачатия и маленькое плодное яйцо на 6 неделе беременности определяется с помощью ультразвукового исследования. Главной причиной такого состояния считается повышенный тонус матки. Не всегда изменение формы является поводом для беспокойства. Чаще, с течением времени, все показатели приходят в норму и дополнительных терапевтических действий не требуется.
Главным фактором влияния на тонус матки являются стрессовые ситуации и негативные эмоции, которые испытывает будущая мать. Чтобы состояние женщины стабилизировалось, необходим полный покой и прогулки на свежем воздухе.
Инфекционные заболевания и вредоносные бактерии, которые проникают в полость по восходящему пути, могут провоцировать тонус матки сверх нормы. В таком случае, понадобится антибактериальное лечение разрешенными препаратами при беременности.
Вытянутое плодное яйцо, может указывать на высокую опасность выкидыша и самопроизвольного прерывания вынашивания. В условиях стационара, врачи назначают спазмолитические препараты, которые способствуют сохранению младенца, а также проводят диагностические мероприятия для определения основных причин такого состояния.
Почему бывает пустое плодное яйцо при беременности?
Ситуации, при которых формируется пустое плодное яйцо, встречается достаточно редко. Патология характеризуется отсутствием эмбриона, при наличии всех остальных признаков зачатия — оболочки, амниона, а также выделяется гормон беременности (ХГЧ).Часто организм самостоятельно избавляется от дефекта зачатия посредством выкидыша. Но нередки ситуации, когда происходит успешная имплантация эмбриона к стенке матки, тогда возникают все основные признаки зачатия – токсикоз, смена вкусовых предпочтений, патологическая усталость и набухание груди.
Основным фактором возникновения сбоя при зачатии связаны с хромосомными и генетическими аномалиями. В то время, когда клетки начинают деление и происходит образование эмбриона, происходит сбой – плодное яйцо не формируется, а оставшиеся клетки продолжают свое развитие.
Также специалисты выделяют следующие возможные причины:
- инфекционные болезни длительного характера;
- интоксикация организма токсическими веществами;
- загрязненная окружающая среда и атмосфера;
- острая нехватка витаминов и минералов.
Ситуация может осложниться, если специалисты не заметили формирование патологии и начинают поддерживать вынашивание, назначая различные лекарственные препараты. Замершая беременность на более поздних сроках, подразумевает прерывание по медицинским показателям и чистку организма.
Деформированное плодное яйцо на 6 неделе. Плодное яйцо неправильной формы
Каждая будущая мамочка с наступлением беременности встает на учет к гинекологу. До самых родов она находится под наблюдением доктора, сдает всевозможные анализы, приходит на осмотры и ультразвуковые исследования. Основной целью УЗИ считается оценка расположения плода, его состояния, жизнедеятельности, размера и роста, строения, а также выявление возможных осложнений беременности и патологий.
Самый распространенный диагноз, выявляемый УЗИ, — деформированное плодное яйцо, причины которого мы постараемся разобрать. По сути, этот диагноз — следствие постоянного тонуса матки, а это является угрозой для развития малыша.
Деформированное плодное яйцо: причины
Позволяет специалисту выявить размеры яйца по внутренним контурам. Вообще, на УЗИ рассматривается в том числе с целью определения диаметра. Однако данные измеряются с некоторыми погрешностями, которые составляют одну-две недели. Именно это и является причиной того, что доктор ставит срок беременности не тот, который поставила сама мамочка.
Замерший плод
УЗИ помогает выявить замершее плодное яйцо, беременность в данном случае прерывается. Плод характеризуется меньшими размерами для своего срока, нечеткостью контуров, отсутствием сердцебиения, деформацией и уменьшением толщины хориона. По сути, замершей беременностью считается прекращение развития плода и его гибель.
Довольно часто после результатов УЗИ ставится диагноз «деформированное плодное яйцо», причины которого заключаются в повышенном тонусе матки. Практически каждая мама воспринимает такую новость, как приговор, и начинает ждать только самого худшего. Но это не правильно. Такой диагноз не означает, что у малыша нет шансов выжить и вырасти здоровым человеком.
Повышение тонуса матки
Причин для повышения тонуса матки существует великое множество, но и бороться с этим чаще всего не так уж и сложно. Первый фактор и наиболее частый — психологическое состояние беременной. Стрессы, хоть на них и не принято среди будущих мамочек обращать внимание, являются очень серьезной причиной. Беременность — это радость, именно так и нужно к ней относиться. А все домочадцы обязаны создать правильную психологическую обстановку вокруг будущей роженицы.
Деформированное плодное яйцо,причины которого кроются в повышенном тонусе матки, может возникнуть вследствие перенесенных инфекций различного характера, из-за полового акта и даже после Матка — мышечный орган, реагирующий на физические раздражители.
Не стоит путать с тонусом матки естественное напряжение мышц. О нем можно говорить, если появляется боль при перемене позы или резких движениях. Пробежалась мамочка до консультации, как следствие — повышение тонуса. Но это состояние временное. Постоянного контроля требует именно частое пребывание матки в тонусе.
Всегда стоит подстраховаться, выполняя все предписания врача, беречь себя и малыша. А вот наводить панику категорически запрещается. Радуйтесь каждому дню, приближающему вас к рождению крохи. Старайтесь быть рассудительными и бережно относитесь к своему психическому состоянию! Все будет хорошо!
Насколько правильно проходит развитие плодного яйца можно увидеть во время ультразвукового исследования. В норме плодное яйцо овальной или круглой формы. В некоторых случаях диагностируют плодное яйцо неправильной формы, но стоит ли считать это патологией? В нашей статье мы рассмотрим что значит деформированное , какие его причины и возможные последствия?
Виды аномалий плодного яйца
Формирование плодного яйца начинается после слияния яйцеклетки со сперматозоидом, и представляет собой последовательное деление клеток. На 4 сутки эмбрион перемещается в полость матки, где продолжает делиться и увеличиваться в размере. На УЗИ плодное яйцо в матке можно увидеть только на 5 неделе.
К аномалиям плодного яйца можно отнести следующие:
- пузырный занос, при котором ворсинки хориона заменяются на пузырьки, а между нитями хориона находятся части децидуальной оболочки;
- хорионэпителиома – это злокачественная опухоль, которая происходит из ворсин хориона;
- многоводие – повышенное количество амниотических вод;
- – это пустое эмбриональное яйцо.
Деформация плодного яйца – причины и последствия
Бывают случаи, когда плодное яйцо изменяет свою форму, что не обязательно является патологией. Так, деформация плодного яйца (плодное яйцо с неровными контурами) может быть по причине повышенного тонуса матки. Вытянутое плодное яйцо и овальной формы может свидетельствовать об угрозе прерывания беременности, когда за ним формируется гематома (при этом женщина может жаловаться на кровянистые выделения из половых путей и тянущие боли внизу живота). Если во время ультразвукового исследования обнаружено плодное яйцо неправильной овоидной формы, а женщину не беспокоят болезненные ощущения внизу живота и кровянистые выделения, то не стоит беспокоиться и бежать к врачу за назначениями. В большинстве случаев, у женщин с незначительными деформациями плодного яйца, беременность протекает нормально и благополучно завершается родами. В случае угрозы прерывания беременности будущей маме назначают препараты для ее сохранения (Дюфастон, Утрожестан).
Как видим из написанного выше, изменение формы плодного яйца не всегда говорит о патологии беременности. Чаще всего деформация плодного яйца может наблюдаться при повышении маточного тонуса, для нормализации которого можно принимать спазмолитики (Но-шпа) и Магне В-6.
Одним из первых признаков наступившей беременности является наличие плодного яйца в матке. Оно состоит из эмбриона и его оболочек (оболочки плодного яйца). Первый триместр беременности – самый важный этап развития будущего ребенка, именно в этот период диагностика основывается на исследованиях плодного яйца.
Размеры и рост плодного яйца анализируются при прохождении ультразвукового исследования. Главный показатель – СВД (средний внутренний диаметр плодного яйца), в соответствии с размерами которого и определяется срок беременности.
Плодное яйцо в норме должно иметь сферическую либо овальную форму, его размер соответствует установленному сроку беременности и возрасту зародыша.
Однако, в некоторых случаях, в начале беременности поводом для обеспокоенности женщин могут стать диагнозы, установленные при прохождении ультразвукового исследования: плодное яйцо неправильной формы, большое плодное яйцо, вытянутое плодное яйцо и т.д. Насколько опасна та или иная патология плодного яйца и несет ли она угрозу здоровья и жизни матери и будущего ребенка, попробуем разобраться в этой статье.
Плодное яйцо неправильной формы (деформированное плодное яйцо)
Диагноз «плодное яйцо неправильной формы» не должно восприниматься будущей мамочкой как приговор. Несмотря на свое устрашающее название, данное состояние не является патологией, которая неизбежно ведет к прерыванию беременности либо к каким-либо нарушениям развития плода. На снимках, полученных при прохождении ультразвукового исследования, такое состояние выглядит как вытянутое плодное яйцо. Серьезное беспокойство может вызвать только совокупность определенных факторов на фоне ненормального строения плодного яйца.
Основной причиной появления такой патологии, как плодное яйцо неправильной формы, является повышение тонуса матки в силу ряда факторов, которые провоцируют усиление перистальтики стенок матки, в результате чего плодное яйцо сдавливается:
- сильный стресс;
- инфекционные заболевания органов половой системы;
- вирусные и бактериальные инфекции в организме женщины;
- нарушение гормонального баланса и т.д.
Основными методами лечения при данной патологии является прием лекарственных препаратов спазмолитического, а также седативного действия и т.д. В данный период рекомендуется отказаться от половых отношений, тяжелых физических нагрузок и постараться создать максимальный психологический комфорт. Если сердцебиение плода прослушивается, эти меры увеличат шансы сохранения беременности.
Другие аномалии плодного яйца
Кроме такой патологии, как «плодное яйцо неправильной формы», существует ряд патологических процессов , которые могут спровоцировать замирание беременности или выкидыш.
Маленькое плодное яйцо. Устанавливая данный диагноз, специалисты соотносят размеры плодного яйца со сроком беременности, в результате чего определяется развитие плода в утробе матери, насколько правильным оно является. Установление времени вынашивания производится по тому же размеру яйца, поэтому данная аномалия развития зачастую не имеет под собой оснований, а является лишь следствием неточного определения срока беременности. Однако, бывают случаи, когда плодное яйцо замедляет темпы роста и развития ввиду замершей беременности. В данной ситуации необходимо проведение ряда дополнительных исследований, направленных на определение уровня гормонов в крови женщины.
Большое плодное яйцо. Данная аномалия плодного яйца является разновидностью замершей беременности и имеет название анэбриональная беременность. При такой патологии, как большое плодное яйцо, на снимке УЗИ можно рассмотреть все признаки оплодотворения, сформированные оболочки плодного яйца, нормальный рост плодного яйца, однако при отсутствии эмбриона. Ультразвуковое исследование, в процессе которого можно установить данное состояние, нужно делать не позже, чем на 6-7 неделе беременности. Но и в этом случае не стоит торопиться с неутешительными выводами и настраивать себя на искусственный аборт, так как данный диагноз иногда устанавливается ошибочно, по причине неправильно определенного срока беременности или малых размеров эмбриона, который аппарат просто не может «увидеть».
Вытянутое плодное яйцо. Нормальной формой плодного яйца считается круглая либо овальная. Вытянутое плодное яйцо может сигнализировать о возможном риске потери ребенка. Причина данного явления заключается, как правило, в повышенном тонусе мышц стенок матки. Своевременная диагностика такого вида деформации плодного яйца при условии строгого соблюдения женщиной рекомендаций врача позволит предупредить прерывание беременности, сохранив жизнь ребенку. Женщинам с такой патологией рекомендуется назначение препаратов, которые снижают тонус матки, а также постельный режим и лишенную стрессов, спокойную обстановку до того момента, когда плодное яйцо не примет свою первоначальную правильную форму. Динамику развития плодного яйца, положительные либо отрицательные сдвиги необходимо контролировать при помощи ультразвукового исследования.
Пузырный занос. При данном заболевании плодного яйца происходит трансформация ворсинок хориона в пузырьки, которые заполнены жидкостью светлого оттенка. Располагаются пузырьки на шнуровидных стебельках, между ними обнаруживаются частички децидуальной оболочки. Их величина может варьироваться от размера просяного зерна до вишни, конгломераты пузырьков — гроздевидные. Известны три формы пузырного заноса, в зависимости от степени пролиферации и анаплазии:
- доброкачественная: характеризующаяся отсутствием пролиферации и анаплазии;
- злокачественная (потенциально): характеризующаяся наличием гиперплазии и персистентной анаплазии эпителия хориона;
- злокачественная: с наличием выраженной пролиферации и анаплазии эпителия хориона.
Одним из основных симптомов пузырного заноса является маточное кровотечение, начало которого происходит в течение первых недель беременности. Периодически ослабевая и усиливаясь, оно заканчивается в момент рождения заноса. Кровь отличается темным цветом, в редких случаях в ней присутствуют пузырьки заноса. Характер кровотечений – необильный, усиливающийся в период рождения пузырного заноса. Диагностику заболевания проводят на основании вышеперечисленных проявлений пузырного заноса. Дополнительным средством, которое может быть назначено для подтверждения диагноза, являются биологические реакции на определение беременности, ввиду того, что при такой патологии, как пузырный занос, в организме женщины происходит образование большого количества гонадотропных гормонов.
Вследствие того, что данные диагнозы устанавливаются в первом триместре беременности, т.е. на самых начальных сроках вынашивания плода, благодаря тщательным исследованиям и наблюдениям за развитием эмбриона, у женщин имеется немалый шанс исправить ситуацию и дать ребенку появиться на свет.
Очень часто мамочки, посетившие , получают заключение со страшным и непонятным диагнозом «деформированное плодное яйцо». Большинство воспринимают это словосочетание как приговор, и ожидают самого неблагоприятного окончания своего вынашивания. Такое аномальное развитие плодного яйца абсолютно не означает, что ребенок не имеет шанса выжить и вырасти полноценным человеком. Лишь совокупность определенных факторов, вместе с ненормальным строением плодного яйца, может стать показателем к прерыванию беременности.
Деформированное плодное яйцо – в чем причина явления?
Основной причиной, которая влияет на такое патологическое протекание беременности, является повышенный тонус матки. Факторов, провоцирующих сильное сокращение стенок детородного органа, существует огромное множество, начиная от банального стресса и заканчивая инфекциями или гормональным сбоем. Чаще всего, такая причина деформации плодного яйца может быть устранена приемом спазмолитиков, магния, магнезии и так далее. Следует полностью исключить половые отношения, стресс, физический труд или переутомление. Все это даст шанс сохранить беременность, правда, если прослушивается сердцебиение плода.
Аномалии развития плодного яйца
Кроме того, что яйцо с плодом может иметь неправильную форму, существует еще множество патологических процессов, которые могут вызвать выкидыш или . Рассмотрим самые распространенные из них.
Маленькое плодное яйцо
Этот диагноз устанавливается путем соотношения срока беременности с размерами плодного яйца, что дает возможность определить, насколько правильно развивается ребенок в материнской утробе. Самое интересное, что время вынашивания устанавливается по тому же размеру плодного яйца. Вот и получается, что в большинстве своем данная патология может не иметь оснований, поскольку просто не точно установлен срок беременности. Но это не правило, а скорее статистическое наблюдение. Медленно растущее плодное яйцо, или отсутствие его развития, может быть показателем замершей беременности. В этом случае проводятся дополнительные исследования на уровень гормонов в крови матери.
Плодное яйцо больше эмбриона
Такое ненормальное протекание вынашивания еще называется анэмбриональная беременность и является разновидностью замершей. Она характеризуется тем, что присутствуют все признаки оплодотворения, сформированы плодные оболочки, они растут, но нет самого эмбриона. Установить это можно только на сеансе УЗ исследования самого плодного яйца, делать которое необходимо не позже 6-й или 7-й недели. Однако не стоит немедленно задумываться о чистке, поскольку может быть неправильно установлен срок беременности и эмбрион еще так мал, что его не «видит» аппарат.
Плодное яйцо вытянутой формы
В норме яйцо с плодом должно иметь несколько округлые абрисы. Вытянутая форма плодного яйца сигнализирует о возможной потере ребенка. Причиной этому явлению, как правило, становится повышенный тонус мышц стенок матки. Своевременное диагностирование деформации плодного яйца при беременности дает возможность сохранить жизнь ребенка, если прослушивается его сердцебиение, и он продолжает развиваться. Женщине следует полностью оградиться от возможных потрясений, стрессов, физической работы, сексуальных отношений и так далее. Предполагается полный постельный режим и прием препаратов, снижающих тонус матки. УЗИ придется проходить очень часто, дабы подтверждать или опровергать положительные сдвиги в росте и форме плодного яйца.
Поскольку такие диагнозы ставятся на очень ранних сроках вынашивания, всегда имеется возможность понаблюдать за развитием событий и проходить более тщательные исследования. Это даст вашему ребенку реальный шанс появиться на свет.
Удлинение яйцевой камеры дрозофилы
Abstract
По мере формирования тканей и органов они приобретают специфическую форму, которая играет неотъемлемую роль в их способности функционировать должным образом. Относительно простой системой, которая использовалась для изучения формирования тканей и органов, является формирование удлиненного яйца дрозофилы. Хотя в течение некоторого времени было известно, что удлинение яиц Drosophila требует взаимодействия между поляризованной внутриклеточной базальной сетью актина и поляризованной внеклеточной сетью белков базальной пластинки, как эти взаимодействия способствуют удлинению яиц, оставалось неясным.Недавние исследования с использованием визуализации в реальном времени выявили два новых процесса, глобальное вращение тканей и осциллирующие базальные актомиозиновые сокращения, которые предоставили важную информацию о том, как две поляризованные белковые сети взаимодействуют для производства удлиненной яйцеклетки. В этом обзоре обобщены белки, участвующие в удлинении яиц дрозофилы, и то, как эта недавняя работа способствовала нашему нынешнему пониманию того, как достигается удлинение яиц.
Ключевые слова: Дрозофила, актин, внеклеточный матрикс, базальная пластинка, сокращение актомиозина, глобальное вращение тканей большое количество дифференцированных клеток, но и организацию этих клеток в ткани и органы.Для этого клетки должны подвергаться организованным изменениям клеточной формы, клеточным миграциям и клеточным перестройкам, которые не только позволяют тканям и органам формироваться, но и позволяют им приобретать соответствующую форму. Такое клеточное поведение зависит от скоординированной реорганизации актинового цитоскелета, сокращения актомиозина и адгезии как клетка-клетка, так и клетка-субстрат. В то время как мы получили базовое понимание того, как каждый из них способствует поведению клеток, то, как они работают вместе, чтобы влиять на форму ткани и органа, остается плохо изученным.Процесс, посредством которого яйцо дрозофилы приобретает свою удлиненную форму, представляет собой прекрасную модель для изучения формы органа. Удлинение яйцевой камеры дрозофилы использует многие основные модели поведения клеток, наблюдаемые в других системах, а также новые процессы, обнаруженные в недавних исследованиях с использованием методов живой визуализации, 1 , 2 , которые дают существенное представление о том, как динамические взаимодействия между сократительным актомиозином сеть и компоненты внеклеточного матрикса (ECM) базальной пластинки взаимодействуют для производства удлиненного яйца.
Обзор оогенеза дрозофилы
Производство удлиненного яйца дрозофилы происходит в яичнике взрослой самки. Каждый яичник состоит примерно из 16 овариол, которые представляют собой длинные цепочки из шести-семи прогрессивно стареющих яйцевых камер (или фолликулов), разделенных небольшим количеством соматических стволовых клеток (4). 3 На переднем конце каждой овариолы находится структура, называемая гермарием, которая содержит как зародышевые, так и соматические стволовые клетки и является местом сборки яйцевой камеры.Каждая яйцевая камера состоит из кисты или группы из 16 взаимосвязанных клеток зародышевой линии, одного ооцита и 15 питающих клеток, окруженных одним слоем соматических фолликулярных клеток (4). Каждая киста зародышевой линии происходит из одной клетки, цистобласта, который подвергается четырем раундам клеточного деления с неполным цитокинезом, чтобы дать начало 16 взаимосвязанным клеткам зародышевой линии. Одна из этих клеток станет ооцитом и инициирует мейоз, а остальные 15 клеток станут питающими клетками и претерпят несколько циклов эндорепликации.Как только киста сформирована, она покрывается слоем соматических фолликулярных клеток и выходит из гермария в виде полностью собранной яйцевой камеры. По мере созревания яйцевой камеры в течение следующих 2,5–3 дней она проходит серию из 14 стадий, которые можно различить по множеству морфологических критериев, включая форму и размер ооцита, питающих клеток и всей яйцевой камеры, а также движения определенных подмножеств фолликулярных клеток, описанных ниже. 3
Рис 1. Оогенез дрозофилы. Яйцевые камеры на подмножестве стадий оогенеза, окрашенные фаллоидином для визуализации F-актина (красный) и DAPI для визуализации ДНК (синий), показывают основные изменения в размере и форме яйцевой камеры и ее составляющих клеток с течением времени. . Показана единственная фокальная плоскость, проходящая через центр каждой камеры. Пунктирные линии отделяют яйцевые камеры, полученные из отдельных овариол. Изображение яйцевой камеры на стадии 7 с большим увеличением показано, чтобы показать, как кубовидный слой клеток фолликула полностью окружает клетки зародышевой линии на этой стадии.Подобная организация яйцевой камеры наблюдается на стадиях 1–8. Обозначены передняя/задняя (A/P) и дорсальная/вентральная (D/V) оси. Гер, гермарий; ул, сцена.
В ходе оогенеза объем ооцита увеличивается примерно на четыре порядка. 4 Это увеличение объема ооцитов в значительной степени связано с действием питающих клеток. Как следует из их названия, питающие клетки производят многие макромолекулы и органеллы, необходимые ооциту для начала развития после оплодотворения.К ним относятся материнские мРНК и белки, а также рибосомы и митохондрии, 3 , 5 , которые транспортируются из трофоцитов в ооцит через цитоплазматические мостики (или кольцевые каналы), которые формируются как результат неполного цитокинеза, который создает зародышевую кисту. 6 Этот транспорт состоит из двух фаз, медленной и быстрой. Медленный транспорт происходит на ранних стадиях оогенеза (стадии 1–10) и в сочетании с поглощением белков желтка из клеток фолликула и гемолимфы (стадии 8–10) отвечает за увеличение размера ооцита, так что к началу 10-й стадии он занимает примерно половину яйцевой камеры.Быстрый транспорт происходит ближе к концу оогенеза (стадия 11), когда все питающие клетки одновременно сбрасывают содержимое своей цитоплазмы в ооцит, позволяя ооциту достичь своего конечного объема. 5 , 7 После сброса питающих клеток они больше не нужны и подвергаются запрограммированной гибели клеток. 8 , 9
Фолликулярные клетки также играют важную роль в формировании зрелой яйцеклетки. Взаимодействия между клетками заднего фолликула и ооцитом помогают установить переднюю/заднюю (A/P) ось в слое клеток фолликула, ооците и, в конечном итоге, эмбрионе. 10 , 11 Ближе к концу оогенеза клетки фолликула отвечают за образование желточной оболочки и яичной скорлупы, которые защищают эмбрион по мере его развития, позволяют эмбриону получать кислород и облегчают оплодотворение и вылупление зрелых личинки первого возраста в конце эмбриогенеза. Когда яйцевая камера впервые сформирована, фолликулярные клетки организованы в простой эпителиальный монослой кубовидных клеток, которые полностью окружают клетки зародышевой линии.К концу стадии 6 фолликулярные клетки завершили от четырех до пяти раундов клеточного деления, в результате чего образовалось около 1000 фолликулярных клеток, которые затем проходят несколько раундов эндорепликации и роста. 3 Между стадиями 9 и 11 клетки фолликула претерпевают ряд морфологических изменений и клеточных миграций, в результате чего ооцит полностью окружается клетками фолликула. В начале стадии 9 большинство фолликулярных клеток инициируют заднюю миграцию, чтобы сконцентрироваться вокруг ооцита, в то время как несколько фолликулярных клеток (~ 50) уплощаются и растягиваются над питающими клетками.Во время этой миграции клетки фолликула, которые в конечном итоге будут находиться в непосредственном контакте с ооцитом, меняют форму с кубовидной на столбчатую (). Считается, что это изменение формы клеток, наряду с увеличением размера клеток зародышевой линии, приводит к задней миграции клеток фолликула. 12 , 13 В то же время небольшая группа из 6–10 фолликулярных клеток на переднем конце яйцевой камеры, называемая пограничными клетками, отрывается от слоя фолликулярных клеток и мигрирует между питающими клетками. до передней границы ооцита. 14 — 16 Их прибытие к границе ооцита знаменует собой начало стадии 10 и совпадает с завершением задней миграции клеток столбчатого фолликула. Затем скопление пограничных клеток будет распространяться и в конечном итоге способствовать формированию микропиле, структуры, через которую сперматозоиды получают доступ к яйцеклетке. Начало стадии 10 также знаменует начало движения самых передних столбчатых клеток, центростремительных клеток, вверх и над передним концом ооцита. 12 , 17 Центростремительные клетки в конечном итоге вступают в контакт и образуют соединения с пограничными клетками, что приводит к образованию непрерывного слоя фолликулярных клеток вокруг ооцита. Центростремительные клетки в конечном итоге сформируют жаберную крышку, область яичной скорлупы, через которую выйдет личинка, а также будут способствовать формированию микропиле. Наконец, две группы фолликулярных клеток, которые покрывают дорсальную переднюю область ооцита, претерпят ряд хорошо охарактеризованных изменений формы клеток и клеточных миграций, чтобы сформировать дорсальные придатки, 18 структуры яичной скорлупы, которые обеспечивают газообмен между развивающийся эмбрион и окружающая его среда.
В дополнение к изменениям размера и формы, наблюдаемым в клетках зародышевой линии и фолликула, яйцевая камера в целом также претерпевает резкое изменение формы, поскольку она превращается из сферы в эллипсоид. Этот процесс, называемый удлинением яичной камеры, приводит к тому, что яичная камера в 2,5 раза длиннее, чем ее ширина. 1 Зрелая яйцеклетка сохраняет форму эллипсоида, что, вероятно, облегчает ее движение по яйцеводу для оплодотворения и, в конечном счете, откладывания.Удлинение яйцевой камеры начинается примерно на 5-й стадии и продолжается на протяжении всего оогенеза, при этом наиболее драматические изменения формы яйцевой камеры происходят между 5-й и 11-й стадиями (4). За это время яйцевая камера также претерпевает значительный рост, увеличивая свой объем в 100 раз. 19 Для того, чтобы камера для яиц удлинялась, это увеличение объема должно быть направлено вдоль длинной, или оси A/P, камеры для яиц. Было предложено достичь этого за счет формирования «молекулярного корсета», который ограничивает центральные части яйцевой камеры, заставляя любое увеличение объема преимущественно расширять концы камеры. 20 , 21 Компоненты предлагаемого молекулярного корсета включают две поляризованные белковые сети; один состоит из пучков параллельных актиновых филаментов на базальной стороне каждой клетки фолликула, которые равномерно ориентированы по всему клеточному слою (), а другой состоит из параллельного массива белков ECM в базальной пластинке, которая полностью окружает базальную поверхность фолликулов. слой фолликулярных клеток каждой яйцевой камеры (). Обе белковые сети ориентированы так, что их параллельные ряды перпендикулярны длинной или А/Р оси яйцевой камеры, как и следовало ожидать для предложенного молекулярного корсета (и ).Хотя присутствие этих двух поляризованных белковых сетей было известно много лет, связь между ними и то, как они способствуют удлинению яйцевой камеры, оставалось неясным. Недавнее использование методов визуализации в реальном времени для визуализации удлинения яйцевых камер дало существенное представление об этой взаимосвязи, выявив два новых процесса, которые создают или используют эти сети для обеспечения удлинения яйцевых камер; глобальное вращение яйцевой камеры в окружающей базальной пластинке 1 и колебательные базальные актомиозиновые сокращения в подмножестве фолликулярных клеток. 2 В этом обзоре будет обобщено, как выяснение этих новых процессов повлияло на наше текущее понимание удлинения яйцевой камеры, включая то, как базальные актиновые филаменты фолликулярных клеток и компоненты внеклеточного матрикса базальной мембраны становятся поляризованными, а также то, как эти два поляризованных массива взаимодействуют. и как они способствуют удлинению яичной камеры.
Рисунок 2. Базальные актиновые нити фолликулярных клеток в яйцевых камерах дикого типа. Поверхность клеток базального фолликула либо всей яйцевой камеры 7-й стадии ( A ), либо изображения с большим увеличением подмножества клеток фолликула из яйцевой камеры 7-й ( B ) или 12-й стадии ( C ), которые были окрашивание фаллоидином для визуализации F-актина.Все панели ориентированы так, что передняя часть находится слева. ( B ) Изображение пунктирной рамки с большим увеличением на ( A ) показывает, что фолликулярные клетки в яйцеклетке на стадии 7 производят выпячивания на основе актина (стрелки), ориентированные в том же направлении от края одиночной клетки. Эти выпячивания, по-видимому, выходят за пределы базальной поверхности соседней фолликулярной клетки. ( C ) При большом увеличении базальная поверхность яйцевой камеры на стадии 12 показывает, что базальные актиновые филаменты толще и более выражены, чем на стадии 7, с исчерченностью, которая напоминает те, которые наблюдаются в стрессовых волокнах в культивируемых клетках.
Рисунок 3. Ламинин находится вдоль внешней базальной поверхности клеток фолликула и ориентируется в нити, которые перпендикулярны оси A/P яйцевой камеры. ( A ) Яйцевая камера стадии 6 и стадии 8, окрашенная фаллоидином для визуализации F-актина (красный) и антитела против α-цепи ламинина (зеленый). ( B ) Изображение с большим увеличением яйцеклетки на стадии 8, окрашенной антителом против α-цепи ламинина.Указана ориентация оси A/P яичной камеры. ул., сцена. ( A и B ) перепечатано по ссылке 29 с разрешения Elsevier.
Изменения в организации базального актина клеток фолликулов во время оогенеза
Одним из центральных компонентов предполагаемого молекулярного корсета, участвующего в удлинении яйцевой камеры, является поляризованная сеть актиновых филаментов вдоль базальной поверхности клеток фолликулов. Слой фолликулярных клеток расположен вокруг клеток зародышевой линии таким образом, что апикальные поверхности клеток фолликула обращены к клеткам зародышевой линии, а их базальные поверхности обращены к внешней стороне яйцевой камеры (4).Перед сборкой базальных актиновых филаментов клеток фолликулов должны быть установлены отдельные апикальные и базальные домены этих клеток. Это происходит поэтапно в гермариуме до того, как будет собрана камера для яиц. 24 Крупные пучки актиновых филаментов сначала видны вдоль базальной поверхности клеток фолликула в задней половине гермария. 25 Эти актиновые филаменты расположены в виде параллельного массива, который оборачивается вокруг гермария перпендикулярно его длинной оси, предвещая их расположение в яйцевых камерах более поздних стадий.Однако эта глобальная параллельная организация теряется, когда яйцевые камеры выходят из гермария, при этом фолликулярные клетки в яйцевых камерах на ранней стадии демонстрируют пучки базальных актиновых филаментов, которые, по-видимому, «закручиваются» вокруг камеры. 25 Интересно отметить, что кортикальный актин, лежащий в основе плазматической мембраны каждой фолликулярной клетки, еще не проявляется в этих ранних яйцевых камерах, из-за чего связанные базальные актиновые филаменты фолликулярных клеток кажутся непрерывными через клеточные границы.К стадии 4 становится очевидным актин кортикального слоя фолликулярных клеток, обеспечивающий четкие очертания каждой клетки. В то время как базальные актиновые филаменты внутри каждой фолликулярной клетки на этой стадии, по-видимому, организованы в примерно параллельные массивы, полярность филаментов не скоординирована на базальной поверхности слоя фолликулярных клеток. 25 Глобальная поляризация базальных актиновых филаментов снова становится очевидной на стадиях 5 и 6, когда базальные филаменты в клетках фолликулов вблизи переднего и заднего полюсов становятся ориентированными перпендикулярно оси A/P. 25 Базальные актиновые филаменты в более центральных клетках фолликулов постепенно принимают одинаковую ориентацию, так что к стадии 7 базальные филаменты во всех клетках фолликулов ориентированы единообразно (). Примерно в это же время фолликулярные клетки также расширяют выпячивания на основе актина от одного из своих базальных клеточных краев параллельно передне-задней оси яйцевой камеры, которые простираются над базальной поверхностью соседней фолликулярной клетки 21 (, стрелки). Это напоминает образование основанных на актине выпячиваний из переднего края мигрирующей клетки 26 и предполагает, что были установлены отчетливые «передний» и «задний» края каждой клетки фолликула.Кроме того, поскольку все фолликулярные клетки в данной яйцевой камере производят выпячивания вдоль одного и того же края базальной клетки, это различие должно каким-то образом координироваться по всему клеточному слою. Следующее крупное изменение в базальном актине фолликулярных клеток происходит на стадии 9 в подмножестве фолликулярных клеток, которые растягиваются над питающими клетками. По мере того, как эти клетки удлиняются и сужаются, их базальные актиновые филаменты теряют организацию параллельных пучков и приобретают широкое, похожее на сетку распределение. 20 Оставшееся большинство фолликулярных клеток сохраняет параллельную организацию своих базальных актиновых филаментов до стадий 10B и 11, когда эти филаменты претерпевают временное изменение ориентации. 20 , 27 , 28 На стадии 10В базальные актиновые филаменты утолщаются и начинают менять свою ориентацию. На стадии 11 этот сдвиг продолжается, так что филаменты внутри каждой клетки фолликула организуются в веерообразный массив, ориентированный вдоль длинной оси камеры, с основанием веера, расположенным на заднем крае клетки. 27 К стадии 12 веерообразная ориентация возвращается к параллельным периферическим массивам, наблюдаемым на более ранних стадиях, которые сохраняются до конца оогенеза ().
Изменения в организации компонентов ВКМ базальной пластинки клеток фолликулов в процессе оогенеза
Второй основной компонент молекулярного корсета представлен поляризованной организацией нескольких компонентов ВКМ базальной пластинки клеток фолликулов, включая коллаген IV, ламинин и перлекан. Ламинин А присутствует вдоль наружной базальной поверхности клеток фолликула, начиная со стадии 2 (+). 25 На стадиях 6–9 ламинин А организован в виде регулярного паттерна длинных параллельных нитей, окружающих яйцеклетку перпендикулярно ее А/Р оси (). 22 , 29 Коллаген IV также присутствует вдоль внешней базальной поверхности клеток фолликула с момента первого выхода яйцевой камеры из гермария. 1 В ранних камерах коллаген IV присутствует в виде точек или коротких волокон без четкой поляризации. Начиная примерно с 5-й стадии, коллагеновые волокна IV увеличиваются в длину, увеличиваются в плотности и становятся ориентированными перпендикулярно передне-задней оси яйцевой камеры. 1 Волокна коллагена IV увеличиваются в длине и плотности, пока не достигают максимума на стадии 8, после чего их плотность уменьшается, а их длина остается примерно неизменной на стадии 12. 1 Перлекан можно обнаружить в базальной пластинке, окружающей базальную поверхность клеток фолликула, начиная с 3-й стадии. ось яйцевой камеры на стадии 7. 30 Однако подробные исследования того, когда возникает такая организация перлекановых волокон, еще не проводились.
Базальная актиновая сеть фолликулярных клеток и ее взаимодействие с внеклеточным матриксом влияет на удлинение яйцевой камеры frame во время оогенеза (стадии 5–7) предполагает, что они могут либо координировано регулироваться, либо как-то влиять друг на друга по мере удлинения яйцевой камеры.Подтверждение этому впервые пришло из идентификации и анализа генов, которые при мутации приводят к производству яиц, которые одновременно короче и шире, чем яйца дикого типа, также известные как круглые яйца (). Эти так называемые гены круглых яйцеклеток кодируют компоненты ECM базальной пластинки фолликулярных клеток, белки, которые регулируют динамику актина и/или контрактильность актомиозина, и белки, которые опосредуют межклеточные или межклеточные взаимодействия ECM. Большинство генов круглых яиц необходимы на стадиях развития до взрослой жизни.Следовательно, анализ их роли во время удлинения яйцевой камеры основывался либо на экспрессии ген-специфических РНКи (РНК-интерференция) конструкций
31 в клетках фолликулов, либо на образовании клонов гомозиготных мутантных клеток фолликулов в исходно гетерозиготной популяции. 32 Гены круглой яйцеклетки можно разделить на четыре широких класса в зависимости от того, когда во время построения сети базальных актиновых филаментов поляризованных фолликулярных клеток они кажутся необходимыми, включая те, которые (1) необходимы для формирования и/или поддержания базальных актиновых филаментов, (2) необходимых для установления и/или поддержания параллельной организации базальных актиновых филаментов, (3) необходимых для установления и/или поддержания скоординированной ориентации базальных актиновых филаментов фолликулярных клеток по всему фолликулярному клеточному слою и (4) не требуются для образования, организации или ориентации базальных актиновых филаментов фолликулярных клеток ().Рисунок 4. Круглые яйца короче и шире, чем яйца дикого типа. Верхний вид яиц самок дикого типа ( A ) или dys ( dys E17 / Df(3R)6184 ) ( B ). Dys является членом класса 3 генов круглых яиц. Подобные круглые яйца образуются, когда мутируют другие гены круглых яиц, независимо от того, к какому классу они принадлежат. Яйца ориентированы передней частью вверху изображения. ( A и B ) перепечатано по ссылке 60 с разрешения Elsevier.
Рисунок 5. Обзор того, как достигается удлинение яйцевой камеры. Прежде чем может начаться удлинение яйцевой камеры, должна быть установлена однородно поляризованная сеть базальных актиновых филаментов фолликулярных клеток. Это требует, чтобы базальный домен фолликулярной клетки был специфицирован так, чтобы базальные актиновые филаменты могли формироваться, затем организовываться в параллельные пучки внутри каждой фолликулярной клетки, которые затем становятся ориентированными перпендикулярно А/Р оси яйцевой камеры. Эта однородно поляризованная базальная актиновая сеть фолликулярных клеток затем используется для обеспечения силы, необходимой для управления активной миграцией фолликулярных клеток по неподвижной базальной мембране во время вращения яйцевой камеры на стадии 5-8.Когда фолликулярные клетки мигрируют, они организуют компоненты ECM базальной пластинки в параллельные массивы, которые усиливают ориентацию поляризованных базальных актиновых филаментов и формируют молекулярный корсет, который способствует удлинению яйцевой камеры. Затем, на стадиях 9 и 10, базальные актиновые филаменты поляризованных фолликулярных клеток вместе с немышечным миозином II опосредуют периодические базальные сокращения, которые могут поддерживать базальные актиновые филаменты и способствовать удлинению яйцевой камеры за счет увеличения молекулярного корсета вокруг центра яичная камера.Гены, которые могут функционировать на каждом этапе удлинения яйцевой камеры на основании их фенотипа потери функции, выделены курсивом.
Гены круглых яйцеклеток класса 1: необходимы для образования и/или поддержания базальных актиновых филаментов клеток фолликулов
Мутация генов круглых яйцеклеток, относящихся к первому классу, приводит к потере или резкому уменьшению базального актина клеток фолликулов филаментов, предполагая, что они необходимы для образования и/или поддержания этих филаментов ().Гены круглых яйцеклеток класса 1 включают малые GTPases Rac1 , Rac2 и Rho1 , Rac GEF (фактор обмена гуаниновых нуклеотидов) trio , эффектор Rac Pak , эффектор Rho1 — Компонент адгезии ECM талин . Rho и Rac вместе с Cdc42 являются членами семейства Rho малых ГТФаз. Как и большинство небольших GTPases, GTPases семейства Rho циклически переключаются между активным состоянием, связанным с GTP, и неактивным состоянием, связанным с GDP.Этот цикл регулируется тремя классами белков GEF, GAP (белки, активирующие ГТФазы) и GDI (ингибиторы диссоциации гуаниновых нуклеотидов). 33 В активном состоянии ГТФазы семейства Rho способны взаимодействовать и регулировать активность широкого круга целевых или эффекторных белков, которые опосредуют клеточные функции, на которые влияют эти регуляторные белки. Было показано, что ГТФазы семейства Rho регулируют множественные клеточные процессы, включая клеточную адгезию, клеточную миграцию, клеточную полярность, эндоцитоз, перенос везикул, клеточную пролиферацию, онкогенез и транскрипцию генов. 34 Однако, наиболее релевантной функцией ГТФаз Rho семейства для удлинения яйцевой камеры является их хорошо установленная регуляция актинового цитоскелета. 35 , 36 В мигрирующих клетках Rac регулирует полимеризацию актина вдоль переднего края и способствует формированию зарождающихся клеточно-внеклеточных адгезий в этой области, в то время как Rho регулирует сокращение актомиозина дальше от переднего края и способствует формированию спаек более зрелых клеток и ВКМ, стрессовых волокон и ретракции заднего края клетки. 35 , 37
Экспрессия доминантно-негативной версии Rho1 в подмножестве фолликулярных клеток приводит к серьезному уменьшению базальных актиновых филаментов, при этом некоторые клетки полностью лишены базальных филаментов. 2 Это предполагает, что Rho1 необходим для образования и/или поддержания базальных актиновых филаментов. В соответствии с этим, клоны фолликулярных клеток, которые несут мутацию потери функции в Rho1, вызывают нарушение удлинения яйцевой камеры. 29 Rok (киназа Rho) представляет собой серин/треонинкиназу, которая активируется Rho1 и, как было показано, функционирует после Rho1 во время образования стрессовых волокон и сокращения актомиозина в различных типах клеток. 38 Экспрессия Rok-RNAi в клонах фолликулярных клеток приводит к снижению уровня базального актина, хотя и не в такой степени, как при экспрессии доминантно-негативного Rho1. 2 Кроме того, оставшиеся актиновые филаменты, по-видимому, сохраняют свою параллельную организацию внутри каждой клетки, а также свою ориентацию относительно базальных филаментов в окружающих клетках дикого типа. 2 В совокупности эти результаты свидетельствуют о том, что сокращение актомиозина, опосредованное путем Rho1/Rok, может играть роль в формировании и/или поддержании базальных актиновых филаментов фолликулярных клеток, хотя могут также потребоваться дополнительные эффекторы ниже по течению от Rho1.
У дрозофилы есть три Rac-подобных гена: Rac1 , Rac2 и Mtl . 39 Клоны клеток фолликулов, мутантные как по Rac1 , так и по Rac2 , демонстрируют полную потерю базальных актиновых филаментов. 40 Это согласуется с ролью Rac в регуляции полимеризации актина в мигрирующих клетках и предполагает, что Rac1 и Rac2 также необходимы для формирования и/или поддержания базальной актиновой сети в фолликулярных клетках. Кроме того, эффект Rac1 и Rac2 на базальный актин фолликулярных клеток, по-видимому, не является автономным, поскольку некоторые клетки дикого типа, граничащие с мутантным клоном Rac1 / Rac2 , обнаруживают либо потерю базального актина, либо легкие нарушения в организации и ориентации нитей. 40 Интересно, что яйцевые камеры, содержащие большие мутантные клоны Rac1 / Rac2 , не выглядят значительно округленными. 40 Хотя этот эффект не был определен количественно, можно предположить, что яйцевая камера может удлиняться, даже если в некоторых фолликулярных клетках отсутствуют базальные актиновые филаменты. Rac GEF Trio способствует обмену GDP на GTP для всех трех Rac-подобных белков дрозофилы, тем самым активируя их. 41 Хотя человеческое Trio также способно взаимодействовать с Rho и активировать его, доказательства этого взаимодействия еще не были продемонстрированы у дрозофилы. 42 В то время как клоны фолликулярных клеток, которые являются мутантными по трио , имеют значительное уменьшение числа базальных актиновых филаментов, небольшое количество филаментов, которые все еще видны, остаются организованными в параллельные ряды, ориентированные таким же образом, как и окружающие клетки дикого типа. 40 Это говорит о том, что хотя Trio необходим для образования и/или поддержания базальных актиновых филаментов, он не действует как единственный GEF для Rac1 и Rac2 в клетках фолликулов.Следует отметить, что окончательный эффект потери Trio на удлинение яйцевой камеры еще не изучен. Pak (p21-активируемая киназа) представляет собой серин/треонинкиназу, которая активируется Rac и Cdc42. 43 Клоны мутантных фолликулярных клеток Pak демонстрируют серьезное снижение базальных актиновых филаментов, при этом в большинстве клеток полностью отсутствуют филаменты, особенно когда клон содержит большое количество клеток. 40 В тех мутантных фолликулярных клетках Pak , которые сохраняют некоторое количество базального актина, филаменты по-прежнему выглядят как толстые пучки, но они часто больше не организованы в параллельные массивы, а вместо этого кажутся слипшимися и пересекающимися друг с другом, образуя плотную сеть над базальной поверхностью клетки. 40 Это предполагает, что Pak может быть ключевым эффектором Rac, который опосредует формирование и/или поддержание базальной актиновой сети фолликулярных клеток, а также может быть необходим для организации связанных актиновых филаментов в параллельные ряды. Более того, Pak-регуляция базального актина, по-видимому, не является клеточно-автономной, поскольку клетки дикого типа, граничащие с клоном, иногда обнаруживают редуцированные или дезорганизованные пучки, в то время как мутантные клетки вдоль границы клона иногда сохраняют, по крайней мере, несколько параллельных актиновых пучков. 40 Pak мутантные яйцевые камеры часто также имеют области, в которых фолликулярные клетки располагаются в несколько слоев, а не в нормальный один слой, что согласуется с дополнительной ролью Pak в установлении и/или поддержании апикальной/базальной полярности клеток фолликула. 40 Интересно, что недавно было показано, что мутантный фенотип Pak round egg подавляется введением одной мутантной копии любого из нескольких различных членов пути Rho1/Rok, что позволяет предположить, что Pak может функционировать в оппозиции к Rho1 во время яйцеклетки. удлинение камеры. 44
Талин, кодируемый геном rhea , представляет собой большой цитоплазматический белок, который связывает внутриклеточный домен интегринов с актиновым цитоскелетом и играет важную роль в опосредованной интегрином адгезии клеток к ВКМ. 45 Клоны клеток фолликулов, мутантных по rhea или экспрессирующих Talin-RNAi, демонстрируют уменьшение базальных актиновых филаментов клеток фолликулов, при этом оставшиеся филаменты больше не организованы в параллельные массивы. 2 , 46 Это предполагает, что талин необходим для формирования и/или поддержания базальной актиновой сети фолликулярных клеток, а также для установления и/или поддержания их параллельной ориентации.Интересно отметить, что также было показано, что Talin ингибирует транскрипцию гена shotgun в клетках фолликулов независимым от интегрина образом. 46 Shotgun кодирует белок межклеточной адгезии DE-кадгерин (E-кадгерин дрозофилы), что позволяет предположить, что эффект потери талина в клетках фолликулов может быть результатом сверхэкспрессии DE-кадгерина в этих клетках. Однако избыточная экспрессия DE-cadherin специфически в клетках фолликулов не влияет на относительное количество, организацию или ориентацию базальных актиновых филаментов, 2 , указывая на то, что Talin должен влиять на базальные актиновые филаменты посредством другого механизма.
Гены круглых яйцеклеток этого первого класса, по-видимому, необходимы для образования и/или поддержания базальных актиновых филаментов фолликулярных клеток. Однако, чтобы различить эти две возможности, необходимо исследовать базальный актин в нуль-мутантных фолликулярных клетках до образования яйцевой камеры, когда впервые появляется базальный актин, что еще не было сделано ни для одного из генов этого класса. .
Гены круглых яйцеклеток класса 2: необходимы для установления и/или поддержания параллельной организации базальных актиновых филаментов клеток фолликулов организованы в параллельные пучки, указывая на то, что эти гены необходимы для установления и/или поддержания параллельной организации базальных актиновых филаментов (4).Интересно, что все гены круглых яйцеклеток класса 2 также демонстрируют фенотипы потери функции, которые помещают их либо в класс 1, либо в класс 3. Это предполагает, что формирование и/или поддержание базальных актиновых филаментов, их организация в параллельные пучки и их ориентация перпендикулярна а/р оси яйцевой камеры, связаны. Хотя все гены класса 2 могут быть помещены в другой класс, определение отдельного класса является оправданным, поскольку не все гены класса 1 и класса 3 могут быть помещены в класс 2 (2).
Второй класс генов круглых яиц содержит четыре гена; два, которые также считаются членами класса 1, Pak и talin , и два, которые также считаются членами класса 3, Lar ( Leukocyte-antigen-related-like ) и интегриновая субъединица βPS . Как упоминалось выше, потеря Pak или talin приводит не только к потере или серьезной редукции базальных актиновых филаментов фолликулярных клеток, но и к тому, что оставшиеся филаменты не организованы в параллельные пучки внутри каждой клетки.Это указывает на то, что Pak и Talin необходимы как для образования, так и для поддержания базальных актиновых филаментов фолликулярных клеток, а также для установления и/или поддержания их параллельной организации внутри каждой клетки.
Lar кодирует трансмембранный рецептор тирозинфосфатазы, который первоначально был идентифицирован как необходимый для направления аксонов в нервной системе дрозофилы. 47 Анализы связывания in vitro и клеточной культуры с использованием белка Lar человека показывают, что его внеклеточный домен связывает ламинин, 48 , что позволяет предположить, что Lar дрозофилы также может взаимодействовать с этим белком ECM.Кроме того, было показано, что внутриклеточный домен дрозофилы Lar связывается и дефосфорилирует актин-связывающий белок Ena (Enabled) in vitro. 49 Поскольку было показано, что связывание белков Ena/VASP млекопитающих с актином способствует его дальнейшей полимеризации, 50 Lar может обеспечивать связь между актиновым цитоскелетом и внеклеточным матриксом, а также способствовать динамике актина в этих участках. Хотя клоны мутантных фолликулярных клеток Lar сохраняют примерно эквивалентные уровни базальных актиновых филаментов по сравнению с клетками дикого типа, 25 организация или ориентация этих филаментов нарушена.В некоторых мутантных клетках Lar базальные актиновые филаменты дезорганизованы, образуя расположенные в центре агрегаты или накапливаясь по периферии клетки. 29 В других мутантных клетках Lar базальные актиновые филаменты остаются организованными в виде параллельных пучков внутри каждой клетки, однако их ориентация, перпендикулярная А/Р оси яйцевой камеры, утрачивается (). 25 , 29 Независимо от того, какой актиновый фенотип наблюдается в мутантных клетках Lar , некоторые из окружающих клеток дикого типа демонстрируют параллельные базальные актиновые филаменты, которые не ориентированы однородно перпендикулярно оси A/P яичная камера (). 25 , 29 В совокупности эти результаты предполагают, что Лар необходим для инициации и/или поддержания параллельной организации базальных актиновых филаментов клеток фолликулов в каждой клетке фолликула, а также для координации их ориентации по всему слою клеток фолликула.
Рисунок 6. Потеря гена круглой яйцеклетки Lar приводит к тому, что базальные актиновые филаменты клеток фолликулов остаются параллельными внутри каждой клетки, но больше не ориентированы равномерно по всему слою клеток фолликулов.Изображения с большим увеличением подмножества клеток фолликула из камеры яйцеклетки дикого типа 12-й стадии ( A ) или камеры яйцеклетки 12-й стадии, которая содержит клон мутантных фолликулярных клеток Lar ( B ). Обе яйцевые камеры были окрашены фаллоидином, чтобы визуализировать F-актин (красный) и антитело против интегрина βPS (зеленый). Вставка в ( B ) показывает, что GFP маркирует клетки дикого типа в масштабе одной трети. Средняя ориентация актиновых филаментов в клетках дикого типа в ( B ) указана стрелками.В то время как некоторые клетки дикого типа сохраняют правильную ориентацию (крайние левые клетки), наиболее близкие к мутантному клону обнаруживают дефекты ориентации филаментов, которые напоминают таковые в мутантных клетках Lar (крайние справа, без стрелок). Указана ориентация оси A/P яичной камеры. ( A и B ) перепечатано по ссылке 29 с разрешения Elsevier.
Интегрины представляют собой трансмембранные белки, которые обеспечивают адгезию между клеткой и внеклеточным матриксом. Внеклеточный домен интегринов связывается с белками ECM, тогда как их внутриклеточный домен связывается с мультибелковым комплексом, который связывает их с актиновым цитоскелетом. 51 Интегрины также способны опосредовать внутриклеточную передачу сигналов после связывания ECM, что может влиять на различные клеточные процессы. 52 Каждый функциональный белок интегрина представляет собой гетеродимер, состоящий из одной субъединицы α и одной субъединицы β, 53 , а геном дрозофилы содержит пять субъединиц α и две субъединицы β. 54 Субъединица βv экспрессируется только в средней кишке, 55 образует βPS, кодируемый геном myospheroid ( mys ), первичной субъединицей β, используемой у дрозофилы.βPS вместе со всеми пятью субъединицами α, по-видимому, влияет на удлинение яйцевой камеры, хотя и не в одинаковой степени. Яичные камеры с большими клонами βPS ( MyS ), αps1 ( αps1 (закодированы на Множественные среда Edematous , MEW ) или αps2 (закодированы надувы , , если ) мутантные фолликулки производят значительно округлые яйца, в то время как яичные камеры с большими клонами αP3 (кодируется scab , scb ) и яйцевые камеры, экспрессирующие αPS4 -RNAi или αPS5 -RNAi, производят яйца, которые на 5–10% короче. в длину. 1 , , , , 56 , , , 57 Для определения эффекта удаления всех интегринских димеров на базальном актин, клоны MYS ( βPS Integin ) мутантные фолликулы. . 1 , 27 , , 29 , 29 9002 29 Mys ( βps Integrin ) Мутантный фолликул Ячейки Дисплей Базальные актинские нити, которые либо сосредоточены на периферии клетки, 1 , 27 или сохраняют свою нормальную параллельную организацию внутри каждой клетки, но больше не ориентированы перпендикулярно оси A/P яйцевой камеры. 29 В обоих случаях некоторые клетки дикого типа, окружающие клон, демонстрируют параллельные базальные актиновые филаменты, которые также теряют свою однородную ориентацию, перпендикулярную оси A/P яйцевой камеры. 1 , 29 Это предполагает, что, как и Lar, интегрин βPS необходим для инициации и/или поддержания параллельной организации базальных актиновых филаментов клеток фолликулов внутри каждой клетки фолликула, а также для координации их ориентации по всему слою клеток фолликула. .В дополнение к влиянию на организацию и ориентацию базальных актиновых филаментов Делон и Браун 27 также обнаружили, что mys ( интегрин βPS ) мутантных фолликулярных клеток имели примерно на 33% больше базального актина, чем соседние клетки дикого типа. , предполагая, что интегрины также необходимы для ограничения количества базального актина фолликулярных клеток.
Гены круглых яйцеклеток класса 3: необходимы для установления и/или поддержания скоординированной ориентации базальных актиновых филаментов фолликулярных клеток по всему слою фолликулярных клеток в параллельные пучки, но не ориентированы перпендикулярно а/р оси яйцевой камеры, что позволяет предположить, что они необходимы для установления и/или поддержания скоординированной ориентации этих филаментов по всему фолликулярному клеточному слою (14).В дополнение к интегрину
Lar и βPS , третий класс генов круглых яйцеклеток включает рецептор ECM Dystroglycan (Dg) и его партнер по внутриклеточному связыванию Dystrophin (Dys) , компонент ECM коллаген IV α2 , член надсемейства кадгеринов kugelei (также известный как fat2 ) и цитоплазматические сигнальные белки tricornered (trc) , furry (fry) и деформированные (msn) . Потеря интегрина Lar или βPS в фолликулярных клетках приводит к тому, что базальные актиновые филаменты либо больше не организованы в параллельные массивы, либо присутствуют в виде параллельных пучков, которые не ориентированы должным образом перпендикулярно оси A/P яйцевой камеры как у мутантных, так и у соседних клеток. клетки дикого типа.Это предполагает, что Lar и интегрины необходимы для инициации и/или поддержания параллельной организации базальных актиновых филаментов клеток фолликулов внутри каждой клетки фолликулов, а также для установления и/или поддержания скоординированной ориентации этих филаментов по всему слою клеток фолликулов.Dg и Dys являются центральными компонентами комплекса дистрофина и гликопротеина (также известного как белковый комплекс, ассоциированный с дистрофином). 58 Первоначально было установлено, что комплекс дистрофина и гликопротеина необходим мышечным клеткам, чтобы плазматическая мембрана могла выдерживать механическое напряжение, возникающее при сокращении.В результате потеря многих компонентов этого комплекса связана с мышечной дистрофией. 58 Dg представляет собой трансмембранный белок, который связывается с компонентами внеклеточного матрикса, включая ламинин и перлекан, через свой внеклеточный домен. Хотя в клетках фолликулов Dg может в первую очередь взаимодействовать с перлеканом, поскольку локализация Dg в базальной мембране клеток фолликулов зависит от перлекана, но не от ламинина. 30 Внутриклеточный домен Dg связывает Dys, который, в свою очередь, связывает актин, эффективно связывая ECM и актиновый цитоскелет.Клоны фолликулярных клеток, в которых отсутствует либо Dg, либо Dys, демонстрируют базальные актиновые филаменты, которые организованы в параллельные массивы внутри каждой клетки, но не ориентированы должным образом перпендикулярно оси A/P яйцевой камеры. 59 , 60 Интересно, что дефект в базальной ориентации актина ограничен мутантными клетками Dg или Dys , поскольку близлежащие клетки дикого типа демонстрируют нормальную ориентацию базальных актиновых филаментов. 60 Это говорит о том, что Dg и Dys необходимы для инициации и/или поддержания правильной ориентации базальных актиновых филаментов фолликулярных клеток, но только внутри данной клетки, а не по всему клеточному слою, как в случае другого ЭЦМ круглой яйцеклетки. -взаимодействующие белки Lar и интегрины.
Коллаген IV представляет собой белковый компонент внеклеточного матрикса базальной пластинки фолликулярной клетки. Каждая молекула коллагена IV состоит из трех α-цепей, организованных в тройную спираль, которая подвергается дальнейшей сборке для формирования коллагеновой матрицы. 61 У дрозофилы есть два гена коллагена IV типа: α1(IV), кодируемый геном Cg25C 62 , 63 , и α2(IV), кодируемый геном viking из которых, как полагают, вносят вклад в базальную пластинку всего животного. 65 Визуализация коллагена IV с использованием репортера viking-GFP (зеленый флуоресцентный белок) показывает присутствие волокон коллагена IV, начиная с стадии 1, которые становятся ориентированными перпендикулярно оси A/P яйцевой камеры, начиная с стадии 5, отражая ориентация базальных актиновых филаментов фолликулярных клеток. 1 Яйцевые камеры со слоями фолликулярных клеток, которые полностью состоят из мутантных клеток викингов , демонстрируют базальные актиновые филаменты, которые первоначально организованы в параллельные массивы, ориентированные перпендикулярно передне-задней оси яйцевой камеры.Однако примерно на стадии 7 эта однородная ориентация базальных актиновых филаментов по всему клеточному слою теряется, что приводит к образованию базальных филаментов, ориентация которых часто варьируется от клетки к клетке. 1 Это говорит о том, что, хотя коллаген IV необходим для поддержания правильной ориентации базальных актиновых филаментов, он не требуется для первоначального установления этой ориентации.
Fat2, кодируемый геном kugelei (он же kugel ), является членом надсемейства кадгеринов кальций-зависимых трансмембранных белков, которые опосредуют адгезию между соседними клетками. kugelei ( fat2 ) мутантные взрослые самки жизнеспособны, но производят круглые яйца. 22 , 66 При исследовании яйцевых камер мутантных самок kugelei ( fat2 ) базальные актиновые филаменты клеток фолликулов все еще располагаются в виде параллельных пучков внутри каждой клетки, однако пучки больше не ориентированы перпендикулярно передне-задней оси яичной камеры. 22 , 66 Аналогичное нарушение ориентации базальных актиновых филаментов наблюдается, когда образуются клоны kugelei ( fat2 ) мутантных фолликулярных клеток, и это нарушение распространяется на клетки дикого типа, которые лежат вне клона.Однако, чтобы увидеть этот фенотип, по крайней мере 60% клеток фолликула в данной яйцеклетке должны быть мутантными. 66 В совокупности эти результаты позволяют предположить, что Fat2 необходим для инициации и/или поддержания скоординированной ориентации базальных актиновых филаментов фолликулярных клеток поперек слоя фолликулярных клеток. Интересно, что белок Fat2 имеет ограниченную локализацию вдоль базальной поверхности клеток фолликула, так что он обнаруживается только вдоль одного из двух краев клетки, где заканчиваются базальные актиновые филаменты. 66 Следовательно, Fat2 может влиять на ориентацию базальных актиновых филаментов, определяя различия между краями клеток базальных фолликулов, которые параллельны оси A/P яйцевой камеры.
Trc является членом семейства киназ NDR (нуклеарных DBF2-родственных), которые, как было показано, функционируют с большим белком Fry, содержащим повторы HEAT/Armadillo, во время морфогенеза эпидермальных волосков и щетинок 67 — 71 а также мозаичность и ветвление дендритов сенсорных нейронов у дрозофилы. 72 Trc и Fry не только физически взаимодействуют, 69 , 71 , но это взаимодействие оказывает положительное влияние на киназную активность Trc, 72 , которая необходима для его функций in vivo. 71 , 72 Яйцевые камеры, состоящие преимущественно из trc или fry мутантных фолликулярных клеток, демонстрируют сходные фенотипы, где базальные актиновые филаменты по-прежнему организованы в виде параллельных рядов внутри каждой фолликулярной клетки, но но массивы больше не ориентированы перпендикулярно оси A / P яичной камеры. 73 Это указывает на то, что Trc и Fry необходимы для инициации и/или поддержания ориентации базальных актиновых филаментов, хотя необходимо провести дополнительные эксперименты, чтобы определить, функционируют ли они автономным или неавтономным образом. В соответствии с этой предполагаемой ролью, белок Trc демонстрирует поляризованное распределение вдоль поверхности клеток базального фолликула с точками, которые концентрируются вдоль краев клеток, где заканчиваются базальные актиновые филаменты. 73 В дополнение к необходимому взаимодействию с белками, содержащими повторы HEAT/Armadillo, киназы NDR также должны быть фосфорилированы Ste20-подобной протеинкиназой для полной активации. 74 Также было показано, что Ste20-подобная протеинкиназа Drosophila, Msn, необходима для удлинения яйцевой камеры, что повышает вероятность того, что она может регулировать активность Trc в клетках фолликулов. 73 Яйцевые камеры, состоящие преимущественно из мутантных фолликулярных клеток msn, демонстрируют базальные актиновые филаменты, которые организованы в параллельные массивы внутри каждой клетки, но не ориентированы должным образом перпендикулярно передне-задней оси яйцевой камеры. 73 Это напоминает фенотип, наблюдаемый в trc и fry мутантных фолликулярных клетках, хотя Horne-Badovinac et al. 73 обратите внимание, что мутантный фенотип msn является более тяжелым, но не исследуйте это различие подробно. В совокупности эти результаты позволяют предположить, что Msn также необходим для инициации и/или поддержания ориентации базальных актиновых филаментов, хотя потребуются дополнительные эксперименты для дальнейшего изучения его потенциальной роли независимо от пути киназы NDR, а также для выяснения того, он функционирует автономно или неавтономно.
Гены круглых яйцеклеток класса 4: не требуются для образования, организации или ориентации базальных актиновых филаментов фолликулярных клеток
Четвертый класс генов круглых яйцеклеток содержит один ген, tensin . 27 , 75 Тензин представляет собой адапторный белок, который связывает интегрины с актиновым цитоскелетом. Было показано, что в клетках фолликулов Тензин локализуется на концах поляризованных базальных актиновых филаментов вместе с интегринами. 27 Однако тенсин не становится сильно сконцентрированным в этих участках до стадии 12, 27 значительно позже того, как базальные актиновые филаменты достигли своей поляризованной организации, что может объяснить, почему потеря тенсина не оказывает явного влияния на численность, организацию или ориентации этих нитей.Это указывает на то, что адгезия на основе Tensin и integrin может способствовать удлинению яйцевой камеры после того, как базальные актиновые филаменты фолликулярных клеток были сформированы и должным образом ориентированы.
Взгляд на механизм удлинения яйцеклетки
Базальные актиновые фенотипы, связанные с потерей генов круглой яйцеклетки, описанные выше, ясно демонстрируют, что удлинение яйцевой камеры требует правильно сконструированного массива параллельных базальных актиновых филаментов, которые равномерно ориентированы по всей клетке фолликула. слой.Более того, белки, кодируемые этими генами круглых яйцеклеток, указывают на важность не только регуляции динамики актина и контрактильности актомиозина, но также и взаимодействий клетка-клетка и клетка-ВКМ в формировании и/или поддержании поляризованной базальной актиновой сети. Однако до недавнего времени было неясно, как сократимость актомиозина, взаимодействия клетка-клетка и клетка-ВКМ работают вместе, чтобы влиять на базальную актиновую сеть и достигать удлинения яйцевой камеры. Значительное понимание этих взаимосвязей пришло с недавней идентификацией двух процессов, которые способствуют удлинению яйцевой камеры; глобальное вращение яйцевой камеры 1 и колебательные сокращения базальной актомиозиновой сети фолликулярных клеток. 2
Вращение камеры яйца способствует удлинению камеры яйца путем формирования молекулярного корсета
Хайго и Билдер 1 недавно использовали визуализацию живых клеток для открытия нового морфогенетического движения, которое, по-видимому, управляет самыми ранними стадиями развития яйца. удлинение камеры. С начала стадии 5 до начала стадии 9 вся яйцевая камера, как клетки зародышевой линии, так и клетки фолликула, вращается вокруг своей А/Р оси, в то время как окружающая базальная пластинка остается неподвижной.Это вращение может быть как по часовой стрелке, так и против часовой стрелки вокруг оси A/P, и хотя каждая яйцевая камера будет вращаться только в одном направлении, несколько яйцевых камер в данной овариоле или цепочке яйцевых камер могут вращаться одновременно в разных направлениях. Примерно за 20 часов вращения яичной камеры каждая камера совершает примерно три оборота со средней скоростью ~0,5 мкм/мин. Один из способов визуализировать вращение яйцевой камеры — представить себе слой соединенных фолликулярных клеток, активно мигрирующих в едином, едином направлении по неподвижной базальной пластинке с прикрепленными к ним клетками зародышевой линии.В этой модели активная миграция клеток фолликула по базальной мембране создает силу, необходимую для обеспечения вращения, в то время как взаимодействующие с ВКМ трансмембранные белки на базальной поверхности клеток фолликула одновременно направляют организацию компонентов ВКМ базальной пластинки в параллельные ряды молекулярный корсет (). Читателю предлагается посмотреть удивительный фильм о вращении яичной камеры, который доступен как часть дополнительных онлайн-материалов к статье Haigo and Bilder 1 (www.sciencemag.org/content/suppl/2011/01/03/science.1199424.DC1/1199424S2.mov).
Рисунок 7. Модель удлинения яйцевой камеры. В ходе оогенеза яйцевые камеры претерпевают резкое изменение формы от шара (St. 4) до эллипса (St. 10A). Это достигается за счет глобального вращения яйцевой камеры внутри статической базальной пластинки (St. 5–8) и периодических сокращений поляризованной базальной актомиозиновой сети (St. 9–10). На диаграмме изображено поперечное сечение яйцевых камер, а также базальная поверхность фолликулярных клеток с большим увеличением для подмножества стадий.До начала вращения яйцевой камеры базальные актиновые филаменты клеток фолликулов (красные) параллельны внутри каждой клетки, но неравномерно ориентированы по клеточному слою фолликулов, а белковые компоненты ECM базальной пластинки клеток фолликулов (желтые) неорганизованы. Когда яйцевая камера вращается (зеленые стрелки указывают направление вращения), базальные актиновые филаменты клеток фолликула и волокна внеклеточного матрикса выравниваются перпендикулярно передне-задней оси яйцевой камеры, образуя молекулярный корсет. После того, как яйцевая камера перестает вращаться, подмножество фолликулярных клеток, сконцентрированных вокруг самой широкой точки яйцевой камеры, подвергается периодическим сокращениям поляризованных базальных актиновых филаментов, которые опосредованы немышечным миозином II.Эти сокращения приводят к временному изменению базальной поверхности фолликулярных клеток и возникновению внутренней силы, укрепляющей более широкий молекулярный корсет. ул., сцена. Адаптировано из ссылки 88 и перепечатано с разрешения Elsevier.
По мере вращения яйцеклетки клетки фолликула секретируют волокна коллагена IV α2, которые впоследствии увеличиваются в длине и плотности и организуются в параллельные ряды, ориентированные перпендикулярно передне-задней оси яйцеклетки, отражая ориентацию базальные актиновые филаменты фолликулярных клеток. 1 Этот массив коллагена IV необходим как для удлинения, так и для поворота яйцевой камеры, поскольку большинство яйцевых камер со слоями фолликулярных клеток, полностью мутантными для viking ( коллаген IV α2 ), не только значительно круглее, чем клетки дикого типа, начиная со стадии 8. , но также либо не вращаются, либо отображают ненормальное внеосевое вращение вокруг этой стадии. 1 Подобные нарушения удлинения и поворота, начавшиеся чуть раньше, примерно на стадии 5, также наблюдаются в большинстве яйцевых камер, несущих клоны mys ( интегрин βPS ) мутантных фолликулярных клеток, 1 , что позволяет предположить, что взаимодействия между фолликулярные клетки и компоненты ECM также необходимы для облегчения вращения и удлинения яйцевой камеры.Важно отметить, что эти взаимодействия клеток фолликула и ВКМ, по-видимому, влияют на организацию массива коллагена IV во время вращения, поскольку яйцевые камеры, в которых вращение заблокировано из-за присутствия mys ( βPS integrin ) мутантных фолликулярных клеток, демонстрируют коллаген IV α2 волокна, которые короче и шире, чем у дикого типа, и больше не ориентированы равномерно перпендикулярно оси A/P. 1
Однако роль поляризованной сети базального актина фолликулярных клеток во вращении яйцевой камеры нельзя упускать из виду, поскольку эта сеть также нарушена в яйцевых камерах, несущих mys ( βPS integrin ) или viking ( коллаген IV α2 ) мутантные фолликулярные клетки. 1 , 27 , 29 Кроме того, существует корреляция между появлением дефекта вращения и тем, когда становятся очевидными нарушения сети базальных актиновых филаментов. Это наиболее четко видно в яйцевых камерах со слоями фолликулярных клеток, полностью мутантными по viking ( коллаген IV α2 ). 1 На стадии 7, когда большинство яйцевых камер, содержащих viking ( коллаген IV α2 ) мутантные фолликулярные клетки, имеют форму, неотличимую от дикого типа, и нормально вращаются, базальные актиновые филаменты фолликулярных клеток равномерно ориентированы поперек слой клеток фолликула.Однако на стадии 8, когда большинство яйцевых камер, содержащих мутантные фолликулярные клетки viking ( коллагена IV α2 ), сначала выглядят более округлыми, чем клетки дикого типа, и не могут вращаться, базальные актиновые филаменты клеток фолликулов больше не демонстрируют однородной ориентации. через слой клеток фолликула, хотя филаменты внутри каждой клетки все еще организованы в параллельные массивы. Это указывает на то, что однородно поляризованная базальная актиновая сеть фолликулярных клеток может способствовать удлинению яйцевой камеры, способствуя нормальному вращению яйцевой камеры.Кроме того, поляризованная сеть волокон коллагена IV не требуется для инициации вращения яйцевой камеры, но необходима для продолжения вращения, потенциально помогая поддерживать однородную ориентацию базальных актиновых филаментов фолликулярных клеток по всему клеточному фолликулярному слою. После инициации вращения клетки фолликула будут мигрировать по волокнам коллагена IV, на ориентацию которых уже в некоторой степени повлияли другие клетки фолликула. Взаимодействие этих ориентированных волокон коллагена IV с ECM-взаимодействующими белками, которые также взаимодействуют с базальными актиновыми филаментами, может затем усиливать ориентацию этих филаментов.
Таким образом, обе поляризованные белковые сети, которые, как предполагается, составляют молекулярный корсет, базальный актин фолликулярных клеток и волокна коллагена IV внеклеточного матрикса, необходимы для вращения яйцевой камеры и, в конечном счете, удлинения яйцевой камеры. Однако их относительный вклад в функцию молекулярного корсета не кажется эквивалентным. Обработка полностью вытянутых яйцевых камер 12-й стадии коллагеназой, которая разрушает сети коллагена IV и базального актина клеток фолликулов, приводит к тому, что камеры теряют свою эллипсоидную форму и становятся округлыми.Напротив, обработка яйцевых камер на стадии 12 латрункулином А, который разрушает только базальную актиновую сеть фолликулярных клеток, практически не влияет на форму камер. 1 Это привело к модели, в которой поляризованная базальная актиновая сеть отвечает за инициирование и поддержание активной миграции фолликулярных клеток по базальной пластинке, которая управляет вращением яйцевой камеры. По мере миграции клетки фолликула затем организуют волокна коллагена IV в параллельный ряд посредством белков, взаимодействующих с ВКМ, таких как интегрины.Параллельная сеть волокон коллагена IV затем, в свою очередь, усиливает поляризованную ориентацию базальной актиновой сети и, в конечном итоге, обеспечивает прочную структурную поддержку, которая ограничивает расширение яйцевой камеры вдоль ее короткой или дорсальной/вентральной оси, вызывая любое увеличение объема в результате. в расширении по оси A/P (). 1
В то время как описание вращения яйцевых камер у дрозофилы было сделано совсем недавно, 1 вращение яйцевых камер (фолликулов) насекомых впервые наблюдал D.F. Пошел в 1977 г. в культивируемые яйцевые камеры от галлицы Heteropeza pygmaea . 76 Общая организация яйцевой камеры индивидуальной галлицы аналогична таковой у дрозофилы. Яйцевая камера галлицы состоит из ооцита, соединенного с синцитиальной питающей камерой, обе из которых окружены слоем фолликулярных клеток. 76 Интересно, что вращение яйцевой камеры у этих двух насекомых очень похоже на вращение, включающее движение всей яйцевой камеры и происходящее вокруг ее продольной оси. 1 , 76 В то время как Вент и его коллеги не смогли различить базальную пластинку в культивируемых яйцевых камерах галлиц, невозможность движения вращающихся яйцевых камер при помещении на покровное стекло позволяет предположить, что базальная пластинка остается неподвижной, в то время как галловая внутри него вращается яйцевая камера мошки. 77 Слой фолликулярных клеток также, по-видимому, играет центральную роль в вращении яйцеклеток галлиц, поскольку культивируемые яйцевые камеры галлиц, в которых отсутствует слой фолликулярных клеток, не вращаются. 76 Связь между вращением и удлинением камеры для яиц также характерна для этих насекомых, поскольку камеры для яиц галлиц, демонстрирующие внеосевое вращение, преждевременно перестают вращаться, что приводит к образованию сферических яиц. 76 В то время как Went и его коллеги не смогли исследовать базальную актиновую сеть фолликулярных клеток, они обнаружили актинсодержащие микроворсинки вдоль базальной поверхности фолликулярных клеток с помощью электронной микроскопии, которые, как они предположили, могут взаимодействовать с базальной пластинкой во время вращения. 77 Эти микроворсинки могут быть аналогичны выступам на основе актина, образующимся вдоль базальной поверхности фолликулярных клеток в яйцевых камерах дрозофилы. 21 В совокупности эти сходства позволяют предположить, что вращение может способствовать удлинению яйцевой камеры у многих насекомых и подтверждает роль глобального вращения тканей как более общего механизма, влияющего на форму тканей во время развития.
Вращающиеся фолликулярные клетки имеют общие характеристики с мигрирующими клетками
Во время вращения яйцевой камеры мигрирующие фолликулярные клетки проявляют многие черты мигрирующих клеток в других системах, включая образование основанных на актине выпячиваний из одного края клетки, наличие ориентированной сократительной сетью актомиозина и способностью влиять и подвергаться влиянию ВКМ, по которому они мигрируют.Прежде чем клетка сможет начать миграцию, ей необходимо определить передний край, который будет производить выпячивания на основе актина в направлении миграции. В фолликулярных клетках это, вероятно, достигается, по крайней мере частично, за счет Fat2. Белок Fat2 локализуется на одном из краев базальной клетки параллельно оси A/P яйцевой камеры непосредственно перед появлением выпячиваний на основе актина. 66 Интересно, что некоторые kugelei ( fat2 ) мутантные фолликулярные клетки, по-видимому, продуцируют выпячивания из множественных клеточных краев, 66 , что дополнительно подтверждает роль Fat2 в спецификации переднего края этих клеток.Заметное различие между клетками фолликула и большинством других мигрирующих клеток заключается в том, что ни одна из клеток фолликула не имеет действительно свободного переднего края, который представляет собой край клетки в плоскости миграции, не связанный с другой клеткой фолликула. Даже те ячейки в других системах, которые мигрируют как взаимосвязанная группа или лист, обычно имеют подмножество ячеек со свободным передним краем, не прикрепленным к другой мигрирующей ячейке. Однако в этих случаях целью миграции является перемещение клеток к конечному пункту назначения, в то время как фолликулярные клетки не имеют истинного конечного пункта назначения, а движутся как по беговой дорожке с целью организации ВКМ для формирования молекулярного корсета. .До сих пор визуализация основанных на актине выпячиваний, продуцируемых фолликулярными клетками во время вращения яйцевой камеры, была ограничена фиксированными образцами. Чтобы определить, аналогичны ли выпячивания фолликулярных клеток тем, что образуются другими мигрирующими клетками, необходимо будет использовать живую визуализацию для изучения их поведения во время вращения яйцевой камеры, а также того, влияют ли на это поведение те же белки, которые влияют на яйцеклетку. поведение протрузий в других типах клеток и последствия их утраты.
Другой общей чертой многих мигрирующих клеток является наличие стрессорных волокон. Хотя в культивируемых клетках существует три основных типа стрессовых волокон, 78 вентральные стрессовые волокна наиболее похожи на базальные актиновые филаменты клеток фолликулов. Вентральные стрессовые волокна представляют собой пучки актиновых филаментов, присутствующих вдоль стороны клетки, которая контактирует с поверхностью, по которой она мигрирует. Они ориентированы параллельно направлению миграции с фокальными адгезиями, содержащими интегрин, на обоих концах, которые соединяют эти волокна с ВКМ. 78 Аналогичным образом, начиная примерно со стадий 5 и 6, базальные актиновые филаменты существующих фолликулярных клеток ориентируются параллельно направлению, в котором они будут мигрировать во время вращения яйцеклетки, а интегрин βPS вместе с несколькими другими известными компонентами фокальных спаек локализуется в концы этих нитей. 27 Для большинства культивируемых мигрирующих клеток сила, необходимая для движения вперед, генерируется, по крайней мере частично, сокращением вентральных стрессовых волокон, опосредованным связью с немышечными моторными белками Myosin II.Поскольку эти волокна закреплены на обоих концах фокальными спайками, которые соединяют их с внеклеточным матриксом, их сокращение приводит к возникновению тяговых сил, которые помогают тянуть клетку вперед. 79 В фолликулярных клетках активированная форма немышечного миозина II присутствует на базальной поверхности, начиная со стадии 7. 44 , 80 сила, необходимая для обеспечения миграции клеток фолликула во время вращения яйцевой камеры.Хотя вращение начинается примерно на 8 часов раньше, примерно на стадии 5, 1 , что повышает вероятность того, что инициация миграции фолликулярных клеток не включает сокращение, основанное на немышечном миозине II. Однако наблюдение, что базальные актиновые филаменты фолликулярных клеток первоначально ориентируются на переднем и самом заднем концах яйцевой камеры во время стадий 5 и 6, 25 , предполагает, что эти клетки могут быть первыми, кто инициирует миграцию. Если это правда, то локализация активного немышечного Myosin II будет в значительной степени ограничена небольшими подмножествами клеток на обоих концах яйцевой камеры, что может быть трудно увидеть при исследовании неподвижных яйцевых камер.
В то время как когда-то считалось, что внеклеточный матрикс просто обеспечивает дорогу, по которой мигрирует клетка, недавняя работа выявила растущее число взаимодействий между клеткой и внеклеточным матриксом, которые влияют как на поведение клетки, так и на организацию внеклеточного матрикса. 81 , 82 Во время вращения яйцевой камеры реципрокные взаимодействия между компонентами ECM базальной пластинки и базальными актиновыми филаментами фолликулярных клеток опосредуются несколькими трансмембранными белками, включая интегрины, Lar и Dg.αPS1βPS является единственным гетеродимером интегрина, экспрессируемым во время вращения яйцевой камеры, а другие гетеродимеры интегрина экспрессируются только после стадии 10. облегчают организацию этого компонента ECM базальной пластинки фолликулярных клеток в параллельные массивы во время вращения яйцеклетки (14). Однако Lar, скорее всего, также связывается с laminin A 48 и, следовательно, может также способствовать поляризации сети laminin A во время вращения.Как и ламинин А, перлекан и коллаген IV также присутствуют в базальной пластинке фолликулярных клеток и организуются в параллельные массивы во время вращения яйцевой камеры. Организация перлекановой сети, по-видимому, не зависит от коллагена IV, поскольку яйцевые камеры со слоями фолликулярных клеток, которые полностью состоят из мутантных клеток viking ( коллагена IV α2 ), демонстрируют правильно ориентированную перлекановую сеть до тех пор, пока эти камеры не перестанут вращаться при stage 8. 1 Хотя вклад перлекана в молекулярный корсет непосредственно не изучался, яйцевые камеры с фолликулярными клетками, в которых отсутствует Dg, связывающий перлекан, производят круглые яйца. 59 , 60 Хотя трансмембранный белок, который связывается с коллагеном IV во время вращения яйцевой камеры, еще не идентифицирован, возможно, что ориентация сети коллагена IV не достигается за счет прямой связи с мигрирующим фолликулом. клеток, а скорее посредством взаимодействия либо с ламинином А, либо с перлеканом, что может косвенно связывать коллаген IV с мигрирующими клетками фолликула. Потребуются дополнительные эксперименты, чтобы обеспечить дальнейшее понимание того, как эти компоненты ВКМ взаимодействуют друг с другом и с фолликулярными клетками в сборке молекулярного корсета, а также для выяснения их соответствующего вклада в его функцию.
Осциллирующие базальные актомиозиновые сокращения способствуют удлинению яйцевой камеры, усиливая молекулярный корсет
В то время как вращение яйцевой камеры опосредует ранние стадии удлинения яйцевой камеры, оно останавливается до того момента, когда яйцевая камера достигает своей окончательной удлиненной формы. 1 Кроме того, яйцевые камеры, содержащие либо mys ( интегрин βPS ), либо viking ( коллаген IV α2 ) мутантные фолликулярные клетки, которые не могут вращаться, все еще подвергаются некоторому удлинению. 1 Следовательно, должны быть другие механизмы, которые опосредуют эту более позднюю фазу удлинения. Используя визуализацию живых клеток, He et al. 2 недавно идентифицировали один такой механизм в виде осциллирующих сокращений базальной актиновой сети поляризованных фолликулярных клеток, которым способствует ассоциация с немышечным моторным белком миозином II. Эти осциллирующие базальные сокращения следуют за вращением яйцевой камеры, происходящим на стадиях 9 и 10, что делает их превосходным кандидатом на опосредование более поздней фазы удлинения яйцевой камеры.
На стадиях 9 и 10 немышечный миозин II накапливается на базальной поверхности субпопуляции фолликулярных клеток, опосредует сокращение, а затем исчезает, снова появляясь через короткое время, чтобы инициировать новый цикл. 2 Хотя этот цикл наблюдается во многих клетках фолликула в любой данный момент времени, он, по-видимому, не скоординирован в клеточном слое, при этом каждая клетка фолликула действует практически автономно в зависимости от того, когда цикл инициируется. Однако клетки фолликула, по-видимому, имеют общую продолжительность цикла и период после инициации. 2 Поскольку немышечный миозин II опосредует сокращение актиновых филаментов, которые организованы в параллельные массивы, это сокращение оказывает поляризованное влияние на базальную поверхность клеток фолликула. Фолликулярные клетки укорачиваются вдоль оси D/V, параллельно базальным актиновым филаментам, но обнаруживают лишь минимальное изменение длины вдоль оси A/P (10). 2 В отличие от других периодических актомиозиновых сокращений, которые опосредуют изменения формы апикальных клеток во время гаструляции дрозофилы и дорсального закрытия, 84 это изменение площади базальной поверхности носит временный характер, когда клетки фолликула возвращаются к своей первоначальной форме между сокращениями. 2
Интересно, что не все фолликулярные клетки слоя участвуют в этом цикле сокращения. Напомним, что на стадии 9 большинство фолликулярных клеток меняют форму с кубовидной на столбчатую и мигрируют к заднему концу яйцевой камеры, в то время как небольшое количество фолликулярных клеток вытягивается над питающими клетками. На стадии 9 и в первой половине стадии 10 сокращение преимущественно наблюдается в столбчатых фолликулярных клетках, прилегающих к тем, которые растягиваются над питающими клетками. 2 Хотя эта группа сокращающихся фолликулярных клеток начинается в передней области яйцевой камеры, она относительно быстро смещается к центру яйцевой камеры, где из-за изменения объема клеток зародышевой линии они остаются до конца стадии 10. Наконец, к поздней стадии 10 почти все фолликулярные клетки, лежащие над ооцитом, демонстрируют периодическое накопление немышечного миозина II и периодические сокращения. 2 Хотя это может указывать на роль периодического базального сокращения в опосредовании задней миграции клеток столбчатых фолликулов, это еще не исследовано.Однако есть экспериментальные данные, подтверждающие роль этих сокращений в удлинении яйцевой камеры. 2 Обработка яйцевых камер поздней стадии 9 или ранней стадии 10 цитохалазином D, который разрушает актиновые филаменты и ингибирует полимеризацию актина, не только блокирует периодические сокращения, но также приводит к увеличению ширины (т.е. вдоль D/ ось V) яичной камеры. С другой стороны, обработка ионофором кальция иономицином, который способствует сокращению актомиозиновых сетей в гладкомышечных клетках, увеличивает количество присутствующего базального немышечного миозина II и приводит к одновременному уменьшению ширины и увеличению длины яйца. камера.Следовательно, слишком сильное или слишком слабое базальное сокращение фолликулярных клеток может повлиять на форму яйцевой камеры. Напротив, сокращение апикальной актомиозиновой сети и результирующее сужение апикальной поверхности требуется на более ранних стадиях оогенеза (~ до стадии 7) для поддержания высоты клеток фолликула и целостности слоя клеток фолликула, по-видимому, за счет противодействия внешней силе фолликула. растущие зародышевые клетки. 80 Хотя на стадиях 9 и 10, когда происходят периодические базальные сокращения, на поверхности клеток апикального фолликула наблюдаются лишь небольшие случайные колебания формы клеток с минимальными изменениями концентрации немышечного миозина II, что позволяет предположить, что сокращение апикального актомиозина не способствует существенно влияет на форму яйцевой камеры на более поздних стадиях оогенеза. 2
Периодическое базальное накопление немышечного миозина II и последующие сокращения, по-видимому, регулируются путем Rho1/Rok. Вспомните, что Rho регулирует образование стрессовых волокон и сокращение актомиозина, часто путем активации нижестоящего эффектора Rok. Экспрессия либо доминантно-негативной формы Rho1, либо Rok-RNAi в клонах фолликулярных клеток приводит к неспособности накапливать немышечный миозин II на базальной поверхности, тогда как экспрессия конститутивно активной формы Rho1 приводит к постоянно высокому уровню базальный немышечный миозин II. 2 Взаимодействия между клетками и ЕСМ также, по-видимому, влияют на базальное немышечное накопление миозина II. Экспрессия Talin-RNAi в клонах фолликулярных клеток приводит к снижению базального немышечного уровня миозина II на 50 % по сравнению с соседними клетками дикого типа, в то время как сверхэкспрессия адапторного белка фокальной адгезии Paxillin 85 приводит к увеличению на 60 %. в базальных немышечных уровнях миозина II и яйцевых камерах, которые длиннее и уже, чем у дикого типа. 2 Однако следует с осторожностью интерпретировать уменьшение базального немышечного накопления миозина II, наблюдаемое в фолликулярных клетках, экспрессирующих доминантно-негативную версию Rho1, Talin-RNAi или Rok-RNAi, поскольку эти клетки также демонстрируют снижение базального уровень актина. 2 Хотя это сокращение базальных актиновых филаментов может быть связано с необходимостью сокращения актомиозина для поддержания базальных актиновых филаментов, как в случае с вентральными стрессовыми волокнами в других типах клеток, 86 это также может указывать на роль для Rho1 и Rok в формировании этих нитей. В дополнение к своей способности регулировать сокращение актомиозина, путь Rho1/Rok также способен регулировать полимеризацию актина путем активации формина Diaphanous, а также стабилизировать существующие актиновые филаменты путем инактивации белка, разъединяющего филаменты, Cofilin, 36 , оба из которых могут опосредуют образование базальных актиновых филаментов фолликулярных клеток ().
В совокупности эти результаты привели к модели, в которой периодические базальные сокращения опосредуют удлинение яйцевой камеры, не вызывая постоянного изменения формы фолликулярных клеток, а, скорее, обеспечивая распространяющуюся внутрь силу, которая может противодействовать внешней силе, создаваемой увеличением в объеме клеток зародышевой линии. Учитывая, что большинство клеток, подвергающихся периодическому базальному сокращению, располагаются в центре яйцевой камеры, направленная внутрь сила, создаваемая периодическими базальными сокращениями, может способствовать формированию молекулярного корсета 2 за счет усиления ранее установленного массива поляризованных ВКМ вокруг самой широкой части яйцеклетки. яичной камеры и помогают направлять увеличение объема к переднему и заднему концам яичной камеры.Таким образом, периодические базальные сокращения можно рассматривать как вклад в «молекулярный пояс», который увеличивает более широкий молекулярный корсет ориентированных белков ВКМ вдоль области, где потребуется генерация наибольшей силы для того, чтобы яйцевая камера удлинить ().
Сокращение актомиозина способствует изменению формы многих тканей дрозофилы
Периодическое сокращение актомиозина используется во время различных процессов развития для опосредования изменений формы ткани посредством изменения формы клеток и клеточных перестроек.У дрозофилы они включают впячивание мезодермы и удлинение зародышевой полоски во время гаструляции, а также конвергенцию двух краев эпителиального слоя во время дорсального закрытия. 84 , 87 Хотя периодические актомиозиновые сокращения необходимы для всех этих процессов, периодические сокращения молекулярного пояса клеток фолликулов отличаются от тех, которые опосредуют другие процессы, двумя важными способами. Во-первых, периодические сокращения при удлинении яйцевой камеры происходят на базальной, а не на апикальной поверхности.Организация актомиозиновой сети значительно различается между этими двумя поверхностями: апикальная актомиозиновая сеть состоит из кажущейся неорганизованной сети актиновых филаментов и связанного с ними немышечного миозина II, которые пересекают апикальную поверхность клетки и часто закрепляются на межклеточных адгезиях. соединения. Сокращение этой апикальной актомиозиновой сети может быть либо равномерным, что приводит к апикальному сужению, как это наблюдается во время инвагинации мезодермы и дорсального закрытия, либо поляризовано в направлении интерфейса с одной соседней клеткой, как это видно во время расширения зародышевой полосы.С др. стороны, базальная актомиозиновая сеть фолликулярных клеток состоит из высокоорганизованного массива параллельных актиновых филаментов и связанных с ними немышечных миозинов II, которые закрепляются в фокальных адгезиях клетки-ВКМ. Сокращение этой базальной актомиозиновой сети приводит к поляризованному изменению формы клеток, так что только края базальных клеток, которые проходят параллельно базальным актиновым филаментам, уменьшаются в длине. Это не только по-другому влияет на форму клеток, но может также приводить к производству силы в направлениях, отличных от тех, которые производятся при сокращении апикальной актомиозиновой сети.Второе отличие периодических базальных сокращений фолликулярных клеток от других актомиозиновых сокращений заключается в том, что изменение поверхности базальных клеток носит временный характер, при этом клетка возвращается к своим размерам до сокращения вскоре после каждого сокращения. В то время как апикальные актомиозиновые сокращения, наблюдаемые во время инвагинации мезодермы, расширения зародышевой полосы и закрытия дорсальной стороны, также являются периодическими, они приводят к длительному изменению формы клетки, так что клетка испытывает периодические изменения формы, которые сохраняются между сокращениями.Было предположено, что это является результатом храпового механизма, который может быть опосредован межклеточными адгезионными соединениями, связанными с этими апикальными актомиозиновыми сетями. Таким образом, периодические базальные сокращения представляют собой новый способ использования периодического актомиозинового сокращения для влияния на форму ткани. Дальнейшая работа по дальнейшему изучению того, как регулируются периодические базальные сокращения, а также как генерируемая сила способствует удлинению яйцевой камеры, даст дополнительное представление о множестве способов, которыми актомиозиновые сокращения способствуют изменениям формы ткани во время развития.
Выводы и будущие направления
Недавняя работа Хайго и Билдера 1 и He et al. 2 предоставил новое понимание процесса удлинения яйцевой камеры. До этой работы было неясно, как поляризованные сети белков актина и ECM вдоль базальной поверхности клеток фолликула опосредуют удлинение яйцевой камеры. Благодаря использованию методов визуализации в реальном времени их работа выявила два неожиданных поведения, которые способствуют удлинению яичной камеры; глобальное вращение яйцевой камеры и периодические базальные актомиозиновые сокращения.Это поведение использует базальные актиновые филаменты поляризованных фолликулярных клеток, чтобы либо генерировать поляризованную белковую сеть ECM посредством глобального вращения яйцевой камеры, либо обеспечивать направленную внутрь силу вокруг центра яйцевой камеры посредством периодических базальных актомиозиновых сокращений. Хотя эта работа продвинула наше понимание того, как удлиняется яйцевая камера, все еще остаются значительные пробелы. Следующие задачи для исследователей в этой области включают выяснение роли каждого из генов круглых яиц и того, как они взаимодействуют во время удлинения камеры яйца.В общем, это потребует более тщательного анализа эффектов, которые потеря каждого из этих белков оказывает на организацию базальных актиновых филаментов и массивов белков ECM. В идеале это будет включать не только анализ фиксированных изображений из нескольких моментов времени развития, но и расширение методов визуализации в реальном времени, используемых в лабораториях Бильдера и Монтелла, для прямой визуализации обеих сетей во время удлинения яйцевой камеры у этих мутантов и тем самым определите, как удлинение яичной камеры нарушено в каждом из них.Исследователям также необходимо будет идентифицировать дополнительные белки, которые способствуют удлинению яйцевой камеры, используя либо подход генов-кандидатов, либо генетический скрининг. Подход с геном-кандидатом может быть использован для изучения роли белков, участвующих в полимеризации актина, связывании актина, сокращении актомиозина или миграции клеток в др. системах во время удлинения яйцевой камеры. С другой стороны, генетический скрининг можно использовать либо для идентификации генов, мутации которых в клетках фолликулов приводят к округлым яйцам, либо генов, мутации которых в сочетании с ранее идентифицированным геном круглых яйцеклеток приводят к подавлению или усилению мутантного фенотипа с круглым яйцом.Оба этих подхода к генетическому скринингу были недавно использованы для идентификации дополнительных белков, которые способствуют удлинению яйцевой камеры, хотя детальная характеристика роли большинства этих генов еще не выполнена. 44 , 73 Даже после завершения этих недавних скринингов маловероятно, что все гены, которые способствуют удлинению яйцевой камеры, были идентифицированы. Поэтому будет важно продолжать разработку новых методов скрининга для выявления дополнительных генов, необходимых для этого процесса.Продолжение работы по раскрытию механизмов удлинения яйцевых камер не только позволит нам получить более полное представление об этом процессе, но также даст представление о различных механизмах, которые используются для формирования органов и тканей во время развития.
Пораженная яйцеклетка: что ее вызывает?
Что вызывает повреждение яйцеклетки? Какие симптомы я могу ожидать?
Ответ от Ивонн Батлер Тоба, доктора медициныПоражение яйцеклетки, также называемое анэмбриональной беременностью, возникает, когда ранний эмбрион никогда не развивается или перестает развиваться, резорбируется и покидает пустое плодное яйцо.Причина этого часто неизвестна, но это может быть связано с хромосомными аномалиями в оплодотворенной яйцеклетке.
Поражение яйцеклетки обычно происходит на ранних сроках беременности — иногда еще до того, как вы осознаете, что беременны. Однако вы можете узнать о своей ранней беременности из-за положительного теста на беременность или отсутствия менструального цикла. Тест на беременность может быть положительным, потому что ранний эмбрион выделяет гормон беременности — хорионический гонадотропин человека (ХГЧ) — до тех пор, пока эмбрион не перестанет развиваться и не сможет имплантироваться.
У вас могут быть симптомы ранней беременности, такие как болезненность молочных желез, тошнота и рвота. Но когда эмбрион перестает расти и уровень гормонов снижается, симптомы беременности стихают. В этот момент возможны незначительные спазмы в животе и легкие кровянистые выделения или кровотечения. УЗИ покажет пустое плодное яйцо.
Пораженная яйцеклетка в конечном итоге приводит к выкидышу. Некоторые женщины предпочитают ждать, пока выкидыш не произойдет естественным путем, в то время как другие принимают лекарства, чтобы спровоцировать выкидыш.В некоторых случаях для удаления тканей плаценты используется процедура, называемая дилатацией и выскабливанием (D&C).
У большинства женщин, у которых была поврежденная яйцеклетка, беременность наступает успешно. Если у вас несколько последовательных выкидышей, поговорите со своим врачом или другим поставщиком медицинских услуг, чтобы определить основные причины.
С
Ивонн Батлер Тоба, доктор медицины
Получите самую свежую медицинскую информацию от экспертов Mayo Clinic.
Зарегистрируйтесь бесплатно и будьте в курсе последних научных достижений, советов по здоровью и актуальных тем, связанных со здоровьем, таких как COVID-19, а также экспертных знаний по управлению здоровьем.
Узнайте больше об использовании данных Mayo Clinic.Чтобы предоставить вам наиболее актуальную и полезную информацию, а также понять, какие информация полезна, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с другая информация о вас, которой мы располагаем.Если вы пациент клиники Майо, это может включать защищенную информацию о здоровье. Если мы объединим эту информацию с вашей защищенной медицинской информации, мы будем рассматривать всю эту информацию как информацию и будет использовать или раскрывать эту информацию только так, как указано в нашем уведомлении о практики конфиденциальности. Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на ссылка для отписки в письме.
Подписаться!
Спасибо за подписку
Наш электронный информационный бюллетень Housecall будет держать вас в курсе последней медицинской информации.
Извините, что-то пошло не так с вашей подпиской
Повторите попытку через пару минут
Повторить попытку
сент.22, 2021 Показать ссылки- Габбе С.Г. и др. Акушерское УЗИ: визуализация, датировка, рост и аномалии. В: Акушерство: нормальная и проблемная беременность. 7-е изд. Филадельфия, Пенсильвания: Elsevier; 2017. http://www.clinicalkey.com. По состоянию на 9 августа 2016 г.
- DeCherney AH, et al. Риски ранней беременности. В кн.: Современная диагностика и лечение в акушерстве и гинекологии. 11-е изд. Нью-Йорк, штат Нью-Йорк: Компании McGraw-Hill; 2013. http://www.accessmedicine.com. По состоянию на 9 августа 2016 г.
- Туланди Т. и др.Самопроизвольный аборт: факторы риска, этиология, клинические проявления и диагностическая оценка. http://www.uptodate.com/home. По состоянию на 9 августа 2016 г.
- Бастиан Л.А. и др. Клиника и диагностика ранней беременности. http://www.uptodate.com/home. По состоянию на 9 августа 2016 г.
- Лечение привычного невынашивания беременности. Американское общество репродуктивной медицины. http://www.asrm.org/FACTSHEET_Treatment_of_recurrent_pregnancy_loss/. По состоянию на 9 августа 2016 г.
- Часто задаваемые вопросы.Часто задаваемые вопросы о беременности090. Потеря беременности на ранних сроках. Американский колледж акушеров и гинекологов. http://www.acog.org/~/media/For%20Patients/faq090.pdf. По состоянию на 9 августа 2016 г.
- Дворецкий Тоба Y (экспертное заключение). Клиника Мэйо, Рочестер, Миннесота, 10 августа 2016 г.
Товары и услуги
- Книга: Путеводитель по невынашиванию беременности и невынашиванию беременности
.
Яйцевод — обзор | ScienceDirect Topics
Анатомия, эмбриология и гистология: обзор
Парные яйцеводы, каждая длиной примерно 13 см, прилегают к полости эндометрия и заканчиваются сообщением с полостью брюшины. Яйцеводы делятся на четыре анатомических отдела: интрамуральный , проходящий через стенку матки; перешеек , узкая проксимальная треть трубки; ампула , расширяющая дистальные две трети трубки; и infundibulum , большой конец трубы, открытый в брюшину и содержащий трубные фимбрии (рис. 24.1). 2 В поперечном сечении можно оценить три отдельных трубчатых слоя: внутренний слизистой , средний мышечный и наружный серозный (рис. органов и составляет мезосальпинкс. Слизистая оболочка состоит из продольных складок, которые становятся более выраженными и разветвляются по направлению к воронке. Слизистая оболочка выстлана однослойным эпителием двух типов клеток: реснитчатым и секреторным (нереснитчатым).Эти эпителиальные клетки реагируют на стероидные гормоны яичников и, как таковые, претерпевают изменения в течение менструального цикла, которые мы можем интерпретировать с точки зрения гистологии и биохимии. Эти циклические изменения будут рассмотрены далее в этой главе. Васкуляризованная рыхлая соединительная ткань образует собственную пластинку и поддерживает эпителий. Слизистая оболочка состоит из гладкой мускулатуры и соединительной ткани, расположенной внутри по окружности и снаружи в продольном направлении.
РИСУНОК 24.1. Анатомические области маточной трубы человека.
РИСУНОК 24.2. Поперечное сечение фаллопиевой трубы человека, ампулы.
Этот рисунок воспроизведен в цвете в разделе цветных пластин. Внутренняя слизистая оболочка (А) расположена в виде продольных складок в пределах средней мышечной оболочки (В) и наружной серозной оболочки (С). Слизистая оболочка выстлана однослойным эпителием (нижняя панель), состоящим из реснитчатых и секреторных (нереснитчатых) клеток. Окраска гематоксилином и эозином (H&E), увеличение 20–400×.
Источник: изображения Рамии Массанд и Джейсона Мосса.Матка имеет грушевидную форму, средний вес около 50–100 г у взрослых в пременопаузе и состоит из следующих областей: тела (тело), дна (верхняя часть) и перешеек (нижний сегмент, прилегающий к шейке матки) (рис. 24.3, верхняя панель). Матку можно разделить на три отдельных слоя: внутренний эндометрий, миометрий и наружную серозную оболочку. Миометрий составляет большую часть матки и состоит в основном из гладких мышц, а также сосудистой ткани и некоторой поддерживающей стромы.Наружная серозная оболочка граничит с висцеральной брюшиной, которая драпирует матку и яйцеводы в малом тазу. Эндометрий представляет собой сложную совокупность типов клеток и выстлан одним слоем столбчатого эпителия (люминальный эпителий). Этот эпителий выстилает и маточные железы (железистый эпителий). Железы представляют собой разветвленные трубчатые структуры, которые проходят через строму и могут проходить через всю толщу эндометрия до миометрия под ним. Строма состоит из соединительной ткани и внеклеточного матрикса; и, как мы увидим, различные реакции разных отделов матки, включая эпителий и миометрий, на циркулирующие гормоны яичников в основном координируются через строму.
РИСУНОК 24.3. Анатомические области матки человека (верхняя). Поперечный срез человеческого эндометрия (нижний).
Эндометрий человека можно дополнительно разделить на четыре зоны, которые первоначально использовались Бартельмезом (упоминается в 2) для описания эндометрия макаки-резуса (зона I, состоящая из люминального эпителия и прилегающей стромы, через зону IV, прилегающую к эндометрию макаки-резуса). миометрий). Чаще мы можем обсуждать эндометрий в отношении «функционального» (зоны I и II) и «базального» (зоны III и IV) (рис. 24.3, нижняя панель). Функциональный эндометрий — это часть эндометрия, которая реагирует на гормоны яичников, претерпевает резкие изменения внешнего вида и функции клеток в течение менструального цикла, является местом имплантации эмбриона и отторгается каждый месяц в отсутствие беременности. Основной базальный отдел не сбрасывается, но участвует в регенерации функциональных органов после менструации.
Анатомия матки и фаллопиевых труб впервые была описана Иоганном Мюллером в 1825 г. 3 Матка и фаллопиевы трубы происходят из мюллеровых или парамезонефральных протоков, состоящих из целомического эпителия, и их развитие происходит в течение 9–14 недель внутриутробного развития плода. жизнь. 4 Формирование этих протоков представляет собой процесс инициации, инвагинации и удлинения, молекулярные сигналы для которого, как было показано, включают членов LIM ( L in-11, I slet-1 и M ec-3), семейства белков WNT ( W ingless и I nt egrase) и PAX ( Pa ired bo x ). 5–7 Краниальные части протоков, открывающиеся в брюшину, становятся яйцеводами, тогда как каудальные части протоков мигрируют медиально и сливаются, образуя маточно-влагалищный зачаток.Нижняя часть этого зачатка становится влагалищем и шейкой матки, а верхняя часть становится маточными железами и эпителием. Строма эндометрия происходит из прилегающей мезенхимы. 2 После слияния двух протоков с образованием будущей матки происходит регрессия в области средней линии для образования полости матки. Неспособность добиться правильного формирования парамезонефрального протока, слияния или регрессии приводит к спектру клинически значимых пороков развития однорогой матки (полуматка), дидельфии матки (двойная матка) или маточной перегородки соответственно.Эволюционно развитие одной полости матки у человека можно сравнить с большинством млекопитающих, не являющихся приматами, и даже с некоторыми приматами, у которых матка не подвергается экстенсивному слиянию и ремоделированию срединной линии и, таким образом, остается дидельфийской.
К середине беременности в будущем миометрии видны гладкие мышцы, а из эпителия в нижележащую мезенхиму формируются карманы (будущие железы). К 7-му месяцу беременности железы становятся очевидными, и эндометрий реагирует на стероидные гормоны, вырабатываемые плацентой. 4 Эндометрий гипертрофирован при рождении и может даже отторгаться при отмене плацентарных гормонов. При рождении нижняя часть матки и шейка составляют две трети матки, а меньшее дно составляет верхнюю треть. Эти пропорции остаются неизменными, поскольку в детстве матка растет пропорционально остальной части тела. В период полового созревания и эндометрий, и миометрий реагируют на циркулирующие стероидные гормоны яичников. Матка принимает взрослый фенотип, в котором тело больше, чем шейка матки, а эндометрий изменяется и отторгается с каждым менструальным циклом.
Вирусное длинное яйцо на Reddit встречается чаще, чем может показаться
Природа творит чудеса: деревья превращают солнечный свет в воздух, коровы превращают траву в молоко, а куры превращают муку в яйца. Иногда эти яйца бывают длинными, как показал недавний вирусный пост на Reddit r/WTF.
«Итак, моя курица только что снесла это чудовище…» — написал пользователь Reddit E_graaa под фотографией очень длинного яйца.
На момент публикации этой статьи пост получил более 30 000 голосов, причем многие из 1400 комментариев либо спрашивали о том, как поживает курица после того, как отложила яйцо, либо рассуждали о том, от какого динозавра на самом деле произошло яйцо .Да, Элли МакГрат, автор аккаунта, говорит Inverse , яйцо действительно было от курицы, и да, курица чувствует себя хорошо.
МакГрат, однако, немного встревожилась, когда впервые услышала птичью кладку. Куры обычно агрессивно кудахчут, когда откладывают яйца, но здесь все было по-другому, говорит она.
«Я на самом деле думал, что на нее напали», — сказал МакГрат о своей годовалой кошке Australorp x Rhode Island Red Cross по кличке Белинда. «И она не переставала кричать и хлопать крыльями в течение нескольких минут.Я не знал, что, черт возьми, происходит… пока не увидел Яйцо».
Яйца не всегда имеют форму яйца
Как ни странно это выглядит, это длинное яйцо на самом деле не так уж и ненормально. Вы, вероятно, никогда не видели такое яйцо в продуктовом магазине, но если вы прочитаете любой блог или доску объявлений, посвященную выращиванию кур, вы найдете всевозможные истории о яйцах с шишками, чудовищных яйцах без скорлупы и яйцах, которые на самом деле просто шарики инфекций. Но как только вы узнаете , как яйцо образуется внутри курицы, многие из этих аномалий обретут смысл.
Самки цыплят обычно имеют яичники, полные фолликулов, которые по существу представляют собой предяйцеклетки. Этим фолликулам требуется около 10 дней, чтобы превратиться в желток, и в любой момент времени у курицы будет несколько фолликулов на разных стадиях развития. Примерно за 24 часа до того, как курица готова отложить яйцо, зрелый желток перемещается в яйцевод, где его может оплодотворить петух. Независимо от того, оплодотворен ли желток или нет, к нему присоединяется белок, и весь пакет заключен в две мембраны.Затем он перемещается в скорлуповую железу, где он заключен в твердую кальциевую оболочку, а затем, ну, дальше вы все знаете.
В любой момент этого сложного биологического путешествия что-то может пойти не так. Например, если яйцо остается в железе скорлупы слишком долго, на нем могут появиться твердые кальциевые бугорки, из-за чего оно будет выглядеть так, как будто оно покрыто прыщами. Это яйцо по-прежнему безопасно есть, просто оно выглядит прикольно. Но как только цыпленок истощит свой кальций на этом яйце, ей может не хватить его на следующее яйцо.В некоторых случаях это следующее яйцо может выйти вообще без скорлупы:
В некоторых случаях инфекция в яйцеводе может привести к образованию так называемого «яйца-плети», которое на самом деле не является яйцом. Это комок яичного материала и гноя в форме яйца, и это означает, что ваша курица больна. Но это своего рода аномальное яйцо в худшем случае. В большинстве случаев они не такие грубые.
Два пути формирования длинного яйца
Существует несколько способов развития длинного яйца. Наиболее распространенная причина заключается в том, что яйцевод курицы выносит сразу два желтка.Когда это происходит, белок и скорлупа просто формируются вокруг двух желтков и образуют продолговатое яйцо. Но в случае Белинды яйцо содержало только один большой желток, говорит МакГрат; возможно, желтки Белинды были настолько большими, что для их удержания требовалась более длинная скорлупа.
«В основном это был желток. Может быть, размером с мячик для пинг-понга?» она оценила.
Эти странности яиц могут быть случайными, но если они случаются снова и снова, они могут рассказать вам что-то об анатомии цыпленка или даже указать, что что-то не так.В случае с Белиндой менее чем через неделю появилось еще одно яйцо.
«Ммм… вы не поверите, но Белинда снесла еще одно чудовищное яйцо, — сказал МакГрат Inverse 13 октября. — Возможно, больше первого! Поговорим о времени!»
Трудно сказать, означают ли частые длинные яйца Белинды, что с ней что-то не так, поскольку куриные форумы полны историй о цыплятах, которые всю свою жизнь несут длинные яйца. На самом деле, у многих владельцев Rhode Island Red это происходит, поэтому вполне возможно, что длинные яйца просто в генеалогическом древе Белинды.
Как бы то ни было, МакГрат говорит, что Белинда кажется счастливой и здоровой, так что вот и долгие годы длинных яиц. И будем надеяться, что их укладка станет менее болезненной.
CDC — DPDx — Аскаридоз
Возбудители
Виды Ascaris представляют собой очень крупные (взрослые самки: от 20 до 35 см; взрослые самцы: от 15 до 30 см) нематоды (круглые черви), паразитирующие в кишечнике человека. A. lumbricoides является основным видом, вызывающим инфекции у людей во всем мире, но Ascaris происходит от свиней (часто упоминается как A.suum ) также может инфицировать человека. Эти два паразита очень тесно связаны, и были идентифицированы гибриды; таким образом, их статус как отдельных, репродуктивно изолированных видов является спорным вопросом.
Жизненный цикл:
Взрослые гельминты обитают в просвете тонкой кишки. Самка может производить около 200 000 яиц в день, которые выходят с фекалиями. Неоплодотворенные яйца можно проглотить, но они не заразны. Личинки развиваются до заразности в оплодотворенных яйцах через 18 дней до нескольких недель, в зависимости от условий окружающей среды (оптимальные: влажная, теплая, затененная почва).После проглатывания инвазионных яиц личинки вылупляются, внедряются в слизистую оболочку кишечника и переносятся через портальный, а затем системный кровоток в легкие. Личинки созревают далее в легких (10—14 дней), проникают через альвеолярные стенки, поднимаются по бронхиальному дереву в глотку и заглатываются. Достигнув тонкого кишечника, они развиваются во взрослых червей. От проглатывания инвазионных яиц до откладывания яиц взрослой самкой требуется от 2 до 3 месяцев. Взрослые черви могут жить от 1 до 2 лет.
хостов
Люди и свиньи являются основными хозяевами Ascaris ; см. Возбудители для обсуждения видового статуса Ascaris от обоих хозяев. Естественные инфекции A. lumbricoides иногда встречаются у мартышек и человекообразных обезьян.
Изредка, Ascaris sp. яйца могут быть обнаружены в фекалиях собак. Это указывает не на истинное заражение, а на ложный выход яиц после копрофагии.
Географическое распространение
Аскаридоз является самой распространенной гельминтозной инфекцией человека во всем мире.Бремя является самым высоким в тропических и субтропических регионах, особенно в районах с неадекватными санитарными условиями. Эта инфекция, как правило, редко или отсутствует в развитых странах, но спорадические случаи могут возникать в сельских бедных регионах этих стран. Некоторые случаи в этих районах, где передача инфекции человеку незначительна, имеют прямую эпидемиологическую связь со свинофермами.
Клиническая картина
Хотя тяжелые инфекции у детей могут вызывать задержку роста из-за недоедания, взрослые черви обычно не вызывают острых симптомов.Большое количество гельминтов может вызвать боль в животе, кишечную непроходимость и, возможно, перфорацию при инфекциях очень высокой интенсивности. Миграция взрослых червей может вызвать симптоматическую окклюзию желчевыводящих путей, аппендицит или изгнание из носоглотки, особенно при инфекциях, затрагивающих одну самку червя.
Прекрасно сохранившееся яйцо динозавра указывает на связь с современными птицами птицы, в которых они эволюционируют, согласно исследованию, опубликованному во вторник.
Окаменевшие кости эмбриона, названного «Baby Yingliang» в честь музея на юге Китая, где он был обнаружен, можно увидеть свернутым внутри его 6-дюймовой удлиненной яичной скорлупы, и на этой стадии он выглядит почти точно так же, как современная птица, хотя у него крошечные руки и когти, а не крылья.
Фион Вайсум Ма, палеонтолог из Университета Бирмингема в Соединенном Королевстве, сказал, что голова особенно поразительна в своем сходстве с головой только что вылупившейся птицы — сходство усиливается клювом, который был характерной чертой этого вида динозавров. , называемый овирапторозавром.Ма — один из ведущих авторов исследования окаменелостей, опубликованного в журнале iScience. Также были привлечены ученые из Китая, Канады и других стран Великобритании.
Фотография эмбриона овирапторозавра Baby Yingliang. Это один из наиболее хорошо сохранившихся эмбрионов динозавров, о которых когда-либо сообщалось. Courtesy Xing et al., 2021Овирапторозавры, тип тероподовых динозавров с полыми костями и трехпалыми конечностями, были очень близки к предкам динозавров, которые эволюционировали в современных птиц. Помимо клювов, у них были перья на руках.Они не могли летать, но есть доказательства того, что они расправляли перья над своими гнездами, чтобы согреть яйца под ними, сказал Джон Наддс, палеонтолог из Манчестерского университета в Великобритании, который не участвовал в исследовании. .
Окаменелости эмбрионов динозавров чрезвычайно редки — палеонтологи находили их всего в полудюжине мест. И это первый раз, когда у кого-то из них были обнаружены признаки характерной позы, известной как «согнутая» — с головой под правой рукой — хотя у некоторых других эмбрионов динозавров были отчетливые «яйцевидные зубы», которые они, возможно, использовали, чтобы вырваться. снарядов, сказал Наддс.
Реконструкция жизни близкого к вылуплению эмбриона динозавра овирапторозавра на основе нового экземпляра Baby Yingliang. Предоставлено Лидой СинМа сказала, что до сих пор поза подворачивания была замечена только у птиц.
«Некоторые эмбрионы довольно хорошо сохранились, но они не показывают эту позу», — сказала она. «А некоторые очень фрагментарны, поэтому трудно четко увидеть их позу».
Птенцы принимают позу, «спрятав» голову под правые крылья, в яйце всего за несколько дней до вылупления; эмбрионы, у которых это не получается правильно, редко вылупляются должным образом.
Ма сказала, что подгибание помогает птенцам делать первые трещины в яичной скорлупе, ограничивая движение головы.
«Легче стабилизировать клюв и направить его туда же, когда пытаются разбить яичную скорлупу», — сказала она.
Исследователи предполагают, что скорчившаяся поза возникла из-за того, что у овирапторозавров был твердый панцирь, как у птиц, а не мягкий, как у черепах — ранняя форма панциря, которая все еще была распространена около 70 миллионов лет назад среди динозавров, таких как овцы. протоцератопс размера.
Ученые считают, что твердая яичная скорлупа давала лучшую защиту от окружающей среды, чем мягкая скорлупа, поэтому овирапторозавры и родственные виды динозавров, возможно, эволюционировали в позу подворачивания, чтобы пробивать твердую яичную скорлупу, сказал Ма.
Малыш Инлян находился в тайнике с окаменелостями, которые были доставлены в 2000 году в Музей естественной истории камня Инлян в китайском городе Наньань, возможно, после того, как они были найдены на строительной площадке в соседнем городе Ганьчжоу.
Только в 2015 году один из сотрудников музея исследовал ископаемое яйцо и заметил, что в изломе можно увидеть нечто, похожее на кость.
Окаменевшее яйцо было подвергнуто научному анализу, и окаменелость раскололась, так что можно увидеть полный скелет эмбриона, свернувшегося в скорлупе.
Исследование предполагает, что окаменелости от 66 до 72 миллионов лет. Детеныш динозавра должен был быть около 10 дюймов от клюва до хвоста, когда он вылупился, и, возможно, вырос до более чем 6 футов в длину во взрослом возрасте.
Анимационная реконструкция эмбриона динозавра овирапторозавра, который вот-вот вылупится, на основе нового экземпляра Baby Yingliang.Lida XingСовременные куриные яйца вылупляются примерно через 21 день. Они намного меньше, чем Baby Yingliang, и ученые не знают, как долго он развивался в яйце, прежде чем превратился в окаменелость. По словам Ма, похоже, через несколько дней он вылупится.
Многие эксперты по динозаврам приветствовали окаменелость как один из наиболее хорошо сохранившихся эмбрионов, которые они когда-либо видели. Но некоторые не уверены, что то, что исследователи интерпретировали как скорченную позу эмбриона, на самом деле так и есть.
«Это интересное открытие, но я скептически отношусь к «подворачивающемуся» поведению, поскольку оно в основном основано на единственном экземпляре», — сказал Шундонг Би из Университета Индианы в Пенсильвании. «Я думаю, что нужно больше доказательств».
Би, не участвовавший в последних исследованиях, изучал окаменелые останки другого овирапторозавра, притаившегося над кладкой из 24 яиц, некоторые из которых содержали эмбрионы.
Интерпретация скорченной позы зависела от яиц динозавров, содержащих воздушные карманы, как яйца птиц.Но этого нельзя было увидеть в этой окаменелости, и этого не было видно в других яйцах динозавров, сказал Би в электронном письме.
Том Меткалф
Том Меткалф пишет о науке и космосе для NBC News.
Вращение для удлинения: кнуты Fat2 для гонки | Журнал клеточной биологии
Динамические перестройки актинового цитоскелета имеют решающее значение для формы и миграции клеток. В этом выпуске Squarr et al. (2016. J. Cell Biol. http://dx.doi.org/10.1083/jcb.201508081) показывают, что белок Fat2 надсемейства кадгеринов регулирует богатые актином выпячивания, управляющие коллективной миграцией клеток во время морфогенеза яиц Drosophila melanogaster посредством его взаимодействия с регуляторным комплексом WAVE.
Коллективная миграция клеток является отличительной чертой ремоделирования тканей во время эмбрионального развития, а также восстановления тканей и инвазии рака (Rørth, 2012). Новый тип коллективной клеточной миграции появился в последние годы в результате исследований фолликулов Drosophila (Haigo and Bilder, 2011), выдвигая на первый план то, что, по-видимому, является потенциально консервативным, внутренним свойством эпителиальных клеток, растущих в стесненных условиях.Фолликул дрозофилы или яйцевая камера представляет собой сферическую совокупность зародышевых клеток, окруженных эпителием соматических фолликулярных клеток. Яйцевая камера удлиняется до эллипсоида во время оогенеза, что придает яйцеклетке соответствующую форму (рис. 1). Удлинение яйцевой камеры обеспечивается молекулярным корсетом, образованным фолликулярными клетками и базальным ВКМ, который направляет рост яйцевой камеры по оси передне-задний, ограничивая центральную область яйцеклетки (He et al., 2010). В частности, в этот «корсет» вносит вклад упорядоченный массив сократительных актиновых филаментов внутри фолликулярных клеток, идущих перпендикулярно передне-задней оси яйцевой камеры (He et al., 2010). Коллективная миграция фолликулярных клеток вокруг передне-задней оси яйцевой камеры необходима для обеспечения глобальной поляризации этих параллельных актиновых пучков и фолликулярной базальной мембраны (Haigo and Bilder, 2011; Cetera et al., 2014). Это замечательный тип миграции клеток, поскольку он приводит к вращательному движению группы клеток в ограниченном пространстве и без идентифицированного коллективного переднего края.Тем не менее оказывается, что богатые актином выпячивания, типичные для переднего края, присутствуют на базальной стороне каждой отдельной фолликулярной клетки. Эти выступы указывают направление вращения и необходимы для создания коллективного вращательного движения (Cetera et al., 2014).
Наличие этих актиновых выпячиваний на переднем крае клеток фолликула требует гомологичного белка верпролина семейства WASP (WAVE) и регуляторного комплекса WAVE (WRC; Cetera et al., 2014), известные активаторы нуклеации актина через комплекс Arp2/3, поскольку истощение WAVE или компонента WRC Abi устраняет все выпячивания на основе актина в клетках фолликулов (Cetera et al., 2014).
Детали управления активацией WAVE и WRC находились под пристальным вниманием в течение многих лет (Stradal and Scita, 2006; Ismail et al., 2009; Chen et al., 2010; Mendoza, 2013). Тем не менее, недавнее открытие открыло возможность нового и консервативного механизма активации WRC (Chen et al., 2014). Комбинация структурных и биохимических подходов показала, что WRC может быть рекрутирован на мембрану с помощью массива мембранных белков, имеющих общий консервативный пептидный мотив, последовательность взаимодействующего рецептора WRC (WIRS). Поверхность связывания для WIRS обеспечивается двумя субъединицами WRC, включая Abi, и приводит к активации WAVE по отношению к комплексу Arp2/3 (Chen et al., 2014). Может ли молекула, содержащая домен WIRS, участвовать в локализованной активации WAVE во время вращательного движения клеток фолликула? Эта привлекательная гипотеза подтверждается наблюдением, что нарушение интерфейса WIRS в WRC приводит к образованию круглых яиц (Chen et al., 2014). Фенотип круглого яйца обычно является результатом мутаций в генах, способствующих вращательному движению клеток фолликула или организации лежащего в основе ВКМ (Gutzeit et al., 1991; Bateman et al., 2001; Frydman and Spradling, 2001; Deng et al., 2003; Шнайдер и др., 2006). Одним из таких генов круглых яиц является надсемейство кадгеринов fat2/kugelei (Gutzeit et al., 1991). Отдельные фолликулярные клетки из мутантов fat2 имеют параллельно расположенные актиновые филаменты. Однако эти актиновые филаменты больше не перпендикулярны передне-задней оси, и их скоординированная организация в ткани утрачена (Gutzeit et al., 1991; Викторинова и др., 2009). Более того, большие клоны fat2 мутантных фолликулярных клеток приводят к нескоординированному расположению пучков актина в соседних клетках дикого типа (Viktorinová et al., 2009). В совокупности эти предыдущие результаты показали, что Fat2 координирует организацию актина в клетках фолликулов.
В этом выпуске Squarr et al. идентифицировали Fat2 как новую молекулу, содержащую домен WIRS, которая действует через WRC, чтобы контролировать миграцию коллективных клеток во время оогенеза Drosophila .Скворр и др. (2016) элегантно использовали визуализацию in vivo и генетически кодированные зонды для характеристики различных типов богатых актином выпячиваний во время созревания яйцевой камеры. Их анализ показал, что небольшие филоподиальные выпячивания проходят через равные промежутки поляризованным образом на базолатеральной границе клеток, тогда как на апикальной стороне филоподиальные выпячивания не поляризованы в направлении миграции (Cetera and Horne-Badovinac, 2015; Squarr et al., 2016). ). Потрясающие видеоролики с интервальной съемкой замечательно показали дополнительный тип богатых актином хлыстообразных выпячиваний в трехклеточных соединениях (рис.1). Все эти типы актиновых выпячиваний зависят от WRC, поскольку они в значительной степени отсутствуют в фолликулярных клетках с нарушенной функцией WRC. На определенных стадиях созревания яйцевой камеры WRC заметно обогащается в трехклеточных соединениях, локализация напоминает таковую для Fat2 на тех же стадиях (Viktorinova et al., 2009; Squarr et al., 2016). Руководствуясь этим наблюдением и ища молекулярные механизмы, управляющие образованием богатых актином структур, Squarr et al. (2016) спросили, связан ли функционально Fat2 с WRC-зависимой организацией актина.Действительно, они идентифицировали три консервативных мотива WIRS в цитоплазматическом хвосте Fat2 и продемонстрировали прямое взаимодействие цитоплазматического хвоста Fat2 с WRC с помощью анализов связывания in vitro, установив Fat2 в качестве нового лиганда WIRS.
Они дополнительно доказали, что функциональные WIRS-взаимодействия необходимы для образования хлыстообразных выступов и поляризованных выступов, а также для удлинения яйцевой камеры путем анализа мух, у которых отсутствует консервативная связывающая поверхность WIRS в WRC.Чтобы проверить гипотезу о том, что Fat2 участвует в рекрутировании WRC, исследователи исследовали мутантных клеток fat2 , которые демонстрировали нарушенную локализацию WRC на стороне базального фолликула и в трехклеточных соединениях, а также уменьшенные выпячивания, богатые актином, на базальной стороне. Таким образом, Fat2 способствует локализации WRC в этих яйцевых камерах. Интересно, что анализ дополнительных мутантных линий показал, что ни потеря WRC, ни потеря взаимодействия Fat2-WRC не влияли на распределение Fat2, предполагая, что он действует выше WRC, контролируя локализацию WRC и образование поляризованных клеточных выступов.
Дополнительные пути регуляции WRC могут включать фосфатазу рецептора ECM Dlar, т.к. мутанты dlar также проявляют фенотип round-egy (Bateman et al., 2001). Действительно, Скварр и др. (2016) наблюдали, что локализация субъединиц Dlar и WRC частично перекрывается на ранних стадиях созревания яйцевой камеры, и предоставляют биохимические доказательства непрямого молекулярного взаимодействия in vivo между Dlar и WRC. Важно, что у мутантов dlar также редуцировано меньше WRC, локализованных на базальной стороне, и богатых актином выпячиваний вдоль мембраны.Тем не менее, локализация WRC в трехклеточных соединениях частично сохраняется, как и накопление актина в этих местах. В совокупности эти данные устанавливают модель, в которой Fat2 и Dlar связаны в рекрутировании WRC, чтобы индуцировать образование поляризованных клеточных выпячиваний, что способствует различным аспектам регуляции WRC для коллективной миграции фолликулярных клеток во время оогенеза Drosophila .
Скворр и др.(2016) объединили генетический, биохимический анализ и анализ изображений в реальном времени у Drosophila , чтобы получить представление о динамике молекулярного актина in vivo. Недавние данные покадровой визуализации показали, что коллективное вращательное движение является внутренним свойством эпителиальных клеток и особенностью развивающихся железистых тканей у млекопитающих (Ewald et al., 2008; Tanner et al., 2012). Скворр и др. (2016) подтвердили, что незлокачественные линии эпителиальных клеток молочной железы человека образуют сферы и подвергаются многократному вращению (Tanner et al., 2012). Чтобы выяснить, представляют ли богатые актином выпячивания, которые они наблюдали в клетках фолликулов мух, консервативную структуру, лежащую в основе ротационной миграции эпителия, они провели живую визуализацию эпителиальных клеток молочных желез, экспрессирующих маркер актина LifeAct-EGFP, чтобы выделить организацию актина. В этой системе они наблюдали накопление актина на базальной стороне вращающихся сфер и богатые актином выпячивания на базальных межклеточных соединениях. Функция этих актиновых выступов и выступов у разных видов еще не ясна; Скворр и др.(2016) предполагают, что хлыстообразные выпячивания могут взаимодействовать с внеклеточным матриксом, чтобы синхронизировать направленную миграцию клеток и управлять морфогенетическим движением. Сходная морфология выступов у Drosophila и эпителиальных клеток человека дополнительно указывает на то, что молекулярные механизмы, управляющие вращением ткани, могут быть сходными, гипотеза совместима с известной локализацией человеческого гомолога Fat2 в межклеточных эпителиальных соединениях. Будет очень интересно выяснить, сохраняются ли Fat2-, Dlar- и WRC-зависимые молекулярные механизмы, описанные в этом исследовании, в др. процессах ротационной коллективной клеточной миграции.
.
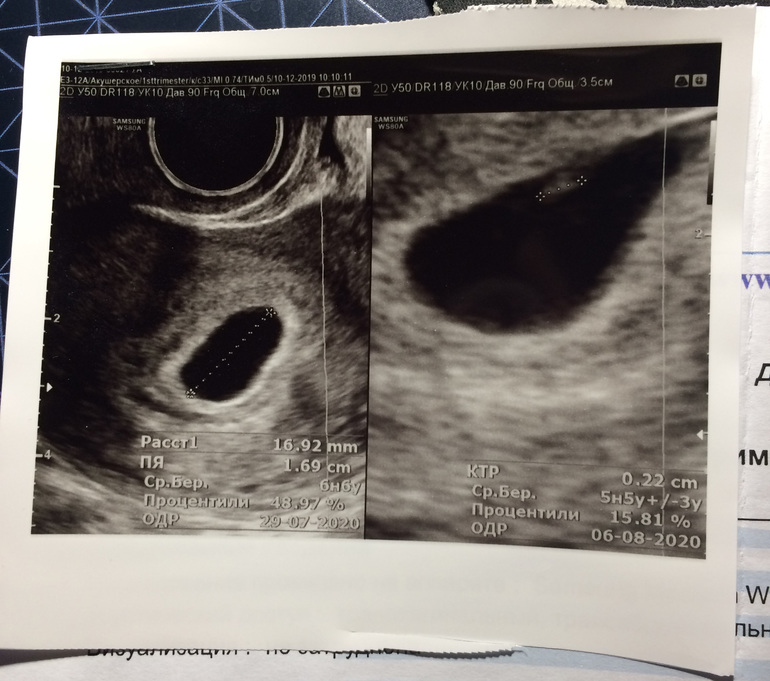
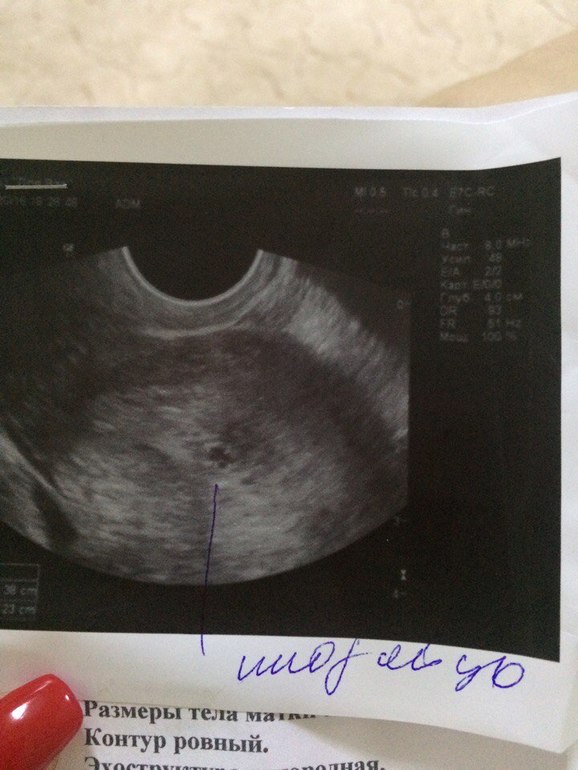
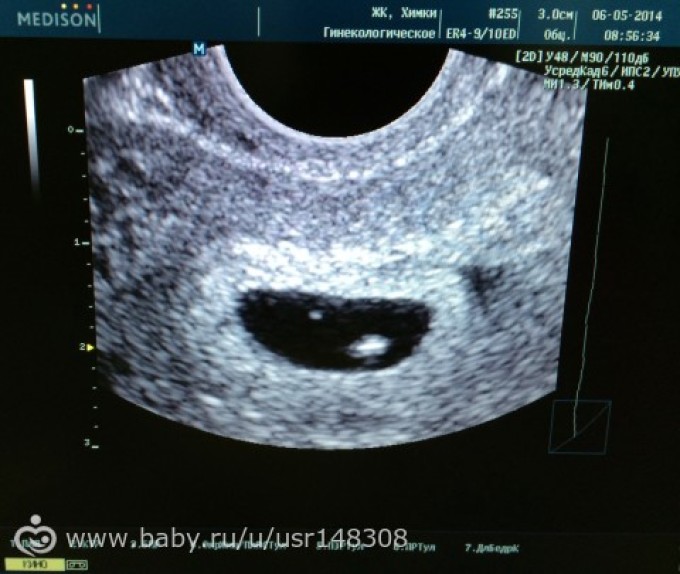
 Бывают случаи, когда диагноз врачей оказывается неутешительным — «плодное яйцо без эмбриона». Почему так происходит и каким способом можно определить, что беременность замерла?
Бывают случаи, когда диагноз врачей оказывается неутешительным — «плодное яйцо без эмбриона». Почему так происходит и каким способом можно определить, что беременность замерла?
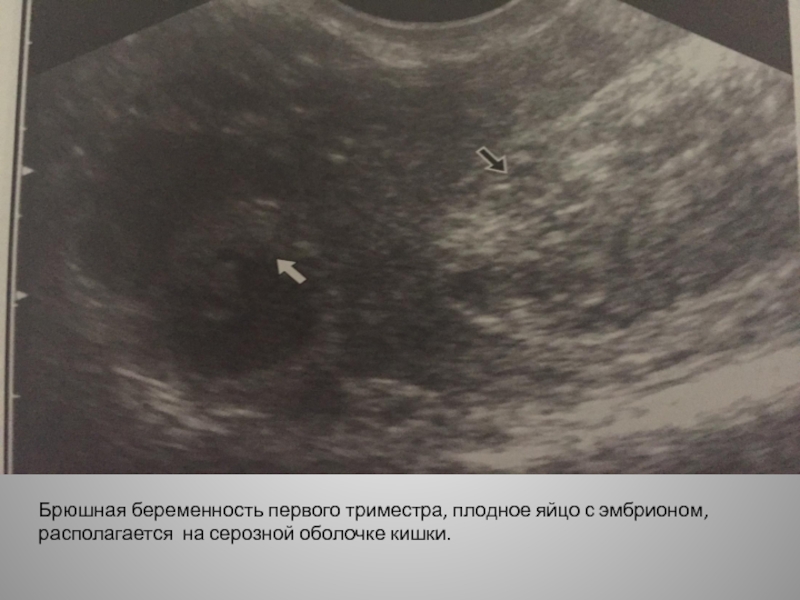
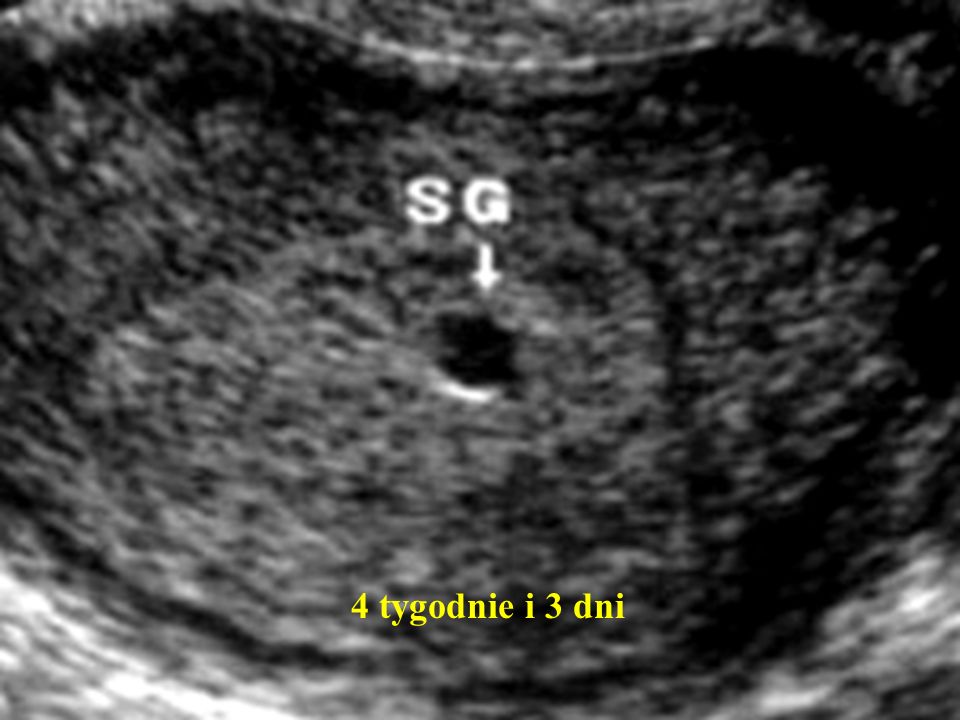
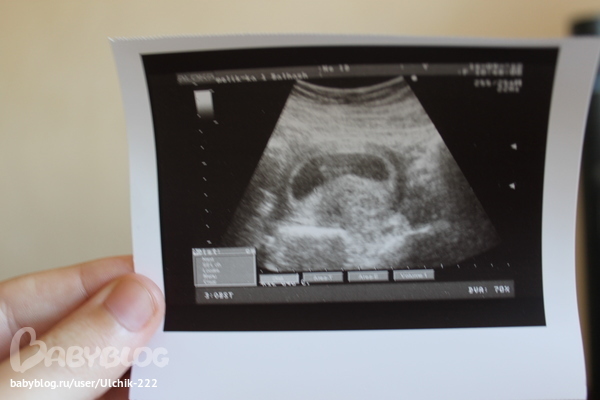
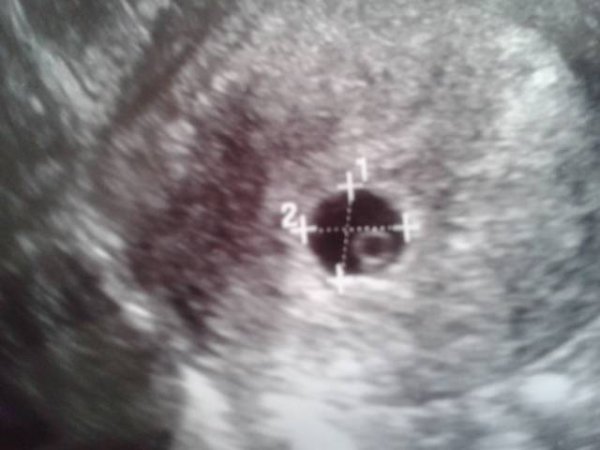

 Это наиболее частая причина возникновения описанного состояния, связанная с высокой степенью эластичности структур эмбрионального мешка.
Это наиболее частая причина возникновения описанного состояния, связанная с высокой степенью эластичности структур эмбрионального мешка.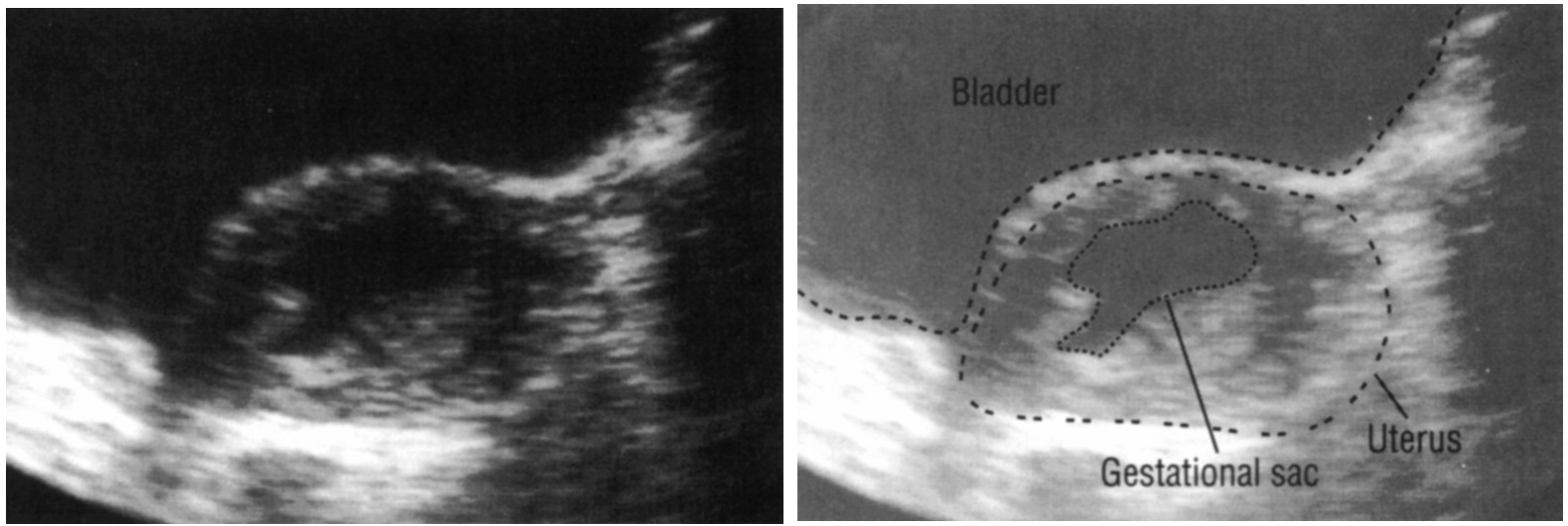
 Нужно отметить, что в 95% случаев с тонусом удается успешно справиться без каких-либо осложнений и последствий.
Нужно отметить, что в 95% случаев с тонусом удается успешно справиться без каких-либо осложнений и последствий. Если появились выделения – это благоприятный признак, который говорит о том, что она уменьшается, кровь выходит. В последующем беременность будет протекать совершенно нормально.
Если появились выделения – это благоприятный признак, который говорит о том, что она уменьшается, кровь выходит. В последующем беременность будет протекать совершенно нормально.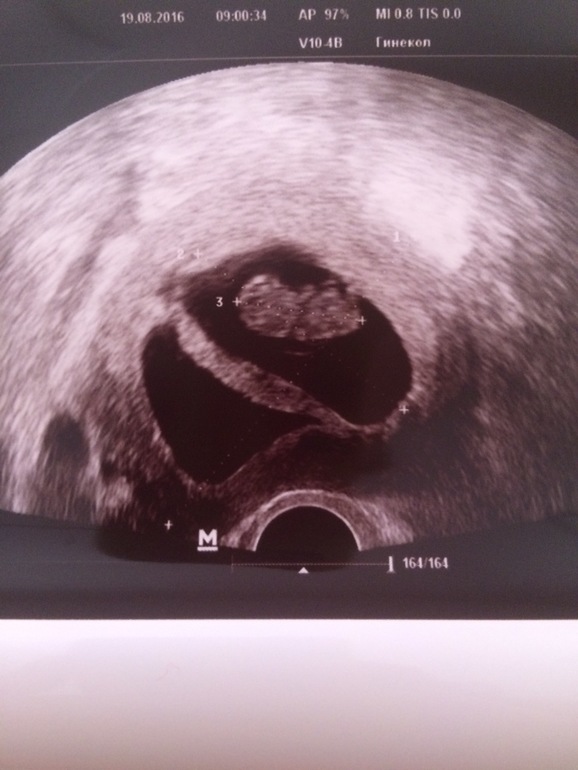 Развивается замершая беременность. Второй вариант – самопроизвольный выкидыш до момента гибели зародыша. Положительного исхода и дальнейшего продолжения беременности при гипоплазии плодного яйца не бывает.
Развивается замершая беременность. Второй вариант – самопроизвольный выкидыш до момента гибели зародыша. Положительного исхода и дальнейшего продолжения беременности при гипоплазии плодного яйца не бывает. Поэтому важно удалить занос как можно раньше — сразу, как только он обнаруживается.
Поэтому важно удалить занос как можно раньше — сразу, как только он обнаруживается.