Прививка от дифтерии в Екатеринбурге
Дифтерия – это бактериальное инфекционное заболевание, вызывающее фибринозное воспаление слизистой оболочки носоглотки, поражающее сердечно-сосудистую, нервную и другие системы в организме. Вакцинация не защищает от заражения этим заболеванием, но предотвращает его тяжелые последствия.
Зачем нужна прививка от дифтерии
Возбудитель – это бактерия дифтерийная палочка, которая в ходе своей жизнедеятельности вырабатывает экзотоксин. Само заболевание протекает с массой неприятных симптомов, которые нарушают повседневную активность и трудоспособность.Грозное осложнение − инфекционно-токсический шок. Прививка от дифтерии способствует выработке иммунитета, что не защищает организм от этой инфекции, но в случае заражения обеспечивает течение заболевания в легкой форме.
Когда и кому необходима вакцинация
Иммунизация против дифтерии входит в национальный календарь прививок. В первый раз она проводится в 3 месяца, а далее трехкратно с интервалом в 1,5 месяца.
Взрослым для определения напряженности иммунитета можно проверить количество антител к возбудителю дифтерии. Если титр низкий или антител совсем нет, то пациенту показана вакцинация.
Виды вакцин и способ введения
В медицинском центре «Новая больница» применяют различные импортные и отечественные виды вакцин. Они комплексные, дополнительно содержат анатоксины столбняка и коклюша.В зависимости от возраста доступны следующие виды вакцин:
- АДС-М (Россия) с шести лет.
- Адасель (Франция) с коклюшным компонентом с четырех лет.
- Инфанрикс гекса (Бельгия), с трех месяцев до трех лет.
- Инфанрикс (Бельгия), с трех месяцев до шести лет.
- Пентаксим (Франция) с коклюшным компонентом, с трех месяцев до шести лет.
Детям прививку вводят внутримышечно в боковую поверхность бедра, область плеча или подлопаточную область.
 Мышцы здесь располагаются близко к коже, хорошо кровоснабжаются, что обеспечивает быстрое всасывание препарата и поступление в кровь. Взрослым рекомендуется глубокое подкожное введение анатоксина в подлопаточную область.
Мышцы здесь располагаются близко к коже, хорошо кровоснабжаются, что обеспечивает быстрое всасывание препарата и поступление в кровь. Взрослым рекомендуется глубокое подкожное введение анатоксина в подлопаточную область.Противопоказания и побочные эффекты
К общим противопоказаниям можно отнести − наличие аллергических реакций на компоненты вакцины, обострение любых хронических заболеваний. Детям при поражении нервной системы временно ограничивают введение препарата.В месте укола может появиться небольшой отек, болезненность и уплотнение. Это вариант нормы из-за местного воздействия на кожный покров и нижележащие ткани, проходит самостоятельно.
Потеря аппетита, сонливость, слабость после вакцинации не является патологией и не требует коррекции. Организм восстанавливается самостоятельно спустя 1-2 дня.
Прививка от дифтерии – это доступный способ защитить детей и взрослых от такого серьезного инфекционного заболевания. Сформированный иммунитет обеспечит течение дифтерии в легкой форме без последующих осложнений на нервную или сердечно-сосудистую систему. Появление вакцинации значительно сократило распространенность этой патологии, и снизило количество летальных исходов.
Стоимость вакцины против Дифтерии
АКДС против коклюша, дифтерии и столбняка
АКДС — вакцина от коклюша, дефтерии и столбняка (производитель — Россия).
Прививка АКДС – эффективный метод профилактики таких опасных инфекций, как столбняк, коклюш и дифтерия.
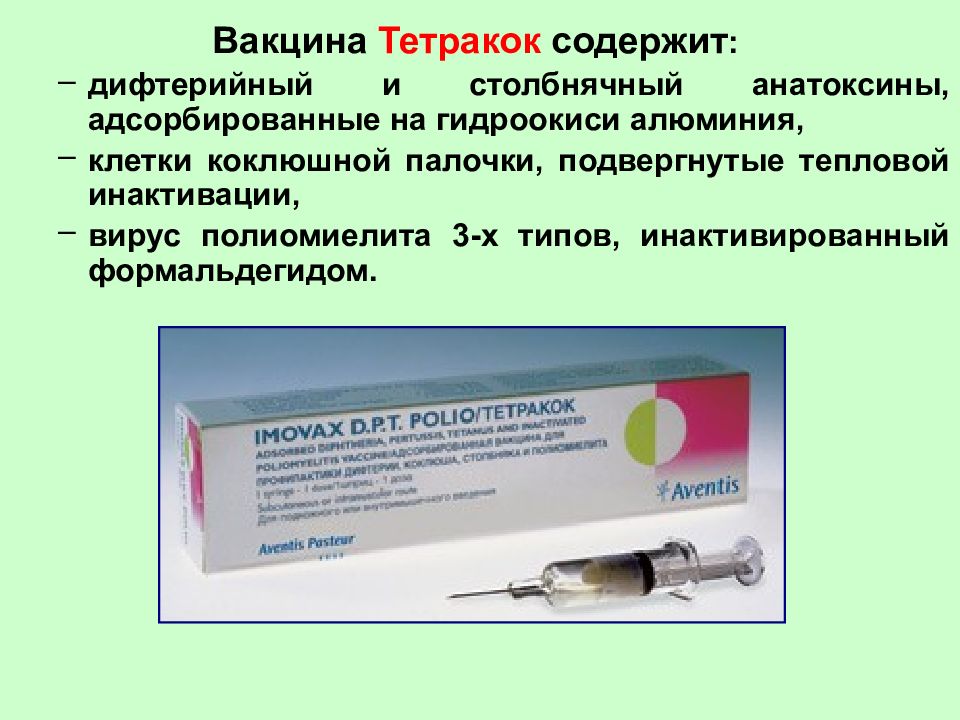
АКДС является адсорбированной вакциной против коклюша, столбняка и дифтерии. Препарат предназначен для создания иммунитета против 3 тяжелых инфекционных заболеваний, способных привести к развитию тяжелых необратимых осложнений. Поэтому прививку АКДС делают на территории большинства стран мира. Вакцина АКДС создана на основе инактивированных клеток коклюша, очищенных дифтерийного и столбнячного анатоксинов
Препарат предназначен для создания иммунитета против 3 тяжелых инфекционных заболеваний, способных привести к развитию тяжелых необратимых осложнений. Поэтому прививку АКДС делают на территории большинства стран мира. Вакцина АКДС создана на основе инактивированных клеток коклюша, очищенных дифтерийного и столбнячного анатоксинов
Действие вакцины АКДС сводится к развитию иммунного ответа у малыша, чтобы впоследствии организм ребенка смог справиться с патогенными агентами. После инъекции токсины и микробные частички имитируют развитие инфекции. Это запускает синтез защитных факторов, интерферонов, антител и фагоцитов. Что позволяет выработать стойкий иммунитет к инфекциям.
В современной медицине широко применяют 2 типа вакцины АКДС:
1. Бесклеточная (ацеллюлярная). В состав препарата входят очищенные антигены коклюша, дифтерийный и столбнячный анатоксины. Перечисленные молекулы способны сформировать иммунитет, позволяет существенно снизить риск развития неврологических побочных реакций на коклюшный компонент.
2. Клеточная. В составе вакцины находятся мертвые микроорганизмы коклюша, анатоксины столбняка и дифтерии. Поэтому после прививки АКДС у ребенка отмечаются выраженные побочные эффекты.
Прививка АКДС помогает сформировать у малыша стойкий иммунный ответ. Однако для этого необходимо следовать такому графику вакцинации:
— в 3 месяца первая прививка АКДС.
— в 4,5 месяца вторая вакцинация.
— в 6 месяцев третья вакцинация. У некоторых детей развивается интенсивная реакция именно после введения третьей прививки АКДС.
— в 1,5 года последняя вакцинация. Переносится достаточно легко, редко провоцирует развитие тяжелых реакций.
Далее проводится ревакцинация для поддержания выработанного иммунитета.
Прививку АКДС ставят детям в 6-7 и 14-16 лет.
Прививка от АКДС в медицинском центре для детей в Екатеринбурге
Вакцина АКДС, выпускающаяся в двух разновидностях – АДС и АДС-М, защищает от столбняка, дифтерии и коклюша.
Благодаря применению этой вакцины удалось ликвидировать столбняк и дифтерию, а также существенно сократить количество заболеваний коклюшем. Из-за снижения степени охвата прививками против дифтерии и коклюша, в последнее время существенно увеличился уровень заболеваемости этими инфекциями. Из-за такой неблагоприятной обстановки прививка АКДС в Екатеринбурге дополнительно назначена для взрослого населения.
Зачем нужны прививки АКДС
Столбняк – это заболевание нервной системы, которое вызывают попавшие в рану бактерии. Столбняк может возникнуть у людей любого возраста и протекает он очень тяжело.
Коклюш – это заболевание дыхательной системы, главным симптомом которого является «спазматический» кашель. Сильные осложнения возможны у детей первого года жизни и у новорожденных и, поскольку они слишком восприимчивы к данной инфекции.
Дифтерия может привести к блокированию дыхательных путей. При дифтерии также возможны такие серьёзные осложнения, как поражение почек и сердца.
Прививка от акд делается в бедро, внутримышечно.
План вакцинации
В Екатеринбурге прививку АКДС детям ставят в 3,4-5 и 6 месяцев с ревакцинацией в 18 месяцев. В соответствии с календарём прививок, ревакцинации взрослых вакциной АДС-М осуществляются каждых 10 лет.
Побочные эффекты
Достаточно редко вакцина АКДС способна вызвать такие умеренные побочные эффекты, как припухание и покраснение в месте инъекции, умеренная болезненность, небольшая лихорадка. На протяжении 1-2 дней после прививки может возникнуть лёгкое недомогание и незначительно подняться температура (не выше 37,5 С). Также может появиться сыпь у тех детей, которые предрасположены к аллергическим реакциям.
Серьёзные осложнения после АКДС-иммунизаци наблюдались очень редко – меньше чем в 1 % случаев. Возможны судороги на фоне очень высокой температуры, и из-за этого тем детям, у которых возможна реакция, сделать прививку акдс нужно на фоне жаропонижающего средства.
Когда вакцинацию откладывают
В том случае, если у ребёнка наблюдается острое заболевание или есть неврологические нарушения. При неврологических нарушениях нужно проконсультироваться с неврологом, чтобы решить вопрос по поводу исключения коклюшного компонента и замещения вакцины АКДС вакциной АДС. Требуется очень хорошо всё обдумать и взвесить, поскольку у детей первого года жизни коклюш протекает слишком тяжело.
При остром заболевании прививку нужно делать после выздоровления ребёнка.
При слишком выраженной реакции после прививки, вопрос о повторном введении АКДС нужно рассматривать в индивидуальном порядке.
Вместо вакцины АКДС можно использовать зарубежный аналог – вакцину «Пентаксим». В этом препарате вместо цельноклеточного коклюшного компонента используется бесклеточный, практически не вызывающий побочных реакций. Кроме того, вакцина защищает от полиомиелита и гемофильной инфекции типа b (Хиб). Прививку «Пентаксимом» можно делать ребёнку в возрасте 4-6 лет, продлив таким образом иммунитет против коклюша.
реакция на вакцинацию — клиника «Добробут»
Прививка от столбняка детям: почему необходима вакцинации
Столбняк – острое инфекционное заболевание, вызванное анаэробной бактерией Clostridium tetani, которая обычно встречается в почве, пыли, навозе. Споры возбудителя, как правило, попадают в организм через рану. Столбнячная палочка вырабатывает токсины, препятствующие мышечным сокращениям, что приводит к характерным признакам заболевания.
Основные симптомы столбняка у человека – мышечные судороги. Они обычно начинаются с челюсти (тризм), а затем переходят на остальную часть тела. Спастические судороги длятся несколько минут и могут быть настолько сильными, что вызывают переломы костей.
Другие симптомы столбняка:
- лихорадка;
- потливость;
- головная боль;
- проблемы с глотанием;
- высокое артериальное давление;
- учащенное сердцебиение.

Симптомы обычно проявляются через 3-21 день после заражения. Выздоровление может занять несколько месяцев. Больной не заразен для окружающих. Около 10% инфицированных умирают.
Действие вакцины от столбняка
Единственный способ избежать заражения – иммунизация противостолбнячной вакциной. Когда и куда делают прививку от столбняка? В детстве рекомендуется введение четырех доз, затем каждые 10 лет – дополнительные дозы. Прививку от столбняка детям до года делают в четырехглавую мышцу бедра, реже в дельтовидную мышцу.
Вакцинацию обычно проводят по графику:
- первую – в возрасте двух месяцев;
- вторую – четырех месяцев;
- третью – шести месяцев;
- четвертую – от пятнадцати до восемнадцати месяцев.
Последующую вакцинацию следует проводить каждые десять лет. Детям старшего возраста, подросткам и взрослым препарат вводят в дельтовидную мышцу.
Действие вакцины от столбняка: тип вакцинации для этого заболевания называется искусственным активным иммунитетом. Такой тип иммунитета возникает, когда мертвый или ослабленный возбудитель в организме вызывает иммунный ответ – выработку антител. Это означает, что если столбнячная палочка когда-либо попадет в организм, иммунная система «узнает» ее и быстро отреагирует. После трех доз вакцины практически у каждого человека вырабатывается иммунитет.
Такой тип иммунитета возникает, когда мертвый или ослабленный возбудитель в организме вызывает иммунный ответ – выработку антител. Это означает, что если столбнячная палочка когда-либо попадет в организм, иммунная система «узнает» ее и быстро отреагирует. После трех доз вакцины практически у каждого человека вырабатывается иммунитет.
Экстренная профилактика столбняка у взрослых необходима, когда человек не помнит дату последней иммунизации. В этих случаях прививку следует сделать как можно раньше, желательно в течение 48 часов после травмы. Наступил на ржавый гвоздь – в травмпункте, помимо обработки раны, обязательно сделают укол «от столбняка».
Болит место укола после прививки от столбняка
Побочные действия после прививки от столбняка:
- покраснение, припухлость, болезненность вокруг места инъекции наблюдаются у 25–85 процентов привитых;
- повышение температуры, чувство усталости и мышечные боли отмечаются у менее 1% людей;
- тяжелые аллергические реакции встречаются у одного из 100 000 привитых.

Как и любые лекарства, противостолбнячные вакцины имеют побочные эффекты. Болит место укола после прививки от столбняка, наблюдается реакция вокруг области инъекции (покраснение, отек), припухлость всего плеча – значит, организм так «отвечает» на введение вакцины.
В Дании сообщалось о более серьезных реакциях на противостолбнячные вакцины: тяжелых местных отеках, крапивнице, артралгии, поражениях почек, анафилактическом шоке. Ни один из случаев тяжелых побочных эффектов не привел к летальному исходу.
У пациентов, переболевших столбняком, не вырабатывается иммунитет к повторному заражению, что обычно характерно для других инфекционных заболеваний. Поэтому вакцинацию столбнячным анатоксином следует проводить всем без исключения.
Прививка от столбняка: за и против
Детям до семи лет прививки проводят комбинированной вакциной против столбняка, дифтерии и коклюша. Для взрослых и детей старше семи лет обычно используют объединенную вакцину против столбняка и дифтерии.
Всемирная организация здравоохранения удостоверяет, что столбняк матерей и/или новорожденных ликвидирован. Для сертификации страны требуется по меньшей мере два года с менее чем одним случаем заражения на 1000 рождений. О масштабах возможной «столбнячной эпидемии» можно судить по следующим цифрам: в 1998 году в Уганде было зарегистрировано 3433 случая столбняка у новорожденных, из них умерло 2403 человека. После массовой прививочной кампании, Уганда в 2011 году была сертифицирована как страна, ликвидировавшая столбняк. Поэтому всем, кто выступает за отказ от вакцинации, следует напомнить эти цифры. Об основных противопоказаниях к вакцинации читайте на нашем сайте Добробут.ком.
Связанные услуги:
Вакцинация
Прием у педиатра
возможные осложнения и побочные эффекты после вакцины
Для начала рассмотрим заболевания, против которых направлена вакцина АКДС. Это даст возможность адекватно оценить необходимость вакцинации и поможет каждому родителю в принятии правильного решения.
Это даст возможность адекватно оценить необходимость вакцинации и поможет каждому родителю в принятии правильного решения.
Дифтерия
Дифтерия – это бактериальная инфекция, для которой характерны специфические изменения в ротоглотке и выраженный токсический синдром. Дифтерия передается воздушно-капельным путем (от больного или носителя при дыхании), реже контактным (с загрязненных предметов). Заражение наступает примерно на 2-10 день от момента контакта.
Для дифтерии характерны выраженные изменения в ротоглотке. Горло краснеет, затем покрывается плотной фибриновой пленкой, которая тяжело отделяется со слизистых оболочек, и иногда затрудняет дыхание. Дифтерия гортани сопровождается осиплостью и потерей голоса, затруднением дыхания, в некоторых случаях кровотечением.
Дифтерийная палочка – возбудитель инфекции, способна продуцировать токсин. Под его влиянием в организме развивается токсический синдром – отек верхних дыхательных путей, подкожно-жировой клетчатки. При этом у больных выраженно плохое самочувствие: высокая температура, затрудненное дыхание, головные боли. Кроме того, заболевание часто осложняется миокардитами и патологией нервной системы (энцефалит). Для лечения дифтерии применяют антибиотики, а также антитоксическую сыворотку или иммуноглобулин.
При этом у больных выраженно плохое самочувствие: высокая температура, затрудненное дыхание, головные боли. Кроме того, заболевание часто осложняется миокардитами и патологией нервной системы (энцефалит). Для лечения дифтерии применяют антибиотики, а также антитоксическую сыворотку или иммуноглобулин.
Дифтерия сейчас встречается редко. Она не очень «заразна». Но, заболевание это тяжелое, и в допрививочную эпоху именно оно стояло на первых местах, как причина детской смертности.
Коклюш
Коклюш – инфекционное заболевание, передающееся воздушно-капельным путем. Оно проявляется длительным, интенсивным, навязчивым кашлем. Инкубационный период у коклюша длится от 1-й до 2-х недель. После развития заболевания больной может являться источником инфекции до месяца. Кроме того, возможно бессимптомное носительство.
У детей до года инфекция коклюша часто приводит к приступам остановки дыхания. А на этом фоне развиваются осложнения со стороны нервной и сердечно-сосудистой системы. У детей старшего возраста, заболевание начинается с симптомов обычной простуды: повышения температуры, насморка, кашля, покраснения горла. Затем развивается длительный мучительный приступообразный кашель. Приступы иногда сопровождаются рвотой, кровоизлияниями в кожу лица и конъюнктиву, слюно и слезотечением, вздутием вен шеи. Длится такой кашель может до полугода.
У детей старшего возраста, заболевание начинается с симптомов обычной простуды: повышения температуры, насморка, кашля, покраснения горла. Затем развивается длительный мучительный приступообразный кашель. Приступы иногда сопровождаются рвотой, кровоизлияниями в кожу лица и конъюнктиву, слюно и слезотечением, вздутием вен шеи. Длится такой кашель может до полугода.
Для лечения коклюша используют антибактериальные препараты. Однако, они могут быть эффективны только в начальный период, когда коклюш практически невозможно отличить от других ОРВИ. В период приступообразного кашля антибиотикотерапия не эффективна. Лечение проводится симптоматически и практически не может повлиять на длительность кашля.
Коклюш чрезвычайно заразен. Им заболевают до 95% контактировавших не привитых. Даже сейчас, на фоне всеобщей вакцинации, случаи коклюша нередки. Особенно опасно заболевание у малышей, еще не успевших получить прививку по какой-то причине.
Столбняк
Столбняк – тяжелая бактериальная инфекция с контактным механизмом передачи, для которой характерно поражение нервной системы с развитием судорог и тонического напряжения мышц. Инфекция передается контактным путем. Микроб широко распространён в природе, особенно в сельскохозяйственных районах. Его находят в почве, воде, домашней пыли. Часто он является обитателем кишечника животных, иногда человека. Столбнячная палочка может образовывать споры, которые устойчивы к воздействию высоких и низких температур, растворов антисептиков.
Инфекция передается контактным путем. Микроб широко распространён в природе, особенно в сельскохозяйственных районах. Его находят в почве, воде, домашней пыли. Часто он является обитателем кишечника животных, иногда человека. Столбнячная палочка может образовывать споры, которые устойчивы к воздействию высоких и низких температур, растворов антисептиков.
Свои патогенные свойства столбнячная палочка приобретает в отсутствии кислорода (анаэробной среде). Попадая в рану с загрязненных поверхностей, микроб начинает размножаться и выделять токсин. Токсин через кровь попадает в нервную систему. Развивается клиническая картина. От заражения до первых симптомов проходит примерно от 1-й до 3-х недель. Вначале поражаются мышцы лица и головы – происходит резкий спазм мускулатуры. Затем изменения переходят на туловище и конечности, появляются судороги. Мышечные сокращения могут быть настолько интенсивными, что травмируют суставы и связки. Нередки поражения мышц сердца и дыхательных путей.
В современных условиях пациент погибает от столбняка примерно в 20% случаев. Особенно опасна инфекция у детей первого года жизни. Летальность достигает 90-95%. Своевременное лечение позволяет снизить летальность и уменьшит проявления болезни. Однако, даже при его применении выздоровление наступает только после 2-4 месяцев, некоторые последствия остаются необратимые для нервной системы.
Столбняк очень опасная инфекция. До сих пор встретить споры столбнячной палочки в природе не редкость.
Какие бывают прививки от коклюша, дифтерии и столбняка?
- АКДС – в нашей стране применяется наиболее широко писпользуемая вакцина. В нее входит анатоксин (нейтрализованный токсин) столбняка и дифтерии, а также убитые коклюшные бактерии. Помимо основных компонентов в состав вакцины входят адъюванты, антисептики и консерванты, а также основная среда – разбавитель.
- АДС и АДС-М – вакцина без коклюшного компонента. В вакцине АДС-М снижено количество дифтерийного анатоксина.
 Эти вакцины применяют для ревакцинации у детей после 7-ми лет и у взрослых, когда вакцинация от коклюша уже не показана.
Эти вакцины применяют для ревакцинации у детей после 7-ми лет и у взрослых, когда вакцинация от коклюша уже не показана. - «Бубо-Кок» – в эту вакцину помимо компонентов АКДС входит часть белка вирусного гепатита В. Это сделано для того, чтобы не делать одновременно малышу два укола, т.к. прививки по календарю делаются вместе.
- «Бубо-М» – вакцина без коклюшного компонента.
- «Пентаксим» – в состав входит столбнячный, дифтерийный и коклюшный анатоксины, частички коклюшного микроба. Дополнительно, для удобства использования в эту вакцину ввели полиомиелит. По календарю прививок графики вакцинации АКДС и полиомиелитом совпадают. В эту вакцину из отдельного флакона можно добавить компонент против гемофильной инфекции. Решение о необходимости его введения принимает врач. Вакцина отличается отсутствием целых коклюшных клеток – это вызывает меньше побочных эффектов.
- «Инфанрикс» – по составу идентичен «Пентаксиму», за исключением полиомиелитного компонента – в нем он отсутствует.

- «Инфанрикс гекса» – помимо компонентов «Инфанрикса» включает инактивированные вирусы полиомиелита и часть белка вируса гепатита В.
- «Адасель» – включает в себя: дифтерийный, столбнячный, коклюшный анатоксины и фрагменты коклюшной бактерии.
Когда делают прививку АКДС?
Согласно национальному календарю прививка АКДС делается в 3 месяца, 4,5 месяца и 6 месяцев. Ревакцинацию делают в 18 месяцев. Вторая ревакцинация в 6-7 лет проводится без коклюшного компонента. Третья – в 14 лет, а затем каждые 10 лет – также без добавления коклюшного компонента.
Как быть, если прививка АКДС не была сделана вовремя?
Если прививки не доделаны, календарь продолжают с теми же промежутками, которые указаны в календаре. Вторую вакцину делают не менее чем, через 1,5 месяца от первой. Третью не менее чем через 1,5 месяца от второй. Ревакцинация не менее, чем через 12 месяцев от последней прививки.
Прививку АКДС делают до 4-х лет. После 4-х делают АаКДС (в этом случае интервал между третьей прививкой и ревакцинацией может быть сокращен до 6 месяцев).
После 4-х делают АаКДС (в этом случае интервал между третьей прививкой и ревакцинацией может быть сокращен до 6 месяцев).
«Инфанрикс гекса», согласно инструкции, делается только до 36 месяцев.
«Инфанрикс» и «Пентаксим» можно делать до 6 лет.
«Адасель» используют только для ревакцинации в 6-7 лет и для прививки взрослым каждые 10 лет.
Дети старше 6 лет прививаются только безкоклюшными вакцинами (АДС, АДС-М, Бубо-М) или вакциной «Адасель». Им делается две прививки с разницей в 1,5 – 2 месяца. Ревакцинация через 9-12 месяцев. И вторая ревакцинация через 2 года.
Какие осложнения могут быть после прививки АКДС?
АКДС одна из наиболее реактогенных прививок в календаре. Стоит ли ее бояться и отказываться от нее?
Действительно, после введения АКДС часто встречаются побочные реакции:
- Повышение температуры тела до 38,5*С встречается примерно в половине случаев после инъекции прививки АКДС.
 При применении бесклеточных вакцин («Превенар», «Инфанрикс» или «Адасель») встречается примерно в 2-3 раза реже. Реже встречается повышение температуры до 39*С (примерно в 10% случаев). Крайне редко – до 40*С (менее 0,5% всех привитых). Такое повышение температуры проходит через 1-3 дня после прививки самостоятельно и требует только применения жаропонижающего препарата в возрастной дозе для улучшения самочувствия ребенка.
При применении бесклеточных вакцин («Превенар», «Инфанрикс» или «Адасель») встречается примерно в 2-3 раза реже. Реже встречается повышение температуры до 39*С (примерно в 10% случаев). Крайне редко – до 40*С (менее 0,5% всех привитых). Такое повышение температуры проходит через 1-3 дня после прививки самостоятельно и требует только применения жаропонижающего препарата в возрастной дозе для улучшения самочувствия ребенка. - Раздражительность и продолжительный плач. Тоже довольно частое явление. Для АКДС примерно 40% от всех вакцинаций. Для бесклеточных вакцин этот процент падает примерно до 15%. Проходит самостоятельно за 1-2 дня. Требует только наблюдения и ухода за малышом.
- Местные реакции в виде отека, покраснения и боли в месте инъекции встречаются с разной интенсивностью примерно у половины привитых. В разы реже местные реакции наблюдаются у привитых бесклеточной вакциной. Болезненность в первые дни после прививки можно уменьшит с помощью тех же лекарств, которыми сбивают высокую температуру.
 В случае, если краснота, отек и болезненность нарастают, а препараты оказываются малоэффективными малыша имеет смысл показать врачу, чтобы не упустить осложнения связанные с инфицированием места введения, либо нарушением техники введения препарата.
В случае, если краснота, отек и болезненность нарастают, а препараты оказываются малоэффективными малыша имеет смысл показать врачу, чтобы не упустить осложнения связанные с инфицированием места введения, либо нарушением техники введения препарата. - Иногда несколько дней после прививки малыша беспокоит нарушение аппетита и как следствие потеря веса. Это явление временное, не требующее коррекции.
- Рвота встречается примерно у 15 % привитых детей. Никогда не бывает мучительной, многократной и длительной. Не требует лечения. Но вашего лечащего врача о такой реакции стоит оповестить.
- Редко (примерно 0,02% для АКДС и еще ниже для бесклеточных вакцин) у детей после прививки встречаются фебрильные судороги. Такие судороги происходят на высоте подъема температуры. Чаще дети имеют врожденную предрасположенность к развитию таких судорог. Прививка в таких ситуациях служит лишь провоцирующим фактором. В большинстве случаев фебрильные судороги не опасны для малыша, несмотря на то что они очень пугают родителей.
 Ребенка после судорожного приступа нужно обязательно показать врачу. И предупредить лечащего врача о предыдущих случаях такой побочной реакции.
Ребенка после судорожного приступа нужно обязательно показать врачу. И предупредить лечащего врача о предыдущих случаях такой побочной реакции.
К тяжелым и редко встречающимся осложнениям после прививки можно отнести:
- Острые аллергические реакции. Сразу после прививки маме с малышом рекомендуют провести около получаса в стенах медицинского учреждения.
- Гипотензивно-гипореспонсивный синдром. Его риск имеется примерно первые 12 часов после прививки. Ребенок резко бледнеет, становится вялый, заторможенный. Это осложнение не требует лечения, проходит само, но при нем необходимо наблюдение врача. Гипотензивно-гипореспонсивный синдром после прививки АКДС ставит вопрос о дальнейшей вакцинации.
Чтобы уменьшить риск тяжелых побочных реакций рекомендуют осмотр перед вакцинацией. Ребенок перед прививкой не должен быть болен острой респираторной инфекцией. Хронические заболевания должны быть в стадии ремиссии. При необходимости лечащий врач может назначить ребенку с хроническим заболеванием лечение на время вакцинации.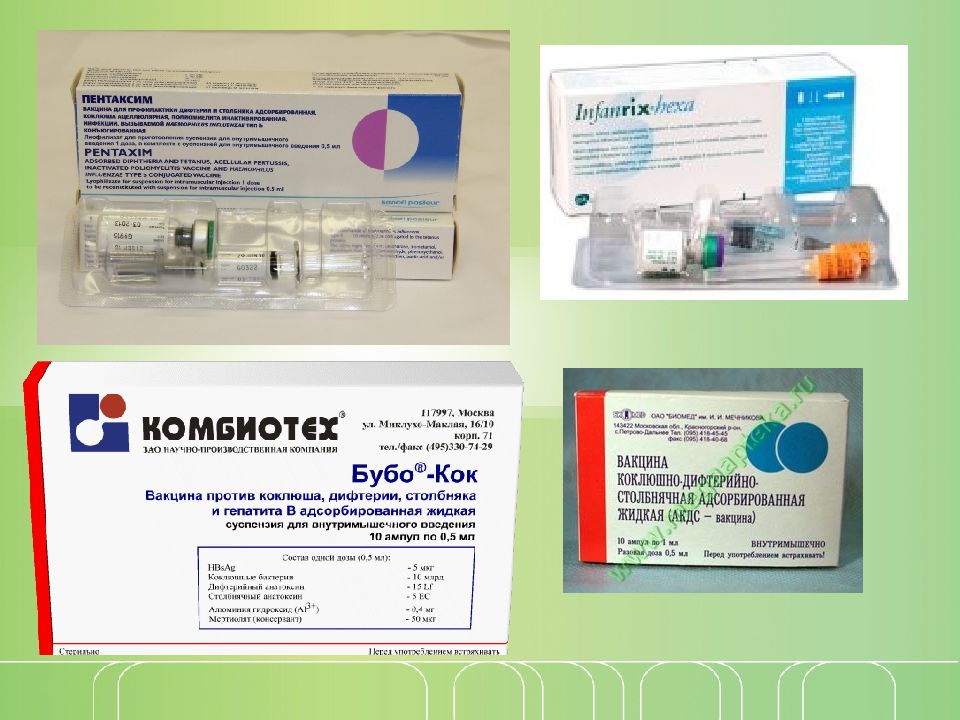
Надо сказать, что последующая прививка переносится тяжелее предыдущей. У детей с выраженными реакциями вакцину целесообразно заменить на бесклеточную или не содержащую коклюшный компонент.
Когда прививку АКДС делать нельзя?
- Если у ребенка обострение хронического заболевания прививки откладываются до разрешения лечащего врача.
- Если у ребенка есть аллергическая реакция на компоненты препарата, или была острая аллергическая реакция на предыдущее введение.
- Если у ребенка есть тяжелое прогрессирующее заболевание нервной системы.
С осторожностью делают прививки малышу, если после предыдущего введения у него:
- поднялась температура выше 40,5*С;
- были судороги после предыдущего введения препарата;
- возникновение гипотензивно-гипореспонсивный синдрома после предыдущей вакцины.
Онлайн консультация Врача-педиатра Текутьевой Ольги Николаевны
Запись онлайн
В рамках консультации вы сможете озвучить свою проблему, врач уточнит ситуацию, расшифрует анализы, ответит на ваши вопросы и даст необходимые рекомендации.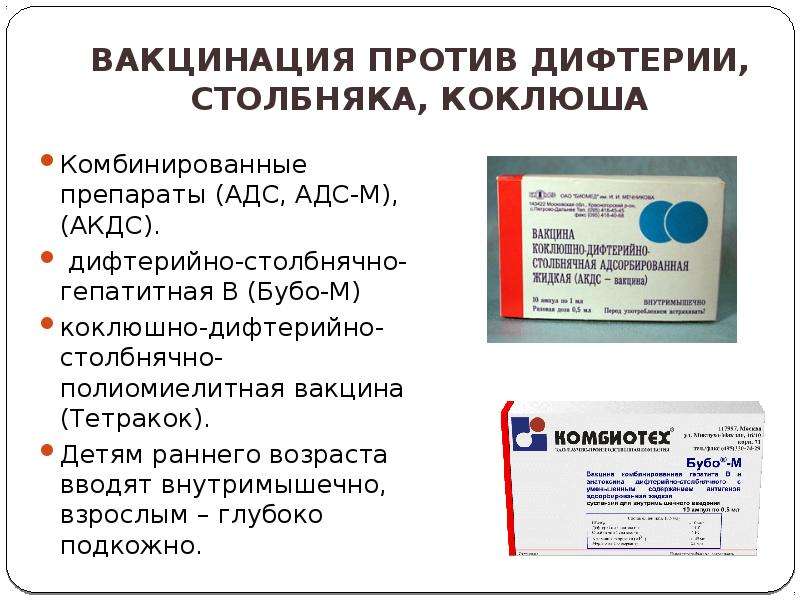
Так ли страшна прививка АКДС?
Помимо перечисленных противопоказаний в инструкции к вакцине «Гексаксим» также есть пункт: «вакцины с содержанием коклюшного компонента нельзя вводить лицам с прогрессирующими неврологическими расстройствами и неконтролируемой эпилепсией до стабилизации состояния, при условии, когда польза от вакцинации значительно превышает риск». Это означает, что стабильные неврологические состояния, такие как ДЦП, синдром Дауна и непрогрессирующее течение эпилепсии, не являются противопоказаниями к вакцинации.
После — не значит вследствие
Эту парадигму хорошо иллюстрирует история из книги Пола Оффита «Смертельно опасный выбор»: «Один почетный профессор Медицинской школы университета Дьюка рассказывает историю о своем знакомом, который отвез сына к врачу делать прививку АКДС. Он очень долго прождал в очереди и в конце концов устал и поехал домой, так и не сделав ребенку прививку. Через несколько часов отец обнаружил ребенка мертвым в кроватке – видимо, малыш погиб от синдрома внезапной детской смерти. Только представьте себе, каково было бы отцу, если бы его сыну в тот день сделали прививку. Конечно, никакие исследования не убедили бы его, что ребенок погиб не от вакцины, а от каких-то других причин».
Через несколько часов отец обнаружил ребенка мертвым в кроватке – видимо, малыш погиб от синдрома внезапной детской смерти. Только представьте себе, каково было бы отцу, если бы его сыну в тот день сделали прививку. Конечно, никакие исследования не убедили бы его, что ребенок погиб не от вакцины, а от каких-то других причин».
Авторы этого материала — тоже родители маленьких детей. И нам понятно отчаяние родителей, которые пытаются найти причину отклонений у ребенка в вакцине. Но это далеко не всегда так, и это доказано множеством статистических исследований в разных странах. Подобные исследования проводились не фармкомпаниями, а самими государствами, чтобы исключить предвзятость. Больше всего исследований приходится как раз на вакцину АКДС и коклюшный компонент, которого так боятся родители. Дети первого года жизни получают, в среднем, три дозы вакцины, в составе которой АКДС компоненты или АбКДС (б – бесклеточный коклюшный компонент, прим V). Большинство генетических заболеваний также проявляются в первый год-полтора жизни детей. Учитывая частоту вакцинации в этот период, достаточно заманчиво связать эти два события между собой.
Учитывая частоту вакцинации в этот период, достаточно заманчиво связать эти два события между собой.
Тем не менее, вакцины, как и другие медицинские препараты, могут в редких случаях приводить к осложнениям. Как их распознавать и регистрировать в Казахстане, мы разберем в одном из следующих материалов.
Сравнение вероятности осложнений от вакцин и болезней
В мире, где каждый, преимущественно, сам за себя, довод, что «те, кто не вакцинируются без видимых причин, ставят под угрозу других», работает плохо. Мы это понимаем. Поэтому, вместо заключения, мы перевели и дополнили таблицу, где приведена частота осложнений от вакцин и от болезней. Оригинал таблицы опубликован на сайте австралийского правительства в рамках Национальной программы иммунизации.
10 ложных мифов о прививках. Защитите своих детей!
Очень важно, чтобы дети получали вакцинацию, поскольку это им позволит избавиться от болезней, последствия которых могут быть очень серьезными, такие, как потеря трудоспособности или смертельный исход.
Чтобы справиться с лавиной дезинформации, которая всё чаще приводит родителей к отказу от прививок, мы представляем десять ЛОЖНЫХ МИФОВ с научными доводами, которые их опровергают.
ЛОЖНЫЕ мифы … и реальные факты
ЛОЖНЫЙ МИФ 1: «В лучших гигиенических условиях болезни исчезнут, поэтому прививки не нужны».
Дело в том, что болезни, против которых делают прививки, появятся снова, если программы вакцинации будут прерваны. Несмотря на то, что соблюдение гигиены, мытье рук и питьевая вода помогают защитить людей от инфекционных заболеваний, многие из них всё равно могут распространиться. Если бы люди не были вакцинированы, некоторые заболевания, которые стали редкими, такие как полиомиелит или корь, быстро бы распространились.
ЛОЖНЫЙ МИФ 2: «Прививки имеют некоторые вредные и долгосрочные побочные эффекты, которые еще не изучены».
Дело в том, что прививки безопасны. Реакции, возникающие при их введении, как правило, лёгкие и временные, например, боль в руке или повышение температуры.
Серьезные расстройства здоровья крайне редки. Последствия от заболевания, которое можно предотвратить вакцинацией, могут быть намного серьезнее. Например, в случае полиомиелита, болезнь может вызвать паралич, корь может вызвать энцефалит и слепоту, а также, некоторые инфекции, которые можно предотвратить с помощью вакцинации, могут привести к летальному исходу.
ЛОЖНЫЙ МИФ 3: «Комбинированная вакцина против дифтерии, столбняка, коклюша и полиомиелита может вызвать синдром внезапной детской смерти (СВДС)».
На самом деле, не существует причинно-следственной связи между введением вакцины и внезапной смертью младенцев, хотя эти вакцины вводят в периоде, в котором ребенок может страдать СВДС.
Другими словами, смерть от СВДС случайно совпадает с вакцинацией и может наступить, даже если не были сделаны прививки. Важно помнить, что эти четыре заболевания могут быть смертельными и что новорожденный, которому не были проведены прививки, подвергается серьезному риску смерти или инвалидности.
ЛОЖНЫЙ МИФ 4: «Заболевания, которые можно предотвратить с помощью прививок, практически искоренены в нашей стране, поэтому нет причин для вакцинации».
На самом деле, несмотря на то, что во многих странах заболеваемость, предотвращаемая вакцинацией, редко встречается, инфекционные агенты, которые вызывают их, продолжают распространяться в некоторых частях мира. На планете всё взаимосвязано, поэтому эти агенты могут пересекать географические границы и заражать любого незащищенного человека. Например, по состоянию на 2005 год вспышки кори были отмечены в Западной Европе у невакцинированного населения в Германии, Австрии, Бельгии, Дании, Испании, Франции, Италии, Великобритании и Швейцарии. Другим примером является то, что в тех странах, где снизилось количество вакцинации против коклюша (таких странах как Япония или Швеция), угрожающе увеличилось число случаев заболеваемости и, что еще хуже, количество смертей и неврологических осложнений, вызванных этим заболеванием.
ЛОЖНЫЙ МИФ 5: «Детские болезни, предотвращаемые вакцинацией, являются чем-то неизбежным в жизни».
Дело в том, что болезни, предотвращаемые вакцинацией, не обязательно должны быть «чем-то неизбежным в жизни». Такие заболевания, как корь, эпидемический паротит и краснуха являются серьезными и могут вызвать серьезные осложнения как у детей, так и у взрослых, такие, как пневмония, энцефалит, слепота, диарея, инфекции уха, синдром врожденной краснухи (если женщина заражается краснухой в начале беременности) и смерти. Все эти болезни и страдания можно предотвратить с помощью прививок.
ЛОЖНЫЙ МИФ 6: «Одновременное введение нескольких прививок может увеличить у детей риск возникновения побочных эффектов и перегрузить их иммунную систему».
На самом деле, согласно научным исследованиям, одновременное введение нескольких вакцин не оказывает никакого побочного действия на иммунную систему ребенка.
Кроме того, у одновременного введения прививок есть такие преимущества, как то, что требуется меньшее количество амбулаторных посещений, что экономит время и деньги и увеличивает вероятность, что дети завершат рекомендуемый график вакцинации. Кроме того, возможность получения комбинированной вакцинации, например против кори, эпидемического паротита и краснухи, предполагает меньшее количество инъекций.
Кроме того, возможность получения комбинированной вакцинации, например против кори, эпидемического паротита и краснухи, предполагает меньшее количество инъекций.
ЛОЖНЫЙ МИФ 7: «Грипп — это всего лишь небольшие неприятности, и прививка против него не очень эффективна».
Дело в том, что грипп — это нечто большее, чем просто неприятность. Это серьезная болезнь, которая каждый год вызывает от 300 000 до 500 000 смертей во всем мире. Беременные женщины и маленькие дети, в частности, подвергаются высокому риску серьезной инфекции и смерти. Вакцинация беременных женщин имеет дополнительное преимущество для защиты новорожденных (в настоящее время вакцина для детей в возрасте до шести месяцев отсутствует).
Прививка эффективна против трех наиболее распространенных штаммов, распространенных в данном сезоне. Это лучший способ уменьшить шансы заболеть серьезным гриппом и заразить других.
ЛОЖНЫЙ МИФ 8: «Приобретение иммунитета в результате болезни лучше, чем после прививки».

Дело в том, что вакцины взаимодействуют с иммунной системой и производят реакцию, подобную той, которая могла бы вызвать естественная инфекция, но не вызывать заболевания или подвергать иммунизированного человека рискам возможных осложнений.
ЛОЖНЫЙ МИФ 9: «Вакцины содержат ртуть, что является опасным для здоровья».
Ранее при изготовлении или консервации некоторых вакцин использовался тиомерсал (органическая соль, содержащая этилртуть)из-за его противомикробных свойств. Однако уже в течение нескольких лет количество используемого тиомерсала было уменьшено или полностью устранено, так как его заменили другими соединениями.
В настоящее время практически ни одна из вакцин, используемая в графиках вакцин испанских автономных сообществ, не содержит значительного количества этого вещества. Кроме того, никто не смог доказать, что тиомерсал имеет какие-либо последствия для здоровья.
ЛОЖНЫЙ МИФ 10: «Некоторые вакцины могут вызывать аутизм и другие редкие заболевания».

Некоторые представители движения под названием «Группы за отказ от прививок», считают, что вакцины ответственны за различные расстройства, такие как детский аутизм, увеличение случаев рака, лейкемия, рассеянный склероз, бесплодие, болезнь Альцгеймера, а также еще очень длинный список серьезных заболеваний. Единственно верным является то, что на сегодняшний день не доказано, что существует связь вакцинации с этими заболеваниями. Исследование доказывает, что вакцина против кори никогда не вызывает аутизм.
Подводя итог, следует отметить, что риски прививок незначительны, а преимущества очень важны для здоровья ваших детей. Помните также, что прививки не только служат для защиты вашей семьи, но и окружающих. Эффективность программ вакцинации, зависят от всех нас.
Вакцинация — это акт солидарности со здоровьем всего общества!
Источник: 10 mitos FALSOS sobre la vacunación…
Тяжелые реакции, связанные с вакциной против дифтерии, столбняка и коклюша: подробное исследование детей с припадками, эпизодами гипотонического и гипореактивного действия, высокой температурой и постоянным плачем
Цель: Патофизиология тяжелых реакций на вакцину против дифтерии, столбняка и коклюша (АКДС) изучена недостаточно. Было высказано предположение, что активный токсин коклюша в вакцине АКДС вызывает тяжелые реакции на вакцину АКДС.Большие дозы токсина коклюша вызывают гиперинсулинемию и гипогликемию, а также лейкоцитоз с преобладающим лимфоцитозом на животных моделях. Чтобы узнать больше о причинах и факторах риска тяжелых реакций на вакцину АКДС, были изучены дети, испытывающие тяжелые реакции на вакцину АКДС.
Было высказано предположение, что активный токсин коклюша в вакцине АКДС вызывает тяжелые реакции на вакцину АКДС.Большие дозы токсина коклюша вызывают гиперинсулинемию и гипогликемию, а также лейкоцитоз с преобладающим лимфоцитозом на животных моделях. Чтобы узнать больше о причинах и факторах риска тяжелых реакций на вакцину АКДС, были изучены дети, испытывающие тяжелые реакции на вакцину АКДС.
Дизайн: Проспективное наблюдение по направлениям.
Параметр: Лос Анджелес, Калифорния.
Предметы: Дети испытывают тяжелые реакции в течение 48 часов после иммунизации АКДС и оцениваются в течение 24 часов после реакции. Тяжелые реакции включали энцефалопатию, постоянный плач> или = 3 часа, эпизоды гипотонии и гипореактивности (эпизоды коллапса), лихорадку> или = 40,5 ° C или судороги. Были проведены некоторые сравнения между детьми с приступами, связанными с вакцинацией АКДС, и группой сравнения детей, страдающих фебрильными припадками, не связанными с иммунизацией.
Тяжелые реакции включали энцефалопатию, постоянный плач> или = 3 часа, эпизоды гипотонии и гипореактивности (эпизоды коллапса), лихорадку> или = 40,5 ° C или судороги. Были проведены некоторые сравнения между детьми с приступами, связанными с вакцинацией АКДС, и группой сравнения детей, страдающих фебрильными припадками, не связанными с иммунизацией.
Критерии оценки: Были выполнены анамнез и физическое обследование. Контрольные обследования были выполнены через 1 месяц. Кровь собирали для полного подсчета клеток крови с дифференциальным подсчетом лейкоцитов, измерениями химического состава сыворотки и значениями инсулина и глюкозы. Сыворотку анализировали на наличие активного коклюшного токсина как в свободном, так и в замаскированном иммунных комплексах состояниях.
Результаты: Шестьдесят детей испытали тяжелые реакции в течение 48 часов после иммунизации АКДС: у 32 детей были только судороги, у 14 субъектов были эпизоды гипотонической-гипореактивной реакции, у 2 субъектов была лихорадка> или = 40. Только 5 ° C, у 4 субъектов был постоянный плач> или = 3 часа, у 6 детей были судороги и лихорадка> или = 40,5 ° C, и у 2 детей был постоянный плач и судороги. Дети с припадками имели высокий уровень припадков в личном и семейном анамнезе, и у 90% была задокументированная лихорадка (> или = 38 ° C). Постоянный плач был связан с болезненными местными реакциями. Эффекты, которые могли быть вызваны вакциной коклюшным токсином, не обнаружены. Лимфоцитоза и гипогликемии не было.Были отмечены некоторые относительно повышенные значения инсулина; однако этот результат был также отмечен в группе сравнения детей, у которых наблюдались фебрильные судороги, не связанные с иммунизацией. Биологически активный коклюшный токсин не был обнаружен в сыворотке крови детей с тяжелой реакцией на вакцину АКДС.
Только 5 ° C, у 4 субъектов был постоянный плач> или = 3 часа, у 6 детей были судороги и лихорадка> или = 40,5 ° C, и у 2 детей был постоянный плач и судороги. Дети с припадками имели высокий уровень припадков в личном и семейном анамнезе, и у 90% была задокументированная лихорадка (> или = 38 ° C). Постоянный плач был связан с болезненными местными реакциями. Эффекты, которые могли быть вызваны вакциной коклюшным токсином, не обнаружены. Лимфоцитоза и гипогликемии не было.Были отмечены некоторые относительно повышенные значения инсулина; однако этот результат был также отмечен в группе сравнения детей, у которых наблюдались фебрильные судороги, не связанные с иммунизацией. Биологически активный коклюшный токсин не был обнаружен в сыворотке крови детей с тяжелой реакцией на вакцину АКДС.
Выводы: Приступы, связанные с вакциной АКДС, имеют клинические характеристики, аналогичные фебрильным припадкам, а постоянный плач вызывается болезненными местными реакциями.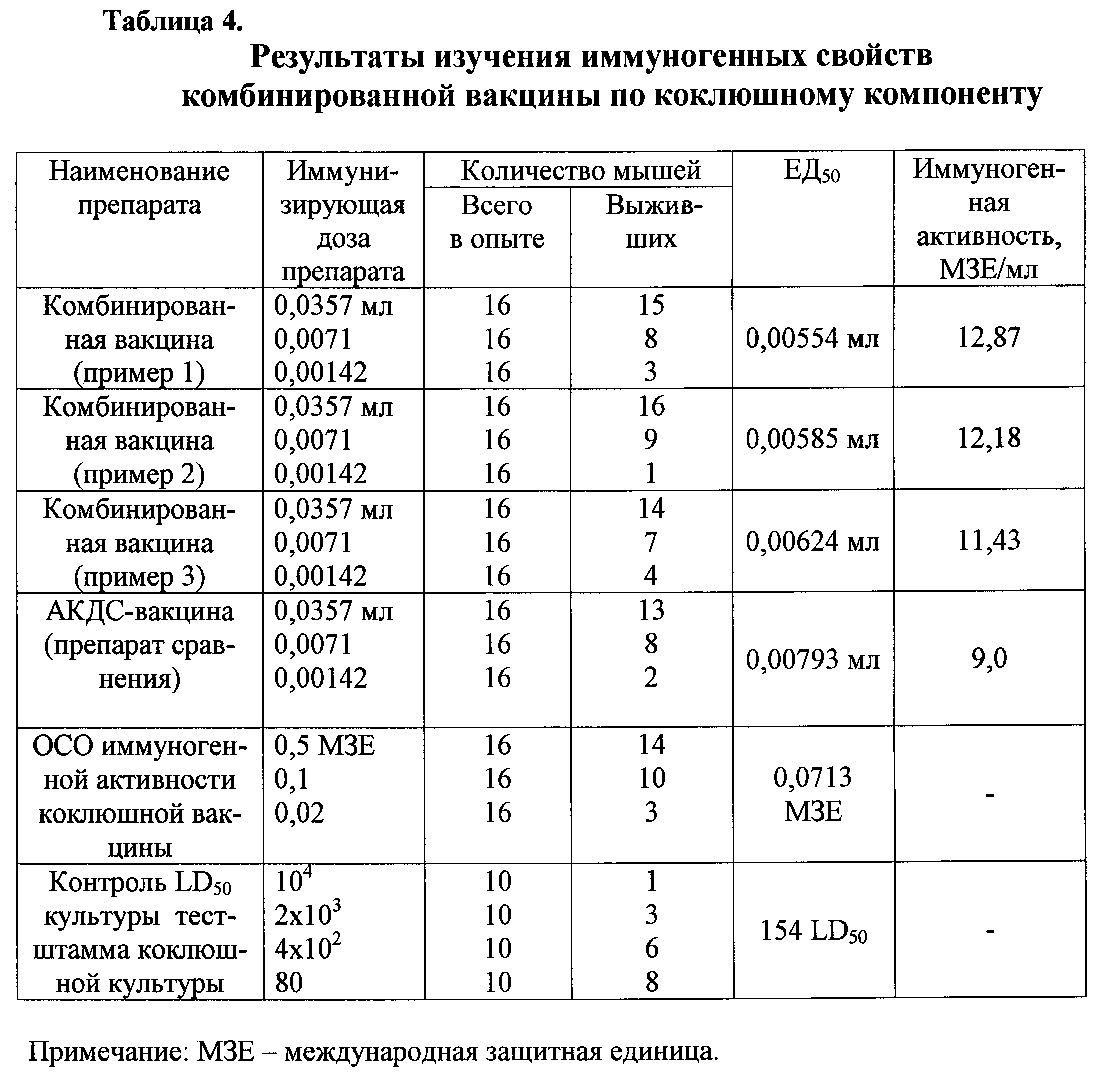 Эндотоксин вакцины является причиной лихорадочных реакций на вакцину АКДС. Мы не нашли доказательств того, что коклюшный токсин вакцины АКДС играет роль в тяжелых реакциях на вакцину АКДС.
Эндотоксин вакцины является причиной лихорадочных реакций на вакцину АКДС. Мы не нашли доказательств того, что коклюшный токсин вакцины АКДС играет роль в тяжелых реакциях на вакцину АКДС.
Вакцина против дифтерии | Навигатор здоровья NZ
Вакцина против дифтерии защищает от инфекции дифтерии. Узнайте о вакцине и возможных побочных эффектах.
| Вид лекарства | Также называется |
|---|---|
|
|
Что такое вакцина от дифтерии?
Вакцина против дифтерии обеспечивает защиту от инфекции дифтерии.Это серьезное заболевание, которое может быстро привести к проблемам с дыханием. Это вызвано бактериями, поражающими слизистую оболочку носа, рта и горла. Это может повредить ваше сердце, а в тяжелых случаях может привести к смерти.
Это может повредить ваше сердце, а в тяжелых случаях может привести к смерти.
Благодаря вакцинации дифтерия в Новой Зеландии стала редкостью. Однако все еще существует риск того, что дифтерия может попасть в Новую Зеландию из-за границы. Узнать больше о дифтерии .
При вакцинации организм вырабатывает антитела против бактерий, вызывающих дифтерию.Это означает, что ваше тело может реагировать быстрее и эффективнее, чтобы предотвратить инфекцию. Это происходит потому, что, впервые встречаясь с неинфекционной версией бактерий в вакцине, он учится распознавать ее. Когда он снова встречается, ваше тело может реагировать намного быстрее и эффективнее.
Когда вводят вакцину, содержащую дифтерию?
В Новой Зеландии вакцина против дифтерии вводится в комбинации с другими вакцинами в виде одной инъекции и выпускается под разными брендами: Infanrix-hexa®, Infanrix-IPV®, Boostrix® и ADT Booster®.
Для полной защиты требуется вакцинация 3 или более дозами вакцины, содержащей дифтерию, с последующей повторной вакцинацией на протяжении всей жизни.
В рамках Новозеландского календаря иммунизации детей вакцина, содержащая дифтерию, предлагается бесплатно по адресу:
- младенцев в 6 недель, 3 месяца и 5 месяцев как Инфанрикс-гекса®
- детей в возрасте 4 лет по схеме Инфанрикс-ИПВ®.
Подробнее об иммунизации детей.
Получение вакцины от дифтерии в детстве не дает пожизненного иммунитета, поскольку действие вакцины со временем проходит, поэтому необходимы бустерные дозы. Бустерные дозы бесплатны для детей в 11 лет и взрослых в возрасте 65 лет (Boostrix®). Взрослые, которые ранее не получали 4 дозы дифтерийной вакцины, могут получить Boostrix в 45 лет.
Подробнее об иммунизации детей старшего возраста и иммунизации пожилых людей.
Беременность
Если вы беременны, вам рекомендуется сделать вакцину Boostrix во втором или третьем триместре.Узнайте больше о беременности и иммунизации.
Путешествие
Если вы планируете поездку в страны с риском заражения дифтерией, убедитесь, что вы полностью вакцинированы от дифтерии. Если с момента приема последней дозы прошло более 10 лет, рекомендуется ревакцинация с низкой дозой дифтерийной вакцины.
Если с момента приема последней дозы прошло более 10 лет, рекомендуется ревакцинация с низкой дозой дифтерийной вакцины.
Как вводятся вакцины, содержащие дифтерию?
Эти вакцины обычно вводятся внутримышечно (вводятся в мышцу) в плечо или бедро.Однако, если у вас высокий риск кровотечения, вакцину можно ввести глубоко подкожно (под кожу).
Каковы побочные эффекты вакцины против дифтерии?
Как и все лекарства, вакцины могут вызывать побочные эффекты, хотя они возникают не у всех.
| Побочные эффекты | Что мне делать? |
|---|---|
|
|
Младенцы и дети
| |
|
|
Где я могу сделать прививку?
Лучшее место для вакцинации — это ваша семейная поликлиника.У них есть ваша медицинская карта, и они могут проверить, делали ли вы уже конкретную вакцинацию. Прививку могут сделать ваш врач или медсестра.
Если у вас нет семейного врача, вы можете обратиться в одну из поликлиник, работающих в нерабочее время. Сначала позвоните им, чтобы убедиться, что они могут помочь вам с необходимой вам вакцинацией.
Вы можете найти ближайшую к вам клинику на веб-сайте Healthpoint. Введите свой адрес и регион и в разделе «Выберите услугу» нажмите «Врачи общей практики / Неотложная и неотложная медицинская помощь».
Вакцины, включенные в Национальный график иммунизации, бесплатны. Другие вакцины финансируются только для людей с особым риском заболевания. Вы можете оплатить вакцины, которые вы не имеете права получать бесплатно.
Узнать больше
По следующим ссылкам можно получить дополнительную информацию о вакцинах, содержащих дифтерию:
Информация для потребителей Medsafe
Список литературы
- Дифтерия Консультативный центр иммунизации, NZ
- Boostrix Консультативный центр по иммунизации, NZ
- Infanrix-hexa Консультативный центр по иммунизации, NZ
- Infanrix-IPV Консультативный центр по иммунизации, NZ
- Национальное руководство по иммунизации от дифтерии, 2020 г.
Вакцина от коклюша (прививки TDAP и DTAP)
Если у вас есть дополнительная информация о вакцине от коклюша, позвоните или посетите ближайшее отделение Pharmaca.
НАЙТИ МАГАЗИН
Pharmaca предлагает бустерные прививки Tdap, которые предлагают иммунизацию от коклюша (коклюша), а также от дифтерии и столбняка.
Заболеваемость коклюшем резко возросла по всей стране за последние два года, и во многих штатах (включая Калифорнию и Колорадо) теперь закон штата требует, чтобы учащиеся средних и старших классов были вакцинированы перед поступлением в школу.
Где я могу получить вакцину от коклюша?Думаете о вакцинации от коклюша? Щелкните здесь, чтобы назначить встречу.
В течение многих лет мы предлагали множество прививок, рекомендованных CDC при определенных проблемах со здоровьем и перед поездкой за границу. Мы принимаем услуги большинства крупных страховых компаний, поэтому вакцинация будет удобной и доступной.
Что такое коклюш? Коклюш, формально известный как коклюш, является очень заразным респираторным заболеванием, вызываемым определенным типом бактерий, который называется Bordetella pertussis .Бактерии этого заболевания прикрепляются к ресничкам, выстилающим часть верхних дыхательных путей, а затем выделяют токсины, которые затем повреждают реснички и вызывают набухание дыхательных путей дыхательной системы.
Коклюш, или коклюш, получил свое обычное название от сильного отрывного кашля, за которым следует высокий вдох, который звучит как «крик».
В первую очередь он поражает детей, слишком маленьких для того, чтобы пройти полный курс вакцинации от коклюша, а также подростков или взрослых с ослабленным иммунитетом.
Симптомы коклюшаРанние признаки коклюша обычно начинаются с симптомов простуды, а иногда и с кашля или лихорадки. У младенцев и детей ясельного возраста кашель может быть слабым или отсутствовать вовсе. Коклюш наиболее опасен для младенцев.
Симптомы коклюша обычно проявляются примерно в две стадии. Ранние симптомы могут длиться 1-2 недели и могут включать:
- Насморк
- Субфебрильная температура (как правило, минимальная на протяжении болезни)
- Легкий, эпизодический кашель
- Апноэ — пауза в дыхании (у младенцев)
После самых ранних стадий заболевания (примерно через 1-2 недели) могут появиться более традиционные симптомы коклюша. В их числе:
В их числе:
- Приступы частого быстрого кашля с последующим пронзительным криком
- Приступы рвоты во время или после кашля
- Истощение после приступов кашля
- Может вызывать сильный и частый кашель снова и снова, пока воздух не выйдет из легких.Когда в легких больше нет воздуха, вы вынуждены вдыхать с громким «кричащим» звуком. Этот сильный кашель может вызвать рвоту и истощение.
- Пациенты обычно могут выглядеть довольно хорошо в промежутке. Приступы кашля могут стать более частыми и усугубляться по мере продолжения болезни и чаще возникать ночью. Эти припадки могут длиться до 10 недель и более.
Существует два разных типа вакцин от коклюша, известных по сокращенным инициализам, Tdap и DTaP.
Оба содержат инактивированные формы токсина, вырабатываемые бактериями, вызывающими три заболевания, из которых состоит сама вакцина. «Инактивированный» означает, что вещество больше не вызывает болезни, но заставляет человеческий организм вырабатывать антитела, чтобы обеспечить иммунитет против самих токсинов.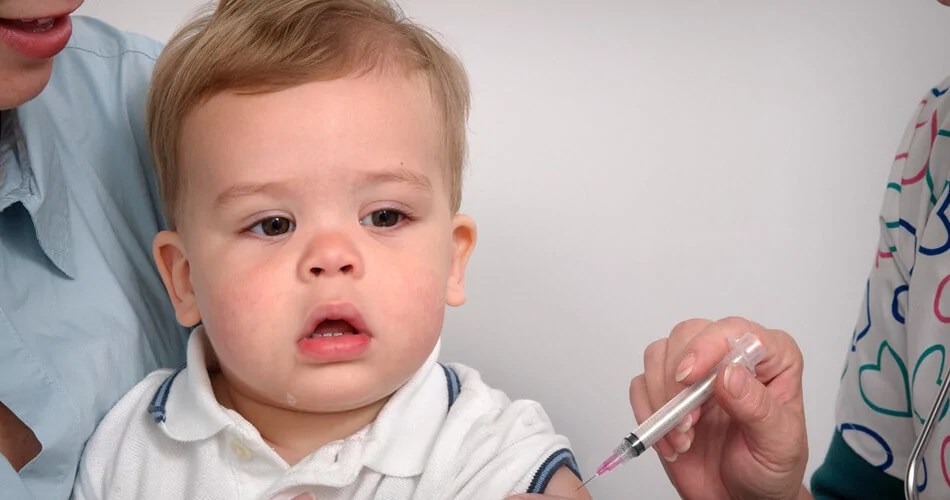
| ДТАП | Тдап | |
| Возраст | Для детей до 7 лет | Ракета-носитель в возрасте 11 лет или в любое время между 19 и 64 годами |
| Назначение | Выработать иммунитет к дифтерии, столбняку и коклюшу | Booster обеспечивает постоянную защиту от дифтерии, столбняка, коклюша |
| Дозировки | 5 доз до 7 лет | 1 каждые 10 лет |
| Риски | Риск аллергической реакции | Риск аллергической реакции |
Вакцина против коклюша
Текущая версия вакцинации против коклюша предназначена для младенцев, детей, подростков, подростков и даже взрослых. Вакцина DTaP от коклюша предназначена для детей и малышей, а бустерная вакцина Tdap предназначена для детей раннего возраста, подростков и взрослых.
Вакцина DTaP от коклюша предназначена для детей и малышей, а бустерная вакцина Tdap предназначена для детей раннего возраста, подростков и взрослых.
CDC рекомендует прививку от коклюша всем младенцам и детям, подросткам и подросткам и даже беременным женщинам. Тем пожилым людям, которые никогда не делали ревакцинацию Tdap, также следует сделать прививку от коклюша.
График вакцины DTaPДети должны получить пять доз вакцины DTaP в следующем возрасте:
- 2 месяца
- 4 месяца
- 6 месяцев
- 15–18 месяцев
- 4–6 лет
DTaP можно вводить одновременно с другими вакцинами.
Вакцина от коклюша для взрослыхВзрослым в возрасте 19 лет и старше требуется одноразовая вакцинация от коклюша. Tdap — это комбинированная вакцина от столбняка и дифтерии. Следующие пациенты также должны получить ревакцинацию:
- Беременным женщинам следует делать прививку в третьем триместре
- Все взрослые, которые ожидают близкого контакта с младенцами младше 12 месяцев, в идеале, по крайней мере, за две недели до контакта
Побочные эффекты вакцин Tdap и DTap незначительны, если они вообще присутствуют. Риск того, что вакцина причинит серьезный вред или смерть, чрезвычайно мал.
Риск того, что вакцина причинит серьезный вред или смерть, чрезвычайно мал.
Легкие побочные эффекты:
- Лихорадка
- Покраснение или припухлость в месте инъекции
- Болезненность или болезненность в месте инъекции
- Суетливость
- Усталость или плохой аппетит
- Рвота
Умеренные побочные эффекты (редко)
- Изъятие
- Непрерывный плач 3 часа и более
- Высокая температура, более 105 ° F
Adacel, Boostrix (вакцина против столбняка и дифтерии / бесклеточная вакцина против коклюша) дозирование, показания, взаимодействия, побочные эффекты и др.
вакцина против дифтерии / столбняка / от вертлужного грызуна — инъекции
(dip-THEER-ee-uh / TET-un-us / per-TUSS-iss)
ОБЩЕЕ НАЗВАНИЕ БРЕНДА: Adacel, Boostrix
ПРИМЕНЕНИЕ: Эта вакцина используется для поддержания защиты (иммунитета) от дифтерии, столбняка (тризм) и коклюша (коклюша) у детей и взрослых, которые были вакцинированы от этих болезней в прошлом. Вакцинация — лучший способ защититься от этих опасных для жизни заболеваний. Вакцины работают, заставляя организм вырабатывать собственную защиту (антитела). Бустерные дозы необходимы для поддержания иммунитета, поскольку уровни антител со временем могут стать слишком низкими для обеспечения необходимой защиты.
Вакцинация — лучший способ защититься от этих опасных для жизни заболеваний. Вакцины работают, заставляя организм вырабатывать собственную защиту (антитела). Бустерные дозы необходимы для поддержания иммунитета, поскольку уровни антител со временем могут стать слишком низкими для обеспечения необходимой защиты.
КАК ИСПОЛЬЗОВАТЬ: Прочтите всю информацию о вакцинах, которую вы можете получить у своего лечащего врача, перед тем, как получить вакцину. Если у вас есть какие-либо вопросы, обратитесь к своему лечащему врачу. Это лекарство вводится путем инъекции в мышцу медицинским работником.Обычно вакцину вводят в верхнюю часть руки. Эту вакцину можно вводить одновременно с другими вакцинами (например, против гепатита B), используя отдельные иглы и места инъекции.
ПОБОЧНЫЕ ДЕЙСТВИЯ: Возможны боль, отек или покраснение в месте инъекции. Также могут возникнуть головная боль, усталость, ломота в теле, тошнота, диарея, лихорадка, озноб, рвота или болезненность / опухание суставов. Для уменьшения болезненности можно использовать ацетаминофен или ибупрофен (кроме аспирина). Если какой-либо из этих эффектов сохраняется или ухудшается, немедленно сообщите об этом своему врачу.В редких случаях у некоторых людей возникают такие симптомы, как обморок, головокружение, изменение зрения или звон в ушах сразу после введения вакцины. Немедленно сообщите своему врачу, если у вас есть какие-либо из этих симптомов. Сидение или лежа могут помочь, поскольку эти симптомы обычно длятся недолго. Помните, что это лекарство было прописано, потому что ваш лечащий врач посчитал, что польза для вас больше, чем риск побочных эффектов. Многие люди, принимающие это лекарство, не имеют серьезных побочных эффектов.Немедленно сообщите своему врачу, если у вас есть какие-либо серьезные побочные эффекты, в том числе: высокая температура (выше 104 градусов F / 40 градусов C), судороги, онемение / покалывание, мышечная слабость, затрудненное дыхание. Очень серьезная аллергическая реакция на это. препарат встречается редко.
Для уменьшения болезненности можно использовать ацетаминофен или ибупрофен (кроме аспирина). Если какой-либо из этих эффектов сохраняется или ухудшается, немедленно сообщите об этом своему врачу.В редких случаях у некоторых людей возникают такие симптомы, как обморок, головокружение, изменение зрения или звон в ушах сразу после введения вакцины. Немедленно сообщите своему врачу, если у вас есть какие-либо из этих симптомов. Сидение или лежа могут помочь, поскольку эти симптомы обычно длятся недолго. Помните, что это лекарство было прописано, потому что ваш лечащий врач посчитал, что польза для вас больше, чем риск побочных эффектов. Многие люди, принимающие это лекарство, не имеют серьезных побочных эффектов.Немедленно сообщите своему врачу, если у вас есть какие-либо серьезные побочные эффекты, в том числе: высокая температура (выше 104 градусов F / 40 градусов C), судороги, онемение / покалывание, мышечная слабость, затрудненное дыхание. Очень серьезная аллергическая реакция на это. препарат встречается редко.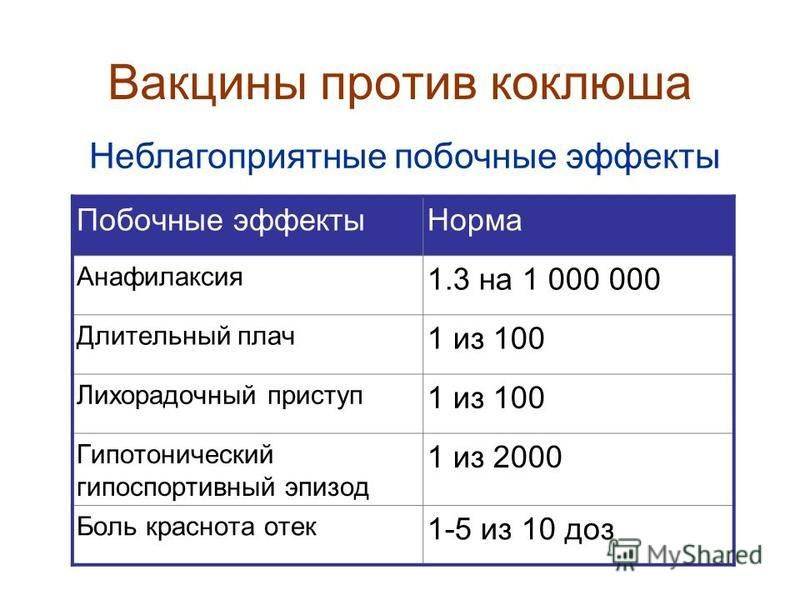 Однако немедленно обратитесь за медицинской помощью, если вы заметили какие-либо симптомы серьезной аллергической реакции, в том числе: сыпь, зуд / отек (особенно лица / языка / горла), сильное головокружение, затрудненное дыхание. Это не полный список возможных причин. побочные эффекты.Если вы заметили другие эффекты, не перечисленные выше, обратитесь к своему врачу. Обратитесь к врачу за медицинской консультацией о побочных эффектах. Следующие ниже номера не являются медицинскими советами, но в США вы можете сообщать о побочных эффектах в Систему сообщений о побочных эффектах вакцин (VAERS) по телефону 1-800-822-7967. В Канаде вы можете позвонить в Секцию безопасности вакцин Агентства общественного здравоохранения Канады по телефону 1-866-844-0018.
Однако немедленно обратитесь за медицинской помощью, если вы заметили какие-либо симптомы серьезной аллергической реакции, в том числе: сыпь, зуд / отек (особенно лица / языка / горла), сильное головокружение, затрудненное дыхание. Это не полный список возможных причин. побочные эффекты.Если вы заметили другие эффекты, не перечисленные выше, обратитесь к своему врачу. Обратитесь к врачу за медицинской консультацией о побочных эффектах. Следующие ниже номера не являются медицинскими советами, но в США вы можете сообщать о побочных эффектах в Систему сообщений о побочных эффектах вакцин (VAERS) по телефону 1-800-822-7967. В Канаде вы можете позвонить в Секцию безопасности вакцин Агентства общественного здравоохранения Канады по телефону 1-866-844-0018.
МЕРЫ ПРЕДОСТОРОЖНОСТИ: Перед вакцинацией сообщите своему лечащему врачу, если у вас аллергия на нее; или к любым другим вакцинам; или если у вас есть другие аллергии.Этот продукт может содержать неактивные ингредиенты (например, латекс), которые могут вызывать аллергические реакции или другие проблемы. Для получения более подробной информации поговорите со своим лечащим врачом. Перед вакцинацией расскажите своему лечащему врачу о своей истории болезни, особенно о: расстройствах нервной системы (например, судороги, энцефалопатия, синдром Гийена-Барре), текущем заболевании / инфекции, иммунной системе. расстройства (например, из-за ВИЧ-инфекции, некоторых видов рака, таких как лейкемия / лимфома, рак или лучевая терапия), история вакцинации, включая предыдущие реакции на любые вакцины.Эта вакцина обычно рекомендуется во время беременности. Обсудите риски и преимущества со своим лечащим врачом. Неизвестно, проникает ли эта вакцина в грудное молоко. Перед кормлением грудью проконсультируйтесь со своим врачом.
Для получения более подробной информации поговорите со своим лечащим врачом. Перед вакцинацией расскажите своему лечащему врачу о своей истории болезни, особенно о: расстройствах нервной системы (например, судороги, энцефалопатия, синдром Гийена-Барре), текущем заболевании / инфекции, иммунной системе. расстройства (например, из-за ВИЧ-инфекции, некоторых видов рака, таких как лейкемия / лимфома, рак или лучевая терапия), история вакцинации, включая предыдущие реакции на любые вакцины.Эта вакцина обычно рекомендуется во время беременности. Обсудите риски и преимущества со своим лечащим врачом. Неизвестно, проникает ли эта вакцина в грудное молоко. Перед кормлением грудью проконсультируйтесь со своим врачом.
ВЗАИМОДЕЙСТВИЕ С ЛЕКАРСТВЕННЫМИ СРЕДСТВАМИ: Взаимодействие с лекарствами может изменить то, как действуют ваши лекарства, или повысить риск серьезных побочных эффектов. Этот документ не содержит всех возможных лекарственных взаимодействий. Составьте список всех продуктов, которые вы используете (включая рецептурные / безрецептурные препараты и растительные продукты), и поделитесь им со своим лечащим врачом. Не начинайте, не останавливайте и не изменяйте дозировку каких-либо лекарств без одобрения врача. Некоторые продукты, которые могут взаимодействовать с этой вакциной, включают: лекарства, ослабляющие иммунную систему (включая циклоспорин, такролимус, химиотерапию рака, кортикостероиды, такие как преднизон), другие вакцины (например, анатоксины дифтерии / столбняка).
Не начинайте, не останавливайте и не изменяйте дозировку каких-либо лекарств без одобрения врача. Некоторые продукты, которые могут взаимодействовать с этой вакциной, включают: лекарства, ослабляющие иммунную систему (включая циклоспорин, такролимус, химиотерапию рака, кортикостероиды, такие как преднизон), другие вакцины (например, анатоксины дифтерии / столбняка).
ПЕРЕДОЗИРОВКА: Не применимо.
ПРИМЕЧАНИЯ: Существуют различные комбинации вакцин. Основываясь на вашем возрасте, истории вакцинации и предыдущей реакции на вакцины, ваш лечащий врач определит наиболее подходящую для вас.Обсудите риски и преимущества вакцинации со своим лечащим врачом. История заражения столбняком или дифтерией не всегда защищает от заражения этими бактериями в будущем. Вы все равно должны получить эту вакцину, если ваш лечащий врач назначит ее для вас.
ПРОПУЩЕННАЯ ДОЗА: Важно получать каждую вакцинацию в соответствии с графиком. Обязательно запишите дату последней вакцинации в своей медицинской карте.
ХРАНЕНИЕ: Хранить в холодильнике.Не мерзни. Храните все лекарства в недоступном для детей и домашних животных. Не смывайте лекарства в унитаз и не выливайте их в канализацию, если это не предписано. Правильно утилизируйте этот продукт, когда срок его годности истек или он больше не нужен. Проконсультируйтесь с фармацевтом или в местной компании по утилизации отходов.
Последний раз информация обновлялась в августе 2021 г. Авторские права (c) 2021 First Databank, Inc.
ВАЖНАЯ ИНФОРМАЦИЯ: КАК ИСПОЛЬЗОВАТЬ ДАННУЮ ИНФОРМАЦИЮ: Это сводка и НЕ содержит всей возможной информации об этом продукте.Эта информация не гарантирует, что этот продукт безопасен, эффективен или подходит для вас. Эта информация не является индивидуальным медицинским советом и не заменяет совет вашего лечащего врача. Всегда спрашивайте у своего лечащего врача полную информацию об этом продукте и ваших конкретных медицинских потребностях.
ВакцинаTd (столбняк, дифтерия) — что вам нужно знать: MedlinePlus Medical Encyclopedia
Зачем делать прививки?
Вакцина Td может предотвратить столбняк и дифтерию.
Столбняк попадает в организм через порезы или раны. Дифтерия передается от человека к человеку.
- Столбняк (T) вызывает болезненное скованность мышц. Столбняк может привести к серьезным проблемам со здоровьем, включая невозможность открывать рот, проблемы с глотанием и дыханием или смерть.
- ДИПИТЕРИЯ (D) может привести к затрудненному дыханию, сердечной недостаточности, параличу или смерти.
Вакцина Td
Td предназначена только для детей от 7 лет и старше, подростков и взрослых.
Td обычно назначается как бустерная доза каждые 10 лет или через 5 лет в случае тяжелой и грязной раны или ожога.
Вместо Td можно использовать другую вакцину, называемую «Tdap». Tdap защищает не только от столбняка и дифтерии, но и от коклюша, также известного как «коклюш».
Td можно вводить одновременно с другими вакцинами.
Поговорите со своим врачом
Сообщите своему провайдеру вакцинации, если человек, получающий вакцину:
- Имел аллергическую реакцию после предыдущей дозы любой вакцины, которая защищает от столбняка или дифтерии , или имеет какую-либо тяжелая, опасная для жизни аллергия
- Когда-либо было Синдром Гийена-Барре (также называемый «СГБ»)
- Испытывал сильную боль или отек после предыдущей дозы любой вакцины, защищающей от столбняка или дифтерии
В некоторых случаях ваш лечащий врач может решить отложить вакцинацию Td до следующего визита.
Люди с легкими заболеваниями, такими как простуда, могут быть вакцинированы. Людям с умеренным или тяжелым заболеванием обычно следует дождаться выздоровления, прежде чем делать прививку Td.
Ваш лечащий врач может предоставить вам дополнительную информацию.
Риски реакции на вакцину
Боль, покраснение или припухлость в месте введения вакцины, умеренная температура, головная боль, чувство усталости и тошнота, рвота, диарея или боль в животе иногда возникают после вакцинации Td.
Иногда люди теряют сознание после медицинских процедур, включая вакцинацию.Сообщите своему врачу, если вы чувствуете головокружение, изменения зрения или звон в ушах.
Как и в случае с любым лекарством, существует очень малая вероятность того, что вакцина вызовет тяжелую аллергическую реакцию, другие серьезные травмы или смерть.
Что делать, если возникла серьезная проблема?
Аллергическая реакция может возникнуть после того, как вакцинированный человек покинет клинику. Если вы заметили признаки тяжелой аллергической реакции (крапивница, отек лица и горла, затрудненное дыхание, учащенное сердцебиение, головокружение или слабость), позвоните по телефону 9-1-1 и доставьте человека в ближайшую больницу.
Если вы заметили признаки тяжелой аллергической реакции (крапивница, отек лица и горла, затрудненное дыхание, учащенное сердцебиение, головокружение или слабость), позвоните по телефону 9-1-1 и доставьте человека в ближайшую больницу.
Если вас беспокоят другие признаки, позвоните своему врачу.
О побочных реакциях следует сообщать в Систему сообщений о побочных эффектах вакцин (VAERS). Этот отчет обычно подает ваш лечащий врач, или вы можете сделать это самостоятельно. Посетите веб-сайт VAERS по адресу vaers.hhs.gov или позвоните по телефону 1-800-822-7967 . VAERS предназначен только для сообщения о реакциях, и сотрудники VAERS не дают медицинских консультаций.
Национальная программа компенсации травм от вакцин
Национальная программа компенсации травм от вакцин (VICP) — это федеральная программа, созданная для компенсации людям, которые могли быть травмированы некоторыми вакцинами.Срок подачи претензий относительно предполагаемых травм или смерти в результате вакцинации составляет всего два года. Посетите веб-сайт VICP по адресу www.hrsa.gov/vaccine-compensation/index.html или позвоните по телефону 1-800-338-2382 , чтобы узнать о программе и о том, как подать иск.
Посетите веб-сайт VICP по адресу www.hrsa.gov/vaccine-compensation/index.html или позвоните по телефону 1-800-338-2382 , чтобы узнать о программе и о том, как подать иск.
Как я могу узнать больше?
Обратитесь в центры по контролю и профилактике заболеваний (CDC):
Дифтерия | История вакцин
Симптомы и возбудительДифтерия вызывается бактериями под названием Corynebacterium diphtheriae. Бактерии выделяют мощный токсин, который наносит вред тканям тела.
Ранние симптомы дифтерии похожи на симптомы простуды. Они включают боль в горле, потерю аппетита и лихорадку. По мере прогрессирования заболевания может проявляться наиболее заметный признак дифтерийной инфекции: густое серое вещество, называемое псевдомембраной, может распространяться по тканям носа, миндалинам, гортани и / или глотке.
Псевдомембрана образуется из продуктов жизнедеятельности и белков, связанных с токсином, выделяемым бактериями.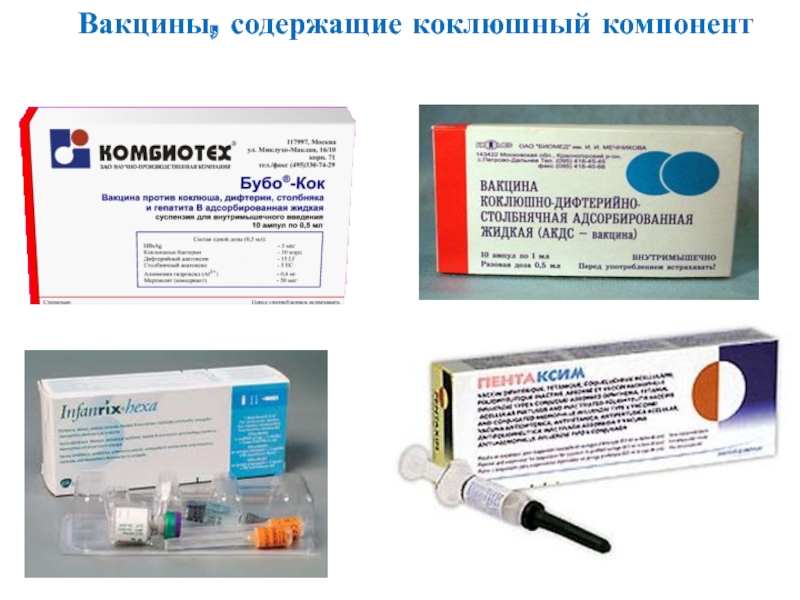 Псевдомембрана прилипает к тканям и может затруднять дыхание.
Псевдомембрана прилипает к тканям и может затруднять дыхание.
Дифтерия передается от человека к человеку, как правило, воздушно-капельным путем. Инфицированный человек, если его не лечить антибиотиками, заразен в течение двух-трех недель.
Лечение и уходЛечение дифтерии включает использование антибиотиков для уничтожения дифтерийных бактерий и антитоксина для нейтрализации токсинов, выделяемых этими бактериями.Больных с дифтерией обычно держат в изоляции до тех пор, пока они не теряют способность инфицировать других, обычно примерно через 48 часов после начала лечения антибиотиками.
Осложнения Токсин дифтерии может попасть в сердце, мышцы, почки и печень, где он может временно или навсегда повредить эти органы. Осложнения дифтерии могут включать миокардит (повреждение сердечной мышцы), неврит (воспаление нервов, которое может способствовать повреждению нервов, параличу, дыхательной недостаточности и пневмонии), обструкцию дыхательных путей и инфекцию уха.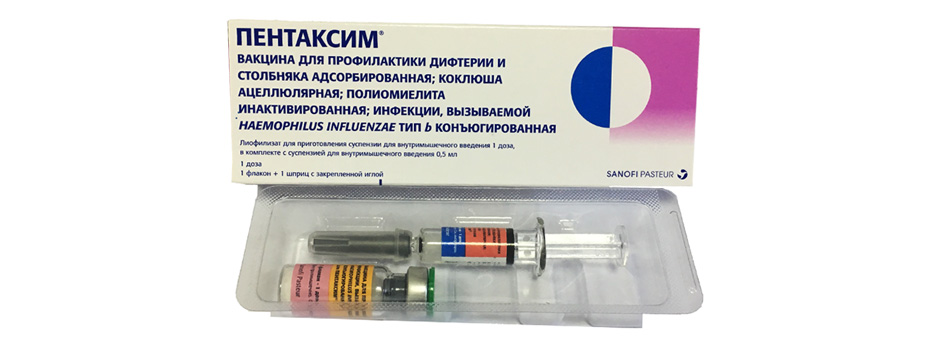
Когда-то дифтерия была основной причиной болезней и смерти детей. В 1921 году в Соединенных Штатах было зарегистрировано 206 000 случаев дифтерии, что привело к 15 520 смертельным исходам (коэффициент летальности 7,5%). Летальность от дифтерии колеблется от примерно 20% для лиц в возрасте до пяти лет и старше 40 лет до 5–10% для лиц в возрасте 5–40 лет. Дифтерия была третьей по значимости причиной смерти детей в Англии и Уэльсе в 1930-х годах. Сегодня в Соединенных Штатах дифтерия встречается крайне редко; в период с 2004 по 2011 год официальным органам здравоохранения не сообщалось ни о каких случаях дифтерии.Один случай был предварительно зарегистрирован в 2012 году.
Доступные вакцины и кампании вакцинации Иммунизация от дифтерии проводится анатоксином (модифицированная версия дифтерийного токсина). Дифтерийный анатоксин не вводится в виде однократной инъекции, а скорее сочетается со столбнячным анатоксином и, часто, с коклюшной вакциной в препарате, называемом Tdap, DTaP, Td или DT.
С момента внедрения эффективной иммунизации, начиная с 1920-х годов, заболеваемость дифтерией резко упала в Соединенных Штатах и других странах, где вакцинация проводится повсеместно.В 1974 г. охват иммунизацией от дифтерии расширился, когда Всемирная организация здравоохранения включила анатоксин дифтерии в свой список рекомендуемых иммунизаций для своей Расширенной программы иммунизации для развивающихся стран.
В период с 2004 по 2008 год случаев дифтерии в США не регистрировалось. Однако болезнь продолжает играть важную роль во всем мире. В 2007 году во всем мире было зарегистрировано 4 190 случаев дифтерии, что, вероятно, является заниженной оценкой фактического числа случаев.
Рекомендации США по вакцинации Действующий в США календарь иммунизации детей от дифтерии включает пять иммунизаций дифтерийным анатоксином в возрасте до шести лет, а также одну бустерную дозу для подростков. Все прививки от дифтерии детям делаются в виде инъекций в сочетании со столбнячным анатоксином и коклюшной вакциной (известной как DTaP).
Взрослые получают дифтерийный анатоксин в сочетании с ревакцинацией против столбнячного анатоксина, которую рекомендуется проводить каждые десять лет.Продукт для взрослых может защитить от столбняка и дифтерии (вакцина, известная как Td) или столбняка, дифтерии и коклюша (вакцина, известная как Tdap).
Дополнительная информация
Для получения дополнительной информации о дифтерии и ее истории см. Хронологию дифтерии.
ИсточникиЦентры по контролю и профилактике заболеваний. Эпидемиология и профилактика заболеваний, предупреждаемых с помощью вакцин: дифтерия. Аткинсон, У., Вулф, С., Хамборски, Дж., Макинтайр, Л., ред. 13-е изд. Вашингтон, округ Колумбия: Фонд общественного здравоохранения, 2015 г. (379 КБ). Дата обращения 17.01.2018.
ВОЗ, Региональное бюро для стран Западной части Тихого океана. Дифтерия. Дата обращения 17.01.2018.
Чтобы читать PDF-файлы, загрузите и установите Adobe Reader .
Последнее обновление 17 января 2018
анатоксинов дифтерии / столбняка; Вакцина против коклюша, вакцина АКДС для инъекций
Что это за лекарство?
ТОКСОИДЫ ДИФТЕРИИ и столбняка; ВАКЦИНА ОТ ПЕРТУССА (отличается от нее и TET n us TOK soids; согласно TUS — это ВАК) используется для предотвращения дифтерии, столбняка и коклюша.
Это лекарство можно использовать для других целей; Если у вас есть вопросы, обратитесь к своему врачу или фармацевту.
ОБЩЕЕ НАЗВАНИЕ БРЕНДА: Adacel, Boostrix, Certiva, Daptacel, Infanrix, Tripedia
Что мне следует сказать своему врачу, прежде чем я приму это лекарство?
Им необходимо знать, есть ли у вас какое-либо из этих условий:
- Заболевания крови, такие как гемофилия
- лихорадка или инфекция
- Проблемы с иммунной системой
- Неврологическое заболевание
- изъятий
- необычная или аллергическая реакция на вакцины, тимеросал, латекс, другие лекарства, пищевые продукты, красители или консерванты
- беременна или пытается забеременеть
- грудное вскармливание
Как мне использовать это лекарство?
Эта вакцина предназначена для инъекции в мышцу. Его дает специалист в области здравоохранения.
Его дает специалист в области здравоохранения.
Копия информационных сообщений о вакцинах будет выдаваться перед каждой вакцинацией. Внимательно читайте этот лист каждый раз. Лист может часто меняться.
Поговорите со своим педиатром по поводу использования этой вакцины у детей. Хотя вакцину АКДС можно вводить детям в возрасте от 6 недель до 7 лет, а вакцину АКДС — детям не моложе 10 лет, меры предосторожности все же применяются.
Передозировка: Если вы считаете, что приняли слишком много этого лекарства, немедленно обратитесь в токсикологический центр или в отделение неотложной помощи.
ПРИМЕЧАНИЕ: Это лекарство предназначено только для вас. Не делись этим лекарством с другими.
Что делать, если я пропущу дозу?
Важно не пропустить дозу. Позвоните своему врачу или медицинскому работнику, если вы не можете прийти на прием.
Что может взаимодействовать с этим лекарством?
- иммунный глобулин
- лекарств, подавляющих вашу иммунную функцию, таких как адалимумаб, анакинра, инфликсимаб
- лекарств для лечения рака
- лекарственных средств, которые лечат или предотвращают образование тромбов, например варфарин, эноксапарин и далтепарин
- стероидных препаратов, таких как преднизон или кортизон
Этот список может не описывать все возможные взаимодействия. Предоставьте своему врачу список всех лекарств, трав, безрецептурных препаратов или пищевых добавок, которые вы принимаете. Также сообщите им, если вы курите, употребляете алкоголь или запрещенные наркотики. Некоторые предметы могут контактировать с вашим лекарством.
Предоставьте своему врачу список всех лекарств, трав, безрецептурных препаратов или пищевых добавок, которые вы принимаете. Также сообщите им, если вы курите, употребляете алкоголь или запрещенные наркотики. Некоторые предметы могут контактировать с вашим лекарством.
На что следует обращать внимание при использовании этого лекарства?
Проконсультируйтесь с вашим врачом по поводу всех прививок этой вакцины в соответствии с указаниями. Чтобы получить защиту от инфекции, вам необходимо сделать 3 прививки этой вакцины плюс бустеры по мере необходимости. Немедленно сообщите своему врачу, если у вас возникнут какие-либо серьезные или необычные побочные эффекты после вакцинации.
Какие побочные эффекты я могу заметить при приеме этого лекарства?
Побочные эффекты, о которых вам следует как можно скорее сообщить своему врачу или медицинскому работнику:
- аллергические реакции, такие как кожная сыпь, зуд или крапивница, отек лица, губ или языка
- проблемы с дыханием
- лихорадка 103 градуса по Фаренгейту и более
- гриппоподобные симптомы
- безутешный плач
- заражение
- Боль, покалывание, онемение в руках или ногах
- изъятий
- опухоль руки или ноги, в которую была введена инъекция
- необычно слабый или усталый
Побочные эффекты, которые обычно не требуют медицинской помощи (сообщите своему врачу или медицинскому работнику, если они продолжаются или вызывают беспокойство):
- суетливый, раздражительный
- потеря аппетита
- субфебрильная температура
- Боль, нежность, покраснение, отек или «узел» в месте инъекции
- рвота
Этот список может не описывать все возможные побочные эффекты.



 Эти вакцины применяют для ревакцинации у детей после 7-ми лет и у взрослых, когда вакцинация от коклюша уже не показана.
Эти вакцины применяют для ревакцинации у детей после 7-ми лет и у взрослых, когда вакцинация от коклюша уже не показана.
 При применении бесклеточных вакцин («Превенар», «Инфанрикс» или «Адасель») встречается примерно в 2-3 раза реже. Реже встречается повышение температуры до 39*С (примерно в 10% случаев). Крайне редко – до 40*С (менее 0,5% всех привитых). Такое повышение температуры проходит через 1-3 дня после прививки самостоятельно и требует только применения жаропонижающего препарата в возрастной дозе для улучшения самочувствия ребенка.
При применении бесклеточных вакцин («Превенар», «Инфанрикс» или «Адасель») встречается примерно в 2-3 раза реже. Реже встречается повышение температуры до 39*С (примерно в 10% случаев). Крайне редко – до 40*С (менее 0,5% всех привитых). Такое повышение температуры проходит через 1-3 дня после прививки самостоятельно и требует только применения жаропонижающего препарата в возрастной дозе для улучшения самочувствия ребенка. В случае, если краснота, отек и болезненность нарастают, а препараты оказываются малоэффективными малыша имеет смысл показать врачу, чтобы не упустить осложнения связанные с инфицированием места введения, либо нарушением техники введения препарата.
В случае, если краснота, отек и болезненность нарастают, а препараты оказываются малоэффективными малыша имеет смысл показать врачу, чтобы не упустить осложнения связанные с инфицированием места введения, либо нарушением техники введения препарата. Ребенка после судорожного приступа нужно обязательно показать врачу. И предупредить лечащего врача о предыдущих случаях такой побочной реакции.
Ребенка после судорожного приступа нужно обязательно показать врачу. И предупредить лечащего врача о предыдущих случаях такой побочной реакции. Оставьте на короткое время.
Оставьте на короткое время.