Аптечка для новорожденного — статьи от специалистов клиники «Мать и дитя»
Агамян Артём Рубенович
Травматолог-ортопед
Клинический госпиталь «АВИЦЕННА» ГК «Мать и дитя»
Очень облегчает жизнь мам такая прозаическая вещь, как мочесборник: он понадобится всегда.
Детям до 3 лет нельзя принимать Анальгин и Аспирин. Единственное средство, которое можно использовать, – Парацетамол и препараты, его содержащие.
О том, какие лекарственные средства вам понадобятся для ухода за малышом, проконсультируйтесь с врачом. Не забудьте обсудить также способы их применения: ведь та же банальная марганцовка, разведенная неправильно, причинит больше вреда, чем пользы
антисептики
В первые дни после рождения надо будет постоянно ухаживать за пупочной ранкой. Для этого потребуются перекись водорода (3%-ный раствор) и раствор бриллиантового зеленого («зеленка»). Некоторые врачи рекомендуют вместо «зеленки» обрабатывать пупок
Некоторые врачи рекомендуют вместо «зеленки» обрабатывать пупок
средства гигиены
Стерильные ватные палочки – они тоже понадобятся для обработки пупочной ранки.
Вата стерильная. Для чистки ушек и носика из ваты делают жгутики. У грудных детей нельзя использовать ватные палочки, потому что ими можно повредить носовые ходы или барабанную перепонку.
Стерильные марлевые салфетки. Они редко, но иногда требуются, если пупочную ранку надо как-то дополнительно обрабатывать. Поэтому на всякий случай их можно приобрести.
средства для ухода за кожей малыша
Для увлажнения и питания кожи малыша часто используют детский крем или детское молочко. Обычно они нужны, если кожа ребенка слишком сухая. Еще может пригодиться детское масло – его используют для массажа или чтобы размягчить корочки на голове малыша. А вот для профилактики или лечения раздражений на коже и опрелостей, наоборот, необходимы подсушивающие средства: практически все детские косметические фирмы выпускают так называемый крем от раздражений и опрелостей или присыпку. Важный момент: нельзя одновременно пользоваться и кремом, и присыпкой.
Еще может пригодиться детское масло – его используют для массажа или чтобы размягчить корочки на голове малыша. А вот для профилактики или лечения раздражений на коже и опрелостей, наоборот, необходимы подсушивающие средства: практически все детские косметические фирмы выпускают так называемый крем от раздражений и опрелостей или присыпку. Важный момент: нельзя одновременно пользоваться и кремом, и присыпкой.
приспособления для сбора анализов
Очень облегчает жизнь мам такая прозаическая вещь, как мочесборник: он понадобится всегда. Мочесборники выпускаются специально для мальчиков и для девочек, адаптированы под физиологические особенности детей, стерильны – это значит, что на результат анализа ничто постороннее не повлияет. Нет нужды простаивать часами над малышом, лежащим на клеенке, в ожидании, пока он сделает свое дело. А сдать собранное на анализ можно в стерильных пластиковых баночках с плотно закручивающимися крышками (а не в стеклянных банках из-под детского питания, как прежде).
что понадобится при подъеме температуры тела
Термометры – один нужен для измерения температуры воды, другой – для измерения температуры тела. Чаще всего новорожденному покупают электронные термометры, которые очень быстро, буквально за несколько секунд, показывают результат, к тому же гораздо более безопасны в использовании. Еще есть инфракрасные термометры, которые измеряют температуру тела, ориентируясь на измерения теплового излучения барабанной перепонки. Достаточно поместить датчик в ушной проход, и на табло высветится результат. Кроме этого, есть специальные термополоски, которые накладываются на тело (например, на лоб) и меняют цвет, если температура отличается от нормальной. Существуют и термометры-пустышки. Очень удобно: мама может одновременно и успокоить кроху, и температуру ему измерить. Правда, если малыш не сосет пустышку, заставить его померить таким образом температуру будет сложно.
Парацетамол в виде суспензии или ректальных свечей (таблетки грудничок проглотить не сможет). Если у малыша температура поднялась выше 38 °С, необходимо дать ему жаропонижающее средство и сразу вызвать врача. Следует помнить, что детям до 3 лет нельзя принимать
Если у малыша температура поднялась выше 38 °С, необходимо дать ему жаропонижающее средство и сразу вызвать врача. Следует помнить, что детям до 3 лет нельзя принимать
удобные вещи
Для того чтобы быть готовыми к нештатным ситуациям, может потребоваться еще кое-какое «оборудование».
Клизма № 1. Лучше купить две-три штуки. Из одной клизмы можно сделать газоотводную трубочку (нужно отрезать верхний свод клизмы так, чтобы получилась воронка). Перед тем как использовать клизму, ее надо прокипятить и обработать кончик стерильным маслом.
Аспиратор для удаления слизи из носа при насморке – это маленькая клизма с мягким наконечником. Насморк – не безобидный симптом для грудных детей. При насморке ребенок совсем не может дышать во время кормления, часто отказывается от груди, а сон в этот период нарушается не только у ребенка, но и у всех окружающих.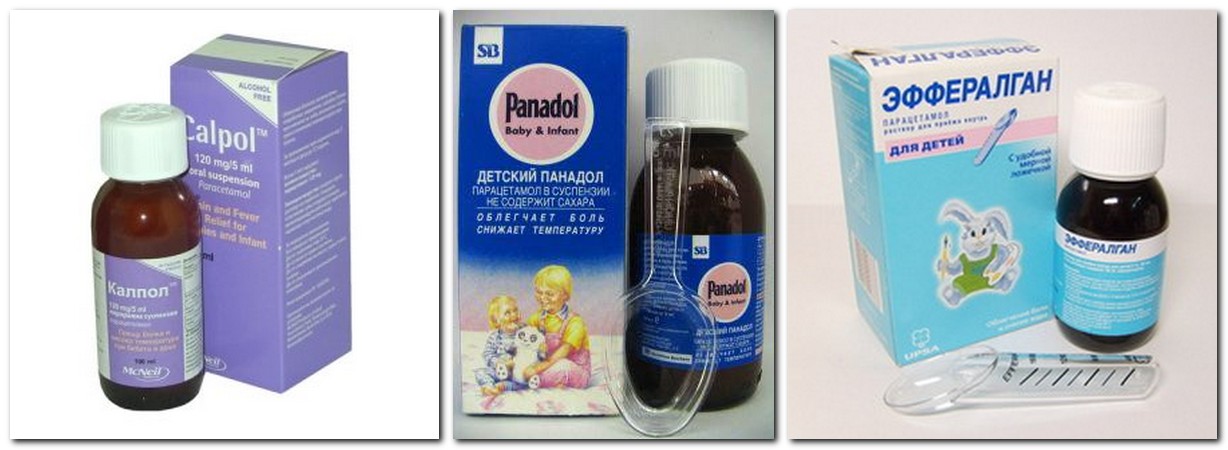
Специальные приспособления для дачи лекарств. Это могут быть маленькие прозрачные бутылочки, с хорошо видимой мерной шкалой, которая идеальна для дозировки лекарства. Обычно такие бутылочки снабжаются антиколиковыми сосками или мерными ложечками, а еще их можно использовать для самого первого прикорма, который поначалу дается микроскопическими дозами. Кроме того, жидкие формы лекарства можно дать с помощью специальной пустышки. У нее есть емкость, куда помещается раствор, постепенно при сосании вытекающий через особое отверстие. Существуют и дозаторы для введения лекарств, отдаленно напоминающие шприц. Только наконечник у них резиновый. Лекарство помещается внутрь резервуара со шкалой, а потом помпой мягко отправляется по назначению. Такие дозаторы удобно использовать даже у новорожденных.
Если в доме появился малыш, все эти вещи лучше иметь под рукой.
Записаться на приём
к доктору — Агамян Артём Рубенович
Клинический госпиталь «АВИЦЕННА» ГК «Мать и дитя»
Артроскопические операцииАртроскопияКоррекция вальгусной деформации стопыКоррекция плоскостопияЛечение артритовЛечение артрозовЛечение остеохондроза позвоночникаЛечение перелома берцовой костиЛечение перелома голениЛечение перелома запястьяЛечение перелома ключицыЛечение перелома копчикаЛечение перелома лодыжкиЛечение перелома надколенникаЛечение перелома рукиЛечение перелома стопыЛечение перелома шейки бедраЛечение переломовОперативное лечение травмОртопедияОстеосинтезОстеосинтез бедренной костиОстеосинтез большеберцовой костиОстеосинтез лодыжкиОстеосинтез лучевой костиОстеосинтез плечевой костиОстеосинтез при переломе костей голениОстеосинтез шейки бедраТравматологияТравматология и ортопедияУдаление металлофиксаторовХирургия стопы и голеностопного суставаЭндопротезирование коленного суставаЭндопротезирование локтевого суставаЭндопротезирование мелких суставов кистейЭндопротезирование мелких суставов стопЭндопротезирование плечевого суставаЭндопротезирование суставовЭндопротезирование тазобедренного суставаPRP-терапия (Плазмотерапия)
Нажимая на кнопку отправить, я даю согласие на обработку персональных данных
Внимание! Цены на услуги в разных клиниках могут отличаться.
Клинический госпиталь «АВИЦЕННА» ГК «Мать и дитя»Новосибирский центр репродуктивной медициныКлиника «Мать и дитя» «Сердечко»
Все направленияКинезиотерапия для детейКонсультации специалистов (взрослые)Консультации специалистов (детские)Массаж/ мануальная терапия для детейТерапевтические исследования
Кинезиотерапия для детей
02.
Консультации специалистов (взрослые)
03.
Консультации специалистов (детские)
04.
Массаж/ мануальная терапия для детей
05.
Терапевтические исследования
Ничего не найдено
Администрация клиники принимает все меры по своевременному обновлению размещенного на сайте прайс-листа, однако во избежание возможных недоразумений, советуем уточнять стоимость услуг и сроки выполнения анализов по телефону
Что давать новорожденному от температуры: проверенные средства — Дети
Высокая температура у новорожденного — всегда тревожное явление. Малыш беззащитный, не может пожаловаться на боль и недомогание, и родители не всегда понимают, как помочь ребенку. При этом у детей первого года жизни повышение температуры не всегда требует применения лекарств, но в некоторых случаях без них не обойтись. Из статьи вы узнаете, какие бывают жаропонижающие средства и как их правильно использовать.
Малыш беззащитный, не может пожаловаться на боль и недомогание, и родители не всегда понимают, как помочь ребенку. При этом у детей первого года жизни повышение температуры не всегда требует применения лекарств, но в некоторых случаях без них не обойтись. Из статьи вы узнаете, какие бывают жаропонижающие средства и как их правильно использовать.
Содержание статьи
Жаропонижающие: лекарственные формы
Лекарства от температуры для новорожденных выпускают в 2 формах:
- Твердая — ректальные свечи. Преимущество — легкость введения при соблюдении простых правил, отсутствие лишних красителей, ароматизаторов, способных вызвать аллергию. Минус — необходимость хранить жаропонижающие свечи в холодильнике, более медленное действие, чем у жидких препаратов.;
- Жидкая — сиропы, суспензии. Главное достоинство таких лекарств — быстрый эффект — действующее вещество проникает в кровь быстрее, чем в случае применения ректальных свечей. Однако для получения более приятного для ребенка вкуса производители добавляют в препараты подсластители, способные спровоцировать диатез.
 Зато средства удобнее хранить — не обязательно ставить в холодильник.
Зато средства удобнее хранить — не обязательно ставить в холодильник.
Разрешенные жаропонижающие препараты эффективно и безопасно помогают справиться с температурой при соблюдении инструкции.
Правила применения
Жидкие препараты дают с помощью специальных пипеток или шприцов, которые идут в комплекте. Дать лекарство новорожденному с ложечки допустимо, но достаточно проблематично. Многие родители сталкиваются с тем, что ребенок выплевывает лекарство, поэтому предпочитают ректальные свечи.
Для введения свечи ребенка кладут на бок, приподнимают ножки к животику и аккуратно вставляют суппозиторий в анальное отверстие. Для облегчения процесса можно использовать масло или детский крем. Иногда дети капризничают и сопротивляются, однако многие мамы отмечают, что поставить свечку намного легче, чем дать сироп.
Помните, что жаропонижающие средства — это симптоматическая, а не курсовая или профилактическая терапия. Их не дают по графику, а применяют строго при необходимости снизить температуру. При этом общая длительность приема не должна превышать 3 – 5 дней. Нужно выдерживать промежутки между применениями лекарств не менее 4 – 6 часов, чтобы исключить передозировку.
При этом общая длительность приема не должна превышать 3 – 5 дней. Нужно выдерживать промежутки между применениями лекарств не менее 4 – 6 часов, чтобы исключить передозировку.
При какой температуре давать жаропонижающие препараты
У новорожденных несовершенны механизмы терморегуляции. Температура тела зависит от окружающей среды, одежды, влажности воздуха. Перегрев, укутывание нередко приводят к тому, что показатели термометра показывают значения выше нормы. В жаркую погоду, при нахождении в душном помещении, или, если ребенка одели слишком тепло, температура может повыситься до 37,5 – 37,9 градусов. В этом случае никаких жаропонижающих лекарств не требуется — нужно исключить источник перегревания и сделать повторный замер через 20 – 30 минут.
Важно понимать, что возрастные нормы температуры у грудничков и взрослых людей отличаются. До 1 года жизни показатели до 37,5 считаются нормальными при условии, что ребенок бодр, активен, хорошо кушает, у него нет проблем со стулом и мочеиспусканием. Необоснованный прием препаратов только вредит здоровому ребенку.
Необоснованный прием препаратов только вредит здоровому ребенку.
При повышении температуры до 38 градусов и выше желательно вызвать врача, чтобы объективно оценить состояние малыша и назначить препараты при необходимости. При вирусных и бактериальных инфекциях не рекомендуют давать жаропонижающие лекарства при значениях 38 – 38,2 градусов. С помощью повышения температуры организм ребенка активизирует иммунитет и борется с болезнетворными микроорганизмами, поэтому прием препаратов оправдан только при риске осложнений.
Жаропонижающие препараты необходимы в следующих случаях:
- Подъем температуры до 38,5 градусов и выше. При таких показателях у новорожденных детей страдает дыхательная система, идет нагрузка на сердце, сосуды, нервную систему. Повышается риск фебрильных судорог, проявляющихся потерей сознания и подергиванием конечностей;
- При температуре более 38 градусов, если наблюдается бледность либо чрезмерное покраснение кожи, ребенок вялый, капризный, отказывается от еды.
 Подобные симптомы указывают на то, что у крохи началась интоксикация, и организму нужно помочь.
Подобные симптомы указывают на то, что у крохи началась интоксикация, и организму нужно помочь.
Крайне внимательно стоит относиться к повышению температуры у новорожденного, если были диагностированы энцефалопатия, патологии нервной, сердечно-сосудистой системы, а также при наследственной склонности к судорогам. В этом случае прием жаропонижающих оправдан уже при достижении отметки термометра в 37,8 градусов.
Как сбивать температуру новорожденным до месяца
В официальных инструкциях к жаропонижающим препаратам для новорожденных указано, что прием возможен только после 1 месяца жизни. Поэтому, если у грудничка младше 30-дневного возраста повысилась температура, старайтесь обойтись без лекарств. Какие меры можно предпринять:
- Разденьте ребенка, чтобы кожа естественно охлаждалась и дышала. Теплая и тесная одежда часто вызывает сильный перегрев и быстрый подъем температуры;
- Оботрите кроху водой чуть теплее комнатной температуры. Такая мера позволяет снизить показатели термометра на 1-2 градуса без жаропонижающих.
 Допускается кратковременное купание в воде не более 37 градусов;
Допускается кратковременное купание в воде не более 37 градусов; - Давайте больше жидкости. Ребенку на грудном вскармливании чаще предлагайте грудь, искусственнику — воду.
Если температуру не удается сбить, а состояние крохи ухудшается, допускается прием жаропонижающих, разрешенных для детей 1 – 12 месяцев. Желательно вызвать ребенку врача для установления диагноза и подбора препарата.
Рекомендуемые жаропонижающие для детей до года
Жаропонижающие препараты для новорожденных различаются действующим веществом. У малышей чаще применяют свечи, сиропы, суспензии на основе парацетомола, с 3 месяца разрешаются лекарства с нурофеном.
Наиболее распространенные средства:
- Ректальные свечи на основе парацетомола. С 1 месяца разрешены «Панадол», «Цефекон Д», «Эффералган». У детей в возрасте 1-3 месяца используется дозировка 50 мг (подходит только «Цефекон Д»), ребенку 3-12 месяцев необходимы свечи 100 мг;
- Жидкие препараты с парацетомолом. Суспензии «Панадол», «Детский парацетомол», сиропы «Эффералган», «Максиколд».
 Лекарства назначают в расчете 10-15 мг/кг массы тела ребенка за 1 прием. Новорожденным с 1 месяца из представленных жаропонижающих средств разрешен только «Эффералган», остальные — с 3 месяцев;
Лекарства назначают в расчете 10-15 мг/кг массы тела ребенка за 1 прием. Новорожденным с 1 месяца из представленных жаропонижающих средств разрешен только «Эффералган», остальные — с 3 месяцев; - Ректальные свечи с ибупрофеном. Суппозитории «Нурофен» разрешены с 3 месяцев жизни ребенка. В каждой свечке — 60 мг ибупрофена. При весе новорожденного 6-8 кг ставят половину дозы, ребенку с массой до 12 кг — целую свечу;
- Суспензия «Нурофен» (на основе ибупрофена). Этот жаропонижающий препарат разрешается к использованию у новорожденных старше 3 месяцев с весом более 5 кг;
- Гомеопатические ректальные свечи «Вибуркол». Подходят для комбинированной терапии совместно с основным жаропонижающим препаратом. Помогают эффективнее устранять неприятные симптомы при прорезывании зубов и ОРВИ. Можно применять с рождения.
Нельзя превышать возрастные и суточные дозировки. При необходимости использования жаропонижающего препарата более 4 раз в сутки чередуйте препараты с парацетамолом и ибупрофеном, меняйте и сами лекарственные формы.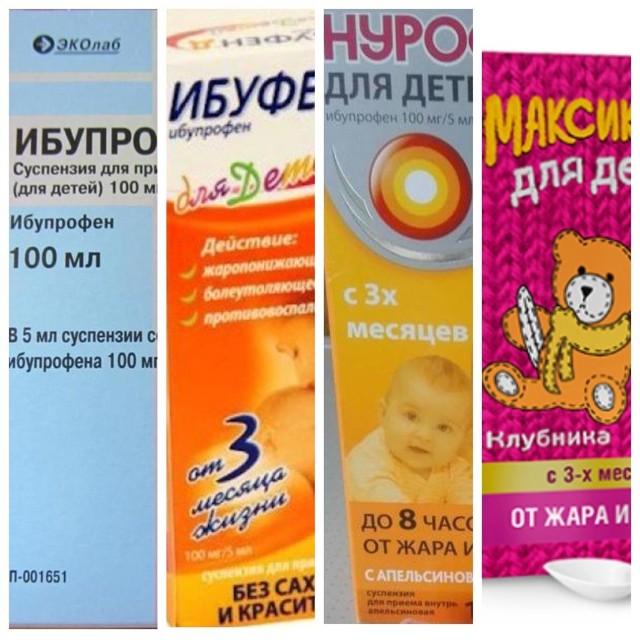 Например, если через 3 часа после использования свечей «Цефекон Д» температура снова поднялась до высоких отметок, используйте сироп «Нурофен». Помните, что чередовать препараты можно только после 3 месяцев жизни. В любом случае, старайтесь минимизировать использование препаратов, поскольку они дают серьезную нагрузку на организм новорожденного.
Например, если через 3 часа после использования свечей «Цефекон Д» температура снова поднялась до высоких отметок, используйте сироп «Нурофен». Помните, что чередовать препараты можно только после 3 месяцев жизни. В любом случае, старайтесь минимизировать использование препаратов, поскольку они дают серьезную нагрузку на организм новорожденного.
Дополнительные методы
Всегда используйте проверенные и безопасные средства снижения жара помимо лекарственных препаратов, чтобы достичь максимального эффекта. Основные рекомендации:
- Проветрите комнату и увлажните воздух. В помещении не должно быть душно и сухо. Поддерживайте температуру не более 22 градусов. Желательно приобрести увлажнитель. При его отсутствии можно расставить в комнате мисочки с водой;
- Для компрессов недопустимо применять уксус или спирт. Подобные «бабушкины» методы давно расцениваются педиатрами как очень опасные и токсичные — могут вызвать спазм сосудов, химические ожоги, отравление парами;
- При отсутствии сосудистого спазма, когда ножки и ручки теплые, можно сделать компрессы и обтирания с водой комнатной температуры.
 При этом ни в коем случае не допускайте, чтобы кроха замерз. Если ножки и ручки холодные, это означает, что появился спазм сосудов, и обтирания противопоказаны, поскольку возникнет обратный эффект и увеличится риск судорог;
При этом ни в коем случае не допускайте, чтобы кроха замерз. Если ножки и ручки холодные, это означает, что появился спазм сосудов, и обтирания противопоказаны, поскольку возникнет обратный эффект и увеличится риск судорог; - При повышенной температуре ребенка лучше раздеть и во время сна укрыть легкой пеленкой. Важно следить, чтобы младенец не перегревался, но и не переохлаждался. Во всем соблюдайте меру.
При любых недомоганиях и температурных реакциях отличный помощник — частое теплое питье. Такая мера никогда не бывает лишней, поскольку обезвоживание крайне вредно для грудничков. Жаропонижающих средств — достаточно много. Желательно подобрать те, которые лучше всего подходят вашему ребенку — не вызывают аллергии и других негативных реакций. Приобретите 2 – 3 вида препаратов, чтобы повышение температуры у малыша не застало вас врасплох.
Если у вашего новорожденного жар
У взрослых людей есть строго контролируемый термостат, помогающий регулировать температуру тела. Когда нам холодно, мы дрожим, чтобы повысить температуру, а когда нам слишком жарко, мы потеем, чтобы охладиться. Эти механизмы, с другой стороны, не полностью развиты у новорожденных. Более того, у новорожденных отсутствует изолирующий жировой слой, который развивается у детей более старшего возраста.
Когда нам холодно, мы дрожим, чтобы повысить температуру, а когда нам слишком жарко, мы потеем, чтобы охладиться. Эти механизмы, с другой стороны, не полностью развиты у новорожденных. Более того, у новорожденных отсутствует изолирующий жировой слой, который развивается у детей более старшего возраста.
Поскольку система терморегуляции новорожденного незрелая, лихорадка может возникать или не возникать при инфекции или заболевании. Однако лихорадка у младенцев может быть вызвана другими причинами, которые могут быть еще более серьезными. Немедленно позвоните врачу вашего ребенка, если у вашего ребенка младше 2 месяцев ректальная температура 100,4 градусов или выше. Это требует срочного осмотра врачом
У младенцев старшего возраста и детей младшего возраста лихорадкой считается любая ректальная температура 101 градус или выше. Позвоните врачу, если у вашего 3-6-месячного ребенка температура 101 или выше. С младенцами и детьми старше 6 месяцев вам, возможно, придется позвонить, если температура выше 103, но более чем вероятно, что сопутствующие симптомы побудят позвонить. Ректальная температура от 99 до 100 градусов является субфебрилитетом и обычно не требует помощи врача.
Ректальная температура от 99 до 100 градусов является субфебрилитетом и обычно не требует помощи врача.
Лихорадка у новорожденных может быть вызвана:
Инфекция Лихорадка является нормальной реакцией на инфекцию у взрослых, но только около половины инфицированных новорожденных имеют лихорадку. У некоторых, особенно у недоношенных детей, может быть пониженная температура тела при инфекции или других признаках, таких как изменение поведения, питания или цвета.
Перегрев Хотя очень важно не допустить переохлаждения вашего ребенка, он также может перегреться от многослойной одежды и одеял. Это может произойти дома, возле обогревателей или вблизи вентиляционных отверстий. Это также может произойти, если ваш ребенок перегружен в нагретой машине. Никогда не оставляйте малыша одного в закрытой машине даже на минуту. Температура может быстро подняться и вызвать тепловой удар и смерть. Если ваш ребенок перегревается, у него может быть горячее, красное или покрасневшее лицо, и он может быть беспокойным.
 Чтобы предотвратить перегрев, поддерживайте в комнатах нормальную температуру, около 72–75 градусов, и одевайте ребенка так, как вам комфортно при этой температуре.
Чтобы предотвратить перегрев, поддерживайте в комнатах нормальную температуру, около 72–75 градусов, и одевайте ребенка так, как вам комфортно при этой температуре.
Низкое потребление жидкости или обезвоживание Некоторые дети могут не получать достаточного количества жидкости, что вызывает повышение температуры тела. Это может произойти примерно на второй или третий день после рождения. Если жидкости не восполняются увеличением количества кормлений, может развиться обезвоживание (чрезмерная потеря воды организмом) и вызвать серьезные осложнения. Для лечения обезвоживания могут потребоваться внутривенные (IV) жидкости.
В крайне редких случаях лихорадка может сигнализировать об угрожающем жизни заболевании, называемом бактериальным менингитом. Если у вашего ребенка температура выше 101 градуса и он вялый или вы не можете заставить его или ее нормально проснуться, вам следует немедленно доставить вашего ребенка в отделение неотложной помощи.
Измерение температуры ребенка
Для младенцев и детей младше 3 лет лучше всего измерять температуру ректально, помещая термометр в задний проход ребенка. Этот метод является точным и позволяет быстро определить внутреннюю температуру вашего ребенка.
Измерение температуры под мышками можно использовать для детей в возрасте 3 месяцев и старше. Другие типы термометров, такие как ушные термометры, могут быть неточными для новорожденных и требуют тщательного позиционирования для получения точных показаний. Кожные полоски, которые прижимают к коже для измерения температуры, не рекомендуются для младенцев. Прикосновение к коже вашего ребенка может дать вам понять, тепло ему или ей, но вы не можете измерить температуру тела просто на ощупь.
Оральные и ректальные термометры имеют разную форму, и их нельзя заменять друг другом. Не используйте оральные термометры ректально, так как это может привести к травме. Ректальные термометры имеют защитную грушу, разработанную специально для безопасного измерения ректальной температуры. Чтобы измерить ректальную температуру вашего ребенка, выполните следующие действия:
Чтобы измерить ректальную температуру вашего ребенка, выполните следующие действия:
Положите ребенка к себе на колени или пеленальный столик на живот лицом вниз. Положите руку, ближайшую к голове ребенка, на его или ее поясницу и разделите ягодицы ребенка большим и указательным пальцами.
Другой рукой осторожно введите смазанный конец термометра с грушей на расстояние от одного до одного дюйма или сразу за мышцу анального сфинктера. Немедленно остановитесь, если термометр встретит сопротивление.
Термометр должен быть направлен в сторону пупка ребенка.
Держите термометр одной рукой за ягодицы ребенка, чтобы термометр двигался вместе с ребенком. Используйте другую руку, чтобы успокоить ребенка и не дать ему двигаться.
Никогда не оставляйте ребенка без присмотра с вставленным ректальным термометром. Движение или изменение положения могут привести к поломке термометра.

Держите термометр не менее 1 минуты или до тех пор, пока электронный термометр не издаст звуковой сигнал.
Снимите термометр.
Протрите лампочку.
Немедленно снимите показания термометра и запишите температуру, дату и время суток.
Продезинфицируйте термометр медицинским спиртом или антисептическим раствором.
Если температура вашего ребенка 100,4 градуса или выше, убедитесь, что он или она не плачет и не одевается слишком тепло. Повторно измерьте температуру вашего ребенка примерно через 30 минут. Если температура по-прежнему высока, немедленно позвоните педиатру.
Как лечить лихорадку
Если температура вашего ребенка не требует обращения к врачу, вы можете предпринять шаги для снижения температуры дома:
Купайте ребенка в теплой воде. Никогда не используйте холодную воду или алкоголь для купания ребенка, потому что это может вызвать озноб и повысить температуру тела.

Оденьте ребенка в легкую и удобную одежду.
Убедитесь, что ваш ребенок получает достаточно жидкости, чтобы предотвратить обезвоживание.
НИКОГДА не давайте ребенку аспирин для лечения лихорадки. Аспирин был связан с синдромом Рея, редким, но потенциально серьезным заболеванием, которое поражает нервную систему и может быть изнурительным или даже смертельным для детей.
Ацетаминофен и ибупрофен — два препарата для детей, которые помогают бороться с лихорадкой. Ацетаминофен можно давать младенцам старше 3 месяцев без вызова врача, но детям младше 6 месяцев не следует давать ибупрофен. Прочитайте инструкции на упаковке или попросите своего врача убедиться, что вы даете соответствующие дозы. Не давайте больше рекомендуемой дозы любого лекарства. Если у вашего ребенка рвота или обезвоживание, обязательно проконсультируйтесь с педиатром.
Когда у вашего ребенка или младенца жар: Медицинская энциклопедия MedlinePlus
Первая лихорадка у младенца или младенца часто пугает родителей. Большинство лихорадок безвредны и вызваны легкими инфекциями. Переодевание ребенка может даже вызвать повышение температуры.
Большинство лихорадок безвредны и вызваны легкими инфекциями. Переодевание ребенка может даже вызвать повышение температуры.
Несмотря на это, вы должны сообщать лечащему врачу о любой температуре у новорожденного, которая выше 100,4°F (38°C) (при ректальном введении).
Лихорадка является важной частью защиты организма от инфекции. У многих детей старшего возраста высокая температура возникает даже при незначительных заболеваниях.
У некоторых детей случаются фебрильные судороги, которые могут напугать родителей. Однако большинство фебрильных судорог быстро проходят. Эти припадки не означают, что у вашего ребенка эпилепсия, и не причиняют долговременного вреда.
Ваш ребенок должен пить много жидкости.
- Не давайте ребенку фруктовые соки.
- Младенцы должны пить грудное молоко или смесь.
- Если у пациента рвота, рекомендуется выпить напиток с электролитом, такой как Pedialyte.
Дети могут есть продукты, когда у них жар. Но не заставляйте их есть.
Но не заставляйте их есть.
Больные дети часто лучше переносят мягкую пищу. Мягкая диета включает в себя мягкую, не очень острую пищу с низким содержанием клетчатки. Вы можете попробовать:
- Хлеб, крекеры и макаронные изделия из рафинированной белой муки.
- Рафинированные горячие каши, такие как овсянка или манная каша.
Не укутывайте ребенка одеялами или дополнительной одеждой, даже если у ребенка озноб. Это может помешать лихорадке снизиться или повысить ее.
- Попробуйте один слой легкой одежды и одно легкое одеяло для сна.
- В комнате должно быть комфортно, не слишком жарко и не слишком прохладно. Если в комнате жарко или душно, может помочь вентилятор.
Ацетаминофен (Тайленол) и ибупрофен (Адвил, Мотрин) помогают снизить температуру у детей. Врач вашего ребенка может порекомендовать вам использовать оба типа лекарств.
- Детям в возрасте до 3 месяцев перед тем, как давать им лекарства, позвоните своему лечащему врачу.

- Узнайте, сколько весит ваш ребенок. Тогда всегда проверяйте инструкции на упаковке.
- Принимайте ацетаминофен каждые 4–6 часов.
- Принимайте ибупрофен каждые 6–8 часов. Не используйте ибупрофен у детей младше 6 месяцев.
- Не давайте детям аспирин, если врач вашего ребенка не разрешит вам это.
Лихорадка не должна полностью снижаться до нормы. Большинство детей почувствуют себя лучше, когда их температура снизится хотя бы на один градус.
Теплая ванна или ванна с губкой могут помочь снизить лихорадку.
- Теплые ванны действуют лучше, если ребенок также принимает лекарства. В противном случае температура может снова подняться.
- Не используйте холодные ванны, лед или спиртовые растирания. Они часто ухудшают ситуацию, вызывая озноб.
Обратитесь к поставщику услуг вашего ребенка или обратитесь в отделение неотложной помощи, если:
- Ваш ребенок не ведет себя бодро или не чувствует себя более комфортно, когда у него снижается температура
- Симптомы лихорадки возвращаются после того, как они прошли
- Ребенок не чувствует слезы при плаче
- У вашего ребенка нет мокрых подгузников или он не мочился в течение последних 8 часов
Также свяжитесь с врачом вашего ребенка или обратитесь в отделение неотложной помощи, если ваш ребенок:
- Младше 3 месяцев и ректальная температура 100,4°F (38°C) или выше.

- Ребенок в возрасте от 3 до 12 месяцев с температурой 102,2°F (39°C) или выше.
- Возраст младше 2 лет и лихорадка, которая держится более 48 часов.
- Лихорадка выше 105°F (40,5°C), за исключением случаев, когда лихорадка быстро снижается при лечении и ребенок чувствует себя комфортно.
- Лихорадка в течение недели или более, даже если она не очень высокая.
- Имеет другие симптомы, указывающие на необходимость лечения болезни, такие как боль в горле, боль в ухе, диарея, тошнота или рвота или кашель.
- Серьезное заболевание, такое как проблемы с сердцем, серповидно-клеточная анемия, диабет или муковисцидоз.
- Недавно была сделана прививка.
Позвоните по номеру 911 или в местный номер экстренной помощи, если у вашего ребенка высокая температура и:
- Плачет и не может успокоиться
- Не удается разбудить легко или вообще
- Кажется сбитым с толку
- Не может ходить
- Трудно дышать даже после того, как нос прочистили
- У него посинели губы, язык или ногти
- У него очень сильная головная боль
- У него ригидность затылочных мышц
- Отказывается двигать рукой или нога
- Припадок
- Возникновение новой сыпи или кровоподтеков
Лихорадка — младенец; Лихорадка у ребенка
Marcdante KJ, Kliegman RM. Лихорадка без фокуса. В: Маркданте К.Дж., Клигман Р.М., ред. Нельсон Основы педиатрии . 8-е изд. Филадельфия, Пенсильвания: Elsevier; 2019: глава 96.
Лихорадка без фокуса. В: Маркданте К.Дж., Клигман Р.М., ред. Нельсон Основы педиатрии . 8-е изд. Филадельфия, Пенсильвания: Elsevier; 2019: глава 96.
Мик СЗ. Детская лихорадка. В: Walls RM, Hockberger RS, Gausche-Hill M, eds. Неотложная медицина Розена: концепции и клиническая практика . 9-е изд. Филадельфия, Пенсильвания: Elsevier; 2018: глава 166.
- Острый респираторный дистресс-синдром
- Внебольничная пневмония у взрослых
- Кашель
- Лихорадка
- Грипп
- Грипп h2N1 (свиной грипп)
- Иммунный ответ
- Заложенность или насморк у детей
- Простуда и грипп – что спросить у врача – ребенок
Обновлено: Neil K. Kaneshiro, MD, MHA, клинический профессор педиатрии, Медицинская школа Вашингтонского университета, Сиэтл, Вашингтон. Также рассмотрены Дэвидом Зивом, доктором медицины, MHA, медицинским директором, Брендой Конауэй, редакционным директором, и A.

 Зато средства удобнее хранить — не обязательно ставить в холодильник.
Зато средства удобнее хранить — не обязательно ставить в холодильник. Подобные симптомы указывают на то, что у крохи началась интоксикация, и организму нужно помочь.
Подобные симптомы указывают на то, что у крохи началась интоксикация, и организму нужно помочь.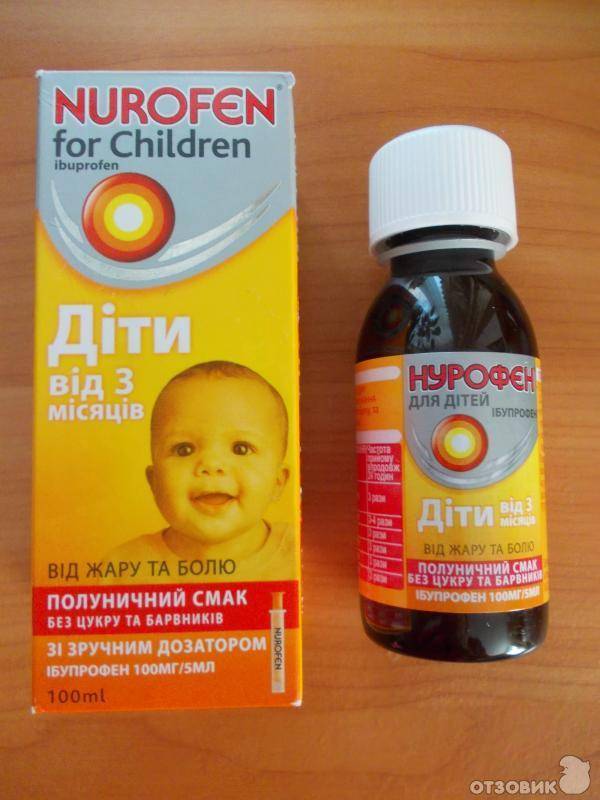 Допускается кратковременное купание в воде не более 37 градусов;
Допускается кратковременное купание в воде не более 37 градусов; Лекарства назначают в расчете 10-15 мг/кг массы тела ребенка за 1 прием. Новорожденным с 1 месяца из представленных жаропонижающих средств разрешен только «Эффералган», остальные — с 3 месяцев;
Лекарства назначают в расчете 10-15 мг/кг массы тела ребенка за 1 прием. Новорожденным с 1 месяца из представленных жаропонижающих средств разрешен только «Эффералган», остальные — с 3 месяцев; При этом ни в коем случае не допускайте, чтобы кроха замерз. Если ножки и ручки холодные, это означает, что появился спазм сосудов, и обтирания противопоказаны, поскольку возникнет обратный эффект и увеличится риск судорог;
При этом ни в коем случае не допускайте, чтобы кроха замерз. Если ножки и ручки холодные, это означает, что появился спазм сосудов, и обтирания противопоказаны, поскольку возникнет обратный эффект и увеличится риск судорог; Чтобы предотвратить перегрев, поддерживайте в комнатах нормальную температуру, около 72–75 градусов, и одевайте ребенка так, как вам комфортно при этой температуре.
Чтобы предотвратить перегрев, поддерживайте в комнатах нормальную температуру, около 72–75 градусов, и одевайте ребенка так, как вам комфортно при этой температуре.


