Что должна знать мама об уходе за новорожденным
В родильном доме врач-неонатолог, детская медсестра разъясняют маме основы ухода за новорожденным, рассказывают о пользе свободного пеленания, преимуществе грудного вскармливания. Медсестра учит как нужно подмывать и умывать малыша, обучает выполнению термометрии, уходу за пуповинным остатком и пупочной ранкой.
До и после ухода за ребенком женщина должна тщательно вымыть руки.
Уход за пуповинным остатком
Пуповинный остаток сначала высыхает при воздействии воздуха, а затем отпадает в течение первой недели жизни.
Согласно международным рекомендациям, для ухода за пуповинным остатком не требуется создания стерильных условий.
Не рекомендуется обрабатывать пуповинный остаток какими – либо антисептиками, достаточно содержать его сухим и чистым, предохранять от загрязнения мочой, калом а также от травмирования при тугом пеленании или использовании одноразовых подгузников с тугой фиксацией. Доказано, что местное использование антисептиков не только не уменьшает частоту инфекций, но и способствует задержке отпадения пуповинного остатка. В случае загрязнения пуповинный остаток и кожу вокруг пупочного кольца можно промыть водой, и осушить чистой ватой или марлей. Пуповинный остаток должен отпасть самостоятельно. Не рекомендуется пользоваться повязками и дополнительным подвязыванием пуповины для ускорения процесса мумификации. В родильном доме практикуется ранняя выписка (на 3-4 сутки после родов), в том числе до отпадения пуповины.
Доказано, что местное использование антисептиков не только не уменьшает частоту инфекций, но и способствует задержке отпадения пуповинного остатка. В случае загрязнения пуповинный остаток и кожу вокруг пупочного кольца можно промыть водой, и осушить чистой ватой или марлей. Пуповинный остаток должен отпасть самостоятельно. Не рекомендуется пользоваться повязками и дополнительным подвязыванием пуповины для ускорения процесса мумификации. В родильном доме практикуется ранняя выписка (на 3-4 сутки после родов), в том числе до отпадения пуповины.
Уход за кожей новорожденного
При уходе за здоровой кожей новорожденного следует избегать любых действий, которые могут нарушить эпидермальный барьер ( воздействие повышенной влажности, трение, раздражающие вещества, травмы ) Снижению бактерицидных свойств кожи способствуют обезжиривание (спиртом, эфиром), охлаждение, раздражение кожи мочой и калом. Рекомендуется купать ребенка в теплой воде, не добавляя никаких дезинфицирующих средств; ежедневное использование шампуней, пены для ванны и других моющих средств не показано.
Многие присыпки содержат частицы, вызывающие раздражение кожи, а также отдушки, провоцирующие аллергические реакции. Не содержащие тальк присыпки можно использовать для обработки шейных, подмышечных и паховых складок при пеленочной сыпи вследствие нерационального использования подгузников. Необходимо избегать широкого использования вазелина ( растительного масла ), задерживающего влагу и являющегося активным аллергеном.
При неправильном уходе за кожей возникает пеленочный дерматит, который представляет раздражение кожи в области, контактирующей с подгузником. Основная причина развития пеленочного дерматита – дефекты ухода ( редкая смена подгузников, тугое пеленание). Пеленочный дерматит не представляет серьезной угрозы для здоровья ребенка, но
раздражение кожи очень болезненно, вызывает страдание и беспокойство ребенка, что отражается на его самочувствии.
Независимо от типа подгузников ( одноразовые или многоразовые ), необходимо соблюдать правила ухода за ребенком:
— менять подгузник при его наполнении;
— сразу менять подгузник, если был стул;
— использовать “дышащие” подгузники;
— организовывать как можно чаще воздушные ванны в течение дня.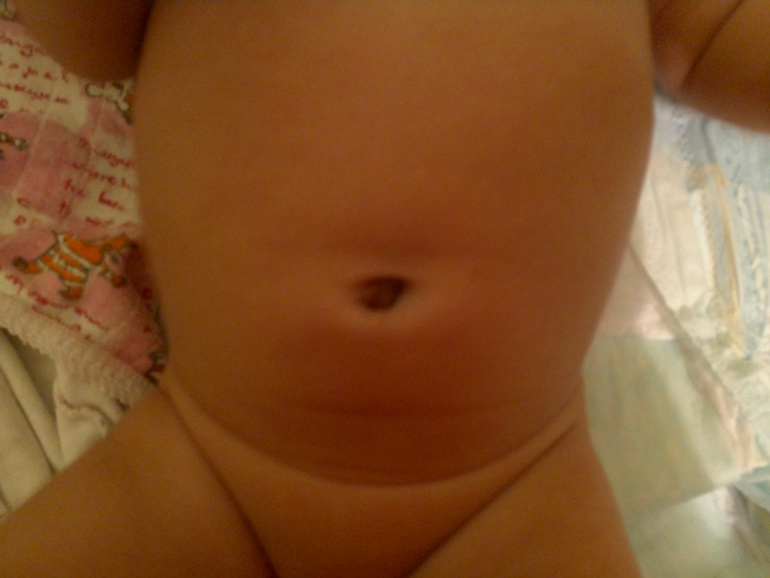
Уход за кожей при использовании одноразовых и многоразовых подгузников отличается.
При использовании одноразовых подгузников кожа должна быть сухой; не рекомендуется применять жирные мази, кремы, создающие эффект компресса, что провоцирует развитие дерматита. Если на кожу нанесены мазь или крем, перед надеванием подгузника избыток средств необходимо удалить салфеткой. Рекомендуется использовать для ухода за кожей новорожденного крем на водной основе, лосьоны, молочко.
При использовании многоразовых подгузников можно применять кремы и мази, так как создание прослойки между кожей и подгузником уменьшает риск раздражения.
Уход за глазами
Для профилактики инфекционных заболеваний глаз в родильном зале во время первичного туалета новорожденного проводится 3-х кратное закапывание 20% раствора альбуцида. В дальнейшем ежедневная обработка глаз не требуется. При необходимости мама умывает ребенка теплой проточной водой со своей руки.
Памятка по обработке пупочной ранки новорожденного
КАК ОБРАБАТЫВАТЬ ПУПОК НОВОРОЖДЕННОГО С ПРИЩЕПКОЙ
Для того чтобы процесс мумифицирования пуповинного остатка протекал без его инфицирования необходимо четко соблюдать следующие правила по уходу за ним:
- Содержать остаток пуповины в сухом и чистом виде.
 Если кал или моча попали на него, требуется промыть под струей проточной воды и тщательно, досуха, промокнуть полотенцем.
Если кал или моча попали на него, требуется промыть под струей проточной воды и тщательно, досуха, промокнуть полотенцем. - При использовании памперса следить за тем, чтобы область пуповины оставалась открытой. Для этого подворачивают памперс спереди, или делают в нем круглый вырез необходимой глубины.
- Здоровым новорожденным не следует обрабатывать пупочную зону до того момента, пока не отпадет остаток пуповины.
- В обязательном порядке купать малыша и регулярно выкладывать его на живот. Ни скоба, ни остаток пуповины не помешают проведению этих процедур.
- Как только остаток пуповины отпадет, надо оставить ребенка с открытым животиком, в положении «лежа на спине», для того чтобы просохла пупочная ранка.
Необходимо знать! Одежда новорожденного должна быть из качественных натуральных тканей, которые обеспечат доступ воздуха и не вызовут возникновения опрелости кожного покрова ребенка. Для того чтобы не травмировать область пупка желательно использовать ползунки со слабой резинкой. Родителям следует внимательно относиться к процессу заживления пупочного места.
Родителям следует внимательно относиться к процессу заживления пупочного места.
При малейших изменениях в виде выделений, покраснений или отечности следует обратиться за консультацией к лечащему врачу-педиатру. После того как врач осмотрит ребенка и сделает необходимое назначение, необходимо его выполнить.
ПОШАГОВАЯ ИНСТРУКЦИЯ ПРОЦЕДУРЫ УХОДА ЗА ПУПОЧНОЙ РАНКОЙ
В результате отпадания остатка пуповины образуется ранка, которая может немного кровоточить. Далее, в ранке образуются корочки, имеющие желто-коричневый цвет. Для того, чтобы избежать возникновения бактериальной инфекции (а вышеуказанные корочки являются благоприятной средой для этого), необходимо обрабатывать область пупочной ранки один раз в день, после вечернего купания.
Алгоритм обработки пупочной ранки у новорожденного.
Выполняется она следующим образом:
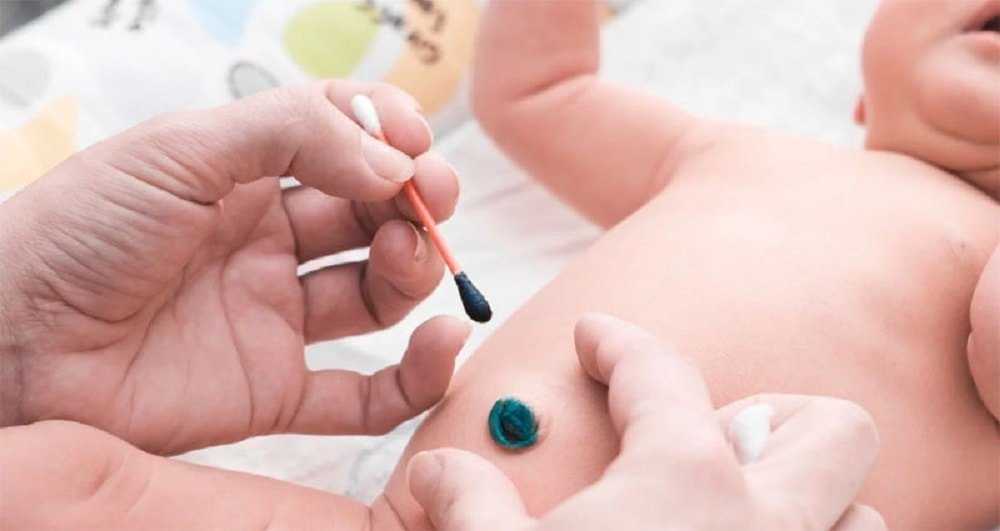
- раствор перекиси водорода 3% набрать в пипетку;
- капнуть несколько капель в пупочную ранку;
- излишний раствор промокнуть с помощью стерильного марлевого тампона;
- двумя пальцами руки, очень нежно, раздвинуть края пупка малыша;
- ватной палочкой, предварительно смоченной в растворе перекиси водорода, аккуратно очистить пупочную ранку от образовавшихся корочек;
- промокнуть область пупка стерильным марлевым тампоном.
 Ранка должна просохнуть;
Ранка должна просохнуть; - капнуть несколько капель зеленки из пипетки внутрь пупка, окружающая кожа должна быть не затронута.
Важно! Перед проведением процедуры необходимо тщательно вымыть руки и соблюдать стерильность.
ВОЗМОЖНЫЕ ОСЛОЖНЕНИЯ В ПЕРИОД ЗАЖИВЛЕНИЯ ПУПОЧНОЙ РАНКИ
Приблизительно, время заживления пупочной ранки составляет двадцать дней со дня рождения малыша. То есть, к этому сроку ранка затягивается. На протяжении процесса заживления из нее возможны незначительные выделения. Они могут быть кровянистыми или светлыми.
Тревожными симптомами являются:
- Цвет выделений с зеленым или желтым оттенками.
- Неприятный запах выделяемой из пупочной ранки жидкости.
- Воспаление и отечность кожного покрова пупочной области.
Перечисленные симптомы, это возможное инфицирование. При их возникновении требуется срочно обратиться к врачу-педиатру, так как воспаление пупка у новорожденных — это серьезное заболевание, которое может потребовать прием антибиотиков перорально или местно в мазях.
Тарасова В.В.
Аномалии Урахала | Отделение урологии UCSF
Что такое мочевой пузырь?
Урахус представляет собой остаток канала между мочевым пузырем и пупком (пупком), по которому моча первоначально стекает в плод в течение 1 -го -го триместра беременности. Канал урахуса обычно закрывается и облитерируется примерно на 129007-й -й неделе беременности, и все, что остается, — это небольшой фиброзный тяж между мочевым пузырем и пупком, называемый срединной пупочной связкой.
Каковы заболевания урахуса и симптомы?
Заболевания урахуса возникают при аномалиях с пломбированием канала во время внутриутробного развития. Наблюдается как минимум 4 типа аномалий мочевого пузыря (рис. 1).
Рисунок 1: Типы аномалий Ураха
Это происходит, когда участок ураха не запечатывал, но не существует связи между Bladder и Umbilicus. Часто это протекает бессимптомно и выявляется только при проведении УЗИ по другим причинам. Иногда урахальные кисты могут инфицироваться и вызывать боль в животе или могут начать выделять мутную или кровянистую жидкость из пупка. Средний возраст, когда урахальные кисты проявляются инфекцией, составляет 2-4 года.
Иногда урахальные кисты могут инфицироваться и вызывать боль в животе или могут начать выделять мутную или кровянистую жидкость из пупка. Средний возраст, когда урахальные кисты проявляются инфекцией, составляет 2-4 года.
Патентный мочевой пузырь
Это происходит, когда мочеиспускательный канал не закрыт и есть соединение между мочевым пузырем и пупком. Открытый мочевой пузырь может вызвать различное количество прозрачной мочи, вытекающей из пупка.
Урахальный синус
Это происходит, когда мочевой пузырь не закрывается близко к пупку, и ведет к слепому выходу из пупка в мочевой пузырь, который называется синусом. Они могут протекать бессимптомно или проявляться инфекцией с болью в животе и выделением жидкости.
Дивертикул
Это происходит, когда мочеиспускательный канал не спаивается близко к мочевому пузырю и приводит к слепому выходу из мочевого пузыря в мочевой пузырь, который называется дивертикулом. Они также могут протекать бессимптомно или сопровождаться инфекцией мочевыводящих путей.
Они также могут протекать бессимптомно или сопровождаться инфекцией мочевыводящих путей.
Как диагностируются заболевания мочевого пузыря?
Урахальные заболевания обычно диагностируются при наличии таких симптомов, как выделения из пупка, покраснение вокруг пупка, боль в животе или инфекция мочевыводящих путей. Ультразвук часто может обнаружить аномалии мочевого пузыря, но иногда необходимы другие тесты. Синограмма или синография — это тест, при котором контраст вводят в пупок, чтобы увидеть, есть ли открытый урахус или урахальный синус. Другой тест, называемый VCUG (см. цистоуретрограмму мочеиспускания), также иногда проводится при наличии инфекции мочевыводящих путей или для обеспечения правильного опорожнения мочевого пузыря. В редких случаях для диагностики необходимы такие тесты, как компьютерная томография или МРТ.
Как лечат заболевания мочевого пузыря?
Если заболевание мочевого пузыря проявляется инфекцией, сначала лечат инфекцию. Это требует антибиотиков, возможного госпитализации для внутривенного введения антибиотиков и периодического хирургического дренирования любой инфицированной кисты или плохо дренируемой полости. Как только инфекция находится под контролем, обычно выполняется иссечение урахуса. Обычно это можно сделать лапароскопически или с помощью небольшого разреза в нижней части живота. Пациенты обычно остаются в стационаре 1-2 дня после операции. Урахус может быть иссечен, поскольку при нормальном развитии он обычно стирается. Пупок не удаляют.
Это требует антибиотиков, возможного госпитализации для внутривенного введения антибиотиков и периодического хирургического дренирования любой инфицированной кисты или плохо дренируемой полости. Как только инфекция находится под контролем, обычно выполняется иссечение урахуса. Обычно это можно сделать лапароскопически или с помощью небольшого разреза в нижней части живота. Пациенты обычно остаются в стационаре 1-2 дня после операции. Урахус может быть иссечен, поскольку при нормальном развитии он обычно стирается. Пупок не удаляют.
Для чего лечат заболевания мочевого пузыря?
Основными причинами лечения аномалий мочевого пузыря являются такие симптомы, как выделения, раздражение или инфекция.
Что происходит после лечения?
После контроля любой инфекции и хирургического удаления аномалии урахуса можно ожидать, что у вашего ребенка больше не будет проблем с урахусом. Существует небольшой риск локализованной инфекции (< 10%) после удаления урахуса, но обычно это лечится только антибиотиками.
Посетите веб-сайт Urology Care Foundation для получения дополнительной информации:
Аномалии мочевого пузыря
Упрощенный доступ к аномалиям остатка пуповины
. 1991 Январь; 11 (1): 59-66.
doi: 10.1148/рентгенография.11.1.1996398.
Ди-Джей ДиСантис 1 , M J Siegel, M E Katz
принадлежность
- 1 Отделение радиологии, Медицинский центр ДеПол, Норфолк, Вирджиния 23505.
- PMID: 1996398
- DOI: 10.1148/Рентгенография.11.1.1996398
Д.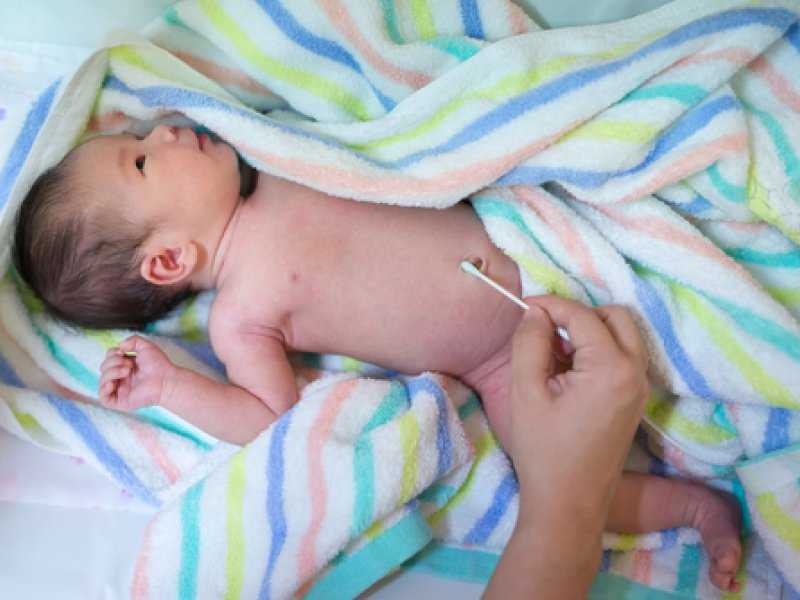 Дж. ДиСантис и др.
Рентгенография.
1991 января
Дж. ДиСантис и др.
Рентгенография.
1991 января
. 1991 Январь; 11 (1): 59-66.
doi: 10.1148/рентгенография.11.1.1996398.
Авторы
Ди-Джей ДиСантис 1 , М. Дж. Сигель, М. Э. Кац
принадлежность
- 1 Отделение радиологии, Медицинский центр ДеПол, Норфолк, Вирджиния 23505.
- PMID: 1996398
- DOI: 10.1148/Рентгенография.11.1.1996398
Абстрактный
Чтобы облегчить понимание аномалий, связанных с остатками пуповины, авторы представляют упрощенную схему классификации на основе эмбриологических анатомических отношений. В остатке типа 1 весь проток (желточный или мочевой) проходим; у типа 2 открыт только один конец; а у типа 3 открыта только средняя часть. Авторы иллюстрируют и описывают различные образования с точки зрения этой классификации, включая открытый желточный проток, пупочный синус, дивертикул Меккеля, желточную кисту, открытый урахус, урахальный синус, урахальный дивертикул и урахальную кисту. С помощью этой схемы можно прогнозировать визуализирующие характеристики типов остаточных аномалий. Результатом является убедительный подход к рентгенологической оценке пациента с подозрением на аномалию остатка пуповины.
В остатке типа 1 весь проток (желточный или мочевой) проходим; у типа 2 открыт только один конец; а у типа 3 открыта только средняя часть. Авторы иллюстрируют и описывают различные образования с точки зрения этой классификации, включая открытый желточный проток, пупочный синус, дивертикул Меккеля, желточную кисту, открытый урахус, урахальный синус, урахальный дивертикул и урахальную кисту. С помощью этой схемы можно прогнозировать визуализирующие характеристики типов остаточных аномалий. Результатом является убедительный подход к рентгенологической оценке пациента с подозрением на аномалию остатка пуповины.
Похожие статьи
Визуализация пупочной и околопупочной области.
Khati NJ, Enquist EG, Javitt MC. Хати, Нью-Джерси, и др. Рентгенография. 1998 март-апрель;18(2):413-31. doi: 10.1148/рентгенография.18.2.9536487. Рентгенография.

[Врожденные пупочные свищи. Отчет о 12 случаях].
Алессандрини П., Дерлон С. Алессандрини П. и соавт. Педиатрия. 1992;47(1):67-71. Педиатрия. 1992. PMID: 1337781 Французский.
Сосуществование множественных аномалий омфаломезентериального протока.
Иоаннидис О., Параскевас Г., Какутис Э., Котронис А., Пападимитриу Н., Хацопулос С., Макрантонакис А. Иоаннидис О. и др. J Coll Physicians Surg Pak. 2012 авг; 22 (8): 524-6. J Coll Physicians Surg Pak. 2012. PMID: 22868020
Текущее лечение пупочных аномалий и связанных с ними аномалий.
Снайдер КЛ.
 Снайдер КЛ.
Семин Педиатр Хирург. 2007 Февраль; 16 (1): 41-9. doi: 10.1053/j.sempedsurg.2006.10.006.
Семин Педиатр Хирург. 2007.
PMID: 17210482
Обзор.
Снайдер КЛ.
Семин Педиатр Хирург. 2007 Февраль; 16 (1): 41-9. doi: 10.1053/j.sempedsurg.2006.10.006.
Семин Педиатр Хирург. 2007.
PMID: 17210482
Обзор.Изображение Урахуса: аномалии, осложнения и мимики.
Парада Вильявисенсио С., Адам С.З., Николаидис П., Ягмай В., Миллер Ф.Х. Парада Вильявисенсио С. и др. Рентгенография. 2016 ноябрь-декабрь; 36(7):2049-2063. doi: 10.1148/rg.2016160062. Рентгенография. 2016. PMID: 27831842 Обзор.
Посмотреть все похожие статьи
Цитируется
Даниян М.
 , Май А., Абур П.П., Уквубиле Л.
Даниян М. и др.
J West Afr Coll Surg. 2021 окт-декабрь;11(4):38-40. дои: 10.4103/jwas.jwas_76_22. Epub 2022 29 июля.
J West Afr Coll Surg. 2021.
PMID: 36188061
Бесплатная статья ЧВК.
, Май А., Абур П.П., Уквубиле Л.
Даниян М. и др.
J West Afr Coll Surg. 2021 окт-декабрь;11(4):38-40. дои: 10.4103/jwas.jwas_76_22. Epub 2022 29 июля.
J West Afr Coll Surg. 2021.
PMID: 36188061
Бесплатная статья ЧВК.Сопутствующая киста омфаломезентериального протока и дивертикул подвздошной кишки, вызывающая непроходимость тонкой кишки; отчет о случае.
Бахрами-Мотлах Х., Садеги М., Америфар М., Сабети С., Резаи С.П., Пейванди Х. Бахрами-Мотлах Х. и др. Представитель по делу J Surg, 2022 г., май; 94:107004. doi: 10.1016/j.ijscr.2022.107004. Epub 2022 30 марта. Представитель Int J Surg, 2022 г. PMID: 35413670 Бесплатная статья ЧВК.
Дифференциальная диагностика пупочных полипов и гранулем у детей: сонографические и патологоанатомические корреляции.

Ким Д.Х., Ли Х.Дж., Ким Дж.И., Юнг Х.Р. Ким Д.Х. и др. Ультразвуковое исследование. 2021 апр; 40(2):248-255. doi: 10.14366/usg.20020. Эпаб 2020 26 мая. Ультразвуковое исследование. 2021. PMID: 32660210 Бесплатная статья ЧВК.
Дивертикул тонкой кишки с кровотечением: клинический случай и обзор литературы.
Чжао Л., Лу В., Сунь Ю., Лян Дж., Фэн С., Ши Ю., Ву Ц., Ван Дж., Ву К. Чжао Л. и др. Медицина (Балтимор). 2018 март;97(9):e9871. doi: 10.1097/MD.0000000000009871. Медицина (Балтимор). 2018. PMID: 29489685 Бесплатная статья ЧВК. Обзор.
Желточная киста в подвздошной кишке крысы.
Осиката Т., Кобаяши А., Кумабе С., Кавасако К., Катоку К., Мицуиси М., Канно Т., Хамамура М.


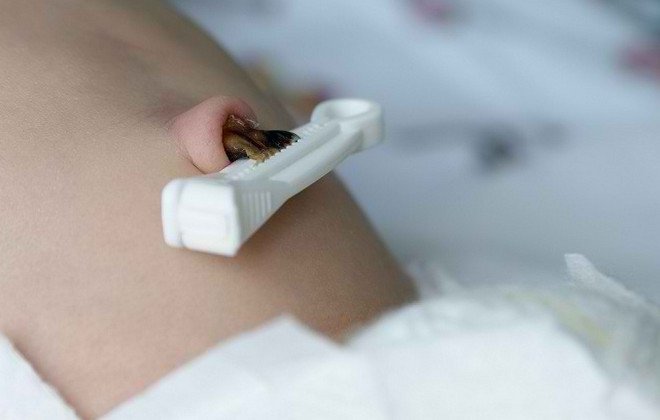 Если кал или моча попали на него, требуется промыть под струей проточной воды и тщательно, досуха, промокнуть полотенцем.
Если кал или моча попали на него, требуется промыть под струей проточной воды и тщательно, досуха, промокнуть полотенцем. Ранка должна просохнуть;
Ранка должна просохнуть;
 Снайдер КЛ.
Семин Педиатр Хирург. 2007 Февраль; 16 (1): 41-9. doi: 10.1053/j.sempedsurg.2006.10.006.
Семин Педиатр Хирург. 2007.
PMID: 17210482
Обзор.
Снайдер КЛ.
Семин Педиатр Хирург. 2007 Февраль; 16 (1): 41-9. doi: 10.1053/j.sempedsurg.2006.10.006.
Семин Педиатр Хирург. 2007.
PMID: 17210482
Обзор.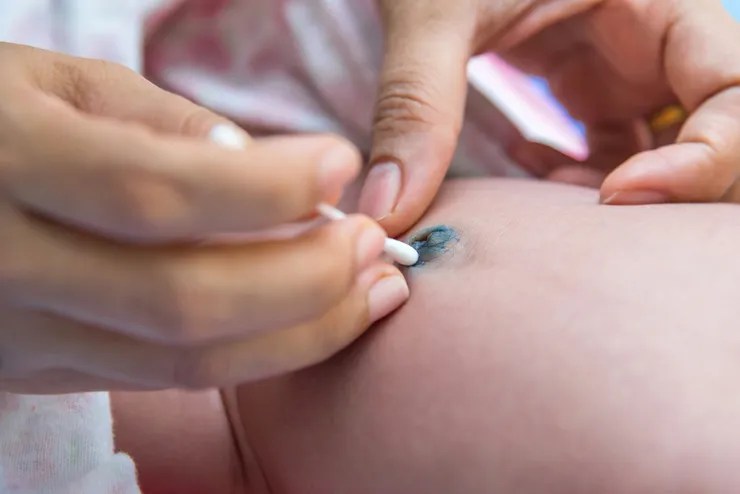 , Май А., Абур П.П., Уквубиле Л.
Даниян М. и др.
J West Afr Coll Surg. 2021 окт-декабрь;11(4):38-40. дои: 10.4103/jwas.jwas_76_22. Epub 2022 29 июля.
J West Afr Coll Surg. 2021.
PMID: 36188061
Бесплатная статья ЧВК.
, Май А., Абур П.П., Уквубиле Л.
Даниян М. и др.
J West Afr Coll Surg. 2021 окт-декабрь;11(4):38-40. дои: 10.4103/jwas.jwas_76_22. Epub 2022 29 июля.
J West Afr Coll Surg. 2021.
PMID: 36188061
Бесплатная статья ЧВК.
