Противопоказания к вакцинации | Privivka.ru
Уже более двухсот лет вакцинация спасает детей и взрослых от опасных инфекционных заболеваний. Польза от прививок бесспорна, и каждый человек имеет право быть защищенным от риска инфекций. При этом может возникнуть вопрос: а можно ли мне или моему ребенку делать прививку, вдруг у нас есть противопоказания? Давайте разбираться вместе.
Что такое противопоказания к вакцинации?
Когда действительно прививки делать нельзя?
Что такое ложные противопоказания?
Как узнать, есть ли у меня или у моего ребенка противопоказания к прививкам?
Что делать, если у меня или моего ребенка есть противопоказания к вакцинации?
Что такое противопоказания к вакцинации?
Противопоказания к вакцинации – это наличие заболевания или состояния, когда прививки или конкретную вакцину нельзя использовать. У очень немногих людей введение определенной вакцины может быть противопоказано или должно быть отложено на какое-то время.
Современные вакцины эффективны и малореактогенны, то есть редко вызывают нежелательные реакции, особенно серьезные, по сравнению со своими предшественниками.2 Использование их для массовой иммунизации привело к резкому снижению частоты тяжелых реакций и осложнений, возникающих в поствакцинальном периоде.2 Сокращение списка противопоказаний в России и в мире обусловлено как повышением качества вакцин, так и расширением знаний о причинах осложнений.2
В России регламентированые правила проведения
Когда действительно прививки делать нельзя?
Наличие противопоказания не означает, что в случае проведения прививки обязательно возникнет осложнение. Речь идет лишь о повышении риска неблагоприятной реакции. Однако противопоказание – это препятствие к проведению вакцинации.2 Существуют постоянные и временные
Речь идет лишь о повышении риска неблагоприятной реакции. Однако противопоказание – это препятствие к проведению вакцинации.2 Существуют постоянные и временные
противопоказания.2,3
Постоянными противопоказаниями
- сильная местная или общая реакция на введение предыдущей дозы конкретной вакцины;
- установленные выраженные аллергические реакции на компоненты, входящие в состав конкретной вакцины;
- для живых вакцин – тяжелые формы иммунодефицита, подтвержденного лабораторными данными;
- для введения БЦЖ – вес ребенка менее 2000 граммов, так как вакцина вводится внутрикожно, а у таких детей кожа очень тонка и не позволяет правильно ввести вакцину;
- наличие состояний и заболеваний, внесенных в раздел «Противопоказания» в инструкцию по медицинскому применению конкретной вакцины
- острые заболевания;
- хронические заболевания до наступления ремиссии – полной или максимально достижимой, на фоне поддерживающего лечения
Решение о вакцинации принимает лечащий врач на основании оценки состояния человека. 2-4
2-4
Что такое ложные противопоказания?
Ошибочное применение «противопоказаний», необоснованные медицинские отводы, намеренное откладывание прививок – все это приводит к тому, что дети и взрослые с аллергическими, неврологическими и другими заболеваниями оказываются беззащитными перед инфекционными болезнями, которые у них протекают особенно тяжело.
Важно знать, что при хронических заболеваниях в абсолютном большинстве случаев прививки не только не противопоказаны, а наоборот, показаны. Даже есть специальный расширенный список прививок для детей и взрослых с хроническими заболеваниями.
Союз педиатров России информирует, что при рекомендации медицинского отвода от вакцинации врач должен указать срок этого отвода. В большинстве случаев этот промежуток составляет от одной недели до одного месяца.1
Ложные противопоказания были определены как одна из основных причин недостаточной вакцинации детей во всем мире.
Список противопоказаний, которые считаются ложными, установлен национальными рекомендациями.2,3
Если у вас имеются какие-то сомнения в отношении вакцинации – обратитесь за консультацией к соответствующему специалисту для выбора оптимального времени и условий для проведения прививок, в том числе в случае наличия временных или постоянных противопоказаний к некоторым вакцинам.2
Как узнать, есть ли у меня или у моего ребенка противопоказания к прививкам?
- Самый верный способ узнать имеются ли у вас, вашего ребенка или других близких вам людей противопоказания – обратиться к врачу. Тем более в любом случае перед прививкой человека всегда осматривает врач. Ему надо убедиться, что прививку вам делать можно, что у вас нет состояний, которые повышают риск серьезных нежелательных явлений или снижения эффективности вакцин.

- Врач ознакомится с информацией в ваших медицинских документах, дополнительно спросит у вас об имеющихся заболеваниях, в том числе хронических, контактах с инфекционными больными, индивидуальных особенностях (например, родовая травма, судороги), наличия реакций или осложнений на предыдущее введение вакцин, аллергических реакций на лекарственные препараты, продукты и другое.
- После опроса врач проведет медицинский осмотр, измерит температуру.4 Результаты осмотра вносятся в медицинские документы. Ваша безопасность превыше всего: профилактические прививки проводятся детям и взрослым, не имеющим медицинских противопоказаний.
Отсутствуют доказательства того, что для снижения риска нежелательных явлений здоровым людям или пациентам вне обострения хронических болезней перед прививкой надо пройти специальные обследования (анализы, диагностические тесты). В мире такой подход не рекомендуется.7
В мире такой подход не рекомендуется.7
Что делать, если у меня или моего ребенка есть противопоказания к вакцинации?
Если врач определил, что есть временные противопоказания, прививки можно сделать позже, когда временного противопоказания уже нет.1-3 Например, сразу после выздоровления после перенесенной нетяжелой инфекции.2
Бывает так, что вакцина не показана беременной женщине или ребенку первых месяцев жизни, но при этом им требуется защита от инфекции. В этом случае поможет так называемая «кокон-вакцинация», когда близкие члены семьи делают прививки, чтобы снизить риски заболеть для будущей матери и ее ребенка в первые месяцы после рождения.
Важно помнить, что вакцинация – помогает защищать себя и своих близких от опасных инфекций.10
- Союз педиатров России: Противопоказания к вакцинации.
 https://www.pediatr-russia.ru/parents_information/vaktsinatsiya/rekomendatsii/protivopokazaniya-k-vaktsinatsii.php
https://www.pediatr-russia.ru/parents_information/vaktsinatsiya/rekomendatsii/protivopokazaniya-k-vaktsinatsii.php - Методические указания МУ 3.3.1.1095-02 «Медицинские противопоказания к проведению профилактических прививок препаратами национального календаря прививок»
- Методические рекомендации по выявлению, расследованию и профилактике побочных проявлений после иммунизации (утв. апрель 2019 г., Минздрав России, Росздравнадзор, Роспотребнадзор)
- Санитарные правила и нормы СанПиН 3.3686-21 раздел XLVII. Обеспечение безопасности иммунизации
- Методические рекомендации «Противопоказания к вакцинации. Письмо Минздрава России от 23.08.2017 г. N 15-2/10/2-5896
- S. Sridhar, et al. A systematic literature review of missed opportunities for immunization in low- and middle-income countries.
 Vaccine. 2014;32:6870–6879
Vaccine. 2014;32:6870–6879 - CDC. Surround Babies with Protection https://www.cdc.gov/pertussis/pregnant/mom/protection.html (дата обращения: 29.04.2022)
- Союз педиатров России. Кому нужны прививки? https://www.pediatr-russia.ru/parents_information/vaktsinatsiya/informatsiya/komu-nuzhny-privivki.php (дата обращения 29.04.2022)
- ВОЗ. Вакцины и иммунизация: Что такое вакцинация? https://www.who.int/ru/news-room/q-a-detail/vaccines-and-immunization-what-is-vaccination (редакция от 10.08.2021)
MAT-RU-2201519_v1.0_04_2022
Вакцинация против клещевого энцефалита в вопросах и ответах
Для профилактики клещевого энцефалита к использованию в России разрешены следующие вакцины:
Вакцина клещевого энцефалита культуральная очищенная концентрированная инактивированная сухая (производство РФ).
ЭнцеВир (EnceVir) (производство РФ).
ФСМЕ-Иммун Инжект/Джуниор (FSME-Immun Inject/Junior) (производство Австрия).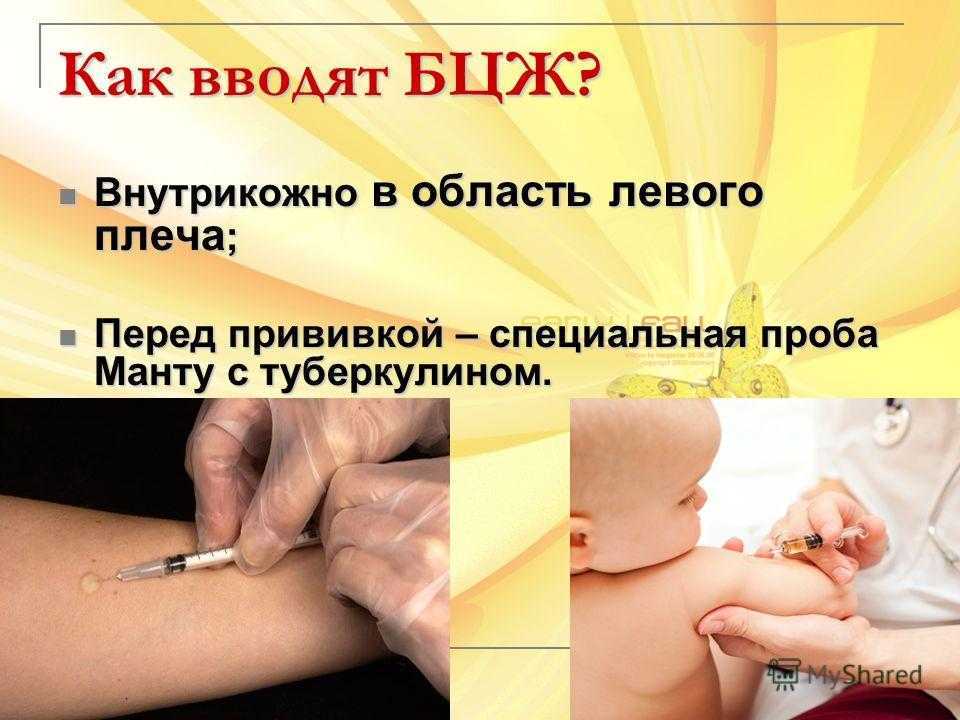
Энцепур Взрослый и Энцепур Детский (производство Германия).
О вакцинации в вопросах и ответах
В.: Зачем нужна вакцинация против клещевого энцефалита, и в чём разница между привитым и непривитым человеком?
О.: Прививка нужна для того, чтобы обучить иммунную систему определять вирус и бороться с ним. В процессе вакцинации появляются антитела (иммуноглобулины), в случае встречи их с вирусом они его уничтожат.
В.: Кому показана вакцинация? Где ее пройти?
О.: Вакцинация показана клинически здоровым людям (детям с 12 месяцев), проживающим на эндемичной по клещевому энцефалиту территории или пребывающим на ней, после осмотра терапевтом (педиатром). Терапевт (педиатр) также проинформирует вас о том, где можно провести вакцинацию.
Вакцинироваться можно только в учреждениях, имеющих лицензию на этот вид деятельности. Введение вакцины, которая хранилась неправильно (без соблюдения «холодовой цепи») бесполезно, а иногда опасно.
В.: Является ли профилактический осмотр терапевта неотъемлемой частью вакцинации против клещевого энцефалита?
О. : Да, осмотр терапевта крайне желателен. Осмотр должен проходить в день вакцинации, без справки от терапевта в большинстве случаев в прививке отказывают.
: Да, осмотр терапевта крайне желателен. Осмотр должен проходить в день вакцинации, без справки от терапевта в большинстве случаев в прививке отказывают.
В.: Через какое время после перенесенной болезни можно ставить прививку?
О.: Согласно инструкции вакцинацию можно проводить не ранее, чем через 2 недели после выздоровления — импортной вакциной, и не ранее, чем через 1 месяц — отечественной.
В.: У меня хроническое заболевание, возможно ли мне поставить прививку против клещевого энцефалита?
О.: Перечень противопоказаний указан в инструкции к каждой вакцине (инструкции см. ниже). У импортных вакцин противопоказаний меньше, чем у российских. В каждом случае заболевания, не содержащегося в перечне противопоказаний, вакцинация проводится по разрешению врача, исходя из состояния здоровья вакцинируемого и риска заражения клещевым энцефалитом.
Вакцина клещевого энцефалита культуральная очищенная концентрированная инактивированная сухая (производство РФ).
ЭнцеВир (EnceVir) (производство РФ).
ФСМЕ-Иммун Инжект/Джуниор (FSME-Immun Inject/Junior) (производство Австрия).
Энцепур Взрослый, Энцепур Детский (производство Германия).
В.: В чем разница между вакцинами?
О.: Все вакцины для профилактики клещевого энцефалита взаимозаменяемы. Западноевропейские штаммы вируса клещевого энцефалита, из которых готовятся импортные вакцины, и восточноевропейские штаммы, используемые в отечественном производстве, близки по антигенной структуре. Сходство в структуре ключевых антигенов составляет 85%. В связи с этим иммунизация вакциной, приготовленной из одного вирусного штамма, создает стойкий иммунитет против заражения любым вирусом клещевого энцефалита. Эффективность зарубежных вакцин в России подтверждена, в том числе исследованиями с использованием российских диагностических тест-систем. У импортных вакцин меньше перечень противопоказаний и частота побочных реакций, они лучше переносятся.
В.: Лучшее время для вакцинации?
О.: Вакцинироваться против клещевого энцефалита можно круглый год, но планировать вакцинацию нужно таким образом, чтобы с момента второй прививки прошло не менее 2 недель до возможной встречи с клещом. Если вы только планируете начать вакцинацию, то для достижения иммунитета вам потребуется минимум 21-28 дней — при экстренной схеме вакцинации, при стандартной — минимум 45 дней.
Если вы только планируете начать вакцинацию, то для достижения иммунитета вам потребуется минимум 21-28 дней — при экстренной схеме вакцинации, при стандартной — минимум 45 дней.
В.: Мне была сделана прививка против клещевого энцефалита, но название вакцины я не помню. Что делать? Какую ставить вакцину?
О.: Все вакцины против клещевого энцефалита взаимозаменяемы.
В.: Я привит от клеща, значит ли это, что теперь они мне совсем не страшны?
О.: Нет! Прививок от клещей не существует! Существует лишь прививка от клещевого энцефалита, она способна защитить человека не менее, чем в 95% случаев но лишь от клещевого энцефалита, а не от всех болезней, переносимых клещами. Поэтому не стоит пренебрегать элементарными правилами профилактики укусов клещей и лишний раз подвергать себя опасности их укусов.
В.: Я поставил только одну прививку (или еще не прошло 2 недель с момента второй), но меня укусил клещ. Что делать?
О.: Одна прививка не может защитить от клещевого энцефалита, поэтому вам необходимо поступить, как непривитому человеку.
В.: На основе каких анализов можно судить о наличии иммунитета к клещевому энцефалиту?
О.: Можно сдать кровь на антитела IgG к клещевому энцефалиту. При титрах 1:200 — 1:400 принято считать, что у пациента создан минимальный протективный уровень специфических антител. При титрах 1:100 или отрицательном результате считается, что иммунитет к клещевому энцефалиту отсутствует.
Схема вакцинации клещевого энцефалита
В.: Как правильно пройти вакцинацию? Какую выбрать схему вакцинации?
О.: В первую очередь нужно следовать рекомендациям вашего врача и указаниям инструкции к выбранной вами вакцине.
Стандартная схема вакцинации клещевого энцефалита состоит из 3 доз, которые вводятся по схеме 0-1(3)-9(12) месяцев — для импортных, и 0-1(7)-(12) — для отечественных вакцин; ревакцинация проводится каждые 3 года.
Для формирования иммунитета большинству прививаемых достаточно 2 прививок с интервалом в 1 мес. Стойкий иммунитет к клещевому энцефалиту появляется через две недели после введения второй дозы, независимо от вида вакцины и выбранной схемы.
Однако для выработки полноценного и длительного (не менее 3 лет) иммунитета необходимо сделать третью прививку через год после второй.
Экстренная схема вакцинации клещевого энцефалита
Для большинства вакцин разработана экстренная схема вакцинации (см. инструкцию). Целью применения экстренной схемы является быстрое достижение защитного эффекта, в случаях, когда сроки стандартной вакцинации были упущены.
Быстрее всего иммунитет к клещевому энцефалиту появится при экстренной вакцинации Энцепуром — через 21 день. При экстренной вакцинации ФСМЕ-ИММУН или Энцевиром — через 28 дней.
Вакцина, введенная по экстренной схеме, создает такой же стойкий иммунитет, как и при стандартной схеме вакцинации.
Вакцинация способна реально защитить около 95% привитых. В случаях возникновения заболевания у привитых людей оно протекает легче и с меньшими последствиями. Однако следует помнить, что вакцинация против клещевого энцефалита не исключает всех остальных мер профилактики укусов клещей (репелленты, надлежащая экипировка), поскольку клещи переносят не только клещевой энцефалит, но и другие инфекции, от которых нельзя защититься вакцинацией.
Ревакцинация
После стандартного первичного курса из 3-х прививок стойкий иммунитет сохраняется как минимум 3 года.
Ревакцинация против клещевого энцефалита проводится каждые 3 года после третьей прививки.
Ревакцинация осуществляется путем однократного введения стандартной дозы вакцины.
В случае, когда была пропущена одна ревакцинация (1 раз в 3 года), весь курс заново не проводится, делается лишь одна прививка-ревакцинация. Если было пропущено 2 плановых ревакцинации, курс прививок против клещевого энцефалита проводится заново.
Согласно профессиональной технике безопасности для выезжающих на полевые работы в эндемичные регионы с целью сохранения высокого уровня антител ревакцинация проводится ежегодно.
Побочные реакции на вакцинацию
В.: Насколько часто встречаются аллергические реакции на вакцину, и как они проявляются?
К местным побочным реакциям относятся покраснение, уплотнение, болезненность, отек в месте введения вакцины. Также к местным реакциям относят крапивницу (аллергическая сыпь, напоминающая таковую при ожоге крапивы), увеличение близлежащих от места укола лимфоузлов. Обычные местные реакции отмечаются у 5% прививаемых. Длительность таких реакций может достигать 5 дней.
Также к местным реакциям относят крапивницу (аллергическая сыпь, напоминающая таковую при ожоге крапивы), увеличение близлежащих от места укола лимфоузлов. Обычные местные реакции отмечаются у 5% прививаемых. Длительность таких реакций может достигать 5 дней.
К общим поствакцинальным реакциям относят охватывающую значительные участки тела сыпь, повышение температуры тела, беспокойство, нарушения сна и аппетита, головную боль, головокружение, кратковременную потерю сознания, цианоз (посинение кожи и слизистых), похолодание конечностей. Частота температурных реакций (более 37,5°С) на российские вакцины не превышает 7%.
Для российских вакцин существует рекомендация о наблюдении за привитыми в течение 1 часа в связи с риском развития аллергических реакций.
Импортные вакцины переносятся лучше, частота побочных реакций у них меньше.
В.: После прививки второй день держится температура 37,5 °С, болит голова и ломота во всем теле.
Можно ли принять аспирин или обезболивающее?
О. : Такое случается. Подобное состояние может наблюдаться в течении нескольких дней, однако не всегда плохое самочувствие связано с вакцинацией… Обратитесь к врачу. В случае, если причина вашего недомогания действительно в прививке, то можно принять аспирин или обезболивающее.
: Такое случается. Подобное состояние может наблюдаться в течении нескольких дней, однако не всегда плохое самочувствие связано с вакцинацией… Обратитесь к врачу. В случае, если причина вашего недомогания действительно в прививке, то можно принять аспирин или обезболивающее.
В.: Первую прививку перенес очень тяжело, болел 3 дня. При следующих прививках состояние будет таким же?
О.: Обычно вторая и последующие прививки переносятся легче, но риск возникновения побочных реакций присутствует.
Нарушение сроков вакцинации
В.: Два года назад поставил одну прививку, вторую и последующие ставить не стал. В этом году решил продолжить вакцинацию. Проходить полный курс сначала?
О.: Да. В случае, если в указанные сроки не была поставлена вторая прививка (см. инструкцию) после первой, то необходимо пройти полный курс вакцинации.
В.: Была поставлена первая прививка против клещевого энцефалита. Вторую прививку врач рекомендовал поставить через месяц, но я не пришел, так как серьезно болел. На сегодняшний день (прошло 3 месяца после первой прививки) я поправился. Можно ли поставить вторую прививку сейчас?
На сегодняшний день (прошло 3 месяца после первой прививки) я поправился. Можно ли поставить вторую прививку сейчас?
О.: Производителями вакцин разработаны схемы вакцинации, именно они многократно опробованы и оптимальны для получения наилучшего иммунитета, и этих сроков стоит придерживаться.
В инструкции к вакцине указывается не конкретный день следующей вакцинации, а интервал времени.
Для второй прививки согласно инструкции он составляет 1-7 месяцев — для отечественных вакцин, 1-3 месяца — для импортных.
Третья прививка — через 9-12 месяцев после второй.
Но в случае необходимости эти сроки можно незначительно изменять (1-2 месяца).
В.: Прошел первичную вакцинацию (3 прививки, как указано в инструкции), нужно было пройти ревакцинацию через 3 года после последней прививки, но этого я не сделал (забыл). Как быть? Проходить весь курс вакцинации сначала?
О.: Если после полного первичного курса вакцинации прошло от 3 до 5 лет, то достаточно однократной ревакцинации. Если прошло 6 лет и более, то вакцинация против клещевого энцефалита проводится заново.
Если прошло 6 лет и более, то вакцинация против клещевого энцефалита проводится заново.
Взаимодействие
В.: Возможно ли совмещать с другими прививками прививку против клещевого энцефалита?
О.: Допускается одновременное введение вакцины против клещевого энцефалита и введение других инактивированных (кроме антирабических) вакцин отдельными шприцами в разные участки тела. Но по возможности этого делать не стоит, постарайтесь повременить со следующей прививкой не менее 1 месяца.
В.: На завтра назначена вакцинация от клещевого энцефалита. Сегодня сделали Манту, можно завтра поставить прививку или повременить. Если ждать, то сколько?
О.: Проба Манту не должны проводиться одновременно с какими бы то ни было прививками — увеличивается риск ложноположительных реакций.
Сразу после оценки результатов пробы, прививки могут проводиться без ограничений.
В.: Мне поставили укол иммуноглобулина против клещевого энцефалита. Через какое время можно поставит прививку?
О. : После введения иммуноглобулина против клещевого энцефалита необходимо соблюдение интервала не менее 4-х недель перед прививкой, в противном случае уровень специфических антител может быть снижен.
: После введения иммуноглобулина против клещевого энцефалита необходимо соблюдение интервала не менее 4-х недель перед прививкой, в противном случае уровень специфических антител может быть снижен.
В.: Можно ли привитому человеку поставить иммуноглобулин после укуса? Какие негативные последствия могут быть?
О.: Иммуноглобулин получают из крови привитых доноров. Привитому человеку нет смысла ставить иммуноглобулин. Именно поэтому в европейских странах с высоким процентом вакцинированного населения полностью прекращен выпуск иммуноглобулина против клещевого энцефалита.
Существует мнение, что чужеродные антитела могут привести к сбою собственной иммунной системы. Но отрицательное влияние иммуноглобулина на развитие клещевого энцефалита у привитых людей не доказано. Однако точно известно о достаточно частых негативных реакциях в ответ на введение здоровым людям иммуноглобулина – вплоть до анафилактического шока.
В.: Сколь дней после прививки против клещевого энцефалита нельзя употреблять алкоголь?
О. : На развитии иммунитета прием алкоголя не скажется. В меру употреблять можно. Большие же дозы алкоголя могут ослабить иммунную систему и увеличить риск возникновения побочных реакций на прививку.
: На развитии иммунитета прием алкоголя не скажется. В меру употреблять можно. Большие же дозы алкоголя могут ослабить иммунную систему и увеличить риск возникновения побочных реакций на прививку.
Вакцина против клещевого энцефалита и беременность
В.: Через неделю после прививки против клещевого энцефалита узнала, что беременна. Что делать? Как это отразится на ребенке? Сохранять беременность или нет?
О.: Особого повода для беспокойства нет. Отрицательное влияние прививок не доказано. Хотя намеренно ставить прививку, зная о беременности, не стоит (за исключением случаев, когда польза от вакцинации заметно выше возможного вреда), так как ее влияние пока недостаточно изучено, именно поэтому в противопоказаниях некоторых вакцин и значится беременность.
В.: Через какое время после прививки можно начинать планировать ребенка?
О.: Доказанных фактов влияния вакцинации против клещевого энцефалита на плод и сперму нет, но в противопоказаниях к вакцинам значится беременность.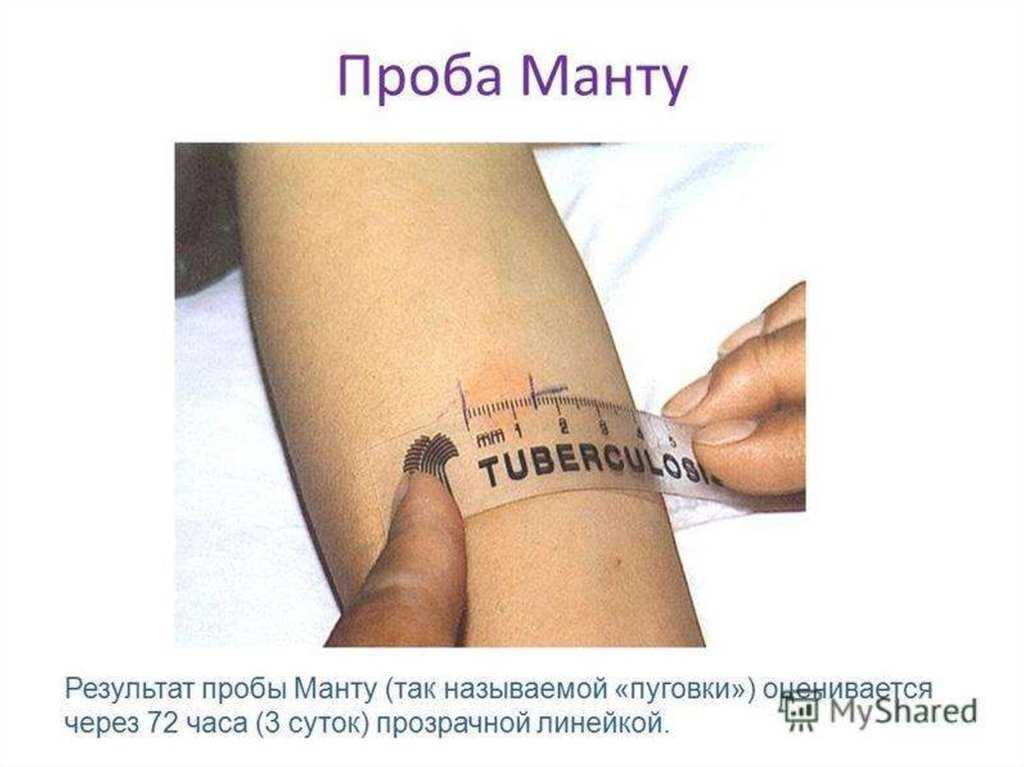 Лучше подождать 1 месяц.
Лучше подождать 1 месяц.
Вакцина против клещевого энцефалита и период лактации
В.: Я — кормящая мать, ребенку 5 месяцев. Когда можно пройти вакцинацию?
О.: В вашем случае лучше выбрать импортную вакцину (Энцепур, FSME-Immun Inject), обязательно проконультироваться с педиатром и терапевтом. Вакцина назначается кормящим женщинам с осторожностью, после тщательной оценки возможного риска и пользы. Если риск пострадать от укуса клеща невелик, то лучше подождать достижения ребенком 1 года.
Вакцинация детей
В.: Какая вакцина будет оптимальной для ребенка в возрасте 1 года? Можно ли прививаться или лучше подождать до 3-х лет?
О.: Несмотря на то, что выпускаются вакцины для детей (FSME-Immun Junior, Энцепур Детский) и их применение разрешено с 1 года, решение о вакцинации должен с осторожностью принимать врач-педиатр, после тщательной оценки возможного риска и пользы. Если риск пострадать от укуса клеща невелик, то лучше подождать достижения ребенком возраста 2-3 лет.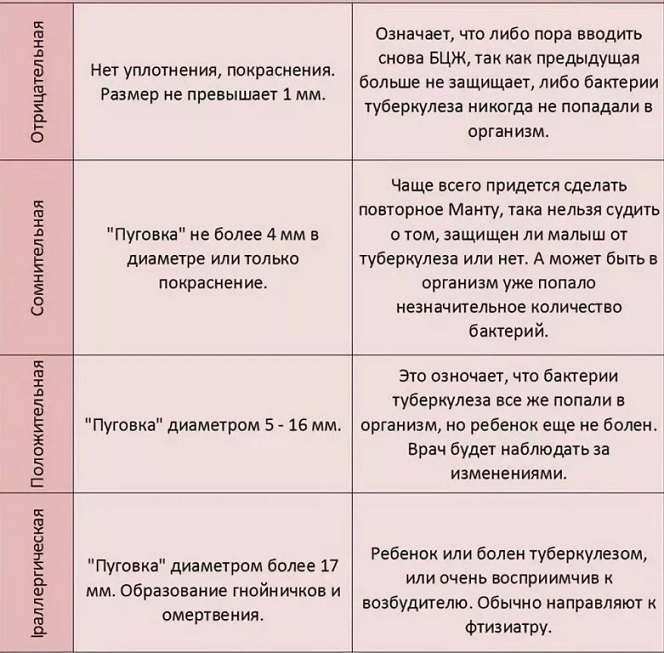
Вакцина против клещевого энцефалита и животные
В.: Можно ли поставить прививку против клещевого энцефалита собаке (кошке)?
О.: Вакцинация животных не проводится! Влияние вируса клещевого энцефалита на собак и кошек пока мало изучено. Есть сведения о том, что они тоже восприимчивы к вирусу, однако случаи заражения крайне редки. Для собак главную опасность представляют другие заболевания передаваемые клещами: пироплазмоз, боррелиоз, бабезиоз.
Предупреждения о здоровье и лекарствах: Серьезные аллергические реакции после туберкулиновых кожных проб
Причина публикации: Туберкулез представляет огромную проблему для здоровья во всем мире, и туберкулиновые кожные пробы, простые и чувствительные, широко используются для скрининга инфекции . Местные реакции гиперчувствительности являются ожидаемыми, предполагаемыми и фактически являются выражением того, что тест должен измерять. Однако недавно Министерство здравоохранения Канады предупредило о серьезных аллергических реакциях, включая анафилаксию, у некоторых реципиентов. 1
1
Тест: Туберкулиновые кожные пробы Манту часто назначают лицам, которые могут подвергаться воздействию туберкулезной инфекции, в том числе людям из эндемичных районов, работникам здравоохранения и другим лицам, работающим в учреждениях длительного ухода, группе дома, наркологические центры, тюрьмы и приюты для бездомных. Людей с ослабленным иммунитетом (например, пациентов с ВИЧ-инфекцией, диабетом или почечной недостаточностью) также часто обследуют, поскольку они подвержены большему риску развития активной формы туберкулеза.
Для проведения теста 5 туберкулиновых единиц очищенного белкового производного (PPD) Mycobacterium tuberculosis вводят внутрикожно, часто в ладонные отделы кожи предплечья. Реакция замедленной гиперчувствительности обычно начинается в течение 24 часов, достигая своего пика между 48 и 72 часами, когда считывается результат теста. Характерно, что круговая область эритемы возникает вокруг более центральной области уплотнения. (Руководство по интерпретации результатов теста описано в другом месте. 2 ) В 1–2% положительных результатов теста может возникнуть образование пузырей или даже локальный некроз, но это обычно самокупируется. 2 Местные реакции, такие как регионарный лимфангит и аденит, также могут возникать в редких случаях.
(Руководство по интерпретации результатов теста описано в другом месте. 2 ) В 1–2% положительных результатов теста может возникнуть образование пузырей или даже локальный некроз, но это обычно самокупируется. 2 Местные реакции, такие как регионарный лимфангит и аденит, также могут возникать в редких случаях.
Министерство здравоохранения Канады теперь сообщает о системных реакциях гиперчувствительности, возникающих у некоторых людей после теста, включая анафилаксию, крапивницу, ангио- и другие отеки и отек горла. Хотя в рекомендациях Министерства здравоохранения Канады сообщается мало клинических подробностей, эти реакции, по-видимому, возникали, по крайней мере, у некоторых пациентов, ранее не подвергавшихся тесту.
Хотя о таких нежелательных явлениях, вероятно, не сообщается после того, как продукт поступил в продажу, эти серьезные реакции, по-видимому, происходят со скоростью около 1 случая на миллион доз. Эта частота аналогична частоте анафилаксии, обычно регистрируемой для вакцин (1,1–3,1 на миллион распределенных доз). 3 За последние 12 лет во всем мире было зарегистрировано 26 серьезных реакций, в том числе 9 в Канаде.
3 За последние 12 лет во всем мире было зарегистрировано 26 серьезных реакций, в том числе 9 в Канаде.
Что делать: Туберкулез является распространенным и смертельным заболеванием, и целенаправленный скрининг позволяет на раннем этапе распознать заболевание и начать соответствующее лечение. Серьезные побочные реакции на тест встречаются редко, но пациенты должны быть предупреждены о том, что они могут возникнуть. Тест следует проводить только в условиях, когда обученный персонал подготовлен к работе с анафилактическими реакциями и имеется эпинефрин (1:1000). Пациенты, получающие инъекцию, должны находиться под наблюдением в течение не менее 15 минут для контроля серьезных побочных реакций и предупреждены о необходимости немедленно обратиться за медицинской помощью в случае возникновения каких-либо отсроченных реакций.
Эльхам Юссеф Резидент Кафедра семейной медицины Оттавского университета Оттава, Онтарио. Eric Wooltorton CMAJ
Опубликовано на сайте www. cmaj.ca 15 июня 2005 г.
cmaj.ca 15 июня 2005 г.
1. Sanofi Pasteur Limited, Health Canada’s Health Products and Food Branch, Агентство общественного здравоохранения Канады. Риск серьезных аллергических реакций после введения Tubersol [очищенного туберкулина белкового производного (манту)] [письмо Уважаемому медицинскому работнику]. Оттава: Министерство здравоохранения Канады; 2005. Доступно: www.hc-sc.gc.ca/hpfb-dgpsa/tpd-dpt/tubersol_hpc_e.html (по состоянию на 8 июня 2005 г.).
2. Мензис Д., Нан Танненбаум Т., Фитцджеральд Дж. М. Туберкулез: 10. Профилактика. CMAJ 1999;161(6):717-24. [Бесплатная статья PMC] [PubMed]
3. Национальный консультативный комитет по иммунизации. Канадское руководство по иммунизации . 6-е изд. Оттава: Министерство здравоохранения Канады; 2002. с. 14.
Кожный тест на туберкулез — MedBroadcast.com
Описание теста
Увеличить
Кожный тест на туберкулез сообщает вашему врачу, есть ли у вас или когда-либо болели туберкулезом (ТБ). Бактерия Mycobacterium tuberculosis вызывает это состояние. Туберкулез — это тяжелое заболевание легких и дыхательной системы, которое может поражать и другие органы тела.
Бактерия Mycobacterium tuberculosis вызывает это состояние. Туберкулез — это тяжелое заболевание легких и дыхательной системы, которое может поражать и другие органы тела.
Чтобы определить, есть ли у вас заболевание или когда-либо было, под кожу руки помещают небольшое количество неинфекционных белков из бактерий. Реакция на эти белки указывает на то, что вы подверглись воздействию бактерий, вызывающих туберкулез.
Как часто следует проводить тест?
Ваш врач порекомендует, когда и как часто требуется этот тест.
Вам, возможно, придется пройти этот тест, если вы были в контакте с кем-то, у кого был диагностирован активный туберкулез, или если вы только что эмигрировали или посещаете страну с высокой заболеваемостью туберкулезом. Вам также может потребоваться пройти этот тест, если у вас ослаблена иммунная система (например, из-за трансплантации органов или ВИЧ/СПИДа) или если вы собираетесь начать прием лекарств, которые подвергают вас риску ослабления иммунной системы (например, химиотерапия) и повышенный риск заражения туберкулезом.
Некоторые работодатели требуют, чтобы вы прошли этот тест, прежде чем приступить к работе на определенных должностях. На некоторых работах (например, в сфере здравоохранения) вас могут попросить проходить этот тест каждый год.
Почему выполняется этот тест?
Врачи используют этот тест, чтобы определить, есть ли у вас или когда-либо болели туберкулезом, или подвергались ли вы воздействию бактерий, вызывающих заболевание. Это тяжелое заболевание, которое может привести к смерти, если не принять соответствующие лекарства.
Существуют ли какие-либо риски и меры предосторожности?
Хотя этот тест в целом считается безопасным, некоторые люди могут серьезно реагировать на антигены, используемые в тесте, что приводит к отеку и боли в месте инъекции. Немедленно обратитесь к врачу, если это произойдет.
Что происходит во время теста?
Обученный медицинский работник продезинфицирует внутреннюю поверхность предплечья. Затем небольшое количество белков ТБ (называемых антигенами или очищенными белковыми производными [PPD]) вводится под кожу. Техник может обвести область, чтобы было ясно, куда были введены белки.
Техник может обвести область, чтобы было ясно, куда были введены белки.
Большинство людей во время этого теста не ощущают никакого дискомфорта или испытывают лишь незначительный дискомфорт. Капля крови в месте инъекции — это нормально, ее можно аккуратно удалить кусочком марли.
Как мне подготовиться к этому тесту?
Перед прохождением кожной пробы на туберкулез обязательно сообщите, были ли у вас какие-либо симптомы, которые могут быть связаны с туберкулезом. Симптомы могут включать:
- кашель, продолжающийся более двух недель
- плохой аппетит или потеря веса
- озноб
- общая утомляемость и слабость
- боли в груди
- лихорадка
- кашель с кровью или слизью
- ночные поты
Если у вас был ТБ, положительный кожный тест на ТБ, неблагоприятная реакция на предыдущий тест на ТБ или вакцинация против ТБ в прошлом, важно сообщить об этом своему врачу.
Поговорите со своим врачом, если у вас есть какие-либо из этих состояний, поскольку они могут повлиять на точность теста на туберкулез:
- ВИЧ-инфекция
- крупная вирусная инфекция, такая как эпидемический паротит или корь (обратите внимание, что сюда не входит обычная простуда)
- слабая иммунная система
- обширные ожоги или экзема
- a вакцинация против кори в течение последних 6 недель
Сообщите своему врачу обо всех рецептурных, безрецептурных (безрецептурных) и растительных лекарствах, которые вы принимаете. Также сообщите им о возможных аллергиях на лекарства и заболеваниях, которые у вас могут быть. Не используйте анестезирующий крем перед тестом, так как эти кремы могут вызвать небольшой отек, что может быть интерпретировано как положительный тест.
Также сообщите им о возможных аллергиях на лекарства и заболеваниях, которые у вас могут быть. Не используйте анестезирующий крем перед тестом, так как эти кремы могут вызвать небольшой отек, что может быть интерпретировано как положительный тест.
Спросите своего врача или фармацевта, нужно ли вам прекратить прием каких-либо лекарств перед тестом.
Чего ожидать после теста?
После теста не накладывайте повязку и не царапайте тестируемый участок, даже если он зудит (так как это может помешать тесту). Вы должны вернуться в кабинет своего врача (или в клинику, где был сделан тест) через 2 или 3 дня после теста, чтобы ваш врач проверил результат.
Важно обратиться к врачу, если вы испытываете:
- лихорадку
- опухоль на руке
- припухлость в подмышечной области (указывает на увеличение лимфатических узлов)
Результаты
Медицинский работник интерпретирует результаты вашего теста на ТБ, осмотрев область, куда были введены антигены ТБ.
Положительный результат , если твердая шишка превышает определенный размер (размер зависит от истории болезни и факторов риска). Это означает, что в какой-то момент своей жизни вы заразились бактериями, вызывающими туберкулез.
Результат будет отрицательным , если выпуклость отсутствует или выпуклость меньше определенного размера (см. выше). Кожа может быть красной или не менять цвет.
Имейте в виду, что ни один тест не является точным на 100 %, и, как и любой другой тест, этот тест может давать ложноположительные результаты (положительный результат для тех, у кого нет заболевания) или ложноотрицательные результаты (отрицательный результат для тех, кто действительно есть условие).
При наличии у человека симптомов туберкулеза, Ваш врач рассмотрит результат теста и назначит соответствующее лечение. Этот тест можно использовать в сочетании с другими тестами, такими как рентген грудной клетки (который может показать, есть ли у человека активная туберкулезная инфекция), для выявления туберкулеза.


 https://www.pediatr-russia.ru/parents_information/vaktsinatsiya/rekomendatsii/protivopokazaniya-k-vaktsinatsii.php
https://www.pediatr-russia.ru/parents_information/vaktsinatsiya/rekomendatsii/protivopokazaniya-k-vaktsinatsii.php Vaccine. 2014;32:6870–6879
Vaccine. 2014;32:6870–6879