Что исследует детский невролог у новорожденных?
Квалифицированный детский невролог при первичном обращении к нему делает общий осмотр, который включает в себя: оценку физического развития, наличия пороков развития и стигм (внешние признаки генетических нарушений), оценку психического развития на момент осмотра, проводит детальный сбор анамнеза ( были ли неврологические нарушения в семье и у близких родственников ранее, другие хронические заболевания, не вынашивания беременности, как протекала настоящая беременность, роды, послеродовый период, как ребенок себя ведет, есть ли жалобы у родителей).
Для оценки неврологического статуса невролог определяет симметричность и наличие сухожильных и переостальных рефлексов, состояние черепно-мозговых нервов, чувствительность, а также наличие характерных рефлексов для новорожденных, которые появляются и угасают в определенные периоды жизни новорожденного, что позволяет судить о правильности его развития.
Какие это рефлексы ?
Рефлекс Моро
Рефлекс Моро — реакция испуга, заключающаяся в отведении рук, разгибании ног и последующем сгибании бедер. Рефлекс существует у всех здоровых доношенных новорожденных. Рефлекс Моро свидетельствует о симметричности функционирования нервной системы и сохранности спинного мозга и нижних отделов ствола мозга. Рефлекс Моро обычно угасает в возрасте 4-5 мес.
Рефлекс существует у всех здоровых доношенных новорожденных. Рефлекс Моро свидетельствует о симметричности функционирования нервной системы и сохранности спинного мозга и нижних отделов ствола мозга. Рефлекс Моро обычно угасает в возрасте 4-5 мес.
Асимметричный шейный тонический рефлекс
Асимметричный шейный тонический рефлекс вызывается у новорожденного, лежащего на спине, поворотом головы в сторону. Это вызывает разгибание руки на стороне, в которую повернута голова, в то время как на противоположной стороне рука сгибается (так называемая поза фехтовальщика). Он обычно хорошо выражен на 2-3-й неделе после рождения и исчезает в течение первого года 1 жизни.
Перекрестный аддукторный рефлекс и другие пирамидные симптомы
Перекрестный аддукторный рефлекс заключается в двустороннем сокращении мышц, приводящих бедро, при вызывании коленного рефлекса на любой стороне. Этот рефлекс обычно исчезает к 7-8-му месяцу жизни.
Хватательный рефлекс
Xватательный рефлекс выражен с рождения и исчезает на 4-5-м месяце жизни, сменяясь произвольным захватыванием предмета, обращенными друг к другу боковыми поверхностями большого и указательного пальцев. Нормальное произвольное захватывание предмета (подушечками большого и указательного пальцев) формируется к 9-15 мес, что считают значимым признаком нормального развития корковой моторики. Даже у новорожденного ладонь пребывает в открытом состоянии приблизительно 50% времени. Если ладонь не раскрывается полностью к возрасту 3 мес, когда ребенок начинает исследовать окружающую обстановку, следует заподозрить поражение нервной системы.
Рефлекс опоры и автоматической ходьбы
Рефлексы опоры и автоматической ходьбы выражены с рождения и сохраняются обычно до 2 мес. Эти рефлексы вызывают, ставя ребенка ступнями на плоскую поверхность, при этом новорожденный распрямляет туловище и «стоит» на полусогнутых ногах, а при небольшом наклоне вперед начинает поочередно совершать ногами шаговые движения, имитируя ходьбу.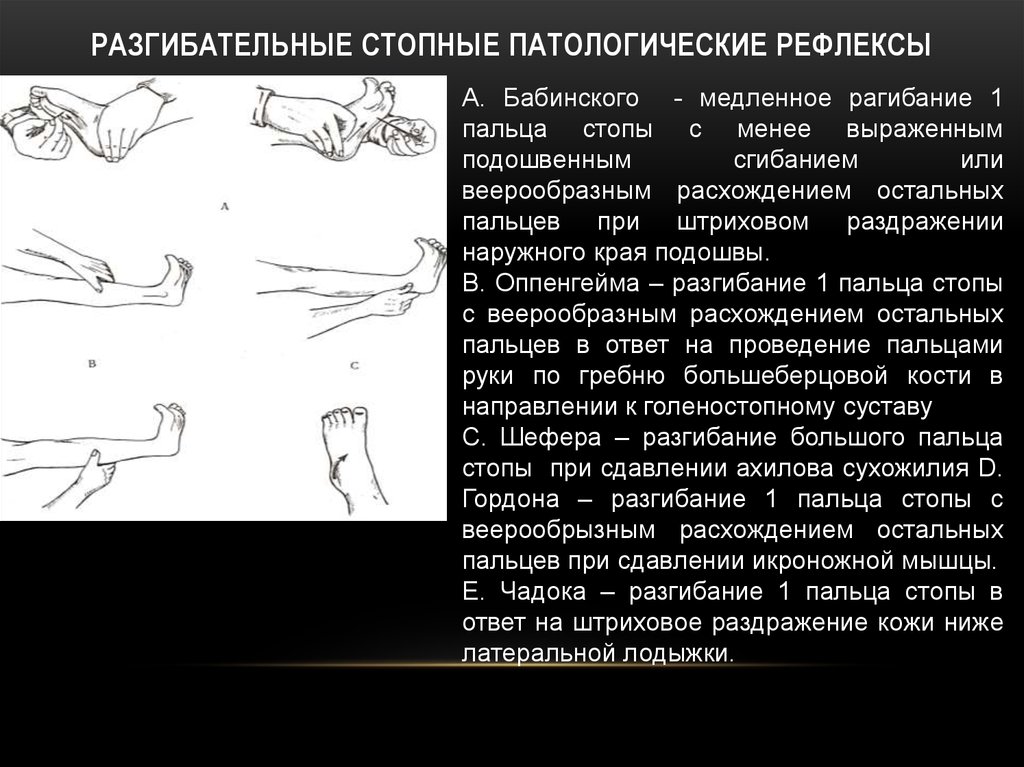
Парашютный рефлекс
Рефлекс вызывают, быстро опуская вниз ребенка, находящегося в горизонтальном положении, вследствие чего он вытягивает руки кпереди с тем, чтобы предотвратить падение; это нормальная поддерживающая реакция. Она ярко выражена в возрасте 6-7 мес. Исследование этого рефлекса позволяет легко оценить двигательное развитие верхних конечностей. Асимметрия рефлекса — возможный ранний симптом поражения нервной системы.
Рефлекс Ландау
Двигательная реакция ребенка, помещенного в горизонтальное положение (спиной кверху), позволяет оценить как ребенок контролирует положение головы и моторным функций: в возрасте 4 мес. он держит голову горизонтально параллельно полу и выгибает спину дугой.
Использование рук
Открытая кисть руки — благоприятный признак нормального развития корковых двигательных функций. Ребенок начинает захватывать предметы всей кистью руки в возрасте 4-5 мес, перекладывать предметы из руки в руку — в 8-9 мес.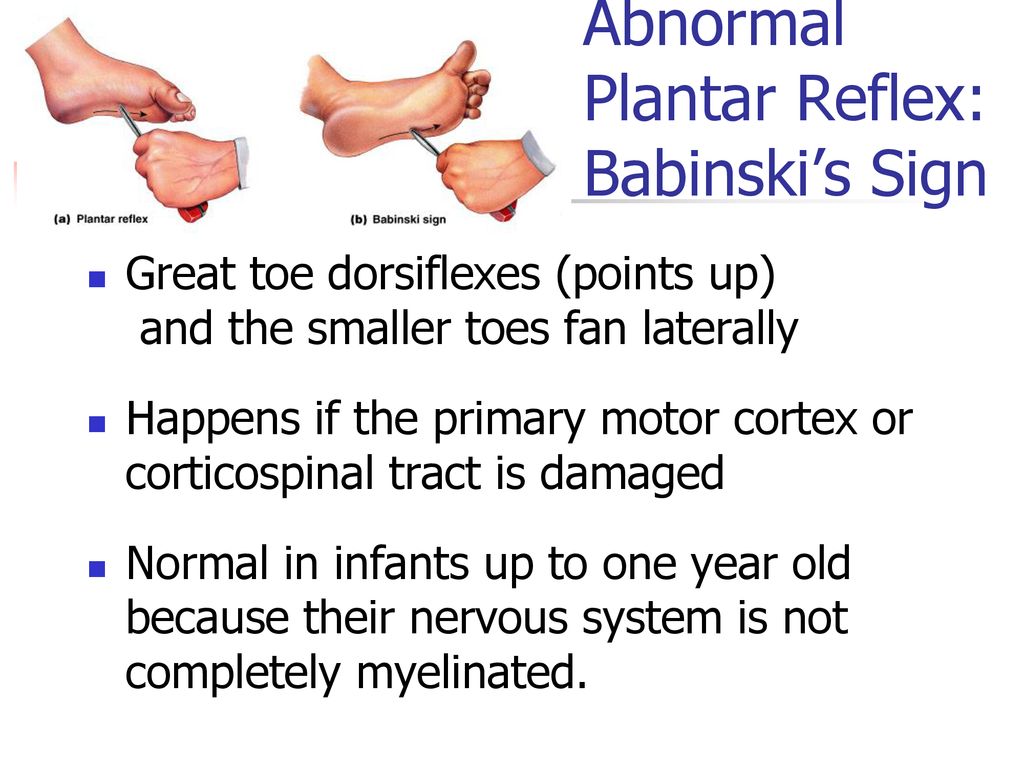 Сильное доминирование (предпочтительное использование) одной из рук в возрасте до 1 года обычно свидетельствует о наличии патологии.
Сильное доминирование (предпочтительное использование) одной из рук в возрасте до 1 года обычно свидетельствует о наличии патологии.
Рефлекс Бабинского
Рефлекс Бабинского (переразгибания большого пальца стопы при раздражении подошвы) существует с рождения и считается нормальным до тех пор, пока ребенок не начнет стоять. Рефлекс может сохраняться в течение 1-го года жизни.
Общее исследование
Два самых достоверных признака нормального психического развития ребенке грудного возраста — ранне появление способности правильно захватывать предметы [подушечками большого и указательного или среднего пальца] и ранее формирование речи. Правильное захватывание предметов пальцами формируется к возрасту 9-15 мес. Появление одного этого признака считают достаточным доказательством сохранности нервной системы ребенка. Аналогично появление речевых навыков к возрасту 1 года свидетельствует о нормальном психическом развитии ребенка.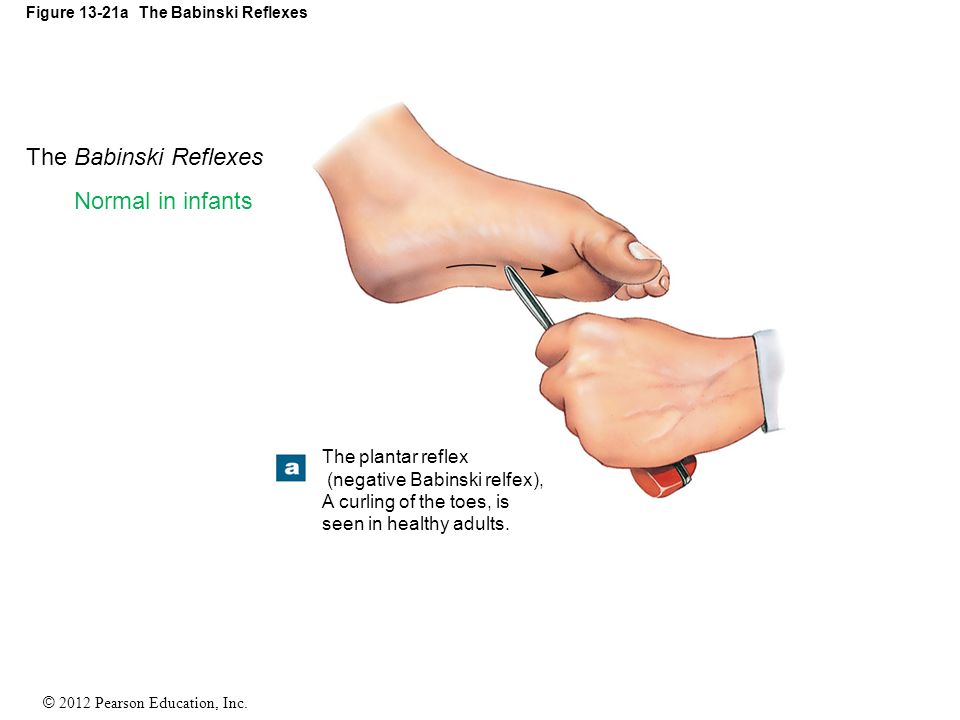 Тем не менее и некоторые нормальные дети начинают говорить только в возрасте 3-4 лет. Для оценки основных этапов развития ребенка хорошо подходит Денверский тест развития. Данный тест позволяет в процентах оценить степень развития грубой и тонкой моторики, речи, а также личностных и социальных контактов, соотносимых с возрастными периодами в 1 год. Денверский тест развития не предназначен для оценки интеллекта. Точная оценка интеллектуальных функций возможна у детей старше 4-5 лет с помощью формализованного психометрического обследования. Хотя тесты на когнитивные функции, такие, как шкала Бейли для грудных детей, и позволяют получить некоторые данные о нормальном развитии, их результаты плохо коррелируют со стандартизированными тестами на интеллект, применяемыми у детей 4-5 лет и старше.
Тем не менее и некоторые нормальные дети начинают говорить только в возрасте 3-4 лет. Для оценки основных этапов развития ребенка хорошо подходит Денверский тест развития. Данный тест позволяет в процентах оценить степень развития грубой и тонкой моторики, речи, а также личностных и социальных контактов, соотносимых с возрастными периодами в 1 год. Денверский тест развития не предназначен для оценки интеллекта. Точная оценка интеллектуальных функций возможна у детей старше 4-5 лет с помощью формализованного психометрического обследования. Хотя тесты на когнитивные функции, такие, как шкала Бейли для грудных детей, и позволяют получить некоторые данные о нормальном развитии, их результаты плохо коррелируют со стандартизированными тестами на интеллект, применяемыми у детей 4-5 лет и старше.
Ниже представлены основные этапы развития детей первых 2 лет жизни.
■ 1-3 мес: самостоятельно улыбаются.
■ 6-8 нед: улыбаются в ответ на улыбку взрослых.
■ 4-6 мес: протягивают руку к предметам.
■ 12-16 нед: следят глазами за предметом в диапазоне 180°.
■ 9-15 мес: начинают пить из чашки, формируется правильный захват предмета пальцами.
■ 6 мес: лепечут, имитируют слова.
■ 15-18 мес: комбинируют слова.
■ 2-й год жизни: формируется способность различать цвета.
■ 2-6 мес: могут стоять (удерживать массу тела) с поддержкой.
■ 7-10 мес: самостоятельно сидят.
■ 9-11 мес: могут стоять без поддержки.
■ 9-18 мес: начинает самостоятельно ходить.
О состоянии когнитивных функций более старшего ребенка информацию можно получить в школе, путем анкетирования учителей или с помощью групповых тестов, таких как тест Отиса-Леннона. Использование подобных тестов во время обучения в школе позволяет проводить сравнительную оценку с определенными возрастными группами. Анализ табелей школьной успеваемости позволяет не только получить информацию относительно учебных навыков, но и изучить множество других аспектов, касающихся поведенческой мотивации, внимания и прилежания (посещаемости). Чтобы наилучшим образом оценить специфические интеллектуальные функции, можно прибегнуть к помощи профессионального психолога.
Чтобы наилучшим образом оценить специфические интеллектуальные функции, можно прибегнуть к помощи профессионального психолога.
В медицинском центре «Инсайт Медикал» опытный детский невролог оценит состояние развития нервной системы и психики Вашего малыша. Ответит на все волнующие Вас вопросы, предложит оптимальные пути решения сложившихся проблем и если нужно назначит дополнительные методы исследования, квалифицированную схему лечения. В нашем медицинском центре также оказывают помощь опытный логопед, детский психолог, детский массажист, педиатр. А также консультируют детские кардиолог, эндокринолог, гастроэнтеролог, ортопед, ЛОР.
Наши специалисты высокого уровня квалификации всегда готовы прийти на помощь, чтобы Ваш малыш рос крепким и здоровым.
Разгибательный рефлекс большого пальца стопы — симптом Бабинского: методика вызывания, патофизиология и семиологическая значимость
Резюме. В статье рассмотрены подходы к методике вызывания рефлекса Бабинского при поражении пирамидного двигательного пути в контексте ее исторического развития.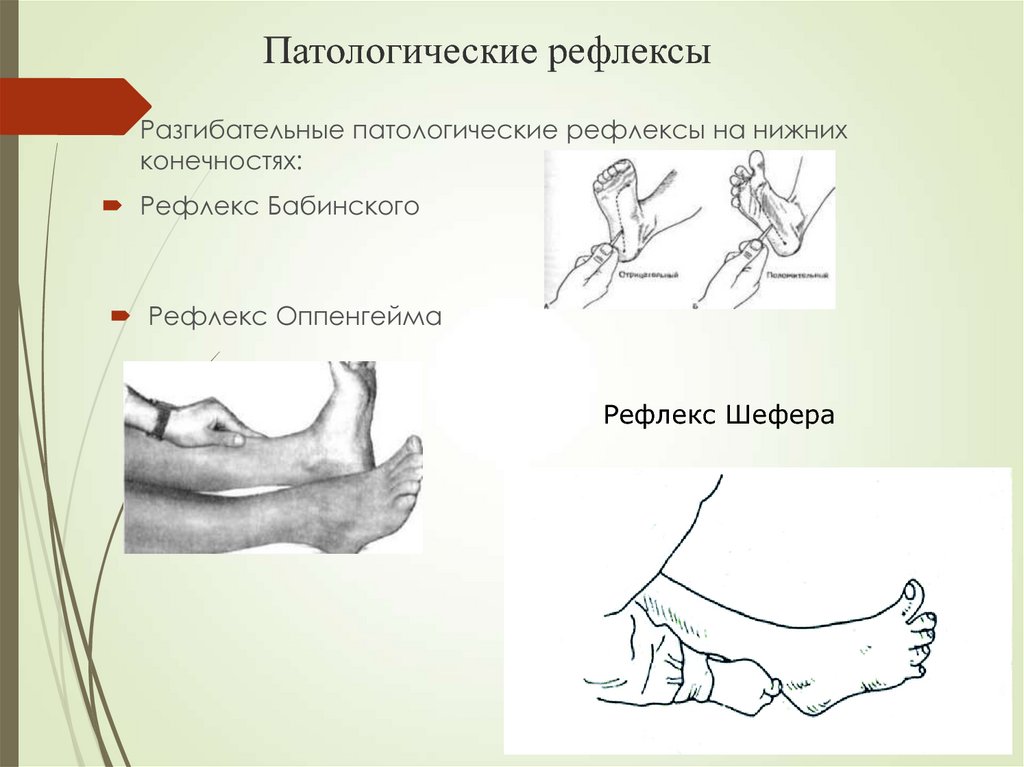 Проанализированы патофизиологические механизмы тыльного разгибания большого пальца стопы (симптома Бабинского и «знака веера») с позиции онто- и филогенеза. Особое внимание уделено отличиям подлинного рефлекса Бабинского от псевдорефлекса.
Проанализированы патофизиологические механизмы тыльного разгибания большого пальца стопы (симптома Бабинского и «знака веера») с позиции онто- и филогенеза. Особое внимание уделено отличиям подлинного рефлекса Бабинского от псевдорефлекса.
Краткий исторический экскурс
В наступившем 2016 г. исполняется 120 лет со времени опубликования в медицинской литературе выдающимся неврологом Жозефом Бабинским (Joseph Babinski, 1857–1932) исторического сообщения о патологическом экстензорном рефлексе большого пальца стопы (Babinski J., 1896). Cимптом Бабинского является одним из самых важных в невропатологии и неизменно исследуется врачами при объективном обследовании больного, являясь составной частью установления синдромологического и клинического диагноза. Анализ развития методики вызывания рефлекса Бабинского в историческом контексте, оценка патофизиологии, особенностей и закономерностей двигательной реакции пальцев стопы при поражении корково-спинномозгового (пирамидного) пути имеют важное значение для неврологической клиники.
Ж. Бабинский (рис. 1) после окончания медицинского факультета Парижского университета и защиты докторской диссертации в 1886 г. заведовал клиникой в Салпетриере, затем с 1890 г. работал врачом в больницах Парижа, впоследствии возглавил Больницу Пети-Салпетриер, Франция. В 1899 г. он стал одним из создателей общества невропатологов и психиатров в Париже, с 1907 г. — его президентом. На всех этапах врачебной и научной деятельности Ж. Бабинский много времени отдавал изучению клинических симптомов при неврологических заболеваниях. Описанный им «симптом большого пальца стопы» (симптом Бабинского) стал классическим для определения поражения корково-спинномозгового двигательного пути. При этом раздражение кожи наружных отделов подошвы тупой иглой вызывает в одних случаях (вместо подошвенного сгибания пальцев стопы) медленное тоническое или быстрое тыльное разгибание большого пальца, в других — II–V пальцы также участвуют в тыльной реакции, расходясь веером (веерообразный симптом, «знак веера») (Babinski J.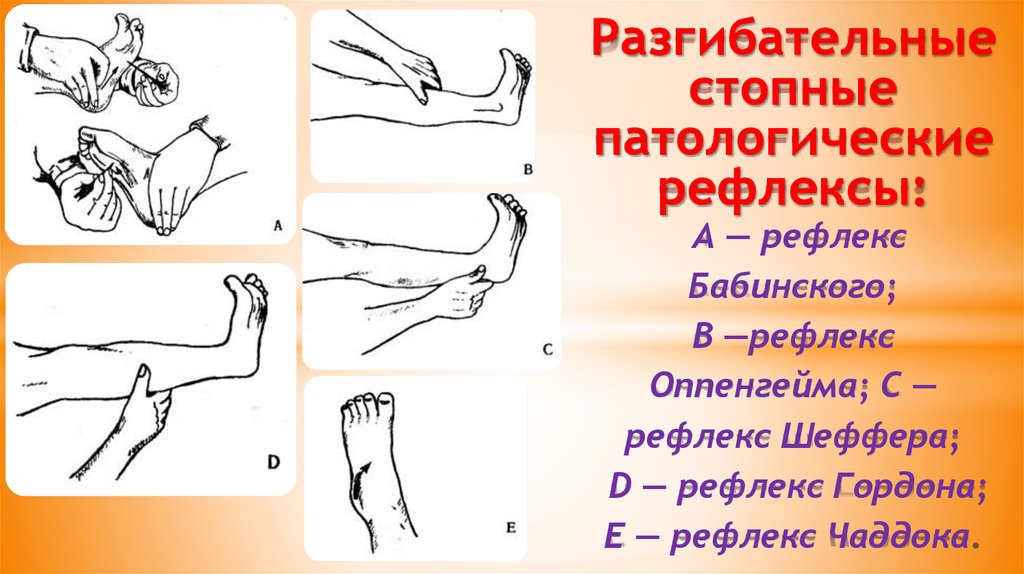 , 1896).
, 1896).
Рис. 1
Жозеф Бабинский
Таким образом, в рефлексе Бабинского различают два компонента: тыльная флексия большого пальца, описанная Ж. Бабинским, и симптом «знака веера», описанный им несколько позже. Каждый из этих компонентов в отдельности расценивают как признак поражения пирамидного пути, но большее значение имеет первый из них.
Явления, близкие к рефлексу Бабинского, были известны и ранее. Однако лишь Ж. Бабинский, основываясь на разработанной известным английским неврологом Джоном Хьюлингсом Джексоном (Jackson J.H., 1872) концепции об иерархической (вертикальной) организации функционирования мозга, классификации анатомо-физиологических уровней центральной нервной системы (ЦНС) и дифференцированном соподчинении мозговых центров, впервые научно обосновал клиническое значение этого необычного рефлекса большого пальца стопы и ввел его в широкую клиническую практику. Рефлекс Бабинского, особенно в сочетании с повышением сухожильных и периостальных рефлексов, всегда является ранним признаком органического поражения пирамидного пути или корковых двигательных центров.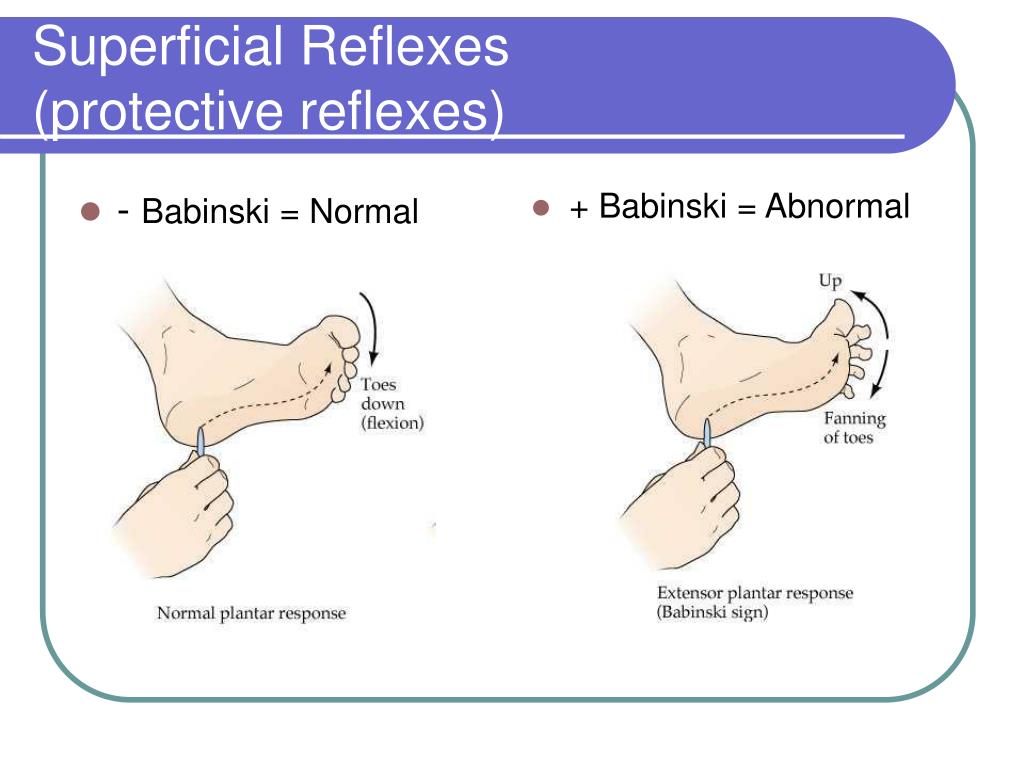
После исторической работы Ж. Бабинского о патологическом экстензорном пальцевом рефлексе начался новый, научный этап развития клинической неврологии. С этого времени клиницисты стали четко различать функциональные и органические заболевания нервной системы, реже использовать аморфный диагноз «невроз» для обозначения заболеваний с нарушением функции нервной системы.
В случаях легкого поражения пирамидного пути вследствие замедления или затруднения проведения нервного импульса по корково-спинномозговым волокнам наблюдается необычный тип рефлекса Бабинского — быстрое тыльное разгибание большого пальца с быстрым его возвращением в исходное положение. Такой своеобразный пальцевой рефлекс нередко выявляют у больных рассеянным склерозом при синдроме нестойкости или мерцания симптомов, обусловленном изменением проведения импульсов по демиелинизированным волокнам. E.K. Ceпп в 1949 г. обозначил такую форму рефлекторных двигательных реакций как кивательный тип рефлекса Бабинского и считал его особенно характерным для рассеянного склероза.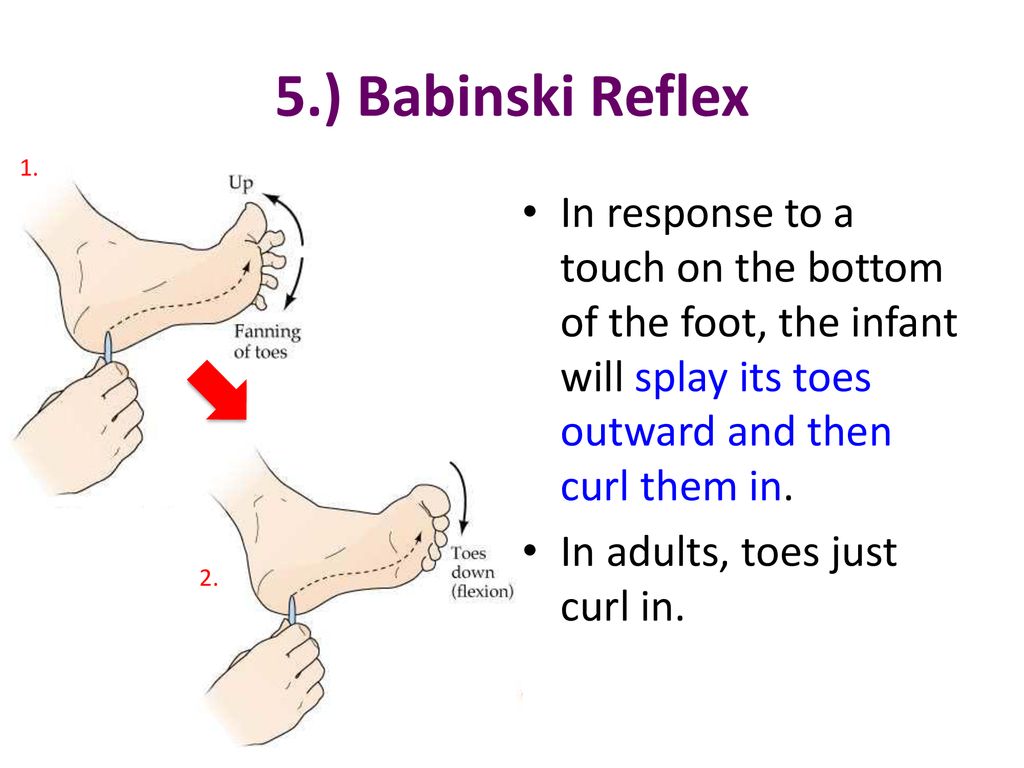
Рефлекс Бабинского вызывается у здоровых детей до 1–1,5-летнего возраста в период неполного развития пирамидного пути и является физиологическим. С развитием вертикального положения тела и формированием походки (происходит миелинизация пирамидного пути) он исчезает: его заменяет подошвенный рефлекс (Ceпп E.K., 1949). Другие авторы считают, что разгибание большого пальца у детей не является полным гомологом патологического рефлекса Бабинского (отмечается то флексия, то экстензия большого пальца) (Кроль М.Б. и соавт., 1933).
Небезинтересно, что рефлекс Бабинского воспроизведен в искусстве эпохи итальянского Возрождения великим художником Сандро Боттичелли (Алессандро ди Мариано ди Ванни Филипепи, 1445–1510 гг.) в картине «Мадонна с Младенцем и двумя ангелами», написанной за 400 лет до описания Ж. Бабинским указанного рефлекса (рис. 2–4). Создавая эти образы, Сандро Боттичелли словно раскрывал безукоризненно чистый облик своих Божественных моделей, выявляя их утонченность и благородство, воспроизводил даже малейшие детали вплоть до тыльного сгибания большого пальца ноги Младенца в ответ на поглаживание Мадонной подошвенной поверхности стопы. Приведенное полотно свидетельствует о возвышенной цели искусства, его теснейшей связи с материальной жизнью человека и тонкой наблюдательности великого художника эпохи Ренесанса.
Приведенное полотно свидетельствует о возвышенной цели искусства, его теснейшей связи с материальной жизнью человека и тонкой наблюдательности великого художника эпохи Ренесанса.
Рис. 2
Сандро Боттичелли
Рис. 3
Мадонна с Младенцем и двумя ангелами (1468–1469), Музей Каподименте, Неаполь (Италия)
Рис. 4
Тыльное сгибание большого пальца стопы Младенца
Методика вызывания рефлекса Бабинского
Классический способ вызывания рефлекса, рекомендованный Ж. Бабинским: нанесение интенсивного штрихового раздражения тупым концом булавки или иглы на наружную сторону подошвы от пятки к пальцам. Большинство авторов придерживаются такой методики. Вместе с тем М.Б. Кроль и соавторы (1933) считали, что оптимальная зона вызывания рефлекса более узкая: в желобке между подошвой и большим пальцем (sulcus musculi flexoris hallucis longi) и прилегающей областью. Согласно их наблюдениям, поперечные штриховые раздражения тупым концом булавки этой области вызывали рефлекс Бабинского даже тогда, когда другими способами он не вызывался вовсе или вызывался с большим трудом.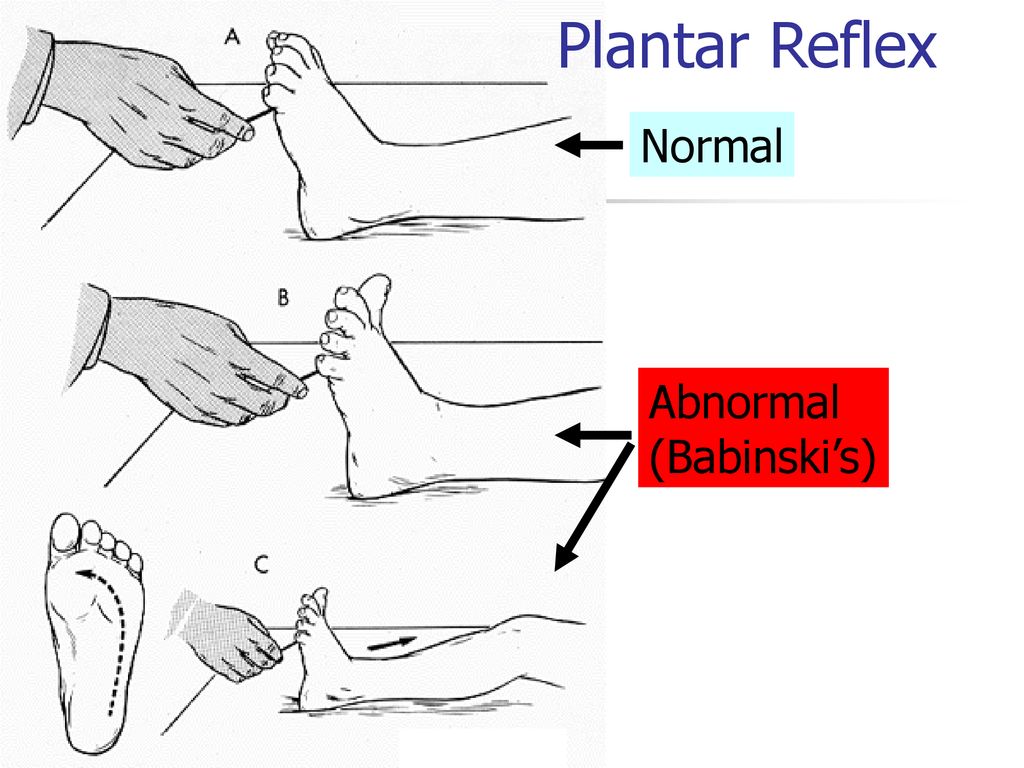
Изучая патологические рефлексы у пациентов с различной неврологической патологией, А.Р. Винницкий (1972) пришел к заключению, что раздражение в участке возле пальцев может вызывать не автоматическое, а волевое тыльное разгибание большого пальца вследствие щекотки. Автор полагал, что рефлекс Бабинского следует действительно вызывать, нанося штриховые раздражения по наружной поверхности подошвы, обосновывая такую точку зрения особенностями анатомо-физиологической иннервации стопы. Однако он полагал, что штриховое раздражение целесообразно наносить не от пятки к пальцам, а наоборот — от пальцев к пятке, или вообще только в области пятки. Якобы такое направление штриха способствует суммарному увеличению силы раздражения, приближая его к месту выхода малоберцового нерва, вследствие чего создаются условия для повышения возбуждения рефлексогенной зоны для разгибателей пальцев. Однако на приведенные аргументы имеются серьезные возражения: во-первых, к подошвенной поверхности пятки дает ветви не малоберцовый, а большеберцовый нерв, иннервирующий длинный сгибатель большого пальца, который производит подошвенное сгибание большого пальца и даже II, III и IV пальцев (Привес М. Г. (ред.), 1985). Во-вторых, кожные покровы плантарной поверхности пятки необоснованно отнесены к рефлексогенной зоне экстензоров пальцев стопы, поскольку иннервируемы большеберцовым нервом.
Г. (ред.), 1985). Во-вторых, кожные покровы плантарной поверхности пятки необоснованно отнесены к рефлексогенной зоне экстензоров пальцев стопы, поскольку иннервируемы большеберцовым нервом.
Основываясь на известных анатомических фактах, согласно которым тыльное разгибание I–IV пальцев стопы осуществляется коротким разгибателем пальцев и длинным разгибателем большого пальца, а иннервация обеспечивается глубокой ветвью малоберцового нерва, дающей ветви к кожной поверхности I и II пальцев и желобку между большим пальцем и подошвой, логично полагать, что именно этот участок кожи является рефлексогенной зоной для экстензоров (Привес М.Г. (ред.), 1985). Поэтому наиболее оптимальным способом вызывания рефлекса Бабинского следует считать штриховое раздражение тупым концом булавки или иглы по латеральной поверхности подошвы от пятки к пальцам, надавливая вблизи І пальца.
Стандартом для исследования рефлекса Бабинского является положение больного на спине с вытянутыми ногами. Необходимо помнить, что укорочение конечности, особенно при сгибании в коленном суставе, вызывает инверсию рефлекса (Маньковский Б. Н., Бедер В.Л., 1925).
Н., Бедер В.Л., 1925).
Помимо раздражения подошвы, рефлекс Бабинского при поражении пирамидного пути можно вызывать и другими способами. При этом зона вызывания рефлекса и наклонность к разгибанию большого пальца зависят от степени поражения пирамидного пути, количества нанесенных раздражений, локализации патологического процесса. При грубом поражении волокон пирамидного пути рефлекс вызывается не только с наружной, но и с внутренней поверхности подошвы, которая иннервируется большеберцовым нервом и в норме является адекватной рефлексогенной зоной для подошвенного рефлекса (Monrad Krohn G.H., 1947). Иногда рефлекс Бабинского может быть вызван с более обширной зоны: со всей стопы, со всей нижней конечности и отдаленных мест (с туловища). Это удается при нанесении на одно и то же место локализации экстерорецепторов нескольких уколов подряд или при раздражении сильным давлением, приложением холодного/горячего предмета. Более широкие зоны вызывания рефлекса чаще отмечают при спинальных, нежели церебральных, процессах (Кроль М. Б. и соавт., 1933).
Б. и соавт., 1933).
Патофизиология рефлекса Бабинского
Вопрос патофизиологической сущности рефлекса Бабинского не вполне выяснен. Например, E.K. Ceпп (1949) полагал, что в нормальных условиях у здоровых взрослых людей феномен Бабинского является составной частью сложного комплекса автоматизма ходьбы, когда одна фаза рефлекторно вызывает появление другой. При поражении пирамидного пути рефлекс Бабинского автор расценивал как проявление атавизмов автоматизма ходьбы вследствие диссолюции (лат. dissolution — распадение, разрушение) ЦНС.
М.И. Аствацатуров (1939) рассматривал рефлекс Бабинского и другие дорсальные патологические рефлексы в свете эволюционного учения, трактуя их как явление хватательной функции нижней конечности, выражением рефлекторной деятельности сегментарно-рефлекторного аппарата спинного мозга в условиях нарушения субординационных взаимоотношений между различными анатомо-физиологическими уровнями ЦНС и возвращения функций на филогенетически более низший уровень развития.
Другие авторы рассматривали рефлекс Бабинского как составную часть ноцицептивного общего спинального укоротительного рефлекса (flexion reflexe, рефлекс Шеррингтона), который в полной форме включает сгибание конечности в тазобедренном, коленном и тыльную флексию в голеностопном суставе наряду с разгибанием большого пальца (Wartenberg R., 1930; Fulton J.F., 1938). Считают, что рефлекс Бабинского является начальной фазой укоротительного защитного автоматизма в виде разгибания большого пальца ноги, наряду со сгибанием ее в других суставах (Филимонов И.Н., 1946). «Знак веера» рассматривают как проявление хватательного рефлекса нижней конечности и чаще выявляют при спинальных процессах по сравнению с церебральными (Винницький О.Р., 1972).
Результаты проведенного анализа свидетельствуют, что первый компонент рефлекса Бабинского в виде тыльного разгибания большого пальца логично считать начальной фазой сложного рефлекса тройного сгибания или укорочения ноги, то есть частью древнего защитного спинального автоматизма, второй компонент («знак веера») — как проявление синергии хватания, составную часть хватательного рефлекса нижней конечности.
Семиологическая значимость феномена Бабинского
Патологическим рефлексам нижних конечностей придают большое значение при обследовании пациента. Их разделяют на рефлексы разгибательного типа (Бабинского, Оппенгейма, Гордона, Шеффера), патологические рефлексы сгибательного типа — Россолимо, Жуковского, Бехтерева — Менделя и «защитные» рефлексы.
Одним из наиболее важных симптомов в неврологии считают рефлекс Бабинского. Его выявление при обследовании пациента позволяет решить два главных вопроса: наличие поражения пирамидного двигательного пути и органического заболевания ЦНС.
Подлинный рефлекс Бабинского при поражении пирамидного пути следует отличать от ложного рефлекса (псевдорефлекса) Бабинского, который изредка можно выявить при периферическом параличе мышц сгибателей пальцев стопы (невропатия n. tibialis), а также миопатии. При такой патологической ситуации мышечная сила длинного сгибателя большого пальца стопы значительно ниже, чем разгибателя. Поэтому при раздражении подошвенной поверхности стопы единственно возможной защитной реакцией является тыльная флексия большого пальца — ложный рефлекс Бабинского.
Спонтанный рефлекс Бабинского (разгибание большого пальца) возникает спонтанно без наносимого внешнего раздражения подошвенной поверхности стопы. При этом иногда он сохраняется продолжительное время в виде спазма. Такая форма двигательной реакции большого пальца характерна для поражения пирамидного пути на уровне подкорковых образований. Спонтанный симптом Бабинского не всегда следует рассматривать как признак поражения пирамидного пути: он может возникать при экстрапирамидных двигательных расстройствах, явлениях тетании, мышечной недостаточности (Кроль М.Б. и соавт., 1933).
Выводы
Историческое описание Ж. Бабинским патологического экстензорного рефлекса большого пальца стопы определило новый, научный этап развития клинической неврологии, оказало заметное влияние на углубленное изучение и переосмысление неврологической клиники, сущности двигательной реакции большого пальца при органических поражениях ЦНС. Это расширило представление о клинике заболеваний ЦНС, знание которой было и остается исключительно важной составляющей курации больного и успешного проведения научных клинических исследований.
Рефлекс Бабинского следует вызывать в положении пациента на спине с вытянутыми ногами путем нанесения штрихового раздражения тупым концом булавки или иглы по латеральной поверхности подошвы от пятки к пальцам, надавливая вблизи І пальца.
При поражении пирамидного двигательного пути тыльное разгибание большого пальца в форме рефлекса Бабинского с позиций онто- и филогенеза логично трактовать как начальную фазу тройного сгибания ноги — укоротительный защитный спинальный автоматизм; второй компонент рефлекса — «знак веера» — как составную часть синергии хватания нижней конечности.
Выявление у пациента симптома Бабинского свидетельствует о поражении пирамидного пути и наличии органического заболевания ЦНС. Вместе с тем необходимо отличать его от псевдорефлекса Бабинского.
Список использованной литературы
С.М. Віничук, І.С. Віничук
Резюме. У статті розглянуто підходи до методики викликання рефлексу Бабінського при ураженні пірамідного рухового шляху в контексті її історичного розвитку. Проаналізовано патофізіологічні механізми тильного розгинання великого пальця стопи (симптому Бабінського і «знака віяла») з позиції онто- і філогенезу. Особливу увагу приділено відмінностям справжнього рефлексу Бабінського від псевдорефлексу.
Проаналізовано патофізіологічні механізми тильного розгинання великого пальця стопи (симптому Бабінського і «знака віяла») з позиції онто- і філогенезу. Особливу увагу приділено відмінностям справжнього рефлексу Бабінського від псевдорефлексу.
Ключові слова: рефлекс Бабінського, спосіб викликання, патофізіологія, семіологічне значення.
S.M. Vinychuk, I.S. Vinychuk
Summary. Approaches for methods of inducing Babinski reflex at lesions of the pyramidal motor pathway in the context of its historical development were considered in the article. Pathophysiological mechanisms of the dorsal extension of the big toe (Babinski symptom and «fan sign») from a position of onto- and phylogenesis were analyzed. Particular attention was given to differences between the authentic and the similar pseudo Babinski reflex.
Key words: Babinski reflex, method of inducing, pathophysiology, semiological value.
Адрес для переписки:
Виничук Ирина Степановна
01033 Киев, ул. Тарасовская, 6 А
ГУ «Украинский медицинский центр
спортивной медицины МЗ Украины»
E-mail: [email protected]
Что означает положительный рефлекс Бабинского?
Автор Дайва Сегал
В этой статье
- Как был открыт рефлекс Бабинского?
- Как проводится тест Бабинского?
- Какие другие тесты для рефлекса Бабинского?
- Когда врачи используют тест Бабинского?
Рефлекс Бабинского, также называемый подошвенным рефлексом, является реакцией на стимуляцию нижней части стопы. Это может помочь врачам оценить неврологическую проблему у людей старше 2 лет. Однако, если у вашего ребенка есть этот рефлекс и нет других признаков неврологических проблем, вероятно, нет причин для беспокойства.
Рефлекс Бабинского может свидетельствовать о проблемах в корково-спинномозговом тракте — или КСТ. CST — это нервный путь, который идет от головного мозга к спинному мозгу и помогает вам контролировать свои движения. Это обычно выполняется как часть неврологического обследования.
Это обычно выполняется как часть неврологического обследования.
Тест Бабинского используется для выявления проблем с КСТ, и положительный тест рефлекса Бабинского может означать, что у вас есть неврологические проблемы.
Как был открыт рефлекс Бабинского?
Джозеф Бабински впервые описал этот тест в 189 г.9. Он был протеже и учеником доктора Жана-Мартена Шарко, чья работа привела к выявлению бокового амиотрофического склероза — или БАС. Несмотря на то, что тесту рефлекса Бабинского уже более 100 лет, он по-прежнему является важным и широко используемым неврологическим тестом.
Как проводится тест Бабинского?
Тест Бабинского можно быстро выполнить с помощью основных инструментов. Кроме того, врачи могут проводить этот тест, когда вы бодрствуете, спите или даже находитесь в коме. Они также могут сделать это, если вы не спите, но по какой-либо причине не можете следовать указаниям.
Чтобы провести тест Бабинского, ваш врач будет использовать свой палец или инструмент, такой как палка или молоток, для стимуляции нижней части вашей стопы. Они надежно проведут его от внешнего края стопы на пятке до основания большого пальца.
Они надежно проведут его от внешнего края стопы на пятке до основания большого пальца.
У детей старшего возраста и взрослых без неврологических проблем стопа остается неподвижной или пальцы ног могут сгибаться вниз во время теста Бабинского. Если у вас есть симптом Бабинского, ваш большой палец ноги согнется назад, а остальные четыре пальца расправятся веером.
Во время теста вы можете почувствовать щекотание или легкий дискомфорт. Иногда люди особенно чувствительны и напрягаются или замыкаются в себе, потому что им щекотно или неудобно. Если вы чувствуете себя слишком щекотливо во время этого теста, ваш врач проведет другой тест.
Иногда врачу бывает трудно отличить реакцию отмены от симптома Бабинского. Однако реакция отдергивания каждый раз выглядит по-разному, но рефлекс Бабинского каждый раз выглядит совершенно одинаково. Если ваш врач не может определить разницу, он проведет один из других тестов, которые должны показать такой же ответ.
Ваш врач не должен проводить тест Бабинского только в том случае, если у вас есть травма или повреждения на ступнях. Если у вас отсутствует большой палец ноги, врач не сможет правильно оценить результаты теста. В этом случае они будут использовать другой тест.
Если у вас отсутствует большой палец ноги, врач не сможет правильно оценить результаты теста. В этом случае они будут использовать другой тест.
Какие другие тесты для рефлекса Бабинского?
Если у вас есть травма нижней части стопы, ваш врач может провести другие тесты, чтобы проверить ту же реакцию:
- Рефлекс Чеддока. Ваш врач будет использовать тупой инструмент, например, противоположный конец рефлекторного молоточка, и проведет им по внешнему краю верхней части стопы, а не нижней. Они идут от щиколотки до всей стопы.
- Рефлекс Гордона. Ваш врач попросит ребенка лечь лицом вверх. Затем они поднимают ногу ребенка и сжимают его икроножную мышцу, чтобы проверить рефлекс Гордона.
- Рефлекс Оппенгейма. Ваш врач проведет твердым инструментом вдоль большеберцовой кости — кости, которую вы можете почувствовать на передней части голени.
У некоторых людей наблюдается преувеличенный или экстремальный рефлекс Бабинского, когда они находятся в коме — в некоторых случаях они не только отводят назад большой палец ноги и раздвигают веером остальные пальцы, но и сгибают колено. Эти три движения подтверждают, что имело место более серьезное неврологическое повреждение.
Эти три движения подтверждают, что имело место более серьезное неврологическое повреждение.
Когда врачи используют тест Бабинского?
Ваш врач может использовать этот тест, если он подозревает неврологическое заболевание. Тем не менее, это может быть особенно полезно в экстренных ситуациях, таких как инсульт или травма спинного мозга. Врачи проводят тест Бабинского для быстрой проверки того, что может происходить, прежде чем назначать более сложные диагностические тесты.
Рефлексы новорожденных | Педиатрия | Медицинский центр Детройта
В Tenet Healthcare мы хотим дать вам советы по здоровому образу жизни, которые помогут вам прожить долгую жизнь без боли.
Рефлексы новорожденных, также известные как детские рефлексы или младенческие рефлексы, являются нормальными и имеют решающее значение для выживания ребенка. Это мышечные реакции ребенка, непроизвольные движения или неврологические реакции на стимуляцию или триггеры, которые могут включать звук, свет, внезапные движения, а также поглаживание или прикосновение.
Почему важны рефлексы?
Врачи и медсестры проверяют рефлексы ребенка, чтобы определить, правильно ли функционируют его мозг и нервная система. Если вы заметили у своего ребенка аномальные рефлексы, обратитесь к врачу, так как это может указывать на дисфункцию центральной нервной системы.
Какие существуют типы рефлексов у новорожденных?
Существует множество различных типов рефлексов новорожденных. Вы заметите многие из них, когда будете общаться со своим ребенком, и они могут быть очень милыми и забавными. Некоторые рефлексы возникают только в определенные периоды развития ребенка, но некоторые могут сохраняться годами, вплоть до взрослой жизни. Однако стоит отметить, что у некоторых взрослых с повреждением головного мозга или перенесших инсульт могут наблюдаться и детские рефлексы.
Семь наиболее распространенных типов рефлексов новорожденных:
Рефлекс Моро
Младенцы обычно демонстрируют полный рефлекс Моро, который включает руки, голову и ноги в первые 12 недель после рождения.
 Также называемый рефлексом испуга, рефлекс Моро обычно возникает, когда ребенок пугается громким звуком, внезапным движением или ярким светом. В ответ на триггер ребенок внезапно поднимает ручки и ножки, сгибает их назад к телу, а затем запрокидывает голову назад. Собственный крик вашего ребенка также может напугать его/ее и вызвать рефлекс Моро.
Также называемый рефлексом испуга, рефлекс Моро обычно возникает, когда ребенок пугается громким звуком, внезапным движением или ярким светом. В ответ на триггер ребенок внезапно поднимает ручки и ножки, сгибает их назад к телу, а затем запрокидывает голову назад. Собственный крик вашего ребенка также может напугать его/ее и вызвать рефлекс Моро.У некоторых младенцев наблюдается аномальный рефлекс Моро, который затрагивает только одну сторону тела. У других детей может вообще не быть рефлекса Моро. Некоторые причины аномального или отсутствующего рефлекса Моро могут включать инфекции, мышечную слабость, родовые травмы, повреждение периферических нервов и спастический церебральный паралич.
Когда исчезает рефлекс испуга?
Рефлекс Моро, или рефлекс испуга, обычно сохраняется до тех пор, пока ребенку не исполнится от пяти до шести месяцев.
Рефлекс укоренения
Этот рефлекс новорожденного начинается с прикосновения или поглаживания уголка рта ребенка или когда он касается кожи или соска матери.

Когда пропадает рефлекс копания?
Рефлекс укоренения у младенцев обычно длится около четырех месяцев. После этого укоренение становится добровольной реакцией, а не рефлексом.
Сосательный рефлекс
Этот тип рефлекса обычно начинается, когда ребенок находится в утробе матери примерно на 32 неделе. Если вы беременны, вы можете увидеть, как ваш ребенок сосет пальцы или руки во время УЗИ. Когда ребенок рождается, сосательный рефлекс происходит в два этапа. Во-первых, при стимуляции нёба или когда вы кладете материнскую грудь или бутылочку ему в рот, ребенок кладет губы на сосок и сжимает его между языком и нёбом. Затем ребенок перемещает свой язык к соску, чтобы сосать и доить грудь.

Недоношенным детям может потребоваться несколько недель, чтобы правильно сосать и глотать, поэтому некоторые врачи рекомендуют вводить зонд для кормления через нос в желудок, чтобы помочь им получить необходимые им питательные вещества.
Когда пропадает сосательный рефлекс?
Сосательный рефлекс обычно сохраняется до четырехмесячного возраста ребенка.
Тонический шейный рефлекс
Тонический шейный рефлекс, также известный как фехтовальный рефлекс, возникает, когда голова ребенка поворачивается в одну сторону. Это срабатывает, когда вы гладите или постукиваете сбоку по позвоночнику ребенка, когда он лежит на животе. Например, если голова ребенка поворачивается вправо, правая рука вытягивается, а затем левая сгибается в локте, образуя так называемую «фехтовальную» позицию.
Когда исчезает тонический шейный рефлекс?
Тонический шейный рефлекс может сохраняться, пока ребенку не исполнится пять-шесть месяцев.

Рефлекс захвата
Поглаживание или прикосновение к ладони ребенка может привести к тому, что ребенок автоматически сомкнет руки. Например, когда вы кладете палец на ладонь ребенка, он схватит его и удержится за вашу руку из-за хватательного рефлекса.
Когда исчезает хватательный рефлекс?
Хватательный рефлекс может сохраняться до тех пор, пока ребенку не исполнится пять-шесть месяцев.
Рефлекс Бабинского
Рефлекс Бабинского возникает, когда вы сильно поглаживаете подошву стопы ребенка. Большой палец ноги ребенка перемещается вверх или к верхней части стопы, а другой палец раздвигается веером.
Когда исчезает рефлекс Бабинского?
Рефлекс Бабинского обычно сохраняется до достижения ребенком двухлетнего возраста, но у некоторых он исчезает через год.
Шаговый рефлекс
Этот милый рефлекс также называют рефлексом ходьбы или танца.
 Шаговый рефлекс возникает, когда вы держите ребенка в вертикальном положении так, чтобы его ноги касались плоской поверхности. Вы заметите, что ребенок будет двигать ногами, как если бы он ходил или пытался делать шаги, хотя он еще слишком мал, чтобы ходить.
Шаговый рефлекс возникает, когда вы держите ребенка в вертикальном положении так, чтобы его ноги касались плоской поверхности. Вы заметите, что ребенок будет двигать ногами, как если бы он ходил или пытался делать шаги, хотя он еще слишком мал, чтобы ходить.Когда исчезает шаговый рефлекс?
Шаговый рефлекс часто длится около двух месяцев.
Какие типы рефлексов могут сохраняться во взрослом возрасте?
И у младенцев, и у взрослых могут проявляться следующие типы рефлексов:
Мигательный рефлекс
Этот тип рефлекса возникает, когда глаза моргают из-за внезапного яркого света или при прикосновении к ним.Кашлевой рефлекс
Кашель возникает как защитный рефлекс на тепло, кислоту и другие инородные тела в дыхательных путях.Рвотный рефлекс
Рвотный рефлекс или рвотный рефлекс возникает при стимуляции задней части рта или горла при удушье, при прикосновении к нему и т.
