Детский церебральный паралич (ДЦП) — лечение, симптомы, причины, диагностика
Церебральный паралич это — группа заболеваний, при которых происходит нарушение двигательных функций и осанки. Связано это с травмой головного мозга или нарушением формирования мозга. Это заболевание — одна из наиболее распространенных причин стойкой инвалидности у детей. Церебральный паралич встречается в приблизительно в 2 случаях на каждую тысячу человек.
Церебральный паралич вызывает рефлекторные движения, которыми человек не может управлять и уплотнение мышцы, которая может оказывать влияние, как на часть, так и на все тело. Эти нарушения могут варьировать от умеренных до тяжелых. Также может быть интеллектуальная неполноценность, судорожные припадки нарушения зрения и слуха.
Подчас принять диагноз церебрального паралича для родителей является тяжелой задачей.
Причины
Церебральный паралич (ДЦП) является результатом травмы или аномалии развития мозга. Во многих случаях точная причина ДЦП не известна.
- Возможной причиной развития ДЦП во время беременности или рождения могут быть генетические проблемы, инфекции или проблемы со здоровьем в матери или плода во время беременности, или осложнения, связанных с родами и родоразрешением. Любая из этих проблем может оказать влияние, на развитие плода, кровоснабжение, обеспечение плода необходимыми питательными веществами, которые он получает через кровь. Например, систематическая гипогликемия может привести к развитию ДЦП.
- Одной из возможных причин ДЦП, может быть недоношенность, связанная с ранним рождением (преждевременные роды), и соответственно с недоразвитием головного мозга.Младенцы, родившиеся слишком рано, подвержены большому риску кровоизлияний в головной мозг (внутрижелудочковое кровотечение). Состояние, называемое перивентрикулярной лейкомаляцией(leukomalacia), при котором происходит повреждение белого вещества мозга также более вероятно у младенцев, родившихся преждевременно, чем в родившихся в полном сроке.

Профилактика
Причина церебрального паралича(ДЦП) подчас не известна. Но определенные факторы риска были идентифицированы и доказана их связь с частотой возникновения ДЦП. Часть этих факторов риска можно избежать. Выполнение определенных условий во время беременности помогают уменьшить риск повреждения головного мозга у плода. Эти рекомендации включают:
- Полноценное питание.
- Не курить.
- Не контактировать с ядовитыми веществами
- Систематически наблюдаться у своего лечащего врача.
Рекомендации после рождения ребенка:
- Минимизировать получение травмы в результате несчастных случаев
- Определить желтуху новорожденных
- Не использовать вещества с содержанием тяжелых металлов (свинца)
- Изолировать ребенка от больных инфекционными заболеваниями (особенно менингитом)
- Своевременно проводить иммунизацию ребенка.

Симптомы
Даже когда заболевание присутствует при рождении, симптомы церебрального паралича (ДЦП) могут быть не замечены, пока ребенку не исполнится от 1 — 3 лет. Это происходит из-за особенности роста ребенка. Ни врачи, ни родители могут не обратить внимания на нарушения двигательной сферы ребенка, пока эти нарушения не становятся явными. У детей могут сохраняться рефлекторные движения новорожденных без соответствующего возрасту развития навыков движения. И подчас первыми, кто обращает внимания на недоразвитость ребенка, бывают няни. Если же ДЦП имеет тяжелую форму, то симптомы этого заболевания обнаруживаются уже у новорожденного. Но появление симптомов зависит от типа ДЦП.
Наиболее часто симптомы тяжелой формы ДЦП являются
- Нарушение глотания и сосания
- Слабый крик
- Судороги.
- Необычные позы ребенка. Тело может быть очень расслабленным или очень сильная гиперэкстензия с расбросом рук и ног. Эти позы значительно отличаются от тех, что бывают при коликах у новорожденных.

Некоторые проблемы, связанные с ДЦП, становятся более очевидными в течение длительного времени или развиваются по мере роста ребенка. Они могут включать:
- Гипотрофию мышц в поврежденных руках или ногах. Проблемы в нервной системе нарушают движения в поврежденных руках и ногах, и малоподвижность мышц оказывает влияние на рост мышцы.
- Патологические ощущения и восприятие. Некоторые пациенты с ДЦП очень чувствительны к боли. Даже обычные повседневные действия, такие как чистка зубов, могут причинять боль. Патологические ощущения могут также сказываться на умении идентифицировать на ощупь предметы (например, различить мягкий шарик от твердого).
- Раздражение кожи. Слюнотечение, которое часто распространено, может приводить к раздражению кожи вокруг рта, подбородка и груди.
- Проблемы с зубами. Дети, у которых возникают трудности при чистке зубов подвержены риску воспаления десен и кариесу.Препараты для профилактики судорог могут также способствовать развитию воспаления десен.

- Несчастные случаи. Падения и другие несчастные случаи – это риски связанные с нарушением координации движений, а также при наличии судорожных приступов.
- Инфекции и соматические заболевания. Взрослые с ДЦП находятся в зоне высокого риска заболеваний сердца, легких. Например, при тяжелом течении ДЦП возникают проблемы с глотанием и при поперхивании часть пищи попадает в трахею, что способствуют заболеваниям легких.(пневмония)
У всех пациентов с церебральным параличом ДЦП есть определенные проблемы с движением тела и осанкой, но много младенцев при рождении не проявляют признаков ДЦП и порой только няньки или сиделки первыми обращают внимание на отклонение в движениях ребенка, противоречащих возрастным критериям. Признаки ДЦП могут стать более очевидными по мере роста ребенка. Некоторые развивающиеся нарушения, возможно, и не проявятся до окончания первого года ребенка. Травма головного мозга, которая вызывает ДЦП, не проявляется в течение долгого времени, но последствия могут появиться, измениться, или стать более тяжелыми по мере взросления ребенка.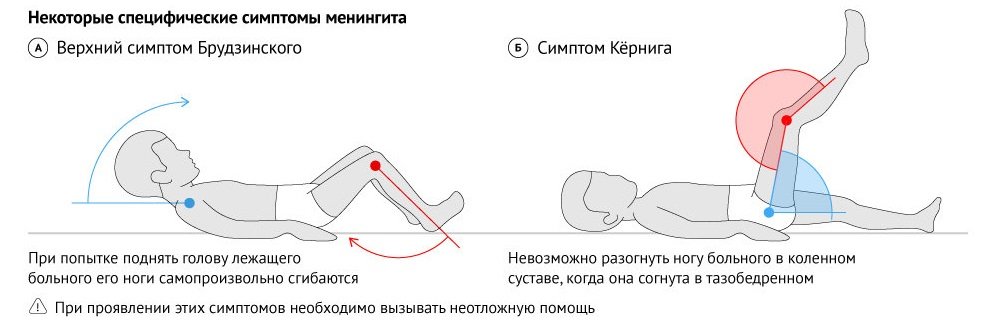
Определенные эффекты ДЦП зависят от его типа и тяжести, уровня умственного развития и наличия других осложнений и заболеваний.
- Тип ДЦП определяет двигательные нарушения у ребенка.
У большинства больных ДЦП спастический церебральный паралич. Его наличие может сказываться как во всех частях тела, так и в отдельных частях. Например, у ребенка со спастическим церебральным параличом могут появиться симптомы главным образом в одной ноге или в одной половине тела. Большинство детей обычно старается приспособиться к нарушениям двигательных функций. Некоторые пациенты могут даже жить самостоятельно и работать, нуждаясь лишь эпизодически в посторонней помощи. В случаях, когда имеются нарушениях в обеих ногах, пациентам требуется инвалидная коляска или другие приспособления компенсирующие двигательные функции.
Полный церебральный паралич вызывает самые тяжелые проблемы. Тяжелый спастический ДЦП и хореоатетоидный ДЦП является типами полного паралича. Многие из этих пациентов не в состоянии обслуживать себя как из-за двигательных, так и интеллектуальных нарушений и нуждаются в постоянном постороннем уходе.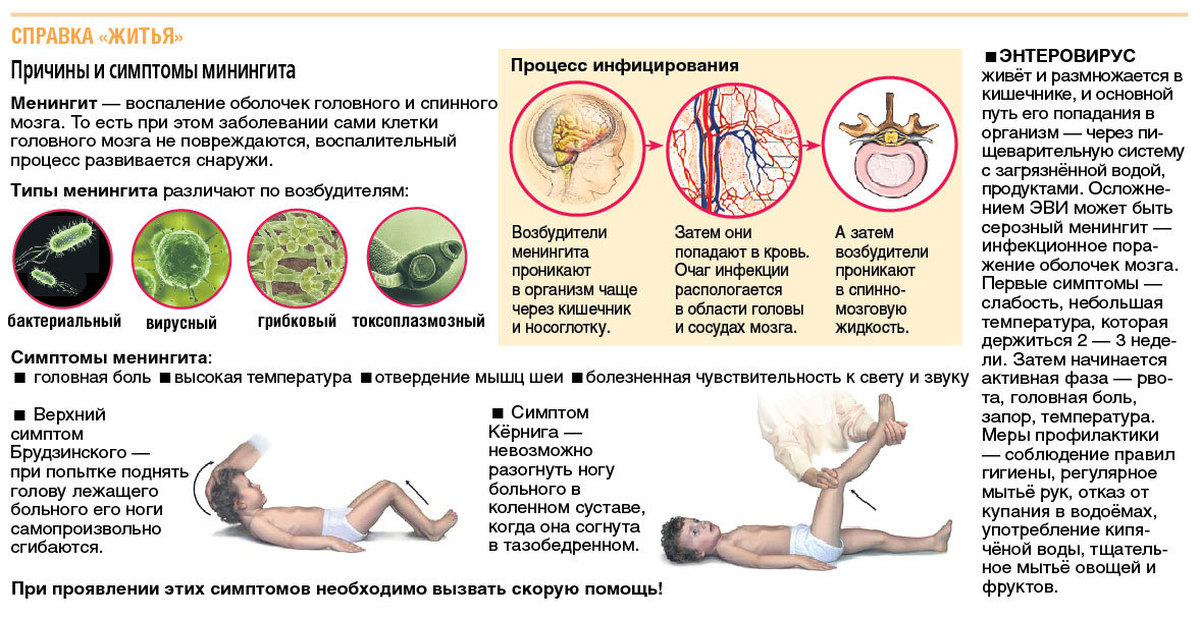
- Серьезность нарушений умственных способностей, если таковые вообще имеются, является сильным показателем ежедневного функционирования. У немногим больше чем у половины пациентов, у которых есть ДЦП, есть некоторая степень интеллектуальной слабости. У детей со спастической квадриплегией обычно есть тяжелые нарушения умственных способностей.
- Другие заболевания, такие как нарушения или проблемы со слухом, часто возникают при ДЦП. Иногда эти нарушения отмечаются сразу в других случаях они не обнаруживаются, пока ребенок не становится старше.
Кроме того, точно так же как люди с нормальным физическим развитием у людей с ДЦП возникают социальные и эмоциональные проблемы в течение их жизни. Поскольку их физические дефекты усугубляют проблемы, то пациенты с ДЦП нуждаются во внимании и понимании других людей.
Поскольку их физические дефекты усугубляют проблемы, то пациенты с ДЦП нуждаются во внимании и понимании других людей.
Большинство пациентов с ДЦП доживает до взрослой жизни, но продолжительность жизни у них несколько короче. Многое зависит от того, насколько тяжелая форма ДЦП и наличия осложнений. Часть пациентов с ДЦП имеют возможность даже работать, тем более с развитием компьютерных технологий такие возможности значительно увеличились.
Детский церебральный паралич подразделяется согласно типу движения тела и проблемы осанки.
Спастический (пирамидальный) церебральный паралич
Спастический церебральный паралич — наиболее распространенный тип.У пациента со спастическим ДЦП развивается тугоподвижность мышц в некоторых частях тела, которые неспособны расслабиться. В поврежденных суставах возникают контрактуры, и объем движений в них резко ограничен. Кроме того, у пациентов со спастическим ДЦП бывают проблемы с координацией движений, нарушения речи и нарушения процессов глотания.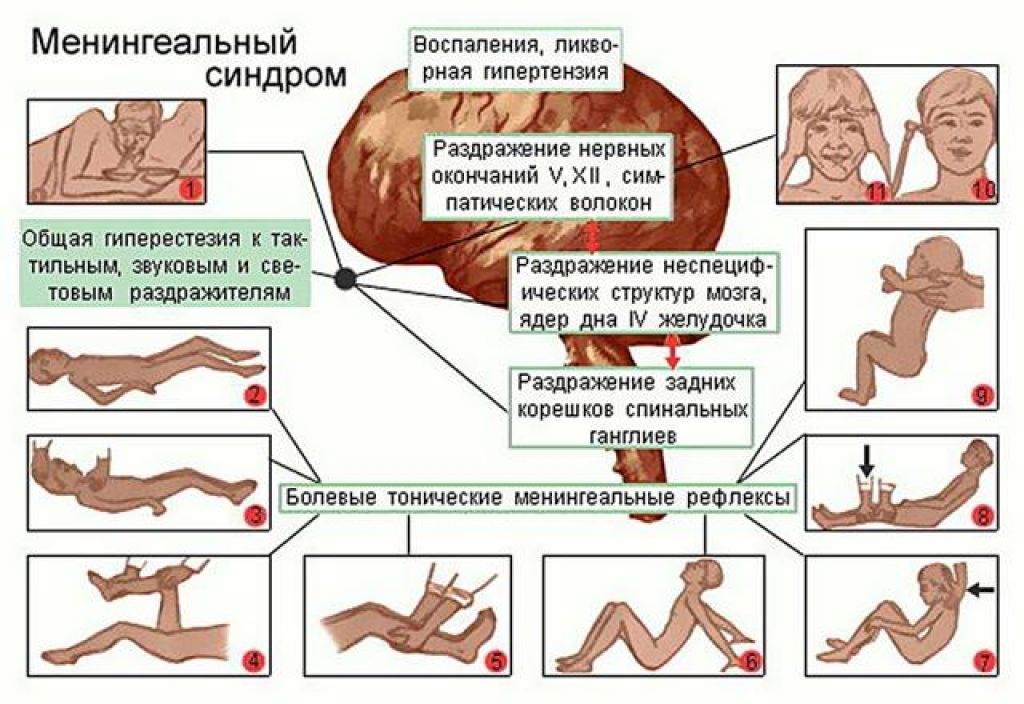
Существует четыре вида спастического ДЦП, сгруппированного согласно тому, сколько конечностей вовлечены в процесс.Гемиплегия — одна рука и одна нога на одной стороне тела или обе ноги (diplegia или параплегия). Они — наиболее распространенные виды детского спастического церебрального паралича.
- Моноплегия: Только одна рука или нога имеет нарушения.
- Quadriplegia: Вовлечены обе руки и обе ноги. Обычно в таких случаях бывает, и повреждения ствола головного мозга и соответственно это проявляется нарушениями глотания. У новорожденных с квадриплегия могут быть нарушения сосания глотания слабый плач, тело может быть ватным или наоборот напряженным. Нередко при контакте с ребенком появляются гипертонусы туловища. Ребенок может много спать и не проявлять интерес к окружающему.
- Triplegia: Вызваны или обе руки и одна нога или обе ноги и одна рука.
Неспастический (extrapyramidal) церебральный паралич
Неспастические формы церебрального паралича включают дискинетический церебральный паралич (подразделенный на athetoid и дистонические формы) и атаксический церебральный паралич.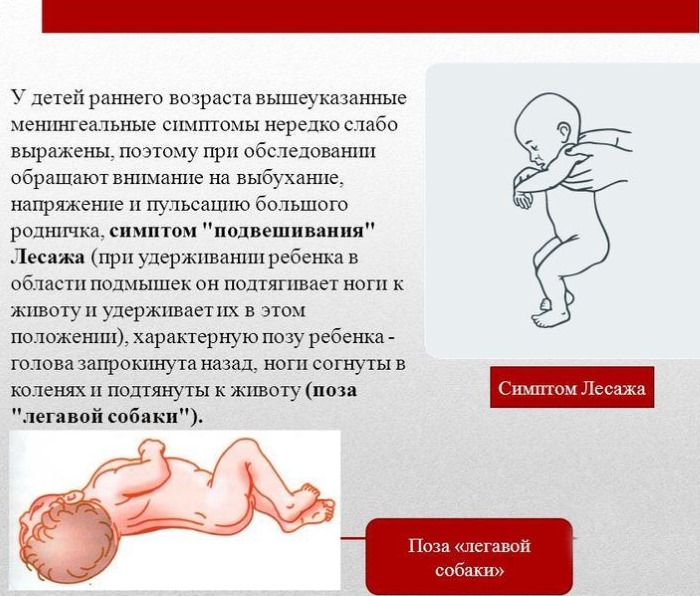
- Дискинетический церебральный паралич связан с мышечным тонусом, который колеблется от умеренного до выраженного. В некоторых случаях, бывают неконтролируемые судорожные подергивания или непроизвольные медленные движения. Эти движения чаще всего охватывают мышцы лица и шеи, руки, ноги, и иногда поясницу. Атетоидный тип (гиперкинетический) вид ДЦП характеризуется расслабленными мышцами во время сна с незначительными подергиваниями и гримасами. При вовлечении мышц лица и рта могут быть нарушения в процессе еды слюнотечение поперхивание пищей (водой) и возникновение неадекватных мимик на лице.
- Атаксический детский церебральный паралич — самый редкий тип церебрального паралича и охватывает все тело. Патологические движения возникают в туловище руках ногах.
Атаксическое ДЦП проявляется следующими проблемами:
- Нарушение баланса тела
- Нарушение точных движений. Например, пациент не может попасть рукой в нужный объект или выполнить даже простые движения (например, донести чашку точно до рта) Часто только одна рука в состоянии достигнуть объекта; другая рука может дрожать от попыток переместить этот объект.
 Пациент нередко не в состоянии застегнуть одежду, написать, или использовать ножницы.
Пациент нередко не в состоянии застегнуть одежду, написать, или использовать ножницы. - Координация движений. Человек с атаксическим ДЦП может ходить слишком большими шагами или широко расставленными ногами.
- Смешанный церебральный паралич
- У некоторых детей присутствуют симптомы больше чем одного типа церебрального паралича. Например, спастические ноги (симптомы спастического ДЦП относящегося к диплегии) и проблемы с контролем мимических мышц (симптомы дискинетического CP).
- Тотальный(полный) детский церебральный паралич тела поражает все тело в той или иной степени. Осложнения детского церебрального паралича и других проблем со здоровьем, наиболее вероятно, разовьются, когда происходит вовлечение всего тела, а не изолированных частей.
Диагностика
Симптомы ДЦП, возможно, не присутствуют или не обнаруживаются при рождении. Поэтому лечащему врачу, наблюдающему новорожденного необходимо внимательно наблюдать за ребенком, чтобы не пропустить симптомы. Тем не менее, не стоит проводить гипердиагностику ДЦП, так как многие моторные нарушения у детей такого возраста носят преходящий характер. Нередко диагноз удается поставить только через несколько лет после рождения ребенка, когда удается заметить двигательные нарушения. Диагностика ДЦП основана на наблюдении за физическим развитием ребенка наличием различных отклонений физического и интеллектуального развития, данных анализов и инструментальных методов исследования таких, как МРТ. Диагностика ДЦП включает в себя:
Тем не менее, не стоит проводить гипердиагностику ДЦП, так как многие моторные нарушения у детей такого возраста носят преходящий характер. Нередко диагноз удается поставить только через несколько лет после рождения ребенка, когда удается заметить двигательные нарушения. Диагностика ДЦП основана на наблюдении за физическим развитием ребенка наличием различных отклонений физического и интеллектуального развития, данных анализов и инструментальных методов исследования таких, как МРТ. Диагностика ДЦП включает в себя:
- Сбор информации об истории болезни ребенка, включая детали о беременности. Довольно часто о наличие задержки развития сообщают сами родители или это выявляется во время проф-осмотров в детских учреждениях.
- Физический осмотр необходим для выявления признаков ДЦП. Во время физического осмотра доктор оценивает насколько длительно сохраняются рефлексы новорожденных у ребенка по сравнению с нормальными сроками. Кроме того производится оценка функции мышц, осанки, функция слуха, зрение.

- Пробы для выявления скрытой формы заболевания. Анкетные опросы на развитие и другие анализы помогают определить степень задержек в развитии.
- Магнитно-резонансная томография (МРТ) головы, которая может быть проведена, чтобы идентифицировать нарушения в головном мозге.
Комплекс этих диагностических подходов позволяет поставить диагноз.
Если диагноз неясен, дополнительные анализы могут быть назначены для оценки состояния головного мозга и для исключения возможных других заболеваний. Анализы могут включать:
Оценка и контроль церебрального паралича
После того, как ДЦП диагностировано, ребенка необходимо дообследовать и выявить другие заболевания, которые могут быть одновременно с ДЦП.
- Другие задержки в развитии в дополнение к тем, которые были уже идентифицированы. Развивающиеся способности необходимо периодически оценивать, чтобы узнать, появляются ли новые симптомы, такие как задержка речи так нервная система ребенка находится в непрерывном развитии.

- Интеллектуальная задержка может быть выявлена с помощью определенных тестов.
- Судорожные эпизоды. Электроэнцефалография (ЭЭГ) используется, чтобы выявить патологическую активность в мозге, если у ребенка есть история приступов.
- Проблемы с кормлением и глотанием.
- Зрение или проблемы со слухом.
- Проблемы поведения.
Чаще всего доктор может предсказать многие из долгосрочных физических аспектов ДЦП, когда ребенку уже 1 — 3 года. Но иногда такие прогнозы не возможны, пока ребенок не достигает школьного возраста, когда в ходе обучения и развития коммуникативных возможностей можно обнаружить отклонения.
Некоторые дети нуждаются в повторном тестировании, которое может включать:
- Рентгенография, чтобы обнаружить вывихи (подвывихи) бедра. Детям с ДЦП обычно проводят несколько рентгеновских исследований в возрасте от 2 до 5 лет. Кроме того рентгенография может быть назначена при наличии болей в бедрах или наличии признаков вывиха бедра.
 Возможно также назначение рентгенографии позвоночника для выявления деформаций в позвоночнике.
Возможно также назначение рентгенографии позвоночника для выявления деформаций в позвоночнике. - Анализ походки, который помогает идентифицировать нарушения и корректировать тактику лечения.
Дополнительные методы обследования назначаются при необходимости и наличии показаний.
Лечение
Детский Церебральный паралич неизлечимое заболевание. Но разнообразные методы лечения помогают пациентам с ДЦП минимизировать двигательные и другие нарушения и, таким образом,улучшить качество жизни. Травма головного мозга или другие факторы, приведшие к ДЦП не прогрессируют, но новые симптомы могут появиться или прогрессировать по мере роста ребенка и развития.
Инициальное (начальное) лечение
ЛФК — важная часть лечения, которое начинается вскоре после того, как ребенку выставлен диагноз и часто продолжается в течение всей его жизни. Этот вид лечения также может быть назначен до постановки диагноза в зависимости от симптомов ребенка.
Лекарства могут помочь воздействовать на некоторые из симптомов ДЦП и предотвратить осложнения. Например, спазмолитические средства и миорелаксанты помогают расслабить спазмированные (спастичные) мышцы и увеличить диапазон движения. Антихолинергические средства помогают улучшить движения в конечностях или уменьшить слюнотечение. Другие лекарства могут использоваться как симптоматическое лечение (например, применение противосудорожных препаратов, при наличии эпиприступов)
Например, спазмолитические средства и миорелаксанты помогают расслабить спазмированные (спастичные) мышцы и увеличить диапазон движения. Антихолинергические средства помогают улучшить движения в конечностях или уменьшить слюнотечение. Другие лекарства могут использоваться как симптоматическое лечение (например, применение противосудорожных препаратов, при наличии эпиприступов)
Перманентное лечение
Перманентное лечение детского церебрального паралича (ДЦП) сосредоточено на том, чтобы продолжать и корректировать существующее лечение и добавлять новые методы лечения по мере необходимости.Перманентное лечение для ДЦП может включать:
- ЛФК, которая может помочь ребенку стать настолько мобильным, насколько возможно. Это может также помочь предотвратить необходимость в оперативном вмешательстве. Если же ребенку проводилось оперативное лечение, то интенсивные занятия ЛФК могут быть необходимы в течение 6 и более месяцев. Медикаментозное лечение должно быть под постоянным контролем для того, чтобы избежать возможных побочных действий лекарств.

- Ортопедическая хирургия (для мышц, сухожилий, и суставов) или дорсальная ризотомия (иссечение нервов поврежденных конечностей), при наличии выраженных проблем с костями и мышцами, связками, и сухожилиями.
- Специальные ортопедические приспособления (брекеты шины ортезы).
- Поведенческая терапия, в которой психолог помогает ребенку найти способы общения со сверстниками и это является тоже частью лечения.
- Массаж, мануальная терапия могут применяться также в лечении как основных симптомов ДЦП, так и осложнений, связанных с нарушенной биомеханикой движения.
- Социальная адаптация. Современные технологии (компьютеры) позволили трудоустроить многих пациентов с последствиями ДЦП.
Задумайтесь, как важно защитить семью от опаснейшего заболевания — менингита.
Все медицинские центры Группы Компаний «ВИРИЛИС» присоединяются к международной программе #вместепротивменингита. Приглашаем и вас присоединиться к программе и позаботиться о всей семье, а мы — поможем: расскажем, объясним, сделаем прививки.
Менингит — это крайне тяжелое заболевание, страшно подумать, но:
— поражает всех: и взрослых, и детей
— молниеносно развивается
— в 20% случаев болезнь приводит к тяжелейшей инвалидности.
— в 50% случаев летальный исход наступает в течение суток после начала
но бояться не надо, достаточно пройти вакцинацию всей семьей и все будет в порядке.
По данным Всемирной Организации Здравоохранения
каждый год от менингита в мире погибает 125 тысяч человек. Необходимо знать, как развивается эта болезнь, чтобы в любой момент быть во всеоружии
Симптомы менингита:
- Повышение температуры тела
- Мучительная головная боль.
- Обостренная чувствительность к свету, звукам, прикосновениям.
- Тошнота и мучительная, не приносящая облегчения, рвота
- Спутанность сознания. Человек или все время спит или не понимает, где он и что с ним.
- При менингите, вызванном менингококками, может развиться менингококцемия (заражение крови менингококками).
 Главным симптомом при этом становится появление бледно-розовой сыпи. Сыпь быстро разрастается и темнеет, сливаясь в большие пятна, по форме напоминающие звездочки.
Главным симптомом при этом становится появление бледно-розовой сыпи. Сыпь быстро разрастается и темнеет, сливаясь в большие пятна, по форме напоминающие звездочки. - Диагноз с точностью до 100% ставится только при анализе спинномозговой жидкости
Менингит можно предотвратить!
От некоторых видов менингита может спасти вакцинация. Например, от менингитов, вызванных пневмококками, менингококками, гемофильной палочкой типа B, вирусом паротита. Такие прививки включены в национальные прививочные календари многих стран мира. Во всех странах, где была введена обязательная вакцинация, через 2-3 года количество заболевших было резко снижено.
Что можно сделать прямо сегодня?
Отнеситесь ответственно: с менингитом не шутят. Запишитесь на прием к врачу по иммунопрофилактике в любой медицинский центр ГК «ВИРИЛИС».
Вас примут в удобное и комфортное время, расскажут про заболевание, проконсультируют как и когда можно сделать прививку.
у нас в наличии эффективные импортные вакцины:
Сделайте прививки и ваша семья будет в безопасности на несколько лет. При вакцинации семьи от 3х человек предусмотрены специальные скидки.
Сколько стоит вакцинация:
Стоимость зависит от того, сколько человек в семье будет прививаться. Подробно вы можете уточнить по телефону медицинского центра или по общему номеру 331-17-00. В стоимость вакцинации входит консультация врача по иммунопрофилактике и сам препарат.
Перед прививкой обязательно нужна консультация врача
Врач по иммунопрофилактике обязан осмотреть Вас и ребенка непосредственно перед прививкой. Вакцинация – сложный для организма иммунологический процесс, доктор должен быть уверен, что организм готов к иммунизации и вакцинация пройдет успешно. Такие меры позволяют избежать поствакцинальных осложнений. Вам разъяснят, как взаимодействует данная вакцина с другими вакцинами, как влияет на иммунитет, сколько нужно времени, чтобы иммунитет сформировался. Сразу после вакцинации вас попросят 30 минут побыть в медицинском центре, медсестра по вакцинации будет наблюдать за вашим состоянием и состоянием ребенка, и если все благополучно – отпустит домой. Далее, при необходимости вам окажут необходимую консультативную поддержку по телефону.
Сразу после вакцинации вас попросят 30 минут побыть в медицинском центре, медсестра по вакцинации будет наблюдать за вашим состоянием и состоянием ребенка, и если все благополучно – отпустит домой. Далее, при необходимости вам окажут необходимую консультативную поддержку по телефону.
Девиз акции #вместепротивменингита: узнал — поделись!
Менингит – крайне опасен, но его можно предотвратить. Если вы получили данную информацию, поделитесь с родными и друзьями, это важно для их здоровья.
Паротит симптомы причины лечение » Государственное Бюджетное Учреждение Здравоохранения МО Орехово-Зуевский районный Центр Общей Врачебной Семейной Практики
Первые случаи паротита были описаны ещё в V веке до н. э. Гиппократом. Но обобщить всю информацию о болезни и выявить её истинную вирусную природу получилось лишь в XX веке. В середине прошлого столетия впервые была применена вакцина, но более удачные её варианты против паротита синтезировали немного позже.
Название — эпидемический паротит (parotitis epidemica) не совсем верное, ведь давно не было случаев массовой инфекции. Несмотря на это с каждым годом заболеваемость паротитом растёт, что привело к необходимости наблюдать за циркуляцией вируса в природе.
В чём особенность вируса?
- Он неустойчив в окружающей среде, паротит легко обезвредить с помощью ультрафиолетового облучения, кипячения и обработки дезинфектантами.
- Вирус долго сохраняется на предметах при низких температурах до минуса 70 ºC.
- Период активного размножения микроорганизма — конец зимы и начало весны.
- Несмотря на то что иммунитет после перенесённого острого заболевания считается пожизненным, бывают случаи повторного заражения со всеми вытекающими последствиями.
- Типичное проявление инфекционного паротита — увеличение с одной или с двух сторон околоушных слюнных желёз. Но нередко заболевание протекает бессимптомно, что способствует быстрому распространению вируса среди людей.

- Инфекция часто регистрируется у детей от 3 лет и до 15, но нередко заболевают и взрослые.
- Мальчики паротитом болеют практически в полтора раза чаще девочек.
Это заболевание характерно для детского возраста, но его проявления часто напоминают течение самых тяжёлых взрослых болезней.
Паротит — это острое инфекционное вирусное заболевание, развивающееся чаще в детском возрасте, характерной чертой которого является воспаление слюнных желёз. Излюбленное место обитания вируса — железистые органы и нервная система, то есть, другими словами, такие проявления, как панкреатит, менингит — это закономерные процессы из-за особенностей микроорганизма.
воспаление слюнных желёз
В природе вирус циркулирует только среди людей, поэтому источником заражения может быть больной человек.
Основной путь передачи — воздушно-капельный, кроме слюны, вирус может передаваться через заражённые предметы посредством мочи. Паротит у новорождённых бывает при вертикальном пути заражения или внутриутробном от больной матери. Но в случае если женщина переболела данной вирусной инфекцией до беременности — малышу передаются антитела, которые защищают его в течение шести месяцев.
Но в случае если женщина переболела данной вирусной инфекцией до беременности — малышу передаются антитела, которые защищают его в течение шести месяцев.
Это одна из самых частых вирусных инфекций, которая распространена во всём мире, нет региона или страны, где полностью отсутствуют случаи заражения.
Свинка относится к классу инфекционных и паразитарных болезней. Согласно классификации по МКБ 10 код паротита — В 26.
По течению болезни инфекция подразделяется на следующие степени:
- лёгкую;
- среднюю;
- тяжёлую.
Заболевание может протекать с осложнениями или без них. Известны случаи бессимптомного течения, когда нет типичных классических клинических проявлений, такая форма инфекции носит название — инаппарантная.
В литературе можно встретить ещё один, казалось бы, нелогичный термин — неинфекционный паротит, который не имеет ничего общего с вирусным заболеванием. Встречается он в случае травмы или длительного переохлаждения с последующим воспалением околоушных слюнных желёз одной либо двух.
Попав на слизистую оболочку верхних дыхательных путей и ротовой полости, вирус постепенно здесь накапливается, после чего проникает в кровяное русло. С током крови он разносится в железистые органы. Околоушные слюнные железы — это первое место накопления, где паротит обосновывается и начинает активно размножаться. Здесь, как правило, на первом этапе развития инфекции максимальное скопление клеток.
Часть микроорганизма попадает в другие железистые органы и нервную ткань, но их воспаление развивается не всегда и не сразу. Чаще происходит поэтапное поражение сразу слюнные железы, затем поджелудочная, яички, нервная ткань и так далее. Это обусловлено размножением вируса в слюнных железах и дополнительным их поступлением оттуда в кровь.
Инкубационный период паротита составляет по разным источникам от 11 дней до трёх с небольшим недель (23 дня самый максимальный). Особенность заболевания в том, что отсутствует продромальный период или длится он всего 1–3 дня.
Классический вариант острого паротита протекает со следующими симптомами.
- Короткий продромальный период сопровождается типичными для любой инфекции симптомами: слабость, недомогание, вялость, апатия, постоянная беспричинная сонливость, в этот период развития паротита может снизиться аппетит, появляются периодические боли в области суставов, редкие головные боли.
- Во время попадания и размножения вируса в околоушных слюнных железах происходит резкое повышение температуры, которая может колебаться в пределах 38–40 ºC.
- Максимально высокая температура наблюдается на второй день болезни и длится не более недели с постепенным её снижением. Но вовлечение в воспаление других органов снова приводит к повышению температуры тела.
- К признакам паротита относится увеличение околоушных слюнных желёз из-за чего заболевание и носит название свинка, сразу воспаляется одна слюнная железа, затем вторая, в редких случаях наблюдается одностороннее поражение, ещё реже заболевание протекает без этого признака.
- Одновременно с припуханием слюнных желёз больной чувствует их болезненность, воспаляются не только околоушные, но ещё и подъязычные, и подчелюстные.

- В этот момент развития паротита появляется болезненность при дотрагивании впереди и сзади мочки уха — это типичный признак инфекции, который носит название «Симптом Филатова».
- Воспаляются окружающие ткани — наблюдается покраснение и отёчность миндалин.
- К симптомам паротита у детей относится припухлость, которая заметна не только в области выводных протоков слюнных околоушных желёз, но и на всей шее, где кожа напряжена и лоснится.
- Появляется боль при жевании, а из-за сильного отёка немного наклоняется голова в сторону поражения (в случае одностороннего воспаления слюнных желёз).
Это первая линия атаки вируса паротита или видимые симптомы, которые развиваются в большинстве случаев и способствуют правильной постановке диагноза. Воспаление желёз постепенно уменьшается и к концу первой, середине второй недели при нормальном течении заболевания уже не беспокоит человека. В случае лёгкого течения (в том числе и бессимптомного) всех вышеперечисленных симптомов не будет, а паротит по своим проявлениям напоминает лишь лёгкую острую вирусную инфекцию.
По мере увеличения количества вирусных клеток в крови повышается вероятность вовлечения в воспаление других желёз. Поочерёдно при тяжёлом и осложнённом течении паротита происходит заражение важных органов, что может отразиться на функциях организма человека в будущем.
Тяжёлое течение эпидемического паротита у детей сопровождается:
- выраженной слабостью;
- учащением сердцебиения;
- снижением артериального давления;
- отсутствием аппетита у больного паротитом и истощением всего организма;
- приблизительно на пятые сутки может развиться острый панкреатит и менингит;
- немного позже на 6–8 день появляются признаки воспаления половых желёз.
Что происходит с другими органами?
- Частым осложнением паротита является серозный менингит. Воспаление оболочек головного мозга случается практически сразу после поражения слюнных желёз или спустя некоторое время.
 В среднем это явление наблюдается на 4–10 сутки инфекционного паротита. Для менингита характерен озноб, повторное повышение температуры, которая может доходить до 39 ºC. Вместе с этим, больного беспокоит постоянная головная боль, тошнота, рвота, не приносящая облегчения, повышенный тонус затылочных мышц — один из важных диагностических симптомов менингита, когда человек в процессе обследования не может дотронуться подбородком грудной клетки. Окончательный диагноз помогает поставить исследование спинномозговой жидкости.
В среднем это явление наблюдается на 4–10 сутки инфекционного паротита. Для менингита характерен озноб, повторное повышение температуры, которая может доходить до 39 ºC. Вместе с этим, больного беспокоит постоянная головная боль, тошнота, рвота, не приносящая облегчения, повышенный тонус затылочных мышц — один из важных диагностических симптомов менингита, когда человек в процессе обследования не может дотронуться подбородком грудной клетки. Окончательный диагноз помогает поставить исследование спинномозговой жидкости. - Менингоэнцефалит, вызванный паротитом, протекает намного тяжелее. Здесь уже речь идёт не только о воспалении оболочек, но и самого головного мозга. При этом у человека нарушается сознание, он вялый, сонный. По тяжести проявления заболевание не уступает менингиту, у человека наблюдаются парезы мышц лицевого нерва (нарушения работы из-за воспаления нервов), параличи мышц, вялость рефлексов.
-
орхит
К последствиям паротита у мальчиков и подростков относится орхит и эпидидимит.
 Это воспаление яичек и их придатков. Возникает заболевание приблизительно через неделю, на 5–8 сутки. Это может быть единственным признаком инфекции. Человека беспокоит выраженные боли в области мошонки, покраснение яичка, припухлость, увеличиваются паховые лимфоузлы. Всё это сопровождается повышенной температурой тела. Боли отдают вниз живота, иногда напоминают картину аппендицита. Такие симптомы проходят через неделю.
Это воспаление яичек и их придатков. Возникает заболевание приблизительно через неделю, на 5–8 сутки. Это может быть единственным признаком инфекции. Человека беспокоит выраженные боли в области мошонки, покраснение яичка, припухлость, увеличиваются паховые лимфоузлы. Всё это сопровождается повышенной температурой тела. Боли отдают вниз живота, иногда напоминают картину аппендицита. Такие симптомы проходят через неделю. - У женщин и девочек возникает оофорит — воспаление яичников. Это одно из редких осложнений паротита и протекает более благоприятно, чем орхит. Проявляется болями внизу живота справа или слева, бывает двухсторонним.
- Одним из частых осложнений паротита у взрослых является панкреатит. Воспаление поджелудочной происходит из-за проникновения вируса в ослабленную погрешностями в диете железу. В среднем заболевание развивается на 4–7 сутки начала болезни. Признаки панкреатита: тошнота, урчание и резкие боли в животе, отдающие в спину или опоясывающие, повышение температуры тела, неоднократная рвота, запор, сменяющийся послаблением стула.

В основе поражения желёз лежит не только воспаление самой ткани органа, но и загустевание её секрета, того что вырабатывает железа. Дополнительно воспаляются выводные протоки, что затрудняет сам процесс выделения секрета. Это влияет на окружающие системы. Поэтому один из опасных моментов, связанных с паротитом, является поражение соседних органов и тяжёлые осложнения в последующем.
Какие проблемы возникают через длительное время после перенесения паротита?
- Смертельные случаи бывают, но редко, приблизительно 1 на 100 000, что нередко связано с присоединением вторичной инфекции и тяжелейшим течением заболевания.
- Один из самых надёжных методов профилактики — прививки, привели к снижению заболеваемости среди детей, но возрастанию её у людей до 30 лет, поэтому паротит называют казарменной болезнью — ей легче заразиться в местах большого скопления людей. Паротит у мужчин приводит к бесплодию из-за воспаления и атрофии яичка, что случается приблизительно через месяц после перенесённой инфекции.

- Очередное тяжёлое, но редкое осложнение паротита — глухота. Происходит поражение слухового нерва, в большинстве случаев одностороннее, проявляется чаще в детском возрасте. К первым признакам относится шум в ушах, позже появляется выраженное головокружение, тошнота и рвота, нарушается координация, что свидетельствует о вовлечении в процесс воспаления внутреннего уха (лабиринт).
- Заболевания сердца — миокардит.
- Воспалительный процесс почек — нефрит.
- Паротит затрагивает многие железы, в том числе молочную, из-за чего развивается мастит, щитовидную, что является причиной возникновения тиреоидита, в более позднее время, у женщин могут воспаляться железы половых органов — бартолинит.
- Вирус поражает суставы — артрит.
- В редких случаях перенесённое заболевание является пусковым механизмом в развитии диабета.
Заболевание острое с осложнениями, о хроническом паротите идёт речь чаще при других причинах поражения околоушных слюнных желёз (неинфекционной природы или иными вирусными инфекциями).
Казалось бы, выставить диагноз свинка сможет абсолютно каждый врач. После инкубационного периода он не представляет никаких сложностей. Увеличенные околоушные железы — это уже половина точного диагноза. Но не всё так просто. Воспаление слюнных желёз может быть признаком других заболеваний, а лёгкое или бессимптомное течение паротита помешает правильной и своевременной диагностике.
Что помогает выставить диагноз?
-
анализы
Кроме осмотра больного, нужен тщательный анамнез и уточнение наличия контактов с больными паротитом за последние дни.
- Общий анализ крови неинформативен, так как выявляются лишь стандартные признаки наличия инфекции в организме.
- В последние дни инкубационного периода и первые 4 дня активного развития заболевания вирус может быть выделен с помощью бактериологического метода из слюны, мочи, спинномозговой жидкости.
- Самым информативным методом диагностики паротита считается иммунофлюоресцентный метод.

- В серодиагностике используют нарастание титра антител в сыворотке крови.
Дополнительно обследуют поражённые органы, применяя специальные инструментальные методы.
Главное правило лечения — это изоляция человека от окружающих и домашний режим. Это поможет избежать дополнительного инфицирования. Госпитализация проводится лишь в случае тяжёлой формы инфекционного паротита либо при появлении осложнений.
В лечении паротита, главное, соблюсти несколько правил.
- Лечение паротита у взрослых и детей с нетяжелыми формами заключается в назначении противовоспалительных препаратов от простых нестероидных до гормональных при необходимости.
- Нет лекарств, направленных против возбудителя, поэтому во многих случаях лечение симптоматическое.
- Важным этапом лечения является диета — в еде приходится ограничивать острые блюда, преимущества отдают щадящему питанию отварным и тушёным блюдам, полностью исключаются экстрактивные продукты, возбуждающие аппетит (сладости, кофе и чай, алкоголь, окрашенные напитки, копчения и соленья).

- Используют жаропонижающие лекарственные средства и обезболивающие исходя из показаний.
- Если развился панкреатит в лечении врачи руководствуются тремя правилами: холод, голод и покой, стараясь минимизировать нагрузку на поражённый орган.
- Чтобы снизить вероятность такого последствия паротита для мужчин, как бесплодие применяют гормональные препараты в стандартных дозах, назначают сухое тепло и покой.
- Антибиотики не назначают, но прибегают к использованию физиопроцедур на поражённые органы.
- В случае тяжёлого течения лекарства вводят внутривенно в капельницах.
Кроме стандартных правил, по временной изоляции больного на 9 дней, всем детям в качестве профилактики делают прививку от паротита. Это активная профилактика заболеваний, вызванных вирусом.
Применяется вакцина — живая, ослабленная, которую вводят подкожно под лопатку либо в наружную часть плеча в дозе 0,5 мл однократно.
Когда делают прививку от паротита? В нормальных условиях вакцинацию проводят детям в 12 месяцев. Вакцина включает антитела против кори и краснухи. Ревакцинацию назначают в 6 лет, что способствует выработке защитных клеток против паротита практически на 100%. В случае нарушения графика или отказа от вакцинации в детском возрасте прививку делают всем желающим, а ревакцинация моновакциной должна проводиться не менее чем через 4 года.
Вакцина включает антитела против кори и краснухи. Ревакцинацию назначают в 6 лет, что способствует выработке защитных клеток против паротита практически на 100%. В случае нарушения графика или отказа от вакцинации в детском возрасте прививку делают всем желающим, а ревакцинация моновакциной должна проводиться не менее чем через 4 года.
Какие есть вакцины от паротита?
- Моновакцины — «Имовакс Орейон», «Вакцина паротитная культуральная живая».
- Дивакцина — «Вакцина паротитно-коревая культуральная живая».
- Трёхкомпонентные вакцины — ММR, «Приорикс», «Эрвевакс», «Тримовакс».
Лечение менингита в Москве — лучшие клиники и медцентры: отзывы, врачи, цены
Менингит — это заболевание инфекционной природы, при котором поражается оболочка спинного или головного мозга. Острый менингит развивается довольно быстро (примерно через неделю после инфицирования) и продолжает прогрессировать, поэтому при появлении первых симптомов больному необходима срочная госпитализация. Если не будет оказана срочная медицинская помощь, высок риск развития тяжелых осложнений. Чаще всего менингитом страдают пожилые люди и дети дошкольного возраста. Распознать болезнь легко по таким симптомам, как высокая температура, учащенное сердцебиение, тошнота, рвота, светобоязнь, озноб, сильная распирающая головная боль. На поздней стадии недуга возможны паралич конечностей, нарушение зрения, дисфагия (затрудненное глотание).
Если не будет оказана срочная медицинская помощь, высок риск развития тяжелых осложнений. Чаще всего менингитом страдают пожилые люди и дети дошкольного возраста. Распознать болезнь легко по таким симптомам, как высокая температура, учащенное сердцебиение, тошнота, рвота, светобоязнь, озноб, сильная распирающая головная боль. На поздней стадии недуга возможны паралич конечностей, нарушение зрения, дисфагия (затрудненное глотание).
Диагностические исследования
Ввиду быстрого прогрессирования заболевания медлить с обращением за медицинской помощью нельзя. При первых симптомах менингита необходимо вызвать скорую помощь. Прибывший по вызову врач госпитализирует больного и направит в соответствующее медучреждение.
Как правило, диагностикой и лечением патологии занимается инфекционист. Если пострадавший — маленький ребенок, терапию также может проводить педиатр.
Диагностика — важный этап борьбы с недугом. Чем раньше будет выявлена патология, тем скорее будет назначен курс лечения. Как правило, требуется проведение следующих диагностических мероприятий:
Как правило, требуется проведение следующих диагностических мероприятий:
- общий и биохимический анализы крови;
- спинномозговая пункция;
- ПЦР-исследование;
- КТ с контрастом;
- МРТ головного мозга.
Кроме того, для выявления менингита врач оценивает состояние пациента по характерным признакам. Наряду с основными проявлениями он принимает во внимание следующие симптомы.
- Бехтерева. Врач постукивает молоточком в области скуловой дуги. При этом пострадавший жалуется на выраженные болезненные ощущения.
- Кернига. При сгибании ноги под прямым углом в положении лежа возникают трудности с ее разгибанием ввиду напряженности мышц бедра.
- Мондонези. Подушечками пальцев производится легкое надавливание на закрытые веки. Манипуляция вызывает головную боль.
- Брудзинского. При попытке подвести голову к груди из положения лежа происходит рефлекторное сгибание ног в коленях.
Основные этапы лечения
Заболевание протекает достаточно тяжело и требует длительного комплексного лечения в условиях стационара. Кроме того, воздействие агрессивных лекарственных средств на слабый детский организм приводит к нарушениям его функционирования. Поэтому один из наиболее оптимальных способов обезопасить себя или ребенка от недуга — профилактика. Самой эффективной на сегодняшний день мерой предупреждения патологии считается вакцинация от менингококовой инфекции. Детям возрастом до 5 лет делают прививочные инъекции против гемофильной палочки типа В.
Кроме того, воздействие агрессивных лекарственных средств на слабый детский организм приводит к нарушениям его функционирования. Поэтому один из наиболее оптимальных способов обезопасить себя или ребенка от недуга — профилактика. Самой эффективной на сегодняшний день мерой предупреждения патологии считается вакцинация от менингококовой инфекции. Детям возрастом до 5 лет делают прививочные инъекции против гемофильной палочки типа В.
Если инфицирование все же произошло, пострадавшего направляют в инфекционное отделение для прохождения курса лечения. Длительность терапии зависит от степени прогрессирования патологии и особенностей организма больного. В особо тяжелых случаях лечение может затянуться на срок до полутора лет. Пациенту назначаются сильные антибиотики (нередко внутривенно), обезболивающие и противосудорожные препараты. При вирусном менингите применяются противовирусные средства.
Осложнения
Отсутствие своевременного лечения приводит к печальным последствиям. Больные менингитом начинают страдать от эпилептических припадков, психических расстройств и проблем со зрением. Нередко недуг приводит к необратимым повреждениям головного мозга и гидроцефалии.
Больные менингитом начинают страдать от эпилептических припадков, психических расстройств и проблем со зрением. Нередко недуг приводит к необратимым повреждениям головного мозга и гидроцефалии.
Бактериальный менингит | ЦКЗ
Бактериальный менингит – это серьезно. Некоторые люди с инфекцией умирают, и смерть может наступить всего за несколько часов. Однако большинство людей выздоравливают от бактериального менингита. Те, кто выздоравливает, могут иметь постоянную инвалидность, такую как повреждение головного мозга, потеря слуха и трудности с обучением.
Причины
Несколько типов бактерий могут вызывать менингит. Основные причины в Соединенных Штатах включают
- Streptococcus pneumoniae
- Группа B Стрептококк
- Neisseria meningitidis
- Гемофильная палочка
- Listeria monocytogenes
- Кишечная палочка
Mycobacterium tuberculosis , вызывающая туберкулез или туберкулез, является менее распространенной причиной бактериального менингита (называемого туберкулезным менингитом).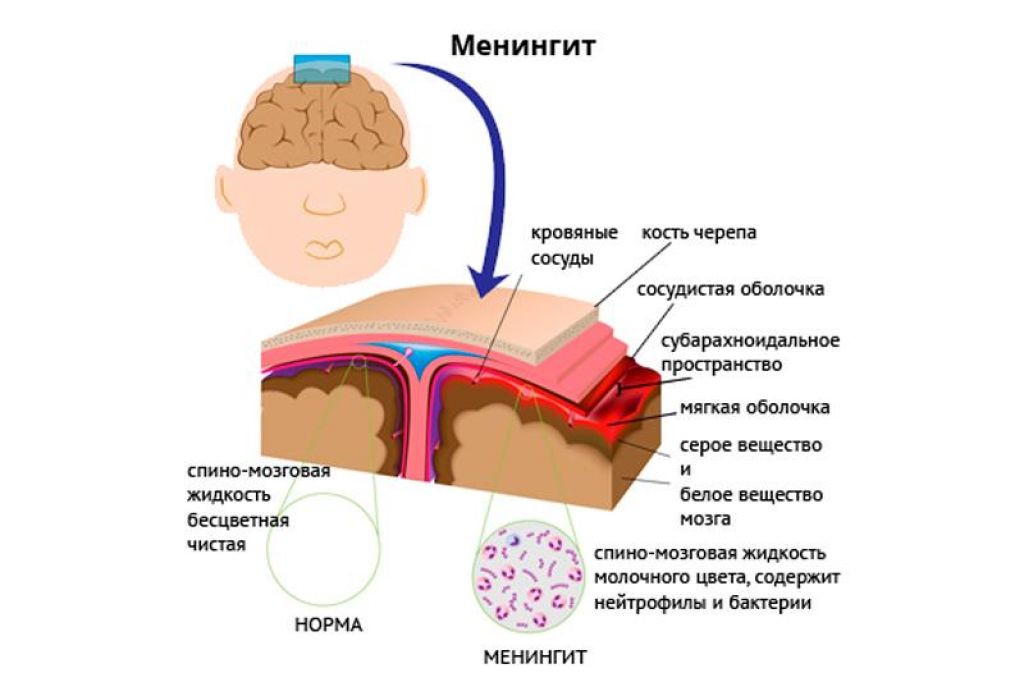
Многие из этих бактерий также могут быть связаны с другим серьезным заболеванием, сепсисом. Сепсис – это крайняя реакция организма на инфекцию. Это опасная для жизни неотложная медицинская помощь. Сепсис возникает, когда инфекция вызывает цепную реакцию во всем организме. Без своевременного лечения сепсис может быстро привести к повреждению тканей, органной недостаточности и смерти.
Некоторые причины бактериального менингита с большей вероятностью поражают определенные возрастные группы:
- Новорожденные: Группа B Streptococcus, S.pneumoniae, L. monocytogenes, E. coli
- Младенцы и дети раннего возраста: S. pneumoniae, N. meningitidis, H. influenzae , группа B Streptococcus, M. tuberculosis
- Подростки и молодые люди: N. meningitidis, S. pneumoniae
- Пожилые люди: S. pneumoniae, N. meningitidis, H.
 influenzae , группа B Streptococcus, L. monocytogenes
influenzae , группа B Streptococcus, L. monocytogenes
Факторы риска
Некоторые факторы повышают риск развития бактериального менингита.Эти факторы риска включают:
- Возраст: Младенцы подвергаются повышенному риску бактериального менингита по сравнению с людьми других возрастных групп. Однако у людей любого возраста может развиться бактериальный менингит. См. Раздел выше, чтобы узнать, какие бактерии чаще поражают какие возрастные группы.
- Групповая установка: Инфекционные заболевания обычно распространяются там, где собираются большие группы людей. Например, в кампусах колледжей зарегистрированы вспышки менингококковой инфекции, вызванной N.менингитид .
- Определенные медицинские состояния: Определенные медицинские состояния, лекарства и хирургические процедуры подвергают людей повышенному риску менингита. Например, наличие ВИЧ-инфекции или утечка спинномозговой жидкости или отсутствие селезенки может увеличить риск развития у человека нескольких типов бактериального менингита.

- Работа с возбудителями менингита: Микробиологи, регулярно контактирующие с бактериями, вызывающими менингит, подвергаются повышенному риску менингита.
- Путешествия: Путешественники могут подвергаться повышенному риску менингококковой инфекции, вызванной N. meningitidis, , если они посещают определенные места, например:
- Менингитный пояс в странах Африки к югу от Сахары, особенно в сухой сезон
- Мекка во время ежегодного паломничества хаджа и умры
Во многих странах туберкулез встречается гораздо чаще, чем в США. Путешественникам следует избегать тесного контакта или длительного пребывания с больными туберкулезом в многолюдных закрытых помещениях (например, в клиниках, больницах, тюрьмах или приютах для бездомных).
Как это распространяется
Некоторые микробы, вызывающие бактериальный менингит, такие как L. monocytogenes , могут распространяться через пищу. Но большинство этих микробов распространяется от одного человека к другому.
Но большинство этих микробов распространяется от одного человека к другому.
То, как люди распространяют микробы, часто зависит от типа бактерий. Также важно знать, что люди могут иметь эти бактерии внутри или на теле, не болея. Эти люди являются «носителями». Большинство носителей никогда не заболевают, но все же могут передавать бактерии другим.
Вот некоторые из наиболее распространенных примеров того, как люди передают каждый тип бактерий друг другу:
- Группа B Streptococcus и E. coli: Матери могут передать эти бактерии своим детям во время родов.
- H. influenzae, M. tuberculosis, и S. pneumoniae: Люди распространяют эти бактерии при кашле или чихании, находясь в тесном контакте с другими людьми, которые вдыхают бактерии.
- Н.meningitidis : Люди распространяют эти бактерии, делясь выделениями из дыхательных путей или горла (слюной или слюной).
 Обычно это происходит во время тесного (кашель или поцелуи) или длительного (совместное проживание) контакта.
Обычно это происходит во время тесного (кашель или поцелуи) или длительного (совместное проживание) контакта. - E. coli : Люди могут заразиться этими бактериями, употребляя пищу, приготовленную людьми, которые плохо вымыли руки после посещения туалета.
Люди обычно заражаются E. coli и L. monocytogenes при употреблении зараженных пищевых продуктов.
Признаки и симптомы
Беременность увеличивает риск заражения Listeria ( L. monocytogenes ). Беременные люди с инфекцией Listeria могут не иметь никаких симптомов или могут иметь только лихорадку и другие гриппоподобные симптомы, такие как усталость и мышечные боли. Однако заражение во время беременности может привести к выкидышу, мертворождению, преждевременным родам или опасным для жизни инфекциям новорожденного, включая менингит.Узнайте, какие продукты с большей вероятностью содержат Listeria , и какие шаги вы можете предпринять, чтобы защитить свое здоровье и здоровье вашего ребенка.
Беременные женщины могут передать стрептококк группы B (стрептококк группы B) своему ребенку во время родов. У новорожденных, инфицированных стрептококком группы В, вскоре после рождения может развиться менингит или другие серьезные инфекции. Поговорите со своим врачом или акушеркой о проведении теста группы B на сроке беременности от 36 до 37 недель. Врачи назначают антибиотики (во время родов) женщинам с положительным результатом теста, чтобы предотвратить инфекции у новорожденных.
Симптомы менингита включают внезапное начало
- Лихорадка
- Головная боль
- Жесткая шейка
Часто бывают и другие симптомы, например
- Тошнота
- Рвота
- Фотофобия (повышенная чувствительность глаз к свету)
- Измененное психическое состояние (спутанность сознания)
Новорожденные и младенцы могут не иметь классических симптомов, перечисленных выше, или им может быть трудно их заметить. Вместо этого младенцы могут
Вместо этого младенцы могут
- Быть медленным или неактивным
- Быть раздражительным
- Рвота
- Плохая подача
- Наличие выпирающего родничка («мягкое место» на голове ребенка)
- Имеют аномальные рефлексы
Если вы считаете, что у вашего младенца или ребенка есть какие-либо из этих симптомов, немедленно позвоните врачу.
Как правило, симптомы бактериального менингита развиваются в течение 3–7 дней после воздействия; обратите внимание, что это не относится к туберкулезному менингиту, который может развиться намного позже после контакта с бактериями.
У людей с бактериальным менингитом могут быть судороги, они могут впасть в кому и даже умереть. По этой причине всем, кто подозревает, что у них может быть менингит, следует как можно скорее обратиться к врачу.
Диагностика
Если врач подозревает менингит, он возьмет образцы крови или спинномозговой жидкости (жидкости возле спинного мозга). Лаборатория проверит образцы, чтобы увидеть, что вызывает инфекцию. Знание конкретной причины менингита помогает врачам лечить его.
Лаборатория проверит образцы, чтобы увидеть, что вызывает инфекцию. Знание конкретной причины менингита помогает врачам лечить его.
Лечение
Врачи лечат бактериальный менингит рядом антибиотиков. Важно начать лечение как можно раньше .
Профилактика
Вакцинация
Вакцины являются наиболее эффективным средством защиты от некоторых видов бактериального менингита. Существуют вакцины против 4 видов бактерий, вызывающих менингит:
- Менингококковые вакцины помогают защитить от N.менингита
- Пневмококковые вакцины помогают защитить от S. pneumoniae
- Вакцины против Haemophilus influenzae серотипа b (Hib) помогают защитить от Hib
- Вакцина Bacille Calmette-Guérin помогает защитить от туберкулеза, но не широко используется в Соединенных Штатах
Убедитесь, что вы и ваш ребенок вакцинированы в соответствии с графиком.
Как и любая другая вакцина, эти вакцины не работают в 100% случаев. Вакцины также не защищают от инфекций, вызванных всеми типами (штаммами) каждой из этих бактерий. По этим причинам у вакцинированных людей все еще существует вероятность развития бактериального менингита.
Вакцины также не защищают от инфекций, вызванных всеми типами (штаммами) каждой из этих бактерий. По этим причинам у вакцинированных людей все еще существует вероятность развития бактериального менингита.
Профилактика
При бактериальном менингите врач может порекомендовать антибиотики, чтобы предотвратить заболевание окружающих. Врачи называют это профилактикой. CDC рекомендует профилактику:
- Близкие контакты человека с менингитом, вызванным N.менингита
- Члены домохозяйства человека с тяжелой Hib-инфекцией, если в домохозяйстве есть один или несколько человек с повышенным риском заражения Hib в зависимости от возраста, прививочного статуса и/или иммунодефицитных состояний
Врачи или местные отделы здравоохранения рекомендуют, кому следует пройти профилактику.
Практика здоровой беременности
Беременные женщины должны поговорить со своим врачом или акушеркой о сдаче анализов на стрептококк группы B . Женщинам делают тест на сроке от 36 до 37 недель беременности. Врачи назначают антибиотики (во время родов) женщинам с положительным результатом теста, чтобы предотвратить передачу стрептококка группы В их новорожденным.
Женщинам делают тест на сроке от 36 до 37 недель беременности. Врачи назначают антибиотики (во время родов) женщинам с положительным результатом теста, чтобы предотвратить передачу стрептококка группы В их новорожденным.
Беременные женщины также могут снизить риск менингита, вызванного L. monocytogenes. Женщинам следует избегать определенных продуктов во время беременности и безопасно готовить другие.
Здоровые привычки
Вы также можете помочь защитить себя и других от бактериального менингита и других проблем со здоровьем, придерживаясь здоровых привычек:
- Не курите и по возможности избегайте сигаретного дыма
- Больше отдыхайте
- Избегайте тесного контакта с больными людьми
- Часто мойте руки с мылом и водой (используйте дезинфицирующее средство для рук, если мыло и вода недоступны)
- Прикрывайте рот и нос салфеткой, когда кашляете или чихаете (используйте верхнюю часть рукава или локоть, если салфетки нет)
Эти здоровые привычки особенно важны для людей с повышенным риском заболевания, в том числе:
- Маленькие дети
- Пожилые люди
- Люди со слабой иммунной системой
- Люди без селезенки или селезенка, которая не работает должным образом
В начало страницы
Менингит – симптомы, причины и лечение
На этой странице
Что такое менингит?
Менингит — редкая, но серьезная инфекция мозговых оболочек. Мозговые оболочки представляют собой оболочки, окружающие головной и спинной мозг. Менингит обычно вызывают вирусы или бактерии, а иногда грибки.
Мозговые оболочки представляют собой оболочки, окружающие головной и спинной мозг. Менингит обычно вызывают вирусы или бактерии, а иногда грибки.
Вирусный менингит обычно является менее опасной формой менингита и чаще всего поражает детей. Это может вызвать сильные головные боли. Вирусный менингит обычно вызывается вирусами, живущими в жидкостях полости рта и носа, а также в фекалиях (фекалиях).
Бактериальный менингит обычно протекает более тяжело. Это вызвано бактериями, которые живут в носу и горле и обычно безвредны.Но они могут попасть в кровоток и распространиться на оболочки, окружающие мозг, вызывая менингит.
Бактериальный менингит требует неотложной медицинской помощи. Он может убить в течение нескольких часов, поэтому ранняя диагностика и лечение жизненно важны.
Когда мне следует обратиться за медицинской помощью?
Обратитесь к врачу, если у вашего ребенка необъяснимая лихорадка, постоянная головная боль или боль в шее, или он говорит, что яркий свет причиняет боль глазам.
Вызовите скорую помощь или сразу же обратитесь в отделение неотложной помощи, если у вас или у ребенка проявляются симптомы менингококковой инфекции:
- высокая температура с сильной головной болью
- скованность и боль в шее
- нелюбовь к яркому свету
- и кожная сыпь в виде красных или лиловых пятен, которые не белеют при нажатии на них пальцем
Каковы симптомы менингита?
Симптомы менингита у очень маленьких детей и младенцев включают:
- лихорадка
- выпуклость в мягком месте на макушке (родничок)
- пожелтение кожи (желтуха)
- необычный или пронзительный плач
- бездействие или вялость
- раздражительность
- проблемы с кормлением
- запрокинуть голову и выгнуть спину
- трудно разбудить
- багрово-красная кожная сыпь или кровоподтеки
- бледная или покрытая пятнами кожа
- припадки (припадки)
Наиболее распространенными симптомами менингита у детей старшего возраста и взрослых являются:
- лихорадка
- чувствительность к свету
- очень сильная головная боль и скованность или боль в шее
- тошнота или рвота и потеря аппетита
- усталость и сонливость
- раздражительность
- путаница
- багрово-красная кожная сыпь или кровоподтеки
- боли в мышцах и суставах
- припадки (припадки)
Признаки и симптомы не появляются в определенном порядке, а некоторые могут вообще не проявляться. Не все случаи менингита вызывают сыпь.
Не все случаи менингита вызывают сыпь.
Этот список симптомов не включает все возможные признаки и симптомы менингита.
ПРОВЕРЬТЕ СВОИ СИМПТОМЫ — Используйте средство проверки симптомов и узнайте, нужно ли вам обратиться за медицинской помощью.
Что вызывает менингит?
Вирусы или бактерии, вызывающие менингит, обычно передаются от человека к человеку при тесном контакте, таком как кашель, чихание, поцелуи и совместное использование личных вещей.
Вирусный менингит обычно вызывают энтеровирусы (обычные желудочные вирусы). Он также может быть вызван вирусом Западного Нила, эпидемическим паротитом, корью, простым герпесом типов I и II, ветряной оспой и вирусом лимфоцитарного хориоменингита (LCM).
Бактериальный менингит может быть вызван менингококковой, пневмококковой, Haemophilus influenzae типа B (Hib), туберкулезом, стрептококком группы B и бактериями E.coli Meningitis.
Как диагностируется менингит?
Менингит диагностируется с помощью анализа крови и, возможно, с помощью люмбальной пункции.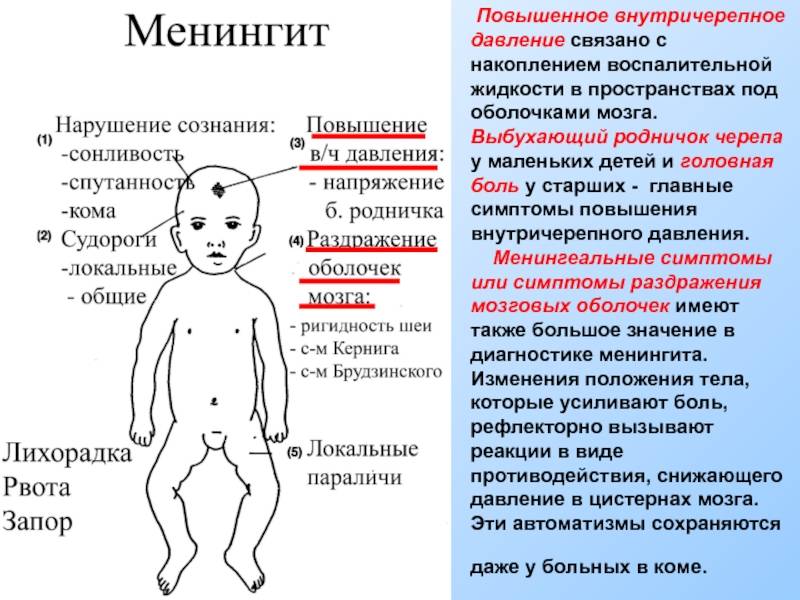 Это включает введение иглы в основание позвоночника, чтобы взять образец жидкости, которая окружает мозг и позвоночник. Жидкость исследуют, чтобы определить, какой тип инфекции вызвал менингит.
Это включает введение иглы в основание позвоночника, чтобы взять образец жидкости, которая окружает мозг и позвоночник. Жидкость исследуют, чтобы определить, какой тип инфекции вызвал менингит.
НАЙТИ МЕДИЦИНСКУЮ УСЛУГУ — Поисковая служба поможет вам найти врачей, аптеки, больницы и другие службы здравоохранения.
Как лечится менингит?
Людей с менингитом обычно госпитализируют, хотя некоторых людей с вирусным менингитом можно лечить дома под тщательным медицинским наблюдением.
Лечение будет зависеть от типа инфекции, вызвавшей менингит.
Вирусный менингит
Специфического лечения вирусного менингита не существует, и пациенты обычно выздоравливают только после длительного отдыха и приема жидкости. Парацетамол можно использовать для облегчения любых симптомов головной боли и лихорадки. Дети с вирусным менингитом должны оставаться дома, не посещать школу или детский сад, пока не почувствуют себя хорошо.
Вирусный менингит не лечится антибиотиками, потому что антибиотики неэффективны против вирусных заболеваний.
Бактериальный менингит
Бактериальный менингит требует неотложной медицинской помощи и может привести к летальному исходу, если его не лечить быстро. Если диагностирован бактериальный менингит, будут использоваться антибиотики (часто инъекционные или внутривенные). Их можно давать на срок до 3 недель. Другие лекарства, такие как кортикостероиды, также могут быть назначены для снижения риска осложнений, таких как отек головного мозга или судороги.
Людям, находящимся в тесном контакте, иногда назначают антибиотики, чтобы снизить риск развития болезни.
Грибковый менингит
Менингит, вызванный грибком, лечится внутривенными и пероральными противогрибковыми препаратами.
Можно ли предотвратить менингит?
Риск заражения вирусными или бактериальными инфекциями снижается, если вы соблюдаете правила гигиены.
- Регулярно мойте руки.
- Не делитесь бутылками, чашками и столовыми приборами.
- Чихнуть в локоть.
- Выбрасывайте салфетки в мусорное ведро сразу после использования и мойте руки.
Некоторые из вирусов и бактерий, вызывающих менингит, могут быть в значительной степени предотвращены плановой иммунизацией детей, поэтому своевременное проведение детских прививок — лучший способ предотвратить менингит.
Дополнительные необязательные вакцины также доступны против некоторых штаммов менингококковых бактерий, которые могут вызывать бактериальный менингит.
Менингококковая вакцина
Вакцинация – лучшая защита от менингококковой инфекции. Вакцинацию против менингококка В и менингококка ACWY можно делать с 6-недельного возраста.Менингококковая иммунизация рекомендуется:
- младенцы и дети младше 2 лет
- подростков и молодых людей в возрасте 15-19 лет
- подростков и молодых людей в возрасте от 15 до 24 лет, проживающих в условиях скученности
- Аборигены и жители островов Торресова пролива в возрасте от 2 месяцев до 19 лет
- подростков и молодых людей в возрасте от 15 до 24 лет, курящих в настоящее время
- путешественников в места, где менингококковая инфекция более распространена
- люди с заболеваниями, повышающими риск менингококковой инфекции, например, люди с некоторыми заболеваниями крови или ослабленной иммунной системой
- лаборантов, работающих с бактерией, вызывающей менингококковую инфекцию
В этой таблице поясняется, как вводится менингококковая вакцина ACWY, кто должен ее получать и включена ли она в расписание Национальной программы иммунизации. Некоторые заболевания можно предотвратить с помощью различных вакцин, поэтому поговорите со своим врачом о том, какая из них подходит именно вам.
Некоторые заболевания можно предотвратить с помощью различных вакцин, поэтому поговорите со своим врачом о том, какая из них подходит именно вам.
| Для какого возраста рекомендуется? | 12 месяцев. Подростки от 14 до 19 лет. |
| Когда делать прививку? | Если вы путешествуете и не были привиты, проконсультируйтесь с врачом или посетите медицинскую клинику за 6–12 недель до отъезда из Австралии. |
| Сколько доз требуется? | 1, 2, 3 или 4, в зависимости от вакцины и возраста, в котором она проводится. |
| Как вводится? | Впрыск |
| Это бесплатно? | Бесплатно для младенцев в возрасте 12 месяцев и подростков в возрасте от 14 до 16 лет, посещающих школу, или от 15 до 19 лет в рамках текущей программы наверстывания. Узнайте больше на веб-сайте Департамента здравоохранения и в расписании Национальной программы иммунизации, а также узнайте у своего врача, имеете ли вы право на дополнительные бесплатные вакцины в зависимости от вашей ситуации или местоположения. |
| Общие побочные эффекты | Вакцины очень безопасны. Возможные побочные эффекты включают боль, покраснение и отек в месте введения иглы, лихорадку, чувство беспокойства или усталости, снижение аппетита и головную боль. |
Осложнения менингита
Большинство людей полностью выздоравливают после перенесенного менингита.Некоторые люди выздоравливают довольно быстро, а другие медленнее, в зависимости от типа и тяжести заболевания.
У некоторых людей, перенесших менингит, могут наблюдаться такие побочные эффекты, как усталость, перепады настроения, повторяющиеся головные боли и кратковременная потеря памяти, хотя эти эффекты со временем обычно проходят.
Иногда менингит может вызывать серьезные или долгосрочные проблемы, такие как инсульт, повреждение головного мозга, судороги или потеря слуха. Иногда менингит заканчивается летальным исходом.
Ресурсы и поддержка
Узнайте больше о менингите на веб-сайте Центра менингита.
Дополнительную информацию об австралийском календаре прививок можно получить в программе Immunize Australia Program, или вы можете поговорить со своим врачом.
Менингит — болезни и состояния
Менингит может быть вызван рядом различных инфекций, поэтому некоторые прививки обеспечивают некоторую защиту от него.
Дети должны получить большинство из них в рамках графика вакцинации NHS. Поговорите со своим лечащим врачом, если вы не уверены, сделаны ли прививки вам или вашему ребенку.
Вакцина против менингита В
Вакцина против менингита B обеспечивает защиту от менингококковых бактерий группы B, которые являются частой причиной менингита у детей младшего возраста в Великобритании.
Вакцина рекомендуется для детей в возрасте 8 недель с последующей второй дозой в 16 недель и ревакцинацией в один год.
Вакцина 6-в-1
Вакцина 6-в-1, также известная как вакцина DTaP/IPV/Hib/HepB, обеспечивает защиту от дифтерии, столбняка, коклюша, полиомиелита, гемофильной палочки типа b (Hib) и гепатита B.
Hib — это тип бактерий, которые могут вызывать менингит.
Вакцину вводят три раза, когда детям 8, 12 и 16 недель.
Подробнее о вакцине 6-в-1
Пневмококковая вакцина
Пневмококковая вакцина обеспечивает защиту от серьезных инфекций, вызванных пневмококковыми бактериями, включая менингит.
Младенцы получают пневмококковую вакцину в виде двух отдельных инъекций в возрасте 12 недель и в возрасте от 12 до 13 месяцев.
Подробнее о пневмококковой вакцине
Вакцина Hib/Men C
Вакцина против менингита С обеспечивает защиту от менингококковых бактерий группы С, которые могут вызывать менингит.
Младенцам предлагается комбинированная вакцина Hib/Men C в возрасте одного года.
Подросткам и первокурсникам также предлагается вакцинация против менингококковых бактерий группы С в составе комбинированной вакцины против менингита ACWY (см. ниже).
Подробнее о вакцине Hib/Men C
Вакцина MMR
Вакцина MMR обеспечивает защиту от кори, эпидемического паротита и краснухи.Менингит иногда может возникать как осложнение этих инфекций.
Вакцину обычно вводят детям в возрасте одного года. Затем они получат вторую дозу, когда им исполнится три года и четыре месяца.
Подробнее о вакцине MMR
Вакцина против менингита ACWY
Вакцины против менингита ACWY обеспечивают защиту от четырех типов бактерий, которые могут вызывать менингит, – менингококковых групп A, C, W и Y.
Молодым людям, находящимся в S3 (около 14 лет) в школе, рекомендуется сделать прививку.Молодые люди, которые находятся в S4-S6 и упустили возможность сделать прививку в прошлом году, также могут получить вакцину в школе в этом году.
Подробнее о вакцине против менингита ACWY
Менингит у детей
Менингит — это воспаление мозговых оболочек (тонких оболочек, окружающих головной и спинной мозг).
пациента могут осмотреть детские эксперты Техаса по инфекционным заболеваниям и стационарной реабилитации.
Причины и факторы риска
Менингит обычно вызывается бактериальной или вирусной инфекцией, которая проникает в спинномозговую жидкость (ЦСЖ) и вызывает воспаление мозговых оболочек.Церебральная спинномозговая жидкость (ЦСЖ) представляет собой жидкость в открытых пространствах головного мозга, которая защищает и смягчает головной и спинной мозг. Грибки или паразиты также могут вызывать менингит, но это редко и обычно происходит у пациентов с уникальным воздействием или слабой иммунной системой. Тяжесть симптомов и прогноз у ребенка зависят от конкретного микроорганизма, вызывающего менингит. Менингит может возникать у младенцев, детей и взрослых. Некоторые бактерии и вирусы чаще встречаются в определенных возрастных группах, чем другие, в том числе следующие:
Бактерии, которые могут вызывать менингит (бактериальный менингит):
У новорожденных и детей раннего возраста наиболее часто встречаются следующие бактерии:
- Группа B Стрептококк
- Escherichia coli (или E.
 кишечная палочка )
кишечная палочка ) - Листерия моноцитогенная
- Прочие грамотрицательные энтеробактерии (кишечные бактерии)
У младенцев старшего возраста и детей чаще всего встречаются следующие бактерии:
- Streptococcus pneumoniae
- Neisseria meningitidis (менингококковый менингит)
Haemophilus influenzae тип b (Hib)Другие бактериальные инфекции , которые могут вызывать менингит, включают следующее:
- Бледная трепонема (сифилис)
- Borrelia burgdorferi (болезнь Лайма)
- Микобактерии туберкулеза (туберкулез)
Вирусы, которые обычно вызывают вирусный менингит, включают:
- Энтеровирусы (такие как вирусы Коксаки и эховирусы)
- Полиовирусы
- Вирус простого герпеса (ВПГ)
- Арбовирусы (такие как Ла-Кросс и Западный Нил)
Паразиты являются редкой причиной менингита. Примеры включают:
Примеры включают:
- Taenia solium (цистицеркоз), Trichinella Spiralis, Toxoplasma gondii, Borrelia burgdorferi (болезнь Лайма)
- Грибы являются редкой причиной менингита. Примеры включают: Candida , Aspergillus , Cryptococcus, Histoplasma, Blastomyces and Coccidioides, Cryptococcus neoformans
Менингит, вызванный вирусом, встречается чаще и, за исключением инфекции, вызванной вирусом простого герпеса, обычно протекает менее тяжело.Бактериальный менингит обычно протекает более тяжело и может привести к долговременным осложнениям или смерти.
Как передается менингит?
Микроорганизмы, вызывающие менингит, обычно колонизируются в дыхательных путях человека и могут передаваться при тесном контакте с людьми, которые могут быть носителями инфекции, или при прикосновении к зараженным предметам, таким как дверные ручки, твердые поверхности или игрушки, а затем к носу. , рот или глаза. Микроорганизмы также могут передаваться через дыхательные выделения при чихании, близком разговоре или при прикосновении к инфицированному предмету.
, рот или глаза. Микроорганизмы также могут передаваться через дыхательные выделения при чихании, близком разговоре или при прикосновении к инфицированному предмету.
Инфекция обычно начинается в дыхательных путях, а затем попадает в кровоток, где может достигать головного и спинного мозга. Микроорганизм может сначала вызвать простуду, инфекцию носовых пазух или инфекцию уха (чаще у детей), а затем проникнуть через носовые пазухи в головной мозг и спинномозговую жидкость, хотя этот способ передачи менее распространен. У ребенка может вообще не быть никаких симптомов, но он может нести микроорганизм в носу и горле.
Симптомы и типы
Симптомы менингита различаются в зависимости от микроорганизма, вызывающего инфекцию.Однако каждый ребенок может испытывать симптомы по-разному. Симптомы могут включать:
У младенцев (симптомы могут быть трудно определить):
- Раздражительность
- Лихорадка
- Сплю больше, чем обычно
- Плохое питание
- Пронзительный крик
- Выгибая спину
- Плачет, когда его берут на руки или держат на руках
- Безутешный плач
- Выпуклый родничок (мягкое место на голове младенца)
- Заметно другой темперамент
- Пурпурно-красная пятнистая сыпь
У детей старше одного года:
- Боль в шее и/или спине
- Головная боль
- Сонливость
- Путаница
- Раздражительность
- Лихорадка
- Отказ от еды
- Пониженный уровень сознания
- Приступы
- Фотофобия (чувствительность к свету)
- Тошнота и рвота
- Ригидность шеи
- Пурпурно-красная пятнистая сыпь
Симптомы менингита могут проявиться через несколько дней после простуды и насморка, диареи и рвоты. Симптомы менингита могут напоминать другие проблемы или заболевания. Всегда консультируйтесь с врачом вашего ребенка для постановки диагноза.
Симптомы менингита могут напоминать другие проблемы или заболевания. Всегда консультируйтесь с врачом вашего ребенка для постановки диагноза.
Диагностика и тесты
В дополнение к полному сбору анамнеза и физикальному обследованию диагностические процедуры при менингите могут включать:
- Люмбальная пункция (спинномозговая пункция). Специальная игла вводится в поясницу, в спинномозговой канал. Это область вокруг спинного мозга. Затем можно измерить давление в позвоночном канале и головном мозге.Небольшое количество спинномозговой жидкости (ЦСЖ) может быть удалено и отправлено на анализ, чтобы определить наличие инфекции или других проблем. ЦСЖ — это жидкость, омывающая головной и спинной мозг вашего ребенка.
- Анализ крови
- Компьютерная томография (КТ). Процедура диагностической визуализации, в которой используется комбинация рентгеновских лучей и компьютерных технологий для получения горизонтальных или аксиальных изображений (часто называемых срезами) тела.
 Компьютерная томография показывает подробные изображения любой части тела, включая кости, мышцы, жир и органы.Компьютерная томография более подробна, чем обычный рентген. Компьютерная томография иногда проводится для исключения других состояний, но сама по себе не может диагностировать менингит.
Компьютерная томография показывает подробные изображения любой части тела, включая кости, мышцы, жир и органы.Компьютерная томография более подробна, чем обычный рентген. Компьютерная томография иногда проводится для исключения других состояний, но сама по себе не может диагностировать менингит.
Лечение и уход
Конкретное лечение менингита будет определено лечащим врачом вашего ребенка на основании:
- Возраст вашего ребенка, общее состояние здоровья и история болезни
- Степень заболевания
- Организм, вызывающий инфекцию
- Толерантность вашего ребенка к определенным лекарствам, процедурам или терапии
- Ожидания от течения болезни
- Ваше мнение или предпочтение
Лечение может включать:
- Бактериальный менингит. Лечение бактериального менингита обычно включает внутривенное (в/в) введение антибиотиков. Чем раньше будет начато лечение, тем лучше будет исход для вашего ребенка.
 Антибиотики работают, убивая бактерии. . Кортикостероид или стероид, такой как дексаметазон, обычно назначают детям при бактериальном менингите. Антибиотики убивают бактерии; фрагменты этих умирающих или мертвых бактерий могут вызывать воспаление. Стероид работает, уменьшая воспаление и снижая давление, которое может накапливаться в мозгу.
Антибиотики работают, убивая бактерии. . Кортикостероид или стероид, такой как дексаметазон, обычно назначают детям при бактериальном менингите. Антибиотики убивают бактерии; фрагменты этих умирающих или мертвых бактерий могут вызывать воспаление. Стероид работает, уменьшая воспаление и снижая давление, которое может накапливаться в мозгу. - Туберкулезный (ТБ) менингит. Для детей, у которых развивается туберкулезный менингит, рекомендуется длительный курс (один год). Терапия обычно включает лечение несколькими различными лекарствами в течение первых нескольких месяцев, а затем другими лекарствами. Кортикостероиды или стероиды обычно назначают детям с туберкулезным менингитом, чтобы уменьшить воспаление и давление, которые накапливаются в головном мозге.
- Вирусный менингит. Лечение вирусного менингита обычно является поддерживающим (направленным на облегчение симптомов).За исключением вируса простого герпеса, не существует конкретных лекарств для лечения микроорганизмов, вызывающих вирусный менингит.
 Большинство детей с вирусным менингитом выздоравливают самостоятельно без лечения.
Большинство детей с вирусным менингитом выздоравливают самостоятельно без лечения. - Грибковый менингит. Ребенку с грибковым менингитом можно ввести внутривенное противогрибковое лекарство.
- Паразитарные менингиты. Лечение различается и зависит от причины и степени заболевания. Ваш ребенок может получать пероральные противопаразитарные препараты в сочетании с кортикостероидами.
Что такое поддерживающая терапия при менингите?
Пока ваш ребенок выздоравливает от менингита, могут быть назначены другие методы лечения для улучшения заживления и комфорта, а также облегчения симптомов. Они могут включать следующее:
- Постельный режим
- Повышенное потребление жидкости (это может включать поощрение приема жидкости дома или внутривенное введение жидкости в больнице)
- Лекарства (для снижения температуры и головной боли)
- Дополнительный кислород или искусственная вентиляция легких (респиратор) могут потребоваться, если вашему ребенку становится очень плохо и ему трудно дышать
Как предотвратить менингит?
В настоящее время доступно несколько вакцин для предотвращения некоторых бактериальных инфекций, которые могут вызывать менингит, включая следующие:
- Хотя пневмококковые вакцины использовались для детей старшего возраста и взрослых в течение многих лет, Американская академия педиатрии (ААП) теперь рекомендует новую форму пневмококковой вакцины для всех детей младше 2 лет.
 Эта вакцина называется пневмококковой конъюгированной вакциной (PCV13). PCV13 можно вводить вместе с другими детскими вакцинами и рекомендуется в следующем возрасте:
Эта вакцина называется пневмококковой конъюгированной вакциной (PCV13). PCV13 можно вводить вместе с другими детскими вакцинами и рекомендуется в следующем возрасте:
- 2 месяца
- 4 месяца
- 6 месяцев
- от 12 до 15 месяцев
- Для Neisseria meningitidis (менингококковый менингит) менингококковая вакцина является частью календаря плановой иммунизации для:
- Дети от 11 до 12 лет (с ревакцинацией в возрасте 16 лет)
- Подростки, поступающие в среднюю школу, если они не были привиты в возрасте 11 или 12 лет (с ревакцинацией в возрасте от 16 до 18 лет или до 5 лет спустя)
- Младенцы и дети младшего возраста из группы повышенного риска также могут получить эту вакцину.Спросите лечащего врача вашего ребенка о количестве доз и времени их введения.
- Haemophilus influenzae типа b (Hib) больше не является частой причиной менингита в Соединенных Штатах, поскольку вакцина против Hib вводится в виде серии из трех или четырех частей во время плановой иммунизации вашего ребенка, начиная с 2-месячного возраста.

Если у вас есть вопросы относительно профилактики, обратитесь к врачу вашего ребенка.
Менингит
Обзор
Что такое менингит?
Менингит — инфекция мозговых оболочек.Мозговые оболочки представляют собой защитную оболочку вокруг головного и спинного мозга. Различают три основных типа менингита. Все типы могут вызвать лихорадку, головную боль и ригидность затылочных мышц. Менингит может быть очень серьезным или даже смертельным. Немедленно обратитесь к врачу, если у вас появятся признаки менингита.
Какие существуют виды менингита?
Различные типы менингита включают:
- Бактериальный менингит, вызываемый бактериями.
- Грибковый менингит, вызванный грибком.
- Вирусный (или асептический) менингит, вызванный вирусом.
- Паразитарные менингиты, вызванные паразитами (организмами, которые прикрепляются к вам и причиняют вред).
- Амебный менингит, редкая, но тяжелая инфекция головного мозга, вызываемая крошечным организмом, называемым амебой.

- Неинфекционный менингит, который может быть вызван раком, волчанкой, некоторыми лекарствами, операцией на головном мозге или травмой головы.
Медицинские работники также классифицируют менингит по скорости развития симптомов:
- Острый менингит: Симптомы развиваются быстро.
- Хронический менингит: Симптомы развиваются в течение нескольких недель или месяцев.
Что такое бактериальный менингит?
Острый бактериальный менингит может быть опасным для жизни. Приблизительно 80% всех случаев менингита являются бактериальными, что делает его наиболее распространенным типом. При бактериальном менингите отек тканей вокруг головного мозга. Отек может уменьшить приток крови к мозгу, что приводит к параличу или инсульту.
Является ли бактериальный менингит заразным?
Большинство людей не заражаются менингитом от случайного контакта.Но если у вас менингит, сообщите об этом близким друзьям и членам семьи. Любой, с кем у вас был тесный контакт, должен обратиться за профилактическим лечением.
Любой, с кем у вас был тесный контакт, должен обратиться за профилактическим лечением.
Кто подвержен риску развития бактериального менингита?
Дети в возрасте до 2 месяцев чаще всего болеют бактериальным менингитом. Около 70% всех случаев бактериального менингита приходится на детей в возрасте до 5 лет.
У взрослых также может развиться это состояние, особенно при наличии факторов риска, таких как определенные заболевания, травмы и операции:
Другие факторы риска включают:
- Расстройство, связанное с употреблением алкоголя.
- Групповое проживание, например, в общежитии.
- Путешествие в определенные части мира.
- Работа с бактериями, вызывающими менингит.
Что такое вирусный менингит?
Вирусный или асептический менингит возникает, когда вирус вызывает инфекцию менингита. Люди всех возрастов могут заболеть вирусным менингитом. Риск увеличивается для тех, кто:
Что такое хронический менингит?
Хронический менингит развивается в течение нескольких недель или месяцев.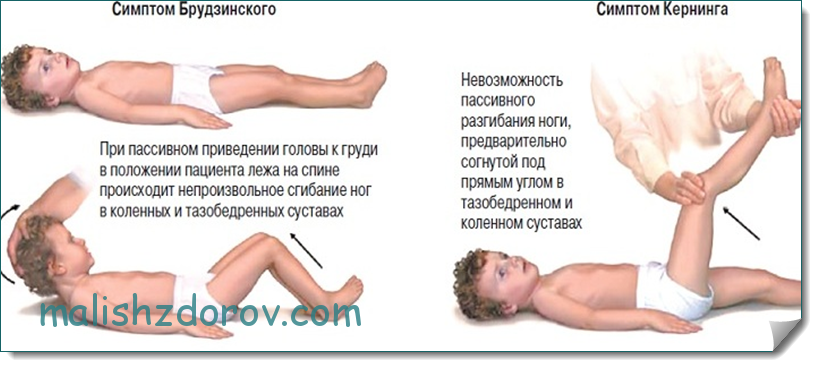 Хронический менингит обычно поражает людей с ослабленной иммунной системой, таких как:
Хронический менингит обычно поражает людей с ослабленной иммунной системой, таких как:
- СПИД.
- Рак.
- Проходил курс лечения рака с помощью лекарств, таких как химиотерапия.
- Используется преднизолон (стероид) в течение длительного времени.
Является ли менингит тем же, что и энцефалитом?
Эти две болезни не одно и то же, но у них схожие причины. Когда инфекция поражает оболочки вокруг головного мозга, это менингит. Когда он поражает сам мозг, это энцефалит.
Насколько распространен менингит?
Приблизительно от 600 до 1000 человек ежегодно заболевают менингитом в Соединенных Штатах.Число случаев заболевания снижается, вероятно, из-за того, что все больше людей получают вакцину против менингита.
Симптомы и причины
Что вызывает бактериальный менингит?
Бактерии попадают в кровь и попадают в мозговые оболочки, вызывая инфекцию. Менингит также может возникнуть после травмы головы или инфекции, ослабившей вашу иммунную систему. Часто медицинские работники не могут определить причину бактериального менингита.
Часто медицинские работники не могут определить причину бактериального менингита.
Каковы симптомы бактериального менингита?
Признаки бактериального менингита включают:
- Лихорадка.
- Головные боли.
- Неспособность опустить подбородок к груди из-за скованности шеи.
Симптомы у детей раннего возраста:
- Рвота.
- Отказ от еды.
- Раздражительность и плач.
- Судороги.
- Отек головы из-за скопления жидкости вокруг мозга.
Дети старшего возраста и взрослые также могут испытывать:
- Путаница.
- Раздражительность.
- Сонливость.
- Судороги и инсульт.
Что вызывает вирусный менингит?
Определенная группа вирусов, называемая неполиомиелитными энтеровирусами, является наиболее распространенной причиной вирусного менингита в США. Другие вирусы, которые могут вызывать менингит, включают:
Каковы симптомы вирусного менингита?
Симптомы вирусного менингита сходны с симптомами бактериального менингита:
- Лихорадка.

- Головная боль.
- Раздражительность.
- Отсутствие аппетита.
- Чувствительность к свету.
- Сонливость или трудности с пробуждением.
- Жесткая шея.
- Рвота и тошнота.
- Слабость.
Что вызывает хронический менингит?
Хронический менингит обычно поражает людей с ослабленной иммунной системой, таких как:
- СПИД.
- Рак.
- Проходил курс лечения рака с помощью лекарств, таких как химиотерапия.
- Используется преднизолон (стероид) в течение длительного времени.
Каковы симптомы хронического менингита?
Симптомы хронического менингита сходны с симптомами бактериального менингита.Разница в том, что симптомы развиваются медленно, в течение недель или месяцев, и менее выражены. Симптомы включают:
- Лихорадка.
- Головная боль.
- Путаница.
- Онемение лица.
- Некоторый паралич.

Диагностика и тесты
Какие анализы могут потребоваться для диагностики менингита?
Ваш лечащий врач решит, является ли причина менингита бактериальной, вирусной или грибковой. Правильное лечение зависит от определения типа менингита.
Вам может понадобиться спинномозговая пункция для анализа спинномозговой жидкости. Вам также могут понадобиться тесты для анализа вашего:
- Кровь.
- Моча.
- Слизь из носа и горла.
Как диагностируется бактериальный менингит?
Если у вас или у вашего близкого появились признаки бактериального менингита, как можно скорее обратитесь за медицинской помощью. Медицинский работник проведет физический осмотр, ища:
- Пурпурная или красная кожная сыпь.
- Ригидность шеи.
- Сгибание бедра и колена (сгибание). Бедро и колено могут автоматически сгибаться, когда врач сгибает шею.
Как диагностируется вирусный менингит?
Ваш лечащий врач захочет исключить другие причины ваших симптомов. Вам может понадобиться:
Вам может понадобиться:
- Мазок из носа и горла.
- Спинномозговая пункция для выявления увеличения лейкоцитов и любых бактерий. МРТ
- .
- КТ.
- Анализ крови.
- Образец кала.
Как диагностируется хронический менингит?
Часто для подтверждения диагноза хронического менингита лечащему врачу необходимо исключить другие заболевания. Вам, вероятно, понадобится:
- Спинномозговая пункция. МРТ
- .
- КТ.
Управление и лечение
Как лечится бактериальный менингит?
Вам понадобятся антибиотики для лечения бактериального менингита. Ваш лечащий врач может начать лечение даже до того, как будут получены все результаты анализов.Медицинский работник может назначить внутривенный антибиотик (вводимый через внутривенную иглу) с кортикостероидом для уменьшения воспаления.
После того, как будут получены результаты, определяющие конкретные бактерии, ваш лечащий врач может изменить антибиотики для наиболее эффективного воздействия на заболевание. Вам также потребуется восполнить запасы жидкости, которые вы могли потерять из-за потоотделения, рвоты, диареи и потери аппетита. Вам могут помочь внутривенные жидкости.
Вам также потребуется восполнить запасы жидкости, которые вы могли потерять из-за потоотделения, рвоты, диареи и потери аппетита. Вам могут помочь внутривенные жидкости.
Как лечится вирусный менингит?
Если у вас серьезные симптомы, врач может прописать противовирусные препараты.Если симптомы не являются серьезными, ваш врач может решить не лечить болезнь и позволить ей идти своим чередом. Большинству людей с легкой формой заболевания становится лучше в течение от недели до 10 дней.
Как лечится хронический менингит?
Лечение хронического менингита зависит от того, есть ли у вас инфекционный или неинфекционный тип.
- Неинфекционный менингит: Ваш лечащий врач может прописать преднизолон.
- Грибковый менингит: Вам могут понадобиться противогрибковые препараты.
- Вирусный менингит: Симптомы часто проходят без лечения.
Профилактика
Существует ли вакцина против бактериального менингита?
Да, имеется вакцина против бактериального менингита.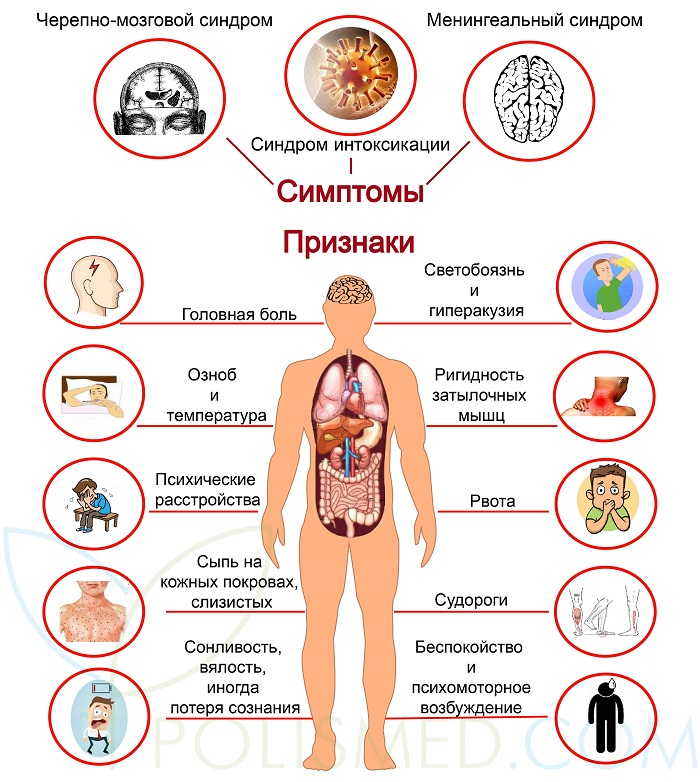 У Центров по контролю и профилактике заболеваний (CDC) есть рекомендации относительно того, кто должен получить вакцину:
У Центров по контролю и профилактике заболеваний (CDC) есть рекомендации относительно того, кто должен получить вакцину:
- Все подростки в возрасте 11-12 лет.
- Все подростки в возрасте 16 лет.
Кроме того, дополнительная вакцина против менингита рекомендуется для:
- Первокурсники, проживающие в общежитии.
- Новобранцы.
- Ученые, работающие с менингококковыми бактериями.
- Люди, путешествующие или живущие в районах, где это заболевание распространено, например, в Африке.
- Те, у кого повреждена селезенка или у кого была удалена селезенка.
- Люди с дефицитом терминального компонента комплемента (расстройство иммунной системы).
Кому не следует делать прививку от бактериального менингита?
CDC не рекомендует вакцину для людей, которые перенесли:
- Тяжелая, опасная для жизни аллергическая реакция на предыдущую дозу менингококковой вакцины.
- Тяжелая реакция на любой компонент вакцины.

Подождите, прежде чем делать прививку, или поговорите со своим врачом, если вы:
- Болезни средней или тяжелой степени на момент плановой вакцинации. Подождите, пока вы выздоровеете, чтобы получить вакцину.
- Синдром Гийена-Барре.
- Беременны. Как правило, беременным женщинам следует делать прививку только в случае крайней необходимости.
- У вас есть сильная аллергия.
Существует ли вакцина против вирусного менингита?
Вакцины против вирусного менингита не существует. Лучший способ оставаться здоровым это:
- Чаще мойте руки.
- Избегайте тесного контакта с больными людьми.
- Оставайтесь дома, если вы больны, и не пускайте больных детей в школу.
- Своевременно делайте прививки для защиты от болезней, которые могут привести к вирусному менингиту.
Перспективы/прогноз
Каковы перспективы для людей с бактериальным менингитом?
Бактериальный менингит требует немедленного лечения.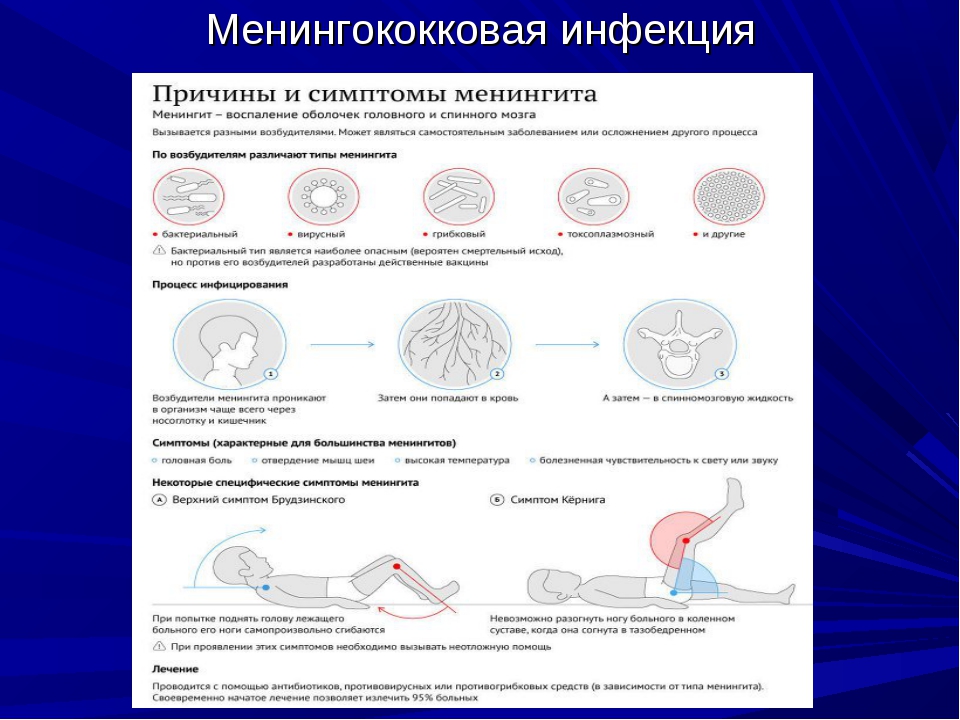 Люди, которые быстро получают лечение, могут полностью выздороветь. Ваш поставщик медицинских услуг будет наблюдать за вами, чтобы помочь справиться с любыми долгосрочными проблемами со здоровьем, включая проблемы с:
Люди, которые быстро получают лечение, могут полностью выздороветь. Ваш поставщик медицинских услуг будет наблюдать за вами, чтобы помочь справиться с любыми долгосрочными проблемами со здоровьем, включая проблемы с:
В редких случаях менингит приводит к заражению крови. Из-за инфекции организм снижает кровоснабжение конечностей — пальцев рук, ног, рук и ног, что приводит к гибели этих частей тела. Медработникам может потребоваться ампутация поврежденных конечностей.
Можно ли вылечить бактериальный менингит?
Большинство людей полностью выздоравливают от бактериального менингита, если они получают своевременную диагностику и лечение.Заболевание имеет высокий уровень смертности (10%), если его не лечить.
Смертелен ли бактериальный менингит?
Как правило, симптомы развиваются быстро, в течение 24 часов. Если симптомы сохраняются без лечения, бактериальный менингит может привести к летальному исходу.
Есть ли осложнения бактериального менингита?
Бактериальный менингит требует неотложной медицинской помощи. Без этого существует риск необратимого повреждения. Это может вызвать опасное для жизни заражение крови, называемое септицемией. Пожизненные осложнения от нелеченного менингита включают:
Без этого существует риск необратимого повреждения. Это может вызвать опасное для жизни заражение крови, называемое септицемией. Пожизненные осложнения от нелеченного менингита включают:
- Судороги.
- Психическое расстройство.
- Паралич.
Каковы перспективы для людей с вирусным менингитом?
Люди с вирусным менингитом обычно выздоравливают без какого-либо лечения. А вирусный менингит обычно не вызывает длительных осложнений.
Жить с
Что я должен спросить у своего поставщика медицинских услуг?
Спросите своего поставщика медицинских услуг:
- Какой тип менингита у меня?
- Какое лечение мне понадобится?
- Как избежать повторного заражения менингитом?
- Будут ли у меня какие-либо долгосрочные проблемы из-за менингита?
- Как я могу не заразить своих друзей и семью?
Записка из клиники Кливленда
Если у вас или у вашего близкого появились симптомы менингита, такие как лихорадка и ригидность затылочных мышц, немедленно обратитесь за медицинской помощью. Люди, получившие быстрое лечение, могут полностью вылечиться от менингита. Важно придерживаться графика вакцинации для вас и ваших детей. Вакцина против менингита (наряду с другими вакцинами) снижает риск развития этого заболевания. Поговорите со своим лечащим врачом о признаках менингита и о том, как оставаться в безопасности.
Люди, получившие быстрое лечение, могут полностью вылечиться от менингита. Важно придерживаться графика вакцинации для вас и ваших детей. Вакцина против менингита (наряду с другими вакцинами) снижает риск развития этого заболевания. Поговорите со своим лечащим врачом о признаках менингита и о том, как оставаться в безопасности.
Менингит и септицемия у детей
Менингит — это инфекция мозговых оболочек — оболочек, покрывающих головной и спинной мозг.
Младенцы и маленькие дети больше всего подвержены риску заражения менингитом, но он может затронуть любого. Менингит иногда вызывает серьезное заражение крови, называемое септицемией.
- О менингите
- О септицемии
- Симптомы
- Осложнения
- Причины
- Диагностика
- Лечение
- Профилактика
- Дополнительная информация
- Источники
- Похожие темы
О менингите
Менингит обычно вызывается бактериальной или вирусной инфекцией.
Все безвредно переносят бактерии и вирусы в носу и горле. Но иногда определенные типы могут преодолевать иммунную систему организма и вызывать менингит. Инфекции могут передаваться при тесном контакте, например, при поцелуях, кашле и чихании.
Эти бактерии и вирусы очень распространены и редко вызывают менингит. Никто точно не знает, почему младенцы и маленькие дети чаще болеют менингитом, но, вероятно, это связано с тем, что их иммунная система менее развита.Дополнительные сведения о менингите у взрослых см. в разделе Ресурсы.
Иногда менингит может быть осложнением другой инфекции, травмы головы или операции на головном мозге. Очень редко это может быть вызвано грибковой инфекцией или амебой.
О септицемии
Бактериальный менингит иногда вызывает тип заражения крови, называемый септицемией, который возникает, если бактерии или их токсины попадают в кровоток и другие части тела. Септицемия является очень серьезным заболеванием, которое может привести к летальному исходу.
Симптомы
Распознать менингит и септицемию бывает очень трудно, потому что сначала симптомы напоминают грипп. Однако вам следует срочно обратиться к врачу, если вы считаете, что у вашего ребенка менингит.
Симптомы бактериального менингита и септицемии могут развиваться очень быстро, в течение нескольких часов. Вирусный менингит может возникнуть внезапно или развиваться постепенно в течение нескольких дней.
Симптомы вирусного и бактериального менингита сходны, хотя вирусная форма заболевания обычно гораздо менее тяжелая.
Менингит и септицемия у младенцев
Симптомы могут появляться в любом порядке и могут включать некоторые, но не обязательно все из следующих:
- лихорадка и рвота
- пронзительный плач
- ребенка трудно разбудить или он вялый
- ребенок может быть вялым, может не любить, когда его берут на руки, быть раздражительным
- ребенок может иметь ригидное тело с судорожными движениями
- холодные руки и ноги
- пустой, выражение пристального взгляда
- бледный, прыщавый цвет лица
- родничок — мягкая область на макушке головы младенца — может выпячиваться
- сыпь (см.
 Септическая сыпь)
Септическая сыпь)
Симптомы менингита у детей раннего возраста
Симптомы менингита и септицемии у детей аналогичны таковым у взрослых.Они также могут появляться в любом порядке и могут включать в себя некоторые, хотя и не обязательно все, из следующего:
- лихорадка
- рвота
- сильная головная боль
- спутанность сознания или раздражительность
- припадки (припадки)
- ригидность затылочных мышц (чаще у детей старшего возраста)
- не ест
- быть раздражительным
- сонливость
- чувствительность к свету (чаще у детей старшего возраста)
Симптомы сепсиса у детей раннего возраста
Септицемия может протекать с менингитом или без него.Симптомы у маленьких детей аналогичны симптомам у взрослых и включают:
- лихорадка
- дрожь или холодные руки и ноги
- бледный, прыщавый цвет лица
- сонливость
- путаница
- быстрое дыхание
- ноющие конечности или суставы
- сыпь (см.
 Септическая сыпь)
Септическая сыпь)
Септическая сыпь
Если у вашего ребенка разовьется септицемия, у него также может появиться сыпь.Это выглядит как крошечные ярко-красные пятна, которые могут соединяться вместе, образуя свежие синяки. Если пятна не исчезают при надавливании на кожу стаканом, следует немедленно обратиться за медицинской помощью. Это известно как «тест тумблера».
Осложнения
Восстановление обычно занимает от двух до трех недель, но это зависит от человека.
Однако менингит может иметь серьезные осложнения, иногда даже летальные. В наши дни это редкость — люди лучше осведомлены о симптомах, и есть более эффективные методы лечения.
Хотя у большинства детей нет последствий менингита, тяжелые случаи иногда могут вызывать длительные осложнения, в том числе:
- трудности в обучении, потеря памяти, проблемы с координацией или паралич частей тела — часто они временные
- потеря зрения или проблемы со зрением
- глухота или проблемы со слухом
- рубцы на коже в результате септицемии
- поражение печени или почек
Причины
Бактериальный менингит
Более 50 различных типов бактерий могут вызывать менингит.
В Великобритании наиболее распространенной формой менингита является менингококковый менингит, вызываемый бактерией Neisseria meningitidis. Это происходит с несколькими различными штаммами, но большинство случаев в Великобритании вызвано штаммом B. Штамм C раньше был обычным явлением, но теперь вакцинация предотвращает большинство случаев (см. Профилактика). Риск менингококкового менингита наиболее высок среди детей в возрасте до 5 лет. Он также чаще встречается у подростков и молодых людей в возрасте от 15 до 24 лет.
Помимо заражения мозговых оболочек, менингококковые бактерии также могут вызывать септицемию.
Второй наиболее распространенной формой менингита в Великобритании является пневмококковый менингит, вызываемый бактерией Streptococcus pneumoniae. Пневмококковый менингит чаще всего встречается у маленьких детей, пожилых людей и людей с ослабленной иммунной системой, таких как люди с ВИЧ/СПИДом. Это также может привести к септицемии. S. pneumoniae обычно вызывает менее серьезные заболевания, чем менингит, такие как ушные инфекции и боль в горле.
Бактериальные инфекции у детей
Стрептококковые бактерии группы В являются наиболее частой причиной менингита у новорожденных.Эти бактерии переносят треть населения, но обычно они безвредны. Esherichia coli и Listeria также могут вызывать менингит у новорожденных.
Бактерия Haemophilus influenzae типа b (HiB) также раньше была частой причиной менингита у детей в возрасте до 4 лет. Поскольку детей регулярно вакцинируют против Hib, сейчас это редкость.
Вирусный менингит
Вирусный менингит обычно не вызывает септицемии и в большинстве случаев протекает относительно легко.Летом это чаще встречается.
Энтеровирусы, которые обычно обитают в слизистой оболочке кишечника (кишечнике), являются наиболее частой причиной вирусного менингита. Большинство людей, инфицированных этими вирусами, заболевают только легкой простудой или гриппоподобным заболеванием. Многие другие типы вирусов, такие как герпес или корь, могут вызывать вирусный менингит; вирус эпидемического паротита раньше был наиболее распространенной причиной менингита, но широкое использование вакцины MMR означает, что теперь это очень редко.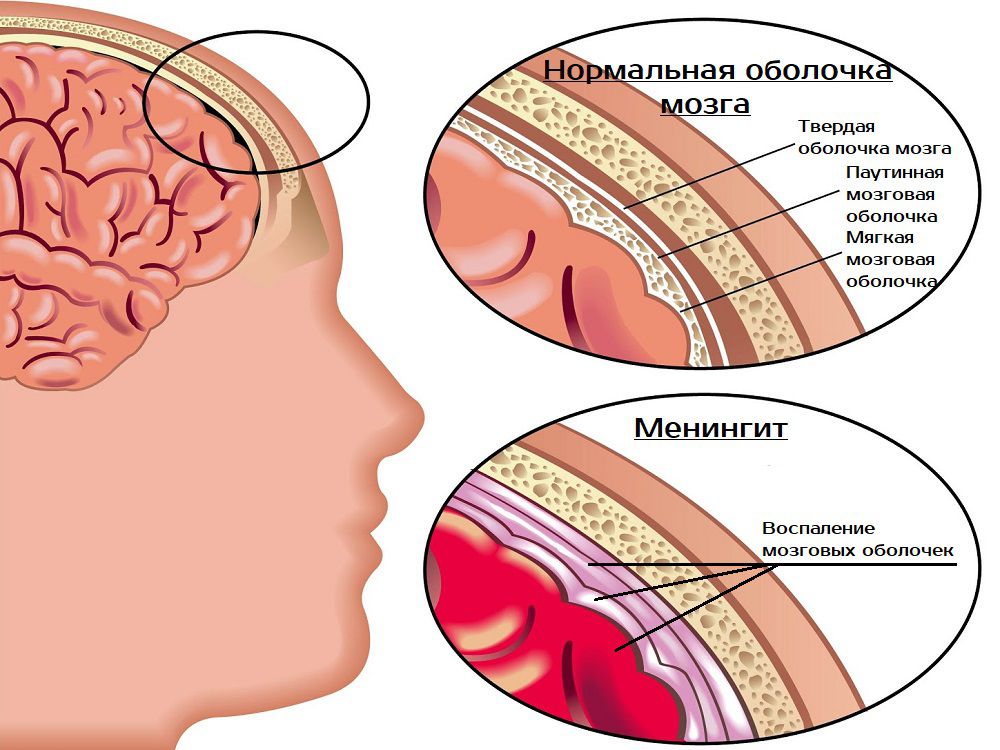
Диагностика
Если вы подозреваете, что у вашего ребенка менингит, срочно обратитесь к врачу.Если врач заподозрит менингит, он или она немедленно направит его или ее в больницу.
Ниже приведены некоторые возможные тесты для подтверждения менингита.
- Люмбальная пункция (спинномозговая пункция) – это введение иглы между двумя костями нижней части позвоночника для взятия образца спинномозговой жидкости для лабораторных исследований.
- Компьютерная томография (КТ), при которой для получения трехмерного изображения части тела используются рентгеновские лучи, может быть проведена для выявления отека или повреждения ткани головного мозга.
- Магнитно-резонансная томография (МРТ), при которой для получения изображений используются магниты и радиоволны, может быть выполнена для поиска повреждений тканей головного мозга.
- Другие тесты могут включать анализ крови, чтобы определить, не проникла ли инфекция в кровь (септицемия), мазки из горла и носа, рентген грудной клетки и тестирование образца фекалий на наличие вирусов.

Если недавно была травма головы, может быть сделан рентген, чтобы проверить наличие повреждений черепа.
Лечение
Лечение зависит от типа инфекции, вызвавшей менингит.
Бактериальный менингит
Бактериальный менингит или септицемия требуют неотложного лечения антибиотиками, которые часто вводятся немедленно в виде «капельницы» непосредственно в вену (внутривенно).
Можно дать кислород, особенно при затрудненном дыхании. Дополнительные жидкости могут вводиться внутривенно при наличии признаков обезвоживания, нарушения кровообращения или шока (когда органы не получают достаточного количества крови).
Вирусный менингит
Поскольку вирусный менингит, как правило, менее серьезен, с ним обычно можно справиться дома, с отдыхом и безрецептурными болеутоляющими средствами.Симптомы обычно исчезают в течение двух недель. При тяжелой инфекции может потребоваться стационарная помощь, но специфического лечения вирусной инфекции не существует. Если вы считаете, что у вашего ребенка вирусный менингит, обратитесь к своему терапевту.
Если вы считаете, что у вашего ребенка вирусный менингит, обратитесь к своему терапевту.
Профилактика
В Великобритании детям предлагается плановая иммунизация против некоторых штаммов менингита.
- Пневмококковая вакцина, защищающая от семи типов пневмококковых бактерий.
- Вакцина MenC, защищающая от менингококковых бактерий группы C.
- Вакцинация HiB, защищающая от бактерий H. influenzae.
Это помогло резко сократить число случаев менингита, хотя они не защищают от всех типов менингита. Число случаев заболевания менингококковой инфекцией группы С снизилось на 90 процентов с тех пор, как в Великобритании была введена вакцина MenC.
Помимо младенцев вакцинация против различных штаммов бактерий, вызывающих менингит, предлагается другим группам, таким как молодые люди или пожилые люди, люди с низкой устойчивостью к инфекции, такие как люди с диабетом, и путешественники в районы, где распространен менингит.Однако ни одна вакцина не может предотвратить все формы заболевания.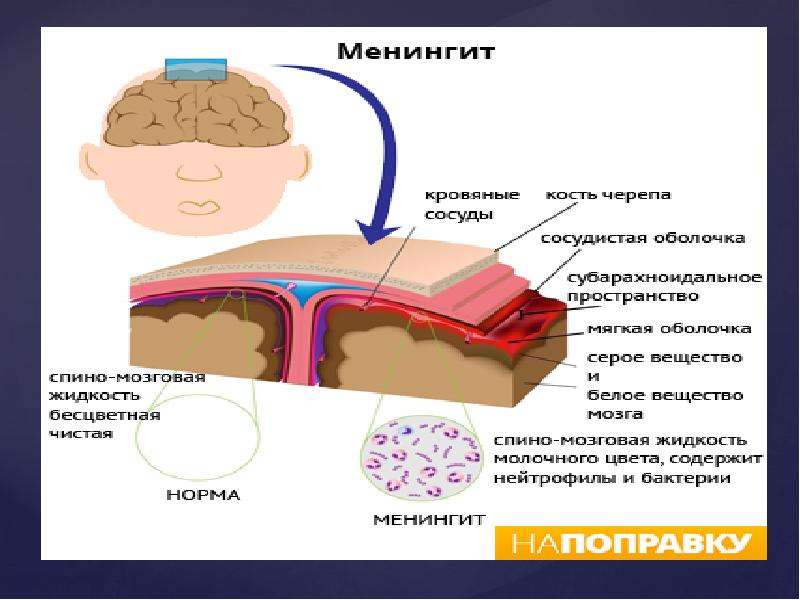
Если вы или ваш ребенок вступите в контакт с больным менингококковым менингитом или септицемией, вам следует обратиться к врачу – возможно, вам потребуется пройти профилактический курс антибиотиков.
Меры по предотвращению распространения менингита включают избегание контактов с людьми, о которых известно, что у них возможный менингит. Регулярное мытье рук также помогает остановить его распространение от человека к человеку.
Дополнительная информация
Фонд исследования менингита
Источники
- Общие сведения о менингите и септицемии.Фонд исследования менингита. www.meningitis.org.uk, по состоянию на 27 февраля 2007 г.
- Симптомы менингита и менингококковой септицемии. Менингит Траст. www.meningitis-trust.org, по состоянию на 28 февраля 2007 г.
- Лонгмор М., Уилкинсон И.Б. и Раджагопалан С. Оксфордский справочник по клинической медицине. 6-е изд. Нью-Йорк: Издательство Оксфордского университета, 2004: 808 .
- Информация о вакцинах. Менингит Траст. www.meningitis-trust.org, по состоянию на 28 февраля 2007 г.
- Кампания против менингита С.Департамент здравоохранения. www.dh.gov.uk, по состоянию на 27 февраля 2007 г.

Похожие темы
Менингит и септицемия у взрослых
Менингит | Мичиган Медицина
Обзор состояния
Что такое менингит?
Менингит — это воспаление оболочек, окружающих головной и спинной мозг. Обычно это вызвано инфекцией.
Инфекция чаще всего возникает у детей, подростков и молодых людей. Также в группе риска находятся пожилые люди и люди с хроническими проблемами со здоровьем, такими как ослабленная иммунная система.
Существует два основных вида менингита:
- Вирусный менингит встречается довольно часто. Обычно это не вызывает серьезных заболеваний.
 В тяжелых случаях это может вызвать длительную лихорадку и судороги.
В тяжелых случаях это может вызвать длительную лихорадку и судороги. - Бактериальный менингит встречается не так часто, но очень серьезно.Его необходимо лечить немедленно, чтобы предотвратить повреждение головного мозга и смерть.
Что вызывает менингит?
Вирусный менингит вызывают вирусы. Бактериальный менингит вызывается бактериями.
Менингит также может быть вызван другими микроорганизмами и некоторыми лекарствами, но это случается редко.
Большинство форм менингита заразны. Вызывающие его микробы могут передаваться от одного человека к другому при кашле и чихании, а также при тесном контакте.
Каковы симптомы?
Наиболее распространенные симптомы среди подростков и молодых людей:
- Скованность и болезненность шеи, особенно при попытке коснуться подбородком груди.
- Лихорадка.
- Головная боль.

- Рвота.
- Проблемы с бодрствованием.
- Судороги.
Дети, пожилые люди и люди с другими заболеваниями могут иметь разные симптомы:
- Младенцы могут капризничать и отказываться от еды.У них может быть сыпь. Они могут плакать, когда их держат.
- Маленькие дети могут вести себя так, как будто у них грипп. Они могут кашлять или иметь проблемы с дыханием.
- Пожилые люди и люди с другими заболеваниями могут иметь только небольшую головную боль и лихорадку.
Очень важно немедленно обратиться к врачу, если у вас или вашего ребенка появились эти симптомы. Только врач может сказать, вызваны ли они вирусным или бактериальным менингитом. А бактериальный менингит может быть смертельным, если его не лечить сразу.
Как диагностируется менингит?
Ваш врач задаст вопросы о вашем здоровье, проведет осмотр и проведет один или несколько тестов.
Люмбальная пункция является наиболее важным лабораторным тестом на менингит. Его также называют спинномозговой пункцией. Образец жидкости берется из области вокруг позвоночника и проверяется на наличие организмов, вызывающих заболевание.
Ваш врач может также назначить другие анализы, такие как анализы крови, компьютерная томография или МРТ.
Как это лечится?
Бактериальный менингит лечат антибиотиками в больнице. Вы также можете получить дексаметазон, тип стероидного лекарства. И за вами будут внимательно следить, чтобы предотвратить серьезные проблемы, такие как потеря слуха, судороги и повреждение головного мозга.
Но вирусный менингит встречается чаще, и большинство людей с этой формой заболевания выздоравливают примерно через 2 недели. В легких случаях вам может потребоваться только домашнее лечение. Домашнее лечение включает в себя прием лекарств от лихорадки и боли и употребление достаточного количества жидкости, чтобы избежать обезвоживания.
Можно ли предотвратить менингит?
Лучший способ защитить вашего ребенка от менингита — сделать ему все стандартные прививки для детей. К ним относятся прививки от кори, ветряной оспы, Haemophilus influenzae типа B (Hib) и пневмококковой инфекции.
Поговорите со своим врачом о том, нужна ли вам или вашему ребенку менингококковая вакцина, которая представляет собой прививку для предотвращения бактериального менингита. Две дозы рекомендуются для всех подростков.И по крайней мере одна доза рекомендуется для всех в возрасте 6 недель и старше, у которых есть проблемы с иммунной системой или поврежденная или отсутствующая селезенка. Вакцина также необходима для поездок в страны, где известны вспышки менингита, например, в страны Африки к югу от пустыни Сахара.
Причина
В большинстве случаев менингит вызывается бактериями и вирусами, которые часто живут в нашем организме. Обычно эти микробы остаются в кишечнике или в носу и горле, где они могут или не могут вызвать у нас заболевание. Но если они распространяются на ткани (мозговые оболочки), окружающие головной и спинной мозг, они вызывают воспаление. Это воспаление называется менингитом.
Но если они распространяются на ткани (мозговые оболочки), окружающие головной и спинной мозг, они вызывают воспаление. Это воспаление называется менингитом.
Возбудители менингита заразны, то есть могут передаваться от одного человека к другому.
Вирусный менингит
Вирусный менингит является наиболее распространенным и наименее опасным. Его вызывают вирусы, чаще всего энтеровирусы, обитающие в кишечнике. Эти вирусы могут передаваться через пищу, воду или зараженные предметы.Менингит, вызванный энтеровирусами, чаще всего возникает у младенцев и детей раннего возраста.
Бактериальный менингит
Бактериальный менингит вызывается бактериями. Это очень серьезное заболевание. Эти микробы обычно передаются от одного человека к другому через инфицированную слюну или слизь. Большинство людей, которые заболевают бактериальным менингитом, получают его от одного из двух типов бактерий: сноска 1
- Streptococcus pneumoniae .
 Это распространенный тип бактерий, который помимо менингита вызывает ряд заболеваний, таких как инфекции уха и носовых пазух и пневмония.
Это распространенный тип бактерий, который помимо менингита вызывает ряд заболеваний, таких как инфекции уха и носовых пазух и пневмония. - Neisseria meningitidis . Это бактерии, которые вы можете иметь в горле, не заболевая. Но вы можете передать его другим, которые потом могут серьезно заболеть менингитом.
В США бактериальный менингит в основном поражает взрослых. сноска 2
Другими видами бактерий, которые иногда вызывают менингит, являются:
- Стрептококки группы В.Этот тип менингита чаще всего встречается у новорожденных, которые могут заразиться во время или после рождения.
- Листерия моноцитогенная . Этот тип менингита чаще всего встречается у новорожденных и пожилых людей.
- Haemophilus influenzae тип b. Этот тип менингита встречается как у детей, так и у взрослых.
 Обычно это происходит после инфекции верхних дыхательных путей, например, инфекции носовых пазух.
Обычно это происходит после инфекции верхних дыхательных путей, например, инфекции носовых пазух.
Центры по контролю и профилактике заболеваний (CDC) рекомендуют скрининг на стрептококки группы B всем беременным женщинам в сроке от 35 до 37 недель.Женщинам, у которых есть бактерии, назначают антибиотики во время родов, чтобы предотвратить заражение новорожденных. сноска 3
В редких случаях менингит вызывают другие виды бактерий, обычно у людей с хроническими заболеваниями. Менингит также может быть вызван другими организмами, такими как грибок, и такими состояниями, как рак или волчанка. Менингит также может быть осложнением травмы (особенно черепа или лица) или операции на головном мозге.
Как распространяется менингит
Микробы, вызывающие менингит, могут распространяться:
- Во время родов. Мать может передать ребенку микробы, вызывающие менингит, даже если у матери нет симптомов.
 Рождение ребенка путем кесарева сечения, а не через родовые пути, не всегда защищает ребенка от заражения. Таким путем могут передаваться как бактерии, так и вирусы.
Рождение ребенка путем кесарева сечения, а не через родовые пути, не всегда защищает ребенка от заражения. Таким путем могут передаваться как бактерии, так и вирусы. - Через стул. В стуле могут быть энтеровирусы или определенные типы бактерий. Регулярное мытье рук поможет вам и вашим детям не заразиться таким образом.Таким образом, больше детей, чем взрослых, заболевают менингитом.
- Через кашель и чихание. Инфицированные люди могут передавать определенные бактерии, которые обычно находятся в слюне или слизи в их носу и горле.
- Через поцелуи, половой контакт или контакт с зараженной кровью. Некоторые вирусы также могут вызывать менингит и могут передаваться от инфицированного человека к другому через кровь, половые контакты или поцелуи.
- От употребления определенных продуктов. Употребление пищи, зараженной бактериями Listeria monocytogenes , может вызвать менингит.
 В группу повышенного риска входят беременные женщины и люди с ослабленной иммунной системой.
В группу повышенного риска входят беременные женщины и люди с ослабленной иммунной системой. - От грызунов и насекомых (редко). Например, лептоспироз — это заболевание, вызываемое бактериями, которые распространяются через воду или растения, загрязненные мочой инфицированных мышей, хомяков и крыс.А вирусы энцефалита Сент-Луиса и Западного Нила распространяются через укусы комаров.
Симптомы
Симптомы бактериального менингита обычно появляются внезапно.
Симптомы вирусного менингита могут появиться внезапно или развиваться постепенно в течение нескольких дней. Например, симптомы вирусного менингита после паротита могут развиваться через несколько дней или недель.
Наиболее распространенные симптомы любой формы менингита включают:
- Лихорадка.
- Сильная и постоянная головная боль.
- Скованность и болезненность шеи, особенно при попытке коснуться подбородком груди.

- Рвота.
- Спутанность сознания и снижение уровня сознания.
- Судороги.
Менее распространенные симптомы включают:
- Вялость, мышечные боли и слабость, а также странные ощущения (например, покалывание) или слабость во всем теле.
- Повышенная чувствительность глаз и боль в глазах от яркого света.
- Темно-фиолетовая пятнистая кожная сыпь.
- Приступы головокружения.
Младенцы, маленькие дети, пожилые люди и люди с другими заболеваниями могут не иметь обычных симптомов менингита.
- У младенцев признаками менингита могут быть лихорадка, раздражительность, которую трудно успокоить, снижение аппетита, сыпь, рвота, пронзительный крик.Младенцы также могут иметь жесткое тело и выпуклые мягкие пятна на голове, которые не вызваны плачем. Младенцы с менингитом могут плакать, когда их берут на руки.

- Маленькие дети с менингитом могут вести себя так, как будто у них грипп, кашель или проблемы с дыханием.
- Пожилые люди и люди с другими заболеваниями могут иметь только небольшую головную боль и лихорадку. Они могут плохо себя чувствовать и иметь мало энергии.
Другие состояния с симптомами, сходными с менингитом, включают вирусный гепатит и грипп.
Что происходит
Течение менингита часто зависит от вашего возраста, общего состояния здоровья и организма, вызвавшего инфекцию. Болезнь может варьироваться от легкой до тяжелой.
Вирусный менингит чаще встречается в конце лета и начале осени. Обычно это не вызывает серьезных заболеваний. Визит к врачу с последующим домашним лечением может быть всем, что вам нужно.
Вам может стать лучше в течение 2 недель. Но некоторые люди могут чувствовать головокружение и усталость в течение нескольких месяцев после болезни.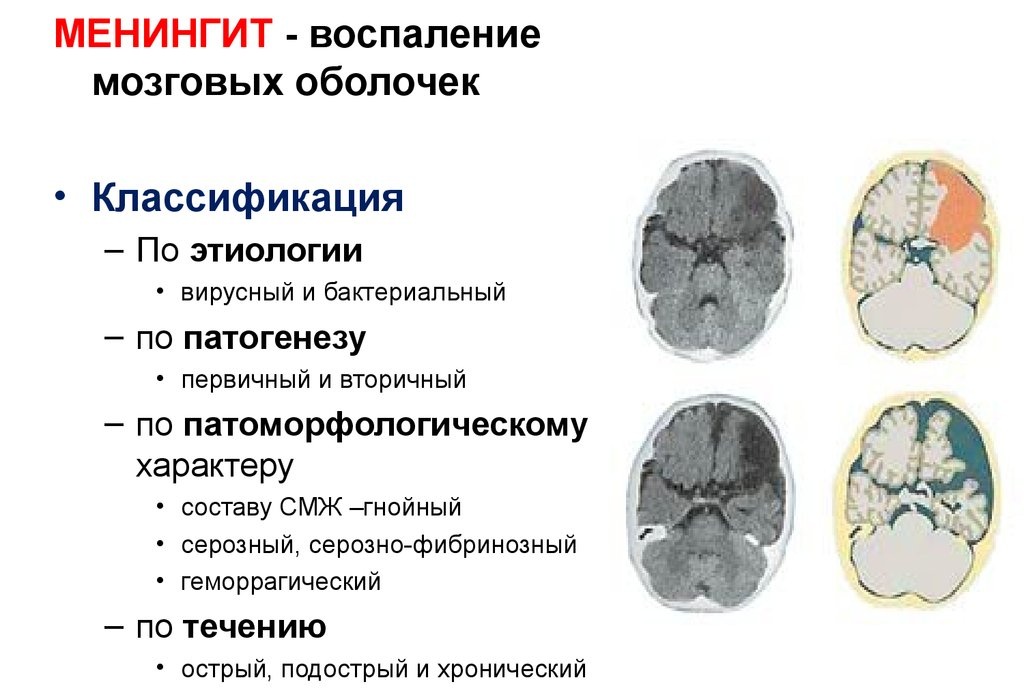
Бактериальный менингит чаще всего возникает с конца зимы до начала весны. Обычно это вызывает серьезные заболевания и может быть опасным для жизни. Симптомы обычно развиваются внезапно и длятся от 2 до 3 недель. Человека с бактериальным менингитом лечат антибиотиками в больнице.
Осложнения
Осложнения, краткосрочные и долгосрочные, чаще встречаются при бактериальном, чем при вирусном менингите.Люди с бактериальным менингитом могут умереть, если их не лечить сразу. Люди, у которых чаще возникают эти проблемы, включают:
Риск смерти от бактериального менингита также выше для взрослых, которые: сноска 1
- Приступы в течение первых 24 часов болезни.
- На момент госпитализации в шоке или коме.
- Не могу дышать без помощи машины.
Большинство выживших полностью выздоравливают.
Что увеличивает ваш риск
Фактор риска — это все, что повышает вероятность развития определенного заболевания. Факторы риска менингита включают:
Факторы риска менингита включают:
- Генетика. Некоторые люди могут унаследовать склонность к менингиту. Если они вступают в контакт с организмами, которые могут вызвать инфекцию, они могут заразиться.
- Скученные условия проживания. Люди в лагерях, детских садах, школах и общежитиях колледжей чаще заболевают менингитом.
- Быть разоблаченным к насекомым и грызунам. Люди, которые живут или посещают районы мира, где насекомые или грызуны переносят микробы, вызывающие менингит, рискуют заболеть этим заболеванием.
- Не получается детских прививок. Люди, которым не делали прививки от эпидемического паротита, Hib-инфекции или пневмококковой инфекции в возрасте до 2 лет, с большей вероятностью могут заболеть менингитом.
- Быть пожилым человеком, который не получил пневмококковой вакцины.

- Отсутствие работающей селезенки, являющейся частью иммунной системы организма.
- Путешествие в районы, где распространен менингит. Например, люди, путешествующие в «менингитный пояс» в странах Африки к югу от Сахары, должны получить прививку от менингококка.
Медицинские проблемы, которые могут увеличить риск, включают:
- Наличие врожденного дефекта черепа, травмы головы или операции на головном мозге.
- Диализ почек.
- Наличие других инфекций, таких как инфекции верхних дыхательных путей, эпидемический паротит, туберкулез (ТБ), сифилис, болезнь Лайма и заболевания, вызванные вирусами герпеса.
- Наличие кохлеарного импланта для тяжелой потери слуха. Исследования показывают, что дети с кохлеарными имплантами имеют повышенный риск бактериального менингита.
 сноска 4, сноска 5
сноска 4, сноска 5 - Родился от матери, зараженной организмом, вызывающим менингит.Вирусы, такие как энтеровирусы и вирусы герпеса, а также некоторые бактерии могут передаваться от инфицированной матери ребенку во время родов.
- Перенес менингит в прошлом. У некоторых людей, перенесших менингит, больше шансов заболеть им снова, чем у других. К ним относятся люди с врожденными дефектами или травмами черепа и лица, ослабленной иммунной системой или неожиданными реакциями на некоторые лекарства.
Когда звонить
Звоните 911 или другие экстренные службы немедленно если:
- У вас или вашего ребенка есть симптомы тяжелого менингита, такие как лихорадка, судороги и спутанность сознания.
- У вашего ребенка признаки тяжелого менингита, такие как затрудненное дыхание или лихорадка с выпуклым мягким пятном на голове, не вызванным плачем.

Немедленно позвоните своему врачу , если:
- У вас или вашего ребенка есть симптомы менингита, такие как сильная и непрекращающаяся головная боль, ригидность затылочных мышц, лихорадка, сыпь, тошнота и рвота.
- У вас или вашего ребенка вирусный менингит, и лечение в домашних условиях не улучшается в течение 3 дней.
- Вы или ваш ребенок проходите лечение от вирусного менингита, и у вас появляются признаки осложнений, такие как лихорадка, которая держится более 3 полных дней и не снижается во время домашнего лечения.
- У вашего ребенка лихорадка, понос, рвота, вздутие живота и пронзительный крик.
Вызвать врача скорее , если вы считаете, что могли заразиться менингитом. Вас могут лечить антибиотиками, которые могут уберечь вас от болезни.
Бдительное ожидание
Настороженное ожидание — это период времени, в течение которого вы и ваш врач наблюдаете за вашими симптомами или состоянием, не прибегая к лечению.
Выжидательная тактика не подходит, если вы считаете, что у вас или у вашего ребенка менингит, потому что вы не можете сказать, какой это может быть тип менингита. Позвоните своему врачу, как только появятся симптомы.
Кого посмотреть
Следующие медицинские работники могут диагностировать и лечить менингит:
Для лечения менингита могут потребоваться специалисты, особенно при развитии осложнений:
Экзамены и тесты
Диагноз менингита ставится на основании истории болезни, физического осмотра и анализов.
Ваш врач почти всегда делает люмбальную пункцию. Это делается путем введения длинной тонкой иглы в спинномозговой канал. Врач использует иглу для сбора образцов спинномозговой жидкости для проверки на наличие бактерий и вирусов.
Другие тесты, которые могут быть выполнены, включают:
Обзор лечения
Большинству людей с вирусным менингитом обычно становится лучше в течение 3 дней после того, как они почувствовали себя плохо, и они выздоравливают в течение 2 недель. В легких случаях вирусного менингита вам может потребоваться только домашнее лечение, включая дополнительное питье и прием лекарств от боли и лихорадки.
В легких случаях вирусного менингита вам может потребоваться только домашнее лечение, включая дополнительное питье и прием лекарств от боли и лихорадки.
Бактериальный или тяжелый вирусный менингит может потребовать лечения в больнице, в том числе:
- Лекарства , такие как антибиотики, кортикостероиды и лекарства для снижения температуры.
- Кислородная терапия , если у вас проблемы с дыханием. Чтобы узнать больше, см. Другое лечение.
- Поддерживающая терапия. В больнице врачи внимательно наблюдают за человеком и при необходимости оказывают помощь. Например, вам может потребоваться пить больше жидкости или вводить жидкости в вену (IV). Чтобы узнать больше, см. Другое лечение.
Последующий уход
Большинство здоровых взрослых, выздоровевших от менингита, не нуждаются в последующем наблюдении.
Но взрослые, у которых есть другие проблемы со здоровьем, повышающие вероятность возникновения долгосрочных осложнений или повторного заражения менингитом, должны обратиться к врачу после выздоровления.
Младенцы и дети всегда нуждаются в последующем уходе после выздоровления. Они должны быть проверены на долгосрочные осложнения, такие как потеря слуха.
Профилактика
Вакцины
Детские прививки — лучший способ предотвратить менингит. Эти прививки предотвращают возникновение некоторых заболеваний, которые могут привести к менингиту. Они включают выстрелы для:
Для получения дополнительной информации об иммунизации см. тему Иммунизация.
Кохлеарные импланты
Обнаружена связь между менингитом и кохлеарными имплантами, приводящими к тяжелой потере слуха. Для защиты от менингита эксперты рекомендуют людям с кохлеарными имплантами сделать прививку от пневмококка. Кроме того, у некоторых людей с имплантатами ушные инфекции возникают до того, как они заболеют менингитом, поэтому важно сразу же лечить ушные инфекции антибиотиками.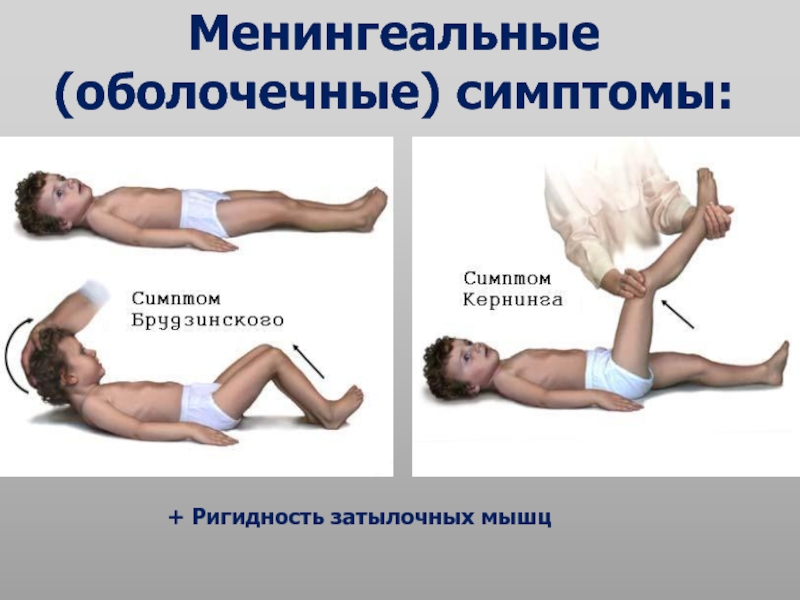
Снижение риска
Примите меры, чтобы снизить риск заражения или распространения менингита:
- Держитесь подальше от людей, у которых он есть.
- Держите людей с менингитом отдельно от других людей в доме.
- Часто мойте руки, если у вас менингит или вы ухаживаете за больным. Мойте руки после посещения туалета или помощи больному ребенку в туалете, после смены пеленки больному ребенку, а также после обращения с использованными простынями, полотенцами, одеждой или личными вещами больного человека.
- Избегайте контакта с дикими животными. И примите меры для предотвращения укусов насекомых, таких как комары и клещи, которые могут переносить болезнетворные бактерии или вирусы.
- Если вы вступили в тесный контакт с больным бактериальным менингитом, позвоните своему врачу. Прием антибиотиков может уберечь вас от заболевания. Если ваш контакт случайный, например, в школе или на работе, вам не нужно принимать антибиотики.

Самообслуживание
Домашнее лечение обычно — это все, что необходимо большинству людей с вирусным менингитом. Включает в себя:
- Отдых. Отдых способствует выздоровлению и облегчает такие симптомы, как головная боль. Спокойные занятия, такие как чтение книг, настольные игры, просмотр видео или прослушивание музыки, помогают скоротать время.
- Снижение температуры. При необходимости для снижения температуры можно использовать прохладные мочалки на лоб, прохладные ванны и такие лекарства, как ацетаминофен (тайленол) или ибупрофен (адвил). Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
- Снимает головную и мышечную боль. Незначительную боль обычно можно облегчить с помощью таких лекарств, как ацетаминофен (тайленол) или ибупрофен (адвил).
- Предотвращение обезвоживание .
 Пейте жидкости, такие как вода, соки, чай и напитки для регидратации, чтобы избежать обезвоживания. Дети могут насладиться батончиками с замороженным соком или снежными конусами. Если человека рвет, ему или ей необходимо избегать твердой пищи и делать частые небольшие глотки воды или других жидкостей.
Пейте жидкости, такие как вода, соки, чай и напитки для регидратации, чтобы избежать обезвоживания. Дети могут насладиться батончиками с замороженным соком или снежными конусами. Если человека рвет, ему или ей необходимо избегать твердой пищи и делать частые небольшие глотки воды или других жидкостей. - Наблюдение за признаками осложнений во время болезни . Наиболее частые осложнения включают лихорадку, длящуюся дольше, чем ожидалось, и судороги. Некоторым людям с осложнениями во время болезни может потребоваться лечение в больнице.
Когда вы или ваш ребенок выздоравливаете дома, следите за признаками долговременных осложнений менингита, таких как потеря слуха.
Лекарства
Решение о том, какое лекарство использовать, зависит от организма, вызвавшего инфекцию, степени инфекции, возраста и общего состояния здоровья человека.
Выбор лекарств
Лекарства, используемые для лечения менингита, включают:
- Антибиотики для лечения бактериальной инфекции.
 Часто два антибиотика назначают вместе. Антибиотики не назначают при вирусном менингите.
Часто два антибиотика назначают вместе. Антибиотики не назначают при вирусном менингите. - Лекарства для лечения судорог.
- Лекарства для лечения давления на мозг.
- Лекарства для лечения лихорадки и мышечных болей. Наиболее распространенными являются нестероидные противовоспалительные препараты (НПВП) и ацетаминофен (тайленол).
Другое лечение
Тяжелобольным людям может потребоваться лечение в отделении интенсивной терапии больницы. Им может потребоваться одно или оба этих дополнительных лечения:
- Кислородная терапия, чтобы помочь им дышать и уменьшить нагрузку на сердце. Пульсоксиметр часто используется для измерения количества кислорода в крови. Кроме того, если люди слишком больны, чтобы дышать самостоятельно, им может понадобиться аппарат, называемый вентилятором.
- Отсасывание для удаления слизи из бронхов. В рот или нос вставляется небольшая пластиковая трубка.
 Трубка подсоединяется к аппарату, который мягко отсасывает слизь. Другие методы лечения, такие как дыхательные упражнения и массаж, также могут быть использованы для удаления слизи.
Трубка подсоединяется к аппарату, который мягко отсасывает слизь. Другие методы лечения, такие как дыхательные упражнения и массаж, также могут быть использованы для удаления слизи.
Ссылки
Цитаты
- Роос К.Л., Тайлер К.Л. (2015). Менингит, энцефалит, абсцесс головного мозга и эмпиема.В DL Kasper et al., eds., Harrison’s Principles of Internal Medicine , 19-е изд., vol. 2, стр. 883–906. Нью-Йорк: Образование McGraw-Hill.
- Тункель А.Р. и др. (2010). Острый менингит. В GL Mandell et al., eds., Mandell, Douglas, and Bennett’s Principles and Practice of Infectious Diseases , 7th ed., pp. 1189–1229. Филадельфия: Черчилль Ливингстон Эльзевир.
- Верани Дж. Р. и соавт. (2010). Профилактика перинатальной стрептококковой инфекции группы B: пересмотренные рекомендации CDC, 2010 г.
MMWR , 59 (RR-10): 1–36. Также доступно в Интернете: http://www.cdc.gov/mmwr/preview/mmwrhtml/rr5910a1.htm?s_cid=rr5910a1_w.
- Рифхуис Дж. и др. (2003). Риск бактериального менингита у детей с кохлеарными имплантами. Медицинский журнал Новой Англии , 349(5): 435–445.
- Бирнат К.Р. и соавт. (2006). Бактериальный менингит у детей с кохлеарными имплантами спустя 24 месяца после внедрения. Педиатрия , 117(2): 284–289.
Кредиты
Актуально на: 23 сентября 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
E. Gregory Thompson MD — Терапия
Adam Husney MD — Семейная медицина
Kathleen Romito MD — Семейная медицина
W. David Colby IV MSc, MD, FRCPC — Infectious Disease
Актуально на: 23 сентября 2020 г.
Автор: Здоровый персонал
Медицинское обозрение: E.Грегори Томпсон, доктор медицинских наук, внутренние болезни, и Адам Хасни, доктор медицинских наук, семейная медицина, и Кэтлин Ромито, доктор медицины, семейная медицина, и У. Дэвид Колби IV, магистр наук, доктор медицинских наук, FRCPC, инфекционные заболевания
.Роос К.Л., Тайлер К.Л. (2015). Менингит, энцефалит, абсцесс головного мозга и эмпиема. В DL Kasper et al., eds., Harrison’s Principles of Internal Medicine , 19-е изд., vol. 2, стр. 883-906. Нью-Йорк: Образование McGraw-Hill.
Тункель А.Р. и др. (2010).Острый менингит. В GL Mandell et al., eds., Mandell, Douglas, and Bennett’s Principles and Practice of Infectious Diseases , 7th ed., pp. 1189-1229. Филадельфия: Черчилль Ливингстон Эльзевир.
Верани Дж. Р. и др. (2010). Профилактика перинатального стрептококкового заболевания группы В: пересмотренные рекомендации CDC, 2010.

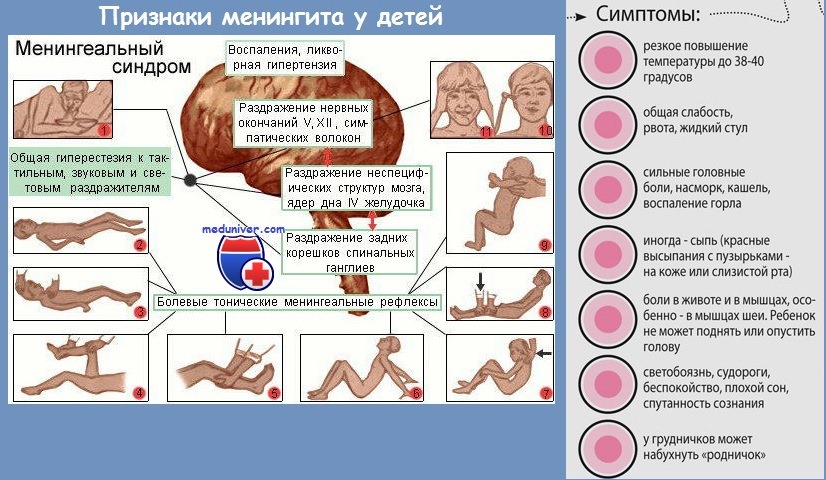


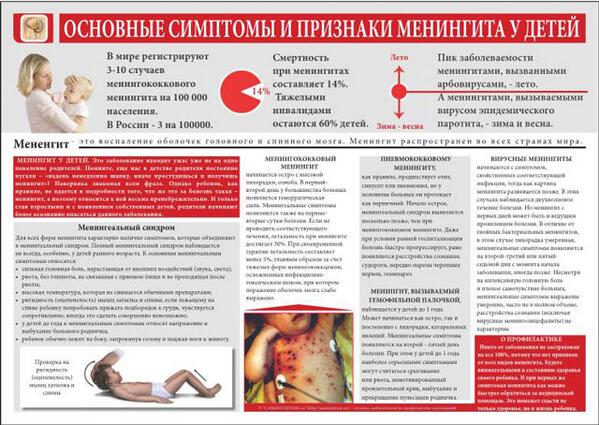
 Пациент нередко не в состоянии застегнуть одежду, написать, или использовать ножницы.
Пациент нередко не в состоянии застегнуть одежду, написать, или использовать ножницы.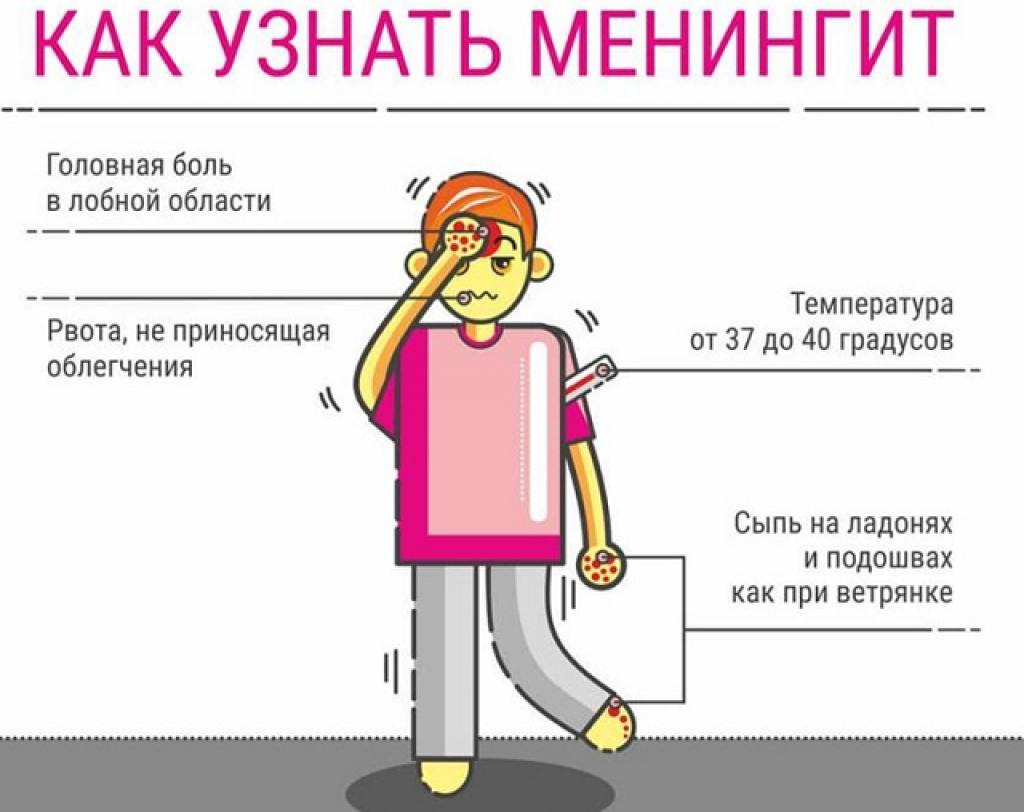
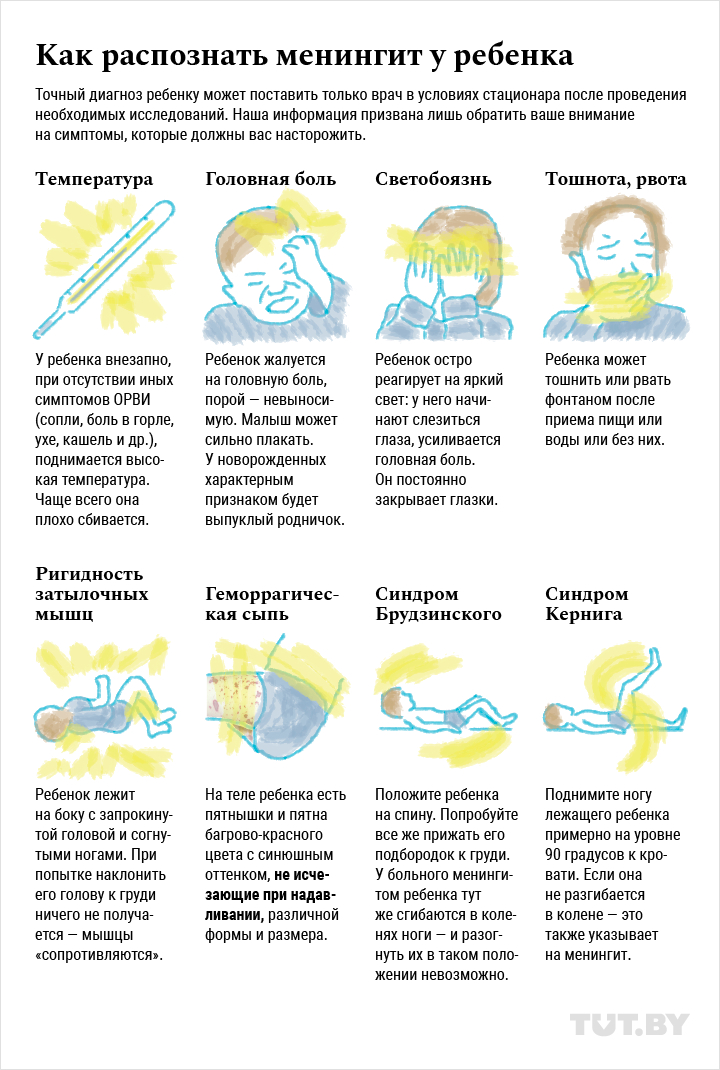
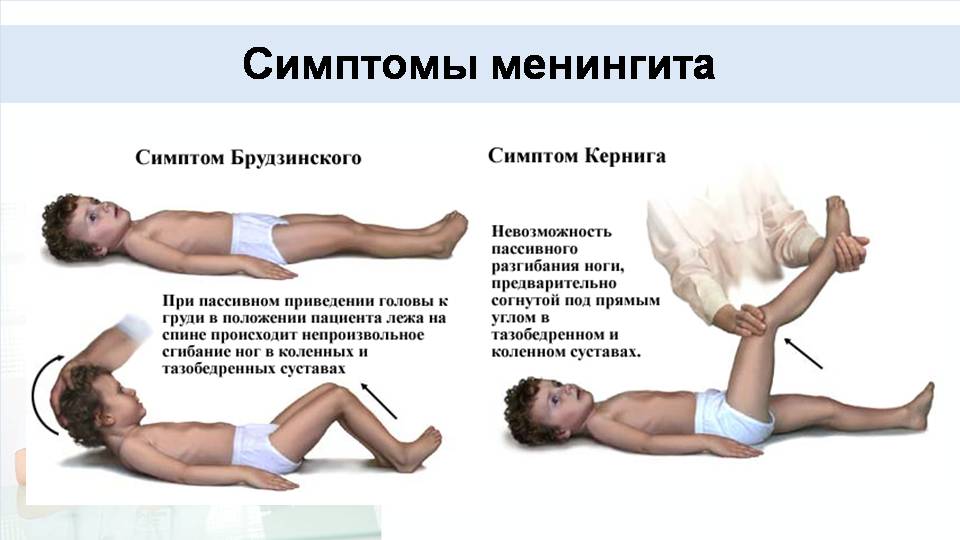 Возможно также назначение рентгенографии позвоночника для выявления деформаций в позвоночнике.
Возможно также назначение рентгенографии позвоночника для выявления деформаций в позвоночнике.
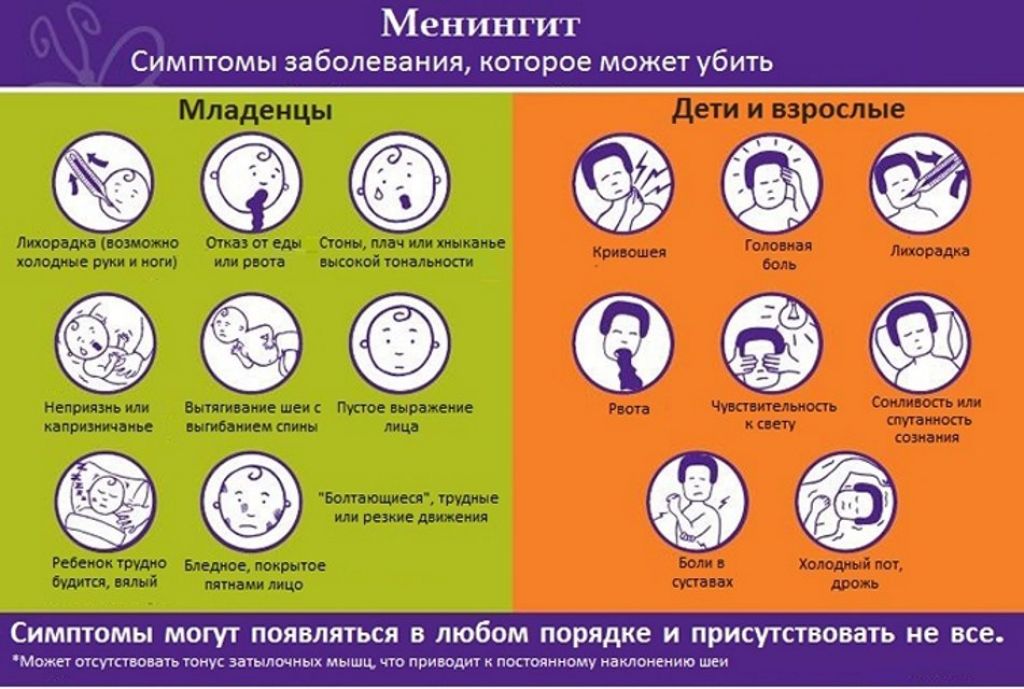 Главным симптомом при этом становится появление бледно-розовой сыпи. Сыпь быстро разрастается и темнеет, сливаясь в большие пятна, по форме напоминающие звездочки.
Главным симптомом при этом становится появление бледно-розовой сыпи. Сыпь быстро разрастается и темнеет, сливаясь в большие пятна, по форме напоминающие звездочки.

 Это воспаление яичек и их придатков. Возникает заболевание приблизительно через неделю, на 5–8 сутки. Это может быть единственным признаком инфекции. Человека беспокоит выраженные боли в области мошонки, покраснение яичка, припухлость, увеличиваются паховые лимфоузлы. Всё это сопровождается повышенной температурой тела. Боли отдают вниз живота, иногда напоминают картину аппендицита. Такие симптомы проходят через неделю.
Это воспаление яичек и их придатков. Возникает заболевание приблизительно через неделю, на 5–8 сутки. Это может быть единственным признаком инфекции. Человека беспокоит выраженные боли в области мошонки, покраснение яичка, припухлость, увеличиваются паховые лимфоузлы. Всё это сопровождается повышенной температурой тела. Боли отдают вниз живота, иногда напоминают картину аппендицита. Такие симптомы проходят через неделю.
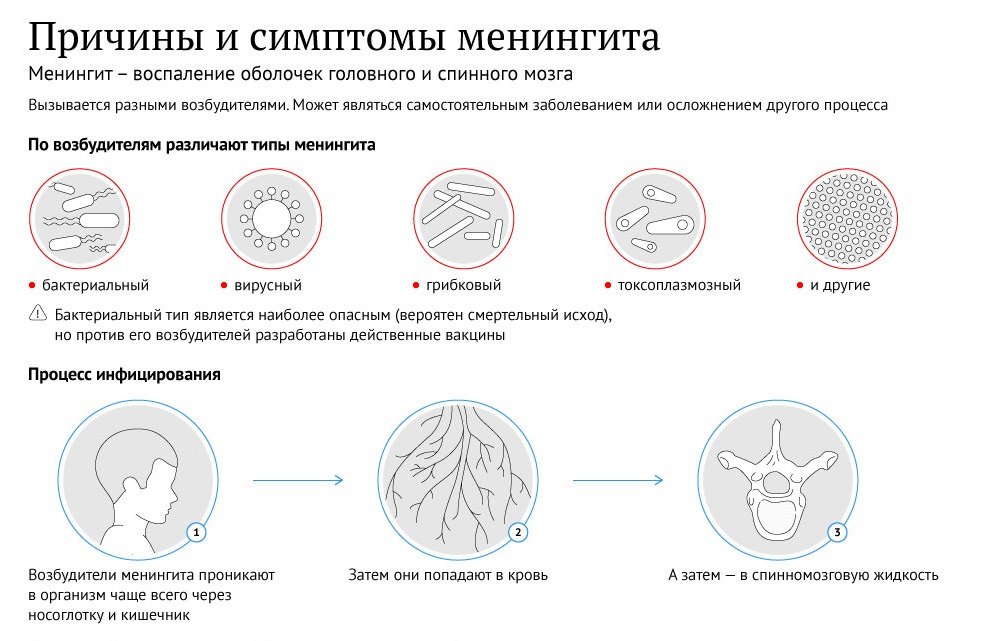
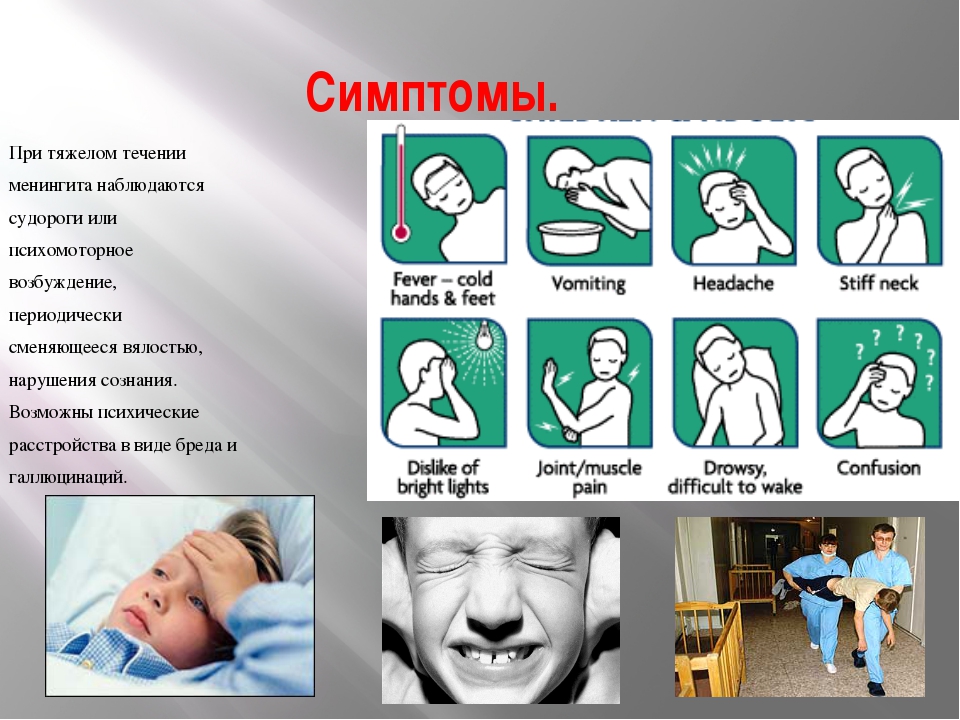

 influenzae , группа B Streptococcus, L. monocytogenes
influenzae , группа B Streptococcus, L. monocytogenes 
 Обычно это происходит во время тесного (кашель или поцелуи) или длительного (совместное проживание) контакта.
Обычно это происходит во время тесного (кашель или поцелуи) или длительного (совместное проживание) контакта. Для всех остальных вакцина платная.
Для всех остальных вакцина платная. кишечная палочка )
кишечная палочка ) Компьютерная томография показывает подробные изображения любой части тела, включая кости, мышцы, жир и органы.Компьютерная томография более подробна, чем обычный рентген. Компьютерная томография иногда проводится для исключения других состояний, но сама по себе не может диагностировать менингит.
Компьютерная томография показывает подробные изображения любой части тела, включая кости, мышцы, жир и органы.Компьютерная томография более подробна, чем обычный рентген. Компьютерная томография иногда проводится для исключения других состояний, но сама по себе не может диагностировать менингит. Антибиотики работают, убивая бактерии. . Кортикостероид или стероид, такой как дексаметазон, обычно назначают детям при бактериальном менингите. Антибиотики убивают бактерии; фрагменты этих умирающих или мертвых бактерий могут вызывать воспаление. Стероид работает, уменьшая воспаление и снижая давление, которое может накапливаться в мозгу.
Антибиотики работают, убивая бактерии. . Кортикостероид или стероид, такой как дексаметазон, обычно назначают детям при бактериальном менингите. Антибиотики убивают бактерии; фрагменты этих умирающих или мертвых бактерий могут вызывать воспаление. Стероид работает, уменьшая воспаление и снижая давление, которое может накапливаться в мозгу.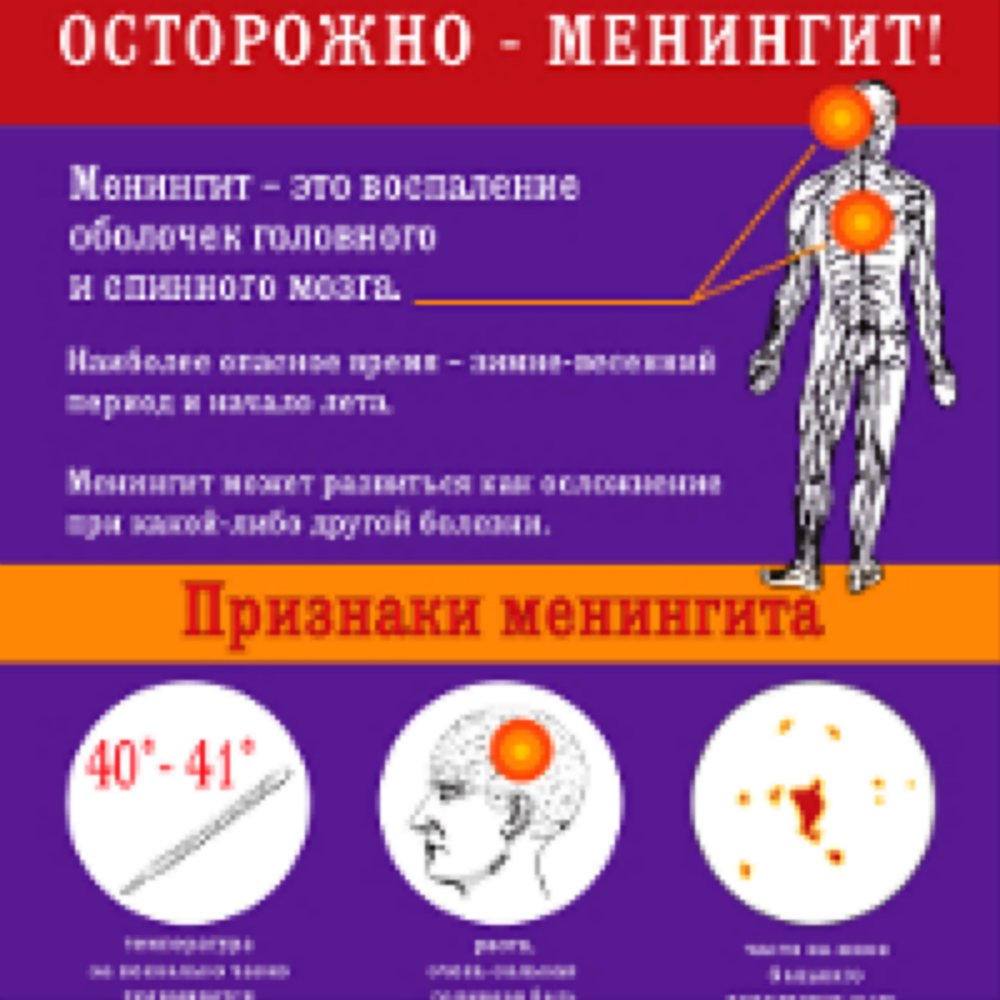 Большинство детей с вирусным менингитом выздоравливают самостоятельно без лечения.
Большинство детей с вирусным менингитом выздоравливают самостоятельно без лечения. Эта вакцина называется пневмококковой конъюгированной вакциной (PCV13). PCV13 можно вводить вместе с другими детскими вакцинами и рекомендуется в следующем возрасте:
Эта вакцина называется пневмококковой конъюгированной вакциной (PCV13). PCV13 можно вводить вместе с другими детскими вакцинами и рекомендуется в следующем возрасте:




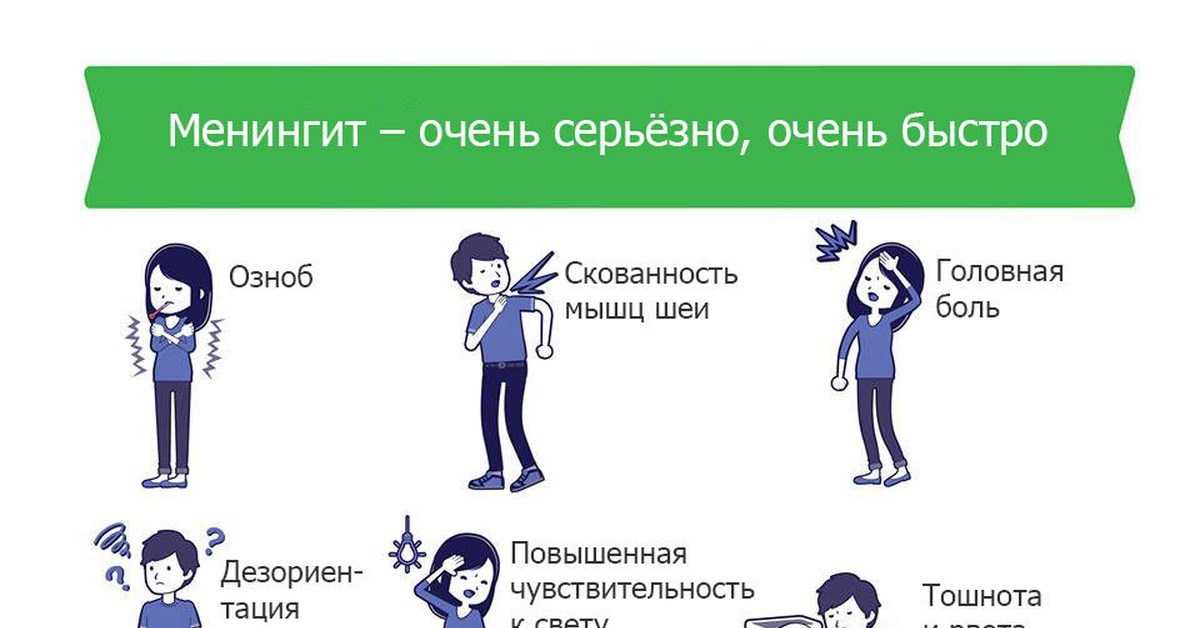 Септическая сыпь)
Септическая сыпь) Септическая сыпь)
Септическая сыпь)
 В тяжелых случаях это может вызвать длительную лихорадку и судороги.
В тяжелых случаях это может вызвать длительную лихорадку и судороги.
 Это распространенный тип бактерий, который помимо менингита вызывает ряд заболеваний, таких как инфекции уха и носовых пазух и пневмония.
Это распространенный тип бактерий, который помимо менингита вызывает ряд заболеваний, таких как инфекции уха и носовых пазух и пневмония. Обычно это происходит после инфекции верхних дыхательных путей, например, инфекции носовых пазух.
Обычно это происходит после инфекции верхних дыхательных путей, например, инфекции носовых пазух. Рождение ребенка путем кесарева сечения, а не через родовые пути, не всегда защищает ребенка от заражения. Таким путем могут передаваться как бактерии, так и вирусы.
Рождение ребенка путем кесарева сечения, а не через родовые пути, не всегда защищает ребенка от заражения. Таким путем могут передаваться как бактерии, так и вирусы. В группу повышенного риска входят беременные женщины и люди с ослабленной иммунной системой.
В группу повышенного риска входят беременные женщины и люди с ослабленной иммунной системой.

 сноска 4, сноска 5
сноска 4, сноска 5 

 Пейте жидкости, такие как вода, соки, чай и напитки для регидратации, чтобы избежать обезвоживания. Дети могут насладиться батончиками с замороженным соком или снежными конусами. Если человека рвет, ему или ей необходимо избегать твердой пищи и делать частые небольшие глотки воды или других жидкостей.
Пейте жидкости, такие как вода, соки, чай и напитки для регидратации, чтобы избежать обезвоживания. Дети могут насладиться батончиками с замороженным соком или снежными конусами. Если человека рвет, ему или ей необходимо избегать твердой пищи и делать частые небольшие глотки воды или других жидкостей. Часто два антибиотика назначают вместе. Антибиотики не назначают при вирусном менингите.
Часто два антибиотика назначают вместе. Антибиотики не назначают при вирусном менингите. Трубка подсоединяется к аппарату, который мягко отсасывает слизь. Другие методы лечения, такие как дыхательные упражнения и массаж, также могут быть использованы для удаления слизи.
Трубка подсоединяется к аппарату, который мягко отсасывает слизь. Другие методы лечения, такие как дыхательные упражнения и массаж, также могут быть использованы для удаления слизи. MMWR , 59 (RR-10): 1–36. Также доступно в Интернете: http://www.cdc.gov/mmwr/preview/mmwrhtml/rr5910a1.htm?s_cid=rr5910a1_w.
MMWR , 59 (RR-10): 1–36. Также доступно в Интернете: http://www.cdc.gov/mmwr/preview/mmwrhtml/rr5910a1.htm?s_cid=rr5910a1_w.