Синдром внезапной смерти младенцев — взгляд на проблему из XXI века | Кравцова
1. Willinger M., James L.S., Catz C. Defining the sudden infant death syndrome (SIDS): deliberations of an expert panel convened by the National Institute of Child Health and Human Development. Pediatr. Pathol. 1991; 11: 677–684.
2. Thach B. Tragic and sudden death: potential and proven mechanisms causing sudden infant death syndrome. EMBO Rep. 2008; 9 (2): 114–118.
3. Shapiro-Mendoza C.K., Tomashek K.M., Anderson R.N., Wingo J. Recent national trends in sudden, unexpected infant deaths: more evidence supporting a change in classification or reporting. Am. J. Epidemiol. 2006; 163 (8): 762–769.
4. Van Norstrand D.W., Ackerman M.J. Infant mortality statistics from the 2004 period linked birth/infant death data set. Natl. Vital. Stat. Rep. 2007; 55 (14): 1–32.
5. Hauck F.R., Tanabe K.O. International trends in sudden infant death syndrome: stabilization of rates requires further action. Pediatrics. 2008; 122: 660–666.
Pediatrics. 2008; 122: 660–666.
6. Sullivan F.M., Barlow S.M. Review of risk factors for sudden infant death syndrome. Paediatr. Perinat. Epidemiol. 2001; 15 (2): 144–200.
7. Sahni R., Fifer W.P., Myers M.M. Identifying infants at risk for sudden infant death syndrome. Curr. Opin. Pediatr. 2007; 19 (2): 145–149.
8. Moon R.Y., Horne R.S., Hauck F.R. Sudden infant death syndrome. Lancet. 2007; 370: 1578–1587.
9. Kinney H.C., Thach B.T. The sudden infant death syndrome. N. Engl. J. Med. 2009; 361: 795–805.
10. Mathews T.J., MacDorman M.F. Genomic risk factors in sudden infant death syndrome. Genome. Med. 2010; 2 (11): 86.
11. McKenna J.J., Ball H.L., Gettler L.T. Mother infant cosleeping, breastfeeding and sudden infant death syndrome: what biological anthropology has discovered about normal infant sleep and pediatric sleep medicine. Am. J. Phys. Anthropol. 2007; 45: 133–161.
12. Kahn A., Sawaguchi T., Sawaguchi A. et al. Sudden infant deaths: from epidemiology to physiology. Forensic. Sci. Int. 2002; 130: 8–20.
Forensic. Sci. Int. 2002; 130: 8–20.
13. Blair P.S., Fleming P.J., Bensley D. et al. Smoking and the sudden infant death syndrome: results from 1993–1995 case control study for confidential inquiry into stillbirths and deaths in infancy. BMJ. 1996; 313: 195–198.
14. Duncan J.R., Randall L.L., Belliveau R.A. et al. The effect of maternal smoking and drinking during pregnancy upon 3H–nicotine receptor brainstem binding in infants dying of the sudden infant death syndrome: initial observations in a high risk population. Brain. Pathol. 2008; 18: 21–31.
15. Mitchell E.A., Bajanowski T., Brinkmann B. et al. Prone sleeping position increases the risk of SIDS in the day more than at night. Acta. Paediatr. 2008; 97: 584–589.
16. Blair P.S., Platt M.W., Smith I.J., Fleming P.J. Sudden infant death syndrome and sleeping position in preterm and low birth weight infants: an opportunity for targeted intervention. Arch. Dis. Child. 2006; 91: 101–106.
17. Corwin M.J., Lesko S. M., Heeren T. et al. Secular changes in sleep position during infancy: 1995–1998. Pediatrics. 2003; 111: 52–60.
M., Heeren T. et al. Secular changes in sleep position during infancy: 1995–1998. Pediatrics. 2003; 111: 52–60.
18. Mitchell E.A., Brunt J.M., Everard C. Reduction in mortality from sudden infant death syndrome in New Zealand: 1986–1992. Arch. Dis. Child. 1994; 70 (4): 291–294.
19. Beal S.M. Sudden infant death syndrome in South Australia 1968–97. Part I: changes over time. J. Paediatr. Child. Health. 2000; 36: 540–547.
20. Mitchell E.A., Bajanowski T., Brinkmann B. et al. Prone sleeping position increases the risk of SIDS in the day more than at night. Acta. Paediatr. 2008; 97: 584–589.
21. Hunt C.E. Sudden infant death syndrome and other causes of infant mortality: diagnosis, mechanisms, and risk for recurrence in siblings. Am. J. Respir. Crit. Care. Med. 2001; 164: 346–357.
22. Poets C.F. Apparent life threatening events and sudden infant death on a monitor. Paediatr. Respir. Rev. 2004; 5: 383–386.
23. Leiter J.C., Bohm I. Mechanisms of pathogenesis in the sudden infant death syndrome. Respir. Physiol. Neurobiol. 2007; 159: 127–138.
Respir. Physiol. Neurobiol. 2007; 159: 127–138.
24. Guntheroth W.G., Spiers P.S. The triple risk hypotheses in sudden infant death syndrome. Pediatrics. 2002; 110: 64–65.
25. Scheers–Masters J.R., Schootman M., Thach B.T. Heat stress and sudden infant death syndrome incidence: a United States population epidemiologic study. Pediatrics. 2004; 113: 586–592.
26. Horne R.S. Effects of prematurity on heart rate control: implications for sudden infant death syndrome. Expert. Rev. Cardiovasc. Ther. 2006; 4: 335–343.
27. Pasquale-Styles M.A., Tackitt P.L., Schmidt C.J. Infant death scene investigation and the assessment of potential risk factors for asphyxia: a review of 209 sudden unexpected infant deaths. J. Forensic. Sci. 2007; 52: 924–929.
28. Kinney H.C., Myers M.M., Belliveau R.A. et al. Subtle autonomic and respiratory dysfunction in sudden infant death syndrome associated with serotonergic brainstem abnormalities: a case report. J. Neuropathol. Exp. Neurol. 2005; 64: 689–694.
2005; 64: 689–694.
29. Horne R.S., Ferens D., Watts A.M. et al. Effects of maternal tobacco smoking, sleeping position, and sleep state on arousal in healthy term infants. Arch. Dis. Child. Fetal. Neonatal. Ed. 2002; 87: 100–105.
30. Schwartz P.J. Cardiac sympathetic innervation and the sudden infant death syndrome. A possible pathogenetic link. Am. J. Med. 1976; 60 (2): 167–172.
31. Schwartz P.J., Stramba–Badiale M., Segantini A. et al. Prolongation of the QT interval and the sudden infant death syndrome. N. Engl. J. Med. 1998; 338: 1709–1714.
32. Arnestad M., Crotti L., Rognum T.O. et al. Prevalence of long QT syndrome gene variants in sudden infant death syndrome. Circulation. 2007; 115: 361–367.
33. Schwartz P.J. Stillbirths, sudden infant deaths, and long QT syndrome: puzzle or mosaic, the pieces of the jigsaw are being fitted together. Circulation. 2004; 109: 2930–2932.
34. Tester D.J., Ackerman M.J. Sudden infant death syndrome: how significant are the cardiac channel opathies? Cardiovasc. Res. 2005; 67: 388–396.
Res. 2005; 67: 388–396.
35. Franco P., Groswasser J., Scaillet S. et al. QT Interval Prolongation in Future SIDS Victims: A Polysomnographic Study. Sleep. 2008; 31: 12–20.
36. Berul C.I. Neonatal long QT syndrome and sudden cardiac death. Progress in Pediatric. Cardiology. 2000; 11: 47–54.
37. Кравцова Л.А., Березницкая В.В. Особенности интервала QT у новорожденных и детей первого года жизни. Под ред. М.А. Школьниковой. М.: Медпрактика. 2001. С. 116–125.
38. Кравцова Л.А., Макаров Л.М., Школьникова М.А. Структура сна и сердечного ритма у детей первого года жизни. Российский вестник перинатологии и педиатрии. 2000; 45 (3): 35–38.
39. Kinney H., Paterson D.S. The sudden infant death syndrome. In: Golden J.A., Harding B.N. eds. Pathology and genetics: acquired and inherited diseases of the developing nervous system. Basel, Switzerland: ISN Neuropathology Press. 2004. P. 194–203.
40. Hunt C.E. Gene environment interactions: implications for sudden unexpected deaths in infancy. Arch. Dis. Child. 2005; 90: 48–53.
Arch. Dis. Child. 2005; 90: 48–53.
41. Opdal S.H., Rognum T.O. The sudden infant death syndrome gene: does it exist? Pediatrics. 2004; 114: 506–512.
42. Kinney H.C., Randall L.L., Sleeper L.A. et al. Serotonergic brainstem abnormalities in Northern Plains Indians with the sudden infant death syndrome. J. Neuropathol. Exp. Neurol. 2003; 62: 1178–1191.
43. Tryba A.K., Peña F., Ramirez J.M. Gasping activity in vitro: a rhythm dependent on 5-HT2A receptors. J. Neurosci. 2006; 26: 2623–2634.
44. Korachi M., Pravica V., Barson A.J. et al. Interleukin 10 genotype as a risk factor for sudden infant death syndrome: determination of IL–10 genotype from wax embedded postmortem samples. FEMS Immunol. Med. Microbiol. 2004; 42: 125–129.
45. Bennett M.J., Powell S. Metabolic disease and sudden, unexpected death in infancy. Hum. Pathol. 1994; 25 (8): 742–746.
Найдена аномалия, приводящая к Синдрому внезапной детской смерти
Синдром внезапной детской смерти стал более понятен ученым. В ряде случаев виноваты аномалии развития мозга, которые мешают младенцу вовремя переворачиваться и не задохнуться во сне.
В ряде случаев виноваты аномалии развития мозга, которые мешают младенцу вовремя переворачиваться и не задохнуться во сне.
Международная команда ученых под руководством исследователей из Университета Аделаиды (Австралия) смогла приблизиться к пониманию причин необъяснимых смертей младенцев – одной из сложных загадок современной медицины.
Ежегодно из-за так называемого синдрома внезапной детской смерти (СВДС) в мире погибают тысячи внешне абсолютно здоровых детей – к примеру, в одних США умирает 3,5 тыс. младенцев. По-другому этот синдром еще называют смертью в колыбели. СВДС был внесен в Международную классификацию болезней в 1975 году, а изучать его начали еще за 15 лет до этого.
Исследователи отмечают факторы, коррелирующие с синдромом: сон на животе, слишком мягкая кровать, плохое здоровье матери и сложные роды, проблемы внутриутробного развития. Больше всех рискуют дети до полугода, на них приходится 90% всех случаев.
Известно, что гибель наступает от остановки дыхания, однако точные причины смерти младенцев до сих пор не установлены.
В ходе исследования, опубликованного в журнале PLOS ONE, ученые под руководством Фионы Брайт из Университета Аделаиды выделили пороки развития мозга у младенцев — особенно у недоношенных детей и мальчиков – которые впервые удалось напрямую связать со случаями внезапной детской смерти.
«Одна из причин, почему случаи СВДС бывают настолько страшны для родителей, это то, что гибель часто происходит без наступления каких-либо ранних предвестников», — пояснила Брайт.
Ученые использовали образцы продолговатого мозга 76 младенцев, умерших в возрасте до одного года. 55 малышей умерли от СВДС, остальные – от хронических и внезапно развившихся болезней или гипоксии.
При помощи метода авторадиографии ученые выяснили, что у детей, умерших от СВДС, был нарушен механизм связывания субстанции Р с рецептором NK1R. Субстанция Р – это нейропептид, присутствующий в головном и спинном мозге, части нервной системы, щитовидной железе, в коже и мышцах. Он влияет, в частности, на расширение сосудов, вызывает сокращение гладкой мускулатуры и отвечает за передачу болевых импульсов в центральную нервную систему.
Например, клетки кожи голого землекопа лишены субстанции Р, поэтому зверьки не чувствуют порезов и ожогов (однако после инъекции нейропептида болевые ощущения появляются). При этом у остальных детей подобных нарушений выявлено не было.
Ученые уверены, что эти аномалии развития в областях мозга, контролирующих движения головы и шеи, дыхание, сердцебиение и реакцию тела на недостаток кислорода, могут быть причиной того,
что фактором, сопутствующим риску СВДС, является сон на животе.
«Несмотря на то, что истинная причина СВДС еще не определена, многие исследования указывали на то, что в части случаев дети оказывались не вполне здоровы перед смертью. Эти дети, похоже, имеют некую внутреннюю уязвимость, ставящую их под повышенную угрозу, — поясняет Брайт. –
Теперь мы обнаружили значительные отклонения в ключевых областях ствола мозга у детей, особенно в тех областях, что контролируют дыхание, а также движения головы и шеи. Эта аномалия напрямую связана со случаями СВДС. Субстанция P и нейрорецепторы NK1R играют критическую роль в контроле мозгом дыхательной системы, системы кровообращения, и реакции тела на гипоксию – то есть, нехватки кислорода на клеточном уровне», — пояснила Брайт.
Субстанция P и нейрорецепторы NK1R играют критическую роль в контроле мозгом дыхательной системы, системы кровообращения, и реакции тела на гипоксию – то есть, нехватки кислорода на клеточном уровне», — пояснила Брайт.
Иначе говоря, мозг младенца с таким отклонением не всегда способен создать двигательную реакцию на угрожающие жизни моменты,
возникающие во время сна – например, когда подушка или одеяло закрывает дыхательные пути ребенка.
«И даже если эти дети в остальном могут казаться полностью здоровы, их мозг и тело не способны на правильную реакцию в тех случаях, когда ребенку почему-то не хватает кислорода, — уверена Брайт.
По словам соавтора работы Роджера Бьярда, это открытие объясняет то, почему детям опасно спать на животе. «Много лет известно, что у детей, спящих на животе, риск внезапной смерти выше – и теперь мы куда лучше понимаем, почему это так», — считает Бьярд. – Если у ребенка есть такая уязвимость в химии мозга и его дыхание прерывается во время сна на животе, то ребенок оказывается в опасности, поскольку не может отреагировать нужным образом – поднять голову».
По словам ученых, полученные данные позволяют надеяться, что в будущем возможно проведение специальных скринингов и выделение особых биомаркеров,
которые будут указывать на высокий риск СВДС у новорожденных детей.
Год назад члены Американской академии педиатрии (ААП) в рамках доклада о СВДС составили основанный на современных исследованиях список рекомендаций, которые помогут снизить риск гибели младенца. Там среди главных пунктов — рекомендация родителям не делить кровать со спящим ребенком.
Данные и статистика для SIDS и SUID
Ежегодно в Соединенных Штатах происходит около 3400 случаев внезапной неожиданной детской смерти (SUID). Эти смерти происходят среди младенцев в возрасте до 1 года и не имеют очевидной причины.
К трем часто встречающимся типам SUID относятся следующие:
- Синдром внезапной детской смерти (СВДС).
- Неизвестная причина.
- Случайное удушение и удушение в постели.
В 2020 году было зарегистрировано около 1389 смертей от СВДС, около 1062 смертей по неизвестным причинам и около 905 смертей от случайного удушья и удушения в постели.
- Распределение внезапной неожиданной младенческой смертности по причинам, 2020 г. 2019
- Ресурсы данных для SUID и SIDS
| Процент | |
|---|---|
| Синдром внезапной детской смерти | 41% |
| Причина неизвестна | 32% |
| Случайное удушье и удушение в постели | 27% |
ИСТОЧНИК: CDC/NCHS, Национальная система статистики естественного движения населения, Файлы о смертности. Ставки рассчитаны через CDC WONDER.
На этой диаграмме показана разбивка случаев внезапной неожиданной младенческой смерти (SUID) по причинам в 2020 г.
*Случаи SUID были зарегистрированы, как показано ниже:
- Синдром внезапной детской смерти (41%)
- Неизвестная причина (32%)
- Случайное удушье и удушение в постели (27%)
*Точные значения:
- Синдром внезапной детской смерти: 1389
- Неизвестно: 1062
- Случайное удушение и удушение в постели: 905
К началу страницы
ИСТОЧНИК: CDC/NCHS, Национальная система статистики естественного движения населения, Файлы о смертности. Ставки рассчитаны через CDC WONDER.
Ставки рассчитаны через CDC WONDER.
- На этом графике показаны тенденции показателей внезапной неожиданной младенческой смертности (SUID) в США с 1990 по 2020 год.
- Частота SUID, которая включает синдром внезапной детской смерти (SIDS) по неизвестной причине, а также случайные удушья и удушения в постели (ASSB), значительно снизилась, начиная с 1990 года. Это снижение последовало за выпуском
- Рекомендации по безопасному сну Американской академии педиатрии, 1992 г.
- Начало кампании Back to Sleep (теперь известной как Safe to Sleep®) в 1994 году.
- Выпуск бланка отчета о расследовании внезапной необъяснимой детской смерти в 1996 году.
- С 1999 года снижение замедлилось. В 2020 году уровень SUID составил 92,9 смертей на 100 000 живорождений.
- В последние годы SUID все реже классифицируют как SIDS и чаще как ASSB или неизвестную причину.
- Показатели СВДС значительно снизились со 130,3 смертей на 100 000 живорождений в 1990 г.
 до 38,4 смертей на 100 000 живорождений в 2020 г.
до 38,4 смертей на 100 000 живорождений в 2020 г. - Показатели младенческой смертности по неизвестной причине оставались неизменными с 1990 по 1998 год, когда они начали расти. В 2020 году уровень детской смертности от неизвестных причин составил 29,4 случая смерти на 100 000 живорождений. Показатели смертности от ASSB оставались неизменными до конца 1990-х годов. Показатели начали расти с 1997 года. В 2020 году этот показатель составлял 25,0 смертей на 100 000 живорождений.
Коды причин смерти были определены в соответствии с Международной классификацией болезней девятого пересмотра (МКБ-9) за 1984–1998 гг. и Международной статистической классификацией болезней и проблем, связанных со здоровьем, десятого пересмотра (МКБ-10) для 1999–2020 гг. Мы определили причину смерти, используя следующие коды основной причины смерти по МКБ-9 и МКБ-10: ASSB (E913.0; W75), SIDS (798.0; R95) и неизвестная причина (799,9; R99). Частота SUID представляла собой комбинацию ASSB, SIDS и смерти по неизвестной причине.
К началу страницы
ИСТОЧНИК: CDC/NCHS, Национальная система статистики естественного движения населения, Файлы о смертности. Ставки рассчитаны через CDC WONDER.
На этой карте показано, как показатели внезапной неожиданной младенческой смертности (SUID) варьировались в зависимости от штата с 2016 по 2020 год среди 50 штатов и округа Колумбия.
- Вермонт, Массачусетс, Калифорния, Нью-Гемпшир и Миннесота имели самые низкие показатели SUID.
- Миссисипи, Алабама, Арканзас, Луизиана и Западная Вирджиния имели самые высокие показатели SUID.
- Уровень SUID в Миссисипи (188,2 на 100 000 живорождений) почти в 4 раза превышал уровень SUID в Массачусетсе (47,6 на 100 000 живорождений).
- В 27 штатах показатели выше среднего по США в период с 2016 по 2020 год (91,7 на 100 000 живорождений).
В Вермонте погибло 20 или меньше человек. В результате ранжирование может быть ненадежным из-за нестабильности показателей смертности.
К началу страницы
ИСТОЧНИК: CDC/NCHS, Национальная система статистики естественного движения населения, данные о рождении/смерти младенцев с привязкой к периоду. Показатели рассчитаны с помощью CDC WONDER с использованием последних доступных данных по подгруппам населения (2019 г.).).
На этой гистограмме с накоплением показаны показатели внезапной неожиданной младенческой смертности (SUID) по причинам и по расе/этнической принадлежности в Соединенных Штатах с 2015 по 2019 год. Причины включают синдром внезапной детской смерти (SIDS), неизвестную причину, а также случайное удушье и удушение. в постели (АСББ).
- Частота SUID на 100 000 живорождений была самой высокой среди неиспаноязычных американских индейцев/коренных жителей Аляски (216,0), неиспаноязычных чернокожих младенцев (191,2) и неиспаноязычных младенцев коренных жителей Гавайев/других островов Тихого океана (181,4). Уровень SUID на 100 000 живорождений был самым низким среди неиспаноязычных белых младенцев (84,2), латиноамериканских младенцев (55,1) и неиспаноязычных азиатских младенцев (22,4).

- Смертность от СВДС составляет наибольшую долю SUID среди неиспаноязычных чернокожих младенцев (39%), неиспаноязычных младенцев коренных жителей Гавайских островов/других тихоокеанских островов (48%) и неиспаноязычных белых младенцев (41%).
- Смертность по неизвестным причинам составляет наибольшую долю SUID среди неиспаноязычных американских индейцев/коренных жителей Аляски (40%), латиноамериканских младенцев (42%) и неиспаноязычных азиатских младенцев (39%).
- На ASSB приходится наименьшая доля SUID для большинства расовых групп, от 21% SUID среди латиноамериканских младенцев до 27% SUID среди неиспаноязычных коренных жителей Гавайев / других тихоокеанских островов и неиспаноязычных белых младенцев.
Все записи, в которых фигурирует латиноамериканское происхождение, классифицируются как латиноамериканцы независимо от расы. Для краткости в текстовых ссылках термин «одинарная раса» опущен.
Когда количество смертей невелико (20 или меньше), ранжирование может быть ненадежным из-за нестабильности уровня смертности.
Начало страницы
0176
Загружаемые общедоступные файлы данных для независимых исследований и анализов, а также ежегодные отчеты о смертности можно получить в Национальном центре статистики здравоохранения.
Доступные наборы данных включают
- файлы данных о рождении.
- Файлы данных о рождении и смерти младенцев, связанные с периодом.
- Файлы данных о рождении и младенческой смертности, связанные с когортой рождений.
- Файлы данных о множественных причинах смертности.
- Файлы данных о гибели плода.
Данные системы мониторинга оценки риска беременности (PRAMS)
Инструменты доступа к данным
Следующие инструменты анализа данных позволяют пользователям получать доступ и изучать статистику естественного движения населения и другие данные о населении в интерактивном режиме, доступны в Интернете: Источники данных CDC, включая данные о рождении и смерти Национального центра статистики здравоохранения с использованием системы на основе меню.
WISQARS (Интернет-система запросов и отчетности по статистике травм)
К началу страницы
Последнее обновление страницы: 21 июня 2022 г.
Источник контента: Отдел репродуктивного здоровья Национального центра профилактики хронических заболеваний и укрепления здоровья
Чтобы получать обновления по электронной почте об этой странице, введите свой адрес электронной почты:
Внезапная неожиданная смерть младенцев (ВНС и СВДС)
Внезапная неожиданная смерть младенца, когда нет очевидной причины смерти, называется внезапной неожиданной смертью в младенчестве (ВНС). Сюда входят синдром внезапной детской смерти (СВДС) и несчастные случаи со смертельным исходом во сне. Ребенок может умереть от ННВД в любое время дня и ночи, но большинство из них тихо умирают во сне. СВДС раньше называли «смертью в детской кроватке».
Вы можете помочь снизить риск развития СНН у вашего ребенка, предоставив безопасные условия для сна (безопасная детская кроватка, безопасный матрас, безопасное постельное белье). Безопасная детская кроватка соответствует австралийскому стандарту для детских кроваток. Все новые и бывшие в употреблении детские кроватки, продаваемые в Австралии, должны соответствовать действующему стандарту для детских кроваток Австралии и Новой Зеландии (AS/NZS 2172:2003) и иметь соответствующую этикетку. Если вы планируете использовать подержанную кроватку, убедитесь, что она соответствует этим стандартам, не старше 10 лет и не сломана.
Укладывайте ребенка спать на спину, с непокрытым лицом и головой. Не подвергайте ребенка воздействию табачного дыма (до рождения и после). Кормите ребенка грудью, если можете. Эти шаги могут значительно снизить риск внезапной и неожиданной смерти вашего ребенка.
Младенцы раннего возраста и внезапная неожиданная смерть младенцев (СННВ)
ВННВ чаще встречается у детей в возрасте от двух до четырех месяцев, но также может возникать у детей младшего и старшего возраста. Младенцы, рожденные недоношенными, больными или имеющими низкий вес при рождении, подвергаются большему риску. НННД возникает как у детей, находящихся на искусственном, так и на грудном вскармливании. Из тех, кто умирает, около 60 процентов составляют мальчики.
Младенцы, рожденные недоношенными, больными или имеющими низкий вес при рождении, подвергаются большему риску. НННД возникает как у детей, находящихся на искусственном, так и на грудном вскармливании. Из тех, кто умирает, около 60 процентов составляют мальчики.
Что вызывает SUDI?
Причина SUDI неизвестна. Не существует четких предупредительных признаков, предупреждающих нас о том, что может произойти SUDI, но есть факторы риска, которые следует учитывать. К ним относятся уязвимость, возраст и внешние факторы риска, такие как перегрев и небезопасный сон. Незначительные инфекции часто обнаруживаются у детей с SUDI, но эти инфекции являются легкими и не настолько серьезными, чтобы вызвать смерть. Исследования причин SUDI продолжаются.
Частота СНН
В Виктории резко сократилось количество детей, умирающих внезапно и неожиданно. Австралийское статистическое бюро (ABS) собирает статистические данные о СВДС в штате Виктория. Было установлено, что с 1990 года заболеваемость СВДС снизилась на целых 85%. В настоящее время он примерно такой же, как и в других западных странах — примерно один на каждые 3000 рождений, или 130 младенцев в год. Это сопоставимо с примерно 500 австралийскими младенцами, потерянными из-за СВДС за 19 лет.90.
В настоящее время он примерно такой же, как и в других западных странах — примерно один на каждые 3000 рождений, или 130 младенцев в год. Это сопоставимо с примерно 500 австралийскими младенцами, потерянными из-за СВДС за 19 лет.90.
Снижение риска развития СНН у вашего ребенка
Несколько простых правил ухода за детьми могут значительно снизить риск развития СНН у вашего ребенка. Следуйте рекомендациям Red Nose Australia по безопасному сну:
- Всегда кладите ребенка спать на спину
- Не закрывайте лицо и голову ребенка
- Защитите ребенка от табачного дыма до и после рождения
- Безопасная среда для сна днем и ночью (безопасная детская кроватка с твердым и плоским матрацем, который не наклоняется, и безопасное постельное белье)
- Сон ребенка в безопасной кроватке в комнате родителей или взрослого опекуна в течение первых 6-12 месяцев
- Грудное вскармливание
- Если у вас двойня/множество близнецов, каждому ребенку нужна собственная безопасная среда для сна
- Использование безопасная среда для сна днем и ночью.

- Спите ребенка в безопасной кроватке в своей комнате или в комнате взрослых лиц, осуществляющих уход.
Спальные места и SUDI
Очень важно укладывать ребенка спать на спину. Риск развития СНН у вашего ребенка значительно возрастает, если он
спит на животе.
Здоровые дети, которых укладывают спать на спину, реже захлебываются рвотными массами, чем дети, спящие на животе. Сон на спине гарантирует, что дыхательные пути младенцев остаются чистыми, а их защитные рефлексы (рвота, глотание и возбуждение) могут работать наилучшим образом.
Со временем сон на спине может немного сплющить заднюю часть черепа вашего ребенка. Это называется «позиционная плагиоцефалия». Обычно она улучшается сама по себе без какого-либо медицинского вмешательства до первого дня рождения ребенка. Вы можете помочь, но практикуйте время на животе под наблюдением, когда ребенок не спит, не устал и не голоден.
В течение первых шести-двенадцати месяцев жизни ваш ребенок должен спать в своей собственной безопасной среде для сна в вашей комнате рядом с вашей кроватью. Исследования показали, что сон ребенка в одной комнате, но не в одной кровати, с родителями или опекунами в течение первых шести-двенадцати месяцев жизни может снизить риск СНН на 50%. Считается, что это связано с тем, что родители или лица, осуществляющие уход, могут видеть ребенка и легко убедиться, что ребенок в безопасности.
Исследования показали, что сон ребенка в одной комнате, но не в одной кровати, с родителями или опекунами в течение первых шести-двенадцати месяцев жизни может снизить риск СНН на 50%. Считается, что это связано с тем, что родители или лица, осуществляющие уход, могут видеть ребенка и легко убедиться, что ребенок в безопасности.
Этот защитный эффект не работает, если ребенок находится в комнате с другими детьми, вероятно, потому, что дети не знают, в безопасности ли ребенок или нет.
В некоторых случаях ННВД младенцы обнаруживаются с постельными принадлежностями, закрывающими лицо. Вот несколько советов по предотвращению этого:
- Положите ребенка на спину и расположите его ножки на дне кроватки.
- Натяните постельное белье до уровня груди и плотно подверните с трех сторон.
- Используйте безопасный спальный мешок, который хорошо облегает шею и грудь, чтобы ребенок не скользил внутри мешка, имеет полные рукава или прорези для рук, чтобы ребенок мог свободно двигать руками, без капюшонов или головных уборов.

- Используйте твердый, плоский, хорошо сидящий матрац, не наклоняйте его.
- Удалите мягкие постельные принадлежности, такие как одеяла, пуховые одеяла, пуховые одеяла или подушки Никогда не используйте бортики кроватки.
- Держите мягкие игрушки подальше от детской кроватки.
Табачный дым и СНН
Если ребенок подвергается воздействию табачного дыма внутриутробно (во время беременности), у него повышается риск развития СНН. Дети, подвергшиеся воздействию табачного дыма после рождения, также подвергаются повышенному риску СНН.
Бросьте курить до зачатия или как можно скорее во время беременности. Чем меньше вы курите, тем ниже риск развития СНН у вашего ребенка.
Если ваш партнер курит, предложите ему бросить курить. Сделайте так, чтобы в вашем доме всегда была свободная от табачного дыма среда, и не позволяйте никому курить рядом с ребенком или рядом с тем местом, где он спит.
Другие факторы, влияющие на СНН
Существуют и другие факторы, которые могут влиять на риск СНН. К этим факторам относятся:
К этим факторам относятся:
- температура – Перегрев является значительным фактором риска СНН. Младенцы регулируют свою температуру преимущественно через лицо и голову. Оденьте ребенка так, как одеваетесь сами, чтобы ему было тепло. Шляпы/чепчики необходимо снимать перед сном, чтобы обезопасить ребенка. Если у вашего ребенка высокая температура, используйте меньшее количество одеял или вообще не используйте его, а также при необходимости обратитесь за медицинской помощью.
- специальный продукт по уходу за ребенком s – нет убедительных научных доказательств того, что какой-либо конкретный продукт по уходу за ребенком снижает риск СНН. Это включает в себя вспомогательные приспособления для позиционирования младенцев, такие как устройства, предотвращающие перекатывание, и предметы, фиксирующие положение ребенка. Добавление дополнительных предметов в кроватку увеличивает риск перегрева и удушья ребенка. Это значительный риск для переносок SUDI или слингов для ношения ребенка — выбирайте тугую переноску/слинг, которая удерживает вашего ребенка в вертикальном положении, чтобы вы могли видеть его лицо, его спину выпрямляли, а подбородок был прижат к груди.

- Совместное использование поверхности для сна — может увеличить риск СНН. Засыпать, держа ребенка на диване, в кресле или в пуфике, всегда небезопасно. Переместите себя и ребенка на безопасную поверхность для сна, если вы думаете, что можете заснуть. Особенно важно не делить постель и не лежать с ребенком на руках, когда:
- вы слишком устали или плохо себя чувствуете
- вы или ваш партнер недавно употребляли алкоголь
- вы или ваш партнер курите, даже если вы не курите в спальне
- вы или ваш партнер принимали какие-либо препараты, вызывающие у вас сонливость или ухудшение сознания
- ваш ребенок очень мал (младше четырех месяцев), родился недоношенным или слишком мал для своего гестационного возраста.
Иммунизация не увеличивает риск СННН
СННН чаще всего возникает в возрасте от двух до четырех месяцев. Примерно в том же возрасте, когда младенцам часто делают прививки. Однако ссылки нет.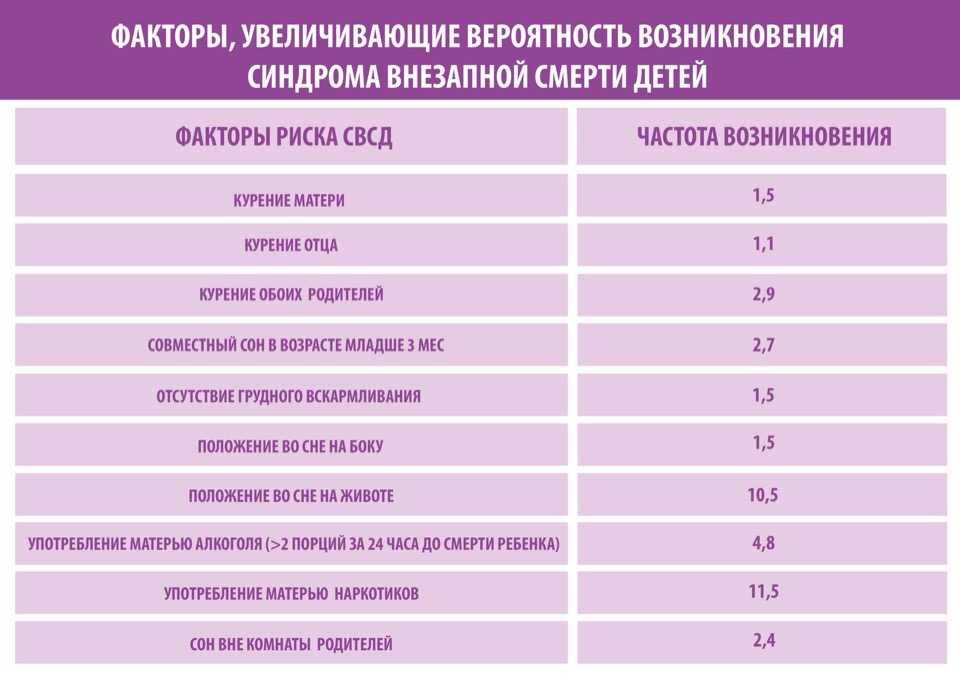 На самом деле, есть некоторые свидетельства того, что иммунизированные дети на самом деле подвергаются более низкому риску СНН, чем неиммунизированные дети. Ваш ребенок должен быть иммунизирован в соответствии со стандартным календарем для австралийских детей.
На самом деле, есть некоторые свидетельства того, что иммунизированные дети на самом деле подвергаются более низкому риску СНН, чем неиммунизированные дети. Ваш ребенок должен быть иммунизирован в соответствии со стандартным календарем для австралийских детей.
Чувство вины и вины после SUDI
Некоторые из обычных эмоций, испытываемых осиротевшими родителями, включают в себя вину, гнев, страх, вину и отчаяние. Поскольку причины SUDI неизвестны, родители часто придумывают собственные объяснения трагедии и винят себя.
Скорбящим родителям может быть полезно поговорить с людьми, не являющимися членами семьи, например, с другими осиротевшими родителями, врачами, социальными работниками или консультантами. Тем не менее, многие люди считают, что их самая ценная поддержка исходит от их собственной семьи и друзей.
Где можно получить помощь
- Red Nose Круглосуточная линия поддержки скорбящих Тел. 1300 308 307
- Путеводный свет (Red Nose Grief and Loss)
- Ваш врач общей практики
- Ваша акушерка
- Социальный работник
- Медсестра по охране материнства и детства
- Детская служба по охране здоровья матери и ребенка (ранее Red Nose and Kids).


 до 38,4 смертей на 100 000 живорождений в 2020 г.
до 38,4 смертей на 100 000 живорождений в 2020 г.



