Скрининги при беременности — сроки проведения, где проводятся, что показывают.
Каталог роддомов
Перинатальный центр ММКЦ Коммунарка — роды по полису ОМС
Все о новом Перинатальном центре в Коммунарке: условия пребывания, особенности, фото, адрес, телефон.
Каталог роддомов
Перинатальный центр ГКБ №67 им. Л.А. Ворохобова — роды по полису ОМС
Перинатальный центр ГКБ №67 им. Л.А. Ворохобова — отзывы, врачи, запись на роды бесплатно по ОМС.
Каталог роддомов
Центр планирования семьи и репродукции — роды бесплатно по ОМС
ЦПСиР на Севастопольской — о центре, отзывы, врачи, запись на роды по полису ОМС.
Каталог роддомов
Роддом ГКБ №29 им Н.Э. Баумана — роды по полису ОМС
Перинатальный центр ГКБ №29 им Н.Э. Баумана на Госпитальной площади, д. 2. Запись на роды бесплатно по полису ОМС.
Каталог роддомов
Роддом ГКБ №15 им. О.М. Филатова — роды по полису ОМС
Родильный дом ГКБ №15 им. О.М. Филатова на Выхино, ул. Вешняковская, д. 23. Отзывы, врачи, запись на роды бесплатно по ОМС.
Вешняковская, д. 23. Отзывы, врачи, запись на роды бесплатно по ОМС.
Каталог роддомов
Перинатальный центр ГКБ им. С.С. Юдина — роды по полису ОМС
Родильный дом №7 ГКБ им. С.С. Юдина на Коломенском проезде, д. 4, стр. 2. Запись на роды бесплатно по полису ОМС.
Каталог роддомов
Родильный дом №2 ГКБ им. Ф. И. Иноземцева (ранее роддом №20 ГКБ им. Д.Д. Плетнева)— роды по полису ОМС
Родильный дом №2 ГКБ им. Ф.И. Иноземцева (ранее Роддом №20 ГКБ Плетнева) на Верхней Первомайской, д. 57. Запись на роды бесплатно по полису ОМС.
Каталог роддомов
Роддом ГКБ им. А.К. Ерамишанцева — роды по полису ОМС
Родильный дом при ГКБ №20 им. А.К. Ерамишанцева . Запись на роды бесплатно по полису ОМС.
Каталог роддомов
Родильный дом ГКБ им. В.В. Вересаева — роды по полису ОМС
Роддом № 17 ГКБ им. В.В. Вересаева на 800-летия Москвы, дом 22. Запись на роды бесплатно по полису ОМС.
Каталог роддомов
Роддом №3 ЦПСиР Филиал №4 — роды по полису ОМС
Родильный дом №3 ЦПСиР на Нежинской, д. 3. Запись на роды бесплатно по полису ОМС.
3. Запись на роды бесплатно по полису ОМС.
Каталог роддомов
Родильный дом ГКБ №52 — роды по полису ОМС
Роддом № 26 при ГКБ №52 на Сосновой, д. 11. Запись на роды бесплатно по полису ОМС.
Каталог роддомов
Перинатальный центр ГКБ им. М.П. Кончаловского — роды по полису ОМС
Перинатальный центр ГКБ им. М.П. Кончаловского в Зеленограде. Запись на роды бесплатно по полису ОМС.
Каталог роддомов
Роддом ГКБ №36 им. Ф.И. Иноземцева — роды по полису ОМС
Родильный дом №36 ГКБ им. Ф.И. Иноземцева на Фортунатовской, д. 1, корп. 2. Запись на роды бесплатно по полису ОМС.
Каталог роддомов
Роддом №4 ГКБ им. В.В. Виноградова — роды по полису ОМС
Родильный дом №4 ГКБ им. В.В. Виноградова на ул. Новаторов, д. 3. Запись на роды бесплатно по полису ОМС.
Каталог роддомов
Роддом №27 ГКБ им В.В. Вересаева — роды по полису ОМС
Родильный дом №27 (ранее ГКБ им С.И. Спасокукоцкого) — о роддоме, отзывы, врачи, запись на роды бесплатно по полису ОМС.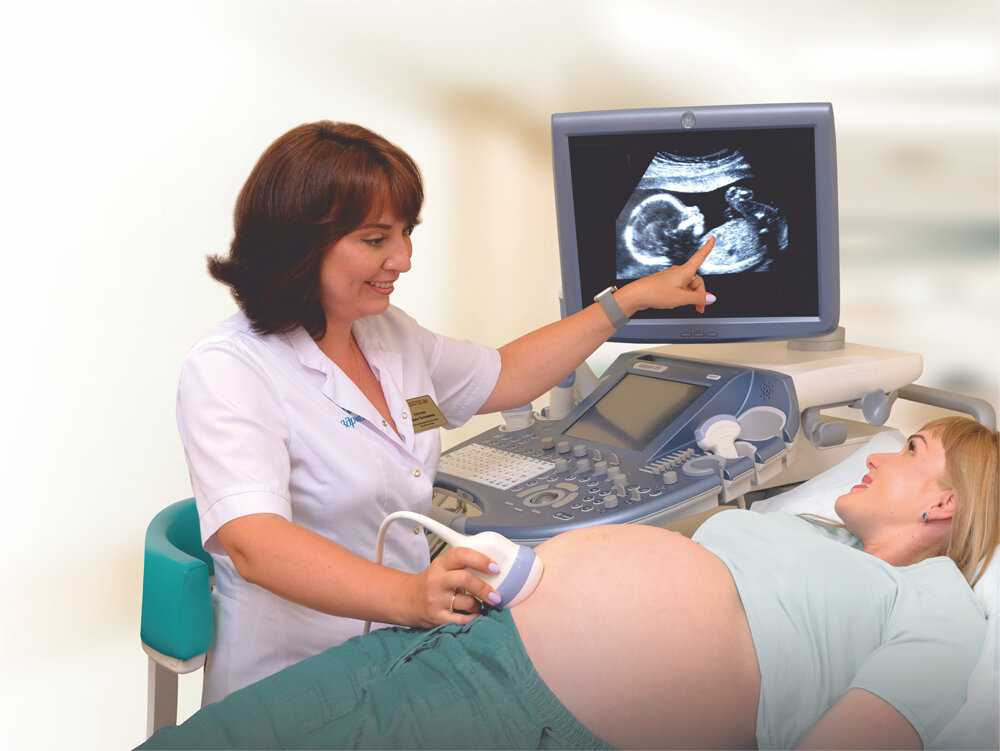
Каталог роддомов
Родильное отделение №2 ГКБ им. А.К. Ерамишанцева (Роддом ГКБ №40) — роды по полису ОМС
Родильное отделение №2 ГКБ им. А.К. Ерамишанцева (Роддом ГКБ №40) на Таймырской, д. 6. Запись на роды бесплатно по полису ОМС.
Каталог роддомов
Роддом №8 ГКБ им. В.П. Демихова — роды по полису ОМС
Родильный дом №8 ГКБ им. В.П. Демихова на Самаркандском бульваре, д. 3. Запись на роды бесплатно по полису ОМС.
Узи скрининг при беременности на каком сроке и как делают
Основная цель проводимого скрининга при беременности – это максимально полный охват женщин с целью как можно раннего выявления отклонений в течение беременности (аномалий развития плода) в группах риска. При этом полученные показатели сравниваются с «эталонными значениями» и оцениваются отклонения, которые могут указывать на патологию. Существует правило, согласно которому «положительный» в плане отклонений скрининг является показанием для последующего исследования – с целью контроля, либо для использования с целью установления точного диагноза других, более информативных методов, которые могут быть, как инвазивными, так и неинвазивными.
Основными положительными моментами скрининга по неделям беременности или по триместрам являются:
- Простота организации;
- Повсеместная доступность;
- Всеобъемлющий охват;
- Невысокий уровень стоимости;
- Безопасность для матери и плода;
- Простота интерпретации данных;
- Является ориентиром при принятии решения о целесообразности проведения других, более затратных и трудоёмких методов обследования.
Фактически это ряд однотипных обследований, куда входят «биохимический» и УЗИ скрининг. Исследование сывороточных маркёров течения беременности оценивает значения определённых гормональных показателей, тогда как при проведении УЗИ есть возможность неинвазивной визуализации основных структур плода.
Если при скрининге первого триместра большее внимание уделяется маркёрам крови, а УЗИ его дополняет, то к третьему триместру максимально информативным становится именно ультразвуковое исследование.
Наиболее высок потенциальный риск развития хромосомных аномалий у плода в следующих ситуациях:
- Возраст одного или обоих родителей менее 18-лет;
- Возраст отца превышает 40 лет, или/и матери — 35 лет;
- Достоверно известные случаи хромосомных аномалий в роду у одного или обоих родителей;
- Самопроизвольные аборты, невынашивание, мёртворождение в анамнезе матери;
- Вирусные заболевания матери в период зачатия;
- Приём ряда медикаментов, как матерью, так и отцом в период зачатия;
- Приём любых психоактивных веществ в рамках любой химической зависимости;
- Экологические, профессиональные или иные типы вредных условий;
- Риск наступления беременности в результате близкородственных контактов.

Кроме этих, есть ряд других факторов риска, поэтому согласно нормативным документам МЗ РФ возможность прохождения пренатального скрининга обеспечивается на всей территории страны по месту прикрепления беременной женщины к лечебному учреждению, ведущему беременность, для того чтобы выявить возможные хромосомные аномалии на максимально ранних сроках.
Интерпретацией полученных данных и их оценкой должен заниматься исключительно специалист. Ниже представлены основные значения УЗИ-скрининга, исходя из срока беременности.
Показатель | УЗИ-скрининга при беременности | ||
I триместр | II триместр | III триместр | |
(ДКГ) Длина костей голени, мм | Измеряется КТР (копчико-теменной размер) 33-73 мм | 11 — 34 | |
(ДБК) Длина бедренной кости, мм | 13 — 38 | 47 — 71 | |
(БПР) Бипариентальный размер головы, мм | 26 — 56 | 67 — 91 | |
(ЛЗР) Лобно-затылочный размер, мм | 32 — 75 | 88 — 117 | |
(ДКН) Длина костей носа, мм | ШП (шейная прозрачность) 1. | 5,6 — 8,2 | Нет необходимости |
(ДПК) Длина плечевой кости, мм | 13 — 36 | 44 — 63 | |
(ДКП) Длина костей предплечья, мм | 12 — 29 | 42 — 56 | |
(ОГ) Окружность головы, мм | 112 — 186 | 265 — 339 | |
(ОЖ) Окружность живота, мм | 88 — 164 | 238 — 336 | |
ЧСС плода, уд/мин | 161-180 | 146-168 | 130-170 |
Экстраэмбриональные структуры* | ||||
Плацента | Указывается место прикрепления, однородность структуры, наличие образований или включений | Оценивается степень зрелости. | ||
Пуповина | Состоит из 2 артерий + 1 вены – всего 3 сосуда. Описывается число сосудов, общая длина, примерное расположение петель | |||
Околоплодные воды, высчитываемый индекс, мм | 73 — 230 | 82 — 278 | ||
Матка, шейка матки | Описывается общая толщина стенок, тонус и другие особенности |
* Для первого УЗИ-скрининга важны лишь некоторые показатели (ввиду отсутствия конечностей), а основной упор на этом сроке делается на сывороточные маркёры. Для УЗИ-скрининга второго и третьего триместров охват показателей ультразвуковой визуализации повышается.
** В таблице представлен интервал значений. Первое значение – минимум на первой неделе каждого периода скрининга, последнее – максимум на последней неделе каждого периода скрининга
Пренатальные генетические скрининговые тесты | ACOG
Амниоцентез : Процедура, при которой амниотическая жидкость и клетки берутся из матки для исследования. В ходе процедуры используется игла для забора жидкости и клеток из мешочка, в котором находится плод.
Анеуплоидия: Наличие аномального числа хромосом. Типы включают трисомию, при которой имеется лишняя хромосома, или моносомию, при которой хромосома отсутствует. Анеуплоидия может затронуть любую хромосому, включая половые хромосомы. Синдром Дауна (трисомия 21) — распространенная анеуплоидия. Другими являются синдром Патау (трисомия 13) и синдром Эдвардса (трисомия 18).
Проверка на носительство: Тест, проводимый на человеке без признаков или симптомов, чтобы выяснить, является ли он носителем гена генетического заболевания.
Бесклеточная ДНК: ДНК из плаценты, которая свободно перемещается в крови беременной женщины. Анализ этой ДНК можно проводить в качестве неинвазивного пренатального скринингового теста.
Клетки: Наименьшие единицы структуры тела. Клетки являются строительными блоками для всех частей тела.
Отбор проб ворсин хориона (CVS) : Процедура, при которой небольшой образец клеток берется из плаценты и исследуется.
Хромосомы : Структуры, расположенные внутри каждой клетки организма. Они содержат гены, определяющие физическое строение человека.
Муковисцидоз (МВ): Наследственное заболевание, вызывающее проблемы с дыханием и пищеварением.
Диагностические тесты: Тесты для выявления болезни или причины болезни.
ДНК: Генетический материал, который передается от родителей к детям. ДНК упакована в структуры, называемые хромосомами.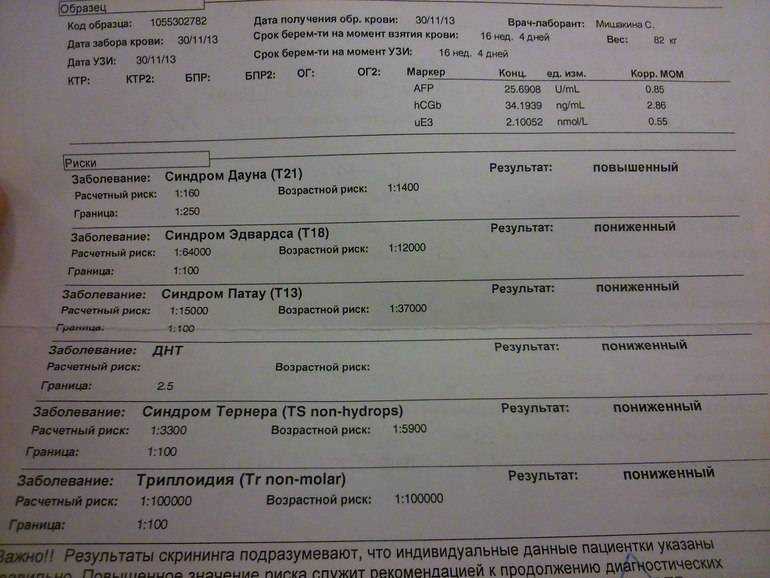
Синдром Дауна (трисомия 21): Генетическое заболевание, вызывающее аномальные черты лица и тела, медицинские проблемы, такие как пороки сердца и умственная отсталость. Большинство случаев синдрома Дауна вызваны дополнительной хромосомой 21 (трисомия 21).
Синдром Эдвардса (трисомия 18) : генетическое заболевание, вызывающее серьезные проблемы. Это вызывает маленькую голову, пороки сердца и глухоту.
Плод : Стадия человеческого развития после 8 полных недель после оплодотворения.
Гены: Сегменты ДНК, содержащие инструкции для развития физических качеств человека и управления процессами в организме. Ген является основной единицей наследственности и может передаваться от родителей к детям.
Консультант-генетик: Медицинский работник со специальной подготовкой в области генетики, который может дать экспертную консультацию по поводу генетических нарушений и пренатального тестирования.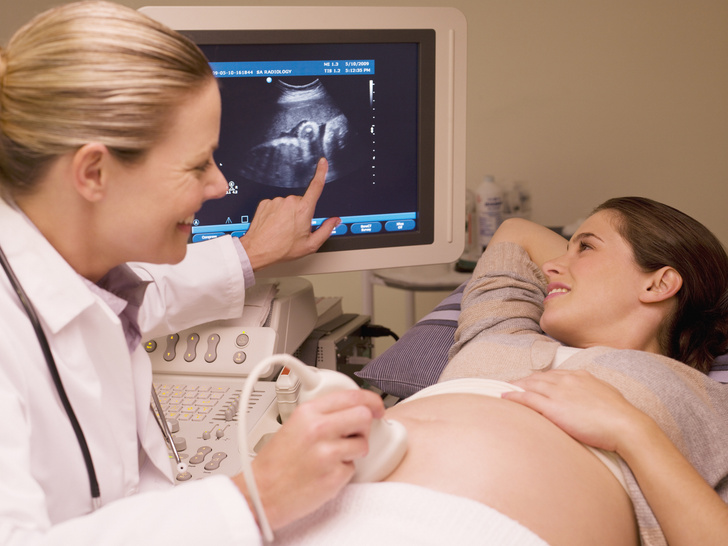
Генетические нарушения : Нарушения, вызванные изменением генов или хромосом.
Наследственные заболевания: Болезни, вызванные изменением гена, которое может передаваться от родителей к детям.
Моносомия: Состояние, при котором отсутствует хромосома.
Мутации: Изменения в генах, которые могут передаваться от родителей к детям.
Дефекты нервной трубки (ДНТ) : Врожденные дефекты, возникающие в результате нарушения развития головного, спинного мозга или их оболочек.
Скрининг воротникового пространства: Тест для выявления определенных врожденных дефектов, таких как синдром Дауна, синдром Эдвардса или пороки сердца. Скрининг использует ультразвук для измерения жидкости в задней части шеи плода.
Акушер: Врач, ухаживающий за женщинами во время беременности и родов.
Синдром Патау (Triso my 13): Генетическое заболевание, вызывающее серьезные проблемы. Он затрагивает сердце и мозг, расщелины губы и неба, а также лишние пальцы рук и ног.
Он затрагивает сердце и мозг, расщелины губы и неба, а также лишние пальцы рук и ног.
Плацента : Орган, обеспечивающий плод питательными веществами и выводящий из него отходы жизнедеятельности.
Скрининг-тесты: Тесты для выявления возможных признаков заболевания у людей, у которых нет признаков или симптомов.
Половые хромосомы : Хромосомы, определяющие пол человека. У людей есть две половые хромосомы, X и Y. У женщин есть две X-хромосомы, а у мужчин есть X и Y-хромосомы.
Серповидноклеточная анемия: Наследственное заболевание, при котором эритроциты имеют форму полумесяца, что вызывает хроническую анемию и приступы боли.
Болезнь Тея-Сакса : Наследственное заболевание, вызывающее умственную отсталость, слепоту, судороги и смерть, обычно в возрасте до 5 лет.
Триместр: 3-месячный срок беременности. Это может быть первое, второе или третье.
Трисомия: Состояние, при котором имеется лишняя хромосома.
Ультразвуковые исследования: Тесты, при которых звуковые волны используются для исследования внутренних частей тела. Во время беременности с помощью УЗИ можно проверить состояние плода.
Скрининг беременных – Генетический скрининг
Связанные темы
Скрининг беременных может предоставить ценную информацию до рождения ребенка. Например, генетический скрининг может определить риск развития у вашего ребенка определенных врожденных дефектов. Это включает синдром Дауна, трисомию 18, расщепление позвоночника или другие врожденные дефекты.
Скрининг не позволяет поставить диагноз. Они не могут точно определить, есть ли у вашего ребенка врожденный дефект. Они говорят вам, подвергается ли ваш ребенок повышенному риску наиболее распространенных заболеваний. Если риск высок, вы можете сделать диагностический тест. Иногда диагностические тесты более инвазивны. Вот почему скрининг является важным первым шагом.
Вот почему скрининг является важным первым шагом.
Большинство обследований проводится в форме анализа крови. Ваш врач может провести УЗИ (фотографию ребенка). Ваш врач также примет во внимание возраст и этническую принадлежность матери. Они будут учитывать другие факторы риска, такие как семейная история врожденных дефектов. Это может означать, что ваш ребенок подвержен более высокому риску того же врожденного дефекта.
Путь к улучшению здоровья
Большинство пренатальных обследований проводится на 15-20 неделе беременности. Первичные скрининги необязательны. Но тесты предлагаются всем беременным. Некоторые предпочитают не проводить просмотры. Есть три основных скрининга, которые начинаются с анализа крови: тройной скрининг, четырехкратный скрининг и пентаскрин. Анализы крови ищут различные белки в крови.
- Тройной тест: этот тест измеряет три вещества в крови беременной женщины. Эти вещества включают альфа-фетопротеин (АФП), хорионический гонадотропин человека (ХГЧ) и неконъюгированный эстриол.

- Счетверенный экран: Счетверенный экран измеряет четыре параметра в крови беременной женщины. Сюда входят АФП, ХГЧ, неконъюгированный эстриол и ингибин А.
- Penta screen: Penta screen измеряет все вышеперечисленное, а также гипергликозилированный хорионический гонадотропин человека.
- Бесклеточная ДНК: этот новый анализ крови можно проводить после 10 недель беременности. Этот анализ крови может быть более чувствительным, чем другие. Он собирает ДНК ребенка, которая присутствует в кровотоке матери. Он использует эти фрагменты ДНК, чтобы предсказать риск врожденных дефектов у ребенка.
Ни один из этих анализов крови не представляет риска для матери или ребенка. Если вы решите пройти скрининг, вы и ваш врач можете решить, какой из них лучше всего подходит для вас.
На что обратить внимание
Если анализы крови показывают, что у вашего ребенка повышен риск врожденного дефекта, ваш врач назначит дополнительные анализы.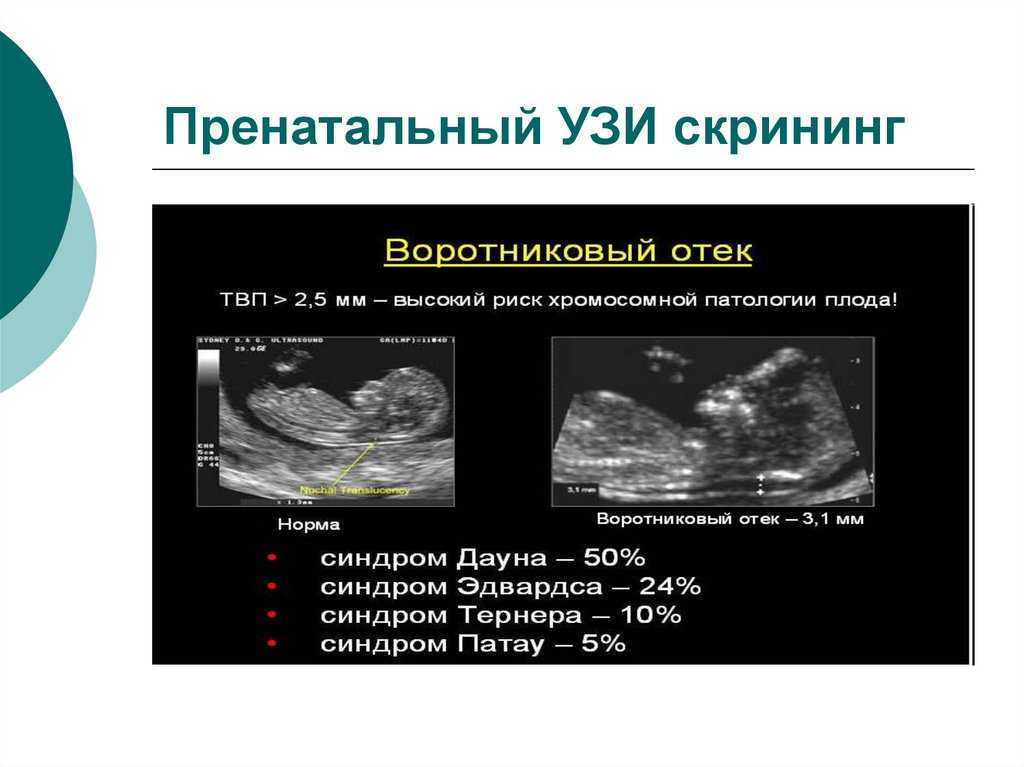 Эти тесты включают:
Эти тесты включают:
- Ультразвук высокого разрешения: Это также называется УЗИ уровня II. В нем содержится более подробная информация о возможных врожденных дефектах. Он может проверить возраст вашего ребенка, головной и спинной мозг, почки и сердце. Обычно он завершается между 18 и 22 неделями беременности.
- Забор проб ворсин хориона (CVS): Это инвазивный тест. Ваш врач возьмет крошечный кусочек плаценты, называемый ворсинкой хориона. Его проверяют на хромосомные или генетические нарушения. Тест CVS предлагается людям, получившим ненормальный результат скринингового теста в первом триместре. Кроме того, он предлагается людям, которые могут быть в группе повышенного риска. Он завершается между 10 и 12 неделями беременности.
- Амниоцентез: Это инвазивный тест. Ваш врач возьмет небольшое количество амниотической жидкости из области вокруг ребенка. Он проверяется на определенные белки. Это может определить, есть ли у вашего ребенка синдром Дауна или другие генетические проблемы.
 Рекомендуется для женщин, у которых был аномальный анализ крови на беременность. Он завершается между 15 и 18 неделями беременности.
Рекомендуется для женщин, у которых был аномальный анализ крови на беременность. Он завершается между 15 и 18 неделями беременности.
Большинство диагностических тестов предлагается женщинам с повышенным риском беременности. Сюда входят люди в возрасте 35 лет и старше, женщины, у которых в предыдущей беременности были врожденные пороки развития, люди с хроническими заболеваниями, такими как волчанка, высокое кровяное давление, диабет или эпилепсия, или люди, принимающие определенные лекарства.
Если ваш врач обнаружит врожденный дефект во время беременности или при рождении, он может направить вас к консультанту-генетику. Это специалист, который может объяснить результаты анализов, заказать дополнительные анализы и направить вас к врачу, специализирующемуся на беременности с высоким риском или генетических заболеваниях.
Другие соображения включают:
- Скрининг на беременность является личным выбором. Если ваш скрининг ненормальный (положительный), хотите ли вы сделать следующий шаг? Это будет диагностический тест.




 Толщина от 23.9-43.8 мм
Толщина от 23.9-43.8 мм
 Рекомендуется для женщин, у которых был аномальный анализ крови на беременность. Он завершается между 15 и 18 неделями беременности.
Рекомендуется для женщин, у которых был аномальный анализ крови на беременность. Он завершается между 15 и 18 неделями беременности.