норма у мужчин и женщин, расшифровка показателей общего анализа крови, причины повышения и понижения значений
Скорость оседания эритроцитов (СОЭ) — анализ, во время которого кровь заливают в длинную стеклянную трубочку с делениями и оставляют на час.
А потом замеряют, сколько эритроцитов — красных кровяных клеток — успело осесть на дно трубки. Иногда этот анализ делают автоматически, но принцип остается таким же.
Даниил Давыдов
специалист по клинико-лабораторной диагностике
Профиль автора
Сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
Когда кровь находится внутри человека, она очень быстро движется по сосудам и постоянно перемешивается. Эритроциты равномерно распределяются в плазме — жидкой составляющей крови, — поэтому свежая кровь похожа на красную краску. Но если налить кровь в пробирку, через некоторое время она расслоится: на поверхности пробирки окажется желтоватая плазма, а эритроциты под действием силы тяжести опустятся на дно и превратятся в красный осадок.
Эритроциты равномерно распределяются в плазме — жидкой составляющей крови, — поэтому свежая кровь похожа на красную краску. Но если налить кровь в пробирку, через некоторое время она расслоится: на поверхности пробирки окажется желтоватая плазма, а эритроциты под действием силы тяжести опустятся на дно и превратятся в красный осадок.
У здоровых людей поверхность эритроцитов заряжена отрицательно, так что они отталкиваются друг от друга. А поскольку эритроциты очень легкие, они находятся в плазме во взвешенном состоянии и поэтому оседают медленно.
Скорость оседания эритроцитов — международный учебник для лаборантов
Как работает СОЭ — педиатрический журнал США
Если нет воспаления, эритроциты не слипаются друг с другом и оседают медленноЕсли с организмом что-то не так, в плазме крови могут появиться белки, которых в норме там нет — или есть, но очень мало. Например, при многих внешних и внутренних повреждениях в крови повышается концентрация защитных белков-иммуноглобулинов и фибриногена — белка, который «зашивает» раны. Фибриноген и иммуноглобулины прилипают к поверхности эритроцитов, заставляя их слипаться друг с другом в тяжелые комочки. В результате у людей, в организме которых идет воспалительный процесс, эритроциты тонут быстрее, чем у здоровых.
Фибриноген и иммуноглобулины прилипают к поверхности эритроцитов, заставляя их слипаться друг с другом в тяжелые комочки. В результате у людей, в организме которых идет воспалительный процесс, эритроциты тонут быстрее, чем у здоровых.
На этой простой идее основан метод СОЭ: если красный осадок появился в пробирке быстрее, чем положено, значит, в крови много лишнего белка. Это может говорить о том, что где-то в организме идет скрытое воспаление.
Если есть воспаление, эритроциты слипаются в комочки и быстро идут ко днуЗачем назначают СОЭ
Чтобы обнаружить воспаление. Как правило, врачи назначают анализ, если у человека есть симптомы, позволяющие заподозрить скрытый воспалительный процесс:
- головная боль;
- температура выше 37 °C;
- тугоподвижность суставов;
- боль в шее или плечах;
- необъяснимая потеря веса;
- потеря аппетита.
Зачем назначают СОЭ — международная медицинская энциклопедия MedlinePlus
Кроме того, СОЭ назначают, если анализы выявили анемию — когда в крови уменьшается число эритроцитов или концентрация главного дыхательного белка — гемоглобина.
Статья о том, что высокий СОЭ редко ошибается — Pubmed
Особенности СОЭ как метода исследования — Ассоциация специалистов по клинической лабораторной диагностике (AACC)
При этом разобраться, какая причина вызвала воспаление, СОЭ не помогает. В международной медицинской практике этот анализ используют как вспомогательный метод при диагностике всего трех воспалительных заболеваний, при которых СОЭ повышается очень сильно — больше 100 мм/ч:
- Височного артериита — хронического воспаления крупных артерий лица и головы.
- Системного васкулита — воспаления кровеносных сосудов по всему телу.
- Ревматической полимиалгии — воспаления мышц.
Во всех остальных случаях СОЭ может только намекнуть, что со здоровьем что-то не так — и, возможно, причина именно в воспалении.
Дело в том, что на скорость оседания эритроцитов, помимо воспаления, влияют многие другие состояния: от изменения размеров и формы эритроцитов, как это бывает при серповидноклеточной анемии, до беременности, сахарного диабета и сердечно-сосудистых болезней, при которых тоже повышается уровень фибриногена в крови.
Чтобы избежать такой путаницы, в современной лабораторной практике СОЭ все чаще дополняют или даже заменяют прямым измерением специфических белков, которые появляются в разгар воспалительной реакции, например С-реактивного белка. Так меньше шанс перепутать воспаление с особенностями организма.
Когда СОЭ работает хуже, чем С-реактивный белок
Чтобы понять, помогает ли лечение. В большинстве случаев СОЭ назначают не столько для диагностики, сколько для контроля за лечением воспалительных заболеваний. Если СОЭ уменьшается — значит, лечение помогает.
Как быть здоровым и богатым
Рассказываем, как выбрать хорошего врача и не платить за лишние анализы. Дважды в неделю — в вашей почте вместе с другими статьями о деньгах. Подпишитесь, это бесплатно
Как делают СОЭ: методы анализа
СОЭ — один из самых старых лабораторных анализов на свете. Еще в конце 18 века британский военный хирург Джон Хантер обнаружил, что у больных людей осадок в крови появляется быстрее, чем у здоровых. Почему это происходит, доктор не знал, однако написал об этом в статье, которая вышла уже после его смерти.
Почему это происходит, доктор не знал, однако написал об этом в статье, которая вышла уже после его смерти.
История СОЭ — международная библиотека для врачей StatPearls Publishing
В 19 веке идею подхватил и развил польский врач Эдмунд Бернацкий. Он предположил, что дело может быть в изменении белкового состава крови. А в начале 20 века два шведских доктора — Роберт Фареус и Альф Вестергрен — установили, что СОЭ помогает предсказывать исход туберкулеза, и предложили способ измерения оседания эритроцитов, который до сих пор почти без изменений используют лаборатории во всем мире.
Рекомендации ICSH по измерению скорости оседания эритроцитов — последнее издание, 1993 год
В лабораторной диагностике применяется еще несколько методов измерения скорости оседания эритроцитов. Все они занимают час, но их результаты отличаются друг от друга.
Метод Вестергрена. У пациента забирают 2 мл венозной крови в специальную вакуумную пробирку, смешивают с антикоагулянтом и засасывают в градуированную тридцатисантиметровую стеклянную трубку — для анализа кровь набирают до отметки в 200 мм, то есть заполняют ⅔ трубки. Затем трубку ставят вертикально в специальный штатив и оставляют на час. Результат фиксируют либо вручную, либо автоматически в специальных анализаторах.
Затем трубку ставят вертикально в специальный штатив и оставляют на час. Результат фиксируют либо вручную, либо автоматически в специальных анализаторах.
Международный совет по стандартизации в гематологии (ICSH) признал метод Вестергрена эталонным способом измерения СОЭ. Большая часть международных клинических рекомендаций и учебников опирается на результаты, полученные именно этим методом, — в том числе и потому, что исследование делается на венозной крови.
ГОСТ Р 53079.4-2008 — о том, как добиться наилучших результатов анализов
Кровь из вены считается наиболее подходящей для лабораторных исследований, потому что при заборе капиллярной крови могут образовываться микросгустки, способные повлиять на результаты анализа.
Метод Винтроба. Это модифицированный метод Вестергрена, при котором кровь не разводят, а для анализа используются трубки длиной 10 см.
Метод Винтроба используется в основном за рубежом и гораздо реже, чем метод Вестергрена, потому что считается менее точным.
Метод Панченкова. У пациента забирают примерно 100 мкл крови из пальца — прямо в тонкую стеклянную трубочку длиной 17,2 см, предварительно промытую антикоагулянтом. Затем кровь переливают на стекло, перемешивают с антикоагулянтом и снова засасывают в трубочку до уровня 10 см — и так четыре раза. В конце концов трубку устанавливают в стойку вертикально и оставляют на час.
Метод Панченкова подразумевает использование капиллярной крови и поэтому считается менее точным, чем метод Вестергрена. Применяется только на территории России и стран СНГ. Некоторые частные лаборатории указывают, что делают анализ по методу Вестергрена, но из капиллярной крови — так что, скорее всего, это модификация метода Панченкова.
Нормы СОЭ
Нормы СОЭ, полученные методами Вестергрена и Панченкова, похожи — однако в зоне повышенных значений измерения СОЭ немного отличаются. Трубка, которую используют при измерении СОЭ методом Вестергрена, длиннее, чем трубка, которую используют в методе Панченкова. Так что при использовании первого метода результаты тоже могут быть выше.
Так что при использовании первого метода результаты тоже могут быть выше.
Почему результаты, полученные разными методами, могут различаться — пост клиники доказательной медицины «Рассвет»
Таблица с нормами СОЭ по возрасту
| Значение СОЭ по методу Панченкова | Значение СОЭ по методу Вестергрена | |
|---|---|---|
| Дети до 11 лет | 4—11 мм/ч | 2—10 мм/ч |
| Мужчины до 50 лет | 1—10 мм/ч | 2—15 мм/ч |
| Мужчины старше 50 лет | 1—10 мм/ч | 2—20 мм/ч |
| Женщины до 50 лет | 2—15 мм/ч | 2—20 мм/ч |
| Женщины старше 50 лет | 2—15 мм/ч | 2—30 мм/ч |
Нормы СОЭ
По методу Панченкова
Дети до 11 лет
4—11 мм/ч
Мужчины до 50 лет
1—10 мм/ч
Мужчины старше 50 лет
1—10 мм/ч
Женщины до 50 лет
2—15 мм/ч
Женщины старше 50 лет
2—15 мм/ч
По методу Вестергрена
Дети до 11 лет
2—10 мм/ч
Мужчины до 50 лет
2—15 мм/ч
Мужчины старше 50 лет
2—20 мм/ч
Женщины до 50 лет
2—20 мм/ч
Женщины старше 50 лет
2—30 мм/ч
Прежде чем сдавать кровь, имеет смысл поинтересоваться, каким методом в выбранной лаборатории планируют измерять СОЭ. Повторять анализ надо будет либо в той же лаборатории, либо в другой, где СОЭ измеряют таким же способом.
Повторять анализ надо будет либо в той же лаборатории, либо в другой, где СОЭ измеряют таким же способом.
Что означает СОЭ: расшифровка анализа
СОЭ — слишком «расплывчатый» анализ, чтобы делать на его основании какие-либо выводы о состоянии здоровья. Такие анализы врачи называют неспецифическими, а расшифровывать результаты имеет смысл только в совокупности с результатами других исследований, например с общим анализом крови.
Как понимать результаты анализа СОЭ — Клиника Майо
Однако результат анализа может навести доктора на определенные подозрения.
Повышенный СОЭ. Очень высокое значение СОЭ — больше 100 мм/ч — может указывать на наличие височного артериита, ревматической полимиалгии и гиперчувствительного васкулита. Кроме того, высокий уровень СОЭ позволяет заподозрить бактериальную инфекцию, множественную миелому и макроглобулинемию Вальденстрема.
Еще СОЭ повышается при анемии, артрите, заболеваниях почек, волчанке, лимфоме, заболеваниях щитовидной железы, ишемической болезни сердца и многих других состояниях, при которых в плазме увеличивается количество белка.
/lymphoma/
Как лечить лимфому и сколько это стоит
Пониженный СОЭ. СОЭ может снижаться:
- при полицитемии — когда в крови очень много эритроцитов, так что она становится слишком вязкой;
- при гемоглобинопатиях, из-за которых эритроциты изменяют форму, например при серповидноклеточной анемии, когда эритроцит становится похож на полумесяц, или при макроцитарной анемии, когда эритроцит напоминает шарик.
- у людей, употребляющих некоторые лекарства, например нестероидные противовоспалительные препараты или статины;
- у спортсменов с умеренными и высокими физическими нагрузками.
Как сдать анализ на СОЭ
Как подготовиться. За рубежом считается, что готовиться к анализу крови на СОЭ не нужно. Отечественные лаборанты полагают, что анализ будет точнее, если сдавать кровь утром натощак или в любое время в течение дня, но минимум через три часа после приема пищи. Чистую воду перед анализом пить можно.
Чистую воду перед анализом пить можно.
Сколько стоит. Сдать анализ крови на СОЭ можно бесплатно по полису ОМС — его, как правило, назначают вместе с развернутым общим (клиническим) анализом крови. Альтернатива — частная лаборатория.
/analiz/
Вы имеете право на бесплатные анализы по ОМС
Кровь на СОЭ берут практически во всех лабораториях. Цена в сетевой лаборатории будет зависеть от региона: жителям Москвы и Московской области он обойдется дороже. Мы указываем цены вместе со взятием биоматериала.
Лаборатория «Ситилаб» по методу Вестергрена:
- Москва и МО — 430 Р;
- Самара — 290 Р;
- Новосибирск — 240 Р.
Лаборатория KDL по методу Вестергрена:
- Москва и МО — 434 Р;
- Воронеж — 270 Р;
- Новосибирск — 220 Р.
Лаборатория «Инвитро» по методу Панченкова:
- Москва и МО — 460 Р;
- Новосибирск — 305 Р;
- Омск — 250 Р.

Лаборатория «Гемотест» — по методу Вестергрена, но почему-то из капиллярной крови — так что, скорее всего, это модификация метода Панченкова:
- Москва и МО — 450 Р;
- Арзамас — 300 Р;
- Новосибирск — 290 Р.
Зачем нужны тесты на воспаление?
Почему их назначают
По словам терапевта GMS Clinic Натальи Поленовой, весь предыдущий год врачи большинства специальностей занимались лечением одной «главной» болезни — новой респираторной вирусной инфекции, COVID-19. Это заболевание принципиально отличается от своих инфекционных предшественников риском развития быстро прогрессирующих осложнений, в том числе, опасных для жизни. И тесты на воспаление, особенно на С-реактивный белок (СРБ) играют в его диагностике очень важную роль.
«Одну из главных опасностей для жизни при Covid представляет так называемый цитокиновый шторм, — рассказывает Наталья Поленова. — Предвестниками этого шторма можно считать стойкую (в течение 5 дней) лихорадку более 38°С, снижение уровня лейкоцитов менее 3 тыс/мл, повышение уровня СРБ более 30 мг/дл, ферритина более 500 нг/мл, интерлейкина-6 более 40 пк/мл. Последний является биологически активным веществом, цитокином, непосредственно ответственным за продукцию белков острой фазы: СРБ, прокальцитонина и ферритина».
— Предвестниками этого шторма можно считать стойкую (в течение 5 дней) лихорадку более 38°С, снижение уровня лейкоцитов менее 3 тыс/мл, повышение уровня СРБ более 30 мг/дл, ферритина более 500 нг/мл, интерлейкина-6 более 40 пк/мл. Последний является биологически активным веществом, цитокином, непосредственно ответственным за продукцию белков острой фазы: СРБ, прокальцитонина и ферритина».
Если пациенту с коронавирусной болезнью не становится легче, а лихорадка сохраняется в течение нескольких дней, оценка уровня воспалительных маркеров в крови позволяет заподозрить риск тяжелого течения болезни. В результате врач вовремя понимает, когда нужно госпитализировать пациента, или принимает решение усилить терапию — например, назначить ему глюкокортикостероиды, антибактериальную терапию и другие лечебные мероприятия.
«Оценка параметров системного воспаления позволяет определить тактику лечения, не допустить развития тяжелых осложнений, а также оценить эффективность проводимой терапии при повторном тестировании», — заключает Наталья Поленова.
Скорость оседания эритроцитов (СОЭ)
Что это такое. Анализ крови, который показывает, с какой скоростью кровяные клетки оседают на дно пробирки в течение часа. Позволяет понять, есть ли у человека скрытое воспаление. СОЭ часто назначают вместе с общим анализов крови — о нем мы писали в предыдущей статье.
Как это работает. Кровь — это клетки: красные эритроциты, белые лейкоциты и лимфоциты. Они плавают в плазме — солоноватой жидкости с растворенными в ней белками. Во время движения по сосудам все это непрерывно перемешивается, поэтому кровь напоминает красную краску. Но если оставить ее стоять в тонкой клинной пробирке-капилляре, кровь расслаивается: эритроциты и лейкоциты под действием силы тяжести опускаются на дно.
В норме клетки спускаются на дно медленно. Но если у человека началось воспаление, в его крови появляются защитные белки-иммуноглобулины и фибриноген — белок, который зашивает раны. Эти два белка прилипают к поверхности эритроцитов, так что они тонут быстрее. Если лаборант видит, что на дне капилляра преждевременно образовался красный осадок, он вправе заподозрить, что у человека скрытое воспаление. Но именно заподозрить: бывает, что СОЭ увеличивается и по другим, не связанным с воспалением причинам.
Эти два белка прилипают к поверхности эритроцитов, так что они тонут быстрее. Если лаборант видит, что на дне капилляра преждевременно образовался красный осадок, он вправе заподозрить, что у человека скрытое воспаление. Но именно заподозрить: бывает, что СОЭ увеличивается и по другим, не связанным с воспалением причинам.
Зачем назначают. СОЭ — неспецифический анализ. То есть он позволяет сказать, что где-то в организме идет воспаление, но почему оно случилось, не объясняет. Вывод об этом может сделать только врач после осмотра пациента: чтобы понять, в чем причина воспаления, чаще всего нужна дополнительная информация.
Как правило, врачи назначают СОЭ не просто так, а если уже подозревают, что где-то идет воспалительный процесс. Чаще всего такие пациенты жалуются на головную боль, температуру выше 37°С, боль в шее, плечах или в суставах, необъяснимую потерю веса или аппетита.
«СОЭ — показатель очень неспецифический, он может повышаться во многих случаях, — рассказывает терапевт одной из клиник Москвы. — Как правило, СОЭ назначают при ревматических болезнях — это системные заболевания, при которых иммунитет атакует собственные ткани пациента. Это системная красная волчанка, ревматоидный артрит, васкулиты. По степени выраженности процесса можно судить по величине СОЭ. Если норма СОЭ обычно до 25, то при этих заболеваниях показатель может быть 40 — это говорит о средней тяжести процесса. Если СОЭ поднимается до 80, процесс протекает еще тяжелее.»
— Как правило, СОЭ назначают при ревматических болезнях — это системные заболевания, при которых иммунитет атакует собственные ткани пациента. Это системная красная волчанка, ревматоидный артрит, васкулиты. По степени выраженности процесса можно судить по величине СОЭ. Если норма СОЭ обычно до 25, то при этих заболеваниях показатель может быть 40 — это говорит о средней тяжести процесса. Если СОЭ поднимается до 80, процесс протекает еще тяжелее.»
Врач уточняет, что СОЭ может быть ценным показателем, если сопоставить его результаты с данными общего анализа крови. Если у пациента внезапно, на фоне общего благополучия и «спокойного» общего анализа крови обнаруживается огромный СОЭ в пределах 80-100, это заставляет задуматься о раковой опухоли. В некоторых, достаточно редких случаях, при таком СОЭ речь может идти о воспалительных заболеваниях, нагноении — но в первую очередь врач обязан задуматься именно об онкозаболевании.
СОЭ повышается и при пневмонии. Если речь о коронавирусной болезни, то этот анализ может отчасти говорить и о степени тяжести коронавирусной пневмонии. Потому что, если СОЭ повышен чуть выше нормы, до 27-30, воспалительный процесс умеренный. Если СОЭ 45-50, воспаление выражено больше. Но СОЭ — анализ неточный, потому что он может повышаться даже при кариесе зубов, беременности и многих других состояниях. Так что при коронавирусной болезни на него ориентироваться не стоит.
Если речь о коронавирусной болезни, то этот анализ может отчасти говорить и о степени тяжести коронавирусной пневмонии. Потому что, если СОЭ повышен чуть выше нормы, до 27-30, воспалительный процесс умеренный. Если СОЭ 45-50, воспаление выражено больше. Но СОЭ — анализ неточный, потому что он может повышаться даже при кариесе зубов, беременности и многих других состояниях. Так что при коронавирусной болезни на него ориентироваться не стоит.
На что обратить внимание при выборе лаборатории. В нашей стране и за рубежом анализ СОЭ делают разными методами. Во всем мире принят метод Вестергрена, при котором у пациента забирают 2 мл венозной крови. Этот метод считается самым надежным. В нашей стране СОЭ часто делают по методу Панченкова, когда у пациента забирают примерно 100 мкл капиллярной крови из пальца. Это проще и дешевле, но в капиллярной крови при заборе могут образовываться микросгустки, так что метод считается менее надежным.
Выбирая лабораторию, нужно обратить внимание, чтобы анализ крови на СОЭ делали именно из венозной крови по методу Вестергрена. Некоторые лаборатории пишут, что делают анализ по нему, но из капиллярной крови — скорее всего, это модификация метода Панченкова, а ее надежность никто не проверял.
Некоторые лаборатории пишут, что делают анализ по нему, но из капиллярной крови — скорее всего, это модификация метода Панченкова, а ее надежность никто не проверял.
Как правило, пациентам, которые сдают кровь по ОМС, то есть бесплатно, исследование проводят по методу Панченкова. Поэтому имеет смысл заранее уточнить у доктора, который направил на анализ, устроит ли его такой результат.
Как подготовиться. За рубежом считается, что специально готовиться к анализу не нужно. Но в нашей стране принято сдавать анализ в первой половине дня и натощак, в крайнем случае — как минимум через три часа после последнего приема пищи — считается, что так анализ будет точнее, потому что в крови не будет ничего «лишнего».
Как понять результат. В норме СОЭ отличается у людей разного пола и возраста, а еще зависит от того, каким методом выполнялся анализ. В целом, показатели похожи, но диапазон «нормы», который охватывает метод Вестергрена, шире, чем при методе Панченкова — в основном потому, что пробирка-капилляр, который используют в первом методе, длиннее, чем та, которую применяют во втором.
У здоровых взрослых мужчин моложе 60 лет СОЭ по методу Вестергрена должен находиться в пределах 2-15 мм/час, а у здоровых небеременных взрослых женщин — в пределах 2-20 мм/час. СОЭ повышается на 0,8 мм/ч каждые пять лет: у мужчин до 20, у женщин — до 30 мм/ч. У беременных женщин СОЭ повышается с 4 месяца беременности, а к моменту родов может достигать 40-50 мм/час — и это совершенно нормально.
СОЭ может быть как повышенным, так и пониженным. Высокий СОЭ, то есть 60-100 мм/ч и более — признак серьезных проблем: это может быть что угодно, от тяжелой бактериальной инфекции и ревматизма до опухолей и височного артериита. Умеренное повышение СОЭ, то есть 20-60 мм/ч, тоже может говорить об инфекции, а еще — об анемии, беременности или старении. Выявить точную причину можно только вместе с врачом.
При коронавирусной болезни измерять СОЭ тоже очень важно. Рост этого показателя может свидетельствовать о том, что к вирусу присоединилась бактериальная инфекция.
Низкий СОЭ может указывать на повышенную вязкость крови. Такое бывает, например, при полицитемии, когда эритроцитов в крови становится слишком много, у людей, которые принимают нестероидные воспалительные препараты, и у спортсменов с высокими физическими нагрузками. Разбираться с низким СОЭ тоже нужно вместе с врачом.
Анализ на С-реактивный белок (СРБ)
Что это такое. Анализ венозной крови, при котором в образце определяют концентрацию С-реактивного белка. Это исследование точнее указывает на воспаление, чем СОЭ, потому что С-реактивный белок появляется в крови исключительно при воспалении.
Как это работает. Печень вырабатывает С-реактивный белок в ответ на призыв иммунных клеток, которые столкнулись с какой-то проблемой — от бактериальной или вирусной инфекции до раковых клеток.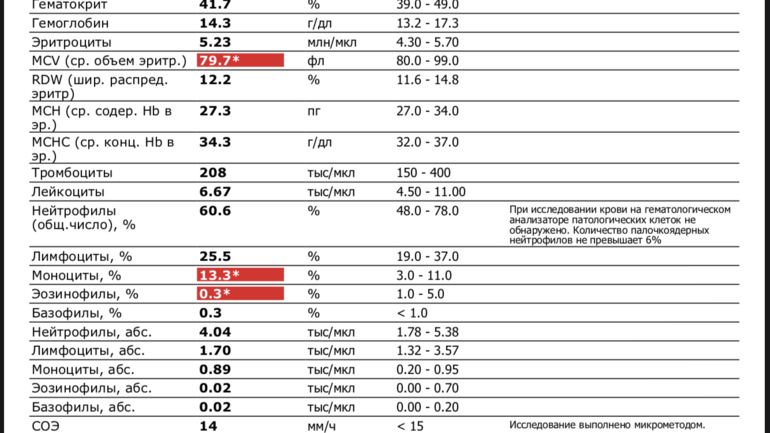 При встрече с мертвыми или умирающими клетками белок связывается с ними и запускает еще один защитные механизм — активирует систему комплемента. Это означает, что в норме в крови СРБ или вообще нет, или очень мало. А если появляется — значит, где-то точно идет воспаление.
При встрече с мертвыми или умирающими клетками белок связывается с ними и запускает еще один защитные механизм — активирует систему комплемента. Это означает, что в норме в крови СРБ или вообще нет, или очень мало. А если появляется — значит, где-то точно идет воспаление.
Зачем назначают. Хотя СРБ — более надежный маркер воспаления, чем СОЭ, сам факт его наличия в крови ничего не говорит о причинах воспаления, поэтому для диагностики он не подходит. Как правило, анализ назначают для уточнения диагноза или для контроля лечения: например, если у больного COVID-19 уровень СРБ больше 10 мг/л, то это, наряду с другими признаками, может говорить о среднетяжелом течении болезни.
«СРБ — показатель более точный, чем СОЭ, — говорит другой специалист клиники Москвы — он отражает степень выраженности именно бактериального воспаления. Если у пациента высокие лейкоциты и высокий СРБ, это достоверно говорит о том, что у него бактериальная инфекция, которую нужно лечить антибиотиками».
При пневмонии показатель СРБ будет отражать степень поражения легких. Норма — от 0 до 6. Если у человека обычная простуда, он будет в пределах 10-12. Но если СРБ, например, в пределах 100-300, речь, скорее всего, идет о серьезной пневмонии.
«Если у человека подтверждается пневмония на рентгене или КТ, по мере выздоровления СРБ будет падать, — объясняет другой врач. — При этом бывают клинические состояния, когда у человека, который недавно перенес коронавирусную болезнь, сохраняется остаточная температура в пределах 37,1-37,2°С. Если СРБ при этом нормальный, это говорит о том, что на самом деле пациент выздоровел. А если СРБ высокий — человека нужно долечивать».
Как подготовиться. Как к СОЭ
На что обратить внимание при выборе лаборатории. Нормальный уровень СРБ зависит от метода, которым определяли белок. Если метод стандартный, то у всех людей СРБ должен быть в пределах 0-10 мг/л. А если метод высокочувствительный (hs-CRP), то уровень белка должен быть меньше 3 мг/л. Высокочувствительный анализ стоит дороже, но нужен не всегда. Поэтому, если врач назначил это исследование, имеет смысл уточнить, какой именно анализ нужен.
А если метод высокочувствительный (hs-CRP), то уровень белка должен быть меньше 3 мг/л. Высокочувствительный анализ стоит дороже, но нужен не всегда. Поэтому, если врач назначил это исследование, имеет смысл уточнить, какой именно анализ нужен.
Как понять результат анализа. В норме СРБ не должен быть высоким. Однако понять, почему он повысился, можно только вместе с врачом. Например, СРБ может держаться на уровне от 3 до 10 мг/л при беременности, малоподвижном образе жизни и курении — а может из-за диабета, пародонтита или наследственных заболеваний.
Уровень от 10 до 100 может говорить и об инфаркте миокарда, и о бронхите. А если уровень больше 100 — это могут быть и обширные травмы, и бактериальные и вирусные инфекции.
Однозначно об острых бактериальных инфекциях говорит только очень сильное повышение уровня СРБ — больше 500 мг/л. Но это не означает, что, если уровень СРБ меньше, то бактериальной инфекции нет. Понять, так это, или нет, могут помочь дополнительные обследования: например, бактериальный посев. Без дополнительной информации и консультации с врачом сказать что-то определенное о причине повышения СРБ очень тяжело.
Понять, так это, или нет, могут помочь дополнительные обследования: например, бактериальный посев. Без дополнительной информации и консультации с врачом сказать что-то определенное о причине повышения СРБ очень тяжело.
Прокальцитониновый тест
Что это такое. Анализ крови, при котором в образце определяют концентрацию белка прокальцитонина. Это исследование точнее, чем СОЭ и СРБ, потому что с высокой степенью вероятности подтверждает, что воспаление вызвали именно болезнетворные бактерии, а не другие причины. Однако стоит прокальцитониновый тест дороже, чем другие исследования, так что врачи обычно начинают с более простых и бюджетных тестов. При этом тест не позволяет понять, какие именно бактерии вызывают воспалительную реакцию.
Как это работает. В норме прокальцитонина в крови практически нет. Однако в ответ на вторжение бактерий почти все клетки тела начинают усиленно создавать этот белое, так что его уровень в крови резко повышается.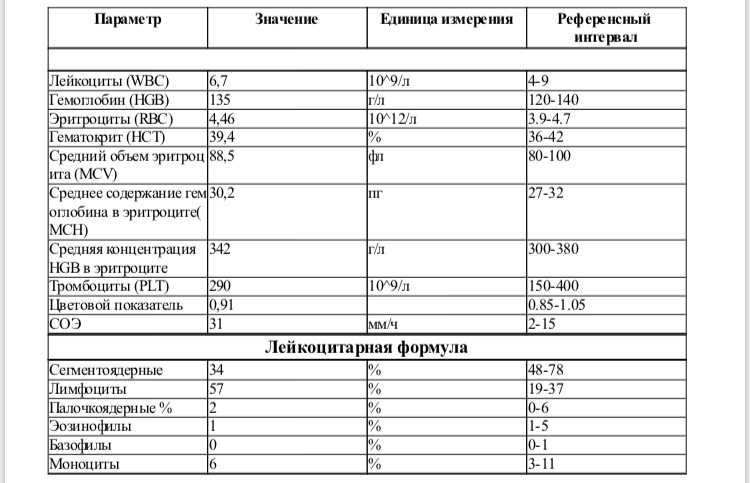 Скорее всего, уровень прокальцитонина в крови растет в ответ на бактериальные яды, которые они выделяют в процессе жизнедеятельности — так что при вирусной инфекции, травмах и атаке паразитических грибков уровень прокальцитонина повышается совсем немного.
Скорее всего, уровень прокальцитонина в крови растет в ответ на бактериальные яды, которые они выделяют в процессе жизнедеятельности — так что при вирусной инфекции, травмах и атаке паразитических грибков уровень прокальцитонина повышается совсем немного.
Пока исследователи не совсем понимают, какую роль играет прокальцитонин в противобактериальной обороне. Но сам факт повышения позволяет использовать уровень прокальцитонина в крови в качестве достаточно надежного маркера бактериальной инфекции.
Зачем назначают. Чтобы надежно отличить бактериальную инфекцию от вирусной. Например. при обычной, неосложненной коронавирусной болезни уровень прокальцитонина в крови находится в пределах нормы.
Если концентрация прокальцитонина вырастает, значит, к вирусной инфекции присоединилась бактериальная, и настала пора назначать антибиотики. Прокальцитониновый тест применяют для контроля за состоянием пациентов, которые лечатся в больнице — например, при тяжелой форме COVID-19.
«Прокальцитонин в амбулаторной практике используют редко, — рассказывает другой специалист. — В моду он вошел недавно, с началом эпидемии коронавирусной болезни. Считается, что он предсказывает ее тяжелое течение. Но на самом деле этот тест пришел из реаниматологии — он указывает на сепсис, то есть на заражение крови. Самостоятельно этот тест делать не нужно».
Как подготовиться. Людям, которые лечатся дома, прокальцитониновый тест практически не назначают. Но в целом правила подготовки такие же, как при СОЭ и СРБ.
Как понять результат анализа. Появление прокальцитонина в крови — всегда недобрый знак, даже если уровень белка поднялся незначительно. Умеренно повышенный уровень прокальцитонина — от 0,15 до 2 нг/мл — у взрослых людей может говорить о местной легкой или среднетяжелой бактериальной инфекции, аутоиммунной реакции или тяжелой почечной недостаточности. Если уровень прокальцитонина поднимается выше 2 нг/мл, речь идет о бактериальном заражении крови, то есть сепсисе, тяжелой бактериальной инфекции вроде менингита, или о раковой опухоли щитовидной железы.
Важно запомнить
- Тесты на воспаление — СОЭ, СРБ и прокальцитониновый тест — помогают определить, есть ли в организме скрытое воспаление
- Самый чувствительный анализ из этой тройки — прокальцитониновый тест — позволяет отличить вирусную инфекцию от бактериальной, но не позволяет выяснить, какие именно бактерии спровоцировали инфекцию. Как правило, его используют в больнице для контроля за состоянием тяжелых пациентов
- Менее чувствительные тесты — СОЭ и СРБ — позволяют понять, есть воспаление или нет. СРБ делает это точнее, чем СОЭ, но обходится дороже, поэтому его редко назначают «на всякий случай». Тем не менее, и СРБ и СОЭ часто назначают пациентам, которые выздоравливают дома
- Делать тесты на воспаление в рамках чек-апа бессмысленно: у здоровых людей они не дадут никакой интересной информации. А если и дадут, самостоятельно разобраться с результатами будет очень тяжело. Назначение тестов на воспаление лучше оставить врачу — он определит, какой именно тест нужен, поможет разобраться с результатами и назначит грамотное лечение.

30 недель беременности: симптомы, советы и многое другое
30 недель беременности: симптомы, советы и многое другоеМедицинский обзор Дебры Роуз Уилсон, доктора философии, MSN, RN, IBCLC, AHN-BC, CHT — Джулианн Шеффер 17 октября 2017 г.
Изменения в вашем теле
Вам достаточно взглянуть на свой прекрасный живот, чтобы понять, что вы уже на пути к тому, чтобы прижиматься к ребенку и ворковать новорожденного. К этому моменту вы, вероятно, более чем готовы встретить своего ребенка и вернуться в свое тело до беременности. Но помните, что эти последние недели — важное время для роста, развития и послеродового здоровья вашего ребенка.
В последнее время вы можете чувствовать себя очень уставшим. Найти удобное положение для сна становится все труднее, а пробуждение в туалете также может повлиять на ваш сон. Постарайтесь ложиться спать раньше, чем обычно, и, если можете, ложиться спать чуть позже утром. Сон также может помочь улучшить вашу энергию.
Ваш ребенок
В 30 недель ваш ребенок, вероятно, достиг еще одного рубежа веса: 3 фунта! В то время как ваш растущий живот может заставить вас чувствовать, что вы растете полузащитником, ваш ребенок на данный момент имеет длину всего от 15 до 16 дюймов.
На этой неделе глаза вашего ребенка начинают различать, что происходит вокруг него, хотя ваш ребенок будет продолжать проводить много времени с закрытыми глазами. Как только ваш ребенок присоединится к миру, у него будет зрение 20/400 (по сравнению с 20/20). Это означает, что дети могут фокусироваться только на объектах, находящихся рядом с их лицом, поэтому приготовьтесь прижиматься к ним поближе.
Развитие близнецов на 30-й неделе
На этой неделе ваши дети выросли до 10 1/2 дюймов от макушки до крестца. Они весят по 3 фунта каждая. На 30-й неделе рост близнецов начинает отставать от роста их одноплодных сверстников.
Симптомы на 30 неделе беременности
К 30 неделе беременности у вас могут появиться следующие симптомы:
- усталость или проблемы со сном
- боль в спине
- изменение размера или строения ног
Боль в спине
Боль в спине является частым недомоганием во время беременности и обычно усиливается в третьем триместре с дополнительным увеличением веса. Осталось около 10 недель беременности, и вы будете рады узнать, что есть ряд вещей, которые могут помочь.
Осталось около 10 недель беременности, и вы будете рады узнать, что есть ряд вещей, которые могут помочь.
Во-первых, проконсультируйтесь с врачом, чтобы убедиться, что вы набираете соответствующий вес. Набор слишком большого веса не только увеличивает риск вашей беременности, но и может усилить боль в спине. С другой стороны, получение слишком малого количества может быть проблемой.
Затем сосредоточьтесь на своей осанке. Если вам трудно стоять или сидеть прямо, а ваш живот давит на вас, возможно, вы захотите присмотреться к поддерживающему поясу для беременных. Если вы работаете за письменным столом, убедитесь, что ваш стул, клавиатура и монитор компьютера настроены так, чтобы создать эргономичную среду.
Поднятие ног также может облегчить любые проблемы со спиной. Если вы все еще носите высокие каблуки, которые были до беременности, подумайте о том, чтобы перейти на туфли на плоской подошве, которые обеспечивают поддержку. Поддерживающая обувь может помочь облегчить боль в спине. Но не беспокойтесь. Ваша милая обувь все еще будет ждать вас после рождения ребенка.
Но не беспокойтесь. Ваша милая обувь все еще будет ждать вас после рождения ребенка.
Напомните себе, что в конце концов это того стоит, и если боль беспокоит вас, поговорите со своим врачом о возможных средствах или попросите своего партнера сделать массаж. Массаж также является отличным способом установить связь с вашим партнером.
Изменения ног
Если вы думаете, что ваши ноги меняются, вы ничего не выдумываете. Некоторые женщины надевают полный размер обуви во время беременности. Исследования показывают, что беременность может повлиять как на размер, так и на структуру стопы. Хотя отек из-за задержки жидкости, вероятно, исчезнет после родов, беременность может навсегда изменить свод стопы.
Если ходить в мягких тапочках с удобной поддержкой с 9 до 5 невозможно, возможно, пришло время инвестировать в новую пару обуви, которая будет удобной до конца беременности.
Перепады настроения
Если ваш второй триместр дал вам некоторое облегчение от эмоциональных взлетов и падений, совершенно нормально, что в третьем триместре вы начнете испытывать более сильные перепады настроения. У вас много забот, и это в сочетании с повышенной утомляемостью может привести к нервному истощению.
У вас много забот, и это в сочетании с повышенной утомляемостью может привести к нервному истощению.
Если тревога по поводу беременности или предстоящего материнства не дает вам спать большую часть ночи или мешает вашей повседневной деятельности или отношениям, вам следует обратиться к врачу. Женщины нередко испытывают депрессию во время или после беременности. Ваш врач может помочь вам справиться с этим.
Что нужно сделать на этой неделе для здоровой беременности
Возможно, вы приближаетесь к финишной черте, но вы можете сделать еще кое-что, чтобы обеспечить безопасность, здоровье и счастье себе и своему ребенку.
Купите подушку для беременных
Если у вас проблемы со сном, вы можете приобрести подушку для беременных. Хотя подушка для беременных не устранит все причины бессонницы, вызванной беременностью, она может помочь вам занять удобное положение. Это может облегчить засыпание и сон.
Составьте план родов
Не каждая женщина составляет план родов, и, как и в любом другом случае, точные детали вашего плана родов могут не соответствовать вашим ожиданиям. Тем не менее, составление плана родов — отличный способ обсудить важные аспекты ваших родов, прежде чем вы окажетесь в гуще событий. На каком лечении боли вы хотите сосредоточиться? Кого вы хотите видеть с собой в родильном зале? Вы хотите, чтобы ваш ребенок оставался с вами после родов? Вы готовы к эпидуральной анестезии? Все это стоит обсудить с вашим партнером и врачом заранее, чтобы все были на одной волне.
Тем не менее, составление плана родов — отличный способ обсудить важные аспекты ваших родов, прежде чем вы окажетесь в гуще событий. На каком лечении боли вы хотите сосредоточиться? Кого вы хотите видеть с собой в родильном зале? Вы хотите, чтобы ваш ребенок оставался с вами после родов? Вы готовы к эпидуральной анестезии? Все это стоит обсудить с вашим партнером и врачом заранее, чтобы все были на одной волне.
Будьте гибкими в любых планах. Дети имеют свойство выбрасывать планы в окно, и это может произойти уже в первый день их жизни. Лучший способ обеспечить гладкое плавание во время родов и после него — это иметь здоровые, доверительные отношения с вашим врачом и вашей системой поддержки, чтобы вы могли положиться на них, когда дела идут не так, как ожидалось. Независимо от деталей, счастливый и здоровый ребенок и мама — это то, к чему стремится каждый. Сосредоточение внимания на том, что происходит, а не на том, что вы хотели бы, гарантирует, что вы сможете быть лучшим защитником себя и своего ребенка.
Оборудуйте детскую и автокресло
Несмотря на то, что многие подручные вещи хороши и помогают бюджету, вам следует купить новую кроватку, чтобы убедиться, что она изготовлена в соответствии с последними правилами техники безопасности. Обустройство детской комнаты (или кроватки, если ребенок будет жить в вашей спальне) и автокресла может показаться немного преждевременным. Но помните, ваш ребенок, вероятно, не родится в ожидаемый срок. Даже если у вас запланировано кесарево сечение, у вас могут начаться роды до этой даты.
Убедившись, что у вас есть безопасный способ принести ребенка домой и безопасное место для сна вашего ребенка, когда вы вернетесь домой, вы избавитесь от одного или двух из многих беспокойств, которые, вероятно, крутятся в вашей голове. Никогда не помешает быть готовым.
Когда звонить врачу
Будь начеку в случае сокращения матки. Пока у вас еще есть 10 недель, иногда ребенок решает родиться раньше. Если вы начинаете чувствовать схваткообразные боли, и они становятся все более частыми, скорее всего, это настоящие схватки, а не схватки Брэкстона-Хикса.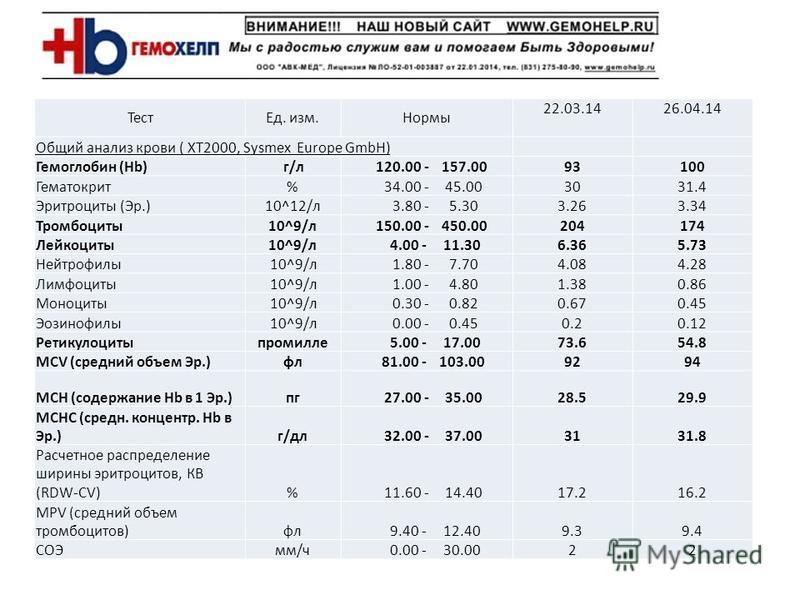 Если вы не уверены, что у вас роды, всегда лучше перестраховаться и позвонить своему врачу. Конечно, вагинальное кровотечение или утечка жидкости являются другими причинами для обращения к врачу.
Если вы не уверены, что у вас роды, всегда лучше перестраховаться и позвонить своему врачу. Конечно, вагинальное кровотечение или утечка жидкости являются другими причинами для обращения к врачу.
Также обратитесь к врачу, если вы испытываете сильную печаль или тревогу. Ваш врач может помочь вам безопасно справиться с депрессией или беспокойством и вылечить их.
Последний медицинский осмотр 18 октября 2017 г. медицинские ассоциации. Мы избегаем использования третичных ссылок. Вы можете узнать больше о том, как мы обеспечиваем точность и актуальность нашего контента, прочитав нашу редакционную политику.
- Боль в спине во время беременности. (2015).
americanpregnancy.org/pregnancy-health/back-pain-during-pregnancy/ - Схватки Брекстона-Хикса. (2017).
americanpregnancy.org/labor-and-birth/braxton-hicks/ - Создание плана родов. (2017).
americanpregnancy.org/labor-and-birth/birth-plan/ - Информационный бюллетень о депрессии во время и после беременности.
 (2016).
(2016).
womenshealth.gov/publications/our-publications/fact-sheet/depression-pregnancy.html#b - В каком положении я должен спать во время беременности? (2016).
mayoclinic.org/healthy-lifestyle/pregnancy-week-by-week/in-depth/sleep-during-pregnancy/art-20043827?pg=2 - Лотиан Дж. (2006). Планы рождения: хорошее, плохое и будущее.
ncbi.nlm.nih.gov/pubmed/16620258 - Muktabhant B, et al. (2015). Диета или физические упражнения, или и то, и другое, для предотвращения чрезмерного увеличения веса во время беременности.
ncbi.nlm.nih.gov/pubmed/26068707 - Segal NA, et al. (2013). Беременность приводит к стойким изменениям в строении стопы.
ncbi.nlm.nih.gov/pmc/articles/PMC3596423/ - Персонал клиники Мэйо. (2017). Развитие плода: 3-й триместр.
mayoclinic.org/healthy-lifestyle/pregnancy-week-by-week/in-depth/fetal-development/art-20045997
Наши эксперты постоянно следят за здоровьем и благополучием, и мы обновляем наши статьи, когда появляется новая информация.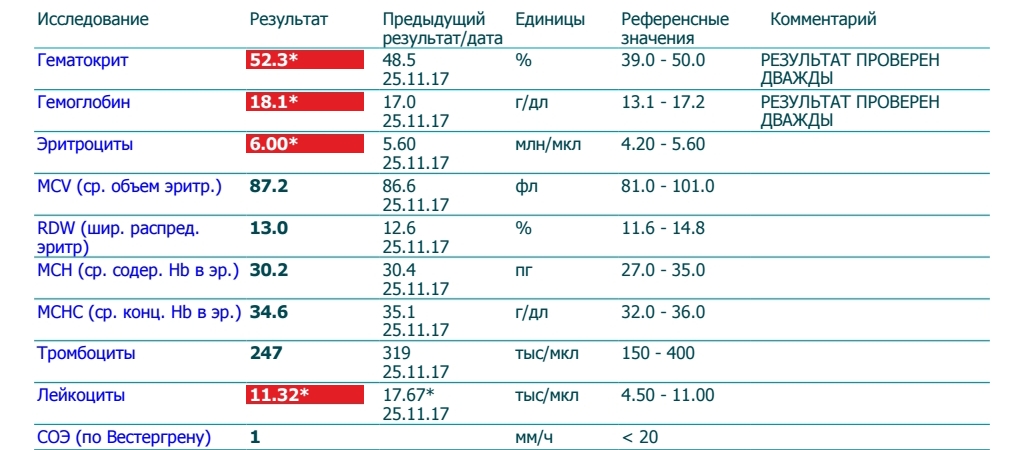 становится доступным.
становится доступным.
Текущая версия
18 октября 2017 г.
на
Джулианн Шеффер
Под редакцией
Низам Хан (Techspace)
Медицинский рецензии
Debra Rose Wilson, PhD, MSN, RN, IBCLC, AHN-BCC, AHN-BCC AHN-BCC, AHN-BC , CHT
Поделиться этой статьей Недели беременности: симптомы, советы и многое другое
33 недели беременности: симптомы, советы и многое другое
32 недели беременности: симптомы, советы и многое другое
Безопасно ли употреблять семена льна во время беременности?
Беременность после выкидыша: Ответы на ваши вопросы
Прочитайте это следующее
31 неделя беременности: симптомы, советы и еще
. , Р.Н., ИБКЛЦ, АХН-БК, ЧТ
Вы беременны 31 неделю и, вероятно, готовы встретить своего ребенка. В течение этих последних 9 недель будет еще много роста и…
ПОДРОБНЕЕ
33 недели беременности: симптомы, советы и многое другое
Медицинский обзор Дебры Роуз Уилсон, доктора философии, MSN , RN, IBCLC, AHN-BC, CHT
На 33 неделе беременности вы почти у цели.
 Вы можете испытывать больший дискомфорт, поскольку ваш ребенок и живот продолжают расти.
Вы можете испытывать больший дискомфорт, поскольку ваш ребенок и живот продолжают расти.ПОДРОБНЕЕ
32-я неделя беременности: симптомы, советы и прочее
Медицинский обзор Дебры Роуз Уилсон, доктора философии, MSN, RN, IBCLC, AHN-BC, CHT
На 32-й неделе беременности у вас есть только около осталось восемь недель. Сейчас самое подходящее время, чтобы начать строить планы на будущее после рождения ребенка.
ПОДРОБНЕЕ
Безопасно ли употреблять семена льна во время беременности?
Учитывая неубедительные и противоречивые взгляды на употребление льняных семян во время беременности, возможно, лучше перестраховаться.
ПОДРОБНЕЕ
Беременность после выкидыша: ответы на ваши вопросы
Медицинское заключение Аманды Каллен, доктора медицины
Беременность после выкидыша может быть эмоциональным переживанием, наполненным радостью, но также и тревогой и чувством вины.
 Узнайте больше о беременности после…
Узнайте больше о беременности после…ПОДРОБНЕЕ
Кто такая медсестра-акушер и как определить, подходят ли они вам
Медицинское заключение Мередит Уоллис, MS, APRN, CNM, IBCLC
Медсестра-акушерка — это медсестра с образованием, подготовкой и сертификацией для оказания дородовой помощи, родовспоможения и ухода за женщинами.
ПОДРОБНЕЕ
Ваше 6-недельное УЗИ: чего ожидать
Медицинское заключение Валинды Риггинс Нвадике, доктора медицины, магистра здравоохранения
Мы расскажем вам все о 6-недельном УЗИ, в том числе о том, почему ваш врач может заказал его, каковы риски и что означает отсутствие сердцебиения…
ПОДРОБНЕЕ
Увеличивает ли пеленание риск СВДС?
Медицинское заключение Миа Армстронг, MD
Безопасно ли пеленание или оно является фактором риска СВДС? Вот что говорят самые последние исследования.

ПОДРОБНЕЕ
Как облегчить и предотвратить боль в бедре во время беременности
Медицинское заключение Холли Эрнст, штат Пенсильвания
Боль в бедре является частым осложнением беременности. Вот растяжки, другие домашние средства, причины и то, что вы можете сделать, чтобы предотвратить это.
ПОДРОБНЕЕ
Антидепрессанты во время беременности не связаны с усилением неврологических проблем у детей
Когортное исследование применения антидепрессантов во время беременности показало, что уровень неврологических расстройств у детей, рожденных от тех, кто принимал антидепрессанты…
ПОДРОБНЕЕ
4 распространенных осложнения беременности | Медицина Джона Хопкинса
Когда вы узнаете, что беременны, ваши мысли и эмоции могут
овердрайв. Вы можете быть в восторге от этого нового человека, которого вы приведете
в мир, поскольку вы боитесь, что что-то может пойти не так.
Вы можете быть в восторге от этого нового человека, которого вы приведете
в мир, поскольку вы боитесь, что что-то может пойти не так.
Большинство беременностей протекает без осложнений. Но примерно 8 процентов всех беременностей сопровождаются осложнениями, которые, если их не лечить, могут нанести вред матери или ребенку. В то время как некоторые осложнения связаны с проблемами со здоровьем, существовавшими до беременности, другие возникают неожиданно и неизбежны.
Страшно слышать, что врачи диагностировали осложнение. Вы можете беспокоиться о здоровье своего ребенка и о своем здоровье. Вы можете даже почувствовать панику, что, возможно, что-то, что вы сделали (или не сделали), вызвало это. Эти чувства совершенно нормальны. Вас может успокоить тот факт, что ничто из того, что вы делали, не вызвало этих осложнений. Кроме того, эти осложнения поддаются лечению. Лучшее, что вы можете сделать для себя и своего ребенка, — это получить дородовой уход у поставщика, которому вы доверяете. При раннем выявлении и надлежащем уходе вы увеличиваете свои шансы сохранить здоровье себе и своему ребенку.
При раннем выявлении и надлежащем уходе вы увеличиваете свои шансы сохранить здоровье себе и своему ребенку.
Акушер из Университета Джона Хопкинса обсуждает некоторые распространенные осложнения беременности и методы их лечения.
Hyperemesis Gravidarum
Что это такое? В то время как многие беременные женщины испытывают утреннюю тошноту (тошнота, возможно, с рвотой, как правило, в утренние часы) и другие неприятные ощущения во время беременности, женщины с гиперемезисом беременных (HG) испытывают утреннюю тошноту в 1000 раз. HG — это сильная тошнота, которая приводит к значительной потере веса и может потребовать госпитализации. (Хотя это может не улучшить ваше самочувствие, знайте, что если у вас ГГ, вы находитесь в королевской компании — от этого страдала Ее Королевское Высочество герцогиня Кембриджская Кейт Миддлтон.)
Каковы симптомы? У женщин с ХГ отмечают сильную тошноту и рвоту. Рвота и снижение аппетита приводят к потере веса и обезвоживанию организма. Основное различие между HG и обычной утренней тошнотой заключается в том, что HG приводит к потере веса на 5 или более процентов от вашего веса до беременности.
Основное различие между HG и обычной утренней тошнотой заключается в том, что HG приводит к потере веса на 5 или более процентов от вашего веса до беременности.
Кто в группе риска? Врачи еще не до конца понимают ХГ, что ее вызывает и кто с большей вероятностью ее испытывает.
Можете ли вы предотвратить это? Вы не можете предотвратить HG, но вы можете предпринять шаги, чтобы контролировать и контролировать его во время беременности. Самое важное, что вы можете сделать для себя и своего ребенка, — это регулярно получать дородовой уход. HG может привести к нехватке питательных веществ, что может быть вредно как для вас, так и для вашего ребенка. Тем не менее, при правильном лечении, как правило, нет долгосрочных последствий ни для матери, ни для ребенка после беременности.
Как это лечится? Если у вас диагностирован HG, приоритетом является получение достаточного количества питательных веществ для поддержания здоровья вас и вашего ребенка. Некоторым женщинам может быть достаточно диеты из легких продуктов и жидкости, в то время как другим может потребоваться прием лекарств, чтобы облегчить тошноту. В тяжелых случаях вам может потребоваться госпитализация для получения питательных веществ и жидкостей через внутривенную (IV) линию. Вы можете расстраиваться из-за необходимости находиться в больнице во время беременности. Но помните, что вы просто делаете то, что нужно для защиты вашего здоровья и здоровья вашего ребенка!
Некоторым женщинам может быть достаточно диеты из легких продуктов и жидкости, в то время как другим может потребоваться прием лекарств, чтобы облегчить тошноту. В тяжелых случаях вам может потребоваться госпитализация для получения питательных веществ и жидкостей через внутривенную (IV) линию. Вы можете расстраиваться из-за необходимости находиться в больнице во время беременности. Но помните, что вы просто делаете то, что нужно для защиты вашего здоровья и здоровья вашего ребенка!
Многие женщины начинают чувствовать себя лучше к 20-й неделе беременности, а у некоторых симптомы сохраняются на протяжении всей беременности.
Что я должен спросить у своего врача? Если у вас в прошлом был HG, поговорите со своим врачом, когда вы думаете о новой беременности. Важно убедиться, что вы физически, эмоционально и психологически готовы начать новую беременность. Если у вас была сильная потеря веса или другой дефицит питательных веществ, вам нужно поговорить со своим врачом о том, чтобы убедиться, что вы здоровы, прежде чем забеременеть.
Гестационный диабет
Что это такое? Диабет — это состояние, при котором организм не может расщеплять сахар. Гестационный сахарный диабет (ГСД) — это тип диабета, возникающий во время беременности. Один из самых больших рисков гестационного диабета заключается в том, что ваш ребенок может вырасти намного больше, чем обычно, состояние, называемое макросомией. Во время родов плечи ребенка могут застрять. Если ребенок считается слишком большим для безопасных родов через естественные родовые пути, врач порекомендует кесарево сечение.
Каковы симптомы? Гестационный диабет не имеет внешних признаков или симптомов. Врачи проверяют его между 24 и 28 неделями беременности или ранее у женщин с высоким риском, таких как те, которые имеют избыточный вес или имеют в анамнезе гестационный диабет.
Кто в группе риска? Факторы риска гестационного диабета включают избыточный вес или наличие в анамнезе ГСД при предыдущих беременностях. Если вы находитесь в группе высокого риска, ваш врач проведет скрининг на ГСД ранее, чем через 24 недели, обычно в первом триместре.
Если вы находитесь в группе высокого риска, ваш врач проведет скрининг на ГСД ранее, чем через 24 недели, обычно в первом триместре.
Можно ли это предотвратить? Снижение веса до беременности, соблюдение здоровой диеты и регулярные физические упражнения могут снизить риск развития ГСД.
Как лечится? Вы и ваш врач должны обсудить, как лучше контролировать ГСД. Старая добрая диета и физические упражнения кажутся хорошим началом. Очень высокий процент гестационного диабета можно контролировать с помощью диеты. Тем не менее, некоторым женщинам с ГСД необходимо принимать лекарства (таблетки или даже инсулин) для контроля уровня сахара в крови.
Упражнения во время беременности, даже просто ходьба по 30 минут в день, также отлично подходят для контроля уровня сахара в крови. Лучше всего делать то, что вам нравится, чтобы вы придерживались этого, но вы должны сообщить своему врачу, какие упражнения вы делаете.
Что я должен спросить у своего врача? Если у вас был ГСД, вы и ваш ребенок оба подвержены риску развития диабета 2 типа в более позднем возрасте. Поэтому поговорите со своим врачом о шагах, которые вы можете предпринять, чтобы снизить этот риск.
Поэтому поговорите со своим врачом о шагах, которые вы можете предпринять, чтобы снизить этот риск.
Предлежание плаценты
Что это? Пока вы беременны, плацента обеспечивает вашего ребенка кислородом и питательными веществами для правильного развития. Плацента обычно прикрепляется к верхней части матки, но при предлежании плаценты она полностью или частично закрывает шейку матки (отверстие между маткой и влагалищем).
Кто в группе риска? Вы можете подвергаться более высокому риску, если у вас есть рубцы на матке от предыдущих беременностей или после операции на матке, или если у вас есть миома.
Каковы симптомы? Основным симптомом является вагинальное кровотечение, не сопровождающееся спазмами или другой болью. Однако некоторые женщины не испытывают никаких симптомов. Ваш врач подтвердит диагноз с помощью УЗИ или физического осмотра.
Можете ли вы предотвратить это? Вы ничего не можете сделать, чтобы предотвратить предлежание плаценты. Тем не менее, вы можете улучшить свое здоровье и здоровье вашего ребенка, получая регулярный дородовой уход. Если вы находитесь в группе высокого риска — из-за предыдущей операции, кесарева сечения или миомы — обязательно сообщите об этом своему врачу. Он или она может захотеть более внимательно следить за вами во время беременности.
Тем не менее, вы можете улучшить свое здоровье и здоровье вашего ребенка, получая регулярный дородовой уход. Если вы находитесь в группе высокого риска — из-за предыдущей операции, кесарева сечения или миомы — обязательно сообщите об этом своему врачу. Он или она может захотеть более внимательно следить за вами во время беременности.
Как это лечится? Предлежание плаценты может привести к кровотечению во время беременности. У некоторых женщин нет кровотечения, у некоторых появляются кровянистые выделения, а у других может наблюдаться обильное кровотечение. Если кровотечение сильное, вам может потребоваться остаться в больнице на некоторое время. Женщинам с предлежанием плаценты потребуется кесарево сечение для родов, обычно запланированное за две-четыре недели до срока родов.
Что я должен спросить у своего врача? Всегда обращайтесь к врачу, если заметите вагинальное кровотечение в любой момент беременности.
Преэклампсия
Что это такое? Преэклампсия — это состояние, вызывающее опасно высокое кровяное давление. Это может быть опасно для жизни, если его не лечить. Преэклампсия обычно возникает после 20 недель беременности, часто у женщин, у которых в анамнезе не было высокого кровяного давления.
Это может быть опасно для жизни, если его не лечить. Преэклампсия обычно возникает после 20 недель беременности, часто у женщин, у которых в анамнезе не было высокого кровяного давления.
Каковы симптомы? Симптомы преэклампсии могут включать сильную головную боль, изменения зрения и боль под ребрами. Однако многие женщины не сразу замечают симптомы. Первое предупреждение обычно возникает, когда женщина приходит на плановый дородовой осмотр и у нее высокое кровяное давление. В этих случаях ваш врач проверит такие вещи, как функция почек и печени, чтобы определить, является ли это преэклампсией или просто высоким кровяным давлением.
Кто в группе риска? Факторы риска преэклампсии включают наличие в анамнезе высокого кровяного давления, ожирение (имеющий индекс массы тела или ИМТ выше 30), возраст (матери-подростки и женщины старше 40 лет подвергаются более высокому риску) и многоплодную беременность.
Можете ли вы предотвратить это? Хотя вы не можете предотвратить преэклампсию, поддержание здоровья во время беременности может помочь. Если у вас есть факторы риска, эксперты рекомендуют вам обратиться к акушеру либо до того, как вы забеременеете, либо на самом раннем этапе беременности, чтобы вы и ваш врач могли обсудить способы снижения риска. Например, многим женщинам с риском развития преэклампсии назначают детский аспирин после первого триместра.
Если у вас есть факторы риска, эксперты рекомендуют вам обратиться к акушеру либо до того, как вы забеременеете, либо на самом раннем этапе беременности, чтобы вы и ваш врач могли обсудить способы снижения риска. Например, многим женщинам с риском развития преэклампсии назначают детский аспирин после первого триместра.
Регулярные дородовые осмотры — лучший способ контролировать преэклампсию. Во время этих плановых посещений врач проверит ваше кровяное давление. Если он высокий, дальнейшие тесты могут диагностировать состояние, чтобы вы могли начать получать необходимое лечение.
Как лечится? Состояние проходит только после рождения ребенка, поэтому роды — лучший способ лечения преэклампсии. Однако слишком раннее рождение ребенка может подвергнуть ребенка риску проблем со здоровьем. Решение о том, как вас лечить, во многом будет зависеть от того, на каком сроке беременности. Возможно, вам потребуется госпитализация, чтобы ваша команда могла внимательно следить за вами и вашим ребенком.



 (2016).
(2016).  Вы можете испытывать больший дискомфорт, поскольку ваш ребенок и живот продолжают расти.
Вы можете испытывать больший дискомфорт, поскольку ваш ребенок и живот продолжают расти. Узнайте больше о беременности после…
Узнайте больше о беременности после…