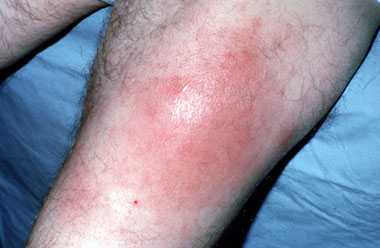
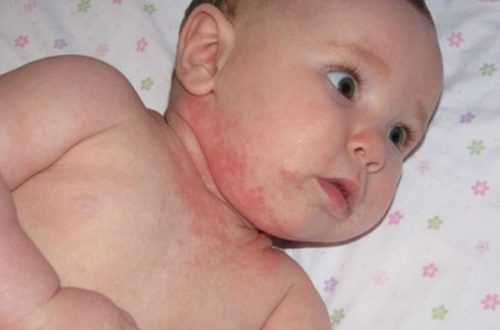
Буллезная стрептодермия
Стрептодермию относят к инфекционному заболеванию, которое чаще проявляется в детском периоде – возраст 2-5 лет. Буллезную стрептодермию можно выявить по следующим заболеваниям:
- пузыри или волдыри на поверхности кожи;
- покраснения кожи, сопровождающиеся зудом;
Волдыри могут появляться на любых частях тела. Самое распространённое место локализации – руки, ноги и туловище. В некоторых случаях пузыри могут образовываться и на ягодицах. Волдыри обычно не доставляют больному особенный дискомфорт, они безболезненны, чем не вызывают неприятных ощущений. При любом воздействии пузыри очень легко лопаются, и из них выходит гной. Он имеет прозрачную структуру и желтоватый окрас. При выходе из волдыря, гной оседает на поверхности, что может стать причиной распространения инфекции по поверхности всего тела. После непроизвольного вскрытия волдырей, кожа вокруг них краснеет. От этого начинается сильный зуд.
Гной со временем подсыхает, что провоцирует образование жёлтой, а затем тёмной корочки. Всё зависит от стадии заболевания. Постепенно корочка отваливается сама, обнажая нормальную здоровую кожу. Отрывать корку самим нельзя, так как это может привести к занесению инфекции.
Причины появления буллезной стрептодермии кроются в возбудителях – стафилококке и стрептококке. Болезнетворные бактерии во время развития болезни производят определённый токсин, который действует угнетающе на клеточную адгезию. В результате таких поражений отделяется верхний слой кожи (эпидермис) от расположенного ниже слоя (дерма).
Буллезная стрептодермия может быть вызвана частым использованием подгузников и несоблюдением достаточной гигиены. Обычно заражение происходит бактериями, попавшими из каловых масс на повреждённые, опрелые и воспалённые участки кожи. Такие поражения кожи возникают от чрезмерного трения тканей подгузника о детскую нежную кожу. Вероятность заражения может увеличиваться в несколько раз, если есть небольшие солнечные ожоги.
У взрослого поколения болезнь проявляется от механических воздействий. Это может быть слишком плотная, облегающая одежда. В местах сильного сдавливания наиболее часто появляются волдыри. Выявляет буллезную стрептодермию врач. Точный диагноз устанавливается после осмотра поражённых участков поверхности тела. Если визуально невозможно определить диагноз, пациенту назначаются специальные анализы гноя на наличие стрептококков и стафилококков. Во время обследования при выявлении таких бактерий, устанавливается точный диагноз.
Буллезную стрептодермию можно спутать с другими кожными заболевания аллергического или инфекционного характера.
- Герпес простой.
- Лишай.
- Пузырчатка вульгарная.
- Мигрирующая эритема.
- Аллергические дерматиты.
- Буллезный пемфигоид.
В качестве лекарственных препаратов для избавления от буллезной стрептодермии назначается терапия антибиотиками и применение местных препаратов – мазей, противовоспалительных кремов и других средств.
Антибиотики назначаются на ранней стадии развития заболевания. Обычно в это период мази с содержанием антибиотика могут справиться с распространяющейся инфекцией. Такой метод лечения в основном эффективен, но в отдельных случаях могут применять антибиотики перорального назначения – эритромицин и другие. Для лечения мягких форм заболевания подходят бактерицидные мази, которые хорошо справляются с инфекцией на поверхности кожи. Они считаются эффективными препаратами не менее чем мази, содержащие антибиотики. Противовоспалительные препараты назначаются в комплексе с антибиотиками, чтобы снизить проявление симптомов болезни.
Кроме вышеперечисленных препаратов, можно использовать другие направления в медицине. Многие излечиваются с помощью народных рецептов.
 Несколько раз в день участи поражённой кожи необходимо промывать антибактериальным мылом. Это будет предотвращать проявление зуда, и способствовать быстрому естественному удалению подсохшего гноя. Регулярные гигиенические процедуры ограничат размножение и распространение бактерий в очагах. Поражённые участки необходимо смачивать уксусом. Для этого столовая ложка обычного уксуса разводится в пол литровой банке воды и через двадцать минут наносится на лопнувшие волдыри. С помощью такого раствора убираются струпья.
Несколько раз в день участи поражённой кожи необходимо промывать антибактериальным мылом. Это будет предотвращать проявление зуда, и способствовать быстрому естественному удалению подсохшего гноя. Регулярные гигиенические процедуры ограничат размножение и распространение бактерий в очагах. Поражённые участки необходимо смачивать уксусом. Для этого столовая ложка обычного уксуса разводится в пол литровой банке воды и через двадцать минут наносится на лопнувшие волдыри. С помощью такого раствора убираются струпья.
При буллезной стрептодермии рекомендуется носить свободную, не стесняющую кожу одежду. Лучше из натуральных тканей, не жаркую и не вызывающую прения кожи. Прикасаться к поражённым участкам эпидермиса не нужно. Это будет способствовать быстрому распространению и усилению инфекции. Именно грязная кожа рук будет замедлять процесс заживления. Нельзя чесать и срывать корочки.
Заболевание является заразным, может передаваться от больного к здоровому человеку через прикосновения. Если болезнь находится в стадии активной фазы, больной должен избегать скопления людей, чтобы не заразить стрептодермией других. Детей в это период отстраняют от учёбы. Продолжительность заболевания может быть несколько недель, но при тяжёлой форме наблюдались и более длительные периоды.
Болезнь даже при отсутствии лечения через некоторое время проходит сама. Этому способствует характерная ограниченность такой инфекции. В основном буллезная стрептодермия не вызывает осложнений. В редких случаях может наблюдаться переход от одного кожного заболевания к другому. При этом эпидермис поражается глубже.
Чтобы избежать появления волдырей и распространения инфекции, необходимо соблюдать профилактические меры. Для этого рекомендуется избегать повреждений на коже. Все возможные раны, царапины, опрелости и другие незначительные поражения лучше сразу обрабатывать противомикробными препаратами. Необходимо регулярно соблюдать правила гигиены, носить чистое бельё, мыть руки, пользоваться антибактериальным мылом. Такие элементарные действия помогут избежать не только поражение стафилококком, но и другими бактериями. При обнаружении у ребёнка симптомов стрептодермии, необходимо сразу обратиться к врачу. Заболевание не входит в ряд опасных, но может вызывать у детей неприятные ощущения и дискомфорт. Своевременное лечение поможет сократить течение болезни и ускорить процесс выздоровления.
zhenskiy-mir.ru
Хотите читать всё самое интересное о красоте и здоровье, подпишитесь на рассылку!
16.05.2013
просмотров 6328
doctor.kz
Стрептодермия у ребенка: причины, лечение, профилактика
В статье говорится о стрептодермии, поражающей кожу малышей со слабым иммунитетом. Мы вам расскажем, какие микробы вызывают появление этой инфекционной болезни. Какие формы может принимать патология. Почему она является заразной. Вы также узнаете, как передается заболевание. Какие условия благоприятствуют его развитию. При случае вы сможете распознать стрептодермическую сыпь, и еще до похода к врачу будете иметь представление о том, какими препаратами вам придется лечить ребенка.
Причины стрептодермии у детей
Стрептодермия (гнойное поражение кожи) в детском возрасте встречается намного чаще, чем у взрослых людей. Педиатры связывают данный фактор с недостаточной развитостью защитной системы молодого организма. Кроме того, кожа ребенка слишком нежная и тонкая, что делает ее уязвимой перед бактериями. Чаще всего жертвой гнойной инфекции становятся дети-аллергики, которые расчесывают ногтями зудящую кожу.
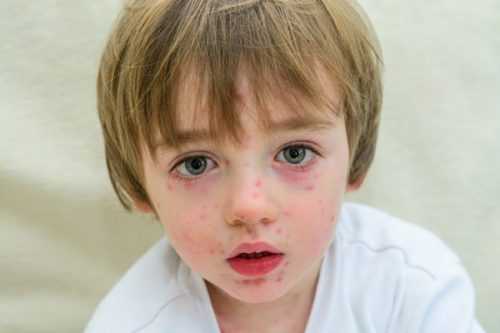
Стрептодермические очаги могут располагаться на лице и шее ребенка, а также на коже верхних и нижних конечностей. У грудных малышей патологическая сыпь может наблюдаться в области промежности, причиной этому становится длительное ношение грязного памперса.
Обратите внимание!
Возбудителем заболевания являются условно-патогенные микроорганизмы — стрептококки. Они мирно живут на коже каждого человека, а при благоприятных условиях (снижение иммунитета) начинают размножаться (деление клетки надвое), тем самым способствуют развитию инфекционных болезней. В их числе находится стрептодермия. Таким образом, пока иммунная система ребенка функционирует без сбоев, у стрептококков нет шансов навредить его коже.
Распространенные причины появления стрептодермии у детей:
- Несоблюдение правил гигиены. Грязные руки становятся причиной кишечной инфекции и последующего снижения иммунитета.
- Нарушение кровообращения. Заболевания сердечно-сосудистой системы, слишком густая или жидкая кровь, являются причинами замедления обмена веществ в коже и расстройства ее функций.
- Смена климата и погодных условий. Способствует нарушению микрофлоры кожи и повышает риск развития инфекционного процесса.
- Нарушение кислотно-щелочного баланса кожи. Особенно стрептококки активно размножаются при измененном pH кожи (защитный липидный слой, образуется за счет объединения отмерших клеток и вещества, которое выделяют на поверхность кожные железы). Нормальный pH составляет от 5,2 до 5,7 Ед, благоприятный для микробов pH — от 6 до 7,5 Ед.
- Контактный путь передачи. Стрептодермия заразное заболевание. И если у ребенка иммунитет ослаблен, а на коже есть микротравмы, то существует 100% вероятность того, что заражение может произойти посредством предметов гигиены, игрушек, общения с инфицированными людьми (чихание, кашель, крик), укусов насекомых.
- Нервное расстройство, стресс. Когда организм человека находится в стрессовом состоянии, его кожа претерпевает изменения. Она становится слишком сухой или слишком жирной, что в обоих случаях благоприятствует размножению стрептококков. Последние питаются углеводами и аминокислотами, выбрасывая в организм побочные продукты в виде токсинов и кислот.
В нижеследующем видео врач-дерматолог расскажет более подробно о причинах возникновения стрептодермии у детей. Вы также узнаете, когда появляется необходимость в карантине и сколько он может длиться:
Классификация патологии
Стрептодермическая сыпь имеет разное место локализации (поражает кожу лица, шеи, рук, ног). Отличается глубиной проникновения элементов. У разных детей заболевание может возникать и протекать по-разному. Данные факторы стали причиной того, что патологию разделили на следующие виды.
Контагиозное (передающееся) импетиго
Заболевание ограничивается поражением верхнего слоя кожи. Возбудителями патологии являются опасные для человеческого здоровья бета-гемолитические стрептококки группы А (способны вызвать скарлатину, ревматизм, ангину). Микробы проникают во внутрь верхнего слоя кожи через микроскопические повреждения.

Примечание. Импетиго часто возникает у детей, живущих в районах с теплым влажным климатом, на фоне несоблюдения правил гигиены и расчесов после укусов комаров. У зараженного этой болезнью ребенка увеличиваются и болят лимфоузлы.
При определенных условиях заболевание осложняется присоединением к стрептококковым микроорганизмам стафилококков. Микробы попадают на пораженную кожу из носоглотки (при кашле или чихании). Получается, что контагиозное импетиго имеет два типа возбудителей, источниками которых являются отдельные патологические очаги.
Узнать больше о таком заболевании, как импетиго вы сможете из этой статьи.
Оба типа микроорганизмов обнаруживаются при бактериологическом обследовании вначале заболевания. В дальнейшим результаты лабораторных анализов показывают присутствие в обследуемом микро фрагменте больной кожи только стафилококков, хотя стрептококки тоже есть.
Симптомы
Стадии развития контагиозного импетиго:
- Вначале на коже появляются болезненные ярко-розовые пятна, они быстро превращаются в пузыри и пустулы с гноем.
- Спустя время гнойники вскрываются, на их месте образуются золотистые корочки.
- После удаления засохших корочек на коже можно наблюдать красные мокрые пятна, по их контуру появляются все новые гнойные пузыри. Именно такие кольцевые бляшки являются основным характерным симптомом контагиозного импетиго.
Лечение
Вышеописанный патологический процесс протекает вяло и разрешается самостоятельно в течение 2-3 недель. Но, чтобы исключить распространение инфекции среди детей, больной все таки должен пройти необходимое лечение. Общая схема излечения импетиго включает в себя следующие пункты:
- Гигиена. Постоянное содержание кожи в чистоте тормозит развитие инфекции. Больной должен использовать для ежедневного мытья тела пену бактерицидного мыла (подойдет дегтярное). С целью удаления корочек делать компрессы 3-4 раза в день с жидкостью Бурова.
- Местные антибиотики. После удаления корочек на инфекционные очаги накладывают мазь, изготовленную на основе антибиотика эффективного в отношении стафилококков и стрептококков («Мупироцин»).
- Системная антибиотикотерапия. Данная схема лечения применяется в запущенных случаях, способствует более быстрому подавлению инфекции и восстановлению кожи. Обычно больным назначают антибиотики широкого спектра действия из группы пенициллинов, цефалоспоринов или фторхинолонов (таблетки, суспензия, инъекции).
Простой (белый) лишай
Другое название болезни: эритематозно-сквамозная стрептодермия. В группу риска по ее возникновению входят дети детсадовского и школьного возраста. Нередко простой лишай появляется в сопровождении другой формы стрептококковой патологий, например, одновременно с заедами, но может возникать и самостоятельно.

Симптомы эритематозно-сквамозной стрептодермии:
- Патология появляется на открытых участках кожи (на щеках, ушных раковинах, чуть реже на конечностях) в виде белых пятен как маленьких, так и крупных с четкими и нечеткими контурами.
- Лишайные пятна могут сливаться воедино, образуя обширные поражения.
- Пятна белого лишая отличаются от других его видов серовато-белой чешуйчатой поверхностью.
- Патологические очаги могут шелушиться, но чаще всего их шелушение незначительно. В таких случаях единственным симптомом лишая становится его серовато-белый оттенок, что особенно заметно у загорелых людей.
- Данная форма стрептодермии имеет вялотекущий характер и частые рецидивы (возвращение заболевания после наступившего выздоровления).
- Чаще всего больных тревожит только косметический дефект, реже легкий зуд.
Лишай — это заразное заболевание, которое имеет стадии развития. Как определить на какой стадии заболевание чем его лечить — об этом в этой статье.
Рекомендации по лечению:
- Белая ртутная мазь 2-3% — обладает антисептическим и противовоспалительным эффектом.
- Мазь тетрациклиновая 3% — является антибиотиком широкого спектра действия, подавляет развитие инфекции.
- Стрептоцид линимент 5% — активен по отношению к стрептококкам.
Обратите внимание! Если белые пятна на лице долго не пропадают, то вам следует обследоваться у врача на другие кожные болезни с похожими симптомами (микоз кожи, атопический дерматит).
Буллезное импетиго
Разновидность стрептодермии. Отличается от других ее форм появлением на коже конечностей безболезненных пузырьков с гнойным содержимым. У маленьких детей патология появляется по причине еще не полностью сформированного иммунитета. Риск инфицирования возрастает, если ребенок воспитывается в тесном детском коллективе, где при малейшем отклонении от правил гигиены происходит распространение стрептококков и стафилококков.
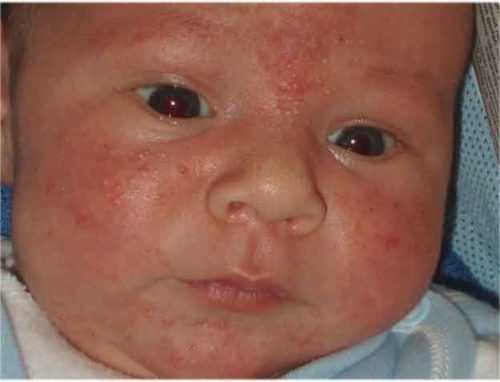
Симптомы буллезной стрептодермии, по которым можно распознать развитие болезни у ребенка:
- На коже появляются красные пятна и волдыри с гноем.
- Волдыри вскрываются, из них выходит гной, после его подсыхания образуются желтые корочки.
- Происходит отслоение корочек, на их месте появляются красные пятна.
- Инфекционные очаги заживают (при адекватном лечении) без рубцов.
Примечание. При буллезной стрептодермии отсутствует болезненность. У пациента может возникнуть зуд, иногда происходит увеличение расположенных вблизи гнойной сыпи лимфатических узлов. Так как заболевание очень заразное, родители должны постоянно следить, чтобы ребенок не расчесывал пораженные места, иначе инфекционные очаги начнут появляться на здоровых участках кожи.
Общепринятая схема лечения:
- При обширном поражении кожи гнойной сыпью врач назначает антимикробную терапию. Инъекции бензилпенициллина (дозировка подбирается с учетом массы тела и возраста ребенка). Возможно назначение тетрациклина, цефалоспорина.
- Прокол волдырей, удаление гноя, обработка анилиновым красителем или фукорцином. Процедуру должны проводить медики 2 — 3 раза в сутки.
- На гнойные корки накладывают повязки с мазями на основе антибиотиков («Левомеколь»). После отслаивания корочек на пораженные участки распыляют антисептик (хлоргексидин биглюконат) и антибактериальную присыпку («Банеоцин»).
Для справки: антисептическая присыпка «Банеоцин» рекомендуется к использованию в профилактических целях.
Турниоль (инфекция ногтевых валиков)
Одна из самых распространенных форм стрептодермии у детей, при которой инфекция поражает ткани окружающие ноготь. Появлению заболевания способствуют заусеницы, порезы и другие травмы кожи на пальцах вблизи ногтей.
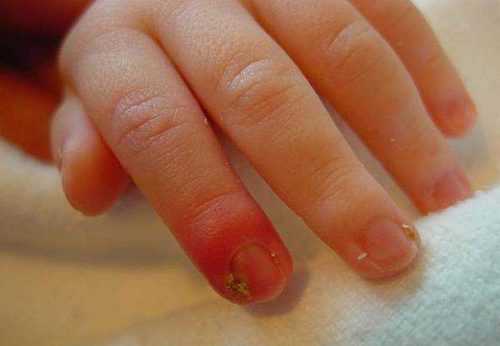
Стрептококки способны проникнуть в кожу даже через микроскопические повреждения, после чего заболевание проявляет себя следующим образом:
- Ногтевая (дистальная) фаланга пальца отекает и начинает болеть.
- Вокруг ногтя появляется подковообразный волдырь с мутным гнойным содержимым.
- Когда пузырь вскрывается, на его месте образовывается эрозия.
Обратите внимание! При отсутствии своевременного лечения может произойти отторжение ногтевой пластины. В сложных случаях процесс сопровождается воспалением лимфоузлов и общим недомоганием.
Избавить ребенка от стрептодермии ногтевых валиков можно в домашних условиях, но это в том случае, когда заболевание только начинает развиваться (1 и 2-й день):
- Возьмите антибактериальное жидкое мыло (дегтярное), добавьте его в теплую воду (1:1). Попросите ребенка пусть он подержит в ней больные пальчики 15 — 20 минут. Процедуру проводите ежедневно (3 раза в день) до выздоровления. С этой целью можно использовать и 0,05% спиртовой раствор хлоргексидина.
Важно! Если инфекция распространилась под ноготь, ничего не предпринимайте без рекомендации врача.
Ангулит (заеда)
Данная форма стрептодермии имеет и другие названия: стрептококковая заеда, ангулярный стоматит, щелевидное импетиго. Заболевание появляется в уголках губ (ближе к слизистой оболочке), как только у ребенка ослабевает иммунитет, что часто случается на фоне простуды или дефицита витаминов в организме.

Стадии появления стрептококковых заед в уголках губ:
- Вначале патология представляет собой мелкие тонкостенные пузырьки.
- В течение нескольких часов пузырьки лопаются, а на их месте остаются влажные болезненные трещинки.
- Затем ранки покрывают кровянистые гнойные струпья.
Обратите внимание! Если вы задумаете убрать гнойные корочки с помощью примочек, то не стоит этого делать, так как в течение пары часов они вновь образуются на мокнущей ране.
Рекомендации по лечению:
- Прижигайте стрептококковые заеды сразу, как только ребенок почувствует в уголках губ зуд и боль. Заеду и кожу вокруг них можете обрабатывать раствором фукорцина.
- Если заболевание долго не проходит, то для излечения стрептококковых ран нужно применить местные антибиотики. С этой целью можно использовать тетрациклиновую мазь, наносите средство 2 — 3 раза в сутки на ранки.
- В период лечения обязательно кормите ребенка продуктами, которые содержат витамины группы В (мясо птицы, твердый сыр, рыба, орехи). Временно исключите из меню малыша сладкое, так как при повышенном уровне глюкозы в крови стрептококки начинают размножаться быстрее.
Заеды имеют разные причины происхождения. Поэтому и лечение исходя из этого назначается разное.
Стрептококковая опрелость
Патология поражает кожу новорожденных детей в тех местах, где есть складочки (шея, подмышки, за ушками, паховая область). Чаще всего опрелости появляются при неправильном уходе за кожей ребенка, а также являются результатом длительного ношения влажной грязной одежды.
До появления стрептококковой опрелости патология проходит несколько этапов:
- Первая стадия: покраснение кожи. При условиях надлежащей гигиены (ежедневное промывание складочек кожи, вытирание насухо) и использовании детской антибактериальной присыпки («Банеоцин») или крема («Бепантен»), раздражение проходит за 1 — 2 дня.
- Вторая стадия: при отсутствии лечения на воспаленной коже появляются микротрещинки, через которые внутрь начинают проникать стрептококки. Залечить трещины и исключить развитие заболевания, поможет промывание кожи отваром череды (см. рецепт ниже) и использование крема «Лановит».
- Третья стадия: патология приобретает запущенную форму. На коже появляется мокнутие (сукровица сочится из трещин, препятствуя заживлению) и гнойнички. Лучше, если лечение назначит врач. В таких случаях специалист прописывает маленьким пациентам примочки на основе антисептических растворов (резорцин, фурацилин) и мазь с антибиотиком, которую врач подбирает с учетом возраста и общего состояния малыша («Левомеколь», «Пантенол», «Банеоцин»).
Важно! Самолечение стрептококковой опрелости у ребенка может привести к тому, что заболевание станет носить хронический характер, т.е. после излечения будет вновь появляться, как только тому будут сопутствовать подходящие условия.
Как ставят диагноз?
Чтобы диагностировать стрептодермию у детей врач проводит осмотр и назначает сдачу анализов. Процесс проходит по следующей схеме:

- Специалист осматривает кожу пациента на наличие первичных (волдыри) и вторичных (трещины, эрозии, корочки) элементов сыпи. Таким образом определяется срок давности заболевания и степень его тяжести.
- С целью уточнения типа возбудителя инфекции, а также их проверки на восприимчивость антибиотиков, проводят бакпосев содержимого волдырей или соскоба с пораженной кожи.
- Если стрептодермия у ребенка носит хроническую форму, то врач может назначить копрограмму (исследование кала), сдачу анализов крови на гормоны и сахар. УЗИ органов брюшной полости больного.
Лечение хронической стрептодермии
Хроническую форму стрептодермии у детей лечат комплексно, с учетом возраста ребенка применяют:
- Антибиотики. Детям назначают препараты с наименее токсичным эффектом пенициллины и макролиды («Амоксициллин», «Сумамед») .
- Пробиотики. Препараты восстанавливающие микрофлору кишечника, необходимы после приема антибиотиков («Бифидумбактерин», «Лактобактерин»).
- Поливитамины. Принимать от 1 до 2 месяцев, затем перерыв и повтор («Компливит», «Мульти-Табс»).
- Иммуномодуляторы. Особенно необходимы при длительной стрептодермии («Ликопид», «Имунофан»).
- Мази с антибиотиками и антисептические растворы. Обрабатывают пораженную кожу 2 раза в сутки раствором хлоргексидина или марганцовкой. Мази наносят 2 — 3 раза в день («Левомеколь», эритромициновая).
- Физиопроцедуры. Курсы ультрафиолетового облучения (УФО), позволяют повысить местный иммунитет (сопротивляемость кожи к инфекции).
С правилами лечения стрептодермии у детей (какие нужно применять антибиотики, антигистаминные средства для снятия зуда, антисептики) вы сможете ознакомиться, просмотрев следующее видео:
Профилактика: основные правила
Дети после заражения стрептодермией становятся разносчиками инфекции. По этой причине данную форму патологии часто диагностируют в организованных коллективах (детские сады, школы, спортивные секции).

Поэтому родители должны научить своих детей с малолетства следовать озвученным ниже мерам предосторожности:
- Не идите на контакт с людьми, у которых присутствует гнойная сыпь на коже.
- Всегда тщательно мойте руки после общения с животными, после посещения туалета или по возвращению с улицы.
- Обрабатывайте кожу перекисью, йодом или зеленкой, как только на ней появляется царапина или ранка.
- Не забывайте, что правильное питание является залогом стойкости иммунитета.
- Постарайтесь избегать стрессовых ситуаций, которые также могут пошатнуть иммунитет и тем самым сделать вас уязвимыми перед микробами.
Народные средства
Если вы приняли решение избавить своего ребенка от стрептодермии с помощью народных средств, то сделать это можно с помощью компрессов из травяных отваров. Ниже представлены рецепты, в которых использованы компоненты с низкой аллергенной активностью.

Важно! Лучше, если лечение стрептодермии народными средствами вы используете как дополнение к медикаментозному, иначе есть риск, что кожное заболевание перерастет в хроническое.
Отвар из коры дуба
Ингредиенты:
- Измельченная дубовая кора — 1 ст.л.
- Вода — 0,5 л.
Как приготовить: положите кору в эмалированную кастрюльку, залейте холодной водой. Поставьте емкость на огонь и доведите состав до кипения. Убавьте огонь на минимум и оставьте отвар на 30 минут.
Как использовать: процедите остывшей отвар, применяйте его для компрессов утром и вечером.
Результат: средство обеззараживает и обезболивает пораженную стрептококками кожу.
Лекарство из череды
Ингредиенты:
- Череда — 20 г.
- Вода — 300 мл.
Как приготовить: возьмите стеклянную тару (баночка 0,5 л), положите в нее траву и залейте ее водой. В течение 40 минут варите состав на паровой бане. Как только лекарство остынет, процедите.
Как использовать: утром и вечером промывайте отваром пораженную кожу, делайте примочки.
Результат: отвар из череды снимает воспаление, подавляет развитие болезнетворных микробов.
Настойка из ноготков
Ингредиенты:
- Цветки календулы лекарственной — 1 часть.
- Медицинский спирт — 1 часть.
- Очищенная вода.
Как приготовить: положите цветки в стеклянную банку, залейте спиртом, дайте лекарству настояться в темном месте 5 полных суток. Процедите.
Как использовать: возьмите сколько нужно спиртовой жидкости для промывания ран, вызванных стрептодермией, и разбавьте ее таким же количеством воды. Промывайте язвы утром и вечером.
Результат: средство обеззараживает и подсушивает мокнущие раны.
Вопрос-ответ
Можно ли купать ребенка больного стрептодермией?
Лечение данной формы кожной болезни сводится к подсушиванию ран, поэтому мочить их нельзя. Промывайте водой с антибактериальным мылом здоровые участки кожи, а для воспаленных используйте лекарственные отвары (см. раздел «Народные средства»).
Как быстро восстановить кожу после стрептодермии? Что нужно, чтобы она приобрела здоровый оттенок?
С этой целью делайте ребенку ежедневно ванны с отваром лекарственных трав. Используйте для заваривания череду, ромашку, шалфей, кору дуба, эти компоненты улучшат обменные процессы в тканях кожи и тем самым ускорят ее восстановление.
Инфекционные кожные болезни могут оставлять шрамы, как избежать этого?
Рубцевание может появиться, когда больному вскрывают прыщи. Старайтесь лечить кожу ранозаживляющими мазями («Левомеколь») и антисептическими растворами (марганцовка), которые будут подсушивать кожу.
Что должно входить в меню больного ребенка?
Список рекомендованных продуктов:
- Это в первую очередь антиоксиданты, которые обеспечивают здоровье клеткам организма. Свежие ягоды: малина, клубника, ежевика, клюква.
- Белокочанная капуста — является натуральным антибиотиком.
- Морковь — антиоксидант и источник каротина, стимулирующего рост клеток кожи.
- Молочные продукты — способствуют восстановлению эпидермиса и иммунитета.
- Бульон из курицы и овощей. Каши из риса, гречки. Блюда полезны для кожи, так как содержат витамины, аминокислоты, магний, железо и др. микроэлементы.
- Зелень (сельдерей, петрушка) — источники железа, магния и витамина С.
Запрещенные продукты: все сладкое, жареное, соленое, копченое и острое.
Можно ли ребенку сразу после излечения стрептодермии ходить в бассейн?
Сразу после выздоровления в профилактических целях делайте ребенку травяные ванны. А плавание в хлорированной воде бассейна не рекомендуется, так как она сушит и раздражает кожу.
Что запомнить
- Стрептодермия у детей появляется по причине снижения иммунитета и дефицита витаминов.
- Заболевание имеет много видов, поэтому прежде чем лечить ребенка, пройдите осмотр у врача, который назначит схему лечения.
- Никогда не прокалывайте гнойные пузыри, иначе стрептококковая инфекция поразит здоровые участки тела. Такие операции должен проводить только врач.
- Кожные заболевания у детей можно лечить народными средствами, но лучше, если домашние рецепты будут выступать как дополнение медикаментозной терапии.
- Чтобы исключить появление стрептодермии у вашего малыша, приучите его к здоровому питанию и соблюдению правил гигиены.
nashdermatolog.ru
Стрептодермия у детей: симптомы, виды, диагностика, лечение
Стрептодермия — это заболевание, вызываемое стрептококками. Оно может проявляться у людей всех возрастов: для развития стрептодермии достаточно присутствия стрептококков на участке поврежденной кожи со сниженным местным иммунитетом. Однако дети намного более склонны к заболеванию стрептодермией: физическая активность и несовершенство двигательных функций провоцируют более частое повреждение кожных покровов (ссадины, царапины, порезы), а незрелая иммунная система и некоторые сложности с личной гигиеной в детском возрасте способствуют размножению стрептококков.
Как может выражаться стрептодермия у детей? О ее формах, симптомах и методах лечения рассказывает портал MedAboutMe.
Стрептодермия у детей: что провоцирует начало заболевания

Стрептококк — микроорганизм с широким спектром возможных вариантов вреда, которой он может принести человеку. Стрептококки вызывают не только стрептодермию, они служат также причиной для развития скарлатины, стрептококковых ангин, бронхитов, миокардитов, могут провоцировать развитие рожистого воспаления, менингитов, гломерулонефрита и так далее.
Мы контактируем со стрептококками ежедневно: они могут временно или постоянно жить на коже, в ЖКТ, на слизистых поверхностях и в дыхательных путях. Стрептококк — условно патогенный микроорганизм. Это означает, что человек с высоким иммунитетом может быть пожизненным носителем стрептококковой инфекции, но иммунная система защитит его от развития заболеваний.
Для развития стрептодермии кожа ребенка должна иметь какие-либо повреждения. Чаще всего ими становятся царапины, заусенцы, расчесы в местах укусов насекомых, опрелости у маленьких детей. Иногда стрептодермия начинается на участке без видимых ран, однако это означает лишь, что кожа в данном месте имеет микротравмы, трещины, незаметные глазу.
При попадании в рану стрептококки начинают бурно размножаться, вызывая гнойно-воспалительный процесс. Выделяют три пути передачи стрептококков: бытовой, контактный и воздушно-капельный.
Микроорганизмы могут уже присутствовать на коже ребенка, попасть при бытовом контакте от носителя через полотенце, игрушки, одежду, постельное белье, посуду, а также физические прикосновения. Нередко встречается и путь передачи инфекции от больного человека, причем необязательно с диагнозом «стрептодермия». Ангина, скарлатина, фарингит могут также провоцировать развитие стрептодермии у контактировавшего с больным ребенка, и в этом случае стрептодермия будет развиваться быстрее, а процесс ее лечения станет более длительным.
Виды и симптомы стрептодермии: различные поражения кожи

Несмотря на то, что стрептодермия развивается на кожных покровах, симптомы заболевания распространяются на весь организм и общее самочувствие ребенка. К ним относят:
- Повышение температуры, изредка до субфебрильных показателей, однако обычно дети реагируют на стрептококковые токсины значительной гипертермией;
- болезненную ломоту в теле, головные боли, дискомфортные ощущения в мышечных и суставных тканях;
- тошноту, рвоту, снижение аппетита, ухудшение общего самочувствия ребенка;
- увеличение лимфоузлов рядом с местами внедрения стрептококков.
В соответствии с внешними проявлениями и некоторыми иными характеристиками различают несколько форм стрептодермии. Наиболее распространенной формой в детском возрасте является стрептодермия носа, разновидность стрептококкового импетиго. При данном заболевании сначала участок кожи краснеет, формируется пузырь с жидкостью. После ее самопроизвольного излития на месте пузыря образуется желтая корочка.
Данная форма считается достаточно легким для терапии вариантом заболевания, так как локализуется исключительно на поверхности кожных покровов. Что, однако, не исключает ее затяжного характера, частых рецидивов, осложнений и негативного влияния на организм малыша.
Щелевидное импетиго хотя бы понаслышке знакомо каждому. Это «заеды», трещины в уголках губ, начинающиеся с маленького пузырька и перерастающие в болезненные щелевидные ранки.
Болезнь протекает стремительно, и обычно не требует специфического лечения. Однако при хроническом щелевидном импетиго необходима системная терапия.
Стрептококковая опрелость наиболее характерна для грудничков и детей ясельного возраста. Вторичное поражение кожи стрептококками в месте имеющихся опрелостей чаще всего возникает в области кожных складок и достаточно долго излечивается.
Ногтевой панариций, вызываемый стрептококковой инфекцией, поражает кожу вокруг ногтя, чаще всего развиваясь в месте заусенцев, ран и трещин кутикулы. Подобное заболевание без курса терапии может приводить как к потере ногтевой пластины, так и к распространению инфекции по всему организму.
Эритематозно-сквамозная стрептодермия нередко принимается родителями за проявления аллергических реакций и дерматитов. Сухая шелушащаяся кожа, пятна розово-желтого цвета, располагающиеся чаще всего на лице, не приносят сильного дискомфорта ребенку, однако являются заразной формой стрептодермии.
К тяжелым формам стрептодермии у детей также относят буллезное импетиго и вульгарную эктиму.
Лечение стрептодермии: нужны ли антибиотики?

Нередко родители пытаются лечить стрептодермию методами альтернативной, или народной медицины: отварами ромашки, календулы, коры дуба. Подобная терапия хотя и не отвергается специалистами, однако может лишь облегчить состояние ребенка, но не избавить от стрептококков.
Для лечения стрептодермии в первую очередь назначают антисептические растворы местного нанесения, такие, как перекись водорода, раствор бриллиантовой зелени, борной кислоты, салициловый спирт, фукорцин.
Препараты, содержащие антибиотики, применяются по назначению врача. Как правило, единичные случаи легких форм стрептодермии проходят на фоне антисептической обработки и соблюдения правил гигиены. О необходимости присоединения антибиотикотерапии родителям сообщит доктор.
К антибиотикам местного действия относятся такие мази, как Левомеколь, тетрациклиновая, эритромициновая, линкомициновая мазь, Банеоцин, Синтомицин и другие. В некоторых случаях, если дети испытывают сильный дискомфорт, зуд, пытаются расчесывать пораженные участки, к мазям с антибиотиками добавляют антигистаминные препараты.
Антибиотики для приема внутрь и гормональные мази назначают в случае тяжелого, затяжного характера заболевания, не поддающегося терапии обычными методами. Надо помнить, что лечение стрептодермии требует усиленных правил соблюдения личной гигиены не только, чтобы избежать заражения других членов семьи, но и чтобы не допустить распространения инфекции у больного, предотвратить рецидивы и хронические формы заболевания.
medaboutme.ru
Стрептодермия у детей (импетиго) — лечение, диагностика и симптомы
Стрептококковое импетиго или стрептодермия у детей является одной из наиболее распространенных форм стрептодермии. Источниками заражения чаще всего бывают больные, страдающие от поражений кожи заболеваниями стрептококковой этиологии. Было установлено определенная связь между стрептодермией и скарлатиной у детей. Врачи заметили, что при повышении заболеваемости скарлатиной очень часто наблюдается увеличение количества детей, страдающих стрептодермией.
 Импетиго у детей
Импетиго у детейИнфекция может передаваться ребенку через окружающие предметы (белье, одежда), игрушки, а также через инфицированные руки. Возбудитель заболевания могут переносить также насекомые и инфицирован пыль. Известно, что достаточно недавно в Великобритании среди юношей были частые вспышки стрептококкового импетиго, причиной возникновения которых была значительная зараженность стрептококком пыли в спальнях и гимнастических залах. Несоблюдение правил гигиены детьми и подростками довольно часто становится причиной распространения импетиго.
Кроме перечисленных выше причин, к появлению стрептодермии у детей также приводят повреждения слизистых оболочек и кожи, которые возникают во время почесывания детей, больных зудящими видами дерматозов. К повышению активности течения импетиго у детей может привести мацерация эпидермис выделениями из носовой полости, если у ребенка ринит, или ушной раковины, если у ребенка отит. Хотя и любые другие отклонения иммунологической реактивности детского организма, часто имеют место при инфекционных заболеваниях, анемии у ребенка, желудочно-кишечных расстройствах, гипотрофии у детей, также могут быть вероятным одним патогенетическим фактором импетиго.
Первым проявлением стрептодермии у ребенка является образование небольшой по размеру красно-розового пятна, поверхность которой через пару часов превращается в фликтена (пузырь) величиной с лесной орех. Внутри пузыря является серозно-гнойная или серозная жидкость. Вокруг он окружен бледным розовым венчиком. Число таких пузырей быстро растет, что говорит о наличии аутоинокуляции. Продолжительность эволюции одного пузыря составляет от 5 до 7 дней. Параллельно с появлением новых фликтен наблюдаются эрозии, раскрыты пузырьки и тосте рыхлые корки серо-желтого оттенка. Белый тонкий венчик, образуется вокруг рогового слоя по периметру является остатком фликтены, а после отторжения корок наблюдается неустойчивая эритема, однако атрофии и рубцов при этом не бывает. При образовании большого числа пузырей, в процессе их слияния, обычно наблюдаются кольцеобразные фигуры на поверхности кожи (цирцинарне импетиго).
Чаще всего заболевание у детей локализуется на незащищенных одеждой участках кожи (руках, лице). В случае неправильного или несвоевременного лечения стрептодермия может распространиться на другие участки кожи и длиться значительно дольше. Большинство распространенных форм стрептодермии у детей иногда сопровождаются полиаденитом и нарушениями нормы периферической крови (анемизация, лейкоцитозом, повышением СОЭ, нейтрофилезом). Достаточно часто у детей при стрептодермии увеличивается температура тела до 38 градусов, особенно часто это наблюдается вечером. В отдельных случаях заболевание осложняется гломерулонефритом. В связи с этим каждому ребенку, болеет стрептодермия, особенно в случае длительного течения, рекомендуется периодически делать анализ периферической крови и анализ мочи.
Стрептококковой и стафилококковой смешанную стрептодермия у детей принято называть вульгарным импетиго. Такая контагиозная форма достаточно часто повторно развивается при различного рода зудящих дерматозах (чесотке, экземе, нейродермите и т.п.). Вульгарное импетиго у ребенка иногда возникает после травмы и мацерации кожи разного рода выделениями (с гениталий, носа, ушных раковин и слюны из ротовой полости). В связи с наличием стафилококка содержание фликтены, что изначально образуется, становится гнойным и мутным. После высыхания секрета образуется толстая зелено-желтая корка, а под ней проходит эпителизация. После полного заживления (обычно от 1 до 2 недель) на коже видны эритематозные пятна и временная пигментация – типичный признак стрептококкового импетиго.
Учитывая тот факт, что импетиго достаточно контагиозной болезнью, пораженных стрептодермией детей необходимо отделять от здоровых детей, что поможет избежать вспышки эпидемии в детском коллективе.
В зависимости типа патологии и локализации заболевания, а также от общего самочувствия ребенка, в сфере медицины принято различать по клиническим признакам несколько типов стрептококкового импетиго.
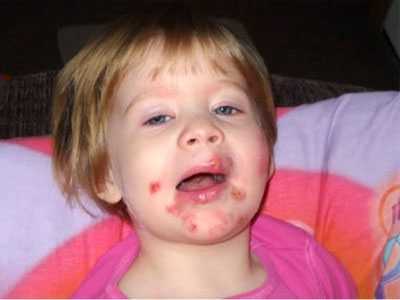 Симптомы стрептодермии у ребенка
Симптомы стрептодермии у ребенкаПузырно (буллезная) импетиго
Эта форма заболевания может проявляться в виде многих пузырей при вялом течении, а может иметь вид всего нескольких напряженных пузырей размером от лесного ореха до куриного яйца. В любом случае пузыре окружены розовым венчиком и наполненные серозным мутным содержимым. После их растрескивания остаются эрозии, поверхность которых покрыта листовидными корками, вокруг которых наблюдаются остатки покрытия пузыря. В большинстве случаев эта форма болезни поражает тыльные стороны кистей и нижние конечности ребенка, хотя может распространяться и на другие участки тела. Буллезная импетиго следует отличать от ювенильного Пемфигоид и герпетиформного дерматоза. При перечисленных заболеваниях пузыре возникают в складках в паху и бедер, им свойственна склонность к скоплению. При лечении антибиотиками буллезная импетиго быстро исчезает.
Еритемато-сквамозная стрептодермия
Во время течения этой сухой формы импетиго на поверхности лица (обычно в области челюсти, щек, вокруг рта, иногда на туловище и конечностях) формируются круглые или овальные пятнистые очаги. Кожа в этих местах приобретает белый или розовато-красного оттенка, она покрывается отрубевидное чешуйками. После применения ультрафиолетовых лучей чешуйки светлеют и отпадают, а вокруг них кожа приобретает темный оттенок, что придает поверхности кожи в месте нахождения очагов пестрый вид. Иногда дети могут чувствовать незначительное зуд. Этот вид стрептодермии может сочетаться с другими формами импетиго, особенно часто с заушной стрептодермией. Обострение болезни наблюдается осенью и весной. Детей пораженных этим заболеванием необходимо отделять от здоровых, чтобы не было эпидемий и массовых поражений стрептодермией.
Поверхностный панариций (турниоль)
При этой форме стрептодермии у детей (tourne – круг) фликтены формируются вокруг ногтей одного или сразу нескольких пальцев рук. Они образуются на воспаленной основе. Фликтены сначала наполненные серозной жидкостью, которая впоследствии превращается в гнойный экссудат. Затем пузыре раскрываются, оставляя подковообразную эрозию, окружающей ноготь. Как правило, пораженные фаланги пальцев у детей отекают и болят. В отдельных случаях происходит отторжение ногтевой пластины. Во время течения этой формы стрептодермии дети часто жалуются на плохое самочувствие, у них может увеличиваться температура до 37,8 градуса, ощущаться озноб. Также могут увеличиваться в размерах локтевые лимфоузлы. Достаточно часто турниоль протекает на фоне других форм импетиго у детей.
Интертригинозная стрептодермия
Вблизи краев крупных складок кожи образуются фликтены размером с лесной орех, постепенно сливаются друг с другом. После разрушения фликтен на их месте образуются мокрые эрозивные участки розового или красного оттенка с четкими фестончатыми краями и бордюром из эпидермиса, отслаивается. Вокруг таких очагов наблюдается отсев пиококковой элементов. При этом чаще всего у ребенка поражаются складки кожи за ушами, где отчетливо проявляется гиперемия и образуются болезненные линейные трещины. Затем, когда острые воспалительные явления угасают, возникает отрубевидное шелушение со скоплением буро-желтых корочек. Такая стрептодермия в основном бывает у детей, страдающих нейродерматите или экземой, что может значительно осложнять течение заболевания. Интертригинозная стрептодермия у детей чаще бывает при повышенной потливости, паратрофии, сахарном диабете или при ожирении. Заболевания требует проведения дифференциальной диагностики с исключением кандидоза складок, которому характерно присутствие Candida в видсивних элементах и очагах поражения.
Папуло-эрозивная стрептодермия
Сифилоподибне папулезная импетиго или папуло-эрозивная стрептодермия – это одна из разновидностей пеленочного дерматита. Заболевание возникает у грудных детей, причем чаще всего сразу после рождения. Причиной развития этой формы стрептодермии у детей является раздражение кожи аммиаком, присутствующий в смоченных мочой пеленках. Очень важное значение это имеет при ацидозе у ребенка, имеет рахит, ведь количество аммиака в моче увеличивается, а также в случаях, когда ребенок вскармливается коровьим молоком (бактерии, выделяющие аммиак, интенсивно размножаются в испражнениях, для которых характерно щелочная среда) . Такая форма дерматоза на основе клинического течения и результатов бактериологического анализа относится к стрептококкового импетиго. Однако, как показывает практика, с участков поражения достаточно часто высевают также стафилококки.
Характерными признаками папуло-эрозивно стрептодермии является поражение кожи на ягодицах ребенка, промежности, гениталий, задней и внутренней поверхности бедер в форме твердых на ощупь папул размером с горошину, имеющих красный или синюшный оттенок. Их поверхность постепенно покрывается фликтена, которые после разрушения оставляют корочки и эрозии. Характерными признаками является распространение высыпаний по периферии и присутствие острых воспалительных явлений вокруг папул. Сначала при образовании сыпь похожа на сифилитические папулы, однако отличается отсутствием распространения на слизистую и ряда других патологических изменений, которые присущи сифилиса. При соответствующем уходе за ребенком и проведении внешней дезинфекционной терапии стрептодермия исчезает довольно быстро.
Вульгарная эктима
Эта болезнь представляет собой одну из язвенных форм стрептодермии у детей, однако при проведении микробиологических исследований часто оказывается стрепто- стафилококковая флора. Вульгарная эктима у ребенка вызывает уменьшение общей реактивности организма после развития таких заболеваний, как коклюш, корь, ветряная оспа, кишечные инфекции, сахарный диабет, гиповитаминоз, а также различных заболеваний крови и пищеварительной системы. Важная роль в данном случае отводится правильному гигиеническому уходу за кожей, очистке ее от загрязнений, исключении повреждений кожи и ее расчесывание после укусов насекомых.
Сыпь у ребенка чаще всего возникает в виде нескольких (от 1 до 10) фликтен на ягодицах, нижних конечностях, а также иногда на руках и туловище. Сначала образуются пустулы, фликтены или болезненный ограниченный инфильтрат, после чего остается буро-желтая корка, прикрывающая язву, которая в отдельных случаях может достигать подкожной клетчатки. Такие язвы почти безболезненные, им свойственна круглая или овальная форма, отечность по краям, кровоточивость и гнойные слизистые выделения. Через несколько недель эти язвы очищаются от гноя и на их месте образуется поверхностный или глубокий рубец.
Дифференциальный диагноз
Для импетиго характерно более острое течение без образования рубцов и язв. Фурункулы при импетиго более болезненные, а после их разрушения отходит стержень. В случае коликвативного туберкулеза течение заболевания более вялый, образования пустул не наблюдается, нет острых воспалительных явлений. Результаты проб с туберкулином положительные. При сифилитическую эктимы крае более плотные, вокруг отсутствует ободок из рогового слоя отслаивается, а также присутствует ряд признаки, которые присущи для сифилиса. Результаты серологических реакции крови ребенка всегда положительные.
Рожа у ребенка (рожа) – это стрептококковое острое заболевание кожи и подкожной клетчатки. Продолжительность инкубационного периода может быть от нескольких часов до нескольких суток. Особенно тяжелое течение рожи в малых (до 3 месяцев) и новорожденных детей. Инфекция попадает в организм ребенка, как правило, через пупочную ранку или через область гениталий и анального отверстия. Иногда стрептококки могут попасть внутрь кожи и гематогенным путем, еще реже – через слизистую носа и ротовой полости.
Лечение стрептодермии у детей
При значительном ухудшении общего состояния и повышении температуры, если у ребенка лимфаденит, лейкоцитоз, лимфангит, увеличение СОЭ, а также при поверхностном панариции, торпидно-текущем импетиго, эктимы применяется терапия антибиотиками с предварительным проведением антибиотикограмы. Но даже к проведению бактериологического исследования, в связи с частой резистентностью стрептококков ко многим антибиотикам, детям назначают полусинтетический пенициллин или такие антибиотики, как линкомицин, гентамицин сульфат, фузидин-натрий, цепорин и другие подобные препараты. Параллельно проводятся инъекции полиглобулин или гамаглобулина, а также витаминов А, В, С. В случае эктимы и рожистом воспалении используются при необходимости трансфузии плазмы, крови, сердечные препараты, вливания альбумина и ультрафиолетового облучения. Детям следует ограничить употребление углеводов, поскольку их избыточное количество стимулирует расширение кокковой флоры.
При большинстве распространенных форм импетиго у детей пустулы и пузырьки открывают с последующим смазкой три раза в сутки 2% раствором бриллиантового зеленого или метиленового синего на 40-70% спирте. Скопление корок в районе волосистой части головы устраняют с помощью 2% салицилового вазелина, а для смазывания всех остальных поверхностей кожи используют 2% желтую или белую ртутную мазь вместе с 2-3% борной кислотой и 1% резорцином. Также возможно применение 5-10% нафталановой пасты или 2-3% мазь с метиленовым синим или бриллиантового зеленого. Мази, содержащие в составе сульфаниламиды и антибиотики, как правило, не используются, поскольку они могут вызвать у ребенка рецидивы аллергического дерматита. Не стоит применять наружно и кортикостероидные гормональные препараты параллельно с антибиотиками. Кроме этого, вазелин иногда вызывает раздражение кожи, поэтому значительно более благоприятная основа мази – 50% ланолина + 25% персикового масла + 25% воды.
При папуло-эрозивно стрептодермии следует обеспечить правильный уход за ребенком и правильно ее повивать. В качестве внешних средств используются 1-2% мази или водные растворы с метиленовым синим и бриллиантовым зеленым, а при накоплении корок назначается 2-3% нафталановых мазь. В случае заушной стрептодермии применяется 5% серная мазь, а трещины кожи в течение 2 недель регулярно обрабатывают 2% азотнокислым серебром.
 Лечение стрептодермии
Лечение стрептодермииПрофилактика стрептодермии
Очень важной считается профилактика стафилодермии и рожи у новорожденных детей. Профилактические мероприятия проводятся в течение антенатального, интранатального и постнатального периодов.
По антенатальной профилактики, то она сводится к повышению неспецифического иммунитета беременных женщин методом нормализации режимов труда, отдыха, питания и сна. Питание беременных женщин должно быть калорийным, полноценным, комплексным (состоять из молочных, растительных и мясных продуктов), богатым витаминами и минеральными солями. Во время тщательного обследования беременных акушером-гинекологом, дерматовенерологом, терапевтом, стоматологом, ларинголог, если были выявлены хронические или острые воспалительные заболевания (абсцессы, фурункулы, риниты, синуситы, стоматиты, гингивиты, отиты, пиелоциститы, тонзиллиты, холециститы, кариес зубов) нужно провести санацию очагов инфекции.
Учитывая, что стафилодермии чаще всего возникает у новорожденных при нарушении режима гигиены в родильных отделениях, нерациональной дезинфекции бытовых предмете (посуда, белье, халаты), недостаточной обработке рук медицинского персонала, несвоевременной изоляции больных матерей с детьми, очень важно строгое выполнение всех требований санитарно гигиенических режима и периодическое обследование работников для санации очагов пиококковой инфекции.
Работников медицины, имеют ангину, страдают от гнойничковых заболеваний, а также носителей стафилококка, запрещается допускать к родильных отделений. Эффективным методом профилактики стафилококковой инфекции является тщательное соблюдение действующего положения о временном закрытии роддомов дважды в год с целью их дезинфекции и проветривания. Также нужно соблюдать цикличности при заполнении палат в родильных отделениях, выполнять дезинфекцию помещений, обработку подушек и матрасов автоклавами, облучения комнат ультрафиолетовыми лампами. Если в роддоме вдруг было обнаружено возгорание гнойно-септической инфекции, его следует немедленно закрыть для проведения соответствующих мероприятий.
Детей, больных рожей и стафилодермии, нужно немедленно изолировать от здоровых новорожденных детей. С этой целью их переводят в специальный изолятор детской больницы или направляют в дерматологический стационар.
znaxar.info
Стрептодермия у детей: как лечить
Многие называют стрептодермию болезнью грязных рук. По сути, так оно и есть, ведь возбудителей заболевания связывают именно с антисанитарией. Но бывает, когда болезнь появляется у тех детей, в чистоплотности которых сомневаться вовсе не приходится. Даже при идеальных условиях и безупречном соблюдении гигиены младенца, риск инфицирования стрептококками и развитие стрептодермии существует. Это обусловлено тем, что иммунная система еще слабо развита и противостоять неблагоприятным факторам организм малыша не в состоянии. В любом случае, если вы услышали этот диагноз, повода для паники нет. Мы расскажем, что такое стрептодермия, что является причиной ее появления у детей и как бороться с этим недугом.
Что такое стрептодермия
Стрептодермией принято именовать инфекционное поражение кожи и слизистых оболочек, которое провоцируется стрептококковой флорой. Внешне заболевание проявляется гнойниками, густо усеивающими тело, особенно область лица и сгибы рук. Как правило, бактериальная инвазия происходит через грязные руки, одежду, предметы обихода. Кроме того, болезнь может развиться из банальной опрелости или механического повреждения.
Приучайте ребенка с малых лет к соблюдению гигиенических правил: мыть руки после улицы, туалета, ежедневно перед сном принимать душ, держать тело в чистоте. Следите за одеждой ребенка, чтобы она была чистой и опрятной. В жаркое время необходимо принимать душ по мере необходимости, иногда чаще одного раза. После купания в открытых водоемах также следует вымыть тело чистой водой с антисептическим мылом.
Причиной развития стрептодермии является на сам стрептококк, а его проникновение в уязвимый организм при совокупности ряда факторов, среди которых:
- несовершенство иммунной системы;
- перенесенное острое заболевание;
- несбалансированное питание, бедное витаминами группы А и Е;
- соприкосновение грязи с детским телом, вещами или игрушками;
- наличие на поверхности кожи повреждений, царапин, потертостей.
 Если ребенок ослаблен, часто болеет, у него плохой аппетит и отмечается дефицит витаминов в организме, риски подхватить стрептодермию у ребенка повышаются в несколько раз.
Если ребенок ослаблен, часто болеет, у него плохой аппетит и отмечается дефицит витаминов в организме, риски подхватить стрептодермию у ребенка повышаются в несколько раз.
Как начинается стрептодермия у детей?
Печально, что на начальной стадии течения болезни, возбудитель себя никак не проявляет. Это время принято называть инкубационным периодом. Проконтактировав с переносчиком заболевания, можно заразиться и еще некоторое время даже не подозревать о наличии у себя этого заболевания. Вместе с тем, патогенная микрофлора в эти дни стремительно размножается и догадаться о наличии инфекции можно лишь по повышенному содержанию лейкоцитов в крови. Хуже всего в этом явлении латентный характер течения болезни, которая, не проявляя себя, распространяется на других и малыш, посещая детский коллектив, может стать источником эпидемии.
Чтобы понять механизм развития стрептодермии, можно сравнить ее с ветряной оспой. Контакт с заболевшим может быть незаметным, ведь высыпания могут появиться в течение трех недель после заражения. В течение всего инкубационного периода ребенок (или взрослых) считается потенциально заразным. То же самое происходит и в случае со стрептодермией.
 Дней через 10 после инфицирования на коже появляются первые пузырьки, напоминающие сыпь при ветряной оспе, но более локализованные и яркие. Чаще всего сыпь возникает возле рта, половых органов и участках тела, плотно соприкасающихся с одеждой.
Дней через 10 после инфицирования на коже появляются первые пузырьки, напоминающие сыпь при ветряной оспе, но более локализованные и яркие. Чаще всего сыпь возникает возле рта, половых органов и участках тела, плотно соприкасающихся с одеждой.
С чем связано длительное течение стрептодермии
Иногда родители жалуются, что при соблюдении всех рекомендаций врача, болезнь либо совсем не отступает, либо выздоровление происходит очень медленно. Почему это происходит?
Длительное течение болезни и ее рецидивы обусловлены ненадлежащим лечением в комплексе с общим состояние организма, формой недуга и бытовыми условиями жизни крошки. Так, первое правило для семьи, где живет малыш с проявлениями стрептодермии, заключается в поддержании идеальной чистоты. Влажную уборку поверхностей надлежит проводить не реже двух раз в день, используя специальный дезинфицирующий раствор для добавления в воду.
При наличии возможности, следует на ночь проводить кварцевание комнаты малыша или хотя бы сквозное проветривание. Постельное белье ребенка меняют по мере загрязнения, но не реже двух раз в неделю. Одежда, полотенца и постельное белье малыша подлежат кипячению и проутюживанию с обеих сторон. Для удобства ребенку рекомендуется пользоваться вафельным полотенцем, так как его легче стирать и утюжить. Ни в коем случае дети не должны соприкасаться с верхней одеждой взрослых. Если ребенок пользуется совместными вещами (например, сидение на диване в гостиной), то поверхность дивана покрывают чистой пеленкой.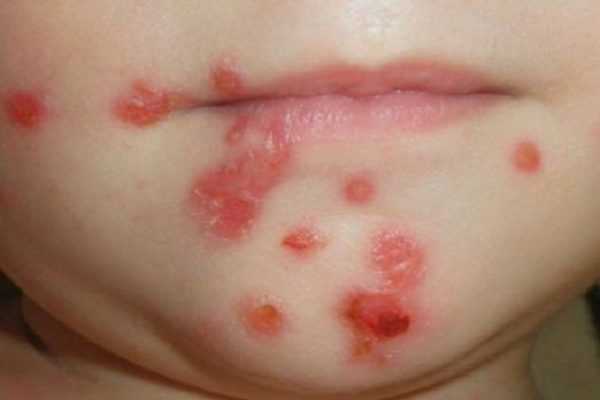
Часто затяжной характер течения болезни обусловлен тем, что инфекция усугубляется аллергической реакцией. Не случайно, на период ведения активной терапии из рациона следует исключить цитрусовые, сладкое, соки и консервированные пюре. При этом ребенок должен как можно больше времени проводить на свежем воздухе, особенно, если на улице солнечная погода. Ультрафиолетовое излучение – идеальное природное средство лечения стрептодермии.
Формы и симптомы стрептодермии
Чтобы эффективно лечить стрептодермию у детей, нужно знать, к какой форме она относиться. Ведь на самом деле это заболевание достаточно многолико. Каждый из видов недуга имеет свои характерные симптомы. Принято различать такие формы стрептодермии, как:
- импетиго стрептококковое – для него характерны мелкие гнойники, которые при вскрытии подсыхают, превращаясь в желтоватые корочки. Локализуются на лице, после выздоровления следов на местах корочек не остается;
- буллезное импетиго характеризуется трансформацией гнойников в глубокие язвы, на фоне образования которых повышается температура, нарастает интоксикация, нарушается аппетит и проявляется лихорадка;
- щелевидное импетиго чаще всего переходит в хроническую форму, поражение возникает в области примыкания эпидермиса к слизистой оболочке, а именно в уголках рта, на крыльях носа, возле уголочков глаз;
- эритемато-сквамозная стрептодермия не характеризуется гнойными пузырьками. Для этой формы характерно появление очагов покраснения, которые причиняют малышу серьезный дискомфорт: они чешутся, трескаются и сочатся кровью;
- стрептококковый стоматит, для которого характерно поражение слизистой оболочки полости рта. Форма очень болезненная и интоксикация крайне высока, так как гнойный секрет проникает непосредственно в органы пищеварения;
- поверхностный панариций – для этой формы характерно гнойное воспаление ногтевых пластин. Основная опасность здесь заключается в контакте пальчиков с глазами, ртом и иными частями тела, до которых малыш может дотянуться. В результате происходит распространение инфекции и процесс выздоровления серьезно затягивается;
- опрелость стрептококковая возникает в подмышечных впадинах, в паху, на ягодицах и на половых органах из-за ненадлежащей гигиены;

- вульгарная эктима представляет собой самое серьезное поражение эпидермиса, для которого характерно проникновение возбудителя инфекции в самые глубокие слои кожи. Как правило, последствием такой форма стрептодермии становится появление рубцов, в силу чего здесь, как нигде, нужно принять максимум мер к выздоровлению.
Как диагностируется стрептодермия
Диагностика стрептодермии возможна лишь на стадии ее визуализации, когда не детской коже проступают гнойники характерной локализации и вида. Для постановки точного диагноза, педиатр опирается на данные:
- визуального осмотра;
- бакпосева гнойных выделений и соскоба кожи с пораженных участков;
- анализа крови, по которому можно сделать вывод о степени инфицирования и общем состоянии организма, равно как о наличии протекания аллергической реакции, проявление которой внешне сходно со стрептодермией;
- анализ кала на предмет глистной инвазии.
Окончательный диагноз выставляет детский инфекционист, который не только дифференцирует стрептодермию от сходных по клинической картине состояний и определяет, какая форма недуга имеет место. Перед тем, как назначить ребенку антибиотики, надлежит провести еще одну важную диагностическую процедуру, а именно посеять гной на предмет определения чувствительности возбудителя к антибиотикам.
Как лечить стрептодермию у детей
Лечение стрептодермии у детей осуществляется в трех направлениях: соблюдение гигиенических требований, местное лечение и антибактериальная терапия. При лечении данной инфекции, обязательно сочетать ряд аспектов:
- гипоалергенную диету, обогащенную витаминно-минеральным комплексом;
- гигиену тела и особый контроль за чистотой помещения;
- исключение лишнего контакта пораженных участков с водой;
- лечение антибиотиками местного характера и путем внутримышечных инъекций препаратов пенициллинового ряда;
- обработка пораженных участков кожи подсушивающими средствами, среди которых зеленка, салициловая кислота.
Помимо антибактериальной и иммуностимулирующей терапии применяют народные средства, которыми во все времена с этим недугом вполне успешно справлялись в деревнях, не имея возможности обратиться за квалифицированной помощью. Сочетать фитотерапию с традиционными методами лечения не только можно, но и весьма правильно, так как хрупкий детский организм нуждается в максимальной поддержке.
Высокоэффективны в лечении стрептодермии мази с антибиотиками, среди которых Банеоцин, Левомиколь, а также целебный состав Вишневского. Важно наносить препарат на чистую, сухую кожу ребенка, предварительно обработав руки. Чтобы не распространять инфекцию, после обработки пораженных участков тела малыша, свои руки взрослый должен вымыть с мылом и повторно обработать хлогексидином.
Идеальным средством от стрептодермии являются ванночки на основе коры дуба, ромашки, шалфея, календулы и череды, обладающие антисептическими свойствами. Сухую растительную массу в количестве 100 грамм заливают кипятком в пропорции 1:1, настаивают на водяной бане, процеживают и готовят ванну с добавлением нескольких крупинок марганцовки.
Если достоверно известно, что малыш не имеет аллергии на мед и сок алоэ, уникальные свойства которых оказывают мгновенное заживляющее действие на кожу. И, наконец, прекрасный заживляющий эффект оказывает эвкалиптовая мазь, приготавливаемая из измельченных листьев и оливкового масла. Как правило, явный положительный эффект достигается на пятый-седьмой день после начала антибактериальной терапии. Если болезнь, не смотря на все меры, прогрессирует, следует прибегнуть к светолечению.
Вместо заключения
В любом случае, если болезнь проявила себя, ребенка следует незамедлительно лечить, соблюдая все требования и рекомендации специалистов. Следует отметить, что для лечения болезни и родителям, и ребенку придется набраться терпения. Нельзя расчесывать зудящие места, так как подобным образом инфекция распространяется на близрасположенные ткани.
В целях профилактических мероприятий следует заниматься закаливанием детского организма, следить за качеством питания крохи, давать витамины при необходимости. Соблюдение правил гигиены также является профилактикой стрептодермии. Комплексный подход к борьбе против инфекции – залог здоровья вашего ребенка и вашей семьи.
childage.ru
Стрептодермия — симптомы и лечение заболевания
Согласно статистике, стрептококки являются причиной около 40% всех кожных патологий. Также стрептодермия находится на первом месте среди заболеваний кожи у детей. Данное заболевание достаточно просто диагностируется и успешно лечится современными антибактериальными препаратами.
Возбудитель
Стрептодермию вызывает условно-патогенная бактерия – стрептококк, которая представляет собой нормального симбионта человеческого организма. Стрептококки могут проживать на слизистой оболочке носа, полости рта и глотки, во влагалище, а также в толстом кишечнике, но основное место их обитания – поверхность кожи.
В норме кожа человека обладает массой барьерных механизмов, которые не позволяют различным бактериям навредить организму, но при определенных условиях стрептококки могут проникать в толщу кожи, вызывая в ней гнойное воспаление, которое и называется стрептодермией.
Стрептококки достаточно устойчивы во внешней среде. В пыли и на предметах быта они могут сохраняться месяцами, утрачивая при этом патогенность. Бактерии могут выдерживать нагревание до 56 градусов в течение 30 минут и кипячение до 15.
Бактерии, вызывающие пиодермию, также являются возбудителями таких распространенных заболеваний как ангина, пневмония, рожа, скарлатина, гнойный менингит.
Источником заражения стрептодермией может быть только человек, причем как бактерионоситель, так и страдающий ангиной, рожей, скарлатиной и даже обычным насморком или острым бронхитом. Заражение от животных невозможно, так как стрептококк симбионт исключительно человека.
Путь передачи стрептококков в основном воздушно-капельный, но на кожу в подавляющем большинстве случаев они попадают контактным путем.
Причины развития
Стрептококки могут проникнуть в толщу кожи и вызвать там воспаление из-за следующих факторов:
- травмы кожи;
- нарушения обмена веществ;
- изменения рН кожи;
- снижение иммунной защиты.
Травмы кожи. Кожные покровы являются надежной броней на пути любых микроорганизмов, однако даже незначительные повреждения, такие как царапины, расчесы, укусы, порезы, ссадины и т.д., могут стать входными воротами для проникновения инфекций. Проникнув в мелкие ранки бактерии минуют защитные барьеры кожи, что и является причиной возникновения стрептодермии.
Нарушения обмена веществ. Гормональные сбои, а также обменные заболевания, например, сахарный диабет, отрицательно влияют на качество кожи. Изменения могут быть следующего характера:
- сухость, покраснение, шелушение;
- хронический зуд;
- нарушение процессов заживления;
- нарушение в процессах выработки кожного сала.
Данные проблемы значительно упрощают бактериям проникновение в толщу кожи, и создают почву для стрептококковой инфекции.
Изменения рН кожи. В норме кислотность кожных покровов находится в пределах 4–5,7. Подобные условия являются неблагоприятными для жизни большинства болезнетворных микробов, в том числе и стрептококков, однако при сдвиге рН кожи выше 6, последние начинают активно размножаться на ней, что может привести к развитию стрептодермии.
Причины сдвига рН следующие.
- Эндокринные заболевания – сахарный диабет, патология щитовидной железы и др.
- Злоупотребление косметическими средствами, имеющими щелочную реакцию. Чаще всего это обычное мыло, которое имеет рН в районе 11.
- Неинфекционные дерматиты.
Снижение иммунной защиты. Снижение иммунного статуса кожи может произойти по следующим причинам:
- хронические заболевания пищеварительной системы: гастрит, дуоденит и др.;
- хронический стресс;
- неправильное питание: злоупотребление сладкой, жирной пищей, дефицит витаминов и микроэлементов;
- нарушение кровообращения в коже – сахарный диабет, сердечная недостаточность;
- коагулопатии (заболевания свертывающей системы крови), цирроз печени, почечная недостаточность и т.д.
По происхождению стрептодермии можно классифицировать следующим образом.
- Первичная – возникает на внешне здоровой коже на фоне травм.
- Вторичная – является осложнением какого-либо неинфекционного заболевания, например, атопической экземы.
Симптомы
Как и у любых других инфекционных заболеваний симптомы стрептодермии могут подразделяться на общие и локальные.
Общие признаки – неспецифические симптомы наличия инфекционного процесса в организме:
- повышение температуры тела;
- слабость, разбитость, отсутствие аппетита, головная боль;
- увеличение лимфоузлов в зоне поражения.
Степень выраженность общих симптомов бывает разная и зависит от вида заболевания, возраста пациента, индивидуальных особенностей иммунитета.
Локальные признаки – симптомы заболевания непосредственно на коже: пузырьки различных размеров, заполненные прозрачным, мутным либо гнойным содержимым, покраснение и отек пораженных участков, шелушение и корочки желтоватого цвета.
Классификация по кожным проявлениям
По внешним симптомам поражения кожных покровов стрептодермию можно подразделить на следующие формы:
- простая;
- буллезная;
- щелевидная;
- эритемо-сквамозная;
- турниоль;
- стрептококковая опрелость;
- стрептококковая эктима.
Простая форма или стрептококковое импетиго
Основная группа заболевших – дети до 12 лет.
Заболевание проходит определенную стадийность.
- В начале на фоне небольшого покраснения появляется фликтена — напряженный пузырек 1-3 мм в диаметре, заполненный жидкостью.
- Затем жидкость мутнеет. Пузырьки самопроизвольно или в результате расчесов вскрываются, быстро покрываясь желтоватыми струпьями.
- После отхождения струпа, кожа остается темно-розовой в течение некоторого времени.
- Общая длительность развития одного пузырька 5-7 дней.
Поражаются обычно открытые участки кожи – лицо и конечности. Первая фликтена, как правило, пациента беспокоит мало, поэтому остается незамеченной. Однако жидкость из фликтен содержит огромное количество стрептококков, которые через расчесы, одежду, постельное белье и пр. начинают поражать новые участки кожи, если лечение не начато вовремя. Общие симптомы проявляются нечасто, обычно при стрептодермии у детей или при больших площадях поражения кожи.
Буллезное импетиго
Более тяжелая форма стрептодермии. Пузыри имеют больший размер и называются буллы. Их содержимое носит гнойный характер. Гораздо чаще нарушается общее состояние организма. После вскрытия булл на их месте могут образовываться эрозии (аналог язвы).
Щелевидное импетиго или стрептококковая заеда
Возникает в углах рта, реже в зоне крыльев носа или складках уголков глаз. Проявляется единичными фликтенами без тенденции к распространению и обычно быстро проходит без последствий.
Эритемо-сквамозная стрептодермия или сухое импетиго
При данной форме заболевания пузырьки не появляются. На коже образуются красные зудящие пятна, покрытые белыми чешуйками. Распространяется медленнее и протекает дольше, чем вышеописанные формы.
Турниоль или поверхностный панариций
Обычно сопровождает простое импетиго. Возникает в результате попадания содержимого фликтен в кожу вокруг ногтевого ложа из-за расчесов. Кожные покровы вокруг ногтя становятся покрасневшими, отечными, резко болезненными, позже появляются фликтены.
Стрептококковая опрелость
Возникает не только у детей, но и у пожилых людей, а также малоподвижных тучных людей при некачественном уходе. Суть проблемы – инфицирование обычных опрелостей стрептококком. Поражаются крупные складки кожи. Фликтены оставляют после себя долго не заживающие трещины. Лечиться сложно и долго, особенно у взрослых.
Стрептококковая (вульгарная) эктима
Тяжелая форма стрептококковой пиодермии, поражающая всю толщу кожи и подкожную жировую клетчатку. Представляет собой гнойную долго незаживающую язву. Обычно поражаются ноги, но может возникать и на туловище или руках. Обычно сопровождает сахарный диабет, сердечную недостаточность и прочие проблемы, снижающие иммунореактивность организма.
Диагностика
Диагноз стрептодермии основывается на следующих группах диагностических критериев:
- Характерные изменения на коже.
- Общеинфекционные лабораторные признаки — повышение лейкоцитов в крови, рост СОЭ, появление небольшого количества белка в моче.
- Обнаружение стрептококков в секрете фликтен или булл – используется световая микроскопия секрета или определение возбудителя методом посева.
Лечение
Терапия стрептодермии складывается из общего и местного лечения.
Общее или системное лечение стрептодермии заключается в назначении антибиотиков. В легких и среднетяжелых случаях антибактеиальные средства вводятся внутрь. В тяжелых -внутримышечно или внутривенно.
Основные группы антибиотиков следующие:
- Пенициллины: аугментин, амоксиклав.
- Цефалоспорины: цефалексин, цефуроксим, цефазолин.
- Макролиды: кларитромицин, азитромицин, эритромицин.
Местное лечение стрептодермии представляет собой обработку пораженных участков кожи 2% спиртовым раствором бриллиантового зеленого 2-3 раза в день.
В легких случаях, при наличии единичных высыпаний и отсутствии общеинфекционных симптомов возможно только местное лечение стрептодермии. Для этой цели используются антибактериальные мази и кремы на основе эритромицина, тетрациклина, бацитрацина, мупироцина, неомицина и т.д.
При стрептодермиях обычно повязки не используются, однако при нестерпимом зуде можно закрывать очаги на пораженной коже марлевыми повязками во избежание распространения заболевания. Также при зуде возможно применение внутрь антигистаминных средств: лоратадин, цетризин и др.
Стрептодермия — заразное заболевание. Больной изолируется дома или в инфекционном стационаре на все время лечения. На детские дошкольные учреждения накладывается карантин.
Профилактика
Избежать заражения стрептодермией можно, соблюдая несколько несложных правил.
- Соблюдайте правила личной гигиены, чаще мойте руки с мылом.
- Детские игрушки тоже нужно периодически мыть.
- Любые, даже самые незначительные, ранки и ссадины следует обрабатывать должным образом.
- При первых же симптомах стрептодермии срочно обращайтесь к специалисту.
Возможные осложнения
Любая стрептококковая инфекция может стать причиной более серьезных заболеваний. Среди них значатся:
- ревматизм,
- скарлатина – генерализованная стрептококковая инфекция,
- гломерулонефрит – иммунное воспаление почек,
- сепсис – заражение крови.
Популярные вопросы пациентов
Насколько опасна стрептодермия у детей? Не опаснее любого другого инфекционного заболевания. При наличии адекватного лечения данная патология проходит быстро и без последствий.
Как передается стрептодермия у взрослых? Основной путь – контактно-бытовой: через рукопожатия, предметы быта, постельное белье, полотенца и т.д. Воздушно-капельный путь возможен, но это большая редкость.
Как выглядит стрептодермия в носу? Стрептококки поражают обычно преддверие носа и фликтены там выглядят также, как и на лице.
Заразна ли стрептодермия? Да, заразна, особенно для детей. Поэтому больных обычно изолируют дома или в больнице, а на детские дошкольные учреждения накладывается карантин.
liqmed.ru
Стрептодермия у детей — причины, симптомы и лечение
Стрептодермия возникает в том случае, когда на верхний шар кожи человека попадает стрептококк (или продукты его жизненной деятельности). При этом у человека спустя некоторый период времени начинает развиваться аллергоинфекционная реакция организма на заражение. Характерным для всех видов стрептодермии является появление гнойных образований небольшого размера сначала нежно-розового, которые (если своевременно начать лечение) отшелушиваются.
Особенностью стрептодермии является то, что эти образования очень быстро увеличиваются в размерах и спустя считанный период времени они могут достичь до 2 см в диаметре. Если помощь такому больному не оказать вовремя эти элементы наполняются жидкостью, которая со временем мутнеет, превращаясь в гной. Стрептодермия может локализироваться на каких угодно частях тела (шея, лицо, руки, ноги, под мышками, паховая область), и здесь можно говорить о разных формах заболеваний. Однако излюбленным местом стрептококка является лицо.
Причины стрептодермии у детей
Если человек обладает достаточно крепким иммунитетом, он редко болеет простудными заболеваниями, регулярно повышает защитные функции организма (спорт, витаминотерапия, закалка организма), а его кожные покровы цельные, и не содержат ранок либо микротрещин, то такой человек никогда не сможет заболеть стрептодермией.
Этому заболеванию подвержена та категория людей, иммунная система которых достаточно слаба, чтобы оберегать их организм от различных заболеваний. Ну и безусловно, для того чтобы заразиться стрептодермией достаточно иметь небольшую ранку или царапину на коже (либо потертость кожного покрова).
В связи с этим наиболее подвержены данному заболеванию дети в возрасте от 0 до 7 лет. Эта инфекция имеет тенденцию к быстрому распространению, а потому там где возникает единичное заболевание, там (спустя определенный промежуток времени от 7 до 10 календарных дней) возникает целая эпидемия.
Если зараженный ребенок посещал заведение массового характера (детский садик, школа, школьный лагерь), то такое заведение нужно закрывать на карантин не менее чем на 10 дней. Кроме того, ребенок который заразился стрептодермией, может с легкостью передать эту болезнь своим родным и близким, с которыми он проживает. Заразиться можно не только при прямом с больным, но также и через средства личной гигиены, предметы ежедневного обихода (посуда, игрушки, полотенце и т.д.).
В летнее время переносчиком стрептококков могут быть насекомые (мухи, комары, осы), у которых на конечностях закрепляются яйца инфекции. Зимой вероятность вспышки эпидемии стрептодермии возникает в связи с распространенностью таких заболеваний как скарлатина, гнойная ангина. Почему именно эти заболевания? Потому что как известно их возбудителями также является стрептококк.
Факторами, которые увеличивают риск заражения стрептодермией, являются следующие:
- частое перенапряжение и переутомление. Для того чтобы минимизировать это явление необходимо постоянно проветривать помещение, обеспечивая приток кислорода в комнату. Также нужно выработать стойкий распорядок дня, предусматривающий чередования спорта и умственной работы, отдыха и творчества;
- те случаи, которые являются причиной снижения защитных сил организма. К ним относятся: прием антибиотиков, некоторые перенесенные заболевания, недостаток витаминов и микроэлементов в организме, нерациональное питание (когда в ежедневном рационе вместо необходимых белков (говядина, рыба, курица), жиров (оливковое масло, подсолнечное масло, но не чипсы и сухарики), преобладают углеводы, но не те, что снабжают организм энергией, а те которые способствуют образованию жировых клеток, т.н. бесполезные углеводы (шоколадные батончики, торты, кексы), алкоголизм и некоторые другие причины;
- стресс;
- несоблюдение правил личной гигиены. Для того чтобы уберечь организм от различных заболеваний, которые способствуют снижению иммунитета, необходимо постоянно мыть руки после улицы, ежедневно принимать душ, следить за чистотой вещей. Кроме того, как было сказано выше, стрептодермия передается не только через прямой контакт, но и через вещи ежедневного обихода. Поэтому у каждого члена семьи в доме должно быть свое полотенце, расческа, чашка, ложка, тарелка;
- нарушение целостности кожного покрова. Поэтому, если Вы упали, поцарапались, или прочесали определенный участок кожи, необходимо его обработать антисептическим средством.
Основные симптомы
Стрептодермия в организме у ребенка проявляет себя следующим образом:
- Высыпания розового цвета не теле. На начальных стадиях эта сыпь представлена мелкими розоватыми прыщиками, которые имеют тенденцию к быстрому разрастанию. Если стрептодермию не лечить, эти прыщики будут охватывать все большую область кожи, а после их заживления могут оставаться шрамы. Если стрептодермию не лечить, она может перерасти в экзему, устранить которую в дальнейшем будет практически невозможно. Поэтому очень важно оказать ребенку своевременную помощь и начать лечение.
- Кожный зуд. В тех местах, где образовывается сыпь, ребенок чувствует очень сильное жжение. По этой причине больной может не спать всю ночь, быть в плохом настроении, раздраженным. По той причине, что ребенок мало спит, он чувствует себя уставшим, не способным совершать активные действия.
- Отсутствие аппетита, либо плохой аппетит.
- После того, как сыпь покидает тело ребенка, на месте ее былого расположения кожа меняет цвет; Читайте также
- Повышение температуры тела. Возникает только в том случае, когда стрептодермия находиться в очень запущенной стадии и никаких попыток к лечению не предпринималось.
Первые симптомы стрептодермии проявляются не сразу после попадания инфекции в организм, но спустя определенный период (7 календарных дней). Отличительной чертой данного инфекционного заболевания является форма сыпи (фликтены). По своей форме она плоская, окружена так называемым венчиком.
Стрептодермия бывает нескольких видов, и это зависит от того, на каких участках тела расположена сыпь.
- Стрептококковое импетиго. Местом локализации сыпи при этом виде стрептодермии является лицо, руки, ноги, спина, живот. Диаметр сыпи не слишком велик, однако последняя имеет тенденцию к слиянию с другими фликтенами. Данное импетиго поражает верхний слой кожи, после вскрытия пузырьков остаются светло-серые корки, которые быстро заживают, оставляя после себя синеватые следы.
- Буллезное импетиго. Сыпь локализируется на верхних и нижних конечностях (кисти, стопы) и имеет достаточно солидный диаметр. После вскрытия пузырьков на их месте образуются язвочки, которые могут разрастаться, захватывая здоровые участки кожи.
- Стрептококковая заеда. Сыпь локализируется исключительно на лице (уголки рта, носовые пазлы, область возле глаз). Эта сыпь очень быстро появляется и быстро пропадает, оставляя после себя янтарно-желтые корочки, которые вызывают у ребенка очень сильное жжение. Однако, вероятность рецидива достаточно велика, а заживление происходит медленно (из-за попадания слюны на корочки). При этом виде стрептодермии ребенок может отказываться от еды, так как рот открывать будет больно.
- Простой лишай. Проявляется в виде сыпи ярко-розового цвета, с четкими границами. Местом локализации является лицо. Сыпь может уменьшаться в размерах под воздействием солнца. Те участки кожи, которые были ранее поражены, не могут загорать так, как остальные участки кожи.
- Турниоль. Встречается у детей старшего возраста (у новорожденных такое заболевание диагностируется крайне редко), которые привыкли грызть либо обдирать ногти. В том случае, если на пальцах рук либо ног есть заусеницы, ранки, царапины, стрептококк попадает под ногтевую пластинку и провоцирует образование мелких язвочек вокруг нее.
- Стрептококковая опрелость. Это болезнь в основном новорожденных детей. Мелкая розовая сыпь локализируется между кожными складками. Причинами этого служит опрелость кожи (из-за пеленок, памперсов и т.д.).
Как лечить стрептодермию у ребенка
Независимо от вида стрептодермии, который был обнаружен у ребенка, его следует немедленно показать дерматологу и приступить к лечению. Это связано с тем, что стрептодермия – заразная болезнь, которая способна очень быстро распространяться. Кроме того, если защитные функции детского организма будут неспособны достаточно качественно отразить атаку стрептококка, то у малыша могут возникнуть в дальнейшем проблемы с сердечно сосудистой системой, суставами, почками.
В том случае, если симптомы стрептодермии ограничиваются исключительно кожными высыпаниями, и у ребенка отсутствуют иные жалобы, тогда лечение ограничивается обработкой сыпи. Перед тем как приступить к прижиганию сыпи, ее необходимо проколоть специальной иглой. Но не стоит проделывать такие операции самостоятельно, лучше обратиться за помощью в больницу. Для обработки и прижигания вскрытых фликтенов используют различные растворы, которые можно приобрести в любой аптеке: йод, раствор бриллиантового зеленого, фукорцин.
Также, на данный момент существуют достаточно много прозрачных антисептических, противомикробных препаратов, которые благодаря своему цвету не будут окрашивать кожу ребенка. После непосредственно на пораженную поверхность накладывают мазь (Левомиколь, Геоксизон). Если нужно удалить засохшую корочку, ее следует сначала размочить (при помощи жидкого вазелина) и через 1-2 часа можно смело избавляться от нее.
Если стрептодермия поразила участки кожи на лице, то последние следует обработать ляписом. Как бы то ни было, перед тем как начать испытывать на ребенке ту или иную мазь, либо препарат необходимо сначала получить консультацию у врача-дерматолога. Ведь только он, исходя из показателей развития и здоровья ребенка, наличия противопоказаний у препаратов может принять решение о необходимости (или наоборот) его применения.
В том случае, если стрептодермия протекает в тяжелой форме, и организм ребенка не справляется с инфекцией, врач может принять решение о переливании крови, удалении зараженных участков кожи хирургическим путем.
Для повышения защитных функций организма назначается курс витаминов, микроэлементов, специальная диета. Если заболевание протекает с осложнениями, либо у ребенка наблюдаются признаки интоксикации организма, в этом случае назначаются антибиотики (с учетом возраста, веса ребенка и других показателей).
Средой размножения стрептококков является влажная поверхность, поэтому во время заболевания стрептодермией ребенка категорически запрещается купать (в ванной, под душем). Необходимо уберечь пораженные участки кожи от попадания на них воды. Поэтому на период заболевание ребенок может протирать непораженные участки кожи влажными салфетками либо тканью. После протирания участки необходимо тщательно просушить. Кроме того, медики утверждают, что при стрептодермии участки кожи, где возникла сыпь нельзя закрывать, — к ним необходимо обеспечить доступ воздуха. Поэтому все вещи у ребенка должны быть только из натуральных тканей, что поможет их коже «дышать».
mirmam.info

