Пузыри (пузырек) на коже. Лечение в Новосибирске
Пузырь (пузырек, волдырь) — это полосное образование, возвышающееся над поверхностью кожи, при вскрытии которого образуется эрозия или язва. Зачастую пузыри сопровождаются такими неприятными симптомами, как зуд, жжение и боль. Внутри пузыря может быть жидкость кровянистого или серозного характера, выпускать которую ни в коем случае нельзя.
В основе эффективного лечения – установление причины появления пузырей. Широкий спектр диагностических методов, высокая квалификация врачей в сочетании с инновационным оснащением нашего центра обеспечивают своевременную диагностику и лечение данной патологии.
Возможные заболевания при пузырях на коже:
-
Аллергическая реакция, в том числе на укусы насекомых
-
Контактный дерматит
-
Инфекционное заболевание – корь, краснуха, ветряная оспа, герпетическая инфекция, стрептодермия
-
Микоз
-
Экзема
-
Буллезный пемфигоид
-
Нейродермит
-
Ревматоидный артрит
-
Герпетиформный дерматит
-
Патология эндокринной системы (гипотиреоз, тиреоидит, сахарный диабет)
-
Онкологические заболевания (опухоль прямой кишки, печени, яичников)
-
Следствие физического или механического воздействия на кожу (ожоги, потертости)
Инфекции кожи, вызываемые вирусом простого герпеса
Главное
- Помимо слизистых оболочек ротовой полости и гениталий, вирус Herpes simplexтакже может вызывать поражения кожи.

- Диагностика основана на клинической картине и рецидивах высыпаний с одинаковой локализацией.
- Герпетическая инфекция периорбитальной области требует немедленной консультации офтальмолога.
- Противовирусные препараты применяют для облегчения симптомов и сокращения длительности заболевания, полностью элиминировать вирус нельзя.
- При частом рецидивировании герпетической инфекции противовирусные препараты назначают с профилактической целью.
Этиология
- Вирус Herpes simplex (ВПГ-1 и ВПГ-2) вызывает инфекции кожи. ВПГ-1 чаще поражает кожу, ВПГ-2 — область гениталий.
- Первичное инфицирование ВПГ-1 обычно происходит в детстве. Малосимптомное или бессимптомное течение приводит к тому, что первичное инфицирование нередко остается незамеченным. Инфицирование ВПГ-2 обычно происходит во взрослом возрасте.
- У некоторых людей первичное инфицирование сопровождается серьезными симптомами (например, гингивостоматит, фарингит, генитальный герпес).

- Первичное инфицирование кожи встречается редко.
- Вирус в латентном состоянии находится в нервной системе и время от времени активируется под воздействием факторов внешней среды.
Распространенность
- Носительство вируса герпеса широко распространено среди взрослого населения: 50 — 60% и 15 — 20% ВПГ-1 и ВПГ-2, соответственно. У большинства носителей течение бессимптомное.
Симптомы
- Симптомы и клиническая картина заболевания зачастую типичны, а диагностика основана на клинических проявлениях.
- Перед появлением высыпаний обычно возникает болезненность, жжение и покалывание пораженного участка.
- Сначала формируется очаговая эритема с четкими границами, позже возникают сгруппированные везикулы с прозрачным содержимым.
- Отдельные везикулы могут трансформироваться в пустулы или везикулы с геморрагическим содержимым.
- На близлежащих участках кожи также могут возникать сгруппированные везикулы.

- Заболевание обычно длится 1-2 недели, но в некоторых случаях течение более длительное.
- Характерные области поражения — кожа периоральной области, лица, генитальной области, ягодиц, перианальной области, кистей и пальцев.
- Кожные проявления герпеса обычно свидетельствуют о реактивации латентной инфекции.
- Факторы, провоцирующие подобную реактивацию, — простуда или грипп, механическая травма, медицинские или стоматологические манипуляции, повреждение, стресс, инсоляция, менструации, вторичное инфицирование через пальцы рук, например, губ или генитальной области (самоинфицирование).
- Генерализация инфекции (диссеминированное заболевание) возможна у лиц с иммунодефицитом (например, ВИЧ-инфекцией) и/или получающих иммуносупрессивную терапию (например, противоревматические препараты, цитостатики).
- Инфекция также способна распространяться у пациентов с атопической экземой, преимущественно поражая лицо (герпетическая экзема Капоши).
 Это не свидетельствует о наличии иммунодефицита.
Это не свидетельствует о наличии иммунодефицита.
Обследование
- В типичных случаях необходимости в дополнительном обследовании нет, достаточно клинической картины.
- Образец для культурального исследования лучше брать путем прокалывания везикулы и проведения ватным тампоном по обнажившейся эрозированной поверхности.
- Возможен отрицательный результат культурального исследования, особенно при взятии материала спустя длительное время после появления симптомов.
- Тесты на антитела подтверждают носительство вируса, но не предоставляют информацию о сроках или области инфицирования. Уровень антител при изолированной кожной инфекции (реактивация) обычно не повышен, его незначительный рост возможен при первичном инфицировании. Оценивать уровни антител при герпетическом поражении кожи бесполезно.
- Для диагностики ВПГ-инфекции центральной нервной системы и при неонатальном герпесе при необходимости используют ПЦР (в цереброспинальной жидкости) и определение уровня антител.

- В неясных случаях или при отсутствии ответа на эмпирическую терапию следует взять образцы для бактериологического и/или микологического исследования с поверхности пораженного участка кожи.
- Аллергический контактный дерматит диагностируют с помощью кожных проб.
- При выраженных клинических проявлениях и низкой эффективности терапии не следует забывать о возможности иммунодефицита (например, ВИЧ-инфекция, гемобластозы, другие злокачественные заболевания).
Лечение
- Локальное поражение при герпетической инфекции не требует обязательной медикаментозной терапии.
- При лечении герпетической инфекции кожи, слизистых оболочек и генитальной области доказана эффективность противовирусных препаратов.
- Чем раньше начато лечение, тем выше его эффективность.
- Пациент должен научиться распознавать первые признаки заболевания и начинать терапию самостоятельно.
- У пациентов с иммунодефицитом системное применение противовирусных препаратов (перорально или внутривенно, в зависимости от клинической картины) начинают даже при легких симптомах или подозрении на герпетическую инфекцию во избежание ее возможной генерализации и/или прогрессирования с развитием некротизирующего поражения.

- Системная терапия
- Продолжительность лечения составляет 5 дней; у пациентов с тяжелыми проявлениями возможно продление сроков лечения до 7 — 10 дней.
- Пациентам с иммунодефицитом рекомендованы более высокие дозы (например, Valacyclovirum (валацикловир) 500 мг по 2 таблетки дважды в день).
- Местное лечение
- Убедительные доказательства эффективности местной терапии при герпетических инфекциях кожи отсутствуют, однако при легком течении ее может быть достаточно.
- При легком течении возможно применение противовирусных препаратов (Acyclovirum (ацикловир) или Pencyclovirum (пенцикловир)) местно в форме крема или мази каждые 2-4 часа днем в течение 5-10 дней.
- В стадии образования пузырей используют примочки, подсушивающие кожу, например, по 15 минут 2-3 раза в день, затем наносят цинковую пасту или лосьон
- Некоторым пациентам необходимы анальгетики.
Рецидивирующая герпетическая инфекция
- При редких рецидивах применяют курсовое лечение вышеупомянутыми противовирусными препаратами.

- При частых рецидивах заболевания (для уменьшения их частоты) противовирусные препараты назначают с профилактической целью на срок 6-12 месяцев.
- Лечение следует подбирать индивидуально, в зависимости от степени тяжести проявлений. По возможности, необходимы паузы между курсами лечения и оценка показаний к дальнейшей профилактической терапии.
- При исходно выраженных клинических проявлениях или рецидиве инфекции в ходе профилактической терапии рекомендованы более высокие стартовые дозы, например, Valacyclovirum (валацикловир) по 500 мг дважды в день.
- В ходе профилактического применения противовирусных препаратов у пациентов с иммунодефицитом нередко формируется резистентность к терапии. Поэтому в данной группе больных рекомендовано применение более высоких суточных доз (например, Valacyclovirum (валацикловир) по 500 мг дважды в день).

- Краткосрочная профилактика представляет собой короткий курс лечения в течение 1 — 2 недель, например, во время отпуска, менструаций и т.д.
Консультация специалиста
- При иммунодефиците наличие даже легкой формы герпетической инфекции или подозрение на нее требуют максимально быстрого начала системной терапии, желательно на этапе первичного звена медицинской помощи.
- Пациентам с тяжелым генерализованным формами, особенно при наличии иммунодефицита (больные раком, пациенты, получающие иммуносупрессоры), показано парентеральное применение Acyclovirum (ацикловира), чаще всего в качестве экстренной терапии в стационаре. Необходима консультация специалиста.
- Локализация герпетической инфекции в области глаз даже с незначительными проявлениями является показанием к экстренной консультации офтальмолога.
ИСТОЧНИК:
Количество просмотров: 90182
Стрептодермия у детей.
 Лечение и симптомы. Чем лечить
Лечение и симптомы. Чем лечитьПоражения могут возникать на кожных покровах, в районе лица, спины или ног, кроме того, поражения могут возникать и на слизистых оболочках.
При поражениях кожи самочувствие ребенка может оставаться вполне нормальным, однако может появляться и общее недомогание, может повышаться температура тела до 38 градусов. При запущенных случаях поражения кожи и болячки могут распространиться на все кожные покровы тела. Кроме того, детей наиболее часто при стрептодермии беспокоит сильнейший зуд или жжение в области лопнувших пузырьков, в результате интенсивного расчесывания корок могут появляться кровоточащие ранки и трещины.
Что относится к стрептодермии
К стрептодермии относится несколько заболеваний, вызываемых стрептококковой инфекцией, но самыми актуальными из них считаются рожистое поражение кожи, которое рассматривают как отдельное тяжелое заболевание, а также относят к ним:
- простой лишай на лице,
- импетиго,
- вульгарную эктиму,
- стрептококковые заеды,
- или хроническую диффузную стрептодермию и многие другие.

Стрептококковое импетиго
Эта форма стрептодермии у детей встречается наиболее часто и с ней могут встречаться врачи практически любых специальностей. Источником инфекции для стрептококкового импетиго может стать больной ребенок с любой формой стрептококкового поражения кожи, однако достаточно сильно выражена закономерная связь между развитием стрептодермии и возникновением скарлатины – на фоне подъема заболеваемости скарлатиной есть закономерное повышение количества случаев стрептодермии.
Инфекция может передаваться через предметы бытового назначения – детская одежда или белье, через общие игрушки или загрязненные возбудителем руки. Может осуществляться передача инфекции через насекомых – мошек или мух, через инфицированную пыль, воду, средства гигиены. Были отмечены случаи заражения стрептодермией в результате обсеменения пыли спортивного зала и общей спальни в спортивной школе. Импетиго чаще бывает у малышей из-за недостаточного уровня гигиены и санитарной культуры.
Может осуществляться передача инфекции через насекомых – мошек или мух, через инфицированную пыль, воду, средства гигиены. Были отмечены случаи заражения стрептодермией в результате обсеменения пыли спортивного зала и общей спальни в спортивной школе. Импетиго чаще бывает у малышей из-за недостаточного уровня гигиены и санитарной культуры.
Предрасполагающими к развитию стрептодермии факторами может быть нарушение целостности кожных покровов или слизистых, что может возникнуть при расчесах кожи у детей, при дерматитах, аллергии. Более упорное течение импетиго у детей может проявляться при мацерации (постоянного мокнутия) эпидермиса, особенно это бывает при постоянных насморках, при выделениях в результате отита. Также способствует развитию стрептодермии снижение иммунологической реактивности тела малыша, что может возникать при инфекциях, при гипотрофии, при анемиях или желудочно-кишечных расстройствах. Эти факторы имеют не последнее место в механизмах развития импетиго.
Проявления импетиго
Болезнь обычно начинается с проявлений небольших пятен красно-розового цвета, на этом воспаленном основании через несколько часов появляется поверхностное образование в виде пузыря (его называют фликтеной), оно может быть размерами до лесного ореха или десятикопеечной монеты, оно наполнено прозрачным или мутным, гнойным содержимым. Вокруг пузыря располагается бледно-розовый венчик.
Вокруг пузыря располагается бледно-розовый венчик.
Достаточно быстро происходит самозаражение и отсев инфекции вокруг первичного поражения – происходит формирование новых пятен и пузырей. Каждый пузырь развивается в среднем от пяти до семи дней.
Одновременно с появлением свежих пузырей наблюдаются уже лопнувшие пузыри, появление эрозий и образование толстых желто-серых корок, расположенных рыхло и легко отваливающихся. По краям пузыря формируется бахрома из остатков вскрывшегося пузыря в виде роговых наслоений. После того, как отпадают корочки, на месте элементов остается нестойкая краснота, а затем кожа заживает без образования рубцов и атрофии. Если количество элементов велико, они начинают сливаться в кольцевидные образования или гирляндо-образные фигуры – это называют цирцинарным импетиго.
Излюбленным местом локализации болезни является кожа, не прикрытая одеждой – руки и лицо. Если лечение нерационально, болезнь может быстро распространиться на область туловища, и тогда болезнь затянется на несколько недель. При распространенных формах импетиго могут возникать полиадениты, а также могут быть изменения в периферической крови – скорость оседания эритроцитов ускорена, может возникать лейкоцитоз с нейтрофильной реакцией, анемия. У больных детей периодами повышается температура до 37-38 градусов. Иногда импетиго приводит к осложнениям, вплоть до гломерулонефрита. При этом у детей постоянно контролируют анализы мочи и крови.
При распространенных формах импетиго могут возникать полиадениты, а также могут быть изменения в периферической крови – скорость оседания эритроцитов ускорена, может возникать лейкоцитоз с нейтрофильной реакцией, анемия. У больных детей периодами повышается температура до 37-38 градусов. Иногда импетиго приводит к осложнениям, вплоть до гломерулонефрита. При этом у детей постоянно контролируют анализы мочи и крови.
Щелевидное импетиго
Эту форму еще называют угловым стоматитом или заедами. Это будет характеризоваться проявлениями быстро лопающихся пузырей и образованием неглубоких, линейных или щелевидных трещин или эрозий. Вокруг этих повреждений заметен неширокий слой размокшего рогового слоя эпителия. Он представляет собой остатки ранее вскрывшегося пузыря. Зачастую поражаются уголки рта, иногда могут поражаться наружные уголки глаз, область основания крыльев носа, при этом трещины сопровождает боль, истечение слюны и зуд кожи. Из-за постоянного травмирования кожи в уголках рта при еде или из-за вытекания слюны, привычки облизывать губы, или из-за других неблагоприятных факторов, такая форма стрептодермии принимает упорный характер течения. Особенно это возможно при дефиците витаминов группы В и витаминов А и С. Болезнь может иметь семейный характер – страдают все члены семьи, заражаясь при пользовании общей посудой, полотенцами, при поцелуях.
Особенно это возможно при дефиците витаминов группы В и витаминов А и С. Болезнь может иметь семейный характер – страдают все члены семьи, заражаясь при пользовании общей посудой, полотенцами, при поцелуях.
Эритемато-сквамозная стрептодермия
Это своего рода сухая разновидность импетиго в области кожи лица, образующаяся преимущественно в зоне нижней челюсти или щек, вокруг рта и гораздо реже в области конечностей и туловища. Проявляются повреждения в виде округлых или овальных пятен различного цвета, поражения кожи могут быть как белого, так и розового цвета, могут быть покрыты шелушащимися чешуйками отрубевидного характера. Если облучать кожу ультрафиолетом, пятна начинают сильно отшелушиваться, бледнеют, становясь совсем светлыми, кожа вокруг них темнеет, что придает ей пестрый вид. У части детей может быть несильный зуд. Зачастую стрептодермия может одновременно проявляться в виде заед, щелевидного импетиго и сухих форм. Чаще всего болезнь возникает осенью или весной, и тогда необходимо изолировать детей для предотвращения вспышек болезни.
Интертригинозная стрептодермия
В области соприкасающихся поверхностей в зоне крупных кожных складок могут возникать интертригинозные формы стрептодермии. При этом могут возникать пузыри размерами до горохового зерна, которые сливаются между собой. После того, как они вскрываются, могут оставаться эрозивные мокнущие поверхности — красного или насыщено-розового цвета, при этом у них формируются резкие неровные края и бордюр из отслаивающегося эпидермиса. По периферии болячек могут возникать мелкие пиогенные очаги – прыщики. Чаще всего у детей повреждаются области за ушами с краснотой, линейными болезненными трещинами и мокнутием. После того, как угасают острые явления, может возникать отрубевидное шелушение или могут формироваться желто-бурые корочки. Такие формы зачастую осложняют экзему, нейродермиты, и существенно осложняют течение этих заболеваний. Обычно такая форма возникает у детей с гипергидрозом и ожирением, сахарным диабетом и обменными нарушениями.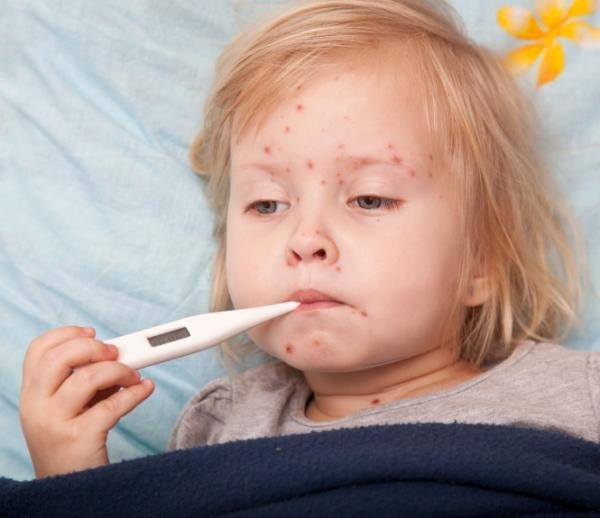
Папуло-эрозивная стрептодермия
Эта форма называется папулезным, сифилоподобным импетиго, а также иногда его еще называют пеленочным дерматитом. Такая форма обычно возникает у детей в грудном возрасте, особенно в период новорожденности.
Особенно предрасполагает к развитию дерматита воздействие аммиака мочи, а также раздражение ферментами кала нежной кожи малыша. Особенно опасен такой дерматит у детей с рахитом, у детей, кто кормится смесями и грудным молоком. При этом характерным будет поражение в области кожи ягодиц, а также задней и внутренней поверхности бедер, в области промежности, гениталий малыша. При этом проявляются плотноватые на ощупь бугорки красно-синюшного цвета, могут быть размерами с горошинку. Постепенно на месте бугорков образуются пузыри, они быстро лопаются и образуют эрозии и корочки. Типичным является быстрое расползание инфекции по периферии, явление острого воспаления вокруг бугорков и сильный зуд, приносящий ребенку сильное беспокойство.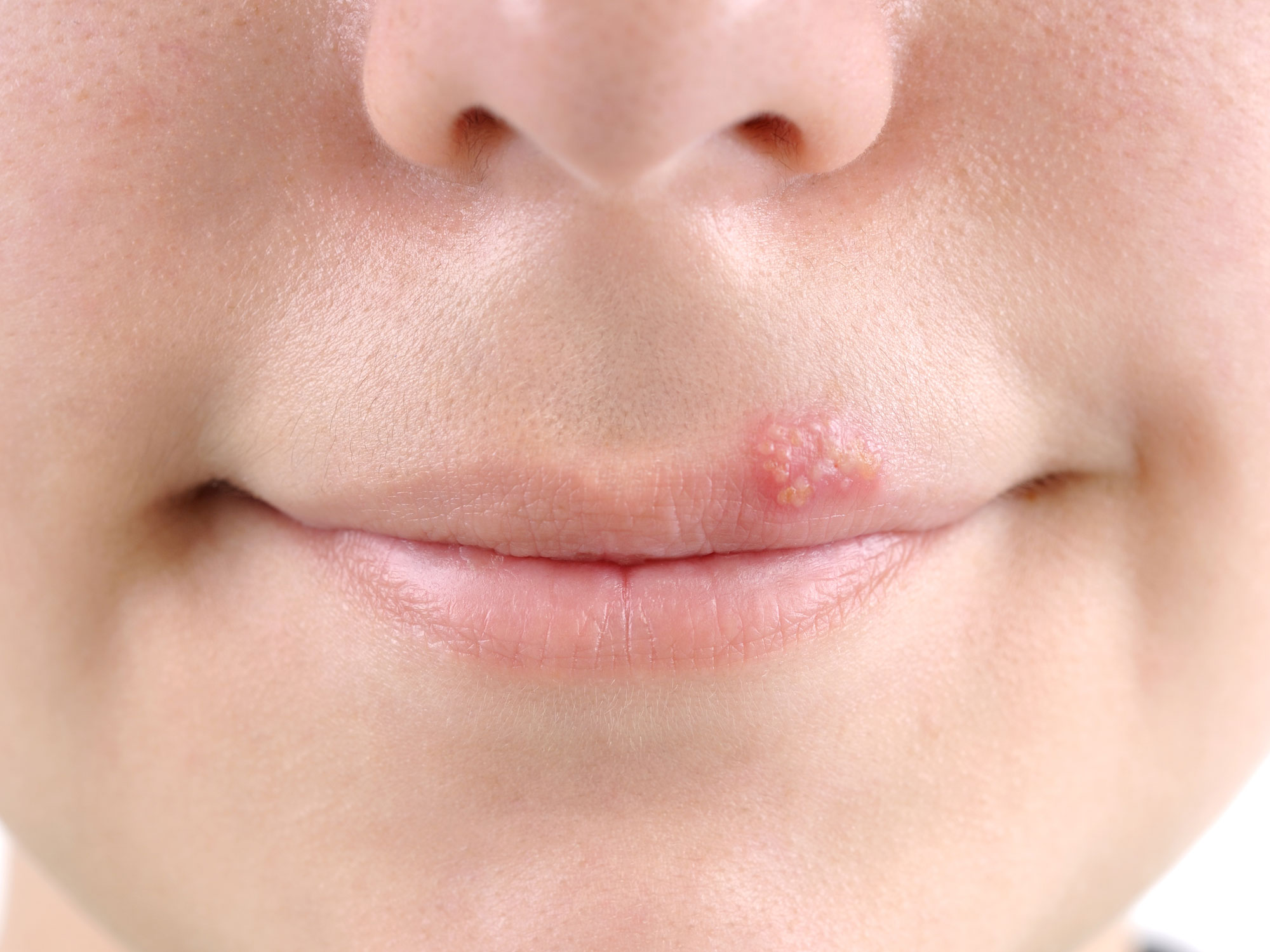 На начальном этапе эти проявления очень похожи на сифилитические папулы, за что и получили свое название. При оказании ребенку правильной помощи и полноценного ухода заболевание проходит быстро.
На начальном этапе эти проявления очень похожи на сифилитические папулы, за что и получили свое название. При оказании ребенку правильной помощи и полноценного ухода заболевание проходит быстро.
Вульгарная эктима
Это своего рода язвенная форма стрептодермии, но иногда она может иметь и смешанное происхождение, в образовании язв участвуют также и стафилококки. Такой форме болезни может предшествовать снижение общей сопротивляемости организма из-за перенесенных инфекционных заболеваний в виде кишечных или детских инфекций, а также наличие у ребенка тяжелой соматической патологии по типу проблем крови и обмена веществ, гипофвитаминозов и рахита, диабета, пищевых расстройств. Могут играть роль недостаточно педантичный гигиенический уход за кожными покровами малыша, сильные загрязнения или поражения кожи, травмы и инфицирование кожи при ее расчесах из-за укусов насекомых или аллергии.
Проявления эктимы обычно возникают в области ягодиц или нижних конечностей, гораздо реже на руках или на туловище в виде сначала одного-двух элементов, постепенно разрастающихся до десяти-пятнадцати.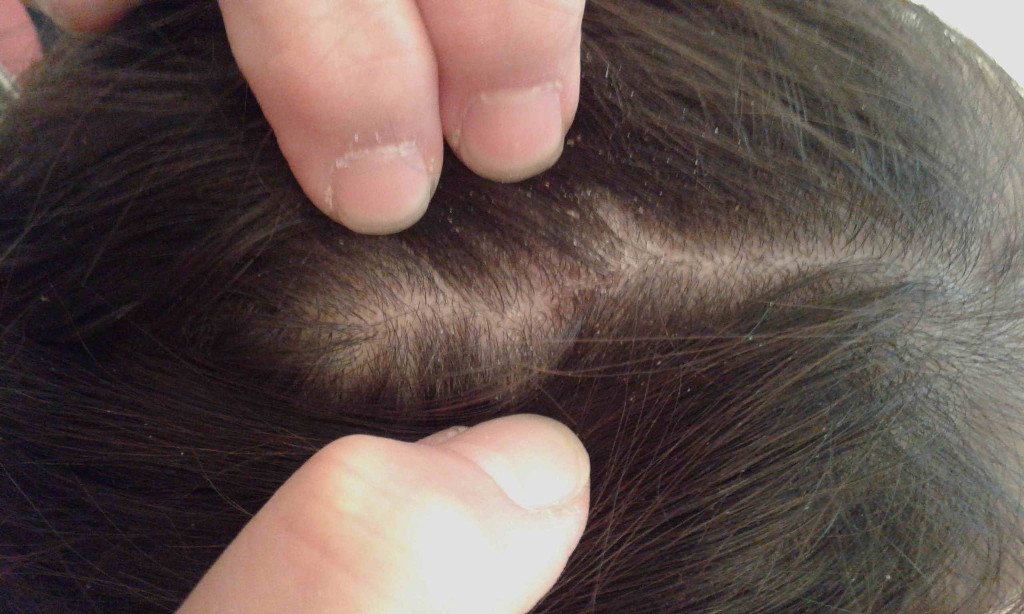 Сначала это пузыри небольшого размера, внутри которых формируется гной или инфильтрат. Под ними образуется желтовато-бурая корка, под которой образуются язвы, которые достигают иногда по глубине даже подкожной клетчатки. Процесс происходит в дерме, как результат его происходит распад тканей. Язвы при своей немалой глубине малоболезненные, по форме круглые или овальные, мягкой консистенции, имеют воспаление вокруг ранок, отечные края, кровоточащее дно и могут иметь слизисто-гнойное отделяемое. Болезнь протекает вяло и неактивно, длится несколько месяцев, по мере развития процесса язвы постепенно очищаются от гноя, заживая небольшими рубцами, а иногда и с выраженными деформациями.
Сначала это пузыри небольшого размера, внутри которых формируется гной или инфильтрат. Под ними образуется желтовато-бурая корка, под которой образуются язвы, которые достигают иногда по глубине даже подкожной клетчатки. Процесс происходит в дерме, как результат его происходит распад тканей. Язвы при своей немалой глубине малоболезненные, по форме круглые или овальные, мягкой консистенции, имеют воспаление вокруг ранок, отечные края, кровоточащее дно и могут иметь слизисто-гнойное отделяемое. Болезнь протекает вяло и неактивно, длится несколько месяцев, по мере развития процесса язвы постепенно очищаются от гноя, заживая небольшими рубцами, а иногда и с выраженными деформациями.
У детей раннего возраста, из-за ослабления иммунитета и особых свойств кожи, может возникать особенная форма эктимы – пронизывающая, сверлящая эктима. Она обычно приводит к нарушению общего состояния ребенка, повышению температуры, резко увеличиваются регионарные лимфоузлы. Язвы имеют размеры до горошины или даже лесного ореха, могут глубоко внедряться в слои кожи, иногда могут проникать и в подкожную клетчатку, резко болезненные, на дне у них слизисто-гнойное или кровянистое отделяемое.
Прогноз заболевания сегодня при использовании современных антибиотиков улучшился, так как сегодня можно уже не запускать процесс, а лечить его в самых ранних стадиях.
симптомы, лечение в домашних условиях
Стрептодермия у детей представляет собой инфицирование кожных покровов. В младенческом возрасте заболевание часто развивается из-за повреждений и микротравм на коже. У детей не окрепший местный иммунитет, который пока что не может справляться с вредными микроорганизмами. Заболевание может вызвать осложнения, поэтому необходимо постоянно следить за малышом и вовремя обращаться к врачу.Что такое стрептодермия у детей
Патология образуется из-за стрептококка. Микроорганизм является возбудителем различных болезней: бронхитов, ангин, менингита, гломерулонефрита и других опасных состояний.
Микроорганизм относится к группе условно-патогенных бактерий, которые присутствуют у человека на коже или внутри организма постоянно. Однако из-за сильной иммунной системы, бактерия не развивается.
Однако из-за сильной иммунной системы, бактерия не развивается.
В большинстве случаев, стрептодермия образуется у детей на тех участках кожи, где имеются незначительные повреждения – микротравмы в виде расчесов, укусов насекомых, ссадин или царапин.
Попадая на кожу ребенку, бактерия активно размножается и вызывает гнойно-воспалительные реакции. Передается микроорганизм через контакт с зараженным человеком или воздушно-капельным путем.
Причины заболевания
Ослабленный местный иммунитет у ребенка является основной причиной развития бактерий на коже. Бактерии поселяются на пораженных участках. Часто развитию болезни способствует наличие у ребенка иных хронических кожных заболеваний: дерматит, экзема, чесотка, педикулез.
Другие факторы:
- аллергические реакции;
- сахарный диабет;
- риниты и отиты;
- общие инфекции, особенно у недоношенных детей или детей со сниженным иммунитетом;
- диспепсические нарушения;
- анемия;
- паразитарные инвазии – глисты, аскариды;
- нехватка витаминов.

Также причиной стрептодермии может быть неправильный уход за малышом, несоблюдение правил личной гигиены. Длительное воздействие высоких или низких температур наносит ребенку микроповреждения, снижается местный иммунитет, а кожные покровы поражаются микроорганизмом.
Нередко в общественных и учебных заведениях – школах, садах, яслях – стрептодермия носит эпидемический характер. Бактерия передается через игрушки, посуду, тесные контакты с зараженным ребенком. Нередко заболевание проявляется и у взрослых.
Инкубационный период заболевания составляет от 2 до 10 дней.
Какие бывают симптомы при поражении бактерией?
Заболевание может проявляться по-разному в зависимости от формы и характера протекания. Нередко стрептодермия у маленьких детей развивается стремительно и протекает в осложненной форме. На пораженных участках кожи, в том числе и на голове, образуются небольшие воспаленные участки, которые впоследствии подсыхают.
Основной симптом стрептодермии — воспаленные участки на коже, которые могут охватывать большую площадь
Симптомы болезни:
- повышенная температура тела;
- интоксикация организма из-за деятельности бактерии;
- диспепсические нарушения;
- боли в мышцах;
- головные боли;
- общее недомогание;
- потеря аппетита;
- увеличенный размер лимфатических узлов;
Микроорганизм при попадании на кожу проникает внутрь организма и вызывает дополнительные осложнения. Проявления болезни и лечение зависят от того, какие участки у ребенка были поражены.
Стрептококковое импетиго: что это такое, симптомы болезни
Данный тип заболевания считается наиболее распространенным. Образуется на открытых участках кожи малыша: в носу и его проходах, стопах, конечностях, а также на волосистой части головы. При импетиго поражается только верхний слой кожи. Местный иммунитет не дает инфекции распространяться далее, ограничивая воспалительные реакции.
При импетиго поражается только верхний слой кожи. Местный иммунитет не дает инфекции распространяться далее, ограничивая воспалительные реакции.
Симптомы, которые могут возникать на разных стадиях заболевания:
- На отдельных участках кожи возникают маленькие пузырьки с жидкостью – фликтены. Вокруг папулы образуется покраснение.
- Выпуклое образование по истечении некоторого времени вскрывается, а на его месте возникает небольшая светло-желтая корочка.
- После отпадения корки остаются небольшие пятна красного или синюшного цвета.
При своевременном лечении пятна исчезают. Процесс занимает от 5 до 7 дней. Если заболевание вовремя не вылечить, состояние малыша усугубляется: при купании или касании инфекция распространяется по всей коже. При этом само заболевание может длиться больше месяца. Это приводит к понижению общего иммунитета.
Что собой представляет щелевидное импетиго
Такая форма иначе именуется в народе «заедами». Папулы с жидкостью образуются в области крыльев носа и уголков губ. После вскрытия пузырька на его месте возникают мелкие трещины, покрытые корочкой желтого цвета. При этом у ребенка происходит развитие таких симптомов как, зуд, жжение, обильное отделение слюны и проблемы с глотанием пищи. Развитию болезни способствуют стоматологические и проблемы и лор-заболевания: ринит, кариес.
Папулы с жидкостью образуются в области крыльев носа и уголков губ. После вскрытия пузырька на его месте возникают мелкие трещины, покрытые корочкой желтого цвета. При этом у ребенка происходит развитие таких симптомов как, зуд, жжение, обильное отделение слюны и проблемы с глотанием пищи. Развитию болезни способствуют стоматологические и проблемы и лор-заболевания: ринит, кариес.
Простой лишай
Лишай затрагивает верхние слои кожи и в большинстве образуется на лице. При этом папулы с жидкостью отсутствуют. Данная патология относится к сухой форме импетиго. Места поражения имеют вид небольших ранок, которые покрыты миниатюрными чешуйками красноватого цвета. Корочки исчезают после длительного пребывания под солнцем.
Возникает болезнь в осенне-весенний период. Заболевание является очень заразным, поэтому необходимо ограничить контакт зараженного ребенка с другими детьми.
Как начинается болезнь в случае опрелостей
У грудничков стрептодермия часто начинается с опрелостей. Она поражает области живота, складки и паховую зону, а также зону подмышек и ушные раковины. Папулы сливаются между собой, образуя эрозийную поверхность. В складках кожи возникают трещины или эрозии, которые причиняют боль и ухудшают общее самочувствие малыша. Часто патология переходит в хроническую форму и осложняется дополнительными грибковыми инфекциями.
Она поражает области живота, складки и паховую зону, а также зону подмышек и ушные раковины. Папулы сливаются между собой, образуя эрозийную поверхность. В складках кожи возникают трещины или эрозии, которые причиняют боль и ухудшают общее самочувствие малыша. Часто патология переходит в хроническую форму и осложняется дополнительными грибковыми инфекциями.
Что такое вульгарная эктима: стадии развития
Заболевание поражает глубокие слои кожи. Встречается у детей, которые часто подвержены различным кожным проблемам и при плохом уходе за кожей ребенка. В большинстве бактерия поражает область ягодиц и бедер, поясницу и голени. Кожа становится сухой и вызывает болевые ощущения при касании.
На начальном этапе возникают папулы с гнойным или кровянистым содержимым. После вскрытия полностью папула преобразуется в небольшую ранку, покрытую желтоватой корочкой. Под коркой располагается язва, которая вызывает болевые ощущения. По истечении 2-4 недель язва формируется в рубец.
Диагностика болезни
Обследования при стрептодермии назначает детский дерматолог. Сначала изучаются кожные покровы, проводится визуальный осмотр пораженных участков с помощью специальной лампы Вуда, измеряется температура. Далее назначаются общие исследования мочи, крови и кала.
Лабораторные и инструментальные виды исследований:
- соскоб кожи на наличие грибов;
- бактериологическое исследование;
- RPR-тестирование, туберкулиновая проба – помогают отличить вульгарную эктиму от туберкулеза кожи из-за схожей симптоматики.
Чтобы отличить патологию от других схожих заболеваний таких, как экзема, ветрянка, герпес, врач назначает несколько исследований, иначе именуемых дифференциальными.
Дополнительные виды обследований:
- ультразвуковое исследование области ЖКТ;
- ФГДС;
- исследование кала на наличие паразитов;
- копрограмма.

Для постановки точного диагноза может понадобиться консультация детского гастроэнтеролога, который при подозрениях может назначить другие виды исследований.
Как лечить болезнь в домашних условиях
Терапия может быть как системной, так и с использованием лекарственных средств для местного применения. Наиболее эффективными препаратами при различных формах стрептодермии являются пенициллиновые средства. Также назначаются макролиды, витаминные комплексы для поддержания иммунитета, пробиотики, иммуномодуляторы.
Для местного лечения папулу вскрывают, а затем обрабатывают различными антисептическими растворами. На ранку также накладывают марлевые повязки с мазями, обладающими противомикробным действием. При заболевании исключаются любые контакты с водой, так как с ее помощью инфекция может распространяться на другие участки тела.
В период заживления раны ребенку назначаются различные физиопроцедуры: лазерное воздействие, ультрафиолетовое облучение, УВЧ.
Их задача — подсушить ранку и не допустить распространение нагноения. Больных детей помещают на 10-дневный карантин в инфекционное отделение, чтобы избежать дальнейшего заражения других детей или домочадцев.
В домашних условиях, помимо аптечных препаратов? можно готовить отвары или настои из трав, которыми затем необходимо обрабатывать ранки и области вокруг. Для этого можно воспользоваться аптечной ромашкой, корой дуба, цветками череды. Если у ребенка возникла аллергия на какое-либо из растений, необходимо заменить его на другое и проконсультироваться с врачом.
Профилактика стрептодермии у детей
Профилактика заключается в поддержании ребенка и кожных покровов в чистоте, соблюдении других правил личной гигиены. Также любые инфекционные или воспалительные заболевания необходимо вовремя лечить. Своевременно выявленная болезнь поможет избежать дальнейшего распространения инфекции и предотвратить развитие осложнений.
Стрептодермия у детей может проявляться в разном возрасте, поэтому требует срочного обращения к врачу. Инфекция поражает различные участки тела у ребенка и может вызывать осложнения. Соблюдая правила по уходу за ребенком и следуя точным предписаниям врача, заболевание хорошо поддается лечению и не приводит к рецидивам.
Видео
Также рекомендуем почитать: как проявляется контагиозный моллюск у детей
Сыпь у детей. — Доказательная медицина для всех
Эрозивный пустулезный дерматоз волосистой части головы — выпадение волос, сопровождающееся гнойничковыми, эрозивными поражениями и образованием корочекСыпь при инфекционных заболеваниях
Сыпь у детей при вирусных заболеваниях
Ветрянка – сыпь в виде красных точек, которые быстро превращаются в пузырьки, которые лопаются и покрываются корочками. Вначале сыпь чаще всего располагается на волосистой части головы ребенка, лице или туловище, а затем может распространиться по всему телу. 3 фото
Корь — красная сыпь с крошечными белыми точками появляются спустя несколько дней на внутренней стороне щек (пятна Филатова-Коплика). Затем появляется сыпь на лице ребенка, прогрессирует на спину и туловище, на руки и кисти, и, наконец, на ноги и ступни. 2 фото
Краснуха — розово-красная сыпь при краснухе, которая сначала появляется на лице у детей, затем распространяется по всему телу и длится два-три дня. 2 фото
Розеола — розовая сыпь появляется на туловище и шее детей, далее может распространиться на руки, ноги и лицо.
Вначале сыпь чаще всего располагается на волосистой части головы ребенка, лице или туловище, а затем может распространиться по всему телу. 3 фото
Корь — красная сыпь с крошечными белыми точками появляются спустя несколько дней на внутренней стороне щек (пятна Филатова-Коплика). Затем появляется сыпь на лице ребенка, прогрессирует на спину и туловище, на руки и кисти, и, наконец, на ноги и ступни. 2 фото
Краснуха — розово-красная сыпь при краснухе, которая сначала появляется на лице у детей, затем распространяется по всему телу и длится два-три дня. 2 фото
Розеола — розовая сыпь появляется на туловище и шее детей, далее может распространиться на руки, ноги и лицо. 2 фото
Пятая болезнь — сыпь в виде ярко-красных пятен на щеках у ребенка, реже — туловище и ногах, сыпь умеренно зудит. 3 фото
Герпес – сыпь в виде маленьких пузырьков, заполненных прозрачной жидкостью, расположенных на красной кайме губ или совсем рядом с губами, обычно сгруппированные в одну кучку. 3 фото
2 фото
Пятая болезнь — сыпь в виде ярко-красных пятен на щеках у ребенка, реже — туловище и ногах, сыпь умеренно зудит. 3 фото
Герпес – сыпь в виде маленьких пузырьков, заполненных прозрачной жидкостью, расположенных на красной кайме губ или совсем рядом с губами, обычно сгруппированные в одну кучку. 3 фото Сыпь у детей при бактериальных, грибковых и других инфекционных заболеваниях
Скарлатина — сыпь при скарлатине начинается с обильных мелких точек в подмышечных впадинах, на шее, груди и в паху, и быстро распространяется по всему телу. Точки наощупь напоминают мелкую наждачную бумагу, могут зудеть. 3 фото
Стригущий лишай — сыпь при стригущем лишае в виде одного или нескольких красных колец, размерами от мелкой монеты до довольно крупных. 2 фото
Импетиго – сыпь в виде маленьких красных папул, которые могут вызывать зуд. Часто развиваются вокруг носа и рта, но могут легко распространиться на другие части тела. 3 фото.
Менингококковая инфекция — сыпь в виде мелких синячков, начинается с маленьких синих пятен звездчатой формы и быстро увеличивается в количестве и диаметре.
Точки наощупь напоминают мелкую наждачную бумагу, могут зудеть. 3 фото
Стригущий лишай — сыпь при стригущем лишае в виде одного или нескольких красных колец, размерами от мелкой монеты до довольно крупных. 2 фото
Импетиго – сыпь в виде маленьких красных папул, которые могут вызывать зуд. Часто развиваются вокруг носа и рта, но могут легко распространиться на другие части тела. 3 фото.
Менингококковая инфекция — сыпь в виде мелких синячков, начинается с маленьких синих пятен звездчатой формы и быстро увеличивается в количестве и диаметре.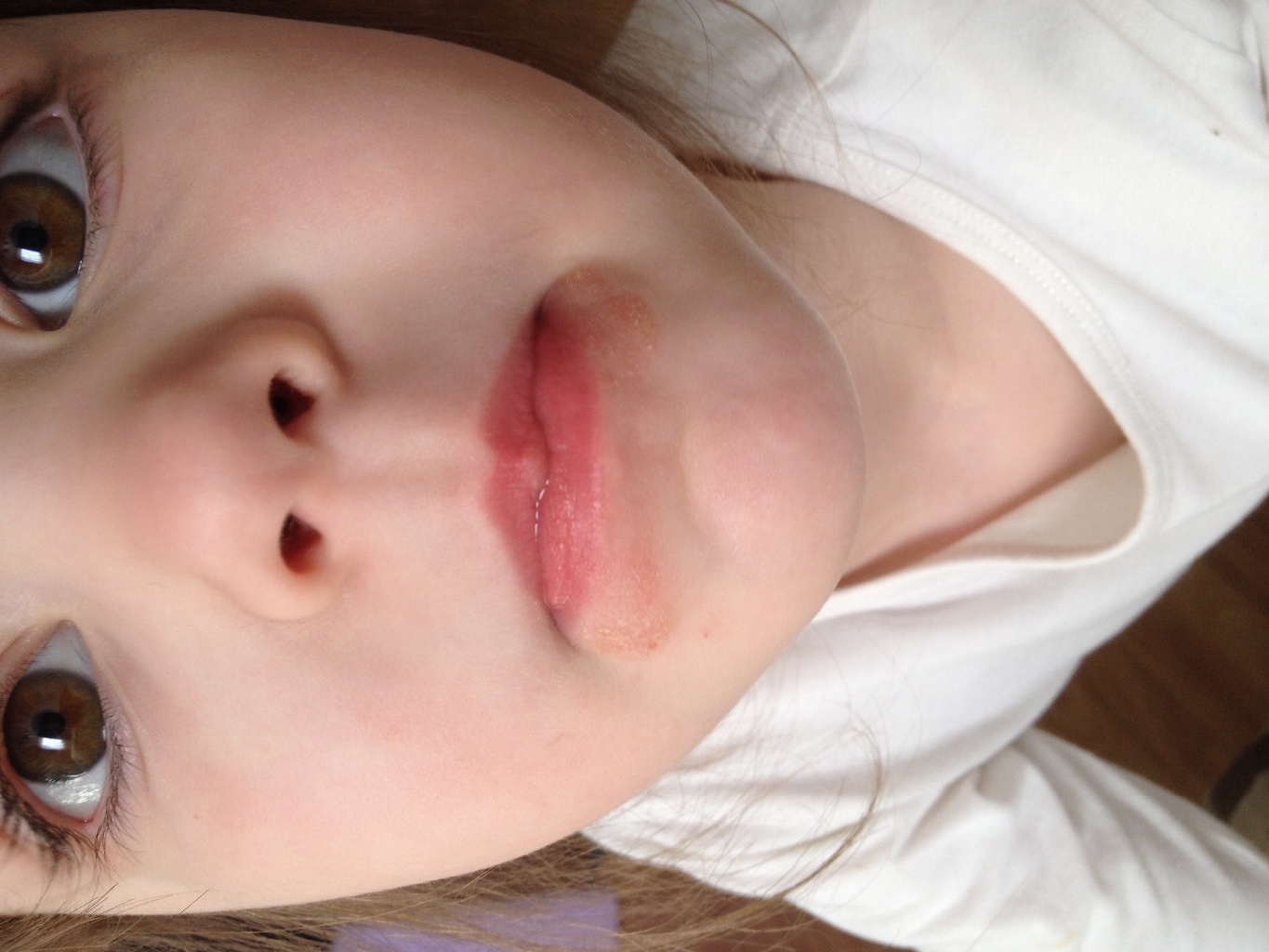 Одна из самых опасных сыпей у детей. 3 фото.
Чесотка — зудящая сыпь в виде рассеянных красных точек, располагающихся, как правило, между пальцами, вокруг запястий, в подмышечных впадинах и области подгузников, а также вокруг локтей. 3 фото.
Контагиозный моллюск — сыпь при контагиозном моллюске телесного цвета, куполообразные, жемчужные и блестящие пузырьки, с пупковидным вдавлением в центре. 3 фото.
Одна из самых опасных сыпей у детей. 3 фото.
Чесотка — зудящая сыпь в виде рассеянных красных точек, располагающихся, как правило, между пальцами, вокруг запястий, в подмышечных впадинах и области подгузников, а также вокруг локтей. 3 фото.
Контагиозный моллюск — сыпь при контагиозном моллюске телесного цвета, куполообразные, жемчужные и блестящие пузырьки, с пупковидным вдавлением в центре. 3 фото. Изменения кожи у детей при других заболеваниях
Желтуха — Желтый оттенок кожи и склер глаз.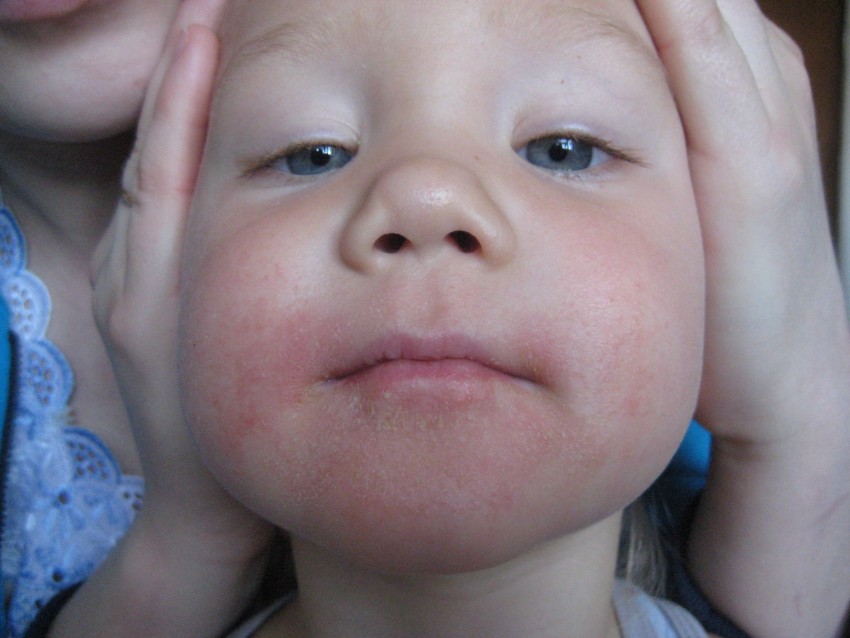 У темнокожих детей желтизну можно увидеть только в склерах глаз, на ладонях и подошвах ног. 3 фото.
Ожоги борщевиком — пузыри, сперва их много, они мелкие, но очень быстро (за сутки) они сливаются и нередко переходят в один — гигантских размеров, на всю площадь ожога. Много фото
Бородавки — небольшие выступающие над поверхностью кожи, образования. Появляются, как правило, на руках, но могут возникнуть на любом участке тела. 3 фото.
У темнокожих детей желтизну можно увидеть только в склерах глаз, на ладонях и подошвах ног. 3 фото.
Ожоги борщевиком — пузыри, сперва их много, они мелкие, но очень быстро (за сутки) они сливаются и нередко переходят в один — гигантских размеров, на всю площадь ожога. Много фото
Бородавки — небольшие выступающие над поверхностью кожи, образования. Появляются, как правило, на руках, но могут возникнуть на любом участке тела. 3 фото. Детская психосоматика: что на самом деле означает болезнь вашего ребенка
…и вот опять перед вами налитые слезами умоляющие детские глаза. Вы прикладываете руку ко лбу сына или дочери и сразу понимаете – снова температура. Просите открыть рот – ну точно, горло красное. От еды отворачивается. Вялый, тянется к своей кроватке. Вы тяжело вздыхаете: ребенок снова заболел.
Вы прикладываете руку ко лбу сына или дочери и сразу понимаете – снова температура. Просите открыть рот – ну точно, горло красное. От еды отворачивается. Вялый, тянется к своей кроватке. Вы тяжело вздыхаете: ребенок снова заболел.
Это означает, что придется опять отпрашиваться с работы. Объяснять коллегам, начальнику, просить понимания. Потом – в аптеку. И без разницы, что эти деньги могли быть запланированы на другие покупки – ребенка же без лекарств не оставишь. Но самое главное – жалко самого малыша! Просто сердце разрывается, если бы только можно было забрать всю его боль себе!
Почему болеют наши дети?
Казалось бы, ответ очевиден – ребенок простыл, промочил ноги, заразился от других детей – вот и заболел. Однако детские психологи призывают нас не быть столь категоричными. Они уверены, что ребенок заболевает в тот момент, когда ему чего-то не хватает.
Это может быть недостаток внимания матери, которая работает так много, что совершенно не успевает уделять время ребенку. Также болезнь ребенка может быть спровоцирована скандалами в семье – в какой-то момент малыш понял, что, будучи нездоровым, он заставляет родителей хлопотать о лекарствах и процедурах, а не выяснять между собой отношения. Таким образом, ребенок заболевает через свою любовь к маме и папе.
Также болезнь ребенка может быть спровоцирована скандалами в семье – в какой-то момент малыш понял, что, будучи нездоровым, он заставляет родителей хлопотать о лекарствах и процедурах, а не выяснять между собой отношения. Таким образом, ребенок заболевает через свою любовь к маме и папе.
Мама с ребенком на больничном
Итак, мама и малыш дома, куплен целый пакет лекарств и угощений для больного, ему поставлен градусник, даны необходимые таблетки… И тут маму осеняет: вот же свободное время! Как раз домашние дела накопились!
И женщина начинает стирать белье, менять занавески, мыть полы, гладить белье, оттирать кухню до блеска. Стоп!
Вспомните, ребенок заболел не просто так. В этот момент ему необходима связь с мамой. Потребность в ней сейчас настолько высока, что она сильнее потребности в еде. Это означает, что стоит перенести все домашние дела на потом, сейчас самое главное – это контакт, который будет происходить между матерью и ребенком.
Лечение психосоматических заболеваний
Мы хотели бы поделиться с вами методом, с помощью которого ребенок не только выздоровеет в этот раз, но и сможет очень быстро справляться с болезнью в дальнейшем. Возможно, он покажется несколько необычным, но при этом его эффективность доказана как научно, так и множеством примеров.
«Игра в больничку»
Рассказывает мама, психолог со стажем работы в 20 лет, директор центра «Искусство Жить» Анна Гришандина об опыте проживания детских болезней со своим сыном.
«В очередной раз, когда Кирюша оказался на больничном, первое, что мы сделали – начали сами готовить «лекарства». Это были различные бинтики, пузырьки с подкрашенной водичкой, шприцы без иголок, баночки, камешки, бусины, сок в стаканчике и все, что было под рукой. Рассадили кукол.
Кир взял в руки медвежонка.
— Он заболел? – спросила я.
— Да, заболел, — согласился сын.
— А что у него болит?
Кирилл начал рассказывать, чем болеет игрушка. Я внимательно расспрашивала:
— А как у него ушки? А животик болит? А какая у него температура? А что у него еще происходит, расскажи.
С удивлением я заметила, что ребенок начал перечислять симптомы болезни, которые были у него самого.
Тогда я задала важный вопрос.
— Как ты думаешь, из всего того, что есть в нашей больнице, что больше всего поможет мишке?
Кирюша должен был сам сделать выбор. Он ответил:
— Сделать ему укол зеленой водичкой.
Мы набрали подкрашенную водичку в шприц и «сделали укол».
— Вот так? – уточнила я.
Кирилл кивнул. Я спросила:
— Что в этот момент происходит с мишкой?
Ребенок задумался и сказал, что он начал выздоравливать, у мишки теперь «маленькая» температура.
— Мы можем что-то еще для него сделать?
— Да, приложить бинтик к горлышку. И дать таблетку.
И дать таблетку.
— Хорошо. Начинай.
Кирилл воодушевленно принялся за «лечение» игрушки.
— А как теперь себя чувствует мишка?
— Еще сильнее выздоровел. Больше ему не надо лекарств.
Через пару часов трогаю лоб ребенка – и чудо, он прохладный. Прошу открыть рот. Мне кажется, или покраснение стало спадать?
Весь вечер мы играем в «Лего», читаем сказки и я нахваливаю медведя – какой же он молодец, что выздоровел! Здоровым мишкам полагается вкусный сок и даже немного конфет. Кирюша с удовольствием съедает лакомства, предназначенные медвежонку.
На следующее утро игра в больничку продолжается.
— Кир, — интересуюсь я, — а сегодня у нас кто-то болеет?
— Да, Маша заболела, — отвечает ребенок, а сам уже несет куклу, — у нее болят ушки.
Детский крем, размешанный с краской – сегодня у нас волшебная мазь, а кофе – чудодейственный порошок.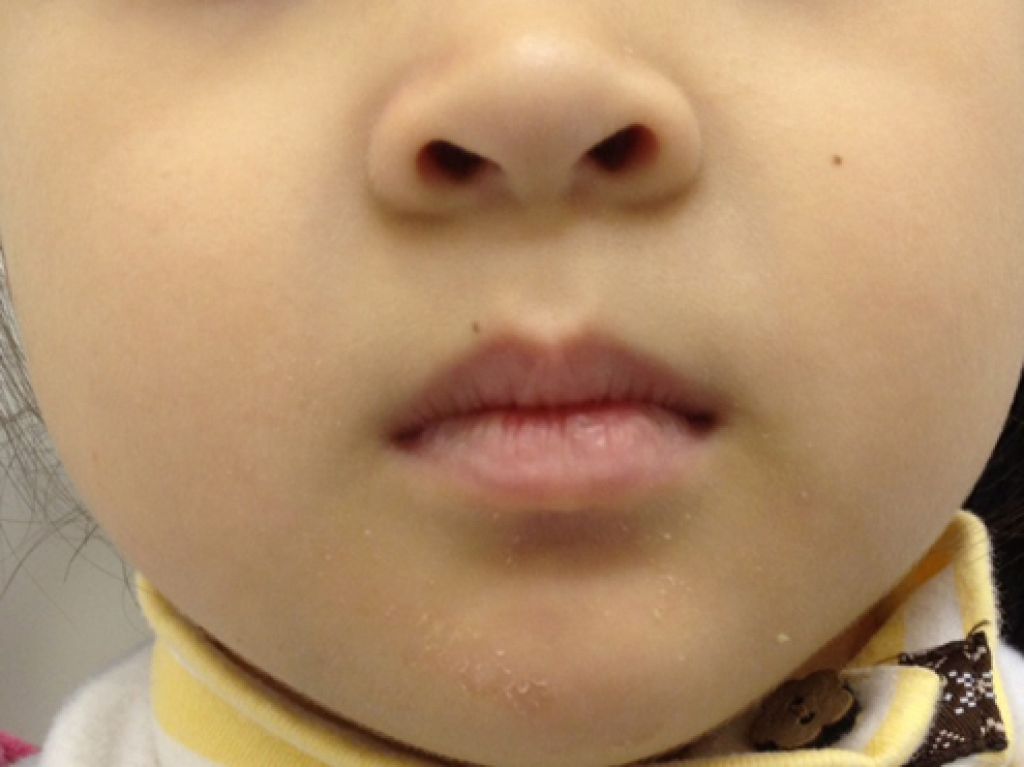 Через час «выздоравливает» и Маша.
Через час «выздоравливает» и Маша.
А на следующий день – и сам Кирилл. Я в полном шоке. Ребенок выздоровел за три дня? Для меня это магия, мистика.
Результатом наших таких лечений стали: многократное снижение температуры, избавление от отита, легкое течение вирусных заболеваний и даже нежелание идти в детский сад».
Как это работает?
Несмотря на то, что это игра действительно выглядит чуть ли не магической, у нее есть вполне научное объяснение.
С появлением магнитно-резонансной томографии врачи обнаружили, что мозг каждого человека обладает нейропластичностью. Это означает, что он способен формировать новые нейронные связи, а значит и новое поведение. Во время болезни важно переключить нейронные связи ребенка на скорейшее выздоровление.
Когда ребенок «лечит» куклу, мишку, машинку, в его мозге начинают формироваться новые нейронные «тропинки», связанные с выздоровлением. Упрощенно они выглядят так: «Как только есть заболевание – следует выздоровление». При этом через игру формируется путь очень быстрого излечения, а при повторении действий мозг хорошо запоминает этот путь, действуя в следующий раз «на автопилоте».
При этом через игру формируется путь очень быстрого излечения, а при повторении действий мозг хорошо запоминает этот путь, действуя в следующий раз «на автопилоте».
Таким образом, силой мысли меняются функции серого вещества, а ум способен изменить деятельность мозга.
Поэтому важна грамотная позиция матери – необходимо запустить новые нейронные процессы, «проиграть» с помощью игрушек процесс исцеления. Чем больше будет «выздоровевших» игрушек (созданных нужных нейронных связей), тем быстрее будет происходить и выздоровление самого ребенка.
Простой вопрос: «Как ты думаешь, что сейчас происходит с мишкой?» как раз включает процесс нейропластичности и запускает механизм исцеления.
Главная ошибка родителей
Мы так сильно жалеем своих больных детей, что допускаем очень большую ошибку. Мы привыкли задаривать больного ребенка подарками, сладостями, разрешать ему смотреть мультики сверх нормы и спускать с рук шалости.
Однако таким образом поощряется негативное поведение, и маленький человечек понимает: болеть выгодно.
Если же подкреплять выздоровление (конфеты и угощение получает только излечившийся мишка), то болеть становится неинтересно и невыгодно. Мозг ребенка начинает искать сформированную нами нейронную связь, ведущую к выздоровлению. А вы с ребенком постепенно забываете, что такое больничные. Они вам больше не нужны.
Будьте здоровы!
Интересно? Поделитесь:
Симптомы и стадии стрептодермии
Кожные заболевания — одна из самых многочисленных групп нарушений здоровья, известных человечеству. Большое разнообразие проявлений и причин, которые трудно понять несведущему человеку, вызывают некоторое замешательство, когда мы находим на своем теле странные пятна, высыпания, покраснения, которые могут сопровождаться болью, жжением, зудом или ничем из этого, напоминать себе. Ведь кожа — это внешний орган, и все симптомы проблем со здоровьем видны сразу невооруженным глазом.Например, внешние симптомы стрептодермии мало отличаются от большинства кожных патологий и видны только через неделю после заражения. И это фактически при отсутствии внутреннего дискомфорта. Так может не стоит переживать по поводу этого заболевания?
Ведь кожа — это внешний орган, и все симптомы проблем со здоровьем видны сразу невооруженным глазом.Например, внешние симптомы стрептодермии мало отличаются от большинства кожных патологий и видны только через неделю после заражения. И это фактически при отсутствии внутреннего дискомфорта. Так может не стоит переживать по поводу этого заболевания?
Кожные болезни — свидетельство здоровья тела
Кожа считается самым большим и важнейшим органом человеческого тела, потому что наше тело — единственная защитная оболочка, которая защищает внутренние органы и системы от разрушительного воздействия окружающей среды.Именно кожа в первую очередь испытывает негативное влияние термических, химических, механических и биологических факторов, поэтому при постановке диагноза врачам приходится учитывать множество кожных патологий, чтобы установить истину путем исключения.
Например, многие инфекционные кожные заболевания, вызванные биологическими факторами, имеют похожие проявления: сыпь в виде пустул или пузырьков, более или менее выраженный дискомфорт в области их локализации. Но человек, давший Клятву Гиппократа, не ограничится созерцанием внешних симптомов, а будет «копать» глубже, выискивая такие моменты, которые характерны для той или иной болезни.
Но человек, давший Клятву Гиппократа, не ограничится созерцанием внешних симптомов, а будет «копать» глубже, выискивая такие моменты, которые характерны для той или иной болезни.
Казалось бы, зачем углубляться, если основные симптомы стрептодермии здесь проявляются на поверхности кожи? Фактически, это нужно делать для того, чтобы выявить возбудителя заболевания (в этом случае он размножается и становится опасным стрептококком) и не допускать его глубокого проникновения в организм, провоцирующего развитие серьезных внутренних осложнений (ревматизм, миокардит). , гломерулонефрит и др.) с кажущимися безопасными первыми внешними признаками заболевания.[1], [2]
На самом деле диагностика заболевания по внешним признакам не так проста, как может показаться на первый взгляд. Причина в том, что большинство диагнозов, которые мы ставим себе, ошибочны? Дело в том, что одна и та же стрептодермия может по-разному проявляться у разных людей. И здесь необходимо учитывать возраст пациента, особенности его работы или другой деятельности, сопутствующие заболевания, состояние иммунной системы и т. Д.
Д.
Попробуем разобраться, какие проявления стрептодермии характерны для детей и взрослых, в каких местах можно ожидать появления сыпи при этом заболевании, передаваемом контактным и контактно-бытовым путем, какие внутренние изменения могут указывать на это заболевание.
Стрептодермия у детей
Чем ребенок физиологически отличается от нас, взрослых? Прежде всего, его уязвимость перед лицом многих возбудителей инфекционной природы. Иммунитет у ребенка формируется и укрепляется в течение нескольких лет после рождения, поэтому маленькие дети гораздо чаще болеют инфекционными заболеваниями, чем взрослые, а список таких заболеваний дополняется чисто детскими болезнями. [3]
Стрептодермию нельзя отнести к детским болезням, хотя заболеваемость среди детей намного выше, чем среди молодежи и людей зрелого возраста.Этому способствует распространение возбудителя в больших детских коллективах (ясли, детские сады, школьные группы, внеклассные рабочие группы, спортивные секции, художественные кружки и т. Д.), Где малыши и подростки находятся в тесном контакте друг с другом.
Д.), Где малыши и подростки находятся в тесном контакте друг с другом.
Особенно сложно защитить от неприятностей детей до 3 лет, для которых особенно привлекательны тактильные ощущения (ощутить, ощутить свойства предмета пальцами), позволяющие познавать мир во всех его проявлениях.Да и само прикосновение очень важно в таком нежном возрасте. Вот только стойких гигиенических навыков у маленького ребенка пока нет. К тому же болезнь проявляется внешне намного позже способности заразить других, поэтому при появлении первых признаков стрептодермии один ребенок с большей вероятностью уже заразил большую часть коллектива.
Проявления заболевания у детей могут различаться в зависимости от степени сформированности иммунной системы и силы иммунитета, количества патогенных микроорганизмов на коже, наличия крупных и мелких кожных образований, очага заболевания, характера наличие сопутствующих патологий.
В больших детских коллективах болезнь развивается по принципу эпидемии, т. е. больной ребенок в короткие сроки разносит инфекции по всему детскому коллективу, а иногда и за его приделы. Вот только проявлять стрептодермию будут разные дети по разному. Если иммунитет ребенка выдерживает натиск бактерий, клиническая картина ограничится внешними признаками: местными высыпаниями на коже, т.е. поражением определенных участков тела. В этом случае решающую роль играет местный иммунитет.
е. больной ребенок в короткие сроки разносит инфекции по всему детскому коллективу, а иногда и за его приделы. Вот только проявлять стрептодермию будут разные дети по разному. Если иммунитет ребенка выдерживает натиск бактерий, клиническая картина ограничится внешними признаками: местными высыпаниями на коже, т.е. поражением определенных участков тела. В этом случае решающую роль играет местный иммунитет.
Сыпь, как характерный симптом стрептодермии, обычно появляется через 2-10 дней после заражения в виде ярко-розовых папул или пузырьков жидкости, которые при вскрытии могут переходить в эрозию. При правильном уходе такие элементы быстро засыхают с образованием корочек, затем безболезненно исчезают.
Однако при некоторых формах заболевания везикулы не образуются вовсе, ограничиваются образованием небольших розоватых или красноватых очагов с отслаивающимися частицами эпидермиса (сухая форма стрептодермии).
Зуд при стрептодермии обычно слабовыраженный или отсутствует совсем, поэтому ребенка особо не беспокоит.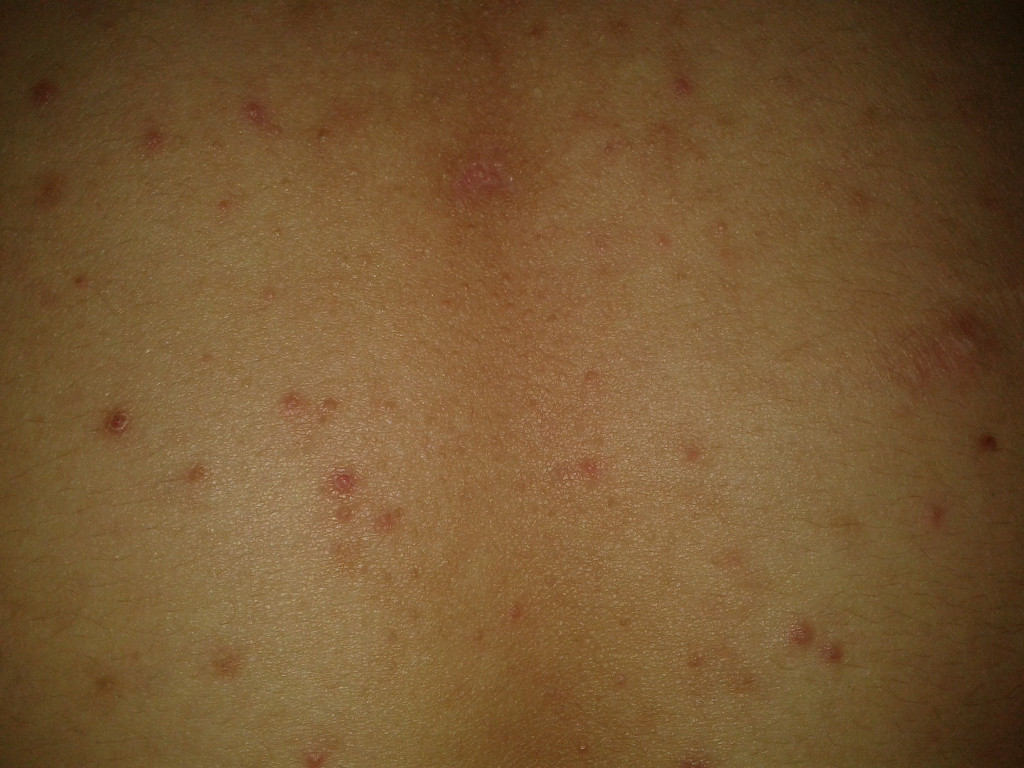 Другое дело, что дети, как правило, трогают пальцами необычные элементы на своей коже, царапают их из детского любопытства и тем самым распространяют инфекцию на другие части тела, осложняя течение болезни [4].
Другое дело, что дети, как правило, трогают пальцами необычные элементы на своей коже, царапают их из детского любопытства и тем самым распространяют инфекцию на другие части тела, осложняя течение болезни [4].
Но если иммунитет ребенка не справляется с болезнетворными микроорганизмами, а также если стрептококки поражают нежную оболочку слизистых оболочек, вполне вероятно, что могут развиться более тяжелые формы заболевания.Помимо внешних симптомов, клиническая картина стрептодермии в этом случае имеет еще и внутренние проявления:
- Повышение температуры тела до фебрильных значений (выше 38-38,5 градусов). Ребенок может стать вялым, апатичным, у него ухудшится аппетит, появятся странные капризы. Другие дети, наоборот, становятся чрезмерно возбудимыми, и на температуру указывают только необычно розовые детские щеки.
- Появление симптомов интоксикации организма (у ребенка может появиться головная боль, отсюда вялость и капризы, тошнота и рвота, не зависящие от приема пищи, снижается аппетит, нарушается сон).
 В некоторых случаях возникают боли в суставах и мышцах, что ограничивает подвижность ребенка, вызывает плач у младенцев и жалобы на здоровье у детей старшего возраста.
В некоторых случаях возникают боли в суставах и мышцах, что ограничивает подвижность ребенка, вызывает плач у младенцев и жалобы на здоровье у детей старшего возраста. - Увеличенные лимфатические узлы возле очагов поражения по ходу лимфы, которые иногда можно обнаружить с первых дней заболевания (под кожей ребенка можно почувствовать уплотнение, часто болезненное при пальпации).
- Анализы крови ребенка покажут наличие ярко выраженного воспалительного процесса, характерного для бактериального поражения.
Стрептодермия у взрослых
Высокая заболеваемость стрептодермией среди детей не исключает развития этого заболевания у взрослых, потому что при инфекционных заболеваниях решающую роль играет иммунитет, а не возраст. И стоит ли напоминать, что в условиях экологической катастрофы, в которой живет большинство из нас, на стойкий иммунитет особо рассчитывать не приходится. Согласно исследованию, проведенному в 2005 году, не менее 18,1 миллиона человек страдают инвазивными заболеваниями S. Pyogenes и еще 1,78 миллиона случаев заболевания ежегодно. [5]
Pyogenes и еще 1,78 миллиона случаев заболевания ежегодно. [5]
Кроме того, стрептококк проникает через кожу через различные, даже микроскопические поражения на ней, поэтому заразиться заболеванием не так сложно, как кажется. Другое дело, что у людей с более-менее нормальным местным и общим иммунитетом он может протекать практически незаметно, тогда как человек, ослабленный хроническими заболеваниями, может испытывать заметный дискомфорт. [6]
Взрослый человек может заразиться на работе, в общественном транспорте, при посещении общественных мест, в том числе бассейнов и тренажерных залов.Вы можете заразиться инфекцией, даже не выходя из дома, если кто-то из вашей семьи, например, ребенок, посещающий детский сад или школу, стал источником инфекции. Необязательно тесно контактировать с пациентом или носителем, также возможно выявить симптомы стрептодермии после контакта кожи с кроватью пациента, его одеждой, предметами обихода, посудой и т. Д.
Понять, как начинается стрептодермия у взрослых, т. е. обнаружить ее первые признаки можно по внешнему виду кожи, на которой при данной патологии образуются небольшие розовые пятна, слегка приподнятые над телом, без болезненных пятен.Чуть позже появляется легкий зуд и шелушение на поверхности патологических элементов.
е. обнаружить ее первые признаки можно по внешнему виду кожи, на которой при данной патологии образуются небольшие розовые пятна, слегка приподнятые над телом, без болезненных пятен.Чуть позже появляется легкий зуд и шелушение на поверхности патологических элементов.
Далее папулы в большинстве случаев начинают сильнее выступать над кожей и превращаться в пузырьки небольшого диаметра, внутри которых видна мутная желтоватая жидкость. При отсутствии лечения отдельные близко расположенные элементы могут сливаться в группы, покрывая большие участки кожи.
Через некоторое время пузыри лопаются с образованием трещин и язв, на поверхности которых появляются сухие корочки или чешуйки, напоминающие лишайник.
При сухой форме стрептодермии сыпь имеет несколько иной характер, пузыри в этом случае не образуются, а очаги заболевания имеют не розовый, а беловатый оттенок из-за образовавшегося шелушения. Они имеют округлую форму и размер до пяти сантиметров. На них практически сразу образуются шелушащиеся чешуйки эпидермиса, после которых долгое время остается слегка пигментированный участок кожи. Патологические поражения менее склонны к увеличению в размерах и распространению на видимые и покрытые волосами участки тела, чем при других формах заболевания.
Патологические поражения менее склонны к увеличению в размерах и распространению на видимые и покрытые волосами участки тела, чем при других формах заболевания.
Жалобы на кожный зуд, при поражении стрептококковой инфекцией возникают нечасто. Зуд, если он присутствует, незначительный, не доставляющий особого дискомфорта, как, например, при химических ожогах щелочными растворами, аллергии или герпесе, которые имеют схожие внешние проявления с влажными формами стрептодермии.
Температура стрептодермии у взрослых обычно не повышается, за исключением того, что у человека диагностирован иммунодефицит, тяжелая авитаминоза или его организм сильно ослаблен длительной болезнью, чрезмерными физическими и умственными нагрузками, постоянными стрессами, что не могло не сказаться на состояние иммунитета.
Увеличенные лимфатические узлы можно наблюдать только тогда, когда инфекция распространяется глубоко в организм. Но этот симптом обычно появляется уже на стадии появления возможных осложнений, а не в самом начале заболевания, как бывает у детей, барьерная функция кожи намного слабее, что позволяет инфекции быстрее проникнуть в более глубокие слои.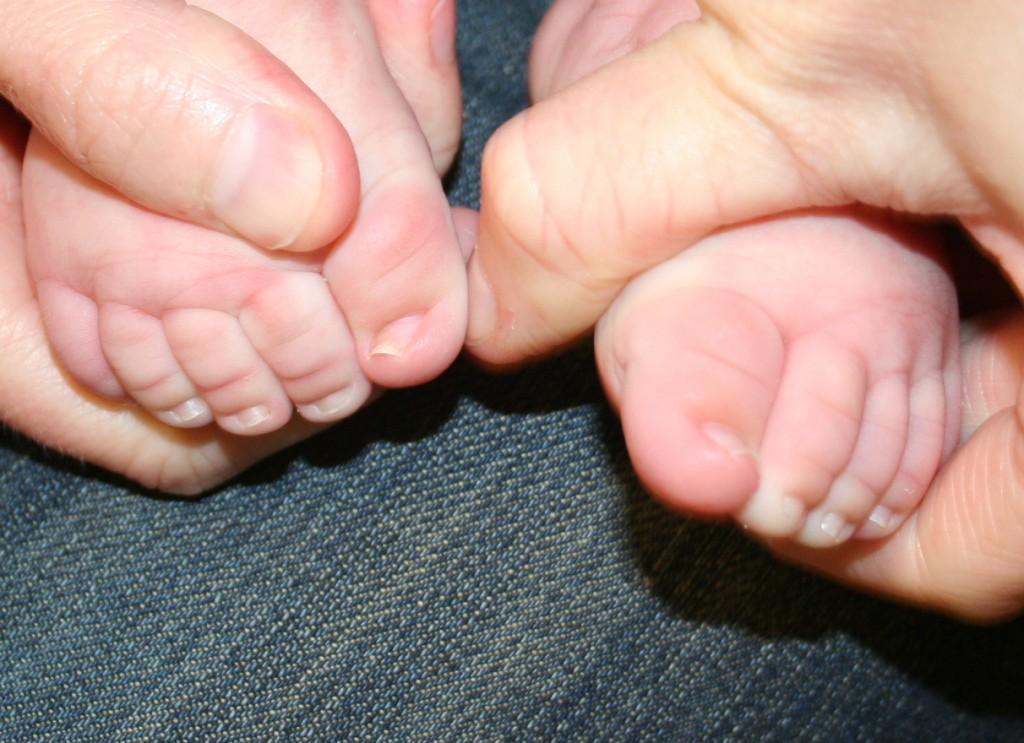 слои мягких тканей и лимфы.
слои мягких тканей и лимфы.
При легком течении болезни и соответствующем лечении появившиеся симптомы исчезнут в течение 3–10 дней, не вызывая ухудшения самочувствия человека.Но даже с тяжелой формой стрептодермии у взрослых можно справиться довольно быстро — в течение 3-7 дней, если назначено адекватное лечение и соблюдены все его требования. Только при сильно ослабленном иммунитете или бессистемном выполнении лечебных мероприятий лечение можно отложить до 10-14 дней с определенной вероятностью перехода острой формы болезни в хроническую.
В то же время важной особенностью стрептодермии является то, что даже обычная ежедневная гигиена тела в случае болезни может оказать медвежью услугу, потому что не рекомендуется смачивать очаги поражения водой, поскольку это только замедляет процесс заживления.
Стрептодермия у мужчин и женщин
Считается, что у женщин кожа тоньше и нежнее, чем у мужчин, логично, что на ней быстрее и чаще появляются различные ранки и царапины, даже при незначительном воздействии повреждающего фактора. Учитывая, что стрептококк считается постоянным обитателем нашей кожи, можно предположить, что женщины более подвержены стрептодермии, чем мужчины.
Учитывая, что стрептококк считается постоянным обитателем нашей кожи, можно предположить, что женщины более подвержены стрептодермии, чем мужчины.
На самом деле статистика заболеваемости мужчин и женщин не сильно различается, потому что большинство представителей сильного пола работают в условиях повышенного риска травм, а гигиенические условия на многих фабриках и фабриках в общественном транспорте (и многие работают водителями) являются плохими. не на высоте.В таких условиях единственной защитой от бактерий может быть только стойкий иммунитет, а это еще не все.
Кроме того, как у мужчин, так и у женщин есть другие специфические факторы, предрасполагающие к развитию стрептококковой инфекции. К таким факторам можно отнести сахарный диабет, который бывает 2-х типов. Диабет 2 типа (инсулинозависимый) чаще всего поражает женщин, но инсулинозависимый диабет чаще поражает мужчин. А поскольку при этом заболевании выше риск образования долго заживающих ран на теле, то представители обоих полов в равной степени в какой-то момент могут заметить симптомы стрептодермии. Кроме того, заболевание в большинстве случаев носит хронический характер, как и сам диабет.
Кроме того, заболевание в большинстве случаев носит хронический характер, как и сам диабет.
У мужчин вероятность стрептодермии увеличивается во время службы в армии или в тюрьме. Этому способствует большой коллектив, где инфекция распространяется в короткие сроки, активные физические нагрузки, провоцирующие повышенное потоотделение и возникновение потницы, очаги, где бактерии наиболее легко проникают в кожу, плохая гигиена и т. Д. Армия и тюрьмы часто имеют острый эпидемический характер.
Считается, что мужчины с большей вероятностью обнаруживают симптомы сухой формы стрептодермии, то есть небольшие хлопьевидные очаги без выделения на теле почти овальной формы, которые, если их не лечить, могут распространяться на большие площади.
У женщин повышается риск развития стрептодермии во время беременности. И это неудивительно, ведь гормональная перестройка в организме будущей мамы — удар по ее иммунитету, а это как раз то, что нужно бактериям. Почувствовав слабость, они сразу же начинают активно размножаться.
Понятно, что не у всех женщин во время беременности развивается стрептодермия, а только те, чей организм испытывает острую нехватку витаминов и минералов, необходимых для нормального функционирования иммунной системы, страдают от хронических заболеваний или стресса.
Стрептодермия при беременности развивается не так часто и не представляет особой опасности для будущей мамы, поскольку касается только внешних симптомов (легкий зуд и местные высыпания на теле), при которых наружное применение антибиотиков полностью приемлемый.
Правда, многие мамочки, опасаясь навредить малышу еще в утробе, не спешат прибегать к помощи сильнодействующих препаратов. И это напрасно, ведь местное применение противомикробных препаратов, при котором всасывание их в кровь невелико, навредить ребенку практически невозможно. Но при отсутствии лечения есть риск, что плод пострадает. Если микробы проникают к ребенку через плаценту через кровь матери, они пагубно скажутся на развитии различных органов и систем ребенка, особенно если мать заболевает в первом триместре беременности, что случается чаще всего. А ведь именно в первые 3 месяца развития плода закладываются и формируются практически все основные жизненно важные системы будущего человека.
А ведь именно в первые 3 месяца развития плода закладываются и формируются практически все основные жизненно важные системы будущего человека.
Как видите, шансы заразиться у людей разного пола и в определенные моменты существования индивидуума могут увеличиваться. В этом случае мы не всегда лечим симптомы, которые появляются правильно, поэтому статистика не может даже приблизительно оценить, какова на самом деле распространенность этого заболевания, тем более что разнообразие форм стрептодермии и особенности ее течения предрасполагают к определенной пропорции. ошибочных диагнозов.
Очаги разрушения: где их найти?
Зная, что стрептококковая инфекция передается контактным и бытовым путем, можно предположить, что первые симптомы стрептодермии проявляются в основном на руках. На самом деле специфические высыпания можно обнаружить на разных участках тела, а именно там, где есть микро- или макроповреждения кожи. Кроме того, после контакта с очагом заражения человек может сам способствовать распространению инфекции на другие части тела.
Локализация высыпаний при стрептодермии может быть разной, что в определенной степени влияет на окончательный диагноз врача. Например, стрептодермия в уголках губ (заеда) может иметь диагноз «импетиго, вызванное стрептококковой инфекцией» или «стрептококковое импетиго».
В большинстве случаев стрептодермия возникает на руках и ногах — частях тела, которые с большей вероятностью будут открыты, не защищены одеждой, реже на ступнях, в основном у людей с повышенной потливостью стоп, потому что это создает особенно благоприятные условия для размножения возбудителей болезней (и бактерий, и грибов).Следует понимать, что различные поражения кожи на конечностях более вероятны, чем, например, на спине или ягодицах. А если потеет и кожа (например, на ногах), это делает ее более уязвимой.
Как ни странно, но стептодермия на лице, а также на голове, например, за ушами или на нижней части подбородка не уступает по своей распространенности. Не только дети, но и взрослые склонны часто трогать лицо руками, не беспокоясь о своей чистоте. Но кожа лица очень нежная, поэтому любое трение или расчесывание может вызвать микроповреждения, а если на пальцах или под ногтями скрывался тайный вредитель, вполне вероятно, что он осядет на новом месте, проникая под кожу. в подходящем месте.
Но кожа лица очень нежная, поэтому любое трение или расчесывание может вызвать микроповреждения, а если на пальцах или под ногтями скрывался тайный вредитель, вполне вероятно, что он осядет на новом месте, проникая под кожу. в подходящем месте.
Существует высокий риск получения ран на лице и инфицирования их у тех, кто бреется (подавляющее большинство мужчин и небольшая часть женщин), особенно без использования средств гигиены, т. Е. Для сушки. И мы помним, что любая рана на теле привлекательна для инфицирования, потому что в этом месте нарушается защитный барьер тела.
Если первые признаки стрептококковой инфекции появляются на коже у линии роста волос, велик риск того, что при неправильном лечении или неправильном лечении заболевание перерастет в стрептодермию кожи головы, распространяющуюся на зону роста волос. При этом в волосах человека накапливаются отслаивающиеся частицы кожи (например, перхоть), а корочки после высыхания язв могут опадать вместе с волосяными фолликулами, вызывая их местное истончение.
Кожа вокруг глаз считается особенно нежной и уязвимой, поэтому очаги заболевания часто обнаруживаются именно в этой области, достаточно только потереть веко рукой, контактирующей с инфекцией.Стрептодермия В. характеризуется появлением прыщиков и пузырей на слизистой оболочке органа зрения или в боковых складках вокруг глаз. При этом стрептодермию века иногда путают с простудой, герпесом или ячменем, которые в 90-95% случаев вызваны золотистым стафилококком.
Стрептодермия в носу или в ухе во многом напоминает герпетическую инфекцию, но при этом зуд возникает гораздо позже (при герпесе еще до появления сыпи), а по интенсивности он намного слабее.Причем после вскрытия герпетических элементов на мягких тканях практически не остается и следа, тогда как при стрептодермии на месте пузырьков остаются трещины и язвы.
Стрептодермия во рту, на языке, а также ситуация, когда сыпь достигает горла, — это вариант бактериального стоматита, спровоцированного стрептококковой микрофлорой. Наша кожа является более прочным барьером, чем слизистые оболочки, поэтому неудивительно, что через них бактериям легче проникать в мягкие ткани.Кроме того, во время еды и чистки зубов слизистая оболочка часто травмируется, а раны на ней из-за повышенной влажности ротовой полости затягиваются намного дольше, чем на поверхности кожи.
Наша кожа является более прочным барьером, чем слизистые оболочки, поэтому неудивительно, что через них бактериям легче проникать в мягкие ткани.Кроме того, во время еды и чистки зубов слизистая оболочка часто травмируется, а раны на ней из-за повышенной влажности ротовой полости затягиваются намного дольше, чем на поверхности кожи.
Стрептодермия в углах рта, где очень часто возникают микротрещины при широком открывании рта или активном жевании, обычно развивается у детей. Этому может способствовать употребление пищи чужой или немытой ложкой с находящейся на ней «живностью». Хотя у взрослых и подростков (особенно в период гормональной перестройки) такие ситуации тоже нельзя исключать, хотя встречаются они гораздо реже.
Стрептодермию на губах (опять же, нежная кожа, которую можно повредить даже ветром) легко спутать с герпесом, потому что внешние симптомы вирусной инфекции и бактериального заболевания очень похожи. Но опять же следует обратить внимание на зуд, который намного сильнее при герпесе.
Любой участок с нежной кожей и слизистыми оболочками более подвержен различным травмам, а потому вероятность заражения в этих местах выше. Например, не стоит удивляться, если в паху обнаружена стрептодермия.Это участок кожи с повышенной влажностью, а значит, чувствительностью к разного рода негативным воздействиям. Именно в таких скрытых местах, где тепло и влажно, с особым усердием размножаются бактерии и грибки, а очаги поражения растут с большей скоростью, распространяясь на промежность и задний проход.
Появление стрептококковых симптомов на слизистых оболочках сопровождается заметной болью, усиливающейся при прикосновении к воспаленным элементам. Если на коже появляется сыпь, она не вызывает ощутимой боли.
Итак, стрептодермия половых органов — это уже не просто неудобство, а определенный дискомфорт, влияющий на качество жизни пациента. К тому же велик риск распространения инфекции внутри организма при половом акте и во время гигиенических процедур.
Генитальный стрептококк живет постоянно, но при снижении иммунной защиты может активно размножаться, вызывая повреждение клеток эпидермиса и воспаление тканей.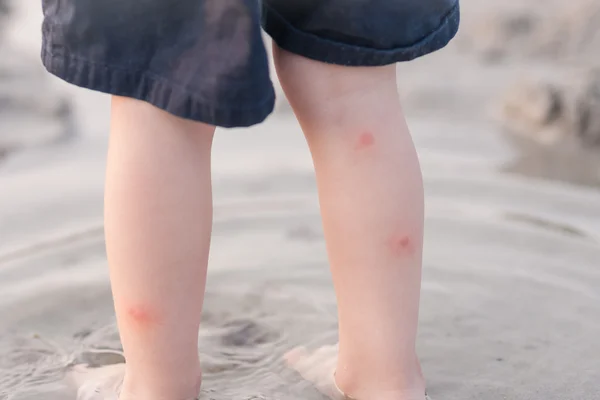 Но даже при достаточно сильном иммунитете такой «подарок» можно получить от полового партнера при половом контакте или интимных ласках, а также стрептодермию на лице при поцелуях.
Но даже при достаточно сильном иммунитете такой «подарок» можно получить от полового партнера при половом контакте или интимных ласках, а также стрептодермию на лице при поцелуях.
Стрептодермия подмышек развивается по той же причине, что и в паху, т.е. из-за повышенной влажности и уязвимости кожи этой области. Кроме того, многие взрослые (в основном женщины) считают неприличным наличие «растительности» в этом месте, поэтому регулярно бреют подмышки. А бритье — это травма кожи, особенно нежных участков. В результате на коже практически всегда остаются как мелкие, незаметные для глаза, так и более крупные травмы, через которые впоследствии проникает инфекция.
Но стрептодермия на спине, животе, груди или ягодицах имеет другие причины. Обычно это происходит при контакте с инфицированной кроватью или одеждой, реже — после контакта с кожей пациента (что вполне возможно в инкубационный период, когда даже сам пациент не подозревает о своем заболевании). Обычно это выглядит как большое количество отдельных красных или розовых мелких элементов, напоминающих сначала обычную сыпь от прыщей, которая позже превращается в пузыри с мутным содержимым и имеет тенденцию сливать отдельные образования в более крупные очаги.
Отсутствие выраженного зуда и дискомфорта заставляет пациентов не спешить за помощью, пока инфекция не станет устрашающей по распространению или не появятся симптомы иного характера.
Стадия стрептодермии
Стрептодермия — инфекционное заболевание, которое на разных стадиях развития может иметь различные проявления. Таким образом, для каждой стадии развития стрептодермии характерны свои специфические симптомы.
На первом этапе развития заболевание не имеет внешних симптомов.Этот период называется инкубационным. Его начало — момент проникновения инфекции через поврежденную кожу. В течение 2-10 дней бактерии активируются и начинают быстро размножаться. Не исключено, что рана, через которую проникла инфекция, может окончательно затянуться к концу инкубационного периода и никаких проявлений болезни на коже не будет видно.
На второй стадии на месте заражения появляются небольшие очаги гиперемии с образованием красноватых уплотнений (гнойничков).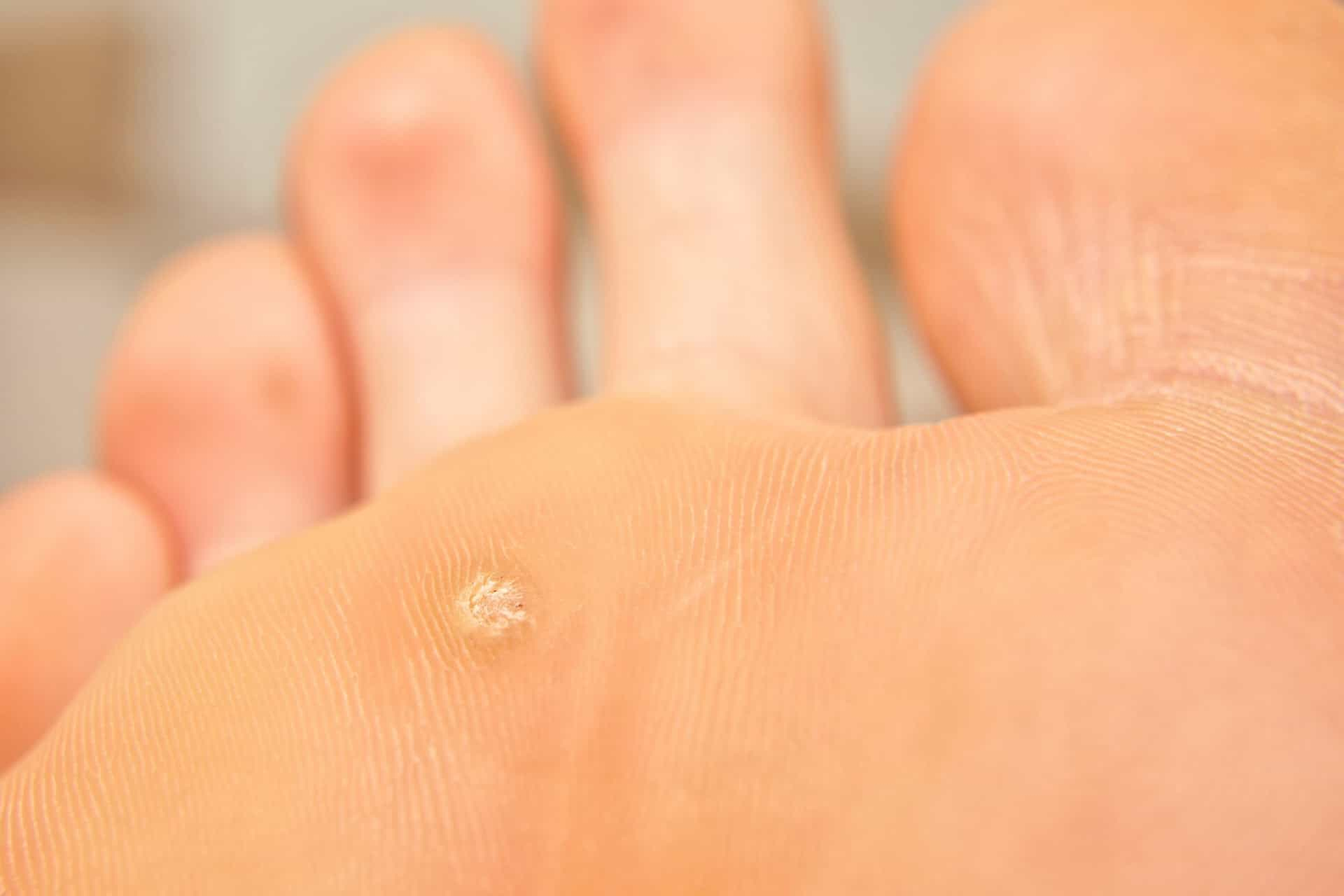 Это свидетельствует о развитии воспалительного процесса, спровоцированного бактериями стрептококка. Уже на этом этапе некоторые дети начинают плохо себя чувствовать, становятся вялыми, быстро утомляются. Взрослые, как правило, плохо себя чувствуют.
Это свидетельствует о развитии воспалительного процесса, спровоцированного бактериями стрептококка. Уже на этом этапе некоторые дети начинают плохо себя чувствовать, становятся вялыми, быстро утомляются. Взрослые, как правило, плохо себя чувствуют.
Третьей стадией заболевания можно считать превращение гнойничков в пузырек с мутным содержимым, который вскоре вскрывается с образованием язвочки и на его месте образуется желтовато-коричневая корочка. При некоторых мокнущих формах болезни пузыри образуются практически сразу, а после этого вокруг них появляется красный воспаленный ореол.Все это характерные проявления жизнедеятельности бета-гемолитического стрептококка: выведение токсинов и специфических ядов.
При сухой форме стрептодермии везикулы обычно вообще не образуются. При этом очаги инфекции изначально имеют большие размеры и очень быстро покрываются шелушащимися беловатыми корками (отслаивается эпидермис). Это поверхностная форма заболевания, которая довольно легко поддается лечению, и выздоровление обычно наступает в течение 3-5 дней.
На последней стадии болезни корочки засыхают и исчезают, оставляя после себя пятна с розовым или голубоватым оттенком, которые впоследствии исчезают.После сухой стрептодермии, как правило, надолго остаются участки со слабой пигментацией.
От появления патологического элемента на коже до отделения корочек проходит в среднем 5-7 дней. Но учтите, что не все элементы появляются одновременно, поэтому продолжительность лечения может быть больше. К тому же неосторожное расчесывание прыщиков, купание, прощупывание может спровоцировать распространение инфекции на другие части тела, и снова потребуется время, чтобы ее активировать.Таким образом, новые очаги могут появиться тогда, когда первые оставят еле заметный след.
Если не остановить процесс на организме, новые элементы стрептодермии будут последовательно появляться в разных местах, ослабляя защитные функции организма, и болезнь грозит перейти в хроническую форму. В этом случае любое снижение иммунитета будет сопровождаться появлением на теле высыпаний, и человек станет практически постоянным источником инфекции.
Симптомы стрептодермии — прямое свидетельство того, что в организме не все в порядке и это снижает его защитные силы.Само по себе заболевание не представляет опасности для жизни, но это тревожный сигнал, чтобы взяться за свое здоровье, и в первую очередь укрепить свою иммунную систему.
Целлюлит: информация для врачей | CDC
Целлюлит — это инфекция, поражающая подкожные ткани. Это может быть вызвано несколькими бактериями, но на этой странице основное внимание будет уделено целлюлиту, вызываемому Streptococcus pyogenes (также называемым Streptococcus группы A или стрептококком группы A).
Этиология
- S. pyogenes — один из наиболее частых возбудителей целлюлита.
- S. pyogenes — это грамположительные кокки, которые растут цепочками (см. Рисунок 1). Они проявляют β -гемолиз (полный гемолиз) при выращивании на чашках с кровяным агаром. Они относятся к группе А в системе классификации β-гемолитического стрептококка Лэнсфилда и поэтому также называются стрептококками группы А.

Рисунок 1. Streptococcus pyogenes (Streptococcus группы A) по Граму. Источник: Библиотека изображений общественного здравоохранения, CDC
.Клинические особенности
Целлюлит поражает структуры, расположенные глубже, чем участки, пораженные импетиго или рожей. 1 В результате пораженная кожа обычно имеет розоватый оттенок с менее выраженной границей по сравнению с рожей, которая проявляется с хорошо очерченными границами и ярко-красным цветом. 1
Местные признаки воспаления (тепло, эритема и боль) присутствуют в большинстве случаев целлюлита. 2 Могут присутствовать систематические симптомы, такие как лихорадка, озноб и недомогание, которые могут сопровождаться лимфангитом и, реже, бактериемией. 1 Также может присутствовать повышенное количество лейкоцитов.
Трансмиссия
Прямая передача стрептококка группы A от человека к человеку может происходить при контакте с поражениями кожи или попадании в дыхательные пути.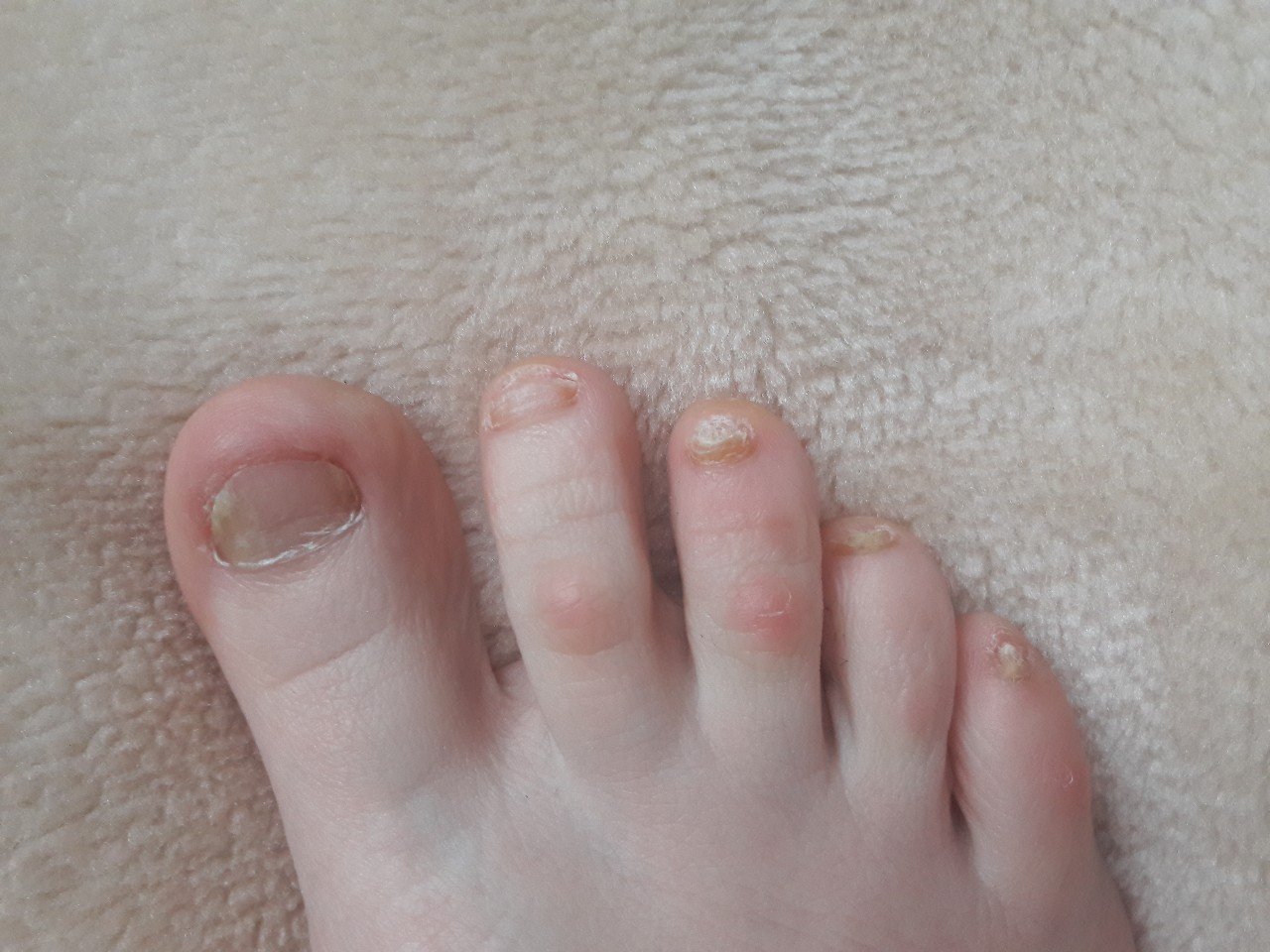 3 Люди с активной инфекцией более склонны к передаче стрептококка группы А, чем бессимптомные носители.Местная дерматофитная инфекция (например, стопа спортсмена) может служить воротами входа для стрептококка группы А. 1
3 Люди с активной инфекцией более склонны к передаче стрептококка группы А, чем бессимптомные носители.Местная дерматофитная инфекция (например, стопа спортсмена) может служить воротами входа для стрептококка группы А. 1
Факторы риска
Нарушение кожного барьера, например наличие язв, ран или грибковых кожных инфекций (например, стопы спортсмена), является фактором риска развития целлюлита. 1,4,5 Предыдущая история целлюлита; венозная недостаточность, наличие хронических отеков или нарушение лимфодренажа конечностей; ожирение; и употребление инъекционных наркотиков также были определены как факторы риска целлюлита. 1,4,6
Диагностика и тестирование
Диагноз целлюлита обычно ставится клинически.
При целлюлите Американское общество инфекционных болезней (IDSA) не рекомендует рутинный сбор культур, включая кровь, кожные аспираты, биопсии или мазки. 7 Однако посев крови и микробиологическое исследование, а также посев кожных аспиратов, биопсий и мазков могут помочь при подозрении на атипичные патогены.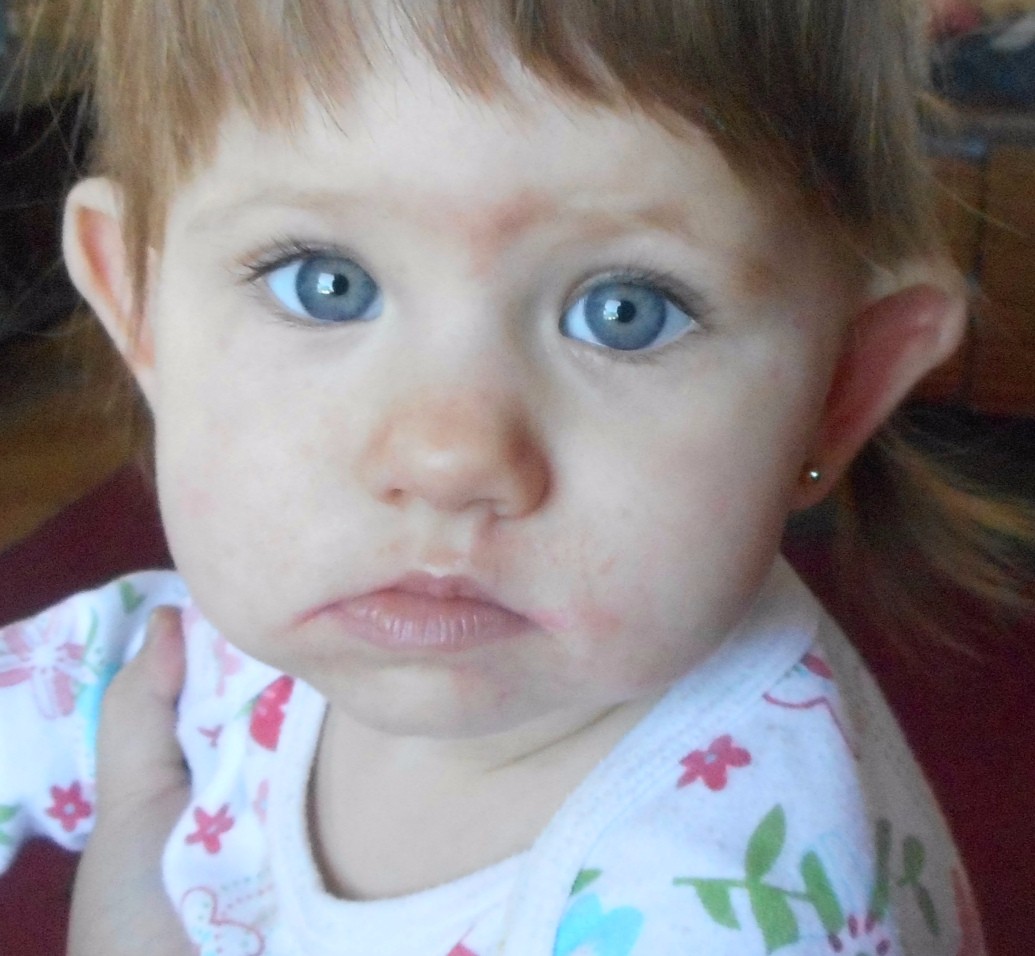 IDSA рекомендует эти процедуры людям с ослабленным иммунитетом, иммерсионными травмами или укусами животных. 7 Ожидание результатов посева никогда не должно откладывать начало лечения; однако, если они доступны, результаты посева могут быть использованы для корректировки антибактериальной терапии.
IDSA рекомендует эти процедуры людям с ослабленным иммунитетом, иммерсионными травмами или укусами животных. 7 Ожидание результатов посева никогда не должно откладывать начало лечения; однако, если они доступны, результаты посева могут быть использованы для корректировки антибактериальной терапии.
Лечение
Для типичных случаев негнойного целлюлита IDSA рекомендует лечение антибиотиком, активным против стрептококков. 7 Из-за сложности определения возбудителя, вызывающего большинство случаев целлюлита, врачи могут выбрать антибиотики, которые охватывают как Staphylococcus aureus , так и стрептококк группы А.
Стрептококк группы А остается чувствительным к бета-лактамным антибиотикам. Легкую форму целлюлита можно лечить пероральными антибиотиками, включая пенициллин, цефалоспорины (например, цефалексин), диклоксациллин или клиндамицин. Если присутствуют признаки системной инфекции, можно рассмотреть вопрос о внутривенном введении антибиотиков, таких как пенициллин, цефтриаксон, цефазолин или клиндамицин. 7
7
Рекомендуемая продолжительность лечения антибиотиками для большинства случаев целлюлита составляет 5 дней. 7 Случаи, в которых не было улучшения в течение этого периода времени, могут потребовать более продолжительного лечения. 7
Кроме того, для снижения риска рецидива инфекции рекомендуется возвышение пораженного участка и лечение предрасполагающих факторов (например, отек, основные кожные заболевания). 7
Прогноз и осложнения
Иногда целлюлит может приводить к бактериемии и редко к инфекциям глубоких тканей, таким как септический тромбофлебит, гнойный артрит, остеомиелит и инфекционный эндокардит. Пациенты с нарушением лимфодренажа конечностей или те, кому было выполнено удаление подкожной вены для аортокоронарного шунтирования, подвергаются повышенному риску рецидива инфекции. 1
Профилактика
Распространение всех типов стрептококковой инфекции группы А можно уменьшить, соблюдая правила гигиены рук, особенно после кашля и чихания, и соблюдая правила дыхания (например, прикрываясь кашлем или чиханием). Раннее выявление и лечение поверхностных повреждений кожи также является ключом к профилактике целлюлита. Пациентов с рецидивирующим целлюлитом нижних конечностей следует обследовать на предмет наличия дерматофитии стопы и при ее наличии лечить. Травматические или укушенные раны следует очищать и лечить соответствующим образом (например,g., профилактика антибиотиками, хирургическая обработка раны, если показана) для предотвращения вторичных инфекций. 7
Раннее выявление и лечение поверхностных повреждений кожи также является ключом к профилактике целлюлита. Пациентов с рецидивирующим целлюлитом нижних конечностей следует обследовать на предмет наличия дерматофитии стопы и при ее наличии лечить. Травматические или укушенные раны следует очищать и лечить соответствующим образом (например,g., профилактика антибиотиками, хирургическая обработка раны, если показана) для предотвращения вторичных инфекций. 7
Эпидемиология
Среди примерно 23 650 случаев (7,26 на 100 000 населения) инвазивной стрептококковой инфекции группы А в США, которые произошли в 2017 году, почти 45% пациентов страдали целлюлитом, согласно данным Active Bacterial Core monitoring (ABCs). Однако лишь небольшая часть целлюлита приводит к инвазивным заболеваниям. CDC не отслеживает заболеваемость неинвазивной стрептококковой инфекцией группы А.Следовательно, частота общего целлюлита, вызванного стрептококком группы А, вероятно, будет намного выше.
Список литературы
- Стивенс Д.Л., Брайант А.Е. Импетиго, рожа и целлюлит — внешний значок. В Ferretti JJ, Стивенс Д.Л., Фишетти В.А., редакторы. Streptococcus pyogenes : Базовая биология до клинических проявлений. Оклахома-Сити (Оклахома-Сити): Центр медицинских наук Университета Оклахомы; 2016.
- Бисно А.Л., Стивенс Д.Л. Стрептококковые инфекции кожи и мягких тканей внешний значок. N Engl J Med. 1996; 334 (4): 240–5.
- Efstratiou A, Lamagni T. Эпидемиология Streptococcus pyogenesexternal icon. В Ferretti JJ, Стивенс Д.Л., Фишетти В.А., редакторы. Streptococcus pyogenes : Базовая биология до клинических проявлений. Оклахома-Сити (Оклахома-Сити): Центр медицинских наук Университета Оклахомы; 2016.
- Бьорнсдоттир С., Готтфредссон М., Торисдоттир А.С. и др. Факторы риска острого целлюлита нижней конечности: проспективное исследование случай-контроль, внешний значок. Clin Infect Dis. 2005; 41 (10): 1416–22.

- Roujeau JC, Sigurgeirsson B., Korting HC, Kerl H, Paul C. Дерматология. 2004; 209 (4): 301–7.
- Карппелин М., Сильяндер Т., Вуопио-Варкила Дж. И др. Факторы, предрасполагающие к развитию острого и рецидивирующего бактериального ненекротического целлюлита у госпитализированных пациентов: проспективное исследование случай-контроль, внешний значок. Clin Microbiol Infect. 2010; 16 (6): 729–34.
- Стивенс Д.Л., Бисно А.Л., Чемберс Х.Ф. и др. Практические рекомендации по диагностике и лечению инфекций кожи и мягких тканей: обновление 2014 г., опубликованное Американским обществом инфекционных болезней, внешний значок. Clin Infect Dis. 2014; 59 (2): 147–59.
Начало страницы
Что такое стрептодермия? Причины, симптомы и методы лечения
Стрептодермия — довольно распространенное заболевание кожи инфекционного происхождения.По статистике, дети страдают таким недугом довольно часто. Вот почему многих родителей интересуют вопросы о том, что такое стрептодермия и какие симптомы она сопровождает. Чем раньше будет начата терапия, тем легче будет выздороветь.
Вот почему многих родителей интересуют вопросы о том, что такое стрептодермия и какие симптомы она сопровождает. Чем раньше будет начата терапия, тем легче будет выздороветь.
Как уже было сказано, это инфекционное заболевание. Возбудителем в этом случае выступают стрептококки. Патогенные микроорганизмы передаются контактным путем при общении с инфицированным человеком.Кроме того, распространен общий путь передачи инфекции, например, при совместном использовании предметов домашнего обихода, полотенец, постельного белья, одежды и т. Д.
Именно поэтому чаще всего стрептодермия у детей (фото — в статье), посещение детских садов, школ, кружек и т. Д. Ведь в закрытых группах малыши находятся в тесном контакте, они делятся игрушками.
Что такое стрептодермия и каковы ее симптомы?
Как правило, первые признаки заболевания появляются через неделю после заражения. В большинстве случаев стрептодермия возникает на лице, коже рук, плеч, ног. Заболевание начинается с появления небольших пятен розового цвета. Субъективные ощущения чаще всего отсутствуют, лишь некоторые пациенты жалуются на легкий зуд и жжение. В некоторых случаях наблюдается покраснение и припухлость соседних здоровых тканей.
В большинстве случаев стрептодермия возникает на лице, коже рук, плеч, ног. Заболевание начинается с появления небольших пятен розового цвета. Субъективные ощущения чаще всего отсутствуют, лишь некоторые пациенты жалуются на легкий зуд и жжение. В некоторых случаях наблюдается покраснение и припухлость соседних здоровых тканей.
По мере развития инфекции пятна могут увеличиваться, сливаться по краям и образовывать обширные участки повреждения. Через несколько дней образуются небольшие гнойнички, которые впоследствии вскрываются, образуя раны и покрывая кожу желтоватыми корками.
Если болезнетворные микроорганизмы поражают только верхние слои кожи, то после затухания болезни на ней образуются пятна гипопигментации, которые со временем исчезают. Но если болезнь поразила зачатки тканей, то возможно образование больших рубцов.
При отсутствии своевременного лечения заболевание может перейти в хроническую форму. Также этому способствует снижение иммунитета, переохлаждение или перегрев кожи, несоблюдение правил личной гигиены, наличие травм и повреждений. Часто хронической стрептодермией страдают люди с сахарным диабетом и почечной недостаточностью.
Часто хронической стрептодермией страдают люди с сахарным диабетом и почечной недостаточностью.
Несомненно, при первых проявлениях заболевания необходимо обратиться к дерматологу. Что такое стрептодермия и как от нее избавиться, знает только специалист. Для определения точного диагноза врачу понадобится результат микроскопического исследования соскобов кожи.
Чаще всего терапия и соблюдение определенных правил.В частности, пустулы и пустулы на коже вскрываются стерильными иглами, после чего обрабатываются антисептиками. С этой задачей отлично справляются зеленка, метиленовый синий и некоторые другие препараты. Иногда дополнительно назначают антибиотики, а пораженные участки кожи обрабатывают специальными мазями, например, препаратом «Синтомицин».
Во время лечения рекомендуется придерживаться гипоаллергенной диеты. Не носите тесную одежду из синтетических тканей, так как это приводит к усилению потоотделения и, соответственно, ухудшает состояние пациента. Также важно ограничить контакт с водой, так как это может привести к распространению инфекции. Здоровые участки кожи нужно протирать ватным тампоном, смоченным кипяченой водой или отваром ромашки.
Также важно ограничить контакт с водой, так как это может привести к распространению инфекции. Здоровые участки кожи нужно протирать ватным тампоном, смоченным кипяченой водой или отваром ромашки.
В более тяжелых случаях пациентам назначают витамины, иммуномодуляторы. Также будет полезно терапевтическое ультрафиолетовое облучение.
p>
|
Стрептодермия у детей — лечение, препараты
Стрептодермия — заразное заболевание, которое часто встречается у детей. Это вызвано стрептококками, что следует из названия. Как правило, под этим диагнозом понимают целую группу расстройств, имеющих одинаковые симптомы: импетиго, простое удушение лица, стрептококковый застой. Процесс лечения этого заболевания довольно длительный и доставляет маме немало хлопот.
Это вызвано стрептококками, что следует из названия. Как правило, под этим диагнозом понимают целую группу расстройств, имеющих одинаковые симптомы: импетиго, простое удушение лица, стрептококковый застой. Процесс лечения этого заболевания довольно длительный и доставляет маме немало хлопот.
Как лечится стрептодермия?
В связи с тем, что инкубационный период заболевания составляет 7 дней, мамы не сразу узнают о наличии у малыша нарушения.Все начинается с небольшого повышения температуры тела, увеличения лимфоузлов. При этом кожа резко пересыхает, и на них появляются небольшие розовые пятна, на месте которых через некоторое время образуются гнойнички. Они локализуются преимущественно на лице, руках и ногах.
Как лечится болезнь?
Лечение стрептодермии у детей предполагает использование местных антибактериальных препаратов. По своему качеству часто бывают специальные мази, которые назначает врач.В некоторых случаях этого достаточно, чтобы справиться с проявлениями этого заболевания.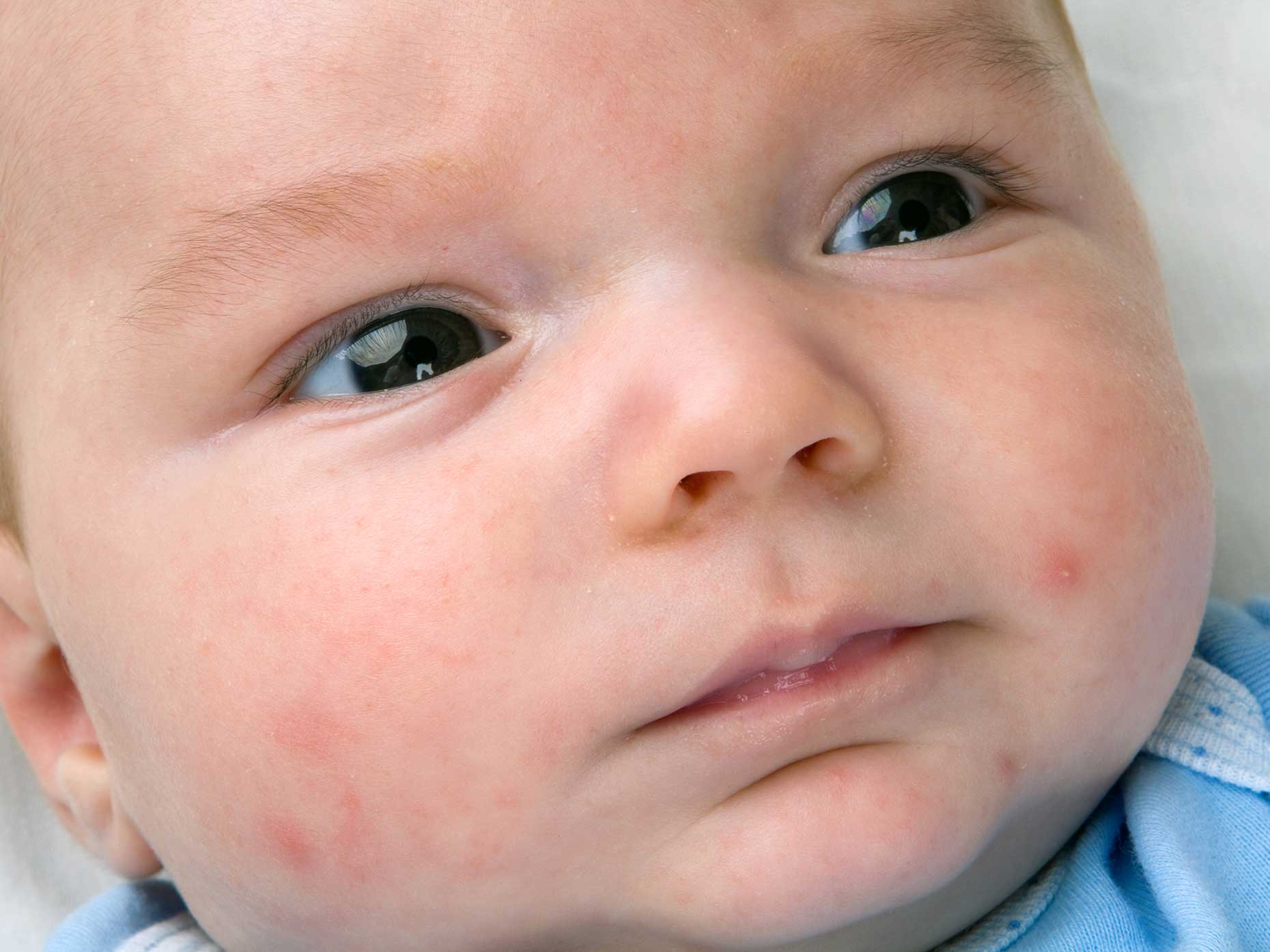
Мазь от стрептодермии для детей назначается исключительно врачом и применяется по его инструкции. Чаще всего при этом заболевании применяют мазь Гентамицин, Левомеколь, мазь Синтомицин. Их используют как повязки, которые накладывают на детей на ночь. Если заболевание поражает лицо, то мазь Левомеколь при лечении стрептодермии у детей наносят, с помощью ваты, без втирания.Во избежание перехода заболевания в хроническую форму детям, страдающим стрептодермией, назначают антибиотики. Также к ним прибегают в тех случаях, когда заболевание обнаруживается очень поздно. В этом случае используются препараты пенициллина, обладающие антистрептококковой и антистафилококковой активностью. Детям назначают суспензию Аугментина.
Чтобы улучшить состояние ребенка и снять боль, врачи рекомендуют использовать холод и тепло. Под воздействием низкой температуры активность возбудителя резко снижается.Тепло, в свою очередь, способствует ускорению процесса обмена веществ, что приводит к созреванию и открытию образовавшихся пузырьков.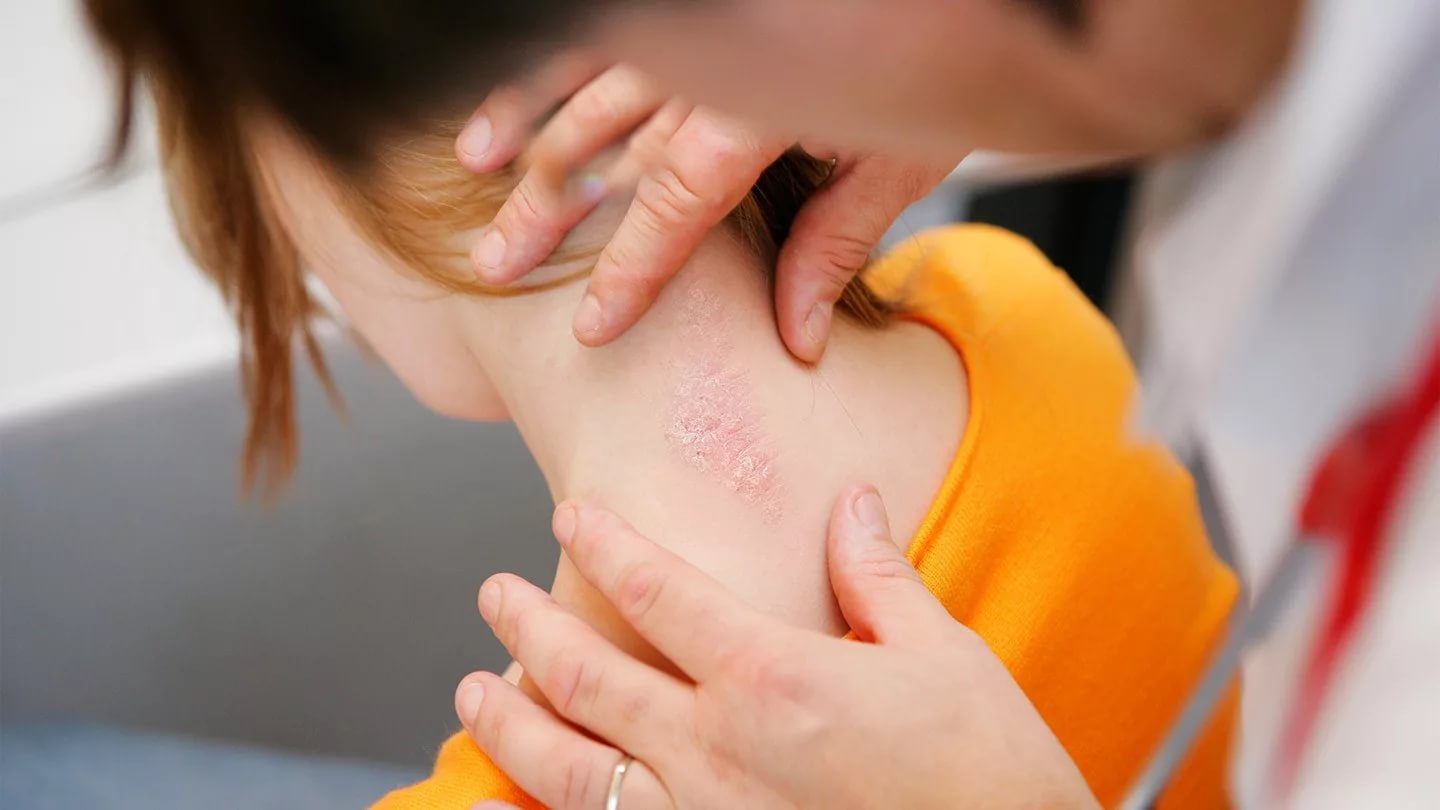
Таким образом, чтобы вылечить стрептодермию у ребенка, перед тем, как начинать лечебный процесс, необходимо обратиться к врачу. Единого лекарства от стрептодермии у детей не существует, поэтому при составлении схемы лечения врач должен учитывать особенности организма и стадию заболевания.
Целлюлит — дерматологические заболевания — MSD Manual Professional Edition
Для большинства пациентов с негнойным целлюлитом эмпирическая терапия эффективна как против стрептококков группы А, так и против S.aureus . Пероральная терапия обычно подходит для легких инфекций, обычно диклоксациллин 250 мг или цефалексин 500 мг 4 раза в день. Пероральный левофлоксацин 500 мг один раз в день или моксифлоксацин 400 мг один раз в день хорошо подходит для пациентов, которые вряд ли будут придерживаться многократного ежедневного режима дозирования; однако бактерии, устойчивые к фторхинолонам, становятся все более распространенными. У пациентов с аллергией на пенициллин альтернативой являются пероральный клиндамицин от 300 до 450 мг 3 раза в день или макролид для перорального приема (кларитромицин от 250 до 500 мг 2 раза в день или азитромицин 500 мг в 1-й день, затем 250 мг один раз в день).
Пациента с легкой формой целлюлита, вызванного укусами млекопитающих, можно лечить амбулаторно, принимая амоксициллин / клавуланат в дозе 875 мг перорально каждые 12 часов. При аллергии на пенициллин используйте клиндамицин от 300 до 450 мг 3 раза в день плюс пероральный фторхинолон (например, ципрофлоксацин 500 мг каждые 12 часов) или одну таблетку триметоприма / сульфаметоксазола двойной силы (160 мг триметоприма / 800 мг сульфаметоксазола) перорально 2 раза. день.
Целлюлит, который развивается после воздействия соленой или соленой воды, следует лечить доксициклином по 100 мг перорально 2 раза в день плюс цефтазидим 1 г внутривенно каждые 8 часов или фторхинолон (перорально или парентерально в зависимости от клинических обстоятельств).Целлюлит, вызванный воздействием пресной воды, следует лечить цефтазидимом, цефепимом 2 г внутривенно каждые 12 часов или фторхинолоном. Вероятно, инфекционные организмы, как правило, похожи в солоноватой и пресной воде (например, Vibrio видов, Aeromonas видов, Shewanella видов, Erysipelothrix rhusiopathiae , Mycobacterium marinum , Streptocociae).
Рецидивирующий целлюлит может возникать у пациентов с такими факторами риска, как микоз стопы, ожирение, венозная недостаточность, отеки и атопический дерматит.Эти расстройства следует выявлять и лечить, чтобы снизить вероятность рецидива целлюлита. Профилактические антибиотики, такие как бензатин пенициллин 1,2 миллиона единиц в / м ежемесячно или пенициллин V или эритромицин 250 мг перорально 4 раза в день в течение 1 недели / месяц, могут быть рассмотрены для пациентов, у которых есть 3-4 эпизода целлюлита в год, несмотря на лечение предрасположенности. Если эти схемы окажутся безуспешными, может потребоваться посев ткани.
фото начальной стадии и перечень препаратов
Обновление: октябрь 2018 г.
Стрептодермия — это любая форма гнойно-воспалительного заболевания кожи, вызываемого стрептококками.Для развития заболевания необходимы два фактора: наличие стрептококка и поврежденная кожа со сниженными защитными свойствами. Стрептодермия чаще всего возникает у детей. Причины тому — несовершенство защитной функции кожи и невозможность полностью контролировать гигиену маленького ребенка.
Стрептодермия чаще всего возникает у детей. Причины тому — несовершенство защитной функции кожи и невозможность полностью контролировать гигиену маленького ребенка.
Первый фактор: стрептококк
Стрептококки — условно-патогенные микроорганизмы, почти всегда контактирующие с людьми.Они живут на коже, любых слизистых оболочках, в дыхательных путях и желудочно-кишечном тракте человека. Практически каждый человек несколько раз в течение жизни временно становится носителем стрептококков, есть и постоянные носители. Более того, к стафилококку часто присоединяется гемолитический стрептококк, являющийся возбудителем стрептодермии.
Стрептококки довольно устойчивы к воздействию окружающей среды: они хорошо переносят сушку и месяцами остаются в пыли и на предметах домашнего обихода.При воздействии дезинфицирующих средств погибают через 15 минут, при кипячении — сразу, при температуре +60 ° С — через 30 минут.
Стрептококк может вызывать у человека множество заболеваний: ангины, скарлатину, тонзиллит, фарингит, рожистое воспаление, стрептодермию, абсцессы, пневмонию, бронхит, лимфаденит, менингит, гломерулонефрит и другие.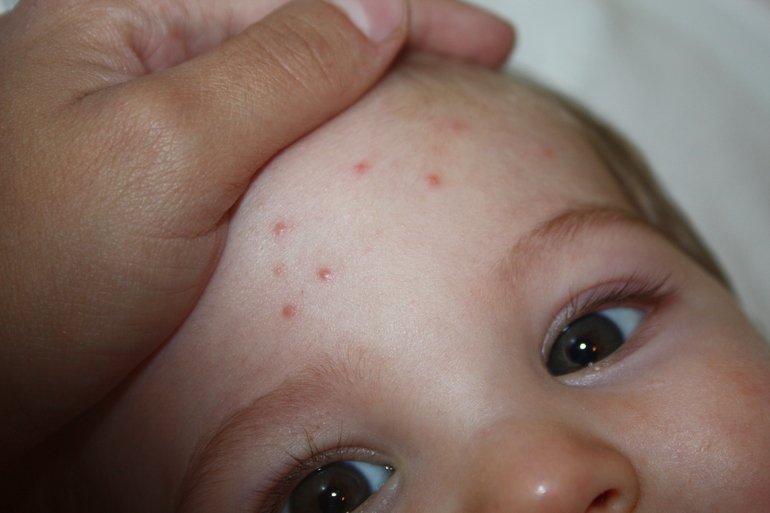
Второй фактор: повреждение кожи
Пока кожа и слизистые оболочки выполняют свои барьерные функции, стрептококки не доставляют человеку никаких проблем, однако при любом повреждении кожа может потерять свои защитные свойства, а пораженный участок станет входными воротами инфекции.В этом случае развивается стрептодермия.
- Обычно это происходит при ранах, порезах, ссадинах, укусах насекомых, расчесывании при аллергических и воспалительных заболеваниях (, аллергическом дерматите), при появлении сыпи (например, при крапивнице или ветрянке).
- Иногда поражается кожа, которая внешне казалась неповрежденной, но в этом случае возникают незаметные для глаза микротравмы или небольшое локальное воспаление, на которое можно было не обращать внимания.
Попадая на поврежденный участок кожи, стрептококки, которые до этого чаще всего мирно существовали на коже или в носоглотке и не вызывали заболеваний, становятся активными, начинают быстро размножаться и вызывают воспаление, склонные к стойким длительным поток.
Источники заражения
Стрептококк может попасть на поврежденную кожу из разных источников:
- Обитает на коже самого ребенка
- Из предметов домашнего обихода (игрушки, посуда, полотенца)
- От здорового, здорового хозяина
- От больного стрептодермией, стрептококковым фарингитом, ангиной, скарлатиной или бронхитом, реже — другими заболеваниями, вызывающими стрептококк
В последнем случае возбудители болезни более агрессивны, так как они уже размножились в благоприятных условиях и стали сильнее и выносливее.
Нередко стрептодермия у детей протекает эпидемической вспышкой в детском саду, детских спортивных секциях, школе. Больной ребенок в этом случае является источником заражения. Инкубационный период при стрептодермии 2-10 дней.
Пути заражения
Пути заражения — это пути передачи инфекции от источника инфицированному человеку.
- Путь контакта — прямой контакт кожи носителя с поврежденной кожей ребенка (во время совместных игр, объятий, поцелуев).

- Контактно-бытовой — через обычные игрушки, предметы домашнего обихода, полотенца, посуду.
- Воздушно-капельные (реже) — при контакте возбудителя с поврежденной кожей непосредственно при чихании и кашле носителя или пациента.
Почему у детей возникают рецидивы и стойкая стрептодермия?
Если у ребенка развит местный иммунитет, кожные покровы не нарушены, иммунная система функционирует нормально, размножение стрептококка организмом подавлено.Более тяжелое и стойкое течение стрептодермии, рецидивы заболевания возникают у детей при следующих предрасполагающих факторах:
- При нарушении иммунологической реактивности ребенка: недоношенные дети, при анемии, при гельминтозах (см.), При общих инфекциях.
- У детей с хроническими кожными заболеваниями :),), аллергическими проявлениями, атопическим дерматитом
- А также при среднем отите, рините, когда выделения из ушных раковин и носа раздражают кожу
- Под воздействием внешних факторов — высоких и низких температур — ожоги и обморожения
- Несоблюдение личной гигиены, плохой уход за ребенком
- Длительный или постоянный контакт поврежденной кожи с водой, без лечения.

Симптомы и формы болезни
Общие симптомы могут проявляться при любой распространенной форме болезни и включают:
- повышение температуры тела до 38 ° С и выше
- нарушение самочувствия
- интоксикация
- головная боль
- Боль в мышцах и суставах
- тошнота, рвота
- Воспаление лимфатических узлов в области очагов инфекции
- Изменения в анализах крови
Продолжительность заболевания зависит от формы и степени тяжести поражения и составляет от 3 до 14 дней.В зависимости от локализации и глубины поражения у детей выделяют несколько наиболее часто встречающихся форм стрептодермии.
Классическая, наиболее распространенная и распространенная форма. В этом случае у ребенка появляются единичные мелкие высыпания характерного вида на коже лица, рук, ног и других открытых участках тела. Стрептодермия в носу обычно также протекает в форме классического импетиго.
Чаще всего возникает такая форма заболевания, потому что она наиболее ограниченная, возбудитель не проникает за пределы поверхностного слоя, так как в большинстве случаев кожа еще выполняет свои защитные функции, а местные механизмы ограничения воспаления хорошо работают и переключают на достаточно быстро.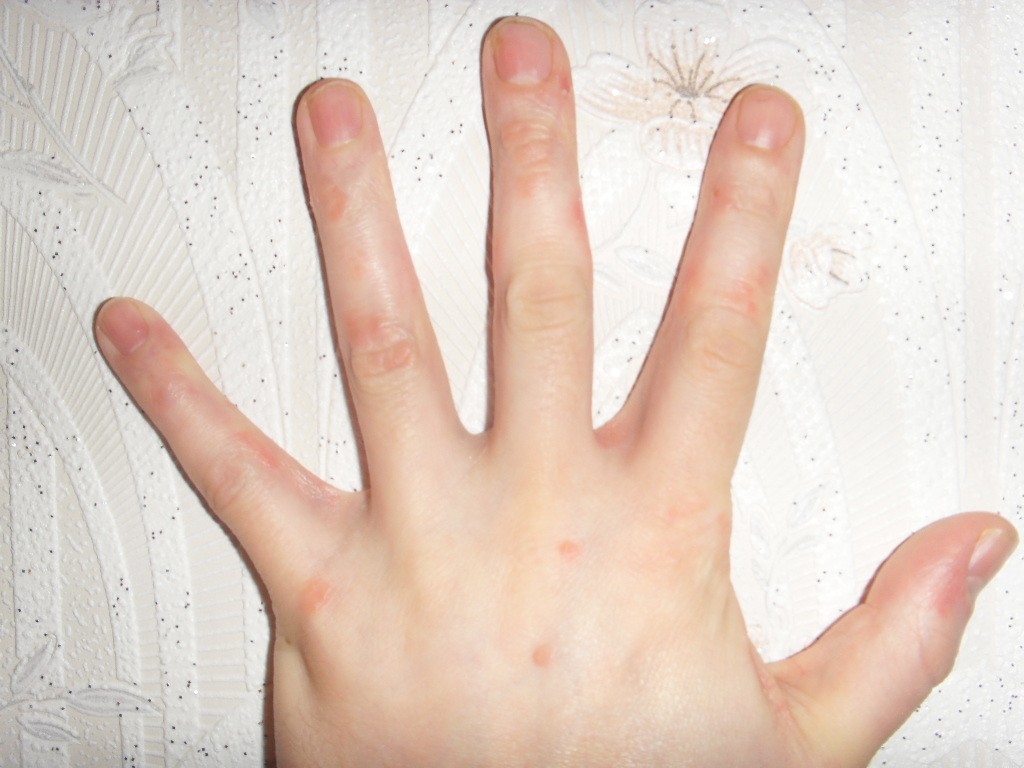
Если заболевание замечено на стадии первого элемента, начато лечение и профилактика распространения, на этом стрептодермия на лице ребенка может закончиться. Но чаще всего на такую больную не обращают особого внимания, ждут, пока «само пройдет», или боятся дотронуться.
Ребенок расчесывает зудящий элемент, моет лицо, трет лицо, оставляет содержимое пузыря на подушке, игрушках и полотенце, и возбудитель начинает распространяться по коже с появлением новых элементов, которые можно локализовать. отдельно или сливаются друг с другом.
При не очень тщательном обращении и соблюдении гигиены болезнь длится 3-4 недели, иногда дольше, могут развиться осложнения.
Это более тяжелая форма заболевания, требующая более интенсивного лечения.
- Этот вид стрептодермии чаще всего возникает на коже рук, ступней и ног, иногда на других частях тела.
- Пузыри (буллы) крупнее хлопьев, менее напряжены, воспалительный процесс более выражен.
- Может присоединиться нарушение самочувствия, повышение температуры тела, воспаление окружающих лимфоузлов, изменение анализов.

- Пузырьки заполнены серозно-гнойной жидкостью, увеличиваются довольно медленно, после того, как пузыри лопаются, на их месте остаются открытые эрозии.
Эритематозно-чешуйчатая стрептодермия
- Сухая стрептодермия, чаще всего развивается на лице, реже на туловище.
- При нем не образуются мокнущие элементы, только розовые или красноватые пятна, покрытые отслаивающимися белесыми чешуйками.
- Несмотря на то, что болезнь не имеет тенденции к быстрому распространению и причиняет меньший дискомфорт по сравнению с другими формами, она заразна, поэтому требует не менее интенсивного лечения и изоляции ребенка от коллектива.
Турниол (поверхностный панариций)
Тяжелая форма, характеризующаяся поражением глубоких слоев кожи с кариесом и образованием язв.
Диагностика стрептодермии
Диагноз ставит опытный детский дерматолог или педиатр по характерным элементам внешнего вида обычно сразу же.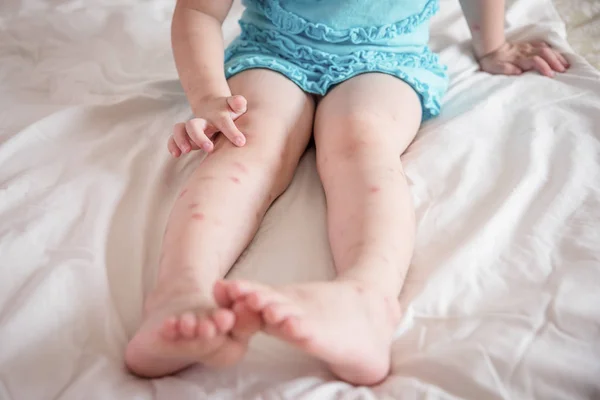 В сомнительных и тяжелых случаях делают посев выделений из элементов на микрофлору, обычно сразу с определением чувствительности к антибиотикам, чтобы как можно раньше начать эффективную терапию.
В сомнительных и тяжелых случаях делают посев выделений из элементов на микрофлору, обычно сразу с определением чувствительности к антибиотикам, чтобы как можно раньше начать эффективную терапию.
В тяжелых случаях обязательно сдайте общий анализ крови, в котором можно обнаружить повышение СОЭ, количества лейкоцитов и изменение их формулы в сторону нейтрофилов. Иногда врач может назначить дополнительные исследования для выявления или исключения сопутствующих заболеваний:
- Общий и биохимический анализ крови
- Общий анализ мочи
- Кал на яйцах червя
- В редких случаях — реакция Вассермана (см.) И анализ крови на
Лечение стрептодермии у детей
Любая форма стрептодермии, даже местная, требует обязательного лечения, так как имеет тенденцию к распространению, заразна и, кроме того, стрептококк может спровоцировать такие серьезные аутоиммунные заболевания, как ревматизм, гломерулонефрит или эндокардит.
Правила гигиены
Иногда родители пренебрегают рекомендациями врача по гигиене и обращению с предметами обихода, считая, что главное — трижды в день мазать, остальное неважно.
В одних случаях этого оказывается достаточно, в некоторых — очень удивляются, когда оказывается, что ребенок несколько недель не может оправиться от, казалось бы, небольшой болячки, у него появляются новые высыпания и даже заражаются другие члены семьи. Соблюдение гигиенических рекомендаций — не менее важная часть лечения, чем мазь от стрептодермии или антибиотик.
Обязательных гигиенических пунктов при лечении стрептодермии у детей:
- не мыть, минимум 3-4 дня, не смачивать водой пораженные участки, так как он в этом случае является отличным переносчиком инфекции; №
- аккуратно протрите непораженные участки кожи влажным полотенцем или ватной палочкой, смоченной водой или отваром череды / ромашки;
- следите за тем, чтобы ребенок не чесал пораженные участки; помимо чисто механических ограничений, они также помогают уменьшить количество антигистаминных препаратов, которые прописывает врач;
- у ребенка должно быть отдельное полотенце, висящее отдельно от полотенец других членов семьи;
- единиц посуды и столовых приборов, которые необходимо бережно обрабатывать после того, как больной ребенок ими воспользовался;
- Мягкие игрушки на время болезни лучше снимать, а пластиковые регулярно мыть;
- постоянно менять или гладить детское постельное белье горячим утюгом, особенно наволочки;
- При наличии мелких кожных высыпаний регулярно обрабатывать их антисептиком.

Местное лечение
В некоторых источниках в Интернете рекомендации по лечению стрептодермии у детей до сих пор переписаны из старых источников, и есть совет смазывать нитратом серебра или ртутной мазью. Первый препарат снят с производства, точнее выпускается только для животных или в качестве химического реагента, второй давно запрещен как высокотоксичный. Перманганат калия (перманганат калия) отпускается по рецепту.
Современные антисептики и мази с антибиотиками намного эффективнее, проще в использовании и безопаснее.Местное лечение включает вскрытие фликтена с соблюдением правил асептики и последующую обработку пораженных участков кожи жидким антисептиком и мазью.
Антисептики
Их наносят на пораженные участки кожи с захватом определенного участка вокруг ватного тампона или тампоном 2-4 раза в день, в начале лечения на непродолжительное время ребенок почувствует жжение и боль. После высыхания жидкого антисептика можно нанести на кожу мазь.
Из народных средств, давно принятых официальной медициной, врач может порекомендовать вам отвары ромашки, череды или коры дуба, которые являются хорошо известными антисептиками. Используйте их в качестве примочек, для полоскания здоровой кожи, компрессов и повязок на пораженные участки, но не в качестве основного лечения, ведь при данной патологии незаменимы антибиотики.
Антибиотики в лечении стрептодермии
Антибиотики при стрептодермии у детей применяют в виде местных форм и внутрь (системно) по строгим показаниям.Никто не станет начинать системное лечение антибиотиками при единичных высыпаниях на лице или руках, хорошо поддающихся местной терапии. В то же время как минимум неразумно отказываться от этого метода при распространенных формах, особенно с добавлением общих симптомов, а тем более в тяжелых случаях.
Особую группу препаратов составляют мази с гормонами, которые в определенных случаях назначают на непродолжительное время. При длительном применении вызывают снижение защитных свойств кожи и повышают ее уязвимость к любым инфекциям, поэтому при стрептодермии назначают лишь кратковременным курсом, по строгим показаниям и при определенных симптомах.
| Мази с антибиотиками (местное лечение) | Мази с антибиотиками и гормонами (только в крайних случаях по назначению врача) |
|
|
Можно провести такое недорогое местное лечение легких форм стертодермии.Вам понадобятся: цинковая мазь (30 руб.), Таблетки левомицетина (20 руб.), Левомицетиновый спирт (20 руб.). Сначала пораженный участок и окружающие ткани обрабатывают хлорамфениколом, рану обрабатывают фукорцином или бриллиантовым зеленым, затем дают высохнуть. Далее приготовьте смесь цинковой пасты / мази с таблетками левомицетина, измельченными в порошок, тщательно перемешайте. И смазывать этим составом ранку утром и вечером.
Системное лечение стрептодермии антибиотиками
Чаще всего для этих целей используются антибиотики.пенициллин … Другие группы антибиотиков, макролиды или цефалоспорины, используются, если ребенок недавно получал пенициллины по какой-либо другой причине, с аллергическими реакциями на них или при отсутствии чувствительности к этим препаратам, обнаруженной микробиологическим исследованием.
Сходства и различия между стрептодермией и другими заболеваниями
Существует множество кожных заболеваний, которые на той или иной стадии могут быть похожи на стрептодермию (герпетиформный дерматит, не имеющий ничего общего с герпесом, ювенильный пемфигоид, туберкулез кожи, многоформная экссудативная эритема и т. Д.)), а постановка диагноза может оказаться сложной даже для опытного дерматолога, поэтому этот вопрос, а также назначение дополнительных анализов лучше оставить врачу.
Д.)), а постановка диагноза может оказаться сложной даже для опытного дерматолога, поэтому этот вопрос, а также назначение дополнительных анализов лучше оставить врачу.
Пиодермия
Строго говоря, стрептодермия — лишь одна из разновидностей пиодермии. Любое гнойно-воспалительное заболевание кожи называется пиодермией. Но, поскольку стрептококк в силу своих специфических свойств образует прозрачный, не мутный гной и особый тип пузырьков (больше похожих на вирусные, чем на бактериальные), стрептодермия несколько отличается от других типов пиодермии, которые обычно похожи друг на друга. независимо от возбудителя…
Смешанное стрептококково-стафилококковое (вульгарное) импетиго. Начало заболевания абсолютно идентично, при добавлении стафилококковой инфекции содержимое пузырей мутнеет, приобретая желтоватый оттенок. Лечение почти такое же. В обоих случаях точный подбор эффективного антибиотика возможен только после микробиологического исследования, а до его результатов назначается мазь с антибиотиком широкого спектра действия, в состав которого обычно входят как стрептококки, так и стафилококки.
Герпес
Стрептококковый захват отличается от герпеса быстрым раскрытием конфликта с образованием трещин в уголках рта, тогда как при герпесе пузырьки с прозрачным содержимым остаются намного дольше, а после их раскрытия трещины, как правило, не остаются. случиться (см.).
Кожная форма стрептодермии обычно развивается вокруг ранее существовавшего поражения кожи, герпес — на неизмененной коже. Дети постарше и взрослые могут заметить, что характерный зуд на месте будущих высыпаний появляется задолго до их появления, тогда как при стрептодермии будут чесаться только уже сформировавшиеся элементы сыпи.
Кандидоз углов рта
При этом трещины более глубокие, а на слизистой оболочке характерные для молочницы изменения (белые точечные высыпания, похожие на манку).
Ветряная оспа
Поскольку сыпь при ветрянке начинается на лице и голове, сначала ее можно принять за дебют стрептодермии, но при быстром распространении элементов по телу и после повышения температуры в диагнозе ветряная оспа (см.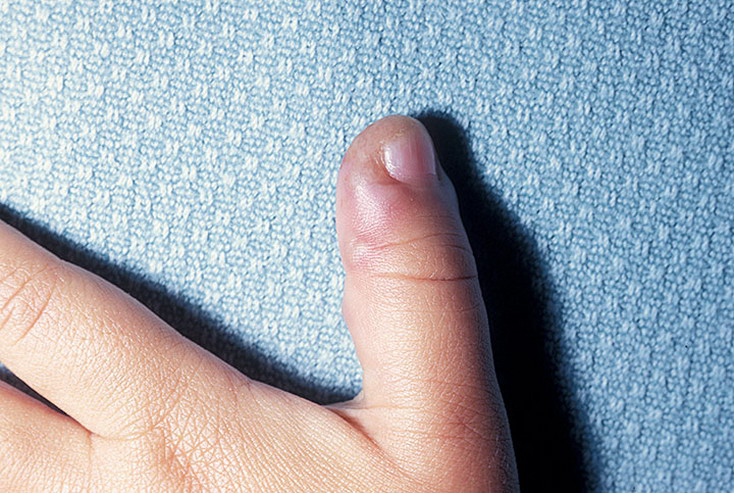 ).
).
Аллергическая сыпь
Обнаруживается атипичная аллергическая сыпь в виде прозрачных пузырьков, которые вначале сложно отличить от элементов стрептодермии, пока пузырьки еще не сформировались. Аллергическая сыпь при надавливании бледнеет, в отличие от высыпаний при стрептодермии (см.).
Сифилитическая сыпь
Кроме классической сыпи при сифилисе, существует множество ее атипичных видов. Например, эрозивные сифилитические папулы углов рта.В отличие от элементов стрептодермии они окружены более выраженным ореолом воспаления, простирающимся далеко на слизистые оболочки. Поэтому не удивляйтесь, если ваш врач назначит серологический тест, такой как реакция Вассермана. Откуда у ребенка сифилис? При тесном контакте с больным сифилис передается по дому через предметы обихода — посуду, полотенца, предметы личной гигиены, белье — если у больного открытые сифилитические язвы (см.
Профилактика
Поскольку стрептодермия заразна, больного ребенка необходимо изолировать от коллектива, а контактировавших с ним сверстников наложить карантин на 10 дней. За это время могут появиться симптомы стрептодермии у других детей. Чаще всего вспышки болезни возникают в детских садах, так как маленькие дети не соблюдают правила гигиены, любят мягкие игрушки и очень плотно контактируют друг с другом во время игр.
За это время могут появиться симптомы стрептодермии у других детей. Чаще всего вспышки болезни возникают в детских садах, так как маленькие дети не соблюдают правила гигиены, любят мягкие игрушки и очень плотно контактируют друг с другом во время игр.
При лечении стрептодермии в домашних условиях требуется тщательная профилактика распространения инфекции. Соблюдение гигиены важно как для самого больного, чтобы избежать попадания возбудителя на здоровые участки кожи и повторного заражения, так и для членов его семьи, чтобы исключить их заболевание.Это так же важно, как медикаментозная терапия и местное лечение.
Профилактика заболевания в целом, без контакта с больным человеком, сводится к тщательному соблюдению правил личной гигиены, закаливанию (воздух, солнечные ванны) и полноценному сбалансированному питанию, богатому витаминами.
Стрептодермия у детей — это целая группа кожных заболеваний, вызываемых стрептококками, которые характеризуются высокой контагиозностью, а также наличием особых элементов, называемых фликтен. Заболевание диагностируется детскими дерматологами на основании общей клинической картины и бактериологического посева… Лечение стрептодермии у детей в домашних условиях предполагает использование местного лечения антимикробными мазями, а также анилиновыми красителями. Также используются иммуномодулирующие и антибактериальные методы, ультрафиолетовое облучение, иногда вскрываются конфликты.
Заболевание диагностируется детскими дерматологами на основании общей клинической картины и бактериологического посева… Лечение стрептодермии у детей в домашних условиях предполагает использование местного лечения антимикробными мазями, а также анилиновыми красителями. Также используются иммуномодулирующие и антибактериальные методы, ультрафиолетовое облучение, иногда вскрываются конфликты.
Что такое стрептодермия
Стрептодермия у детей фото как это начинается
Детская стрептодермия — это широкое понятие, объединяющее пиодерматиты различной формы, вызванные стрептококками, в основном поражающие гладкую кожу.В эту группу входят: буллезное импетиго, папулезный сифилис, стрептококковые и щелевидные, простой лишай и другие недуги. У детей обнаруживаются не все вышеперечисленные формы заболевания, но на стрептодермию приходится не менее 50 процентов всех случаев пиодермии. В связи с повышенной инфекционностью, а также (часто) рецидивирующим течением профилактика детской стрептодермии и ее лечение стали актуальными разделами педиатрии.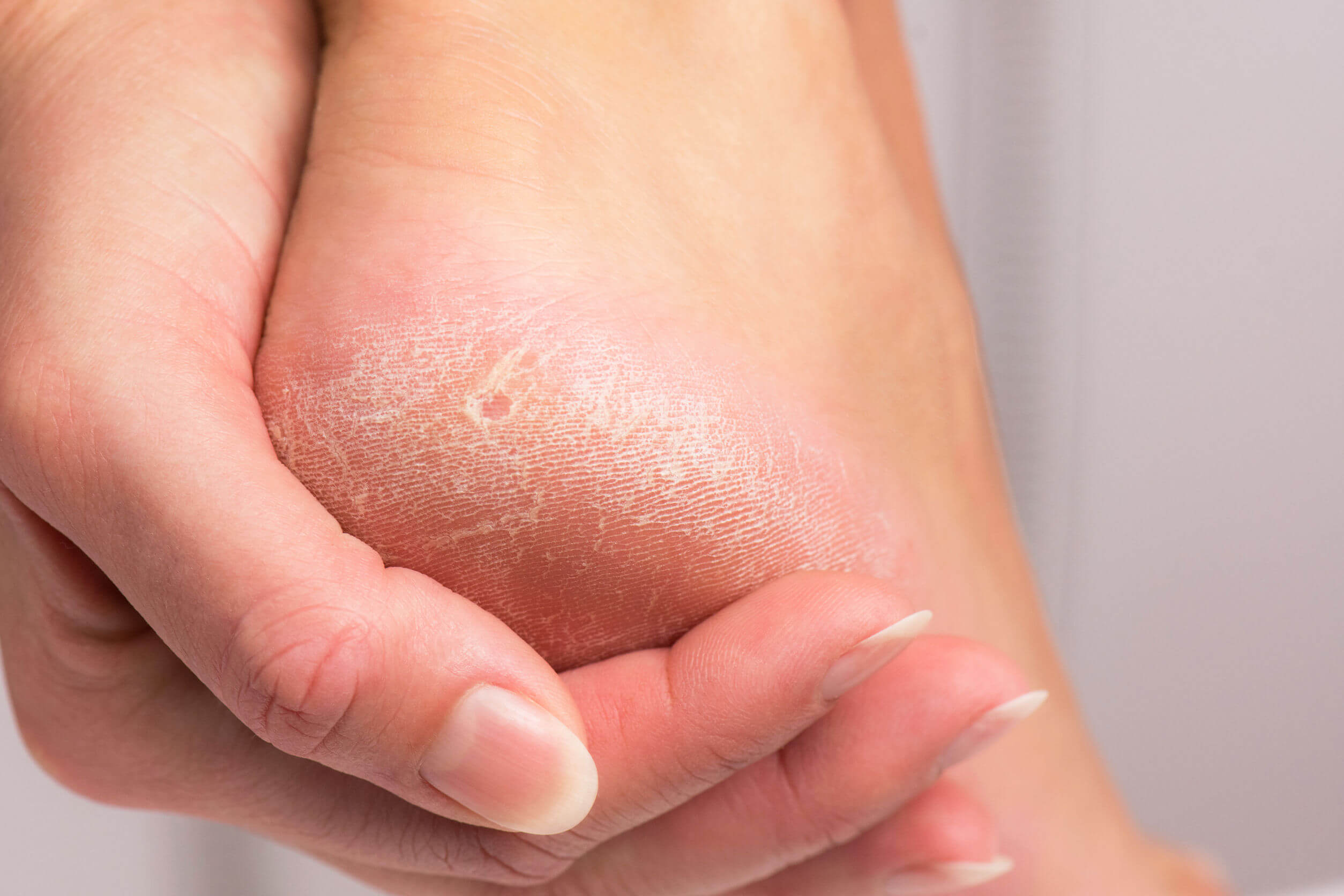
Причины детской стрептодермии
Возбудитель — стрептококк гемолитической группы, с которым часто взаимодействует стафилококк.Хорошее состояние местного иммунитета, отсутствие повреждений кожных покровов и нормальное функционирование общего иммунитета являются сдерживающими факторами для размножения стрептококков и их дальнейшего развития.
Перед началом детской стрептодермии в каждом случае происходит повреждение кожи с нарушением ее целостности и ослаблением иммунной системы. Наиболее тяжелое течение стрептодермии характерно для детей, страдающих другими хроническими кожными заболеваниями, сахарным диабетом, аллергией, насморком, средним отитом с выделениями из носа и ушей, раздражающими кожу.Иммунологическая реактивность обычно нарушается у детей, рожденных недоношенными, и особенно часто болеющих, а также у лиц, страдающих диспепсией, анемией, гиповитаминозом, гельминтозом. К факторам, способствующим возникновению заболевания и его распространению, относятся недостаточный уход, пренебрежение стандартами гигиены, местное переохлаждение или перегрев, отсутствие своевременного правильного лечения, регулярный контакт воды с пораженными участками кожи.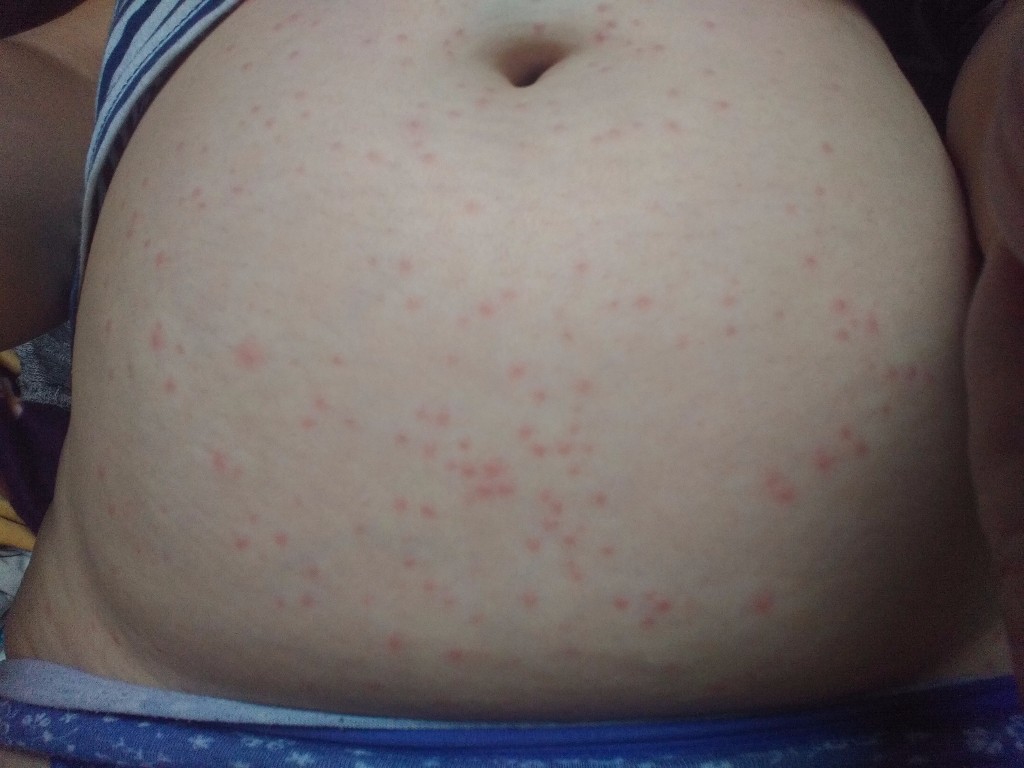
Часто стрептодермия у детей на лице приводит к эпидемиям в детских коллективах (детские сады, школы, лагеря, кружки).Источник заражения — ребенок, больной стрептодермией; окружающие его взрослые и другие дети заражаются в результате тесного контакта — через обмен вещами, а также через поцелуи.
Симптомы стрептодермии у детей
Детское стрептококковое импетиго
Наиболее частым очагом воспаления является кожа лица, открытых рук. Вначале заболевание проявляется появлением фликена, диаметр которого составляет 1-3 мм и окружен ободком.Сначала фликтена выглядит как натянутый пузырь, через некоторое время приобретая дряблость, а его содержимое, сначала имеющее легкий серозный оттенок, становится мутным или гнойным. После этого конфликт принимает вид медово-желтых корочек, которые отслаиваются, оставляя пятнышки розового цвета.
Щелчки часто разделены промежутками здоровой кожи или их размер увеличивается из-за периферического роста и слияния. В это время появляется сильный зуд, из-за которого ребенок начинает чесать кожу и распространяет инфекцию на непораженные участки, которые затем также развиваются конфликтами. Продолжительность курса детской стрептодермии составляет три-четыре недели.
Продолжительность курса детской стрептодермии составляет три-четыре недели.
Стрептококковое импетиго, фото
Детское щелевое импетиго
В этом случае конфликты возникают в уголках рта, а также могут появиться возле крыльев носа и в уголках глаз. При вскрытии пузыря на его месте появляется небольшая трещина, которая покрывается желтоватыми корками.
Эта форма стрептодермии характеризуется зудом в области рта, жжением, выделением слюны, болью во время еды.Затяжное течение может возникнуть при кариесе, насморке и конъюнктивите. Эта форма заболевания очень заразна (возможные пути — поцелуи и совместное использование посуды), поэтому часты случаи в семье.
Щелевое импетиго у детей
Простой детский лишай
Эта форма заболевания представляет собой сухой тип импетиго. Это значит, что при этом заболевании конфликты не образуются. Поражается кожа на лице (периоральная область, щеки), реже на руках и ногах.
Поражения округлой или овальной формы бело-розового оттенка, покрытые мелкими сухими чешуйками. Воздействие солнечных лучей приводит к уменьшению элементов или их полному исчезновению, но пораженные участки кожи имеют более слабую пигментацию, в результате чего кожа становится пестрой.
Воздействие солнечных лучей приводит к уменьшению элементов или их полному исчезновению, но пораженные участки кожи имеют более слабую пигментацию, в результате чего кожа становится пестрой.
Простой детский лишайник, как правило, появляется весной или осенью и часто имеет форму эпидемий в коллективах.
Лишай простой у детей фото
Стрептококковая сыпь от подгузников у младенцев
Интертригинозная детская стрептодермия характеризуется локализацией воспалительных элементов в кожных складках живота, а также между ягодицами, в паху, на бедрах, под мышками и за ушами.Щелчки, соединяясь, образуют эродированные участки. Цвет поражений ярко-розовый, они имеют зубчатые границы с периферическими каймами. Вокруг основного фокуса проходят просмотры. разные стадии развития (пузырьки, корочки, пустулы).
Часто возникают эрозии в складках кожи, которые болезненны и ухудшают общее состояние пациента. Эта клиническая форма заболевания часто имеет хроническое течение и может осложняться сочетанием вторичного заражения грибком.
Сыпь от опрелостей Фото
Вульгарная инфантильная эктима
Это разновидность глубокой стрептодермии.Чаще всего поражает ослабленных детей, которые часто болеют, а также часто возникает при неправильном гигиеническом уходе и при наличии зудящих дерматозов. Элементы располагаются на бедрах, пояснице и ягодицах, в более редких случаях на туловище и руках.
Изначально в том месте, через которое проникла инфекция, возникает конфликт или пустула, заполненная кровянисто-серозным или гнойно-серозным содержимым. Это образование быстро сохнет, приобретая вид мягкой желто-коричневой корочки.При удалении корки открывается глубокая язва с грязно-серым налетом на дне. Через 14-28 дней на этом участке появляется рубец.
Эктима прободного и некротического типов отличается тяжелым течением. В таких случаях возможно глубокое проникновение язвы на кожу.
Эти формы детской стрептодермии часто сочетаются со значительным ухудшением самочувствия и гипертермией.
Диагностика стрептодермии у детей
Диагностику проводит детский дерматолог.Специалист определяет форму стрептодермии по клиническим проявлениям кожной инфекции.
Для подтверждения диагноза, а также исключения заболеваний со схожими симптомами проводится микроскопическое исследование соскобов кожи, также кожа исследуется с помощью лампы Вуда.
Дифференциальная диагностика этого заболевания проводится с ветряной оспой, пиодермией и др. Ecthyma vulgaris дифференцируется с сифилитическими язвами и колликативным туберкулезом кожи, для этого проводится тест RPR.
При рецидивирующем течении необходимо обследование пищеварительного тракта.
Лечение стрептодермии у детей
В зависимости от тяжести заболевания лечение бывает системным или используются только местные методы. Системная терапия предполагает использование антибиотиков, а также макролидов, поливитаминов, пробиотиков и иммуномодулирующей терапии.
При местном лечении вскрывают фликены, пораженные участки кожи обрабатывают антисептиками, накладывают мазевые повязки.
В случае вульгарной эктимы для лечения язв применяют местные энзиматические аппликации. Их применяют до полного очищения от гноя; после этого накладываются повязки, обработанные противомикробными препаратами. Инфильтрат смазывают ихтиоловой или ихтиол-камфорной мазью. На этапе эпителизации язвы проводятся физиотерапевтические процедуры — лазеротерапия и УВЧ.
Ребенок, больной стрептодермией, должен быть изолирован от других людей; контактировавшие с ним дети и взрослые помещаются на карантин на десять дней.На протяжении всего времени заболевания необходимо исключить попадание воды на пораженные участки.
Прогноз и его профилактика
Чаще всего болезнь полностью излечивается. Рецидивы, хроническая форма или особо тяжелое течение болезни характерны для ослабленных детей, часто социально незащищенных.
Профилактика включает тщательную гигиену кожи малыша, профилактику микротравм, своевременное и правильное лечение дерматозов и соматических заболеваний. В связи с повышенной заразностью требуется оперативное выявление больных детей и их изоляция.
В связи с повышенной заразностью требуется оперативное выявление больных детей и их изоляция.
Фото
Стрептодермия у детей фото как лечить
стрептодермия на лице у ребенка фото
Стрептодермия — распространенное детское заболевание, так как очень легко передается от одного ребенка к другому. Лечить его несложно, главное вовремя начать, чтобы патология не вызвала осложнений.
Стрептодермия — это кожная инфекция, вызываемая стрептококковыми бактериями. Чаще всего возникает в возрасте 2-6 лет. Заболевание начинается при попадании бактерий в рану или другое повреждение кожи, например, порезы, ссадины, укусы насекомых.
Заболевание проявляется в виде пузырьков разного размера, красных пятен, которые обычно группируются вокруг носа и губ. Это первый признак самого распространенного типа стрептодермии. Язвочки быстро трансформируются в пузыри, набухают, лопаются, после чего на их поверхности появляется желтоватая корочка.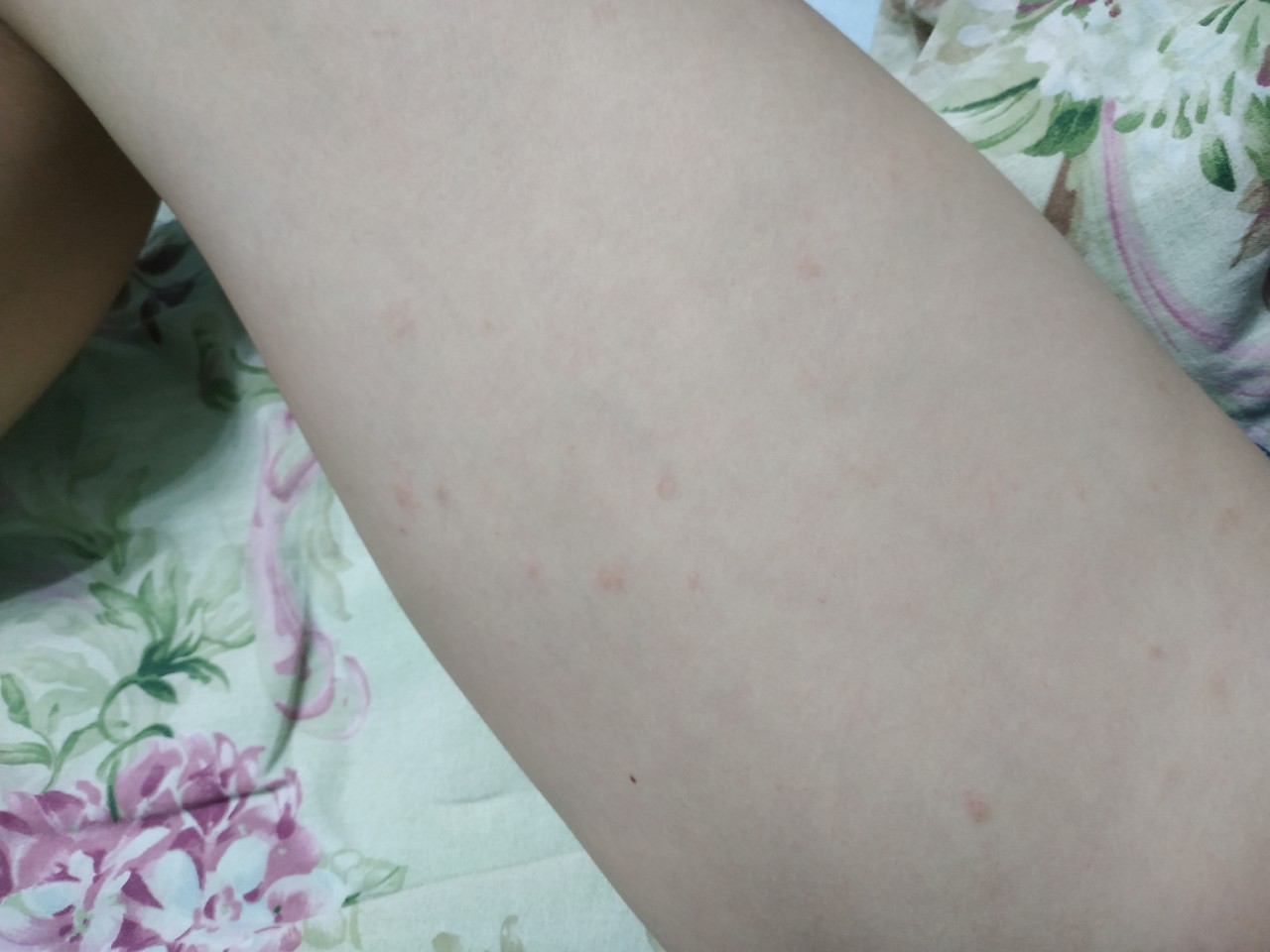 Со временем они бесследно исчезают.
Со временем они бесследно исчезают.
Чаще всего встречается у младенцев, появляется под пеленкой, в складках кожи. Такие пузыри наполняются жидкостью, затем лопаются, оставляя за собой следы, которые со временем проходят.
Причины и механизм развития
Стрептодермия — это бактериальная инфекция, вызываемая стрептококком, который проникает через микроповреждения на коже. Пузыри начинают формироваться примерно через 7-10 дней после заражения. Механизм развития данной патологии заключается в том, что бактерии вырабатывают токсин, который разрывает верхние слои кожи и приводит к образованию пузырьков.
Стрептококки — условно-патогенная флора, которая может «жить» на коже, не вызывая заболеваний. Но необходимо помнить, что эта грамположительная бактерия может выжить даже без кислорода.
Также стрептодермия может протекать как первичное или вторичное заболевание. В первом случае возбудитель попадает в организм через травмированные участки, что приводит к развитию воспалительного процесса. При вторичной стрептодермии инфекция присоединяется к уже имеющейся патологии, поразившей кожу, например, ветряной оспе, простому герпесу.
При вторичной стрептодермии инфекция присоединяется к уже имеющейся патологии, поразившей кожу, например, ветряной оспе, простому герпесу.
Как передается патология
Открытые язвы могут чесаться и болезненны. Они очень заразны — их чистка может распространить инфекцию через кожу или даже на другого человека. Кроме того, инфекция распространяется на все, к чему прикасается зараженный человек.
Из-за того, что стрептодермия так легко распространяется, второе ее название — «школьная болезнь». Он очень быстро передается от ребенка к ребенку в классе или группе, где дети находятся в тесном контакте.Стрептодермия — глобальное заболевание: по статистике 162 миллиона детей заболевают ею каждый день.
К основным факторам риска относятся:
- возраст от 2 до 6 лет;
- раздражение кожи в связи с другим заболеванием;
- теплый и влажный климат;
- плохая гигиена;
- наличие дерматита;
- слабая иммунная система;
- сахарный диабет;
- укусов насекомых;
- поверхностное повреждение кожи;
- аллергическая сыпь.

Если у ребенка есть риск возникновения подобных факторов, необходимо постараться избавиться от тех, которые можно контролировать. Это минимизирует вероятность заражения.
Основные формы болезни
Стрептококковое импетиго
Очень заразная и наиболее частая форма болезни. Маленькие красные волдыри появляются вокруг рта, носа, а иногда и на руках и ногах. Вскоре они лопаются, из них вытекает жидкость или гной, после чего остается желтая корочка.По мере высыхания образуются красные отметины, которые чаще всего заживают, не оставляя рубцов.
Хотя эти язвы не болезненны, они могут сильно зудеть. Важно не позволять ребенку трогать или царапать их, это снизит риск распространения инфекции на другие участки кожи. В редких случаях симптомы могут быть более серьезными, например, повышенная температура, увеличение лимфатических узлов. Так наш организм борется с проявлениями болезни.
Эта форма заболевания характеризуется образованием больших пузырьков, наполненных жидкостью.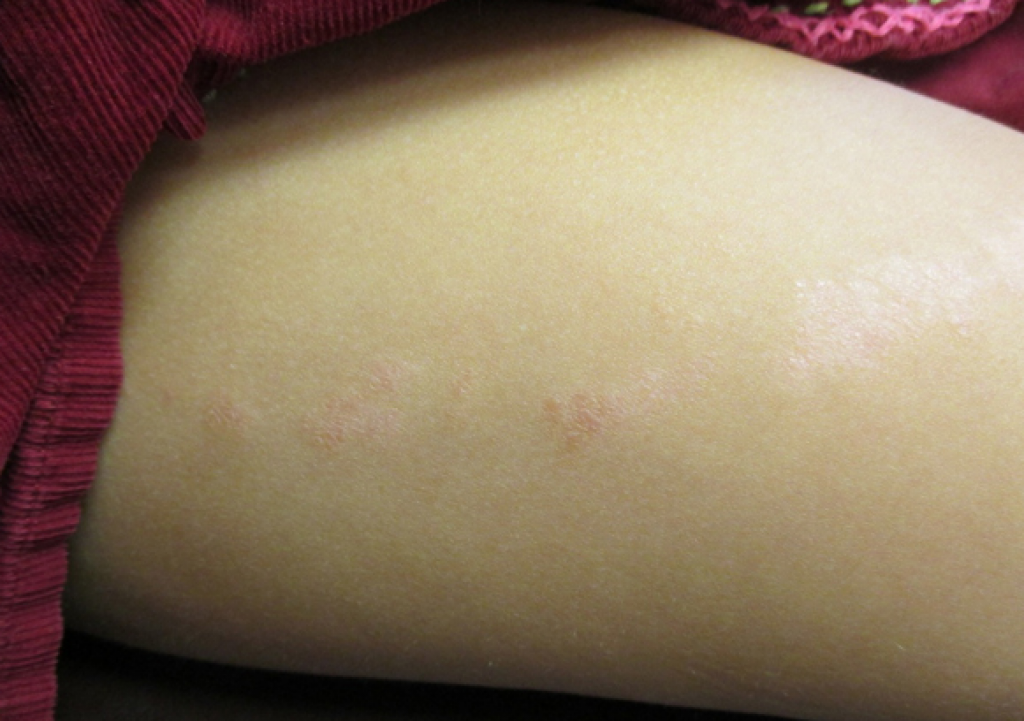 Он может поражать как взрослых, так и детей, но чаще всего возникает в возрасте от 2 до 5 лет. В этой форме бактерии вырабатывают особый тип токсина, который снижает адгезию между клетками. Это приводит к их удалению друг от друга между слоями кожи.
Он может поражать как взрослых, так и детей, но чаще всего возникает в возрасте от 2 до 5 лет. В этой форме бактерии вырабатывают особый тип токсина, который снижает адгезию между клетками. Это приводит к их удалению друг от друга между слоями кожи.
Симптомы включают:
- Большие пузырьки. На коже образуются большие волдыри, которые чаще всего встречаются на руках, ногах и туловище.
- Гной. Обычно пузыри заполнены прозрачным гноем. Они очень болезненны и легко травмируются.
- Кожа становится красной и зудящей. Когда волдыри лопаются, кожа вокруг волдырей становится красной и очень зудящей.
- Темная корка. Вначале пузыри покрываются желтой корочкой, но на завершающих этапах темнеют.
Стрептококковое варенье
При этой форме появляются опухшие красные пятна, которые обычно локализуются в уголках губ и могут появляться с одной или обеих сторон.
Воспалительное состояние длится около нескольких дней, но при отсутствии лечения может перейти в хроническую форму. .. Другие симптомы включают:
.. Другие симптомы включают:
- шишка в углах рта;
- легкое шелушение;
- небольшой дискомфорт при открывании рта.
Но есть более серьезные симптомы, на которые необходимо обратить внимание:
- повреждение уголков по краям губ, при этом раны не заживают;
- Дискомфорт во время еды, разговора.
Стрептококковые припадки возникают в основном у детей со слабым иммунитетом … Это состояние часто развивается у тех, кто выделяет слюну во время сна или постоянно использует пустышки, потому что скопление слюны в уголках рта может вызвать трещины, где оседает инфекция.
Стрептококковая опрелость
Это форма заболевания, характеризующаяся раздражением кожи в любом месте тела, где есть складки. Они создают теплые «карманы», в которых «задерживается» пот, что создает благоприятную среду для появления бактерий.
Поскольку дети в большинстве своем полные, у них не очень длинная шея, у них больше морщин, это делает их предрасположенными к этой форме заболевания.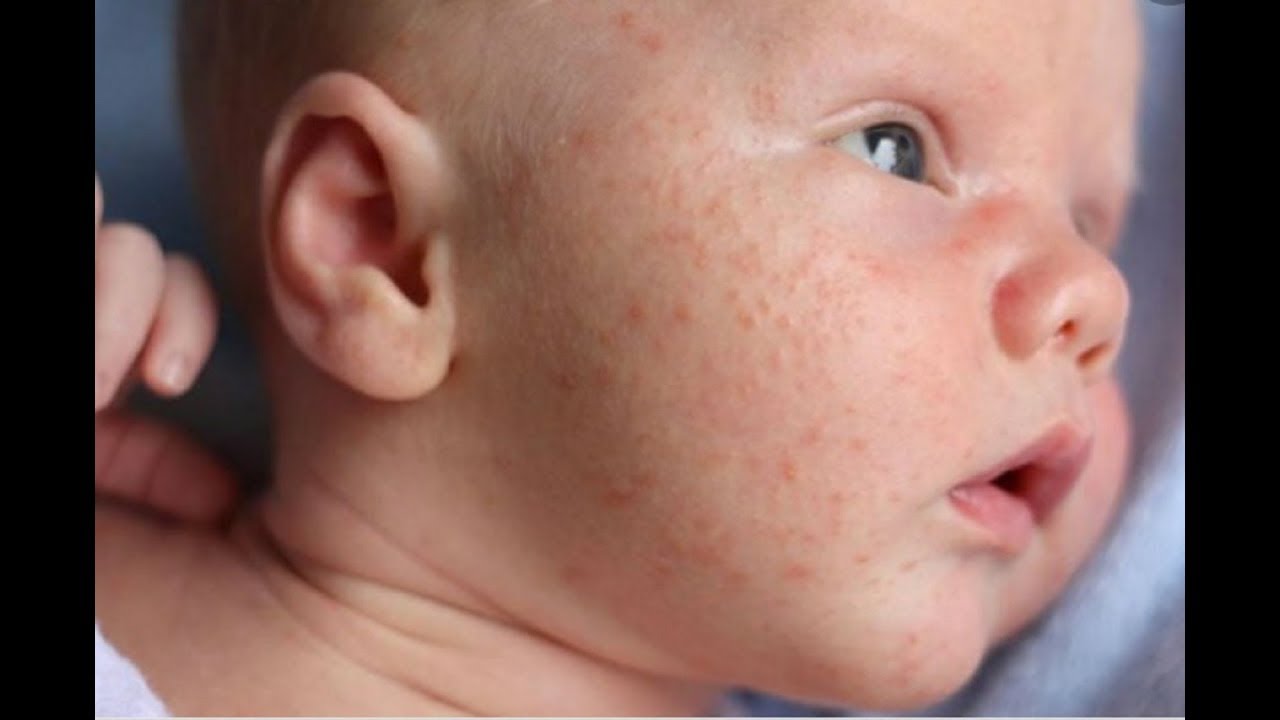
Симптомы включают:
- сыпь;
- неприятный запах;
- потрескавшаяся кожа;
- образование корки.
Турниоле
Это инфекция, поражающая кожу вокруг ногтевых пластин рук и ног. Если вовремя не начать лечение, это может стать серьезной неприятностью и даже привести к частичной или полной потере ногтя. Это состояние начинается с припухлости и покраснения вокруг ногтя, кожа начинает болеть, становится очень чувствительной и приобретает желто-зеленый цвет. Это может указывать на скопление гноя под кожей.
При появлении таких симптомов необходимо обязательно обратиться к врачу.
Ektim
Для этой кожной инфекции характерны покрытые коркой раны, под которыми образуются язвы.
Это глубокая форма стрептодермии. Больше всего ему подвержены дети с ослабленным иммунитетом, входящие в особую группу риска. К другим факторам, повышающим риск, относятся плохая гигиена, высокая температура и влажность, незначительные травмы или кожные заболевания, запущенная стрептодермия другой формы.
Симптомы включают:
- появление мелких волдырей или гнойничков в области воспаления кожи;
- волдыри покрываются твердой коркой, под которой образуются красные опухшие язвочки;
- диаметр пузырей может увеличиваться до 3 см;
- очагов проходят медленно, после них остаются рубцы;
- В некоторых случаях лимфатические узлы становятся опухшими и болезненными.
С какими патологиями можно спутать стрептодермию?
Иногда это заболевание аналогично другим:
- Атопический дерматит. Отличительная особенность — хронические зудящие очаги и аномально сухая кожа.
- Кандидоз. Эта патология характеризуется папулами или красными влажными бляшками, обычно поражаются слизистые оболочки.
- Простой герпес. Для этой патологии характерны пузыри, покрытые корочкой.
- Дерматофитоз.В этом случае поражение обычно чешуйчатое, а на ногах могут появиться красные волдыри.
- Укусы насекомых.
 Папулы видны на месте укуса и могут быть болезненными.
Папулы видны на месте укуса и могут быть болезненными. - Чесотка. Поражения состоят из абсцессов, мелких волдырей, беспокоит зуд по ночам.
- Ветряная оспа. В этом случае по всему телу появляются волдыри, а также может поражаться слизистая рта.
Осложнения стрептодермии
Эта патология хорошо лечится гигиеной и приемом антибиотиков.Редко стрептодермия приводит к серьезным осложнениям, но по каким-то причинам все же может случиться. Осложнения включают:
- Целлюлит Если инфекция проникла глубоко в кожу, она может вызвать целлюлит, то есть гнойное расплавление подкожно-жировой клетчатки. Однако это состояние характерно для взрослых.
- Сепсис. При отсутствии лечения глубокая стрептодермия может привести к сепсису. Эта инфекция опасна для жизни, вызывая сильную лихорадку, спутанность сознания и рвоту. Требуется немедленная госпитализация.
- Стрептококковый синдром токсического шока. Он развивается, если стрептококки выделяют токсины, повреждающие кожу.
 Этот синдром вызывает боль, жар, покраснение по всему телу. Это серьезная патология, при которой ребенку требуется срочная госпитализация и внутривенное введение антибиотиков.
Этот синдром вызывает боль, жар, покраснение по всему телу. Это серьезная патология, при которой ребенку требуется срочная госпитализация и внутривенное введение антибиотиков.
Особенности лечения стрептодермии
Целью терапии является снятие дискомфорта, улучшение состояния кожи и предотвращение распространения инфекции.
Местное лечение
Антисептические препараты
Рекомендуется бережное очищение от желтых корок с использованием антибактериального мыла и мягкой губки.Можно использовать хлоргексидин, гипохлорит натрия — это предотвратит передачу стрептодермии.
Местные антибактериальные препараты
Актуальная антибактериальная терапия для страдающих неосложненной локализованной формой данной патологии. Местная терапия позволяет уничтожить изолированное поражение, ограничить распространение. Актуальные антибиотики в виде мазей имеют главное преимущество — их применяют только на тех участках, где это необходимо. Также их использование сводит к минимуму устойчивость к антибиотикам, предотвращает побочные эффекты со стороны пищеварительного тракта.
Также их использование сводит к минимуму устойчивость к антибиотикам, предотвращает побочные эффекты со стороны пищеварительного тракта.
Недостатки местного лечения в том, что с их помощью невозможно устранить микроорганизмы из дыхательных путей, если таковые имеются.
Самые известные препараты:
Системное лечение антибиотиками
Системная антибактериальная терапия чаще всего применяется для лечения тяжелой стрептодермии или в случае неудачи местной терапии. Перед назначением антибиотиков врач должен проверить образцы кожи на резистентность. Наиболее известными препаратами считаются Эритромицин, Клиндамицин.
Домашние средства
Стрептодермия у детей вызывает множество неприятных симптомов: зуд, боль, общий дискомфорт. Для облегчения этих симптомов можно использовать несколько домашних средств. Они также помогут укрепить защитные силы, чтобы организм мог лучше бороться с инфекцией.
Сюда входят:
Гигиена и профилактика
Поскольку стрептодермия — инфекционное бактериальное заболевание, лучший способ предотвратить заражение — это содержать кожу в чистоте. Нельзя игнорировать укусы насекомых, порезы, поверхностные ранки.
Нельзя игнорировать укусы насекомых, порезы, поверхностные ранки.
При повреждении промойте место теплой водой, нанесите дезинфицирующее средство. Даже если после этого у ребенка развивается патология, необходимо обеспечить безопасность членов семьи.
Предотвратить распространение инфекции помогут следующие меры:
- Вымойте зараженные участки теплой водой с мылом.
- Накройте их антипригарным бинтом, чтобы ребенок не царапал раны ногтями.
- Стирайте одежду вашего ребенка каждый день отдельно.
- Обрежьте ногти ребенку, чтобы не поцарапать их и не заразиться вторичными инфекциями.
- При применении местного антибиотика всегда надевайте латексные перчатки, а затем тщательно мойте руки водой с мылом.
Большинство дерматологических заболеваний носят инфекционный характер. Если на коже появляются плотные бляшки, развивается стрептодермия — лечение в домашних условиях для взрослого и ребенка основано на применении мазей с противовоспалительным, антибактериальным, регенерирующим, подсушивающим действием. Основная цель лечения — уничтожить болезнетворные бактерии, ускорить процесс выздоровления пораженных участков.
Основная цель лечения — уничтожить болезнетворные бактерии, ускорить процесс выздоровления пораженных участков.
Что такое стрептодермия
При появлении характерных бляшек на теле речь идет о серьезной патологии, склонной к хроническому течению … Стрептодермия — кожное заболевание, вызванное повышенной активностью стафилококков в дерме. Заражению предшествуют мелкие ранки, ссадины, ожоги, порезы, травмы и трещины на коже, своевременно не обработанные антисептическими составами.
При стрептодермии патогенная инфекция проникает в дерму, размножается, закупоривает системный кровоток продуктами интоксикации, способствует появлению на теле гнойных новообразований.Пациенту необходимо своевременно бороться с заболеванием, иначе инфекция уже носит глобальный характер, возникают опасные осложнения со здоровьем.
Лечение стрептодермии
При видимом покраснении кожи рекомендуется обратиться к дерматологу. Это может быть обычное раздражение, как следствие гиперчувствительности кожи к внешнему фактору; но также не следует исключать необходимость быстрого лечения стрептодермии консервативными методами в домашних условиях. Первым делом необходимо определить форму заболевания, а затем придерживаться следующих правил:
Первым делом необходимо определить форму заболевания, а затем придерживаться следующих правил:
- Запрещается мочить очаги патологии, иначе во время лечения они будут продолжать увеличиваться в размерах и беспокоить, приводя к тяжелая форма стрептодермии.
- Не расчесывайте бляшки, иначе вы можете повторно занести опасную инфекцию в раны. Чтобы уменьшить выраженность симптомов стрептодермии, имеет смысл при домашнем лечении задействовать антигистаминные препараты.
- Поскольку стрептококк отличается повышенной жизнеспособностью, у пациента должны быть отдельные постельные и купальные принадлежности, посуда и минимальный контакт с окружающей средой.
- Предполагается соблюдение лечебной диеты, чтобы исключить прием продуктов питания, только усиливающих острую аллергическую реакцию;
- Разрешается принимать лекарства и использовать народные средства для лечения после консультации дерматолога, по организму поставлен диагноз.
Домашнее лечение
Исключив влияние провоцирующих факторов, необходимо использовать лечебные мази и пить таблетки, чтобы кожа вернула целостность, приобрела здоровый вид.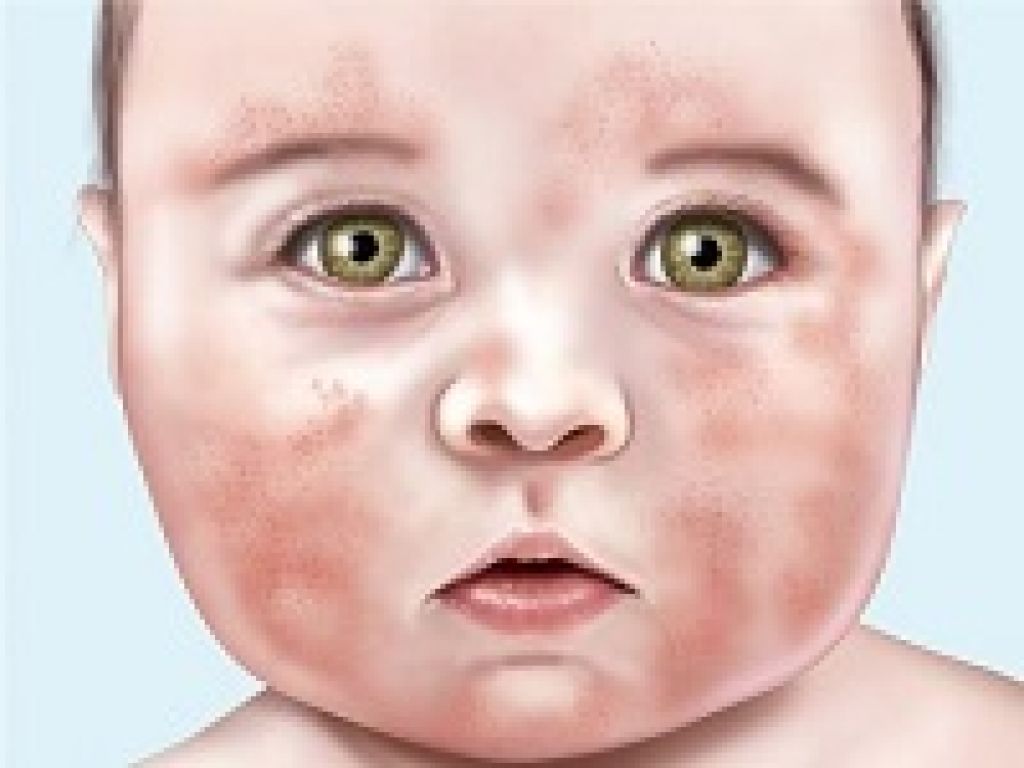 Сначала требуется определить, насколько кожа чувствительна к натуральным или синтетическим веществам, входящим в состав прописанного лекарства, и только потом лечить им обширные очаги стрептодермии. Во время терапии обязательно соблюдать правила личной гигиены.
Сначала требуется определить, насколько кожа чувствительна к натуральным или синтетическим веществам, входящим в состав прописанного лекарства, и только потом лечить им обширные очаги стрептодермии. Во время терапии обязательно соблюдать правила личной гигиены.
Лечение стрептодермии в домашних условиях длительно, но безопасно. Чтобы вылечить характерные высыпания на дерме, пациенту следует использовать наружно растворы с антисептическим действием, а также принимать таблетки от инфекций и для укрепления иммунной системы.Не лишним будет принимать витамины, которые можно получить с пищей или купить в таблетированной форме.
Лечение стрептодермии у детей
Однозначного ответа на вопрос, сколько лечат стрептодермию, нет, так как все зависит от возраста пациента и состояния здоровья. Например, в детстве болезнь протекает без осложнений, но пациент затягивает процесс заживления, постоянное желание почесать бляшки. Взрослым это сложнее, потому что, как и ветрянка, врачи не исключают неприятных последствий.
Эффективное лечение стрептодермии у детей в домашних условиях начинается с соблюдения диеты, включающей использование местных антисептиков, антибиотиков, витаминов и пробиотиков для восстановления микрофлоры кишечника. Правила личной гигиены для маленького пациента и вовсе должны стать нормой повседневной жизни. Вот моменты, когда заботливые родители должны взять за правило
- регулярная обработка ран антисептиками;
- укрепление детского иммунитета;
- проводят симптоматическое лечение, которое начинается с выявления провоцирующего фактора;
- ограничение купания ребенка — несовместима любая жидкость с пораженными участками;
- Использование в лечении альтернативной медицины.
Лекарственные препараты
Характерный недуг встречается часто, поэтому в современной дерматологии существует определенная схема лечебных мероприятий, которые в кратчайшие сроки помогают ребенку полностью избавиться от воспаления и зуда, быстрее выздороветь. Консервативное лечение стрептодермии у детей препаратами для перорального приема является эффективными фармакологическими группами:
Консервативное лечение стрептодермии у детей препаратами для перорального приема является эффективными фармакологическими группами:
- антигистаминные препараты при стрептодермии: Тавегил, Фенистил, Супрадин;
- антибиотики пенициллинового ряда: Флемоксин Солютаб, Аугментин, Амоксициллин;
- витаминов групп А, С, Р, В из пищевых продуктов и таблеток.
Мазь от стрептодермии у детей
Для ускорения процесса заживления не царапайте и не мочите воспаленную кожу. Для снятия зуда и снятия внутреннего самочувствия в сочетании с таблетками специалист назначает не менее эффективные мази от стрептодермии у детей. Неприятные ощущения ослабевают даже при развернутой клинической картине, и рекомендуется обратить внимание на следующие препараты, применяемые наружно:
- Мази с антибактериальным, бактерицидным действием: Банеоцин, Флоксал, синтомицин, тетрациклиновая и цинковая мази, Пиолизин.
- Местные антисептики: раствор фуросемида, эфирное масло чайного дерева, состав алмазной зелени и йода.

- Народные средства и отвары тоже положено принимать малышу для ускорения процесса восстановления пораженных тканей.
Лечение у взрослых
Старшему поколению тоже нужно немедленно что-то делать при тяжелых симптомах болезни, иначе количество бляшек на теле только увеличивается. Лечение стрептодермии у взрослых начинается с устранения застывших корочек, после чего кожу пациента необходимо дополнительно обработать антисептиками.Только после очищения загрязненной поверхности врач наносит на патологические очаги лечебные мази с антибактериальным действием, проводит симптоматическую терапию стрептодермии с соблюдением правил личной гигиены.
Антибиотики
Перед приемом антибиотиков важно клинически определить источник инфекции. В остальном положительной динамики нет, и болезнь переходит в хроническую форму. Лечение больше не принесет положительного результата.Возникает комплекс внутренней неполноценности. Антибиотики при стрептодермии можно вводить внутрь или наружно.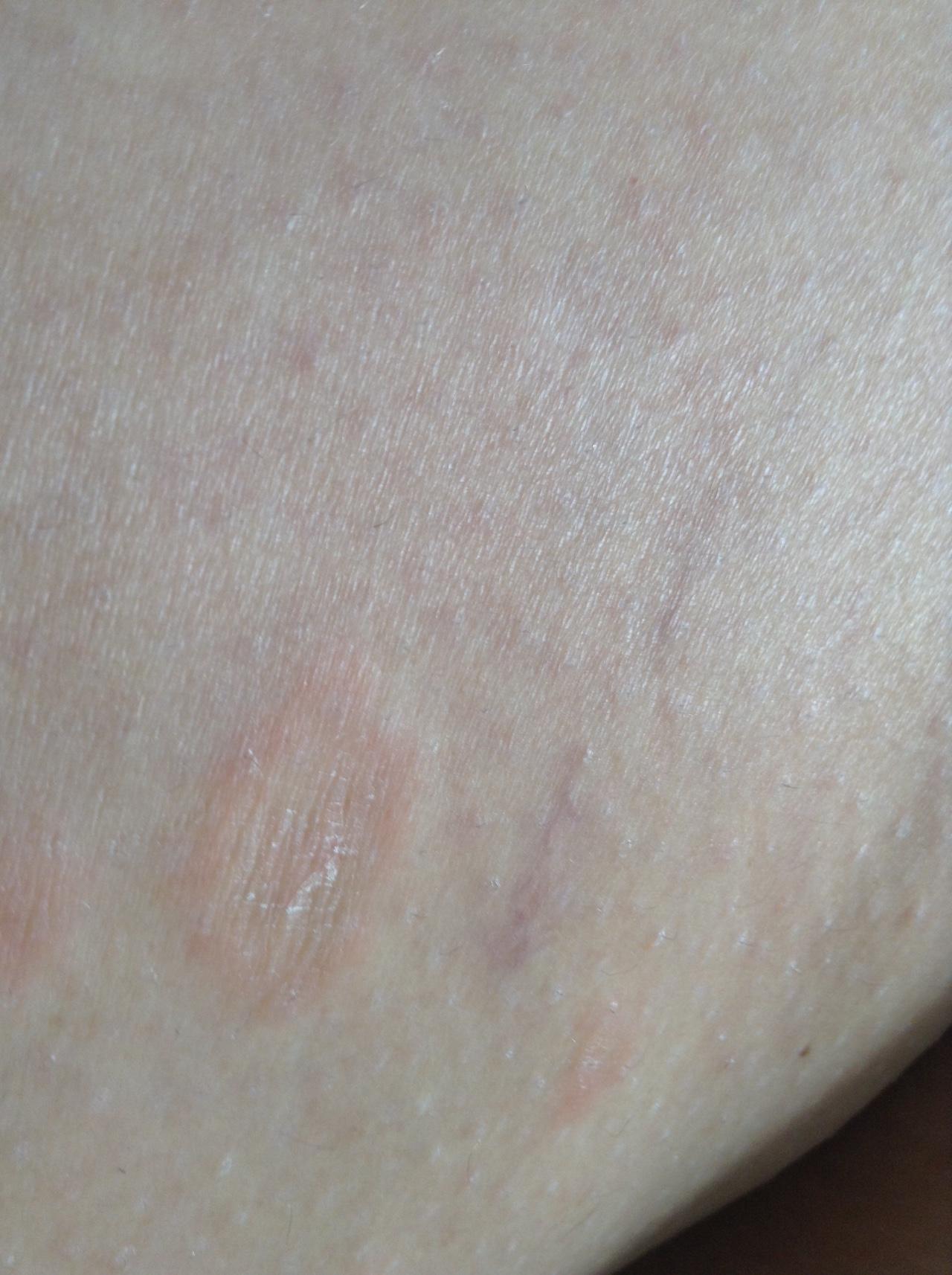 Вот эффективные позиции в заданном направлении:
Вот эффективные позиции в заданном направлении:
- антибиотиков в таблетках: Аугментин, Амоксиклав, Флемоксин Солютаб, Юнидокс Солютаб;
- антисептики для обработки ран: салициловый спирт, Хлоргексидин, метиленовый синий, бриллиантовый зеленый;
- антигистаминные препараты: Супрадин, Супрастин, Тавегил, Фенистил, Лоратадин
Мази
Важно добавить в домашних условиях такой элемент консервативной терапии, чтобы кожа приобрела привычный вид.Мази помогут, если стрептококк успел заразить только верхние слои эпидермиса, еще не достиг дермы. Лекарства можно приготовить дома или специально посетить аптеку. Сухая стрептодермия опасна, поэтому пациенту рекомендуется обработать травмированные участки кожи. Вот хорошие средства для успешного лечения стрептодермии мазями:
- антибиотиков в виде мазей: Тетрациклин, Стрептоцид, Левомицетин;
- местные кортикостероиды при осложнениях стрептодермии: Тридерм, Лоринден.
Народная медицина против стрептодермии
Добавить в схему интенсивной терапии такие лекарства можно только при участии специалиста и отсутствии аллергической реакции на растительные компоненты.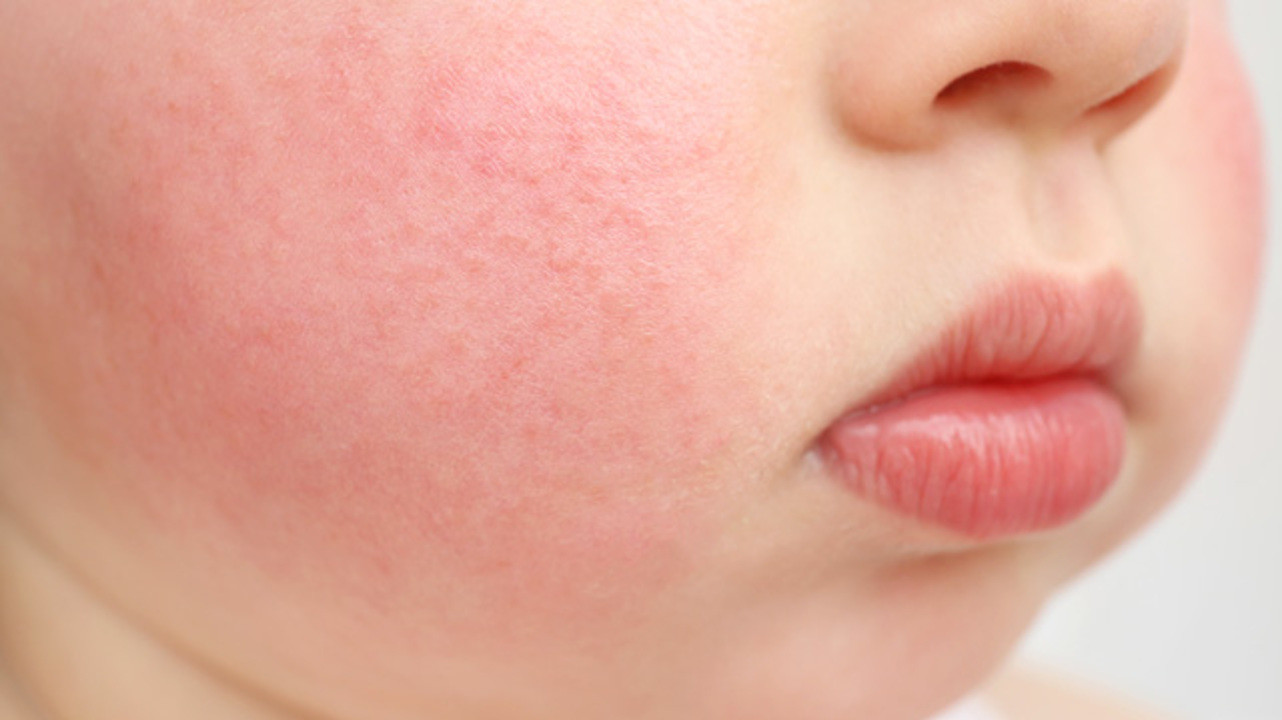 Для ускорения результата нужен комплексный подход к проблеме, так как пациент произвольно чешет очаги патологии, заносит инфекцию с последующим нагноением дермы. этнонаука против стрептодермии подскажет несколько эффективных рецептов, которые очистят кожу, сделают ее ровной, гладкой и здоровой.
Для ускорения результата нужен комплексный подход к проблеме, так как пациент произвольно чешет очаги патологии, заносит инфекцию с последующим нагноением дермы. этнонаука против стрептодермии подскажет несколько эффективных рецептов, которые очистят кожу, сделают ее ровной, гладкой и здоровой.
- 2 ст. л. запаренные сушеные цветки ромашки в стакане кипятка. Настоять крутой бульон, остудить и процедить. Используйте для лечения язв в течение 6-7 дней. По такому же принципу можно приготовить отвар коры дуба, который также обладает антисептическим и противовоспалительным действием.
- Измельчите цветки календулы и просушите их на подоконнике. 2 ст. л. Залить сырье медицинским спиртом в том же объеме и оставить на неделю. Используйте для регулярного смазывания болезненных язв.Если вы используете сок зубного камня, но лучше лечить очаги стрептодермии концентрированным составом.
- Приготовить отвар грецкого ореха: орех измельчить и залить кипятком в соотношении 1 ст.
 л. сырье в стакане кипятка. Принимать по 0,5 стакана перорально перед едой, уже охлажденным и присутствующим при первых признаках стрептодермии. Показано каждый день готовить свежую дозу лекарства.
л. сырье в стакане кипятка. Принимать по 0,5 стакана перорально перед едой, уже охлажденным и присутствующим при первых признаках стрептодермии. Показано каждый день готовить свежую дозу лекарства. - В концентрированном виде можно использовать сок чеснока и черный перец. Выдавить чесночную мякоть и растереть ее с таким же объемом молотого черного перца.Перемешать, нанести на воспаленные язвы до 3-х раз в день. Будьте осторожны, чтобы не обжечь кожу концентратом.
- Отвар бузины обладает бактерицидными свойствами, всего, по рецепту, 1 ст. л. сырье требуется отварить и настоять в стакане молока. Остудить часа два, а после процеживания использовать выбранный способ лечения в домашних условиях в качестве лосьона от стрептодермии.
Пероксид водорода и перманганат калия
В одной емкости требуется приготовить раствор перманганата калия бледно-розового цвета, во второй — 4% -ный состав пероксида водорода.Не смешивайте указанные ингредиенты друг с другом, а используйте поочередно перекись водорода и перманганат калия. Сначала обработайте раны перекисью, а затем розовым противовоспалительным составом. Процедуру проводят до 4-х раз в сутки, при этом неприятные симптомы стрептодермии не исчезнут полностью из жизни клинического пациента.
Сначала обработайте раны перекисью, а затем розовым противовоспалительным составом. Процедуру проводят до 4-х раз в сутки, при этом неприятные симптомы стрептодермии не исчезнут полностью из жизни клинического пациента.
Гранатовый сок
Соедините гранатовый сок с натуральным медом в равных пропорциях. Лекарство мелко измельчить, хранить в холодильнике.Для домашнего лечения достаточно нескольких капель, чтобы нанести состав на очаг патологии и качественно растереть. Процедуру проводят трижды в день до полного исчезновения признаков стрептодермии и видимых проблем с дермой.
Видео: Как лечить стрептодермию у ребенка
Стрептодермия — опасное кожное заболевание, вызванное появлением в организме возбуждающих его бактерий — стрептококков.
Дети раннего возраста подвержены риску этого заболевания.Иммунитет малыша еще не набрался в полной мере, еще одна причина заболевания — несоблюдение правил гигиены.
Задача любой мамы — увидеть участки кожи, подверженные недомоганию, и вовремя обратиться к врачу.
Расскажем и покажем на фото, как начинается и выглядит сухая стрептодермия у детей на голове и лице — веках, губах, носу, на теле — пальцах и ягодицах, на ногах, как лечить болезнь. Как передается стрептодермия у детей, заразна она или нет, насколько хорошо поддаются лечению сухая форма и другие виды заболеваний.
Причины, факторы риска
Бактерии часто проникают в эпидермис через внешние поражения кожи. Это может быть вызвано различными травмами: царапинами, порезами, ссадинами.
Стрептококки также попадают в организм при возникновении в нем аллергических реакций: общая слабость тела и волдыри на коже — лучшая «атмосфера» для заражения инфекционными вирусами.
Что вызывает стрептодермию у детей? Предпосылки разработка:
- общее снижение иммунитета;
- переутомление;
- стресс, нервное потрясение;
- нарушение личной гигиены;
- Предрасположенность кожи к повреждениям.

При возникновении стрептодермии необходимо лечить не только ее, но и факторы, из-за которых она была вызвана , чтобы исключить рецидив заболевания.
Стрептодермия — стрептококковая инфекция кожи, видео программы «Жизнь здорова!»:
Механизм развития
В каждом клиническом случае течение заболевания разное. В среднем стрептодермия имеет следующий механизм развития:
- патогенных бактерий попадают в кожу малыша через повреждения, ссадины и порезы.Если детский иммунитет слаб, не может защитить себя, стрептококки поражают клеточные ткани и начинают размножаться;
- инфекция имеет свои продукты жизнедеятельности. Когда их слишком много, они имеют свойство выходить наружу, образуя на теле небольшие красные пятна с мутной жидкостью внутри. Ссадина, в которую попал вирус, успевает перерасти;
- волдыри продолжают расти, общее состояние начинает ухудшаться. На месте старых волдырей остаются пигментные пятна, а продолжают появляться новые;
- болезнь может разрастаться, покрывая до 50% тела.

Как распознать проблему
Стрептококковая пиодермия может протекать бессимптомно в течение первой недели развития. Этот период стрептодермии — инкубационный. Начинают появляться дальнейшие клинические признаки.
Признаки заболевания усиливаются по мере смены стадий развития стрептодермии. На начальных этапах родители путают острую инфекцию с простой аллергической сыпью.
Поздняя диагностика может замедлить процесс лечения, поэтому каждому родителю важно знать особенности течения такого дерматологического заболевания .
Как выглядит стрептодермия у детей, фото:
Первые и последующие симптомы
На первых порах симптомы заболевания не выражены. На зараженном участке появляется лишь небольшое покраснение. . Это может быть кожа рук и ног, спины и живота. Но чаще всего признаки появляются на лице, чуть выше губ.
При покраснении кожи ребенок еще не испытывает серьезных недугов … Может проявлять небольшую тревогу или, наоборот, больше уставать.
Вскоре на покрасневших от воспаления участках появляются маленькие красные точки, похожие на простую пищевую аллергию … Это первые стрептококковые волдыри.
Стрептодермия у детей на ранней стадии, фото:
По мере ухудшения состояния пациента могут появиться следующие симптомы :
- размер волдырей может вырасти до трех сантиметров. Сначала внутри высыпаний можно увидеть прозрачную жидкость, которая со временем темнеет, превращаясь в гной;
- В одном месте локализовано пузырей, они могут расти друг на друге.Площадь поражения кожи постепенно увеличивается. Кожа в очаге проблемы может отслаиваться и трескаться;
- при шелушении или расчесывании волдырей может выделяться кровь;
- после разрыва волдыря на его месте остается гной, который смывается. Затем на коже можно увидеть небольшое пигментное пятно;
- при отступлении болезни папулы засыхают, на них образуется корочка.
Эта пиодермия отличается от аллергических реакций отсутствием сильного зуда и жжения.Зуд есть, но ребенка это особо не беспокоит. Заболевание сопровождается общей слабостью и утомляемостью, иногда тошнотой.
На более поздних стадиях при сильной интоксикации организма может повыситься температура, появиться озноб .
Внешние проявления
Папулы при стрептодермии имеют размер от нескольких миллиметров до одного сантиметра, имеют сферическую форму. Они покрыты тонкой оболочкой, под которой видна прозрачная или темная жидкость.
Есть несколько подвидов болезни. , при котором различаются внешние признаки стрептодермии:
- Стрептококковое импетиго … При этом стрептококковом дерматите вокруг волдыря на коже появляется красная «рамка». В течение недели созревший мочевой пузырь лопается. После лопания ее место покрывается светло-желтой корочкой, которая со временем просто исчезает.
- Буллезное импетиго … Пузырьки увеличиваются в размерах (до полутора сантиметров), мутная серая жидкость в них созревает намного дольше.Такой волдырь не проходит бесследно, на его месте остается рана.
- Щелевое импетиго … Особенность этого заболевания в том, что оно проявляется в уголках носа, глаз и рта. Такая проблема в народе рассматривается как простая «затор» и проходит сама по себе, не доставляя никаких неудобств.
- Эритематосквамозная болезнь … Это сухая форма стрептодермии у детей, стрептококковое заболевание кожи. Красноватые пятна, сухие и трескающиеся, могут распространяться по всей коже вашего ребенка.Сухая стрептодермия у детей заразна и плохо поддается лечению.
- Фелон … В результате осложнения импетиго на пальцах рук возникает панацерия — стрептококковое поражение ногтя. Кожа вокруг ногтя краснеет, шелушится. На поздних стадиях ноготь может отслаиваться.
- Intertrigo … Это название пиодермии, которая возникает в складках кожи. От других видов отличается большим количеством трещин на коже.
- Вульгарная эктима … Одна из самых тяжелых форм стрептодермии. Наблюдается глубокая эрозия кожи, а папулы больше похожи на язвы.
Стрептодермия может быть похожей на другие кожные заболевания. Чтобы отличить одну проблему от другой, необходимо провести сравнение.
- Пиодермия общая … От стрептококковой отличается тем, что содержимое пузырьков остается прозрачным, без гнойного компонента.
- Герпес или … Их часто путают с щелевым типом стрептодермии.Герпес отличается сильным зудом, а молочница — белым налетом.
- … Отличить его от стрептококковой инфекции можно по другим признакам, например, резкому повышению температуры.
В молодом возрасте стрептококковую инфекцию путают с пищевой аллергией … На ранних стадиях стрептодермия, однако, похожа на аллергическую реакцию. Распознать заболевание можно в тот момент, когда в папулах появляется жидкость.
На случай обращения за помощью
Даже если проблема не является серьезной, лечить ее самостоятельно категорически не рекомендуется … Некоторые виды стрептодермии трудно поддаются лечению, поэтому для этого требуется консультация специалиста.
Занимаются диагностикой и лечением кожных заболеваний у младенцев педиатров-дерматологов .
Перед тем, как обратиться напрямую к дерматологу по номеру , вы можете проконсультироваться со своим педиатром , наблюдая за ростом и развитием ребенка.
Методы диагностики
Опытному дерматологу достаточно внешнего осмотра, чтобы распознать стрептодермию и ее тип.По наличию температуры и общей клинической картине специалист определит, проходит ли острое воспаление в организме.
Для выбора методов лечения специалист добавляет такие анализы :
- общих анализов крови и мочи;
- исследование кала на острицы;
- биохимическое исследование крови;
- Тест на ВИЧ.
После постановки диагноза необходимо приступить к лечебным процедурам .
Как и как быстро вылечить ребенка
Основные методы лечения стрептодермия у детей делится на две группы:
- местное лечение в области заражения;
- принимает лекарства.
Для большей эффективности эти методы следует использовать вместе. Тогда лечение комплексное.
Лечение местными процедурами
Как мазать стрептодермию у детей? Лучший способ борьбы с кожными инфекциями — это покрытие места заболевания антисептиками :
- йод или бриллиантовый зеленый;
- перекись водорода;
- салициловая кислота или борный спирт.
Сначала нужно промыть место заражения перекисью, а затем покрыть слоем йода или бриллиантовой зелени. Со спиртом нужно обращаться осторожно, в большом количестве он может обжечь нежную детскую кожу.
Пероральные препараты, в том числе антибиотиков для лечения стрептодермии у детей в носу, лице и других частях тела, выбираются лечащим врачом — это:
Если болезнь не тяжелая, лечение можно проводить место без добавления медикаментов.
Мало знать, как лечить стрептодермию у детей, также важно придерживаться основных рекомендаций. Во время лечения необходимо соблюдать следующие правила. :
- Избегайте попадания воды на загрязненную кожу, поскольку она распространяет инфекцию. Купание можно заменить протиранием здоровых частей тела влажным полотенцем.
- Не царапайте волдыри. Если зуд усиливается, необходимо обратиться к врачу и добавить в схему лекарства, снимающие аллергический симптом.
- Посуду, игрушки, детские полотенца и постельное белье следует кипятить ежедневно. Последние тщательно прогладьте утюгом. Смена белья — не реже одного раза в несколько дней.
Эти же правила необходимо использовать в течение некоторого времени после восстановления для предотвращения.
Профилактика
Заразна ли стрептодермия у детей? Некоторые виды стрептодермии заразны. Итак, во время лечения и через неделю после него необходимо оградить ребенка от общения со сверстниками .
Чтобы болезнь больше не беспокоила, необходимо:
- соблюдать правила гигиены;
- обеспечить здоровое питание;
- принимают витаминные комплексы для повышения иммунитета;
- убедитесь, что у ребенка размеренная физическая активность;
- правильно и своевременно обработать раны и ссадины на коже.
Мягкие игрушки и домашние животные в доме способствуют распространению инфекции. … В случае, когда стрептококковая пиодермия носит хронический характер, от них придется отказаться.
Чаще всего стрептодермия возникает в результате того, что родители недостаточно следят за ребенком, его гигиеной и лечением ссадин. Дети неряшливы, очень близко общаются с игрушками и сверстниками.



 Это не свидетельствует о наличии иммунодефицита.
Это не свидетельствует о наличии иммунодефицита.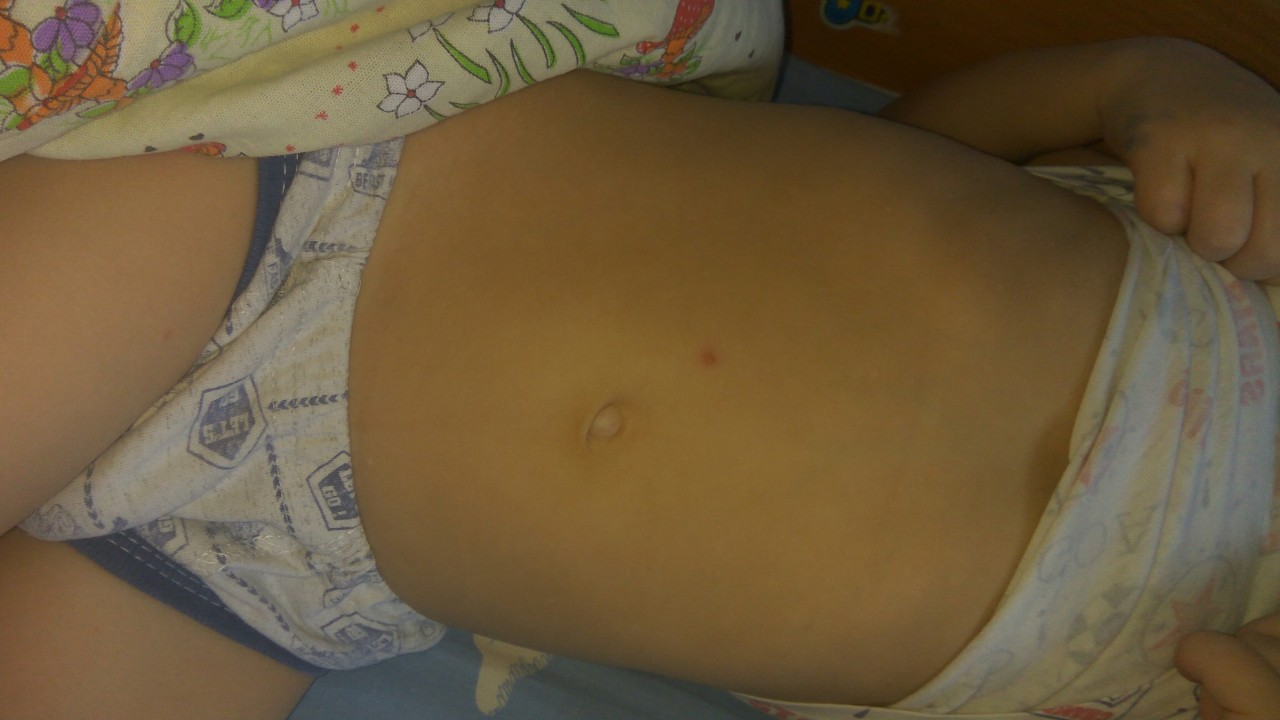
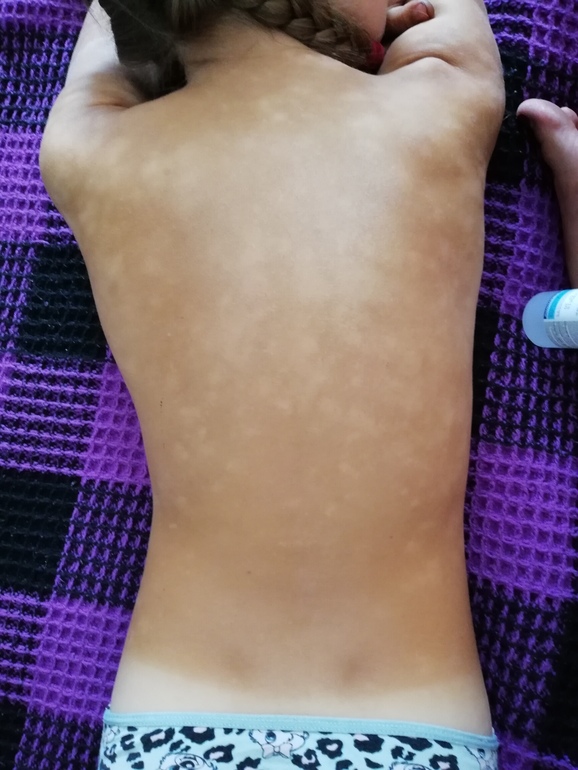
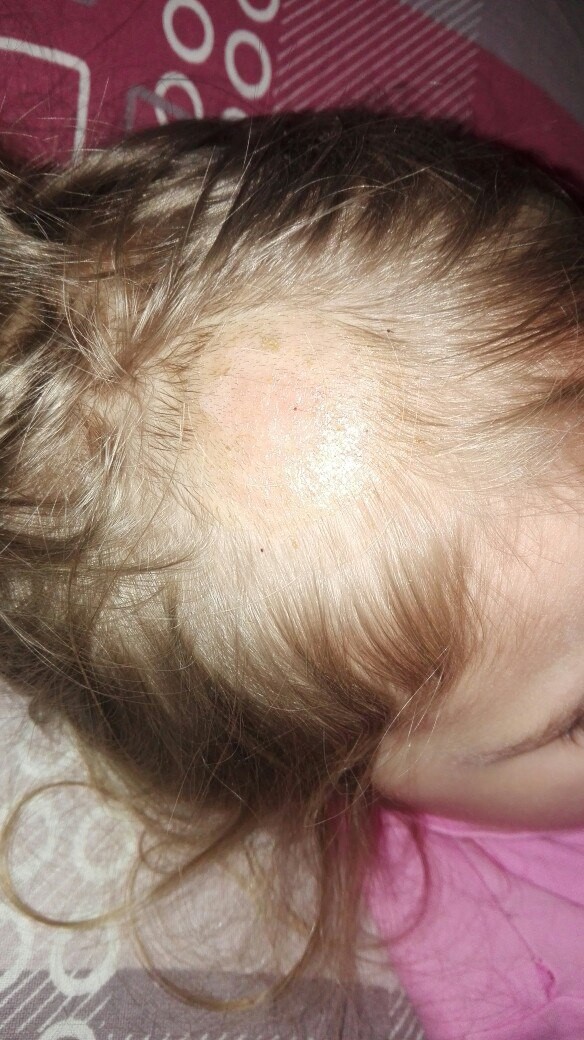

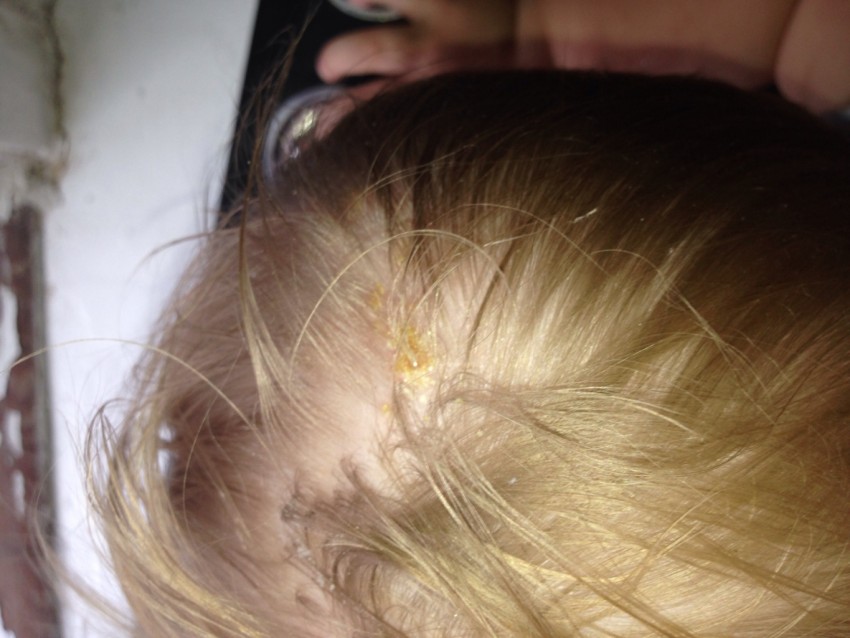


 Их задача — подсушить ранку и не допустить распространение нагноения. Больных детей помещают на 10-дневный карантин в инфекционное отделение, чтобы избежать дальнейшего заражения других детей или домочадцев.
Их задача — подсушить ранку и не допустить распространение нагноения. Больных детей помещают на 10-дневный карантин в инфекционное отделение, чтобы избежать дальнейшего заражения других детей или домочадцев. В некоторых случаях возникают боли в суставах и мышцах, что ограничивает подвижность ребенка, вызывает плач у младенцев и жалобы на здоровье у детей старшего возраста.
В некоторых случаях возникают боли в суставах и мышцах, что ограничивает подвижность ребенка, вызывает плач у младенцев и жалобы на здоровье у детей старшего возраста.
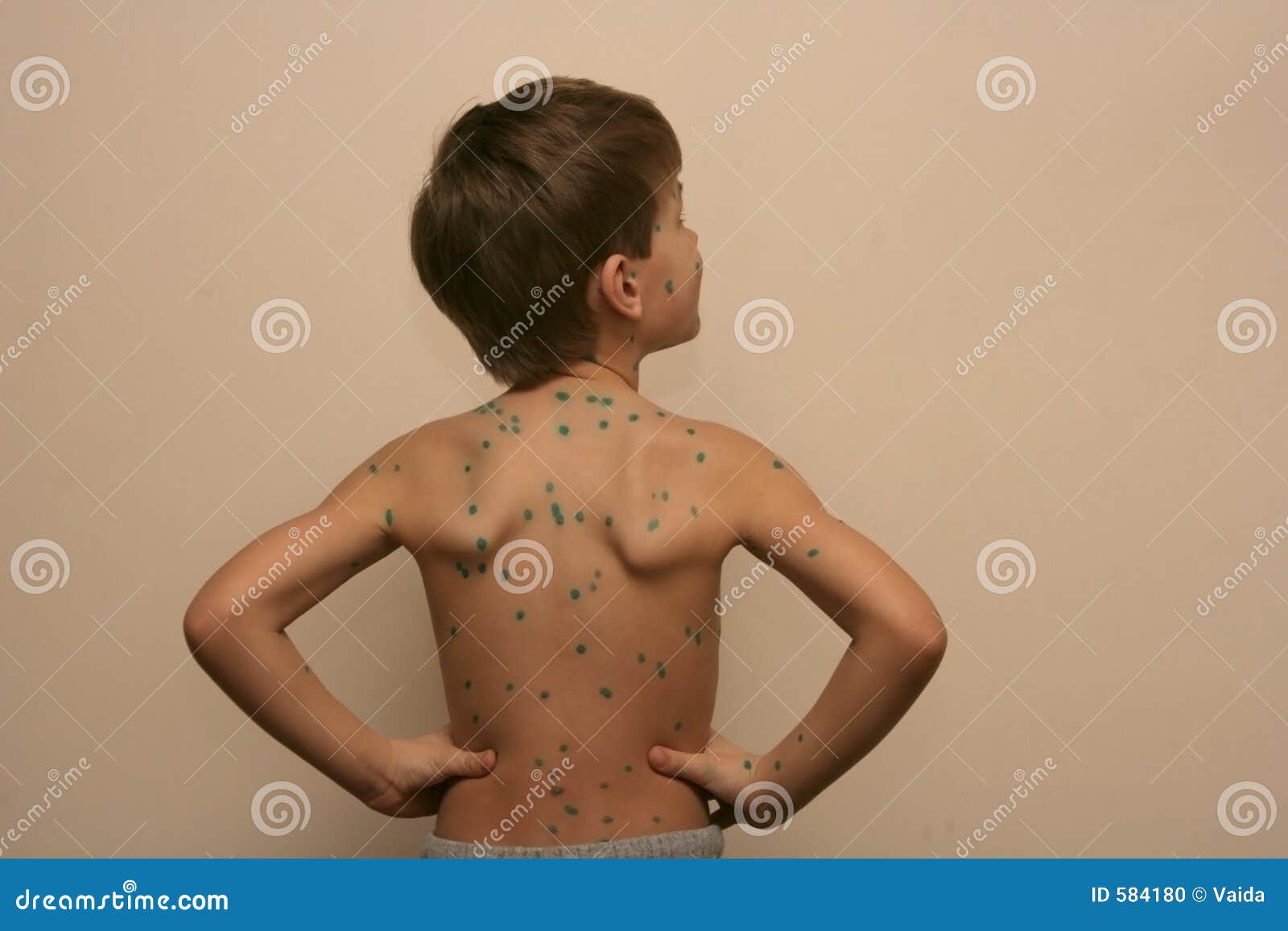
 Журнал поджелудочной железы Журнал открытого доступа
Журнал поджелудочной железы Журнал открытого доступа 


 В одних случаях этого оказывается достаточно, в некоторых — очень удивляются, когда оказывается, что ребенок несколько недель не может оправиться от, казалось бы, небольшой болячки, у него появляются новые высыпания и даже заражаются другие члены семьи. Соблюдение гигиенических рекомендаций — не менее важная часть лечения, чем мазь от стрептодермии или антибиотик.
В одних случаях этого оказывается достаточно, в некоторых — очень удивляются, когда оказывается, что ребенок несколько недель не может оправиться от, казалось бы, небольшой болячки, у него появляются новые высыпания и даже заражаются другие члены семьи. Соблюдение гигиенических рекомендаций — не менее важная часть лечения, чем мазь от стрептодермии или антибиотик.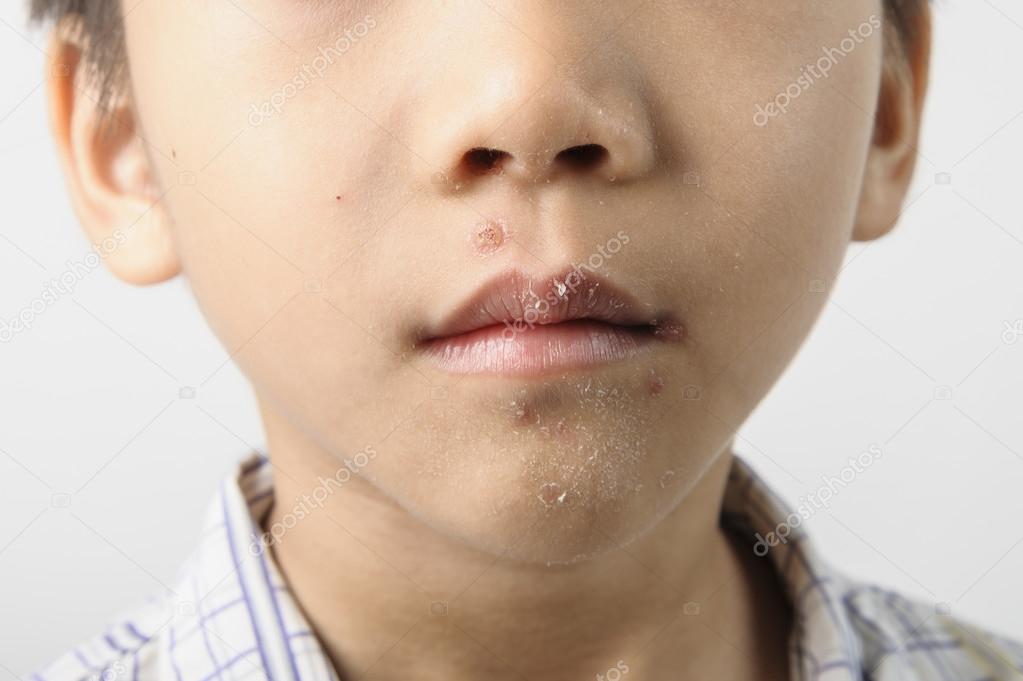
 , Бетадерм 140 руб.)
, Бетадерм 140 руб.)
 Папулы видны на месте укуса и могут быть болезненными.
Папулы видны на месте укуса и могут быть болезненными.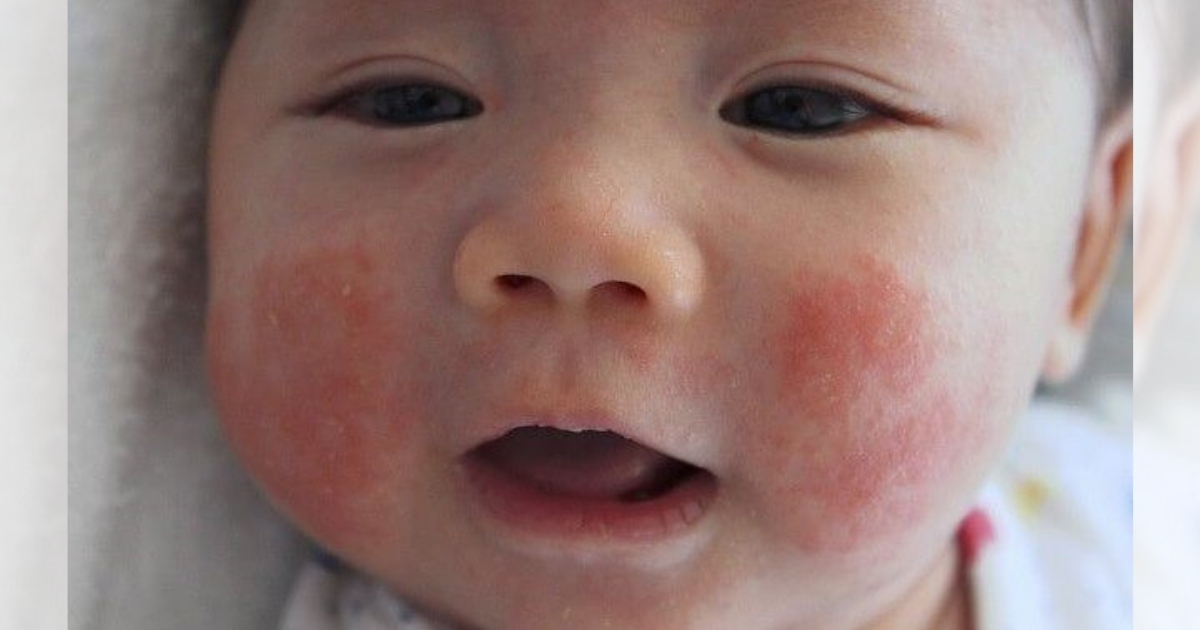 Этот синдром вызывает боль, жар, покраснение по всему телу. Это серьезная патология, при которой ребенку требуется срочная госпитализация и внутривенное введение антибиотиков.
Этот синдром вызывает боль, жар, покраснение по всему телу. Это серьезная патология, при которой ребенку требуется срочная госпитализация и внутривенное введение антибиотиков.
 л. сырье в стакане кипятка. Принимать по 0,5 стакана перорально перед едой, уже охлажденным и присутствующим при первых признаках стрептодермии. Показано каждый день готовить свежую дозу лекарства.
л. сырье в стакане кипятка. Принимать по 0,5 стакана перорально перед едой, уже охлажденным и присутствующим при первых признаках стрептодермии. Показано каждый день готовить свежую дозу лекарства.
