Общие вопросы про УЗИ во время беременности: страница 22
Как часто можно делать УЗИ во время беременности и не вредно ли трехмерное исследование? Чем отличается акушерский и эмбриональный сроки беременности? Диагностика пола будущего ребенка. На вопросы про ультразвуковой скрининг беременных отвечают врачи УЗИ медицинского центра «Арт-Мед».
Задать вопрос
Беременность 32 недели, только что была на УЗИ, расхождение расчетного срока и по УЗИ — полторы недели, в диагнозе вычитала «нарушение гемодинамики 1Б степени». Что это и насколько опасно для ребенка?
Нарушение гемодинамики 1Б степени означает, что в процессе исследования были выявлены эхографические признаки снижения интенсивности кровотока в артериях пуповины. Обнаруженное нарушение кровотока косвенно свидетельствует о том, что к плоду в недостаточном количестве поступают питательные вещества и кислород. Расхождения данных УЗИ и расчетных данных по срокам беременности вполне возможны в указанных Вами пределах.
Первое УЗИ мне сделали на 19-й неделе. Везде написали «норма», кроме «Толщина планцеты уменьшена до 11 мм» и «Боковые желудочки мозга — 11 мм», что это означает, какая планцета должна быть на моем сроке? И имеет ли смысл повторить УЗИ на хорошем аппарате?
На 19 неделе беременности толщина плаценты может быть в пределах от 16 до 27 мм. Согласно представленным Вами данным — либо действительно имеется истончение плаценты, что связано с плацентарной недостаточностью, либо это диагностическая ошибка. Относительно боковых желудочков мозга Вами не указано, какая именно часть боковых желудочков имеет размер 11 мм. Имеет смысл повторить УЗИ. Все необходимые исследования и дополнительные консультации Вы можете получить в ЛДЦ «АРТ-МЕД».
По результатам УЗИ в 5,5 недель была обнаружена параовариальная киста и киста левого яичника (предполагается-это киста желтого тела), а так же гипертонус матки.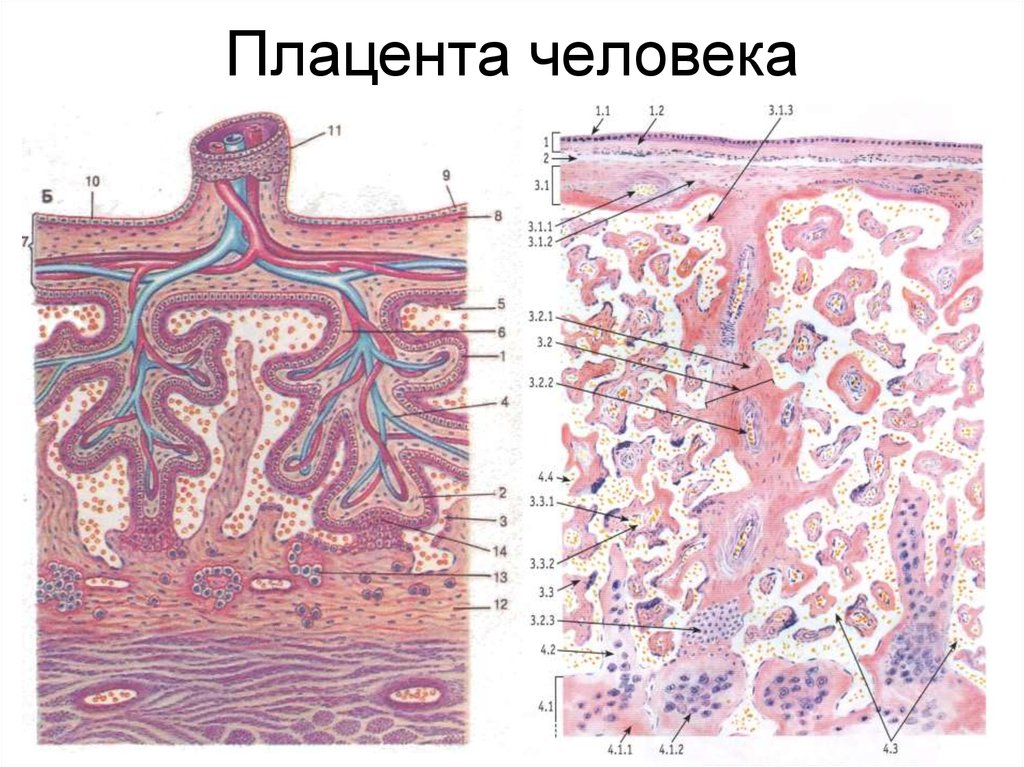 Очередное УЗИ назначено на 14 недель (сейчас примерно 11). Хочу сделать его в Вашем центре, какой уровень УЗИ мне необходим и актуален в 14 недель беременности?
Очередное УЗИ назначено на 14 недель (сейчас примерно 11). Хочу сделать его в Вашем центре, какой уровень УЗИ мне необходим и актуален в 14 недель беременности?
В вашем случае целесообразно выполнение акушерского УЗИ на фундаментальном уровне. Дополнитеьная информация об уровнях УЗИ подробно и доступно изложена на страницах сайта нашего центра. Ждем Вас в медицинском центре «АРТ-МЕД».
У меня беременность 34-35 недель. УЗИ показало, что структура плаценты неоднородная с расш. МВП. Что это значит? С чем это может быть связано? Опасно ли это?
Расширение межворсинчатого пространства (МВП) чаще всего является компенсатрной реакцией, особенно при артериальной гипотонии (низком артериальном давлении). Подобное явление, как правило, само по себе опасности не представляет, если нет других дополнительных признаков фетоплацентарной недостаточности и нарушения плодово-плацентарного кровообращения. Все необходимые дополнительные исследования и консультации Вы можете получить в медицинском центре «АРТ-МЕД».
Я делала УЗИ в 22 недели (все было в норме), но хочу записаться к Вам на 3Д УЗИ. И я хотела бы узнать, на каком сроке лучше это сделать, можно ли делать его до 30 недель? Что такое УЗИ экспертного уровня?
Каких-то жестких ограничений по срокам беременности для выполнения УЗИ не существует, об экспертном уровне диагностики читайте в описании программы «УЗИ при беременности 3D». Ждем Вас в ЛДЦ «АРТ-МЕД».
Ультразвуковых исследований бояться не следует. УЗИ является безопасным методом диагностики, что доказано десятилетиями его использования в акушерстве. Исследований должно быть столько, сколько это необходимо. В Вашем случае не лишним будет исследование, запланированное на 28 недель, тем более учитывая отношение врачей женской консультации к другим заключениям. Кроме того важно получить сравнительные данные. Нормальный кишечник действительно может выглядеть на экране УЗ прибора в виде структуры повышенной эхогенности. По поводу того, что «пуповина несколько линейчата» прокоммнентировать сложно, так как это какаято самодеятельная терминология, которая не является общепринятой, и что под этим подразумевается, не очень понятно. Все необходимые дополнительные исследования и консультации Вы также можете получить в медицинском центре «АРТ-МЕД».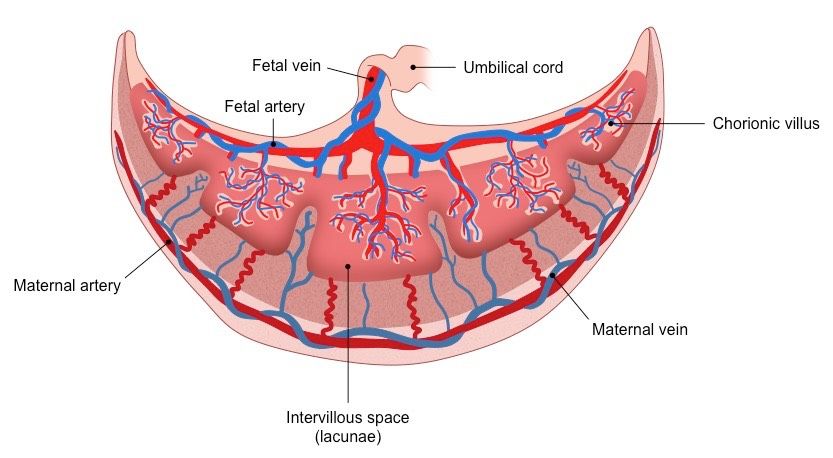
Я была у вас 29.05.04 г. (срок 20 полных недель), мне в заключении написали БПР 4.7 Л3Р 6.1, МОЗЖЕЧОК 2.0 СМ, живот 4.8/4.8, бедро 3.1 см. Плацента расположена на передней стенке — это хорошо? Нижний край плаценты на 18 мм выше внутреннего зева — это хорошо? А самое главное это гипертонус (1) по передней стенке — это наверное ужасно, чем вредит тонус моему малышу? (А ПОДПИСЬ ВРАЧА ЗИНОВЬЕВ — ОЧЕЕНЬ ТРУДНО РАЗОБРАТЬ, ИЗВИНИТЕ ЕСЛИ ОШИБЛАСЬ) И самый главный вопрос:»есть ли какой-то определенный срок беременности после которого можно быть уверенным что с малышом все будет в порядке (что он не умрет в животике)
Все указанные размеры сответствуют полным 20 неделям. Расположение плаценты несколько низкое для данного срока, нужно динамическое наблюдение. Повышенный тонус матки корректируется приемом спазмолитиков (но-шпа, свечи с папаверином). Лечение назначает врач женской консультации. На данном сроке с Вашим малышом все в порядке.
Вчера была на УЗИ мне поставили срок 5-6 недель, плод 9 мм. .. У меня большое подозрение, что срок поставлен не верно так ли это?
.. У меня большое подозрение, что срок поставлен не верно так ли это?
Срок беременности по УЗИ не ставят. В результате исследования было только установлено для какого срока беременности характерны размеры эмбриона (КТР) 9мм. Подобная величина эмбриона, как правило, характерна для 7 недель акушерского срока (от первого дня последней менструации) или 5 недель эмбрионального срока (от момента зачатия). Сам срок беременности устанавливают на основании данных полученных от пациентки — первый день последней менструации, предполагаемая дата зачатия и т.д. Так что, точность расчета срока беременности, в певую очередь зависит от достоверности информации полученной именно от Вас. Все необходимые дополнительные исследования и консультации Вы также можете получить в ЛДЦ «АРТ-МЕД». Контакт-ная информация отражена на страницах нашего сайта.
Меня зовут Елена. Беременность 11 недель. По результатам УЗИ дифференцируется ворсистый хорион, структура неоднородная, расширены МВП.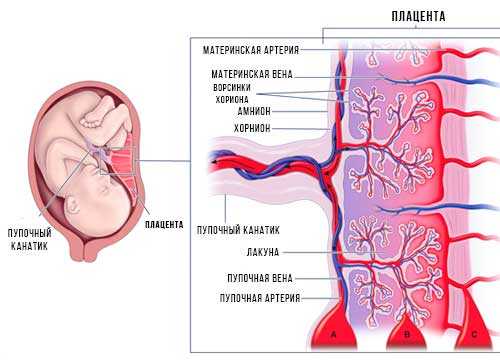
Текст заключения, сам по себе, выглядит весьма подозрительно с точки зрения объективности обследования. Дело в том, что МВП (межворсинчатое пространство) к данному сроку беременности (11 нед) еще просто не сформировано. Это происходит в более поздние сроки. Такое заключение как Хорионит по данным УЗИ вообще не делают, так как для того чтобы это утверждать требуются совсем иные методы исследования. Следовательно, целесообразно, для начала еще раз повторить УЗИ в другом месте, для того чтобы окончательно прояснить ситуацию, и на месте попросить врача прокомментировать полученные результаты. Если действительно подтердятся признаки воспаления оболочек плодного яйца то необходимо провести соотвествующее лечение после консультации с врачем.
23-24 недели беременности. 28 мая сделала УЗИ: срок беременности 24,4 нед. , переразгибание головки, структуры лица — не четко, БПР 58 мм, СДГруди 49 мм, бедро 43 мм, ОЖ/СДЖ 57 мм, двигательная активность плода нормальная. Дыхательные движения сердечная деятельность определяется — ЧСС 145 уд., петли пуповины в области шеи — не определяется, вес предположительно 633 г., количество околоплодных вод нормальное. Особенности миометрия: тонус по задней стенке. Воды со взвесью. Внутриматочный зев закрыт. Плацента расположена по передней стенке, больше справа толщина 22 мм. Стадия зрелости 0. Возможно ли при таком состоянии (тонус) лететь на самолете? Дело в том, что проживаю в Ханты-Мансийком округе, хотела прилететь к вам на обследование не опасно ли это? Врач назначил ношпу, валерьянку, свечи с папаверином.
, переразгибание головки, структуры лица — не четко, БПР 58 мм, СДГруди 49 мм, бедро 43 мм, ОЖ/СДЖ 57 мм, двигательная активность плода нормальная. Дыхательные движения сердечная деятельность определяется — ЧСС 145 уд., петли пуповины в области шеи — не определяется, вес предположительно 633 г., количество околоплодных вод нормальное. Особенности миометрия: тонус по задней стенке. Воды со взвесью. Внутриматочный зев закрыт. Плацента расположена по передней стенке, больше справа толщина 22 мм. Стадия зрелости 0. Возможно ли при таком состоянии (тонус) лететь на самолете? Дело в том, что проживаю в Ханты-Мансийком округе, хотела прилететь к вам на обследование не опасно ли это? Врач назначил ношпу, валерьянку, свечи с папаверином.
Указанные Вами размеры плода действительно соответствуют сроку беременности 24 нед. Плацента без видимых изменений. Наличие взвеси в околоплодных водах, как правило вообще ни очем не свидетельствует. Настораживает только наличие повышенного тонуса матки по задней стенке.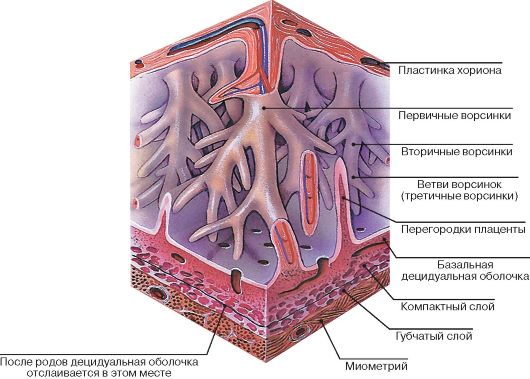 Однако это может быть просто реакция матки на само УЗИ. Лететь на самолете нельзя только в случае действительного наличия угрозы прерывания беременности, которое должно определяться не только по данным УЗИ, но и быть подкреплено соответствующей клинической картиной, данными о перенесенных ранее заболеваниях менструальной и репродуктивной функции. Как протекала данная беременность ранее? Беспокоят ли Вас боли внизу живота или в пояснице, периодическое уплотнение матки? Какая это беременность по счету? Если не первая, то как протекали предыдущие беременности? Какие заболевания Вы перенесли ранее? Если все благополучно, и доктора, которые Вас наблюдают считают возможным Ваш перелет в Москву, то ждем Вас в медицинском центре «АРТ-МЕД» для проведения всех необходимых обследований и консультаций.
Однако это может быть просто реакция матки на само УЗИ. Лететь на самолете нельзя только в случае действительного наличия угрозы прерывания беременности, которое должно определяться не только по данным УЗИ, но и быть подкреплено соответствующей клинической картиной, данными о перенесенных ранее заболеваниях менструальной и репродуктивной функции. Как протекала данная беременность ранее? Беспокоят ли Вас боли внизу живота или в пояснице, периодическое уплотнение матки? Какая это беременность по счету? Если не первая, то как протекали предыдущие беременности? Какие заболевания Вы перенесли ранее? Если все благополучно, и доктора, которые Вас наблюдают считают возможным Ваш перелет в Москву, то ждем Вас в медицинском центре «АРТ-МЕД» для проведения всех необходимых обследований и консультаций.
Очередное УЗИ в ЖК показало, что у плода поперечное положение, срок по УЗИ — 31 неделя, по моим расчетам — 29 недель. Хотела сделать УЗИ экспертного уровня в вашем центре. При поперечном положении плода все ли можно рассмотреть?
При поперечном положении плода все ли можно рассмотреть?
Совершенно не факт, что поперечное положение плода сохранится до повторного УЗИ, так как плод в эти сроки беременности, многократно в течении суток (и даже незаметно для Вас) меняет свое положение. Однако, даже при поперечном положении плода, все что нужно можно рассмотреть. Ждем Вас в медицинском центре «АРТ-МЕД».
Собираюсь в начале июня (срок 21 нед) сделать экспертное УЗИ в Вашем центре. Могу ли я рассчитывать на квалифицированные комментарии и объяснения по результатам УЗИ, в том числе возможность видеть малыша на мониторе или я должна записаться также на консультацию?
Во время ультразвукового исследования и по его результатам будет дана исчерпывающая информация о состоянии плода. При необходимости консультации по вопросам ведения беременности или назначения лечения необходимо пройти консультацию врача акушер-гинеколога.
Беременность 30 недель.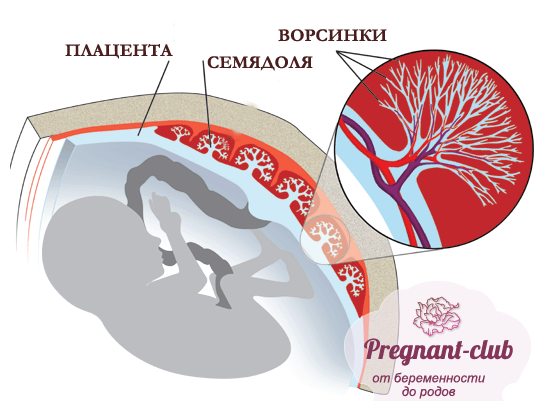 Могу ли я пройти сразу и контрольное (очередное) УЗИ, и доплер, и КТГ в один день или лучше эти исследования разбить по дням?
Могу ли я пройти сразу и контрольное (очередное) УЗИ, и доплер, и КТГ в один день или лучше эти исследования разбить по дням?
в ЛДЦ «АРТ-МЕД» Вы можете в один день пройти УЗИ и допплеровское исследование.
У меня срок беременности (эмбриональный) 12 недель. Врач сказала, что пол ребенка можно будет УЗИ?нать только на следующем (т.е. 22-24нед.)УЗИ. Так ли это? Моя подруга УЗИ?нала пол ребенка уже на 12 неделе. Зависит ли результат от качества оборудования? На каком сроке можно ли достаточно достоверно это выяснить))) И где лучше делать УЗИ??
Достоверность результатов УЗИ для определения пола ребенка зависит: 1) от срока беременности лучше это делать после 16 нед. ; 2) от расположения плода на момент исследования — нередко определить пол плода не удается даже до самого конца беременности; 3) от квалификации врача, и качество оборудования играет при этом определенную роль. Все необходимые обследования и консультации Вы можете получить в медицинском центре «АРТ-МЕД».
21 мая 2004 года сделала УЗИ поставили срок 4 недели с диаметром 11 мм, а врач говорит, что плод должен быть на 6 недель, т.к. последние месячные начились 5 апреля. Объясните пожалуйста, как это может быть или у меня задержка в развитии?
Тактика ведения беременности можеть быть оценена только при очном консультировании.
Хотела бы сделать УЗИ экспертного уровня, но на плановом УЗИ в ЖК показало поперечное положение плода. Срок по моему 27-28 недель, а врач на УЗИ поставил 30-31 неделю. При поперечном положении можно ли что-либо разглядеть, стоит ли мне сейчас делать УЗИ?
Поперечное положение плода ни каким образом не может отрицательно повлиять на возможность проведения экспертного ультразвукового исследования. Вы можете прийти на прием к нам в центр и слелать то исследование, которое Вы хотите.
Сделала УЗИ плода на ранних сроках и матки (12 нед. по моим подсчетам).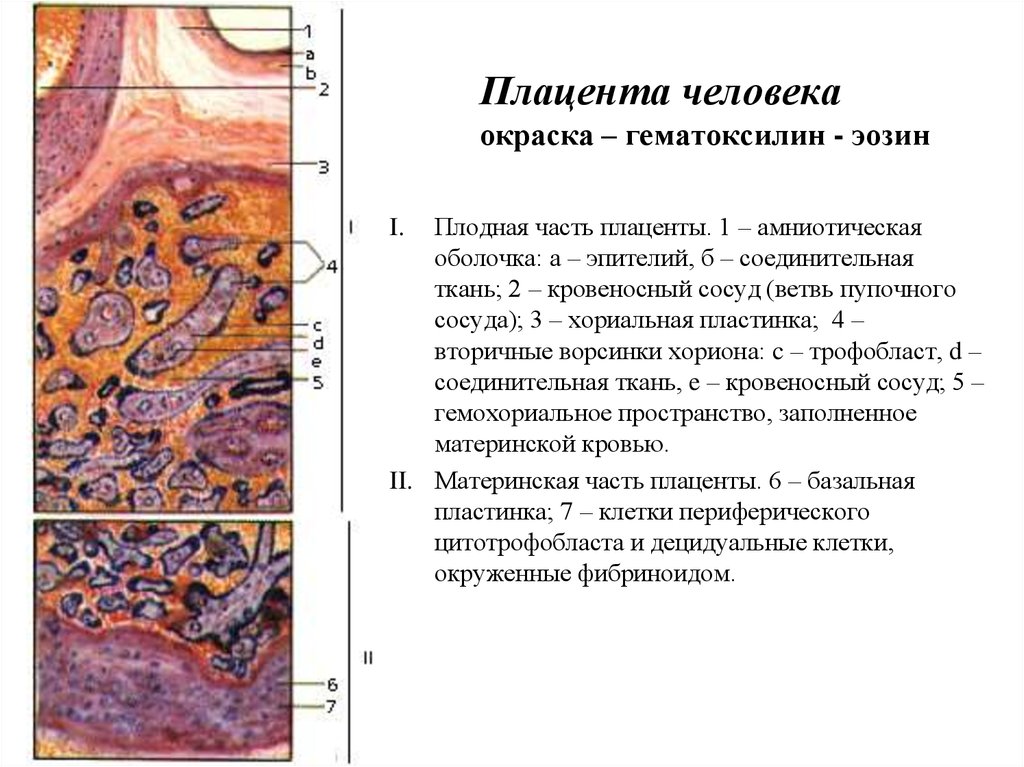 Заключение: матка размером 8,6х8,4х7,6, в матке плодное яйцо, внутренний диаметр 6,8, КТР мозга 4,4, беременность 10-11 нед. Все ли у меня нормально?
Заключение: матка размером 8,6х8,4х7,6, в матке плодное яйцо, внутренний диаметр 6,8, КТР мозга 4,4, беременность 10-11 нед. Все ли у меня нормально?
Согласно представленным Вами данным, «внутренний диаметр 6,8, КТР мозга 4,4» соответствуют сроку беременности 11-12 нед, (если размеры даны Вами в см, а не в мм). Если Вы считаете, что у Вас 12 недель то несоответствия нет. Размеры матки в данном случае никакого значения не имеют.
Беременность 29-30 недель, УЗИ показало аплазию артерий пуповины, то есть, как я понимаю, в пуповине не хватает одной артерии. Как это может отразиться на развитии моего малыша и чем грозит вообще?
Единственная артерия пуповины считается маркером возможной аномалии развития сердечно-сосудистой системы плода. Следут более внимательно оценить характер развития сердца и сосудов плода, в первую очередь с помощью более допплерометрии. Кроме того, возможно развитие фетоплацентарной недостаточности. Чаще же всего, все заканчивается вполне благополучно.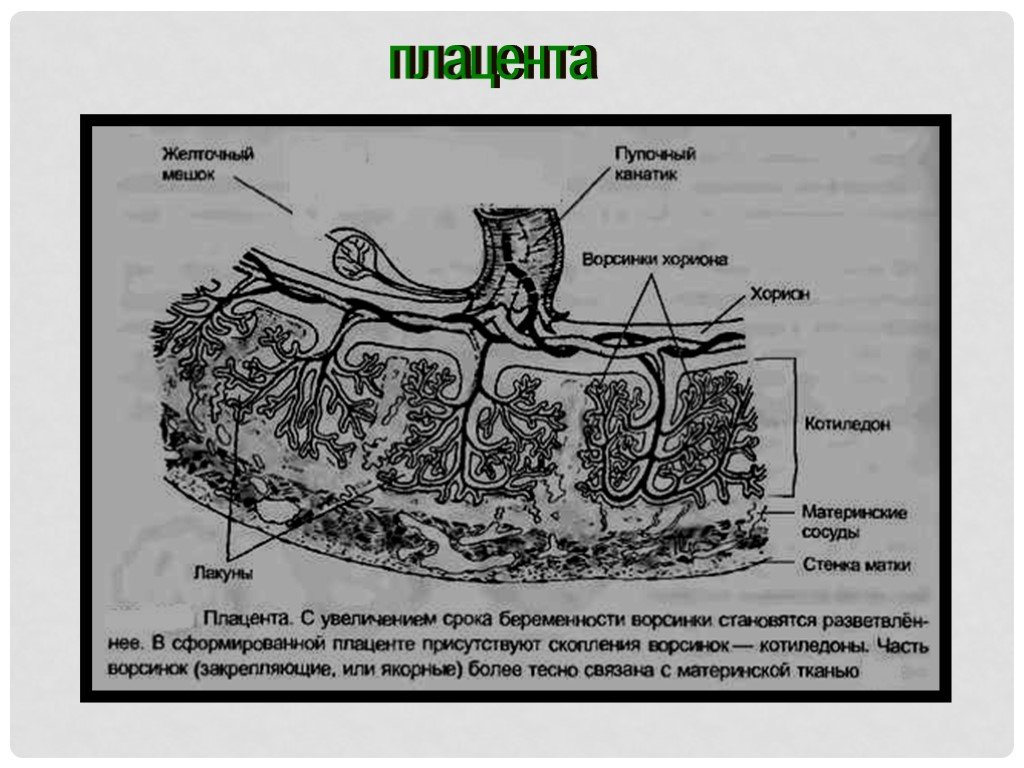 Вы можете пройти УЗИ экспертного класса в нашей клинике.
Вы можете пройти УЗИ экспертного класса в нашей клинике.
В 25 недель на УЗИ обнаружили увеличение правого желудочка головного мозга (сзади) у плода (9 мм), тоже самое на сроке 29 недель (11 мм), а левый 8 мм. Врач ничего конкретного не говорит, сказала, что ей это не нравится. Что значит это увеличение и какие должны быть нормальные размеры? К чему все это может привести и какое мне пройти обследование, анализы на подтверждение аномалий развития? Есть ли показания к прерыванию беременности?
Представленные Вами данные действительно свидетельствуют об увеличении размеров правого бокового желудочка. Такое явление бывает при целом ряде пороков развития головного мозга плода или может носить транзиторный (преходящий) характер. Для решения этих вопросов необходима очная консультация специалиста с углубленным ультразвуковым обследованием. К сожалению какие-либо анализы делать уже поздно, так как они уже мало информативны по сравнению с УЗИ. Если у Вас есть возможность, можете проконсультироваться в медицинском центре «АРТ-МЕД».
На 29 неделе беременности по УЗИ определили увеличение правового желудочка головного мозга плода (11 мм), левый — 8 мм. Врач сказала, что ей это не нравится. Что означают такие размеры, есть ли патологии развития плода? Каковы последствия и какое обследование стоит провести, чтоб определиться с диагнозом? Есть ли показания к прерыванию беременности?
Увеличение размера правого бокового желудочка может быть при целом ряде пороков развития головного мозга плода, но может носить и просто транзиторный характер. Для решения этих вопросов необходима очная консультация специалиста с углубленным ультразвуковым обследованием. К сожалению какие-либо анализы делать уже поздно, так как они уже малоинформативны по сравнению с УЗИ.
Помогите разобраться. Первый день последней менструации 10.12.2003 УЗИ от 13.05.04 по срокам ставит 21-22 нед. Размеры плода: БПР 44 мм (19 нед. 2 дн), окр. головы 171 мм (19 нед. 5 дн), цефалический индекс 81%, длина плечевой кости 30 мм (20 нед), длина бедренной кости 32 мм (20 нед), окружность живота 136 мм (19 нед). , размеры плода соответствуют 19-20 нед., масса 319 +/- 43г. Действительно ли отстает в развитии? И еще в правом сосудистом сплетении лоцируется жидкостное образование диаметром 3,5 мм. Каковы могут быть последствия?
, размеры плода соответствуют 19-20 нед., масса 319 +/- 43г. Действительно ли отстает в развитии? И еще в правом сосудистом сплетении лоцируется жидкостное образование диаметром 3,5 мм. Каковы могут быть последствия?
Согласно представленным Вами данным действительно имеет место отставание размеров плода на 2 недели. Это может быть как признак симметричной формы задержки развития плода или особенности развития плода. Необходимо оценить темпы роста плода в течение двух недель для того чтобы ответить на эти вопросы. Относительно образования в сосудистом сплетении заочно оценивать эту ситуацию очень сложно. Необходим повторный УЗИ осмотр для уточнения этого вопроса.
Подскажите заменяет ли трехмерное УЗИ тройной тест? Когда оптимально обследоваться на УЗИ на пороки?
Трехмерное УЗИ ни в коем случае не заменяет тройной тест. Каждый из методов диагостики решает свои задачи. Для каждых типов или групп пороков развития существуют свои оптимальные сроки выявления. В целом, начать обследование можно уже после 10-12 недель, для начала определив толщину воротникового пространства.
В целом, начать обследование можно уже после 10-12 недель, для начала определив толщину воротникового пространства.
Беременность вторая, послед. месячн. — 08.02.04 г. Срок 12,2 недели, УЗИ: КТР 52 мм, длина цервикального канала 39 мм, внутренний зев закрыт, ТВП до 3,1 мм. Врачи пугают по поводу ТВП. Нормальный ли этот результат?
Согласно Вашим данным размеры эмбриона соответствуют предполагаемому сроку беременности. В этот период толщина воротникового пространства действительно не должна быть боле 3 мм. Однако его увеличение на 0,1 мм еще далеко не повод для паники и серьезного беспокойства так как: 1) возможна погрешность в измерениях, 2) серьезные изменения со стороны плода, как правило, прогнозируются при толщине воротникого пространства 5-6 мм и более. Целесообразно повторить исследование в динамике ближе к 14 нед. Вы можете выполнить экспертное акушерское УЗИ в медицинском центре «АРТ-МЕД».
Мне поставили по результатам одного УЗИ (БПР 72, ЛЗР 88, МРМ мозж.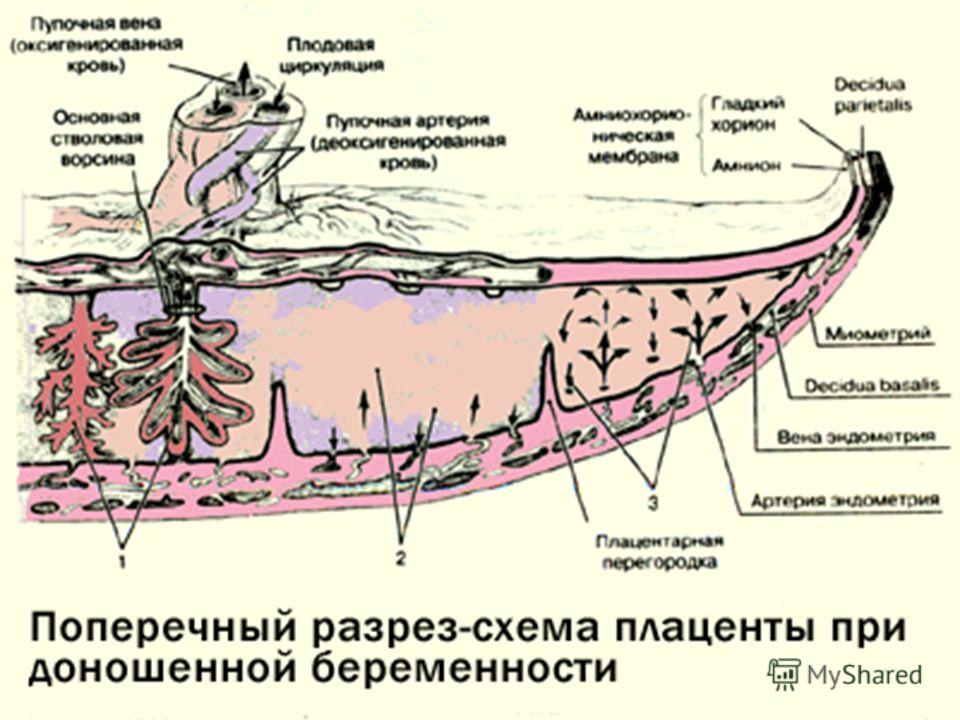 30, бедро 51, ОЖ 220) срок бер-ти 27-28 н., зрел. плац. 1 ст., понижено ИР в пупочной артерии, нач-ые пр-ки ФПН под вопросом. И назначили Актовегин. А по другому УЗИ на след. день (БПР 73, ЛЗР 93, плечо 43, лучевая 44, бедро 49, ож 241, ог 267, ДЖ 76, ББК 46) поставили 28-29 н. Степ. зр. плац. 2, в толще определяются множество точеченых гипоэхогенных включений. Что это значит? Что такое ИР? И насколько я понимаю, голова у ребенка соответствует большему сроку, чем все остальное, а бедро и живот меньшему? Чем это грозит?
30, бедро 51, ОЖ 220) срок бер-ти 27-28 н., зрел. плац. 1 ст., понижено ИР в пупочной артерии, нач-ые пр-ки ФПН под вопросом. И назначили Актовегин. А по другому УЗИ на след. день (БПР 73, ЛЗР 93, плечо 43, лучевая 44, бедро 49, ож 241, ог 267, ДЖ 76, ББК 46) поставили 28-29 н. Степ. зр. плац. 2, в толще определяются множество точеченых гипоэхогенных включений. Что это значит? Что такое ИР? И насколько я понимаю, голова у ребенка соответствует большему сроку, чем все остальное, а бедро и живот меньшему? Чем это грозит?
Желательно было бы знать Ваш истинный срок беременности из расчета от первого дня последней менструации. С помощью УЗИ срок беременности не устанавливают, при УЗИ решается другой вопрос: для какого срока беременности характерны полученные в процессе исследования размеры плода, при условии что известен предполагаемый срок беременности, который, в свою очередь, рассчитывают от первого дня последней менструации или от даты зачатия. Кроме того, в динамике при УЗИ оценивают темпы (скорость роста плода) в соответствии со сроком беременности. Так как Вы не указываете истинный срок беременности, то разногласия в измерениях размеров плода обсуждать просто невозможно. Возможно также, что кто-то из докторов и ошибся. Следовательно, надо наблюдаться у какого-нибудь одного, но хорошего доктора. «множество точеченых гипоэхогенных включений» в одном случае может ничего не означать, а в другом случае может указывать на наличие отложения солей кальция в плаценте, все зависит от характера течения беременности и наличия осложнений, о которых Вы не пишите. ИР это индекс резистентности, отражающий степень периферического сосудистого сопротивления потоку крови в изучаемом сосуде (в Вашем случае в артерии пуповины). Другими словами — ИР характеризует интенсивность кровотока в сосуде. Чем ВЫШЕ ИР тем НИЖЕ интенсивность кровотока из-за высокого периферического сопротивления. Все необходимые обследования и консультации Вы можете получить в медицинском центре «АРТ-МЕД».
Так как Вы не указываете истинный срок беременности, то разногласия в измерениях размеров плода обсуждать просто невозможно. Возможно также, что кто-то из докторов и ошибся. Следовательно, надо наблюдаться у какого-нибудь одного, но хорошего доктора. «множество точеченых гипоэхогенных включений» в одном случае может ничего не означать, а в другом случае может указывать на наличие отложения солей кальция в плаценте, все зависит от характера течения беременности и наличия осложнений, о которых Вы не пишите. ИР это индекс резистентности, отражающий степень периферического сосудистого сопротивления потоку крови в изучаемом сосуде (в Вашем случае в артерии пуповины). Другими словами — ИР характеризует интенсивность кровотока в сосуде. Чем ВЫШЕ ИР тем НИЖЕ интенсивность кровотока из-за высокого периферического сопротивления. Все необходимые обследования и консультации Вы можете получить в медицинском центре «АРТ-МЕД».
Мне 22 года. Врач в ЖК ставит под вопросом ВУЗРП.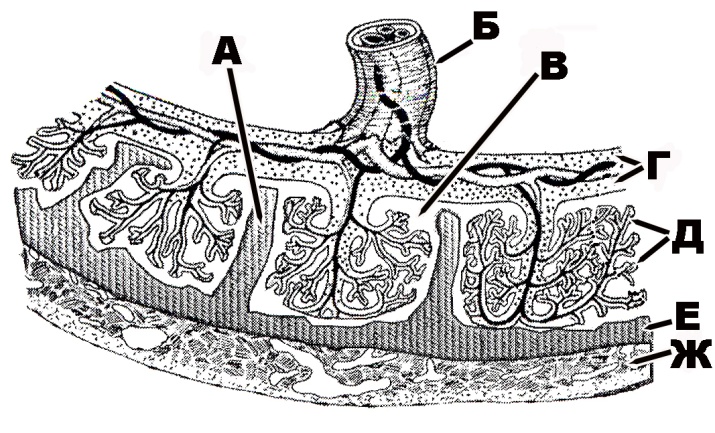 Есть ли действительно причины ставить такой диагноз. Первый день последней менструации 12.11.2003. УЗИ от 03.01.2004: размеры плодного яйца с эмбрионом соответствуют 7 неделям беременности (5 недель от зачатия). УЗИ от 20.02.2004: БПР 22, ОЖ 22, ОГ 21, ДБ 12, толщина плаценты 14. УЗИ от 11.04.2004: БПР 4,19; ОГ 16,88; мозжечок 1,9 см; ОЖ 14,35; бедро 3,28 см, предполагаемая масса плода 276 г толщина плаценты 21 мм.
Есть ли действительно причины ставить такой диагноз. Первый день последней менструации 12.11.2003. УЗИ от 03.01.2004: размеры плодного яйца с эмбрионом соответствуют 7 неделям беременности (5 недель от зачатия). УЗИ от 20.02.2004: БПР 22, ОЖ 22, ОГ 21, ДБ 12, толщина плаценты 14. УЗИ от 11.04.2004: БПР 4,19; ОГ 16,88; мозжечок 1,9 см; ОЖ 14,35; бедро 3,28 см, предполагаемая масса плода 276 г толщина плаценты 21 мм.
Отставание в развитии плода на Вашем сроке является тяжелым осложнением в течении беременности. Чтобы развеять или подтвердить сомнения Вашего врача, рекомендую проведение самого полного, а точнее экспертного, ультразвукового исследования плода в медицинском центре «АРТ-МЕД».
Насколько опасно отклонение размера головы плода от нормы. Беременность 32 недели, УЗИ показало, что размер головы малыша 70 мм.
Если под «размером головы малыша 70 мм» Вы имеете в виду бипариетальный размер, то такой размер характерен для срока 28 недель.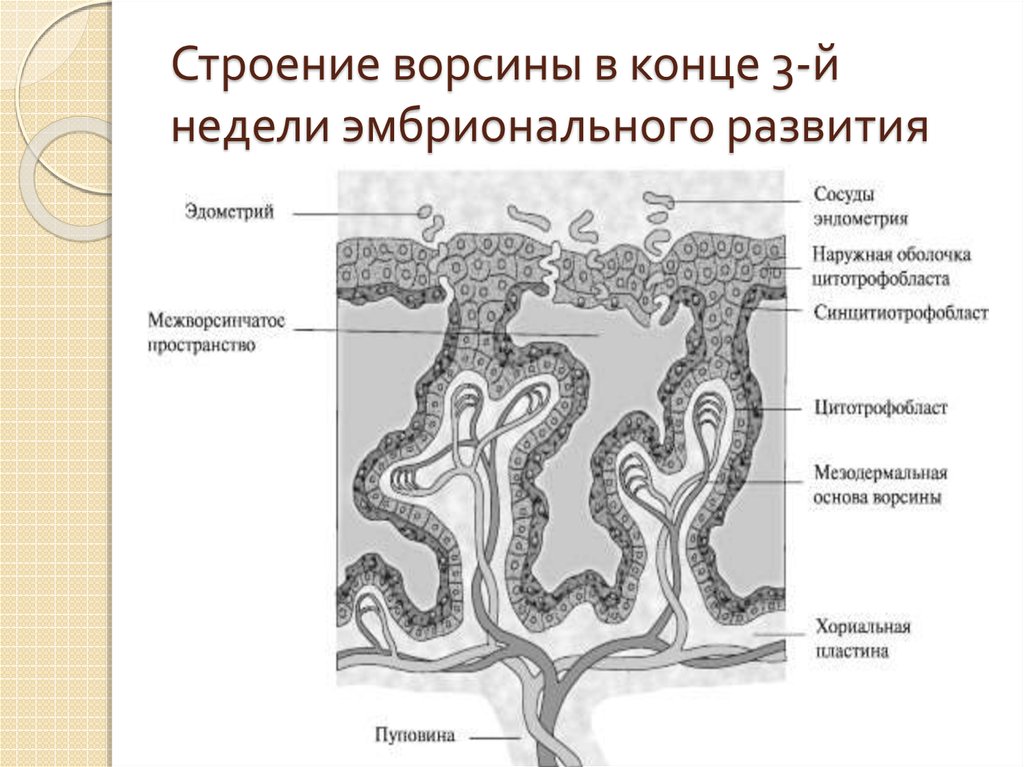 Следовательно, имеет место отставание размеров головы на 4 недели. Однако, следует исключить диагностическую ошибку, уточнить предполагаемый срок беременности, оценить темпы роста плода (в частности головы), а также оценить с помощью УЗИ анатомические структуры головы плода.
Следовательно, имеет место отставание размеров головы на 4 недели. Однако, следует исключить диагностическую ошибку, уточнить предполагаемый срок беременности, оценить темпы роста плода (в частности головы), а также оценить с помощью УЗИ анатомические структуры головы плода.
Каким датчиком Вы проводите УЗИ на 12-й неделе беременности?
Исследования в 12 недель беременности могут быть выполнены как трансвагинально так и трансабдоминально. Все датчики перед исследованием дезинфицируются. Физические характеристики датчиков подбираются врачом индивидуально, в зависимости от конкретной клинической ситуации.
Первая беременность 11 недель, в 7 недель ставили — предлежание хориона. Какое УЗИ лучше пройти у Вас и на каком сроке?
Для решения вопроса о расположении хориона достаточно выполнить УЗИ стандартного уровня уже в 11 — 12 недель. Дальнейшие исследования — по показаниям, в зависимости от рекомендаций лечащего врача.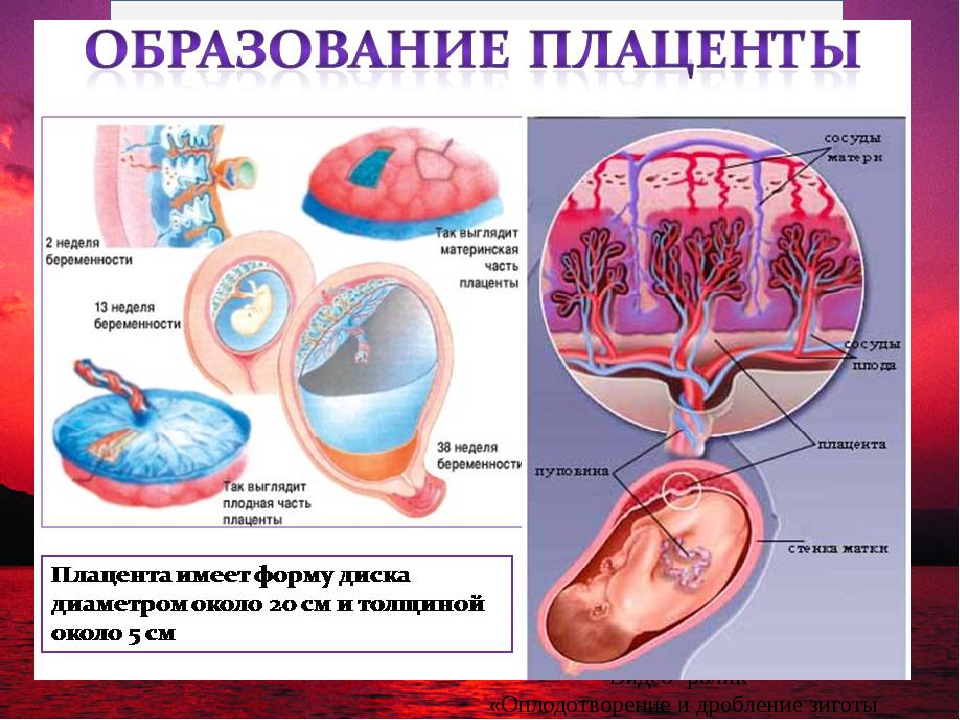
Мне сделали УЗИ и врач написал: длина плодного яйца 10 мм (на снимке — 12 х 9 мм) и срок беременности 3 недели. По моим подсчетам должно быть уже больше 4-х. Возможно ли, что врач ошибся или овуляция наступила позже?
Средний диаметр плодного яйца 10 мм действительно характерен для срока беременности 3 недели от момента зачатия или для 5 недель акушерского срока (считая от первого дня последней менструации). К сожалению, Вы не указали, на чем были основаны Ваши расчеты от овуляции или первого дня последней менструации. К сожалению, возможна и ошибка врача, и наступление овуляции позже ожидаемого срока.
Скажите, пожалуйста! У меня беременность 30 недель. По УЗИ врач увидела признаки МИКРОФТАЛМИИ у плода. Что делать? Насколько это может быть верным? И что это за черепно-лицевое уродство? Как оно выглядит? Как будет жить ребенок с таким дефектом? Спасибо за ответ.
Микрофталмия — врожденное уменьшение размеров глазного яблока, сопровождающееся частичной или полной потерей зрения.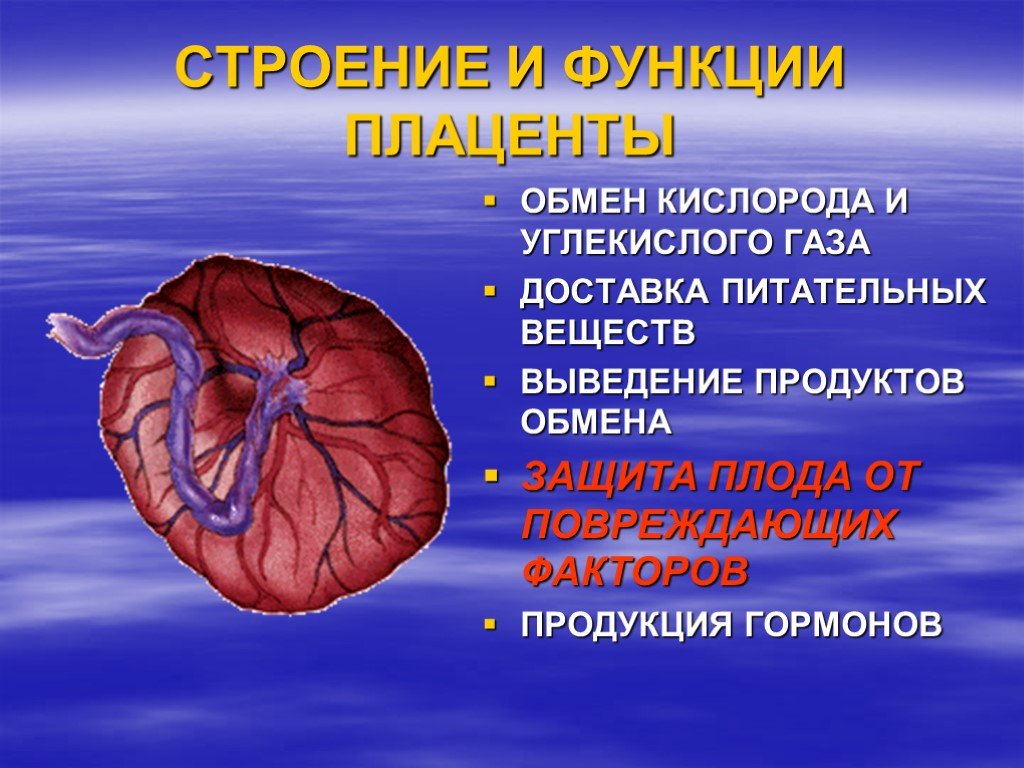 В изолированном варианте порок встречается крайне редко. Мы настоятельно рекомендуем Вам пройти ультразвуковое исследование экспертного уровня в медицинском центре «АРТ-МЕД».
В изолированном варианте порок встречается крайне редко. Мы настоятельно рекомендуем Вам пройти ультразвуковое исследование экспертного уровня в медицинском центре «АРТ-МЕД».
Расширение межворсинчатых пространств плаценты как маркер осложнений беременности при тромбофилии » Акушерство и Гинекология
ГБУЗ МО «Московский областной НИИ акушерства и гинекологии» Министерства здравоохранения Московской области, Москва, Россия
Цель. Проследить течение и исходы беременности у пациенток с массивными структурными изменениями плаценты в виде расширения межворсинчатых пространств (МВП) в зависимости от коррекции гиперкоагуляции.
Материалы и методы. В исследование включены 139 беременных с впервые выявленными при УЗИ структурными изменениями плаценты в виде массивного расширения МВП и подтвержденной тромбофилией. В течение беременности проведен анализ толщины и структуры плаценты и исходов беременности в зависимости от лечения. 1-я группа (n=64) не получала или нерегулярно применяла антикоагулянтную или антиагрегантную терапию. 2-я группа (n=75) в течение всей беременности получала лечение под контролем лабораторных данных.
2-я группа (n=75) в течение всей беременности получала лечение под контролем лабораторных данных.
Результаты. Проведен сравнительный анализ течения беременности у пациенток с тромбофилией и характерными структурными изменениями в плаценте. Показано, что у пациенток, получавших постоянную антикоагулянтную терапию под лабораторным контролем с достижением параметров нормокоагуляции, наступают уменьшение толщины и нормализация эхоструктуры плаценты. Улучшение перинатальных исходов выражается в снижении количества неразвивающихся беременностей в 4 раза, отслоек плаценты – в 3,5 раза, задержек внутриутробного роста плода – в 1,5 раза, увеличении срочных родов – в 4 раза.
Заключение. Эхоструктура плаценты может служить дополнительным диагностическим маркером тромбофилии и гиперкоагуляции, а также дополнительным критерием эффективности проводимого лечения.
1. Croles F.N., Nasserinejad K., Duvekot J.J., Kruip M.J., Meijer K., Leebeek F.W. Pregnancy, thrombophilia, and the risk of a first venous thrombosis: systematic review and bayesian meta-analysis.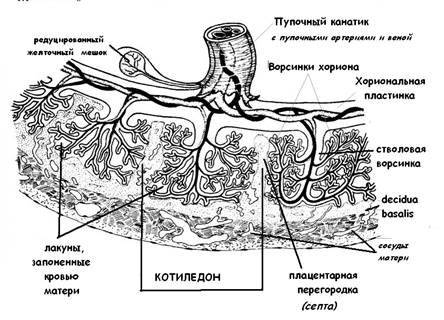 BMJ. 2017; 359: j4452. https://dx.doi. org/10.1136/bmj.j4452.
BMJ. 2017; 359: j4452. https://dx.doi. org/10.1136/bmj.j4452.
2. American College of Obstetricians and Gynecologists’ Committee on Practice Bulletins–Obstetrics. ACOG Practice Bulletin No. 197: Inherited T hrombophilias in Pregnancy. Obstet. Gynecol. 2018; 132(1): e18-34. https:// dx.doi.org/10.1097/AOG.0000000000002703.
3. Simcox L.E., Ormesher L., Tower C., Greer I.A. Thrombophilia and preg nancy complications. Int. J. Mol. Sci. 2015; 16(12): 28418-28. https:// dx.doi.org/10.3390/ijms161226104.
4. Stevens S.M., Woller S.C., Bauer K.A., Kasthuri R., Cushman M., Streiff M. et al. Guidance for the evaluation and treatment of hereditary and acquired thrombophilia. J. Thromb. Thrombolysis. 2016; 41(1): 154-64. https:// dx.doi.org/10.1007/s11239-015-1316-1.
5. Dłuski D., Mierzyński R., Poniedziałek-Czajkowska E., Leszczyńska-Gorzelak B. Adverse pregnancy outcomes and inherited thrombophilia. J. Perinat. Med. 2018; 46(4): 411-7. https://dx.doi.org/10.1515/jpm-2017-0059.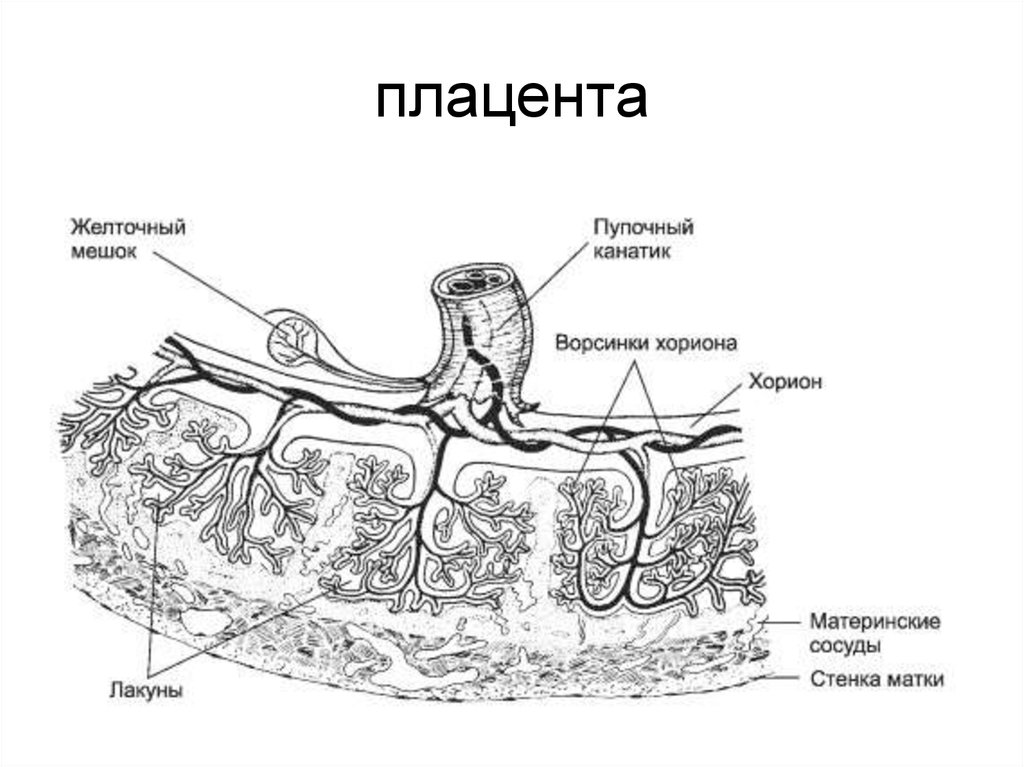
6. Middeldorp S. Inherited thrombophilia: a double-edged sword. Hematology Am. Soc. Hematol. Educ. Program. 2016; 2016(1): 1-9. https://dx.doi.org/ 10.1182/ asheducation-2016.1.1.
7. Skeith L., Carrier M., Kaaja R., Martinelli .I, Petroff D., Schleußner E. et al. A meta-analysis of low-molecular-weight heparin to prevent pregnancy loss in women with inherited thrombophilia. Blood. 2016; 127(13): 1650-5. https:// dx.doi.org/10.1182/blood-2015-12-626739.
8. Arachchillage D.R.J., Makris M. Inherited thrombophilia and pregnancy complications: Should we test? Semin. Thromb. Hemost. 2019; 45(1): 50-60. https://dx.doi.org/10.1055/s-0038-1657782.
9. Сухих Г.Т., Филиппов О.С., Белокриницкая Т.Е., Бицадзе В.О., Гурьянов В.А., Долгушина Н.В., Калинина Б.А., Кан Н.Е., Кирющенков П.А., Кириенко А.И., Корнеева И.Е., Леваков С.А., Леонтьев С.Г., М акацария А.Д., Павлович С.В., Пырегов А.В., Рунихина Н.К., Тютюнник В.Л., Федорова Т.А., Ходжаева З.С., Шмаков Р.Г., Явелов И.С. Профилактика венозных тромбоэмболических осложнений в акушерстве и гинекологии. Клинические рекомендации. Протокол. М.; 2014.
Клинические рекомендации. Протокол. М.; 2014.
10. Момот А.П., Николаева М.Г., Сердюк Г.В., Елыкомов В.А., Мамаев А.Н., Романов В.В., Фадеева Н.И., Кудинова И.Ю., Белозеров Д.Е., Трухина Д.А., Максимова Н.В., Вахлова Ж.И. Оценка состояния системы гемостаза при физиологически протекающей беременности. Методические рекомендации (проект). Российский вестник акушера-гинеколога. 2018; 18(3, вып. 2).
11. Чечнева М.А., Будыкина Т.С., Бирюкова Н.В., Захаров С.М., Торшина З.В., Овчинникова В.В. Эхоструктура плаценты как маркер гиперкоагуляции. Российский вестник акушера-гинеколога. 2020; 20(3): 78-84.
12. Сухих Г.Т., Серов В.Н., Адамян Л.В., Филиппов О.С., Баев О.Р., Клименченко Н.И., Тетруашвили Н.К., Тютюнник В.Л., Ходжаева З.С., Холин А.М. Преждевременные роды – клинические рекомендации (протокол). М.; 2014.
13. Баринова И.В., Кондриков Н.И. Массивный субхориальный тромбоз. Архив патологии. 2012; 74(6): 55-8.
14. Петрухин В.А., Реброва Т.В., Чечнева М.А., Баринова И.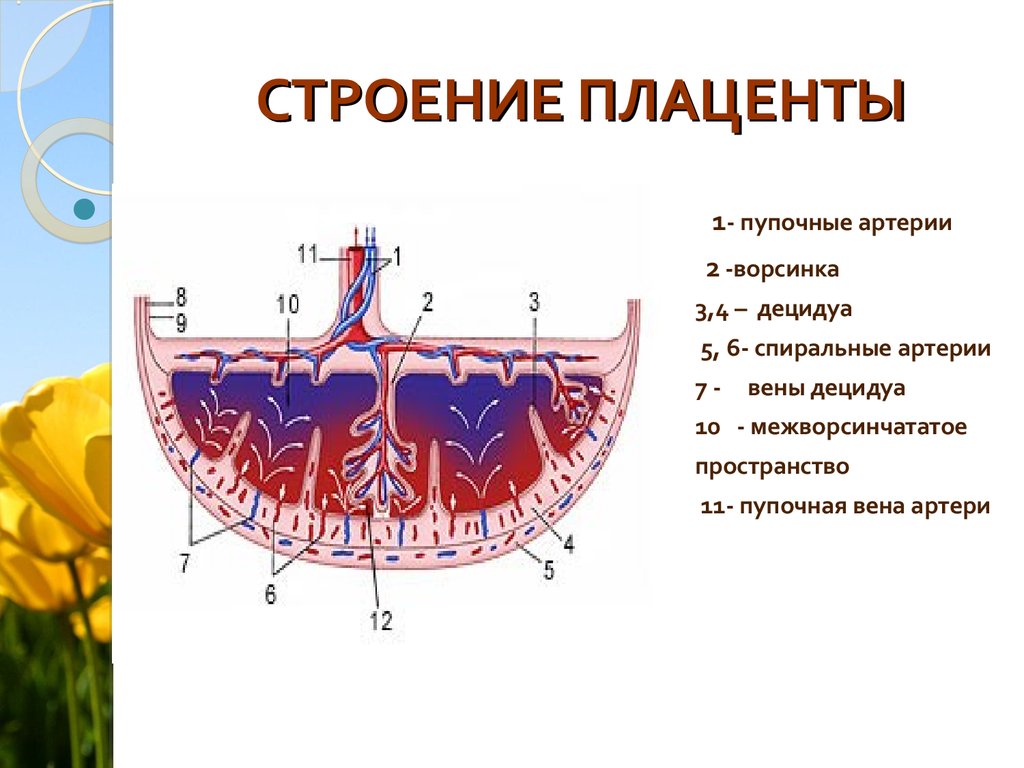 В., Мельников А.П., Малова А.Н. Массивный субхориальный тромбоз. Российский вестник акушера-гинеколога. 2015; 15(4): 49-54. https://dx.doi.org/10.17116/ rosakush301515449-54.
В., Мельников А.П., Малова А.Н. Массивный субхориальный тромбоз. Российский вестник акушера-гинеколога. 2015; 15(4): 49-54. https://dx.doi.org/10.17116/ rosakush301515449-54.
15. Жаркин Н.А., Лавенюкова Е.М., Мирошников А.Е. Преждевременная отслойка нормально расположенной плаценты. Эпидемиология, факторы риска, прогнозирование, исходы. Российский вестник акушера-гинеколога. 2018; 18(3): 20-4.
16. Levine T.A., Grunau R.E., McAuliffe F.M., Pinnamaneni R., Foran A., Alderdice F.A. Early childhood neurodevelopment after intrauterine growth restriction: a systematic review. Pediatrics. 2015; 135(1): 126-41. https:// dx.doi.org/10.1542/peds.2014–1143.
Поступила 12.05.2020
Принята в печать 08.06.2020
Чечнева Марина Александровна, д.м.н., руководитель отделения ультразвуковой диагностики, ГБУЗ МО МОНИИАГ.
Тел.: +7(926)600-39-66. E-mail: [email protected]. ORCID: 0000-0001-8117-9054. 101000, Россия, Москва, ул. Покровка, д.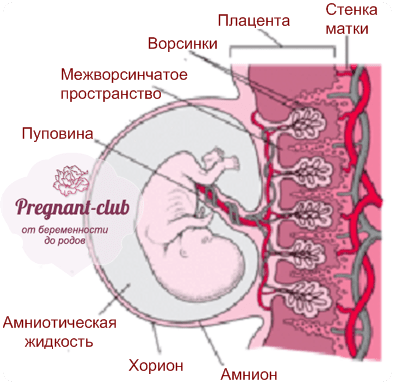 22а.
22а.
Будыкина Татьяна Сергеевна, д.м.н., руководитель клинико-диагностической лаборатории, ГБУЗ МО МОНИИАГ.
Тел.: +7(916)116-13-55. E-mail: [email protected]. ORCID: 0000-0001-9873-2354. 101000, Россия, Москва, ул. Покровка, д. 22а.
Захаров Савелий Михайлович, аспирант, ГБУЗ МО МОНИИАГ. Тел.: +7(926)707-78-06. E-mail: [email protected]. ORCID: 0000-0001-8117-9054. 101000, Россия, Москва, ул. Покровка, д. 22а.
Овчинникова Владлена Владимировна, к.м.н., научный сотрудник, ГБУЗ МО МОНИИАГ. Тел.: +7(916)732-99-45. E-mail: [email protected]. ORCID: 0000-0002-6611-2510. 101000, Россия, Москва, ул. Покровка, д. 22а.
Бирюкова Наталия Владимировна, к.м.н., научный сотрудник акушерского обсервационного отделения, ГБУЗ МО МОНИИАГ. Тел.: +7(916)949-54-16. E-mail: [email protected]. ORCID: 0000-0001-9486-3630. 101000, Россия, Москва, ул. Покровка, д. 22а.
Куликова Ольга Николаевна, научный сотрудник клинико-диагностической лаборатории, ГБУЗ МО МОНИИАГ. ORCID: 0000-0002-8383-3758. 101000, Россия, Москва, ул. Покровка, д. 22а.
ORCID: 0000-0002-8383-3758. 101000, Россия, Москва, ул. Покровка, д. 22а.
Для цитирования: Чечнева М.А., Будыкина Т.С., Захаров С.М., Бирюкова Н.В., Куликова О.Н., Овчинникова В.В. Расширение межворсинчатых пространств плаценты как маркер осложнений беременности при тромбофилии. Акушерство и гинекология. 2020; 10: 63-70
https://dx.doi.org/10.18565/aig.2020.10.63-70
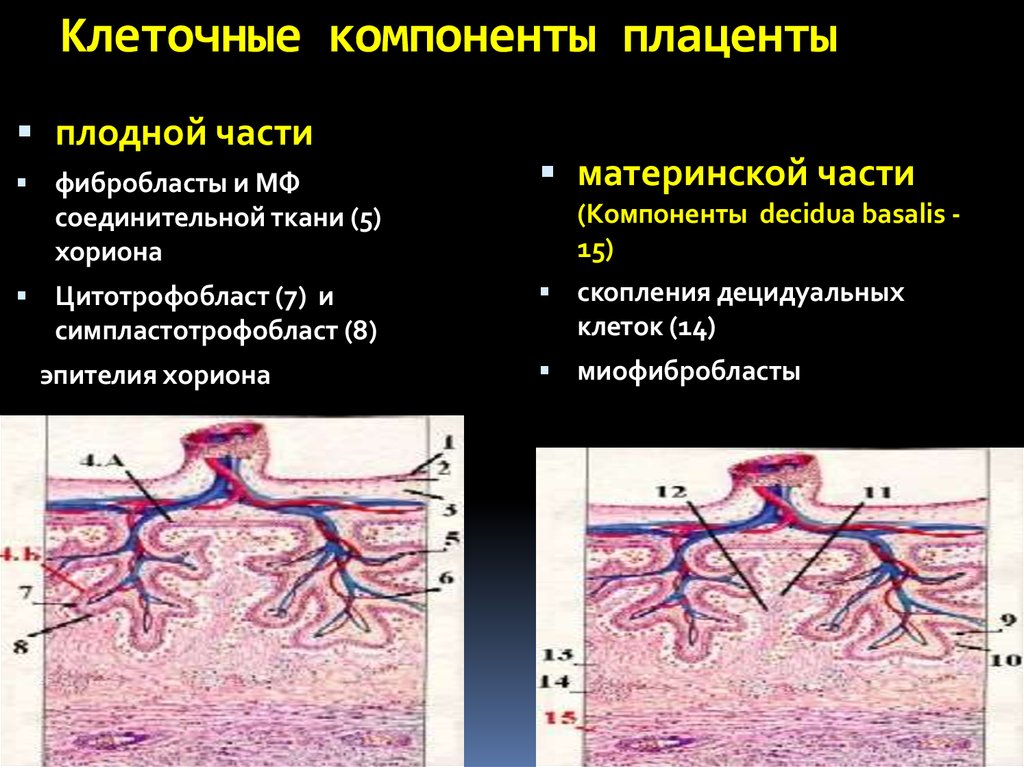
Структура плаценты – сосудистая биология плаценты
Ворсинчатые «деревья» являются основной структурой плаценты. Основываясь на стадии развития, структуре ворсинок, ветвях сосудов, гистологических особенностях и компонентах сосудисто-клеточного типа, было описано по крайней мере пять типов ворсинок [14]. Иллюстрация архитектуры различных ворсинчатых деревьев показана на рис.
Рисунок 3.1
Архитектура различных ворсинчатых и сосудистых ветвей семядолей. A: типы плацентарных ворсинок в плаценте человека. B: Ворсинчатое дерево соединяется с поверхностью плода (хорионическая пластинка) и материнской поверхностью (базальная пластинка). Так называются ворсинчатые деревья (подробнее…)
Так называются ворсинчатые деревья (подробнее…)
(1) Ворсинки стебля . Стволовые ворсинки соединяются с пластинкой хориона и характеризуются уплотненной фиброзной стромой, содержащей крупные сосуды и микрососуды. Стволовые ворсинки образуют сосуды с гладкой мускулатурой и центральным стромальным фиброзом. Трофобластный слой стволовых ворсин частично замещается фибриноидом фибриноидного типа по мере развития беременности. Функция стволовых ворсинок заключается в поддержке структур ворсинчатых деревьев. Из-за низкой степени фетальных капиллярных и дегенеративных изменений трофобластов фетально-материнский обмен и эндокринная активность стволовых ворсин обычно незначительны [14].
(2) Незрелые промежуточные ворсинки. Незрелые промежуточные ворсинки представляют собой выпуклые, периферические и незрелые продолжения стеблевых ворсин. Этот тип ворсинок имеет рыхлую или ретикулярную строму и клетки Хофбауэра, более выраженные сосуды и прерывистый слой цитотрофобласта.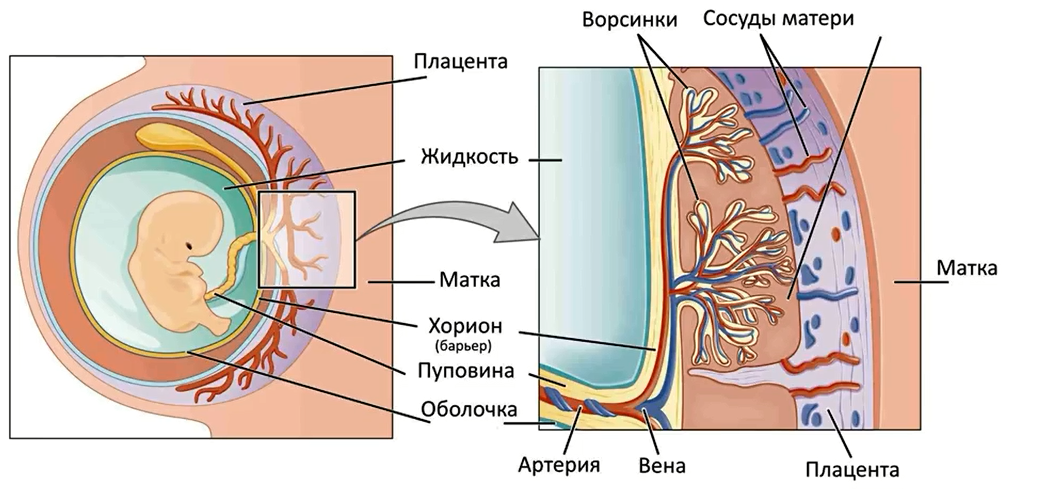 Внешний слой синцитиотрофобласта остается непрерывным на протяжении всего развития. Незрелые промежуточные ворсинки считаются центрами роста ворсинчатых деревьев. Незрелые промежуточные ворсинки, вероятно, являются основными местами обмена в течение первого и второго триместров, пока терминальные ворсинки еще не дифференцированы [14].
Внешний слой синцитиотрофобласта остается непрерывным на протяжении всего развития. Незрелые промежуточные ворсинки считаются центрами роста ворсинчатых деревьев. Незрелые промежуточные ворсинки, вероятно, являются основными местами обмена в течение первого и второго триместров, пока терминальные ворсинки еще не дифференцированы [14].
(3) Зрелые промежуточные ворсинки. Зрелые промежуточные ворсинки представляют собой длинные тонкие периферические разветвления, в строме которых отсутствуют зародышевые сосуды. Зрелые промежуточные ворсинки образуют терминальные ворсинки. Высокая степень васкуляризации плода и большая доля обменной поверхности делают их важными для обмена плода с матерью.
(4) Конечные ворсинки. Терминальные ворсинки связаны со стволовыми ворсинками промежуточными структурами. Эти ворсинки представляют собой виноградоподобные структуры, характеризующиеся высокой степенью капилляризации и сильно расширенными синусоидами. В доношенной плаценте терминальные ворсинки меньшего размера, с меньшим количеством стромы и прерывистым слоем цитотрофобласта и содержат 4–6 плодных капилляров на поперечном сечении.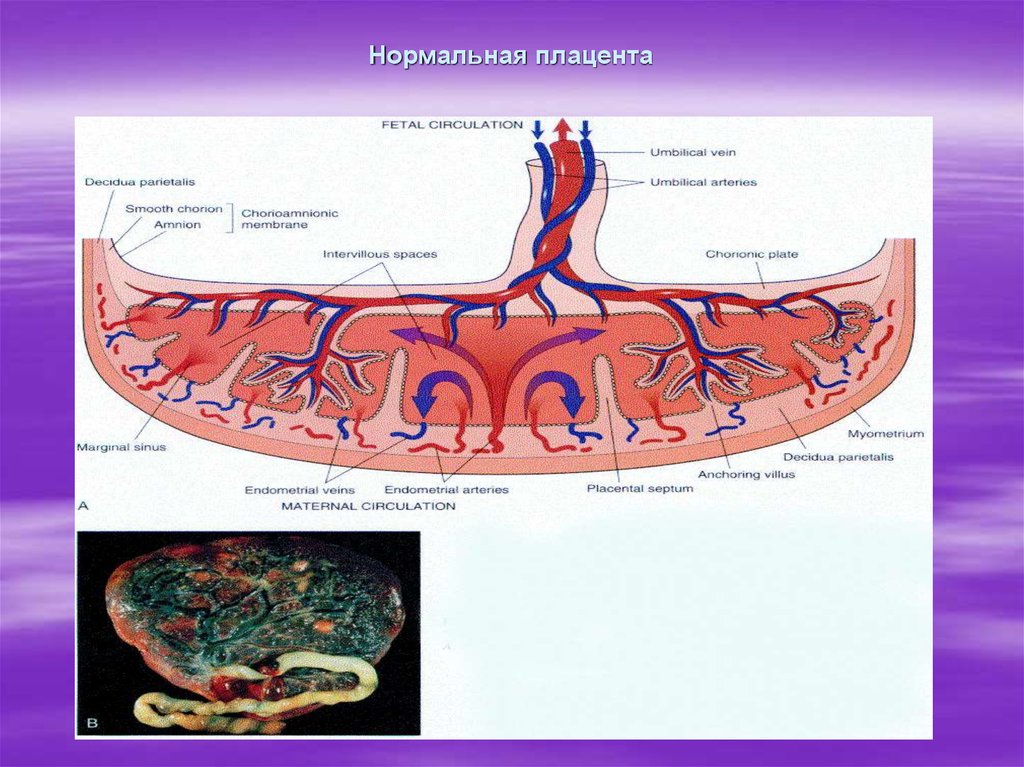 Плодовые капилляры ядра ворсинок противостоят тонким ослабленным синцитиотрофобластам, образуя васкулосинцитиальные мембраны. В терминальных ворсинах капилляры плода и синцитиотрофобласты разделены только тонкой базальной мембраной с минимальным средним диффузионным расстоянием между матерью и плодом ~3,7 мкм, что делает терминальные ворсинки наиболее подходящим местом для диффузионного обмена. В нормальной зрелой плаценте терминальные ворсинки составляют почти 40% объема ворсинок плаценты. Из-за их малого диаметра сумма их поверхностей составляет около 50% общей поверхности ворсинок и 60% поперечных сечений ворсинок [14]. Терминальные ворсинки, функциональная единица плаценты, перенос электролитов, O 2 , CO 2 и питательные вещества между матерью и плодом.
Плодовые капилляры ядра ворсинок противостоят тонким ослабленным синцитиотрофобластам, образуя васкулосинцитиальные мембраны. В терминальных ворсинах капилляры плода и синцитиотрофобласты разделены только тонкой базальной мембраной с минимальным средним диффузионным расстоянием между матерью и плодом ~3,7 мкм, что делает терминальные ворсинки наиболее подходящим местом для диффузионного обмена. В нормальной зрелой плаценте терминальные ворсинки составляют почти 40% объема ворсинок плаценты. Из-за их малого диаметра сумма их поверхностей составляет около 50% общей поверхности ворсинок и 60% поперечных сечений ворсинок [14]. Терминальные ворсинки, функциональная единица плаценты, перенос электролитов, O 2 , CO 2 и питательные вещества между матерью и плодом.
(5) Мезенхимальные ворсинки. Мезенхимальные ворсинки являются наиболее примитивным типом ворсинок на ранних стадиях беременности. Мезенхимальные ворсины имеют рыхлую строму, малозаметные капилляры и два полных окружающих слоя трофобласта, слой цитотрофобласта, окружающий ядро ворсинок, и внешний синцитиотрофобласт на поверхности ворсинок. Капилляры плода развиты слабо и никогда не показывают синусоидального расширения. Неваскуляризированные кончики мезенхимальных ворсин называются ворсинчатыми отростками (4). Функция мезенхимальных ворсинок очень важна в течение первых нескольких недель беременности. Мезенхимальные ворсинки являются местом пролиферации ворсинок и выполняют почти всю эндокринную деятельность. По мере наступления беременности их основная функция заключается в поддержании роста ворсинок. В доношенном возрасте их доля в общем объеме ворсинок составляет менее 1% [14].
Капилляры плода развиты слабо и никогда не показывают синусоидального расширения. Неваскуляризированные кончики мезенхимальных ворсин называются ворсинчатыми отростками (4). Функция мезенхимальных ворсинок очень важна в течение первых нескольких недель беременности. Мезенхимальные ворсинки являются местом пролиферации ворсинок и выполняют почти всю эндокринную деятельность. По мере наступления беременности их основная функция заключается в поддержании роста ворсинок. В доношенном возрасте их доля в общем объеме ворсинок составляет менее 1% [14].
Рисунок 3.2
Мезенхимальные ворсинки и отростки ворсинок в плацентах первого триместра. Открытый наконечник стрелки: цитотрофобласты; сплошная стрелка: синцитиотрофобласты; и стрелка: ворсинчатые отростки; V: плодный сосуд; и МЖП: межворсинчатое пространство соответственно. A: полоса = 100 микрон, и (подробнее…)
Развитие ворсинок плаценты начинается с мезенхимальных ворсинок. До 5 недель после зачатия ( p.c. ) все ворсины плаценты относятся к «мезенхимальному» типу (содержат трофобласт и отростки ворсинок) [15]. Мезенхимальные клетки позже внедряются в эти ворсинки, образуя вторичные ворсинки (незрелые/промежуточные ворсинки), а также дают начало плацентарным кровеносным сосудам. Синцитиолизация трофобласта приводит к образованию ворсинчатых отростков. Мезенхимальные ворсинки непрерывно формируются на протяжении всей беременности, но преобладают в течение первого и второго триместров [15]. Отростки ворсинок в дальнейшем трансформируются в незрелые/зрелые промежуточные ворсинки, а затем в терминальные ворсинки [15,16]. Прорастание трофобласта, пролиферация и образование пальцевидных выпячиваний трофобласта приводят к мезенхимальной инвазии и локальному фетальному ангиогенезу [16]. Формирование сосудов ворсинчатого ядра плода и плодно-плацентарный кровоток начинается примерно на 6–8 неделе шт. .
Мезенхимальные клетки позже внедряются в эти ворсинки, образуя вторичные ворсинки (незрелые/промежуточные ворсинки), а также дают начало плацентарным кровеносным сосудам. Синцитиолизация трофобласта приводит к образованию ворсинчатых отростков. Мезенхимальные ворсинки непрерывно формируются на протяжении всей беременности, но преобладают в течение первого и второго триместров [15]. Отростки ворсинок в дальнейшем трансформируются в незрелые/зрелые промежуточные ворсинки, а затем в терминальные ворсинки [15,16]. Прорастание трофобласта, пролиферация и образование пальцевидных выпячиваний трофобласта приводят к мезенхимальной инвазии и локальному фетальному ангиогенезу [16]. Формирование сосудов ворсинчатого ядра плода и плодно-плацентарный кровоток начинается примерно на 6–8 неделе шт. .
Масса плаценты составляет около 20 г в 10 недель беременности и 150–170 г в 20 недель беременности. Зрелая плацента весит около 500–600 г и состоит из 15–28 «семядолей». Стволовая ворсинка является основной структурной единицей семядолей плода.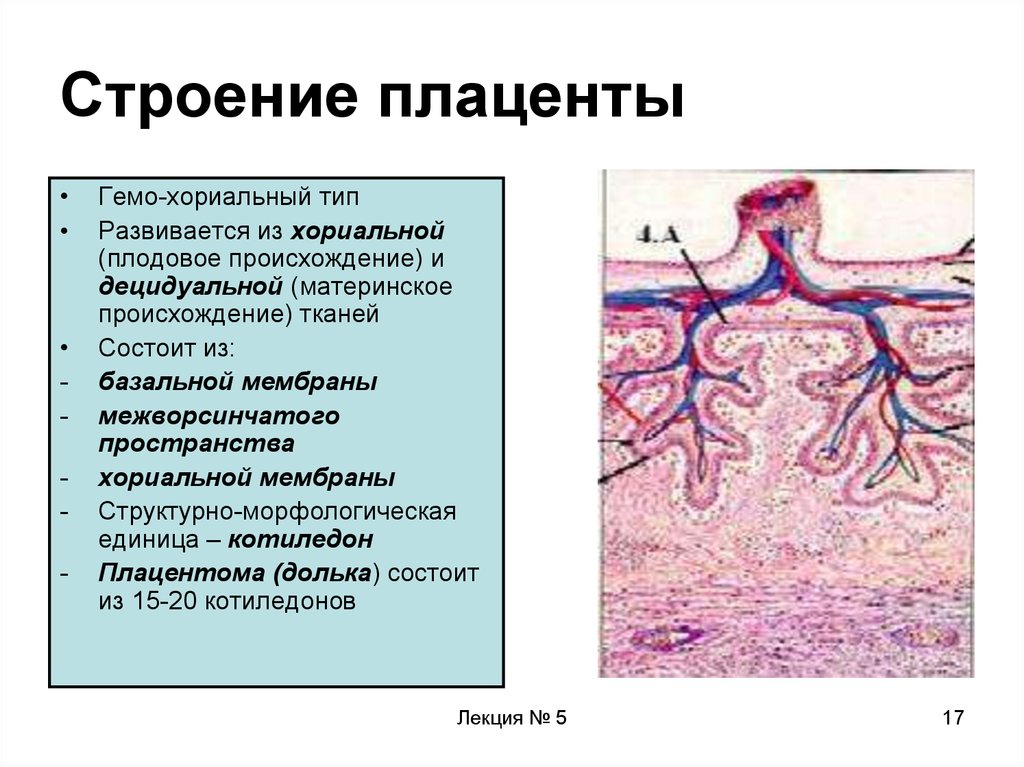 Каждая семядоля начинается со стволовой ворсинки, которая делится на 3-5 незрелых/зрелых промежуточных ворсинок, которые далее разветвляются на 10-12 концевых ворсинок (10). Некоторые терминальные ворсинки свободно плавают в межворсинчатом пространстве, тогда как другие прикрепляются к децидуальной оболочке, обеспечивая структурную стабильность плаценты.
Каждая семядоля начинается со стволовой ворсинки, которая делится на 3-5 незрелых/зрелых промежуточных ворсинок, которые далее разветвляются на 10-12 концевых ворсинок (10). Некоторые терминальные ворсинки свободно плавают в межворсинчатом пространстве, тогда как другие прикрепляются к децидуальной оболочке, обеспечивая структурную стабильность плаценты.
Плацента: строение и функции | Кенхаб
Автор:
Сара Феррейра, доктор медицины
•
Рецензент:
Роберто Груичич, доктор медицины
Последнее рассмотрение: 11 августа 2022 г.
Время считывания: 8 минут
Плацента
Плацента — это временный орган беременности, расположенный в матке. Он формируется из плодного и материнского компонентов. Плодная часть образована ворсинчатым хорионом , а материнская часть образована базальной децидуальной оболочкой 9.0054 . Более того, плацента является местом встречи двух систем кровообращения: кровообращения плода и кровообращения матери.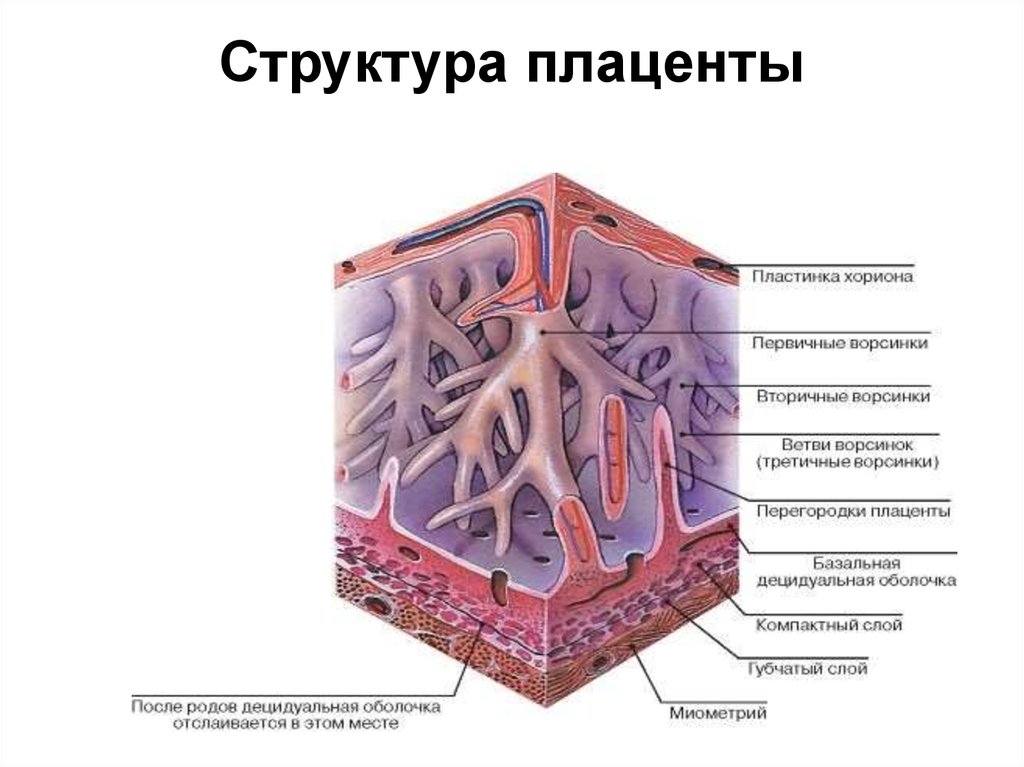
Основная функция плаценты — взаимообмен между матерью и плодом. В частности, он обеспечивает питание и кислород для плода и удаляет отходы и углекислый газ.
В этой статье мы рассмотрим анатомию и функцию плаценты.
| Определение | Круглый дисковидный орган, который развивается в матке во время беременности и обеспечивает метаболический обмен между матерью и плодом. |
| Порции | Плодная часть: ворсинчатый хорион Материнская часть: базальная децидуальная оболочка |
| Поверхности | Плодная поверхность (хориальная пластинка) с пуповиной Материнская поверхность (базальная пластинка) |
| Функции | Дыхание, питание и выделение плода Защита плода и иммунитет Эндокринная (продукция гормонов) |
Содержимое
- Общая анатомия
- Структура
- Плодовая поверхность плаценты
- Материнская поверхность плаценты
- Функции
- Клинические примечания
- Анатомические вариации
- Плацентарные нарушения
- Источники
+ Показать все
Общая анатомия
Плацента представляет собой дискообразный орган массой около 450-500 г в доношенном сроке.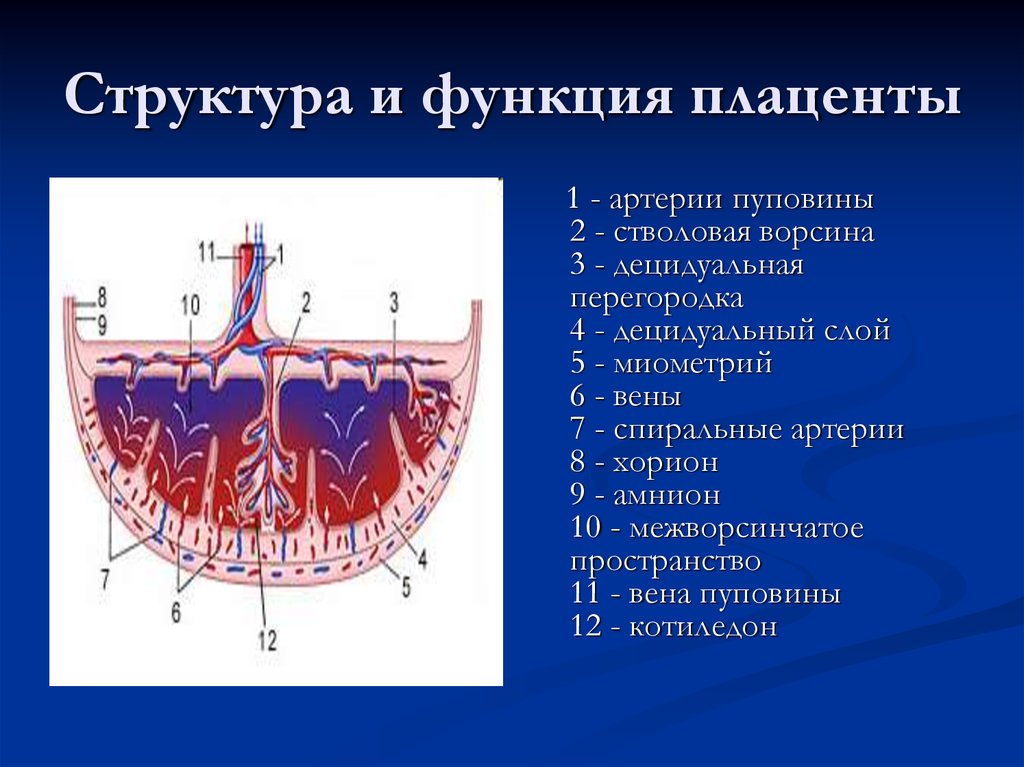 Толщина плаценты обычно пропорциональна сроку беременности. Плацента в норме располагается вдоль передней или задней стенки матки и может расширяться на боковую стенку с течением беременности.
Толщина плаценты обычно пропорциональна сроку беременности. Плацента в норме располагается вдоль передней или задней стенки матки и может расширяться на боковую стенку с течением беременности.
[Плод внутриутробно] Плацента развивается в полости матки во время беременности. Плодовая поверхность плаценты покрыта амнионом. В основе амниона лежит хорион. Пуповина прикрепляется к поверхности плода и соединяет плаценту и плод. Децидуальная оболочка – это видоизмененный эндометрий, формирующийся во время беременности. Базальная децидуальная оболочка представляет собой часть децидуальной оболочки, которая образует материнский компонент плаценты.
[Плацента] Плацента является местом встречи двух систем кровообращения: кровообращения плода и кровообращения матери. Материнский компонент плаценты содержит материнские артерии и материнские вены, которые впадают в межворсинчатые пространства. С противоположной стороны пупочные артерии и вены образуют древовидную структуру в межворсинчатом пространстве.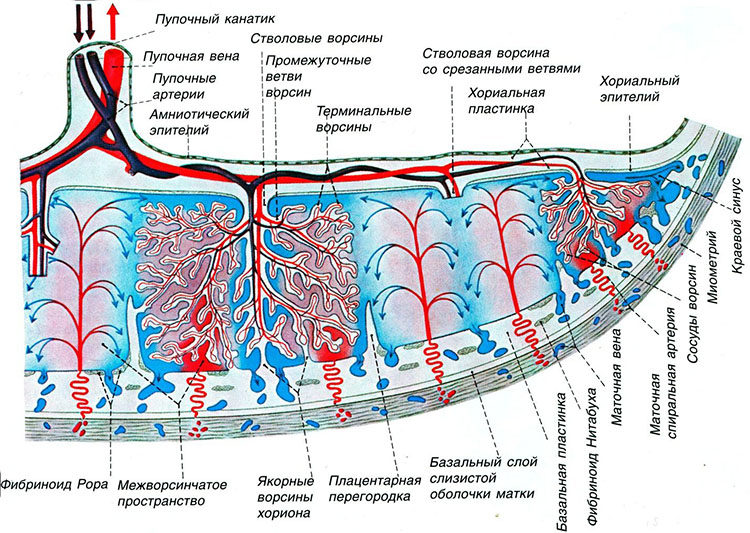 Здесь происходит тесный контакт крови плода и матери, разделенных лишь тонкой оболочкой, называемой плацентарной оболочкой.
Здесь происходит тесный контакт крови плода и матери, разделенных лишь тонкой оболочкой, называемой плацентарной оболочкой.
Структура
Плацента состоит из двух разных поверхностей: плодной поверхности (или хорионической пластинки) и материнской поверхности (или базальной пластинки).
Плодовая поверхность плаценты
Амниохорион
1/4
Синонимы: Амниохориальная мембрана
Плодовая поверхность плаценты (или хорионической пластинки) покрыта амнион или амниотическая оболочка, придающая этой поверхности блестящий вид. Амниотическая оболочка выделяет амниотическую жидкость , которая служит защитой и подушкой для плода, а также способствует обмену между матерью и плодом.
В основе амниона лежит хорион , более толстая мембрана, продолжающаяся со стенкой матки. Хорион содержит хорионические сосуды, переходящие в сосуды пуповины.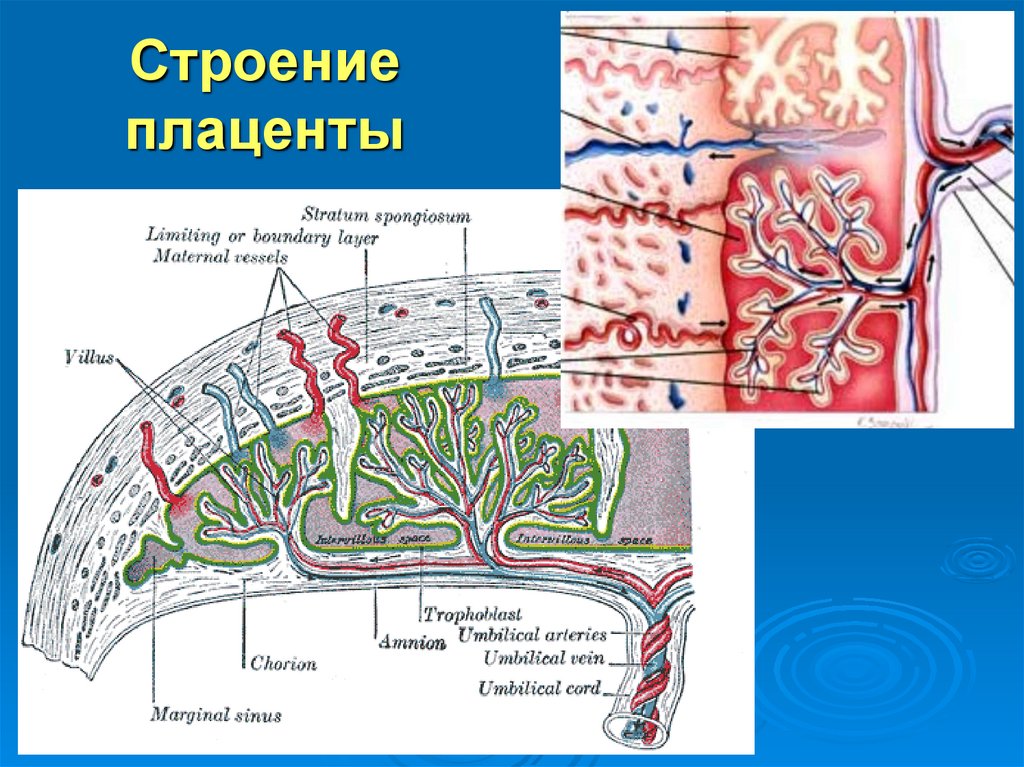 Первоначально, в начале развития плаценты, вся пластинка хориона покрыта ворсинки хориона. Ворсинки, расположенные рядом с капсульной децидуальной оболочкой (часть децидуальной оболочки, которая покрывает зародыш), дегенерируют с образованием гладкого (неворсинчатого) chorion laeve . Ворсинки, прилегающие к базальной децидуальной оболочке, сохраняются, увеличиваются в размерах и производят chorion frondosum или фетальную часть плаценты. хориона ворсинки полностью развитой плаценты содержат сеть капилляров плода, обеспечивающую максимальную площадь контакта с материнской кровью. Обмен между кровообращением плода и матери происходит в межворсинчатое пространство .
Первоначально, в начале развития плаценты, вся пластинка хориона покрыта ворсинки хориона. Ворсинки, расположенные рядом с капсульной децидуальной оболочкой (часть децидуальной оболочки, которая покрывает зародыш), дегенерируют с образованием гладкого (неворсинчатого) chorion laeve . Ворсинки, прилегающие к базальной децидуальной оболочке, сохраняются, увеличиваются в размерах и производят chorion frondosum или фетальную часть плаценты. хориона ворсинки полностью развитой плаценты содержат сеть капилляров плода, обеспечивающую максимальную площадь контакта с материнской кровью. Обмен между кровообращением плода и матери происходит в межворсинчатое пространство .
Пуповина, которая является связующим звеном между плацентой и плодом, прикрепляется в несколько эксцентричном положении к хорионической пластинке. Пуповина содержит одну вену (пупочную вену), которая несет питательные вещества и кислород от плаценты к плоду, и две артерии (пупочные артерии), по которым продукты жизнедеятельности плода возвращаются к плаценте.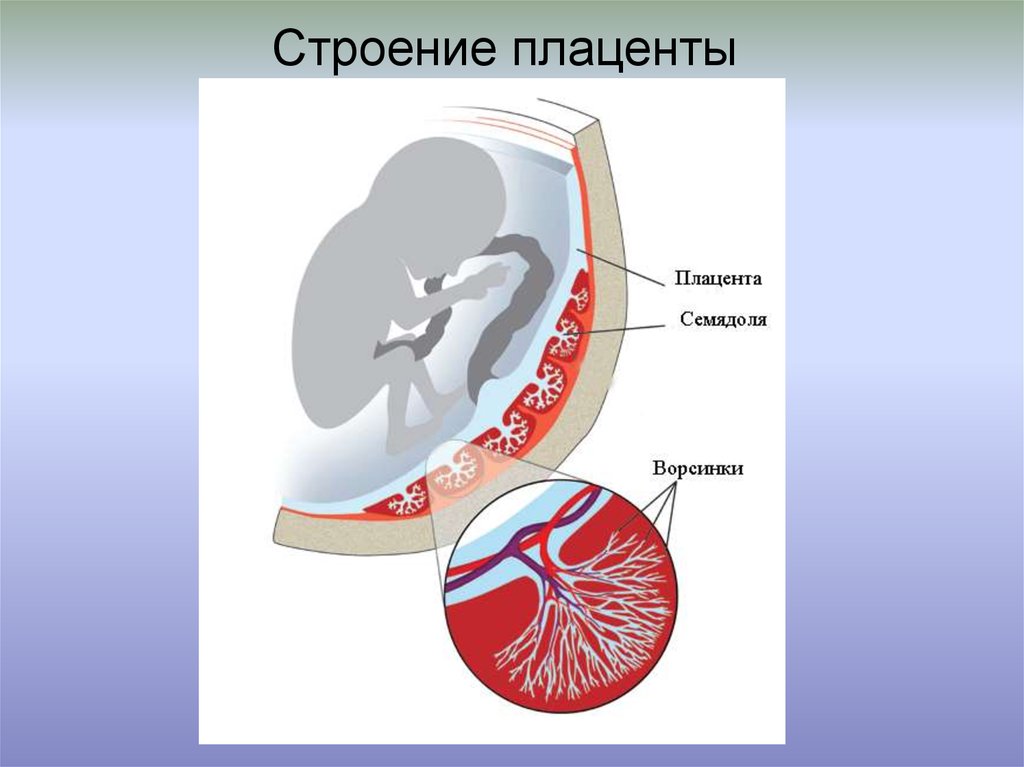
Материнская поверхность плаценты
Базальная пластинка плаценты
Pars basalis placentae
1/4
Синонимы: Материнская поверхность плаценты
Материнская поверхность плаценты, или базальная пластина , представляет собой искусственную поверхность, которая возникает в результате отделения плаценты от стенки матки во время родов. Эта поверхность состоит из децидуальной оболочки , видоизмененного или специализированного эндометрия (или слизистой оболочки матки), который формируется при подготовке к беременности. Децидуальная оболочка состоит из нескольких частей:
- Decidua basalis — образует часть плаценты;
- Decidua capsularis — покрывает зародыш;
- Париетальная децидуальная оболочка — остальная часть децидуальной ткани.
Также на материнской поверхности плаценты видны слегка приподнятые области, называемые долями или семядолями (приблизительно от 10 до 40), которые разделены бороздками или бороздами. Внутри плаценты борозды соответствуют плацентарным перегородкам. Каждая доля, видимая на материнской поверхности, соответствует положению ворсинчатых деревьев, отходящих от хорионической пластинки.
Внутри плаценты борозды соответствуют плацентарным перегородкам. Каждая доля, видимая на материнской поверхности, соответствует положению ворсинчатых деревьев, отходящих от хорионической пластинки.
Функции
Плацента – высокоспециализированный орган, играющий важнейшую роль во время беременности. Он отвечает за обеспечение плода питанием и кислородом, а также за удаление отходов и углекислого газа. Он также отвечает за создание разделения между кровообращением матери и плода (известный как плацентарный барьер ). Кроме того, плацента защищает плод от инфекций и других заболеваний матери, а также способствует развитию иммунной системы плода. Кроме того, этот орган имеет эндокринная функция , так как он выделяет гормоны (такие как хорионический гонадотропин человека), которые влияют на течение беременности, обмен веществ, рост плода и роды.
Клинические примечания
Анатомические вариации
Часто встречаются варианты морфологии плаценты, например, в случае двудольной плаценты , где этот орган разделен на две доли почти одинакового размера. По оценкам, частота этой специфической вариации составляет до ~ 4% беременностей. Это может быть связано с некоторыми осложнениями, такими как кровотечение в первом триместре.
По оценкам, частота этой специфической вариации составляет до ~ 4% беременностей. Это может быть связано с некоторыми осложнениями, такими как кровотечение в первом триместре.
Плацентарные нарушения
Помимо аномалий развития, упомянутых выше, плацента также может быть затронута рядом заболеваний. Примером этих нарушений является состояние, известное как предлежание плаценты , которое представляет собой имплантацию плаценты над зевом шейки матки. Это состояние обычно проявляется безболезненными вагинальными кровотечениями в третьем триместре. В этих случаях мать и плод нуждаются в тщательном наблюдении, и родоразрешение часто осуществляется путем кесарева сечения.
Источники
Весь контент, публикуемый на Kenhub, проверяется экспертами в области медицины и анатомии. Информация, которую мы предоставляем, основана на научной литературе и рецензируемых исследованиях. Kenhub не дает медицинских консультаций. Вы можете узнать больше о наших стандартах создания и проверки контента, прочитав наши рекомендации по качеству контента.
Kenhub не дает медицинских консультаций. Вы можете узнать больше о наших стандартах создания и проверки контента, прочитав наши рекомендации по качеству контента.
Huppertz B. Анатомия нормальной плаценты. Джей Клин Патол. 2008 Декабрь; 61 (12): 1296-302. doi: 10.1136/jcp.2008.055277. Epub 2008, 28 августа. PMID: 18755720
Капила В., Чаудри К. Физиология, плацента. [Обновлено 26 июля 2021 г.]. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2022 янв. Доступно по адресу: https://www.ncbi.nlm.nih.gov/books/NBK538332/
Херрик Э.Дж., Бордони Б. Эмбриология, плацента. [Обновлено 8 мая 2021 г.]. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2022 янв. Доступно по адресу: https://www.ncbi.nlm.nih.gov/books/NBK551634/
Fadl S, Moshiri M, Fligner C, Katz D, Dighe M. Визуализация плаценты: нормальный вид с обзором патологических данных.
