Как отличить COVID-19, ОРВИ и грипп?
Рост заболеваемости коронавирусной инфекцией с наступлением осени связывают с возвращением людей на работу и учебу, а также завершением сезона отпусков. Сейчас респираторные вирусные инфекции стали распространяться активнее.
По данным Роспотребнадзора, параллельно с ростом заболеваемости COVID-19 среди взрослого населения и детей от семи до 14 лет отмечается превышение недельных порогов заболеваемости ОРВИ. Специалисты дают рекомендации, как отличить эти инфекции и грипп друг от друга.
«Для гриппа характерна очень высокая температура – 39–40 градусов – и кашель с дискомфортом за грудиной. Есть риновирусы — льется из носа, пониженная температура, чихает человек. Есть аденовирусы — клиника ангины, боли в горле, отекание лимфоузлов. Для коронавирусов в принципе характеристика идет в виде температуры в коридоре 37–38, кашель, першение в горле и явление катарального синусита со снижением обоняния.
По словам терапевта центра семейной медицины Варвары Веретюк, временная утрата обоняния случается лишь в трети случаев. Для коронавирусной инфекции обычно не характерны обильные выделения из носа, хотя заложенность присутствует. Также она подчеркнула, что для COVID-19 не характерен кашель с жужжанием и свистами, который чаще бывает при ОРВИ.
«Можно выделить те симптомы, которые помогут заподозрить именно COVID-19: самый патогномоничный симптом — потеря обоняния и частично вкуса, длительный и навязчивый кашель, появление одышки, разнообразная сыпь, появляющаяся практически одновременно с респираторными симптомами. Кроме того, могут быть выраженные симптомы интоксикации, не проходящие более двух-трёх дней, боли в мышцах, суставах», — сказал инфекционист Андрей Поздняков.
Терапевт Иван Скороходов среди тревожных симптомов называет долго не проходящую температуру.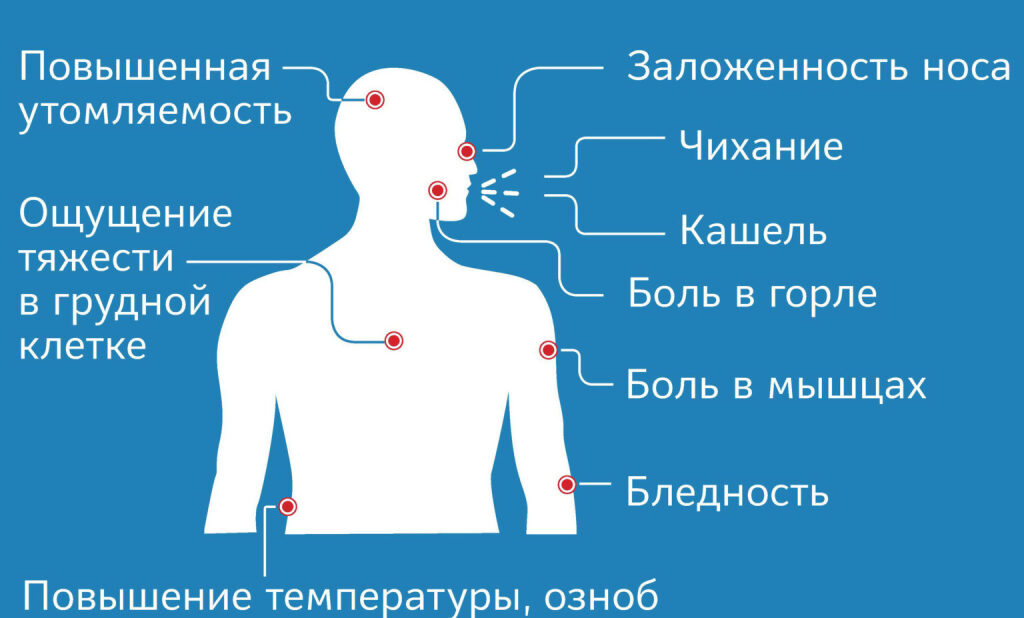 По его словам, большинство вирусных инфекций «держит» температуру максимум от трех до пяти дней. Для COVID-19 может быть характерна повышенная температура до недели. Но ориентироваться только на нее, отсутствие обоняния или кашель не нужно.
По его словам, большинство вирусных инфекций «держит» температуру максимум от трех до пяти дней. Для COVID-19 может быть характерна повышенная температура до недели. Но ориентироваться только на нее, отсутствие обоняния или кашель не нужно.
«Тут всё зависит от того, на каком уровне произошло поражение дыхательных путей. Если на уровне гортани — кашель будет грубый, лающий, будет боль в горле. Если это трахея — кашель будет с дискомфортом за грудиной, скудная мокрота, люди говорят, что болит в груди. Есть бронхитный кашель — с обильной мокротой, с хрипами при дыхании. Но кто вызвал эти ларингит, трахеит, бронхит: грипп или ковид? Сказать сложно. Поэтому только набор признаков может указывать на наличие вируса, а если уж мы хотим получить четкий ответ — надо сдавать ПЦР», — пояснил он.
Знать основные симптомы заболеваний необходимо, но в то же время специалисты не рекомендуют заниматься самодиагностикой. При любом недомогании стоит обращаться к врачу. Далее он назначит дополнительные исследования: при подозрении на коронавирус – ПЦР-тесты, которые могут быть дополнены исследованием крови на ранние антитела и компьютерной томографией легких.
Прочитано 635800 раз
Наверх
Лечение сухого кашля при температуре
Опубликовано: 28 декабря 2021
Содержание статьи
В чём особенность сухого кашля?
Многие знают, что в начале заболевания кашель, как правило, сухой, а потом он становится влажным. Но почему так происходит?
Когда возбудитель заболевания попадает в дыхательные пути, он проникает в клетки эпителия и размножается там. Это вызывает повреждение слизистой оболочки, в которой находятся рефлексогенные зоны. При раздражении этих зон в кашлевой центр головного мозга поступает сигнал. Получается, что сухой кашель — рефлекторный ответ.
При длительном раздражении слизистых оболочек бронхиального дерева железы, образующие слизь, увеличиваются и производят свой секрет в повышенном объёме. Так появляется мокрота, а кашель становится влажным.
Сухой кашель у ребёнка с температурой: причины
Причин у сухого кашля может быть очень много. Но если есть повышение температуры, это указывает на инфекционную природу заболевания. Возникновение сухого кашля провоцируют различные ОРЗ, коклюш, туберкулёз, бактериальные осложнения ОРВИ и другие инфекции.
Но если есть повышение температуры, это указывает на инфекционную природу заболевания. Возникновение сухого кашля провоцируют различные ОРЗ, коклюш, туберкулёз, бактериальные осложнения ОРВИ и другие инфекции.
В каких случаях при сухом кашле температура не поднимается? Бронхиальная астма аллергической природы, которой боятся многие родители, не сопровождается повышением температуры. То же можно сказать и про инородное тело в дыхательных путях.
Сухой кашель с температурой: диагностика
Прежде всего необходимо определить, что же всё-таки спровоцировало появление кашля. Правильно поставленный диагноз позволяет не только получить нужное лечение, но и избежать возможных осложнений.
- Указать на вирусную или бактериальную природу возбудителя может
- Золотым стандартом диагностики считается рентгенография органов грудной клетки.
 На рентгенограмме можно увидеть изменения лёгочной ткани и бронхиального дерева или же их отсутствие, что позволит точно поставить диагноз.
На рентгенограмме можно увидеть изменения лёгочной ткани и бронхиального дерева или же их отсутствие, что позволит точно поставить диагноз. - Также есть и другие методы диагностики, которые врач может использовать при необходимости.
Сухой кашель у ребёнка: лечение
Самолечение не приветствуется. Ставить диагноз и назначать лечение должен врач. Если сухой кашель вызван ОРВИ, при назначении терапии врачи обычно придерживаются следующих принципов.
Принципы лечения ОРВИ:
- Этиотропная терапия
- Обильное питьё
- Увлажнение слизистых оболочек
- Использование жаропонижающих средств при необходимости
Этиотропная терапия
Что это вообще такое? Этиотропным называют лечение, направленное на устранение возбудителя заболевания.
В случае вирусной респираторной инфекции применяют противовирусные и иммуномодулирующие средства. Такие препараты способны либо напрямую, либо опосредованно воздействовать на вирус, препятствуя развитию инфекционного процесса в организме.
Педиатры часто назначают детям Деринат, в состав которого входит дезоксирибонуклеат натрия. Данное средство способно одновременно бороться с вирусами, естественным образом активировать иммунную защиту, а также укреплять и восстанавливать слизистые оболочки носоглотки, являющиеся первым и важнейшим барьером на пути воздушно-капельной инфекции в организм.
Если слизистая пересушена и ослаблена, многочисленные вирусы, оседающие на ней при дыхании, с лёгкостью разрушают защитный барьер и заражают ребёнка. В процессе развития ОРВИ в «открытые ворота» организма могут хлынуть различные бактерии, приводя к неприятным и зачастую опасным осложнениям простуды.
Благодаря заживляющему действию Дерината на слизистую, его приём помогает избежать развития осложнений. Препарат разрешён к применению с рождения. Перед использованием проконсультируйтесь с врачом. Подробнее о препарате и о его свойствах читайте на нашем сайте.
Обильное питьё и увлажнение слизистых оболочек
Когда температура у ребёнка повышена, происходит избыточная потеря жидкости с потом и дыханием. Кроме того, размножение вируса в организме сопровождается интоксикацией. Обильное питьё помогает выводить токсины и восполнять потери.
Кроме того, размножение вируса в организме сопровождается интоксикацией. Обильное питьё помогает выводить токсины и восполнять потери.
К увлажнению слизистых оболочек относят использование солевых растворов для орошения носовой полости и ингаляции.
- Солевой раствор можно сделать самостоятельно при соблюдении нужного соотношения воды и соли. Однако аптечные препараты в этом плане удобнее и безопаснее, особенно если речь идёт о детях раннего возраста.
- Ингаляции при сухом кашле у детей рекомендуется проводить с физиологическим раствором. Оседая на слизистой оболочке дыхательных путей, капли физраствора прекрасно увлажняют её и предотвращают пересыхание.
Какая цель увлажнения при сухом кашле? Перевести его во влажную форму. С мокротой из бронхиального дерева выводятся и возбудители, и другие раздражающие факторы. Кроме того, выделяемая слизь способствует заживлению повреждённого эпителия.
Обильное питьё и увлажнение слизистых оболочек способствует адекватному образованию слизи и предотвращает её загустевание с переходом в непродуктивный кашель, когда ребёнок не может нормально откашляться.
Жаропонижающие средства
Знаете ли вы, что повышение температуры тела до 38,5 градусов провоцирует образование естественных интерферонов в организме? А их действие, в свою очередь, направлено на устранение вируса. Поэтому не нужно сразу использовать жаропонижающее, если температура начинает расти. Наблюдайте.
Если ребёнок сохраняет свою активность и чувствует себя относительно хорошо, давайте ему больше пить и периодически измеряйте температуру.
Когда есть необходимость в использовании антипиретика?
- Если температура неуклонно растёт.
- Если ребёнок становится вялым, апатичным и чувствует себя при этом плохо.
- При сохранении высоких цифр (38,5-39 градусов) ближе к ночи.
- Если повышении температуры провоцирует появление судорог.
Лекарственные средства при сухом кашле
Педиатры не советуют самостоятельно подбирать средства от кашля, потому что ошибка в выборе препарата может ухудшить симптоматику заболевания у ребёнка.
- Если кашель вынужденный и мучительный, ребёнку назначаются противокашлевые препараты (Омнитус, Синекод). Но когда он становится продуктивным, необходимо заменить противокашлевое средство на отхаркивающее (Бронхипрет, Солодка, Девясил, Амбробене).
- Когда есть риск стеноза гортани, врач назначает ингаляции с препаратами, обладающими бронхорасширяющим и противовоспалительным действием (Беродуал, Пульмикорт).
- Чтобы ускорить восстановление поврежденного эпителия, можно использовать средства с репаративным действием. Например, Деринат. Он способствует заживлению повреждений слизистой оболочки.
Профилактика ОРВИ у детей
Дети раннего возраста, к сожалению, болеют чаще, чем нам хотелось бы. Тяжело в очередной раз слышать, как ребёнок надрывно кашляет. Можно ли сделать что-то, чтобы таких случаев стало меньше?
Создание оптимальных условий
Если вы думаете, что для того, чтобы ребёнок не болел, вам нужно закрыть все окна и включить обогреватель, вы ошибаетесь.
Температура и влажность. Да, эти два параметра тоже играют большую роль в профилактике дальнейших вероятных случаев болезни. Если воздух сухой и тёплый, слизистые оболочки дыхательных путей пересыхают. К чему это приводит?
Слизистые оболочки дыхательных путей – это защитный барьер. Но если слизи нет, вирус попадает непосредственно на эпителий. Более того, в пересушенной слизистой могут образовываться микротрещинки, что повышает риск развития воспалительного процесса.
- Оптимальная влажность в помещении – 50-70%
- Температура, рекомендуемая педиатрами, — 18-20 градусов
Помните также о том, что ребёнок должен полноценно питаться, соблюдать двигательный режим, а также режим дня и сна. Кроме этого, важную роль играет отсутствие стресса. Некоторые дети начинают чаще болеть, когда атмосфера в доме далека от доброжелательной.
Поддержка иммунной системы
Даже если вы создадите идеальные условия и будете соблюдать все принципы здорового образа жизни, ребёнок всё равно будет болеть. Его иммунная система всё ещё совершенствуется, и это нормально. Но её можно поддержать с помощью проверенных лекарственных средств: таких, как Деринат.
- Капли
- Спрей
- Флакон
Полезные статьи:
Как лечить детей
Лечение детей народными средствами
О заболеваниях:
Грипп
ОРЗ/ОРВИ
Кашель
Насморк
Профилактика заболеваний
Чем кормить
Чем поить
О препаратах
Как развлечь
Советы
Здоровье взрослых
Лечение кашля, простуды, болей в горле и лихорадки
Общие рекомендации при инфекциях верхних дыхательных путей
Мытье рук водой с мылом в течение не менее 15-30 секунд, покрывая все поверхности рук и пальцев, хорошо прополаскивая и тщательно высушивая это лучший способ избежать распространения инфекции. Если руки не имеют видимых загрязнений, можно использовать спиртосодержащий антисептик для рук. Обязательно покрывайте все поверхности рук и пальцев, пока руки не высохнут. Часто мойте руки.
Если руки не имеют видимых загрязнений, можно использовать спиртосодержащий антисептик для рук. Обязательно покрывайте все поверхности рук и пальцев, пока руки не высохнут. Часто мойте руки.
Предотвратить распространение вируса. Постарайтесь не чихать и не кашлять рядом с другими людьми. Используйте бумажные салфетки, чтобы уменьшить количество носовых выделений. Старайтесь максимально избегать прикосновений к глазам, рту и носу.
Симптоматическое лечение является основой лечения инфекций верхних дыхательных путей. Правильно используйте лекарства. Читайте этикетки лекарств и внимательно следуйте указаниям.
Избегайте использования комбинированных продуктов для лечения симптомов. Лечите симптомы индивидуально и не принимайте продукты, содержащие лекарства от симптомов, которых у вас нет. Комбинированные продукты могут вызывать ненужные побочные эффекты.
Антигистаминные препараты могут быть бесполезными и иметь побочные эффекты, такие как сонливость. Значение антигистаминных препаратов при лечении инфекций верхних дыхательных путей остается спорным. Антигистаминные препараты присутствуют во многих комбинированных продуктах от кашля и простуды.
Значение антигистаминных препаратов при лечении инфекций верхних дыхательных путей остается спорным. Антигистаминные препараты присутствуют во многих комбинированных продуктах от кашля и простуды.
Избегайте употребления алкоголя и рекреационных наркотиков. Они снижают сопротивляемость организма инфекциям.
Остальные. Отдых в течение дня или двух по 8–10 часов в день повышает вашу способность бороться с инфекцией и предотвращать осложнения.
Антибиотики не помогают при простуде. URI вызваны вирусами. Антибиотики борются с бактериями, а не с вирусами. Ненужные антибиотики могут привести к устойчивым к антибиотикам бактериям (часто требующим лечения в больнице), аллергическим реакциям и/или побочным эффектам (например, тошноте, рвоте, диарее).
Симптомы и советы по лечению:
Заложенность носа и/или выделения из носа
Используйте назальные деконгестанты (оксиметазолин, например, Afrin®) или пероральные деконгестанты (псевдоэфедрин, например, Sudafed®) для сокращения носовых ходов; используйте назальные деконгестанты в течение 3 дней или менее, чтобы предотвратить рецидив заложенности носа. Не курите и избегайте пассивного курения. Пейте много жидкости, особенно воды. Пейте горячие жидкости и ешьте горячий суп, чтобы ослабить заложенность носа. Используйте солевой спрей для сухих носовых ходов. Обратите внимание, что пероральные деконгестанты должны быть выписаны.
Не курите и избегайте пассивного курения. Пейте много жидкости, особенно воды. Пейте горячие жидкости и ешьте горячий суп, чтобы ослабить заложенность носа. Используйте солевой спрей для сухих носовых ходов. Обратите внимание, что пероральные деконгестанты должны быть выписаны.
Обратитесь за медицинской помощью, если у вас есть симптомы, которые не улучшаются через 10 дней, симптомы ухудшаются через 5-7 дней, лихорадка выше 100,4°F или 38°C, головная боль, которая не проходит, или сыпь.
Кашель
Используйте отхаркивающие средства (гвайфенезин, такие как Робитуссин® или Муцинекс®) для разжижения и разрыхления слизистой при влажном кашле; используйте средства от кашля (декстрометорфан, такие как Delsym® или Robitussin DM®) при сухом отрывистом кашле. Пейте много воды, чтобы размягчить слизистую. Используйте леденцы, такие как Halls® или мед, чтобы успокоить кашель. Не курите и избегайте пассивного курения.
Обратитесь за медицинской помощью, если у вас кашель, который длится более 2 недель, кашель, сопровождающийся одышкой, хрипами, затрудненным дыханием или болью в груди, лихорадка выше 100,4°F или 38°C, или сыпь.
Боль в горле
Пейте много жидкости и/или используйте леденцы, чтобы поддерживать влажность горла. Используйте теплые солевые полоскания каждые 3-4 часа (1 чайная ложка соли на 8 унций теплой воды). Используйте таблетки для рассасывания (такие как Cepastat®), полоскания или спреи, содержащие антисептики (такие как Chloraseptic®) и местные анестетики каждые 3-4 часа от боли. Не курите/избегайте пассивного курения. Примите пероральное обезболивающее (см. информацию ниже).
Обратитесь за медицинской помощью, если у вас быстрое начало боли в горле (например, ночью), сильная боль в горле, боль в горле без других симптомов, увеличение и болезненность шейных желез, лихорадка выше 100,4°F или 38°C , сыпь или затрудненное дыхание.
Лихорадка
Пейте много жидкости, чтобы предотвратить обезвоживание, даже если вы не чувствуете жажды. Примите пероральное обезболивающее / жаропонижающее.
Обратитесь за медицинской помощью, если у вас температура выше 100,4°F или 38°C, лихорадка не поддается жаропонижающим средствам, лихорадка сохраняется более двух-трех дней или появляется сыпь.
Боли в теле/усталость
Много отдыхайте — спите не менее 8–10 часов с перерывами на отдых в течение дня. Примите пероральное обезболивающее.
Обратитесь за медицинской помощью, если у вас постоянная усталость в течение более 8-10 дней или сыпь.
Боль в ухе
Примите обезболивающее.
При появлении боли в ухе обратитесь к врачу.
Пероральные обезболивающие/лихорадочные средства
Ацетаминофен (Тайленол®) – от боли/лихорадки. Выпускается в таблетках по 325 или 500 мг. Можно принимать по 650-1000 мг 3 раза в день. Не превышайте дозу 4000 мг/24 часа. Некоторые безрецептурные препараты от простуды и гриппа содержат ацетаминофен.
Ибупрофен (Advil®) — от боли/лихорадки/воспаления. Выпускается в таблетках по 200 мг. Можно принимать по 400-600 мг 3 раза в день во время еды. Не превышайте 2400 мг/24 часа.
Напроксен натрия (Aleve®) — от боли/лихорадки/воспаления. Выпускается в таблетках по 220 мг. Можно принимать по 220–440 мг два раза в день во время еды.
Позвоните в Campus Health по телефону 919.966.2281, если у вас есть какие-либо вопросы, опасения или вы хотите записаться на прием.
*Все бренды, перечисленные на этой веб-странице, можно приобрести в магазине Healthy Heels Shoppe на первом этаже Campus Health и в аптеке Student Stores на верхнем этаже студенческих магазинов.URI-2021Скачать
Рак легких — Болезни и состояния
Лечение рака легких проводится группой специалистов, которые будут работать вместе, чтобы обеспечить наилучшее лечение.
В эту команду входят все специалисты, необходимые для постановки правильного диагноза, определения стадии рака и планирования наилучшего лечения. Если вы хотите узнать больше, спросите об этом своего специалиста.
Тип лечения рака легких, которое вы получите, зависит от нескольких факторов, в том числе:
- тип рака легкого, который у вас есть (немелкоклеточный или мелкоклеточный рак)
- размер и положение рака
- насколько запущен ваш рак (стадия)
- общее состояние здоровья
Решить, какое лечение лучше для вас, может быть непросто. Ваша онкологическая команда даст рекомендации, но окончательное решение будет за вами.
Ваша онкологическая команда даст рекомендации, но окончательное решение будет за вами.
Основные варианты лечения включают хирургическое вмешательство, лучевую терапию и химиотерапию. В зависимости от вашего типа рака и степени его распространенности, вы можете получить комбинацию этих методов лечения.
Ваш план лечения
Ваш план лечения зависит от того, страдаете ли вы немелкоклеточным или мелкоклеточным раком легкого.
Немелкоклеточный рак легкого
Если у вас немелкоклеточный рак легкого, ограниченный одним легким, и у вас хорошее общее состояние здоровья, вам, вероятно, будет сделана операция по удалению раковых клеток. За этим может последовать курс химиотерапии для уничтожения любых раковых клеток, которые могли остаться в организме.
Если рак не распространился слишком далеко, но операция невозможна (например, если ваше общее состояние здоровья предполагает повышенный риск развития осложнений), обычно рекомендуется лучевая терапия для уничтожения раковых клеток. В некоторых случаях это может сочетаться с химиотерапией (известной как химиолучевая терапия).
В некоторых случаях это может сочетаться с химиотерапией (известной как химиолучевая терапия).
Если рак распространился слишком далеко, чтобы хирургическое вмешательство или лучевая терапия были эффективными, обычно рекомендуется химиотерапия. Если рак снова начинает расти после первоначального химиотерапевтического лечения, может быть рекомендован еще один курс лечения.
В некоторых случаях лечение, называемое биологической или таргетной терапией, может быть рекомендовано в качестве альтернативы химиотерапии или после химиотерапии. Биологическая терапия — это лекарства, которые могут контролировать или останавливать рост раковых клеток.
Мелкоклеточный рак легкого
Мелкоклеточный рак легкого обычно лечат химиотерапией, либо отдельно, либо в сочетании с лучевой терапией. Это может помочь продлить жизнь и облегчить симптомы.
Хирургия обычно не используется для лечения этого типа рака легких. Это связано с тем, что к моменту постановки диагноза рак часто уже распространился на другие части тела. Однако, если рак обнаружен очень рано, может быть использовано хирургическое вмешательство. В этих случаях химиотерапия или лучевая терапия могут быть назначены после операции, чтобы снизить риск рецидива рака.
Однако, если рак обнаружен очень рано, может быть использовано хирургическое вмешательство. В этих случаях химиотерапия или лучевая терапия могут быть назначены после операции, чтобы снизить риск рецидива рака.
Хирургия
Существует 3 вида операции по поводу рака легкого:
- лобэктомия — удаление одной или нескольких крупных частей легкого (называемых долями). 1 легкое
- пневмонэктомия – при которой удаляется все легкое – используется, когда рак локализуется в середине легкого или распространяется по всему легкому
- клиновидная резекция или сегментэктомия — когда удаляется небольшой кусочек легкого (эта процедура подходит только для небольшого числа пациентов, поскольку она используется только в том случае, если ваши врачи считают, что ваш рак небольшой и ограничен одной областью легкого — обычно это очень ранняя стадия немелкоклеточного рака легкого)
Людей, естественно, беспокоит, что они не смогут дышать, если часть или все легкое будет удалено, но с одним легким можно нормально дышать. Однако если перед операцией у вас возникли проблемы с дыханием, такие как одышка, вполне вероятно, что эти симптомы сохранятся и после операции.
Однако если перед операцией у вас возникли проблемы с дыханием, такие как одышка, вполне вероятно, что эти симптомы сохранятся и после операции.
Обследования перед операцией
Перед операцией вам необходимо пройти ряд обследований, чтобы проверить общее состояние здоровья и функцию легких. Среди них могут быть:
- электрокардиограмма (ЭКГ) — электроды используются для контроля электрической активности сердца
- спирометрия – вы будете дышать в аппарат, называемый спирометром, который измеряет, сколько воздуха могут вдохнуть и выдохнуть ваши легкие
Как это делается
Операция обычно проводится путем разреза (разреза) на груди или боку и удаления части или всего пораженного легкого. Близлежащие лимфатические узлы также могут быть удалены, если предполагается, что рак мог распространиться на них.
В некоторых случаях может быть подходящей альтернатива этому подходу, называемая видеоторакоскопической хирургией (VATS). VATS — это тип хирургии замочной скважины, при которой в груди делаются небольшие надрезы. В один из разрезов вставляется небольшая оптоволоконная камера, поэтому хирург может видеть изображения внутренней части грудной клетки на мониторе.
VATS — это тип хирургии замочной скважины, при которой в груди делаются небольшие надрезы. В один из разрезов вставляется небольшая оптоволоконная камера, поэтому хирург может видеть изображения внутренней части грудной клетки на мониторе.
После операции
Вероятно, вы сможете вернуться домой через 5–10 дней после операции. Однако полное восстановление после операции на легком может занять много недель.
После операции вам будет рекомендовано как можно скорее начать двигаться. Даже если вам придется оставаться в постели, вам нужно будет продолжать делать регулярные движения ногами, чтобы улучшить кровообращение и предотвратить образование тромбов. Физиотерапевт покажет вам дыхательные упражнения, которые помогут предотвратить осложнения.
Когда вы вернетесь домой, вам нужно будет немного поупражняться, чтобы набраться сил и физической формы. Ходьба и плавание являются хорошими формами физических упражнений, которые подходят большинству людей после лечения рака легких. Поговорите со своей командой по уходу о том, какие виды упражнений вам подходят.
Поговорите со своей командой по уходу о том, какие виды упражнений вам подходят.
Осложнения
Как и любая операция, операция на легких сопряжена с риском осложнений. По оценкам, они возникают в 1 из 5 случаев. Эти осложнения обычно можно лечить с помощью лекарств или дополнительной операции, что может означать, что вам придется оставаться в больнице дольше.
Осложнения операции на легких могут включать:
- воспаление или инфекцию легких (пневмонию)
- чрезмерное кровотечение
- сгусток крови в ноге (тромбоз глубоких вен), который потенциально может попасть в легкое (легочная эмболия)
Лучевая терапия
Лучевая терапия — это вид лечения, при котором используются импульсы излучения для уничтожения раковых клеток. Существует несколько способов его использования для лечения людей с раком легких.
Интенсивный курс лучевой терапии, известный как радикальная лучевая терапия, может быть использован для лечения немелкоклеточного рака легкого, если состояние здоровья человека недостаточно для операции. При очень маленьких опухолях вместо хирургического вмешательства можно использовать особый тип лучевой терапии, называемый стереотаксической лучевой терапией.
При очень маленьких опухолях вместо хирургического вмешательства можно использовать особый тип лучевой терапии, называемый стереотаксической лучевой терапией.
Лучевую терапию также можно использовать для контроля симптомов и замедления распространения рака, когда излечение невозможно (это называется паллиативной лучевой терапией).
Тип лучевой терапии, известный как профилактическое облучение черепа (ЧКВ), также иногда используется при лечении мелкоклеточного рака легкого. ЧКВ включает в себя лечение всего мозга низкой дозой радиации. Он используется в качестве профилактической меры, поскольку существует риск распространения мелкоклеточного рака легкого на головной мозг.
Ниже описаны 3 основных способа лучевой терапии:
- обычная дистанционная лучевая терапия – аппарат используется для направления лучей излучения на пораженные участки тела
- стереотаксическая лучевая терапия – более точный тип дистанционной лучевой терапии, при котором несколько пучков высокой энергии используются для доставки более высокой дозы облучения к опухоли, при этом максимально щадя окружающие здоровые ткани
- внутренняя лучевая терапия — катетер (тонкая трубка) вводится в легкое — небольшой кусочек радиоактивного материала помещается внутрь катетера и прикладывается к месту опухоли, а через несколько минут его удаляют
При раке легкого наружная лучевая терапия используется чаще, чем внутренняя лучевая терапия, особенно если считается, что излечение возможно. Стереотаксическая лучевая терапия может использоваться для лечения очень маленьких опухолей, поскольку в этих обстоятельствах она более эффективна, чем стандартная лучевая терапия.
Стереотаксическая лучевая терапия может использоваться для лечения очень маленьких опухолей, поскольку в этих обстоятельствах она более эффективна, чем стандартная лучевая терапия.
Внутренняя лучевая терапия, как правило, используется только в качестве паллиативного лечения, когда рак блокирует или частично блокирует дыхательные пути.
Курсы лечения
Курс лучевой терапии можно планировать несколькими способами.
Радикальная лучевая терапия обычно проводится 5 дней в неделю с перерывом на выходные. Каждый сеанс лучевой терапии длится от 10 до 15 минут, а курс обычно длится от 4 до 7 недель.
Непрерывная ускоренная гиперфракционная лучевая терапия (CHART) — это альтернативный метод проведения радикальной лучевой терапии. CHART дают 3 раза в день 12 дней подряд.
Для стереотаксической лучевой терапии требуется меньше сеансов лечения, поскольку при каждом сеансе доставляется более высокая доза облучения. Людям, проходящим обычную радикальную лучевую терапию, вероятно, потребуется от 20 до 32 сеансов лечения, тогда как для стереотаксической лучевой терапии обычно требуется всего от 3 до 10 сеансов.
Паллиативная лучевая терапия обычно требует от 1 до 5 сеансов для контроля ваших симптомов.
Побочные эффекты
Побочные эффекты лучевой терапии грудной клетки включают:
- боль в груди
- усталость
- непрекращающийся кашель, который может сопровождаться выделением кровянистой мокроты (это нормально и не о чем беспокоиться)
- трудности с глотанием (дисфагия)
- покраснение и болезненность кожи, которая выглядит и ощущается как солнечный ожог
- выпадение волос на груди
Побочные эффекты должны пройти после завершения курса лучевой терапии.
Химиотерапия
Химиотерапия использует сильнодействующие противораковые препараты для лечения рака. Существует несколько различных способов химиотерапии для лечения рака легких. Например, это может быть:
- , введенный перед операцией, чтобы уменьшить опухоль, что может увеличить шансы на успешную операцию (обычно это делается только в рамках клинического исследования)
- вводят после операции для предотвращения рецидива рака
- используется для облегчения симптомов и замедления распространения рака, когда излечение невозможно
- в сочетании с лучевой терапией
Химиотерапевтическое лечение обычно проводят циклами. Цикл включает в себя прием химиотерапевтических препаратов в течение нескольких дней, а затем перерыв на несколько недель, чтобы дать организму оправиться от последствий лечения.
Цикл включает в себя прием химиотерапевтических препаратов в течение нескольких дней, а затем перерыв на несколько недель, чтобы дать организму оправиться от последствий лечения.
Количество необходимых вам циклов химиотерапии будет зависеть от типа и степени вашего рака легких. Большинству людей требуется от четырех до шести курсов лечения продолжительностью от 3 до 6 месяцев.
Химиотерапия рака легких включает прием комбинации различных лекарств. Лекарства обычно вводят через капельницу в вену (внутривенно) или через трубку, соединенную с одним из кровеносных сосудов в грудной клетке. Некоторым людям вместо этого могут давать капсулы или таблетки.
Побочные эффекты
Побочные эффекты химиотерапии могут включать:
- утомляемость
- тошнота
- рвота
- язвы во рту
- выпадение волос
Эти побочные эффекты должны постепенно пройти после окончания лечения, или вы сможете принимать другие лекарства, чтобы улучшить самочувствие во время химиотерапии.
Химиотерапия также может ослабить вашу иммунную систему, делая вас более уязвимыми для инфекции. Как можно скорее сообщите своему лечащему врачу или врачу общей практики, если у вас есть возможные признаки инфекции, такие как высокая температура (лихорадка) 38 ° C (100,4 F) или выше, или вы внезапно почувствовали себя плохо.
Другие методы лечения
Наряду с хирургией, лучевой терапией и химиотерапией существует ряд других методов лечения, которые иногда используются для лечения рака легких.
Биологическая терапия
Биологическая терапия – это новые лекарства. Иногда их рекомендуют в качестве альтернативы химиотерапии при немелкоклеточном раке, который распространился слишком далеко, чтобы хирургическое вмешательство или лучевая терапия были эффективными.
Примеры биологической терапии включают эрлотиниб и гефитиниб. Их также называют ингибиторами фактора роста, поскольку они действуют, нарушая рост раковых клеток.
Биологическая терапия подходит только для людей, у которых есть определенные белки в раковых клетках. Ваш врач может запросить анализы небольшого образца клеток, взятых из вашего легкого (биопсия), чтобы определить, подходят ли вам эти методы лечения.
Ваш врач может запросить анализы небольшого образца клеток, взятых из вашего легкого (биопсия), чтобы определить, подходят ли вам эти методы лечения.
Радиочастотная абляция
Радиочастотная абляция — это новый метод лечения немелкоклеточного рака легкого, диагностированного на ранней стадии.
Врач, проводящий лечение, использует компьютерный томограф (КТ) для направления иглы к месту опухоли. Игла будет вдавлена в опухоль, и через иглу будут отправлены радиоволны. Эти волны генерируют тепло, которое убивает раковые клетки.
Наиболее частым осложнением радиочастотной абляции является попадание воздушного кармана между внутренней и внешней оболочкой легких (пневмоторакс). Это можно лечить, поместив трубку в легкие для удаления захваченного воздуха.
Криотерапия
Криотерапия — это лечение, которое можно использовать, если рак начинает блокировать дыхательные пути. Это известно как эндобронхиальная обструкция и может вызывать такие симптомы, как:
- проблемы с дыханием
- кашель
- кашляет кровью
Криотерапия проводится так же, как и внутренняя лучевая терапия, за исключением того, что вместо радиоактивного источника к опухоли прикладывается устройство, известное как криозонд. Криозонд может генерировать очень низкие температуры, которые помогают уменьшить опухоль.
Криозонд может генерировать очень низкие температуры, которые помогают уменьшить опухоль.
Фотодинамическая терапия
Фотодинамическая терапия (ФДТ) — это лечение, которое можно использовать для лечения рака легких на ранней стадии, когда человек не может или не хочет делать операцию. Его также можно использовать для удаления опухоли, блокирующей дыхательные пути.
Фотодинамическая терапия проводится в 2 этапа. Во-первых, вам сделают инъекцию лекарства, которое сделает клетки вашего тела очень чувствительными к свету.
Следующий этап проводится через 24–72 часа. К месту опухоли будет подведена тонкая трубка, через которую будет проходить лазер. Раковые клетки, которые теперь более чувствительны к свету, будут уничтожены лазерным лучом.
Побочные эффекты фотодинамической терапии могут включать воспаление дыхательных путей и накопление жидкости в легких. Оба этих побочных эффекта могут вызывать симптомы одышки и боли в легких и горле. Однако эти симптомы должны постепенно пройти по мере восстановления легких после лечения.

 На рентгенограмме можно увидеть изменения лёгочной ткани и бронхиального дерева или же их отсутствие, что позволит точно поставить диагноз.
На рентгенограмме можно увидеть изменения лёгочной ткани и бронхиального дерева или же их отсутствие, что позволит точно поставить диагноз.