Хорионический гонадотропин человека у беременных
ХГЧ – гликопротеин с ММ 38 КДа, состоит из α- и β-субъединиц, нековалентно связанных между собой. α-субъединица идентична β-субъединицам тропных гормонов гипофиза – ЛГ, ФСГ и ТТГ, β-субъединица специфична для ХГЧ, именно она обладает специфичной для данного гормона активностью. В крови β-субъединицат присутствует как в составе димера, так и в свободном виде, поэтому в лабораторной диагностике в разных случаях используют определение общего содержания гормона в крови (общий β-ХГЧ) или его свободной субъединицы (свободный β-ХГЧ).
Концентрация ХГЧ у мужчин и небеременных женщин в норме низкая, определение концентрации гормона используют в лабораторной диагностике в качестве онкомаркера опухолей трофобластной ткани и герминативных клеток яичников и семенников, секретирующих ХГЧ (см. Онкомаркеры).
Уровень ХГЧ существенно увеличивается при беременности, его определение в большинстве случаев позволяет диагностировать беременность уже на 6–8 день после зачатия (концентрация -ХГЧ в моче возрастает на 1–2 дня позже).
Определение ХГЧ входит в состав скрининговых тестов во втором триместре беременности (АФП, свободный эстриол, ХГЧ, ингибин А) с целью выявления беременностей, имеющих повышенный риск фетальной патологии. Повышение ХГЧ может быть также при многоплодной беременности, одноплодной беременности в случае завышенной оценки срока гестации, триплоидии, внутриутробной гибели плода, водянки плода.
Показания к исследованию
У женщин:
- аменорея;
- ранняя диагностика беременности;
- динамическое наблюдение за течением беременности;
- подозрение на угрозу прерывания беременности и неразвивающуюся беременность;
- подозрение на эктопическую беременность;
- оценка полноты оперативного прерывания беременности;
- диагностика, контроль эффективности лечения трофобластических заболеваний (хорионэпителиома, пузырный занос).

Повышенные значения
- несоответствие реального и установленного срока беременности;
- пролонгированная беременность;
- многоплодная беременность;
- ранний токсикоз беременных, гестоз;
- сахарный диабет;
- хромосомная патология плода.
Пониженные значения
- несоответствие реального и установленного срока беременности;
- неразвивающаяся беременность;
- угроза прерывания беременности;
- хроническая плацентарная недостаточность;
- истинное перенашивание беременности;
- антенатальная гибель плода (во II – III триместрах).
Таблица ХГЧ по дням после ЭКО
Хорионический гонадотропин человека справедливо считается главным гормоном беременности. Он начинает синтезироваться в организме через несколько часов после зачатия, однако активный рост начинается после имплантации эмбриона.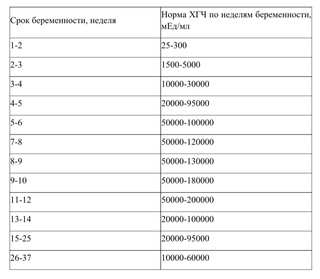 Спустя примерно 8-11 дней тест на беременность покажет положительный ХГЧ.
Спустя примерно 8-11 дней тест на беременность покажет положительный ХГЧ.
Динамика ХГЧ
Отслеживать динамику ХГЧ после проведенной процедуры ЭКО крайне важно:
- наличие/отсутствие этого гормона в крови позволяет определить, наступила беременность или нет;
- изменение уровня ХГЧ говорит о правильности развития беременности или о возможных проблемах.
Если вы у себя диагностируете явные признаки беременности, а ХГЧ растет плохо, — это повод забить тревогу и обратиться к врачу.
Нормы ХГЧ после ЭКО
Этот гормон вырабатывается организмом женщины только в случае наступления беременности. За счет быстрого роста, метод позволяет определить наступление беременности на ранних сроках (для сравнения, у небеременной женщины уровень ХГЧ составляет от 0 до 5 мМЕ/л, а даже самые чувствительные тест-полоски «стартуют» от 10 мМЕ/л). Чтобы не переживать, постоянно выискивая у себя различные

Нормы ХГЧ при беременности после ЭКО несколько отличаются от норм, принятых для естественного цикла. Различие это заключается в том, что женщинам делают подсадку трех- или пятидневных эмбрионов, интенсивность развития которых разнится. Поэтому имеет смысл привести таблицу ХГЧ по дням после ЭКО с указанием норм роста этого гормона для разных эмбрионов.
Таким образом, например, для пятидневок на 7 ДПП низкий ХГЧ будет 17 мМЕ/л, а высокий – 65мМЕ/л. Если после переноса уровень ХГЧ растет очень быстро, то нужно готовиться закупать детские вещи в двойном количестве, так как такое обычно бывает
Впрочем, приведенная таблица роста ХГЧ поможет рассчитать нормы при двойне – указанные там цифры по дням умножайте на два.
Понижение ХГЧ
Уровень гормона в крови должен постоянно повышаться, если беременность протекает нормально. Если динамика отрицательная – значит, беременность не наступила или прервалась.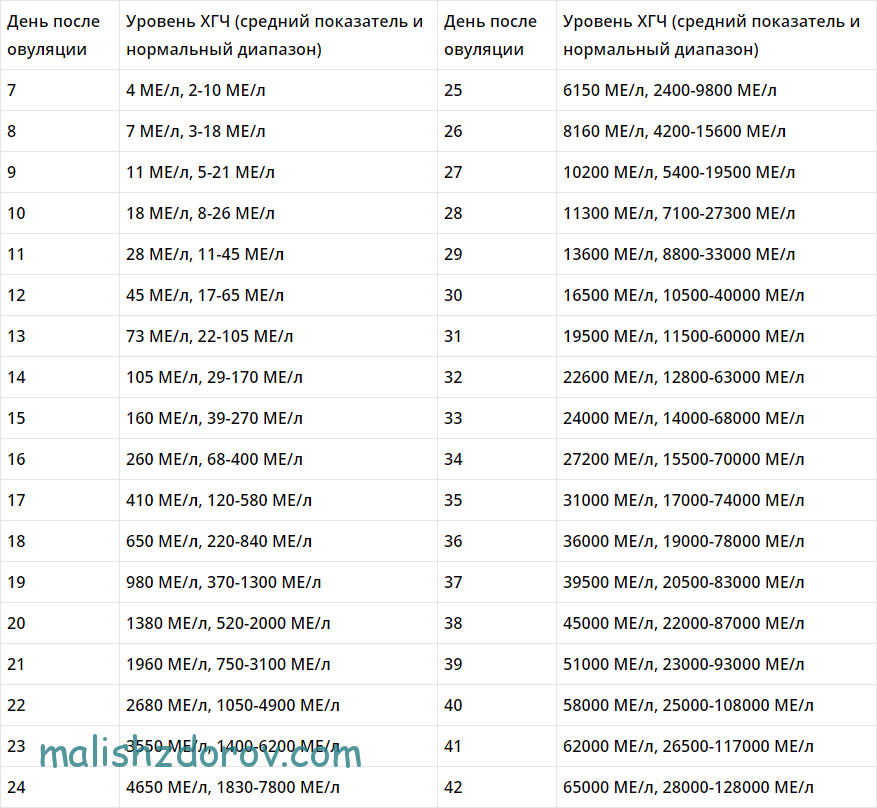 Еще одним показателем неудачной процедуры могут стать месячные после ЭКО до ХГЧ.
Еще одним показателем неудачной процедуры могут стать месячные после ЭКО до ХГЧ.
В случае, если симптомы после подсадки очень похожи на
Концентрация хгч при беременности по неделям хгч по неделям беременности хгч таблица
При беременности плохие анализы ХГЧ сигнализируют об опасных нарушениях. Узнайте, какова норма концентрации ХГЧ при беременности по неделям.
ХГЧ (хорионический гонадотропин человека) – гормон, синтезируемый плацентой беременной женщины. Благодаря ХГЧ, желтое тело, в норме существующее около 2 недель в течение цикла, у беременных не рассасывается и остается функционально активным, а также производит большое количество прогестерона – гормона, поддерживающего наступление и ход беременности.
ХГЧ состоит из двух субъединиц – альфа и бета. Для определения зачатия проводят анализ венозной крови на ХГЧ (содержание бета-субъединиц).
Кровь на ХГЧ исследуют у женщин с аменореей (отсутствием менструации), для диагностики беременности малых сроков. Если в крови повышенная концентрация ХГЧ, это сигнализирует о возможных опухолевых заболеваниях, ранних токсикозах и эндокринологических заболеваниях у матери. При беременности низкий ХГЧ или очень медленное нарастание могут говорить о патологии (внематочная, замершая беременность, угроза прерывания).
Через 12 дней после зачатия или на 3-5 день задержки месячных можно сдавать первый анализ крови на ХГЧ. Как правило, если результат больше 5 единиц, вы беременны. Но в этот период ХГЧ еще не достигает достаточной концентрации и назначают повторные анализы (2-3 раза до первого УЗИ).
Анализ крови на ХГЧ надо сдавать утром натощак. Если в другое время, то необходимо не есть в течение 4-6 часов.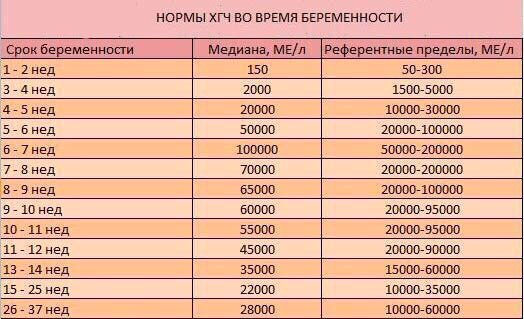 Накануне анализа исключите физические нагрузки. Обязательно сообщите медсестре, если принимаете гормональные препараты.
Накануне анализа исключите физические нагрузки. Обязательно сообщите медсестре, если принимаете гормональные препараты.
В каждой лаборатории приняты свои единицы измерения ХГЧ. Как пример, я привожу таблицу нормального уровня бета- ХГЧ в сыворотке крови по неделям беременности по данным ИНВИТРО (в таблице недели отсчитываются от дня зачатия):
Концентрация ХГЧ при беременности по неделям
Мужчины и небеременные женщины: 0 — 5
Беременные женщины: 1 — 2 недели беременности: 25 — 156
2 — 3 недели беременности: 101 — 4870
3 — 4 недели беременности: 1110 — 31500
4 — 5 недель беременности: 2560 — 82300
5 — 6 недель беременности: 23100 — 151000
6 — 7 недель беременности: 27300 — 233000
7 — 11 недель беременности: 20900 — 291000
11 — 16 недель беременности: 6140 — 103000
16 — 21 неделя беременности: 4720 — 80100
Страшен ли низкий уровень ХГЧ на ранних сроках беременности?
Период планирования беременности всегда очень мучительный и волнительный, так как точное подтверждение «диагноза» отсутствует. Для будущей мамочки регулярно проводится диагностика гормона хорионического гонадотропина человека (ХГЧ), чтобы определить состояние организма. Низкие показатели на очень ранних сроках могут символизировать развитие осложнений и патологий у ребенка или матери. В этой статье мы разберем какая общепринятая норма ХГЧ и при каком уровне действительно стоит паниковать.
Из-за чего низкие показатели ХГЧ
Следить за уровнем ХГЧ необходимо только в первом триместре, во втором и третьем он естественным образом будет снижаться. Если в первые три месяца беременности низкий уровень ХГЧ, необходимо незамедлительно обратится к врачу для подбора эффективных способов его корректировки в лучшую сторону. Согласно статистике 85% мамочек с такой проблемой родили здорового и активного малыша. Самое главное выполнять все рекомендации врача.
Самое главное выполнять все рекомендации врача.
К наиболее распространенным причинам низкого показателя гормона ХГЧ относится:
- гормональный сбой в организме женщины, который может привести к вынужденному прерыванию беременности. В этом случае требуется экстренная госпитализация и правильная терапия;
- внематочное расположение плода. Требуется срочное хирургическое вмешательство;
- реакция на лекарственные препараты, стимулирующие овуляцию. Их используют во время процедуры ЭКО. В этом случае девушке необходим покой и подождать 2-3 недели, чтобы сделать повторный анализ;
- плод замер. Не всегда малыш выживает при низком уровне ХГЧ и гибнет в утробе матери. После контрольного УЗИ плод извлекается из матери.
В остальных случаях врач принимает решение в зависимости от сложившихся обстоятельств и самочувствия матери.
Зачем сдавать анализ ХГЧ
Анализ ХГЧ является обязательным для определения точного срока беременности.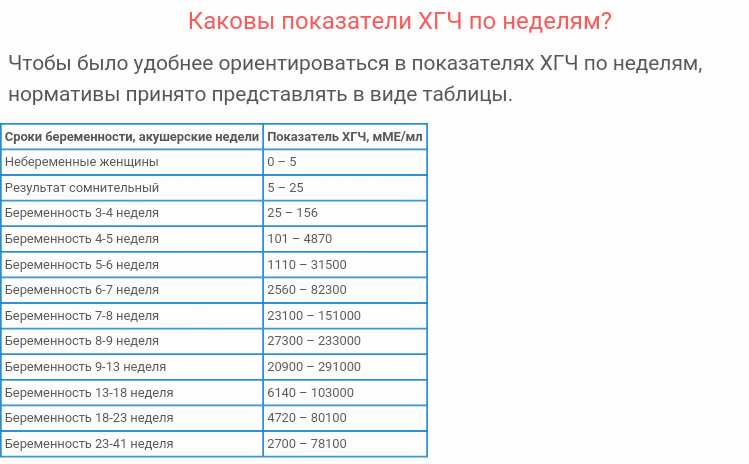 Кроме того, он позволяет контролировать состояние женщины и эффективность лечения.
Кроме того, он позволяет контролировать состояние женщины и эффективность лечения.
Если на скрининге показало низкий уровень ХГЧ, то требуется дополнительно сдать кровь на обнаружение гормона. Результаты исследования позволят оценить риск развития патологии у ребенка и вероятность сохранения плода.
Нередко анализы показывают некорректные значения. У девушек происходит задержка и ХГЧ ниже нормы, но беременность протекает хорошо. Чтобы получить точные показатели, необходимо придерживаться нескольких правил:
- сдавать кровь из вены;
- анализ делать утром на голодный желудок;
- сдавать кровь только через 2,5-3 недели после предполагаемого оплодотворения.
Поэтому не стоит доверять тесту (врачи говорят, что он даже у мужчин бывает положительным), а подождите немного и сдайте все необходимые анализы. Только они дадут точную оценку состояния девушки.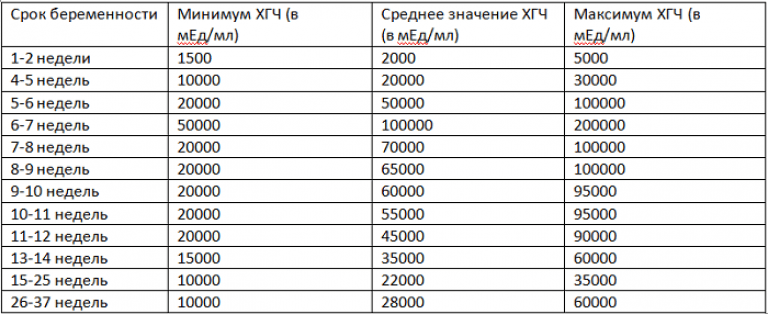
Нормы ХГЧ на ранних сроках
Для каждой недели беременности существует норма ХГЧ. Она рассчитывается в зависимости от:
- количества выживших эмбрионов;
- индивидуальный особенностей организма матери;
- хронических заболеваний будущей мамы;
- принимаемых ранее лекарственных препаратов.
Все эти факторы существенно влияют на результаты анализа. Советуем регулярно проходить исследования в одной и той же клинике, чтобы у доктора была точная картина. В первом триместре уровень ХГЧ увеличивается буквально ежедневно. Нормы по срокам отображены в таблице ниже.
Приблизительно с 12-й недель уровень гормона начинает постепенно уменьшаться. Самое главное не заниматься самолечением, специалист на консультации все подробно расскажет и даст индивидуальные рекомендации для вашего организма.
Терапия при низком уровне ХГЧ
Может ли хорошо протекать беременность, если уровень ХГЧ низкий и тест постоянно показывает две полоски? Такое случается крайне редко! При правильной терапии врачам удается сохранить плод и не угробить организм матери. Обозначить эффективное лечение только после прохождения полной диагностики.
Обозначить эффективное лечение только после прохождения полной диагностики.
Виды лечения
- если есть прямая угроза выкидыша, то назначается фармакотерапия для сохранения плода;
- при внематочном расположении эмбриона, его хирургически извлекают из организма матери;
- подбирается индивидуальное лечение при низком уровне ХГЧ и нормальном развитии плода.
Очень важно будущим мамам заботится не только о ребенке, но и себе. Сходите в салон красоты, в кино или просто в парк, чтобы снять стресс и насладится своим состоянием.
Выводы
Следите за своим здоровьем. Низкий уровень ХГЧ на раннем сроке это повод остановится и уделить время себе. Своевременное лечение подарит вам здорового и крепкого малыша. Благодаря нашей статье, теперь каждая женщина знает в общих чертах чем грозит низкие показатели ХГЧ и что делать в этом случае.
таблица, что является нормой на каждую неделю
«Беременный» гормон
В течение всех девяти месяцев, пока женщина вынашивает ребенка гормон ХГЧ выделяет сначала оплодотворенной яйцеклеткой, уже закрепленной в полости матки, а потом — клетками внешней оболочки зародыша, которые постепенно становятся плацентой. В состав ХГЧ входят альфа- и бета-субъединицы. Последние своим количеством показывают, насколько благоприятно проходит беременность, и есть ли отклонения в том, как развивается плод. ХГЧ может вырабатываться в том числе и у небеременных представительниц слабого пола, и даже у мужчин, только это будет уже печальным сигналом наличия раковых заболеваний или сахарного диабета.
В состав ХГЧ входят альфа- и бета-субъединицы. Последние своим количеством показывают, насколько благоприятно проходит беременность, и есть ли отклонения в том, как развивается плод. ХГЧ может вырабатываться в том числе и у небеременных представительниц слабого пола, и даже у мужчин, только это будет уже печальным сигналом наличия раковых заболеваний или сахарного диабета.
Напомним, оплодотворение обычно происходит в середине женского цикла. Буквально через неделю в плазме крови начинают выявляться бета-единицы, то есть вычислить успешность зачатия можно как минимум за неделю до начала задержки месячных.
Задачи ХГЧ – сохранить зародыш, стимулировать у него работу половых желез и надпочечников, подготовить организм мамы к росту в нем эмбриона и ускорить у нее выработку эстрогена и прогестерона. Все девять месяцев ХГЧ заботится о благоприятном течении беременности, а спустя буквально неделю после родов исчезает и в норме уже не обнаруживается в анализах.
Лучший тест на беременность
Анализ крови на ХГЧ признан самым надежным и оперативным методом подтверждения беременности. Гипотетически он позволяет определить успешность зачатия уже спустя пять-семь суток после оплодотворения. Врачи же советуют сдавать этот анализ примерно через десять дней после овуляции, чтобы повысить достоверность данных.
Как отмечают специалисты, ХГЧ – еще и самый независимый эксперт, ведь повлиять на результат анализа может только один фактор – длительный прием некоторых лекарств. Так что пациенткам, которым пришлось решать проблемы с деторождением медикаментозно, лучше предварительно рассказать об этом врачу. Результат анализа, как и любой другой, может ошибиться, показав положительный результат, но, как показала статистика, только в 2% случаев, и то это может быть связано с онкологией или гормональным сбоем. А ошибочный отрицательный результат исследование крови на ХГЧ может показать, если, например, у женщины была поздняя овуляция, и с момента оплодотворения еще не прошло достаточно времени, при внематочной беременности или при неопределенных сроках цикла (когда месячные нерегулярные).
Чуть менее эффективен, но также популярен анализ мочи на содержание того же гормона. В урине концентрация ХГЧ в два раза ниже, чем в крови, и проявляется он только спустя две недели после зачатия. По принципу лабораторного анализа мочи устроены известные всем тесты-полоски. Они помогают определить, наступила ли беременность, спустя пару суток задержки менструации, не выходя из дома. Но, конечно, этот метод проверки успешности оплодотворения значительно уступает исследованиям, которые проводятся профессиональными медиками в лабораториях. И, как отмечают специалисты, одной полоски для убедительного результата недостаточно, нужно повторить текст хотя бы трижды, соблюдая инструкцию на упаковке. При анализе ХГЧ специалисты ориентируются следующими установками: показатель выше 5 мМЕ/мл трактуется как отрицательный, от 5 до 25 5 мМЕ/мл – неоднозначный, выше 20 5 мМЕ/мл – положительный. Если полученные числа отходят от норматива на 20%, медики говорят об отклонении, на 50% или более – о патологии.
С каждой неделей срока концентрация ХГЧ в организме беременной меняется, и для каждого этапа есть своя норма. Ее представляют в виде вот такой таблицы:
| Неделя | Средний показатель ХГЧ | Норма |
| 1-2 | 150 | 50-300 |
| 3-4 | 2000 | 1500-5000 |
| 4-5 | 20000 | 10000-30000 |
| 5-6 | 50000 | 20000-100000 |
| 6-7 | 100000 | 50000-200000 |
| 7-8 | 70000 |
20000-200000 |
| 8-9 | 65000 | 20000-100000 |
| 9-10 | 60000 | 20000-95000 |
| 10-11 | 55000 | 20000-95000 |
| 11-12 | 45000 | 20000-90000 |
| 13-14 | 35000 | 15000-60000 |
| 15-25 | 22000 | 15000-60000 |
| 26-37 | 28000 | 10000-60000 |
Тенденция у ХГЧ следующая: сначала показатель растет вдвое каждую пару суток, к концу первого триместра достигает своего пика, а затем медленно уменьшается. В течение остального срока беременности уровень содержания гормона остается примерно на одном показателе. Отметим, что в таблице указаны недели акушерского срока, который не совпадает с реальным возрастом плода. Медики отсчитывают старт срока вынашивания ребенка с первого дня последних месячных, то есть с начала цикла, в котором был зачат малыш. По факту оплодотворение происходит уже на третьей неделе акушерского срока, а определение беременности — примерно на пятой-шестой. Об этом стоит помнить на приеме у гинеколога, который обязательно поинтересуется датой начала последнего цикла у беременной пациентки.
В течение остального срока беременности уровень содержания гормона остается примерно на одном показателе. Отметим, что в таблице указаны недели акушерского срока, который не совпадает с реальным возрастом плода. Медики отсчитывают старт срока вынашивания ребенка с первого дня последних месячных, то есть с начала цикла, в котором был зачат малыш. По факту оплодотворение происходит уже на третьей неделе акушерского срока, а определение беременности — примерно на пятой-шестой. Об этом стоит помнить на приеме у гинеколога, который обязательно поинтересуется датой начала последнего цикла у беременной пациентки.
Содержание ХГЧ в самом начале срока – 25-156 мМЕ/мл, на пятой неделе — 101-31500 мМЕ/мл, на седьмой — 1110-82300 мМЕ/мл, еще через неделю – 25600-151000 мМЕ/мл. В восемь недель беременности показатель достигает 23100-233000 мМЕ/мл, в девять — 27300-291000 мМЕ/мл, в десять — 20900-291000 мМЕ/мл. Одиннадцатая неделя — это начало спада концентрации гормона, поэтому в двенадцать недель он достигает примерно 20900-291000 мМЕ/мл.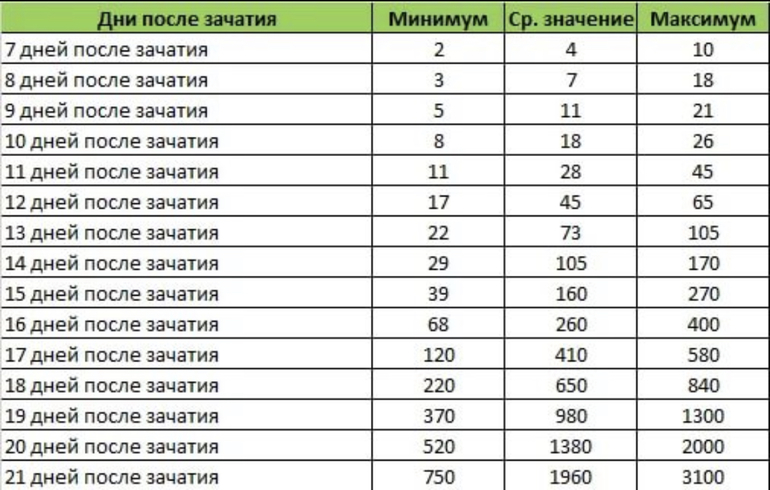 Дальше плацента меняет свои функции, токсикоз оставляет будущую маму в покое, а риски неблагополучного финала беременности существенно уменьшаются.
Дальше плацента меняет свои функции, токсикоз оставляет будущую маму в покое, а риски неблагополучного финала беременности существенно уменьшаются.
В начале второго триместра анализы покажут примерно 6140-291000 мМЕ/мл, в четырнадцать недель — 6140-103000 мМЕ/мл. Но врача уже будут интересовать не столько числа, сколько динамика. Именно изменения показателей будут отражать состояние мамы и малыша и при возникновении опасности укажут на это.
За содержанием ХГЧ в организме особенно пристально наблюдают в первом триместре беременности, когда еще неизвестно, примет ли организм матери зародыш, и будет ли успешным начало его развития. Рост значения выражается во времени, за которое уровень ХГЧ удваивается. Сперва это пара суток, на шестой неделе – три дня, в начале третьего месяца – уже четыре. К шестнадцати неделям время для удвоения уже шесть-семь недель, а затем уровень ХГЧ почти не подвергается колебаниям и составляет около 10% от значения, которое наблюдалось в пиковой фазе, то есть на стыке первого и второго триместров.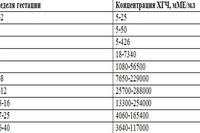 Перед появлением малыша на свет ХГЧ пусть и несущественно, но увеличивается. Рост содержания ХГЧ в начале срока можно объяснить стремительным ростом зародыша, увеличением так называемого детского места и гормональным перестроением организма будущей мамы. Хорион обильно синтезирует ХГЧ для успешного развития будущего малыша. 10 неделя беременности является определенной границей для показателей ХГЧ, потому что оболочка зародыша меняет свою функцию, и из гормонального органа превращается в плаценту — источник кислорода, питательных веществ, защита малыша в материнской утробе. После созревания плаценты мама и малыша уже не настолько остро нуждаются в этом гормоне, и его содержание перестает стремительно расти. Идеальной нормы для количества ХГЧ в крови или моче не существует. Есть лишь минимально и максимально допустимые величины, а также средние показатели, на которые и ориентируются медики. Но даже в том случае, когда результат разнится показателями таблицы, врачи не будут делать скоропостижных выводов.
Перед появлением малыша на свет ХГЧ пусть и несущественно, но увеличивается. Рост содержания ХГЧ в начале срока можно объяснить стремительным ростом зародыша, увеличением так называемого детского места и гормональным перестроением организма будущей мамы. Хорион обильно синтезирует ХГЧ для успешного развития будущего малыша. 10 неделя беременности является определенной границей для показателей ХГЧ, потому что оболочка зародыша меняет свою функцию, и из гормонального органа превращается в плаценту — источник кислорода, питательных веществ, защита малыша в материнской утробе. После созревания плаценты мама и малыша уже не настолько остро нуждаются в этом гормоне, и его содержание перестает стремительно расти. Идеальной нормы для количества ХГЧ в крови или моче не существует. Есть лишь минимально и максимально допустимые величины, а также средние показатели, на которые и ориентируются медики. Но даже в том случае, когда результат разнится показателями таблицы, врачи не будут делать скоропостижных выводов. Поводом для углубленного обследования станут результаты, которые отклоняются от нормы более, чем на 20%.
Поводом для углубленного обследования станут результаты, которые отклоняются от нормы более, чем на 20%.
Бывают и такие случаи, когда концентрация ХГЧ по результатам исследования окажется завышенной. В основном это случается при следующих обстоятельствах:
- Беременность более, чем одним ребенком;
- Наличие у будущей мамы сахарного диабета;
- Токсикоз в первом триместре беременности;
- Гестоз, то есть осложнение беременности на поздних сроках;
- Пролонгированная беременность;
- Прием медикаментов, которые должны восполнить в организме уровень прогестерона.
А вот заниженное содержание ХКЧ – повод для немедленного визита к своему гинекологу. Числа ниже указанных в таблице могут сигналить о внематочной беременности, отсутствии развития плода, переношенной беременности или гибели плода в утробе. В числе возможных печальных диагнозов также угроза выкидыша и плацентарная недостаточность.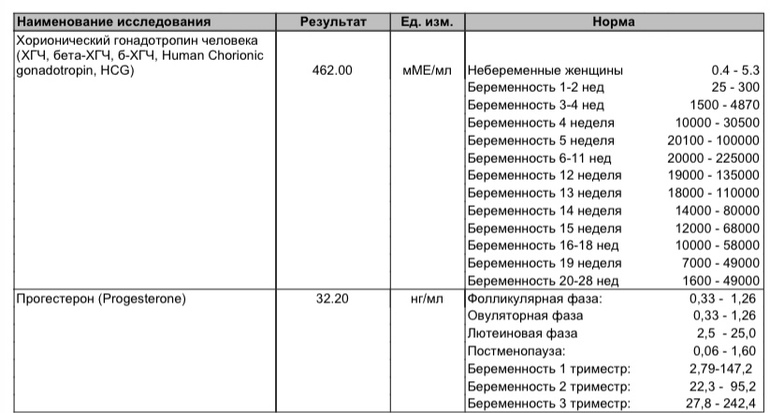
Помощник в определении патологий
Источник фото: shutterstock.com
Беременные женщины сдают кровь на ХГЧ во время всех трех скринингов для оценки риска серьезных аномалий. Оценка ХГЧ — часть тройного теста, который делается всем будущим мамам примерно на тринадцатой неделе ожидания малыша. Он определяет содержание в крови трех разных элементов, что дает возможность оценить риск появления на свет младенца с хромосомными аномалиями – синдромами Дауна, Эдвардса или дефектами нервной трубки. Например, низкий АФП говорит об этих болезнях, сахарном диабете у матери или низкой плаценте. Завышенный уровень указывает на возможные травмы головного мозга ребенка, аномалии почек или дефекты развития нервной трубки. Низкий ХГЧ сигналит о гибели плода или выкидыше, внематочной беременности, хронической плацентарной недостаточности, а также признаках синдрома Эдвардса. Высокие показатели трактуются как признаки токсикоза, сахарного диабета, а в сочетании с низкими АФП и ЕЗ – как вероятность развития у малыша синдрома Дауна. При этом тройной тест не является стопроцентным показателем, однако определяет риск возникновения отклонений с точностью от 60 до 90%, поэтому считается высоко достоверным. Но, безусловно, без дополнительных обследований вывод о развитии злополучных синдромов у будущего ребенка не сделает ни один специалист. Врачи удостоверятся в диагнозе несколько раз, прежде, чем объявлять его официально.
При этом тройной тест не является стопроцентным показателем, однако определяет риск возникновения отклонений с точностью от 60 до 90%, поэтому считается высоко достоверным. Но, безусловно, без дополнительных обследований вывод о развитии злополучных синдромов у будущего ребенка не сделает ни один специалист. Врачи удостоверятся в диагнозе несколько раз, прежде, чем объявлять его официально.
Кроме того, кровь на ХГЧ сдают женщины после абортов и выскабливаний для проверки результатов манипуляций. При некачественной операции часть зародыша может остаться в теле женщины, и ХГЧ это покажет повышенным уровнем содержания.
Стабильное отклонение от значений таблицы может указывать на то, что беременность внезапно прервалась, то есть произошел выкидыш или замирание плода. Несовпадение с указанными числами укажет также на наличие внематочной беременности и ряд других нарушений.
Интересно, что хорионический гонадотропин, кроме того, как подтвердить или опровергнуть наступление беременности и определить риск возможных патологий в ее протекании, больше ничем не поможет. Даже в определении срока беременности он бессилен: чересчур широк размах величин, свойственных каждой неделе, и слишком большую роль играют индивидуальные особенности каждой особы слабого пола, чтобы искать совпадения срока и чисел таблицы. Например, ХГЧ 2000 МЕ/л будет считаться нормальным на определенном сроке у одной будущей мамы, но завышенным у второй и заниженным – у третьей.
Даже в определении срока беременности он бессилен: чересчур широк размах величин, свойственных каждой неделе, и слишком большую роль играют индивидуальные особенности каждой особы слабого пола, чтобы искать совпадения срока и чисел таблицы. Например, ХГЧ 2000 МЕ/л будет считаться нормальным на определенном сроке у одной будущей мамы, но завышенным у второй и заниженным – у третьей.
Зато гормон ХГЧ сейчас все чаще используется профессиональными спортсменами – в виде допингового препарата. Только здесь популярностью пользуется уже не «бета»-субъединицы, а «альфа», так как она аналогичны компонентам другого гормона, который вырабатывается гипофизом человека. Они стимулируют выработку тестостерона у мужчин-спортсменов, что, как известно, влияет на их спортивные достижения.
Только правильные анализы
Источник фото: shutterstock.com
Оптимальный вариант – проверять содержание ХГЧ после нескольких дней задержки, причем сразу и в крови, и в моче. Необязательно сдавать анализы только утром натощак, можно и днем, если предварительно не есть часа четыре, а лучше шесть. Не стоит перед визитом в медицинский центр или поликлинику употреблять в пищу острое и жирное, за день до сдачи крови лучше даже ограничить физические нагрузки и прием лекарств.
Необязательно сдавать анализы только утром натощак, можно и днем, если предварительно не есть часа четыре, а лучше шесть. Не стоит перед визитом в медицинский центр или поликлинику употреблять в пищу острое и жирное, за день до сдачи крови лучше даже ограничить физические нагрузки и прием лекарств.
Отметим также, что приведенная нами таблица, безусловно, является помощницей многих будущих мам, если не воспринимать ее цифры слишком серьезно. Конечно. многим беременным женщинам спокойнее, когда абсолютно каждый момент их беременности находится под их чутким контролем, но трактовать результаты анализов все-таки должен исключительно специалист. К счастью, квалифицированный медик при необходимости сможет и поправить ситуацию, изменив содержание ХГЧ верно выбранным лечением. В самом начале срока это будут мягкие препараты, способствующие сохранению положения, а позже – комплексная терапия, подобранная индивидуально для каждой пациентки. Стоит верить, что врачи, так же, как и мамы, заинтересованы в появлении на свет самых здоровых малышей.
что необходимо знать об этом показателе — Рамблер/доктор
Это сокращение на слуху у всех, кто планирует беременность или уже ждет ребенка. Но что означает аббревиатура, какие нормы у ХГЧ, почему его уровень повышается или падает?
Разобраться помогает врач акушер-гинеколог высшей квалификационной категории клинико-диагностического центра «Мединцентр» (филиал ГлавУпДК при МИД России), кандидат медицинских наук Лебедева Ольга Анатольевна.
Анализ крови, который включает в себя динамику ХГЧ, хорионического гонадотропина человека – это один из самых простых и точных способов определения беременности на ранних сроках.
Что такое ХГЧ?
Хорионический гонадотропин человека (сокращенно ХГЧ, ХГТ, HCG (англ.) – это гормон, в норме вырабатывающийся исключительно во время беременности. Именно на него реагирует большинство популярных экспресс-тестов на беременность.
После зачатия гормон ХГЧ синтезируется оплодотворенной яйцеклеткой, а после формирования трофобласта (предшественник плаценты) продуцируется уже его тканями.
Именно за счет ХГЧ регулируются процессы в репродуктивной системе и развивается беременность.
В конце первого триместра эту роль на себя берет плацента, а концентрация ХГЧ постепенно снижается.
Уровень хорионического гонадотропина менее 5 мЕд/мл означает, что зачатие не состоялось, если же ХГЧ повышается до 25 мЕд/мл и выше, то это – маркер наступления беременности.
Когда уровень гонадотропина увеличивается до 1000-2000 мЕд/мл, то при трансвагинальном ультразвуковом узи уже возможно увидеть признаки беременности (желточный мешок).
Как повышается уровень ХГЧ?
Рост ХГЧ при беременности происходит до 8-10 недель, когда его показатель достигает пика в 50000-10000 МЕ/л.
Далее уровень гормона начинает понижаться, к 18-20 неделе беременности он снижается практически наполовину.
После этого показатели ХГЧ остаются стабильными до конца беременности.
О чем говорит высокий и низкий уровень ХГЧ?
Уровень ХГЧ имеет большую вариабельность, но если данные отличаются от средней нормы, и результаты анализов показывают низкий или высокий уровень ХГЧ для вашего срока, нужна консультация гинеколога или репродуктолога.
Он может попросить сдать анализ трижды, каждые два дня, чтобы отследить процесс в динамике.
Данные в таблице содержат референсные значения концентрации ХГЧ на протяжении всего срока беременности.
Зачем назначают анализ крови на ХГЧ?
Кровь на ХГЧ сдают:
для диагностики беременности на ранних сроках;
для наблюдения в динамике за развитием беременности;
чтобы исключить внематочную и неразвивающуюся («замершую») беременность;
при необходимости оценить, до конца ли был проведено искусственное прерывание беременности.
Каковы причины повышения ХГЧ?
Многоплодная беременность: если ожидается двое детей или больше. Уровень ХГЧ меняется быстро, но рост при двойне отличается от нормативных показателей при одноплодной беременности. Концентрация гонадотропина обычно превышает нормативные показатели, что вызвано повышенной необходимостью обеспечить развитие одновременно нескольких эмбрионов.
Пороки развития малыша и наличие хромосомных аномалий.
Сахарный диабет у матери.
Применение хорионического гонадотропина для лечения.
Трофобластические опухоли (злокачественные опухоли, которые могут формироваться как во время беременности, так и после ее завершения независимо от срока окончания беременности и ее исхода).
Каковы причины понижения ХГЧ?
Внематочная беременность.
Гибель плода во время беременности.
Замершая беременность.
Проявление определенных хромосомных аномалий.
Низкий ХГЧ при беременности – повод для незамедлительного посещения врача.
Какие препараты могут повлиять на уровень ХГЧ?
Только те, что содержат этот гормон в своем составе. Как правило, это препараты, которые используются врачами-репродуктологами при подготовке к процедуре ЭКО.
Прием «Дюфастона» и «Утрожестана», который часто прописывается беременным, не может повлиять на показатели ХГЧ. А после родов или аборта уровень ХГЧ понижается в течение недели.
В любом случае, заниматься расшифровкой результатов анализов должен врач: только он может правильно оценить все показатели.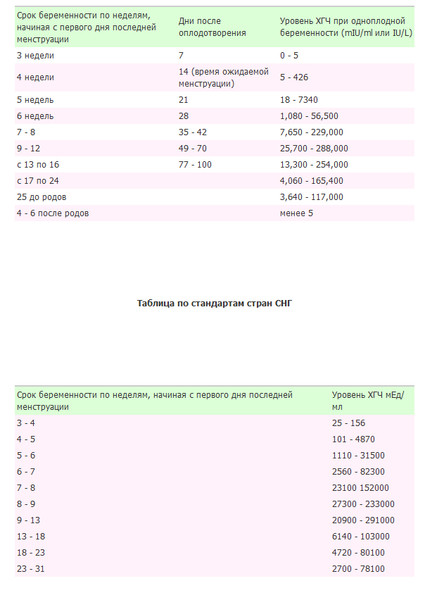
Давайте дружить в социальных сетях! Подписывайтесь на нас в Facebook , «ВКонтакте» и «Одноклассниках» !
таблица по дням при беременности, нормы по неделям, динамика и рост, уровень на 14 дпп пятидневок
Рождение двойняшек – это большая радость для любящих родителей. Вынашивание сразу нескольких малышей протекает труднее и имеет ряд определенных особенностей, в том числе и измененный гормональный баланс. В этой статье рассказывается о том, как проводится определение хорионического гонадотропина у мам, вынашивающих больше одного малыша.
Что это такое?
Уровень ХГЧ – это базовый показатель течения беременности. При двойне концентрация этого вещества в крови существенно возрастает. Повышенное значение хорионического гонадотропина наблюдается во время имплантации эмбрионов к стенке матки. Чем больше эмбрионов, тем более высокий уровень данного гормона наблюдается в крови у беременной женщины.
При двойне концентрация этого вещества в крови существенно возрастает. Повышенное значение хорионического гонадотропина наблюдается во время имплантации эмбрионов к стенке матки. Чем больше эмбрионов, тем более высокий уровень данного гормона наблюдается в крови у беременной женщины.
Это биологически активное вещество необходимо женскому организму для осуществления многих процессов, которые начинают происходить во время беременности. Данный гормон помогает подготовить иммунитет будущей мамочки к тому, что в ее утробе будет расти новый организм, имеющий свой набор антигенов.
Нарастающие значения ХГЧ помогают нормализовать изменяющийся гормональный фон.
Показатели данного гормона обычно нарастают в первые 7-8 недель от даты зачатия.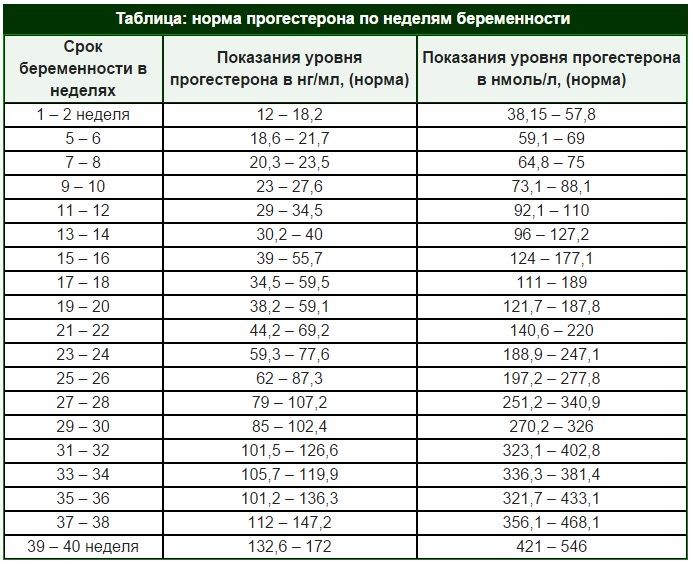 Низкий уровень этого биологически активного вещества может свидетельствовать о какой-то патологии протекания беременности. Также отсутствие положительной динамики роста ХГЧ может стать проявлением «замерзшей» беременности.
Низкий уровень этого биологически активного вещества может свидетельствовать о какой-то патологии протекания беременности. Также отсутствие положительной динамики роста ХГЧ может стать проявлением «замерзшей» беременности.
При вынашивании нескольких плодов данная ситуация встречается, как правило, в тех случаях, когда один эмбрион, к сожалению, погиб. Довольно часто это проявляется в тех случаях, когда зачатие произошло при помощи ЭКО.
Скрининг определения ХГЧ является очень важным. Врачи также называют его генетическим. Во время проведения такого исследования можно выявлять различные нарушения внутриутробного развития уже на самых ранних стадиях.
Проводится данное исследование абсолютно всем мамочкам, вынашивающим сразу нескольких будущих малышей.
Если беременность двойней наступила после проведения ЭКО, что в настоящее время встречается все чаще и чаще, то исследование ХГЧ в крови также обязательно проводится. В этой ситуации врачи рекомендуют проводить анализ через 12-14 день с момента введения эмбрионов в матку. По мере прогрессирования беременности также растет и уровень хорионического гонадотропина. Если ЭКО проводилось на фоне выраженного стимулирования женского организма гормональными препаратами, то его показатели будут существенно повышены.
Как проводится анализ?
Такое исследование может проводиться как в обычной поликлинике, так и в частной лаборатории. В первом случае этот тест является полностью бесплатным. Будущая мама может сама решать, где она хочет проводить такое исследование.
Будущая мама может сама решать, где она хочет проводить такое исследование.
Приходить на сдачу анализа следует натощак. Последний прием пищи должен быть не менее чем за 8 часов до проводимого исследования. Ужинать накануне данной лабораторной процедуры следует, по возможности, легко и без употребления жирных продуктов. Злоупотреблять белками перед проведением данного анализа также не следует, так как это может привести к нарушению исследуемых свойств крови.
Для выполнения исследования берется венозная кровь. Ее требуется совсем немного. Обычно для теста требуется около 5 мл. Для получения результата обычно требуется ожидать от нескольких часов до 1-2 дней.
Норма по неделям беременности
Для оценки результатов врачи пользуются самыми разными таблицами, которые разработаны специально для оценки состояния мамочек, вынашивающих сразу нескольких малышей.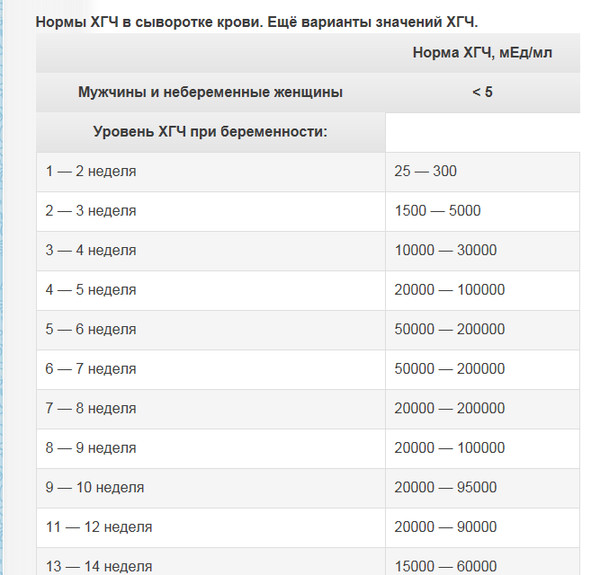 Значения, которые приводятся в таких разработках, несколько отличаются от соответствующих таблиц, используемых при беременности одним ребенком. Это ситуация легко объясняется тем, что при вынашивании нескольких малышей значения ХГЧ существенно повышаются.
Значения, которые приводятся в таких разработках, несколько отличаются от соответствующих таблиц, используемых при беременности одним ребенком. Это ситуация легко объясняется тем, что при вынашивании нескольких малышей значения ХГЧ существенно повышаются.
Ниже представлена таблица, в которую внесены нормальные показатели данного гормона при многоплодной беременности:
Важно отметить, что данные значения являются ориентировочными. Существуют также и границы нормальных значений. Они определяются в каждой конкретной ситуации индивидуально. Так, если беременная женщина длительное время до наступления беременности употребляла какие-то гормональные или иммуносупрессивные препараты, то значения данного гормона в ее крови у нее могут быть несколько другими.
В некоторых случаях используется также определение уровня ХГЧ в крови по дням.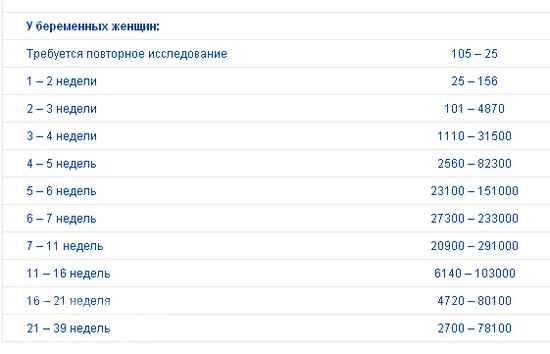 Например, так может оцениваться концентрация биологически активного вещества на какой-то определенный день после овуляции – 10,17 или 21 дпо. Выбор конкретной методики зависит от доктора, который наблюдает будущую маму.
Например, так может оцениваться концентрация биологически активного вещества на какой-то определенный день после овуляции – 10,17 или 21 дпо. Выбор конкретной методики зависит от доктора, который наблюдает будущую маму.
В таблице, представленной ниже, представлены показатели ХГЧ по определенным дням:
Динамика в течение беременности
Важно отметить, что по мере роста и развития плодов в матке увеличиваются и показатели данного гормона. К моменту родов концентрация его в крови существенно снижается. Этот процесс является физиологическим. Самые первые дни после имплантации, соответствующие ранним срокам беременности, сопровождаются стремительным нарастанием уровня данного гормона.
Оценка динамики увеличения ХГЧ при ЭКО может проводиться немного по-другому.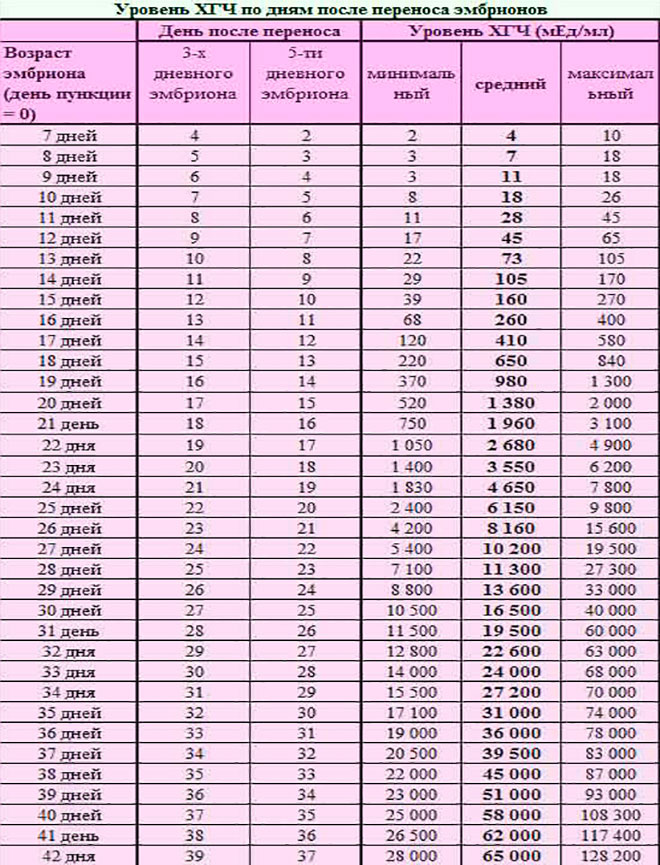 Некоторые мамочки пользуются для этого специальным календарем, который включает в себя определенные дни после подсадки в полость матки эмбрионов. В этом случае именно по ним и производится оценка развития беременности.
Некоторые мамочки пользуются для этого специальным календарем, который включает в себя определенные дни после подсадки в полость матки эмбрионов. В этом случае именно по ним и производится оценка развития беременности.
Как правило, средний уровень ХГЧ на 11-13 дпп составляет от 70 до 100. На 14 дпп подсадки пятидневок он становится равным 110-170. К 16 дпп его значения достигают 260-400 мЕД/мл.
Врачи используют данные значения лишь с ориентировочной целью. Выявить какие-то определенные отклонения только по оценке ХГЧ с помощью дневного или недельного метода нельзя. Для выявления патологических состояний многоплодной беременности обязательно выполняется ультразвуковое исследование и другие биохимические анализы. Назначает их врач после проведения обязательного клинического осмотра будущей мамы.
Как оцениваются результаты?
Беременные, вынашивающие двойню, активно обсуждают друг с другом показатели уровня их ХГЧ по дням и неделям внутриутробного развития будущих малышей. В своей беседе они рассказывают, у кого какой был уровень в крови данного гормона в определенные сроки беременности.
Во время такого общения будущим мамам следует обязательно помнить о том, что значения ХГЧ являются усредненными и не могут применяться в каждом конкретном случае. Врачи выделяют сотни тысяч клинических ситуаций, когда полученные значения анализов, даже проведенных у беременных женщин определенного срока беременности, существенно отличались друг от друга.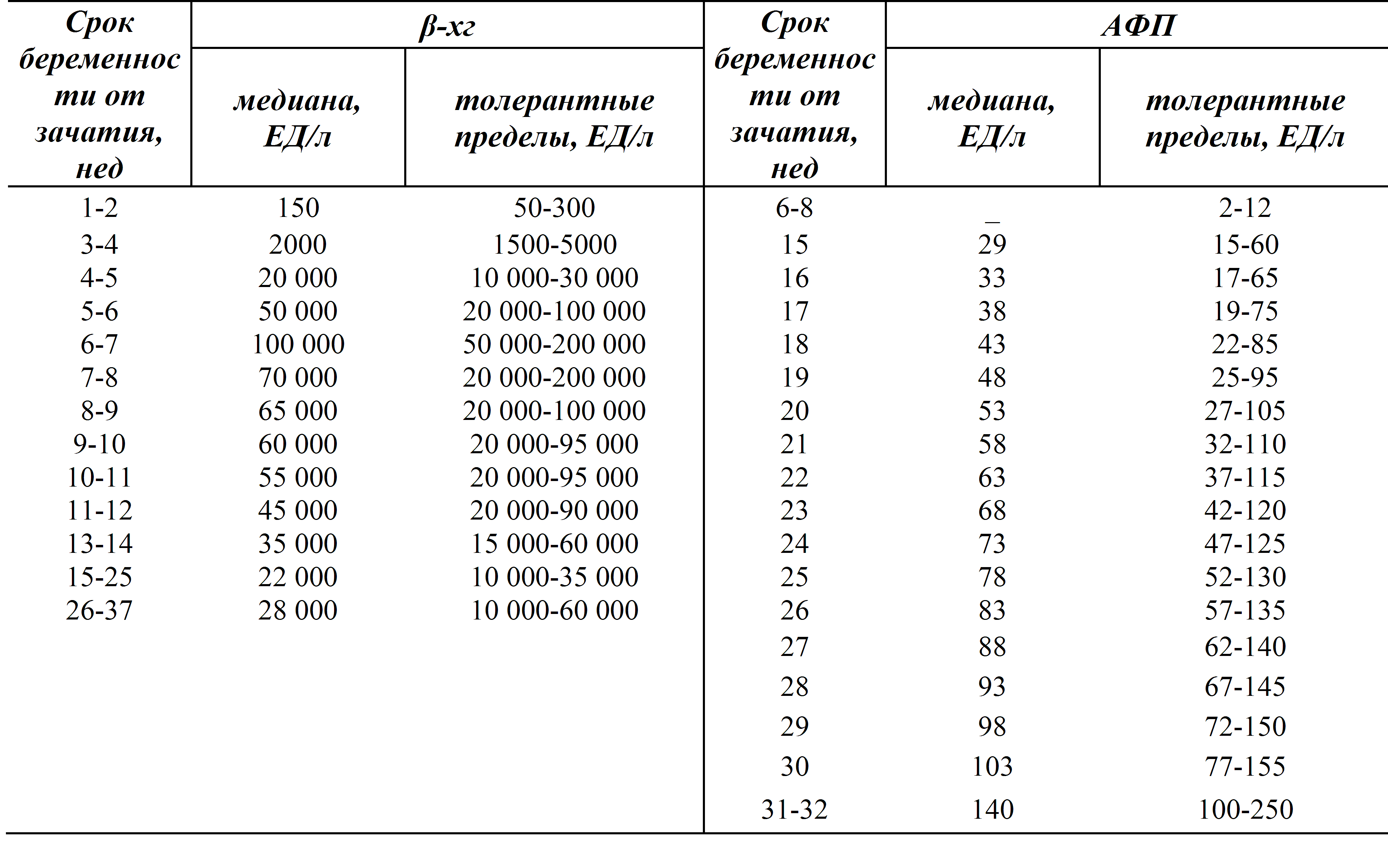
Отличное от «подруги» значение концентрации ХГЧ в крови совсем не говорит о том, что в организме будущей мамы есть какие-то патологические нарушения или отклонения.
Если несмотря на то, что срок беременности увеличивается, а концентрация в крови ХГЧ остается низкой, то это проявление может быть весьма неблагоприятным. В этом случае следует обязательно обратиться за консультацией к врачу-гинекологу. Особенно медлить с этим не следует будущим мамам, которые вынашивают двойню.
Контролировать динамику содержания в крови данного гормона следует в течение всего периода беременности. Врач при каждом обращении составляет подробный план анализов, которые нужно сделать женщине, вынашивающей сразу нескольких малышей. Многоплодная беременность требует более тщательного контроля за ее течением и развитием.
О том, как сдавать анализ на ХГЧ, смотрите в следующем видео.
Уровень ХГЧ— недельный график — Huggies
Многие беременные не понимают
Уровни ХГЧ и что они означают. Хорионический гонадотропин человека или сокращенно ХГЧ — это гормон, характерный только для беременности. Его можно обнаружить в моче и крови. ХГЧ может быть очень важен, особенно уровень ХГЧ на ранних сроках беременности, для беременных женщин, но не очень интересен тем, кто этого не делает.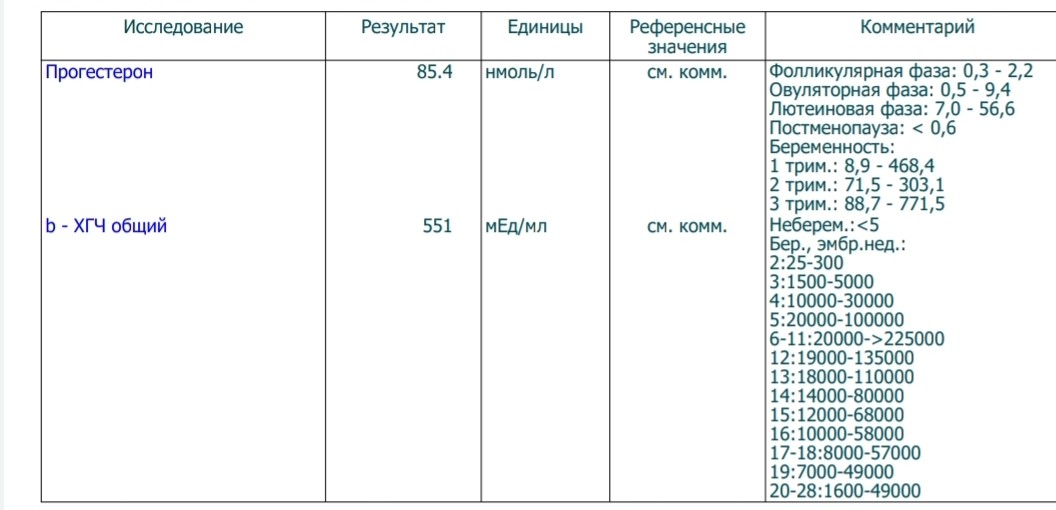
ХГЧ — это гормон, отвечающий за большинство ранних симптомов беременности. Те признаки и симптомы, которые заставляют женщин сомневаться в том, что они беременны.Нежность груди, легкое эмоциональное состояние, тошнота и усталость — все это из-за Уровни ХГЧ.
Откуда берется ХГЧ?
ХГЧ вырабатывается клетками, которые в конечном итоге станут плацентой. Задолго до того, как она полностью сформировалась, ранняя плацентарная ткань посылает сигнал фолликулу яичника, откуда яйцеклетка была выпущена. Эта область называется желтым телом. Он играет важную роль в влиянии на выработку эстрогена и прогестерона. Эти гормоны ответственны за формирование обильного кровянистого слоя в матке, который питает развивающийся эмбрион до того, как сформируется плацента.Без этого шансы на выживание эмбриона были бы очень малы. Проблемы с функцией желтого тела могут способствовать нарушению фертильности и раннему выкидышу.
Когда ХГЧ вызывает симптомы?
Для определения ХГЧ в организме ребенка требуется около 2 недель после зачатия. ХГЧ тест на беременность. Низкий уровень ХГЧ может быть обнаружен в крови женщины через 8-11 дней после зачатия. Уровень ХГЧ на ранних сроках беременности достигает максимума к концу первого триместра, а затем постепенно снижается на протяжении остальной части беременности.Уровни ХГЧ могут варьироваться в разное время дня и от недели к неделе.
ХГЧ тест на беременность. Низкий уровень ХГЧ может быть обнаружен в крови женщины через 8-11 дней после зачатия. Уровень ХГЧ на ранних сроках беременности достигает максимума к концу первого триместра, а затем постепенно снижается на протяжении остальной части беременности.Уровни ХГЧ могут варьироваться в разное время дня и от недели к неделе.
Некоторые женщины кажутся очень чувствительными к действию ХГЧ и с самого начала беременности чувствуют симптомы. Уровни ХГЧ могут варьироваться у разных женщин и если они вынашивают более одного эмбриона. Проверять здесь для получения дополнительной информации об уровнях ХГЧ.
Обычно уровень ХГЧ у женщин удваивается каждые 72 часа. Уровень ХГЧ при беременности достигает своего пика в первые 8-11 недель беременности, а затем, как правило, стабилизируется в течение следующих двух триместров.Вот почему в первом триместре (3 месяца) беременности симптомы могут быть намного сильнее и интенсивнее.
Что нужно знать о ХГЧ?
- Уровни ХГЧ в крови могут дать общее представление о беременности и здоровье ребенка.

- Высокий уровень ХГЧ может указывать на наличие более одного ребенка, например двойняшки или тройни.
- Низкий уровень ХГЧ может указывать на потерю беременности или риск выкидыша.
- Низкий уровень ХГЧ также может указывать на внематочную беременность или проблемы с беременностью и, возможно, на рост и / или развитие ребенка.
- Уровни ХГЧ также могут быть затронуты при аномальном росте ткани в яичниках или матке, а также при некоторых типах гинекологического рака.
Как узнать, вырабатываю ли я ХГЧ?
Даже самый дешевый домашний тест на беременность достаточно чувствителен, чтобы определить ХГЧ. Однако на самом деле это не даст вам представления о том, что вы Уровни ХГЧ на ранних сроках беременности равны.
Средний уровень ХГЧ в крови при беременности
,00Небеременные женщины | Менее 10 Ед / л |
Результат пограничной беременности | от 10 до 25 Ед / л |
Положительный тест на беременность | более 25 Ед / л |
Беременные женщины, примерно через 4 недели после последней менструации или LMP | от 0 до 750 Ед / л |
Беременные женщины, примерно через 5 недель после LMP | от 200 до 7000 Ед / л |
Беременные женщины, примерно через 6 недель после LMP | от 200 до 32000 Ед / л |
Беременные женщины, примерно на 7-й неделе после LMP | от 3000 до 160 000 Ед / л |
Беременные женщины, примерно через 8–12 недель после LMP | от 32000 до 210 000 Ед / л |
Беременные женщины, от 13 до 16 недель после LMP | от 9000 до 210 000 Ед / л |
Беременные женщины, примерно от 16 до 29 недель после LMP | от 1400 до 53000 Ед / л |
Беременные женщины, примерно от 29 до 41 недели после LMP | от 940 до 60 000 Ед / л |
Дополнительную информацию см. Здесь
Здесь
Помните, эти цифры являются ориентировочными.Каждая женщина и ее беременность уникальны, и то, что нормально для одной, может не подходить для другой. Если у вас есть какие-либо опасения по поводу ваших индивидуальных показателей ХГЧ, важно обратиться к врачу.
Что мне нужно знать о ХГЧ?
- Большинство беременных женщин не знают, каков их индивидуальный уровень ХГЧ во время беременности, если только они не получали помощь в лечении бесплодия.
- Ультразвук при беременности дает более точный прогноз гестационного возраста, чем одно изолированное измерение ХГЧ.
- Для получения реальных преимуществ проводится серия анализов крови на ХГЧ с интервалом в пару дней и сравнение показаний.
- Уровни ХГЧ не являются показателем силы, интеллекта или пола ребенка. Они просто являются маркером того, были ли обнаружены и затем измерены достаточно высокие уровни ХГЧ.
Что может означать высокий уровень ХГЧ?
Есть несколько причин, по которым уровень ХГЧ у женщины может быть особенно высоким: неправильный расчет сроков беременности, многоплодная беременность или очень редко, молярная беременность или плацентарная опухоль.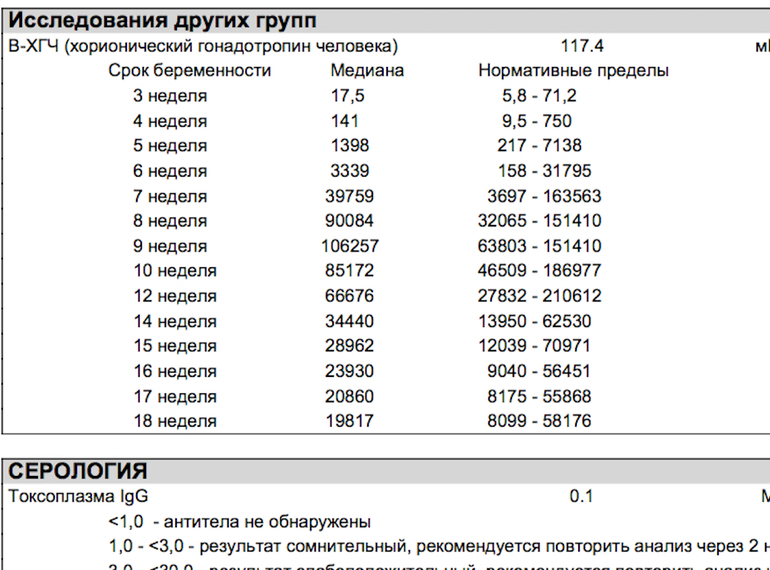 В случае необходимости медицинские работники обычно рекомендуют повторное тестирование через 48-72 часа для проверки изменений уровня ХГЧ.
В случае необходимости медицинские работники обычно рекомендуют повторное тестирование через 48-72 часа для проверки изменений уровня ХГЧ.
Что может означать низкий уровень ХГЧ?
Возможно, еще слишком рано для уровень ХГЧ должен быть высоким. Очень легко ошибиться в определении срока беременности, особенно у женщин с нерегулярным менструальным циклом. Загрязнение яйцеклетки, выкидыш или внематочная беременность также могут привести к снижению уровня ХГЧ.
Можно ли получить ложноотрицательный тест на беременность?
Можно получить ложноотрицательный тест на беременность, но практически невозможно получить ложноположительный тест на беременность.Слишком раннее выполнение теста может привести к ложноотрицательному результату.
Что я должен знать о моих показаниях ХГЧ?
Даже если вы узнаете свой уровень ХГЧ, не зацикливайтесь на нем. Низкий чтение ХГЧ может привести к здоровой беременности и здоровью ребенка.
Могу ли я сказать, насколько я далек от своих тестов на ХГЧ?
Дата беременности или вынашивания плода только по показаниям ХГЧ — не идеальный вариант. Это потому, что существует большая разница между женщинами и тем, что считается «нормальным».
Это потому, что существует большая разница между женщинами и тем, что считается «нормальным».
Написано и отрецензировано Джейн Барри, акушеркой и детской медсестрой, 01.12.2019
Референсные диапазоны и детерминанты общих уровней ХГЧ во время беременности: исследование поколения R
Abstract
Хорионический гонадотропин человека (ХГЧ) — это гормон беременности, секретируемый слоем плацентарных синктиотрофобластных клеток, который связан с ростом плода и различными функциями плаценты, матки и плода. Чтобы исследовать влияние ХГЧ на клинические конечные точки, критически важно знать методологию референсных диапазонов (RR) и детерминанты гестационных уровней ХГЧ.Более того, лучшее понимание физиологии гестационного ХГЧ может улучшить текущие программы скрининга и будущее клиническое ведение. Уровни общего ХГЧ в сыворотке были определены у 8195 женщин, участвовавших в исследовании поколения R. Определенные по гестационному возрасту RR с использованием «гестационного возраста, полученного при ультразвуковом исследовании» (US RR) были рассчитаны и сравнены с «RR, полученным в последний менструальный период» (RR LMP) и основанным на модели RR. Мы также исследовали, какие характеристики беременности были связаны с уровнем ХГЧ.По сравнению с ОР США, ОР LMP были ниже, в первую очередь для среднего и нижнего предельных уровней. Не было обнаружено значительных различий между RR, рассчитанными в общей популяции или только при неосложненной беременности. Курение матери, ИМТ, половая принадлежность, этническая принадлежность, пол плода, масса плаценты и симптомы гиперемезиса беременных были связаны с общим уровнем ХГЧ. Мы предоставляем гестационный RR для общего ХГЧ и показываем, что общие значения ХГЧ и пороговые значения RR во время беременности варьируются в зависимости от методологии датирования беременности.Вероятно, это связано с влиянием ХГЧ на рост эмбриона, что позволяет предположить, что датирование беременности на основе УЗИ может быть менее надежным у женщин с высоким / низким уровнем ХГЧ. Кроме того, мы идентифицируем различные характеристики беременности, которые значительно влияют на общий уровень ХГЧ и поэтому должны учитываться в клинических исследованиях.
Мы также исследовали, какие характеристики беременности были связаны с уровнем ХГЧ.По сравнению с ОР США, ОР LMP были ниже, в первую очередь для среднего и нижнего предельных уровней. Не было обнаружено значительных различий между RR, рассчитанными в общей популяции или только при неосложненной беременности. Курение матери, ИМТ, половая принадлежность, этническая принадлежность, пол плода, масса плаценты и симптомы гиперемезиса беременных были связаны с общим уровнем ХГЧ. Мы предоставляем гестационный RR для общего ХГЧ и показываем, что общие значения ХГЧ и пороговые значения RR во время беременности варьируются в зависимости от методологии датирования беременности.Вероятно, это связано с влиянием ХГЧ на рост эмбриона, что позволяет предположить, что датирование беременности на основе УЗИ может быть менее надежным у женщин с высоким / низким уровнем ХГЧ. Кроме того, мы идентифицируем различные характеристики беременности, которые значительно влияют на общий уровень ХГЧ и поэтому должны учитываться в клинических исследованиях.
Электронные дополнительные материалы
Онлайн-версия этой статьи (doi: 10.1007 / s10654-015-0039-0) содержит дополнительные материалы, которые доступны авторизованным пользователям.
Ключевые слова: ХГЧ, беременность, контрольный диапазон, детерминанты
Введение
Хорионический гонадотропин человека (ХГЧ) представляет собой гормон беременности, секретируемый слоем клеток синктиотрофобласта плаценты. Уровни ХГЧ имеют очень типичную траекторию во время беременности. Уровни ХГЧ увеличиваются экспоненциально на очень ранних сроках беременности, после достижения плато в конце первого триместра уровни ХГЧ неуклонно снижаются до устойчивого состояния, которое наблюдается на протяжении второго и третьего триместров.Классически ХГЧ известен тем, что поддерживает желтое тело и его выработку прогестерона, что важно для имплантации эмбриона [1–3]. Различные типы исследований связывают ХГЧ с другими функциями плаценты, матки и плода, такими как развитие пуповины, подавление сокращений миометрия, стимулирование роста и дифференциации органов плода, а также ангиогенез и регуляция иммунной толерантности [4]. Хотя основная клиническая полезность уровней ХГЧ заключается в ранних сроках беременности, эти результаты подчеркивают важность ХГЧ на протяжении всей физиологии гестации и предполагают, что вариации в уровнях ХГЧ могут быть связаны с неблагоприятными клиническими исходами.
Хотя основная клиническая полезность уровней ХГЧ заключается в ранних сроках беременности, эти результаты подчеркивают важность ХГЧ на протяжении всей физиологии гестации и предполагают, что вариации в уровнях ХГЧ могут быть связаны с неблагоприятными клиническими исходами.
Действительно, аномальные уровни ХГЧ ранее были связаны с неблагоприятными исходами беременности, такими как потеря плода, преэклампсия, преждевременные роды и ограничение роста плода [5–10]. Для изучения таких клинических ассоциаций важно установить правильные референсные диапазоны (RR), зависящие от гестационного возраста, что может быть затруднительно, поскольку сам ХГЧ был предложен в качестве маркера гестационного возраста [11]. Было показано, что ХГЧ определяет смешанные и опосредующие факторы, такие как различия между различными методологиями измерения, методологиями датирования беременности и различия в характеристиках населения [12–15].Последнее особенно важно, потому что предыдущие исследования продемонстрировали, что определенные характеристики матери или плода, такие как курение матери, половая принадлежность, этническая принадлежность, индекс массы тела (ИМТ), масса плаценты, симптомы гиперемезиса беременных и пол плода, связаны с повышенным риском. риск неблагоприятных исходов беременности также связан с уровнем ХГЧ [16–23].
риск неблагоприятных исходов беременности также связан с уровнем ХГЧ [16–23].
Это исследование направлено на определение детерминант уровня ХГЧ во время беременности, которые играют роль в сложной взаимосвязи между ХГЧ и клиническими исходами.Мы исследовали в большом проспективном когортном исследовании разницу между RR, рассчитанными в соответствии с датировкой беременности с помощью ультразвука (US RR), и RR, определенными в соответствии с последним менструальным периодом (RR LMP). Кроме того, мы сравнили определение референсного диапазона с помощью чувствительного подхода, основанного на модели, с более традиционным непараметрическим подходом и изучили, отличаются ли общие RR ХГЧ, определенные в общей популяции, от RR, рассчитанных только для неосложненных беременностей. Кроме того, мы проанализировали, какие характеристики матери и плода связаны с общим уровнем ХГЧ.
Материалы и методы
Популяция исследования
Это исследование было включено в исследование поколения R, популяционную проспективную когорту, начиная с раннего эмбрионального периода в Роттердаме, Нидерланды [24].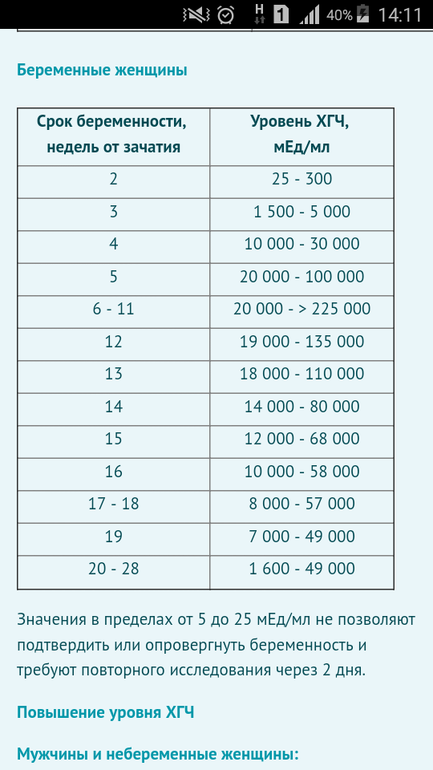
У 8195 беременных общий уровень ХГЧ в сыворотке был определен из образцов крови, взятых у женщин при включении в исследование (медиана 14,4 недели; 95% диапазон 10,1–26,2). Женщины с поздним прерыванием беременности (TOP) были исключены из исследуемой популяции (n = 2).Для популяционного RR и общего детерминантного анализа ХГЧ исключались женщины с двойными беременностями (n = 90) или лечение экстракорпоральным оплодотворением (n = 38) (дополнительная таблица 5).
Измерения в сыворотке
ХГЧ анализировали в сыворотке с использованием твердофазного двухцентрового хемилюминесцентного иммунометрического анализа, калиброванного по 3-му стандарту ВОЗ 75/537, на системе Immulite 2000 XPi (Siemens Healthcare Diagnostics, Дирфилд, Иллинойс, США). Анализ Сименс определяет сывороточный неповрежденный ХГЧ, гипергликозилированный ХГЧ, сывороточный разорванный ХГЧ, сывороточный гипергликозилированный ХГЧ, сывороточный асиало-ХГЧ, сывороточную свободную β-субъединицу ХГЧ и сывороточный никелированный ХГЧ β [25]. Коэффициент вариации между анализами составлял 8,0, 6,3 и 5,1% при концентрации 9,7, 53,1 и 821,5 МЕ / л соответственно. Хотя Immulite 2000 считается одним из лучших тестов для определения общего ХГЧ, следует отметить, что контрольные диапазоны в этой статье специфичны для каждого анализа и не соответствуют значениям ХГЧ, полученным в различных анализах [26].
Коэффициент вариации между анализами составлял 8,0, 6,3 и 5,1% при концентрации 9,7, 53,1 и 821,5 МЕ / л соответственно. Хотя Immulite 2000 считается одним из лучших тестов для определения общего ХГЧ, следует отметить, что контрольные диапазоны в этой статье специфичны для каждого анализа и не соответствуют значениям ХГЧ, полученным в различных анализах [26].
Ковариаты
Ультразвуковые исследования были выполнены с использованием модели SSD-1700 Aloka ® (Токио, Япония) или ATL-Philips ® модели HDI 5000 (Сиэтл, Вашингтон, США).Биометрия плода, состоящая из БЛД (наружно-наружного), HC, TCD, AC и FL, измерялась во время каждого ультразвукового исследования. CRL измеряли на ранних сроках беременности, если это было возможно, и использовали уравнение Вербурга для преобразования CRL в гестационный возраст [27]. CRL измеряли в истинной срединно-сагиттальной плоскости с продольным обзором генитального бугорка и позвоночника плода. Максимальную длину от черепа до хвостового крестца измеряли по прямой линии. БЛД и ГК измерялись в поперечном срезе головы с помощью эхо-сигнала по центральной средней линии, прерываемого в передней трети полостью прозрачной перегородки с учетом переднего и заднего рогов боковых желудочков.Для BPD наружный диаметр измерялся перпендикулярно средней линии, а для HC вокруг контура черепа был нарисован эллипс. Для измерения TCD преобразователь поворачивали от поперечной плоскости для измерения BPD в сторону мозжечка в задней части головы, сохраняя при этом в поле зрения полость прозрачной перегородки. Оптимальная плоскость была достигнута при визуализации цветоножек с мозжечком симметричной формы. Штангенциркули устанавливались на наружных боковых краях мозжечка.AC измеряли в симметричном поперечном круглом сечении брюшной полости с визуализацией позвонков в боковом положении на уровне ребер. Измерения проводились в плоскости живота и разветвления пупочной и печеночной вен с использованием эллипса вокруг живота. FL измеряли с учетом всей длины кости, перпендикулярной ультразвуковому лучу.
БЛД и ГК измерялись в поперечном срезе головы с помощью эхо-сигнала по центральной средней линии, прерываемого в передней трети полостью прозрачной перегородки с учетом переднего и заднего рогов боковых желудочков.Для BPD наружный диаметр измерялся перпендикулярно средней линии, а для HC вокруг контура черепа был нарисован эллипс. Для измерения TCD преобразователь поворачивали от поперечной плоскости для измерения BPD в сторону мозжечка в задней части головы, сохраняя при этом в поле зрения полость прозрачной перегородки. Оптимальная плоскость была достигнута при визуализации цветоножек с мозжечком симметричной формы. Штангенциркули устанавливались на наружных боковых краях мозжечка.AC измеряли в симметричном поперечном круглом сечении брюшной полости с визуализацией позвонков в боковом положении на уровне ребер. Измерения проводились в плоскости живота и разветвления пупочной и печеночной вен с использованием эллипса вокруг живота. FL измеряли с учетом всей длины кости, перпендикулярной ультразвуковому лучу. Трансвагинальное сканирование проводилось в случае ограниченной видимости посредством трансабдоминального сканирования на ранних сроках беременности.
Трансвагинальное сканирование проводилось в случае ограниченной видимости посредством трансабдоминального сканирования на ранних сроках беременности.
Проверки качества выполнялись часто для оценки правильности ультразвуковых срезов, используемых для биометрических измерений и размещения штангенциркулей. При необходимости была предоставлена обратная связь для оптимизации индивидуальных результатов. Поскольку опыт на ранних сроках беременности ограничен, воспроизводимость результатов ультразвуковых измерений плода на сроках от 9 до 14 недель была оценена в 21 беременности. Рассчитывали коэффициент внутриклассовой корреляции (ICC) и коэффициент вариации (CV).ICC был выше 0,98, а соответствующий CV ниже 6% для всех параметров биометрии плода. Графики Бланда и Альтмана для проверки согласованности измерений биометрии плода продемонстрировали нормальные распределения; средняя разница была около нуля, и 95% измерений оказались в пределах 2SD от среднего. Пределы согласия 95% различий в измерениях биометрии плода между операторами в пропорциях находились в пределах 10% от среднего значения измерений, что указывает на хорошую воспроизводимость [27].
Последний менструальный цикл (LMP) был получен из рекомендательного письма от местной акушерки или больницы. Эта дата была подтверждена мамой на УЗИ, и была получена дополнительная информация о регулярности и продолжительности цикла. Подгруппа из 2948 женщин, включенных на ранних сроках беременности, была отобрана для установления гестационного возраста LMP, впоследствии женщины, у которых не был известен ни первый день последней менструации, ни регулярный менструальный цикл продолжительностью 28 плюс-минус 4 дня, были исключены (n = 1431) .В случае несоответствия результата между LMP, полученным из писем от больницы / акушерки, и LMP, сообщенным самим в исследовательском центре, использовался LMP, наиболее близкий к гестационному возрасту на основе измерения CRL. Информация о материнском возрасте, рождении, этнической принадлежности, образовании и статусе курения была получена с помощью анкетирования во время беременности. Информация о лечении бесплодия, способах родоразрешения, исходе беременности, дате рождения, антропометрических данных при рождении и поле ребенка была получена от акушерок, акушеров и из больничных журналов [24].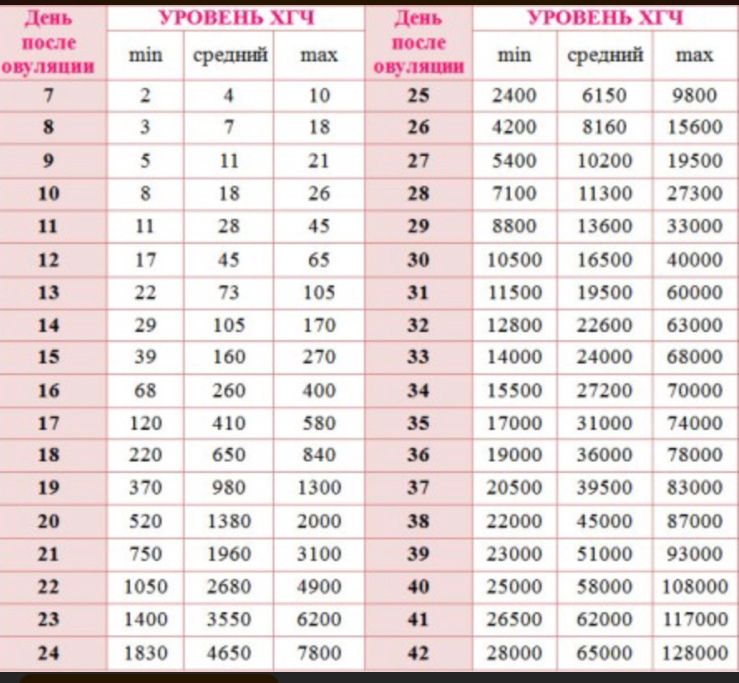
Статистический анализ
Непараметрические показатели относительного риска для гестационного возраста определялись с помощью 2,5–97,5 перцентилей для каждой гестационной недели. Чтобы сравнить общие значения ХГЧ на протяжении всей беременности, были рассчитаны множественные медианные (МоМ) значения путем деления общего уровня ХГЧ каждого участника на медианное значение всей группы для данной конкретной гестационной недели. Базовые диапазоны на основе моделей были созданы с использованием обобщенных аддитивных моделей для местоположения, размера и формы (GAMLSS).Эти специальные статистические инструменты обеспечивают гибкие (полу) параметрические вычисления RR с учетом асимметрии и эксцесса данных в процессе моделирования. Мы использовали 15 кубических сплайнов для гестационного возраста при заборе крови, 3 кубических сплайна для сигма-вариации и семейное распределение Box Cox t (после анализа чувствительности с использованием информационного критерия Акаике и графиков червя) для достижения наилучшего соответствия, а также учета для известной, типичной для беременности траектории ХГЧ [28].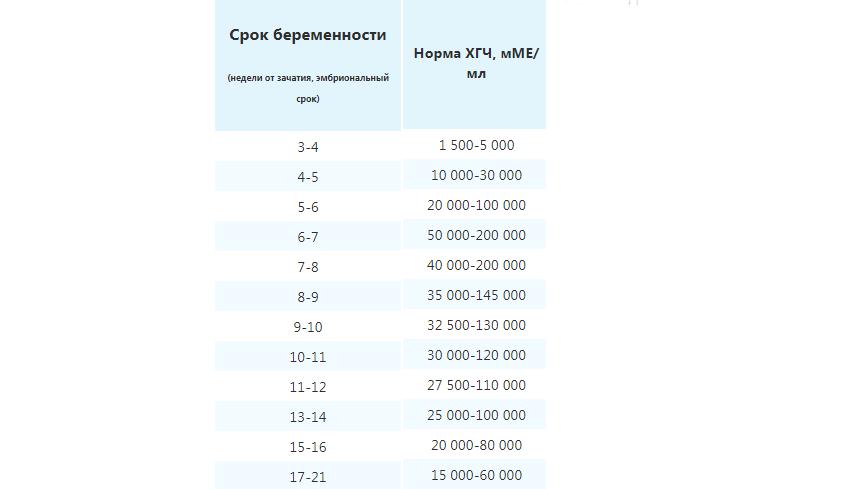 Впоследствии на основе модели были выведены Z-баллы для конкретного гестационного возраста. Чтобы сравнить пороговые значения модели с непараметрическими пороговыми значениями (рассчитанными за неделю), из модели были получены 2,5-е, 50-е и 97,5-е значения, рассчитанные для середины каждой недели.
Впоследствии на основе модели были выведены Z-баллы для конкретного гестационного возраста. Чтобы сравнить пороговые значения модели с непараметрическими пороговыми значениями (рассчитанными за неделю), из модели были получены 2,5-е, 50-е и 97,5-е значения, рассчитанные для середины каждой недели.
Поскольку ХГЧ может влиять на ранний рост плода, гестационный возраст, определяемый в соответствии с ростом плода (УЗИ), может отличаться в зависимости от уровней ХГЧ. По этой причине мы также определили гестационный возраст в соответствии с первым днем LMP в подгруппе матерей с данными о LMP, у которых был регулярный менструальный цикл (28 плюс-минус 4 дня; n = 1526) [29, 30] .
Поскольку уровни ХГЧ могут различаться при осложненных беременностях, ОР также определялись только при неосложненных беременностях. Для этого анализа мы отобрали женщин с неосложненной беременностью, исключив беременность с неживым ребенком, преждевременные роды, маленького новорожденного для гестационного возраста, гипертензивные расстройства или ранее существовавшую гипертензию, в результате чего численность популяции составила n = 7015; определения осложненных беременностей были подробно описаны ранее [31–33].
Поскольку ХГЧ секретируется трофобластами, количество клеток трофобласта (приблизительно равное массе плаценты) может влиять на общий уровень ХГЧ.Поэтому мы исследовали, связана ли масса плаценты при рождении с общим уровнем ХГЧ MoM. Кроме того, предполагается, что ХГЧ играет роль в гиперемезисе беременных, и поэтому мы исследовали, связаны ли конкретные симптомы гиперемезиса беременных (рефлюкс / отрыжка, тошнота или рвота) с общим уровнем ХГЧ MoM.
Для ковариат с отсутствующими данными использовалось множественное вменение в соответствии с методом Монте-Карло цепей Маркова [34]. Были созданы пять наборов условно исчисленных данных, которые были объединены для анализа.Курение матери, образование, этническая принадлежность, ИМТ, равенство и пол ребенка были добавлены в модель (отсутствовали из-за отсутствия ответа в 12,6, 9,0, 5,4 и <2%, соответственно). Кроме того, мы добавили гестационный возраст на момент забора крови, возраст матери и осложнения беременности только в качестве переменных прогноза. Никаких существенных различий в описательных характеристиках между исходным и условно исчисленными наборами данных обнаружено не было. Доверительные интервалы для US RR были созданы с использованием бутстрап-анализа с использованием 1000 выборок.Связь между характеристиками матери или плода и общим уровнем ХГЧ (МоМ) анализировалась с помощью дисперсионного анализа и линейной регрессии. Одномерные анализы были скорректированы с учетом гестационного возраста при заборе крови, а многомерные анализы были скорректированы с учетом гестационного возраста при заборе крови, возраста матери, курения, ИМТ, уровня образования, этнической принадлежности матери, паритета и пола ребенка. Для достижения нормального распределения для статистического тестирования общие значения ХГЧ и значения MoM были преобразованы с помощью натурального логарифма.Вышеупомянутые анализы были выполнены с использованием статистического пакета социальных наук версии 21.0 для Windows (SPSS Inc., Чикаго, Иллинойс, США). Связь между характеристиками беременности и общими уровнями MoM ХГЧ, изображенными на рисунках, оценивалась с помощью обычных функций аппроксимации методом наименьших квадратов с ограниченными кубическими сплайнами из библиотеки RMS в статистическом пакете R, версия 3.
Никаких существенных различий в описательных характеристиках между исходным и условно исчисленными наборами данных обнаружено не было. Доверительные интервалы для US RR были созданы с использованием бутстрап-анализа с использованием 1000 выборок.Связь между характеристиками матери или плода и общим уровнем ХГЧ (МоМ) анализировалась с помощью дисперсионного анализа и линейной регрессии. Одномерные анализы были скорректированы с учетом гестационного возраста при заборе крови, а многомерные анализы были скорректированы с учетом гестационного возраста при заборе крови, возраста матери, курения, ИМТ, уровня образования, этнической принадлежности матери, паритета и пола ребенка. Для достижения нормального распределения для статистического тестирования общие значения ХГЧ и значения MoM были преобразованы с помощью натурального логарифма.Вышеупомянутые анализы были выполнены с использованием статистического пакета социальных наук версии 21.0 для Windows (SPSS Inc., Чикаго, Иллинойс, США). Связь между характеристиками беременности и общими уровнями MoM ХГЧ, изображенными на рисунках, оценивалась с помощью обычных функций аппроксимации методом наименьших квадратов с ограниченными кубическими сплайнами из библиотеки RMS в статистическом пакете R, версия 3. 03.
03.
Результаты
Описательные характеристики исследуемой популяции показаны в дополнительной таблице 1.Значения медианы для популяции, гестационного возраста и ОР для общего ХГЧ показаны в таблице, а референсные центильные кривые на основе модели изображены на рис. На протяжении всей беременности общий уровень ХГЧ достигал пика на 9-й и 10-й неделе беременности, после чего наблюдалось устойчивое снижение.
Таблица 1
Гестационный возраст, общая популяционная референсные диапазоны для ХГЧ у 8065 женщин
| Гестационная неделя | N | Медиана | Минимум | 2.5-я | 97,5-я | Максимум | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| <9 | 32 | 59,973 | 455 | 2,305 | 94,251 | 142,584 | |||||||||
| 9 | 9 | 24,310 | 125,882 | 129,909 | |||||||||||
| 10 | 106 | 74,655 | 16,080 | 24,370 | 137,697 | 163,393 | |||||||||
| 11 | 62 255 | 11 | 62 255. 493 493 | 10,340 | 23,669 | 129,242 | 187,852 | ||||||||
| 12 | 790 | 56,004 | 8,105 | 22,846 | 114,774 | 164,125 | 114,774 | 164,125 | 114,774 | 164,125 | 114,774 | 164,125 | 23,272 | 109,990 | 166,478 |
| 14 | 1,069 | 47,267 | 5,925 | 20,494 | 105.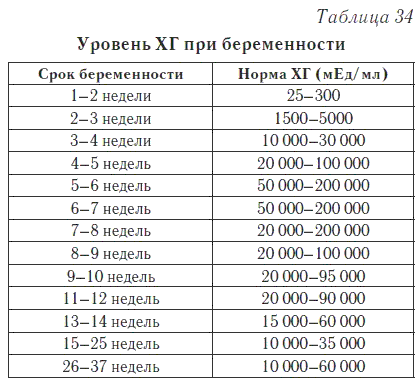 369 369 | 144,054 | |||||||||
| 15 | 800 | 37,303 | 4,834 | 14,262 | 82,506 | 122,037 | |||||||||
| 16 | 594 | 29,614 | 29,614 | ||||||||||||
| 17 | 455 | 24,426 | 5,637 | 8,294 | 69,447 | 151,558 | |||||||||
| 18 | 354 | 20.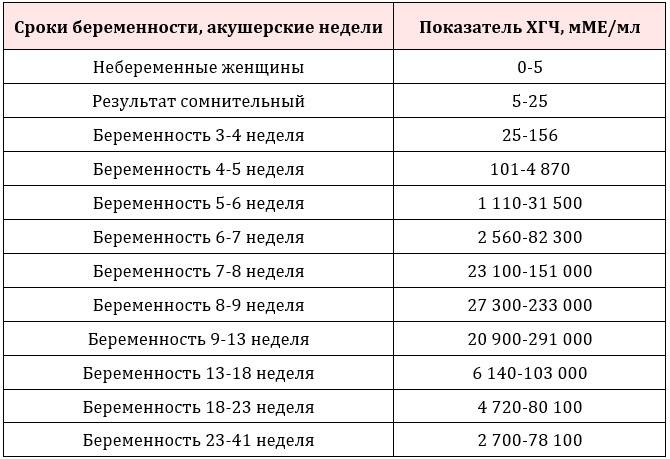 693 693 | 3,822 | 6,637 | 50,109 | 75,993 | |||||||||
| 19 | 271 | 17,609 | 3,895 | 5,022 | 52,640 | 90,628 9003,10044 | 52,640 | 90,628 | 3333335,342 | 43,692 | 78,841 | ||||
| 21 | 530 | 15,088 | 1,542 | 4,213 | 42,892 | 73. 485 485 | |||||||||
| 22 | 330 | 16,174 | 2,559 | 3,689 | 44,548 | 86,541 | |||||||||
| 23 | 165 | 12,415 | 1.957 | 902,3904 9004 439 | 24 | 134 | 13,739 | 2,511 | 4,067 | 45,031 | 49,392 | ||||
| 25 | 79 | 14.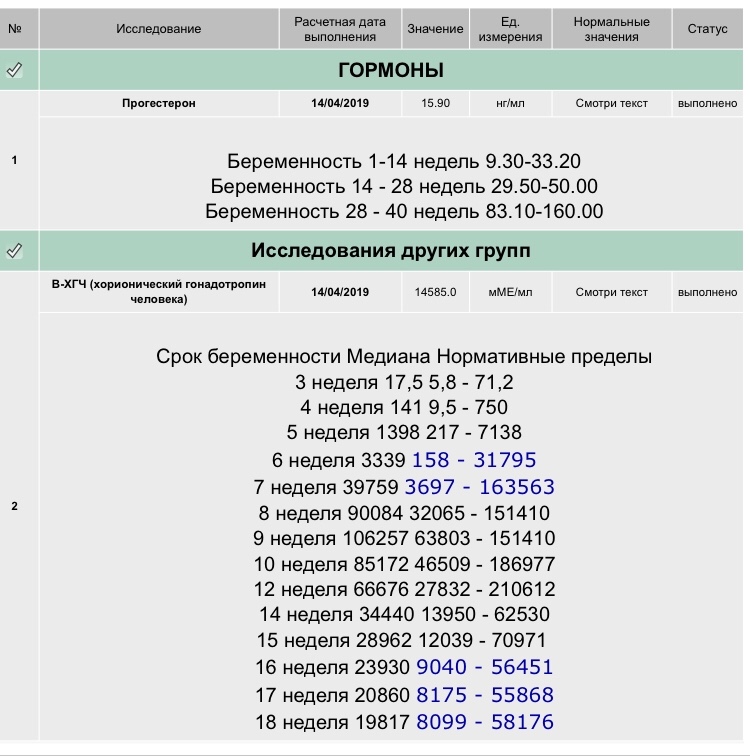 749 749 | 3,354 | 3,847 | 53,383 | 63,166 | |||||||||
| > 25 | 244 | 13,852 | 518 | 2,228 | 58,125 | 74,719 | |||||||||
| Гестационная неделя | N Ультразвук | N LMP | Медиана ХГЧ (95% ДИ) | LMP | 2.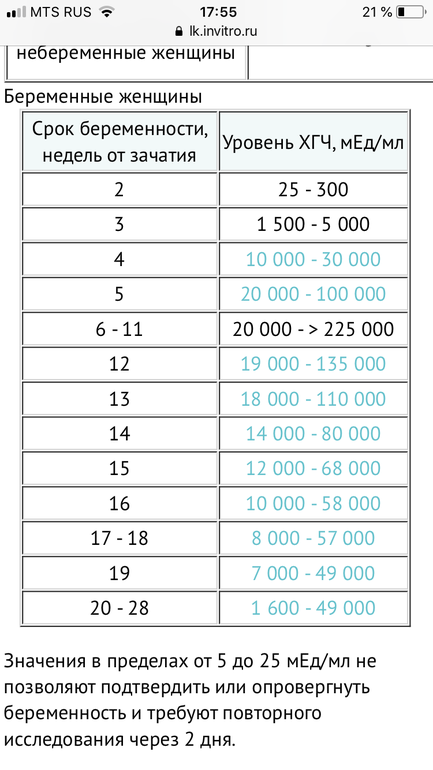 5-й процентиль (95% ДИ) 5-й процентиль (95% ДИ) | LMP | 97,5-й процентиль (95% ДИ) | LMP | |||
|---|---|---|---|---|---|---|---|---|---|---|---|
| 11 | 255 | 91 | 62,493 | (58,665–67,327) | 56,780 | 23,669 | (16,372–26,937) | 11,189 | 129,242 | (111,434–160,438) | 132,875 |
| 12 | 790 | 470 | 56. 004 004 | (54.242–58.142) | 52,252 | 22,846 | (19,793–24,392) | 12,193 | 114,774 | (110,101–126,943) | 110.118 |
| 13 | 1.418 | 633 | 52,367 | (51,237–53,893) | 50,596 | 23,272 | (21,953–25,260) | 14,547 | 109. 990 990 | (103,844–116,031) | 105,402 |
| 14 | 1.069 | 323 | 47,267 | (45,697–48,706) | 47,965 | 20,494 | (17,626–21,988) | 12,842 | 105,369 | (96,283–110,567) | 96,874 |
Дополнительная таблица 3 показывает медианные, а также верхние или нижние пороговые значения для общего ХГЧ, рассчитанные с помощью предыдущего непараметрического метода, по сравнению с теми же пороговыми значениями, полученными на основе подхода, основанного на модели. В общем, основанные на модели RRs находились в низко-нормальной области непараметрических RRs 95% доверительного интервала. Однако в целом не было статистически значимых различий между пороговыми значениями для обоих методов. Кроме того, z-баллы, полученные на основе модели, сильно коррелировали с обычно используемыми значениями множественной медианы (MoM) (стандартизованный β = 0,919; данные не показаны).
В общем, основанные на модели RRs находились в низко-нормальной области непараметрических RRs 95% доверительного интервала. Однако в целом не было статистически значимых различий между пороговыми значениями для обоих методов. Кроме того, z-баллы, полученные на основе модели, сильно коррелировали с обычно используемыми значениями множественной медианы (MoM) (стандартизованный β = 0,919; данные не показаны).
Детерминанты ХГЧ
На рисунке показана связь между характеристиками матери или плода и общими уровнями ХГЧ, скорректированными для гестационной недели на кратное медианное (МоМ) преобразование.Взятые вместе, изображенные детерминанты объясняют 6,7% вариабельности с курением матери, ИМТ, паритетом и полом ребенка как главными детерминантами общего уровня ХГЧ (MoM). По сравнению с некурящими, у курильщиков в среднем были более низкие значения общего ХГЧ (-6,299 ± 642 МЕ / л; P <0,001), а влияние курения на общий уровень ХГЧ зависело от дозы. Влияние курения на общий уровень ХГЧ изменялось в зависимости от гестационного возраста (термин взаимодействия «курение (да)» * «гестационный возраст на момент забора крови»: P = 0. 10; с соответствующим β для общего уровня ХГЧ MoM для первого, второго (13,1–16,5 недели) и третьего тертилей гестационного возраста -0,143, -0,189 и -0,186 соответственно). Общие значения ХГЧ у женщин, бросивших курить после положительного теста на беременность, были аналогичны некурящим. Женщины в пределах квинтиля с самым высоким ИМТ в среднем имели существенно более низкий средний общий уровень ХГЧ по сравнению с женщинами в первом квинтиле (средняя разница 9369 ± 729 МЕ / л, P <0,001; дополнительная таблица 4) и средние различия уровней ХГЧ в соответствии с к паритету и полу ребенка колеблется в пределах примерно 2000–4000 МЕ / л.Эти результаты остались аналогичными после многомерной коррекции на возможные факторы, влияющие на факторы (дополнительная таблица 4). Мы также исследовали женщин, которые были исключены для этих анализов, и обнаружили, что лечение ЭКО и двойная беременность были связаны с более высокими средними уровнями общего ХГЧ (МоМ) (дополнительная таблица 5).
10; с соответствующим β для общего уровня ХГЧ MoM для первого, второго (13,1–16,5 недели) и третьего тертилей гестационного возраста -0,143, -0,189 и -0,186 соответственно). Общие значения ХГЧ у женщин, бросивших курить после положительного теста на беременность, были аналогичны некурящим. Женщины в пределах квинтиля с самым высоким ИМТ в среднем имели существенно более низкий средний общий уровень ХГЧ по сравнению с женщинами в первом квинтиле (средняя разница 9369 ± 729 МЕ / л, P <0,001; дополнительная таблица 4) и средние различия уровней ХГЧ в соответствии с к паритету и полу ребенка колеблется в пределах примерно 2000–4000 МЕ / л.Эти результаты остались аналогичными после многомерной коррекции на возможные факторы, влияющие на факторы (дополнительная таблица 4). Мы также исследовали женщин, которые были исключены для этих анализов, и обнаружили, что лечение ЭКО и двойная беременность были связаны с более высокими средними уровнями общего ХГЧ (МоМ) (дополнительная таблица 5).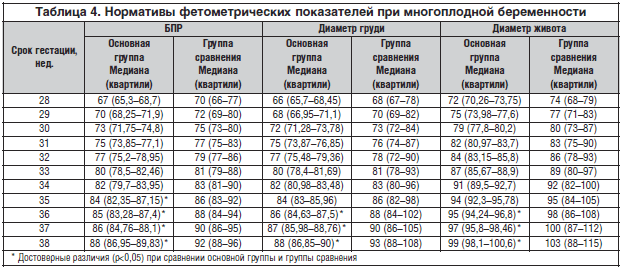
Взаимосвязь между характеристиками матери или плода и общим уровнем ХГЧ MoM. Графики показывают взаимосвязь между характеристиками беременности и общими уровнями ХГЧ MoM для непрерывных и категориальных переменных в виде прогнозируемого среднего значения с доверительным интервалом 95%.Анализы были выполнены после исключения женщин, прошедших лечение ЭКО (N = 38), беременных двойней (N = 90) или беременностей TOP (N = 2), и были скорректированы с учетом возраста матери, курения, ИМТ, паритета, уровня образования, этнической принадлежности и пол плода
Как показано на рис., увеличение веса плаценты было связано с увеличением общих значений ХГЧ МоМ. В многомерной модели вес плаценты оставался связанным с общим уровнем ХГЧ. Хотя добавление веса плаценты к модели действительно уменьшило силу ассоциаций между ИМТ, курением, половой принадлежностью, этнической принадлежностью или полом плода и общим уровнем ХГЧ (МоМ), эти ассоциации оставались весьма значимыми.Кроме того, возрастающая частота симптомов гиперемезиса беременных (то есть рефлюкса / отрыжки, тошноты или рвоты), о которых сообщают пациенты, было связано с увеличением общих значений ХГЧ MoM (дополнительная таблица 6).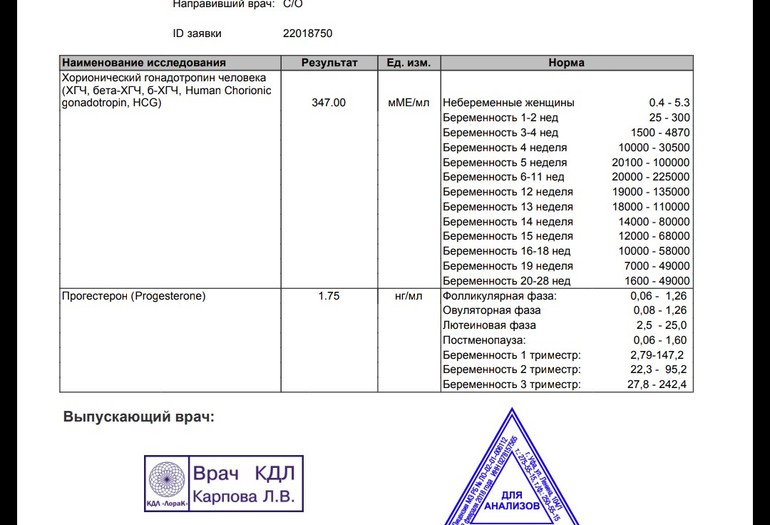
Взаимосвязь между массой плаценты и общим уровнем ХГЧ (MoM). Графики показывают взаимосвязь между массой плаценты при рождении и общим уровнем ХГЧ MoM в виде прогнозируемого среднего значения с 95-процентным доверительным интервалом. Анализы были выполнены после исключения женщин, прошедших лечение ЭКО (N = 38), беременных двойней (N = 90) или беременностей TOP (N = 2; вес плаценты доступен у n = 5851), и были скорректированы с учетом возраста матери, курения, ИМТ, равенство, уровень образования, этническая принадлежность и пол плода.Для неосложненных беременностей мы выбрали первую беременность женщины, зарегистрированную в нашей базе данных, и исключили беременность с неживым ребенком, преждевременными родами, маленьким новорожденным для гестационного возраста, гипертоническим расстройством или ранее существовавшей гипертензией, в результате чего население n = 7015 (с доступный вес плаценты n = 4999)
Обсуждение
Общие значения ХГЧ и пороговые значения RR во время беременности варьируются в зависимости от различных методологических, а также индивидуальных факторов. В текущем исследовании мы определили популяционный относительный риск общего гестационного возраста для общего ХГЧ во время беременности и продемонстрировали, что эти показатели различаются в зависимости от методологии, используемой для определения гестационного возраста.Кроме того, мы показываем, что курение матери, ИМТ, половая принадлежность, этническая принадлежность, пол ребенка и масса плаценты являются факторами, связанными с общим уровнем ХГЧ, и что увеличение тяжести рефлюкса / отрыжки, тошноты и симптомов рвоты было связано с увеличением общего уровня ХГЧ.
В текущем исследовании мы определили популяционный относительный риск общего гестационного возраста для общего ХГЧ во время беременности и продемонстрировали, что эти показатели различаются в зависимости от методологии, используемой для определения гестационного возраста.Кроме того, мы показываем, что курение матери, ИМТ, половая принадлежность, этническая принадлежность, пол ребенка и масса плаценты являются факторами, связанными с общим уровнем ХГЧ, и что увеличение тяжести рефлюкса / отрыжки, тошноты и симптомов рвоты было связано с увеличением общего уровня ХГЧ.
Мы определили ОР для общего ХГЧ среди всей популяции, и когда мы сравнили такие ОР с ОР, рассчитанными для женщин с неосложненной беременностью, мы обнаружили лишь небольшие, незначительные различия. RR также рассчитывались с использованием модельного подхода.Хотя наблюдалась общая тенденция к более низким оценкам по сравнению с непараметрическими методами, эти различия в целом не достигли статистической значимости.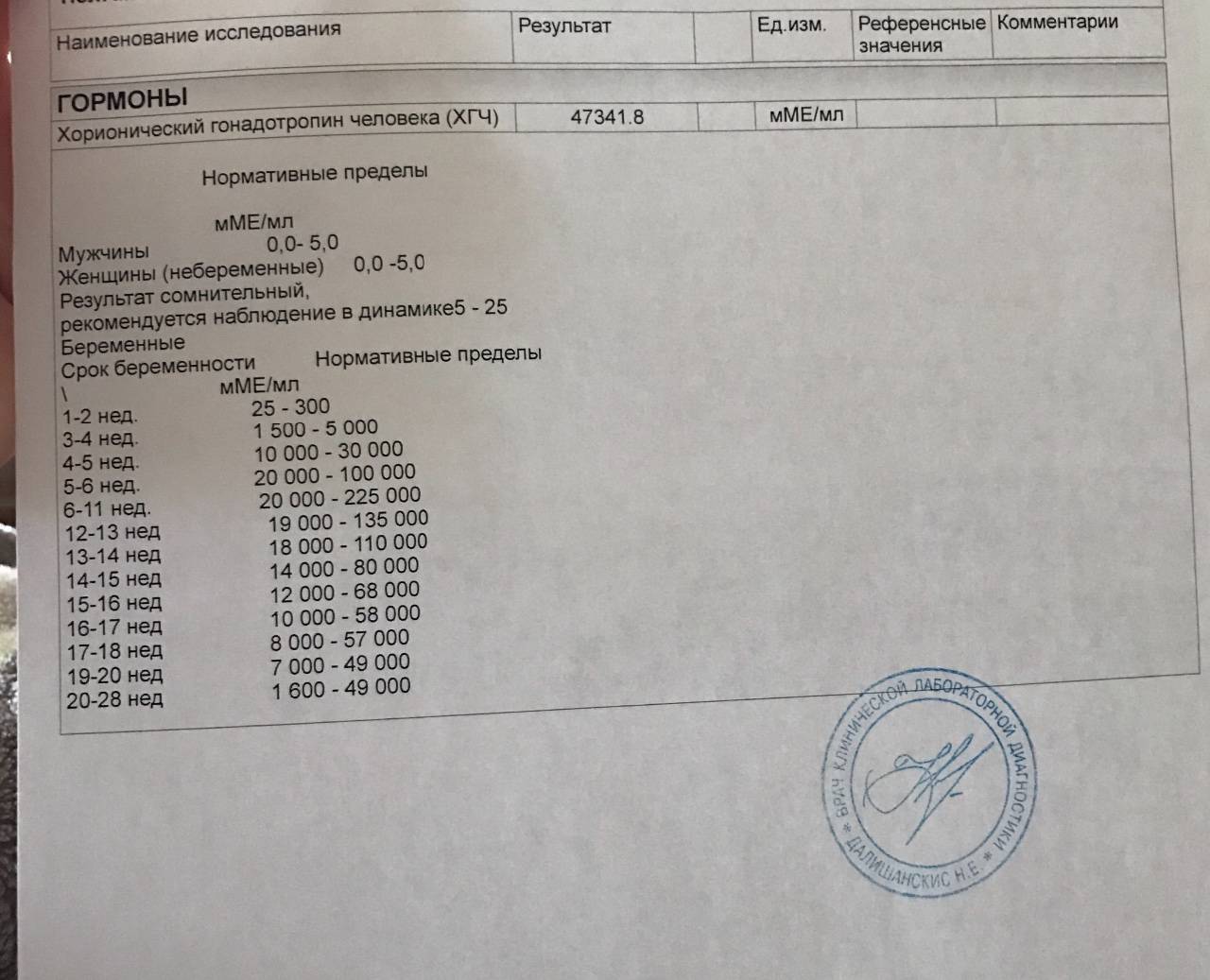 Дальнейшие анализы должны определить, влияют ли эти различия в пороговых значениях на ассоциации общего ХГЧ с осложнениями беременности или есть последствия для выявления женщин с клинически значимым повышенным риском других неблагоприятных исходов. Тем не менее, между US RR и LMP RR присутствовали значительные различия.В целом, ОР у США были выше по сравнению с ОР LMP, и поэтому кажется вероятным, что на ОР УЗИ влияет влияние ХГЧ на рост плода. Это согласуется с наблюдениями, что уровни ХГЧ отрицательно связаны с ростом плода [35, 36]. Более того, это говорит о том, что датирование беременности с помощью УЗИ, которое считается золотым стандартом, может быть менее надежным у женщин с относительно высоким или низким уровнем ХГЧ.
Дальнейшие анализы должны определить, влияют ли эти различия в пороговых значениях на ассоциации общего ХГЧ с осложнениями беременности или есть последствия для выявления женщин с клинически значимым повышенным риском других неблагоприятных исходов. Тем не менее, между US RR и LMP RR присутствовали значительные различия.В целом, ОР у США были выше по сравнению с ОР LMP, и поэтому кажется вероятным, что на ОР УЗИ влияет влияние ХГЧ на рост плода. Это согласуется с наблюдениями, что уровни ХГЧ отрицательно связаны с ростом плода [35, 36]. Более того, это говорит о том, что датирование беременности с помощью УЗИ, которое считается золотым стандартом, может быть менее надежным у женщин с относительно высоким или низким уровнем ХГЧ.
Мы показываем, что ИМТ является одним из наиболее влиятельных детерминант общего уровня ХГЧ, демонстрируя обратную связь.Предыдущие исследования показали аналогичную связь между ХГЧ и ИМТ, и некоторые программы скрининга анеуплоидии используют скорректированные значения ИМТ для повышения эффективности тестирования [18, 19, 37].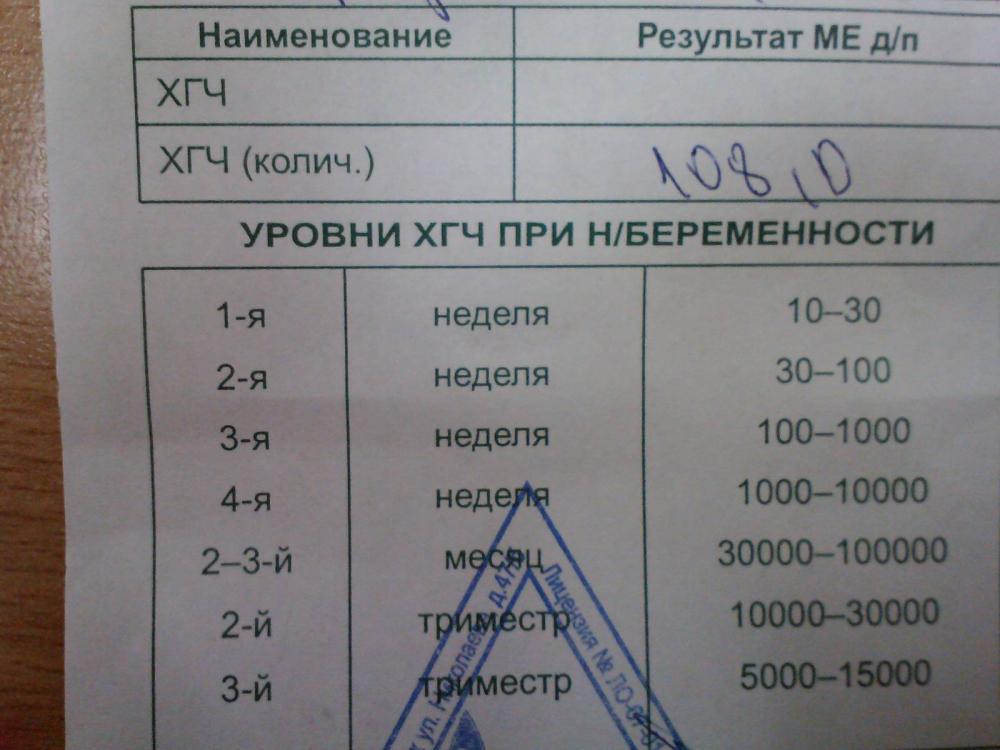 Патофизиология этих ассоциаций в настоящее время неясна. В этом исследовании ИМТ был положительно связан с массой плаценты, а увеличение массы плаценты связано с повышением уровня ХГЧ. Это может означать, что более высокий вес плаценты у женщин с высоким уровнем ИМТ может компенсировать отрицательную связь между ИМТ и ХГЧ.Однако в подгруппе женщин, у которых был известен вес плаценты (n = 5851), связь между ИМТ и общим уровнем ХГЧ MoM оставалась аналогичной после поправки на массу плаценты (изменение β ± SE на ln (MoM); без корректировок: -0,019 ± 0,001 против скорректированного: -0,020 ± 0,001; данные не показаны), что указывает на отдельные механизмы воздействия на ХГЧ. Пути, посредством которых происходит этот эффект, еще предстоит выяснить, и следует рассмотреть потенциальную роль адипокинов или воспалительных маркеров [38-40].
Патофизиология этих ассоциаций в настоящее время неясна. В этом исследовании ИМТ был положительно связан с массой плаценты, а увеличение массы плаценты связано с повышением уровня ХГЧ. Это может означать, что более высокий вес плаценты у женщин с высоким уровнем ИМТ может компенсировать отрицательную связь между ИМТ и ХГЧ.Однако в подгруппе женщин, у которых был известен вес плаценты (n = 5851), связь между ИМТ и общим уровнем ХГЧ MoM оставалась аналогичной после поправки на массу плаценты (изменение β ± SE на ln (MoM); без корректировок: -0,019 ± 0,001 против скорректированного: -0,020 ± 0,001; данные не показаны), что указывает на отдельные механизмы воздействия на ХГЧ. Пути, посредством которых происходит этот эффект, еще предстоит выяснить, и следует рассмотреть потенциальную роль адипокинов или воспалительных маркеров [38-40].
Как и в предыдущих исследованиях, в текущем исследовании курение было связано с более низким уровнем ХГЧ.Однако мы первыми показали, что женщины, бросившие курить при положительном результате теста на беременность, имели такие же общие уровни ХГЧ, как и некурящие (дополнительная таблица 4). Это указывает на то, что прекращение курения во время известной беременности может предотвратить снижение общего уровня ХГЧ, наблюдаемое у продолжающих курить, и что влияние курения на общий уровень ХГЧ станет очевидным только после определенной продолжительности курения (дозозависимость). Действительно, аналогично выводам Ball et al.[41, 42], сила связи между общим уровнем ХГЧ и курением увеличивалась с возрастом гестации. Скорее всего, этот эффект является кумулятивным эффектом курения, учитывая, что мы также обнаружили сильную дозозависимую связь между количеством выкуриваемых сигарет и общим снижением ХГЧ. При скрининге на анеуплоидию, обычно с использованием уровней β-ХГЧ, ни общие эффекты курения, ни эффекты, зависящие от гестационного возраста, не оказали значительного влияния на результат [16, 41, 43]. Пренатальное курение неизменно связано с повышенным риском рождения маленьких детей гестационного возраста и низкой массы плаценты.Вероятно, что влияние пренатального курения на массу тела новорожденного при рождении, по крайней мере, частично вызвано снижением уровня ХГЧ, поскольку было показано, что пренатальное курение приводит к увеличению апоптоза слоя синктиотрофобластных клеток [44].
Это указывает на то, что прекращение курения во время известной беременности может предотвратить снижение общего уровня ХГЧ, наблюдаемое у продолжающих курить, и что влияние курения на общий уровень ХГЧ станет очевидным только после определенной продолжительности курения (дозозависимость). Действительно, аналогично выводам Ball et al.[41, 42], сила связи между общим уровнем ХГЧ и курением увеличивалась с возрастом гестации. Скорее всего, этот эффект является кумулятивным эффектом курения, учитывая, что мы также обнаружили сильную дозозависимую связь между количеством выкуриваемых сигарет и общим снижением ХГЧ. При скрининге на анеуплоидию, обычно с использованием уровней β-ХГЧ, ни общие эффекты курения, ни эффекты, зависящие от гестационного возраста, не оказали значительного влияния на результат [16, 41, 43]. Пренатальное курение неизменно связано с повышенным риском рождения маленьких детей гестационного возраста и низкой массы плаценты.Вероятно, что влияние пренатального курения на массу тела новорожденного при рождении, по крайней мере, частично вызвано снижением уровня ХГЧ, поскольку было показано, что пренатальное курение приводит к увеличению апоптоза слоя синктиотрофобластных клеток [44]. В будущих исследованиях следует выяснить, в какой степени ХГЧ влияет на рост плода и массу тела при рождении. Более того, учитывая однозначную связь между курением и неблагоприятными перинатальными исходами, сильная связь между курением и общим уровнем ХГЧ является четкой демонстрацией смешивающего потенциала характеристик беременности в исследованиях, изучающих взаимосвязь между уровнями ХГЧ и любыми клиническими исходами / измерениями.
В будущих исследованиях следует выяснить, в какой степени ХГЧ влияет на рост плода и массу тела при рождении. Более того, учитывая однозначную связь между курением и неблагоприятными перинатальными исходами, сильная связь между курением и общим уровнем ХГЧ является четкой демонстрацией смешивающего потенциала характеристик беременности в исследованиях, изучающих взаимосвязь между уровнями ХГЧ и любыми клиническими исходами / измерениями.
Интересно, что, в частности, влияние курения, а также влияние других характеристик, казалось, были более выраженными в нашем исследовании по сравнению с другими исследованиями [16–18, 20, 21, 43, 45]. Это может быть связано с тем, что мы определили общие уровни ХГЧ с помощью анализа, который выявляет подавляющее большинство вариантов ХГЧ [25], тогда как в большинстве других исследований сообщается о влиянии на β-ХГЧ. В свою очередь, это может свидетельствовать о том, что ИМТ, курение, половая принадлежность, этническая принадлежность, пол ребенка и масса плаценты оказывают различное влияние на определенные типы ХГЧ, такие как расщепленный или гипергликозилированный ХГЧ.
Насколько нам известно, это единственное исследование, в котором сообщается RR для общего ХГЧ во время беременности, за исключением производителя анализа, который мы использовали, в котором сообщалось о 593 беременных женщинах [46]. Кроме того, мы первыми сообщили о взаимосвязи между подробными характеристиками матери и плода и общим уровнем ХГЧ во время беременности. Доступ к обширной базе данных позволил нам сравнить различные методы определения RR и изучить связь различных редко описываемых характеристик матери / беременности, включая массу плаценты и симптоматику рвоты.Однако мы были ограничены тем фактом, что LMP и менструальный цикл, масса плаценты и симптомы рвоты были доступны только в подгруппе женщин. Кроме того, количество женщин с доступными измерениями общего ХГЧ варьировалось для каждой гестационной недели, и поэтому определения референтного диапазона не были одинаково надежными на протяжении всей беременности, особенно в очень раннем и третьем триместре беременности. Возможные различия в формулах, используемых для определения гестационного возраста на основе данных УЗИ, также могут лежать в основе некоторых наших результатов и требовать дальнейших исследований.
Возможные различия в формулах, используемых для определения гестационного возраста на основе данных УЗИ, также могут лежать в основе некоторых наших результатов и требовать дальнейших исследований.
В заключение, мы предоставляем данные об общих референсных диапазонах ХГЧ во время беременности из большой проспективной популяционной когорты и определили, что они могут значительно отличаться в зависимости от методологии датирования беременности. Кроме того, мы обнаружили, что общий ХГЧ различается в зависимости от ИМТ матери, курения, паритета, этнической принадлежности, пола ребенка, веса плаценты и симптомов гиперемезии беременных. Наши результаты показывают, что связь между гестационным возрастом, ХГЧ и ростом плода может вызывать менее надежное датирование беременности с помощью УЗИ, особенно у женщин с высоким или низким уровнем ХГЧ.Эти данные подчеркивают сложные отношения между ХГЧ, факторами матери и плода, которые следует учитывать при изучении осложнений беременности. Наши результаты могут служить справочным материалом для различных клинических исследований и служить основанием для дальнейших исследований по определению референсного диапазона для ХГЧ во время беременности.
The Уровень гормона ХГЧ в организме человека увеличивается примерно каждые 2 раза.2 дня в течение первый триместр беременности. Определяемые уровни ХГЧ начинаются с 5 мМЕ / мл. в течение первой недели беременности и повышается до 100 000 мМЕ / мл через 2–3 месяца. Значения снижаются до 10–15% пиковых концентраций во время 2-го и 3-го триместры. В нормальных условиях первые образцы утренней мочи приблизительно уровни ХГЧ в сыворотке, которые достигают от 5 до 50 мМЕ / мл в течение одной (1) недели гестации возраст.
В таблице выше показаны типичные диапазоны уровней ХГЧ во время беременности. | |
Нормальная беременность Таблица уровней ХГЧ
После имплантации организм начинает вырабатывать хорионический гонадотропный гормон человека (ХГЧ).Этот гормон вырабатывается на протяжении всей беременности и особенно важен на ранних сроках.
Поскольку он начинает быстро расти на ранних сроках беременности, тестирование на наличие ХГЧ в моче является одним из основных способов определить, беременна ли женщина. В течение всей беременности врачи могут также проверять уровень ХГЧ, чтобы контролировать ее состояние.
Если вы недавно забеременели или пытаетесь забеременеть, понятно, что у вас может возникнуть много вопросов о том, что делает этот гормон и как вы должны его отслеживать.Чтобы помочь, здесь вы узнаете все, что вам нужно знать о ХГЧ, в том числе о том, что это такое, как его проверять и насколько высоким должен быть ваш уровень ХГЧ на протяжении всей беременности. Мы также расскажем, как интерпретировать результаты уровня ХГЧ и что это может означать, если у вас слишком высокий или слишком низкий уровень ХГЧ.
О ХГЧ
ХГЧ — это гормон беременности, который жизненно важен на ранних этапах беременности. Его основная роль — стимулировать желтое тело для увеличения выработки прогестерона, что, в свою очередь, помогает:
- Поддерживает рост матки и слизистой оболочки матки, а
- Предотвратить сокращения, которые могут быть вредны для этого роста.
Первоначально ХГЧ продуцируется клетками, окружающими развивающийся эмбрион. Затем плацента берет на себя производство ХГЧ, как только он образуется, а затем продолжает вырабатывать ХГЧ на протяжении всей беременности.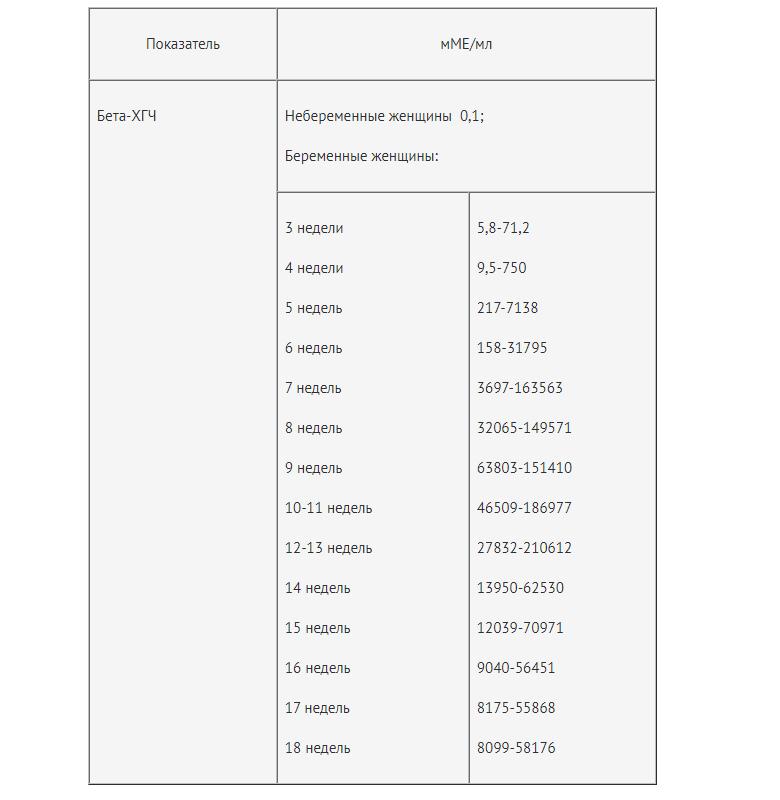
В первом триместре уровень ХГЧ быстро увеличивается и достигает своего пика примерно на 10-й неделе беременности. В течение оставшейся части беременности ХГЧ продолжает вырабатываться. Однако обычно он остается на стабильном уровне и может даже постепенно снижаться к концу беременности.
ХГЧ часто называют гормоном беременности не только из-за его важной роли на ранних этапах процесса, но и потому, что измерение ХГЧ является основным способом проверки на потенциальную беременность. После того, как яйцеклетка оплодотворена и имплантирована в матку, ХГЧ обнаруживается в крови через семь дней. Его также можно точно определить в моче примерно через 12-14 дней после зачатия.
Важно отметить, что ХГЧ в очень малых количествах вырабатывается гипофизом.Это означает, что и у мужчин, и у небеременных женщин в организме обнаруживается количество ХГЧ (обычно ниже 5 мМЕ / мл). Однако этого недостаточно, чтобы его можно было обнаружить с помощью теста на беременность.
Как ведет себя ХГЧ при нормальной беременности?
При нормальной беременности ХГЧ начнет быстро расти после успешной имплантации. В течение первых четырех недель беременности уровень ХГЧ обычно удваивается каждые 48-72 часа. С четвертой по шестую неделю на удвоение может потребоваться от трех до четырех дней.По достижении 10-й недели уровень ХГЧ больше не удваивается, а остается стабильным на протяжении всего срока беременности. После 17 недели он может даже начать медленно снижаться.
Если ХГЧ не повышается с правильной скоростью, это потенциально может быть поводом для беспокойства. Молярная беременность, внематочная беременность и выкидыш — все это потенциальные факторы риска в случаях, когда уровень ХГЧ слишком высок или слишком низок. Регулярное тестирование и мониторинг ХГЧ в сочетании с ультразвуком, проводимым вашим врачом, могут помочь вам лучше понять, здорова ли и нормально ли развивается ваша беременность.
Для получения дополнительной информации о времени удвоения ХГЧ ознакомьтесь с нашей недавней статьей «Время удвоения ХГЧ: чего ожидать до, во время и после беременности».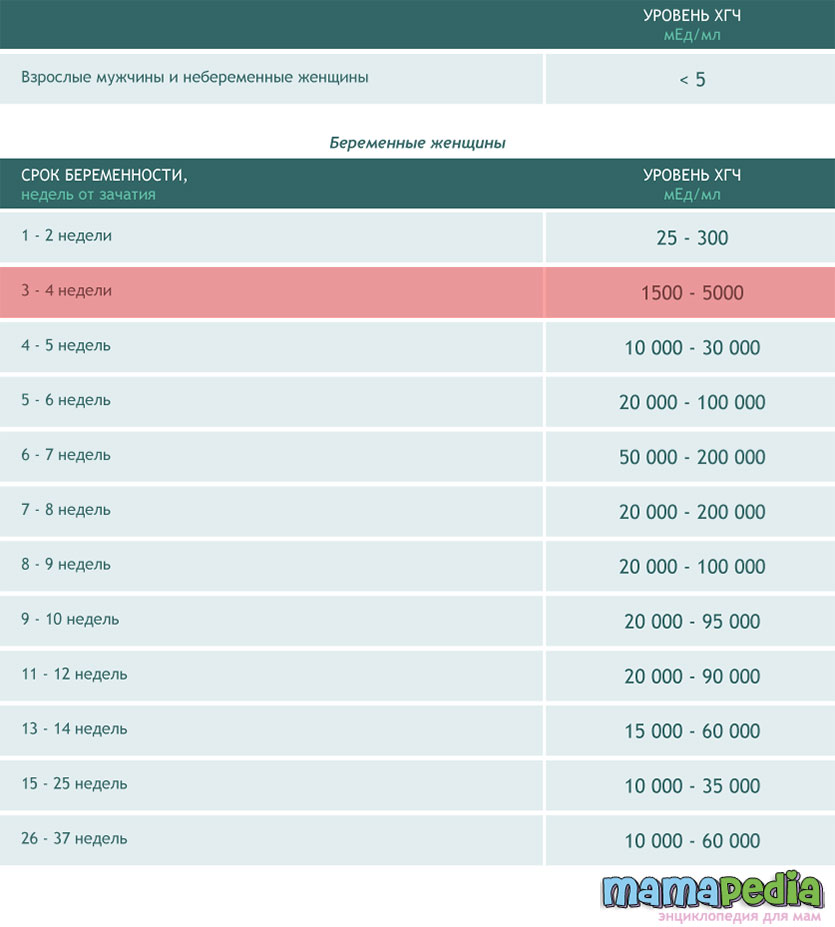
График уровней ХГЧ: каковы нормальные уровни ХГЧ по неделям?
Уровень ХГЧ при беременности
Уровень ХГЧ через 3 недели: 5-50 мМЕ / мл
Уровень ХГЧ через 4 недели: 5-426 мМЕ / мл
Уровень ХГЧ через 5 недель: 18-7,340 мМЕ / мл
Уровни ХГЧ через 6 недель: 1080-56 500 мМЕ / мл
Уровни ХГЧ на 7-8 неделе: 7650-229000 мМЕ / мл
Уровни ХГЧ на 9-12 неделе: 25,700-288,000 мМЕ / мл
Уровни ХГЧ на 13-16 неделе: 13,300-254,000 мМЕ / мл
Уровни ХГЧ в 17-24 недели: 4 060-165 400 мМЕ / мл
Уровни ХГЧ на 25-40 неделе: 3,640-117,000 мМЕ / мл
Уровень ХГЧ, если не беременна: 0-5 мМЕ / мл
Фигурки Американской ассоциации беременных.
Как проверить уровень ХГЧ
Тест на ХГЧ можно провести одним из двух следующих методов. Первый метод — это дома с анализом мочи (также известный как стандартный тест на беременность), а второй метод — в кабинете врача с анализом сыворотки крови.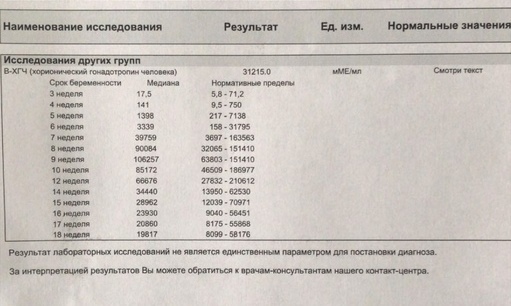
Тестирование на дому со стандартным тестом на беременность
Домашние анализы мочи можно использовать, если вы ищете подтверждение того, что вы беременны. Сдав образец мочи, этот тип теста на беременность на ХГЧ может сообщить вам, достаточно ли повышен ваш уровень ХГЧ, чтобы считаться беременным.Этот порог может варьироваться в зависимости от марки теста на беременность, который вы используете, однако обычно он устанавливается выше 5-25 MIU / мл.
После завершения теста вы получите либо положительный результат (то есть вы беременны), либо отрицательный результат (то есть вы не беременны). Отрицательный результат может расстраивать вас, если вы пытаетесь забеременеть, поэтому важно подождать не менее 12–14 дней после предполагаемой даты зачатия, прежде чем сдавать анализ мочи на беременность.
Обследование у врача с анализом сыворотки крови
Второй метод тестирования на ХГЧ — это анализ крови.Этот тип теста, иногда называемый «бета-тестом на ХГЧ», необходимо пройти в кабинете врача. Как только результаты анализов вернутся из лаборатории, ваш врач сможет сообщить вам, какой у вас уровень концентрации ХГЧ, измеренный в мМЕ / мл. Эта точная информация является основным преимуществом анализа крови по сравнению с анализом мочи, поскольку она дает вам представление о том, каким был ваш точный уровень ХГЧ на момент проведения теста.
Как только результаты анализов вернутся из лаборатории, ваш врач сможет сообщить вам, какой у вас уровень концентрации ХГЧ, измеренный в мМЕ / мл. Эта точная информация является основным преимуществом анализа крови по сравнению с анализом мочи, поскольку она дает вам представление о том, каким был ваш точный уровень ХГЧ на момент проведения теста.
Еще одно преимущество бета-тестирования ХГЧ — время. Поскольку ХГЧ может быть обнаружен в крови намного раньше, чем в моче, тесты на бета-ХГЧ можно проводить уже через неделю после предполагаемой даты зачатия.
Этот тип тестирования особенно полезен для пар с беременностью из группы риска, которым необходимо внимательно следить за уровнем ХГЧ. Регулярно тестируя на ХГЧ, эти пары могут получить критическое представление о том, повышается ли их уровень ХГЧ правильными темпами. Если уровень ХГЧ не повышается должным образом, врач может провести дальнейшее тестирование и посоветовать соответствующие следующие шаги.
Будущие решения для тестирования от Mira
Основным недостатком регулярного тестирования на ХГЧ в кабинете врача является то, что это может занять много времени и быть дорогим.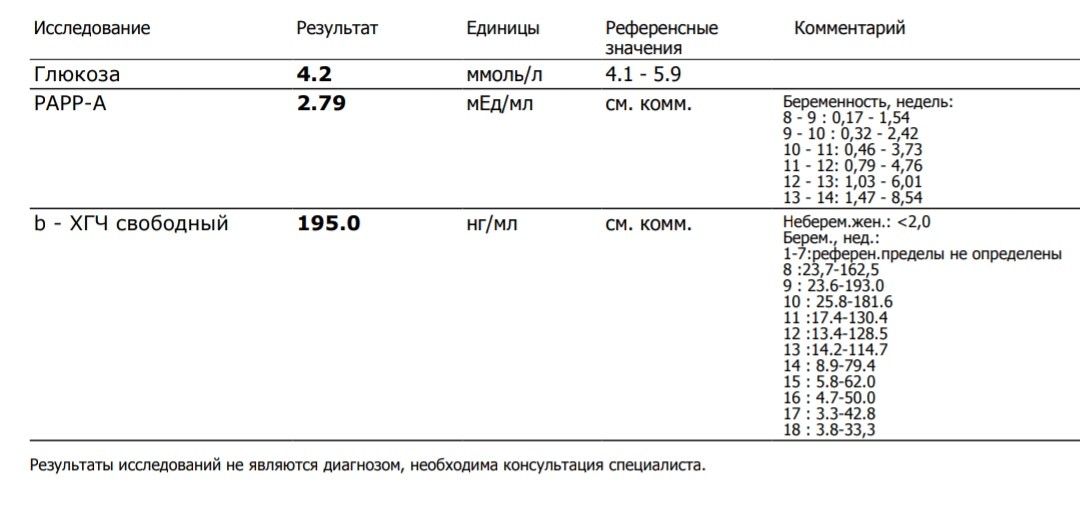
Несмотря на то, что вы можете использовать тест на беременность, чтобы проверить, повышен ли ваш уровень ХГЧ, в настоящее время нет решения для домашнего тестирования, которое позволило бы вам узнать ваш числовой уровень концентрации ХГЧ. Тем не менее, Мира действительно планирует выпустить в будущем палочки ХГЧ, чтобы это стало возможным. Пожалуйста, регулярно проверяйте наш магазин, чтобы узнать о последних обновлениях и деталях.
Интерпретация результатов измерения уровня ХГЧ
Как только вы получите результаты, ваш врач сможет проверить, находится ли ваш уровень ХГЧ в правильном диапазоне для того места, где вы находитесь во время беременности.В некоторых случаях уровень ХГЧ может быть выше или ниже нормы. Хотя это не всегда является поводом для беспокойства, врач все же должен провести дополнительное расследование.
Вот что может означать низкий или высокий уровень ХГЧ для беременности.
Что означает низкий уровень ХГЧ для беременности?
Если ваш уровень ХГЧ ниже нормы, это может указывать на одно из следующего.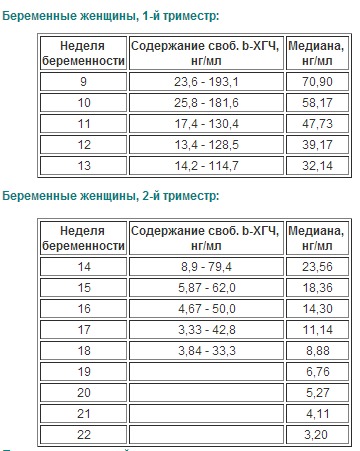
Внематочная беременность
Внематочная беременность происходит, когда оплодотворенная яйцеклетка имплантируется вне матки.Большинство внематочных беременностей происходит в маточной трубе, однако они также могут возникать в яичниках или брюшной полости.
Внематочная беременность может быть опасной для жизни, особенно в случае разрыва маточной трубы. Немедленно поговорите со своим врачом, если вы испытываете ненормальное вагинальное кровотечение, боль в пояснице или тазу, поскольку это общие ранние симптомы внематочной беременности.
Выкидыш
В некоторых случаях уровень ХГЧ ниже среднего может указывать на выкидыш.Это связано с тем, что при невынашивании беременности организм прекращает производство ХГЧ. Другие симптомы выкидыша включают боль в животе, боль в спине, ненормальные кровянистые выделения и кровотечение, выход жидкости или ткани из влагалища и потерю симптомов беременности.
Неверный расчет даты вашего зачатия
Другая возможность заключается в том, что вы неправильно рассчитали дату зачатия.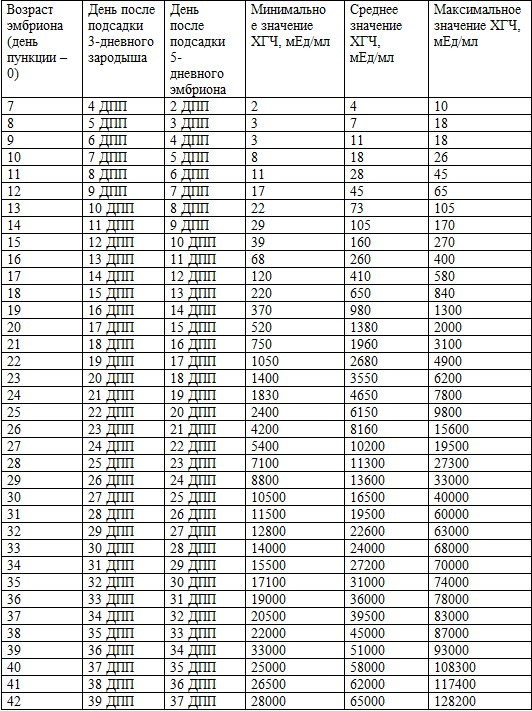 Если это так, ваш уровень ХГЧ будет казаться слишком низким, хотя на самом деле он повышается с правильной скоростью в зависимости от того, где вы находитесь во время беременности.
Если это так, ваш уровень ХГЧ будет казаться слишком низким, хотя на самом деле он повышается с правильной скоростью в зависимости от того, где вы находитесь во время беременности.
Что означает высокий уровень ХГЧ для беременности?
Если ваш уровень ХГЧ выше нормы, это может указывать на любое из следующего.
Близнецы или кратные
Если вы вынашиваете близнецов или близнецов, уровень ХГЧ выше нормы — это нормально. Хотя нет конкретной диаграммы или цифры, насколько высокого уровня ХГЧ может достичь при вынашивании близнецов, некоторые врачи предполагают, что он может быть на 30-50% выше, чем при нормальной беременности.
Молярная беременность
Молярная беременность наступает при аномальном росте ткани матки из-за генетической ошибки.При полной молярной беременности формирующаяся плацента растет и вырабатывает ХГЧ, однако эмбриона нет. При частичной молярной беременности эмбрион существует, но у него серьезные врожденные дефекты.
Молярную беременность следует лечить немедленно у врача. Помимо повышенного уровня ХГЧ, молярная беременность также может сопровождаться ярко-красным или коричневым вагинальным кровотечением, тазовой болью и сильной тошнотой.
Синдром Дауна
Уровень ХГЧ выше нормы также может указывать на то, что ваша беременность может быть подвержена риску синдрома Дауна.Однако вашему врачу необходимо будет проводить дополнительные анализы крови и УЗИ на протяжении всей беременности, чтобы определить, насколько высок этот уровень риска.
Неверный расчет даты вашего зачатия
Неправильный расчет даты зачатия — еще одна потенциальная причина, по которой ваш уровень ХГЧ может оказаться выше, чем должен быть. В этом случае срок беременности может быть на несколько недель дольше, чем вы и ваш партнер думали ранее. С помощью ультразвука ваш врач сможет более точно определить, как далеко у вас протекает беременность.
Уровни ХГЧ Часто задаваемые вопросы
Поскольку ХГЧ играет такую важную роль во время беременности, возникновение некоторых вопросов — это нормально. Вот ответы на некоторые из ваших наиболее часто задаваемых вопросов о ХГЧ!
Вот ответы на некоторые из ваших наиболее часто задаваемых вопросов о ХГЧ!
Когда уровень ХГЧ начинает повышаться?
Уровень ХГЧ начинает повышаться сразу после имплантации. Они продолжают быстро расти в течение первых четырех недель беременности, обычно удваиваясь каждые два-три дня. На 10 неделе беременности ХГЧ остается на относительно постоянном уровне до конца беременности.
Когда падает уровень ХГЧ?
После 17 недели беременности небольшое снижение уровня ХГЧ — это нормально. После беременности уровень ХГЧ падает быстрее, и может потребоваться до шести недель, чтобы вернуться к уровню до беременности, который обычно ниже 5 MIU / мл.
Меняется ли уровень ХГЧ у близнецов?
Если вы вынашиваете двойню или двойню, ваш уровень ХГЧ также будет быстро увеличиваться в течение первых нескольких недель беременности и достигнет пика примерно на 10 неделе — точно так же, как при одноплодной беременности.Однако есть вероятность, что ваш общий уровень ХГЧ будет на 50% выше, чем то, что считается «нормальным» диапазоном для одноплодной беременности.
Имейте в виду, что это не относится к каждой беременности двойней или многоплодной беременностью. У вас все равно может быть успешная многоплодная беременность, даже если ваш уровень ХГЧ находится в пределах нормы.
Для получения дополнительной информации о многоплодной или многоплодной беременности ознакомьтесь с нашей недавней статьей «Уровни ХГЧ и близнецы: понимание многоплодной беременности».
ХГЧ, общее, количественное | Диагностическая лаборатория Оклахомы
Вы здесь
Домой | ХГЧ, общий, количественный Основное содержаниеКод теста: 8396
Код CPT (s ): 84702
Методология: Иммуноанализ (IA)
Ограничения: Гетерофильные антитела могут давать низкие ложноположительные результаты; ХГЧ в моче отрицательный, если есть подозрение на «фантомный» ХГЧ.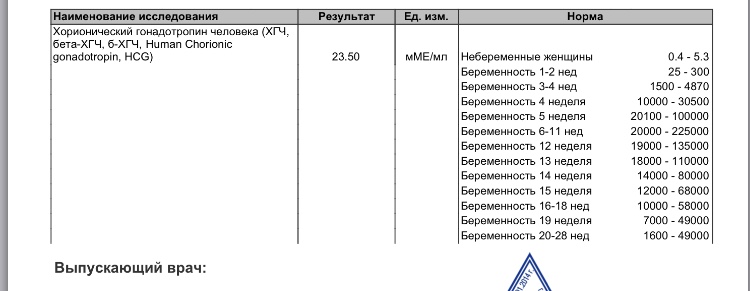 Секреция гипофиза может быть источником низкого уровня ХГЧ у женщин в постменопаузе
Секреция гипофиза может быть источником низкого уровня ХГЧ у женщин в постменопаузе
Клиническая значимость: ХГЧ может достигать определяемых пределов в течение 7-10 дней после зачатия. ХГЧ вырабатывается плацентой и достигает пика между 7-й и 10-й неделями беременности. ХГЧ представляет собой гликопротеиновый гормон, продуцируемый синцитиотрофобластом плаценты и секретируемый во время нормальной беременности и при патологических состояниях, таких как пузырный занос, хориокарцинома и новообразование яичек.Закажите ХГЧ, Общий, Качественный, Моча, если результат сыворотки ХГЧ не соответствует клинической картине. Гетерофильные антитела могут давать низкие ложноположительные результаты; ХГЧ в моче отрицательный, если есть подозрение на «фантомный» ХГЧ. Секреция гипофиза может быть источником низкого уровня ХГЧ у женщин в постменопаузе
Альтернативное название (я): Хорионический гонадотропин человека (ХГЧ), хорионический гонадотропин
Руководство по сбору:
Комплект поставки: T01 — красный / серый SST 8,5 мл
Предпочтительный образец: Сыворотка
Предпочтительный объем: 1 мл
Транспортный контейнер : Пробирка сепаратора сыворотки (SST)
Температура транспортировки: Комнатная температура
Стабильность образца: Комнатная температура: 7 дней
Критерии отбраковки: Немаркированные или неправильно маркированные образцы; образцы, кроме сыворотки
Для получения дополнительной информации о расходных материалах или приемных устройствах обратитесь в службу поддержки DLO по телефону (800) 891-2917, вариант 2.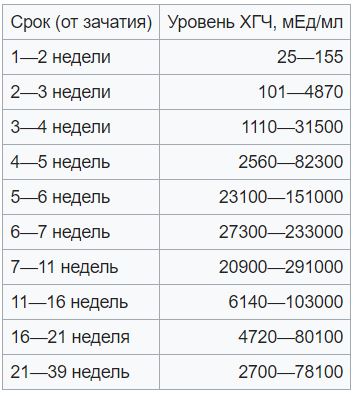
Приведенные коды CPT основаны на рекомендациях AMA и предназначены только для информационных целей. За кодирование CPT несет полную ответственность сторона, выставляющая счет. Пожалуйста, направляйте любые вопросы относительно кодирования Плательщику, которому выставлен счет.
Какой средний уровень ХГЧ через 4 недели? — От зачатия до рождения
Стандартные уровни ХГЧ
| Неделя беременности | Стандартный диапазон ХГЧ |
|---|---|
| 4 недели | 5–426 мМЕ / мл |
| 5 недель | 18–7340 мМЕ / мл |
| 6 недель | 1 080–56 500 мМЕ / мл |
| 7–8 недель | 7 650–229 000 мМЕ / мл |
еще 5 строк
При каком уровне ХГЧ у меня произойдет выкидыш?
Уровни ХГЧ после выкидыша
После того, как произошла потеря беременности, уровни ХГЧ вернутся к небеременному диапазону (менее 5 мМЕ / мл) между четырьмя и шестью неделями позже. Для врачей типично продолжать определять уровни ХГЧ после выкидыша, пока они не вернутся к диапазону небеременных.
Для врачей типично продолжать определять уровни ХГЧ после выкидыша, пока они не вернутся к диапазону небеременных.
Может ли ХГЧ упасть, а затем подняться?
Однако он постоянно демонстрирует увеличение времени удвоения по мере прогрессирования беременности. Медленный рост или снижение уровня ХГЧ в течение первых 8–10 недель беременности свидетельствует о гибели трофобластической ткани и может указывать на внематочную или нежизнеспособную внутриутробную беременность.
Можно ли получить положительный тест на беременность на 4 неделе?
К 4 неделе беременности тест мочи на беременность обычно дает положительный результат.Забавно, но ваша яйцеклетка могла быть оплодотворена только в последние две недели. Тем не менее, свидание для беременности начинается с началом вашей последней менструации.
Повышение уровня ХГЧ — хороший знак?
Уровень ХГЧ менее 5 мМЕ / мл считается отрицательным для беременности, а уровень выше 25 мМЕ / мл считается положительным для беременности. Уровень ХГЧ от 6 до 24 мМЕ / мл считается серой зоной, и вам, скорее всего, придется пройти повторное тестирование, чтобы увидеть, повышается ли ваш уровень, чтобы подтвердить беременность.
Уровень ХГЧ от 6 до 24 мМЕ / мл считается серой зоной, и вам, скорее всего, придется пройти повторное тестирование, чтобы увидеть, повышается ли ваш уровень, чтобы подтвердить беременность.
Что произойдет, если уровень ХГЧ не удвоится?
Уровни ХГЧ при невынашивании беременности
Если у вас есть риск выкидыша или внематочной беременности, у вас больше шансов получить уровень ХГЧ, который не удваивается. Они могут даже уменьшиться. Если ваш уровень ХГЧ не приближается к удвоению через 48-72 часа, ваш врач может опасаться, что беременность находится под угрозой.
Сколько времени нужно, чтобы ХГЧ снизился?
Временные рамки для ХГЧ, чтобы вернуться к норме
В среднем для ХГЧ требуется от 12 до 16 дней, чтобы исчезнуть из организма, но это может варьироваться в зависимости от того, насколько высоким был ваш уровень ХГЧ во время выкидыша.
Может ли уровень ХГЧ неправильный?
Как и в случае с мочой / домашним тестом на беременность, возможны ложные результаты (как отрицательные, так и положительные) анализа крови на беременность. Итак, ваш отрицательный результат связан с тем, что в крови может быть недостаточно ХГЧ для выявления беременности. Ваш уровень ХГЧ очень быстро повышается на ранних сроках беременности.
Через какое время после имплантации уровень ХГЧ повышается?
Скорость повышения уровня ХГЧ во время беременности такова, что он почти удваивается примерно каждые 48 часов в первые 30 дней после имплантации, примерно на 7 неделе беременности, хотя это может варьироваться.
Что происходит в первые 4 недели беременности?
Ультразвук при 4 неделе беременности
На 4 неделе беременности клубок клеток разделяется на эмбрион (вашего будущего ребенка) и плаценту. Нервная трубка ребенка, строительный блок позвоночника, мозга и позвоночника, уже сформирована. Амниотический мешок и жидкость превращаются в защитную подушку для вашего ребенка.
Чувствуете ли вы беременность на 4 неделе беременности?
Тело мамы на 4 неделе беременности
На этой неделе могут появиться некоторые симптомы беременности, хотя некоторые будущие мамы еще не заметили никаких признаков.Вы можете почувствовать спазмы и увидеть небольшие кровянистые выделения, которые могут произойти, когда оплодотворенная яйцеклетка имплантируется в вашу матку.
Можете ли вы увидеть что-нибудь на УЗИ через 4 недели?
Ультразвуковое сканирование на 4-й неделе беременности может быть непросто найти, но обнаружить беременность на 4-й неделе возможно. Видимые изображения представляют собой крошечный мешок, и его часто можно не заметить из-за крошечного размера мешочка.
Каким должен быть уровень ХГЧ через 3 недели?
Уровни ХГЧ во время беременности: что нормально?
| недель от LMP (последний пропущенный период) | Количество ХГЧ (в мМЕ / мл или МЕ / л) |
|---|---|
| 3 недели | От 5 до 50 |
| 4 недели | от 5 до 426 |
| 5 недель | 19 до 7340 |
| 6 недель | 1080 до 56 500 |
Еще 6 рядов
Может ли уровень ХГЧ быть слишком высоким?
Что вызывает высокий уровень ХГЧ? По словам доктораЛанг, чрезвычайно высокий уровень ХГЧ (более 100 000 мМЕ / мл) может указывать на ненормальную беременность.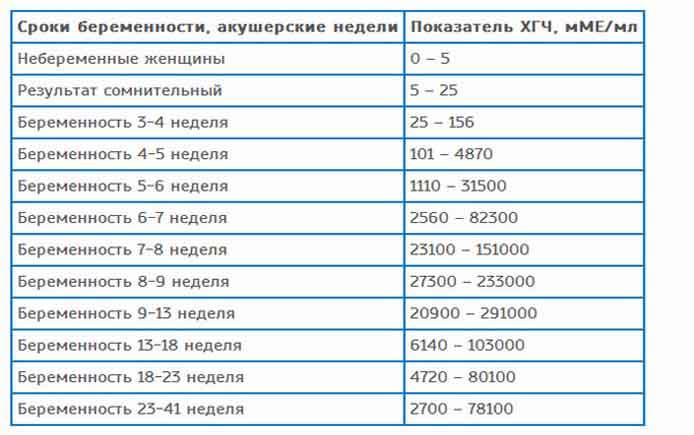 Причины могут включать плацентарную опухоль или молярную беременность, при которой нежизнеспособная яйцеклетка имплантируется в матку и выделяет гормон ХГЧ.
Причины могут включать плацентарную опухоль или молярную беременность, при которой нежизнеспособная яйцеклетка имплантируется в матку и выделяет гормон ХГЧ.
Что делать, если уровень ХГЧ более чем в два раза?
Уровни бета-ХГЧ обычно удваиваются примерно каждые 2 дня в течение первых четырех недель беременности. По мере того, как беременность прогрессирует, время удвоения удваивается. К 6-7 неделям уровень бета-ХГЧ может увеличиться вдвое за 3 1/2 дня.Более медленное падение указывает на внематочную беременность.
Каким должен быть уровень ХГЧ через 5 недель?
Типичные результаты ХГЧ
4 недели: 5 — 426 мМЕ / мл. 5 недель: 18 — 7340 мМЕ / мл. 6 недель: 1080 — 56 500 мМЕ / мл. 7-8 недель: 7, 650-229 000 мМЕ / мл.
Должен ли уровень ХГЧ удваиваться каждые 48 или 72 часа?
При обычной беременности уровень ХГЧ удваивается каждые 72 часа.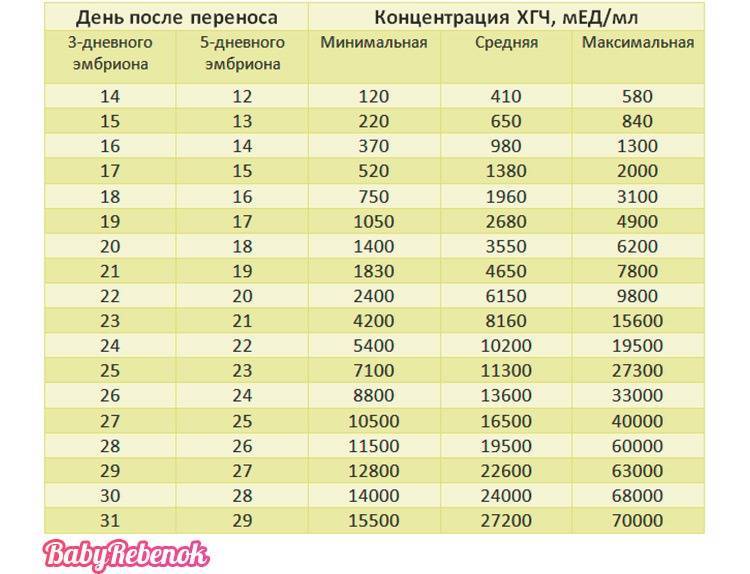 Уровень этого гормона достигает пика в течение первых 8-11 недель беременности, затем снижается и стабилизируется.Этот 72-часовой период увеличивается примерно до 96 часов по мере вашего продвижения.
Уровень этого гормона достигает пика в течение первых 8-11 недель беременности, затем снижается и стабилизируется.Этот 72-часовой период увеличивается примерно до 96 часов по мере вашего продвижения.
Может ли удвоиться уровень ХГЧ и по-прежнему выкидыш?
В целом, однако, снижение уровня ХГЧ в первом триместре, вероятно, является признаком надвигающегося выкидыша. С другой стороны, медленно растущие уровни ХГЧ, которые не удваиваются каждые два или три дня на ранних сроках беременности, могут быть признаком проблем, но также могут возникать при нормальной беременности.
Насколько увеличивается ХГЧ на ранних сроках беременности?
Повышение уровня ХГЧ на ранних сроках беременности
Ваш уровень ХГЧ, вероятно, будет удваиваться с этой скоростью — каждые два-три дня — в течение первых четырех недель беременности или около того.По мере того, как ваша беременность прогрессирует и ваш уровень ХГЧ превышает примерно 1200 мМЕ / мл, обычно требуется больше времени, чтобы удвоиться.
На какой неделе наблюдается пик уровня ХГЧ?
Уровни ХГЧ повышаются через восемь дней после овуляции, достигают максимума через 60–90 дней, а затем немного снижаются, выравниваясь до конца беременности. Обычно в течение первых 10 недель беременности уровень ХГЧ удваивается каждые два дня.
Как скоро после имплантации кровотечение Будет ли у меня положительный тест на беременность?
Обычно тест на беременность дает положительный результат вскоре после имплантационного кровотечения, но это может занять несколько дней.Хотя многие тесты на беременность говорят о том, что вы можете сдать их до того, как у вас прекратились месячные, обычно это делается всего за день или два до этого.
Фотография в статье «Flickr» https://www.flickr.com/photos/rosenfeldmedia/36942050486
Уровень бета-ХГЧ у матери на 12-й день после переноса эмбриона для прогнозирования исхода беременности в клинике экстракорпорального оплодотворения Prima Medika , Денпасар Бали Индонезия
Карта И. Б. М., Путра И. М. М., Мандини И. А. И., Двапаяна И.M. P. Уровни бета-ХГЧ у матери на 12-й день после переноса эмбриона для прогнозирования исхода беременности в клинике экстракорпорального оплодотворения Prima Medika, Денпасар, Бали, Индонезия. Biomed Pharmacol J 2017; 10 (4).
Б. М., Путра И. М. М., Мандини И. А. И., Двапаяна И.M. P. Уровни бета-ХГЧ у матери на 12-й день после переноса эмбриона для прогнозирования исхода беременности в клинике экстракорпорального оплодотворения Prima Medika, Денпасар, Бали, Индонезия. Biomed Pharmacol J 2017; 10 (4).
Рукопись получена: 28 сентября 2017 г.
Рукопись принята: 1 ноября 2017 г.
Опубликовано онлайн: —
Как Citeclose | История публикаций Закрыть Просмотры: (Посещений 89853 раза, сегодня 23 посещений) Загрузки в формате PDF: 1971 г.
Ida Bagus Made Kartha 1 , I.Сделано Махадината Путра 2 , Ида Аю Индира Мандини 2 и я. Сделано Панде Двипаяна 3
1 Специализированный акушер / гинеколог, Консультант по репродуктивной эндокринологии и бесплодию в клинике экстракорпорального оплодотворения, больница Prima Medika, Денпасар, Бали, Индонезия.
2 Специализированные акушеры / гинекологи в клинике экстракорпорального оплодотворения, больница Prima Medika, Денпасар, Бали, Индонезия.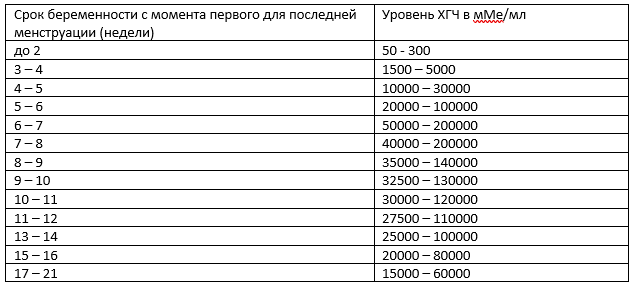
3 Эндокринология и метаболизм, отделение внутренней медицины, медицинский факультет, университет Удаяна, больница общего профиля Сангла, Денпасар, Бали, Индонезия.
Автор, ответственный за переписку Электронная почта: [email protected]
DOI: https://dx.doi.org/10.13005/bpj/1300
Аннотация
Многие методы прогнозирования исходов беременностей, достигнутых после применения вспомогательных репродуктивных технологий (ВРТ), были протестированы. Некоторые сывороточные маркеры были изучены в отношении исходов беременности, такие как β-субъединица хорионического гонадотропина человека (β-ХГЧ), эстрадиол, прогестерон, раковый антиген 125 (Са-125), активины и ингибин.Среди них было доказано, что β-ХГЧ является наиболее прогностическим фактором. Прогнозирование исхода беременности важно в программе вспомогательных репродуктивных технологий. Беременность, полученная посредством ЭКО с ИКСИ или без него, имеет более высокий риск акушерских и перинатальных осложнений по сравнению со спонтанной беременностью.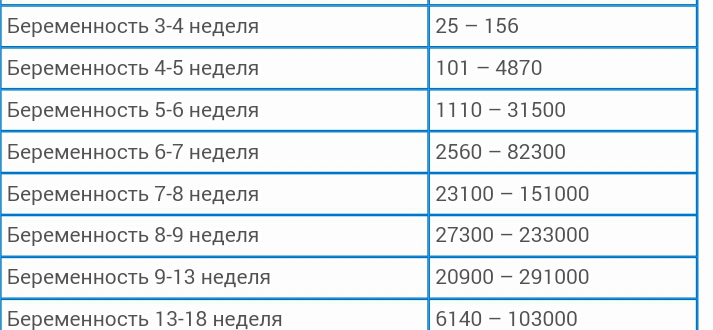 Определить клиническую ценность ß-ХГЧ в материнской сыворотке на двенадцатый день после переноса эмбриона и предсказать исход беременности. Использованный метод представлял собой ретроспективное исследование, в котором данные были получены у женщин, перенесших ЭКО в клинике IVF Prima Medika Hospital Denpasar с января по декабрь 2015 года.Нежизнеспособная беременность определяется как биохимическая беременность, внематочная беременность и выкидыш. Продолжающаяся беременность определяется как одноплодная беременность и многоплодная беременность, срок гестации которых превышает 12 недель. Уровни ß-ХГЧ в сыворотке, измеренные на двенадцатый день после забора яйцеклетки (OPU) и сравненные между двумя группами Через 12 дней после переноса эмбриона, средние уровни β-ХГЧ в группе продолжающейся беременности (419,7 ± 232,9 мМЕ / мл) были значительными. выше, чем в группе нежизнеспособных беременностей (44.8 ± 72,9 мМЕ / мл) (p <0,005). При многоплодной беременности уровни β-ХГЧ при многоплодной беременности (683,3 ± 194,4 мМЕ / мл) были значительно выше, чем при одноплодной беременности (272,7 ± 155,0 мМЕ / мл) (p <0,005).
Определить клиническую ценность ß-ХГЧ в материнской сыворотке на двенадцатый день после переноса эмбриона и предсказать исход беременности. Использованный метод представлял собой ретроспективное исследование, в котором данные были получены у женщин, перенесших ЭКО в клинике IVF Prima Medika Hospital Denpasar с января по декабрь 2015 года.Нежизнеспособная беременность определяется как биохимическая беременность, внематочная беременность и выкидыш. Продолжающаяся беременность определяется как одноплодная беременность и многоплодная беременность, срок гестации которых превышает 12 недель. Уровни ß-ХГЧ в сыворотке, измеренные на двенадцатый день после забора яйцеклетки (OPU) и сравненные между двумя группами Через 12 дней после переноса эмбриона, средние уровни β-ХГЧ в группе продолжающейся беременности (419,7 ± 232,9 мМЕ / мл) были значительными. выше, чем в группе нежизнеспособных беременностей (44.8 ± 72,9 мМЕ / мл) (p <0,005). При многоплодной беременности уровни β-ХГЧ при многоплодной беременности (683,3 ± 194,4 мМЕ / мл) были значительно выше, чем при одноплодной беременности (272,7 ± 155,0 мМЕ / мл) (p <0,005). Уровни β-ХГЧ в материнской сыворотке на двенадцатый день после переноса эмбриона имеют хорошую прогностическую ценность для оценки клинических исходов беременности в программе ЭКО и помогают спланировать последующее наблюдение.
Уровни β-ХГЧ в материнской сыворотке на двенадцатый день после переноса эмбриона имеют хорошую прогностическую ценность для оценки клинических исходов беременности в программе ЭКО и помогают спланировать последующее наблюдение.
Ключевые слова
Перенос эмбрионов; уровни бета-ХГЧ на 12-й день; Прогноз исхода беременности
Загрузите эту статью как:| Скопируйте следующее, чтобы процитировать эту статью: Kartha I.Б. М., Путра И. М. М., Мандини И. А. И., Двипаяна И. М. П. Уровни бета-ХГЧ у матери на 12-й день после переноса эмбриона для прогнозирования исхода беременности в клинике экстракорпорального оплодотворения Prima Medika, Денпасар, Бали, Индонезия. Biomed Pharmacol J 2017; 10 (4). |
| Скопируйте следующее, чтобы процитировать этот URL: Kartha IB M, Putra IM M, Mandini IA I, Dwipayana IMP Материнские бета-уровни ХГЧ на 12-й день после переноса эмбриона для прогнозирования исхода беременности при экстракорпоральном оплодотворении Клиника Прима Медика, Денпасар, Бали, Индонезия. |
Введение
Возможность прогнозирования наступления беременности в программе вспомогательных репродуктивных технологий (ВРТ) желательна как для клинициста, так и для пациента. Некоторые сывороточные маркеры были изучены в отношении беременности, такие как β-субъединицы хорионического гонадотропина человека (β-ХГЧ), эстрадиол, прогестерон, раковый антиген-125 (Ca-125), активин и ингибин.β-ХГЧ оказался наиболее прогностическим фактором. Беременность, полученная путем ЭКО с ИКСИ или без него, имеет высокий риск акушерских и перинатальных осложнений по сравнению со спонтанной беременностью. 1,2,3 Ультразвуковое сканирование — это часть того, что обычно проводится после переноса эмбриона, но гестационный мешок можно четко увидеть только в течение третьей недели после переноса эмбриона. 4,5
Успех имплантации эмбриона с инвазией и пролиферацией клеток трофобласта зависит от восприимчивости эндометрия. Эстрадиол (E2) образуется в фолликуле, и большое количество преовуляторных фолликулов указывает на высокий уровень E2. Далее влияет на окончательный процесс созревания ооцитов с помощью ХГЧ при инвитрооплодотворении (ЭКО), супрафизиологическое образование E2 и концентрации прогестерона в начальной лютеиновой фазе, включая время имплантации. Большое количество ооцитов, полученных во время извлечения ооцитов, может привести к последующей асинхронии эмбриона и эндометрия, влияющей на процесс имплантации эмбриона, что приводит к менее оптимальной пролиферации трофобластов и низким уровням β-ХГЧ. 6
Эстрадиол (E2) образуется в фолликуле, и большое количество преовуляторных фолликулов указывает на высокий уровень E2. Далее влияет на окончательный процесс созревания ооцитов с помощью ХГЧ при инвитрооплодотворении (ЭКО), супрафизиологическое образование E2 и концентрации прогестерона в начальной лютеиновой фазе, включая время имплантации. Большое количество ооцитов, полученных во время извлечения ооцитов, может привести к последующей асинхронии эмбриона и эндометрия, влияющей на процесс имплантации эмбриона, что приводит к менее оптимальной пролиферации трофобластов и низким уровням β-ХГЧ. 6
M a t erials a nd Методы
Клиника экстракорпорального оплодотворения, Госпиталь Прима Медика в Денпасаре, в январе — декабре 2015 года 138 участников следят за программой экстракорпорального оплодотворения (ЭКО), из них 123 участника могут продолжить лечение на этапе сбора яйцеклеток (OPU).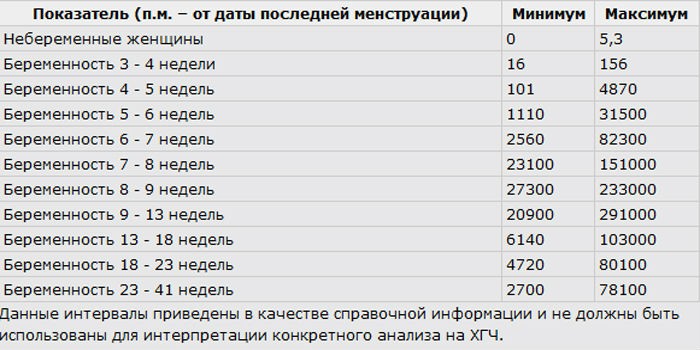 57 участников дали положительный результат на биохимическую беременность (46,3%) и 42 участницы дали положительный результат на клиническую беременность (34.1%). Критериями включения являются данные из истории болезни пациента в отделении медицинской документации больницы Prima Medika в Денпасаре с положительным биохимическим результатом беременности после переноса не менее двух клеток эмбриона 8. Уровни сывороточного ß-ХГЧ были измерены на двенадцатый день после переноса эмбрионов в клинике экстракорпорального оплодотворения, больница Prima Medika в Денпасаре, с использованием иммуноферментного метода electroiluminesens, измеряющего уровни ß-ХГЧ минимум до <2,00 мМЕ / мл. Участницы с положительным результатом биохимической беременности имели ß-ХГЧ> 10 мМЕ / мл.Из 57 участниц, у которых был положительный уровень ß-ХГЧ после 12 недель беременности, они были сгруппированы в две основные группы: жизнеспособные беременности (текущая беременность) и нежизнеспособные беременности (аборт, внематочная беременность и биохимическая беременность).
57 участников дали положительный результат на биохимическую беременность (46,3%) и 42 участницы дали положительный результат на клиническую беременность (34.1%). Критериями включения являются данные из истории болезни пациента в отделении медицинской документации больницы Prima Medika в Денпасаре с положительным биохимическим результатом беременности после переноса не менее двух клеток эмбриона 8. Уровни сывороточного ß-ХГЧ были измерены на двенадцатый день после переноса эмбрионов в клинике экстракорпорального оплодотворения, больница Prima Medika в Денпасаре, с использованием иммуноферментного метода electroiluminesens, измеряющего уровни ß-ХГЧ минимум до <2,00 мМЕ / мл. Участницы с положительным результатом биохимической беременности имели ß-ХГЧ> 10 мМЕ / мл.Из 57 участниц, у которых был положительный уровень ß-ХГЧ после 12 недель беременности, они были сгруппированы в две основные группы: жизнеспособные беременности (текущая беременность) и нежизнеспособные беременности (аборт, внематочная беременность и биохимическая беременность).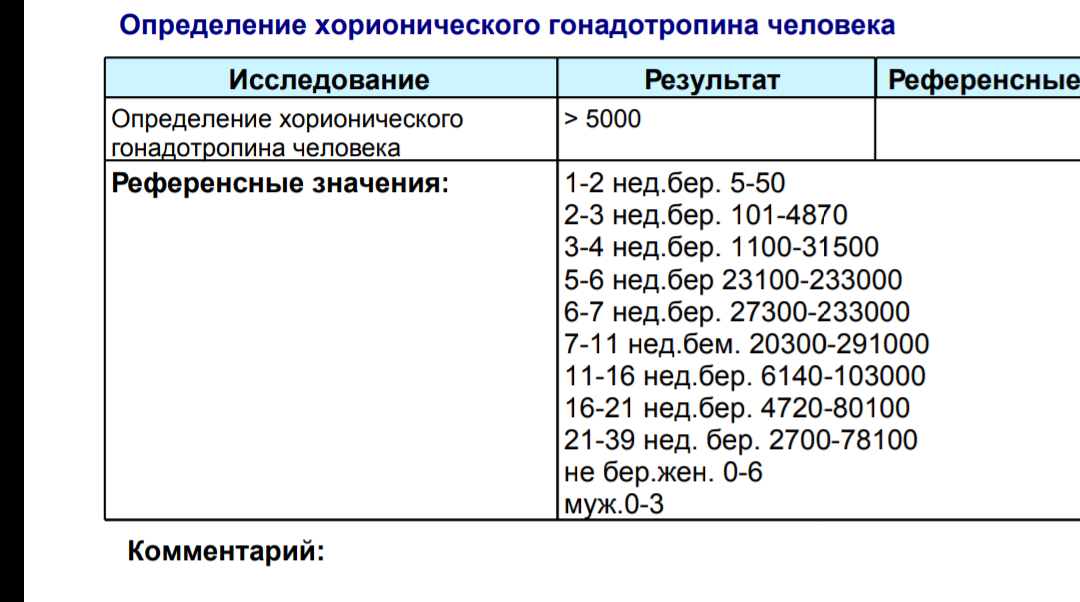 С помощью независимого Т-теста можно определить среднюю разницу в уровнях ß-ХГЧ между биохимическими беременностями и абортами. Тест ANOVA (дисперсионный анализ) может определить разницу в средних уровнях ß-ХГЧ между одноплодной беременностью, беременностью двойней и многоплодной беременностью с 95% доверительным интервалом. 7 В качестве дополнительного анализа скорректированный индекс массы тела (ИМТ), возраст матери и продолжительность бесплодия. Статистический анализ проводился с использованием SPSS IBM Statistical Package версии 17 для Windows, при этом значимость p <0,05.
С помощью независимого Т-теста можно определить среднюю разницу в уровнях ß-ХГЧ между биохимическими беременностями и абортами. Тест ANOVA (дисперсионный анализ) может определить разницу в средних уровнях ß-ХГЧ между одноплодной беременностью, беременностью двойней и многоплодной беременностью с 95% доверительным интервалом. 7 В качестве дополнительного анализа скорректированный индекс массы тела (ИМТ), возраст матери и продолжительность бесплодия. Статистический анализ проводился с использованием SPSS IBM Statistical Package версии 17 для Windows, при этом значимость p <0,05.
Результаты и обсуждение
Средние уровни β-ХГЧ на 12-й день после переноса эмбриона в зависимости от возраста матери, индекса массы тела и продолжительности бесплодия. Были получены средние концентрации ß-ХГЧ в зависимости от возраста матери (23-33 года против 34-45 лет) (357.9 + 276,7 против 269,5 ± 244,4 мМЕ / мл), где различия в обеих группах статистически значимо не различались (p = 0,206).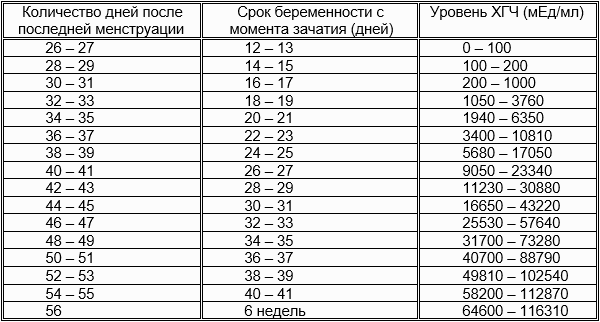 На основании индекса массы тела (ИМТ) образец с ИМТ 18-24 кг / м 2 составлял 349,1 ± 290,8 мМЕ / мл, а образец с ИМТ> 24 кг / м 2 составлял 281,0 ± 232,9 мМЕ / мл. Различия в обеих группах ИМТ не были статистически значимыми (p = 0,335). При продолжительности бесплодия от 1 до 10 лет средняя концентрация ß-ХГЧ составила 324,9 ± 268,2 мМЕ / мл. Средняя концентрация β-ХГЧ у бесплодных 11-20 лет составила 176.5 ± 121,8 мМЕ / мл, при этом разница между двумя группами существенно не различалась (p = 0,086) (таблица 1). Sekhonm et al., при наблюдении за 458 пациентками, забеременевшими после переноса одиночного замороженного эмбриона (FET), также обнаружили, что факторы возраста матери статистически значимо не различались. 8 Аналогичным образом, при переносе эмбриона или бластоцисты концентрация β-ХГЧ на 14-й и 16-й дни после OPU не имеет значительной корреляции с возрастом матери. 9
На основании индекса массы тела (ИМТ) образец с ИМТ 18-24 кг / м 2 составлял 349,1 ± 290,8 мМЕ / мл, а образец с ИМТ> 24 кг / м 2 составлял 281,0 ± 232,9 мМЕ / мл. Различия в обеих группах ИМТ не были статистически значимыми (p = 0,335). При продолжительности бесплодия от 1 до 10 лет средняя концентрация ß-ХГЧ составила 324,9 ± 268,2 мМЕ / мл. Средняя концентрация β-ХГЧ у бесплодных 11-20 лет составила 176.5 ± 121,8 мМЕ / мл, при этом разница между двумя группами существенно не различалась (p = 0,086) (таблица 1). Sekhonm et al., при наблюдении за 458 пациентками, забеременевшими после переноса одиночного замороженного эмбриона (FET), также обнаружили, что факторы возраста матери статистически значимо не различались. 8 Аналогичным образом, при переносе эмбриона или бластоцисты концентрация β-ХГЧ на 14-й и 16-й дни после OPU не имеет значительной корреляции с возрастом матери. 9
Таблица 1: Характеристики образцов для исследования на основе уровней материнского β-ХГЧ
| Переменные | Категория | Уровни ß-ХГЧ у матери (мМЕ / мл) | ||
| Среднее значение | Стандартное отклонение | п. | ||
| Возраст матери (лет) | 23–33 | 357.9 | 276,7 | 0,206 |
| 34–45 | 269,5 | 244,4 | ||
| Индекс массы тела (ИМТ) (кг / м 2 ) | 18–24 | 349,1 | 290,8 | 0,335 |
| > 24 | 281,0 | 232,9 | ||
| Продолжительность бесплодия (Годы) | 1–10 | 324,9 | 268,2 | 0,086 |
| 11-20 | 176.5 | 121,8 | ||
Средние материнские концентрации ß-ХГЧ при жизнеспособной беременности были выше, чем при нежизнеспособных беременностях (419,7 против 44,8 мМЕ / мл, P = 0,000). При нежизнеспособной беременности средний уровень β-ХГЧ при биохимической беременности был ниже, чем при аборте (24,3 против 165,2 мМЕ / мл), но не был статистически значимым (P = 0,495). Wang et al., В 212 циклах ЭКО, получавших ß-ХГЧ через 10 дней после OPU, значительно различались как при жизнеспособных, так и при нежизнеспособных беременностях, а также при одноплодной и многоплодной беременности. 10 Аналогичным образом Reljic et al. обнаружили существенно разные уровни ß-ХГЧ как при жизнеспособных, так и при нежизнеспособных беременностях в группе переноса свежих эмбрионов и переноса замороженных эмбрионов, исследованных на 13 день после переноса эмбрионов. 11 Средние концентрации ß-ХГЧ при одноплодной беременности, многоплодной беременности и многоплодной беременности указывают на значительную разницу, как показано в таблице 2.
Wang et al., В 212 циклах ЭКО, получавших ß-ХГЧ через 10 дней после OPU, значительно различались как при жизнеспособных, так и при нежизнеспособных беременностях, а также при одноплодной и многоплодной беременности. 10 Аналогичным образом Reljic et al. обнаружили существенно разные уровни ß-ХГЧ как при жизнеспособных, так и при нежизнеспособных беременностях в группе переноса свежих эмбрионов и переноса замороженных эмбрионов, исследованных на 13 день после переноса эмбрионов. 11 Средние концентрации ß-ХГЧ при одноплодной беременности, многоплодной беременности и многоплодной беременности указывают на значительную разницу, как показано в таблице 2.
При жизнеспособной беременности средние концентрации β-ХГЧ при одноплодной беременности меньше при многоплодной беременности (гемелли) и являются статистически значимыми (p = 0.008). Средние уровни β-ХГЧ при многоплодной беременности были выше, чем при одноплодной беременности, что было статистически значимым (p = 0,004). Между тем, средние концентрации ß-ХГЧ при многоплодной беременности и многоплодной беременности (гемелли) различались, но не статистически (p = 0,283), как в таблице 3.
Между тем, средние концентрации ß-ХГЧ при многоплодной беременности и многоплодной беременности (гемелли) различались, но не статистически (p = 0,283), как в таблице 3.
Таблица 2: Среднее значение материнского β-ХГЧ материнского коэффициента жизнеспособности
| Категория | Переменные | Уровни ß-ХГЧ у матери (мМЕ / мл) | ||
| Среднее значение | Стандартное отклонение | п. | ||
| нежизнеспособный | 44.8 | 72,9 | 0,000 | |
| Биохимическая беременность | 24,3 | 22,5 | 0,495 | |
| Внематочная беременность | 70,5 | – | ||
| Аборт | 165,2 | 196,5 | ||
| Категория | Текущая беременность | 419,7 | 232,9 | 0,000 |
| Одноплодная беременность | 272. 7 7 | 155,0 | 0,000 | |
| Беременность двойней | 497,9 | 192,7 | ||
| Многоплодная беременность | 683,3 | 194,4 | ||
Sing N, et al. при наблюдении за медианными уровнями ß-ХГЧ на 14-й день после переноса эмбриона, обнаружил значительные различия в медианных концентрациях ß-ХГЧ при жизнеспособных беременностях (625 МЕ / л) и без виабеля (174 МЕ / л), в то время как медиана β-ХГЧ уровни одноплодной беременности (502 МЕ / л), двойней (1093 МЕ / л) и тройни (2160 МЕ / л) были статистически значимыми. 12
Таблица 3: Различия в уровнях материнского β-ХГЧ по количеству плодов
| Переменные | Категория | Уровни ß-ХГЧ у матери (мМЕ / мл) | |
| Средняя разница | п. | ||
| Жизнеспособная беременность | Одноплодная беременность | 410,56 | 0,004 |
| Многоплодная беременность | |||
| Беременность двойней | 185.44 | 0,283 | |
| Многоплодная беременность | |||
| Одноплодная беременность | 225,12 | 0,008 | |
| Беременность двойней | |||
Выводы и предложения
В этом исследовании было выявлено различие в средних концентрациях ß-ХГЧ при жизнеспособных и нежизнеспособных беременностях с более жизнеспособными беременностями. При одноплодной беременности, многоплодной беременности и многоплодной беременности существует статистически значимая разница.
В этом исследовании было обнаружено, что материнские уровни β-ХГЧ на очень ранних сроках беременности существенно различаются в зависимости от жизнеспособности. Это открытие влияет на интерпретацию уровней ß-ХГЧ после программы ART
Это открытие влияет на интерпретацию уровней ß-ХГЧ после программы ART
Благодарность
Исследователь благодарит др. H.M. Ильяс Ангсар, SpOG (K), руководитель клиники экстракорпорального оплодотворения, больница Prima Medika, Денпасар
Список литературы
- Чен Х, Хуан И, Го П.P, и др. . Связь между бета-ХГЧ в сыворотке на 24 день беременности и продолжающейся беременностью в циклах переноса замороженных эмбрионов. Международный журнал гинекологии и акушерства. Source Science Direct . Доступна с. 2016; 134: 278-281. http://dx.doi.org/10.1016/j.ijgo.2016.02.019
CrossRef - Basirat Z, Bijani A. Уровни ß-хорионического гонадотропина человека в сыворотке через 16 дней после переноса эмбриона в циклах внутрицитоплазматических инъекций сперматозоидов для прогнозирования исхода беременности. Саудовский медицинский журнал. Источник PubMed . 2010; 31: 1015-1020.
 Доступно по ссылке: http://www.researchgate.net/publication/46282173
Доступно по ссылке: http://www.researchgate.net/publication/46282173 - Джаячандран К.Д., Натараджан П., Пандиян Р. Первый постэмбриональный уровень ß-ХГЧ и исход беременности в программе вспомогательных репродуктивных технологий. Международный журнал бесплодия и медицины плода . 2012; 3: 57-62.
CrossRef - Клм Дж. Х, Шин М. С., Йи Г., и др. . Биомаркеры сыворотки для прогнозирования исхода беременности у женщин, перенесших ЭКО: хорионический гонадотропин человека, прогестерон и уровень ингибина А через 11 дней после ЭКО. Клин Экспрод Мед . 2012; 39: 28-32.
CrossRef - Zeadna A, Son W.Y, Moon J.H, Dahan M.H. Сравнение показателей биохимической беременности у женщин, перенесших ЭКО, и контрольных женщин, зачатых самопроизвольно. Репродукция человека. 2015 11 февраля; 0: 1-6.
CrossRef - Танбо Т.Г., Эскилд А. Концентрации ХГЧ у матери на ранних сроках беременности ЭКО: ассоциации с количеством клеток в эмбрионе 2-го дня и полученными ооцитами.
 Репродукция человека. 2015 27 октября; 0: 1-6.
Репродукция человека. 2015 27 октября; 0: 1-6. - Тумбелака А.Р., Рионо П., Састроасморо С., Вирджодиарджо М., Пуджиастути П., Фирман К. Баб 15 Пемилихан Удзи Гипотес. В: Састросморо С., редактор. Dasar-dasar Metodologi Penelitian Klinis. Джакарта: CV Сагунг Сето. 2008; 279-301.
- Сехонм Л., Родригес-Пурата Дж., Аарон Д., и др. . Интерпретация ранней динамики ХГЧ в эпоху оттаявшего эуплоидного переноса одиночного эмбриона: насколько важно удвоение? Фертильность и бесплодие . 2016; 106 (3): e341-e342.
CrossRef - Маккой В., Накадзима С.Т., Болер-младший Х.С. Возраст и один 14-дневный β-ХГЧ могут предсказать продолжение беременности после ЭКО. Репродуктивная биология. Медицина. 2009; 19 (1): 114-120.
CrossRef - Ван Кью, Чжан Р., Цзя М., и др. . Уровень бета-субъединицы человеческого хорионического гонадотропина (βHCG) в сыворотке может прогнозировать исход беременности при экстракорпоральном оплодотворении (ЭКО) на 10 -й день после получения ооцитов.


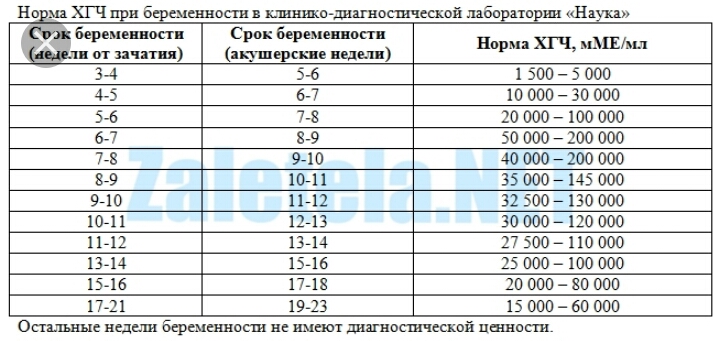


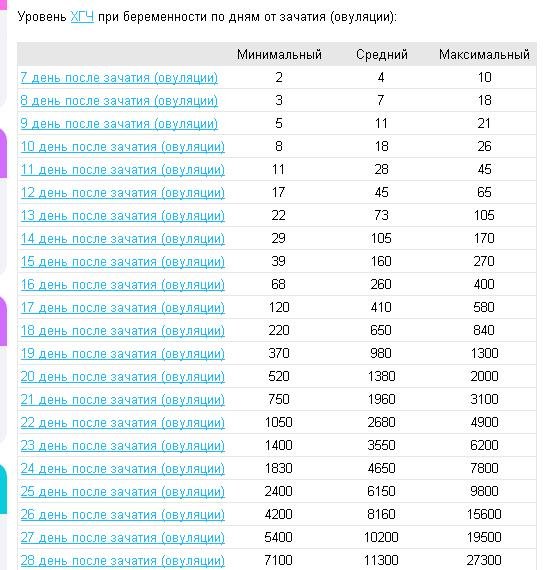 Цветные линии отображают специфичные для гестационного возраста центили для общего уровня ХГЧ. Серая область обозначает области с более высокой неопределенностью из-за небольшого числа (N в неделю <40 до 9 недели и после 24 недели)
Цветные линии отображают специфичные для гестационного возраста центили для общего уровня ХГЧ. Серая область обозначает области с более высокой неопределенностью из-за небольшого числа (N в неделю <40 до 9 недели и после 24 недели)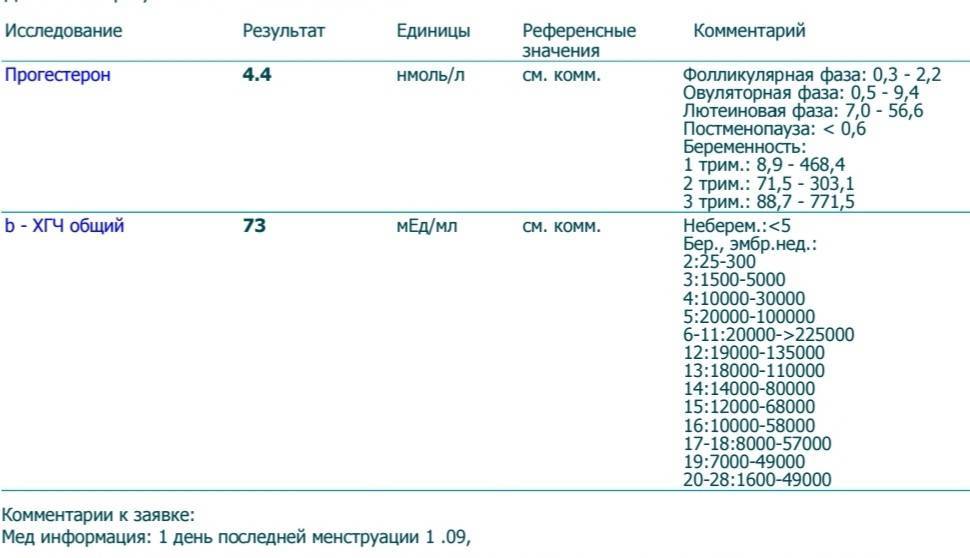 14)
14)  * По статистике диапазоны обязательно широки, так как
Каждый цикл беременности и уровень гормонов уникальны для каждого человека и чрезвычайно
показания в любом случае возможны при очень небольшом проценте беременностей.
Однако таблица четко указывает на быстрое повышение уровня гормона ХГЧ во время
первый триместр.
* По статистике диапазоны обязательно широки, так как
Каждый цикл беременности и уровень гормонов уникальны для каждого человека и чрезвычайно
показания в любом случае возможны при очень небольшом проценте беременностей.
Однако таблица четко указывает на быстрое повышение уровня гормона ХГЧ во время
первый триместр.  Biomed Pharmacol J 2017; 10 (4). Доступно по ссылке: http://biomedpharmajournal.org/?p=17741
Biomed Pharmacol J 2017; 10 (4). Доступно по ссылке: http://biomedpharmajournal.org/?p=17741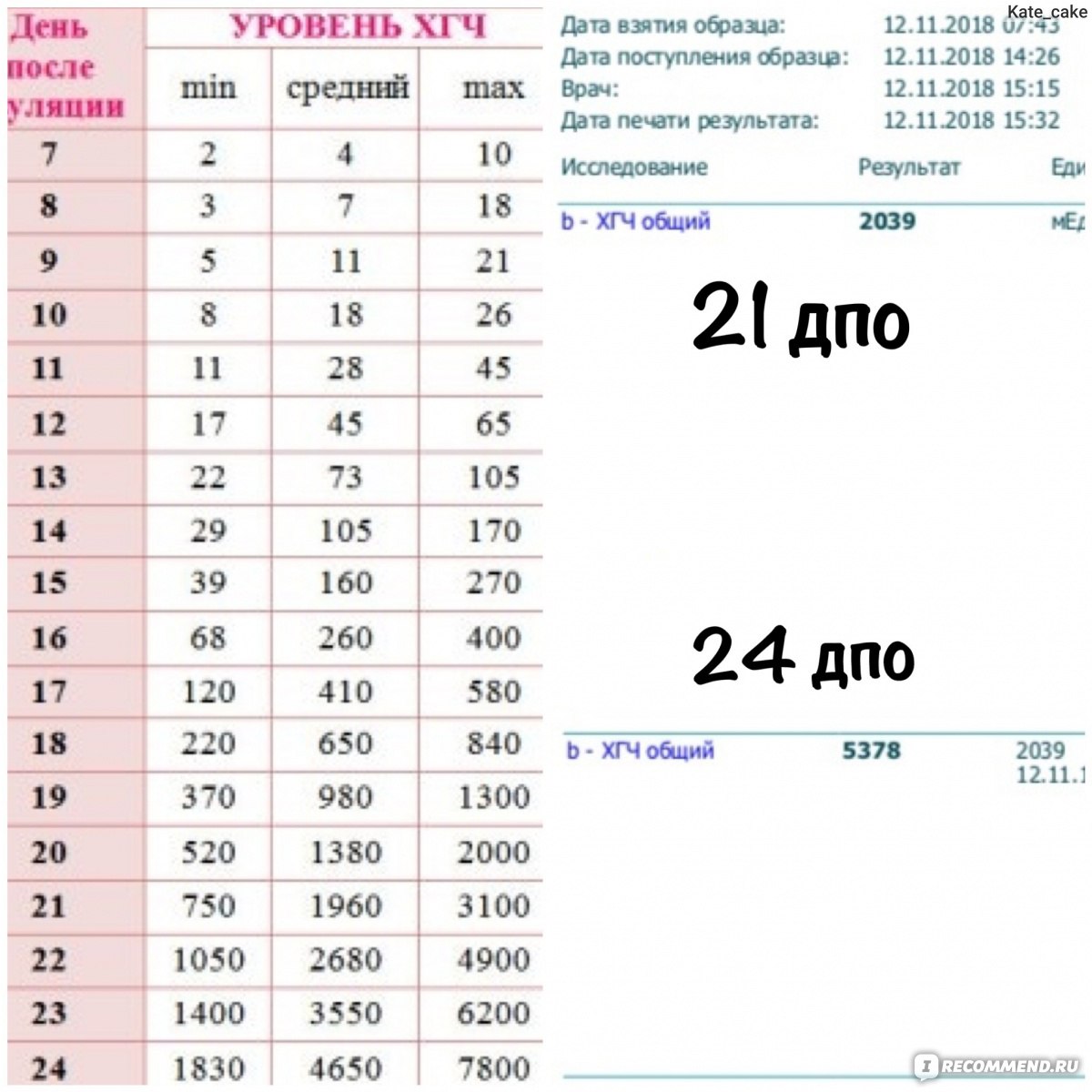 Доступно по ссылке: http://www.researchgate.net/publication/46282173
Доступно по ссылке: http://www.researchgate.net/publication/46282173 Репродукция человека. 2015 27 октября; 0: 1-6.
Репродукция человека. 2015 27 октября; 0: 1-6.