Профилактика коклюша | uzalo48.lipetsk
Управление Роспотребнадзора по Липецкой области информирует, что на территории области сложилась крайне неблагополучная ситуация по заболеваемости коклюшем. За 8 месяцев зарегистрировано 238 случаев коклюша, показатель заболеваемости составил 20,56 на 100 тыс. населения и превысил уровень прошлого года в 3,7 раза.
Заболеваемость зарегистрирована на 11 территориях Липецкой области, наиболее высокие уровни в Добровском районе (46,8 на 100 тыс. нас.), Липецком районе (29,94), Лебедянском районе (24,5), г. Липецке (34,11).
В структуре заболевших коклюшем доля детей до 14 лет составила 89%, в том числе до 2-х лет — 39%, 3-6 лет – 18,5%, школьников – 36%. Наиболее высокие показатели заболеваемости среди непривитых против коклюша детей.
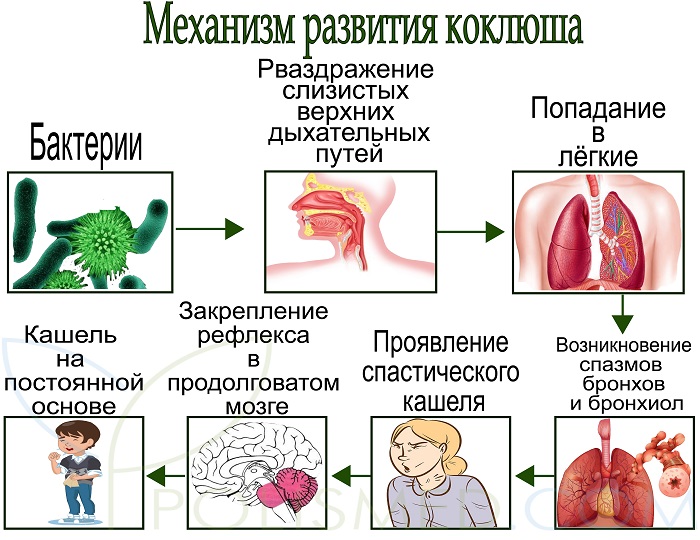
Коклюш– это инфекционное заболевание дыхательных путей, которое вызывает коклюшная палочка. Характерным симптомом болезни является спазматический кашель, возникающий периодически в виде приступов.
Преимущественно коклюшем болеют дети. Наиболее тяжело болезнь протекает у новорожденных, детей первого года жизни и не привитых до 2-х лет. В более старшем возрасте дети переносят заболевание легче. В редких случаях коклюш возникает у взрослых и чаще протекает в стертой форме (не выражены характерные приступы кашля), за счет чего диагноз устанавливается не всегда.
Вызывает коклюш бактерия, которую называю коклюшной палочкой (Bordetella pertussis – бордетелла). Заразиться можно от больного человека, который является источником инфекции с последних двух дней инкубации и до конца четвертой недели болезни. Источником инфекции могут быть здоровые носители этой палочки.
Инфекция передается воздушно-капельным путем (с капельками слюны через воздух). Заражение в большинстве случаев происходит при близком контакте с больным, так как бактерии рассеиваются вокруг на 2–2,5 метра и быстро погибают вне организма человека.
Симптомы коклюша
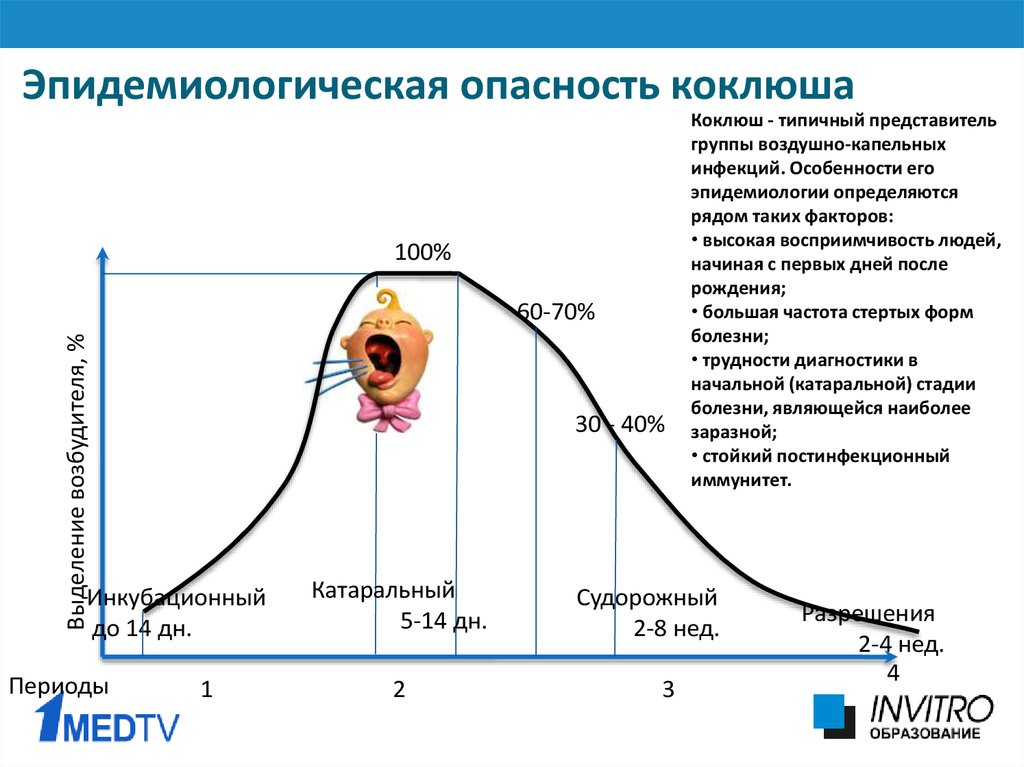
Инкубационный период при коклюше длиться от 3 до 14 дней – это время, которое проходит от момента заражения до появления симптомов болезни.
В начальном периоде заболевания, который длится от 10 до 14 дней, повышается температура тела до 37–37,8 градусов, появляются слабость, снижение аппетита, повышенная раздражительность. На фоне этих симптомов отмечается насморк, чихание, кашель, иногда бывает слезотечение.
Далее наступает спазматический (судорожный) период коклюша. Он продолжается от двух до восьми недель. Основным симптомом является периодические приступы спазматического кашля, которые следуют друг за другом, не давая даже возможности сделать полноценный вдох. Когда такая возможность появляется, воздух стремительно поступает в легкие через суженную голосовую щель, что сопровождается свистящим звуком. Приступ заканчивается выделением вязкой, слизистой мокротой. Во время приступа кашля лицо больного ребенка краснеет, язык высовывается, поэтому возможна травматизация уздечки языка. Иногда возникает кровоизлияние под слизистую оболочку конъюнктивы глаз. У грудных детей может быть кратковременная остановка дыхания, апноэ. Это опасно для жизни.
Это опасно для жизни.
К приступу кашля может привести яркий свет, внезапный шум, испуг, боль, волнение, сильный смех или плач, любой раздражитель.
У взрослых симптомы коклюша мало выражены (стертая форма заболевания). Кашель продолжается длительное время и плохо поддается лечению, но характерные приступы кашля отсутствуют.
Чем опасно?
При коклюше могут быть следующие осложнения: пневмония, бронхиты, ателектаз, эмфизема легких, проникновение воздуха в подкожную жировую клетчатку, энцефалопатия. У детей грудного возраста во время приступа кашля за счет сильного напряжения может сформироваться грыжа, выпадение прямой кишки.
Лечение коклюша
Если коклюш протекает тяжело, то ребенка госпитализируют в стационар. Дети первого года жизни подлежат обязательной госпитализации. При легкой форме болезни (дети старшего возраста) можно лечиться дома (амбулаторно).
Помещение, где находится больной ребенок, необходимо часто проветривать, а также использовать увлажнитель воздуха. Не должно быть яркого света, громких звуков, которые могут спровоцировать приступ кашля. Кормить нужно часто и небольшими порциями. Если ребенок находится дома и у него нет температуры, то рекомендуются частые прогулки на свежем воздухе.
Не должно быть яркого света, громких звуков, которые могут спровоцировать приступ кашля. Кормить нужно часто и небольшими порциями. Если ребенок находится дома и у него нет температуры, то рекомендуются частые прогулки на свежем воздухе.
При подозрении на коклюш незамедлительное обращение к врачу. Это опасное инфекционное заболевание и лечение должно проводиться под медицинским контролем. Единственным надежным средством специфической профилактики является вакцинация. Согласно Национального календаря прививок вакцинацию проводят трехкратно в 3, 4,5 и 6 месяцев, ревакцинацию в 18 месяцев. В более 90% случаев вакцинация защищает от заражения, но если ребенок и заболеет, то заболевание протекает легче и без осложнений.
Берегите свое здоровье!
Информация подготовлена ГУЗОТ «ЦМП»
*****
Коклюш: симптомы, профилактика, лечение
Врачи выделяют 3 типа коклюша. Первый — типичный тип, когда симптомы проявляются ярко. Второй — атипичный тип, когда симптомы стёрты. Третий — заболевание коклюшем привитых пациентов.
Первый — типичный тип, когда симптомы проявляются ярко. Второй — атипичный тип, когда симптомы стёрты. Третий — заболевание коклюшем привитых пациентов.
По тяжести течения заболевания, по количеству и длительности приступов кашля выделяют лёгкую, среднюю и тяжёлую форму коклюша. Средняя и тяжёлая форма инфекции обычно диагностируется у детей до 5 лет и требует госпитализации. В лёгкой форме коклюш обычно протекает у взрослых и лечится дома за 5-6 недель.
Эпидемиологи выделяют несколько особенностей коклюша. Это заболевание усиливается волнами каждые 3-4 года. Эпидемии начинаются обычно в детских образовательных учреждениях — детских садах, образовательных центрах, реже — в школах. В начале зимы на фоне временного снижения иммунитета у детей заболевание поражает максимальное количество людей, но тяжелее всего симптомы инфекции проявляются летом при жаркой погоде.
Симптомы
Жертвами возбудителя коклюша обычно становятся маленькие дети. Иммунитет к заболеванию не передаётся с молоком матери, поэтому вероятность болезни в детском возрасте велика. Чаще заболевают дети, посещающие детсад или развивающие центры, но заразиться можно и на детской площадке во время прогулки или при общении с гостями дома.
Иммунитет к заболеванию не передаётся с молоком матери, поэтому вероятность болезни в детском возрасте велика. Чаще заболевают дети, посещающие детсад или развивающие центры, но заразиться можно и на детской площадке во время прогулки или при общении с гостями дома.
Чаще всего коклюшем болеют один раз в жизни. Антитела, выработавшиеся во время болезни, сохраняются на всю жизнь и предотвращают повторные заражения. При иммунодефиците иногда человек может заболеть и повторно, но такие случаи редки.
Взрослые люди болеют коклюшем в лёгкой форме, заболевание проявляется в виде кашля средней тяжести и лёгкого насморка.
Основным симптомом коклюша считается приступообразный кашель.
Инкубационный период — от 3 до 14 дней. Затем начинается лёгкий, постепенно усиливающийся сухой кашель. У детей обычно начинается и насморк. Выделения из носа густые, вязкие. Возможно повышение температуры до 38°, но не обязательно.
Далее кашель усиливается, приобретает спазматический характер. Особенно сильно приступы кашля проявляются ночью. Кашель во время спазматического периода плохо поддаётся лечению, так как вызывается сразу несколькими причинами. Во-первых, в бронхах и лёгких скапливается густая мокрота, которая тяжело выводится. Во-вторых, палочка бордетелла выделяет токсин, действующий на блуждающий нерв. Нерв отвечает за работу гортани, глотки, мышц скелета, пищеварительных и дыхательных органов. Раздражение нерва вызывает спазмы, вызывающие приступы кашля.
От сухого спазматического кашля со временем начинает болеть брюшной пресс, межрёберные мышцы. Отмечаются боли в груди, особенно во время резких выдохов и долгих приступов кашля. Дыхание становится сипящим, хриплым. Горло саднит не только во время приступа, а постоянно. Во время приступов кашля возможна рвота. Часто отмечаются отёки лица и шеи, вызванные сужением сосудов лица, возможны кровоизлияния на коже и слизистых, в глазах. Вены становятся более заметными. Лицо отекает, глаза слезятся. При заболеваниях сердечно-сосудистой системы от сильного приступа кашля возможно усиление симптомов, нарушение сердечного ритма и повышение давления. Отмечается и повышенная нервная возбудимость. Могут проявляться неврозы, головокружения. Иногда дети падают в обморок после затяжного сильного кашля. Этот период длится до 30 дней.
Во время приступов кашля возможна рвота. Часто отмечаются отёки лица и шеи, вызванные сужением сосудов лица, возможны кровоизлияния на коже и слизистых, в глазах. Вены становятся более заметными. Лицо отекает, глаза слезятся. При заболеваниях сердечно-сосудистой системы от сильного приступа кашля возможно усиление симптомов, нарушение сердечного ритма и повышение давления. Отмечается и повышенная нервная возбудимость. Могут проявляться неврозы, головокружения. Иногда дети падают в обморок после затяжного сильного кашля. Этот период длится до 30 дней.
Затем наступает период выздоровления. Кашель приобретает влажный характер, отделяется мокрота. Возможно возобновление насморка, так как организм пытается всеми возможными способами вывести слизь наружу. Слабость может сохраняться ещё долго время даже после исчезновения других симптомов коклюша.
После вакцинации иммунитет не сохраняется в течение всей жизни, но симптомы болезни проявляются не так ярко.
Диагностика
должна проводиться врачом. Самолечение может привести к осложнениям, особенно в детском возрасте. Приступы кашля у маленьких детей должны насторожить родителей, побудить их обратиться к врачу для обследования малыша.
Поначалу коклюш часто путают с обычной простудой или ОРВИ, так как симптомы зарождения заболевания сходны. Кашель, насморк и небольшая температура при коклюше часто не привлекают внимание. Коклюшный кашель долгое время не поддаётся лечению, затяжной характер кашля часто и становится причиной обращения к врачу.
Точно установить возбудителя коклюша помогает анализ мокроты. Если мокрота не отделяется даже во время приступа, берут мазок из зева. Анализ крови показывает количество лейкоцитов и помогает определить степень заболевания. Также лабораторная диагностика показывает и наличие антител. По ним можно определить, болел ли пациент раньше, проводилась ли вакцинация в детстве.
Анализ крови показывает количество лейкоцитов и помогает определить степень заболевания. Также лабораторная диагностика показывает и наличие антител. По ним можно определить, болел ли пациент раньше, проводилась ли вакцинация в детстве.
Диагностикой коклюша у детей занимается педиатр, у взрослых — терапевт. Дополнительно может потребоваться консультация инфекциониста, невролога, иммунолога.
Паракоклюш
После диагностики врач может сообщить, что человек страдает не коклюшем, а паракоклюшем. Паракоклюш можно сравнить с лёгкой формой коклюша без тяжёлого спазматического периода. Он тоже вызывается бактериями и имеет сходные симптомы, но не такие тяжкие. Приступы происходят реже и длятся меньше. Осложнений паракоклюш обычно не даёт, кашель лечится в течение месяца в домашних условиях, отделение мокроты идёт быстрее. Лечение назначают такое же, как от коклюша.
Лечение
В зависимости от тяжести симптомов возможно как лечение на дому, так и госпитализация. Последний вариант рекомендуют маленьким детям и взрослым с иммунодефицитом.
Последний вариант рекомендуют маленьким детям и взрослым с иммунодефицитом.
Основное лечение — медикаментозное. Пациенту назначают антибиотики, активные против бактерий Bordetella pertussis. Обычно их принимают 7 дней. На начальном этапе болезни, когда возбудитель ещё точно не определён, могут назначить антибиотики широкого действия с более длительным курсом.
В зависимости от симптомов назначают и другие лекарственные препараты. Нейролептики уменьшают воздействие на нервную систему, убирают неврозы и судороги. При сильной рвоте во время приступов назначают противорвотные препараты. При ослабленном иммунитете назначают иммуномодуляторы. При кровоизлияниях назначают препараты, улучшающие состояние сосудов. Если мокрота никак не отделяется, назначают отхаркивающие препараты.
Важно соблюдение щадящего режима. Показан покой, дневной сон, при отсутствии высокой температуры — лёгкие прогулки без контактов с окружающими людьми.
Важно создать для больного оптимальные условия. Комнату необходимо проветривать, но не допускать сквозняков. Важно поддерживать оптимальный температурный режим. Жара в помещении усиливает отёчность, повышает температуру тела, мокрота и слизь в носу становится более густой и хуже отделяется. Холод же усиливает озноб и судороги и провоцирует приступы кашля.
Нервная система больного очень расшатана, поэтому необходимо убрать все возможные раздражители. Свет нужен мягкий, рассеянный. Громкие звуки музыки, разговоров или телевизора следует приглушить. Больного ребёнка следует оградить от общения с другими детьми, ему необходим покой.
Больного коклюшем малыша нельзя отлучать от груди в период заболевания и выздоровления. Молоко матери повышает иммунитет ребёнка. Отказ от грудного вскармливания в этот период усилит имеющиеся симптомы и негативно скажется на состоянии нервной системы. Во время заболевания малыша следует кормить грудью по его желанию, а не по графику. Из-за затруднённого дыхания и кашля младенец не может долго сосать молоко, поэтому кормить его следует чаще небольшими порциями. Если ребёнок ослаблен, мать должна сцеживать молоко в бутылочку. Так ребёнку проще получить необходимую порцию пищи.
Во время заболевания малыша следует кормить грудью по его желанию, а не по графику. Из-за затруднённого дыхания и кашля младенец не может долго сосать молоко, поэтому кормить его следует чаще небольшими порциями. Если ребёнок ослаблен, мать должна сцеживать молоко в бутылочку. Так ребёнку проще получить необходимую порцию пищи.
Залогом успешного лечения станет ограждение больного от всевозможных бактерий и вирусов. Ослабленный организм не может противостоять инфекции и страдает даже от тех возбудителей, которые раньше были ему не страшны. Следует избегать царапин, ссадин. Игрушки и особенно соски нужно дезинфицировать. В детской важно ежедневно проводить уборку с бактерицидными, но не токсичными средствами. Сильный запах средств для уборки может усилить кашель и насморк. Контакты с другими больными следует пресечь. Взрослые, ухаживающие за больным ребёнком, должны тщательно мыть руки, носить только чистую и проглаженную одежду и внимательно следить за своим здоровьем.
Осложнения коклюша
При адекватном лечении коклюша и нормальном иммунитете болезнь протекает без осложнений.
В сложных формах болезнь может вызвать:
- заболевания лёгких, в том числе пневмонию;
- плеврит;
- отит;
- глухоту;
- разрыв перепонки в ухе;
- кровоизлияния в мозг и сетчатку;
- кровотечения из носа;
- паховую или пупочную грыжу;
- судороги;
- эпилептические припадки;
- неврозы.
Консультация других специалистов
В случае осложнений показана консультация узких специалистов. При поражениях мозга, неврозах и длительных судорогах необходима консультация невролога. При отите, ухудшении слуха и разрыве барабанной перепонки — отоларинголога. При заболеваниях лёгких поможет пневмолог. При формировании паховой или пупочной грыжи необходим хирург.
Профилактика
Коклюш — серьёзное заболевание, поэтому требуется профилактика. Самым надёжным видом профилактики считается вакцинация. Вакцина не формирует пожизненный иммунитет к коклюшной палочке, но значительно снижает тяжесть протекания болезни. Смертельные исходы среди ранее вакцинированных детей случаются очень редко.
Коклюш в России является контролируемой инфекцией. Контроль за ней осуществляет Роспотребнадзор, но несмотря на это коклюш остается актуальной проблемой. В связи с эти разработан проект клинических рекомендаций «Коклюш у детей», который содержит информацию о специфической профилактике коклюша зарегистрированными в Российской Федерации вакцинами, позволяющими проводить вакцинацию и ревакцинацию детей в любом возрасте. Согласно данному проекту для профилактики коклюша в нашей стране могут использоваться следующие препараты и схемы их введения:
- АКДС –у детей с 3- месяцев до 3 лет 11 месяцев 29 дней
- Инфанрикс Гекса-у детей с 3 до 36 месяцев
- Инфанрикс и Пентаксим –у детей с 3-х месяцев и далее согласно календарю прививок.
 Но при нарушении сроков иммунизации использование этих вакцин возможно до 6 лет.
Но при нарушении сроков иммунизации использование этих вакцин возможно до 6 лет. - Адасель –применяется от 4-х лет и до 64 лет для ревакцинации против коклюша, дифтерии и столбняка.
В первую очередь ревакцинации подлежат :
- Пациенты с хроническими заболеваниями
- Дети ,ранее первично привитые бесклеточными вакцинами(инфанрикс, инфанрикс гекса и пентаксим)
- Дети из многодетных семей
- Дети, проживающие в закрытых учреждениях
- Взрослые –сотрудники медицинских ,образовательных, интернатных учреждений, учреждений соц обеспечения
- Взрослые в семьях, где есть новорожденные дети и не привитые младенцы до 1 года
- Женщины, планирующие беременность
Симптомы, лечение и необходимость обращения к врачу
Коклюш — это еще одно название коклюша (согласно TUSS iss). Это заразная инфекция дыхательных путей, вызываемая бактериями (микробами).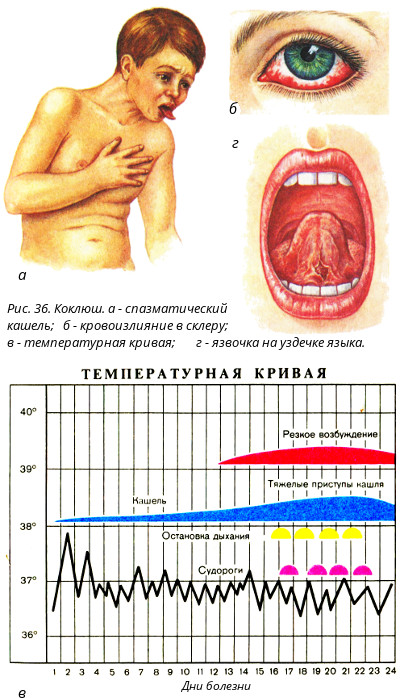 Микробы легко распространяются при вдыхании капель инфицированного человека, который кашляет, чихает, смеется или разговаривает рядом с вами. Иногда вы можете заразиться коклюшем, прикоснувшись к предмету, на котором есть микробы.
Микробы легко распространяются при вдыхании капель инфицированного человека, который кашляет, чихает, смеется или разговаривает рядом с вами. Иногда вы можете заразиться коклюшем, прикоснувшись к предмету, на котором есть микробы.
Коклюш получил свое название от пронзительного звука «крик», который больной издает в конце приступа кашля, когда он или она хватает ртом воздух. Не все люди с коклюшем издают этот звук.
Коклюш может возникнуть в любом возрасте, но наиболее часто и тяжело протекает у младенцев и детей младше 4 лет. Люди, которые не были полностью иммунизированы (получили все свои вакцины или «детские прививки»), подвергаются наибольшему риску.
К группе риска относятся:
- Младенцы, которым не сделали 3 вакцины (АКДС) к 3 годам. К 6 годам рекомендуется пять вакцин АКДС.
- Десятилетние дети и подростки, которым не делали повторную прививку (Tdap), рекомендованную в возрасте 11 лет. Защита от вакцины со временем ослабевает.
- Взрослые, не прошедшие полную иммунизацию, включая ревакцинацию
Взрослые также могут быть носителями. Они могут не иметь симптомов, но способны заразить других.
Они могут не иметь симптомов, но способны заразить других.
Симптомы коклюша
Стадия 1: Первые несколько дней у вашего ребенка будут симптомы простуды или гриппа, такие как насморк, чихание и легкий кашель. Лихорадка небольшая или отсутствует.
Стадия 2: Начиная со второй недели начинаются типичные приступы кашля, которые могут длиться 6 недель. Некоторые дети могут издавать кашляющие звуки вместо «крик».
- Во время приступа кашля кажется, что ваш ребенок задыхается, задыхается или не может отдышаться. Его лицо может быть красного или синеватого цвета.
- У очень маленьких детей основным симптомом может быть остановка дыхания (апноэ). Цвет кожи может стать темным или синим.
- Заклинания могут длиться более минуты. У ребенка может быть до 50 приступов кашля в день.
- Заклинания могут быть вызваны едой, питьем, зеванием, чиханием или вдыханием холодного воздуха. Они могут возникать в любое время, но чаще ночью и сразу после пробуждения.

- Во время и после приступа кашля часто бывает рвота.
- Ребенок, вероятно, откашливает большое количество густой, тягучей слизи после того, как приступ кашля закончится.
Стадия 3: Ребенок может время от времени испытывать кашель или «кокот» в течение года после этого.
Что делать
- Коклюш часто пугает как ребенка, так и родителя. Старайтесь сохранять спокойствие.
- Оставайтесь с ребенком во время приступа кашля.
- Положите ребенка на живот, повернув его лицо набок. Голова должна быть немного ниже остального тела (фото 1). Это помогает ребенку отхаркивать слизь, не давясь ею.
- Держите шприц с грушей или NoseFrida ® наготове для удаления слизи ( Рисунок 1 ).
- Часто давайте ребенку небольшое количество еды и жидкости. Обычно лучше давать прозрачные жидкости, чем молоко или смеси. Некоторыми примерами прозрачных жидкостей являются Pedialyte 9.
 0058® , разбавленный Gatorade ® и прозрачный бульон. Часто ваш ребенок лучше ест после кашля и срыгивания слизи.
0058® , разбавленный Gatorade ® и прозрачный бульон. Часто ваш ребенок лучше ест после кашля и срыгивания слизи.
Когда обращаться за неотложной помощью
Позвоните по номеру 911 или обратитесь в отделение неотложной помощи, если ваш ребенок:
- Остановка дыхания
- Синеет от приступов кашля
- Припадок
Когда следует звонить врачу
Позвоните врачу, если у вашего ребенка:
- Приступы кашля, которые длятся дольше и случаются чаще
- Лихорадка
- Дети младше 3 месяцев с ректальной температурой более 100,4°F
- Возраст старше 3 месяцев с ректальной или подмышечной (подмышечной) температурой выше 102°F, которая не снимается лекарствами
- 4 года и старше, оральная температура выше 102° F в течение более 3 дней, не снимаемая лекарствами
- Снижение аппетита
- Проблемы с питьем жидкости, снижение потребления жидкости или признаки обезвоживания
- Сухость или липкость во рту
- Нет слез, запавшие глаза
- Очень темная моча с сильным запахом или отсутствие мочеиспускания в течение 6–8 часов
- Очень слаб и его трудно разбудить
Лечение
- Если диагноз подтвердится, врач назначит антибиотик.
 Важно сразу же начать принимать лекарство и давать его в течение предписанного количества дней, даже если вашему ребенку кажется, что ему стало лучше.
Важно сразу же начать принимать лекарство и давать его в течение предписанного количества дней, даже если вашему ребенку кажется, что ему стало лучше. - При лихорадке вы можете дать ацетаминофен (Тайленол ® ) или ибупрофен (Motrin ® или Адвил ® ). Прочтите этикетку, чтобы узнать правильную дозу для возраста вашего ребенка.
- Не давайте ибупрофен детям младше 6 месяцев. Не давайте аспирин или продукты, содержащие аспирин.
- Не давайте безрецептурные (OTC) лекарства от простуды или кашля, не посоветовавшись с врачом вашего ребенка. Они не помогут от кашля и могут быть вредными.
Профилактика
- Людям, подвергшимся коклюшу, может потребоваться лечение антибиотиками.
- Заболевание коклюшем можно предотвратить, если убедиться, что ваша семья своевременно привита.
- Беременные женщины должны получить бустерную прививку Tdap.
- Научите ребенка кашлять или чихать в салфетку или в рукав рубашки.

- Часто мойте руки водой с мылом, особенно после кашля или прикосновения к предметам, на которых могут быть бактерии.
- Дезинфицируйте игрушки и другие предметы, на которые ваш ребенок кашляет, водой с мылом или другим бытовым дезинфицирующим средством. Бактерии могут жить на этих вещах в течение нескольких дней.
- Не пользуйтесь общими чашками для питья, столовыми приборами, салфетками и другими личными вещами.
Чего ожидать, если ваш ребенок госпитализирован
- Врач назначит анализ слизи, собранной мазком из задней части носа вашего ребенка.
- Сначала ваш ребенок будет находиться в состоянии Меры предосторожности при попадании капель. Это означает, что вам нужно будет носить маску при тесном контакте с ребенком.
- Вашему ребенку могут дать дополнительный кислород, чтобы ему было легче дышать.
- Кардиомонитор может быть прикреплен к вашему ребенку, потому что иногда во время приступа кашля у ребенка может снижаться пульс.

- Вашему ребенку будут давать жидкости через капельницу, если у него рвота или он плохо принимает жидкости через рот.
Когда ваш ребенок может вернуться в школу или детский сад
О случаях коклюша необходимо сообщать в местный отдел здравоохранения. Сообщите в школу или детский сад, что у вашего ребенка коклюш. Школьному персоналу важно знать, чтобы другие родители и учителя могли наблюдать за симптомами или лечиться.
Если поставщик медицинских услуг вашего ребенка дает согласие, ваш ребенок может вернуться в школу после 5 дней лечения антибиотиками. Дети, которые не принимают антибиотики, должны подождать 21 день после начала кашля.
Коклюш (коклюш) (PDF)
HH-I-58 10/13, пересмотрено 9/18 Copyright 1987, Nationwide Children’s Hospital
Коклюш у взрослых
Что такое коклюшный кашель? )?
Коклюш, или коклюш, очень заразен и в основном поражает младенцев и детей младшего возраста. Коклюш вызывается бактерией под названием B ordetella pertussis. Заболевание характеризуется приступами кашля, которые заканчиваются характерным «воплем» при вдыхании воздуха. Коклюш стал причиной тысячи смертей в 1930-х и 1940-х годах. С появлением вакцины смертность резко снизилась. Вакцины против коклюша очень эффективны. Однако если коклюш циркулирует в обществе, есть вероятность, что даже полностью вакцинированный человек может заразиться этой болезнью. Младенцы, которые слишком малы для вакцинации, также подвергаются очень высокому риску заражения коклюшем. Заболевание может быть очень серьезным, иногда даже смертельным, у маленьких детей. Многие младенцы, инфицированные коклюшем, заразились им от взрослых.
Заболевание характеризуется приступами кашля, которые заканчиваются характерным «воплем» при вдыхании воздуха. Коклюш стал причиной тысячи смертей в 1930-х и 1940-х годах. С появлением вакцины смертность резко снизилась. Вакцины против коклюша очень эффективны. Однако если коклюш циркулирует в обществе, есть вероятность, что даже полностью вакцинированный человек может заразиться этой болезнью. Младенцы, которые слишком малы для вакцинации, также подвергаются очень высокому риску заражения коклюшем. Заболевание может быть очень серьезным, иногда даже смертельным, у маленьких детей. Многие младенцы, инфицированные коклюшем, заразились им от взрослых.
Каковы симптомы коклюша?
Заболевание начинается как обычная простуда, с насморка или заложенности носа, чихания, а иногда и легкого кашля или лихорадки. Обычно через неделю-две начинается сильный кашель. Ниже приведены наиболее распространенные симптомы коклюша. Однако каждый человек может испытывать симптомы по-разному. У младенцев младше 6 месяцев может не быть классического коклюша, или их может быть трудно слышать. Вместо кашля у младенцев может быть пауза в дыхании, называемая апноэ, что очень серьезно. Вам следует проконсультироваться со своим поставщиком медицинских услуг или позвонить по номеру 9.11, если вы наблюдаете паузы в дыхании. Симптомы коклюша могут включать:
У младенцев младше 6 месяцев может не быть классического коклюша, или их может быть трудно слышать. Вместо кашля у младенцев может быть пауза в дыхании, называемая апноэ, что очень серьезно. Вам следует проконсультироваться со своим поставщиком медицинских услуг или позвонить по номеру 9.11, если вы наблюдаете паузы в дыхании. Симптомы коклюша могут включать:
Кашель, сильный и быстрый, до тех пор, пока весь воздух не выйдет из легких и человек вынужден вдохнуть, вызывая «коклюшный» звук
Чихание
Выделения из носа
Лихорадка
Болезненные, слезящиеся глаза
Губы, язык и ногтевые ложа могут синеть во время приступов кашля
Коклюш может длиться до 10 недель и может привести к пневмонии и другим осложнениям.
Симптомы коклюша могут быть похожи на другие заболевания. Всегда консультируйтесь со своим поставщиком медицинских услуг для постановки диагноза.
Всегда консультируйтесь со своим поставщиком медицинских услуг для постановки диагноза.
Как диагностируется коклюш?
В дополнение к полному анамнезу и физикальному осмотру диагноз коклюша часто подтверждается культурой, взятой из носа.
Чем лечить коклюш?
Конкретное лечение коклюша будет определено вашим врачом на основе:
Ваше общее состояние здоровья и история болезни
Объем условия
Ваша переносимость определенных лекарств, процедур или методов лечения
Ожидания течения состояния
Ваше мнение или предпочтение
Антибиотики обычно назначают в течение 3 недель после появления кашля у младенцев старше 1 года и в течение 6 недель после появления кашля у детей младше 1 года. Антибиотики также назначают беременным женщинам в течение 6 недель после появления кашля. Антибиотики помогают предотвратить распространение инфекции после 5 дней лечения.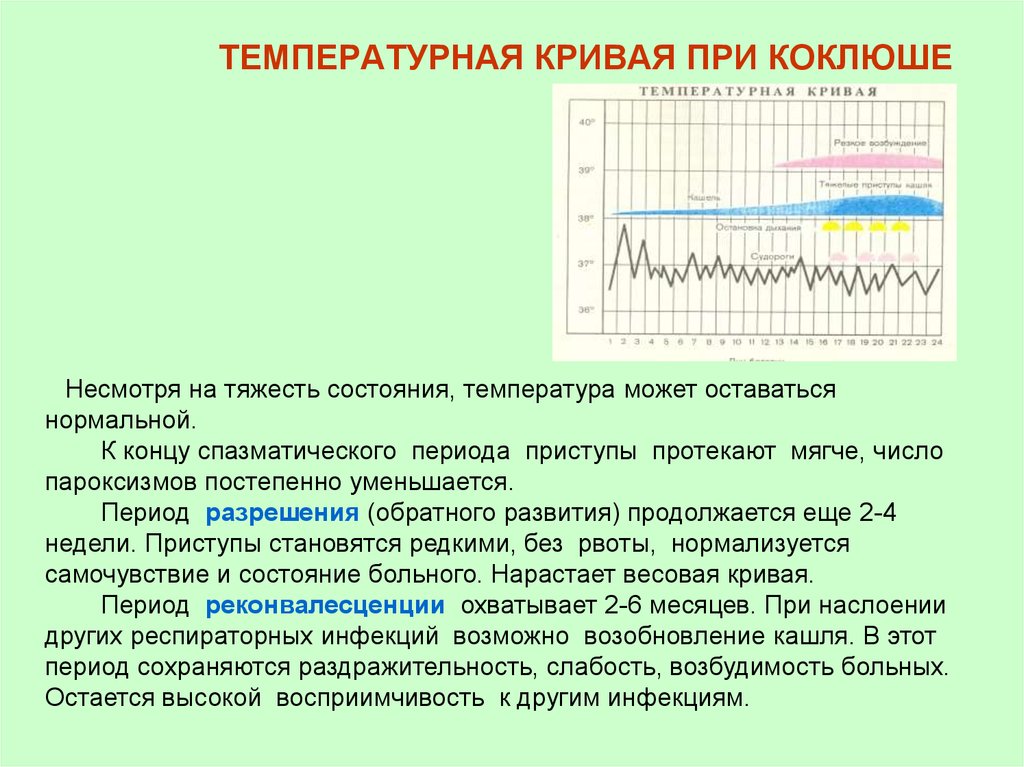 Другое лечение может включать:
Другое лечение может включать:
Сохранение тепла
Частое питание небольшими порциями
Обильное питье
Уменьшение раздражителей, которые могут спровоцировать кашель
В тяжелых случаях может потребоваться госпитализация.
Можно ли предотвратить коклюш?
Несмотря на то, что была разработана вакцина против коклюша, которую обычно вводят детям на первом году жизни, случаи заболевания все еще имеют место, особенно у детей младше 6 месяцев.
С 1980-х годов произошло резкое увеличение числа случаев коклюша, особенно у детей и подростков в возрасте от 10 до 19 лет, а также у младенцев в возрасте до 6 месяцев. Это связано со снижением вакцинации в некоторых общинах. CDC рекомендует детям сделать 5 прививок DTaP для максимальной защиты от коклюша. Прививка DTaP представляет собой комбинированную вакцину, которая защищает от 3 болезней: дифтерии, столбняка и коклюша.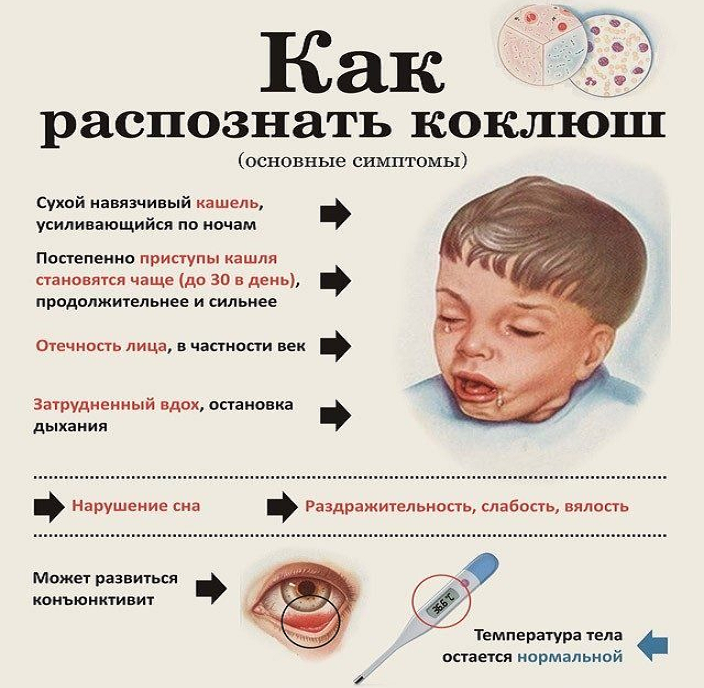

 Но при нарушении сроков иммунизации использование этих вакцин возможно до 6 лет.
Но при нарушении сроков иммунизации использование этих вакцин возможно до 6 лет.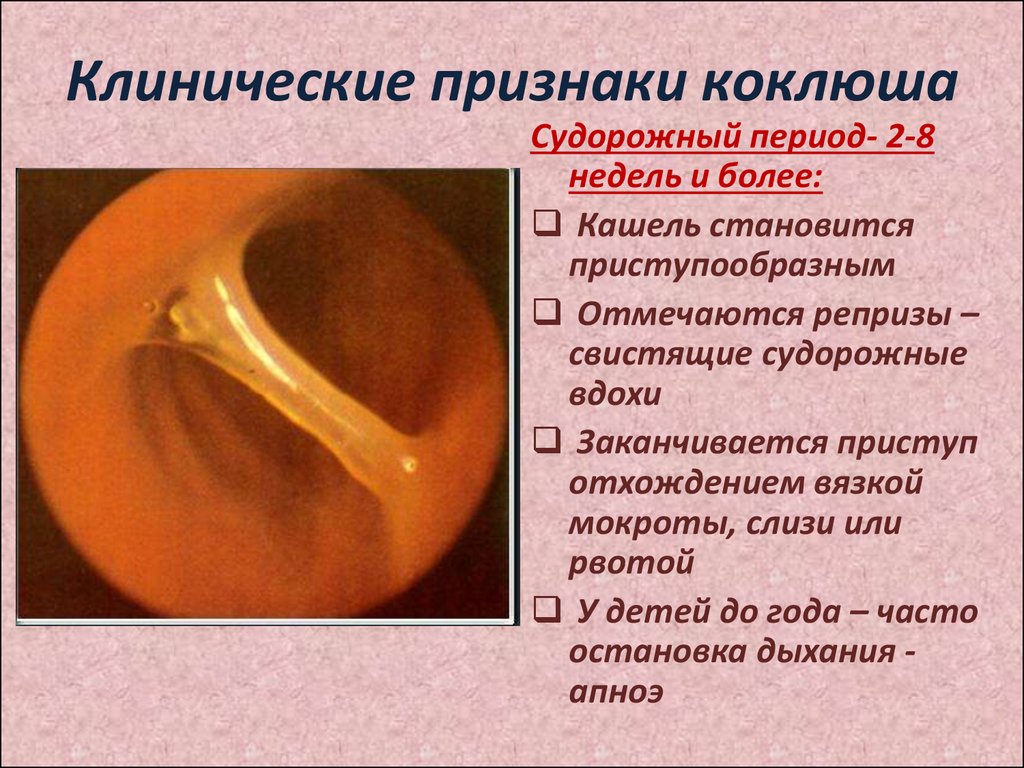
 0058® , разбавленный Gatorade ® и прозрачный бульон. Часто ваш ребенок лучше ест после кашля и срыгивания слизи.
0058® , разбавленный Gatorade ® и прозрачный бульон. Часто ваш ребенок лучше ест после кашля и срыгивания слизи. Важно сразу же начать принимать лекарство и давать его в течение предписанного количества дней, даже если вашему ребенку кажется, что ему стало лучше.
Важно сразу же начать принимать лекарство и давать его в течение предписанного количества дней, даже если вашему ребенку кажется, что ему стало лучше. 
