симптомы, лечение 🦷 Днепр Amel Dental Clinic
Заболевание кажется не опасным и почти каждый родитель должен был сталкиваться с этим. Однако за маской незаметных недугов лежит источник серьезных осложнений, связанных со слуховым органом и центральной нервной системой. Чаще всего это затрагивает самых маленьких детей – тех, кто посещает ясли и садики.
Как распознать ушную инфекцию у себя или своего ребенка? Как к ним относиться? Есть ли альтернативная домашняя терапия, которая будет одинаково эффективной? Узнаем в данной статье.
Ушная инфекция поражает детей гораздо чаще, чем взрослых. Это связано с незрелостью иммунной системы, более частыми инфекциями верхних дыхательных путей, контактами с другими малышами и анатомическими факторами, которые облегчают проникновение бактерий из горла в ухо. Именно эти микроорганизмы являются основными причинами острого среднего отита.
Симптомы
Симптомы среднего отита могут быть различными, и если обнаружен один из них, то необходимо воспользоваться услугами ЛОРа, а не заниматься самолечением. Тип болезни, которая появляется, зависит от многих факторов, таких как этиология, возраст и анатомическая предрасположенность.
Тип болезни, которая появляется, зависит от многих факторов, таких как этиология, возраст и анатомическая предрасположенность.
Прежде всего, боль характерна для детей. Можно испытывать ощущения пульсации в ухе или окружающей области (висках и сосцевидном отростке – части височной кости).
Когда обычно присутствует болезненность? Ночью или во время отдыха, то есть, когда принимается лежачее положение. Дети старшего возраста, страдающего отитом, могут самостоятельно сообщить о сопутствующих недугах, в том время как малыши просто будут плакать от боли.
У взрослых пульсирующая боль также появляется довольно часто. У большинства детей с воспалением в среднем ухе также наблюдается жар, температура обычно довольно высокая, чаще всего она превышает 38–39 градусов по Цельсию.
Плачущие дети могут показаться горячими – но это не основной симптом отита. Стоит успокоить малыша и только потом делать замеры.
Симптоматика:
- шум, пульсация – общие симптомамы, возникающими в результате воспаленных сосудистых изменений в ухе;
- больной ребенок, конечно же, не будет спать спокойно ночью, а днем он может быть очень взволнованным, раздраженным и уставшим;
- отсутствие аппетита является еще одним тревожным симптомом, совершенно неопределенным, когда речь идет об отите, но он всегда должен вызывать настороженность у родителей;
- рвота у малыша – частый сигнал о проблемах в середине органа слуха;
- потирание уха часто направлено на уменьшение дискомфорта, поэтому дети с воспалением будут проявлять чрезмерную активность в такой зоне;
- потеря слуха, ощущение засорения, инородного тела и полноты являются симптомами, влияющими как на молодых и пожилых пациентов;
- выделения из ушей.

Характерной особенностью является частое облегчение боли после прочистки. Выделения исчезают, а падение давления в средней полости приносит облегчение при боли. Стоит также обратить внимание на то, были ли недавно инфекции верхних дыхательных путей или горла. Наиболее распространенным способом распространения причинных факторов для острого среднего отита является евстахиева труба, которая соединяет горло с центральной частью органа слуха.
Иногда заболевание может сопровождаться кожными высыпаниями, покрывающими ушную раковину: везикулами, пятнами, гнойными поражениями. Если мы замечаем выделение секрета из слухового прохода в течение длительного времени, но нет никаких признаков боли после этого, то такое воспаление, к сожалению, может стать хроническим.
Отоскопический осмотр
ЛОР или врач общей практики, глядя в ухо с помощью специального смотрового стекла – отоскопа, заметит типичные признаки воспаления, то есть расширенные сосуды, которые создают впечатление покраснения барабанной перепонки.
Чаще всего такая картина говорит о начальной стадии заражения. В продвинутой фазе мембрана будет четко выпуклой, что обусловлено давлением выделений с ее внутренней стороны. Можно увидеть трещину внутри или утечку гнойного содержимого — это, к сожалению, указывает на продвинутую стадию.
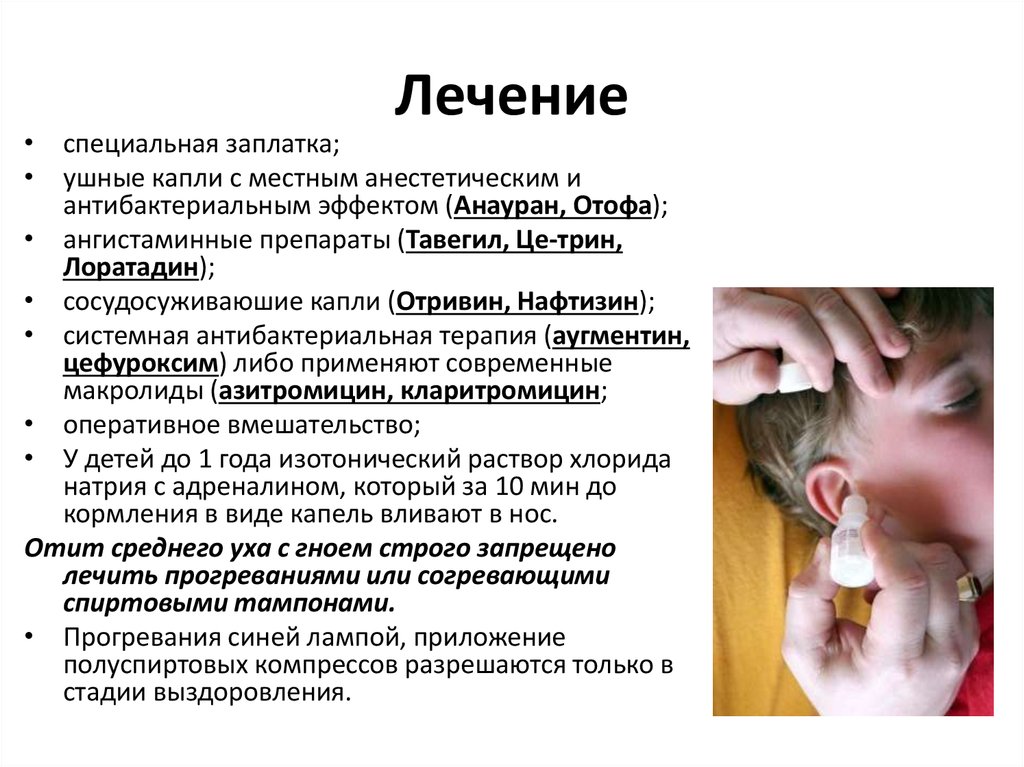
Схемы леченияПервый вопрос: стоит ли вообще применять какую-либо терапию, и если да, то, когда мы должны это делать? Отит часто проходит самостоятельно и нет необходимости начинать антибактериальную терапию.
Тем не менее, мы можем использовать другие лекарства, которые действуют симптоматически, уменьшая сопутствующий воспалительный процесс. В настоящее время используется так называемая техника «бдительного наблюдения». Болезнь должна уступить без лечения в течение 1 – 2 дней от начала симптомов.
Облегчение симптомов
Такое лечение определенно используется чаще всего. Мы отказываемся от антибиотикотерапии и боремся с лихорадкой, болью, используя два основных вещества – ибупрофен и парацетамол в оральной форме.
Лечение
Лечение зависит, конечно, от этиологии. Антибиотикотерапия станет основой бактериальной инфекции. Для острого среднего отита распространенными возбудителями являются Streptococcus pneumoniae и Haemophilus influenzae – поэтому мы проводим лечение эмпирически, предполагая, что каждая болезнь пациента вызвана одной из этих бактерий.
В медицинской среде популярным лекарством является амоксициллин, который вводят в высоких дозах. Альтернативно, амоксициллин в комбинации с клавулановой кислотой или кларитромицином во внутривенной или внутримышечной форме может использоваться в отсутствие улучшения или повышенной чувствительности к лекарственным средствам пенициллина.
Антибиотикотерапия будет включена в тяжелое течение заболевания, высокую температуру и рвоту у всех детей, у которых есть факторы, предрасполагающие к развитию заболевания и его частым рецидивам: у детей в возрасте до 6 месяцев из-за незрелости иммунной системы и неспособности самостоятельно справиться с инфекцией, у детей до 2 лет с воспалением в обоих ушах.
Средний отит проявляется среди других диагнозов. Его симптомы – боль в ухе, раздражительность и высокая температура.
Интересный факт
Диета
Сложные углеводы, горячие жидкости, овощи и супы, приготовленные на основе этих продуктов, являются союзником в борьбе с патологическими состояниями органов слуха. Также допускаются вещества с антибактериальной активностью, природные антибиотики: чеснок, лук, имбирь. Важно пить большое количество воды, чтобы облегчить отток колоний патогенных микроорганизмов, колонизируемых рот или горло.
Обертывания
Для их изготовления необходимы две вещи: обезболивающее вещество, которое одновременно разрушает этиологический фактор, и тонкий шарф, марля, чтобы обернуть его/ее и прикрепить к уху пациента.
Помогут в этом и органические компоненты: ромашка, имбирь, лук или чеснок. Лук, имбирь и чеснок следует очистить, а затем измельчить. Затем завернуть ингредиент в марлю или тонкий шарф, нагреть его до температуры около 37 градусов по Цельсию и затем поместить на ушную раковину. Стоит надеть на голову кепку, которая увеличивает поверхность компресса. Он должен оставаться на теле около часа. Вместо лука или чеснока, марлю можно наполнить сушеной ромашкой. Однако такой компресс должен быть помещен в закрытый сосуд над водяной баней, чтобы значительно его прогреть и сделать влажным. Такой состав следует держать в области уха около 45 минут – 1 часа.
Стоит надеть на голову кепку, которая увеличивает поверхность компресса. Он должен оставаться на теле около часа. Вместо лука или чеснока, марлю можно наполнить сушеной ромашкой. Однако такой компресс должен быть помещен в закрытый сосуд над водяной баней, чтобы значительно его прогреть и сделать влажным. Такой состав следует держать в области уха около 45 минут – 1 часа.
Эссенция
Ее можно приготовить на основе масла с добавлением или без добавления антибактериального вещества (имбирь, чеснок). Получится консистенция, которая позволит доставить несколько капель в ухо пациента. Лучше всего разогревать лекарство перед подачей. Однако перед использованием важно проверить температура раствора на тыльной стороне руки.
Еще один способ – использовать ватный тампон, пропитанный составом, который следует поместить в ухо. Также известны прекрасные свойства масла чайного дерева, которое наносится непосредственно на ухо или на ватный диск.
Экстракты
В ступке мы можем размолоть зубчики чеснока или лука, выдавить мякоть через марлю, а затем нанести несколько капель сока на ухо, пораженное воспалением.
Тепло
Во всех формах оно является союзником пациентов с отитом. Следует нагреваем компрессы из вышеперечисленных веществ или обычные шарфы, смоченные теплой водой, надевать шапки, заворачивать шею до линии ушей.
Важно запомнить, что строго запрещается:
1
Сморкаться изо всех сил – таким образом можно вызвать проникновение болезнетворных микроорганизмов в среднее ухо.
2
Использование палочки для очистки уха вне его наружной части, потому что таким образом можно не только перенести туда бактерии, но и создать риски возникновения восковой ушной пробки.
Симптомы отита стоит знать, поскольку большую часть их них не рассматривают как симптомы заболевания, которое может привести к серьезным осложнениям. Каждый должен помнить о технике бдительного наблюдения, не рискуя самостоятельно лечить детей в возрасте до 6 месяцев.
Воспалительные процессы уха | Centrum Słuchu i Mowy MEDINCUS
Воспалительные процессы уха
Острый средний отит Экссудативный средний отитХронический средний отитФилиалы, в которых можно пройти диагностику и лечение отита и боли уха
Средний отит
Средний отит является одним из наиболее распространенных заболеваний ушей у детей, чаще всего бактериальной этиологии. Проявляется он острой болью и является результатом распространения бактериальной инфекции из носа или горла. Отит не следует недооценивать. Без лечения он может привести к серьезным осложнениям.
Проявляется он острой болью и является результатом распространения бактериальной инфекции из носа или горла. Отит не следует недооценивать. Без лечения он может привести к серьезным осложнениям.
Различают острый, экссудативный и хронический средний отит.
Острый средний отит
Острый средний отит – это воспалительный процесс, характеризующийся внезапно появившимися симптомами: тяжелой, пульсирующей болью в ухе, лихорадкой, ухудшением слуха и симптомами, наблюдаемыми в объективном обследовании: покрасневшей, выпуклой барабанной перепонкой и наличием жидкого отделяемого в барабанной полости. В основном болеют дети. Иногда встречается и у взрослых, однако в этой группе мы чаще наблюдаем хронический средний отит, который может быть следствием невылеченного или плохо леченного острого среднего отита в детском возрасте.
Предрасполагающими факторами для среднего отита являются нарушения функции евстахиевой трубы, генетические факторы, гастроэзофагеальная рефлюксная болезнь, факторы окружающей среды, иммунологические нарушения, аллергические заболевания, пассивное курение, искусственное вскармливание детей и неправильная анатомия лицевого черепа.
Когда следует обратиться к специалисту:
Для постановки диагноза острого среднего отита одновременно необходимо выполнение следующих критериев:
1) Внезапное начало заболевания, характеризующееся болью в ушах, беспокойством, раздражительностью или плачем; повышенная температура тела; гнойное отделяемое из наружного слухового прохода.
2) Значительное покраснение барабанной перепонки или сильная боль в ухе, которая нарушает нормальную жизнедеятельность ребенка или его сон. Кроме симптомов, типичных для острого среднего отита, таких как тяжелая, часто пульсирующая боль в ухе, чувство распирания в ухе и ухудшение слуха, могут появляться также общие симптомы: повышение температуры тела, недомогание, отсутствие аппетита, беспокойство, рвота, диарея; чем меньше ребенок, тем тяжелее эти симптомы. В 50% случаев острый средний отит протекает без боли в ушах. Болезненность при нажатии на козелок уха не является характерным симптомом среднего отита и может свидетельствовать только о наружном отите.
Острый средний отит может быть тяжелым или легким. Тяжелое течение болезни характеризуется повышением температуры тела > 39 ° C и сильной болью в ухе, легкое течение – температурой менее 39 ° C и умеренной болью уха.
Можно также выделить рецидивирующий острый средний отит, при котором эпизоды острого среднего отита встречаются не менее 3 раз в течение последних 6 месяцев или по меньшей мере 4 раза в течение последних 12 месяцев.
При лечении острого среднего отита у детей используются препараты, которые облегчают симптомы заболевания, анальгетики и жаропонижающие средства, которые уменьшают воспалительный процесс в евстахиевой трубе, а в некоторых случаях показаны антибиотики. Боль в ушах, особенно в первый день болезни, необходимо лечить независимо от решения относительно применения антибиотика.
Основные цели лечения острого среднего отита включают устранение симптомов как можно скорее, элиминацию бактерий из полости среднего уха и предотвращение гнойных осложнений инфекции.
Следует помнить, что неправильное лечение острого среднего отита может привести к осложнениям, таким как острый мастоидит, парез или паралич лицевого нерва, внутренний отит и внутричерепные осложнения.
Экссудативный средний отит
При экссудативном среднем отите нет признаков острого отита или хронического отита. Экссудативный средний отит может длиться много месяцев или лет. Это воспалительное заболевание слизистой оболочки евстахиевой трубы, барабанной перепонки и воздушных клеток сосцевидного отростка (наличие желтого или янтарного отделяемого за неповреджденной барабанной перепонкой, которое густеет со временем). Основными симптомами являются ухудшение слуха и шум в ушах. В ходе болезни жидкость собирается в барабанной полости без перфорации барабанной перепонки. Длительное наличие такого отделяемого в ухе приводит к постепенному ухудшению слуха.
Причины экссудативного среднего отита
Одной из наиболее распространенных причин этого заболевания у детей является гипертрофия глоточной миндалины, которая давит на устья евстахиевых труб в носоглотке, вызывая тем самым обструкцию и нарушение их функций. Другими причинами у детей являются аллергия и анатомические особенности носа. Очень часто это заболевание встречается у детей с расщелиной неба и генетическими синдромами, которым сопутствует неправильное анатомическое строение головы и шеи. Средний отит обычно протекает бессимптомно на первом этапе, его не замечают ни дети, ни родители, и – что следует подчеркнуть – не следует лечить его антибиотиками (за некоторыми исключениями).
Первоначально экссудат в среднем ухе водянистый, со временем из-за наличия так называемых бокаловидных клеток, продуцирующих слизь, превращается в вязкое отделяемое. Это отделяемое накапливается в барабанной полости, вызывая ощущение переполнения в ухе и ухудшение слуха.
Среди прочих причин экссудативного среднего отита у детей выделяются заболевания щитовидной железы с гипотиреозом, синдром Тернера и баротравма (например, после полета в самолете). Чрезвычайно редкой причиной у детей являются опухоли носоглотки, в то время как у взрослых, особенно с односторонним экссудативным отитом, всегда следует подозревать опухоль, которая может блокировать устье евстахиевой трубы и вызывать нарушение ее функции.
Когда следует обратиться к врачу?
Симптомы хронического экссудативного отита:
- Экссудативный средний отит может протекать бессимптомно и быть длительное время недиагностированным, особенно у маленьких детей.

- При наличии симптомов ребенок может жаловаться на ухудшение слуха или чувство переполнения в ухе, присутствие воды в ухе – как после бассейна. Реже дети жалуются на боли в ухе, которые не являются интенсивными в случае экссудативного воспаления.
- Боль в ушах при экссудативном воспалении может быть вызвана втянутой или выпуклой барабанной перепонкой, в случаях когда жидкость плотно заполняет все пространство в среднем ухе.
- Изменение поведения ребенка также должно привлечь внимание родителей. Раздражительность, отсутствие реакции на зов, гиперактивность могут быть проявлениями ухудшения слуха, особенно в ситуации, когда ребенок раньше вел себя должным образом.
- К характерным симптомам экссудативного среднего отита не относятся выделения из уха. Если они появляются, это может указывать на появление другого заболевания: образование перфорации барабанной перепонки, хронический средний отит, воспаление наружного слухового прохода.
 Эти заболевания сопутсвуют более серьзным и тяжелым состояниям уха и во многих случаях их следует лечить хирургическим путем.
Эти заболевания сопутсвуют более серьзным и тяжелым состояниям уха и во многих случаях их следует лечить хирургическим путем. - Повышение температуры тела также не относится к симптомам экссудативного среднего отита. В случае появления повышенной температуры тела и сильной боли в ушах, можно подозревать появление острого среднего отита, который следует лечить антибиотиком. Решение об использовании антибиотика остается за врачом.
Как диагностировать экссудативный средний отит?
1. Медицинское обследование в отоларингологическом кабинете должно быть направлено на выявление причины экссудативного отита и определение потери слуха у ребенка.
2. Врач осматривает ухо при помощи видеоотоскопа.
3. Отоскопическое обследование является базовым обследованием, благодаря которому врач может оценить состояние среднего уха и степень повреждения барабанной перепонки или элементов среднего уха. Врач также оценивает проходимость носа и горла, поскольку экссудативный средний отит у детей очень часто связан с наличием гипертрофии миндалин и особенно глоточной миндалины, которая расположена высоко в носоглотке.
4. Чтобы оценить наличие аденоидов и их размер, следует провести фиброскопическое исследование носоглотки с помощью тонкой камеры, введенной через нос ребенка.
5. После обследования ребенка проводятся дополнительные аудиометрические тесты. Базовым тестом, проводимым у детей, является импедансометрия. Это обследование позволяет точно оценить состояние среднего уха, а также позволяет контролировать процесс выздоровления ребенка. Для оценки слуха у детей проводится обследование на наличие так называемых отоакустических эмиссий. Это также быстрое и безболезненное обследование. У старших сотрудничающих детей может быть проведена тональная аудиометрия для оценки степени потери слуха.
6. После осмотра ребенка и дополнительных анализов врач может определить наиболее вероятную причину заболевания и предложить соответствующее лечение. Иногда ребенку требуется дополнительная консультация других специалистов, особенно аллерголога, поскольку наличие аллергии может повлиять на возникновение и течение экссудативного отита у ребенка. Лечение ребенка с аллергией также является более сложным и продолжительным.
Лечение ребенка с аллергией также является более сложным и продолжительным.
Лечение экссудативного сденего отита
Лечение экссудативного среднего отита следует планировать, зная причину заболевания. Если экссудативное воспаление является следствием острого среднего отита, процедура может быть ограничена наблюдением за ребенком. В целом, экссудат в среднем ухе исчезает в течение нескольких недель, но может также сохраняться в течение нескольких месяцев. Пока нет ухудшения слуха или других беспокоящих симптомов, ребенка следует контролировать с помощью периодической отоскопии и аудиометрии.
В случае наличия экссудата и проблем со слухом у ребенка, врач может назначить фармакологическое лечение, включая местные препараты для применения на слизистую оболочку носа, которые уменьшают отек и воспаление. При обнаружении аллергии рекомендуются противоаллергические препараты.
Хирургическое лечение следует рассматривать, если симптомы экссудативного воспаления сохраняются в течение более 3 месяцев, несмотря на надлежащее лечение.
Если у ребенка сохраняются симптомы аденоидита, следует выполнить аденотомию, то есть удаление глоточной миндалины. Хирургическое лечение аденоидов часто устраняет основную причину экссудативного среднего отита.
Для ребенка с наличием расщелины неба и после реконструктивного хирургического лечения решение о вентиляционном дренировании следует принять раньше, потому что экссудат появляется в раннем возрасте и характеризуется длительным течением. Расщелина неба предрасполагает к воспалению ушей, включая экссудативный отит, который трудно поддается лечению, часто требует повторного дренирования барабанной полости или постоянных вентиляционных дренажей.
Хронический средний отит характеризуется постоянным наличием перфорации барабанной перепонки, то есть ее разрывом, постоянными или периодическими выделениями из уха и ухудшением слуха. В данном случае проводится хирургическое вмешательство. Хронический средний отит в основном касается взрослых и является частым следствием нелеченного или плохо леченного острого среднего отита в детстве.
Разновидности хронического среднего отита:
- хронический гнойный средний отит
- хронический гранулирующий средний отит
- хронический средний отит с холестеатомой
- хронический туберкулезный средний отит
Когда необходимо обратиться к врачу:
Симптомы хронического среднего отита:
- Основными симптомами хронического среднего отита являются ухудшение слуха, выделяемое из уха и появление головокружения после попадания воды в ухо (в случае дефекта барабанной перепонки).
- Хронический простой средний отит характеризуется слизисто-гнойными выделениями из уха без запаха и ухудшением слуха.
- Хронический гранулематозный средний отит проявляется обильными слизисто-гнойными выделениями из уха, ухудшением слуха, рецидивирующими полипами уха и так называемым хроническим «мокрым ухом», невозможностью «высушить» ухо, несмотря на надлежащее консервативное лечение. На поздней стадии заболевания происходит разрушение кости.

- У пациентов с хроническим средним отитом с холестеатомой имеют место также следующие сипмтомы: неприятный запах изо рта, постоянное или периодическоое ухудшение слуха, кондуктивная или смешанная тугоухость.
- Приобретенная вторичная холестеатома характеризуется обильными, часто хроническими выделениями из уха с характерным запахом и быстро появляющимся нарушением слуха.
- Хронический туберкулезный средний отит характеризуется периодическим появлением небольшого количества слизисто-гнойных выделений, повреждением внутреннего уха и частым параличом лицевого нерва.
- Основным проявлениям тимпаносклероза является нарушение слуха, часто двусторонняя тугоухость и шум в ушах.
- Для адгезивного отита характерна кондуктивная или смешанная тугоухость.
Лечение хронического отита:
1. Хронический гнойный средний отит лечится фармакологически. Основной задачей является борьба с гнойными выделениями из уха, так называемая «сушка уха». После того, как воспалительный процесс утих, можно выполнить операционное лечение для улучшения слуха путем закрытия дефекта в барабанной перепонке и реконструкции цепи слуховых косточек.
После того, как воспалительный процесс утих, можно выполнить операционное лечение для улучшения слуха путем закрытия дефекта в барабанной перепонке и реконструкции цепи слуховых косточек.
2. Хронический гранулирующий средний отит требует хирургического вмешательства, поскольку выделения из уха невозможно вылечить в данной ситуации фармакологическим путем. Во время операции необходимо взять материал для гистопатологического исследования.
3. Хронический средний отит ассоциированный с холестеатомой требует хирургического лечения, основной целью которого является удаление холестеатомы и воспаленных фрагментов тканей. Если возможна реконструкция барабанной перепонки и цепи слуховых косточек, проводится тимпанопластическая операция.
4. Хронический туберкулезный средний отит лечится противотуберкулезными препаратами. Операция проводится у пациентов с парезом или параличом лицевого нерва, чтобы очистить лицевой нерв от грануляционной ткани и декомпрессировать его.
5. Перфорация барабанной перепонки, которая не заживает самостоятельно, требует хирургического лечения.
6. Лечение ретракционных карманов зависит от их степени. Показанием к хирургическому лечению является сопутствующая потеря слуха. Часто раннее хирургическое лечение проводится для предотвращения развития холестеатомы.
7. Лечение тимпаносклероза и адгезивного отита проводится операционным методом.
Сравнение измерений подмышечной и барабанной температуры у детей с диагнозом острый средний отит
. 2016;2016:1729218.
дои: 10.1155/2016/1729218. Epub 2016 28 августа.
Хатидже Хилал Доган 1 , Рабиа Генюль Сезер 1 , Тарик Кыркгёз 1 , Абдулкадир Бозайкут 1
принадлежность
- 1 Отделение педиатрии, Учебно-исследовательский госпиталь Зейнеп Камил по охране материнства и детства, Стамбул, Турция.

- PMID: 27648079
- PMCID: PMC5018349
- DOI: 10.1155/2016/1729218
Бесплатная статья ЧВК
Хатидже Хилал Доган и др. Int J Педиатр. 2016.
Бесплатная статья ЧВК
. 2016;2016:1729218.
дои: 10.1155/2016/1729218. Epub 2016 28 августа.
Авторы
Хатидже Хилал Доган 1 , Рабиа Генюль Сезер 1 , Тарик Кыркгёз 1 , Абдулкадир Бозайкут 1
принадлежность
- 1 Отделение педиатрии, Учебно-исследовательский госпиталь Зейнеп Камил по охране материнства и детства, Стамбул, Турция.

- PMID: 27648079
- PMCID: PMC5018349
- DOI: 10.1155/2016/1729218
Абстрактный
Задний план. Острый средний отит [ОСО] может повлиять на точность измерения температуры барабанной перепонки. Мы стремились сравнить измерения тимпанальной температуры у пациентов с ОСО с контрольными группами, а также сравнить тимпанальные температуры с подмышечной термометрией. Методы. Это проспективное обсервационное исследование. Пациенты из педиатрических амбулаторий и клиник скорой помощи, у которых был диагностирован односторонний ОСО, были последовательно включены в исследование. В качестве контроля также исследовали нормальные уши пациентов и детей того же возраста и пола, которым не был поставлен диагноз ОСО. Результаты. У пациентов с ОСО температура в инфицированных ушах была выше, чем в нормальных ушах, в среднем 0,48 ± 0,01°C. Достоверной разницы между правой и левой тимпанальной температурой в контрольной группе не было. По сравнению с подмышечной температурой чувствительность тимпанальной температуры в инфицированном ухе составила 91,7%, а специфичность составила 74,8%. Заключение. При сравнении аксиллярной и тимпанальной температур у детей с ОСО во время активной инфекции был сделан вывод о более высоких тимпанальных температурах в инфицированных ушах. Мы предполагаем, что более высокая тимпанальная температура, примерно 0,5°C в нашем исследовании, в инфицированных ушах может помочь в диагностике пациентов с лихорадкой без источника в педиатрических клиниках.
Результаты. У пациентов с ОСО температура в инфицированных ушах была выше, чем в нормальных ушах, в среднем 0,48 ± 0,01°C. Достоверной разницы между правой и левой тимпанальной температурой в контрольной группе не было. По сравнению с подмышечной температурой чувствительность тимпанальной температуры в инфицированном ухе составила 91,7%, а специфичность составила 74,8%. Заключение. При сравнении аксиллярной и тимпанальной температур у детей с ОСО во время активной инфекции был сделан вывод о более высоких тимпанальных температурах в инфицированных ушах. Мы предполагаем, что более высокая тимпанальная температура, примерно 0,5°C в нашем исследовании, в инфицированных ушах может помочь в диагностике пациентов с лихорадкой без источника в педиатрических клиниках.
Похожие статьи
Инфракрасная тимпанальная термометрия в оценке острого среднего отита у детей.
Бреннан Д.
 Ф., Фальк Д.Л., Ротрок С.Г., Керр Р.Б.
Бреннан Д.Ф. и соавт.
Академия скорой медицинской помощи. 1994 г., июль-август; 1(4):354-9. doi: 10.1111/j.1553-2712.1994.tb02643.x.
Академия скорой медицинской помощи. 1994.
PMID: 7614281
Ф., Фальк Д.Л., Ротрок С.Г., Керр Р.Б.
Бреннан Д.Ф. и соавт.
Академия скорой медицинской помощи. 1994 г., июль-август; 1(4):354-9. doi: 10.1111/j.1553-2712.1994.tb02643.x.
Академия скорой медицинской помощи. 1994.
PMID: 7614281Сравнительное исследование ректальной тимпанальной и подмышечной термометрии у лихорадящих детей в возрасте до 5 лет в Нигерии.
Абдулкадир МБ, Джонсон Б. Абдулкадир М.Б. и др. Педиатр Int Child Health. 2013 авг; 33 (3): 165-9. doi: 10.1179/2046905513Y.0000000066. Педиатр Int Child Health. 2013. PMID: 23930729
Влияние среднего отита на инфракрасную тимпанальную термометрию.
Келли Б., Александр Д. Келли Б. и др. Клин Педиатр (Фила). 1991 апр; 30 (4 Дополнение): 46-8; обсуждение 49.
 doi: 10.1177/0009922891030004S13.
Клин Педиатр (Фила). 1991.
PMID: 2029819
doi: 10.1177/0009922891030004S13.
Клин Педиатр (Фила). 1991.
PMID: 2029819Антибиотики при остром среднем отите у детей.
Venekamp RP, Sanders S, Glasziou PP, Del Mar CB, Rovers MM. Венекамп Р.П. и др. Cochrane Database Syst Rev. 2013 31 января; (1): CD000219. doi: 10.1002/14651858.CD000219.pub3. Кокрановская система базы данных, ред. 2013 г. PMID: 23440776 Обновлено. Обзор.
Антибиотики при остром среднем отите у детей.
Venekamp RP, Sanders SL, Glasziou PP, Del Mar CB, Rovers MM. Венекамп Р.П. и др. Cochrane Database Syst Rev. 2015 23 июня; 2015(6):CD000219. doi: 10.1002/14651858.CD000219.pub4. Кокрановская система базы данных, ред. 2015 г. PMID: 26099233 Бесплатная статья ЧВК.
 Обзор.
Обзор.
Посмотреть все похожие статьи
Цитируется
Точность диагностического теста тимпанальной термометрии нового поколения у детей с разными пороговыми значениями: систематический обзор и метаанализ.
Ши Д., Чжан Л.И., Ли Х.С. Ши Д и др. БМС Педиатр. 2020 12 мая; 20 (1): 210. doi: 10.1186/s12887-020-02097-7. БМС Педиатр. 2020. PMID: 32398036 Бесплатная статья ЧВК.
Панель 6: Средний отит и связанная с ним потеря слуха среди неблагополучных групп населения и стран с низким и средним уровнем дохода.
Лич А.Дж., Хомё П., Чидзива С., Гунасекера Х., Конг К., Бхутта М.Ф., Дженсен Р., Тамир С.О., Дас С.К., Моррис П. Лич А.Дж. и др. Int J Pediatr Оториноларингол.
 2020 март; 130 Дополнение 1 (Дополнение 1): 109857. doi: 10.1016/j.ijporl.2019.109857. Epub 2020 21 января.
Int J Pediatr Оториноларингол. 2020.
PMID: 32057518
Бесплатная статья ЧВК.
2020 март; 130 Дополнение 1 (Дополнение 1): 109857. doi: 10.1016/j.ijporl.2019.109857. Epub 2020 21 января.
Int J Pediatr Оториноларингол. 2020.
PMID: 32057518
Бесплатная статья ЧВК.
использованная литература
- Пелтон С. И. Средний отит. В: Лонг С.С., Пикеринг Л.К., Пробер К.Г., редакторы. Принципы и практика детских инфекционных болезней. Филадельфия, Пенсильвания, США: Черчилль Ливингстон; 2008. С. 221–230.
- Bluestone C.D. Определение среднего отита и связанных с ним заболеваний. В: Альпер К.М., Блюстоун К.Д., Кассельбрант М.Л., Дохар Дж.Э., Мандель Э.М., редакторы. Расширенная терапия среднего отита. Гамильтон, Канада: BC Decker; 2008. С. 1–8.
- Шах С.
 С. Отит. В: Кляйн Дж. Д., Заутис Т. Е., редакторы. Секреты детской инфекционной болезни. Филадельфия, Пенсильвания, США: Hanley&Belfus; 2003. С. 36–43.
С. Отит. В: Кляйн Дж. Д., Заутис Т. Е., редакторы. Секреты детской инфекционной болезни. Филадельфия, Пенсильвания, США: Hanley&Belfus; 2003. С. 36–43.
- Шах С.
- Либерталь А. С., Кэрролл А. Э., Чонмейтри Т. и др. Диагностика и лечение острого среднего отита. Педиатрия. 2013;131(3):e964–e999. doi: 10.1542/пед.2012-3488. — DOI — пабмед
- Гарбутт Дж. М., Джефф Д. Б., Шакелфорд П. Диагностика и лечение острого среднего отита: оценка. Педиатрия. 2003;112(1 I):143–149. doi: 10.
 1542/пед.112.1.143.
—
DOI
—
пабмед
1542/пед.112.1.143.
—
DOI
—
пабмед
- Гарбутт Дж. М., Джефф Д. Б., Шакелфорд П. Диагностика и лечение острого среднего отита: оценка. Педиатрия. 2003;112(1 I):143–149. doi: 10.
Острый средний отит с инфекцией (дети)
У вашего ребенка инфекция среднего уха (острый средний отит). Его вызывают бактерии или вирусы. Среднее ухо – это пространство за барабанной перепонкой. Евстахиева труба соединяет ухо с носовым ходом. Евстахиевы трубы помогают отводить жидкость из ушей. Они также поддерживают одинаковое давление воздуха внутри и снаружи ушей. Эти трубы короче и более горизонтальны у детей. Это повышает вероятность закупорки трубок. Закупорка позволяет жидкости и давлению накапливаться в среднем ухе. Бактерии или грибки могут размножаться в этой жидкости и вызывать ушную инфекцию. Эта инфекция широко известна как боль в ухе.
Эта инфекция широко известна как боль в ухе.
Основным симптомом ушной инфекции является боль в ухе. Другие симптомы могут включать в себя подергивание за ухо, большую суетливость, чем обычно, лихорадку, снижение аппетита, рвоту или диарею. Слух вашего ребенка также может пострадать. Сначала у вашего ребенка могла быть респираторная инфекция.
Ушная инфекция может пройти сама по себе. Или вашему ребенку может понадобиться принять лекарство. После того, как инфекция исчезнет, у вашего ребенка все еще может быть жидкость в среднем ухе. Выведение этой жидкости может занять недели или месяцы. В течение этого времени у вашего ребенка может быть временная потеря слуха. Но все остальные симптомы боли в ухе должны исчезнуть.
Уход на дому
Следуйте этим рекомендациям при уходе за ребенком дома:
- Медицинский работник, скорее всего, пропишет лекарства от боли. Врач также может назначить антибиотики для лечения инфекции. Это могут быть жидкие лекарства для приема внутрь.
 Или это могут быть ушные капли. Следуйте инструкциям поставщика медицинских услуг, чтобы давать эти лекарства вашему ребенку. Не давайте ребенку никакие другие лекарства, особенно в первый раз, не посоветовавшись с лечащим врачом вашего ребенка.
Или это могут быть ушные капли. Следуйте инструкциям поставщика медицинских услуг, чтобы давать эти лекарства вашему ребенку. Не давайте ребенку никакие другие лекарства, особенно в первый раз, не посоветовавшись с лечащим врачом вашего ребенка. - Поскольку ушные инфекции могут пройти сами по себе, врач может предложить подождать несколько дней, прежде чем давать ребенку лекарства от инфекции.
- Чтобы уменьшить боль, дайте ребенку отдохнуть в вертикальном положении. Горячие или холодные компрессы, приложенные к уху, могут облегчить боль.
- Не курите дома и рядом с ребенком. Держите ребенка подальше от пассивного курения.
Для предотвращения инфекций в будущем:
- Не курите рядом с ребенком. Пассивное курение повышает риск ушных инфекций у детей.
- Убедитесь, что ваш ребенок получил все необходимые вакцины.
- Не кормите ребенка из бутылочки, когда он лежит на спине.
 (Это положение может вызвать инфекции среднего уха, поскольку позволяет молоку попасть в евстахиевы трубы.)
(Это положение может вызвать инфекции среднего уха, поскольку позволяет молоку попасть в евстахиевы трубы.) - Если вы кормите грудью, продолжайте, пока вашему ребенку не исполнится от 6 до 12 месяцев.
Для применения ушных капель:
- Поместите флакон в теплую воду, если лекарство хранится в холодильнике. Холодные капли в ухо неприятны.
- Уложите ребенка на плоскую поверхность. Аккуратно держите голову ребенка сбоку.
- Удалите выделения из уха чистой тканью или ватным тампоном. Чистите только наружное ухо. Не вставляйте ватный тампон в слуховой проход.
- Выпрямите слуховой проход, осторожно потянув мочку уха вверх и назад.
- Держите пипетку на полдюйма выше слухового прохода. Это убережет капельницу от загрязнения. Поместите капли в сторону слухового прохода.
- Попросите ребенка полежать 2-3 минуты. Это дает время лекарству попасть в слуховой проход.
 Если у вашего ребенка нет боли, аккуратно помассируйте наружное ухо возле отверстия.
Если у вашего ребенка нет боли, аккуратно помассируйте наружное ухо возле отверстия. - Вытрите лишнее лекарство с наружного уха чистым ватным тампоном.
Последующее наблюдение
Последующие консультации с лечащим врачом вашего ребенка в соответствии с указаниями. Вашему ребенку необходимо повторно проверить ухо, чтобы убедиться, что инфекция исчезла. Уточните у поставщика медицинских услуг, когда он захочет увидеть вашего ребенка.
Специальное примечание для родителей
Если у вашего ребенка по-прежнему болит ухо, ему или ей могут понадобиться ушные трубки. Медицинский работник вставит маленькие трубки в барабанную перепонку вашего ребенка, чтобы предотвратить скопление жидкости. Эта процедура проста и хорошо работает.
Когда обращаться за медицинской помощью
Позвоните лечащему врачу вашего ребенка в любом из следующих случаев:
- Лихорадка (см.
 Лихорадка и дети ниже)
Лихорадка и дети ниже) - Новые симптомы, особенно опухоль вокруг уха или слабость лицевых мышц
- Сильная боль
- Инфекция, кажется, ухудшается, а не улучшается
- Боль в шее
- Ваш ребенок ведет себя очень больным или не в себе
- Лихорадка или боль не уменьшаются при приеме антибиотиков через 48 часов
Лихорадка и дети
Используйте цифровой термометр для измерения температуры вашего ребенка. Не используйте ртутный термометр. Существуют различные виды и области применения цифровых термометров. К ним относятся:
- Ректально. Для детей младше 3 лет ректальная температура является наиболее точной.
- Лоб (височный). Подходит для детей от 3 месяцев и старше. Если у ребенка до 3 месяцев есть признаки болезни, это можно использовать для первого прохода. Медицинский работник может захотеть подтвердить ректальную температуру.

- Ухо (барабанная). Ушная температура является точной после 6-месячного возраста, но не раньше.
- Подмышечная впадина. Это наименее надежный метод, но его можно использовать в качестве первого прохода для проверки ребенка любого возраста с признаками болезни. Медицинский работник может захотеть подтвердить ректальную температуру.
- Рот (оральный). Не используйте термометр во рту вашего ребенка, пока ему или ей не исполнится 4 года.
С осторожностью используйте ректальный термометр. Следуйте инструкциям производителя продукта для правильного использования. Аккуратно вставьте. Пометьте его и убедитесь, что он не используется во рту. Он может передавать микробы со стулом. Если вы не чувствуете себя хорошо, используя ректальный термометр, спросите у поставщика медицинских услуг, какой тип использовать вместо него. Когда вы говорите с любым поставщиком медицинских услуг о лихорадке вашего ребенка, сообщите ему или ей, какой тип вы использовали.
Ниже приведены рекомендации, как узнать, есть ли у вашего маленького ребенка лихорадка. Лечащий врач вашего ребенка может дать вам другие номера для вашего ребенка. Следуйте конкретным инструкциям вашего провайдера.
Показатели температуры у ребенка в возрасте до 3 месяцев:
- Прежде всего спросите лечащего врача вашего ребенка, как вам следует измерять температуру.
- Ректально или лоб: 100,4°F (38°C) или выше
- Подмышка: 99°F (37,2°C) или выше
Показатели температуры для ребенка в возрасте от 3 месяцев до 36 месяцев (3 лет):
- Ректально, на лбу или в ухе: 102°F (38,9°C) или выше
- Подмышка: 101°F (38,3°C) или выше
Позвоните поставщику медицинских услуг в следующих случаях:
- Повторяющаяся температура 104°F (40°C) или выше у ребенка любого возраста
- Лихорадка 100,4 ° F (38 ° C) или выше у ребенка в возрасте до 3 месяцев
- Лихорадка, которая длится более 24 часов у ребенка в возрасте до 2 лет
- Лихорадка в течение 3 дней у ребенка в возрасте 2 лет и старше
StayWell последний раз рецензировал этот образовательный контент на 01.



 Эти заболевания сопутсвуют более серьзным и тяжелым состояниям уха и во многих случаях их следует лечить хирургическим путем.
Эти заболевания сопутсвуют более серьзным и тяжелым состояниям уха и во многих случаях их следует лечить хирургическим путем.
 Лечение ребенка с аллергией также является более сложным и продолжительным.
Лечение ребенка с аллергией также является более сложным и продолжительным.


 Ф., Фальк Д.Л., Ротрок С.Г., Керр Р.Б.
Бреннан Д.Ф. и соавт.
Академия скорой медицинской помощи. 1994 г., июль-август; 1(4):354-9. doi: 10.1111/j.1553-2712.1994.tb02643.x.
Академия скорой медицинской помощи. 1994.
PMID: 7614281
Ф., Фальк Д.Л., Ротрок С.Г., Керр Р.Б.
Бреннан Д.Ф. и соавт.
Академия скорой медицинской помощи. 1994 г., июль-август; 1(4):354-9. doi: 10.1111/j.1553-2712.1994.tb02643.x.
Академия скорой медицинской помощи. 1994.
PMID: 7614281 doi: 10.1177/0009922891030004S13.
Клин Педиатр (Фила). 1991.
PMID: 2029819
doi: 10.1177/0009922891030004S13.
Клин Педиатр (Фила). 1991.
PMID: 2029819 Обзор.
Обзор.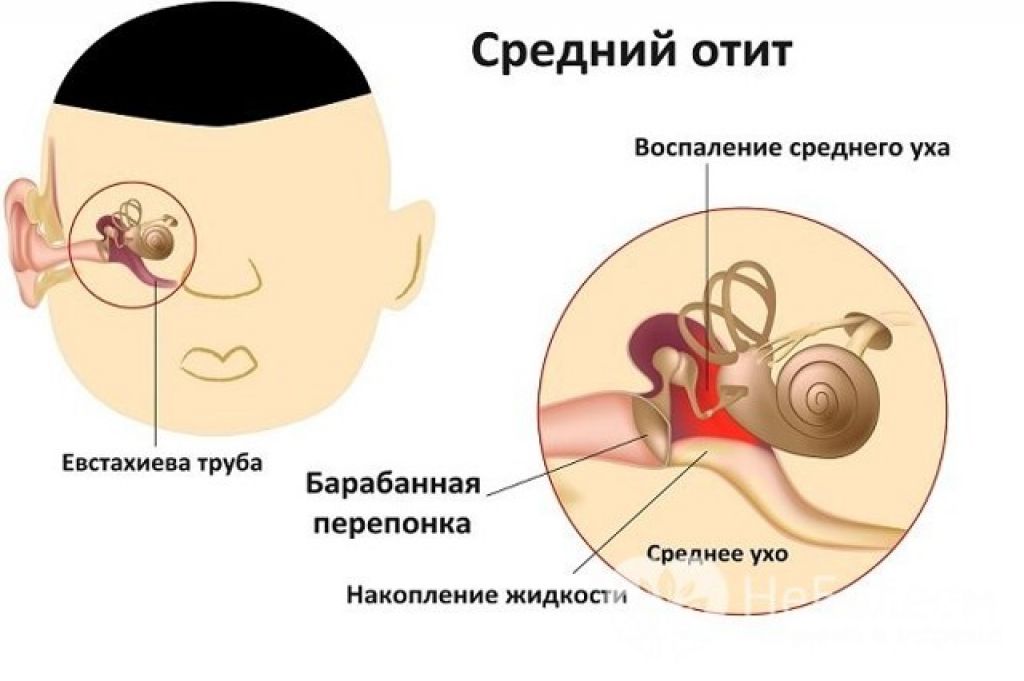 2020 март; 130 Дополнение 1 (Дополнение 1): 109857. doi: 10.1016/j.ijporl.2019.109857. Epub 2020 21 января.
Int J Pediatr Оториноларингол. 2020.
PMID: 32057518
Бесплатная статья ЧВК.
2020 март; 130 Дополнение 1 (Дополнение 1): 109857. doi: 10.1016/j.ijporl.2019.109857. Epub 2020 21 января.
Int J Pediatr Оториноларингол. 2020.
PMID: 32057518
Бесплатная статья ЧВК. С. Отит. В: Кляйн Дж. Д., Заутис Т. Е., редакторы. Секреты детской инфекционной болезни. Филадельфия, Пенсильвания, США: Hanley&Belfus; 2003. С. 36–43.
С. Отит. В: Кляйн Дж. Д., Заутис Т. Е., редакторы. Секреты детской инфекционной болезни. Филадельфия, Пенсильвания, США: Hanley&Belfus; 2003. С. 36–43.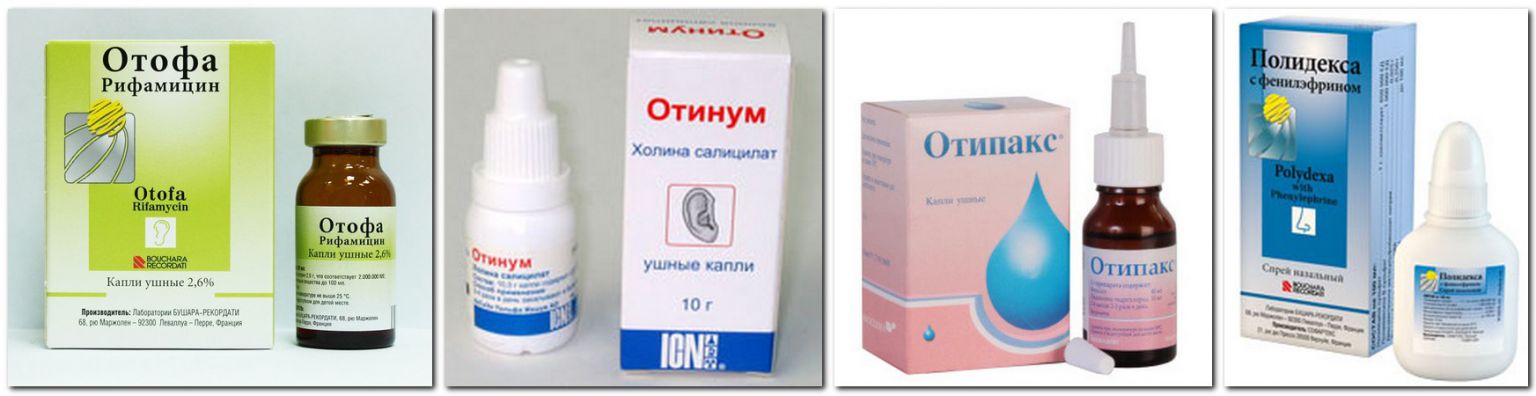 1542/пед.112.1.143.
—
DOI
—
пабмед
1542/пед.112.1.143.
—
DOI
—
пабмед Или это могут быть ушные капли. Следуйте инструкциям поставщика медицинских услуг, чтобы давать эти лекарства вашему ребенку. Не давайте ребенку никакие другие лекарства, особенно в первый раз, не посоветовавшись с лечащим врачом вашего ребенка.
Или это могут быть ушные капли. Следуйте инструкциям поставщика медицинских услуг, чтобы давать эти лекарства вашему ребенку. Не давайте ребенку никакие другие лекарства, особенно в первый раз, не посоветовавшись с лечащим врачом вашего ребенка. (Это положение может вызвать инфекции среднего уха, поскольку позволяет молоку попасть в евстахиевы трубы.)
(Это положение может вызвать инфекции среднего уха, поскольку позволяет молоку попасть в евстахиевы трубы.)  Если у вашего ребенка нет боли, аккуратно помассируйте наружное ухо возле отверстия.
Если у вашего ребенка нет боли, аккуратно помассируйте наружное ухо возле отверстия. Лихорадка и дети ниже)
Лихорадка и дети ниже)