Все, что нужно знать про вирус Коксаки » BigPicture.ru
В СМИ появилась тревожная информация о том, что турецкие курорты якобы охватила эпидемия инфекционного заболевания, вызванного вирусом Коксаки. «Болезнь взяла в осаду все морские курорты страны», — передавал телеканал РЕН ТВ, сообщая о преждевременном возвращении из отпусков десятков российских туристов. Однако турецкие власти категорически опровергают подобные сообщения.
Насколько опасен вирус Коксаки, о его симптомах, лечении и возможных путях заражения читайте в нашем материале.
(Всего 8 фото + 1 видео)
Что такое вирус Коксаки
Вирус Коксаки относится к энтеровирусам, которые размножаются в желудочно-кишечном тракте. Он вызывает вирусный инфекционный процесс — энтеровирусный стоматит с экзантемой. Эту инфекцию впервые обнаружили в маленьком городке Коксаки в США. Известны около 30 разновидностей вируса Коксаки.Большая группа вирусных частиц разделяется на два класса: А‑тип и В‑тип.
- Большинство известных видов (24) относятся к типу А. После заражения вирусом А‑типа может развиться менингит и заболевания горла.
- В‑тип более опасен и грозит серьезными изменениями в головном мозге (психические и дегенеративные расстройства), сердечной и скелетных мышцах.
Кто находится в зоне риска заражения вирусом Коксаки
Эти вирусы считаются «детскими», поскольку заболевают преимущественно дети от 3 до 10 лет. У взрослых заболевание встречается крайне редко. После перенесения болезни, вызванной вирусом Коксаки, у человека образуется стойкий иммунитет к инфекции и повторное заражение исключено. Считается, что невозможно вырастить ребенка и ни разу не столкнуться с энтеровирусной инфекцией.
Считается, что невозможно вырастить ребенка и ни разу не столкнуться с энтеровирусной инфекцией.Как происходит заражение вирусом Коксаки
Любые энтеровирусные инфекции считаются болезнями грязных рук, и вирус Коксаки не исключение. Заразиться вирусом Коксаки можно от человека-носителя, причем как заболевшего, так и при отсутствии признаков заболевания. Распространяется вирус орально-фекальным путем — то есть заносится в рот с грязными руками. Энтеровирусы, в том числе вирус Коксаки, попадая на слизистую рта, всасываются в кровь и по кровотоку оказываются в кишечнике, где и происходит размножение вируса и выход с каловыми массами.
Вирус Коксаки может сохранять жизнеспособность во внешней среде достаточно долго, возможно заражение воздушно-капельным путем, через зараженные продукты, которые не прошли термическую обработку, и даже воду.Инкубационный период длится от 2 до 10 дней, чаще всего заболевание проявляется на 3–4‑й день.
Лечение и профилактика вируса Коксаки
На сегодняшний день вакцины от вируса Коксаки, впрочем как и от других энтеровирусов, не получено. Единственная профилактика — соблюдение личной гигиены. Но поскольку один из путей передачи вируса — воздушно-капельный, то и этот способ не панацея. Желательно, чтобы ребенок меньше бывал в людных местах, особенно в эпидемический период. Не стоит глотать воду из бассейна, рекомендуется пить только специальную питьевую воду из чистой посуды.
- постельный режим на весь период интоксикации,
- диету с достаточным количеством жидкости и витаминов,
- обильное питье,
- в случае выраженной диареи и рвоты — прием регидратационных растворов.

Также используется ряд лекарственных средств — местные антисептики, антигистаминные препараты и противовоспалительные средства для снижения головной боли и температуры. Сыпь на коже обрабатывается фукорцином или раствором бриллиантовой зелени (зеленка). Противовирусные средства используются только при тяжелом течении инфекции.
В большинстве случаев болезнь постепенно проходит в течение 7–10 дней при симптоматическом лечении. В редких случаях могут развиваться осложнения в виде обезвоживания, менингита или энцефалита (воспаление головного мозга).
Видео: признаки вируса Коксаки и других энтеровирусов — доктор Комаровский
Смотрите также: Удивительные факты о местах обитания коварных вирусов и бактерий
А вы знали, что у нас есть Instagram и Telegram?
Подписывайтесь, если вы ценитель красивых фото и интересных историй!
С вирусом Коксаки ведут теперь борьбу в России
Вирус Коксаки добрался до России. Заболевшие есть в Москве и области. Инфекцию, которая вызывает высокую температуру, кишечные расстройства и сыпь, подхватили и привезли дети, недавно отдыхавшие в Турции. В подмосковном Подольске — из-за подозрения на Коксаки — на карантин закрыли частный детсад. Ждать ли вспышки?
Заболевшие есть в Москве и области. Инфекцию, которая вызывает высокую температуру, кишечные расстройства и сыпь, подхватили и привезли дети, недавно отдыхавшие в Турции. В подмосковном Подольске — из-за подозрения на Коксаки — на карантин закрыли частный детсад. Ждать ли вспышки?
Это Подольск. Здесь, в доме номер 7 по улице Веллинга на первом этаже в одной из квартир находится детский центр дополнительного образования «Аистенок». Что-то вроде частного детского сада, потому и нет никаких вывесок. Это первое детское образовательное учреждение Подмосковья, которое закрылось сразу же после того, как появились первые заболевшие вирусом Коксаки. Скорее всего, его руководители сделали это просто с перепугу. Но это тот случай, когда осторожность не будет лишней. Главное — уберечь детей.
Дверь заведения и правда закрыта. На стук никто не отвечает. Звоним администратору «Аистенка», Елене Борисовне. Дама явно раздражена таким вниманием.
«Мы хотели про ваш «Аистенок» спросить. Говорят, вы закрылись из-за Коксаки, да? — Коксаки нет в Подольске. — Но вы не работаете? — Мы в августе вообще не работаем. — А у вас нет заболевших? — У нас два ребенка заболели ОРЗ. У них взяли анализы, и анализы не подтвердились. — Понял, спасибо. — 07.29 До свидания!»
Говорят, вы закрылись из-за Коксаки, да? — Коксаки нет в Подольске. — Но вы не работаете? — Мы в августе вообще не работаем. — А у вас нет заболевших? — У нас два ребенка заболели ОРЗ. У них взяли анализы, и анализы не подтвердились. — Понял, спасибо. — 07.29 До свидания!»
На игровой площадке, где обычно гуляют детки из «Аистенка» сегодня тоже многолюдно. Но это в основном мамы со своими чадами. Беседуем с ними.
«Про вирус Коксаки слышали? — Слышали, что в Турции эпидемия. — А что он в Россию перебирается? — С заболевшими детьми? Нет. — У вас тут никто..? — Нет… Слава Богу».
А вот в Митино в одном из детских садов заболевших уже трое. Но руководство никаких оргмер не предпринимает.
«Звонила два раза из детсада медсестра, спрашивала, что у нас в итоге, я ей два раза говорила, что у нас Коксаки, в итоге никакой дезинфекции группы, никакого карантина нам не ставят, пока три заболевших, дальше ждем», — рассказала Наталья Вылегжанина.
А ведь вирус Коксаки — действительно серьезный враг. Его высокая контагиозность и вирулентность, то есть способность к заражению — усложняют борьбу. Заболевают почти все, кто контактировал с вирусоносителем, или пользовался его посудой. Ни спирт, ни хлорка Коксаки не берут. Поэтому хлорировать воду в зараженном бассейне бесполезно. Только термическая обработка или формалин. Вакцины против Коксаки — нет. И хотя в подавляющем большинстве случаев это энтеровирусное заболевание проходит без последствий, осложнения всё-таки возможны.
Его высокая контагиозность и вирулентность, то есть способность к заражению — усложняют борьбу. Заболевают почти все, кто контактировал с вирусоносителем, или пользовался его посудой. Ни спирт, ни хлорка Коксаки не берут. Поэтому хлорировать воду в зараженном бассейне бесполезно. Только термическая обработка или формалин. Вакцины против Коксаки — нет. И хотя в подавляющем большинстве случаев это энтеровирусное заболевание проходит без последствий, осложнения всё-таки возможны.
«Энтеровирусы бывают, действительно, в легкой форме, бывают в тяжелой форме. Но наиболее тяжелая форма — это форма с поражением нервной системы. Это вирусные меннингиты, это миелиты, поражения спинного мозга, энцефалиты. Вот они могут действительно представлять угрозу для жизни и требуют экстренных действий», — пояснил Андрей Девяткин, главный врач инфекционной больницы № 1 Москвы, главный внештатный специалист по инфекционным болезням столичного департамента здравоохранения.
О некоторых других осложнениях рассказывают мамы переболевших детей.
«У нас начались ночные истерики, ребёнка было сложно успокоить, он не воспринимал ни маму, ни папу, просто бился в истериках, и могло это продолжаться даже целый час», — поведала Ксения Башарова.
«У младшего ребенка на фоне болезни появился атопический дерматит, вот уже год мы боремся с этой болезнью, это постоянный уход за кожей, постоянные лекарства», — жалуется Татьяна Сушкова.
Понятно, что такую вспышку заболевания погасить в разгар курортного сезона практически невозможно. Ведь для этого надо полностью закрыть направление, а это десятки тысяч проплаченных туров.
Но ведь администраторы турецких отелей могли бы организовать системную работу по дезинфекции бассейнов, перейти временно на одноразовую посуду в столовых. Но они, словно сговорившись с представителями российских турфирм, просто замалчивают эту проблему. Лишь бы не спугнуть туристов.
«Мы болели 11 дней. Нас никто ни разу не проверил. Нам ни разу никто не позвонил, в номере мы или гуляем.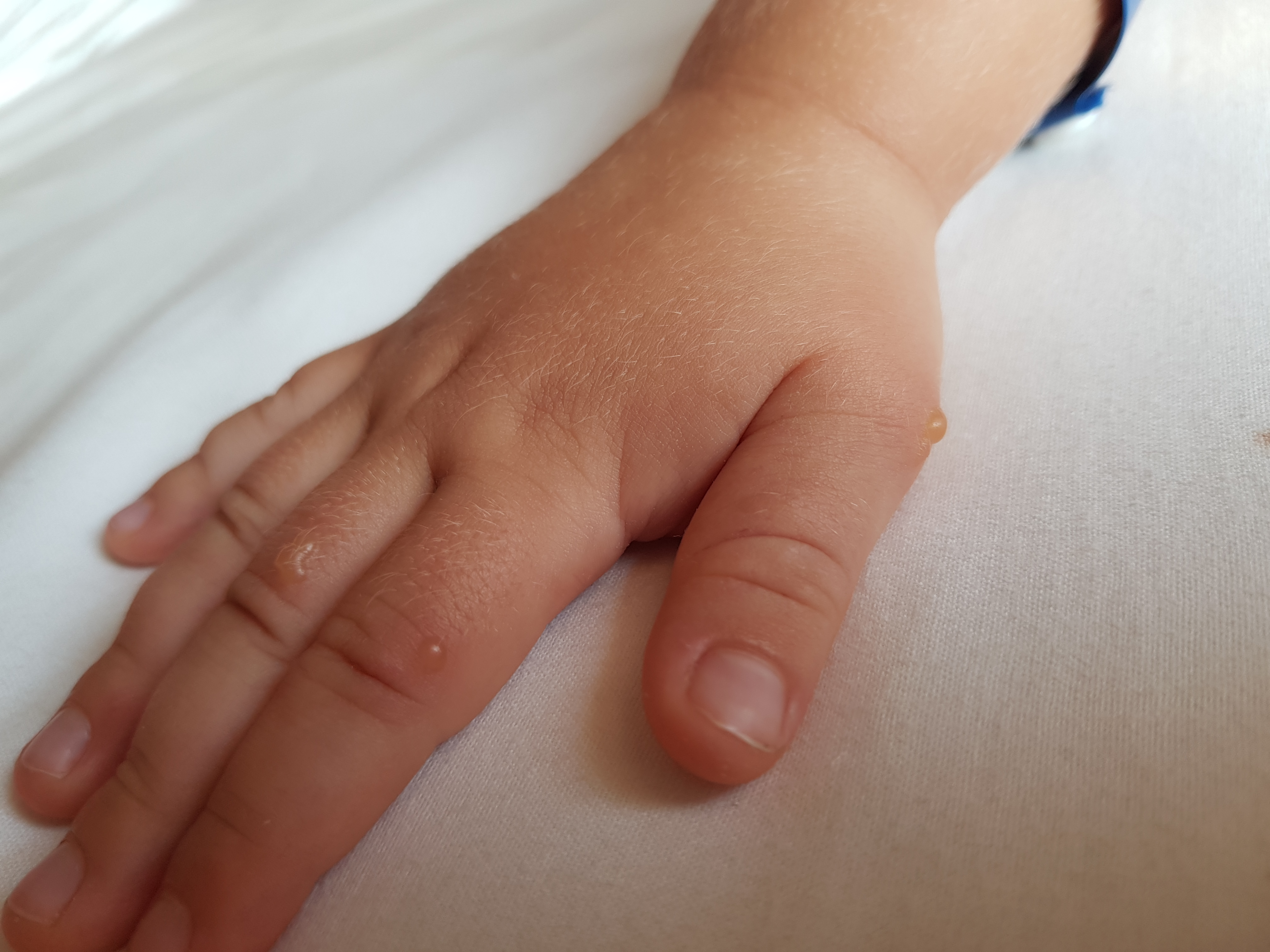 Точно так же со мной отдыхала подруга с двумя детьми. Такая же ситуация. Получается, что сотрудники отеля не могут обеспечить безопасность здоровым людям, здоровым деткам», — рассказала одна из отдыхавших.
Точно так же со мной отдыхала подруга с двумя детьми. Такая же ситуация. Получается, что сотрудники отеля не могут обеспечить безопасность здоровым людям, здоровым деткам», — рассказала одна из отдыхавших.
Да и российские врачи могли бы активнее вести санпросветработу. Чтобы те, кто переболел, соблюдали карантин, а здоровые — меры безопасности. Да и дополнительный контроль за детскими садами явно не помешает.
«Нам в больнице сказали, что он в принципе не так опасен, нет, ни антибиотики не работают, нет противовирусных, это как ветрянка, которой надо переболеть. Но у нас снимали только симптомы, соответственно сбивалась температура, нам прописали антигистаминные, чтобы не чесались эти высыпания и для восстановления желудочно-кишечного тракта», — сообщила Екатерина.
Так что пока всё зависит от степени сознательности родителей.
«Мы вчера как раз были у доктора. Она сказала, что на 7-е сутки ребенок перестает быть заразным. Вот, поэтому мы первое время избегали посещения детских площадок. То есть гуляли где-то в стороне, чтобы никого не заражать», — говорит Анастасия Чурина.
То есть гуляли где-то в стороне, чтобы никого не заражать», — говорит Анастасия Чурина.
В некоторых российских аэропортах пытаются организовать первые рубежи обороны против Коксаки. Каждого пассажира, прямо в салоне самолета, сразу после приземления, проверяют тепловизором. Высокая температура — основной признак заражения. Для Екатеринбурга это особенно актуально. Сейчас на турецких курортах отдыхают не меньше 50 тысяч уральцев. Каждый день отправляются и прилетают около десятка рейсов.
Связана ли с коронавирусом новая загадочная болезнь у детей? | События в мире — оценки и прогнозы из Германии и Европы | DW
Итальянские врачи исследовали случаи возникновения нового воспалительного синдрома у детей и предположили его взаимосвязь с вирусом SARS-CoV-2. Ученые установили, что с февраля по апрель в педиатрическом отделении больницы в Бергамо — регионе Италии, сильнее других пострадавшем от пандемии коронавируса, — у десяти детей был диагностирован острый воспалительный синдром, схожий с редко встречающейся болезнью Кавасаки. Результаты исследования были опубликованы 13 мая в одном из самых старых и авторитетных медицинских журналов The Lancet.
Результаты исследования были опубликованы 13 мая в одном из самых старых и авторитетных медицинских журналов The Lancet.
Авторы исследования констатировали, что число детей, госпитализированных с новым загадочным заболеванием, было примерно в 30 раз больше обычного — в среднем в больнице встречается не более одного случая синдрома Кавасаки в три месяца. На основании этого ученые допустили, что эпидемия атипичной пневмонии COVID-19 могла послужить триггером для высокого уровня распространения «тяжелой формы болезни Кавасаки», и предупредили о возможности подобных вспышек «в странах, охваченных пандемией SARS-CoV-2».
Новое заболевание у детей обнаружено в Европе и США
Болезнь Кавасаки диагностируют в основном у младенцев и дошкольников до пяти лет. Новый опасный синдром встречается и у детей старшего возраста, он сопровождается высокой температурой, сыпью, отеками, воспалением, поражающим кожу, глаза, сосуды и сердце, а также инфекционно-токсическим шоком.
Случаи заболеваний с подобными симптомами были зарегистрированы у детей в Европе и США, некоторые привели к летальному исходу. 13 мая в одной из больниц Лондона от воспалительного синдрома умер 14-летний мальчик, ранее не страдавший хроническими болезнями. В настоящее время, по данным британских СМИ, в стране госпитализированы от 75 до 100 детей с похожими симптомами.
В США новое заболевание появилось спустя месяц после вспышки эпидемии коронавируса. В одном лишь Нью-Йорке зарегистрированы более 100 случаев болезни, которую американские врачи называют «педиатрический мультисистемный воспалительный синдром». От его осложнений умерли как минимум трое детей. По словам губернатора Нью-Йорка Эндрю Куомо, у малолетних пациентов нет ни кашля, ни затрудненного дыхания — типичных симптомов коронавируса. Однако у всех тесты на коронавирус или на антитела к нему дали положительный результат. Куомо сказал, что новое заболевание обнаружено еще в 14 штатах, и призвал родителей быть бдительными.
Куомо сказал, что новое заболевание обнаружено еще в 14 штатах, и призвал родителей быть бдительными.
Воспалительный синдром — результат реакции иммунной системы?
Итальянские исследователи подчеркивают: воспалительный синдром, схожий с болезнью Кавасаки, встречается достаточно редко и поражает одного из 1000 детей, зараженных коронавирусом SARS-CoV-2. По их мнению, наиболее вероятно, что это заболевание становится результатом чрезмерной иммунной реакции на инфекцию.
Синдром Кавасаки назван по имени японского педиатра Томисаку Кавасаки, который в 1967 году впервые описал симптомы этого заболевания. Точная его причина до сих пор не установлена, хотя некоторые ученые полагают, что синдром может быть вызван вирусной инфекцией.
Смотрите также:
Как мир борется с коронавирусом
Пандемией коронавируса охвачено более 188 стран
Общее число заразившихся коронавирусом в мире к 12 июня, по данным Университета Джонcа Хопкинса, составило около 7,5 млн человек, эпидемия охватила не менее 188 стран и территорий.
 Выздоровели около 3,5 млн человек, свыше 420 тысяч скончались от последствий коронавирусной инфекции.
Выздоровели около 3,5 млн человек, свыше 420 тысяч скончались от последствий коронавирусной инфекции.Как мир борется с коронавирусом
По всему миру отменяют мероприятия
Из-за распространения коронавируса SARS-CoV-2 по всему миру отменяют публичные — прежде всего, спортивные — мероприятия. На год позже перенесены Олимпийские игры в Токио, в ФРГ отменены крупнейшая в мире туристическая ярмарка ITB в Берлине, Лейпцигская книжная ярмарка, Ремесленная ярмарка в Мюнхене, а также ежегодный пивной фестиваль Октоберфест (на фото).
Как мир борется с коронавирусом
Европа пытается защититься от коронавируса
Опасаясь стремительного распространения коронавируса, практически все страны Евросоюза закрыли национальные границы. Занятия в учебных заведениях поначалу были полностью отменены, позже — восстановлены в сильно ограниченном объеме. На фотографии: медицинский работник на границе Австрии с Италией измеряет температуру водителю автомобиля.
 Повышенная температура — повод для запрета на въезд в страну.
Повышенная температура — повод для запрета на въезд в страну.Как мир борется с коронавирусом
Италия, Испания, Великобритания
Первыми в Европе коронавирус наиболее сильно поразил Италию и Испанию. В Италии карантин на территории всей страны был введен уже с 9 марта. Улицы и площади итальянских городов опустели, а в поддержании общественного порядка была задействована армия (см. фото).К концу мая максимальное число смертей от SARS-CoV-2 в Европе зафиксировано в Великобритании.
Как мир борется с коронавирусом
Германия: постепенное смягчение карантинных мер
До 25 февраля в ФРГ было зарегистрировано всего 16 случаев заражения коронавирусом. Но затем число стало резко расти. К 12 июня число инфицированных превысило 186 тысяч человек. Большее всего заражений — в землях Бавария, Северный Рейн — Вестфалия и Баден-Вюртемберг. Погибли около 8,7 тысяч человек. С 27 апреля в стране начато постепенное смягчение карантинных мер.

Как мир борется с коронавирусом
Ажиотажный спрос на дезинфицирующие средства
Из-за вспышки коронавируса в Германии возник ажиотажный спрос на дезинфицирующие средства и жидкое мыло. В супермаркетах и магазинах бытовой химии поначалу пустовали полки, прежде забитые всевозможными флаконами и тюбиками с антисептиками. К маю снабжение было восстановлено. В некоторых магазинах только висят объявления с просьбой не покупать товары для создания запасов дома.
Как мир борется с коронавирусом
Коронавирус добрался до России
Число инфицированных коронавирусом в России к 12 июня превысило 510 тысяч человек. Наибольшее число заболевших зарегистрировано в Москве, Подмосковье, Санкт-Петербурге и Нижегородской области. В Москве и МО с 15 апреля действует всеобщий пропускной режим. Платформу по выдаче таких цифровых пропусков планируют ввести также еще в 21 регионе России.
Как мир борется с коронавирусом
Израиль: жесткий карантин принес результаты
В Израиле к 12 июня коронавирус диагностирован более чем у 18 тысяч человек.
 В стране были приняты жесткие меры по борьбе с распространением коронавируса включая полный карантин и запрет на въезд в страну иностранцев. С 19 апреля началось постепенное смягчение карантинных мер, открылись отдельные непродовольственные магазины и возобновилось движение общественного транспорта.
В стране были приняты жесткие меры по борьбе с распространением коронавируса включая полный карантин и запрет на въезд в страну иностранцев. С 19 апреля началось постепенное смягчение карантинных мер, открылись отдельные непродовольственные магазины и возобновилось движение общественного транспорта.Как мир борется с коронавирусом
Иран: реальные цифры могут быть намного хуже официальных
К 12 июня в Иране зарегистрировано более 180 тысяч заболевших и более 8,5 тысяч смертей. Не исключено однако, что в действительности цифры могут быть намного выше. Пытаясь предотвратить распространение вируса, иранские власти поручили обильно заливать улицы городов дезинфицирующими средствами (на фото).
Как мир борется с коронавирусом
Китай: эпидемия коронавируса пошла на спад
Между тем в Китае, где в конце 2019 года началась вспышка SARS-CoV-2, новых случаев заражений нет. Большинство больниц, построенных для инфицированных коронавирусом в Ухане, закрыты.
 На фотографии — медики одного из временных госпиталей в Ухане на церемонии его закрытия. Всего в Китае коронавирусной инфекцией заболели около 84 тысяч человек, умерли около 4600.
На фотографии — медики одного из временных госпиталей в Ухане на церемонии его закрытия. Всего в Китае коронавирусной инфекцией заболели около 84 тысяч человек, умерли около 4600.Как мир борется с коронавирусом
Кто наиболее подвержен коронавирусной инфекции?
Наиболее опасна коронавирусная инфекция для пожилых людей старше 80 лет и людей с хроническими сердечно-сосудистыми, респираторными заболеваниями, диабетом и гипертонией. Именно в этих группах максимальный риск летального исхода. Еще одна группа риска — медицинские работники. У большинства пациентов — около 80 процентов — болезнь проходит в легкой или относительно легкой форме.
Как мир борется с коронавирусом
Когда появится вакцина от коронавируса?
Число лабораторий, работающих над созданием вакцины против коронавируса SARS-CoV-2 по всему миру, невозможно сосчитать. Ученые уже создали несколько вариантов вакцины и тестируют их на животных. В США и Великобритании проводятся и испытания на людях.
 Но при самом благоприятном течении событий вакцина может появиться на рынке не ранее середины 2021 года.
Но при самом благоприятном течении событий вакцина может появиться на рынке не ранее середины 2021 года.Автор: Марина Барановская, Дженнифер Пальке
Минздрав выпустил памятку о вирусе Коксаки для выезжающих в Турцию — РБК
После признания Роспотребнадзором турецкой Антальи зоной, опасной для российских туристов, Минздрав опубликовал для выезжающих туда соотечественников памятку о том, как избежать заражения вирусом Коксаки
Фото: Павел Лисицын / РИА Новости
Минздрав рассказал россиянам, выезжающим на отдых в Турцию, о вирусе Коксаки. Соответствующая памятка опубликована на сайте ведомства.
Соответствующая памятка опубликована на сайте ведомства.
Как следует из текста памятки, вирус Коксаки относится к энтеровирусным инфекциям, клинические проявления которых варьируются от легких лихорадочных состояний до тяжелых менингитов.
В Минздраве рассказали, что заболевание вирусом Коксаки начинается с подъема температуры тела до 39–40 градусов. «Появляется сильная головная боль, головокружение, рвота, иногда боли в животе, спине, судорожный синдром, нередко выраженные катаральные проявления со стороны ротоглотки, верхних дыхательных путей», — рассказали в ведомстве. При появлении аналогичных жалоб необходимо срочно изолировать больного, так как он является источником заражения для окружающих, и обратиться к врачу.
«Учитывая возможные пути передачи, меры личной профилактики должны заключаться в соблюдении правил личной гигиены, соблюдении питьевого режима (кипяченая вода, бутилированная вода), тщательной обработке употребляемых фруктов, овощей и последующем ополаскивании кипятком», — отметили в Минздраве.
Там также добавили, что россиянам, которые окажутся в зоне распространения энтеровирусов, следует избегать массовых мероприятий и общественного транспорта.
«В связи с появлением в сети Интернет информации о случаях заболеваний среди отдыхающих лиц в курортных зонах Турецкой Республики, Роспотребнадзором была организована специальная «горячая» линия для обращений граждан», — напомнили в Минздраве.
Утром 11 августа Роспотребнадзор официально признал небезопасными для туристов условия пребывания в турецкой Анталье. Всего Роспотребнадзор получил около 500 жалоб на ухудшение здоровья туристов в Турции. Обращения поступили на специальную горячую линию. Согласно жалобам, случаи заболевания отмечались в отелях городов Сиде, Аланья, Белек, Кемер, Анталья и др. «Наибольшее число заболевших — дети до 14 лет», — добавили в ведомстве.
Вирус Коксаки
Ученые впервые выделили вирус Коксаки в 1950 году в США. Он относится к кишечным, или энтеровирусам. Источником заражения является человек, а передается заболевание водным, контактно-бытовым и воздушно-капельным путями через воду, овощи, грязные руки и игрушки. Особенно заражению подвержены маленькие дети. В целях профилактики заражения вирусом Роспотребнадзор рекомендует соблюдать правила личной гигиены, пить бутилированную или кипяченую воду, соблюдать температурные условия хранения пищи, тщательно мыть фрукты, ягоды и овощи, а также ограничивать допуск детей в бассейны.
Особенно заражению подвержены маленькие дети. В целях профилактики заражения вирусом Роспотребнадзор рекомендует соблюдать правила личной гигиены, пить бутилированную или кипяченую воду, соблюдать температурные условия хранения пищи, тщательно мыть фрукты, ягоды и овощи, а также ограничивать допуск детей в бассейны.
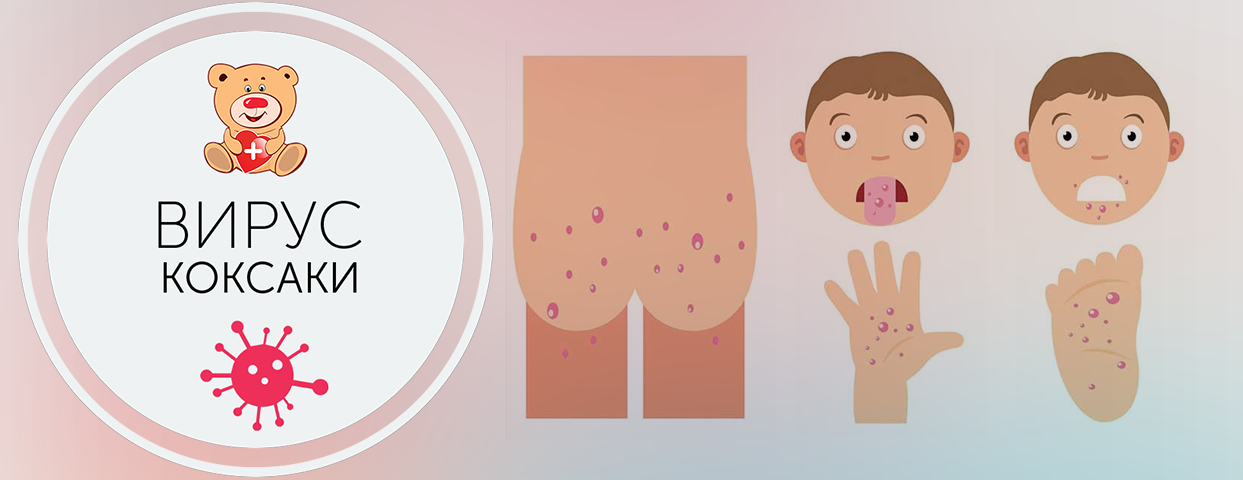
Вирус, как правило, вызывает заболевание, именуемое в медицинской практике как везикулярный стоматит, которое проявляется элементами сыпи, образованием пузырьков или небольших язв на верхних и нижних конечностях и слизистой рта. Кроме того, симптомы включают повышение температуры, понос и рвоту. В зависимости от локализации вируса болезнь может развиваться в различных направлениях, от этого зависит проявление симптомов. Инкубационный период с момента инфицирования до появления первых признаков синдрома длится 3–7 дней. При первых симптомах рекомендуется обращаться к врачу, так как энтеровирусы могут поражать многие органы и ткани человека.
Читайте на РБК Pro
В понедельник, 7 августа, телеканал РЕН ТВ сообщил, что в Турции возросло число российских туристов, которые заразились вирусом Коксаки. После этих сообщений Роспотребнадзор открыл электронную горячую линию. Однако на тот момент официального заявления по поводу эпидемии на курортах от турецких властей не поступало.
После этих сообщений Роспотребнадзор открыл электронную горячую линию. Однако на тот момент официального заявления по поводу эпидемии на курортах от турецких властей не поступало.
Через день после этого, 9 августа, Минздрав Турции опроверг сообщения СМИ об эпидемии вируса Коксаки, назвав их «спекулятивными».
Автор
Ася Сотникова
Названы главные болезни, которые могут безнадежно испортить летний отпуск
Лето — пожалуй, самый долгожданный сезон в нашей стране. Он приносит тепло и солнце, которого нам так не хватает 9 месяцев в году. К тому же это пора свежих фруктов, ягод и овощей.
Он приносит тепло и солнце, которого нам так не хватает 9 месяцев в году. К тому же это пора свежих фруктов, ягод и овощей.
Но вот тут-то и кроется угроза — острые кишечные инфекции (ОКИ). Какими они бывают, почему они становятся опаснее летом и как их вовремя диагностировать, чтобы избежать серьезных проблем, «МК» рассказывает эксперт рынка лабораторной диагностики Валерий Саванович.
Враг №1 — острые кишечные инфекции
ОКИ — это инфекционные заболевания преимущественно с фекально-оральным механизмом передачи: т.е. зараженный человек не помыл руки после туалета, воспользовался, например, общей тарелкой или полотенцем и вуаля — заразил всех членов семьи.
В основном ОКИ поражают желудочно-кишечный тракт и проявляются похожей симптоматикой — тошнота, рвота, диарея, повышение температуры, спастические боли в животе. Теплый климат способствует активному размножению микроорганизмов, которые вызывают ОКИ, а несоблюдение гигиены усугубляет ситуацию. Чаще всего из ОКИ нас посещают летом:
Чаще всего из ОКИ нас посещают летом:
бактериальная дизентерия (шигеллез) — возбудитель — бактерии Shigella, инкубационный период болезни — 1–4 дня, наиболее распространенные симптомы — диарея и абдоминальные боли, редко может быть лихорадка;
энтеровирусная инфекция — возбудитель — вирус Enterovirus (ECHO-вирус, вирус Коксаки, полиовирус), который крайне живуч и погибает только при температуре свыше 50 градусов по Цельсию или обработке хлорсодержащими растворами. Инкубационный период — 5–7 дней, заражение часто происходит после купания в естественном водоеме и вызывает повышение температуры до 39 градусов, слабость, головную боль, боль в животе, диарею, тошноту, рвоту, а также серьезные осложнения — менингит, перикардит, гепатит, миокардит;
ротавирусная инфекция — возбудители — РНК-содержащие ротавирусы (Rotavirus), инкубационный период — от 15 часов до нескольких суток, начало заболевания — острое, с тошнотой, рвотой, диареей, иногда лихорадкой;
норовирус (Norovirus) — возбудитель — вирус семейства Caliciviridae, вызывающий острый инфекционный гастроэнтерит;
астровирусная инфекция — возбудитель — РНК-содержащие астровирусы (Astrovirus). Инкубационный период — 3–4 дня, после чего возникает острый гастроэнтерит с общим недомоганием, головной болью, тошнотой, диареей, небольшим повышением температуры, иногда рвотой.
Инкубационный период — 3–4 дня, после чего возникает острый гастроэнтерит с общим недомоганием, головной болью, тошнотой, диареей, небольшим повышением температуры, иногда рвотой.
Как узнать врага в лицо?
Увы, определить самостоятельно, без помощи врача, какая ОКИ вас посетила, практически невозможно. Симптомы разных ОКИ, как мы уже убедились, очень похожи. Более того, они могут напоминать симптомы других болезней — например, аппендицита. Вот почему для точной диагностики, которая необходима для правильного лечения, врачи направляют больных с подозрением на ОКИ на анализы крови и кала.
При ОКИ проводится анализ кала с помощью культуральных и молекулярно-генетических методов. Они выявляют генетический материал возбудителя ОКИ и тем самым указывают на «преступника». Анализ крови помогает определить концентрацию специфических иммуноглобулинов в крови. Кроме этих анализов при диагностике ОКИ применяется ПЦР-диагностика. Это более специфичное и чувствительное исследование, которое помогает практически со 100-процентной точностью определить возбудителя ОКИ.
Это более специфичное и чувствительное исследование, которое помогает практически со 100-процентной точностью определить возбудителя ОКИ.
Что потом? Потом врач назначит препараты, подберет их дозировку и длительность приема. Если выполнять все рекомендации доктора, то вы избавитесь от ОКИ без серьезных последствий для здоровья. Самое важное тут — не развлекать себя самолечением, назначая себе препараты с помощью Интернета и советов коллеги по работе. Но предпринять кое-что самостоятельно все-таки можно.
Первая помощь при ОКИ
Очень часто ОКИ сопровождаются поносом и рвотой, что приводит к обезвоживанию, а потому первый пункт оказания помощи на дому — питье, нужно давать больному достаточное количество жидкости. Пить нужно часто, небольшими порциями и мелкими глотками, т.к. слишком быстрое и обильное питье за один присест может вызвать рвоту.
Второй пункт — прием сорбентов (активированный уголь, диоктит, белый уголь, энтеросгель). Они поглощают вредные вещества, помогают быстрее выводить их из организма, а потому значительно облегчают состояние пациента.
Третий пункт — безопасность остальных членов семьи. Заболевший должен всегда тщательно мыть руки после туалета, у него должны быть своя посуда и средства гигиены. Унитаз следует тщательно обрабатывать дезинфекторами, а после контактов с больным всегда мыть руки с мылом.
Однако есть вещи, которые при оказании первой помощи во время ОКИ делать нельзя. Это, во-первых, самовольное назначение антибиотиков — вы не знаете, какой именно возбудитель вызвал болезнь, какая правильная дозировка и график приема препарата. Во-вторых, нельзя пить средства против диареи — в результате инфекция задержится в кишечнике, а это уже может спровоцировать серьезные осложнения.
В-третьих, нельзя пить обезболивающие, потому что они помешают врачу поставить точный диагноз — а это может быть критично в случае с аппендицитом. Также нельзя класть на живот грелку или лед — это тоже может вызвать осложнения. Если боль очень сильная, то лучший выход — вызвать «скорую помощь».
Профилактика ОКИ
Но лучше всего все-таки не болеть, а для этого нужно соблюдать несложные меры профилактики, главная из которых — личная гигиена. Всегда мойте руки после туалета и возвращения с улицы и следите, чтобы дети делали то же самое. Второй важнейший аспект — тщательное мытье всех овощей, фруктов, ягод, зелени, грибов. Будьте внимательны к крупам — никогда не употребляйте в пищу крупу, в которой уже что-то шевелится!
Всегда мойте руки после туалета и возвращения с улицы и следите, чтобы дети делали то же самое. Второй важнейший аспект — тщательное мытье всех овощей, фруктов, ягод, зелени, грибов. Будьте внимательны к крупам — никогда не употребляйте в пищу крупу, в которой уже что-то шевелится!
На кухне необходимо поддерживать чистоту, а мусор летом следует выбрасывать чаще — не копите его до вечера или тем более в течение нескольких дней. Если вы поехали в отпуск, где не можете готовить сами, — не поддавайтесь соблазну и не покупайте пирожки на обочине трассы или вообще какую-либо еду с рук. Во многих странах стрит-фуд — это отдельная культура, но помните: последствия приобщения к ней могут быть не самыми приятными.
Наконец, важно соблюдать «водную безопасность» — пейте только чистую, желательно кипяченую воду. В поездки берите бутилированную воду или хотя бы запас кипяченой воды. Не пейте воду из речек, ручьев, прудов и т.д.! Не купайтесь там, где это запрещено, — запрет как раз может быть связан с зараженной водой в водоемах. А если купаетесь там, где разрешено, — следите, чтобы вода не попадала в рот.
А если купаетесь там, где разрешено, — следите, чтобы вода не попадала в рот.
Вирус «Коксаки» — Советское село
В последнее время среди детей распространяется заболевание по симптомам очень похожее на ветрянку.Это вирусное заболевание Коксаки, которое имеет несколько альтернативных названий: «турецкая ветрянка» или «турецкий вирус».Что это, какие симптомы, как определить и как лечить заболевание — об этом рассказала врач-педиатр детской поликлиники Регина Бородулина.В группу риска входят дети до 5 лет, в связи с этим симптомы и лечение Коксаки у детей требуют особого внимания со стороны родителей. Первые же признаки должны стать поводом для обращения к врачу.Особенность вируса в том, что после излечения не формируется стойкий иммунитет. Однако при повторном заражении болезнь переносится уже легче.Энтеровирусы распространены повсеместно, они устойчивы во внешней среде и длительное время могут сохраняться в сточных водах, плавательных бассейнах, предметах обихода, продуктах питания. Но надо помнить, вирус быстро погибает при прогревании, кипячении.Дети, посещающие детские сады, дошкольные учреждения, школы и другие образовательные учреждения, могут распространять инфекцию среди своих сверстников. Чрезвычайно уязвимы новорождённые вследствие недостаточно сформированного иммунитета, а также пожилые люди с физиологически ослабленной иммунной системой. В зоне риска также находятся лица с иммунодефицитными состояниями (онкологические больные, ВИЧ-инфицированные).В первую очередь вирус поражает слизистые оболочки, особенно ротовой полости и кожные покровы нижних и верхних конечностей. Высыпания имеют вид мелких красных точек без зуда и жжения. Затем на месте красных точек образуются болезненные язвочки. Помимо высыпаний характерны симптомы общей интоксикации — головные боли, слабость, вялость, тошнота, иногда понос, у детей возможен судорожный синдром.Родители ошибочно могут предположить, что у ребёнка ангина, так как на нёбе можно заметить красные точки. Правильно диагностировать заболевание поможет осмотр врача и экспресс-тест на стрептококк.
Но надо помнить, вирус быстро погибает при прогревании, кипячении.Дети, посещающие детские сады, дошкольные учреждения, школы и другие образовательные учреждения, могут распространять инфекцию среди своих сверстников. Чрезвычайно уязвимы новорождённые вследствие недостаточно сформированного иммунитета, а также пожилые люди с физиологически ослабленной иммунной системой. В зоне риска также находятся лица с иммунодефицитными состояниями (онкологические больные, ВИЧ-инфицированные).В первую очередь вирус поражает слизистые оболочки, особенно ротовой полости и кожные покровы нижних и верхних конечностей. Высыпания имеют вид мелких красных точек без зуда и жжения. Затем на месте красных точек образуются болезненные язвочки. Помимо высыпаний характерны симптомы общей интоксикации — головные боли, слабость, вялость, тошнота, иногда понос, у детей возможен судорожный синдром.Родители ошибочно могут предположить, что у ребёнка ангина, так как на нёбе можно заметить красные точки. Правильно диагностировать заболевание поможет осмотр врача и экспресс-тест на стрептококк. Часто путают каксаки с детской розеолой. Для этого инфекционного заболевания характерны: высокая температура, сыпь. Высыпания могут быть как на отдельных участках тела, так и по всему телу. Из-за афт на слизистой полости рта родители могут предположить, что у ребёнка стоматит.Что делать?Если заметили первые признаки болезни, не занимайтесь самолечением! При появлении перечисленных жалоб необходимо срочно изолировать больного, так как он является источником заражения для окружающих, и обратиться к врачу. Несмотря на яркую клинику и выраженность проявлений течение энтеровирусной инфекции благоприятное, осложнения встречаются редко.До осмотра специалистом, при появлении первых признаков заболевания, необходимо начать симптоматическое лечение: обильное питьё комнатной температура, витаминизация пищи, при повышении температуры выше 38 градусов — приём жаропонижающих (нурофена, парацетамола).ГБУЗ «Районная больница с. Варна»Фото: pixabay.com
Часто путают каксаки с детской розеолой. Для этого инфекционного заболевания характерны: высокая температура, сыпь. Высыпания могут быть как на отдельных участках тела, так и по всему телу. Из-за афт на слизистой полости рта родители могут предположить, что у ребёнка стоматит.Что делать?Если заметили первые признаки болезни, не занимайтесь самолечением! При появлении перечисленных жалоб необходимо срочно изолировать больного, так как он является источником заражения для окружающих, и обратиться к врачу. Несмотря на яркую клинику и выраженность проявлений течение энтеровирусной инфекции благоприятное, осложнения встречаются редко.До осмотра специалистом, при появлении первых признаков заболевания, необходимо начать симптоматическое лечение: обильное питьё комнатной температура, витаминизация пищи, при повышении температуры выше 38 градусов — приём жаропонижающих (нурофена, парацетамола).ГБУЗ «Районная больница с. Варна»Фото: pixabay.com
Отдых на турецких курортах может пагубно отразиться на здоровье, предупредил Роспотребнадзор
Причина — вспышка инфекции, вызванная вирусом Коксаки. Он опасен, прежде всего, для детей. Самый высокий риск заразиться — на побережье Антальи. Ведомство настоятельно рекомендует нашим туристам учитывать существующую угрозу. На сегодняшний день известно о сотнях заболевших. Но с турецкой стороны официальных комментариев нет.
Он опасен, прежде всего, для детей. Самый высокий риск заразиться — на побережье Антальи. Ведомство настоятельно рекомендует нашим туристам учитывать существующую угрозу. На сегодняшний день известно о сотнях заболевших. Но с турецкой стороны официальных комментариев нет.
Более 500 сообщений с жалобами на ухудшение здоровья поступило на горячую электронную линию Роспотребнадзора. И это притом что открыта она была всего лишь три дня назад. Наибольшее число заболевших — дети до 14 лет.
Первые сообщения о том, что в Турции распространяется опасный вирус, появились еще пару месяцев назад. Родители заболевших детей стали публиковать в Интернете фотографии. Красные пузырьки и высыпания — они появляются у всех пораженных вирусами Коксаки. Всего их известно около тридцати.
Екатерина Плясова ездила отдыхать вместе с пятилетним сыном Матвеем. Она уверена, что турецкие власти намеренно скрывают информацию о масштабах распространения опасного вируса. Ее ребенку, говорит, повезло — никаких осложнений после перенесенной болезни врачи пока не заметили.
В первые дни, говорит Екатерина, она была в панике. И правду узнала только от частного турецкого врача.
«Первый этап — это сильнейшая температура, лихорадка трое суток. Температура у некоторых детей под сорок. И уже потом высыпания. Турки скрывают эпидемию. Они не хотят об этом говорить. Они не ставят диагнозы всем — вирус Коксаки. И мне это сказал как раз врач из частной клиники», — рассказывает Екатерина Плясова.
Как сообщают другие российские туристы, побывавшие в Турции, зачастую местные врачи ставят диагноз аллергия. Высыпания на коже, действительно, очень похожи на нее. При этом лечение кардинально отличается от того, которое необходимо при вирусном поражении организма. А если с ним затянуть, возможны серьезные осложнения. Вирус Коксаки врачи еще называют летним гриппом.
«Может поражать мышечную ткань, кожу — отсюда высыпания, слизистые оболочки. Респираторные проявления. Желудочно-кишечный тракт — кишечный синдром. И самое, наверное, опасное — поражение нервной системы. Вирус может вызвать воспаление оболочек головного, спинного мозга, вызвать серозный менингит. Как правило, продолжительность болезни составляет около семи дней, если нет осложнений», — сказал главный врач Инфекционной клинической больницы №1 Андрей Девяткин.
Вирус может вызвать воспаление оболочек головного, спинного мозга, вызвать серозный менингит. Как правило, продолжительность болезни составляет около семи дней, если нет осложнений», — сказал главный врач Инфекционной клинической больницы №1 Андрей Девяткин.
Врачи подчеркивают, что паниковать не стоит. Как правило, болезнь проходит без последствий, если вовремя обратиться за медицинской помощью. Но важно поставить правильный диагноз. Если Турция намерено скрывает происходящее, то это, говорят специалисты, очень опасный сигнал.
Тем временем российские туристические компании, по закону, обязаны представлять своим клиентам всю информацию о возможных опасностях. Расторгнуть уже заключенный договор после сегодняшнего предупреждения Роспотребнадзора можно — в судебном порядке.
«Согласно сообщению Роспотребнадзора, туристов всех совершенно недвусмысленно направляют к статье 14-й федерального закона «Об основах туристской деятельности», которая гласит, что турист может рассчитывать на компенсацию полной стоимости тура в судебном порядке.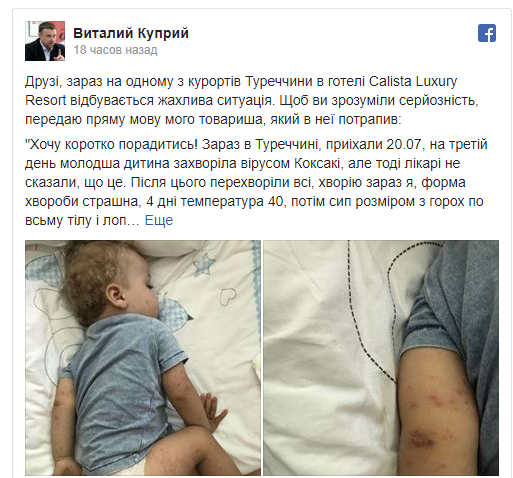 Это крайне важно понимать туристу, что в досудебном порядке ни туристическое агентство, ни туроператор не обязаны возвращать полную стоимость тура. В судебном порядке, согласно решению суда, может быть возмещено в полном объеме», — сообщила исполнительный директор Ассоциации туроператоров России Майя Ломидзе.
Это крайне важно понимать туристу, что в досудебном порядке ни туристическое агентство, ни туроператор не обязаны возвращать полную стоимость тура. В судебном порядке, согласно решению суда, может быть возмещено в полном объеме», — сообщила исполнительный директор Ассоциации туроператоров России Майя Ломидзе.
Договориться с туркомпанией можно и в досудебном порядке. В этом случае, возможна, например, замена поездки Турцию на поездку в другую страну. И такие случаи, как сообщается, уже есть.
В посольстве России в Анкаре сообщили сегодня, что добиваются от турецких властей исчерпывающей информации по ситуации с заболеваниями и жалобами туристов. В Роспотребнадзоре, в свою очередь, подчеркивают, что еще неделю назад отправили турецким властям официальный запрос. Ответа пока нет.
Сегодня это ведомство опубликовало рекомендации туристам по профилактике вируса Коксаки и других энтеровирусных инфекций. Надо соблюдать правила личной гигиены, тщательно мыть руки, а также фрукты, овощи и ягоды, пить только чистую воду.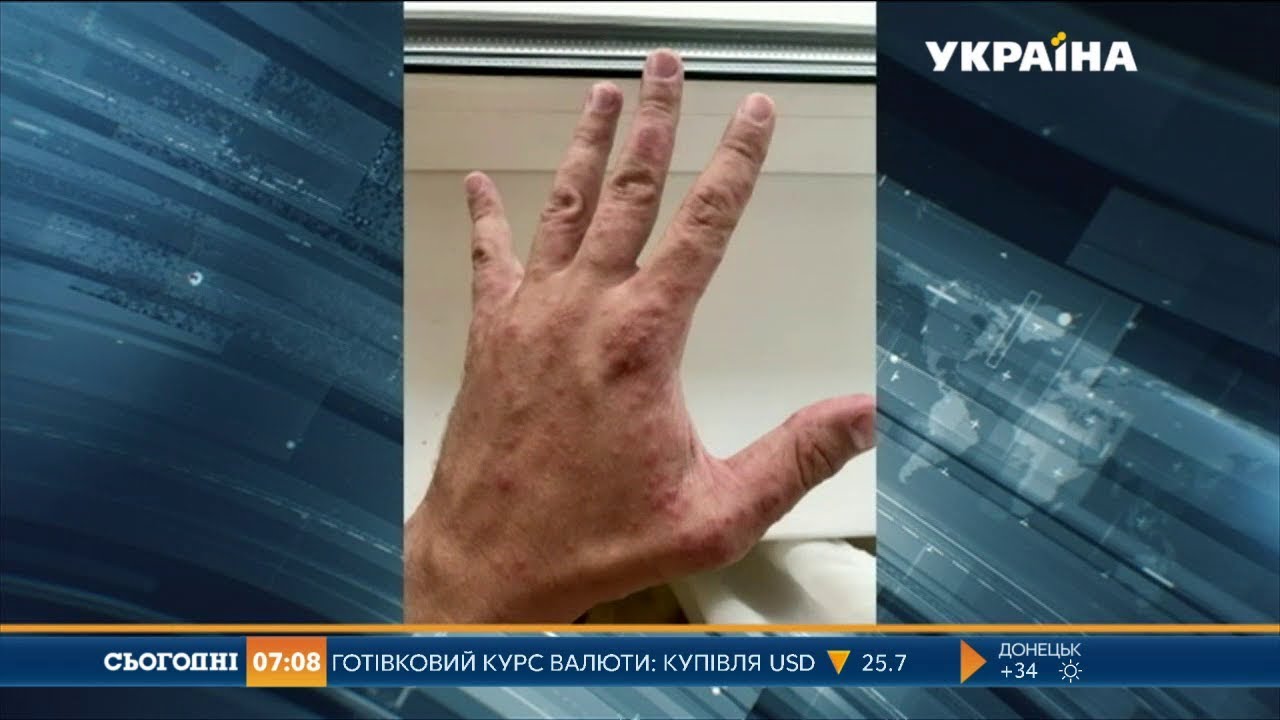 Кроме того, в Роспотребнадзоре рекомендует ограничить допуск детей в бассейны. Именно через зараженную воду вирус проще всего передается от человека к человеку.
Кроме того, в Роспотребнадзоре рекомендует ограничить допуск детей в бассейны. Именно через зараженную воду вирус проще всего передается от человека к человеку.
Болезни кисти, стопы и рта (HFMD): диагностика и лечение
Автор: A / Проф Аманда Окли, дерматолог, Гамильтон, Новая Зеландия, 1998. Обновлено Джаннет Гомес; Д-р Аманда Окли, октябрь 2016 г.
Что такое болезнь рук, ног и рта?
Заболевания рук, ног и рта (HFMD или HFM) — распространенная легкая и непродолжительная вирусная инфекция, чаще всего поражающая детей раннего возраста. Для него характерны волдыри на руках, ногах и во рту.Инфекция может редко поражать взрослых.
HFMD еще называют энтеровирусным везикулярным стоматитом.
Ящур рук
См. Другие изображения болезней рук, ящура и рта.
Какова причина болезней рук, ног и рта?
Ящур возникает из-за энтеровирусной инфекции, обычно вируса Коксаки (CV) A16. Другие вирусы, вызывающие HFM, включают:
- Энтеровирус 71, связанный с тяжелыми инфекциями, которые могут поражать нервную систему
- CVA6, вызывающая все более частую и тяжелую инфекцию во всем мире
- CV A5, A7, A9, A10, B2 и B5
- Эховирус
- Coxsackievirus.

Кто заболевает руками, ногами и ртом?
HFM чаще всего поражает детей в возрасте до 10 лет, большинство из них — младше 5 лет (95%). В редких случаях он может поражать взрослых и, как правило, более серьезен у пожилых людей, женщин с ослабленным иммунитетом и беременных женщин.
Ящур является очень заразной вирусной инфекцией; могут пострадать несколько членов семьи или школьного класса. Эпидемии чаще всего возникают в конце лета или осенью.
Каковы клинические признаки болезни рук, ног и рта?
Типичный инкубационный период HFMD составляет 3-5 дней, но, как известно, колеблется от 2-7 дней.
Симптомы обычно включают:
- Поражения тыльной и ладонной поверхностей кистей и стоп. Развивается от плоских розовых пятен до маленьких продолговатых сероватых волдырей, которые в течение недели отслаиваются, не оставляя шрамов.
- Маленькие пузырьки и язвы во рту, небе и глотке и вокруг них. Иногда они болезненны, поэтому ребенок мало ест, беспокоит и может жаловаться на боль в горле или язвы во рту.

- Красные пятна и папулы на ягодицах, а иногда и на руках.Также могут возникать поражения гениталий.
Атипичная ящура кисти и рта приводит к более распространенной сыпи. Возможные признаки:
Плоские розовые пятна на тыльной и ладонной поверхностях кистей и стоп вскоре сменяются небольшими продолговатыми сероватыми волдырями. Они исчезают, отслаиваясь в течение недели, не оставляя шрамов.
Обычно есть также несколько небольших пузырьков и язв в ротовой полости. Иногда они бывают болезненными, поэтому ребенок мало ест и беспокоит.Их может быть несколько на коже вокруг рта. У маленьких детей может появиться красная сыпь на ягодицах, а иногда и на руках.
Атипичное заболевание кисти, стопы и рта, вызванное Coxsackie A6, приводит к более распространенной сыпи, более крупным волдырям и последующему шелушению кожи и / или выпадению ногтей.
Атипичная ящур кистей рук
Как диагностируется ящур?
Диагноз обычно ставится клинически из-за характерного появления волдырей на типичных участках, например, на руках, ногах и во рту.
У больных детей анализы крови могут показать:
- Повышенное количество лейкоцитов
- Атипичные лимфоциты
- Повышенный уровень С-реактивного белка (СРБ) в сыворотке
- Положительный результат серологического анализа на вирус, вызывающий заболевание, который может быть выделен из мазков везикул, слизистых оболочек или образцов стула, что подтверждает инфекцию, но требуется редко.
Биопсия кожи волдыря показывает характерные гистопатологические находки при болезни ладоней, ягодиц и рта.
Как передается инфекция?
Руки, ступни и рот передаются при прямом контакте с кожей, выделениями из носа и полости рта инфицированных людей или при фекальном заражении.
Как лечится ящур?
Специальное лечение не требуется.
- Волдыри не должны разрываться, чтобы уменьшить заражение.
- Следите за чистотой волдырей и накладывайте неприлипающие повязки на эрозии.
- Поддерживайте адекватное потребление жидкости; если пероральный прием недостаточен из-за болезненных эрозий, может быть показано внутривенное введение жидкости.

- Антисептические жидкости для полоскания рта, местные анальгетики и анальгетики для перорального применения помогают облегчить боль при язвах во рту.
Внутривенный иммуноглобулин и милринон показали некоторую эффективность в нескольких отчетах.
Нет доступных вакцин или специальных противовирусных препаратов.
Должен ли ребенок не ходить в школу?
Так как в подавляющем большинстве случаев болезнь рук, ящура протекает в легкой форме, нет необходимости отстранять детей от школы, если они достаточно поправляются, чтобы ходить в школу.
Волдыри остаются заразными до тех пор, пока они не высохнут, что обычно происходит в течение нескольких дней. Стул заразен до месяца после болезни. Тщательное мытье рук снизит распространение болезни.
Каковы осложнения при заболеваниях рук, ног и рта?
Осложнения возникают редко. К ним относятся:
- Обезвоживание из-за недостаточного потребления жидкости
- Изменения ногтей пальцев рук и ног часто отмечаются примерно через 2 месяца после инфицирования CVA6:
- Поперечные линии, медленно движущиеся наружу
- Выпадение ногтей (онихомадез) примерно через 2 месяца после болезни.

- Со временем ногти приходят в норму.
Серьезная энтеровирусная инфекция может привести к:
- Распространенной везикулярной сыпи
- Энтерит (кишечная инфекция)
- Миокардит (инфекция сердечной мышцы)
- Менингоэнцефалит (инфекция головного мозга)
- Острый вялый паралич (инфекция спинного мозга)
- Отек легких и пневмония (инфекция легких)
- При беременности, самопроизвольном аборте в первом триместре или задержке роста плода.
Неврологические поражения, связанные с инфекцией энтеровируса 71, могут включать:
- Асептический менингит
- Энцефалит
- Энцефаломиелит
- Острая мозжечковая атаксия
- Острый поперечный миелит
- Синдром Гийена-Барре
- Синдром опсомиоклонуса
- Доброкачественная внутричерепная гипертензия
Школьная медсестра / вирус Коксаки
Что такое болезнь рук, ног и рта?
Болезнь рук, ног и рта (HFMD) — распространенное заболевание младенцев и детей. Для него характерны лихорадка, язвы во рту и сыпь с волдырями. HFMD начинается с легкой лихорадки, плохого аппетита, недомогания («тошнота») и часто боли в горле. Через 1-2 дня после начала лихорадки во рту появляются болезненные язвы. Они начинаются с маленьких красных пятен, которые покрываются волдырями, а затем часто превращаются в язвы. Обычно они располагаются на языке, деснах и внутренней стороне щек. Кожная сыпь появляется в течение 1-2 дней с плоскими или выступающими красными пятнами, некоторые с волдырями. Сыпь не чешется, обычно она располагается на ладонях рук и подошвах ног.Также он может появиться на ягодицах. У человека с HFMD может быть только сыпь или язвы во рту.
Для него характерны лихорадка, язвы во рту и сыпь с волдырями. HFMD начинается с легкой лихорадки, плохого аппетита, недомогания («тошнота») и часто боли в горле. Через 1-2 дня после начала лихорадки во рту появляются болезненные язвы. Они начинаются с маленьких красных пятен, которые покрываются волдырями, а затем часто превращаются в язвы. Обычно они располагаются на языке, деснах и внутренней стороне щек. Кожная сыпь появляется в течение 1-2 дней с плоскими или выступающими красными пятнами, некоторые с волдырями. Сыпь не чешется, обычно она располагается на ладонях рук и подошвах ног.Также он может появиться на ягодицах. У человека с HFMD может быть только сыпь или язвы во рту.
HFMD — это то же самое, что ящур?
Нет. HFMD часто путают с ящуром крупного рогатого скота, овец и свиней. Хотя названия схожи, эти два заболевания никак не связаны между собой и вызываются разными вирусами. Для получения информации о ящуре посетите веб-сайт Министерства сельского хозяйства США.
Что вызывает HFMD?
Вирусы из группы энтеровирусов вызывают HFMD.Наиболее частая причина — вирус Коксаки А16; иногда HFMD вызывается энтеровирусом 71 или другими энтеровирусами. Группа энтеровирусов включает полиовирусы, вирусы Коксаки, эховирусы и другие энтеровирусы.
Является ли HFMD серьезным?
Обычно нет. HFMD, вызванный инфекцией вируса Коксаки A16, является легким заболеванием, и почти все пациенты выздоравливают без лечения в течение 7-10 дней. Осложнения случаются редко. В редких случаях у пациента с инфекцией, вызванной вирусом Коксаки А16, также может развиться «асептический» или вирусный менингит, при котором у человека наблюдается лихорадка, головная боль, ригидность шеи или боли в спине, и может потребоваться госпитализация на несколько дней.Другая причина HFMD, EV71, также может вызывать вирусный менингит и, в редких случаях, более серьезные заболевания, такие как энцефалит или полиомиелитоподобный паралич. Энцефалит EV71 может быть смертельным. Случаи смертельного энцефалита произошли во время вспышек HFMD в Малайзии в 1997 г. и на Тайване в 1998 г.
Энцефалит EV71 может быть смертельным. Случаи смертельного энцефалита произошли во время вспышек HFMD в Малайзии в 1997 г. и на Тайване в 1998 г.
Является ли HFMD заразным?
Да, HFMD умеренно заразен. Инфекция передается от человека к человеку при прямом контакте с выделениями из носа и горла, слюной, жидкостью из волдырей или стулом инфицированных людей.Человек наиболее заразен в первую неделю болезни. HFMD не передается домашним или другим животным или от них.
Как скоро кто-то заболеет после заражения?
Обычный период от заражения до появления симптомов («инкубационный период») составляет от 3 до 7 дней. Лихорадка часто является первым признаком HFMD.
Кто подвержен риску HFMD?
HFMD встречается в основном у детей младше 10 лет, но может встречаться и у взрослых.Все подвержены риску заражения, но не все инфицированные заболевают. Младенцы, дети и подростки с большей вероятностью будут восприимчивы к инфекциям и болезням, вызываемым этими вирусами, потому что они реже, чем взрослые, будут иметь антитела и иметь иммунитет от предыдущего контакта с ними. Инфекция вызывает иммунитет к конкретному вирусу, но второй эпизод может возникнуть после заражения другим членом группы энтеровирусов.
Инфекция вызывает иммунитет к конкретному вирусу, но второй эпизод может возникнуть после заражения другим членом группы энтеровирусов.
Каковы риски для беременных женщин, контактирующих с детьми с HFMD?
Поскольку энтеровирусы, в том числе вызывающие HFMD, очень распространены, беременные женщины часто контактируют с ними, особенно в летние и осенние месяцы.Как и для любых других взрослых, риск заражения выше для беременных женщин, у которых нет антител от более раннего контакта с этими вирусами, и которые контактируют с маленькими детьми — основными распространителями энтеровирусов.
Большинство энтеровирусных инфекций во время беременности вызывают у матери легкую болезнь или ее отсутствие. Хотя доступная информация ограничена, в настоящее время нет четких доказательств того, что материнская энтеровирусная инфекция вызывает неблагоприятные исходы беременности, такие как аборт, мертворождение или врожденные дефекты.Однако матери, инфицированные незадолго до родов, могут передать вирус новорожденному. Дети, рожденные от матерей, у которых во время родов проявляются симптомы энтеровирусного заболевания, с большей вероятностью будут инфицированы. Большинство новорожденных, инфицированных энтеровирусом, имеют легкое заболевание, но в редких случаях у них может развиться обширная инфекция многих органов, включая печень и сердце, и они умирают от инфекции. Риск этого тяжелого заболевания у новорожденных выше в течение первых двух недель жизни.
Дети, рожденные от матерей, у которых во время родов проявляются симптомы энтеровирусного заболевания, с большей вероятностью будут инфицированы. Большинство новорожденных, инфицированных энтеровирусом, имеют легкое заболевание, но в редких случаях у них может развиться обширная инфекция многих органов, включая печень и сердце, и они умирают от инфекции. Риск этого тяжелого заболевания у новорожденных выше в течение первых двух недель жизни.
Строгое соблюдение обычно рекомендуемых правил гигиены беременной женщиной может помочь снизить риск инфицирования во время беременности и во время родов.
Когда и где возникает HFMD?
Отдельные случаи и вспышки HFMD происходят во всем мире, чаще летом и в начале осени. В недавнем прошлом крупные вспышки HFMD, вызванного энтеровирусом 71, были зарегистрированы в некоторых странах Юго-Восточной Азии (Малайзия, 1997; Тайвань, 1998).
Как диагностируется HFMD?
HFMD — одна из многих инфекций, в результате которых возникают язвы во рту. Другой частой причиной является оральная герпесвирусная инфекция, которая вызывает воспаление ротовой полости и десен (иногда называемое стоматитом).Обычно врач может отличить HFMD от других причин язв во рту в зависимости от возраста пациента, характера симптомов, о которых сообщает пациент или его родитель, а также появления сыпи и язв при осмотре. Мазок из зева или образец стула можно отправить в лабораторию, чтобы определить, какой энтеровирус вызвал заболевание. Поскольку для получения окончательного ответа на тестирование часто требуется от 2 до 4 недель, врач обычно не назначает эти тесты.
Другой частой причиной является оральная герпесвирусная инфекция, которая вызывает воспаление ротовой полости и десен (иногда называемое стоматитом).Обычно врач может отличить HFMD от других причин язв во рту в зависимости от возраста пациента, характера симптомов, о которых сообщает пациент или его родитель, а также появления сыпи и язв при осмотре. Мазок из зева или образец стула можно отправить в лабораторию, чтобы определить, какой энтеровирус вызвал заболевание. Поскольку для получения окончательного ответа на тестирование часто требуется от 2 до 4 недель, врач обычно не назначает эти тесты.
Как лечится HFMD?
Специфического лечения этой или других энтеровирусных инфекций не существует.Симптоматическое лечение применяется для облегчения лихорадки, болей или болей из-за язв во рту.
Специальная профилактика HFMD или других энтеровирусных инфекций, не связанных с полиомиелитом, недоступна, но риск заражения можно снизить с помощью надлежащей гигиенической практики. Профилактические меры включают частое мытье рук, особенно после смены подгузников, очистку загрязненных поверхностей и грязных вещей сначала водой с мылом, а затем их дезинфекцию разбавленным раствором хлорсодержащего отбеливателя (сделанного путем смешивания примерно чашки отбеливателя с 1 галлоном воды. .Избегание тесного контакта (поцелуи, объятия, совместное использование посуды и т. Д.) С детьми с HFMD также может помочь снизить риск заражения для лиц, осуществляющих уход.
Профилактические меры включают частое мытье рук, особенно после смены подгузников, очистку загрязненных поверхностей и грязных вещей сначала водой с мылом, а затем их дезинфекцию разбавленным раствором хлорсодержащего отбеливателя (сделанного путем смешивания примерно чашки отбеливателя с 1 галлоном воды. .Избегание тесного контакта (поцелуи, объятия, совместное использование посуды и т. Д.) С детьми с HFMD также может помочь снизить риск заражения для лиц, осуществляющих уход.
HMFD в учреждениях по уходу за детьми
Вспышки HFMD в детских учреждениях чаще всего возникают в летние и осенние месяцы и обычно совпадают с увеличением числа случаев заболевания в сообществе.
CDC не дает конкретных рекомендаций относительно исключения детей с HFMD из программ по уходу за детьми, школ или других групповых учреждений.Детей часто исключают из групп в течение первых нескольких дней болезни, что может снизить распространение инфекции, но не может полностью ее остановить. Исключение больных людей не может предотвратить появление новых случаев, поскольку вирус может выделяться в течение нескольких недель после исчезновения симптомов. Кроме того, у некоторых людей, выделяющих вирус, в том числе у большинства взрослых, симптомы могут отсутствовать. Однако некоторые преимущества можно получить, исключив детей, у которых есть волдыри во рту и текут слюни или у которых есть мокнущие высыпания на руках.
Исключение больных людей не может предотвратить появление новых случаев, поскольку вирус может выделяться в течение нескольких недель после исчезновения симптомов. Кроме того, у некоторых людей, выделяющих вирус, в том числе у большинства взрослых, симптомы могут отсутствовать. Однако некоторые преимущества можно получить, исключив детей, у которых есть волдыри во рту и текут слюни или у которых есть мокнущие высыпания на руках.
Если вспышка произошла в детском учреждении:
Убедитесь, что все дети и взрослые правильно мыть руки, особенно после смены подгузников.
Тщательно вымойте и продезинфицируйте загрязненные предметы и поверхности разбавленным раствором хлорсодержащего отбеливателя.
% PDF-1.7
%
226 0 объект
>
эндобдж
xref
226 110
0000000016 00000 н.
0000003324 00000 н.
0000003514 00000 н.
0000003649 00000 н.
0000003685 00000 н.
0000004420 00000 н.
0000004479 00000 н.
0000004616 00000 н.
0000004753 00000 п. 0000004890 00000 н.
0000005027 00000 н.
0000005164 00000 н.
0000005307 00000 н.
0000005450 00000 н.
0000005476 00000 н.
0000005581 00000 п.
0000005981 00000 п.
0000006368 00000 н.
0000006998 00000 н.
0000007449 00000 н.
0000007475 00000 п.
0000007501 00000 н.
0000007527 00000 н.
0000007630 00000 н.
0000007657 00000 н.
0000008141 00000 п.
0000008178 00000 н.
0000008442 00000 н.
0000008712 00000 н.
0000009161 00000 п.
0000009559 00000 п.
0000009585 00000 н.
0000009611 00000 п.
0000010647 00000 п.
0000010790 00000 п.
0000011222 00000 п.
0000011409 00000 п.
0000011853 00000 п.
0000012118 00000 п.
0000012578 00000 п.
0000013923 00000 п.
0000014668 00000 п.
0000015068 00000 п.
0000015819 00000 п.
0000016431 00000 п.
0000016680 00000 п.
0000016946 00000 п.
0000017353 00000 п.
0000018339 00000 п.
0000018471 00000 п.
0000018684 00000 п.
0000018939 00000 п.
0000019247 00000 п.
0000019274 00000 п.
0000019909 00000 п.
0000021072 00000 п.
0000021265 00000 п.
0000004890 00000 н.
0000005027 00000 н.
0000005164 00000 н.
0000005307 00000 н.
0000005450 00000 н.
0000005476 00000 н.
0000005581 00000 п.
0000005981 00000 п.
0000006368 00000 н.
0000006998 00000 н.
0000007449 00000 н.
0000007475 00000 п.
0000007501 00000 н.
0000007527 00000 н.
0000007630 00000 н.
0000007657 00000 н.
0000008141 00000 п.
0000008178 00000 н.
0000008442 00000 н.
0000008712 00000 н.
0000009161 00000 п.
0000009559 00000 п.
0000009585 00000 н.
0000009611 00000 п.
0000010647 00000 п.
0000010790 00000 п.
0000011222 00000 п.
0000011409 00000 п.
0000011853 00000 п.
0000012118 00000 п.
0000012578 00000 п.
0000013923 00000 п.
0000014668 00000 п.
0000015068 00000 п.
0000015819 00000 п.
0000016431 00000 п.
0000016680 00000 п.
0000016946 00000 п.
0000017353 00000 п.
0000018339 00000 п.
0000018471 00000 п.
0000018684 00000 п.
0000018939 00000 п.
0000019247 00000 п.
0000019274 00000 п.
0000019909 00000 п.
0000021072 00000 п.
0000021265 00000 п. 0000021449 00000 п.
0000021637 00000 п.
0000022982 00000 п.
0000024267 00000 п.
0000025355 00000 п.
0000025857 00000 п.
0000026105 00000 п.
0000082397 00000 п.
0000089516 00000 п.
0000145944 00000 н.
0000152091 00000 н.
0000159212 00000 н.
0000549046 00000 н.
0000549116 00000 п.
0000549186 00000 п.
0000557838 00000 п.
0000558101 00000 п.
0000558417 00000 н.
0000567441 00000 п.
0000604748 00000 н.
0000604854 00000 н.
0000604945 00000 н.
0000605015 00000 н.
0000614589 00000 н.
0000614857 00000 н.
0000615266 00000 н.
0000615293 00000 н.
0000615803 00000 п.
0000615873 00000 н.
0000628193 00000 н.
0000628461 00000 п.
0000628883 00000 н.
0000628910 00000 н.
0000629472 00000 н.
0000634789 00000 н.
0000635058 00000 н.
0000635430 00000 н.
0000644261 00000 н.
0000644529 00000 н.
0000645019 00000 н.
0000648922 00000 н.
0000649188 00000 н.
0000649485 00000 н.
0000658897 00000 н.
0000659166 00000 п.
0000659642 00000 н.
0000659914 00000 н.
0000660222 00000 п.
0000021449 00000 п.
0000021637 00000 п.
0000022982 00000 п.
0000024267 00000 п.
0000025355 00000 п.
0000025857 00000 п.
0000026105 00000 п.
0000082397 00000 п.
0000089516 00000 п.
0000145944 00000 н.
0000152091 00000 н.
0000159212 00000 н.
0000549046 00000 н.
0000549116 00000 п.
0000549186 00000 п.
0000557838 00000 п.
0000558101 00000 п.
0000558417 00000 н.
0000567441 00000 п.
0000604748 00000 н.
0000604854 00000 н.
0000604945 00000 н.
0000605015 00000 н.
0000614589 00000 н.
0000614857 00000 н.
0000615266 00000 н.
0000615293 00000 н.
0000615803 00000 п.
0000615873 00000 н.
0000628193 00000 н.
0000628461 00000 п.
0000628883 00000 н.
0000628910 00000 н.
0000629472 00000 н.
0000634789 00000 н.
0000635058 00000 н.
0000635430 00000 н.
0000644261 00000 н.
0000644529 00000 н.
0000645019 00000 н.
0000648922 00000 н.
0000649188 00000 н.
0000649485 00000 н.
0000658897 00000 н.
0000659166 00000 п.
0000659642 00000 н.
0000659914 00000 н.
0000660222 00000 п. 0000660265 00000 н.
0000660308 00000 п.
0000660351 00000 п.
0000660394 00000 п.
0000002496 00000 н.
трейлер
] / Назад 995228 >>
startxref
0
%% EOF
335 0 объект
> поток
h ޜ SKLav [hvi) G \ ‘$> bUD1AF = kF = I} x01i + O ~? fwv
0000660265 00000 н.
0000660308 00000 п.
0000660351 00000 п.
0000660394 00000 п.
0000002496 00000 н.
трейлер
] / Назад 995228 >>
startxref
0
%% EOF
335 0 объект
> поток
h ޜ SKLav [hvi) G \ ‘$> bUD1AF = kF = I} x01i + O ~? fwv
Атипичное заболевание рук, стопы и рта, вызванное вирусом Коксаки А6 в Дании: диагностический мимикер | HTML
Атипичное заболевание рук, стопы и рта, вызванное вирусом Коксаки А6 в Дании: диагностический имитатор
Ханс-Хенрик Хорстен 1 , Майкл Кемп 2 , Теа К.Фишер 3 , Ким Х. Линдал 4 и Анетт Байгам 1
1 Отделение дерматологии и аллергологического центра, Университетская больница Оденсе, 2 Отделение клинической микробиологии, Университетская больница Оденсе, Университет Южной Дании, 3 Отдел вирусологического надзора и исследований, Отдел микробиологической диагностики и вирусологии, Statens Сывороточный институт, Копенгаген, Дания и Университет Южной Дании, Клинический институт и Центр глобального здравоохранения, а также 4 Отделение клинической патологии, Университетская больница Оденсе, Оденсе, Дания
С 2008 г. и заболевания ротовой полости (HFMD) у детей и взрослых зарегистрированы во всем мире.Большинство этих вспышек вызвано новой линией вируса Коксаки A6 (CV-A6), имеющей более тяжелый клинический фенотип, чем классический детский HFMD, вызываемый CV-A16. В период с июня 2014 года по январь 2016 года в отделении дерматологии региональной университетской больницы в Дании было зарегистрировано 23 случая атипичной болезни HFMD. Пациенты направлялись терапевтами и дерматологами с различными клиническими диагнозами, включая герпетическую экзему, васкулит, сифилис, дерматофитид, многоформную эритему и синдром Стивенса-Джонсона.Трое взрослых и трое детей потребовали госпитализации из-за обширного поражения кожи и лихорадки. Все зарегистрированные пациенты имели лабораторно подтвержденную энтеровирусную инфекцию. Это исследование продемонстрировало рост атипичной HFMD, вызванной CV-A6, в регионе Южной Дании, и что атипичный HFMD может быть трудно диагностировать клинически, поскольку он может имитировать другие тяжелые кожные заболевания.
и заболевания ротовой полости (HFMD) у детей и взрослых зарегистрированы во всем мире.Большинство этих вспышек вызвано новой линией вируса Коксаки A6 (CV-A6), имеющей более тяжелый клинический фенотип, чем классический детский HFMD, вызываемый CV-A16. В период с июня 2014 года по январь 2016 года в отделении дерматологии региональной университетской больницы в Дании было зарегистрировано 23 случая атипичной болезни HFMD. Пациенты направлялись терапевтами и дерматологами с различными клиническими диагнозами, включая герпетическую экзему, васкулит, сифилис, дерматофитид, многоформную эритему и синдром Стивенса-Джонсона.Трое взрослых и трое детей потребовали госпитализации из-за обширного поражения кожи и лихорадки. Все зарегистрированные пациенты имели лабораторно подтвержденную энтеровирусную инфекцию. Это исследование продемонстрировало рост атипичной HFMD, вызванной CV-A6, в регионе Южной Дании, и что атипичный HFMD может быть трудно диагностировать клинически, поскольку он может имитировать другие тяжелые кожные заболевания.
Ключевые слова: атипичная болезнь кисти, стопы и рта; Coxsackievirus A6; диагностический имитатор.
Принято 24 ноября 2017 г .; Epub до печати 28 ноября 2017 г.
Acta Derm Venereol 2018; 98: XX – XX.
Corr: Hans-Henrik Horsten, Отделение дерматологии и Центр аллергии, Университетская больница Оденсе, DK-5000 Odense C, Дания. E-mail: [email protected]
Болезнь рук, ног и рта (HFMD) — распространенное вирусное заболевание, обычно поражающее детей в возрасте до 7 лет (1). Классический HFMD — это самоограничивающееся состояние, проявляющееся волдырями на ротоглотке, папулезными пузырьками на ладонях и подошвах, а иногда и лихорадкой.Пациентов редко направляют в больницу, поскольку симптомы легкие, а осложнения, такие как энцефалит и миокардит, в Европе редки (2–4). Случаются сезонные вспышки, пик которых приходится на лето и начало осени. Основными возбудителями являются вирус Коксаки A16 (CV-A16) и энтеровирус (EV) -A71 в пределах вида EV-A, членов семейства вирусов Picornaviridae в роду Enterovirus (5).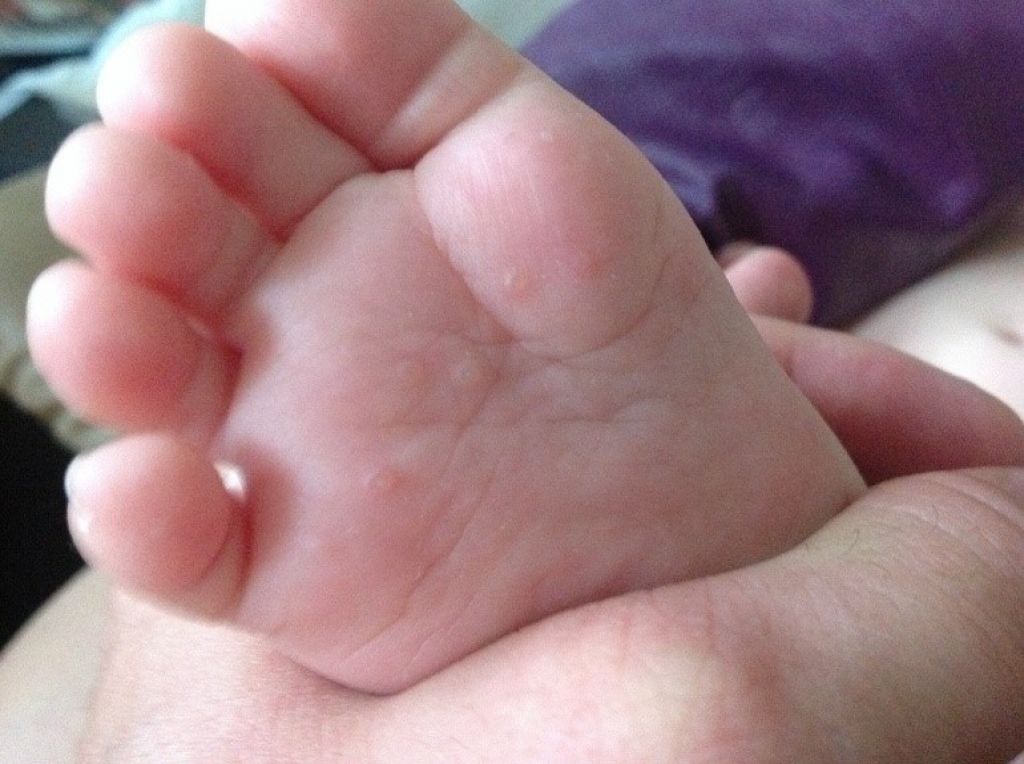
С 2008 г. во всем мире регистрировались вспышки атипичной HFMD, вызванной CV-A6, в основном зимой в умеренном климате (6, 7).Все больше сообщений указывает на то, что эта новая линия CV-A6 более вирулентна, вызывая широко распространенную везикулярную кожную сыпь как у детей, так и у взрослых (8, 9). У детей с атопией клинические проявления, напоминающие герпетическую экзему, были описаны и получили название экземы коксаки (10, 11).
Гистопатологические находки в основном относятся к эпителию и включают широко распространенный некроз и спонгиоз кератиноцитов, часто с образованием везикул. Также имеют место нейтрофильный экзоцитоз и ретикулярная дегенерация базального клеточного слоя.В сосочковом слое дермы часто наблюдается массивный отек и различный воспалительный инфильтрат, в котором преобладают лимфоциты. В отличие от обычных данных при других вирусных заболеваниях, здесь нет многоядерных клеток, телец включения или койлоцитов (12, 13).
Цель этого исследования — представить клинические и параклинические особенности атипичного HFMD, чтобы проинформировать врачей о новом фенотипе. Сообщается также о внутрисемейных случаях.
Сообщается также о внутрисемейных случаях.
Отделение дерматологии и аллергологического центра университетской больницы Оденсе принимает пациентов, направляемых врачами первичной медико-санитарной помощи, практикующими дерматологами и другими больничными отделениями в регионе Южной Дании, население которого составляет ~ 1 человек.2 миллиона человек. На основании клинической картины, подозрительной на атипичный HFMD, были взяты образцы в виде мазков из везикулярной жидкости, ротоглоточных мазков и / или образцов стула. Первоначальное тестирование на EV было выполнено в местном отделении микробиологии с использованием собственного метода ПЦР в реальном времени. EV-положительные образцы были отправлены в Национальный справочный центр Всемирной организации здравоохранения (ВОЗ) по полиомиелиту при Statens Serum Institut для дальнейшей характеристики. Здесь EV-РНК была подвергнута мультиплексному одностадийному анализу в реальном времени с полувложенной ПЦР, а затем секвенирована с использованием техники Сэнгера, нацеленной на область, кодирующую гены VP1 и VP2, последовательность которых соответствует антигенному серотипу (14).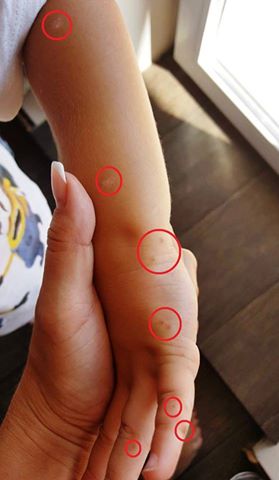 Кроме того, все положительные образцы EV-РНК обычно культивировались в 3 клеточных линиях, созданных в рамках программы надзора за полиовирусом. Для образцов, которые, возможно, не удалось охарактеризовать при первых попытках, процедура типирования была повторена на культивированном материале.
Кроме того, все положительные образцы EV-РНК обычно культивировались в 3 клеточных линиях, созданных в рамках программы надзора за полиовирусом. Для образцов, которые, возможно, не удалось охарактеризовать при первых попытках, процедура типирования была повторена на культивированном материале.
С июня 2014 г. по январь 2016 г. в общей сложности 26 пациентов с клиническими проявлениями, предполагающими возможную атипичную HFMD, были протестированы на инфекцию EV. Из этих пациентов 23 (88%) дали положительный результат на EV, в том числе 15 взрослых и 8 детей.Тринадцать пациентов дали положительный результат на CV-A6, в то время как у остальных не удалось определить подтипы. В общей сложности 3 взрослых пациента показали отрицательные результаты тестирования на вирусы. В отделение были направлены пациенты со следующими диагнозами: многоформная эритема, синдром Стивенса-Джонсона, герпетическая экзема, сифилис, дерматофитид, васкулит, псориаз, импетиго и атопический дерматит. HFMD был предложен в качестве клинического диагноза в справочниках только для одного пациента. Клинические проявления и описания взрослых и детей приведены на рис. .1 и Таблица I . Все пациенты считались иммунокомпетентными. Двое детей (№2, №5) и двое взрослых (№12, №19) страдали атопическим дерматитом в анамнезе, но при первоначальной оценке ни у одного из них не было активного дерматита. Один взрослый (№ 13) страдал псориазом. Никакие другие пациенты не имели в анамнезе кожных заболеваний. Двое взрослых (№ 22, № 23) имели искусственные сердечные клапаны. У одного ребенка (№1) в последний день недельной поездки в Турцию поднялась лихорадка и появилась везикулярная сыпь на туловище, в то время как у других пациентов не было путешествий или других значительных воздействий.
Клинические проявления и описания взрослых и детей приведены на рис. .1 и Таблица I . Все пациенты считались иммунокомпетентными. Двое детей (№2, №5) и двое взрослых (№12, №19) страдали атопическим дерматитом в анамнезе, но при первоначальной оценке ни у одного из них не было активного дерматита. Один взрослый (№ 13) страдал псориазом. Никакие другие пациенты не имели в анамнезе кожных заболеваний. Двое взрослых (№ 22, № 23) имели искусственные сердечные клапаны. У одного ребенка (№1) в последний день недельной поездки в Турцию поднялась лихорадка и появилась везикулярная сыпь на туловище, в то время как у других пациентов не было путешествий или других значительных воздействий.
Рис. 1. Примеры поражения кожи. Эритематозная папуловезикулярная сыпь на (A) лице, (D) спине, (B, C) верхних и (E, F) нижних конечностях взрослого и (G, H) туловище и ноге ребенка. (I) Онихомадез у ребенка через несколько недель после ремиссии кожной сыпи.
Таблица I. Клинические проявления и описания 8 детей и 15 взрослых с атипичной болезнью кистей, стоп и ротовой полости (HFMD) и подтвержденной энтеровирусной инфекцией
Средний возраст взрослых пациентов составлял 33 года (диапазон 28–67 лет). лет) и 80% (12/15) имели лихорадку и симптомы со стороны слизистой оболочки полости рта.У всех взрослых развились везикулярные высыпания и кожные поражения на тыльной и ладонной поверхностях кистей; 87% (13/15) взрослых имели поражение лица и 27% (4/15) имели поражения на подошвах с зудом и болью. Семь взрослых пациентов обратились за неотложной помощью, трое были госпитализированы. Из 8 включенных детей, средний возраст которых составлял 2 года (диапазон 1–8 лет), у всех была лихорадка, а у 75% (6/8) были кожные поражения на руках и ногах. Трое детей были госпитализированы с подозрением на герпетическую экзему или импетиго.Среди всех включенных пациентов 2 получали ацикловир, 4 получали системные антибиотики и 2 получали системные кортикостероиды. Однако ни одно из этих методов лечения не было эффективным.
Однако ни одно из этих методов лечения не было эффективным.
Передача в домашних условиях была зарегистрирована в 3 семьях, что свидетельствует о передаче от ребенка к взрослому и от ребенка к ребенку. В 2 из этих семей дети пострадали лишь в легкой степени по сравнению с их родителями, у которых наблюдалась тяжелая атипичная HFMD. Среди взрослых 47% (7/15) сообщили о недавнем контакте с ребенком, у которого были симптомы, совместимые с HFMD.
Первые спорадические случаи атипичной HFMD в нашем отделении были зарегистрированы летом 2014–2015 годов. Впоследствии большинство наших пациентов были объединены в кластеры с сентября 2015 года по январь 2016 года ( Рис. 2 ). Никакого систематического наблюдения не проводилось, но у 2 детей и ни одного взрослого не было зарегистрировано отсроченное выпадение ногтей.
Рис. 2. Сезонная вспышка атипичной болезни рук, пищи и полости рта у 23 датских пациентов.
EV был идентифицирован в образцах везикулярной жидкости (12/12), мазках из ротоглотки (12/16) и образцах стула (11/13). В 13 отдельных случаях было проведено определение подтипов вируса, и все идентифицировали CV-A6. У других пациентов недостаточность материала пробы помешала дальнейшему выделению подтипов. Подробная информация и сроки взятия биологических образцов перечислены в Таблице II .
В 13 отдельных случаях было проведено определение подтипов вируса, и все идентифицировали CV-A6. У других пациентов недостаточность материала пробы помешала дальнейшему выделению подтипов. Подробная информация и сроки взятия биологических образцов перечислены в Таблице II .
Таблица II. Сбор образцов (полученные через несколько дней после появления симптомов) и результаты диагностического тестирования энтеровируса у 23 датских пациентов с атипичной болезнью рук, ног и рта в период с 2014 по 2016 год
Биопсии кожи были взяты у 1 ребенка и 4 Взрослые.В 3 биопсиях преобладающими признаками были некроз кератиноцитов и очаги сливающегося некроза, интерпретированные как многоформная эритема. Был небольшой спонгиоз и только редкое внутриэпителиальное воспаление, в то время как отек и лимфоцитарное воспаление были обнаружены в сосочковом слое дермы. У одного пациента эпидермис был незаметным, и единственным изменением был редкий периваскулярный инфильтрат лимфоцитов.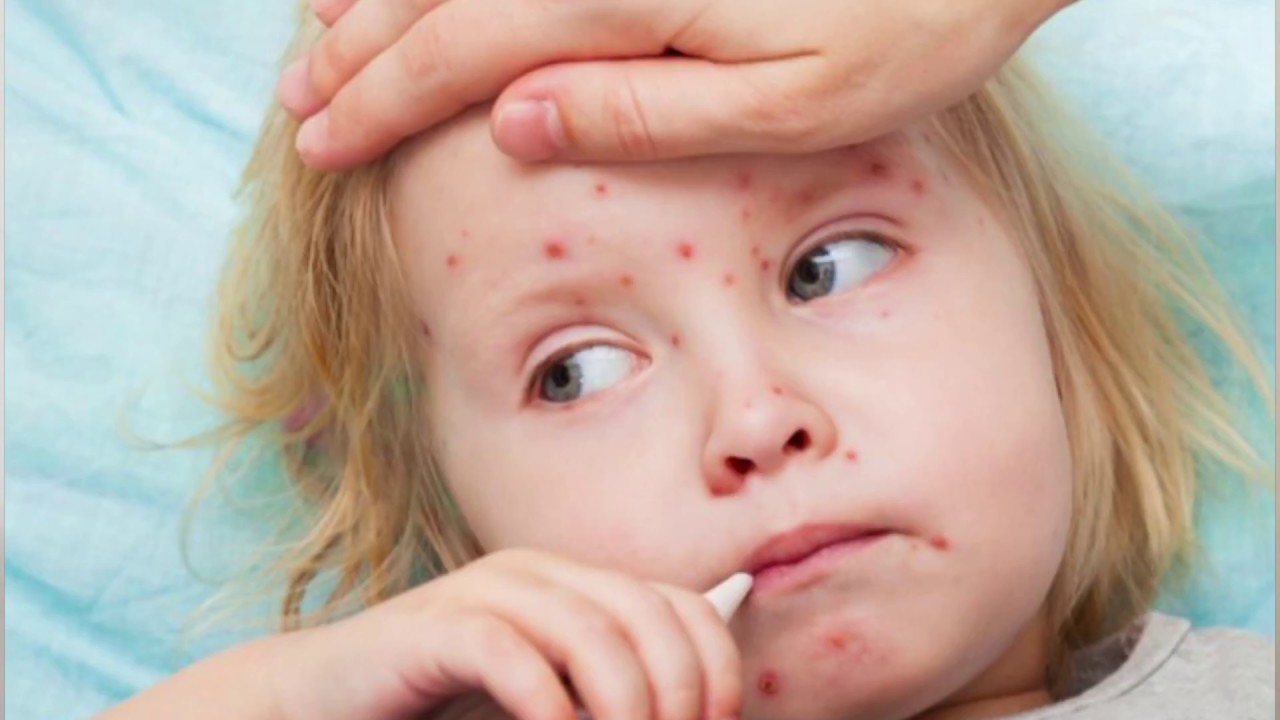 При биопсии ребенка в эпителии некроза кератиноцитов не выявлено, но выявлены незначительные дегенеративные изменения.В сосочковом слое дермы наблюдались отек и лимфоцитарное воспаление. Гистопатологическое заключение: хронические воспалительные изменения с возможной вирусной этиологией.
При биопсии ребенка в эпителии некроза кератиноцитов не выявлено, но выявлены незначительные дегенеративные изменения.В сосочковом слое дермы наблюдались отек и лимфоцитарное воспаление. Гистопатологическое заключение: хронические воспалительные изменения с возможной вирусной этиологией.
В этом отчете описывается первая вспышка атипичной HFMD, вызванной CV-A6, в нашем регионе Дании. Предыдущий отчет о болезни 2 взрослых с поражением кожи головы был опубликован в 2012 году (15), а недавно наша группа также опубликовала случай из детства (11). В последние годы CV-A6 стал одной из основных причин эпидемии HFMD во всем мире.Первая зарегистрированная вспышка, связанная с CV-A6, произошла в Финляндии в 2008 г. (6, 16), с последующими вспышками в Сингапуре (17), Франции (18), Китае (19, 20), США (21), Таиланде (22), Куба (23), Новая Зеландия (24) и совсем недавно Великобритания в 2014 году (25).
В основном во время вспышек CV-A6 пострадали дети. В этом исследовании мы неожиданно увидели больше взрослых пациентов, чем затронутых детей, а также несколько случаев вероятной внутрисемейной передачи. ЭМ считается очень заразным, и это подтверждается широко распространенной передачей CV-A6 в домашних условиях.Для предотвращения передачи заболевания необходимо проконсультировать по поводу гигиенических мер предосторожности и предоставить информацию о риске заражения при контакте с жидкостью в пузырьках, слюне и длительном выделении стула. В этом исследовании у одного пациента был положительный результат на ЭВ примерно через 6 месяцев после появления симптомов. Однако выделение подтипов для CV-A6 было невозможно.
ЭМ считается очень заразным, и это подтверждается широко распространенной передачей CV-A6 в домашних условиях.Для предотвращения передачи заболевания необходимо проконсультировать по поводу гигиенических мер предосторожности и предоставить информацию о риске заражения при контакте с жидкостью в пузырьках, слюне и длительном выделении стула. В этом исследовании у одного пациента был положительный результат на ЭВ примерно через 6 месяцев после появления симптомов. Однако выделение подтипов для CV-A6 было невозможно.
У всех взрослых была везикулярная сыпь на ладонях и тыльной стороне рук, которая отличается от типичной HFMD, при которой обычно предпочтительны ладони.Акральные высыпания на кистях и стопах были очень симптоматичными и побудили некоторых взрослых пациентов обратиться за медицинской помощью в отделения неотложной помощи. Ладонная и подошвенная сыпь у 2 взрослых пациентов побудили лечащего дерматолога предположить сифилис в качестве предварительного диагноза. У нескольких взрослых пациентов также было выявлено поражение лица с обширными пузырьками, включая лоб. Это было в отличие от детей, у которых везикулы в основном имели отчетливое периоральное распределение, согласно более ранним сообщениям (10).Двое детей в возрасте 1,5 лет имели отчетливую клиническую картину экземы коксаки.
Это было в отличие от детей, у которых везикулы в основном имели отчетливое периоральное распределение, согласно более ранним сообщениям (10).Двое детей в возрасте 1,5 лет имели отчетливую клиническую картину экземы коксаки.
Диагностические методы определения наличия ЭВ включали мазки из везикулярной жидкости, мазки из ротоглотки и образцы стула. Мазки из ротоглотки были положительными с 1 дня до 15 дней после появления симптомов. Образцы стула были положительными с 1 по 180 день, что превышает ожидаемый период фекальной экскреции до 3 месяцев (26, 27).
Биопсия кожи была взята у 5 пациентов в связи с атипичной клинической картиной.Лишь несколько опубликованных случаев атипичной HFMD сопровождались гистопатологией. Одним из важных отличий классической HFMD от атипичной HFMD является обширный некроз эпидермиса. Некротические кератиноциты в HFMD, ассоциированном с CV-A6, могут имитировать синдром Стивенса-Джонсона, многоформную эритему и токсический эпидермальный некролиз под микроскопом, как это было в 3 из 5 биопсий. Это может быть возможной ловушкой, особенно если клиническая картина нетипична и может имитировать эти нарушения.Предыдущее гистопатологическое исследование 3 случаев показало, что внутриэпидермальная везикуляция с преимущественно нейтрофильным инфильтратом была характерной чертой, а также специфическим поражением верхнего шиповидного и гранулезного слоев с относительной щадью рогового слоя (13). Две из наших биопсий были без особых изменений, и могут потребоваться дополнительные биопсии, чтобы продемонстрировать типичные гистологические изменения. Также сообщалось, что гистопатология может имитировать тяжелую кожную реакцию на лекарство (28).
Это может быть возможной ловушкой, особенно если клиническая картина нетипична и может имитировать эти нарушения.Предыдущее гистопатологическое исследование 3 случаев показало, что внутриэпидермальная везикуляция с преимущественно нейтрофильным инфильтратом была характерной чертой, а также специфическим поражением верхнего шиповидного и гранулезного слоев с относительной щадью рогового слоя (13). Две из наших биопсий были без особых изменений, и могут потребоваться дополнительные биопсии, чтобы продемонстрировать типичные гистологические изменения. Также сообщалось, что гистопатология может имитировать тяжелую кожную реакцию на лекарство (28).
В представленных случаях дифференциальный диагноз атипичной HFMD был исключен на основании клинических особенностей, гистопатологии и ПЦР для вируса простого герпеса и ветряной оспы.
Ограничение нашего исследования состоит в том, что это серия случаев из одного дерматологического отделения в условиях больницы. Диапазон диагнозов, направленных дерматологами, включал герпетическую экзему, васкулит, синдром Стивенса-Джонсона и сифилис, что подчеркивало имитацию широкого спектра клинических проявлений. Важно, чтобы врачи были проинформированы об атипичных проявлениях HFMD, ассоциированных с CV-A6. Правильный диагноз имеет решающее значение, чтобы избежать ненужной терапии и предоставить пациенту точные прогнозы и рекомендации по мерам предосторожности для ограничения распространения заболевания.
Важно, чтобы врачи были проинформированы об атипичных проявлениях HFMD, ассоциированных с CV-A6. Правильный диагноз имеет решающее значение, чтобы избежать ненужной терапии и предоставить пациенту точные прогнозы и рекомендации по мерам предосторожности для ограничения распространения заболевания.
Авторы не заявляют о конфликте интересов.
- Zou XN, Zhang XZ, Wang B, Qiu YT. Этиологический и эпидемиологический анализ заболеваний рук, ног и рта в городе Гуанчжоу: обзор 4753 случаев.Braz J Infect Dis 2012; 16: 457–465.
Просмотреть статью Google Scholar - Соломон Т., Льютуэйт П., Перера Д., Кардоса М.Дж., Макминн П., Оои М.Х. Вирусология, эпидемиология, патогенез и борьба с энтеровирусом 71. Lancet Infect Dis 2010; 10: 778–790.
Просмотреть статью Google Scholar - Ли М.К., Чан П.К., ХО II, Лай В.М. Энтеровирусная инфекция среди пациентов, госпитализированных в Гонконге в 2010 г .: эпидемиология, клинические характеристики и важность молекулярной диагностики.
 J Med Virol 2013; 85: 1811–1817.
J Med Virol 2013; 85: 1811–1817.
Просмотреть статью Google Scholar - Цзян М., Вэй Д., Оу В.Л., Ли К.К.; Луо Д.З. и др. Результаты вскрытия у детей с заболеваниями рук, ног и рта. N Engl J Med 2012; 367: 91–92.
Просмотреть статью Google Scholar - McMinn PC. Обзор эволюции энтеровируса 71 и его клиническое значение и значение для общественного здравоохранения. FEMS Microbiol Rev 2002; 26: 91–107.
Просмотреть статью Google Scholar - Остербак Р., Вуоринен Т., Линна М., Суси П., Хюпия Т. и др.Вирус Коксаки А6 и болезнь рук, ягодиц и рта, Финляндия. Emerg Infect Dis 2009; 15: 1485–1488.
Просмотреть статью Google Scholar - Бянь Л., Ван И, Яо Х, Мао Кью, Сюй М. и др. Вирус Коксаки A6: новый развивающийся патоген, вызывающий вспышки болезней рук, ящура и рта во всем мире. Эксперт Rev Anti Infect Ther 2015; 13: 1061–1071.
Просмотреть статью Google Scholar - Shin JU, Oh SH, Lee JH. Случай заболевания рук и ног у иммунокомпетентного взрослого.
 Ann Dermatol 2010; 22: 216–218.
Ann Dermatol 2010; 22: 216–218.
Просмотреть статью Google Scholar - Рамирес-Форт М.К., Даунинг К., Доан Штаб, Бенуа Ф., Оберсте М.С. и др. Болезнь рук, ящура и рта, ассоциированная с вирусом Коксаки А6, у взрослых: клиническая картина и обзор литературы. J Clin Virol 2014; 60: 381–386.
Просмотреть статью Google Scholar - Mathes EF, Oza V, Frieden IJ, Cordoro K, Yagi S, et al. «Экзема коксаки» и необычные кожные проявления во время вспышки энтеровируса. Педиатрия 2013; 132: e149–157.
Просмотреть статью Google Scholar - Horsten HH, Fisker N, Bygum A.Экзема Коксаки, вызванная вирусом Коксаки А6. Педиатр Дерматол 2016; 33: e230–231.
Просмотреть статью Google Scholar - Second J, Velter C, Calès S, Truchetet F, Lipsker D, et al. Клинико-патологический анализ атипичных заболеваний рук, стоп и ротовой полости у взрослых пациентов. J Am Acad Dermatol 2017; 76: 722–729.
Просмотреть статью Google Scholar - Laga AC, Shroba SM, Hanna J.
 Атипичная болезнь рук, ящура и рта у взрослых, связанная с вирусом Коксаки A6: клинико-патологическое исследование.Дж. Кутан Патол, 2016 г .; 43: 940–945.
Атипичная болезнь рук, ящура и рта у взрослых, связанная с вирусом Коксаки A6: клинико-патологическое исследование.Дж. Кутан Патол, 2016 г .; 43: 940–945.
Просмотреть статью Google Scholar - Nielsen AC, Böttiger B, Midgley SE, Nielsen LP. Новый мультиплексный энтеровирус и пареховирус с одноэтапной проверкой ПЦР в реальном времени и клинический опыт. J Virol Methods 2013; 193: 359–363.
Просмотреть статью Google Scholar - Лённберг А.С., Эльберлинг Дж., Фишер Т.К., Сков Л. Два случая заболевания кистей, стоп и ротовой полости с поражением кожи головы. Acta Derm Venereol 2013; 93: 467–468.
Просмотреть статью Google Scholar - Бломквист С., Клемола П., Кайялайнен С., Паананен А., Симонен М. Л. и др.Совместная циркуляция вирусов Коксаки A6 и A10 во время вспышки болезней рук, ящура в Финляндии. J Clin Virol 2010; 48: 49–54.
Просмотреть статью Google Scholar - Wu Y, Yeo A, Phoon MC, Tan EL, Poh CL, et al. Самая крупная вспышка руки; ящур в Сингапуре в 2008 г .
 : роль штаммов энтеровируса 71 и вируса Коксаки А. Int J Infect Dis 2010; 14: e1076–1081.
: роль штаммов энтеровируса 71 и вируса Коксаки А. Int J Infect Dis 2010; 14: e1076–1081.
Просмотреть статью Google Scholar - Миранд А., Хенквелл С., Арчимбо С., Угетто С., Антона Д. и др.Вспышка болезни рук, ящура / герпангины, связанной с инфекциями вируса Коксаки A6 и A10, в 2010 г., Франция: крупное общегородское проспективное обсервационное исследование. Clin Microbiol Infect 2012; 18: E110–118.
Просмотреть статью Google Scholar - Лу Дж, Цзэн Х, Чжэн Х, Йи Л, Го Х и др. Заболевания рук, ящура в Гуандуне, Китай, в 2013 г .: новые тенденции в продолжающейся эпидемии. Clin Microbiol Infect 2014; 20: O442–445.
Просмотреть статью Google Scholar - Wei SH, Huang YP, Liu MC, Tsou TP, Lin HC, et al.Вспышка болезни рук, ног и рта, вызванной вирусом Коксаки A6, связанной с онихомадезом, на Тайване, 2010 г. BMC Infect Dis 2011; 11: 346.
Просмотреть статью Google Scholar - Центры по контролю и профилактике заболеваний (CDC). Примечания с мест: тяжелая болезнь рук, ног и рта, связанная с вирусом Коксаки A6 — Алабама, Коннектикут, Калифорния и Невада, ноябрь 2011 г.
 — февраль 2012 г. MMWR Morb Mortal Wkly Rep 2012; 61: 213–214.
— февраль 2012 г. MMWR Morb Mortal Wkly Rep 2012; 61: 213–214.
Просмотреть статью Google Scholar - Пуэнпа Дж., Чиочансин Т., Линсуванон П., Корконг С., Тонгкомплеу С. и др.Заболевания рук, ног и рта, вызываемые вирусом Коксаки A6, Таиланд, 2012 г. Emerg Infect Dis 2013; 19: 641–643.
Просмотреть статью Google Scholar - Fonseca MC, Sarmiento L, Resik S, Martinez Y, Hung LH и др. Вирус Коксаки А6 и энтеровирус 71, вызывающие болезнь рук, ящура и рта на Кубе, 2011–2013 гг. Arch Virol 2014; 159: 2451–2455.
Просмотреть статью Google Scholar - Hayman R, Shepherd M, Tarring C, Best E. Вспышка вариантной болезни рук и ягодиц, вызванной вирусом Коксаки A6, в Окленде, Новая Зеландия.J Paediatr Child Health 2014; 50: 751–755.
Просмотреть статью Google Scholar - Sinclair C, Gaunt E, Simmonds P, Broomfield D, Nwafor N и др. Атипичное заболевание рук, ног и рта, связанное с инфекцией, вызванной вирусом Коксаки A6, Эдинбург, Соединенное Королевство, январь – февраль 2014 г.
 Euro Surveill 2014; 19: 20745.
Euro Surveill 2014; 19: 20745.
Просмотреть статью Google Scholar - Li J, Lin C, Qu M, Li X, Gao Z, et al. Выделение энтеровируса 71 у лиц, инфицированных болезнью рук, ящура и рта.Virol J 2013; 10:31.
Просмотреть статью Google Scholar - Chung PW, Huang YC, Chang LY, Lin TY, Ning HC. Продолжительность выделения энтеровируса с калом. J Microbiol Immunol Infect 2001; 34: 167–170.
Просмотреть статью Google Scholar - Chung WH, Shih SR, Chang CF, Lin TY, Huang YC и др. Клинический анализ нового варианта вируса Коксаки a6 вызвал широко распространенные кожно-слизистые буллезные реакции, имитирующие тяжелые кожные побочные реакции. J Infect Dis 2013; 208: 1968–1978.
Просмотреть статью Google Scholar



 Выздоровели около 3,5 млн человек, свыше 420 тысяч скончались от последствий коронавирусной инфекции.
Выздоровели около 3,5 млн человек, свыше 420 тысяч скончались от последствий коронавирусной инфекции.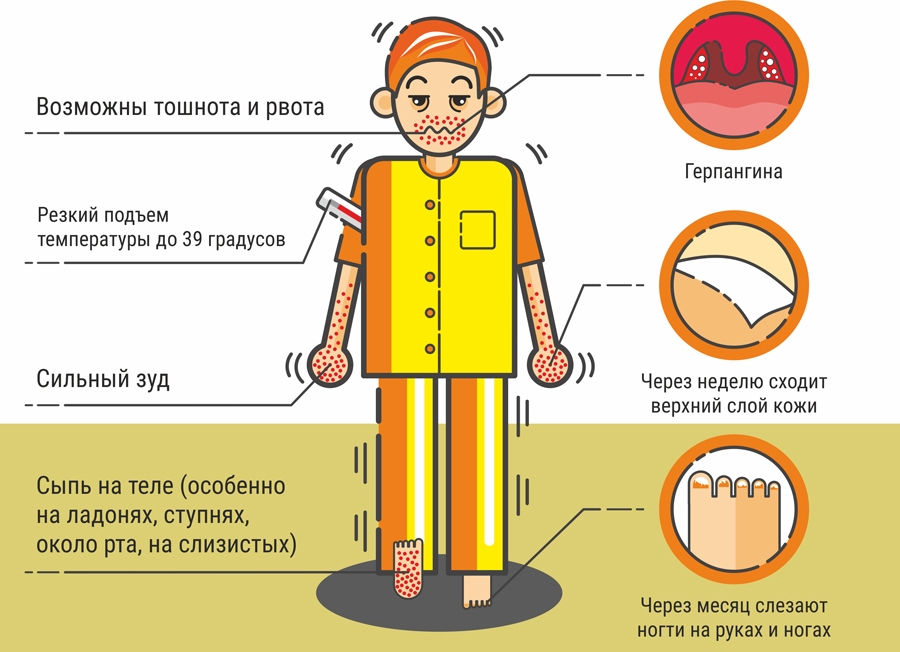 Повышенная температура — повод для запрета на въезд в страну.
Повышенная температура — повод для запрета на въезд в страну.
 В стране были приняты жесткие меры по борьбе с распространением коронавируса включая полный карантин и запрет на въезд в страну иностранцев. С 19 апреля началось постепенное смягчение карантинных мер, открылись отдельные непродовольственные магазины и возобновилось движение общественного транспорта.
В стране были приняты жесткие меры по борьбе с распространением коронавируса включая полный карантин и запрет на въезд в страну иностранцев. С 19 апреля началось постепенное смягчение карантинных мер, открылись отдельные непродовольственные магазины и возобновилось движение общественного транспорта. На фотографии — медики одного из временных госпиталей в Ухане на церемонии его закрытия. Всего в Китае коронавирусной инфекцией заболели около 84 тысяч человек, умерли около 4600.
На фотографии — медики одного из временных госпиталей в Ухане на церемонии его закрытия. Всего в Китае коронавирусной инфекцией заболели около 84 тысяч человек, умерли около 4600. Но при самом благоприятном течении событий вакцина может появиться на рынке не ранее середины 2021 года.
Но при самом благоприятном течении событий вакцина может появиться на рынке не ранее середины 2021 года.



 J Med Virol 2013; 85: 1811–1817.
J Med Virol 2013; 85: 1811–1817.  Ann Dermatol 2010; 22: 216–218.
Ann Dermatol 2010; 22: 216–218. Атипичная болезнь рук, ящура и рта у взрослых, связанная с вирусом Коксаки A6: клинико-патологическое исследование.Дж. Кутан Патол, 2016 г .; 43: 940–945.
Атипичная болезнь рук, ящура и рта у взрослых, связанная с вирусом Коксаки A6: клинико-патологическое исследование.Дж. Кутан Патол, 2016 г .; 43: 940–945.  : роль штаммов энтеровируса 71 и вируса Коксаки А. Int J Infect Dis 2010; 14: e1076–1081.
: роль штаммов энтеровируса 71 и вируса Коксаки А. Int J Infect Dis 2010; 14: e1076–1081.  — февраль 2012 г. MMWR Morb Mortal Wkly Rep 2012; 61: 213–214.
— февраль 2012 г. MMWR Morb Mortal Wkly Rep 2012; 61: 213–214.  Euro Surveill 2014; 19: 20745.
Euro Surveill 2014; 19: 20745.