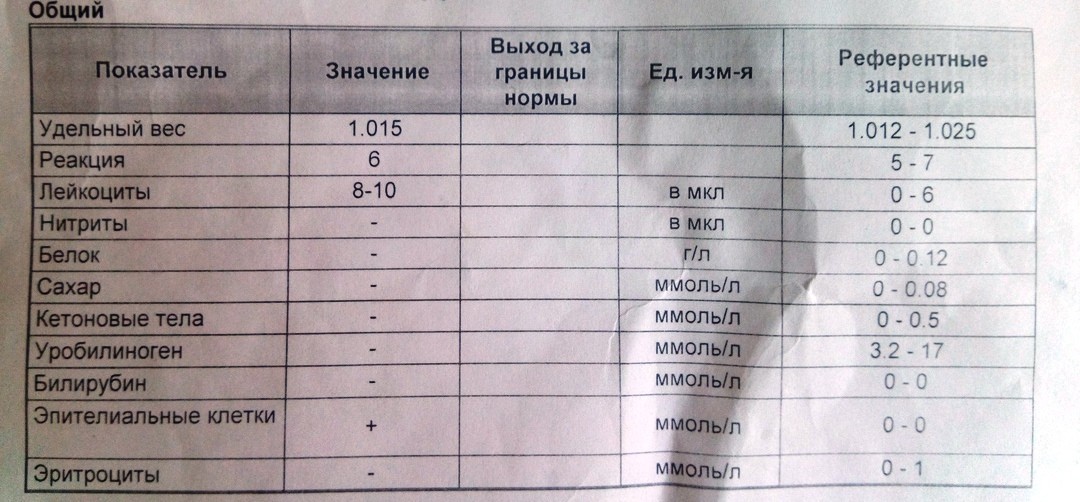
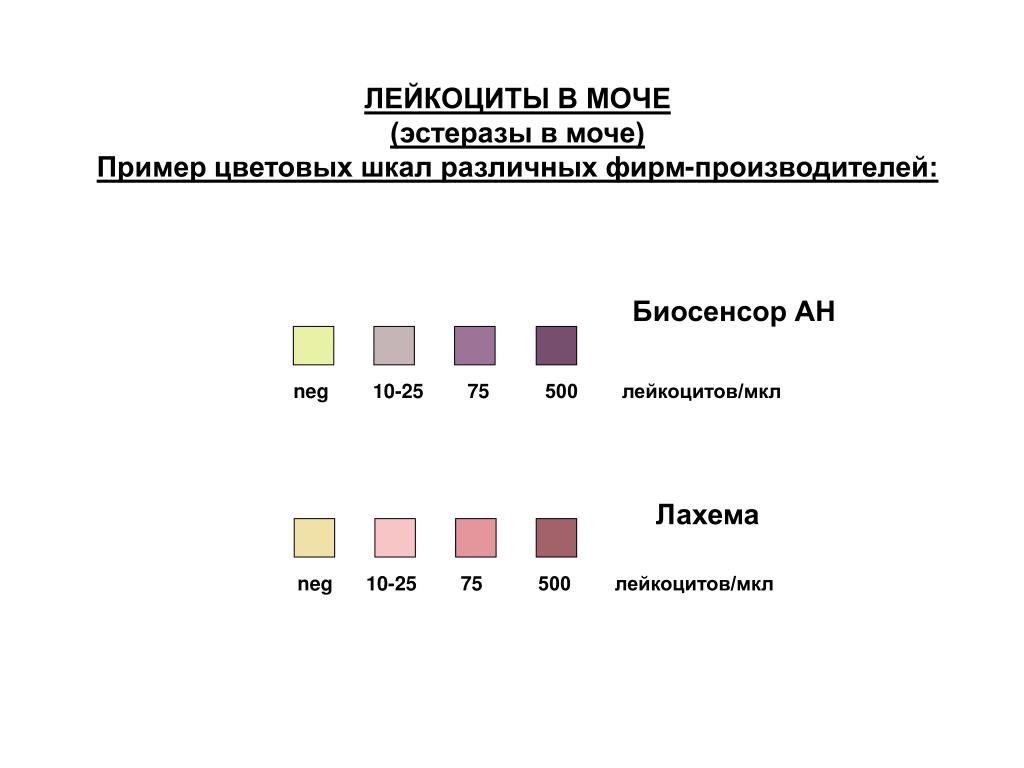
Лейкоциты в моче
Наличие лейкоцитов в моче является признаком потенциальной инфекции мочевыводящих путей. Визуально этот сигнал можно определить, если моча мутная и в ней наблюдается слизь.
Лейкоциты – это белые кровяные тельца, которые представляют собою группу неоднородных клеток, отвечающих за защиту организма от атак враждебных агентов (вирусов, бактерий, грибков, паразитов) и инородных тел, проникающих извне.
Большинство лейкоцитов, присутствующих в моче, относится к категории нейтрофилов, они легко идентифицируются под микроскопом – имеют округлую форму и дольчатое ядро.
В норме лейкоциты редко обнаруживаются в моче. Как правило, их концентрация весьма незначительная и составляет менее 5 – 10 единиц на миллилитр. Если мочевыводящая система работает стабильно, то почки «не позволяют» лейкоцитам проходить в мочу, за исключением мизерных количеств. Однако в случае наличия воспалительного процесса в системе, число белых кровяных клеток, проникающих в мочу, увеличивается в значительной степени.
Избыток белых кровяных телец должен подлежать углубленному анализу с тестированием чувствительности, чтобы определить, какие именно бактерии отвечают за возможную инфекцию. Для получения более точной информации и выяснения источника проблемы, есть смысл прибегнуть к УЗД почек, цистоскопии.
Умеренное количество лейкоцитов может сигнализировать об остром или хроническом цистите, гломерулонефрите, мочекаменной болезни, зроническом пиелонефрите, новообразованиях мочевого пузыря, простатите, гипертрофии предстательной железы, уретрите, баланите, поликистозе почек, травме почек, системной красной волчанке.
Массовое увеличение белых кровяных клеток, обычно, свидетельствует об острой инфекции. Это явление может быть связано с рядом различных факторов (например, инфекционным процессом в почках) и конкретным состоянием (например, беременностью).
Высокие показатели белка и лейкоцитов у беременных – явление достаточно распространенное. Такая ситуация объяснима ухудшением качества мочеиспускания из-за потери тонуса мочевого пузыря, что создает идеальные условия для размножения и распространения бактерий.
Подготовка к анализу
Показатели концентрации лейкоцитов оцениваются в первом утреннем образце моче (или, по крайней мере, через 3 часа после последнего мочеиспускания). Утренняя моча более концентрированная и дает больше информации для правильной постановки диагноза.
Собирать образец для анализа следует в стерильный одноразовый контейнер, и доставлять – в течение двух часов. Перед сбором мочи необходимо тщательно мыть руки проточной водой с мылом, обязательна гигиена половых органов, так как бактерии, находящиеся на теле, могут загрязнить образец и исказить результаты исследований. Пациент-женщина должна собирать мочу, исключая первую струю, поскольку вагинальные выделения также влияют на интерпретацию анализа.
Важно знать, что при хронических инфекционных формах лейкоцитурия проявляется довольно «скромно», а какие-либо признаки заболевания выражены весьма слабо.
Если присутствие лейкоцитов в моче связано с уретритом, то проявленные симптомы включают гнойные уретральные выделения, связанные с чувством жжения при мочеиспускании. Цистит идет «рук об руку» с учащенным мочеиспусканием и чувством неполного опорожнения мочевого пузыря. При камнях в почках, кроме лейкоцитов, в моче обнаруживается кровь, моча неприятного запаха. А при простатите – мочевой поток уменьшенной интенсивности плюс чрезмерная эмиссия мочи в ночное время. Если наличие лейкоцитурии связанно с раком мочевого пузыря, то симптомы могут отсутствовать вообще.
Цистит идет «рук об руку» с учащенным мочеиспусканием и чувством неполного опорожнения мочевого пузыря. При камнях в почках, кроме лейкоцитов, в моче обнаруживается кровь, моча неприятного запаха. А при простатите – мочевой поток уменьшенной интенсивности плюс чрезмерная эмиссия мочи в ночное время. Если наличие лейкоцитурии связанно с раком мочевого пузыря, то симптомы могут отсутствовать вообще.
Обнаружение повышенных концентраций лейкоцитов в моче требует дальнейших диагностических исследований, потому что простая идентификация белых кровяных телец в образце, не может конкретизировать проблему. Важна грамотная интерпретация сопутствующих симптомов, которые, как правило, неспецифичны, потому что являются общими при различных условиях. Если у Вас возникли какие-либо сомнения или необходимость, то сдать анализ мочи можно в любом из пунктов забора лаборатории «Лакмус». Стоимость общего анализа мочи на сегодня – 75 грн.
Сдаём анализы / «Мой кроха и я.
 Детское здоровье» Март, 2010
Детское здоровье» Март, 2010
Издание: Журнал «Детское здоровье» (тематическое приложение к журналу «Мой КРОХА и я»)
Лейла Аскерова, врач-консультант Независимой лаборатории ИНВИТРО
При диспансеризации врач обязательно назначает лабораторные исследования. Какие именно анализы необходимы трехлетнему ребенку перед поступлением в садик и что означают их результаты?
Общий клинический анализ крови
Общий клинический анализ крови широко используется как один из самых важных методов обследования при большинстве заболеваний. Кровь берут из безымянного пальчика или вены.
Как подготовить ребенка к исследованию? Общий клинический анализ крови рекомендуется сдавать утром, натощак — иначе результаты анализа могут оказаться неверными. До проведения исследования можно дать ребенку лишь немного воды.
Гемоглобин — это белковое вещество, содержащееся в эритроцитах крови и доставляющее кислород во все клетки организма. Норма для детей 1-5 лет — 11,0-14,0 г/дл (г на 100 мл). Показатели могут быть повышенными при обезвоживании организма, сильной рвоте, поносах, ожогах, а также при врожденных пороках сердца и других заболеваниях. Пониженные показатели указывают на анемию.
Норма для детей 1-5 лет — 11,0-14,0 г/дл (г на 100 мл). Показатели могут быть повышенными при обезвоживании организма, сильной рвоте, поносах, ожогах, а также при врожденных пороках сердца и других заболеваниях. Пониженные показатели указывают на анемию.
Эритроциты — клетки крови, красные кровяные тельца, которые содержат гемоглобин. Норма для детей 3-6 лет — 3,7-4,9 млн/мкл. Показатель бывает повышен, когда не хватает кислорода (хронические заболевания легких, врожденные пороки сердца), а также при избыточной потливости, рвоте, поносах, ожогах, отеках. Низкие показатели могут свидетельствовать о дефиците железа, белка, витаминов группы В.
Тромбоциты — элементы крови, останавливающие кровотечение. При недостатке тромбоцитов время кровотечения, например при травме, резко увеличивается. Норма для детей и взрослых -150-400 тыс/мкл. Повышенное содержание тромбоцитов может наблюдаться при различных воспалительных процессах.

COЭ — скорость оседания эритроцитов. Норма для детей — 2-10 мм/час. Ускоренное СОЭ указывает на воспалительные процессы, острые и хронические инфекции. Замедленная реакция может наблюдаться при длительных диетах, голодании, нехватке питательных веществ.
Лейкоциты — клетки иммунной системы, белые кровяные тельца, обеспечивающие защиту от вирусов и бактерий. Норма для детей 2-4 лет — 5-15,5 тыс/мкл. Уровень лейкоцитов может понижаться при вирусных заболеваниях (грипп, вирусный гепатит, корь, краснуха, эпидемический паротит и др.). Повышенные показатели могут быть при бактериальных инфекциях и при лейкозах.
Существует пять видов лейкоцитов: нейтрофилы, лимфоциты, моноциты, эозинофилы и базофилы. Количество каждого вида в крови определяется в процентах.
Нейтрофилы — самый многочисленный вид лейкоцитов. Главная их задача — защита организма от бактериальных инфекций. В зависимости от возраста и формы ядра нейтрофилы бывают сегментоядерные (зрелые) и палочкоядерные — более молодые. Норма для детей 2-5 лет: нейтрофилы сегментоядерные — 32-55%, палочкоядерные — 1-5%. Рост «палочек» свидетельствует об активном воспалительном процессе.
Главная их задача — защита организма от бактериальных инфекций. В зависимости от возраста и формы ядра нейтрофилы бывают сегментоядерные (зрелые) и палочкоядерные — более молодые. Норма для детей 2-5 лет: нейтрофилы сегментоядерные — 32-55%, палочкоядерные — 1-5%. Рост «палочек» свидетельствует об активном воспалительном процессе.
Эозинофилы защищают организм от паразитов (глистов и пр.), а также указывают на аллергические и аутоиммунные реакции. Норма для детей 2-5 лет — 1-6%.
Моноциты выделяются из крови при воспалительных реакциях, поглощают вирусы и бактерии. Норма для детей 2-15 лет — 3-9%.
Базофилы участвуют в аллергических и клеточных воспалительных реакциях. Норма для детей и взрослых — 0-1%.
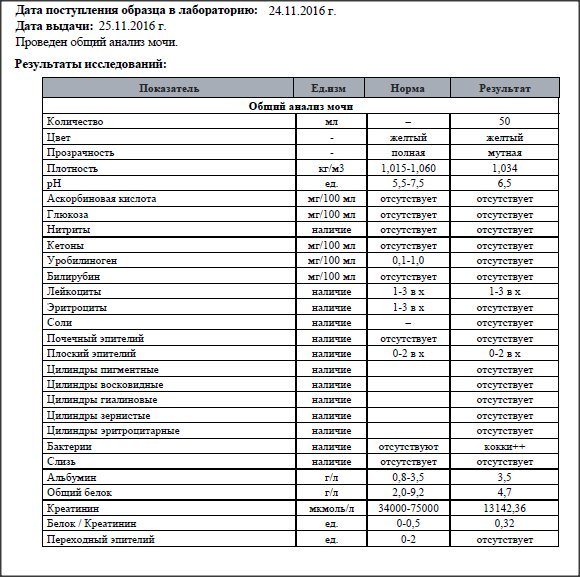
Общий анализ мочи
 Его результаты зависят от того, правильно ли вы подготовили ребенка к исследованию, и как именно собирали мочу.
Его результаты зависят от того, правильно ли вы подготовили ребенка к исследованию, и как именно собирали мочу.
Как правильно собрать мочу? За день до анализа не давайте ребенку красные и оранжевые овощи и (свеклу, морковь, абрикосы и др.) — они могут изменить цвет мочи. Утром тщательно подмойте ребенка. У девочки ваткой, смоченной теплой водой, осторожно промывают область между половыми губами. У мальчика — слегка сдвигают кожицу с головки полового члена. Посуда для сбора мочи должна быть стерилизованной и сухой. В аптеках продаются специальные контейнеры. Собирать нужно так называемую среднюю «порцию» мочи. Это означает, что небольшое количество мочи нужно выпустить в унитаз, а затем подставить емкость для ее сбора. Но нельзя собирать всю мочу, выходящую во время мочеиспускания. Для анализа нужно 100-150 мл мочи. Анализ необходимо доставить в лабораторию в течение 2-3 часов после сбора, иначе результат исследования может поменяться.
Цвет мочи у здорового ребенка в норме бывает соломенно-желтым. Изменение цвета говорит врачу об определенных проблемах. Например, слишком бледный — может сигнализировать о том, что у ребенка не все в порядке с почками, цвет пива — о вирусном гепатите, молочный — об инфекции мочевыводящих путей и т. д. Но, если накануне сбора анализа ребенок ел, например, свеклу или морковь, это может изменить цвет мочи.
Изменение цвета говорит врачу об определенных проблемах. Например, слишком бледный — может сигнализировать о том, что у ребенка не все в порядке с почками, цвет пива — о вирусном гепатите, молочный — об инфекции мочевыводящих путей и т. д. Но, если накануне сбора анализа ребенок ел, например, свеклу или морковь, это может изменить цвет мочи.
Прозрачность В норме моча прозрачная. При воспалении мочевыводящих путей, например, цистите, пиелонефрите, моча бывает с хлопьями и мутная.
Удельный вес (плотность мочи) Для детей 3 лет норма плотности — 1,010-1,017. Удельный вес снижается при болезнях почек, а также при употреблении большого количества жидкости и увеличивается при сахарном диабете, высокой температуре, поносе и рвоте.
рН (кислотная реакция) У здорового ребенка она слабокислая. В норме рН составляет 4,5-8,0. Если показатель выше нормы — это может говорить об инфекции мочевыводящих путей. Если цифры ниже нормы — проверьте ребенка на сахарный диабет.
Если цифры ниже нормы — проверьте ребенка на сахарный диабет.
Глюкоза В норме сахар в моче отсутствует (хотя показатель да 0,8 ммоль/л тоже считается нормальным). При концентрации глюкозы в крови более 3,8-9,9 ммоль/л сахар появляется в моче. Появление глюкозы может наблюдаться при сахарном диабете, панкреатите.
Белок Допустимо содержание белка до 0,036 г/л. Все, что выше этого показателя, может указывать на острые и хронические заболевания почек, воспалительные заболевания мочевыводящих путей.
Кетоновые тела В норме их быть в моче не должно. Очень часто по появлению кетоновых тел в моче у ребенка впервые диагностируется сахарный диабет.
Билирубин Его не должно быть в моче здорового ребенка. Наличие билирубина может быть обнаружено при заболеваниях печени, нарушениях оттока желчи.
Эпителий В норме в поле зрения должно быть не более 10 эпителиальных клеток.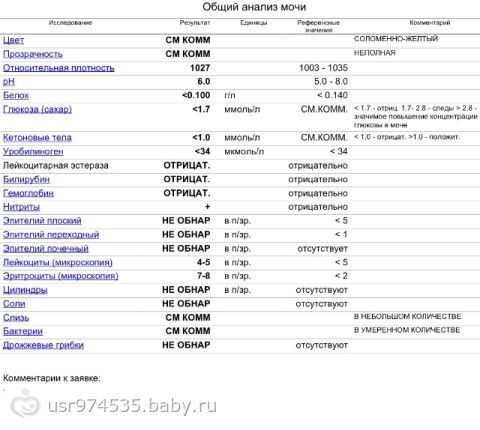 Повышенный показатель может говорить о воспалении мочевыводящих путей, желтухах различного происхождения. Но в такой ситуации обязательно сдайте анализ снова: возможно, что тревога напрасна, — вы просто неправильно подмыли ребенка.
Повышенный показатель может говорить о воспалении мочевыводящих путей, желтухах различного происхождения. Но в такой ситуации обязательно сдайте анализ снова: возможно, что тревога напрасна, — вы просто неправильно подмыли ребенка.
Лейкоциты в моче здорового ребенка содержатся в небольшом количестве — 0-6 в поле зрения. Если показатель выше, это свидетельствует о воспалительных процессах в почках (пиелонефрит) или мочевыводящих путях (цистит).
Эритроциты Норма — 0-2 в поле зрения. Их наличие может говорить о травмах и воспалительных заболеваниях почек и мочевого пузыря.
Бактерии Если на бланке анализа лаборант пишет «не обнаружено» — значит, все в порядке. Выявление бактерий в моче говорит об инфекционном поражении органов мочевыделительной системы (пиелонефрит, цистит и т. д.).
Дрожжевые грибки Чаще всего они оказываются в моче ребенка после лечения антибиотиками.
Цилиндры В норме в моче их быть не должно. Их появление может быть симптомом поражения почек.
Слизь В норме отсутствует (или присутствует в моче в незначительном количестве). Повышенные показатели наличия слизи возможны из-за воспалительных процессов в нижних отделах мочевыводящих путей. А может, вы плохо подмыли малыша.
Важно! Если в моче ребенка обнаружены отклонения от нормы, то анализ всегда сдается повторно. Возможно, вы нарушили правила его сбора. Если в моче обнаружены бактерии или грибки, чтобы определить вид конкретного «виновника», врач должен назначить дополнительно бактериологическое исследование мочи.
Исследования кала
Перед поступлением в детский сад обязательно нужно сделать анализ кала на яйца глистов и соскоб на энтеробиоз.
Анализ кала на яйца глистов Важно правильно подготовиться к нему. За 2-3 дня до анализа не рекомендуется ставить ребенку клизмы. Нельзя накануне исследования принимать слабительные, препараты железа, использовать ректальные свечи. Кал собирают сразу после дефекации в одноразовый пластиковый контейнер с герметичной крышкой (продается в аптеках). Контейнер необходимо привезти в лабораторию в течение 4 часов.
Нельзя накануне исследования принимать слабительные, препараты железа, использовать ректальные свечи. Кал собирают сразу после дефекации в одноразовый пластиковый контейнер с герметичной крышкой (продается в аптеках). Контейнер необходимо привезти в лабораторию в течение 4 часов.
Соскоб на энтеробиоз Этот анализ лаборант берет в лаборатории.
Важно! Диагностика гельминтозов по калу довольно затруднена, потому что яйца аскарид или остриц появляются в кале не каждый день, а методика исследования мазков под микроскопом требует большой тщательности. Для повышения достоверности анализ кала на яйца глистов желательно сдавать, как минимум, в течение 3 дней подряд. В случаях повышенного риска заражения (контакт с животными, игры в открытых песочницах, на земле, привычка ребенка грызть ногти или облизывать пальцы и т. п.) желательно пройти углубленное обследование, включающее помимо троекратного анализа кала специальные анализы крови, выявляющие антитела к гельминтам.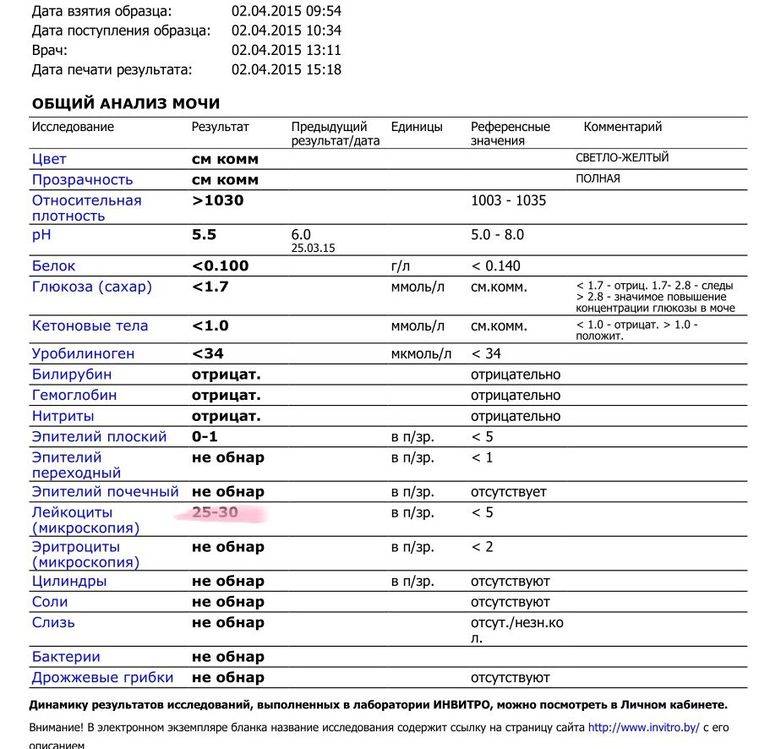
Полезные адреса
Получить информацию о ценах на анализы, а также узнать адрес ближайшего к вашему дому медицинского офиса, вы можете на указанных сайтах или по следующим телефонам:
Независимая лаборатория ИНВИТРО
Сайт лаборатории — www.invitro.ru
Телефон единой федеральной справочной службы: 8 (800) 200-363-0 (звонок бесплатный)
Санкт-Петербург
Лабораторная служба «Хеликс»
Сайт лаборатории — www.helix.ru
Тел.: 8 (812) 309-12-21 (многоканальный)
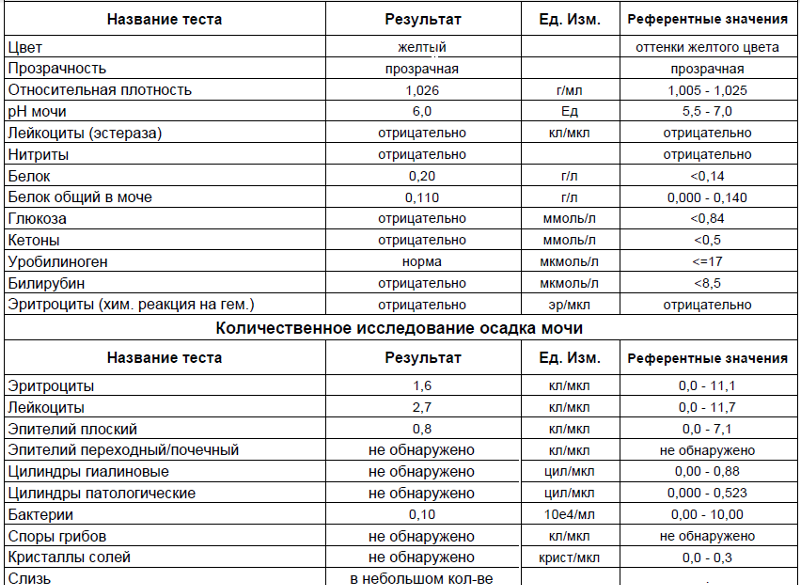
Общий анализ мочи
Общий анализ мочи включает оценку физико-химических свойств мочи и микроскопию осадка. Общий анализ мочи больным с заболеваниями почек назначают в динамике для оценки состояния и контроля терапии. Этот тест обязателен при признаках инфекции мочевых путей. Здоровым людям рекомендуется выполнять этот анализ 1 — 2 раза в год.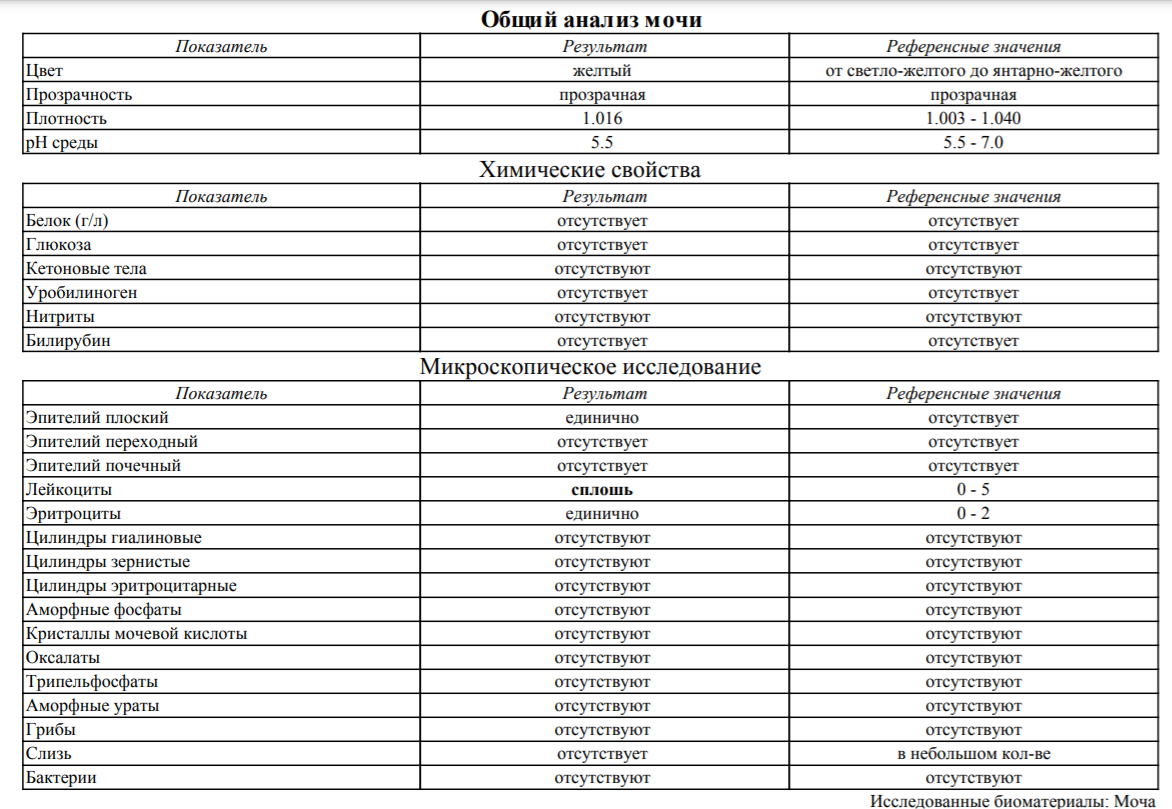
Подготовка
Рекомендован обычный питьевой режим.
После туалета наружных половых органов собирается около 30-40 мл (1/2 — 2/3 контейнера) средней порции утренней мочи. Пробу необходимо доставить в лабораторию утром того же дня. Возможен сбор мочи в любое время в течение дня.
Что означают результаты
Обычно моча имеет разные оттенки желтого цвета и прозрачна. Изменение цвета мочи может говорить о приеме поливитаминов или определенных продуктов (свеклы, моркови). Темные оттенки мочи могут быть связаны с повышенным количеством в ней желчных пигментов. Повышенная мутность может быть связана с наличием слизи, солей или бактерий.
Обычно моча имеет кислую реакцию (рН=6), но рН может колебаться от 4,5 до 7. Уробилиноген присутствует в незначительных количествах. Повышенное количество желчных пигментов может говорить о патологии печени.
Обычно повышение лейкоцитов и обнаружение бактерий являются признаками мочевой инфекции. Особенно, если при оценке химических свойств мочи выявлены нитриты.
Особенно, если при оценке химических свойств мочи выявлены нитриты.
Если же в моче выявлены повышенные значения эпителия и слизи, есть бактерии, но нет повышения лейкоцитов, то скорее можно думать о недостаточно тщательном сборе мочи, то есть нарушении требований подготовки к сдаче анализа. Нередко такая ситуация возможна у маленьких детей, которых не успевают помыть после памперса перед сбором мочи.
Выявление крови в моче (повышенное число эритроцитов) — серьезная ситуация, требующая тщательного дополнительного обследования пациента.
В «Семейной клинике» результаты общего анализа крови с лейкоформулой и СОЭ будут готовы в день сдачи анализа и по Вашему желанию могут быть направлены на электронную почту при готовности.
Анализ мочи по Нечипоренко
Что такое анализ мочи по Нечипоренко?
Анализ мочи по Нечипоренко — это один из методов обследования, позволяющий выявить некоторые заболевания почек и мочевыводящих путей (цистит, пиелонефрит, гломерулонефрит и пр). Анализ мочи по Нечипоренко определяет содержание в моче эритроцитов, лейкоцитов, цилиндров. Как правило, исследование мочи по Нечипоренко проводится после обнаружения отклонений в общем анализе мочи. С помощью данного анализа врач выявляет наличие в моче некоторых элементов, указывающих на заболевания почек и мочевыводящих путей (а именно, лейкоцитов, эритроцитов и цилиндров).
Анализ мочи по Нечипоренко определяет содержание в моче эритроцитов, лейкоцитов, цилиндров. Как правило, исследование мочи по Нечипоренко проводится после обнаружения отклонений в общем анализе мочи. С помощью данного анализа врач выявляет наличие в моче некоторых элементов, указывающих на заболевания почек и мочевыводящих путей (а именно, лейкоцитов, эритроцитов и цилиндров).
Лейкоциты – это клетки крови, основной функцией которых является борьба с инфекцией. Повышение числа лейкоцитов в моче указывает на наличие инфекции в почках или мочевыводящих путях (мочевой пузырь, мочеиспускательный канал, почки).
Повышение лейкоцитов в анализе мочи по Нечипоренко встречается при следующих заболеваниях:
Цистит – воспалительное заболевание мочевого пузыря. При цистите наличие инфекции (бактерий) в мочевом пузыре провоцирует скопление в этой области лейкоцитов, предназначенных для борьбы с инфекцией. Увеличение числа лейкоцитов в мочевом пузыре способствует появлению лейкоцитурии – появлению лейкоцитов в моче, или пиурии (появлению в моче гноя, представляющего собой лейкоциты, поглотившие бактерии). Основные симптомы цистита: дискомфорт, боли режущего характера во время мочеиспускания, а также некоторое время после опорожнения мочевого пузыря, частые позывы к мочеиспусканию и др. Часто в анализе мочи по Нечипоренко обнаруживается не только повышение числа лейкоцитов, но и эритроцитов и бактерий.
Основные симптомы цистита: дискомфорт, боли режущего характера во время мочеиспускания, а также некоторое время после опорожнения мочевого пузыря, частые позывы к мочеиспусканию и др. Часто в анализе мочи по Нечипоренко обнаруживается не только повышение числа лейкоцитов, но и эритроцитов и бактерий.
Пиелонефрит — это воспалительное заболевание почек, при котором в моче повышен уровень лейкоцитов. Пиелонефрит представляет собой инфекционное воспаление лоханок и других частей почек. Наличие инфекции провоцирует скопление в этой области лейкоцитов, что приводит к увеличению числа лейкоцитов в моче — лейкоцитурии. Основные симптомы пиелонефрита: тупые боли в области поясницы (с одной или двух сторон), повышение температуры тела, слабость, головные боли, снижение аппетита и др. В анализе мочи по Нечипоренко при пиелонефрите наблюдается не только повышение лейкоцитов, но и гематурия (повышение числа эритроцитов в моче), пиурия (наличие гноя в моче), бактериурия (наличие бактерий в моче), протеинурия (выделение белка с мочой).
Камни в почках (почечнокаменная болезнь, нефролитиаз) – это заболевание, которое характеризуется образованием в почках камней различных размеров, форм и состава. При наличии камней в почках основными симптомами являются: острая боль в поясничной области, особенно после тряски в транспорте, боль отдает в наружные половые органы, повышение температуры тела, общее недомогание. В моче обнаруживается кровь (гематурия). Наличие лейкоцитов в моче указывает на присоединение инфекции.
Эритроциты – это клетки крови, основной функцией которых является доставка кислорода к органам. Эритроциты не должны поступать в мочу в больших количествах. Повышение числа эритроцитов в моче (гематурия) также указывает на наличие некоторых заболеваний.
Повышение эритроцитов в анализе мочи по Нечипоренко носит название гематурия. В некоторых случаях наличие крови в моче определяется визуально – такое состояние называется макрогематурия, моча приобретает цвет «мясных помоев». В других случаях количество эритроцитов в моче не так велико и они выявляются лишь при исследовании мочи под микроскопом – микрогематурия.
В других случаях количество эритроцитов в моче не так велико и они выявляются лишь при исследовании мочи под микроскопом – микрогематурия.
Повышение эритроцитов в анализе мочи по Нечипоренко встречается при следующих заболеваниях:
Острый гломерулонефрит – э то заболевание клубочков почек (основных частей, отвечающих за фильтрацию и очищение крови). Как правило, при остром гломерулонефрите отмечается макрогематурия (моча цвета «мясных помоев»). Основные симптомы острого гломерулонефрита следующие: появление крови в моче, повышение артериального давления, выраженные отеки, уменьшение количества отделяемой мочи (олигурия). В анализе мочи отмечается гематурия (наличие эритроцитов в моче), протеинурия (наличие белка в моче), цилиндрурия (наличие в моче цилиндров, «облепленных» эритроцитами – эритроцитарные цилиндры).
Хронический гломерулонефрит также может сопровождаться гематурией, однако наличие эритроцитов в моче непостоянно. Основным признаком хронического гломерулонефрита является протеинурия – увеличение выделения белка с мочой, цилиндрурия – наличие в моче цилиндров. Симптомы хронического гломерулонефрита следующие: повышение артериального давления, отеки, наличие крови в моче.
Симптомы хронического гломерулонефрита следующие: повышение артериального давления, отеки, наличие крови в моче.
Камни в почках (почечнокаменная болезнь, нефролитиаз) повреждают стенки мочевыводящих путей, что приводит к разрывам мельчайших сосудов и попаданию эритроцитов в кровь. Симптомы камней в почках описаны выше.
Опухоли почек и мочевыводящих путей являются причиной гематурии. Опухоли могут быть доброкачественными (папиллома, фиброма, гемангиома) и злокачественными. Гематурия при опухолях почек отличается от гематурии при других заболеваниях тем, что, как правило, появлению крови в моче на фоне опухоли не предшествуют какие-либо другие симптомы заболевания. Гематурия начинается внезапно и также внезапно проходит. Другими симптомами опухоли почек являются: длительное небольшое повышение температуры тела, общая слабость, потеря аппетита, снижение массы тела, тупые ноющие боли в области почек и др. Основные симптомы опухоли мочевого пузыря: появление крови в моче (макрогематурия — кровь может выделяться на протяжении всего мочеиспускания или только в конце, когда мочевой пузырь сокращается), учащенное мочеиспускание, ложные позывы к мочеиспусканию, боли при мочеиспускании и др.
Цилиндры в моче при анализе по Нечипоренко
Цилиндры – это белковые слепки образующиеся канальцев почек. В зависимости от состава различают несколько типов цилиндров, встречающихся при различных заболеваниях. В норме в моче не должно содержаться белка. При появлении белка и кислой реакции в моче белки слипаются, образуя цилиндры. На белковые цилиндры могут откладываться клетки (эритроциты, клетки, выстилающие почечные канальцы – эпителий и др.) Основные заболевания, при которых наблюдается цилиндрурия (цилиндры в моче):
Гломерулонефрит – это заболевание почек, которое характеризуется гематурией (наличием эритроцитов в моче), цилиндрурией и некоторыми другими симптомами. Как, правило, цилиндры при гломерулонефрите «облеплены» эритроцитами, и называются эритроцитарными цилиндрами. Симптомы гломерулонефрита описаны выше.
Пиелонефрит – это воспалительное заболевание почек. При пиелонефрите в анализе мочи по Нечипоренко, как правило, наблюдается лейкоцитурия (увеличение лейкоцитов в моче), бактериурия (наличие бактерий в моче) и цилиндрурия. При пиелонефрите наиболее часто встречаются простые (или гиалиновые) цилиндры, а также эпителиальные цилиндры (цилиндры, на которых имеются эпителиальные клетки канальцев почек).
При пиелонефрите в анализе мочи по Нечипоренко, как правило, наблюдается лейкоцитурия (увеличение лейкоцитов в моче), бактериурия (наличие бактерий в моче) и цилиндрурия. При пиелонефрите наиболее часто встречаются простые (или гиалиновые) цилиндры, а также эпителиальные цилиндры (цилиндры, на которых имеются эпителиальные клетки канальцев почек).
Отравления нефротоксичными (ядовитыми для почек) веществами также являются причиной появления цилиндров в моче. При токсических поражениях почек в моче наблюдаются, так называемые, восковидные цилиндры. Восковидные цилиндры состоят из клеток разрушенных канальцев почек.
Показания к назначению анализа:
- заболевания мочевыделительной системы;
- оценка течения заболевания;
- контроль развития осложнений и эффективности проводимого лечения.
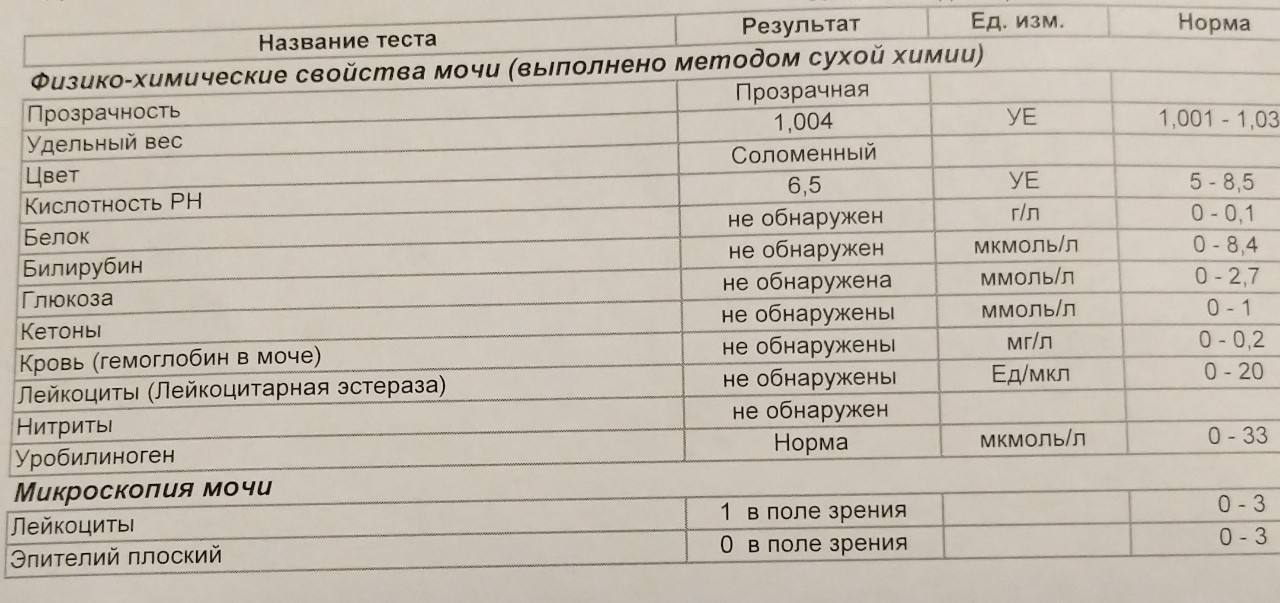
Общий анализ мочи с микроскопией осадка: исследования в лаборатории KDLmed
Представляет собой совокупность различных диагностических тестов, направленных на определение общих свойств мочи, а также физико-химического и микроскопического её исследования. При этом определяются такие показатели, как цвет, запах, прозрачность, реакция (рН), плотность, содержание в моче белка, глюкозы, кетоновых тел, билирубина и продуктов его метаболизма. В осадке мочи определяется наличие клеточных элементов, а также солей и цилиндров.
При этом определяются такие показатели, как цвет, запах, прозрачность, реакция (рН), плотность, содержание в моче белка, глюкозы, кетоновых тел, билирубина и продуктов его метаболизма. В осадке мочи определяется наличие клеточных элементов, а также солей и цилиндров.
Синонимы русские
Клинический анализ мочи.
Синонимы английские
Complete Urinalysis.
Метод исследования
Метод «сухой химии» микроскопия.
Единицы измерения
Клет./мкл (клетка на микролитр).
Какой биоматериал можно использовать для исследования?
Среднюю порцию утренней мочи, первую порцию утренней мочи, третью порцию утренней мочи.
Как правильно подготовиться к исследованию?
- Исключить прием мочегонных препаратов в течение 48 часов до сбора мочи (по согласованию с врачом).
- Женщинам рекомендуется сдавать мочу до менструации или через 2 дня после её окончания.

Общая информация об исследовании
Моча – конечный продукт работы почек, который является одним из основных компонентов обмена веществ и отражает состояние крови и метаболизма. Она содержит воду, продукты метаболизма, электролиты, микроэлементы, гормоны, слущенные клетки канальцев и слизистой мочевыводящих путей, лейкоциты, соли, слизь. Совокупность физических и химических параметров мочи, а также анализ содержания в ней различных продуктов метаболизма даёт возможность оценить не только функцию почек и мочевыводящих путей, но и состояние некоторых обменных процессов, а также выявить нарушения в работе внутренних органов.
Микроскопическое исследование осадка мочи – это качественное и количественное определение в моче ряда нерастворимых соединений (органических и неорганических). Доступные для изучения показатели позволяют получить дополнительную информацию, касающуюся обмена веществ, а также инфекционных и воспалительных процессов.
Необходимо помнить, что правильно оценить результаты анализа может только лечащий врач с учетом клинических и лабораторных данных, данных объективного осмотра и заключений инструментальных исследований.
Для чего используется исследование?
- Для комплексного обследования организма.
- Для диагностики и дифференциальной диагностики заболеваний почек и мочевыводящих путей.
- Для того чтобы оценить эффективность лечения заболеваний органов мочевыделения.
- Для диагностики заболеваний обмена веществ, нарушений водно-электролитного баланса.
- Для диагностики заболеваний желудочно-кишечного тракта.
- Для диагностики инфекционных и воспалительных заболеваний.
- Для оценки и мониторинга клинического состояния пациента в период хирургического и/или терапевтического лечения.
Когда назначается исследование?
- При комплексном обследовании и мониторинге пациентов различного профиля.
- При профилактическом обследовании.
- При симптомах заболевания мочевыделительной системы (изменение цвета и запаха мочи, частое или редкое мочеиспускание, увеличение или уменьшение суточного объема мочи, боли в нижней части живота, боли в поясничной области, повышение температуры, отёки).

- Во время и после курса лечения патологии почек и мочевыводящих путей.
- На фоне приема нефротоксичных лекарственных препаратов.
Что означают результаты?
Референсные значения
Общий анализ мочи
Цвет: от соломенно-желтого до желтого.
Прозрачность: прозрачная.
Белок: не обнаружено или менее 0,1 г/л.
Глюкоза: не обнаружено.
Билирубин: не обнаружено.
Уробилиноген: не обнаружено или следы.
Кетоновые тела: не обнаружено.
Нитриты: не обнаружено.
Реакция на кровь: не обнаружено.
Удельный вес: 1.003 — 1.030.
Реакция: 5.0 — 7.5.
Исследование осадка мочи
- Бактерии: не обнаружены или небольшое количество.
- Эпителий плоский
Пол | Референсные значения |
Мужской | 0 — 9 клет./мкл |
Женский | 0 — 15 клет. |
Пол | Референсные значения | |
Мужской | 0 — 16,5 клет./мкл | |
Женский | 0 — 27,5 клет./мкл | |
- Эритроциты: 0 — 11 клет./мкл.
- Цилиндры: отсутствуют.
- Слизь: небольшое количество.
- Кристаллы (оксалаты): отсутствуют.
Цвет
Цвет мочи в норме колеблется от соломенного до насыщенного жёлтого. Он определяется присутствием в ней красящих веществ – урохромов, от концентрации которых в основном и зависит интенсивность окраски. Насыщенный жёлтый цвет обычно указывает на относительную высокую плотность и концентрированность мочи. Бесцветная или бледная моча имеет низкую плотность и выделяется в большом количестве.
Изменение окраски мочи иногда связано с рядом патологических состояний. Тёмный цвет может свидетельствовать о присутствии билирубина или высокой концентрации уробилиногена. Различные оттенки красного могут появляться при выделении крови с мочой. Некоторые лекарственные средства и пищевые продукты тоже придают моче различные оттенки красного и жёлтого. Белёсый цвет мочи может быть обусловлен примесью гноя, выпадением в осадок солей, присутствием лейкоцитов, клеток и слизи. Сине-зелёные оттенки мочи могут быть следствием усиления процессов гниения в кишечнике, что сопровождается образованием, всасыванием в кровь и выделением специфических красящих веществ.
Тёмный цвет может свидетельствовать о присутствии билирубина или высокой концентрации уробилиногена. Различные оттенки красного могут появляться при выделении крови с мочой. Некоторые лекарственные средства и пищевые продукты тоже придают моче различные оттенки красного и жёлтого. Белёсый цвет мочи может быть обусловлен примесью гноя, выпадением в осадок солей, присутствием лейкоцитов, клеток и слизи. Сине-зелёные оттенки мочи могут быть следствием усиления процессов гниения в кишечнике, что сопровождается образованием, всасыванием в кровь и выделением специфических красящих веществ.
Реакция
Кислотно-щелочная реакция мочи (рН) зависит от пищи и некоторых метаболических процессов. Животная пища вызывает закисление мочи (рН менее 5), молочно-растительная – способствует её защелачиванию (рН более 7). Почки тоже могут влиять на кислотность мочи.
Кроме того, к закислению мочи приводит нарушение солевого баланса крови (гипокалиемия) и некоторые заболевания (сахарный диабет, подагра, лихорадки и др. ).
).
Чрезмерная щелочная реакция мочи может возникать при воспалительных/инфекционных заболеваниях почек и мочевыводящих путей, массивной потере солей (из-за рвоты, поноса), нарушении почечной регуляции кислотности мочи или примеси крови в ней.
Удельный вес
Удельный вес мочи (относительная плотность) отражает способность почек к концентрированию и разведению мочи. Он существенно зависит от объёма потребляемой жидкости.
Удельный вес мочи превышает норму, например, при ухудшении фильтрации крови через почки (заболевания почек, ослабление работы сердца), больших потерях жидкости (понос, рвота) и накоплении в моче растворимых примесей (глюкозы, белка, лекарств, а также их метаболитов). Снижаться он может из-за некоторых заболеваний почек и нарушений гормональной регуляции процесса концентрации мочи.
Прозрачность
Моча должна быть прозрачной. Мутнеть она может из-за примеси эритроцитов, лейкоцитов, клеток эпителия мочевыводящих путей, жировых капель, кислотности и выпадения в осадок солей (уратов, фосфатов, оксалатов). При длительном хранении моча иногда становится мутной в результате размножения бактерий. В норме небольшая мутность обусловлена присутствием эпителия и слизи.
При длительном хранении моча иногда становится мутной в результате размножения бактерий. В норме небольшая мутность обусловлена присутствием эпителия и слизи.
Цвет
Цвет мочи в норме колеблется от соломенного до насыщенного жёлтого и зависит от содержания урохромов. Насыщенный жёлтый цвет обычно указывает на относительно высокую плотность и концентрированность мочи. Бесцветная или бледная моча имеет низкую плотность и выделяется в большом количестве. Тёмный цвет может свидетельствовать о присутствии билирубина или высокой концентрации уробилиногена. Различные оттенки красного появляются при выделении крови с мочой. Некоторые лекарственные средства и пищевые продукты тоже придают моче различные оттенки красного и жёлтого. Белёсый цвет мочи бывает обусловлен примесью гноя, выпадением в осадок солей, присутствием лейкоцитов, клеток и слизи. Сине-зелёные оттенки бывают следствием усиления процессов гниения в кишечнике, что сопровождается образованием специфических красящих веществ, их всасыванием в кровь и выделением.
Белок
Причины протеинурии:
- Нарушение фильтрационного барьера – потеря альбуминов (гломерулонефрит, нефротический синдром, амилоидоз, злокачественная гипертензия, люпус-нефрит, сахарный диабет, поликистоз почек)
- Уменьшение реабсорбции – потеря глобулинов (острый интерстициальный нефрит, острый почечный некроз, синдром Фанкони)
- Увеличение продукции способных к фильтрации белков (множественная миелома, миоглобинурия)
- Изолированная протеинурия без нарушения функции почек (на фоне лихорадки, физических упражнений, длительного пребывания в вертикальном положении, застойной сердечной недостаточности или идиопатических причин)
Билирубин появляется в моче при патологии печени, нарушении проходимости желчевыводящих путей.
Уробилиноген окрашивает мочу в жёлтый цвет.
Причины повышения:
- гемолитические анемии,
- энтериты,
- нарушение функции печени.
Причины понижения:
- снижение печёночной функции (уменьшение продукции желчи),
- механическая желтуха,
- кишечный дисбиоз.

Нитриты
Причины повышения: присутствие бактерий в моче.
Глюкоза
Причины повышения:
- Сахарный диабет, гестационный диабет
- Другие эндокринные нарушения (тиреотоксикоз, синдром Кушинга, акромегалия)
- Нарушение канальцевой реабсорбции в почках (синдром Фанкони)
Кетоновые тела в норме отсутствуют в моче. Повышаются при сахарном диабете и указывают на ухудшение состояния больного. Могут появляться в моче при голодании, резком ограничении употребления углеводов, продолжительных подъёмах температуры (лихорадке).
Реакция на кровь. В норме моча не содержит кровь или продукты её распада (гемоглобин). Форменные элементы крови (эритроциты, лейкоциты и др.) могут попадать в нее из сосудистого русла через почечный фильтр (например, при заболеваниях крови или токсических состояниях, сопровождающихся гемолизом) и при фильтрации эритроцитов из крови (при заболевании почек или при кровотечениях из органов мочевыделения).
Плоский эпителий в норме встречается в виде единичных клеток. Увеличение их числа указывает на воспалительный процесс мочевыводящих путей.
Эритроциты в норме присутствуют в моче в незначительном количестве.
Причины гематурии:
- Подострый инфекционный эндокардит
- Застойная сердечная недостаточность
- Доброкачественная семейная гематурия, доброкачественная рецидивирующая гематурия
- Туберкулез почки
- Травма, повреждение уретры мочевым катетером
- Тромбоз вен почки
- Васкулиты
- Инфаркт почки
- Поликистоз почек
- Инфекция (цистит, уретрит, простатит)
- Новообразования (рак почек, рак простаты, рак мочевого пузыря)
- Мочекаменная болезнь, или кристаллурия
- Системная красная волчанка, люпус-нефрит
- Гломерулонефрит
Лейкоциты в моче здорового человека встречаются в незначительном количестве.
Причины лейкоцитурии:
- Лихорадка
- Туберкулез почки
- Гломерулонефрит
- Интерстициальный нефрит, пиелонефрит
- Инфекция мочевыделительного тракта
Цилиндры (указывают на нарушения функции клубочка и канальцев). Высокочувствительный метод может выявить минимальное количество цилиндров в моче здорового человека.
Высокочувствительный метод может выявить минимальное количество цилиндров в моче здорового человека.
Причины появления появления цилиндров в моче:
- Инфаркт почки
- Гломерулонефрит
- Нефротический синдром и протеинурия
- Тубуло-интерстициальный нефрит, пиелонефрит
- Хроническая почечная недостаточность
- Застойная сердечная недостаточность
- Диабетическая нефропатия
- Злокачественная гипертензия
- Лихорадка с обезвоживанием, перегрев
- Интенсивные физические нагрузки, эмоциональный стресс
- Отравление тяжелыми металлами
- Амилоидоз почек
- Туберкулез почки
- Отторжение трансплантата почки
- Липоидный нефроз
- Парапротеинурия при миеломной болезни
Слизь выделяется клетками, выстилающими внутреннюю поверхность мочевыводящих путей, и выполняет защитную функцию, предотвращая химическое или механическое повреждение эпителия. В норме её концентрация в моче незначительная, однако при воспалительных процессах она повышается.
Кристаллы появляются в зависимости от коллоидного состава мочи, рН и других свойств, могут указывать на нарушения минерального обмена, наличие камней или повышенный риск развития мочекаменной болезни, нефролитиаза.
Бактерии указывают на бактериальную инфекцию мочевыделительного тракта.
Что может влиять на результат?
- Несоблюдение правил сдачи материала (например, невыполнение гигиенических процедур, сдача анализа в период менструации).
- Длительное (несколько часов) хранение мочи до сдачи в лабораторию.
- Избыточное употребление жидкости, минеральных вод, соли, алкоголя, кофе, зеленого чая перед сдачей анализа, нарушение диетических рекомендаций.
- Парентеральное введение солевых растворов, растворов глюкозы, контрастных веществ незадолго до анализа.
- Интенсивные физические нагрузки, эмоциональный стресс, беременность.
- Травма уретры мочевым катетером.
- Загрязнение пробы мочи выделениями из половых путей, кровью при геморрое.

- Прием лекарственных препаратов, влияющих на отдельные показатели исследования (мочегонных, инсулина, сахароснижающих препаратов, антибиотиков, слабительных, анаболических стероидов, глюкокортикоидов, противоэпилептических препаратов и др.).
Также рекомендуется
Кто назначает исследование?
Врач общей практики, терапевт, педиатр, уролог, нефролог, гастроэнтеролог, кардиолог, невропатолог, хирург, акушер-гинеколог, эндокринолог, инфекционист.
Литература
- Морозова В. Т., Миронова И. И., Марцишевская Р. Л. Исследование мочи. – М.: РМАПО. – 1996, – 84 с.
- Fischbach F.T., Dunning M.B. A Manual of Laboratory and Diagnostic Tests, 8th Ed. Lippincott Williams & Wilkins, 2008: 1344 p.
- Hauss O. Bringing Urinalysis into the 21st Century: From Uroscopy to Automated Flow Cytometry. Sysmex Journal International Vol. 18 No.2 (2008).
- Wilson D. McGraw-Hill Manual of Laboratory and Diagnostic Tests 1st Ed.
 Normal, Illinois, 2007: 666 p.
Normal, Illinois, 2007: 666 p.
Диагностический центр МЕДЛАЙФ-БИО
Исследование осадка мочи является компонентом общего анализа мочи. Общий анализ мочи выполняется с целью диагностики заболеваний (прежде всего, почек и мочевыводящих путей), при профилактических обследованиях, для прогнозирования, мониторинга течения болезни и оценки эффективности лечения. Также исследование мочи имеет большое диагностическое значение при заболеваниях многих других органов и систем организма.Исследование осадка мочи может быть выполнено путем микроскопии, либо с помощью автоматических анализаторов. Автоматизированные анализаторы осадка мочи пока не получили широкого распространения, во многом, из-за высокой стоимости такого оборудования и неосведомленности врачей о новых возможностях.
Между тем, подготовка мочи для исследования осадка под микроскопом, сопряжена с рядом практически неизбежных ошибок. Так, для микроскопического исследования мочу предварительно центрифугируют, а затем отбирается осадок.
 Эти этапы очень трудно стандартизовать: в каждом случае образуется осадок разного объема и разного клеточного состава. В связи с большой неопределенностью результатов и малой вероятностью выявить наличие патологии этот метод не рекомендуется использовать вовсе.
Эти этапы очень трудно стандартизовать: в каждом случае образуется осадок разного объема и разного клеточного состава. В связи с большой неопределенностью результатов и малой вероятностью выявить наличие патологии этот метод не рекомендуется использовать вовсе. Много ошибок возникает непосредственно при подсчете клеток и других элементов в моче под микроскопом. Во-первых, в идентификации каждого элемента, например, эритроцита, как такового, огромную роль играет субъективный фактор, вследствие чего страдает точность исследования. Во-вторых, результаты при повторном изучении одного и того же образца осадка мочи одним или разными специалистами могут отличаться на 3% – 45% при подсчете эритроцитов, и 3% – 40% при подсчете лейкоцитов. Причина этого – подсчет ограниченного количества элементов осадка, что ставит под сомнение статистическую достоверность результатов.
Подготовка образца мочи для исследования и само исследование мочевого осадка – трудоемкий процесс.
 Учитывая большой поток образцов, от сотрудников лаборатории требуется высокая оперативность. Установлено, что исследование одного образца мочи занимает около 6-8 минут. Поэтому существует риск «пропустить» патологию. Учитывая перечисленные недостатки, CLSI (Институт клинических и лабораторных стандартов) и Европейские рекомендации по анализу мочи рекомендуют проводить исследование в нецентрифугированной моче, а для подсчета использовать счетные камеры фиксированного объема или автоматические анализаторы.
Учитывая большой поток образцов, от сотрудников лаборатории требуется высокая оперативность. Установлено, что исследование одного образца мочи занимает около 6-8 минут. Поэтому существует риск «пропустить» патологию. Учитывая перечисленные недостатки, CLSI (Институт клинических и лабораторных стандартов) и Европейские рекомендации по анализу мочи рекомендуют проводить исследование в нецентрифугированной моче, а для подсчета использовать счетные камеры фиксированного объема или автоматические анализаторы.Однако следует отметить, что хорошо известный клиницистам количественный метод оценки мочевого осадка по методу Нечипоренко с помощью камеры Горяева также требует предварительного центрифугирования мочи. Кроме того, решающее влияние на точность метода оказывает количество изученных элементов осадка, а это зависит от его объема, между тем, объем камеры Горяева – всего 1 микролитр.
Лидером в производстве автоматических анализаторов клеточных и неклеточных элементов мочи является японская корпорация «Sysmex».
 В линейке ее приборов одной из новинок является UF-1000i, который впервые появился в Украине в лаборатории «МЕДЛАЙФ-БИО». Достоинствами данного анализатора являются высокая аналитическая чувствительность, точность, аккуратность и воспроизводимость результатов. В отличие от ручной пробоподготовки, являющейся источником погрешностей, все процедуры осуществляются самим анализатором в автоматическом режиме: перемешивание, аспирация, нагревание мочи до физиологической температуры, разведение и окрашивание. Методика не требует центрифугирования, а «работает» с нативной мочой. Прибор подсчитывает частицы в 9 микролитрах, что значительно выше, чем при микроскопии, и, соответственно, может быть изучено большее число частиц: до 65 тысяч, по сравнению с 100-200 при визуальном способе подсчета. Поэтому точность и воспроизводимость анализа клеточного состава мочи, бактерий и цилиндров значительно более высока, чем при использовании традиционных подходов.
В линейке ее приборов одной из новинок является UF-1000i, который впервые появился в Украине в лаборатории «МЕДЛАЙФ-БИО». Достоинствами данного анализатора являются высокая аналитическая чувствительность, точность, аккуратность и воспроизводимость результатов. В отличие от ручной пробоподготовки, являющейся источником погрешностей, все процедуры осуществляются самим анализатором в автоматическом режиме: перемешивание, аспирация, нагревание мочи до физиологической температуры, разведение и окрашивание. Методика не требует центрифугирования, а «работает» с нативной мочой. Прибор подсчитывает частицы в 9 микролитрах, что значительно выше, чем при микроскопии, и, соответственно, может быть изучено большее число частиц: до 65 тысяч, по сравнению с 100-200 при визуальном способе подсчета. Поэтому точность и воспроизводимость анализа клеточного состава мочи, бактерий и цилиндров значительно более высока, чем при использовании традиционных подходов. В данной модели анализатора для дифференциации элементов мочи одновременно используется такие сложные и наукоемкие технологии как кондуктометрия с гидродинамическим фокусированием, и флюоресцентная проточная цитометрия.
 Анализатор имеет 2 отдельных канала для анализа: первый – для идентификации и характеристики бактерий, второй – для остальных элементов осадка. Наличие отдельного канала для анализа бактерий обеспечивает бескомпромиссную точность их идентификации и подсчета.
Анализатор имеет 2 отдельных канала для анализа: первый – для идентификации и характеристики бактерий, второй – для остальных элементов осадка. Наличие отдельного канала для анализа бактерий обеспечивает бескомпромиссную точность их идентификации и подсчета.В процессе анализа прибор идентифицирует, дифференцирует и определяет количество элементов в моче. Результат выдается в виде количества элементов в 1 микролитре мочи. Для удобства клиницистов и пациентов, которые привыкли ориентироваться на количество элементов осадка в поле зрения, пересчет производится автоматически.
Таблица. Референтные значения (в микролитре/в поле зрения)
| Наименование | Референтные значения |
| RBC (Эритроциты) | М: <13,6/µL (2,5/HPF) Ж: <26,7/µL (4,8/HPF) |
| WBC (Лейкоциты) | М: <11,2/µL (2,0/HPF) Ж: <28,0/µL (5,0/HPF) |
| BACT (Бактерии) | М: <26,4/µL (2,6 х 10 Ж: <100,0/µL (1 х 10 /mL) 5 /mL) |
| EC (Эпителиальные клетки) | М: <5,7/µL (1,0/HPF) Ж: <45,6/µL (8,0/HPF) |
| CAST (Почечные гиалиновые цилиндры) | М: <0,4/µL (1,2/LPF) Ж: <0,56/µL (1,6/LPF) |
Path. CAST (Патологические почечные цилиндры) CAST (Патологические почечные цилиндры) | отрицательно |
| YLC (Дрожжевидные клетки) | отрицательно |
| SRC (Почечный и переходный эпителий) | отрицательно |
| X’TAL (Кристаллы) | отрицательно |
| Осмоляльность | 1.1 – 33.9 mS/cm |
Примечания: µL – микролитр
HPF – большое увеличение
LPF – малое увеличение
mS/cm – миллисимменс на сантиметр
Анализатор UF-1000i – это высокотехнологичный инструмент скрининга (просеивания). Его высокая производительность дает возможность анализировать все поступающие в лабораторию образцы мочи. Нормальные образцы при этом отсеиваются. Таким образом, специалист может уделить больше времени действительно сложным диагностическим случаям.
Информация о любых отклонениях от нормы сигнализируется анализатором в виде сообщений («флагов»). Флаги свидетельствуют о необходимости дополнительных исследований, прежде всего, визуального исследования осадка мочи квалифицированным специалистом.
 Тем самым внимание фокусируется на наиболее патологически измененных образцах от пациентов с инфекциями мочевыводящей системы, воспалительными, токсическими или опухолевыми процессами.
Тем самым внимание фокусируется на наиболее патологически измененных образцах от пациентов с инфекциями мочевыводящей системы, воспалительными, токсическими или опухолевыми процессами.Автоматизация исследования осадка мочи делает этот метод его по-настоящему клинически эффективным, поскольку помогает принять важные для диагностики и лечения решения в конкретных клинических ситуациях:
— диагностика гематурии (наличия эритроцитов в моче) и поиск их источника (почки или мочевыводящие пути).
— диагностика инфекций мочевыводящей системы;
— необходимость дальнейшего бактериологического анализа мочи (посев)
Для исследования достаточно 1 миллилитра мочи, что делает анализатор незаменимым в педиатрической практике.
Следует иметь в виду, что границы нормы при автоматизированном способе подсчета элементов в моче отличаются от таковых при применении привычных мануальных методик. Обычно при автоматическом анализе элементов осадка мочи обнаруживается больше эритроцитов, лейкоцитов и эпителиальных клеток, чем при микроскопии.
 По всей видимости, автоматический анализ дает нам информацию об истинном количестве элементов в образце, поскольку такие процедуры подготовки образца мочи для микроскопии как центрифугирование, разделение осадка и надосадочной жидкости сопровождаются либо потерей клеток, либо их лизисом. Поэтому оценивая результат исследования необходимо ориентироваться на приведенные в бланке ответа референтные интервалы.
По всей видимости, автоматический анализ дает нам информацию об истинном количестве элементов в образце, поскольку такие процедуры подготовки образца мочи для микроскопии как центрифугирование, разделение осадка и надосадочной жидкости сопровождаются либо потерей клеток, либо их лизисом. Поэтому оценивая результат исследования необходимо ориентироваться на приведенные в бланке ответа референтные интервалы.Результаты пациента сохраняются в памяти анализатора, что позволяет при необходимости строить карты динамического обследования.
Эритроциты в моче
В норме эритроцитов в моче нет, либо они присутствуют в следовых количествах. Появление большего количества эритроцитов в моче называют гематурией. Макрогематурия видна невооруженным глазом, а вот появление в моче незначительного количества эритроцитов (микрогематурия), которое является ранним признаком многих болезней почек, нужно уметь выявить. Эритроциты могут поступать в мочу из любого участка мочевого тракта.
 Различают органические и функциональные гематурии. Основная причина увеличения содержания эритроцитов в моче – почечные или урологические заболевания и нарушения свертываемости крови.
Различают органические и функциональные гематурии. Основная причина увеличения содержания эритроцитов в моче – почечные или урологические заболевания и нарушения свертываемости крови. Sysmex UF-1000i – единственный из анализаторов определяет морфологию эритроцитов, и классифицирует их на неизмененные и измененные. Выявление в моче неизмененных эритроцитов говорит об их внепочечном происхождении (цистит, уретрит, мочекаменная болезнь, опухоли мочевых путей, стеноз и тромбоз почечных сосудов). Наличие измененных эритроцитов в свежевыпущенной моче характерно для воспалительных процессов непосредственно в почках (гломерулонефрит, туберкулёз, поликистоз и др.).
При тяжелых поражениях клубочкового аппарата или при сочетании нефрита с поражением мочевых путей в осадке мочи присутствуют оба вида эритроцитов. Выявление микрогематурии анализатором характеризуется высокой положительной прогностической ценностью, то есть дает высокую степень уверенность в том, что положительный результат анализа означает наличие заболевания.
 Это может помочь избежать необязательных инвазивных диагностических процедур, таких как цистоскопия, и радиологических исследований.
Это может помочь избежать необязательных инвазивных диагностических процедур, таких как цистоскопия, и радиологических исследований.Лейкоциты в моче
Лейкоциты в моче здорового человека представлены главным образом нейтрофилами и содержатся в небольшом количестве. Повышенное количество лейкоцитов в моче (лейкоцитурия) – симптом воспаления почек и/или нижних отделов мочевого тракта. Лейкоцитурия может быть инфекционной и неинфекционной.
Инфекционная лейкоцитурия сочетается с бактериурией, и при наличии таких симптомов как учащенное болезненное мочеиспускание, или повышение температуры тела, или болевые ощущения в поясничной области свидетельствует о воспалении инфекционной природы в почках или мочевыводящих путях. Возбудителями инфекции могут быть грибы, хламидии, микоплазмы, гонококки или трихомонады, и чтобы установить точную причину воспаления, необходимо выполнить посев мочи.
Стерильная лейкоцитурия – это изолированная лейкоцитурия без бактериурии.
 Например, при обострении хронического гломерулонефрита в осадке мочи нередко обнаруживаются до 30-40 лейкоцитов в поле зрения. Другие причины стерильной лейкоцитурии: загрязнение контейнера при сборе мочи, состояние после лечения антибиотиками, опухоли мочевого пузыря, туберкулёз почек, амилоидоз, хроническое отторжение почечного трансплантата, а также интерстициальный нефрит вызванный антибиотиками, анальгетиками, противовоспалительными и другими препаратами. Так, лейкоциты в моче могут появляться при лечении ампициллином, ацетилсалициловой кислотой и после приема героина (наркомания).
Например, при обострении хронического гломерулонефрита в осадке мочи нередко обнаруживаются до 30-40 лейкоцитов в поле зрения. Другие причины стерильной лейкоцитурии: загрязнение контейнера при сборе мочи, состояние после лечения антибиотиками, опухоли мочевого пузыря, туберкулёз почек, амилоидоз, хроническое отторжение почечного трансплантата, а также интерстициальный нефрит вызванный антибиотиками, анальгетиками, противовоспалительными и другими препаратами. Так, лейкоциты в моче могут появляться при лечении ампициллином, ацетилсалициловой кислотой и после приема героина (наркомания).Определение лейкоцитов в моче с помощью тест-полосок часто не выявляет имеющейся патологии.
Эпителиальные клетки
Клетки эпителия почти постоянно присутствуют в осадке мочи. Эпителиальные клетки, происходящие из разных отделов мочеполовой системы, различаются (обычно выделяют плоский, переходный и почечный эпителий).
У здоровых людей в осадке мочи обнаруживаются единичные в поле зрения клетки плоского эпителия (которым выстлан мочеиспускательный канал) и переходного эпителия (лоханки, мочеточник, мочевой пузырь).
 Почечный эпителий (клетки почечных канальцев) у здоровых людей отсутствует.
Почечный эпителий (клетки почечных канальцев) у здоровых людей отсутствует.Плоский эпителий.
У мужчин в норме выявляют только единичные клетки; их количество увеличивается при уретритах и простатитах. В моче женщин клетки плоского эпителия присутствуют в большем количестве. Количество плоского эпителия в моче повышается при инфекциях мочевыводящих путей.
Переходный и почечный эпителий.
Клетки переходного эпителия могут
присутствовать в значительном количестве при острых воспалительных процессах в мочевом пузыре и почечных лоханках, интоксикациях, мочекаменной болезни и новообразованиях мочевыводящих путей.
Клетки эпителия мочевых канальцев в осадке мочи свидетельствуют о поражении паренхимы почек (наблюдается при гломерулонефритах, пиелонефритах, некоторых инфекционных заболеваниях, отравлениях, расстройствах кровообращения).
Цилиндры
Цилиндры – элементы осадка цилиндрической формы (своеобразные слепки почечных канальцев), состоящие из белка или клеток, могут также содержать различные включения (гемоглобин, билирубин, пигменты, сульфаниламиды).
 По составу и внешнему виду различают несколько видов цилиндров (гиалиновые, зернистые, эритроцитарные, восковидные и др.).
По составу и внешнему виду различают несколько видов цилиндров (гиалиновые, зернистые, эритроцитарные, восковидные и др.). В норме в осадке мочи могут быть единичные гиалиновые цилиндры. Зернистые, восковидные, эпителиальные, эритроцитарные, лейкоцитарные цилиндры и цилиндроиды в норме отсутствуют. Наличие цилиндров в моче (цилиндрурия) — первый признак реакции со стороны почек на общую инфекцию, интоксикацию или на наличие изменений в самих почках.
Ведущей причиной увеличения количества гиалиновых цилиндров в моче являются воспалительные процессы в почках и мочевыводящих путях. Почти постоянно гиалиновые цилиндры обнаруживают при различных органических поражениях почек, как острых, так и хронических.
Эпителиальные цилиндры представляют собой слущенные и «склеенные» друг с другом эпителиальные клетки почечных канальцев. Они появляются при вирусных поражениях почек, отравлении солями тяжёлых металлов, этиленгликолем, передозировке салицилатов.
 Появление в моче эпителиальных цилиндров всегда указывает на патологический процесс непосредственно в почках.
Появление в моче эпителиальных цилиндров всегда указывает на патологический процесс непосредственно в почках.Зернистые цилиндры состоят из эпителиальных клеток канальцев и образуются при наличии в эпителиальных клетках выраженной дегенерации. Клиническое значение их обнаружения такое же, как и эпителиальных цилиндров.
Восковидные цилиндры обнаруживают при тяжёлых поражениях паренхимы почек. Они образуются из уплотнённых гиалиновых и зернистых цилиндров. Чаще их выявляют при хронических болезнях почек.
Эритроцитарные цилиндры образуются при наслоении на гиалиновые цилиндры эритроцитов. Их наличие свидетельствует о почечном происхождении гематурии (острый гломерулонефрит, инфаркт почки, тромбоз почечных вен).
Лейкоцитарные цилиндры наблюдают довольно редко, практически исключительно при пиелонефритах. Они образуются при наслоении на гиалиновые цилиндры лейкоцитов.
Бактерии в моче Бактерии в моче в норме отсутствуют или их количество не превышает референтных значений.
 Выделение бактерий с мочой (бактериурия) имеет важное значение для диагностики инфекции мочевых путей: пиелонефрита, уретрита, цистита, которые чреваты серьезными осложнениями, особенно у детей, беременных женщин и пожилых людей.
Выделение бактерий с мочой (бактериурия) имеет важное значение для диагностики инфекции мочевых путей: пиелонефрита, уретрита, цистита, которые чреваты серьезными осложнениями, особенно у детей, беременных женщин и пожилых людей.Диагностика инфекций мочевых путей основывается на комплексе клинико- лабораторных исследований, важное место в котором занимает бактериологическое исследование мочи (посев). Положительный результат посева мочи может подтвердить диагноз и считается золотым стандартом для выявления бактериурии. Посев позволяет определить вид бактерий, оценить их количество, а также выявить чувствительность микроорганизмов к антибиотикам. Однако посев мочи – трудоемкое и длительное исследование. Для полного анализа требуется 1-2 дня, причем в 60-80% случаев посев мочи дает отрицательные результаты.
Исследование мочевого осадка с помощью анализатора Sysmex UF-1000i – эффективный способ диагностики, поскольку при этом используется высокочувствительная и специфичная технология выявления бактерий и лейкоцитов в моче, и на основании определяемых параметров автоматически оценивается вероятность инфекции.
 При этом анализатор выдает сообщение: «Инфекция мочевыводящих путей?».
При этом анализатор выдает сообщение: «Инфекция мочевыводящих путей?».Использование анализатора для выявления бактериурии позволяет быстро (за менее чем 1 минуту) получить ответ о наличии или отсутствии инфекции, и отсеять тех пациентов, которые не нуждаются в дальнейшем бактериологическом исследовании мочи (посев), а значит – могут избежать лишних расходов. Второй важный момент: данный подход позволяет избежать ненужного применения антибиотиков, или наоборот, своевременно начать антибиотикотерапию.
Следует иметь в виду, что для выявления бактериурии следует исследовать мочу до начала приема антибактериальных препаратов, так после ее начала бактерии сохраняются в моче не более чем 1 — 2 суток. Также стоит упомянуть, что исследование мочи на предмет инфекций мочевыводящей системы с помощью тест-полосок позволяет выявить только некоторые виды микроорганизмов и то при определенных условиях.
Дрожжевидные клетки
Клетки дрожжей могут загрязнять мочу (особенно при ее длительном хранении) или являться истинной дрожжевой инфекцией.
 Чаще всего встречаются грибки рода Candida, которые могут поражать мочевой пузырь, уретру или влагалище у больных сахарным диабетом, при снижении иммунитета, на фоне антибактериальной терапии, при наличии мочевого катетера.
Чаще всего встречаются грибки рода Candida, которые могут поражать мочевой пузырь, уретру или влагалище у больных сахарным диабетом, при снижении иммунитета, на фоне антибактериальной терапии, при наличии мочевого катетера. Кристаллы
Моча – это раствор различных солей, которые могут при стоянии мочи выпадать в осадок (образовывать кристаллы). Избыточное содержание солей в моче способствует образованию камней и развитию мочекаменной болезни. Анализатор регистрирует присутствие в моче кристаллов, которые может дифференцировать квалифицированный врач-лаборант. При этом могут быть выявлены кристаллы мочевой кислоты (что характерно для лейкозов, распадающихся опухолей, мочекислого диатеза), или ее соли – ураты (появляются в моче в больших количествах при остром и хроническом гломерулонефрите, хронической почечной недостаточности, сердечной недостаточности, подагре). Также возможно обнаружение фосфатов, которые появляются при циститах или гиперфункции паращитовидных желез.
 Обнаружение в значительном количестве солей щавелевой кислоты – оксалатов, характерно для пиелонефрита, сахарного диабета, нарушений обмена кальция.
Обнаружение в значительном количестве солей щавелевой кислоты – оксалатов, характерно для пиелонефрита, сахарного диабета, нарушений обмена кальция.Слизь
Содержание слизи в моче повышается при воспалительных процессах мочевыводящих путей.
Сперматозоиды
Причиной появления значительного количества сперматозоидов в моче – сперматурии может быть эякуляция семени в мочевой пузырь при оргазме. Эта патология отмечается после удаления предстательной железы, а также в результате различных неврологических нарушений, которые делают невозможным полное закрытие шейки мочевого пузыря во время эякуляции.
Проводимость (синонимы: осмоляльность, электрическая проводимость мочи, концентрация заряженных ионов в моче).
UF-1000i автоматически измеряет электрическую проводимость мочи, которая зависит от концентрационной способности почек. Осмоляльность мочи может быть использована для выявления почечной недостаточности, особенно когда результаты других показателей близки к верхней границе референтных значений.

Клиническое значение исследования мочи — Медсервис
Клиническое значение исследования мочи
Исследование мочи является быстрым, простым, недорогим и надежным инструментом для диагностики много патологических состояний и заболеваний, в основе которых лежат нарушения углеводного обмена, деятельности мочевых путей, почек, печени, кислотно-основного состояния и ряд других причин.Клинически значимая информация может быть получена при анализе комплекса результатов по нескольким параметрам, которые можно определить с помощью тест-полосок. Как и в случае с остальными методами лабораторных исследований, окончательный диагноз или выбор тактики лечения не должны основываться исключительно на основании одного результата или одного метода.
Инфекции мочевыводящих путей
Инфекции мочевыводящих путей находятся среди наиболее частых заболеваний, с которыми сталкиваются врачи, оказывающие первичную медицинскую помощь.
- 40-50% женщин за свою жизнь хотя бы один раз болеют инфекцией мочевыводящих путей3
- 25% всех инфекций, диагностируемых у пожилых людей, составляют инфекции мочевыводящих путей.
 Они представляют вторую группу наиболее распространенных инфекционных заболеваний1
Они представляют вторую группу наиболее распространенных инфекционных заболеваний1 - 30 % инфекций повторяются через 3 месяца, 60 % рецидивируют в течение 1 года, и 80 % — в течение 2-х лет4
- 6,7 миллионам больных, посетивших кабинеты врачей, и 2,6 миллионам пациентов отделений экстренной медицинской помощи диагностируют инфекции мочевыводящих путей5
- Нитриты – определяются грамотрицательные нитратвосстанавливающие бактерии
- Лейкоциты – определяется эстераза лейкоцитов, которая находится в лейкоцитах
- Кровь – может указывать на повреждение мочевых путей
- рН – при наличии инфекций мочевыводящих путей рН обычно высокий, моча щелочная
 Главное преимущество комбинированного анализа на лейкоциты и нитриты выражается в том, что при получении отрицательных результатов по обоим параметрам, можно с достаточной вероятностью предполагать отсутствие большинства инфекций, вызывающих поражение мочевых путей.
Главное преимущество комбинированного анализа на лейкоциты и нитриты выражается в том, что при получении отрицательных результатов по обоим параметрам, можно с достаточной вероятностью предполагать отсутствие большинства инфекций, вызывающих поражение мочевых путей.Заболевания почек
Патология почек признается серьезной проблемой для здоровья общества.
В США:
- 1 из 9 взрослых (или 20 миллионов человек) имеют хроническое заболевание почек7
- Более 20 миллионов человек имеют высокий риск по заболеваниям почек, но не знают об этом8
- Количество больных, имеющих последнюю стадию заболевания почек, возрастает каждый год на 6%

- Протеин – определяют присутствие протеинурии, которая может быть вызвана нарушением работы почек
- Альбумин – типичный вид протеинов мочи
- Лейкоциты – указывают на то, что инфекции мочевыводящих путей могут вызывать заболевания почек
- Кровь – определяют кровь в моче, что может отражать повреждение почек
- П:К коэффициент и А: К коэффициент – корректируют показатели для образцов разной концентрации, что способствует правильной интерпретации результатов без необходимости собирать суточную или ночную мочу
П:К и А:К коэффициенты признаны Национальной Ассоциацией Почек и Американской Диабетической Ассоциацией диагностическими критериями для заболеваний почек.
 10 Указанные анализы, наряду с анализом на наличие крови, помогают врачам выявить у людей из группы риска заболевание почек еще на начальных этапах развития болезни, что позволяет своевременно начать лечение, чтобы замедлить или остановить процесс поражения почек.
10 Указанные анализы, наряду с анализом на наличие крови, помогают врачам выявить у людей из группы риска заболевание почек еще на начальных этапах развития болезни, что позволяет своевременно начать лечение, чтобы замедлить или остановить процесс поражения почек. П:К коэффициент отличается от А:К коэффициента своей чувствительностью к протеинам мочи. Анализ на П:К коэффициент определяет более высокие уровни протеинов, чем А:К коэффициент, и, следовательно, применяется для более широкого круга людей. Анализ на А:К коэффициент определяет очень низкий уровень альбуминурии (микроальбуминурия) и поэтому больше подходит для анализа мочи людей, больных диабетом.
У компании Siemens имеется набор необходимых анализов для раннего выявления и лечения патологии почек у определенных групп людей: обычные пациенты, группа риска по заболеваниям почек, больные диабетом и люди, у которых подтверждено заболевание почек.
Сахарный Диабет
В США: 11
- 18,2 миллиона людей (6,3% населения) больны диабетом
- 20 миллионов американцев имеют состояние преддиабета
- 5,2 миллиона людей не знают о том, что они больны диабетом
- 5-10% американцев имеют диабет 1 типа
- Глюкоза – определяется латентный диабет
- Кетоновые тела – у людей с подтвержденным сахарным диабетом определяется начальная степень кетоацидоза
- А:К коэффициент (микроальбуминурия) – определяется начальная стадия повреждения почек, вызванного диабетом
- Нитриты – определяются нитрат-восстанавливающие (обычно грамотрицательные) бактерии
- Лейкоциты – определяется эстераза лейкоцитов, обнаруживаемая в лейкоцитах

Американская Диабетическая Ассоциация рекомендует ежегодно проводить анализ мочи на микроальбуминурию всем больным с диабетом 2 типа, а также людям, страдающим диабетом 1 типа, по меньшей мере, 5 лет, чтобы не пропустить у них заболевание почек на ранней стадии развития.
Весьма распространенной системой в ЛПУ России и за ее пределами предназначенной для скрининга пациентов, страдающих диабетом является автоматический анализатор DCA Vantage (компании Siemens). Он позволяет в течение нескольких минут определить соотношение микроальбумина/креатинина в моче, а также уровень гликозилированного гемоглобина (HbA1c) в капиллярной крови, что дает возможность специалистам проводить исследования непосредственно в присутствии пациента. Диагностическое значение отношения микроальбумин/ креатинин из одного образца мочи при микроальбуминурии равноценно 24 часовому мониторингу. Биобезопасность, удобный интерфейс, высокое качество получаемых результатов и исключительная надёжность – все эти качества, отличавшие хорошо известный на рынке анализатор DCA 2000+, нашли свое воплощение и развитие в усовершенствованной модели DCA Vantage.
С помощью анализов мочи на нитриты и лейкоциты можно выявить инфекции мочевыводящих путей, которые достаточно часто осложняют течение диабета.
Мочекаменная болезнь
В США ежегодно регистрируется более 1 миллиона случаев заболевания мочекаменной болезнью.12
Кровь – может указывать на повреждение почек
рН – используется для определения вида камней
Удельный вес и/или креатинин – является относительным показателем концентрированности или разведения мочи
Образование камней в почках в значительной степени зависит от рН мочи. Камни, образованные фосфатами или карбонатом кальция, формируются в моче, имеющей щелочную реакцию. Камни из мочевой кислоты, цистина и оксалата кальция образуются, наоборот, в моче с кислой реакцией.
В США ежегодно регистрируется более 1 миллиона случаев заболевания мочекаменной болезнью.12 Кровь – может указывать на повреждение почек рН – используется для определения вида камней Удельный вес и/или креатинин – является относительным показателем концентрированности или разведения мочи Образование камней в почках в значительной степени зависит от рН мочи.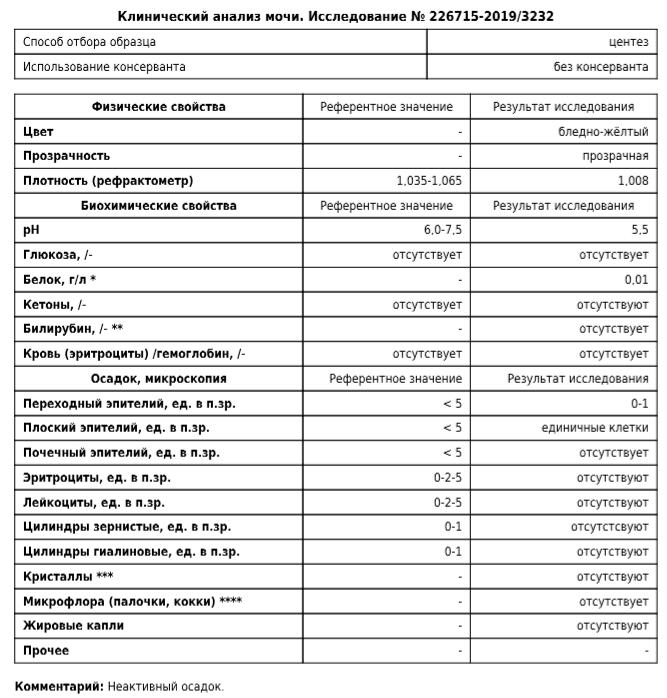 Камни, образованные фосфатами или карбонатом кальция, формируются в моче, имеющей щелочную реакцию. Камни из мочевой кислоты, цистина и оксалата кальция образуются, наоборот, в моче с кислой реакцией.
Камни, образованные фосфатами или карбонатом кальция, формируются в моче, имеющей щелочную реакцию. Камни из мочевой кислоты, цистина и оксалата кальция образуются, наоборот, в моче с кислой реакцией.
В США ежегодно регистрируется более 1 миллиона случаев заболевания мочекаменной болезнью.12 Кровь – может указывать на повреждение почек рН – используется для определения вида камней Удельный вес и/или креатинин – является относительным показателем концентрированности или разведения мочи Образование камней в почках в значительной степени зависит от рН мочи. Камни, образованные фосфатами или карбонатом кальция, формируются в моче, имеющей щелочную реакцию. Камни из мочевой кислоты, цистина и оксалата кальция образуются, наоборот, в моче с кислой реакцией.
Нарушения, связанные с беременностью
Следующие анализы могут использоваться для поддержания здоровья женщины в период беременности:
Глюкоза – может указывать на диабет беременных
Протеин – может указывать на состояние преэклампсии при беременности
Исследование мочи на сахар во время беременности является рутинным анализом, цель которого выявить гестационный диабет, составляющий 33% всех случаев диабета, связанных с беременностью.
Исследования мочи на протеин помогают диагностировать преэклампсию – состояние, характеризующееся увеличением артериального давления и появлением протеинурии, возникающее у 4% беременных и оказывающее
негативное влияние на здоровье матери и плода с риском быстрого развития других симптомов.
Рак мочевыделительной системы: мочевого пузыря или почек
В США ежегодно диагностируют 31 000 случаев заболевания раком почек и 53000 случаев заболевания раком мочевого пузыря. На ранних стадиях заболевания рак мочевого пузыря или почек протекает бессимптомно. Одним из первых признаков данной болезни является присутствие в моче крови.
Кровь – может указывать на повреждение почек или мочевыводящих путей
Несмотря на то, что для появления крови в моче существует множество причин, не связанных со злокачественными заболеваниями, при обнаружении крови в моче следует обязательно установить причину и исключить вероятность рака мочевыделительной системы.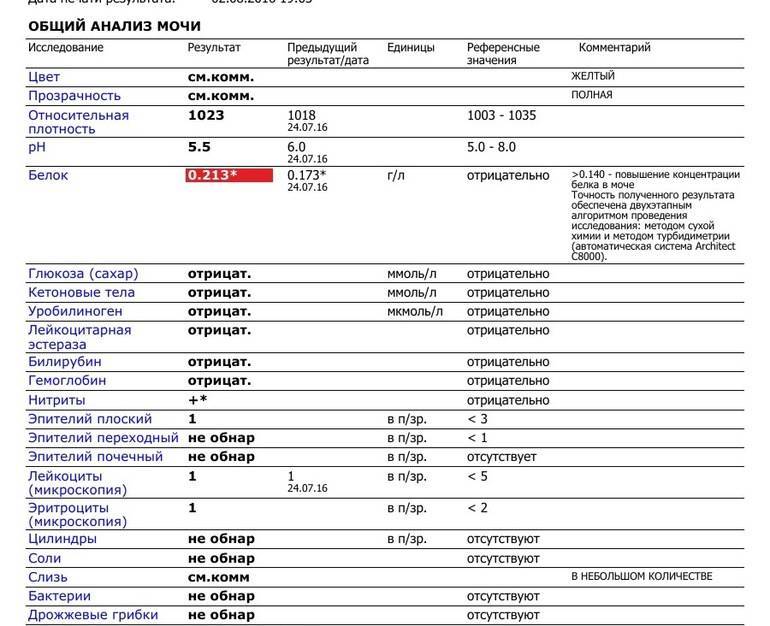
Патология печени
В США 400 000 человек страдают хроническими заболеваниями печени, которые занимают седьмое место среди причин смерти, связанных с болезнью. Совместное применение следующих анализов дает врачу более ценную информацию, характеризующую функцию печени у пациентов, чем каждый из них в отдельности:
Билирубин — может указывать на патологию, связанную с печенью или желчевыводящими путями
Уробилиноген – помогает установить и дифференцировать заболевания печени, заболевания, сопровождающиеся гемолизом эритроцитов, и обструкцию желчных путей Удельный вес – помогает определить, оказывает ли влияние на результаты других анализов сильно концентрированная или сильно разбавленная моча
Увеличение содержания билирубина в моче достигает значительного уровня при патологических состояниях, сопровождающихся увеличением концентрации в крови конъюгированного билирубина. Билирубинурия часто обнаруживается еще до появления других признаков нарушения функции печени (желтуха, клинические симптомы).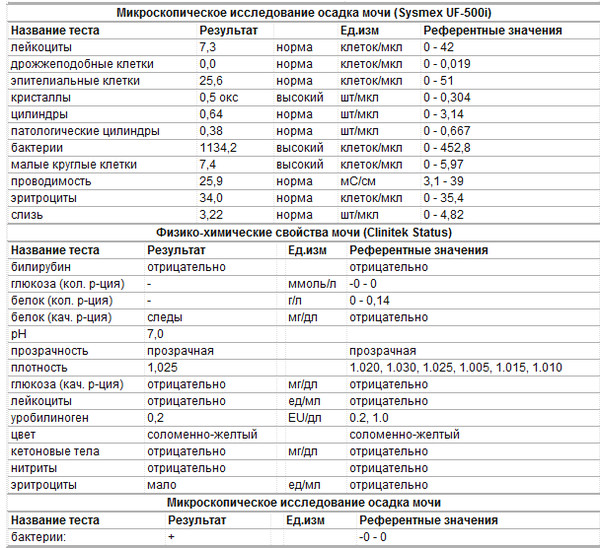
Концентрация уробилиногена в моче может отражать как нарушения функции печени, так и определенные типы анемии. По этой причине, совместное применение анализов на уробилиноген и билирубин дает более ценную информацию, необходимую для проведения дифференциальной диагностики, чем каждый из них в отдельности.
Заболевания, передающиеся половым путем
Заболевания, передающиеся половым путем (ЗППП), представляют группу инфекционных болезней, распространяющих от одного человека к другому при половом контакте. Наиболее частыми возбудителями ЗППП являются хламидии и гонококки. При уретритах, вызванных возбудителями, входящими в группу ЗППП, такими как хламидии или гонококки, анализы мочи с помощью тест-полосок компании Siemens могут показывать положительные результаты по лейкоцитам, даже если рутинный посев на культуру отрицательный, что связано с трудностью получения культур данных микроорганизмов.
Эстераза лейкоцитов — Повышенное количество может указывать на присутствие возбудителей, вызывающих ЗППП
Расстройства пищевого поведения
В США 8 миллионов человек имеют расстройства пищевого поведения, из них 90% составляют женщины.
— 1 из 20 женщин страдает анорексией
— 2 из 100 женщин больны булимией
Расстройства пищевого поведения характеризуются наиболее высоким уровнем смертности, чем любое другое психическое расстройство.
При применении следующих анализов врач получает информацию об уровне гидратации организма, что имеет большое значение при таких расстройствах пищевого поведения как нервная анорексия и булимия.
Кетоновые тела — наличие кетоновых тел в моче может наблюдаться при голодании или рвоте
Удельный вес – высокие значения могут появляться при частой рвоте
Технологические достижения привели к созданию оборудования и систем управления предназначенные для автоматизации исследования и анализа мочи, регистрирующие полученные данные. Автоматическими анализаторами оснащены многие лаборатории и кабинеты врачей, так как они помогают стандартизировать процедуры анализа и повысить эффективность работы лабораторий.
Данные системы находят широкое применение в ЛПУ различного профиля, в связи с тем, что они помогают стандартизировать методы исследования мочи, повышая при этом информативность и точность исследований, предупреждая также вероятность возможных ошибок при записи и хранении информации.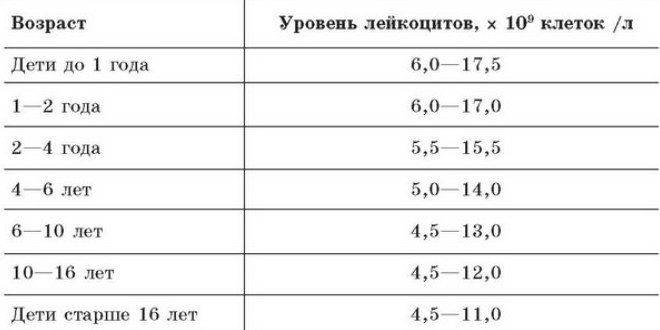 Кроме того, так как скорость считывания в автоматических анализаторах, предназначенных для анализа биохимии мочи составляет 7 секунд на одну тест-полоску, значительно возрастает производительность труда. В большинстве случаев описанные системы могут взаимодействовать с Лабораторной Информационной Системой (ЛИС) в области управления данными и оформления отчетов.
Кроме того, так как скорость считывания в автоматических анализаторах, предназначенных для анализа биохимии мочи составляет 7 секунд на одну тест-полоску, значительно возрастает производительность труда. В большинстве случаев описанные системы могут взаимодействовать с Лабораторной Информационной Системой (ЛИС) в области управления данными и оформления отчетов.
Наиболее востребованным на данный момент оборудованием становятся полностью автоматические системы, способные объединяться с автоматическими системами для обработки образцов, а также позволяющие выполнить автоматическое исследование микроскопии осадка мочи, стандартизируя способ обработки и оценки образцов. Компания Siemens предлагает широкий ассортимент анализаторов биохимии мочи, которые могут использоваться:
• В местах оказания лечебной помощи, например, в кабинетах врачей, клиниках и больничных палатах
• В лабораториях, частных или входящих в состав больниц.
Для определения всех протеинов в моче существует целый ряд простых, полуколичественных и более сложных количественных анализов. Для качественного и количественного определения альбумина, глобулинов, протеина Бенс-Джонса и других протеинов используются специфические методы. Большая часть применяемых количественных методов за исключением простого колориметрического анализа с использованием тест-полосок с реагентами основана на реакции преципитации протеина. Колориметрический метод анализа мочи с использованием тест- полосок базируется на пероксидазоподобной активности соединений меди с креатинином. Пероксидазоподобная активность соединения меди с креатинином измеряется по тетраметилбензидину (ТМВ) и диизопропилбензиндигидропероксиду (ДВДГ). Анализ на микроальбуминурию (небольшое количество альбумина в моче) может помочь врачам определить нарушение работы почек у людей, страдающих сахарным диабетом, уже на ранних стадиях. Выполнять анализ на микроальбуминурию подобным пациентам рекомендует Американская Диабетическая Ассоциация.
Для качественного и количественного определения альбумина, глобулинов, протеина Бенс-Джонса и других протеинов используются специфические методы. Большая часть применяемых количественных методов за исключением простого колориметрического анализа с использованием тест-полосок с реагентами основана на реакции преципитации протеина. Колориметрический метод анализа мочи с использованием тест- полосок базируется на пероксидазоподобной активности соединений меди с креатинином. Пероксидазоподобная активность соединения меди с креатинином измеряется по тетраметилбензидину (ТМВ) и диизопропилбензиндигидропероксиду (ДВДГ). Анализ на микроальбуминурию (небольшое количество альбумина в моче) может помочь врачам определить нарушение работы почек у людей, страдающих сахарным диабетом, уже на ранних стадиях. Выполнять анализ на микроальбуминурию подобным пациентам рекомендует Американская Диабетическая Ассоциация.
На данный момент, окончательно сформировано мнение специалистов о необходимости и целесообразности использования автоматизированных мочевых станций, состоящих из автоматического биохимического анализатора и системы для микроскопического исследований осадка мочи. При этом предпочтение профеcсионалов оказывается на стороне высокотехнологичных, точных и полнофункциональных систем таких , как UF 1000i/UF 500 (фирма производитель Sysmex). Метод измерения данной системы основан на высокоточной флуоресцентной проточной цитометрии, а также гидродинамической фокусировка и кондуктометрии. Полупроводниковый лазер и высокоспецифичные красители для нуклеиновых клеточных структур обеспечивают высокоспецифичный анализ осадка мочи, и в особенности выявление бактериальных клеток на клинически значимом уровне. Анализ бокового рассеяния и флуоресценции обеспечивает высокую специфичность и точность диагностики. Возможность перекрестной проверки результатов анализа и составления единого протокола с автоматическими и полуавтоматическими тест-стрип- анализаторами ( такими как Clinitek Аtlas фирмы Siemens).
При этом предпочтение профеcсионалов оказывается на стороне высокотехнологичных, точных и полнофункциональных систем таких , как UF 1000i/UF 500 (фирма производитель Sysmex). Метод измерения данной системы основан на высокоточной флуоресцентной проточной цитометрии, а также гидродинамической фокусировка и кондуктометрии. Полупроводниковый лазер и высокоспецифичные красители для нуклеиновых клеточных структур обеспечивают высокоспецифичный анализ осадка мочи, и в особенности выявление бактериальных клеток на клинически значимом уровне. Анализ бокового рассеяния и флуоресценции обеспечивает высокую специфичность и точность диагностики. Возможность перекрестной проверки результатов анализа и составления единого протокола с автоматическими и полуавтоматическими тест-стрип- анализаторами ( такими как Clinitek Аtlas фирмы Siemens).
Лейкоциты в моче: 3 возможные причины
Если ваш врач проверит вашу мочу и обнаружит слишком много лейкоцитов, это может быть признаком инфекции.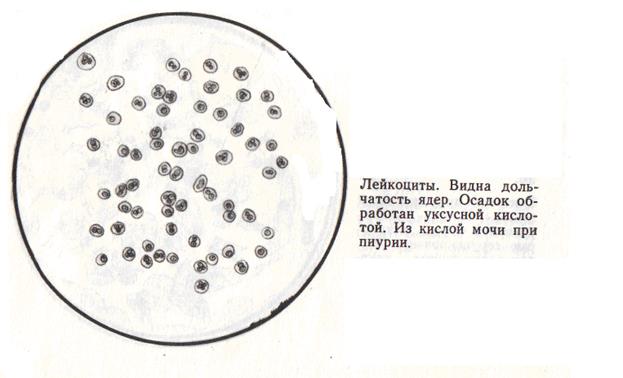
Лейкоциты — это лейкоциты, которые помогают организму бороться с микробами. Когда в моче их больше, чем обычно, это часто является признаком проблемы где-то в мочевыводящих путях.
Некоторые из наиболее распространенных причин появления лейкоцитов в моче и других симптомов, которые вы можете наблюдать при них, включают:
Инфекция мочевыводящих путей (ИМП) из почек в мочевой пузырь).Наиболее вероятной причиной появления лейкоцитов в моче является инфекция мочевыводящих путей. Каждый раз, когда у вас есть инфекция, ваша иммунная система увеличивает производство этих клеток для борьбы с бактериями.
Более половины женщин и примерно каждый пятый мужчина в какой-то момент своей жизни заболевают ИМП. Признаки того, что он у вас есть:
- Боль или жжение при мочеиспускании
- Вам нужно чаще, чем обычно
- Мутная моча или неприятный запах мочи
- Боль в животе, спине или боку
- Тошнота и рвота
Ваш врач может лечить ИМП антибиотиками. Прием этих препаратов от нескольких дней до недели должен устранить инфекцию.
Прием этих препаратов от нескольких дней до недели должен устранить инфекцию.
Как долго вы будете принимать лекарство, зависит от того, насколько серьезна ваша инфекция, как часто вы болеете ИМП и любых других медицинских проблем, которые у вас есть. Чтобы облегчить боль, пока инфекция проходит, примите безрецептурное обезболивающее или положите грелку на спину или живот.
Обязательно примите всю дозу антибиотика, назначенную врачом. В противном случае вы можете оставить некоторые бактерии в живых, и они могут повторно заразить вас.Эту новую инфекцию будет труднее вылечить антибиотиками. Если ваши ИМП продолжают возвращаться, ваш врач может назначить вам низкие дозы антибиотиков на несколько месяцев.
Позвоните своему врачу, если у вас есть такие симптомы, как:
Если у вас все еще есть симптомы после антибиотиков, обратитесь к врачу еще раз. Возможно, вам потребуется дополнительное лечение.
Камни в почках
Камни в почках — это кристаллы, которые образуются, когда кальций и другие минералы накапливаются в моче.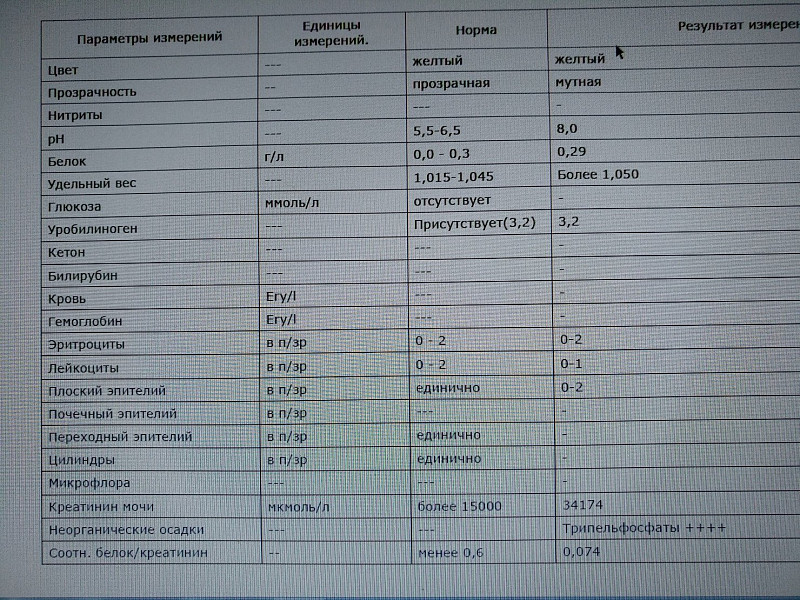 Они могут быть размером с горошину или размером с мяч для гольфа.Крупные камни в почках могут блокировать отток мочи.
Они могут быть размером с горошину или размером с мяч для гольфа.Крупные камни в почках могут блокировать отток мочи.
Камни в почках вызывают такие симптомы, как:
- Острая боль в животе, боку, спине или паху
- Кровь в моче красного, розового или коричневого цвета
- Срочная потребность в мочеиспускании моча
- Мутная моча или дурно пахнущая моча
Немедленно позвоните своему врачу, если вы подозреваете, что у вас камень в почках, или если вы чувствуете сильную боль.
Небольшой камень в почке может пройти самостоятельно.Употребление дополнительного количества воды может помочь вывести ее из организма. Безрецептурные обезболивающие помогут вам чувствовать себя более комфортно, пока камень не исчезнет.
Уролог может удалить большие камни. Лечение, которое направляет мощные волны на камень из машины вне вашего тела, может разрушить его. После этого более мелкие кусочки выходят с мочой.
При другом методе удаления камней эндоскоп вводят в почку через мочевой пузырь или через небольшое отверстие в спине или боку. Врач будет использовать специальные инструменты, чтобы разрушить камень и удалить его из вашего тела.
Врач будет использовать специальные инструменты, чтобы разрушить камень и удалить его из вашего тела.
Воспаление
Воспаление в организме вызывает выброс лейкоцитов. Воспаление может быть вызвано травмой, инфекцией или заболеванием.
Интерстициальный нефрит и цистит — два состояния, которые вызывают воспаление мочевыводящих путей. Интерстициальный нефрит — это заболевание, при котором воспаление, затрагивающее почки, приводит к нарушению работы этого органа. Цистит — это воспаление мочевого пузыря, часто вызванное инфекцией мочевыводящих путей, но мочевой пузырь может также воспаляться без инфекции (интерстициальный цистит).
Если у вас есть одна из этих проблем, вы можете заметить такие симптомы, как:
- Увеличение позывов к мочеиспусканию
- Мочеиспускание чаще, чем обычно
- Кровь в моче
- Лихорадка
- Тошнота и рвота

Если у вас есть эти симптомы, позвоните своему врачу. Если виновата инфекция, вы получите антибиотики.Другие причины могут потребовать лечения кортикостероидами или другими лекарствами.
Правильная концентрация лейкоцитов в моче необходима для здоровья человека.
Лейкоциты и лейкоциты являются частью нашего кровотока. Он влияет на нашу иммунную систему, поэтому, когда его уровень увеличивается, он вызывает инфекцию. Наиболее распространенными симптомами являются жжение во время мочеиспускания, неприятный запах мочи, боль в области таза, тошнота и рвота. Иногда камни в почках или тазу блокируют путь и вызывают эту инфекцию.У некоторых людей есть проблемы с астмой. Они намного чувствительны, чем другие, когда они вдыхают много химических веществ и украшений, которые проходят через их дыхательные пути, что вызывает серьезную инфекцию. Профилактика и осведомленность является основным средством контроля при этой аллергии. Люди должны сотрудничать с другими и стараться использовать продукты, которые содержат меньше химических веществ, вызывающих аллергию. 15% мужчин и женщин имеют лейкоциты в моче и проявляют аллергию на духи.
15% мужчин и женщин имеют лейкоциты в моче и проявляют аллергию на духи.
Иммунная система; закупорка почек; лейкоциты; Аллергия на духи
Лейкоциты и лейкоциты являются частью нашего кровотока.Он участвует в нашей иммунной системе, поэтому, когда его уровень увеличивается, он вызывает инфекцию. Лейкоциты также присутствуют в нашей моче. Когда лейкоциты увеличиваются в мочевыводящих путях, это вызывает инфекцию в почках. Эта ситуация более сложна во время беременности, потому что она создает проблему ИМП. Наиболее распространенными симптомами являются жжение при мочеиспускании, неприятный запах мочи, тазовые боли, тошнота и рвота. Если вы задерживаете мочу в течение длительного времени, это вызывает бактериальную инфекцию в мочевом пузыре. Постоянное удержание мочи вызывает увеличение лейкоцитов в организме.Иногда камни в почках или тазу преграждают путь и вызывают эту инфекцию.
У некоторых людей проблемы с астмой. Они намного чувствительны, чем другие, когда они вдыхают много химических веществ и украшений, которые проходят через их дыхательные пути, что вызывает серьезную инфекцию.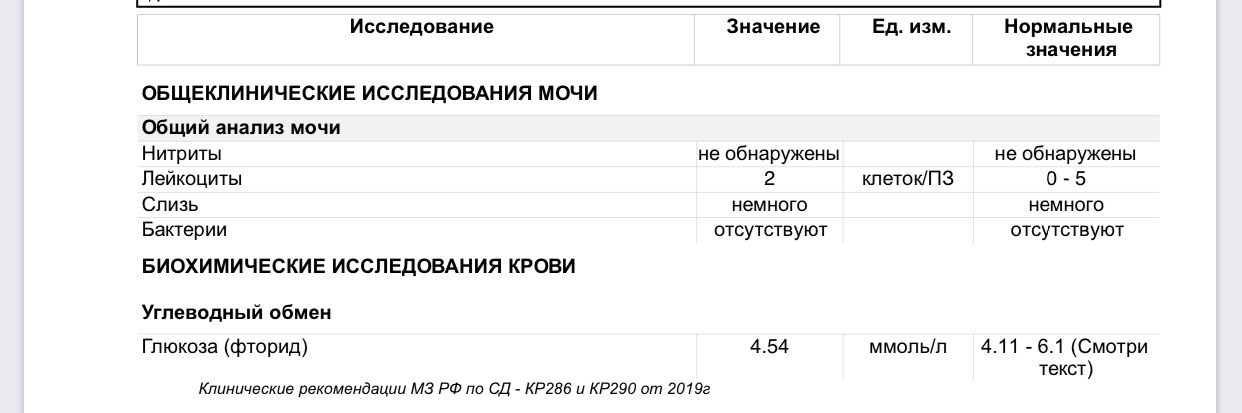 В основном ежедневно употребляемые продукты, такие как фрагменты, супы и другие продукты, содержат частицы, которые при воздействии на человека вызывают реакцию и проявляются такими признаками, как затрудненное дыхание, головная боль, слезотечение и слезотечение из носа, головокружение и рвота.Эта проблема очень распространена во всем мире. Профилактика и осведомленность является основным средством контроля при этой аллергии. Люди должны сотрудничать с другими и стараться использовать продукты, которые содержат меньше аллергенных химических веществ [1,2].
В основном ежедневно употребляемые продукты, такие как фрагменты, супы и другие продукты, содержат частицы, которые при воздействии на человека вызывают реакцию и проявляются такими признаками, как затрудненное дыхание, головная боль, слезотечение и слезотечение из носа, головокружение и рвота.Эта проблема очень распространена во всем мире. Профилактика и осведомленность является основным средством контроля при этой аллергии. Люди должны сотрудничать с другими и стараться использовать продукты, которые содержат меньше аллергенных химических веществ [1,2].
Лейкоциты в моче
Различные полоски используются для определения лейкоцитов в моче. Мы погружаем полоску в мочу и сравниваем изменение цвета с цветами, присутствующими в тестовом наборе.
Проект
Настоящий дизайн показывает связь между аллергией на духи и лейкоцитами в моче.
Всего 15% мужчин имеют лейкоциты в моче, что свидетельствует об аллергии на духи.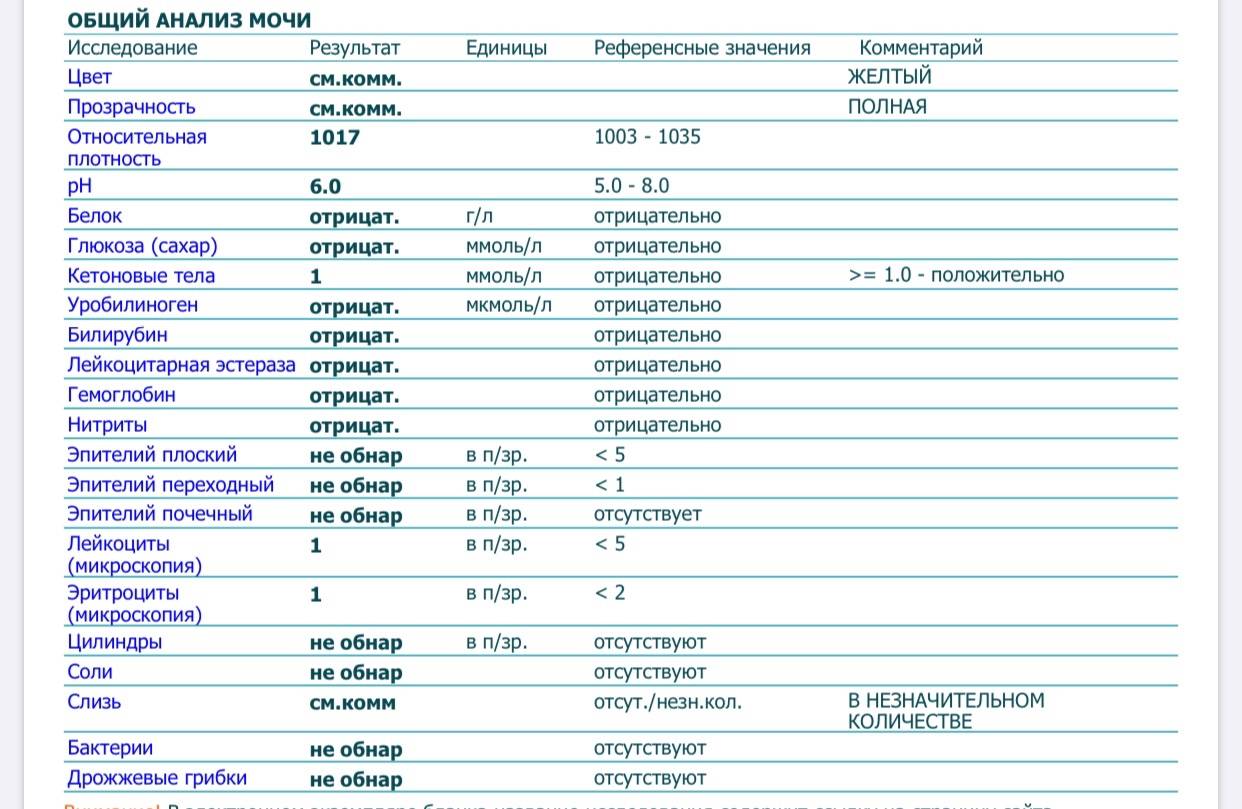 45% мужчин не имеют лейкоцитов в моче и проявляют аллергию на духи. 12,5% мужчин имеют лейкоциты в моче и не проявляют аллергии на духи. У 27,5% мужчин отсутствуют лейкоциты в моче и отсутствует аллергия на духи. У 15% женщин в моче обнаруживаются лейкоциты, что свидетельствует об аллергии на духи. У 67,25% женщин лейкоциты в моче отсутствуют, имеется аллергия на духи. 0% женщин имеют лейкоциты в моче и не проявляют аллергии на духи. У 17,75% самок отсутствуют лейкоциты в моче и не проявляется парфюмерная аллергия [3-10], представленная в таблице 1.
45% мужчин не имеют лейкоцитов в моче и проявляют аллергию на духи. 12,5% мужчин имеют лейкоциты в моче и не проявляют аллергии на духи. У 27,5% мужчин отсутствуют лейкоциты в моче и отсутствует аллергия на духи. У 15% женщин в моче обнаруживаются лейкоциты, что свидетельствует об аллергии на духи. У 67,25% женщин лейкоциты в моче отсутствуют, имеется аллергия на духи. 0% женщин имеют лейкоциты в моче и не проявляют аллергии на духи. У 17,75% самок отсутствуют лейкоциты в моче и не проявляется парфюмерная аллергия [3-10], представленная в таблице 1.
Пол | Аллергия на духи | Нет аллергии на духи | ||
Лейкоциты | Нет Лейкоциты | Лейкоциты | Нет Лейкоциты | |
Мужской | 15% | 45% | 12. | 27,5% |
Женский | 15% | 67,25% | 0% | 17,75% |
Таблица 1: Показана связь между аллергией на духи и лейкоцитами в моче.
Лейкоциты в моче Для определения лейкоцитов в моче используются различные полоски.45% мужчин не имеют лейкоцитов в моче и проявляют аллергию на духи. У 67,25% женщин лейкоциты в моче отсутствуют, имеется аллергия на духи. Пол Аллергия на духи Нет аллергии на духи Лейкоциты в моче Нет Лейкоциты в моче Лейкоциты в моче Нет Лейкоциты в моче Мужчины 15% 45% 12,5% 27,5% Женщины 15% 67,25% 0% 17,75% Заключение 15% мужчин и женщин имеют лейкоциты в моче и показать аллергию на духи.
Распространенные ошибки в диагностике и лечении инфекций мочевыводящих путей. I: Патофизиология и методы диагностики | Нефрология Диализная трансплантация
Проблема
Инфекция мочевыводящих путей (ИМП) является одним из наиболее распространенных заболеваний, возникающих в возрастных группах от новорожденных до гериатрических.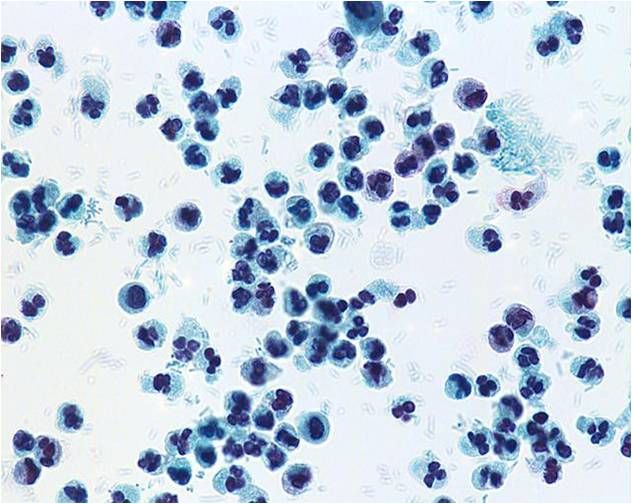 От 40 до 50% взрослых женщин имеют в анамнезе хотя бы одну ИМП [1]. ИМП является основной причиной грамотрицательного сепсиса у госпитализированных пациентов и после трансплантации почки [2]. Врачи общей практики, педиатры, урологи и нефрологи часто обращаются за консультацией из-за симптомов, указывающих на ИМП, но существуют большие различия в ведении таких пациентов в отношении определения ИМП, диагностики и лечения. В частности, клиническая значимость малочисленной бактериурии и бессимптомной ИМП, а также потенциальные показания к антимикробной терапии остаются спорными.
От 40 до 50% взрослых женщин имеют в анамнезе хотя бы одну ИМП [1]. ИМП является основной причиной грамотрицательного сепсиса у госпитализированных пациентов и после трансплантации почки [2]. Врачи общей практики, педиатры, урологи и нефрологи часто обращаются за консультацией из-за симптомов, указывающих на ИМП, но существуют большие различия в ведении таких пациентов в отношении определения ИМП, диагностики и лечения. В частности, клиническая значимость малочисленной бактериурии и бессимптомной ИМП, а также потенциальные показания к антимикробной терапии остаются спорными.
ИМП определяет состояние, при котором мочевыводящие пути инфицированы патогеном, вызывающим воспаление. Существует мнение, что большинство уропатогенных микроорганизмов, таких как Escherichia coli , колонизируют толстую кишку, перианальную область, а у женщин — вход во влагалище и периуретральную область. Факультативно они могут далее подниматься к мочевому пузырю и/или почкам. При поражении структур мочевыводящих путей необходимы точная диагностика и лечение, чтобы обеспечить оптимальное лечение и предотвратить дальнейшие осложнения. ИМП возникает в результате взаимодействия между уропатогеном и хозяином. Микроорганизмы могут обладать особыми уропатогенными свойствами, что объясняет возникновение инфекции в нормальных мочевыводящих путях. С другой стороны, неуропатогенные штаммы могут индуцировать острую инфекцию при наличии урологических аномалий или при нарушении защитных механизмов хозяина: у детей и пожилых пациентов, при беременности, диабете и у пациентов с ослабленным иммунитетом, включая реципиентов почечного трансплантата.
ИМП возникает в результате взаимодействия между уропатогеном и хозяином. Микроорганизмы могут обладать особыми уропатогенными свойствами, что объясняет возникновение инфекции в нормальных мочевыводящих путях. С другой стороны, неуропатогенные штаммы могут индуцировать острую инфекцию при наличии урологических аномалий или при нарушении защитных механизмов хозяина: у детей и пожилых пациентов, при беременности, диабете и у пациентов с ослабленным иммунитетом, включая реципиентов почечного трансплантата.
Несмотря на то, что существуют общие рекомендации по диагностике и классификации ИМП, клиническая практика сильно различается. Есть как часто совершаемые ошибки, так и загадки, которые до сих пор не разгаданы. Активное лечение важно, потому что при некоторых обстоятельствах ИМП может привести к необратимому рубцеванию почки. Процедуры визуализации являются краеугольным камнем для критической оценки ИМП, но отказ от рутинных исследований позволит заметно сократить расходы, ненужное облучение и психологический стресс для пациента.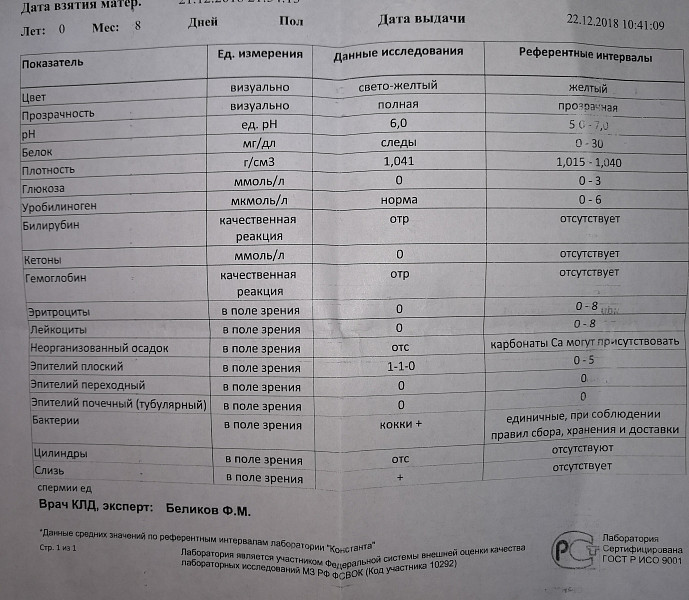 Профилактика рецидивирующей ИМП требует тщательного обследования пациента для выявления потенциальных осложняющих факторов, включая анатомические аномалии мочевыводящих путей. Основные осложняющие факторы (обратимые или постоянные) влияют на антимикробную терапию в отношении продолжительности лечения, вероятности устойчивости к антибиотикам и необходимости профилактики соответственно.
Профилактика рецидивирующей ИМП требует тщательного обследования пациента для выявления потенциальных осложняющих факторов, включая анатомические аномалии мочевыводящих путей. Основные осложняющие факторы (обратимые или постоянные) влияют на антимикробную терапию в отношении продолжительности лечения, вероятности устойчивости к антибиотикам и необходимости профилактики соответственно.
Спектр инфекций мочевыводящих путей — определения
Значительная бактериурия
Традиционно концепция значимой бактериурии для диагностики ИМП основывалась на представлении о том, что количественный подсчет бактерий позволяет отличить инфекцию от контаминации.Полезность и постоянство критерия ≥10 5 колониеобразующих единиц на миллилитр (КОЕ/мл) чистой мочи для диагностики ИМП неоднократно подтверждалась. У детей обязательна быстрая и надежная диагностика ИМП. Здесь ИМП определяется как количество бактерий ≥10 4 КОЕ/мл мочи, сопровождаемое микроскопическим исследованием мочи для исключения вагинального загрязнения (поскольку такое загрязнение часто приводит к ложноположительным результатам культурального исследования).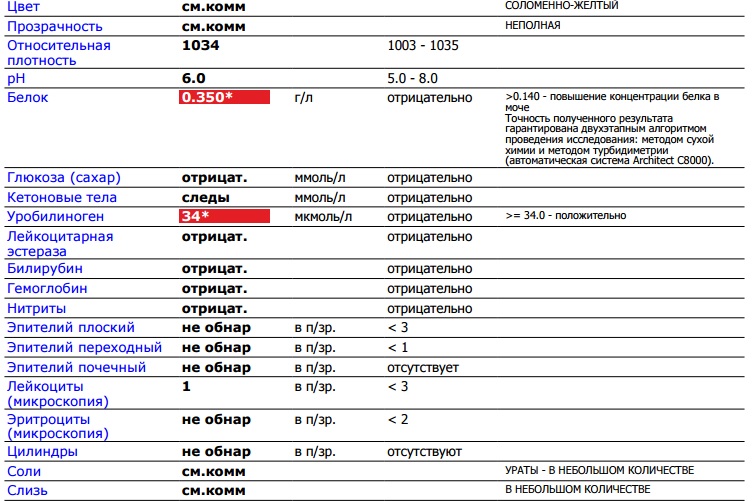
Незначительная бактериурия
Исследователи обнаружили, что только половина женщин с симптомами острой нижней ИМП соответствовала критерию ≥10 5 c.ф.ед./мл. Исследования Кунина и соавт. [3] и Arav-Boger et al. [4] предположили, что низкая бактериурия может быть ранней фазой ИМП. Большинство пациентов с числом бактерий от 10 2 до 10 4 КОЕ/мл имеют типичные для ИМП микроорганизмы ( E. coli, Staphylococcus saprophyticus, и кишечные грамотрицательные бактерии). Симптомы могут возникать во время переходной фазы, когда уретра является основным местом колонизации и воспаления.В соответствии с этой концепцией бактерии могут временно попадать в мочевой пузырь, но в результате действия уродинамических и других защитных механизмов хозяина они не способны расти в достаточной степени для достижения высокой плотности, которая наблюдается при хорошо развившейся ИМП. Было предложено несколько теорий для объяснения феномена малочисленной бактериурии. Во-первых, вполне вероятно, что симптоматическая бактериурия <10 5 КОЕ/мл отражает текущую ИМП, и поэтому микробиологический критерий должен быть снижен до >10 2 c.ед/мл у пациентов с симптомами. Во-вторых, низкое количество бактерий в моче может быть результатом повышенного диуреза из-за большого потребления жидкости. В-третьих, низкая бактериурия может быть вызвана медленным ростом некоторых уропатогенов, таких как S. saprophyticus . Таким образом, одной из основных распространенных ошибок в диагностике ИМП является недооценка значимости малочисленной бактериурии. В частности, у мужчин низкое количество бактерий с уропатогенами может иметь клиническое значение, поскольку контаминация у мужчин встречается редко.
Во-первых, вполне вероятно, что симптоматическая бактериурия <10 5 КОЕ/мл отражает текущую ИМП, и поэтому микробиологический критерий должен быть снижен до >10 2 c.ед/мл у пациентов с симптомами. Во-вторых, низкое количество бактерий в моче может быть результатом повышенного диуреза из-за большого потребления жидкости. В-третьих, низкая бактериурия может быть вызвана медленным ростом некоторых уропатогенов, таких как S. saprophyticus . Таким образом, одной из основных распространенных ошибок в диагностике ИМП является недооценка значимости малочисленной бактериурии. В частности, у мужчин низкое количество бактерий с уропатогенами может иметь клиническое значение, поскольку контаминация у мужчин встречается редко.
Бессимптомная бактериурия
Бессимптомная бактериурия часто выявляется при рутинных исследованиях. Количество бактерий ≥10 5 КОЕ/мл в двух последовательных образцах чистой мочи позволяет отличить бессимптомную ИМП от контаминации (<10 5 КОЕ/мл).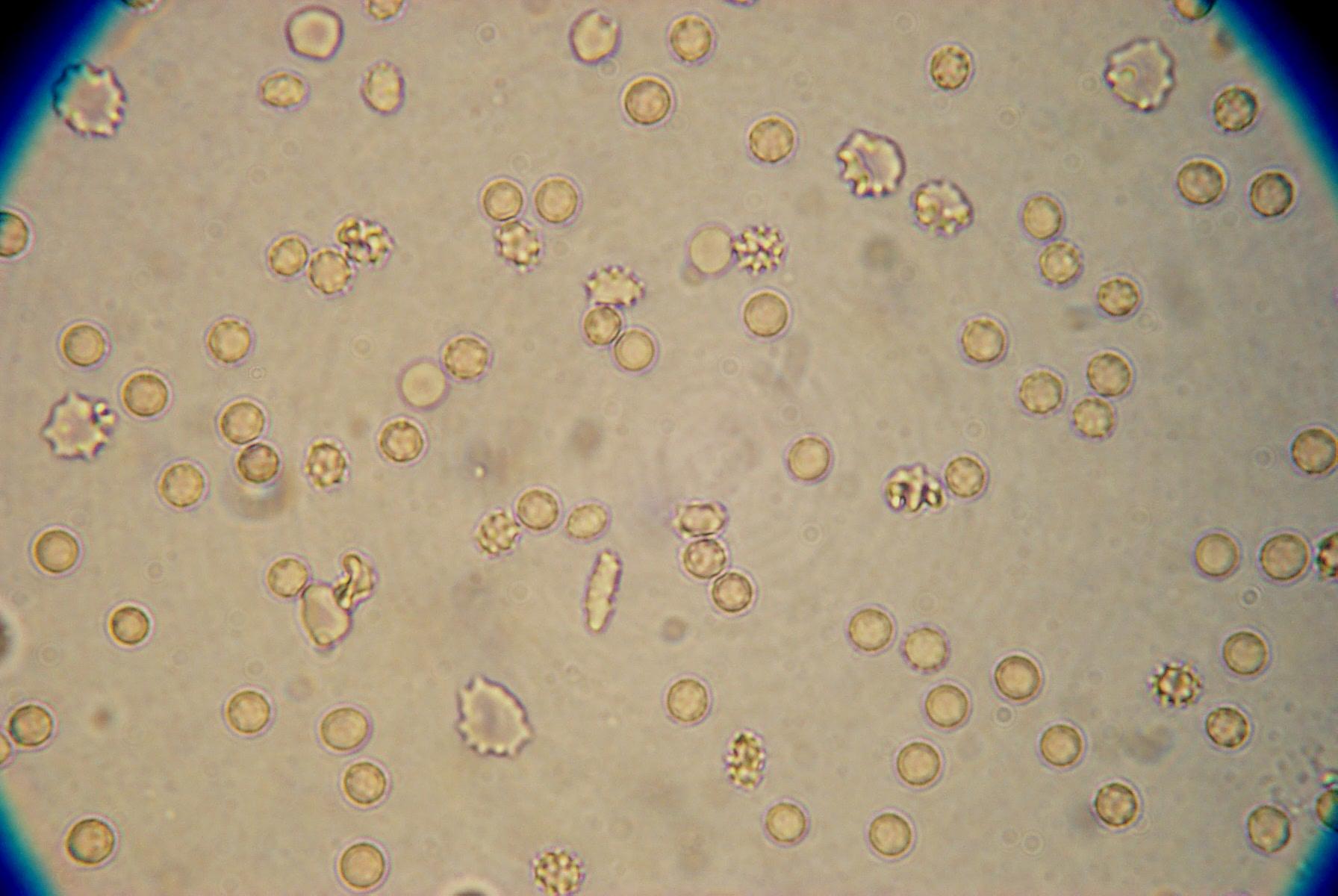 Для инфекций, вызванных S. saprophyticus и видами Candida, обычно принимается нижний пороговый уровень ≥10 4 КОЕ/мл.
Для инфекций, вызванных S. saprophyticus и видами Candida, обычно принимается нижний пороговый уровень ≥10 4 КОЕ/мл.
Бессимптомная бактериурия крайне редко встречается в раннем детском возрасте, за исключением случаев наличия анатомических аномалий (распространенность у мальчиков 0.001% в возрасте от 0 до 5 лет). У женщин она увеличивается до 10% до возраста 65 лет. У мужчин пожилого возраста процент еще выше, если имеется задержка мочи из-за гиперплазии предстательной железы. Бессимптомная бактериурия и лейкоцитурия обнаруживаются у трети пациентов, находящихся на гемодиализе [5]. Уменьшение диуреза и отсутствие адекватного полоскания способствуют размножению бактерий.
Еще одной распространенной ошибкой в диагностике и лечении ИМП является неверная интерпретация бессимптомной бактериурии.Для принятия решения о том, кого следует лечить, а кого следует только наблюдать, требуется дополнительная клиническая информация. Бессимптомную бактериурию не следует лечить, за исключением случаев беременности, когда расширение мочевыводящих путей во время беременности позволяет бактериям восходить.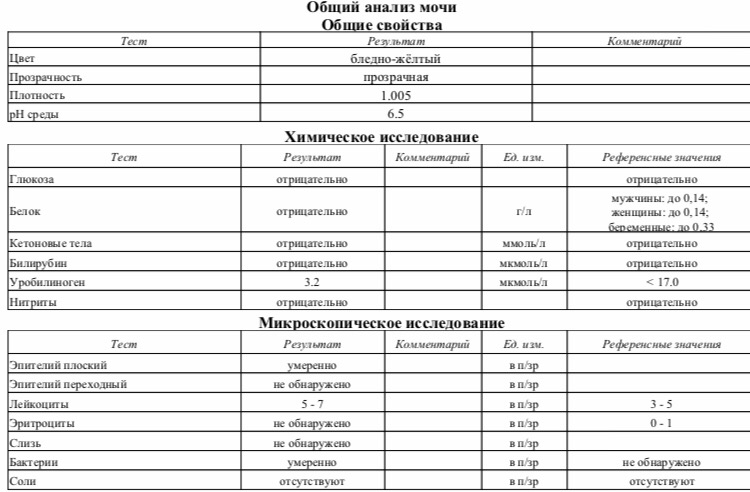 Острый пиелонефрит при беременности связан с высокой частотой абортов.
Острый пиелонефрит при беременности связан с высокой частотой абортов.
Пациентам с бессимптомной бактериурией, таким как пациенты, находящиеся на гемодиализе, которым предстоит трансплантация почки, следует проводить профилактическое лечение антибиотиками во время инвазивных урологических диагностических процедур для предотвращения септических осложнений.В настоящее время ведутся споры о том, следует ли назначать антибиотики больным сахарным диабетом или пациентам с ослабленным иммунитетом с бессимптомной бактериурией. В нашей клинике мы не лечим пациентов с диабетом или пациентов с бессимптомной бактериурией после трансплантации почки. Однако мы тщательно наблюдаем за этими пациентами через короткие промежутки времени.
Загрязнение
Заражение иногда неизбежно и остается подводным камнем в диагностике ИМП. Контаминация вероятна, если в мочевых культурах растет лишь небольшое количество бактерий или несколько видов бактерий.Лактобациллы, коринебактерии, гарднереллы, альфа-гемолитические стрептококки и аэробы считаются загрязнителями уретры и влагалища. Наличие истинной инфекции может быть подтверждено катетеризацией уретры или, лучше, надлобковой аспирацией. Истинная полимикробная инфекция встречается редко, за исключением пациентов с подвздошным кондуитом, нейрогенным мочевым пузырем или пузырно-ободочной фистулой, а также у пациентов с ИМП, осложненной камнями, хроническими почечными абсцессами или длительно установленными мочевыми катетерами. Выделение более чем одного микроорганизма из одного образца мочи всегда следует интерпретировать с осторожностью и с учетом (i) того, является ли один микроорганизм доминирующим, (ii) какой тип образца был исследован (хроническая катетеризация против образцов средней порции), (iii) присутствуют ли признаки, указывающие на истинную инфекцию (наличие лейкоцитов) или контаминацию (наличие вагинальных эпителиальных клеток), и (iv) указывают ли клинические признаки, симптомы и анамнез на наличие ИМП.Однако интерпретация должна быть осторожной, поскольку в недавней статье показано, что плоскоклеточные клетки обнаруживаются в 94% образцов катетера даже при отсутствии бактериального загрязнения.
Наличие истинной инфекции может быть подтверждено катетеризацией уретры или, лучше, надлобковой аспирацией. Истинная полимикробная инфекция встречается редко, за исключением пациентов с подвздошным кондуитом, нейрогенным мочевым пузырем или пузырно-ободочной фистулой, а также у пациентов с ИМП, осложненной камнями, хроническими почечными абсцессами или длительно установленными мочевыми катетерами. Выделение более чем одного микроорганизма из одного образца мочи всегда следует интерпретировать с осторожностью и с учетом (i) того, является ли один микроорганизм доминирующим, (ii) какой тип образца был исследован (хроническая катетеризация против образцов средней порции), (iii) присутствуют ли признаки, указывающие на истинную инфекцию (наличие лейкоцитов) или контаминацию (наличие вагинальных эпителиальных клеток), и (iv) указывают ли клинические признаки, симптомы и анамнез на наличие ИМП.Однако интерпретация должна быть осторожной, поскольку в недавней статье показано, что плоскоклеточные клетки обнаруживаются в 94% образцов катетера даже при отсутствии бактериального загрязнения. В 96% образцов средней порции мочи были обнаружены плоскоклеточные клетки, но только в 21% имелось бактериальное загрязнение. Таким образом, наличие плоскоклеточных клеток в образцах мочи женщин не является хорошим показателем наличия бактериального загрязнения [6].
В 96% образцов средней порции мочи были обнаружены плоскоклеточные клетки, но только в 21% имелось бактериальное загрязнение. Таким образом, наличие плоскоклеточных клеток в образцах мочи женщин не является хорошим показателем наличия бактериального загрязнения [6].
Как диагностировать инфекцию мочевыводящих путей?
Предлагаемая стратегия диагностики ИМП показана на рисунках 1 и 2.Интерпретация анализа мочи и посевов полностью зависит от качества образцов мочи, представленных на исследование, и условий транспортировки в лабораторию.
Рис. 1.
Алгоритм диагностики бессимптомной ИМП. КОЕ/мл, колониеобразующих единиц на миллилитр мочи.
Рис. 1.
Алгоритм диагностики бессимптомной ИМП. КОЕ/мл, колониеобразующих единиц на миллилитр мочи.
Рис. 2.
Алгоритм диагностики симптоматической ИМП. КОЕ/мл, колониеобразующих единиц на миллилитр мочи.
Рис. 2.
Алгоритм диагностики симптоматической ИМП. КОЕ/мл, колониеобразующих единиц на миллилитр мочи.
Тестовый щуп
Поскольку многие случаи ИМП проявляются остро, необходима быстрая диагностическая процедура. Тест-полоска с биохимическим реагентом (тест-полоска) является общепринятым скрининговым тестом на ИМП.Химические тест-полоски обычно работают путем обнаружения активности лейкоцитарной эстеразы и нитратредуктазы. Отрицательного результата тест-полоски обычно достаточно, чтобы исключить истинную инфекцию. Пиурия является характерным признаком воспаления и легко выявляется при положительном тесте на активность лейкоцитарной эстеразы. На практике эритроциты и лейкоциты лизируются в моче при значениях рН > 6,0, при низкой осмоляльности мочи или при задержке анализа. Следовательно, ложноотрицательные результаты микроскопии встречаются чаще, чем ложноположительные результаты с помощью тест-полоски. Наличие лейкоцитурии не всегда коррелирует с бактериурией. Лейкоциты могут происходить из мест воспаления, отличных от мочевыводящих путей, особенно из женских половых путей. Более того, лейкоцитурия может сохраняться, даже если бактериурия прошла спонтанно или после лечения. Тест на нитриты зависит от обнаружения нитритов в моче, которые образуются из нитратов многими уропатогенами. Присутствие нитрита очень специфично для бактерий, но некоторые уропатогены не восстанавливают нитраты до нитритов, поэтому его применение ограничено энтеробактериями, которые дают положительный результат теста.pH мочи ≥7,5 указывает на ИМП. Также некоторые пищевые продукты содержат нитраты/нитриты и поэтому могут влиять на тест мочи на нитриты, т.е. давать положительный результат теста, хотя ИМП отсутствует.
Наличие лейкоцитурии не всегда коррелирует с бактериурией. Лейкоциты могут происходить из мест воспаления, отличных от мочевыводящих путей, особенно из женских половых путей. Более того, лейкоцитурия может сохраняться, даже если бактериурия прошла спонтанно или после лечения. Тест на нитриты зависит от обнаружения нитритов в моче, которые образуются из нитратов многими уропатогенами. Присутствие нитрита очень специфично для бактерий, но некоторые уропатогены не восстанавливают нитраты до нитритов, поэтому его применение ограничено энтеробактериями, которые дают положительный результат теста.pH мочи ≥7,5 указывает на ИМП. Также некоторые пищевые продукты содержат нитраты/нитриты и поэтому могут влиять на тест мочи на нитриты, т.е. давать положительный результат теста, хотя ИМП отсутствует.
Образец чистой мочи
Как правило, пациенты с симптомами, предполагающими ИМП, должны быть отправлены на анализ мочи и посев. Поскольку количество бактерий в образцах, взятых ранним утром, обычно больше, чем в образцах, полученных в другое время, стало обычной практикой собирать первую дневную мочу. Этот образец является наиболее концентрированным, и бактерии в мочевом пузыре успели размножиться за ночь. В то время как образцы берутся в офисе, более разбавленная моча и бактериальный смыв из-за множественных пустот дают заметно меньшее количество колоний. Поскольку первая порция мочи вымывает загрязнения из уретры, сбор образцов средней порции мочи является стандартной процедурой. У женщин сбор образцов среднего течения требует гораздо большей осторожности и сотрудничества, чем у мужчин. Необходимо раздвинуть половые губы и очистить вход во влагалище тампонами, смоченными водой или физиологическим раствором.Не следует использовать мыло или антисептики, поскольку они обладают бактерицидным действием и приводят к ошибочно низкому количеству бактерий. Очевидно, что подходящая стерильная емкость для сбора мочи обязательна. У необрезанных мужчин крайняя плоть должна быть оттянута назад, чтобы избежать контаминации в результате потенциальной колонизации препуциального мешка. Проблемы возникают при интерпретации анализа мочи, особенно у пожилых людей, из-за технических трудностей сбора образцов.
Этот образец является наиболее концентрированным, и бактерии в мочевом пузыре успели размножиться за ночь. В то время как образцы берутся в офисе, более разбавленная моча и бактериальный смыв из-за множественных пустот дают заметно меньшее количество колоний. Поскольку первая порция мочи вымывает загрязнения из уретры, сбор образцов средней порции мочи является стандартной процедурой. У женщин сбор образцов среднего течения требует гораздо большей осторожности и сотрудничества, чем у мужчин. Необходимо раздвинуть половые губы и очистить вход во влагалище тампонами, смоченными водой или физиологическим раствором.Не следует использовать мыло или антисептики, поскольку они обладают бактерицидным действием и приводят к ошибочно низкому количеству бактерий. Очевидно, что подходящая стерильная емкость для сбора мочи обязательна. У необрезанных мужчин крайняя плоть должна быть оттянута назад, чтобы избежать контаминации в результате потенциальной колонизации препуциального мешка. Проблемы возникают при интерпретации анализа мочи, особенно у пожилых людей, из-за технических трудностей сбора образцов. Высокие показатели ложноположительных результатов встречаются у пожилых женщин [7]; если они не могут предоставить образцы мочи из средней порции чистого улова, процедура должна проводиться с помощью медсестры.
Высокие показатели ложноположительных результатов встречаются у пожилых женщин [7]; если они не могут предоставить образцы мочи из средней порции чистого улова, процедура должна проводиться с помощью медсестры.
Альтернативные процедуры
Моча, собранная с помощью надлобковой аспирации, обычно считается золотым стандартом диагностики, поскольку таким образом надежно исключается загрязнение. Однако очевидно, что надлобковая аспирация не является инструментом для рутинной диагностики. Однако это может быть полезно для маленьких детей, у которых невозможно получить чистый образец. Катетеризация уретры, часто выполняемая урологами для получения незагрязненной мочи из мочевого пузыря, не является методом выбора, если нет веских клинических показаний для этой процедуры.Он может привести к попаданию патогенных организмов в мочевой пузырь и потенциально более вреден, чем дает диагностическую пользу.
Роль микроскопического исследования мочи
ИМП можно легко диагностировать при микроскопическом исследовании мочи.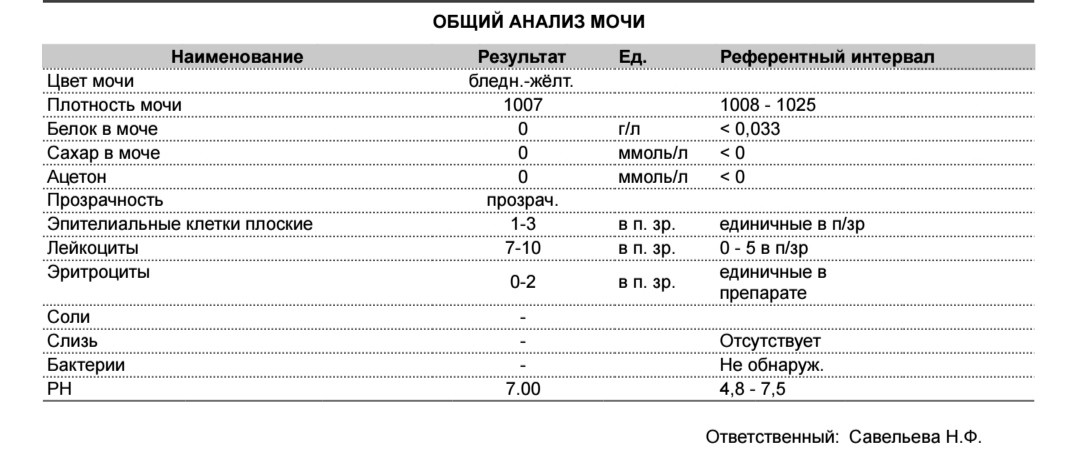 Стандартизированный центрифугированный осадок мочи, исследованный под покровным стеклом, рекомендуется в качестве рутинной процедуры, поскольку он дешев и дифференцировать форменные элементы (эритроциты, лейкоциты, бактерии) легче в тонких слоях жидкости, чем в традиционных стеклянных камерах (Bürker, Fuchs– Розенталь и др.). Центрифугирование всегда приводит к потере частиц и может дать неточные количественные результаты. С другой стороны, в неспряденных образцах ряд важных элементов может быть упущен. Таким образом, результаты центрифугирования по стандартной процедуре более чувствительны и специфичны. По сравнению со светлопольной микроскопией фазово-контрастный метод позволяет лучше обнаруживать большинство элементов, особенно бактерий. Подсчеты обычно даются для поля малой мощности или поля высокой мощности.Результаты также могут быть даны на единицу объема мочи. При большом увеличении (×40) наличие 1–10 микроорганизмов/поле сильного увеличения свидетельствует о бактериурии. Наличие ≥10 лейкоцитов/поле зрения свидетельствует о пиурии.
Стандартизированный центрифугированный осадок мочи, исследованный под покровным стеклом, рекомендуется в качестве рутинной процедуры, поскольку он дешев и дифференцировать форменные элементы (эритроциты, лейкоциты, бактерии) легче в тонких слоях жидкости, чем в традиционных стеклянных камерах (Bürker, Fuchs– Розенталь и др.). Центрифугирование всегда приводит к потере частиц и может дать неточные количественные результаты. С другой стороны, в неспряденных образцах ряд важных элементов может быть упущен. Таким образом, результаты центрифугирования по стандартной процедуре более чувствительны и специфичны. По сравнению со светлопольной микроскопией фазово-контрастный метод позволяет лучше обнаруживать большинство элементов, особенно бактерий. Подсчеты обычно даются для поля малой мощности или поля высокой мощности.Результаты также могут быть даны на единицу объема мочи. При большом увеличении (×40) наличие 1–10 микроорганизмов/поле сильного увеличения свидетельствует о бактериурии. Наличие ≥10 лейкоцитов/поле зрения свидетельствует о пиурии.
Как провести посев мочи?
Бактерии будут продолжать размножаться в теплой среде только что выделенной мочи. Поэтому необходимо безотлагательно провести анализ мочи и культуральные исследования. Среднее время репликации E.coli составляет n минут, так что количество бактерий экспоненциально увеличивается со временем (например, 2 n через n минут). При задержке бактериологического исследования более чем на 2 ч образцы должны храниться при температуре 4°С, но не более 48 ч. Как правило, предпочтительнее посев на предметном стекле или аналогичный полуколичественный метод посева. Преимущество этих методов состоит в том, что они отражают истинную приблизительную концентрацию бактерий во время взятия пробы, поэтому нет необходимости в хранении при низкой температуре.
Иногда необычные или прихотливые бактерии могут вызывать ИМП. Эти бактерии трудно обнаружить без исследования мочи с помощью окраски по Граму [8]. Например, Haemophilus influenzae и Haemophilus parainfluenza плохо растут в культуральных средах, обычно используемых для кишечных бактерий, и в результате могут оставаться незамеченными. Другие необычные микроорганизмы включают пневмококки, кампилобактерии, легионеллы пневмофилы, сальмонеллы, шигеллы, коринебактерии группы D2, кислотоустойчивые бациллы (включая Mycobacterium tuberculosis и атипичные микобактерии) и грибы (такие как Blastomyces и Coccidioides).Окрашивание по Граму и кислотоустойчивое окрашивание следует проводить у пациентов с симптомами мочеиспускания и пиурией, когда рутинные посевные исследования дают отрицательный результат.
Клиническая картина инфекции мочевыводящих путей
Клиническая картина пациента с ИМП варьирует от бессимптомной бактериурии до острого пиелонефрита (бактериального интерстициального нефрита) или уросепсиса. Проявления зависят от локализации и тяжести инфекции. Важно проводить дальнейшую дифференциацию между неосложненной и осложненной ИМП, чтобы выбрать соответствующие стратегии лечения.Целесообразно классифицировать ИМП в зависимости от уровня поражения мочевыводящих путей, наличия симптомов и наличия осложнений.
Инфекции нижних и верхних мочевыводящих путей
Дифференциация между нижними и верхними ИМП важна, поскольку поражение почек связано с более тяжелыми осложнениями. Клиническая картина пациента дает важные подсказки, чтобы различать нижнюю и верхнюю ИМП. Как правило, у больных с нижней ИМП и температурой тела ниже 38°С изменений острофазовых реагентов не обнаруживают.Верхняя ИМП вызывает повышение воспалительных параметров, таких как С-реактивный белок или лейкоцитоз, и лихорадку. Диагностические процедуры для точной локализации ИМП являются инвазивными и небезопасными (катетеризация мочевого пузыря и/или мочеточника). Было предложено множество неинвазивных методов для различения нижних (уретра, мочевой пузырь) и верхних (почки) ИМП, в частности недавних достижений ядерной медицины почек [9]. В клинической практике мониторинг бактериурии может помочь дифференцировать, по крайней мере ретроспективно, нижнюю и верхнюю ИМП.Например, если бактериурия исчезла после 1-дневного или кратковременного (3 дня) лечения, вероятен диагноз нижней ИМП. В недавней публикации экскреция с мочой N-ацетил-бета-глюкозаминидазы (НАГ), лизосомального фермента, присутствующего в проксимальных извитых канальцах, использовалась для дифференциации нижних и верхних ИМП. Экскреция NAG с мочой была значительно выше у пациентов с верхней, чем с нижней ИМП, или у здоровых взрослых [10].
Симптоматическая и бессимптомная инфекция мочевыводящих путей
На основании клинических признаков и симптомов различают бессимптомную (бессимптомная бактериурия) и симптоматическую ИМП (дизурия, частое мочеиспускание, боль в боку, лихорадка).«Симптоматическая абактериурия», то есть бактериальная инфекция с низким содержанием уропатогенов, может проявляться так называемым уретральным синдромом. Другие причины «симптоматической абактериурии» включают инфекцию Chlamydia, Mycoplasma, Trichomonas, Gonococci, Candida или Mycobacteria. Подобные симптомы могут также возникать при урологических проблемах с мочевым пузырем, включая опухоли. Образование абсцесса почки без дренажа в мочевыводящие пути, полная обструкция мочеточника, туберкулез мочевыводящих путей, шистосомоз, антимикробное лечение или использование антисептиков (неправильно полученные образцы мочи) также могут проявляться как «симптоматическая абактериурия».
Осложненная и неосложненная инфекция мочевыводящих путей
Персистирующая или рецидивирующая ИМП у взрослых с анатомически и функционально нормальными мочевыми путями редко приводит к повреждению почек, если вообще приводит. Поэтому важно различать осложненные и неосложненные ИМП. Осложненная ИМП подразумевает инфекции мочевыводящих путей, которые анатомически или функционально изменены (нарушение уродинамики или мочеиспускания). Сопутствующие состояния, осложняющие ИМП, приведены в таблице 1.Неосложненные инфекции возникают в основном у здоровых в других отношениях женщин со структурно нормальными мочевыводящими путями и интактными механизмами мочеиспускания. Напротив, осложняющие факторы повышают риск развития прогрессирующего повреждения почек, бактериемии и уросепсиса у лиц обоего пола.
Таблица 1.факторы, осложняющие мочевыводные тракты инфекция
| расстройства транспорта мочи | |
| поликистозные заболевания почек | |
| Анальгетика | |
| Серповидноклеточная анемия | |
| Иммуносупрессия (вкл.трансплантация) | |
| Разное | |
| Сахарный диабет | |
| Беременность | |
| простатит | |
| пребывающего мочевого катетера |
| Расстройства мочи транспорта | |
| Анатомические | |
| нейрогенные | |
| ассоциированные заболевания | |
| поликистозные заболевания почек | Трансплантация) |
| Сахарный диабет | |
| рентгеноконтрастных мочевой катетер |
инфекции мочевыводящих путей
| Нарушения транспорта мочи | |
| Neurogenic | |
| Анальгетические злоупотребления | 7 |
| Разное | |
| Сахарный диабет | |
| Беременность | |
| простатит | |
| пребывающего мочевого катетера |
| Расстройства мочи транспорта | |
| Анатомические | |
| нейрогенные | |
| ассоциированные заболевания | |
| поликистозные заболевания почек | Трансплантация) |
| Разное | |
| Разное | |
| Диабет Mellitus | |
| Беременность | |
| Простатит | |
| Простой мочевыводящий катетер |
Completed UTI — четкое противопоказание от краткосрочной обработки (<7 дней ). Таким больным рекомендуется антибактериальная терапия в течение 2–6 нед. Кроме того, для точного лечения ИМП важно, можно ли устранить осложняющий фактор во время терапии (например, удаление камня) или он сохраняется (например, постоянный мочевой катетер).
Как развивается инфекция мочевыводящих путей: взаимодействие между микробом и хозяином
Возбудитель: комменсальная флора
ИМП часто вызывается микроорганизмами, которые являются нормальными комменсалами в дистальном отделе уретры и прилегающих участках. Наиболее частый путь заражения – восходящий. Общепризнанные гендерные различия в распространенности ИМП явно связаны с короткой длиной уретры у женщин. Уропатогены являются частью нормальной фекальной флоры.Эти бактерии колонизируют перианальную область, а затем поднимаются у самок к входу во влагалище, которое является резервуаром для нескольких уропатогенов, особенно если вагинальная флора нарушена. Колонизация распространяется на периуретральную область, уретру и мочевой пузырь, в значительной степени в зависимости от сексуальной активности. Однако даже во время мочеиспускания турбулентность женской уретры достаточна для обратного заброса микроорганизмов в мочевой пузырь. Роль нормальной вагинальной флоры в защите от генитальной колонизации потенциально патогенным прилипанием E.coli была продемонстрирована в нескольких исследованиях. Сообщаемая частота вагинальной колонизации E. coli варьируется от 6 до 26% [11,12].
Защитные свойства комменсальной флоры от колонизации кишечными организмами включают выработку ингибиторов против потенциальных патогенов, образование агрегатов комменсальных видов с микробами того же образца или с потенциальными патогенами, колонизацию эпителиальных поверхностей и конкуренцию с потенциальными патогенами за участки адгезия.Количественная связь вагинальной E. coli с фазами менструального цикла также указывает на гормональные детерминанты колонизации влагалища E. coli . Местная травма, такая как половой акт или массаж уретры, способствует инвазии мочевыводящих путей. Поэтому при наличии колонизации влагалища уропатогенами женщины могут страдать рецидивирующими ИМП, а при их отсутствии ИМП встречаются редко даже у сексуально активных женщин. Повторное или длительное введение антибиотиков также может привести к колонизации уретры и влагалища уропатогенными бактериями и предрасполагать к ИМП.рН влагалища 5 или менее защищает от вагинальной колонизации и урогенитальных инфекций: Lactobacillus обычно колонизирует влагалище, создает кислый рН влагалища и препятствует адгезии E. coli , одного из наиболее распространенных уропатогенов у здоровых женщин. Еженедельные вагинальные инстилляции Lactobacillus casei в течение 1 года у женщин в пременопаузе могут снизить частоту ИМП примерно на 80% [13], но не могут полностью предотвратить урогенитальные инфекции. Также вероятно, что использование мыла для очистки половых путей изменяет окружающую среду и соответствующую флору.Кроме того, по сравнению с другими методами контрацепции использование диафрагм, шеечных колпачков или спермицидов для контрацепции связано с более высокой частотой ИМП [11,12].
Считается, что у женщин с рецидивирующей ИМП гормональные факторы влияют на прикрепление бактерий к эпителиальным клеткам. Клетки слизистой оболочки мочеполовой системы имеют рецепторы к эстрогенам [14]. Приверженность меняется в течение менструального цикла и максимальна во время пиковой стимуляции эстрогенами. Введение эстрогенов изменяет качество и количество мукополисахаридного слоя, выстилающего мочевой пузырь и уретру, повышает тонус висцеральной гладкой мускулатуры нижних мочевых путей и сократительную способность.Дефицит эстрогенов у женщин в постменопаузе связан с более высоким риском ИМП. Слизистая оболочка атрофируется, лактобациллы исчезают из вагинальной флоры, рН влагалища повышается, и влагалище затем заселяется преимущественно энтеробактериями, особенно E. coli . В контролируемом исследовании [15] интравагинальное введение эстриола снижало частоту ИМП у женщин в постменопаузе с рецидивирующей ИМП. Лактобациллы снова появились через 1 месяц у 61%, а средний рН влагалища снизился с 5.от 5 до 3,8 ( P <0,001). Таким образом, местное вагинальное применение эстриола может предотвратить рецидив ИМП у женщин в постменопаузе.
Воспаление мочевыводящих путей: взаимодействие хозяин/паразит
Частота и тяжесть ИМП определяются балансом между местными механизмами уроэпителиальной защиты и патогенностью уропатогенных микроорганизмов. Специфические факторы вирулентности позволяют бактериям выживать и размножаться в организме хозяина. Факторы вирулентности E.coli и Proteus mirabilis хорошо изучены (табл. 2) и включают синтез аэробактина и энтеробактина (железосвязывающие белки с чрезвычайно высоким сродством к железу, которое необходимо для репликации уропатогенов), а также продукцию гемолизина и экспрессию фимбрии. Чувствительные к маннозе фимбрии (тип 1-фимбрии) были обнаружены у патогенных и непатогенных видов E. coli , тогда как устойчивые к маннозе фимбрии (P-фимбрии) были обнаружены только у уропатогенных видов.Р-фимбрии называются пиелонефрит-ассоциированными пилями, поскольку они могут специфически прикрепляться к эпителиальным рецепторам урогенитального тракта и далее подниматься от мочевого пузыря к почкам [16,17]. Аномалии мочевыводящих путей (пузырно-мочеточниковый рефлюкс) или диагностические процедуры (цистоскопия, урография мочеиспускания, промывание мочевого пузыря) способствуют восхождению патогенных бактерий.
Таблица 2 . Выражение| Эксплуатация Fimbrie (Pili) | ||
| Синтез аэробактина и Enterobactin | ||
| Haemolysin | ||
| гликокаликс-опосредованный приспособленностью | ||
| соматический антиген экспрессия | ||
| Уронение производства | 9016 | Мотоцитность |
| Устойчивость к бактерицинам сыворотки |
Факторы бактериальной вирулентности
| Экспрессия Fimbrie (Pili) | |
| Синтез аэробактина и Enterobactin | |
| гликокаликс-опосреждение | |
| Somatic Antigen Expression | |
| Уреазовое производство | |
| Мотоцитность | |
| Устойчивость к бактерицированию сыворотки |
| Экспрессия Fimbrie (Pili) |
| Синтез аэробактина и Enterobactin |
| Производство гемолизина |
| гликокаликс-опосредованного приспособления |
| соматическое антигенное выражение |
| Уреазовое производство |
| Мотоцитность |
| Устойчивость к бактерицидной активности сыворотки |
Специфические для хозяина факторы, связанные с ИМП, включают выработку секреторного иммуноглобулина А, препятствующего адгезии, присутствие мукопротеина Тамма-Хорсфалла (THP), вызывающего агрегацию и вымывание бактерий, бактерицидные свойства сыворотки, а также уродинамические факторы, т.е.е. бактериальный смыв [19–21]. THP имеет специфические рецепторы для нескольких уропатогенов, и связанные бактерии вымываются с мочой.
P-фимбрии и/или F-адгезины присутствуют в 50–65% штаммов E. coli у больных циститом и в 75–90% изолятов от больных пиелонефритом, тогда как они присутствуют только в 10– 15% фекальных E. coli от пациентов без ИМП [22,23]. Женщины с рецидивирующей ИМП имеют частую и стойкую вагинальную колонизацию E. coli [24].Кроме того, предрасположенность к ИМП у женщин связана с изменением адгезивных характеристик вагинальных эпителиальных клеток. Повышенное прикрепление E. coli к эпителиальным клеткам влагалища было продемонстрировано у женщин с рецидивирующей ИМП [25]. Несекреторы антигенов групп крови, легко определяемые в слюне, также склонны к рецидивирующим ИМП. Это подтверждено недавними исследованиями [26–28].
Escherichia coli и другие грамотрицательные палочки можно классифицировать на основе соматических антигенов (О-антигенов), присутствующих в липополисахаридном компоненте клеточной стенки.Приблизительно 150 серотипов были идентифицированы, и ограниченное число было причастно к мочевым патогенам. Однако корреляции между конкретными серотипами и паренхиматозной инвазией не установлено. Другие маркеры соматических антигенов включают К-антигены капсульного происхождения, расположенные в более внешнем положении по отношению к О-антигенам клеточной стенки. Корреляция между калий-богатыми штаммами и инвазией почечной паренхимы была обнаружена у беременных с бактериурией. K-богатый E.coli относительно устойчивы к фагоцитозу и разрушению комплементом.
При ИМП цитокины высвобождаются с мочой или в большой круг кровообращения. У значительной части женщин с бактериурией повышен уровень интерлейкина (ИЛ)-6 в моче, но уровни сывороточного ИЛ-6 повышены только у женщин с острым пиелонефритом [29]. У пожилых женщин и мужчин с бактериурией также повышен уровень IL-1α и IL-6 в моче [30]. Напротив, концентрация ИЛ-6 в моче и сыворотке снижена у беременных с острым пиелонефритом [31].Снижение продукции цитокинов и иммуноглобулинов во время беременности может объяснить, почему беременные женщины более склонны к развитию ИМП. ИЛ-6 синтезируется эпителиальными клетками мочевого пузыря и почек, а также мононуклеарными клетками периферической крови после контакта с прикрепленными E. coli [32,33]. Можно было ожидать, что определение уровня IL-6 в моче позволяет дифференцировать бессимптомную бактериурию и загрязнение [29], но уровни IL-6 в моче не коррелировали с пиурией, в то время как концентрации IL-8 в моче [32,34].Рекрутирование полиморфноядерных лейкоцитов (PMNL) в мочу, по-видимому, связано с локальной продукцией IL-8 как уроэпителиальными клетками, так и PMNL. Через четыре часа после внутрипузырной инстилляции липополисахарида нейтрофилы инфильтрируют стенку мочевого пузыря, а мРНК индуцируемой синтазы оксида азота (iNOS), IL-6 и IL-10 обнаруживаются в стенке мочевого пузыря, но не в почках [35]. Такая локализованная воспалительная реакция иллюстрирует важность липополисахарида как медиатора ответа хозяина при ИМП.Эти результаты указывают на потенциальное использование измерений экскреции с мочой нитратов и циклического 3’5’гуанозинмонофосфата (цГМФ) в качестве маркеров индукции iNOS при ИМП. IL-1α присутствует в моче пациентов с бессимптомной бактериурией или симптоматической ИМП, но IL-1 β , фактор некроза опухоли альфа (TNF- α ) или TNF- β отсутствуют [30,34].
Механизмы, ведущие к хронической ИМП, не выяснены. Уроэпителиальные клетки и эритроциты несут специфические рецепторные компоненты (гликосфинголипиды) для Р-фимбрий.Экспрессия определяется аллелями Р-системы групп крови. Наличие антигенов Р1 связано с риском ИМП и чаще встречается у пациентов с симптоматическими инфекциями или образованием почечных рубцов. Формированию рубцов способствует выделение уропатогенными микроорганизмами супероксида, кислородных радикалов или протеиназ, препятствующих фагоцитозу.
Благодарим проф. Э. Ритца (Гейдельберг) за конструктивное обсуждение.
Каталожные номера
1Джонсон-младший, Штамм В.Е.Инфекции мочевыводящих путей у женщин: диагностика и лечение.
Ann Intern Med
1989
;111
:906
–9172Schmaldienst S, Hörl WH. Бактериальные инфекции после трансплантации почки.
Нефрон
1997
;75
:140
–1533Кунин С.М., Уайт Л.В., Тонг Х.Х. Переоценка важности «малой» бактериурии у молодых женщин с острыми симптомами мочеиспускания.
Ann Intern Med
1993
;119
:454
–4604Арав-Богер Б., Лейбович Л., Данон Ю.Л.Инфекции мочевыводящих путей с низким и высоким количеством колоний у молодых женщин. Спонтанная ремиссия и однократная доза по сравнению с многодневным лечением.
Arch Intern Med
1994
;154
:300
–3045Чаудхри А., Стоун В.Дж., Брейер Дж.А. Возникновение пиурии и бактериурии у бессимптомных пациентов на гемодиализе.
Am J Kidney Dis
1993
;21
:180
–1836Уолтер Ф.Г., Джибли Р.Л., Кнопп Р.К., Роу Д.Дж.Плоскоклеточные клетки как предикторы бактериального загрязнения образцов мочи.
Энн Эмерг Мед
1998
;31
:455
–4587Clague JE, Horan MA. Посев мочи у пожилых: научно сомнительно и практически бесполезно?
Ланцет
1994
;344
:1035
–10368Кунин С.М. Инфекции мочевыводящих путей у женщин (современное состояние).
Clin Infect Dis
1994
;18
:1
–109Фоммеи Э., Вольтеррани Д.Почечная ядерная медицина.
Semin Nucl Med
1995
;25
:183
–19410Родригес-Куартеро А., Лопес-Фернандес А., Перес-Бланко Ф. N-ацетил-бета-N-глюкозаминидаза в моче у пациентов с инфекцией мочевыводящих путей.
Евро Урол
1998
;33
:348
–35011Гупта К., Стэплтон А.Е., Хутон Т.М., Робертс П.Л., Феннелл К.Л., Стамм В.Е. Обратная связь H 2 O 2 -продуцирующих лактобацилл и вагинальной колонизации Escherichia coli у женщин с рецидивирующими инфекциями мочевыводящих путей.
J Infect Dis
1998
;178
:446
–35012Чоу А.В., Персивал-Смит Р., Бартлетт К.Х., Голдринг А.М., Моррисон Б.Дж. Вагинальная колонизация Escherichia coli у здоровых женщин. Определение относительных рисков с помощью количественной культуры и многомерного статистического анализа.
Am J Obstet Gynecol
1986
;154
:120
–12613Рейд Г., Брюс А.В. Низкий рН влагалища и инфекция мочевыводящих путей.
Ланцет
1995
;346
:1704
14Sobel JD, Kaye D. Повышение адгезии Escherichia coli к эпителиальным клеткам, полученным от стимулированных эстрогеном крыс.
Infect Immun
1986
;53
:53
–5615Raz R, Stamm WE. Контролируемое исследование интравагинального введения эстриола у женщин в постменопаузе с рецидивирующими инфекциями мочевыводящих путей.
N Engl J Med
1993
;329
:753
–75616Mobley HL, Island MD, Massad G.Детерминанты вирулентности уропатогенных Escherichia coli и Proteus mirabilis .
Почки Int
1994
;[Приложение] 46
:S129
–13617Fünfstück R, Smith JW, Tschäpe H, Stein G. Патогенетические аспекты неосложненной инфекции мочевыводящих путей: последние достижения.
Клин Нефрол
1997
;47
:13
–1818Wassall MA, Santin M, Peluso G, Denyer SP.Возможная роль альфа-1-микроглобулина в обеспечении прикрепления бактерий к поверхностям моделей.
J Biomed Mater Res
1998
;40
:365
–37019Pawelzik M, Heesemann J, Hacker J, Opferkuch W. Клонирование и характеристика фимбрий нового типа (фимбрии, родственные S/F1C), экспрессированные штаммом Escherichia coli 075:K1: Изолят культуры крови H7.
Infect Immun
1988
;56
:2918
–292420Парккинен Дж., Виркола Р., Корхонен Т.К.Выявление в моче человека факторов, ингибирующих связывание адгезинов Escherichia coli .
Infect Immun
1988
;56
:2623
–263021Виркола Р., Вестерлунд Б., Холтхёфер Х., Парккинен Дж., Кекомяки М., Корхонен Т.К. Характеристики связывания адгезинов Escherichia coli в мочевом пузыре человека.
Infect Immun
1988
;56
:2615
–262222Джонсон Дж.Р.Факторы вирулентности при инфекции мочевыводящих путей, вызванной Escherichia coli .
Clin Microbiol Rev
1991
;4
:80
–12823Стэплтон А., Мозли С., Штамм В.Е. Детерминанты уровирулентности в изолятах Escherichia coli , вызывающих первый эпизод и рецидивирующий цистит у женщин.
J Infect Dis
1991
;163
:773
–77924Стами Т.А., Секстон CC. Роль вагинальной колонизации Enterobacteriaceae при рецидивирующей инфекции мочевыводящих путей.
Ж Урол
1975
;113
:214
–21725Шеффер А.Дж., Джонс Дж.М., Данн Дж.К. Ассоциация vitro Escherichia coli прилипания к вагинальным и буккальным эпителиальным клеткам с предрасположенностью женщин к рецидивирующим инфекциям мочевыводящих путей.
N Engl J Med
1981
;304
:1062
–106626Шейнфельд Дж., Шеффер А.Дж., Кордон-Кардо С., Рогатко А., Фэйр В.Р. Ассоциация фенотипа группы крови Льюиса с рецидивирующими инфекциями мочевыводящих путей у женщин.
N Engl J Med
1989
;320
:773
–77727Hooton TM, Roberts PL, Stamm WE. Влияние недавней половой жизни и использования диафрагмы на вагинальную микрофлору.
Clin Infect Dis
1994
;19
:274
–27828Stapleton A, Hooton TM, Fennell C, Roberts PL, Stamm WE. Влияние секреторного статуса на вагинальную и ректальную колонизацию бахромчатой Escherichia coli у женщин с рецидивирующей инфекцией мочевыводящих путей и без нее.
J Infect Dis
1995
;171
:717
–72029Hedges S, Stenqvist K, Lidin-Janson G, Martinell J, Sandberg T, Svanborg C. Сравнение концентрации интерлейкина-6 в моче и сыворотке у женщин с острым пиелонефритом или бессимптомной бактериурией.
J Infect Dis
1992
;166
:653
–65630Николь Л.Е., Брунка Дж., Орр П., Уилкинс Дж., Хардинг ГКМ. Мочевой иммунореактивный интерлейкин-1-альфа и интерлейкин-6 у пожилых пациентов с бактериурией.
Ж Урол
1993
;149
:1049
–105331Petersson C, Hedges S, Stenqvist K, Sandberg T, Connell H, Svanborg C. Подавленная реакция антител и интерлейкина-6 на острый пиелонефрит во время беременности.
Почки Int
1994
;45
:571
–57732Agace W, Hedges S, Andersson U, Andersson J, Ceska M, Svanborg C. Избирательная продукция цитокинов эпителиальными клетками после воздействия Escherichia coli .
Infect Immun
1993
;61
:602
–60933Крефт Б., Бонет С., Карстенсен О., Хакер Дж., Марре Р. Дифференциальная экспрессия интерлейкина-6, внутриклеточной молекулы адгезии 1 и молекул главного комплекса гистосовместимости класса II в клетках почечной карциномы, стимулированных с помощью s fimbriae или уропатогенные Escherichia coli .
Infect Immun
1993
;61
:3060
–306334Ko YC, Mukaida N, Ishiyama S et al. Повышенный уровень интерлейкина-8 в моче у пациентов с инфекциями мочевыводящих путей.
Infect Immun
1993
;61
:1307
–131435Олссон Л.Э., Уиллер М.А., Сесса В.К., Вайс Р.М. Инстилляция мочевого пузыря и внутрибрюшинная инъекция липополисахарида Escherichia coli повышают уровень цитокинов и iNOS в мочевом пузыре крыс.
J Pharmacol Exp Ther
1998
;284
:1203
–1208© 1999 Европейская почечная ассоциация – Европейская ассоциация диализа и трансплантации
Количество лейкоцитов в моче отражает риск сопутствующего сепсиса у детей с бактериурией: ретроспективное когортное исследование | BMC Pediatrics
Хоберман А., Чао Х.П., Келлер Д.М., Хики Р., Дэвис Х.В., Эллис Д. Распространенность инфекции мочевыводящих путей у детей с лихорадкой. J Педиатр. 1993, 123: 17-23. 10.1016/S0022-3476(05)81531-8.
КАС Статья пабмед Google Scholar
Crain EF, Gershel JC: Инфекции мочевыводящих путей у лихорадящих детей в возрасте до 8 недель. Педиатрия. 1990, 86: 363-7.
КАС пабмед Google Scholar
Шоу К.Н., Макгоуэн К.Л., Горелик М.Х., Шварц Дж.С.: Скрининг инфекции мочевыводящих путей у младенцев в отделении неотложной помощи: какой тест лучше?. Педиатрия. 1998, 101: E1-10.1542/peds.101.6.e1.
КАС Статья пабмед Google Scholar
Бачур Р., Харпер М.Б.: Надежность анализа мочи для прогнозирования инфекций мочевыводящих путей у детей раннего возраста с лихорадкой. Arch Pediatr Adolesc Med. 2001, 155: 60-5.
КАС Статья пабмед Google Scholar
Zorc JJ, Levine DA, Platt SL, Dayan PS, Macias CG, Krief W, Schor J, Bank D, Shaw KN, Kuppermann N: Клинические и демографические факторы, связанные с инфекцией мочевыводящих путей у детей раннего возраста с лихорадкой. Педиатрия. 2005, 116: 644-8. 10.1542/пед.2004-1825.
Артикул пабмед Google Scholar
Baskin MN, O’Rourke EJ, Fleisher GR: Амбулаторное лечение лихорадящих детей в возрасте от 28 до 89 дней с внутримышечным введением цефтриаксона.J Педиатр. 1992, 120: 22-7. 10.1016/S0022-3476(05)80591-8.
КАС Статья пабмед Google Scholar
Baker MD, Bell LM, Avner JR: Амбулаторное лечение лихорадки без применения антибиотиков у некоторых младенцев. N Engl J Med. 1993, 329: 1437-41. 10.1056/NEJM1993111132
.КАС Статья пабмед Google Scholar
Даган Р., Пауэлл К.Р., Холл С.Б., Менегус М.А.: Выявление младенцев с маловероятной серьезной бактериальной инфекцией, несмотря на госпитализацию с подозрением на сепсис.J Педиатр. 1985, 107: 855-60. 10.1016/S0022-3476(85)80175-Х.
КАС Статья пабмед Google Scholar
Baraff LJ, Bass JW, Fleisher GR, Klein JO, McCracken GH, Powell KR, Schriger DL: Практическое руководство по ведению младенцев и детей в возрасте от 0 до 36 месяцев с лихорадкой без источника. Агентство политики и исследований в области здравоохранения. Энн Эмерг Мед. 1993, 22: 1198-210. 10.1016/С0196-0644(05)80991-6.
КАС Статья пабмед Google Scholar
Hellerstein S: Рецидивирующие инфекции мочевыводящих путей у детей. Педиатр Infect Dis. 1982, 1: 271-81.
КАС Статья пабмед Google Scholar
Хэнли Дж. А., Макнил Б. Дж.: Значение и использование площади под кривой рабочей характеристики приемника (ROC). Радиология. 1982, 143: 29-36.
КАС Статья пабмед Google Scholar
Swets JA: Измерение точности диагностических систем.Наука. 1988, 240: 1285-93. 10.1126/научн.3287615.
КАС Статья пабмед Google Scholar
Бонсу Б.К., Чб М., Харпер М.Б.: Выявление лихорадящих детей раннего возраста с бактериемией: является ли подсчет периферических лейкоцитов точным скринингом?. Энн Эмерг Мед. 2003, 42: 216-25. 10.1067/мем.2003.299.
Артикул пабмед Google Scholar
Бонсу Б.К., Харпер М.Б.: Использование подсчета лейкоцитов в периферической крови для выявления больных младенцев, нуждающихся в люмбальной пункции.Энн Эмерг Мед. 2003, 41: 206-14. 10.1067/мем.2003.9.
Артикул пабмед Google Scholar
Baraff LJ, Schriger DL, Bass JW, Fleisher GR, Klein JO, McCracken GH, Powell KR: Ведение лихорадящего ребенка раннего возраста. Комментарий к практическим рекомендациям. Педиатрия. 1997, 100: 134-6. 10.1542/педс.100.1.134.
КАС Статья пабмед Google Scholar
Горелик М.Х., Шоу К.Н.: Клиническое правило принятия решения для выявления лихорадящих молодых девушек с риском инфекции мочевыводящих путей. Arch Pediatr Adolesc Med. 2000, 154: 386-90.
КАС Статья пабмед Google Scholar
Lockhart GR, Lewander WJ, Cimini DM, Josephson SL, Linakis JG: Использование окраски мочи по Граму для выявления инфекции мочевыводящих путей у младенцев. Энн Эмерг Мед. 1995, 25: 31-5. 10.1016/С0196-0644(95)70351-9.
КАС Статья пабмед Google Scholar
Lohr JA: Использование рутинного анализа мочи для предварительного диагноза инфекции мочевыводящих путей у детей. Pediatr Infect Dis J. 1991, 10: 646-50.
КАС Статья пабмед Google Scholar
Голдсмит Б.М., Кампос Д.М.: Сравнение анализов мочи, микроскопии и посевов для выявления бактериурии у детей. Клин Педиатр (Фила). 1990, 29: 214-8.
КАС Статья Google Scholar
Pryles CV, Eliot CR: Пиурия и бактериурия у младенцев и детей. Значение пиурии как диагностического критерия инфекций мочевыводящих путей. Am J Dis Чайлд. 1965, 110: 628-35.
КАС Статья пабмед Google Scholar
Pappas PG: Лаборатория диагностики и лечения инфекций мочевыводящих путей. Мед Клин Норт Ам. 1991, 75: 313-25.
КАС Статья пабмед Google Scholar
Хоберман А., Вальд Э.Р., Рейнольдс Э.А., Пенчанский Л., Чаррон М.: Пиурия и бактериурия в образцах мочи, полученных с помощью катетера у детей раннего возраста с лихорадкой. J Педиатр. 1994, 124: 513-9. 10.1016/S0022-3476(05)83127-0.
КАС Статья пабмед Google Scholar
Hoberman A, Wald ER, Reynolds EA, Penchansky L, Charron M: Необходим ли посев мочи для исключения инфекции мочевыводящих путей у детей раннего возраста с лихорадкой?.Pediatr Infect Dis J. 1996, 15: 304-9. 10.1097/00006454-199610000-00034.
КАС Статья пабмед Google Scholar
Hansson S, Brandstrom P, Jodal U, Larsson P: Низкое количество бактерий у младенцев с инфекцией мочевыводящих путей. J Педиатр. 1998, 132: 180-2. 10.1016/S0022-3476(98)70512-8.
КАС Статья пабмед Google Scholar
Hoberman A, Wald ER: Инфекции мочевыводящих путей у детей раннего возраста с лихорадкой.Pediatr Infect Dis J. 1997, 16: 11-7. 10.1097/00006454-199702001-00007.
КАС Статья пабмед Google Scholar
Веттергрен Б., Йодаль У.: Спонтанное исчезновение бессимптомной бактериурии у младенцев. Acta Pediatr Scand. 1990, 79: 300-4.
КАС Статья пабмед Google Scholar
Hansson S, Jodal U, Noren L, Bjure J: Бактериурия без лечения у бессимптомных девочек с рубцеванием почек.Педиатрия. 1989, 84: 964-8.
КАС пабмед Google Scholar
Hansson S, Jodal U, Lincoln K, Svanborg-Eden C: Нелеченная бессимптомная бактериурия у девочек: II – Эффект феноксиметилпенициллина и эритромицина, назначаемых при интеркуррентных инфекциях. бмж. 1989, 298: 856-9.
КАС Статья пабмед ПабМед Центральный Google Scholar
Каплан Р.Л., Харпер М.Б., Баскин М.Н., Маконе А.Б., Мандл К.Д.: Время до обнаружения положительных культур у лихорадящих младенцев в возрасте от 28 до 90 дней.Педиатрия. 2000, 106: E74-10.1542/peds.106.6.e74.
КАС Статья пабмед Google Scholar
Greenes DS, Harper MB: Низкий риск бактериемии у лихорадящих детей с распознаваемыми вирусными синдромами. Pediatr Infect Dis J. 1999, 18: 258-61. 10.1097/00006454-199
0-00010.
КАС Статья пабмед Google Scholar
Byington CL, Enriquez FR, Hoff C, Tuohy R, Taggart EW, Hillyard DR, Carroll KC, Christenson JC: Серьезные бактериальные инфекции у младенцев с лихорадкой в возрасте от 1 до 90 дней с вирусными инфекциями и без них.Педиатрия. 2004, 113: 1662-6. 10.1542/пед.113.6.1662.
Артикул пабмед Google Scholar
Kuppermann N, Bank DE, Walton EA, Senac MO, McCaslin I: Риски бактериемии и инфекций мочевыводящих путей у детей раннего возраста с лихорадкой и бронхиолитом. Arch Pediatr Adolesc Med. 1997, 151: 1207-14.
КАС Статья пабмед Google Scholar
Smitherman HF, Caviness AC, Macias CG: Ретроспективный обзор серьезных бактериальных инфекций у младенцев в возрасте от 0 до 36 месяцев, инфицированных гриппом А. Педиатрия. 2005, 115: 710-8. 10.1542/пед.2004-1112.
Артикул пабмед Google Scholar
Титус М.О., Райт С.В.: Распространенность серьезных бактериальных инфекций у лихорадящих детей с респираторно-синцитиальной вирусной инфекцией. Педиатрия. 2003, 112: 282-4.10.1542/педс.112.2.282.
Артикул пабмед Google Scholar
Левин Д.А., Платт С.Л., Даян П.С., Масиас К.Г., Зорк Дж.Дж., Криф В., Шор Дж., Банк Д., Фефферман Н., Шоу К.Н. и др.: Риск серьезной бактериальной инфекции у детей раннего возраста с лихорадкой и респираторными заболеваниями синцитиальные вирусные инфекции. Педиатрия. 2004, 113: 1728-34. 10.1542/пед.113.6.1728.
Артикул пабмед Google Scholar
Кровь в моче (гематурия) (для родителей)
Что такое гематурия?
Когда кровь попадает в мочу (моча), это называется гематурией (хи-ма-ТУР-и-э-э).Это довольно распространено и обычно не серьезно. Различают два типа гематурии:
- Микроскопическая гематурия — кровь в моче можно увидеть только под микроскопом. Часто это проходит, не вызывая никаких проблем. На самом деле, люди могут никогда не узнать, что у них это есть, если они не сдадут анализ мочи.
- Макрогематурия — это когда кровь в моче видно даже без микроскопа. Это потому, что в моче достаточно крови, чтобы сделать ее красной или цвета чая.
Как кровь попадает в мочу?
Кровь просачивается в мочевыводящие пути. Это может произойти в любом месте мочевыводящих путей, например:
- в почках, которые удаляют отходы и воду из крови для образования мочи
- в мочеточники, которые представляют собой трубки, по которым моча из почек попадает в мочевой пузырь
- в мочевом пузыре, в котором хранится моча
- в уретре, где моча покидает тело
Что вызывает гематурию?
Дети могут получить гематурию по многим причинам.Общие причины включают:
- инфекции мочевого пузыря или почек
- камни в почках
- высокий уровень кальция и других минералов в моче
- проблема с мочевыводящими путями
- повреждение почек или мочевыводящих путей
- прием некоторых видов лекарств, таких как безрецептурные обезболивающие
- интенсивные физические нагрузки (многие спортсмены, особенно бегуны на длинные дистанции, время от времени страдают гематурией)
В редких случаях гематурия может быть признаком рака почки или мочевого пузыря, заболевания крови или тромба.Если что-то подобное происходит, гематурия обычно является одним из многих симптомов.
Иногда то, что выглядит как гематурия, может быть чем-то другим. Такие вещи, как пищевой краситель, некоторые продукты (например, свекла или ежевика), месячные у девочек (менструация) и некоторые лекарства, отпускаемые по рецепту, могут сделать мочу красной.
Каковы признаки и симптомы гематурии?
Микрогематурия без видимых признаков. Врачи узнают, что у кого-то он есть, только если его обнаружит анализ мочи.
Макрогематурия наблюдается, потому что она изменяет цвет мочи, что может произойти с небольшим количеством крови. Часто единственным симптомом является моча красного или цвета чая.
В некоторых случаях гематурия может быть одним из многих симптомов другого заболевания. Например, если гематурия вызвана инфекцией мочевого пузыря, другие симптомы могут включать лихорадку, боль при мочеиспускании и боль внизу живота.
Как диагностируется гематурия?
Врач проведет осмотр и спросит о симптомах, недавних действиях и семейном анамнезе.Ваш ребенок даст образец мочи (мочится в чашку) для анализа.
Иногда выполняется больше тестов, например:
Детям с непрекращающейся гематурией, белком в моче и/или высоким кровяным давлением следует обратиться к нефрологу (врачу, специализирующемуся на лечении почек).
Как лечится гематурия?
В большинстве случаев гематурия не требует лечения. Если это произошло только один раз, то беспокоиться не о чем.
Если гематурию вызывает другое заболевание, врачи будут лечить это состояние.Например, гематурию от инфекции мочевыводящих путей (ИМП) лечат антибиотиками.
Если ваш ребенок лечился от гематурии, врач, вероятно, проведет дополнительные анализы, чтобы убедиться, что в моче больше нет крови.
границ | Глубокое фенотипирование лейкоцитов мочи с помощью масс-цитометрии выявляет лейкоцитарную сигнатуру для раннего и неинвазивного прогнозирования ответа на лечение при активном волчаночном нефрите
Введение
Системная красная волчанка (СКВ) — редкое потенциально опасное для жизни аутоиммунное заболевание со сложной и до конца не изученной иммунной патофизиологией (1).
Почти у половины больных СКВ развивается волчаночный нефрит (ВН) (2), что является причиной значительного увеличения смертности (18% в течение 5 лет) и заболеваемости (терминальная стадия почечной недостаточности, сердечно-сосудистые события) (3). Существует несколько типов почечных заболеваний при СКВ, которые в основном представляют собой гломерулонефрит, опосредованный иммунными комплексами. Их можно дифференцировать при гистопатологическом исследовании биоптатов почек. Морфологические изменения делятся на шесть различных классов в соответствии с классификацией ВН Международного общества нефрологов/Общества почечной патологии (ISN/RPS) 2003 г. и имеют решающее значение для лечения пациентов (4, 5).В то время как классы I и II характеризуются чисто мезангиальным поражением и не требуют специфической терапии, классы III и IV ВН характеризуются очаговой (III) или диффузной (IV) эндокапиллярной пролиферацией и часто лечатся мощной иммуносупрессией. Наконец, при мембранозном гломерулонефрите V класса и VI класса, проявляющемся прогрессирующим склеротическим поражением, можно лечить консервативно с помощью антипротеинурических и ренопротекторных мер (6). Могут наблюдаться комбинации пролиферативных (III или IV) и мембранозных (V) поражений.Кроме того, у больных СКВ редко могут наблюдаться почечные заболевания, такие как малоиммунный гломерулонефрит.
При подозрении на ВН на основании повышенного уровня креатинина в сыворотке, впервые возникшей протеинурии, эритроцитурии с появлением акантоцитов или цилиндров в моче необходима биопсия почки для подтверждения диагноза и определения характера поражения почек (2). Однако могут возникнуть некоторые клинические ситуации, в которых биопсия почки противопоказана из-за тяжелой артериальной гипертензии, геморрагического диатеза или единственной почки или не проводится, например, при легкой протеинурии и немом ВН (7).В этих случаях диагноз является неопределенным, и начало индукционной терапии может быть отложено, что потенциально может привести к продолжающемуся воспалению и последующему хроническому поражению органов, в то время как у пациентов с ранним диагнозом и лечением ВН исход лучше (8, 9). Более того, если ответ на индукционную терапию не был достигнут через 6 месяцев и есть подозрения на изменение гистопатологической классификации почек или хроническое повреждение почек, необходимы дополнительные биопсии, чтобы помочь в принятии терапевтических решений и прогнозировании исходов (2).На самом деле, лабораторные параметры, на которых основаны текущие критерии ремиссии (10), особенно креатинин сыворотки и протеинурия, не могут отличить активное заболевание от установленного повреждения органов, и несколько исследований показали их низкую чувствительность для прогнозирования исходов заболевания (11, 12).
Чтобы преодолеть ограничения биопсии почки и улучшить прогноз ВН, необходимы надежные неинвазивные биомаркеры для ранней диагностики и прогнозирования исхода. С этой целью осадок мочи пациентов с ВН уже исследовали с помощью обычной проточной цитометрии ранее, и было описано присутствие мононуклеарных клеток в моче пациентов с активным заболеванием почек (13–15).Примечательно, что эти исследования показали, что фенотип мочевых иммунных клеток отличается от фенотипа лейкоцитов периферической крови (PB), в то время как он напоминает фенотип воспалительных клеток, инфильтрирующих почки, что позволяет предположить, что мочевые лейкоциты, скорее всего, происходят из лейкоцитарного почечного инфильтрата внутрипочечных резидентных клеток, а не от просачивания крови в мочу (12–15). В частности, Т-клетки мочи были выявлены как перспективные биосенсоры для выявления активного пролиферативного лимфатического узла. В то время как их частота коррелировала со степенью воспаления почек, исчезновение Т-клеток в моче при индукционной терапии было связано с лучшим исходом.У пациентов с СКВ с неактивным ВН или непролиферативными формами ВН наблюдался «иммунологически неактивный» осадок мочи (13, 14). Эти результаты подтверждают первоначальную гипотезу о том, что клетки мочи дают надежные биомаркеры для клинического использования.
Обычная проточная цитометрия использовалась на основе гипотезы для анализа мочи в отношении определенных типов клеток. Там не только ограниченное количество цитометрических показаний, но и аутофлуоресценция мочевых клеток и проблемы с компенсацией артефактов спектрального распространения ограничивали возможности анализа на основе флуоресценции.Поэтому мы впервые использовали масс-цитометрию без флуоресценции (цитометрия по времени полета, CyTOF) для систематического картирования всех основных и многих второстепенных подмножеств лейкоцитов, обычно обнаруживаемых в PB, с беспрецедентной детализацией в моче человека. Эта технология использует моноклональные антитела, конъюгированные с изотопами металлов, для определения на сегодняшний день до 50 параметров одновременно на уровне одной клетки и обходит технические ограничения традиционной проточной цитометрии, упомянутые ранее (16). Эта технология позволила нам провести углубленный анализ лейкоцитов мочи в отношении их конкретных фенотипов, связанных с клеточной дифференцировкой и активацией.Идентификация надежной клеточной сигнатуры в моче представляет потенциальный интерес в качестве неинвазивного биомаркера для диагностики ВН.
Материалы и методы
Исследуемая группа
Образцы мочи и ЛБ были собраны у пациентов, отвечающих как минимум 4 критериям СКВ, пересмотренным Американским колледжем ревматологии 2010 г. (17) и подозревающимся активным поражением почек. Активное поражение почек было заподозрено клинически при ухудшении функции почек, аномальной протеинурии и/или эритроцитурии неизвестного происхождения.Всем больным СКВ ( n = 16) была проведена биопсия почки, и у них был диагностирован активный ВН. Гистологические данные оценивали в соответствии с классификацией ВН ISN/RPS 2003 (4). У одного пациента (P12) был диагностирован очаговый ВН (III класс), у девяти пациентов был диагностирован диффузный ВН (IV класс), у трех пациентов (P01, P10 и P15) был диагностирован смешанный пролиферативный и мембранозный ВН (IV класс). + V), у одного пациента (P05) был диагностирован чисто мембранозный ВН (класс V), а у двух пациентов (P07 и P08) был выявлен слабоиммунный полулунный гломерулонефрит (таблица 1).
Таблица 1. Исходные характеристики и лечение всех включенных пациентов.
В подгруппе из 13 пациентов с пролиферативным ВН (классы ВН III, IV и смешанные формы) были проанализированы парные образцы мочи и крови для выявления специфических для пролиферативного ВН мочевых биомаркеров. Для P01 и P16 образцы крови не были доступны, поэтому анализировались только образцы мочи. Образцы от больных СКВ с малоиммунными формами ВН (P07 и P08), с подтвержденным биопсией гломерулонефритом, ассоциированным с антинейтрофильными цитоплазматическими антителами (ANCA) (P17 и P19), и с острым гранулематозным интерстициальным тубулонефритом (gITN; P18) использовали в качестве непролиферативная контрольная группа (табл. 1).P05 (класс V) не использовался для дальнейшего анализа, поскольку определялось относительно небольшое количество клеток мочи, и большинство из них были гранулоцитами.
Для каждого пациента с СКВ оценивали индекс активности заболевания СКВ (SLEDAI) (18); Элементы SLEDAI, отвечающие за заболевание почек (протеинурия, лейкоцитурия, эритроцитурия и цилиндры), представлены как почечный SLEDAI, при этом каждый положительный элемент оценивается четырьмя баллами. Обычные лабораторные показатели, а также результаты анализа осадка мочи были извлечены из медицинских записей.
Все пациенты с пролиферативным ВН получали индукционную терапию комбинацией высоких доз кортикостероидов (> 1 мг/кг массы тела) и либо циклофосфамида (CYC), либо микофенолата мофетила (MMF) в течение 6 месяцев (в случае пациента 03 только 3 месяца) (Таблица 2). Пациенты находились под клиническим наблюдением в течение 6 мес. В это время ответ на индукционную терапию оценивали, приняв упрощенную версию критериев почечного ответа ACR и проверив мнение врача (таблица 2). Мы определяли пациентов как респондеров, когда уровень креатинина оставался стабильным (если расчетная скорость клубочковой фильтрации (рСКФ) была >60 мл/мин в начале исследования) или улучшался не менее чем на 50% (если рСКФ была <60 мл/мин в начале исследования) и/или протеинурия показала улучшение не менее чем на 50% без ухудшения других показателей (креатинин, протеинурия и осадок мочи/гематурия) с течением времени.Пациенты, которые не соответствовали этим критериям, считались не ответившими на лечение. Согласно этой оценке, девять пациентов ответили на лечение, а четыре — не ответили (таблица 2).
Таблица 2. Клинический и лабораторный ответ на индукционную терапию.
Все пациенты были набраны в течение 4 лет (с 2014 по 2017 год) из отделения ревматологии и клинической иммунологии университетской больницы Шарите, Берлин, Германия. Информированное согласие было получено от всех пациентов.Исследование было одобрено этическим комитетом университетской больницы Шарите (EA1/356/14) и проводилось в соответствии с Хельсинкской декларацией.
Подготовка проб
Буферы, химикаты и материалы
Использовали следующие буферы и химические вещества: буфер для лизиса эритроцитов (Qiagen, Hilden, Германия), 1 × PBS, приготовленный из 10 × PBS (Rockland, Gilbertsville, PA, США; pH 7,2) с использованием воды Millipore, проницаемость клеток 0,1%. буфер, приготовленный из 10-кратного пермеабилизирующего буфера на основе сапонина (eBioscience), 4% раствор формальдегида в PBS, приготовленный из 16% параформальдегида (EMS, Hatfield, PA, США), PBS с добавлением 0.5% BSA (PAN Biotech, Айденбах, Германия) и 0,02% азида натрия (Sigma-Aldrich, Сент-Луис, Миссури, США) (PBS/BSA). Буферы стерильно фильтровали через мембраны 0,22 мкм и хранили в одноразовых бутылях Stericup (Merck, Дармштадт, Германия). Кровь, мочу и клетки обрабатывали в 50-мл, 15-мл и 5-мл полистирол/полипропиленовых пробирках с круглым дном (Corning, Corning, NY, United States and Sarstedt, Nümbrecht, Germany).
Наборы для мечения антителMAXPAR, калибровочные гранулы EQ Four Element, раствор для промывки и настройки и интеркаляторы ДНК были приобретены у Fluidigm Corporation (Южный Сан-Франциско, Калифорния, США).Предварительно конъюгированные и немеченые антитела приведены в дополнительной таблице S1.
Цис -Платин(II)-диаминдихлорид (цисплатин) был приобретен у Enzo Life Sciences GmbH (Lörrach, Германия). Исходный раствор с концентрацией 25 мМ готовили в ДМСО (Sigma-Aldrich) и аликвоты хранили при -20°С.
Сбор проб и сохранение мочевых клеток
У каждого пациента было взятопробы крови с антикоагулянтом ЭДТА и свежей мочи (от 50 до 150 мл).Пациентки с активными инфекциями мочевыводящих путей или менструацией на момент сбора мочи были исключены. Свежую мочу разбавляли 30% об./об. PBS с добавлением 1% БСА и быстро центрифугировали (300 × g , 10 мин, 4°C) в течение 60 мин после сбора, чтобы свести к минимуму артефакты, возникающие в результате отложенной обработки образцов. Мочевые клетки дважды промывали PBS/BSA. Кровь подвергали лизису эритроцитов в течение 1 ч после забора. Один объем цельной крови смешивали с 4 объемами EL-буфера, инкубировали 10 мин на льду, центрифугировали (300 × g , 10 мин, 4°С), клетки промывали один раз EL-буфером и дважды PBS. /БСА.
Количество лейкоцитов и их жизнеспособность проверяли с помощью обычной проточной цитометрии с последовательным окрашиванием CD45 (Miltenyi Biotec; конъюгат Vio770, разведенный 1:50) и 4,6-диамидино-2-фенилиндола дигидрохлоридом (DAPI) (Sigma-Aldrich; конечная концентрация 1 мкг/мл) непосредственно перед измерением на проточном цитометре MACSQuant (Miltenyi Biotec, Бергиш-Гладбах, Германия). Образцы мочи с не менее чем 1 × 10 5 жизнеспособных CD45-позитивных клеток использовали для масс-цитометрического анализа.В то время как жизнеспособность клеток крови всегда была >95%, для клеток мочи наблюдалась большая вариабельность, которая колебалась от 5% до 55% (в среднем 33%; стандартное отклонение ± 29%).
Обработка проб для масс-цитометрического анализа
До 3 × 10 6 клеток инкубировали с цисплатином, как описано выше, для окрашивания мертвых клеток. Коктейль, включающий 26 моноклональных антител против человека (дополнительная таблица S1), использовали для окрашивания клеток крови и мочи в течение 30 минут при комнатной температуре, как описано ранее (19).Все конъюгированные антитела собственного производства титровали перед использованием клеток крови. Коммерческие антитела использовали в соответствии с рекомендациями производителя.
После промывки клетки фиксировали в течение ночи с использованием 4% PFA. На следующий день образцы промывали, а ядросодержащие клетки окрашивали интеркалятором иридия в пермеабилизирующем буфере в течение 30 мин при комнатной температуре. После двукратной промывки PBS/BSA, а затем дважды водой Millipore, клетки доводили до 0,5 × 10 6 клеток/мл, используя воду Millipore с добавлением 1/10 об./об. EQ Four element beads.
Масс-цитометрическое измерение
Суспензии клеток получали на приборе CyTOF v1, управляемом программным обеспечением CyTOF v5.1.6.4.8 и v6.0.626) (Fluidigm). Прибор устанавливали и настраивали ежедневно в соответствии с рекомендациями производителя. Клетки вводили в петлю объемом 450 мкл со скоростью потока 45 мкл/мин. Данные были получены в режиме двойной калибровки с включенным шумоподавлением и нижним и верхним пороговыми значениями параметра длины ячейки, установленными на 10 и 75. Абсолютное количество ячеек каждого конкретного образца суммировано на дополнительном рисунке S1.Для образцов крови было получено около 2,5 × 10 90 239 6 90 240 событий.
Анализ данных и статистика
Данные нормализованы на основе сигналов гранул внутреннего стандарта. Нулевые значения были рандомизированы до значений от -1 до 0. Затем данные были проанализированы с помощью ручного стробирования с использованием программного обеспечения FlowJo 10.6 (Treestar, Ashland, OR, United States). Лейкоциты крови и мочи идентифицировали по экспрессии CD45. Стратегия стробирования, применяемая к образцам мочи и крови, показана на дополнительном рисунке S2.viSNE-анализ парных образцов мочи и крови выполняли с помощью Cytobank premium (Санта-Клара, Калифорния, США) с использованием следующих параметров: недоумение = 100, тета = 0,5, итерации = 1000.
Статистический анализ проводили с использованием GraphPad Prism 8.0 (GraphPad Software, Сан-Диего, США). Для парных анализов крови и мочи использовали непараметрический критерий Вилкоксона. Корреляционный анализ с активностью заболевания оценивали с использованием ранговой корреляции Спирмена. Непараметрический критерий Манна-Уитни U был принят для анализа различий между группами ответивших и не ответивших.Двусторонние p -значения менее 0,05 считались статистически значимыми. Иерархический кластерный анализ был проведен на основе стандартизированных частот z баллов клеточных субпопуляций, полученных из образцов мочи пациентов с активным ВН и другими острыми почечными заболеваниями. Частоты клеток были получены путем ручного стробирования масс-цитометрических данных. Иерархическая кластеризация была выполнена на основе расстояния Спирмена и критерия сцепления Уорда.
Результаты
Идентификация жизнеспособных ядерных клеток в PB и моче
Сначала присутствие живых одноядерных клеток оценивали в соответствии со стратегией ручного стробирования, показанной в качестве примера для клеток PB и мочи на дополнительном рисунке S2.В то время как стабильное количество живых одиночных клеток CD45 + было извлечено из образцов PB, соответствующие образцы мочи пациентов с ВН показали большие различия в отношении плотности клеток в моче и жизнеспособности клеток в диапазоне от 5% до 55%. На дополнительной фигуре S1 суммировано абсолютное количество ядерных клеток, полученных с помощью масс-цитометрии.
Какие иммунные клетки можно найти в моче пациентов с ВН?
Применение комплексной панели антител для масс-цитометрии позволило провести углубленный анализ состава лейкоцитов в моче по сравнению с аутологичными образцами крови.Нейтрофилы, моноциты/макрофаги и Т-лимфоциты были идентифицированы как преобладающие популяции лейкоцитов в моче, составляющие 32–84% всех ядерных клеток (рис. 1А). Кроме того, были обнаружены незначительные частоты (<4% ядерных клеток) В-лимфоцитов, эозинофилов и естественных киллеров (NK) (рис. 1А).
Рисунок 1. Распределение иммунных клеток крови и мочи. (A) Частота лейкоцитов в моче (% ядерных клеток) по сравнению с кровью. (B) Частоты субпопуляций CD4 + наивных и эффекторных клеток в моче и крови (% CD4 + Т-клеток). (C) Частоты субпопуляций CD8 + наивных и эффекторных клеток в моче и крови (% CD8 + клеток). EM, эффекторные Т-клетки памяти; TEMRA, терминально дифференцированные эффекторные Т-клетки памяти; CM, Т-клетки центральной памяти. Критерий Уилкоксона для парных выборок, p — значения: * p < 0,05, ** p < 0.01, *** p < 0,001, н.с.: не значимо.
В отличие от парных образцов PB, в образцах мочи не было обнаружено приемлемого количества дендритных клеток, базофилов или плазматических клеток/плазмобластов. По сравнению с образцами ПБ наблюдалась большая вариабельность клеточного состава осадка клеток мочи в отношении нейтрофилов (17–53% ядерных клеток), моноцитов/макрофагов (12–78% ядросодержащих клеток) и Т-клеток (0,2%). –16% ядерных клеток) (рис. 1А). В дополнительной таблице S2 суммированы все фенотипы, идентифицированные с помощью ручного отбора.
Результаты, полученные с помощью ручного стробирования, могут быть подтверждены анализом t-SNE, который выявил аналогичные кластеры клеток (рис. 3B). Наиболее очевидная разница между ПБ и мочой наблюдалась в миелоидных компартментах. Здесь скопления гранулоцитов и моноцитов/макрофагов показали явные изменения в их пространственной классификации. Измененный фенотип гранулоцитов, наблюдаемый в образцах мочи, скорее всего, отражает их чувствительное поведение в ответ на химическую природу мочи.
Можно ли идентифицировать специфические для мочи фенотипы иммунных клеток?
Помимо обилия основных субпопуляций лейкоцитов, мы дополнительно проанализировали иммунофенотипические характеристики мочевых Т-клеток и моноцитов более подробно.Мочевые Т-клетки показали значительно более низкое соотношение CD4/CD8 по сравнению с парными образцами ПБ (0,8 ± 0,8 против 1,6 ± 0,7, p = 0,02), и наблюдалась только плохая корреляция между кровью и мочой ( r = 0,2760, p = нс).
Т-клеток, лишенных CD4 и CD8 (DN), были значительно увеличены в моче по сравнению с кровью (28% ± 13% против 8% ± 5% клеток CD3 + ; p = 0,002).
Naive (CD45RA + CCR7 + ), центральная память (CM, CD45RA – CCR7 + ), эффекторная память (EM, CD45RA – CCR7 – ), , CD45RA + CCR7 – ) Подмножества Т-клеток показали значительно различное распределение в моче и крови (рис. 1B, C).В моче как CD4 + , так и CD8 + Т-клетки эффекторной памяти представлены самой большой субпопуляцией Т-клеток (CD4 + EM, 68% ± 24%; CD8 + EM, 84% ± 19% CD4 + и CD8 + клеток соответственно), в то время как в ПБ преобладали наивные Т-клетки (CD4 + наивные: 46% ± 16%; CD8 + наивные: 55% ± 28% по отношению к все клетки CD4 + и CD8 + соответственно).
Далее мы исследовали экспрессию маркеров активации на определенных субпопуляциях Т-клеток, т.е.д., HLA-DR, CD69 и CD38. Большинство Т-клеток мочи показали CD69 + CD38 + двойно-положительный фенотип (52% ± 23% клеток CD3 + ), в то время как в крови этот фенотип практически отсутствовал (3% ± 3%) ( Рисунок 2А). Процент Т-клеток CD69 + CD38 + был самым высоким среди клеток CD8 + EM (66% ± 21%), за которыми следовали клетки CD4 + EM (45% ± 13%) (рис. 2А).
Рис. 2. Активированные Т-клетки в моче и крови. (A) Частоты субпопуляций CD69 + CD38 + двойных положительных Т-клеток, относящиеся ко всем субпопуляциям CD3 + и CD4 + EM и CD8 + EM-клеток. Поскольку в крови почти не было обнаружено активированных Т-клеток, анализы, связанные с CD4 и CD8, были показаны только для клеток мочи (закрашенные символы). (B) Средняя интенсивность экспрессии HLA-DR на всех клетках CD3 + , CD4 + EM и CD8 + EM в моче (закрашенные символы) и крови (открытые символы).Критерий Уилкоксона для парных выборок, p — значения: * p < 0,05, *** p < 0,001.
Активированный фенотип Т-клеток мочи также отражался более высокой экспрессией HLA-DR (рис. 2В). Здесь клетки CD4 + EM показали в два раза более высокие средние значения интенсивности, чем клетки CD8 + EM.
Результаты, полученные с помощью ручного стробирования, могут быть подтверждены анализом t-SNE, который выявил аналогичные кластеры клеток (рис. 3А). Наиболее очевидная разница между ПБ и мочой наблюдалась в миелоидных компартментах.Здесь скопления гранулоцитов и моноцитов/макрофагов показали явные изменения в их пространственной классификации. Измененный фенотип гранулоцитов, наблюдаемый в образцах мочи, скорее всего, отражает их чувствительное поведение в ответ на химическую природу мочи. Анализ t-SNE позволил провести углубленную фенотипическую характеристику кластеров моноцитов/макрофагов, показанных в качестве примера на рисунке 3B. В то время как моноциты обнаруживались по совместной экспрессии CD14, CD36, CD16 и HLA-DR в PB, очевидно, импринтированные в ткани макрофаги характеризовались высокими значениями экспрессии HLA-DR и CD11c в моче (рис. 3A, B).CD36, CD14 и CD38 были значительно ниже экспрессированы на макрофагах мочи по сравнению с моноцитами PB (рисунок 3C и дополнительный рисунок S3).
Рисунок 3. Активированные моноциты/макрофаги в моче и крови. (A) Анализ viSNE всех предварительно гейтированных жизнеспособных ядерных клеток из мочи и крови (график 5, дополнительная фигура S1) с клеточными популяциями, определенными на основе основных фенотипических маркеров, показанных в качестве примера для пациента 04 (равная выборка для сравнения, выборка события = 200 000 клеток на образец, 1000 итераций, конечная KL-дивергенция: 5.11). (B) Экспрессия HLA-DR и CD11c в клеточной популяции предварительно гейтированных моноцитов/макрофагов показана на двумерном графике; цвет соответствует экспрессии CD14, показанной на примере пациента 04 в моче и крови. (C) Миелоидные клетки, отобранные ранее для HLA-DR и CD11c, далее анализировали на экспрессию HLA-DR, CD11c, CD36, CD14 и CD38 в виде средней интенсивности (медиана I). Критерий Уилкоксона для парных выборок, p — значения: * p < 0,05; ** р < 0.01; *** р < 0,001.
Можно ли использовать сигнатуру лейкоцитов в моче для выявления пациентов с пролиферативным ВН?
Затем мы проанализировали, можно ли использовать клеточные фенотипы, выявленные в моче пациентов с ВН, для различения пролиферативных и непролиферативных форм ВН и других острых воспалительных заболеваний почек. Для этого анализа клеточные популяции учитывали, когда обнаруживалось не менее 25 клеток; т. е. клетки CM, TEMRA, Treg и DC были исключены.По этой причине P05 (мембранозный ЛУ) был исключен из анализа, так как здесь обнаруживались почти исключительно нейтрофилы в моче. Как показано в иерархическом кластерном анализе на рисунке 4, частоты 23 подмножеств лейкоцитов в моче, обобщенные в дополнительной таблице S2, позволили разделить пациентов на два основных кластера. Эта классификация в значительной степени согласуется с гистопатологической оценкой биоптатов почек. Фактически, 11 из 13 образцов пролиферативных ЛУ сгруппировались вместе и четко отделены от других (рис. 4).Интересно, что P02 и P16, которые группировались отдельно вместе с образцами без волчанки, были единственными пациентами класса IV, показывающими сегментарные поражения в клубочках вместо глобальных поражений, наблюдаемых у всех других пациентов класса IV. Два из пяти контролей (P17 и P18) сгруппированы вместе с образцами пролиферативного ЛУ.
Рисунок 4. Двумерный иерархический кластерный анализ с использованием 23 клеточных фенотипов мочи для классификации активного пролиферативного ВН ( n = 13) и других заболеваний почек ( n = 5).Тепловая карта была создана на основе стандартизированных частот z баллов клеточных субпопуляций, полученных из образцов мочи пациентов с активным ВН и другими острыми почечными заболеваниями, которые были получены путем ручного стробирования данных масс-цитометрии. Иерархическая кластеризация была выполнена на основе расстояния Спирмена и критерия сцепления Уорда. Значения выше 2 и ниже -2 стандартных отклонений выделены светло-красным и зеленым соответственно. Пациенты с пролиферативным ВН, не ответившие на индукционную терапию, были отмечены темно-желтым цветом.Анализ выявил две основные группы пациентов, согласующиеся с гистологическими результатами для пациентов с пролиферативным ВН (желтый цвет) и заболеваниями почек с различными диагнозами (синий цвет). Однако два пациента с пролиферативным ВН сгруппировались в контрольной группе, а два контрольных пациента сгруппировались в группе с пролиферативным ВН. Сокращения в соответствии с таблицей 1 и дополнительной таблицей S2 соответственно, p.i.: слабоиммунный.
Коррелируют ли субпопуляции Т-клеток в моче с клиническими параметрами?
Затем мы исследовали, какие подмножества клеток мочи коррелируют с клиническими параметрами.Единственная наблюдаемая достоверная корреляция была между CD4 + Т-клетками и протеинурией. Здесь можно установить отрицательную корреляцию, которая отражает низкое соотношение CD4/CD8, обнаруженное в PB и моче пациентов с ЛН (дополнительная фигура S4). Другие клинические параметры, такие как почечный SLEDAI, активный мочевой осадок и креатинин, не показали значительной корреляции ни с одним из идентифицированных подмножеств клеток.
Могут ли сигнатуры мочевых клеток использоваться в качестве предикторов ответа на терапию?
Наконец, было интересно узнать, можно ли использовать субпопуляции мочевых клеток для прогнозирования ответа на индукционную терапию.Пациенты с ВН были классифицированы через 6 месяцев после начала индукционной терапии как респондеры и нереспондеры (таблица 2). У 9 из 13 больных ВН наблюдалось клиническое улучшение в ответ на стандартную иммуносупрессивную терапию. Высокая частота клеток CD4 + EM (> 90% от общего количества CD4 + ) была идентифицирована на исходном уровне как наиболее многообещающий предиктор недостаточного ответа на терапию (рис. 5). Все другие подмножества клеток мочевыводящих путей не позволяли прогнозировать ответ на терапию или отсутствие ответа.
Рисунок 5. CD4 + ЭМ-клеток как предикторы ответа на исходную индукционную терапию у пациентов с активным пролиферативным ВН ( n = 13). Частота эффекторной памяти CD4 + клеток на исходном уровне в группах пациентов, ответивших и не ответивших. Реактивность рассчитывали через 6 месяцев после начала индукционной терапии, как описано в таблице 2. Критерий Манна-Уитни для непарных выборок, p — значение: * p < 0.05.
Что касается PB, мы не смогли идентифицировать какую-либо подгруппу лейкоцитов, предсказывающую ответ на терапию.
Обсуждение
Доступность неинвазивных биомаркеров ВН, которые можно было бы диагностически использовать для уточнения почечной недостаточности и которые могли бы помочь в индивидуальном принятии терапевтических решений, до сих пор остается неудовлетворенной клинической потребностью. Поэтому в этом исследовании использовалась современная масс-цитометрия, позволяющая провести углубленное профилирование лейкоцитов мочи по сравнению с лейкоцитами в отношении выявления новых клеточно-ассоциированных биомаркеров, которые можно использовать вместе с гуморальными маркерами сыворотки и мочи для инновационное, неинвазивное лечение ВН.
Хотя клеточный состав осадка мочи уже был проанализирован в нескольких исследованиях (13–15, 20–23), эти обычно основанные на флуоресценции проточные цитометрические анализы были ограничены методологическими ограничениями, такими как ограниченное количество параметров, необходимых для глубокого и всестороннее профилирование подмножеств лейкоцитов, проблемы, возникающие из-за аутофлуоресценции клеток, присутствующих в моче, и то, как их можно соответствующим образом компенсировать, когда они перетекают в интересующие каналы флуоресценции.Поскольку масс-цитометрия устраняет эти технические ограничения, мы использовали ее для глубокого сравнительного анализа лейкоцитов крови и мочи. Таким образом, нам удалось выявить существенные различия в распределении субпопуляций лейкоцитов и фенотипических признаков, которые экспрессируются исключительно мочевыми клетками, что подтверждает предположение о том, что лейкоциты в моче могут отражать воспалительный инфильтрат в ВН. Это предположение подтверждается данными недавнего исследования, анализирующего кластеры клеток, связанных с мочой и почками, в ЛУ с помощью транскриптомики одиночных клеток (24).Здесь в моче были идентифицированы различные подмножества макрофагов, NK-клеток и подмножеств лимфоцитов, которые также можно отнести к тканевым лейкоцитам в воспаленной почке. В отличие от исследования Arazi et al. (24), наш подход масс-цитометрии позволил обнаружить нейтрофилы, которые, наряду с моноцитами/макрофагами, являются доминирующими субпопуляциями лейкоцитов, обнаруживаемых в осадке мочи, и, следовательно, оказывают сильное влияние на относительный количественный состав мочевых клеток.
Имея настоящие данные, мы смогли не только подтвердить наличие основных типов воспалительных клеток в моче из пораженных почек, но также обнаружить редкие типы клеток, такие как В-клетки, NK-клетки или эозинофилы на уровне отдельных клеток.За исключением исследования Brito эозинофилов в моче (20), большинство исследований, проведенных до сих пор, были сосредоточены на субпопуляциях мононуклеарных клеток, хотя на их долю приходится только 20% от общего числа клеток, обнаруживаемых в моче пациентов с ВН (21). Несколько недавних публикаций указывают на то, что гранулоциты (нейтрофилы, базофилы и эозинофилы) играют важную роль в патогенезе СКВ, стимулируя врожденные и адаптивные аберрантные аутоиммунные реакции и усиливая повреждение тканей (25). Поэтому наша панель антител была задумана для исследования популяций как гранулоцитарных, так и мононуклеарных клеток.По нашим данным, нейтрофильные гранулоциты и мононуклеары составляют примерно 50% ядерных клеток в моче. При сравнении нейтрофилов из мочи и крови фенотипические различия были обнаружены в соответствии с анализом t-SNE. Невозможно определить четко определенные фенотипы, поскольку гранулоцитарный компартмент показал высокие межиндивидуальные различия, которые могут быть вызваны химической природой мочи. Очевидно, что гранулоциты особенно чувствительны к этому виду клеточного стресса, и будут инициированы программы апоптоза.
Вторая по величине популяция клеток мочевыводящих путей состояла из моноцитов/макрофагов. По сравнению с моноцитами крови клетки мочи демонстрировали более дифференцированный макрофагоподобный фенотип, на что указывает повышенная экспрессия HLA-DR и CD11c (26).
Т-клеткичаще всего исследуют в моче ВН (21–23). Преобладающее появление в моче Т-клеток и моноцитов, помимо гранулоцитов, подтверждает гистопатологические данные о воспаленной ткани в ВН (22, 27–29), что еще раз подтверждает мнение о том, что лейкоциты, притянутые в воспаленную почку, могут выходить из поврежденных гломерулярных капилляров и канальцев в мочу. .Наши данные позволили провести углубленное фенотипирование Т-клеток мочи, которые уже были описаны как надежные биомаркеры пролиферативного ВН (14). В соответствии с выводами Dolff et al. (15), мы смогли подтвердить, что мочевые Т-клетки имеют преимущественно фенотип эффекторной памяти, но дополнительно смогли показать, что они коэкспрессируют маркеры активации CD38 и CD69. Сопоставимые результаты были получены при анализе транскриптома одиночных клеток лимфатических узлов почек, в котором CD69-позитивные центральные Т-хелперы памяти и эффекторные Т-хелперы памяти были идентифицированы как один из основных кластеров лимфоцитов (24).Наиболее поразительно, что количество эффекторных Т-клеток памяти предсказывало ответ на иммуносупрессивную индукционную терапию. Кроме того, большинство клеток CD4 + EM могут быть идентифицированы как CCR5-экспрессирующие клетки Th2 в подгруппе пациентов, проанализированных второй панелью антител (дополнительная фигура S5), которые, как известно, в первую очередь ответственны за прогрессирование заболевания при ВН ( 30–32).
Помимо субпопуляций Т-клеток CD4 + и CD8 + , как в крови, так и в моче были обнаружены двойные негативные (DN) CD3 + Т-клетки.Обсуждалось, что эти клетки являются продуцентами IL-17, и было обнаружено, что их количество увеличивается при гломерулонефрите (33).
Несмотря на многообещающие результаты, экспрессия этой сигнатуры активации, связанной с Т-клетками (CD69, CD38 и HLA-DR), не показала какой-либо прогностической значимости в нашей когорте. Вместо этого было поразительным открытием, что те пациенты, у которых был высокий процент ЭМ-Т-клеток в моче на исходном уровне (особенно CD4 + ЭМ), не реагировали должным образом на терапию.
Согласно современным данным, иммунные клетки в моче обнаруживаются не только при активном пролиферативном ВН, но и при других воспалительных заболеваниях почек.Однако распределение популяций лейкоцитов и их соответствующих фенотипов различается среди групп пациентов (22, 23, 34), что, вероятно, свидетельствует о различиях в соответствующих почечных инфильтратах. Чтобы показать, что сигнатуры лейкоцитов в моче можно использовать для дифференциальной диагностики различных почечных патологий, мы провели контролируемый иерархический кластерный анализ, включающий образцы пролиферативных ВН, а также непролиферативные формы ВН и другие острые воспалительные заболевания, и смогли продемонстрировать, что 11 из 13 образцов пролиферативных ЛУ сгруппированы вместе и четко отделены от других.Интересно, что один из обоих неправильно классифицированных образцов пролиферативного ВН (P16) показал клеточный состав, который был очень похож на состав образцов крови ВН и мог быть вызван наложенным кровотечением, вызванным инфекцией мочеполового тракта. Два контрольных образца сгруппированы вместе с пролиферативными образцами ВН, и поэтому специфичность заболевания сигнатуры мочевых клеток должна быть подтверждена в большей когорте.
Таким образом, мы смогли показать, что мультиплексная способность масс-цитометрии позволила более подробно описать сигнатуры Т-клеток и моноцитов в моче, раскрыть многообещающие инструменты биомаркеров для клинических целей, а также выявить некоторые новые знания о тех фенотипах, которые вызывают воспаление в пролиферативный ВН.Из-за ограниченного числа пациентов, включенных в это исследование, мы знаем о его исследовательском характере. Таким образом, выводы, сделанные на основе наших результатов, должны быть подтверждены независимыми и более крупными когортами, чтобы надежно оценить диагностическую и прогностическую ценность сигнатур мочевых клеток для прецизионной медицины у пациентов с ВН.
Как-то неясно наблюдение, что в осадке мочи можно найти большое количество мертвых клеток. С одной стороны, на жизнеспособность, безусловно, влияет pH и гипер- или гипоосмотическая природа мочи, но, с другой стороны, мертвые и апоптотические клетки в моче могут отражать неполноценный клиренс апоптотических клеток в воспаленной почке, что однозначно вовлечены в этиопатогенез СКВ (35, 36).Помимо лейкоцитов, в осадке мочи также могут быть обнаружены эпителиальные клетки из поврежденных паренхиматозных структур, таких как клубочки, канальцы и собирательные трубочки. Соответственно, более подробный анализ мертвых клеток в отношении молекул, связанных с апоптозом, и эпителиальных маркеров может предоставить дополнительную информацию о патофизиологическом состоянии поврежденной почки. Тем не менее, мы рекомендуем разбавлять мочу буфером PBS/BSA сразу после мочеиспускания в качестве простой преддиагностической процедуры обработки для достижения более стандартизированного сбора образцов мочи.
В заключение, мочевые клетки, будучи доступными необременительным образом, идеально позволяют проводить продольный мониторинг клеточных изменений в воспаленной почке в реальном времени. Кажется бесспорным, что отдельные маркеры сами по себе вряд ли будут обладать достаточной чувствительностью и специфичностью, как это требуется для клинического ведения пациентов. Следовательно, многопараметрические панели мочи, включающие гуморальные факторы, микроРНК и клеточные маркеры, должны быть протестированы в надлежащим образом спланированных клинических исследованиях.Чем глубже знания о тщательно оцененных характеристиках мочи, тем больше вероятность успешного создания неинвазивного инструмента для дифференциальной диагностики и прогностической стратификации пациентов с ВН.
Заявление о доступности данных
Наборы данных, созданные для этого исследования, доступны по запросу соответствующему автору.
Заявление об этике
Исследования с участием людей были рассмотрены и одобрены Комитетом по этике университетской больницы Шарите (EA1/356/14).Пациенты/участники предоставили письменное информированное согласие на участие в этом исследовании.
Вклад авторов
MB, SB и AG написали рукопись. MB, SB, PE, HM и AG разработали исследование и экспериментальную стратегию. MB, SB и PD отвечали за анализ данных. MB, TR и PE отвечали за отбор пациентов и их клиническую характеристику. SB и AP выполнили пробоподготовку и измерения.
Конфликт интересов
Авторы заявляют, что исследование проводилось при отсутствии каких-либо коммерческих или финансовых отношений, которые могли бы быть истолкованы как потенциальный конфликт интересов.
Финансирование
Эта работа была поддержана DFG Me3644/5-1, BMBF KMU-innovativ 031B0758B, проектом RTCure, финансируемым IMI JU, соглашение о гранте № 777357 и концепция исследований и финансирования e:Med sysINFLAME, грант № 01ZX1606_B, Leibniz ScienceCampus Chronic Inflammation ( www.chronischeentzuendung.org) и Берлинский институт здравоохранения – Программа клинических инноваций.
Благодарности
Особая благодарность Марианне – без нее подготовка рукописи заняла бы буквально годы.
Дополнительный материал
Дополнительный материал к этой статье можно найти в Интернете по адресу: https://www.frontiersin.org/articles/10.3389/fimmu.2020.00256/full#supplementary-material
.Сноски
Каталожные номера
2. Bertsias GK, Tektonidou M, Amoura Z, Aringer M, Bajema I, Berden JHM, et al. Совместные рекомендации Европейской лиги против ревматизма и Европейской почечной ассоциации – Европейской ассоциации диализа и трансплантации (EULAR/ERA-EDTA) по лечению волчаночного нефрита у взрослых и детей. Энн Реум Дис. (2012) 71:1771–82. doi: 10.1136/annrheumdis-2012-201940
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
3. Hermansen M-L, Lindhardsen J, Torp-Pedersen C, Faurschou M, Jacobsen S. Риск сердечно-сосудистых заболеваний и смертности от сердечно-сосудистых заболеваний при системной красной волчанке и волчаночном нефрите: датское общенациональное популяционное когортное исследование. Ревматология. (2017) 56:709–15. doi: 10.1093/ревматология/kew475
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
4.Weening JJ, D’agati VD, Schwartz MM, Seshan SV, Alpers CE, Appel GB, et al. Пересмотрена классификация гломерулонефрита при системной красной волчанке. Почки Междунар. (2004) 65:521–30. doi: 10.1111/j.1523-1755.2004.00443.x
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
5. Остин Х.А., Бумпас Д.Т., Воган Э.М., Балоу Д.Э. Прогнозирование почечных исходов при тяжелом волчаночном нефрите: вклад клинических и гистологических данных. Почки Междунар. (1994) 45:544–50.
Реферат PubMed | Академия Google
7. Забалета-Ланц М., Варгас-Аренас Р.Е., Тапанес Ф., Дабоин И., Атауальпа Пинто Х., Бьянко Н.Э. Тихий нефрит при системной красной волчанке. Волчанка. (2003) 12:26–30. дои: 10.1191/0961203303lu259oa
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
8. Fiehn C, Hajjar Y, Mueller K, Waldherr R, Ho AD, Andrassy K. Улучшение клинических исходов волчаночного нефрита за последнее десятилетие: важность ранней диагностики и лечения. Энн Реум Дис. (2003) 62:435–9.
Реферат PubMed | Академия Google
9. Faurschou M, Starklint H, Halberg P, Jacobsen S. Прогностические факторы при волчаночном нефрите: задержка диагностики и лечения увеличивает риск терминальной почечной недостаточности. J Ревматол. (2006) 33:1563–9.
Реферат PubMed | Академия Google
10. Gordon C, Jayne D, Pusey C, Adu D, Amoura Z, Aringer M, et al. Европейский консенсус в отношении терминологии, используемой при лечении волчаночного гломерулонефрита. Волчанка. (2009) 18:257–63. дои: 10.1177/0961203308100481
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
11. Wofsy D, Hillson JL, Diamond B. Абатацепт при волчаночном нефрите: альтернативные определения полного ответа подтверждают противоречивые выводы. Ревматоидный артрит. (2012) 64:3660–5. дои: 10.1002/арт.34624
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
13. Enghard P, Humrich JY, Rudolph B, Rosenberger S, Biesen R, Kuhn A, et al.CXCR3+CD4+ Т-клетки обнаруживаются в воспаленных почках и моче и являются новым биомаркером обострений острого нефрита у пациентов с системной красной волчанкой. Ревматоидный артрит. (2009) 60:199–206. дои: 10.1002/арт.24136
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
14. Enghard P, Rieder C, Kopetschke K, Klocke JR, Undeutsch R, Biesen R, et al. Т-клетки CD4 в моче выявляют больных СКВ с пролиферативным волчаночным нефритом и могут использоваться для мониторинга ответа на лечение. Энн Реум Дис. (2014) 73: 277–83. doi: 10.1136/annrheumdis-2012-202784
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
15. Dolff S, Abdulahad WH, van Dijk MCRF, Limburg PC, Kallenberg CGM, Bijl M. Мочевые Т-клетки при активном волчаночном нефрите демонстрируют фенотип эффекторной памяти. Энн Реум Дис. (2010) 69:2034–41. doi: 10.1136/ard.2009.124636
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
16. Бандура Д.Р., Баранов В.И., Орнацкий О.И., Антонов А., Кинач Р., Лу Х. и соавт.Масс-цитометрия: метод многоцелевого иммуноанализа отдельных клеток в режиме реального времени, основанный на времяпролетной масс-спектрометрии с индуктивно связанной плазмой. Анальная хим. (2009) 81:6813–22. дои: 10.1021/ac
9w
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
18. Гладман Д.Д., Ибаньес Д., Уровиц М.Б. Индекс активности системной красной волчанки 2000. J Rheumatol. (2002) 29:288–91.
Реферат PubMed | Академия Google
19.Баумгарт С., Педдингхаус А., Шульте-Вреде У., Мей Х.Е., Грюцкау А. OMIP-034: комплексное иммунное фенотипирование периферических лейкоцитов человека с помощью масс-цитометрии для мониторинга иммуномодулирующей терапии. Цитометрия А. (2017) 91:34–8. doi: 10.1002/cyto.a.22894
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
20. Brito TNS, Vilar MJ, Almeida JB, Faria ALSB, Medeiros SDV, Medeiros MCC и соавт. Измерение эозинофилурии, катионного белка эозинофилов в моче и интерлейкина-5 в моче у пациентов с волчаночным нефритом. Аллергия Астма Клин Иммунол. (2014) 10:61. doi: 10.1186/s13223-014-0061-x
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
21. Chan RW-Y, Lai FM-M, Li EK-M, Tam LS, Chung KY, Chow K-M, et al. Мононуклеарные клетки мочевыводящих путей и системная красная волчанка. Волчанка. (2006) 15:262–7. дои: 10.1191/0961203306lu2287oa
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
22. Скотт Э., Дули М.А., Вилен Б.Дж., Кларк С.Х.Иммунные клетки и ИФН 1 типа в моче больных СКВ коррелируют с иммунопатологией в почках. Клин Иммунол. (2016) 168:16–24. doi: 10.1016/j.clim.2016.04.005
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
23. Копечке К., Клоке Дж., Гриссбах А.С., Хамрих Дж.Ю., Бизен Р., Драгун Д. и соавт. Клеточная подпись мочевых иммунных клеток при волчаночном нефрите: новый взгляд на потенциальные биомаркеры. Артрит Res Ther. (2015) 17:94. дои: 10.1186/с13075-015-0600-й
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
24. Arazi A, Rao DA, Berthier CC, Davidson A, Liu Y, Hoover PJ, et al. Ландшафт иммунных клеток в почках больных волчаночным нефритом. Нат Иммунол. (2019) 20:902–14. doi: 10.1038/s41590-019-0398-x
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
27. Д’Агати В.Д., Аппель Г.Б., Эстес Д., Ноулз IIDM, Пирани К.Л. Идентификация моноклональных антител инфильтрирующих мононуклеарных лейкоцитов при волчаночном нефрите. Почки Междунар. (1986) 30:573–81. doi: 10.1038/ki.1986.223
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
28. Alexopoulos E, Seron D, Barrie Hartley R, Stewart Cameron J. Волчаночный нефрит: корреляция интерстициальных клеток с функцией клубочков. Почки Междунар. (1990) 37:100–9. doi: 10.1038/ki.1990.14
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
29. Fiore N, Castellano G, Blasi A, Capobianco C, Loverre A, Montinaro V, et al.Незрелые миелоидные и плазмацитоидные дендритные клетки инфильтрируют тубулоинтерстиций почек у пациентов с волчаночным нефритом. Мол Иммунол. (2008) 45:259–65. doi: 10.1016/j.molimm.2007.04.029
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
30. Segerer S, Mack M, Regele H, Kerjaschki D, Schlöndorff D. Экспрессия хемокинового рецептора СС 5 при заболеваниях почек человека. Почки Междунар. (1999) 56:52–64. doi: 10.1046/j.1523-1755.1999.00544.x
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
31.Масутани К., Акахоши М., Цуруя К., Токумото М., Ниномия Т., Косака Т. и др. Преобладание иммунного ответа Th2 при диффузном пролиферативном волчаночном нефрите. Ревматоидный артрит. (2001) 44:2097–106. doi: 10.1002/1529-0131(200109)44:93.0.CO;2-6
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
32. Калигарис-Каппио Ф., Берги Л., Тесио Л., Зиано Р., Камюсси GHLA-DR. + Т-клетки типа Leu 3 (хелперы) инфильтрируют почки больных системной красной волчанкой. Clin Exp Immunol. (1985) 59:185–9.
Реферат PubMed | Академия Google
34. Hotta O, Yusa N, Ooyama M, Unno K, Furuta T, Taguma Y. Обнаружение макрофагов в моче, экспрессирующих молекулу CD16 (Fc gamma RIII): новый маркер острого воспалительного повреждения клубочков. Почки Междунар. (1999) 55:1927–34. doi: 10.1046/j.1523-1755.1999.00431.x
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
35. Макино Х., Сугияма Х., Ямасаки Ю., Маэсима Ю., Вада Дж., Кашихара Н.Апоптоз клубочков при волчаночном нефрите человека. Арка Вирхова. (2003) 443:67–77. doi: 10.1007/s00428-003-0827-x
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
Инфекция мочевыводящих путей (ИМП) у детей
Не то, что вы ищете?Что такое инфекция мочевыводящих путей (ИМП) у детей?
Инфекция мочевыводящих путей представляет собой воспаление части системы, выводит мочу из организма.Это вызвано бактериями. Мочевыводящие пути включают 2 почки. Они удаляют жидкие отходы из крови в виде мочи. Узкие трубки (мочеточники) несут мочу из почек в мочевой пузырь. Моча хранится в мочевом пузыре. Когда мочевой пузырь опорожняется, моча проходит через трубку, называемую уретрой, и проходит вне тела. Бактерии могут инфицировать любую часть этой системы.
Что вызывает ИМП у ребенка?
Нормальная моча содержит воду, соли и продукты жизнедеятельности.Это бесплатно микробов, таких как бактерии, вирусы и грибки. Заражение происходит при попадании микробов в мочеиспускательного канала, поднимаются к мочевому пузырю, мочеточникам и почкам и начинают расти. Большинство инфекции вызываются бактериями из пищеварительного тракта. Наиболее распространена кишечная палочка. (кишечная палочка) бактерии. Обычно они живут в толстой кишке.
Какие дети подвержены риску ИМП?
ИМП редко встречается у детей младше 5 лет.ИМП — это много чаще встречается у девочек. Это потому, что у них более короткая уретра. ИМП маловероятно в мальчиков любого возраста. Но это может произойти у мальчиков, если часть мочевыводящих путей заблокирована. Необрезанные мальчики более подвержены риску ИМП, чем обрезанные мальчики. Ребенок с частью или полная закупорка мочевыводящих путей повышает вероятность развития ИМП.
Ванны с пеной могут раздражать уретру и способствовать размножению бактерий там.Неправильное вытирание (ребенок должен вытирать спереди назад) увеличивает риск. Это еще более рискованно после дефекации. Откладывание посещения туалета и запоры также связаны с ИМП.
Каковы симптомы ИМП у ребенка?
Симптомы могут немного отличаться для каждый ребенок.
Симптомы у младенцев могут включать:
- Лихорадка
- Плохой запах мочи
- Раздражительность
- плачет
- Суетливость
- Рвота
- Плохая подача
- Диарея
Симптомы у детей могут включать:
- Внезапная потребность в мочеиспускании
- Частое мочеиспускание
- Потеря контроля над мочеиспусканием (недержание)
- Боль при мочеиспускании
- Проблемы с мочеиспусканием
- Боль над лобковой костью
- Кровь в моче
- Плохой запах мочи
- Тошнота и рвота
- Лихорадка
- Озноб
- Боль в спине или боку под ребрами
- Усталость
Симптомы ИМП могут выглядеть как другие состояния здоровья.Попросите вашего ребенка посетить своего поставщика медицинских услуг для диагноз.
Как диагностируется ИМП у ребенка?
Медицинский работник спросит о симптомах и истории болезни вашего ребенка. Медицинский работник проведет медицинский осмотр вашего ребенка. Вашему ребенку также могут быть назначены тесты, например:
.- Анализ мочи ( анализ мочи). Моча вашего ребенка отправлена в лабораторию для проверьте наличие эритроцитов, лейкоцитов, бактерий, белка и признаков инфекционное заболевание.Моча также будет отправлена на культуру и чувствительность. Это делается для выяснить, какой тип бактерий вызывает инфекцию и какое лекарство лучше всего для лечения инфекции.
- УЗИ почек. Это безболезненная визуальный тест. Он использует звуковые волны и компьютер для создания изображений кровеносных сосудов. тканей, органов. Он может показать внутренние органы, как они функционируют, и может оценить кровоток по сосудам.Мальчик с ИМП или девочка младше 5 или 6 лет могут нужен этот тест.
- Цистоуретрограмма мочеиспускания (VCUG). Это является разновидностью рентгенографии мочевыводящих путей. Вводят тонкую гибкую трубку (катетер). трубка, по которой моча отводится из мочевого пузыря наружу (в мочеиспускательный канал). Мочевой пузырь заполнен жидким красителем. Рентгеновские снимки делаются по мере наполнения мочевого пузыря. и пусто.Изображения покажут, есть ли обратный поток мочи в мочеточники и почки.
- Сканирование ядерной медицины. А DMSA сканирование может помочь выяснить, есть ли рубцы или более серьезная инфекция. Маленький количество радиоактивного индикатора вводится внутривенно. Затем фотографии почек будут приняты. Это покажет, насколько хорошо работают почки.
Как лечат ИМП у ребенка?
Лечение будет зависеть от симптомов, возраста и общего состояния здоровья вашего ребенка.Это также будет зависеть от того, насколько тяжелым является состояние. Лечение может включать:
- Антибиотики
- Электрогрелка или лекарства для облегчения боль
- Обильное питье
Лечащий врач вашего ребенка может захотеть снова увидеть вашего ребенка через несколько дней после начала лечения, чтобы увидеть, как работает лечение.
Поговорите с лечащим врачом вашего ребенка о рисках, преимуществах и возможных побочных эффектах всех видов лечения.
Как я могу помочь предотвратить ИМП у моего ребенка?
Вы можете помочь предотвратить ИМП у вашего ребенка, если вы:
- Дайте ребенку много пить жидкости
- Скажите ребенку, чтобы он полностью опорожнял мочевой пузырь при мочеиспускании
- Научите девочек подтираться спереди назад после посещения туалета
- Сделайте так, чтобы у вашего ребенка не было запоров
Когда мне следует позвонить лечащему врачу моего ребенка?
Позвоните поставщику медицинских услуг, если у вашего ребенка:
- Симптомы, которые не улучшаются или ухудшаются
- Новые симптомы
Основные сведения об ИМП у детей
- Инфекция мочевыводящих путей (ИМП) воспаление части системы, выводящей мочу из организма.
- Большинство инфекций вызываются бактериями из пищеварительного тракта. Наиболее распространены бактерии кишечной палочки. Обычно они живут в двоеточие.
- ИМП редко встречается у детей младше 5 лет. ИМП гораздо чаще встречается у девочек, поскольку у них более короткая уретра.
- ИМП маловероятна у мальчиков любого возраста, если часть мочевыводящих путей не закупорена. Необрезанные мальчики более подвержены риску ИМП, чем обрезанные мальчики.
- Симптомы зависят от возраста. Они могут включать лихорадка, потребность в частом мочеиспускании, боль и плач.
Следующие шаги
Советы, которые помогут вам получить максимальную отдачу от визита к поставщику медицинских услуг вашего ребенка:
- Знайте причину визита и то, что вы хотите, чтобы произошло.
- Перед посещением запишите вопросы, на которые вы хотите получить ответы.
- При посещении запишите название нового диагноза и любые новые лекарства, методы лечения или тесты.Также запишите все новые инструкции, которые ваш поставщик дает вам для вашего ребенка.
- Знайте, почему прописывается новое лекарство или лечение и как оно поможет вашему ребенку. Также знайте, каковы побочные эффекты.
- Спросите, можно ли лечить состояние вашего ребенка другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если ваш ребенок не примет лекарство или не пройдет тест или процедуру.
- Если у вашего ребенка запланирована повторная встреча, запишите дату, время и цель этой встречи.
- Знайте, как вы можете связаться с врачом вашего ребенка в нерабочее время.



 /мкл
/мкл

 Normal, Illinois, 2007: 666 p.
Normal, Illinois, 2007: 666 p. Они представляют вторую группу наиболее распространенных инфекционных заболеваний1
Они представляют вторую группу наиболее распространенных инфекционных заболеваний1 5%
5%