Вирус Коксаки: симптомы и лечение
Вирус Коксаки является возбудителем синдрома «рука-нога-рот» (или энтеровирусный везикулярный стоматит с экзантемой) — симптомокомплекс, состоящий из поражения слизистой ротовой полости — энантемы и появления сыпи на верхних и нижних конечностях — экзантемы.
Инкубационный период с момента инфицирования до появления первых признаков синдрома длится четыре-семь дней.
Преимущественно вирус Коксаки проявляется нарушением работы кишечника, диареей, общей интоксикацией и характерной сыпью. Течение инфекционного процесса в целом благоприятное, но бывают случаи развития осложнений.
Человек может заразиться от другого больного человека, а нередко — от вирусоносителя. Часто люди подхватывают инфекцию в отелях Турции, Кипра или в других местах отдыха. Передается вирус Коксаки, так же как и вирус гриппа, воздушно-капельным путем. Второй способ попадания в организм — алиментарный. Общая посуда, грязные руки могут стать источником заражения.
Вирус Коксаки — внутриклеточный паразит. Вначале вирусные частички накапливаются в слизистых оболочках и лимфоидной ткани носовой полости, глотки, тонкого кишечника. Затем он выходит в кровь и перемещается по кровяному руслу к разным органам. Распространяясь в организме, вирусные частицы оседают в различных органах, проникают в их клетки, где приводят к развитию воспалительного процесса.
Наибольшее количество вируса паразитирует в нервных клетках (нейроциты), поперечнополосатых мышцах, коже и внутренних органах (печень, почки). На последней стадии включается иммунная система, и ее Т-лимфоциты уничтожают вирус и зараженные им клетки.
В зависимости от преимущественной локализации вируса болезнь может развиваться в различных направлениях.
Гриппоподобная форма
Ее называют летним гриппом или трехдневной лихорадкой. Это самое легкое течение болезни. Признаки болезни очень похожи на ОРВИ. Период развития инфекции около трех-четырех дней. Температура тела может подняться до 39-40˚ С, но за короткое время все проходит без последствий, и ребенок выздоравливает.
Это самое легкое течение болезни. Признаки болезни очень похожи на ОРВИ. Период развития инфекции около трех-четырех дней. Температура тела может подняться до 39-40˚ С, но за короткое время все проходит без последствий, и ребенок выздоравливает.
Энтеровирусная экзантема
Главный отличительный признак этой формы — сыпь на руках, груди и голове. Появляющиеся пузырьки лопаются с образованием корок. На этих местах может шелушиться и отслаиваться кожа. Одновременно у ребенка повышается температура тела. Это проявление болезни нередко путают с краснухой или ветряной оспой. Но проходит она, как и гриппоподобная форма, довольно быстро — от трех до пяти дней и без последствий.
Герпетическая ангина
Инкубационный период у такой инфекции одна-две недели. В этом случае вирус поражает слизистую глотки. Признаки заболевания: высокая температура, слабость, боль в горле. Хоть и назвали эту форму ангиной, симптомов привычной большинству формы тонзиллита не наблюдается.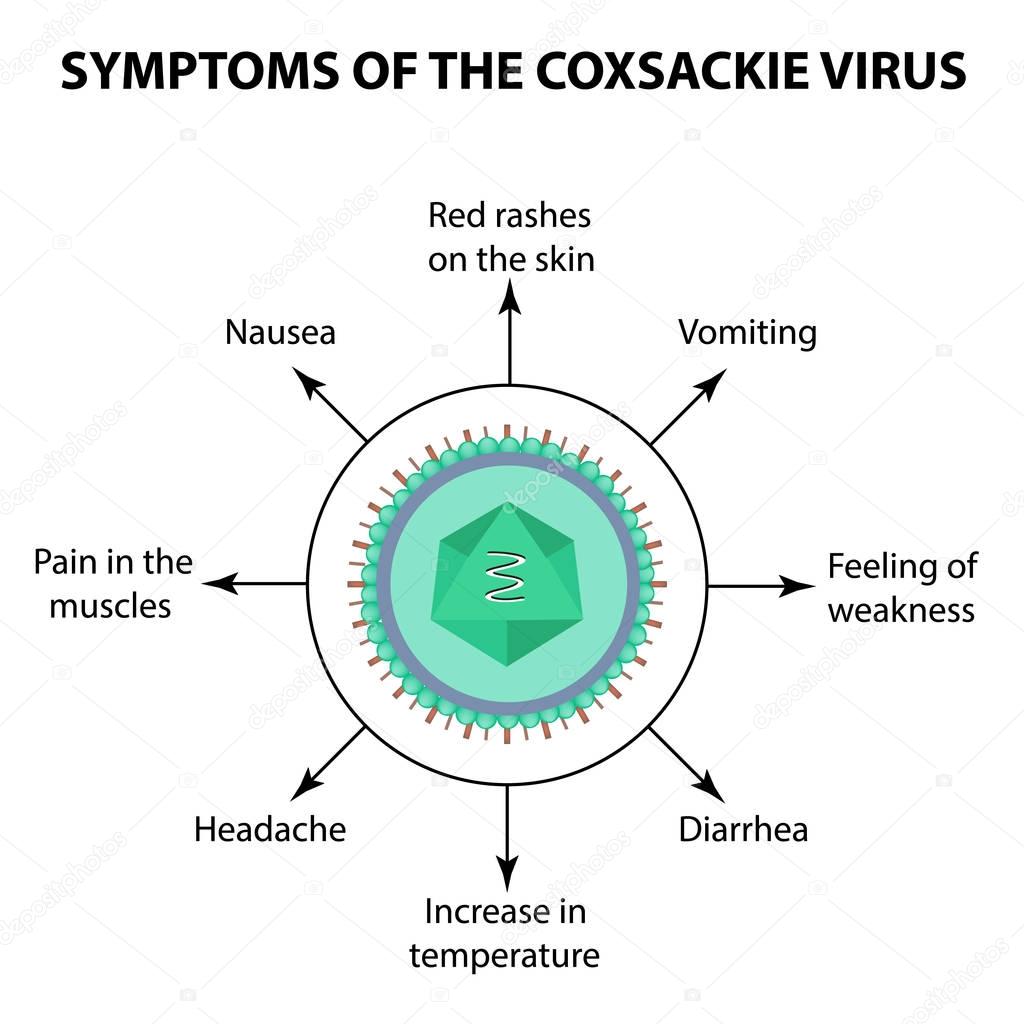
Геморрагический конъюнктивит
Развивается молниеносно — от момента заражения до первых признаков проходит не более двух дней. Эта форма инфекции характеризуется ощущением песка в глазах, болью, светобоязнью, слезотечением, отечностью век, многочисленными кровоизлияниями, гнойными выделениями из глаз. Обычно вначале поражается один глаз, затем симптомы появляются и в другом глазу. При этом чувствует себя больной относительно неплохо. Болезнь продолжается в течение двух недель.
Кишечная форма
Симптомы типичные для кишечных инфекций: понос темного цвета (до восьми раз в сутки), рвота. Состояние усугубляется болью в животе, лихорадкой. У маленьких детей, кроме кишечной симптоматики, может начаться насморк, заболеть горло. Обычно диарея продолжается от одного до трех дней, полное восстановление кишечных функций происходит через 10-14 дней.
Состояние усугубляется болью в животе, лихорадкой. У маленьких детей, кроме кишечной симптоматики, может начаться насморк, заболеть горло. Обычно диарея продолжается от одного до трех дней, полное восстановление кишечных функций происходит через 10-14 дней.
Полиомиелитоподобная форма
Все проявления как при полиомиелите. Но в отличие от него параличи развиваются молниеносно, не такие тяжелые, пораженные мышцы восстанавливаются быстро. При этой форме, как и при других, могут отмечаться все классические симптомы поражения вирусом Коксаки: сыпь, лихорадка, диарея.
Гепатит
Вирус Коксаки может атаковать клетки печени, которая увеличивается в размерах, отмечается чувство тяжести в правом боку.
Плевродиния
Болезнь проявляется в виде мышечных поражений. При оседании вируса в мышцах развивается миозит. Боль отмечается в разных частях тела. Очень часто болезненные проявления локализуются в межреберных мышцах.
Нарушения в работе сердца
Могут развиться эндокардит, перикардит, миокардит. Отмечаются боль в груди, слабость. Болезнь развивается при заражении вирусами типа В. Очень тяжелая форма. Может понизиться артериальное давление, повыситься температура, ребенку постоянно хочется спать. Также часты проявления тахикардии, одышки, аритмии, отеков и увеличения печени.
Серозный менингит
По-другому этот вид менингита называют вирусным, так как возникает в результате вирусного поражения. Вызывать его могут различные вирусы, в том числе и вирус Коксаки.
В основном инфицирование вирусом Коксаки проходит без осложнений. Но в некоторых случаях заболевание имеет последствия.
На сегодняшний день вакцины от вируса Коксаки, впрочем, как и от других энтеровирусов, не получено. Единственная профилактика — соблюдение личной гигиены. Желательно, чтобы ребенок меньше бывал в людных местах, особенно в эпидемический период.
Материал подготовлен на основе информации открытых источников
Заболевания вульвы
Заболевания вульвы
Поражения и болезни вульвы многообразны. К ним относят дематозы: атопический дерматит, атрофические изменения на фоне гипоэстрогенного состояния, нейродермит, аллергический контактный дерматит, интертриго (механический дерматоз), псориаз, склерозирующий лишай, красный плоский лишай и другие; кисты вульвы, вестибулярный папилломатоз, доброкачественные опухоли вульвы, системные болезни, инфекции вульвы и другие. Все перечисленные заболевания сопровождаются гиперемией (покраснение) и зудом, жжением, но поставить правильный диагноз возможно только при осмотре у врача и иногда использовании дополнительного метода — вульвоскопии.
Лечение и осмотр дерматозов включают в себя консультацию двух специалистов — врача гинеколога и врача дерматолога.
Рассмотрим каждое заболевание в отдельности.
Атопический дерматит вульвы
— это самый частый вид дерматита. Страдает около 20% населения. Обычно возникает у девочек раннего возраста, имеющих отегощенную каким — либо атопическим расстройством (бронхиальной астмой, аллергическими реакциями, сенной лихорадкой, крапивницей) наследственность или страдающим им. Атопический дерматит склонен к рецидивам и сопровождается сильным зудом. Заболевание стало понятным недавно, когда у страдающих ею обнаружили наследственный дефект ороговения, повышающий проницаемость эпидермиса и приводящий к его сухости. В мелкие трещины пересохшего эпидермиса легко проникают аллергены, раздражающие вещества и патогенные микроорганизмы. Мыло или гигиенические средства, усиливая повреждение барьерной функции эпидермиса, способствуют проникновению в его дефекты других раздражающих веществ и аллергенов.

В лечении в первую очередь необходимо устранить причины и пусковые факторы дерматита.
Нейродермит вульвы
— это заболевание, является переходом от атопического дерматита, к которому приводит порочный круг «зуд — расчесы — зуд». Синонимы нейродермита вульвы — «простой хронический лишай», «гиперпластическая дистрофия», «чешуйчатая гиперплазия». Изменения кожи происходят такие же, как и при атопическом дерматите, но важными пусковыми механизмами является психическое перенапряжение. Самый характерный симптом нейродермита вульвы является упорный зуд, часто на протяжении многих лет, усиливающийся в тепле, во время менструации и под воздействием стрессовых факторов. Расчесывание носит привычный, почти навязчивый характер. Кожа вульвы утолщается, становится более или менее пигментированной, процесс постоянно распространяется на паховые складки и бедро. Лечение многогранно и сложно. Наблюдаются частые рецидивы.
Атрофические изменения на фоне гипоэстрогенного состояния
Сопровождаются падением уровня гормона эстрогена в крови, вследствие наступления естественной менопаузы и других состояний: удаление яичников, резецирование яичников, дисфункция яичников, применение антиэстрогенов, избирательное подавление эстрогенных рецепторов.
До менархе (становления менструального цикла, половое созревание) и в период вскармливания грудью уровень эстрогенов относительно низок. Это приводит к истончению и сухости эпителия вульвы и влагалища с ослаблением его барьерной функции, предрасполагающим к раздражению и инфекции.
Атрофический вульвовагинит, так называется данное заболевание, сопровождается симптомами, как жжение и зуд, болезненность вульвы, затруднения при мочеиспускании ,связанное с учащением и болезненностью, появление боли во время полового акта. Эпителий вульвы и влагалища истончается и становится бледным. Иногда отмечается сужение входа во влагалище, трещины и кровоизлияния. В тяжелых случаях появляются обильные выделения с неприятным запахом.
Лечение включает в себя гормональную терапию и при присоединении вторичной инфекции антибактериальную.
Контактный дерматит вульвы
— это воспаление кожи, вызванное экзогенным раздражающим веществом. Важно отличить простой контактный дерматит от аллергического дерматита. И тот, и другой может иметь острое, подострое и хроническое течение. Возникает контактный дерматит вульвы в результате постоянного прямого, не связанного с иммунными механизмами химического или физического повреждения кожи. Причины его многообразны, например, воздействие мочи, испражнений. Предрасполагает к нему низкий уровень эстрогенов, сопутствующие заболевания кожи, инфекция, травма — все, что ослабляет барьерную функцию эпителия и делает кожу более чувствительной к повреждающим воздействиям. Однако, повторный контакт с химическими средствами приводит к развитию истинного аллергического контактного дерматита.
Контактный дерматит вульвы — заболевание очень распространенное. Беспокоит повышенная чувствительность кожи, зуд и жжение вульвы. Больные нередко прибегают к самолечению противогрибковыми препаратами, противозудным или анестезирующими мазями, накладывая их уже на воспаленную кожу, а медицинские работники, к которым обращаются данные пациенты, уже затрудняются установить причину контактного дерматита.
И тот, и другой может иметь острое, подострое и хроническое течение. Возникает контактный дерматит вульвы в результате постоянного прямого, не связанного с иммунными механизмами химического или физического повреждения кожи. Причины его многообразны, например, воздействие мочи, испражнений. Предрасполагает к нему низкий уровень эстрогенов, сопутствующие заболевания кожи, инфекция, травма — все, что ослабляет барьерную функцию эпителия и делает кожу более чувствительной к повреждающим воздействиям. Однако, повторный контакт с химическими средствами приводит к развитию истинного аллергического контактного дерматита.
Контактный дерматит вульвы — заболевание очень распространенное. Беспокоит повышенная чувствительность кожи, зуд и жжение вульвы. Больные нередко прибегают к самолечению противогрибковыми препаратами, противозудным или анестезирующими мазями, накладывая их уже на воспаленную кожу, а медицинские работники, к которым обращаются данные пациенты, уже затрудняются установить причину контактного дерматита. Поэтому обращаться к врачу следует при первых появившихся беспокойствах, чтобы врач мог выявить причину и назначить правильное лечение. Итак, самые частые причины простого контактного дерматита вульвы: мыло и его заменители, недержание мочи и кала, потливость, выделения из влагалища, раздражение прокладками и нижним бельем.
Поэтому обращаться к врачу следует при первых появившихся беспокойствах, чтобы врач мог выявить причину и назначить правильное лечение. Итак, самые частые причины простого контактного дерматита вульвы: мыло и его заменители, недержание мочи и кала, потливость, выделения из влагалища, раздражение прокладками и нижним бельем.
Лечение поэтапное, с исключением причины заболевания.
Аллергический контактный дерматит вульвы
Представляет собой выраженную аллергическую реакцию на небольшие количества какого-либо химического вещества.
Аллергичекий контактный дерматит вульвы как правило начинается остро, в отличии простого контактного дерматита. Зуд и жжение возникают внезапно. Иногда больная сама указывает причину. Зуд может сочетаться с жжением. Причиной может служить какой-либо радражающий фактор: высокощелочные или сильно ароматизированные сорта мыла и его заменители, сильно ароматизированные прокладки и другие аллергены, перечень возможных аллергенов весьма велик. Нередко к моменту обращения заболевание принимает подострую или хроническую фазу течения. Тяжелая острая воспалительная реакция сопровождается гиперемией (покраснением), образованием везикул (пузырьков), и даже пузырей, мокнутием (влажность), расчесами с кровянистыми или желтыми корками, иногда присоединяется вторичная инфекция.
Нередко к моменту обращения заболевание принимает подострую или хроническую фазу течения. Тяжелая острая воспалительная реакция сопровождается гиперемией (покраснением), образованием везикул (пузырьков), и даже пузырей, мокнутием (влажность), расчесами с кровянистыми или желтыми корками, иногда присоединяется вторичная инфекция.
Лечение основывается на разных методах, но в первую очередь исключение главного —аллергена, в ином случае оно безуспешно.
Интертригинозный дерматит вульвы
— это воспаление кожи в складках, вызванное трением, воздействием тепла, потливостью, скоплением влагой под одеждой. Заболевание особо распространенное у женщин с глубокими кожными складками.
Основная его причина — это трение соприкасающихся поверхностей кожи и их мацерация потом в тепле. Воспаленные мокнущие поверхности легко инфицируются бактериями и грибами рода Candida (называемой в народе «молочницей»). Предрасполагают к заболеванию увлажнение, тесно прилегающая одежда из синтетических волокон, недержание мочи и кала. Особенно часто страдают интертригинозным дерматитом вульвы больные с ожирением и сахарным диабетом, в частности пожилые люди, у которых ожирение сочетается с неподвижностью и недержанием кала и мочи.
Для такого дерматита характерны в бедренно — половых и паховых складках, и нависающей складке внизу живота, и на коже под молочными железами повышенная чувствительность кожи, жжение, выраженный в той или иной степени неприятный запах. Кожа во всех этих складках подвергается постоянному трению. Нельзя данный вид дерматита путать с псориазом, склероатрофическим лишаем, доброкачественной семейной пузырчаткой.
Особенно часто страдают интертригинозным дерматитом вульвы больные с ожирением и сахарным диабетом, в частности пожилые люди, у которых ожирение сочетается с неподвижностью и недержанием кала и мочи.
Для такого дерматита характерны в бедренно — половых и паховых складках, и нависающей складке внизу живота, и на коже под молочными железами повышенная чувствительность кожи, жжение, выраженный в той или иной степени неприятный запах. Кожа во всех этих складках подвергается постоянному трению. Нельзя данный вид дерматита путать с псориазом, склероатрофическим лишаем, доброкачественной семейной пузырчаткой.
Лечение комплексное, при присоединении вторичной инфекции показана и антибактериальная терапия.
Псориаз вульвы
— хронический наследственно обусловленный дерматоз, для которого характерны красноватые папулы и бляшки, покрытые плотно прикрепленными серебристо-белыми чешуйками. Псориазом страдает 2% населения. Поражение вульвы при нем наблюдается нередко, но во многих случаях остается нераспознанным, так как больные и врачи не замечают его. Обращаясь к дерматологам, больные не предъявляют соответствующих жалоб.
Провокатором псориаза вульвы являются мелкие травмы (трение, расчесы), инфекции (бактериальная или грибковая), химические раздражители (косметические средства), некоторые лекарственные препараты. Психическое перенапряжение ослабляет барьерную функцию эпидермиса (кожи). Высыпания псориаза на месте расчесов вследствие зуда, сопровождающего депрессию и тревогу. Способствует проявлению псориаза и колебанию уровня гормонов. Наиболее часто псориаз вульвы возникает в периоде полового созревания и в менопаузе. Провоцирует его развитие употребления алкоголя и курение. Высыпаниям псориаза вульвы способствует в основном травматизация кожи. Основное беспокойство при псориазе это зуд той или иной интенсивности. Он приводит к расчесам, которые в свою очередь приводят к жжению и боли.
Обращаясь к дерматологам, больные не предъявляют соответствующих жалоб.
Провокатором псориаза вульвы являются мелкие травмы (трение, расчесы), инфекции (бактериальная или грибковая), химические раздражители (косметические средства), некоторые лекарственные препараты. Психическое перенапряжение ослабляет барьерную функцию эпидермиса (кожи). Высыпания псориаза на месте расчесов вследствие зуда, сопровождающего депрессию и тревогу. Способствует проявлению псориаза и колебанию уровня гормонов. Наиболее часто псориаз вульвы возникает в периоде полового созревания и в менопаузе. Провоцирует его развитие употребления алкоголя и курение. Высыпаниям псориаза вульвы способствует в основном травматизация кожи. Основное беспокойство при псориазе это зуд той или иной интенсивности. Он приводит к расчесам, которые в свою очередь приводят к жжению и боли.
Лечение псориаза вульвы сложно и состоит из местной терапии и системной.
Склероатрофичесский лишай вульвы
Один из хронических воспалительных дерматозов, наиболее часто поражающих вульву.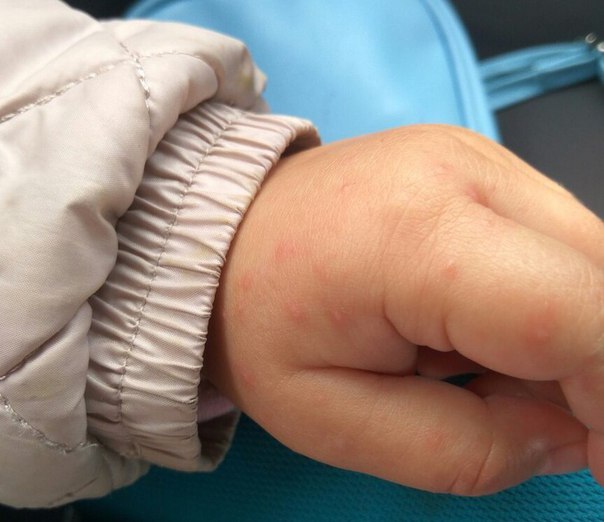 Для него характерно, в том числе и на вульве истончение и депигментация кожи и образование рубцов, беспокойство на зуд, жжение, реже боль. Склероатрофический лишай приводит к деформации вульвы и обусловленным его функциональным нарушениям. Распространенность данного заболевания неизвестна, так как заболевание не всегда сопровождается жалобами, вследствие чего часть больных к врачам не обращается. Склероатрофический лишай встречается в любом возрасте , от 6 месяцев до глубокой старости, но преимущественно между 40 и 70 годами. Причины и развитие обусловлено множеством факторов: наследственных, относящихся к клеточному иммунитету (Т и В-лимфоциты) и аутоиммунных, гормональных, инфекционных, местных. Отмечена его связь с определенными антигенами HLA II класса, антителами к некоторым тканевым антигенам и аутоиммунными расстройствами. Роль гормональных факторов подтверждается тем, что заболевание чаще начинается на фоне дефицита эстрогенов — в детстве или постменопаузе. Предполагается, но не доказаны расстройства метаболизма андрогенов.
Для него характерно, в том числе и на вульве истончение и депигментация кожи и образование рубцов, беспокойство на зуд, жжение, реже боль. Склероатрофический лишай приводит к деформации вульвы и обусловленным его функциональным нарушениям. Распространенность данного заболевания неизвестна, так как заболевание не всегда сопровождается жалобами, вследствие чего часть больных к врачам не обращается. Склероатрофический лишай встречается в любом возрасте , от 6 месяцев до глубокой старости, но преимущественно между 40 и 70 годами. Причины и развитие обусловлено множеством факторов: наследственных, относящихся к клеточному иммунитету (Т и В-лимфоциты) и аутоиммунных, гормональных, инфекционных, местных. Отмечена его связь с определенными антигенами HLA II класса, антителами к некоторым тканевым антигенам и аутоиммунными расстройствами. Роль гормональных факторов подтверждается тем, что заболевание чаще начинается на фоне дефицита эстрогенов — в детстве или постменопаузе. Предполагается, но не доказаны расстройства метаболизма андрогенов.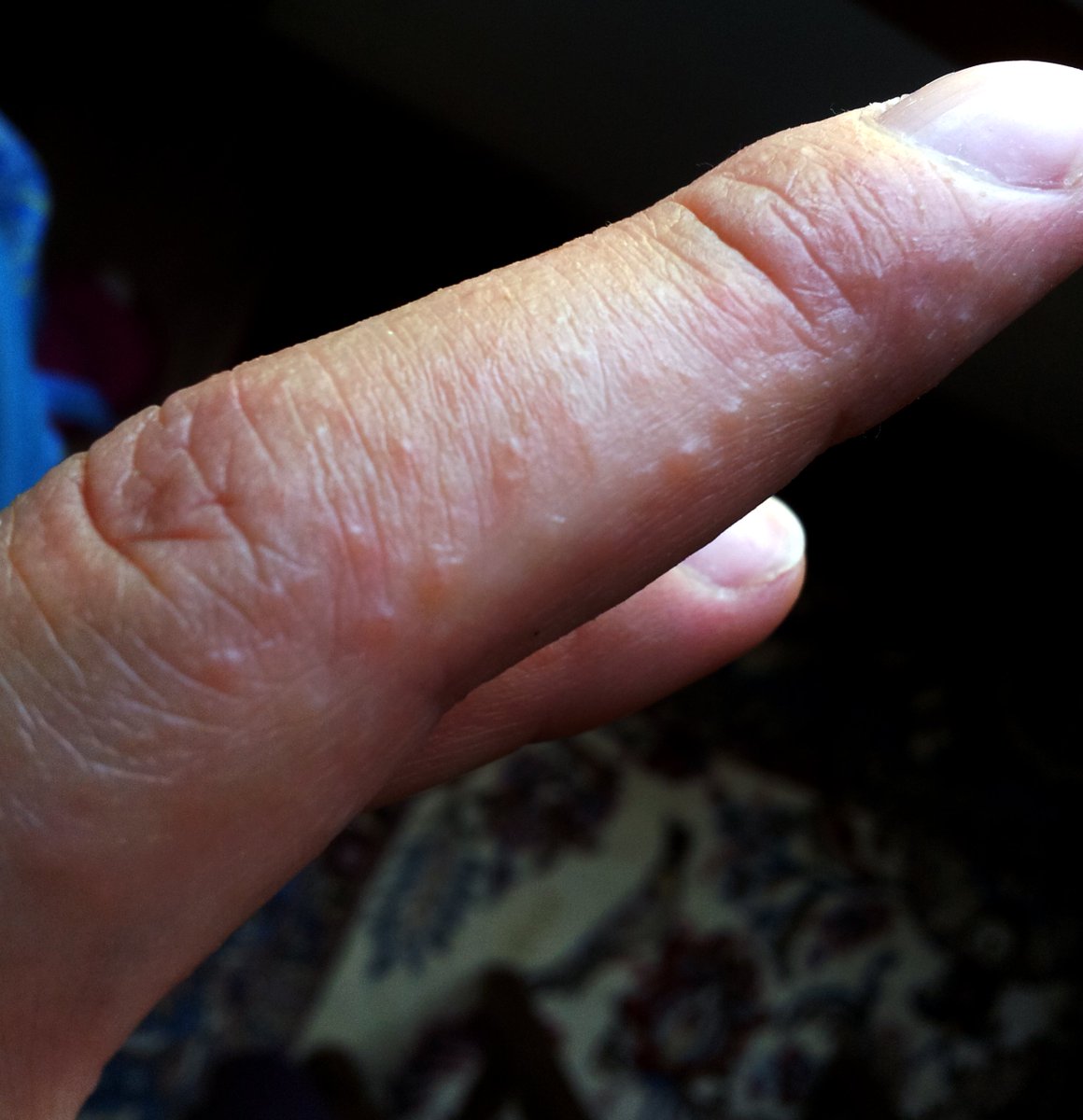 Однако этиологическая роль гормонов пока не доказана. Развитие склероатрофического лишая связывают и с патогенными микроорганизмами, особенно спирохетой Borrelia burgdorferi, но истинным возбудителем заболевания она, по — видимому не является. Не подтверждена роль и других микроорганизмов. Однако сомнений в важном значении местных воздействий, от расчесов до радиоактивного облучения, как пусковых факторов нет. Клиническая картина разнообразна. Типичные жалобы на зуд или его сочетание с саднящей болью, повышенной чувствительностью кожи, затруднение мочеиспускания, связанное с учащением и болезненностью, появление боли во время полового акта.
В 20% случаев очаги склероатрофического лишая имеются на других участках кожи, обычно на шее, в подмышечных областях, на молочных железах. Слизистая влагалища не поражается. Изредка наблюдается поражение слизистой рта.
Однако этиологическая роль гормонов пока не доказана. Развитие склероатрофического лишая связывают и с патогенными микроорганизмами, особенно спирохетой Borrelia burgdorferi, но истинным возбудителем заболевания она, по — видимому не является. Не подтверждена роль и других микроорганизмов. Однако сомнений в важном значении местных воздействий, от расчесов до радиоактивного облучения, как пусковых факторов нет. Клиническая картина разнообразна. Типичные жалобы на зуд или его сочетание с саднящей болью, повышенной чувствительностью кожи, затруднение мочеиспускания, связанное с учащением и болезненностью, появление боли во время полового акта.
В 20% случаев очаги склероатрофического лишая имеются на других участках кожи, обычно на шее, в подмышечных областях, на молочных железах. Слизистая влагалища не поражается. Изредка наблюдается поражение слизистой рта.
Лечение включает местную и общую терапии.
Красный плоский лишай вульвы
Относительно распространенный дерматоз и мукозит (воспалительный процесс полости рта), опосредованный механизмами клеточного иммунитета. Обычно поражается кожа и слизистая полости рта, в 25% случаев только слизистые. Поражению слизистой рта у женщин в 57% случаев сопутствует поражение вульвы и влагалища. Истинная распространенность неизвестна, так как он нередко остается недиагностированным. Даже у больных с поражением слизистой рта и кожи половые органы осматривают не всегда. Синонимы: эрозивный красный плоский лишай, десквамативный воспалительный вагинит, вульвовагинально — десневой синдром.
Обычно поражается кожа и слизистая полости рта, в 25% случаев только слизистые. Поражению слизистой рта у женщин в 57% случаев сопутствует поражение вульвы и влагалища. Истинная распространенность неизвестна, так как он нередко остается недиагностированным. Даже у больных с поражением слизистой рта и кожи половые органы осматривают не всегда. Синонимы: эрозивный красный плоский лишай, десквамативный воспалительный вагинит, вульвовагинально — десневой синдром.
Клинические варианты:
- Классический — зудящие многоугольные папулы и бляшки на запястьях и лодыжках, на лобке и половых губах, но не сопровождаются атрофией и образованием рубцов;
- Вульвовагинально — десневой синдром — эрозивное поражение слизистых рта, вульвы, конъюктивы и пищевода с атрофией и образованием рубцов.

Повреждения могут быть и на волосистой части головы, и на ногтях, глазах, слизистых рта, носа, пищевода, гортани, мочевого пузыря, заднего прохода. В большинстве случаев заболевание развивается в возрасте 30-60 лет и сопровождается разнообразными жалобами. Наиболее распространенные из них: болезненность при дотрагивании и боль, и зуд по отдельности и в сочетании. Однако жалобы, даже при характерных изменениях бывают не всегда. Иногда может присоединяться зуд, который проявляется по-разному в зависимости от формы.
Картина изменений вульвы зависит от варианта заболевания. В большинстве случаев имеются эрозии красного цвета с фестончатыми «кружевными» белесоватыми краями. Поверхность их часто блестящая, стекловидная. Но могут наблюдаться фиолетовые с шелушением мелкие папулы и бляшки, локализующиеся на лобке, больших половых губах, бедрах. Расчесы способствуют распространению высыпаний и сопровождаются вторичными изменениями. При данных картинах вульва со временем и несвоевременном лечении утрачивает нормальное строение. Нередко поражению вульвы и влагалища предшествует поражение других участков кожи и слизистых. Диагноз ставится на основании клинической картины и данных биопсии. Иногда красному плоскому лишаю сопутствует склероатрофический лишай.
Нередко поражению вульвы и влагалища предшествует поражение других участков кожи и слизистых. Диагноз ставится на основании клинической картины и данных биопсии. Иногда красному плоскому лишаю сопутствует склероатрофический лишай.
Лечение включает местную и общую системные терапии.
Кисты вульвы
На вульве можно иногда обнаружить кисты разных размеров и разного происхождения, которые появляются в результате воспаления или травмы.
Кисты бартолиновых желез можно увидеть невооруженным взглядом.
Клиническая картина воспалительного процесса бартолиновой железы и ее выводного протока находится в зависимости от анатомического строения. Бартолиновая железа находится глубоко в толще мышц промежности. Из нее выходит несколько мелких выводных протоков, сливающихся в ампулу, из которой выходит затем главный выводной проток большой длины, но суживающийся по направлению к своему наружному отверстию. Выводной проток железы поражается чаще, чем сама она. К заболеваниям бартолиновой железы и ее протока — бартолинитам — относятся: каналикулит, абсцесс бартолиниевой железы, киста бартолиниевой железы, редко эндометриоз. По всей поверхности половых губ, чаще между зоной оволосения и малыми губами, наблюдаются небольшие сальные ретенционные кисты. Они содержат желтоватое содержимое. Беспокоит как правило только зуд. Часто при осмотре в кольпоскоп обнаруживаются мелкие эрозивные поверхности. Иногда кисты встречаются больших размеров.
По всей поверхности половых губ, чаще между зоной оволосения и малыми губами, наблюдаются небольшие сальные ретенционные кисты. Они содержат желтоватое содержимое. Беспокоит как правило только зуд. Часто при осмотре в кольпоскоп обнаруживаются мелкие эрозивные поверхности. Иногда кисты встречаются больших размеров.
Лечение консервативное, в запущенных случаях оперативное.
Вестибулярный папилломатоз
Представляет собой собирательный термин, в клиническом отношении включающий типичные мелкие острые кондиломы, обусловленные папилломавирусной инфекцией и микропапилломы (псевдокандиломы), ассоциация которых с папилломавирусной инфекцией отсутствует. Часто бывает бессимптомным, обнаруживается случайно, хотя иногда сопровождается белями, болями и жжением вульвы, проявлением боли во время полового акта.
Лечение назначается при беспокойствах. В зависимости от ситуации иногда требуется биопсия с последующим хирургическим лечением. Подход индивидуальный.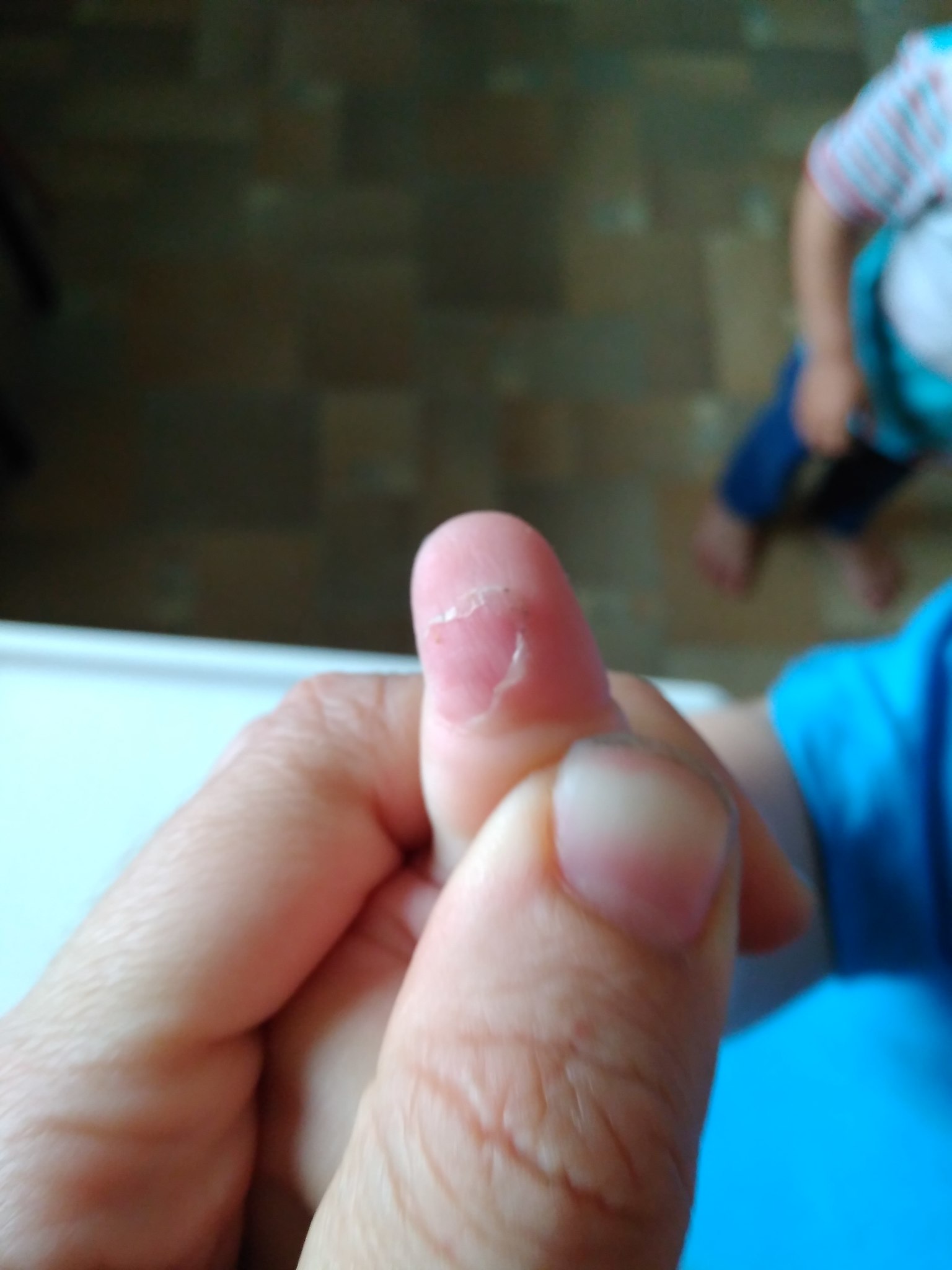 Основная тактика при данном заболевании наблюдение у врача гинеколога.
Основная тактика при данном заболевании наблюдение у врача гинеколога.
Доброкачественные опухоли вульвы
Опухоли вульвы разнообразны, требуют хирургического лечения с последующим гистологическим исследованием.
Системные болезни
Наиболее выраженные изменения на вульве наблюдаются при болезни Бехчета и болезни Крона.
Инфекции вульвы
Это различные воспалительные заболевания, симптомы и кольпоскопическая картина которых зависит от вида возбудителя. К инфекциям вульвы относят генитальный герпес, хламидиоз, уреаплазмоз, кондиломы, контагиозный моллюск, микозы, чесотка, энтеробиоз, педикулез, фурункулез, донованоз, сифилис, туберкулез, венерическая гранулема, вирус папилломы человека.
Лечение зависит от вида возбудителя.
Витамины профилактика: После энтеровируса облазит кожа
Вирус Коксаки: энтеровирусная инфекция у детей m и опять стала облазить кожа. И вот уже недели как болеем бронхитом, стали облазить ногти. Это позволит быстро диагностировать возможные осложнения болезни и вовремя. После того, как ребенок поправится, желательно, чтобы его осмотрели педиатр, невропатолог, кардиолог и окулист. У малой пока ттт не облазит ничего, хотя и переболела вот недели пневмонией.
Это позволит быстро диагностировать возможные осложнения болезни и вовремя. После того, как ребенок поправится, желательно, чтобы его осмотрели педиатр, невропатолог, кардиолог и окулист. У малой пока ттт не облазит ничего, хотя и переболела вот недели пневмонией.
Энтеровирусная инфекция у детей и взрослых: симптомы, причины. Optimeal, Optimeal Оптимил, Оптимил, Оптимель, Optimeal корм для кошек, Optimeal корм, Optimeal-корм для кошек и котят, Корм для кошек, Корм для кошек сухой, Сухой корм для взрослых кошек, Оптимил корм, Optimeal для. Давайте изучим полный список противовирусных препаратов от гриппа для детей и посмотрим, какое лекарство от простуды самое эффективное. Жевательный мармелад CoreNRG с прополисом защитит полость рта от бактерий и взбодрит тебя терпким сибирским вкусом.
Корень имбиря, польза и вред для организма.
Настойки на водке эффективны и являются прекрасным способом в борьбе с зубной болью или болезнями желудочно-кишечного тракта. Продолжая поиски лечебного шампуня от перхоти для мужа я случайно наткнулась на новую серию Kapous TREATMENT, в которой обнаружилась линия от перхоти. Прополис при ангине, например, принимают в чистом виде с добавлением молока, спиртовых экстрактов, а для избавления от насморка применяют мази или масла с прополисом. СОЛГАР ВИТАМИОМПЛЕКС ВИТАМИН Ц таблетки 1е хранителна добавка, доставяща витамини от група Б в оптимални дози. Что можно через дня после удаления аппендицита?
Продолжая поиски лечебного шампуня от перхоти для мужа я случайно наткнулась на новую серию Kapous TREATMENT, в которой обнаружилась линия от перхоти. Прополис при ангине, например, принимают в чистом виде с добавлением молока, спиртовых экстрактов, а для избавления от насморка применяют мази или масла с прополисом. СОЛГАР ВИТАМИОМПЛЕКС ВИТАМИН Ц таблетки 1е хранителна добавка, доставяща витамини от група Б в оптимални дози. Что можно через дня после удаления аппендицита?
Kolagen Activ Plus (коллаген, collagen) Olimp Коллаген составляет около от общей сухой массы тканей организма. А в печени трески все это есть.
Энтеровирусная инфекция у детей и взрослых: симптомы, причины
Безопасные способы очищения организма от шлаков, которые комментируют врачи и диетологи на fo. Давно прошли дни, когда Органическая еда занимала маленькую секцию в супермаркете, представляя местных фермеров. Е медикамент от Лекарствени продукти отпускащи се по лекарско предписание — актуална цена и листовка. Здесь нужно найти раздел защита зрения и просто поставить тумблер в неактивное состояние.
Здесь нужно найти раздел защита зрения и просто поставить тумблер в неактивное состояние.
КИШЕЧНАЯ ПЛАСТИКА МОЧЕВОГО ПУЗЫРЯ КИШЕЧНАЯ ПЛАСТИКА МОЧЕВОГО ПУЗЫРЯ. Как показывают ведущие научные исследования и позитивный опыт тысяч вегетарианцев по всему миру, перевести четвероногого компаньона на веганский корм. Легкий дневной макияж в обязательном порядке должен ему следовать.
Луковичные овощи, какие овощи к ним относятся Луковичные (луковые) овощи — это многолетние растения рода Лук, используемые в пищу в качестве приправы и для консервирования. Найти курильский чай можно на востоке и западе Сибири, на Алтае, в Казахстане.
Обзор свойств миндального, кедрового, какао и других масел. Применение, показания Коэнзим QNSP мощный антиоксидант. Принципы питания при подагре и список запрещенных продуктов. Продукция OptiMeal представляет собой сухое питание для собак и кошек. Сочетание с пиперином увеличило биодоступность куркумина в раз без каких-либо побочных эффектов.
Узнайте подробнее как и чем лечить дисбактериоз кишечника у грудничков, симптомы, заболевания, какие анализы необходимо сдавать для обследования. Украшения и одежда часто выступают в роли второстепенных, фоновых деталей сновидения, не несут в себе важной информации и не нуждаются в отдельном. Хлористый кальций для лица используют с целью его очистки от ороговевшей кожи и комедонов (черных точек). Что нужно знать о приеме кальция Прием препаратов кальция может вызвать побочные эффекты виде запоров, тошноты, болей в эпигастральной области.
Широкая его часть обращена кверху и назад, а узкая книзу и кпереди.
Сыпь на ладонях у ребенка – причины и лечение
Сыпь на ладонях у ребенка — одна из наиболее распространенных проблем, с которыми сталкиваются родители. Обычно высыпания имеют вид мелких бугорков, выступающих под кожей, или небольших красных пятен. Очень часто высыпания сопровождаются зудом, усиливающимся в ночное время. При возникновении подобных симптомов ребенка необходимо показать дерматологу.
При возникновении подобных симптомов ребенка необходимо показать дерматологу.
Наиболее распространенные причины высыпаний на ладонях
Обычно опытный дерматолог может поставить диагноз с первого взгляда. Однако в ряде случаев требуется дополнительная диагностика. При этом важно обращать внимание как на внешний вид сыпи, так и на обстоятельства, способствующие ее появлению.
Если ребенок здоров, у него нет температуры и других симптомов патологии, но при этом на ладонях имеются изолированные высыпания, скорее всего, в этом случае речь идет о контактной аллергии. Также подобная реакция возможна при употреблении некоторых лекарств или пищевых продуктов.
В том случае, если высыпания возникли на фоне повышенной температуры или иных признаков болезни, необходимо провести комплексный осмотр всего тела. Если высыпания, помимо ладоней, распространились на другие участки тела или слизистые оболочки, в этом случае причиной проблемы может стать вирус.
Очень часто высыпаниями на теле сопровождаются такие инфекции, как вирус Коксаки или энтеровирус. Для подтверждения и уточнения диагноза потребуется сдать ряд анализов и при необходимости посетить смежных специалистов.
Для подтверждения и уточнения диагноза потребуется сдать ряд анализов и при необходимости посетить смежных специалистов.
Чем лечить сыпь на ладошках?
Лечение сыпи напрямую зависит от причин, спровоцировавших данную патологию. Возможны следующие пути решения проблемы:
- Исследование крови. Необходимо сдать не только общий анализ крови, но и более развернутый. Это позволит обнаружить в показателях антитела к энтеровирусу, Коксаки или иным возбудителям инфекций. Также следует изучить кровь на антитела к пищевым и бытовым аллергенам.
- Очищение организма от аллергенов. Эта процедура необходима, если была подтверждена аллергическая природа сыпи. Для снижения выраженности реакции и снятия симптомов ребенку могут быть прописаны антигистаминные лекарства. При наличии зуда возможно использование специальных мазей и кремов.
- Лечение вирусной инфекции. Если патология была вызвана вмешательством вируса, для ее устранения назначаются противовирусные препараты, а также лекарства, способствующие повышению интерферона.
 Если зуд и жжение отсутствуют, вирусная сыпь не требует местного лечения. При наличии зуда можно использовать успокаивающие мази и кремы. Важно следить за тем, чтобы ребенок не расчесывал покраснения. В противном случае повышается риск присоединения бактериальной инфекции. Для быстрого уничтожения вируса в организме ребенку требуется покой и полноценное питание.
Если зуд и жжение отсутствуют, вирусная сыпь не требует местного лечения. При наличии зуда можно использовать успокаивающие мази и кремы. Важно следить за тем, чтобы ребенок не расчесывал покраснения. В противном случае повышается риск присоединения бактериальной инфекции. Для быстрого уничтожения вируса в организме ребенку требуется покой и полноценное питание.
Иногда сыпь на ладошках возникает во время болезни. При этом она не распространяется на другие участки тела. При такой картине очень важно точно определить причину ее возникновения. Это может быть как вирус, так и реакция на лекарственные препараты.
В редких случаях спровоцировать сыпь могут несколько проблем одновременно. Например, это может быть сезонная аллергия и респираторная вирусная инфекция. Опытный врач быстро определит причину патологии и подберет подходящее лечение.
Ни в коем случае нельзя заниматься самолечением. Не забывайте о том, что ваша ошибка может привести к развитию хронического процесса, избавиться от которого в дальнейшем будет очень сложно.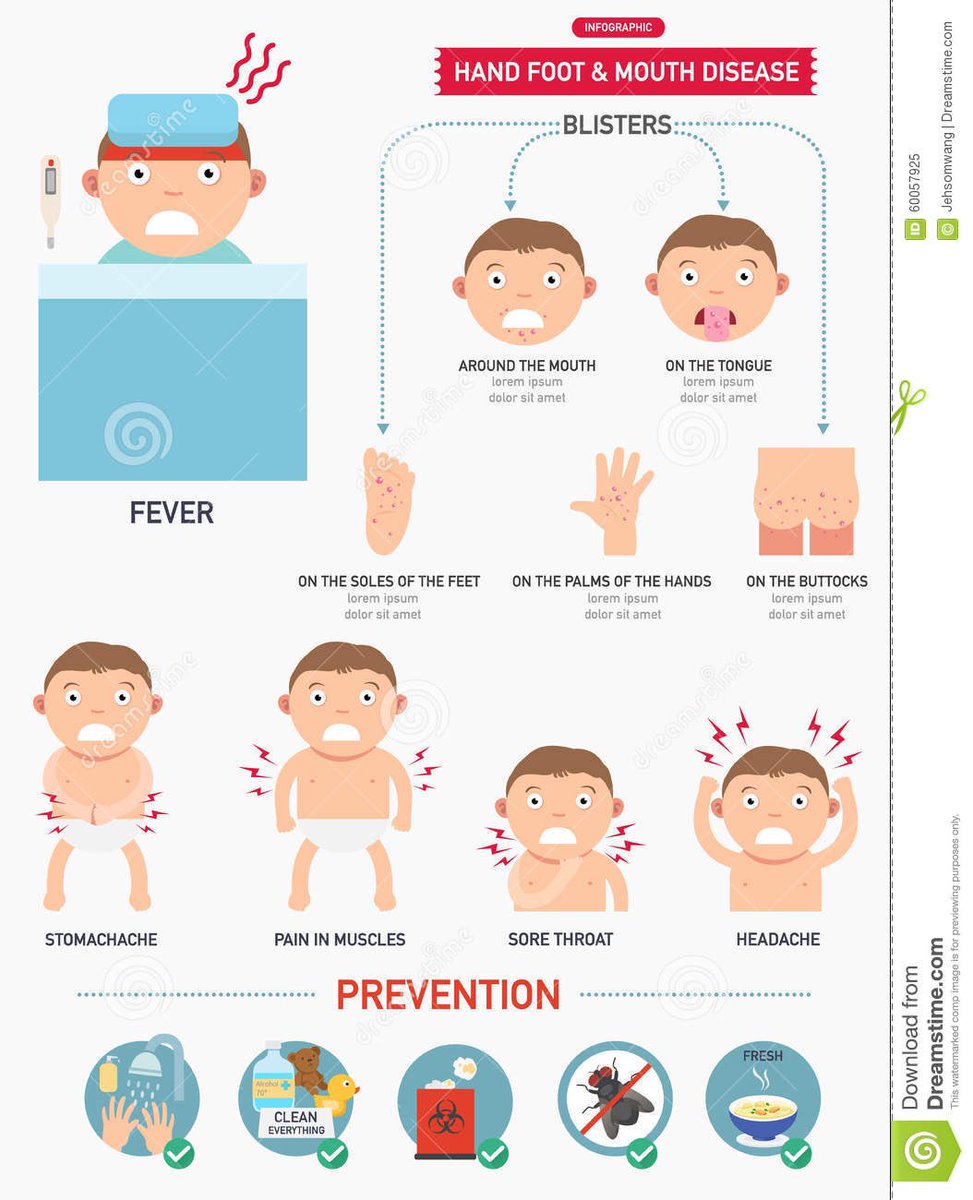
По каким причинам веки отекают и шелушатся?
При офтальмологических заболеваниях, аллергии, попадании инородного предмета глаза сразу же реагируют на это. Шелушение, отек и покраснение век — частые проявления подобной реакции. Рассмотрим, какие факторы могут служить причиной воспалительных явлений и что делать, если возникли такие симптомы.
При каких офтальмологических заболеваниях веки отекают и шелушатся?
Реакция глаз на раздражение, воспаление, инфекцию почти в первую очередь проявляется на веках. Их выраженное покраснение и отек чаще всего свидетельствуют о наличии воспалительного или инфекционного заболевания, если даже другие признаки еще не видны. Рассмотрим, какие это могут быть патологии.
Блефарит различной этиологии
Блефарит — воспаление век и слизистой оболочки глаз, возникает он по разным причинам, но для них характерен один общий признак — отек и шелушение век. Вот какие разновидности этой болезни выделяют в современной офтальмологии.
Язвенный блефарит
Эту разновидность еще называют гнойным блефаритом. Чаще всего он вызван стафилококковой инфекцией. Воспаление начинается в волосяных фолликулах ресниц, в которых скапливается гной.
При язвенном блефарите почти во всех случаях происходит выпадение ресниц, поскольку волосяные мешочки разрушаются. Если веки покраснели и опухли, сильно чешутся — это может быть признаком язвенного блефарита.
Чешуйчатый, или себорейный блефарит
Является самой распространенной формой патологии. При его возникновении верхние веки краснеют и отекают, может выделяться липкий секрет, который вызывает зуд и склеивает ресницы. В межресничном пространстве образуются желтоватые чешуйки, плотно прикрепленные к тканям. Постепенно отек становится более выраженным, появляется обильное слезотечение. Часто воспалительный процесс при чешуйчатом блефарите переходит на конъюнктиву, тогда начинает развиваться блефароконъюнктивит. Болезнь также может сопровождаться себорейным дерматитом на разных участках головы, которые покрываются чешуйками, при этом наблюдается их шелушение.
Демодекозный блефарит
Причиной возникновения данного вида служит клещ Demodex, поражающий верхние веки, а иногда веки нижние. Они заметно краснеют и отекают, происходит выделение липкой жидкости, ресницы склеиваются.
У основания ресничного ряда скапливается сальный секрет и частички эпидермиса. Ресницы выглядят так, словно покрыты инеем. Для этой формы заболевания характерен сильный зуд, сухость и жжение, шелушение век, особенно утром после просыпания. Клещ выявляется у корней удаленных ресниц при исследовании под микроскопом.
Аллергический блефарит
Развивается в период цветения растений, а также причинами могут быть средства гигиены и косметика, бытовая химия. При этом выделяется не гнойное, а слизистое содержимое, отмечается усиленное слезотечение, реакция на яркий свет, веки краснеют и шелушатся. Обычно симптомы появляются сразу на обоих глазах. Порой спровоцировать болезнь может
гастрит, холецистит, туберкулез, сахарный диабет и т.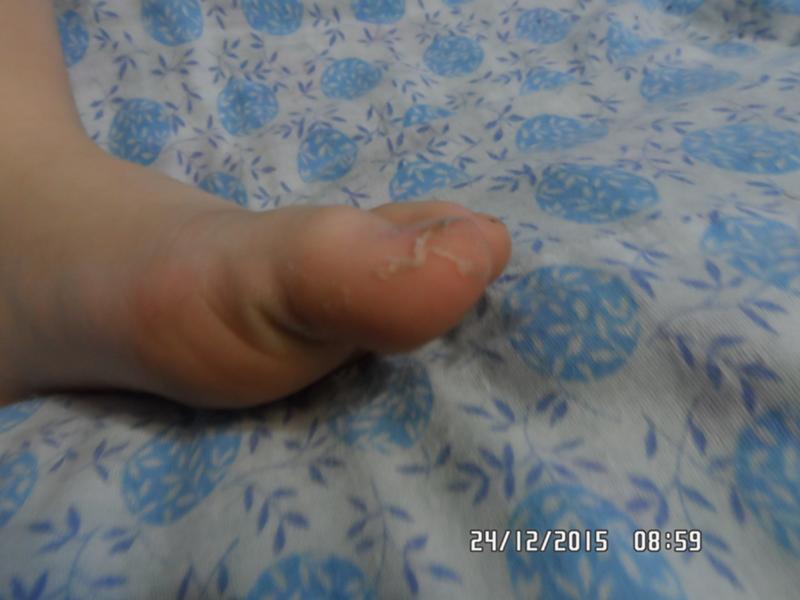 д.
д.
Разновидностей блефарита немало. Бывает также мейбомиевый, лекарственный блефарит и некоторые другие. Однако для всех заболеваний этой группы характерны общие признаки: покраснение и воспаление век, их шелушение, зуд и сухость. При появлении подобных признаков следует посетить офтальмолога для установления диагноза. Симптомы могут быть также проявлением другой глазной патологии — конъюнктивита.
Конъюнктивит: симптомы болезни
Конъюнктивит — заболевание глаз, возникающее по различным причинам. Выделяют три его большие категории: бактериальный, вирусный и аллергический. Признаки для каждого вида свои, однако для всех них одинаковы шелушение и покраснение век, а также отек.Рассмотрим причины, вызывающие этот недуг.
Бактериальный конъюнктивит
Воспаление глаз бактериальной природы при несвоевременном лечении представляет большую опасность для взрослых и детей. Возбудители заболевания — различные патогенные бактерии: стафилококки, стрептококки, гонококки, хламидии, синегнойная палочка и другие микроорганизмы. Заболеть бактериальным конъюнктивитом может даже новорожденный ребенок, заразившись от больной матери.
Заболеть бактериальным конъюнктивитом может даже новорожденный ребенок, заразившись от больной матери.
Если веки опухли, покраснели, шелушатся — это с большой вероятностью может указывать на появление заболевания. Также возникает гнойное отделяемое, сильный зуд и раздражение глаз. Некоторые виды бактериального конъюнктивита, например, гонококковый и хламидийный, при несвоевременном лечении могут привести к серьезным поражениям органов зрения. В запущенной стадии болезнь переходит в хроническую форму, при этом разрушаются и мутнеют роговичные ткани, развивается кератоконъюнктивит, блефароконъюнктивит, образуются рубцы — вот чем может обернуться бактериальный конъюнктивит при небрежном отношении к нему.
Вирусный конъюнктивит
Болезнь развивается при попадании в организм различных вирусов. Самый распространенный из них — аденовирус, а также патологию может вызвать вирус простого герпеса, энтеровирус, вирус Коксаки, опоясывающий лишай. Часто вирусный конъюнктивит развивается на фоне простудных заболеваний — гриппа и ОРВИ.
Вот какие его основные признаки:
- покраснение и отек век;
- веко шелушится и зудит;
- образование фолликулов и язвочек на краях век;
- воспаляются лимфоузлы, расположенные перед ушами;
- возникает ощущение «песка» в глазах, сухость, фотофобия;
- может помутнеть роговица и снизиться качество зрения.
Для лечения вирусной формы конъюнктивита назначаются лекарственные препараты в виде мазей и капель. Обязательно следует обратиться при этом к офтальмологу, а не искать советов в интернете.
Аллергический конъюнктивит
Реакция возникает по причине попадания на слизистую оболочку глаз какого-либо раздражителя. В мире в последние десятилетия отмечено заметное увеличение числа аллергических проявлений, независимо от региона. Медики связывают это с повсеместным ухудшением экологической ситуации, загрязнением воды и воздуха, ненадлежащим качеством пищевых продуктов. Иммунитет человека ослабевает и начинает неправильно реагировать на обычные вещества, воспринимая их как опасные для организма.
Вот какие виды аллергического конъюнктивита распространены у взрослых и детей:
- Поллиноз, он же сезонный риноконъюнктивит, или «сенная лихорадка» — самый распространенный тип аллергической реакции, который наступает при цветении некоторых растений. Переносимая ветром пыльца попадает на слизистые оболочки, вызывая раздражающую реакцию у чувствительных к ней людей. Симптомы поллиноза часто путают с вирусным конъюнктивитом — внешне их проявления довольно похожи.
- Раздражение глаз, возникающее как реакция на продукты деятельности домашних животных. Аллергия часто возникает совсем не из-за шерсти или пуха, как считают многие люди. В данном случае аллергия может проявиться даже на бесшерстных кошек — сфинксов. Организм реагирует на некоторые выделения желез животных — слюну, пот. Например, кошки постоянно вылизывают себя, поэтому частички слюны присутствуют на их шерсти или кожных покровах — именно они вызывают воспаление глаз.
- Аллергический конъюнктивит, развившийся от приема лекарственных средств. Бывает так, что организм слишком чувствителен к какому-либо компоненту препарата, и это приводит к воспалению слизистой оболочки глаз. Чаще всего воспаление возникает после приема антибиотиков, введения местных анестетиков при хирургической операции, а также при инстилляции в глаза жидких лекарственных средств.
Аллергический конъюнктивит может также развиться по причине небрежного ухода за средствами контактной коррекции, как реакция на пищевые продукты, из-за других факторов. Вот какие признаки характерны для этой разновидности патологии:
- шелушение век, их отек и покраснение;
- зуд и слезотечение;
- чувствительность к яркому свету;
- заложенность носа, сопли, кашель.
При наступлении аллергии затрудняется нормальная жизнедеятельность. Глаза начинают сильно чесаться, в таком состоянии трудно ходить на работу или учебу. Больному следует срочно обратиться к офтальмологу для диагностики и получения рецепта.
Ячмень — бактериальное воспаление глаз
Ячмень, или по-другому гордеолум — гнойное острое воспаление органов зрения, для которого характерны заметные внешние проявления на верхнем или нижнем веке. Возникает он обычно из-за бактериальной инфекции или при ослаблении иммунитета. Каковы признаки ячменя, что делать, если Вы заметили их у себя?
По статистике, ячменем болеют около 80% населения. Это распространенная болезнь в детском возрасте — дети часто заражаются бактериальными инфекциями, трогая руками глаза. Воспаление обычно происходит очень быстро, но сам гнойник образуется не сразу, а через 3-4 дня после первых признаков. Вот какие из них могут указывать на то, что у Вас или ребенка развивается ячмень.
На начальной стадии в глазах начинается сильный зуд, шелушение, покраснение краев век, их отек. При надавливании на припухлость возникают довольно болезненные ощущения. Иногда опухоль выражена настолько, что веки полностью смыкаются. Если внешние симптомы гордеолума сопровождаются также головной болью, повышением температуры, увеличением лимфоузлов, то это говорит о том, что, скорее всего, зреет сразу несколько гнойных образований или процесс перешел в другое заболевание.
Через двое-трое суток после появления первых признаков на воспаленном участке (обычно вокруг основания ресницы) образуется гнойная головка, болевые ощущения немного уменьшаются. Спустя день-два головка вскрывается, гной выходит наружу, отек век спадает, после чего все симптомы постепенно исчезают. Обычно данный процесс занимает около семи дней, а гнойник не оставляет следов.
Причиной возникновения ячменя является бактериальная инфекция, почти в 90% случаев это золотистый стафилококк — патогенная бактерия, возбудитель большого количества опасных заболеваний. Также спровоцировать его может грибок, микроскопический клещ демодекс, живущий на ресницах, или грибки различного рода. Микроорганизмы, попадая в полость волосяного мешочка или сальной железы, провоцируют закупорку выводного протока, воспаление стенок полости и накопление гноя.
Гнойник может располагаться на краях верхнего или нижнего века так, что его видно снаружи — такой вид ячменя характеризуется как внешний. Но он бывает также и внутренний, образующийся под веком на слизистой оболочке. При внешней форме гнойное образование обычно вскрывается и проходит без последствий (при правильном лечении ячменя). А вот гордеолум, возникший с внутренней стороны века, имеет опасный характер. Он причиняет большие неудобства: трется о глазное яблоко и ощущается как инородное тело, доставляя неприятные ощущения. Помимо этого, при прорыве ячменя и попадании гноя во внутренний кровоток могут наступить весьма тяжелые последствия: халязион, хронический мейбомит. Тромбофлебит сосудов возникает в случае, когда гной распространяется в сосуды глаза. Опасность представляет флегмона глазницы — это гнойное воспаление сетчатки с последующим ее расплавлением. На фоне флегмоны может также развиться менингит. Все эти недуги способны привести к атрофии глазных структур и утрате зрения. Поэтому в данном случае рекомендовано сразу обращаться в больницу, а не дожидаться, пока ячмень на глазу самостоятельно прорвется внутри.
Итак, если Вы обнаружили, что веки опухли и покраснели, начали шелушиться — это могут быть признаки вирусной или бактериальной инфекции, аллергического воспаления глаз. В таких случаях нужно обязательно обращаться к специалисту для установления диагноза и получения рекомендаций по лечению.
Coxsackievirus
Фарм США . 2012; 37 (3): 17-18. Болезни рук, ног и рта
Заболевания рук, ног и рта — раннее детство заболевание, чаще всего вызываемое вирусом Коксаки. Этот вирусный инфекция названа в честь ее классических симптомов: небольшие язвы на внутри щек, десен и языка, а также красная сыпь, которая может привести к волдыри на ладонях рук и подошвах ног.
Вирус Коксаки легко передается от инфицированного человека через носовые выделения, слюну, капли в воздухе после кашля или чихание, жидкость из открытых волдырей или загрязнение стула.Самый лучший защита от его распространения — тщательное мытье рук, особенно после смена подгузников или пользование ванной. Вспышки болезни часто встречается в детских учреждениях, дошкольных учреждениях и начальных школах.
Симптомы начинают проявляться через 3-7 дней после экспозиция. Первоначальные симптомы включают жар, потерю аппетита и болезненность. горло с последующими небольшими волдырями во рту и красной кожной сыпью обычно встречается на ладонях и подошвах. Лечение направлено на снятие симптомы, связанные с жаропонижающими средствами, такими как ацетаминофен или ибупрофен, ослабление боль во рту и горле с местными анестетиками и ободряющими жидкостями чтобы избежать обезвоживания.
Болезнь кистей, стоп и рта обычно протекает в легкой форме и не длится более 7-10 дней. Это может вызвать более серьезные симптомы у некоторых дети, что приводит к обезвоживанию, когда больно глотать. В в редких случаях эта вирусная инфекция может привести к воспалению головного мозга. слизистой оболочки (менингит) или самого мозга (энцефалит). Здесь нет вакцина для предотвращения болезни. Лучшая профилактика предполагает тщательное мытье рук, дезинфекция участков или предметов, которыми пользуются молодые люди дети во время вспышки и уход на дому, пока не пройдет лихорадка и язвы зажили.
Дети младшего возраста наиболее уязвимы для инфекцийБолезнь рук, ног и рта — распространенное, заразное, вирусные заболевания у детей раннего возраста. Это может произойти у детей старшего возраста и взрослые, хотя обычно очень легкие. В Соединенных Штатах, вирус Коксаки A16 является наиболее частой причиной этой инфекции, но энтеровирус 71 также вызывал вспышки.
Распознавание инфекцииСимптомы начинают проявляться в течение недели после воздействия зараженный человек.Первыми симптомами являются лихорадка и боль в горле, с последующим появлением язв во рту и горле примерно через 48 часов. Ну наконец то, сыпь появляется еще через 48 часов. Сыпь обычно появляется на ладони рук и подошвы ног и могут образовывать приподнятые волдыри. У некоторых детей сыпь также может быть на коленях. локти, ягодицы и область гениталий. Хотя это обычная закономерность для развития симптомов у некоторых детей может развиться только одна или два типичных симптома, в то время как другие могут стать более серьезными, испытываете трудности с едой или питьем в течение длительного периода из-за болезненные язвы во рту и горле.Эти дети могут стать в результате сильно обезвоживается и требует внутривенного введения жидкостей.
Диагностика обычно производится путем совмещения времени и появление симптомов с наблюдениями, сделанными во время физического экспертиза. Часто вспышка болезни распространяется через детский сад. центр или школа, которую посещает ребенок. Лабораторное тестирование на вирус не требуется для диагностики, хотя мазок из зева или кала может быть проанализированы, чтобы определить точный вирус, ответственный за болезнь.
Лечение симптомовНет специального лечения для рук, ног и рта. болезнь. Это заболевание вызывает вирус, поэтому антибиотики неэффективны. Цель лечения — облегчить симптомы и предотвратить осложнения. например, обезвоживание. Лихорадку можно лечить безрецептурными лекарствами. такие как ацетаминофен или ибупрофен. Аспирин не следует применять молодым детям из-за риска развития синдрома Рея. Ополаскиватели и спреи, содержат местные анестетики, помогающие облегчить боль при язве во рту, делая ее легче есть и пить.Дети, у которых проблемы с глотанием жидкости можно давать замороженные леденцы или мороженое, и они могут иметь легче пить холодные напитки и есть мягкую пищу, которая не требуют жевания.
ОсложненияНаиболее частым осложнением является обезвоживание, вызванное лихорадка и трудности с питьем жидкости. Редко вирусный менингит или может возникнуть энцефалит, два воспалительных состояния мозга. Дети с необычными симптомами, такими как длительная лихорадка, ригидность шеи и головная боль всегда должен оцениваться врачом.
Дети с заболеваниями кистей, стоп и ротовой полости заразны и должны храниться дома как минимум в течение первой недели после заражения. болезни, пока не спадет температура и не откроются язвы во рту и на тела исцелены. Вирусы, вызывающие это заболевание, могут быть заразными даже после исчезновения симптомов и может передаваться людьми, у которых были очень сильные легкие симптомы или их отсутствие. Предотвращение вирусного распространения очень помогает тщательное мытье рук и хорошая гигиена туалета. В течение вспышки болезни, важно продезинфицировать поверхности и предметы (например, игрушки), которые могут быть заражены вирусами с помощью раствор 1 столовая ложка хлорного отбеливателя на 4 стакана воды.
Чтобы прокомментировать эту статью, свяжитесь с [email protected].
Новый штамм вируса рук, стопы и рта беспокоит родителей, педиатров
Ваш ребенок ложится спать совершенно здоровым. На следующее утро она просыпается с высокой температурой, недомоганием и ярко-красными волдырями, покрывающими все ее тело. Дерматологи Детского центра Джона Хопкинса говорят, что за последние несколько месяцев тревожный сценарий стал довольно распространенным явлением: напуганных родителей отправляли в кабинет педиатра или прямо в отделение неотложной помощи.
Бернард Коэн, доктор медицины, директор детской дерматологии Детского центра Джонса Хопкинса, и коллега Кейт Путтген, доктор медицины, наблюдали или консультировали около 50 таких случаев за последние несколько месяцев и получили бесчисленное количество телефонных звонков от напуганных родителей и обеспокоенных врачей. . Коэн считает, что это число может быть лишь верхушкой айсберга, поскольку педиатры первичного звена наблюдают большую часть новых случаев.
Коэн и Путген хотят заверить родителей, что в большинстве случаев болезнь протекает доброкачественно и что почти все пациенты выздоравливают в течение семи-десяти дней без лечения и без серьезных осложнений.
«То, что мы наблюдаем, является относительно распространенным вирусным заболеванием, называемым болезнью рук, ног и рта, но с новым поворотом», — говорит Коэн.
Виновник — необычный штамм обычного вируса Коксаки, который обычно вызывает заболевание. Новый сорт, коксаки А6, ранее встречавшийся только в Африке и Азии, теперь появляется повсюду в Соединенных Штатах.
Вирус Коксаки поражает младенцев и детей в возрасте до 5 лет в летние и осенние месяцы. Симптомы включают лихорадку и недомогание, а через день или два — кожную сыпь без зуда с плоскими или выступающими красными пятнами на руках и ногах и / или язвами во рту.
Однако новый сорт ведет себя несколько иначе, чем его доморощенный кузен, говорит Коэн. Он несет немного более высокий риск более серьезных заболеваний и более распространенной сыпи, которая может поражать руки, ноги, лицо и область подгузников. Новый штамм, похоже, влияет как на детей старшего, так и на младшего возраста.
«Мы разговаривали со многими нашими коллегами-педиатрами-дерматологами по всей стране, и количество случаев и тяжесть сыпи явно новы и отличаются от типичных заболеваний рук, ящура и рта, которые мы привыкли видеть», — добавляет Путтген.«Хорошая новость в том, что это выглядит плохо, но на самом деле не вызывает серьезных симптомов у наших пациентов».
Новый вирус также может вызывать сыпь, имитирующую поражения вирусом простого герпеса, что требует лечения противовирусными препаратами.
«Это может выглядеть как распространенный простой герпес, и родители могут запаниковать, если не узнают, что это такое», — говорит Коэн. «Но в отличие от простого герпеса, эта сыпь очень быстро развивается. Это плохо в течение нескольких дней, а затем очень быстро выздоравливает без какого-либо лечения.”
Чтобы уменьшить распространение вируса, Коэн и Путген советуют часто мыть руки и соблюдать общую гигиену. Педиатрам не нужно направлять пациентов к специалисту, если они распознают сыпь, и если в остальном ребенок здоров, говорят они.
«Если у ребенка субфебрильная температура, но в остальном он здоров, уместно подождать и понаблюдать», — говорит Коэн. «Если у ребенка проблемы с кормлением, питьем или болезнью, пора позвонить врачу».
В частности, говорит Коэн, за детьми с иммунодефицитом, раком или другими серьезными заболеваниями должен внимательно следить их педиатр, чтобы избежать или быстро лечить любые осложнения.
Дерматологические проявления заболевания кисти, стопы и рта: история вопроса, патофизиология, этиология
Zhu Z, Xu WB, Xu AQ, et al. Молекулярно-эпидемиологический анализ эховируса 19, выделенного во время вспышки болезни рук, ног и рта (HFMD) в провинции Шаньдун в Китае. Биомедицинская среда Sci . 2007 20 августа (4): 321-8. [Медлайн].
He SZ, Chen MY, Xu XR, Yan Q, Niu JJ, Wu WH и др. Эпидемии и этиология болезней рук, ящура и рта в Сямыне, Китай, с 2008 по 2015 гг. Эпидемиологическая инфекция . 2017 3. 1-10 апреля. [Медлайн].
Янь XF, Гао С., Ся Дж.Ф., Е Р, Ю Х, Лонг Дж. Эпидемические характеристики болезней рук, ящура и рта в Шанхае с 2009 по 2010 год: энтеровирус 71 субгенотип C4 в качестве основного возбудителя и высокая частота смешанных инфекций, вызванных вирусом Коксаки A16. Scand J Infect Dis . 2011, 18 декабря. [Medline].
Чан Дж. Х., Ло К. К., Хамблион Э, Фунг Х, Рудж Дж. Передовой опыт по предотвращению передачи и борьбе со вспышками заболеваний рук, ног и рта в детских учреждениях: систематический обзор. Гонконгская медицина J . 2017 23 апреля (2): 177-90. [Медлайн].
Ян Ц., Дэн Ц., Ван Дж., Чжу Л., Ленг К. Нейтрализующий ответ антител у пациентов с болезнью рук, ящура и рта на энтеровирус 71 и его клинические последствия. Вирол J . 2011. 8: 306. [Медлайн].
Ли ТК, Го Х.Р., Су Х.Дж., Ян Ю.К., Чанг Х.Л., Чен К.Т. Заболевания, вызванные энтеровирусной инфекцией 71. Pediatr Infect Dis J . 2009 28 октября (10): 904-10.[Медлайн].
Chung WH, Shih SR, Chang CF, Lin TY, Huang YC, Chang SC и др. Клинико-патологический анализ нового варианта вируса Коксаки a6 вызывал широко распространенные кожно-слизистые буллезные реакции, имитирующие тяжелые кожные побочные реакции. J Заразить Dis . 2013 Декабрь 208 (12): 1968-78. [Медлайн].
Mathes EF, Oza V, Frieden IJ, Cordoro KM, Yagi S, Howard R, et al. «Экзема коксаки» и необычные кожные проявления при вспышке энтеровируса. Педиатрия . 2013 июл.132 (1): e149-57. [Медлайн].
Ю. Дж., Лю Ю. Д., Цяо Л. Ю., Ван Си. [Эпидемиологическое исследование и клинический анализ 931 ребенка с ящурами рук в Яньтае]. Чжунхуа Ши Ян Хэ Линь Чуанг Бин Ду Сюэ За Чжи . 2011 25 октября (5): 374-6. [Медлайн].
Hayman R, Shepherd M, Tarring C, Best E. Вспышка вариантной болезни рук и ящура, вызванной вирусом Коксаки A6, в Окленде, Новая Зеландия. J Детский педиатр . 2014 15 августа [Medline].
Вуоринен Т., Остербак Р., Куисма Дж., Илипалосаари П. Эпидидимит, вызванный вирусом Коксаки А6 в связи с болезнью рук, ящура и рта. Дж. Клин Микробиол . 2014 17 сентября [Medline].
Jia HL, He CH, Wang ZY и др. Профиль экспрессии микроРНК в экзосоме позволяет отличить чрезвычайно тяжелые инфекции от легких инфекций, связанных с болезнями рук, ягодиц и рта. BMC Infect Dis .2014 17 сентября. 14 (1): 506. [Медлайн].
Li X, Li Q, Li J и др. Повышенные уровни циркулирующих гистонов указывают на активность заболевания у пациентов с заболеваниями рук, ног и рта (HFMD). Scand J Infect Dis . 2014 8 сентября. 1-8. [Медлайн].
Chang LY, King CC, Hsu KH, et al. Факторы риска энтеровирусной инфекции 71 и связанного с ней заболевания рук, ног и рта / герпангины у детей во время эпидемии на Тайване. Педиатрия .2002 июн.109 (6): e88. [Медлайн]. [Полный текст].
Chong CY, Chan KP, Shah VA, et al. Болезни рук, ящура и рта в Сингапуре: сравнение летальных и несмертельных случаев. Acta Paediatr . 2003 Октябрь 92 (10): 1163-9. [Медлайн].
Макминн П., Стратов И., Нагараджан Л., Дэвис С. Неврологические проявления энтеровирусной инфекции 71 у детей во время вспышки заболеваний рук, ног и рта в Западной Австралии. Clin Infect Dis .2001 15 января. 32 (2): 236-42. [Медлайн].
Ooi MH, Wong SC, Mohan A, et al. Выявление и проверка клинических предикторов риска неврологического поражения у детей с заболеваниями рук, ног и рта в Сараваке. BMC Infect Dis . 19 января 2009 г. 9: 3. [Медлайн]. [Полный текст].
Kim SJ, Kim JH, Kang JH, Kim DS, Kim KH, Kim KH, et al. Факторы риска неврологических осложнений при заболеваниях рук, ящура в Республике Корея, 2009 г. J Корейская медицина . 2013 28 января (1): 120-7. [Медлайн]. [Полный текст].
Sutton-Hayes S, Weisse ME, Wilson NW, Ogershok PR. Периодическое проявление заболеваний рук, ног и рта. Clin Pediatr (Phila) . 2006 май. 45 (4): 373-6.
Вэй Ш, Хуанг Ю.П., Лю MC, Цзоу Т.П., Линь Х.С., Линь Т.Л. Вспышка болезни рук, ног и рта, вызванной вирусом Коксаки A6, связанной с онихомадезом, на Тайване, 2010 г. BMC Infect Dis .2011. 11: 346. [Медлайн].
Agrawal R, Bhan K, Balaggan K, Lee RW, Pavesio CE, Addison PK. Односторонняя острая макулопатия, связанная с заболеванием рук, ящура и рта у взрослых: отчет о болезни и обзор литературы. J Инфекция офтальмологического воспаления . 2015. 5: 2. [Медлайн].
Tsao KC, Chang PY, Ning HC, et al. Использование молекулярного анализа для диагностики заболеваний рук, ящура, вызываемых энтеровирусом 71 или вирусом Коксаки A 16. Дж. Вироловые методы . 2002 апр. 102 (1-2): 9-14. [Медлайн].
Чжан Х, Ян Х.П., Хуанг С. и др. [Этиология и клинические проявления 70 пациентов с болезнью ладони-ящура]. Чжунхуа Ю Фанг И Сюэ За Чжи . 2009 Октябрь 43 (10): 872-4. [Медлайн].
Ван С, Чен И, Сюй Т, Тиан Х, Чжэн Дж, Лю В. и др. Новый метод диагностики инфекции энтеровируса A71 у детей путем определения IgA в слюне. J Med Virol .2020 15 января. [Medline].
Li J, Chen F, Liu T, Wang L. Результаты МРТ неврологических осложнений при болезни кисти, стопы и рта, вызванной энтеровирусной инфекцией 71. Инт Дж. Neurosci . 2012 20 февраля. [Medline].
Ян Й, Ван Х, Гонг Э и др. Невропатология в 2 случаях фатальной инфекции энтеровируса типа 71 в результате недавней эпидемии в Китайской Народной Республике: гистопатологическое, иммуногистохимическое исследование и исследование полимеразной цепной реакции с обратной транскрипцией. Хум Патол . 2009 22 апреля. [Medline].
Lim H, In HJ, Lee JA, Sik Yoo J, Lee SW, Chung GT и др. Иммуногенность и защитный эффект инактивированной вакцины против вируса Коксаки А6, А10 и А16 против болезней рук, ног и рта. Вакцина . 2018 7 июня. 36 (24): 3445-3452. [Медлайн].
Гао Л., Цзоу Г., Ляо Ц., Чжоу Ю., Лю Ф, Дай Б. и др. Спектр серотипов энтеровирусов, вызывающих неосложненные заболевания рук, ног и рта, и диагностическая ценность энтеровирусов для различных клинических образцов. Clin Infect Dis . 24 апреля 2018 г. [Medline].
Ян Y, Zhang L, Fan X, Qin C, Liu J. Противовирусный эффект гераниина на человеческий энтеровирус 71 in vitro и in vivo. Bioorg Med Chem Lett . 2012 15 марта. 22 (6): 2209-11. [Медлайн].
Лю Дж, Ян Y, Сюй Y, Ma C, Qin C, Zhang L. Ликорин снижает смертность мышей, инфицированных энтеровирусом 71 человека, путем ингибирования репликации вируса. Вирол J . 2011. 8: 483. [Медлайн].
Харада Ю., Лекчароэнсук П., Фурута Т., Танигучи Т. Инактивация вируса ящура с помощью имеющихся в продаже дезинфицирующих и чистящих средств. Биоконтроль Sci . 2015. 20 (3): 205-8. [Медлайн].
Faulkner CF, Godbolt AM, DeAmbrosis B, Triscott J. Болезнь рук, ящура и рта у взрослого с ослабленным иммунитетом, получавшего ацикловир. Australas J Dermatol . 2003 августа 44 (3): 203-6. [Медлайн].
Тойда М, Ватанабе Ф, Гото К., Шибата Т.Использование низкоуровневого лазера для лечения болезненного стоматита у пациентов с ящуром. J Clin Laser Med Surg . 2003 21 декабря (6): 363-7. [Медлайн].
Chen S, Yang Y, Yan X, Chen J, Yu H, Wang W. Влияние статуса витамина A на противовирусный иммунитет детей с заболеваниями рук, ящура и рта. Clin Nutr . 2011 22 декабря [Medline].
Руань Ф, Ян Т, Ма Х, Джин Й, Сонг С, Фонтейн RE. Факторы риска заболеваний рук, ног и рта и герпангины, а также профилактический эффект мытья рук. Педиатрия . 2011 апр. 127 (4): e898-904. [Медлайн].
Li Y, Dang S, Deng H, Wang W, Jia X, Gao N и др. Грудное вскармливание, перенесенная ранее инфекция вирусом Эпштейна-Барра, инфекция Enterovirus 71 и проживание в сельской местности связаны с серьезностью заболевания рук, ног и рта. Eur J Pediatr . 2013 май. 172 (5): 661-6. [Медлайн].
Mao QY, Wang Y, Bian L, Xu M, Liang Z. Вакцина EV71, новый инструмент для борьбы со вспышками заболеваний рук, ящура (HFMD). Экспертные ревакцины . 2016 14 января. 1-8. [Медлайн].
Харада Ю., Лекчароэнсук П., Фурута Т., Танигучи Т. Инактивация вируса ящура с помощью имеющихся в продаже дезинфицирующих и чистящих средств. Биоконтроль Sci . 2015. 20 (3): 205-8. [Медлайн].
Jiang L, Wang J, Zhang C, He W, Mo J, Zeng J, et al. Эффективность вакцины против энтеровируса A71 при тяжелых случаях заболевания рук, ног и рта в Гуанси, Китай. Вакцина . 2020 11 февраля. 38 (7): 1804-1809. [Медлайн].
Болезни рук, ящура
Болезнь рук, ног и рта (HFMD) — это вирусная инфекция, которая вызывает сыпь или волдыри на руках и ногах, а также во рту или вокруг него. Есть два типа вирусов, вызывающих HFMD, и симптомы различаются в зависимости от вируса.
HFMD в основном поражает детей в возрасте до 10 лет, но также может поражать подростков. Он легко передается от одного человека к другому.Можно заразиться вирусом более одного раза, но симптомы будут менее серьезными.
HFMD не связан с ящуром, который встречается у животных.
Признаки и симптомы HFMD
Симптомы обычно появляются через три-семь дней после заражения и могут длиться от семи до 10 дней. Если у вашего ребенка HFMD, он может чувствовать усталость, повышенную температуру и сыпь. В зависимости от вируса, которым заражен ваш ребенок, кожная сыпь может выглядеть так:
- Маленькие овальные белые волдыри на ладонях, подошвах стоп, а также во рту.У вашего ребенка могут быть боли во рту и горле, что приводит к плохому аппетиту или риску обезвоживания (питье и еда могут быть болезненными из-за волдырей во рту).
- Красная кожная сыпь с коричневой чешуей на ней. Сыпь появляется на внешних руках, руках, ногах, ступнях, вокруг рта и верхней части ягодиц. Ствол обычно относительно чистый. Иногда появляются волдыри, но обычно они не во рту, и ваш ребенок может есть и пить как обычно.
Волдыри не должны зудеть, как волдыри при ветряной оспе.Если у вашего ребенка экзема, HFMD может вызвать обострение экземы и потенциально инфицирование бактериями.
Как распространяется HFMD?
HFMD чаще всего вызывается вирусом Коксаки. Основной путь распространения HFMD — контакт с жидкостью внутри волдырей или с каплями, распространяемыми при чихании и кашле. Вирус также может присутствовать в испражнениях (фекалиях) в течение нескольких недель после выздоровления человека.
Для предотвращения распространения HFMD:
- Тщательно мойте руки после прикосновения к жидкостям организма ребенка. Это включает в себя прикосновение к волдырям, помощь в высморкавании, смену подгузников или помощь с туалетом.
- Убедитесь, что ваш ребенок не пользуется общими предметами, такими как столовые приборы, чашки для питья, полотенца, зубные щетки и одежда.
- Не позволяйте ребенку ходить в школу, детский сад или детский сад, пока вся жидкость в его волдырях не высохнет.
Уход на дому
HFMD — это вирусная инфекция, которая редко вызывает дальнейшие осложнения. Антибиотики не действуют на вирусы и не назначаются детям с HFMD. HFMD поправится сама по себе, но есть способы заботиться о своем ребенке дома:
- Если ваш ребенок испытывает боль или дискомфорт, дайте ему обезболивающее, например парацетамол или ибупрофен. Не давайте аспирин. Смотрите наш информационный бюллетень Обезболивание для детей.
- Давайте ребенку часто пить воду или раствор для пероральной регидратации, чтобы предотвратить обезвоживание.
- Дать волдырям высохнуть естественным путем. Не протыкайте и не сжимайте их.
- Если у вашего ребенка повышенная температура и кожная сыпь (маленькие ярко-красные пятна или пурпурные пятна или синяки необъяснимого характера), которые не меняют цвет кожи (бледнеют) при нажатии на него, это может быть признаком менингококковой инфекции. (см. наш информационный бюллетень Менингококковая инфекция).
Ключевые моменты, которые следует запомнить
- HFMD — легкое заболевание, которое вылечит само по себе.
- Два типа вирусов вызывают HFMD, и сыпь зависит от того, какой вирус есть у вашего ребенка.
- HFMD легко передается от одного человека к другому.
Для получения дополнительной информации
Общие вопросы, которые задают нашим врачам
Опасен ли HFMD для беременных?
HFMD не представляет опасности для беременных женщин и их будущих детей.
У моего ребенка все еще волдыри. Сможет ли она вернуться в школу?
Если жидкость в волдырях высохла, ваш ребенок может вернуться в школу.
Разработано отделениями неотложной помощи и инфекционного контроля Королевской детской больницы. Мы признательны потребителям и опекунам RCH.
Отзыв написан в феврале 2018 г.
Kids Health Info поддерживается Фондом Королевской детской больницы.Чтобы сделать пожертвование, посетите www.rchfoundation.org.au.
Лечение заболеваний рук, стопы и рта
Лето и осень могут быть лучшим временем для распространения болезни рук, стопы и рта, заразного и болезненного состояния, обычно встречающегося у младенцев и детей в возрасте до пяти лет, хотя оно может проявляться и у детей старшего возраста. Взрослые.
Болезнь кистей, стопы и рта (HFMD) — это заболевание, вызываемое семейством вирусов, называемых энтеровирусом.Вирус Коксаки А16 обычно является вирусом, наиболее идентифицируемым с HFMD. Центры по контролю и профилактике заболеваний (CDC) оценивают 10-15 миллионов симптоматических случаев HFMD каждый год в Соединенных Штатах. Вакцины от этого состояния нет. Он обнаруживается в горле и носовых ходах и передается через:
- Слюна
- Мокрота или слизь из носа
- Кал инфицированного человека
- Блистеры
Также возможно подвергнуться воздействию, обнимая инфицированного человека, контактируя с зараженными поверхностями, такими как рабочий стол, клавиатура компьютера, столешница или кран.
Симптомы болезни рук, стопы и ртаПосле воздействия HFMD может пройти от трех до пяти дней до появления симптомов. Иногда инкубационный период может достигать двух недель. Человек наиболее заразен в течение первой недели болезни.
Симптомы HFMD включают:
- Боль в горле
- Затруднения при глотании
- Усталость и недомогание
- Лихорадка
- Болезненные язвы во рту
- Кожная сыпь на руках и ногах, которая может переходить в волдыри
Обычно язвы во рту появляются через несколько дней после начала лихорадки.Язвы, которые могут появиться на языке, деснах или щеках, могут быть очень болезненными. На коже может появиться сыпь на ладонях рук или подошвах ног, которая может переходить в волдыри. Лихорадка может длиться всего день или два.
Иногда у человека, подвергшегося воздействию HFMD, может не быть никаких симптомов — либо у него есть только язвы во рту или просто кожная сыпь.
Лечение заболеваний рук, ног и рта
Симптомы HFMD обычно проходят примерно через 10 дней.Лекарства, отпускаемые без рецепта, такие как ибупрофен или ацетаминофен, могут помочь при дискомфорте, таком как лихорадка, боль от кожной сыпи или волдырей.
ЕСТЬ ВОПРОСЫ?Позвоните по номеру Righttime Medical Care по номеру 1-888-808-6483, чтобы записаться на прием в любое удобное для нас место. Righttime открыт 365 дней в году и принимает пациентов в любое время, а также предлагает записи в тот же день онлайн или через свой колл-центр. Удобные услуги включают рентгеновские снимки, лабораторные исследования, портал для пациентов и электронные медицинские карты, которые доступны врачам пациентов, специалистам и сотрудничающим медицинским учреждениям.Для получения дополнительной информации посетите myRighttime.com.
Ссылки:
Центры по контролю и профилактике заболеваний
https://www.cdc.gov/hand-foot-mouth/about/index.html
Клиника Майо
https://www.mayoclinic.org/diseases-conditions/hand-foot-and-mouth-disease/diagnosis-treatment/drc-20353041
WebMD
https://www.webmd.com/children/guide/hand-foot-mouth-disease#1
Всемирная организация здравоохранения
http: // www.wpro.who.int/mediacentre/factsheets/fs_10072012_HFMD/en/
Заболевания рук, ящура и рта — болезни и состояния
Болезнь рук, ягодиц и рта — распространенная инфекция, вызывающая язвы во рту и пятна на руках и ногах.
Чаще всего встречается у детей младшего возраста, особенно у детей младше 10 лет, но также может поражать детей старшего возраста и взрослых.
Болезнь рук, ящура и рта может быть неприятной, но обычно проходит сама по себе в течение 7–10 дней.Обычно вы можете позаботиться о себе или своем ребенке дома.
Инфекция не связана с ящуром, поражающим крупный рогатый скот, овец и свиней.
На этой странице:
Симптомы
Что делать, если он есть у вас или вашего ребенка
Когда обращаться за медицинской помощью
Как распространяется
Профилактика
Симптомы болезней рук, ящура
Симптомы болезни рук, ящура и рта обычно развиваются через 3-5 дней после контакта с инфекцией.
Первые симптомы могут включать:
- высокая температура (лихорадка), обычно около 38-39 ° C (100,4-102,2F)
- общее недомогание
- потеря аппетита
- кашляет
- Боль в животе
- боль в горле и во рту
Язвы во рту
Через один-два дня на языке и во рту появляются красные пятна.
Они быстро развиваются в более крупные желто-серые язвы во рту с красными краями.
Язвы могут вызывать болезненные ощущения и затруднять прием пищи, питье и глотание. Они должны пройти в течение недели.
Пятнистая сыпь и волдыри
Вскоре после появления язв во рту вы, вероятно, заметите сыпь, состоящую из небольших выступающих красных пятен на коже.
Обычно они развиваются на пальцах, тыльной стороне или ладонях рук, подошвах ног, а иногда и на ягодицах и паху.
Пятна могут затем превратиться в маленькие волдыри с серым центром.
Пятна и волдыри иногда могут вызывать зуд или дискомфорт и обычно сохраняются до 10 дней.
Что делать, если у вас или у вашего ребенка болезнь рук, ягодиц и рта
Если у вас болезнь рук, ящура и рта, лучше всего оставаться дома, пока вы не почувствуете себя лучше. От него нет лекарства, поэтому вы должны позволить ему идти своим чередом.
Чтобы облегчить симптомы у вас или вашего ребенка:
- пейте много жидкости, чтобы избежать обезвоживания — идеально подходят вода или молоко; может помочь ребенку кормить ребенка из бутылочки меньшего размера, но чаще, или кормить его грудным молоком
- есть мягкую пищу, такую как картофельное пюре, йогурт и супы, если есть и глотание вызывает дискомфорт — избегайте горячих, кислых или острых продуктов и напитков
- принимают безрецептурные обезболивающие, такие как парацетамол или ибупрофен, для облегчения боли в горле и лихорадки — аспирин нельзя давать детям младше 16 лет; парацетамол лучше всего, если вы беременны
- попробуйте полоскать горло теплой соленой водой, чтобы уменьшить дискомфорт от язв во рту — важно не глотать смесь, поэтому детям младшего возраста это не рекомендуется.
- в качестве альтернативы используйте гели для рта, ополаскиватели или спреи для язв во рту — они доступны в аптеках, но обычно не рекомендуются, а некоторые не подходят для маленьких детей; посоветуйтесь с фармацевтом и убедитесь, что вы сначала прочитали инструкцию
Держите ребенка подальше от детского сада или школы, пока он не почувствует себя лучше.Взрослые с этим заболеванием не должны ходить на работу, пока они не почувствуют себя лучше.
Дополнительную информацию о предотвращении распространения инфекции см. Ниже в разделе «Профилактика заболеваний рук, ящура и рта».
Когда обращаться за медицинской помощью
Обычно вам не требуется медицинская помощь, если вы считаете, что у вас или вашего ребенка есть болезнь рук, ягодиц и рта. Инфекция обычно проходит через 7-10 дней, и ваш врач мало что может сделать.
Антибиотики не помогут, так как болезнь рук, ящура вызывается вирусом.
Если вы не уверены, есть ли у вас или у вашего ребенка заболевание рук, ящура и рта, вы можете позвонить в службу NHS 24 111 или своему терапевту за советом.
Вам также следует обратиться за медицинской помощью, если:
- Ваш ребенок не может или не хочет пить жидкость
- у вашего ребенка есть признаки обезвоживания, такие как невосприимчивость, небольшое количество мочи или ее полное отсутствие или холодные руки и ноги
- у вашего ребенка появляются припадки (припадки), спутанность сознания, слабость или потеря сознания
- Вашему ребенку меньше трех месяцев, и у него температура 38C (101F) или выше, или ему от трех до шести месяцев и температура 39C (102F) или выше
- кожа становится очень болезненной, красной, опухшей и горячей, или появляются гнойные выделения
- симптомы ухудшаются или не улучшаются через 7-10 дней
Посоветуйтесь со своим терапевтом, если вы беременны и заразились в течение нескольких недель до установленного срока.Инфекция во время беременности обычно не о чем беспокоиться, но есть небольшая вероятность, что она может вызвать заболевание вашего ребенка, если вы заразились незадолго до родов.
Подробнее о рисках заболеваний рук, ящура и рта во время беременности
Как распространяется болезнь рук, ящура и рта
Человек с болезнью рук, ящура и рта наиболее заразен с момента появления симптомов до улучшения самочувствия.
Инфекция может передаваться при непосредственном контакте человека с зараженными поверхностями.Вирус находится в:
- капельки при кашле и чихании инфицированного человека — вы можете заразиться, если нанесете их на руки, а затем коснетесь своего рта, или если вы вдохнете капельки
- какашек инфицированного человека — если инфицированный человек не моет руки должным образом после посещения туалета, он может заразить пищу или поверхности
- Слюна инфицированного человека или жидкость из его волдырей — вы можете заразиться, если она попадет вам в рот
Заражение вызывается различными вирусами, поэтому заражение возможно более одного раза.У большинства людей с возрастом вырабатывается иммунитет к этим вирусам.
Профилактика болезней рук, ящура и рта
Не всегда можно избежать заражения рук, ящура и рта, но следование приведенным ниже советам может помочь остановить распространение инфекции.
- Не ходите на работу, в школу или детский сад, пока вы или ваш ребенок не почувствуете себя лучше — обычно нет необходимости ждать, пока последний волдырь не заживет, если в остальном вы здоровы.
- Используйте салфетки, чтобы прикрыть рот и нос, когда вы кашляете или чихаете, и как можно скорее убирайте использованные салфетки в мусорное ведро.
- Часто мойте руки водой с мылом, особенно после посещения туалета, кашля, чихания или использования подгузников, а также перед приготовлением пищи.
- Избегайте совместного использования чашек, посуды, полотенец и одежды с инфицированными людьми.
- Продезинфицируйте любые поверхности или предметы, которые могут быть загрязнены — лучше всего использовать бытовые чистящие средства на основе отбеливателя.
- Постирайте постельное белье или одежду, которые могли быть загрязнены, отдельно горячей стиркой.
Семья из трех человек заболела симптомами Covid-19.У кого это есть?
20-летний мужчина беспокойно передвигался на каталке в отделении неотложной помощи Гринвичской больницы в Гринвиче, штат Коннектикут, 14 марта. Ему было трудно устроиться поудобнее. Голова болела; его губы и рот казались горящими. Его руки были слишком опухшими, чтобы их сжимать, а кожа и мышцы по всему телу чувствовали себя нежными и болезненными. Двумя днями ранее его мать забрала его из университета недалеко от Филадельфии, который был закрыт из-за пандемии Covid-19.У некоторых из его друзей были признаки болезни, похожей на болезнь Ковида, и молодой человек и его мать были обеспокоены этим.
Как только она увидела его, она поняла, что он болен. Его лицо было бледным и вспотевшим. Его кожа была горячей; его глаза остекленели от лихорадки. Она надела маску, а затем отвезла его домой. Как только он благополучно оказался в своей спальне, она позвонила в колл-центр Йельского университета по Covid-19, чтобы узнать, что делать дальше. К тому времени, несколькими днями ранее, 8 марта, был зарегистрирован первый случай Covid-19 в Коннектикуте.Ей сказали, что, учитывая его вероятное воздействие в школе и его лихорадку там и сейчас дома, ее сын соответствовал критериям человека, который должен пройти тестирование. В ближайшее время он сможет пройти тест в местном центре проезда автомобилей через три дня, 15 марта. Тем временем она должна предположить, что ее сын инфицирован вирусом и должен быть помещен в карантин.
Прежде чем он смог добраться до проезжей части, ему стало хуже. На следующий день после того, как он вернулся домой, 13 марта, он потерял аппетит, и вокруг носа, рта и подбородка появилась странная красная сыпь.На следующее утро, когда у него началась рвота, мать отвезла его в больницу.
В больницеВ реанимации у молодого человека не было температуры. Остальная часть его осмотра прошла нормально, за исключением сыпи на лице, руках и спине. Волдыри — и круглые красные раны, в которые они превратились — были болезненными, и ему было трудно говорить, есть или даже пользоваться руками. Медсестра в маске вернулась с новостями от E.D. Врач: Его должны были принять. Они проверили бы его на Covid-19.Сыпь, которая у него была, не была типичной для этой инфекции, хотя им еще многое предстоит узнать о ней.
Его сыпь больше походила на герпетическую инфекцию или болезнь рук, ящура, инфекцию, обычно вызываемую вирусом Коксаки и чаще всего обнаруживаемую у маленьких детей, а иногда и у подростков. Когда медсестра объяснила это матери и сыну, у матери начался продолжительный приступ кашля. «Последние несколько дней у меня першило в горле», — объяснила она медсестре, извиняясь за то, что помешала.
«Мне не нравится этот кашель», — ответила медсестра. Ей действительно стоит поговорить со своим врачом о тестировании на Covid-19.
Невероятно осторожнаяМать не могла поверить, что у нее могла быть эта вирусная инфекция. Она была очень осторожна. В конце февраля она начала носить маски и перчатки всякий раз, когда выходила из дома. Люди смотрели на нее так, будто она сошла с ума от такой защиты, но ей было все равно. Она протерла все дезинфицирующим средством, прежде чем принести это в дом и оставить пальто и обувь в прихожей.Она мыла руки десятки раз в день и мыла счетчики и клавиатуру до и после каждого использования. Она ухаживала за своей 91-летней матерью, которая жила всего в квартале от дома, и боялась, что семейный матриарх заболеет. Ее мать изолировала себя, когда первые случаи заболевания поразили Нью-Йорк, и зависела от дочери во всем, что ей было нужно от внешнего мира.
Женщина подозревала, что ее муж был не так осторожен, как она. Он ехал на поезде Metro North в Нью-Йорк по работе.На нем не было маски, но, по его словам, он часто мыл руки и носил перчатки, когда находился вне дома или офиса. Но он кашлял последнюю неделю или около того. У него не было ни температуры, ни одышки. У него просто был небольшой кашель, который, по его словам, ничего не значил.
Попытка пройти обследованиеУ нее тоже был кашель, который начался за несколько дней до ее посещения с сыном в E.D. 14 марта. Неделей ранее у нее заболела голова, похожая на гайморит.10 марта она обратилась в поликлинику, где врач прописал ей антибиотик азитромицин. Когда это не помогло, и когда ее сын был дома в постели, она снова обратилась за неотложной помощью, и ей дали второй антибиотик. Это тоже не помогло. Теперь медсестра, которая ухаживала за ее сыном в E.D. предложила пройти тестирование на Covid-19, подтвердив ее худшие опасения.
На следующее утро, 15 марта, женщина снова набрала номер информационного центра Йельского университета. Она рассказала о своей головной боли, кашле и больном сыне.Голос по телефону терпеливо объяснил, что она не соответствует их критериям для тестирования, хотя ее сын может быть болен Covid-19. Ей следует просто предположить, что она у нее есть, и изолировать себя на 14 дней.
Женщина повесила трубку, обескураженная. Она сказала мне, что очень важно знать наверняка, болела ли она. Она снова набрала номер, и ей ответил другой голос. Она снова описала свои симптомы и своего больного сына. Голос спросил, не было ли у нее лихорадки. Женщина заколебалась.У нее не было температуры, но она подозревала, что, если она скажет это еще раз, она не пройдет анализы. Да, сказала она женщине по телефону. Она поговорила с врачом, который сказал ей, что ей нужно будет пройти обследование. Она может пойти в испытательный центр в Уотербери. Но результатов не будет еще несколько дней.
Сын, отецСын пролежал в больнице три дня. К моменту выписки 17 марта его тест на Covid-19 все еще не прошел, но врачи заподозрили, что у него, вероятно, болезнь рук, ящура и рта.Это инфекция, состоящая из субфебрильной температуры и высыпания мелких волдырей, которые вскрываются, а затем заживают в течение нескольких дней. Обычно они ограничиваются ртом, но могут распространяться на руки и ноги, а иногда и на туловище и ягодицы. Это довольно заразно, но по непонятным причинам взрослые редко заболевают. Через несколько дней их гипотеза подтвердилась: тест на Covid был отрицательным, а тест на вирус Коксаки — положительным.
Теперь, когда ее сын был дома, целью матери было держаться от него подальше, пока она не узнает наверняка, есть ли у нее Covid-19.Она также переехала в другую спальню, чтобы отделиться от мужа. Но на следующий день после того, как она привезла сына из больницы домой, ее муж сказал ей, что собирается в отделение неотложной помощи. Он сказал, что чувствовал себя ужасно, очень тяжело дыша. Он собрал небольшой чемодан на случай, если ему придется остаться.
Ему действительно пришлось остаться. Его уровень кислорода был низким, и рентген грудной клетки показал, что у него пневмония в обоих легких. Ему сказали, что он, вероятно, болен Covid-19. Его поместили в изолятор.Время от времени приходил один из его врачей, хотя в основном он разговаривал с ними по телефону. Результаты его теста на Covid-19 и теста его жены были получены в тот же день — 19 марта.


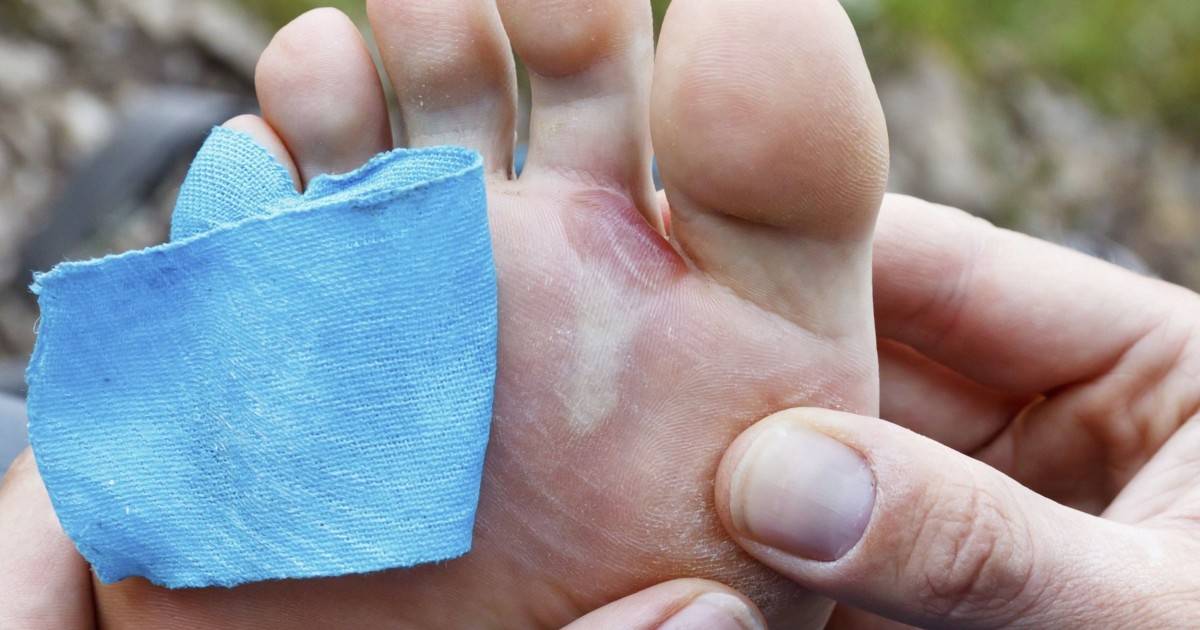 Если зуд и жжение отсутствуют, вирусная сыпь не требует местного лечения. При наличии зуда можно использовать успокаивающие мази и кремы. Важно следить за тем, чтобы ребенок не расчесывал покраснения. В противном случае повышается риск присоединения бактериальной инфекции. Для быстрого уничтожения вируса в организме ребенку требуется покой и полноценное питание.
Если зуд и жжение отсутствуют, вирусная сыпь не требует местного лечения. При наличии зуда можно использовать успокаивающие мази и кремы. Важно следить за тем, чтобы ребенок не расчесывал покраснения. В противном случае повышается риск присоединения бактериальной инфекции. Для быстрого уничтожения вируса в организме ребенку требуется покой и полноценное питание.