Все, что нужно знать родителям о вирусе Коксаки
Вирусы Коксаки (лат. Coxsackievirus) — несколько серотипов РНК-содержащих энтеровирусов, которые стремительно размножаются в желудочно-кишечном тракте и приводят к ряду серьезных осложнений, таких, например, как асептический менингит. Источником заражения может быть как внешне здоровый человек, являющийся носителем инфекции без каких-либо видимых симптомов заболевания, так и человек в период манифестации болезни.
Вирус прекрасно переносит низкие температуры, и сохраняет свою активность в жидких средах. Наиболее часто подвержены заражению дети от 3 до 10 лет. Пути передачи вирусной инфекции – фекально-оральный и воздушно-капельный. Поэтому вирусы Коксаки, как и все другие энтеровирусные инфекции, принято относить к болезням грязных рук.
Вирус Коксаки: симптомы заболевания
Первые симптомы вируса напоминают проявления ОРВИ, именно с этим фактором и связаны сложности диагностирования инфекции на ранних сроках. Спустя несколько дней после заражения (обычно до 4 дней) на коже инфицированного появляется «пузырьковая» сыпь. Стандартные места локализации такой сыпи – ноги, руки, ротовая полость. С развитием болезни сыпь распространяется по всему телу, параллельно с чем возникают и прогрессируют такие симптомы как: слабость, конъюнктивит, лихорадка, головная боль и другие признаки острой интоксикации.
Стандартные места локализации такой сыпи – ноги, руки, ротовая полость. С развитием болезни сыпь распространяется по всему телу, параллельно с чем возникают и прогрессируют такие симптомы как: слабость, конъюнктивит, лихорадка, головная боль и другие признаки острой интоксикации.
Температура тела инфицированного варьируется от 38 до 40 градусов. Обычно высокая температура тела держится около трех суток и стабилизируется на 4-5 день. Инкубационный период вируса Коксаки длится от 1 до 7 дней. Следы инфекции на респираторных трактатах или в фекалиях могут сохраняться до 8 недель.
Масштабные эпидемии вируса Коксаки и уровень смертности
Около 30 детей погибло в результате вспышки вируса Коксаки в Малайзии 1997 года. Трое человек скончались и еще 47 были госпитализированы в связи с распространением штамма В на территории Греции в 2002 году. Китай пострадал от вспышки вируса Коксаки в 2007 году, в результате которой умерло 22 ребенка, 200 детей было госпитализировано, а заражено более 800 человек.
Такие многочисленные потери обусловлены тем, что существующая на сегодняшний день классическая медицина не располагает никакими вакцинами или противовирусными препаратами, которые могли бы ингибировать вирус Коксаки. Вся терапия сводится к симптоматическому лечению – стабилизации температуры тела, снижении болевых ощущений в горле, снятию зуда, уменьшению отека, предупреждению обезвоживания и пр. Антибактериальные препараты (антибиотики) в лечении вируса Коксаки не применяются, так как являются абсолютно бесполезными против энтеровирусных инфекций.
Лечение Коксаки при помощи биорезонансной (резонансно-частотной) терапии
Биорезонансная (резонансно-частотная) терапия – эффективная методика для эрадикации различных вирусных инфекций, в том числе, вируса Коксаки. На сегодняшний день такая методика лечения доступна как амбулаторно, в центрах биорезонансной терапии, с использованием стационарных проводных приборов для ее реализации, так и в домашних условиях, с помощью беспроводных аппаратов для биорезонансной терапии. Главное требование к такому биорезонансному лечению – наличие в частотной базе аппаратов необходимых частот по всем типам инфекционных агентов.
Главное требование к такому биорезонансному лечению – наличие в частотной базе аппаратов необходимых частот по всем типам инфекционных агентов.
Частотная база прибора для биорезонансной терапии emWave содержит все известные частоты, необходимые для эрадикации вируса Коксаки из организма:
- Коксаки вирус общая
- Human coxsackievirus A7 (exp)
- Коксаки вирус тип B1
- Коксаки вирус тип B2
- Coxsackie B3
- Coxsackie B4
- Coxsackie B4 HC
- Коксаки вирус тип B5
- Коксаки вирус тип B6
- Коксаки вирусная инфекция HC/Coxsackievirus Infections HC
Длительность общей программы против вируса Коксаки в приборе для биорезонансной терапии emWave – 42 минуты. Длительность каждой отдельной программы по типам А и В – от 9 минут до получаса.
Длительность каждой отдельной программы по типам А и В – от 9 минут до получаса.
При биорезонансном лечении вируса Коксаки с помощью приборов для биорезонансной терапии emWave также важно применять детоксикационные программы из раздела «Токсикология», которые способствуют быстрому выведению продуктов жизнедеятельности вирусов из организма и стабилизации работы всех систем и органов, пострадавших от инфекции.
Что будет, если не лечить вирус Коксаки?
Непролеченные эпизоды Коксаки могут приводить к развитию таких осложнений как: менингит, энцефалит, перикардит, миокардит, в редких случаях – травмы мышц и паралич. Необходимость своевременного и адекватного лечения обусловлена также и тем фактором, что в группе риска находятся преимущественно дети в возрасте до 10 лет, организмы которых наиболее подвержены разрушительному воздействию инфекционных вирусных агентов.
Как происходит лечение при помощи приборов для биорезонансной терапии?
Из-за схожести первых симптомов вируса Коксаки с симптомами острой респираторной вирусной инфекции, отягощенной бактериальной составляющей, нередко доктора ставят неверный диагноз и назначают неадекватное лечение (например, прием антибиотиков). Поэтому правильная постановка диагноза – первоочередная задача для эффективного и результативного лечения.
Поэтому правильная постановка диагноза – первоочередная задача для эффективного и результативного лечения.
И именно вегетативное резонансное тестирование предоставляет широкие возможности для постановки точного и верного диагноза на ранних стадиях инфицирования вирусом Коксаки. Более того, точное диагностирование Коксаки при помощи вегетативного резонансного теста может быть выполнено еще до манифестации болезни (до видимых симптомов инфекции, в период бессимптомного течения заболевания).
После постановки диагноза методом ВРТ лечащий врач составляет в приборе для биорезонансной терапии лечебный комплекс, в который включает все необходимые программы, в соответствии с выявленным типом возбудителя, а также детоксикационные комплексы, помогающие провести быструю очистку организма от продуктов жизнедеятельности инфекционных агентов. После чего задача пациента сводится лишь к тому, чтобы ежедневно включать прибор для биорезонансной терапии до окончания процесса лечения.
Основные симптомы вируса Коксаки, такие как фебрильная температура тела, слабость, головные боли и т. д., могут уменьшиться уже после первых сеансов лечения приборами для биорезонансной терапии. Стойкое выздоровление наступает обычно на четвертый – седьмой день применения биорезонанса.
д., могут уменьшиться уже после первых сеансов лечения приборами для биорезонансной терапии. Стойкое выздоровление наступает обычно на четвертый – седьмой день применения биорезонанса.
В чем преимущество биорезонансного (резонансно-частотного) лечения?
Главное преимущество в применении приборов для биорезонансной терапии для лечения широкого спектра заболеваний паразитарной и непаразитарной природы – полное отсутствие дополнительной фармакологической нагрузки на организм, подчас чрезмерной. При этом эрадикация вирусных инфекционных агентов происходит с высокой степенью эффективности и в кратчайшие сроки.
Еще одно неоспоримое преимущество биорезонансной терапии – это цена. Стоимость современного прибора для реализации БРТ существенно ниже, чем стоимость всех противогрибковых, антибактериальных, противогельминтных и прочих препаратов, которые неизбежно применяются нами в течение всей жизни. Приборы для биорезонансной терапии могут использоваться как в сочетанном лечении (наряду с фармакологической составляющей), так и в качестве моно-лечения.
И, конечно же, приборы для биорезонансной терапии предоставляют широкие возможности для лечения огромного перечня заболеваний различного генеза. Так, например, антипаразитарный раздел программ прибора для биорезонансной терапии emWave содержит исчерпывающую базу биорезонансных частот, которые ориентированы на эрадикацию всех известных на сегодняшний день штаммов и типов инфекционных агентов. А сам прибор для биорезонансной терапии emWave Plus имеет частотную базу, которая состоит из более чем 5000 готовых антипаразитарных и терапевтических комплексов для лечения.
Узнайте больше о широких возможностях применения резонансно-частотного (биорезонансного) воздействия и приборов для биорезонансной терапии в лечении заболеваний, присоединившись к нам:
Остались вопросы? Задайте их прямо сейчас, обратившись в службу поддержки emWave Support по телефону (Viber)  +38 (063) 9407585, в  Facebook Messenger или на E-mail:  info@emwave-lab. com.
com.
Отныне все преимущества электронного здоровья с приборами для биорезонансной терапии emWave Plus всегда вместе с Вами!
Приборы биорезонансной терапии: мифы и реальность
Новое в лечении псориаза: резонансно-частотная терапия, как эффективный способ решить проблему псориаза без рецидивов и осложнений
Памятка для населения по профилактике энтеровирусных инфекций
Понедельник, 29 Июля 2019
Памятка
Энтеровирусные инфекции (ЭВИ) — группа острых заболеваний, вызываемых энтеровирусами, характеризующихся многообразием клинических проявлений от легких лихорадочных состояний до тяжелых менингитов. Энтеровирусы устойчивы во внешней среде и длительное время могут сохраняться в сточных водах, плавательных бассейнах, открытых водоемах, предметах обихода, продуктах питания (молоко, фрукты, овощи).
Сезонность – летне-осенняя, чаще май-август.
Возможные пути передачи инфекции: воздушно-капельный, контактно-бытовой, пищевой и водный. Серозный вирусный менингит является наиболее типичной и тяжелой формой энтеровирусной инфекции.
Источником инфекции являются больные и вирусоносители, в том числе больные бессимптомной формой.
Заболевание начинается остро, с подъема температуры тела до 39-40 градусов. Появляется сильная головная боль, головокружение, рвота, иногда боли в животе, спине, судорожный синдром, нередко выраженные катаральные проявления со стороны ротоглотки, верхних дыхательных путей. При появлении аналогичных жалоб необходимо срочно изолировать больного, т.к. он является источником заражения, для окружающих, и обратиться к врачу.
Учитывая возможные пути передачи, меры личной профилактики должны заключаться в соблюдении правил личной гигиены, соблюдении питьевого режима (кипяченая вода, бутилированная вода), тщательной обработки употребляемых фруктов, овощей и последующим ополаскиванием кипятком. Следует избегать посещения массовых мероприятий, мест с большим количеством людей (общественный транспорт, кинотеатры и т.д.). Рекомендуется влажная уборка жилых помещений не реже 2 раз в день, проветривание помещений.
Следует избегать посещения массовых мероприятий, мест с большим количеством людей (общественный транспорт, кинотеатры и т.д.). Рекомендуется влажная уборка жилых помещений не реже 2 раз в день, проветривание помещений.
Ни в коем случае не допускать посещения ребенком организованного детского коллектива (школа, детские дошкольные учреждения) с любыми проявлениями заболевания. При первых признаках заболевания необходимо немедленно обращаться за медицинской помощью, не заниматься самолечением!
Энтеровирусный менингит
Энтеровирусный менингит – вирусное инфекционное заболевание, характеризующееся лихорадкой, сильными головными болями, рвотой.
Инкубационный период при энтеровирусных серозных менингитах составляет в среднем около 1 недели. Чаще болеют городские жители, преимущественно дети до 7 лет, посещающие детские дошкольные учреждения. Менингеальный синдром протекает обычно доброкачественно, с улучшением в течение нескольких дней.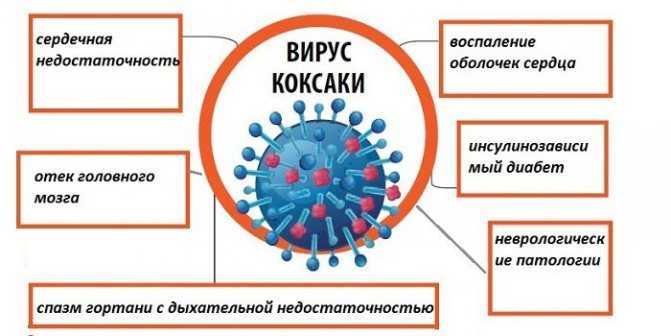 Смертельные исходы редки.
Смертельные исходы редки.
Серозный менингит сопровождается лихорадкой, головными болями, фотофобией и менингеальными симптомами. Клиническая картина энтеровирусного менингита в значительной степени зависит от возраста пациентов. Новорожденные дети и дети раннего возраста (до 2 — 3 месяцев) входят в особую группу риска. Энтеровирусное поражение ЦНС в указанном возрасте обычно является частью тяжелого системного заболевания. При этом серозный менингит и/или менингоэнцефалит может быть диагностирован у 27 — 62% детей с энтеровирусной инфекцией. В случае прогрессирующего развития системных проявлений инфекции, таких как некроз печени, миокардит, некротизирующий энтероколит, внутрисосудистая коагуляция, заболевание напоминает бактериальный сепсис. Наблюдаемый у части детей летальный исход связан при этом не с поражением ЦНС, а является результатом острой печеночной недостаточности (вирусы ЕСНО) или миокардита (вирусы Коксаки). У детей более старшего возраста и у взрослых лиц заболевание энтеровирусным менингитом начинается остро, с внезапного повышения температуры до 38 – 40о C.

Прогноз у детей и взрослых, перенесших энтеровирусный менингит, как правило, благоприятный. Есть, однако, указания, что отдельные дети, переболевшие энтеровирусным менингитом, страдают нарушениями речи и имеют трудности в школьном обучении. У взрослых лиц в течение нескольких недель после перенесенной инфекции могут сохраняться головные боли.
Энтеровирусные менингиты могут быть вызваны вирусами Коксаки А и Коксаки В, ECHO, энтеровирусами 68 и 71 серотипов, содержат РНК. Возможны эпидемические вспышки серозных менингитов с высокой контагиозностью. Преимущественно заболевают дети в возрасте 5-9 лет. Заболеваемость значительно повышается весной и летом.
Энтеровирусная инфекция у детей. Симптомы и лечение
Энтеровирусные инфекции – это группа заболеваний, в основе причин которых лежит несколько разновидностей вирусов. Вызывают заболевание вирусы Коксаки, полиовирусы и ЕСНО (экхо). Эти вирусы имеют в своем строении капсулу и ядро, содержащее РНК. Строение капсулы может очень сильно отличаться, поэтому выделяют так называемые серотипы (разновидности). У полиовирусов выделяют 3 серологических типа. Вирусы группы Коксаки делятся на Коксаки А и Коксаки В. У вирусов Коксаки А выделяют 24 серологических разновидности, у Коксаки В – 6. У вирусов ЕСНО выделяют 34 серологических типа. После перенесенной энтеровирусной инфекции образуется стойкий пожизненный иммунитет, однако, он сероспицефичен. Это значит, что иммунитет образуется только к тому серологическому типу вируса, которым переболел ребенок и не защищает его от других разновидностей этих вирусов. Поэтому энтеровирусной инфекцией ребенок может болеть несколько раз за свою жизнь. Так же эта особенность не позволяет разработать вакцину, чтобы защитить наших детей от данного заболевания. Заболевание имеет сезонность: вспышки заболевания чаще всего наблюдаются в летне-осенний период.
Строение капсулы может очень сильно отличаться, поэтому выделяют так называемые серотипы (разновидности). У полиовирусов выделяют 3 серологических типа. Вирусы группы Коксаки делятся на Коксаки А и Коксаки В. У вирусов Коксаки А выделяют 24 серологических разновидности, у Коксаки В – 6. У вирусов ЕСНО выделяют 34 серологических типа. После перенесенной энтеровирусной инфекции образуется стойкий пожизненный иммунитет, однако, он сероспицефичен. Это значит, что иммунитет образуется только к тому серологическому типу вируса, которым переболел ребенок и не защищает его от других разновидностей этих вирусов. Поэтому энтеровирусной инфекцией ребенок может болеть несколько раз за свою жизнь. Так же эта особенность не позволяет разработать вакцину, чтобы защитить наших детей от данного заболевания. Заболевание имеет сезонность: вспышки заболевания чаще всего наблюдаются в летне-осенний период.
Причины заражения энтеровирусной инфекцией
Заражение происходит несколькими путями. Вирусы в окружающую среду могут попадать от больного ребенка или от ребенка, который является вирусоносителем. У вирусоносителей нет никаких проявлений заболеваний, однако вирусы находятся в кишечнике и выделяются в окружающую среду с калом. Такое состояние может наблюдаться у переболевших детей после клинического выздоровления либо у детей, у которых вирус попал в организм, но не смог вызвать заболевание из-за сильного иммунитета ребенка. Вирусоносительство может сохраняться на протяжении 5 месяцев.
Вирусы в окружающую среду могут попадать от больного ребенка или от ребенка, который является вирусоносителем. У вирусоносителей нет никаких проявлений заболеваний, однако вирусы находятся в кишечнике и выделяются в окружающую среду с калом. Такое состояние может наблюдаться у переболевших детей после клинического выздоровления либо у детей, у которых вирус попал в организм, но не смог вызвать заболевание из-за сильного иммунитета ребенка. Вирусоносительство может сохраняться на протяжении 5 месяцев.
Попав в окружающую среду, вирусы могут сохраняться довольно долго, так как хорошо переносят неблагоприятное воздействие. Хорошо сохраняются вирусы в воде и почве, при замораживании могут выживать на протяжении нескольких лет, устойчивы к действию дезинфицирующих средств (при воздействии растворов высокой концентрации фенола, хлора, формалина вирусы начинают погибать только через три часа), однако восприимчивы к действию высоких температур (при нагревании до 45º С погибают через 45-60 секунд). Вирусы хорошо переносят перепады рН среды и отлично себя чувствуют в среде с рН от 2,3 до 9,4, поэтому кислая среда желудка не оказывает на них никакого воздействия и кислота не выполняет своей защитной функции.
Вирусы хорошо переносят перепады рН среды и отлично себя чувствуют в среде с рН от 2,3 до 9,4, поэтому кислая среда желудка не оказывает на них никакого воздействия и кислота не выполняет своей защитной функции.
Как передается энтеровирусная инфекция
Механизм передачи может быть воздушно-капельный (при чихании и кашле с капельками слюны от больного ребенка к здоровому) и фекально-оральный при не соблюдении правил личной гигиены. Чаще всего заражение происходит через воду, при употреблении сырой (не кипяченой) воды. Так же возможно заражение детей через игрушки, если дети их берут в рот. Болеют чаще всего дети в возрасте от 3 до 10 лет. У детей, находящихся на грудном вскармливании, в организме присутствует иммунитет, полученный от матери через грудное молоко, однако, этот иммунитет не стойкий и после прекращения грудного вскармливания быстро исчезает.
Симптомы энтеровирусной инфекции
В организм вирусы попадают через рот или верхние дыхательные пути. Попав в организм ребенка, вирусы мигрируют в лимфатические узлы, где они оседают и начинают размножаться. Дальнейшее развитие заболевания связано со многими факторами, такими как вирулентность (способность вируса противостоять защитным свойствам организма), тропизмом (склонностью поражать отдельные ткани и органы) вируса и состоянием иммунитета ребенка.
Попав в организм ребенка, вирусы мигрируют в лимфатические узлы, где они оседают и начинают размножаться. Дальнейшее развитие заболевания связано со многими факторами, такими как вирулентность (способность вируса противостоять защитным свойствам организма), тропизмом (склонностью поражать отдельные ткани и органы) вируса и состоянием иммунитета ребенка.
У энтеровирусных инфекций есть как схожие проявления, так и различные, в зависимости от вида и серотипа. Инкубационный период (период от попадания вируса в организм ребенка, до появления первых клинических признаков) у всех энтеровирусных инфекций одинаковый – от 2 до 10 дней (чаще 2-5 дней).
Заболевание начинается остро — с повышения температуры тела до 38-39º С. Температура чаще всего держится 3-5 дней, после чего снижается до нормальных цифр. Очень часто температура имеет волнообразное течение: 2-3 дня держится температура, после чего снижается и 2-3 дня находится на нормальных цифрах, затем снова поднимается на 1-2 дня и вновь нормализуется уже окончательно. При повышении температуры ребенок ощущает слабость, сонливость, может наблюдаться головная боль, тошнота, рвота. При снижении температуры тела все эти симптомы проходят, однако при повторном повышении могут вернуться. Также увеличиваются шейные и подчелюстные лимфоузлы, так как в них происходит размножение вирусов. В зависимости от того, какие органы больше всего поражаются, выделяют несколько форм энтеровирусной инфекции. Энтеровирусы могут поражать: центральную и периферическую нервные системы, слизистую ротоглотки, слизистую глаз, кожу, мышцы, сердце, слизистую кишечника, печень, у мальчиков возможно поражение яичек.
При повышении температуры ребенок ощущает слабость, сонливость, может наблюдаться головная боль, тошнота, рвота. При снижении температуры тела все эти симптомы проходят, однако при повторном повышении могут вернуться. Также увеличиваются шейные и подчелюстные лимфоузлы, так как в них происходит размножение вирусов. В зависимости от того, какие органы больше всего поражаются, выделяют несколько форм энтеровирусной инфекции. Энтеровирусы могут поражать: центральную и периферическую нервные системы, слизистую ротоглотки, слизистую глаз, кожу, мышцы, сердце, слизистую кишечника, печень, у мальчиков возможно поражение яичек.
При поражении слизистой ротоглотки происходит развитие энтеровирусной ангины. Она проявляется повышением температуры тела, общей интоксикацией (слабость, головная боль, сонливость) и наличие везикулярной сыпи в виде пузырьков, заполненных жидкостью, на слизистой ротоглотки и миндалинах. Пузырьки эти лопаются, и на их месте образуются язвочки, заполненные белым налетом. После выздоровления на месте язвочек не остается никаких следов.
После выздоровления на месте язвочек не остается никаких следов.
При поражении глаз развивается конъюнктивит. Он может быть одно- и двусторонним. Проявляется в виде светобоязни, слезотечения, покраснения и припухлости глаз. Возможно наличие кровоизлияний в конъюнктиву глаза.
При поражении мышц развивается миозит – боли в мышцах. Боли появляются на фоне повышения температуры. Болезненность наблюдается в грудной клетке, руках и ногах. Появление болей в мышцах, как и температуры, может носить волнообразный характер. При снижении температуры тела боли уменьшаются или исчезают совсем.
При поражении слизистой кишечника наблюдается наличие жидкого стула. Стул обычной окраски (желтый или коричневый), жидкий, без патологических (слизь, кровь) примесей. Появление жидкого стула может быть как на фоне повышение температуры, так, и изолировано (без повышения температуры тела).
Энтеровирусные инфекции могут поражать различные участки сердца. Так при поражении мышечного слоя развивается миокардит, при поражении внутреннего слоя с захватом клапанов сердца, развивается эндокардит, при поражении внешней оболочки сердца – перикардит. У ребенка может наблюдаться: повышенная утомляемость, слабость, учащенное сердцебиение, падение артериального давления, нарушения ритма (блокады, экстрасистолы), боли за грудиной.
Так при поражении мышечного слоя развивается миокардит, при поражении внутреннего слоя с захватом клапанов сердца, развивается эндокардит, при поражении внешней оболочки сердца – перикардит. У ребенка может наблюдаться: повышенная утомляемость, слабость, учащенное сердцебиение, падение артериального давления, нарушения ритма (блокады, экстрасистолы), боли за грудиной.
При поражении нервной системы могут развиваться энцефалиты, менингиты. У ребенка наблюдается: сильная головная боль, тошнота, рвота, повышение температуры тела, судороги, парезы и параличи, потеря сознания.
При поражении печени развивается острый гепатит. Он характеризуется увеличением печени, чувством тяжести в правом подреберье, болью в этом месте. Возможно появление тошноты, изжоги, слабости, повышения температуры тела.
При поражении кожи возможно появление экзантемы – гиперемия (красное окрашивание) кожи, чаще всего на верхней половине туловища (голова, грудь, руки), не приподнимается над уровнем кожи, появляется одномоментно.
Также наблюдается энтеровирусная инфекция с кожным проявлением в виде везикулярной сыпи на ладонях и стопах. Пузырьки через 5-6 дней сдуваются, не вскрываясь, и на их месте образовывается участок пигментации (коричневая точка), которая исчезает через 4-5 дней.
У мальчиков возможно наличие воспаления в яичках с развитием орхита. Чаще всего такое состояние развивается через 2-3 недели после начала заболевания с другими проявлениями (ангина, жидкий стул и другие). Заболевание довольно быстро проходит и не несет никаких последствий, однако, в редких случаях возможно развитие в половозрелом возрасте аспермии (отсутствие спермы).
Также существуют врожденные формы энтеровирусной инфекции, когда вирусы попадают в организм ребенка через плаценту от матери. Обычно такое состояние имеет доброкачественное течение и излечивается самостоятельно, однако в некоторых случаях энтеровирусная инфекция может вызвать прерывание беременности (выкидыш) и развитие у ребенка синдрома внезапной смерти (смерть ребенка наступает на фоне полного здоровья).
Очень редко возможно поражение почек, поджелудочной железы, легких. Поражение различных органов и систем может наблюдаться как изолированное, так и сочетанное.
Диагностика энтеровирусной инфекции
Диагноз энтеровирусной инфекции подтверждается только лабораторно – обнаружение энтеровирусов или их рибонуклеиновой кислоты (РНК) в стерильных типах клинического материала, а также выявление энтеровирусов или их РНК в двух пробах нестерильных клинических материалов разных типов.
Лечение энтеровирусной инфекции
Специфического лечения энтеровирусной инфекции не существует. Лечение проводят в домашних условиях, госпитализация показана при наличии поражения нервной системы, сердца, высокой температуры, которая долго не поддается снижению при использовании жаропонижающих средств. Ребенку показан постельный режим на весь период повышения температуры тела. Питание должно быть легким, богатым белками. Необходимо достаточное количество жидкости: кипяченая вода, минеральная вода без газов, компоты, соки, морсы.
Необходимо достаточное количество жидкости: кипяченая вода, минеральная вода без газов, компоты, соки, морсы.
Лечение проводят симптоматически в зависимости от проявлений инфекции – ангина, конъюнктивит, миозит, жидкий стул, поражения сердца, энцефалиты, менингиты, гепатит, экзантема, орхит. В некоторых случаях (ангина, понос, конъюнктивит и др.) проводят профилактику бактериальных осложнений.
Дети изолируются из организованного коллектива на весь период заболевания. В детском коллективе могут находиться после исчезновения всех симптомов заболевания.
Профилактика энтеровирусной инфекции
Для профилактики необходимо соблюдение правил личной гигиены: мыть руки после посещения туалета, прогулки на улице, пить только кипяченую воду или воду из заводской бутылки, недопустимо использование для питья ребенка воды из открытого источника (река, озеро).
Специфической вакцины против энтеровирусной инфекции не существует, так как в окружающей среде присутствует большое количество серотипов этих вирусов. Однако в Европе часто используют вакцины, содержащие наиболее часто встречающиеся энтеровирусные инфекции (Коксаки А-9, В-1, ЕСНО -6). Использование таких вакцин снижает риск заболеваемости у детей энтеровирусными инфекциями.
Однако в Европе часто используют вакцины, содержащие наиболее часто встречающиеся энтеровирусные инфекции (Коксаки А-9, В-1, ЕСНО -6). Использование таких вакцин снижает риск заболеваемости у детей энтеровирусными инфекциями.
Начинается сезон энтеровирусных инфекций, будьте внимательнее к своему здоровью и соблюдайте все рекомендованные правила профилактики энтеровирусных инфекций.
Коксакивирусных инфекций | Детская больница Дейтона
Что такое Коксакивирусные инфекции?
Вирусы Коксаки относятся к семейству энтеровирусов (которое также включает полиовирусы и вирус гепатита А), которые могут жить в пищеварительном тракте человека.
Вирусы могут передаваться от человека к человеку, как правило, на немытых руках и поверхностях, загрязненных фекалиями (фекалиями), где они могут жить в течение нескольких дней.
В большинстве случаев
Коксакивирус
инфекции вызывают легкие гриппоподобные симптомы и проходят без лечения. Но в некоторых случаях они могут привести к более серьезным инфекциям.
Но в некоторых случаях они могут привести к более серьезным инфекциям.
Каковы признаки и симптомы инфекций, вызванных вирусом Коксаки?
Вирус Коксаки (kok-sak-ee-VY-rus) может вызывать широкий спектр симптомов. Около половины всех детей с инфекцией не имеют симптомов. У других внезапно возникает высокая температура, головная боль и мышечные боли, а у некоторых также появляется боль в горле, дискомфорт в животе или тошнота. Ребенок с коксакивирусной инфекцией может просто чувствовать жар, но не иметь никаких других симптомов. У большинства детей лихорадка держится около 3 дней, затем исчезает.
Какие проблемы могут возникнуть?
Вирусы Коксаки могут вызывать симптомы, поражающие различные части тела, в том числе:
- Заболевание рук, ног и рта , которое вызывает болезненные красные волдыри в горле и на языке, деснах, твердом небе, внутренней стороне щек, и ладони рук и подошвы ног. Они также могут появиться на ягодицах.
- Герпангина , инфекция горла, вызывает появление пузырьков и язв с красными кольцами на миндалинах и мягком небе, мясистой задней части нёба.

- Геморрагический конъюнктивит , инфекция, поражающая белки глаз, обычно начинается с боли в глазах, за которой быстро следует покраснение, слезотечение с отеком, чувствительностью к свету и нечеткостью зрения.
Иногда вирусы Коксаки могут вызывать более серьезные инфекции, требующие лечения в стационаре, в том числе:
- вирусный менингит, инфекция оболочек, окружающих головной и спинной мозг
- энцефалит, инфекция головного мозга
- миокардит, инфекция сердечной мышцы
Матери могут передать инфекцию своим новорожденным во время или сразу после рождения. Младенцы более подвержены риску серьезной инфекции, включая миокардит, гепатит и менингоэнцефалит (воспаление головного мозга и мозговых оболочек). У новорожденных симптомы могут развиться в течение 2 недель после рождения.
Заразны ли вирусы Коксаки?
Вирусы Коксаки очень заразны. Они могут передаваться от человека к человеку через немытые руки и загрязненные поверхности. Они также могут распространяться через капли жидкости, распыляемой в воздух, когда инфицированный человек чихает или кашляет.
Они также могут распространяться через капли жидкости, распыляемой в воздух, когда инфицированный человек чихает или кашляет.
При возникновении вспышки в сообществе риск заражения вирусом Коксаки наиболее высок среди младенцев и детей младше 5 лет. Вирус легко распространяется в коллективных условиях, таких как школы, детские сады и летние лагеря. Люди наиболее заразны в первую неделю болезни.
В более прохладном климате вспышки чаще всего случаются летом и осенью, но в тропических частях мира они случаются круглый год.
Как лечат инфекции, вызванные вирусом Коксаки?
В зависимости от типа инфекции и симптомов врач может прописать лекарства, которые помогут вашему ребенку чувствовать себя более комфортно. Поскольку антибиотики действуют только против бактерий, их нельзя использовать для борьбы с инфекцией, вызванной вирусом Коксаки.
Вы можете дать ацетаминофен или ибупрофен, чтобы облегчить незначительные боли. Если лихорадка держится более 24 часов или если у вашего ребенка есть какие-либо симптомы более серьезной коксакивирусной инфекции, позвоните своему врачу.
Большинство детей с простой коксакивирусной инфекцией полностью выздоравливают через несколько дней, не нуждаясь в какой-либо медицинской помощи. Ребенок с лихорадкой без каких-либо других симптомов должен отдыхать в постели или спокойно играть в помещении. Предлагайте много жидкости, чтобы предотвратить обезвоживание.
Как долго длится инфекция, вызванная вирусом Коксаки?
Продолжительность инфекции может варьироваться. Дети, у которых есть только лихорадка, могут увидеть, что их температура нормализуется в течение 24 часов, хотя в среднем лихорадка держится 3 дня. Болезнь рук, ящуров и рта обычно длится 2–3 дня, но может длиться до 7 дней. Вирусный менингит может пройти через 3–7 дней.
Когда следует звонить врачу?
Немедленно позвоните врачу, если у вашего ребенка появились какие-либо из следующих симптомов:
- лихорадка выше 100,4°F (38°C) у детей младше 6 месяцев и выше 102°F (38,8°C) у детей старшего возраста
- плохой аппетит
- проблемы с подачей
- рвота
- диарея
- проблемы с дыханием
- судороги
- необычная сонливость
- боль в груди или животе
- язвы на коже или во рту
- сильная боль в горле
- сильная головная боль, особенно с рвотой, спутанностью сознания или необычной сонливостью
- жесткость шеи
- красные, опухшие и слезящиеся глаза
- боль в одном или обоих яичках
Можно ли предотвратить инфекции вирусом Коксаки?
Вакцины для предотвращения заражения вирусом Коксаки не существует.
