Энтеровирусная инфекция
Энтеровирусная инфекция
Энтеровирусная инфекция вызывается многочисленной группой вирусов из семейства пикорнавирусов. Вирусы устойчивы во внешней среде, длительное время сохраняются почве, воде, на инфицированных предметах, но быстро погибают при кипячении, под действием дезинфицирующих растворов и ультрафиолетового облучения. Чаще болеют в осенне-летний период.Заражение происходит от больных энтеровирусной инфекцией и вирусоноси-телей, которыми чаще всего являются дети дошкольного возраста. Передается инфекция как воздушно-капельным путем при кашле, чихании, так и контактным — при пользовании предметами, загрязненными выделениями больного. Возможно заражение через инфицированные продукты и воду. Распространению инфекции способствуют скученность и антисанитарные условия. Болеют чаще дети в возрасте 3-10 лет. Дети, находящиеся на грудном вскармливании, болеют редко, так как получают иммунитет от матери.
Периоды и формы болезни
Выделяются следующие периоды заболевания:
• инкубационный, скрытый период — от 2 до 10 дней;
• период выраженных проявлений болезни;
• период выздоровления.
Длительность болезни может быть различна в зависимости от ее формы и тяжести. Для энтеровирусной инфекции характерны общие симптомы, которые выявляются у всех больных.
Начало заболевания острое: ухудшается состояние, появляются слабость, вялость, головная боль, иногда рвота. Температура повышается, иногда до 39-40°. Может быть покраснение кожи верхней половины туловища, особенно лица и шеи, покраснение глаз — склерит. В зеве видно покраснение мягкого неба, дужек, зернистость задней стенки глотки. Язык обложен белым налетом. На коже туловища может появиться сыпь различного характера. Увеличиваются шейные и подмышечные лимфатические узлы, возможно увеличение печени и селезенки.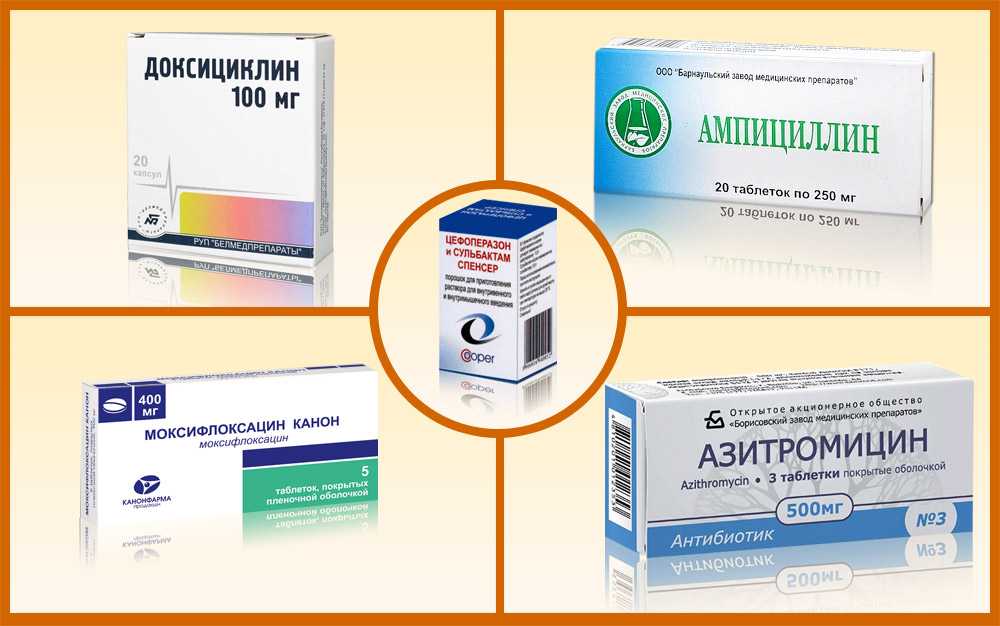
Одной из часто встречающихся форм является герпетическая ангина. Она чаще возникает у детей раннего возраста. На фоне повышенной температуры, которая держится 1 -3 дня, на слизистой полости рта, в зеве появляются мелкие возвышающиеся пятнышки (папулы), быстро превращающиеся в пузырьки (везикулы), которые держатся в течение 24-48 часов, после чего вскрываются, образуя эрозии с белым налетом. Нередко увеличиваются верхне-переднешейные лимфатические узлы.
Эпидемическая миалгия (болезнь Борнхольма, «дьявольская болезнь») — наиболее яркая форма энтеровирусной инфекции, позволяющая поставить диагноз на основании выраженной интоксикации и болей в мышцах грудной клетки, живота, поясницы и ног приступообразного характера, продолжительностью от нескольких минут до часа. Заболевание нередко имеет волнообразное течение, иногда температура снижается на 1-3 дня, а затем опять повышается.
Энтеровирусная экзантема характеризуется сыпью, появляющейся через 2-3 дня после снижения температуры. Сыпь может быть разнообразной — мелкоточечной, пятнистой, с мелкими кровоизлияниями. Она появляется одномоментно, располагается на туловище, реже на голенях и стопах, держится 2-3 дня, после чего бесследно исчезает.
Как и при других формах заболевания, возможно сочетание сыпи с изменениями в зеве, болями в мышцах, увеличением лимфатических узлов.
При энтеровирусной инфекции может поражаться нервная система: мозговые оболочки (серозный менингит), ткани головного (энцефалит) и спинного мозга (миелит). Для этих форм характерны проявления интоксикации, головная боль, рвота, судороги, возможны даже потеря сознания и паралич. В таких случаях следует немедленно обратиться к врачу и госпитализировать больного. Очень редко встречаются тяжелые формы инфекции у новорожденных с поражением сердца и головного мозга.
Энтеровирусная диарея — одна из форм энтеровирусной инфекции, возникает чаще у детей первых лет жизни. В течение 2-3 дней на фоне умеренно повышенной температуры и интоксикации появляется жидкий стул, иногда с примесью слизи.
При энтеровирусной инфекции возможно также поражение глаз в виде геморрагического конъюнктивита и воспаления слизистой оболочки глаза — увеита. При геморрагическом конъюнктивите наблюдаются светобоязнь, слезотечение, отек век, покраснение и точечные кровоизлияния на конъюнктиве одного или обоих глаз.
Перечисленные формы не исчерпывают всего многообразия клинических проявлений энтеровирусной инфекции. При этой болезни возможно поражение почек, желчевыводящей системы, печени, легких, поджелудочной железы. Часто наблюдаются сочетанные формы энтеровирусной инфекции, например герпангина и миалгия, и др.
Лечение
Больные с энтеровирусной инфекцией могут лечиться дома, госпитализируются дети со среднетяжелыми и тяжелыми формами заболевания, с поражением ЦНС, глаз, сердца, печени, а также дети раннего возраста.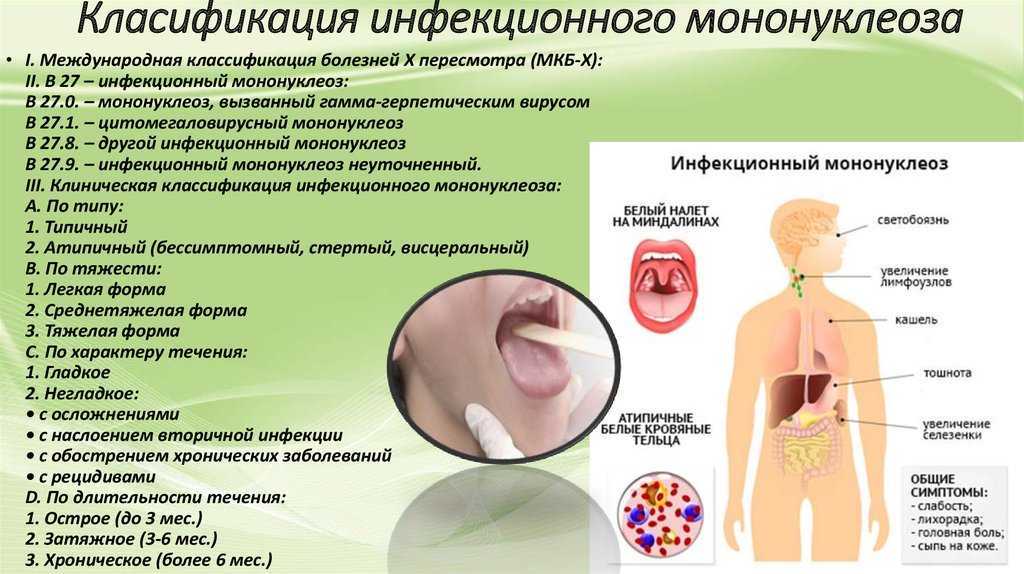 При лечении на дому назначается постельный режим в течение 5-7 дней. Диета должна соответствовать возрасту больного, необходимо обильное питье. Медикаментозное лечение проводится по назначению врача. Ребенок считается здоровым после нормализации температуры и исчезновения всех проявлений заболевания, что обычно происходит не ранее 10-12 дней. Наблюдение после выздоровления в зависимости от перенесенной формы и тяжести заболевания проводится педиатром, невропатологом, кардиологом, окулистом.
При лечении на дому назначается постельный режим в течение 5-7 дней. Диета должна соответствовать возрасту больного, необходимо обильное питье. Медикаментозное лечение проводится по назначению врача. Ребенок считается здоровым после нормализации температуры и исчезновения всех проявлений заболевания, что обычно происходит не ранее 10-12 дней. Наблюдение после выздоровления в зависимости от перенесенной формы и тяжести заболевания проводится педиатром, невропатологом, кардиологом, окулистом.
Профилактика
Вакцина против энтеровирусов не разработана.
Больной с энтеровирусной инфекцией изолируется не менее чем на 10 дней от начала заболевания.
За контактными детьми наблюдают в течение 7 дней. Помещение и вещи больного следует мыть и дезинфицировать.
Энтеровирусная инфекция у детей
Энтеровирусные инфекции включают в себя группу заболеваний. Их специфика такова, что после перенесенной инфекции образуется пожизненный иммунитет. Однако иммунитет будет только к тому типу вируса, разновидностью которого переболел ребенок. Поэтому энтеровирусной инфекцией ребенок может болеть несколько раз за свою жизнь. По этой же причине не существует вакцины от данного заболевания.
Их специфика такова, что после перенесенной инфекции образуется пожизненный иммунитет. Однако иммунитет будет только к тому типу вируса, разновидностью которого переболел ребенок. Поэтому энтеровирусной инфекцией ребенок может болеть несколько раз за свою жизнь. По этой же причине не существует вакцины от данного заболевания.
Болеют чаще всего дети в возрасте от 3 до 10 лет. У детей, находящихся на грудном вскармливании, в организме присутствует иммунитет, полученный от матери через грудное молоко, однако, этот иммунитет не стойкий и после прекращения грудного вскармливания быстро исчезает.
Вирус передается от больного ребенка или от ребенка, который является вирусоносителем. Вирусы хорошо сохраняются в воде и почве, при замораживании могут выживать на протяжении нескольких лет, устойчивы к действию дезинфицирующих средств, однако восприимчивы к действию высоких температур (при нагревании до 45ºС погибают через 45-60 секунд).
Пути передачи вируса:
— воздушно-капельный (при чихании и кашле с капельками слюны от больного ребенка к здоровому)
— фекально-оральный при не соблюдении правил личной гигиены
— через воду, при употреблении сырой (не кипяченой) воды
— возможно заражение детей через игрушки, если дети их берут в рот
Симптомы энтеровирусной инфекции
У энтеровирусных инфекций есть как схожие проявления, так и различные, в зависимости от вида.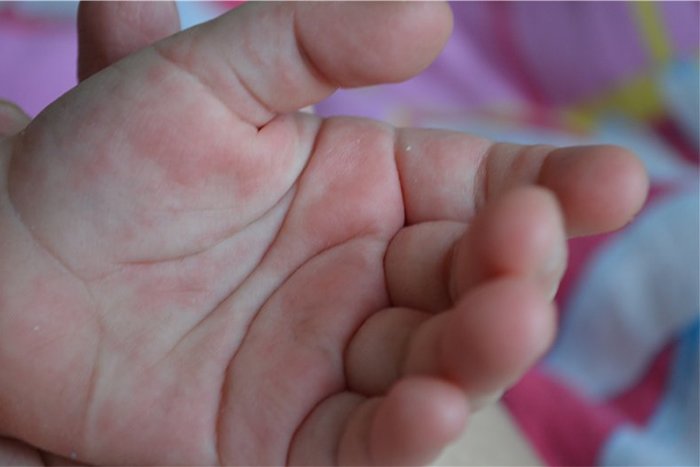 Попав в организм ребенка, вирусы мигрируют в лимфатические узлы, где они оседают и начинают размножаться. Инкубационный период у всех энтеровирусных инфекций одинаковый – от 1 до 10 дней (чаще 2-5 дней).
Попав в организм ребенка, вирусы мигрируют в лимфатические узлы, где они оседают и начинают размножаться. Инкубационный период у всех энтеровирусных инфекций одинаковый – от 1 до 10 дней (чаще 2-5 дней).
Заболевание начинается остро — с повышения температуры тела до 38-39º С. Температура чаще всего держится 3-5 дней, после чего снижается до нормальных цифр. Очень часто температура имеет волнообразное течение: 2-3 дня держится температура, после чего снижается и 2-3 дня находится на нормальных цифрах, затем снова поднимается на 1-2 дня и вновь нормализуется уже окончательно. При повышении температуры ребенок ощущает слабость, сонливость, может наблюдаться головная боль, тошнота, рвота. При снижении температуры тела все эти симптомы проходят, однако при повторном повышении могут вернуться. Также увеличиваются шейные и подчелюстные лимфоузлы, так как в них происходит размножение вирусов.
В зависимости от того, какие органы больше всего поражаются, выделяют несколько форм энтеровирусной инфекции. Энтеровирусы могут поражать: центральную и периферическую нервные системы, слизистую ротоглотки, слизистую глаз, кожу, мышцы, сердце, слизистую кишечника, печень, у мальчиков возможно поражение яичек.
Энтеровирусы могут поражать: центральную и периферическую нервные системы, слизистую ротоглотки, слизистую глаз, кожу, мышцы, сердце, слизистую кишечника, печень, у мальчиков возможно поражение яичек.
Наиболее тяжелое последствие энтеровируса – это развитие серозного энтеровирусного менингита. Он может развиться у ребенка любого возраста и распознается по следующим признакам:
— головная боль разлитого характера, интенсивность которой нарастает с каждым часом;
— рвота без тошноты, после которой ребенок не ощущает облегчения;
— усиление боли и повторный эпизод рвоты может быть спровоцирован ярким светом или громким звуком;
— ребенок может быть заторможен или, наоборот, чрезвычайно возбужден;
— в тяжелых случаях развиваются судороги всех мышечных групп;
Окончательный диагноз менингита может поставить только доктор после проведения люмбальной пункции и изучения лабораторных показателей полученной спинномозговой жидкости.
Лечение энтеровирусной инфекции
Специфического лечения энтеровирусной инфекции не существует. Лечение проводят в домашних условиях, госпитализация показана при наличии поражения нервной системы, сердца, высокой температуры, которая долго не поддается снижению при использовании жаропонижающих средств. Ребенку показан постельный режим на весь период повышения температуры тела.
Лечение проводят в домашних условиях, госпитализация показана при наличии поражения нервной системы, сердца, высокой температуры, которая долго не поддается снижению при использовании жаропонижающих средств. Ребенку показан постельный режим на весь период повышения температуры тела.
Питание должно быть легким, богатым белками. Необходимо достаточное количество жидкости: кипяченая вода, минеральная вода без газов, компоты, соки, морсы.
Лечение проводят симптоматически в зависимости от проявлений инфекции. В некоторых случаях (ангина, понос, конъюнктивит) проводят профилактику бактериальных осложнений.
Дети изолируются на весь период заболевания. В детском коллективе могут находиться после исчезновения всех симптомов заболевания.
Профилактика энтеровирусной инфекции
Для профилактики необходимо соблюдение правил личной гигиены: мыть руки после посещения туалета, прогулки на улице, пить только кипяченую воду или воду из заводской бутылки, недопустимо использование для питья ребенка воды из открытого источника (река, озеро).
Специфической вакцины против энтеровирусной инфекции не существует, так как в окружающей среде присутствует большое количество серотипов этих вирусов.
ВАЖНО при первых признаках заболевания обращаться к врачу, которые определит тактику лечения!
Коронавирусная болезнь (COVID-19): симптомы, причины и профилактика
Обзор
Коронавирусное заболевание 2019 г. (COVID-19) — это вирус, идентифицированный как причина вспышки респираторного заболевания.Что такое коронавирус?
Коронавирусы — это семейство вирусов, которые могут вызывать респираторные заболевания у людей. Их называют «корона» из-за короновидных шипов на поверхности вируса. Тяжелый острый респираторный синдром (ТОРС), ближневосточный респираторный синдром (БВРС) и простуда являются примерами коронавирусов, вызывающих заболевания у людей.
Новый штамм коронавируса — SARS-CoV-2 — был впервые зарегистрирован в Ухане, Китай, в декабре 2019 года. С тех пор он распространился по всем странам мира.
Откуда берутся коронавирусы?
Коронавирусы часто обнаруживаются у летучих мышей, кошек и верблюдов. Вирусы живут в животных, но не заражают их. Иногда эти вирусы затем распространяются на другие виды животных. Вирусы могут изменяться (мутировать) при передаче другим видам. В конце концов, вирус может перейти от видов животных и начать заражать людей. В случае SARS-CoV-19, считается, что первые зараженные люди заразились вирусом на продовольственном рынке, где продавались мясо, рыба и живые животные.
Как вы заразились COVID-19?
SARS-CoV-2, вирус, вызывающий COVID-19, попадает в ваш организм через рот, нос или глаза (непосредственно воздушно-капельным путем или при переносе вируса с рук на лицо). Затем он попадает в заднюю часть носовых ходов и слизистую оболочку в задней части горла. Там он прикрепляется к клеткам, начинает размножаться и перемещается в легочную ткань. Оттуда вирус может распространиться на другие ткани организма.
Как новый коронавирус (SARS-CoV-2) передается от человека к человеку?
Вероятность распространения коронавируса:
- Вирус распространяется воздушно-капельным путем, попадая в воздух, когда инфицированный человек кашляет, чихает, разговаривает, поет или дышит рядом с вами.
 Вы можете заразиться, если вдохнете эти капли.
Вы можете заразиться, если вдохнете эти капли. - Вы также можете заразиться коронавирусом при тесном контакте (прикосновении, рукопожатии) с инфицированным человеком, а затем прикоснувшись к своему лицу.
Как долго человек с COVID-19считается заразным?
Если у вас есть COVID-19, симптомы могут проявиться через несколько дней, но в это время вы заразны. Вы больше не заразны через 10 дней после появления симптомов.
Лучший способ избежать распространения COVID-19 среди других:
- По возможности держитесь на расстоянии 6 футов от других.
- Носите тканевую маску, закрывающую рот и нос, когда вы находитесь рядом с другими людьми.
- Часто мойте руки. Если мыла нет под рукой, используйте дезинфицирующее средство для рук, содержащее не менее 60% спирта.
- Оставайтесь на самоизоляции дома, если вы чувствуете себя плохо с симптомами, которые могут быть связаны с COVID-19, или у вас положительный тест на COVID-19.

- Очистите и продезинфицируйте поверхности, к которым часто прикасаются.
Кто подвергается наибольшему риску заражения COVID-19?
К лицам, подвергающимся наибольшему риску заражения COVID-19, относятся лица, которые:
- Проживают или недавно посещали районы с продолжающимся активным распространением.
- Имели тесный контакт с человеком, у которого есть лабораторно подтвержденный или подозреваемый случай вируса COVID-19. Тесный контакт определяется как нахождение в пределах 6 футов от инфицированного человека в течение
- Люди старше 60 лет с уже существующими заболеваниями или ослабленной иммунной системой.
Как скоро после заражения SARS-CoV-2 у меня появятся симптомы COVID-19?
Время между заражением и появлением симптомов (инкубационный период) может составлять от двух до 14 дней. Среднее время до появления симптомов составляет пять дней. Симптомы могут варьироваться по степени тяжести от очень легких до тяжелых. Примерно у 80% людей COVID-19вызывает только легкие симптомы, хотя это может измениться по мере появления вариантов.
Симптомы могут варьироваться по степени тяжести от очень легких до тяжелых. Примерно у 80% людей COVID-19вызывает только легкие симптомы, хотя это может измениться по мере появления вариантов.
Если я выздоровею от случая COVID-19, могу ли я снова заразиться?
Если у вас положительный результат теста на SARS-CoV-2 через три месяца после вашего последнего положительного теста, это считается реинфекцией. До варианта омикрон повторное заражение SARS-CoV-2 было редким, но возможным.
Omicron (B.1.1.529) впервые был зарегистрирован в Южной Африке в ноябре 2021 года и быстро распространился по всему миру. Со многими мутациями омикрон смог уклониться от иммунной системы, и у нас было больше повторных инфекций, чем когда-либо прежде.
Поскольку вирус, вызывающий COVID-19, продолжает мутировать, повторное заражение остается возможным. Вакцинация, в том числе ревакцинация, является лучшей защитой от тяжелой болезни.
Симптомы и причины
Каковы симптомы COVID-19?
Симптомы COVID-19 варьируются от человека к человеку. Фактически, у некоторых инфицированных людей симптомы не проявляются (бессимптомно). Как правило, люди с COVID-19 сообщают о некоторых из следующих симптомов:
Фактически, у некоторых инфицированных людей симптомы не проявляются (бессимптомно). Как правило, люди с COVID-19 сообщают о некоторых из следующих симптомов:
- Лихорадка или озноб.
- Кашель.
- Одышка или затрудненное дыхание.
- Усталость.
- Боли в мышцах или теле.
- Головные боли.
- Новая потеря вкуса или обоняния.
- Боль в горле.
- Заложенность носа или насморк.
- Тошнота или рвота.
- Диарея.
Возможны дополнительные симптомы.
Симптомы могут появиться через 2–14 дней после контакта с вирусом. У детей похожие, но обычно менее выраженные симптомы, чем у взрослых. Пожилые люди и люди с тяжелыми сопутствующими заболеваниями подвергаются более высокому риску более серьезных осложнений от COVID-19..
Позвоните по номеру 911 и немедленно обратитесь за медицинской помощью, если у вас есть следующие предупреждающие знаки:
- Затрудненное дыхание.

- Постоянная боль или давление в груди.
- Новая путаница.
- Невозможность пробуждения ото сна.
- Синеватые губы или лицо.
Этот список не включает все возможные симптомы. Свяжитесь со своим лечащим врачом, если вы обеспокоены тем, что у вас может быть коронавирус или какие-либо серьезные симптомы.
Диагностика и тесты
Как диагностируется коронавирус?
COVID-19 диагностируется с помощью лабораторного исследования. Ваш поставщик медицинских услуг может взять образец вашей слюны или мазок из носа или горла, чтобы отправить его на анализ.
Когда мне следует сдать анализ на коронавирус (COVID-19)?
Позвоните своему поставщику медицинских услуг, если вы:
- Почувствовали себя плохо с лихорадкой, кашлем или затрудненным дыханием.
- Были в тесном контакте с человеком, у которого известно или подозревается наличие COVID-19.
Ваш лечащий врач задаст вам вопросы о ваших симптомах и сообщит, нужно ли вам пройти тестирование на COVID-19.
Если у меня положительный тест на коронавирус, как долго я должен самоизолироваться?
В соответствии с текущими рекомендациями CDC вам следует самоизолироваться до тех пор, пока вы не выполните оба из следующих критериев:
- Прошло пять дней с тех пор, как ваши симптомы впервые появились, и ваши симптомы улучшаются.
- У вас не было жара в течение 24 часов, и вы не принимали жаропонижающие препараты в течение этого времени.
Находясь дома, по возможности изолируйте себя в отдельной комнате вашего дома, чтобы ограничить общение с другими членами семьи. Если вы не можете оставаться на 100% изолированными в отдельной комнате, держитесь на расстоянии 6 футов от других и носите тканевую маску, часто мойте руки себе/членам семьи и часто дезинфицируйте поверхности, к которым часто прикасаются, и места общего пользования.
Повторное тестирование после периода самоизоляции проходить не нужно. Но каждый случай уникален, поэтому следуйте рекомендациям своего поставщика медицинских услуг по тестированию.
Если у вас ослаблена иммунная система или у вас был тяжелый случай COVID-19, критерии CDC к вам не относятся. Возможно, вам придется оставаться дома до 20 дней после появления первых симптомов. Поговорите со своим лечащим врачом о своей ситуации.
Как долго мне нужно самоизолироваться, если я был рядом с человеком с COVID-19?
Вы должны пройти пятидневный карантин, если:
- Вы не прошли полную вакцинацию.
- Прошло более шести месяцев с момента введения второй дозы вакцины, а вам еще не сделали бустерную прививку.
По истечении этого времени вы должны носить подходящую маску каждый раз, когда вы находитесь рядом с другими людьми, в течение дополнительных пяти дней. CDC рекомендует проводить тестирование на пятый день, если это возможно. Этот период карантина может варьироваться в зависимости от вариантных штаммов и доступности тестирования.
Можно ли получить отрицательный результат на коронавирус и все же заразиться им?
Да, это возможно. Есть несколько причин «ложноотрицательных» результатов теста — это означает, что у вас действительно или есть COVID-19.хотя результат теста говорит, что нет.
Есть несколько причин «ложноотрицательных» результатов теста — это означает, что у вас действительно или есть COVID-19.хотя результат теста говорит, что нет.
Причины ложноотрицательного результата теста на COVID-19 включают:
- Вы прошли тест слишком рано во время болезни. Вирус не размножился в вашем организме до уровня, который может быть обнаружен тестом.
- Образец взят некачественно. Возможно, вы или медицинский персонал недостаточно глубоко взяли мазок из носовой полости, чтобы собрать хороший образец. Также могут быть менее вероятные ошибки при обработке и транспортировке.
- Сам тест не был достаточно чувствительным или специфичным для обнаружения SARS-CoV-2, вируса, вызывающего COVID-19. Чувствительность означает способность теста обнаруживать наименьшее количество вируса. Специфичность относится к способности теста обнаруживать только вирус COVID-19, а не другие подобные вирусы.
 Многие различные коммерческие и больничные лаборатории разработали тесты на SARS-CoV-2. Все должно соответствовать стандартам, но всегда есть вероятность «ложноотрицательных» и «ложноположительных» тестов.
Многие различные коммерческие и больничные лаборатории разработали тесты на SARS-CoV-2. Все должно соответствовать стандартам, но всегда есть вероятность «ложноотрицательных» и «ложноположительных» тестов.
Если вы думаете, что у вас может быть COVID-19, даже если ваш тест отрицательный, лучше всего следовать текущим рекомендациям CDC. Оставайтесь дома в течение 10 дней, если вы думаете, что больны («социальное дистанцирование»). Держитесь на расстоянии 6 футов от других («физическое дистанцирование») и носите тканевую маску. Обратитесь к поставщику медицинских услуг, если ваши симптомы ухудшаются. Не решайте сами, безопасно ли вам находиться рядом с другими. Вместо этого обратитесь к своему лечащему врачу, когда ваши симптомы улучшатся.
Управление и лечение
Какое лечение получают люди, у которых есть COVID-19?
Лечение COVID-19 зависит от тяжести ваших симптомов. Если вы не находитесь в больнице или не нуждаетесь в дополнительном кислороде, специфическая противовирусная или иммунотерапия не рекомендуется.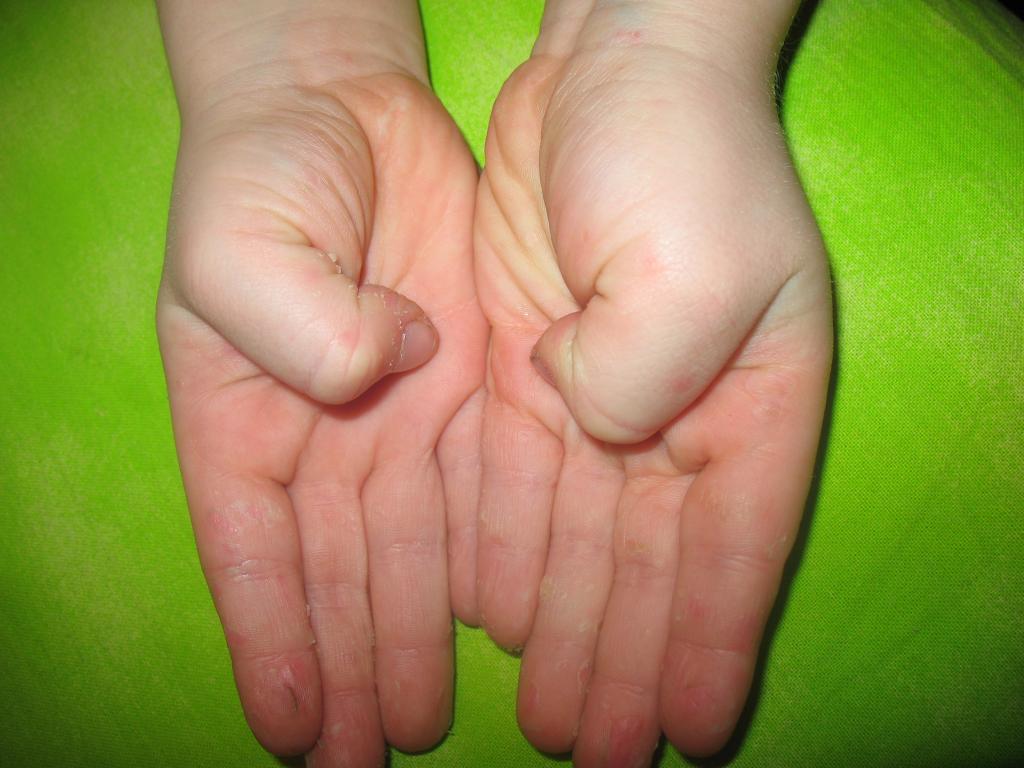
В зависимости от тяжести симптомов COVID вам могут понадобиться:
- Дополнительный кислород (подается через трубку, вставленную в ноздри).
- Некоторым людям могут помочь инфузии моноклональных антител.
- Противовирусные препараты могут снизить риск госпитализации и смерти у некоторых пациентов с COVID-19.
- Механическая вентиляция легких (подача кислорода через трубку, вставленную в трахею). Вам дают лекарства, чтобы вам было комфортно и сонно, пока вы получаете кислород через аппарат ИВЛ.
- Экстракорпоральная мембранная оксигенация (ЭКМО). Вы продолжаете получать лечение, в то время как аппарат перекачивает вашу кровь за пределы вашего тела. Он берет на себя функции легких и сердца вашего тела.
Могут ли вакцинированные люди заболеть COVID-19?
Да, заразиться COVID-19 можно даже после вакцинации. Никакие вакцины не эффективны на 100%. Фактически, ожидаются прорывные случаи (когда кто-то дает положительный результат более чем через две недели после полной вакцинации), особенно в связи с мутацией вируса SARS-CoV-2.
Вакцины значительно снижают, но не устраняют риск заражения. Риск тяжелого заболевания или смерти от прорывной инфекции очень низок.
Как справиться с симптомами дома?
Если у вас легкие симптомы COVID-19, вы, скорее всего, сможете управлять своим здоровьем дома. Следуйте этим советам:
- Если у вас жар, пейте много жидкости (лучше воды), много отдыхайте и принимайте ацетаминофен (Тайленол®).
- Если у вас кашель, лягте на бок или сядьте (не ложитесь на спину). Добавьте чайную ложку меда в горячий чай или горячую воду (не давайте мед детям до 1 года). Полощите горло соленой водой. Позвоните своему поставщику медицинских услуг или фармацевту, чтобы получить рекомендации по безрецептурным средствам по уходу, таким как средства от кашля и леденцы/лепешки от кашля. Попросите друга или члена семьи забрать необходимые лекарства. Вы должны оставаться дома.
- Если вы беспокоитесь о своем дыхании, постарайтесь расслабиться.
 Медленно глубоко вдохните через нос и медленно выдохните через сжатые губы (как будто вы медленно задуваете свечу).
Медленно глубоко вдохните через нос и медленно выдохните через сжатые губы (как будто вы медленно задуваете свечу). - Если у вас проблемы с дыханием, позвоните по номеру 911.
Если у вас легкая форма COVID-19, вы почувствуете себя лучше через несколько дней или неделю. Если вы считаете, что ваши симптомы ухудшаются, позвоните своему врачу.
Профилактика
Как не заразиться COVID-19?
Лучшей защитой от заражения COVID-19 является вакцинация. Вы также должны следовать тем же шагам, которые вы предпринимаете, чтобы предотвратить заражение другими вирусами, такими как простуда или грипп.
- Мойте руки не менее 20 секунд, особенно перед едой и приготовлением пищи, после посещения туалета, после вытирания носа и после контакта с простудным человеком.
- Носите многослойную тканевую маску для лица, которая плотно прилегает к лицу и закрывает рот, нос и подбородок в соответствии с рекомендациями CDC.

- Не прикасайтесь руками к глазам, носу и рту, чтобы предотвратить распространение вирусов через руки.
- Прикрывайте рот и нос салфеткой, когда чихаете и кашляете или чихаете и кашляете в рукав. Выбросьте ткань в мусорное ведро. После этого вымойте руки. Никогда не кашляйте и не чихайте в руки!
- Избегайте тесного контакта (в пределах 6 футов) с теми, кто кашляет, простужается или болен. Оставайтесь дома, если вы больны.
- Если вы склонны к болезням или у вас ослаблен иммунитет, держитесь подальше от большого скопления людей. Следуйте указаниям органов здравоохранения, особенно во время вспышек.
- Очищайте часто используемые поверхности (такие как дверные ручки и столешницы) дезинфицирующим средством, убивающим вирусы.
- Используйте дезинфицирующие средства для рук, содержащие не менее 60 % спирта, если мыло и вода недоступны.
- Приветствуйте людей дружеским жестом вместо рукопожатия.
- Высыпайтесь, придерживайтесь здоровой диеты, пейте много жидкости и занимайтесь спортом, если можете.
 Эти шаги укрепят вашу иммунную систему и помогут вам легче бороться с инфекциями.
Эти шаги укрепят вашу иммунную систему и помогут вам легче бороться с инфекциями.
Должен ли я носить маску для лица?
Ваш поставщик медицинских услуг может ответить на любые ваши вопросы о том, когда вам следует носить лицевую маску, чтобы замедлить передачу COVID-19. В целом CDC рекомендует носить лицевую маску в следующих ситуациях:
- Если вы находитесь в районе с высоким уровнем распространения COVID-19, носите лицевую маску в общественных местах.
- Если вы больны, но не можете избежать общения с другими людьми.
- Если вы ухаживаете за больным COVID-19.
- Если вы подвержены повышенному риску тяжелого заболевания или живете с кем-то, кто таков.
Записка из Кливлендской клиники
Мы прошли долгий путь с тех пор, как в Соединенных Штатах были подтверждены первые случаи заболевания COVID-19. Мы многое узнали о вирусе и о том, как лечить людей, у которых он есть. Мы также значительно расширили возможности тестирования. Вы — наши сообщества — тоже приложили огромные усилия для адаптации.
Вы — наши сообщества — тоже приложили огромные усилия для адаптации.
Изменения, которые мы все внесли, чтобы оставаться в безопасности и быть здоровыми, могут показаться сложными. Но, пожалуйста, будьте бдительны. Мы знаем, что это непросто, но это важно. COVID-19не следует воспринимать легкомысленно. В то время как у большинства людей наблюдаются только легкие симптомы, у других развиваются серьезные осложнения со стороны легких, головного мозга и сердца. Могут быть и другие долгосрочные эффекты, о которых мы пока не знаем.
Типы, симптомы и лечение у взрослых и детей
Вирусные инфекции — это болезни, вызываемые вирусами, а не бактериями или грибками. Многие вирусные инфекции, особенно те, которые обычно поражают малышей и детей, могут вызывать кожную сыпь.
Хотя эти высыпания могут вызывать тревогу, обычно они не вызывают беспокойства и исчезают после выздоровления от инфекции. Вирусная сыпь вызывается либо иммунным ответом на вирус, либо повреждением клеток кожи вирусом.
Читайте дальше, чтобы узнать больше о симптомах вирусной сыпи, в том числе о том, когда вам следует обратиться к врачу.
Характеристики вирусной сыпи могут сильно различаться. Однако большинство из них выглядят как пятнистые красные пятна на светлой коже или пурпурные пятна на более темной коже.
Эти пятна могут появляться внезапно или постепенно в течение нескольких дней. Они также могут появляться в небольшом разделе или охватывать несколько областей. Например, сыпь, связанная с корью, начинается на щеках, а затем распространяется на туловище и конечности.
Вирусная сыпь может вызывать зуд или болезненность при прикосновении. Лучший способ определить вирусную сыпь — это проверить наличие симптомов вирусной инфекции, таких как:
- лихорадка
- озноб
- боли в теле
- усталость
корь
Поделиться на PinterestКорь — это высококонтагиозная вирусная инфекция . Это может вызвать множество симптомов, в том числе сыпь, которая начинается на лице и распространяется на тело. phichet chaiyabin/Shutterstock
phichet chaiyabin/ShutterstockКорь — это высококонтагиозное заболевание среди людей, не защищенных вакциной. Это может быть опасно для маленьких детей и младенцев.
Сыпь при кори обычно начинается с красной пятнистой сыпи на лице. В течение нескольких дней он может распространиться на туловище, а затем и на остальные части тела.
Сыпь обычно состоит из плоских розовых или красных пятен, которые появляются через 3–5 дней после заражения. На более темной коже он может быть от телесного до слегка пурпурно-серого цвета, с плоскими или слегка приподнятыми бугорками.
Сыпь возникает из-за того, что ваша иммунная система обнаруживает вирус, когда он перемещается по кровотоку. Затем иммунные клетки выделяют химические вещества для уничтожения вируса. Однако эти химические вещества также вызывают воспаление кожи, что приводит к сыпи.
Симптомы коревой инфекции могут включать:
- высокую температуру с пиками выше 104°F (40°C)
- кашель
- насморк
- конъюнктивит, состояние, при котором глаза краснеют и слезятся
- пятна сыпь, которая распространяется с лица на тело
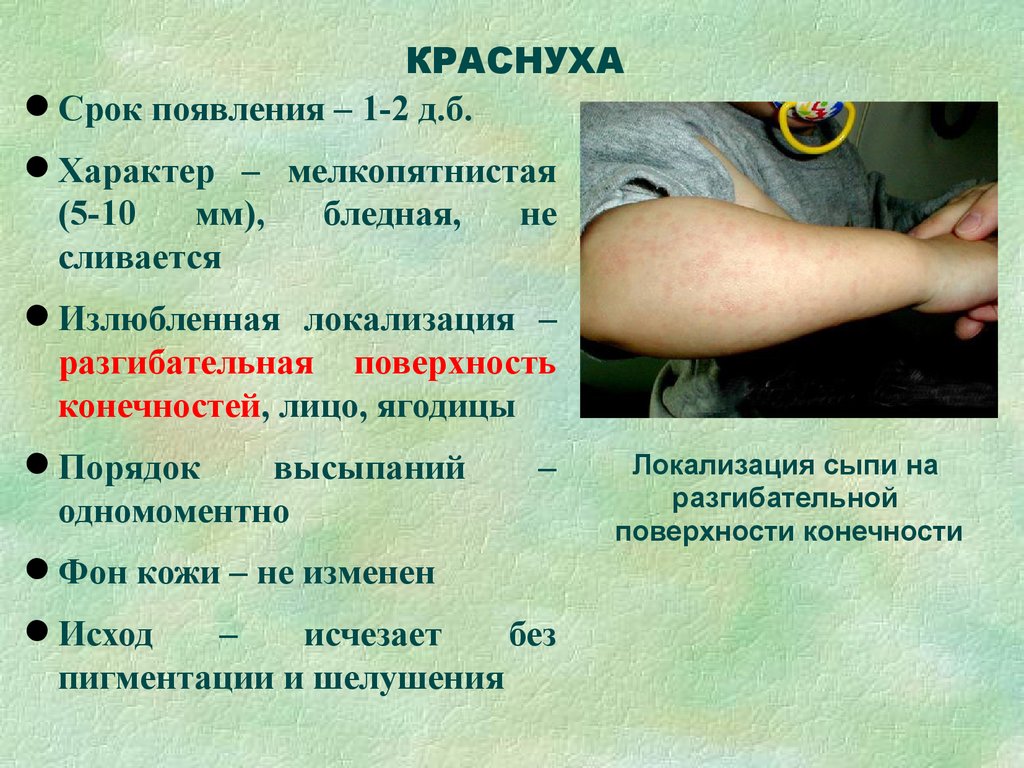
Краснуха (краснуха)
Поделиться на PinterestКраснуха — это вирусное заболевание, вызывающее сыпь на лице, которая распространяется на остальные части тела. Аккалак Айемпрадит/Shutterstock
Аккалак Айемпрадит/ShutterstockВирус краснухи, также известный как краснуха, обычно вызывает легкое заболевание как у детей, так и у взрослых. Однако это может привести к мертворождению или выкидышу, а также к серьезным врожденным дефектам у развивающихся детей.
Больные краснухой могут передавать вирус другим людям при чихании и кашле, а также через слюну. Они могут быть заразными в течение целой недели, прежде чем у них появится сыпь. Обычно они остаются заразными еще неделю после появления сыпи.
Сыпь, вызванная краснухой, обычно начинается на лице и в течение 3 дней распространяется на остальную часть тела. Сыпь может казаться красной на светлой коже. На более темной коже это может быть трудно увидеть, но на ощупь они кажутся шероховатыми или бугристыми.
Симптомы краснухи могут включать:
- субфебрильную температуру
- головную боль
- увеличение лимфатических узлов
- кашель или насморк ВЭБ). Этот вирус распространен среди подростков и молодых людей, но может возникнуть в любом возрасте.
 Сыпь может возникать при инфекции, хотя она не является основным симптомом.
Сыпь может возникать при инфекции, хотя она не является основным симптомом.Как следует из прозвища «болезнь поцелуев», моно передается через жидкости организма, такие как слюна.
Моно может иметь три различных типа сыпи. Моно-сыпь может проявляться как:
- Генерализованная сыпь. Это выглядит как генерализованные красные пятна на светлой коже до розовато-фиолетовых на более темной коже, и это могут быть либо плоские, либо небольшие бугорки.
- Лекарственная сыпь. Mono вызывается вирусом и не лечится антибиотиками. У кого-то может быть ошибочно диагностирован острый фарингит и назначен курс лечения антибиотиками, что может привести к лекарственной сыпи. Сыпь обычно носит временный характер и, вероятно, будет зудящей, приподнятой и покрытой пятнами.
- Петехии. Они могут выглядеть как маленькие красновато-фиолетовые точки на коже или во рту. Они происходят из-за лопнувших капилляров. При надавливании петехии остаются того же цвета.

Symptoms of mononucleosis may include:
- fatigue
- fever of 101°F (38.3°C) to 104°F (40°C)
- sore throat
- swollen lymph nodes
- rash
Chickenpox
Ветряная оспа, вызываемая вирусом ветряной оспы, вызывает сыпь с заполненными жидкостью пустулами. Этот вирус очень заразен для тех, кто не был вакцинирован.
Вы можете заразиться ветряной оспой, вступив в контакт со слюной человека, у которого есть вирус, например, когда он чихает или кашляет. Вы также можете заразиться, прикоснувшись к волдырям или жидкости внутри волдырей. Беременные женщины также могут передать ветряную оспу своим детям до рождения.
По данным Центров по контролю и профилактике заболеваний (CDC), у тех, кто получил одну или две дозы вакцины против ветряной оспы, могут возникать более легкие случаи обострения.
Сыпь при ветряной оспе обычно имеет три фазы:
- На коже появляются бугорки. В зависимости от цвета вашей кожи они могут казаться розовыми, красными, коричневыми или лиловыми.

- Затем эти бугорки превращаются в пузырьки, заполненные жидкостью.
- Волдыри со временем лопаются и покрываются струпьями.
Symptoms of chickenpox may include:
- itchy rash
- fever
- tiredness and feeling unwell
- headache
- loss of appetite
Shingles
Shingles infection is caused by the same virus that causes chickenpox. Если вы переболели ветряной оспой, вы подвержены риску развития опоясывающего лишая.
Риск реактивации вируса увеличивается с возрастом, и, по данным CDC, у 1 из каждых 2 человек в Соединенных Штатах в течение жизни развивается опоясывающий лишай.
Вы можете получить опоясывающий лишай от прямого контакта с волдырями или жидкостью внутри них.
Опоясывающий лишай связан с реактивацией вируса ветряной оспы, который дремлет в ваших нервах. Когда вирус реактивируется, он перемещается по нервам к коже. По мере распространения вируса начинает формироваться опоясывающая сыпь.

Хотя опоясывающий лишай похож на пятна ветряной оспы у детей, сыпь и болезнь опоясывающего лишая часто протекают тяжелее у взрослых. Пожилые люди также могут подвергаться риску таких осложнений, как невралгия, слепота и неврологические заболевания.
Люди, у которых развивается опоясывающий лишай, часто отмечают боль в месте появления сыпи. В отличие от сыпи, вызванной инфекцией ветряной оспы, сыпь при опоясывающем лишае обычно возникает на одной стороне тела, часто в одной области или полосе.
Симптомы опоясывающего лишая могут включать:
- сыпь, которая может возникнуть в одной области кожи
- Лихорадка
- Головная боль
- Усталость
- Охлаждение
- Фотосилия (чувствительность к свету)
- расстройство
. на PinterestРука, ящур — это распространенное инфекционное заболевание, вызываемое вирусом Коксаки. adriaticfoto/Shutterstock
Болезнь рук, ящуров и рта вызывается вирусами семейства энтеровирусов.
 Он обычно поражает детей в возрасте до 5 лет, но может поражать людей любого возраста.
Он обычно поражает детей в возрасте до 5 лет, но может поражать людей любого возраста.Может быть очень заразным, но обычно не вызывает серьезного заболевания. Вы можете заразиться болезнью рук, ящуров и рта, вступив в контакт с биологическими жидкостями человека, у которого есть вирус. Сюда входят:
- слюна
- слизь
- фекалии
- жидкость внутри волдырей
Как следует из названия, сыпь, связанная с болезнью рук, ног и рта, часто возникает на этих частях тела.
У людей с вирусом могут появиться болезненные язвы на задней части рта и сыпь на коже. Эта сыпь может выглядеть как плоские, красные или фиолетовые пятна или пузырьки, заполненные жидкостью.
Хотя он часто появляется на ладонях рук и подошвах ног, он может появляться и на других частях тела. Per the CDC, this might include the:
- knees
- elbows
- buttocks
- genital area
Symptoms of hand, foot, and mouth disease can include:
- fever
- flu-like symptoms
- сыпь
- язвы во рту
- боль в горле
- головная боль
- снижение аппетита
- недомогание или общее плохое самочувствие
Пятая болезнь
Поделиться на PinterestПятая болезнь — это вирусное заболевание, вызываемое парвовирусом, которое может вызывать сыпь в виде «пощечины». Kardelen Yang?n через Википедию
Kardelen Yang?n через ВикипедиюПятая болезнь — это вирусное заболевание, которое может вызвать красную сыпь на щеках или конечностях. Это также известно как болезнь пощечины.
У детей пятая болезнь может протекать в легкой форме, но может быть более тяжелой у:
- взрослых
- беременных
- людей с ослабленной иммунной системой
Этот вирус распространяется через биологические жидкости, такие как респираторные частицы в слюне и слизи, когда человек с вирусом кашляет или чихает. Он также может передаваться во время беременности нерожденному ребенку и через кровь.
По данным CDC, сыпь, вызванная пятой болезнью, чаще появляется у детей. Это может быть зуд или пройти через периоды зуда. У некоторых людей через несколько дней может появиться вторая сыпь на другой части тела.
Симптомы пятой болезни могут включать:
- лихорадку
- сыпь
- насморк
- головную боль
- боль в суставах и опухоль
Розеола
Это вызывает сыпь, которая обычно возникает после лихорадки. phadungsak sawasdee/Shutterstock
phadungsak sawasdee/ShutterstockРозеола, также известная как шестая болезнь, представляет собой заразное заболевание, которое обычно поражает детей в возрасте от 6 месяцев до 2 лет. Вирус попадает в организм через нос и рот с воздушно-капельным путем человека с вирусом.
У детей с розеолой часто появляется сыпь после симптомов высокой температуры и легкого респираторного заболевания.
Сыпь, вызванная розеолой, сначала появляется на туловище, а затем распространяется на руки и ноги.
Пятна могут быть розового или чуть более темного оттенка, в зависимости от цвета кожи ребенка. При прикосновении пятна могут стать светлее, что свидетельствует о расширении мелких капилляров. На более темной коже это может быть труднее увидеть.
Сыпь часто появляется по мере снижения лихорадки.
Симптомы Roseola включают:
- Симптомы дыхания
- Внезапная высокая лихорадка
- , которая продолжается в течение 3-4 дней
- Отек век
- .
 вирус может вызвать сыпь, которая может напоминать сыпь при других вирусных заболеваниях. Сейвар Дж. (2014). Клинические проявления и исходы вирусной инфекции Западного Нила. https://www.mdpi.com/1999-4915/6/2/606
вирус может вызвать сыпь, которая может напоминать сыпь при других вирусных заболеваниях. Сейвар Дж. (2014). Клинические проявления и исходы вирусной инфекции Западного Нила. https://www.mdpi.com/1999-4915/6/2/606Вирус Западного Нила вызывается укусом инфицированного комара. Это может повлиять на людей всех возрастов.
У многих людей, зараженных этим вирусом, симптомы заболевания не проявляются. Но у 1 из 5 человек может развиться лихорадка, сопровождающаяся другими симптомами, включая сыпь.
Вирус Западного Нила может вызывать макуло-папулезную сыпь с плоскими обесцвеченными пятнами и выпуклыми бугорками. Он имеет тенденцию появляться на туловище и конечностях через 5 дней после появления других симптомов, таких как лихорадка и утомляемость.
Симптомы вируса Западного Нила включают в себя:
- Лихорадка
- Усталость
- Головная боль
- Боли боли
- СВОЙСТВА
- Vomiting
- DIARHEA
- RASHITIT
- DIARHEA
- RASHITIT
- DIARHEA
- RASHITIT
- .
 а иногда и смертельное заболевание, поражающее центральную нервную систему. Тяжелые симптомы могут включать:
а иногда и смертельное заболевание, поражающее центральную нервную систему. Тяжелые симптомы могут включать:- высокую температуру
- дезориентацию
- ригидность затылочных мышц
- кому
- тремор
- паралич
Вирус Зика
Поделиться в PinterestВирус Зика — недавно открытое вирусное заболевание, которое может вызывать сыпь. Кениг К.Л. и др. (2016). Идентифицировать-изолировать-информировать: инструмент для первоначального выявления и ведения пациентов с вирусом Зика в отделении неотложной помощи. https://escholarship.org/uc/item/72w2v02dВирус Зика в основном распространяется комарами Aedes , у которых есть вирус. Человек, заразившийся вирусом во время беременности, также может передать вирус своему ребенку, что может вызвать врожденные дефекты.
Сыпь, вызванная вирусом Зика, часто проявляется в виде красных пятен и пятен, которые начинаются на лице. Затем он распространяется на туловище и конечности, включая ладони рук и подошвы ног.

Согласно исследованию 2020 года, зуд также часто возникает при инфекции.
Симптомы инфекции Зика могут включать:
- сыпь
- зуд
- боль в суставах
- головная боль
- лихорадка
- мышечная слабость
- розовый конъюнктивит0024
Лихорадка денге
Лихорадка денге — это заболевание, передающееся инфицированным комаром. Это может вызвать как легкую, так и тяжелую болезнь.
Сыпь может возникать в две фазы заболевания. Сначала это может проявляться как покраснение лица, которое кажется теплым на ощупь. Вторая сыпь также может появиться через 3 дня или 1 неделю после лихорадки.
Эта сыпь имеет плоские розоватые или красные пятна, которые могут сливаться между собой. Могут быть круглые области, где кожа чистая, и центральные точечные кровоточащие пятна, часто называемые белыми островами в красном море.
Симптомы лихорадки денге могут включать:
- лихорадку
- сыпь
- тошноту и рвоту
- боль за глазами
- боль в мышцах, суставах или костях после снижения температуры и может включать:
- боль в животе
- кровотечение из носа или десен
- кровь в рвотных массах, которая может выглядеть как кофейная гуща
- кровь в кале, которая может выглядеть как красная кровь или черный стул
Вирусные инфекции часто проходят сами собой.
 В отличие от бактериальных инфекций, они не реагируют на антибиотики, поэтому лечение обычно направлено на облегчение симптомов.
В отличие от бактериальных инфекций, они не реагируют на антибиотики, поэтому лечение обычно направлено на облегчение симптомов.Вы можете попытаться ускорить процесс заживления, выпивая много жидкости и давая своему телу достаточно отдыха.
Если у вас жар или ломота в теле, вы можете принимать такие лекарства, как ацетаминофен (Тайленол) или нестероидные противовоспалительные средства (НПВП), такие как ибупрофен (Адвил). Родители не должны давать аспирин детям до 3 лет без консультации с врачом.
Если у вас зудящая вирусная сыпь, попробуйте приложить к пораженному участку прохладный компресс или лосьон с каламином. Старайтесь не царапать его, если можете.
При некоторых вирусных инфекциях, таких как опоясывающий лишай, врач может прописать противовирусные препараты.
Несмотря на то, что при появлении новой сыпи всегда полезно поговорить с врачом, вам обязательно следует записаться на прием, если у вас сыпь, которая:
- длится дольше недели, особенно если она не исчезает улучшаться
- начинают образовываться волдыри
- быстро распространяются или распространяются по всему телу
- проявляются признаки покраснения, отека и выделения
- болезненны
Многие вирусные инфекции могут вызывать кожную сыпь.


 Вы можете заразиться, если вдохнете эти капли.
Вы можете заразиться, если вдохнете эти капли.

 Многие различные коммерческие и больничные лаборатории разработали тесты на SARS-CoV-2. Все должно соответствовать стандартам, но всегда есть вероятность «ложноотрицательных» и «ложноположительных» тестов.
Многие различные коммерческие и больничные лаборатории разработали тесты на SARS-CoV-2. Все должно соответствовать стандартам, но всегда есть вероятность «ложноотрицательных» и «ложноположительных» тестов. Медленно глубоко вдохните через нос и медленно выдохните через сжатые губы (как будто вы медленно задуваете свечу).
Медленно глубоко вдохните через нос и медленно выдохните через сжатые губы (как будто вы медленно задуваете свечу).
 Эти шаги укрепят вашу иммунную систему и помогут вам легче бороться с инфекциями.
Эти шаги укрепят вашу иммунную систему и помогут вам легче бороться с инфекциями. Сыпь может возникать при инфекции, хотя она не является основным симптомом.
Сыпь может возникать при инфекции, хотя она не является основным симптомом.


 Он обычно поражает детей в возрасте до 5 лет, но может поражать людей любого возраста.
Он обычно поражает детей в возрасте до 5 лет, но может поражать людей любого возраста. Kardelen Yang?n через Википедию
Kardelen Yang?n через Википедию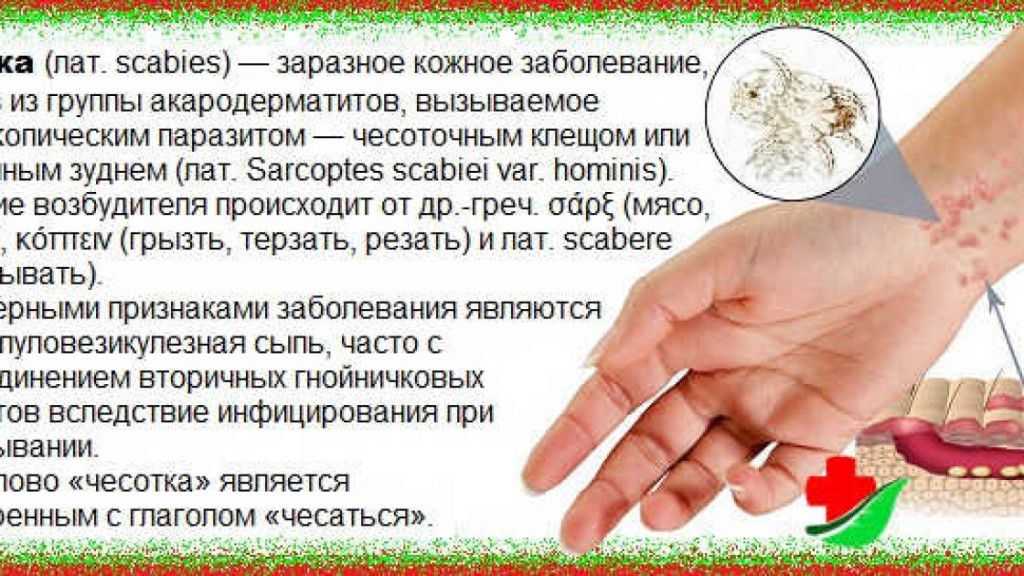 phadungsak sawasdee/Shutterstock
phadungsak sawasdee/Shutterstock вирус может вызвать сыпь, которая может напоминать сыпь при других вирусных заболеваниях. Сейвар Дж. (2014). Клинические проявления и исходы вирусной инфекции Западного Нила. https://www.mdpi.com/1999-4915/6/2/606
вирус может вызвать сыпь, которая может напоминать сыпь при других вирусных заболеваниях. Сейвар Дж. (2014). Клинические проявления и исходы вирусной инфекции Западного Нила. https://www.mdpi.com/1999-4915/6/2/606 а иногда и смертельное заболевание, поражающее центральную нервную систему. Тяжелые симптомы могут включать:
а иногда и смертельное заболевание, поражающее центральную нервную систему. Тяжелые симптомы могут включать:
 В отличие от бактериальных инфекций, они не реагируют на антибиотики, поэтому лечение обычно направлено на облегчение симптомов.
В отличие от бактериальных инфекций, они не реагируют на антибиотики, поэтому лечение обычно направлено на облегчение симптомов.