Вопросы после родов | Арт-Мед
Не сокращается матка после родов, кровотечения в послеродовом периоде, послеродовой эндометрит и др. На вопросы пациентов об осложнениях после родов отвечают врачи медицинских клиник «Арт-Мед».
Задать вопрос
После кесарева сечения обнаружили послеоперационный эндометрит. К счастью, поставили меня на ноги, болячку устранили. Возможен ли рецидив?
Риск эндометрита возрастает при инфекциях, передаваемых половым путем.
Я родила 2 месяца назад. Скажите, как не набрать вес после родов? Что для этого нужно делать?
Вес будет снижаться в случае, если расход калорий будет превышать их поступление. Однако в период лактации недостаточное поступление калорий с пищей может отразиться на качестве и количестве грудного молока.
Здравствуйте! После родов шли лохии как положено, уже начали совсем чуть-чуть мазать, но потом начались ярко алые выделения.
Родила в августе, в октябре был прерванный половой акт 1 раз, в ноябре прошли первые месячные. В декабре на осмотре гинеколог сказала, что матка увеличена. В чем может быть причина?
Рекомендуем провести ультразвуковое исследование малого таза для уточнения ситуации.
У меня ректовагинальный свищ. Какие режимы я должна буду соблюдать после операции? Смогу ли рожать сама?
В зависимости от методики операции особенности реабилитационного периода могут варьироваться. А вот рожать Вы сможете только путем кесарева сечения.
После родов прошло три недели, выделения были темно — желтые, а вчера вышло что — то похожее на кусочки тканей, такие темно — розовые в слизи. Что это может быть, нормально это ли или нет?
Что это может быть, нормально это ли или нет?
Для уточнения ситуации необходимы осмотр и УЗИ малого таза.
Родила 13 июня, отошли воды, но схватки не начинались, стимулировали. Через 4-5 часов после родов открылось кровотечение, чистили под общим наркозом. Выделения после родов длились 4 недели. Через месяц после родов УЗИ показало, что матка слегка увеличена и загнута назад, в ней есть немного жидкости и сгусток. Температуры и болей нет. Какое лечение наиболее адекватно в данной ситуации, есть ли какие-то народные методы лечения и грозит ли мне повторное выскабливание?
В данной ситуации нужно определиться, сгусток это или плацентарный полип. В первом случае ничего делать не нужно, во втором – показано выскабливание под контролем гистероскопа.
Мне сделали 2 июля экстренное кесарево сечение. Теперь хотелось бы скорректировать свою фигуру, занявшись спортом. Я хотела бы записаться в тренажерный зал подкачать пресс.
Да, Вы уже можете качать пресс.
На 4 неделе после родов (проводили ручную чистку), после полового акта пошла алая кровь, может ли быть это воспаление матки или начало менструации (мы на грудном вскармливании)?
Для уточнения ситуации необходимы осмотр и УЗИ органов малого таза.
После родов прошло 3,5 месяца, выделения закончились довольно быстро, но сейчас 1-2 раза в неделю мажет алой кровью, иногда сукровица, болезненных ощущений нет, ничего не беспокоит, ребенка кормлю грудью. Первый раз кровь появилась после полового акта через 2 месяца, что это такое?
Для уточнения ситуации необходимы осмотр и УЗИ малого таза.
После родов через 4 недели вместо мажущих, сукровичных выделений пошла кровь, как при менструации, продолжается уже 3 недели, то прекращаясь, то восстанавливаясь вновь. Роды были преждевременные, в 37 недель (беременность протекала тяжело, постоянно была угроза выкидыша, принимала гинипрал), родила без разрывов, самочувствие нормальное.
Для уточнения ситуации необходимы осмотр и УЗИ малого таза. В первую очередь стоит исключить эндометрит и остатки плацентарной ткани.
Мне 28 лет, 3 месяца назад родила. Через 1,5 месяца после родов начали неметь руки. Сначала это было не часто, сейчас практически постоянно, усиливается ночью. В основном немеют пальцы рук, а иногда и все руки, особенно когда вытянуты? Когда рука вытянута и сжата в кулак, что-то тянет. Что это может быть и как от этого избавиться?
Имеются проявления неврологической симптоматики, необходима консультация невролога для уточнения причин Вашего состояния.
Какие нормы сокращения размера матки в послеродовом периоде? У меня на 7 день после родов УЗИ показало размер матки 122х85х115, диагноз — субинволюция. Чувствую себя хорошо, болей нет, уплотнений нет, выделения умеренные, кормлю ребёнка грудью. Возможно, что это просто физиологические особенности организма? После рождения ребёнка, акушерка сказала, что плацента очень крупная.
В Вашем случае гораздо более важным для постановки диагноза является размер полости матки, а не самой матки. На данном этапе доктора Вам назначат лечение, ускоряющее послеродовое сокращение матки.
После родов на 5 сутки не сокращается матка. Роды были нормальные без кесарева. Делали процедуры (прикладывали диски, горячее спринцевание, уколы) ничего не помогает. Что делают в этом случае? Насколько это опасно?
Как правило, назначают сокращающие матку средства. Лечение подобных осложнений в первую очередь, зависит от причин, которые привели к их возникновению. Причины могут быть разные. Их выявили и уточнили? Опасность заключается в возможности развития воспалительного процесса в матке и, возможно, за ее пределами.
 На 3 неделе после родов посетила гинеколога, на осмотре — все в норме. Сделала УЗИ, заключение — субинволюция матки. Лечение назначено не было. Неделю выделения были скудными коричневыми, а сейчас на 6 неделе после родов вновь усилились, как при месячных. Болей нет, температура в норме. Что это может быть? Могут ли это быть месячные (кормлю грудью)?
На 3 неделе после родов посетила гинеколога, на осмотре — все в норме. Сделала УЗИ, заключение — субинволюция матки. Лечение назначено не было. Неделю выделения были скудными коричневыми, а сейчас на 6 неделе после родов вновь усилились, как при месячных. Болей нет, температура в норме. Что это может быть? Могут ли это быть месячные (кормлю грудью)?Представленные Вами данные позволяют предположить, что у Вас имеется вялотекущее послеродовое осложнение, что нельзя считать нормальным и требует соответствующего лечения. Возможно это связано с воспалительным процессом или с остатками плаценты в матке. В любом случае, Вам необходимо в самое ближайшее время обратиться для осмотра и консультации к врачу акушер-гинекологу. Возможно потребуются дополнительные исследования.
После родов у меня был эндометрит (выскабливание), курс амоксиклав (капельница). 2-курса антибиоников — профилактически, и еще 3 — при обострении в течении года. Сейчас после аутогенной терапии, элфореза, фибс-состояние более менее спокойно.
Сгустки крови, выделяемые при менструальном кровотечении, бывают при хроническом эндометрите, гиперплазии эндометрия, миоме матки, эндометриозе и ряде других заболеваний. Для уточнения причины этого состояния Вам необходимо посетить гинеколога и пройти комплексное обследование.
Через две недели после родов у меня стали появляться фурункулы в промежности, даже на половых губах, за месяц их выскочило аж 6 штук! Боль неописуемая, сидеть толком не могу, ходить тоже больно. Мне посоветовали прикладывать ихтиоловую мазь. И ещё сдавала мазок – обнаружилось повышенное количество лейкоцитов. Никаких заболеваний венерических у меня точно нет, так как я сдавала анализ во время беременности. После – не было половых контактов. Врач посоветовала «Полиженакс». Как избежать дальнейшего появления фурункулов, как это лечится, какие анализы сдают и какому врачу нужно обратиться?
Фурункулез обусловлен снижением иммунитета, характерным для беременных и кормящих женщин. Это заболевание обычно лечат хирурги.
Это заболевание обычно лечат хирурги.
Недавно родила, врачи в выписке написали диагноз: «Угроза разрыва Регидной промежности перенертомия, перешедшая в разрыв 3 ст. » Может ли быть такое, что на 7 сутки (как написано в выписке) послеродового периода – частичное расхождение задней стенки влагалища с образованием Ректо-вагинального свища, я мало что понимаю в этом, сомневаюсь, что свищ образовался сам собой. И к кому обращаться не знаю, в консультации говорят, что с таким не сталкивались, что делать куда идти?
В родах у Вас произошел разрыв промежности и стенки прямой кишки. Разрыв зашили, но из-за инфицирования (в кишке и влагалище очень много бактерий) швы разошлись, и у вас сформировался свищ. Это очень серьезное осложнение после родов. Вам необходима помощь гинеколога, владеющего техникой пластических операций на промежности. Женщинам со свищами влагалища помогают, в том числе, в ГКБ №50.
Срок беременности — 38 недель. Мой врач прописала мне анаприлин якобы для хорошего сокращения матки после родов. Прочитав анотацию к этому препарату, я засомневалась.
Мой врач прописала мне анаприлин якобы для хорошего сокращения матки после родов. Прочитав анотацию к этому препарату, я засомневалась.
Полностью разделяем Ваши сомнения относительно целесообразности применения анаприлина для повышения сократительной деятельности матки в послеродовом периоде. Для этого существуют другие более надежные и безопасные и давно испытанные средства.
В 1999 г. у меня сразу после родов открылось кровотечение. Остановить его не смогли — удалили матку. До сих пор немогу найти никакой информации способной прояснить мою теперешнюю ситуацию. Врач в женской консультации внятно ничего рассказать не может. Яичники у меня сохранены, но в брюшной полости после операции бушует спаечный процесс, не смотря на лечение, которое я проходила. В добавок ко всему у меня хронический аднексит, вечная молочница, киста в грудной железе размером с горошину. Никаких проявлений климактерического синдрома я не замечала у себя. Наоборот, каждый месяц с завидной регулярностью у меня болит живот, как раньше, когда были месячные. Хотя сейчас никаких выделений у меня нет. т.к. матка удалена вместе с шейкой. У меня масса вопросов, связанных с желанием сохранить то, что у меня осталось. Как мне спасти яичники? Ведь от них зависит молодость и привлекательность.
Хотя сейчас никаких выделений у меня нет. т.к. матка удалена вместе с шейкой. У меня масса вопросов, связанных с желанием сохранить то, что у меня осталось. Как мне спасти яичники? Ведь от них зависит молодость и привлекательность.
У Вас остались яичники, и они буду функционировать ровно столько, сколько функционировали бы при наличии матки. Постарайтесь вести правильный образ жизни, держать стабильным вес. Вопросы с воспалительными процессами и кистой молочной железы можно решать только при непосредственном общении.
В процессе дородовых УЗИ состояние сердца ребенка расценивалось как удовлетворительное, а роддомовский педиатр на 5-й день после родов (кесарево) услышал шумы, на основании которых подозревает порок сердца. Возможно ли это и что делать?
К сожалению, не все нарушения развития плода могут быть выявлены с помощью ультразвукового исследования во время беременности. Ряд отклонений может проявляться только после родов. В Вашей ситуации в самое ближайшее время следует обратиться к специалистам в области детской кардиологии.
Родила сына в августе, а когда ему исполнилось 3 месяца у меня пошли месячные. Надо сказать, что я активно кормлю грудью. Менструация длилась как обычно 7 дней, правда первые дни были достаточно болезненными, что никогда не было до беременности. Теперь настало время следующих месячных, а они не начинаются! Всегда считала так, раз начались 6 ноября, то 6-4=2, т.е. 2 декабря надо ждать следующую менструацию, а сегодня уже 7 декабря. Беременность исключаю, т.к. предохранялись с мужем презервативами, но уже сомнения закрадываются… Что это может быть? Может не установился цикл после родов? Планирую УЗИ на следующей неделе.
Пока Вы кормите ребенка грудью, менструации могут приходить очень нерегулярно. Купите тест-полоску для определения беременности, и у Вас будет результат с 90-95% гарантией.
9 месяцев прошло после родов, месячные так и не восстановились. Грудью не кормлю с 3 мес. Врач прописал «Норколут». Что вы можете посоветовать?
Как минимум, Вам необходимо сделать УЗИ для исключения беременности и уточнения состояния яичников и эндометрия (слизистой полости матки). Может также потребоваться анализ крови на гормоны. Только после этого можно судить о необходимости какого– либо лечения.
Может также потребоваться анализ крови на гормоны. Только после этого можно судить о необходимости какого– либо лечения.
Никто из врачей (в нашем городе Касимове) не может сказать, почему у меня идет кровотечение. На 4 наделе после родов без видимой причины открылось кровотечение, хотя послеродовые родовые лохи уже прекращались. Развернутый анализ крови показал: 147 – гемоглабин, 4.47*10e+12 – эретроциты, 299.5 – тромбоциты, 5.2*10е+9 – лейкоциты, 1 – моноциты, РОЭ – 6, свертывание крови: начало 3 мин 20 сек, конец 3 мин 55 сек. Были назначены: викосол, тамзилат, окситоцин. Выделение крови уменьшились. Через неделю, поднялась температура до 39-40, поступила в стационар с диагнозом Лактостаз обоих грудей. Кровотечение продолжалось. В мазках большое количество лейкоцитов в уретре и шейки матки. Было назначено в\капельно: метрогил, красгемодес, реополиглюкин, глюкоза; в\венно: цефазолин; п\к: сульфокамфокаин; в\м: литическая, ношпа, окситацин, этамзилат. На УЗИ матка сократилась, в полости матки ничего не обнаружено, на левой груди обнаружено два кистоподобных образования 11 и 5 см. Назначили лазер на область груди 7 раз. При поступлении в мазках были найдены трихомонады. При повторном анализе и исследовании мужа диагноз на ЗППП не подтвердился. Лактацию рекомендовали прекратить путем применения препарата Проладен. Через 10 дней выписали из стационара. Кровотечение так и не прекратилось, а при приеме Проладена еще и усилилось. Диагноз на кровотечение так и не был поставлен! Следует отметить, что с 7-ой недели беременности открылось сильное кровотечение и было остановлено (прогастерон, ношпа, микрофалин, туринал) и назначен Дексиметазон до конца беременности. Во время беременности и в после родовом периоде половых контактов не было. Роды прошли благополучно, но было сделано стимулирование. Что делать с кровотечением и в чем его причина? Как лечить? Как прием препаратов при беременности может отразится на ребенке?
На УЗИ матка сократилась, в полости матки ничего не обнаружено, на левой груди обнаружено два кистоподобных образования 11 и 5 см. Назначили лазер на область груди 7 раз. При поступлении в мазках были найдены трихомонады. При повторном анализе и исследовании мужа диагноз на ЗППП не подтвердился. Лактацию рекомендовали прекратить путем применения препарата Проладен. Через 10 дней выписали из стационара. Кровотечение так и не прекратилось, а при приеме Проладена еще и усилилось. Диагноз на кровотечение так и не был поставлен! Следует отметить, что с 7-ой недели беременности открылось сильное кровотечение и было остановлено (прогастерон, ношпа, микрофалин, туринал) и назначен Дексиметазон до конца беременности. Во время беременности и в после родовом периоде половых контактов не было. Роды прошли благополучно, но было сделано стимулирование. Что делать с кровотечением и в чем его причина? Как лечить? Как прием препаратов при беременности может отразится на ребенке?
Кровотечение в послеродовом периоде может быть обусловлено остатками плацентарной ткани, наличием пузырного заноса, эндометритом, а также постепенным становлением функции яичников. Вам нужно сдать анализ крови на в-ХГ, сделать УЗИ влагалищным датчиком для уточнения состояния яичников и эндометрия, провести влагалищное исследование, взять бактериологический посев из полости матки, а при необходимости — сделать выскабливание эндометрия. Принимаемые Вами препараты во время беременности не могли отрицательно сказаться на здоровье ребенка.
Вам нужно сдать анализ крови на в-ХГ, сделать УЗИ влагалищным датчиком для уточнения состояния яичников и эндометрия, провести влагалищное исследование, взять бактериологический посев из полости матки, а при необходимости — сделать выскабливание эндометрия. Принимаемые Вами препараты во время беременности не могли отрицательно сказаться на здоровье ребенка.
Мне 23 года. После родов у меня что-то неладное. У меня почти полностью отсутствует смазка (хотя с возбуждением проблем нет), и кожа там стала очень тонкая, лопается от любого действия. Вот и представьте, что после каждого полового акта со мной творится. Полное раздрожение, трещины и т.д. В нашу генекологию идти не хочу (помню как на учете у них стояла, как на сохранение клали — НЕ ХОЧУ). Помогите, половая жизнь с мужем становится слишком болезненой. Принимаю Жанин. Ребенку 10,5 месяцев.
Для того чтобы вам помочь, нужно, как минимум, вас осмотреть. Нужно сдать мазок из влагалища и цервикального канала на флору, проверить уровень сахара в крови. Также необходимо помнить, что прием оральных контрацептивов может уменьшать количество влагалищной слизи. До окончательного выяснения причин Вашей проблемы попробуйте использовать лубриканты (специальные вещества, заменяющие влагалищную «смазку»), они продаются в sex-shop`ах, а также в некоторых аптеках. Все исследования и консультации Вы можете пройти в медицинском центре «АРТ-МЕД».
Также необходимо помнить, что прием оральных контрацептивов может уменьшать количество влагалищной слизи. До окончательного выяснения причин Вашей проблемы попробуйте использовать лубриканты (специальные вещества, заменяющие влагалищную «смазку»), они продаются в sex-shop`ах, а также в некоторых аптеках. Все исследования и консультации Вы можете пройти в медицинском центре «АРТ-МЕД».
Выделения после родов: сколько идут, норма, патология
Пожаловаться
Обновлено
Содержание:
По какой причине появляются выделения после родов
Какие должны быть выделения после родов у здоровой женщины
Сколько идут
Как предупредить кровотечение
Профилактика инфекций
Патологические послеродовые выделения
Что делать при патологических выделениях
Видео
Послеродовый период характеризуется появлением лактации, болью в животе. При этом очень важно следить за выделениями после родов, а именно их характером, количеством, цветом. Это поможет избежать осложнений послеродового периода.
Это поможет избежать осложнений послеродового периода.
По какой причине появляются выделения после родов
Во время родов матка сильно сокращается, выталкивает ребенка. После рождения малыша, выходит послед или плацента. В месте ее прикрепления остается большое количество зияющих сосудов. Матка максимально сокращается в первые часы после рождения малыша, но остается в увеличенном состоянии еще несколько недель.
Наличие открытых сосудов провоцирует выделения из влагалища. После рождения ребенка их называют лохиями. Вначале они обильные, а затем уменьшаются в количестве, изменяют свой цвет.
Чтобы увеличить интенсивность сокращений маточного органа, сразу после родов ставят катетер в мочеиспускательный канал для опорожнения мочевого пузыря. Это делается для уменьшения давления на матку.
В первые часы после рождения малыша очень большой риск развития маточного кровотечения. Роженицу оставляют еще на 2 часа в родильном зале, чтобы понаблюдать за ее состоянием. Такие мероприятия позволяют своевременно оказать помощь, купировать кровотечение. Если осложнений нет, состояние женщины удовлетворительное, через 2 часа ее переводят с ребенком в послеродовую палату.
Роженицу оставляют еще на 2 часа в родильном зале, чтобы понаблюдать за ее состоянием. Такие мероприятия позволяют своевременно оказать помощь, купировать кровотечение. Если осложнений нет, состояние женщины удовлетворительное, через 2 часа ее переводят с ребенком в послеродовую палату.
Какие должны быть выделения после родов у здоровой женщины
Лохии имеют в своем составе кровь, плазму, сгустки, сформированные из внутренней оболочки маточного органа, слизистые образования. Объем крови, потерянной сразу после родов, не должен превышать 1,5 л.
Далее матка сокращается, что приводит к уменьшению количества выделений. В первые дни отделяемое кровянистое. У пациенток активно выходит кровь, кровяные сгустки, образованные из частиц слизистой маточного органа, плодных оболочек.
Через несколько суток кровянистые выделения сменяются более темным отделяемым, которое напоминает менструальное кровотечение. Объем лохий больше, чем при менструации. Такой характер отделяемого говорит о хорошей сократимости матки и очищении ее от остатков слизистой и плаценты.
Нормальные сокращения матки обеспечивают хорошее выведение остатков плаценты.
Через неделю выделения становятся светло-желтыми. Они уже не такие обильные. В их составе появляется слизь. Возможна смена желтоватого цвета отделяемого коричневатым. Это норма. Выделения свидетельствуют о хорошем свертывании крови и сократительной активности маточного органа. Коричневые и светлые желтоватые выделения сохраняются на протяжении недели.
На 3 неделе после родов отделяемое становится светло-желтым или желтовато-белым. Допускаются примеси крови, которые сохраняются до 30-40 суток после рождения ребенка.
Неприятного запаха выделения не имеют. На первой неделе они пахнут кровью. По прошествии нескольких дней отделяемое приобретает прелый запах.
Сколько идут
Выделения появляются сразу после родов и длятся на протяжении 6-ти недель. Возможно незначительное уменьшение или увеличение срока отхождения лохий. Интенсивность и длительность выделений зависит от следующих факторов:
Интенсивность и длительность выделений зависит от следующих факторов:
- Особенностей организма, а именно скорости восстановления.
- Течения беременности.
- Особенностей родов.
- Наличия или отсутствия осложнений в послеродовом периоде.
- Вида родоразрешения: после кесарева сечения срок выделения лохий больше, чем при естественных родах.
- Кормления грудью. Чем чаще пациентка кормит малыша, тем интенсивнее сокращается матка.
Когда продолжительность выделений менее месяца или более 6-ти недель, необходимо обратиться к доктору. Врач проведет осмотр, назначит терапию или направит в стационар.
Как предупредить кровотечение
Риск большой кровопотери в первые дни остается. Если объем выделений сильно увеличился, сразу обращаются к доктору.
Существует ряд мероприятий, которые предупреждают возникновение кровопотери:
- Опорожнять мочевой пузырь каждые 2-3 часа, даже при отсутствии позывов к мочеиспусканию, так как давящий мочевой пузырь снижает сократительную активность маточного органа.

- Принимать положение лежа на животе, которое стимулирует выведение содержимого матки.
- Прикладывать емкость со льдом на низ живота для сужения сосудов, если матка плохо сокращается.
- Не поднимать тяжелого, так как нагрузки приводят к увеличению объема отделяемого.
Еще одним важным мероприятием является кормление грудью. Во время прикладывания ребенка к груди выделяется гормон окситоцин. Под его действием матка усиленно сокращается, выводя сгустки и кровь. Во время кормления пациентка чувствует боль в животе, которая сопровождается выходом крови из влагалища.
Профилактика инфекций
Кровь является питательной средой для размножения бактерий, поэтому соблюдают правила, предупреждающие инфицирование раны в полости матки.
Рекомендуются следующие мероприятия:
- Подмываться после каждого опорожнения мочевого пузыря и прямой кишки. Осуществлять гигиену наружных половых органов спереди назад.
 Мыть в полости влагалища нельзя.
Мыть в полости влагалища нельзя. - Принимать душ каждый день. От ванны отказаться.
- Не делать спринцевание, так как это повышает вероятность восходящей инфекции.
- В первые сутки использовать только стерильные пеленки, которые выдают в роддоме.
- Гигиенические прокладки применять со второго дня. Менять их не реже 8 раз в сутки.
- Белье использовать хлопковое.
- Не пользоваться тампонами, так как они затрудняют отхождение отделяемого, увеличивают вероятность размножения бактерий.
Эти мероприятия помогут хорошо перенести ранний послеродовый период, предупредить восходящую инфекцию.
Патологические послеродовые выделения
В норме отделяемое из влагалища после рождения малыша имеет кровянистый характер. Оно сменяется желтоватыми, коричневатыми или желтовато-белыми выделениями. Несоответствие сроков и цвета отделяемого с нормой говорит о патологии.
Виды патологических выделений у женщин, причины появления:
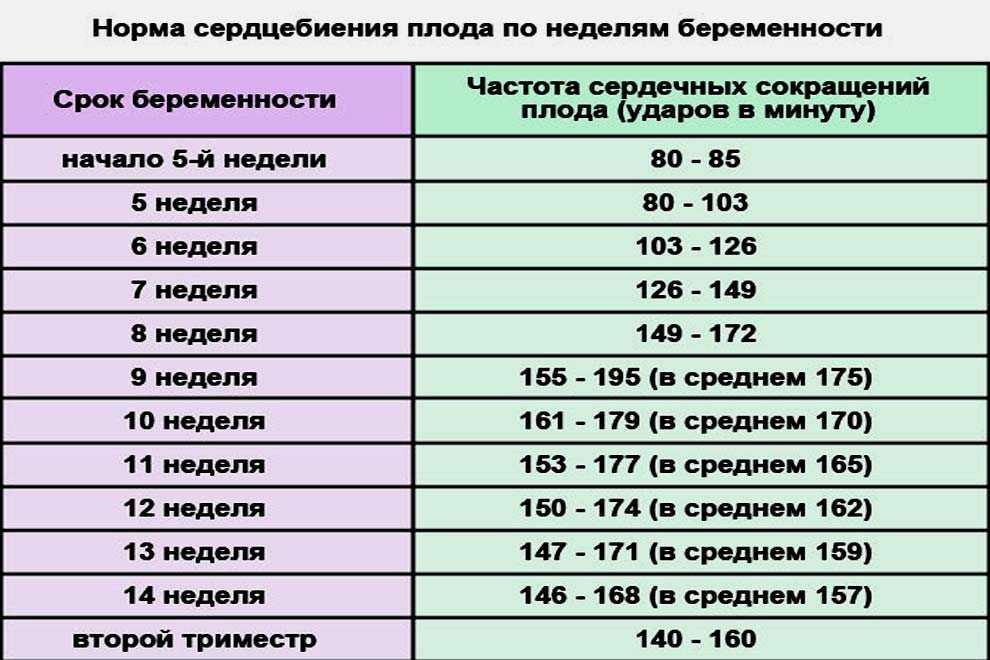
- Яркие желтоватые.
 Возникают из-за воспаления слизистой маточного органа, а именно эндометрита, воспаленных разрывов шейки и влагалища. Отмечают на 4-5 сутки.
Возникают из-за воспаления слизистой маточного органа, а именно эндометрита, воспаленных разрывов шейки и влагалища. Отмечают на 4-5 сутки. - Зеленые. Выявляют при развитии эндометита, который спровоцирован плохой сократимостью маточного органа. При возникновении зеленых выделений пациентки отмечают боль в животе, температуру, неприятный запах.
- Коричневатые. Если выделения отмечают на протяжении более 10 суток, это наводит на эндометрит, миому матки, загиб маточного органа, плохую свертывающую способность крови. Когда у пациентки выявляют отделяемое обильного характера с коричневым оттенком, это говорит о неполной отслойке плаценты.
- Слизистые ранние. Возникают на 2-3 неделе у здоровой женщины. Ранние слизистые выделения скрывают повреждения маточного органа и влагалища. При перфорации матки отмечают обильное отхождение слизистого отделяемого.
- Кровяные, розоватые длительного характера, более 3-4 недель. Выявляют у пациенток с атонией и перерастяжением маточного органа, патологией свертывающей системы, ранним половым сношением, тяжелой физической работой.
 Также розоватые и кровянистые выделения через месяц и более указывают на первые месячные.
Также розоватые и кровянистые выделения через месяц и более указывают на первые месячные. - Белые, творожистые. Возникают по причине грибкового поражения половых путей.
Если появляются патологические лохии, необходимо прийти на прием к доктору. Врач определит причину, назначит обследование и лечение.
Что делать при патологических выделениях
Если появились патологические выделения, рекомендуется сразу обращаться к доктору. Нельзя медлить, так как некоторые из них приводят к тяжелым последствиям. Если у женщины изменился характер отделяемого в роддоме, нужно сразу сказать об этом дежурной акушерке или врачу.
Когда кровяные выделения стали намного обильнее, рекомендуется сразу позвать дежурного гинеколога или лечащего врача. Это первый признак кровотечения. При возникновении сильной кровопотери после выписки из роддома, вызывают скорую помощь на дом.
При появлении желтоватых, зеленоватых или коричневатых выделений, обращаются к участковому гинекологу. Врач проведет осмотр, обследование, назначит лечение амбулаторно. При появлении риска заражения крови, эндометрита или других воспалительных заболеваний малого таза, а также обнаружения остатков плаценты в полости матки осуществляется госпитализация с последующим лечением. В некоторых случаях требуется хирургическая помощь.
Врач проведет осмотр, обследование, назначит лечение амбулаторно. При появлении риска заражения крови, эндометрита или других воспалительных заболеваний малого таза, а также обнаружения остатков плаценты в полости матки осуществляется госпитализация с последующим лечением. В некоторых случаях требуется хирургическая помощь.
Знание характера послеродовых выделений имеет большое значение. За счет этого своевременно выявляются и лечатся воспалительные заболевания, кровотечение, болезни свертывания крови и другие состояния.
Также интересно: сокращение матки после родов
Видео
* Представленная информация не может быть использована для самостоятельной постановки диагноза, определения лечения и не заменяет обращение к врачу!РубрикаПроблемы при беременности
ВПЧ и беременность: методы диагностики и лечение
Что происходит с маткой при беременности на разных сроках
Доверяйте своей интуиции. И все получится!
И все получится!
Комментарии
‘ + ‘
‘ + tooltips[tooltip][0] + ‘
‘ + » + tooltips[tooltip][1] + » + ‘
‘ + ‘Узнавай и участвуй
Клубы на Бэби.ру — это кладезь полезной информации
Кто такие Коробыши? Давайте знакомиться!Проблемы у родителей: кто поможет?Зимний отдых: что выбрать?Есть ли альтернатива школе?Речевое развитие детей: когда начинать?
лохий после рождения: как долго это длится?
Послеродовое кровотечение, называемое лохиями , является нормальной частью вашего восстановления после родов. Сначала это будет выглядеть и ощущаться как тяжелая менструация, но через несколько дней она должна уменьшиться до небольших кровянистых выделений. Будьте готовы использовать прокладки регулярно в течение нескольких недель (или нескольких месяцев) после родов, независимо от того, были ли у вас вагинальные роды или кесарево сечение.
Что такое лохии?
Лохии — выделения из влагалища в послеродовой период. Он состоит из крови, ткани, отделившейся от слизистой оболочки матки, и слизи.
В течение первых нескольких дней после рождения лохии содержат достаточное количество крови, поэтому они будут ярко-красными и будут выглядеть как обильные месячные. Он может выходить периодически небольшими потоками или течь более равномерно. Если вы какое-то время лежали и во влагалище скопилась кровь, кровотечение может усилиться. Он также может быть тяжелее во время грудного вскармливания.
Что вызывает лохии?
Лохии — нормальная часть послеродового периода. Когда после рождения плацента отделяется от матки, в месте ее прикрепления открываются кровеносные сосуды, и они начинают кровоточить в матку. После рождения плаценты матка продолжает сокращаться, закрывая эти кровеносные сосуды, резко уменьшая кровотечение. Сокращения также помогают сбросить оставшуюся слизистую оболочку матки, которая поддерживала ребенка во время беременности, и вернуть матке ее нормальный размер. Исцеление геморроя во время беременности и вагинальных родов также может вызвать кровотечение при дефекации.
Исцеление геморроя во время беременности и вагинальных родов также может вызвать кровотечение при дефекации.
Сразу после родов ваш акушер или акушерка может сделать вам массаж матки и дать вам синтетический окситоцин (питоцин), чтобы помочь матке сократиться и уменьшить кровотечение. Грудное вскармливание, которое побуждает ваше тело выделять естественный окситоцин, также помогает вашей матке сокращаться. (Вот почему вы можете чувствовать спазмы или послеродовые боли, когда кормите грудью.)
У вас будут лохии независимо от того, было ли у вас кесарево сечение или вагинальные роды. Ваша плацента удаляется независимо от того, как вы рожаете, и вашей матке все еще нужно время, чтобы сократиться до размера, существовавшего до беременности. Но если у вас было кесарево сечение, ваше кровотечение может быть меньше, чем у женщин, родивших естественным путем.
Иногда матка плохо сокращается после родов, что приводит к чрезмерной кровопотере, называемой послеродовым кровотечением. Это редкое, но потенциально смертельное заболевание, которое должно быть быстро устранено врачами.
Это редкое, но потенциально смертельное заболевание, которое должно быть быстро устранено врачами.
Как долго длится послеродовое кровотечение?
Нормальное послеродовое кровотечение обычно длится от четырех до восьми недель. Самое сильное кровотечение, называемое лохиями красного цвета, продолжается в течение первых двух-четырех дней после родов. В это время вы также можете почувствовать спазмы, поскольку матка продолжает сокращаться и сокращаться. Скорее всего, у вас будет немного меньше выделений каждый день, и они, вероятно, будут становиться все светлее и светлее с течением времени. Примерно через два-четыре дня после родов лохии могут стать более водянистыми и розоватыми. (Эта фаза послеродового кровотечения называется серозными лохиями.) Примерно через 10 дней после родов у вас может быть лишь небольшое количество белых или желто-белых выделений. На этом этапе лохии, называемые лохиями белыми, в основном состоят из лейкоцитов и клеток слизистой оболочки матки.
Через две-четыре недели лохии уменьшатся, прежде чем исчезнут. В течение этого времени многие женщины будут ощущать приступы кровотечения несколько раз в день, обычно во время кормления грудью или сцеживания. Это сокращение матки в ответ на высвобождение окситоцина, связанное с выделением молока. Это соединение помогает вытеснить любую скопившуюся кровь в матке и способствует возвращению размера матки до беременности. У небольшого числа женщин скудные лохии или периодические кровянистые выделения сохраняются еще несколько недель.
В течение этого времени многие женщины будут ощущать приступы кровотечения несколько раз в день, обычно во время кормления грудью или сцеживания. Это сокращение матки в ответ на высвобождение окситоцина, связанное с выделением молока. Это соединение помогает вытеснить любую скопившуюся кровь в матке и способствует возвращению размера матки до беременности. У небольшого числа женщин скудные лохии или периодические кровянистые выделения сохраняются еще несколько недель.
Если вы начали принимать противозачаточные таблетки, содержащие только прогестин («мини-пили»), или сделали инъекцию противозачаточных средств (Депо-Провера), у вас могут быть кровянистые выделения в течение месяца или более, и это совершенно нормально. Точно так же внутриматочные спирали (ВМС) и имплантаты для контроля рождаемости могут вызывать нормальные кровянистые выделения в первые несколько месяцев использования.
Реклама | страница продолжается ниже
Как лечить лохии
Вначале используйте прочные гигиенические прокладки. Больница отправит вас домой с некоторым количеством, и вы можете запастись еще, если вам нужно. Когда ваши лохии уменьшатся, вы можете перейти на обычные прокладки.
Больница отправит вас домой с некоторым количеством, и вы можете запастись еще, если вам нужно. Когда ваши лохии уменьшатся, вы можете перейти на обычные прокладки.
Не используйте тампоны в течение как минимум шести недель, так как это может увеличить риск инфицирования заживающих влагалища и матки.
В первые несколько дней после родов вам может понадобиться часто мочиться, даже если вы не чувствуете позывов к мочеиспусканию. Сразу после родов ваше тело претерпевает множество изменений и исцелений; ваш мочевой пузырь может быть менее чувствительным, чем обычно, поэтому вы можете не чувствовать потребности в мочеиспускании, даже когда мочевой пузырь достаточно полный. Полный мочевой пузырь не только вызывает проблемы с мочеиспусканием, но и затрудняет сокращение матки, увеличивая риск чрезмерного послеродового кровотечения.
Лохии пахнут?
Да, лохии могут иметь отчетливый запах, похожий на запах менструальной крови. Но если ваши лохии имеют неприятный запах или у вас жар или озноб, позвоните своему врачу. Это может быть признаком послеродовой инфекции.
Это может быть признаком послеродовой инфекции.
Стоит ли мне когда-нибудь беспокоиться о лохиях?
Да, если кровотечение становится очень сильным или сопровождается другими симптомами. Позвоните своему врачу или акушерке, если:
- Ваши мочки носа все еще ярко-красные через неделю после рождения ребенка.
- У вас аномально сильное кровотечение (пропитание гигиенической прокладки в течение двух часов подряд или образование тромбов размером с мяч для гольфа). Это признак позднего послеродового кровотечения и требует немедленного внимания.
- Кровотечение улучшилось или стабилизировалось, но внезапно снова увеличилось.
Эти симптомы также являются признаком того, что вам требуется немедленная медицинская помощь:
- Бледная или липкая кожа
- Спутанность сознания, головокружение или ощущение слабости или слабости
- Учащенное сердцебиение
- Боль и припухлость возле влагалища
- Зловонные выделения из влагалища
Если ярко-красные кровянистые выделения снова появляются после того, как ваши лохии уже осветлились, это может быть так называемое кровотечение струпа. Это происходит, когда струп, оставшийся от плаценты, растворяется. Это происходит примерно через 10 дней после родов и должно длиться всего несколько часов.
Это происходит, когда струп, оставшийся от плаценты, растворяется. Это происходит примерно через 10 дней после родов и должно длиться всего несколько часов.
Примечание. Если у вас сильное кровотечение или вы чувствуете слабость, позвоните по номеру 9.11.
Узнать больше
- Следите за этими предупреждающими знаками во время восстановления после родов
- Узнайте, как послеродовая доула может помочь
- Получите советы о том, как получить необходимую помощь, когда вы привыкаете к жизни с новорожденным
- Узнайте, когда у вас снова начнутся месячные после родов.
Послеродовой уход | Послеродовое образование
Поздравляем с рождением малыша!Не забудьте позвонить в офис, чтобы записаться на четырехнедельный послеродовой осмотр.
Хотя беременность, роды и выздоровление являются здоровым естественным процессом, новорожденный приносит много физических и эмоциональных изменений. Не забывайте быть собой, обращайте внимание на сигналы своего тела и доверяйте своим суждениям. Скорость выздоровления индивидуальна для каждой молодой мамы. Некоторые женщины возвращаются к полной активности в течение одной или двух недель, а другим требуется шесть недель. Мы надеемся, что эти общие рекомендации помогут.
Не забывайте быть собой, обращайте внимание на сигналы своего тела и доверяйте своим суждениям. Скорость выздоровления индивидуальна для каждой молодой мамы. Некоторые женщины возвращаются к полной активности в течение одной или двух недель, а другим требуется шесть недель. Мы надеемся, что эти общие рекомендации помогут.
Молодая мама должна возобновить свою рутину, когда сочтет это нужным. Единственные ограничения:
- Не поднимать тяжести от двух недель до двух месяцев
- Никаких спринцеваний, тампонов до послеродового осмотра или 4-6 недель после родов
- Никаких половых контактов до послеродового осмотра или в течение 4-6 недель после родов
Существуют важные признаки и симптомы, на которые следует обратить внимание в послеродовой период. Если произойдет что-либо из следующего, немедленно позвоните в офис:
- Температура выше 100,5°F.
- Тазовая боль сильнее, чем послеродовая боль или менструальные спазмы.

- Любое кровотечение, превышающее обильные месячные. Вначале у вас могут выделяться сгустки или несколько сильно кровоточить в течение нескольких дней, но это не должно продолжаться. Это редко, но послеродовое кровотечение может произойти даже через несколько недель после родов. Если в какое-либо время у вас возникнет повторное сильное кровотечение, немедленно позвоните в офис.
Уход за промежностью
Уход за промежностью, областью между входом во влагалище и анусом, где у вас могут быть швы, имеет решающее значение для предотвращения инфекции и ускорения заживления. Держите область чистой и сухой. Медсестры в больнице покажут вам, как этого добиться.
Вот некоторые рекомендации:
- Ваши выделения из влагалища будут похожи на обильные месячные в течение нескольких дней, постепенно уменьшаясь до жидких розовато-коричневых слизистых выделений в течение 2-6 недель после родов. Носите прокладки, начиная с прокладок полного размера и уменьшая размер по мере необходимости.
 Не используйте тампоны.
Не используйте тампоны. - Вы можете купаться сразу после родов. Одно из лучших средств от боли в попе — сидячая ванна. Сидите в 3-4 дюймах очень теплой воды в течение 20 минут 3-4 раза в день. Обязательно тщательно смойте мыло с половых губ и влагалища, чтобы избежать химического раздражения.
- После ванны или душа промокните кожу полотенцем и при необходимости нанесите спрей-анестетик для местного применения, такой как Dermoplast или Epifoam. Вы можете высушить область феном на низкой скорости.
- Во избежание загрязнения швов, влагалища и отверстия уретры всегда протирайте их спереди назад после опорожнения кишечника или используйте перифлакон с теплой водой.
Гидратация
Потребление жидкости важно как никогда по трем причинам:
- Теперь вы более восприимчивы к инфекциям мочевого пузыря, поэтому промойте мочевыводящие пути, выпив много воды.
- Грудное вскармливание требует большого количества жидкости для достаточного количества молока.

- Нормальная работа кишечника требует хорошей гидратации.
Функция кишечника
Как вы видели, во время беременности функция кишечника вялая. В течение следующих 2-6 недель он вернется к норме. Он будет продолжать реагировать на хорошее увлажнение, ежедневную ходьбу и физические упражнения, а также на адекватную диету. Листовые зеленые овощи, хлопья с отрубями, цельнозерновой хлеб, фрукты и фруктовые соки важны каждый день. Если у вас не было стула в течение нескольких дней после выписки из больницы, вы можете использовать мягкое слабительное. Если вы кормите грудью, размягчители стула, магнезиальное молоко или объемные средства, такие как метамуцил, подойдут, поскольку они не усваиваются вашим организмом и не передаются вашему ребенку. Не используйте другие виды слабительных, если вы не кормите из бутылочки, и в этом случае слабительное по вашему выбору подойдет. Старайтесь не поддаваться регулярному приему слабительных, потому что ваша система может стать зависимой от них. Если вы обеспокоены или если запор не проходит, позвоните в офис.
Если вы обеспокоены или если запор не проходит, позвоните в офис.
Геморрой очень распространен после родов. Обычно они проходят через 6-8 недель. Поможет регулярный мягкий стул, не требующий натуживания. Colace или Surfak, доступные без рецепта, являются хорошими размягчителями стула. Они не всасываются, поэтому их можно использовать при грудном вскармливании. Сидячие ванны, описанные выше в разделе об уходе за промежностью, могут помочь уменьшить дискомфорт от геморроя.
Диета
Правильное питание так же важно сейчас, как и раньше, независимо от того, кормите ли вы грудью или нет. Вам по-прежнему нужно много белка, клетчатки и соответствующее количество порций каждой из четырех основных групп продуктов. Продолжайте принимать пренатальные витамины в течение 6-8 недель. При желании вы можете начать диету для снижения веса. Читайте этикетки и делайте покупки с умом. Избегайте чрезмерно обработанных продуктов и продуктов с добавлением таких ингредиентов, как консерванты, красители, сахар, натрий и т. д. Здоровая диета содержит меньше красного мяса и больше рыбы, птицы и другого нежирного мяса.
д. Здоровая диета содержит меньше красного мяса и больше рыбы, птицы и другого нежирного мяса.
Если вы кормите грудью, применимо все вышеперечисленное с некоторыми дополнениями. Вам нужен дополнительный белок и молочные продукты, а также витамины для беременных с железом, пока вы не отлучите своего ребенка от груди. Избегайте или ограничьте употребление кофеина, алкоголя и избытка углеводов, жиров и сахаров. Некоторые кормящие матери замечают, что у ребенка будет реакция на определенные продукты, которые он ест. Если это произойдет, и вы не уверены, что это за продукт, исключите подозреваемых из своего рациона и снова вводите их по одному через несколько дней, чтобы точно определить виновника.
Помните, что правильное питание важно сейчас, пока ваш ребенок маленький, но также и по мере того, как ваш ребенок становится старше, когда ваши привычки в еде будут подавать пример.
Упражнения
Заниматься спортом сейчас так же важно, как и в любой другой момент вашей жизни. Особое внимание следует уделить мышцам живота и нижней части спины, так как они были наиболее нагружены во время беременности. В течение первых 2 недель достаточно ходьбы и упражнений на растяжку. Постепенно вытягивайте спину, касаясь пальцами ног, и растягивайте талию, поворачиваясь из стороны в сторону и наклоняясь в каждую сторону. Через 2 недели вы можете начать постепенный прогрессивный процесс к полной программе упражнений, состоящей как минимум из 10-15 приседаний, касаний пальцев ног и подъемов ног каждый день. Энергичная ходьба является отличным упражнением, если она выполняется на регулярной основе. Возобновите упражнения Кегала сразу после родов, чтобы помочь восстановить тонус таза.
Особое внимание следует уделить мышцам живота и нижней части спины, так как они были наиболее нагружены во время беременности. В течение первых 2 недель достаточно ходьбы и упражнений на растяжку. Постепенно вытягивайте спину, касаясь пальцами ног, и растягивайте талию, поворачиваясь из стороны в сторону и наклоняясь в каждую сторону. Через 2 недели вы можете начать постепенный прогрессивный процесс к полной программе упражнений, состоящей как минимум из 10-15 приседаний, касаний пальцев ног и подъемов ног каждый день. Энергичная ходьба является отличным упражнением, если она выполняется на регулярной основе. Возобновите упражнения Кегала сразу после родов, чтобы помочь восстановить тонус таза.
Если у вас было кесарево сечение, мы рекомендуем вам вести активный образ жизни, но вы должны избегать поднятия тяжестей и физических нагрузок в течение 4-6 недель. Упражнения на растяжку и ходьба допустимы, но не приседания, поднятие тяжестей и т. д.
Грудное вскармливание
Мы настоятельно рекомендуем вам кормить грудью. Это одна из простейших функций природы, но она требует некоторой адаптации как для матери, так и для ребенка. Вы можете пройти без проблем, но если вы столкнетесь с трудностями в первые недели, пожалуйста, не сдавайтесь. Позвоните в наш офис для получения помощи. Во время кормления грудью необходим хороший поддерживающий бюстгальтер. Поскольку наркотики могут попасть к ребенку через ваше молоко, позвоните нам, прежде чем принимать какие-либо лекарства, в том числе отпускаемые без рецепта. Если на вашей груди появляется болезненная, твердая и покрасневшая область, особенно если ваша температура превышает 100,5 ° F, немедленно позвоните в офис.
Это одна из простейших функций природы, но она требует некоторой адаптации как для матери, так и для ребенка. Вы можете пройти без проблем, но если вы столкнетесь с трудностями в первые недели, пожалуйста, не сдавайтесь. Позвоните в наш офис для получения помощи. Во время кормления грудью необходим хороший поддерживающий бюстгальтер. Поскольку наркотики могут попасть к ребенку через ваше молоко, позвоните нам, прежде чем принимать какие-либо лекарства, в том числе отпускаемые без рецепта. Если на вашей груди появляется болезненная, твердая и покрасневшая область, особенно если ваша температура превышает 100,5 ° F, немедленно позвоните в офис.
Если вы решили не кормить грудью или отлучаете ребенка от груди, лучший способ справиться с нагрубанием груди — это 1) носить тесный поддерживающий бюстгальтер или давящую повязку вокруг груди 24 часа в сутки и 2) использовать пакеты со льдом. Не сцеживайте, не сцеживайте и не стимулируйте грудь, так как это только способствует продолжению производства молока. Облегчение обычно наступает в течение 24-48 часов.
Облегчение обычно наступает в течение 24-48 часов.
Послеродовая депрессия
Послеродовую депрессию часто называют «детской хандрой». Некоторые женщины никогда не испытывают этого, но большинство испытывает в той или иной степени. Некоторыми причинами этого являются беспокойство и замешательство по поводу воспитания детей, усталость, набухание груди, воспаленные соски, гормональные колебания и недостаток сна. Симптомами могут быть приступы депрессии и приступы плача. Эти ощущения наиболее распространены через 3-10 дней после родов.
Если вы испытываете послеродовую депрессию, примите ее такой, какая она есть. Попробуйте повесить табличку «Посетителей нет», выключите телефон и делегируйте домашние обязанности тому, кто может вам помочь. Оставьте ребенка с тем, кому вы доверяете. Затем проведите некоторое время в одиночестве или с поддерживающим и понимающим другом. Прогуляйтесь или сходите в кино. Двухчасовая передышка может творить чудеса для обновления эмоциональной энергии.
Лучший совет по уходу за ребенком — доверять своему суждению. На эту тему написаны тома, и вас могут засыпать дружескими советами друзья, родственники и даже незнакомцы. Старайтесь не принимать все, что вы читаете или слышите, за евангельскую истину. Впитывайте и переваривайте информацию, а затем обрабатывайте ее. Используйте то, что, по вашему мнению, относится к вам и вашему ребенку. Младенцы могут чувствовать ваше настроение, поэтому пусть это настроение будет расслабленным и счастливым, и, надеюсь, ваш ребенок будет таким же.
Если чувство депрессии не проходит через 1-2 недели и становится тяжелым или кажется доминирующим в вашей жизни, позвоните нам или запишитесь на прием, чтобы поговорить с врачом.
Контрацепция
У большинства женщин овуляция не возобновляется в течение 6-8 недель, но это верно не для всех. Можно снова забеременеть, даже до того, как у вас снова начнется менструация. Вот почему контрацепция важна после родов. Само по себе грудное вскармливание не является адекватной формой контрацепции. Пену и презервативы следует использовать до тех пор, пока не появятся другие методы. Если вы не кормите грудью и хотите использовать противозачаточные таблетки, их прием можно начать через 3-4 недели после родов. Диафрагмы можно устанавливать через 4-8 недель после родов, когда возвращается нормальный тонус влагалища. Не используйте диафрагму до беременности, пока ее размер не будет проверен.
Пену и презервативы следует использовать до тех пор, пока не появятся другие методы. Если вы не кормите грудью и хотите использовать противозачаточные таблетки, их прием можно начать через 3-4 недели после родов. Диафрагмы можно устанавливать через 4-8 недель после родов, когда возвращается нормальный тонус влагалища. Не используйте диафрагму до беременности, пока ее размер не будет проверен.
Если вы кормите грудью и хотите использовать противозачаточные таблетки, мы предлагаем таблетки, содержащие только прогестин. Противозачаточные таблетки обычно представляют собой комбинацию эстрогена и прогестина, которая более эффективна для предотвращения беременности, но эстроген может вызывать уменьшение количества молока. Поэтому мы рекомендуем принимать таблетки, содержащие только прогестин, до тех пор, пока вы не отлучите ребенка от груди. Затем вам нужно будет позвонить нам и перейти на таблетки, содержащие как эстроген, так и прогестин.
Знание того, чего ожидать, и поддержание расслабленного и позитивного настроя может облегчить послеродовую адаптацию.


 Мыть в полости влагалища нельзя.
Мыть в полости влагалища нельзя. Возникают из-за воспаления слизистой маточного органа, а именно эндометрита, воспаленных разрывов шейки и влагалища. Отмечают на 4-5 сутки.
Возникают из-за воспаления слизистой маточного органа, а именно эндометрита, воспаленных разрывов шейки и влагалища. Отмечают на 4-5 сутки.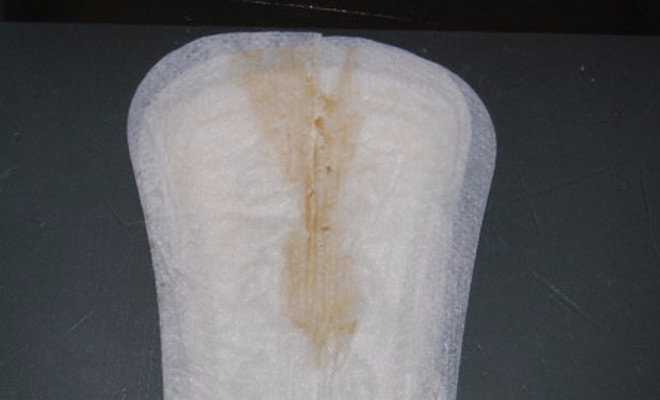 Также розоватые и кровянистые выделения через месяц и более указывают на первые месячные.
Также розоватые и кровянистые выделения через месяц и более указывают на первые месячные.
 Не используйте тампоны.
Не используйте тампоны.