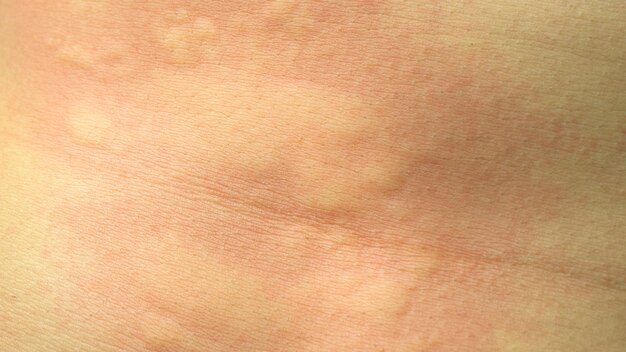
Сыпь на теле у ребенка
Многие родители замечали у своих детей подозрительные высыпания на теле. Данный симптом говорит о наличии какого-либо заболевания организма или просто его болезненном состоянии. В любом случае, сыпь на теле у ребенка может быть очень опасна. Поэтому, если вы заметите сыпь на коже, следует немедленно записать ребенка на прием к педиатру.
Помощь при сыпи
Записаться к врачу
Онлайн запись на прием
Телефоны:
+7 (812) 30-888-03
+7 (812) 242-53-50
Адрес клиники: Санкт-Петербург, Выборгский район, ул. Асафьева, 9, к 2, лит. А (ст. м. Озерки, ст. м. Проспект Просвещения)
Причины высыпаний
Сыпь у детей может появляться по разным причинам. Самый «безопасный» случай – когда высыпания появляются из-за плохой гигиены. Кроме того, причиной сыпи являются аллергия, болезни крови, сердечно-сосудистые заболевания, а также инфекции и микробы. В случае инфекции сыпь становится не единственным симптомом: к ней добавляются повышенная температура, насморк, боли в горле, сильный кашель, озноб и т. д. Нередко инфекции сопровождаются расстройствами желудка и рвотой. Сыпь в таких случаях возникает не сразу, а появляется через несколько дней.
д. Нередко инфекции сопровождаются расстройствами желудка и рвотой. Сыпь в таких случаях возникает не сразу, а появляется через несколько дней.
Сыпь наиболее часто встречается как симптом заболеваний, которые принято относить к «детским». Речь идет о ветряной оспе, краснухе, кори, скарлатине и некоторых других инфекциях, которыми люди болеют, в основном, в детстве. Причем в зависимости от заболевания характер сыпи меняется, благодаря чему врачи только по одному виду высыпаний могут поставить диагноз. Опаснее всего сыпь, которая относится к симптомам менингита.
Болезни, вызывающие высыпания на коже детей
Разберем виды сыпи у ребенка более подробно в зависимости от болезней.
- Ветряная оспа. Пожалуй, самая известная болезнь, которая сопровождается сыпью. При «ветрянке» на всей поверхности тела появляются красноватые пятна, которые вырастают и становятся пузырьками, наполненными прозрачной жидкостью. Рост пузырьков сопровождается зудом, однако со временем они высыхают и отваливаются, иногда оставляя характерные «оспины».
 Ветряная оспа часто вызывает повышение температуры, а пузырьки сыпи врачи рекомендуют обрабатывать зеленкой.
Ветряная оспа часто вызывает повышение температуры, а пузырьки сыпи врачи рекомендуют обрабатывать зеленкой. - Корь. Первоначально сыпь в виде крупных красных пятен появляется на лице, но буквально в течение 2-3 дней она распространяется «сверху вниз» по телу до самых ног. Помимо этого, у ребенка начинает болеть горло, начинаются насморк и кашель, и поднимается температура. Наиболее крупные пятна сливаются в большие воспаленные участки.
- Менингококковая инфекция. Самая опасная инфекция, так как она вызывает менингит. Очень важно вовремя распознать болезнь, так как развивается она очень быстро. Сыпь выражается в виде крупных пятен, напоминающих кровоподтеки. При скорейшем обращении к врачу вероятность излечения очень высока.
- Краснуха. Сыпь сопровождается лихорадкой и воспалением лимфатических узлов. Сыпь на теле у ребенка в виде мелких красных пятен появляется, в основном, на ягодицах и в местах сгибания конечностей. Через несколько дней сыпь проходит, не оставляя последствий.

- Скарлатина. При скарлатине сыпь в виде небольших прыщиков появляется на второй день по всему телу, однако наибольшая их концентрация отмечается в паху, в местах сгибов рук и ног и внизу живота. Через несколько дней сыпь проходит, а кожа в этих местах начинает сильно шелушиться. Также в период пика болезни отмечается припухлость, сыпь и покраснение всей кожи.
- Энтеровирусная инфекция. Покраснения и сыпь появляются на третий день после заражения и держатся около двух-трех дней. Их других симптомов врачи отмечают рвоту, понос, повышение температуры и общую слабость организма.
- Паразиты. В этом случае сыпь вызывается не инфекциями, а чесоточными клещами или другими паразитами, живущими на теле человека. Чесоточный клещ «сверлит» отверстия в коже, оставляя входы и выходы в виде точек. Наиболее «привлекательными» для клеща частями тела являются места с тонкой кожей: пах, запястья, области между пальцами и т.д. Поскольку клещ может передаваться от одного человека к другому, необходимо срочное лечение после обнаружения данной патологии.

- Сердечно-сосудистые заболевания. Как правило, для детей эти болезни не характерны, хотя и встречаются у них. Болезни сосудов можно распознать по небольшим кровоизлияниям под кожей. Более крупные участки образуют синяки.
Другие причины появления высыпаний
Иногда даже при соблюдении всех правил гигиены и отсутствии заболеваний сыпь на теле у ребенка появляется с завидной регулярностью. В этом случае дело, скорее всего, в аллергической реакции организма на разные вещества. Если это действительно так, то аллергию можно распознать по другим симптомам, которые неизбежно появятся вместе с сыпью: насморком, кашлем, слезами и зудом. Также сыпь на теле у ребенка может появиться от ожогов растениями или укусов насекомых. Даже простой укус комара нередко вызывает у детей сильную сыпь, которая сопровождается зудом.
И, конечно же, очень часто сыпь появляется из-за несоблюдения правил гигиены. В отличие от взрослых, у детей кожа намного тоньше и нежнее, поэтому даже кратковременное отсутствие ухода за ней может привести к сыпи. Детей, особенно самых маленьких, следует регулярно мыть и подмывать. А вот надевать на него много одежды или оставлять в мокрых пеленках не стоит – это может привести к опрелости, раздражениям, и появлению сыпи.
Детей, особенно самых маленьких, следует регулярно мыть и подмывать. А вот надевать на него много одежды или оставлять в мокрых пеленках не стоит – это может привести к опрелости, раздражениям, и появлению сыпи.
Помощь при сыпи
Если вы обнаружили сыпь на теле у ребенка, вам следует как можно быстрее обратиться к врачу. Записаться на прием вы можете в нашей клинике «Поэма здоровья». Кроме того, вы можете вызвать врача на дом при тяжелом состоянии ребенка. Более того, иногда вызов врача на дом является обязательным, так как многие заболевания с симптомами в виде сыпи легко передаются таким детям. Особенно осторожными нужно быть с краснухой, так как она серьезно влияет на здоровье беременных женщин. А при подозрении на менингит нужно вызывать не просто врача, а бригаду скорой помощи.
До приема врача не следует пытаться самостоятельно избавиться от сыпи. Во-первых, это затруднит определение диагноза врачом. Во-вторых, это может привести к еще большему появлению сыпи у ребенка. Лучше всего дождаться осмотра врача и выслушать его рекомендации по дальнейшему лечению сыпи. Бактериальная сыпь лечатся антибиотиками, чесотка – специальными средствами против клещей, аллергия – соответствующими препаратами с изоляцией от источника аллергии и т.д. Более сложное лечение нужно при сердечно-сосудистых заболеваниях, но, в конечном итоге, сыпь на теле у ребенка всегда лечится успешно.
Лучше всего дождаться осмотра врача и выслушать его рекомендации по дальнейшему лечению сыпи. Бактериальная сыпь лечатся антибиотиками, чесотка – специальными средствами против клещей, аллергия – соответствующими препаратами с изоляцией от источника аллергии и т.д. Более сложное лечение нужно при сердечно-сосудистых заболеваниях, но, в конечном итоге, сыпь на теле у ребенка всегда лечится успешно.
Профилактика сыпи
Чтобы избежать появления сыпи на теле, нужно принимать меры для ее предупреждения. Прежде всего, речь идет об элементарных правилах личной гигиены. В самом раннем возрасте об этом должны заботиться родители, позднее им следует как можно раньше научить этому своего ребенка. Соблюдение гигиены помогает избавиться не только от сыпи, потливости и грязи, но и предупреждает многие инфекционные заболевания.
Помимо этого, инфекции можно предупредить с помощью прививок. Некоторые из них делаются один раз и на всю жизнь, другие нужно выполнять периодически. У врачей существует график прививок для разных возрастов, поэтому родителям лучше всего довериться своему педиатру. Что касается сыпи по причине аллергии, то это зачастую связано с возрастными изменениями. По мере взросления ребенка его иммунная система укрепляется, но в раннем возрасте при наличии проблем следует соблюдать диету и принимать препараты по указанию врачей.
Что касается сыпи по причине аллергии, то это зачастую связано с возрастными изменениями. По мере взросления ребенка его иммунная система укрепляется, но в раннем возрасте при наличии проблем следует соблюдать диету и принимать препараты по указанию врачей.
Причины возникновения сыпи у детей
Естественно, что грамотно определить причину возникновения высыпания, поставить диагноз и назначить лечение ребенку может только детский врач-педиатр, дерматолог или аллерголог. Но оказать первоначальную помощь, снять зуд и помочь малышу могут и сами родители, зная основные признаки и причины возникновения сыпи. На первом этапе важно определить, какой характер носит высыпание — инфекционное, аллергическое или не относящееся ни к одному из вышеперечисленных.
Причины возникновения высыпаний у детей:
1. Угри новорожденных. Впервые могут возникнуть у новорожденных в возрасте 1 — 2 месяца. Как правило, такие высыпания носят гормональный характер, не заразны и не являются аллергией. Сыпь в виде прыщиков, иногда с белой точкой посередине появляется на голове, теле грудничка. Если нет гнойных отделений, то высыпание проходит самостоятельно и не требует лечения. Угри могут возникнуть и у подростков. Они чаще всего появляются на лице в виде черных точек и связаны с гормональными изменениями в организме подростка и усиленной работой сальных желез. Для предотвращения угревой сыпи существуют косметические лосьоны, гели для умывания и другие средства. При воспалении лучше обратиться за консультацией к детскому дерматологу или косметологу, т.к. может понадобиться лечение антибиотиками;
Как правило, такие высыпания носят гормональный характер, не заразны и не являются аллергией. Сыпь в виде прыщиков, иногда с белой точкой посередине появляется на голове, теле грудничка. Если нет гнойных отделений, то высыпание проходит самостоятельно и не требует лечения. Угри могут возникнуть и у подростков. Они чаще всего появляются на лице в виде черных точек и связаны с гормональными изменениями в организме подростка и усиленной работой сальных желез. Для предотвращения угревой сыпи существуют косметические лосьоны, гели для умывания и другие средства. При воспалении лучше обратиться за консультацией к детскому дерматологу или косметологу, т.к. может понадобиться лечение антибиотиками;
2. Крапивница – это аллергическая реакция на коже ребенка, сопровождающаяся зудом и появлением волдырей на различных участках тела, в некоторых случаях может повышаться температура и нарушаться стул ребенка. Волдыри появляются внезапно и также быстро могут исчезать, но иногда они проходят только через несколько дней. Причинами появления крапивницы могут быть различные факторы: гормональные нарушения, сбои в работе печени, почек, потребление продуктов, вызвавших аллергическую реакцию (рыба, яйца, цитрусовые и т.д.), укусы насекомых, реакция на солнечные лучи, перемену температур, эмоциональные стрессы и т.д.. Крапивница может быть хронической и не проходить в течение длительного времени, и острой – исчезающей через несколько часов. Для лечения крапивницы важно выявить основную причину, вызвавшую ее;
Причинами появления крапивницы могут быть различные факторы: гормональные нарушения, сбои в работе печени, почек, потребление продуктов, вызвавших аллергическую реакцию (рыба, яйца, цитрусовые и т.д.), укусы насекомых, реакция на солнечные лучи, перемену температур, эмоциональные стрессы и т.д.. Крапивница может быть хронической и не проходить в течение длительного времени, и острой – исчезающей через несколько часов. Для лечения крапивницы важно выявить основную причину, вызвавшую ее;
3. Пищевая аллергия проявляется в виде пятен розовато-красного цвета. Является немного выпуклой, отечной в местах расчесывания и сопровождается зудом. Локализуется, как правило, на щечках младенца, но может появляться и на других частях тела. Может возникнуть как у грудничков, так и у подростков. Если малыш находится на грудном вскармливании, то возникшая аллергия связана с продуктами, употребленными мамой. Если новорожденный на искусственном вскармливании, то аллергическая реакция может появиться на смесь. У детей старшего возраста пищевую аллергию могут вызывать рыба, яйца, орехи, шоколад, клубника и другие продукты питания;
У детей старшего возраста пищевую аллергию могут вызывать рыба, яйца, орехи, шоколад, клубника и другие продукты питания;
Аллергия, как правило, сопровождается отеками, которые в свою очередь при ненадлежащем лечении и несвоевременном оказании помощи вызывают удушье. При возникновении аллергии любого характера требуется консультация педиатра для помощи в подборе оптимальной смеси малышу, или детского дерматолога — аллерголога для направления на лабораторные исследования детей старшего возраста;
4.Бытовая аллергия. Может возникнуть как у новорожденных, так и у детей постарше. Проявляется, как правило, в виде прыщиков по всему телу и сопровождается слезоточением, чиханием. Причинами возникновения такой реакцией организма может быть стиральный порошок и другие моющие средства, пыль, растения, шерсть животных и т.д. Аллергическая сыпь отличается от инфекционной тем, что при ней ребенок не температурит, у него нет общих недомоганий, нет потери аппетита, сонливости;
5. Потница. Возникает в основном у детей грудного возраста. Проявляется в виде красных прыщиков по всему телу, особенно в паховой зоне. Пораженные места необходимо мазать специальным детским кремом, чаще устраивать крохе воздушные ванны и менять подгузник;
Потница. Возникает в основном у детей грудного возраста. Проявляется в виде красных прыщиков по всему телу, особенно в паховой зоне. Пораженные места необходимо мазать специальным детским кремом, чаще устраивать крохе воздушные ванны и менять подгузник;
6. Розеола (инфекционная эритема) – детское острое вирусное заболевание, поражающее только детей до 2 — х лет. Очень часто розеолу путают с ОРВИ или краснухой. В начале болезни у малыша резко повышается температура, которая держится 3 — 5 дней и после этого ребенок покрывается красно — розовой сыпью, исчезающей за 5 — 7 дней. Это не опасное заболевание, оно не требует лечения и в случае ее появления ребенку следует давать только жаропонижающие препараты;
7. Ветрянка. Это распространенное детское инфекционное заболевание, требующее лечения. Инкубационный период этого заболевания может длиться от 11 до 21 дня. Возникает в любом возрасте. Сопровождается сыпью на коже и слизистых оболочках в виде красных пятен, в центре которых локализуются волдыри с желтоватой жидкостью. Сопровождается зудом. По мере протекания заболевания, волдыри лопаются, образуются корочки, оставляющие рубцы, если ребенок расчесал волдырь и занес инфекцию. Заболевание может вызывать также повышение температуры и головную боль;
Сопровождается зудом. По мере протекания заболевания, волдыри лопаются, образуются корочки, оставляющие рубцы, если ребенок расчесал волдырь и занес инфекцию. Заболевание может вызывать также повышение температуры и головную боль;
8. Корь – это острое инфекционное заболевание, встречающееся довольно редко в связи с применением прививок. Кроме того этот вирус редко активизируется у малышей до 8 месяцев, т.к. их защищает переданный матерью иммунитет. Болезнь начинается с симптомов обычного простудного заболевания — кашель, слезоточение, чихание и повышение температуры до 40 С. Далее у ребенка появляются белые пятна на слизистой поверхности щек, выделения из носа, сильная головная боль, светобоязнь. Затем в течение нескольких дней возникают красные пятна различной формы на лице, шее, около головы и далее по всему телу. Заболевание заразно в течение недели с момента появления первых признаков. Вирус опасен такими осложнениями, как: менингит, воспаление легких, развитие глухоты, поражение мозга и даже смерть;
9. Скарлатина – это острое инфекционное стрептококковое заболевание. Начинается с воспаления горла, высокой температуры, увеличения миндалин, в некоторых случаях с налетом. Далее появляется мелкая точечная сыпь на спине, груди, коленях, подмышках, в паху и быстро распространяется по всему телу и лицу. Белой остается только область вокруг рта. Горло и язык становятся очень красными. К концу болезни начинается шелушение кожи на пальцах ног и рук;
Скарлатина – это острое инфекционное стрептококковое заболевание. Начинается с воспаления горла, высокой температуры, увеличения миндалин, в некоторых случаях с налетом. Далее появляется мелкая точечная сыпь на спине, груди, коленях, подмышках, в паху и быстро распространяется по всему телу и лицу. Белой остается только область вокруг рта. Горло и язык становятся очень красными. К концу болезни начинается шелушение кожи на пальцах ног и рук;
10. Краснуха – это острое инфекционное заболевание. Болезнь начинается с незначительного повышения температуры и увеличения лимфатических узлов в околоушной и шейной области. Также появляется мелкая сыпь на лице и за ушами, а затем по всему телу. Краснуха очень опасна для беременных женщин, а у детей старшего возраста и подростков могут наблюдаться осложнения. У малышей заболевание протекает в достаточно легкой форме;
11. Менингит — это воспаление оболочек головного и спинного мозга. Сыпь при менингите не является основным признаком. Однако при этом заболевании высыпания появляются на задней стенке глотки, а также на бедрах, спине, ягодицах в виде красной сыпи различной формы. При менингите наблюдаются такие симптомы, как очень высокая температура, сильная головная боль, рвота, светобоязнь, напряжение мышц шеи. При малейших подозрениях на менингит родители должны срочно обратиться к врачу. Своевременная помощь при этом заболевании спасет ребенку жизнь;
Сыпь при менингите не является основным признаком. Однако при этом заболевании высыпания появляются на задней стенке глотки, а также на бедрах, спине, ягодицах в виде красной сыпи различной формы. При менингите наблюдаются такие симптомы, как очень высокая температура, сильная головная боль, рвота, светобоязнь, напряжение мышц шеи. При малейших подозрениях на менингит родители должны срочно обратиться к врачу. Своевременная помощь при этом заболевании спасет ребенку жизнь;
12. Стрептодермия – это кожное инфекционное заболевание, возбудителем которого является стафилококк. Болезнь поражает, как правило, околоносовую и околоротовую область. В начале появляются покраснения вокруг носа и рта, затем маленькие пузырьки с жидкостью. Когда они лопаются, остаются желтые корочки. Заболевание может сопровождаться повышением температуры;
13. Герпес — это инфекционное заболевание, сопровождающееся возникновением пузырьков на коже и слизистых оболочках, у детей чаще всего располагается на губах. Это заболевание крайне редко проявляется у новорожденных, т.к. им передается материнский иммунитет. Ему подвержены дети, начиная с 3 — 4 лет. Помимо сыпи, болезнь может сопровождаться болью в горле, повышением температуры.
Это заболевание крайне редко проявляется у новорожденных, т.к. им передается материнский иммунитет. Ему подвержены дети, начиная с 3 — 4 лет. Помимо сыпи, болезнь может сопровождаться болью в горле, повышением температуры.
Кожных высыпаний и заболеваний у детей великое множество, они могут быть очень похожими, но одни совершенно безобидны для здоровья вашего ребенка, другие же несут угрозу не только общему состоянию, но и детской жизни! Не рискуйте, и при малейших сомнениях, при появлении каких-либо пятен, сыпи и других симптомов обращайтесь к детскому врачу-педиатру, который при необходимости направит Вас с ребенком к детскому дерматологу, аллергологу, неврологу или другому узкопрофильному специалисту в зависимости от характера сыпи и тяжести протекания кожного заболевания.
Наши клиники в Санкт-Петербурге
Структурное подразделение
Поликарпова
Аллея Поликарпова 6к2
Приморский район
- Пионерская
- Удельная
- Комендантский
Структурное подразделение
Жукова
Пр. Маршала Жукова 28к2
Маршала Жукова 28к2
Кировский район
- Автово
- Проспект Ветеранов
- Ленинский проспект
Структурное подразделение
Девяткино
Охтинская аллея 18
Всеволожский район
- Девяткино
- Гражданский проспект
Получить подробную информацию и записаться на прием Вы можете по телефону +7 (812) 640-55-25
Записаться на прием
Синдром пощечины | Национальная служба здравоохранения сообщает
Синдром пощечины (также называемый пятой болезнью или парвовирусом B19) — это вирусная инфекция, наиболее часто встречающаяся у детей. Но это может повлиять на людей любого возраста. Обычно это вызывает ярко-красную сыпь на щеках.
Обычно это вызывает ярко-красную сыпь на щеках.
Хотя сыпь может вызывать тревогу, синдром пощечины обычно представляет собой легкую инфекцию, которая проходит сама по себе в течение 1–3 недель. После того, как вы переболели инфекцией, вы обычно невосприимчивы к ней на всю жизнь.
Однако у некоторых людей синдром пощечины может быть более серьезным. Если вы беременны, имеете заболевание крови или ослабленную иммунную систему и подвергались воздействию вируса, вам следует обратиться к врачу.
Симптомы синдрома пощечины
Симптомы синдрома пощечины обычно развиваются через 4–14 дней после заражения, но иногда могут не проявляться в течение 21 дня.
Начальные симптомы
Некоторые люди с синдромом пощечины не замечают каких-либо ранних симптомов, но у большинства людей в течение нескольких дней наблюдаются следующие симптомы:
- слегка высокая температура (лихорадка) около 38°C
- насморк
- боль в горле
- головная боль
- расстройство желудка
- плохое самочувствие
Инфекция наиболее заразна в этот начальный период.
Сыпь в виде шлепков на щеках
Сыпь на щеках
Через несколько дней обычно появляется характерная ярко-красная сыпь на обеих щеках («пощечины»). Взрослые могут этого не понять.
К тому времени, когда появляется эта сыпь, заболевание уже не заразно.
Еще через несколько дней на груди, животе, руках и бедрах может появиться светло-розовая сыпь. Это часто имеет приподнятый вид, похожий на кружево, и может вызывать зуд.
Сыпь обычно исчезает в течение недели или двух, хотя иногда сыпь на теле может появляться и исчезать в течение нескольких недель после того, как инфекция прошла. Это может быть вызвано физическими упражнениями, жарой, беспокойством или стрессом.
Когда обращаться за медицинской помощью
Обычно вам не нужно обращаться к врачу общей практики, если вы считаете, что у вас или у вашего ребенка синдром пощечины, так как состояние обычно улучшается само по себе.
Несрочный совет: Обратитесь к своему семейному врачу, если:
Вы контактировали с кем-либо, кто получил пощечину, или у вас есть симптомы инфекции и:
- вы беременны — инфекция во время беременности, особенно на ранних сроках беременности, может вызвать выкидыш, мертворождение или другие осложнения; однако этот риск невелик, и большинство беременных женщин уже обладают иммунитетом .
- у вас заболевание крови, такое как серповидно-клеточная анемия или талассемия, или ослабленная иммунная система – инфекция может вызвать тяжелую анемию, которую, возможно, потребуется лечить в больнице
- у вас есть симптомы тяжелой анемии, такие как очень бледная кожа, сильная одышка, сильная усталость или обморок
Если ваш семейный врач закрыт, позвоните по номеру 111.
В этих случаях может быть проведен анализ крови, чтобы определить, обладаете ли вы иммунитетом к инфекции. Если у вас нет иммунитета, за вами будут тщательно следить, чтобы выявить какие-либо проблемы.
Если у вас разовьется тяжелая анемия, вероятно, вам потребуется госпитализация и переливание крови для замены поврежденных клеток крови.
Что делать, если вы или ваш ребенок получили пощечину
Синдром пощечины обычно протекает в легкой форме и должен пройти без специального лечения.
Если вы или ваш ребенок плохо себя чувствуете, есть вещи, которые вы можете сделать, чтобы облегчить симптомы.
Сделать
- отдыхайте и пейте много жидкости – дети должны продолжать нормальное питание
- при лихорадке, головных болях или болях в суставах можно принимать обезболивающие, такие как парацетамол или ибупрофен – детям до 16 лет аспирин принимать нельзя
- чтобы уменьшить зуд, вы можете принять антигистаминные препараты или использовать смягчающее средство (увлажняющий лосьон) — некоторые антигистаминные препараты не подходят для маленьких детей, поэтому сначала проконсультируйтесь с фармацевтом.

Если вы или ваш ребенок не чувствуете себя плохо, нет необходимости воздерживаться от школы или работы после появления сыпи, так как к этому моменту инфекция уже не заразна.
Рекомендуется уведомить школу вашего ребенка об инфекции, чтобы дети, у которых проявляются ранние симптомы, могли быть быстро обнаружены, а уязвимые люди могли быть осведомлены о том, что им может потребоваться медицинская консультация.
Как возникает синдром пощечины?
Синдром пощечины вызывается вирусом, называемым парвовирусом B19. Он обнаруживается в каплях при кашле и чихании инфицированного человека.
Вирус распространяется аналогично простуде и гриппу. Вы можете заразиться:
- вдыхание капель при чихании или кашле инфицированного человека
- прикосновение к зараженной поверхности или предмету, а затем прикосновение ко рту или носу
Человек с синдромом пощечины заразен в период до появления сыпи.
Профилактика синдрома пощечины
Очень трудно предотвратить синдром пощечины, потому что инфицированные люди наиболее заразны до того, как у них появятся какие-либо очевидные симптомы.
Однако если все члены вашей семьи часто моют руки, это может помочь предотвратить распространение инфекции.
В настоящее время не существует вакцины для защиты от этого заболевания.
Последнее обновление:
16 декабря 2022 г.
Как мы можем улучшить эту страницу?
Помогите нам улучшить NHS информировать
Не указывайте личную информацию, например. имя, местонахождение или любые личные состояния здоровья.
Адрес электронной почты например [email protected]
Сообщение Максимум 500 символов
12 Распространенные летние кожные высыпания у детей
Солнечные дни и звездные вечера, проведенные за играми, брызгами и исследованиями, могут оставить у детей не только теплые летние воспоминания. Мягкая погода также может привести к зуду и раздражению кожи.
Мягкая погода также может привести к зуду и раздражению кожи.
Ознакомьтесь со списком Американской академии педиатрии (AAP), чтобы узнать, как вы можете помочь предотвратить, выявить и успокоить эти распространенные летние кожные высыпания.
1. Потница
Потница ( также известная как потница или потница) чаще всего наблюдается у младенцев и детей младшего возраста, когда поры потовых желез блокируются и пот не может выйти. Сыпь выглядит как пятна небольших розовых или красных бугорков или волдырей под одеждой или пятна в местах, где кожа имеет тенденцию к складкам — на шее, локтях, подмышках или бедрах, — хотя потница может возникать и на других пораженных участках.
Что могут сделать родители:
Держите детей в прохладе. Оденьте ребенка в одежду, которая сохраняет кожу прохладной и сухой. Если возможно, используйте вентиляторы и кондиционер, чтобы избежать перегрева.
Обратите внимание на горячие точки.
 Промойте участки кожи, которые остаются влажными от пота, мочи или слюны, прохладной водой. Вытрите их насухо.
Промойте участки кожи, которые остаются влажными от пота, мочи или слюны, прохладной водой. Вытрите их насухо.Держите кожу открытой. Оставлять открытые участки без одежды. Не наносите кожные мази.
2. Сыпь, вызванная ядовитым плющом и другими растениями
Многие дети получают жгучую, сильно зудящую сыпь, когда их кожа касается растений, таких как ядовитый плющ, ядовитый дуб, сумах, содержащих липкое масло под названием urushiol . Аллергическая кожная реакция вызывает покраснение, отек и волдыри. Другие растения, такие как дикий пастернак, гигантский борщевик и цитрусовые, содержат химические вещества, которые делают кожу сверхчувствительной к солнечному свету и вызывают фитофотодерматитную сыпь .
Что могут сделать родители:
Предотвратить воздействие . Научите ребенка, как выглядят эти растения и как их избегать. И у ядовитого плюща, и у ядовитого дуба есть блестящие зеленые листья, которые растут по три на стебле, так что вы могли бы поделиться рифмой: «Листья три, пусть будут».
 Кустарник сумах имеет стебли с 7-13 листьями, расположенными попарно, в то время как дикий пастернак и гигантский борщевик имеют гроздья маленьких желтых и белых цветов с плоской вершиной. Если у вас есть дети младшего возраста, осмотрите парки, в которых они играют, и удалите растения, вызывающие сыпь.
Кустарник сумах имеет стебли с 7-13 листьями, расположенными попарно, в то время как дикий пастернак и гигантский борщевик имеют гроздья маленьких желтых и белых цветов с плоской вершиной. Если у вас есть дети младшего возраста, осмотрите парки, в которых они играют, и удалите растения, вызывающие сыпь.Мойка и подравнивание. Если ваш ребенок контактирует с этими растениями, постирайте всю его или ее одежду и обувь в воде с мылом. Кроме того, промойте участок кожи, который подвергся воздействию, водой с мылом в течение не менее 10 минут после прикосновения к растению или маслу. Чтобы предотвратить царапины и дальнейшее повреждение кожи, подстригайте ребенку ногти. Это также предотвратит распространение сыпи, если под ногтями все еще есть небольшое количество масла.
Успокаивающие мази. Если сыпь легкая, нанесите лосьон с каламином, чтобы уменьшить зуд. Избегайте мазей, содержащих анестетики или антигистаминные препараты — они сами могут вызывать аллергические реакции.
 Еще одним хорошим средством для уменьшения воспаления кожи является крем с 1% гидрокортизоном.
Еще одним хорошим средством для уменьшения воспаления кожи является крем с 1% гидрокортизоном.Поговорите со своим педиатром. В то время как легкие случаи можно лечить дома, поговорите со своим педиатром, если вашему ребенку особенно неудобно, если сыпь сильная и/или не проходит, если сыпь находится на лице вашего ребенка или в области паха, или если вы заметили признаки инфекции (т. е. лихорадка, покраснение, припухлость за пределами поражения ядовитым плющом или дубом).
3. Экзема. воздух. Но сухость, вызванная кондиционером и самолетами под давлением во время летних путешествий, также может вызвать проблемы. Перегрев, потливость и хлор в бассейнах также могут спровоцировать экзему.
Что могут сделать родители:
Увлажнение. Наносите кремы или мази без отдушек по крайней мере один раз в день или чаще, если это необходимо. После ванны или плавания осторожно промокните кожу ребенка полотенцем, а затем нанесите на его или ее влажную кожу увлажняющий крем.

Одевайтесь с умом. По возможности выбирайте одежду из мягких дышащих тканей, таких как хлопок. Стирайте одежду в моющем средстве, не содержащем раздражающих веществ, таких как отдушки и красители.
Не царапайте. Держите ногти ребенка короткими и гладкими и напоминайте ему или ей, чтобы он не царапался. Расчесывание может усилить сыпь и привести к инфекции.
Поговорите со своим педиатром. Спросите педиатра вашего ребенка, может ли аллергия, иногда вызываемая деревьями и растениями, которые цветут летом, быть причиной экземы. Педиатр вашего ребенка может порекомендовать лекарства, которые помогут вашему ребенку чувствовать себя лучше и контролировать симптомы экземы.
4. Укусы насекомых
Насекомые, такие как пчелы, осы, комары, огненные муравьи и клещи, могут вызывать зуд и незначительный дискомфорт в местах уколов кожи. У некоторых детей укусы и укусы насекомых могут вызвать серьезную аллергическую реакцию, называемую анафилаксией , которая включает сыпь или крапивницу и опасные для жизни симптомы, такие как отек дыхательных путей. (Для детей с известной аллергией на укусы и укусы насекомых важно иметь план неотложной помощи при анафилаксии на месте). В других случаях болезни, распространяемые насекомыми, такие как болезнь Лайма, пятнистая лихорадка Скалистых гор и вирус Зика, могут вызывать сыпь и другие проблемы со здоровьем.
(Для детей с известной аллергией на укусы и укусы насекомых важно иметь план неотложной помощи при анафилаксии на месте). В других случаях болезни, распространяемые насекомыми, такие как болезнь Лайма, пятнистая лихорадка Скалистых гор и вирус Зика, могут вызывать сыпь и другие проблемы со здоровьем.
Что могут сделать родители:
Избегание. Проводя время на открытом воздухе, избегайте ароматизированного мыла и шампуней, а также яркой одежды — они могут привлечь насекомых. Если возможно, держитесь подальше от мест, где гнездятся и собираются насекомые (например, стоячие лужи с водой, непокрытая еда и цветущие цветы).
Используйте средство от насекомых. Продукты с ДЭТА можно наносить на кожу, но ищите продукты для всей семьи, которые содержат не более 30% ДЭТА. Смойте средство от насекомых водой с мылом, когда ваш ребенок вернется в дом.
Крышка.
 Находясь в лесистой местности, в высокой траве или рядом с ней, оставайтесь на расчищенных тропах как можно дольше. Наденьте на ребенка рубашку с длинными рукавами, брюки и шапку. Не носите сандалии в местах, где могут обитать клещи.
Находясь в лесистой местности, в высокой траве или рядом с ней, оставайтесь на расчищенных тропах как можно дольше. Наденьте на ребенка рубашку с длинными рукавами, брюки и шапку. Не носите сандалии в местах, где могут обитать клещи.Посмотрите внимательно. Носите светлую одежду, чтобы клещей было легче обнаружить. Придя в дом, проверьте, нет ли клещей на коже вашего ребенка — они часто прячутся за ушами или вдоль линии роста волос.
Удаление жал и клещей. Чтобы удалить видимое жало с кожи, осторожно соскребите его в горизонтальном направлении кредитной картой или ногтем. Если вы нашли клеща, осторожно возьмите его тонким пинцетом как можно ближе к коже. Не сжимая тело клеща, медленно отрывайте его от кожи. См. Как удалить галочку для получения дополнительной информации.
Очистить кожу. После извлечения жала или клеща протрите место укуса медицинским спиртом или другой мазью для оказания первой помощи.

Лечение отеков. Приложите холодный компресс или пакет со льдом к любому отеку минимум на 10 минут.
Помогите снять зуд. Прикладывание льда вместе с лосьоном с каламином или кремом с 1% гидрокортизоном также может помочь уменьшить зуд.
5. Импетиго
Импетиго — это бактериальная инфекция кожи, которая чаще встречается в жаркую и влажную погоду. Это вызывает сыпь, которая может иметь заполненные жидкостью волдыри или сочащуюся сыпь, покрытую покрытыми коркой желтыми струпьями. Импетиго чаще развивается в местах повреждения кожи, например, вокруг укусов насекомых.
Что могут сделать родители:
Очистить и накрыть. Очистите зараженный участок водой с мылом. Свободно накройте зараженную область, чтобы предотвратить контакт, который может распространить инфекцию на других или на другие части тела. Тщательно мойте руки после лечения язвочек у вашего ребенка.

Не царапайте . Подстригайте ребенку ногти и препятствуйте их царапанью. Ребенок может распространить инфекцию на другие части своего тела, расчесываясь. Вы можете неплотно прикрыть сыпь повязкой, чтобы ребенок не прикасался к сыпи, но убедитесь, что через нее проходит воздух, чтобы кожа могла зажить.
Поговорите со своим педиатром . В то время как легкие случаи могут реагировать на безрецептурные антибиотики, такие как бацитрацин или бацитрацин-полимиксин, импетиго обычно лечат антибиотиками, отпускаемыми по рецепту, либо кремом для кожи, либо пероральными препаратами. Ваш педиатр может назначить посев кожи (анализ кожи вашего ребенка), чтобы определить, какие бактерии вызывают сыпь.
6. Зуд пловца
Зуд пловца (также называемый зудом копателя моллюсков или церкариозным дерматитом ) может появиться после игры в озерах, океанах и других водоемах. Сыпь вызывается микроскопическими паразитами, обитающими на мелководье в более теплой воде у береговой линии, где, как правило, остаются дети. Паразиты внедряются в кожу и вызывают появление крошечных красноватых приподнятых пятен на коже, не закрытых купальником. Также могут образовываться рубцы и волдыри.
Паразиты внедряются в кожу и вызывают появление крошечных красноватых приподнятых пятен на коже, не закрытых купальником. Также могут образовываться рубцы и волдыри.
Что могут сделать родители:
Имейте в виду. Не плавайте и не пробирайтесь в болотистой местности, где обычно водятся улитки. Старайтесь не привлекать птиц (например, кормя их) там, где плавает ваша семья. Птицы могут поедать улиток и распространять паразитов в воде.
Сухой душ или полотенце. Примите душ или быстро потрите кожу полотенцем сразу после выхода из воды. Паразиты начинают закапываться, когда вода с кожи начинает испаряться. Если кожа вашего ребенка жалит кожу от трения — и сыпь появляется под купальником — у него или у нее вместо этого может быть Извержение морского купальщика от жалящих личинок морских тварей, таких как медузы или актинии. Прекратите тереться и вместо этого примите душ.
Не царапайте.
 Подстригайте ребенку ногти и препятствуйте их царапанью. Домашние процедуры, такие как прохладные компрессы на пораженные участки, ванны с английской солью или овсянкой или паста из пищевой соды, могут облегчить дискомфорт. Если зуд сильный, поговорите с педиатром вашего ребенка. Он или она может предложить рецептурные лосьоны или кремы, чтобы уменьшить симптомы у вашего ребенка.
Подстригайте ребенку ногти и препятствуйте их царапанью. Домашние процедуры, такие как прохладные компрессы на пораженные участки, ванны с английской солью или овсянкой или паста из пищевой соды, могут облегчить дискомфорт. Если зуд сильный, поговорите с педиатром вашего ребенка. Он или она может предложить рецептурные лосьоны или кремы, чтобы уменьшить симптомы у вашего ребенка.
7. Кожные мигрирующие личинки (песчаные черви)
Песчаные черви могут присутствовать в песке, загрязненном фекалиями домашних или бездомных животных. Когда ребенок стоит или сидит на загрязненном песке на пляже или в песочнице, гельминты могут проникнуть под кожу, обычно вокруг стоп или ягодиц. Линии зудящей красноватой сыпи, известной как ползучая сыпь , появляются, когда черви перемещаются под кожей, до нескольких сантиметров в день. Состояние более распространено в субтропических и тропических районах, таких как Карибский бассейн, а также в некоторых частях юго-запада США.
Что могут сделать родители:
Не снимать обувь. Не позволяйте ребенку играть на пляжах, где люди выгуливают собак. Если ваша семья отправляется на прогулку на специально отведенный для домашних животных пляж, убедитесь, что ваш ребенок ходит в обуви и не сидит на песке без одеяла или полотенца.
Поговорите со своим педиатром. Ваш педиатр может назначить противопаразитарные препараты, такие как альбендазол или ивермектин, для лечения сыпи. Без лечения личинки обычно погибают через 5–6 недель. Ваш педиатр может порекомендовать крем, который поможет облегчить зуд.
8. Фолликулит (сыпь от горячих ванн)
Фолликулит (сыпь от горячих ванн) — это зудящая, прыщавая сыпь, которая возникает, когда бактерии из грязных бассейнов и горячих ванн попадают в волосяные фолликулы на коже. Участок, где волосы растут из кожи, инфицируется и воспаляется, иногда образуются небольшие пузырьки, заполненные гноем. Подобная сыпь может появиться из-за ношения влажного купальника, который не был хорошо выстиран и высушен после предыдущего использования. Сыпь от горячего растирания обычно начинается через 12–48 часов после пребывания в горячей ванне.
Подобная сыпь может появиться из-за ношения влажного купальника, который не был хорошо выстиран и высушен после предыдущего использования. Сыпь от горячего растирания обычно начинается через 12–48 часов после пребывания в горячей ванне.
Что могут сделать родители:
Избегайте грязных бассейнов. Если вы не уверены, правильно ли контролируются уровни кислоты и хлора в бассейне с подогревом, не позволяйте ребенку ходить в бассейн. В дополнение к риску утонуть и перегреться, маленькие дети также подвержены более высокому риску бактериальной инфекции кожи, поскольку они, как правило, проводят больше времени в воде, чем подростки или взрослые.
Поговорите со своим педиатром. Сыпь от горячей ванны обычно проходит без лечения. Тем временем, теплые компрессы и безрецептурный крем от зуда, рекомендованные вашим педиатром, могут помочь вашему ребенку почувствовать себя более комфортно. Если сыпь у вашего ребенка длится более нескольких дней, поговорите со своим педиатром.

9. Вирус моллюска
Контагиозный моллюск – это вирусная инфекция, вызывающая жемчужные бугорки на коже груди, спины, рук или ног ребенка. Куполообразные бугорки, также известные как «водяные бородавки», могут иметь углубление в центре. Поксвирус, который вызывает шишки, чаще встречается в жарком и влажном климате. Некоторые исследования предполагают, что инфекция может распространяться в загрязненных бассейнах.
Что могут сделать родители:
Подождите. В большинстве случаев контагиозный моллюск не требует лечения. Шишки обычно исчезают через 6-12 месяцев.
Остановить распространение. Ребенку с контагиозным моллюском не следует делить полотенца, постельное белье или одежду с другими, чтобы избежать распространения вируса. Бугорки заразны, пока они есть.
Не царапайте. Расчесывание шишек может привести к распространению вируса и вызвать вторую, бактериальную инфекцию, на открытых участках кожи.

10. Ювенильный подошвенный дерматоз (синдром потных носков)
Гладкая, покрасневшая сыпь на ногах вашего ребенка, иногда с шелушением, растрескиванием или шелушением кожи, может быть вызвана состоянием, которое называется ювенильный подошвенный дерматоз (синдром потных носков). . Это происходит, когда ноги промокают, а затем быстро высыхают, снова и снова — например, когда летом надевают и снимают обувь, входя и выходя из дома.
Что могут сделать родители:
Дышащая обувь. Уменьшите частоту перехода ног от намокания к быстрому высыханию, надев на ребенка открытую или более воздухопроницаемую обувь из таких материалов, как сетка или хлопок (т.
Нанесите мазь . Может помочь нанесение увлажняющей мази или безрецептурного стероидного крема на пораженные участки стопы вашего ребенка сразу после снятия обуви или выхода из воды. Если состояние не улучшается или вы заметили какие-либо признаки инфекции в местах растрескивания кожи вашего ребенка, поговорите со своим педиатром.

11. Опоясывающий лишай (стригущий лишай)
Несмотря на вводящее в заблуждение название «червь», опоясывающий лишай (дерматомикоз) представляет собой инфекцию, вызываемую грибком, который процветает в теплых и влажных условиях. Он похож на микоз стопы и зуд спортсмена и может появляться на коже головы ребенка или других частях тела. Это называется стригущий лишай, потому что сыпь от инфекции имеет тенденцию образовывать круглые или овальные пятна, которые по мере роста становятся гладкими в центре, а края остаются красными и чешуйчатыми. Грибок может быстро распространяться среди студентов-спортсменов, особенно во время потных летних тренировок и игр, когда они делят спортивный инвентарь и раздевалки.
Что могут сделать родители:
Остановить распространение . Проверяйте и лечите любых домашних животных, у которых может быть грибок — ищите чешуйки, зудящие, безволосые участки на их шерсти. Члены семьи, товарищи по играм или одноклассники, у которых проявляются симптомы, также должны лечиться.
 Не позволяйте ребенку пользоваться общими расческами, щетками, заколками, заколками или шапками. Убедитесь, что маты, используемые в таких видах спорта, как борьба и гимнастика, должным образом продезинфицированы после использования.
Не позволяйте ребенку пользоваться общими расческами, щетками, заколками, заколками или шапками. Убедитесь, что маты, используемые в таких видах спорта, как борьба и гимнастика, должным образом продезинфицированы после использования.Поговорите со своим педиатром . Одиночное пятно от стригущего лишая на теле можно лечить безрецептурным кремом, рекомендованным вашим педиатром. Если на коже головы есть какие-либо пятна или более одного на теле, или если сыпь ухудшается во время лечения, ваш педиатр может назначить более сильное лекарство и специальный шампунь.
12. Болезни рук, ящура
Многие родители считают, что сезон вирусов заканчивается после зимы. Но некоторые вирусные заболевания, такие как болезни рук, ящуров и ротовой полости, чаще встречаются летом и ранней осенью. Вспышки чаще всего встречаются у детей младшего возраста и могут распространяться в детских садах, дошкольных учреждениях и летних лагерях. Причина Энтеровирус Коксаки , болезнь начинается с лихорадки, боли в горле и насморка — очень похоже на обычную простуду, — но затем может появиться сыпь с крошечными пузырьками на одном или всех следующих участках тела:
In Рот (внутренние щеки, десны, стороны языка или задней части рта)
Пальцы или ладони рук
Soles of Feet
Яготки
Симптомы.
 первые несколько дней, но они обычно проходят в течение недели. Шелушение кожи на пальцах рук, ног и ногтей может начаться через неделю или две, но это безвредно. Родители детей с историей атопического дерматита или экземы должны знать, что их дети могут быть склонны к более тяжелым вспышкам.
первые несколько дней, но они обычно проходят в течение недели. Шелушение кожи на пальцах рук, ног и ногтей может начаться через неделю или две, но это безвредно. Родители детей с историей атопического дерматита или экземы должны знать, что их дети могут быть склонны к более тяжелым вспышкам.Что могут сделать родители:
Мониторинг симптомов. Обязательно позвоните своему педиатру, если лихорадка вашего ребенка держится более 3 дней или если он или она не пьет жидкости. Если симптомы тяжелые, ваш педиатр может взять образцы из горла вашего ребенка для лабораторного анализа.
Облегчить боль. При лихорадке и боли педиатр может также порекомендовать ацетаминофен или ибупрофен. Жидкие успокаивающие средства для полости рта могут быть полезны для облегчения боли при язве во рту. Не используйте обычные жидкости для полоскания рта, потому что они жалят.
Избегайте обезвоживания: Детям с заболеваниями рук, ног и рта необходимо пить много жидкости.
 Позвоните своему педиатру или обратитесь в отделение неотложной помощи, если вы подозреваете, что у вашего ребенка обезвоживание. См. Признаки обезвоживания у младенцев и детей для получения дополнительной информации.
Позвоните своему педиатру или обратитесь в отделение неотложной помощи, если вы подозреваете, что у вашего ребенка обезвоживание. См. Признаки обезвоживания у младенцев и детей для получения дополнительной информации. Сообщите другим. Скажите воспитателям и родителям товарищей по играм, чтобы они обращали внимание на симптомы болезни. Дети с болезнью рук, ящуров и рта могут распространять вирус через дыхательные пути (нос, рот и легкие) в течение 1-3 недель, а также через стул в течение недель или месяцев после начала инфекции. Как только лихорадка у ребенка спадет и он или она почувствует себя лучше, нет необходимости держать его или ее дома, за исключением случаев, когда открытые и сочащиеся волдыри все еще остаются. См. Когда оставить ребенка дома из детского сада для получения дополнительной информации.
Помните…
Защита кожи вашего ребенка – это круглогодичная забота, но это особенно важно в летние месяцы, когда так много кожи открыто и уязвимо.


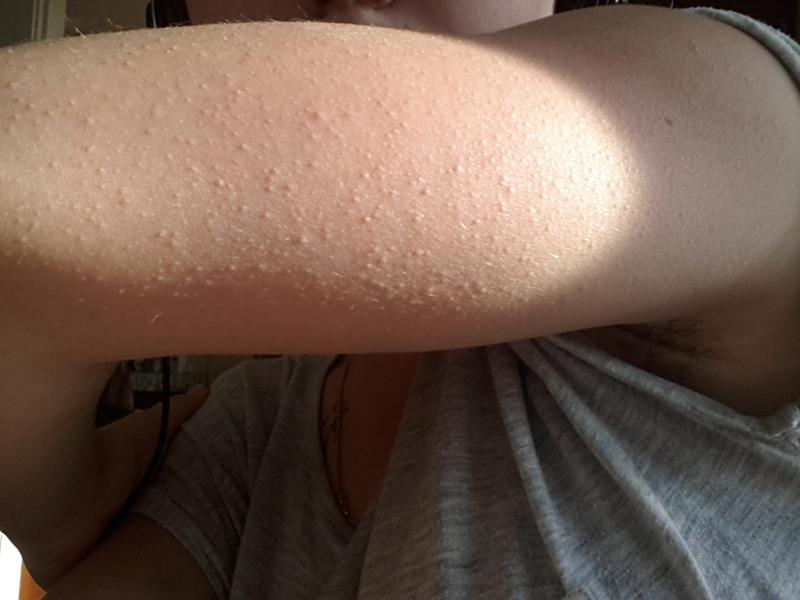 Ветряная оспа часто вызывает повышение температуры, а пузырьки сыпи врачи рекомендуют обрабатывать зеленкой.
Ветряная оспа часто вызывает повышение температуры, а пузырьки сыпи врачи рекомендуют обрабатывать зеленкой.