причины, признаки и лечение при беременности
ФПН – это один из наиболее часто возникающих синдромов в акушерской практике, его развитие – универсальная реакция плаценты на различные повреждающие факторы. Серьезность этих нарушений напрямую зависит от срока гестации, степени развитости плода и плаценты, состояния иммунной системы матери. Фетоплацентарная недостаточность у беременных (ФПН) – это совокупность симптомов, при которых наблюдается нарушение функции плода и плаценты.
Основными компонентами фетоплацентарной системы является кровеносная система матери, кровеносная система плода и объединяющая их плацента. Кроме того, в фетоплацентарную систему входят надпочечники матери и плода (синтезирующие предшественники стероидных гормонов плаценты), печень матери и плода (в них осуществляется метаболизм плацентарных гормонов), материнские почки (как органы, осуществляющие вывод продуктов обмена плаценты и плода).
Только слаженная работа всех звеньев системы может обеспечить нормальное созревание плода, сбой в работе какого-то звена, неизбежно ведет к недостаточности всей системы, разной степени выраженности.
Оглавление
- Фетоплацентарная недостаточность при беременности – что это такое
- Классификация ФПН
- Хроническая фетоплацентарная недостаточность – что это значит
- Фетоплацентарная недостаточность: причины
- Признаки фетоплацентарной недостаточности
- Выкидыш по причине фетоплацентарной недостаточности
- Профилактика фетоплацентарной недостаточности при беременности
- Лечение фетоплацентарной недостаточности при беременности
- Роды при фетоплацентарной недостаточности
Фетоплацентарная недостаточность при беременности – что это такое
При ФПН возникает нарушение транспортной, метаболической, трофической и других функций плаценты. Фетоплацентарная недостаточность у беременных – это результат органических и функциональных нарушений плаценты, возникающий при беременности на фоне неспособности плацентарной системы адаптироваться и обеспечить нормальное развитие и рост плода.
Возникает это состояние при различных патологических изменениях в женском организме, что неблагоприятно отражается на состоянии плода. Чаще всего при этом развивается гипоксия плода и его гипотрофия.
Классификация ФПН
Единой классификации фетоплацентарной недостаточности в акушерстве не существует, что связано с полиэтиологичностью состояния.
- В зависимости от времени возникновения ФПН делят:
- Первичная фетоплацентарная недостаточность – возникает на ранних сроках (в 1 триместре) беременности, на этапе эмбриогенеза, причинами патологии могут быть инфекции, экстрагенитальная патология женщины, ятрогенные факторы.
- Вторичная ФПН – возникает на фоне нормально развившейся плаценты, чаще всего как результат различных осложнений беременности.
- По клинической картине:
- острая фетоплацентарная недостаточность – чаще всего является результатом инфаркта плаценты или преждевременной отслойки, может развиться на любом сроке беременности и в родах, прежде всего, страдает газообменная функция плаценты, что приводит к острому кислородному голоданию и гибели плода;
- хроническая фетоплацентарная недостаточность – встречается значительно чаще, прогноз определяется тем, насколько фетоплацентарная система сможет адаптироваться к действию неблагоприятных факторов.
- В зависимости от тяжести ФПН:
- степень 1а – нарушены функции только артерий матки;
- степень 1б – нар
stanumamoy.com.ua
Фетоплацентарная недостаточность: причины, симптомы, лечение
Одним из наиболее частых осложнений беременности является фетоплацентарная недостаточность. Часто это может стать причиной несвоевременной госпитализации беременной женщины с целью снижения риска негативного воздействия на ребенка.
Что это такое
 Увидев в своей медицинской карте при беременности запись ФПН, будущая мама начинает задаваться вопросом «Что это?».
Увидев в своей медицинской карте при беременности запись ФПН, будущая мама начинает задаваться вопросом «Что это?».
Фетоплацентарная недостаточность представляет собой целый комплекс нарушений в работе плаценты. Это провоцирует отклонения в развитии будущего ребенка.
Нарушение сопровождается изменением структуры плаценты.
В результате этих изменений к ребенку начинает поступать недостаточное количество кислорода. Это приводит к гипоксии плода.
Если вовремя не принять необходимые меры по устранению осложнения ребенок может погибнуть.
Классификация заболевания при беременности
 Существует несколько классификаций разновидностей фетоплацентарной недостаточности.
Существует несколько классификаций разновидностей фетоплацентарной недостаточности.
Классификация ФПН по отношению к срокам формирования плаценты:
- Первичная – развивается до 16 недель беременности.
- Вторичная – развивается не ранее второго триместра беременности. Зависит от неправильного и осложненного течения беременности в целом.
Классификация ФПН по особенностям клинического течения:
- Острая фетоплацентарная недостаточность – часто является сопровождающим фактором отслойки плаценты, может возникать на любом сроке беременности.
- Хроническая фетоплацентарная недостаточность – возникает начиная со 2 триместра беременности и встречается значительно чаще, чем острая.
 Хроническая ФПН в свою очередь делится на:
Хроническая ФПН в свою очередь делится на:
- Компенсированную – начальный этап формирования ФПН.
- Субкомпенсированную – более тяжелый вариант хронической ФПН. Характеризуется значительным увеличением риска развития патологий у ребенка.
- Декомпенсированную – характеризуется развитием глобальных изменений в развитии ребенка. Иногда может провоцировать его смерть.
- Критическую – в большинстве случаев заканчивается смертью ребенка.
Причины появления ФПН
 Плацентарная недостаточность при беременности обычно возникает по следующим причинам:
Плацентарная недостаточность при беременности обычно возникает по следующим причинам:
Чем опасно заболевание для будущей мамы и плода
 Нарушение в строении и работе плаценты влекут за собой достаточно большое количество возможных осложнений.
Нарушение в строении и работе плаценты влекут за собой достаточно большое количество возможных осложнений.
Осложнения, возникающие в результате фетоплацентарной недостаточности:
Симптомы патологии
Симптомы фетоплацентарной недостаточности при беременности зависят от разновидности данного осложнения.
Симптомы хронической компенсированной ФПН отсутствуют. Выявляется исключительно при прохождении ультразвукового исследование.
Симптоматика декомпенсированной ФПН:
Если появились один или несколько из вышеперечисленных симптомов важно как можно скорее обратиться к врачу. Своевременная врачебная помощь значительно снижает риски развития осложнений.
Диагностика при беременности
После обращения беременной женщины с жалобами характерными для ФПН врач назначает комплексное обследование.
Оно позволит с высокой степенью точности установить наличие осложнения.
Основными методами диагностики плацентарной недостаточности являются:
Во время процедуры УЗИ врач устанавливает степень зрелости плаценты, ее расположение и толщину. Гинеколог отмечает соответствуют ли эти показатели сроку беременности.
Также производится оценка активности плода и количество амниотической жидкости. Исходя из этих показателей, можно сделать предположение о наличии ФПН у женщины.
КТГ или кардиотокография дает возможность оценить работу сердца ребенка.
Процедура допплерометрии оценивает кровоток в пуповине, матке и головном мозге ребенка.
После проведения соответствующих процедур и установления диагноза беременной женщине назначается соответствующее лечение.
В некоторых случаях требуется наблюдение в стационаре.
Лечение и профилактика беременных

На первом этапе выявляется причина заболевания, и все меры направляются на ее устранение.
Если у женщины выявлен компенсированный тип плацентарной недостаточности, лечение проводится амбулаторно.
Если же существует более тяжёлое развитие осложнения, беременной женщине дают направление на лечение в условиях стационара.
Лечение ФПН направлено на улучшение кровотока в плаценте, устранение повышенного тонуса матки и улучшение кислородного питания ребенка.
Необходимо понимать, что в настоящее время не существует лекарственных препаратов и процедур, которые бы полностью восстановили структуру плаценты в нормальное состояние.
Для лечения плацентарной недостаточности часто назначают такие лекарственные препараты как:
Их действие направлено на улучшение обменных процессов и состояния кровотока в плаценте.
Курантил устраняет проявления гипоксии у плода. Действие Актовегина больше проявляется в активизации обменных процессов.
 При тяжелых проявлениях ФПН в условиях стационара беременным назначают внутривенное введение препаратов:
При тяжелых проявлениях ФПН в условиях стационара беременным назначают внутривенное введение препаратов:
- Магнезия;
- Гинипрал;
- Эуфиллин;
- Глюкозо-новокаиновую смесь.
Родоразрешение при фетоплацентарной недостаточности может пройти как естественным путем, так и при помощи операции кесарева сечения.
Выбор того или иного способа зависит от степени тяжести осложнения и состояния ребенка в утробе.
Профилактика фетоплацентарной недостаточности:
Фетоплацентарная недостаточность – достаточно частое явление в современной акушерской практике. Правильное планирование беременности и грамотное ведение беременности сводит риски этого осложнения к минимуму.
Видео: Диагностика ФПН
kakrodit.ru
Фетоплацентарная недостаточность (ФПН) при беременности: причины, симптомы и лечение
Фетоплацентарная недостаточность (ФПН) – синдром, возникающий в результате структурных изменений в плаценте, которые приводят к нарушению нормального внутриутробного развития плода. При данном заболевании будущий ребенок находится в постоянной гипоксии – нехватке кислорода. Клинически у плода наблюдается задержка роста и развития и малая масса тела при рождении.Фетоплацентарная недостаточность при беременности характеризуется нарушениями в транспортной, питательной и эндокринной функциях плаценты. За счет данных нарушений у матерей с диагнозом ФПН повышается вероятность развития выкидыша или преждевременных родов. Фетоплацентарная недостаточность составляет более 20% случаев младенческой смертности.
Содержание:
Фетоплацентарная недостаточность при беременности, в зависимости от срока, на котором она появлялась, делится на 2 вида. Первый тип – первичная ФПН, возникающая до 16 недели гестационного срока. Обычно она связана с нарушениями в имплантации и образовании плодных оболочек. Еще один вид фетоплацентарной недостаточности – вторичная, появляющаяся после 16 недели беременности. Как правило, данный вид патологии возникает вследствие внешних факторов, действующих на сформированную плаценту.
В зависимости от клинического течения выделяют два типа ФПН. Первый – это острая фетоплацентарная недостаточность, возникающая при отслойке плаценты, либо при ее инфаркте (остановке кровообращения). Данный вид патологии при несвоевременной медицинской помощи ведет к гибели плода. Хроническая фетоплацентарная недостаточность – это тип патологии, при котором нарушения в структуре плаценты возникают постепенно. Данный вид делится на несколько подвидов:
- Компенсированная – незначительные изменения плаценты не сказываются на состоянии плода.
- Субкомпенсированная – изменения в структуре плаценты оказывают влияние на состояние плода, выражающиеся в отставании в его развитии.
- Декомпенсированная – серьезные структурные изменения плаценты, вызывающие сильное отставание в росте плода.
К наиболее частым причинам развития ФПН относят:
- генетические аномалии плода;
- внутриутробное инфицирование;
- заболевания половых органов;
- экстрагенитальные заболевания;
- вредные привычки матери;
- многоплодная беременность;
- гестоз;
- возраст матери младше 18 и старше 35 лет.
Будущая мать может заподозрить у себя наличие острой и хронической декомпенсированной фетоплацентарной недостаточности, наблюдая за шевелениями плода. При данных патологиях активность ребенка резко возрастает, а затем стихает. Количество движений плода менее 10 в сутки является поводом для консультации врача. Острая ФПН может проявить себя кровянистыми выделениями из влагалища, что свидетельствует об отслойке плаценты.
Компенсированную и субкомпенсированную хроническую фетоплацентраную недостаточность практически невозможно выявить самостоятельно, поэтому нельзя пропускать плановые осмотры врача.
Используя рутинные методы (измерения высоты стояния матки и обхвата живота), врач может заподозрить отставание в развитии плода, причиной которого является ФПН. Большое значение в диагностике данной патологии играет ультразвуковое исследование будущего ребенка. Оно позволяет определить размеры отдельных частей тела и самого плода.
Наиболее достоверный метод исследования плацентарного кровотока – УЗДГ (ультразвуковая допплерография). Он позволяет оценить скорость поступления крови к ребенку по сосудам пуповины. КТГ – еще один метод мониторирования состояния плода. Данный вид обследования визуализирует сердцебиения и двигательную активность будущего ребенка.
Лечение ФПН при беременности зависит от причины, вызвавшую данную патологию и ее вида. В случае существующей угрозы выкидыша или преждевременных родов (острая ФПН) используются токолитики (фенотерол, гексапреналин), снимающие сократительную деятельность матки. Компенсированная фетоплацентарная недостаточность не требует специального лечения. При данном виде патологии используются антиагреганты и антикоагулянты (аспирин, дипиридамол, гепарин), метаболическая терапия (витамины, АТФ, антиоксиданты), препараты, улучшающие трофику плода (эссенциале).
При субкомпенсированной ФПН, помимо вышеперечисленных мероприятий, используются бета-адреномиметки (партусистен), стимуляторы синтеза белка (токоферол), стероидные гормоны (премарин). Действие данных препаратов направлено на улучшение маточно-плацентарно-плодного кровотока. Декомпенсированная форма ФПН является показанием для экстренной операции кесарево сечение.
Профилактика фетоплацентарной недостаточности должна происходить на этапе планирования беременности. Перед предполагаемым зачатием женщине следует вылечить существующие инфекционные заболевания, патологии половых и соматических органов. Во время вынашивания ребенка будущей матери стоит правильно питаться, вести здоровый образ жизни, отказаться от вредных привычек. Кроме того, при осложненной беременности женщине следует тщательно следить за ее течением во избежание неприятных последствий, таких как ФПН.

При компенсированной ФПН ребенок может родиться полностью здоровым и ничем не отличаться от сверстников. Однако при субкомпенсированной и декомпенсированной форме фетоплацентарной недостаточности существует большой риск развития внутриутробной задержки роста плода и его гипоксии. Такие дети имеют малую массу при рождении и более подвержены различным заболеваниям, в том числе и в зрелом возрасте. Самыми неприятными последствиями ФПН являются выкидыши, преждевременные роды и внутриутробная гибель плода.
Тютюнник В.Л. Профилактика и лечение плацентарной недостаточности инфекционного генеза / В.Л. Тютюнник – РМЖ. 2005. №17. С. 1122
mymammy.info
Фетоплацентарная недостаточность.
Плацентарная недостаточность – клинический синдром, обусловленный морфофункциональными изменениями в плаценте и нарушениями компенсаторно-приспособительных механизмов, обеспечивающих функциональную полноценность плода.
Классификация. Выделяют первичную и вторичную плацентарную недостаточность.
Первичная плацентарная недостаточность развивается в сроки формирования плаценты и наиболее часто встречается у беременных с привычным невынашиванием или бесплодием в анамнезе.
Вторичная плацентарная недостаточность возникает после формирования плаценты и обусловлена экзогенными влияниями, перенесенными во время беременности заболеваниями.
Течение как первичной, так и вторичной плацентарной недостаточности может быть острым и хроническим. Острая плацентарная недостаточность возникает вследствие обширных инфарктов и преждевременной отслойки нормально расположенной плаценты.
В развитии хронигеской плацентарной недостаточности основное значение имеет постепенное ухудшение децидуальной перфузии в результате снижения компенсаторно-приспособительных реакций плаценты в ответ на патологические состояния материнского организма.
В клиническом отношении принято выделять относительную и абсолютную плацентарную недостаточность. Относительная недостаточность характеризуется устойчивой гиперфункцией плаценты и является компенсированной. Этот вид плацентарной недостаточности развивается при угрозе прерывания беременности, умеренных проявлениях позднего гестоза (отеки, нефропатия I ст.) и, как правило, хорошо поддается терапии.
Абсолютная (декомпенсированная) плацентарная недостаточность характеризуется срывом компенсаторно-приспособительных механизмов и развивается при гипертензивных формах гестоза, приводя в конечном итоге к задержке развития и гибели плода.
Этиология и патогенез. При физиологически протекающей беременности плацентарные сосуды находятся в состоянии дилатации и не реагируют на сокращающие импульсы. Это обеспечивает равномерное поступление кислорода и питательных веществ к плоду. Рефрактерность к вазопрессорам сосудов плаценты и системы кровообращения матери в целом обеспечивается за счет возрастающей продукции эндотелиальных факторов релаксации — простациклина и оксида азота. Патология плацентарного кровообращения развивается в тех случаях, когда инвазивная способность трофобласта снижена и процесс инвазии охватывает спиральные сосуды неравномерно. В плацентарных сосудах частично сохраняются гладкомышечные структуры, адренергическая иннервация и способность реагировать на вазоактивные стимулы. Такие участки плацентарных сосудов становятся мишенью для действия медиаторов, циркулирующих в кровотоке. Структурные изменения, происходящие в сосудах в ответ на их расслабление и сокращение, лежат в основе нарушений плацентарного кровообращения. Развитием плацентарной недостаточности сопровождаются практически все осложнения беременности: гестоз, экстрагенитальная патология, инфекционные заболевания, передающиеся половым путем, гармональные нарушения репродуктивной системы до беременности: недостаточность лютеиновой фазы цикла, ановуляция, гиперадрогения, гиперпролактинемия и др, системные заболевания.
Факторы риска: влияние природных и социально-экономических условий, стрессовых ситуаций, тяжелых физических нагрузок, употребление алкоголя, наркотиков, курение, возраст, конституциональные особенности будущей матери, экстрагенитальные заболевания, особенности течения настоящей беременности (гестоз, многоводие, Rh-конфликт).
Клиническая картина и диагностика. Диагноз плацентарной недостаточности устанавливается на основании данных анамнеза, течения беременности, клинико-лабораторного обследования. Для оценки течения беременности, функции плаценты и состояния плода производятся:
регулярное общеакушерское наблюдение;
динамическое ультразвуковое исследование в I, II, III триместрах;
допплерометрия;
исследование гемостаза;
определение эстрадиола, прогестерона, хронического гонадотропина, а-фетопротеина в крови;
кольпоцитологическое исследование;
КТГ плода;
определение высоты стояния дна матки.
Клиническая картина угрозы прерывания беременности у женщин с плацентарной недостаточностью характеризуется напряжением матки при отсутствии структурных изменений со стороны шейки. Течение настоящей беременности у женщин с формирующейся первичной плацентарной недостаточностью вследствие угрозы прерывания часто сопровождается кровяными выделениями, аутоиммунными гормональными нарушениями, дисбактериозом.
Лечение и профилактика. Успешность профилактических мероприятий и лечения при плацентарной недостаточности определяется своевременной диагностикой и терапией сопутствующих заболеваний и осложнений беременности. При угрозе прерывания беременности в ранние сроки, обусловленной пониженным уровнем эстрогенов, признаках отслойки хориона, кровянистых выделениях рекомендуется проводить лечение малыми дозами эстрогенов.
1. При низком базальном уровне хорионического гонадотропина вводят соответствующие препараты (прегнил, профази) до 12 нед. беременности. Для поддержания функции желтого тела используют прогестерон, дюфастон, утротестан (до 16— 20 нед.).
2. Лечебно-профилактические мероприятия включают диетотерапию, витамины, физиотерапевтическое лечение, средства, нормализующие сон.
3. Целесообразно применение антиоксидантов (а-токоферола ацетат), гепатопротекторов, ноотропов, адаптогенов.
4. Основными лекарственными средствами, применяемыми для сохранения беременности после 20 нед., являются b-адреноблокаторы, сульфат магния, метацин.
5. При получении данных об инфицировании (обострение пиелонефрита, многоводие, выявление урогенитальной инфекции) проводится этиотропная антибактериальная терапия и санация влагалища. Широко применяют эубиотики, действующие методом конкурентного вытеснения патогенной и условно-патогенной флоры.
6. В комплексную терапию позднего гестоза обязательно включают средства, улучшающие маточно-плацентарный кровоток (глюкозо-новокаиновая смесь, реополиглюкин, трентал), проводят сеансы абдоминальной декомпрессии, гипербарической оксигенации.
7. При наличии антифосфолипидного синдрома используют антиагреганты (аспирин, курантил), низкомолекулярные гепарины (фраксипарин), иммуноглобулины. Высокий титр антифосфолипидов может быть снижен курсом плазмафереза.
studfiles.net
что такое ФПН, причины, лечение нарушения плацентарного кровотока
Природа замыслила процесс вынашивания ребёнка совершенным. Женский организм временно перестраивается, работа органов подчиняется новой задаче — защите крохотной жизни, безопасному развитию и появлению маленького человека на свет. Так в теории. А на практике блестяще задуманный механизм нет-нет да и забуксует. Главный «защитник» плода — плацента: без неё малышу не выжить. К сожалению, по ряду причин плацентарный барьер вдруг начинает работать с перебоями. Чтобы спасти ребёнка, будущей маме приходится неделями и месяцами лежать «на сохранении» или, в лучшем случае, постоянно наведываться к гинекологу. Фетоплацентарная недостаточность — так назвали патологию, с которой полезно познакомиться ближе.
Когда плацента не может выполнять свои задачи
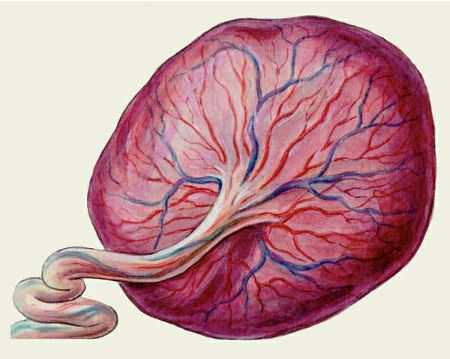
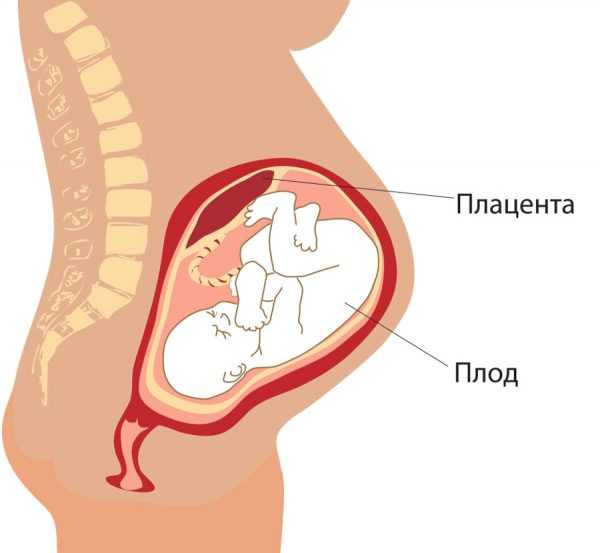
Часть оболочек плода тесно прилегает к стенке матки. На 12-й неделе беременности из таких зародышевых оболочек образуется плацента — эмбриональный орган, который обеспечивает связь между организмами матери и будущего ребёнка. По форме плацента (её также называют детским местом) напоминает лепёшку; чаще размещена в слизистой задней стенки матки, но может появиться спереди, сверху. Эмбрион связан с новым органом пуповиной. К концу вынашивания плода размеры плаценты — 2–4 см в толщину, до 20 см в диаметре.
 Так выглядит плацента — плоский круг, пронизанный кровеносными сосудами
Так выглядит плацента — плоский круг, пронизанный кровеносными сосудамиС 16-й недели беременности детское место начинает трудиться в полную силу. «Лепёшка» берёт на себя ответственность за:
- Дыхание плода. Из материнской крови через плаценту доставляется кислород; углекислый газ, который выдыхает малыш, выводится в кровь мамы.
- Питание плода. Обеспечивает растущий организм веществами, необходимыми для развития.
- Защиту будущего ребёнка. Не пропускает часть патогенных микроорганизмов, вредные вещества (однако вирусы, мелкие бактерии и некоторые компоненты лекарственных препаратов проникают сквозь плацентарный барьер).
- Гормональный фон. Синтезирует прогестерон и другие женские гормоны, помогающие правильному течению беременности.
 Плацента выполняет роль «посредника» в отношениях между двумя организмами — мамы и будущего ребёнка
Плацента выполняет роль «посредника» в отношениях между двумя организмами — мамы и будущего ребёнкаОднако рассчитывать на безукоризненную работу плаценты было бы опрометчиво. Сложный механизм, как обнаружили учёные, довольно хрупок и по разным причинам может «сломаться». Поэтому среди беременных распространена фетоплацентарная недостаточность — патология, при которой нарушаются строение и функции плаценты (fetus с латыни — потомство, отпрыск; приставка фето- означает «связь с плодом»). В итоге расстраивается кровоток между мамой, детским местом и будущим ребёнком.
По данным медицинской статистики, около трети будущих мам так или иначе сталкивались с фетоплацентарной недостаточностью на разных сроках беременности; в группе риска женщины младше 17 и старше 35 лет.
Нарушение функций плаценты считают одной из главных причин выкидышей, внутриутробной смерти плода. Новая жизнь лишается возможности нормально развиваться, потому что не обеспечивается достаточным количеством кислорода, питательных элементов; патогенная микрофлора свободно проникает в плод, инфицируя органы и ткани.
Почему изменяется плацента
Количество причин, которые способны вызвать фетоплацентарную недостоточность (ФПН), удивляет и настораживает. Получается, ни одна беременная женщина не застрахована от патологии.
Провоцируют нарушения в работе плаценты:
- Инфекционные заболевания. Часть мелких бактерий и вирусы проникают через плаценту и могут повредить эмбриональный орган. На ранних сроках такое поражение грозит выкидышем.
- Врождённые аномалии женского полового органа — седловидная, двурогая матка, внутриматочная перегородка.
- Патологии матки — миома (доброкачественная опухоль), эндометриоз (разрастание железистой ткани органа за его границы).
- Особенности течения беременности — больше одного малыша в утробе, резус-конфликт, тазовое предлежание ребёнка. Также ФПН может быть вызвана гестозом у мамы — осложнением, при котором ухудшается деятельность сосудов, почек, головного мозга.
 При многоплодной беременности плаценте трудно работать «на двоих», её функции могут нарушиться
При многоплодной беременности плаценте трудно работать «на двоих», её функции могут нарушиться - Большое количество абортов в анамнезе.
- Многочисленные роды.
- Хронические заболевания у женщины — порок сердца, астма, сахарный диабет, болезни почек, крови.
- Патологии гипоталамуса — отдела головного мозга, который контролирует нервную и эндокринную системы организма.
- Анемия. Дефицит железа ведёт к образованию сгустков крови в сосудах плаценты, что грозит нарушить кровоток.
- Неблагоприятная окружающая среда — загазованность воздуха, повышенный уровень радиации, электромагнитное излучение.
- Курение, злоупотребление алкоголем, приём наркотиков.
 Никотин пагубно действует на плаценту, разрушая эмбриональный орган
Никотин пагубно действует на плаценту, разрушая эмбриональный орган
Если у беременной обнаружили миому, ФПН грозит развиться в случае опухоли крупных размеров, сдавливающей плаценту. Большие миомы, как правило, встречаются у женщин старше 35.
При резус-конфликте, когда у матери отрицательный резус-фактор, а у плода положительный (от отца), начинается «война эритроцитов»: красные кровяные тельца матери принимают аналогичные тельца плода за врагов и атакуют их. Плацента отекает, стареет преждевременно.
Клиническая практика показывает, что на появление ФНП в большинстве случаев влияет совокупность причин: одна становится ключевой, другие играют роль второстепенных.
Как классифицируют ФПН
Многообразие причин, симптомов и последствий фетоплацентарной недостаточности привело к тому, что патологию классифицируют по нескольким критериям.
Время появления ФПН
Кровоток между матерью и плодом через плаценту может нарушиться и на ранних, и на поздних сроках беременности. Поэтому различают:
- Первичную ФПН. Возникает на стадии образования плаценты, до 16 недель. Причины: имплантация эмбриона (прикрепление к стенке матки) пошла не по плану или случился сбой в процессе образования детского места.
- Вторичную ФПН. Появляется после 16 недели, когда плацента уже заняла своё место, но под воздействием неблагоприятных внешних причин полноценно работать не может.
 Кровь между мамой и плодом течёт по пуповине — канатику, ведущему к плаценте; при патологии плаценты кровообмен нарушается
Кровь между мамой и плодом течёт по пуповине — канатику, ведущему к плаценте; при патологии плаценты кровообмен нарушаетсяКлиническое течение
ФПН может развиваться поступательно или же заявить о себе внезапно. Выделяют:
- Острую ФПН. Появляется на любом сроке беременности или даже во время родов. Причины: отслойка плаценты (происходит при интенсивных сокращениях матки), тромбоз сосудов детского места. Резко нарушаются кровоток и газообмен между организмами матери и плода, у будущего ребёнка развивается гипоксия.
- Хроническую ФПН. Как правило, возникает во 2 триместре и развивается в 3 триместре. Накапливается большое количество фибриноида — вещества, мешающего кровообращению. Плацента стареет раньше времени. Хроническая патология встречается чаще, чем острая.
В зависимости от того, к каким последствиям ведёт хроническая фетоплацентарная недостаточность, выделяют такие формы:
- Компенсированная. Метаболизм плаценты нарушен, однако кровообращение не пострадало, и плод развивается нормально. Естественные защитные механизмы работают. Если врач правильно диагностирует ФПН и грамотно выберет терапию, малыш родится здоровым.
- Субкомпенсированная. Защитные силы не в полной мере противостоят разрушительному действию негативных факторов, поэтому здоровье будущего ребёнка под угрозой. Велика вероятность задержки роста и развития плода.
- Декомпенсированная. Плацентарная защита сорвана. Плод задерживается в развитии на месяц, у него нарушается сердцебиение, начинается гипоксия. Велика вероятность гибели ребёнка в утробе.
- Критическая. Фетоплацентарный комплекс подвергнут необратимым изменениям. Никакие оперативные вмешательства не помогут его «реанимировать». Гибель плода неизбежна.
Степени нарушения кровотока
По тяжести расстройства кровообращения между матерью и плодом ФПН подразделяют на степени:
- 1а степень. В пуповине, между плацентой и плодом, кровоток в норме, но в матке наблюдаются сбои.
- 1б степень. В матке кровоток обычный, а в пуповине нарушен.
- 2 степень. Расстроены оба кровотока — и от матки к плаценте, и от плаценты к плоду.
- 3 степень. Маточный кровоток может быть нарушен или нет, а вот в плодово-плацентарном происходят критические перемены.
Чем угрожает сбой в работе плаценты матери и плоду
Распознать фетоплацентарную недостаточность удаётся не всегда. Если у будущей мамы хроническая компенсированная форма, симптомов нет. Патологию выявляют только при диагностике.
Когда ФПН развивается в более тяжёлых формах, клиническая картина меняется.
Симптомы ФПН
При наступлении острой или декомпенсированной плацентарной недостаточности плод ощущает недостаток кислорода. При гипоксии у малыша мама замечает:
- Интенсивные хаотичные движения плода в утробе; врач, прослушивая будущего ребёнка, обнаружит тахикардию.
- Со временем шевеления становятся реже, а ритм сердца замедляется. Когда мама после 28 недели беременности ощущает меньше 10 шевелений ребёнка в сутки, требуется срочно пойти на осмотр к гинекологу: жизнь малыша в опасности.
- Живот растёт медленнее, чем надо. При диагностике врач констатирует внутриутробную задержку развития плода.
Кровавые выделения у женщины — признак отслойки плаценты; возможны роды раньше срока.
Угрозы здоровью женщины
Вероятные выкидыш или преждевременные роды отрицательно влияют на работу физиологических систем женского организма. Плюс психологическая травма; в итоге стрессы, возможная депрессия. Такие последствия ждут несостоявшуюся маму, у которой всё началось с нарушения функций плаценты.
При ФПН угроза прерывания беременности сопровождает женщину на любом сроке. Кроме того, фетоплацентарная недостаточность может вызвать:
- Гестоз — это закономерное следствие фетоплацентарной недостаточности.
- Инфекции влагалища. Если плацента перестаёт вырабатывать нужное количество гормонов, страдает эпителий внутреннего полового органа. А недостаточность эпителия ведёт к снижению защиты от патогенной микрофлоры.
Последствия ФПН для будущего ребёнка
Внутриутробные инфекции, гипоксия, которые неизбежно поражают плод при невозможности плаценты выполнять свои задачи, ведут к отставанию в развитии. Уже при наружном осмотре беременной женщины заметен недостаточное увеличение в объёмах живота. Во время УЗИ определяют форму задержки внутриутробного развития плода — их две:
- Симметричная. Как правило, начинается на ранних сроках. Плод маленький для своего возраста, однако пропорции не нарушены. Налицо одновременное снижение показателей.
- Асимметричная. В основном развивается в 3 триместре. Пропорции плода нарушены: рост и размеры конечностей в норме, но вес, а также окружности груди и животика слишком малы. Возможны диспропорции внутренних органов, позднее образование мягких тканей. Если лечение запаздывает, уменьшается в размерах голова, отстаёт в развитии мозг; смерть плода в таких условиях предрешена.
Когда изменения в организме некритические и малыш выживает, задержка внутриутробного развития, скорее всего, не пройдёт бесследно. Ребёнок получит:
- слишком медленное созревание центральной нервной системы, которая влияет за работу всех систем организма;
- слабый иммунитет;
- до 5 лет — недостаток веса, гипервозбудимость, плохую психомоторику;
- в переходном возрасте — вероятный сахарный диабет;
- высокий риск патологий сердечно-сосудистой системы.
Если задержка внутриутробного развития не больше, чем на месяц, при правильной и вовремя назначенной терапии у малыша остаётся шанс вырасти здоровым.
Как диагностируют ФПН
Чем позже появится фетоплацентарная недостаточность, тем благоприятнее прогноз. Если к гинекологу с подозрением на ФПН пришла пациентка, у которой беременность меньше 30 недель, риски развития осложнений повышаются.
Первый этап диагностики — подробная беседа с доктором. Правильно составленный анамнез — уже полдела. Врач узнаёт от пациентки:
- о хронических заболеваниях — повышенное внимание сахарному диабету, болезням почек, анемии;
- о том, как протекает нынешняя беременность — например, имеются ли боли в животе, выделения, активен или нет плод;
- о перенесённых болезнях;
- о течении прошлых беременностей;
- о профессии;
- о бытовых условиях;
- о вредных привычках.
При наружном осмотре доктор оценивает:
- окружность живота — в соотношении с ростом и весом женщины;
 Если живот у беременной «не дотягивает» до положенных размеров, велика вероятность задержки внутриутробного развития плода
Если живот у беременной «не дотягивает» до положенных размеров, велика вероятность задержки внутриутробного развития плода - высоту дна матки;
- повышен ли тонус матки.
Гинекологический осмотр выявляет характер выделений. Взятый с шейки матки мазок отправляют на микробиологическое исследование. При необходимости врач отправляет пациентку на инструментальную диагностику. Женщине делают:
- УЗИ. Покажет размеры и состояние внутренних органов плода. «Расскажет» историю плаценты: каких размеров, имеются ли изменения в структуре, какова степень зрелости. Если обнаружена миома, определит положение плаценты относительно опухоли.
- Доплерография. Укажет на характер кровотока в пуповине, в головном мозге плода и в артериях матки. Изменения в кровотоке дадут основания подозревать патологию плаценты. Доплерография считается безопасным методом, однако разрешена только с 18 недели беременности.
 С помощью эффекта Доплера врач получит исчерпывающие сведения о состоянии кровотока между мамой и плодом
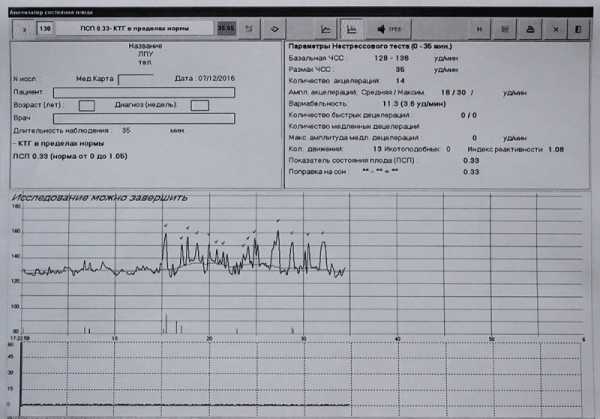
С помощью эффекта Доплера врач получит исчерпывающие сведения о состоянии кровотока между мамой и плодом - КТГ — кардиотокография. Даёт представление об активности и регистрирует частоту сердечных сокращений плода. КТГ делают начиная с 32 недели беременности (в крайних случаях с 28).
Кроме этого, будущая мама сдаёт для исследования:
- общий анализ крови;
- общий анализ мочи;
- анализ крови на свёртываемость;
- биохимический анализ крови.
Теперь, когда состояние плаценты беременной женщины перед доктором как на ладони, требуется выбрать правильную тактику лечения ФПН.
Чем лечат фетоплацентарную недостаточность
Будущим мамам с компенсированной (относительно лёгкой) формой патологии разрешают лечиться амбулаторно. Когда симптомы нарушения функций плаценты выражены ярко, единственно правильный выход — помещение пациентки в стационар. Обследуют и лечат в течение месяца, а потом 6–8 недель женщина долечивается дома, но под контролем врача.
Универсального средства против ФПН ещё не изобрели. Препараты, которые назначают женщине, способны только «притормозить» развитие патологических изменений плаценты, чтобы эмбриональный орган худо-бедно доработал до родов. Тактические задачи медикаментозной терапии:
- облегчение доступа кислорода к плоду и выделения углекислого газа в организм матери;
- налаживание кровотока между матерью и плодом через плаценту;
- нормализация тонуса матки;
- снижение вязкости и свёртываемости крови.
Выбор терапии в каждом случае — дело индивидуальное, поскольку ФПН проявляет себя разнообразно. Врачу требуется учитывать комплекс показателей, от которых зависит дозировка лекарств и длительность курса приёма. Так, при различных формах патологии пациентке могут назначить:
- Антикоагулянты — Фраксипарин, Клексан; антиагреганты — Курантил, Трентал. Нарушение циркуляции крови сопровождается ростом её вязкости. Препараты «разжижают» кровь, помогают восстановить нормальную свёртываемость.
- Оксигенотерапию влажным кислородом, а также антигипоксанты — Кавинтон, Милдронат. Нормализуют газообмен в системе плод-плацента.
- Токолитические, спазмолитические препараты — Гинипрал, Но-шпа, капельницы с Магнезией. При повышенном тонусе матки лекарства расслабляют мускулатуру органа.
- Гормональные препараты — Утрожестан, Дюфастон. Помогают восстановить метаболизм в плаценте.
- Гепатопротекторные средства — Эссенциале, Хофитол. Поддерживают работу печени.
- Препараты железа — Тардиферон, Сорбифер. Борются с анемией.
- Витамины. Гипоксия плода при ФПН провоцирует рост числа свободных радикалов, которые разрушают мембраны клеток. Повышение антиоксидантной защиты с помощью витаминов — одна из главных задач терапии.
Фотогалерея: препараты для поддержания функций плаценты
Ни один из препаратов не следует принимать самостоятельно, по совету «компетентной» подруги или родственницы. Только врач решает, чем лечить ФПН.
Соблюдение режима дня, правильное питание, здоровый сон — вспомогательные средства, помогающие будущей маме преодолевать болезнь.
Как рожают с диагнозом ФПН
Если лечение не даёт результатов, а патология прогрессирует, выход один — досрочные роды с помощью кесарева сечения.
Когда будущей маме с ФПН удалось дотянуть до положенного срока, шейка матки зрелая, при этом нет симптомов декомпенсации, проводят естественные роды. Роженице делают обезболивание самым безопасным методом — это эпидуральная анестезия (лекарство вводят в позвоночник через катетер).
Во время родов возможны такие процедуры:
- Вливание лекарств внутривенно для поддержания нормального кровообращения.
- При слабой родовой деятельности введение внутривенно утеротоников — лекарства повышают мышечный тонус матки. Также применяют простагландины — препараты, которые предназначены для стимуляции родов.
- Когда женщина тужится, делают вакуум-экстракцию плода (извлекают ребёнка за головку с помощью специального аппарата) или накладывают акушерские щипцы. У пациентки с ФПН рискованно затягивать роды; лучше закончить процесс за 6–8 потуг.
Не исключены осложнения, среди которых:
- через 2 часа после введения утеротоников шейка матки не раскрывается;
- резко ухудшается состояние будущей мамы;
- нарастает гипоксия плода;
- головка плода не проходит через родовые пути.
В таких случаях врачам приходится срочно менять тактику. Роженице делают кесарево сечение.
Как не допустить нарушения функций плаценты
Беременность следует планировать — эта истина пока освоена российскими женщинами не в полной мере. Если до зачатия справитесь с «болячками», которые могут спровоцировать ФПН, во время беременности опасность уменьшится многократно.
Чем раньше будущая мама из группы риска встанет на учёт в клинике, чтобы регулярно наблюдаться у врача, тем меньше вероятности «прозевать» патологию.
Другие меры профилактики:
- Вовремя проходите обследования, которые назначает врач, в срок сдавайте анализы.
- Откажитесь от сигарет и алкоголя как только обнаружите, что беременны.
- Оберегайте себя от инфекций.
- Избегайте больших физических нагрузок, не переутомляйтесь.
- Не ввязывайтесь в домашние ссоры, будьте спокойны, «как удав».
- Почаще бывайте на свежем воздухе, по возможности больше времени проводить за городом.
 Если есть возможность, лучше на время ожидания ребёнка переселиться на дачу, подальше от выхлопных газов
Если есть возможность, лучше на время ожидания ребёнка переселиться на дачу, подальше от выхлопных газов - Здоровый 8-часовой сон — ваш союзник в укреплении здоровья.
- Правильно питайтесь, включите в рацион пищу с большим количеством витаминов и микроэлементов. Следите за весом: лишние килограммы вам ни к чему.
В ряде статей на тему фетоплацентарной недостаточности содержится и такой совет: дважды за беременность, в начале 2 и 3 триместров, для профилактики ФПН принимать курсом определённые медикаменты. Однако если у вас нет серьёзной предрасположенности к нарушению функций плаценты, мера представляется излишней: компоненты препаратов легко преодолевают плацентарный барьер и проникают в плод. Воздействие на будущего ребёнка большинства таких веществ до конца не изучено, поэтому безопасными их считать нельзя. Даже если вы в группе риска и боитесь появления фетоплацентарной недостаточности, будьте предельно осторожны с медикаментами.
Отзывы
Фетоплацентарную недостаточность относят к числу самых опасных патологий во время беременности. Трудно предсказать, чем обернётся сбой в работе плаценты. Будущая мама может отделаться недомоганием и страхами, но в итоге получить здорового младенца; может перенести тяжёлые роды, в результате которых на свет появится малыш с отставанием в развитии. Не исключена потеря ребёнка. Поэтому женщине, вынашивающей плод, требуется быть начеку. Беременность — это тоже работа: ежедневное наблюдение за своим состоянием, походы в поликлинику, регулярная сдача анализов, выполнение рекомендаций врача. Важно придерживаться здорового образа жизни, отказаться от «маленьких радостей» в виде вредных привычек. Принесите в жертву слабости, излишества — и будете награждены здоровым потомством.
Профессиональный тележурналист, много лет работала спецкором и комментатором на федеральных телеканалах (ВГТРК, ТВЦ). Автор документальных фильмов. Имею награды, в том числе государственные. В последние годы — главный редактор частной телекомпании ПУЛ. Оцените статью: Поделитесь с друзьями!budumamoi.com
ФПН при беременности. Что это?
Фетоплацентарная недостаточность – нарушение плацентарной функции и кровотока. Плацента формируется исключительно в период беременности, она связывает маму и малыша. Через нее осуществляются все жизненно важные функции, которые необходимы ребенку для развития: дыхательная, выделительная; она является мощнейшей защитой для ребёнка, обеспечивает поступление микроэлементов и питательных веществ. Если функции плаценты нарушаются и имеют отклонения от нормы, то развиваются ФПН и гипоксия. Но если нарушения незначительные, то на плод не будут влиять негативные процессы.
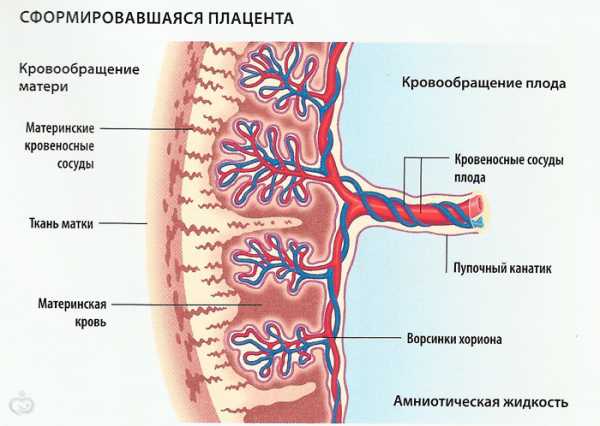
Классификация
По временному типу:
1. Первичная.
2. Вторичная.
Первичная проявляется на ранних этапах, в 16–18 недель, и вызвана нарушениями плацентации.
Вторичная возникает на поздних сроках уже, когда плацента полностью сформирована.
По клиническому течению:
1. Острая.
2. Хроническая.
Острая возникает при резких нарушениях в плаценте.Хроническая встречается чаще и характеризуется постепенным нарушением функций плаценты и кровотока.
Хроническая форма имеет 4 стадии:
1.Компенсированную.
2.Декомпенсированную.
3.Субкомпенсированную.
4.Критическую.
Компенсированная. При незначительных изменениях функций плаценты плод привыкает к изменениям, и это не является для него губительным, он продолжает хорошо развиваться, его развитию ничего не угрожает.
Декомпенсированная выражается серьезным ухудшением кровообращения в плаценте, увеличивается недостаток кислорода, необходимый плоду, – всё это приводит к нарушению сердечной деятельности и задержке в развитии плода.
Субкомпенсированная вызывает серьезные осложнения под влиянием ослабленных защитных функций.
Критическая форма – самая опасная. На лечение данного вида повлиять нельзя, и это приводит к гибели плода.

Причины развития ФПН:
1. Заболевания эндокринной системы: сахарный диабет, гипотиреоз и гипертиреоз.
2. Заболевания сердечно-сосудистой системы: гипертония, порок сердца.
3.Анемия, особенно в период беременности.
4.Инфекции и все ЗППП.
5.Возраст беременной, входящий в группу риска, младше 18 лет и старше 35.
6.Ранние аборты в анамнезе.
7.Пороки в развитии матки, миома, эндометриоз.
Симптомы ФПН:
При хронической компенсированной форме не наблюдается никаких симптомов, и беременная чувствует себя хорошо.
При острой, хронической декомпенсированной форме отмечаются очень активные шевеления, которые затем резко прекращаются.Задержку в развитии и нарушение функций плаценты может определить только врач, при плановом осмотре живота и сопоставлении его размеров живот будет меньшего размера, чем положено на данном сроке. Сама женщина определить этого не сможет.
Норма шевелений в 28 недель: мама должна ощущать не менее 10 шевелений за сутки, если меньше 10, то об этом нужно сообщить своему акушеру-гинекологу.
Самым опасным симптомом являются кровянистые выделения из половых путей. Это признак раннего отслоения плаценты, и следует немедленно обратиться к врачу.
Диагностика ФПН:
1. Ультразвуковое исследование (УЗИ).
2. Кардоитокография (КТГ).
3.Допплерометрия.
4.Анамнез беременной и её состояние. Жалобы, тонус матки, активность ребенка, вес и определение состояния маточного дна. Мазок на микрофлору влагалища, анализы на половые инфекции, ОАМ и ОАК, развёрнутая биохимия крови.
УЗИ определяет двигательную активность ребенка, отслеживает общее состояние плаценты и малыша. Проводят измерение количества околоплодных вод и органов ребенка.
КТГ проводят с 30 недели беременности для оценки сердцебиения ребенка и регистрации маточных сокращений при родах.
Допплерометрия проводится для определения состояния кровотока в сосудах.
Лечение
Компенсированную форму можно проводить амбулаторно, если не наблюдается ухудшения состояния беременной. Остальные формы лечения проводятся только в стационаре под наблюдением специалистов. Лечение – только медикаментозное и назначается индивидуально, в зависимости от результатов обследования.

www.baby.ru
Фетоплацентарная недостаточность при беременности — причины, симптомы
 Фетоплацентарная недостаточность при беременности – осложнение во время вынашивания ребенка, из-за которого через плаценту в организм плода не поступает нужное количество кислорода и необходимых питательных веществ. При данном осложнении ребенок довольно часто подвержен гипоксии и родовым травмам. У родившегося малыша сложнее проходит процесс адаптации, он чаще подвержен заболеваниям нервной системы и аномалиям в развитии (дисплазия тазобедренных суставов, кривошея). У малышей, рождающихся от мамочек с фетоплацентарной недостаточностью, чаще встречаются расстройства ЖКТ и респираторные инфекции.
Фетоплацентарная недостаточность при беременности – осложнение во время вынашивания ребенка, из-за которого через плаценту в организм плода не поступает нужное количество кислорода и необходимых питательных веществ. При данном осложнении ребенок довольно часто подвержен гипоксии и родовым травмам. У родившегося малыша сложнее проходит процесс адаптации, он чаще подвержен заболеваниям нервной системы и аномалиям в развитии (дисплазия тазобедренных суставов, кривошея). У малышей, рождающихся от мамочек с фетоплацентарной недостаточностью, чаще встречаются расстройства ЖКТ и респираторные инфекции.
Содержание статьи:
Причины возникновения фетоплацентарной недостаточности
Основная причина – нарушение движения крови через плаценту.
А это может быть в силу ряда причин:
- Повреждение поверхности плаценты (частичное отмирание ее ткани)
- Отслойка плаценты
- Образование сгустков крови
- Спазм сосудов
Другие причины, способные привести к фетоплацентарной недостаточности:
- Высокое артериальное давление, если не предпринимается никаких мер к его контролю
- Диабет
- Хронические заболевания мамочки, такие как :
- Пороки сердца
- Сахарный диабет
- Бронхиальная астма
- Патология щитовидной железы
- Прием некоторых медицинских препаратов, особенно антикоагулянтов (гепарин, варфарин)
- Анемия
- Употребление наркотиков, особенно кокаина, героина и метамфетамина.
- Хронические инфекции, ЗППП, простуда и др. инфекционные заболевания во время беременности
- Осложнения во время вынашивания ребенка, такие как:
- Различные патологии матки:,
- Миома
- Аденомиоз
- Двурогость или седловидность
- Хронический эндометрит
- Аборт, самопроизвольный выкидыш
- Неправильное прикрепление плаценты
- Негативные окружающие факторы:
- Недостаточное или неправильное питание
- Профессиональные вредности
- Плохая экологическая обстановка
- Курение во время беременности
- Стрессы
- Возраст, т.к. до 18 лет и после 35 фетоплацентарная недостаточность встречается чаще
Что надо знать о повышении температуры во время беременности.
Боль внизу живота, увеличение груди, перепад настроения. Что это — наступившая беременность или ПМС?
О правильном уходе за грудью при беременности можно узнать здесь http://mamochkaiya.ru/beremennost/kak-uxazhivat-za-grudyu-vo-vremya-beremennosti.html
Признаки фетоплацентарной недостаточности
Как правило, продолжительное время она может не вызывать никаких симптомов. Подозрения должны вызвать отклонения в:
- Активности плода
- Увеличении размеров матки
- Прибавке веса будущей мамочки
- Росте плода
Активность плода
Это является одним из главных показателей правильного функционирования плаценты. Женщина должна постоянно наблюдать частоту движений малыша.
Еще одним показателем служит ЧСС ребенка, которую врач должен измерить при наличии симптомов фетоплацентарной недостаточности.
Увеличение размеров матки
При нормальном течении беременности, на сроке в 16 недель, высота дна матки увеличивается примерно на 1 см в неделю. И если увеличение происходит медленнее, необходимо пройти обследование для определения правильности функционирования плаценты.
Прибавка веса будущей мамочки
После первого триместра вес беременной должен увеличиваться на 0,4-0,5 кг/неделя. Это происходит за счет роста плода, плаценты, увеличившегося в организме объема жидкости, появлении жировых отложений. Все это тем или иным образом связано с женским гормональным фоном и функционированием плаценты. При слишком медленном наборе веса есть основания подозревать наличие фетоплацентарной недостаточности.
Рост плода
Для его контроля периодически назначают УЗИ. Для определения, нормально ли растет ребенок, есть очень хороший способ: врач, измерив на экране обхват животика малыша и его голову, сравнивает результаты.
Степени и формы фетоплацентарной недостаточности
Степени:
- Выражена слабо и пока не является серьезной угрозой для малыша и матери
- Высока вероятность появления различных проблем со здоровьем плода, в т.ч. задержке его развития
- Потенциально опасна для жизни плода, и встречается очень редко.
Формы:
- Хроническая фетоплацентарная недостаточность. Данная форма является медленно прогрессирующей, в связи с чем и беременная, и врач, заметить ее могут поздно. Для плода это чревато тем, что в течение довольно длительного периода ему поступало недостаточное количество кислорода.
- Острая фетоплацентарная недостаточность. Она быстро развивается и может привести к отслойке плаценты, обильного влагалищного кровотечения и некоторых других осложнений.
Фетоплацентарная недостаточность – лечение и профилактика
Лечение начинают с выявления и избавления от тех причин, которые способствовали нарушению нормального функционирования плаценты. Также необходимо своевременно лечить гестоз, выявлять и подавлять развитие инфекций в организме.
Компенсированная фетоплацентарная недостаточность лечится амбулаторно, декомпенсированная и субкомпенсированная – стационарно.
Беременной женщине необходим достаточный отдых, ограждение от психо-эмоциональных напряжений, ночной сон 9 – 10 часов.
Необходимо правильное питание, в котором содержится нужное количество белка, витаминов и микроэлементов. При недостатке фруктов и овощей оправдано применение поливитаминов.
Не существует препаратов, способных полностью избавить от фетоплацентарной недостаточности и восстановить строение плаценты. Можно лишь стабилизировать патологию.Целью лечения является:
- Улучшение кровотока в матке и плаценте
- Коррекция сворачиваемости крови
- Улучшение газообмена
- Нормализация тонуса матки и сосудов
- Улучшение обменных процессов
Для профилактики гипоксии назначают кислородные коктейли. Их можно приготовить в домашних условиях с помощью специальных комплектов. Для приготовления используют обычную воду или соки.
Из медикаментов обычно назначают:
- Курантил. Он способен улучшить микроциркуляцию, устраняет гипоксию, предотвращает дистрофические изменения плаценты. Достоинством препарата является практически полное отсутствие побочных эффектов при условии соблюдения противопоказаний. Курс лечения – 1 месяц.
- Актовегин. Он способен активировать в тканях обменные процессы и улучшить микроциркуляцию. Эффект лечения фетоплацентарной недостаточности Актовегином не доказан, но механизм действия данного препарата предполагает улучшение состояния женщины. При приеме данного препарата есть одна особенность – после его применения довольно часто плод бывает крупным. Поэтому, если у беременной женщины плод уже крупного размера, Актовегин не назначают.
При стационарном лечении применяют капельницы с эуфиллином, смесь глюкозы с новокаином.
Капельницы с гинипралом или магнезией — для расслабления матки.
Если наблюдается высокая свертываемость крови, применяют препараты:
- Клексан
- Граксипарин
- Гепарин
Для лечения фетоплацентарной недостаточности применяют и другие лекарственные средства. Их довольно много, и в каждом случае врач подбирает их индивидуально.
- 5
- 4
- 3
- 2
- 1
mamochkaiya.ru

 При многоплодной беременности плаценте трудно работать «на двоих», её функции могут нарушиться
При многоплодной беременности плаценте трудно работать «на двоих», её функции могут нарушиться Никотин пагубно действует на плаценту, разрушая эмбриональный орган
Никотин пагубно действует на плаценту, разрушая эмбриональный орган Если живот у беременной «не дотягивает» до положенных размеров, велика вероятность задержки внутриутробного развития плода
Если живот у беременной «не дотягивает» до положенных размеров, велика вероятность задержки внутриутробного развития плода С помощью эффекта Доплера врач получит исчерпывающие сведения о состоянии кровотока между мамой и плодом
С помощью эффекта Доплера врач получит исчерпывающие сведения о состоянии кровотока между мамой и плодом Если есть возможность, лучше на время ожидания ребёнка переселиться на дачу, подальше от выхлопных газов
Если есть возможность, лучше на время ожидания ребёнка переселиться на дачу, подальше от выхлопных газов