4 главных симптома скарлатины
Скарлатина – это инфекционное заболевание, которое развивается у некоторых людей со стрептококковой инфекцией горла. Чаще всего ею болеют дети в возрасте от 5 до 15 лет. Когда-то скарлатина считалась очень серьезной детской болезнью, но благодаря антибиотикам она стала менее опасной. Тем не менее если ее не лечить, она способна привести к серьезным осложнениям. Скарлатина у взрослых встречается очень редко, хотя симптомы и методы лечения одинаковы как для детей, так и для людей зрелого возраста. Из этой статьи вы узнаете, как распознать симптомы этого заболевания и как его лечить.
Главные признаки болезни включают:
- Красные высыпания. Высыпания выглядят как солнечные ожоги и на ощупь напоминают наждачную бумагу. Обычно сыпь начинает появляться на лице или шее, а затем распространяется на туловище, руки и ноги. Если надавить на покрасневшую кожу, она побледнеет.
- Образование красных полосок. Кожные складки вокруг паха, подмышек, локтей, коленей и шеи обычно становятся более красными, чем сама сыпь.

- Прилив крови к лицу (покраснение). При этом вокруг рта может образоваться бледное кольцо.
- «Клубничный» язык. У большинства больных язык становится более красным, а его поверхность неровной. Часто на ранней стадии заболевания на языке образуется белое покрытие.
Остальные симптомы скарлатины включают:
- Повышение температуры до 38,3 ͦ C или выше,
- Очень больное и красное горло, иногда – с белыми или желтоватыми пятнами,
- Трудности с глотанием,
- Увеличение лимфатических узлов на шее, которые очень чувствительны к прикосновениям,
- Тошноту или рвоту,
- Головную боль.
Как начинается скарлатина?
Все начинается с очень сильной боли в горле и высокой температуры. Иногда примерно в то же самое время язык становится более красным, а на его поверхности образуются белые пятнышки. Это делает его похожим на клубнику, поэтому данное явление и получило название «клубничный» язык. Это очень типичный признак скарлатины.
Это очень типичный признак скарлатины.
Следующий этап – появление красных высыпаний на щеках, груди и животе. Если провести рукой по груди или животу, чувствуется, что кожа стала немного грубоватой – прямо как мелкая наждачная бумага. Это еще один типичный для скарлатины симптом.
Когда нужно срочно обращаться к врачу?
Обязательно звоните доктору, если помимо боли в горле у ребенка появляются следующие признаки болезни:
- Повышение температуры до 38,9 ͦ C или выше,
- Отек или повышенная чувствительность желёз на шее,
- Красные высыпания.
Что вызывает скарлатину?
Это инфекционное заболевание провоцируется крошечной бактерией под названием Стрептококк пиогенный. Данный микроб вызывает немало болезней, включая кожные инфекции, бронхит, пневмонию, а также инфекции сердца.
Иногда Стрептококк пиогенный вызывает только боль в горле – без высыпаний. В этом случае больному диагностируют стрептококковую инфекцию горла, или просто тонзиллит. При скарлатине стрептококковая бактерия выделяет токсины, которые распространяются по организму. Сыпь появляется именно из-за токсинов, и если их не уничтожить, они способны вызвать проблемы с сердцем или почками даже спустя годы.
При скарлатине стрептококковая бактерия выделяет токсины, которые распространяются по организму. Сыпь появляется именно из-за токсинов, и если их не уничтожить, они способны вызвать проблемы с сердцем или почками даже спустя годы.
Как передается скарлатина?
Легче всего микробы распространяются среди людей, которые находятся в тесном контакте. Члены семьи, дети из группы в детском саду и одноклассники распространяют инфекцию, когда чихают и кашляют. Иногда скарлатина передается через совместное использование полотенец, постельного белья и одежды.
После первого заражения у человека крайне низкий риск заболеть скарлатиной еще раз. У переболевшего вырабатывается иммунитет к бактерии. Однако возможно перенести повторную атаку болезни, так как существуют различные типы стрептококковой бактерии.
Перед появлением симптомов скарлатины проходит 2-4 дня после заражения. Ребенка необходимо изолировать от других деток на 24 часа после начала приема антибиотиков.
Как эту болезнь диагностируют?
На приеме врач:
- Осмотрит горло, гланды и язык,
- Прощупает шею, чтобы проверить, не увеличены ли лимфоузлы,
- Рассмотрит текстуру сыпи.

Иногда для подтверждения диагноза требуется выполнить мазок из горла. Затем полученный материал отправляют в лабораторию – для исследования под микроскопом.
Несмотря на то, что многие врачи ставят диагноз только на основании симптомов скарлатины и физического осмотра, мазок является очень важным методом исследования. Это объясняется тем, что несколько болезней имеют схожие признаки и могут требовать разных методов лечения.
Как лечить скарлатину?
Для лечения этой бактериальной инфекции назначается антибиотик. Необходимо убедиться, что ребенок прошел весь курс терапии, даже если ему очень быстро стало легче. Несоблюдение врачебных рекомендаций чревато развитием осложнений скарлатины. Это объясняется тем, что при неполном курсе приема антибиотиков инфекция может быть уничтожена не до конца.
Ребенку можно вернуться в школу через 24 часа с момента приема антибиотика, но только в том случае, если у него «упала» температура. Еще раз напоминаем, что скарлатина у детей и взрослых лечится одинаково.
Как облегчить состояние больного?
Чтобы уменьшить дискомфорт и болевые ощущения, врачи рекомендуют:
- Принимать обезболивающие и жаропонижающие средства. Детям можно принимать ибупрофен или парацетамол, которые помогут смягчить боль в горле и снизить температуру.
- Пить много жидкости – это поможет избежать обезвоживания и пересушивания в горле.
- Полоскать горло соленой водой, если ребенок достаточно взрослый, чтобы полоскать горло, не проглатывая раствор. Полоскания помогут немного смягчить боль в горле.
- Увлажнять воздух. Если дома есть увлажнитель, обязательно его используйте. Сухой воздух еще сильнее раздражает горло.
- Сосать леденцы. Для облегчения боли в горле дети старше 4-х лет могут сосать леденцы.
- Избегать раздражителей. Ни в коем случае не курите дома, так как табачный дым еще сильнее раздражает горло. Также не рекомендуется использовать чистящие средства, если в доме есть больной ребенок.
Каковы возможные осложнения скарлатины?
Прием антибиотиков значительно снижает риск развития осложнений, которые в наше время возникают достаточно редко. Но если они все-таки развиваются, то могут сильно «ударить» по здоровью. Осложнения скарлатины можно разделить на 2 категории:
Но если они все-таки развиваются, то могут сильно «ударить» по здоровью. Осложнения скарлатины можно разделить на 2 категории:
- Ранние, которые развиваются в течение нескольких дней,
- Поздние, которые могут побеспокоить через недели, месяцы и годы.
Ранние осложнения
На ранней стадии болезни могут возникать:
- Инфекции уха (средний отит, или отит среднего уха),
- Образование абсцессов (нарывов с гноем) в горле,
- Синусит,
- Пневмония,
- Менингит,
- Абсцесс головного мозга.
Поздние осложнения скарлатины
Они встречаются очень редко и могут развиваться спустя месяцы и даже годы после того, как инфекция была уничтожена. Эти осложнения являются результатом иммунных реакций, которые протекают в тканях организма. Проблемой в данном случае являются не сами по себе микробы, а именно защитные реакции. Когда такое происходит, у человека развиваются 2 болезни:
- Ревматическая лихорадка (ревматизм), которая способна повредить сердце,
- Повреждение почек (гломерулонефрит).

Вот почему так важно строго придерживаться врачебных рекомендаций и ни в коем случае не прерывать прием антибиотиков раньше времени. Даже если вашему ребенку стало легче, он должен пройти весь курс антибиотиков. Полноценное лечение скарлатины – это залог быстрого выздоровления и предупреждения осложнений.
Источники:
- Scarlet Fever: A Group A Streptococcal Infection, National Center for Immunization and Respiratory Diseases, Division of Bacterial Diseases,
- Scarlet fever, Mayo Clinic,
- Scarlet Fever, Patient.info.
Скарлатина – опасное бактериальное заболевание у детей — Into-Sana
Скарлатина — это инфекционное заболевание, которое вызывается ß-гемолитическим стрептококком. Характеризуется сочетанием общей интоксикации, лихорадки, воспалением миндалин и мелкоточечной сыпью.
Болезнь возникает чаще всего у детей, после выздоровления у них формируется пожизненный иммунитет. Повторные случаи наблюдаются редко (2-4 %).
Причины возникновения скарлатины
Скарлатина похожа по механизму развития на острый тонзиллит (ангину) и рожистое воспаление кожи. Их возбудителем является гемолитический стрептококк группы А. Существует 46 различных штаммов стрептококка, и каждый на фоне сниженного иммунитета способен вызвать скарлатину.
Ребенок инфицируется тремя путями:
- Воздушно-капельный. Наиболее распространенный – 97% от всех случаев. Бактерии попадают в организм пациента при вдыхании аэрозоля с возбудителем, который выделяется больными во время кашля или чихания.
- Контактный путь. Стрептококк передается через предметы быта и ухода (игрушки, полотенца, перевязочный материал и т.д.).
- Алиментарный (пищевой). Ребенок заражается через продукты питания.
Источником может стать любой человек, болеющий стрептококковой инфекцией, а также латентный носитель. При попадании в дыхательные пути возбудитель выделяет продукты своей жизнедеятельности и агрессивные вещества, с помощью которых прикрепляется к слизистой оболочке.
 К последним относят стрептолизин S и О, липотейхоевую, гиалуроновую кислоты, стрептокиназу, липопротеиназы и т.д. Но главным источником тяжести болезни является эритрогенный токсин Дика, который оказывает цитотоксическое, пирогенное воздействие на организм, подавляет иммунный ответ, усиливает проницаемость мембран клеток, то есть вызывает лихорадку, некроз, отек, иммуносупрессию и аллергизацию. При этом поражаются сердечно-сосудистая, нервная, эндокринная системы, кожа и другие органы.
К последним относят стрептолизин S и О, липотейхоевую, гиалуроновую кислоты, стрептокиназу, липопротеиназы и т.д. Но главным источником тяжести болезни является эритрогенный токсин Дика, который оказывает цитотоксическое, пирогенное воздействие на организм, подавляет иммунный ответ, усиливает проницаемость мембран клеток, то есть вызывает лихорадку, некроз, отек, иммуносупрессию и аллергизацию. При этом поражаются сердечно-сосудистая, нервная, эндокринная системы, кожа и другие органы.
У переболевших скарлатиной в дальнейшем возникает нечувствительность к токсину Дика, поэтому болезнь для них не заразна.
Виды скарлатины
Скарлатина имеет разные варианты развития, которые зависят от механизма передачи. В большинстве случаев реализуется воздушно-капельный путь, поэтому возникает фарингеальная форма. Стрептококк попадает в слизистую оболочку верхних дыхательных путей, где запускается патогенез болезни со всеми характерными проявлениями.
В редкостных случаях инфицирование осуществляется через раневую поверхность, легкие и пищеварительную систему. Здесь имеет место экстрафарингеальная форма.
Здесь имеет место экстрафарингеальная форма.
В зависимости от степени тяжести выделяют следующие виды скарлатины:
- Легкая форма. Основные проявления заболевания длятся 4-5 суток. Температура повышается до 38,5 градусов. Элементы сыпи, интоксикация и воспалительные явления на миндалинах (катаральный тонзиллит) выражены незначительно.
- Средняя форма. Симптомы сохраняются 7-8 суток. Наблюдается фебрильная волнообразная лихорадка (до 39,5 градусов), выраженные явления интоксикации (слабость, отсутствие аппетита, головная боль, рвота), резкое увеличение переднешейных лимфатических узлов. Мелкоточечные высыпания распространяются на большую площадь, а тонзиллит переходит в гнойную форму (фолликулярная, лакунарная ангина). Присоединяется тахикардия – 130-140 уд/мин.
- Тяжелая форма. Характеризуется гиперпиретической лихорадкой (39,5- 41 градус). Пациент возбужден или заторможен, имеют место многократная рвота, анорексия, судороги, потеря сознания.

- Септическая форма. Крайне тяжелый вариант скарлатины. Возникают явления генерализации инфекции: некроз слизистой миндалин и зева, гнойное воспаление лимфоузлов и окружающей их ткани.
- Симптом Пастиа. Экзантема локализуется особенно интенсивно в складках кожи (локтевая ямка, места контакта с одеждой). Симптом Филатова. Сыпь не распространяется на носогубной треугольник.
- Симптом щипка. При легком пощипывании кожи появляются новые элементы высыпки.
- Белый дермографизм.

- Антибиотики.
- Дезинтоксикационная терапия.

- Жаропонижающие средства. Эти средства нужно давать только при подъеме температуры выше 38 градусов и по назначению врача.
- Антигистаминные препараты. Минимизируют действие гистамина, уменьшая зуд.
- Через 3-4 дня от начала болезни детям назначают физиотерапию.
Симптомы скарлатины
Все симптомы скарлатины можно сгруппировать в синдромы.
Катаральный. Для него характерны воспалительные изменения слизистой оболочки миндалин и ротоглотки. При этом у детей наблюдается кашель, боль в горле, а покраснение зева имеет резко очерченный характер, за что этот симптом назвали «пылающим зевом».:max_bytes(150000):strip_icc()/boy-sticking-out-tongue-737033213-599d9731845b340010ff4eab.jpg) Язык у больных обложен налетом, но на четвертые сутки обретает красно-зернистую поверхность. В таком виде он сохраняется 7-8 дней и носит название «малиновый язык».
Язык у больных обложен налетом, но на четвертые сутки обретает красно-зернистую поверхность. В таком виде он сохраняется 7-8 дней и носит название «малиновый язык».
Сыпь (экзантема)
Существуют отличительные признаки высыпания при скарлатине:
Через 6-7 дней от начала болезни экзантема исчезает, а на месте высыпаний появляются участки шелушения. На стопах и кистях они напоминают небольшие пластинки, а на туловище визуализируются отрубевидное обильное шелушение.
Интоксикационный синдром сопровождается общей слабостью, подъемом температуры, нарушением сна, пищеварения и т.д.
Диагностика скарлатины
Диагностика включает в себя детальный разбор жалоб, осмотр всей поверхности тела и слизистых оболочек, а также комплекс параклинических исследований.
Общий анализ крови. Позволяет выявить повышение количества нейтрофилов и эозинофилов. При скарлатине наблюдается увеличение числа незрелых форм нейтрофилов (палочки, миелоциты, метамиелоциты), что указывает на инфекционный процесс бактериального генеза.
Взятие образца слизи из ротоглотки. Мазок берут для бактериологического исследования с целью выявления ß-гемолитического стрептококка группы А.
Для более точного и быстрого определения проводится серология – совокупность лабораторных методов исследования, позволяющих обнаружить антитела к тому или иному возбудителю. Любой чужеродный белок, попадающий в организм, вызывает его ответную реакцию. Выделяются антитела, которые можно определить количественно. При скарлатине исследуют уровень антистрептолизина О – белка, который связывается с токсинами стрептококка. Диагностическое значение имеет нарастание титра антител в динамике.
Методы лечения скарлатины
Скарлатину у ребенка необходимо лечить медикаментозно. При этом соблюдается строгий постельный режим. Лечение важно начать вовремя, чтобы избежать возможных осложнений.
Применяют следующие группы препаратов:
Последствия скарлатины
Благодаря применению антибиотиков такие ранние осложнения, как сепсис, гнойный лимфаденит, аденофлегмона или мастоидит встречаются очень редко. Они имеют место у детей с ослабленным иммунитетом или на фоне неадекватного лечения.
В клинической практике также наблюдаются синусит (воспаление околоносовых пазух) и отит (поражение уха).
К поздним осложнениям относят миокардит и нефрит. Они являются результатом инфекционно-аллергического процесса, когда собственные ткани поражаются выработанными антителами к стрептококку. Это объясняется схожестью их структуры к возбудителю.
Миокардит проявляется в восстановительный период. У ребенка наблюдается незначительное увеличение температуры тела, слабость, тахикардия, лабильный пульс. Давление понижается, а на кардиограмме можно увидеть нарушение сердечного ритма.
У ребенка наблюдается незначительное увеличение температуры тела, слабость, тахикардия, лабильный пульс. Давление понижается, а на кардиограмме можно увидеть нарушение сердечного ритма.
Нефрит возникает на 12-16 день от начала болезни. Часто он не имеет никаких симптомов, определяются лишь лабораторные изменения в моче и крови.
Иногда в процесс вовлекаются суставы. Это осложнение характерно больше для мальчиков. Артрит или синовит возникают через две недели после выздоровления. Ребенок жалуется на боль в суставах и покраснение кожи над ними.
Особое внимание родителям необходимо обратить на отдаленные последствия после скарлатины. К ним относят гломерулонефрит, ревматическую болезнь сердца и хорею Сиденгама. Здесь также имеет место аутоиммунное воспаление.
При обнаружении у ребенка симптомов скарлатины стоит немедленно обратиться за медицинской помощью. В клинике Into-Sana Вы сможете поручить здоровье малыша опытным врачам.
Педиатр — Даниелян Нуне Размиковна
Педиатр
Осторожно, скарлатина!
Скарлатина — заболевание, вызванное стрептококковой инфекцией, отличительной чертой которого является сочетание ангины и мелкоточечной сыпи на коже. Инфекция распространяется преимущественно воздушно-капельным путем, при этом источником является больной человек или бактерионоситель. Ребенок заразен с 1 -го по 22-й день заболевания. Чаще всего скарлатиной болеют в осенне-зимний период. Скрытый период скарлатины продолжается от 3 до 7 суток.
Инфекция распространяется преимущественно воздушно-капельным путем, при этом источником является больной человек или бактерионоситель. Ребенок заразен с 1 -го по 22-й день заболевания. Чаще всего скарлатиной болеют в осенне-зимний период. Скрытый период скарлатины продолжается от 3 до 7 суток.
Симптомы:
Заболевание начинается остро с резкого нарушения самочувствия ребенка.
Вялость, сонливость, головная боль.
Озноб, быстрое повышение температуры тела(38—40 °С)
Тошнота, иногда рвота.
Через несколько часов на коже ребенка возникает специфическая сыпь в виде мелких ярко-розовых точек на покрасневшей коже: наиболее ярко в складках (подмышечные впадины, паховые складки; внутренняя поверхность бедер, локтевые сгибы)
Характерным признаком скарлатины является резкий контраст между ярко-красными «пылающими» щеками и бледным носогубным треугольником, на коже которого элементы сыпи отсутствуют.
Ребенок жалуется на боли в горле при глотании, поэтому врач при осмотре обычно выявляет поражение, миндалин — ангину.
Язык в начале заболевания сухой, обложен густым буроватым налетом, но с 3—4-х суток начинает очищаться, приобретая ярко-красную окраску с гладкими, блестящими сосочками (симптом «малинового» языка). Таким язык сохраняется на протяжении 1—2 недель.
Сыпь держится на коже в течение 3—7 дней, после чего исчезает, не оставляя после себя пигментации.
Спустя 1—2 недели начинается шелушение. Характерно для скарлатины шелушение на ладонях и подошвах, которое начинается от свободного края ногтей и по пальцам распространяется непосредственно на ладони и подошвы, где кожа сходит пластами.
Особенности и лечение:
Заболевание редко бывает тяжелым и опасным для жизни. В случаях лёгкого его течения сыпь – основной симптом, заставляющий обратить внимание на болезнь. Даже без лечения состояние больного почти всегда улучшается уже через 2 – 4 дня. Спустя несколько дней после нормализации температуры сыпь начинает исчезать и сменяется шелушением кожи, которое продолжается около недели. Обычно оно происходит на ладонях и стопах. Применение пенициллина и других антибиотиков позволяет значительно ослабить проявления болезни и ускорить выздоровление. Больной считается заразным за сутки до появления первых симптомов и в последующие 2 – 3 недели. Осложнения при скарлатине обычно те же, что и при других стрептококковых инфекциях; чаще всего – это инфекционные заболевания уха, ревматические поражения и нефрит. Правильное и своевременно начатое лечение позволяет избежать осложнений. У лиц, перенесших скарлатину, развивается стойкий иммунитет.
Даже без лечения состояние больного почти всегда улучшается уже через 2 – 4 дня. Спустя несколько дней после нормализации температуры сыпь начинает исчезать и сменяется шелушением кожи, которое продолжается около недели. Обычно оно происходит на ладонях и стопах. Применение пенициллина и других антибиотиков позволяет значительно ослабить проявления болезни и ускорить выздоровление. Больной считается заразным за сутки до появления первых симптомов и в последующие 2 – 3 недели. Осложнения при скарлатине обычно те же, что и при других стрептококковых инфекциях; чаще всего – это инфекционные заболевания уха, ревматические поражения и нефрит. Правильное и своевременно начатое лечение позволяет избежать осложнений. У лиц, перенесших скарлатину, развивается стойкий иммунитет.Договор о совместной организации медицинского обслуживания детей дошкольного образовательного учреждения
Выписка из СанПин 2.4.1.3049-13 от 15.
 05.2013 г. № 16 по режиму прогулки
На основании Постановления Главного государственного санитарного врача РФ от 15.05.2013 № 26 «Об утверждении СанПин 2.4.1.3049-13 «Санитарно – эпидемиологические требования к устройству, содержанию и организации режима работы дошкольных образовательных организаций»
05.2013 г. № 16 по режиму прогулки
На основании Постановления Главного государственного санитарного врача РФ от 15.05.2013 № 26 «Об утверждении СанПин 2.4.1.3049-13 «Санитарно – эпидемиологические требования к устройству, содержанию и организации режима работы дошкольных образовательных организаций»Пункт 11.5. Рекомендуемая продолжительность ежедневных прогулок составляет 3 – 4 часа. Продолжительность прогулки определяется дошкольной образовательной организацией в зависимости от климатических условий. При температуре воздуха ниже минус 15°С и скорости ветра более 7 м/сек продолжительность прогулки рекомендуется сокращать.
Пункт 11.6. Рекомендуется организовывать прогулки 2 раза в день: в первую половину дня и во вторую половину дня – после дневного сна или перед уходом детей домой.
Какие бывают заболевания полости рта и десен – стоматология DS
Стоматит
Это группа заболеваний, характеризующихся воспалением слизистой оболочки полости рта с гиперемией, отеком, увеличением количества слизи в ротовой полости. В зависимости от степени выраженности и глубины поражения в ротовой полости могут образовываться даже язвочки или очаги некроза, резко нарушающие общее состояние – повышенная температура, слабость, беспокойство, отказ от приема пищи.
В зависимости от степени выраженности и глубины поражения в ротовой полости могут образовываться даже язвочки или очаги некроза, резко нарушающие общее состояние – повышенная температура, слабость, беспокойство, отказ от приема пищи.
Причин заболевания много: механические, химические, термические, бактериальные факторы. Нередко причиной заболевания в грудном возрасте служат загрязненные соски, игрушки и прочие предметы, которые попадают в рот ребенка. Часто стоматит развивается при инфекционных заболеваниях (корь, скарлатина, грипп, коклюш и др.) Слизистая оболочка полости рта приобретает ярко-красный цвет, становится отечной, на слизистой оболочке щек и языка видны отпечатки зубов. Слюна становится вязкой, тягучей. Слизистая оболочка покрывается беловатым налетом. Язык сухой, отечный, нередко с коричневым оттенком, жевание болезненно. Длительность заболевания от 1 до 3 недель, прогноз благоприятный.
Общим профилактическим правилом для детей и взрослых является соблюдение качественной гигиены ротовой полости.
Гингивит
Воспалительный процесс, при котором появляется припухлость и болезненность мягких тканей. При несвоевременном лечении проблема усугубляется и переходит в хроническую степень.
Основные причины возникновения гингивита:
- недостаточная гигиена полости рта;
- термические или химические ожоги;
- применение некоторых лекарств;
- несбалансированный рацион питания (недостаточное количество витаминов в пище)
- курение;
- некоторые инфекционные заболевания;
- гастрит;
- язвенные процессы в пищеварительной системе;
- кариес.
Формы и разновидности гингивита
В зависимости от клинической ситуации и характера развития заболевания выделяются острый и хронический гингивит.
Острый гингивит проявляет себя в виде классических признаков заболевания: покраснения, отека и кровоточивости десен.
Хронический гингивит развивается более спокойно, без ярко-выраженных признаков, однако постепенно ведет к разрастанию тканей десны (гиперплазии), что влечет за собой частичное и полное покрытие десною поверхности коронки зуба.
Меры профилактики
Следуя простым правилам можно уменьшить вероятность появления серьезных заболеваний полости рта:
- Чистка зубов не менее 2 раз в день после принятия пищи;
- Использование зубных нитей и ополаскивателей;
- Рациональное питание;
- Отказ от вредных привычек;
- Посещение стоматолога не реже 1 раза в полгода.
Пародонтит
Пародонтит – это воспаление тканей пародонта, в который включены непосредственно зубы, связочный аппарат, цемент и десны. Пародонтит как заболевание является следствием гингивита — незначительного воспаления десен, основная причина которого – пренебрежение гигиеной ротовой полости. Если при гингивите воспаление распространяется исключительно на мягкие слизистые, то при пародонтите страдают связки, которые удерживают зубы в лунках. Именно поэтому в 90% случаев при диагностике данного заболевания наблюдается подвижность зубов, которая со временем приводит к их потере.
Наиболее распространенными причинами заболевания являются следующие обстоятельства:
1. Неправильный или нерегулярный уход за полостью рта. Зубной налет, который присутствует на поверхности зубов и в межзубных промежутках, – не настолько безопасная субстанция, как может показаться на первый взгляд. Мягкий и легко удаляемый в начале, он проходит определенные циклы «развития». Результатом становится минерализация налета и его трансформация в твердый зубной камень. Этот процесс в большинстве случаев наблюдается у тех, кто без должного внимания относится к ежедневному уходу за полостью рта или же использует неправильно подобранную зубную щетку, зубную пасту и ополаскиватель.
2. Плохое кровоснабжение десен. Пародонтит входит в список наиболее частых проблем у курильщиков. Вещества, содержащиеся в табачном дыме, приводят к сужению сосудов слизистой оболочки полости рта и их хрупкости, что ухудшает кровоснабжение тканей десны и опорного аппарата зубов. Замедлению кровообращения и, как следствие, развитию пародонтита способствует и недостаток жевательной нагрузки, вызванный пищевыми привычками (например преобладанием в рационе мягкой пищи).
3. Дефицит питательных веществ. Отсутствие в рационе свежих овощей, фруктов, зелени, достаточного количества рыбы, мяса и кисломолочных продуктов быстро приводит к нехватке необходимых веществ в тканях десен. Если неправильное питание носит характер постоянной привычки, то со временем в деснах нарушаются обменные процессы, что создает почву для воспаления и пародонтита. К негативным последствиям может привести дефицит витаминов А, С и группы В.
Лечение пародонтита
Профессиональная чистка зубов — неотъемлемый этап при лечении пародонтита. Эта процедура убирает физические препятствия (налет и камень), не позволяющие деснам восстановить прежнее положение и плотно охватить зубы.
Медикаментозное лечение — использование антисептиков для местного применения. Такая необходимость обусловлена высоким риском распространения воспаления и инфекционного процесса на другие ткани.
Хирургическое лечение
При запущенной стадии пародонтита, когда воспаление распространилось глубоко на костные ткани, становится необходимым хирургическое вмешательство. Такие манипуляции предусматривают частичное иссечение десны (гингивэктомию), промывание пародонтальных карманов лекарственными растворами, удаление камней, лоскутные операции. В ряде случаев хирургическое лечение пародонтита предполагает имплантацию заменителей костных тканей или наложение коллагеновых либо искусственных мембран для восстановления опорного аппарата зуба.
Такие манипуляции предусматривают частичное иссечение десны (гингивэктомию), промывание пародонтальных карманов лекарственными растворами, удаление камней, лоскутные операции. В ряде случаев хирургическое лечение пародонтита предполагает имплантацию заменителей костных тканей или наложение коллагеновых либо искусственных мембран для восстановления опорного аппарата зуба.
Соблюдение правил по уходу за полостью рта
Без регулярного устранения налета и защиты полости рта от бактерий невозможно достичь устойчивых результатов лечения пародонтита. Гигиенические процедуры дважды в день правильно подобранными средствами, применение зубной нити и ополаскивателей помогут сделать восстановление более быстрым.
Пародонтоз
Пародонтоз зубов — серьезное заболевание, при котором идет последняя стадия воспаления дёсен. Часто это является причиной развития инфекционных заболеваний, гастрита, язвы желудка или цирроза печени. Еще чаще у больного просто выпадают зубы, и он не может вести привычный образ жизни, употреблять любимую пищу.
Как распознать пародонтоз
Признаки этой зубной болезни нечеткие, смазанные. Больного чаще всего беспокоит:
- оголение шеек зубов;
- наличие зубного камня;
- жжение дёсен;
- дискомфорт при приеме пищи.
Выделяют 3 стадии протекания пародонтоза:
- Легкая. Пациент не имеет жалоб, очень редко наблюдается реакция на холодную или горячую пищу. Наличие пародонтоза можно установить во время осмотра у стоматолога. Легкая стадия протекания болезни лучше всего лечится.
- Средняя. Корни зубов оголяются в среднем на 4-6 мм. Больного начинает беспокоить жжение во рту, наблюдается острая реакция на прием горячих, холодных или кислых продуктов питания.
- Тяжелая. Корни зубов оголяются на 8-10 мм. Разжёвывание пищи доставляет сильную боль.
Методы лечения
Диагностика
Прежде чем приступить к лечению пародонтоза, стоматолог проводит первичный осмотр, на котором определяет степень поражения зубов и дёсен: какие зубы подлежат восстановлению, а какие придётся удалить. Это необходимо для того, чтобы составить алгоритм дальнейших действий. Затем пациента направляют в диагностический кабинет для того, чтобы сделать прицельные и панорамный рентген-снимки. По ним пародонтолог определяет глубину карманов и состояние костной ткани.
Это необходимо для того, чтобы составить алгоритм дальнейших действий. Затем пациента направляют в диагностический кабинет для того, чтобы сделать прицельные и панорамный рентген-снимки. По ним пародонтолог определяет глубину карманов и состояние костной ткани.
Удаление зубного налета и камня
Воспаление десен, которое всегда наблюдается при пародонтозе, в основном возникает из-за мягкого налета, поддесневого и наддесневого камня. Главная причина их появления – плохая гигиена полости рта. Поэтому задача специалиста заключается не только в лечении болезни, но и обучении пациента правильной гигиене.
Общая и местная терапия
Для повышения иммунитета пациенту назначают комплекс витаминов и противовоспалительные препараты. Если воспаление незначительное, стоматолог назначает курс местной терапии, который может проводиться самостоятельно на дому.
Шинирование зубов
Повышение подвижности зубов говорит о том, что челюстная кость и мягкие ткани вокруг них начали стремительно разрушаться. Чтобы избежать изменения положения зубов и их выпадения (например, они могут веерообразно расходиться), их скрепляют стекловолоконной лентой и пломбировочным материалом. Также это необходимо перед хирургическим лечением.
Чтобы избежать изменения положения зубов и их выпадения (например, они могут веерообразно расходиться), их скрепляют стекловолоконной лентой и пломбировочным материалом. Также это необходимо перед хирургическим лечением.
Хирургические операции
Если пародонтальные карманы достигают 5-10 мм, предотвратить прогрессирование болезни без хирургического вмешательства невозможно. Сначала карманы очищают от грануляций и пищевого налёта. Это процедура называется кюретаж. Он бывает двух типов – открытый и закрытый.
Закрытый осуществляется специальными инструментами, кюретами. Его проводят только при пародонтозе на начальной стадии (карманы достигают 3 мм), когда имеет место небольшое воспаление десен.
Открытый кюретаж необходим на запущенной стадии пародонтоза. С его помощью полностью удаляют все грануляции и пищевые отложения. Эта операция более сложна в выполнении. Чтобы полностью очистить карманы, на десне делают надрезы. Лоскуты слизистой оболочки отслаивают от кости и поверхность корня очищают кюретами и ультразвуковым скалером. Чтобы восстановить костную ткань, пародонтолог подсаживает синтетическую кость.
Чтобы восстановить костную ткань, пародонтолог подсаживает синтетическую кость.
Далее пациенту делают лоскутную операцию, чтобы предотвратить опущение десны. Врач удаляет 1,5 мм краевую полоску десны, так как после длительного воспаление десна видоизменяется таким образом, что больше не может нормально прилегать к зубу. После этого лоскуты слизистой оболочки натягивают к шейке зуба.
Своевременная диагностика и выбор правильного лечение помогут остановить пародонтоз и сохранить здоровые зубы!
Налет на языке у ребенка – стоит ли беспокоиться?
14.02.2017
Какой налет на языке у ребенка — норма?Налёт на детском языке – дело обычное, но только если он светлого оттенка, прозрачный (через него хорошо просматривается состояние и цвет языка), легко удаляется в момент приема пищи или чистки зубов ребёнка и его ротовой полости, не имеет запаха. Чаще всего такое явление можно наблюдать после ночного сна. Причиной его возникновения является оседание органических элементов слюны на поверхности языка.
Чаще всего такое явление можно наблюдать после ночного сна. Причиной его возникновения является оседание органических элементов слюны на поверхности языка.
Если же наблюдается уплотнение налета, изменение его цвета и появление неприятного запаха изо рта – это уже результат жизнедеятельности бактерий и грибков. Конечно, организм – это не стерильная субстанция и микроорганизмы всегда в нем присутствуют, однако иммунитет здорового ребенка контролирует их численность. При снижении иммунитета, возникновении каких-либо заболеваний наблюдается значительный рост болезнетворных бактерий и грибков, который и сопровождается образованием налета на детском языке.
Причины появления налета на языкеПричин, из-за которых могут появиться разнообразные налеты на языке очень много: от банального употребления продуктов питания, способных изменить цвет языка, и до серьезных проблем со здоровьем, требующих немедленного обращения за медицинской помощью.
Читают так же: Компьютерная анестезия STA – стоматология БЕЗ БОЛИ!
Самое первое, что необходимо сделать при обнаружении непонятных налетов на языке у ребенка — это вспомнить, что употреблял в пищу малыш в последние 24 часа. Очень часто сладкие газированные напитки, карамельки или другие сладости содержат активные красители, которые могут придавать слизистым полости рта самые экзотические оттенки: малиновый, фиолетовый, зеленый, оранжевый и другие. Даже натуральные ягоды и фрукты способны кардинально изменить цвет языка. Поэтому сразу впадать в панику не нужно. Следует попросить ребенка почистить зубы и язык, после чего оценить их состояние и цвет. Если налет не изменился или появился вновь без связи с приемом пищи, то это повод срочно посетить своего педиатра.
Белый налет на языкеБелый налет можно обнаружить в полость рта у младенца чаще всего.Такое явление бывает и в норме, когда после ночного сна на языке обнаруживается тоненький белый налет без неприятного запаха, исчезающий после проведения гигиенических процедур и не вызывающий никакого дискомфорта или неприятных ощущений.
Появление плотного беловатого налета, который крайне трудно удаляется с поверхности языка и не исчезает после чистки зубов, может сигнализировать о проблемах со стороны желудочно-кишечного тракта (гастриты, энтерите или дисбактериоз). Такое явление нередко сопровождается и неприятным запахом изо рта. Кроме этого дети могут предъявлять жалобы, которые могут указывать на патологию ЖКТ:
- боли в животе различной локализации;
- вздутие живота;
- нарушения стула;
- изменение аппетита
Для того, чтобы избавиться от такого белого налета необходимо, прежде всего, обследовать систему пищеварения и устранить даже самые незначительные нарушения в ее работе.
Читают так же: Сверлим зубки? НЕТ, спасибо, используем ICON!
У грудничков до 2 месяца жизни частым явлением, особенно после приема антибиотиков или погрешности в диете у кормящей мамы бывает молочница или кандидоз полости рта. При этой патологии на языке и щеках появляются обильные творожистые налеты белого цвета, которые легко удаляются, и под ними обнаруживается мелкие язвочки. После начала лечения молочницы противогрибковыми средствами и обработки полости рта растворами антисептиков, язык и другие слизистые быстро очищаются и приобретают прежний вид.
После начала лечения молочницы противогрибковыми средствами и обработки полости рта растворами антисептиков, язык и другие слизистые быстро очищаются и приобретают прежний вид.
Например, при скарлатине на первый же день слизистые оболочки покрываются грязно-серым налетом, который, начиная с кончика языка, постепенно исчезает и обнажает «малиновый язык» — увеличенные в размерах сосочки на ярко-красном фоне, что очень напоминает ягоды малины.
При дифтерии на корне языка можно обнаружить серые пленочные отложения, которые отделяются с трудом. Такие налеты распространяются на слизистые оболочки горла, небные дужки и сопровождаются кашлем и приступами удушья.
Лечение таких инфекционных заболеваний проводится только в условиях стационара. После излечения все налеты на языке исчезают.
Обезвоживание организма ребенка также может приводить к образованию серого налета на поверхности языка.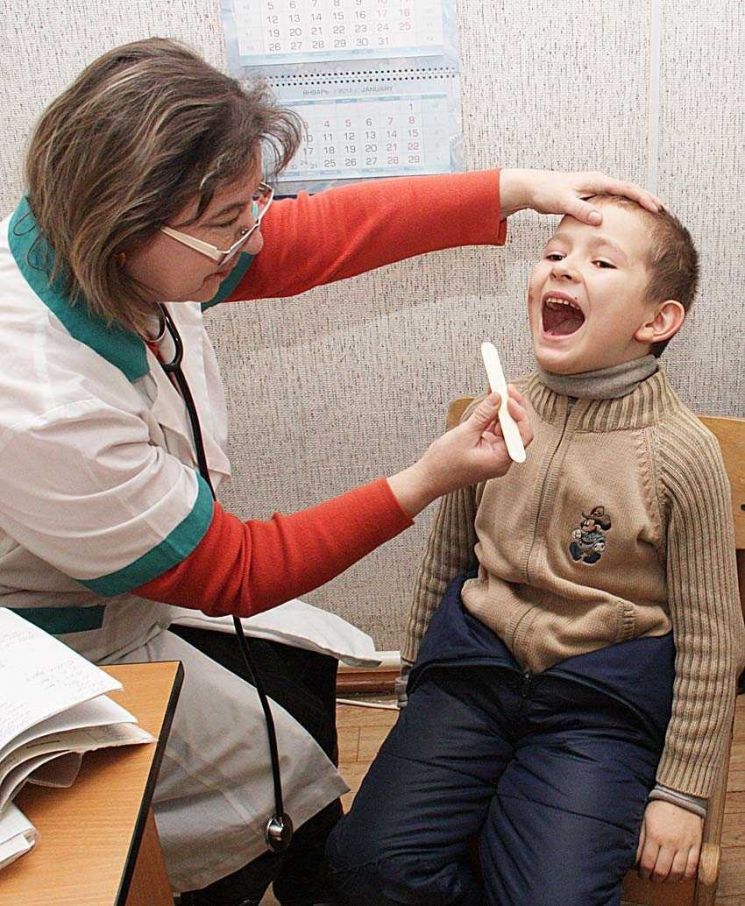 При этом слизистые оболочки выглядят сухими и тусклыми. Восполнение необходимого объема жидкости быстро устраняет такой симптом.
При этом слизистые оболочки выглядят сухими и тусклыми. Восполнение необходимого объема жидкости быстро устраняет такой симптом.
Часто у детей заболевания билиарной системы протекают без яркой клинической картины, и наличие застоя желчи можно заподозрить только по изменению цвета отложений на слизистых оболочках полости рта.
Если у ребенка появился налет на языке желтого оттенка, необходимо срочно обратиться к врачу и провести обследование внутренних органов и биохимического состава крови.
Читают так же: Медикаментозный сон — ЧТО? Для ЧЕГО? КАК?
Оранжевый налет на языкеОкраска языка в оранжевый цвет является маркером того, что в полость рта попадает кислое содержимое из желудка.Такое случается при обострении гастритов с повышенной кислотностью, при рефлюксной болезни, при патологии пищевода и начальных стадиях развития язвы. При этом ребенок может дополнительно предъявлять жалобы на неприятный кисловатый привкус во рту, отрыжку, периодически возникающую изжогу. Лечение будет заключаться в устранении основной причины.
При этом ребенок может дополнительно предъявлять жалобы на неприятный кисловатый привкус во рту, отрыжку, периодически возникающую изжогу. Лечение будет заключаться в устранении основной причины.
Наиболее частая причина такого явления — кандидоз — грибковое поражение полости рта, возникающее из-за несовершенства иммунной защиты в организме малыша 1 года жизни или на фоне приема сильных антибактериальных препаратов.
Такой налет имеет различную интенсивность окраски и может распространяться на другие участки ротовой полости, обнаруживаясь на щеках, небе и губах. После его снятия можно увидеть красную поверхность языка с небольшими волдыриками или язвочками, которые доставляют неприятные ощущения ребенку.
Начинать лечить зеленый налет нужно только после консультации с доктором. Терапевтические мероприятия будут заключаться в приеме специальных препаратов с антигрибковым действием и местных антисептиков для лечения молочницы и профилактики бактериальных осложнений.
Терапевтические мероприятия будут заключаться в приеме специальных препаратов с антигрибковым действием и местных антисептиков для лечения молочницы и профилактики бактериальных осложнений.
Читают так же: Как прикус влияет на осанку и здоровье позвоночника
Коричневый налет на языкеКоричневый язык у ребенка не такое редкое явление. Причин этому может быть много:- Тяжелые заболевания системы пищеварения, сопровождающиеся воспалительными изменениями, застоем желчи в желчных протоках, нарушением процессов пищеварения.
- Постоянное обезвоживание детского организма вследствие высокой температуры окружающей среды или недостаточного употребления жидкости.
- Недостаточное потребление витаминов группы В.
- Прием некоторых медикаментов: антибиотиков, растворов антисептиков, концентрированных отваров трав.
Установить точную первопричину появления такого темного налета очень тяжело. Это под силу только опытному врачу, который после дополнительных обследований сможет назначить оптимальное лечение.
Это под силу только опытному врачу, который после дополнительных обследований сможет назначить оптимальное лечение.
Бактериальная ангина часто сопровождается появлением темных налетов на слизистых оболочках вплоть до черного цвета. При этом у ребенка будут признаки воспаления в миндалинах: красное горло, высокая температура, болезненность при глотании, слабость.
Скрытые формы сахарного диабета, которые приводят к стойкому нарушению кислотно-щелочного баланса в организме. Избыток кислоты или ацидоз и будет провоцировать потемнение языка.
Прием некоторых антибиотиков вызывает рост патогенной микрофлоры во рту, которая дает стойкое окрашивание слизистых оболочек в черный цвет.
Лечение такого налета будет заключаться в устранении причин, вызвавших его появление. После того, как будет пролечена ангина, отменены лекарственные препараты или выявлен и компенсирован сахарный диабет, такой симптом, скорее всего, уйдет самостоятельно.
Очень часто разнообразные заболевания сердечно-сосудистой (врожденные пороки сердца, аритмии, сердечная недостаточность) и нервной системы (кровоизлияния, кисты, эпилепсия) приводят к тому, что кровь течет по тканям медленнее, чем надо — появляется цианоз или синюшность на конечностях, губах и языке. Поэтому если Вы заметили такой симптом у своего ребенка, то необходимо срочно обратиться к своему лечащему доктору за консультацией.
Читают так же: Теперь красота и здоровье вашего ребенка полностью в ваших руках
ПрофилактикаДля того, чтобы предотвратить появление налетов на языке у ребенка, существует ряд профилактических мероприятий, на которые делают упор многие специалисты:- Помещение, в котором живет ребенок должно всегда быть чистым, хорошо проветренным и увлажненным.
- Не следует назначать ребенку антибиотики самостоятельно.
 Прием таких медикаментов должен быть строго обоснованным.
Прием таких медикаментов должен быть строго обоснованным. - Необходимо внимательно следить за состоянием здоровья малыша. При появлении малейших симптомов, свидетельствующих о возможном заболевании со стороны внутренних органов, следует срочно обращаться за медицинской помощью.
- Ограничивайте употребление ребенком сладостей, содержащих синтетические красящие пигменты: сладкие газированные напитки, леденцы, жевательные резинки. Это не только предотвратит появление активного окрашивания языка, но и сохранит здоровье нежных детских зубов.
Если налет на языке все же появился, не надо пытаться самостоятельно его удалить или лечить. Проконсультируйтесь с лечащим доктором о возможных причинах такого явления и необходимом лечении его.
симптомы и лечение, признаки, начальная стадия, что это, инкубационный период
Сыпь на коже тела, поражение горла и высокая температура являются симптомами многих детских инфекций. Одним из таких инфекционных заболеваний выступает скарлатина. Она весьма распространена в детском возрасте и может вызывать серьезные осложнения. И поэтому многих родителей волнуют вопросы — как ребенок заражается скарлатиной и как выглядит сыпь при данной болезни, как протекает скарлатина у детей и чем опасна такая инфекция, и многие другие.
Одним из таких инфекционных заболеваний выступает скарлатина. Она весьма распространена в детском возрасте и может вызывать серьезные осложнения. И поэтому многих родителей волнуют вопросы — как ребенок заражается скарлатиной и как выглядит сыпь при данной болезни, как протекает скарлатина у детей и чем опасна такая инфекция, и многие другие.
Что это такое
Скарлатиной называют острую инфекцию, возбудителями которой выступают гемолитические стрептококки, относящиеся к группе А. Такие бактерии способны оказывать токсическое и септическое, а также аллергическое действие на организм человека из-за выработки особого ядовитого вещества — эритротоксина.
Именно этот токсин и обуславливает все симптомы, характерные для скарлатины. Из-за расширения мелких сосудов у детей появляется сыпь, а вызванная воздействием эритротоксина гибель эпидермиса становится причиной выраженного шелушения кожи.
Как передается
Стрептококки группы А от носителей и больных передаются здоровым детям преимущественно воздушно-капельным путем. Бактерии распространяются при чихании либо при кашле, поэтому особенно рискуют заразиться люди, находящиеся вблизи заболевшего ребенка. Передача возбудителя также возможна через одежду, загрязненные игрушки или продукты питания.
От кого можно заразиться
Стрептококки могут вызвать скарлатину, попадая в организм ребенка от:
- Болеющего скарлатиной человека, который особенно заразен в первые дни проявления инфекции.
- Болеющего фарингитом либо ангиной человека, если эти болезни вызваны стрептококками группы А.
- Недавно выздоровевшего человека, ведь бактерии продолжают выделяться в окружающую среду до трех недель после улучшения состояния.

- Носителя гемолитического стрептококка, у которого отсутствуют симптомы болезни. Бактерии могут жить на слизистой носа и глотки, и при этом не вызывать скарлатину у своего носителя, но быть опасными для других людей.
Инкубационный период
Первые симптомы заболевания появляются в среднем спустя 3-7 дней с момента заражения. Наиболее часто инкубационный период у детей длится два-три дня. Иногда он сокращается до одного дня или даже нескольких часов. В редких случаях инкубационный период может продлеваться до двенадцати дней.
Сколько дней заразен ребенок
Заболевший ребенок начинает выделять возбудитель скарлатины в окружающую среду с момента первых проявлений инфекции. Заразный период может иметь разную длительность – как несколько дней, так и несколько недель. Если скарлатина протекает без осложнений и ребенку начато лечение антибиотиками, то спустя 7-10 дней он перестает быть заразным для окружающих.
Если скарлатина протекает без осложнений и ребенку начато лечение антибиотиками, то спустя 7-10 дней он перестает быть заразным для окружающих.
Может ли от ребенка заразиться взрослый
Наиболее часто скарлатину диагностируют у детей от 2 до 10 лет. Заболевание в большинстве случаев вызывает пожизненный иммунитет, поэтому, если взрослый переболел такой инфекцией в детстве, скарлатина после контакта с болеющим ребенком у него зачастую не развивается. Повторное заболевание возможно при сниженном иммунитете взрослого.
Если ранее у взрослого скарлатины не было, он может заразиться от заболевшего ребенка воздушно-капельным путем. При этом тяжесть скарлатины во взрослом возрасте может быть разной. Встречаются как стертые формы, так и токсическая скарлатина с очень тяжелым течением.
Симптомы
Начальная стадия скарлатины у большинства детей короткая и длится меньше суток. Заболевание начинается остро с повышения температуры тела и появления болей в горле. Основные признаки типичной формы скарлатины у детей представлены:
- Симптомами общей интоксикации. Болезнь проявляется головными болями, лихорадкой, общим недомоганием, возбужденным состоянием (реже вялостью), рвотой, ломотой в мышцах и суставах, тахикардией.
- Мелкоточечной сыпью, появляющейся на первый-третий день заболевания.
- Ангиной, течение которой может быть тяжелее, чем при обычных ангинах.
- Изменением языка, из-за которого его называют «малиновым». Язык при скарлатине сначала бывает покрыт беловатым налетом, но на второй-четвертый день с начала клинических проявлений становится ярко-красным. На нем выражена зернистость, поскольку размеры сосочков увеличиваются.

- Шелушением кожи, которое появляется примерно через 1-2 недели после начальных проявлений болезни (оно сменяет собой сыпь). На стопах и ладонях кожа шелушится крупными частями, а на туловище, ушах и шее возникает мелкое шелушение, называемое отрубевидным.
Узнать подробнее о симптомах, которые сопровождают заболевание, можно в следующем видеоролике.
Как выглядит сыпь
Высыпания выглядят, как многочисленные точки красного или ярко-розового цвета. Локализация сыпи представлена в основном областью лица (на щеках), паховой областью, сгибательными поверхностями конечностей, а также боковыми участками туловища.
Локализация сыпи представлена в основном областью лица (на щеках), паховой областью, сгибательными поверхностями конечностей, а также боковыми участками туловища.
При этом в области локтевых сгибов, под мышками, а также под коленями сыпь сгущается, образуя темно-красные полосы (это называют симптомом Пастиа). На участке, называемом «носогубным треугольником», сыпи при скарлатине нет, а кожа этой части лица будет бледной (так проявляется симптом Филатова).
Если умеренно нажать на сыпь при скарлатине шпателем, окраска пятнышек становится более четкой, но при сильном надавливании ладонью сыпь пропадает, а кожа выглядит желтоватой (такое проявление называют «симптомом ладони»). На ощупь кожа малыша с сыпью имеет сходство с наждачной бумагой.
Через 3-7 дней после появления сыпь начинает исчезать, оставляя после себя шелушение. Особенно выражено шелушение на руках – кожа снимается с кончиков пальцев крупными участками, словно перчатки. Пигментации после такой сыпи не остается.
Как проявляется ангина
Попавший на слизистые оболочки носоглотки стрептококк оседает на миндалинах и начинает выделять токсин, что и является причиной ангины при скарлатине. Горло у ребенка приобретает ярко-красный цвет (из-за сильного воспаления такую картину называют «пылающим зевом»), а миндалины покрываются гнойным налетом.
Вот несколько фото горла при скарлатине у ребенка:
Сколько держится температура
Лихорадка является одним из наиболее частых симптомов начального этапа скарлатины. Температура поднимается резко до 38-40°С. У некоторых детей из-за такого подъема температуры отмечают появление фебрильных судорог. Снижение температуры у большинства деток отмечают с третьего-пятого дня болезни.
Температура поднимается резко до 38-40°С. У некоторых детей из-за такого подъема температуры отмечают появление фебрильных судорог. Снижение температуры у большинства деток отмечают с третьего-пятого дня болезни.
Тяжесть болезни
В зависимости от возраста, состояния иммунитета и клинической картины скарлатина у ребенка бывает:
- Легкой. Симптомы интоксикации при таком течении выражены слабо, лихорадка не превышает +38,5°С, миндалины могут быть без налета, а сыпь менее яркая и обильная. Легкая форма протекает быстрее – уже к четвертому-пятому дню температура нормализуется и все острые симптомы пропадают. В наше время такую форму у детей диагностируют чаще других.
- Среднетяжелой. Болезнь начинается остро, температура поднимается до +40°С, ребенок жалуется на головные боли, слабость, у него отмечают рвоту, учащенный пульс.
 Сыпь при такой форме довольно обильная, ее окраска яркая, а зев и миндалины покрыты гнойным налетом. Снижение температуры и исчезновение острых симптомов отмечают к седьмому-восьмому дню болезни.
Сыпь при такой форме довольно обильная, ее окраска яркая, а зев и миндалины покрыты гнойным налетом. Снижение температуры и исчезновение острых симптомов отмечают к седьмому-восьмому дню болезни. - Тяжелой. В нынешнее время такая форма развивается редко. Из-за выраженной интоксикации такая скарлатина называется септической или токсической. Кроме того, тяжелая форма скарлатины бывает некротической, если у ребенка начинается некротическое воспаление миндалин, а также воспаляются и нагнаиваются лимфоузлы. При тяжелых формах детей обязательно госпитализируют.
Нетипичная скарлатина
У некоторых деток инфекция протекает нетипично (развивается скрытая форма). Медики выделяют такие формы скарлатины помимо типичной:
- Стертую.
 При ней интоксикация выражена слабо, ангина катаральная, а сыпь бледная, скудная и довольно быстро исчезает.
При ней интоксикация выражена слабо, ангина катаральная, а сыпь бледная, скудная и довольно быстро исчезает. - Экстрабуккальную. При такой скарлатине стрептококки попадают в детский организм через пораженную кожу.
- Скарлатину без сыпи. При такой инфекции все симптомы скарлатины присутствуют, но высыпаний на коже нет.
Сколько раз болеют
В большинстве случаев после перенесенной скарлатины у человека развивается иммунитет к вырабатываемому стрептококками эритротоксину, поэтому дети зачастую болеют такой инфекцией один раз в жизни. Однако, хоть и весьма редко, но случаи повторного заболевания встречаются.
Передача антитоксического иммунитета от переболевшей скарлатиной мамы младенцу после рождения обуславливает редкость случаев скарлатины у новорожденных.
Ребенок в течение полугода после родов защищен от такой инфекции материнским иммунитетом.
Лечение
Большинству детей со скарлатиной назначается лечение в домашних условиях. Госпитализация требуется лишь при тяжелой форме или возникновении осложнений, а также в некоторых других ситуациях (например, если заболел ребенок из школы-интерната или в семье заболевшего ребенка есть лица, которые работают с детьми, а изолировать их не получается).
Режим
До момента, когда температура снижается, ребенок должен пребывать в постели. Кроме того, в острую фазу важно придерживаться диеты и усилить питьевой режим. Пищу ребенку дают в полужидком или жидком виде, а белковые продукты ограничивают. Пить болеющий скарлатиной ребенок должен много. Лучше всего давать теплое питье, например, чай.
Лучше всего давать теплое питье, например, чай.
Лекарственная терапия
Медикаментозное лечение скарлатины непременно включает антибиотики. Зачастую детям назначают препараты пенициллинового ряда в таблетированной форме или в сиропе, например, амоксициллин, аугментин, амоксиклав, ретарпен. Длительность применения и дозировка определяется врачом, но обычно курс антибиотикотерапии длится 7-10 дней.
Дополнительно ребенку дают витаминные препараты и противоаллергические средства, а если интоксикация выражена, рекомендуется инфузионная терапия (внутривенно вводят глюкозу и другие препараты). Для полосканий горла используют настой ромашки, раствор фурацилина, раствор соды, настой календулы и другие антисептики.
Гомеопатия и народные средства могут быть использованы в лечении скарлатины, как вспомогательные методы, но только после консультации с врачом.
Можно ли купать ребенка
Мытье при скарлатине не запрещено. Напротив, детей стоит купать, поскольку это снизит зуд кожи и станет профилактикой расчесов сыпи. Однако важно соблюдать некоторые правила:
- Вода в ванне не должна быть слишком горячей или очень прохладной.
- Если у ребенка лихорадка, ванну заменяют обтиранием.
- Кожу не следует тереть мочалкой или губкой.
- Для смывания мыльной пены вместо душа лучше делать обливания из ковшика.
- После купания вытирать полотенцем ребенка не советуют. Лучше промокнуть воду, завернув малыша в простынь или пеленку.
Осложнения
При скарлатине у детей возможны такие осложнения:
- Гломерулонефрит.
- Гнойный отит.
- Воспаление придаточных пазух носа.

- Воспаление лимфоузлов.
- Артрит.
- Миокардит.
- Воспаление легких.
Риск осложнений значительно сокращается при своевременной антибиотикотерапии. В развитии поражений сердца, суставов и почек большое значение имеет сенсибилизация организма ребенка (его повышенная аллергическая чувствительность к эритротоксину).
Мнение Комаровского
Известный педиатр довольно часто сталкивался со скарлатиной в своей практике. Комаровский акцентирует внимание родителей на таких нюансах:
- Стрептококки обладают высокой чувствительностью к пенициллиновым антибиотикам, поэтому уже после нескольких доз препарата состояние малышей со скарлатиной отчетливо улучшается.
- Если у ребенка есть непереносимость пенициллина, это тоже не будет проблемой, так как стрептококки чувствительны и ко многим другим антимикробным препаратам.

- Скарлатину можно назвать болезнью, при которой своевременное назначение антибиотиков обеспечивает благополучный исход. Если же такую инфекцию не лечить, возможны тяжелые осложнения (поражения почек и сердца).
- Лечение нельзя прекращать, как только состояние ребенка улучшилось. Важно закончить курс антимикробного препарата, назначенный врачом.
- Из-за своевременного назначения противомикробных средств иногда стрептококки гибнут в детском организме очень быстро, а иммунитет к их токсинам выработаться не успевает. Это причина повторных заболеваний, которые, по словам Комаровского, протекают легче, чем первая инфекция.
- Стрептококк может проникнуть в организм ребенка не только через горло. Бывают случаи заражения через раны на коже. При этом у ребенка возникают все признаки скарлатины (не будет лишь ангины). Лечение назначается то же, что и при обычной скарлатине.
- Ребенку, переболевшему скарлатиной, некоторое время после болезни не стоит контактировать с другими людьми, так как повторное попадание стрептококка грозит аллергией и прочими осложнениями.
 Комаровский рекомендует начать посещать школу или детский сад после скарлатины не раньше, чем через 3 недели.
Комаровский рекомендует начать посещать школу или детский сад после скарлатины не раньше, чем через 3 недели.
Посмотрите видео об этом от передачи доктора Комаровского.
Легкие формы и большинство среднетяжелых форм скарлатины у деток благополучно лечат дома. Малышей изолируют на 10 дней, после чего при удовлетворительном состоянии разрешено гулять.
Последствия
В нынешнее время прогноз для ребенка, заболевшего скарлатиной, в большинстве случаев благоприятный. Когда ребенок выздоровел, важно следить за его самочувствием, чтобы своевременно выявить возможные осложнения. Пристальное внимание следует удалять цвету мочи (он меняется при поражении почек, становясь похожим на «мясные помои») и жалобам на боли в суставах.
Пристальное внимание следует удалять цвету мочи (он меняется при поражении почек, становясь похожим на «мясные помои») и жалобам на боли в суставах.
Врачи должны контролировать состояние после скарлатины в среднетяжелой или тяжелой форме в течение одного месяца. Если через 3 недели после выздоровления осмотр ребенка, анализы крови и мочи не показывают отклонений, диспансерное наблюдение прекращают. Выявив у переболевшего скарлатиной ребенка какие-либо настораживающие симптомы, его направляют на обследование к нефрологу или ревматологу.
Профилактика
Известно, что вакцин, защищающих от скарлатины, не существует. Защитить от инфекции деток и взрослых, которые не болели ранее, можно такими мерами:
- Чтобы не допустить заражения членов семьи, в помещении, где пребывает болеющий ребенок, важно проводить регулярные проветривания и влажные уборки.

- Уходом за ребенком со скарлатиной должен заниматься один человек, которому рекомендуют использовать специально выделенную одежду и марлевую маску.
- Заболевшему ребенку следует выделить отдельное полотенце, свою посуду, носовой платок, игрушки и другие предметы, с которыми не должны контактировать здоровые члены семьи.
Если ребенок контактировал с заболевшим скарлатиной человеком и ранее не болел такой инфекцией, его следует изолировать от детского коллектива на 7 дней. После недельного пребывания дома такой ребенок может вернуться в школу (речь идет о начальных классах) или в детский сад.
Дети и коронавирус — Реальное время
Как дети переносят новую коронавирусную инфекцию, какие могут быть осложнения после болезни и как предотвратить заражение ребенка в условиях пандемии? На эти и многие другие вопросы в прямом эфире аккаунта оперативного штаба республики по противодействию распространению COVID-19 татарстанцам рассказала заместитель главного врача по лечебной работе ДРКБ Светлана Сенек. «Реальное время» собрало основные рекомендации педиатра для родителей.
«Реальное время» собрало основные рекомендации педиатра для родителей.
Больше больных грудничков
Дети так же, как и взрослые, болеют новой коронавирусной инфекцией. Клинические проявления заболеваний у них в сравнении с прошлым годом не изменились — новый штамм проявляет себя так же. Однако врачи отмечают увеличение числа заболевших детей первого года жизни — малыши могут болеть тяжело, потому что иммунная система еще не сформирована должным образом, чтобы адекватно реагировать на вирус.
При этом если подростки чаще всего заражаются друг от друга и этот процесс сложно контролировать, то заболевание детей первого года жизни и новорожденных происходит преимущественно при заражении от невакцинированных родителей.
А у детей 14—16 лет клиническая картина почти такая же, как у взрослых. Врач отметила, что заболевание протекает тяжелее, если ребенок имеет лишнюю массу тела или страдает сахарным диабетом.
По наблюдению медика, школьники подросткового возраста и студенты болеют тяжелее, потому что у них идет гормональная перестройка организма.
— Иммунная система не всегда реагирует на инфекцию адекватно, а при коронавирусной инфекции иммунная система всегда гиперреактивна. В пубертате часто провоцируются аутоиммунные заболевания, наследственные заболевания и коронавирусная инфекция протекает не очень легко.
Врач назвала главную меру профилактики заболеваемости коронавирусом для молодых людей старше 18 лет — прививаться, если нет хронических заболеваний в стадии обострения.
Если ребенок (любого возраста) все же заболел, следует обязательно вызвать участкового врача на дом. Насторожить родителей должны следующие симптомы: если у ребенка несколько дней присутствует субфебрильная температура, слабость, вялость. При заболевании детей ковидом интоксикация и температура бывают не очень выраженными, однако в любом случае это повод для обращения за медицинской помощью, так как в дальнейшем это поможет предотвратить развитие осложнений.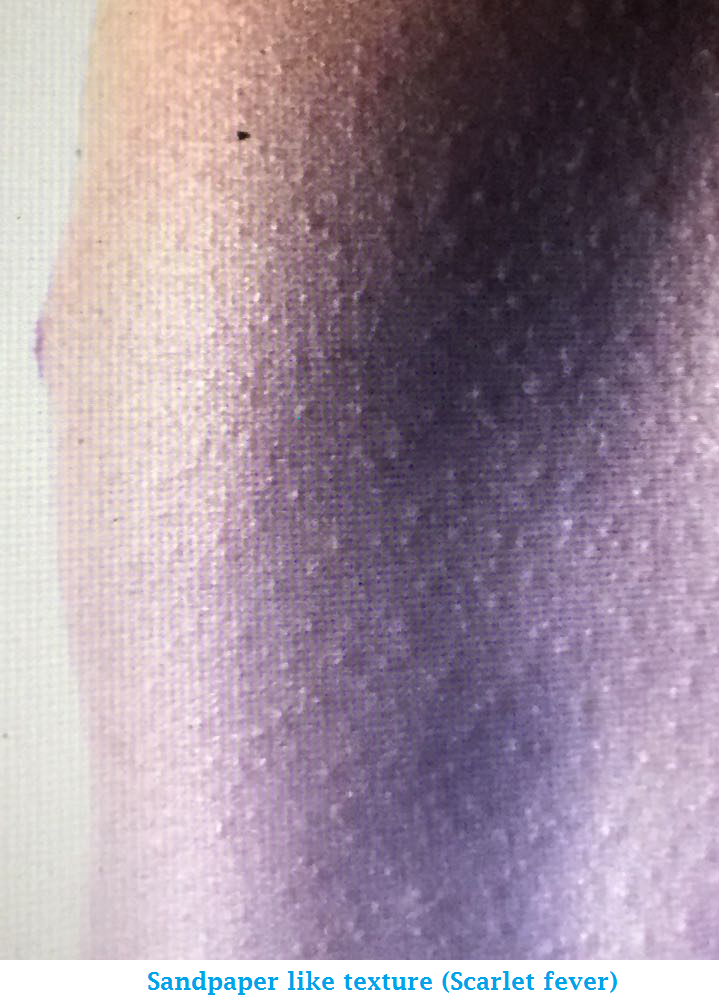
Куда обращаться за лечением, если ребенок заболел:
- В Городскую детскую больницу №1. Если результат теста на коронавирус положительный или ребенок заболел — имеет признаки ОРВИ, и контактировал с больным ковидом.
- В ДРКБ. При подтвержденном диагнозе и тяжелом течении заболевания — например, у детей с хроническими заболеваниями, избыточной массой тела, ДЦП.
Осложнения болезни
— Чаще всего дети, кроме тех возрастных групп, о которых речь шла ранее, переносят коронавирусную инфекцию практически бессимптомно: один-два дня невысокая температура — и дети выздоравливают. Бывает, что родители даже не знают, что дети болели, — констатирует медик. — Опасность этой ситуации заключается в возможных осложнениях при повторном заболевании, о которых говорить пока сложно ввиду того, что эпидемия протекает сравнительно недолго.
При возникновении синдрома Кавасаки ребенка лечить следует только в стационаре. Фото: Ринат НазметдиновУ детей при ковиде встречается ряд особенностей, не характерных для течения заболевания у взрослых: мультивоспалительный синдром, который возникает на третью-четвертую недели после начала заболевания, если оно протекает в тяжелой форме, поражение кожи и поражение ЖКТ — токсические гепатиты. Последнее определяется с помощью анализов — о проблемах свидетельствует повышение уровня определенных ферментов. Врач отметила, что важно эти состояния выявлять, поскольку они в дальнейшем могут проявляться в виде хронических заболеваний.
Последнее определяется с помощью анализов — о проблемах свидетельствует повышение уровня определенных ферментов. Врач отметила, что важно эти состояния выявлять, поскольку они в дальнейшем могут проявляться в виде хронических заболеваний.
— Диагностировать тяжесть состояния детей сложнее, поскольку часто клинических проявлений недостаточно — ребенок может быть бодр и с виду переносить заболевание легко, нужно проводить обследование, потому что COVID-19 — это еще и поражение сосудов мозга.
Рассказывая подробнее о поражениях кожи у детей при ковиде, Светлана Сенек описала проявления синдрома Кавасаки, который, по наблюдениям врача, последнее время часто встречается после перенесенной коронавирусной инфекции.
— Синдром Кавасаки — это васкулит, поражение сосудов. Клинически это выглядит как подкожные кровоизлияния, достаточно обширные, которые бывают как на коже, так и на слизистых оболочках, разной степени проявления — вплоть до некроза. Синдром характеризуется высокой лихорадкой, кожными проявлениями, поражением слизистых оболочек — по типу конъюнктивита, поражением слизистых оболочек рта, увеличенными лимфатическими узлами. Синдром Кавасаки сопровождается определенной цикличностью: высокая температура сменяется сыпью, сыпь сменяется шелушением — картина как при скарлатине, — описала возможные проявления заболевания педиатр.
Синдром Кавасаки сопровождается определенной цикличностью: высокая температура сменяется сыпью, сыпь сменяется шелушением — картина как при скарлатине, — описала возможные проявления заболевания педиатр.
При возникновении этого синдрома ребенка лечить следует только в стационаре. Врач акцентировала внимание на опасности синдрома Кавасаки на третью-пятую недели заболевания: может возникнуть такое осложнение, как поражение коронарных сосудов — то, что характерно для взрослых и не характерно для детей, после чего может возникнуть внезапная смерть, либо в дальнейшем это заболевание уже у взрослого человека, возможно, вызовет ранний инфаркт.
Врач призвала родителей не относиться легкомысленно к реабилитации. Фото: Ринат НазметдиновВрач рассказала, что все дети с подтвержденной перенесенной коронавирусной инфекцией стоят на диспансерном учете по месту жительства либо диспансерно наблюдаются в ДРКБ, если тяжело болели.
Разработана и действует программа реабилитации детей, перенесших ковид, она реализуется на базе дневного стационара ДРКБ и других городских лечебных учреждений.
Сенек призвала родителей не относиться легкомысленно к реабилитации и обязательно организовать посещение ребенком реабилитационных мероприятий. Это важно, потому что в рамках реабилитации проводится полное комплексное обследование организма ребенка, в том числе берется биохимический анализ крови, снимается электрокардиограмма, назначаются рентгенографические исследования. На этапе обследования у ребенка можно определить осложнения после перенесенной коронавирусной инфекции. Например, токсический гепатит после коронавируса без биохимического анализа крови не обнаружить.
Что касается профилактических мер, доктор убеждена, что ограничивать в общении детей друг с другом не стоит, но общаться они должны на открытом воздухе.
— Для здоровья детей очень важны активные игры, свежий воздух — это и профилактика лишней массы тела. Также следует приучать детей чаще мыть руки, не заходить в лифт, если там уже несколько человек. Нужно исключить посещение магазинов, кафе, аквапарков и любых других закрытых помещений.
Екатерина Гузанова
ОбществоМедицина Татарстан Министерство здравоохранения Республика ТатарстанСкарлатина у младенца или младенца: состояние, лечение и фотографии для родителей — обзор
52301 32 Информация для Младенец подпись идет сюда …Изображения скарлатины (Scarlatina)
Обзор
Скарлатина — это заразная инфекция верхних дыхательных путей (в основном горла) с характерной красной сыпью, напоминающей наждачную бумагу.Инфекция вызывается ядом (токсином), вырабатываемым бактерией стрептококка группы А. Сыпь появляется через 1-2 дня после появления симптомов (например, боли в горле и лихорадки), начинается на шее и распространяется вниз по всему телу. Сыпь обычно покрывает всю кожу на теле, за исключением лица. Если надавить на сыпь, кожа станет белой. Через 3–4 дня сыпь начинает исчезать, а иногда при исчезновении сыпи кожа шелушится, как при солнечном ожоге.
Кто в опасности?
Скарлатина сегодня встречается гораздо реже, чем в прошлом, и очень редко встречается у младенцев, поскольку они защищены компонентами иммунной системы их матери, предотвращающими заражение (антителами), полученными им при рождении.Скарлатина в популяции возникает циклически, в зависимости от силы бактерии. Он распространяется жидкостями из дыхательных путей (например, кашель, слюна, слизь).
Признаки и симптомы
Сыпь размером 1-2 мм, похожая на наждачную бумагу, красные бугорки, которые сливаются вместе, начиная с шеи, затем переходят к туловищу и, наконец, к рукам и ногам (конечностям). Сыпь при скарлатине может слегка зудеть. Если он развивается на складках тела (подмышечные впадины, локтевые складки), могут появиться красные полосы.
При скарлатине могут возникать лихорадка, озноб, ломота в теле, тошнота, рвота и потеря аппетита.
Когда горло является основным местом инфекции, миндалины могут увеличиваться, становиться красными и болезненными. Другие области (лимфатические узлы) на шее могут опухать. Сначала на языке есть белый налет, создающий вид «белого клубничного языка», который затем отваливается (отслаивается), обнажая ярко-красный клубничный язык. Сначала сыпь не поражает ладони и подошвы, но позже эти участки могут шелушиться.Сыпь обычно длится 4–5 дней, и по мере ее исчезновения (исчезновения) кожа на шее и лице начинает шелушиться, а со временем также начинают шелушиться руки и ноги.
Другие области (лимфатические узлы) на шее могут опухать. Сначала на языке есть белый налет, создающий вид «белого клубничного языка», который затем отваливается (отслаивается), обнажая ярко-красный клубничный язык. Сначала сыпь не поражает ладони и подошвы, но позже эти участки могут шелушиться.Сыпь обычно длится 4–5 дней, и по мере ее исчезновения (исчезновения) кожа на шее и лице начинает шелушиться, а со временем также начинают шелушиться руки и ноги.
Рекомендации по уходу за собой
При скарлатине трудно избежать заражения других членов семьи, не обладающих иммунитетом к этой инфекции. Однако вы можете попробовать:
- Храните еду и одежду, используемую больным ребенком, вдали от других людей и стирайте их в горячей мыльной воде.
- Опекуны ребенка должны часто мыть руки.
- Удерживайте ребенка при помощи ацетаминофена (Тайленол®) или ибупрофена для снятия температуры.
- Пусть ваш ребенок ест мягкую пищу, пьет много жидкости и при необходимости наносит лосьоны, например, каламин от зуда.

Когда обращаться за медицинской помощью
Если вы подозреваете, что у ребенка скарлатина, позвоните лечащему врачу.
Процедуры, которые может назначить ваш врач
Врач обычно делает посев из горла или кожи или экспресс-тест на стрептококк, чтобы подтвердить диагноз ребенка. При подтверждении стрептококковой инфекции будут назначены рецептурные антибиотики, которые необходимо принимать в течение примерно 10 дней.
Надежных ссылок
MedlinePlus: стрептококковые инфекцииКлиническая информация и дифференциальный диагноз скарлатины (Scarlatina)Список литературы
Болонья, Жан Л., изд. Дерматология , стр.1119-1120. Нью-Йорк: Мосби, 2003.
Фридберг, Ирвин М., изд. Дерматология Фитцпатрика в общей медицине . 6 -е изд. С. 1871-1873. Нью-Йорк: Макгроу-Хилл, 2003.
.Скарлатина у младенца или младенца: состояние, лечение и фотографии для родителей — обзор
52301 32 Информация для Младенец подпись идет сюда . ..
..Изображения скарлатины (Scarlatina)
Обзор
Скарлатина — это заразная инфекция верхних дыхательных путей (в основном горла) с характерной красной сыпью, напоминающей наждачную бумагу.Инфекция вызывается ядом (токсином), вырабатываемым бактерией стрептококка группы А. Сыпь появляется через 1-2 дня после появления симптомов (например, боли в горле и лихорадки), начинается на шее и распространяется вниз по всему телу. Сыпь обычно покрывает всю кожу на теле, за исключением лица. Если надавить на сыпь, кожа станет белой. Через 3–4 дня сыпь начинает исчезать, а иногда при исчезновении сыпи кожа шелушится, как при солнечном ожоге.
Кто в опасности?
Скарлатина сегодня встречается гораздо реже, чем в прошлом, и очень редко встречается у младенцев, поскольку они защищены компонентами иммунной системы их матери, предотвращающими заражение (антителами), полученными им при рождении.Скарлатина в популяции возникает циклически, в зависимости от силы бактерии. Он распространяется жидкостями из дыхательных путей (например, кашель, слюна, слизь).
Он распространяется жидкостями из дыхательных путей (например, кашель, слюна, слизь).
Признаки и симптомы
Сыпь размером 1-2 мм, похожая на наждачную бумагу, красные бугорки, которые сливаются вместе, начиная с шеи, затем переходят к туловищу и, наконец, к рукам и ногам (конечностям). Сыпь при скарлатине может слегка зудеть. Если он развивается на складках тела (подмышечные впадины, локтевые складки), могут появиться красные полосы.
При скарлатине могут возникать лихорадка, озноб, ломота в теле, тошнота, рвота и потеря аппетита.
Когда горло является основным местом инфекции, миндалины могут увеличиваться, становиться красными и болезненными. Другие области (лимфатические узлы) на шее могут опухать. Сначала на языке есть белый налет, создающий вид «белого клубничного языка», который затем отваливается (отслаивается), обнажая ярко-красный клубничный язык. Сначала сыпь не поражает ладони и подошвы, но позже эти участки могут шелушиться.Сыпь обычно длится 4–5 дней, и по мере ее исчезновения (исчезновения) кожа на шее и лице начинает шелушиться, а со временем также начинают шелушиться руки и ноги.
Рекомендации по уходу за собой
При скарлатине трудно избежать заражения других членов семьи, не обладающих иммунитетом к этой инфекции. Однако вы можете попробовать:
- Храните еду и одежду, используемую больным ребенком, вдали от других людей и стирайте их в горячей мыльной воде.
- Опекуны ребенка должны часто мыть руки.
- Удерживайте ребенка при помощи ацетаминофена (Тайленол®) или ибупрофена для снятия температуры.
- Пусть ваш ребенок ест мягкую пищу, пьет много жидкости и при необходимости наносит лосьоны, например, каламин от зуда.
Когда обращаться за медицинской помощью
Если вы подозреваете, что у ребенка скарлатина, позвоните лечащему врачу.
Процедуры, которые может назначить ваш врач
Врач обычно делает посев из горла или кожи или экспресс-тест на стрептококк, чтобы подтвердить диагноз ребенка. При подтверждении стрептококковой инфекции будут назначены рецептурные антибиотики, которые необходимо принимать в течение примерно 10 дней.
Надежных ссылок
MedlinePlus: стрептококковые инфекцииКлиническая информация и дифференциальный диагноз скарлатины (Scarlatina)Список литературы
Болонья, Жан Л., изд. Дерматология , стр.1119-1120. Нью-Йорк: Мосби, 2003.
Фридберг, Ирвин М., изд. Дерматология Фитцпатрика в общей медицине . 6 -е изд. С. 1871-1873. Нью-Йорк: Макгроу-Хилл, 2003.
.скарлатина | патология | Британника
скарлатина , также называемая скарлатина , острое инфекционное заболевание, вызываемое гемолитическими стрептококковыми бактериями группы А, в частности Streptococcus pyogenes .Скарлатина может поражать людей любого возраста, но чаще всего встречается у детей. Это называется скарлатиной из-за сопровождающей его красной кожной сыпи. До появления антибиотиков скарлатина была чрезвычайно серьезным заболеванием, часто вызывая длительные периоды болезни, множество опасных осложнений и даже смерть. Раньше детей, больных скарлатиной, сразу же изолировали и помещали на карантин, и целые школы и районы впадали в панику, когда обнаруживали случай. Сегодня, однако, заболеваемость скарлатиной снизилась, а если и случается, то снизилась ее тяжесть.Выздоровление происходит быстро и полностью при своевременном введении антибиотиков, и большинство потенциально опасных осложнений можно предотвратить, если соблюдать полный курс лечения.
Раньше детей, больных скарлатиной, сразу же изолировали и помещали на карантин, и целые школы и районы впадали в панику, когда обнаруживали случай. Сегодня, однако, заболеваемость скарлатиной снизилась, а если и случается, то снизилась ее тяжесть.Выздоровление происходит быстро и полностью при своевременном введении антибиотиков, и большинство потенциально опасных осложнений можно предотвратить, если соблюдать полный курс лечения.
Скарлатина почти идентична стрептококковому фарингиту, обычно называемому стрептококковым фарингитом, и часто упоминается как «стрептококковый фарингит с сыпью». Основное различие между этими двумя заболеваниями заключается в том, что бактерия скарлатины дает начало антигену, называемому эритрогенным («вызывающим покраснение») токсином, который отвечает за характерную сыпь.
Британская викторина
44 вопроса из самых популярных викторин «Британника» о здоровье и медицине
Что вы знаете об анатомии человека? Как насчет медицинских условий? Мозг? Вам нужно будет много знать, чтобы ответить на 44 самых сложных вопроса из самых популярных викторин о здоровье и медицине Britannica.
Течение болезни
Скарлатина редко встречается у младенцев и детей ясельного возраста, но заболеваемость начинает постепенно расти после двух лет и достигает пика заболеваемости незадолго до подросткового возраста, чаще всего в возрасте от 6 до 12 лет. Чаще встречается в умеренном климате. области, чем в более теплых тропических областях. Основными источниками инфекции являются нос и горло инфицированных людей, которые часто распыляют капли в воздух при чихании или кашле.Бактерии также могут передаваться косвенно при контакте с зараженными предметами или немытыми руками инфицированного человека.
Инкубационный период бактерии скарлатины составляет от одного до семи дней. Заболевание обычно начинается с внезапного повышения температуры, рвоты и сильной боли в горле. Наряду с этими симптомами у ребенка обычно появляются головная боль, озноб и слабость. Между 12 и 24 часами после начала лихорадки появляется типичная алая сыпь. Изредка ребенок жалуется на сильную боль в животе.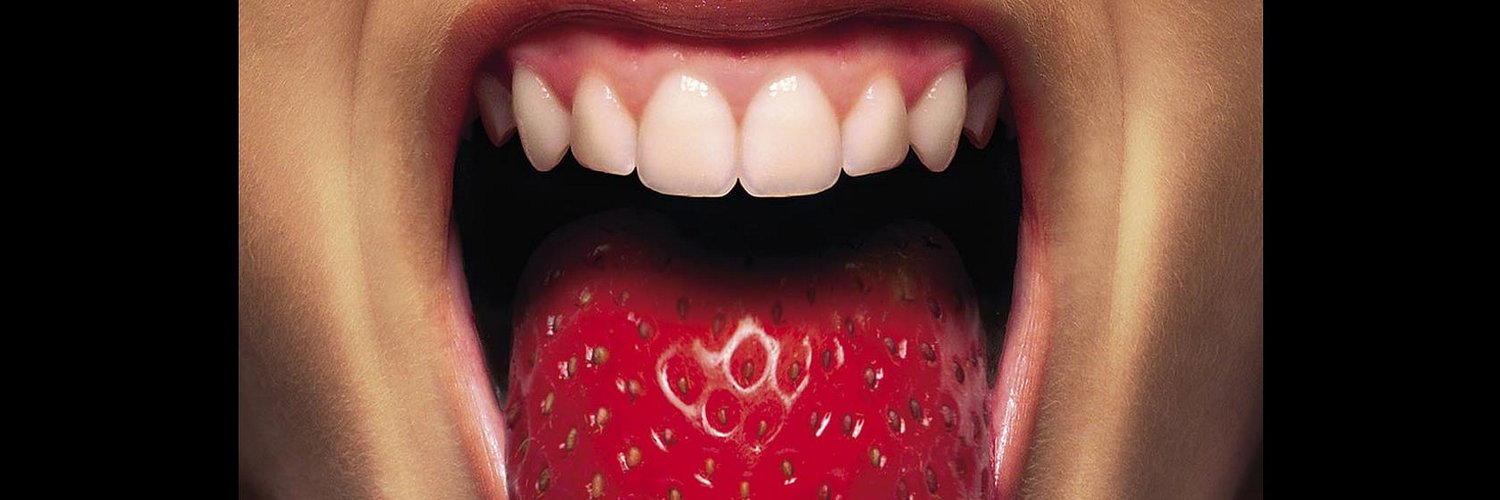
В типичном случае температура повышается до 39,5 ° C (103 ° F) или выше. Горло красное и болезненное, миндалины увеличены, покраснели и покрыты пятнами экссудата. Железы под углами челюсти становятся опухшими и болезненными. Язык меняет свой внешний вид по мере прогрессирования болезни. Вначале кончик и края краснеют, а остальная часть языка имеет беловатый оттенок. К третьему или четвертому дню белый слой шелушится, и язык приобретает красный «клубничный» вид.
Сыпь от скарлатины, которая появляется вскоре после лихорадки, описывается как «солнечный ожог с гусиными прыщами». Кожа покрыта крошечными красными пятнами, которые бледнеют при надавливании и имеют грубую текстуру, напоминающую наждачную бумагу. Эта алая сыпь обычно покрывает все тело, за исключением области вокруг рта, которая остается бледной. Один из наиболее характерных признаков сыпи — шелушение, или шелушение, которое возникает в конце первой недели. Отшелушивающая кожа выглядит как мелкие хлопья, похожие на отруби. Кисти и стопы шелушатся в последнюю очередь — только на второй или третьей неделе болезни.
Кисти и стопы шелушатся в последнюю очередь — только на второй или третьей неделе болезни.
Диагностика и лечение
В большинстве случаев скарлатину можно диагностировать только по типичным признакам и симптомам. Самым полезным средством подтверждения диагноза является посев из горла. Гемолитические стрептококки группы А можно выделить из горла или носа с помощью ватного тампона, а результаты посева можно определить уже через 24 часа инкубации. Также можно взять образцы крови и проверить их на повышенный уровень лейкоцитов или на наличие антител к различным токсинам, выделяемым стрептококками, но эти тесты редко необходимы для диагностики.
Ряд антибиотиков эффективен при лечении стрептококковых инфекций группы А, но пенициллин остается препаратом выбора. Препарат можно вводить в виде инъекций или внутрь. Лечение неизменно приводит к быстрому снижению температуры и улучшению самочувствия. Цель состоит в том, чтобы поддерживать адекватный уровень пенициллина в крови против бактерий в течение как минимум 10 дней лечения. Опасность заключается в том, что часто, когда ребенок чувствует себя лучше всего через два-три дня, лечение прекращается слишком рано.По этой причине врачи иногда лечат пациентов путем инъекции однократного препарата пенициллина длительного действия. Для детей, страдающих аллергией на пенициллин, существует ряд других не менее эффективных антибиотиков, например, эритромицин.
Опасность заключается в том, что часто, когда ребенок чувствует себя лучше всего через два-три дня, лечение прекращается слишком рано.По этой причине врачи иногда лечат пациентов путем инъекции однократного препарата пенициллина длительного действия. Для детей, страдающих аллергией на пенициллин, существует ряд других не менее эффективных антибиотиков, например, эритромицин.
Осложнения
Ранние осложнения скарлатины обычно возникают в течение первой недели болезни. Инфекция может распространяться, вызывая воспаление среднего уха (средний отит), придаточных пазух носа (синусит) или лимфатических узлов шеи.Редкое раннее осложнение — бронхиальная пневмония. Еще реже встречаются остеомиелит (инфицирование костей), мастоидит (инфицирование костных областей за ушами) и сепсис (заражение крови). При адекватном лечении ребенка такие осложнения развиваются редко.
Большое значение имеют два серьезных поздних осложнения: ревматическая лихорадка (воспаление сердца и суставов) и гломерулонефрит (воспаление мочообразующих структур почек). Эти поздние осложнения, вероятно, вызваны аутоиммунной реакцией, вызванной стрептококками или некоторыми из их побочных продуктов.Начало болезни варьируется от одной до двух недель при гломерулонефрите и от двух до четырех недель при ревматической лихорадке. Они могут быть следствием легкой стрептококковой инфекции так же часто, как и тяжелой.
Эти поздние осложнения, вероятно, вызваны аутоиммунной реакцией, вызванной стрептококками или некоторыми из их побочных продуктов.Начало болезни варьируется от одной до двух недель при гломерулонефрите и от двух до четырех недель при ревматической лихорадке. Они могут быть следствием легкой стрептококковой инфекции так же часто, как и тяжелой.
Ревматическая лихорадка встречается относительно редко, но серьезно. Сообщается, что заболеваемость составляет около 3 процентов после случая неадекватного лечения стрептококковой инфекции и менее 1 процента после полного лечения. Ревматическая лихорадка редко встречается у детей младше трех лет. Поскольку ревматическая лихорадка часто вызывает поражение сердца, чрезвычайно важно правильно диагностировать и лечить любого ребенка со стрептококковой инфекцией.
Гломерулонефрит (также называемый болезнью Брайта) — более частое позднее осложнение. У ребенка, у которого развивается острый гломерулонефрит, наблюдается повышение температуры тела, кровь в моче, отечность лица и, иногда, повышенное артериальное давление. Однако в большинстве случаев прогноз полного выздоровления отличный.
Однако в большинстве случаев прогноз полного выздоровления отличный.
Скарлатина — обзор
Скарлатина
Скарлатина (скарлатина) — бактериальная экзантема, которую иногда можно спутать с различными вирусными экзантематозными заболеваниями.Это вызвано БГСА и в первую очередь поражает детей в возрасте от 1 до 10 лет. Очень редко диагностируется у младенцев. Передача GABHS обычно происходит через респираторные выделения. Эпидемиологические изменения типов стрептококкового пирогенного экзотоксина (SPE), вырабатываемого организмом со временем, были связаны с изменениями тяжести этого заболевания. Переход от SPE-A- к SPE-B- и SPE-C-продуцирующим штаммам, который наблюдался в начале двадцатого века, сопровождался снижением заболеваемости и смертности от скарлатины, а также снижением заболеваемости и тяжести заболевания. ревматической лихорадки в США. 33 Однако более недавнее возрождение острой ревматической лихорадки наблюдалось в США с несколькими эпидемиями заболевания среди очаговых групп населения, и изоляты в этих вспышках выявили более вирулентные организмы, богатые экспрессией муцина и М-белка. 34
34
Скарлатина проявляется лихорадкой, болью в горле, головной болью и ознобом, а также кожными проявлениями. Это реже связано со стрептококковой инфекцией кожи, чем с фарингитом.Основное различие между стрептококковым фарингитом и скарлатиной заключается в сопутствующей экзантеме, присутствующей в последнем. При осмотре ротоглотки выявляется тонзилло-глоточная эритема, экссудат и петехиальные пятна неба. В течение первых нескольких дней болезни на языке может появиться белый налет с выступающими красными отечными сосочками (язык белой клубники). К 4-5 дню покрытие отслаивается, оставляя после себя красный блестящий язык с выступающими сосочками (язык красной клубники).
Дифференциальный диагноз стрептококкового фарингита включает инфицирование вирусными агентами (особенно мононуклеозом), Mycoplasma , Chlamydia и Arcanobacterium haemolyticum . У подростков дифференциальный диагноз должен включать группы C и G Streptococcus sp. и Neisseria gonorrhoeae , 35 и в развивающихся странах Corynebacterium diphtheriae . Arcanobacterium haemolyticum , ранее известная как Corynebacterium haemolyticum , представляет собой грамположительную палочку, которая чаще всего поражает подростков и молодых людей и может вызывать синдром фарингита и скарлатинообразную экзантему. 36 Фарингит у этих пациентов обычно тяжелый (иногда его принимают за дифтерию), а экзантема также может иногда имитировать синдром токсического шока, корь, крапивницу или многоформную эритему. 37,38
и Neisseria gonorrhoeae , 35 и в развивающихся странах Corynebacterium diphtheriae . Arcanobacterium haemolyticum , ранее известная как Corynebacterium haemolyticum , представляет собой грамположительную палочку, которая чаще всего поражает подростков и молодых людей и может вызывать синдром фарингита и скарлатинообразную экзантему. 36 Фарингит у этих пациентов обычно тяжелый (иногда его принимают за дифтерию), а экзантема также может иногда имитировать синдром токсического шока, корь, крапивницу или многоформную эритему. 37,38
У больных скарлатиной часто присутствует болезненная передняя шейная лимфаденопатия, а ринорея и кашель обычно отсутствуют. Некоторые эксперты утверждают, что наличие двух последних результатов является негативным фактором для диагностики инфекции GABHS. 35 Экзантема скарлатины представляет собой мелкую эритематозную макулярную и папулезную сыпь (рис. 16.10), которая была описана как «наждачная бумага». Он затрагивает туловище и конечности и может быть усилен в областях изгиба с петехиальным компонентом («линии Пастии»). У темнокожих людей экзантему скарлатины бывает труднее распознать, и она может состоять только из точечных папул, напоминающих cutis anserina (гусиную плоть) (рис. 16.11). Циркуморальная бледность может быть полезным клиническим признаком и визуализируется как бледный край, окружающий периоральную область.Экзантема обычно рассасывается в течение 4–5 дней и может зажить толстыми слоями шелушения, особенно на руках, ногах, пальцах ног и пальцах (рис. 16.12). Интересным наблюдением является то, что SPE, продуцируемые GABHS, вносят вклад в экзантему своей способностью стимулировать реакцию гиперчувствительности замедленного типа, которая требует предварительного воздействия организма-хозяина на организм. 39
Он затрагивает туловище и конечности и может быть усилен в областях изгиба с петехиальным компонентом («линии Пастии»). У темнокожих людей экзантему скарлатины бывает труднее распознать, и она может состоять только из точечных папул, напоминающих cutis anserina (гусиную плоть) (рис. 16.11). Циркуморальная бледность может быть полезным клиническим признаком и визуализируется как бледный край, окружающий периоральную область.Экзантема обычно рассасывается в течение 4–5 дней и может зажить толстыми слоями шелушения, особенно на руках, ногах, пальцах ног и пальцах (рис. 16.12). Интересным наблюдением является то, что SPE, продуцируемые GABHS, вносят вклад в экзантему своей способностью стимулировать реакцию гиперчувствительности замедленного типа, которая требует предварительного воздействия организма-хозяина на организм. 39
Скарлатина диагностируется на основании клинических проявлений и результатов лабораторных исследований.Золотым стандартом лабораторного исследования является посев из горла с ростом GABHS.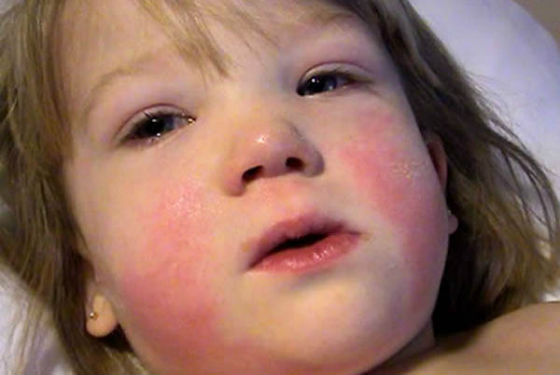 Быстрое обнаружение антигена («быстрое исследование стрептококка») при правильном выполнении имеет высокую чувствительность и специфичность. 35 Кроме того, иногда могут быть полезны антистрептококковые серологические исследования. Осложнения скарлатины включают пневмонию, перикардит, менингит, гепатит, гломерулонефрит и ревматизм. Хотя симптомы стрептококкового фарингита и скарлатины часто улучшаются спонтанно, лечение быстрее облегчает симптомы и, что более важно, является основным методом профилактики последующего возникновения острой ревматической лихорадки (ОПН).Преобладающая теория в отношении профилактики ОПН заключается в том, что антимикробную терапию следует начинать в течение 9 дней с момента появления симптомов БГСА-фарингита. 35,40
Быстрое обнаружение антигена («быстрое исследование стрептококка») при правильном выполнении имеет высокую чувствительность и специфичность. 35 Кроме того, иногда могут быть полезны антистрептококковые серологические исследования. Осложнения скарлатины включают пневмонию, перикардит, менингит, гепатит, гломерулонефрит и ревматизм. Хотя симптомы стрептококкового фарингита и скарлатины часто улучшаются спонтанно, лечение быстрее облегчает симптомы и, что более важно, является основным методом профилактики последующего возникновения острой ревматической лихорадки (ОПН).Преобладающая теория в отношении профилактики ОПН заключается в том, что антимикробную терапию следует начинать в течение 9 дней с момента появления симптомов БГСА-фарингита. 35,40
Препаратом выбора для лечения скарлатины является пенициллин V. Хотя амоксициллин или ампициллин часто используются, они не имеют микробиологических преимуществ перед пенициллином. 40 Пациентам с аллергией на пенициллин показан эритромицин или другой макролид (например, кларитромицин или азитромицин). Другие варианты включают цефалоспорин первого поколения (хотя необходимо учитывать возможность перекрестной реакции у пациентов с аллергией на пенициллин) или внутримышечный пенициллин G, преимущество которого состоит в том, что он не зависит от комплаенса, но недостатком является болезненность во время введения. 40
Другие варианты включают цефалоспорин первого поколения (хотя необходимо учитывать возможность перекрестной реакции у пациентов с аллергией на пенициллин) или внутримышечный пенициллин G, преимущество которого состоит в том, что он не зависит от комплаенса, но недостатком является болезненность во время введения. 40
Как выглядит стрептококковая сыпь?
Пожалуйста, выберите свою страховую компанию, чтобы продолжить.
Страхование Выберите страховку Моего поставщика нет в спискеAdvantekAetnaAffinityAllegiance Benefit Plan ManagementAlohaCareAmerigroupAmeriHealth CaritasAnthem Blue CrossAnthem Blue Cross и Blue ShieldAPWU Health PlanAscendantASR Health BenefitsAvera Health PlanBASDBayCarePlusBCBSM Medicare Advantage Network of Blue Синий Щит КолорадоСиний Крест Синий Щит КоннектикутаСиний Крест Синий Щит ДжорджииСиний Крест Синий Щит ИндианыСиний Крест Синий Щит КанзасаСиний Крест Синий Щит КентуккиСиний Крест Синий Щит ЛуизианыСиний Крест Синий Щит МэнСиний Крест Синий Щит МассачусетсаСиний Крест Синий Щит Мичигана Синий Щит МиннесотыСиний Крест Синий Щит МиссисипиСиний Крест Синий Щит МиссуриСиний Крест Синий Щит НебраскиСиний Крест Синий Щит Нью-ЙоркаСиний Крест Синий Щит Северной Калифорнии rolinaСиний Крест Синий Щит Северной ДакотыСиний Крест Синий Щит ОгайоСиний Крест Синий Щит Род-АйлендаСиний Крест Синий Щит Южной Каролины PlanCarefirst BlueCross BlueShieldCentura AssociatesColorado доктора PlanColumbia Пользовательские NetworkConsociateCoreSourceDAKOTACAREDeseret взаимной выгоды AdministratorsDuke Здоровье PlansEmpire BCBS Новый YorkEmpire BlueCrossEnhancedCareMDFidelisFirst Приоритет HealthFlorida BlueFlorida здравоохранения PlansGenesis здоровья PlansGuthrie здоровья PlanHawaii медицинская ассоциация обслуживания (HMSA) Здоровье Альянс план (НАР) HealthFirstHealth Партнеры MNHealth Партнеры Северного CaliforniaHealth План NevadaHealthScopeHealth TraditionHealthy Группа преимуществ BlueHighmarkHighmark Blue Cross Blue ShieldHighmark Blue ShieldHighmark Choice CompanyВысокий знак Покрытие AdvantageHighmark DelawareHighmark медицинского страхования CompanyHighmark West VirginiaHorizon Blue Cross Blue Shield Нью-JerseyHorizon Нью-Джерси HealthHumanaIBC PlanIndependence Синий CrossIU здоровья PlanLeggett & Platt Partners Здоровье PlanMedicaMedical Mutual (MMO) MedStarMemorial Здоровье PlansMercyCareMeritainMetroPlusMissionary MedicalMolina HealthcareMSSEHIPMVP Здоровье CareMybenefitshomeNorman Здоровье PlansOptum Медицинский NetworkOscar HealthParamount здоровья CarePEHP (государственных служащих План здравоохранения) Pekin Жизнь InsurancePeoples HealthPhysicians Здоровье PlanPhysicians PlusPiedmontPiedmont Community Health PlansPublix BCBS PPOQuartzQuestRural Carrier Benefit PlanRWJ Варнава Здоровье PlansSalvation армии Здоровье PlanSecurity Здоровье PlanSelectHealthSierra Здоровье и LifeSimplySmarthealthStaywellTelehealth OptionsTexas здоровье детей PlanTricareTriple-S SaludUMRUnitedHealthcareUnitedHealthcare NevadaUnitedHealthcare OxfordUniversity Юта Здоровье PlansUPMC Здоровье PlanUW Медицина PlansVi бюстгальтер Health PlanVirginia PremierWEA TrustWebTPAWellcare
Девочка с болью в горле, лихорадкой и клубничным языком
10-летняя девочка обратилась с жалобой на 3-дневную историю болезни: лихорадка, боль в горле, боль при глотании и головная боль. Связанного кашля, насморка или охриплости не было. Несколько дней назад у нее был контакт с ребенком, страдающим ангиной.
Связанного кашля, насморка или охриплости не было. Несколько дней назад у нее был контакт с ребенком, страдающим ангиной.
Результаты физикального обследования: температура 38,5 ° C, воспаление глотки, увеличенные миндалины, миндалин экссудат, клубничный язык (рисунок) и увеличенные болезненные передние шейные лимфатические узлы. У нее не было кожной сыпи, шелушения кожи, конъюнктивы, язв во рту или спленомегалии.
Какой у вас диагноз?
(Ответ и обсуждение на следующей странице)
Ответ: Группа A β -гемолитический стрептококковый фарингит
Анамнез и результаты физикального обследования предполагают наличие β-гемолитического стрептококка группы A.Диагноз был подтвержден с помощью посева из горла, на котором вырастал β-гемолитический стрептококк группы А (GABHS).
ЭПИДЕМИОЛОГИЯ
GABHS, также известный как Streptococcus pyogenes , является наиболее частой бактериальной причиной острого фарингита у детей. 1 GABHS фарингит встречается в основном у детей в возрасте от 5 до 15 лет. 2,3 Хотя инфекция может возникнуть в любом возрасте, она редко встречается в возрасте до 3 лет и после 45 лет. 4 В умеренном климате заболеваемость наиболее высока зимой и ранней весной. 2 По оценкам, на БГСА приходится от 20% до 30% случаев острого фарингита у детей школьного возраста. 5 В равной степени страдают представители обоих полов.
1 GABHS фарингит встречается в основном у детей в возрасте от 5 до 15 лет. 2,3 Хотя инфекция может возникнуть в любом возрасте, она редко встречается в возрасте до 3 лет и после 45 лет. 4 В умеренном климате заболеваемость наиболее высока зимой и ранней весной. 2 По оценкам, на БГСА приходится от 20% до 30% случаев острого фарингита у детей школьного возраста. 5 В равной степени страдают представители обоих полов.
Основной путь передачи — от человека к человеку через респираторные капли. 1 Скученность способствует передаче инфекции. 6 Фомиты и домашние животные являются наиболее распространенными переносчиками инфекции GABHS. 6 Бессимптомное носительство часто встречается у детей младшего возраста. 6 Пациенты наиболее заразны во время острой стадии болезни и обычно не заразны через 24 часа после начала соответствующей антибактериальной терапии. 1,4
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ
Инкубационный период от 2 до 5 дней. 6 Дети обычно обращаются с внезапным приступом боли в горле, болью при глотании и лихорадкой. 1 Боль часто усиливается с одной стороны. 5
6 Дети обычно обращаются с внезапным приступом боли в горле, болью при глотании и лихорадкой. 1 Боль часто усиливается с одной стороны. 5
Другие симптомы, такие как головная боль, тошнота, рвота и боль в животе, также могут присутствовать, особенно у детей младшего возраста. 5 Физические признаки включают мясистый красный глотку, увеличенные и эритематозные миндалины, глоточный экссудат, увеличенные болезненные передние шейные лимфатические узлы, а иногда и небные петехии, клубничный язык и скарлатинообразную сыпь.Последний вызывается пирогенными экзотоксинами стрептококков и, если присутствует, означает скарлатину. 6 Обычно сыпь бледнеет при надавливании, имеет текстуру гусиной кожи или крупной наждачной бумаги и лучше ощущается, чем видна. Сыпь может быть более заметной в складках кожи сгибателей, особенно в области антекубитальной ямки (линии пасти).
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА И ДИАГНОСТИКА
Клинический диагноз может быть трудным, потому что, за исключением сыпи при скарлатине, ни один из клинических результатов, описанных в предыдущем разделе, не является специфичным для фарингита GABHS. Другие бактериальные причины фарингита включают β-гемолитические стрептококки группы C и G, Mycoplasma pneumoniae , Chlamydia pneumoniae , Haemophilus influenzae , Moraxella catarrhalis и анаэробные виды. 4,7 Вирусные причины фарингита включают аденовирус, риновирус, коронавирус, вирус Эпштейна-Барра, вирус гриппа и вирус парагриппа. 4,7 Наличие кашля, ринореи, охриплости голоса, конъюнктивита, стоматита, герпангины, вирусной экзантемы, генерализованной лимфаденопатии и спленомегалии свидетельствует в пользу вирусной этиологии. 8
Другие бактериальные причины фарингита включают β-гемолитические стрептококки группы C и G, Mycoplasma pneumoniae , Chlamydia pneumoniae , Haemophilus influenzae , Moraxella catarrhalis и анаэробные виды. 4,7 Вирусные причины фарингита включают аденовирус, риновирус, коронавирус, вирус Эпштейна-Барра, вирус гриппа и вирус парагриппа. 4,7 Наличие кашля, ринореи, охриплости голоса, конъюнктивита, стоматита, герпангины, вирусной экзантемы, генерализованной лимфаденопатии и спленомегалии свидетельствует в пользу вирусной этиологии. 8
Для помощи в диагностике фарингита GABHS было разработано множество систем клинической оценки. 9 Модифицированная шкала Centor является широко используемой, и она была одобрена для использования у детей и взрослых с болью в горле. 9,10 Один балл присваивается каждому из 5 критериев: температура выше 38 ° C, опухшие болезненные передние шейные лимфоузлы, миндалинный экссудат, возраст от 3 до 14 лет и отсутствие кашля. Один балл берется из баллов для пациентов 45 лет и старше. 10
Один балл берется из баллов для пациентов 45 лет и старше. 10
Клинические критерии могут помочь врачу выбрать пациентов с более высокой вероятностью развития фарингита БГСА, нуждающихся в обследовании. Если модифицированная оценка Центра больше 2, следует провести микробиологический тест.
Культивирование мазка из зева на чашке с агаром с овечьей кровью остается золотым стандартом для документирования наличия БГСА, но для этого требуется от 18 до 24 часов. 11 При правильном выполнении чувствительность одного посева мазка из зева для выявления БГСА составляет от 90% до 95%. 11,12 Образцы мазков из горла следует брать мазками с поверхности миндалин или ямок и задней стенки глотки. 11
Экспресс-тест на обнаружение антигена, проводимый в офисе, немедленно увеличивает стоимость лечения, но может дать результаты в считанные минуты. 13 Все экспресс-тесты для обнаружения антигена включают кислотную экстракцию группоспецифического углеводного антигена из клеточной стенки GABHS и идентификацию антигена с помощью иммунологической реакции. 13 Специфичность этих тестов постоянно превышала 95%. 5,12 Таким образом, положительный результат теста можно считать окончательным и избавляет от необходимости культивирования. Общество инфекционных болезней Америки рекомендует подтверждать отрицательный результат экспресс-теста на определение антигена результатом посева из горла, если только врач не убедился в своей практике, что чувствительность используемого теста быстрого обнаружения антигена сравнима с чувствительностью посева из горла. 11
13 Специфичность этих тестов постоянно превышала 95%. 5,12 Таким образом, положительный результат теста можно считать окончательным и избавляет от необходимости культивирования. Общество инфекционных болезней Америки рекомендует подтверждать отрицательный результат экспресс-теста на определение антигена результатом посева из горла, если только врач не убедился в своей практике, что чувствительность используемого теста быстрого обнаружения антигена сравнима с чувствительностью посева из горла. 11
ОСЛОЖНЕНИЯ
Гнойные осложнения включают гнойный шейный лимфаденит, целлюлит, перианальный дерматит, рожу, стафилококковый синдром ошпаренной кожи, перитонзиллярный абсцесс, ретрофарингеальный абсцесс, мастоидус, средний отит. 3 GABHS фарингит редко может приводить к бактериемии, некротизирующему фасцииту и стрептококковому синдрому, подобному токсическому шоку. 3
Негнойные иммуноопосредованные осложнения включают острый ревматизм, острый постстрептококковый гломерулонефрит, реактивный артрит-синовит и аутоиммунное психоневрологическое расстройство у детей. 3,14 Пурпура Геноха-Шенлейна и каплевидный псориаз могут развиться после фарингита БГСА.
3,14 Пурпура Геноха-Шенлейна и каплевидный псориаз могут развиться после фарингита БГСА.
УПРАВЛЕНИЕ
После диагностики фарингита БГСА на основании результатов экспресс-теста на антиген или посева из горла назначается антимикробная терапия для предотвращения местных гнойных осложнений и последующего развития острой ревматической лихорадки, а также чтобы сократить клинический курс и свести к минимуму распространение инфекции среди других людей. 5,14
Благодаря доказанной эффективности, безопасности и узкому спектру антимикробной активности пенициллин V остается препаратом выбора для лечения БГСА, за исключением пациентов с аллергией на пенициллин. 11 Амоксициллин часто предпочтительнее пенициллина V из-за лучшего вкуса суспензии и его доступности в виде жевательных таблеток. 11,12
Для пациентов с аллергией на пенициллин приемлемыми альтернативами являются цефалоспорины узкого спектра действия, клиндамицин и макролиды. 11 Однако из-за возможности перекрестной реактивности пациентов с анафилактической гиперчувствительностью к пенициллину в анамнезе не следует лечить цефалоспорином. 12 Если есть основания, можно рассмотреть возможность использования парацетамола или ибупрофена для облегчения симптомов умеренной и сильной боли или контроля высокой температуры, связанной с фарингитом БГСА.
11 Однако из-за возможности перекрестной реактивности пациентов с анафилактической гиперчувствительностью к пенициллину в анамнезе не следует лечить цефалоспорином. 12 Если есть основания, можно рассмотреть возможность использования парацетамола или ибупрофена для облегчения симптомов умеренной и сильной боли или контроля высокой температуры, связанной с фарингитом БГСА.
ПРОГНОЗ
Прогноз для адекватно пролеченного фарингита БГСА отличный.Гнойные осложнения возникают редко и легко поддаются лечению. Заболеваемость острой ревматической лихорадкой неуклонно снижалась в течение последних нескольких десятилетий. К сожалению, постстрептококковый гломерулонефрит нельзя предотвратить с помощью антибактериальной терапии.
Александр К. К. Леунг, доктор медицины, , клинический профессор педиатрии в Университете Калгари и педиатрический консультант в Детской больнице Альберты в Калгари.
Бенджамин Баранкин, доктор медицины, , медицинский директор и основатель дерматологического центра Торонто.
Кам-Лун Эллис Хон, доктор медицины, , профессор педиатрии Китайского университета Гонконга.
ССЫЛКИ
1. Leung AKC, Kellner JD. Β-гемолитический стрептококковый фарингит группы А у детей. Adv Ther. 2004; 21 (5): 277-287.
2. Alcaide ML, Bisno AL. Фарингит и эпиглоттит. Infect Dis Clin North Am. 2007; 21 (2): 449-469.
3. Джагги П., Шульмана УЛ. Стрептококковые инфекции группы А. Pediatr Rev. 2006; 27 (3): 99-105.
4. Реголи М., Чиаппини Э., Бонсиньори Ф., Галли Л., де Мартино М. Последние сведения о лечении острого фарингита у детей. Ital J Pediatr. 2011; 37: 10. DOI: 10.1186 / 1824-7288-37-10.
5. Wessels MR. Клиническая практика: стрептококковый фарингит. N Engl J Med. 2011; 364 (7): 648-655.
6. Леунг AKC. Группа А β-гемолитический стрептококковый фарингит. В: Leung AKC, ed. Общие проблемы в амбулаторной педиатрии: специфические клинические проблемы. Том 1. Нью-Йорк, Нью-Йорк: Издательство Nova Science; 2011: 247-256.
Том 1. Нью-Йорк, Нью-Йорк: Издательство Nova Science; 2011: 247-256.
7. Шах Р., Бансал А, Сингхи СК. Подойдите к ребенку с болью в горле. Indian J Pediatr. 2011; 78 (10): 1268-1272.
8. Леунг AKC, Пинто-Раджас А. Инфекционный мононуклеоз. Консультант. 2000; 40: 134-136.
9. Центор Р. М., Уизерспун Дж. М., Далтон Х. П., Броуди К. Э., Линк К. Диагностика стрептококковой ангины у взрослых в отделении неотложной помощи. Принятие решений в медицине. 1981; 1 (3): 239-246.
10. McIsaac WJ, White D, Tannenbaum D, Low DE. Клиническая оценка для снижения ненужного использования антибиотиков у пациентов с ангиной. CMAJ. 1998; 158 (1): 75-83.
11. Шульман С.Т., Бисно А.Л., Клегг Х.В. и др. Руководство по клинической практике по диагностике и лечению стрептококкового фарингита группы А: обновление 2012 г., подготовленное Американским обществом инфекционных болезней. Clin Infect Dis. 2012; 55 (10): 1279-1282.
12. Чоби Б.А. Диагностика и лечение стрептококкового фарингита. Am Fam Physician. 2009; 79 (5): 383-390.
13. Люнг AKC, Ньюман Р., Кумар А., Дэвис HD. Экспресс-тестирование на определение антигена при диагностировании β-гемолитического стрептококкового фарингита. Expert Rev Mol Diagn. 2006; 6 (5): 761-766.
14. Бараш Ю. Стрептококковая инфекция горла группы А — лечить или не лечить? Acta Paediatr. 2009; 98 (3): 434-436.
Скарлатина
US Pharm. 2008; 33 (3): 48-58.
Скарлатина заразная
заболевание, вызванное вторжением в верхние дыхательные пути грамположительных
Бактерия Streptococcus pyogenes . 1 Обычно результат
болезнь проходит самостоятельно, но более инвазивная инфекция, которую не лечить, может
быть фатальным. Скарлатина была серьезным заболеванием, опасным для жизни тысяч людей.
детей в 19 веке; это привело к пандемиям с существенным
уровень смертности. 2 Одна из причин несоразмерной гибели людей
Возможно, поставили неправильный диагноз (например, корь) или заниженный диагноз. 1,2 Скарлатина, обычно поражающая детей в возрасте от 2 до 10 лет, встречается редко.
из-за воздействия S pyogenes к 10 годам у большинства детей. 3,4 Введение пенициллина также способствовало снижению
заболеваемость скарлатиной и ее последующими осложнениями, такими как ревматический
высокая температура; однако снижение заболеваемости произошло до введения пенициллина. 5 См. ТАБЛИЦА 1 для исторической точки зрения на скарлатину.
2 Одна из причин несоразмерной гибели людей
Возможно, поставили неправильный диагноз (например, корь) или заниженный диагноз. 1,2 Скарлатина, обычно поражающая детей в возрасте от 2 до 10 лет, встречается редко.
из-за воздействия S pyogenes к 10 годам у большинства детей. 3,4 Введение пенициллина также способствовало снижению
заболеваемость скарлатиной и ее последующими осложнениями, такими как ревматический
высокая температура; однако снижение заболеваемости произошло до введения пенициллина. 5 См. ТАБЛИЦА 1 для исторической точки зрения на скарлатину.
С 1999 г. в общей сложности 9 400
Центры сообщили о случаях скарлатины в США.
по контролю и профилактике заболеваний; 300 случаев стрептококкового токсического шока
синдрома (STSS) и 600 случаев некротического фасциита.
в течение этого периода. Эти случаи могут быть недооценкой или переоценкой
заболеваемость из-за того, что скарлатина не была зарегистрирована болезнью в США. С.
с 1970 г. 6 Примерно три миллиона случаев ангины горла
(острый фарингит и тонзиллит) и импетиго, вызванное стрептококком
Однако инфекция регистрируется ежегодно. 6 Количество случаев
скарлатина была зарегистрирована в 2004 г. в Англии и Уэльсе, Шотландии и на севере страны.
Ирландия, соответственно, была Ü 2200, 190 и 228. 2
С.
с 1970 г. 6 Примерно три миллиона случаев ангины горла
(острый фарингит и тонзиллит) и импетиго, вызванное стрептококком
Однако инфекция регистрируется ежегодно. 6 Количество случаев
скарлатина была зарегистрирована в 2004 г. в Англии и Уэльсе, Шотландии и на севере страны.
Ирландия, соответственно, была Ü 2200, 190 и 228. 2
Возбудитель, S pyogenes , классифицируется как бета-гемолитический стрептококк группы А (GABHS) инфекционное заболевание.Это частая причина боли в горле и лихорадки, связанной с стрептококковая ангина и другие кожные инфекции (например, целлюлит, импетиго, некротический фациит и рожистое воспаление). 7 Большинство случаев скарлатины предшествуют эритематозная ангина и повышение температуры тела; однако болезнь может в результате других инфекционных заболеваний, например, связанных с ранами и ожоги. 2
Трансмиссия
GABHS распространяется
инфицированные люди во время субклинических и острых заболеваний через кашель,
чихание или образование аэрозольных капель из дыхательных путей. 2 С брифом
время инкубации от двух до четырех дней, бактерия распространяется в
кровоток через инфицированное горло, рану или ожог. 2,8 Без
лечение антибиотиками, пациенты могут считаться заразными в течение нескольких недель;
однако при лечении коммуникабельность снижается в течение 24 часов. 9 При отсутствии лечения инфекционный период может длиться от 10 до 21 дня. 10
2 С брифом
время инкубации от двух до четырех дней, бактерия распространяется в
кровоток через инфицированное горло, рану или ожог. 2,8 Без
лечение антибиотиками, пациенты могут считаться заразными в течение нескольких недель;
однако при лечении коммуникабельность снижается в течение 24 часов. 9 При отсутствии лечения инфекционный период может длиться от 10 до 21 дня. 10
Признаки и симптомы
Клинические признаки
связанные со скарлатиной, включают проявления как кожи, так и
мягкие ткани, такие как ярко-красная (алая) сыпь, клубничный язык (т.е.,
опухший красный язык с белой, похожей на мех шерстью и красными выступающими сосочками),
и лимфаденопатия. 3,8 Начало боли в горле и лихорадки
обычно бывает внезапным, с другими симптомами, такими как головная боль, озноб, тошнота,
рвота, боли в животе и недомогание, возникающие вскоре после этого. 7,11,12 При осмотре миндалины опухшие, желтые или
серовато-белый экссудат.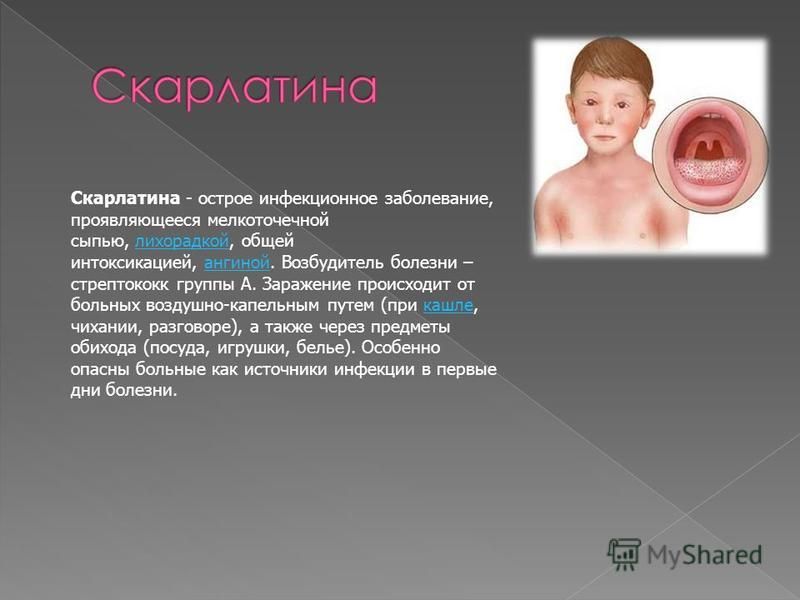 Сыпь обычно появляется в течение одного-двух дней после
начало болезни; в течение двух-трех дней белый налет на языке
рассасывается, оставляя малиновый язык (i.е., ярко-красный, опухший язык с
большие сосочки). 2,8
Сыпь обычно появляется в течение одного-двух дней после
начало болезни; в течение двух-трех дней белый налет на языке
рассасывается, оставляя малиновый язык (i.е., ярко-красный, опухший язык с
большие сосочки). 2,8
Сыпь
Кожа
проявление скарлатины теоретически является результатом эритрогенного
токсины, вырабатываемые бактериями, которые вызывают гиперчувствительность замедленного типа
реакция. 2,13 Большинство пациентов, у которых развивается гиперчувствительность
реакция ранее подвергалась воздействию БГСА. 14 Нерациональная,
безболезненная сыпь преимущественно генерализируется по кожным складкам туловища
в линейном построении (линии Пасти), на конечностях и в
фаринготонзиллярная область; За 24 часа до этого его первоначальный вид выглядит как
небольшие красные шишки на подмышечных впадинах, паху и шее. 13,14 Щеки
кажется покрасневшим, но область вокруг рта бледная. 2 Сыпь
белеет при надавливании. Сыпь напоминает солнечный ожог и ощущается как
наждачная бумага; происходит шелушение кожи туловища, лица и кончиков пальцев
в период выздоровления. Через семь-10 дней после первичной презентации, когда
спадает лихорадка, уменьшается эритема и шелушение туловища, лица и
кончики пальцев начинается; это может длиться от нескольких дней до нескольких недель, поскольку кожные покровы отслаиваются
лицо, туловище, руки и ноги. 8,11,15
Сыпь напоминает солнечный ожог и ощущается как
наждачная бумага; происходит шелушение кожи туловища, лица и кончиков пальцев
в период выздоровления. Через семь-10 дней после первичной презентации, когда
спадает лихорадка, уменьшается эритема и шелушение туловища, лица и
кончики пальцев начинается; это может длиться от нескольких дней до нескольких недель, поскольку кожные покровы отслаиваются
лицо, туловище, руки и ноги. 8,11,15
Диагностика
Подтвержденный
Диагноз скарлатины включает оба симптома (например, лейкоциты
количество> 12000 / мм 3 , повышенный уровень С-реактивного белка) и
диагностические тесты. Доступны несколько тестов, в том числе посев из горла.
секреции, экспресс-тесты на определение антигена (RADT) и стрептококковые антитела
обнаружение. 8
Посев глоточного секрета
необходимы для дифференциации фарингита вирусной от бактериальной этиологии.И миндалины, и заднюю часть глотки следует тщательно очистить тампоном. Если
мазки из зева взяты правильно, культура размножает БГСА от 90% до 95%
пациентов с признаками и симптомами. 8 Ложноотрицательный диагноз
встречается менее чем у 10% пациентов. 9 Культуры отрицательные
для GABHS в течение 24 часов следует инкубировать в течение второго дня, чтобы убедиться, что
культуры действительно отрицательны. 9
Если
мазки из зева взяты правильно, культура размножает БГСА от 90% до 95%
пациентов с признаками и симптомами. 8 Ложноотрицательный диагноз
встречается менее чем у 10% пациентов. 9 Культуры отрицательные
для GABHS в течение 24 часов следует инкубировать в течение второго дня, чтобы убедиться, что
культуры действительно отрицательны. 9
RADT с использованием мазков из зева
полезно, потому что о результатах можно сообщить в течение нескольких часов после сбора образца. 8 Тест обнаруживает извлечение азотистой кислоты углеводов группы А.
антиген организмов в мазках из зева. 9 Специфика (т.е.
способность теста правильно идентифицировать пациентов без заболевания)
тесты высокие; однако чувствительность (то есть способность теста правильно
выявлять пациентов с заболеванием) тестов различается. 8 Следовательно, если RADT отрицательный, необходимо провести подтверждающий мазок из зева.
приказано убедиться, что у пациента нет стрептококков группы А. (ГАЗ) инфекция; положительные тесты в подтверждении не нуждаются. 9 Хотя RADT рекомендованы Американской академией педиатрии,
Американское общество инфекционных болезней и Американская кардиологическая ассоциация
педиатрические пациенты, рекомендации Американского колледжа для взрослых пациентов
врачей вызывают споры из-за отсутствия диагностической точности. 8,16,17
(ГАЗ) инфекция; положительные тесты в подтверждении не нуждаются. 9 Хотя RADT рекомендованы Американской академией педиатрии,
Американское общество инфекционных болезней и Американская кардиологическая ассоциация
педиатрические пациенты, рекомендации Американского колледжа для взрослых пациентов
врачей вызывают споры из-за отсутствия диагностической точности. 8,16,17
Диагностика предыдущей GABHS
инфекция также может быть сделана путем тестирования на стрептококковые антитела. Тесты на
антистрептолизин O и анти-ДНКаза B используются чаще из-за коммерческих
доступность.Хотя эти тесты бесполезны при острых инфекциях,
предыдущее воздействие можно определить, определив разницу между
текущие титры антител для данного человека и средние титры для данного
Население. Если исходный титр составляет 200 единиц / мл, большинство пациентов
испытывают двукратное или большее увеличение титров между острым и
значения фазы выздоровления. 8 Этот диагностический тест может быть полезным
для пациентов с рецидивирующими инфекциями.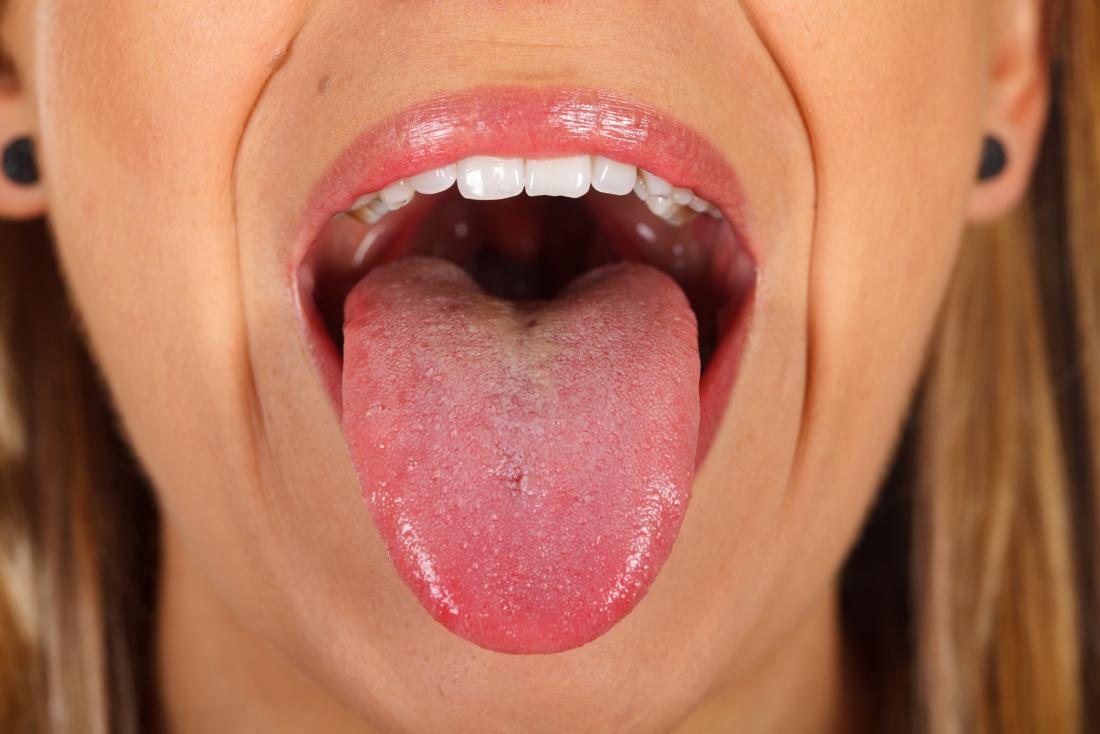
Диагноз скарлатина
можно определить по тяжести основных симптомов пациента. В
Агентство по охране здоровья описывает случаи скарлатины как подтвержденные, вероятные,
или возможно. 2 «Подтвержденные» случаи — случаи с клиническими симптомами.
соответствует стрептококковой боли в горле (например, боль в горле, красное горло; головная боль;
увеличение лимфатических узлов) и хотя бы один характерный признак скарлатины
(например, кожная сыпь; клубничный язык; покраснение щек с бледными участками)
вокруг рта и шелушение кожи) и положительный посев из горла. 2 «Вероятные» случаи — это случаи с клиническими симптомами, соответствующими
стрептококковая ангина и хотя бы один характерный признак алого цвета
лихорадка, без проведения мазка из зева или проведенного мазка, который не показывает
значительный рост. 2 Случаи определяются как «возможные», если клинические
симптомы присутствуют без характерных для скарлатины признаков и отсутствия
проводится мазок из зева или мазок, но не может быть получен
значительный рост. 2 Легкие формы скарлатины также
именуется скарлатина . 2
2 Легкие формы скарлатины также
именуется скарлатина . 2
Лечение
Препарат выбора
для лечения скарлатины применяется пенициллин. Доза перорально
вводимый пенициллин составляет 250 мг (400000 единиц) два-три раза в день в течение
десять дней для детей с массой тела менее 27 кг (60 фунтов) и 500 мг (800000 фунтов)
Единиц) два-три раза в день для всех остальных пациентов. 2,3,9,11,18,19 Рекомендуется полный курс в 10 дней для предотвращения возникновения острого
ревматическая лихорадка. 9 Если несоблюдение режима ограничивает терапию, внутримышечно
(IM) пенициллин G бензатин подходит при однократном введении
600 000 единиц для детей с массой тела менее 27 кг; все остальные пациенты
должен получить 1,2 млн. единиц. Боль от введения в / м
рецептура может быть уменьшена путем поддержания лекарств при комнатной температуре
перед инъекцией. 9 Комбинация бензатина пенициллина G
(
0 единиц) и прокаин пенициллина G (300000 единиц) подходит для дети; однако эффективность не была продемонстрирована у подростков и Взрослые.
 9
9 Пациенты с аллергией на пенициллин может принимать пероральный эритромицин, если бактериальная резистентность к подозревается эритромицин. Эстолат эритромицина (20-40 мг / кг / день перорально в от двух до четырех разделенных доз) или этилсукцинат эритромицина (40 мг / кг перорально на день в два-четыре приема) следует вводить в течение 10 дней. Кларитромицин или азитромицин вводили в течение 10 или пяти дней соответственно. также может быть рассмотрено. 9 Пероральные цефалоспорины могут быть рассмотрены для пациенты, у которых может быть аллергия на пенициллин; однако потенциал для гиперчувствительность к пенициллину и цефалоспорину следует взвесить пациенты с тяжелой аллергией на пенициллин.
Пациент, у которого
повторение симптомов вскоре после завершения 10-дневного курса
соответствующий антибиотик можно повторно лечить тем же антибиотиком или дать
альтернативный пероральный или в / м антибиотик. Некоторые альтернативы узкоспектральные
цефалоспорин, клавуланат амоксициллина, клиндамицин, эритромицин и другие
макролиды; порядок, в котором следует использовать эти антибиотики, не был
уточнил, однако. 9 См. ТАБЛИЦА 2 для вариантов лечения
от скарлатины.
9 См. ТАБЛИЦА 2 для вариантов лечения
от скарлатины.
Осложнения
Когда скарлатину не лечат соответственно, могут возникнуть несколько осложнений, в том числе аллергические гломерулонефрит, ревматизм, перитонзиллярный абсцесс, гнойный шейный аденит, токсический миокардит, гнойный артрит, остеомиелит, гепатит, злокачественная (токсическая или септическая) скарлатина, STSS и менингит. 11,13,14,20 Большинство осложнений возникает на ранней стадии заболевания; однако поздние осложнения (например,г., аллергический гломерулонефрит и ревматический лихорадка) может возникнуть через две-три недели после первоначального диагноза. 2 См. ТАБЛИЦА 3 для получения дополнительной информации об осложнениях, связанных с скарлатина.
Тяжелые формы скарлатины
и осложнения, возникающие в результате неправильного лечения, чрезвычайно редки в
развитые страны. 10 Эти осложнения не характерны для
скарлатина, поскольку они могут развиться у пациентов с другими инфекциями
вызванный стрептококком. 11 Считается, что тяжелые системные реакции
опосредовано пирогенными экзотоксинами GABHS. 15 Погибших от алого
лихорадка нечасто; всего пять смертей от стрептококковой ангины и
scarlatina были зарегистрированы в США в 1983 году. 1 Наиболее тяжелые
осложнения обсуждаются ниже.
10 Эти осложнения не характерны для
скарлатина, поскольку они могут развиться у пациентов с другими инфекциями
вызванный стрептококком. 11 Считается, что тяжелые системные реакции
опосредовано пирогенными экзотоксинами GABHS. 15 Погибших от алого
лихорадка нечасто; всего пять смертей от стрептококковой ангины и
scarlatina были зарегистрированы в США в 1983 году. 1 Наиболее тяжелые
осложнения обсуждаются ниже.
Перитонзиллярный абсцесс вызвано сочетанием ГАЗ и образованием полимикробного абсцесса преобладает анаэробная флора горла. 8 Инфекция обычно реагирует на быстрое дренирование и лечение пенициллином. Пациент при абсцессе наблюдается резкое усиление болей и дисфагии шеи отек и лихорадка после первых симптомов фарингита. Быстрый лечение рекомендуется для предотвращения фатально-некротического фасциита шеи.
Несколько случаев гепатита
сообщалось как осложнение скарлатины. 15,21 В
В первом случае у 9-летнего мальчика развился гепатит, который прошел через 20 дней. регидратации и постельного режима. 15 В другом случае двое детей
перенесла печеночные осложнения скарлатины. 21 Пациент
в первом случае также получал эритромицин, который, как известно, вызывает
печеночная дисфункция. 18 Однако печеночные осложнения были
сообщалось о пациентах с диагнозом скарлатина, которые не получали
эритромицин.
регидратации и постельного режима. 15 В другом случае двое детей
перенесла печеночные осложнения скарлатины. 21 Пациент
в первом случае также получал эритромицин, который, как известно, вызывает
печеночная дисфункция. 18 Однако печеночные осложнения были
сообщалось о пациентах с диагнозом скарлатина, которые не получали
эритромицин.
Заболеваемость СТСС увеличился за последнее десятилетие. Пациенты с этим тяжелым осложнением, которое часто приводит к смерти, проявляется гипотонией, полиорганной недостаточностью и бактериемия.Некротический фасциит, сильная боль и болезненность также могут происходить. 14
Во время эпидемии скарлатины
в 1950-е гг. ревматизм развился у 3% нелеченых пациентов. 9 Считается, что частота ревматической лихорадки после эндемической инфекции составляет
менее 1%. Риск острой ревматической лихорадки можно исключить:
соответствующее лечение инфекции скарлатины; однако редкие сообщения о
описана ревматическая лихорадка, когда было начато соответствующее лечение. 9
9
Три типа злокачественных новообразований
описана скарлатина, включая ангинозную, геморрагическую и
атактический. 22 Эти проявления обычно имели место до
введение антибиотиков, жаропонижающих и противосудорожных средств. Ангиноза
форма характеризуется перепончатой экссудацией глотки с некрозом
мягкие ткани глотки и мягкого неба. Экссудация может распространяться на
трахею, бронхи, евстахиеву трубу и среднее ухо.Некроз был
сообщается, что в тяжелых случаях он настолько обширен, что некроз сонной артерии
возникла артерия со смертельным кровотечением; смерть обычно заканчивалась от шести до 14 лет.
дней. Кожное кровотечение, гематурия и носовые кровотечения возникали у пациентов с
геморрагическая форма скарлатины. Эти симптомы обычно возникали
в течение первых двух-трех дней болезни. Пациенты с атактическим
скарлатина с симптомами, напоминающими острую интоксикацию. Эти
пациенты обычно имели лихорадку до 108F, сильное беспокойство, головную боль,
и бред. Смерть обычно наступала в течение 24-48 часов. 20,22
Смерть обычно наступала в течение 24-48 часов. 20,22
Сводка
Скарлатина — это
редко встречающееся инфекционное заболевание, спровоцированное реакцией гиперчувствительности
вторичный по отношению к пирогенному токсину GABHS. Симптомы обычно легкие. Пациенты с
скарлатина первоначально проявляется болью в горле, лихорадкой и скарлатиной.
Сыпь начинается на голове и шее, затем распространяется на туловище и
конечности. Сыпь обычно более выражена в кожных складках туловища.Отличительный признак высыпания — шелушение пораженных кожных покровов на коже.
туловище, лицо и конечности во время восстановления.
Диагноз скарлатины установлен.
сделано на основе симптомов пациента и наличия инфекции, продемонстрированной
диагностические тесты. После подтверждения диагноза препарат выбора при
лечением инфекции является пенициллин, хотя некоторые другие агенты (например,
эритромицин, цефалоспорины или клиндамицин) можно использовать у пациентов, которые
аллергия на пенициллин. При отсутствии лечения скарлатина может вызвать несколько
осложнения, которые могут прогрессировать до летального исхода; поэтому быстрое лечение
необходимый. Хотя скарлатину обычно считают заболеванием
Прошлый, своевременный и точный диагноз необходим для предотвращения ассоциированных
осложнения.
При отсутствии лечения скарлатина может вызвать несколько
осложнения, которые могут прогрессировать до летального исхода; поэтому быстрое лечение
необходимый. Хотя скарлатину обычно считают заболеванием
Прошлый, своевременный и точный диагноз необходим для предотвращения ассоциированных
осложнения.
ССЫЛКИ
1. Куинн Р.В.
Всесторонний обзор тенденций заболеваемости и смертности от ревматической лихорадки,
стрептококковая болезнь и скарлатина: снижение ревматической лихорадки. Ред. Заразить Dis . 1989; 11: 928-953.
2. Маршалл С. Скарлет
лихорадка: болезнь в Великобритании. Фарм. J . 2006; 277: 115-116.
3. Aber C, Альварес
Коннелли Э., Шахнер Л.А. Лихорадка и сыпь у ребенка: когда волноваться? Педиатр
Энн . 2007; 36: 30-38.
4. Дэвис Р.Дж., де Боно
JP. Молодая сыпь на старых плечах — скарлатина у взрослого мужчины. Ланцет
Заражение Dis . 2002; 2: 750.
5. Пичичеро М.Э.,
Маклинн С.Е., Гуч В.М.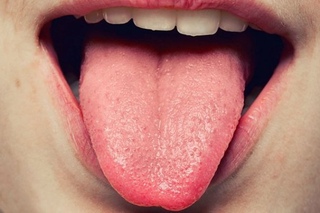 и др.Цефтибутен против пенициллина V в группе А
бета-гемолитический стрептококковый фарингит. Члены Ceftibuten
Международная исследовательская группа по фарингиту. Педиатр Инфекция Дис. J .
1995; 14 (приложение 7): S102-S107.
и др.Цефтибутен против пенициллина V в группе А
бета-гемолитический стрептококковый фарингит. Члены Ceftibuten
Международная исследовательская группа по фарингиту. Педиатр Инфекция Дис. J .
1995; 14 (приложение 7): S102-S107.
6. Центры болезней
Контроль и профилактика. Стрептококковая (ГАЗ) болезнь группы А. Доступны на:
www.cdc.gov/ncidod/dbmd/diseaseinfo/groupastreptococcal_g.htm. Доступно
17 декабря 2007 г.
7. Интернет-руководство Merck.
Стрептококковые инфекции.Доступны на:
www.merck.com/mmhe/print/sec17/ch290/ch290s.html. По состоянию на 27 декабря 2007 г.
8. Stollerman GH.
Streptococcus pyogenes (стрептококки группы А). В: Горбач С.Л., Бартлетт Дж. Г.,
Blacklow NR, ред. Инфекционные болезни . 3-е изд. Филадельфия, Пенсильвания:
Липпинкотт Уильямс и Уилкинс; 2004: 1596.
9. Американская академия
Педиатрия. Стрептококковые инфекции группы А. В: Пикеринг Л.К., Бейкер СиДжей, Лонг
СС, Макмиллан Дж. А., ред. Красная книга: Отчет Комитета по инфекционным заболеваниям за 2006 г. Болезни .27-е изд. Деревня Элк-Гроув, Иллинойс: Американская академия педиатрии;
2006: 610-619.
Болезни .27-е изд. Деревня Элк-Гроув, Иллинойс: Американская академия педиатрии;
2006: 610-619.
10. Хук М., Даллинг Дж.,
Томпсон С. и др. Вспышка скарлатины в двух питомниках на юго-западе
Англия. Евро Surveill . 2006; 11: E060302.5.
11. Barnett BO, Frieden
IJ. Стрептококковые заболевания кожи у детей. Семин Дерматол .
1992; 11: 3-10.
12. Chiesa C, Pacifico
L, Nanni F, Orefici G. Рецидивирующие приступы скарлатины. Arch Pediatr
Адолеск Мед .1994; 148: 656-660.
13. Хедрик Дж. Острый
бактериальные инфекции кожи в педиатрической медицине: актуальные проблемы в
презентация и лечение. Детские лекарства . 2003; 5 (приложение 1): 35-46.
14. Вебер Д. Д., Коэн М. С.,
Рутала WA. Больной в остром состоянии, с лихорадкой и сыпью. В: Mandell GL,
Беннетт Дж., Долин Р., ред. Принципы и практика инфекционных болезней . 6-е изд. Филадельфия, Пенсильвания: Эльзевьер; 2005; 737-738.
15. Элишкевиц К,
Шапиро Р. , Амир Дж., Нусинович М.Гепатит при скарлатине. Isr Med
Assoc J . 2004; 6: 569-570.
, Амир Дж., Нусинович М.Гепатит при скарлатине. Isr Med
Assoc J . 2004; 6: 569-570.
16. Бисно А.Л., Гербер
MA, Gwaltney JM и др. Практические рекомендации по диагностике и ведению
стрептококкового фарингита группы А. Общество инфекционных болезней Америки. Клин Инфекция Дис . 2002; 35: 113-125.
17. Даджани А., Тауберт
К., Ферриери П. и др. Лечение острого стрептококкового фарингита и
профилактика ревматической лихорадки: заявление для специалистов в области здравоохранения. Педиатрия . 1995; 96: 758-764.
18. Lexi-Drugs Online.
Доступно по адресу: www.crlonline.com.ezproxy.samford.edu/crlonline. Доступно
19 декабря 2007 г.
19. Американский госпиталь
Формулярное обслуживание в Интернете. Доступны на:
www.crlonline.com.ezproxy.samford.edu/crlonline. По состоянию на 15 декабря 2007 г.
20. Стивенс DL.
Инвазивные стрептококковые инфекции группы А. Клин Инфекция Дис .
1992; 14: 2-11.
21. Гириш М,
Хайнингер У. Скарлатина, связанная с гепатитом — сообщение о двух случаях. Заражение . 2000; 28: 251-253.
Скарлатина, связанная с гепатитом — сообщение о двух случаях. Заражение . 2000; 28: 251-253.
22. Стивенс DL.
Инвазивные стрептококковые инфекции группы А: прошлое, настоящее и будущее. Педиатр Инфекция Дис J . 1994; 13: 561-566.
23. Dirckx JH, ed. Краткий медицинский словарь Стедмана для профессий здравоохранения . 4-е изд.
Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс; 2001 г.
24. McNabb SJN, Jajosky
RA, Холл-Бейкер PA и др.Сводка болезней, подлежащих уведомлению — США, 2005 г. MMWR . 2007; 54: 2-92.
Чтобы прокомментировать статью, обращайтесь [email protected].
.




 К последним относят стрептолизин S и О, липотейхоевую, гиалуроновую кислоты, стрептокиназу, липопротеиназы и т.д. Но главным источником тяжести болезни является эритрогенный токсин Дика, который оказывает цитотоксическое, пирогенное воздействие на организм, подавляет иммунный ответ, усиливает проницаемость мембран клеток, то есть вызывает лихорадку, некроз, отек, иммуносупрессию и аллергизацию. При этом поражаются сердечно-сосудистая, нервная, эндокринная системы, кожа и другие органы.
К последним относят стрептолизин S и О, липотейхоевую, гиалуроновую кислоты, стрептокиназу, липопротеиназы и т.д. Но главным источником тяжести болезни является эритрогенный токсин Дика, который оказывает цитотоксическое, пирогенное воздействие на организм, подавляет иммунный ответ, усиливает проницаемость мембран клеток, то есть вызывает лихорадку, некроз, отек, иммуносупрессию и аллергизацию. При этом поражаются сердечно-сосудистая, нервная, эндокринная системы, кожа и другие органы.


 Прием таких медикаментов должен быть строго обоснованным.
Прием таких медикаментов должен быть строго обоснованным.


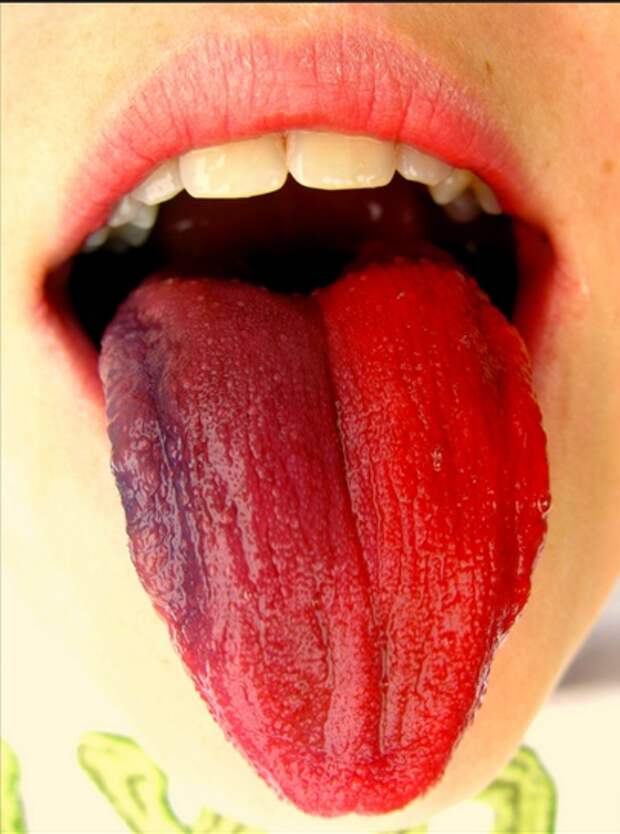

 Сыпь при такой форме довольно обильная, ее окраска яркая, а зев и миндалины покрыты гнойным налетом. Снижение температуры и исчезновение острых симптомов отмечают к седьмому-восьмому дню болезни.
Сыпь при такой форме довольно обильная, ее окраска яркая, а зев и миндалины покрыты гнойным налетом. Снижение температуры и исчезновение острых симптомов отмечают к седьмому-восьмому дню болезни. При ней интоксикация выражена слабо, ангина катаральная, а сыпь бледная, скудная и довольно быстро исчезает.
При ней интоксикация выражена слабо, ангина катаральная, а сыпь бледная, скудная и довольно быстро исчезает. Ребенок в течение полугода после родов защищен от такой инфекции материнским иммунитетом.
Ребенок в течение полугода после родов защищен от такой инфекции материнским иммунитетом.


 Комаровский рекомендует начать посещать школу или детский сад после скарлатины не раньше, чем через 3 недели.
Комаровский рекомендует начать посещать школу или детский сад после скарлатины не раньше, чем через 3 недели.
