Зачем женщине ложиться «на сохранение» в роддом?
В каких случаях женщина должна ложиться в роддом, чтобы сохранить беременность, рассказывает Шемякина Наталья Николаевна – заведующая акушерским отделением роддома «Лелека».
Женщину госпитализируют в стационар родильного дома «на сохранение», если существует риск развития преждевременной родовой деятельности на сроке от 22 до 37 полных недель беременности. В этом случае будущая мама попадает в акушерское отделение патологии беременности.
Если возникает угроза позднего аборта на сроке беременности до 22 недель, тогда женщину госпитализируют в гинекологическое отделение больницы. В обоих случаях врачи выбирают необходимую тактику лечения или же метод проведения родов.
Чтобы остановить преждевременные роды, применяются различные техники: медикаментозное лечение и хирургические методики (наложение швов, пессарий и т.д.). Таких методов существует много, и они подбираются индивидуально для каждой ситуации.
Что должно насторожить женщину?
Патологии могут быть выявлены уже во время наблюдения беременной в женской консультации: гормональные нарушения, истмико-цервикальная недостаточность (когда раскрывается шейка матки и могут наступить преждевременные роды) и др. В этом случае врач направит женщину в стационар.
Будущая мама должна сама быть внимательной к своему здоровью, и, если её что-то беспокоит, она без промедления обязана посетить женскую консультацию или же звонить в скорую.
Показаниями для срочного обращения к специалисту являются:
- Если в течение часа-двух матка периодически приходит в тонус и появились слизистые, кровянистые (с прожилками крови или коричневые) выделения – это, скорее всего, идут структурные изменения шейки матки – она раскрывается;
- Также тревожным признаком является отхождение слизистой пробки задолго до родов (более чем за неделю-две до срока) и преждевременное отхождение околоплодных вод в сроках от 22-37 полных недель;
- Если в течение часа-двух происходит нарастание и усиление боли, увеличивается её интенсивность, прослеживается четкая регулярность и периодичность, то можно ехать в роддом или больницу.

Женщины, у которых в анамнезе были преждевременные роды или же инфекционные заболевания, экстрагенитальные патологии и гинекологические осложнения:
Возникшая на фоне многих абортов
Привычное невынашивание
Вызванное многочисленными перинатальными потерями (преждевременными родами или самоабортом на ранних и поздних сроках)
Находятся в группе риска по возникновению преждевременных родов.
Как долго следует лежать «на сохранении»?
Это всё индивидуально. Бывают такие случаи, что почти всю беременность нужно лежать «на сохранении». Но в среднем женщина находится в стационаре до 7 суток. В течение первых суток останавливают угрозу преждевременных родов, а затем проводят поддерживающую терапию. Иногда лечение можно проводить в дневном стационаре или дома.
Женщину выписывают, если у нее отсутствуют схваткообразные боли, структурные изменения шейки матки, проведены все необходимые хирургические операции (наложили шов, пессарий и т. д) и назначено медикаментозное лечение.
д) и назначено медикаментозное лечение.
Профилактика и предупреждение
Чтобы снизить риски попадания «на сохранение», необходимо вести здоровый образ жизни. Тогда у женщины не будет признаков угрозы преждевременных родов – она доносит и родит здорового ребенка в срок. А если наблюдаются тревожные признаки возникновения преждевременных родов, о которых мы говорили выше, лучше обратиться к врачу и убедиться, что все в порядке.
Будьте здоровы.
Циркляж матки — priorclinic.ru
Циркляж матки выполняется пациенткам, планирующим беременность, с неэффективной хирургической коррекций истмико-цервикальной недостаточности в анамнезе, а также после оперативного лечения по поводу предраковых и раковых заболеваний в связи отсутствием или значительным укорочение шейки матки.
Истмико-цервикальная недостаточность (ИЦН) считается наиболее частой причиной прерывания беременности во II триместре, и её частота у пациенток с привычным выкидышем достигает 13–20%. Невынашивание беременности является одной из актуальных проблем современного акушерства. Это патологическое состояние характеризующееся несостоятельностью шейки и/или перешейка матки, приводящее к самопроизвольному прерыванию беременности во 2 и 3 триместрах гестации.
Невынашивание беременности является одной из актуальных проблем современного акушерства. Это патологическое состояние характеризующееся несостоятельностью шейки и/или перешейка матки, приводящее к самопроизвольному прерыванию беременности во 2 и 3 триместрах гестации.
Недостаточность шейки матки | Функциональная форма |
Органическая форма |
Функциональная форма недостаточности шейки матки
Функциональная ИЦН развивается при гиперандрогении, дисплазии соединительной ткани, повышенном содержании релаксина в крови (отмечают при многоплодной беременности, индукции овуляции гонадотропинами), а также при повышенной нагрузке на шейку матки (многоводие, многоплодие, крупный плод)
УЗИ-критерии прогрессирования ИЦН во время беременности: укорочение сомкнутой части цервикального канала, формирование воронкообразного внутреннего зева, пролабирование околоплодного пузыря, развитие амнионита, излитие околоплодных вод, приводящее к позднему самопроизвольному выкидышу или преждевременным родам.
История хирургической коррекции ИЦН насчитывает десятилетия. В настоящее время накоплен огромный опыт применения различных способов хирургической и нехирургической коррекции, оценены эффективности методик. Впервые вагинальный циркляж был предложен в 1950 г. А.F. Lash. Наиболее часто выполняемыми пособиями в настоящее время являются методики Shirodkar, предложенная в 1955 году, а также модифицированный и упрощенный ее вариант, предложенный Mcdonald в 1957 году. Обе процедуры выполняются вагинальным доступом для коррекции ИЦН во время беременности.
Эффективность швов достигает 70%, однако возникает вопрос: что делать в остальных случаях?
Органическая форма недостаточности шейки матки.
Данная форма ИЦН развивается как следствие предыдущих травм шейки матки:
- Повреждение шейки матки при родах [разрывы, не восстановленные хирургическим путём, оперативные роды через естественные родовые пути (наложение акушерских щипцов, роды крупным плодом, плодом в тазовом предлежании, плодоразрушающие операции)
- Инвазивные методы лечения патологии шейки матки (конизация, ампутация шейки матки, радикальная трахелэктомия)
Результаты многочисленных мировых статистических исследований свидетельствуют о неуклонном увеличении частоты выявления диспластических процессов и рака шейки матки у молодых женщин, особенно заметно повышение заболеваемости в возрасте до 29 лет, многие из которых не смогли реализовать генеративную функцию.
Адекватным лечением дисплазий, преинвазивной и микроинвазивной карциномы шейки матки у женщин репродуктивного возраста является конизация и/или ампутация шейки матки. Вынашивание беременности у подобных пациенток весьма затруднено ввиду высокой частоты несостоятельности культи шейки матки и развития органической ИЦН. Максимальное число осложнений наблюдается после ножевой ампутации шейки матки по поводу CIN II/III и минимальное – после радиокоагуляции по поводу CIN I. Основными осложнениями гестации в подобных случаях являются угроза прерывания беременности в разные сроки, достигающая 62%, ранние репродуктивные потери и преждевременные роды в 64% случаев.
Радикальная трахелэктомия — уникальная операция, позволяющая сохранить репродуктивную функцию у больных инвазивным раком шейки матки Ia2- Ib1 стадий заболевания. Впервые радикальную влагалищную трахелэктомию с лапароскопической подвздошно-обтураторной лимфаденэктомией выполнил французский хирург D. Dargent в декабре 1986 г., суммарно частота рецидивов не превышает 5 %, что свидетельствует о высокой онкологической эффективности метода, не уступающей классической радикальной гистерэктомии. Однако вынашивание беременности у данных пациенток весьма затруднено в виду высокой частоты функциональной недостаточности маточно-влагалищного анастамоза. При этом частота частота преждевременных родов и перинатальных потерь в 3 триместре достигает 75%.
Dargent в декабре 1986 г., суммарно частота рецидивов не превышает 5 %, что свидетельствует о высокой онкологической эффективности метода, не уступающей классической радикальной гистерэктомии. Однако вынашивание беременности у данных пациенток весьма затруднено в виду высокой частоты функциональной недостаточности маточно-влагалищного анастамоза. При этом частота частота преждевременных родов и перинатальных потерь в 3 триместре достигает 75%.
Таким образом, беременность после различных операций на шейке матки – беременность высокого риска. Учитывая полное отсутствие шейки матки, либо ее влагалищной порции, проведение классических хирургических пособий при формировании истмико-цервикальной недостаточности во время беременности невозможно, что и стало причиной поиска новых технологий прегравидарной подготовки пациенток.
Циркляж матки
Все выше описанное послужило поводом к поиску новых технологий, направленных на снижение риска невынашивания беременности среди пациенток с отягощённым акушерско-гинекологическим анамнезом. Необходимым условием для прогрессирования беременности у подобных больных является наложение циркулярного синтетического протеза, снижающего нагрузку на дистальные отделы культи шейки матки или маточного влагалищного соустья.
Необходимым условием для прогрессирования беременности у подобных больных является наложение циркулярного синтетического протеза, снижающего нагрузку на дистальные отделы культи шейки матки или маточного влагалищного соустья.
В 1965 году Benson предложил методику выполнения циркляжа абдоминальным доступом. Также разработана методика трасвагинального цервико-истмического циркляжа матки. При этом синтетический протез располагается на уровне кардинальных и крестцово-маточных связок.
Проведено сравнение эффективности выполненного трасвагинального цервико-истмического и трансабдоминального циркляжа матки у пациенток, столкнувшихся ранее с неэффективностью классических швов на шейку матки во время беременности, осложнившихся перинатальными потерями. Автор показывает, что частота прерывания беременности в абдоминальной группе составляет 6% против 12,5% в вагинальной группе, что свидетельствует о более высокой эффективности вышерасположенного протеза.
Показания к Циркляжу матки |
|
Наложение «классических» швов на шейку матки во время беременности у пациенток, перенесших оперативные вмешательства, весьма затруднено, а во многих случаях невозможно ввиду отсутствие влагалищной порции.
Таким образом на основании крупных когортных международных исследований, а также в результате проведения собственной научно-исследовательской работы, врачами сформулированы показания к проведению циркляжа матки.
По данным научно-исследовательской работы, проводимой врачами Prior Clinic к. м.н. Федоровым А.А. и к.м.н. Вроцкой В.С с 2011года, выполнение циркляжа матки пациентам на этапе планирования беременности обеспечивает высокие показатели выживаемости новорождённых, достигающее 100% среди пациенток после ампутации/конизации шейки матки, а также с привычным невынашиванием беременности в анамнезе.
м.н. Федоровым А.А. и к.м.н. Вроцкой В.С с 2011года, выполнение циркляжа матки пациентам на этапе планирования беременности обеспечивает высокие показатели выживаемости новорождённых, достигающее 100% среди пациенток после ампутации/конизации шейки матки, а также с привычным невынашиванием беременности в анамнезе.
На основании нашего опыта, а также данных зарубежных авторов, рекомендуется проведение циркляжа матки на этапе планирования беременности для минимизации рисков осложнений.
Хирурги Prior Clinic выполняют циркляж матки лапароскопическим доступом по запатентованной технологии, включающей в себя следующие этапы (Клик ВИДЕО):
- мобилизация мочевого пузыря, области перешейка матки или маточно-влагалищного анастамоза
- вокруг выделенной области на уровне внутреннего зева или проксимально по отношению к маточно-влагалищному анастомозу укладывали синтетический протез, располагая его медиальнее от восходящих ветвей маточных артерий и мочеточников с обеих сторон.

- фиксация синтетического протеза позади матки на уровне крестцово-маточных связок.
В качестве синтетического протезе используется мерсиленовая лента Ethicon SurgicalTM
Оптимальный период проведения операции, сроки пребывания в стационаре и ограничения и рекомендации в послеоперационном периоде.
Оптимальный период для проведения операции — первая фаза менструального цикла, то есть сразу после окончания менструации.
Операция проводится под общим обезболиванием (эндотрахеальный наркоз). Нахождение пациентки в стационаре варьируется от 1 до 3 суток.
Срок ограничения наступления беременности после циркляжа матки составляет 2 месяца.
Скачать видео
Обучение использованию цервикального пессария — Medicina Fetal Vall d’Hebron Barcelona
Несмотря на то, что пессарий является недорогим и простым в использовании средством, медицинские работники должны быть обучены его установке и ведению пациентов с пессариями, как уже показали некоторые исследования. (**).
(**).
По всем этим причинам наша команда подготовила специальный и индивидуальный учебный семинар для обучения и навыков работы с шейными пессариями. Если вы заинтересованы, не стесняйтесь обращаться к нам: [email protected].
ЛИТЕРАТУРА
*Arabin B, Halbesma JR, Vork F, Hübener M, van Eyck J. Возможно ли лечение вагинальными пессариями у пациенток с укороченной шейкой матки, обнаруженной при УЗИ? J Перинат Мед. 2003;31(2):122-33. doi: 10.1515/JPM.2003.017. PMID: 12747228.
**França MS, Hatanaka AR, Cruz JJ, Andrade Júnior VL, Kawanami Hamamoto TE, Sarmento SGP, Elito Júnior J, Pares DBDS, Mattar R, Araujo Junior E, Moron AF. Цервикальный пессарий плюс вагинальный прогестерон при одноплодной беременности с короткой шейкой матки: основанный на опыте анализ эффективности цервикального пессария. J Matern Fetal Neonatal Med. 2021 май 2:1-11. дои: 10.1080/14767058.2021.1919076. Epub перед печатью. PMID: 33938351.
1. Прогнозирование преждевременных родов и неблагоприятных перинатальных исходов после установки цервикального пессария при одноплодной беременности с короткой шейкой матки. Mendoza M, Maiz N, Garcia-Ruiz I, Vargas M, Rodo C, Goya M, Carreras E. J Matern Fetal Neonatal Med. 2021 Октябрь; 34 (19): 3147-3153. дои: 10.1080/14767058.2019.1678137. Epub 2019, 23 октября. PMID: 31640496
Mendoza M, Maiz N, Garcia-Ruiz I, Vargas M, Rodo C, Goya M, Carreras E. J Matern Fetal Neonatal Med. 2021 Октябрь; 34 (19): 3147-3153. дои: 10.1080/14767058.2019.1678137. Epub 2019, 23 октября. PMID: 31640496
2. Модификации шейки матки после установки пессария при одноплодной беременности с короткой длиной шейки матки у матери: ультразвуковая оценка 2D и 3D. Mendoza Cobaleda M, Ribera I, Maiz N, Goya M, Carreras E. Acta Obstet Gynecol Scand. 2019Ноябрь 98 (11): 1442-1449. doi: 10.1111/aogs.13647. Epub 2019 Jun 13. PMID: 31102541
3. Должен ли фенотип предыдущих преждевременных родов влиять на ведение женщин с короткой шейкой матки при последующей беременности? Сравнение вагинального прогестерона и пессария Арабин. Care A, Muller-Myhsok B, Olearo E, Todros T, Caradeux J, Goya M, Palacio M, Carreras E, Alfirevic Z. Ультразвуковая акушерская гинекология. 2019 апр;53(4):529-534. doi: 10.1002/uog.19118. PMID: 29920812
4. Цервикальный пессарий для уменьшения преждевременных родов <34 недель беременности после эпизода преждевременных родов и короткой шейки матки: рандомизированное контролируемое исследование. Праткорона Л., Гойя М., Мерсед С., Родо С., Ллурба Э., Игуерас Т., Каберо Л., Каррерас Э.; Пробная группа. Am J Obstet Gynecol. 2018 июль;219(1): 99.e1-99.e16. doi: 10.1016/j.ajog.2018.04.031. Epub 2018, 25 апреля. PMID: 29704487 Клинические испытания.
Праткорона Л., Гойя М., Мерсед С., Родо С., Ллурба Э., Игуерас Т., Каберо Л., Каррерас Э.; Пробная группа. Am J Obstet Gynecol. 2018 июль;219(1): 99.e1-99.e16. doi: 10.1016/j.ajog.2018.04.031. Epub 2018, 25 апреля. PMID: 29704487 Клинические испытания.
5. Профилактика самопроизвольных преждевременных родов. Даскалакис Г., Гойя М., Пергиалиотис В., Каберо Л., Кивернитакис И., Анцаклис А., Арабин Б. Arch Gynecol Obstet. 2019 май; 299(5):1261-1273. doi: 10.1007/s00404-019-05095-y. Epub 2019, 14 февраля. PMID: 30761417 Обзор.
6. Изменение длины шейки матки после установки цервикального пессария: корреляция недель беременности. Мендоса М., Гойя М., Гаскон А., Праткорона Л., Мерсед С., Родо С., Валье Л., Ромеро А., Хуан М., Родригес А., Муньос Б., Сантакрус Б.Н., Каррерас Э., Каберо Л. Дж. Матерн Фетальная неонатальная медицина. 2017 июль;30(13):1596-1601. дои: 10.1080/14767058.2016.1216538. Epub 2016, 28 августа. PMID: 27568682 Клинические испытания.
7. Цервикальный пессарий для предотвращения преждевременных родов у женщин с беременностью двойней и сонографически короткой шейкой матки: многоцентровое рандомизированное контролируемое исследование (PECEP-Twins). Гойя М., де ла Калье М., Праткорона Л., Мерсед С., Родо С., Муньос Б., Хуан М., Серрано А., Ллурба Э., Игуерас Т., Каррерас Э., Каберо Л.; PECEP-Twins Trial Group. Am J Obstet Gynecol. 2016 февраль; 214(2):145-152. doi: 10.1016/j.ajog.2015.11.012. Epub 2015, 25 ноября. PMID: 26627728 Клинические испытания.
Гойя М., де ла Калье М., Праткорона Л., Мерсед С., Родо С., Муньос Б., Хуан М., Серрано А., Ллурба Э., Игуерас Т., Каррерас Э., Каберо Л.; PECEP-Twins Trial Group. Am J Obstet Gynecol. 2016 февраль; 214(2):145-152. doi: 10.1016/j.ajog.2015.11.012. Epub 2015, 25 ноября. PMID: 26627728 Клинические испытания.
8. Цервикальный пессарий для предотвращения преждевременных родов при многоплодной беременности с короткой шейкой матки после эпизода угрозы преждевременных родов: рандомизированное контролируемое исследование.
Мерсед К., Гойя М., Праткорона Л., Родо К., Ллурба Э., Игуерас Т., Каберо Л., Каррерас Э.; Пробная группа PECEP-RETARD. Am J Obstet Gynecol. 2019 июль; 221(1):55.e1-55.e14. doi: 10.1016/j.ajog.2019.02.035. Epub 2019, 28 февраля. PMID: 30826339 Клинические испытания.
9. Вагинальный прогестерон, серкляж или цервикальный пессарий для предотвращения преждевременных родов у бессимптомных одноплодных беременных с преждевременными родами в анамнезе и укороченной шейкой матки при эхографии.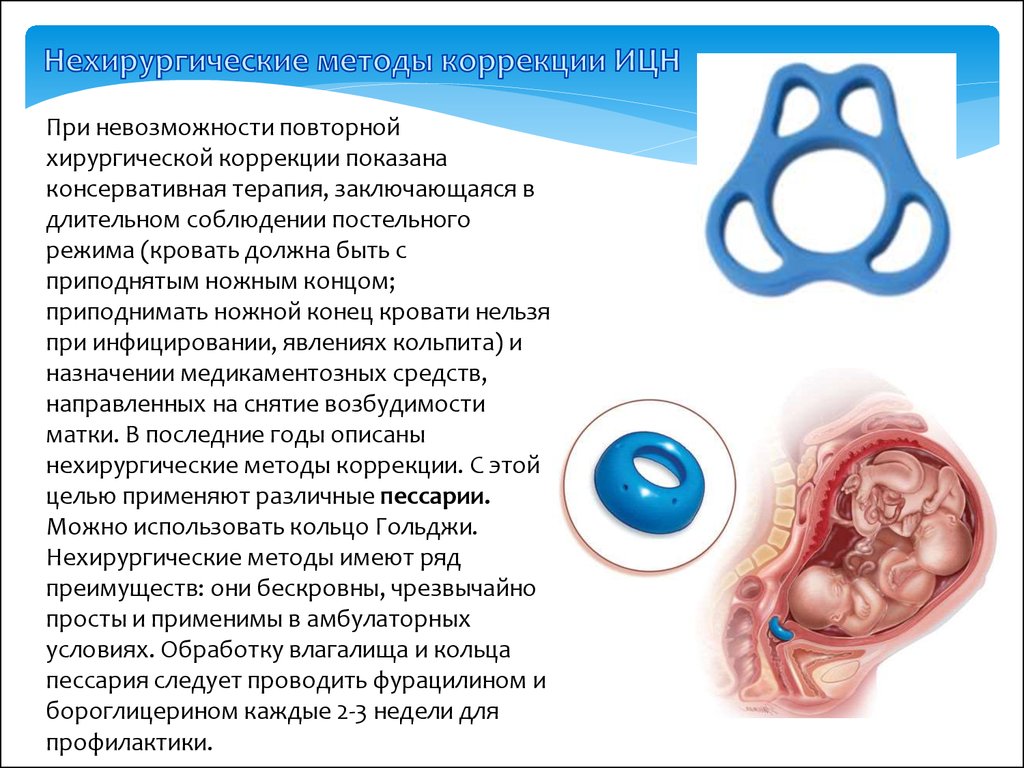
Alfirevic Z, Owen J, Carreras Moratonas E, Sharp AN, Szychowski JM, Goya M. Ультразвуковая акушерская гинекология. 2013 г., февраль; 41 (2): 146–51. doi: 10.1002/uog.12300. Epub 2013, 17 января. PMID: 22991337 Клинические испытания.
10. Ультразвуковое измерение длины шейки матки у беременных с цервикальным пессарием. Гойя М., Праткорона Л., Игуерас Т., Перес-Ойос С., Каррерас Э., Каберо Л. Ультразвуковая акушерская гинекология. 2011 авг; 38 (2): 205-9. doi: 10.1002/uog.8960. Epub 2011 Jul 18. PMID: 21305638
11. Цервикальный пессарий у беременных с короткой шейкой матки (PECEP): открытое рандомизированное контролируемое исследование. Гойя М., Праткорона Л., Мерсед С., Родо С., Валье Л., Ромеро А., Хуан М., Родригес А., Муньос Б., Сантакрус Б., Белло-Муньос Х.С., Ллурба Э., Игуерас Т., Каберо Л., Каррерас Э.; Pesario Cervical para Evitar Prematuridad (PECEP) Пробная группа. Ланцет. 2012 12 мая; 379(9828): 1800-6. doi: 10.1016/S0140-6736(12)60030-0. Epub 2012, 3 апреля. PMID: 22475493 Клинические испытания.
12. Шейный пессарий Арабин для предотвращения преждевременных родов при тяжелом трансфузионном синдроме от двойни к близнецу, леченном с помощью лазерной хирургии. Каррерас Э., Аревало С., Белло-Муньос Х.К., Гойя М., Родо С., Санчес-Дюран М.А., Пейро Х.Л., Каберо Л. Пренат Диагн. 2012 г.; 32 (12): 1181-5. doi: 10.1002/pd.3982. Epub 2012 Oct 11.
Крем от молочницы, пессарий, гель или таблетки – что безопасно при беременности
В двух словах
Крем от молочницы Canesten безопасен для беременных, а пероральные таблетки от молочницы — нет. Пессарии также безопасны, но имейте в виду, что вам нужно будет вводить их осторожно.
Мнение эксперта
Молочница очень распространена во время беременности, и хотя она не причинит вреда вашему растущему ребенку, она может быть очень неудобной для вас. Хорошая новость заключается в том, что большинство лекарств от молочницы безопасно использовать во время беременности, но не все.
В то время как химические вещества в пессариях и кремах от молочницы безопасны, исследование, проведенное в январе 2016 года, предполагает связь между флуконазолом — основным ингредиентом противомолочниковых таблеток, которые вы принимаете внутрь (перорально), — и повышенным на 50% риском выкидыша на ранних сроках беременности. беременность.
беременность.
В Великобритании самыми продаваемыми пероральными таблетками от молочницы являются Canesten Oral Capsule и Canesten Oral and Cream Duo, поэтому избегайте их. Раньше вы также могли купить Дифлюкан, но его больше нет в аптеках.
«Пероральное применение флуконазола во время беременности было связано со значительно повышенным риском самопроизвольного аборта», — объясняют авторы исследования, изучившие 1,4 миллиона беременностей в Дании.
Исследователи призывают к проведению дополнительных исследований, чтобы понять связь, а пока призывают к осторожности. «До тех пор, пока не будет получено больше данных об ассоциации, может быть рекомендовано осторожное назначение флуконазола во время беременности».
Больше похоже на это
Что безопасно?
Кремы и пессарии от молочницы, такие как:
- Канестен Комби
- Канестен Пессарий
- Канестен Софт Гел Пессарий
- Крем Канестен
Все они не содержат клотримазол. вредное воздействие во время беременности.
вредное воздействие во время беременности.
Что небезопасно?
Проглатываемые таблетки от молочницы, содержащие флуконазол, например:
- Canesten Oral Capsule
- Canesten Oral and Cream Duo
И если вы не уверены…
Всегда покупайте у фармацевта и объясните, что вы беременны, чтобы он мог выбрать для вас самый безопасный продукт. Если вы беспокоитесь, поговорите со своим врачом или акушеркой.
Наши мамы MFM на нашем форуме говорят:
«Я беременна 34 недели + 4 дня и у меня молочница уже около 13 недель», — объясняет Rach_and_Harry. «Я начал просто использовать крем, и он прошел, но вернулся. Поэтому я пошел к своей акушерке, которая попросила моего врача выписать мне крем Канестен, поскольку он довольно дорогой».
«У меня несколько раз была молочница, — говорит Sah83. «Один раз примерно в 10 или 11 недель и один раз примерно в 15 недель (сейчас мне чуть больше 23). Мой терапевт лечил меня пессарием и кремом Canesten оба раза, и это прояснило мою ситуацию».


