Жаропонижающие для детей. От жара и боли.
27.08.2019
Согласно статистике, дети до 4-х лет считаются часто болеющими, если болеют больше 3-4 раз в году. В возрасте с 4-х до 7 лет им нужно переболеть больше 3 раз в году, чтобы попасть в эту категорию. Если ребенок болеет реже 3-х раз, его можно считать обычным ребенком. А что делать, если ребенок все-таки заболел?
Первые признаки простуды
- Вялость
- Сонливость
- Снижение аппетита
- Нарушение сна
- Кашель и чихание
- Выделения из носа
- Покраснения глаз
- Головная боль
- Повышение температуры
- Увеличение лимфоузлов
- Нарушение сна
Первая помощь при простуде:
- Обильное питьё. Обильное питье поможет освободить организм от токсинов, а также восполнит недостаток жидкости в организме и ускорит отхождение мокроты из бронхов.

- Куриный бульон (с 6 месяцев)
- Мёд (с 12 месяцев и при отсутствии аллергии)
- Обтирания. Обтирание тела салфеткой или полотенцем, смоченным обычной водой или с добавлением уксуса. Разводить нужно в такой пропорции: на 20 частей воды 1 часть уксуса. Обтирать можно все тело
- Сбиваем температуру. Если температура продолжает повышаться, ее обязательно нужно снижать, так как это может привести к судорогам
- Покой и сон с минимальным освещением и шумом
При повышенной температуре организм вырабатывает интерфероны — вещества, помогающие бороться с инфекцией. Обычно давать ребенку жаропонижающие рекомендуют в том случае, если термометр показывает 38°С и выше, однако здесь все индивидуально. И при ухудшении состояния ребенка обязательно обратитесь к врачу, чтобы избежать возможных осложнений.
Максиколд – от жара и боли у детей.
Причины, по которым можно выбирать Максиколд для детей:
Комплексное терапевтическое действие
- Жаропонижающее. Применяется в качестве жаропонижающего средства при инфекционно-воспалительных заболеваниях, сопровождающиеся повышением температуры тела
- Обезболивающее. Предназначен при боли слабой и умеренной интенсивности, включая головную боль и боль при прорезывании зубов
- Противовоспалительное
Качество лекарственного средства
- Активное вещество в Максиколд для детей-ибупрофен, который успешно используется в медицине более 50 лет
Широкая область применения Максиколд в качестве жаропонижающего средства
- При острых респираторных заболеваниях (простуда, ОРЗ, ОРВИ
- Гриппе, детских инфекциях (в т.
 ч. таких как ветряная оспа, краснуха, коклюш, корь, скарлатина, эпидемический паротит)
ч. таких как ветряная оспа, краснуха, коклюш, корь, скарлатина, эпидемический паротит)
Максиколд для детей используется как обезболивающее средство
- Головной боли
- Боли в ушах (в т. ч. при отите)
- Боли при растяжении и ушибах
- Зубной боли (в т. ч. при прорезывании)
- Невралгиях
- Боли в горле (в т. ч. при ангине)
В отличие от препаратов, содержащих в качестве активного вещества парацетамол, Максиколд для детей помимо обезболивающего действия обладает еще и противовоспалительной активностью.
Мягкое и уверенное снижение температуры у ребенка
- Жаропонижающее действие начинается уже с 15 минуты после приема, помогая скорее почувствовать облегчение
- Работает до 8 часов — уменьшает кратность повторных приемов, помогает спокойно спать без лихорадки всю ночь
Длительность приема Максиколд для детей: 1.
 Не более 3 -х дней в качестве жаропонижающего 2. Не более 5 -и дней в качестве обезболивающего
Не более 3 -х дней в качестве жаропонижающего 2. Не более 5 -и дней в качестве обезболивающегоЛюбые средства от простуды у детей должен подбирать врач, так как очень важно учитывать не только симптоматику, но и дозировку, природу инфекции и сочетаемость препаратов, а также наличие возможных побочных эффектов.
С заботой о детях и их родителях, мы подготовили специальную акцию:
Только до 31 октября 2019 г. при покупке детского Арбидол действует 50% скидка на Максиколд для детей.
В акции участвуют: Арбидол для детей суспензия для приёма внутрь 25мг/5мл., Арбидол для детей 50Подробности акции и список товаров, участвующих в акции уточняйте по телефону 88007758703. Бронируйте прямо сейчас на zdesapteka.ru
Подробности акции и список товаров, участвующих в акции уточняйте по телефону 88007758703.
Бронируйте прямо сейчас на zdesapteka.ru
Здоровый ребенок — счастливый родитель!
Высокая температура у ребенка
Скорая помощь для детей: 8 (812) 327-13-13 Подробнее
Высокая температура – это самая частая причина родительского беспокойства по поводу здоровья детей. Нередко именно измерение температуры тела помогает определить, что происходит с ребенком – у него просто плохое настроение или малыш все-таки заболел.
Нередко именно измерение температуры тела помогает определить, что происходит с ребенком – у него просто плохое настроение или малыш все-таки заболел.
Где, чем и как следует измерять температуру?
Температура тела может измеряться в самых разных местах – в подмышечной впадине, в прямой кишке, во рту, в наружном слуховом проходе (кстати, это не теоретические рассуждения – в разных странах температура измеряется по разному). В России принято измерять температуру под мышкой – именно так и следует делать, поскольку для каждого варианта измерения температуры есть свои нормальные цифры, а ваш российский врач привык ориентироваться на подмышечную температуру. В свою очередь, находясь в другой стране, есть смысл сообщить доктору, что температура измерялась именно под мышкой.

Несколько слов о так называемых ушных инфракрасных термометрах: к их несомненным достоинствам следует отнести быстроту измерения – всего две секунды. Однако при этом Вы в лучшем случае получаете температуру барабанной перепонки – достаточно для отслеживания динамики температуры, но может не удовлетворить Вашего врача, т.к. разница между ушной и подмышечной температурой не является постоянной величиной и точный пересчет невозможен. В худшем (и весьма частом) случае слуховой проход бывает заполнен серой – при этом цифры на дисплее Вашего термометра будут иметь весьма отдаленное отношение к температуре тела ребенка.

отзывы реальных пользователей об удобстве и точности – неплохие. Купить этот девайс сегодня нетрудно, но все продаваемое – «серые» поставки, поскольку обязательной сертификации в соответствии с российскими требованиями этот прибор сегодня не имеет.
Таким образом, наиболее точным все-таки является старый добрый ртутный термометр. Пользоваться им умеют все, однако, хотелось бы остановиться на нескольких моментах. Во-первых, если ребенок вспотел, следует сначала просушить подмышку. Во-вторых, поставив термометр, следует убедиться, что его кончик находится именно под мышкой, а не торчит снаружи. В третьих, держать термометр под мышкой следует не менее пяти минут.
Известен способ измерения температуры, не требующий термометра вообще – многие родители (и, особенно, бабушки) нередко утверждают, что способны определить температуру ребенка с точностью до десятых, прикоснувшись к нему рукой или губами. Пользоваться этим способом категорически не советую – дело не только в том, что такие утверждения, мягко говоря, несколько преувеличены. К сожалению, этот способ дает максимальные ошибки именно тогда, когда знание точной температуры тела особенно необходимо — при так называемой «бледной» лихорадке (подробнее об этом неприятном состоянии мы поговорим позже).
Какую температуру следует считать повышенной?
Формально таковой считается температура выше 37º. Однако, у здоровых детей любого возраста после беспокойства, физической нагрузки или просто после еды температура может повышаться до 37,5 и даже до 38º. Здоровые дети первого месяца жизни также не отличаются точностью в регуляции собственной температуры, а у недоношенных детей и детей с неврологическими проблемами нестабильность температуры может наблюдаться и в более старшем возрасте. В перечисленных случаях температура, измеренная через час, обычно оказывается нормальной.
Однако, у здоровых детей любого возраста после беспокойства, физической нагрузки или просто после еды температура может повышаться до 37,5 и даже до 38º. Здоровые дети первого месяца жизни также не отличаются точностью в регуляции собственной температуры, а у недоношенных детей и детей с неврологическими проблемами нестабильность температуры может наблюдаться и в более старшем возрасте. В перечисленных случаях температура, измеренная через час, обычно оказывается нормальной.
Еще одно состояние, способное приводить к повышению температуры у здорового ребенка – это прорезывание зубов (или, иначе, дентация). При этом состоянии температура может повышаться до 38 и более градусов и держаться более суток. Однако, родителям не следует самостоятельно решать вопрос, связано ли длительное повышение температуры именно с прорезыванием зубов. В этом случае ребенка следует показать врачу – ведь зубы у ребенка режутся практически непрерывно с 4х месяцев до 2х лет, и, расценивая любое повышение температуры как дентацию, вы можете пропустить начало серьезного заболевания, единственным видимым для Вас (но не для врача) симптомом которого была повышенная температура.
Общее перегревание организма также может приводить к повышению температуры, при этом через несколько часов пребывания в комфортных условиях температура становится нормальной и более не повышается.
Нередко температура повышается после профилактических прививок. Несмотря на то, что умеренное повышение температуры после некоторых прививок считается нормальной вакцинальной реакцией, в этом случае лучше показать ребенка врачу.
Высокая температура у ребенка без симтомов
Температура тела у больного ребенка обычно бывает повышенной.Обращая Ваше внимание на эту общеизвестную истину, я просто хочу подчеркнуть, что если повышенная температура у «здорового» ребенка – повод для серьезного беспокойства и обращения к врачу, то повышенная температура (или, иначе, лихорадка) у ребенка больного, осмотренного врачом и получающего лечение – это вполне нормальная ситуация, с которой родители обычно способны справиться сами (естественно, используя врачебные назначения). Опасность высокой температуры для ребенка значительно преувеличена – истории о том, что может не выдержать сердце и многие другие страшилки имеют отношение скорее не к медицине, а к фольклору.
Опасность высокой температуры для ребенка значительно преувеличена – истории о том, что может не выдержать сердце и многие другие страшилки имеют отношение скорее не к медицине, а к фольклору.
Однако, с высокой температурой действительно могут быть связаны определенные медицинские проблемы. Первая (и самая частая) из них – плохое самочувствие температурящего ребенка. Действительно, хотя дети обычно переносят повышенную температуру легче, чем взрослые, длительная лихорадка способна ухудшить настроение, сон и аппетит малыша. Другая проблема — это высокая температура у детей с рвотой или поносом: у таких детей главной опасностью является риск обезвоживания, а на фоне высокой температуры значительно возрастают потери жидкости, связанные с дыханием (жидкость тратится на увлажнение выдыхаемого воздуха). Третья проблема (относительно редкая) — это проблема фебрильных судорог (т.е. судорог связанных с высокой температурой).
Действительно, у некоторых детей на фоне высокой температуры может развиться судорожный приступ.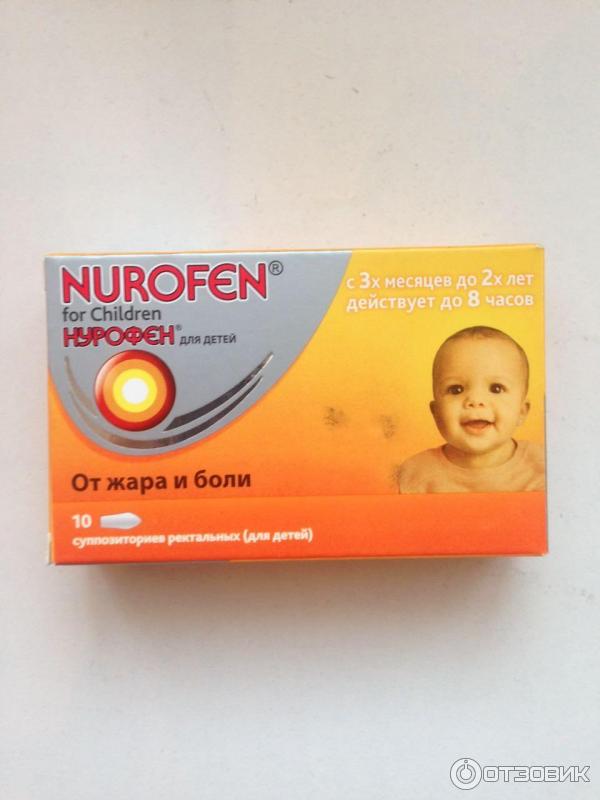 Однако, эта проблема не так страшна, как может показаться – во-первых, приступ фебрильных судорог всегда бывает коротким, проходит самостоятельно и никогда не дает серьезных осложнений, во-вторых, у детей старше трех лет фебрильных судорог не бывает, в третьих, если Ваш ребенок уже болел с высокой температурой и без судорог, эта проблема вообще не имеет к нему отношения.
Однако, эта проблема не так страшна, как может показаться – во-первых, приступ фебрильных судорог всегда бывает коротким, проходит самостоятельно и никогда не дает серьезных осложнений, во-вторых, у детей старше трех лет фебрильных судорог не бывает, в третьих, если Ваш ребенок уже болел с высокой температурой и без судорог, эта проблема вообще не имеет к нему отношения.
Является ли степень повышения температуры абсолютным критерием тяжести состояния ребенка?
Безусловно, нет – обычное неосложненное ОРВИ может сопровождаться температурой выше 39º, в то же время многие тяжелые и опасные заболевания могут протекать с умеренно повышенной или даже нормальной температурой.
Как сбить высокую температуру у ребенка
Нужно ли бороться с высокой температурой? Если да, как это следует делать?
Ответ на эти вопросы зависит не только от конкретных цифр температуры, но и от особенностей Вашего ребенка, от характера заболевания, вызвавшего повышение температуры и многих других факторов, известных только вам и вашему педиатру
(автор данной статьи с вашим ребенком незнаком). В любом случае, назначения врача, осмотревшего ребенка, будут значительно ценнее любых заочных рекомендаций.
В любом случае, назначения врача, осмотревшего ребенка, будут значительно ценнее любых заочных рекомендаций.
Однако, вы можете оказаться в ситуации, когда экстренная консультация врача невозможна. Для этого не обязательно отправляться на необитаемый остров – достаточно оказаться в купе поезда дальнего следования или на садовом участке с отключенным мобильником. Кроме того, знание рациональных принципов снижения температуры поможет Вам правильно скомплектовать домашнюю аптечку: врачебные рекомендации, высказанные устно или записанные на бумаге, самостоятельным жаропонижающим эффектом не обладают, а до ближайшей дежурной аптеки еще нужно добраться.
В большинстве случаев температура менее 38º не представляет опасности, не отражается на самочувствии ребенка и в снижении не нуждается. Желание родителей добиться нормальной температуры у больного ребенка совершенно неоправданно – дело даже не в том, что при этом отключается один из естественных факторов сопротивляемости организма, просто ненужное применение жаропонижающих препаратов нежелательно, т. к. абсолютно безопасных и безвредных лекарств не существует.
к. абсолютно безопасных и безвредных лекарств не существует.
Температуру выше 38º следует снижать, если ребенок ее плохо переносит (нередко он так и делает). Температура выше 39º безусловно нуждается в снижении, при этом жаропонижающие препараты Вам все таки применять придется, соответственно, мне придется рассказать о них подробнее.
При взгляде на аптечную полку с надписью «жаропонижающие» Вы будете удивлены количеством флаконов и коробочек с разными названиями. На самом деле это разнообразие кажущееся – дело в том, что имя на упаковке является торговым названием и не отражает состав препарата. Так, например, ПАНАДОЛ, ЭФФЕРАЛГАН, ТАЙЛЕНОЛ, КАЛПОЛ, ДАЛЕРОН, ПАРАМОША, ЦЕФЕКОН Д (все эти препараты встречаются в наших аптеках) – это обычный парацетамол. Находясь за границей, вы можете встретить тот же парацетамол под названиями ДОЛИПРАН, АЛВЕДОН, ПАРАМОЛ и другими (кстати, не стоит рассчитывать, что тамошний врач все подробно объяснит — во многих странах это просто не принято). Разобраться в этой путанице Вам поможет только хорошее зрение – дело в том, что на каждой упаковке обязательно есть написанное мелкими буковками международное название препарата: для парацетамола это и будет «paracetamol», «acetomiphen» или «acetominophen». На сегодняшний день парацетамол является самым распространенным детским жаропонижающим препаратом.
Разобраться в этой путанице Вам поможет только хорошее зрение – дело в том, что на каждой упаковке обязательно есть написанное мелкими буковками международное название препарата: для парацетамола это и будет «paracetamol», «acetomiphen» или «acetominophen». На сегодняшний день парацетамол является самым распространенным детским жаропонижающим препаратом.
Применение парацетамола в обычных дозах безвредно для большинства детей, однако, если Ваш ребенок страдает хроническим заболеванием печени, перенес гепатит или затяжную желтуху новорожденных, без консультации с врачом этот препарат применять не стоит. Аллергические реакции на парацетамол встречаются редко, значительно чаще ребенок реагирует на красители и улучшающие вкус вещества, входящие в состав препаратов парацетамола для детей. Поэтому, если у ребенка появилась сыпь после приема Панадола, есть смысл попробовать Эффералган или Тайленол – возможно, все будет в порядке.
НУРОФЕН ДЛЯ ДЕТЕЙ – жаропонижающий препарат на основе ибупрофена (за границей ищите на упаковке слово «ibuprofen»). По своему жаропонижающему эффекту ибупрофен мало отличается от парацетамола, но действует несколько дольше. Этот препарат в обычных дозах мало токсичен и широко применяется в современной педиатрии. К сожалению, препараты ибупрофена доступны только для приема через рот, ректальные свечи на его основе не производятся. Следует только помнить, что ибупрофен не разрешен для детей с массой тела менее 5 кг. Кроме того, препараты ибупрофена не следует применять, если у ребенка когда либо отмечалось снижение количества лейкоцитов в периферической крови.
По своему жаропонижающему эффекту ибупрофен мало отличается от парацетамола, но действует несколько дольше. Этот препарат в обычных дозах мало токсичен и широко применяется в современной педиатрии. К сожалению, препараты ибупрофена доступны только для приема через рот, ректальные свечи на его основе не производятся. Следует только помнить, что ибупрофен не разрешен для детей с массой тела менее 5 кг. Кроме того, препараты ибупрофена не следует применять, если у ребенка когда либо отмечалось снижение количества лейкоцитов в периферической крови.
Ацетилсалициловая кислота (АСПИРИН) – одно из самых старых жаропонижающих средств. Однако, сегодня этот препарат запрещен к применению до 15 лет – возрастные особенности обмена веществ обуславливают более высокую токсичность этого препарата именно для детей. Особенно опасно применение аспирина у детей первых двух лет жизни, а также страдающих бронхиальной астмой или склонных к носовым кровотечениям.
АНАЛЬГИН (международное название — метамизол) – весьма эффективный жаропонижающий препарат. Особенностью этого препарата является быстрое наступление жаропонижающего эффекта (особенно – при внутримышечном применении), однако длительность этого эффекта невысока. Во многих странах этот препарат не разрешен к применению — при длительном и частом приеме анальгин способен нарушать кроветворение, приводя к снижению числа лейкоцитов. В России этот препарат применяется в основном как средство экстренной помощи – лейкопения (снижение числа лейкоцитов) – осложнение весьма редкое и при эпизодическом применении анальгина практически не встречается. Выводы: во-первых, анальгин у детей применять можно, но только как дополнительный жаропонижающий препарат, во-вторых, если Вы предполагаете пользоваться анальгином при выезде за границу, Вам придется взять его с собой. Дополнительным доводом в пользу применения анальгина можно считать следующее соображение: если Вам не удастся с помощью парацетамола снизить температуру до приемлемых цифр, придется вызывать неотложную помощь, врач которой Вашему ребенку непременно поможет – введя внутримышечно тот же анальгин.
Особенностью этого препарата является быстрое наступление жаропонижающего эффекта (особенно – при внутримышечном применении), однако длительность этого эффекта невысока. Во многих странах этот препарат не разрешен к применению — при длительном и частом приеме анальгин способен нарушать кроветворение, приводя к снижению числа лейкоцитов. В России этот препарат применяется в основном как средство экстренной помощи – лейкопения (снижение числа лейкоцитов) – осложнение весьма редкое и при эпизодическом применении анальгина практически не встречается. Выводы: во-первых, анальгин у детей применять можно, но только как дополнительный жаропонижающий препарат, во-вторых, если Вы предполагаете пользоваться анальгином при выезде за границу, Вам придется взять его с собой. Дополнительным доводом в пользу применения анальгина можно считать следующее соображение: если Вам не удастся с помощью парацетамола снизить температуру до приемлемых цифр, придется вызывать неотложную помощь, врач которой Вашему ребенку непременно поможет – введя внутримышечно тот же анальгин. Безусловно, не следует применять анальгин у детей с лейкопенией любого происхождения.
Безусловно, не следует применять анальгин у детей с лейкопенией любого происхождения.
Как применять жаропонижающие препараты?
Большинство из них выпускаются в удобных для ребенка формах – сиропах с фруктовым вкусом. Однако, если Ваш ребенок страдает пищевой аллергией, возможно, лучше отделить, растолочь в порошок и с небольшим количеством воды дать ребенку часть таблетки – таким образом Вы избежите риска аллергических реакций на красители и вкусовые добавки. Не следует забывать, что у ребенка кроме рта есть еще и другие физиологические отверстия, пригодные для введения лекарств – имеется в виду применение ректальных свечей. Большинство жаропонижающих препаратов выпускаются в свечах различной дозировки. Если же в наличии имеются только свечи со слишком большой дозой препарата, с ними поступают так же, как с таблетками — нужную часть свечи (естественно, переднюю, заостренную) отделяют ножом и вводят в задний проход, не забыв предварительно смазать детским кремом или задний проход, или саму свечу. Что предпочтительней, рот или попа? Принципиальных отличий в действии препарата или скорости всасывания нет, выбирайте, что Вам удобнее.
Что предпочтительней, рот или попа? Принципиальных отличий в действии препарата или скорости всасывания нет, выбирайте, что Вам удобнее.
Как часто можно применять жаропонижающие препараты?
Парацетамол рекомендуется принимать не более четырех раз в день, однако, при необходимости, интервал между приемами можно сокращать до четырех часов. Анальгин и ибупрофен (нурофен) чаще трех раз в день принимать не следует.
Как рассчитать дозу жаропонижающего препарата? Вот этого самим делать не стоит, болезнь ребенка – не лучшее время для математических упражнений, следует заранее посоветоваться с лечащим врачом. Разумеется, в каждой упаковке жаропонижающего препарата есть вкладыш-листовка с указаниями по его дозированию, но эти указания не учитывают особенности Вашего ребенка. Кстати, в этих листовках нередко встречается указание, окончательно дезориентирующее родителей: «не рекомендован прием препарата свыше трех дней» — можете это указание смело игнорировать. Оно предназначено для стран, где не принято показывать ребенка врачу в первые дни заболевания, и имеет следующий смысл – если за три дня самостоятельного лечения температура не стала нормальной, следует прекратить самодеятельность и показать малыша педиатру.
Что делать, если четыре часа еще не прошли, а температура снова начала повышаться и превысила 38º?
В этом случае Вашему ребенку помогут обтирания водой комнатной температуры. Большим куском ваты, смоченным в смеси, следует (как кистью) смочить всю кожу ребенка от шеи до пяток, при этом промежность желательно прикрыть, а подмышечные и паховые области (места расположения крупных сосудов) следует обработать несколько раз. После обтирания ребенка необходимо оставить открытым на 1-2 минуты, после чего можно аккуратно промокнуть. Правильно проведенное обтирание действует быстро и эффективно, однако этот эффект довольно кратковременен. Это не страшно, т.к. обтирания можно проводить как угодно часто. А вот на фоне сильного озноба, бледности, холодных стоп (признаков бледной лихорадки) обтираться не стоит, сначала нужно перевести бледную лихорадку в розовую, о чем несколько позже.
Что делать, если жаропонижающие препараты не помогают?
Дело в том, что повышенная температура (лихорадка) у детей может протекать в двух вариантах: лихорадка розовая и лихорадка бледная. При розовой лихорадке у ребенка кожные покровы выглядят ярче, чем у здорового, на ощупь они горячие, в том числе на кистях и стопах, у детей старше года розовая лихорадка обычно сопровождается усилением потоотделения. При розовой лихорадке нет нарушений теплоотдачи, поэтому прием жаропонижающих обычно бывает эффективным.
При розовой лихорадке у ребенка кожные покровы выглядят ярче, чем у здорового, на ощупь они горячие, в том числе на кистях и стопах, у детей старше года розовая лихорадка обычно сопровождается усилением потоотделения. При розовой лихорадке нет нарушений теплоотдачи, поэтому прием жаропонижающих обычно бывает эффективным.
При бледной лихорадке горячими обычно остаются только голова и естественные складки, особенно холодными могут быть стопы или кисти. Кожные покровы бледные или мраморные (т.е. с неравномерной окраской). Озноб, «гусиная кожа» также являются признаками бледной лихорадки. Причины этого состояния – спазм кожных сосудов, следствия – нарушение теплоотдачи, невозможность определить температуру «на ощупь», отсутствие ответа на обычные жаропонижающие препараты и обтирания.
Бледная лихорадка – состояние весьма неприятное: спазм сосудов не ограничивается кожей, при этом нарушается кровообращение в тканях, нарастают патологические изменения обмена веществ, нарушается кислотно-щелочное равновесие. Поэтому первоочередной задачей при бледной лихорадке является ликвидация сосудистого спазма, т.е. перевод бледной лихорадки в розовую. Этого можно добиться применением сосудорасширяющих препаратов – таблеток НО-ШПЫ или свечей ПАПАВЕРИНА (кстати, НО-ШПУ Вы за границей тоже не найдете, берите с собой). Отвратительно горький вкус НО-ШПЫ Вы можете замаскировать, давая ее в одной ложке с жаропонижающим сиропом. Дополнительным мероприятием по ликвидации сосудистого спазма является согревание стоп. Бояться этой процедуры не надо — приложенная к стопам грелка к дополнительному повышению температуры не приведет, за счет снятия сосудистого спазма и улучшения теплоотдачи температура может только снизиться. Ни в коем случае (несмотря на озноб) не следует тепло укутывать ребенка – это дополнительно ухудшит теплоотдачу. Вообще, идеальная одежда для лихорадящего ребенка — это собственная кожа плюс шерстяные носки.
Поэтому первоочередной задачей при бледной лихорадке является ликвидация сосудистого спазма, т.е. перевод бледной лихорадки в розовую. Этого можно добиться применением сосудорасширяющих препаратов – таблеток НО-ШПЫ или свечей ПАПАВЕРИНА (кстати, НО-ШПУ Вы за границей тоже не найдете, берите с собой). Отвратительно горький вкус НО-ШПЫ Вы можете замаскировать, давая ее в одной ложке с жаропонижающим сиропом. Дополнительным мероприятием по ликвидации сосудистого спазма является согревание стоп. Бояться этой процедуры не надо — приложенная к стопам грелка к дополнительному повышению температуры не приведет, за счет снятия сосудистого спазма и улучшения теплоотдачи температура может только снизиться. Ни в коем случае (несмотря на озноб) не следует тепло укутывать ребенка – это дополнительно ухудшит теплоотдачу. Вообще, идеальная одежда для лихорадящего ребенка — это собственная кожа плюс шерстяные носки.
Что делать, если Вам непонятно, есть ли у Вашего ребенка признаки бледной лихорадки?
В этом случае следуйте очень простому правилу – лучше дать сосудорасширяющие препараты, когда в них нет необходимости (эти препараты в возрастных дозах практически безвредны), чем пропустить их прием, когда они нужны. Кстати, лихорадку выше 39º всегда следует считать бледной (без нарушений теплоотдачи температура до таких цифр просто не поднимется).
Кстати, лихорадку выше 39º всегда следует считать бледной (без нарушений теплоотдачи температура до таких цифр просто не поднимется).
Все перечисленные рекомендации можно представить в виде краткой схемы, которую удобно переписать и положить в детскую аптечку.
СХЕМА ПРИМЕНЕНИЯ ЖАРОПОНИЖАЮЩИХ И СОСУДОРАСШИРЯЮЩИХ ПРЕПАРАТОВ ПРИ ВЫСОКОЙ ТЕМПЕРАТУРЕ У ДЕТЕЙ.
1. Температура ниже 38º — в снижении не нуждается.
2. Температура 38 — 39º
2.1 РОЗОВАЯ ЛИХОРАДКА
Признаки: розовая кожа, теплые стопы, озноба нет.
Препараты: ПАРАЦЕТАМОЛ или НУРОФЕН
2.2 БЛЕДНАЯ ЛИХОРАДКА
Признаки: бледная или мраморная кожа, холодные стопы, озноб или «гусиная кожа».
Препараты: ПАРАЦЕТАМОЛ или НУРОФЕН+ НО-ШПА или ПАПАВЕРИН
3. Температура выше 39º
Препараты:
ПАРАЦЕТАМОЛ или НУРОФЕН + НО-ШПА или ПАПАВЕРИН + АНАЛЬГИН
Примечание: данная схема не может применяться, если:
1. Ребенок младше трех месяцев.
Ребенок младше трех месяцев.
2. Ребенок страдает тяжелым хроническим заболеванием.
3. У ребенка в прошлом отмечены необычные реакции на один из рекомендованных препаратов.
4. Имеются противопоказания к применению одного из рекомендованных препаратов.
5. Лечащим врачом предписан другой порядок применения лекарств.
Что делать, если, несмотря на выполнение всех рекомендаций, столбик термометра не опускается ниже 39º или сохраняются признаки сосудистого спазма (бледной лихорадки)?
В этом случае Вам все-таки придется вызвать неотложную помощь. Экстренный осмотр врача в этой ситуации является абсолютно необходимым – возможно, пора что-то изменить в схеме лечения.
В заключение хотелось бы привести примерный список жаропонижающих препаратов для Вашей домашней аптечки. Комплектовать аптечку следует заранее – дети нередко заболевают в самый неподходящий момент, когда бежать в аптеку некогда и некому.
1. Любой сироп с ПАРАЦЕТАМОЛОМ или НУРОФЕН ДЛЯ ДЕТЕЙ.
2. Свечи с ПАРАЦЕТАМОЛОМ или ИБУПРОФЕНОМ в рекомендованной лечащим врачом дозе.
3. Таблетки НО-ШПА 40мг.
4. Свечи ПАПАВЕРИН 20мг.
5. Таблетки АНАЛЬГИН 500мг.
6. Телефон неотложной помощи.
Кантер М.И.
Врач педиатр высшей категории
Когда нельзя давать ребенку обезболивающее и жаропонижающее
Что-то болит? Лоб горячий? Свечки, сиропы, таблетки от жара и боли есть в каждой домашней аптечке. Средства знакомые и популярные, но всегда ли безвредные?О том, как не навредить детскому здоровью, рассказала читателям онлайн-проекта Letidor.ru Щербакова Алла Анатольевна — педиатр, кандидат медицинских наук, врач клиники «Мать и дитя — Савёловская».
Может, сами справимся
Первая и самая важная рекомендация, когда речь идет о высокой температуре и острой боли у ребенка: всегда лучше показать малыша врачу, чем заниматься самолечением. Родители могут что-то упустить, не заметить, услышать неправильный совет от других родителей.
 Это может привести к серьезным последствиям. Если сомневаетесь или чувствуете, что не справляетесь, идите на прием к педиатру или вызывайте скорую!
Это может привести к серьезным последствиям. Если сомневаетесь или чувствуете, что не справляетесь, идите на прием к педиатру или вызывайте скорую! Не пора ли сбивать?
Самая распространенная причина высокой температуры у детей — это ОРВИ. Запомните: температуру до 38,5⁰ можно не сбивать. Это защитная реакция организма, который борется с болезнью. Температуру выше нужно сбивать всегда. Жар грозит развитием фебрильных судорог у малышей и осложнениями на центральную нервную систему у детей постарше. Жаропонижающее детям обычно дается в форме сиропов или ректальных свечей.
90% жаропонижающих принимаются без контроля врача. Это неправильно, но реальность такова.
Препараты делятся на несколько групп по основному действующему веществу: содержащие парацетамол, ибупрофен, анальгин и стероидная группа.
Принцип приема следующий: сначала даем ребенку препарат из одной группы, ждем от сорока минут до часа. Если динамики нет, температура не снижается, даем препарат следующей группы.
 Снова ждем сорок минут. Если изменений нет, то даем новую группу. Но эта ситуация уже говорит о том, что мама не справляется и лучше обратиться к врачу или поехать в стационар.
Снова ждем сорок минут. Если изменений нет, то даем новую группу. Но эта ситуация уже говорит о том, что мама не справляется и лучше обратиться к врачу или поехать в стационар. Перед применением внимательно читайте инструкцию, рассчитывайте дозу, исходя из возраста и веса ребенка.
Не паникуйте раньше времени и дайте лекарству подействовать.
Внимательно изучите раздел «Передозировка». Я в своей практике с ней не сталкивалась, но даже в самих инструкциях пишут, что жаропонижающие могут вызывать нейтропению (заболевание, характеризующееся снижением уровня нейтрофильных лейкоцитов в крови).
Есть редкие случаи, когда на ребенка не действуют определенные препараты. Это выясняется опытным путем. Если у вас возникли такие подозрения, обязательно расскажите врачу. Он подберет альтернативные методы, в том числе физические (обтирание, прикладывание к телу холодного и пр.).
Некоторые родители отмечают аллергию (кожные высыпания, раздражение) на препараты. Чаще всего их вызывает не действующее вещество, а консерванты, отдушки, красители и усилители вкуса — все, что делает лекарство приятным для языка и носа.
Чаще всего их вызывает не действующее вещество, а консерванты, отдушки, красители и усилители вкуса — все, что делает лекарство приятным для языка и носа.
Об этом обязательно надо рассказать доктору и найти вместе с ним альтернативы.
Что поможет от боли
У нестероидных препаратов (парацетамол, анальгин, ибупрофен) четыре эффекта: противовоспалительный, жаропонижающий, противоотечный, обезболивающий. Не нужно давать ребенку жаропонижающие и дополнительное обезболивающее. Лекарства работают сразу в двух направлениях.
Никогда не давайте ребенку обезболивающее, если он жалуется на боль в животе.
Если у ребенка заболевание, требующее хирургического вмешательства, лекарство может смазать картину. Если у малыша болит голова или зубы, то давать обезболивающие можно. Но принцип следующий: даем препарат, и если через час нет заметной динамики, то обращаемся к врачу. Важна именно динамика, что состояние улучшилось, болит меньше.
Если динамики нет вообще, то звоним в скорую!
При рецидивирующей боли у ребенка записываемся на консультацию и дополнительное обследование.
Целый список заболеваний может проявляться постоянными головными болями, и потому их следует исключить. Но есть эмоциональные, лабильные дети, которые жалобами на боли или температуру привлекают внимание родителей.
В моей практике такие дети встречались. Если это ваш случай, уделите малышу время, позаботьтесь о нем. Например, одна из мам моих пациентов справилась с ситуацией следующим образом: налила брусничный сироп в бутылочку из-под лекарства, и температура прошла.
Нурофен® от температуры. При какой температуре давать ребенку?
Нурофен
® от температурыЛинейка препаратов Нурофен® для детей содержит ибупрофен, который оказывает 3 основных эффекта: обезболивающий, противовоспалительный и жаропонижающий5.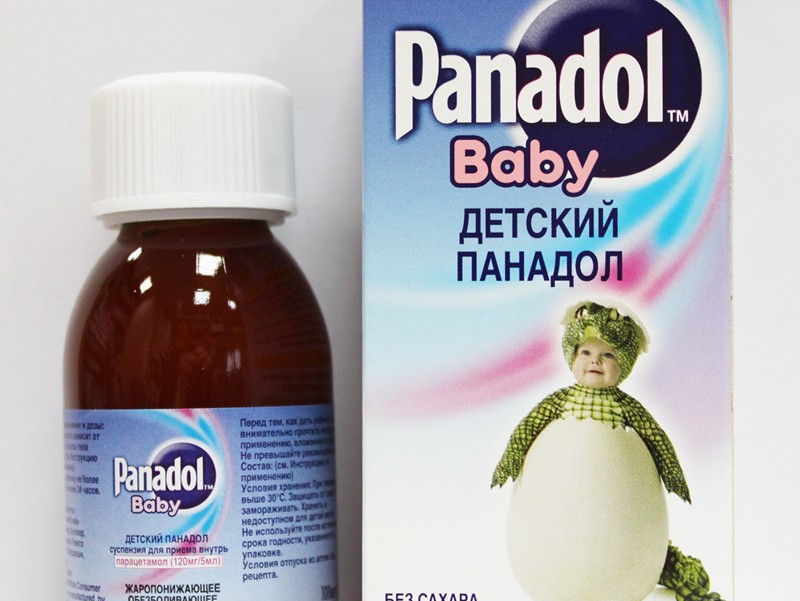 Эти действия выражены в равной степени, однако чаще всего лекарство применяется как жаропонижающая терапия при гриппе, ОРВИ и различных инфекциях4.
Эти действия выражены в равной степени, однако чаще всего лекарство применяется как жаропонижающая терапия при гриппе, ОРВИ и различных инфекциях4.
Ибупрофен начинает работать уже через 15-30 мин3. Дополнительное преимущество состоит в том, что он действует длительно — до 6 — 8 ч3.
Детская линейка Нурофен® имеет несколько форм выпуска.
Суспензия Нурофен® для детей рекомендована с 3-х месяцев и до 12-ти лет, не содержит сахара и искусственных красителей и обладает приятным вкусом клубники или апельсина6. Сироп выпускается в удобных флаконах со специальным мерным шприцем, что значительно упрощает дозирование препарата, которое зависит от возраста и веса ребенка.
С 6-ти лет и при весе больше 20 кг7 ребенок может принимать таблетки Нурофен®, а для подростков возможно применение Нурофен® 12+ по 1 таблетке 3-4 раза в сутки8.
При какой температуре давать Нурофен
® ребенкуЖаропонижающие препараты стоит давать, если температура тела малыша (до 3-х месяцев) поднимается выше 38 °С, а старше 3-х месяцев — при 39 °С и при наличии мышечной или головной боли, а также пациентам с хронической патологией3.
Температура 37-37,5 °С безопасна и сбивать ее не рекомендуется3.
Таким образом, при температуре 39 °С у малышей с 3-месячного возраста можно давать суспензию Нурофен® для детей, а у детей старшего возраста при 39 — 39,5°С и жалобах на боли в мышцах, «ломоту» и головную боль – суспензию Нурофен® для детей (до 12 лет) или таблетки Нурофен® (с 6-ти лет). В этом случае препарат не только устранит лихорадку, но и окажет болеутоляющее действие.
Для улучшения самочувствия ребенка достаточно снизить температуру на 1-1,5°С и совсем не обязательно пытаться добиться нормальных значений3.
Что делать если температура не снижается
Если температура не снижается после приема препарата или держится дольше 3-х дней, необходимо обратиться к педиатру3,6,7.
Обратите внимание на обязательные правила ухода за ребенком: нужно раскрыть ребенка, одеть в свободную одежду, температуру в комнате поддерживать в пределах 18–21 °C9.
Лихорадящий ребенок всегда теряет много жидкости3,9. Для избежания обезвоживания необходимо пить больше воды, морс, травяной чай, чай с лимоном, водно-солевые растворы, например, регидрон3.
Для снижения температуры можно обтирать ребенка водой комнатной температуры (Т° 25-30°С)3. Использование холодной воды недопустимо, так как это сужает сосуды кожи и приводит к дополнительному повышению температуры тела. Для облегчения состояния при лихорадке помогают компрессы: влажные махровые салфетки или полотенца смачивают в воде, отжимают и кладут на виски, лоб, запястья, меняя их каждые 10 минут9.
Чередование лекарственных препаратов для снижения температуры или совместный прием разных жаропонижающих препаратов не рекомендуется из-за риска передозировки и побочных эффектов3.
Подробнее ознакомиться с инструкциями препаратов Нурофен® можно в разделе «Инструкции».
- М.К. Ермакова. Несоответствия терапии острой респираторной патологии у детей на амбулаторном этапе клиническим рекомендациям.
 Регулярные выпуски «РМЖ» №4 от 03.04.2020, стр. 7-10
Регулярные выпуски «РМЖ» №4 от 03.04.2020, стр. 7-10 - А.В. Горелов Острые инфекционные заболевания у детей: превентивные меры и патогенетическая терапия (симпозиум в рамках VI конгресса Евро-Азиатского общества по инфекционным болезням), Регулярные выпуски «РМЖ» №9 от 26.06.2020, стр. 7-12
- А.А. Баранов, В.К. Таточенко, М.Д. Бакрадзе. Клинические рекомендации для педиатров. Лихорадящий ребенок. 2015, Протоколы диагностики и лечения.
- В.М. Шайтор. Жаропонижающие средства при лихорадке у детей. «ФАРМАТЕКА», 2011, №0 (0), СПЕЦВЫПУСК: Педиатрия, с. 28-32
- Т.Е. Морозова, С.М. Рыкова, И.Ю. Юдина. Ибупрофен у детей: профиль эффективности и безопасности. «Практика педиатра», сентябрь 2014, с. 18-22 Т.Е.
- Инструкция по медицинскому применению лекарственного препарата Нурофен® для детей, суспензия для приема внутрь [апельсиновая, клубничная], РУ П N014745/01
- Инструкция по медицинскому применению лекарственного препарата Нурофен®, таблетки, покрытые оболочкой, РУ П N013012/01
- Инструкция по медицинскому применению лекарственного препарата Нурофен® 12+, таблетки, покрытые оболочкой, РУ ЛП-001910.

- А.Л. Киселева. Адекватная терапия лихорадки у детей. «Практика педиатра», декабрь 2011, с. 24-28
Детский Панадол – жаропонижающее и болеутоляющее
Любая мама начинает бить тревогу, когда у малыша поднимается температура. Это же симптом заболевания! Но нельзя забывать, что жар — это защитная реакция организма на действие вирусов, бактерий, токсинов и др. Растущий детский организм учится самостоятельно справляться с инфекцией. Если же столбик термометра поднялся выше 38oС, температуру необходимо снижать. И тут на помощь придет Детский Панадол.
Детский Панадол (парацетамол) — жаропонижающее и болеутоляющее средство для детей1,2.
Парацетамол, активное вещество Детского Панадола, вот уже 40 лет успешно применяется педиатрами всего мира для облегчения болей разного происхождения и снижения жара3. Парацетамол рекомендован Всемирной организацией здравоохранения для облегчения боли и снижения повышенной температуры при следующих состояниях4:
- Простудных заболеваниях;
- Гриппе и детских инфекционных заболеваниях, таких как ветряная оспа, краснуха, коклюш, корь, скарлатина и эпидемический паротит;
- Боли при среднем отите;
- Боли в горле;
-
Боли при прорезывании зубов.

Более того, парацетамол:
- Рекомендован для снижения повышенной температуры тела у детей после вакцинации1,2;
- Может применяться у детей в возрасте с 3 месяцев1;
- Снижает температуру постепенно5;
- Не оказывает влияния на состояние слизистой желудочно-кишечного тракта и водно-солевой обмен1,2.
Важно отметить, что Детский Панадол не содержит:
- Сахар;
- Спирт;
- Ибупрофен;
- Аспирин (ацетилсалициловую кислоту).
Существуют различные способы снижения повышенной температуры у ребенка, и многие мамы задаются вопросом — какое средство выбрать? Были проведены исследования, в ходе которых действие однократной дозы парацетамола и ибупрофена у детей в возрасте от 2 до 12 лет с острой болью в горле сравнивалось с действием эффекта плацебо. Через определенные промежутки времени дети оценивали интенсивность боли с помощью Визуальной аналоговой шкалы облегчения боли со смайлами. Родители и педиатры оценивали интенсивность боли и ее изменения. По оценкам, которые были даны детьми, парацетамол и ибупрофен оказывают практически идентичное действие, которое в то же время намного более значимо, чем действие плацебо6.
Через определенные промежутки времени дети оценивали интенсивность боли с помощью Визуальной аналоговой шкалы облегчения боли со смайлами. Родители и педиатры оценивали интенсивность боли и ее изменения. По оценкам, которые были даны детьми, парацетамол и ибупрофен оказывают практически идентичное действие, которое в то же время намного более значимо, чем действие плацебо6.
Также было проведено исследование по сравнению результата применения однократной дозы парацетамола (15 мг/кг) и ибупрофена (10 мг/кг) для снижения повышенной температуры у детей в возрасте от 3 месяцев до 12 лет. Исследование показало, что действие обоих препаратов в течение первых четырех часов практически идентично. По прошествии восьми часов оба препарата также продемонстрировали одинаковый результат.6,7 При этом в рекомендованных дозах Детский Панадол, как правило, хорошо переносится1,2.
Детский Панадол выпускается в двух лекарственных формах:
| Детский Панадол (суспензия для приема внутрь, 120 мг / 5 мл, флакон 100 мл, с 3-го месяца жизни1) | |
|
|
| Детский Панадол (суппозитории ректальные, 125 мг, 250 мг, с 6-го месяца жизни2,8) | |
|
|
Таблица дозировки Детского Панадола1
| Масса тела (кг) | Возраст | Доза | |||
| Разовая | Максимальная суточная | ||||
| мл | мг | мл | мг | ||
| 4,5 — 6 | 2 — 3 месяца |
Только по предписанию врача |
|||
| 6 — 8 | 3 — 6 месяцев |
4. 0 0 |
96 | 16 | 384 |
| 8 — 10 | 6 — 12 месяцев | 5.0 | 120 | 20 | 480 |
| 10 — 13 | 1 — 2 года | 7.0 | 168 | 28 | 672 |
| 13 — 15 | 2 — 3 года |
9. 0 0 |
216 | 36 | 864 |
| 15 — 21 | 3 — 6 лет | 10.0 | 240 | 40 | 960 |
| 21 — 29 | 6 — 9 лет | 14.0 | 336 | 56 | 1344 |
| 29 — 42 | 9 — 12 лет |
20. 0 0 |
480 | 80 | 1920 |
Всегда следуйте инструкции по дозировке, указанной на упаковке; не превышайте указанной дозировки, кроме случаев увеличения дозы по назначению врача.
Инструкции по медицинскому применению (нажмите здесь).
Длительность применения без консультации врача — 3 дня.
При случайном превышении рекомендованной дозы следует немедленно обратиться к врачу.
При возникновении побочных эффектов прекратите прием препарата и немедленно обратитесь к врачу.
1.В соответствии с инструкцией по медицинскому применению лекарственного препарата Детский Панадол, в лекарственной форме суспензия для приема внутрь.
2.В соответствии с инструкцией по медицинскому применению лекарственного препарата Детский Панадол, в лекарственной форме суппозитории ректальные.
3.Cranswick N., Coghan D. Paracetamol efficacy and safety in children: the first 40 years. American Journal of Therapeutics. 2000:7; 135-141.
4.World Health Organization. The Selection and Use of Essential Medicines. Report of the WHO Expert Committee. 2005.
5.A.R.Temple et al. Dosing and Antipyretic Efficacy of Oral Acetaminophen in Children. Clin Ther. 2013.
6.Schachtel BP, Thoden WR. Clin Pharmacol Ther. 1993; 53:593-601.
7. Paracetamol in Paediatric Fever; objective and subjective findings from a randomized, blinded study. Curr Med Res Opin. 2007; 23:2205-2211; Walson PD, Galletta G, Chomilo F, et al. Comparison of miltidose ibuprofen and acetaminophen therapy in febrile children. AJDC. 1992; 146:626-632.
8.Использование суппозиториев целесообразно при тошноте, рвоте, срыгивании, затруднении глотания, а также в случае, когда ребенок отказывается от приема суспензии.
Что МОЖНО и что НЕЛЬЗЯ делать при высокой температуре у ребенка (7 правил)
✔1. Как и когда сбивать температуру у ребенка
Как и когда сбивать температуру у ребенка
Сбиваем, если выше 39
Ваша задача — снизить температуру до 38.9 С в попке (38.5 С подмышечная впадина).
• для снижения температуры используйте парацетамол (ацетоминофен), ибупрофен. Никогда не используйте аспирин, особенно, если у ребенка ветрянка.
• разденьте ребенка (не укутывайте!). Не забудьте о прохладном , свежем воздухе в комнате.
• для снижения температуры можно использовать также прохладные ванны (температура воды соответствует нормальной температуре тела ).
• не используйте спиртовые обтирания, особенно у маленьких детей. Помните, алкоголь — яд для ребенка.
✔2. Почему Парацетомол и Ибупрофен не всегда помогают?
Дело в том, что все препараты в педиатрической практике рассчитываются на вес конкретного ребенка.
Препараты нужно принимать, правильно рассчитывая дозу на вес конкретного ребенка, с помощью специальных мерных шприцев
Производители, особенно дешевых парацетамолов, почему-то занижают дозы, а ориентироваться на рекомендацию – «от 6 месяцев до 3 лет» так же не разумнотак как не может одна доза препарата подходить ребенку весом от 8 до 18 кг.
✔3. Как правильно принимать жаропонижающие? (Рассчитываем дозу лекарства)
Парацетамол (Панадол, Эффералган, Цефекон Д) разовая доза препарата – 15 мг/кг.
То есть для ребенка весом 10 кг разовая доза будет 10кг Х 15 =150 мг.
Для ребенка весом в 15 кг — 15Х15=225 мг.
Такую дозу можно давать до 4 раз в сутки, если это нужно.
Ибупрофен (нурофен, ибуфен)
Разовая доза препарата 10 мг/кг.
То есть ребенку весом 8 кг нужно 80 мг, а весом 20 кг – 200мг.
Препарат можно давать не более 3 раз в сутки.
Препараты снижают температуру в течении часа-полутора, примерно на 1-1,5 градуса, ожидать снижения температуры до «нормы» 36,6 не следует.
✔4. Какие препараты НЕЛЬЗЯ давать ребенку
Анальгин (метамизол натрия). Применение препарата в цивилизованном мире не одобрено из-за высокой токсичности, угнетающего действия на кроветворение.
В России используется широко, особенно в условиях неотложной помощи, в составе «литической смеси». Возможно однократное введение препарата в условиях, когда другие, более безопасные препараты недоступны. Но постоянный прием анальгина при каждом повышении температуры абсолютно недопустим.
Но постоянный прием анальгина при каждом повышении температуры абсолютно недопустим.
Аспирин (Ацетилсалициловая кислота) — применение препарата у детей до 12 лет при вирусных инфекциях запрещено из-за возможного развития токсической энцефалопатиии с повреждением печени – синдрома Рейе.
Нимесулид (Найз, Нимулид) – несколько лет назад широко рекламировался как жаропонижающее у детей из-за пробелов в законодательстве. Температуру снижает замечательно. Производится только в Индии. В цивилизованном мире применение в детском возрасте запрещено из-за возможности развития тяжелого поражения печени (токсического гепатита). На данный момент применение препарата у детей до 12 лет в России запрещено фармкомитетом.
✔5. Нельзя!
— Прикладывать холодные предметы к «температурящему» телу ребенка – это провоцирует спазм сосудов кожи. И если снижение температуры кожи и происходит, то температура внутренних органов, наоборот, увеличивается, что представляет исключительную опасность.
— Растирать спиртом или уксусом нельзя, поскольку через кожу эти вещества попадают в организм ребенка, а значит, возможно отравление.
✔6. Что делать при «белой лихорадке»?
Если кожа вашего ребенка, несмотря на высокую температуру, розовая и влажная на ощупь, вы можете быть относительно спокойны – баланс между теплопродукцией и теплоотдачей не нарушен. Но если при высокой температуре кожа бледная, руки и ноги холодные, а ребенка бьет озноб, то это «белая лихорадка», при которой возникает спазм сосудов. Причиной могут быть повреждения в ЦНС, нехватка жидкости, снижение давления и др. причины.
При белой лихорадке:
1) Попробуйте дать пол таблетки Нош-пы и интенсивно растирайте руками холодные конечности ребенка. Учтите, что жаропонижающие не начнут действовать в полную силу, пока не пройдет спазм сосудов. Обязательно вызывайте скорую помощь — они сделают инъекцию «литической смеси»!
2) Исключите любые методы физического охлаждения – обтирания, завертывание в холодные простыни и т. д.! У вашего ребенка и так уже происходит спазм сосудов кожи.
д.! У вашего ребенка и так уже происходит спазм сосудов кожи.
✔7. Какую форму лекарства выбрать?
При выборе формы лекарства (жидкой микстуры, сиропа, жевательных таблеток, свечей) следует учитывать, что препараты в растворе или сиропе действуют через 20-30 минут, в свечах — через 30-45 минут, но их эффект более длительный. Свечами можно воспользоваться в ситуации, когда у ребенка возникает рвота при приеме жидкости или он отказывается пить лекарство. Свечи лучше использовать после дефекации ребенка, их удобно вводить на ночь
Батин А.А, врач педиатр, аллерголог медицинского центра «Врач плюс»
Как правильно снижать температуру у грудничка?
Как правильно снижать температуру у грудничка?
Повышение температуры тела у ребенка грудного возраста всегда вызывает тревогу у родителей. Температура тела у маленьких детей может повышаться при различных состояниях и заболеваниях. Снижение температуры не устраняет причину заболевания, а лишь временно улучшает состояние больного ребенка.
Важно помнить, что у малыша повышение температуры является защитной реакцией организма, которая мобилизует иммунную систему на борьбу с бактериями и вирусами. При температуре увеличивается скорость биохимических реакций, быстрее образуются защитные антитела, тем самым создаются все условия для успешной борьбы с возбудителями инфекции. Также при лихорадке в организме вырабатываются интерфероны, вещества, которые создают благоприятные условия для гибели вирусов. Интерфероны ставят на клетку своеобразный биологический замок, мешая возбудителю инфекции проникнуть в клетку, призывают на помощь клетки иммунной системы — макрофаги, убивающие вредные микроорганизмы. Повышение температуры при неинфекционных заболеваниях и состояниях играет роль своеобразного сигнала тревоги, который свидетельствует о нарушениях в работе организма. Поэтому родителям следует избегать бесконтрольного применения жаропонижающих средств и придерживаться правильной тактики оказания первой помощи малышу при лихорадке.
Какую температуру следует считать нормальной для грудничка?
Температура тела здорового ребенка до года в течение суток может меняться от 36,0 до 37,40 С. В вечернее время она может быть немного выше, чем утром в связи с физиологическими изменениями уровня обмена веществ в организме. К концу первого года жизни температура у малыша устанавливается 36-370 С.
При перегревании (в летнюю жару, в душном помещении, или ношение одежды не по погоде), беспокойстве, крике кратковременно в течение 15-30 минут температура может повыситься до 37 – 370С такую температуру тоже можно считать нормальной при отсутствии других симптомов. В этом случае, сначала нужно устранить причину вызвавшую подъем температуры, подождать 20 – 30 минут, а затем повторно измерить температуру, если она нормализовалась, и других симптомов у ребенка нет, самочувствие хорошее, тогда в осмотре врача нет необходимости.
При любом повышении температуры выше или равному 380 у грудного ребенка необходим осмотр педиатра. Если температура поднялась до 390С и не снижается при помощи жаропонижающих средств, необходимо вызвать скорую помощь.
Если температура поднялась до 390С и не снижается при помощи жаропонижающих средств, необходимо вызвать скорую помощь.
При повышенной температуре ребенок плаксив, беспокоен, отказывается от еды, сердцебиение и дыхание учащаются. На пике высокой температуры (380С и выше) возможна рвота. Кожа ребенка, как правило, розового цвета, влажная и теплая на ощупь. Но в некоторых ситуациях, несмотря на лихорадку стопы и ладони остаются холодными, кожа при этом бледная, это связано с нарушениями кровообращения. При лихорадке нарушается равновесие между теплообразованием и теплоотдачей тела, вследствие чего происходит расстройство деятельности нервной системы, а результатом этого расстройства являются нарушения в кровообращении, дыхании и обмене веществ. Процесс подъема температуры у некоторых детей сопровождается ознобом. Иногда на фоне высокой температуры возможно стул может стать более мягкой консистенции, это происходит в связи с функциональными изменениями кишечника и изменениями тонуса нервной системы. Водянистый стул с примесью слизи и зелени – это уже признак кишечной инфекции. У детей до 5 летнего возраста в связи с незрелостью нервной системы на фоне лихорадки (как правило, при температуре выше 390С) возможно появление судорог, которые проявляются потерей сознания и судорожным подергиванием ручек и ножек (так называемые фебрильные судороги).
Водянистый стул с примесью слизи и зелени – это уже признак кишечной инфекции. У детей до 5 летнего возраста в связи с незрелостью нервной системы на фоне лихорадки (как правило, при температуре выше 390С) возможно появление судорог, которые проявляются потерей сознания и судорожным подергиванием ручек и ножек (так называемые фебрильные судороги).
Как правильно измерять температуру у грудничка?
Малышам можно измерять температуру в следующих местах: в подмышечной впадине, в прямой кишке, в полости рта, в паховой складке, в локтевом сгибе, на лбу, в ухе. Предпочтительно измерять температуру в подмышечной впадине, этот способ измерения считается наиболее достоверным и удобным. При этом следует помнить о некоторых особенностях измерения температуры у детей. В разных частях тела температура неодинакова, например, температура в подмышечной впадине считается нормальной до 37,40С, а ушная или ректальная (в прямой кишке) – до 38,00С. Измерять температуру ребенку нужно в состоянии покоя, он не должен в это время есть, пить или плакать — любое действие, требующее от малыша малейших физических затрат, может повлиять на показания термометра.
В аптеках представлен огромный ассортимент термометров. По принципу действия термометры делятся на три группы: ртутные, электронные и градусники-индикаторы. Для точности лучше измерять температуру двумя термометрами (электронным и ртутным), затем сравнивать их показания. Градусники-индикаторы в виде полимерной пластинки, которая прикладывается на лоб, удобны для измерения температуры в дороге, но их показания приблизительны, поэтому для уточнения температуры под рукой должен быть электронный или ртутный термометр.
Причины повышения температуры у грудничков
Повышение температуры у грудничков могут вызывать самые разные причины. Наиболее часто это острые респираторные вирусные инфекции (ОРВИ), грипп. Кроме этого, лихорадку могут вызвать различные инфекционные заболевания, воспалительный процесс в легких — пневмония, почках (например, пиелонефрит), кишечные инфекции, стоматит – воспаление слизистой рта, реакция на прививку, чаще на АКДС – вакцину против коклюша, дифтерии и столбняка. Повышение температуры вызывает неочищенный коклюшный компонент вакцины (взвесь убитых коклюшных микробов). Современные вакцины АКДС («Инфанрикс», «Пентаксим»), которые содержат очищенный коклюшный компонент, вызывают лихорадку значительно реже.
Повышение температуры вызывает неочищенный коклюшный компонент вакцины (взвесь убитых коклюшных микробов). Современные вакцины АКДС («Инфанрикс», «Пентаксим»), которые содержат очищенный коклюшный компонент, вызывают лихорадку значительно реже.
У новорожденных и детей первого года жизни причинами неинфекционной лихорадки могут быть обезвоживание, избыточное содержание в рационе белков, поваренной соли, перегревание (например, в жаркое время года), нервное возбуждение при сильном беспокойстве, крике, плаче, реакция на боль. Часто причиной лихорадки может быть интенсивное прорезывание зубов. Однако следует знать, что 90% случаев повышения температуры у детей, у которых в это время режутся зубы, обусловлено другими причинами. Поэтому при лихорадке, даже если у ребенка идет прорезывание зубов, необходим осмотр врача, чтобы исключить другие причины лихорадки.
Наиболее редкие причины повышения температуры у детей – это эндокринные, аутоиммунные, онкологические заболевания, а также повышенная чувствительность к некоторым лекарственным препаратам (чаще всего это антибиотики, сульфаниламиды, барбитураты, аспирин, аллопуринол, аминазин, атропин, теофиллин, новокаинамид,как правило, лихорадка развивается на 5-10-й день после начала приема таких препаратов).
Чем помочь малышу:
Не медикаментозные способы снижения температуры
Когда температура поднимается до 380 у детей до 3 месяцев жизни и до 390 у детей старше этого возраста сначала нужно попробовать снизить температуру не медикаментозными способами (охлаждение, растирание).
При температуре ребенку нужно обеспечить покой и обильно поить жидкостью (можно использовать кипяченую воду, детские чаи или специальные регидратационные растворы), так как необходимо восполнить потерю жидкости, которую ребенок теряет при высокой температуре за счет потоотделения. Новорожденного при лихорадке выше 380 допаивать кипяченой водой, с 1 месяца жизни можно использовать детские чаи, специальные регидратационные растворы. Если малыш находится на грудном вскармливании чаще предлагать ему грудь.
Для того чтобы улучшить отдачу тепла нужно раскрыть ребенка, снять с него одежду на 10-15 минут при температуре в помещении не ниже 200С; обтереть всю поверхность тела спиртом или водным раствором уксуса (раствор пищевого уксуса в воде в соотношении 1:1.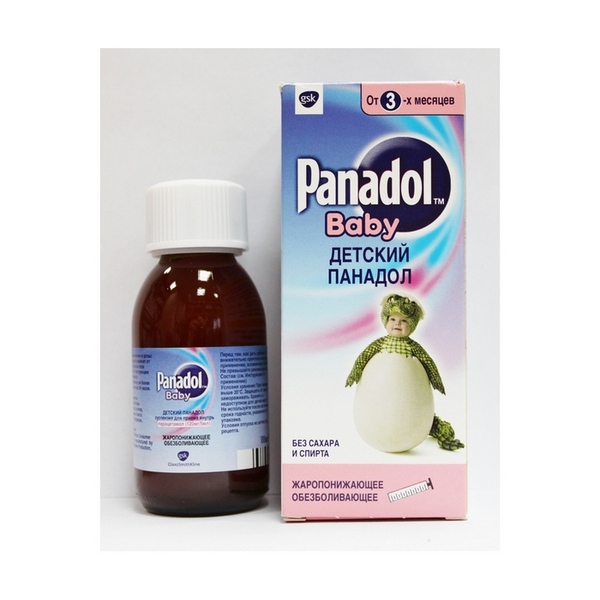 ) (при их испарении увеличивается теплоотдача). Или вместо растирания можно обернуть ребенка влажной пеленкой (простыней) на 10-15 минут, во избежание озноба температура воды для смачивания пеленки должна быть не ниже 250С. Если же, несмотря на высокую температуру ладони и стопы ребенка холодные, надо согреть конечности ребенка, дать теплое питье и жаропонижающий препарат. Похолодание конечностей, которое вызвано спазмом сосудов, – признак неблагоприятного течения лихорадки, согревающие процедуры в этом случае помогают восстановить кровообращение.
) (при их испарении увеличивается теплоотдача). Или вместо растирания можно обернуть ребенка влажной пеленкой (простыней) на 10-15 минут, во избежание озноба температура воды для смачивания пеленки должна быть не ниже 250С. Если же, несмотря на высокую температуру ладони и стопы ребенка холодные, надо согреть конечности ребенка, дать теплое питье и жаропонижающий препарат. Похолодание конечностей, которое вызвано спазмом сосудов, – признак неблагоприятного течения лихорадки, согревающие процедуры в этом случае помогают восстановить кровообращение.
Лекарственные препараты
Если через 20-30 минут эффекта от проводимых процедур нет, необходимо дать жаропонижающее. Эффект должен наступить через 30 минут.
У детей от 0 до 3 месяцев жаропонижающие назначаются при температуре выше 380. Если ребенок старше 3 месяцев жизни, то жаропонижающее назначается при температуре 390С и выше (если ребенок хорошо переносит температуру). Однако, если у ребенка на фоне лихорадки независимости от степени выраженности, отмечается ухудшение состояния, озноб, нарушение самочувствия, бледность кожи, жаропонижающее должно быть назначено немедленно.
При температуре ниже указанных цифр жаропонижающее давать не следует, в связи с тем, что как уже было сказано выше, температура является защитной реакцией организма. При лихорадке в организме вырабатываются интерфероны, вещества, которые создают благоприятные условия для гибели возбудителей заболеваний, препятствуют проникновению вируса в клетку, а также стимулируют иммунную систему для борьбы с инфекцией.
Нерациональное снижение температуры ведет к более длительному, затяжному течению болезни!
Однако при температуре выше 390С, а у некоторых детей (у детей с сопутствующей патологией нервной системы, с тяжелыми заболеваниями сердечнососудистой системы) и выше 380С, эта защитная реакция становится патологической: начинается разрушение полезных продуктов обмена веществ, в частности белка, у ребенка появляются дополнительные симптомы интоксикации – бледность кожных покровов, слабость, вялость, нарушения сознания.
Отдельно следует сказать о детях из группы риска по неблагоприятным последствиям лихорадки. Сюда относятся дети с тяжелыми заболеваниями сердца (врожденные пороки сердца, кардиомиопатии- заболевание, при котором поражается мышца сердца) и нервной системы, а также те дети, у которых ранее при высокой температуре отмечались судороги. Этим детям следует давать жаропонижающее при температуре от 37,5 до 38,5 0С в зависимости о того, как ребенок ее переносит. Следует помнить, что у детей с серьезными заболеваниями сердечнососудистой системы лихорадка может привести к тяжелым нарушениям функции сердца и сосудов. У детей с тяжелой патологией нервной системы лихорадка может спровоцировать развитие судорог.
Сюда относятся дети с тяжелыми заболеваниями сердца (врожденные пороки сердца, кардиомиопатии- заболевание, при котором поражается мышца сердца) и нервной системы, а также те дети, у которых ранее при высокой температуре отмечались судороги. Этим детям следует давать жаропонижающее при температуре от 37,5 до 38,5 0С в зависимости о того, как ребенок ее переносит. Следует помнить, что у детей с серьезными заболеваниями сердечнососудистой системы лихорадка может привести к тяжелым нарушениям функции сердца и сосудов. У детей с тяжелой патологией нервной системы лихорадка может спровоцировать развитие судорог.
Наиболее безопасен к применению у детей парацетамол. Препарат официально разрешен к применению у детей 1 месяца жизни. До этого возраста применяется, но с осторожностью по строгим медицинским показаниям. В нашей стране без рецепта продаются многие препараты на основе парацетамола. Панадол, Калпол и Эффералган и др. Для грудного ребенка лучше не использовать часть «взрослой» таблетки, а использовать детские лекарственные формы, позволяющие точно дозировать лекарство. Препараты на основе парацетамола выпускаются в разных формах (свечи, сироп, гранулы для приготовления суспензии). Сироп и суспензию можно смешивать с соком или молоком, растворять в воде, что позволяет использовать дробные дозы и максимально уменьшить для ребенка ощущение приема лекарства. При применении жидких форм лекарства необходимо использовать мерные ложки или колпачки, прилагаемые к упаковкам. Это связано с тем, что при использовании домашних чайных ложек, объем которых на 1-2 мл меньше, существенно снижается реальная доза лекарства.
Препараты на основе парацетамола выпускаются в разных формах (свечи, сироп, гранулы для приготовления суспензии). Сироп и суспензию можно смешивать с соком или молоком, растворять в воде, что позволяет использовать дробные дозы и максимально уменьшить для ребенка ощущение приема лекарства. При применении жидких форм лекарства необходимо использовать мерные ложки или колпачки, прилагаемые к упаковкам. Это связано с тем, что при использовании домашних чайных ложек, объем которых на 1-2 мл меньше, существенно снижается реальная доза лекарства.
Разовая доза парацетамола 10-15 мг/кг массы тела малыша на прием, не чаще 4 раз в день, не чаще чем через каждые 4 часа, суточная доза не должна превышать 60 мг/кг в сутки. Эффект парацетамола в растворе наступает через 30 минут и сохраняется 3-4 часа. При тошноте, рвоте, а также для более длительного эффекта (на ночь) парацетамол вводят в свечах. Действие свечей (Эффералган, Панадол) начинается позже через 1-1,5 часа, но длится дольше — до 6 часов, поэтому свечи более подходят для снижения температуры ночью, поскольку обеспечивают длительный жаропонижающий эффект. Также парацетамол входит в состав свечей «Цефекон Д», которые разрешены к применению с 1 месяца жизни. Действие этого препарата начинается несколько раньше через 30-60 минут и продолжается 5-6 часов. Свечи в отличие от сиропов не содержат консервантов и красителей, поэтому при их использовании значительно уменьшается риск аллергических реакций. Недостатком препаратов в форме свечей является более позднее наступление эффекта. Главные недостатки ректального пути введения лекарств — неудобство в применении, неестественность самого пути введения и индивидуальные колебания скорости и полноты всасывания препаратов. Разница во времени действия свечей и жидких форм (сироп, суспензия) препаратов с одинаковым действующим веществом связана с разным путем введения препарата, при поступлении парацетамола через прямую кишку эффект наступает позднее. (Комментарий для редактора. Поступая через прямую кишку, парацетамол сначала попадает в общий кровоток, минуя печень, поэтому активные метаболиты препарата, которые формируются в печени, будут образованы позднее, когда препарат этого органа достигнет. Соответственно, при поступлении препарата через перорально, он поступает в общий кровоток, после метаболизма в печени.)
Если снижения температуры при применении препаратов на основе парацетамола не произошло и температура продолжает повышаться дать жаропонижающее на основе ибупрофена (Нурофен, Ибуфен).
Выпускаются препараты Нурофен (свечи, сироп), Ибуфен (сироп) и др. Сироп разрешен к применению с 6 месяцев жизни, свечи с 3 месяцев. Эффект наступает через 30 минут и сохраняется до 8 часов. Разовая доза — 5–10 мг/кг массы тела 3–4 раза в сутки через 6-8 часов. Максимальная суточная доза — не более 30 мг/кг/сут. Назначается, когда жаропонижающее действие надо сочетать с противовоспалительным.
Таким образом, алгоритм поведения родителей при лихорадке у ребенка выглядит следующим образом. Когда температура поднимается до 380 у детей до 3 месяцев жизни и до 390 у детей старше этого возраста сначала нужно попробовать снизить температуру немедикаментозными способами (охлаждение, растирание), о которых было сказано выше. Если через 20-30 минут эффекта от проводимых процедур нет, необходимо дать жаропонижающее на основе парацетамола. Эффект должен наступить через 30 минут. Если снижения температуры не произошло и температура продолжает повышаться дать жаропонижающее на основе ибупрофена (Нурофен, Ибуфен). На фоне использования лекарств, продолжаем снижать температуру не медикаментозно с помощью растираний и охлаждения.
Если, несмотря на все проводимые мероприятия, эффекта не наступает, необходимо вызвать скорую помощь, в этой ситуации после осмотра ребенка будет внутримышечно введен анальгин, чаще всего в комбинации с антигистаминным препаратом (димедрол или супрастин) и папаверином (с сосудорасширяющей целью, если есть похолодание конечностей, бледность кожи).
Основные правила приема жаропонижающих:
• Регулярный (курсовой) прием жаропонижающих нежелателен, повторную дозу вводят только после нового повышения температуры! Если регулярно давать ребенку жаропонижающее, то можно создать опасную иллюзию благополучия. Сигнал о развитии осложнения, каким является повышенная температура, будет замаскирован и будет упущено время для начала лечения.
• Не следует давать жаропонижающее профилактически. Исключением являются ситуации, когда некоторым детям жаропонижающий препарат назначается после прививки АКДС для профилактики поствакцинального подъема температуры, в этой ситуации лекарство принимается однократно только по рекомендации педиатра.
• Необходимо строго соблюдать максимальную суточную и разовую дозировки, особенно быть внимательными в отношении препаратов на основе парацетамола (Эффералган, Панадол, Цефекон Д, Калпол идр.) В связи с тем, что передозировка парацетамола наиболее опасна, она приводит к токсическому поражению печени и почек.
• В тех случаях, когда ребенок получает антибиотик, регулярный прием жаропонижающих средств также недопустим, т. к. может привести к затягиванию решения вопроса о необходимости замены антибактериального препарата. Это объясняется тем, что самый ранний и объективный критерий эффективности антибиотика – это снижение температуры тела.
Запрещено использовать!
1. В качестве жаропонижающего запрещен к применению у детей аспирин из-за опасности тяжелых осложнений! При гриппе, ОРВИ и ветряной оспе препарат может вызвать синдром Рея (тяжелейшее поражение печени и мозга за счет необратимого разрушения белков).
2. Безрецептурное применение в качестве жаропонижающего у детей анальгина внутрь, поскольку он способен вызвать опасные осложнения, а именно тяжелые поражения кроветворной системы. Анальгин у детей используют только внутримышечно по строгим медицинским показаниям!
3. Также в качестве жаропонижающего недопустимо применение нимесулида (Найз, Нимулид). Препарат запрещен для детей младше 2 лет.
Правильная тактика поведения родителей при лихорадке у малыша, отсутствие бесконтрольного применения жаропонижающих и своевременное обращение за медицинской помощью позволят малышу сохранить здоровье.
Публикация для журнала «9 месяцев»
AAP сообщает об использовании жаропонижающих средств у детей — Практические рекомендации
LINDSEY HOOVER
Am Fam Physician. 1 марта 2012 г .; 85 (5): 518-519.
Подсчитано, что одна треть всех обращений детей к специалистам здравоохранения может быть связана с лихорадкой. Повышенная температура у детей часто приводит к незапланированным посещениям врача, телефонным звонкам родителей врачам для консультации и лечению лихорадки безрецептурными жаропонижающими средствами.Родители часто дают своим детям жаропонижающие средства, даже когда температура минимальна или отсутствует, и исследования показали, что до половины родителей не принимают правильную дозу. В этом отчете Американская академия педиатрии (AAP) рассматривает эффективность жаропонижающих средств для лечения лихорадки у детей.
Большинство врачей начинают лечение жаропонижающими средствами, если у ребенка температура выше 101 ° F (38,3 ° C) или если уровень комфорта ребенка может быть улучшен. Как правило, лихорадка у детей не сохраняется в течение длительного периода времени, имеет доброкачественный характер и действительно может защитить ребенка.Родителям следует предоставить подробные и надлежащие консультации относительно лечения лихорадки их ребенка жаропонижающими средствами. Большинство врачей считают, что дети подвержены риску побочных эффектов от лихорадки при температуре выше 104 ° F (40 ° C), но это не было доказано. Нет никаких доказательств того, что дети с высокой температурой подвержены риску повреждения мозга или других побочных эффектов.
Лечение
Врачам следует сосредоточить лечение на повышении уровня комфорта ребенка и оценке серьезных заболеваний, а не на минимизации риска побочных эффектов от высокой температуры.Родителям следует посоветовать следить за уровнем активности ребенка, искать признаки серьезного заболевания и поощрять прием жидкости для облегчения гидратации. Повышение комфорта ребенка должно быть главной целью снижения температуры тела. Большинство медработников и врачей связывают высокую температуру с повреждением головного мозга, судорогами и смертью. Однако данные не свидетельствуют о том, что снижение температуры у детей снижает заболеваемость или смертность или частоту повторения фебрильных судорог.
АЦЕТАМИНОФЕН
Ацетаминофен в дозировке от 10 до 15 мг на кг каждые четыре-шесть часов для лечения лихорадки у детей безопасен и эффективен.Подсчитано, что у 80 процентов детей температура снижается в течение первых 30-60 минут после введения парацетамола. Нет убедительных доказательств того, что увеличение начальной дозы парацетамола перорально или ректально улучшает эффективность.
ИБУПРОФЕН
Ибупрофен в дозировке 10 мг на кг каждые шесть-восемь часов так же эффективен, как и ацетаминофен, и может иметь более длительный эффект на снижение температуры тела. Доказательства не показали каких-либо различий в безопасности между ибупрофеном и ацетаминофеном у детей от шести месяцев до 12 лет с лихорадкой.Дети старше шести лет с высокой температурой не реагируют на оба лекарства так же эффективно. Основными факторами, определяющими эффективность терапии, могут быть возраст ребенка и степень лихорадки, а не конкретное использованное лекарство.
КОМБИНИРОВАННАЯ ТЕРАПИЯ
Комбинация парацетамола и ибупрофена часто используется для лечения лихорадки у детей. Исследования показали, что изменения температуры были одинаковыми для групп, которые чередовали прием парацетамола и ибупрофена, по сравнению с теми, кто принимал только парацетамол или ибупрофен.Однако после четырех или более часов лечения в группах комбинированной терапии более стабильно наблюдались более низкие температуры. Безопасность комбинированной терапии и ее эффективность в повышении общего комфорта не определены. Родители могут не понимать режим дозирования; поэтому существует повышенная обеспокоенность по поводу неправильного дозирования и передозировки. Недостаточно доказательств того, что комбинированная терапия эффективна для улучшения общего уровня комфорта ребенка.Необходимы дополнительные доказательства, чтобы определить, следует ли регулярно использовать комбинированную терапию для лечения лихорадки у детей.
Рекомендация
Врачи должны дать лицам, осуществляющим уход, подробные и четкие инструкции о соответствующих дозировках и интервалах между приемами парацетамола и ибупрофена для детей с лихорадкой. Также важно помочь родителям понять этиологию лихорадки и объяснить, что лихорадка не окажет неблагоприятного воздействия на здорового ребенка. Целью приема парацетамола и ибупрофена должно быть улучшение общего комфорта ребенка, а не только снижение температуры тела.Комбинированная терапия может привести к неправильному дозированию и последующим побочным эффектам, поэтому ее следует применять с осторожностью. Важно, чтобы врачи следили за признаками и симптомами серьезного заболевания и рассказывали родителям о правильном использовании жаропонижающих средств.
Какие лекарства из класса жаропонижающих средств используются при лечении лихорадки у младенцев и детей ясельного возраста?
Эдвардс М.С., Низет В., Бейкер С.Дж. Стрептококковые инфекции группы B. Remington JS, Klein JO, Wilson CB, Baker CJ, ред. Инфекционные болезни плода и новорожденного . 6-е изд. Филадельфия, Пенсильвания: Эльзевьер Сондерс; 2006. 403.
Byington CL, Enriquez FR, Hoff C и др. Серьезные бактериальные инфекции у младенцев с лихорадкой от 1 до 90 дней с вирусными инфекциями и без них. Педиатрия . 2004 июн.113 (6): 1662-6. [Медлайн].
Агентство медицинских исследований и качества. Диагностика и лечение лихорадочных младенцев (0–3 месяцев) Краткое изложение. Агентство медицинских исследований и качества . Март 2012 г. Доступно по адресу http://www.effectivehealthcare.ahrq.gov/reports/final.cfm.
Тиле Д.В., Пелтон С.И., Грант М.Дж. и др. Бактериемия у детей с лихорадкой в возрасте до 2 лет: результаты посевов крови 600 последовательных детей с лихорадкой, осмотренных в стационаре. J Педиатр . 1975 августа 87 (2): 227-30. [Медлайн].
Herz AM, Greenhow TL, Alcantara J и др. Изменение эпидемиологии амбулаторной бактериемии у детей от 3 до 36 месяцев после введения гептавалентной пневмококковой вакцины. Педиатр Инфекция Дис J . 2006 25 апреля (4): 293-300. [Медлайн].
Барафф Л.Дж., Басс Д.В., Флейшер Г.Р. и др. Практическое руководство по ведению младенцев и детей в возрасте от 0 до 36 месяцев с лихорадкой без источника. Агентство политики и исследований в области здравоохранения. Энн Эмерг Мед . 1993 22 июля (7): 1198-210. [Медлайн].
Wilkinson M, Bulloch B, Smith M. Распространенность скрытой бактериемии у детей в возрасте от 3 до 36 месяцев, поступающих в отделение неотложной помощи с лихорадкой в эпоху постпневмококковой конъюгированной вакцины. Acad Emerg Med . 2009. 16: 220-5. [Медлайн].
Сард Б., Бейли М.С., Винчи Р. Анализ педиатрических культур крови в эпоху постпневмококковой конъюгированной вакцины в отделении неотложной помощи общественной больницы. Скорая помощь педиатру . Май 2006. 22: 295-300. [Медлайн].
Cruz AT, Mahajan P, Bonsu BK, Bennett JE, Levine DA, Alpern ER, et al. Точность полного подсчета клеток крови для выявления лихорадочных младенцев 60 дней и младше с инвазивными бактериальными инфекциями. Педиатр JAMA . 2017 11 сентября. E172927. [Медлайн].
Бонсу Б.К., Харпер МБ. Количество лейкоцитов в моче отражает риск сопутствующего сепсиса у младенцев с бактериурией: ретроспективное когортное исследование. BMC Педиатр . 2007 13 июня, 7:24. [Медлайн]. [Полный текст].
Jaskiewicz JA, McCarthy CA, Richardson AC, et al. Лихорадочные младенцы с низким риском серьезной бактериальной инфекции — оценка критериев Рочестера и их значение для лечения.Группа совместных исследований фебрильных младенцев. Педиатрия . 1994 Сентябрь 94 (3): 390-6. [Медлайн].
Бачур Р.Г., Харпер МБ. Модель прогнозирования серьезных бактериальных инфекций среди детей младше 3 месяцев. Педиатрия . 2001 августа 108 (2): 311-6. [Медлайн].
Михан В.П. 3-й, Бачур Р.Г. Предикторы плеоцитоза спинномозговой жидкости у младенцев с лихорадкой в возрасте от 0 до 90 дней. Скорая помощь педиатру . 2008 май.24 (5): 287-93. [Медлайн].
Купперманн Н, Флейшер Г.Р., Яффе ДМ. Предикторы скрытой пневмококковой бактериемии у детей раннего возраста. Энн Эмерг Мед . 1998, 31 июня (6): 679-87. [Медлайн].
Hoberman A, Wald ER, Reynolds EA, Penchansky L, Charron M. Необходим ли посев мочи для исключения инфекции мочевыводящих путей у маленьких детей с лихорадкой ?. Педиатр Инфекция Дис J . 1996 15 апреля (4): 304-9. [Медлайн].
Bleeker SE, Derksen-Lubsen G, Grobbee DE, Donders AR, Moons KG, Moll HA.Проверка и обновление правила прогнозирования серьезной бактериальной инфекции у пациентов с лихорадкой без источника. Акта Педиатр . 2007 Январь 96 (1): 100-4. [Медлайн].
Исаакман Д. Д., Шульц Дж., Гросс Т. К., Дэвис PH, Харпер М. Предикторы бактериемии у детей с лихорадкой от 3 до 36 месяцев. Педиатрия . 2000 ноябрь 106 (5): 977-82. [Медлайн].
Lacour AG, Zamora SA, Gervaix A. Оценка, определяющая серьезные бактериальные инфекции у детей с лихорадкой без источника. Педиатр Инфекция Дис J . 27 июля 2008 г. (7): 654-6. [Медлайн].
Baraff LJ. Ведение младенцев и детей раннего возраста с лихорадкой без источника. Педиатр Энн . 2008 окт.37 (10): 673-9. [Медлайн].
Hay AD, Costelloe C, Redmond NM, et al. Парацетамол плюс ибупрофен для лечения лихорадки у детей (PITCH): рандомизированное контролируемое исследование. BMJ . 2008, 2 сентября. 337: a1302. [Медлайн]. [Полный текст].
Харпер МБ, Бачур Р., Флейшер Г.Р.Влияние антибактериальной терапии на исход амбулаторных больных с неожиданной бактериемией. Педиатр Инфекция Дис J . 1995 14 сентября (9): 760-7. [Медлайн].
Шейх Н., Маттоо Т.К., Керен Р., Иванова А., Цуй Г., Мокси-Мимс М. и др. Раннее лечение антибиотиками при лихорадочной инфекции мочевыводящих путей и почечных рубцах у детей. Педиатр JAMA . 2016 сен 1. 170 (9): 848-54. [Медлайн].
Гарсия Дж. Фебриле ИМП: раннее лечение снижает риск почечного рубца.Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/866819. 29 июля 2016 г .; Дата обращения: 1 ноября 2016 г.
Аронхейм С.Р., Макгилливрей Д., Барбик С., Барбик Д., Клам С., Бризебойс П. и др. Понимание будущими родителями последствий и лечения лихорадки у новорожденных. PLoS Один . 2015. 10 (4): e0120959. [Медлайн]. [Полный текст].
Hamer DH, Darmstadt GL, Carlin JB, Zaidi AK, Yeboah-Antwi K, Saha SK и др.Этиология бактериемии у младенцев раннего возраста в шести странах. Педиатр Инфекция Дис J . 2015, 34 января (1): e1-8. [Медлайн]. [Полный текст].
Цименатос Л., Махаджан П., Даян П.С., Витале М., Линакис Дж. Г., Блумберг С. и др. Точность анализа мочи на инфекции мочевыводящих путей у фебрильных младенцев 60 дней и младше. Педиатрия . 2018 г., 141 (2): [Medline].
Ацетаминофен, ибупрофен или оба препарата чередуются в рандомизированном двойном слепом исследовании
в группе с альтернативным режимом, возможно потому, что этим пациентам
требовалась более низкая общая доза ибупрофена.
Это исследование предоставляет информацию только о краткосрочной
(3-дневной) безопасности и эффективности этих препаратов. Мы не оценивали фармакокинетику повторных доз, биологическую безопасность или влияние длительного обезвоживания на вероятность
почечных осложнений в группе мужчин с переменным режимом. Ацетаминофен метаболизируется в печени,
, но выводится с мочой.
20
Следовательно, важно, чтобы врачи
знали, что при чередующемся режиме приема аминофен ацет-
может накапливаться в мозговом веществе почек —
, вызывая некроз канальцев и почечную токсичность, потому что ибу-
профен блокирует выработка почечного простагландина и
подавляет выработку глутатиона, который выводит токсичный метаболит ацетаминофена
.
21
Эти результаты не могут быть экстраполированы на детей
младше 6 месяцев, детей с недоеданием, повторно-
аномалиями печени или обмена веществ, метаболическими, эндокринными или нео-
пластическими заболеваниями, или пептическими язвами, или детьми с
известных побочных реакциях на противовоспалительные или антипиретические препараты
. Более того, небольшое количество пациентов из
и короткое время терапии (3 дня) в нашей выборке
снижает статистическую мощность для выявления серьезных неблагоприятных событий
.Следует также отметить, что все
участников исследования посетили врачей для лечения, так что, возможно, они
были более серьезно больны, чем большинство детей
, которые получали безрецептурные жаропонижающие средства.
Несмотря на эти ограничения, данное исследование является первым рандомизированным, двойным слепым, контролируемым клиническим исследованием
, насколько нам известно, для оценки безопасности и эффективности
чередующегося режима приема парацетамола и ибупро-
фен против каждого агента. только у детей в возрасте от 6 до 36
мес.
ВЫВОДЫ
Наше исследование предполагает, что попеременное использование ацетами-
нофена (12,5 мг / кг на дозу) и ибупрофена (5 мг / кг
на дозу) каждые 4 часа вместе с двойной нагрузкой —
ing, снижает лихорадку быстрее и на более длительный срок, чем
, любой агент по отдельности без увеличения побочных эффектов. Обе дозы
легко измерить, что уменьшает смущение родителей.
Принята к публикации: 23 августа 2005 г.
Для корреспонденции: Э. Майкл Саррелл, доктор медицины, 7 Hairis St,
Moshav Gan-Haim, 44910, Израиль (sarrell @ netvision
.net.il или [email protected]).
ССЫЛКИ
1. Эскеруд Дж. Р., Лаерум Э., Фагертун Х., Лунде П. К., Наесс А. А.. Лихорадка в целом
, I: частота и диагностика. Fam Pract. 1992; 9: 263-269.
2. Баучер Р. Лихорадка: подход к лихорадочному ребенку. В: Green-Hernandez C, Single-
ton JK, Aronzon DZ, eds.Первичная педиатрия. Филадельфия, Пенсильвания: Липпинкотт
Уильямс и Уилкинс; 2001: 343-357.
3. Гутон Х. Физиология человека и механизмы заболеваний. 6-е изд. Филадельфия,
Па: У. Б. Сондерс; 1997.
4. Барафф Л.Дж., Басс Д.В., Флейшер Г.Р. и др .; Агентство политики здравоохранения и Re-
поиск. Практическое руководство по ведению младенцев и детей от 0 до 36 месяцев
возраста с лихорадкой без источника. Ann Emerg Med. 1993; 22: 1198-1210.
5. Vauzelle-Kervroedan F, d’Athis P, Pariente-Khayat A, Debregeas S, Olive G, Pons
G. Эквивалентная жаропонижающая активность ибупрофена и ацетаминофена у детей с лихорадкой.
J Pediatr. 1997; 131: 683-687.
6. Браун Р.Д., Кернс Г.Л., Уилсон Дж. Т.. Интегрированная фармакокинетико-фармакодинамическая модель
для парацетамола, ибупрофена и плацебо-жаропонижающего для детей.JPharma-
cokinet Biopharm. 1998; 26: 559-579.
7. Келли М.Т., Уолсон П.Д., Эдж Дж. Х., Кокс С., Мортенсен МЭ.Фармакокинетика и
фармакодинамика изомеров ибупрофена и ацетаминофена у детей с лихорадкой.
Clin Pharmacol Ther. 1992; 52: 181-189.
8. Макинтайр Дж., Халл Д. Сравнение эффективности и переносимости ибупрофена и ацет-
аминофена при лихорадке. Arch Dis Child. 1996; 74: 164-167.
9. Уолсон П.Д., Галлетта Г., Чомило Ф., Брейден, штат Нью-Джерси, Сойер Л.А., Шейнбаум М.Л.
Сравнение многодозовой терапии ибупрофеном и ацетаминофеном у детей с лихорадкой.
AJDC. 1992; 146: 626-632.
10. Леско С.М., Митчелл А.А. Безопасность парацетамола и ибупрофена среди детей младше двух лет. Педиатрия. 1999; 104: e39.
11. Ли С.Ф., Лачер Б., Крейн Э.Ф. Дозирование ацетаминофена и ибупрофена родителями. Pe-
diatr Emerg Care. 2000; 16: 394-397.
12. Mayoral CE, Marino RV, Rosenfeld W., Greensher J. Альтернативные жаропонижающие средства:
— это альтернатива? Педиатрия. 2000; 105: 1009-1012.
13. Бро Л.М., МакГрат П.Дж., Кэмфилд К., Росмус С., Финли Г.А. Предварительная проверка
контрольного списка для наблюдения за болью для человека с когнитивными нарушениями и способностью к вербальному общению in-
. Dev Med Child Neurol. 2000; 42: 609-616.
14. Бро Л.М., Камфилд К., МакГрат П.Дж., Росмус К., Финли Г.А. Измерение боли ac-
аккуратно у детей с когнитивными нарушениями: уточнение шкалы лиц, осуществляющих уход.
J Pediatr. 2001; 138: 721-727.
15. Роснер Б. Основы биостатистики. 4-е изд. Бельмонт, Калифорния: Duxbury Press;
1995: 384.
16. Саррелл М., Коэн Х.А., Кахан Э. Отношение врачей, медсестер и родителей к
знания о лихорадке в раннем детстве. Советы по обучению пациентов. 2002; 46: 61-65.
17. Treluyer JM, Tonnelier S, d’Athis P, Leclerc B, Jolivet-Landreau I, Pons G. An-
Типиретическая эффективность начальной ударной дозы 30 мг / кг ацетаминофена по сравнению с 15-
поддерживающая доза мг / кг.Педиатрия. 2001; 108: e73.
18. Леско С.М., Митчелл А.А. Функция почек после кратковременного применения ибупрофена у младенцев
и детей. Педиатрия. 1997; 100: 954-957.
19. Американская академия педиатрии; Комитет по лекарствам. Токсичность ацетаминофена
у детей. Педиатрия. 2001; 108: 1020-1024.
20. Tarbell SE, Cohen IT, Marsh JL. Шкала послеоперационной боли у детей ясельного и дошкольного возраста:
шкала наблюдения для измерения послеоперационной боли у детей в возрасте 1-5 лет:
предварительный отчет.Боль. 1992; 50: 273-280.
21. McIntire SC, Rubenstein RC, Gartner JC Jr, Gilboa N, Ellis D. Острая боль в боку
и обратимая почечная дисфункция, связанная с использованием нестероидных противовоспалительных препаратов
. Педиатрия. 1993; 92: 459-460.
Моя мать любила детей — она бы отдала все
, будь я одним из них.
—Groucho Marx
(переиздано) ARCH PEDIATR ADOLESC MED / VOL 160, ФЕВРАЛЬ 2006 WWW.ARCHPEDIATRICS.COM
202
© 2006 American Medical Association.Все права защищены.
в SHENG LI RD MED LIB, 12 февраля 2006 г. www.archpediatrics.comЗагрузка с сайта
Управление лихорадкой с помощью жаропонижающих средств
Лихорадка может быть признаком серьезного основного заболевания, и ее можно лечить жаропонижающими или нефармакологическими средствами.
Хотя лихорадка обычно легко поддается лечению, она также может быть признаком серьезного основного заболевания, такого как острая инфекция, которая требует немедленного обследования и лечения. 2 Большинство лихорадок вызывается микробными инфекциями, включая бактериальные, вирусные, грибковые и дрожжевые инфекции, но они также могут быть результатом высокой активности или реакции на определенные фармакологические агенты (также известные как лекарственная лихорадка). 2-5
Определение лихорадки
Пациентам следует рекомендовать использовать надежный термометр для получения точных показаний температуры и соблюдать процедуры, рекомендованные производителем. Цифровые термометры являются наиболее широко используемыми измерительными приборами и доступны с множеством функций.Температуру можно измерять орально, тимпанически, ректально, височно или под мышкой. 2,6
Ректальный термометр предпочтительнее для измерения температуры у пациентов в возрасте до 6 месяцев. 2 Барабанный термометр не рекомендуется детям младше 6 месяцев из-за формы и размера уха младенца. 2 Ректальный термометр также предпочтителен для пациентов в возрасте от 6 месяцев до 5 лет, но в этой возрастной группе могут использоваться оральные, барабанные или временные термометры, если используется надлежащая техника.У пациентов старше 5 лет могут использоваться оральные, барабанные или временные термометры. 2
Лечение лихорадки
Снятие дискомфорта и снижение температуры тела до нормального уровня являются целями при лечении лихорадки, но также важно выявить и устранить первопричину лихорадки. 1-3 Лечение лихорадки включает использование различных безрецептурных жаропонижающих средств, а также множество нефармакологических мер.
Доступные безрецептурные жаропонижающие средства включают парацетамол и нестероидные противовоспалительные препараты аспирин, ибупрофен и напроксен.Ацетаминофен и ибупрофен — два наиболее широко используемых жаропонижающих средства. 2,4 Ибупрофен одобрен только для снижения температуры у пациентов от 6 месяцев и старше. 2 Эти продукты доступны в виде отдельных или комбинированных продуктов в версиях с расширенным выпуском и представлены в различных формах, включая таблетки, капсулы, гелевые капсулы, жидкие гели, с энтеросолюбильным покрытием, жидкости, суспензии и жевательные таблетки для взрослых и детей. пациенты.
Безопасное использование безрецептурных препаратов
Из-за опасений по поводу неточного дозирования жидких лекарств FDA выпустило руководство для жидких безрецептурных лекарств в мае 2011 года.Ключевые рекомендации включают: 7
- Для всех безрецептурных жидких лекарственных препаратов, принимаемых перорально, должны быть предусмотрены устройства для доставки доз.
- Устройства должны быть маркированы откалиброванными единицами измерения жидкости (например, чайная ложка, столовая ложка или миллилитр), которые совпадают с единицами измерения жидкости, указанными в инструкциях к продукту, и не должно быть ненужной маркировки.
- Производители должны гарантировать, что устройства для доставки дозировки используются только с продуктами, с которыми они упакованы.
- Маркировка для измерения количества жидкости на устройствах для доставки дозировки должна быть четко видна и не затемняться при добавлении жидкого продукта в устройство.
28 февраля 2011 г. Американская педиатрическая академия опубликовала заявление относительно лечения лихорадки у педиатрических пациентов, включая следующие рекомендации: Хотя многие родители дают детям жаропонижающие средства, такие как парацетамол или ибупрофен, для снижения температуры, основной целью должно быть чтобы помочь ребенку чувствовать себя комфортнее, а не поддерживать «нормальную» температуру. 5 Родители должны сосредоточиться на общем самочувствии ребенка, наблюдая за ним на предмет признаков серьезного заболевания и обеспечивая достаточное потребление жидкости, чтобы избежать обезвоживания. 5
Кроме того, лица, осуществляющие уход, не должны будить спящего ребенка, чтобы дать ему жаропонижающее, и должны хранить жаропонижающие средства в безопасном месте вне досягаемости детей, чтобы избежать случайного проглатывания. 5 Дозировка жаропонижающего средства для детей должна основываться на весе пациента, и всегда следует использовать точное измерительное устройство. 5 Следует поощрять родителей к обсуждению любых сомнений относительно дозировки и использования жаропонижающих средств со своим лечащим врачом. 5
В отчете также рассматривается распространенная практика чередования или комбинации ацетаминофена и ибупрофена для контроля лихорадки, при этом делается вывод о том, что имеющиеся данные свидетельствуют об отсутствии существенной разницы в безопасности и эффективности ацетаминофена и ибупрофена в лечении в целом здорового человека. ребенок с лихорадкой. 5 В отчете отмечается, что есть свидетельства того, что сочетание этих 2 продуктов более эффективно, чем использование одного агента; однако есть много опасений, что комбинированное лечение может быть более сложным и способствовать небезопасному использованию этих фармакологических средств, что может увеличить риск передозировки и ошибок при приеме лекарств. 2,5 Педиатры также должны способствовать безопасности пациентов, продвигая упрощенные рецептуры и консультируя пациентов по инструкциям по дозированию и устройствам для дозирования. 2,5
Final Thought
Обычно жаропонижающие средства принимают от 30 до 60 минут после приема, чтобы снизить температуру и дискомфорт. 2 Нефармакологические меры, такие как поддержание адекватного потребления жидкости для восполнения потерянных жидкостей организма, ношение легкой одежды и поддержание комфортной комнатной температуры, также должны быть включены в лечение. 2 Во время консультирования фармацевты должны убедиться, что пациенты и лица, осуществляющие уход, понимают, как правильно использовать жаропонижающие продукты, включая дозировку, способ применения и возможные побочные эффекты.Поскольку жаропонижающие средства также можно найти во многих продуктах от кашля, простуды и гриппа, пациентам следует рекомендовать всегда читать этикетки с лекарствами перед введением, чтобы избежать терапевтического дублирования или возможной передозировки лекарств. Кроме того, если вы не уверены в правильной дозировке, особенно для педиатрических пациентов, лица, осуществляющие уход, всегда должны обращаться к своему основному лечащему врачу за советом.
Г-жа Терри — автор клинических аптек из Хеймаркета, Вирджиния.
Список литературы
- Определение лихорадки.Medical Dictionary.com. http://medical-dictionary.thefreedictionary.com/fever. Проверено 1 августа 2012 г.
- Feret B. Fever. В: Крински Д., Берарди Р., Феррери С. и др., Ред. Справочник по безрецептурным лекарствам. 17-е изд. Вашингтон, округ Колумбия: Американская ассоциация фармацевтов; 2012.
- Факты о лихорадках. Сайт новостей NIH. http://newsinhealth.nih.gov/2009/March/feature2.htm. Проверено 1 августа 2012 г.
- Fever. Веб-сайт «Руководства Merck для специалистов в области здравоохранения».www.merckmanuals.com/professional/infectious_diseases/biology_of_infectious_disease/fever.html. По состоянию на 1 августа 2012 г.
- Салливан Дж. Э., Фаррар ХК; Секция клинической фармакологии и терапии Комитета по лекарственным средствам. Лихорадка и жаропонижающие средства у детей. Педиатрия. 2011; 127 (3): 580-587.
- Как измерить температуру вашего ребенка. Веб-сайт Advil компании Pfizer. http://childrens.advil.com/how-to-take-your-childs-temperature. По состоянию на 1 августа 2012 г.
- FDA выпустило окончательное руководство для жидких безрецептурных лекарственных препаратов с дозирующими устройствами.Веб-сайт FDA. www.fda.gov/NewsEvents/Newsroom/PressAnnouncements/ucm2540210.htm. Проверено 1 августа 2012 г.
- Лихорадка: когда вызывать врача. Веб-сайт Здоровых детей Американской академии педиатрии. www.healthychildren.org/English/health-issues/conditions/fever/Pages/When-to-Call-the-Pediatrician.aspx?nfstatus=401&nftoken=00000000-0000-0000-0000-000000000000&nfstatusdescription=ERROR%3a+No+ локальный + токен. По состоянию на 1 августа 2012 г.
Case Based Pediatrics Chapter
Пятнадцатимесячного мальчика привела в кабинет его очень обеспокоенная мать, которая сообщила, что у него высокая температура, которая не проходит даже после двойных доз парацетамола и ванны с холодной водой.У него жар в течение 24 часов. Его температура достигла 40,8 градуса (105,4 градуса по Фаренгейту). Его мать и бабушка дали парацетамол, как указано на упаковке. Когда его температура оставалась выше 40 градусов (104 F), они вводили вторую дозу через час после первой в течение каждых 4 часов в течение последнего дня. Его последняя доза была за 1 час до вашего экзамена. Его также поместили в ванну с холодной водой, но он так решительно возражал, что это длилось всего 5 минут. Несмотря на жар, он играл со своими игрушками, но отказался от твердой пищи.Он выпил немного сока. Он мочился немного реже, чем обычно. У него не было рвоты, у него сегодня был один нормальный стул, и, похоже, он не испытывает боли, хотя он более суетлив, чем обычно, и выглядит уставшим. Его мать отмечает, что у него новый коренной зуб.
Его прошлый медицинский анамнез, семейный анамнез и обзор систем ничем не примечательны.
Экзамен: VS T 40,7 (105,3 ° F), P 185, R 24, BP 95/56, сатурация кислорода 99%. Он бдительный и активный, сидит на экзаменационном столе и играет с игрушечной машинкой.Его движения кажутся отрывистыми. Он немедленно плачет при прикосновении к стетоскопу и решительно сопротивляется обследованию. В остальном медицинский осмотр ничем не примечателен, за исключением лихорадки и тахикардии.
Медсестра / медбрат срочно просит разрешения дать ему дозу ибупрофена и ванну с холодной водой, чтобы снизить температуру. Его мать плачет и говорит: «Сделай что-нибудь! Температура продолжает расти. У него начнутся судороги или разовьется повреждение мозга!» Что вы должны сделать?
Лихорадка — это удивительное явление, которое широко сохраняется во всем животном мире как ответ на инфекцию и воспаление.Лихорадка у детей связана со многими мифами и опасениями, которые широко разделяют как непрофессионалы, так и медицинские работники. В этой главе будет рассмотрено то, что известно об этой «горячей теме», и предложен подход к вопросам и проблемам, указанным выше.
Лихорадка — это состояние повышенной внутренней температуры, вызванное сложной и строго регулируемой реакцией хозяина, включающей цитокины и множество других реагентов острой фазы с активацией физиологической, эндокринной и иммунной систем. Это стимулируется наличием инфекционного или воспалительного триггера.Взаимодействие этих запускаемых факторов хозяина приводит к изменению нормального температурного диапазона, который обычно строго контролируется. Лихорадку как реакцию на инфекционный или воспалительный раздражитель следует отличать от гипертермии, вызванной воздействием экстремальных условий окружающей среды или патологической реакцией на анестетики или лекарства.
Измерение истинной внутренней температуры слишком инвазивно для рутинного клинического использования. Центральную температуру лучше всего измерять в легочной артерии или глубоким толстокишечным зондом.Даже эти инвазивные измерения не точны для всех частей тела. Например, при шоке или других состояниях плохой периферической перфузии температура периферических участков может быть намного ниже, чем сердцевина. И наоборот, во время интенсивных упражнений температура мышц может быть значительно выше, чем температура ядра. Существуют проблемы с точностью всех предложенных формул для преобразования измеренной температуры в одном месте в температуру в другом месте или в теоретическую внутреннюю температуру.Следовательно, преобразование не является ни необходимым, ни целесообразным.
Температура полости рта, измеренная под языком, является наиболее точным и практичным способом термометрии. Измерение ректальной температуры предпочтительнее у младенцев и детей, которые слишком малы для того, чтобы проводить оральные измерения. Измерения ректальной температуры в среднем на 0,4 ° C (0,7 F) выше, чем температура в полости рта. Поскольку на показания ректальной температуры могут влиять наличие или отсутствие стула в прямой кишке и особенности местного кровотока, показания оральной температуры считаются лучшим показателем внутренней температуры.Температура барабанной перепонки, измеренная зондом напротив барабанной перепонки, который обычно используется анестезиологами, является очень точным по сравнению с другими измерениями внутренней температуры. В последнее время стали популярны инфракрасные ушные термометры, потому что они дают очень быстрые показания. Однако эти широко доступные инфракрасные ушные термометры, используемые в клиниках, больничных палатах и домах, несколько неточны и показывают значительные различия между измерениями. Они могут показывать ложно низкие значения, если уплотнение в слуховом проходе плохое (1).Я также встречал ложно завышенные показания у нескольких пациентов, особенно когда инструмент старый или неисправен. Поэтому неожиданно завышенные показания инфракрасного ушного термометра следует подтвердить оральным или ректальным измерением, прежде чем приступить к исследованию лихорадки. Как только будет доказано, что у пациента высокая температура, инфракрасные ушные показания могут использоваться для измерения тенденций изменения температуры, связанных с терапией основного процесса, при условии, что каждый помнит, что показания уха изменчивы и менее точны.Подмышечные измерения температуры менее точны. Точность измерения температуры в подмышечных впадинах можно повысить, удерживая термометр на месте от 5 до 12 минут и удерживая руку согнутой напротив тела в течение всего периода. Температура кожи, измеренная с помощью термочувствительных кристаллов, имплантированных в полоску, может приблизительно соответствовать температуре тела, но не следует полагаться на получение точной температуры.
В двух исследованиях повышенная тактильная температура, измеренная дома, когда матери касались лба своего ребенка, имела умеренную (от 46% до 73%) корреляцию с более поздними документами о лихорадке в отделении неотложной помощи или больнице (2,3).Поэтому, если сообщается о тактильной лихорадке, необходимо позднее подтверждение либо повышенной температуры, либо патологического клинического проявления, прежде чем приступать к этиологическому исследованию (4).
Первое исчерпывающее исследование изменения температуры было опубликовано в 1868 году Карлом Вундерлихом (5,6). Это по-прежнему самое всестороннее исследование, в котором участвовало около миллиона наблюдений у 25 000 субъектов. Он продемонстрировал, что у нормальных людей есть диапазон показаний температуры и что есть суточные колебания, при этом самые низкие дневные показания находятся между 2 и 8 а.м. и самые высокие показания были зафиксированы с 16 до 21 часа. В этих исследованиях установлено, что 37 ° C (98,6 F) — это нормальное среднее значение, а 38 ° C (100,4 F) — порог лихорадки. Более поздние исследования с использованием более современных инструментов показали, что нормальная температура полости рта колеблется от 35,6 C (96,0 F) до 38,2 C (100,8 F) в 700 наблюдениях за выборкой из 148 здоровых молодых людей. У этих взрослых 99-й процентиль показаний был 37,7 ° C (99,9 F), медиана — 36,8 ° C (98,2 F), режим — 36.7 ° C (98,0 F), и только 8% показаний были при нормальной температуре Вундерлиха 37 (98,6) (6). Эти исследования подтвердили открытие Вундерлиха суточной изменчивости. Температура была самой низкой в 06:00 и достигла максимума ближе к вечеру между 16:00 и 18:00. Средняя разница между самой низкой и самой высокой дневной температурой у этих взрослых субъектов составляла 0,5 градуса Цельсия (0,9 градуса F). Для каждого человека существовал характерный узкий диапазон или нормальное заданное значение температуры тела, показывающее суточное изменение 0.От 1 до 1,3 градуса C. На температуру тела очень мало влияют условия окружающей среды, но в большей степени сильные упражнения. Для популяции здоровых взрослых диапазон измерений температуры тела в полости рта шире, чем индивидуальная вариация 0,5 C, и составляет от 35,6 до 37,8 C (от 96,0 до 99,9 F) (от 1-го до 99-го процентилей) (6). Систематический обзор статей, опубликованных с 1939 по 1990 год, показал, что диапазон нормальной температуры полости рта несколько шире — от 33,2 до 38,2 ° C (мужчины: от 35,7 до 37,2 ° C).7 C, женщины: от 33,2 до 38,1 C) (7).
Исследования нормальных температур у детей проводились менее систематически. Было высказано предположение, что у детей дошкольного возраста более высокая суточная разница, чем у взрослых, с более высокой температурой во второй половине дня или после физической активности (8). Исследование ректальной температуры, измеренной один раз в течение дня у 671 здорового ребенка
| Возраст в днях | Средняя температура C | Среднее + 2 SD |
|---|---|---|
| Рождение-30 дней | 37.4 | 38,0 |
| 31-60 дней | 37,5 | 38,1 |
| 61-91 день | 37,6 | 38,2 |
Было показано, что небольшое увеличение прорезывания новых зубов связано с небольшим увеличением в пределах нормы в 2 исследованиях (10,11). Третье исследование не обнаружило никаких доказательств повышения температуры при прорезывании зубов или за 5 дней до этого (12). Нет никаких доказательств того, что прорезывание зубов вызывает повышение фебрильного диапазона.Идея о том, что прорезывание зубов вызывает лихорадку, является широко распространенным народным верованием, которое разделяют большинство родителей и детских стоматологов, но менее 10% педиатров (13).
Остается неясным, где именно начинается фебрильный диапазон, но оральная температура выше 37,7 ° C (99,9 F) превышает 99-й процентиль для нормальных взрослых. Многие непрофессионалы и медицинские работники считают, что температура ротовой полости от 37 до 38 градусов C (от 98,6 до 100,4 F) «субфебрильная».«Это неуместно, поскольку эти значения попадают в нормальный диапазон взрослых в нескольких исследованиях. Показания температуры выше диапазона 38–38,2 ° C (100,4–100,8 F) любым способом предполагают наличие лихорадки. Такое определение порога лихорадки удобно и общепринято.У некоторых людей может быть повышение температуры выше указанного, когда они полностью здоровы, особенно ближе к вечеру или после интенсивных упражнений.Присутствие устойчивой лихорадки любой степени указывает на проблему, которая может потребовать оценки.Распознавание наличия лихорадки имеет важное значение, но беспокойство по поводу ее разряда имеет меньшее значение, поскольку сам по себе разгар лихорадки имеет ограниченную диагностическую ценность.
Физиология лихорадки: Вещества, вызывающие лихорадку, делятся на две категории: те, которые вырабатываются вне тела (экзогенные пирогены), и те, которые вырабатываются внутри тела (эндогенные пирогены). Экзогенные пирогены обычно представляют собой микроорганизмы, их компоненты или их внеклеточные продукты. Эндогенные пирогены представляют собой цитокины, происходящие из клетки-хозяина, которые являются основными центральными медиаторами лихорадочного ответа.Секреция эндогенных пирогенов индуцируется как экзогенными пирогенами, так и многими эндогенными молекулами, такими как комплексы антиген-антитело, комплемент, стероидные метаболиты, некоторые желчные кислоты и многие молекулы, происходящие из лимфоцитов. Наиболее известные в настоящее время пирогенные «провоспалительные» цитокины включают интерлейкин-1, фактор некроза опухоли альфа и интерферон гамма. Регуляция секреции цитокинов очень сложна с множеством взаимодействий между отдельными молекулами и классами молекул.Первоначальное повышение температуры тела, опосредованное цитокинами, является лишь одним из аспектов фебрильной реакции. Другие физиологические изменения, которые вместе называются реакцией острой фазы, включают сонливость, анорексию, изменения белков плазмы, нарушение синтеза гормонов АКТГ, глюкагона, инсулина, кортизола, катехоламинов, гормона роста, ТТГ, тироксина, альдостерона и вазопрессина. Гематологические изменения включают изменения лейкоцитов, лимфоцитов, тромбоцитов и снижение образования красных кровяных телец. Многие белки острой фазы секретируются во время лихорадочного ответа, некоторые из них играют роль в модуляции воспаления и восстановлении тканей.Пирогенные цитокины воздействуют на преоптическую область переднего гипоталамуса центральной нервной системы и на периферические ткани через специфические рецепторы и пути, которые еще не определены, вызывая изменения температуры тела, а также ограничивая высоту подъема лихорадки. Известно, что терморегуляторные нейроны, участвующие в фебрильной реакции, полностью подавляются при температуре от 41 до 42 ° C (от 105,8 до 107,6 F), верхней границе диапазона естественной лихорадки. Пирогенные цитокины уравновешиваются или «тормозятся» противовоспалительными цитокинами, аргинином вазопрессином, гипотермическими нейрохимическими веществами, гипотермическими пептидами и даже некоторыми из их растворимых рецепторов.Таким образом, существует сложное и изменяющееся взаимодействие факторов, влияющих на заданное значение терморегуляции, которое заставляет его часто меняться, что приводит к частым изменениям температуры тела, характерным для большинства лихорадок.
Типы лихорадки: В лихорадочном состоянии температура не контролируется так жестко, как отклонение 0,5 градуса C (0,9 градуса F), которое нормальные взрослые демонстрируют в течение дня. Существует несколько моделей лихорадки, некоторые из которых связаны с определенными болезненными процессами.Перемежающаяся лихорадка характеризуется температурными режимами, которые опускаются до нормального диапазона один или несколько раз в день. Ремиттирующая лихорадка демонстрирует большие колебания температуры, но всегда остается выше 38 (100,4). Гектическая, «септическая» или «резкая» лихорадка показывает широкие колебания между максимумами и минимумами и может быть либо перемежающейся, либо перемежающейся, в зависимости от того, находится ли низкий уровень в пределах нормы. При устойчивой лихорадке температура всегда находится в пределах фебрильного диапазона, но колеблется ниже 0,5 C (1 F).Возвратные лихорадки повторяются в течение нескольких дней или недель. Характер лихорадки имеет определенное значение в диагностике, хотя исключения из ассоциаций очень распространены. Перемежающаяся лихорадка связана с системной формой ювенильного ревматоидного артрита (болезнь Стилла), милиарным туберкулезом, смешанными малярийными инфекциями и может быть вызвана жаропонижающей терапией. Ремиттирующая лихорадка связана со многими вирусными инфекциями, острой ревматической лихорадкой, эндокардитом с возбудителями более низкого уровня и синдромом Кавасаки.Гектическая лихорадка указывает на бактериальный сепсис, эндокардит с высокодифференцированными патогенами, скрытые или глубокие тканевые абсцессы, перитонит, синдром токсического шока и синдром Кавасаки. Устойчивая лихорадка связана с брюшным тифом, внутрибольничной инфекцией устройств, таких как внутривенные линии и шунты спинномозговой жидкости. Возвратные лихорадки характерны для малярии, денге, бруцеллеза и крысиной лихорадки.
Знание моделей лихорадки полезно при составлении документации и при описании пациента другим.Иногда это имеет значение для диагностики и прогноза. Важно не описывать пациента как «афебрильного», если температура не находится в нормальном диапазоне, по крайней мере, в течение всего 24-часового периода. Афебриль буквально описывает пациента с «отсутствием лихорадки», а не просто пациента, температура которого ненадолго упала в нормальный диапазон, прежде чем снова подняться. Также неточно описывать «всплеск лихорадки» или «всплеск» лихорадки, если только температура не поднимется на несколько градусов за короткий период времени, например, за 4 часа или меньше.
Высота лихорадки и реакция на жаропонижающие средства: существует слабая корреляция между высотой лихорадки и тяжестью инфекции, вирусной или бактериальной. Однако эта корреляция настолько слабая, что не является клинически полезной, потому что существует слишком много совпадений между группами вирусных и бактериальных инфекций. Подавляющее большинство высоких температур вызываются вирусными агентами. Некоторые смертельные инфекции, такие как грамотрицательная бактериальная септицемия, могут сопровождаться умеренной лихорадкой или даже, что наиболее опасно, переохлаждением.И наоборот, очень доброкачественные и универсальные инфекции, вызванные вирусом герпеса человека (HHV) 6 и 7 или младенческой розеолой, характеризуются лихорадкой около лихорадочного предела, 40,5 ° C (104,9 F) или выше. Вероятность возникновения скрытой бактериемии у детей младшего возраста (6-18 месяцев) с температурой выше 40,0 C (104 F) несколько выше (примерно с 4% до 8%). Однако у подавляющего большинства детей с высокой температурой есть нефокальные и предполагаемые вирусные инфекции. Пять проспективных исследований с участием детей, будь то вирусные или бактериальные, серьезные или тривиальные, показали, что повышение температуры имеет одинаковую степень ответа на жаропонижающую терапию (14–18).Поэтому реакция или отсутствие температурной реакции на жаропонижающие средства обычно не позволяет различить вирусную или бактериальную инфекцию, а также тривиальную или серьезную инфекцию. Клиническая картина ребенка, особенно его бдительность и соответствующее социальное поведение, действительно помогает определить, присутствует ли серьезное заболевание. Дети с тяжелой бактериемической инфекцией все еще казались клинически больными после успешного снижения температуры, в то время как клиническая картина детей с нетяжелыми инфекциями улучшалась (18).Таким образом, родители и врачи должны уделять внимание внешнему виду и поведению ребенка, а не размеру лихорадки или наличию или отсутствию реакции на жаропонижающие средства.
Повышение температуры достигается за счет увеличения тепловыделения, главным образом за счет дрожи, и уменьшения тепловыделения за счет отвода крови от поверхности кожи. Термогенез без дрожи достигается за счет многих других метаболических процессов, особенно в буром жире. Пациенты с повышением температуры проявляют повышенную тревогу, нервозность или нервозность, жалуются на ощущение холода, дрожь, озноб или сильное озноб.Снижение температуры связано с повышенным тепловыделением на поверхности кожи с расширением поверхностных сосудов и потоотделением, что вызывает дальнейшее охлаждение за счет испарения. Пациенты чувствуют жар и сильную усталость, которая подавляет мышечную активность и предотвращает выделение тепла. Эти состояния чередуются с повышением и понижением температуры тела. Скорость изменения температуры определяет серьезность этих симптомов. Озноб и дрожь усиливаются и становятся более неприятными, если применяется внешнее охлаждение.
Вредна ли температура? На сегодняшний день нет четких доказательств того, что лихорадка причиняет вред хозяину. Температуры до 41,5 C (106,7 F) допустимы без каких-либо сообщений о повреждении мозга или других органов (19). Повышение температуры выше этого не вызвано реакцией на возбудитель инфекции, но обычно связано с серьезным нарушением терморегуляции, например с воздействием сильной жары (тепловой удар), тяжелой травмой головного мозга с повреждением центра терморегуляции и неблагоприятными реакциями на анестетики и др. нейролептические препараты (злокачественная гипертермия).Нет сообщений о повреждении головного мозга, вызванном лихорадкой в ответ на инфекцию у ранее здоровых людей. Высказывались опасения, что лихорадка может вызвать повышенный стресс у серьезно больных людей из-за повышения метаболической активности, частоты сердечных сокращений и частоты дыхания. На этот счет мало доказательств. Одно крупное плацебо-контролируемое исследование взрослых пациентов с лихорадкой в ОИТ продемонстрировало, что ибупрофен снижает лихорадку и скорость метаболизма, но не оказывает положительного влияния на выживаемость (20).
Полезна ли температура? Есть ограниченные доказательства того, что лихорадка полезна.Некоторые исследования инфекций животных продемонстрировали прямую связь между лихорадкой и выживаемостью (21-25). Другие исследования инфекций на моделях животных продемонстрировали увеличение смертности, если лихорадку подавляли жаропонижающими средствами (26–28). Эти типы исследований имеют недостатки, которые ограничивают их применимость к людям, особенно потому, что некоторые из них проводятся на хладнокровных животных, некоторые вызывают повышение температуры из-за внешнего потепления, а некоторые используют необычные патогены. Некоторые исследования пациентов с тяжелыми бактериальными инфекциями показали прямую положительную корреляцию между высотой лихорадки и выживаемостью (29–34).Контролируемое исследование с участием детей с ветряной оспой продемонстрировало более короткую продолжительность лихорадки и более быстрое заживление поражений у реципиентов плацебо, чем у пациентов, получавших парацетамол. Величина эффекта была примерно равна эффекту противовирусной терапии при ветряной оспе (35). Два исследования простуды показали более тяжелые респираторные симптомы и более длительное выделение риновируса, когда лихорадка подавлялась аспирином или ацетаминофеном (36,37).
Следует ли лечить лихорадку жаропонижающими средствами? Текущая клиническая практика заключается в том, что жаропонижающие препараты используются регулярно, часто до того, как будет проведено какое-либо исследование природы или причины лихорадки.Обоснование этой практики состоит в том, что она безвредна и повышает комфорт пациента. Действительно, жаропонижающие средства часто требуются и назначаются пациентам, которые чувствуют себя комфортно и имеют очень умеренное повышение температуры. Часто пациенты начинают лечение жаропонижающими самостоятельно, без консультации с врачом. Было бы неразумно обращаться за медицинской помощью по поводу всех лихорадок, поэтому пациентам необходимо предоставить некоторую степень осмотрительности. Рекомендуя рутинное жаропонижающее лечение, необходимо соблюдать некоторые меры предосторожности:
1.Терапия аспирином при лихорадке, ветряной оспе и гриппе вызвала эпидемию опасного для жизни синдрома Рея.
2. Ацетаминофен — чрезвычайно безопасный препарат в пределах своего диапазона дозировки. Однако сообщалось о смертельном поражении печени в результате непреднамеренной передозировки парацетамолом при лихорадке.
3. Исследования «случай-контроль» показывают, что лечение лихорадки синдрома стрептококкового токсического шока ибупрофеном связано с повышенной смертностью (38–39).
4.Ибупрофен вызывает угнетение тромбоцитов и, в некоторых случаях, значительное желудочно-кишечное кровотечение. Регулярное употребление ибупрофена увеличивает этот риск.
Если у пациентов появляется ощущение сильного дискомфорта от лихорадки, целесообразно назначить жаропонижающие средства. Жаропонижающая терапия также может быть полезна у ребенка с лихорадкой, который выглядит слегка больным при нефокальном обследовании, указывающем на доброкачественное заболевание. Применение жаропонижающих средств с нормализацией температуры может привести к улучшению поведения и внешнего вида пациента, что позволит избежать ненужных лабораторных анализов, антибиотиков или госпитализации.
Еще одним аргументом в пользу рутинного использования жаропонижающей терапии у детей младше 5 лет является то, что она снижает вероятность фебрильных судорог. Многие фебрильные судороги возникают на ранних этапах болезни, и они являются первым признаком лихорадки у ребенка. В этих случаях у жаропонижающих средств нет возможности понизить температуру. Исследование детей с фебрильными судорогами в анамнезе показало, что частота повторных приступов составляла 5% у детей, получавших фенобарбитал и жаропонижающие средства, в то время как 25% детей, получавших плацебо и жаропонижающие, имели рецидивирующие судороги (40).Два плацебо-контролируемых исследования с использованием стандартных и высоких доз ацетаминофена во время лихорадки не показали преимущества активного препарата в предотвращении рецидива приступов (41,42). У нас нет способа определить, какой нормальный ребенок будет поражен, но не все дети подвержены одинаковому риску фебрильных судорог. Лишь у 2% детей когда-либо случаются приступы, в то время как воздействие высокой температуры тела является практически универсальным к возрасту 5 лет. Хотя в литературе нет доказательств того, что жаропонижающая терапия предотвращает повторные фебрильные судороги, эти приступы очень эмоционально беспокоят родителей.Родители могут чувствовать себя более комфортно, если применяется жаропонижающая терапия. Когда приступы возникают, несмотря на надлежащее применение жаропонижающих средств, родителей следует посоветовать, чтобы они сделали все необходимое, чтобы они не прибегали к чрезмерному лечению при следующем фебрильном заболевании и не переносили ненужное горе.
Подход к детям с лихорадкой: Есть несколько правил принятия клинических решений, которые обычно используются в педиатрической практике. Следование этим правилам принятия решений представляет собой консервативный подход.Высококвалифицированные врачи могут выявить лиц с низким уровнем риска, которые могут соответствовать правилу принятия решения, но вряд ли извлекут пользу из их рекомендаций.
Лихорадка у младенцев в возрасте до 8 недель: обычно требуется обследование на сепсис, включающее общий анализ крови, посев крови, катетеризованный посев мочи, общий анализ мочи, рентген грудной клетки (при наличии респираторных симптомов) и люмбальную пункцию. Эмпирические антибиотики и госпитализация обычно рекомендуются для этой возрастной группы; однако дети в возрасте от 4 до 8 недель лечились амбулаторно в некоторых сериях пациентов, если выполнялись следующие условия: 1) результаты обследования на сепсис отрицательны, 2) эмпирические антибиотики (например.g., цефтриаксон), 3) младенец хорошо ест, не суетлив и клинически выглядит хорошо, 4) родители считаются надежными наблюдателями и 5) источник надежной первичной медико-санитарной помощи определен. Положительный результат ИФА на RSV может рассматриваться как источник лихорадки, что снижает вероятность того, что младенцу принесут пользу исследования мочи и спинномозговой жидкости, однако госпитализация все же может потребоваться.
Скрытая инфекция мочевыводящих путей: ИМП у детей раннего возраста трудно диагностировать.Девочки в возрасте до 24 месяцев и мальчики в возрасте до 6 месяцев с температурой выше 39 градусов C (102,2 F) имеют умеренный риск ИМП. Большинство экспертов рекомендуют этой группе пациентов посев мочи с катетеризацией. Необрезанные мужчины подвергаются более высокому риску (хотя величина этого дополнительного риска спорна). Некоторые эксперты рекомендуют проверять необрезанных мальчиков на ИМП до 24 месяцев. У некоторых детей этой возрастной группы преобладают респираторные симптомы (например,g., бронхиолит), которые указывают на респираторный источник лихорадки. Одно исследование показало, что у таких пациентов снижен риск ИМП, но он все еще встречается, поэтому анализ мочи может быть действителен даже для пациентов с респираторными симптомами (43).
Скрытая бактериемия: Дети в возрасте от 3 до 36 месяцев с температурой выше 39 градусов C (102,2 F) подвержены риску скрытой бактериемии. Риск этого составляет менее 4%, и в большинстве случаев это приводит к спонтанному разрешению даже без антибактериальной терапии.Риск скрытой бактериемии дополнительно увеличивается из-за вакцины против H. influenzae, пневмококковой вакцины, возраста и других факторов, делающих это решение сложным, а варианты лечения — спорными.
Средний отит часто диагностируется у детей с лихорадкой, но вполне вероятно, что в большинстве случаев средний отит вызывает только легкую степень лихорадки. Таким образом, предположение, что диагноз среднего отита является причиной лихорадки, может привести к отсутствию ИМП. Хотя лечение антибиотиками среднего отита также часто приводит к лечению ИМП, если пузырно-мочеполовая аномалия ответственна за ИМП, тогда пациент будет подвергаться риску последующего рецидива пиелонефрита в будущем, пока не будет выявлена пузырно-мочеполовая аномалия.
Польза обычных клинических анализов крови для выявления пациентов с сепсисом широко изучалась. Из-за чрезмерного совпадения результатов анализа лейкоцитов, клинический анализ крови лишь изредка указывает на серьезное состояние и, как правило, не помогает в выявлении пациентов с сепсисом. Клинический внешний вид (выглядит ли ребенок токсичным, вялым, чрезмерно раздражительным или очень больным) является наиболее надежным клиническим предиктором сепсиса в возрасте от 2 до 3 месяцев.
Лихорадка — это сложная и строго регулируемая реакция хозяина на микробный или воспалительный раздражитель.Лихорадка чаще всего связана с инфекцией, но также заметно при аутоиммунных и опухолевых заболеваниях. Сдерживание лихорадки не должно быть самоцелью. Хотя лихорадка часто доставляет дискомфорт, она не опасна с медицинской точки зрения для хозяина и может быть полезной. Имея это в виду, теперь мы можем ответить на вопросы матери и медсестры, изложенные в виньетке, которая открыла эту главу. Ее сын не получит повреждения мозга в результате лихорадки, что является естественным и, возможно, полезным ответом на еще не диагностированную инфекцию.Маловероятно, что у ее сына будет припадок или «конвульсии» как потому, что это статистически маловероятно, так и потому, что у него была лихорадка в течение нескольких часов без припадка. Его лихорадка больше не будет повышаться, поскольку он уже приблизился к естественному пределу фебрильной реакции. На этом этапе более важно оценить причину лихорадки с помощью физического осмотра и любых диагностических тестов, которые могут быть показаны, а не назначать жаропонижающие средства.Абсолютно не показаны радикальные меры внешнего охлаждения, такие как охлаждающее одеяло или ванна с холодной водой, и они, безусловно, ухудшат самочувствие ребенка (44). Ему не следует давать еще одну дозу парацетамола, так как он уже получил двойные дозы. Его матери нужно сказать, что введение большего количества парацетамола, чем указано при будущих заболеваниях, может вызвать повреждение печени. Ацетаминофен и ибупрофен одинаково эффективны и безопасны для снижения температуры тела у детей (45,46). Нет сообщений о клинических испытаниях безопасности и эффективности комбинации этих агентов при симптоматическом лечении лихорадки у детей.Поскольку наш пациент не испытывает дискомфорта, в это время нет необходимости давать ему ибупрофен. Просто одевать его по минимуму и предлагать ему дополнительные жидкости, не ожидая, что он будет есть твердую пищу, — это все, что требуется для лечения лихорадки. Поскольку у него нормальный медицинский осмотр и он ранее был иммунизирован вакцинами против Haemophilus influenzae b и пневмококковой конъюгированной вакциной, он имеет очень низкий риск серьезной бактериальной инфекции. После того, как его основное заболевание будет полностью вылечено, ему может быть предложена терапия ибупрофеном, если он будет чувствовать себя неудобно.Следует подчеркнуть, что жаропонижающая терапия не является обязательной и должна применяться только в том случае, если пациенту необходимо облегчить симптомы, связанные с ядовитой лихорадкой. Учитывая его нормальный физический осмотр и соответствующее возрасту поведение, он, скорее всего, болен розеолой HHV 6 или 7. Учитывая все, что известно о регуляции температуры при фебрильной реакции, контроль над типично высокой лихорадкой, характерной для этого заболевания, больше зависит от физиологии пациента, чем от влияния его матери или профессии врача.При обследовании любого пациента с лихорадкой чрезвычайно важно помнить, что лихорадка является признаком болезни, а не сам процесс болезни.
Примечания:
Ацетаминофен обычно также называют APAP (аббревиатура) и парацетамолом (в других странах).
Формула для преобразования градусов F в градусы C: TempC = (TempF — 32) /1,8.
Формула для преобразования градусов C в градусы F: TempF = (TempC X 1,8) + 32.
Вопросы
1.Верно / Неверно: определение повышенной температуры сложно и непостоянно, потому что «нормальная» внутренняя температура не является фиксированным значением, а методы измерения температуры имеют разную степень точности.
2. Что из следующего верно?
. . . . . а. Очевидно, что лечение лихорадки жаропонижающими средствами вредно, и от этого всегда следует отказаться.
. . . . . б. Очевидно, что лечение лихорадки жаропонижающими средствами приносит пользу, не вызывает побочных эффектов и всегда рекомендуется.
. . . . . c. Лечить лихорадку жаропонижающими средствами необязательно.
. . . . . d. Ни один из вышеперечисленных.
3. Верно / неверно: Температура выше 40 градусов C (104 F) вызывает у большинства пациентов фебрильные судороги.
4. Верно / неверно: Ибупрофен обладает более сильным жаропонижающим действием по сравнению с ацетаминофеном.
5. Лихорадочные дети, подверженные риску оккультной инфекции мочевыводящих путей, включают детей с температурой выше 39 градусов по Цельсию. Какой возрастной предел обычно используется для мальчиков и девочек?
6.Верно / Неверно: известно, что прорезывание зубов вызывает жар.
7. Верно / неверно: Диагноз острого среднего отита является надежным объяснением высокой температуры, что устраняет необходимость в других диагностических исследованиях у пациента с доброкачественным обследованием.
8. Верно / неверно: высокая температура может вызвать повреждение головного мозга.
Список литературы
1. Craig, JV, Lancaster GA, Taylor S, Williamson PR, Smyth RL. Инфракрасная термометрия уха в сравнении с ректальной термометрией у детей: систематический обзор.Ланцет 2002; 360: 603-609.
2. Банко Л., Велтри Д. Способность матерей субъективно оценивать наличие лихорадки у своих детей. Pediatr Infect Dis J 1983; 2: 131-135.
3. Bergeson PS, Steinfeld HJ. Насколько надежна пальпация как метод диагностики лихорадки? Clin Pediatr 1974; 13: 350-351.
4. Бонадио В.А., Хегенбарт М., Захариасон М. Сопоставление сообщений о лихорадке у маленьких детей с последующими температурными режимами и частотой серьезных бактериальных инфекций.Pediatr Infect Dis J 1990; 9: 158-160.
5. Wunderlich KRA. Das Verhalten der Eigenwarme в Кранкхайтене. Лейпциг: Отто Вигард. 1868 г.
6. Мацковяк П.А., Уорден Г. Карл Рейнхольд Август Вундерлих и эволюция клинической термометрии. Clin Infect Dis 1994; 18: 458-467.
7. Сунд-Левандер М., Форсберг С., Варен Л.К. Нормальная оральная, ректальная, барабанная и подмышечная температура тела у взрослых мужчин и женщин: систематический обзор литературы. Scand J Caring Sci 2002; 16; 122-128.
8. Клюгер MJ. Лихорадка, ее биология, эволюция и функции. 1979, Princeton University Press, стр. 31.
9. Herzog LW, Coyne LJ. Что такое лихорадка? Нормальная температура у младенцев до 3 месяцев. Clin Pediatr 1993; 32: 142-146.
10. Джабер Л., Коэн И. Дж., Мер А. Лихорадка, связанная с прорезыванием зубов. Arch Dis Child 1992; 67: 233-236.
11. Макнин М.Л., Пьемонте М., Якобс Дж., Скибински С. Симптомы, связанные с прорезыванием зубов у младенцев: перспективное исследование.Педиатрия 2000; 105: 747-752.
12. Уэйк М., Хескет К., Лукас Дж. Прорезывание зубов и прорезывание зубов у младенцев: когортное исследование. Педиатрия 2000; 106: 1374-1379.
13. Барлоу Б.С., Канелис М.Дж., Слейтон Р.Л. Симптомы прорезывания зубов: опрос родителей и медицинских работников. J Dentistry Child 2002; 69: 148-150.
14. Torrey SB, Henretig F, Fleisher G et al. Температурный ответ на жаропонижающую терапию в отношении скрытой бактериемии. Ам Дж. Эмерг Мед 1985; 3: 190-192.
15. Бейкер М.Д., Фосарелли П.Д., Карпентер РО. Детская лихорадка: корреляция диагноза с температурной реакцией на ацетаминофен. Педиатрия 1987; 80: 315-318.
16. Ямамото Л. Т., Видгер Х. Н., Флиннер Д. Д. и др. Связь бактериемии с жаропонижающей терапией у детей с лихорадкой. Pediatr Emerg Care 1987; 3: 223-227.
17. Weisse ME, Miller G, Brien JH. Реакция лихорадки на парацетамол при вирусных и бактериальных инфекциях. Pediatr Infect Dis J 1987; 6: 1091-1094.
18. Бейкер Р.К., Тиллер Т., Баушер Дж.С. и др. Тяжесть заболевания коррелировала со снижением температуры у младенцев с лихорадкой. Педиатрия 1989; 83: 1016-1019.
19. Динарелло CA, Гельфанд JA. Лихорадка и гипертермия. В: Браунвальд Э и др. (Ред.). Принципы внутренней медицины Харрисона, 15-е издание. 2001, McGraw-Hill, стр. 90-94.
20. Бернард Г. Р., Уилер А. П., Рассел Дж. А.. Влияние ибупрофена на физиологию и выживаемость пациентов с сепсисом.Ибупрофен в группе изучения сепсиса. N Engl J Med 1997; 336: 912-918.
21. Бернхейм Х.А., Бодель П.Т., Аскеназа П.В., Аткинс Э. Влияние лихорадки на защитные механизмы хозяина после инфицирования ящерицы. Br J Exp Pathol 1978; 59; 76-84.
22. Jiang Q, Cross AS, Siagh IS, et al. Лихорадочная внутренняя температура важна для оптимальной защиты хозяина при бактериальном перитоните. Инфекция Иммун 2000; 68: 1265-1270.
23. Кластерски Дж. Этюд экспериментального и клинического исследования благоприятных и неблагоприятных эффектов бактериального заражения.Acta Clin Belg 1971; 26: 84 (Дополнение 6).
24. Армстронг С. Некоторые недавние исследования в области нейротропных вирусов с особым упором на лимфоцитарный хориоменингит и простой герпес. Милит Сург 1942; 91-129-145.
25. Белл Дж. Ф., Мур Г. Ф.. Влияние высоких температур окружающей среды на различные стадии заражения вирусом бешенства у мышей. Заражение иммунной 1974; 10: 510-515
26. Esposito AL. Аспирин нарушает антибактериальные механизмы при экспериментальной пневмококковой пневмонии.Am Rev Respir Dis 1984; 130: 857-862.
27. Куросава С., Кобуне Ф., Окуяма К. Влияние жаропонижающих средств на вирусную инфекцию чумы крупного рогатого скота у кроликов. J. Infect Dis 1987; 155: 991-997.
28. Вон Л.К., Вил В.Л., Купер К.Э. Жаропонижающий: его влияние на уровень смертности кроликов, инфицированных бактериями. Brain Res Bull 1980; a5: 69-73.
29. Куикка А., Сивонен А., Емельянова А., Валтонен В.В. Прогностические факторы, связанные с улучшением исхода бактериемии кишечной палочки в больнице финского университета.1997; 16: 125-134.
30. Куикка А., Валтонен В.В. Факторы, связанные с улучшением исхода бактериемии Pseudomonas aeruginosa. Eur J Clin Micro Infect Dis 1998; 17-701-708.
31. Аки С., Сринат Л., Рамирес Дж. Сообщество приобрело пневмонию у пожилых людей: связь между отсутствием лихорадки и лейкоцитозом и смертностью. Саут Мед Дж. 1997; 90: 296-298.
32. Hoefs JC. Канавати HN, Sapico FL et al. Спонтанный бактериальный перитонит. Гепатология 1982 2; 399-407.
33. Вайнштейн М.П. Iannini PB, Stratton CW и др. Спонтанный бактериальный перитонит: обзор 28 случаев с упором на улучшение выживаемости и факторы, влияющие на прогноз. Am J Med 1980; 64: 592-598.
34. Mackiowak PA, Browne RH, Southern PM, Smith JW. Полимикробный сепсис: анализ 184 случаев с использованием лог-линейных моделей. Am J Med Sci 1980; 280: 73-80.
35. Дорна Т.Ф., ДеАнгелис С., Баумгартенер Р.А. и др. Ацетаминофен: от ветрянки больше вреда, чем пользы? J Pediatr 1989; 114 (6): 1045-1048.
36. Стэнли Э.Д., Джексон Г.Г., Памусарн С. и др. Увеличение выделения вируса при лечении риновирусной инфекции аспирином. JAMA 1975; 231: 1248-1251.
37. Graham MH, Burrell CJ, Douglas RM et al. Побочные эффекты аспирина, ацетаминофена и ибупрофена на иммунную функцию, выделение вируса и клинический статус добровольцев, инфицированных риновирусом. J. Infect Dis 1990; 162: 1277-1282.
38. Леско С.М., О’Брайен К.Л., Шварц Б., Везина Р., Митчелл А.А. Инвазивная стрептококковая инфекция группы А и использование нестероидных противовоспалительных препаратов среди детей с первичной ветряной оспой.Педиатрия 2001; 107 (5): 1108-1115.
39. Стивенс DL. Могут ли нестероидные противовоспалительные препараты (НПВП) усилить прогрессирование бактериальных инфекций до синдрома токсического шока? Clin Infect Dis 1995; 21 (4): 977-980.
40. Camfield PR, Camfield CS, Shapiro SH, et al. Первый фебрильный приступ: инструкция по применению жаропонижающих средств плюс фенобарбитал или плацебо для предотвращения рецидива. J Pediatr 1980; 97: 16-21.
41. Ухари М., Рантала Х., Вайнопаа Л. и др.Влияние ацетаминофена и низких периодических доз диазепама на предотвращение рецидивов фебрильных судорог. 1995: 126: 991-995.
42. Schnaiderman D, Lahat E, Sheefer T, et al. Жаропонижающая эффективность ацетаминофена при лихорадочных судорогах: текущая профилактика и спорадическое применение. Eur J Pediatr 1993; 152: 747-749.
43. Kuppermann N, Bank DE, Walton EA, et al. Риск бактериемии и инфекций мочевыводящих путей у детей раннего возраста с лихорадкой и бронхиолитом.Arch Pediatr Adolesc Med 1997; 151 (12): 1207-1214.
44. Стил Р. У., Танака П. Т., Лара Р. П., Басс Дж. У. Оценка применения губок и пероральной жаропонижающей терапии для снижения температуры. J. Pediatr 1970; 77: 824-829.
45. Vauzelle-Kervroedan F, d’Athis P, Pariente-Khayat A, et al. Эквивалентная жаропонижающая активность ибупрофена и парацетамола у детей с лихорадкой. J Pediatr 1997; 131 (5): 683-687.
46. Макинтайр Дж., Халл Д. Сравнение эффективности и переносимости ибупрофена и парацетамола при лихорадке.Arch Dis Child 1996; 74 (2): 164-167.
Ответы на вопросы
1. Верно
2. в
3. Неверно
4. Неверно
5. 6 месяцев для мальчиков, 24 месяца для девочек.
6. Неверно. В лучшем случае прорезывание зубов может вызвать очень небольшое повышение температуры.
7. Неверно. Средний отит не считается надежным источником высокой температуры. Необходимо учитывать другие условия, такие как ИМП.
8. Неверно.
Вернуться к содержанию
Домашняя страница факультета педиатрии Гавайского университета
Лихорадка у детей | NHS inform
О температуре у детей
Симптомы коронавируса (COVID-19)
Самые частые симптомы — новые:
- непрерывный кашель
- лихорадка / высокая температура (37.8C или выше)
- Потеря или изменение обоняния или вкуса (аносмия)
Если у вашего ребенка развился какой-либо из этих симптомов, воспользуйтесь нашим руководством по коронавирусу, чтобы узнать, что делать дальше.
Лихорадка — это высокая температура. Как правило, у детей температура выше 37,5 ° C (99,5F) — это лихорадка.
Родители могут сильно беспокоиться, если у вашего ребенка высокая температура.Однако это очень распространено и часто проходит само по себе без лечения.
Быстрый и простой способ узнать, есть ли у вашего ребенка температура, — это измерить его температуру с помощью термометра.
Что вызывает высокую температуру?
Большинство лихорадок вызывается инфекциями или другими заболеваниями. Высокая температура тела затрудняет выживание бактерий и вирусов, вызывающих инфекции.
Общие состояния, которые могут вызвать лихорадку, включают:
Температура вашего ребенка также может повыситься после вакцинации или если он перегревается из-за слишком большого количества постельного белья или одежды.
Когда обращаться за неотложной медицинской помощью
Срочно обратитесь к терапевту или медперсоналу, если ваш ребенок:
- младше трех месяцев и имеет температуру 38C (101F) или выше Возраст
- от трех до шести месяцев, температура 39C (102F) или выше
Вам также следует обратиться к терапевту, если у вашего ребенка есть другие признаки недомогания, такие как постоянная рвота, отказ от еды, вялость или сонливость.
Если невозможно связаться с вашим терапевтом, позвоните в местную службу в нерабочее время или позвоните в службу 111 NHS 24.
Если в остальном ваш ребенок выглядит здоровым, например, если он играет и внимателен, вероятность того, что он серьезно болен, снижается.
Лихорадка у младенцев и детей в возрасте до 2 лет Руководство по самопомощи
Заполните это руководство, чтобы оценить симптомы лихорадки у младенцев и детей в возрасте до 2 лет. Узнайте, следует ли вам посетить скорую помощь, терапевта, фармацевта или лечить их состояние дома.
Самопомощь
Вернуться к симптомам
Последнее обновление:
Дата следующего обзора:
Просмотрите мои ответыNHS inform имеет более подробную информацию об этом условии.
Читать далееВы сказали нам, что ваши учетные данные:
:
На основании предоставленной вами информации мы сделали следующую рекомендацию:
Лечение лихорадки
Если у вашего ребенка высокая температура, важно поддерживать его водный баланс, давая ему пить много прохладной воды.
Младенцам следует давать много жидкости, например грудного молока или смеси. Даже если ваш ребенок не хочет пить, постарайтесь заставить его пить мало и часто, чтобы поддерживать уровень жидкости на высоком уровне.
Если в помещении тепло, вы можете помочь своему ребенку поддерживать комфортную температуру, накрыв его легкой простыней или открыв окно.
Тем не менее, они все равно должны быть одеты в соответствии с окружающей средой, и обтирать ребенка прохладной водой не рекомендуется для снижения температуры.
Жаропонижающие
Детский парацетамол или ибупрофен действуют как жаропонижающие средства, которые помогают снизить температуру, а также являются болеутоляющими. Вы не можете давать их оба одновременно, но если одно не сработает, вы можете попробовать другое позже.
Жаропонижающие средства нужны не всегда. Если вашего ребенка не беспокоит высокая температура или какое-либо заболевание, нет необходимости использовать жаропонижающие средства для снижения температуры.
При использовании жаропонижающих средств всегда читайте информационный буклет для пациентов, который прилагается к лекарству, чтобы найти правильную дозу и частоту для возраста вашего ребенка.
Более серьезные болезни
Иногда высокая температура у детей связана с более серьезными признаками и симптомами, такими как:
Возможные серьезные бактериальные заболевания включают:
- менингит — инфекция мозговых оболочек, защитных оболочек, окружающих головной и спинной мозг
- сепсис — заражение крови
- пневмония — воспаление легочной ткани, обычно вызванное инфекцией
Важно помнить, что потенциально серьезные причины лихорадки относительно редки.
Какой лучший жаропонижающий для детей?
Тайленол против мотрина: какое лучшее средство для снижения температуры для детей?
Когда у наших детей жар или боль, мы, естественно, хотим, чтобы они почувствовали себя лучше. Нежная заботливая забота может иметь большое значение, но иногда нам нужна небольшая помощь в виде лекарств. Рассматривая , когда нужно давать лекарства от лихорадки или боли, а также , что давать , первое, что нужно сделать, это понять, почему мы используем это лекарство.
БольБоль говорит сама за себя — никто не хочет, чтобы их ребенок испытывал боль. Боль не только расстраивает, но также может увеличить частоту сердечных сокращений, дыхание и артериальное давление (хотя обычно не до опасного уровня) и сделать ребенка капризным или замкнутым.
Одна из наших ключевых задач как родителей и опекунов — уменьшить страдания, пытаясь свести к минимуму или предотвратить боль. Ацетаминофен (например, бренд Tylenol ™) и ибупрофен (например, Motrin ™ или Advil ™) — наши основные инструменты для этого.
Оба являются отличными лекарствами от лихорадки и боли, но ибупрофен обладает дополнительным преимуществом в борьбе с воспалением, в отличие от ацетаминофена. По этой причине ибупрофен иногда предпочтительнее при боли от травм или заболеваний, сопровождающихся воспалением .
ЛихорадкаЛихорадка — одна из наиболее частых причин, по которым лица, осуществляющие уход, обращаются за медицинской помощью для своих детей. Существует много опасений по поводу лихорадки: некоторые люди опасаются за своих детей, когда у них жар, поскольку они слышали истории о лихорадке, вызывающей повреждение мозга и судороги или даже смерть.Добавьте к этому тот факт, что дети часто выглядят и ведут себя хуже, когда у них жар, и это вызывает сильное беспокойство.
Лица, осуществляющие уход, часто обращаются к парацетамолу или ибупрофену, а иногда и к обоим, чтобы снять лихорадку. Многие не понимают, какое лекарство давать, сколько и когда давать.
Хорошая новость заключается в том, что большинство рассказов об опасности лихорадки абсолютно ложны! Температура от инфекции редко поднимается выше 106 F.Температура тела должна подняться выше 107 F, прежде чем произойдет какое-либо повреждение мозга или тела.
Есть такое понятие, как фебрильные судороги, но они ограничены детьми в возрасте от 6 месяцев до 5 лет. Когда они возникают, они обычно очень краткие и не вызывают осложнений. Они совершенно непредсказуемы и не возникают из-за того, что температура поднимается выше определенного уровня. Они гораздо страшнее, чем опасны.
Лихорадка, которая не снижается полностью при приеме надлежащих доз лекарства от лихорадки, или температура, которая возвращается до того, как назначена следующая доза, не является ни индикатором инфекции, ни серьезностью болезни.Тот факт, что вы не можете полностью контролировать лихорадку, не о чем беспокоиться, поскольку это ничего не значит для инфекции, которая вызывает лихорадку. Лихорадка уйдет, когда пройдет самая сильная инфекция.
Настоящая причина для лечения лихорадки — это помочь вашему ребенку почувствовать себя лучше. Сама по себе лихорадка, независимо от источника инфекции, увеличивает частоту сердечных сокращений и частоту дыхания; сделать ребенка сонливым, капризным или навязчивым; и снизить аппетит. Если вам удастся снизить температуру даже на градус или два, ваш ребенок, скорее всего, почувствует себя лучше, начнет лучше есть и пить и будет больше походить на себя.Тогда и тебе станет лучше!
Контроль лихорадкиИ ацетаминофен, и ибупрофен являются отличными лекарствами для контроля температуры.
Мы стараемся ограничивать прием ибупрофена детям старше шести месяцев. Дети с заболеванием почек, кровотечениями или некоторыми другими хроническими заболеваниями могут не принимать ибупрофен. Если у вашего ребенка хроническое заболевание, проконсультируйтесь с вашим лечащим врачом, чтобы узнать, может ли он или она безопасно принимать ибупрофен.
Несколько исследований показали, что ибупрофен может быть лучше, чем ацетаминофен, при лечении лихорадки выше 102-103 F, в то время как ацетаминофен может быть лучше для детей, у которых также есть боли в желудке или расстройство, потому что ибупрофен иногда может раздражать желудок. .
Некоторые дети постоянно лучше реагируют на одно лекарство, чем на другое. Каждое отдельное заболевание также может лучше поддаваться лечению. Если вы чувствуете, что одно лекарство работает лучше, чем другое, используйте это лекарство.
Многие поставщики медицинских услуг рекомендуют чередовать ацетаминофен и ибупрофен для лучшего контроля температуры. Исследования показывают, что при использовании обоих препаратов может наблюдаться небольшое улучшение контроля температуры; однако существует также повышенная вероятность того, что ребенку случайно дадут передозировку одного или обоих лекарств, особенно если лекарство ребенку дают более одного человека.
Учитывая возможные опасения по поводу безопасности, связанные с случайной передозировкой, использование лекарств по чередующемуся графику практически не приносит пользы.Если вы решили чередовать ацетаминофен и ибупрофен, чередуйте их каждые 4 часа. Например, давайте ацетаминофен в полдень, ибупрофен в 16:00, ацетаминофен в 20:00 и так далее. Если лекарства будут давать более одного человека, ведение письменного расписания может помочь уменьшить ошибки дозирования.
Нет абсолютно никаких доказательств того, что одновременный прием парацетамола и ибупрофена помогает контролировать лихорадку. Эта практика также может привести к значительной передозировке лекарств, поэтому небезопасна.
ДозировкаРекомендации по пероральной дозировке на упаковках лекарств чаще всего приводятся в зависимости от веса или возраста. Это может привести к недостаточной или незначительной передозировке. Лучше получить схему дозирования или рекомендации от врача, чтобы вы могли дозировать ребенка в зависимости от его текущего веса.
Мы рекомендуем принимать ибупрофен в дозе 10 мг на килограмм веса (примерно 10 мг на каждые 2 фунта) каждые 6-8 часов или ацетаминофен в дозе 15 мг на килограмм веса каждые 4-6 часов.
Ацетаминофен также можно вводить в виде ректальных суппозиториев, но они доступны в ограниченном количестве доз. Суппозитории не следует разделять, чтобы изменить дозу, потому что лекарство не может быть приостановлено равномерно по всему суппозиторию, поэтому в одной части может быть больше лекарства, чем в другой. Это ограничивает полезность суппозиториев. Неверно, что суппозитории работают лучше или быстрее, чем пероральные препараты. Ибупрофен недоступен в форме суппозиториев в США.S.
ЗаключениеПодводя итог, независимо от того, есть ли у них жар или боль, мы используем парацетамол и ибупрофен, чтобы наши дети чувствовали себя лучше. За некоторыми исключениями, оба препарата безопасны для использования при введении в соответствующих дозах и в определенное время.
Ибупрофен может быть лучше ацетаминофена при травмах или заболеваниях, которые также включают боль и воспаление, или при повышенной температуре.
Нет необходимости менять два препарата при лихорадке.Сохраняйте простоту и используйте те лекарства, которые кажутся более эффективными.

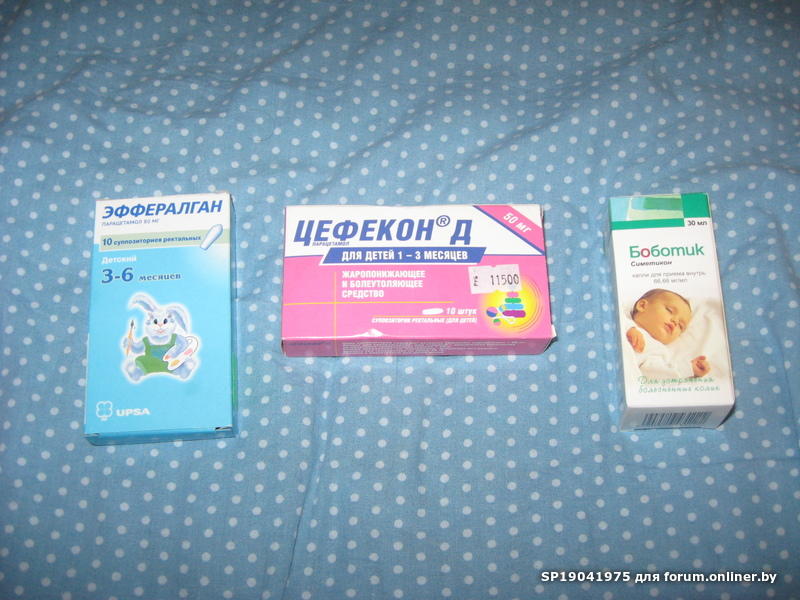
 Регулярные выпуски «РМЖ» №4 от 03.04.2020, стр. 7-10
Регулярные выпуски «РМЖ» №4 от 03.04.2020, стр. 7-10

