Желтуха у новорожденных – симптомы, виды, лечение
01 февраля 2019
Физиологическая желтуха – не опасное для здоровья малыша состояние, которое возникает примерно у 60% новорожденных.
При таком виде желтухи изменение окраски кожных покровов обычно наблюдается на вторые сутки после появления крохи на свет, на 3-4 сутки желтый цвет кожи становится особенно интенсивным.
Патологическая желтуха чаще всего проявляется в первые часы жизни малютки. И это далеко не единственное и не самое важное отличие между этими двумя видами желтухи у новорожденного.
Почему появляется физиологическая желтуха
Желтушную окрашенность кожи малыша дает билирубин – продукт распада гемоглобина, который содержится в эритроцитах. В норме у человека ежедневно погибает около 1% всех эритроцитов, а освободившийся билирубин тут же обезвреживается специальными печеночными ферментами и выводится наружу системой выделения.
У новорожденных обычно очень высокий уровень гемоглобина, который постепенно снижается. То есть процесс гибели эритроцитов и освобождения билирубина у новорожденного гораздо интенсивнее, чем у взрослого человека. А функции печени еще не до конца отлажены, и специальных печеночных ферментов для обезвреживания билирубина просто не хватает. Поэтому билирубин проникает в клетки кожи и окрашивает ее в желтые тона.
При этом заметного ухудшения самочувствия, изменений в размерах внутренних органов, как это бывает при патологической желтухе, а также цвета кала и мочи, не наблюдается.
Второй причиной возникновения у новорожденного желтухи является потеря жидкости ребенком в первые дни после рождения и маленький объем молозива.
Физиологическая желтуха новорожденных длится около трех недель. В течение этого времени печень малыша налаживает свои функции и приобретает способность справляться с задачей нейтрализации билирубина, которого, кстати, с течением времени освобождается все меньше.
Иногда течение желтухи новорожденных более длительное, но это не всегда говорит о патологии – иногда это связано с грудным вскармливанием. В этом случае желтушка также считается физиологическим процессом и проходит самостоятельно. Но затяжное течение желтухи обязательно требует осмотра педиатра, а иногда и дополнительных исследований.
Что такое патологическая желтуха новорожденных
Патологическая желтуха обычно возникает в первые часы жизни ребенка (физиологическая – как минимум на вторые сутки, часто – позже) и имеет еще несколько характерных признаков. Это может быть обесцвечивание каловых масс, потемнение мочи, увеличение печени и селезенки, а также возникновение на коже кровоизлияний точечного типа.
Желтушный окрас кожных покровов ребенка как при физиологической, так и при патологической желтухе, имеет одну причину – повышенное содержание в крови не обезвреженного печенью билирубина. Но при физиологической желтушке это явление временное и не требующее лечения, при патологической необходимо врачебное вмешательство
Существует несколько основных типов патологической желтухи. Это:
Это:
Конъюгационная желтуха новорожденных – возникает из-за обусловленной серьезными, требующими диагностических методов исследования, проблемами работы печени – в ее неспособности связывать и преобразовывать билирубин.
Гемолитическая желтуха – следствие слишком интенсивного распада эритроцитов. Этот тип желтухи возникает из-за патологических изменений в структуре эритроцитов или их ферментативных систем. Изменение структур гемоглобина, несовместимость групп крови матери и малыша также могут стать причиной возникновения этого вида патологической желтухи.
Обтурационная (подпеченочная) желтуха возникает на фоне непроходимости желчных путей, наличия опухолей органов брюшной полости. У малютки тогда отмечается зеленовато-желтый цвет кожи, белесый кал и темная моча.
Паренхиматозная желтуха у новорожденных возникает при поражении печени вирусом или токсинами (гепатиты В и С, сепсис, цитомегаловирус).

Как диагностируется и лечится желтуха новорожденных
Для определения уровня билирубина не обязательно делать анализ крови, первое исследование – это билитест – транскутанное (чрескожное) определения уровня билирубина. Это безболезненно и дает достоверный результат. Билитест повторяется для определения динамики желтухи – повышения или понижения уровня билирубина.
И только в случае, если нужно исключить патологический вариант желтухи, следует сдавать кровь для определения билирубина, печеночных ферментов и других показателей, которые могут указать на причину возникновения желтухи.
Основной метод лечения физиологической желтухи новорожденных – это фототерапия. Специальным аппаратом кожа голенького малыша освещается синим светом, это не ультрафиолет, это свет определенной волны, под воздействием которого происходит преобразование токсичного желчного пигмента. Такое лечение безболезненное, не имеет побочных эффектов и дает быструю позитивную динамику.
Также очень важно прикладывать ребенка к груди почаще: как только малыш начинает интенсивно набирать вес, уровень билирубина снижается.
Тактика лечения при патологической желтухе индивидуальна и зависит от причины этого состояния. Крайне важно при подозрении на патологическую желтуху осматривать ребенка с желтухой в динамике для своевременной диагностики и определения дальнейшей тактики.
В клинике ISIDA разработаны программы комплексного педиатрического наблюдения за здоровьем малыша. Ознакомьтесь с ними на нашей странице «Комплексные программы».
Читайте также о возможностях Диагностического центра по вопросам педиатрии клиники ISIDA Левобережная.
Находитесь в поисках клиники, которой можно доверить здоровье своего ребенка? Доверьтесь специалистам клиники ISIDA. Возникли вопросы? Мы с радостью ответим на них, если Вы позвоните в клинику ISIDA по телефонам 0800 60 80 80, +38 (044) 455 88 11. Или задайте нам свой вопрос и мы обязательно на него ответим.
Желтуха у новорожденных детей
Случается, что на вторые или третьи сутки после своего рождения ребенок желтеет. Это не патология, это естественный процесс, возникающий по причине адаптации младенца к условиям внешней среды. И называется он физиологическая желтуха. Давайте разберемся, что такое желтуха, и как она развивается.
Желтуха – это симптом, а не болезнь. И лечить нужно не его, а причину, вызвавшую состояние.
В крови человека имеются красные кровяные тельца – эритроциты, предназначенные для переноса кислорода и углекислого газа в организме. Период их существования составляет 120 дней, после чего они погибают. Таким образом, каждый день разрушается 1% от общего пула эритроцитов. В процессе разрушения в кровь выделяются продукты метаболизма. Одним из них является пигмент билирубин, именно он и придает коже желтый цвет. Билирубин токсичен для организма, поэтому он его обезвреживает и выводит с помощью печени. В ней печеночные ферменты производят нейтрализацию, и пигмент выводится наружу кишечником. Если этот процесс нарушается, уровень билирубина растет, что проявляется желтухой.
Период их существования составляет 120 дней, после чего они погибают. Таким образом, каждый день разрушается 1% от общего пула эритроцитов. В процессе разрушения в кровь выделяются продукты метаболизма. Одним из них является пигмент билирубин, именно он и придает коже желтый цвет. Билирубин токсичен для организма, поэтому он его обезвреживает и выводит с помощью печени. В ней печеночные ферменты производят нейтрализацию, и пигмент выводится наружу кишечником. Если этот процесс нарушается, уровень билирубина растет, что проявляется желтухой.
Физиологическая желтуха новорожденных
А теперь про конкретное состояние – желтуха у новорожденных. Она не является опасной. Сразу после рождения в организме младенца происходит распад большого количества фетального гемоглобина, вследствие чего выделяется много билирубина в кровь. А в печени еще не созрели печеночные ферменты, необходимые для нейтрализации билирубина. Поэтому у 50-60% новорожденных на 2-3 сутки после рождения развивается физиологическая желтуха.
- Как понять, что у моего ребенка именно физиологическая желтуха? А не опасная желтуха?
Причину желтухи и степень опасности может точно установить только врач. Однако стоит знать, что при физиологической желтухе желтизна склер, кожи и слизистых оболочек не сопровождается другими симптомами. При желтухе, вызванной другими причинами, младенец себя плохо чувствует, плачет, плохо кушает и не набирает вес.
- Можно ли ставить прививку против гепатита В при физиологической желтухе?
Желтуха новорожденных не представляется противопоказанием для постановки вакцины от гепатита В и других прививок.
- Физиологическая желтуха в будущем сказывается на состоянии ребенка?
Нет, на здоровье ребенка желтуха новорожденных никак не отражается.
Особенности лечения желтухи новорожденных
В большинстве случае желтуха проходит через 2-3 недели. Осложнения у такой желтухи возникают крайне редко, однако чрезмерное повышение билирубина (особенно непрямого) опасно токсическим воздействием, и отсутствие соответствующего лечения может привести к неблагоприятным последствиям.
Врач берет во внимание все сопутствующие факторы, чтобы спланировать кратность осмотров и выяснить риск возникновения нарастания билирубина:
- содержание билирубина в настоящее время;
- наличие недоношенности;
- активность и аппетит ребенка;
- уровень лактации у матери;
- наследственная предрасположенность к тяжелой желтухе.
Лечение, снижающее уровень билирубина в крови, может быть следующим.
-
Фототерапия. Ребенок помещается под специальные лампы со светом сине-зеленого спектра высокой интенсивности.
 Такой свет обладает способностью трансформировать структуру и форму непрямого гемоглобина, чтобы он становился водорастворимым, достаточной для его утилизации с мочой и калом. Это процедура является безвредной, так как ультрафиолетовый спектр блокируется специальным фильтром и не попадает на кожу малыша.
Такой свет обладает способностью трансформировать структуру и форму непрямого гемоглобина, чтобы он становился водорастворимым, достаточной для его утилизации с мочой и калом. Это процедура является безвредной, так как ультрафиолетовый спектр блокируется специальным фильтром и не попадает на кожу малыша. - Внутривенные инъекции иммуноглобулина. Если в качестве причины желтухи выступает несовместимость крови матери и ребенка, можно использовать введение иммуноглобулина внутривенно. Такой способ поможет снизить уровень антител. Этого может быть достаточно.
- Переливание крови. Применяется для быстрого снижения билирубина и проводится в отделении интенсивной терапии. Отбирается определенный объем крови у ребенка с высоким уровнем билирубина, и одновременно вводится донорская кровь с нормальными показателями. Таким образом уменьшается билирубинемия и нормализуется гемоглобин.
- Плазмаферез. Этот метод применим в сложных медицинских случаях.
 Производят многократный забор небольших объемов крови у ребенка, очищают их от плазмы с высоким уровнем билирубина и антител, разводят физиологическим раствором или плазмой донора и вводят обратно внутривенно. Как и переливание, плазмаферез очень эффективен. Однако оба метода проводятся в крайних случаях, к примеру, когда присутствует гемолитическая болезнь.
Производят многократный забор небольших объемов крови у ребенка, очищают их от плазмы с высоким уровнем билирубина и антител, разводят физиологическим раствором или плазмой донора и вводят обратно внутривенно. Как и переливание, плазмаферез очень эффективен. Однако оба метода проводятся в крайних случаях, к примеру, когда присутствует гемолитическая болезнь. - Если желтуха не выраженная, можно обойтись некоторыми изменениями в питании. Более частые кормления стимулируют активность дефекации, благодаря чему билирубин выводится активнее.
Помните, что установить, является ли желтуха у новорожденного патологией или нормой, сможет только врач. В любых подозрительных случаях записывайтесь на консультацию к педиатру!
Физиологическая желтуха новорожденных/Врач-педиатр д/п №6 Лоев О.Н./статья от 19.11.19
Желтуха — это состояние, при котором в крови повышается уровень билирубина, который откладываясь в тканях, придает коже, слизистым и белкам глазных яблок оттенок от лимонного до апельсинового цвета.
Билирубин – это пигментное вещество, которое образуется при распаде красных кровяных телец (эритроцитов) в крови и выводится из организма при участии специальных ферментов вырабатываемых печенью. Этот процесс идет постоянно в организме каждого человека. Но у новорожденного ребенка, в силу ряда его физиологических особенностей, билирубин образуется в повышенном количестве и выводится более медленно. Существует множество причин приводящих к увеличению уровня билирубина, но основными из них можно считать:
- повышенное число особенных эритроцитов, необходимых для полноценного функционирования плода внутриутробно в условиях пониженного содержания кислорода и их быстрое разрушение при рождении ребенка, с избыточным освобождением пигмента билирубина;
- функциональную незрелость печени малыша, в силу чего наблюдается дефицит специального белка, обеспечивающего перенос билирубина через мембраны печеночных клеток и его выведение из организма.
Поэтому в норме у многих новорожденных детей может быть желтуха, называемая физиологической. Появляется физиологическая желтуха обычно на третий-четвертый день после рождения ребенка. Желтушность кожных покровов сохраняется приблизительно 2–3 недели, потом интенсивность желтухи постепенно уменьшается. У недоношенных детей желтуха может сохраняться до месяца, иногда на более долгий срок. Физиологическая желтуха новорожденных не заразна, общее состояние детей не страдает. Физиологическая желтуха новорожденных, как правило, не нуждается в каком-либо лечении и проходит без постороннего вмешательства.
Появляется физиологическая желтуха обычно на третий-четвертый день после рождения ребенка. Желтушность кожных покровов сохраняется приблизительно 2–3 недели, потом интенсивность желтухи постепенно уменьшается. У недоношенных детей желтуха может сохраняться до месяца, иногда на более долгий срок. Физиологическая желтуха новорожденных не заразна, общее состояние детей не страдает. Физиологическая желтуха новорожденных, как правило, не нуждается в каком-либо лечении и проходит без постороннего вмешательства.
Способствует более интенсивному нарастанию уровня билирубина позднее (позже суток) отхождение мекония (первородного кала), голодание или переохлаждение ребенка. Поэтому лучшей профилактикой и лечением физиологической желтухи новорожденных являются ранние и частые кормления грудью. Молозиво, или «раннее молоко» первых нескольких дней, действуя как слабительное, помогает быстрее выйти меконию и, как следствие, способствует более быстрому выведению из организма билирубина.
Следуя названию, физиологическая желтуха не является заболеванием и в лечении не нуждается, за исключением редких случаев, когда желтуха протекает в тяжелой форме.
Физиологическая желтуха новорожденных — роддом «Лелека»
Еще в роддоме, на второй-третий жизни новорожденного, кожа ребенка может стать желтоватой. Это проявление физиологической желтухи новорожденных. Сразу спешим успокоить молодых мам: это не заболевание, а симптом, который не имеет ничего общего с желтухой при заболеваниях печени у взрослых.
Что такое физиологическая желтуха и откуда она берется
Как известно, в состав крови человека входят эритроциты — красные кровяные тельца, которые переносят кислород между тканями и органами. Живут они сравнительно недолго, а затем распадаются на компоненты, которые выводятся из организма печенью и почками. Один из компонентов — билирубин, пигментирующее вещество. При массовом распаде эритроцитов билирубин накапливается в тканях и придает коже и белкам глаз желтоватый оттенок. По желтушному цвету кожи у взрослых диагностируют дисфункцию печени.
В организме новорожденного тоже происходит массовый распад эритроцитов. Внутри утробы, когда младенец не дышит легкими, ему необходимо больше эритроцитов для полноценного снабжения кислородом. Когда ребенок рождается, кислорода в кровь поступает больше, часть эритроцитов высвобождается и быстро разрушается. При этом образуется билирубин. А печень новорожденного еще не может вывести одновременно большое количество билирубина, он накапливается в коже, и младенец становится желтоватым.
Внутри утробы, когда младенец не дышит легкими, ему необходимо больше эритроцитов для полноценного снабжения кислородом. Когда ребенок рождается, кислорода в кровь поступает больше, часть эритроцитов высвобождается и быстро разрушается. При этом образуется билирубин. А печень новорожденного еще не может вывести одновременно большое количество билирубина, он накапливается в коже, и младенец становится желтоватым.
Как лечить физиологическую желтуху новорожденных
Физиологическая желтуха — нормальное состояние для новорожденного младенца, оно не заразно, проходит само по себе через несколько дней, и на общее состояние организма не влияет. Но можно помочь организму малыша быстрее справиться с выводом билирубина. Есть несколько факторов, которые стимулируют желтушку:
- Задержка в организме мекония;
- Голодание;
- Переохлаждение.
Меконий — это первородный кал, он образуется в кишечнике младенца из переваренных околоплодных вод, которые малыш глотает в утробе. Выход мекония — свидетельство того, что пищеварительная система малыша запустилась и начинает нормально работать. Чтоб меконий вышел быстрее, надо прикладывать новорожденного к груди с самого момента рождения. Даже капли молозива благотворно скажутся на иммунитете ребенка и запустят перистальтику кишечника, после чего выйдет меконий.
Выход мекония — свидетельство того, что пищеварительная система малыша запустилась и начинает нормально работать. Чтоб меконий вышел быстрее, надо прикладывать новорожденного к груди с самого момента рождения. Даже капли молозива благотворно скажутся на иммунитете ребенка и запустят перистальтику кишечника, после чего выйдет меконий.
Раннее прикладывание к груди также не дает ребенку голодать. В первые дни жизни нет необходимости в прикорме ребенка. Даже если молока у матери мало, прикладывать малыша к груди надо чаще. Так ребенок будет по капельке питаться молоком матери, а грудь — переходить в режим нормальной выработки молока.
Переохлаждение — еще одна возможная причина интенсивной желтушки. Но в наше время младенцев чаще одевают слишком тепло, чем оставляют раздетыми. Так что оставлять ребенка голеньким на свежем воздухе надолго нельзя, но и кутать его в одеяльце тоже нет нужды. Хорошее правило — на ребенке должно быть на один слой одежды больше, чем на маме. Если на маме летний сарафан, ребенку достаточно распашонки и ползунков, легкого конверта или одеяльца.
Если на маме летний сарафан, ребенку достаточно распашонки и ползунков, легкого конверта или одеяльца.
Патологическая желтуха новорожденных
Меньше чем у 1% детей желтуха новорожденного имеет патологический характер. Вот причины, по которым она развивается чаще всего:
- Преждевременные роды;
- Медикаментозная стимуляция родового процесса, введение окситоцина;
- Врожденные заболевания желчных путей;
- Резус-конфликт матери и ребенка;
- Сахарный диабет у матери;
- Инфекционные заболевания;
- Внутренние кровоизлияния у ребенка;
- Трещины сосков у матери и кровь в пищеварительном тракте малыша;
- Другие причины.
Чтобы отличить нормальную желтуху новорожденных от патологической, в первые двое-трое суток за малышом устанавливают тщательное наблюдение. При затяжной интенсивной желтухе возможны негативные последствия для центральной нервной системы. Поэтому младенцу могут назначить фотолечение. Когда на тело малыша падают солнечные лучи, билирубин распадается на составляющие, которые выводятся из организма куда быстрее.
Поэтому младенцу могут назначить фотолечение. Когда на тело малыша падают солнечные лучи, билирубин распадается на составляющие, которые выводятся из организма куда быстрее.
Самое простое фотолечение — солнечные ванны. Малыша раздевают и на 10-15 укладывают на открытом солнце, в крайнем случае — на подоконнике. Важно: малыш не должен замерзнуть, от этого желтушка только усилится. Если в роддоме нежарко, лучше полностью ребенка не раздевать, оголить только ручки и ножки. И конечно же, нельзя помещать младенца под палящие лучи солнца летом, особенно на юге. Лучше проводить солнечные ванны утром и вечером.
В современных роддомах часто предлагают солнечные ванны при фотолампах. В этих специальных приборах длина световой волны подобрана так, чтобы максимально расщеплять билирубин на безопасные составляющие. В сочетании с грудным вскармливанием, фототерапия может оказаться довольно эффективной. Но в самых тяжелых случаях могут понадобиться инфузионная терапия и переливание крови.
Фототерапия новорожденных — ГБУЗ ЯНАО
Аппарат «Phototherapy 4000» предназначен для фототерапевтического облучения недоношенных и новорожденных детей с целью уменьшения содержания билирубина в сыворотке крови.
Билирубин у новорожденных
Билирубин образуется при разрушении эритроцитов – красных клеток крови, содержащих гемоглобин и обеспечивающих органы и ткани кислородом. До рождения, пока кроха не дышит самостоятельно, в его организме кислород переносят эритроциты с особым (фетальным) гемоглобином.
Эти эритроциты после рождения за ненадобностью разрушаются с образованием большого количества билирубина. Такой билирубин называют непрямым, или свободным. Он нерастворим, поэтому не может выделяться с мочой. Превращением его в растворимую форму и выведением с желчью занимается печень. Даже у здоровых детей сразу после рождения часто не хватает специального белка, который обеспечивает перенос билирубина в печеночные клетки, где он после ряда биохимических реакций соединяется с веществами, делающими его растворимым.
Это нужно для того, чтобы билирубин не оказывал токсического действия и благополучно выводился из организма. Обеспечивают такое превращение сразу несколько ферментных систем. У многих новорожденных эти системы заканчивают свое созревание и начинают полноценно работать только через несколько дней после рождения.
Постепенно улучшается и работа системы выделения билирубина. Обычно через 1-2 недели желтушное окрашивание кожи исчезает, не причиняя никакого вреда ребенку. Поэтому желтуха новорожденных у недоношенных детей встречается чаще, более выражена и держится дольше, чем у доношенных малышей. И выраженность повышения уровня билирубина в крови у недоношенных зависит не от массы тела при рождении, а от степени зрелости плода и проблем мамы во время беременности. Чаще «желтеют» детки многоплодной беременности, новорожденные, у которых были родовые травмы, малыши, рожденные от мам с сахарным диабетом.
Уровень билирубина новорожденных
При физиологической желтухе общее состояние детей, как правило, не страдает. Только если она сильно выражена, малыши становятся сонливыми, лениво сосут, иногда у них бывает рвота. О тяжести желтухи судят не по внешним проявлениям, а по уровню прямого билирубина в крови. Он достигает максимума на 3-й день жизни ребенка. Детский организм «борется» с избытком билирубина, связывая его с белком крови альбумином, тем самым, предотвращая его токсическое действие. Но так бывает не всегда.
Только если она сильно выражена, малыши становятся сонливыми, лениво сосут, иногда у них бывает рвота. О тяжести желтухи судят не по внешним проявлениям, а по уровню прямого билирубина в крови. Он достигает максимума на 3-й день жизни ребенка. Детский организм «борется» с избытком билирубина, связывая его с белком крови альбумином, тем самым, предотвращая его токсическое действие. Но так бывает не всегда.
При очень сильном повышении уровня билирубина альбумин не может «блокировать» его полностью, и тот проникает в нервную систему. Это может оказать токсическое действие, в первую очередь на жизненно важные нервные центры, головной мозг. Такое состояние называют «ядерной желтухой», или «билирубиновой энцефалопатией». Симптомы: выраженная сонливость, судороги, снижение сосательного рефлекса. Среди поздних проявлений – глухота, параличи, умственная отсталость.
Методы лечения
Сегодня самый действенный и проверенный метод снижения токсичности билирубина при физиологической желтухе – фототерапия (светолечение). Кожу малыша освещают специальной установкой (в среднем 96 часов на курс). Наиболее часто в стандартных условиях для фототерапии используются люминисцентные лампы синего света. Хорошо зарекомендовала себя комбинация: 4 лампы синего света и 2 лампы дневного света. При этом лечебное воздействие обеспечивается преимущественно синим светом.
Кожу малыша освещают специальной установкой (в среднем 96 часов на курс). Наиболее часто в стандартных условиях для фототерапии используются люминисцентные лампы синего света. Хорошо зарекомендовала себя комбинация: 4 лампы синего света и 2 лампы дневного света. При этом лечебное воздействие обеспечивается преимущественно синим светом.
Под воздействием света билирубин превращается в нетоксичные производные, основное из которых носит название «люмирубин». У него другой путь выведения, и через 12 часов он выходит из организма с калом и мочой. Побочное явление при фототерапии возможно появление шелушения кожи и частого жидкого стула, а у некоторых детей наблюдаются сонливость.
После прекращения лечения все явления бесследно проходят. А после выписки из роддома стоит как можно чаще в течение дня подставлять малыша непрямым солнечным лучам. Лучшая профилактика и лечение физиологической желтухи – ранние и частые кормления. Поскольку у детей с повышенным уровнем билирубина бывает повышенная сонливость, их надо обязательно будить для кормления.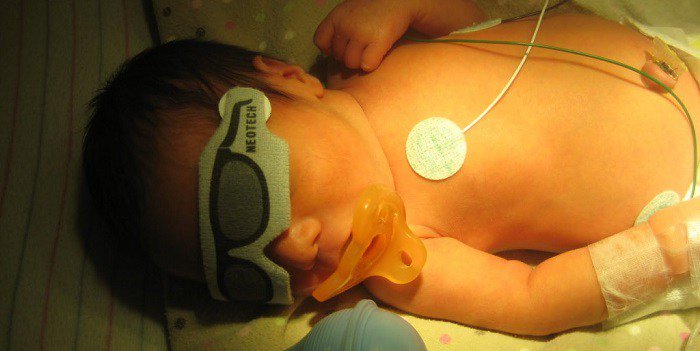
Молозиво, или «раннее молоко» первых нескольких дней, действуют как слабительное и помогает быстрее выйти меконию (первородному калу). Билирубин, который преобразуется в печени, также выводится вместе с ним. Если меконий не выходит быстро, билирубин из кишечника может повторно попасть в кровоток, тем самым, усиливая уровень желтухи.
Даже при редко встречающейся желтухе, вызываемой молоком матери, не рекомендуют отказываться от грудного вскармливания. Отличить эту разновидность желтухи у новорожденных позволяют более поздние сроки появления (после 1-й недели жизни ребенка). Такое состояние связано с содержанием в молоке матери веществ, снижающих активность ферментов, обеспечивающих «превращение» непрямого билирубина в растворимый прямой.
Патологическая желтуха
Патологическая желтуха чаще проявляется в течение первых суток после рождения. Нередко при этом увеличиваются печень и селезенка, может обесцвечиваться кал, а моча приобретает темный цвет, иногда на коже новорожденного самопроизвольно появляются синяки и точечные кровоизлияния. В анализе крови отмечаются признаки усиленного распада эритроцитов ( гемолиза ) и анемии. При патологической желтухе лечением занимаются специалисты. Оно целиком зависит от причины этого состояния.
В анализе крови отмечаются признаки усиленного распада эритроцитов ( гемолиза ) и анемии. При патологической желтухе лечением занимаются специалисты. Оно целиком зависит от причины этого состояния.
При несовместимости матери и новорожденного по группам крови и/или по резус-фактору происходит массивное разрушение (гемолиз) эритроцитов. Выраженная желтуха часто бывает, если у мамы I группа крови, а у ребенка II или (реже III). Считается, что при каждой последующей беременности повышается риск таких осложнений. Именно по этой причине женщинам с отрицательным резус-фактором особенно опасно делать аборт.
Разрушение эритроцитов может быть вызвано и различными генетически обусловленными нарушениями, как, например, микросфероцитоз (анемия Минковского-Шоффара), нарушениями структуры гемоглобина (например, при серповидно-клеточной анемии), изменением формы и структуры самого эритроцита и пр. При лечении состояний, сопровождающихся разрушением эритроцитов, часто используют обменные переливания крови, чтобы «вымыть» билирубин и антитела, вызывающие гемолиз.
Большую группу составляют желтухи, возникающие в результате поражения печени вирусами, бактериями, простейшими. Понятно, что без лечения инфекционного процесса в таких случаях обойтись невозможно. К сожалению, в настоящее время не для всех врожденных инфекций существуют эффективные методы лечения. Это лишний раз подчеркивает необходимость тщательной подготовки к беременности, особенно при наличии инфекционных заболеваний, для снижения риска передачи инфекции малышу.
Так называемые механические желтухи возникают из-за нарушения оттока желчи при кисте желчного протока, кольцевидной поджелудочной железе, атрезии (недоразвитии) желчных ходов. При этом необходимо хирургическое вмешательство.
При пилоростенозе и обструкции кишечника причиной повышения уровня билирубина в крови является обратное всасывание его из кишечника. В таких ситуациях тоже могут помочь хирурги.
Конституциональная печеночная дисфункция (синдром Жильбера-Мейленграхта) – наследственное заболевание, очень сходное с физиологической желтухой новорожденных, — встречается довольно часто. Причина сбоя в обмене билирубина в этом случае – нарушение его связывания из-за наследственной неполноценности ферментных систем печени. Обычно это состояние требует лечения и наблюдается гастроэнтерологами.
Причина сбоя в обмене билирубина в этом случае – нарушение его связывания из-за наследственной неполноценности ферментных систем печени. Обычно это состояние требует лечения и наблюдается гастроэнтерологами.
Гормональные нарушения также вызывают желтуху у новорожденных деток. Так бывает, например, при гипотиреозе – снижении функциональной активности щитовидной железы. Сочетается такая форма желтухи с другими признаками недостаточной выработки гормонов щитовидной железы: крупными размерами живота, сухость кожи, низкой температурой тела, особым, хриплым криком, запорами, отеками лица, век, задержкой процессов окостенения и др. Возникает желтуха при гипотиреозе на 2-3-й день жизни, длится до 3-12 недель, а иногда и до 4-5 месяцев. Лечение проводят под наблюдением эндокринолога с использованием препаратов – гормонов щитовидной железы.
Не будучи специалистом, невозможно разобраться во всех тонкостях диагностики такой большой группы заболеваний, как желтухи у новорожденных детей (желтушки). Важно понять – длительное сохранение желтушного окрашивания кожи у маленького ребенка требует обязательного обследования.
Важно понять – длительное сохранение желтушного окрашивания кожи у маленького ребенка требует обязательного обследования.
И все же самая распространенная желтуха у детей, только что появившихся на свет, — физиологическая. Она встречается примерно у 60-70% малышей и появляется на 3-4 день после рождения. В родильном отделении МУЗ «Городская больница» у всех новорожденных детей контролируется в динамике уровень билирубина с помощью билирубинометра, позволяющему определять показатель без забора крови. При повышении билирубина свыше 180 мкмоль/л назначается фототерапия.
Детская желтушка (желтуха) у новорожденных лечение
Детская желтуха – лечение, причины и последствия
Почему у новорожденных желтуха широко распространена
Физиологическая желтуха новорожденных (неонатальная желтуха) – медицинский термин описывающий состояние детей в адаптационный период к условиям окружающей среды. В народе широко известна как желтушка у детей новорожденных. Она довольно часто проявляется еще в роддоме. Мамы начинают пугаться увидев, что кожа и белки глаз малыша приобретают желтоватый оттенок. Но это один из физиологических процессов, происходящих в организме младенца, позволяющий ему приспособиться к новым условиям жизни. Статистика показывает, что желтуха развивается у 60% доношенных малышей и 80% недоношенных.
Она довольно часто проявляется еще в роддоме. Мамы начинают пугаться увидев, что кожа и белки глаз малыша приобретают желтоватый оттенок. Но это один из физиологических процессов, происходящих в организме младенца, позволяющий ему приспособиться к новым условиям жизни. Статистика показывает, что желтуха развивается у 60% доношенных малышей и 80% недоношенных.
Давайте рассмотрим, что такое желтушка у новорожденного, сколько длится и через сколько проходит желтуха у новорожденных, стоит ли опасаться реакции, прибегая к лечению дома или больнице.
Как проходит желтушка у новорожденных
В утробе матери в крови плода присутствует большое количество красных кровяных телец – эритроцитов. Их значительно больше, чем в организме детей и взрослых. При появлении на свет, малышу уже не требуется столько эритроцитов, способствующих окислению тканей. Поэтому они начинают распадаться, приводя к увеличению желчного пигмента в крови. В этот период начинает проявляться детская желтуха у новорожденных. Норма билирубина в этот момент превышает 80 мкмоль/л или 5-12 мг/дл. Он начинает откладываться в подкожном жире, придавая ему желтый цвет. Это и приводит к изменению оттенка кожи, слизистых оболочек.
Норма билирубина в этот момент превышает 80 мкмоль/л или 5-12 мг/дл. Он начинает откладываться в подкожном жире, придавая ему желтый цвет. Это и приводит к изменению оттенка кожи, слизистых оболочек.
Ко второй неделе жизни младенческий организм начинает самостоятельно справляться с излишками билирубина, и желтизна проходит. Многие родители беспокоятся, когда пройдет желтуха у новорожденного, если после первого месяца кожа малыша остается желтоватой. Как отмечают педиатры, по неопределенным причинам, кормление грудью может замедлять процесс выведения билирубина. Норма желтухи у новорожденных – 3-4 месяца
Если симптомы не проходят, стоит проверить, здоров ли новорожденный – желтуха, порядком затянувшаяся, может указать на развитие заболеваний, которые необходимо в срочном порядке лечить, чтобы избежать серьезных последствий. Но в большинстве случает, это все же связано с кормлением грудью и не является опасной детская физиологическая желтушка у новорожденных. Лечение в домашних условиях в любом случае противопоказано, за консультацией следует обратиться к врачу-педиатру.
Лечение в домашних условиях в любом случае противопоказано, за консультацией следует обратиться к врачу-педиатру.
Желтуха у новорожденных: причины и последствия
Если вы столкнулись с тем, что у ребенка развивается не физиологическая неонатальная желтуха и она держится более 10-ти дней, стоит проконсультироваться с доктором, так как последствия желтухи у новорожденных могут быть очень серьезными. Прежде чем успокоить родителей, доктор должен исключить причины проявления:
- ядерной желтухи. Развивается, если норма билирубина более 400 мкмоль/л. Желчный пигмент поражает центральную нервную систему, нанося ей тяжелую необратимую травму;
- холестаза. Данный синдром возникает, если малыш родился с непроходимостью желчного протока. При такой ситуации требуется немедленное хирургическое вмешательство;
- заболеваний печени.
Как вылечить желтуху у новорожденного
При физиологической желтухе основное лечение, которое может применяться, – фототерапия (светолечение). Это процедура, во время которой на младенца направляются лампа с синим и зеленым светом длиной волны 400-500 нм. Излучение ни в коем случае не должно содержать ультрафиолетовых лучей. Под воздействием лучей непрямой желчный пигмент превращается в более безопасную водорастворимую форму, которую почки могут фильтровать.
Это процедура, во время которой на младенца направляются лампа с синим и зеленым светом длиной волны 400-500 нм. Излучение ни в коем случае не должно содержать ультрафиолетовых лучей. Под воздействием лучей непрямой желчный пигмент превращается в более безопасную водорастворимую форму, которую почки могут фильтровать.
При недостатке у матери грудного молока, у младенца может развиться, так называемая, “голодная детская желтуха”. Как лечить желтушку у новорожденных в такой ситуации? Следует прибегнуть к временном докорме смесью.
Отметим, что детская физиологическая желтуха у новорожденных не является противопоказанием для вакцинации от вирусного гепатита В. Отказ от своевременного вакцинирования может плохо сказаться на здоровье малыша.
Желтуха у детей новорожденных – обращайтесь к педиатрам МОЦ Фортис
С рождения малыша следует наблюдаться у квалифицированного врача-педиатра. Доктор своевременно укажет на возможные проблемы со здоровьем грудничка и их причины, назначит правильное лечение, которое поможет избежать последствий. Получить квалифицированную консультацию врача-педиатра можно обратившись в медицинский оздоровительный центр Фортис. Записаться на прием удобно, воспользовавшись формой онлайн-записи или, связавшись с нашими консультантами по контактным телефонам, указанным на сайте. Перед записью ознакомьтесь с графиком приема врачей по ссылке.
Получить квалифицированную консультацию врача-педиатра можно обратившись в медицинский оздоровительный центр Фортис. Записаться на прием удобно, воспользовавшись формой онлайн-записи или, связавшись с нашими консультантами по контактным телефонам, указанным на сайте. Перед записью ознакомьтесь с графиком приема врачей по ссылке.
Получите дополнительную информацию, когда проходит желтуха у новорожденных, причины физиологического явления, при каких условиях обращаться за помощью, воспользовавшись формой обратной связи. Наши менеджеры ответят на все интересующие вопросы. Обращайтесь в МОЦ Fortis по адресу – Харьков, проспект Независимости, 10 (2 этаж), м. Университет (стеклянный выход). Ждем вас в будние – 8.00-21.00, в субботу – 8.00-18.00. Будем рады помочь!
особенности и лечение — Медицинский центр «Целитель»
2 ноября 2020
Автор статьи: Касумова Гульсенем Якубовна
Специализация: аллерголог, гастроэнтеролог, иммунолог, нефролог, педиатр, пульмонолог, справки
Желтушка у новорожденных – это довольно распространённое явление. Около 80% недоношенных младенцев и до 50% родившихся в срок малышей имеют признаки возникновения данной патологии.
Около 80% недоношенных младенцев и до 50% родившихся в срок малышей имеют признаки возникновения данной патологии.
Желтушка у новорожденных – это довольно распространённое явление. Около 80% недоношенных младенцев и до 50% родившихся в срок малышей имеют признаки возникновения данной патологии. Как правило, своим возникновением послеродовая желтушка обязана физиологическим особенностям организма малыша, только появившегося на свет.
Особенности физиологической желтухи
Физиологическая желтуха у новорожденных обусловлена несовершенством билирубинового обмена. Это вещество в крови младенца образуется в таком большом количестве, что не сформировавшийся детский организм не успевает вывести. В норме излишки билирубина после фильтрации печенью выводятся из организма человека вместе с желчью, калом и мочой. Когда его концентрация в крови превышает допустимые нормы, в первую очередь это внешне проявляется тем, что белки глаз и кожные покровы малыша приобретают жёлтую окраску. А биохимический анализ крови покажет в таком случае высокий уровень билирубина.
А биохимический анализ крови покажет в таком случае высокий уровень билирубина.
После появления младенца на свет в его организме происходят соответствующие физиологические процессы адаптации к новым условиям существования, происходит типовая замена кровяных клеток. Это приводит к переизбытку билирубина, который является продуктом распада гемоглобина. С ним пока ещё не удаётся справляться недозрелым ферментам печени. Максимум желтизны у новорожденного врачи-педиатры наблюдают примерно на 3-4 день после рождения. Затем происходит постепенный спад и через 1-2 недели показатели билирубина в крови приходят в норму.
Как правило, к этому сроку физиологическая желтушка у новорожденных проходит самостоятельно без какого-то специфического лечения. Однако, в случае если этого по каким-то причинам не происходит, то специалисты медицинских центров говорят о затяжной желтухе, которая может длиться до нескольких месяцев.
Что такое ядерная желтуха?
Биохимический анализ крови показывает содержание билирубина и его составляющих, что позволяет дать оценку о наличии патологии или развитии осложнений. Нормальные показатели билирубина у новорожденного могут иметь различные значения в день рождения и через несколько дней после появления на свет, а также от доношенности младенца. В первый день общий билирубин может быть в пределах от 10 до 30 мкмоль/л, доходя в последующие дни до 340 мкмоль/литр.
Нормальные показатели билирубина у новорожденного могут иметь различные значения в день рождения и через несколько дней после появления на свет, а также от доношенности младенца. В первый день общий билирубин может быть в пределах от 10 до 30 мкмоль/л, доходя в последующие дни до 340 мкмоль/литр.
Если же анализы показывают значение билирубина у ребёнка свыше 340 мкмоль на литр, то это повод бить тревогу. Потому что в таком случае речь может идти о тяжёлом осложнении, развитии билирубиновой энцефалопатии, которую также называют ядерной желтухой. Это очень серьёзное заболевание, при котором билирубин начинает разрушать клетки мозга.
Среди причин возникновения ядерной желтухи у детей специалисты называют следующие:
- досрочные роды;
- травмы при родах или в течение беременности;
- внутриутробное инфицирование;
- гипоксия.
Болезнь грозит очень тяжёлыми последствиями со стороны нервной системы, может сопровождаться потерей слуха и задержками в развитии ребёнка.
Лечение желтушки у новорожденных
Замечено, что кормление грудью помогает организму новорожденного справиться с желтушкой. Материнское молоко способствует нормальному функционированию желудочно-кишечного тракта грудничка, оно препятствует попаданию билирубина из кишечника обратно в кровь.
Дополнительным методом лечения послеродовой желтухи у малыша, который с успехом применяют врачи-педиатры в Махачкале, является фототерапия. Данный метод, основанный на облучении ребёнка ультрафиолетовыми лучами с помощью специального фотоустройства. Его применяют при достаточно высокой концентрации билирубина в организме малыша, помогая детскому организму быстрее избавиться от излишков билирубина, разложив его на фракции.
Детская желтуха — симптомы и причины
Обзор
Детская желтуха — это изменение цвета кожи и глаз новорожденного на желтый цвет. Детская желтуха возникает из-за того, что в крови ребенка содержится избыток билирубина (bil-ih-ROO-bin), желтого пигмента красных кровяных телец.
Детская желтуха — распространенное заболевание, особенно у детей, рожденных до 38 недель беременности (недоношенные дети), и у некоторых детей, находящихся на грудном вскармливании. Детская желтуха обычно возникает из-за того, что печень ребенка недостаточно зрелая, чтобы избавиться от билирубина в кровотоке.У некоторых младенцев желтуха может быть вызвана основным заболеванием.
Большинство младенцев, рожденных между 35 неделями беременности и доношенными, не нуждаются в лечении желтухи. В редких случаях необычно высокий уровень билирубина в крови может подвергнуть новорожденного риску повреждения мозга, особенно при наличии определенных факторов риска тяжелой желтухи.
Продукты и услуги
Показать больше продуктов от Mayo ClinicСимптомы
Пожелтение кожи и белков глаз — главный признак детской желтухи — обычно появляется между вторым и четвертым днем после рождения.
Чтобы проверить желтуху у младенцев, осторожно нажмите на лоб или нос ребенка. Если кожа в месте нажатия выглядит желтым, вероятно, у вашего ребенка легкая желтуха. Если у вашего ребенка нет желтухи, цвет кожи должен на мгновение выглядеть немного светлее своего обычного цвета.
Осматривайте ребенка при хорошем освещении, желательно при естественном дневном свете.
Когда обращаться к врачу
В большинстве больниц проводится обследование детей на желтуху перед выпиской.Американская академия педиатрии рекомендует обследовать новорожденных на желтуху во время плановых медицинских осмотров и не реже, чем каждые 8–12 часов в больнице.
Ваш ребенок должен быть обследован на желтуху между третьим и седьмым днем после рождения, когда уровень билирубина обычно достигает пика. Если ваш ребенок выписан раньше, чем через 72 часа после рождения, запишитесь на прием к врачу для выявления желтухи в течение двух дней после выписки.
Следующие признаки или симптомы могут указывать на тяжелую желтуху или осложнения из-за избытка билирубина.Позвоните своему врачу, если:
- Кожа вашего малыша становится более желтой
- Кожа на животе, руках или ногах вашего ребенка желтая
- Белки глаз вашего ребенка выглядят желтыми
- Ваш ребенок кажется вялым, больным или его трудно разбудить
- Ваш ребенок не набирает вес или плохо ест
- Ваш ребенок издает пронзительные крики
- У вашего ребенка появляются другие беспокоящие вас признаки или симптомы
Причины
Избыточный билирубин (гипербилирубинемия) является основной причиной желтухи.Билирубин, отвечающий за желтый цвет желтухи, является нормальной частью пигмента, выделяемого при распаде «использованных» эритроцитов.
Новорожденные вырабатывают больше билирубина, чем взрослые, из-за большей выработки и более быстрого распада эритроцитов в первые несколько дней жизни. Обычно печень фильтрует билирубин из кровотока и высвобождает его в кишечник. Незрелая печень новорожденного часто не может достаточно быстро удалить билирубин, вызывая его избыток.Желтуха, вызванная этими нормальными состояниями новорожденного, называется физиологической желтухой и обычно появляется на второй или третий день жизни.
Другие причины
Младенческая желтуха может вызывать основное заболевание. В этих случаях желтуха часто появляется намного раньше или намного позже, чем более распространенная форма детской желтухи. Заболевания или состояния, которые могут вызвать желтуху, включают:
- Внутреннее кровотечение (кровоизлияние)
- Инфекция в крови вашего ребенка (сепсис)
- Другие вирусные или бактериальные инфекции
- Несовместимость крови матери и крови ребенка
- Нарушение функции печени
- Атрезия желчных путей, состояние, при котором желчные протоки ребенка заблокированы или покрыты рубцами
- Дефицит фермента
- Отклонение от нормы красных кровяных телец вашего ребенка, вызывающее их быстрое разрушение
Факторы риска
Основные факторы риска желтухи, особенно тяжелой желтухи, которая может вызвать осложнения, включают:
- Преждевременные роды. Ребенок, родившийся до 38 недель беременности, может не перерабатывать билирубин так быстро, как доношенные дети. Недоношенные дети также могут меньше есть и меньше испражняться, что приводит к меньшему выведению билирубина с калом.
- Значительный синяк во время родов. Новорожденные, у которых во время родов появляются синяки, могут иметь более высокие уровни билирубина из-за распада большего количества эритроцитов.
- Группа крови. Если группа крови матери отличается от группы крови ее ребенка, ребенок мог получить антитела через плаценту, которые вызывают аномально быстрое разрушение эритроцитов.
- Кормление грудью. Младенцы, находящиеся на грудном вскармливании, особенно те, которые испытывают трудности с кормлением грудью или получают достаточное питание от грудного вскармливания, подвержены более высокому риску развития желтухи. Обезвоживание или низкое потребление калорий могут способствовать возникновению желтухи. Однако из-за преимуществ грудного вскармливания специалисты по-прежнему рекомендуют его.Важно убедиться, что ваш ребенок достаточно ест и имеет достаточное количество жидкости.
- Гонка. Исследования показывают, что дети восточноазиатского происхождения имеют повышенный риск развития желтухи.
Осложнения
Высокий уровень билирубина, вызывающий тяжелую желтуху, может привести к серьезным осложнениям, если его не лечить.
Острая билирубиновая энцефалопатия
Билирубин токсичен для клеток головного мозга.Если у ребенка тяжелая желтуха, существует риск передачи билирубина в мозг — состояние, называемое острой билирубиновой энцефалопатией. Своевременное лечение может предотвратить значительный долгосрочный ущерб.
Признаки острой билирубиновой энцефалопатии у ребенка с желтухой включают:
- Вялость
- Проблемы с пробуждением
- Плач высокий
- Плохое сосание или кормление
- Загиб шеи и тела назад
- Лихорадка
Kernicterus
Kernicterus — это синдром, который возникает, если острая билирубиновая энцефалопатия вызывает необратимое повреждение головного мозга.Kernicterus может привести к:
- Непроизвольные и неконтролируемые движения (атетоидный церебральный паралич)
- Постоянный взгляд вверх
- Потеря слуха
- Неправильное развитие зубной эмали
Профилактика
Лучшая профилактика детской желтухи — адекватное кормление. Младенцы, находящиеся на грудном вскармливании, должны получать от восьми до 12 кормлений в день в течение первых нескольких дней жизни. Младенцы, находящиеся на искусственном вскармливании, обычно должны есть от 1 до 2 унций (примерно от 30 до 60 миллилитров) смеси каждые два-три часа в течение первой недели.
Желтуха новорожденных — StatPearls — Книжная полка NCBI
Непрерывное обучение
Желтуха новорожденных — это изменение цвета кожи, конъюнктивы и склеры на желтоватый оттенок из-за повышенного уровня билирубина в сыворотке или плазме в период новорожденности. Желтуха новорожденных — обычно легкое и преходящее явление. Однако обязательно выявлять новорожденных с желтухой, которые проявляются более тяжелой желтухой или желтуха которых не проходит обычным образом.В этом упражнении рассматриваются патофизиология, оценка и лечение неонатальной желтухи, а также роль межпрофессиональной группы в уходе за больными пациентами.
Цели:
Рассмотреть доброкачественную желтуху новорожденных с атипичными или тяжелыми формами.
Краткое описание обследования новорожденного с желтухой.
Опишите варианты ведения тяжелых или атипичных случаев желтухи новорожденных.
Объясните, как межпрофессиональная команда может работать совместно, чтобы предотвратить потенциально серьезные осложнения неонатальной желтухи, применяя знания о проявлении, оценке и лечении этого состояния.
Введение
Желтуха новорожденных — это изменение цвета кожи, конъюнктивы и склеры на желтоватый оттенок из-за повышенного уровня билирубина в сыворотке или плазме в период новорожденности. Термин желтуха происходит от французского слова «jaune», что означает желтый. Неонатальная желтуха у большинства новорожденных — легкое и преходящее явление. Однако крайне важно выявлять новорожденных с желтухой, которые не следуют этой схеме, поскольку невыполнение этого может привести к долгосрочным последствиям.
Этиология
Неконъюгированная гипербилирубинемия у новорожденных возникает по физиологическим или патологическим причинам. Более 75% неонатальной неконъюгированной гипербилирубинемии обусловлено физиологическими причинами. Физиологическая желтуха также называется непатологической желтухой, она легкая и преходящая. Это происходит из-за различий в метаболизме билирубина в неонатальном периоде, что приводит к увеличению билирубиновой нагрузки. Повышенная нагрузка билирубина у новорожденных возникает из-за повышенной выработки билирубина из-за более высокой массы красных кровяных телец с уменьшением продолжительности жизни у новорожденных, снижения клиренса билирубина из-за дефицита фермента уридиндифосфатглюкуронозилтрансферазы (UGT), который в новорожденный имеет активность около 1% печени взрослого [1] и повышенное энтерогепатическое кровообращение.
Физиологическая желтуха обычно возникает на 2–4 дни, достигает пика между 4–5 днями и проходит через 2–2 недели. Физиологическая желтуха никогда не возникает в первые 24 часа. [2]
Точно так же причины патологической неконъюгированной гипербилирубинемии также связаны с увеличением продукции билирубина, снижением клиренса билирубина и усилением энтерогепатической циркуляции. Патологическая желтуха может возникнуть в первые 24 часа жизни и характеризуется быстрым повышением уровня билирубина более 0.2 мг / дл в час или 5 мг / дл в день.
Причинами повышенного образования билирубина при патологической желтухе являются иммуноопосредованный гемолиз, такой как несовместимость по системе АВО и резус, неиммуно-опосредованные причины, такие как кефалематома, дефекты мембраны эритроцитов, такие как наследственный сфероцитоз и эллиптоцитоз, дефекты ферментов, такие как глюкозо-6-фосфат дефицит дегидрогеназы (G6PD) и пируваткиназы.
Несовместимость по системе ABO возникает у матерей с группой крови O, у которых есть анти-A и анти-B IgG-антитела, которые проникают через плаценту и вызывают гемолиз у новорожденных с группой крови A или B.При резус-несовместимости резус-отрицательная мать, подвергшаяся воздействию резус-положительной крови от предыдущей беременности, становится сенсибилизированной, вызывая гемолиз у плода с резус-положительной кровью. Использование Rhogam (анти-D гамма-глобулин) в качестве профилактики у матери с предшествующим контактом снизило частоту гемолиза Rh, который, хотя и менее распространен, чем несовместимость по системе АВО, но более серьезен. [3]
Фермент G6PD, обнаруженный в красных кровяных тельцах (эритроцитах), защищает от окислительного повреждения путем производства НАДФН (никотинамидадениндинуклеотидфосфатгидрогеназа) из НАДФ (никотинамидадениндинуклеотидфосфат).При его дефиците и наличии оксидантных стрессоров, таких как болезнь, некоторые лекарства, красители и продукты, такие как фасоль, происходит гемолиз эритроцитов. Клинические проявления варьируются в зависимости от варианта GGPD, и у некоторых новорожденных может быть неонатальная желтуха с тяжелой гипербилирубинемией или ядерной желтухой. G6PD — это Х-сцепленное заболевание, в результате которого чаще всего страдают мужчины, а женщины — бессимптомные носители.
Снижение клиренса билирубина наблюдается при наследственных заболеваниях, таких как синдром Криглера-Наджара и Гилберта, а также при диабете матери и врожденном гипотиреозе.
При синдроме Криглера-Наджара наблюдается либо отсутствие активности UGT (тип 1), либо низкая активность UGT (тип 2), что приводит к тяжелой гипербилирубинемии в первые дни жизни или менее тяжелому заболеванию соответственно. Новорожденным с препаратом Криглер-Наджар 1 необходима трансплантация печени или длительное использование фототерапии. Фенобарбитал может использоваться при типе 2 Криглера-Наджара.
Имеется мутация гена UGT1A1 при синдроме Гилберта [4], вызывающая снижение продукции UGT и неконъюгированную гипербилирубинемию.Гилберта обычно диагностируют в подростковом периоде, хотя могут возникать проявления в неонатальном периоде, которые в основном наследуются как аутосомно-доминантное заболевание. Его можно диагностировать с помощью генетического тестирования.
Снижение кишечной активности приводит к усилению энтерогепатического кровообращения. Желтуха грудного вскармливания, желтуха грудного молока и кишечная непроходимость являются частыми состояниями, связанными с усилением энтерогепатической циркуляции, что приводит к неконъюгированной гипербилирубинемии.
Желтуха грудного вскармливания, также известная как желтуха отказа грудного вскармливания, возникает в первую неделю жизни и возникает из-за недостаточного потребления грудного молока, что приводит к обезвоживанию, а иногда и гипернатриемии.[1] Отсутствие грудного вскармливания приводит к снижению перистальтики кишечника и снижению выведения билирубина с калом или меконием.
Желтуха грудного молока возникает в конце первой недели, достигает пика на второй и обычно проходит к 12-недельному возрасту. Это происходит из-за ингибирования активности UGT и фактора грудного молока с бета-глюкуронидазоподобной активностью, которая деконъюгирует конъюгированный билирубин в кишечнике, что приводит к усилению энтерогепатической циркуляции. [5] [6]
Конъюгированная гипербилирубинемия всегда является патологической и возникает из-за дефектов образования или транспорта желчи, препятствий для ее оттока или системных состояний, которые могут повлиять на печень.
Состояния, вызывающие конъюгированную гипербилирубинемию из-за гепатобилиарной болезни, включают атрезию желчных путей, кисты холедоха, идиопатический неонатальный гепатит и синдром Аладжиля.
Врожденные нарушения метаболизма, такие как галактоземия, метаболические нарушения, такие как тирозинемия, и генетические нарушения, такие как дефицит антитрипсина-1, проявляющиеся в виде конъюгированной гипербилирубинемии.
Системные инфекции, такие как TORCH (токсоплазмоз, другой сифилис, ветряная оспа, краснуха, цитомегаловирус и простой герпес), и системные состояния, такие как сепсис, шок и асфиксия при рождении, также могут проявляться конъюгированной гипербилирубинемией.Инфекции мочевыводящих путей в неонатальном периоде и длительное использование парентерального питания у недоношенных новорожденных также являются известными причинами конъюгированной гипербилирубинемии.
Атрезия желчных путей — наиболее частая причина конъюгированной неонатальной гипербилирубинемии. [2] Он затрагивает как внутрипеченочные, так и внепеченочные желчные протоки и обычно проявляется бледным стулом от 2 до 4 недель жизни. Первоначальная оценка проводится с помощью ультразвукового исследования, которое может показать отсутствие желчного пузыря и классический признак «треугольной пуповины».[7] Однако отсутствие бледного стула и результатов ультразвукового исследования или наличие желчного пузыря не исключает атрезии желчных путей. За ультрасонографией следует чрескожная биопсия печени, которая дает дополнительную информацию и поддерживает диагноз атрезии желчных путей или помогает дифференцировать атрезию желчных путей от других причин. Если биопсия печени подтверждает диагноз атрезии желчных путей, следует выполнить открытую холангиограмму с последующим окончательным хирургическим вмешательством и процедурой Касаи (гепатопортоэнтеростомия).Для лучшего результата процедуру Касаи следует выполнить до восьми недель. Поэтому новорожденных с подозрением на атрезию желчных путей следует незамедлительно направлять для обследования и лечения.
Кисты холедоха включают расширение внутрипеченочных и внепеченочных желчных протоков. Ультрасонография может обнаружить кисты с нормальными или расширенными внутрипеченочными желчными протоками, в отличие от склерозированных протоков при атрезии желчных путей, хотя кистозная атрезия желчных путей может напоминать кисты холедоха [8].
Синдром Алажиля вызывается генетической мутацией, приводящей к недостаточности междольковых желчных протоков и печеночных проявлений, включая желтуху и цирроз.К другим клиническим признакам относятся позвонки-бабочки, периферический стеноз легочной артерии, поражение почек, дисморфические особенности и задний эмбриотоксон глаза. Синдром Алажиля наследуется по аутосомно-доминантному типу [9].
Дефицит альфа-1-антитрипсина — распространенное генетическое заболевание, которое проявляется холестатической желтухой у младенцев, гомозиготных по генотипу PiZZ. Накопление полимеров против трипсина в эндоплазматическом ретикулуме гепатоцитов пациента с генотипом PiZZ приводит к апоптозу, холестазу новорожденных и циррозу печени в более позднем возрасте.[10]
Новорожденные с галактоземией с желтухой, катарактой, гепатомегалией, задержкой развития, почечным канальцевым ацидозом и сепсисом Escherichia coli после приема молока. [11] Галактоземия возникает из-за дефицита галактозо-1-фосфатуридилтрансферазы (GALT), что приводит к накоплению токсичных метаболитов во многих органах. Присутствие восстанавливающих веществ в моче свидетельствует о галактоземии, а активность GALT в печени или эритроцитах подтверждает диагноз.
Эпидемиология
Практически у всех новорожденных общий уровень билирубина будет выше верхнего предела нормального для взрослых и детей старшего возраста билирубина, равного 1.5 мг / дл с менее чем 5% конъюгированного общего билирубина. [2] До 60% доношенных детей [12] и 80% новорожденных со сроком гестации 35 недель и более [13] разовьются желтухой, которая возникает, когда уровень билирубина в сыворотке достигает и превышает 5 мг / дл.
Желтуха новорожденных чаще встречается у людей, живущих на больших высотах, и у людей, живущих вокруг Средиземного моря, особенно в Греции.
Патофизиология
Билирубин возникает при расщеплении гема, который образуется при расщеплении гемоглобина.Гем превращается в биливердин, железо и окись углерода под действием фермента гемоксигеназы [14]; Затем биливердин превращается в билирубин с помощью биливердинредуктазы. Превращение гема в билирубин происходит в ретикулоэндотелиальной системе. Неконъюгированный билирубин является гидрофобным и транспортируется в печень связанным с альбумином, где он конъюгируется с помощью фермента уридиндифосфат-глюкуронозилтрансферазы (UGT). Конъюгированный билирубин, растворимый в воде, выводится с желчью и в желудочно-кишечный тракт и в основном выводится с калом после метаболизма бактериальной флорой.Некоторое количество конъюгированного билирубина деконъюгируется с неконъюгированным билирубином и реабсорбируется через энтерогепатический кровоток. [15]
Гипербилирубинемия — это общий сывороточный билирубин, превышающий 95% на номограмме Бутани [16] или более 1,5 мг / дл [17]. Неонатальная гипербилирубинемия классифицируется как неконъюгированная / непрямая гипербилирубинемия, которая обычно является доброкачественной или конъюгированной / прямой гипербилирубинемией, когда прямой билирубин составляет более 20% от общего билирубина с общим билирубином выше 5 мг / дл.Конъюгированная гипербилирубинемия всегда является патологией.
Тяжелая неонатальная гипербилирубинемия связана с неврологической дисфункцией, известной как неврологическая дисфункция, вызванная билирубином (BIND). При тяжелой гипербилирубинемии неконъюгированный билирубин проникает через гематоэнцефалический барьер. Он связывается с базальными ганглиями и ядрами ствола мозга, проявляясь либо как острая билирубиновая энцефалопатия, либо прогрессирует до постоянной неврологической дисфункции, известной как ядерная желтуха.
Анамнез и физикальное состояние
Оценка новорожденного с желтухой начинается с подробного анамнеза, включая анамнез рождения, семейный анамнез, начало желтухи, а лабораторные анализы матери важны для того, чтобы помочь различить неконъюгированные и конъюгированные.Если имеется экран для новорожденных, он может дать полезную информацию.
Американская академия рекомендует проводить всеобщий скрининг всех новорожденных на желтуху и определять факторы риска развития тяжелой гипербилирубинемии. [16] Основными факторами риска у новорожденных старше 35 недель беременности являются билирубин перед выпиской в зоне высокого риска, желтуха, наблюдаемая в первые 24 часа, несовместимость групп крови, гестационный возраст от 35 до 36 недель, предыдущий брат или сестра, получавшие фототерапию, кефалгематому или значительную синяки, исключительно грудное вскармливание и восточноазиатская раса.Недоношенность также является известным фактором риска развития тяжелой гипербилирубинемии. [18]
Незначительными факторами риска являются билирубин в сыворотке крови высокого среднего уровня, макросомный младенец от диабетической матери, полицитемия, мужской пол и возраст матери старше 25 лет [16].
Полное обследование новорожденного должно включать общий вид, осмотр глаз, осмотр брюшной полости с учетом гепатомегалии, спленомегалии или асцита, неврологический осмотр и кожные высыпания.
Оценка
Уровни билирубина можно оценить с помощью устройства для чрескожного измерения или взятия крови для определения общего уровня в сыворотке или плазме. Чрескожное измерение снижает частоту анализов крови на билирубин, но ограничивается темным оттенком кожи и тем, если новорожденный прошел фототерапию. [19] [20] Кроме того, если уровень чрескожного билирубина превышает 95-й перцентиль на чрескожной номограмме или 75% номограммы общего билирубина сыворотки для фототерапии, следует измерить общий уровень билирубина в сыворотке.
Лаборатории, рекомендуемые для выявления гемолитической болезни как причины неконъюгированной гипербилирубинемии, включают группу крови новорожденного, тест Кумбса, полный анализ крови (CBC), количество ретикулоцитов, мазок крови и G6PD. У пациентов с конъюгированной гипербилирубинемией следует назначать сывороточные аминотрансферазы для подтверждения гепатоцеллюлярного повреждения, уровни гамма-глутамилтрансферазы (GGTP) для подтверждения гепатобилиарного заболевания и протромбинового времени и сывороточного альбумина для оценки синтетической функции печени.
Визуализирующие исследования, такие как УЗИ, и дополнительные тесты, такие как TORCH-титры, посев мочи, вирусные культуры, серологические титры, аминокислоты и фенотип α-антитрипсина, могут быть добавлены в зависимости от предполагаемого диагноза конъюгированной гипербилирубинемии.
Лечение / ведение
Для предотвращения острой билирубиновой энцефалопатии и ядерной желтухи тяжелую гипербилирубинемию лечат с помощью фототерапии, внутривенного введения иммуноглобулина или обменного переливания крови. Существуют номограммы для определения уровней билирубина, при которых показана фототерапия и обменное переливание крови.
Фототерапия начинается с учетом факторов риска и уровня билирубина в сыворотке крови на номограмме. Билирубин оптимально поглощает свет в сине-зеленом диапазоне (от 460 до 490 нм) [21] и либо фотоизомеризуется и выводится с желчью, либо превращается в люмирубин и выводится с мочой. Во время фототерапии глаза новорожденного должны быть прикрыты, а максимальная площадь поверхности тела освещена светом. Важно поддерживать гидратацию и диурез, поскольку большая часть билирубина выводится с мочой в виде люмирубина.Использование фототерапии не показано при конъюгированной гипербилирубинемии [2] и может привести к «синдрому бронзового ребенка» с серовато-коричневым обесцвечиванием кожи [22] сыворотки и мочи. После прекращения фототерапии наблюдается повышение общего уровня билирубина в сыворотке, известного как «обратный билирубин». Уровень «обратного билирубина» обычно ниже, чем уровень в начале фототерапии, и не требует повторного начала фототерапии. [23]
Внутривенный иммуноглобулин рекомендуется для повышения уровня билирубина в результате изоиммунного гемолиза, несмотря на фототерапию.Внутривенное введение иммуноглобина начинается, когда уровень билирубина находится в пределах 2–3 мг / дл от уровня обменного переливания крови. [24] [25]
Обменное переливание показано, если существует риск неврологической дисфункции с попыткой фототерапии или без нее. Он используется для удаления билирубина из кровотока, а при изоиммунном гемолизе также удаляет циркулирующие антитела и сенсибилизированные эритроциты. Обменные переливания крови должны проводиться во время обучения в отделении интенсивной терапии новорожденных или детей (NICU / PICU) обученным персоналом.Выполняется двукратное обменное переливание крови (от 160 до 180 мл / кг) с заменой крови новорожденного в аликвотах кровью перекрестно подобранной крови. Осложнениями, которые могут возникнуть при обменном переливании крови, являются электролитные нарушения, такие как гипокальциемия и гиперкалиемия, сердечные аритмии, тромбоцитопения, инфекции, передающиеся через кровь, тромбоз воротной вены, болезнь трансплантат против хозяина и некротический энтероколит (НЭК). [26] [27]
Фототерапию следует возобновить после обменного переливания до тех пор, пока билирубин не достигнет уровня, при котором его можно будет безопасно прекратить.
Дифференциальная диагностика
Высокий уровень каротина может вызвать желтоватое изменение цвета кожи [2] и может быть ошибочно принят за гипербилирубинемию. Однако склера или слизистая оболочка не вовлечены в каротинемию. Каротинемия возникает в результате употребления в пищу продуктов, содержащих каротиноиды, таких как морковь, манго, зеленые листовые овощи, сладкий картофель, абрикосы и дыни.
Прогноз
При лечении прогноз отличный. У пациентов с отложенным лечением серьезным осложнением является повреждение головного мозга.До сих пор многие врачи не полностью осознают, что желтуха у новорожденных не является доброкачественным заболеванием.
Осложнения
Новорожденные, у которых развивается тяжелая гипербилирубинемия, подвержены риску неврологической дисфункции, вызванной билирубином (BIND), когда билирубин проникает через гематоэнцефалический барьер. Билирубин связывается в первую очередь с бледным шаром, но также с гиппокампом, мозжечком и субталамическими ядерными телами, вызывая нейротоксичность [28] через апоптоз и некроз [29]. В острой форме это проявляется как острая билирубиновая энцефалопатия (АБЭ), характеризующаяся летаргией, гипотонией и уменьшением сосания, и носит обратимый характер.Ядерная желтуха, которая является постоянной, может развиться, если ABE прогрессирует. Это проявляется в виде церебрального паралича, судорог, выгибания, позы и нейросенсорной тугоухости.
Улучшение результатов медицинской бригады
Желтуха новорожденных является относительно распространенным явлением и имеет множество причин. Первое, что нужно понять, это то, что многие врачи считают желтуху у новорожденного доброкачественным заболеванием; Дело в том, что желтуха у новорожденного — серьезное заболевание, которое может вызвать необратимое повреждение головного мозга. Все врачи, ухаживающие за новорожденными, должны знать об этом факте.Поскольку желтуха может проявиться в любое время после рождения, с этим заболеванием лучше всего справляется группа специалистов. Хотя многие состояния, вызывающие желтуху, нельзя сразу диагностировать, главное — просвещать родителей. Родители должны быть проинформированы медсестрами, педиатрами, акушерами и лечащим врачом о том, что в случае изменения цвета кожи, стула или мочи ребенка его необходимо осмотреть в клинике. Сегодня существует двухцветный желтуха, который помогает родителям определить желтуху.Медсестры должны обучать матерей осмотру кожи и глаз новорожденных. Кроме того, приложение для смартфона также может помочь родителям оценить желтуху. Главное — убедиться, что младенца осматривают в клинике, чтобы исключить любую зловещую причину желтухи. Только с помощью межпрофессионального командного подхода можно снизить заболеваемость желтухой у новорожденных. Новорожденные и медсестры из группы низкого риска часто первыми выявляют желтуху. Они следят за лечением, обучают родителей и информируют команду об изменениях в состоянии здоровья.[Уровень 5]
Хотя желтуха новорожденных в большинстве случаев является легким и преходящим явлением, каждый новорожденный должен быть оценен перед выпиской на предмет факторов, связанных с повышенным риском тяжелой гипербилирубинемии в соответствии с Американской академией педиатрии для улучшения результатов лечения пациентов [16]. ] (Уровень 3)
Дополнительное образование / Контрольные вопросы
Ссылки
- 1.
- Леунг А.К., Sauve RS. Желтуха грудного вскармливания и грудного молока. J R Soc Health. 1989 декабрь; 109 (6): 213-7.[PubMed: 2513410]
- 2.
- Pan DH, Rivas Y. Желтуха: от новорожденных до 2 месяцев. Pediatr Rev.2017 ноябрь; 38 (11): 499-510. [PubMed: 2 18]
- 3.
- Бланшетт В.С., Зипурски А. Оценка анемии у новорожденных. Clin Perinatol. 1984 июн; 11 (2): 489-510. [PubMed: 6378489]
- 4.
- Bosma PJ, Chowdhury JR, Bakker C, Gantla S, de Boer A, Oostra BA, Lindhout D, Tytgat GN, Jansen PL, Oude Elferink RP. Генетическая основа сниженной экспрессии билирубина UDP-глюкуронозилтрансферазы 1 при синдроме Жильбера.N Engl J Med. 1995, 2 ноября; 333 (18): 1171-5. [PubMed: 7565971]
- 5.
- Грюнебаум Э., Амир Дж., Мерлоб П., Мимуни М., Варсано И. Легкая желтуха груди: естественное течение, семейная заболеваемость и поздние исходы нервного развития младенца. Eur J Pediatr. 1991 Февраль; 150 (4): 267-70. [PubMed: 2029918]
- 6.
- Preer GL, Philipp BL. Понимание и лечение желтухи грудного молока. Arch Dis Child Fetal Neonatal Ed. 2011 ноя; 96 (6): F461-6. [PubMed: 20688866]
- 7.
- Такамидзава С., Заима А., Мураджи Т., Канегава К., Акасака Ю., Сато С., Нисидзима Э.Можно ли диагностировать атрезию желчных путей только с помощью ультразвукового исследования? J Pediatr Surg. 2007 декабрь; 42 (12): 2093-6. [PubMed: 18082715]
- 8.
- Соарес К.С., Арнаутакис Д.И., Камель I, Растегар Н., Андерс Р., Майтель С., Павлик Т.М. Кисты холедоха: проявление, клиническая дифференциация и лечение. J Am Coll Surg. 2014 декабрь; 219 (6): 1167-80. [Бесплатная статья PMC: PMC4332770] [PubMed: 25442379]
- 9.
- Синдром Джесины Д. Алажилля: обзор. Neonatal Netw. 2017 г. 01 ноября; 36 (6): 343-347.[PubMed: 245]
- 10.
- Townsend S, Newsome P, Turner AM. Проявление и прогноз заболевания печени при дефиците альфа-1-антитрипсина. Эксперт Рев Гастроэнтерол Гепатол. 2018 августа; 12 (8): 745-747. [PubMed: 29768056]
- 11.
- Карадаг Н., Зенчироглу А., Эминоглу Ф. Т., Дилли Д., Карагол Б. С., Кундак А., Дурсун А., Хакан Н., Окумус Н. Обзор литературы и исходы классической галактоземии, диагностированной в неонатальном периоде . Clin Lab. 2013; 59 (9-10): 1139-46. [PubMed: 24273939]
- 12.
- Бутани В.К., Джонсон Л.Х., Керен Р. Диагностика и лечение гипербилирубинемии у доношенных новорожденных: для более безопасной первой недели. Pediatr Clin North Am. 2004 август; 51 (4): 843-61, vii. [PubMed: 15275978]
- 13.
- Bhutani VK, Stark AR, Lazzeroni LC, Poland R, Gourley GR, Kazmierczak S, Meloy L, Burgos AE, Hall JY, Stevenson DK., Оценка первоначальных клинических испытаний и оценка рисков для Группа исследования универсального скрининга гипербилирубинемии. Скрининг перед выпиской на тяжелую неонатальную гипербилирубинемию позволяет выявить младенцев, нуждающихся в фототерапии.J Pediatr. 2013 Март; 162 (3): 477-482.e1. [PubMed: 23043681]
- 14.
- Dennery PA, Seidman DS, Stevenson DK. Неонатальная гипербилирубинемия. N Engl J Med. 2001 22 февраля; 344 (8): 581-90. [PubMed: 11207355]
- 15.
- Poland RL, Odell GB. Физиологическая желтуха: энтерогепатическая циркуляция билирубина. N Engl J Med. 1971, 7 января; 284 (1): 1-6. [PubMed: 4922346]
- 16.
- Подкомитет Американской академии педиатрии по гипербилирубинемии. Лечение гипербилирубинемии у новорожденного на сроке 35 недель и более.Педиатрия. 2004 июл; 114 (1): 297-316. [PubMed: 15231951]
- 17.
- Berk PD. Метаболизм билирубина и наследственные гипербилирубинемии. Semin Liver Dis. 1994 ноя; 14 (4): 321-2. [PubMed: 7855625]
- 18.
- Майзелс М.Дж., Бутани В.К., Боген Д., Ньюман ТБ, Старк А.Р., Вачко Дж.Ф. Гипербилирубинемия у новорожденного> или = 35 недель беременности: обновленная информация с уточнениями. Педиатрия. 2009 Октябрь; 124 (4): 1193-8. [PubMed: 19786452]
- 19.
- Wainer S, Rabi Y, Parmar SM, Allegro D, Lyon M.Влияние тона кожи на работу глюкометра чрескожной желтухи. Acta Paediatr. 2009 декабрь; 98 (12): 1909-15. [PubMed: 19764923]
- 20.
- Касноча Луканова Л., Матасова К., Зиболен М., Крчо П. Точность чрескожного измерения билирубина у новорожденных после фототерапии. J Perinatol. 2016 Октябрь; 36 (10): 858-61. [PubMed: 27279078]
- 21.
- Бутани В.К., Комитет по плодам и новорожденным. Американская академия педиатрии. Фототерапия для предотвращения тяжелой неонатальной гипербилирубинемии у новорожденного на сроке 35 и более недель беременности.Педиатрия. 2011 Октябрь; 128 (4): e1046-52. [PubMed: 21949150]
- 22.
- Ле Т. Н., Риз Дж. Синдром бронзового ребенка. J Pediatr. 2017 сентябрь; 188: 301-301.e1. [PubMed: 28583706]
- 23.
- Йетман Р.Дж., Паркс Д.К., Хусеби В., Мистри К., Гарсия Дж. Уровни билирубина восстанавливаются у младенцев, получающих фототерапию. J Pediatr. 1998 ноя; 133 (5): 705-7. [PubMed: 9821435]
- 24.
- Alpay F, Sarici SU, Okutan V, Erdem G, Ozcan O, Gökçay E. Терапия высокими дозами внутривенного иммуноглобулина при неонатальной иммунной гемолитической желтухе.Acta Paediatr. 1999 Февраль; 88 (2): 216-9. [PubMed: 10102158]
- 25.
- Gottstein R, Cooke RW. Систематический обзор внутривенного иммуноглобулина при гемолитической болезни новорожденных. Arch Dis Child Fetal Neonatal Ed. 2003 Янв; 88 (1): F6-10. [Бесплатная статья PMC: PMC1755998] [PubMed: 12496219]
- 26.
- Jackson JC. Нежелательные явления, связанные с обменным переливанием крови у здоровых и больных новорожденных. Педиатрия. 1997 Май; 99 (5): E7. [PubMed: 64]
- 27.
- Патра К., Сторфер-Иссер А., Синер Б., Мур Дж., Хак М.Неблагоприятные события, связанные с неонатальным обменным переливанием крови в 1990-е годы. J Pediatr. 2004 Май; 144 (5): 626-31. [PubMed: 15126997]
- 28.
- Бутани В.К., Вонг Р. Неврологическая дисфункция, индуцированная билирубином (BIND). Semin Fetal Neonatal Med. 2015 Февраль; 20 (1): 1. [PubMed: 25577656]
- 29.
- Ханко Э., Хансен Т.В., Алмаас Р., Линдстад Дж., Рутвельт Т. Билирубин индуцирует апоптоз и некроз в нейронах NT2-N человека. Pediatr Res. 2005 Февраль; 57 (2): 179-84. [PubMed: 15611354]
Желтуха новорожденных — StatPearls — Книжная полка NCBI
Непрерывное обучение
Желтуха новорожденных — это изменение цвета кожи, конъюнктивы и склеры на желтоватый оттенок из-за повышенного уровня билирубина в сыворотке или плазме новорожденных.Желтуха новорожденных — обычно легкое и преходящее явление. Однако обязательно выявлять новорожденных с желтухой, которые проявляются более тяжелой желтухой или желтуха которых не проходит обычным образом. В этом упражнении рассматриваются патофизиология, оценка и лечение неонатальной желтухи, а также роль межпрофессиональной группы в уходе за больными пациентами.
Цели:
Рассмотреть доброкачественную желтуху новорожденных с атипичными или тяжелыми формами.
Краткое описание обследования новорожденного с желтухой.
Опишите варианты ведения тяжелых или атипичных случаев желтухи новорожденных.
Объясните, как межпрофессиональная команда может работать совместно, чтобы предотвратить потенциально серьезные осложнения неонатальной желтухи, применяя знания о проявлении, оценке и лечении этого состояния.
Введение
Желтуха новорожденных — это изменение цвета кожи, конъюнктивы и склеры на желтоватый оттенок из-за повышенного уровня билирубина в сыворотке или плазме в период новорожденности. Термин желтуха происходит от французского слова «jaune», что означает желтый. Неонатальная желтуха у большинства новорожденных — легкое и преходящее явление. Однако крайне важно выявлять новорожденных с желтухой, которые не следуют этой схеме, поскольку невыполнение этого может привести к долгосрочным последствиям.
Этиология
Неконъюгированная гипербилирубинемия у новорожденных возникает по физиологическим или патологическим причинам.Более 75% неонатальной неконъюгированной гипербилирубинемии обусловлено физиологическими причинами. Физиологическая желтуха также называется непатологической желтухой, она легкая и преходящая. Это происходит из-за различий в метаболизме билирубина в неонатальном периоде, что приводит к увеличению билирубиновой нагрузки. Повышенная нагрузка билирубина у новорожденных возникает из-за повышенной выработки билирубина из-за более высокой массы красных кровяных телец с уменьшением продолжительности жизни у новорожденных, снижения клиренса билирубина из-за дефицита фермента уридиндифосфатглюкуронозилтрансферазы (UGT), который в новорожденный имеет активность около 1% печени взрослого [1] и повышенное энтерогепатическое кровообращение.
Физиологическая желтуха обычно возникает на 2–4 дни, достигает пика между 4–5 днями и проходит через 2–2 недели. Физиологическая желтуха никогда не возникает в первые 24 часа. [2]
Точно так же причины патологической неконъюгированной гипербилирубинемии также связаны с увеличением продукции билирубина, снижением клиренса билирубина и усилением энтерогепатической циркуляции. Патологическая желтуха может возникнуть в первые 24 часа жизни и характеризуется быстрым повышением уровня билирубина более 0.2 мг / дл в час или 5 мг / дл в день.
Причинами повышенного образования билирубина при патологической желтухе являются иммуноопосредованный гемолиз, такой как несовместимость по системе АВО и резус, неиммуно-опосредованные причины, такие как кефалематома, дефекты мембраны эритроцитов, такие как наследственный сфероцитоз и эллиптоцитоз, дефекты ферментов, такие как глюкозо-6-фосфат дефицит дегидрогеназы (G6PD) и пируваткиназы.
Несовместимость по системе ABO возникает у матерей с группой крови O, у которых есть анти-A и анти-B IgG-антитела, которые проникают через плаценту и вызывают гемолиз у новорожденных с группой крови A или B.При резус-несовместимости резус-отрицательная мать, подвергшаяся воздействию резус-положительной крови от предыдущей беременности, становится сенсибилизированной, вызывая гемолиз у плода с резус-положительной кровью. Использование Rhogam (анти-D гамма-глобулин) в качестве профилактики у матери с предшествующим контактом снизило частоту гемолиза Rh, который, хотя и менее распространен, чем несовместимость по системе АВО, но более серьезен. [3]
Фермент G6PD, обнаруженный в красных кровяных тельцах (эритроцитах), защищает от окислительного повреждения путем производства НАДФН (никотинамидадениндинуклеотидфосфатгидрогеназа) из НАДФ (никотинамидадениндинуклеотидфосфат).При его дефиците и наличии оксидантных стрессоров, таких как болезнь, некоторые лекарства, красители и продукты, такие как фасоль, происходит гемолиз эритроцитов. Клинические проявления варьируются в зависимости от варианта GGPD, и у некоторых новорожденных может быть неонатальная желтуха с тяжелой гипербилирубинемией или ядерной желтухой. G6PD — это Х-сцепленное заболевание, в результате которого чаще всего страдают мужчины, а женщины — бессимптомные носители.
Снижение клиренса билирубина наблюдается при наследственных заболеваниях, таких как синдром Криглера-Наджара и Гилберта, а также при диабете матери и врожденном гипотиреозе.
При синдроме Криглера-Наджара наблюдается либо отсутствие активности UGT (тип 1), либо низкая активность UGT (тип 2), что приводит к тяжелой гипербилирубинемии в первые дни жизни или менее тяжелому заболеванию соответственно. Новорожденным с препаратом Криглер-Наджар 1 необходима трансплантация печени или длительное использование фототерапии. Фенобарбитал может использоваться при типе 2 Криглера-Наджара.
Имеется мутация гена UGT1A1 при синдроме Гилберта [4], вызывающая снижение продукции UGT и неконъюгированную гипербилирубинемию.Гилберта обычно диагностируют в подростковом периоде, хотя могут возникать проявления в неонатальном периоде, которые в основном наследуются как аутосомно-доминантное заболевание. Его можно диагностировать с помощью генетического тестирования.
Снижение кишечной активности приводит к усилению энтерогепатического кровообращения. Желтуха грудного вскармливания, желтуха грудного молока и кишечная непроходимость являются частыми состояниями, связанными с усилением энтерогепатической циркуляции, что приводит к неконъюгированной гипербилирубинемии.
Желтуха грудного вскармливания, также известная как желтуха отказа грудного вскармливания, возникает в первую неделю жизни и возникает из-за недостаточного потребления грудного молока, что приводит к обезвоживанию, а иногда и гипернатриемии.[1] Отсутствие грудного вскармливания приводит к снижению перистальтики кишечника и снижению выведения билирубина с калом или меконием.
Желтуха грудного молока возникает в конце первой недели, достигает пика на второй и обычно проходит к 12-недельному возрасту. Это происходит из-за ингибирования активности UGT и фактора грудного молока с бета-глюкуронидазоподобной активностью, которая деконъюгирует конъюгированный билирубин в кишечнике, что приводит к усилению энтерогепатической циркуляции. [5] [6]
Конъюгированная гипербилирубинемия всегда является патологической и возникает из-за дефектов образования или транспорта желчи, препятствий для ее оттока или системных состояний, которые могут повлиять на печень.
Состояния, вызывающие конъюгированную гипербилирубинемию из-за гепатобилиарной болезни, включают атрезию желчных путей, кисты холедоха, идиопатический неонатальный гепатит и синдром Аладжиля.
Врожденные нарушения метаболизма, такие как галактоземия, метаболические нарушения, такие как тирозинемия, и генетические нарушения, такие как дефицит антитрипсина-1, проявляющиеся в виде конъюгированной гипербилирубинемии.
Системные инфекции, такие как TORCH (токсоплазмоз, другой сифилис, ветряная оспа, краснуха, цитомегаловирус и простой герпес), и системные состояния, такие как сепсис, шок и асфиксия при рождении, также могут проявляться конъюгированной гипербилирубинемией.Инфекции мочевыводящих путей в неонатальном периоде и длительное использование парентерального питания у недоношенных новорожденных также являются известными причинами конъюгированной гипербилирубинемии.
Атрезия желчных путей — наиболее частая причина конъюгированной неонатальной гипербилирубинемии. [2] Он затрагивает как внутрипеченочные, так и внепеченочные желчные протоки и обычно проявляется бледным стулом от 2 до 4 недель жизни. Первоначальная оценка проводится с помощью ультразвукового исследования, которое может показать отсутствие желчного пузыря и классический признак «треугольной пуповины».[7] Однако отсутствие бледного стула и результатов ультразвукового исследования или наличие желчного пузыря не исключает атрезии желчных путей. За ультрасонографией следует чрескожная биопсия печени, которая дает дополнительную информацию и поддерживает диагноз атрезии желчных путей или помогает дифференцировать атрезию желчных путей от других причин. Если биопсия печени подтверждает диагноз атрезии желчных путей, следует выполнить открытую холангиограмму с последующим окончательным хирургическим вмешательством и процедурой Касаи (гепатопортоэнтеростомия).Для лучшего результата процедуру Касаи следует выполнить до восьми недель. Поэтому новорожденных с подозрением на атрезию желчных путей следует незамедлительно направлять для обследования и лечения.
Кисты холедоха включают расширение внутрипеченочных и внепеченочных желчных протоков. Ультрасонография может обнаружить кисты с нормальными или расширенными внутрипеченочными желчными протоками, в отличие от склерозированных протоков при атрезии желчных путей, хотя кистозная атрезия желчных путей может напоминать кисты холедоха [8].
Синдром Алажиля вызывается генетической мутацией, приводящей к недостаточности междольковых желчных протоков и печеночных проявлений, включая желтуху и цирроз.К другим клиническим признакам относятся позвонки-бабочки, периферический стеноз легочной артерии, поражение почек, дисморфические особенности и задний эмбриотоксон глаза. Синдром Алажиля наследуется по аутосомно-доминантному типу [9].
Дефицит альфа-1-антитрипсина — распространенное генетическое заболевание, которое проявляется холестатической желтухой у младенцев, гомозиготных по генотипу PiZZ. Накопление полимеров против трипсина в эндоплазматическом ретикулуме гепатоцитов пациента с генотипом PiZZ приводит к апоптозу, холестазу новорожденных и циррозу печени в более позднем возрасте.[10]
Новорожденные с галактоземией с желтухой, катарактой, гепатомегалией, задержкой развития, почечным канальцевым ацидозом и сепсисом Escherichia coli после приема молока. [11] Галактоземия возникает из-за дефицита галактозо-1-фосфатуридилтрансферазы (GALT), что приводит к накоплению токсичных метаболитов во многих органах. Присутствие восстанавливающих веществ в моче свидетельствует о галактоземии, а активность GALT в печени или эритроцитах подтверждает диагноз.
Эпидемиология
Практически у всех новорожденных общий уровень билирубина будет выше верхнего предела нормального для взрослых и детей старшего возраста билирубина, равного 1.5 мг / дл с менее чем 5% конъюгированного общего билирубина. [2] До 60% доношенных детей [12] и 80% новорожденных со сроком гестации 35 недель и более [13] разовьются желтухой, которая возникает, когда уровень билирубина в сыворотке достигает и превышает 5 мг / дл.
Желтуха новорожденных чаще встречается у людей, живущих на больших высотах, и у людей, живущих вокруг Средиземного моря, особенно в Греции.
Патофизиология
Билирубин возникает при расщеплении гема, который образуется при расщеплении гемоглобина.Гем превращается в биливердин, железо и окись углерода под действием фермента гемоксигеназы [14]; Затем биливердин превращается в билирубин с помощью биливердинредуктазы. Превращение гема в билирубин происходит в ретикулоэндотелиальной системе. Неконъюгированный билирубин является гидрофобным и транспортируется в печень связанным с альбумином, где он конъюгируется с помощью фермента уридиндифосфат-глюкуронозилтрансферазы (UGT). Конъюгированный билирубин, растворимый в воде, выводится с желчью и в желудочно-кишечный тракт и в основном выводится с калом после метаболизма бактериальной флорой.Некоторое количество конъюгированного билирубина деконъюгируется с неконъюгированным билирубином и реабсорбируется через энтерогепатический кровоток. [15]
Гипербилирубинемия — это общий сывороточный билирубин, превышающий 95% на номограмме Бутани [16] или более 1,5 мг / дл [17]. Неонатальная гипербилирубинемия классифицируется как неконъюгированная / непрямая гипербилирубинемия, которая обычно является доброкачественной или конъюгированной / прямой гипербилирубинемией, когда прямой билирубин составляет более 20% от общего билирубина с общим билирубином выше 5 мг / дл.Конъюгированная гипербилирубинемия всегда является патологией.
Тяжелая неонатальная гипербилирубинемия связана с неврологической дисфункцией, известной как неврологическая дисфункция, вызванная билирубином (BIND). При тяжелой гипербилирубинемии неконъюгированный билирубин проникает через гематоэнцефалический барьер. Он связывается с базальными ганглиями и ядрами ствола мозга, проявляясь либо как острая билирубиновая энцефалопатия, либо прогрессирует до постоянной неврологической дисфункции, известной как ядерная желтуха.
Анамнез и физикальное состояние
Оценка новорожденного с желтухой начинается с подробного анамнеза, включая анамнез рождения, семейный анамнез, начало желтухи, а лабораторные анализы матери важны для того, чтобы помочь различить неконъюгированные и конъюгированные.Если имеется экран для новорожденных, он может дать полезную информацию.
Американская академия рекомендует проводить всеобщий скрининг всех новорожденных на желтуху и определять факторы риска развития тяжелой гипербилирубинемии. [16] Основными факторами риска у новорожденных старше 35 недель беременности являются билирубин перед выпиской в зоне высокого риска, желтуха, наблюдаемая в первые 24 часа, несовместимость групп крови, гестационный возраст от 35 до 36 недель, предыдущий брат или сестра, получавшие фототерапию, кефалгематому или значительную синяки, исключительно грудное вскармливание и восточноазиатская раса.Недоношенность также является известным фактором риска развития тяжелой гипербилирубинемии. [18]
Незначительными факторами риска являются билирубин в сыворотке крови высокого среднего уровня, макросомный младенец от диабетической матери, полицитемия, мужской пол и возраст матери старше 25 лет [16].
Полное обследование новорожденного должно включать общий вид, осмотр глаз, осмотр брюшной полости с учетом гепатомегалии, спленомегалии или асцита, неврологический осмотр и кожные высыпания.
Оценка
Уровни билирубина можно оценить с помощью устройства для чрескожного измерения или взятия крови для определения общего уровня в сыворотке или плазме. Чрескожное измерение снижает частоту анализов крови на билирубин, но ограничивается темным оттенком кожи и тем, если новорожденный прошел фототерапию. [19] [20] Кроме того, если уровень чрескожного билирубина превышает 95-й перцентиль на чрескожной номограмме или 75% номограммы общего билирубина сыворотки для фототерапии, следует измерить общий уровень билирубина в сыворотке.
Лаборатории, рекомендуемые для выявления гемолитической болезни как причины неконъюгированной гипербилирубинемии, включают группу крови новорожденного, тест Кумбса, полный анализ крови (CBC), количество ретикулоцитов, мазок крови и G6PD. У пациентов с конъюгированной гипербилирубинемией следует назначать сывороточные аминотрансферазы для подтверждения гепатоцеллюлярного повреждения, уровни гамма-глутамилтрансферазы (GGTP) для подтверждения гепатобилиарного заболевания и протромбинового времени и сывороточного альбумина для оценки синтетической функции печени.
Визуализирующие исследования, такие как УЗИ, и дополнительные тесты, такие как TORCH-титры, посев мочи, вирусные культуры, серологические титры, аминокислоты и фенотип α-антитрипсина, могут быть добавлены в зависимости от предполагаемого диагноза конъюгированной гипербилирубинемии.
Лечение / ведение
Для предотвращения острой билирубиновой энцефалопатии и ядерной желтухи тяжелую гипербилирубинемию лечат с помощью фототерапии, внутривенного введения иммуноглобулина или обменного переливания крови. Существуют номограммы для определения уровней билирубина, при которых показана фототерапия и обменное переливание крови.
Фототерапия начинается с учетом факторов риска и уровня билирубина в сыворотке крови на номограмме. Билирубин оптимально поглощает свет в сине-зеленом диапазоне (от 460 до 490 нм) [21] и либо фотоизомеризуется и выводится с желчью, либо превращается в люмирубин и выводится с мочой. Во время фототерапии глаза новорожденного должны быть прикрыты, а максимальная площадь поверхности тела освещена светом. Важно поддерживать гидратацию и диурез, поскольку большая часть билирубина выводится с мочой в виде люмирубина.Использование фототерапии не показано при конъюгированной гипербилирубинемии [2] и может привести к «синдрому бронзового ребенка» с серовато-коричневым обесцвечиванием кожи [22] сыворотки и мочи. После прекращения фототерапии наблюдается повышение общего уровня билирубина в сыворотке, известного как «обратный билирубин». Уровень «обратного билирубина» обычно ниже, чем уровень в начале фототерапии, и не требует повторного начала фототерапии. [23]
Внутривенный иммуноглобулин рекомендуется для повышения уровня билирубина в результате изоиммунного гемолиза, несмотря на фототерапию.Внутривенное введение иммуноглобина начинается, когда уровень билирубина находится в пределах 2–3 мг / дл от уровня обменного переливания крови. [24] [25]
Обменное переливание показано, если существует риск неврологической дисфункции с попыткой фототерапии или без нее. Он используется для удаления билирубина из кровотока, а при изоиммунном гемолизе также удаляет циркулирующие антитела и сенсибилизированные эритроциты. Обменные переливания крови должны проводиться во время обучения в отделении интенсивной терапии новорожденных или детей (NICU / PICU) обученным персоналом.Выполняется двукратное обменное переливание крови (от 160 до 180 мл / кг) с заменой крови новорожденного в аликвотах кровью перекрестно подобранной крови. Осложнениями, которые могут возникнуть при обменном переливании крови, являются электролитные нарушения, такие как гипокальциемия и гиперкалиемия, сердечные аритмии, тромбоцитопения, инфекции, передающиеся через кровь, тромбоз воротной вены, болезнь трансплантат против хозяина и некротический энтероколит (НЭК). [26] [27]
Фототерапию следует возобновить после обменного переливания до тех пор, пока билирубин не достигнет уровня, при котором его можно будет безопасно прекратить.
Дифференциальная диагностика
Высокий уровень каротина может вызвать желтоватое изменение цвета кожи [2] и может быть ошибочно принят за гипербилирубинемию. Однако склера или слизистая оболочка не вовлечены в каротинемию. Каротинемия возникает в результате употребления в пищу продуктов, содержащих каротиноиды, таких как морковь, манго, зеленые листовые овощи, сладкий картофель, абрикосы и дыни.
Прогноз
При лечении прогноз отличный. У пациентов с отложенным лечением серьезным осложнением является повреждение головного мозга.До сих пор многие врачи не полностью осознают, что желтуха у новорожденных не является доброкачественным заболеванием.
Осложнения
Новорожденные, у которых развивается тяжелая гипербилирубинемия, подвержены риску неврологической дисфункции, вызванной билирубином (BIND), когда билирубин проникает через гематоэнцефалический барьер. Билирубин связывается в первую очередь с бледным шаром, но также с гиппокампом, мозжечком и субталамическими ядерными телами, вызывая нейротоксичность [28] через апоптоз и некроз [29]. В острой форме это проявляется как острая билирубиновая энцефалопатия (АБЭ), характеризующаяся летаргией, гипотонией и уменьшением сосания, и носит обратимый характер.Ядерная желтуха, которая является постоянной, может развиться, если ABE прогрессирует. Это проявляется в виде церебрального паралича, судорог, выгибания, позы и нейросенсорной тугоухости.
Улучшение результатов медицинской бригады
Желтуха новорожденных является относительно распространенным явлением и имеет множество причин. Первое, что нужно понять, это то, что многие врачи считают желтуху у новорожденного доброкачественным заболеванием; Дело в том, что желтуха у новорожденного — серьезное заболевание, которое может вызвать необратимое повреждение головного мозга. Все врачи, ухаживающие за новорожденными, должны знать об этом факте.Поскольку желтуха может проявиться в любое время после рождения, с этим заболеванием лучше всего справляется группа специалистов. Хотя многие состояния, вызывающие желтуху, нельзя сразу диагностировать, главное — просвещать родителей. Родители должны быть проинформированы медсестрами, педиатрами, акушерами и лечащим врачом о том, что в случае изменения цвета кожи, стула или мочи ребенка его необходимо осмотреть в клинике. Сегодня существует двухцветный желтуха, который помогает родителям определить желтуху.Медсестры должны обучать матерей осмотру кожи и глаз новорожденных. Кроме того, приложение для смартфона также может помочь родителям оценить желтуху. Главное — убедиться, что младенца осматривают в клинике, чтобы исключить любую зловещую причину желтухи. Только с помощью межпрофессионального командного подхода можно снизить заболеваемость желтухой у новорожденных. Новорожденные и медсестры из группы низкого риска часто первыми выявляют желтуху. Они следят за лечением, обучают родителей и информируют команду об изменениях в состоянии здоровья.[Уровень 5]
Хотя желтуха новорожденных в большинстве случаев является легким и преходящим явлением, каждый новорожденный должен быть оценен перед выпиской на предмет факторов, связанных с повышенным риском тяжелой гипербилирубинемии в соответствии с Американской академией педиатрии для улучшения результатов лечения пациентов [16]. ] (Уровень 3)
Дополнительное образование / Контрольные вопросы
Ссылки
- 1.
- Леунг А.К., Sauve RS. Желтуха грудного вскармливания и грудного молока. J R Soc Health. 1989 декабрь; 109 (6): 213-7.[PubMed: 2513410]
- 2.
- Pan DH, Rivas Y. Желтуха: от новорожденных до 2 месяцев. Pediatr Rev.2017 ноябрь; 38 (11): 499-510. [PubMed: 2 18]
- 3.
- Бланшетт В.С., Зипурски А. Оценка анемии у новорожденных. Clin Perinatol. 1984 июн; 11 (2): 489-510. [PubMed: 6378489]
- 4.
- Bosma PJ, Chowdhury JR, Bakker C, Gantla S, de Boer A, Oostra BA, Lindhout D, Tytgat GN, Jansen PL, Oude Elferink RP. Генетическая основа сниженной экспрессии билирубина UDP-глюкуронозилтрансферазы 1 при синдроме Жильбера.N Engl J Med. 1995, 2 ноября; 333 (18): 1171-5. [PubMed: 7565971]
- 5.
- Грюнебаум Э., Амир Дж., Мерлоб П., Мимуни М., Варсано И. Легкая желтуха груди: естественное течение, семейная заболеваемость и поздние исходы нервного развития младенца. Eur J Pediatr. 1991 Февраль; 150 (4): 267-70. [PubMed: 2029918]
- 6.
- Preer GL, Philipp BL. Понимание и лечение желтухи грудного молока. Arch Dis Child Fetal Neonatal Ed. 2011 ноя; 96 (6): F461-6. [PubMed: 20688866]
- 7.
- Такамидзава С., Заима А., Мураджи Т., Канегава К., Акасака Ю., Сато С., Нисидзима Э.Можно ли диагностировать атрезию желчных путей только с помощью ультразвукового исследования? J Pediatr Surg. 2007 декабрь; 42 (12): 2093-6. [PubMed: 18082715]
- 8.
- Соарес К.С., Арнаутакис Д.И., Камель I, Растегар Н., Андерс Р., Майтель С., Павлик Т.М. Кисты холедоха: проявление, клиническая дифференциация и лечение. J Am Coll Surg. 2014 декабрь; 219 (6): 1167-80. [Бесплатная статья PMC: PMC4332770] [PubMed: 25442379]
- 9.
- Синдром Джесины Д. Алажилля: обзор. Neonatal Netw. 2017 г. 01 ноября; 36 (6): 343-347.[PubMed: 245]
- 10.
- Townsend S, Newsome P, Turner AM. Проявление и прогноз заболевания печени при дефиците альфа-1-антитрипсина. Эксперт Рев Гастроэнтерол Гепатол. 2018 августа; 12 (8): 745-747. [PubMed: 29768056]
- 11.
- Карадаг Н., Зенчироглу А., Эминоглу Ф. Т., Дилли Д., Карагол Б. С., Кундак А., Дурсун А., Хакан Н., Окумус Н. Обзор литературы и исходы классической галактоземии, диагностированной в неонатальном периоде . Clin Lab. 2013; 59 (9-10): 1139-46. [PubMed: 24273939]
- 12.
- Бутани В.К., Джонсон Л.Х., Керен Р. Диагностика и лечение гипербилирубинемии у доношенных новорожденных: для более безопасной первой недели. Pediatr Clin North Am. 2004 август; 51 (4): 843-61, vii. [PubMed: 15275978]
- 13.
- Bhutani VK, Stark AR, Lazzeroni LC, Poland R, Gourley GR, Kazmierczak S, Meloy L, Burgos AE, Hall JY, Stevenson DK., Оценка первоначальных клинических испытаний и оценка рисков для Группа исследования универсального скрининга гипербилирубинемии. Скрининг перед выпиской на тяжелую неонатальную гипербилирубинемию позволяет выявить младенцев, нуждающихся в фототерапии.J Pediatr. 2013 Март; 162 (3): 477-482.e1. [PubMed: 23043681]
- 14.
- Dennery PA, Seidman DS, Stevenson DK. Неонатальная гипербилирубинемия. N Engl J Med. 2001 22 февраля; 344 (8): 581-90. [PubMed: 11207355]
- 15.
- Poland RL, Odell GB. Физиологическая желтуха: энтерогепатическая циркуляция билирубина. N Engl J Med. 1971, 7 января; 284 (1): 1-6. [PubMed: 4922346]
- 16.
- Подкомитет Американской академии педиатрии по гипербилирубинемии. Лечение гипербилирубинемии у новорожденного на сроке 35 недель и более.Педиатрия. 2004 июл; 114 (1): 297-316. [PubMed: 15231951]
- 17.
- Berk PD. Метаболизм билирубина и наследственные гипербилирубинемии. Semin Liver Dis. 1994 ноя; 14 (4): 321-2. [PubMed: 7855625]
- 18.
- Майзелс М.Дж., Бутани В.К., Боген Д., Ньюман ТБ, Старк А.Р., Вачко Дж.Ф. Гипербилирубинемия у новорожденного> или = 35 недель беременности: обновленная информация с уточнениями. Педиатрия. 2009 Октябрь; 124 (4): 1193-8. [PubMed: 19786452]
- 19.
- Wainer S, Rabi Y, Parmar SM, Allegro D, Lyon M.Влияние тона кожи на работу глюкометра чрескожной желтухи. Acta Paediatr. 2009 декабрь; 98 (12): 1909-15. [PubMed: 19764923]
- 20.
- Касноча Луканова Л., Матасова К., Зиболен М., Крчо П. Точность чрескожного измерения билирубина у новорожденных после фототерапии. J Perinatol. 2016 Октябрь; 36 (10): 858-61. [PubMed: 27279078]
- 21.
- Бутани В.К., Комитет по плодам и новорожденным. Американская академия педиатрии. Фототерапия для предотвращения тяжелой неонатальной гипербилирубинемии у новорожденного на сроке 35 и более недель беременности.Педиатрия. 2011 Октябрь; 128 (4): e1046-52. [PubMed: 21949150]
- 22.
- Ле Т. Н., Риз Дж. Синдром бронзового ребенка. J Pediatr. 2017 сентябрь; 188: 301-301.e1. [PubMed: 28583706]
- 23.
- Йетман Р.Дж., Паркс Д.К., Хусеби В., Мистри К., Гарсия Дж. Уровни билирубина восстанавливаются у младенцев, получающих фототерапию. J Pediatr. 1998 ноя; 133 (5): 705-7. [PubMed: 9821435]
- 24.
- Alpay F, Sarici SU, Okutan V, Erdem G, Ozcan O, Gökçay E. Терапия высокими дозами внутривенного иммуноглобулина при неонатальной иммунной гемолитической желтухе.Acta Paediatr. 1999 Февраль; 88 (2): 216-9. [PubMed: 10102158]
- 25.
- Gottstein R, Cooke RW. Систематический обзор внутривенного иммуноглобулина при гемолитической болезни новорожденных. Arch Dis Child Fetal Neonatal Ed. 2003 Янв; 88 (1): F6-10. [Бесплатная статья PMC: PMC1755998] [PubMed: 12496219]
- 26.
- Jackson JC. Нежелательные явления, связанные с обменным переливанием крови у здоровых и больных новорожденных. Педиатрия. 1997 Май; 99 (5): E7. [PubMed: 64]
- 27.
- Патра К., Сторфер-Иссер А., Синер Б., Мур Дж., Хак М.Неблагоприятные события, связанные с неонатальным обменным переливанием крови в 1990-е годы. J Pediatr. 2004 Май; 144 (5): 626-31. [PubMed: 15126997]
- 28.
- Бутани В.К., Вонг Р. Неврологическая дисфункция, индуцированная билирубином (BIND). Semin Fetal Neonatal Med. 2015 Февраль; 20 (1): 1. [PubMed: 25577656]
- 29.
- Ханко Э., Хансен Т.В., Алмаас Р., Линдстад Дж., Рутвельт Т. Билирубин индуцирует апоптоз и некроз в нейронах NT2-N человека. Pediatr Res. 2005 Февраль; 57 (2): 179-84. [PubMed: 15611354]
Желтуха новорожденных — StatPearls — Книжная полка NCBI
Непрерывное обучение
Желтуха новорожденных — это изменение цвета кожи, конъюнктивы и склеры на желтоватый оттенок из-за повышенного уровня билирубина в сыворотке или плазме новорожденных.Желтуха новорожденных — обычно легкое и преходящее явление. Однако обязательно выявлять новорожденных с желтухой, которые проявляются более тяжелой желтухой или желтуха которых не проходит обычным образом. В этом упражнении рассматриваются патофизиология, оценка и лечение неонатальной желтухи, а также роль межпрофессиональной группы в уходе за больными пациентами.
Цели:
Рассмотреть доброкачественную желтуху новорожденных с атипичными или тяжелыми формами.
Краткое описание обследования новорожденного с желтухой.
Опишите варианты ведения тяжелых или атипичных случаев желтухи новорожденных.
Объясните, как межпрофессиональная команда может работать совместно, чтобы предотвратить потенциально серьезные осложнения неонатальной желтухи, применяя знания о проявлении, оценке и лечении этого состояния.
Введение
Желтуха новорожденных — это изменение цвета кожи, конъюнктивы и склеры на желтоватый оттенок из-за повышенного уровня билирубина в сыворотке или плазме в период новорожденности. Термин желтуха происходит от французского слова «jaune», что означает желтый. Неонатальная желтуха у большинства новорожденных — легкое и преходящее явление. Однако крайне важно выявлять новорожденных с желтухой, которые не следуют этой схеме, поскольку невыполнение этого может привести к долгосрочным последствиям.
Этиология
Неконъюгированная гипербилирубинемия у новорожденных возникает по физиологическим или патологическим причинам.Более 75% неонатальной неконъюгированной гипербилирубинемии обусловлено физиологическими причинами. Физиологическая желтуха также называется непатологической желтухой, она легкая и преходящая. Это происходит из-за различий в метаболизме билирубина в неонатальном периоде, что приводит к увеличению билирубиновой нагрузки. Повышенная нагрузка билирубина у новорожденных возникает из-за повышенной выработки билирубина из-за более высокой массы красных кровяных телец с уменьшением продолжительности жизни у новорожденных, снижения клиренса билирубина из-за дефицита фермента уридиндифосфатглюкуронозилтрансферазы (UGT), который в новорожденный имеет активность около 1% печени взрослого [1] и повышенное энтерогепатическое кровообращение.
Физиологическая желтуха обычно возникает на 2–4 дни, достигает пика между 4–5 днями и проходит через 2–2 недели. Физиологическая желтуха никогда не возникает в первые 24 часа. [2]
Точно так же причины патологической неконъюгированной гипербилирубинемии также связаны с увеличением продукции билирубина, снижением клиренса билирубина и усилением энтерогепатической циркуляции. Патологическая желтуха может возникнуть в первые 24 часа жизни и характеризуется быстрым повышением уровня билирубина более 0.2 мг / дл в час или 5 мг / дл в день.
Причинами повышенного образования билирубина при патологической желтухе являются иммуноопосредованный гемолиз, такой как несовместимость по системе АВО и резус, неиммуно-опосредованные причины, такие как кефалематома, дефекты мембраны эритроцитов, такие как наследственный сфероцитоз и эллиптоцитоз, дефекты ферментов, такие как глюкозо-6-фосфат дефицит дегидрогеназы (G6PD) и пируваткиназы.
Несовместимость по системе ABO возникает у матерей с группой крови O, у которых есть анти-A и анти-B IgG-антитела, которые проникают через плаценту и вызывают гемолиз у новорожденных с группой крови A или B.При резус-несовместимости резус-отрицательная мать, подвергшаяся воздействию резус-положительной крови от предыдущей беременности, становится сенсибилизированной, вызывая гемолиз у плода с резус-положительной кровью. Использование Rhogam (анти-D гамма-глобулин) в качестве профилактики у матери с предшествующим контактом снизило частоту гемолиза Rh, который, хотя и менее распространен, чем несовместимость по системе АВО, но более серьезен. [3]
Фермент G6PD, обнаруженный в красных кровяных тельцах (эритроцитах), защищает от окислительного повреждения путем производства НАДФН (никотинамидадениндинуклеотидфосфатгидрогеназа) из НАДФ (никотинамидадениндинуклеотидфосфат).При его дефиците и наличии оксидантных стрессоров, таких как болезнь, некоторые лекарства, красители и продукты, такие как фасоль, происходит гемолиз эритроцитов. Клинические проявления варьируются в зависимости от варианта GGPD, и у некоторых новорожденных может быть неонатальная желтуха с тяжелой гипербилирубинемией или ядерной желтухой. G6PD — это Х-сцепленное заболевание, в результате которого чаще всего страдают мужчины, а женщины — бессимптомные носители.
Снижение клиренса билирубина наблюдается при наследственных заболеваниях, таких как синдром Криглера-Наджара и Гилберта, а также при диабете матери и врожденном гипотиреозе.
При синдроме Криглера-Наджара наблюдается либо отсутствие активности UGT (тип 1), либо низкая активность UGT (тип 2), что приводит к тяжелой гипербилирубинемии в первые дни жизни или менее тяжелому заболеванию соответственно. Новорожденным с препаратом Криглер-Наджар 1 необходима трансплантация печени или длительное использование фототерапии. Фенобарбитал может использоваться при типе 2 Криглера-Наджара.
Имеется мутация гена UGT1A1 при синдроме Гилберта [4], вызывающая снижение продукции UGT и неконъюгированную гипербилирубинемию.Гилберта обычно диагностируют в подростковом периоде, хотя могут возникать проявления в неонатальном периоде, которые в основном наследуются как аутосомно-доминантное заболевание. Его можно диагностировать с помощью генетического тестирования.
Снижение кишечной активности приводит к усилению энтерогепатического кровообращения. Желтуха грудного вскармливания, желтуха грудного молока и кишечная непроходимость являются частыми состояниями, связанными с усилением энтерогепатической циркуляции, что приводит к неконъюгированной гипербилирубинемии.
Желтуха грудного вскармливания, также известная как желтуха отказа грудного вскармливания, возникает в первую неделю жизни и возникает из-за недостаточного потребления грудного молока, что приводит к обезвоживанию, а иногда и гипернатриемии.[1] Отсутствие грудного вскармливания приводит к снижению перистальтики кишечника и снижению выведения билирубина с калом или меконием.
Желтуха грудного молока возникает в конце первой недели, достигает пика на второй и обычно проходит к 12-недельному возрасту. Это происходит из-за ингибирования активности UGT и фактора грудного молока с бета-глюкуронидазоподобной активностью, которая деконъюгирует конъюгированный билирубин в кишечнике, что приводит к усилению энтерогепатической циркуляции. [5] [6]
Конъюгированная гипербилирубинемия всегда является патологической и возникает из-за дефектов образования или транспорта желчи, препятствий для ее оттока или системных состояний, которые могут повлиять на печень.
Состояния, вызывающие конъюгированную гипербилирубинемию из-за гепатобилиарной болезни, включают атрезию желчных путей, кисты холедоха, идиопатический неонатальный гепатит и синдром Аладжиля.
Врожденные нарушения метаболизма, такие как галактоземия, метаболические нарушения, такие как тирозинемия, и генетические нарушения, такие как дефицит антитрипсина-1, проявляющиеся в виде конъюгированной гипербилирубинемии.
Системные инфекции, такие как TORCH (токсоплазмоз, другой сифилис, ветряная оспа, краснуха, цитомегаловирус и простой герпес), и системные состояния, такие как сепсис, шок и асфиксия при рождении, также могут проявляться конъюгированной гипербилирубинемией.Инфекции мочевыводящих путей в неонатальном периоде и длительное использование парентерального питания у недоношенных новорожденных также являются известными причинами конъюгированной гипербилирубинемии.
Атрезия желчных путей — наиболее частая причина конъюгированной неонатальной гипербилирубинемии. [2] Он затрагивает как внутрипеченочные, так и внепеченочные желчные протоки и обычно проявляется бледным стулом от 2 до 4 недель жизни. Первоначальная оценка проводится с помощью ультразвукового исследования, которое может показать отсутствие желчного пузыря и классический признак «треугольной пуповины».[7] Однако отсутствие бледного стула и результатов ультразвукового исследования или наличие желчного пузыря не исключает атрезии желчных путей. За ультрасонографией следует чрескожная биопсия печени, которая дает дополнительную информацию и поддерживает диагноз атрезии желчных путей или помогает дифференцировать атрезию желчных путей от других причин. Если биопсия печени подтверждает диагноз атрезии желчных путей, следует выполнить открытую холангиограмму с последующим окончательным хирургическим вмешательством и процедурой Касаи (гепатопортоэнтеростомия).Для лучшего результата процедуру Касаи следует выполнить до восьми недель. Поэтому новорожденных с подозрением на атрезию желчных путей следует незамедлительно направлять для обследования и лечения.
Кисты холедоха включают расширение внутрипеченочных и внепеченочных желчных протоков. Ультрасонография может обнаружить кисты с нормальными или расширенными внутрипеченочными желчными протоками, в отличие от склерозированных протоков при атрезии желчных путей, хотя кистозная атрезия желчных путей может напоминать кисты холедоха [8].
Синдром Алажиля вызывается генетической мутацией, приводящей к недостаточности междольковых желчных протоков и печеночных проявлений, включая желтуху и цирроз.К другим клиническим признакам относятся позвонки-бабочки, периферический стеноз легочной артерии, поражение почек, дисморфические особенности и задний эмбриотоксон глаза. Синдром Алажиля наследуется по аутосомно-доминантному типу [9].
Дефицит альфа-1-антитрипсина — распространенное генетическое заболевание, которое проявляется холестатической желтухой у младенцев, гомозиготных по генотипу PiZZ. Накопление полимеров против трипсина в эндоплазматическом ретикулуме гепатоцитов пациента с генотипом PiZZ приводит к апоптозу, холестазу новорожденных и циррозу печени в более позднем возрасте.[10]
Новорожденные с галактоземией с желтухой, катарактой, гепатомегалией, задержкой развития, почечным канальцевым ацидозом и сепсисом Escherichia coli после приема молока. [11] Галактоземия возникает из-за дефицита галактозо-1-фосфатуридилтрансферазы (GALT), что приводит к накоплению токсичных метаболитов во многих органах. Присутствие восстанавливающих веществ в моче свидетельствует о галактоземии, а активность GALT в печени или эритроцитах подтверждает диагноз.
Эпидемиология
Практически у всех новорожденных общий уровень билирубина будет выше верхнего предела нормального для взрослых и детей старшего возраста билирубина, равного 1.5 мг / дл с менее чем 5% конъюгированного общего билирубина. [2] До 60% доношенных детей [12] и 80% новорожденных со сроком гестации 35 недель и более [13] разовьются желтухой, которая возникает, когда уровень билирубина в сыворотке достигает и превышает 5 мг / дл.
Желтуха новорожденных чаще встречается у людей, живущих на больших высотах, и у людей, живущих вокруг Средиземного моря, особенно в Греции.
Патофизиология
Билирубин возникает при расщеплении гема, который образуется при расщеплении гемоглобина.Гем превращается в биливердин, железо и окись углерода под действием фермента гемоксигеназы [14]; Затем биливердин превращается в билирубин с помощью биливердинредуктазы. Превращение гема в билирубин происходит в ретикулоэндотелиальной системе. Неконъюгированный билирубин является гидрофобным и транспортируется в печень связанным с альбумином, где он конъюгируется с помощью фермента уридиндифосфат-глюкуронозилтрансферазы (UGT). Конъюгированный билирубин, растворимый в воде, выводится с желчью и в желудочно-кишечный тракт и в основном выводится с калом после метаболизма бактериальной флорой.Некоторое количество конъюгированного билирубина деконъюгируется с неконъюгированным билирубином и реабсорбируется через энтерогепатический кровоток. [15]
Гипербилирубинемия — это общий сывороточный билирубин, превышающий 95% на номограмме Бутани [16] или более 1,5 мг / дл [17]. Неонатальная гипербилирубинемия классифицируется как неконъюгированная / непрямая гипербилирубинемия, которая обычно является доброкачественной или конъюгированной / прямой гипербилирубинемией, когда прямой билирубин составляет более 20% от общего билирубина с общим билирубином выше 5 мг / дл.Конъюгированная гипербилирубинемия всегда является патологией.
Тяжелая неонатальная гипербилирубинемия связана с неврологической дисфункцией, известной как неврологическая дисфункция, вызванная билирубином (BIND). При тяжелой гипербилирубинемии неконъюгированный билирубин проникает через гематоэнцефалический барьер. Он связывается с базальными ганглиями и ядрами ствола мозга, проявляясь либо как острая билирубиновая энцефалопатия, либо прогрессирует до постоянной неврологической дисфункции, известной как ядерная желтуха.
Анамнез и физикальное состояние
Оценка новорожденного с желтухой начинается с подробного анамнеза, включая анамнез рождения, семейный анамнез, начало желтухи, а лабораторные анализы матери важны для того, чтобы помочь различить неконъюгированные и конъюгированные.Если имеется экран для новорожденных, он может дать полезную информацию.
Американская академия рекомендует проводить всеобщий скрининг всех новорожденных на желтуху и определять факторы риска развития тяжелой гипербилирубинемии. [16] Основными факторами риска у новорожденных старше 35 недель беременности являются билирубин перед выпиской в зоне высокого риска, желтуха, наблюдаемая в первые 24 часа, несовместимость групп крови, гестационный возраст от 35 до 36 недель, предыдущий брат или сестра, получавшие фототерапию, кефалгематому или значительную синяки, исключительно грудное вскармливание и восточноазиатская раса.Недоношенность также является известным фактором риска развития тяжелой гипербилирубинемии. [18]
Незначительными факторами риска являются билирубин в сыворотке крови высокого среднего уровня, макросомный младенец от диабетической матери, полицитемия, мужской пол и возраст матери старше 25 лет [16].
Полное обследование новорожденного должно включать общий вид, осмотр глаз, осмотр брюшной полости с учетом гепатомегалии, спленомегалии или асцита, неврологический осмотр и кожные высыпания.
Оценка
Уровни билирубина можно оценить с помощью устройства для чрескожного измерения или взятия крови для определения общего уровня в сыворотке или плазме. Чрескожное измерение снижает частоту анализов крови на билирубин, но ограничивается темным оттенком кожи и тем, если новорожденный прошел фототерапию. [19] [20] Кроме того, если уровень чрескожного билирубина превышает 95-й перцентиль на чрескожной номограмме или 75% номограммы общего билирубина сыворотки для фототерапии, следует измерить общий уровень билирубина в сыворотке.
Лаборатории, рекомендуемые для выявления гемолитической болезни как причины неконъюгированной гипербилирубинемии, включают группу крови новорожденного, тест Кумбса, полный анализ крови (CBC), количество ретикулоцитов, мазок крови и G6PD. У пациентов с конъюгированной гипербилирубинемией следует назначать сывороточные аминотрансферазы для подтверждения гепатоцеллюлярного повреждения, уровни гамма-глутамилтрансферазы (GGTP) для подтверждения гепатобилиарного заболевания и протромбинового времени и сывороточного альбумина для оценки синтетической функции печени.
Визуализирующие исследования, такие как УЗИ, и дополнительные тесты, такие как TORCH-титры, посев мочи, вирусные культуры, серологические титры, аминокислоты и фенотип α-антитрипсина, могут быть добавлены в зависимости от предполагаемого диагноза конъюгированной гипербилирубинемии.
Лечение / ведение
Для предотвращения острой билирубиновой энцефалопатии и ядерной желтухи тяжелую гипербилирубинемию лечат с помощью фототерапии, внутривенного введения иммуноглобулина или обменного переливания крови. Существуют номограммы для определения уровней билирубина, при которых показана фототерапия и обменное переливание крови.
Фототерапия начинается с учетом факторов риска и уровня билирубина в сыворотке крови на номограмме. Билирубин оптимально поглощает свет в сине-зеленом диапазоне (от 460 до 490 нм) [21] и либо фотоизомеризуется и выводится с желчью, либо превращается в люмирубин и выводится с мочой. Во время фототерапии глаза новорожденного должны быть прикрыты, а максимальная площадь поверхности тела освещена светом. Важно поддерживать гидратацию и диурез, поскольку большая часть билирубина выводится с мочой в виде люмирубина.Использование фототерапии не показано при конъюгированной гипербилирубинемии [2] и может привести к «синдрому бронзового ребенка» с серовато-коричневым обесцвечиванием кожи [22] сыворотки и мочи. После прекращения фототерапии наблюдается повышение общего уровня билирубина в сыворотке, известного как «обратный билирубин». Уровень «обратного билирубина» обычно ниже, чем уровень в начале фототерапии, и не требует повторного начала фототерапии. [23]
Внутривенный иммуноглобулин рекомендуется для повышения уровня билирубина в результате изоиммунного гемолиза, несмотря на фототерапию.Внутривенное введение иммуноглобина начинается, когда уровень билирубина находится в пределах 2–3 мг / дл от уровня обменного переливания крови. [24] [25]
Обменное переливание показано, если существует риск неврологической дисфункции с попыткой фототерапии или без нее. Он используется для удаления билирубина из кровотока, а при изоиммунном гемолизе также удаляет циркулирующие антитела и сенсибилизированные эритроциты. Обменные переливания крови должны проводиться во время обучения в отделении интенсивной терапии новорожденных или детей (NICU / PICU) обученным персоналом.Выполняется двукратное обменное переливание крови (от 160 до 180 мл / кг) с заменой крови новорожденного в аликвотах кровью перекрестно подобранной крови. Осложнениями, которые могут возникнуть при обменном переливании крови, являются электролитные нарушения, такие как гипокальциемия и гиперкалиемия, сердечные аритмии, тромбоцитопения, инфекции, передающиеся через кровь, тромбоз воротной вены, болезнь трансплантат против хозяина и некротический энтероколит (НЭК). [26] [27]
Фототерапию следует возобновить после обменного переливания до тех пор, пока билирубин не достигнет уровня, при котором его можно будет безопасно прекратить.
Дифференциальная диагностика
Высокий уровень каротина может вызвать желтоватое изменение цвета кожи [2] и может быть ошибочно принят за гипербилирубинемию. Однако склера или слизистая оболочка не вовлечены в каротинемию. Каротинемия возникает в результате употребления в пищу продуктов, содержащих каротиноиды, таких как морковь, манго, зеленые листовые овощи, сладкий картофель, абрикосы и дыни.
Прогноз
При лечении прогноз отличный. У пациентов с отложенным лечением серьезным осложнением является повреждение головного мозга.До сих пор многие врачи не полностью осознают, что желтуха у новорожденных не является доброкачественным заболеванием.
Осложнения
Новорожденные, у которых развивается тяжелая гипербилирубинемия, подвержены риску неврологической дисфункции, вызванной билирубином (BIND), когда билирубин проникает через гематоэнцефалический барьер. Билирубин связывается в первую очередь с бледным шаром, но также с гиппокампом, мозжечком и субталамическими ядерными телами, вызывая нейротоксичность [28] через апоптоз и некроз [29]. В острой форме это проявляется как острая билирубиновая энцефалопатия (АБЭ), характеризующаяся летаргией, гипотонией и уменьшением сосания, и носит обратимый характер.Ядерная желтуха, которая является постоянной, может развиться, если ABE прогрессирует. Это проявляется в виде церебрального паралича, судорог, выгибания, позы и нейросенсорной тугоухости.
Улучшение результатов медицинской бригады
Желтуха новорожденных является относительно распространенным явлением и имеет множество причин. Первое, что нужно понять, это то, что многие врачи считают желтуху у новорожденного доброкачественным заболеванием; Дело в том, что желтуха у новорожденного — серьезное заболевание, которое может вызвать необратимое повреждение головного мозга. Все врачи, ухаживающие за новорожденными, должны знать об этом факте.Поскольку желтуха может проявиться в любое время после рождения, с этим заболеванием лучше всего справляется группа специалистов. Хотя многие состояния, вызывающие желтуху, нельзя сразу диагностировать, главное — просвещать родителей. Родители должны быть проинформированы медсестрами, педиатрами, акушерами и лечащим врачом о том, что в случае изменения цвета кожи, стула или мочи ребенка его необходимо осмотреть в клинике. Сегодня существует двухцветный желтуха, который помогает родителям определить желтуху.Медсестры должны обучать матерей осмотру кожи и глаз новорожденных. Кроме того, приложение для смартфона также может помочь родителям оценить желтуху. Главное — убедиться, что младенца осматривают в клинике, чтобы исключить любую зловещую причину желтухи. Только с помощью межпрофессионального командного подхода можно снизить заболеваемость желтухой у новорожденных. Новорожденные и медсестры из группы низкого риска часто первыми выявляют желтуху. Они следят за лечением, обучают родителей и информируют команду об изменениях в состоянии здоровья.[Уровень 5]
Хотя желтуха новорожденных в большинстве случаев является легким и преходящим явлением, каждый новорожденный должен быть оценен перед выпиской на предмет факторов, связанных с повышенным риском тяжелой гипербилирубинемии в соответствии с Американской академией педиатрии для улучшения результатов лечения пациентов [16]. ] (Уровень 3)
Дополнительное образование / Контрольные вопросы
Ссылки
- 1.
- Леунг А.К., Sauve RS. Желтуха грудного вскармливания и грудного молока. J R Soc Health. 1989 декабрь; 109 (6): 213-7.[PubMed: 2513410]
- 2.
- Pan DH, Rivas Y. Желтуха: от новорожденных до 2 месяцев. Pediatr Rev.2017 ноябрь; 38 (11): 499-510. [PubMed: 2 18]
- 3.
- Бланшетт В.С., Зипурски А. Оценка анемии у новорожденных. Clin Perinatol. 1984 июн; 11 (2): 489-510. [PubMed: 6378489]
- 4.
- Bosma PJ, Chowdhury JR, Bakker C, Gantla S, de Boer A, Oostra BA, Lindhout D, Tytgat GN, Jansen PL, Oude Elferink RP. Генетическая основа сниженной экспрессии билирубина UDP-глюкуронозилтрансферазы 1 при синдроме Жильбера.N Engl J Med. 1995, 2 ноября; 333 (18): 1171-5. [PubMed: 7565971]
- 5.
- Грюнебаум Э., Амир Дж., Мерлоб П., Мимуни М., Варсано И. Легкая желтуха груди: естественное течение, семейная заболеваемость и поздние исходы нервного развития младенца. Eur J Pediatr. 1991 Февраль; 150 (4): 267-70. [PubMed: 2029918]
- 6.
- Preer GL, Philipp BL. Понимание и лечение желтухи грудного молока. Arch Dis Child Fetal Neonatal Ed. 2011 ноя; 96 (6): F461-6. [PubMed: 20688866]
- 7.
- Такамидзава С., Заима А., Мураджи Т., Канегава К., Акасака Ю., Сато С., Нисидзима Э.Можно ли диагностировать атрезию желчных путей только с помощью ультразвукового исследования? J Pediatr Surg. 2007 декабрь; 42 (12): 2093-6. [PubMed: 18082715]
- 8.
- Соарес К.С., Арнаутакис Д.И., Камель I, Растегар Н., Андерс Р., Майтель С., Павлик Т.М. Кисты холедоха: проявление, клиническая дифференциация и лечение. J Am Coll Surg. 2014 декабрь; 219 (6): 1167-80. [Бесплатная статья PMC: PMC4332770] [PubMed: 25442379]
- 9.
- Синдром Джесины Д. Алажилля: обзор. Neonatal Netw. 2017 г. 01 ноября; 36 (6): 343-347.[PubMed: 245]
- 10.
- Townsend S, Newsome P, Turner AM. Проявление и прогноз заболевания печени при дефиците альфа-1-антитрипсина. Эксперт Рев Гастроэнтерол Гепатол. 2018 августа; 12 (8): 745-747. [PubMed: 29768056]
- 11.
- Карадаг Н., Зенчироглу А., Эминоглу Ф. Т., Дилли Д., Карагол Б. С., Кундак А., Дурсун А., Хакан Н., Окумус Н. Обзор литературы и исходы классической галактоземии, диагностированной в неонатальном периоде . Clin Lab. 2013; 59 (9-10): 1139-46. [PubMed: 24273939]
- 12.
- Бутани В.К., Джонсон Л.Х., Керен Р. Диагностика и лечение гипербилирубинемии у доношенных новорожденных: для более безопасной первой недели. Pediatr Clin North Am. 2004 август; 51 (4): 843-61, vii. [PubMed: 15275978]
- 13.
- Bhutani VK, Stark AR, Lazzeroni LC, Poland R, Gourley GR, Kazmierczak S, Meloy L, Burgos AE, Hall JY, Stevenson DK., Оценка первоначальных клинических испытаний и оценка рисков для Группа исследования универсального скрининга гипербилирубинемии. Скрининг перед выпиской на тяжелую неонатальную гипербилирубинемию позволяет выявить младенцев, нуждающихся в фототерапии.J Pediatr. 2013 Март; 162 (3): 477-482.e1. [PubMed: 23043681]
- 14.
- Dennery PA, Seidman DS, Stevenson DK. Неонатальная гипербилирубинемия. N Engl J Med. 2001 22 февраля; 344 (8): 581-90. [PubMed: 11207355]
- 15.
- Poland RL, Odell GB. Физиологическая желтуха: энтерогепатическая циркуляция билирубина. N Engl J Med. 1971, 7 января; 284 (1): 1-6. [PubMed: 4922346]
- 16.
- Подкомитет Американской академии педиатрии по гипербилирубинемии. Лечение гипербилирубинемии у новорожденного на сроке 35 недель и более.Педиатрия. 2004 июл; 114 (1): 297-316. [PubMed: 15231951]
- 17.
- Berk PD. Метаболизм билирубина и наследственные гипербилирубинемии. Semin Liver Dis. 1994 ноя; 14 (4): 321-2. [PubMed: 7855625]
- 18.
- Майзелс М.Дж., Бутани В.К., Боген Д., Ньюман ТБ, Старк А.Р., Вачко Дж.Ф. Гипербилирубинемия у новорожденного> или = 35 недель беременности: обновленная информация с уточнениями. Педиатрия. 2009 Октябрь; 124 (4): 1193-8. [PubMed: 19786452]
- 19.
- Wainer S, Rabi Y, Parmar SM, Allegro D, Lyon M.Влияние тона кожи на работу глюкометра чрескожной желтухи. Acta Paediatr. 2009 декабрь; 98 (12): 1909-15. [PubMed: 19764923]
- 20.
- Касноча Луканова Л., Матасова К., Зиболен М., Крчо П. Точность чрескожного измерения билирубина у новорожденных после фототерапии. J Perinatol. 2016 Октябрь; 36 (10): 858-61. [PubMed: 27279078]
- 21.
- Бутани В.К., Комитет по плодам и новорожденным. Американская академия педиатрии. Фототерапия для предотвращения тяжелой неонатальной гипербилирубинемии у новорожденного на сроке 35 и более недель беременности.Педиатрия. 2011 Октябрь; 128 (4): e1046-52. [PubMed: 21949150]
- 22.
- Ле Т. Н., Риз Дж. Синдром бронзового ребенка. J Pediatr. 2017 сентябрь; 188: 301-301.e1. [PubMed: 28583706]
- 23.
- Йетман Р.Дж., Паркс Д.К., Хусеби В., Мистри К., Гарсия Дж. Уровни билирубина восстанавливаются у младенцев, получающих фототерапию. J Pediatr. 1998 ноя; 133 (5): 705-7. [PubMed: 9821435]
- 24.
- Alpay F, Sarici SU, Okutan V, Erdem G, Ozcan O, Gökçay E. Терапия высокими дозами внутривенного иммуноглобулина при неонатальной иммунной гемолитической желтухе.Acta Paediatr. 1999 Февраль; 88 (2): 216-9. [PubMed: 10102158]
- 25.
- Gottstein R, Cooke RW. Систематический обзор внутривенного иммуноглобулина при гемолитической болезни новорожденных. Arch Dis Child Fetal Neonatal Ed. 2003 Янв; 88 (1): F6-10. [Бесплатная статья PMC: PMC1755998] [PubMed: 12496219]
- 26.
- Jackson JC. Нежелательные явления, связанные с обменным переливанием крови у здоровых и больных новорожденных. Педиатрия. 1997 Май; 99 (5): E7. [PubMed: 64]
- 27.
- Патра К., Сторфер-Иссер А., Синер Б., Мур Дж., Хак М.Неблагоприятные события, связанные с неонатальным обменным переливанием крови в 1990-е годы. J Pediatr. 2004 Май; 144 (5): 626-31. [PubMed: 15126997]
- 28.
- Бутани В.К., Вонг Р. Неврологическая дисфункция, индуцированная билирубином (BIND). Semin Fetal Neonatal Med. 2015 Февраль; 20 (1): 1. [PubMed: 25577656]
- 29.
- Ханко Э., Хансен Т.В., Алмаас Р., Линдстад Дж., Рутвельт Т. Билирубин индуцирует апоптоз и некроз в нейронах NT2-N человека. Pediatr Res. 2005 Февраль; 57 (2): 179-84. [PubMed: 15611354]
Желтуха новорожденных — StatPearls — Книжная полка NCBI
Непрерывное обучение
Желтуха новорожденных — это изменение цвета кожи, конъюнктивы и склеры на желтоватый оттенок из-за повышенного уровня билирубина в сыворотке или плазме новорожденных.Желтуха новорожденных — обычно легкое и преходящее явление. Однако обязательно выявлять новорожденных с желтухой, которые проявляются более тяжелой желтухой или желтуха которых не проходит обычным образом. В этом упражнении рассматриваются патофизиология, оценка и лечение неонатальной желтухи, а также роль межпрофессиональной группы в уходе за больными пациентами.
Цели:
Рассмотреть доброкачественную желтуху новорожденных с атипичными или тяжелыми формами.
Краткое описание обследования новорожденного с желтухой.
Опишите варианты ведения тяжелых или атипичных случаев желтухи новорожденных.
Объясните, как межпрофессиональная команда может работать совместно, чтобы предотвратить потенциально серьезные осложнения неонатальной желтухи, применяя знания о проявлении, оценке и лечении этого состояния.
Введение
Желтуха новорожденных — это изменение цвета кожи, конъюнктивы и склеры на желтоватый оттенок из-за повышенного уровня билирубина в сыворотке или плазме в период новорожденности. Термин желтуха происходит от французского слова «jaune», что означает желтый. Неонатальная желтуха у большинства новорожденных — легкое и преходящее явление. Однако крайне важно выявлять новорожденных с желтухой, которые не следуют этой схеме, поскольку невыполнение этого может привести к долгосрочным последствиям.
Этиология
Неконъюгированная гипербилирубинемия у новорожденных возникает по физиологическим или патологическим причинам.Более 75% неонатальной неконъюгированной гипербилирубинемии обусловлено физиологическими причинами. Физиологическая желтуха также называется непатологической желтухой, она легкая и преходящая. Это происходит из-за различий в метаболизме билирубина в неонатальном периоде, что приводит к увеличению билирубиновой нагрузки. Повышенная нагрузка билирубина у новорожденных возникает из-за повышенной выработки билирубина из-за более высокой массы красных кровяных телец с уменьшением продолжительности жизни у новорожденных, снижения клиренса билирубина из-за дефицита фермента уридиндифосфатглюкуронозилтрансферазы (UGT), который в новорожденный имеет активность около 1% печени взрослого [1] и повышенное энтерогепатическое кровообращение.
Физиологическая желтуха обычно возникает на 2–4 дни, достигает пика между 4–5 днями и проходит через 2–2 недели. Физиологическая желтуха никогда не возникает в первые 24 часа. [2]
Точно так же причины патологической неконъюгированной гипербилирубинемии также связаны с увеличением продукции билирубина, снижением клиренса билирубина и усилением энтерогепатической циркуляции. Патологическая желтуха может возникнуть в первые 24 часа жизни и характеризуется быстрым повышением уровня билирубина более 0.2 мг / дл в час или 5 мг / дл в день.
Причинами повышенного образования билирубина при патологической желтухе являются иммуноопосредованный гемолиз, такой как несовместимость по системе АВО и резус, неиммуно-опосредованные причины, такие как кефалематома, дефекты мембраны эритроцитов, такие как наследственный сфероцитоз и эллиптоцитоз, дефекты ферментов, такие как глюкозо-6-фосфат дефицит дегидрогеназы (G6PD) и пируваткиназы.
Несовместимость по системе ABO возникает у матерей с группой крови O, у которых есть анти-A и анти-B IgG-антитела, которые проникают через плаценту и вызывают гемолиз у новорожденных с группой крови A или B.При резус-несовместимости резус-отрицательная мать, подвергшаяся воздействию резус-положительной крови от предыдущей беременности, становится сенсибилизированной, вызывая гемолиз у плода с резус-положительной кровью. Использование Rhogam (анти-D гамма-глобулин) в качестве профилактики у матери с предшествующим контактом снизило частоту гемолиза Rh, который, хотя и менее распространен, чем несовместимость по системе АВО, но более серьезен. [3]
Фермент G6PD, обнаруженный в красных кровяных тельцах (эритроцитах), защищает от окислительного повреждения путем производства НАДФН (никотинамидадениндинуклеотидфосфатгидрогеназа) из НАДФ (никотинамидадениндинуклеотидфосфат).При его дефиците и наличии оксидантных стрессоров, таких как болезнь, некоторые лекарства, красители и продукты, такие как фасоль, происходит гемолиз эритроцитов. Клинические проявления варьируются в зависимости от варианта GGPD, и у некоторых новорожденных может быть неонатальная желтуха с тяжелой гипербилирубинемией или ядерной желтухой. G6PD — это Х-сцепленное заболевание, в результате которого чаще всего страдают мужчины, а женщины — бессимптомные носители.
Снижение клиренса билирубина наблюдается при наследственных заболеваниях, таких как синдром Криглера-Наджара и Гилберта, а также при диабете матери и врожденном гипотиреозе.
При синдроме Криглера-Наджара наблюдается либо отсутствие активности UGT (тип 1), либо низкая активность UGT (тип 2), что приводит к тяжелой гипербилирубинемии в первые дни жизни или менее тяжелому заболеванию соответственно. Новорожденным с препаратом Криглер-Наджар 1 необходима трансплантация печени или длительное использование фототерапии. Фенобарбитал может использоваться при типе 2 Криглера-Наджара.
Имеется мутация гена UGT1A1 при синдроме Гилберта [4], вызывающая снижение продукции UGT и неконъюгированную гипербилирубинемию.Гилберта обычно диагностируют в подростковом периоде, хотя могут возникать проявления в неонатальном периоде, которые в основном наследуются как аутосомно-доминантное заболевание. Его можно диагностировать с помощью генетического тестирования.
Снижение кишечной активности приводит к усилению энтерогепатического кровообращения. Желтуха грудного вскармливания, желтуха грудного молока и кишечная непроходимость являются частыми состояниями, связанными с усилением энтерогепатической циркуляции, что приводит к неконъюгированной гипербилирубинемии.
Желтуха грудного вскармливания, также известная как желтуха отказа грудного вскармливания, возникает в первую неделю жизни и возникает из-за недостаточного потребления грудного молока, что приводит к обезвоживанию, а иногда и гипернатриемии.[1] Отсутствие грудного вскармливания приводит к снижению перистальтики кишечника и снижению выведения билирубина с калом или меконием.
Желтуха грудного молока возникает в конце первой недели, достигает пика на второй и обычно проходит к 12-недельному возрасту. Это происходит из-за ингибирования активности UGT и фактора грудного молока с бета-глюкуронидазоподобной активностью, которая деконъюгирует конъюгированный билирубин в кишечнике, что приводит к усилению энтерогепатической циркуляции. [5] [6]
Конъюгированная гипербилирубинемия всегда является патологической и возникает из-за дефектов образования или транспорта желчи, препятствий для ее оттока или системных состояний, которые могут повлиять на печень.
Состояния, вызывающие конъюгированную гипербилирубинемию из-за гепатобилиарной болезни, включают атрезию желчных путей, кисты холедоха, идиопатический неонатальный гепатит и синдром Аладжиля.
Врожденные нарушения метаболизма, такие как галактоземия, метаболические нарушения, такие как тирозинемия, и генетические нарушения, такие как дефицит антитрипсина-1, проявляющиеся в виде конъюгированной гипербилирубинемии.
Системные инфекции, такие как TORCH (токсоплазмоз, другой сифилис, ветряная оспа, краснуха, цитомегаловирус и простой герпес), и системные состояния, такие как сепсис, шок и асфиксия при рождении, также могут проявляться конъюгированной гипербилирубинемией.Инфекции мочевыводящих путей в неонатальном периоде и длительное использование парентерального питания у недоношенных новорожденных также являются известными причинами конъюгированной гипербилирубинемии.
Атрезия желчных путей — наиболее частая причина конъюгированной неонатальной гипербилирубинемии. [2] Он затрагивает как внутрипеченочные, так и внепеченочные желчные протоки и обычно проявляется бледным стулом от 2 до 4 недель жизни. Первоначальная оценка проводится с помощью ультразвукового исследования, которое может показать отсутствие желчного пузыря и классический признак «треугольной пуповины».[7] Однако отсутствие бледного стула и результатов ультразвукового исследования или наличие желчного пузыря не исключает атрезии желчных путей. За ультрасонографией следует чрескожная биопсия печени, которая дает дополнительную информацию и поддерживает диагноз атрезии желчных путей или помогает дифференцировать атрезию желчных путей от других причин. Если биопсия печени подтверждает диагноз атрезии желчных путей, следует выполнить открытую холангиограмму с последующим окончательным хирургическим вмешательством и процедурой Касаи (гепатопортоэнтеростомия).Для лучшего результата процедуру Касаи следует выполнить до восьми недель. Поэтому новорожденных с подозрением на атрезию желчных путей следует незамедлительно направлять для обследования и лечения.
Кисты холедоха включают расширение внутрипеченочных и внепеченочных желчных протоков. Ультрасонография может обнаружить кисты с нормальными или расширенными внутрипеченочными желчными протоками, в отличие от склерозированных протоков при атрезии желчных путей, хотя кистозная атрезия желчных путей может напоминать кисты холедоха [8].
Синдром Алажиля вызывается генетической мутацией, приводящей к недостаточности междольковых желчных протоков и печеночных проявлений, включая желтуху и цирроз.К другим клиническим признакам относятся позвонки-бабочки, периферический стеноз легочной артерии, поражение почек, дисморфические особенности и задний эмбриотоксон глаза. Синдром Алажиля наследуется по аутосомно-доминантному типу [9].
Дефицит альфа-1-антитрипсина — распространенное генетическое заболевание, которое проявляется холестатической желтухой у младенцев, гомозиготных по генотипу PiZZ. Накопление полимеров против трипсина в эндоплазматическом ретикулуме гепатоцитов пациента с генотипом PiZZ приводит к апоптозу, холестазу новорожденных и циррозу печени в более позднем возрасте.[10]
Новорожденные с галактоземией с желтухой, катарактой, гепатомегалией, задержкой развития, почечным канальцевым ацидозом и сепсисом Escherichia coli после приема молока. [11] Галактоземия возникает из-за дефицита галактозо-1-фосфатуридилтрансферазы (GALT), что приводит к накоплению токсичных метаболитов во многих органах. Присутствие восстанавливающих веществ в моче свидетельствует о галактоземии, а активность GALT в печени или эритроцитах подтверждает диагноз.
Эпидемиология
Практически у всех новорожденных общий уровень билирубина будет выше верхнего предела нормального для взрослых и детей старшего возраста билирубина, равного 1.5 мг / дл с менее чем 5% конъюгированного общего билирубина. [2] До 60% доношенных детей [12] и 80% новорожденных со сроком гестации 35 недель и более [13] разовьются желтухой, которая возникает, когда уровень билирубина в сыворотке достигает и превышает 5 мг / дл.
Желтуха новорожденных чаще встречается у людей, живущих на больших высотах, и у людей, живущих вокруг Средиземного моря, особенно в Греции.
Патофизиология
Билирубин возникает при расщеплении гема, который образуется при расщеплении гемоглобина.Гем превращается в биливердин, железо и окись углерода под действием фермента гемоксигеназы [14]; Затем биливердин превращается в билирубин с помощью биливердинредуктазы. Превращение гема в билирубин происходит в ретикулоэндотелиальной системе. Неконъюгированный билирубин является гидрофобным и транспортируется в печень связанным с альбумином, где он конъюгируется с помощью фермента уридиндифосфат-глюкуронозилтрансферазы (UGT). Конъюгированный билирубин, растворимый в воде, выводится с желчью и в желудочно-кишечный тракт и в основном выводится с калом после метаболизма бактериальной флорой.Некоторое количество конъюгированного билирубина деконъюгируется с неконъюгированным билирубином и реабсорбируется через энтерогепатический кровоток. [15]
Гипербилирубинемия — это общий сывороточный билирубин, превышающий 95% на номограмме Бутани [16] или более 1,5 мг / дл [17]. Неонатальная гипербилирубинемия классифицируется как неконъюгированная / непрямая гипербилирубинемия, которая обычно является доброкачественной или конъюгированной / прямой гипербилирубинемией, когда прямой билирубин составляет более 20% от общего билирубина с общим билирубином выше 5 мг / дл.Конъюгированная гипербилирубинемия всегда является патологией.
Тяжелая неонатальная гипербилирубинемия связана с неврологической дисфункцией, известной как неврологическая дисфункция, вызванная билирубином (BIND). При тяжелой гипербилирубинемии неконъюгированный билирубин проникает через гематоэнцефалический барьер. Он связывается с базальными ганглиями и ядрами ствола мозга, проявляясь либо как острая билирубиновая энцефалопатия, либо прогрессирует до постоянной неврологической дисфункции, известной как ядерная желтуха.
Анамнез и физикальное состояние
Оценка новорожденного с желтухой начинается с подробного анамнеза, включая анамнез рождения, семейный анамнез, начало желтухи, а лабораторные анализы матери важны для того, чтобы помочь различить неконъюгированные и конъюгированные.Если имеется экран для новорожденных, он может дать полезную информацию.
Американская академия рекомендует проводить всеобщий скрининг всех новорожденных на желтуху и определять факторы риска развития тяжелой гипербилирубинемии. [16] Основными факторами риска у новорожденных старше 35 недель беременности являются билирубин перед выпиской в зоне высокого риска, желтуха, наблюдаемая в первые 24 часа, несовместимость групп крови, гестационный возраст от 35 до 36 недель, предыдущий брат или сестра, получавшие фототерапию, кефалгематому или значительную синяки, исключительно грудное вскармливание и восточноазиатская раса.Недоношенность также является известным фактором риска развития тяжелой гипербилирубинемии. [18]
Незначительными факторами риска являются билирубин в сыворотке крови высокого среднего уровня, макросомный младенец от диабетической матери, полицитемия, мужской пол и возраст матери старше 25 лет [16].
Полное обследование новорожденного должно включать общий вид, осмотр глаз, осмотр брюшной полости с учетом гепатомегалии, спленомегалии или асцита, неврологический осмотр и кожные высыпания.
Оценка
Уровни билирубина можно оценить с помощью устройства для чрескожного измерения или взятия крови для определения общего уровня в сыворотке или плазме. Чрескожное измерение снижает частоту анализов крови на билирубин, но ограничивается темным оттенком кожи и тем, если новорожденный прошел фототерапию. [19] [20] Кроме того, если уровень чрескожного билирубина превышает 95-й перцентиль на чрескожной номограмме или 75% номограммы общего билирубина сыворотки для фототерапии, следует измерить общий уровень билирубина в сыворотке.
Лаборатории, рекомендуемые для выявления гемолитической болезни как причины неконъюгированной гипербилирубинемии, включают группу крови новорожденного, тест Кумбса, полный анализ крови (CBC), количество ретикулоцитов, мазок крови и G6PD. У пациентов с конъюгированной гипербилирубинемией следует назначать сывороточные аминотрансферазы для подтверждения гепатоцеллюлярного повреждения, уровни гамма-глутамилтрансферазы (GGTP) для подтверждения гепатобилиарного заболевания и протромбинового времени и сывороточного альбумина для оценки синтетической функции печени.
Визуализирующие исследования, такие как УЗИ, и дополнительные тесты, такие как TORCH-титры, посев мочи, вирусные культуры, серологические титры, аминокислоты и фенотип α-антитрипсина, могут быть добавлены в зависимости от предполагаемого диагноза конъюгированной гипербилирубинемии.
Лечение / ведение
Для предотвращения острой билирубиновой энцефалопатии и ядерной желтухи тяжелую гипербилирубинемию лечат с помощью фототерапии, внутривенного введения иммуноглобулина или обменного переливания крови. Существуют номограммы для определения уровней билирубина, при которых показана фототерапия и обменное переливание крови.
Фототерапия начинается с учетом факторов риска и уровня билирубина в сыворотке крови на номограмме. Билирубин оптимально поглощает свет в сине-зеленом диапазоне (от 460 до 490 нм) [21] и либо фотоизомеризуется и выводится с желчью, либо превращается в люмирубин и выводится с мочой. Во время фототерапии глаза новорожденного должны быть прикрыты, а максимальная площадь поверхности тела освещена светом. Важно поддерживать гидратацию и диурез, поскольку большая часть билирубина выводится с мочой в виде люмирубина.Использование фототерапии не показано при конъюгированной гипербилирубинемии [2] и может привести к «синдрому бронзового ребенка» с серовато-коричневым обесцвечиванием кожи [22] сыворотки и мочи. После прекращения фототерапии наблюдается повышение общего уровня билирубина в сыворотке, известного как «обратный билирубин». Уровень «обратного билирубина» обычно ниже, чем уровень в начале фототерапии, и не требует повторного начала фототерапии. [23]
Внутривенный иммуноглобулин рекомендуется для повышения уровня билирубина в результате изоиммунного гемолиза, несмотря на фототерапию.Внутривенное введение иммуноглобина начинается, когда уровень билирубина находится в пределах 2–3 мг / дл от уровня обменного переливания крови. [24] [25]
Обменное переливание показано, если существует риск неврологической дисфункции с попыткой фототерапии или без нее. Он используется для удаления билирубина из кровотока, а при изоиммунном гемолизе также удаляет циркулирующие антитела и сенсибилизированные эритроциты. Обменные переливания крови должны проводиться во время обучения в отделении интенсивной терапии новорожденных или детей (NICU / PICU) обученным персоналом.Выполняется двукратное обменное переливание крови (от 160 до 180 мл / кг) с заменой крови новорожденного в аликвотах кровью перекрестно подобранной крови. Осложнениями, которые могут возникнуть при обменном переливании крови, являются электролитные нарушения, такие как гипокальциемия и гиперкалиемия, сердечные аритмии, тромбоцитопения, инфекции, передающиеся через кровь, тромбоз воротной вены, болезнь трансплантат против хозяина и некротический энтероколит (НЭК). [26] [27]
Фототерапию следует возобновить после обменного переливания до тех пор, пока билирубин не достигнет уровня, при котором его можно будет безопасно прекратить.
Дифференциальная диагностика
Высокий уровень каротина может вызвать желтоватое изменение цвета кожи [2] и может быть ошибочно принят за гипербилирубинемию. Однако склера или слизистая оболочка не вовлечены в каротинемию. Каротинемия возникает в результате употребления в пищу продуктов, содержащих каротиноиды, таких как морковь, манго, зеленые листовые овощи, сладкий картофель, абрикосы и дыни.
Прогноз
При лечении прогноз отличный. У пациентов с отложенным лечением серьезным осложнением является повреждение головного мозга.До сих пор многие врачи не полностью осознают, что желтуха у новорожденных не является доброкачественным заболеванием.
Осложнения
Новорожденные, у которых развивается тяжелая гипербилирубинемия, подвержены риску неврологической дисфункции, вызванной билирубином (BIND), когда билирубин проникает через гематоэнцефалический барьер. Билирубин связывается в первую очередь с бледным шаром, но также с гиппокампом, мозжечком и субталамическими ядерными телами, вызывая нейротоксичность [28] через апоптоз и некроз [29]. В острой форме это проявляется как острая билирубиновая энцефалопатия (АБЭ), характеризующаяся летаргией, гипотонией и уменьшением сосания, и носит обратимый характер.Ядерная желтуха, которая является постоянной, может развиться, если ABE прогрессирует. Это проявляется в виде церебрального паралича, судорог, выгибания, позы и нейросенсорной тугоухости.
Улучшение результатов медицинской бригады
Желтуха новорожденных является относительно распространенным явлением и имеет множество причин. Первое, что нужно понять, это то, что многие врачи считают желтуху у новорожденного доброкачественным заболеванием; Дело в том, что желтуха у новорожденного — серьезное заболевание, которое может вызвать необратимое повреждение головного мозга. Все врачи, ухаживающие за новорожденными, должны знать об этом факте.Поскольку желтуха может проявиться в любое время после рождения, с этим заболеванием лучше всего справляется группа специалистов. Хотя многие состояния, вызывающие желтуху, нельзя сразу диагностировать, главное — просвещать родителей. Родители должны быть проинформированы медсестрами, педиатрами, акушерами и лечащим врачом о том, что в случае изменения цвета кожи, стула или мочи ребенка его необходимо осмотреть в клинике. Сегодня существует двухцветный желтуха, который помогает родителям определить желтуху.Медсестры должны обучать матерей осмотру кожи и глаз новорожденных. Кроме того, приложение для смартфона также может помочь родителям оценить желтуху. Главное — убедиться, что младенца осматривают в клинике, чтобы исключить любую зловещую причину желтухи. Только с помощью межпрофессионального командного подхода можно снизить заболеваемость желтухой у новорожденных. Новорожденные и медсестры из группы низкого риска часто первыми выявляют желтуху. Они следят за лечением, обучают родителей и информируют команду об изменениях в состоянии здоровья.[Уровень 5]
Хотя желтуха новорожденных в большинстве случаев является легким и преходящим явлением, каждый новорожденный должен быть оценен перед выпиской на предмет факторов, связанных с повышенным риском тяжелой гипербилирубинемии в соответствии с Американской академией педиатрии для улучшения результатов лечения пациентов [16]. ] (Уровень 3)
Дополнительное образование / Контрольные вопросы
Ссылки
- 1.
- Леунг А.К., Sauve RS. Желтуха грудного вскармливания и грудного молока. J R Soc Health. 1989 декабрь; 109 (6): 213-7.[PubMed: 2513410]
- 2.
- Pan DH, Rivas Y. Желтуха: от новорожденных до 2 месяцев. Pediatr Rev.2017 ноябрь; 38 (11): 499-510. [PubMed: 2 18]
- 3.
- Бланшетт В.С., Зипурски А. Оценка анемии у новорожденных. Clin Perinatol. 1984 июн; 11 (2): 489-510. [PubMed: 6378489]
- 4.
- Bosma PJ, Chowdhury JR, Bakker C, Gantla S, de Boer A, Oostra BA, Lindhout D, Tytgat GN, Jansen PL, Oude Elferink RP. Генетическая основа сниженной экспрессии билирубина UDP-глюкуронозилтрансферазы 1 при синдроме Жильбера.N Engl J Med. 1995, 2 ноября; 333 (18): 1171-5. [PubMed: 7565971]
- 5.
- Грюнебаум Э., Амир Дж., Мерлоб П., Мимуни М., Варсано И. Легкая желтуха груди: естественное течение, семейная заболеваемость и поздние исходы нервного развития младенца. Eur J Pediatr. 1991 Февраль; 150 (4): 267-70. [PubMed: 2029918]
- 6.
- Preer GL, Philipp BL. Понимание и лечение желтухи грудного молока. Arch Dis Child Fetal Neonatal Ed. 2011 ноя; 96 (6): F461-6. [PubMed: 20688866]
- 7.
- Такамидзава С., Заима А., Мураджи Т., Канегава К., Акасака Ю., Сато С., Нисидзима Э.Можно ли диагностировать атрезию желчных путей только с помощью ультразвукового исследования? J Pediatr Surg. 2007 декабрь; 42 (12): 2093-6. [PubMed: 18082715]
- 8.
- Соарес К.С., Арнаутакис Д.И., Камель I, Растегар Н., Андерс Р., Майтель С., Павлик Т.М. Кисты холедоха: проявление, клиническая дифференциация и лечение. J Am Coll Surg. 2014 декабрь; 219 (6): 1167-80. [Бесплатная статья PMC: PMC4332770] [PubMed: 25442379]
- 9.
- Синдром Джесины Д. Алажилля: обзор. Neonatal Netw. 2017 г. 01 ноября; 36 (6): 343-347.[PubMed: 245]
- 10.
- Townsend S, Newsome P, Turner AM. Проявление и прогноз заболевания печени при дефиците альфа-1-антитрипсина. Эксперт Рев Гастроэнтерол Гепатол. 2018 августа; 12 (8): 745-747. [PubMed: 29768056]
- 11.
- Карадаг Н., Зенчироглу А., Эминоглу Ф. Т., Дилли Д., Карагол Б. С., Кундак А., Дурсун А., Хакан Н., Окумус Н. Обзор литературы и исходы классической галактоземии, диагностированной в неонатальном периоде . Clin Lab. 2013; 59 (9-10): 1139-46. [PubMed: 24273939]
- 12.
- Бутани В.К., Джонсон Л.Х., Керен Р. Диагностика и лечение гипербилирубинемии у доношенных новорожденных: для более безопасной первой недели. Pediatr Clin North Am. 2004 август; 51 (4): 843-61, vii. [PubMed: 15275978]
- 13.
- Bhutani VK, Stark AR, Lazzeroni LC, Poland R, Gourley GR, Kazmierczak S, Meloy L, Burgos AE, Hall JY, Stevenson DK., Оценка первоначальных клинических испытаний и оценка рисков для Группа исследования универсального скрининга гипербилирубинемии. Скрининг перед выпиской на тяжелую неонатальную гипербилирубинемию позволяет выявить младенцев, нуждающихся в фототерапии.J Pediatr. 2013 Март; 162 (3): 477-482.e1. [PubMed: 23043681]
- 14.
- Dennery PA, Seidman DS, Stevenson DK. Неонатальная гипербилирубинемия. N Engl J Med. 2001 22 февраля; 344 (8): 581-90. [PubMed: 11207355]
- 15.
- Poland RL, Odell GB. Физиологическая желтуха: энтерогепатическая циркуляция билирубина. N Engl J Med. 1971, 7 января; 284 (1): 1-6. [PubMed: 4922346]
- 16.
- Подкомитет Американской академии педиатрии по гипербилирубинемии. Лечение гипербилирубинемии у новорожденного на сроке 35 недель и более.Педиатрия. 2004 июл; 114 (1): 297-316. [PubMed: 15231951]
- 17.
- Berk PD. Метаболизм билирубина и наследственные гипербилирубинемии. Semin Liver Dis. 1994 ноя; 14 (4): 321-2. [PubMed: 7855625]
- 18.
- Майзелс М.Дж., Бутани В.К., Боген Д., Ньюман ТБ, Старк А.Р., Вачко Дж.Ф. Гипербилирубинемия у новорожденного> или = 35 недель беременности: обновленная информация с уточнениями. Педиатрия. 2009 Октябрь; 124 (4): 1193-8. [PubMed: 19786452]
- 19.
- Wainer S, Rabi Y, Parmar SM, Allegro D, Lyon M.Влияние тона кожи на работу глюкометра чрескожной желтухи. Acta Paediatr. 2009 декабрь; 98 (12): 1909-15. [PubMed: 19764923]
- 20.
- Касноча Луканова Л., Матасова К., Зиболен М., Крчо П. Точность чрескожного измерения билирубина у новорожденных после фототерапии. J Perinatol. 2016 Октябрь; 36 (10): 858-61. [PubMed: 27279078]
- 21.
- Бутани В.К., Комитет по плодам и новорожденным. Американская академия педиатрии. Фототерапия для предотвращения тяжелой неонатальной гипербилирубинемии у новорожденного на сроке 35 и более недель беременности.Педиатрия. 2011 Октябрь; 128 (4): e1046-52. [PubMed: 21949150]
- 22.
- Ле Т. Н., Риз Дж. Синдром бронзового ребенка. J Pediatr. 2017 сентябрь; 188: 301-301.e1. [PubMed: 28583706]
- 23.
- Йетман Р.Дж., Паркс Д.К., Хусеби В., Мистри К., Гарсия Дж. Уровни билирубина восстанавливаются у младенцев, получающих фототерапию. J Pediatr. 1998 ноя; 133 (5): 705-7. [PubMed: 9821435]
- 24.
- Alpay F, Sarici SU, Okutan V, Erdem G, Ozcan O, Gökçay E. Терапия высокими дозами внутривенного иммуноглобулина при неонатальной иммунной гемолитической желтухе.Acta Paediatr. 1999 Февраль; 88 (2): 216-9. [PubMed: 10102158]
- 25.
- Gottstein R, Cooke RW. Систематический обзор внутривенного иммуноглобулина при гемолитической болезни новорожденных. Arch Dis Child Fetal Neonatal Ed. 2003 Янв; 88 (1): F6-10. [Бесплатная статья PMC: PMC1755998] [PubMed: 12496219]
- 26.
- Jackson JC. Нежелательные явления, связанные с обменным переливанием крови у здоровых и больных новорожденных. Педиатрия. 1997 Май; 99 (5): E7. [PubMed: 64]
- 27.
- Патра К., Сторфер-Иссер А., Синер Б., Мур Дж., Хак М.Неблагоприятные события, связанные с неонатальным обменным переливанием крови в 1990-е годы. J Pediatr. 2004 Май; 144 (5): 626-31. [PubMed: 15126997]
- 28.
- Бутани В.К., Вонг Р. Неврологическая дисфункция, индуцированная билирубином (BIND). Semin Fetal Neonatal Med. 2015 Февраль; 20 (1): 1. [PubMed: 25577656]
- 29.
- Ханко Э., Хансен Т.В., Алмаас Р., Линдстад Дж., Рутвельт Т. Билирубин индуцирует апоптоз и некроз в нейронах NT2-N человека. Pediatr Res. 2005 Февраль; 57 (2): 179-84. [PubMed: 15611354]
Неонатальная желтуха: история вопроса, патофизиология, этиология
Хуанг М.Дж., Куа К.Э., Дэн Х.С., Тан К.С., Вен Х.В., Хуанг С.С..Факторы риска тяжелой гипербилирубинемии у новорожденных. Педиатр Рес . 2004 ноябрь 56 (5): 682-9. [Медлайн].
Christensen RD, Yaish HM. Гемолитические нарушения, вызывающие тяжелую неонатальную гипербилирубинемию. Клин Перинатол . 2015 Сентябрь 42 (3): 515-27. [Медлайн].
Woodgate P, Jardine LA. Желтуха новорожденных: фототерапия. BMJ Clin Evid . 2015 22 мая 2015: [Medline].
Macias RI, Marin JJ, Serrano MA.Выведение желчных соединений во время внутриутробной жизни. Мир J Гастроэнтерол . 2009 21 февраля. 15 (7): 817-28. [Медлайн]. [Полный текст].
Юсофф С., Ван Ростенберг Х., Юсофф Н.М. и др. Частоты мутаций A (TA) 7TAA, G71R и G493R гена UGT1A1 в популяции Малайзии. Биол Новорожденный . 2006. 89 (3): 171-6. [Медлайн]. [Полный текст].
Memon N, Weinberger BI, Hegyi T, Aleksunes LM. Наследственные нарушения клиренса билирубина. Педиатр Рес . 2015 23 ноября [Medline].
Watchko JF, Lin Z. Генетика неонатальной желтухи. Стивенсон Д.К., Майзелс М.Дж., Вачко Дж.Ф. Уход за новорожденным с желтухой . Нью-Йорк: Макгроу-Хилл; 2012. 1-27.
Fujiwara R, Maruo Y, Chen S, Tukey RH. Роль внепеченочной UDP-глюкуронозилтрансферазы 1A1: успехи в понимании неонатальной гипербилирубинемии, индуцированной грудным молоком. Toxicol Appl Pharmacol . 2015 15 ноя.289 (1): 124-32. [Медлайн].
Хуа Л., Ши Д., Епископ П.Р., Гош Дж., Мэй В.Л., Новицки М.Дж. Роль мутации UGT1A1 * 28 у детей с желтухой и гипертрофическим пилорическим стенозом. Педиатр Рес . 2005 ноябрь 58 (5): 881-4. [Медлайн].
Yamamoto A, Nishio H, Waku S, Yokoyama N, Yonetani M, Uetani Y. Мутация Gly71Arg гена билирубина UDP-глюкуронозилтрансферазы 1A1 связана с неонатальной гипербилирубинемией в популяции Японии. Кобе Дж. Мед. Науки . 2002 августа 48 (3-4): 73-7. [Медлайн].
Kumral A, Ozkan H, Duman N, Yesilirmak DC, Islekel H, Ozalp Y. Желтуха грудного молока коррелирует с высоким уровнем эпидермального фактора роста. Педиатр Рес . 2009 Август 66 (2): 218-21. [Медлайн].
Майзелс М.Дж., Ньюман ТБ. Эпидемиология неонатальной гипербилирубинемии. Стивенсон Д.К., Майзелс М.Дж., Вачко Дж.Ф. Уход за новорожденным с желтухой . Нью-Йорк: Макгроу-Хилл; 2012 г.97-113.
Майзелс М.Дж., Гиффорд К. Нормальный уровень билирубина в сыворотке крови новорожденного и влияние грудного вскармливания. Педиатрия . 1986 ноябрь 78 (5): 837-43. [Медлайн].
[Рекомендации] Аткинсон Л. Р., Эскобар Г. Дж., Такяма Дж. И., Ньюман ТБ. Использование фототерапии у новорожденных с желтухой в крупной организации управляемой медицинской помощи: соблюдают ли врачи рекомендации? Педиатрия . 2003. 111: e555. [Медлайн]. [Полный текст].
Slusher TM, Олусания БО.Желтуха новорожденных в странах с низким и средним уровнем доходов. Стивенсон Д.К., Майзелс М.Дж., Вачко Дж.Ф. Уход за новорожденным с желтухой . Нью-Йорк: Макгроу-Хилл; 2012. 263-73.
Мур LG, Ньюберри Массачусетс, Фриби GM, Crnic LS. Повышенная частота неонатальной гипербилирубинемии на высоте 3100 м в Колорадо. Ам Дж. Дис Детский . 1984 Февраль 138 (2): 157-61. [Медлайн].
Sarici SU, Serdar MA, Korkmaz A, et al. Заболеваемость, течение и прогноз гипербилирубинемии у недоношенных и доношенных новорожденных. Педиатрия . 2004. 113: 775-80. [Медлайн]. [Полный текст].
Эббесен Ф, Андерссон С, Вердер Х, Гриттер С, Педерсен-Бьергаард Л, Петерсен Дж. Экстремальная гипербилирубинемия у доношенных и недоношенных детей в Дании. Acta Paediatr . 2005, январь, 94 (1): 59-64. [Медлайн].
Linn S, Schoenbaum SC, Monson RR, Rosner B, Stubblefield PG, Ryan KJ. Эпидемиология неонатальной гипербилирубинемии. Педиатрия . 1985 апр.75 (4): 770-4. [Медлайн].
Майзелс М.Дж., Ньюман ТБ. Профилактика, скрининг и послеродовое ведение неонатальной гипербилирубинемии. Стивенсон Д.К., Майзелс М.Дж., Вачко Дж.Ф. Уход за новорожденным с желтухой . Нью-Йорк: Макгроу-Хилл; 2012. 175-94.
Slusher TM, Vreman HJ, McLaren DW, Lewison LJ, Brown AK, Стивенсон DK. Дефицит глюкозо-6-фосфатдегидрогеназы и концентрации карбоксигемоглобина, связанные с заболеваемостью и смертью, связанной с билирубином, у младенцев в Нигерии. J Педиатр . 1995 Январь 126 (1): 102-8. [Медлайн].
Кнудсен А. Влияние резервной концентрации альбумина и pH на цефалокаудальное прогрессирование желтухи у новорожденных. Ранний Хум Дев . 1991 янв-фев. 25 (1): 37-41. [Медлайн].
Перселл Н., Биби П.Дж. Влияние температуры кожи и перфузии кожи на цефалокаудальное прогрессирование желтухи у новорожденных. J Детский педиатр . 2009 Октябрь.45 (10): 582-6. [Медлайн].
[Рекомендации] Бутани В.К., Майзелс М.Дж., Старк А.Р., Буонокор Г. Лечение желтухи и профилактика тяжелой неонатальной гипербилирубинемии у младенцев> или = 35 недель беременности. Неонатология . 2008. 94 (1): 63-7. [Медлайн].
Бутани В.К., Джонсон Л.Х., Майзелс М.Дж. и др. Kernicterus: эпидемиологические стратегии профилактики с помощью системных подходов. J Perinatol . 2004. 24: 650-62.[Медлайн]. [Полный текст].
Mishra S, Chawla D, Agarwal R, Deorari AK, Paul VK, Bhutani VK. Чрескожная билирубинометрия снижает потребность в заборе крови у новорожденных с видимой желтухой. Acta Paediatr . 2009 декабрь 98 (12): 1916-9. [Медлайн].
Бутани В.К., Горли Г.Р., Адлер С. и др. Неинвазивное измерение общего билирубина в сыворотке в группе новорожденных с предрасположением к выписке из нескольких рас для оценки риска тяжелой гипербилирубинемии. Педиатрия . 2000 августа 106 (2): E17. [Медлайн]. [Полный текст].
Keren R, Tremont K, Luan X, Cnaan A. Визуальная оценка желтухи у доношенных и поздних недоношенных детей. Arch Dis Child Fetal Neonatal Ed . 2009 сентябрь 94 (5): F317-22. [Медлайн].
Рискин А., Тамир А., Кугельман А., Хемо М., Бадер Д. Надежна ли визуальная оценка желтухи как инструмент скрининга для выявления значительной неонатальной гипербилирубинемии? J Педиатр .2008 июн. 152 (6): 782-7, 787.e1-2. [Медлайн].
Schutzman DL, Sekhon R, Hundalani S. Часовая номограмма билирубина у младенцев с несовместимостью ABO и прямым положительным результатом по Кумбсу. Arch Pediatr Adolesc Med . 2010 декабрь 164 (12): 1158-64. [Медлайн].
Альфорс CE, Parker AE. Концентрация несвязанного билирубина связана с аномальным автоматическим ответом слухового ствола мозга у новорожденных с желтухой. Педиатрия .2008 май. 121 (5): 976-8. [Медлайн].
Mreihil K, Madsen P, Nakstad B, Benth JS, Ebbesen F, Hansen TW. Раннее образование изомеров билирубина во время фототерапии желтухи новорожденных: эффекты одиночных и двойных люминесцентных ламп по сравнению с фотодиодами. Педиатр Рес . 2015 июл.78 (1): 56-62. [Медлайн].
Вандборг П.К., Хансен Б.М., Грейзен Г., Эббесен Ф. Доза-реакция фототерапии при гипербилирубинемии. Педиатрия .2012 августа 130 (2): e352-7. [Медлайн].
Кумар П., Чавла Д., Деорари А. Световая диодная фототерапия неконъюгированной гипербилирубинемии у новорожденных. Кокрановская база данных Syst Rev . 7 декабря 2011 г. 12: CD007969. [Медлайн].
Tridente A, De Luca D. Эффективность светодиода по сравнению с другими источниками света для лечения гипербилирубинемии новорожденных: систематический обзор и метаанализ. Acta Paediatr . 2012 май.101 (5): 458-65. [Медлайн].
Gottstein R, Cooke RW. Систематический обзор внутривенного иммуноглобулина при гемолитической болезни новорожденных. Arch Dis Child Fetal Neonatal Ed . 2003 Январь 88 (1): F6-10. [Медлайн]. [Полный текст].
Рубо Дж., Альбрехт К., Лаш П. и др. Высокодозная внутривенная иммуноглобулинотерапия при гипербилирубинемии, вызванной резус-гемолитической болезнью. J Педиатр . 1992 июл.121 (1): 93-7. [Медлайн].
Хейзинг К., Ройслиен Дж., Хансен Т.Внутривенный иммуноглобулин снижает потребность в обменных переливаниях крови при несовместимости резус и AB0. Acta Paediatr . 2008 Октябрь 97 (10): 1362-5. [Медлайн].
Hansen TW. Терапевтические подходы к неонатальной желтухе: международное исследование. Clin Педиатр (Phila) . 1996 июн. 35 (6): 309-16. [Медлайн].
[Рекомендации] Подкомитет Американской академии педиатрии по гипербилирубинемии. Лечение гипербилирубинемии у новорожденного на сроке 35 недель и более. Педиатрия . 2004 июл. 114 (1): 297-316. [Медлайн]. [Полный текст].
Майзелс М.Дж., Вачко Дж.Ф., Бутани В.К., Стивенсон Д.К. Подход к лечению гипербилирубинемии у недоношенных детей менее 35 недель гестации. J Perinatol . 2012 Сентябрь 32 (9): 660-4. [Медлайн].
Morris BH, Oh W., Tyson JE, et al. Агрессивная и консервативная фототерапия для младенцев с очень низкой массой тела при рождении. N Engl J Med .30 октября 2008 г., 359 (18): 1885-96. [Медлайн]. [Полный текст].
Hintz SR, Стивенсон Д.К., Яо К. и др. Связано ли воздействие фототерапии с лучшими или худшими результатами у младенцев с массой тела при рождении от 501 до 1000 г ?. Acta Paediatr . 2011 июл.100 (7): 960-965. [Медлайн].
Тайсон Дж. Э., Педроза С., Лангер Дж. И др. Увеличивает ли агрессивная фототерапия смертность, уменьшая при этом серьезные нарушения у самых маленьких и самых больных новорожденных? J Perinatol . 2012 Сентябрь 32 (9): 677-84. [Медлайн]. [Полный текст].
Hansen TW. Пусть будет свет — а должно ли быть меньше ?. J Perinatol . 2012 Сентябрь 32 (9): 649-51. [Медлайн].
Мадан JC, Кендрик Д., Хагадорн Д.И., Франц ID 3-й. Терапия открытого артериального протока: влияние на неонатальный и 18-месячный исход. Педиатрия . 2009 Февраль 123 (2): 674-81. [Медлайн].
Johnson L, Bhutani VK, Karp K, Sivieri EM, Shapiro SM.Клинический отчет пилотного реестра Kernicterus в США (1992–2004 гг.). J Perinatol . 2009 29 февраля Приложение 1: S25-45. [Медлайн].
Хансен Т.В., Нитч Л., Норман Э. и др. Обратимость острой промежуточной билирубиновой энцефалопатии. Acta Paediatr . 2009 Октябрь 98 (10): 1689-94. [Медлайн].
Calado CS, Pereira AG, Santos VN, Castro MJ, Maio JF. Что приводит новорожденных в отделение неотложной помощи?: Годичное исследование. Педиатр Скорая помощь . 2009 Апрель 25 (4): 244-8. [Медлайн].
Newman TB, Liljestrand P, Escobar GJ. Сочетание клинических факторов риска с уровнями билирубина в сыворотке для прогнозирования гипербилирубинемии у новорожденных. Arch Pediatr Adolesc Med . 2005 Февраль 159 (2): 113-9. [Медлайн].
Бутани В.К., Джонсон Л.Х., Керен Р. Диагностика и лечение гипербилирубинемии у доношенных новорожденных: для более безопасной первой недели. Педиатрическая клиника North Am .2004 г., август 51 (4): 843-61, vii. [Медлайн].
Eggert LD, Wiedmeier SE, Wilson J, Christensen RD. Эффект от введения программы скрининга на билирубин новорожденных после выписки из больницы в системе здравоохранения с 18 больницами. Педиатрия . 2006 май. 117 (5): e855-62. [Медлайн].
Пол И.М., Филлипс Т.А., Уидом, доктор медицины, Холленбик, CS. Экономическая эффективность послеродовых посещений медсестер на дому для профилактики стационарного лечения желтухи и обезвоживания. Педиатрия . 2004 Октябрь 114 (4): 1015-22. [Медлайн].
Суреш Г.К., Кларк РЭ. Экономическая эффективность стратегий, направленных на предотвращение ядерной желтухи у новорожденных. Педиатрия . 2004 Октябрь 114 (4): 917-24. [Медлайн].
[Рекомендации] Майзелс М.Дж., Бутани В.К., Боген Д., Ньюман Т.Б., Старк А.Р., Вачко Дж.Ф. Гипербилирубинемия у новорожденного> или = 35 недель беременности: обновленная информация с уточнениями. Педиатрия .2009 Октябрь 124 (4): 1193-8. [Медлайн].
Buiter HD, Dijkstra SS, Oude Elferink RF, Bijster P, Woltil HA, Verkade HJ. Неонатальная желтуха и выделение стула у доношенных детей, вскармливаемых грудью или искусственными смесями. Eur J Pediatr . 2008 май. 167 (5): 501-7. [Медлайн].
Cremer RJ, Perryman PW. Влияние света на гипербилирубинемию младенцев. Ланцет . 1958. 1: 1094-7.
Gourley GR, Li Z, Kreamer BL, Kosorok MR.Контролируемое рандомизированное двойное слепое исследование профилактики желтухи среди новорожденных, находящихся на грудном вскармливании. Педиатрия . 2005 августа 116 (2): 385-91. [Медлайн]. [Полный текст].
Громанн К., Розер М., Ролински Б. и др. Измерение билирубина у новорожденных: сравнение 9 часто используемых методов. Педиатрия . 2006 апр. 117 (4): 1174-83. [Медлайн].
Hansen TW. Неотложное лечение крайней желтухи новорожденных — потенциальные преимущества усиленной фототерапии и прерывания циркуляции энтерогепатического билирубина. Acta Paediatr . 1997 августа 86 (8): 843-6. [Медлайн].
Hansen TW. Последние достижения в фармакотерапии гипербилирубинемии у новорожденных. Эксперт Опин Фармакотер . 2003. 4 (11): 1939-48. [Медлайн]. [Полный текст].
Хансен Т.В., Аллен Дж. В.. Гемолитическая анемия не увеличивает проникновение билирубина в мозг крысы и не влияет на скорость его выведения. Биол Новорожденный . 1996. 69 (4): 268-74. [Медлайн].
Харт С., Кэмерон Р.Важность освещенности и площади в неонатальной фототерапии. Arch Dis Child Fetal Neonatal Ed . 2005. 90: F437-F440. [Медлайн]. [Полный текст].
Эрвье, J. De l’ictere des nouveau-nes. Париж: Эти мед. . 1847.
Ho HT, Ng TK, Tsui KC, Lo YC. Оценка нового чрескожного билирубинометра у китайских новорожденных. Arch Dis Child Fetal Neonatal Ed . 2006 ноябрь 91 (6): F434-8. [Медлайн].
Каплан М., Бромикер Р., Шиммель М.С., Альгур Н., Хаммерман К.Оценка управления выписками в прогнозировании гипербилирубинемии: опыт Иерусалима. J Педиатр . 2007 апр. 150 (4): 412-7. [Медлайн].
Kaplan M, Renbaum P, Vreman HJ, Wong RJ, Levy-Lahad E, Hammerman C. (TA) n Полиморфизм промотора UGT 1A1: решающий фактор в патофизиологии желтухи у новорожденных с дефицитом G-6-PD. Педиатр Рес . 2007 5 апреля. [Medline].
Каплан М., Щорс И., Алгур Н., Бромикер Р., Шиммель М.С., Хаммерман К.Визуальный скрининг в сравнении с чрескожной билирубинометрией для оценки желтухи перед выпиской. Acta Paediatr . 2008 июн.97 (6): 759-63. [Медлайн].
Керен Р., Бутани В.К., Луан Х, Нихтианова С., Канан А., Шварц Дж. С.. Выявление новорожденных с риском значительной гипербилирубинемии: сравнение двух рекомендуемых подходов. Арка Дис Детский . 2005 апр. 90 (4): 415-21. [Медлайн].
Kuzniewicz MW, Escobar GJ, Wi S, Liljestrand P, McCulloch C, Newman TB.Факторы риска тяжелой гипербилирубинемии у младенцев с пограничным уровнем билирубина: вложенное исследование случай-контроль. J Педиатр . 2008 Август 153 (2): 234-40. [Медлайн].
Lin Z, Fontaine J, Watchko JF. Коэкспрессия полиморфизмов генов, участвующих в продукции и метаболизме билирубина. Педиатрия . 2008 июл.122 (1): e156-62. [Медлайн].
Майзелс MJ, McDonagh AF. Фототерапия желтухи новорожденных. N Engl J Med .2008 28 февраля. 358 (9): 920-8. [Медлайн].
Майзелс М.Дж., Ньюман ТБ, Вачко Дж.Ф. Влияние скрининга билирубина перед выпиской на последующую гипербилирубинемию. Педиатрия . 2006 октябрь 118 (4): 1796; ответ автора 1976-7. [Медлайн].
Muslu N, Dogruer ZN, Eskandari G, Atici A, Kul S, Atik U. Связаны ли полиморфизмы гена глутатион-S-трансферазы с желтухой новорожденных ?. Eur J Pediatr . 2008 Январь 167 (1): 57-61. [Медлайн].
Ньюман ТБ, Лильестранд П., Джереми Р.Дж., Ферриеро Д.М., Ву Ю.В., Худес Э.С. Результаты среди новорожденных с уровнем общего билирубина в сыворотке 25 мг на децилитр или более. N Engl J Med . 2006 г. 4 мая. 354 (18): 1889-900. [Медлайн].
Ostrow JD, Jandl JH, Schmid R. Образование билирубина из гемоглобина in vivo. Дж. Клин Инвест . 1962 г., авг., 41: 1628–37. [Медлайн]. [Полный текст].
Зайдман Д.С., Моисей Дж., Эргаз З.Новое устройство для фототерапии, излучающее синий свет: проспективное рандомизированное контролируемое исследование. J Педиатр . 2000. 136: 771-4. [Медлайн]. [Полный текст].
Smitherman H, Stark AR, Bhutan VK. Раннее распознавание неонатальной гипербилирубинемии и неотложное лечение. Semin Fetal Neonatal Med . 2006 июн.11 (3): 214-24. [Медлайн].
Sun G, Wu M, Cao J, Du L. Уровень билирубина пуповинной крови по отношению к миссенс-аллелю гена UDP-глюкуронозилтрансферазы билирубина у китайских новорожденных. Acta Paediatr . 2007 ноябрь 96 (11): 1622-5. [Медлайн].
Watchko JF. Снова о вигинтифобии. Педиатрия . 2005 июн. 115 (6): 1747-53. [Медлайн]. [Полный текст].
Тейлор Дж. А., Стаут Дж. У., де Гриф Л. и др. Использование приложения для смартфона для оценки желтухи новорожденных. Педиатрия . 2017 Сентябрь 140 (3): [Medline].
Olusanya BO, Slusher TM, Imosemi DO, Emokpae AA. Выявление у матери желтухи новорожденных во время родовспоможения с помощью нового двухцветного желтухометра. PLoS One . 2017. 12 (8): e0183882. [Медлайн]. [Полный текст].
Chen Z, Zhang L, Zeng L, et al. Дополнительная терапия пробиотиками при патологической желтухе новорожденных: систематический обзор и метаанализ. Фронт Фармакол . 2017. 8: 432. [Медлайн]. [Полный текст].
Ян Л., Ву, Ван Б., Бу X, Тан Дж. Влияние сульфата цинка на желтуху новорожденных: систематический обзор и метаанализ. J Matern Fetal Neonatal Med .2017 24 апреля. 1-7. [Медлайн].
Barekatain B, Badiea Z, Hoseini N. Влияние покрытия головы на предотвращение гипокальциемии, вызванной фототерапией, у новорожденных с желтухой желтухи с гестационным возрастом менее 35 недель. Adv Biomed Res . 2016. 5: 176. [Медлайн]. [Полный текст].
Чаудхари Х., Гоял С., Патил С. Новорожденные с серповидно-клеточной анемией уязвимы к окислительному стрессу, вызванному фототерапией синим светом, и повышению провоспалительных цитокинов. Медицинские гипотезы . 2016 Ноябрь 96: 78-82. [Медлайн].
Christensen RD, Agarwal AM, Yaish HM, Reading NS, O’Brien EA, Prchal JT. Три новых варианта спектрина у новорожденных с желтухой. Clin Педиатр (Phila) . 2018 Январь 57 (1): 19-26. [Медлайн].
Keahey PA, Simeral ML, Schroder KJ, et al. Устройство для оказания медицинской помощи для диагностики и мониторинга желтухи новорожденных в условиях ограниченных ресурсов. Proc Natl Acad Sci U S A .2017 19 декабря. 114 (51): E10965-E10971. [Медлайн].
Mitra S, Rennie J. Желтуха новорожденных: этиология, диагностика и лечение. Br J Hosp Med (Лондон) . 2017 декабрь 2. 78 (12): 699-704. [Медлайн].
Новорожденный с желтухой
Это симптом вашего ребенка?
- Желтуха (желтая кожа) у ребенка в течение первых 3 месяцев жизни (90 дней)
- Кожа приобретает желтый цвет из-за высокого уровня билирубина в крови
Желтуха и билирубин
- Желтуха означает кожу пожелтела.
- Билирубин — это пигмент, придающий коже желтый цвет.
- Билирубин возникает в результате нормального разложения старых красных кровяных телец.
- В норме печень избавляется от билирубина. Но при рождении печень может быть незрелой.
- У половины младенцев есть желтуха. Обычно это легкое.
- Уровень вредного билирубина составляет около 20. Достигать такого высокого уровня редко.
- Высокие уровни нужно лечить с помощью били-фары. Вот почему ваш врач проверяет уровень билирубина вашего ребенка, пока он не станет низким.
Причины желтухи у новорожденных
Физиологическая желтуха (50% новорожденных)
- Начало от 2 до 3 дней
- Пик на 4-5 день, затем улучшение
- Исчезает в возрасте 1-2 недель
Грудное вскармливание или недостаточность питания Желтуха (
от 5 до 10% новорожденных)- Из-за недостаточного потребления грудного молока
- Модель начала, аналогичная физиологическому типу
- Кроме того, вызывает плохую прибавку в весе
- Требуется тщательное наблюдение и проверка веса
Желтуха грудного молока (10% новорожденных)
- Из-за вещества в грудном молоке, которое блокирует удаление билирубина
- Потребление грудного молока и прибавка в весе нормальны
- Начало 4-7 дней в возрасте
- Длится от 3 до 12 недель
- Безвреден
Несовместимость групп крови по резус-фактору и АВО (серьезная, но редкая)
- Начало в течение первых 24 часов жизни
- Может повторяться h вредные уровни
Заболевание печени (серьезное, но редко)
- Главный признак — светло-серый или бледно-желтый стул
- Желтуха не проходит
- Причины включают инфекцию печени (гепатит) и закупорку печени (желчных путей). atresia)
Когда вызывать новорожденного с желтухой
Позвоните в службу 911 сейчас
- Не могу проснуться
- Не двигается или очень слаб
- Вы считаете, что вашему ребенку угрожает опасность для жизни
Позвоните врачу или обратитесь за медицинской помощью сейчас
- Возраст менее 1 месяца и выглядит или ведет себя ненормально
- Подозрение на обезвоживание.Отсутствие мочи более 8 часов, темная моча, очень сухость во рту и отсутствие слез.
- Лихорадка. Внимание: НЕ давайте ребенку никаких лекарств от лихорадки, пока его не осмотрят.
- Низкая температура ниже 96,8 ° F (36,0 ° C) ректально, которая не повышается при нагревании
- Желтуха началась в течение первых 24 часов жизни
- Кожа выглядит темно-желтой или оранжевой
- Желтуха достигла ног
- Желтуха хуже, чем когда в последний раз видели
- Вы думаете, что вашего ребенка нужно осмотреть, и проблема срочна
Обратиться к врачу в течение 24 часов
- Ребенок из группы высокого риска тяжелой желтухи.Факторами риска являются: недоношенный ребенок, родившийся в возрасте 36 недель или меньше, проблема с группой крови по системе ABO или резус-фактора, потребность в били-легких, кровотечение в коже головы, азиатская раса, проблемы с грудным вскармливанием.
- Белки глаз пожелтели
- Желтуха распространяется на живот (живот)
- Вы беспокоитесь о степени желтухи
- Вы беспокоитесь, что ваш ребенок не получает достаточно грудного молока
- Желтый, потрепанный стул меньше 3 в день. Исключение: на грудном вскармливании и до 5 дней жизни.
- День 2-4 жизни, отсутствие стула более 24 часов и грудное вскармливание
- Мокрые подгузники — менее 6 в день. Исключение: 3 влажных подгузника в день могут быть нормой до 5 дней жизни при грудном вскармливании.
- Возраст 4 или более дней и не проверялся с момента выписки
- Вы считаете, что вашего ребенка нужно осмотреть, но проблема не срочна
Обратиться к врачу в рабочее время
- Через 7 дней цвет становится более темно-желтым
- Желтуха не исчезла после 14 дней жизни
- Желтуха началась или возвращается после 7 дней жизни
- Стул белый, бледно-желтый или серый
- У вас есть другие вопросы или проблемы
Самостоятельный уход на дому
Пункты неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
Рекомендации по уходу при легкой желтухе
- Что следует знать о желтухе новорожденных:
- Некоторая желтуха присутствует у 50% новорожденных.
- Это длится недолго и пройдет. Чаще всего это безвредно.
- В первую очередь желтуха начинается с лица.
- Желтуха только лица всегда безвредна.
- Вот несколько советов по уходу, которые должны помочь.
- Кормите ребенка из бутылочки чаще:
- Если вы кормите ребенка из бутылочки, увеличьте частоту кормления ребенка.
- Старайтесь кормить каждые 2–3 часа в течение дня.
- Не позволяйте ребенку спать более 4 часов ночью без кормления.
- Грудное вскармливание чаще:
- Если вы кормите ребенка грудью, увеличьте частоту кормления ребенка.
- Кормите ребенка грудью каждые 1,5–2 часа в течение дня.
- Не позволяйте ребенку спать более 4 часов ночью без кормления.
- Цель: не менее 10 кормлений каждые 24 часа.
- Редкий стул означает, что вашему ребенку нужно больше молока:
- Грудное молоко и смесь помогают вывести билирубин из организма. Следовательно, хорошее кормление важно для снижения уровня билирубина.
- В первый месяц следите за количеством дефекаций ежедневно. Количество стула отражает, сколько молока получает ваш ребенок.
- Если вашему ребенку 5 дней и старше, у него должно быть не менее 3 стула в день.Если стул меньше, это обычно означает, что вашему ребенку нужно больше еды.
- Постарайтесь увеличить количество и количество кормлений в день.
- Если у вас возникли проблемы с грудным вскармливанием, проконсультируйтесь со специалистом по грудному вскармливанию. Также запланируйте проверку веса.
- Чего ожидать:
- Пик физиологической желтухи приходится на 4 или 5 день.
- Она медленно проходит в течение 1-2 недель.
- Оценка желтухи:
- Желтуха начинается на лице и движется вниз.Попробуйте определить, где он останавливается.
- Посмотрите на своего ребенка без одежды при естественном освещении возле окна.
- Надавите пальцем на кожу, чтобы убрать нормальный оттенок кожи.
- Затем попробуйте посмотреть, не желтеет ли кожа, прежде чем снова станет розовым.
- Двигайтесь вниз по корпусу, проделывая то же самое. Попробуйте посмотреть, где останавливается желтый цвет.
- Желтуха, поражающая только лицо, безвредна. Поскольку это касается сундука, уровень повышается. Если это касается глаз, живота, рук или ног, необходимо проверить уровень билирубина.
- Позвоните своему врачу, если:
- Желтуха усиливается
- Белки глаз желтеют
- Желтение живота или ног
- Плохое питание или слабое сосание
- Ребенок начинает выглядеть или вести себя ненормально
- Желтуха длится более 14 дней
- Вы считаете, что вашему ребенку нужно осмотр

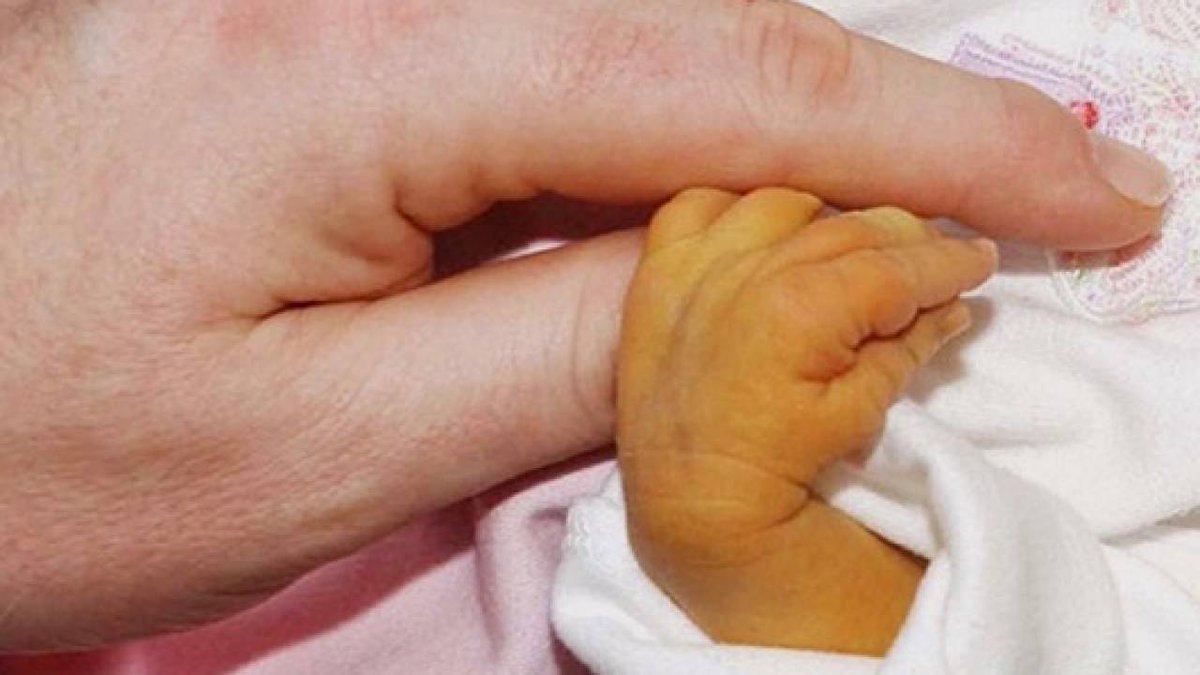
 Такой свет обладает способностью трансформировать структуру и форму непрямого гемоглобина, чтобы он становился водорастворимым, достаточной для его утилизации с мочой и калом. Это процедура является безвредной, так как ультрафиолетовый спектр блокируется специальным фильтром и не попадает на кожу малыша.
Такой свет обладает способностью трансформировать структуру и форму непрямого гемоглобина, чтобы он становился водорастворимым, достаточной для его утилизации с мочой и калом. Это процедура является безвредной, так как ультрафиолетовый спектр блокируется специальным фильтром и не попадает на кожу малыша. Производят многократный забор небольших объемов крови у ребенка, очищают их от плазмы с высоким уровнем билирубина и антител, разводят физиологическим раствором или плазмой донора и вводят обратно внутривенно. Как и переливание, плазмаферез очень эффективен. Однако оба метода проводятся в крайних случаях, к примеру, когда присутствует гемолитическая болезнь.
Производят многократный забор небольших объемов крови у ребенка, очищают их от плазмы с высоким уровнем билирубина и антител, разводят физиологическим раствором или плазмой донора и вводят обратно внутривенно. Как и переливание, плазмаферез очень эффективен. Однако оба метода проводятся в крайних случаях, к примеру, когда присутствует гемолитическая болезнь.