Желтуха новорожденных, симптомы и причины появления
- Автор: Теремок Здоровья
Почему возникает?
Находясь в животе мамы, плод имеет намного большую концентрацию гемоглобина, чем дети и взрослые. После рождения избыток гемоглобина разрушается, образуя большое количество непрямого (жирорастворимого) билирубина. Для его выведения из организма нужны специальные белки, которые перенесут его в печень. Там билирубин под действием ферментов прямым, водорастворимым, и спокойно выводится кишечником и почками.
Теперь к новорожденному: билирубина в крови много, а белков для транспорта мало.
Это норма. Такая желтуха появляется на 3-4 день после рождения и уходит к 10 дню.
По неизвестной причине грудное вскармливание может затянуть этот процесс, и тогда желтуха уходит не к 10 дню, а к 3-4 месяцу. Это желтуха грудного вскармливания. Имеет доброкачественное течение и проходит обычно сама.
В этой ситуации не нужно паниковать, отменять грудное вскармливание или принимать препараты.
Нужно:
- Контролировать уровень билирубина. Потому что при очень высоком билирубине (более 400 мкмоль/л) может возникнуть ситуация ядерной желтухи — когда билирубин начнет откладываться в ядрах головного мозга. А это плохо. В этой ситуации нужно госпитализация и фототерапия (когда дети лежат «под лампой»).
- Смотреть на соотношение непрямого и прямого билирубина (в норме примерно 4:1). Если прямого станет больше — нужно исключать атрезию желчных путей.

- Продолжать грудное вскармливание.
- Неэффективны: желчегонные, гепатопротекторы, гомеопатия и прочее.
Гемолитическая желтуха новорожденных, гепатиты и другие причины патологических желтух встречаются гораздо реже. И возникает такая желтуха уже в первые сутки после рождения.
виды, причины, симптомы, диагностика, лечение у детей и взрослых
Опубликовано: 26.04.2021 15:20:00 Обновлено: 26.04.2021 Просмотров: 93801
Желтухой называют синдром, при котором кожа, слизистые и белки глаз окрашиваются в желтый цвет. Это не самостоятельное заболевание, а только проявление какой-то патологии. Причины развития желтухи могут быть совершенно различными.
Что вызывает желтуху?
Желтуха возникает, когда в крови слишком много билирубина.
Билирубин – вещество желтого цвета, образующееся при расщеплении красных кровяных телец, переносящих кислород по телу. Когда эритроциты умирают, печень фильтрует продукты их распада из кровотока. Но при патологиях (болезни самой печени и желчевыводящих путей, повышенном разрушении эритроцитов) печень может не успевать за этим процессом, билирубин накапливается, и кожа, склеры глаз и слизистые приобретают желтый цвет.
Сдать анализы на билирубин в СИТИЛАБ
Виды желтухи
Существует несколько видов желтухи, и в зависимости от этого отличается механизм повреждений.Выделяют три вида желтухи:
- Надпеченочная (гемолитическая) желтуха. Появляется, когда распадается чрезмерно много красных кровяных телец.
 Этот процесс называется гемолизом. Когда распадается слишком много эритроцитов одновременно, высвобождается большое количество билирубина, с которым не может справиться печень. Такое случается, например, при наследственных видах анемии, когда у человека эритроциты (красные кровяные тельца) имеют особую форму и склонны к более быстрому разрушению.
Этот процесс называется гемолизом. Когда распадается слишком много эритроцитов одновременно, высвобождается большое количество билирубина, с которым не может справиться печень. Такое случается, например, при наследственных видах анемии, когда у человека эритроциты (красные кровяные тельца) имеют особую форму и склонны к более быстрому разрушению. - Печеночная (паренхиматозная) желтуха. Этот вид связан с повреждениями печени, от которых страдает фильтрующая способность органа, и в кровь попадает слишком много билирубина. Такое возможно при инфекциях печени, гепатитах, циррозе.
- Подпеченочная (механическая) желтуха. Эта разновидность желтухи возникает из-за блокирования желчных протоков, соединяющих печень, желчный пузырь и кишечник.

Симптомы желтухи
Из названия синдрома ясно, что представляет собой главный симптом. При желтухе желтеют белки глаз, кожа и другие ткани человеческого тела. Что интересно, по оттенку желтого можно предположить вид желтухи. При гемолитических желтухах кожа становится бледной и приобретает светло-желтый, лимонный оттенок. При печеночных – оранжевый. При механических желтухах кожа темнеет, становится землистого, зеленоватого цвета.Желтуха, вызванная острым заболеванием, обычно сопровождается жаром, ознобом, болью в животе, гриппоподобными симптомами, темной мочой и светлым стулом.
Если желтуха развивается в результате хронической патологии, могут быть такие симптомы, как потеря веса или кожный зуд. Желтуха, вызванная онкологическим заболеванием поджелудочной железы или желчных путей, может сопровождаться болью в животе.
Желтуха у детей
Частое явление – желтуха новорожденных.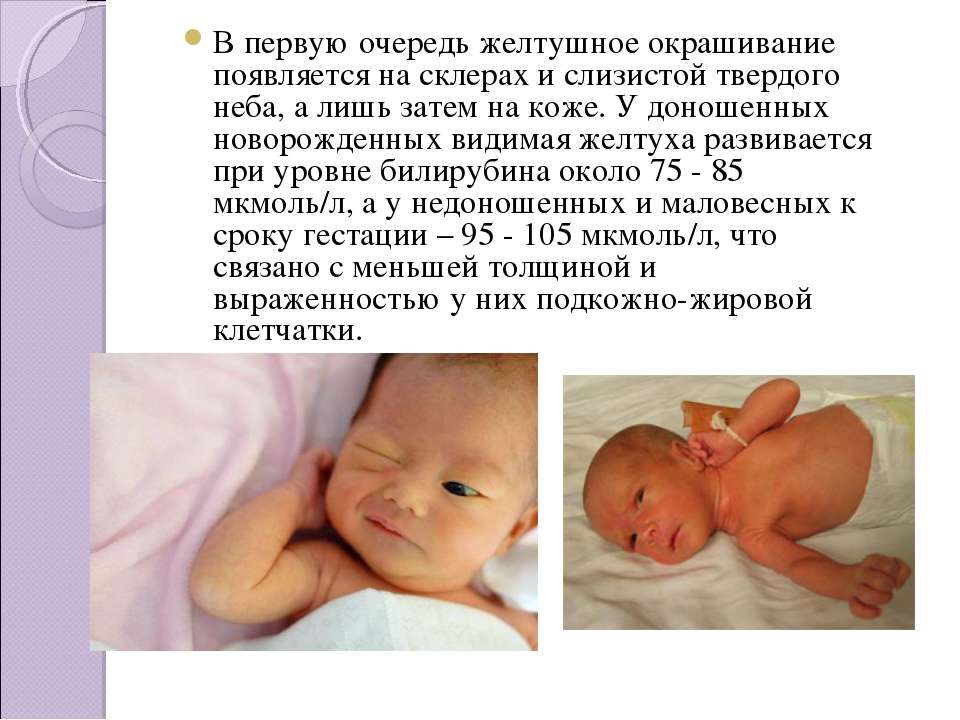 Как и у взрослых, детская желтуха связана с повышенным уровнем билирубина в крови, однако в преобладающем большинстве случаев не несет серьезной угрозы для жизни или здоровья.
Как и у взрослых, детская желтуха связана с повышенным уровнем билирубина в крови, однако в преобладающем большинстве случаев не несет серьезной угрозы для жизни или здоровья.Симптомы желтухи новорожденных обычно развиваются через 2–3 дня после рождения и исчезают без лечения к 2-м неделям. В большинстве больниц проводится обследование детей на желтуху перед выпиской. Несмотря на то, что обычно желтуха у новорожденных проходит без медицинской помощи, при первых симптомах необходимо показать малыша врачу, чтобы специалист определил причину желтых склер или желтой кожи и дал индивидуальные рекомендации.
Желтуха часто встречается у новорожденных, потому что красные кровяные тельца младенцев быстрее разрушаются. Кроме того, печень новорожденного не полностью развита, поэтому она удаляет билирубин из крови не так эффективно, как у взрослого человека. Плюс – низкое содержание бактерий в кишечнике новорожденных также влияет на обмен билирубина, увеличивая его содержание в крови. Обычно к концу второй недели жизни малыша его печень начинает справляться с количеством билирубина, и показатель приходит в норму.
Лечение обычно рекомендуется только в том случае, если анализы показывают очень высокий уровень билирубина в крови ребенка. В особенно высоких количествах билирубин оказывает нейротоксическое действие – то есть может нанести вред мозгу ребенка. Степень повреждений зависит от продолжительности желтухи и степени, насколько повышен билирубин.
Чтобы снизить уровень билирубина у малыша, часто применяют фототерапию. Свет от специальной лампы падает на кожу и преобразует билирубин в форму, которая легче расщепляется печенью. В редких и тяжелых случаях применяется обменное переливание: кровь ребенка удаляется с помощью катетера и заменяется кровью от подходящего донора. Большинство младенцев хорошо реагируют на лечение, и уже через несколько дней их выписывают из больницы.
В редких и тяжелых случаях применяется обменное переливание: кровь ребенка удаляется с помощью катетера и заменяется кровью от подходящего донора. Большинство младенцев хорошо реагируют на лечение, и уже через несколько дней их выписывают из больницы.
Желтуха у взрослых
Желтуха у взрослых встречается реже, чем у детей, и может возникнуть по многим причинам, среди которых:- Гепатит. Это воспалительное заболевание печени, часто вызванное вирусом. Гепатит может быть острым (полностью излечимым) или хроническим. Другие причины гепатита: лекарственные препараты, наркотические вещества, алкоголь, аутоиммунные заболевания. Такие повреждения печени в итоге приводят к желтухе.
- Заблокированные желчные протоки. По этим тонким трубкам желчь поднимается из печени и желчного пузыря и попадает в тонкий кишечник. Камни в желчном пузыре и опухоли могут блокировать протоки.
- Рак поджелудочной железы: это 10-ое по частоте онкологическое заболевание у мужчин и 9-ое — среди женщин.

- Нарушения крови, из-за которых происходит быстрый распад эритроцитов.
Синдром Жильбера
Отдельно стоит выделить синдром Жильбера – распространенное наследственное заболевание, также известное как конституциональная дисфункция печени и семейная негемолитическая желтуха. Он не требует лечения, а многие врачи не считают его за заболевание и рассматривают как вариант нормы и индивидуальную особенность. Синдром Жильбера встречается у 1-5% населения, в зависимости от региона. Он связан с дефектом гена, который отвечает за выработку печеночного фермента. Благодаря этому ферменту связывается непрямой билирубин.У трети носителей синдрома Жильбера патология не проявляет себя в течение всей жизни. Часто он переносится бессимптомно и обнаруживается только по результатам анализа крови на билирубин. Однако возможны и более выраженные симптомы: боль в правом подреберье, металлический привкус во рту, метеоризм, рвота, общая слабость и усталость, потеря аппетита, бессонница. Симптомы разнообразны, и часто пациенты с синдромом Жильбера сталкиваются со сниженным настроением, раздражительностью, тревожностью.
Симптомы разнообразны, и часто пациенты с синдромом Жильбера сталкиваются со сниженным настроением, раздражительностью, тревожностью.
Специфическое лечение синдрома Жильбера обычно не проводится. Пациенту необходимо ограничивать количество жирных продуктов в рационе, придерживаться здорового образа жизни и посещать гастроэнтеролога – именно он занимается диагностикой и лечением данного заболевания.
Диагностика и лечение желтухи
Предварительный диагноз можно поставить уже по цвету кожи, однако повторим, что желтуха – не заболевание, а синдром. Поэтому вся дальнейшая диагностика после первичного осмотра будет направлена на выявление причины симптомов.При пожелтении кожи или склер необходимо сдать следующие анализы:
Лечение подбирается индивидуально, в зависимости от причин, вызвавших желтуху, состояния внутренних органов и результатов проведенных исследований. Желтуха имеет много видов и проявлений, и лечение ее также разнообразно.
Желтуха имеет много видов и проявлений, и лечение ее также разнообразно.
Разными видами желтухи занимаются разные специалисты: терапевты, инфекционисты, гематологи, онкологи. Какой именно специалист станет основным лечащим врачом, будет понятно в результате обследования. Правильно начать обследование со сдачи лабораторных анализов и обращения к терапевту.
Желтуха новорожденных — Медичний центр «Ліко-Мед»
Дата публикации 3 октября 2018
Что такое?
Желтуха новорожденных представляет собой распространенное и безвредное состояние. У младенцев желтуха может развиваться в течение нескольких дней после рождения. При этом у ребенка отмечаются желтоватость кожи и глаз. Такое состояние вызывается возрастанием концентрации природного вещества, называемого билирубином. Обычно желтуха новорожденных не нуждается в лечении и проходит сама по себе. Из-за небольшого риска серьезных проблем младенцы с желтухой должны наблюдаться врачом. Проблемы крови, инфекции и другие состояния могут вызывать более тяжелую патологию.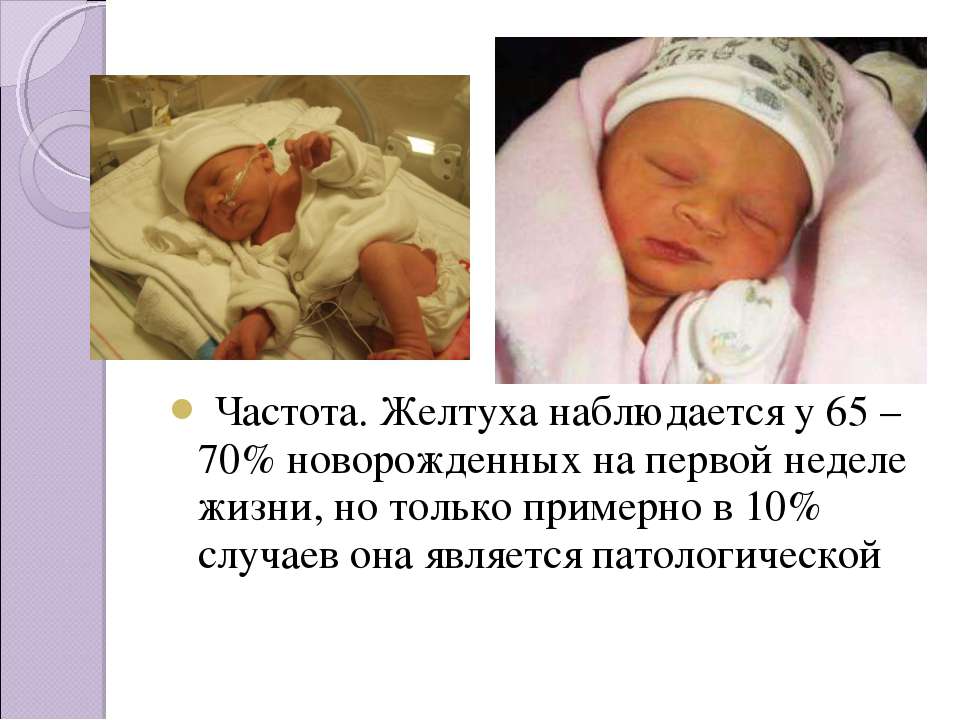 Иногда желтуха новорожденных требует терапии для предотвращения осложнений.
Иногда желтуха новорожденных требует терапии для предотвращения осложнений.
Чего ожидать?
Желтуха развивается у большинства новорожденных. Наиболее распространенным типом является физиологическая желтуха, которая проявляется в течение двух или трех дней после рождения. Симптомы могут быть наиболее заметны между вторым и четвертым днем жизни и, как правило, исчезают в течение двух недель. Желтуха грудного вскармливания может развиваться, когда новорожденный плохо питается. Некоторым детям необходимо лечение специальным светом, который расщепляет билирубин. Дети с желтухой новорожденных нуждаются в более длительном пребывании в больнице или в частых врачебных осмотрах до момента исчезновения симптомов. К проблеме всегда следует относиться серьезно. В редких случаях неконтролируемая желтуха может вызывать серьезные проблемы, такие как повреждения головного мозга, глухота, церебральный паралич.
Распространенность
Более половины всех новорожденных имеет некоторую степень желтухи.
Лечение
Большинство детей с желтухой не нуждаются в лечении. Детям с высоким или быстро растущим уровнем билирубина могут быть полезны:
- частые кормления;
- фототерапия ‑ воздействие специального синего света, который расщепляет билирубин;
- переливание крови (в редких тяжелых случаях).
Что можно предпринять самому?
Дети с желтухой всегда должны наблюдаться педиатром. Кормить ребенка следует от 8 до 12 раз в день. Это приведет к увеличению испражнений, способствуя удалению билирубина из организма. Стоит проконсультироваться с врачом на предмет ослабления симптомов посредством воздействия непрямого солнечного света.
Чем усугубляется?
Инфекции, такие как краснуха, сифилис, гепатит, другие формы заболеваний печени, муковисцидоз, гипоксия, иные генетические проблемы усугубляют тяжесть проявлений симптомов.
Когда обращаться к врачу?
При наличии у ребенка желтухи требуются регулярные осмотры педиатра в течение первых нескольких недель после рождения. Если желтуха ухудшилась непосредственно после последней встречи с врачом, длится более двух недель, распространяется на подошвы ног, следует связаться с педиатром. Если на фоне желтухи у ребенка отсутствует аппетит, появляются вялость и лихорадка, необходимо обращение в скорую.
Если желтуха ухудшилась непосредственно после последней встречи с врачом, длится более двух недель, распространяется на подошвы ног, следует связаться с педиатром. Если на фоне желтухи у ребенка отсутствует аппетит, появляются вялость и лихорадка, необходимо обращение в скорую.
О чем спросить врача?
- Какой вид желтухи наблюдается у ребенка?
- Как долго будут длиться симптомы?
- Необходима ли фототерапия или иное лечение?
- Каковы признаки чрезвычайной ситуации?
- Каков прогноз?
Постановка диагноза
Врач может провести неинвазивное измерение уровня билирубина, коснувшись кожи ребенка зондом, или взять образец крови для проверки на желтуху.
Факторы риска
- Недоношенность.
- Проблемы с грудным вскармливанием.
- Кровоподтеки или кровоизлияния в коже головы из-за трудных родов.
- Наличие родителей или родных братьев или сестер с желтухой новорожденных.
- Диабет матери.
- Происхождение из Восточной Азии или Средиземноморья.

Желтуха у новорожденных — признаки, причины, симптомы, лечение и профилактика
Желтуха у новорожденных: причины, виды, симптомы, диагностика, лечение и профилактикаЖелтуха у новорожденных (неонатальная желтуха) — комплекс симптомов, при котором кожа, белки глаз и слизистые оболочки приобретают желтые оттенки, может сопровождаться нежеланием есть и сонливостью.
Причины
Физиологической причиной появления желтухи у младенцев в первые дни жизни может стать процесс, в ходе которого так называемые фетальные эритроциты (из кровеносной системы матери) заменяются на собственные с образованием большого количества билирубина. Печень новорожденного еще не работает в достаточном объеме, поэтому билирубин накапливается и придает характерный цвет наружным покровам ребенка.
Неонатальной желтухе наиболее подвержены недоношенные дети. Также она может проявится, если были большие кровотечения, или если мать употребляла определенные лекарства.
В целом, это состояние не является болезнью.
Виды
Заболевание встречается у большинства младенцев. Оно обусловлена повышением пигмента, возникающего после распада эритроцитов. Организм малыша не успевает выводить красящее вещество, в результате этого тело становится желтоватым.
Различают физиологическую (транзиторную) и патологическую разновидность болезни. Чаще встречается первая форма. Она появляется на 3-5 день после рождения и длится три недели. У недоношенных деток может сохраняться чуть дольше. Никакого особого ухода физиологические проявления не требуют. Со временем тело ребенка приобретает естественный розоватый оттенок, показатели в крови нормализируются.
Патологическая болезнь Госпела является следствием какого-то отклонения. Это может быть гемолитическая болезнь, сепсис, гепатит, патология желчных протоков. Желтоватый оттенок проявляется сразу после рождения. У ребенка прослеживается высокий прирост красящих клеток, желтушность стоп и ладошек, бесцветный кал, темная моча. В данном случае пациент обязан пройти курс терапии.
В данном случае пациент обязан пройти курс терапии.
Также существует желтуха грудного молока (синдром Ариеса). Это реакция на жирные кислоты, которые содержатся в материнском молоке. Такое проявление не имеет негативных последствий. Врачи рекомендуют на несколько суток отказаться от кормления грудью, чтобы подтвердить диагноз. После этого стоит сразу вернуться к грудному питанию.
Транзиторная желтушка развивается у 60% доношенных и у 80% недоношенных деток. Риск заболевания увеличивается, если рождаются близнецы или мать больна сахарным диабетом.
Паренхиматозная желтуха – диагностика, симптомы, причины и лечение в клинике Медскан
Возможные причины паренхиматозной желтухи
Спровоцировать паренхиматозную желтуху могут различные патологические состояния, которые нарушают способность гепатоцитов захватывать, связывать и превращать желчь в билирубин. Заболевание может быть как врожденным, так и приобретенным. Среди основных причин паренхиматозной желтухи выделяют следующие факторы:
Среди основных причин паренхиматозной желтухи выделяют следующие факторы:
- Инфекционные гепатиты. Спровоцировать гибель гепатоцитов могут гепатиты А, B, C, D, Е. Подобное происходит из-за опосредованного цитотоксического эффекта этих вирусных возбудителей. Также причиной паренхиматозной желтухи может выступать герпетическая, аденовирусная или энтеровирусная инфекции, инфекционный мононуклеоз, сепсис, лептоспироз;
- Токсическое влияние. Разрушить печеночную ткань и спровоцировать паренхиматозную желтуху способны различные гепатотропные яды. К ним относят окислители на основе окислов азота, гидразин, хлорэтан, этиленгликоль. Также токсически влияет на печень алкоголь;
- Перерождение печеночной паренхиматозной ткани. Из-за фиброза, цирроза печени, склерозирующего холангита функциональная ткань печени заменяется соединительной. Это также происходит при печеночной недостаточности, гепатоцеллюлярных карциномах и других формах первичного рака печени;
-
Аутоиммунное поражение гепатоцитов.
 Подобное происходит из-за повышения титра аутоантител. Спровоцировать его могут ревматоидный артрит, болезнь Шегрена, гломерулонефрит, аутоиммунный тиреоидит;
Подобное происходит из-за повышения титра аутоантител. Спровоцировать его могут ревматоидный артрит, болезнь Шегрена, гломерулонефрит, аутоиммунный тиреоидит; - Внутрипеченочный холестаз. Причиной разрушения гепатоцитов может выступать нарушение проницаемости печеночных мембран. Это характерно для беременных, пациентов с холестазом, холестатическим гепатитом, муковисцидозом;
-
Наследственные заболевания. Паренхиматозная желтуха может возникнуть и как врожденный дефект. Чаще всего такая форма диагностируется при синдроме Жильбера, Криглера-Найяра, Дабина-Джонсона, Ротора;
внутрипеченочные нарушения. Спровоцировать паренхиматозную желтуху могут ишемия и эндотоксические изменения в печени, сердечная недостаточность, трансфузии, последствия хирургических вмешательств, парентеральное питание, длительное голодание.
Методы диагностики паренхиматозной желтухи
Основной признак, по которому врач может заподозрить паренхиматозную желтуху, — это изменение цвета кожи. Лицо таких пациентов приобретает красноватый, шафрановый оттенок. Печень при пальпации становится плотной, увеличенной. В некоторых случаях увеличивается в размерах и селезенка. Обычно для диагностики паренхиматозной желтухи достаточно общего и биохимического анализов крови. В их определяется:
Лицо таких пациентов приобретает красноватый, шафрановый оттенок. Печень при пальпации становится плотной, увеличенной. В некоторых случаях увеличивается в размерах и селезенка. Обычно для диагностики паренхиматозной желтухи достаточно общего и биохимического анализов крови. В их определяется:
- Повышенный уровень общего, прямого и непрямого билирубина;
- Увеличение показателей повреждения печени – АЛТ, АСТ, щелочной фосфатазы, тимоловой пробы;
- Уменьшение концентрации альбуминов, фибриногена.
В общем анализе мочи обнаруживаются желтые пигменты. Исследование кала определяет пониженное содержание стеркобилиногена в нем. Дополнительно проводятся инструментальные методы диагностики:
- УЗИ печени – определяет размер и структуру этого органа, выявляет любые изменения в его тканях. Позволяет на начальных стадиях диагностировать фиброзные очаги;
- МРТ органов брюшной полости – позволяет определить возможную причину паренхиматозной желтухи, выявляет степень тяжести патологического процесса, возможные осложнения;
-
Непрямая ультразвуковая эластометрия – оценивает механические свойства печеночной ткани.
 Выявляет начальные стадии фиброза.
Выявляет начальные стадии фиброза.
В некоторых случаях диагностика паренхиматозной желтухи требует проведения чрескожной пункционной биопсии. Процедура выполняется под контролем УЗИ. Врач аккуратно забирает часть печеночной ткани и отправляет ее на гистологическое исследование.
Лечение паренхиматозной желтухи
Основная цель лечения паренхиматозной желтухи – устранение причины возникновения этого заболевания и стабилизация самочувствия пациента. Врачи делают все возможное, чтобы восстановить функции гепатоцитов и устранить патологические признаки, вызванные повышением уровня билирубина в крови. Схема лечения при паренхиматозной желтухе зависит от возраста пациента, наличия сопутствующих заболеваний, уровня нарушения. Стандартно назначаются следующие лекарственные препараты:
- Антибиотики – устраняют инфекционных агентов, которые могли вызвать паренхиматозную желтуху;
- Противовирусные средства – подавляет активность вирусов, способствующих повреждению печеночной ткани;
- Иммуномодуляторы – повышают защитные способности организма, дают ему силы бороться;
- Кортикостероиды – купируют воспалительный синдром, избавляют от острых болезненных ощущений;
- Цитостатики – противоопухолевые препараты, которые нарушают процесс роста;
-
Химиотерапевтические средства – снижают вероятность развития таких осложнений, как печеночная карцинома или рак печени.

При появлении признаков интоксикации проводится инфузионная терапия. Если произошло токсическое поражение печени, назначаются специфические антидоты. Чтобы нормализовать работу печени, назначаются гепатопротекторы. Они стимулируют регенерацию клеток печени, стабилизируют их мембраны. Улучшить обменные процессы в желчном пузыре способна урсодезоксихолевая кислота.
Чтобы минимизировать риск склерозирования тканей, пациентам с паренхиматозной желтухой назначают препараты группы периферических вазодилататоров. Они способствуют расширению сосудов, за счет чего улучшается кровоснабжение печени.
Если уровень прямого билирубина в крови экстремально высок, проводится фототерапия. С ее помощью удается расщепить его на более простые соединения. Они легко растворяются в воде и выводятся почками. Также на время лечения пациенту необходимо соблюдать специальную диету, которая предполагает сокращение животных жиров.
В редких случаях паренхиматозная желтуха протекает тяжело. При развитии серьезных нарушений показаны плазмаферез, гемосорбция, При массивной деструкции гепатоцитов печени необходима пересадка этого органа от донора.
При развитии серьезных нарушений показаны плазмаферез, гемосорбция, При массивной деструкции гепатоцитов печени необходима пересадка этого органа от донора.
Прогноз
Обычно печени удается самостоятельно справиться с паренхиматозной желтухой. Также возможно длительное скрытое течение болезни: когда клинические признаки патологии есть, но симптомы – отсутствуют. Такое состояние долгое время пагубно влияет на печень, способствует развитию множественных осложнений. Среди них печеночная недостаточность, гепатоцеллюлярная карцинома, рак печени.
На начальных стадиях паренхиматозная желтуха хорошо поддается лечению и не вызывает каких-либо осложнений. Грамотно подобранная терапия и строгое соблюдение всех предписаний врача позволяет оперативно избавиться от патологии и предотвратить развитие осложнений со стороны печени.
Если паренхиматозная желтуха возникла у ребенка, формируется острое нарушение кровообращения во всех органах и системах. Это вызывает нарушение их умственного развития. Запущенные формы паренхиматозной желтухи, сопровождаемые повышенным уровнем билирубина в крови, приводят к общей интоксикации организма. Также болезнь вызывает значительное повреждение нервной системы: пациенты жалуются на судороги, ухудшение слуха, паралич. Возможен летальный исход.
Это вызывает нарушение их умственного развития. Запущенные формы паренхиматозной желтухи, сопровождаемые повышенным уровнем билирубина в крови, приводят к общей интоксикации организма. Также болезнь вызывает значительное повреждение нервной системы: пациенты жалуются на судороги, ухудшение слуха, паралич. Возможен летальный исход.
Профилактика
Защититься от паренхиматозной желтухи можно, если сделать все возможное для недопущения болезней, которые ее вызывают. Врачи рекомендуют соблюдать следующие правила:
- Не занимайтесь самолечением – любые препараты принимайте только после консультации со специалистом;
- Откажитесь от употребления спиртных напитков;
- Не допускайте обострения хронических болезней;
- Соблюдайте меры личной гигиены;
- Следите за массой тела;
- Ведите здоровый и активный образ жизни;
- Правильно и сбалансированно питайтесь;
- Соблюдайте меры безопасности при работе с химическими препаратами;
-
Ежегодно сдавайте анализы крови и мочи, проходите УЗИ брюшной полости.

Если вы заподозрили у себя признаки паренхиматозной желтухи или же пытаетесь от нее избавиться, обязательно обратитесь в медицинский центр Медскан. Опытные врачи назначат необходимое обследование и разработают индивидуальный план лечения. С ними вы сможете избавиться от паренхиматозной желтухи и минимизировать риск возможных осложнений.
ЖЕЛТУХИ У НОВОРОЖДЕННЫХ — БУ «Городская детская больница №2» Минздрава Чувашии
Желтуха – это окрашивание кожи и слизистых оболочек в желтый цвет. Иногда желтушность кожи называют иктеричностью (от ikterоs — желтуха). Нередко родители слышат от лечащего врача, что у ребенка кожа и склеры глаз “иктеричны”, это значит, что они имеют желтушную окраску. Развитие желтухи связано с повышенным содержанием в крови особого вещества из группы желчных пигментов, которое называется билирубин (от bilis – желчь и rubin — красный). Этот красный желчный пигмент является главным пигментом желчи и продуктом обмена гемоглобина, именно он придает желчи характерный золотисто-желтый цвет. После отщепления молекулы железа от молекулы гемоглобина отщепляется и глобин (белковая часть вещества). Под влиянием окислителей происходит ряд биохимических реакций, в результате которых остается билирубин, который не содержит в своей молекуле белок. Такой билирубин называют непрямым, или свободным. Эта фракция билирубина попадает в плазму крови, “прикрепляется” к белку альбумину и в таком виде циркулирует в крови. Непрямой билирубин не растворяется в воде, токсичен и не проходит через почечный фильтр и почками не выделяется. В печеночной клетке к молекуле непрямого билирубина присоединяются две молекулы вещества, которое называется глюкуроновой кислотой, и образуется другая фракция билирубина – прямой билирубин, или связанный. Он не токсичен, растворяется в воде, проходит через почечный барьер и выделяется с мочой. Именно прямой билирубин хорошо проникает в ткани и обуславливает желтушное окрашивание кожи, склер, слизистых оболочек.
После отщепления молекулы железа от молекулы гемоглобина отщепляется и глобин (белковая часть вещества). Под влиянием окислителей происходит ряд биохимических реакций, в результате которых остается билирубин, который не содержит в своей молекуле белок. Такой билирубин называют непрямым, или свободным. Эта фракция билирубина попадает в плазму крови, “прикрепляется” к белку альбумину и в таком виде циркулирует в крови. Непрямой билирубин не растворяется в воде, токсичен и не проходит через почечный фильтр и почками не выделяется. В печеночной клетке к молекуле непрямого билирубина присоединяются две молекулы вещества, которое называется глюкуроновой кислотой, и образуется другая фракция билирубина – прямой билирубин, или связанный. Он не токсичен, растворяется в воде, проходит через почечный барьер и выделяется с мочой. Именно прямой билирубин хорошо проникает в ткани и обуславливает желтушное окрашивание кожи, склер, слизистых оболочек.
Различают 4 разновидности желтух: конъюгационные, гемолитические, механические (обтурационные) и печеночные (паренхиматозные). Конъюгационная (от лат. сonjugatio – соединение) желтуха связана с нарушением процессов превращения непрямого билирубина. Гемолитическая возникает вследствие интенсивного распада (гемолиза) эритроцитов. Обтурационная желтуха развивается в результате механического препятствия на пути оттока желчи в двенадцатиперстную кишку (при желчнокаменной болезни, при заболеваниях желчных путей). Печеночная (паренхиматозная) желтуха обусловлена поражением ткани печени при гепатите различной природы (вирусном, токсическом, реактивном).
Конъюгационная (от лат. сonjugatio – соединение) желтуха связана с нарушением процессов превращения непрямого билирубина. Гемолитическая возникает вследствие интенсивного распада (гемолиза) эритроцитов. Обтурационная желтуха развивается в результате механического препятствия на пути оттока желчи в двенадцатиперстную кишку (при желчнокаменной болезни, при заболеваниях желчных путей). Печеночная (паренхиматозная) желтуха обусловлена поражением ткани печени при гепатите различной природы (вирусном, токсическом, реактивном).
Желтуха физиологическая (желтуха новорожденных) — транзиторная (временная) конъюгационная желтуха, возникающая у большинства здоровых новорожденных в первые дни жизни, вследствие того, что эритроциты плода содержат особый вид гемоглобина (гемоглобин F — фетальный) и эти эритроциты после рождения разрушаются. Кроме этого, у новорожденных имеется и дефицит специального белка, который обеспечивает перенос билирубина через мембраны печеночных клеток. Способствует избыточному накоплению билирубина запаздывание созревания ферментативных систем печени, участвующих в превращении непрямого билирубина в прямой. Еще один фактор, влияющий на скорость выведения билирубина из организма – это низкая выделительная способность печени у новорожденных детей.
Еще один фактор, влияющий на скорость выведения билирубина из организма – это низкая выделительная способность печени у новорожденных детей.
Проявляется физиологическая желтуха новорожденных окрашиванием кожи в желтый цвет на 3-4-й день после рождения. Печень и селезенка не увеличиваются, признаков усиленного распада (гемолиза) эритроцитов и анемии нет. По мере улучшения работы системы выделения билирубина и исчезновения избыточных кровяных клеток из русла крови, желтуха исчезает (обычно через 1-2 недели) и не причиняет никакого вреда ребенку.
Желтуха у недоношенных детей встречается чаще, чем у доношенных, она более выражена и держится более длительно – до 3-4 недель. Уровень прямого билирубина при этой форме желтухи достигает максимума на 5-6-й день жизни ребенка. В случае интенсивной желтухи дополнительно используют медикаментозные средства и фототерапию (терапию светом от специальной лампы). Под влиянием света происходит структурная изомеризация билирубина и образуется так называемый “люмирубин”, который имеет другой путь выведения, быстро проникает в желчь и мочу.
Выраженность повышения уровня билирубина в крови у недоношенных не зависит от массы тела при рождении, а находится в прямой зависимости от степени зрелости плода и наличия заболеваний матери в период беременности.
Редко встречается желтуха, вызываемая молоком матери (ее надо отличать от желтухи при грудном вскармливании), она встречается примерно у 1% вскармливаемых грудью новорожденных со значительными проявлениями желтухи. Появляется она после 1-й недели жизни ребенка. Предполагается, что эта форма желтухи связана с содержанием в молоке матери веществ из класса жирных кислот, которые угнетают функцию печеночных клеток ребенка и снижают активность ферментов, обеспечивающих “превращение” непрямого билирубина в прямой.
Желтуха при грудном вскармливании развивается на 2-4-й день жизни, угасает на 3-4-й неделе, частота ее встречаемости — до 15 % случаев. При этом виде желтухи ребенка следует чаще кормить (можно больше 8 раз в сутки) грудным молоком, так как грудное вскармливание способствует более частому стулу и более быстрому выведению билирубина из организма. Так как у детей с повышенным уровнем билирубина часто повышенная сонливость, то их рекомендуют обязательно будить для кормления.
Так как у детей с повышенным уровнем билирубина часто повышенная сонливость, то их рекомендуют обязательно будить для кормления.
Прекращают грудное вскармливание у детей с желтухой только при некоторых наследственных заболеваниях, связанных с нарушением обмена веществ, например, при галактоземии.
К группе конъюгационных желтух относится конституциональная печеночная дисфункция (синдром Жильбера-Мейленграхта) – наследственное заболевание. Причиной нарушения билирубинового обмена при этой форме желтухи является изменение процессов захвата молекулы билирубина печеночной клеткой или нарушение связывания билирубина с глюкуроновой кислотой, что связано с наследственной неполноценностью ферментативных систем печени. По клинике синдром Жильбера очень сходен с транзиторной физиологической желтухой новорожденных. Печень и селезенка не увеличиваются, признаков повышенного распада эритроцитов и малокровия не наступает. Окраска кала и мочи нормальная. Лечение проводится симптоматическое. Прогноз благоприятный.
Прогноз благоприятный.
Желтуха у новорожденных может развиться при гипотиреозе — снижении функциональной активности щитовидной железы. Сочетается такая форма желтухи с другими признаками недостаточной выработки гормонов щитовидной железы: отечностью тканей, грубостью голоса, сухостью волос, повышением уровня холестерина крови, задержкой процессов окостенения и др. Возникает желтуха при гипотиреозе на 2-3-й день жизни, длится до 3-12 недель, а иногда и до 4-5 месяцев. Лечение проводят по рекомендации эндокринолога с использованием препаратов – гормонов щитовидной железы.
Желтуха детей, родившихся у матерей с сахарным диабетом, связана с незрелостью печени ребенка, если у матери тяжелое течение сахарного диабета. При очень высоких показателях уровня билирубина проводят внутривенное вливание препаратов, способствующих более быстрому выведению билирубина из организма.
Желтуха у детей с пилоростенозом и обструкцией кишечника. Причиной повышения уровня непрямого билирубина крови при этом заболевании является обратное всасывание его из кишечника. При пилоростенозе увеличенный отдел желудка (привратник) может сдавливать общий желчный проток и нарушать желчеотделение. Лечение основного заболевания приводит к нормализации пигментного обмена и исчезновению желтухи.
При пилоростенозе увеличенный отдел желудка (привратник) может сдавливать общий желчный проток и нарушать желчеотделение. Лечение основного заболевания приводит к нормализации пигментного обмена и исчезновению желтухи.
Гемолитическая желтуха является проявлением повышенного разрушения эритроцитов ребенка. Наиболее часто она является симптомом гемолитической болезни новорожденного (ГБН), связанной с несовместимостью крови матери и плода по группе или резус-фактору. Развиваются гемолитические желтухи также при дефиците ферментативных систем эритроцитов, при нарушении структуры гемоглобина (например, при серповидно-клеточной анемии), при нарушении формы и структуры самого эритроцита (например, микросфероцитозе – анемии Минковского-Шоффара). Патологическая желтуха проявляется в течение первых суток после рождения. Она развивается, когда чрезмерно быстро разрушается много эритроцитов. Если высвобождается очень много билирубина, это может вызвать нарушения функции головного мозга. Такое состояние называют “ядерной желтухой” или “билирубиновой энцефалопатией”, так как при этой тяжелой форме желтухи новорожденных желчные пигменты и дегенеративные изменения обнаруживают в сером веществе головного мозга (особенно в ядрах ствола). Проявляется заболевание сонливостью, плохим сосанием, изменением рефлексов. Среди поздних проявлений — глухота, параличи, умственная отсталость.
Проявляется заболевание сонливостью, плохим сосанием, изменением рефлексов. Среди поздних проявлений — глухота, параличи, умственная отсталость.
Лечение зависит от причин развития гемолитической желтухи и нередко требует проведения заменного переливания крови.
Печеночная желтуха развивается при поражении печени вирусами, бактериями, простейшими (гепатит, сепсис, цитомегаловирусная инфекция и др.). При этом состоянии происходит накопление в крови непрямого и прямого билирубина. Кожа ребенка и слизистые оболочки окрашиваются в желтый цвет с зеленоватым оттенком, происходит увеличение печени, иногда и селезенки. Стул становится слабо окрашенным, моча приобретает более интенсивную окраску. В анализах крови обнаруживают повышение показателей активности печеночных ферментов. Лечение проводят комплексное, в зависимости от причин появления паренхиматозной желтухи.
При обтурационной (механической) желтухе происходит увеличение печени и селезенки, обесцвечивание кала и усиление окраски мочи. Эта форма желтухи может развиваться при кисте желчного протока, кольцевидной поджелудочной железе, атрезии (недоразвитии) желчных ходов, при сгущении желчи на фоне гемолитической болезни, при муковисцидозе и др. Лечение зависит от причин, вызвавших механическую желтуху. При ряде патологических состояний необходимо хирургическое вмешательство.
Эта форма желтухи может развиваться при кисте желчного протока, кольцевидной поджелудочной железе, атрезии (недоразвитии) желчных ходов, при сгущении желчи на фоне гемолитической болезни, при муковисцидозе и др. Лечение зависит от причин, вызвавших механическую желтуху. При ряде патологических состояний необходимо хирургическое вмешательство.
В настоящее время известно более 50 заболеваний, которые могут проявляться желтушным окрашиванием кожи у детей в период новорожденности. Поэтому длительное сохранение желтушного окрашивания кожи у новорожденного требует обязательного определения уровня общего билирубина и его фракций в сыворотке крови, показателей функции печени, общего анализа крови, ультразвукового исследования органов брюшной полости и консультации специалистов для уточнения причины желтухи и своевременного проведения лечения.
ПАМЯТКА ДЛЯ ПАЦИЕНТОВ
Вы перенесли острый гепатит В, С, и Вам необходимо знать, что исчезновение желтухи, удовлетворительные лабораторные показатели и хорошее самочувствие не служат показателями полного выздоровления, так как полное восстановление здоровья печени наступает в течение 6 месяцев.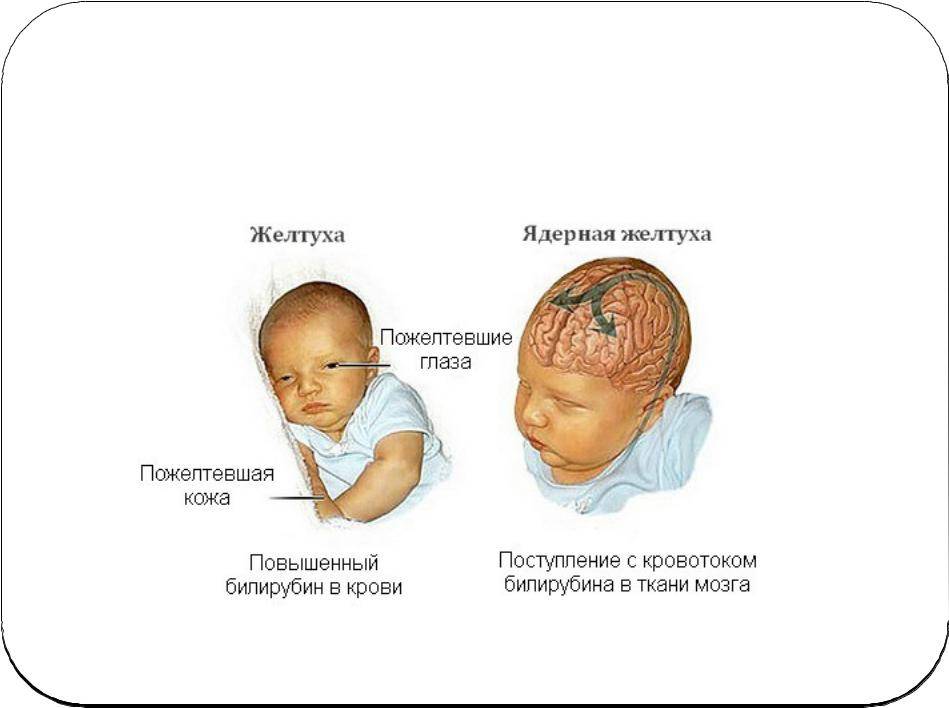 С целью предупреждения обострения заболевания и перехода в хроническую форму важно строго соблюдать врачебные рекомендации, относящиеся к последующему наблюдению и обследованию в условиях поликлиники, режиму дня, диете, а также к условиям труда.
С целью предупреждения обострения заболевания и перехода в хроническую форму важно строго соблюдать врачебные рекомендации, относящиеся к последующему наблюдению и обследованию в условиях поликлиники, режиму дня, диете, а также к условиям труда.
РЕЖИМ
Возвращение к трудовой деятельности, связанной с большим физическим напряжением или профессиональными вредностями, допустимо не ранее чем через 3-6 месяцев после выписки. До этого возможно продолжение трудовой деятельности в облегченных условиях.
После выписки из стационара следует остерегаться переохлаждения и избегать перегревания на солнце, не рекомендуют поездки на южные курорты на протяжении первых 3 месяцев. Также следует остерегаться приема медикаментов, оказывающих побочное (токсическое) влияние на печень. После нормализации биохимических показателей крови на протяжении 6 месяцев запрещается участие в спортивных соревнованиях. Переболевшие ОГВ и ОГС освобождаются от профилактических прививок на 6 месяцев.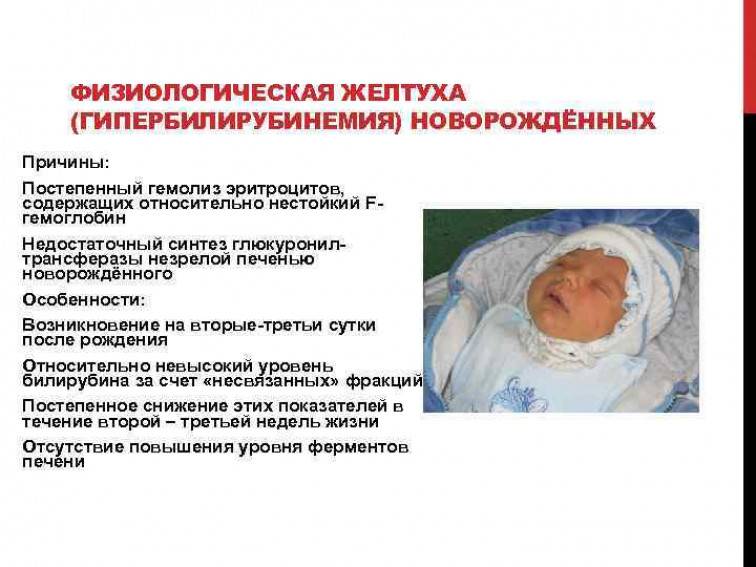 Занятия спортом ограничиваются лишь комплексом лечебной гимнастики.
Занятия спортом ограничиваются лишь комплексом лечебной гимнастики.
ДИЕТА
На протяжении 6 месяцев после выписки необходимо обращать особое внимание на питание, которое должно быть достаточно полноценным, при полном исключении вредных для печени веществ. Алкогольные напитки (в том числе пиво) категорически запрещаются. Питаться в течение дня необходимо регулярно через каждые 3-4 часа, избегая переедания.
Разрешено
Молоко и молочные продукты во всех видах.
Отварное и тушеное мясо – говядина, телятина, куры, индейка, кролик.
Отварная свежая рыба – щука, карп, судак и морская рыба: треска, окунь, ледяная.
Овощи, овощные блюда, фрукты, квашеная капуста.
Крупяные и мучные изделия.
Супы овощные, крупяные, молочные.
Ограничено можно
Мясные бульоны и супы – нежирные, не чаще 1-2 раза в неделю.
Сливочное масло (не более 50-70 г/сутки, для детей – 30-40 грамм), сливки, сметана.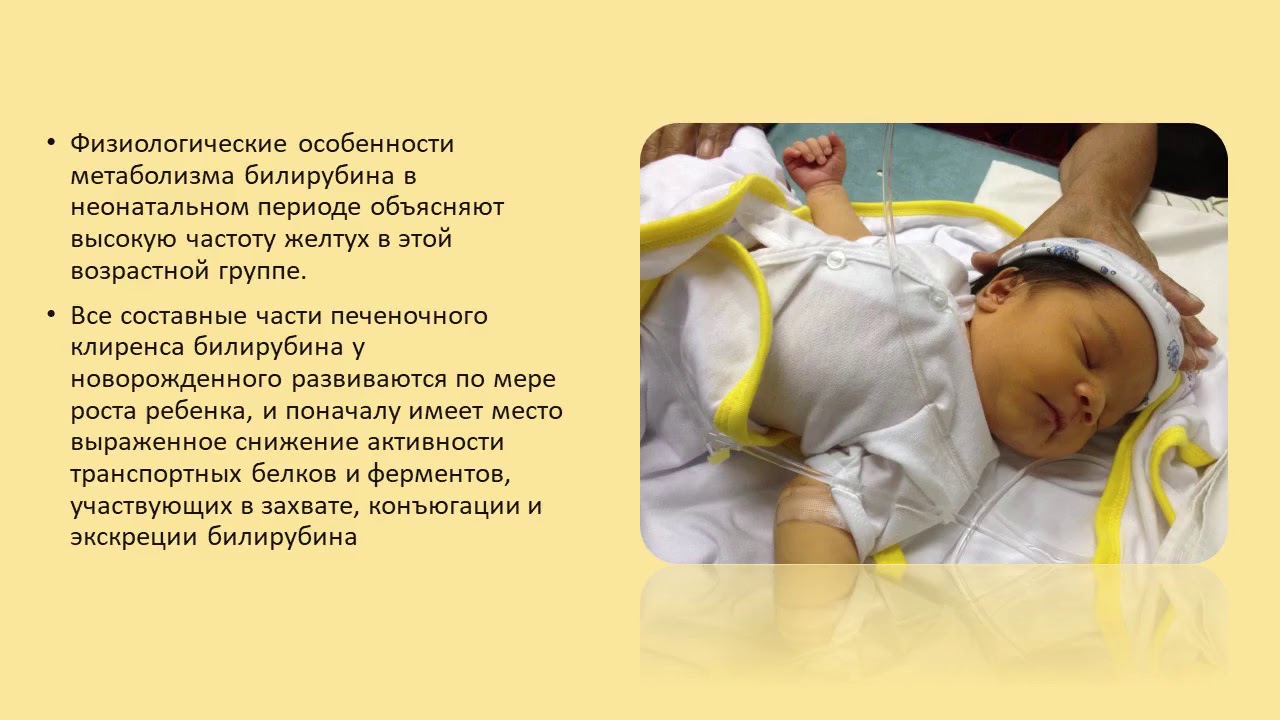
Яйца – не более 2-3 раз в неделю, белковые омлеты.
Сыр в небольшом количестве, только не острый.
Сосиски говяжьи, колбаса докторская, диетическая, столовая.
Икра лососевых и осетровых, сельдь.
Помидоры.
Запрещено
Алкогольные напитки.
Все виды жареных, копченых и маринованных продуктов.
Свинина, баранина, гуси, утки.
Острые приправы – хрен, перец, горчица, уксус.
Кондитерские изделия – торты, пирожные.
Шоколад, шоколадные конфеты, какао, кофе.
Томатный сок.
ВРАЧЕБНОЕ НАБЛЮДЕНИЕ И КОНТРОЛЬ
Обследование перенесших вирусные гепатиты проводят через 1,3,6 месяцев, а далее в зависимости от заключения диспансерного врача. Снятие с учета при благоприятном исходе проводят не ранее 12 месяцев после выписки из стационара.
Помните, что только наблюдение врача-инфекциониста и регулярное лабораторное обследование позволит установить факт Вашего выздоровления или перехода заболевания в хроническую форму.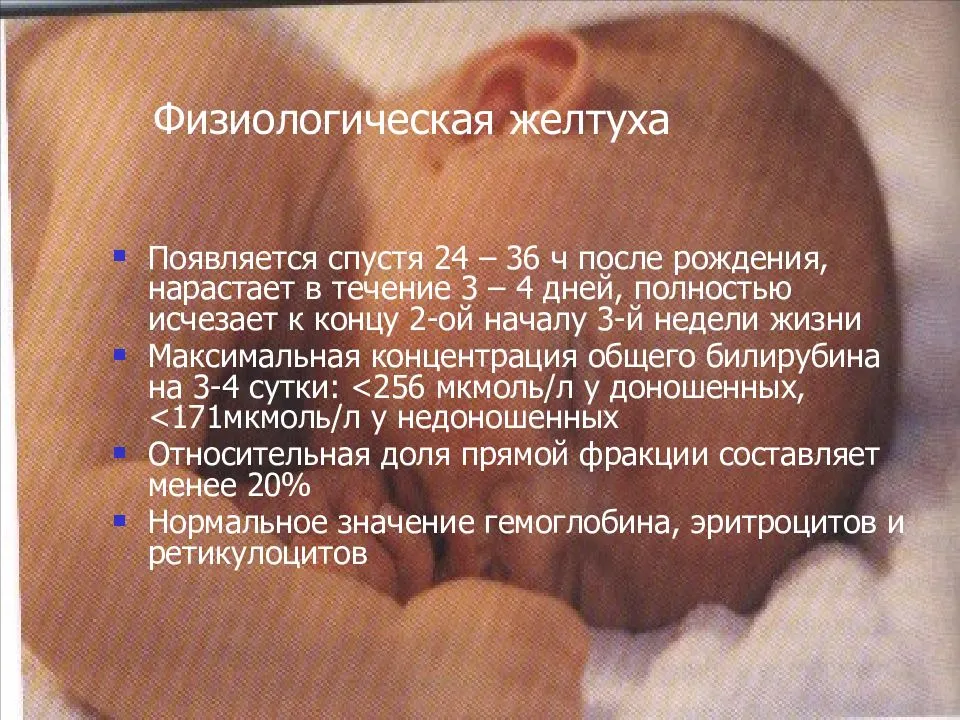 В случае назначения врачом противовирусного лечения Вы должны строго соблюдать режим введения препарата и регулярно приходить на лабораторный контроль показателей крови, так как это позволит максимально снизить вероятность побочного действия препарата и обеспечить контроль над инфекцией.
В случае назначения врачом противовирусного лечения Вы должны строго соблюдать режим введения препарата и регулярно приходить на лабораторный контроль показателей крови, так как это позволит максимально снизить вероятность побочного действия препарата и обеспечить контроль над инфекцией.
Явиться на лабораторное обследование нужно в строго назначенный врачом день натощак.
Ваше первое посещение КИЗ поликлиники назначает лечащий врач.
Установленные контрольные сроки повторных врачебных осмотров в поликлинике или гепатологическом центре обязательны для всех, перенесших вирусный гепатит. При необходимости Вы можете обращаться в кабинет последующих наблюдений стационаров, или гепатологический центр, или КИЗ поликлиники также и помимо этих сроков.
Будьте внимательны к своему здоровью!
Строго соблюдайте режим и диету!
Являйтесь регулярно на врачебные осмотры!
Причины, диагностика и лечение желтухи в Клиническом госпитале на Яузе в Москве
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначить только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
В случае боли или иного обострения заболевания диагностические исследования должен назначить только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Статья проверена врачом-гастроэнтерологом Мельниковой Е.Г., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
В медицинском центре на Яузе в Москве можно пройти полную экспресс- и углубленную диагностику (лабораторную, УЗИ и эндоскопию с биопсией, цифровые КТ и МРТ), установить причину желтухи и провести лечение выявленного заболевания. Прием ведут опытные специалисты высшей категории.
Желтуха — синдром, при котором кожный покров и слизистые окрашиваются в желтый цвет вследствие повышенного уровня билирубина в крови. Данный синдром является не самостоятельным заболеванием, а проявлением многих других болезней у детей и взрослых.
Причины
Выделяют три группы причин повышенного содержания билирубина в крови:
- Надпеченочная желтуха (гемолитическая) возникает вследствие повышенного распада красных кровяных телец и выхода из них свободного билирубина. Такое состояние бывает при злокачественных анемиях, отравлениях различными токсическими веществами и ядами.
- Печеночная желтуха (паренхиматозная) связана с непосредственным поражением печени и выходом из печеночных клеток в кровь билирубина. Такое состояние бывает при вирусных гепатитах В, С, Д, токсических и инфекционных гепатитах (лептоспироз, мононуклеоз), биллиарном циррозе, лекарственных гепатитах, синдром Жильбера (генетическая патология).
- Механическая желтуха (подпеченочная) возникает при полном или частичном нарушении оттока желчи из печени по желчным протокам. Что бывает при закупорке протоков камнями, опухолями, кистами, сдавливании абсцессом.
Симптомы и проявления
В зависимости от вида желтухи и исходного заболевания клиническая картина болезни может быть разной.
- При гемолитической желтухе окрашивание кожи и слизистых происходит в лимонно-желтый цвет, развивается анемия, происходит увеличение селезенки.
- При механической желтухе окрашивание происходит в более интенсивный цвет, появляется зуд кожных покровов вследствие попадания желчных кислот в кровоток, а также довольно часто повышается температура тела и возникают боли в подреберье справа.
- При паренхиматозной желтухе зуд менее выражен, кожные покровы окрашиваются в шафрановый цвет, возможны тошнота, рвота, боли в подреберье. Печень при этом обычно увеличена.
Диагностика
В московском Клиническом госпитале на Яузе можно пройти экспресс-диагностику всех видов гипербилирубинемии в течение 1–2 дней и начать лечение. Наши доктора проведут обследование и дифференциальную диагностику, назначат лечение, соответствующе современным стандартам медицины.
Опыт и высокая квалификация врачей, современное оснащение госпиталя, расположение всех лечебно-диагностических подразделений в одном здании сократят усилия и время на постановку точного диагноза и приблизят пациента к эффективному лечению.
В клинике есть все необходимое для диагностики причин любых видов повышения билирубина:
Лабораторные исследования: анализ крови на билирубин прямой и связанный, печеночные ферменты, свободное железо, анализ белковых фракций, воспалительных и онкомаркеров, иммуноферментный анализ крови на все виды инфекций и др.
Современная ультразвуковая и эндоскопическая диагностика с забором биопсии тканей с записью исследования на цифровой носитель. ЭндоУЗИ — комбинированный метод, позволяющий выявить объемное образование в стенке пищеварительного тракта, глубину его распространения, уточнить вид необходимого лечения (консервативного или хирургического). Эндоскопические исследования могут проводиться в состоянии седации (медикаментозного сна).
Компьютерная и магнитно-резонансная томография всех органов и тканей с использованием современных методов контрастирования. МР-холангиопанкреатография.
Консультации врачей-специалистов. При установленном гемолизе пациента осмотри врач гематолог и даст свои рекомендации. На повышенное разрушение эритроцитов крови будут указывать анемия в общем анализе крови, высокий уровень сывороточного железа и высокий уровень свободного билирубина.
При установленном гемолизе пациента осмотри врач гематолог и даст свои рекомендации. На повышенное разрушение эритроцитов крови будут указывать анемия в общем анализе крови, высокий уровень сывороточного железа и высокий уровень свободного билирубина.
Лечение
Лечение синдрома складывается из терапии заболевания, ставшего причиной развития желтухи, и коррекции симптомов. Может быть консервативным или хирургическим.
Консервативное. Для снижения интоксикации потребуется специальная диета, инфузионная терапия (капельницы), препараты, улучшающие метаболизм в печени.
Хирургическое. При необходимости в госпитале проводятся все виды хирургического лечения, в основном малоинвазивными лапароскопическими методами (например, лапароскопическая холецистэктомия).
Экстракорпоральная гемокоррекция. При аутоиммунных процессах (например, аутоиммунном гепатите), применяются высокоэффективные инновационные технологии экстракорпоральной гемокоррекции, позволяющие быстро очистить кровь от агрессивных аутоантител и иммунных комплексов, купировать обострение и улучшить состояние пациента.
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Внимание! Цены на сайте могут отличаться.
Пожалуйста, уточняйте актуальную стоимость у администраторов по телефону.
Желтуха новорожденных — Симптомы — NHS
Симптомы желтухи новорожденных
Если у вашего ребенка желтуха, его кожа будет слегка желтоватой.
Кредит:
Изменения цвета кожи может быть труднее заметить, если у вашего ребенка коричневая или черная кожа.
Пожелтение может быть более заметным в других местах, например:
- на белках глаз
- во рту
- на подошвах ног
- на ладонях
Кредит:
Пожелтение кожи обычно более заметно на голове и лице.
Пожелтение также может усилиться, если надавить на участок кожи пальцем.
Новорожденный ребенок с желтухой может также:
- быть сонным
- не хотеть есть или есть не так хорошо, как обычно
- иметь темно-желтую мочу (должна быть бесцветной) или оранжевый)
Желтуха обычно появляется примерно через 2 дня после рождения и исчезает к тому времени, когда ребенку исполняется 2 недели.
У недоношенных детей, которые более склонны к желтухе, она может появиться через 5-7 дней и обычно длится около 3 недель.
Он также имеет тенденцию длиться дольше у детей, которые питаются только грудным молоком, поражая некоторых детей в течение нескольких месяцев.
Когда обращаться за медицинской помощью
Как правило, вашего ребенка обследуют на наличие признаков желтухи в течение 72 часов после рождения в рамках медицинского осмотра новорожденного.
Если по истечении этого времени у вашего ребенка появятся какие-либо признаки желтухи, как можно скорее обратитесь за советом к своей акушерке, патронажной сестре или терапевту.
В большинстве случаев желтуха безвредна и не является признаком основного заболевания.
Обычно он проходит сам по себе к тому времени, когда ребенку исполняется 2 недели.
Хотя желтуха обычно не вызывает беспокойства, важно определить, нуждается ли ваш ребенок в лечении.
Узнайте больше о диагностике желтухи у младенцев
Последняя проверка страницы: 03 февраля 2022 г.
Следующая проверка должна быть завершена: 03 февраля 2025 г.
Желтуха новорожденных | Здоровье герцога
Однако патологическая желтуха связана с более высоким уровнем билирубина и требует лечения для ускорения выведения билирубина.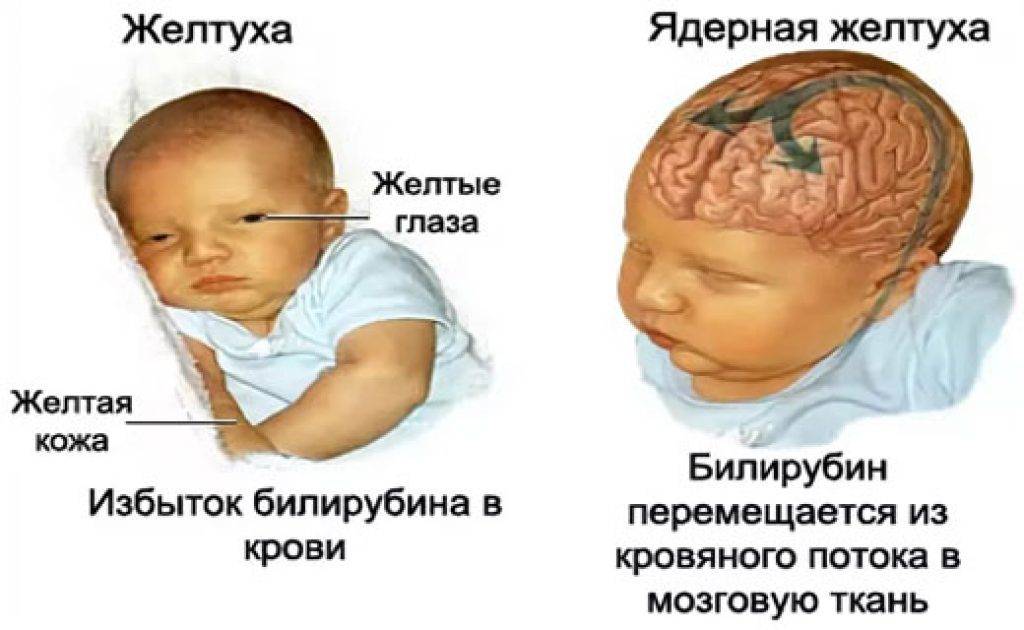 Это может произойти у любого новорожденного с преувеличенной формой физиологической (нормальной) желтухи. Существуют также факторы риска, которые могут помочь клиницистам определить, за какими детьми следует наблюдать более тщательно.
Это может произойти у любого новорожденного с преувеличенной формой физиологической (нормальной) желтухи. Существуют также факторы риска, которые могут помочь клиницистам определить, за какими детьми следует наблюдать более тщательно.
Одним из факторов риска является недоношенность. У детей, рожденных более чем за две недели до срока родов, более высокий уровень билирубина. Чем более недоношенным является ребенок, тем менее зрелой является его печень к моменту рождения, и тем труднее им начать выведение билирубина.
Несовместимость группы крови матери и ребенка также является поводом для более тщательного наблюдения за желтухой новорожденного. Это имеет место, когда мать имеет группу крови O (и, следовательно, имеет антитела против клеток A и B), а ее новорожденный имеет группу крови A или B. Это может привести к более быстрому разрушению эритроцитов новорожденного из-за материнской крови. антитела, которые просочились в кровоток ребенка.
Несовместимость группы крови также существует, если у матери резус-отрицательная группа крови, а у новорожденного положительный резус-фактор. Это было частой причиной тяжелой неонатальной желтухи, но теперь это очень редко, потому что резус-иммуноглобулин (Rhogham) вводится матерям из группы риска перед родами.
Это было частой причиной тяжелой неонатальной желтухи, но теперь это очень редко, потому что резус-иммуноглобулин (Rhogham) вводится матерям из группы риска перед родами.
Хотя грудное вскармливание также считается фактором риска, на самом деле отсутствие эффективного грудного вскармливания является фактором риска. Вероятность проблем с кормлением сводится к минимуму, если кормить новорожденного как можно раньше после рождения и продолжать кормить 8–12 раз в день в течение первых нескольких дней.Грудное молоко является идеальной пищей для младенцев, и желтуха обычно не является поводом для добавления в рацион смеси.
Другие факторы риска патологической желтухи включают чрезмерные синяки у новорожденного, наличие брата или сестры, нуждающихся в лечении желтухи, и принадлежность к восточноазиатской расе.
Желтуха в первые 24 часа жизни никогда не бывает физиологической и всегда требует оценки.
Желтуха новорожденных.
 Неонатальная гипербилирубинемия Информация
Неонатальная гипербилирубинемия ИнформацияУровни билирубина у новорожденных выше, чем у взрослых, поскольку новорожденные имеют более высокую концентрацию эритроцитов, которые также имеют более короткую продолжительность жизни.При распаде эритроцитов образуется неконъюгированный билирубин, который циркулирует в основном в связанном с альбумином состоянии. Неконъюгированный билирубин метаболизируется в печени с образованием конъюгированного билирубина, который выводится с калом [1] .
Этиология
[1, 2]Физиологическая желтуха
- Возникает в результате усиленного распада эритроцитов и незрелой функции печени.
- Он проявляется в возрасте 2 или 3 дней, начинает исчезать к концу первой недели и разрешается к 10 дню.
- Уровень билирубина обычно не поднимается выше 200 мкмоль/л, и ребенок остается здоровым.
- Однако уровень билирубина может значительно повыситься, если ребенок родился недоношенным или если наблюдается повышенный распад эритроцитов, например обширные кровоподтеки, кефалогематома.

Ранняя неонатальная желтуха
Начало менее чем через 24 часа:
- Гемолитическая болезнь: например, гемолитическая болезнь новорожденных (резус), АВО-несовместимость, дефицит глюкозо-6-фосфатдегидрогеназы, сфероцитоз.
- Инфекция: врожденная (например, токсоплазмоз, краснуха, цитомегаловирус (ЦМВ), простой герпес, сифилис) или послеродовая инфекция.
- Повышенный гемолиз из-за гематомы.
- Аутоиммунная гемолитическая анемия у матери: например, системная красная волчанка.
- Синдром Криглера-Наджара или синдром Дубина-Джонсона.
- Синдром Жильбера.
Затяжная желтуха
Желтуха, длящаяся более 14 дней у доношенных детей и 21 день у недоношенных:
- Инфекция, например инфекция мочевыводящих путей.
- Гипотиреоз, гипопитуитаризм.
- Галактоземия.
- Желтуха грудного молока: ребенок чувствует себя хорошо, желтуха обычно проходит к шести неделям, но иногда продолжается до четырех месяцев.

- Желудочно-кишечный тракт (ЖКТ): атрезия желчевыводящих путей, киста холедоха, неонатальный гепатит.
Конъюгированная гипербилирубинемия
- Инфекция.
- Парентеральное питание.
- Муковисцидоз.
- Метаболические: дефицит альфа-1-антитрипсина, галактоземия, аминоацидурия, органоацидемия.
- ЖКТ: атрезия желчевыводящих путей, киста холедоха, неонатальный гепатит.
- Эндокринные: гипотиреоз, гипопитуитаризм.
Эпидемиология
Приблизительно у 60% доношенных и 80% недоношенных детей развивается желтуха в первую неделю жизни; около 10% детей, находящихся на грудном вскармливании, все еще имеют желтуху в возрасте 1 месяца [3] .
Факторы риска
Риск развития значительной желтухи новорожденных повышен у [2, 4] :
- Низкая масса тела при рождении: недоношенная и малая для даты.
- Дети, находящиеся на грудном вскармливании.

- Предыдущий брат с неонатальной желтухой, требующей фототерапии.
- Видимая желтуха в первые 24 часа.
- Младенцы от матерей, больных сахарным диабетом.
- Младенцы мужского пола.
- Выходцы из Восточной Азии.
- Население, проживающее в высокогорье.
Презентация
Родители, опекуны и медицинские работники должны обращать внимание на желтуху. Проверьте голого ребенка при ярком и желательно естественном освещении.Осмотр должен включать склеры, десны и побелевшую кожу. Не следует полагаться только на визуальный осмотр для оценки уровня билирубина у ребенка с желтухой [3] .
- Желтуха новорожденных сначала проявляется на лице и лбу. Бланширование выявляет основной цвет. Желтуха затем постепенно становится заметной на туловище и конечностях.
- У большинства младенцев желтый цвет является единственным признаком физикального осмотра. Более интенсивная желтуха может быть связана с сонливостью.

- Неврологические симптомы, например, изменения мышечного тонуса, судороги или измененный плач, требуют немедленного внимания во избежание ядерной желтухи.
- Гепатоспленомегалия, петехии и микроцефалия связаны с гемолитической анемией, сепсисом и врожденными инфекциями.
- Гепатит (например, врожденная краснуха, цитомегаловирус, токсоплазмоз) и атрезия желчевыводящих путей вызывают повышение уровня конъюгированного билирубина и сопровождаются выраженной желтухой, бледным стулом и темной мочой, обычно проявляющимися на третьей неделе жизни.
Исследования
Не полагайтесь только на визуальный осмотр для оценки уровня билирубина у ребенка с подозрением на желтуху. Обычно уровень общего билирубина в сыворотке является единственным тестом, который требуется у младенца с умеренной желтухой, который поступает на второй или третий день жизни и в остальном чувствует себя хорошо. Дальнейшее обследование необходимо для любого ребенка, который также нездоров, поступает в первые 24 часа или имеет длительную (после 10 дней) желтуху [5] .
- Уровень билирубина [3] :
- Используйте чрескожный билирубинометр у детей с гестационным возрастом 35 недель и более и постнатальным возрастом более 24 часов.
- Если чрескожный билирубинометр недоступен, измерьте уровень билирубина в сыворотке.
- Если чрескожное измерение билирубинометра показывает уровень билирубина выше 250 мкмоль/л, проверьте результат, измерив уровень билирубина в сыворотке.
- Всегда используйте измерение билирубина в сыворотке крови для определения уровня билирубина у детей:
- При желтухе в первые 24 часа жизни.
- Гестационный возраст менее 35 недель.
- Всегда используйте измерение билирубина в сыворотке у детей, достигших или превышающих соответствующие пороговые значения лечения для их постнатального возраста, а также для всех последующих измерений.
- Не используйте иктерометр.
- Не измеряйте рутинно уровень билирубина у младенцев без видимой желтухи.

- Измерение конъюгированного билирубина особенно важно для детей с гепатоспленомегалией, петехиями или тромбоцитопенией (или любыми другими признаками заболевания печени или желчевыводящих путей, нарушениями обмена веществ или врожденной инфекцией), а также для детей с длительной желтухой.
- ЛФЦ: гепатит, холестатическая болезнь.
- Скрининг на инфекции (должен быть исключен у любого ребенка, который болен или проявляется в первые 24 часа или после 3-го дня): TORCH-синдром ( t оксоплазмоз, o ther, r убелла, C MV и h erpes simplex) скрининг на врожденные инфекции, мазки с поверхности, включая пупок, мазки из зева, посев мочи, посев крови, люмбальная пункция, рентгенография.
- Гемолиз:
- Определение группы крови и резус-фактора у матери и ребенка.
- Количество ретикулоцитов.
- Прямая проба Кумбса у младенцев.
- Значения гемоглобина и гематокрита.

- Мазок периферической крови для морфологии эритроцитов.
- Анализ ферментов эритроцитов: активность G6PD (дефицит G6PD), дефицит пируваткиназы.
- Редуцирующие вещества в моче: скрининговый тест на галактоземию (при условии, что ребенок получает достаточное количество молока).
- TFT.
- Ультразвуковое исследование, радионуклидное сканирование гепатобилиарной системы иминодиуксусной кислоты (HIDA), биопсия печени и лапаротомия могут потребоваться при холестатической желтухе при дифференциации между гепатитом и атрезией желчевыводящих путей.
Управление
- Контроль уровня билирубина.
- Направление на срочную госпитальную оценку, если желтуха проявляется в первые 24 часа жизни, если ребенок желтушный и плохо себя чувствует, или при длительной желтухе (см. ниже).
- Лечение основной причины.
- Увеличьте потребление жидкости – обычно перорально, но может потребоваться внутривенное введение жидкости в зависимости от причины и самочувствия ребенка.

- Фототерапия:
- Показания и применение фототерапии различаются в зависимости от отделения и зависят не только от уровня билирубина в сыворотке, но и от срока беременности ребенка, скорости повышения билирубина, вероятной основной причины и самочувствия ребенка. ребенок.
- Фототерапию следует начинать немедленно, если ожидается быстрое повышение билирубина (например, при гемолитической болезни) и при появлении желтухи менее чем через 24 часа [6] .
- Чем недоношенный ребенок, тем ниже переносимый уровень билирубина. Профилактическая фототерапия для предотвращения желтухи у недоношенных детей или детей с низкой массой тела при рождении помогает поддерживать более низкую концентрацию билирубина в сыворотке крови и может влиять на скорость обменного переливания крови и риск нарушения развития нервной системы [7] .
- Основной уход за ребенком, проходящим курс фототерапии, включает в себя максимальное воздействие на кожу, защиту глаз и уход за ними, тщательный контроль терморегуляции, поддержание адекватной гидратации и поддержку взаимодействия родителей и младенцев [8] .

- Фототерапия с использованием светодиодов (LED) эффективна для снижения уровня общего билирубина в сыворотке со скоростью, аналогичной фототерапии с использованием обычных (компактных люминесцентных ламп (КЛЛ) или галогенных) источников света [9] .
- Основными осложнениями фототерапии являются разлука с матерью, обезвоживание (необходимо увеличить потребление жидкости) и жидкий стул.
- Фототерапия обычно не проводится при конъюгированной гипербилирубинемии, поскольку она не вызывает ядерную желтуху.
- Обменное переливание через пупочную артерию или вену; показания зависят от клинического самочувствия (нездоровым детям переливают раньше), причины, скорости повышения билирубина и гестационного возраста ребенка. Национальный институт здравоохранения и повышения качества медицинской помощи (NICE) рекомендует [3] :
- Использовать обменное переливание двойного объема (удаляется и замещается двойной предполагаемый общий объем крови) для лечения детей:
- С клиническими признаками и признаками острой билирубиновой энцефалопатии, у которых уровень билирубина в сыворотке указывает на его необходимость (таблицы порогов и графики порогов лечения включены в руководство NICE).
 Например, порог общего билирубина сыворотки для обменного переливания для ребенка с гестационным возрастом 38 недель и более составляет 100 мкмоль/л при рождении, а затем повышается до 450 мкмоль/л примерно через 42 часа. Любой уровень общего билирубина сыворотки на пороговом уровне или выше указывает на необходимость обменного переливания крови.
Например, порог общего билирубина сыворотки для обменного переливания для ребенка с гестационным возрастом 38 недель и более составляет 100 мкмоль/л при рождении, а затем повышается до 450 мкмоль/л примерно через 42 часа. Любой уровень общего билирубина сыворотки на пороговом уровне или выше указывает на необходимость обменного переливания крови.
- С клиническими признаками и признаками острой билирубиновой энцефалопатии, у которых уровень билирубина в сыворотке указывает на его необходимость (таблицы порогов и графики порогов лечения включены в руководство NICE).
- Использовать обменное переливание двойного объема (удаляется и замещается двойной предполагаемый общий объем крови) для лечения детей:
- Во время обменного переливания нельзя:
- Прекращать непрерывную множественную фототерапию.
- Выполнить обмен одного тома.
- Использовать заправку альбумином.
- Регулярно вводите кальций внутривенно.
- После обменного переливания:
- Поддерживать непрерывную множественную фототерапию.
- Измерьте уровень билирубина в сыворотке в течение двух часов и контролируйте его в соответствии с таблицей пороговых значений и графиками пороговых значений лечения.
- Во время обменного переливания нельзя:
Желтуха, проявляющаяся в первые 24 часа жизни
Желтуха, проявляющаяся в первые 24 часа жизни, скорее всего, имеет серьезную основную причину, такую как инфекция, гемолитическая болезнь или нарушение обмена веществ. Поэтому любого ребенка с желтухой в первые 24 часа жизни следует срочно показать в больнице для обследования.
Поэтому любого ребенка с желтухой в первые 24 часа жизни следует срочно показать в больнице для обследования.
Затянувшаяся желтуха
[3]У детей с гестационным возрастом 37 недель и более с желтухой продолжительностью более 14 дней и у детей с гестационным возрастом менее 37 недель с продолжительностью желтухи более 21 дня :
- Ищите светлый мелоподобный стул и/или темную мочу, оставляющую пятна на подгузнике.
- Измерить конъюгированный билирубин.
- Провести FBC.
- Проведите определение группы крови (мать и ребенок) и прямой антиглобулиновый тест (DAT или тест Кумбса). Интерпретируйте результат с учетом силы реакции и того, получала ли мать профилактический анти-D-иммуноглобулин во время беременности.
- Проведение посева мочи.
- Убедитесь, что был проведен рутинный метаболический скрининг (включая скрининг на врожденный гипотиреоз).
- Следуйте рекомендациям специалистов по уходу за детьми с уровнем конъюгированного билирубина выше 25 мкмоль/л, так как это может указывать на серьезное заболевание печени.

Осложнения
- Ядерная желтуха. Исследования, проведенные в США и Европе, показывают, что ядерная желтуха по-прежнему встречается примерно у 0,5–1,0 на 100 000 детей, рожденных после 35 недель беременности [10] .
Прогноз
- Зависит от первопричины, но в остальном благоприятен при быстрой диагностике и лечении.
- Билиарная атрезия требует хирургического вмешательства в течение первых двух месяцев жизни для улучшения прогноза [5] .
Детская желтуха | Воробей
Пожелтение кожи и белков глаз — основной признак детской желтухи — обычно появляется между вторым и четвертым днем после рождения.
Чтобы проверить наличие желтухи у младенцев, аккуратно нажмите на лоб или нос ребенка. Если кожа в месте нажатия выглядит желтой, скорее всего, у вашего ребенка легкая желтуха. Если у вашего ребенка нет желтухи, цвет кожи должен просто на мгновение казаться немного светлее, чем ее нормальный цвет.
Осмотрите ребенка при хорошем освещении, предпочтительно при естественном дневном свете.
Когда обращаться к врачу
В большинстве больниц существует политика обследования детей на наличие желтухи перед выпиской.Американская академия педиатрии рекомендует обследовать новорожденных на наличие желтухи во время плановых медицинских осмотров и не реже чем каждые 8–12 часов в больнице.
Ваш ребенок должен быть обследован на желтуху между третьим и седьмым днем после рождения, когда уровень билирубина обычно достигает пика. Если вашего ребенка выписывают раньше, чем через 72 часа после рождения, запишитесь на повторный прием для выявления желтухи в течение двух дней после выписки.
Следующие признаки или симптомы могут указывать на тяжелую желтуху или осложнения, связанные с избытком билирубина.Позвоните своему врачу, если:
- Кожа вашего ребенка становится более желтой
- Кожа на животе, руках или ногах вашего ребенка выглядит желтой
- Белки глаз вашего ребенка выглядят желтыми
- Ваш ребенок кажется вялым или больным, или его трудно разбудить
- Ваш ребенок не набирает вес или плохо ест
- Ваш ребенок издает пронзительные крики
- У вашего ребенка появляются любые другие признаки или симптомы, которые вас беспокоят
Причины
Избыток билирубина (гипербилирубинемия) является основной причиной желтухи. Билирубин, отвечающий за желтый цвет желтухи, является нормальной частью пигмента, выделяющегося при распаде «использованных» эритроцитов.
Билирубин, отвечающий за желтый цвет желтухи, является нормальной частью пигмента, выделяющегося при распаде «использованных» эритроцитов.
Новорожденные производят больше билирубина, чем взрослые, из-за большей выработки и более быстрого разрушения эритроцитов в первые несколько дней жизни. В норме печень фильтрует билирубин из кровотока и выбрасывает его в кишечный тракт. Незрелая печень новорожденного часто не может удалить билирубин достаточно быстро, вызывая избыток билирубина.Желтуха, вызванная этими нормальными состояниями новорожденных, называется физиологической желтухой и обычно появляется на второй или третий день жизни.
Другие причины
Младенческая желтуха может быть вызвана основным заболеванием. В этих случаях желтуха часто появляется намного раньше или намного позже, чем более распространенная форма детской желтухи. Заболевания или состояния, которые могут вызвать желтуху, включают:
- Внутреннее кровотечение (кровоизлияние)
- Инфекция в крови вашего ребенка (сепсис)
- Другие вирусные или бактериальные инфекции
- Несовместимость крови матери и крови ребенка
- Нарушение функции печени
- Билиарная атрезия, состояние, при котором желчные протоки ребенка закупориваются или рубцуются
- Дефицит фермента
- Аномалия эритроцитов вашего ребенка, вызывающая их быстрый распад
Факторы риска
Основные факторы риска желтухи, особенно тяжелой желтухи, которая может вызвать осложнения, включают:
- Преждевременные роды.
 Ребенок, рожденный до 38 недель беременности, может быть не в состоянии перерабатывать билирубин так быстро, как это делают доношенные дети. Недоношенные дети также могут меньше есть и меньше испражняться, что приводит к меньшему выведению билирубина с калом.
Ребенок, рожденный до 38 недель беременности, может быть не в состоянии перерабатывать билирубин так быстро, как это делают доношенные дети. Недоношенные дети также могут меньше есть и меньше испражняться, что приводит к меньшему выведению билирубина с калом. - Значительные кровоподтеки во время родов. Новорожденные, у которых во время родов образовались синяки, могут иметь более высокие уровни билирубина в результате распада большего количества эритроцитов.
- Группа крови. Если группа крови матери отличается от группы крови ее ребенка, ребенок мог получить антитела через плаценту, которые вызывают аномально быстрый распад эритроцитов.
- Грудное вскармливание. Дети, находящиеся на грудном вскармливании, особенно те, кому трудно сосать грудь или получать достаточное количество питательных веществ при грудном вскармливании, подвергаются более высокому риску желтухи. Обезвоживание или низкое потребление калорий могут способствовать возникновению желтухи.
 Однако из-за преимуществ грудного вскармливания специалисты все же рекомендуют его.Важно убедиться, что ваш ребенок получает достаточно еды и достаточно гидратирован.
Однако из-за преимуществ грудного вскармливания специалисты все же рекомендуют его.Важно убедиться, что ваш ребенок получает достаточно еды и достаточно гидратирован. - Гонка. Исследования показывают, что дети восточноазиатского происхождения имеют повышенный риск развития желтухи.
Осложнения
Высокий уровень билирубина, вызывающий сильную желтуху, может привести к серьезным осложнениям, если его не лечить.
Острая билирубиновая энцефалопатия
Билирубин токсичен для клеток головного мозга. Если у ребенка тяжелая желтуха, существует риск проникновения билирубина в мозг, что называется острой билирубиновой энцефалопатией.Своевременное лечение может предотвратить серьезные необратимые повреждения.
Признаки острой билирубиновой энцефалопатии у ребенка с желтухой включают:
- Вялость
- Проблемы с пробуждением
- Пронзительный плач
- Плохое сосание или кормление
- Выгибание шеи и туловища назад
- Лихорадка
Ядерная желтуха
Ядерная желтуха — это синдром, который возникает, если острая билирубиновая энцефалопатия вызывает необратимое повреждение головного мозга. Ядерная желтуха может привести к:
Ядерная желтуха может привести к:
- Непроизвольные и неконтролируемые движения (атетоидный церебральный паралич)
- Постоянный взгляд вверх
- Потеря слуха
- Неправильное развитие зубной эмали
Профилактика
Наилучшей профилактикой желтухи у младенцев является адекватное кормление. Младенцы, находящиеся на грудном вскармливании, должны получать от 8 до 12 кормлений в день в течение первых нескольких дней жизни. Младенцы, находящиеся на искусственном вскармливании, обычно должны получать от 1 до 2 унций (примерно от 30 до 60 миллилитров) смеси каждые два-три часа в течение первой недели.
Диагностика
Ваш врач, скорее всего, поставит диагноз детской желтухи на основании внешности вашего ребенка. Однако измерять уровень билирубина в крови ребенка все же необходимо. Уровень билирубина (тяжесть желтухи) будет определять курс лечения. Тесты для выявления желтухи и измерения билирубина включают:
- Медицинский осмотр
- Лабораторный анализ образца крови вашего ребенка
- Кожный тест с помощью устройства, называемого чрескожным билирубинометром, который измеряет отражение специального света, проходящего через кожу
Ваш врач может назначить дополнительные анализы крови или мочи, если есть доказательства того, что желтуха вашего ребенка вызвана основным заболеванием.
Лечение
Легкая желтуха младенцев часто проходит сама по себе в течение двух-трех недель. При желтухе средней или тяжелой степени вашему ребенку может потребоваться дольше оставаться в отделении для новорожденных или повторно госпитализироваться.
Лечение для снижения уровня билирубина в крови вашего ребенка может включать:
- Усиленное питание. Чтобы предотвратить потерю веса, врач может порекомендовать более частое кормление или докорм, чтобы ваш ребенок получал адекватное питание.
- Светотерапия (фототерапия). Вашего ребенка можно поместить под специальную лампу, излучающую свет в сине-зеленом спектре. Свет изменяет форму и структуру молекул билирубина таким образом, что они могут выводиться как с мочой, так и с калом. Во время лечения ваш ребенок будет носить только подгузник и защитные повязки на глаза. Светотерапию можно дополнить использованием светоизлучающей подушечки или матраца.
- Внутривенный иммуноглобулин (IVIg).
 Желтуха может быть связана с различиями в группе крови матери и ребенка. Это состояние приводит к тому, что ребенок несет антитела от матери, которые способствуют быстрому разрушению эритроцитов ребенка. Внутривенное переливание иммуноглобулина — белка крови, который может снижать уровень антител — может уменьшить желтуху и уменьшить потребность в обменном переливании крови, хотя результаты не являются окончательными.
Желтуха может быть связана с различиями в группе крови матери и ребенка. Это состояние приводит к тому, что ребенок несет антитела от матери, которые способствуют быстрому разрушению эритроцитов ребенка. Внутривенное переливание иммуноглобулина — белка крови, который может снижать уровень антител — может уменьшить желтуху и уменьшить потребность в обменном переливании крови, хотя результаты не являются окончательными. - Обменное переливание. В редких случаях, когда тяжелая желтуха не поддается лечению другими методами, ребенку может потребоваться обменное переливание крови.Это включает в себя многократный забор небольшого количества крови и замену ее донорской кровью, тем самым разбавляя билирубин и материнские антитела — процедура, которая выполняется в отделении интенсивной терапии новорожденных.
Образ жизни и домашние средства
Если детская желтуха нетяжелая, врач может порекомендовать изменить привычки питания, чтобы снизить уровень билирубина. Поговорите со своим врачом, если у вас есть какие-либо вопросы или опасения по поводу того, сколько или как часто ваш ребенок сосет грудь, или если у вас возникли проблемы с грудным вскармливанием.Следующие шаги могут уменьшить желтуху:
Поговорите со своим врачом, если у вас есть какие-либо вопросы или опасения по поводу того, сколько или как часто ваш ребенок сосет грудь, или если у вас возникли проблемы с грудным вскармливанием.Следующие шаги могут уменьшить желтуху:
- Более частые кормления. Более частое кормление обеспечит вашего ребенка большим количеством молока и вызовет больше движений кишечника, увеличивая количество билирубина, выводимого с калом вашего ребенка. Младенцы, находящиеся на грудном вскармливании, должны получать от 8 до 12 кормлений в день в течение первых нескольких дней жизни. Младенцы, находящиеся на искусственном вскармливании, обычно должны получать от 1 до 2 унций (примерно от 30 до 60 миллилитров) смеси каждые два-три часа в течение первой недели.
- Прикорм. Если у вашего ребенка проблемы с грудным вскармливанием, он теряет вес или страдает от обезвоживания, врач может предложить давать ребенку смесь или сцеженное молоко в дополнение к грудному вскармливанию.
 В некоторых случаях врач может порекомендовать использовать только молочную смесь в течение нескольких дней, а затем возобновить грудное вскармливание. Спросите своего врача, какие варианты кормления подходят для вашего ребенка.
В некоторых случаях врач может порекомендовать использовать только молочную смесь в течение нескольких дней, а затем возобновить грудное вскармливание. Спросите своего врача, какие варианты кормления подходят для вашего ребенка.
Подготовка к встрече
Уровни билирубина в крови обычно достигают пика в возрасте от трех до семи дней.Поэтому для вашего врача важно осмотреть вашего ребенка на наличие желтухи в это время.
Когда вашего ребенка выписывают из больницы, ваш врач или медсестра проверят его на наличие желтухи. Если у вашего ребенка желтуха, врач оценит вероятность тяжелой желтухи на основании ряда факторов:
- Сколько билирубина в крови
- Родился ли ваш ребенок раньше срока
- Насколько хорошо он или она питается
- Сколько лет вашему ребенку
- Есть ли у вашего ребенка синяки после родов
- Была ли у старшего брата или сестры тяжелая желтуха
Последующий визит
Если присутствуют факторы риска тяжелой желтухи, врач может порекомендовать повторный визит через день или два после выписки ребенка из больницы.
Когда вы приедете на повторный прием, будьте готовы ответить на следующие вопросы.
- Насколько хорошо ваш ребенок ест?
- Ваш ребенок находится на грудном или искусственном вскармливании?
- Как часто ваш ребенок кормится?
- Как часто у вашего ребенка мокрый подгузник?
- Как часто бывает стул в подгузнике?
- Ваш ребенок легко просыпается для кормления?
- Ваш ребенок кажется больным или слабым?
- Заметили ли вы какие-либо изменения в цвете кожи или глаз вашего ребенка?
- Если у вашего ребенка желтуха, распространился ли желтый цвет на другие части тела, кроме лица?
- У вашего ребенка была стабильная температура?
Вы также можете подготовить вопросы, чтобы задать их своему врачу на последующем приеме, в том числе:
- Желтуха тяжелая?
- В чем причина желтухи?
- Какие анализы потребуются моему ребенку?
- Нужно ли моему ребенку начать лечение желтухи?
- Нужно ли мне повторно госпитализировать ребенка?
- Желтуха сильная?
- Нужно ли моему ребенку вернуться в больницу?
- Когда мой ребенок должен пройти контрольный осмотр?
- Должна ли я продолжать кормить своего ребенка так, как сейчас?
- У вас есть брошюры о желтухе и правильном питании?
Контент от Mayo Clinic Обновлено:
© 1998-2020 Фонд медицинского образования и исследований Мэйо (MFMER).Все права защищены. Условия эксплуатации
Что такое желтуха? Симптомы, причины, диагностика, лечение и профилактика
МладенцыЖелтуха может возникнуть у младенцев по нескольким причинам. К ним относятся:
Физиологическая желтуха Во время беременности перед печенью матери стоит задача удаления билирубина ребенка. Как только ребенок рождается, его печень вступает во владение. Но когда печень ребенка недостаточно развита, чтобы справляться с билирубином, происходит накопление и, как следствие, желтуха, отмечает CDC. Это наиболее распространенное объяснение желтухи у новорожденных, и обычно не о чем беспокоиться. Желтуха субоптимального потребления Также называемая желтухой грудного вскармливания, это обычно происходит в течение первой недели жизни ребенка, когда он может не получать оптимального количества грудного молока. Из-за этого происходит всплеск реабсорбции билирубина в кишечнике, что приводит к повышению уровня билирубина в крови. В то же время недостаточное потребление грудного молока может привести к задержке прохождения богатого билирубином мекония или первого стула ребенка.Это начальное опорожнение кишечника является важным способом вывести билирубин из организма, отмечает CDC.
Из-за этого происходит всплеск реабсорбции билирубина в кишечнике, что приводит к повышению уровня билирубина в крови. В то же время недостаточное потребление грудного молока может привести к задержке прохождения богатого билирубином мекония или первого стула ребенка.Это начальное опорожнение кишечника является важным способом вывести билирубин из организма, отмечает CDC.Желтуха грудного молока Этот тип желтухи обычно возникает на второй или более поздней неделе жизни ребенка. Хотя точная причина желтухи грудного молока неясна, считается, что вещества в грудном молоке могут препятствовать правильной обработке билирубина печенью ребенка.
Группа крови Если у матери и ребенка разные (несовместимые) группы крови, организм матери вырабатывает антитела, которые атакуют эритроциты ребенка, повышая вероятность развития желтухи у ребенка, согласно данным KidsHealth. Это происходит, когда у матери группа крови O, а у ребенка группа крови A или B, или резус-фактор матери (белок, содержащийся в эритроцитах) отрицательный, а у ребенка резус-положительный.
Дефицит G6PD чаще всего встречается у мужчин африканского происхождения.
«Младенцы средиземноморского происхождения также могут подвергаться повышенному риску дефицита G6PD», — объясняет Дэвид Л. Хилл, доктор медицинских наук, адъюнкт-профессор педиатрии в Медицинской школе Университета Северной Каролины в Чапел-Хилл. «Но пока врачи следуют стандартным рекомендациям по мониторингу билирубина, эти проблемы не должны слишком беспокоить родителей».
Другие основные заболевания Здесь желтуха может проявиться либо раньше, либо намного позже, чем более распространенные формы желтухи новорожденных, согласно данным клиники Майо. Некоторые из состояний, которые могут вызвать желтуху, включают:
Некоторые из состояний, которые могут вызвать желтуху, включают:- Внутреннее кровотечение
- Инфекция крови (сепсис)
- Вирусные или бактериальные инфекции
- Блокированные или рубцовые желчные протоки
- Аномалия эритроцитов
- Состояние, поражающее печень
Несмотря на то, что желтуха является очень распространенным явлением, существует несколько факторов, которые могут повысить вероятность развития у ребенка заболевания, в том числе:
Рождение раньше 37 недель 90 095 Существует более высокая вероятность того, что печень недоношенного ребенка не будет полностью развита, а это означает, что она не сможет обрабатывать и пропускать достаточное количество билирубина. Брат или сестра с желтухой Если у вас есть ребенок, у которого в детстве развилась желтуха, существует большая вероятность того, что другие ваши дети также заболеют желтухой.
Взрослые Желтуха у взрослых обычно вызывается реакцией на лекарственные препараты или сопутствующими заболеваниями, которые повреждают печень, препятствуют оттоку желчи или вызывают разрушение эритроцитов, согласно Merck Manual . По данным клиники Кливленда, причины желтухи у взрослых включают, но не ограничиваются: реже, согласно Merck Manual .
Желтуха у новорожденных и детей грудного возраста: причины, симптомы и лечение
После стольких усилий и планирования ваш новорожденный наконец-то здесь! Это такое захватывающее время, и так много всего происходит.Одна вещь, которую вы можете заметить через день или два после рождения, это то, что лицо вашего новорожденного ребенка начинает немного желтеть. Если вы видите это, у него может быть желтуха.
Если вы видите это, у него может быть желтуха.
Читайте дальше, чтобы узнать больше о том, что такое желтуха, каковы причины и симптомы, как диагностируется и лечится желтуха, а также какие могут быть осложнения тяжелой желтухи.
Что такое желтуха?
Многие в остальном здоровые новорожденные страдают желтухой. Вот как это происходит: при нормальном распаде эритроцитов в кровотоке образуется желтое вещество, называемое билирубином.Если печень вашего ребенка еще не в состоянии полностью удалить билирубин из кровотока, происходит накопление этого вещества. Это накопление, называемое гипербилирубинемией, вызывает желтуху, когда кожа вашего ребенка и, возможно, белые части его глаз приобретают желтоватый цвет.
Признаки и симптомы желтухи
При желтухе сначала на лице ребенка обычно появляется желтоватый оттенок. Этот желтоватый цвет может также распространиться на грудь и живот и начать появляться на руках и ногах, а также в белках глаз вашего ребенка.
Сообщите лечащему врачу вашего ребенка, если вы заметили какие-либо из этих признаков.
Признаки возможного ухудшения желтухи
В большинстве случаев желтуха проходит сама по себе через несколько недель, но если вы заметили любой из следующих симптомов, вашему ребенку немедленно требуется медицинская помощь:
Ваш кожа ребенка становится более желтой
Ваш ребенок ненормально сонный или вялый
Трудно разбудить вашего ребенка ото сна
плохо
У вашего ребенка лихорадка
Ваш ребенок выгибает шею и туловище назад.
Что вызывает желтуху у новорожденных и младенцев?
Вот некоторые из факторов, которые могут увеличить вероятность развития у вашего ребенка желтухи:
Если вы кормите ребенка грудью, и он не сосет грудь 8–12 раз в день. (Узнайте, как увеличить выработку грудного молока.
 )
)Если ваш ребенок родился преждевременно. Недоношенные дети чаще страдают желтухой, чем доношенные дети, потому что они могут быть менее способны эффективно удалять билирубин из кровотока.
Если у вас и вашего ребенка так называемая несовместимость по системе АВО. АВО-несовместимость — это когда ваша группа крови и группа крови вашего ребенка различны и несовместимы.
Если ваш ребенок родился с помощью вакуум-экстракции. Синяки, которые могут появиться на голове вашего ребенка во время процедуры, могут привести к более высокой концентрации билирубина, что приводит к желтухе. Ваш поставщик медицинских услуг может выбрать вакуумную экстракцию во время вагинальных родов, если он решит, что вам нужна помощь при родах.Травмы, которые могут возникнуть во время вакуумной экстракции, обычно не оказывают долговременного воздействия на вашего ребенка.
Если у вашего ребенка есть определенные генетические проблемы, которые делают эритроциты хрупкими, что означает, что они легче разрушаются и, следовательно, повышают уровень билирубина.
 Ваш поставщик медицинских услуг может определить, подвержен ли ваш ребенок риску возникновения этих конкретных видов генетических проблем.
Ваш поставщик медицинских услуг может определить, подвержен ли ваш ребенок риску возникновения этих конкретных видов генетических проблем.Если у вашего ребенка инфекция крови, называемая сепсисом.
Если у вашего ребенка внутреннее кровотечение любого рода.
Если у вас, как у матери, есть цитомегаловирус (ЦМВ), который является распространенным вирусом, встречающимся у 50–80 процентов женщин в США к тому времени, когда им исполняется 40 лет. ЦМВ обычно не вызывает симптомов, но если да, обычно это усталость, боль в горле и лихорадка. Если вы медицинский работник или работаете с детьми, у вас больше шансов заразиться ЦМВ, поэтому сообщите об этом своему лечащему врачу. В любом случае, поговорите со своим провайдером, если вы хотите пройти тестирование.
Если у вас отрицательный резус-фактор (белок на поверхности эритроцитов), а у вашего ребенка положительный.
Если у вас был гестационный диабет во время беременности.
 Ваш врач предложит скрининговые тесты на эту форму диабета во время беременности.
Ваш врач предложит скрининговые тесты на эту форму диабета во время беременности.
Когда обычно возникает желтуха у младенцев?
У большинства здоровых новорожденных наблюдается физиологическая желтуха, которую также называют «нормальной» желтухой. Эта «нормальная» желтуха обычно появляется через два-четыре дня после рождения. Обычно он не требует специального лечения и проходит сам по себе в течение двух-трех недель.
Если желтуха возникает до или после второго-четвертого дня рождения, она может быть вызвана чем-то более серьезным, чем физиологическая или «нормальная» желтуха, например генетическим заболеванием, инфекцией или одной из других причин желтухи, перечисленных выше. .
Диагностика
Лечащий врач должен проверить вашего ребенка на наличие желтухи в период между тремя и пятью днями после рождения, так как в это время уровень билирубина обычно самый высокий.
Лечащий врач вашего ребенка проведет первоначальную оценку на основе количества желтого цвета на коже, а также возраста вашего ребенка и других факторов.
Если она определит, что может присутствовать желтуха, для более точной диагностики состояния лечащий врач вашего ребенка может провести тест на желтуху с помощью
анализа крови
кожного теста (используется чрескожный билирубинометр, который измеряет отражение особого света, проникающего через кожу ребенка.)
медицинский осмотр.
В некоторых случаях необходимо проверить ребенка раньше, чем через три-пять дней после рождения.К ним относятся:
Если у вашего ребенка была желтуха в течение первых 24 часов после рождения
Если у вашего ребенка был высокий уровень билирубина до выписки из больницы желтухи до того, как ее выпишут домой.)
Если ваш ребенок родился более чем за две недели до срока родов
Если ваш ребенок не находится на грудном вскармливании от 8 до 12 раз в день
Если у вашего ребенка много кровоподтеков или кровотечений под кожей головы — обычно это результат тяжелых родов
Если у вас, вашего партнера или брата или сестры вашего ребенка был высокий уровень билирубина, и вам пришлось лечиться от этого.

Лечение желтухи
Если лечащий врач вашего ребенка решит, что вашему ребенку необходимо лечение желтухи, он может назначить одно из следующих методов лечения, в зависимости от тяжести желтухи:
Светотерапия. Эта процедура, также называемая фототерапией, снижает уровень билирубина, помещая ребенка под специальное освещение. Это фототерапевтическое лечение проводится либо в больнице, либо у вас дома, если у вас есть необходимое специальное освещение.Вашему ребенку нужно будет раздеться под светом, и ему нужно будет надеть специальную повязку для глаз, чтобы защитить глаза.
Внутривенный иммуноглобулин (IVIg). Если желтуха у вашего ребенка связана с различиями групп крови между вами и вашим ребенком, например, в случае несовместимости по системе АВО, то внутривенное переливание белка крови, который помогает замедлить распад эритроцитов у вашего ребенка, может помочь остановить желтуха.

Обменное переливание. В редких случаях, когда другие методы лечения неэффективны, для уменьшения желтухи проводится обменное переливание крови. При этом лечении у вашего ребенка берут небольшое количество крови и заменяют донорской кровью, чтобы снизить уровень билирубина в крови вашего ребенка. Эта процедура проводится в отделении интенсивной терапии новорожденных (NICU) в больнице. Если ваш ребенок нуждается в уходе в отделении интенсивной терапии, вы можете рассчитывать на специализированную и квалифицированную помощь.
Как долго обычно длится желтуха?
Лучше всего спросить своего лечащего врача, когда все вернется на круги своя, поскольку продолжительность желтухи у вашего ребенка может зависеть в первую очередь от того, что вызвало желтуху, и от того, какое лечение получает ваш ребенок.
В случае физиологической («нормальной») желтухи новорожденных, если вы кормите ребенка грудью, она обычно проходит в течение двух или трех недель без специального лечения.
Если вы кормите смесью, «нормальная» желтуха новорожденных, вероятно, продлится только до тех пор, пока вашему ребенку не исполнится около 2 недель, поскольку смесь, в отличие от грудного молока, не замедляет способность печени удалять билирубин из кровотока.
Поговорите с лечащим врачом вашего ребенка, если у него диагностирована «нормальная» желтуха, но она продолжается более трех недель.
Возможные осложнения, связанные с желтухой
В некоторых случаях, если не лечить, высокий уровень билирубина может повлиять на мозг и привести к серьезным осложнениям. Своевременное лечение — лучший способ защититься от таких осложнений, как ядерная желтуха, которая является формой повреждения головного мозга. Ядерная желтуха может привести к проблемам со зрением, проблемам с обучением, проблемам с зубами или двигательным расстройствам.
Не беспокойтесь — ядерная желтуха встречается редко. Детей обычно лечат задолго до того, как желтуха станет такой тяжелой.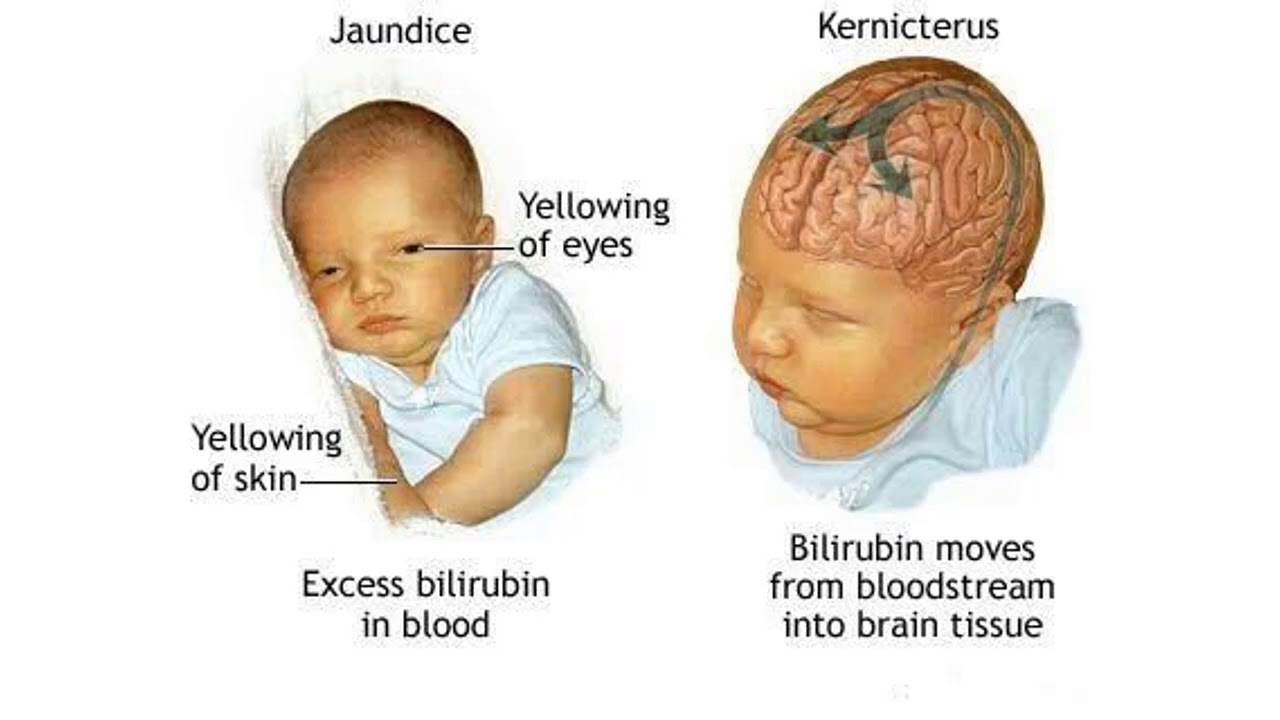 Держите лечащего врача вашего ребенка в курсе любых симптомов, которые могут быть у вашего ребенка, и он сможет предпринять шаги, чтобы помочь избежать серьезных осложнений.
Держите лечащего врача вашего ребенка в курсе любых симптомов, которые могут быть у вашего ребенка, и он сможет предпринять шаги, чтобы помочь избежать серьезных осложнений.
Желтуха очень часто встречается у новорожденных, и чаще всего она проходит сама по себе в течение нескольких недель. Следите за своим ребенком и сообщите лечащему врачу, если вы заметите какие-либо признаки ухудшения или сохранения желтухи более двух недель.
Помните, что быстрая диагностика и лечение помогут обеспечить эффективное лечение любой желтухи и не вызовут никаких проблем у вашего ребенка.Вскоре все уляжется, и вы сможете наслаждаться этой фазой новорожденного. Превратите свои подгузники и салфетки Pampers в удивительные награды. Загрузите приложение Pampers Club Rewards уже сегодня!
Желтуха новорожденных. Каждый новый родитель должен знать
Желтуха новорожденных — это состояние, при котором кожа и глаза новорожденного становятся желтыми из-за высокого уровня билирубина, желтого пигмента, образующегося при нормальном распаде эритроцитов. Желтуха является одним из наиболее распространенных состояний у новорожденных, требующих медицинской помощи.Примерно у 50% доношенных и до 80% недоношенных детей желтуха развивается в первую неделю жизни. Поскольку желтуха у новорожденных, если ее не лечить, может привести к серьезным осложнениям, родители должны знать о желтухе и связанных с ней состояниях, чтобы обратиться за медицинской помощью, как только будут замечены отклонения.
Желтуха является одним из наиболее распространенных состояний у новорожденных, требующих медицинской помощи.Примерно у 50% доношенных и до 80% недоношенных детей желтуха развивается в первую неделю жизни. Поскольку желтуха у новорожденных, если ее не лечить, может привести к серьезным осложнениям, родители должны знать о желтухе и связанных с ней состояниях, чтобы обратиться за медицинской помощью, как только будут замечены отклонения.
Знакомство с желтухой у новорожденных
Желтуха у новорожденных — это состояние, при котором кожа и глаза новорожденного желтеют из-за выработки чрезмерного количества билирубина или из-за того, что печень не может избавиться от билирубина достаточно быстро.Билирубин представляет собой коричневато-желтое вещество, которое вырабатывается после распада эритроцитов. Организм выделяет билирубин с калом и мочой. Желтуха у новорожденных обычно развивается на 2-й -й или 3-й -й день после рождения и обычно замечается акушерами. Помимо внешнего вида ребенка, может потребоваться измерение уровня билирубина в крови ребенка. Уровень определяемого билирубина определяет степень тяжести желтухи и курс лечения.
Помимо внешнего вида ребенка, может потребоваться измерение уровня билирубина в крови ребенка. Уровень определяемого билирубина определяет степень тяжести желтухи и курс лечения.
Причины желтухи
Существует две основные причины желтухи новорожденных:
1.Физиологическая желтуха:
Избыток билирубина является основной причиной физиологической желтухи. Новорожденные обычно производят больше билирубина, чем взрослые, из-за большей выработки и более быстрого распада эритроцитов в первые дни жизни. В норме печень фильтрует билирубин из кровотока и выбрасывает его в кишечный тракт для выведения. Печень новорожденного незрелая и не может удалять билирубин достаточно быстро, вызывая избыток билирубина в кровотоке.Желтуха, вызванная этими нормальными состояниями новорожденных, обычно исчезает в течение 1-2 недель после рождения.
2. Патологическая желтуха:
Некоторые основные заболевания могут вызывать желтуху у младенцев.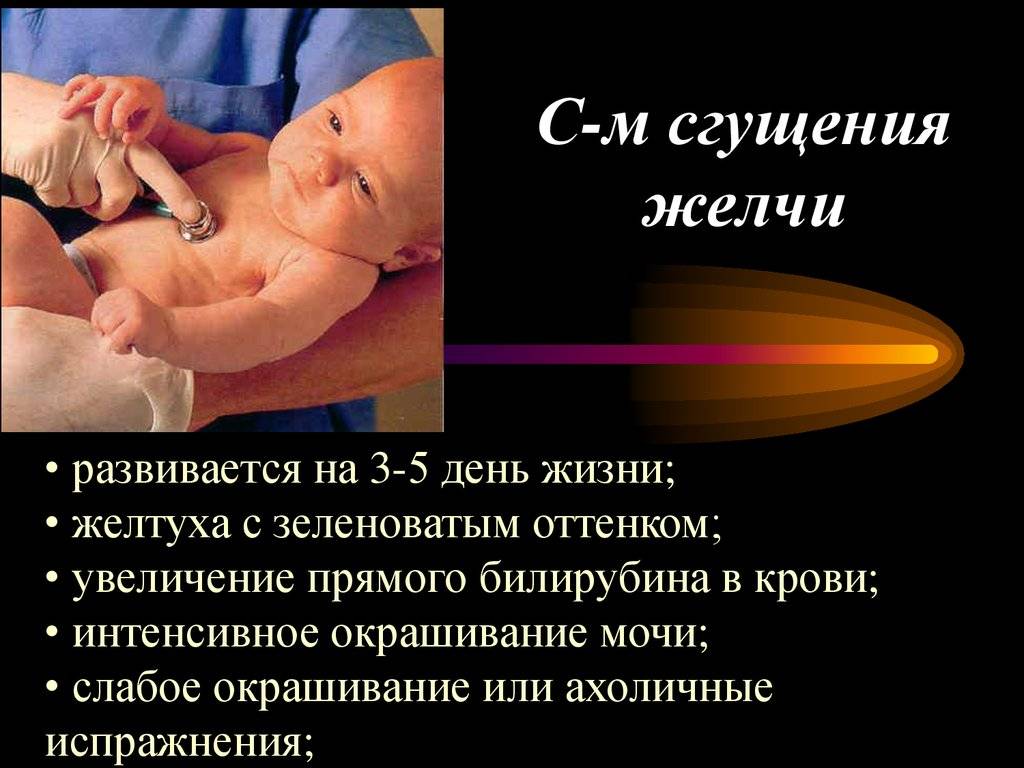 Заболевания или состояния, которые могут вызывать патологическую желтуху, включают:
Заболевания или состояния, которые могут вызывать патологическую желтуху, включают:
- Несовместимость крови матери и крови ребенка, например. у матери группа крови O, в то время как у ребенка группа крови A или B, или у матери резус-отрицательная группа, а у ребенка резус-положительная группа.
- Аномалия эритроцитов ребенка, вызывающая их быстрый распад, напр. генетическое заболевание «дефицит G6PD».
- Чрезмерное количество эритроцитов у младенцев из-за диабета матерей.
- Желтуха грудного вскармливания чаще всего возникает в первую неделю жизни, когда устанавливается грудное вскармливание. Новорожденные могут не получать оптимального количества молока, что приводит к повышению уровня билирубина из-за повышенной реабсорбции билирубина в кишечнике.Недостаточное потребление молока может быть связано с неправильным положением при грудном вскармливании или аномалиями развития младенцев, например: преждевременные роды, низкая масса тела при рождении и дети с косноязычием, что связано с трудностями грудного вскармливания.

- Другие причины, напр. нарушение функции печени, стриктура желчных протоков (желтоватая кожа с бледными фекалиями), заболевания щитовидной железы и сепсис.
Тяжесть и осложнения желтухи новорожденных
Высокий уровень билирубина, вызывающий сильную желтуху, может привести к серьезным осложнениям, если его не лечить.Билирубин токсичен для клеток головного мозга. Если у ребенка развивается тяжелая желтуха, существует риск проникновения билирубина в мозг, вызывая билирубин-индуцированную дисфункцию мозга, которая называется «ядерной желтухой». Начальные симптомы ядерной желтухи могут включать вялость (сонливость), непроизвольные и неконтролируемые движения, а также плохой аппетит. Если болезнь прогрессирует, симптомы ухудшения включают раздражительность, пронзительный крик, вялость или скованность всего тела с мышечными спазмами или снижением мышечного тонуса и выгибанием шеи и тела назад.В тяжелых случаях ядерной желтухи немедленно требуется переливание крови, чтобы снизить количество свободного билирубина в крови и уменьшить повреждения головного мозга, вызывающие умственную отсталость. Если вовремя не начать лечение, его тяжесть резко возрастает с выраженными мышечными спазмами, плохим аппетитом, судорогами, дыхательной недостаточностью, что приводит к коме и смерти.
Если вовремя не начать лечение, его тяжесть резко возрастает с выраженными мышечными спазмами, плохим аппетитом, судорогами, дыхательной недостаточностью, что приводит к коме и смерти.
Лечение желтухи у новорожденных
Для снижения уровня билирубина в крови ребенка лечение включает:
- Светотерапия (фототерапия). Ребенка можно поместить под специальную лампу, излучающую свет в сине-зеленом спектре с определенной длиной волны. Свет изменяет структуру молекул билирубина таким образом, что они могут выделяться с мочой и стулом. Во время лечения ребенок носит только подгузник и защитные повязки на глаза. Уровень билирубина будет тщательно контролироваться, пока он не упадет в нормальный диапазон. Однако фототерапия может заметно увеличить неощутимую потерю воды, что приведет к обезвоживанию и снижению массы тела.
- Переливание крови. Когда тяжелая желтуха не поддается другому лечению и уровень билирубина чрезвычайно высок с наличием мозговых симптомов, срочно требуется обменное переливание крови.
 Это включает в себя повторное взятие небольшого количества крови ребенка и замену ее донорской кровью, тем самым быстро снижая уровень билирубина.
Это включает в себя повторное взятие небольшого количества крови ребенка и замену ее донорской кровью, тем самым быстро снижая уровень билирубина. - Другие средства для лечения причин желтухи.
Как распознать желтуху у новорожденных
Для наблюдения за изменением цвета кожи и глаз новорожденного рекомендуется
- Оставайтесь в комнате с надлежащим освещением.
- Аккуратно надавите на кожу ребенка большим и указательным пальцами. Слегка растопырьте большой и указательный пальцы, чтобы быстро удалить кровь из капилляров.
- Обратите внимание на цвет кожи. Если он становится желтым, необходимо немедленно обратиться за медицинской помощью.
Так как желтуха у новорожденных встречается очень часто. После выписки из больницы родители должны наблюдать за признаками и симптомами желтухи. Если желтоватая кожа или глаза сопровождаются другими аномальными симптомами, такими как вялость, плохое кормление грудью, раздражительность, пронзительный крик, лихорадка и озноб, бледный стул, вялость или скованность всего тела с мышечными спазмами, необходимо срочно оказать медицинскую помощь.


 Этот процесс называется гемолизом. Когда распадается слишком много эритроцитов одновременно, высвобождается большое количество билирубина, с которым не может справиться печень. Такое случается, например, при наследственных видах анемии, когда у человека эритроциты (красные кровяные тельца) имеют особую форму и склонны к более быстрому разрушению.
Этот процесс называется гемолизом. Когда распадается слишком много эритроцитов одновременно, высвобождается большое количество билирубина, с которым не может справиться печень. Такое случается, например, при наследственных видах анемии, когда у человека эритроциты (красные кровяные тельца) имеют особую форму и склонны к более быстрому разрушению.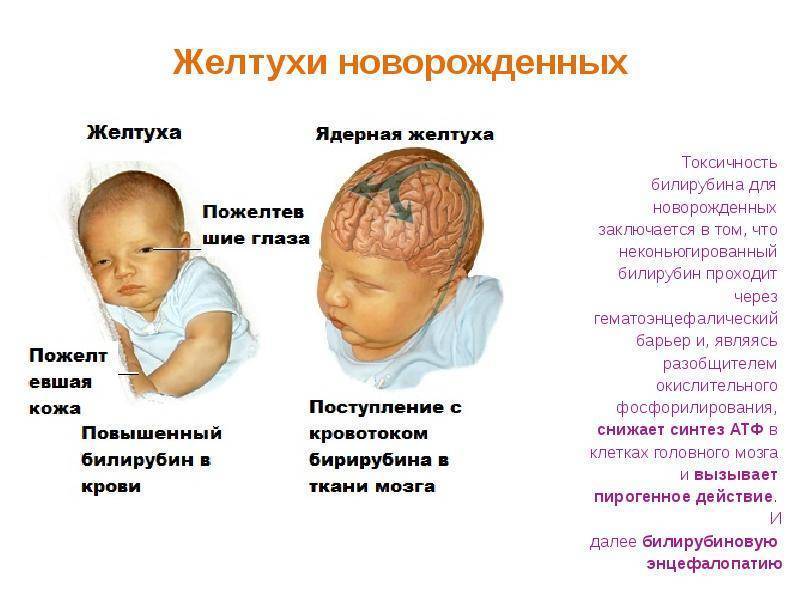
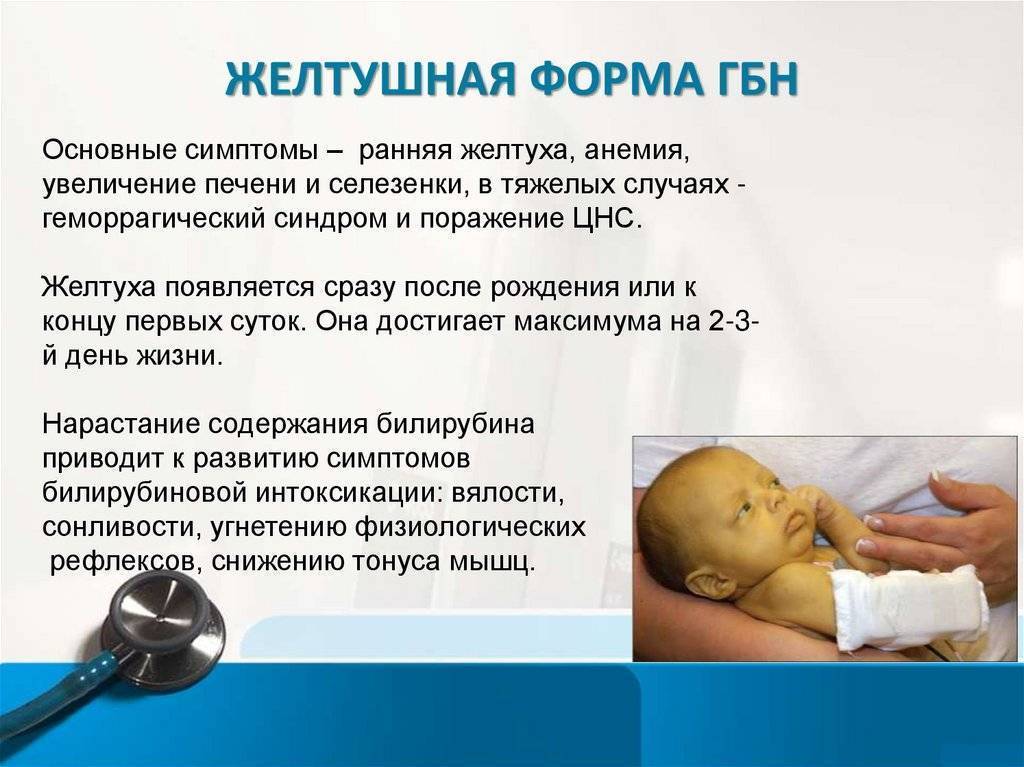
 Подобное происходит из-за повышения титра аутоантител. Спровоцировать его могут ревматоидный артрит, болезнь Шегрена, гломерулонефрит, аутоиммунный тиреоидит;
Подобное происходит из-за повышения титра аутоантител. Спровоцировать его могут ревматоидный артрит, болезнь Шегрена, гломерулонефрит, аутоиммунный тиреоидит; Выявляет начальные стадии фиброза.
Выявляет начальные стадии фиброза.


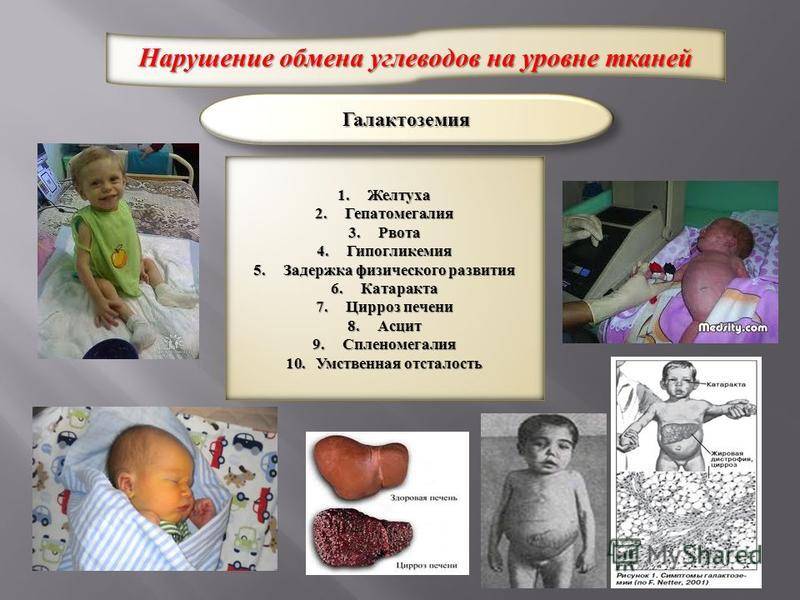






 Например, порог общего билирубина сыворотки для обменного переливания для ребенка с гестационным возрастом 38 недель и более составляет 100 мкмоль/л при рождении, а затем повышается до 450 мкмоль/л примерно через 42 часа. Любой уровень общего билирубина сыворотки на пороговом уровне или выше указывает на необходимость обменного переливания крови.
Например, порог общего билирубина сыворотки для обменного переливания для ребенка с гестационным возрастом 38 недель и более составляет 100 мкмоль/л при рождении, а затем повышается до 450 мкмоль/л примерно через 42 часа. Любой уровень общего билирубина сыворотки на пороговом уровне или выше указывает на необходимость обменного переливания крови.
 Ребенок, рожденный до 38 недель беременности, может быть не в состоянии перерабатывать билирубин так быстро, как это делают доношенные дети. Недоношенные дети также могут меньше есть и меньше испражняться, что приводит к меньшему выведению билирубина с калом.
Ребенок, рожденный до 38 недель беременности, может быть не в состоянии перерабатывать билирубин так быстро, как это делают доношенные дети. Недоношенные дети также могут меньше есть и меньше испражняться, что приводит к меньшему выведению билирубина с калом. Однако из-за преимуществ грудного вскармливания специалисты все же рекомендуют его.Важно убедиться, что ваш ребенок получает достаточно еды и достаточно гидратирован.
Однако из-за преимуществ грудного вскармливания специалисты все же рекомендуют его.Важно убедиться, что ваш ребенок получает достаточно еды и достаточно гидратирован. Желтуха может быть связана с различиями в группе крови матери и ребенка. Это состояние приводит к тому, что ребенок несет антитела от матери, которые способствуют быстрому разрушению эритроцитов ребенка. Внутривенное переливание иммуноглобулина — белка крови, который может снижать уровень антител — может уменьшить желтуху и уменьшить потребность в обменном переливании крови, хотя результаты не являются окончательными.
Желтуха может быть связана с различиями в группе крови матери и ребенка. Это состояние приводит к тому, что ребенок несет антитела от матери, которые способствуют быстрому разрушению эритроцитов ребенка. Внутривенное переливание иммуноглобулина — белка крови, который может снижать уровень антител — может уменьшить желтуху и уменьшить потребность в обменном переливании крови, хотя результаты не являются окончательными. В некоторых случаях врач может порекомендовать использовать только молочную смесь в течение нескольких дней, а затем возобновить грудное вскармливание. Спросите своего врача, какие варианты кормления подходят для вашего ребенка.
В некоторых случаях врач может порекомендовать использовать только молочную смесь в течение нескольких дней, а затем возобновить грудное вскармливание. Спросите своего врача, какие варианты кормления подходят для вашего ребенка. )
) Ваш поставщик медицинских услуг может определить, подвержен ли ваш ребенок риску возникновения этих конкретных видов генетических проблем.
Ваш поставщик медицинских услуг может определить, подвержен ли ваш ребенок риску возникновения этих конкретных видов генетических проблем.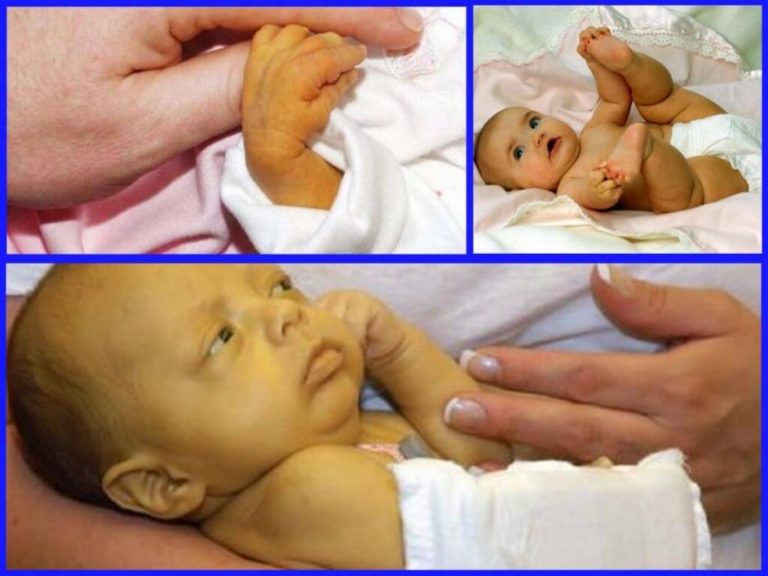 Ваш врач предложит скрининговые тесты на эту форму диабета во время беременности.
Ваш врач предложит скрининговые тесты на эту форму диабета во время беременности.


 Это включает в себя повторное взятие небольшого количества крови ребенка и замену ее донорской кровью, тем самым быстро снижая уровень билирубина.
Это включает в себя повторное взятие небольшого количества крови ребенка и замену ее донорской кровью, тем самым быстро снижая уровень билирубина.