Причины и процедура проведения исследования биофизического профиля плода. Определение биофизического профиля плода Расшифровка биофизического профиля плода
Что такое Биофизический профиль плода?
Биофизический профиль плода — комплексная оценка данных бесстрессового теста и УЗИ в реальном масштабе времени, позволяющая судить о состоянии плода.
Биофизический профиль плода включает пять параметров, оцениваемых по двубалльной системе. Оценка 6 и более баллов считается удовлетворительной. Иногда добавляют 6-й параметр — зрелость плаценты.
Дыхательные движения. Плод совершает дыхательные движения эпизодически: происходит несколько движений подряд, затем следует перерыв. В норме регистрируют не менее одного эпизода дыхательных движений продолжительностью 30 с в течение 30 мин.
Движения плода. Плод должен совершать не менее трёх выраженных движений в течение 30 мин (одновременные движения конечностей и туловища считают одним движением).
Тонус плода — по меньшей мере, один эпизод движения конечностей из положения сгибания в разогнутое положение и быстрое возвращение в первоначальное состояние (в течение 30 мин).
Реактивность плода (бесстрессовый тест) — наличие двух или более периодов ускорения ЧСС с амплитудой не менее 15/мин и продолжительностью не менее 15 с, связанных с движением плода, в течение 10-20-минутного наблюдения.
Оценка количества околоплодных вод. При достаточном количестве амниотичес-ких вод должен визуализироваться столб амниотической жидкости (свободный от частей плода и пуповины участок околоплодных вод) не менее 2 см в двух взаимно перпендикулярных сечениях в большей части полости матки.
Гипоксия. При нарастании гипоксемии начинается прогрессивное угнетение биофизических функций плода. Изменения некоторых показателей (дыхательные движения, двигательная активность тонуса и реактивность) возникают сразу после эпизода асфиксии, а для изменений других параметров, например, количества околоплодных вод, требуется больше времени; такие параметры изменяются при хронической гипоксии.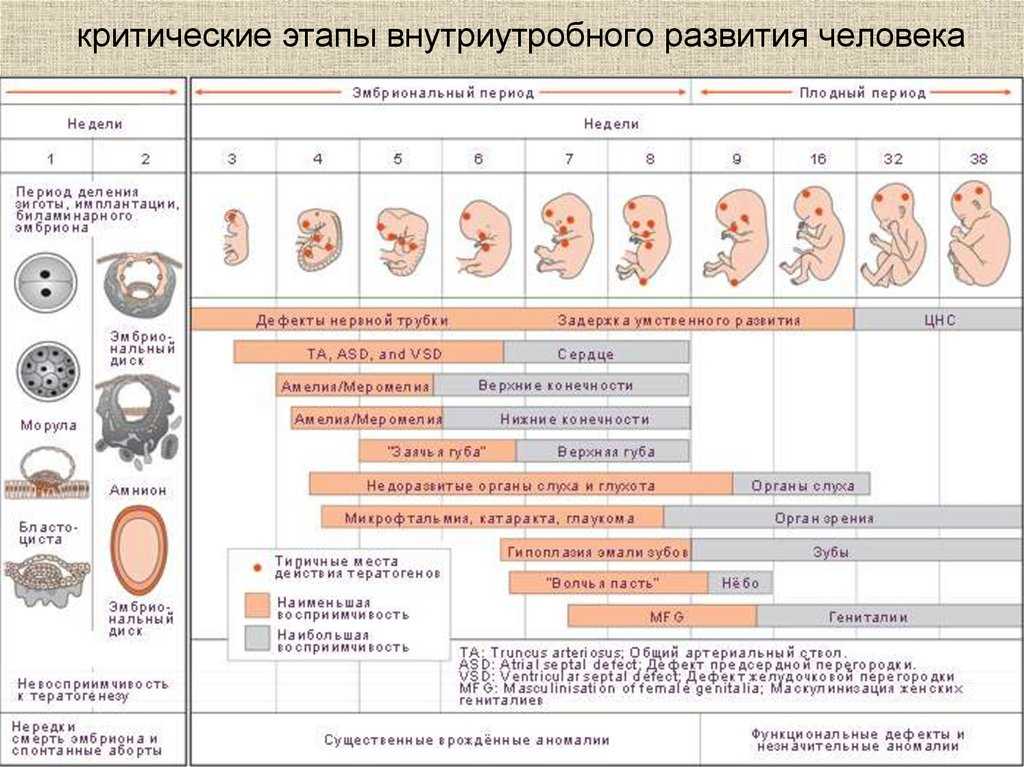
1. Острая гипоксия
Первыми прекращаются дыхательные движения плода
Затем становится ареактивным бесстрессовый тест
Третье изменение — исчезновение двигательной активности плода
В последнюю очередь исчезает тонус плода.
2. При хронической гипоксии снижается объём околоплодных вод в течение нескольких дней или недель.
Почему важно делать биофизического профиля плода?
Биофизический профиль плода используют в некоторых клиниках в качестве первичного антенатального метода обследования, в то время как в других его используют только при положительном или сомнительном результате сократительного стрессового теста. Например, биофизический профиль плода определяют в случае преждевременного излития околоплодных вод. При развитии хориоамнионита, осложняющего преждевременный разрыв плодных оболочек, биофизический профиль плода редко бывает удовлетворительным. Кроме того, при хориоамнионите исчезает реактивность бесстрессового теста.
Какие нормальные показатели (расшифровка) биофизического профиля плода?
Критерии оценки биофизических параметров (Vintzileos A., 1983)
Параметры | 2 балла | 1 балл | 0 баллов |
Нестрессовый тест | 5 акцелераций и более амплитудой не менее 15 уд/мин, продолжительностью не менее 15с, связанных с движением плода, за 20 мин наблюдения | 2-4 акцелерации амплитудой не менее 15 уд/мин, продолжительностью не менее 15с, связанных с движением плода, за 20 мин наблюдения | 1 акцелерация или их отсутствие за 20 мин наблюдения |
Дыхательные движения плода | Не менее 1 -эпизода ДДП продолжительностью 60 с и более за 30 мин набпю-дения | Не менее 1 эпизода ДДП про-должительн остью от 30 до 60 с за 30 мин наблюдения | ДДП продолжительностью менее 30 с или их отсутствие за 30 мин наблюдения |
Двигательная активность плода | Не менее 3 генерализованных движений плода за 30 мни наблюдения | 1 или 2 генерализованных движении плода за 30 мин наблюдения | Отсутствие генерализован ых движений |
Тонус плода | 1 эпизод и более разгибания с возвратом в сгибательное положение позвоночника и конечностей за 30 мин наблюдения | Не менее 1 эпизода разгибания с возвратом в сгибательное положение либо конечностей, либо позвоночника за 30 мин наблюдения | Конечности в разгибательном положении |
Объем околоплодных вод |
В настоящее время для оценки внутриутробного состояния плода используется так называемый биофизический профиль плода.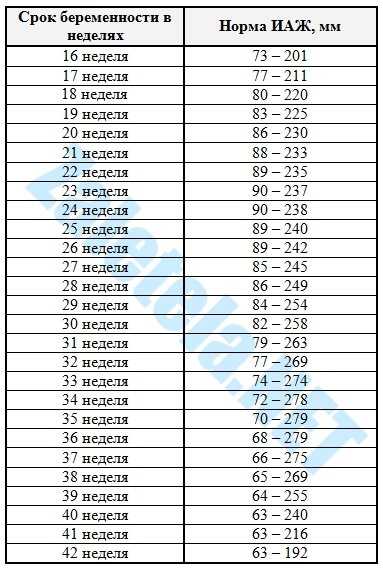
Понятие «биофизический профиль плода» включает в себя данные нестрессового теста (при КТГ) и показатели, определяемые при ультразвуковом сканировании: дыхательные движения плода, двигательная активность, тонус плода, объём ОВ, степень зрелости плаценты. Каждый параметр оценивают в баллах от 0 (патология) до 2 (норма).
Баллы суммируют и получают показатель состояния плода (табл. 11-6).
Таблица 11-6. Критерии оценки биофизического профиля плода (A. Vintzileos, 1983)
| Параметры | Балльная оценка | ||
| 2 | 1 | 0 | |
| Нестрессовый тест | 5 и более акцелераций с учащением сердцебиения плода не менее чем на 15 ударов и продолжительностью не менее 15 с, связанные с движениями плода, за 20 мин | От 2 до 4 акцелераций с учащением сердцебиения плода не менее чем на 15 ударов и продолжительностью не менее 15 с, связанные с движениями плода, за 20 мин | 1 и менее акцелераций за 20 мин |
| Двигательная активность плода | Не менее 3 генерализованных движений в течение 30 мин | 1 или 2 генерализованных движения плода в течение 30 мин | Отсутствие генерализованных движений плода в течение 30 мин |
| Дыхательные движения плода | Не менее 1 эпизода дыхательных движений плода продолжительностью не менее 60 с за 30 мин | Не менее 1 эпизода дыхательных движений плода продолжительностью от 30 до 60 с за 30 мин | Отсутствие дыхательных движений плода или продолжительность менее 30 с за 30 мин |
| Мышечный тонус плода | 1 эпизод и более возвращения конечностей плода из разогнутого в согнутое положение | Не менее 1 эпизода возвращения конечностей плода из разогнутого в согнутое положение | Конечности в разогнутом положении |
| Объём ОВ | Вертикальный карман свободного участка вод 2–8 см | 2 и более кармана ОВ величиной 1–2 см | Карман ОВ менее 1 см |
| Степень зрелости плаценты | Соответствует гестационному сроку | — | III степень зрелости в сроке до 37 нед |
Сумма баллов 8–12 свидетельствует о нормальном состоянии плода. Оценка биофизического профиля плода 6–7 баллов указывает на сомнительное состояние плода. Сумма баллов 4–5 и менее — показатель выраженной гипоксии плода и высокого риска развития перинатальных осложнений.
Оценка биофизического профиля плода 6–7 баллов указывает на сомнительное состояние плода. Сумма баллов 4–5 и менее — показатель выраженной гипоксии плода и высокого риска развития перинатальных осложнений.
Высокие чувствительность и специфичность биофизического профиля плода объясняются сочетанием маркёров острого (нестрессовый тест, дыхательные движения, двигательная активность и тонус плода) и хронического (объём ОВ, степень зрелости плаценты) нарушения состояния плода. Реактивный нестрессовый тест даже без дополнительных данных — показатель удовлетворительного состояния плода, в то время как при наличии нереактивного нестрессового теста особое значение приобретает УЗИ остальных биофизических параметров плода.
Определение
и оценка биофизического профиля плода представляет собой неинвазивное (наружное)
обследование, которое является сочетанием нестрессового теста и ультразвукового
исследования. Полученные результаты позволяют оценить движения ребёнка ручками
и ножками, его мышечный тонус, дыхательную функцию (способность сокращать мышцы
грудной клетки) и количество амниотической жидкости, которая его окружает.
Причины направления на исследование биофизического профиля
В подавляющем большинстве случаев на определение биофизического профиля плода направляются женщины, у которых имеются какие либо заболевания, способные осложнить протекание беременности. Или те, у которых сформировались определённые проблемы в период беременности, которые связаны с повышенным риском. Среди этих проблем и заболеваний можно выделить следующие:
1. Сахарный диабет, который лечится при помощи инсулина
2. Гипертония, которая была ещё до беременности, или же развилась в период беременности
3. Ребёнок слишком мал для своего срока и медленно набирает вес
4. Если у вас (многоводье или маловодье)
5. Если у ребёнка слишком низкая двигательная активность
6. Переношенная беременность. Если наступила предполагаемая дата родов (обычно
после ), а роды ещё не начинаются
7. В прошлую беременность у вас произошли . Или же причиной стала такая же проблема, которая
присутствует и во время настоящей беременности
Или же причиной стала такая же проблема, которая
присутствует и во время настоящей беременности
8. Если нестрессовый тест показал плохие результаты (оказался нереактивным)
9. В результате каких-либо других причин, которые нельзя оставлять без внимания.
Оценка биофизического профиля в баллах. Что они означают?
Определение биофизического профиля плода позволяет оценить его общее состояние и понять, получает ли он достаточно кислорода. Каждому из показателей присваивается оценка 0, 1 или 2. Всего таких показателей 5: двигательная активность, тонус мышц, дыхательные сокращения, количество амниотической жидкости и нестрессовый тест. Иногда в общую оценку добавляют шестой показатель — степень зрелости плаценты.
Как оцениваются различные показатели биофизического профиля?
Двигательная активность. Три или более явных движения плода в течение
30 минут — оценка 2. Одно-два движения — оценка 1. Отсутствие движений в заданный
временной интервал — 0 баллов.
Тонус мышц. Если ребёнок в течение 30 минут совершает не менее 1 сгибания позвоночника с возвратом в изначальное состояние и конечностей, ставится оценка 2 балла. Если ребёнок совершает хотя бы одно разгибание-сгибание только позвоночника или только конечностей — оценка 1 балл. Если конечности у него остались в разогнутом положении — оценка 0 баллов.
Дыхательные сокращения. Один или более дыхательный эпизод, произошедший в течение 30 минут и продолжавшийся в течение 60 секунд — 2 балла. Одно или более дыхательное движение в течение 30 минут, продолжительностью 30-60 секунд — 1 балл. Если за 30 минут наблюдения дыхательные движения отсутствовали, или продолжались менее 30 секунд — оценка 0.
Количество амниотической жидкости. Если околоплодные воды хорошо видно внутри
матки и вертикальная толщина свободного участка вод составляет не менее 2см
— оценка 2 балла. Если толщина свободного участка вод составляет 1-2см — оценка
1. Если видно тесное расположение частей тела ребёнка и величина свободного
участка вод составляет менее 1см, то ставится оценка 0.
Нестрессовый тест. О положительных и отрицательных результатах нестрессового теста мы уже говорили на странице » «.
Степень зрелости плаценты. Этот дополнительный параметр вожет также учитываться при исследовании биофизического профиля плода. Если степень зрелости 0, I или II, ставится оценка 2. Если плацента расположена таким образом, что полное её исследование затруднено, то ставится оценка 1. При III степени зрелости плаценты ставится оценка 0.
Суммарная оценка по всем показателям может составлять от 0, до 10 баллов (если оценивается ещё и степень зрелости плаценты, то максимальная оценка — 12 баллов). Если сумма баллов оказывается 8 и более, то состояние малыша считается нормальным. Оценка в 6-7 баллов указывает на возможное наличие некоторых проблем, а если общая оценка составляет менее 6 баллов, то это тревожный показатель, который может сигнализировать о серьёзной гипоксии и высоком риске развития осложнений.
Если все ультразвуковые показатели в норме, врач перейдёт к оценке сердцебиения
малыша. Ещё важно знать, что если оценка за объём амниотической жидкости составит
0 баллов, то, возможно, ребёнку потребуется дополнительное обследование. В некоторых
случаях врач может рекомендовать вам простимулировать роды, даже если с остальными
показателями будет всё в порядке.
Ещё важно знать, что если оценка за объём амниотической жидкости составит
0 баллов, то, возможно, ребёнку потребуется дополнительное обследование. В некоторых
случаях врач может рекомендовать вам простимулировать роды, даже если с остальными
показателями будет всё в порядке.
В зависимости от итоговой суммарной оценки и других факторов (срок беременности, наличие или отсутствие осложнений и др.) врач может дополнительно рекомендовать вам прохождение других тестов и обследований. В некоторых случаях он может рекомендовать простимулировать родовую деятельность, вызвав искусственные роды или, если ребёнку угрожает какая-либо опасность, направить вас на кесарево сечение.
Так как определение биофизического профиля плода состоит из подробного ультразвукового обследования и нестрессового теста, то продолжительность обследования может составить более часа.
Созревание нервной системы приводит к формированию у плода четкой смены периодов сна и бодрствования, которые становятся различимы к 20 неделе беременности. После этого периода гинеколог может отправить женщину на исследование биофизического профиля плода. В каких случаях проводится этот тест и как его расшифровать?
После этого периода гинеколог может отправить женщину на исследование биофизического профиля плода. В каких случаях проводится этот тест и как его расшифровать?
Что такое биофизический профиль плода?
Биофизический профиль плода (БПП) — это суммарная оценка КТГ-исследования и УЗИ-мониторинга внутриутробного состояния ребенка.
Ультразвуковое исследование проводится в режиме реального времени. Во время УЗИ оценивается количество околоплодных вод и различные типы движений малыша.
Методом КТГ регистрируют изменчивость сердечного ритма плода. Расшифровка от врача-кардиолога.
Показания для исследования
Определение биофизического профиля плода проводится в третьем триместре беременности. Его назначают женщинам с переношенной беременностью, а также на поздних сроках при наличии следующих показаний:
- задержка внутриутробного развития плода по данным УЗИ;
- сахарный диабет, гестационный диабет, артериальная гипертензия и другие хронические болезни, влияющие на течение беременности;
- маловодие или многоводие;
- сниженная активность ребенка;
- переношенная беременность ;
- наличие в анамнезе выкидышей на поздних сроках неясной этиологии.

Определение биофизического профиля плода
К 28 неделе у плода полностью формируется система реакций на внешние воздействия. С этого времени становится информативным биофизический профиль, который также называют тестом фетального благополучия.
Определение БПП занимает не менее 40 минут. За это время беременная проходит кардиотокографию и УЗИ. Чтобы немного простимулировать ребенка, перед процедурой нужно поесть.
Для БПП нужны результаты нестрессового теста. Нормой считается ускорение числа сердечных ударов после собственных движений ребенка. Если есть признаки угнетения сердечной деятельности, то сердечный ритм останется неизменным или наоборот замедлится. Для проведения КТГ используется датчик, определяющий тонус матки. Его располагают на животе выше пупка, сместив к правому углу матки.
Второй датчик располагают в проекции спинки плода, он регистрирует ЧСС. Женщине в руку дается специальная кнопка, которую она нажимает при появлении шевеления. Продолжительность записи 20 минут.
Показатель ЧСС плода крайне важен:
- От сердечных сокращений зависит работа почек. Уменьшение выделения мочи приводит к снижению количества околоплодных вод.
- Частота сердечных сокращений может свидетельствовать о кислородном голодании, которое при различных патологических состояниях приводит к ацидозу, что угнетает нервную систему и сердечную деятельность.
УЗИ выполняют непрерывно 30 минут. Если все показатели регистрируются как нормальные, то время сокращают. Во время УЗИ врач оценивает:
- Дыхательные движении грудной клетки — они непостоянны, возникают и исчезают спонтанно. Эпизод — это момент от начала до окончания дыхательных движений. В норме он не менее 60 с за полчаса.
- Сгибательные или разгибательные движения туловища или конечностей — по ним оценивают тонус. Если шея, руки или ноги находятся в разгибательном положении, это считается аномальным и может свидетельствовать о серьезных проблемах, вплоть до антенатальной гибели.
- Двигательную активность, то есть любые движения, смещения, вращение туловища, рук или ног.
 Подсчитывается их общее количество за время исследования.
Подсчитывается их общее количество за время исследования. - Объем околоплодных вод — он отражает состояние метаболизма плода.
- Степень зрелости плаценты — указывает на возможные причины гипоксии.
Расшифровка БПП
Выраженность каждого показателя оценивается в баллах от 0 до 2. Норма биофизического профиля плода говорит об отсутствии риска.
Нестрессовый тест:
- 2 балла, если было 5 эпизодов ускорения сердцебиения в ответ на движение продолжительностью от 15 сек. силой не менее 15 ударов;
- 1 балл ставят за 2-4 таких эпизода;
- эпизод — 0 баллов.
Дыхательные движения:
- получают максимальную оценку, если были 1 и более эпизодов, продолжительностью от 60 сек.;
- периоды 30-60 сек. получают 1 балл;
- отсутствие или дыхание менее 30 сек. — 0 баллов.
Двигательные движения:
- 3 и более двигательных движений — это 2 балла;
- за 1-2 движения ставят 1 балл;
- 0 при отсутствии движений.

Сгибательные или разгибательные движения:
- Нормальным считается мышечный тонус, при котором регистрируется минимум один эпизод сгибания-разгибания конечности и спины, за него ставят 2 балла.
- Балл ставят при наличии одного из перечисленных эпизодов.
- Стойкое разгибание, раскрытые ладони — это 0 баллов.
Амниотическая жидкость:
- должна находиться во всех карманах, глубина от 2 см.;
- карманы 1-2 см оцениваются в 1 балл;
- меньше 1 см — 0 баллов.
Степень зрелости плаценты:
- 2 балла ставят за 0, 1, 2 степени зрелости плаценты;
- если ее визуализация затруднена, ставят 1 балл;
- стареющая плацента 4 степени оценивается в 0 баллов.
Полученные оценки суммируются:
- Максимально возможная сумма — 12 баллов. Биофизический профиль плода 8 и 9 баллов также считается нормой.
- Результат 6-7 считается сомнительным. Он требует дополнительного наблюдения и обследования.
 Женщине могут предложить госпитализацию в отделение патологии беременности при роддоме.
Женщине могут предложить госпитализацию в отделение патологии беременности при роддоме. - 5 и менее баллов свидетельствуют о глубоком страдании плода, которое может привести к его гибели.
В последнем случае после кабинета УЗИ женщина экстренно направляется на госпитализацию своим акушером-гинекологом. В тяжелой ситуации проводится досрочное родоразрешение путем кесарева сечения для спасения жизни ребенку.
Юлия Шевченко, акушер-гинеколог, специально для сайт
Полезное видео
Биофизический профиль плода — комплексная оценка данных бесстрессового теста и УЗИ в реальном масштабе времени, позволяющая судить о состоянии плода.
Биофизический профиль плода включает пять параметров, оцениваемых по двубалльной системе. Оценка 6 и более баллов считается удовлетворительной. Иногда добавляют 6-й параметр — зрелость плаценты.
- Дыхательные движения. Плод совершает дыхательные движения эпизодически: происходит несколько движений подряд, затем следует перерыв.
 В норме регистрируют не менее одного эпизода дыхательных движений продолжительностью 30 с в течение 30 мин.
В норме регистрируют не менее одного эпизода дыхательных движений продолжительностью 30 с в течение 30 мин. - Движения плода. Плод должен совершать не менее трёх выраженных движений в течение 30 мин (одновременные движения конечностей и туловища считают одним движением).
- Тонус плода — по меньшей мере, один эпизод движения конечностей из положения сгибания в разогнутое положение и быстрое возвращение в первоначальное состояние (в течение 30 мин).
- Реактивность плода (бесстрессовый тест) — наличие двух или более периодов ускорения ЧСС с амплитудой не менее 15/мин и продолжительностью не менее 15 с, связанных с движением плода, в течение 10-20-минутного наблюдения.
- Оценка количества околоплодных вод. При достаточном количестве амниотичес-ких вод должен визуализироваться столб амниотической жидкости (свободный от частей плода и пуповины участок околоплодных вод) не менее 2 см в двух взаимно перпендикулярных сечениях в большей части полости матки.
Гипоксия. При нарастании гипоксемии начинается прогрессивное угнетение биофизических функций плода. Изменения некоторых показателей (дыхательные движения, двигательная активность тонуса и реактивность) возникают сразу после эпизода асфиксии, а для изменений других параметров, например, количества околоплодных вод, требуется больше времени; такие параметры изменяются при хронической гипоксии.
При нарастании гипоксемии начинается прогрессивное угнетение биофизических функций плода. Изменения некоторых показателей (дыхательные движения, двигательная активность тонуса и реактивность) возникают сразу после эпизода асфиксии, а для изменений других параметров, например, количества околоплодных вод, требуется больше времени; такие параметры изменяются при хронической гипоксии.
1. Острая гипоксия
- Первыми прекращаются дыхательные движения плода
- Затем становится ареактивным бесстрессовый тест
- Третье изменение — исчезновение двигательной активности плода
- В последнюю очередь исчезает тонус плода.
2. При хронической гипоксии снижается объём околоплодных вод в течение нескольких дней или недель.
Биофизический профиль плода используют в некоторых клиниках в качестве первичного антенатального метода обследования, в то время как в других его используют только при положительном или сомнительном результате сократительного стрессового теста. Например, биофизический профиль плода определяют в случае преждевременного излития околоплодных вод. При развитии хориоамнионита, осложняющего преждевременный разрыв плодных оболочек, биофизический профиль плода редко бывает удовлетворительным. Кроме того, при хориоамнионите исчезает реактивность бесстрессового теста.
Например, биофизический профиль плода определяют в случае преждевременного излития околоплодных вод. При развитии хориоамнионита, осложняющего преждевременный разрыв плодных оболочек, биофизический профиль плода редко бывает удовлетворительным. Кроме того, при хориоамнионите исчезает реактивность бесстрессового теста.
Задержка развития плода. Что такое Задержка развития плода?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Задержка развития плода — отставание роста, массы и других фетометрических показателей от средних нормативных для конкретного срока гестации. Зачастую протекает бессимптомно, может проявляться малым приростом веса беременной, небольшой окружностью живота, слишком активным или редким шевелением ребенка. Для постановки диагноза выполняют УЗИ плаценты, фетометрию, КТГ, допплерографию плацентарного кровотока. Лечение комплексное медикаментозное с назначением ангиопротекторных, реологических препаратов, токолитиков, антигипоксантов, мембраностабилизаторов. При неэффективности терапии и усугублении расстройств рекомендованы досрочные роды или кесарево сечение.
Для постановки диагноза выполняют УЗИ плаценты, фетометрию, КТГ, допплерографию плацентарного кровотока. Лечение комплексное медикаментозное с назначением ангиопротекторных, реологических препаратов, токолитиков, антигипоксантов, мембраностабилизаторов. При неэффективности терапии и усугублении расстройств рекомендованы досрочные роды или кесарево сечение.
- Причины задержки развития плода
- Патогенез
- Классификация
- Симптомы задержки развития плода
- Осложнения
- Диагностика
- Лечение задержки развития плода
- Прогноз и профилактика
- Цены на лечение
Общие сведения
О задержке внутриутробного развития (гипотрофии) плода говорят в ситуациях, когда его масса на 10 и более процентилей ниже нормативной. Согласно данным медицинской статистики, ЗВУРП осложняет течение каждой десятой беременности, является причиной различных заболеваний плода и новорожденного. В 70-90% случаев задержка развивается в третьем триместре при наличии болезней матери, патологии плаценты и многоплодия.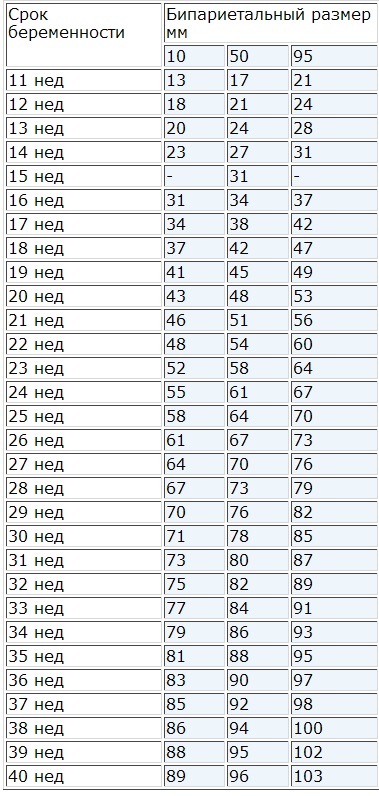 30% детей с гипотрофией рождаются преждевременно, лишь 5% новорожденных имеют признаки доношенности. Чаще задержку роста плода диагностируют у пациенток младше 18 лет и старше 30 лет. Вероятность возникновения этой патологии особенно высока у возрастных первородящих.
30% детей с гипотрофией рождаются преждевременно, лишь 5% новорожденных имеют признаки доношенности. Чаще задержку роста плода диагностируют у пациенток младше 18 лет и старше 30 лет. Вероятность возникновения этой патологии особенно высока у возрастных первородящих.
Задержка развития плода
Причины задержки развития плода
Любое отставание ребенка во внутриутробном росте и созревании связано с недостаточным поступлением либо усвоением питательных веществ и кислорода. Непосредственными причинами подобных нарушений могут быть патологические изменения в фетоплацентарной системе, организмах матери и плода, плодных оболочках. Обычно задержка развития возникает под воздействием таких факторов, как:
- Болезни матери. Ограниченное поступление кислорода и питательных веществ наблюдается при анемии и других заболеваниях крови, патологических состояниях, сопровождающихся спазмом сосудов и сердечной недостаточностью (гипертонии, симптоматических артериальных гипертензиях, гестозах, печеночных и почечных заболеваниях).
 Риск задержки повышен у пациенток с гинекологической патологией, эндокринопатиями (сахарным диабетом, гипотиреозом), перенесших острые инфекции.
Риск задержки повышен у пациенток с гинекологической патологией, эндокринопатиями (сахарным диабетом, гипотиреозом), перенесших острые инфекции. - Поражение плода. Поступающие питательные вещества хуже усваиваются при наличии у ребенка генетических дефектов (синдрома Патау, синдрома Дауна), пороков развития центральной нервной системы, сердца, почек. Риск возникновения аномалий и задержки развития повышается при внутриутробном заражении плода инфекционными агентами — внутриклеточными паразитами (токсоплазмами, микоплазмами), вирусами герпеса, краснухи, ВИЧ, Коксаки, гепатитов В и С.
- Поражение плаценты и оболочек плода. Повреждение более 10-15% плацентарной ткани сопровождается формированием фетоплацентарной недостаточности — ключевой причины задержки внутриутробного созревания ребенка. Плод испытывает кислородное голодание при инфарктах плаценты, ее преждевременной отслойке или инволюции. Рост плода может нарушаться при хориоамнионите, патологии пуповины (наличии истинных узлов, воспалении), маловодии, образовании амниотических перетяжек и др.

- Конфликт в системе «мать-ребенок». Изоиммунная несовместимость плода и женщины с разными группами крови или Rh-фактором проявляется гемолизом эритроцитов плода и образованием токсичного непрямого билирубина. Гемолитическая анемия и патологические процессы, происходящие в детском организме, препятствуют достаточной оксигенации и усвоению питательных веществ, поступающих от беременной. Как следствие, нормальное развитие замедляется.
- Недостаточное питание женщины. У пациенток, которые питаются низкокалорийными продуктами, имеют однообразный несбалансированный рацион с дефицитом белков, сложных углеводов, микро- и макроэлементов снижается уровень питательных веществ в крови. Из-за этого пластические процессы в тканях и органах плода замедляются, что сопровождается задержкой развития. Зачастую подобная причина является ведущей у больных из социально неблагополучных семей.
- Неблагоприятные внешние воздействия. Риск ухудшения здоровья и возникновения расстройств в фетоплацентарном комплексе повышен у женщин, которые работают на производствах с вибрационными, химическими, лучевыми, термическими нагрузками или проживают в экологически неблагоприятных условиях.
 Прямой токсический эффект оказывают никотин, алкоголь, наркотические вещества, некоторые медикаменты (противосудорожные средства, ингибиторы АПФ).
Прямой токсический эффект оказывают никотин, алкоголь, наркотические вещества, некоторые медикаменты (противосудорожные средства, ингибиторы АПФ).
Дополнительным фактором, провоцирующим задержку нормального развития плода, является отягощенный акушерско-гинекологический анамнез. Расстройство чаще возникает у беременных с нарушенной менструальной функцией, привычными выкидышами или преждевременными родами, бесплодием в анамнезе. Недостаток в питательных веществах также может наблюдаться при многоплодной беременности из-за относительной фетоплацентарной недостаточности.
Патогенез
Предпосылки для развития синдрома задержки роста ребенка с генетическими аномалиями, при наличии инфекционных агентов, воспалительных процессах в эндометрии закладываются еще в I триместре гестации вследствие нарушений врастания трофобласта в оболочки спиральных артерий. Расстройство гемодинамики в маточно-плацентарной системе проявляется замедленным током крови в артериальном русле и межворсинчатом пространстве. Интенсивность газообмена между женщиной и плодом снижается, что в сочетании с нарушением механизмов саморегуляции гиперпластической фазы клеточного роста приводит к симметричному варианту задержки развития.
Интенсивность газообмена между женщиной и плодом снижается, что в сочетании с нарушением механизмов саморегуляции гиперпластической фазы клеточного роста приводит к симметричному варианту задержки развития.
После 20-22 недели беременности ключевым моментом в возникновении гипотрофии плода становится относительная либо абсолютная фетоплацентарная недостаточность. Именно в этот период начинается интенсивная прибавка массы за счет активных пластических процессов. При многоплодии, недостаточном питании и на фоне заболеваний, сопровождающихся гипоксемией крови матери, поражением плацентарной ткани или сосудистого русла, развивается хроническое кислородное голодание плода. Его ток крови перераспределяется для обеспечения полноценного созревания ЦНС. Возникающий brain-sparin-effect обычно становится основой асимметричного варианта задержки развития.
Классификация
Систематизация клинических форм задержки развития плода основана на оценке выраженности отставания фетометрических показателей в сравнении с нормой и пропорциональности отдельных параметров роста. О первой степени нарушений свидетельствует задержка развития на 2 недели, о второй — на 3-4 недели, о третьей — более 4 недель. Важным критерием для оценки прогноза и выбора врачебной тактики является классификация с учетом соотношения отдельных показателей развития между собой. По этому признаку специалисты в сфере акушерства и гинекологии выделяют такие формы гипотрофии плода, как:
О первой степени нарушений свидетельствует задержка развития на 2 недели, о второй — на 3-4 недели, о третьей — более 4 недель. Важным критерием для оценки прогноза и выбора врачебной тактики является классификация с учетом соотношения отдельных показателей развития между собой. По этому признаку специалисты в сфере акушерства и гинекологии выделяют такие формы гипотрофии плода, как:
- Симметричная. Окружность головы, рост и вес плода уменьшены пропорционально в сравнении со средними нормативными показателями для определенного срока беременности. Чаще выявляется в первом-втором триместре.
- Асимметричная. Уменьшен только размер живота ребенка (на срок в 2 недели и более). Остальные показатели соответствуют сроку. Обычно возникает в 3-м триместре на фоне признаков фетоплацентарной недостаточности.
- Смешанная. Определяется более чем двухнедельное отставание от норматива размеров живота, другие показатели также незначительно уменьшены. Обычно признаки этого варианта задержки проявляются на поздних сроках.

Симптомы задержки развития плода
Расстройство протекает без острых клинических проявлений и обычно диагностируется при плановом УЗИ-скрининге. Гипотрофию плода можно заподозрить, если беременная медленно прибавляет в весе, у нее лишь незначительно увеличивается окружность живота. Задержка развития может сочетаться с нарушением двигательной активности ребенка как признаком возникшей фетоплацентарной недостаточности. В результате кислородного голодания плод чаще и интенсивнее шевелится, а при выраженной гипоксии его движения замедляются, что служит неблагоприятным прогностическим признаком.
Осложнения
При гипотрофии плода повышается риск его антенатальной гибели, травматизма и асфиксии в родах, аспирации мекония с тяжелым повреждением легких новорожденного. Перинатальные нарушения определяются у 65% младенцев с задержкой развития. В послеродовом периоде у таких детей чаще выявляются транзиторный гипотиреоз, неонатальная гипогликемия, перинатальная полицитемия и синдром повышенной вязкости крови, гипотермия. Может нарушаться функциональное созревание ЦНС с отставанием в становлении тонических и рефлекторных реакций, проявляться неврологические расстройства разной степени выраженности, активизироваться внутриутробные инфекции. По результатам исследований, отдаленными последствиями ЗВУРП являются повышенный риск инсулиннезависимого сахарного диабета и заболеваний сердца во взрослом возрасте.
Может нарушаться функциональное созревание ЦНС с отставанием в становлении тонических и рефлекторных реакций, проявляться неврологические расстройства разной степени выраженности, активизироваться внутриутробные инфекции. По результатам исследований, отдаленными последствиями ЗВУРП являются повышенный риск инсулиннезависимого сахарного диабета и заболеваний сердца во взрослом возрасте.
Диагностика
Основными задачами диагностического этапа при подозрении на задержку развития плода являются определение степени и варианта гипотрофии, оценка состояния плацентарного кровотока, выявление возможных причин заболевания. После предварительного наружного акушерского исследования с измерением окружности живота и высоты стояния дна матки беременной рекомендованы:
- УЗИ плаценты. Сонография позволяет определить степень зрелости плацентарной ткани, ее размеры, структуру, положение в матке, выявить возможные очаговые повреждения. Дополнение метода допплерографией маточно-плацентарного кровотока направлено на обнаружение нарушений в сосудистом русле и зон инфаркта.

- Фетометрия плода. Ультразвуковое измерение окружностей головы, живота, грудной клетки, бипариетального и лобно-затылочного размеров, длины трубчатых костей предоставляет объективные данные о развитии плода. Полученные показатели сравнивают с нормативными для каждого периода гестации.
- Фонокардиография и кардиотокография плода. Диагностическая ценность методов состоит в косвенной оценке адекватности кровоснабжения плода по показателям его сердечной деятельности. Признаками фетоплацентарной недостаточности являются нарушения сердечного ритма — аритмия, тахикардия.
Сочетанная оценка данных ультразвукового и кардиотокографического исследований дает возможность составить биофизический профиль плода — выполнить нестрессовый тест, проанализировать двигательную активность, мышечную напряженность (тонус), дыхательные движения, объем околоплодных вод, зрелость плаценты. Получение результатов в 6-7 баллов свидетельствует о сомнительном состоянии ребенка, в 5-4 балла — о выраженной внутриутробной гипоксии.
Дополнительно для установления причин состояния выполняют лабораторные исследования по определению уровня гемоглобина и эритроцитов, содержания гормонов (эстрогенов, хорионического гонадотропина, прогестерона, ФСГ), инфекционных агентов (методы ПЦР, РИФ, ИФА). Возможные генетические аномалии и патологию плодных оболочек выявляют в ходе инвазивной пренатальной диагностики (амниоскопии, амниоцентеза под УЗИ-контролем, кордоцентеза). Дифференциальный диагноз осуществляют с генетически детерминированной конституциональной маловесностью ребенка, недоношенностью. По показаниям беременную консультируют эндокринолог, инфекционист, терапевт, иммунолог, гематолог.
Лечение задержки развития плода
При выборе врачебной тактики учитывают степень внутриутробной гипотрофии ребенка, выраженность фетоплацентарной недостаточности, состояние плода. Лечение назначается с проведением обязательного контроля — ультразвуковым определением фетометрических показателей каждую неделю или раз в 14 дней, допплерометрией плацентарного кровотока раз в 3-5 дней, оценкой состояния ребенка в ходе ежедневной КТГ. Беременной показаны:
Беременной показаны:
- Препараты, улучшающие кровоснабжение плода. Качество кровотока в системе «матка-плацента-плод» повышается при назначении ангиопротекторов и средств, влияющих на реологию крови. Дополнительное введение токолитиков уменьшает тонус матки, облегчая кровоток в сосудах.
- Противогипоксические и мембраностабилизирующие средства. Применение актовегина, инстенона, антиоксидантов и мембраностабилизаторов делает ткани плода более устойчивыми к гипоксии. При сочетании с общеукрепляющими препаратами это позволяет стимулировать пластические процессы.
При I степени гипотрофии плода и компенсированной фетоплацентарной недостаточности с нормальными темпами прироста фетометрических показателей и функциональном состоянии ребенка беременность пролонгируется не менее чем до 37-недельного срока и подтверждения зрелости легочной ткани. Если параметры развития плода не удалось стабилизировать в течение 2 недель либо состояние ребенка ухудшилось (замедлился кровоток в основных сосудах, нарушилась сердечная деятельность), выполняется досрочное родоразрешение независимо от гестационного срока. II и III степени задержки развития с декомпенсацией плацентарной недостаточности (выраженными КТГ-признаками гипоксии, ретроградным кровотоком в пуповинной артерии или отсутствием его диастолического компонента) — показание для проведения досрочного кесарева сечения.
II и III степени задержки развития с декомпенсацией плацентарной недостаточности (выраженными КТГ-признаками гипоксии, ретроградным кровотоком в пуповинной артерии или отсутствием его диастолического компонента) — показание для проведения досрочного кесарева сечения.
Прогноз и профилактика
При своевременной диагностике, правильной тактике ведения беременности, отсутствии тяжелых заболеваний женщины, грубых дефектов и выраженных расстройств со стороны плода прогноз благоприятный. Вероятность появления осложнений повышается с увеличением степени гипотрофии. Для профилактики задержки развития рекомендуется планировать беременность, заблаговременно пролечить экстрагенитальную и генитальную патологию, санировать очаги инфекции, рано встать на учет в женской консультации, регулярно посещать акушера-гинеколога, выполнять его рекомендации по обследованию и лечению. На развитие ребенка положительно влияют достаточный отдых и ночной сон, рациональная диета, умеренная двигательная активность, отказ от вредных привычек.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении задержки развития плода.
Источники
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Точность ультразвукового прогнозирования зрелости плода по центру окостенения длинных костей при плановом кесаревом сечении на 38-й неделе беременности
Тип документа: Оригинал статьи 1 Доцент кафедры акушерства и гинекологии,
2 профессор акушерства и гинекологии
3 профессор общественной медицины, Университет АЛ-АЗХАР, медицинский факультет
4 М. Б.Б.Ч -ординатор отделения акушерства и гинекологии, Больница общего профиля Моноф
Б.Б.Ч -ординатор отделения акушерства и гинекологии, Больница общего профиля Моноф
10.21608/egyfs.2018.65828
Реферат
Степень зрелости легких плода можно оценить по биохимическому анализу амниотической жидкости .Были предприняты попытки использовать пренатальное диагностическое ультразвуковое исследование как средство оценки зрелости легких. Ультрасонография, неинвазивный и широко доступный метод, была бы более приемлемой.
Цель: Целью этого исследования является определение точности сонографического прогнозирования зрелости плода по центру окостенения длинной кости (бедренной, большеберцовой и плечевой костей), чтобы определить наиболее точную оценку гестационного возраста (ГВ) на сроке 38 недель. плановое кесарево сечение и оценить, соответствует ли срок беременности с помощью акушерского УЗИ оценке специалиста-неонатолога. Методы: исследование проводилось на 200 беременных женщинах, родившихся путем планового кесарева сечения в университетских больницах Дженерал Моноф и Аль-Захраа в период с февраля 2017 года по август 2017 года.
Все матери были подвергнуты сбору анамнеза, обследованию (общему и местному), ультразвуковому исследованию для выявления (ГА) по биометрии плода, визуализации и измерению проксимального центра окостенения (голени, плечевой кости) и дистального отдела (бедренной кости). Затем повторная оценка (GA) и зрелость плода после родов специалистом-неонатологом. У нас есть 2 группы (зрелые и незрелые) плода в соответствии с (GA) новорожденных, оценкой по шкале Апгар и потребностью новорожденных в отделении интенсивной терапии. Результаты: мы проспективно изучили 200 беременных женщин, которым запланировано плановое кесарево сечение на сроке беременности 38 недель, и сравнили сонографические
эпифизарных находок с результатами, показывающими после родов. мы обнаружили 187 зрелых плодов со средним возрастом (38 недель) и 13 незрелых плодов со средним возрастом (36 недель), поступивших в отделение интенсивной терапии. Незрелая группа с дистальным эпифизом бедренной кости (DFE) (13/13) и проксимальным эпифизом большеберцовой кости (PTE) присутствовала в (12/13 случаев), но отсутствовала в (1/13) случае, в то время как проксимальный центр окостенения плечевой кости (PHE) отсутствовал в (0/13) незрелый плод, но (PHE) присутствовал у 168 и отсутствовал у 19 зрелых
плодов. В то время как в центре окостенения бедренной и большеберцовой костей присутствует (187/187) зрелый плод. Использование точки отсечения размера дистального эпифизарного центра окостенения (ЭОЦ) бедренной кости (6,25 мм) или более в качестве хорошего предиктора зрелости плода с чувствительностью 86,1% и специфичностью 70,4% и площадью под кривой 0,878. В то время как точка отсечения размера проксимальная часть (EOC) большеберцовой кости (< 5,05 мм) предсказывает незрелость плода с чувствительностью 76,5% и специфичностью 61,5% и площадью под кривой 0,79.0. В то время как точка отсечения размера проксимального отдела (EOC) плечевой кости между зрелой и незрелой группами на 38 неделе беременности была обнаружена < (1 мм) незрелой с чувствительностью 90% и специфичностью 100% и площадью под кривой 0,949. И лучшие точки отсечения общего размера (EOC) бедренной кости, голени и плечевой кости между зрелыми и незрелыми группами были обнаружены < (14,05 мм) у незрелого плода с чувствительностью 85% и специфичностью 70,2% и площадью под кривой 0,850.
В то время как в центре окостенения бедренной и большеберцовой костей присутствует (187/187) зрелый плод. Использование точки отсечения размера дистального эпифизарного центра окостенения (ЭОЦ) бедренной кости (6,25 мм) или более в качестве хорошего предиктора зрелости плода с чувствительностью 86,1% и специфичностью 70,4% и площадью под кривой 0,878. В то время как точка отсечения размера проксимальная часть (EOC) большеберцовой кости (< 5,05 мм) предсказывает незрелость плода с чувствительностью 76,5% и специфичностью 61,5% и площадью под кривой 0,79.0. В то время как точка отсечения размера проксимального отдела (EOC) плечевой кости между зрелой и незрелой группами на 38 неделе беременности была обнаружена < (1 мм) незрелой с чувствительностью 90% и специфичностью 100% и площадью под кривой 0,949. И лучшие точки отсечения общего размера (EOC) бедренной кости, голени и плечевой кости между зрелыми и незрелыми группами были обнаружены < (14,05 мм) у незрелого плода с чувствительностью 85% и специфичностью 70,2% и площадью под кривой 0,850. (EOC) плечевой кости присутствовал у 168 зрелых плодов, но отсутствовал у 32 плодов (19) зрелый и (13) плод незрелый, поэтому можно использовать наличие (EOC) плечевой кости в качестве лучшего ультразвукового признака зрелости плода при (> 38) беременности, но его отсутствие не указывает на незрелость плода, поскольку отсутствовало в 19 случаях зрелого плода , так что может зависеть от размера дистального отдела (EOC) бедренной кости > (6,25 мм) и общего размера (EOC) 3 длинных костей > 14 мм в качестве инструмента для оценки зрелости плода при отсутствии (EOC) плечевой кости. Заключение. Подтверждение зрелости плода, полученное с помощью биометрии плода и ультразвуковой визуализации, а также измерение размера эпифизарных центров окостенения длинных костей (бедренная-большеберцовая-плечевая кость) можно использовать в качестве инструмента для оценки зрелости плода на сроке 38 недель перед плановым кесаревым сечением. .
(EOC) плечевой кости присутствовал у 168 зрелых плодов, но отсутствовал у 32 плодов (19) зрелый и (13) плод незрелый, поэтому можно использовать наличие (EOC) плечевой кости в качестве лучшего ультразвукового признака зрелости плода при (> 38) беременности, но его отсутствие не указывает на незрелость плода, поскольку отсутствовало в 19 случаях зрелого плода , так что может зависеть от размера дистального отдела (EOC) бедренной кости > (6,25 мм) и общего размера (EOC) 3 длинных костей > 14 мм в качестве инструмента для оценки зрелости плода при отсутствии (EOC) плечевой кости. Заключение. Подтверждение зрелости плода, полученное с помощью биометрии плода и ультразвуковой визуализации, а также измерение размера эпифизарных центров окостенения длинных костей (бедренная-большеберцовая-плечевая кость) можно использовать в качестве инструмента для оценки зрелости плода на сроке 38 недель перед плановым кесаревым сечением. .
Ключевые слова
Статистика
Абд Эль-Фаттах, А. , Йосри, Л., Хаммур, З., и Чарара, Д. (2018). Точность ультразвукового прогнозирования зрелости плода по центру окостенения длинных костей в случаях планового кесарева сечения на сроке гестации 38 недель. Египетский журнал бесплодия , 22 (2), 2-12. doi: 10.21608/egyfs.2018.65828
, Йосри, Л., Хаммур, З., и Чарара, Д. (2018). Точность ультразвукового прогнозирования зрелости плода по центру окостенения длинных костей в случаях планового кесарева сечения на сроке гестации 38 недель. Египетский журнал бесплодия , 22 (2), 2-12. doi: 10.21608/egyfs.2018.65828
Амина Абд ЭЛЬ-Фаттах; Ламия Йосри; Зейнаб Хаммур; Доаа Абдель Азиз Чарара. «Точность ультразвукового прогнозирования зрелости плода по центру окостенения длинных костей в случаях планового кесарева сечения на 38 неделе беременности». Египетский журнал плодородия бесплодия , 22, 2, 2018, 2-12. doi: 10.21608/egyfs.2018.65828
Абд ЭЛЬ-Фаттах, А., Йосри, Л., Хаммур, З., Чарара, Д. (2018). «Точность ультразвукового прогнозирования зрелости плода по центру окостенения длинных костей в случаях планового кесарева сечения на 38 неделе беременности», Египетский журнал фертильности бесплодия , 22 (2), стр. 2-12. doi: 10.21608/egyfs.2018.65828
Абд Эль-Фаттах, А.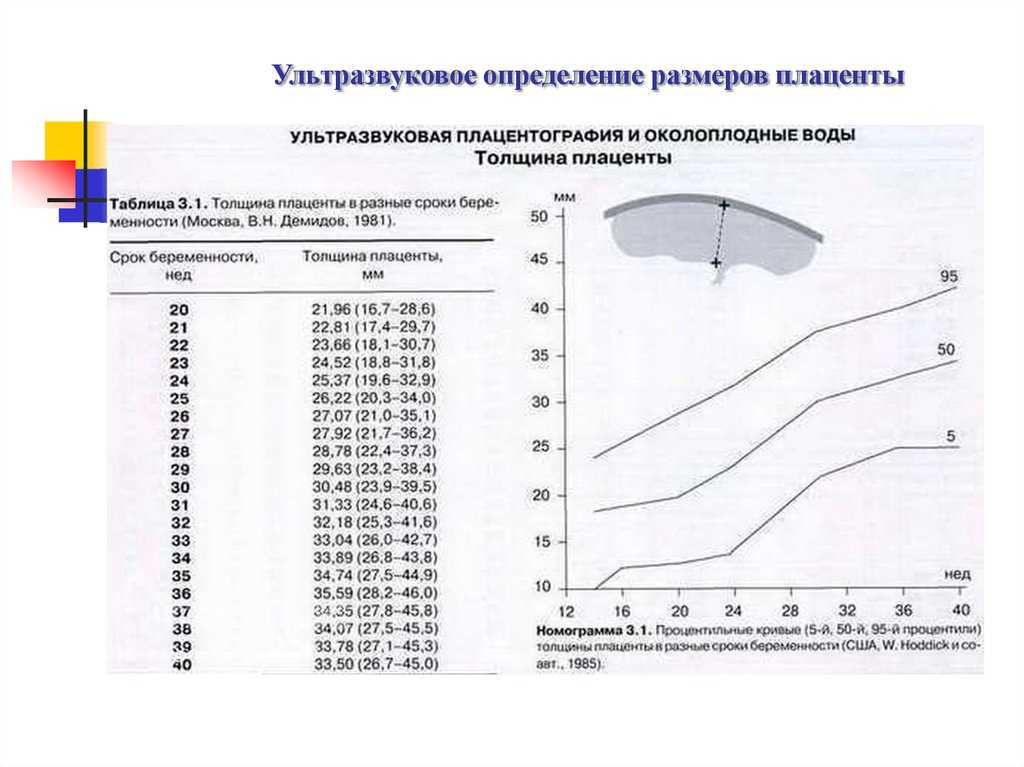 , Йосри, Л., Хаммур, З., Чарара, Д. Точность ультразвукового прогнозирования зрелости плода по центру окостенения длинных костей в случаях планового кесарева сечения Раздел на 38 неделе беременности. Египетский журнал плодородия бесплодия , 2018; 22(2): 2-12. doi: 10.21608/egyfs.2018.65828
, Йосри, Л., Хаммур, З., Чарара, Д. Точность ультразвукового прогнозирования зрелости плода по центру окостенения длинных костей в случаях планового кесарева сечения Раздел на 38 неделе беременности. Египетский журнал плодородия бесплодия , 2018; 22(2): 2-12. doi: 10.21608/egyfs.2018.65828
Оценка биофизического профиля | IAME
Введение
Оценка состояния плода началась в 1960-х годах, когда Hon (1967) разработал метод непрерывной записи частоты сердечных сокращений плода. В 1970-х стало доступно ультразвуковое исследование в реальном времени. Dawes (1972) на модели ягненка продемонстрировал, что дыхательный центр плода весьма чувствителен к гипоксемии. Также было показано, что ультразвуковые наблюдения в режиме реального времени за движениями плода позволяют прогнозировать здоровье плода (Мэннинг, 19 лет).79).
Оценка биофизического профиля была разработана как метод интеграции наблюдений за плодом и его/ее внутриутробной средой в режиме реального времени с целью более всесторонней оценки состояния плода. Эти результаты необходимо оценивать в контексте анамнеза матери/плода (например, хроническая гипертензия, перенесенные сроки, задержка внутриутробного развития и т. д.), структурной целостности плода (наличие или отсутствие врожденных аномалий) и функциональности поддерживающих структур плода. плацента и пуповина). Например, острая асфиксия из-за отслойки плаценты может привести к отсутствию острых переменных оценки биофизического профиля (дыхательные движения плода, движения плода, тонус плода и реактивность сердечного ритма плода) при нормальном объеме амниотической жидкости. В постзрелом возрасте асфиксия может быть прерывистой и хронической, что приводит к уменьшению объема амниотической жидкости, но острые переменные остаются нормальными.
Эти результаты необходимо оценивать в контексте анамнеза матери/плода (например, хроническая гипертензия, перенесенные сроки, задержка внутриутробного развития и т. д.), структурной целостности плода (наличие или отсутствие врожденных аномалий) и функциональности поддерживающих структур плода. плацента и пуповина). Например, острая асфиксия из-за отслойки плаценты может привести к отсутствию острых переменных оценки биофизического профиля (дыхательные движения плода, движения плода, тонус плода и реактивность сердечного ритма плода) при нормальном объеме амниотической жидкости. В постзрелом возрасте асфиксия может быть прерывистой и хронической, что приводит к уменьшению объема амниотической жидкости, но острые переменные остаются нормальными.
Периодичность биофизических параметров
Отсутствие биофизической переменной может отражать нормальную периодичность, неспособность центральной нервной системы выполнять эту функцию или патологическую (гипоксическую) депрессию. Нормальная периодичность большинства биофизических переменных составляет от 20 до 40 минут (Patrick, 1978).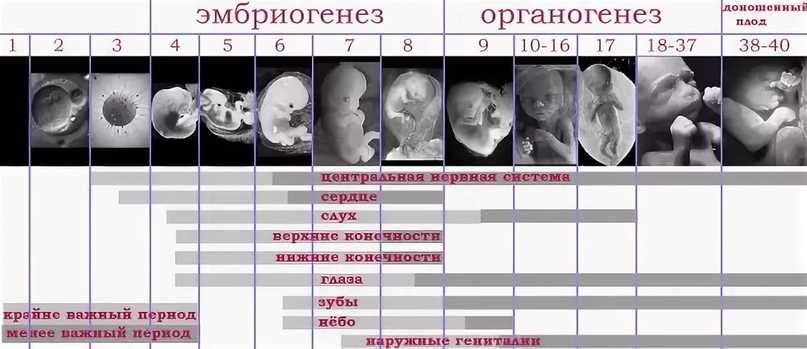 На инициацию, сохранение или торможение биофизической активности может влиять множество внешних воздействий. Например, дыхательные движения плода могут стимулироваться кофеином и гипергликемией. Гипогликемия, гипотензия матери в положении лежа на спине, курение сигарет, алкоголь, диазепам и меперидин подавляют дыхательные движения плода (Натале, 19).78; Гензер, 1976).
На инициацию, сохранение или торможение биофизической активности может влиять множество внешних воздействий. Например, дыхательные движения плода могут стимулироваться кофеином и гипергликемией. Гипогликемия, гипотензия матери в положении лежа на спине, курение сигарет, алкоголь, диазепам и меперидин подавляют дыхательные движения плода (Натале, 19).78; Гензер, 1976).
Гипоксемия снижает активность в центрах центральной нервной системы либо в результате прямого эффекта (т. е. по мере снижения доставки кислорода функция клеток угнетается), либо косвенно из-за снижения перфузии (Manning 1995a). Адаптация плода к гипоксемии (т.е. потеря биофизических показателей) сохраняет потребление кислорода примерно на 17% (Rurak 1983). Также имеет место рефлекторное перераспределение сердечного выброса в пользу головного мозга и сердца.
Переменные, оцениваемые в баллах биофизического профиля, контролируются различными анатомическими участками мозга. С эмбриологической точки зрения те переменные, которые развиваются первыми, наиболее устойчивы к аноксии.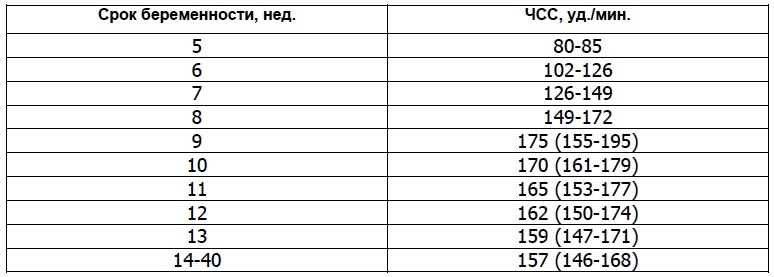 Движения и тонус плода развиваются между 7,5 и 9 часами.недель менструального возраста (Fitzgerald, 1942) (рис. 1)
Движения и тонус плода развиваются между 7,5 и 9 часами.недель менструального возраста (Fitzgerald, 1942) (рис. 1)
Рис. 1а. Фетальный тон задокументирован при разгибании руки. Нажмите, чтобы увеличить изображение.
Рис. 1б. Тонус плода регистрируется при сгибании. Нажмите, чтобы увеличить изображение.
.Дыхательные движения плода (рис. 2) обнаруживаются на сроке беременности не менее 17–18 недель. Ацидоз плода может привести к уменьшению объема амниотической жидкости к 17,5 неделям беременности (Manning, 1993). Нестрессовый тест наиболее надежен в период от 32 недель до срока (Уэр, 19 лет).94). Сонографически оцениваемые переменные, в отличие от нестрессового теста, действительны до гестационного возраста, при котором плод считается жизнеспособным.
Рис. 2. Дыхательные движения плода (стрелки), зарегистрированные в М-режиме. Нажмите, чтобы увеличить изображение.
Путем оценки переменных с разной чувствительностью к аноксии оценка биофизического профиля позволяет оценить уровень ухудшения состояния плода.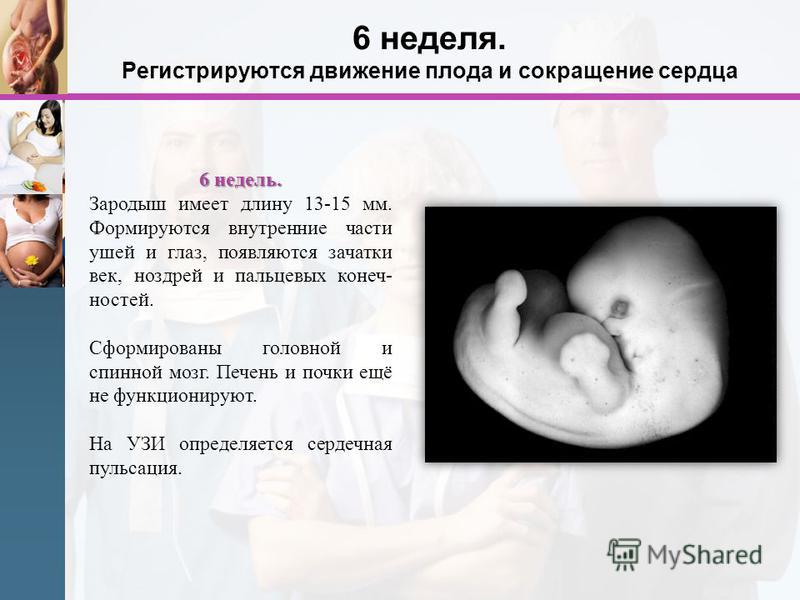 Нестрессовый тест и дыхательные движения плода подавляются, когда рН падает ниже 7,2. Если pH плода падает ниже 7,10, тонус плода и движения плода прекращаются (Vintzileos, 19).87). Кумулятивным эффектом повторяющейся гипоксемии является прогрессирующее маловодие и задержка роста плода. Следовательно, наличие олигогидрамниона при норме всех остальных показателей биофизического профиля может отражать хроническую маточно-плацентарную недостаточность.
Нестрессовый тест и дыхательные движения плода подавляются, когда рН падает ниже 7,2. Если pH плода падает ниже 7,10, тонус плода и движения плода прекращаются (Vintzileos, 19).87). Кумулятивным эффектом повторяющейся гипоксемии является прогрессирующее маловодие и задержка роста плода. Следовательно, наличие олигогидрамниона при норме всех остальных показателей биофизического профиля может отражать хроническую маточно-плацентарную недостаточность.
Состояние плода
Состояние плода играет важную роль в интерпретации оценки биофизического профиля. В состоянии IF (спокойный сон) среднее время получения нормальной оценки биофизического профиля составляет 26,3 минуты. Это контрастирует с 3-5 минутами, когда плод находится либо в состоянии 2F (сон с быстрыми движениями глаз), либо в 4F (активное состояние) (Pillai, 19).90). Таким образом, оценка биофизического профиля продолжается не более 30 минут.
Задержка развития центральной нервной системы с ограничением роста. Следовательно, распределение дыхательных движений плода, движений плода и движений глаз плода (оценщик состояния плода) отличается от такового у контрольных плодов. Эти различия особенно заметны при отсутствии диастолического кровотока в пупочной артерии (Rizzo, 1987).
Следовательно, распределение дыхательных движений плода, движений плода и движений глаз плода (оценщик состояния плода) отличается от такового у контрольных плодов. Эти различия особенно заметны при отсутствии диастолического кровотока в пупочной артерии (Rizzo, 1987).
Компоненты биофизического профиля 9 баллов0045
Результаты, полученные путем оценки нескольких биофизических переменных плода, дают лучшие результаты, чем мониторинг одной переменной. Высокий уровень ложноположительных результатов любой переменной значительно снижается, когда все переменные объединены (Manning 1980).
В то время как 5 компонентов оценки биофизического профиля оставались неизменными с 1980 г. (Manning, 1980), определения нормального и аномального параметра развивались по мере накопления опыта.
В 1984 году определение олигогидрамниона было увеличено с кармана жидкости < 1 см до кармана < 2,0 х 1,0 см. Маловодие теперь определяется как карман амниотической жидкости < 2,0 х 2,0 см (Мэннинг, 19 лет). 95а)(рис. 3).
95а)(рис. 3).
Рис. 3. Одиночный карман амниотической жидкости размером 4,0 см (между сетками), указывающий на достаточное количество амниотической жидкости. Нажмите, чтобы увеличить изображение.
В настоящее время признано, что связь между дыхательными движениями плода и его состоянием заключается в наличии или отсутствии дыхательных движений, а не в продолжительности активности (таблица I). Таким образом, дыхательные движения плода можно считать нормальными после любого эпизода четко распознаваемых дыхательных движений. (Мэннинг 1995с, Платт, 1978).
Если четыре ультразвуковых показателя в норме, то достоверность оценки биофизического профиля при добавлении нестрессового теста существенно не повышается. В результате в 1987 г. оценка профиля была изменена, чтобы включить нестрессовый тест только тогда, когда одна из ультразвуковых переменных была ненормальной (Manning, 1987). В таблице I приведены текущие определения для количественной оценки наличия или отсутствия переменной.
| Компонент | Определение |
| Движения плода | ? 3 движения тела или конечностей |
| Тон плода | Один эпизод активного разгибания и сгибания конечностей; открытие и закрытие руки |
| Дыхательные движения плода | ?1 серия ?30 секунд за 30 минут. Икота считается дыхательной активностью. |
| Объем амниотической жидкости | Достаточно одного кармана размером 2 см x 2 см. |
| Нестрессовый тест | 2 акселерации > 15 ударов в минуту продолжительностью не менее 15 секунд. |
Каждая из 5 биофизических переменных в настоящее время оценивается как присутствующая (2 балла) или отсутствующая (0 баллов). Полученная общая биофизическая оценка является либо нормальной, сомнительной или аномальной (Таблица II). Одним из преимуществ оценки биофизического профиля в качестве дородового теста является высокий процент нормальных результатов теста. Нормальный балл биофизического профиля (8-10) встречается в 97,5% случаев (Таблица II) (Manning 1990b). Ложноположительных результатов при оценке биофизического профиля меньше, чем при нестрессовом тесте.
Одним из преимуществ оценки биофизического профиля в качестве дородового теста является высокий процент нормальных результатов теста. Нормальный балл биофизического профиля (8-10) встречается в 97,5% случаев (Таблица II) (Manning 1990b). Ложноположительных результатов при оценке биофизического профиля меньше, чем при нестрессовом тесте.
| Оценка | Описание | Процент |
| 8-10 | Обычный | 97,52 |
| 6 | Двусмысленный | 1,72 |
| 4 | Ненормальный | 0,52 |
| 2 | Ненормальный | 0,18 |
| 0 | Ненормальный | 0,06 |
| Получено из: Manning FA et al. Am J Obstet Gyncol 1985; 151:343. | ||
Перинатальная смертность и оценка биофизического профиля
Исследования, оценивающие эффективность оценки биофизического профиля, в целом сравнивали ведение пациентов с высоким риском с помощью оценки биофизического профиля с историческим контролем. Скорректированная перинатальная смертность для 55 661 пациента, получавших лечение по шкале биофизического профиля, составила 1,86/1000 (таблица III) по сравнению с 7,69./1000 для 104 337 контрольных данных в прошлом — снижение на 76% (Manning 1990a, Manning 1995b). Перинатальная смертность в течение 1 недели нормального биофизического профиля остается на уровне 0,8/1000 на протяжении более 10 лет. Следует отметить, что использование исторических контролей может привести к выводам, которые впоследствии не подтверждаются должным образом контролируемыми сравнительными исследованиями. Даже когда установлены строгие критерии, между группами, отобранными в разные моменты времени, могут возникать различия. Приблизительно 50% исследований, использующих исторический контроль, приводят к неверному предположению, что конкретный режим лечения эффективен (Sacks 19).83). Не было никаких рандомизированных контролируемых испытаний, сравнивающих оценку биофизического профиля с контролем, у которого не было дородового тестирования.
Скорректированная перинатальная смертность для 55 661 пациента, получавших лечение по шкале биофизического профиля, составила 1,86/1000 (таблица III) по сравнению с 7,69./1000 для 104 337 контрольных данных в прошлом — снижение на 76% (Manning 1990a, Manning 1995b). Перинатальная смертность в течение 1 недели нормального биофизического профиля остается на уровне 0,8/1000 на протяжении более 10 лет. Следует отметить, что использование исторических контролей может привести к выводам, которые впоследствии не подтверждаются должным образом контролируемыми сравнительными исследованиями. Даже когда установлены строгие критерии, между группами, отобранными в разные моменты времени, могут возникать различия. Приблизительно 50% исследований, использующих исторический контроль, приводят к неверному предположению, что конкретный режим лечения эффективен (Sacks 19).83). Не было никаких рандомизированных контролируемых испытаний, сравнивающих оценку биофизического профиля с контролем, у которого не было дородового тестирования. Четыре рандомизированных исследования, в которых приняли участие всего 2839 пациенток, сравнивали биофизический профиль плода с другими видами дородовой оценки плода. Использование биофизического профиля не оказало значительного положительного или отрицательного влияния на исход беременности. Количество пациентов, участвовавших в этом мета-анализе, недостаточно, чтобы сделать какие-либо окончательные выводы относительно эффективности биофизического профиля (Alfirevic 2000).
Четыре рандомизированных исследования, в которых приняли участие всего 2839 пациенток, сравнивали биофизический профиль плода с другими видами дородовой оценки плода. Использование биофизического профиля не оказало значительного положительного или отрицательного влияния на исход беременности. Количество пациентов, участвовавших в этом мета-анализе, недостаточно, чтобы сделать какие-либо окончательные выводы относительно эффективности биофизического профиля (Alfirevic 2000).
| Оценка | Перинатальная смертность/1000 | |
| 8-10 | 1,86 * | |
| 6 | 9,76 | |
| 4 | 26,3 | |
| 2 | 94,0 | |
| 0 | 285,7 | |
| * 0,8/1000 для структурно нормальных плодов с нормальным тестом в течение 7 дней | ||
| Получено из: Manning FA et al.  Am J Obstet Gynecol 1990;162:703. Am J Obstet Gynecol 1990;162:703. Мэннинг Ф.А. и др. Am J Obstet Gynecol 1985; 151:343. Мэннинг Ф.А. (редактор): Оценка плода: принципы и практика. Norwalk CT, Appleton and Lange 1995, стр. 221. | ||
Оценка перинатальной смертности, связанной с нормальным баллом биофизического профиля, показала, что 66,6% были связаны с врожденными аномалиями, 7,5% — с тяжелым резус-фактором и 25,9% — со структурно нормальными плодами. Из 8 структурно нормальных плодов 3 имели задержку роста, 3 матери страдали сахарным диабетом и 2 женщины страдали гипертонией при переношенной беременности (Manning 19).85). В более позднем исследовании Dayal (1999) определил причину мертворождения у 27 структурно нормальных плодов, которые имели нормальный балл биофизического профиля в течение 1 недели после гибели плода. Материнские и внутриутробные причины мертворождений (Таблица IV) были случайными событиями, которые не могли быть обнаружены с помощью оценки биофизического профиля. Когда Dayal (1999) сравнил результаты, полученные в двух разных учреждениях, ложноотрицательный показатель (смерть плода в течение 1 недели после нормального показателя биофизического профиля) составил 1/10 перинатальной смертности в учреждении. Частота ложноотрицательных результатов в двух учреждениях составила 0,7/1000 и 2,3/1000. На индивидуальной основе, чем больше факторов риска для матери и плода, тем выше уровень ложноотрицательных результатов.
Когда Dayal (1999) сравнил результаты, полученные в двух разных учреждениях, ложноотрицательный показатель (смерть плода в течение 1 недели после нормального показателя биофизического профиля) составил 1/10 перинатальной смертности в учреждении. Частота ложноотрицательных результатов в двух учреждениях составила 0,7/1000 и 2,3/1000. На индивидуальной основе, чем больше факторов риска для матери и плода, тем выше уровень ложноотрицательных результатов.
| Материнский | Отслойка плаценты Диабетический кетоацидоз Серповидно-клеточный криз Передозировка наркотиков Автокатастрофа Острый инфаркт миокарда Острое отравление алкоголем | |
| Плод | Фето-материнское кровотечение Выпадение пуповины Разрыв плодных оболочек Предлежание сосудов Обвитие пуповины Тромбоз пупочной артерии | |
Получено из: Dayal AK et al.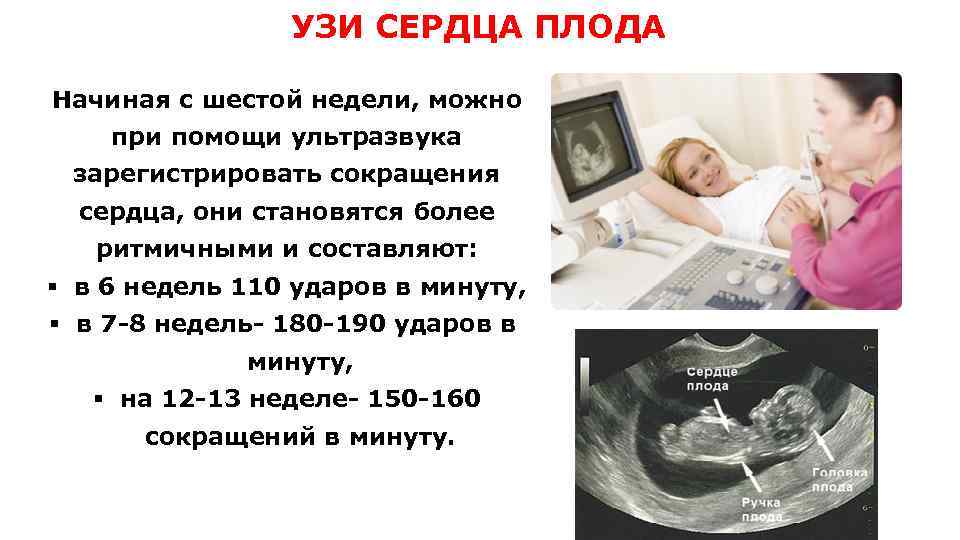 Am J Obstet Gynecol 1995; 181:1231-1236. Am J Obstet Gynecol 1995; 181:1231-1236. | ||
Каждый из 5 компонентов оценки биофизического профиля не имеет одинакового значения. Дыхательные движения плода, объем амниотической жидкости и нестрессовый тест являются наиболее важными переменными. Например, когда биофизический профиль равен 2 баллам, перинатальная смертность колеблется от 428/1000 при наличии только шевеления плода до 66/1000, если нестрессовый тест реактивный и все ультразвуковые параметры отсутствуют (Manning 19).90б). Поэтому некоторые авторы предложили использовать модифицированный биофизический профиль, включающий только нестрессовый тест и объем амниотической жидкости (Miller, 1996). Хотя положительная прогностическая ценность этих двух тестов эквивалентна 6 баллам биофизического профиля, перинатальная смертность все же выше, чем нормальные 8 или 10 баллов теста (Manning 1990b). Частота ложноположительных результатов с модифицированной оценкой биофизического профиля также значительно выше.
Оценка биофизического профиля, равная 0, является редким событием с распространенностью приблизительно 1/1000 тестов. Принимая во внимание зарегистрированную перинатальную смертность 483/1000, нулевой балл биофизического профиля следует рассматривать как перинатальную неотложную помощь (Manning 19).90с). Перинатальная смерть наступала в период от 30 минут до 11 дней после последней нулевой оценки биофизического профиля (Manning, 1985).
Перинатальная заболеваемость и оценка биофизического профиля
Перинатальная заболеваемость, определяемая как оценка по шкале Апгар на 5-й минуте < 7, задержка внутриутробного развития, роды в связи с дистрессом плода или pH пупочной вены при родах < 7,2, увеличивается при прогрессивном увеличении увеличивается по мере снижения биофизической оценки (Manning 1995b). Использование оценки биофизического профиля в дородовой оценке было связано со значительным снижением заболеваемости церебральным параличом по сравнению с непроверенной популяцией (Manning 19). 98).
98).
Оценка биофизического профиля при маловодии
Разрыв плодных оболочек не изменяет краткосрочные сонографические параметры биофизического профиля у здорового плода. Низкая оценка биофизического профиля предсказывает надвигающуюся инфекцию и/или нарушение плода. Наличие дыхательных движений плода имеет самую высокую специфичность в прогнозировании отсутствия внутриутробной инфекции (Vintzileos 1985).
Оценка биофизического профиля при врожденных аномалиях
Отрицательная прогностическая ценность оценки нормального биофизического профиля не так высока при аномальном плоде, в отличие от структурно нормального плода. Сообщалось о внезапной гибели плода при нормальных биофизических показателях у плодов с гастрошизисом, омфалоцеле и диафрагмальной грыжей. Наблюдение аномального биофизического профиля у аномального плода не очень хорошо коррелирует с наличием гипоксии. У плодов с хромосомной аномалией дезорганизация головного мозга может повлиять на нормальную функцию регуляторных центров.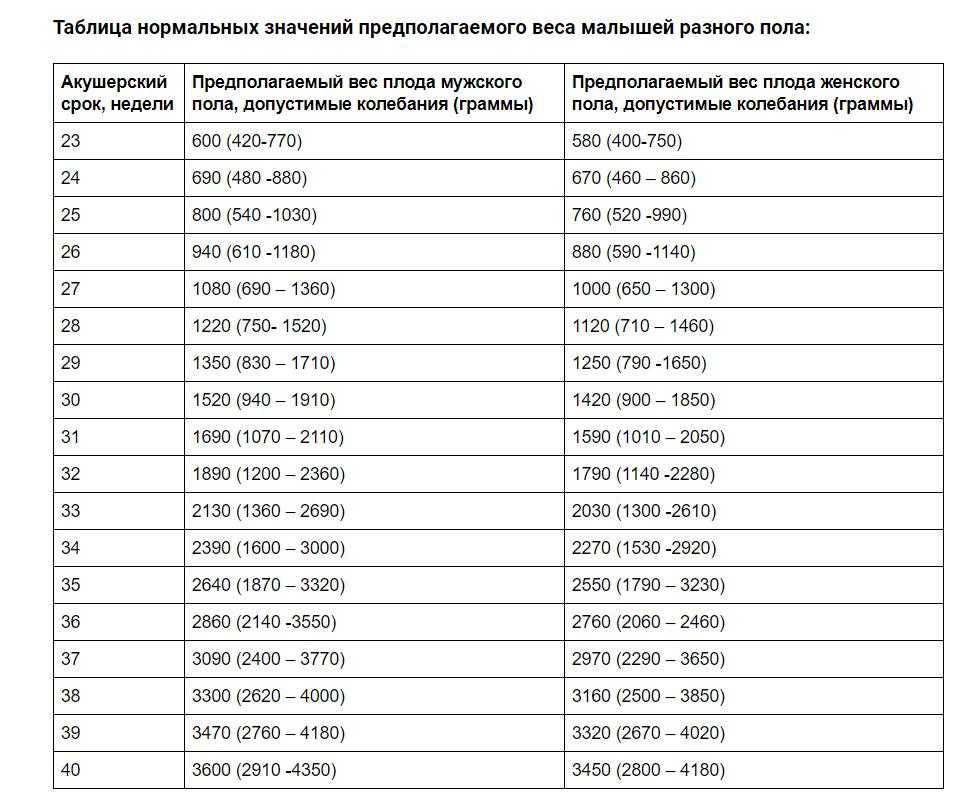 При аномалии центральной нервной системы (голопрозэнцефалия, гидроцефалия и др.) отсутствие биофизической переменной может быть связано с измененной перфузией регуляторного центра. Оценка биофизического профиля не может использоваться у плодов с врожденными мышечными заболеваниями или состояниями центральной нервной системы, которые могут повлиять на мышечную функцию. Если аномальный плод имел ранее нормальный балл биофизического профиля, снижение балла следует рассматривать как признак нарушения (Manning 19).95д).
При аномалии центральной нервной системы (голопрозэнцефалия, гидроцефалия и др.) отсутствие биофизической переменной может быть связано с измененной перфузией регуляторного центра. Оценка биофизического профиля не может использоваться у плодов с врожденными мышечными заболеваниями или состояниями центральной нервной системы, которые могут повлиять на мышечную функцию. Если аномальный плод имел ранее нормальный балл биофизического профиля, снижение балла следует рассматривать как признак нарушения (Manning 19).95д).
Оценка биофизического профиля при резус-сенсибилизации
При тяжелой резус-сенсибилизации отмечается кардиомегалия и повышенный сердечный выброс. Так же, как и у плодов с задержкой роста, рН пупочной вены значительно падает по мере снижения оценки биофизического профиля. У плода с тяжелой анемией эффект переливания крови и увеличение доставки кислорода к мозгу плода заключается в восстановлении краткосрочных сонографических показателей (дыхательных движений, шевелений плода, тонуса плода) в течение нескольких минут после начала переливания (Manning 19).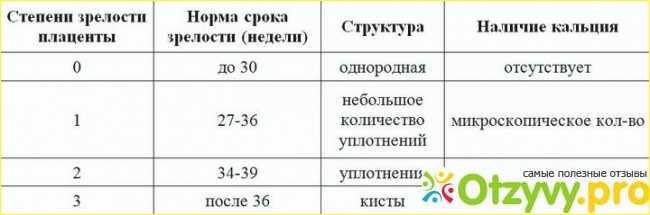 90с, Мэннинг, 1993). Ухудшение оценки биофизического профиля, несмотря на внутрисосудистое переливание, должно побудить к повторному кардиоцентезу, поскольку могло произойти нераспознанное кровотечение из места пункции.
90с, Мэннинг, 1993). Ухудшение оценки биофизического профиля, несмотря на внутрисосудистое переливание, должно побудить к повторному кардиоцентезу, поскольку могло произойти нераспознанное кровотечение из места пункции.
Выводы
Плод выражает свое благополучие или ухудшение состояния посредством ряда различных биофизических процессов, которые контролируются различными центрами центральной нервной системы. Использование биофизической оценки для дородового наблюдения за пациентами с высоким риском привело к снижению перинатальной смертности по сравнению с историческим контролем. Надлежащее ведение жизнеспособного плода с аномальной оценкой биофизического профиля может также снизить долгосрочную неврологическую заболеваемость (Manning 19).98).
Маловероятно, что в будущем к оценке биофизического профиля будут добавлены дополнительные переменные. Однако, возможно, включение состояния плода (т.е. движений глаз) и допплеровских исследований специфических сосудов плода (пупочная артерия, средняя мозговая артерия, венозный проток) будет включено в полную оценку состояния плода.
Библиография
- Alfirevic Z, Neilson JP. Биофизический профиль для оценки плода при беременности высокого риска. [Систематический обзор] Систематические обзоры Кокрейновской группы по беременности и родам. Выпуск 4, 2000.
- Доус Г.С., Фокс Х.Е., Ледне Б.М., Лиггинс Г.К., Ричардс Р.Т. Дыхательные движения и быстрое движение глаз у зародыша ягненка спят. J Physiol 1972; 220-:119-143.
- Dayal AK, Manning FA, Berck DJ, Mussalli GM, Avila C, Harman CR, Menticoglou S. Смерть плода после нормальной оценки биофизического профиля: восемнадцатилетний опыт. Am J Obstet Gynecol 1999;181:1231-1236.
- Фитцджеральд Дж. Э., Виндл В. Ф. Некоторые наблюдения за ранними движениями плода человека. J Comp Neurol 1942;76:159-167.
- Геннсер Г., Марсель К., Линдстрем К. Влияние внешних факторов на дыхательные движения плода человека. В: Перинатальная медицина. Г. Рот, Л. Э. Баттеби (ред.). Стокгольм, Almquist and Wiksell International 1976, стр. 181-186.

- Достопочтенный EH, Куиллиган EJ. Классификация сердечного ритма плода. II Пересмотренная рабочая классификация. Conn Med 1967; 31:779-784.
- Мэннинг Ф.А., Бандаджи Н., Харман Ч.Р., Касиро О., Ментикоглу С., Моррисон И., Берк Д.Дж. Оценка плода по шкале биофизического профиля плода. VIII. Заболеваемость церебральным параличом у проверенных и непроверенных перинатов. Am J Obstet Gynecol 1998;178:696-706.
- Мэннинг Ф.А., Харман К.Р., Моррисон И., Ментикоглу С., Ланге И.Р., Джонсон Дж.М. Оценка плода на основе оценки биофизического профиля плода. IV Анализ перинатальной заболеваемости и смертности. Am J Obstet Gynecol 1990a;162:703-709.
- Мэннинг Ф.А., Харман К.Р., Моррисон И., Ментикоглу С. Оценка плода на основе оценки биофизического профиля плода. III Положительная прогностическая точность очень аномального теста (оценка биофизического профиля = 0). Am J Obstet Gynecol 1990c; 162:398-402.
- Мэннинг Ф.А., Моррисон И., Харман Ч.Р., Ментикоглу С.
 М. Аномальный балл биофизического профиля плода. V Точность прогнозирования в зависимости от состава баллов. Am J Obstet Gynecol 1990b;162:918-927.
М. Аномальный балл биофизического профиля плода. V Точность прогнозирования в зависимости от состава баллов. Am J Obstet Gynecol 1990b;162:918-927. - Мэннинг Ф.А., Моррисон И., Ланге И.Р., Харман Ч.Р., Чемберлен П.Ф. Оценка плода на основе оценки биофизического профиля плода: опыт 12 620 беременностей с высоким риском. I Перинатальная смертность по частоте и этиологии. Am J Obstet Gynecol 1985;151:343-350.
- Мэннинг Ф.А., Моррисон И., Ланге И.Р., Харман Ч.Р., Чемберлен П.Ф.Г. Оценка биофизического профиля плода: выборочное использование нестрессового теста. Am J Obstet Gynecol 1987;156:709-712.
- Мэннинг Ф.А., Платт Л.Д., Сипос Л. Дородовая оценка плода: разработка биофизического профиля плода. Am J Obstet Gynecol 1980;136:787-795.
- Мэннинг Ф.А., Платт Л.Д., Сипос Л. Движения плода при беременности человека в третьем триместре. Obstet Gynecol 1979;54:699-702.
- Мэннинг Ф.А., Снайдерс Р., Харман К.Р., Николаидес К., Ментикоглу С., Моррисон И.
 Оценка биофизического профиля плода. VI Корреляция с дородовым рН пупочной вены плода. Am J Obstet Gynecol 1993;169:755-763.
Оценка биофизического профиля плода. VI Корреляция с дородовым рН пупочной вены плода. Am J Obstet Gynecol 1993;169:755-763. - Мэннинг Ф.А. Динамическая ультразвуковая оценка плода: оценка биофизического профиля плода. Clin Obstet Gynecol 1995a; 38:26-44.
- Мэннинг Ф.А. Оценка биофизического профиля плода. Теоретические соображения и клинические приложения. Глава 6. В: Мэннинг Ф.А. Фетальная медицина: принципы и практика. Norwalk CT, Appleton and Lange 1995a.
- Мэннинг Ф.А. Фетальная медицина: принципы и практика. Norwalk CT, Appleton and Lange (1995d), стр. 271–272, 297–29.8.
- Мэннинг Ф.А. Фетальная медицина: принципы и практика. Norwalk CT, Appleton and Lange (1995c), стр. 139.
- Миллер Д.А., Рабелло Ю.А., Пол Р.Х. Модифицированный биофизический профиль: дородовое тестирование в 1990-х годах. Am J Obstet Gynecol 1996;174:812-817.
- Натале Р., Патрик Дж., Ричардсон Б. Влияние концентрации глюкозы в венозной плазме матери человека на дыхательные движения плода.
 Am J Obstet Gynecol 1978;132:36-41.
Am J Obstet Gynecol 1978;132:36-41. - Патрик Дж., Натале Р., Ричардсон Б. Модель дыхательной активности плода человека в сроке беременности от 34 до 35 недель. Am J Obstet Gynecol 1978;132:507-518.
- Пиллаи М., Джемс Д. Важность поведенческого состояния в биофизической оценке срока человеческого плода. Br J Obstet Gynecol 1990;97:1130-1134.
- Платт Л.Д., Мэннинг Ф.А., Лемей М., Сипос Л. Дыхание плода человека: связь с состоянием плода. AmJ Obstet Gynecol 1978; 132:514-518
- Rizzo G, Arduini D, Pennestri F, Romanini C, Mancuso S. Поведение плода при задержке роста: его связь с кровотоком плода. Пренат Диагн 1987; 7:229-238.
- Рурак Д.В., Грубер, Северная Каролина. Влияние нервно-мышечной блокады на потребление кислорода и газов крови у плода ягненка. Am J Obstet Gynecol 1983;145:258-269.
- Sacks HS, Chalmers TC, Smith H. Чувствительность и специфичность клинических испытаний: рандомизированные по сравнению с историческими контролями.



 Подсчитывается их общее количество за время исследования.
Подсчитывается их общее количество за время исследования.
 Женщине могут предложить госпитализацию в отделение патологии беременности при роддоме.
Женщине могут предложить госпитализацию в отделение патологии беременности при роддоме. В норме регистрируют не менее одного эпизода дыхательных движений продолжительностью 30 с в течение 30 мин.
В норме регистрируют не менее одного эпизода дыхательных движений продолжительностью 30 с в течение 30 мин. Риск задержки повышен у пациенток с гинекологической патологией, эндокринопатиями (сахарным диабетом, гипотиреозом), перенесших острые инфекции.
Риск задержки повышен у пациенток с гинекологической патологией, эндокринопатиями (сахарным диабетом, гипотиреозом), перенесших острые инфекции.
 Прямой токсический эффект оказывают никотин, алкоголь, наркотические вещества, некоторые медикаменты (противосудорожные средства, ингибиторы АПФ).
Прямой токсический эффект оказывают никотин, алкоголь, наркотические вещества, некоторые медикаменты (противосудорожные средства, ингибиторы АПФ).


 М. Аномальный балл биофизического профиля плода. V Точность прогнозирования в зависимости от состава баллов. Am J Obstet Gynecol 1990b;162:918-927.
М. Аномальный балл биофизического профиля плода. V Точность прогнозирования в зависимости от состава баллов. Am J Obstet Gynecol 1990b;162:918-927. Оценка биофизического профиля плода. VI Корреляция с дородовым рН пупочной вены плода. Am J Obstet Gynecol 1993;169:755-763.
Оценка биофизического профиля плода. VI Корреляция с дородовым рН пупочной вены плода. Am J Obstet Gynecol 1993;169:755-763. Am J Obstet Gynecol 1978;132:36-41.
Am J Obstet Gynecol 1978;132:36-41.