Периоды родов | Роды
Для того чтобы помочь подготовиться к родам всем желающим, мы создали на страницах нашего журнала «Школу для будущих родителей».
Одна из самых важных задач любых курсов для будущих родителей — помочь избавиться от страха перед родами. Этот страх — «враг номер один» для роженицы и помогающих ей медиков. Страх парализует волю, не дает расслабиться, значительно усиливает болевые ощущения. Причина страха проста: человеку свойственно бояться неизвестности. Ведь большинству наших читателей предстоят первые роды. Вот почему мы решили подробно рассказать вам об этапах развития родовой деятельности — от самой первой схватки до того момента, когда вы сможете прижать малыша к груди.
Родовая деятельность представляет собой ритмические сокращения матки — схватки. Эти сокращения помогают ребенку покинуть полость матки и родиться на свет. Схватки чередуются с периодами расслабления матки — интервалами. Между схватками роженица не испытывает никаких субъективных ощущений, кроме накопившейся усталости. Из таких схваток, чередующихся с расслаблением, и состоят роды. Вначале схватки короткие (несколько секунд), а промежутки длинные (до получаса). Затем по мере развития родовой деятельности схватки усиливаются и длятся все дольше, а промежутки постепенно сокращаются. Такое развитие процесса называется динамикой родовой деятельности.
I период родов
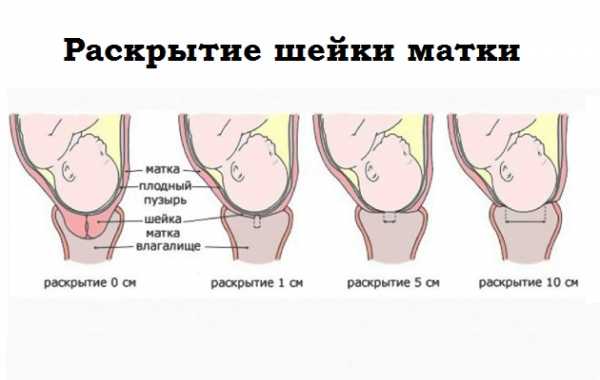
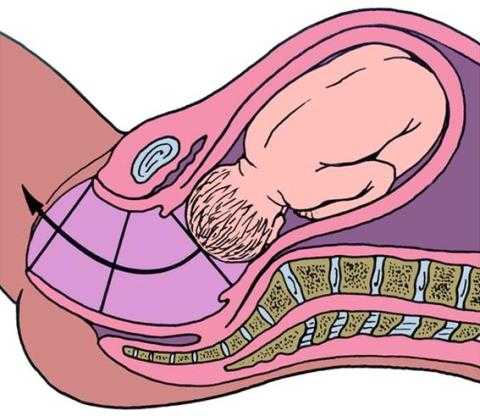
Этот этап также называют периодом раскрытия шейки матки. Матку можно представить себе как перевернутый сосуд, дно которого располагается сверху, а «горлышко» — шейка — обращено вниз, в сторону влагалища. Внутри находится плодный пузырь, заполненный водами, а в пузыре — малыш. Для того чтобы ребенок мог родиться, необходимо сначала, чтобы шейка матки раскрылась настолько, чтобы пропустить его головку. Именно на этот процесс — раскрытие шейки матки — приходится I период родов. Он самый долгий (более 2/з всего процесса родов) и требует наибольшего терпения от роженицы.
К моменту начала родовой деятельности в организме у женщины уже произошла определенная под-готовка. Шейка матки размягчилась, а цервикальный канал — отверстие в шейке, соединяющее влагалище с полостью матки, — приоткрылся настолько, что способен пропустить кончики двух пальцев акушера.
С первыми схватками, которые длятся обычно 5-7 секунд, а промежуток между ними составляет 20, 30, а иногда даже 40 минут, шейка матки начинает укорачиваться. Врачи называют этот процесс сглаживанием шейки. Приблизительно через 1,5-2 часа шейка окончательно сглаживается, т.е. перестает выступать во влагалище и превращается просто в круглое отверстие в матке. На момент сглаживания шейки, отверстие в ней равно 2 см, схватки длятся около 10 секунд, а промежуток приближается к 15 минутам. Теперь начинается собственно раскрытие шейки матки. Спустя еще 1,5 часа интервал между схватками сокращается до 10 минут, а сами схватки длятся уже 15 секунд. Шейка матки в это время раскрывается на 3 см.
До того как промежуток между схватками сократится до 10 минут, роженица может находиться дома. Естественно, это возможно лишь при условии хорошего самочувствия, при отсутствии признаков подтекания околоплодных вод или кровотечения. Как только отмечается интервал между схватками в 10-12 минут, пора отправляться в роддом!
В акушерстве принято делить I период родов на латентную и активную фазы. Разделение это носит условный характер и основано на активности, или скорости развития родовой деятельности. Латентная фаза, с которой, собственно, и начинаются роды, характеризуется короткими, чаще всего неболезненными схватками, чередующимися значительными интервалами, Раскрытие шейки матки в этой фазе происходит довольно медленно: за 4,5-5 часов (а это примерно половина I периода родов!) — всего на 4 см. С открытия 4-5 см ситуация постепенно меняется. Родовая деятельность становится активнее, схватки — длиннее и ощутимее, промежутки — короче, а шейка матки раскрывается быстрее. Начинается активная фаза I периода родов.
Примерно через 4-5 часов от начала родов схватки длятся не менее 20 секунд, а промежуток между ними составляет 5-6 минут, Такая периодичность схваток обычно соответствует 4 см раскрытия шейки матки. В это же время из-за усиливающихся сокращений матки может вскрыться плодный пузырь.
После излития околоплодных вод схватки усиливаются и постепенно могут становиться болезненными. Через 1,5 часа шейка раскрывается на 6-7 см; схватки длятся по полминуты, интервал -3-4 минуты. Если родовая деятельность развивается по классической схеме, т.е. без всяких нарушений, то через 1,5-23 часа происходит полное открытие шейки матки. Этим термином врачи обозначают размер отверстия шейки матки, равный 10-12 см, через который может пройти головка малыша. Полное открытие сопровождается очень частыми (через 1-2 минуты) и длительными (до 1 минуты) схватками. После того как шейка матки полностью раскрылась, преград на пути у малыша больше нет: он может покинуть матку и продвигаться по родовым путям к выходу. I период родов закончился.
II период родов
Следующий период называют потужным, или периодом изгнания плода. Благодаря сокращениям матки малыш проталкивается вниз по влагалищу. Во время схваток роженица испытывает ощущение, сходное с необходимостью освободить кишечник, Такое чувство вызвано тем, что малыш давит головкой на стенки влагалища и раздражает расположенную рядом прямую кишку. В ответ на это ощущение у будущей мамы возникает сильное желание потужиться. Потуга дополнительно продвигает ребенка по родовому каналу, приближая момент рождения,
Схватки в потужном периоде становятся короче, чем в конце I периода; теперь они длятся около 30-35 секунд, а интервал удлиняется до 3 минут, Болезненность в начале схватки быстро сменяется сильным желанием тужиться; потуга приносит облегчение.
Сам момент рождения малыша сопровождается для мамы скорее сильным физическим напряжением, чем болью. Дело в том, что ребенок головкой настолько растягивает ткани промежности, что в них на время нарушается кровоснабжение. Без кровоснабжения невозможна передача нервного импульса, каковым является и болевой сигнал. Поэтому боли в промежности, которой так боятся будущие мамы, в этот момент нет. Есть только чувство распирания внутри влагалища, создаваемое малышом. II период родов заканчивается рождением младенца.
III период родов
После рождения ребенка начинается последний, самый короткий период родов. Он носит название последовый, Некоторое время роженица не ощущает схваток. Затем возникает незначительная по силе схватка (как в начале I периода родов). Одновременно со схваткой из половых путей выделяется небольшое количество крови, Эти явления свидетельствуют о том, что плацента, до сих пор остававшаяся внутри, отделилась от стенки матки. Роженице предлагают поту-житься, чтобы родился послед — плацента с плодными оболочками. С момента выделения последа роды считаются за-вершенными.
Итак, подведем итог:
I период — раскрытия шейки матки — начинается с первых регулярных схваток и заканчивается полным открытием шейки матки; в норме он длится не более 9,5 часов/
II период — изгнания плода, или потужной, — начинается с полного открытия шейки матки и заканчивается рождением малыша; в норме длится не более 2 часов.
III период — последовый — начинается с момента рождения малыша и заканчивается выделением последа; в норме длится не более получаса.
www.9months.ru
Шейка матки 2 см когда рожать
Шейка матки перед родами
Одним из предвестников родов является изменение шейки матки. Она меняется кардинально, а происходит это абсолютно незаметно для беременной. Что же происходит с этим органом, какие при этом бывают отклонения и когда без вмешательства врачей не обойтись? Разберёмся в этих вопросах.
О зрелой шейке матки
Перед родами большое значение имеет расположение шейки матки в малом тазу, а также её длина, размягченность. Последний показатель при готовности к родам должен быть таким, чтобы пропустить внутрь 1-2 пальца гинеколога. При таком размягчении женщина замечает, что отходит слизистая пробка. Этот признак приближения схваток проявляется тем раньше, чем раньше начала раскрываться шейка перед родами.
А ещё она в это время укорачивается. Трансвагинальное УЗИ констатирует, что её длина перед родами около 1 см.
Шейка матки с приближением родов занимает положение по центру малого таза. Для сравнения — за месяц до этого она отклонена назад.
То есть, эти 3 параметра (размягчённость, длина и расположение) являются показателями зрелости шейки матки. Их оценивают по 2-бальной шкале. Зрелой считается шейка, если в сумме показатели составляют 5 баллов.
Как стимулируют раскрытие шейки матки
В случаях, когда воды у беременной отошли, а роды на протяжении 12 часов не начинаются, нужно использовать стимуляцию. Проводится эта процедура под контролем врача с учётом аллергии женщины на медицинские препараты и её состояния.
Стимуляция бывает двух видов: медикаментозная и немедикаментозная.
Есть медицинские показатели, при которых стимуляция является обязательной:
- При наличии у беременной гестоза, сахарного диабета или высокого давления.
- При слишком растянутой матке, крупном плоде или многоплодной беременности.
- При коротких и слабых схватках или их прекращении.
- При осложнениях с сердцем, резус-конфликте.
- При преждевременной отслойке плаценты.
Также стимуляция раскрытия шейки матки рекомендуется при переношенной беременности (больше 40 недель). В таком случае врач принимает решение о том, стимулировать роды или ждать. Беременную при этом помещают в роддом для удобства врачебного контроля над её состоянием.
Медикаментозная стимуляция раскрытия шейки матки бывает нескольких видов:
- Инъекции Синестрола внутримышечно. Препарат не влияет на схватки, а стимулирует раскрытие шейки матки.
- Палочки ламинарии. Их вводят в шейку матки, в цервикальный канал на всю длину. Через несколько часов палочки разбухают под действием влаги. Цервикальный канал при этом раскрывается механически. Как правило, через сутки и шейка раскрывается.
- Гель с простагландинами. Его вводят в цервикальный канал для стимуляции раскрытия шейки. В отличие от предыдущего способа, шейка раскрывается за пару часов.
Другой метод стимуляции шейки матки — немедикаментозный. Он представляет собой прокалывание плодного пузыря. На языке науки это называется амниотомия. Её делают в случае раскрытия шейки матки на 2 см и остановки процесса. Следствием прокалывания является излитие вод и уменьшение давления. Головка малыша при этом жмёт на таз, что и стимулирует раскрытие шейки. Амниотомия считается безопасным методом стимуляции, поскольку вреда плоду не причиняет.
В случае осмотра шейки перед родами и выявления её незрелости женщине предлагают процедуру стимуляции. Ведь существует риск кислородного голодания ребёнка как следствие старения плаценты. Она уже не может нормально выполнять свои функции, в том числе снабжать ребёнка кислородом в достаточном количестве.
Беременные женщины не должны пытаться самостоятельно диагностировать свою готовность к родам. Это миссия врачей. А будущей маме нужно выполнять их рекомендации, сохранять спокойствие и быть уверенной в том, что роды пройдут хорошо.
Специально дляberemennost.net Елена ТОЛОЧИК
Шейка матки перед родами
Успешный исход нормальных родов зависит от работы шейки матки, которая в свою очередь, зависит от уровня гормонов в крови роженицы. В течение всей беременности в шейке происходят изменения, но до наступления родовой готовности она должна быть плотно сомкнута, иначе беременность может прерваться раньше срока.
Шейка матки перед родами
Перед родами под влиянием гормонов-простагландинов в шейке матки происходят процессы, которые называют созреванием. Существует определенная шкала, которая позволяет оценить шейку матки перед родами, при этом оценивается 3 критерия: консистенция, длина шейки матки, проходимость цервикального канала и ее расположение к проводной оси таза. Каждый критерий оценивается во время осмотра шейки матки от 0 до 2 баллов:
- оценка 0-2 балла соответствует незрелой шейке матки перед родами;
- оценка 3-4 балла соответствует недостаточно зрелой шейке матки;
- оценка 5-6 баллов – зрелой шейке матки.
При нормальном протекании беременности шейка матки должна созреть к 38-39 недель. Под влиянием гормонов происходит размягчение шейки матки перед родами, ее центрирование по отношению к проводной оси таза. Длина шейки матки перед родами сокращается до 10-15 мм и происходит открытие наружного зева на 1-2 см, то есть он становится проходим для 1 пальца акушера.
Раскрытие шейки матки перед родами
Открытие шейки матки перед родами происходит постепенно и достигает 10 см (шеечный канал должен пропускать 5 пальцев акушера). Раскрытие шейки матки в родах делится на 2 фазы: латентную (раскрытие до 4 см) и активную (с 4 см до 10 см). Латентная фаза у первородящих продолжается 6-9 часов, у повторнородящих 3-5 часов. С момента наступления активной фазы скорость открытия шейки матки становится 1 см в час. Мягкая шейка матки легко открывается под воздействием давления на нее головки плода и вклинению в ее канал нижнего полюса плодного пузыря.
Как помочь раскрытию шейки матки?
В настоящее время немного современных женщин могут похвастаться отличным здоровьем. Ускоренный темп жизни, частые стрессы, нерациональное питание и плохая экология могут нарушать в женском организме выработку простагландинов, от которых напрямую зависят процессы созревания шейки и ее открытия. Для того, чтобы ускорить созревание шейки и открытию ее в родах разработаны лечебные препараты на основе простагландинов. Синтетический аналог простагландина Е1 (Сайтотек) или аналог простагландина Е2 в форме геля (Препидил) способствуют созреванию шейки в течении нескольких часов. Но применяют их очень редко из-за высокой дороговизны. В родах можно применять наркотические и ненаркотические анальгетики (промедол, фентанил, налбуфин), однако они могут вызывать депрессию дыхания у плода после рождения и вызвать потребность в введении антидота. Эффективным и относительно безопасным методом, способствующим раскрытию шейки матки матки является эпидуральная анестезия. Проводится она анестезиологом в стерильных условиях. Она не оказывает негативного влияния на плод, так как вводимые препараты не попадают в кровоток, и не только ускоряет раскрытие шейки матки, но и делает этот процесс безболезненным.
Разрыв шейки матки
Чем лучше созревает шейка перед родами, тем меньше вероятность ее разрыва во время рождения ребенка. Также причиной разрыва может быть крупный плод, стремительные роды, неправильные вставления плода и наложение акушерских щипцов или вакуум экстракция плода. Разрыв шейки матки может сопровождаться обильным кровотечением, так как шейка хорошо кровоснабжается. Ушивание шейки при разрывах производят рассасывающимися нитями, швы эти женщина не чувствует, поэтому заживление проходит безболезненно.
Таким образом, созревание шейки матки нарушается по причинам, которые зависят и не зависят от самой женщины. Поэтому, женщина сама может помочь подготовить к родам свой организм, соблюдая режим дня, правильно питаясь и не думать о неприятностях.
В чем претерпевает изменения шейка матки перед родами
1 Зрелая шейка матки перед родами
Видео про раскрытие шейки матки перед родами
Нормальное созревание этого важного репродуктивного органа происходит под влиянием особых гормонов – простагландинов. На протяжении 9 месяцев беременности нормальная длина шейки матки свыше 3 см, а ее внутренний и внешний зевы сомкнуты. Перед родами она начинает постепенно укорачиваться и доходит до 1 см, перед началом процесса родов шейка матки сглаживается окончательно. Замеры длины шейки матки, а также диагностика состояния ее зева проводятся при процедуре трансвагинального УЗИ.
Кроме того, о скором начале родовой деятельности свидетельствует ее размягчение. Созревшая шейка матки свободно пропускает 1 палец гинеколога. Внутренний ее зев постепенно начинает раскрываться, к моменту родов он уже открыт на 1 – 2 см. Во время беременности этот орган в норме отклонен назад. За месяц до начала процесса родов шейка начинает смещаться и перед родами занимает место в центре малого таза.
Эти три критерия и оцениваются специалистами при поступлении беременной женщины в роддом или при плановых осмотрах на поздних сроках.
В норме шейка матки окончательно созревает к сроку беременности в 38 – 39 недель. Параметры, характеризующие ее зрелость, следующие:
- длина – 1 см;
- открытие внутреннего зева – 1 см;
- свободно пропускает два пальца гинеколога;
- расположена по центру малого таза.
После того, как начнется родовая деятельность, зрелая шейка начнет раскрываться дальше. Ее раскрытие в латентный период будет до 8 см или до 4 пальцев. Продолжается эта фаза у женщин, рожающих своего первенца, до 9 часов, а у тех, кто уже имел опыт родов – до 5 часов.
За латентной фазой наступает активная фаза подготовка шейки матки, которая характеризуется быстрым ее открытием под влиянием давления головки плода на нее и началом вставления плодных оболочек. К началу потуг оеа открывается на 10 см или 5 пальцев гинеколога. Иногда в силу разных причин открытие при рождении ребенка шейки матки «как по учебнику» происходит не всегда.
2 Стимулирование шейки матки при ее незрелости
Нарушение зрелости шейки матки напрямую связано с недостаточной выработкой организмом беременной женщины гормонов – простагландинов. Выработку этих гормонов тормозят:
- плохая экология;
- несбалансированное питание;
- неправильный образ жизни и пр.
Стимуляция шейки матки проводится после 41 – 42 недель беременности, когда задержка начала родов уже становится опасной для малыша, так как стареющая плацента уже не может полноценно выполнять свои функции. Младенец начинает страдать от гипоксии и отсутствия питательных веществ. Поэтому беременную женщину госпитализируют в роддом и начинают медикаментозную стимуляцию родовой деятельности.
В условиях стационара применяются следующие препараты для стимулирования шейки матки:
- внутримышечное введение синэстрола;
- введение в цервикальный канал палочек ламинарии во всю длину;
- введение в цервикальный канал пасты с простагландинами;
- внутривенное введение простагландиносодержащего препарата энзапрост.
Однако эти методы довольно дорогостоящие и их успешно заменяет самый распространенный метод стимуляции активного начала схваток – амниотомия. Суть этого метода заключается в прокалывании плодного пузыря специальным инструментом для излития амниотической жидкости и увеличения давления головки на таз, что также стимулирует открытие шейки. Амниотомия – совершенно безопасный метод, как для плода, так и для женщины.
Кроме того, вышеперечисленные процедуры стимуляции готовности шейки матки применяют в следующих случаях:
- гестозе, высоком давлении или повышенным сахаре в крови у роженицы;
- многоплодии или одном крупном плоде;
- слабой родовой деятельности или внезапном прекращении схваток;
- нарушениях в сердечно-сосудистой системе у будущей мамы;
- резус-конфликте у мамы и плода;
- преждевременном открытии шейки матки или отслойке плаценты;
- безводном периоде более 12 часов без начала схваток.
3 Особенности шейки матки в послеродовой период
Видео про послеродовый период
После рождения ребенка шейка матки и вся репродуктивная система новоиспеченной мамочки обратно подвергается ряду изменений. Восстанавливается шейка матки после родов в норме вместе с самой маткой. Во время родов на шейку ложится основная нагрузка – она растягивается, пропуская через себя ребеночка, и нередко травмируется. В случае ее разрыва при родах швы накладываются сразу же с применением саморассасывающихся ниток.
Восстановительный период для каждой женщины индивидуален. Он зависит от течения родов, возраста женщины, общего состояния ее здоровья. Матка после родов начинает активно сокращаться первые 10 дней. В течение этих дней и ее шейка начинает возвращаться к своим нормальным размерам. И уже, в среднем, через 2 месяца опущение и сокращение матки после родов заканчиваются, и вместе с шейкой приобретают свои нормальные размеры.
На пути к восстановлению шейки матки, могут быть неприятные осложнения:
- Деформация шейки матки. Причиной этого осложнения бывают незашитые или неправильно зашитые разрывы при родах. Такая деформация должна быть исправления, если женщина впоследствие планирует рожать еще, поскольку деформированная шейки матки часто становится причиной невынашивания плода.
- Эрозия шейки матки. Характеризуется разрастанием на шейке несвойственных ей клеток. Образуется как при травматизации шейки, так и в результате инфекции. Эрозия обязательно должна быть пролечена, так как она может стать причиной онкологического заболевания.
- Опущение шейки матки. При родовой нагрузке шейка может не выдержать и опуститься во влагалище или чрезмерно растянуться. Замечается эта патология на послеродовом осмотре на кресле. Если сразу же начать делать комплекс специальных упражнений, то ситуацию еще можно исправить. Но если запустить процесс опущения до преддверия влагалища, то исправить это нарушение сможет только операция.
На возможность появления этих осложнений влияет возраст роженицы. Если женщина решается на поздние роды, то ввиду снижения эластичности тканей может произойти опущение, разрывы и рубцы. Воспаление шейки матки и хронические инфекции в репродуктивных органах являются фактором к развитию послеродовой эрозии.
Кроме того, к травмированию шейки матки приводит крупный размер плода, акушерские щипцы, неправильная акушерская помощь в момент изгнания плода, узкий размер внутреннего таза роженицы, ножное или тазовое предлежание плода, рубцы на шейке матки, оставшиеся после предыдущих родов.
Шейка матки, как и все остальные репродуктивные органы, нуждается в особом внимании со стороны женщины, причем не только в период беременности и родов. Регулярные осмотры гинеколога и своевременное лечение гинекологических заболеваний могут минимизировать риски для нее во время родов и существенно укоротить и упростить восстановительный послеродовой период.
Источники: http://beremennost.net/sheika-matki-pered-rodami, http://womanadvice.ru/sheyka-matki-pered-rodami, http://promum.ru/shejka-matki-posle-rodov-sokrashchenie/
bydy-mamoy.ru
Шейка матки перед родами: длина и как раскрывается

Матка — это основной орган, необходимый для вынашивания беременности. Она состоит из дна, тела и шейки. Последняя имеет вид некой трубки, соединяющей матку с влагалищем. От ее состояния напрямую зависит успешное течение беременности и естественных родов. Шейка матки перед родами значительно изменяется, хотя для самой женщины эти изменения практически не заметны, поскольку никакими особыми симптомами данный процесс не сопровождается. Что же происходит в предродовой период и почему шейке уделяется особое внимание?
Как оценивается зрелость шейки матки
Начиная со срока беременности в 38 недель на осмотре у гинеколога женской консультации или в роддоме врач проводит влагалищное исследование, чтобы оценить состояние шейки. Обязательным является и осмотр шейки матки перед родами, а также в процессе родовой деятельности. Это необходимо, чтобы понять на сколько быстро происходит процесс ее созревания.

Существует четыре основных параметра, оценивая которые акушер-гинеколог может сделать вывод о готовности шейки к родам. Ее зрелость определяется по специальной шкале Бишопа, согласно которой каждый из параметров оценивается по трехбалльной системе (от 0 до 2 баллов). Если по этой шкале ставится оценка 5, то можно говорить о готовности к естественным родам.
- Первый параметр, который оценивает гинеколог во время влагалищного осмотра, это консистенция. Максимальное количество баллов — 2 ставится за мягкую шейку; если она размягчена, но немного плотнее возле внутреннего зева, то ее состояние оценивается в 1 балл; твердая шейка матки к родам не готова и оценивается в 0 баллов.
- Второй важный параметр — длина. По шкале Бишопа в 2 балла оценивается сглаженная шейка, длина которой не превышает 1 см. Шейка длиной в 1 — 2 см получает 1 балл. Если же длина более 2 см, значит она не готова к родам и оценивается в 0 баллов.
- Третий параметр, который имеет значение, это расположение. Шкала Бишопа предполагает 0 баллов для шейки, которая отклонена кзади; 1 балл для отклоненной кпереди и 2 балла за серединное расположение.
- Четвертым немаловажным параметром считается проходимость цервикального канала. Ее принято измерять количеством пальцев, которые могут проходить за наружный и внутренний зев.
 Если наружный зев закрыт или пропускает только кончик пальца — шейка считается не готовой (0 баллов). Если наружный зев открылся, а внутренний остается сомкнутым, то это оценивают в 1 балл. Если же канал свободно пропускает 2 пальца за внутренний зев, то ставится 2 балла.
Если наружный зев закрыт или пропускает только кончик пальца — шейка считается не готовой (0 баллов). Если наружный зев открылся, а внутренний остается сомкнутым, то это оценивают в 1 балл. Если же канал свободно пропускает 2 пальца за внутренний зев, то ставится 2 балла.
Что происходит с шейкой матки перед родами
Шейка матки начинает готовиться к рождению ребенка с 32 — 34 недель беременности. Сперва размягчаются ее края, оставляя плотный участок ткани по ходу цервикального канала. Ближе к родам матка чаще приходит в тонус, благодаря чему размягчается и становится тоньше ее нижний сегмент. Верхний же миометрий, напротив, становится плотнее.
За счет этого плод начинает постепенно опускаться и давить свои весом на шейку, провоцируя ее дальнейшее раскрытие.
Раскрытие шейки матки перед родами не одинаково происходит у женщин, которые рожают впервые, и у повторнородящих. У первых оно начинается с раскрытия внутреннего зева.

У вторых же процесс открытия внутреннего и наружного зева происходит одновременно, поскольку к окончанию беременности у них наружный зев обычно уже пропускает 1 палец. Раскрываясь, шейка таким образом становится короче. За пару дней до начала самих родов процесс ее созревания значительно ускоряется. Постепенно она полностью сглаживается и спокойно пропускает 2 пальца и больше.
Исходя из приведенной выше шкалы Бишопа, накануне родов шейка матки должна соответствовать определенным параметрам.
Идеальной для родов является мягкая шейка. О ее размягченности говорит тот факт, что она свободно пропускает 2 и более пальцев врача. В этот период женщина может заметить отхождение слизистой пробки. Это один из предвестников ближайших родов, свидетельствующий о скором начале схваток. Что касается длины шейки, то на протяжении беременности нормальной для нее считается длина в 3 см. При этом обязательно должны быть сомкнуты оба конца цервикального канала. Ближе к родам она укорачивается. Длина шейки матки перед родами не должна превышать 1 см, постепенно сглаживаясь полностью.
Что же касается ее расположения, то всю беременность она отклонена назад. Это дополнительно помогает удерживать плод внутри. Постепенно, благодаря размягчению нижнего сегмента матки, она начинает разворачиваться вперед. Когда же наступает время родов, она должна расположиться точно в центре малого таза.
Если шейка не готова к родам
Мягкая, укороченная шейка матки, которая расположилась по центру и приоткрылась свидетельствует о приближении родов. Однако, бывает и так, что срок родов уже подошел, а зрелость шейки матки так и не наступила.
Незрелая шейка может привести к осложнениям в процессе родовой деятельности, поэтому если к предполагаемой дате родов она не созревает, врач может принять решение о стимуляции.
Беременность после 40 недель является переношенной и опасной для ребенка. К этому моменту плацента перестает в полной мере выполнять свои функции. Поэтому если к этому сроку шейка не созревает, то ее стимуляция является обязательной.

Помимо перенашивания беременности, показаниями к стимуляции являются:
- Наличие у матери заболевания, при котором дальнейшая беременность угрожает ее здоровью.
- Развитие гипоксии у плода.
- Крупный плод или многоплодная беременность.
- Прекращение или ослабление схваток в процессе родовой деятельности.
- Преждевременная отслойка плаценты.
Во всех остальных случаях вопрос о необходимости стимуляции решается индивидуально. Существуют различные методы, позволяющие подготовить шейку матки к родам.
К медицинским методам относятся следующие:
- Палочки ламинарии. Ламинарии — это морские водоросли. Их помещают по всей длине цервикального канала, где они разбухают от влаги и начинают механически расширять его. Ламинарии так же выделяют эндогенные простагландины, которые участвуют в процессе созревания шейки матки.

- Синтетический простагландин. Это могут быть свечи или гель, которые вводятся в цервикальный канал, или же внутривенные инъекции. Синтетические препараты быстрее, чем ламинарии позволяют размягчить шейку матки, тем самым приблизив момент родов.
- Амниотомия. Прокалывание околоплодного пузыря провоцирует отход передних вод, в результате чего плод опускается ниже и сильнее давит на шейку, тем самым стимулируя ее раскрытие.
Существуют и другие — не медицинские методы, позволяющие подготовить организм к естественным родам. В отличие от первых, их можно использовать дома, но при условии доношенной беременности, удовлетворительного состояния здоровья женщины и малыша, и только после консультации с врачом. В противном случае подобная стимуляция может быть опасной. К не медицинским методам стимуляции относятся:
- Секс. Оргазм вызывает сокращение матки, благодаря чему открывается и шейка. Помимо этого, в сперме содержится значительное количество простагландинов, поэтому смысл имеет именно не защищенный половой контакт. Данный метод подходит только в том случае, если у женщины не отошла слизистая пробка, иначе повышается риск попадания инфекции.
- Очистительная клизма. Данная процедура вызывает сокращение матки. После клизмы обычно начинает отходить слизистая пробка, а шейка постепенно раскрывается.

- Физические нагрузки. К ним относятся хождение по лестнице, мытье полов, длительные прогулки и прочее.
Если шейка открывается раньше срока
Бывает и обратная ситуация, когда шейка начинает открываться и готовиться к родам раньше срока. Обычно это связано с патологией цервикального канала, именуемой истмико-цервикальной недостаточностью. Она заключается в несостоятельности шейки как следует удерживать в себе плод. Происходит ее укорачивание и открытие на раннем сроке, что нередко ведет к самопроизвольному прерыванию беременности.
О наличии данной патологии свидетельствует длина цервикального канала в сроке 20 — 30 недель менее 25 мм.
Истмико-цервикальная недостаточность может развиваться вследствие травм шейки матки, гормональных нарушений или чрезмерной нагрузки на шейку в период беременности.
В данной ситуации должны быть произведены мероприятия, направленные на максимальное пролонгирование беременности:
- Постельный режим (обычно в условиях стационара).

- Назначение токолитиков, спазмалитиков и седативных препаратов.
- Эмоциональный покой.
- Наложение швов на шейку матки, которые снимаются в 37 недель.
Кроме этого проводится лечение, способствующее быстрому созреванию легких плода на случай, если роды начнутся раньше срока. Шейка матки перед родами изменяется настолько, что позволяет малышу беспрепятственно появиться на свет.
Постепенное раскрытие шейки матки перед родами проходит практически незаметно для самой женщины.
Поэтому посещение гинеколога в третьем триместре должно быть регулярным и сопровождаться влагалищным осмотром, позволяющим оценить степень готовности организма к родам. Особенно это касается тех женщин, которые уже ощущают другие предвестники. Если же срок родов уже подошел, а зрелость шейки так и не наступила, то не нужно бояться стимуляции. Иногда промедление может стоить жизни как матери, так и ребенка.
Видео
daberemenna.ru
|
Мочка уха | |
|
Точка возле локтя, где заканчивается складка, если согнуть руку | |
|
Точка между большим и указательным пальцем руки. Если ожидается девочка, лучше массировать левую руку, если мальчик – то правую. | |
|
Точки на повздошной кости (их 3: в верхней части, в центре и на соединении берцовой кости и костей таза). На эти точки удобно давить, как будто хотим соединить обе руки | |
|
Крестец (удобно массировать костяшками) | |
|
Между щиколоткой и сухожилием с внутренней стороны (удобно давить большим пальцем руки) | |
|
Под ногтем мизинца на ноге |
my-melkii.narod.ru
Раскрытие шейки матки в активный период родов, варианты и фазы
Раскрытие шейки матки в активный период родов
Активный период — это часть интранатального периода от окончания прелиминарного периода до рождения последа.
Применительно к рассматриваемому вопросу он включает в себя две составные части: стадию раскрытия и стадию максимального раскрытия.
Стадия раскрытия — часть активного периода родов от его начала до полного раскрытия шейки матки. Как правило, роды начинаются при дилатации шейки матки на 2 см, а величина полного раскрытия весьма варьирует. При недоношенной беременности она может быть 4-6 см, при доношенной — 9-10 см.
Стадия максимального раскрытия — часть активного периода родов от полного раскрытия шейки матки до окончания родов.
Стадия раскрытия и стадия максимального раскрытия в свою очередь состоят из фаз ускорений, замедлений и плато, или остановок раскрытия. Фазы ускорения соответствуют тем этапам родов, когда раскрытие шейки матки осуществляется с возрастающей скоростью, фазы замедления отражают эпизоды снижения скорости раскрытия, а плато — остановки динамики процесса.
Варианты раскрытия шейки матки являются и следствием, и причиной аномалий родового процесса. При этом патология родов может возникнуть или проявиться в любой из стадий.
По клиническому течению стадия раскрытия имеет три варианта: физиологическая, тревожная и патологическая.
Физиологическое течение родов (V-тип)
Физиологическое течение стадии раскрытия означает, что дилатация шейки матки осуществляется в соответствии с нашими представлениями о нормальном биомеханизме и клиническом течении родов.
При физиологическом типе раскрытие шейки матки происходит с возрастающей скоростью. Это согласуется с хорошо известным в практическом акушерстве фактом увеличения эффективности схваток по мере прогрессирования родов. Такой процесс дилатации графически отображается экспонентой, пересекающей ось ординат в точке, соответствующей 2 см диаметра маточного зева (рис. 5). Стадия раскрытия обычно завершается в пределах 5-6 ч. Дилатация шейки матки на 4 см достигается через 3 ч от начала активного периода, на 6 см — через 4 ч, на 8 см — через 5 ч, на 10 см — через 5,5 ч. Таким образом, скорость дилатации неравномерна: вначале она минимальная, в конце — максимальная. Так, в интервале раскрытия 2-3 см она составляет 0,4 см/ч, 5-6 см — 2,5 см/ч, более 9 см — 10 см/ч.

При физиологическом течении родов раскрытие шейки матки происходит без остановок и в ускоряющемся темпе. Поэтому вся стадия раскрытия состоит из одной фазы — фазы ускорения. По такому варианту протекает большинство родов у повторнородящих. У первородящих он встречается значительно реже, преимущественно в тех случаях, которые клиницисты относят к быстрым, а иногда стремительным родам.
Тревожное течение родов (S-тип)
При тревожном течении родов возникает преходящее нарушение основного физиологического условия нормальных родов — непрерывного возрастания скорости раскрытия шейки матки (рис. 6). Остановка в раскрытии шейки матки обычно происходит через 3,5-4 ч от начала стадии раскрытия в среднем при величине маточного зева 5-6 см и продолжается до 2 ч. Если процесс раскрытия останавливается более чем на 2 ч, то существенно увеличивается частота неблагоприятных исходов для плода. Поэтому такие случаи будут относиться к патологическим. На партограммах остановка в раскрытии шейки матки отображается как плато.

До и после остановки дилатации диаметр маточного зева увеличивается в ускоряющемся темпе, т. е. так же, как и при физиологическом типе. Непосредственно перед остановкой наблюдается снижение темпа раскрытия (фаза замедления). Поэтому стадия раскрытия при тревожном варианте течения родов состоит из двух фаз ускорения (до и после остановки), одной фазы замедления (переход фазы ускорения в остановку) и одного плато (остановки).
Продолжительность стадии раскрытия при тревожном варианте течения родов обычно составляет 9-10 ч. Средняя скорость раскрытия в I периоде родов 0,8-1 см/ч. Данный тип раскрытия чаще встречается при первых родах, нежели при повторных.
Во время плато сократительная деятельность матки не прекращается и даже не ослабевает, нередко может отмечаться ее активация. Поэтому прекращение динамики родов клинически, как правило, не заметно, а если и отмечается,то расценивается как проявление дискоординации маточных сокращений, хорошо корригируемое терапевтическими средствами, в частности введением спазмолитиков. Однако чаще всего эти остановки завершаются переходом во вторую фазу ускорения без медикаментозного вмешательства.
В то же время возникающие остановки не являются «безобидными» для плода. При этом всегда происходит нарушение маточной гемодинамики. Перераспределение потоков крови в маточных стенках, в т. ч. в подплацентарном ложе,является фоном для развития дистресса у плода с низкой реактивностью или его усугубления, если он возник ранее. Поэтому наличие даже кратковременных остановок в дилатации является тревожным симптомом в отношении благоприятного завершения родов.
Патологическое течение родов (U-тип)
Патологический тип раскрытия шейки матки сопровождается затяжным течением родов и рождением плода с низкой оценкой по шкале Апгар.
От предыдущих типов отличается наличием остановки в динамике раскрытия шейки матки, продолжающейся более 2 ч, или нескольких остановок (рис. 7, 8). При их количестве более 4 графики раскрытия шейки матки имеют вид слегка волнистой линии с незначительным наклоном к горизонтальной оси. Остановки встречаются при любой величине дилатации маточного зева. В промежутках между остановками раскрытие шейки матки также происходит в ускоряющемся темпе, но более низком, чем при физиологическом варианте.
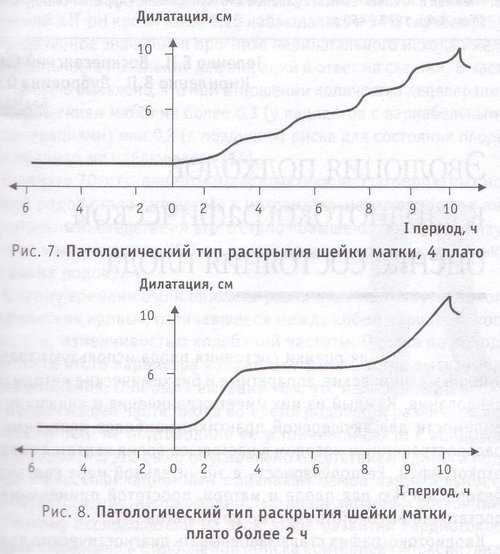
Клинически патологический тип раскрытия шейки матки чаще всего расценивается как слабость или дискоординация родовой деятельности, плохо поддающиеся коррекции. Продолжительность стадии раскрытия в среднем составляет 11-15 ч, но может быть и значительно больше. Средняя скорость раскрытия в I периоде родов — менее 0,7 см/ч. Патологический тип раскрытия чаще встречается у первородящих по сравнению с повторнородящими.
Неравномерность распределения типов раскрытия среди перво- и повторнородящих приводит к различиям в расчетах средней продолжительности родов у данных контингентов. Невысокая распространенность физиологического типа и относительно частое течение родов по тревожному и патологическому варианту у первородящих существенно увеличивает у них среднюю расчетную продолжительность родов. Однако в пределах одного типа длительность стадии раскрытия не зависит от паритета и обусловлена одними и теми же законами.
Стадия максимального раскрытия
С достижением шейкой матки максимального раскрытия роды не заканчиваются, а плод не рождается. Он еще продолжает оставаться в родовом канале. Через полностью раскрытую шейку матки еще надо пройти той части головки, которая находится каудальнее пояса соприкосновения, а также шейной складке, плечикам, туловищу, конечностям, т. е. после первичного раскрытия на максимальную величину наружному маточному зеву предстоит пропустить через себя различные сегменты плода и, соответственно, менять свои размеры.
На последних этапах дилатации раскрытие шейки матки осуществляется с участием расклинивающего действия предлежащей части. Поэтому после максимального раскрытия при прохождении через шеечный канал наибольшего размера предлежащей части плода наружный маточный зев под влиянием собственных эластических свойств сужается до размера следующего сегмента плода, а после его полного рождения — до того размера, на который в действительности произошло раскрытие шейки без элементов растяжения. Поэтому после достижения маточным зевом максимума дилатации происходит инверсия раскрытия. На диаграмме это отображается изменением направления линии графика. В зависимости от скорости прохождения плода смена увеличения раскрытия шейки на сокращение диаметра маточного зева может быть и кратковременной, и продолжительной. Поэтому стадия максимального раскрытия подразделяется на две фазы: максимума и инверсии раскрытия.
Фаза максимума
Фаза максимума протекает быстро и на графиках раскрытия отображается остроконечной вершиной. Однако и в этой фазе встречаются остановки, в т. ч. до 3 ч и более (рис. 9). При этом диаметр наружного маточного зева стабилизируется на максимальном значении, а предлежащая часть сохраняет ранее занятое положение. Такие остановки встречаются при всех типах раскрытия, но чаще наблюдаются при патологических вариантах дилатации шейки матки и особенно часто — в сочетании с задним видом затылочного предлежания плода. Они могут быть следствием как клинического преходящего несоответствия размеров предлежащий части плода и родовых путей, так и нарушений в сократительной функции матки, т. е. проявлением неэффективности родовой деятельности. Так же как и при плато, возникающих в фазу раскрытия, физические параметры сократительной активности матки обычно не ослабевают.
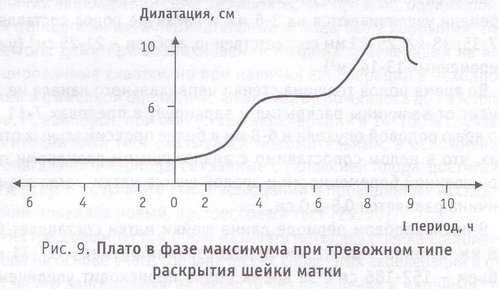
При тазовых предлежаниях плода фаза максимума имеетсвои особенности. Она всегда отображается в виде плато, и оно соответствует времени рождения через наружный маточный зев всего плода.
Фаза инверсии раскрытия
Фаза инверсии раскрытия отражает изменения величины маточного зева при прохождении через него сегментов предлежащей части и туловища плода, располагавшихся каудальнее «экватора» предлежащей части. Если ею является головка, то последующими сегментами будут шея, плечики, живот, конечности. Если предлежащей частью является тазовый конец, то фаза инверсии становится очень короткой и будет отражать рождение только затылочно-теменной части головки.
Во время этой фазы регистрируемая дилатация уменьшается или увеличивается в соответствии с размерами части плода, находившейся в канале шейки матки (шея, плечики, грудная клетка вместе с ручками, живот и тазовый конец плода). Наличие этой фазы означает, что плод родился, и все проблемы с несоответствием его размеров и таза матери, а также с аномалиями родовой деятельности разрешились.
Изменение других размеров шейки матки во время беременности и родов
Увеличение диаметра маточного зева в родах является наиболее заметным, но не единственно изменяемым метрическим параметром шейки матки. Параллельно раскрытию происходит и изменение ее длины. Существует устоявшееся мнение, что в процессе родов шейка матки должна втянуться в нижний маточный сегмент и исчезнуть как анатомическое образование. Нюансы этого процесса касаются, главным образом, последовательности раскрытия и сглаживания. Традиционно считается, что при первых родах сглаживание предшествует раскрытию, а при повторных они могут происходить одновременно.
Представление об укорочении шейки матки накануне и во время прерывания беременности вошло в наше сознание как факт, хотя его обоснование никогда и нигде не приводилось. Оно является элементом теорий биомеханизма родов: контракции-ретракции-дистракции и тройного нисходящего градиента. Однако основоположники самих теорий в отношении реальности сглаживания шейки матки высказывали сомнения. В частности, Э. Бумм еще в 1913 г. писал: «Укорочение влагалищной части обусловлено тем, что… опускающаяся головка производит давление на нижний отрезок матки, выпячивая его и отдавливая его книзу вместе с передним сводом». Укорочение пальпируемой части шейки матки Э. Бумм связывал не с втягиванием ее в нижний маточный сегмент, а с распластыванием на продвигающейся предлежащей части. Аналогичное объяснение сглаживания можно найти в руководстве М. С. Малиновского «Оперативное акушерство»: «Сглаживание — явление кажущееся; оно симулируется тем, что… головка выпячивает книзу нижнюю часть матки…» Эти цитаты свидетельствуют о двойственном отношении классиков акушерской науки к пропагандируемым ими же взглядам на биомеханизм родов.
На протяжении беременности расстояние от наружного зева до нижнего полюса плодного яйца неуклонно уменьшается с 60 мм в б недель гестации до 30 мм в 38 недель. Но длина шейки матки, а также ее поперечный и переднезадний размеры в течение этого времени увеличиваются на 3-6 мм и накануне родов составляют 27-35; 38-42; 25-29 мм соответственно, а объем — 21-25 см3 (у небеременных 13-14 см3).
Во время родов толщина стенки цервикального канала не зависит от величины раскрытия и варьирует в пределах 7-11 мм по краю родовой опухоли и 6-8 мм в более проксимальных отделах, что в целом сопоставимо с аналогичными размерами при доношенной беременности и зрелой шейке матки, когда эта величина равняется 0,5-1,0 см.
В послеродовом периоде длина шейки матки составляет 66-78 мм, ширина — 82-92 мм, переднезадний размер — 57-71 мм, объем — 152-186 см3. За время родов происходит увеличение линейных размеров шейки матки приблизительно в 2 раза, а объема — в 7-8 раз, т. е. на протяжении родов возрастает и длина, и объем шейки матки.
Укорочение и сглаживание шейки матки, выявляемые при вагинальных исследованиях, отражают особенности взаимодействия предлежащей части и родового канала. Проксимальная часть шейки матки натягивается на головку, а ее дистальная часть становится, соответственно, короче, что и определяется пальпаторно. Шейка матки, полностью натянутая на предлежащую часть плода, совсем не имеет свободного свисающего участка, что обозначается термином «сглаживание». Но накануне и в процессе рождения плода она не укорачивается и «не исчезает», а также присутствует на всех этапах прерывания беременности, в т. ч. при максимальном раскрытии. За время родов она удлиняется, увеличивается в объеме пропорционально дилатации.
Таким образом, раскрытие шейки матки и изменение ее размеров в целом происходит по сложным биологическим законам, которые пока изучены недостаточно глубоко. В практической деятельности, в первую очередь, необходимо ориентироваться на динамику процесса, в соответствии с которой распознается тот или иной тип раскрытия шейки матки: физиологический, тревожный или патологический, и в зависимости от выявленного варианта предпринимать корригирующие действия.
=================
Вы читаете тему:
Раскрытие шейки матки в различные гестационные периоды.
1. Раскрытие шейки матки во время родов и 4 точки зрения на него.
2. Раскрытие шейки матки в активный период родов, варианты и фазы.
Воскресенский С. Л. БелМАПО.
Опубликовано: «Медицинская панорама» № 9, ноябрь 2003.
www.plaintest.com
Раскрытие шейки матки
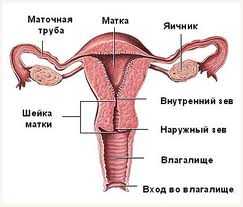
Шейка матки – это продолжение самой матки, которая состоит из перешейка (место перехода тела матки в шейку), влагалищной и надвлагалищной части. Отверстие шейки, обращенное в полость матки, называется внутренним зевом, обращенное в полость влагалища – наружным зевом, а канал самой шейки называется цервикальным каналом.
Важно то, что тело матки представлено гладкой мускулатурой, а шейка матки состоит из соединительной ткани, коллагеновых и эластических волокон, а также гладкомышечных клеток. Эти сведения о строении шейки матки помогут нам разобраться в механизмах ее раскрытия в норме и патологии.
Как определить раскрытие шейки матки?
Раскрытие шейки матки при беременности – это процесс, который в норме соответствует первому периоду родов. В акушерстве раскрытие шейки матки измеряют с помощью пальцев акушера при внутреннем акушерском исследовании. При полном раскрытии шейка пропускает 5 пальцев акушера, что равняется 10 сантиметрам.
Симптомы раскрытия шейки матки следующие:
- тянущая боль внизу живота. Ощущения при раскрытии шейки матки похожи на такие, которые бывают при месячных, только по мере увеличения степени открытия боль увеличивается;
- отхождение слизисто-кровянистой пробки, которая находится в цервикальном канале во время беременности и препятствует проникновению инфекции в полость матки.
Основные признаки раскрытия шейки матки – это регулярные схватки, которые повторяются через определенный промежуток времени. Вначале он составляет 25-30 минут, а по мере увеличения раскрытия сокращается до 5-7 минут. Длительность и интенсивность схватки также зависит от степени раскрытия шейки матки. Скорость открытия шейки во время родов 1 см/час с момента открытия шейки матки на 4 см. При нормальном протекании родов степень раскрытия шейки матки проверяют каждые 3 часа.
Что способствует раскрытию шейки матки?
При нормальном протекании беременности сроком родов считается 37-42 неделя. Пусковым моментом для начала родовой деятельности является снижение уровня прогестерона в крови (гормон, который необходим для нормального протекания беременности).
К началу родовой деятельности раскрытие шейки матки на 1 палец – это один из признаков ее зрелости. Сокращение матки приводят к уменьшению ее полости и давлению предлежащей части плода на шейку. Кроме того происходит разделение амниотических вод плодного пузыря на верхний и нижний полюс. Во время схватки нижний полюс плодного пузыря вклинивается в цервикальный канал, что в свою очередь также способствует ее открытию.
Преждевременное раскрытие шейки матки
Раннее раскрытие шейки матки на разных сроках беременности имеет свои причины. На сроке 28-37 недель причиной начала родовой деятельности может быть гормональная недостаточность. Такие роды называют преждевременными, и заканчиваются они рождением жизнеспособного плода.
Причиной преждевременного раскрытия шейки на ранних сроках беременности до 20 недель могут быть инфекции, воспалительные заболевания половых органов беременной, гормональная недостаточность, отслойка плаценты. В таких случаях при отсутствии своевременной квалифицированной медицинской помощи беременность может окончиться самопроизвольным абортом.
Заподозрить ранее раскрытие шейки матки можно по наличию тянущих болей внизу живота на раннем сроке. В таком случае необходимо сразу же обратиться к врачу. Если опасения по поводу преждевременного раскрытия шейки матки подтверждаются, то женщине предлагают наложить шов на шейку матки на весь срок беременности, постельный режим и при необходимости прием гормональных препаратов, которые будут способствовать сохранению беременности.
.
womanadvice.ru
Раскрытие, укорочение шейки матки при беременности
 Как выясняется, вопрос раскрытия шейки матки, сроков и величины открытия в сантиметрах или поперечных пальцах и как это интерпретировать, волнует всех беременных. Однако четкого ответа многие не знают. Мы попробуем максимально осветить данную тему и начнем с анатомических особенностей.
Как выясняется, вопрос раскрытия шейки матки, сроков и величины открытия в сантиметрах или поперечных пальцах и как это интерпретировать, волнует всех беременных. Однако четкого ответа многие не знают. Мы попробуем максимально осветить данную тему и начнем с анатомических особенностей.
Матка является важным органом репродуктивной системы женщины и состоит из тела матки и шейки матки. Шейка матки представляет собой мышечное трубчатое образование, начинающееся от тела матки и открывающееся во влагалище. Часть шейки матки, видимая при осмотре в зеркалах, называется влагалищной. Внутренний зев – это переход шейки в полость матки, а наружный зев – это граница между шейкой и влагалищем. В этих местах мышечная часть более выражена.
Во время беременности часть мышечных волокон в составе шейки матки замещается на соединительную ткань. Новообразованные «молодые» коллагеновые волокна растяжимы и эластичны, при избыточном их образовании шейка матки укорачивается, и внутренний зев начинает расширяться.
В норме на протяжении всей беременности шейка матки длинная (около 35 – 45 мм), а внутренний зев сомкнут. Такое положение позволяет предотвратить самопроизвольный выкидыш, а также защищает от проникновения инфекции в полость матки.
Только за несколько недель до предполагаемой даты родов (ПДР) шейка матки меняет свою структуру, постепенно становясь более мягкой и укороченной. Если же укорочение, размягчение шейки матки и расширение внутреннего зева происходит во время беременности, то это состояние угрожает прерыванием беременности или преждевременными родами.
Причины преждевременного укорочения шейки матки:
— отягощенный акушерский анамнез (аборты, выкидыши на разных сроках, преждевременные роды в анамнезе, особенно сверхранние преждевременные роды до 28 недель)
— отягощенный гинекологический анамнез (бесплодие, синдром поликистозных яичников и другие гинекологические заболевания)
— эндокринные заболевания (гипотиреоз, ожирение, сахарный диабет)
— травмы шейки матки (операции, разрывы в предыдущих родах, роды крупным плодом)
— эрозия шейки матки
Нормы для шейки матки по срокам
До 32 недель: шейка матки сохранена (длина 40 мм и более), плотная, внутренний зев сомкнут (по результатам УЗИ). При вагинальном осмотре шейка матки плотная, отклонена кзади от проводной оси таза, наружный зев закрыт.
Проводная ось таза — линия, соединяющая середины всех прямых размеров таза. Так как крестец имеет изгиб, а далее родовые пути представлены мышечно – фасциальной частью, то проводная ось таза представлена изогнутой линией, напоминающей по форме рыболовный крючок.
32 –36 недель: шейка матки начинает размягчаться в периферических отделах, но область внутреннего зева плотная. Длина шейки матки примерно от 30 мм и более, внутренний зев сомкнут (по УЗИ). При вагинальном осмотре шейка описывается как «плотная» или «неравномерно размягченная» (ближе к 36 неделям), отклонена кзади или находится по проводной оси таза, наружный зев у первородящих может пропускать кончик пальца, у повторнородящих пропускает 1 палец в цервикальный канал.
От 37 недель: шейка матки «зрелая» или «созревающая», то есть мягкая, укорочена до 25 мм и менее, зев начинает расширяться (длина шейки воронкообразное расширение маточного зева описывается по УЗИ). При вагинальном осмотре наружный зев может пропускать 1 или 2 пальца, шейка матки описывается как «размягченная» или «неравномерно размягченная», расположена по проводной оси таза. Плод в этом сроке начинает опускаться головкой в малый таз и сильнее давит на шейку, что способствует ее созреванию.
Для оценки шейки как «зрелой» или «незрелой» применяется специальная таблица (шкала Бишоп), где параметры шейки оцениваются в баллах. Сейчас наиболее часто применяется модифицированная шкала Бишоп (упрощенная).
| Признак | Баллы | ||
| 0 | 1 | 2 | |
| Консистенция шейки матки | Плотная | Размягчена по периферии, плотная в области внутреннего зева | Мягкая |
| Длина шейки матки | Более 2 см | 1 -2 см | Менее 1 см |
| Проходимость цервикального канала | Наружный зев закрыт или пропускает кончик пальца | Цервикальный канал проходим до внутреннего зева | Цервикальный канал проходим для одного или двух пальцев за внутренний зев |
| Положение шейки матки по отношению к проводной оси таза | Кзади | Кзади или кпереди | По проводной оси таза |
Интерпретация:
0 – 2 балла — шейка матки «незрелая»;
3 – 4 балла — шейка матки «недостаточно зрелая»
5 – 8 баллов — шейка матки «зрелая»
Созревание шейки матки начинается с области внутреннего зева. У первородящих и повторнородящих процесс происходит немного по-разному.
У первородящих (А) цервикальный канал становится похож на усеченный конус, обращенный широкой частью вверх. Головка плода, опускаясь вниз и продвигаясь вперед, постепенно растягивает наружный зев.
У повторнородящих (Б) расширение наружного и внутреннего зева происходит одновременно, поэтому повторные роды, как правило, протекают быстрее.

1 – внутренний зев
2 – наружный зев
Шейка матки в родах
Все, что мы описали выше, относится к состоянию шейки во время беременности. Во время беременности применяют термины «укорочение шейки матки», «расширение внутреннего зева», «зрелость шейки». Непосредственно термин «раскрытие» или «открытие» (это означает одно и то же) начинает использоваться только с началом родов.
К моменту родов шейка, постепенно укорачиваясь, полностью сглаживается. То есть перестает существовать как анатомическая структура. Длинная трубчатая структура полностью сглаживается и остается только понятие «внутренний зев шейки матки». Вот его раскрытие и считают в сантиметрах. По мере развития родовой деятельности края внутреннего зева становятся тоньше, мягче, податливей, что облегчает растягивание их головкой плода.
В зависимости от степени раскрытия внутреннего зева роды подразделяются на Iи II периоды:
I период родов так и называется — «период раскрытия внутреннего зева шейки матки». Первый период подразделяется на фазы.
В латентную (скрытую) фазу внутренний зев постепенно раскрывается до 3 – 4 см. Схватки в этот период умеренно болезненные или безболезненные, короткие, происходят через 6 – 10 минут.
Затем начинается активная фаза первого периода родов – скорость раскрытия маточного зева должна составлять не менее 1 см в час у первородящих и не менее 2 см в час у повторнородящих, схватки в этом периоде учащаются и происходят раз в 2 – 5 минут, становятся более длительными (25 – 45 секунд), сильными и болезненными.
Внутренний зев должен открыться до 10 – 12 см, тогда это называется «полное открытие/раскрытие» и начинается II период родов.
II период родов называется периодом «изгнания плода».
На этой стадии маточный зев полностью раскрыт, и головка плода начинает продвижение по родовым путям к выходу.
Динамика раскрытия маточного зева отражается в партограмме, которая ведется с начала латентной фазы и заполняется после каждого акушерского осмотра.
Партограмма — способ графического описания родов, в котором отражаются в виде графика раскрытие шейки матки в сантиметрах, время в часах, продвижение плода по плоскостям таза, качество схваток, цвет амниотических вод и сердцебиение плода. Ниже приведен упрощенный вариант партограммы, на котором отражены только интересующие нас в данной теме параметры, то есть раскрытие маточного зева по времени.

С целью уточнения акушерской ситуации врач проводит внутреннее акушерское исследование, частота которого зависит от периода и фазы родов. В латентной фазе первого периода осмотр проводится 1 раз в 6 часов, в активной фазе первого периода 1 раз в 2 – 4 часа, во втором периоде 1 раз в час. При развитии какого – либо отклонения от физиологического течения родов осмотр производится по показаниям в динамике (частоту осмотров определяет врач, ведущий роды, возможен осмотр консилиумом врачей).
Патологии, связанные с процессом раскрытия шейки матки:
1) Патологическое состояние, связанное с укорочением шейки матки и/или расширением внутреннего зева во время беременности:
— истмико-цервикальная недостаточность (ИЦН)
2) Патология раскрытия шейки матки в прелиминарном периоде.
Прелиминарный период – это состояние с редкими, слабыми схваткообразными болями внизу живота и в пояснице, развивается при доношенной беременности и зрелой шейке, длится около 6 – 8 часов и постепенно переходит в первый период родов. Прелиминарный период наблюдается не у всех женщин.
Патологический прелиминарный период – это нерегулярные короткие болезненные схватки при зрелой шейке матки, которые длятся более 8 часов и не приводят к сглаживанию шейки.
3) Патологии раскрытия шейки матки в родах.
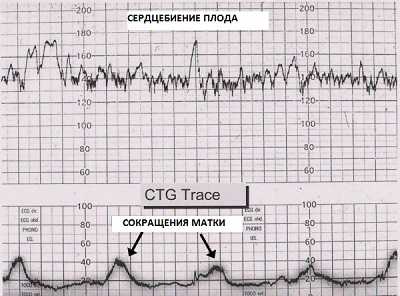
— слабость родовых сил. Слабость родовых сил – это недостаточная по силе, продолжительности и регулярности сократительная деятельность матки. Слабость родовой деятельности проявляется медленным темпом раскрытия шейки матки, редкими, короткими, недостаточными по силе схватками, которые не приводят к продвижению плода. Этот диагноз выставляется на основе наблюдения за беременной, результатов кардитокографии (КТГ) и данных вагинального исследования. На приведенном рисунке изображен результат КТГ при слабости родовых сил, как мы видим схватки тут слабой силы и непродолжительные. Для сравнения с нормой приводим рисунок ниже.

Первичная слабость родовых сил – это состояние, когда схватки изначально не приобрели достаточной эффективности.
Вторичная слабость родовых сил – это состояние, при котором развившаяся регулярная и эффективная родовая деятельность угасает и становится неэффективной.
— дискоординация родовой деятельности. Дискоординация родовой деятельности – это патологическое состояние, при котором отсутствует согласованность между сокращениями разных отделов матки, схватки некоординированные и могут быть весьма болезненными при своей непродуктивности (головка плода не продвигается по родовым путям). Например, дно матки активно сокращается, но нет достаточного раскрытия шейки матки (маточного зева), либо происходит раскрытие шейки, но недостаточно эффективно сокращается дно матки. На приведенном рисунке изображен результат КТГ при дискоординированной родовой деятельности, схватки имеют разную силу и периодичность.
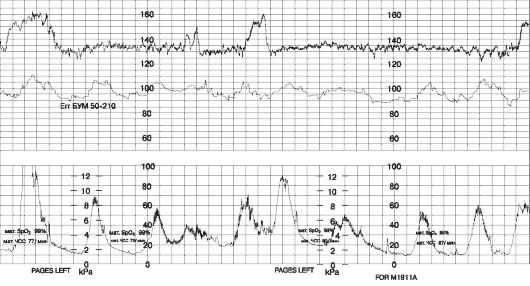
Форма дискоординации родовой деятельности, при которой тело матки активно сокращается, а шейка не имеет достаточного раскрытияиз – за рубцовых изменений (последствия абортов, старых разрывов, прижигания эрозии) или недиагностированного состояния (в анамнезе нет указания на патологии или травмы шейки матки), называется дистоцией шейки матки. Эта форма патологии характеризуется болезненными непродуктивными схватками, болям в области крестца. При внутреннем акушерском исследовании врач видит спазм маточного зева во время схватки и ригидность краев внутреннего зева шейки (плотность, неподатливость).
— стремительные и быстрые роды. В норме длительность родового процесса составляет 9 – 12 часов, у повторнородящих может быть меньше, примерно 7 – 10 часов.
У первородящих роды быстрыми родами считаются роды менее 6-ти часов, а стремительными – менее 4-х часов.
У повторнородящих быстрыми родами считаются роды менее 4-х часов, а стремительными – менее 2-х часов.
Быстрые и стремительные роды характеризуются ускоренным темпом открытия шейки матки и изгнания плода. В некоторых случаях это благо, так как промедление грозит осложнениями (патологии пуповины, плаценты и другие). Но часто из – за быстрого темпа родов ребенок не успевает правильно пройти все этапы биомеханизма родов (приспособление мягких костей черепа ребенка ко всем изгибам костей таза матери, своевременные повороты тела и головки, сгибание и разгибание головки), и повышен риск родовой травмы (как у матери, так и у новорожденного).
Лечение при преждевременном раскрытии шейки матки:

1) Истмико – цервикальная недостаточность лечится путем наложения круговых швов на шейку матки (с 20 недель) или установкой акушерского пессария (примерно с 15-18 недель).
2) Патологический прелиминарный период. По истечении срока наблюдения (8 часов) и отсутствии динамики при повторном вагинальном осмотре, производится амниотомия (вскрытие плодного пузыря). Если шейка остается укороченной, но не сглаживается, то возможно введение окситоцина для стимуляции родовой деятельности. Если шейка сгладилась, но регулярной родовой деятельности нет, то говорят о переходе патологического прелиминарного периода в первичную слабость родовой деятельности.
3) Слабость родовых сил. Амниотомия производится в качестве первого лечебного мероприятия при слабой родовой деятельности. После амниотомии показано динамическое наблюдение за роженицей, подсчет схваток, КТГ – мониторинг состояния плода и акушерский осмотр через 2 часа. При отсутствии эффекта показано медикаментозное лечение.
При первичной слабости производится родовозбуждение, при вторичной – родоусиление. В обоих случаях используется препарат окситоцин, разница состоит в начальной дозе и скорости подачи препарата через инфузомат (капельное дозированное введение). При отсутствии эффекта от лечения показано родоразрешение путем операции кесарева сечения.
4) Дискоординация родовой деятельности (дистоция шейки матки). При развитии дискоординированной родовой деятельности роженице необходимо провести обезболивание родов, используются наркотические анальгетики (промедол внутривенно в индивидуальной дозе под контролем КТГ) или лечебно – эпидуральная анестезия (однократное введение анестетика либо продленная анестезия с периодическим введением препарата). Вид обезболивания выбирается индивидуально после совместного осмотра акушера – гинеколога и анестезиолога – реаниматолога. При отсутствии эффекта от лечения показано родоразрешение путем операции кесарева сечения.
5) Стремительные и быстрые роды. В этом случае самое главное – это оказаться в родовспомогательном учреждении. Остановить роды нельзя, но необходимо максимально тщательно контролировать состояние матери и плода. Проводят кардиотокографию (главное — это уточнить состояние плода, нет ли гипоксии), при необходимости ультразвуковое исследование (подозревая отслойку плаценты). В случае стремительных родов в родзале должен обязательно находиться врач – неонатолог (микропедиатр) и иметься условия для оказания реанимационной помощи новорожденному. Кесарево сечение показано при возникновении неотложной клинической ситуации (отслойка плаценты, острая гипоксия или начавшаяся асфиксия плода)
Ознакомившись со статьей, вы поняли, каким важным и уникальным образованием является шейка матки. Патологии шейки и в частности патологии раскрытия шейки матки, к сожалению, встречаются и будут встречаться, но любые отклонения от нормы лечатся тем успешнее, чем раньше вы обратитесь к врачу. И тогда шансы на сохранение вашего здоровья и своевременное рождение здорового малыша значительно возрастают. Следите за собой и будьте здоровы!
Врач акушер-гинеколог Петрова А.В.
medicalj.ru

 Если наружный зев закрыт или пропускает только кончик пальца — шейка считается не готовой (0 баллов). Если наружный зев открылся, а внутренний остается сомкнутым, то это оценивают в 1 балл. Если же канал свободно пропускает 2 пальца за внутренний зев, то ставится 2 балла.
Если наружный зев закрыт или пропускает только кончик пальца — шейка считается не готовой (0 баллов). Если наружный зев открылся, а внутренний остается сомкнутым, то это оценивают в 1 балл. Если же канал свободно пропускает 2 пальца за внутренний зев, то ставится 2 балла.

