Пренатальный скрининг 1 триместра
Что такое пренатальный скрининг?
- Пренатальный=дородовой
— период развития плода с первого дня беременности, до момента родов.
- Скрининг=сортировка=просеивание
– массовое обследование пациентов для выявления заболевания до появления его симптомов с помощью тестов (исследований, процедур), дающих быстрый ответ.
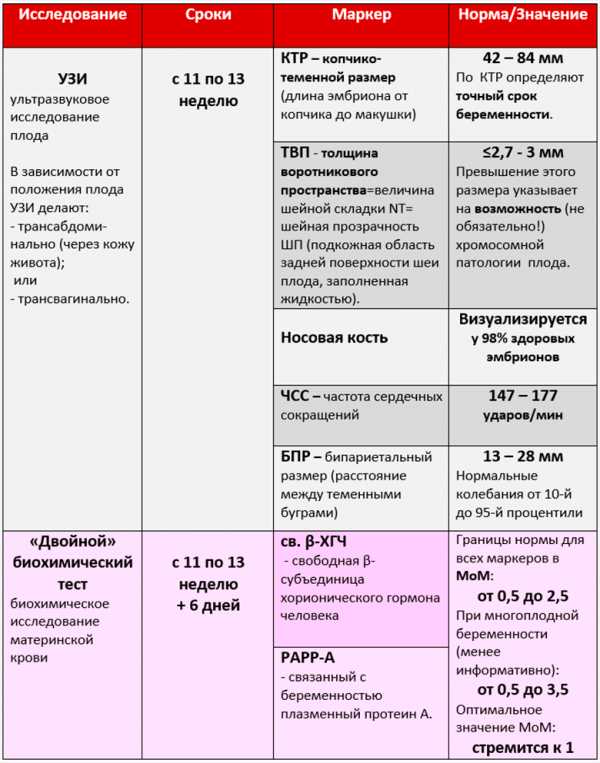
На каком сроке делают первый пренатальный скрининг?Оптимально — с 11-й по 13-ю неделю беременности.
Считать срок беременности следует с первого дня последней менструации.
Первый пренатальный скрининг — это безопасный комплекс исследований для всех беременных, цель которого – раннее выявление женщин группы риска, у которых вероятность возникновения хромосомных или генетических патологии плода больше чем у других.
Первый скрининг = пренатальный скрининг 1 триместра.
Второй скрининг = пренатальный скрининг 2 триместра
Пренатальный скрининг – просеивающая программа, регламентированная Министерством Здравоохранения РФ (приказ №457, от 2000 г.) – это в первую очередь сбор информации.
Первый скрининг при беременности – нормы/сроки/маркеры
По международным стандартам лучшим для первого триместра беременности признан комбинированный пренатальный скрининг.
- УЗИ + биохимический «двойной» тест =
= комбинированный пренатальный скрининг 1 триместра
МоМ – что это такое
Нормальные показатели биохимических маркеров свободного β-ХГЧ и РАРР-А сильно варьируют в зависимости от сроков беременности, состояния здоровья матери, её образа жизни, возможного приёма лекарственных препаратов, от самих методов исследования и т.п.
Для корректной оценки данных используют МоМ — кратность результата маркера к медиане (усреднённому значению данного маркера для данного срока беременности).
Расчёт риска каждой патологии производится по своему профилю МоМ, в котором учитываются сочетания всех показателей. Невозможно сделать выводы о наличии/отсутствии болезни по значению одного отдельно взятого маркера.
Комбинированный пренатальный скрининг 1 триместра позволяет определять до 93-95% случаев хромосомных аномалий плода и является обязательным для всех беременных.
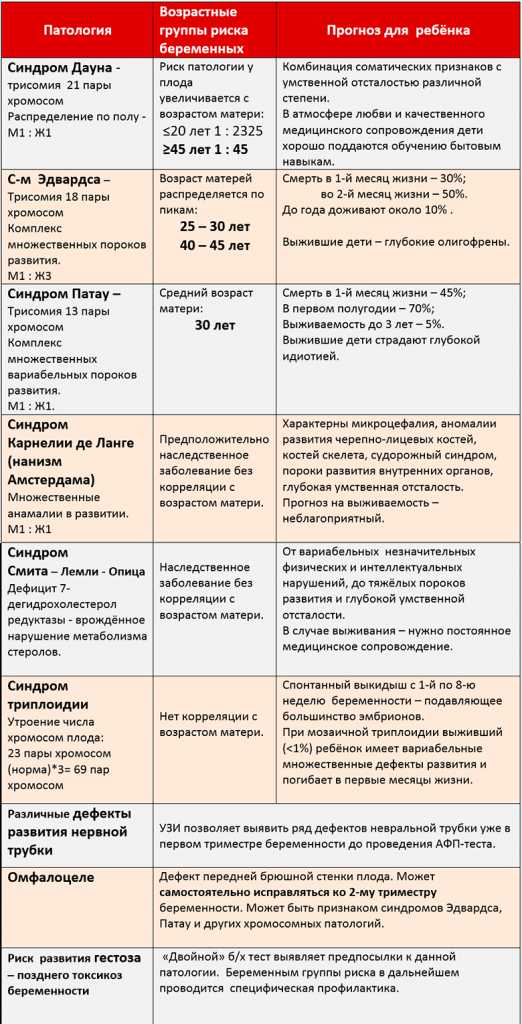
Риск каких патологий выявляет.
Биохимический «двойной» тест первого триместра достоверно определяет лишь синдром Дауна и синдром Эдвардса, для остальных хромосомных патологий он недостаточно специфичен.
Однако комбинация биохимических и УЗ-маркеров позволяет значительно расширить диапазон аномалий, которые можно заподозрить уже при первом пренатальном скрининге.
Где и как делать первый пренатальный скрининг.
Рекомендуется проводить исследования на оптимальном для скрининга сроке беременности в специализированной клинике, перинатальном центре или медико-генетической консультации, которая имеет Лицензию департамента Здравоохранения и Сертификат на проведение данного скрининга.
1. Квалифицированный специалист делает УЗИ плода на аппарате экспертного класса, исключает (подтверждает) внематочную или многоплодную беременность, определяет точный срок беременности, УЗ маркеры хромосомных патологий и другие показатели.
2. С результатами УЗИ пациентка (натощак!) отправляется на сдачу крови, где сначала заполняет анкету первого скрининга.
Важно точно заполнить все пункты анкеты, в том числе указать свой рост и вес на день сдачи крови
В заполнении анкеты женщине помогает медицинский консультант.
Затем пациентке производится забор крови из вены для определения биохимических маркеров хромосомных патологий.
3. Далее все анкетные данные матери, результаты УЗИ и биохимических исследований вводятся в компьютер.
4. Скрининговая компьютерная программа обрабатывает предоставленные данные, высчитывает уровень риска патологий плода и выводит вычисления на специальный бланк.
5. Результаты первого скрининга – специальный бланк – должен выдаваться в максимально сжатые сроки. С этим бланком женщина отправляется к врачу-генетику.
Интерпретация результатов скрининга.
- Скрининг-тест «отрицательный» — низкий риск.
Вероятность развития патологии у плода ничтожна. Рекомендовано наблюдение беременности в обычном режиме.
- Скрининг-тест «положительный» — высокий риск.
«Порог отсечки», после которого риск наличия патологии у плода оценивается, как высокий:
Пороговое значениедля оценки риска, как «высокий» = 1 : 250.

Высокий риск не означает, что ребёнок обязательно болен. Это – показание к обязательной консультации женщины у врача-генетика, который проведёт более объективный анализа данных, выявит ложноположительные/ложноотрицательные результаты скрининга.
Для уточнения данных врач может назначить беременной повторные анализы или отложит принятие решения до проведения пренатального скрининга 2 триместра.
Если врач действительно подтвердит высокую вероятность наличия патологии у плода, он предложит:
Инвазивные методы диагностики первого триместра беременности, которые подтвердят/исключат патологию плода практически на 100%.
- Ранний амниоцентез на 12-14 неделях беременности – достаточно безопасный метод в плане возможных осложнений дальнейшего протекания беременности.
- Биопсия ворсинок хориона – на сегодняшний день считается методом выбора инвазивной пренатальной диагностики.
Применение метода выделения ДНК плода непосредственно из крови матери ограничено из-за его высокой стоимости и недостатка технических возможностей большинства территориальных клиник.
Инвазивная диагностика врождённых и наследственных заболеваний несёт некоторые риски для благополучного течения беременности, поэтому она не входит в обязательную для всех программу пренатального скрининга 1 триместра. Эти процедуры назначаются индивидуально, в случае очевидных признаков патологии, для кариотипирования (исследования хромосомного набора) плода.
Не пытайтесь делать выводы по данным первого пренатального скрининга самостоятельно. Зачастую компьютерная программа завышает риски, например, из-за возраста матери. Однако нельзя недооценивать важность ранней диагностики тяжёлых патологий у будущего ребёнка. Обращайтесь за консультацией к квалифицированным специалистам.
Сохрани статью себе!
ВКонтакте Google+ Twitter Facebook Класс! В закладкиНажмите «ЗВЕЗДОЧКУ» сверху 🙂
Ответы на частые вопросы о пренатальном скрининге первый скрининг при беременности как подготовиться
Ответы на частые вопросы о пренатальном скрининге
Ответы на частые вопросы о пренатальном скрининге
В какие сроки делается скрининг?
Пренатальный скрининг делается два раза за беременность: на сроке 10-13 недель беременности (до 13 недель 6 дней) и на сроке 14-20 недель (оптимально с 16 по 18 неделю).
Ультразвуковой скрининг с измерением ТВП (толщины воротникового пространства) проводится на сроке от 11 недель до 13 недель 6 дней.
Какие показатели входят в скрининг первого триместра?
В первом триместре выполняется так называемый двойной тест: свободный ХГЧ и PAPP-A.
Какие показатели входят в скрининг второго триместра?
Во втором триместре выполняется так называемый четверной тест: общий ХГЧ, свободный эстриол, альфафетопротеин (АФП), ингибин А. Четверной тест является более предпочительным, чем тройной или двойной тесты второго триместра, так как дополнительный показатель значительно повышает информативность и точность скрининга.
Что такое МоМ?
МоМ – это показатель, который показывает степень отклонения показателя от среднего значения (медианы). MoM = Значение показателя в сыворотке крови пациентки / Значение медианы показателя для срока беременности. Если значение MoM по какому-либо показателю близко к единице, это означает, что значение близко к среднему в популяции, если выше единицы – выше среднего, если ниже единицы – ниже среднего. При расчете рисков проводится коррекция МоМ с учетом различных факторов (масса тела, курение, ЭКО, раса и так далее). Расчет МоМ проводится с помощью специального программного обеспечения.
Как рассчитываются риски?
По скоррегированным МоМ рассчитываются риски разных видов патологии (синдрома Дауна, синдрома Эдвардса, дефектов нервной трубки). Значение риска указывается в виде отношения. Например, результат 1:10000 означает, что с вероятностью 1:10000 возможно наличие плода с заболеванием, то есть при таких результатах у одной пациентки из 10000 родится ребенок с пороком, по которому рассчитан риск.
Что означает высокий риск?
Оценка риска позволяет выделить группу пациенток, которым требуется более детальное и серьезное обследование. Не всегда высокий риск означает наличие пороков развития плода. Оценка пренатального скрининга должна проводится только врачом.
Алгоритм проведения пренатального скрининга
- Расчет срока беременности. Наиболее точный метод определения срока беременности – ультразвуковой. Обратите внимание, что при регулярном цикле сроки 10 – 13 недель по дню менструации соответствуют 8 – 11 неделям по зачатию.
- УЗИ первого триместра. Для расчета рисков из протокола УЗИ используются ТВП (толщина воротникового пространства), КТР (копчико-теменной размер), БПР (бипариетальный размер).
- Заполнение анкеты и сдача крови для скрининга.
- Получение результатов и консультация гинеколога.
Подготовка к сдаче кровиСамое важное – сдать кровь в определенные сроки беременности. Визит в процедурный кабинет может быть в любое время дня, в часы работы клиник и лабораторий, где сдаете анализ. Сдача анализов проводится через 3-4 часа голода, в последний прием пищи не употреблять жирное.
www.baby.ru
Скрининг первого триместра: Расшифровка
Скрининг I триместра, расшифровка
Скрининговые обследования помогают выявить риск хромосомных заболеваний у ребенка еще до его рождения. В первом триместре беременности проводят УЗИ и биохимический анализ крови на ХГЧ и РАРР-А. Изменения этих показателей могут указывать на повышенный риск синдрома Дауна у будущего ребенка. Посмотрим, что означают результаты этих анализов.
На каком сроке?
Скрининг 1 триместра делают на сроке от 11 недель до 13 недель и 6 дней (срок рассчитывают от первого дня последней менструации).
Признаки синдрома Дауна на УЗИ
Если у ребенка есть синдром Дауна, то уже на сроке 11-13 недель УЗИст может обнаружить признаки этого заболевания. Есть несколько признаков, которые указывают на повышенный риск синдрома Дауна у ребенка, но наиболее важным является показатель, который называется Толщина Воротникового Пространства (ТВП).
Толщина воротникового пространства (ТВП) имеет синонимы: толщина шейной складки, шейная складка, воротниковое пространство, шейная прозрачность и др. Но все эти термины обозначают одно и то же.
Попробуем разобраться, что это значит. На картинке снизу вы можете увидеть снимок, полученный во время измерения ТВП. Стрелочками на картинке показана сама шейная складка, которая и подлежит измерению. Замечено, что если шейная складка у ребенка толще 3 мм, то риск синдрома Дауна у ребенка повышен.
Для того чтобы данные УЗИ были действительно правильными, нужно соблюдать несколько условий:
- УЗИ первого триместра производится не раньше 11 недели беременности (от первого дня последней менструации) и не позднее 13 недель и 6 дней.
- Копчико-теменной размер (КТР) должен быть не менее 45 мм.
- Если положение ребенка в матке не позволяет адекватно оценить ТВП, то врач попросит вас подвигаться, покашлять, либо легонько постучать по животу – для того, чтобы ребенок изменил положение. Либо врач может посоветовать прийти на УЗИ чуть позже.
- Измерение ТВП может проводиться с помощью УЗИ через кожу живота, либо через влагалище (это зависит от положения ребенка).
Хоть толщина воротникового пространства является наиболее важным параметром в оценке риска синдрома Дауна, врач также учитывает другие возможные признаки отклонений у плода:
- Носовая косточка в норме определяется у здорового плода уже после 11 недели, однако отсутствует примерно в 60-70% случаев, если у ребенка есть синдром Дауна. Тем не менее, у 2% здоровых детей носовая кость может не определяться на УЗИ.
- Кровоток в венозном (аранциевом) протоке должен иметь определенный вид, считающийся нормой. У 80% детей с синдромом Дауна нарушен кровоток в аранциевом протоке. Тем не менее, у 5% здоровых детей также могут обнаружиться такие отклонения.
- Уменьшение размеров верхнечелюстной кости может указывать на повышенный риск синдрома Дауна.
- Увеличение размеров мочевого пузыря встречается у детей с синдромом Дауна. Если мочевой пузырь не виден на УЗИ в 11 недель, то это не страшно (такое бывает у 20% беременных на этом сроке). Но если мочевой пузырь не заметен, то врач может посоветовать вам прийти на повторное УЗИ через неделю. На сроке 12 недель у всех здоровых плодов мочевой пузырь становится заметен.
- Частое сердцебиение (тахикардия) у плода также может говорить о повышенном риске синдрома Дауна.
- Наличие только одной пупочной артерии (вместо двух в норме) повышает риск не только синдрома Дауна, но и других хромосомных заболеваний (синдром Эдвардса и др.)
Норма ХГЧ и свободной β-субъединицы ХГЧ (β-ХГЧ)
ХГЧ и свободная β (бета)-субъединица ХГЧ – это два разных показателя, каждый из которых может использоваться в качестве скрининга на синдром Дауна и другие заболевания. Измерение уровня свободной β-субъединицы ХГЧ позволяет более точно определить риск синдрома Дауна у будущего ребенка, чем измерение общего ХГЧ.
Нормы для ХГЧ в зависимости от срока беременности в неделях можно посмотреть тут: http: //www.mygynecologist.ru/content/analiz-krovi-na-HGC.
Нормы для свободной β- субъединицы ХГЧ в первом триместре:
- 9 недель: 23,6 – 193,1 нг/мл, или 0,5 – 2 МоМ
- 10 недель: 25,8 – 181,6 нг/мл, или 0,5 – 2 МоМ
- 11 недель: 17,4 – 130,4 нг/мл, или 0,5 – 2 МоМ
- 12 недель: 13,4 – 128,5 нг/мл, или 0,5 – 2 МоМ
- 13 недель: 14,2 – 114,7 нг/мл, или 0,5 – 2 МоМ
Внимание! Нормы в нг/мл могут отличаться в разных лабораториях, поэтому указанные данные не окончательны, и вам в любом случае нужно проконсультироваться с врачом. Если результат указан в МоМ, то нормы одинаковы для всех лабораторий и для всех анализов: от 0,5 до 2 МоМ.
Что, если ХГЧ не в норме?
Если свободная β-субъединица ХГЧ выше нормы для вашего срока беременности, или превышает 2 МоМ, то у ребенка повышен рисксиндрома Дауна.
Если свободная β-субъединица ХГЧ ниже нормы для вашего срока беременности, или составляет менее 0,5 МоМ, то у ребенка повышен риск синдрома Эдвардса.
Норма РАРР-А
РАРР-А, или как его называют, «плазматический протеин А, ассоциированный с беременностью», это второй показатель, используемый в биохимическом скрининге первого триместра. Уровень этого протеина постоянно растет в течение беременности, а отклонения показателя могут указывать на различные заболевания у будущего ребенка.
Норма для РАРР-А в зависимости от срока беременности:
- 8-9 недель: 0,17 – 1,54 мЕД/мл, или от 0,5 до 2 МоМ
- 9-10 недель: 0,32 – 2, 42 мЕД/мл, или от 0,5 до 2 МоМ
- 10-11 недель: 0,46 – 3,73 мЕД/мл, или от 0,5 до 2 МоМ
- 11-12 недель: 0,79 – 4,76 мЕД/мл, или от 0,5 до 2 МоМ
- 12-13 недель: 1,03 – 6,01 мЕД/мл, или от 0,5 до 2 МоМ
- 13-14 недель: 1,47 – 8,54 мЕД/мл, или от 0,5 до 2 МоМ
Внимание! Нормы в мЕД/мл могут отличаться в разных лабораториях, поэтому указанные данные не окончательны, и вам в любом случае нужно проконсультироваться с врачом. Если результат указан в МоМ, то нормы одинаковы для всех лабораторий и для всех анализов: от 0,5 до 2 МоМ.
Что, если РАРР-А не в норме?
Если РАРР-А ниже нормы для вашего срока беременности, или составляет менее 0,5 МоМ, то у ребенка повышен риск синдрома Дауна и синдрома Эдвардса.
Если РАРР-А выше нормы для вашего срока беременности, либо превышает 2 МоМ, но при этом остальные показатели скрининга в норме, то нет никакого повода для беспокойства. Исследования показали, что в группе женщин с повышенным уровнем РАРР-А во время беременности риск заболеваний у плода или осложнений беременности не выше, чем у остальных женщин с нормальным РАРР-А.
Что такое риск и как он рассчитывается?
Как вы уже могли заметить, каждый из показателей биохимического скрининга (ХГЧ и РАРР-А) может измеряться в МоМ. МоМ – это особая величина, которая показывает, насколько полученный результат анализа отличается от среднего результата для данного срока беременности.
Но все же, на ХГЧ и РАРР-А влияет не только срок беременности, но и ваш возраст, вес, курите ли вы, какие заболевания у вас имеются, и некоторые другие факторы. Именно поэтому, для получения более точных результатов скрининга, все его данные заносятся в компьютерную программу, которая рассчитывает риск заболеваний у ребенка индивидуально для вас, учитывая все ваши особенности.
Важно: для правильного подсчета риска необходимо, чтобы все анализы сдавались в той же лаборатории, в которой производится подсчет риска. Программа для подсчета риска настроена на особые параметры, индивидуальные для каждой лаборатории. Поэтому, если вы захотите перепроверить результаты скрининга в другой лаборатории, вам необходимо будет сдать все анализы повторно.
Программа дает результат в виде дроби, например: 1:10, 1:250, 1:1000 и тому подобное. Понимать дробь следует так:
Например, риск 1:300. Это означает, что из 300 беременностей с такими показателями, как у вас, рождается один ребенок с синдромом Дауна и 299 здоровых детей.
В зависимости от полученной дроби лаборатория выдает одно из заключений:
- Тест положительный – высокий риск синдрома Дауна у ребенка. Значит, вам необходимо более тщательное обследование для уточнения диагноза. Вам может быть рекомендована биопсия ворсин хориона или амниоцентез.
- Тест отрицательный – низкий риск синдрома Дауна у ребенка. Вам понадобится пройти скрининг второго триместра, но дополнительные обследования не нужны.
Что делать, если у меня высокий риск?
Если в результате скрининга у вас был обнаружен высокий риск рождения ребенка с синдромом Дауна, то это еще не повод впадать в панику, и уж тем более, прерывать беременность. Вас направят на консультацию к врачу генетику, который еще раз посмотрит результаты всех обследований и при необходимости порекомендует пройти обследования: биопсию ворсин хориона или амниоцентез.
Как подтвердить или опровергнуть результаты скрининга?
Если вы считаете, что скрининг вам был проведен неверно, то вы можете повторить обследование в другой клинике, но для этого нужно будет повторно сдать все анализы и пройти УЗИ. Это будет возможно, только если срок беременности на этот момент не превышает 13 недель и 6 дней.
Врач говорит, что мне нужно сделать аборт. Что делать?
К сожалению, бывают такие ситуации, когда врач настойчиво рекомендует или даже заставляет сделать аборт на основании результатов скрининга. Запомните: ни один врач не имеет права на такие действия. Скрининг не является окончательным методом диагностики синдрома Дауна и, только на основании плохих его результатов, не нужно прерывать беременность.
Скажите, что вы хотите проконсультироваться с генетиком и пройти диагностические процедуры для выявления синдрома Дауна (или другого заболевания): биопсию ворсин хориона (если срок беременности у вас 10-13 недель) или амниоцентез (если срок беременности 16-17 недель).
—-Источник:
http: //www.mygynecologist.ru/content/skrining-pervogo-trimestra-beremennosti
http://www.baby.ru/blogs/post/489231500-32216313/
Всем добра и здоровых детёнышей!
www.baby.ru
Скрининги беременности [Энциклопедия мамы]
ПРЕНАТАЛЬНЫЙ СКРИНИНГ
Скрининг — совокупность мероприятий и медицинских исследований, тестов и других процедур, направленных на предварительную идентификацию лиц, среди которых вероятность наличия определённого заболевания выше, чем у остальной части обследуемой популяции. Скрининг — начальный предварительный этап обследования популяции, а лица с положительными результатами скрининга нуждаются в дальнейшем диагностическом обследовании для установления или исключения факта наличия патологического процесса.
Основные аспекты правильной организации скрининга подробно изложены в специальной литературе (А.В. Михайлов, «Ультразвуковое исследование в 11–13 недель беременности»).
Скрининг — комплексная система, включающая не только проведение определённых тестов, но и предоставление пациенту адекватной информации о заболевании, на поиск которого направлен скрининговый тест.
Чувствительность скринингового теста — способность правильно идентифицировать лиц, имеющих скринируемое заболевание.
Специфичность — способность теста правильно идентифицировать лиц, у которых данного заболевания нет.
При отсутствии сочетания между результатами теста и наличием у пациентки заболевания отмечают ложноположительные и ложноотрицательные результаты.
Вероятность наличия заболевания при условии известного результата теста называют его прогностической значимостью.
Эффективность скринингового теста оценивают благодаря отношению правдоподобия, в котором обобщают ту же информацию, что и показатели чувствительности, специфичности и прогностической значимости положительного и отрицательного результата теста, а также с помощью которого можно рассчитать риск наличия или отсутствия заболевания.
У каждой беременной существует определённый риск хромосомной патологии. Базовый (исходный) риск зависит от возраста женщины и срока беременности. Величину индивидуального риска конкретной пациентки рассчитывают путём умножения величины исходного риска на значение отношений правдоподобия скрининговых тестов, проведённых при данной беременности.
Базовые методы пренатальной диагностики во многих развитых странах: · Биохимический скрининг. · Эхография. · Инвазивная диагностика (биопсия хориона, амниоцентез, плацентоцентез и кордоцентез).
Комбинированный тест (проводят на 10–14 нед беременности) включает определение биохимических маркеров: концентрации b-ХГЧ, плацентарного протеина, ассоциированного с беременностью, и измерение толщины воротникового пространства (ТВП) эмбриона с помощью УЗИ.
При интерпретации результатов исследования биохимических маркеров следует учитывать, что их количественное содержание может варьировать в различных популяциях и этнических группах, а также зависит от метода исследования. По этой причине индивидуальные результаты оценивают с помощью МоМ (Multiple of Median) — отношения индивидуального значения маркёра к медиане соответствующего нормативного ряда, установленной для определённой популяции. Нормальными значениями концентраций биохимических маркёров для любого срока беременности принято считать МоМ от 0,5 до 2.
· Плацентарный протеин, ассоциированный с беременностью (молекулярная масса 820 кД), секретирует трофобласт.
В течение первых 8 нед концентрация этого вещества в крови удваивается каждые 4,9 сут и к 10 нед увеличивается примерно в 100 раз, а в последующем градиентно возрастает до момента родов.
• Нормальное содержание плацентарного протеина, ассоциированного с беременностью, в I триместре ассоциировано с благоприятным исходом беременности в 99% случаев. Концентрация этого белка существенно не зависит от пола и массы ребенка.
• При хромосомных аномалиях у плода концентрация плацентарного протеина, ассоциированного с беременностью, в I и начале II триместра существенно снижается, причём это наиболее выражено на 10–11 нед беременности (около 0,5 МоМ). Наиболее резкое уменьшение концентрации отмечают при трисомиях 21, 18 и 13, в меньшей степени — при анеуплоидиях по половым и трисомии 22.
• Снижение концентрации плацентарного протеина, ассоциированного с беременностью, наблюдают не только при хромосомной патологии плода, но и при различных осложнениях беременности (самопроизвольные аборты, преждевременные роды, ЗРП, мертворождения).
· ХГЧ — гликопротеид с молекулярной массой 36 000–40 000 кД, состоящий из двух субъединиц (a и b), из которых только bцепь определяет специфичность данного гормона. ХГЧ продуцируют любые типы трофобластной ткани, включая пузырный занос, деструирующую хорионаденому и хорионкарциному.
• При нормальной беременности примитивный трофобласт начинает продуцировать ХГЧ очень рано. Гормон выявляют через 9 сут после пика ЛГ, уже через сутки после имплантации оплодотворённой яйцеклетки. Его концентрация, начиная с 8-го дня гестации, неуклонно возрастает, удваиваясь каждые 2 сут, достигает пика в 8 нед, а затем снижается до постоянной величины (5000–50 000 МЕ/л), которая сохраняется до родов.
• Установлено, что при синдроме Дауна содержание свободной цепи ХГЧ в крови существенно повышено уже в I триместре (около 2 МоМ), тогда как концентрация димерной формы резко повышается только во II триместре. Кроме того, отмечено снижение содержания данного белка при синдроме Эдвардса и других анеуплоидиях. Диагностическая ценность определения bХГЧ в моче приближается к таковой в крови.
· ТВП — ультразвуковой маркёр, характеризующий подкожное скопления жидкости в тыльной области шеи плода в I триместре беременности. Оптимальный срок для измерения ТВП — 11–14 нед гестации. В этом случае минимальная величина КТР эмбриона составляет 45 мм, а максимальная не превышает 84 мм. В норме ТВП возрастает с увеличением КТР. Известны значения медианы и 95% центили ТВП для каждого значения КТР. Величина ТВП определяет значение отношения правдоподобия, на которое необходимо умножить исходный риск, определённый на основании возраста матери. Чем больше значение ТВП, тем больше величина отношения правдоподобия и, соответственно выше индивидуальный риск. Для оценки ТВП необходимы как ультразвуковые аппараты с высокой разрешающей возможностью (до десятых долей миллиметра), так и тщательное соблюдение стандартов технологии измерения. Увеличение ТВП сочетается с повышением риска трисомии 21, 18, синдрома Тёрнера и других хромосомных заболеваний, а также с наличием многих ВПР и генетических синдромов.
Таким образом, на сроке 10–14 нед беременности при синдроме Дауна у плода концентрация bХГЧ в крови беременной бывает увеличена (2 МоМ) по сравнению с нормальными значениями для данного срока беременности, тогда как содержание плацентарного протеина, ассоциированного с беременностью, снижено (0,5 МоМ). При трисомии 18 и 13 происходит однонаправленное снижение концентрации как b-ХГЧ, так и плацентарного протеина, ассоциированного с беременностью. При аномалии половых хромосом у плода уровень b-ХГЧ бывает не изменен. Для каждой недели беременности величина концентрации плацентарного протеина, ассоциированного с беременностью, и b-ХГЧ имеет определённое отношение правдоподобия, которое следует умножить на исходный риск данной пациентки для определения нового индивидуального риска.
Частота обнаружения у плода трисомии 21 при проведении комбинированного скрининга составляет 86% при частоте ложноположительных результатов теста 5%. Кроме того, комбинированный скрининг позволяет выявить 90% плодов с хромосомной патологией при частоте ложноположительных результатов 6%.
Самый современный вариант комбинированного скрининга предложен Kypros H. Nicolaides. Алгоритм обследования включает 2 этапа. На первом этапе у всех пациенток при однодневном посещении производят исследование концентрации плацентарного протеина, ассоциированного с беременностью, свободной фракции b-ХГЧ, оценку ТВП, и на основании результатов с помощью специальной компьютерной программы, учитывающей возраст матери, рассчитывают индивидуальный риск рождения ребенка с хромосомной патологией. При высоком риске (1% и выше) предлагают провести пренатальное определение кариотипа. При низком риске (0,1% и ниже) показано обычное наблюдение. При среднем риске (0,1–1%) рекомендовано пройти второй этап специализированного УЗИ с оценкой костей носа, скоростей кровотока в венозном протоке и через трикуспидальный клапан. В этой группе пренатальное кариотипирование проводят только в случаях отсутствия изображения костей носа или обнаружения реверсного кровотока в венозном протоке и трикуспидальной регургитации.
Такой подход позволяет выявить более 90% плодов с хромосомной патологией при частоте ложноположительных результатов 2–3%, что оказывает прямое влияние на количество необходимых инвазивных процедур.
В качестве скринингтестов в большинстве стран используют определение содержания aфетопротеина (АФП), ХГЧ и неконъюгированного эстриола на сроке 15–20 нед гестации. При определении риска хромосомной патологии плода по уровню этих биохимических маркеров необходимо обязательно учитывать данные, полученные при проведении скрининга в I триместре:
Элемент ненумерованного спискаАФП (молекулярная масса 70 000 Д), синтезирует желточный мешок, печень и в незначительном количестве органы ЖКТ плода. АФП выводится в АЖ фетальными почками и трансплацентарно попадает в материнскую кровь с 6 нед гестации. Содержание АФП в крови плода, матери и в АЖ зависит от срока гестации. В материнской крови концентрация АФП возрастает с конца I триместра, достигая максимума к 32–33 нед.
При снижении содержания АФП, особенно на фоне высокой концентрации ХГЧ повышен риск трисомий, в частности синдрома Дауна.
Увеличение концентрации АФП ассоциировано с повышением риска дефектов нервной трубки и передней брюшной стенки плода, атрезий пищевода и кишечника, патологии почек.
Неконъюгированный эстриол (молекулярная масса 288,4 Д) — один из трёх главных эстрогенов. Он синтезируется фетальными печенью, надпочечниками и плацентой; 90% неконъюгированного эстриола имеет плодовое происхождение, и лишь 10% образуется из эстрона и эстрадиола, секретируемых яичниками матери. При нормально развивающейся беременности продукция неконъюгированного эстриола повышается в соответствии с увеличением срока гестации. Снижение концентрации этого гормона в крови матери наблюдают при синдроме Дауна, анэнцефалии, оно служит также прогностическим фактором угрозы прерывания беременности и преждевременных родов.
Эффективность выявления у плода синдрома Дауна при исследовании концентрации АФП и bХГЧ составляет 59%, при исследовании содержания b-ХГЧ, АФП и неконъюгированного эстриола — 69%. Использование АФП как единственного маркёра приводит к снижению эффективности скрининга более чем в 3 раза. Замена в «тройном тесте» неконъюгированного эстриола димерным ингибином A позволяет повысить диагностику до 79%.
Скрининг I–II триместров (интегральный тест) выполняют в 2 стадии.
Первую стадию, включающую определение ТВП и содержания плацентарного протеина, ассоциированного с беременностью, рекомендовано проводить в 12 нед (возможно в 11–14 нед).
Исследование концентрации АФП, неконьюгированного эстриола, ХГЧ и ингибина A (2я стадия скрининга) показано в 16 нед (до 20 нед).
Эффективность выявления синдрома Дауна при проведении интегрального теста достигает 85–90% при 5% ложноположительных результатов, что совпадает с аналогичным показателем при комбинированном скрининге I триместра.
Понятие «скрининг» имеет принципиальные отличия от понятия «диагностика». Невозможность проведения диагностических тестов, позволяющих установить или исключить факт наличия патологического процесса при положительном результате скрининга, делает бессмысленным проведение самого скрининга.
Для диагностики хромосомной патологии плода необходимо инвазивное вмешательство в целях получения материала плодового происхождения. Основными методами инвазивной диагностики в настоящее время служат хорионбиопсия и амниоцентез.
Частота прерывания беременности при хорионбиопсии в I триместре составляет 1% и не отличается от таковой после амниоцентеза во II триместре. Хорионбиопсию не следует выполнять до 10 нед беременности в связи с опасностью возникновения поперечных редукций конечностей, микрогнатии и микроглоссии плода.
Амниоцентез не рекомендовано делать до 15 нед гестации в связи с более высокой частотой прерывания беременности при раннем его проведении, а также вероятностью возникновения эквиноварусной деформации стоп.
Эффективность массовых скринирующих программ, если учитывать конечную цель их проведения (снижение детской смертности), можно повысить только путём сочетания скринингового исследования на хромосомные аномалии и ВПР с ранней доклинической диагностикой ряда осложнений беременности, зачастую бывающих причиной смерти в перинатальном периоде (ПН и ЗРП, ведущая роль в прогнозировании которых в настоящее время принадлежит допплерометрии).
mamuli.info
Что такое МоМ и какая его норма: 🍼 гинекология и беременность
На данной странице собраны наиболее популярные посты и комментарии наших пользователей по теме «Что такое МоМ и какая его норма». Это поможет вам быстро получить ответ на вопрос, также вы можете принять участие в обсуждении.
Как правильно промывать нос ребёнку?
Как правильно промывать нос физ-раствором? Вот я купила натрия хлорид с пипеткой и вот как теперь промыть носик ребенку?
Как правильно промывать нос физраствором? Ребёнок сглатывает его
Несколько дней назад начали хрюкать носом. Педиатр слушала, сказала, что это не насморк, возможно из-за сухого воздуха. Я задалась вопросом: как правильно промывать носик малышу? Сколько физ раствора в каждую ноздрю? И потом отсасывать или достаточно просто смачить носик?
На фоне зубов ручьём текут сопли, мешают нормально дышать и спать. Как правильно промывать нос со шприца? Нужно чтоб на боку лежал или сидя? А то он орет и больше захлёбывается:(((
Мы каждое утро промываем нос акваллром и я чищу нос аспиратором.. у нас там конкретные козявки😁 Но дело в том нашла инфу что от этих промываний может развиться отит, всё зависит от того как промывать..и стоит ли вообще это делать? Вроде нужно направлять струю в ноздрю и чтобы ухо которое свяано с этой ноздрей было к верху, т.е голову на бок надо поворачивать.. я правильно делаю? Как вы…
Как правильно ПРОМЫВАТЬ грудничку носик?? Хотела посмотреть видео в яндексе, но там видео как правильно чистить нос, а промывать нету((( наш педиатр назначила промывать нос аквамарисом и ставить свечи виферон.
Не понимаю, как правильно промывать? Я делаю так: раствором фурацилина, смачиваю ватные диски и от Внешнего уголка провожу к внутреннему. А в нете читаю наоборот «от внутреннего угла к наружному» грубо говоря от стороны где ухо в сторону носа???? от носа надо?
Девочки подскажите как правильно промыться нос ребёнку, сопли у дочи прозрачные жидкие нос бежит и она хлюпает носом. Я очень боюсь отита поэтому промывать нос чтобы из другой ноздри текла водичка я боюсь. Или все же так нужно делать ? Нам 1,3 сморкаться ее умеет, не получается ее пока обучить этому
Никогда при обращении к врачам с ОРВИ нам не объясняли КАК правильно промывать нос от соплей. Насморк у нас уже две недели, не можем вылечить. Может я не так делаю что-то? Сначала промывала аквалором душем, а потом решила воспользоваться долфином — соплей оч много вытекало после него в ванну.Сосудосуживающими каплями тоже капаю раза 2 в день точно ей, нос не дышит… Но прочитала, что ими нельзя…
Как правильно промывать нос? Муж ругается, говорит что морск.солью нужно промывать нос и всё пройдет. А я никогда в жизни не промывала, не умею этого делать. Посоветуйте пожалуйста!
Насморк замучил. Сопли густые и зеленые. Как правильно промывать нос?
Девочки, как правильно промывать нос физраствором полуторогодовалому ребенку — лежа, сидя? Начиталась про отит от этих промываний, лечим сопли прозрачные неделю уже, капаем физраствор и аквамарис и отсасываем аспиратором, сегодня зеленеть начали, больше ничего нет, к врачу на неделе попадем
как правильно промывать нос аквалором? ребенку 6,5 мес. аквалор в каплях
Как правильно промывать нос ребёнку? Нужно ли сосудосуживающие капать перед Аквалором? Что то я совсем растерялась. Сопли густые, дышит ртом. Как быстрее помочь ребёнку?
Девочки, подскажите, моим малышам 1,5 месяца, только переболели, были сопли спустились вниз, пошли хрипы, пили антибиотики. Вроде выздоровели и бац… опять появились сопли. Вливаю в нос и аквамарис и пытаюсь отсасывать соплесотсосм отривин , но ничего не выходит, сопли не льются, а хрюкает внутри и они задыхаются. Может как-то надо промывать чтоб в одну ноздрю влил, а вылилось через другую?? в…
Вот мне наша врач сказала, что сначала капаешь виброцил, потом промываешь аквалором, а потом аминокислоткой 5% закапываешь! А вот сесетра моя была у супер лора нашего города она сказала, что сначало промывать аквалором, потом закапывать виброцилом. Так как всё таки??????
Девочки врач прописала для носа нам аквамарис, називин и проторгол… а когда что капать не сказала… я капаю аквамарис потом отривин-бэби удаляю сопли и капаю називин а минут через 20 уже капаю проторгол… так и надо или как?:)
Как вы это делаете?
сегодня лор объясняла, но у меня в одно ухо влетело, в другое вылетело) повернуть голову на бок, прыснуть в ноздрю и откачать. В какую прыскать и из какой вытягивать? из верхней или из нижней)
Расскажите.Опишите как вы это делаете
Себе я всегда сначала промываю, потом капаю сосудосуживающий препарат и нос дышит (если заложен). Детский педиатр научила делать в точности наоборот ребенку, сначала сосудосуживающее, потом промывать нос. Вообще у нас по ее схеме сейчас так: Если нос не заложен, но есть сопли, то: Промываем + отсасываем, далее проторгол или др.подсушивающий препарат Если нос заложен: Виброцил, далее промываем…
У ребенка последне время заложен нос, постояно покупаю аквалор душ детский, в нем указано что промывать им нужно лежа на боку. Но я всегда промываю в положении стоя, ему так очень нравится, и так вода в уши не попадает, но в нете пишут что так нельзя? А как вы промываете? Что вам говорили педиатры по этому поводу ???
www.baby.ru
