Корь у детей – симптомы осложнения профилактика фото

Несмотря на серьезные меры по профилактике кори у детей и взрослых, этой инфекцией продолжают болеть. Недавно по Центральному Телевидению прозвучало, что в России за 6 месяцев 2017 года уже зарегистрировано 175 тысяч случаев кори у детей. Серьезность ситуации заключается в том, что вирусная инфекция, которая имеет практически 100% контагиозность, может обернуться в итоге серьезными осложнениями для здоровья малышей. Специалисты утверждают, что главной причиной повышения заболеваемости корью у детей является недостаточный коллективный иммунитет и отказ родителей от коревой прививки.
Дорогие читатели, в сегодняшней статье я расскажу вам о первых признаках инфекции, возможных осложнениях и профилактических мерах. Тема очень важная, отнеситесь к ней со всей серьезностью и вниманием.
Немного статистики
Корь – это острая вирусная инфекция, восприимчивость к которому достигает 100%, также, как при эпидемическом паротите, краснухе или ветряной оспе.
Несмотря на хорошо развитую систему иммунизации против кори, инфекция до сих пор регистрируется во многих странах мира, и в Европе в том числе. Так, В Румынии с конца 2016 года регистрируется вспышка кори, на март 2017 года уже известно о 3400 заболевших, при этом корь унесла жизни 16 детей.
По данным Роспотребнадзора в России за прошлый год зарегистрировано 162 лабораторно подтвержденных случаев, из них 97 случаев у детей.
И хотя в целом заболеваемость снижается, благодаря прививкам, но смертельные случаи от кори увеличились.
Эпидемиология
Возбудителем коревой инфекции является вирус, который не отличается устойчивостью во внешней среде и погибает уже в течение получаса. Тем не менее, при близком контакте заражение происходит с вероятностью до 100%, особенно если это дети до 5-летнего возраста или лица, не имеющие коревых прививок.
Во внешнюю среду вирус выделяется при разговоре, чихании и кашле с отделяемым из верхних дыхательных путей. Заражение вирусом происходит воздушно-капельным путем при первом же близком контакте с больным человеком – единственным источником заражения. Заразиться корью можно и минуя близкого контакта с больным, вирус сохраняет свою жизнеспособность еще некоторое время в замкнутом пространстве (квартира, общий коридор, лестничная площадка).
Больной корью человек становится заразным за 3 дня до появления сыпи и 4-5 дней после появления сыпи. При тяжелом течении опасность заражения для окружающих удлиняется до 10 дней.
Заражению чаще подвержены дети дошкольного возраста. Дети до 6 месяцев практически не болеют, так как защищены материнским иммунитетом, если матери раньше переболели корью или были привиты. Если мать корью не болела, то вероятность заболеть при контакте у маленьких детей довольно высокая. Тяжело переносят инфекцию маленькие дети и взрослые люди.
После перенесенной инфекции остается пожизненный иммунитет, повторные случаи регистрируются крайне редко. Для кори характерна зимне-весенняя сезонность с периодичностью в 3-4 года.
В своей практике мне довелось работать в очаге кори, где молодой парень заболел корью. Заразился он от своей сестры — школьницы, тогда в школе как раз была вспышка. Мне было очень жаль молодого человека не только из-за того, что болел он очень тяжело, но еще и потому, что накануне у него была свадьба…
Как вы поняли, корь у взрослых протекает гораздо тяжелее и осложнения после кори встречаются гораздо чаще. Оно и понятно, что любая «детская» инфекция легче переносится в детском возрасте.
Симптомы. Сыпь при кори
Вирус, попав на слизистые оболочки верхних дыхательных путей, начинает размножаться, вызывая воспалительный процесс. Продукты жизнедеятельности вируса попадают в кровь разносятся по организму, вызывая состояние общей интоксикации и поражение различных органов. Из организма вирус выделяется с частичками слизи при кашле или чихании.
Инкубационный период обычно длится 7-17 дней, при введении противокоревого иммуноглобулина он может удлиниться до трех недель. Течение заболевания можно разделить на 3 периода:
- катаральный период,
- период высыпания,
- период пигментации.
Катаральный период. Первые признаки развиваются довольно быстро. Температура достигает высоких отметок (до 40º). чихание и насморк, сухой надсадный кашель, осиплость голоса, головная боль, гнойное отделяемое из глаз, гиперемия зева и энантема — красные пятна на твердом и мягком нёбе.
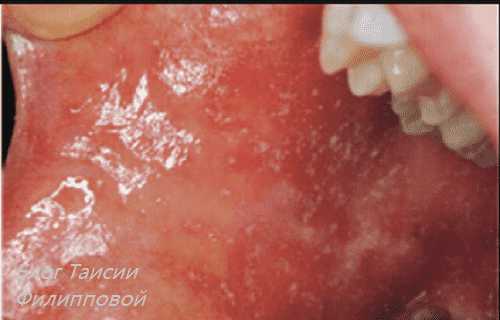
На следующий день появляется другой характерный признак кори – пятна Филатова – Бельского — Коплика. На внутренней поверхности щек в области коренных зубов появляются мелкие белесые пятнышки, обрамленные узкой красной каймой.
Период высыпания. Сыпь при кори появляется через 4-5 дней от начала болезни. При появлении сыпи состояние больного еще больше ухудшается, температура повышается, отмечается сильная слабость, недомогание, сухость во рту, губы трескаются, отсутствует аппетит. Лицо одутловатое и отечное.
Характерно развитие светобоязни и слезотечения, веки отекают, конъюнктива гиперемирована. Причем светобоязнь выражена настолько сильно, что больной не может просто открыть глаза. Интересный факт: в середине прошлого века, когда корью болели практически все дети, в комнате, где был больной, окна завешивали красными одеялами. Почему красными – никто объяснить не мог. Но тем не менее, отсутствие света в комнате в какой-то мере облегчало светобоязнь.

Сыпь мелко-папулезная, слегка возвышающаяся над уровнем кожи, склонная к слиянию, в отличие от краснушной сыпи, которая никогда не сливается. Единичные элементы достигают размера 2 мм, при слиянии образуются пятна с неровными краями до 10 мм. Однако даже при самой обильной сыпи можно между ее элементами увидеть нормальную кожу. Иногда на фоне высыпаний можно увидеть кровоизлияния — петехии.Для сыпи характерна этапность высыпания. В первый день сыпь появляется на лице, шее, за ушами. На 2-й день она постепенно опускается ниже, захватывая туловище, руки и бедра, а на 3-й день высыпаний она распространена по всему телу, включая разгибательные поверхности конечностей и пальцы рук и ног.
Период пигментации. Обратное развитие элементов сыпи начинается с 3-4 дня высыпаний в том же порядке, как и появлялась. В этом периоде болезни температура снижается, состояние улучшается, появляется аппетит. Кашель ослабевает.
Процесс пигментации начинается с лица. Сыпь начинает бледнеть, на ее месте появляются бурые пятна – пигментация. Через 1-1,5 недели на месте сыпи наблюдается отрубевидное шелушение.
Период выздоровления сопровождается у больного вялостью, сонливостью. Защитные силы снижены, и это способствует присоединению бактериальной флоры и развитию осложнений.
Возможные осложнения при кори
В большинстве случаев заболевание протекает доброкачественно. Осложнения могут быть ранними, на первых этапах болезни, и поздние – в третий период заболевания.
Первичные осложнения развиваются в результате воздействия вируса кори – это может быть поражения
- центральной нервной системы – энцефалит и менингит, которые протекают достаточно тяжело и порой ведут к смерти заболевшего.
- дыхательной системы – круп (стеноз гортани), первичная коревая пневмония, плеврит, трахеобронхит, бронхиолиты, ларинготрахеит, которые чаще возникает у детей до 2-х летнего возраста.
Поздние осложнения развиваются в период пигментации.
- вторичная бактериальная пневмония,
- гепатит,
- лимфаденит,
- миокардит,
- колит и энтероколит.
У взрослых корь способствует развитию таких осложнений, как менингит или менингоэнцефалит. В настоящее время выдвигается теория развития аутоиммунных заболеваний.
Митигированная корь
Иногда в целях профилактики контактных детям вводят противокоревой иммуноглобулин. Если ребенок уже был инфицирован вирусом кори, то у него возможно развитие митигированной кори. Это значит, что ребенок может заболеть корью, но в более легкой форме.
Митигированная корь имеет более длительный инкубационный период, клинические симптомы и интоксикация проявляются в менее выраженной форме. Осложнений после такой формы болезни не бывает.
Объясняется возникновение такой формы кори тем, что у человека имеется определенный уровень сопротивляемости к вирусу, но его недостаточно, чтобы полностью предотвратить заболевание. Для точной диагностики для подтверждения диагноза необходимо провести серологическое исследование крови.
Корь при беременности
Любая инфекция, и корь в том числе, опасны для беременных женщин. Вирусы легко проникают через плацентарный барьер и вероятность внутриутробного заражения плода высока.
Хотя в этом плане мнения врачей разделяются. Одни утверждают, что это не опасно, другие же говорят, что зараженный коревым вирусом плод на сроке до 8 недель, в 85% случаев подвержен высокому риску развития различных пороков развития, а на сроке 12 недель – риск уменьшается до 50%.
Поэтому очень важно будущей мамочке не контактировать с больными корью., ведь в период до 12 недель беременности происходит закладка и формирование основных систем и органов у плода. Чтобы этого не произошло, при планировании беременности загодя необходимо сделать прививку против кори.
Противоэпидемические мероприятия в очаге
Все заболевшие корью дети подлежат изоляции из детского коллектива на лечение по месту жительства. Госпитализации подлежат больные с тяжелыми формами болезни или по эпид. показаниям (невозможность изоляции при наличии в семье других не болевших корью детей). Выписываются из стационара после клинического выздоровления.
Изоляция больного прекращают через 4 дня после появления последних сыпи, а при наличии осложнений – через 10 дней.
На детский коллектив накладывается карантин на период 7-14 (21) день с момента изоляции последнего заболевшего. В период карантина запрещается прием детей в группу, если ребенок не болел корью и не имеет прививок против кори.
За контактными в семье или детском коллективе (от 3-х месяцев до 35-летнего возраста), кто не болел корью, не был привит против кори или имеет только 1 прививку (вакцинацию) устанавливается мед. наблюдение на срок 17 дней с момента последнего дня контакта с больным. Если ому-то из детей был введен иммуноглобулин, то наблюдение удлиняется до 3-х недель. У контактных проводится ежедневный осмотр кожных покровов (наличие сыпи), слизистых глаз и носоглотки, измерение температуры тела. Измерение температуры тела в детском саду проводится дважды в день мед. персоналом учреждения. Заболевших детей немедленно изолируют из коллектива.

В том случае, если контакт с больным был однократным, и известна дата контакта, то разобщение и мед. наблюдение проводится с 8-го по 17-й (или 21-й) день.
Контактные лица от 9 месяцев и до 35 лет, не болевшие корью, не привитые против нее и не имеющих документального подтверждения об этом, подлежат иммунизации. Комплексную вакцину (корь+паротит или корь+пароти+краснуха) необходимо ввести не позднее 3-х суток с момента контакта с больным.
Дети в возрасте от 9 до 11 месяцев, получившим прививку по эпид. показаниям повторно вводят еще вакцину через 6 месяцев и ревакцинацию в 6 лет. Однократно привитые дети и не болевшие кори подлежат ревакцинации.
При наличии противопоказаний к проведению иммунизации коревой вакциной, контактным вводится коревой иммуноглобулин, но тоже не позднее 3-х дней с момента последнего контакта с больным.
В случае кори в домашнем или коллективном очаге проводится влажная уборка с применением моющих средств. Обязательно проветривание помещения и облучение ультрафиолетовыми облучателями в течение 30 минут с последующим проветриванием помещения.
Лечение
Главная проблема лечения заключается в том, что для кори в настоящее время нет специфического лечения кори. До сих пор корь лечить нечем. Ее только можно предупредить. Лечение проводится только симптоматическое.
Профилактика
Корь — довольно серьезное заболевание, особенно для маленьких детей и взрослых. И если грудничков еще защищают материнские антитела, то для более старших детей и взрослых единственным методом профилактики являются прививки. Эффект от прививок будет в том случае, если имеется коллективный иммунитет не менее 95%. Именно массовая иммунизация не позволит циркуляции вируса.
Вакцинация против кори проводится в 12-15 месяцев, ревакцинация в 6 лет, перед поступлением в школу. Взрослые прививаются до 35-летнего возраста, если у них нет документального подтверждения, что они болели корью или были привиты против нее.
Вакцина против кори Российского производства, очень эффективная. После введения одной дозы вакцины у детей до года иммунитет вырабатывается в 85%, а у детей в 1 год – в 95% случаев. У кого иммунитет не выработался после введения первой дозы, он вырабатывается после повторной ревакцинации.
 Дорогие мои читатели! Я очень рада, что вы заглянули ко мне на блог, спасибо вам всем! Была ли вам интересна и полезна эта статья? Напишите, пожалуйста, свое мнение в комментариях. Очень хочется, чтобы вы также поделились этой информацией со своими друзьями в соц. сетях.
Дорогие мои читатели! Я очень рада, что вы заглянули ко мне на блог, спасибо вам всем! Была ли вам интересна и полезна эта статья? Напишите, пожалуйста, свое мнение в комментариях. Очень хочется, чтобы вы также поделились этой информацией со своими друзьями в соц. сетях.
Я очень надеюсь, что мы с вами еще долго будем общаться, на блоге будет еще много интересных статей. Чтобы их не пропустить, подпишитесь на новости блога.
Будьте здоровы! С вами была Таисия Филиппова.
Понравилась статья, поделись с друзьями
taiafilippova.ru
Симптомы вируса кори у детей и его лечение
Корь – довольно распространенное инфекционное заболевание, встречающееся чаще всего у детей. Основными симптомами вируса кори у детей считаются воспаленные оболочки слизистой носа, повышение температуры, воспалением глаз, горла, и самый главный признак – проявление на коже своеобразной пятнистой сыпи.
Если сравнивать с другими подобными инфекционными заболеваниями, корь доминирует по заразительности. Почти всегда, люди при контакте с зараженными больными заражаются в 100% случаев. В первую очередь это касается детей, которые никогда не прививались.
Передается данное заболевание только воздушно-капельным путем через зараженного, например, когда он кашляет или чихает. Через бытовой путь инфекция не передается благодаря низкой устойчивости к внешней среде. Она попросту погибает в ней.
Но в некоторых случаях фиксировались случаи, когда корь быстро заражала людей через вентиляционную систему. Человек, заболевший корью, считается опасным с последних двух дней инкубационного периода и до четвертого дня периода высыпаний.
 Если человек перенес единожды инфицирование корью, то у него впоследствии вырабатывается пожизненный иммунитет. Его же имеют маленькие дети до 3-х месяцев, если мать уже переболела этим заболеванием. Так происходит, потому что с кровью матери передаются особые антитела, которые защищают ребенка до 3-х месяцев.
Если человек перенес единожды инфицирование корью, то у него впоследствии вырабатывается пожизненный иммунитет. Его же имеют маленькие дети до 3-х месяцев, если мать уже переболела этим заболеванием. Так происходит, потому что с кровью матери передаются особые антитела, которые защищают ребенка до 3-х месяцев.
Благодаря им и малому количеству общих контактов, примерно у детей до одного года это заболевание очень редко встречается, что, несомненно, есть хорошо. Те люди, которые ни разу в жизни не болели корью
Повторное заражение корью возможно только при тяжелых патологиях иммунной системы (напр. ВИЧ-инфекция). Во всех развитых странах сейчас проводиться активная вакцинация против этой болезни, поэтому вспышки этого вируса можно считать редкими и единичными.
Первые симптомы кори у детей. Как протекает заболевание?
Корь имеет четыре периода с характерными симптомами, присущими этому заболеванию.
Инкубационный период
Инкубационный период данного заболевания протекает примерно 1-2 недели. В некоторых случаях он может увеличиваться до 3-4 недель. Это заболевание чаще всего встречается в типичной форме, но иногда проявляется и атипичная. После инкубационного периода существует еще три периода течения заболевания: катаральный, период высыпания и период реконвалесценции.
Катаральный период
 Данный период не проявляется симптомами высыпания, но проявляется он достаточно остро. Нарушается аппетит, сон, проявляется общее недомогание, головная боль, температура тела повышается до 38-40*С, проявляется насморк и чаще всего сухой кашель.
Данный период не проявляется симптомами высыпания, но проявляется он достаточно остро. Нарушается аппетит, сон, проявляется общее недомогание, головная боль, температура тела повышается до 38-40*С, проявляется насморк и чаще всего сухой кашель.
Зачастую голос у ребенка становится очень грубым, осиплым. Развивается конъюнктивит, с выраженной отечностью век и гиперимией конъюнктив из-за чего у детей очень часто веки слипаются после пробуждения. Больных корью очень сильно раздражает яркий свет. Лицо становится одутловатым, глотка становится «зернистой».
Может показаться странным, но примерно на 4-й день активной фазы заболевания может показаться, что заболевание проходит. Но это не так. Спустя день все симптомы возвращаются, температура вновь подскакивает до высоких показателей. Кроме того, в это время напротив малых коренных зубов ребенка можно обнаружить пятна Филатова-Коплика-Вельского.
Представляют они из себя былесые пятнышки, которые окружены гиперемией в виде «манной кашицы». Примерно в это же время проявляются первые признаки высыпания – коревая энантема, которая представляет из себя небольшие покраснелые пятнышки весьма странной формы. Проявляются они на участке твердого и мягкого неба.
Данный период заболевания длится у детей примерно 3-5 суток, а вот у взрослых он протекает примерно 5-8 суток.
Период высыпания
Этот период сразу наступает за катаральным периодом, и его можно разделить на три дня:
- на первый день характерно проявление сыпи за ушами, на голове, шее и лице;
- на второй день проявления сыпи опускается еще ниже, т.е. на уровень туловища и рук;
- на третий день высыпания проявляются уже и на нижних конечностях, при этом лицо человека становится уже не таким красным, как ранее, и начинает постепенно бледнеть.

В этот период обычно первые признаки кори, т.е. катаральные усиливаются. При обследовании на данном этапе, у пациентов довольно часто обнаруживают выраженную тахикардию и артериальную гипонтезию.
Период пигментации (реконвалесценции)
Это завершающая фаза заболевания. Катаральные проявления начинают заметно отступать, улучшается общее самочувствие больного. Сыпь начинает потихоньку переходить из красного цвета, в светло-коричневый, что символизирует о выздоровлении человека. Сыпь может шелушиться еще примерно около недели, после чего проходит вовсе. Стоит заметить, что в последующие недели две организм будет весьма устойчив к некоторым вирусам и агентам.
Осложнения болезни
К большому сожалению, у многих болеющих людей проявляются осложнения разных видов. Самым частым «гостем» из них по праву считается пневмония. Может проявиться воспаление среднего уха, ларингит, слепота, воспаление лимфоузлов шеи, энцефалит, менингиты и полиневриты. Самым страшным из них является энцефалит, но к счастью он встречается довольно редко и проявляется преимущественно у взрослых людей.
Как видите, список обширен и довольно опасен, поэтому при первых подозрениях на корь вам необходимо будет обратиться к местному врачу за помощью. Также нужно будет провести проверку социальных посещений, в которых больной прибывал.
Атипичные формы заболевания
Абортивная форма
Является атипичным видом кори, но протекает более «мягко» и спустя 1-2 дня развитие болезни затухает. Высыпаниями данный вид кори поражает только лицо и верхнюю часть туловища. Температура тела обычно повышается только на первых днях заболевания, а потом также стихает.
Митигированная корь
Это атипичная форма заболевания, которая развивается у лиц получавших ранее иммунизацию организма против этого заболевания.
Инкубационный период у данного вида кори более длительный, нежели у типичного вида; течение болезни проходит легко, с минимально сокращенным катаральным периодом, и минимальной интоксикацией организма.
Пятна Филатова-Коплика-Вельского зачастую не проявляют себя, а остальная сыпь точь в точь как у обычного вида. Возникать она может не только «сверху вниз»: данный вид кори способен распространять сыпь по всему телу одновременно.
Иногда также встречают так называемые «скрытые виды» (стертая форма) кори, которые можно обнаружить только после серотологического исследования парных сывороток крови.
Диагностика и лечение кори, уход за ребенком
 Лечение кори всегда проводится симптоматическое. Когда развивается пневмония или имеются прочие бактериальные признаки, первыми препаратами выбора становятся антибиотики. В более тяжелых и запущенных видах заболевания применяют кортикостероиды. Если лечение проходит довольно легко, без особых осложнений, то рекомендуется лечиться в домашних условиях. При интоксикации требуется потреблять повышенное количество жидкости.
Лечение кори всегда проводится симптоматическое. Когда развивается пневмония или имеются прочие бактериальные признаки, первыми препаратами выбора становятся антибиотики. В более тяжелых и запущенных видах заболевания применяют кортикостероиды. Если лечение проходит довольно легко, без особых осложнений, то рекомендуется лечиться в домашних условиях. При интоксикации требуется потреблять повышенное количество жидкости.
Глаза и рот обрабатываются обычными растворами для полоскания. Можно использовать народные методы, типа отваров из ромашки и прочих трав. Так как во время заболевания человек становится очень светочувствительным, то требуется исключить потоки яркого света, неким образом изолировать комнату от излишне яркого света.
Но самым лучшим лечением является профилактика, с помощью прививания. Корь у привитых детей обеспечивает положительный эффект примерно в 95% случаях.
Разрешается делать прививки от кори с возраста от 12 месяцев. Повторную вакцинацию необходимо будет повторить через 6 лет, и так далее. Даже если привитый ребенок заболеет корью, то переносить заболевание он будет очень легко и симптомы не так тяжело будут его донимать.
Обнаружить корь на ранних стадиях можно с помощью метода иммунофлюоресценции. Если заболевание уже успело развиться, то необходимо применять метод гемагглютинации.
medic-deti.ru
Корь у детей | Медицинский портал

Корь — острое инфекционное заболевание, чаще всего встречающееся у детей. У непривитых или ранее не болевших корью детей вероятность заражения равна 100%, так как корь характеризуется высокой восприимчивостью. Болезнь передается воздушно-капельным путем и чаще всего проявляется в зимне-осенний период.
Симптомы кори
Все считают, что корь изначально характеризуется обширной сыпью, но это не так. Сыпь появляется лишь на 4-5 день болезни. До этого у ребенка появляется высокая температура, сухой непрерывный кашель, насморк, боли в животе, жидкий стул, отекают и краснеют веки. Поэтому родители бывают часто сбиты с толку «простудными» симптомами. Главными отличиями болезни являются мелкие белые высыпания на слизистой щек через сутки после проявления первых симптомов. Позже появляются яркие пятна на лбу и за ушами, быстро распространяясь по всему телу и сливаясь в произвольные фигуры. Со временем на месте сыпи образуется шелушение. Во время максимального высыпания температура может подскочить до 40°. Сыпь остается на коже от 4 до 7 дней. Кожа очищается от сыпи через 2 недели.

Лечение
В течение лечения ребенку нужно соблюдать постельный режим. Родители должны обеспечить полноценное питание, давать ребенку обильное количество жидкости (вода, морсы, кисели, компоты). Глаза нужно промывать несколько раз в день теплой кипяченой водой, чтобы избежать конъюнктивита, а нос прочищать ватными тампонами, смоченными вазелиновым маслом, предварительно немного подогретым. Также сухие губы смазываются вазелиновым маслом. Не давайте ребенку самостоятельно антибиотики! Вирус кори устойчив к ним. Их может назначить врач в случае осложнений. С предписания лечащего врача также назначается иммунотерапия. Среди распространенных осложнений можно выделить: отит, ларингит, энцефалит, пневмония. Лечение осложнений проводится строго под медицинским контролем.
Профилактика
Самый надежный способ профилактики — вакцинация. Дети в возрасте года должны пройти вакцинацию от кори, с последующим повтором в 6 лет. Вакцинация защищает ребенка от заболевания и предупреждает латентное состояние коревого вируса, с которым впоследствии связан рассеянный склероз. Противопоказания для вакцинации — нефриты, заболевания крови, острые инфекции, беременность, лейкозы. Длительность защитного эффекта вакцины — 15 лет. При отсутствии вакцинации необходимо немедленно ее провести, особенно после контакта с больным. Ее защитные свойства эффективны даже спустя 2 суток после контакта с заболевшим.
lechdok.ru
Корь у детей — симптомы и лечение, профилактика, фото кори
 Корь у детей — это заболевание вирусной природы, всегда с острым началом, имеющее высокую контагиозность, передающееся воздушно-капельным путем, характеризующееся явлениями интоксикации, катаральным периодом и сыпью. Корь у детей встречается круглогодично, но большинство случаев фиксируется весной и осенью. Восприимчивость к возбудителю кори достигает 98-100%. При контакте с вирусом отсутствие иммунитета обязательно приведет к заражению.
Корь у детей — это заболевание вирусной природы, всегда с острым началом, имеющее высокую контагиозность, передающееся воздушно-капельным путем, характеризующееся явлениями интоксикации, катаральным периодом и сыпью. Корь у детей встречается круглогодично, но большинство случаев фиксируется весной и осенью. Восприимчивость к возбудителю кори достигает 98-100%. При контакте с вирусом отсутствие иммунитета обязательно приведет к заражению.
Вирус не выживает вне тела человека, умирает, попав в окружающую среду, заражение невозможно через предметы быта.
Малыши до 3-х месяцев заражаются редко. От матери иммунитет передается новорожденному, если у нее есть антитела: она перенесла или привита от кори. Сейчас корь «повзрослела», люди любого возраста рискуют заразиться.
Причины кори у детей
Вирус, вызывающий корь, принадлежит к семейству Парамиксовирусов из группы РНК-вирусов, рода Морбиливирусов. Условия окружающей среды губительны для возбудителя кори, в них он инактивируется за несколько часов. Вирус чувствителен к любым дезинфицирующим средствам. Поражает не только человека, но и некоторые виды приматов. Вызывает, кроме кори, подострый склерозирующий панэнцефалит.
Источником заражения корью всегда является зараженный человек. Шанс передать инфекцию имеет больной в период с последних пары дней инкубационного периода до 3 — 4-го дня после первых высыпаний. Пик выделения вирусов, то есть период наибольшей заразности, наблюдается в момент катаральных явлений и первые сутки появления сыпи. На 4-й день высыпаний ребенок становится незаразным, выделение возбудителя в окружающую среду прекращается.
Учитывая, что парамиксовирус имеет контагиозность равную 100%, дети, с отсутствующим иммунитетом, при встрече с возбудителем обязательно ей переболеют. Пока не изобрели вакцину от кори, почти все дети дошкольного возраста страдали от этой инфекции. Как уже говорилось выше, корь у детей до года практически не встречается. К инфекции формируется пожизненный иммунитет после вакцинации или перенесенной болезни. Это делает повторное заражение вирусом практически невозможным.
Вирус переходит от ребенка к ребенку при поцелуях, кашле, чихании, со слюной и слизью из верхних дыхательных путей. В течение двух – трех часов он может мигрировать по вентиляционным шахтам, коридорам, лестничным пролетам. Но шанс заразиться корью при отсутствии прямого контакта с заболевшим намного меньше, чем при непосредственном общении. Через здорового человека вирус кори передаваться не может.
Кроме стандартного пути передачи вируса, зафиксирован также трансплацентарный способ заражения. То есть плод может заразиться корью в чреве матери.

корь у детей: фото на теле
Симптомы и признаки кори у детей
При попадании в верхние дыхательные пути на клетки эпителия или конъюнктиву глаз вирус проникает в подслизистый слой, где протекает его воспроизводство. Дальше через лимфатическую систему возбудитель кори попадает в кровоток. РНК вируса в крови обнаруживается с первых дней заражения.
Максимальная концентрация возбудителя в организме определяется в течение первого дня появления симптоматики, а снижаться она начинает с момента выработки антител.
Инкубационный период кори у детей длится до трех недель, минимум неделю. Редко встречается более длительный промежуток времени. Только к его окончанию появляется первая симптоматика. Выделяют два вида кори: типичную и атипичную.
В свою очередь типичная форма делится по степени выраженности симптомов на:
— легкую;
— среднетяжелую;
— тяжелую.
При типичной кори проявляются типичные симптомы заболевания. Все начинается с обычных катаральных явлений, напоминающих обычную простуду. У ребенка появляется заложенность носа, кашель, чихание, симптомы общей интоксикации организма (упадок сил, фебрильная лихорадка, озноб, гиперсаливация), присоединяется конъюнктивит, иногда диспепсические явления. Симптомы постепенно нарастают, наиболее тяжелыми они являются к концу катарального периода. В последний день этого периода температура может доходить до 40°C.
Максимальная концентрация возбудителя в организме определяется в течение первого дня появления симптоматики, а снижаться она начинает с момента выработки антител.
Сыпь при кори у детей носит специфический характер. При ее появлении постановка диагноза не составляет труда у опытного педиатра. Начинается все с высыпаний во рту: напротив коренных зубов появляются серо-белые пятна маленького размера. Это участки слизистой со слущенными погибшими эпителиальными клетками. Их называют пятнами Бельского — Филатова — Коплика (по имени трех выдающихся педиатров, описавших этот патогномоничный симптом кори еще в начале 20 века). Высыпания во рту появляются во время катарального периода кори, за несколько дней появления сыпи на кожных покровах.
Сыпь на коже является проявлением накопления в кровеносном русле иммунных комплексов, образующихся при взаимодействии вируса с вырабатываемыми антителами. Через 3-6 дней на лбу, за ушами можно заметить яркие, чуть выступающие над кожей, со склонностью к сливанию пятна, размерами до 10 мм. Так начинает проявляться сыпь при кори у детей. Дальше она распространяется по лицу, шее, имеет нисходящий характер. В последнюю очередь высыпания появляются на верхних и нижних конечностях. Этапность возникновения сыпи является важным диагностическим признаком характерным для кори.
В период распространения сыпи катаральные явления начинают затухать. К ребенку возвращается былая подвижность, аппетит.
К пятому дню высыпания ребенок становится незаразным. Сыпь начинает также поэтапно пигментироваться, то есть приобретать коричневый цвет. Причиной изменения цвета пятен является разрушение кровяных клеток – эритроцитов, и высвобождение из них свободного железа, которые в процессе окисления приобретают коричневый оттенок.
Атипичная корь у ребенка может характеризоваться либо стертой симптоматикой, либо наоборот слишком яркой. Может отсутствовать катаральный период, нарушена этапность появления сыпи. Форма кори, при которой вся симптоматика протекает в легкой форме, называется митигированной. Чаще она бывает при кори у детей до года, и у тех, кто получил иммуноглобулин сразу после контакта с заболевшим человеком. Атипичная форма со злокачественными симптомами встречается крайне редко.
Абортивная форма кори у ребенка — это та, при которой после катарального периода все симптомы исчезают сами собой. Сыпь появляется только на лице, иногда шее. Существует скрытая форма заболевания, когда сыпь не проявляется совсем, а катаральные явления выражены слабо.
Особенностью кори является способность утяжеляться за счет присоединения осложнений.
Осложнения кори у детей возникают при присоединении бактериальной флоры. Чаще поражаются дыхательные пути. К патологии со стороны органов дыхания относятся гнойные трахеиты, ларингиты, бронхиты и пневмонии.
Пневмония – одно из самых опасных осложнений. Она требуют незамедлительного лечения. Воспаление легких может носить не только бактериальный характер. Для кори характерно изменение в лимфо- и кровообращении легочной ткани, которые вызывают ее поражение. Такие изменения называют корью легкого.
При ненадлежащем уходе за глазами развивается кератит. Он может вызвать нарушение как кратковременное, так и пожизненное нарушение зрения.
Достаточно частым осложнением кори у детей является отит. Сначала он катаральный, но при присоединении бактерий становится гнойным.
При кори возможны поражения органов желудочно-кишечного тракта: стоматиты, гингивиты, реже энтериты и колиты.
При попадании инфекции в головной мозг возникают менингиты и энцефалиты. Такие осложнения сложно поддаются лечению и могут приводить к гибели ребенка. Они часто приводят к тяжелым последствиям кори у детей — параличам и интеллектуальным нарушениям.
Следует помнить , что при кори страдает иммунитет ребенка. Даже после выздоровления, в период восстановления, дети уязвимы для заражения другими инфекциями. Ослабленный организм неспособен бороться с агрессивными агентами окружающей среды.
К последствиям кори у детей относятся заболевания, возникновение которых провоцируется сильными аллергенами. Вирус кори вызывает гиперсенсибилизацию организма. Склонный к аллергии ребенок может заработать себе такие хронические заболевания, как аллергический ринит, бронхиальная астма. При передачи кори трансплацентарно, то есть от женщины к ребенку во время внутриутробного развития, существует риск развития подострого склерозирующего панэнцефалита.
Корь у грудных детей проявляется так же, как и у детей старшего возраста. Только период катаральных проявлений может быть сокращен или отсутствовать вовсе. При этом могут присоединиться диспепсические расстройства: жидкий стул и рвота.
Течение кори у детей до года более тяжелое. Инфекция чаще приводит к осложнениям, особенно отитам и пневмониям.

корь у детей: фото на лице
Диагностика кори у детей
Клиническая картина кори яркая, достаточно специфическая. Диагностика типичной формы заболевания не вызывает затруднений. Острое начало болезни, выраженный катаральный период, поэтапно появляющаяся сыпь, отличают корь от других инфекционных заболеваний. У инфекции есть и патогномоничные признаки: пятна Бельского-Филатова-Коплика.
Огромную роль в установлении диагноза играют анамнестические данные. Указание на контакт с заболевшим корью увеличивает вероятность диагноза.
К лабораторным методам диагностики относятся экспресс, серологический, вирусологический и ПЦР методы.
Экспресс-метод, или прямой метод реакции иммунофлюоресценции. Он основан на способности носителей антигена при обработке специальной иммунизированной сывороткой со специфическими антителами светиться в ультрафиолетовых лучах. Материалом для анализа на корь экспресс-методом являются соскобы с кожи или смыв со слизистой носа.
При сомнении в постановке диагноза используют серологическое обследование методом иммуноферментного анализа. Он на основе реакции антител-антитело выявляет количество специфических иммуноглобулинов к кори в крови.
Выделяют пять видов иммуноглобулинов M, G, E, D, A:
— IgG отвечает за вторичный иммунитет. Обнаружение их в сыворотке крови означает, что ребенок уже переболел или был привит от кори;
— IgM вырабатывается В-лимфоцитами при первой встрече с чужеродным антигеном. Эти иммуноглобулины появляются в крови в острую фазу заболевания с первых часов после заражения;
— IgE – аллергический иммуноглобулин, возникает в ответ на появление аллергена в организме;
— Остальные группы иммуноглобулинов не используются в диагностике заболеваний.
Таким образом, для постановки диагноза корь у ребенка необходимо появление в сыворотке крови иммуноглобулинов класса М. Это будет означать, что организм встретился с вирусом впервые на фоне отсутствия иммунитета к заболеванию. Метод ИФА эффективен даже в инкубационный период кори у детей.
Достоверным методом диагностики кори является вирусологический. Он основан на обнаружении вируса в культуре клеток (культура клеток получается из крови обезьян). Это самый быстрый из всех методов диагностики кори. Точный ответ получают уже через несколько часов.
Полимеразно-цепная реакция (ПЦР) способна выявить РНК возбудителя в крови. Метод применяется достаточно редко из-за его высокой стоимости и необходимости специального оборудования. При наличии других достоверных, но более простых в исполнении анализов, ПЦР использовать нецелесообразно.
При постановке диагноза корь у ребенка до 1 года стоит помнить, что корью они болею редко, так как им передаются антитела к вирусу от матери. Поэтому необходимо знать анамнез женщины: болела ли она корью, привита ли от нее. Особое внимание стоит уделить периоду беременности. Если женщина заразилась инфекцией в конце последнего триместра, то ребенок может родиться с признаками кори или заболеть ею вскоре после рождения. При этом часто встречается атипичная форма болезни: с плохо выраженными или наоборот слишком яркими симптомами, что сильно может затруднить диагностику. В данном случае прибегают к серологическим анализам.
При возникновении осложнений используются дополнительные методы диагностики:
• Общий анализ крови. При вирусной инфекции в нем не будет повышения лейкоцитов в крови. Но мы увидим увеличение относительного количества лимфоцитов. При присоединении бактериальной флоры кровь начнет изменяться. Возникнет лейкоцитоз, в крови начнут преобладать юные формы лейкоцитов. Произойдет так называемый «сдвиг лейкоцитарной формулы влево».
• Рентгенография органов грудной клетки. Необязательный метод при кори, используется лишь при подозрении на возникновение осложнений со стороны системы органов дыхания – пневмонию. За воспаление легких будут свидетельствовать следующие симптомы: длительно не проходящий кашель, стойкая субфебрильная или фебрильная температура, появление одышки, цианотичность носогубного треугольника, а также возникновение при выслушивании стетоскопом сухих или влажных хрипов. Диагноз «Пневмония» выставляется только на основании рентгенографии грудной клетки. Хотя следует помнить, что в небольшом проценте случаев встречаются рентгенонегативные пневмонии.
• ЭКГ. При распространении инфекции, особенно у детей младшего возраста, могут возникать проблемы в работе сердца. Как правило, они носят временный характер. Для исключения серьезной патологии проводят электрокардиографию.
• ЭХО-КГ, или ультразвуковое исследование сердечной мышцы. Позволяет более детально изучить причины в нарушении ее работы.
• Электроэнцефалография. Метод функциональной диагностики. Проводится при подозрении на поражение головного мозга.
• МРТ. Магнитно-резонансную томографию назначают, чтобы более детально изучить вещество головного мозга. Трудность метода состоит в том, что ребенок должен пролежать в аппарате неподвижно более 40 минут. Не каждому взрослому такое под силу. Высокая стоимость этого метода делает его доступным только жителям крупных городов.
При подозрении на возникновение осложнений со стороны любой из систем или органов, к обследованию и лечению обязаны привлекаться узкопрофильные специалисты: отоларингологи, окулисты, кардиологи и т.д.
Лечение кори у детей
После постановки диагноза необходимо начать лечение кори. В основном лечение проводится в домашних условиях. Показанием к госпитализации будет служить социальный или медицинский фактор. Социальным является наличие на одной жилплощади с заболевшим ребенком людей, которые имеют высокий риск заболеть корью (грудные дети, пожилые люди). К этим показаниям будет также относиться проживание детей в закрытых детских учреждениях и невозможность оказать надлежащий уход в домашних условиях. Медицинским фактором будет среднетяжелое и тяжелое течение болезни, а также присоединение любого из осложнений. Обязательно помещаются в стационар дети до 1 года.
Детям прописывается постельный режим, обильное питье. Важно обеспечивать проветривание помещения, хорошие гигиенические и санитарные условия. В больнице ребенка помещают в бокс. Боксы отличаются от отдельной палаты тем, что имеют отдельные вход с улицы и систему вентиляции, чтобы не происходило перекрестного заражения.
Учитывая, что конъюнктивит одно из самых частых осложнений кори, особенное внимание следует уделить уходу за глазами. Их промывают по несколько раз в день водным раствором фурацилина, удаляя весь гнойный налет и сформировавшиеся корки. После каждого промывания в каждый глаз закапывают масляный раствор любых глазных капель, предотвращающих высыхание роговицы.
Обязательна тщательная, но при этом очень аккуратная обработка слизистых оболочек и кожи ребенка. Губы и язык имеют склонность к быстрому высыханию. Во избежание развития стоматитов, рот необходимо полоскать 4-5 раз в день отварами трав или слабыми растворами антисептиков. Губы смазывают гигиенической помадой или маслом. Корки, образующиеся в носовых ходах, мягко удаляют, а затем слизистую обрабатывают вазелином или глицерином.
Этиотропного лечения, то есть воздействующего непосредственно на причину, у кори не существует. Вся медикаментозная терапия является симптоматической.
При лихорадке назначают жаропонижающие средства. Для детей самыми популярными являются препараты на основе Ибупрофена. Ибупрофен – препарат из группы нестероидных противовоспалительных средств, оказывающий обезболивающее, жаропонижающее и противовоспалительное действие. Максимальная суточная доза 800 мг.
Можно применять средства от боли в горле, сосудосуживающие капли от насморка.
При присоединении вторичной бактериальной флоры назначается антибактериальная терапия. Выбор препарата, его количество, а также длительность приема подбирается индивидуально. Это зависит от вида осложнения, а также степени его тяжести.
Во всем мире профилактическое назначение антибактериальных препаратов не применяется. В России детям до 2-х лет с тяжелым течением кори в качестве профилактики осложнений назначается антибактериальная терапия.
При очень тяжелом течении болезни дети помещаются в отделение реанимации, где им проводится интенсивная терапия. При необходимости протезируются функции жизненно важных органов.
Прогноз при заболевании при своевременном и правильном лечении благоприятный. Последствий кори у детей практически не бывает.
При развитии тяжелых осложнений, атипичном течении инфекции со злокачественными симптомами возможен летальный исход.
В период выздоровления стоит помнить, что у детей еще повышена утомляемость и снижен иммунитет. Важно обеспечить им в этот период правильное сбалансированное питание с большим количеством витаминов. Ограничение физической нагрузки и пребывание ребенка на свежем воздухе поможет ему быстрее восстановиться после болезни.
Профилактика кори у детей
На период, в течение которого больной ребенок заразен, его изолируют. Обычно этот период не превышает 4-5 дней.
Из-за высокой контагиозности кори информацию о заболевшем передается в детское учреждение, где обучается ребенок. Дети, вступавшие с ним в контакт и не имеющие иммунитета, также изолируются. Длительность их изоляции равна продолжительности инкубационного периода кори: 17 – 21 день. Привитые или уже переболевшие корью дети в изоляции не нуждаются.
Экстренная профилактика кори проводится иммуноглобулином человека нормальным. Он получается из плазмы донора. Вводят его ребенку, которому противопоказана или не проводилась вакцинация по другим причинам, после контакта с заболевшим корью. Максимальный эффект достигается при инъекции иммуноглобулина в дозе 3 до 5-6 дня после встречи с вирусом.
Живая коревая вакцина может быть использована также для экстренной профилактики, а также для предотвращения эпидемии инфекции в детских учреждениях. Срочную вакцинацию проводят детям, вступавшим в контакт с больным корью. Не ставится прививка детям первого года жизни. Других абсолютных противопоказаний к вакцинации нет. Ранняя проведенная профилактика в коллективе предотвращает распространение кори.
В календарь прививок обязательно входит вакцинация против кори. Благодаря этой прививке заболеваемость значительно снижена. К сожалению, в последнее время из-за быстро распространяющейся моды на отказ от любых прививок, корь вновь начинает набирать обороты.
Эффективность вакцинации доказана многолетним опытом. При появлении прививки заболеваемость корью снизилась до единичных случаев менее, чем за десять лет.
Вакцинация от кори проводится в два этапа: в год и шесть лет. Обычно ее сочетают с прививками против эпидемического паротита и краснухи. Однократное прививание от кори позволяет создать длительный, надежный, но не пожизненный иммунитет. Второй этап же продлевает его на всю жизнь. Ревакцинации во взрослом возрасте у дважды привитых не требуется.
Вакцинация проводится живой коревой вакциной, то есть иммунитет вырабатываемый на ее введение является активным. Живая вакцина состоит из инактивированного ослабленного вируса, не способного вызвать заболевание, но заставляющего организм вступать в реакцию антиген-антитело. В результате прививки у 99% людей вырабатывается пожизненный иммунитет к кори.
Антитела появляются в достаточном количестве в течение двух недель. В этот период ребенок еще может заразиться корью. Но в большинстве случаев заболевание будет протекать в слабовыраженной форме.
Матерей часто пугает возможные реакции детей на введение вакцины. Примерно через неделю могут появятся катаральные явления, подъем температуры, конъюнктивит. Они самостоятельно проходят в течение нескольких дней. Такая реакция не должна становиться причиной отказа от вакцинации против кори. Осложнения, которые могут возникнуть, в результате самого заболевания будут намного серьезней последствий прививки.
Не стоит проводить вакцинацию детям с ослабленным иммунитетам. У такого ребенка даже ослабленный вирус может вызвать серьезные проблемы со здоровьем.
Если ребенок в течение недели после вакцинации перенес любое другое респираторное вирусное заболевание, то иммунитет к кори может не выработаться. Защитные силы организма, которые будут активированы инфекцией, уничтожат вирус кори из вакцины до выработки достаточного количества антител.
У вакцины против кори есть несколько противопоказаний:
— Во-первых, возраст до года.
— Во-вторых, ослабленный иммунитет. Это может быть как постоянный иммунодефицит, так и временный после любой перенесенной болезни. Во втором случае прививку просто откладывают на небольшой срок.
— В-третьих, не проводится вакцинация детей, у которых были тяжелые аллергические реакции на куриный белок. У такого ребенка высок риск возникновения анафилактического шока или другой тяжелой реакции на введение прививки.
— В-четвертых, наличие любого тяжелого заболевания (лейкозы, туберкулез и т.д).
— В-пятых, беременность.
Вакцина, является чужеродным белком, и на ее введение могут возникнуть осложнения. Самым частым из них являются аллергические реакции разной степени выраженности от зуда до анафилактического шока и отека Квинке. Поэтому введение вакцины проводится дробно.
У предрасположенных детей может возникнуть судорожный припадок, чаще как ответ на подъем температуры. Для профилактики этого явления назначаются жаропонижающие средства. Обычно такие судороги проходят без последствий.
Были описаны случаи повреждения центральной нервной системы после вакцинации. Дети заболевали подострым склерозирующим панэнцефалитом. Риск получить это осложнение при вакцинации намного меньше, чем при заражении корью.
После использования вакцины с противокраснушным компонентом редко отмечалась тромбоцитопения. В большинстве случаев происходило полное выздоровление.
К осложнениям вакцинации против кори был отнесен синдром токсического шока. Но в результате исследования было доказано, что вызван он был не самим препаратом, а золотистым стафилококком, который оказался в ампуле с вакциной.
Одно время прививку против кори связывали с возникновением аутизма. Но позже выяснилось, что факты были подтасованы врачом, сделавшим заявление, с целью получения личной выгоды.
По существующему законодательству вакцинация детей проводится только с письменного согласия их родителей или опекунов. Прививка входит в национальный календарь. Поэтому при ее отсутствии любое детское учреждение имеет право отказать в приеме ребенка.
Отдельно стоит упомянуть про вакцинацию во время беременности. Как было сказано выше, вирус кори может проникать через плаценту и заражать плод. Поэтому прививка беременным противопоказана. Если женщина привилась от кори, когда не знала о своем положении, то ей следует посоветоваться с врачом. Многие в таком случае советуют прервать беременность. Хотя в настоящий момент нет доказательств того, что вакцина наносит вред плоду.
Кормящим вакцинация не противопоказана. Ослабленный вирус не проникает в грудное молоко.
Сейчас на рынке вакцина против кори представлена несколькими видами:
— Моновакцина. Она содержит только ослабленный вирус кори. Применяется в основном только у взрослого населения.
— У детей используются дивакцины, применяемые от кори и паротита, и тривакцины, применяемые от кори, паротита и краснухи.
Назначает прививку, контролирует ее выполнение, а также следит за состоянием ребенка участковый терапевт. После вакцинации отметка об этом обязательно делается в медицинской документации.
Можно ли заболеть после вакцинации? Да. Описаны случаи возникновения кори у привитых людей, но в таких случаях корь протекала в легкой форме.
После постановки прививки в крови всю жизнь должны обнаруживаться иммуноглобулины группы G.
Последние вспышки кори отмечались в 2012 — 2014 годах. Они выявили большой пробел в профилактике заболевания. С 2012 года в медицинских учреждениях, ВУЗах и других учреждениях с высоким риском быстрого распространения инфекции прививка от кори стала обязательной при устройстве на работу или учебу.
Несмотря на возможные осложнения после прививки от кори, вакцинацию проводить необходимо. Риск получить серьезные последствия после самого заболевания намного выше.
Если ребенок перенес корь до момента постановки первой прививки, то вакцинация уже не требуется. После перенесенного заболевания формируется стойкий пожизненный активный иммунитет. Случаи повторного заражения встречаются крайне редко. Чаще они фиксируются у людей с резко выраженным иммунодефицитом: у страдающих вирусом иммунодефицита человека, длительно принимающих иммуносупрессивные препараты, людей с онкологическим заболеваниями и сахарным диабетом.
vlanamed.com
