Лечение менингита и менингококковой инфекции. Фото
Лечение менингита и менингококковой инфекции. ФотоСтатьи раздела «Менингококковая инфекция»
Менингококковая инфекция опасна по непредсказуемости и молниеносности течения. Около 1/3 случаев тяжелых форм заболевания заканчиваются смертельным исходом. Ранняя диагностика и своевременно начатое и адекватное лечение менингита предотвратит развитие таких серьезных осложнений как глухота, эпилепсия, гидроцефалия и появление проблем с умственным развитием ребенка.
В настоящее время разработаны и успешно применяются надежные схемы лечения менингококковой инфекции у детей и взрослых, в которых учитываются все этио-патогенетические аспекты.
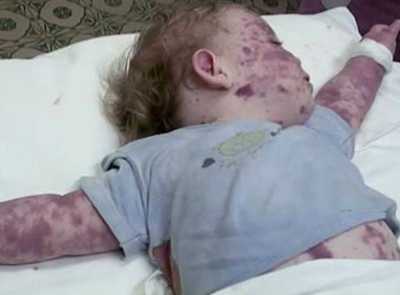
Рис. 1. На фото ребенок с менингококцемией.
Лечение менингоносителей и больных назофарингитом
Носители менингококков и больные назофарингитом лечатся в домашних условиях. Госпитализации они подлежат только в случае невозможности их изоляции в домашних условиях и совместного с ними проживания детей в возрасте до 7-и лет и лиц, работающих в ДДУ (детских дошкольных учреждениях). Госпитализации подлежат также лица из закрытых учреждений (домов ребенка, интернатов).
Из антибактериальных препаратов применяются Левомицетин, Ампициллин, Рифампицин, Цефтриаксон. По истечении трех дней проводится контрольное бактериологическое исследование. При его отрицательном результате ребенок подлежит выписке из стационара.
При длительном (более 5-и недель) бактерионосительстве назначается повторный курс антибиотикотерапии. Одновременно назначаются иммуномодулирующие и десенсибилизирующие препараты. Проводится местное лечение — орошение ротоглотки раствором фурациллина и гидрокарбоната натрия, настойкой эвкалипта, отваром ромашки. Показано физиотерапевтическое лечение (УФО, ультразвук и лазеротерапия).
Вазелиновое или персиковое масло при закапывании в нос предупреждают сухость и образование корок. Члены семьи больного, дети и персонал дошкольных учреждений проходят профилактическое лечение.
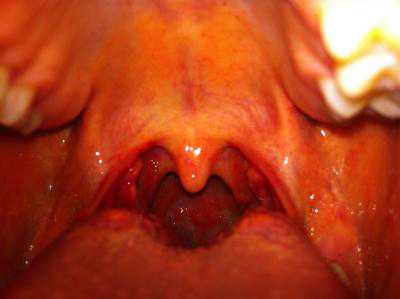
Рис. 2. На фото менингококковый фарингит.
к содержанию ↑Лечение менингококковой инфекции антибактериальными препаратами
- Препаратом выбора при лечении менингококковой инфекции является Бензилпенициллин. Используются также полусинтетические пенициллины. Не рекомендуется сочетание пенициллина с антибиотиками других групп. Комбинированное лечение допускается только в случае наслоения другой бактериальной инфекции или развитии гнойных осложнений (пневмония, остеомиелит). При непереносимости пенициллина назначается Левомицетин.
- Хороший эффект при лечении менингококковой инфекции оказывают Ампициллин и Оксациллин. Заменить пенициллин можно Цефтриаксоном.
- Антибиотик левомицетин является вторым по эффективности после бензилпенициллина. При тяжелых формах менингита препарат можно вводить эндолюмбально. При гипертоксической форме менингококковой инфекции препаратом выбора является Левомицетин. Бензилпенициллин усиливает развитие шока.
Учитывая длительность антибактериальной терапии при менингококковой инфекции, предлагается проведение терапии Вобензимом, оказывающего фибринолитическое, противовоспалительное, иммуномодулирующее, противоотечное и антиагрегантное действие.
Особенности антибактериального лечения менингита у взрослых и детей
В случае осложненного течения менингоэнцефалита пенициллин вводится внутривенно. Полный курс лечения составляет 5 — 8 суток. Эффективность антибиотикотерапии при менингите определяется по составу ликвора, полученного при спинномозговой пункции. Введение пенициллина прекращается при цитозе, не превышающем 100 клеток в одном миллиметре кубическом и лимфоцитарном характеру ликвора. При нейтрофильном плеоцитозе антибиотикотерапия продолжается еще 2 — 3 суток.
При лечении тяжелых гнойных менингитов применяются иммунные препараты: иммунная лейкоцитарная взвесь, антименингококковая плазма, иммуноглобулины.
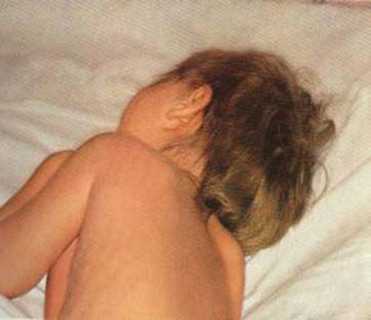
Рис. 3. На фото ребенок с менингококковым менингитом.
к содержанию ↑Лечение менингококковой инфекции на догоспитальном этапе
При подозрении на менингококцемию (менингококковый сепсис) терапия начинается незамедлительно уже на дому.
О генерализации процесса говорит ухудшающееся общее состояние больного, значительное повышение температуры тела, усиливающаяся головная боль, нарастание сыпи на кожных покровах, появление кровоизлияний на слизистых оболочках, усиление бледности кожных покровов, тахикардия и одышка, появление мышечных и суставных болей.
На развитие менингита указывает острое начало заболевания, значительное повышение температуры тела, головная боль, возбуждение больного или вялость, появление судорог, многократная рвота и появление менингеальных симптомов.
- С целью понижения температуры тела больному на догоспитальном этапе вводятся жаропонижающие средства (Анальгин + антигистаминный препарат).
- С целью предупреждения развития токсического шока внутримышечно или внутривенно вводится Преднизолон.
- С целью предупреждения развития отека мозга вводится Лазикс.
- Возбуждение и судороги купируются введением Седуксена.
- Если ребенок будет госпитализирован в течение 1-го часа, антибиотики не вводятся. Если период госпитализации затягивается, то ребенку внутримышечно вводится Левомицетина сукцинат.
Госпитализация больных осуществляется в инфекционную больницу. Тяжелые осложненные формы менингококковой инфекции лечатся в палатах интенсивной терапии.
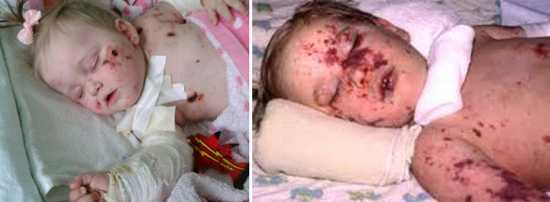
Рис. 4. На фото тяжелая форма менингококцемии у детей.
к содержанию ↑Борьба с гипертермией при менингококковой инфекции
- При «розовой» лихорадке тело ребенка становится горячим. Его необходимо раздеть и обтереть прохладной водой. Снизить температуру в области головного мозга помогут пузыри со льдом и холодные компрессы, которые прикладываются не только к голове, но и к крупным магистральным сосудам. Препаратами выбора для снижения температуры тела у детей является Парацетамол, который вводится внутрь или ректально. При неэффективности вводится Ибупрофен (Нурофен). Наиболее выраженный жаропонижающий эффект оказывает Анальгин, который применяется врачами «скорой» помощи вместе с антигистаминным препаратом (литическая смесь).
- При «бледной» лихорадке у ребенка появляется озноб, кожные покровы становятся бледными, губы и ногтевые ложе приобретают синеватый оттенок, возможен бред. «Бледная» лихорадка развивается на фоне токсикоза и является неблагоприятным симптомом в прогностическом плане. Ребенка необходимо согреть. Внутримышечно вводится Но-шпа или Папаверин. Хороший эффект оказывает Дибазол, который вводится вместе с литической целью.
Рис. 5. Снизить температуру в области головного мозга помогут пузыри со льдом и холодные компрессы, которые прикладываются не только к голове, но и к крупным магистральным сосудам.
к содержанию ↑Инфузионная терапия при лечении менингококковой инфекции
Наряду с антибактериальным лечением проводятся мероприятия, направленные на дезинтоксикацию, борьбу с обезвоживанием, нормализацию системы гомеостаза и обменных процессов. С этой целью больному вводится достаточное количество жидкости. Активная инфузионная терапия проводится при тяжелых формах менингококкового сепсиса. Выбор раствора для внутривенного введения зависит от характера поражения.
- Базовыми растворами для проведения инфузионной терапии являются 5 — 10% глюкоза, раствор Рингера или физиологический раствор. Параллельно проводится мониторинг за уровнем сахара в крови.
- При снижении альбуминов в крови внутривенно вводится 10% раствор альбумина или свежезамороженная плазма.
- При введении реополиглюкина улучшается микроциркуляция.
- Борьба с синдромом внутрисосудистого свертывания проводится с использованием свежезамороженной плазмы.
- При отеке легких и острой почечной недостаточности коллоидные растворы вводить запрещается.
- При отеке головного мозга вводится Маннитол или Лазикс, но только после стабилизации показателей центральной гемодинамики.
- При отеке легких и острой почечной недостаточности коллоидные растворы вводить запрещается.
- Метаболический ацидоз устраняется путем введения раствора гидрокарбоната натрия.
Инфузионная терапия обычно проводится несколько суток. Далее жидкость вводится энтерально одновременно с мочегонными препаратами.
Рис. 6. Инфузионная терапия — это введение в кровоток лечебных растворов.
к содержанию ↑Предупреждение и лечение инфекционно-токсического шока
Инфекционно-токсический шок является грозным осложнением менингококковой инфекции. Он развивается молниеносно. Смерть больного может наступить через несколько часов.
Если состояние больного с менингококковой инфекции, находящимся на домашнем лечении, резко ухудшилось, необходимо вызвать бригаду интенсивной терапии скорой медицинской помощи для проведения реанимационных мероприятий на дому и при транспортировке больного в стационар.
Признаки, указывающие на развитие шока:
- острейшее начало,
- подъем температуры тела до 40°С и озноб,
- нарастание интенсивности сыпи, появление сливных элементов,
- нитевидный пульс и падение артериального давления,
- появление и нарастание одышки,
- нарушение сознания (возбуждение или угнетение),
- отсутствие мочеиспускания.
При инфекционно-токсическом шоке нарушается гемодинамика и микроциркуляция, снижаются обменные процессы, развивается ацидоз и гипоксия. Все лечебные мероприятия направлены на устранение этих нарушений.
В связи с угрозой инфекционно-токсического шока для жизни больного лекарственные препараты необходимо вводить внутривенно, для чего у больного производится венесекция или осуществляется катетеризация магистральных сосудов.
На период оказания больному реанимационных мероприятий в мочевой пузырь вводится катетер.
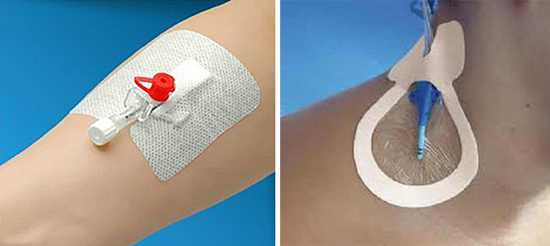
Рис. 7. Венесекция и катетеризация подключичной вены производятся в случае необходимости многократного введения лечебных растворов в кровь больного.
Противошоковый эффект гормональных препаратов
Противошоковый эффект оказывает Гидрокортизон и Преднизолон. Препараты вводятся внутривенно в высоких дозах. Гидрокортизон оказывает самый быстрый гемодинамический эффект, который наступает уже через 10 минут. Хороший эффект оказывает одновременное введение двух препаратов — преднизолона и гидрокортизона. При необходимости манипуляцию можно повторить через 30 минут, но при этом вводить гормональные препараты необходимо в половинной дозе.
Борьба с гипоксией
Борьба с гипоксией проводится уже на догоспитальном этапе. Больному подается увлажненный кислород через маску. В условиях стационара при необходимости больной переводится на искусственную вентиляцию легких.
Рис. 8. Подача кислорода осуществляется через маску или носовую канюлю.
Предупреждение развития отека мозга
Для предупреждение развития отека головного мозга при выраженных признаках раздражения мозговых оболочек (менингеальном синдроме) вводится Сернокислая магнезия или Лазикс.
Восстановление объема циркулирующей крови
Для улучшения гемодинамических показателей и нормализации всех обменных процессов вводятся кристаллоидные и коллоидные растворы.
- Из кристаллоидных растворов рекомендовано вводить растворы Натрия хлорид и Рингера-Локка. Физиологический раствор при резком падении артериального давления вводится струйно.
- Во второй и третей фазах шока вводятся коллоидные растворы. Из коллоидных растворов рекомендовано вводить Реополиглюкин, ХАЕС-стерил, Альбумин.
Соотношение объемов вводимых коллоидных и кристаллоидных растворов должен составлять 1:3.
Повышение артериального давления
В случае, если артериальное давление после введения гормональных препаратов и коллоидных растворов не повышается, вводится Норадреналин или Допамин.
к содержанию ↑Выведение детей из шока 1-й степени происходит за 6 — 8 часов, 2-й степени — за 1 — 2 суток, 3-й степени — через 2 — 3 суток.
Лечение менингита
Борьба с судорогами
- Во время судорог нередко происходит прикусывание языка. Во избежание этого между зубами необходимо проложить шпатель или ложку, обернутую марлевой салфеткой.
- В случае появления судорог больному вводится транквилизаторы Диазепам (Седуксен, Сибазон, Реланиум) или Лоразепам.
- При отсутствии эффекта вводится нейролептик Дроперидол или противоэпилептическое средство Фенобарбитал натрия.
- При отсутствии эффекта вводится наркозное средство Натрия оксибутират. Противопоказанием к введению препарата является расстройство дыхания.
- Если менингококковый менингит с самого начала протекает с судорогами, то назначаются препараты вальпроевой кислоты (например, Конвулекс). Препараты этой группы применяются длительно с целью предупреждения развития постменингитной эпилепсии. В случае непереносимости препаратов вальпроевой кислоты назначается противоэпилептическое средство Топирамат (Тапамакс).
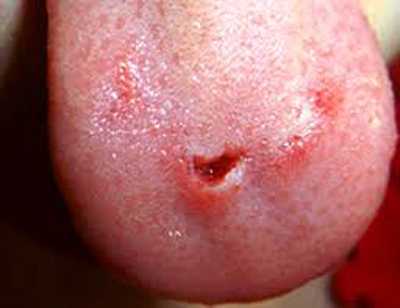
Рис. 9. Во время судорог нередко происходит прикусывание языка.
Лечебные мероприятия при отеке/набухании головного мозга
После проведения мероприятий, направленных на стабилизацию центральной гемодинамики начинается проведение дегидратационной терапии. Больному вводятся такие препараты, как Лазикс или Маннитол. Дегидратационный эффект оказывает введение плазмы и альбумина.
Лечебные мероприятия при нарушениях слухового анализатора
При появлении шума в ушах, головокружения и снижении слуха применяются:
- спазмолитики Инстенол или Трентал. Препараты улучшают кровообращение, стимулируют метаболизм тканей слухового аппарата.
- Актовегин — препарат, оказывающий метаболическое и регенерирующее действие.
- Витамины группы В (В1, В6 и В12).
- Препарат АТФ — стимулятор энергетического обмена.
- Препараты никотиновой кислоты. Они оказывают вазодилатирующий эффект, являются ангиопротекторами и корректорами микроциркуляции.
- Цитохром — стимулятор клеточного метаболизма, оказывает антигипоксическое и цитопротективное действие.
Лечение синдрома внутрисосудистого свертывания
Синдром внутрисосудистого свертывания (ДВС-синдром) развивается при воздействии эндотоксинов менингококков. Повреждаются стенки артерий и артериол, повышается их проницаемость, происходит паралич мелких сосудов, которые расширяются, в результате чего кровь в организме больного перераспределяется. Запускается система свертывания крови. В кровеносных сосудах образуются тромбы, что значительно затрудняет кровоток. В качестве компенсаторного механизма организмом запускается противосвертывающая система. Кровь начинает разжижаться, из-за чего в организме больного одновременно образуются тромбы и развиваются кровотечения.
- В первые часы развития молниеносного менингококкового сепсиса внутривенно вводится гепарин (прямой антикоагулянт), который препятствует свертыванию крови.
- В первой фазе ДВС-синдрома (фаза гиперкоагуляции) восполняется объем циркулирующей крови, назначаются дезагреганты (Аспирин, ХАЕС-стерил, Трентал, Реополиглюкин).
- Во второй фазе ДВС-синдрома (фаза гипокоагуляции без активации фибринолиза ) продолжается восполнение объема циркулирующей крови.
- В третей фазе ДВС-синдрома(фаза гипокоагуляции с активацией фибринолиза) используются ингибиторы фибринолиза (Трасилол, Контрикал). Используется свежезамороженная плазма и свежезаготовленная кровь.
При желудочно-кишечных кровотечениях вводится Аминокапроновая кислота. Носовые кровотечения останавливаются путем тампонады носовых ходов. Тампоны смачиваются раствором аминокапроновой кислоты.
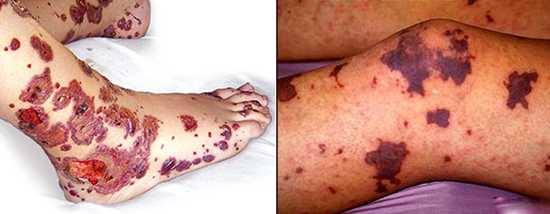
Рис. 10. На фото симптомы менингококцемии — кровоизлияния больших размеров на коже конечностей.
к содержанию ↑Лечение молниеносной формы менингококцемии
Молниеносная форма менингококцемии или синдром Уотерхауса-Фридериксена является остро протекающим сепсисом на фоне множественных кровоизлияний в надпочечники. Заболевание возникает в 10 — 20% случаев генерализованной менингококковой инфекции и является самой неблагоприятной формой в прогностическом плане. В результате молниеносной формы менингококцемии погибает от 80 до 100% больных.
Лечение синдрома Уотерхауса-Фридериксена в первую очередь направлено на борьбу с дефицитом кортикостероидов, параллельно проводится коррекция водно-электролитного обмена, применяются препараты для повышения артериального давления и сахара крови, антибактериальное лечение направлено на борьбу с инфекцией.
Для возмещения недостатка кортикостероидов вводится Гидрокортизон и Преднизолон.
С целью коррекции водно-электролитного обмена вводится раствор натрия хлорида с аскорбиновой кислотой. С целью повышения артериального давления вводится Мезатон или Норадреналин. Для поддержки сердечной деятельности вводится Строфантин, Камфора, Кордиамин.
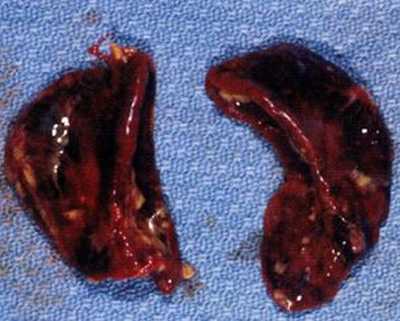
Рис. 11. На фото множественные кровоизлияния в надпочечники при синдроме Уотерхауса-Фридериксена.
к содержанию ↑Режим, уход и питание при менингококковой инфекции
Успех в лечении в значительной мере зависит от правильного ухода за больным.
Уход за больным при поверхностных геморрагиях
При наличии у больного кровоизлияний в кожу необходимо постоянно следить, чтобы простыни были разглажены, а на пеленках не образовывались складки. Кожные покровы необходимо содержать в чистоте, для чего применяются обмывание и умывание.
Поврежденные кожные покровы и складки обмываются слабым раствором калия перманганата, обладающего антисептическим и дезинфицирующим действием. Обработанные места просушиваются и смазываются питательными кремами на жирной основе или вазелином.
Рис. 12. Кожные покровы при кровоизлияниях необходимо содержать в чистоте.
Уход за больным при глубоких повреждениях кожи
Особенно тщательный уход необходим при массивных повреждениях — некрозах кожных покровов. Некротические участки не должны подвергаться увлажнению. Во избежание инфицирования они должны содержаться в сухом виде. Нельзя использовать наклейки и марлевые повязки. После отторжения некротических масс раневые поверхности обрабатываются маслами и мазями (мазь Вишневского, Солклсерил, Ируксол, масло облепихи и шиповника). Масла и мази рекомендуется чередовать.
Рис. 13. На фото глубокие повреждения кожи при менингококковом сепсисе.
Обработка слизистой оболочки полости рта
Полость рта ополаскивается не менее 3-х раз в сутки, для чего применяется 2% раствор натрия гидрокарбоната (1/2 чайной ложки или 2 гр. на 100 мл воды) или слабый раствор калия перманганата.
Налеты со слизистой языка удаляются раствором 2% соды + глицерин в пропорции 1:1. Губы смазываются глицерином или вазелином. В случае появления трещин губы смазываются маслом шиповника или облепихи. Герпетические высыпания обрабатываются 1% ацикловировой мазью.
Обработка глаз
Глаза обрабатываются не реже трех раз в сутки, для чего применяется сульфацил натрия 20% раствор или левомицетина раствор 0,25%.
При нахождении больного в бессознательном состоянии и веки его приоткрыты, в глаза закапывается масляный раствор ретинола, а сами глаза прикрываются марлевой салфеткой, смоченной в растворе фурациллина (1:5000).
Профилактика легочных осложнений
Для профилактики легочных осложнений больного необходимо поворачивать в кровати с боку на бок, грудную клетку можно слегка массажировать.
Слизь их верхних дыхательных путей осторожно отсасывается электронасосом. Физиотерапевтические процедуры показаны при появлении хрипов в легких, указывающих на развитие застойных явлений.
С лечебной и профилактической целью применяется кислород, который подается через маску или носовые катетеры.
Измерение объема выделенной мочи
У больных с генерализованными формами менингококковой инфекции необходимо измерять диурез (производить учет выделенной мочи за 24 часа), для чего пеленки взвешиваются, измеряется объем мочи, собранной в мочеприемник. Если у больного развился инфекционно-токсический шок, производится не более, чем на 1 — 3 суток, катетеризация мочевого пузыря. Мочевой пузырь промывается раствором фурациллина, а в его полость 2 раза в сутки вводится антибиотик Левомицетин.
Мероприятия при задержке стула
Кишечник у больных менингококковой инфекцией кишечник очищается ежесуточно, для чего используются очищающие клизмы.
Питание больного
Питание больного менингококковой инфекцией должно быть легкоусвояемым, полноценным и калорийным. В рацион больного обязательно должны входить протертые фрукты, морсы и овощи. При развитии гипертоксической формы менингококковой инфекции больной переводится на парентеральное питание.

Рис. 14. На фото ребенок с тяжелой формой менингококковой инфекции.
Ранняя диагностика и своевременно начатое лечение менингококковой инфекции обеспечивает благоприятный исход заболевания.
ПОНРАВИЛАСЬ СТАТЬЯ?
Подпишитесь на нашу рассылку!
Наша страница вконтакте Новые статьи Популярные статьи Похожие статьи О микробах и болезнях © 2019 Наверхmicrobak.ru
Диагностика менингита и менингококковой инфекции. Фото
Статьи раздела «Менингококковая инфекция»
Менингококковая инфекция носит спорадический характер, однако, несмотря на это, она является одной из самых опасных и непредсказуемых по молниеносности течения. 1/3 всех случаев составляют гипертоксические, молниеносные формы, которые часто заканчиваются смертью больного. Течение менингококковой инфекции зависит от ранней диагностики и адекватной стартовой терапии на всех этапах лечения. Диагностика менингококковой инфекции основана на эпидемиологических данных, данных, полученных в результате опроса больного, общеклинических и лабораторных методах исследования.
При помощи бактериоскопии можно обнаружить возбудитель и провести анализ клеточного состава ликвора. Бактериологическое исследование проводится для получения чистой культуры менингококков (Neisseria meningitidis). Серологический метод позволяет выявить бактериальные антигены и антитела в сыворотке крови.
Материалом для исследования являются слизь из носоглотки, спиномозговая жидкость (ликвор), кровь и гной, соскоб кожи из области геморрагических высыпаний.
Рис. 1. На фото тяжелая форма менингококкового сепсиса у детей.
Диагностика менингококковой инфекции с использованием общеклинических методов исследования
- Менингококковый назофарингит протекает с небольшим лейкоцитозом и нормальной или слегка увеличенной СОЭ. При диагностике менингококкового назофарингита используются эпидемиологические и данные бактериологического обследования. На основании только клинических данных данное заболевание диагностировать чрезвычайно трудно.
- Генерализованные формы заболевания протекают с выраженным нейтрофильным лейкоцитозом и значительным сдвигом в формуле, из периферической крови исчезают эозинофилы, увеличивается СОЭ.
- Токсическая форма менингококцемии протекает с тромбоцитопенией и небольшой анемией. О сгущении крови в сосудистом русле говорит повышенный уровень гематокрита. Развившаяся лейкопения говорит о нарастании тяжелой интоксикации и является плохим прогностическим признаком. В крови падает уровень тромбоцитов, изменяется коагулограмма. Появляются признаки метаболического ацидоза и нарушения электролитного состава крови.
- Появление в моче следов белка, цилиндров и единичных эритроцитов говорит о токсическом поражении почек. Значительное увеличение белка, зернистых цилиндров и эритроцитов говорит о развитии острой почечной недостаточности.
При массовой гибели менингококков выделяются эндотоксины, воздействие которых на внутренние органы и системы организма определяют клиническую картину заболевания, тяжесть которого диктует применение определенного объема исследований.
Рис. 2. На фото менингококцемия у детей.
к содержанию ↑Исследование спинномозговой жидкости с целью диагностики менингококкового менингита
Исследование спинномозговой жидкости при диагностике менингита имеет решающее значение. Забор спинномозговой жидкости осуществляется при люмбальной пункции.
- При явлениях менингизма клеточный состав спинномозговой жидкости остается нормальным, отмечается ее незначительное повышенное давление.
- В первые часы заболевания (фаза серозного воспаления) ликвор остается прозрачным, отмечается небольшое повышение клеточных элементов (до 50 — 200 клеток) с преобладанием лимфоцитов. Антибиотикотерапия в этот период всегда дает положительный эффект.
- К концу первых суток серозное воспаление переходит в гнойное. Спиномозговая жидкость становится мутной. Цитоз достигает высоких цифр (несколько тысяч в 1 мм3). До 90% его клеточного состава составляют нейтрофиллы. Содержание белка невысокое. Показатель уровня сахара умеренно снижен. Уровень глобулинов в ликворе значительно повышен (реакция Нонне-Апельта резко положительная).
Спиномозговая жидкость подлежит общеклиническому, бактериологическому и биохимическому исследованию, для чего готовится 3 пробирки. Ликвор в 4-й пробирке остается в отделении. За ним устанавливается наблюдение на предмет образования пленки, характерной для туберкулезного менингита.
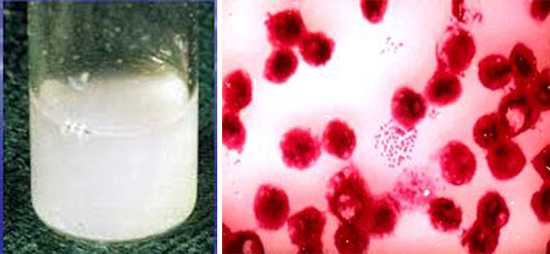
Рис. 3. На фото слева вид ликвора при гнойном менингите. На фото справа менингококки из спинномозговой жидкости (бактериоскопия) больного менингитом.
к содержанию ↑Диагностика менингококковой инфекции с использованием биохимических методов исследований
При генерализованных формах менингококковой инфекции исследуется кислотно-основное состояние и электролиты плазмы крови. При менингококковом сепсисе контролируются показатели свертывающей системы крови и проводятся почечные тесты.
к содержанию ↑Диагностика менингококковой инфекции с использованием бактериоскопического метода исследования
Анализ на туберкулез методом прямой бактериоскопии является наиболее простым и быстрым способом обнаружения микобактерий в исследуемом материале. Выявить наличие возбудителя можно в течение одного часа. Данная методика используется для экспресс диагностики.
Для бактериоскопического исследования применяется мазок, взятый из носоглотки, толстая капля крови и ликвор. Мазки окрашиваются по Граму или обрабатываются метиленовым синим.
Менингококки представляют собой диплококки (сдвоенные кокки бобовидной формы) размером от 0,6 до 0,8 мкм. При окрашивании по Граму приобретают розовую окраску (грамотрицательные). Располагаются внутри и внеклеточно.
- Мазок из носоглотки берется натощак специальным стерильным тампоном, укрепленным на алюминиевой проволоке.
- При приготовлении мазков из спинномозговой жидкости обращают внимание на внешний вид биологического материала. При гнойном характере ликвора мазки готовятся из осадка, который получают при центрифугировании материала.
- Кровь для бактериоскопического исследования берется при ее заборе из вены. Далее готовится препарат толстой капли, который окрашивается метиленовым синим.
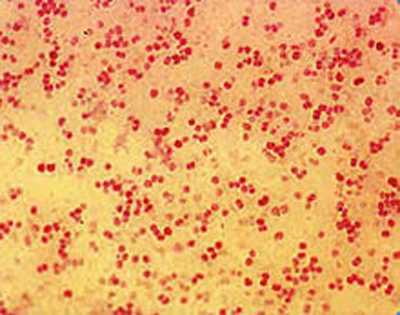
Рис. 4. На фото Neisseria meningitidis (вид под микроскопом). Окраска по Граму.
Рис. 5. Приготовление мазков толстой капли. В препарате (фото справа) видны менингококки, окрашенные в темно-синий цвет (окраска метиленовым синим).

Рис. 6. Менингококки в цитоплазме нейтрофильного лейкоцита у больного тяжелой генерализованной формой менингококковой инфекции.
к содержанию ↑Диагностика менингококковой инфекции с использованием бактериологического метода исследования
Анализ на менингококк методом посева биологического материала (культуральный метод) более чувствителен, чем бактериоскопия. Для исследования используются мазки носоглоточной слизи, кровь, плевральная жидкость и ликвор. Ответ врач получает через 4 суток.
Менингококки хорошо растут на средах, которые содержат нативный белок (сыворотка и кровь, асцитическая жидкость, яичный белок). Оптимальная температура роста 38-36 ° С. На простых средах микробы не растут. Neisseria meningitidis являются аэробами (живут и развиваются только в присутствии кислорода). Для получения чистой культуры в питательные среды добавляют антибиотики, которые подавляют рост сопутствующей микрофлоры. После получения роста колоний менингококков проводится тест на чувствительность к антибиотикам.
Рис. 7. Neisseria meningitidis при росте на сывороточном агаре. Колонии менингококков слегка выпуклые, полупрозрачные, с гладкой поверхностью и ровными краями, в проходящем свете имеют голубоватый оттенок.
к содержанию ↑Диагностика менингококковой инфекции с использованием серологических методов исследования
Серологические исследования используются для выявления антител в организме человека, вырабатываемых против антигенов менингококков. Данная методика используется для ретроспективной диагностики и применяется с интервалом от 7 до 12 дней. С целью обнаружения антигенов возбудителя используются реакции агглютинации.
В последнее время для выявления специфических антител в крови больного или спинномозговой жидкости стали применяться экспресс-методики:
- методика иммунофлюоресценции,
- реакция энзиммеченых антител,
- реакция преципитации в геле,
- иммуноэлектрофорез с групповыми преципитирующими антисыворотками,
- методика встречного иммуноэлектрофореза (ВИЭФ),
- иммуноферментный анализ (ИФА),
- радиоиммунологические методы.
Применение ПЦР для диагностики менингококковой инфекции
microbak.ru
МЕНИНГОКОКЦЕМИЯ ОсТоРоЖнО! | ПензаМама — Семейный сайт Пензы
Девочки, ОСТОРОЖНО! Моя знакомая столкнулась с этой проблемой. Не дай Боже! Болезнь проявляется как обычное ОРВИ, (грипп) , насморк. покашливание, и держиться высокая температура 38-40, она рассказывала как они сбивали температуру разными средствами и водкой натирали и нурофен и в ротик и в попу, но через 20 мин опять поднималась…. Ну как обычно, (Я тоже злилась и дым из ушей шол, увидела бы врача, покусала бы)….их врач, пришла посмортела ребенка. говорит:» Просто грипп!» и ушла-зараза, подруга уснула с ребенком в одной кровати, и хорошо что рядом, ведь обычно, говорит спят отдельно, проснулась рано утром в 4 или в 5 часов и обнаружила что ребенок прямо горит, вызвала скорую, раздела его и увиделя пятнышки на животе-как прыщики, удивилась, ведь ее ребенок не болел аллергией никогда, скорая посмотрела. мама указала на прыщики на животе и НАСТОЯЛА! на том, чтобы в больницу отвезли, и в больнице столкнулась с проблемой что «МЕСТ НЕТ», в КИМ они попали, подруга бойкая девчонка, скандалить начала
www.penzamama.ru
Менингококцемия у детей — симптомы, фото, лечение, неотложная помощь
Это наиболее тяжелая клиническая форма генерализованной менингококковой инфекции, летальность в 15 – 20% случаев. Менингококцемия у детей начинается остро, часто внезапно, с выраженной гипертермии и появления на коже геморрагической сыпи. Температурная реакция резко выражена, достигает 39 – 40 °С. Такие симптомы всегда должны настораживать родителей и врача!
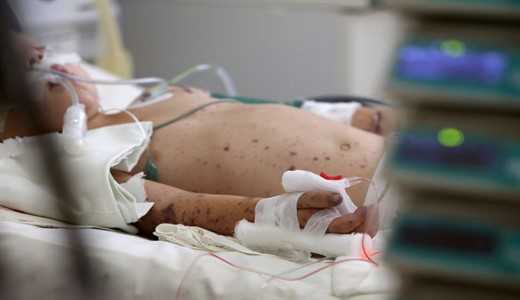
Симптомы
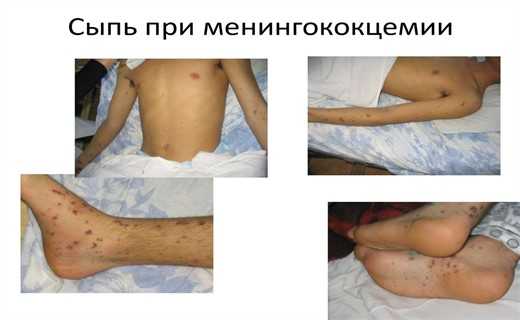
Менингококковая инфекция проявляется сыпью, которая обладает полиморфизмом. В некоторых случаях это пятнисто-папулезные, реже – розеолезные элементы, внутри которых появляются точечные геморрагии. По мере прогрессирования заболевания геморрагический компонент начинает преобладать. Более типичными считаются геморрагические элементы, звездчатые, склонные к распространению и слиянию.
Сыпь при менингококцемии может располагаться на любых участках тела, наиболее характерная локализация сыпи – туловище и (чаще) нижние конечности (стопы, ягодицы, мошонка, области крупных суставов). Описан так называемый светлый промежуток при МК, когда на 6 – 8-м часу заболевания наступает стабилизация (до известной степени) состояния больного. Однако период кратковременный (1 – 2 часа) и не должен вводить в заблуждение ни родителей или близких, ни врачей.
Сыпь возникает одномоментно, как бы проявляется, захватывая обширные участки туловища и конечностей. На ранних этапах болезни ее характеризуют как «облаковидную», т.к. контуры ее недостаточно четки. Обычно вначале эти симптомы менингококцемии у детей воспринимают как аллергическую сыпь, вследствие повсеместной распространенности и отсутствия границ. Однако очень быстро геморрагический и некротический компоненты позволяют признать аллергическую, быстро осложняющуюся инфекционно-токсическим шоком гипотезу несостоятельной.
Характерны симптомы менингококковой инфекции «ипподрома» (гипотония, тахипноэ, олигурия, расстройства сознания, изменение свойств пульса, ДВС-синдром (диссеминированное внутрисосудистое свертывание крови) и т.д.), которые буквально «срываются с места» и бурно прогрессируют при менингококцемии.
Одновременно с появлением сыпи при менингококцемии, которая может увеличиваться и распространяться с очень большой скоростью (поминутно), усиливается лихорадка (повышение температуры тела свыше 40 «С отмечается у 60% больных), отмечаются мышечные боли, одышка, могут появиться менингеальные знаки, судороги.
При тяжелом и молниеносном течении менингококковой инфекции возникают признаки шока:
- артериальная гипотензия,
- тахикардия,
- снижение перфузии ногтевых лож,
- холодная кожа при наличии гипертермии,
- кисти и стопы приобретают пепельный оттенок.
Такие симптомы появления менингококцемии, как беспокойство, возбуждение, характерные для первых часов болезни, сменяются прострацией и комой, менингеальные знаки при менингококцемии могут быть и отрицательными.
Методы лечения от менингококцемии
Для больных с молниеносным развитием болезни характерна двугорбая кривая. Первоначальное повышение температуры тела легко поддается действию антипиретиков. Спустя несколько часов как диагностирована менингококцемия у детей, у них отмечается повторный, резкий подъем температуры, при котором антипиретики уже неэффективны. В подобных случаях требуются тщательный осмотр пациента и динамическое наблюдение за ним.
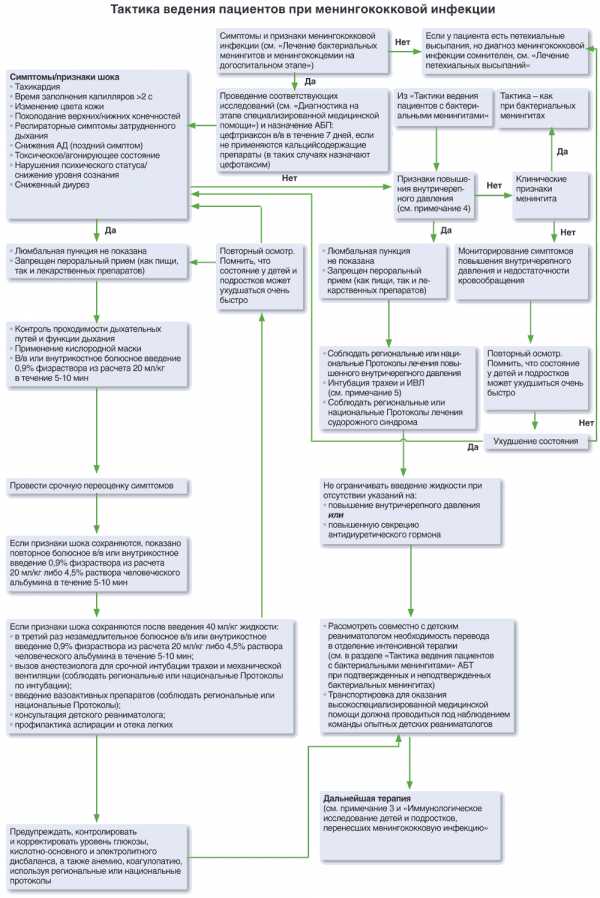
Таблица. Лечение менингококцемии у детей на догоспитальном этапе
Мероприятия | Форма тяжести | |||
без ИТШ | ИТШ 1 ст. | ИТШ II ст. | ИТШ III ст. | |
Организационные мероприятия | Постоянное наблюдение и регистрация артериального давления, частоты сердечных сокращений, частоты дыхания, характера и скорости нарастания сыпи; контроль за диурезом; обеспечение сосудистого доступа | |||
Кислородотерапия | Через маску | Интубация с переводом на ИВЛ | ||
Жаропонижающая терапия | – раствор анальгина 50% – 0,1 мл/год раствор пипольфена 2,5% – 0,15 мл/год раствор папаверина 2% – 0,1 мл/год раствор новокаина 0,25% – 1,0 мл | По показаниям | – | |
Глюкокортикоидная терапия | Преднизолон 2 мг/кг | Преднизолон 5 мг/кг + гидрокортизон 20 мг/кг | Преднизолон 10 мг/кг + гидрокортизон 30 мг/кг | Преднизолон 15-20 мг/кг + гидрокортизон 50-70 мг/кг |
Инфузионная терапия | – | Изотонический р-р или раствор Рингера – Локка 10 мл/кг/час | Изотонический раствор или раствор Рингера-Локка – 20 мл/кг/час При отсутствии эффекта повторить в той же дозе после окончания инфузии | Изотонический раствор или р-р Рингера-Локка – 20 мл/кг/час При отсутствии эффекта повторить в дозе 40 мл/кг/час после окончания инфузии |
Инотропы | – | – | – Допамин 5-10 мг/кг/мин | – Допамин 10-15 мг/кг/мин |
Этиотропная терапия | Левомицетина сукцинат в разовой дозе 25 мг/кг (но не >2 г/сут)*, ** | |||
* При быстрой (до 1 ч) госпитализации больного в стационар от введения антибиотиков на догоспитальном этапе рекомендуется воздержаться.
** В случае длительной транспортировки при налаженной противошоковой терапии.
Неотложная помощь при менингококцемии
Чтобы начать лечение менингококцемии, целесообразна госпитализация, смысл которой заключается в отслеживании клинической картины и своевременном назначении адекватного лечения. Необходим внимательный осмотр кожных покровов. Кожа приобретает серый оттенок и через несколько часов или минут после начала заболевания появляется главный симптом – быстро распространяющаяся геморрагическая сыпь.
Симптомы менингококковой инфекция у детей
Менингококцемия у детей — это довольно опасное заболевание вирусной этиологии. Она представляет собой форму генерализованной менингококковой инфекции.
Опасность возникновения данного заболевания в первую очередь заключена в его быстром, практически молниеносном развитии до тяжелых форм. При заражении этой инфекцией счет в оказании медицинской помощи идет буквально на минуты. При менингококцемии у детей высока вероятность летальности, либо развитие заболевания может спровоцировать нарушения в нервно-психическом развитии ребенка.
Менингококцемия у детей — это довольно опасное заболевание вирусной этиологии. Она представляет собой форму генерализованной менингококковой инфекции.
Опасность возникновения данного заболевания в первую очередь заключена в его быстром, практически молниеносном развитии до тяжелых форм. При заражении этой инфекцией счет в оказании медицинской помощи идет буквально на минуты. При менингококцемии у детей высока вероятность летальности, либо развитие заболевания может спровоцировать нарушения в нервно-психическом развитии ребенка.
Причины возникновения заболевания
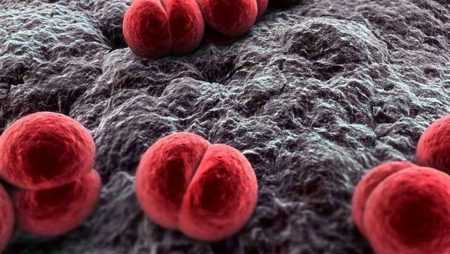
Процесс развития заболевания в детском организме запускается по причине проникновения в него возбудителя менингококковой инфекции — диплококка Neisseria meningitidis. Внешний вид бактерии, при рассмотрении ее в микроскоп, напоминает зерна кофе или бобы, располагаются они парами.
Распространение менингококка не определяется географическим положением или определенной средой обитания, его можно встретить повсеместно. При температурных показателях в районе 50 °C бактерия может погибнуть в течение 5 минут, если же температура ниже -10 °C — через 2 часа.
Главной причиной распространения менингококцемии является бактерионосительство. Чаще всего носителем бактерии является взрослый человек, даже не догадывающийся о своей неприятной роли.
Заболевание передается воздушно-капельным путем. Если бактерии проникают вглубь слизистой, то в месте проникновения образуется очаг воспаления, далее это ведет к развитию менингококцемии. В случае внедрения инфекции в подслизистую оболочку возникает вероятность развития назофарингита. И только если бактерии остались на поверхности слизистой оболочки, человек становится носителем инфекции.

Получившая возможность проникновения в кровь бактерия быстро распространяется по организму с током крови и, оседая в различных органах, оказывает сильное интоксикационное действие на человеческий организм.
Источниками инфекции признаны больные менингококковым назофарингитом и генерализованной формой менингококковой инфекции.
Необходимо отметить, что 80 случаев выявленной менигококковой инфекции из 100 зафиксированных наблюдались у детей, едва достигших пятилетнего возраста. Оставшиеся 20 случаев приходились на молодых людей, попадающих в возрастные рамки с границами в 18 и 30 лет. Взрослые же чаще являются только носителями болезнетворной бактерии.
Симптомы патологии
Менингококцемия по своей сути является менингококковым сепсисом. Течение заболевания может быть в 3 возможных формах:
- легкой;
- средней тяжести;
- тяжелой, или молниеносной форме.
Период развития заболевания с момента попадания вредоносной бактерии в организм и до проявления первых клинических симптомов занимает период от 1 до 10 дней.
Внезапное возникновение признаков заболевания обозначается резким скачком температуры тела до 39-40 градусов. Многие родители заболевшего ребенка могут с точностью до минуты назвать время, в которое проявила себя болезнь. Это говорит о том, что симптомы проявляются довольно ярко.
В совокупности с лихорадочным состоянием больного становятся заметны выраженные симптомы интоксикации организма. Они выражаются в мышечной слабости и болях, резком снижении аппетита, сильном чувстве жажды, побледнении кожных покровов.
Кроме того, имеет место проявление таких клинических признаков, как увеличение числа сердечных сокращений, снижение показателей артериального давления, учащение дыхания, появление одышки, уменьшение отделения мочи, запор или диарея, сыпь на коже.
Высыпания на коже — весьма показательный симптом данного заболевания. Появление первых признаков сыпи можно заметить уже в начальные часы развития болезни. Обычно такого рода высыпания имеют звездчатую форму, размер их составляет от пары миллиметров до нескольких см. Звездочки при менингококцемии довольно плотные, слегка выступающие над поверхностью кожи. Зачастую их возникновение отмечается на конечностях тела.
Тяжелая форма болезни может сопровождаться распространением сыпи по всей поверхности тела. На конечностях сыпь становится похожей на кровоизлияния или трупные пятна. Лицо обычно не подвергается распространению сыпи, но в редких случаях есть вероятность, что она появится на кончике носа или на ушах.
Самой тяжелой формой течения болезни признана та форма, при которой отдельные высыпания сливаются и становятся похожими на длинные перчатки или сапоги. К сожалению, такое состояние больного не дает ему шансов на выживание. Развитие заболевания в других случаях может привести к некрозу тканей конечностей, а так же к гангрене.
Несмотря на то, что заболевание имеет ярко выраженные характерные признаки, его развитие должно быть подкреплено диагностическими обследованиями. Чтобы подтвердить предварительный диагноз, необходимо произвести следующие виды диагностики:
- анализ крови;
- изучение спинномозговой жидкости;
- посев биоматериала на изучение питательной среды;
- выявление наличия антител к менигококку;
- обследование с целью выявления ДНК менигококка.
Лечебные мероприятия
Главным пунктом в лечении менингококцемии является антибиотикотерапия. Большой эффективностью отличается Левомицетина сукцинат. В отличие от пенициллинов он не позволяет токсическим реакциями реакциям развиваться в полной мере.
Необходимо проведение активной дезинтоксикации организма. В процессе лечения находят применение глюкортикостероиды, препараты для снижения артериального давления, витамины, противогистаминные лекарственные средства.
От родителей же требуется внимательное отношение к здоровью своего ребенка. А при возможных проявлениях заболевания необходимо незамедлительное обращение в скорую помощь и к участковому педиатру.
saymigren.net
Менингококковая инфекция у ребенка: причины и лечение
Менингококковая инфекция – это антропонозная болезнь, которая передается воздушно-крапельным путем. Для нее характерен широкий диапазон симптоматики, начиная менингококконосительством, менингитом и оканчивая тяжелым менингококковым сепсисом, у которого молниеносное течение.
Возбудитель заболевания - Neisseria meningitidis, грамотрицательный диплококк, который имеет высокую чувствительность к окружающим факторам: при влажности, перепадах температуры, высокой солнечной радиации он погибает. Вне организма может жить не больше 30 минут. В большинстве стран распространенность данной патологии составляет 3 случая на 100 000 населения.
Бывает у детей разных возрастных категорий, но 70-80% из них – это дети до трехлетнего возраста. Источником болезни может быть как больной, так и бактерионоситель. Наиболее заразными являются пациенты с катаральными явлениями носоглотки.

Симптомы менингококковой инфекции
Менингококковый назофарингит протекает так же, как назофарингит при респираторном заболевании. Температура тела может быть в пределах нормы или субфебрильная. У детей заложенный нос, головная боль. Зев незначительно гиперемирован с цианотическим оттенком. У некоторых пациентов на задней стенке глотки можно увидеть слизисто-гнойную дорожку. Именно менингококковый назофарингит является предшественником генерализованных форм заболевания, но очень часто он просто незамечен.
Менингококцемия, как правило, имеет острое начало. Температура при этом повышается до 38-39°С, возникает озноб, суставные и мышечные боли, рвота и головная боль. Наиболее характерный симптом при этой форме – геморрагическая сыпь, которая появляется на 1-2 сутки, иногда позже. В тяжелых случаях сыпь возникает в самом начале заболевания, это прогностически неблагоприятный признак. Ее первые элементы в виде светло-розовых мелких пятен на конечностях и туловище. Очень часто такие высыпания могут быть приняты за аллергические.

Через некоторое время на местах пятен возникают геморрагии «отростчатые», «звездчатые», с неправильными контурами, разных размеров на бледном фоне кожи. Максимально локализуется сыпь на бедрах, в нижней части туловища и на его боковых поверхностях. Сыпь темнеет и увеличивается, в центре геморрагии возникают участки некроза, ее количество увеличивается. Поражая большие участки, она иногда даже сливается. Могут возникать сухая гангрена и некроз носа, ушных раковин, фаланг пальцев. Прогностически неблагоприятный признак – появление сыпи на склерах, веках, ушных раковинах, на лице.
Возможны кровоизлияния в слизистую оболочку глаз, иногда – носовые, почечные, желудочно-кишечные и маточные кровотечения. При прогрессировании заболевания состояние ребенка ухудшается, у него возможны проявления инфекционно-токсического шока разной степени.
В случае гнойного менингита заболевание начинается с внезапного подъема температуры тела (39-40°С и выше). Порой родители могут очень точно указать то время, когда заболел ребенок. При гнойном менингите основной жалобой пациентов есть головная боль в области затылка и лба, сильная, разлитого характера, она быстро усиливается и становится нестерпимой. Кроме того, беспокоит повторяющаяся рвота, которой не предшествует тошнота, она не связанна с приемом еды и питья, не приносящая облегчения. Обезболивающие средства вначале имеют кратковременный слабый эффект, а в дальнейшем становятся вовсе не эффективными. Характерны светобоязнь и гиперестезия.
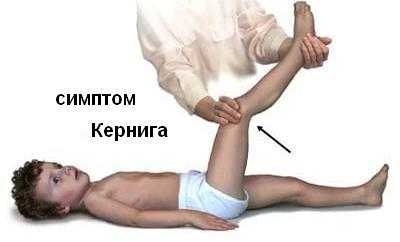
Маленькие дети, которые при плохом самочувствии стремятся на руки к маме, при менингите остаются в постели, они будто замирают, ведь при каждом движении головная боль усиливается. Поэтому пациенты выбирают вынужденное щадящее положение на боку, голова при этом запрокинута назад, а колени приведены к животу. Положительные менингиальные симптомы Кернига, Брудзинского.
У детей-грудничков родничок напряжен и выбухает, но в случае частой рвоты он может западать. Симптом Лессажа (подвешивания) положительный – малыш при поддержке его под ручки поджимает согнутые в коленях ножки, удерживая их в этом положении. Менингиальные симптомы связанны с нарушением мышечной регуляции, при этом преобладает тонус мышц-разгибателей. Шею трудно согнуть, она становится твердой, жесткой (ригидной).
Симптом Кернига – при менингите у лежащего на спине ребенка нельзя разогнуть ногу в коленном суставе, которая предварительно была согнута в тазобедренном и коленном суставах (у здорового ребенка это осуществляется без проблем). Симптом Кернига физиологический у новорожденных детей, он способен сохраняться до трехмесячного возраста.

Симптом Брудзинского (верхний) – заключается в сгибании ног и дальнейшем их подтягивании к животу, делая попытку согнуть голову к груди (у здорового ребенка ноги не должны сгибаться). В запущенных случаях ребенок находится в вынужденной позе «взведенного курка» или «легавой собаки».

В начале заболевания ребенок возбужден, со временем он становится вялым и заторможенным. Возможны судороги и потеря сознания. Подтвердить у ребенка наличие менингита позволяет люмбальная пункция с дальнейшим исследованием ликвора (спинномозговой жидкости). Как правило, он мутный, с преобладанием нейтрофилов. При смешанных формах преобладают как симптомы менингококцемии, так и менингита. Часто при менингококковой инфекции возможны герпетические высыпания на коже лица, слизистых оболочках, пальцах ног и рук и другних участках тела.
При генерализованных формах менингококковой инфекции могут возникать моно- и полиартриты. Поражаются чаще всего мелкие суставы стоп и кистей, реже – более крупные суставы – тазобедренный, голеностопный, коленный. Процесс в большинстве случаев односторонний. Иногда возникают комбинированные поражения. Артриты в основном имеют благоприятное течение, но требуют дополнительного лечения.
Различают редкие формы менингококковой инфекции – панофтальмит, иридоциклит, перикардит, эндокардит, пневмония.
Клиническое течение менингококковой инфекции и выздоровление пациента зависят от своевременной диагностики и адекватной терапии. Поступление в стационар больного менингитом через сутки с момента начала болезни считается поздним. Из-за этого увеличивается вероятность неблагоприятного исхода и развития осложнений. При правильном и своевременном лечении при менингококковой инфекции возможно полное выздоровление пациента.

Наиболее часто возникают бактериальные осложнения (в большинстве случаев у грудных детей): гидроцефалия, вентрикулит, абсцесс головного мозга, субарахноидальная эмпиема, параличи и парезы. Одно из осложнений – поражение слуховых нервов, в результате чего возникает одно- или двусторонняя тугоухость. При менингококцемии осложнения связанны с обширными, длительно не заживающими некрозами и их инфицированием.
Диагностика
Чтобы диагностировать менингококковую инфекцию, обязательно необходимо тщательно изучить все симптомы заболевания. Во внимание принимают анамнез, эпидемиологические данные, результаты исследования цереброспинальной жидкости и крови. При подозрении на менингококковый назофарингит или менингококконосительство показан бактериологический анализ слизи с задней стенки глотки. Используются также другие иммунологические методы.

Дифференциальный диагноз необходимо проводить с другой патологией. Менингококковый назофарингит сравнивают с ОРВИ, фарингитом, ангиной, а менингококковый менингит – с менингитамы другой этиологии.
Лечение менингококковой инфекции у ребенка
В случае менингококковой инфекции показана ранняя госпитализация ребенка в специализованное инфекционное отделение. При осложнениях показано лечение в отделении реанимации. В случае лихорадки и выраженной интоксикации назначают антибактериальные средства. В тяжелых случаях проводится дезинтоксикационная, дегидратационная, противосудорожная терапия, противошоковые мероприятия.
Показано использование анальгетиков, кортикостероидов, искусственной вентиляции легких, оксигенотерапии и других методов. По показаниям используются сердачные гликозиды, ноотропные препараты и витамины. Пациент может быть выписан из стационара после исчезновения клинической симптоматики и отсутствия менингококков в бактериологическом исследовании слизи из носа и зева.
Прогноз при своевременном лечении заболевания в большинстве случаев благоприятный. Летальный исход возможен при осложнениях, таких как инфекционно-токсический шок, набухание и отек головного мозга. У детей, лечение которых началось в поздние сроки, иногда возможны остаточные явления, например, нарушение нервно-психической деятельности. После перенесенной менингококковой инфекции обязательно показано амбулаторное лечение и наблюдение у невропатолога.
Если была диагностированна менингококковая инфекция, обязательно подается экстренное извещение в городскую или районную СЭС. В детских учреждениях карантин устанавливается на десятидневный срок с момента изоляции последнего заболевшего. Контактным из заболевшим лицам проводят бактериологическое исследование.
В детском учреждении за контактными детьми устанавливается ежедневное наблюдение: термометрия, осмотр слизистой зева и кожных покровов.
mamapedia.com.ua
Менингококковая инфекция у ребенка. Причины, симптомы, лечение и профилактика
Есть одна инфекция, с которой никто из докторов не хочет сталкиваться вообще никогда в жизни, а уж пациенты тем более. Опасность ее в том, что тяжелая болезнь может развиваться в считанные часы и даже минуты, а спасти больного удается не всегда. Речь идет о менингококковой инфекции.
Менингококк (Neisseria meningitidis) относится к диплококкам (”двойные кокки”), кстати, к ним же относятся и гонококки — возбудители гонореи (Neisseria gonorrhoeae).
Менингококки «живут” в носовой полости и передаются воздушно-капельно (при чихании, кашле, даже просто разговоре), но они очень «нежные” и вне организма человека погибают в течение 30 минут.
Менингококковая инфекция – антропонозное (то есть болеет только человек) заболевание, передающееся воздушно-капельным путем и характеризующееся широким диапазоном клинических проявлений — от менингококконосительства до менингита и тяжелейшего менингококкового сепсиса.
Причины менингококковой инфекции.
Возбудитель (Neisseria meningitidis) — грамотрицательные кокки, неустойчивые во внешней среде, чувствительные ко многим антибиотикам и сульфаниламидным препаратам.
Источником инфекции является человек, инфицированный менингококком. Наибольшую эпидемическую опасность представляют люди, не имеющие клинических признаков болезни – менингококковые носители, и особенно больные назофарингитом (проявляется как обычное ОРВИ).
Инфекция передается воздушно-капельным путем, встречается преимущественно в зимне-весенний период. Чаще болеют дети — 80% всех случаев генерализованных форм приходится на детей до 14 лет.
Эпидемические подъемы заболеваемости наблюдаются через каждые 10-12 лет, что связывается со сменой возбудителя и снижением коллективного иммунитета.
Возбудитель имеет тропизм к слизистой оболочке носоглотки, на которой при определенных условиях размножается и выделяется с носоглоточной слизью во внешнюю среду, что соответствует наиболее частой форме инфекции — менингококконосительству. При снижении активности местного иммунитета, нарушении микробиоценоза менингококк может внедриться вглубь слизистой оболочки, вызывая воспаление и симптомы назофарингита.
Лишь у 5% больных назофарингитом менингококк, преодолевая местные барьеры, проникает в сосуды подслизистого слоя, а затем гематогенно (то есть с кровью) распространяется, повреждая различные органы. Менингококки проникают в кожу, мозговые оболочки, суставы, сетчатую оболочку глаза, надпочечники, легкие, миокард и другие органы.
Причиной смерти при болезни могут быть шок, острая сердечная недостаточность, отек-набухание головного мозга, отек легких, острая надпочечниковая недостаточность.
Летальность при менингококковой инфекции достигает 12,5 %. После перенесенной болезни развивается стойкий иммунитет.
Симптомы менингококковой инфекции
Есть 4 основные формы инфекции.
Бессимптомное носительство. Ничем не проявляется или же возможны небольшие хронические воспалительные изменения в носоглотке. Число бессимптомных носителей составляет 99.5% от всех инфицированных лиц, то три последующих формы инфекции охватывают не более 0.5% инфицированных людей.
Менингококковый назофарингит (от nasis — нос и pharynx — глотка), или воспаление носоглотки. Проще говоря, обычный насморк. По клинической картине нельзя отличить насморк, вызванный менингококком, от насморка с другим возбудителем. Диагноз ставится, когда смотрят под микроскопом слизь из носоглотки и видят характерные диплококки в большом количестве.
Менингококцемия (”менингококки в крови”), то есть менингококковый сепсис. Об этой и следующей форме ниже.
Менингит (воспаление мозговых оболочек).
Как развивается Менингококцемия.
У некоторых больных менингококк преодолевает местные барьеры иммунитета и попадает в кровь, где погибает и распадается. Массивный распад менингококков с выделением эндотоксина (сильный сосудистый яд) приводит к катастрофическим последствиям. Запускается свертывание крови, по всей кровеносной системе образуются микротромбы, затрудняющие кровоток. Это называется ДВС-синдром (”синдром диссеминированного внутрисосудистого свертывания», слово «диссеминированный” означает «рассеянный, распространенный”). В качестве компенсации в организме активируется противосвертывающая система, кровь разжижается. К этому времени как свертывающая система, так и противосвертывающая системы истощены.
В итоге в системе гемокоагуляции возникают хаотические разнонаправленные изменения — тромбы и кровотечения. Появляются обширные кровоизлияния в различные органы и ткани, в том числе в надпочечники. В надпочечниках в норме образуются гормоны кортикостероиды, которые повышают артериальное давление и угнетают воспаление и иммунную систему. Кровоизлияние в надпочечники приводит к острой надпочечниковой недостаточности с дополнительным падением уже сниженного артериального давления. Сыпь при менингококцемии и есть множественные кровоизлияния в кожные покровы.
Менингококцемия начинается внезапно или после насморка. При попадании менингококков в кровь возникает озноб, повышается температура до 38-39° С, появляются боли в мышцах и суставах, головная боль, нередко рвота. В конце первых – начале вторых суток появляется наиболее характерный симптом — геморрагическая сыпь, которую называют «звездчатой». Обратите внимание: сыпь не исчезает при надавливании. Элементы этой сыпи с неправильными контурами, «звездчатые», «отростчатые», на бледном фоне кожи они напоминают картину звездного неба.
Располагается сыпь преимущественно на отлогих (более низких) местах — на боковых поверхностях и нижней части туловища, на бедрах. В центре геморрагий появляются некрозы, сыпь темнеет, становится крупнее, количество ее увеличивается, иногда становится сливной, поражая значительные участки. Чаще это дистальные (удаленные) отделы конечностей, кончики пальцев ног, рук. Возможны некрозы (омертвение) и сухая гангрена ушных раковин, носа, фаланг пальцев. Появление сыпи на лице, веках, склерах, ушных раковинах также является неблагоприятным признаком. Если сыпь возникает в первые часы от начала заболевания, это является прогностически неблагоприятным признаком и характерно для очень тяжелых форм болезни.
Острая надпочечниковая недостаточность из-за кровоизлияния в надпочечники напоминает клиническую картину любого шока: больной в тяжелом состоянии, бледный, мокрый, верхнее артериальное давление 60-80 и ниже.
Если вы обнаружили у больного признаки шока или «звездчатую” сыпь, немедленно вызывайте бригаду интенсивной терапии или реанимационную бригаду. Принципы лечения при менингококцемии такие:
— большая доза гормонов глюкокортикоидов внутривенно. Цель: приглушить чрезмерную реакцию иммунной системы организма на менингококк и остановить распад бактерий, поддержать уровень артериального давления.
— антибиотик, который останавливает развитие бактерий, но не разрушает их. Такие антибиотики называются бактериостатическими (левомицетин и др.). Цель: бактерии не должны погибнуть и подвергнуться распаду с выделением эндотоксина, но также им нельзя дать размножаться в условиях, когда иммунная система подавлена введенными глюкокортикоидами.
-лечение шока: внутривенная инфузия физраствора, реополиглюкина и т.д.
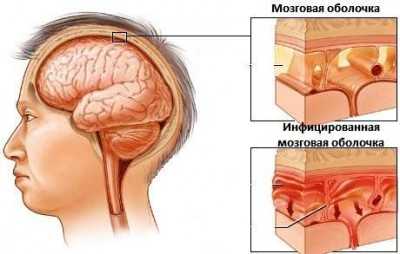
Менингит.
Возможно попадание менингококка в различные органы и ткани, но чаще он попадет в головной мозг — развивается менингит. Менингит — воспаление мозговых оболочек.
Воспаление вещества мозга называется энцефалит. Менингит также начинается остро с ознобом и лихорадкой. Характерные признаки менингита:
-сильная головная боль,
-повышенная чувствительность ко всем внешним раздражителям (свет, звуки, прикосновения). Любой звук, яркий свет причиняет боль,
-рвота (из-за повышения внутричерепного давления), которая не приносит облегчения. (При пищевом отравлении после рвоты становится легче.)
-нарушения сознания (сонливость, спутанность).
— менингеальные симптомы (их определяет медработник) связаны с тем, что мышечная регуляция нарушается и начинает преобладать тонус разгибателей. Шея становится ригидной (то есть жесткой, твердой, ее трудно согнуть).
Симптом Кернига.
У больного менингитом, лежащего на спине, невозможно разогнуть в коленном суставе ногу, предварительно согнутую под прямым углом в коленном и тазобедренном суставах (в норме это можно сделать). У новорожденных симптом Кернига является физиологичным и сохраняется до 3 мес.
Верхний симптом Брудзинского состоит в сгибании ног и подтягивании их к животу при попытке сгибания головы к груди. В норме ноги сгибаться не должны.
В запущенных случаях (чего быть не должно!) больной принимает вынужденную позу «легавой собаки” или «взведенного курка».
Менингококк активизируется во время эпидемии гриппа
Сезон простуд и гриппа — очень благоприятное время для активного распространения такой инфекции, как менингит. Именно ее возбудители при кашле и чихании попадают от носителя менингококка к здоровому человеку. Причем чаще всего носителями являются взрослые, даже не подозревая об этом, а болеют преимущественно дети.
Менингиты могут вызываться самыми разными возбудителями: менингококком, пневмококком, гемофильной палочкой и даже вирусом простого герпеса, который обычно поражает слизистую оболочку губ. Коварство этой инфекции в том, что начальные клинические проявления заболевания напоминают простуду или грипп. Например, это бывает при такой клинической форме менингита как назофарингит, когда воспаляется задняя стенка глотки. Больные покашливают, у них заложен нос, першит в горле. На этом этапе пациентам чаще всего ставится диагноз: острое респираторное заболевание. Однако неправильная и несвоевременная диагностика может далее привести к воспалению мозговых оболочек.
Наиболее тяжелая форма болезни — бактериальный менингит. В этом случае заболевание начинается внезапно. Например, ребенок ложится спать совершенно здоровым, а ночью он неожиданно становится неспокойным, ощущает мышечную слабость; если с ребенком возможен словесный контакт, то он будет жаловаться на сильную головную боль. В течение часа обычно поднимается температура до 39-40°, через 5-6 часов возникает рвота. Но самый грозный симптом, на который обязательно надо обратить внимание, — появление сыпи. Сначала это бледно-розовые звездочки, но именно на протяжении первых суток они появляются у 80 % больных. Сыпь будет увеличиваться. И именно при наличии ее надо обязательно повторно вызывать доктора, поскольку первичный диагноз до сыпи может быть выставлен как острое респираторное заболевание.
Сыпь при менигококцемии.
— Чем опасна такая форма менингита?
Тем, что может развиться токсико-септический шок из-за кровоизлияния в жизненно важные органы и, прежде всего, в надпочечники. Этот шок становится причиной смерти у 5-10 процентов больных. Поэтому, чем раньше родители обратятся за медицинской помощью, и чем раньше будет поставлен соответствующий диагноз, тем больше шансов, что мы спасем больного ребенка. Но в любом случае понадобится госпитализация и родителям не надо отказываться от нее.
— Существуют ли прививки от менингита и какие вообще меры профилактики можно применять, чтобы не подцепить эту инфекцию?
Прививки есть. Вакцинация рекомендуется в случае, когда в регионе проживания регистрируется заболеваемость менингококковой инфецией, перед поездкой в неблагополучные по менингококковой инфекции регионы, путешествиями. Обязательным прививкам подлежат школьники, если в школе зарегистрировано 2 или более случаев менингококковой инфекции, паломники, выезжающие в Хадж и туристы, отправляющиеся в страны т.н. менингитного пояса Африки.
Вакцина МЕНИНГО А+С отлично зарекомендовала себя во время массовых эпидемий в Бразилии, Сенегале, других африканских странах. МЕНИНГО А+С с успехом применялась для борьбы со вспышками менингококковой инфекции в Англии, Франции, других европейских странах. К настоящему времени по всему миру применено уже более 270 млн. доз .
Вакцина МЕНИНГО А+С готовится на основе полисахаридов капсульной оболочки менингококков и, благодаря отсутствию в ее составе целых бактерий, может применяться у детей, начиная с 18-месячного возраста . После прививки могут отмечаться незначительные, самостоятельно проходящие прививочные реакции (легкая болезненность в месте инъекции, незначительное повышение температуры тела).
Для вакцинации требуется всего одна доза вакцины. Длительность иммунитета составляет 3-5 лет. Иммунитет вырабатывается в течение 5 дней, достигая максимума к 10 дню.
Среди других мер профилактики я порекомендовала бы во время эпидемии иметь меньше контактов, реже посещать общественные мероприятия. Чтобы не заболеть, нужно избавляться от хронических заболеваний носоглотки — фарингита, тонзиллита, ларингита.
Еще хочу обратить внимание родителей на такое обстоятельство, как проведение семейных торжеств. Заражение связано чаще всего с ними. Например, отмечается день рождения однолетнего карапуза. Родители приглашают гостей, те стремятся понянчиться с малышом, дышат на него, ласкают, а кто-то среди них может быть носителем менингококка. У маленьких же детей слабая иммунная система, и они очень чувствительны к таким инфекциям. В результате младенец заражается и через 2-5 дней у него возникает клиника заболевания. Чем меньше контактов будет у маленького человека со взрослыми, тем меньшая вероятность того, что он наткнется на источник инфекции и получит тяжелую болезнь.
Важной профилактической мерой является выявление носительства. Когда появляются случаи менингита, педиатры обследуют очаг инфекции, эпидемиологи выявляют контактных людей, у них берут мазки из носоглотки, пробуют выделить менингококк и потом лечат их с помощью антибиотиков при наличии менингококка.
Профилактика и мероприятия в очаге. Основными профилактическими мероприятиями являются раннее выявление и изоляция больных, санация выявленных менингококконосителей (бензилпенициллин по 300 тыс. ЕД внутримышечно через 4 ч в течение 6 дней или бициллин-5 1,5 млн ЕД внутримышечно однократно, или левомицетин по 0,5 мл 4 раза в день в течение 6 дней), пропаганда правил личной и общественной гигиены, закаливание, санитарно-просветительная работа.
7gy.ru