Возбудитель скарлатины
Любое заболевание не может возникнуть просто так. И большинство недугов вызывается определёнными возбудителями. А что представляет собой возбудитель скарлатины?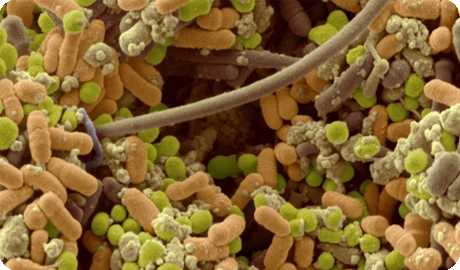
Что вызывает скарлатину?
Как уже было отмечено, развитие большинства инфекционных заболеваний связано с активностью возбудителей. Возбудитель – это болезнетворный микроорганизм, который попадает в организм и вызывает инфекционное заболевание. Вообще, возбудителями могут быть грибки, бактерии или вирусы.
Что касается скарлатины, то её возбудителем является бактерия – бета-гемолитический стрептококк, входящий в группу А. Ранее выдвигалась теория о вирусной природе данного заболевания, но она не была подтверждена, так что сегодня возбудителями считаются именно стрептококки.
Всё о возбудителе скарлатины
Стрептококки, вообще, могут вызывать и ряд других инфекционных воспалительных заболеваний верхних дыхательных путей, ротовой полости, носоглотки и кожных покровов, такие как рожистое воспаление (его называют рожей), тонзиллит (ангина), назофарингит, ринит, бронхит, стрептодермия и многие другие. И возбудители скарлатины по своим основным свойствам практически не отличаются от возбудителей всех заболеваний, перечисленных выше. И всё же рассматриваемое заболевание развивается в том случае, если в организм проникают высокотоксигенные штаммы бета-гемолитического стрептококка, относящегося к группе А. Вообще, гемолитические стрептококки делятся на семь групп, но именно группа А наиболее патогенна, то есть вызывает заболевание почти во всех случаях попадания в организм. В данную группу входит около 46 различных серологических типов. И в различных местах в разное время выделяются разные господствующие типы. Но патогенная активность отдельных типов, их различия и роль в развитии скарлатины ещё не изучены.
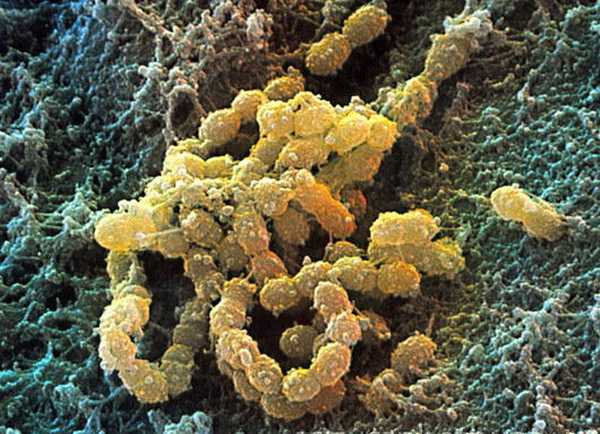
Возбудитель скарлатины — стрептококк
Механизм развития инфекции
Любое инфекционное заболевание возникает при попадании в организм возбудителя. Возбудитель скарлатины, которым является бета-гемолитический стрептококк группы В, проникает через носовую или ротовую полость, затем в носоглотку и далее в дыхательные пути или в органы пищеварения (именно поэтому может возникать рвота).
Кроме того, чтобы инфекция возникла, у человека должен отсутствовать иммунитет (как антитоксический, то есть к токсинам, выделяемым бактериями, так и антибактериальный, то есть к самим бактериям). Если имеет место быть антитоксический иммунитет, то скарлатина не возникнет, зато может развиться любое другое заболевание, вызываемое стрептококками, например, ангина или рожа. Если же имеет место быть стойкий антибактериальный иммунитет, то бактерии будут распознаны и уничтожены иммунными клетками. Но стоит отметить, что иммунитет является типоспецифическим, то есть при инфицировании стрептококками скарлатина возникнет при наличии иммунитета к другому серологическому типу. Также стоит отметить, что заражение возможно только в случае попадания в организм токсигенных штаммов, выделяющих эритрогенные токсины типов А, В и С.
Бета-гемолитический стрептококк выделяет определённое вещество – экзотоксин. Экзотоксин состоит из двух фракций: термолабильной и термостабильной. Первая фракция представляет собой непосредственно токсин, который проникает в ткани и вызывает их воспаление и изменение. Кроме того, токсические вещества проникают и в кровь и с системным кровотоком могут попадать в другие ткани, что очень опасно и вызывает осложнения.
Кстати, именно токсины объясняют развитие симптомов общей интоксикации организма, таких как головные боли, лихорадка, повышение температуры.
Термолабильная фракция, попадая на кожу или слизистые оболочки, практически сразу вызывает положительную реакцию, проявляющуюся в виде высыпаний. Через несколько дней такая реакция становится отрицательной, так как постепенно приобретается невосприимчивость организма к токсинам (она может приобретаться как естественным путём, то есть посредством выработки организмом антител, так и искусственным путём, а именно во время лечения). Термостабильная фракция (то есть аллергенные компоненты) также воздействует на ткани, но реакция, как правило, проявляется спустя несколько дней после проникновения микроорганизма. Аллергены зачастую вызывают отёчность и гиперемию тканей. Воздействие стрептококков на ткани, а также иммунный ответ организма на такое воздействие определяют симптоматику. Так, у некоторых скарлатина протекает особенно тяжело и остро, а у других заболевание имеет лёгкую или стёртую форму.
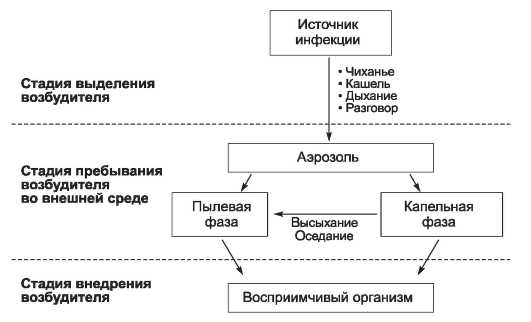
Аэрозольный механизм передачи инфекции
Как возбудитель попадает в организм?
В организм человека бета-гемолитические стрептококки группы А попадают, в основном, через нос и рот. Затем они проникают в лимфоидные оболочки (возможно также проникновение через повреждения слизистых оболочек). Что касается источников заражения, то ими чаще всего бывают больные люди. Человек становится заразным сразу после первых проявлений недуга. Период заразности может длиться довольно долго, особенно при стёртой форме заболевания. Кроме того, носителями бактерий могут быть и здоровые люди, имеющие иммунитет, в организме которых обитают стрептококки. Основной путь передачи – воздушно-капельный. Но так как данные микроорганизмы довольно жизнеспособны и вне организма носителя, то заражение может произойти контактным или бытовым путём. Также известны случаи заражения через продукты питания.
Когда возбудители особенно активны?
Как и для многих других инфекционных заболеваний, для скарлатины характерны периоды спадов и подъёмов. Так, кратковременные интервалы имеют среднюю продолжительность, равную 2-4 годам. Но также наблюдаются и более продолжительные промежутки, составляющие 40-50 лет, по прошествии которых отмечается значительный рост заболевших. Вероятно, это связано с определёнными мутациями микроорганизмов и их адаптацией к неблагоприятным условиям.
Что касается сезонной активности стрептококков, то пик заболеваемости приходится на осень и весну.
Где возбудители активны?
Как показывает статистика, в крупных городах заболеваемость гораздо выше, нежели в сельских местностях.
Кто чаще болеет?
В основном, такому заболеванию как скарлатина подвержены дети (более 95% всех заболевших), при этом больше всего в числе заболевших детей дошкольного возраста старше 2 и младше 6-7 лет. Что касается грудных детей, то они болеют не так часто, это связано с наличием материнского иммунитета, а также сниженным количеством контактов с другими детьми. Заболеть скарлатиной после 30-40 лет практически невозможно.
Есть ли вакцина?
Вакцины протии скарлатины на сегодняшний день не существует.
Теперь вы знаете всё о возбудителе скарлатины.
medlor.ru
причины, симптомы, диагностика и лечение
Скарлатина представляет собой острую инфекцию с преимущественным поражением ротоглотки, выраженной интоксикацией и характерной экзантемой.
Характеристика возбудителя
Скарлатину вызывает бета-гемолитический стрептококк группы А, относящийся к роду грамположительных, факультативно-аэробных, овоидной формы бактерий Streptococcus. Резервуаром и источником возбудителя скарлатины, как и в случае всех стрептококковых инфекций, является человек: больной или носитель. Больные скарлатиной представляют наибольшую опасность в первые несколько дней заболевания, вероятность передачи инфекции полностью исчезает спустя три недели после развертывания клинической симптоматики. Значительный процент населения (15-20%) относится к бессимптомным носителям инфекции, иногда люди являются источником инфекции на протяжении месяцев и лет.
Стрептококк передается по аэрозольному механизму (больной выделяет возбудителя при кашле, чихании, при разговоре) воздушно-капельным или контактным путем. При попадании возбудителя на пищевые продукты, возможна реализация алиментарного пути передачи. Заражение наиболее вероятно при близком общении с больным человеком.
Естественная восприимчивость человека к скарлатине довольно высокая, заболевание развивается у лиц, инфицированных бета-гемолитическим стрептококком (выделяющим эритрогенный токсин) при отсутствии антитоксического иммунитета. Формирующийся после перенесенной инфекции иммунитет является типоспецифическим и не препятствует заражению другим видом стрептококка. Существует некоторая сезонная зависимость: заболеваемость повышается в осенне-зимний период; а также связь с другими респираторными стрептококковыми инфекциями (ангина, стрептококковая пневмония).
Патогенез скарлатины
Постепенно формируется антитоксический иммунитет, что способствует стиханию признаков интоксикации и исчезновению сыпи. Иногда происходит попадание в кровь непосредственно возбудителей, что приводит к поражению микроорганизмами других органов и тканей (лимфоузлов, мозговых оболочек, тканей височной кости, слухового аппарата и др.), вызывая гнойно-некротическое воспаление.
Симптомы скарлатины
Инкубационный период может длиться от суток и до десяти дней. Заболевание начинается остро, происходит резкое повышение температуры, сопровождающееся признаками нарастающей интоксикации: головная боль, ломота в мышцах, слабость, тахикардия. Высокая лихорадка первых дней нередко сопровождается повышенной подвижностью, эйфорией, либо наоборот: апатией, сонливостью и вялостью. Значительная интоксикация может провоцировать рвоту. В последнее время все чаще отмечают течение скарлатины с умеренной гипертермией, не достигающей высоких цифр.
При глотании отмечается болезненность в горле, осмотр зева выявляет выраженную гиперемию миндалин (значительно более интенсивную, чем при ангине), дужек язычка, задней стенки глотки, мягкого неба (так называемый «пылающий зев»). При этом гиперемия слизистой оболочки четко ограничена местом перехода мягкого неба в твердое. Иногда развивается клиническая картина фоликулярно-лакунарной ангины: интенсивно гиперемированная слизистая миндалин покрывается очагами (чаще мелкими, но порой крупными и глубокими) налета, слизисто-гнойного, фибринозного или некротического характера.
В тоже время развивается воспаление регионарных (переднешейных) лимфатических узлов: они несколько увеличиваются в размере, становятся плотными на ощупь и болезненными. Язык, первоначально покрытый серовато-белым налетом, в последующем (на 4-5 сутки заболевания) приобретает насыщенную ало-малиновую окраску, имеет место гипертрофия сосочков. При тяжелом течении в такой же цвет окрашиваются губы. Как правило, в это время начинается стихание симптомов ангины. Налеты некротического характера регрессируют заметно медленнее.
Характерная мелкоточечная сыпь возникает в первый-второй день заболевания. На фоне общей гиперемии, на кожных покровах лица и верхней части туловища (а в последующем и на сгибательных поверхностях рук, боках, внутренней поверхности бедер) возникают более темные точки, сгущаясь на кожных складках и в местах естественных сгибов (локтевой сгиб, пах, подмышечная ямка) и образуя темно-красные полосы (симптом Пастиа).
В некоторых случаях отмечается сливание точечных элементов сыпи в одну большую эритему. Для сыпи на лице характерна локализация на щеках, висках, лбу. В носогубном треугольнике высыпания отсутствуют, здесь отмечается побледнение кожных покровов (симптом Филатова). Высыпания при надавливании на них временно исчезают. В связи с хрупкостью сосудов, на коже, в местах, подвергающихся трению или сдавливанию, могут отмечаться мелкие кровоизлияния. Иногда помимо скарлатинозной сыпи отмечаются мелкие папулы, макулы и везикулы. Кроме того бывает позднее проявление сыпи (на 3-4 день заболевания) или ее отсутствие.
Как правило, на 3-5 сутки от начала заболевания происходит улучшение состояния больного, и симптоматика постепенно стихает, сыпь бледнеет и, к концу первой-началу второй недели, полностью исчезает, оставляя мелкочешуйчатое шелушение на коже (на ладонях и стопах – крупночешуйчатое). Выраженность сыпи и скорость ее исчезновения различаются в зависимости от тяжести течения заболевания. Интенсивность шелушения напрямую зависит от обилия и продолжительности существования сыпи.
Экстрабуккальная форма скарлатины возникает тогда, когда внедрение возбудителя произошло через поврежденные кожные покровы (в местах ссадин, ранений, операционной раны). При этом в области повреждения формируется гнойно-некротический очаг, сыпь распространяется от места внедрения, поражений в области зева не наблюдается.
У взрослых иногда отмечается стертая форма течения скарлатины, характеризующаяся незначительной интоксикацией, умеренным катаральным воспалением зева и скудной, бледной, кратковременной сыпью. В редких случаях (также у взрослых) скарлатина протекает крайне тяжело с вероятностью развития токсико-септического шока: молниеносное прогрессирование интоксикации, выраженная лихорадка, развитие сердечно-сосудистой недостаточности. На коже часто появляются геморрагии. Такая форма скарлатины чревата опасными осложнениями.
Осложнения скарлатины
Чаще всего встречаются гнойно-воспалительные осложнения скарлатины (лимфаденит, отит) и поздние осложнения, связанные с инфекционно-алергическими механизмами (кардиты, артриты, нефриты аутоиммунного генеза).
Диагностика скарлатины
Высокая степень специфичности клинической картины позволяет произвести уверенную диагностику при опросе и физикальном осмотре. Лабораторная диагностика: общий анализ крови — отмечает признаки бактериальной инфекции: нейтрофильный лейкоцитоз, сдвиг лейкоцитарной формулы влево, повышение СОЭ. В качестве специфической экспресс-диагностики делают РКА, выделение возбудителя не производят ввиду нерациональности.
При развитии осложнений со стороны сердечно-сосудистой системы пациент нуждается в консультации кардиолога, проведении ЭКГ и УЗИ сердца. При возникновении отита необходим осмотр отоларинголога и отоскопия. Для оценки состояния мочевыделительной системы проводят УЗИ почек.
Лечение скарлатины
Лечение скарлатины обычно производится на дому, помещению в стационар подлежат больные с тяжелыми формами течения. Пациентам назначают постельный режим на 7-10 дней, рекомендуют щадящую диету (пища полужидкой консистенции) на период выраженных ангинозных симптомов, не забывая о сбалансированном витаминном составе рациона.
Препаратом выбора для этиотропного лечения скарлатины является пенициллин, который назначают курсом в течение 10 дней. В качестве препаратов резерва применяют макролиды и цефалоспорины первого поколения (в частности: эритромицин и цефазолин). В случае имеющихся противопоказаний к применению вышеуказанных препаратов возможно назначение синтетических пенициллинов либо линкозамидов. В комплексной терапии успешно применяется сочетание антибиотика с антитоксической сывороткой.
Для санации очага инфекции производят полоскания горла с раствором фурацилина в разведении 1:5000, настоями лекарственных трав (ромашка, эвкалипт, календула). При тяжелой интоксикации производят инфузию растворов глюкозы или солей, нарушения сердечной деятельности корректируют соответствующими кардиологическими препаратами ( никетамид, эфедрин, камфара).
Прогноз при скарлатине
Современная медицина позволяет успешно подавлять стрептококковые инфекции, в том числе и скарлатину, благодаря применению антибиотиков на ранних сроках заболевания. В подавляющем большинстве случаев заболевание имеет благоприятный прогноз. Редкие случаи тяжелого течения с развитием токсико-септической формы заболевания могут вызывать осложнения. В настоящее время болезнь, как правило, протекает благоприятно, хотя изредка можно встретиться со случаями токсической или септической скарлатины, протекающими обычно тяжело. Повторное заболевание встречается в 2-3% случаев.
Профилактика скарлатины
Общие меры профилактики скарлатины подразумевают своевременное выявление больных и носителей инфекции, их должная изоляция (на дому или в стационаре), осуществление карантинных мероприятий (в особенности при выявлении скарлатины в детских садах, школах, медицинских учреждениях). Выписку больных из стационаров производят не ранее чем на 10й день после начала заболевания, после чего они находятся на домашнем лечении еще 12 дней. Пациенты могут возвращаться в коллектив не ранее чем на 22 сутки при условии отрицательного бактериологического исследования на наличие возбудителя.
Детей, не болевших ранее скарлатиной и вступавших в контакт с больными, не пускают в детский сад или школу 7 дней после контакта, взрослые контактные лица находятся в течение 7 дней под наблюдением, но без ограничений в работе.
www.krasotaimedicina.ru
возбудитель, эпидемиология и патогенез. Фото
Скарлатина есть не что иное, как проявление одной из форм стрептококковой инфекции, вызванной токсикогенными штаммами b-гемолитического стрептококка группы А (Streptococcus pyogenes). Заболевание развивается на фоне полного отсутствия антитоксического иммунитета. Клиническая картина заболевания обусловлена воздействием на организм эритрогенного токсина Дика.
Болеют скарлатиной в основном дети 4 — 8 лет. На этот возраст приходится до 80% всех случаев заболевания. Общая интоксикация, лихорадка, сыпь, ангина и тахикардия — основные симптомы скарлатины у детей и взрослых. Заболевание распространено только среди людей. Воздушно-капельный — основной путь передачи инфекции.
Впервые описал заболевание итальянский врач Д. Инграссиян в 1564 году. Большой вклад в изучение заболевания внесли русские ученые.
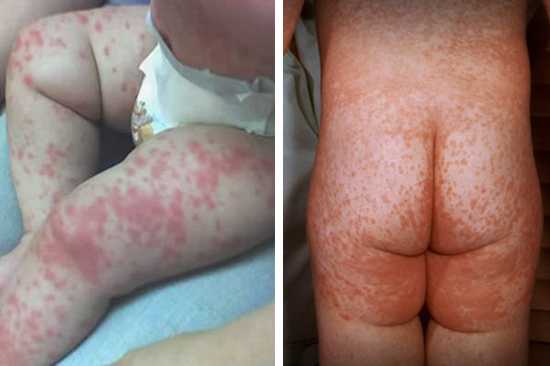
Рис. 1. На фото скарлатина у ребенка.
Возбудитель скарлатины
Стрептококки имеют округлую (сферическую) форму. Располагаются цепочками или попарно. Не образуют спор. Грамоположительные. По граму окрашиваются в синий цвет. Хорошо растут на питательных средах, содержащих глюкозу, кровь и сыворотку. Отмечается выраженная ферментативная активность бактерий. Они способны разлагать глюкозу, лактозу, мальтозу и сахарозу.
Размножаются стрептококки путем деления надвое. Бактерии быстро погибают при высокой температуре, на солнечном свете и от действия дезинфицирующих растворов. Во внешней среде (в пыли, мокроте, гное) сохраняются месяцами. Хорошо переносят низкие температуры и замораживание. Стрептококки чувствительны к целому ряду антибактериальных препаратов. Устойчивость к ним вырабатывается медленно.
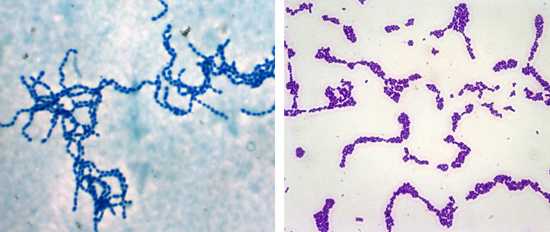
Рис. 2. На фото стрептококки. Часто располагаются цепочками, реже — попарно. Окрашиваются по Граму в синий цвет.
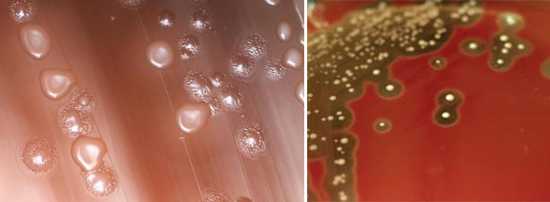
Рис. 3. На фото колонии стрептококков. Они небольших размеров, плоские, полупрозрачные, гладкие, блестящие. При росте на кровяном агаре образуют вокруг колоний зону гемолиза (фото справа).
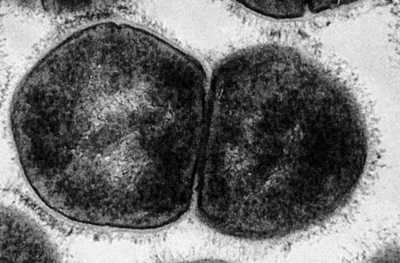
Рис. 4. Стрептококки размножаются путем деления надвое.
Пиогенные (гноеродные) бактерии распространены повсеместно. Стрептококки группы А вызывают целый ряд заболеваний:
- Поверхностные инфекции — ангины и фарингиты, бронхиты, гнойничковые болезни кожи и мягких тканей (абсцессы, флегмоны, фурункулы, рожа).
- Инвазивные инфекции (флегмоны, некротизирующий фасциит, миозит, менингит, эндокардит и перикардит, пневмония, сепсис, в том числе послеродовой).
- Токсин опосредованные инфекции — ревматизм, скарлатина, синдром токсического шока.
Стрептококки способны производить токсины, которые повреждают ткани человеческого организма. Если при инфицировании b-гемолитическими стрептококками группы А в организме присутствует антитоксический иммунитет, то развиваются поверхностные и инвазивные инфекции. Если при инфицировании стрептококками группы А отсутствует антитоксический иммунитет, то развивается скарлатина.
Существует 17 серологических групп b-гемолитических стрептококкоков, обозначающихся буквами от А до S. Возбудитель скарлатины входит в группу А, которая делится на 55 серотипов, общим для которых является эритрогенный токсин и аллерген (термолабильная и термостабильная фракции токсина Дика). В России распространены серотипы 1, 2, 4, 27 и 10.
Гемолитические стрептококки чувствительны к различным антибактериальным препаратам. Их отличительной особенностью является то, что за многие годы микробы не приобрели устойчивости к антибиотику пенициллину.
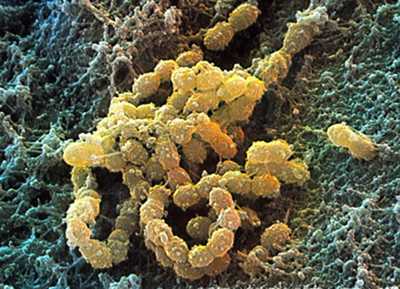
Рис. 5. На фото стрептококки (компьютерная визуализация).
Что такое токсин Дика?
Скарлатинозный токсин или токсин Дика обладает аллергенными свойствами и оказывает токсическое воздействие на организм больного. Токсин состоит из 2-х фракций:
- Термолабильная фракция (эритрогенный токсин).
- Термолабильная фракция (аллергический компонент).
Эритрогенный токсин
Эритрогенный токсин обладает следующими свойствами:
- вызывает лихорадочную реакцию,
- повреждает клетки тканей,
- подавляет работу ретикулоэндотелиальной системы,
- повышает проницаемость мембран клеток,
- вызывает расширение кожных капилляров,
- вызывает острое воспаление самых верхних слоев дермы и некроз клеток эпидермиса.
Эритрогенный токсин в организме ранее не болевшего скарлатиной человека буквально за несколько часов вызывает лихорадку, интоксикацию, развитие катарального тонзиллита и точечной сыпи.
Термолабильная фракция
Термолабильная фракция обладает аллергенными свойствами. Внутрикожное введение эритрогенного токсина ранее не болевшим лицам или больным в течение первой недели заболевания вызывает воспалительную реакцию через 4 — 6 часов. Реакция на внутрикожное введение эритрогенного токсина лицам, ранее переболевших скарлатиной, остается отрицательной всю их жизнь. Заболевание у таких лиц не развивается, но при инфицировании токсикогенными штаммами b-гемолитических стрептококков группы А у них может возникнуть ангина, рожистое воспаление или другие проявления стрептококковой инфекции.
Антитоксический иммунитет после перенесенной скарлатины пожизненный
Токсикогенные стрептококки вызывают скарлатину только у третей части инфицированных больных. У остальных инфицированных развивается либо ангина, либо латентная форма стрептококковой инфекции, в результате которых формируется антитоксический иммунитет и отрицательная реакция на токсин Дика.
Кроме токсина Дика в развитии патологического процесса принимают участие эндо- и экзотоксины и целый ряд ферментов, которые они выделяют. Это белок М стрептококков, С5а-пептидаза, стрептолизин О, стрептолизин S, кардиогепатический токсин, стрептокиназа, гиалуронидаза и др. Все вместе они способны вызвать тяжелый токсикоз, сепсис и аллергизацию организма.
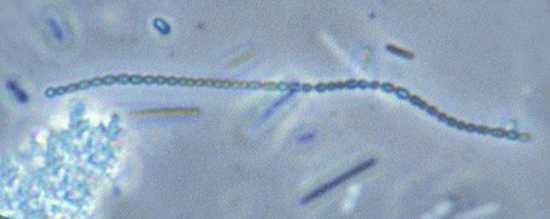
Рис. 6. На фото стрептококки (вид в микроскоп).
к содержанию ↑Эпидемиология скарлатины
- Распространяют инфекцию больные скарлатиной (большая часть случаев) и ангиной. Источниками инфекции могут стать носители токсикогенных стрептококков (здоровые лица или реконвалисценты).
- Скарлатина передается воздушно-капельным путем. Передача инфекции через предметы быта и продукты питания имеет второстепенное значение. Слизистая оболочка рта и глотки и раневая поверхность (например, при ожогах и повреждениях половых органов) — основные ворота для возбудителей скарлатины.
- Больной распространяет инфекцию с первых дней заболевания и остается заразным от нескольких дней до нескольких недель. При легкой форме заболевания и своевременно начатой антибиотикотерапии уже по истечении первой недели больной перестает представлять опасность для окружающих.
- В станах с жарким климатом скарлатина встречается редко. В странах с умеренным и холодным климатом пик заболеваемости приходится на холодное время года.
- Максимум заболеваний приходится на детей школьного возраста. В первый год жизни дети не болеют, так как находятся под защитой пассивного антитоксического иммунитета, который передается от матери через плаценту и грудное молоко.
- В 80% случаев скарлатина имеет легкое течение.
Патогенез скарлатины
microbak.ru
Скарлатина: причины, признаки, симптомы
Скарлатина это инфекционное заболевание, характеризующееся лихорадкой, болью в горле (фарингит) и сыпью. Скарлатина вызвана инфекцией стрептококков группы А, то есть теми же самыми бактериями, которые отвечают за острый фарингит и различные заболевания кожи (например, импетиго и рожистое воспаление). Скарлатина является преимущественно детской болезнью, чаще всего ею болеют дети 2-10 лет, хотя, иногда скарлатина поражает детей старшего возраста и взрослых. Заболеваемость и смертность, связанные с этим когда-то массовым заболеванием, значительно снизились из-за внедрения профилактических мер и широкого использования антибиотиков.
Из-за того, что скарлатина весьма заразна, еще сто лет назад она опустошительными эпидемиями проносилась по целым странам. В 1923 году семейная команда ученых( Георг и Глэдис Дик) определила стрептококковую бактерию, вызывающую скарлатину, а вскоре после этого они выделили токсин, отвечающий за характерную сыпь скарлатины. Это позволило разработать тест для определения иммунитета или восприимчивости человека к скарлатине, а также запатентовать вакцину от скарлатины. Однако, в настоящее время вакцинация от скарлатины не проводится из-за ненадобности в связи с появлением действенных антибиотиков.
Причины скарлатины
Скарлатина вызывается экзотоксинами, производящим группы бета-гемолитического стрептококка, в частности, Streptococcus pyogenes. Выпуск конкретного токсина отвечает за характерный алый цвета сыпи при скарлатине. В большинстве случаев, скарлатина становится результатом стрептококковой инфекцией горла, хотя реже скарлатина может возникать в результате стрептококковых инфекций в других местах, таких как кожа. Считается, что скарлатина развивается у 10% пациентов со стрептококковым фарингит.ом
Скарлатина может произойти в любое время года, хотя она является более общим заболеванием в течение зимы и весны. Стрептококковые бактерии, как правило, распространяются воздушно-капельным путем, они нередко передаются инфицированными лицами, которые не испытывают каких-либо симптомов скарлатины (бессимптомные носители). Стрептококковые инфекции также могут быть переданы через непосредственный контакт с инфицированными выделениями и редко — как результат пищевой вспышки. Передача усиливается в местах, где люди находятся в тесном контакте друг с другом (например, в школах или детских садах).
Симптомы и признаки скарлатины
Симптомы и признаки скарлатины обычно начинают проявляться через 3-5 дней после контакта с стрептококковой инфекцией (инкубационный период). Как упоминалось ранее, скарлатина, как правило, происходит в сочетании с стрептококковой инфекцией горла, поэтому многие из симптомов и признаков скарлатины первоначально похожи на острый фарингит и могут включать любой из следующих:
- Боль в горле — горло при скарлатине становится покрасневшим и опухшим, но могут появиться и белые пятна на миндалинах или на задней стенке глотки (гнойно-слизистый экссудат на миндалинах).
- Головная боль
- Лихорадка
- Озноб
- Недомогание
- Боль в животе
- Тошнота
- Рвота
- Припухлость и болезненность лимфатических узлов по бокам шеи (шейная лимфаденопатия)
Примерно через 3-5 дня после начала болезни, появится характерная сыпь на коже:
- Сыпь при скарлатине обычно начинается на груди, шее и области подмышек, а затем распространяется на другие участки тела.
- Сыпь часто более выражена в районах складок кожи, таких как подмышки, шея, паховая область, в складках локтя (локтевая ямка) и колена (подколенная ямка). Разрушенные капилляры в этих областях могут привести к тому, что сыпь при скарлатине проявится в виде линии ( так называемые линии пастиа).
- Сыпь хорошо сформирована и шероховата (как наждачная бумага), состоит из нескольких красных областей поражений. Сыпь бледнеет при нажатии на пораженную область.
- Лицо может покраснеть, а область вокруг рта может побледнеть(околоротовая бледность).
- Сыпь при скарлатине может длиться от двух до семи дней. После того, как сыпь исчезла, кожа начинает шелушиться (слущивание), и такое состояние может длиться до нескольких недель. Степень и продолжительность «пилинга» кожи напрямую связаны с исходной тяжестью сыпи. Пострадавшие области обычно включают пальцы рук, ног, ладоней, подмышечной и паха.
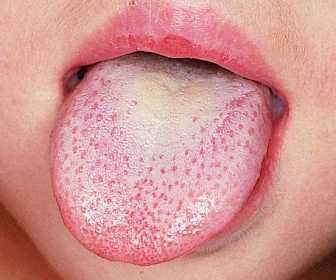
В течение первых одного-двух дней болезни, язык может быть покрыт налетом белого цвета с выступающими, опухшими и красными сосочками на поверхности. После примерно 4-5 дней скарлатины, белое покрытие отслаивается, открывая красного цвета язык с видными сосочками (малиновый язык).
Когда обращаться за медицинской помощью при скарлатине
Вы должны обратиться к врачу, если у вас болит горло, особенно если это связано с лихорадкой или сыпью. Так как многие случаи болей в горле бывают вызваны вирусной инфекцией, врач должен определить, что именно лечить — острый фарингит или скарлатину, что, конечно влияет на выбор лекарства и методов лечения, а также позволит сократить сроки выздоровления при скарлатине и предотвратить возможные осложнения.
Автор статьи: Ирина Суркова, «Московская медицина»©
Отказ от ответственности: Информация, представленная в этой статье про симптомы и признаки скарлатины, предназначена только для информирования читателя. Она не может быть заменой для консультации профессиональным медицинским работником.
moskovskaya-medicina.ru
Скарлатина и ее проявления в современной педиатрической практике
Число случаев стрептококковой инфекции составляет миллионы случаев в мире ежегодно. Ведь в отличие от других инфекционных болезней, у стрептококкового поражения очень много «масок». Этот возбудитель вызывает ангины и рожистую инфекцию, пиодермию и микробную экзему, артриты и скарлатина – тоже «дело его рук». Именно о скарлатине и пойдет сегодня речь.
Определение

Врачи – инфекционисты определяют эту болезнь как острый инфекционный антропоноз (то есть в природе кроме человека никто не болеет). Причиной является β – гемолитический стрептококк группы «А» с явлениями интоксикации, частым поражением регионарных лимфоузлов, зева и точечной сыпью. Эта сыпь, которая именуется экзантемой. Энантемой называются всевозможные высыпания на слизистых оболочках.
В настоящее время возбудитель скарлатины называется «гноеродным» стрептококком (Str. Pyogenes).
Немного о названии и истории
В магазинах бытовой техники часто можно увидеть приборы под брендом «Scarlett», что в переводе с английского означает «алый, розовый». На самом деле все гораздо менее привлекательно – в переводе с итальянского это слово «scarlatina» звучит ярче: «пурпурный» или «багровый».
Эта болезнь известна давно, поскольку имеет характерную клиническую картину: поражение горла у детей, с присоединением сыпи. Интересно, что в средние века скарлатину в Испании и Португалии именовали «garota». Это не что иное, как пыточный ошейник, который, медленно сжимаясь на винтах, удавливал человека. Видимо, течение скарлатины было весьма тяжелым и осложненным.
Разгул стрептококковой инфекции продолжался до конца XIX века, и скарлатина считалась крайне опасным детским заболеванием. Ведь до расцвета бактериологии, связанной с открытиями Пастера и Коха, до успехов асептики и антисептики, как лечить скарлатину, не знал никто.
Затем началось тщательное изучение этого заболевания, и ключевым фактом явилось выделение стрептококкового токсина из жидких культур. Именно после этого стало понятно, что именно стрептококковый токсин является причиной тяжелого течения болезни, особенно у ребенка.
О возбудителе
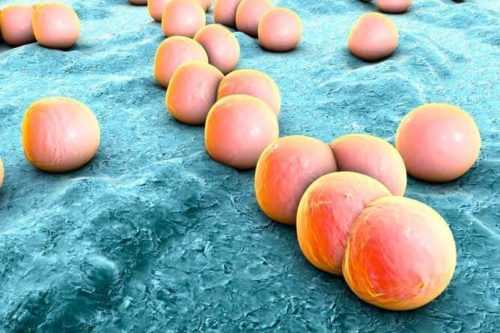
Скарлатину вызывает стрептококк, который вызывает гемолиз. Примечательно, что эти существа хорошо растут и развиваются при полном отсутствии кислорода, то есть являются факультативными, или «необязательными» анаэробами.
«Семья» возбудителя (группа А) состоит более чем из 80 близких друг к другу серотипов. До сих пор непонятно, как в этой «большой и дружной семье» заранее выделить виновников болезни. То есть, пока не начнется скарлатина и не появилось выделение специфического скарлатинозного токсина, невозможно лабораторными средствами отделить «волков» от «агнцев».
В отличие от, например, менингококка, который через 10 минут погибает вне организма, стрептококки более стойки. Например, их можно четверть часа хорошо кипятить, а потом они вызовут симптомы заболевания у ребенка. Для их уничтожения требуется проведение дезинфекционных мероприятий, и даже такие испытанные старые средства как двухлористая ртуть (сулема) и фенол (карболка) не сразу справляются с возбудителем.
Поэтому эта болезнь так легко и распространяется, что устойчивый возбудитель передается по воздуху. Предугадать и повлиять на этот процесс гораздо сложнее, чем пресечь кишечную инфекцию. В «помощь» стрептококку и капельки слюны при чихании и кашле, и обсемененная микробами пыль. Поэтому не надо удивляться тому, что нужно носить респираторы в очаге и проводить дезинфекцию игрушек и мебели. Если бы возбудитель скарлатины был бы так же слаб во внешней среде, как, например, вирус кори или паротита, то можно было бы обойтись без дезинфекции.
В современной практике можно проводить дезинфекцию «Лизафином» универсальным средством, на спиртовой основе, содержащий глутаровый альдегид.
О путях передачи
Как сказано выше, скарлатина – удел человека. Болеет человек, и заражает человек, не только больной, но и выздоравливающий, так как он может выделять возбудителей.
Кроме этого, источником могут быть носители возбудителя, которые не знают об этом. Чаще всего именно они виноваты в возникновении болезни при контакте в детских коллективах, которые образуются осенью после летних каникул.
Большой опасностью обладает попавшая на предметы инфицированная слюна при крике, кашле, чихании. Заразная пыль пропитывает одежду, и особенно мягкие игрушки. В предметах домашнего обихода возбудитель способен прожить несколько дней.
Мало кто знает, что болеют не только дети, но все, у кого отсутствует специфический антитоксический иммунитет, то есть и взрослые. Так, в возрасте до годика при грудном вскармливании малыши защищены антителами матери. А если малыш не переболел в детстве, то человек может заболеть и в возрасте до 40 лет.
Скарлатина активна в «скученное», то есть зимнее, и «простудное», то есть осеннее время.
О патогенезе, или развитии заболевания
Поскольку путь передачи – воздушно – капельный, то входными воротами являются носоглотка и зев. Именно здесь стрептококк начинает выделять ядовитые вещества – эритротоксин. Он отвечает за развитие большинства признаков у ребенка, таких, как сыпь и общетоксические явления. Но, с другой стороны, этот токсин так хорошо «запоминается» иммунной системой организма, что он приводит к стойкому антитоксическому иммунитету: как правило, болезнь посещает человека только один раз в жизни. Но обидно, что такие стрептококковые инфекции, как рожистое воспаление или ангина могут возникнуть и после перенесенной скарлатины.
Кроме внешнего токсина, возбудитель выделяет стрептолизин, другие менее значимые токсины и ферменты (стрептокиназу, гиалуронидазу). Они определяют местные симптомы у ребенка.
Не вдаваясь в сложности патогенеза, можно сказать, что скарлатина наносит «главные удары» на следующих направлениях:
- токсическое влияние, самое раннее и основное. Эритротоксин расширяет мелкие сосуды, почти во всем организме. Из-за этого и возникает «багровость» конных покровов, а особенно зева, где симптомы гиперемии особенно выражены. Сыпь при скарлатине – не что иное, как «проекция» расширенных сосудов, которые идут под углом 90 градусов к поверхности кожи. В результате действия токсинов в коже возникает отечность, а исходом отека являются такие симптомы, как излишнее ороговение, и шелушение кожи на подошвах и ладонях, что видно при динамическом наблюдении за сыпью,
- септические осложнения. Именно на этой стадии в связи с развившейся повышенной проницаемостью сосудов возбудитель массивно распространялся лимфогенно, и с током крови. В результате образовывались массивные гнойные очаги с некрозом в лимфоузлах. Гнойное воспаление вызывало такие симптомы, как лимфадениты регионарных шейных лимфоузлов у ребенка, формирование некрозов и образование разлитой флегмоны на шее. Это приводило к прободению крупных сосудов, которые вскрывались, и человек истекал кровью на фоне инфекционно – токсического шока,
- аллергическое поражение. Наступает где – то к 10 дню. Эти симптомы у ребенка обусловлены массивного распада возбудителей и «знакомства» организма с продуктами их жизнедеятельности. Именно эти процессы могут вести к последующему поражению почек, сердца и суставов с развитием аллергического гломерулонефрита, артрита и поражения миокарда соответственно, поражению других органов.
Именно эту картину и имели в виду испанские средневековые врачи. Современные запущенные случаи приводят к тому, что болезнь вызывает на поздних стадиях отиты, мастоидиты, а попадая внутрь субарахноидальных пространств головного мозга, септикопиемические гнойные массы вызывают тромбоз венозных синусов, по которым оттекает кровь из полости черепа. Это ведет к развитию гнойных менингоэнцефалитов с очень высокой летальностью, особенно у ребенка.
Клиническая картина болезни
После заражения проходит около недели, и этот период считается инкубационным. Скарлатина начинается остро (за счет действия токсина). Поскольку выше уже говорилось о многих факторах и признаках, опишем кратко главнейшие симптомы.
Скарлатинозная лихорадка
У ребенка появляется озноб, жар, температура тела повышается до 39 – 40 за вечер. Болезнь вызывает рвоту, в том числе многократную. Такое состояние приводит к нейроинтоксикации, и пациенты становятся возбужденными, ажитированными. Дети из спокойных превращаются в требовательных, неусидчивых и болтливых. Эти симптомы должны насторожить педиатра: ведь рвота заставляет думать в первую очередь о кишечных инфекциях, но такая картина нехарактерна для большинства из них.
Картина в зеве
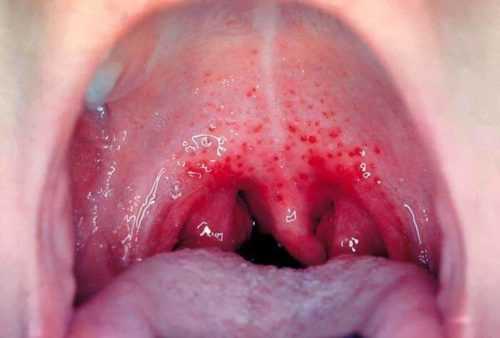
Характерно, что в том месте, где рыхлая слизистая оболочка мягкого нёба переходит в плотно сращенную с надкостницей слизистую твердого нёба, вида линия, по которой резко прекращается гиперемия. Старые клиницисты образно называли такую картину «пыланием с огненными языками». До эры антибиотиков на слизистой появлялась точечная сыпь, или развивались различные налеты – от слизистых до некротических. В последнем случае эти симптомы у ребенка говорили о тяжелом течении и неблагоприятном исходе.
Боли в горле являются стойким и постоянным признаком. Они появляются в первый день, вместе с резким подъемом температуры.
Язык при скарлатине опытному врачу скажет многое. В первые сутки инфекции он выглядит обложенным, но позже очищается по краям и в области кончика, при густо обложенной середине. Это явление называют «скарлатинозным малиновым языком».
О регионарном лимфадените
Симптомы болезни выходят за пределы зева. Если педиатр или родители пощупают шею у ребенка, то они обнаружат уплотненные и слабо болезненные лимфоузлы. Чаще всего, увеличение двустороннее. Из групп узлов наиболее быстро реагируют передневерхние, так как они сильнее всего анатомически связаны с глоточным лимфоэпителиальным кольцом Пирогова – Вальдеера.
Картина на коже
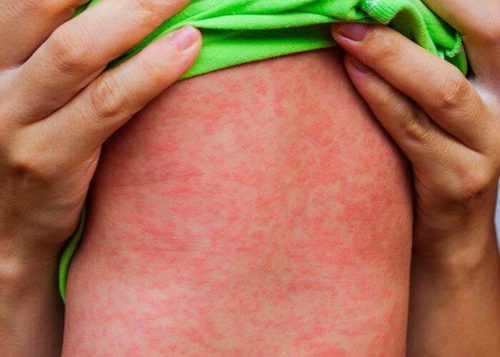
Скарлатина начинает оправдывать свое название не позже, чем к концу 2-х суток заболевания. Искать сыпь нужно на фоне гиперемии и в самых «нежных» местах: на шее, животе, внутренней поверхности бедра. В естественных складках сыпь расположена намного «гуще».
Поскольку сыпь при скарлатине возникает из-за переполнения кровью мелких сосудов, то при надавливании на нее пальцем капилляры на несколько секунд пустеют, и сыпь исчезает. Если положить ладонь и надавить посильнее, а затем снять, то на коже останутся бледные очертания ладони, на месте исчезнувшей сыпи.
Что такое «филатовский» треугольник? Так называют бледный (на фоне остальной сыпи) носогубный треугольник, который является патогномоничным симптомом болезни у ребенка. Это происходит вследствие сосудистого спазма из-за влияния токсина на нервную ткань. Кроме того, такое ощущение формируется на фоне ярко пылающего лица, что еще больше оттеняет бледность.
Спустя неделю сыпь сменяется выраженным шелушением, особенно на ладонях и стопах, где кожа «слезает клочьями». Именно этот симптом помогает поставить диагноз на поздней стадии, когда болезнь начала отступать.
«Патогномоничный» означает симптом, который является настолько характерным для данной болезни, что можно не продолжать диагностический поиск, а назначать лечение и выполнять подтверждающие диагноз анализы.
О течении болезни и осложнениях
Чаще всего в России скарлатина протекает сравнительно легко, более чем в половине случаев. Около трети случаев составляет средняя тяжесть, описанная выше в клиническом разделе. Тяжелые формы, с выраженной интоксикацией, сепсисом, их сочетанием, лимфаденитом, угнетением сознания, развитием бреда и инфекционно – токсического шока, судорогами встречаются редко, у детей с выраженным снижением иммунитета, в младшем возрасте, либо при наличии тяжелых сопутствующих заболеваний, из социально неблагополучных семей. Лечение этой формы проводится в реанимации инфекционного стационара.
К осложнениям скарлатины относят ранние, средние и поздние варианты:
- в первые дни возникает токсический сосудистый коллапс и шок,
- к средним (по срокам) относят гнойные и бактериальные менингиты, сепсис, отиты, абсцессы легких, печени, головного мозга, и прочие поражения, вызванные нагноением,
- поздние варианты обусловлены аллергическими поражениями внутренних органов, когда возбудитель уже не в силах формировать гнойное воспаление.
Как распознать скарлатину
Читатель, наверное, угадал, что такое яркое заболевание узнается сразу по характерным признакам, а подтверждается в процессе госпитализации и лечения. Окончательный диагноз выставляют после выделения возбудителя из биологического материала (мазков из зева), на кровяной агар, который выдерживается при температуре тела, и определяется наличие колоний чистой культуры с очагами гемолиза. Важным является эпидемиологическое подтверждение, в виде вспышки с учетом сезонности.
К сожалению, современные методы диагностики скарлатины малоэффективны, так как выделение ПЦР гемолитических стрептококков может быть и у здоровых людей, и только выделение токсина in vitro, в чистой культуре, может определить заболевание. Лабораторные животные также нечувствительны к возбудителю.
Терапия заболевания
Чем лечить скарлатину? Конечно, лечение должно быть комплексным. Легкие формы лечатся на дому, с обработкой игрушек и влажными уборками. Родителям, не переболевшим скарлатиной, следует носить респираторы, которые обладают классом защиты от проникновения микробов.
Перечислим основные принципы лечения скарлатины при ее неосложненном течении:
- постельный режим в течение 10 дней,
- диета, механически щадящая зев и ротоглотку (из-за выраженной боли в горле),
- обильное витаминное и фруктовое питье с целью дезинтоксикации и вывода токсина из организма,
- антибактериальная терапия. Возбудитель всегда был и остается чувствителен к пенициллину, цефалоспоринам и левомицетину.
В последние годы участились случаи неудачного лечения скарлатины этими препаратами, так как микробы – соседи, «случайно» живущие и обитающие в глубоких тканях миндалин, и не имеющие отношения к скарлатине, так же защищаются от антибиотиков, разрушая их бета – лактамазами.
В результате концентрация препаратов получалась недостаточной. Поэтому применяют «Аугментин», «Амоксиклав», которые пока успешно противостоят разрушению. Также эффективен азитромицин – «Сумамед». Хорошим действием обладает «Супракс», «Макропен», «Ровамицин».
В более тяжелых случаях применяют цефалоспорины третьего поколения, с внутримышечным или внутривенным введением препарата.
- местное лечение: полоскание горла, применяются «Биопарокс», «Тонзилгон», «Гексорал», «Стрепсилс». Эти препараты даются в виде пастилок и рассасывающих таблеток. Хорошо действуют на возбудителя. Показано полосканиями морской водой и соленой водой, которая вследствие высокой осмолярности предотвращает отек и способствует «отсасыванию» токсинов наружу,
- десенсибилизирующие препараты: «Фенистил» в каплях, «Задитен», «Кетотифен». Их назначение предупреждает поздние осложнения,
- витаминотерапия,
- лечение сопутствующего дисбактериоза кишечника, вызванного приемом антибиотиков в больших дозах: «Бактисубтил», «Линекс», «Хилак – Форте».
Кроме того, по показаниям, проводится лечение жаропонижающими препаратами из группы НПВС, особенно в первые дни. Используется «Панадол», детский «Нурофен» (ибупрофен) в виде суспензии.
Категорически противопоказано лечение аспирином (всем детям, не только больным скарлатиной) в связи с возможностью развития синдрома Рея (до 12 летнего возраста). Синдром связан с непереносимостью аспирина детьми и может закончиться смертью.
Безусловно, все тяжелые формы, и особенно осложненные подлежат лечению в стационаре, или даже в отделении реанимации.
В данном случае лечение предусматривает борьбу с шоком, инфузию коллоидных и кристаллоидных растворов с целью стабилизации гемодинамики, внутривенную антибиотикотерапию и прочие мероприятия.
Профилактика

Проведении дезинфекции дома, а также запрет взрослым заболевшим в течение 12 дней после выздоровления и выписки работать с детьми, беременными, и пациентами хирургических стационаров.
Также профилактика подразумевает борьбу с рецидивами. Для этого проводят лечение очагов хронической инфекции, в том числе санацию полости рта, используют бактериофаг.
В заключение нужно сказать, что эта стрептококковая инфекция, несмотря на потерю своего «имиджа» тяжелой инфекции при малейшем промедлении в обращении за медицинской помощью может стать той же тяжелой инфекцией, какая описана врачами средних веков. Поэтому к этому диагнозу нужно отнестись со всей серьезностью.
proinfekcii.ru
Скарлатина у детей — причины, признаки, лечение
Скарлатина – это острое инфекционное заболевание, характерным признаком которого является мелкоточечная сыпь и другие симптомы. В основном данному заболеванию поддаются дети от одного до девяти лет. До первого года жизни дети не болеют скарлатиной по той причине, что их защищает переданный от матери во время беременности и в период лактации иммунитет.
Причины возникновения скарлатины
Возбудителем данного заболевания являются бета-гемолитические стрептококки группы А. На сегодняшний день они широко распространены в обществе. Они передаются воздушно-капельным путем. Иногда возможна передача вируса контактно-бытовым путем. В первые дни заражения скарлатиной, больной человек выделяет больше всего возбудителей, от этого человека происходит заражение остальных. Чаще всего заражение скарлатиной происходит осенью и зимой. Возбудитель скарлатины имеет некоторые факторы патогенности, они влияют на клиническую картину.
К таким факторам относят:
- Аллергический фактор. Именно из-за него образуется сыпь, характерна для скарлатины.
- Токсический фактор. Он способствует повреждению тканей сердца и мозга, влияет на разрушение эпидермиса.
- Септический фактор. Он облегчает внедрение возбудителя в ткани и органы и способствует его распространению по всему организму.
Признаки и течение заболевания
От трех до семи суток длиться скрытый период заболевания. Скарлатина начинается с того, что ребенок становиться сонливым, вялым, ухудшается общее физическое состояние, наблюдается озноб и сильная головная боль. Температура тела сильно поднимается и достигает цифр от 38 до 40 °С. Температура зависит от того, насколько тяжелая форма скарлатины у ребенка. На начальном этапе развития заболевания может возникать рвота и тошнота. Спустя несколько часов на коже малыша начинают появляться мелкие ярко-розовые точки на покрасневшей коже – специфическая сыпь. Больше всего сыпь проявляется соку туловища, на лице, на паховых, ягодичных и подмышечных складках. При скарлатине наблюдается четко выраженный контраст между красными, яркими щеками и носогубным треугольником бледного цвета, на котором отсутствует сыпь. Глаза ребенка блестят лихорадочно, лицо одутловатое.
При глотании ребенка беспокоит боль, по этой причине при осмотре врача наблюдается поражение миндалин (ангина). Лимфатические узлы становятся увеличенными, плотными, при ощупывании вызывают болевые ощущения. На начальной стадии заболевания язык сухой, на нем густой буроватый налет. Начиная с третьих-четвертых суток, он постепенно очищается, и становиться ярко-красным. На нем четко видны блестящие, гладкие сосочки. В таком состоянии язык находиться одну — две недели. На коже сыпь держится на протяжении трех-семи дней, после исчезновения на языке не остается никакой пигментации. Через неделю-две кожа начинает шелушиться. Начинается шелушение на нежных зонах кожи – на шее и подмышечных складках, после этого переходит на всю поверхность тела. Для скарлатины характерным является шелушение на подошвах и ладонях, оно берет свое начало от свободного края ногтя и распространяется по пальцах на подошвы и ладони, на которых пластами сходит кожа.
Есть три формы протекания скарлатины: легкая, среднетяжелая и тяжелая. В зависимости от формы тяжести заболевания зависит период выздоровления. Данное заболевание может давать осложнение в виде поражения сердца, почек, а так же может возникнуть воспаление среднего уха и лимфаденит.
Диагностика скарлатины
Чтобы диагностировать скарлатину достаточно четко выраженных симптомов данного заболевания. Важно не перепутать скарлатину с краснухой, корью, лекарственными дерматитами. Иногда при развитии фибринозных налетов, в особенности, если они выходят за миндалины, нужно дифференцировать заболевание от дифтерии. При лабораторной диагностике делают гемограмму, чтобы проследить есть ли изменения, которые характерны для бактериальной инфекции (повышение СОЭ, лейкоцитоз, нейтрофилия, при которой заметно сдвиг лейкоцитарной формулы влево). Для того, чтобы провести экспресс-диагностику применяется РКА (для выявления антигенов стрептококков).
Лечение скарлатины
Лечащий врач определяет, необходимо ли стационарное лечение. Дети с тяжелыми формами скарлатины и дети из детских закрытых групп госпитализируются в обязательном порядке, по возможности проводиться изоляция их в домашних условиях. Если заболевание имеет легкую или среднетяжелую форму, то можно лечить ребенка в домашних условиях. Детям, пораженным скарлатиной, рекомендуется постельный режим на протяжении периода высыпания и четыре-пять дней после их появления. Это нужно для того, чтобы предупредить развитие осложнений. Нужно додерживаться диеты. Блюда должны быть протертые и проваренные, полужидкие или жидкие.
Запрещается употребление холодной или горячей пищи. Для выведения токсинов из организма ребенку нужно как можно больше употреблять жидкости. К обычному питанию можно возвращаться уже после того, как проходят острые проявления заболевания. Очень важными в лечении скарлатины есть антибиотики. Особенно чувствительные стрептококки к группе препаратов пенициллина. В домашних условиях их назначают применять в виде таблеток, а в условиях стационара в виде инъекций. В случае непереносимости ребенком пенициллиновых препаратов назначается эритромецин. Параллельно с применением антибиотиком назначаютя противоаллергические средства – фенкарол, димедрол, тавегил, препараты кальция – глюконат, а так же витамин С.
Профилактика скарлатины
От скарлатины не существует никакой вакцины, поэтому самым главным способом профилактики скарлатины является повышение иммунитета, общее укрепление организма, изоляция больных, соблюдение в течение недели карантина. От данного недуга защитить своего ребенка можно с помощью рационального питания, закаливания, соблюдения правил гигиены, проветривания и влажной уборки помещений. Снижает риск заражения данным заболеванием употребление биологически активных добавок в пищу.
mamapedia.com.ua
причины, симптомы, виды, лечение, осложнения
Первое официальное упоминание о заболевании скарлатиной зафиксировано более четырех веков назад. Название болезни происходит из латыни и буквально обозначает «ярко-красный», видимо, из-за самого очевидного симптома скарлатины – характерной красной сыпи.
Наиболее вероятный возраст пациентов – после двух и до семи лет. Скарлатина у детей в возрастных пределах до двух лет встречается крайне редко, так как детский организм еще защищен от проникновения инфекции антителами матери. Также встречаются редкие случаи заболевания скарлатиной у взрослых людей. Следует отметить, что по сравнению с другими детскими болезнями, которые, как правило, переносятся во взрослом возрасте достаточно тяжело, скарлатина протекает относительно легче.
В дошкольной возрастной группе (после контакта с носителем вируса) вероятность инфицирования скарлатиной у детей составляет более 40 процентов. К особой группе риска принадлежат дети с пониженным иммунитетом, страдающие аллергическими заболеваниями, гиповитаминозом, а также длительно находящиеся в ситуации повышенного стресса. Симптомы скарлатины у детей данной группы наиболее ярко выражены, и заболевание переносится гораздо тяжелее.
Причины скарлатины
Возбудитель скарлатины (особый вид стрептококковой инфекции) передается через дыхательные пути при контакте человека с человеком воздушно-капельным путем. Иногда возможна передача вируса прямым контактным способом (через инфицированную пищу, игрушки, вещи и т. п.). Заражение скарлатиной у взрослых чаще всего происходит через кровеносную систему, когда возбудитель болезни проникает в кровь через мелкие ссадины и царапины на коже.
Симптомы скарлатины
Для того чтобы не упустить время для начала лечения скарлатины необходимо внимательно наблюдать за проявлениями болезни, вовремя дифференцировать ее от других вирусных инфекций.
В большинстве случаев скарлатина прогрессирует стремительно, как правило, все вероятные симптомы болезни можно наблюдать уже в первые сутки от начала заболевания.
Самыми первыми симптомами скарлатины у детей являются жар (температура тела повышается до отметки 38-40 градусов), боли в гортани. Ребенок становится малоподвижным, вялым, жалуется на ломоту во всем теле и отказывается принимать пищу. Редкими, но вероятными спутниками этого состояния являются рвота и неоднократный жидкий стул.
Часто к концу первого дня заболеваний (иногда на второй день) на кожных покровах груди и шеи больного появляются красные мелкие точки. Сыпь стремительно распространяется на лицо и тело. Характерно значительное поражение носогубного треугольника, выделяющегося своими резко очерченными границами на фоне остального лица. Высыпания по телу обычно располагаются на боковых поверхностях туловища и в физиологических складках тела.
Сыпь при скарлатине у ребенка вызывает нестерпимый зуд, кожные покровы становятся горячими и сухими на ощупь. Высыпания проходят примерно через неделю после начала заболевания, оставляя после себя сильное шелушение кожи, которая с поверхности ступней и ладоней слезает целыми пластами. К нормальному состоянию кожа больного возвращается не раньше, чем через две-три недели.
Еще одним явным симптомом скарлатины у ребенка, который нельзя не заметить, является внешний вид поверхности языка. В самом начале болезни язык покрыт густым слоем беловато-бурого налета, который через несколько дней исчезает и открывает ярко-малиновую поверхность.
Скарлатина практически во всех случаях сопровождается тонзиллитом, т. к. оба эти заболевания вызваны одним возбудителем инфекции.
Виды скарлатины
Заболевание скарлатиной может протекать в пяти различных видах:
— легкий
— средней тяжести
— тяжелый
— стертый
— гипертоксический
Два последних вида без своевременного лечения скарлатины представляют реальную угрозу для жизни пациента. Опасность для жизни заключается не в самой скарлатине, а в тяжелых осложнениях, которые она оставляет после себя.
Осложнения скарлатины
Коварство заболевания скарлатиной заключается в том, что стрептококк, служащий причиной инфицирования, способен не только разрушать клетки человеческого организма, но и искусно под них «маскироваться». Таким поведением вирус выводит из строя иммунную систему, которая вместе с вторгшимся в организм агрессором начинает активно уничтожать свои же собственные клетки.
Самыми частыми осложнениями, которые возникают непосредственно во время течения скарлатины, являются поражения кровеносной и нервной системы. Далее в списке осложнений значатся отиты, фарингит, синуситы. Значительно реже поражаются почки, сердце и печень.
Тяжелые и смертельно опасные осложнения возникают после выздоровления пациента от скарлатины. К таким осложнениям относятся следующие заболевания: серьезные поражение сердечных клапанов, головного мозга, почек, суставов и т. д.
Возникновение тяжелых осложнений напрямую связано с нарушением рекомендованного лечения скарлатины или с неправильно выбранной тактикой ведения больного в ходе болезни.
Лечение скарлатины
При заболевании, протекающем в легкой форме, больному позволяется проходить лечение от скарлатины в домашних условиях (при возможности соблюдения строгой изоляции от остальных членов семьи).
Обязательным правилом для успешного лечения скарлатины в любой форме является соблюдение всех предписанных врачом рекомендаций. Именно этот основной фактор позволит не только в короткие сроки излечиться от скарлатины, но и избежать в дальнейшем возникновения тяжелых осложнений.
Видео с YouTube по теме статьи:
www.neboleem.net

 Скарлатина – это острое инфекционное заболевание, характерным признаком которого является мелкоточечная сыпь и другие симптомы. В основном данному заболеванию поддаются дети от одного до девяти лет. До первого года жизни дети не болеют скарлатиной по той причине, что их защищает переданный от матери во время беременности и в период лактации иммунитет.
Скарлатина – это острое инфекционное заболевание, характерным признаком которого является мелкоточечная сыпь и другие симптомы. В основном данному заболеванию поддаются дети от одного до девяти лет. До первого года жизни дети не болеют скарлатиной по той причине, что их защищает переданный от матери во время беременности и в период лактации иммунитет.