виды патологии, чем опасно для ребенка боковое, нижнее или частичное предлежание, всегда ли назначается кесарево сечение при переднем прикреплении
Во время вынашивания ребёнка в организме женщине происходят многочисленные изменения. Иногда в этот период обостряются проблемы, которых раньше не было или же хронические заболевания, что провоцирует некоторые патологии в течение беременности.
Предлежание плаценты при беременности
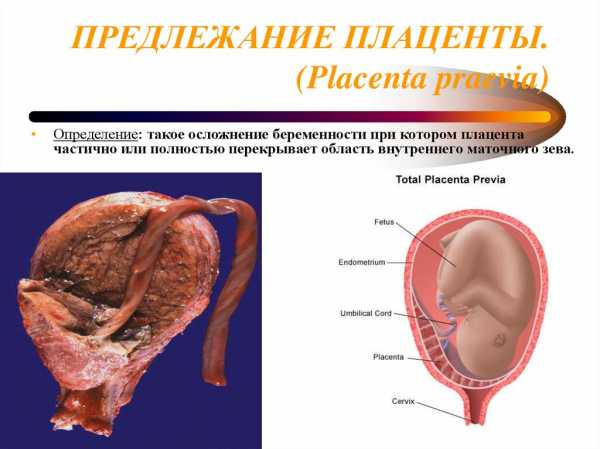 Предлежание плаценты – это серьезная проблема, которая несёт высокую опасность для роженицы и ребёнка. Но, если вовремя принять все необходимые меры, то ситуацию возможно исправить. Что же это за патология? Какие нюансы нужно знать?
Предлежание плаценты – это серьезная проблема, которая несёт высокую опасность для роженицы и ребёнка. Но, если вовремя принять все необходимые меры, то ситуацию возможно исправить. Что же это за патология? Какие нюансы нужно знать?
Что такое предлежание плаценты: насколько это опасно
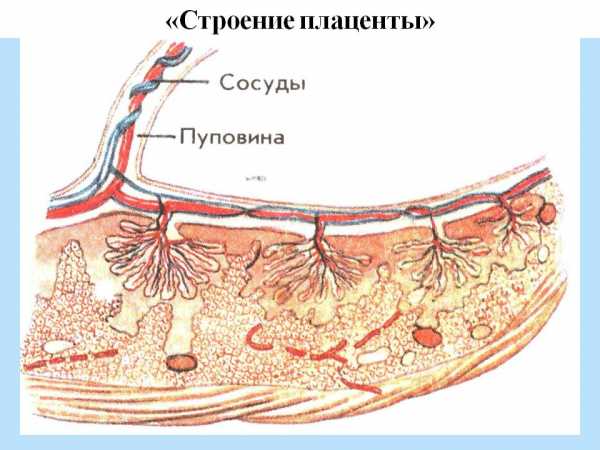
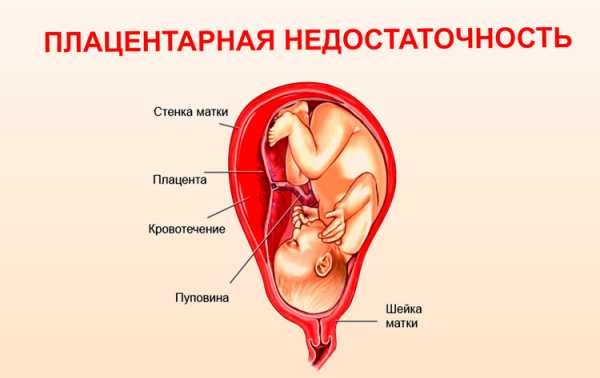
Плацента – это временный орган, который формируется в матке во время беременности для питания и обеспечения необходимыми веществами ребёнка. Одновременно с развитием эмбриона, растёт и плацента. После родоразрешения она выходит после плода. Имеет две стороны, с одной расположена пуповина, через которую и перелаются питательные компоненты малышу.
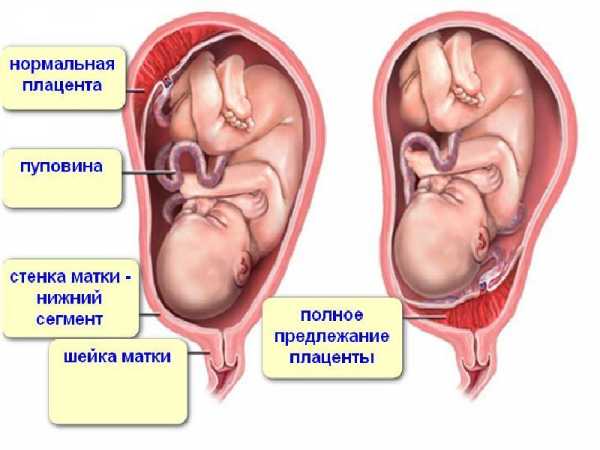
Нормальное расположение плаценты – на дне матки или же по бокам. Именно эти части матки наиболее толстые и имеют богатое кровоснабжение, это позволяют плоду получать питание, кислород и правильно развиваться.
Иногда зародыш располагается ближе к шейке, в области нижнего сегмента, соответственно плацента формируется там же и перекрывает выход из матки – это называется предлежание.
Неправильное крепление несёт многие проблемы:
- плод не получает достаточное количество питательных элементов;
- ребёнок не сможет родиться естественным путём;
- при отслаивании плаценты риск кровотечений и гибели роженицы с малышом.
Риски на начальных сроках
 В первом триместре неправильное положение плаценты несёт опасность для эмбриона, он получает недостаточно питательных элементов, витаминов и кислорода. Соответственно развивается медленнее.
В первом триместре неправильное положение плаценты несёт опасность для эмбриона, он получает недостаточно питательных элементов, витаминов и кислорода. Соответственно развивается медленнее.
Плацента может изменять своё расположение с ходом беременности – это называется миграция.
Неправильное положение наблюдается у 60% беременных, к двадцатой недели она опускается или же, наоборот, поднимается, тем самым становясь на правильную позицию. На последних неделях процент женщин с предлежанием уменьшается, практически, в два раза.
В первом триместре обязательно нужно посетить врача-гинеколога и сделать ультразвуковое исследование, чтобы убедиться, что беременность протекает нормально и не имеет патологий
Опасности на последнем триместре
 На последних неделях беременности патология плаценты несёт большой риск для малыша и матери. Резко падает шанс у ребёнка родиться естественным путём, потому, что она перекрывает выход из матки. Физиологически плацента не может выйти раньше, чем плод.
На последних неделях беременности патология плаценты несёт большой риск для малыша и матери. Резко падает шанс у ребёнка родиться естественным путём, потому, что она перекрывает выход из матки. Физиологически плацента не может выйти раньше, чем плод.
Возможно отслоение органа, что может спровоцировать сильное кровотечение и гибель женщины и ребёнка.
Родить с предлежанием можно, но только находясь на регулярном контроле у врачей.
Причины неправильной локализации детского места в матке
«Детское место» формируется в матке, на том участке, где закрепляется плодное яйцо. Именно оно выбирает место локализации, там где нет рубцов и прочих дефектов. Иногда оно располагается внизу матки, что провоцирует предлежание плаценты. Причин несколько.
- Маточные факторы:
- воспалительные заболевания, могут спровоцировать изменив эндометрия в матке;
- полостные операции, выскабливания, аборты;
- дисбаланс гормонального фона;
- действующие воспалительные инфекции, опухоли.
- Плодные факторы:
- несколько плодов в матке;
- заболевания: миома, эндометриоз;
- врождённые патологии матки, аномальное строение или недостаточное развитие.
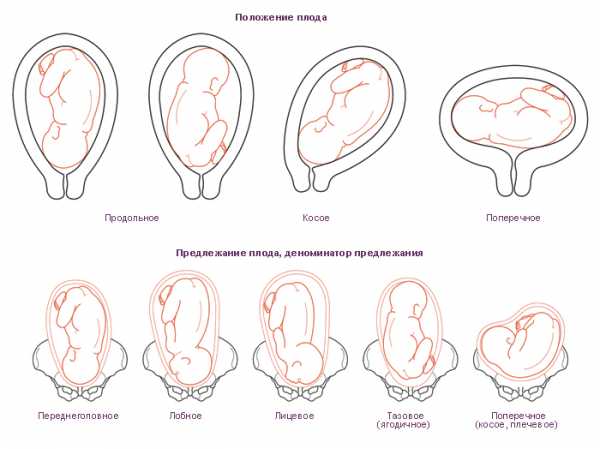
Виды предлежание плаценты
Различают несколько видов положения плаценты:
- Боковое (краевое).
- Заднее.
- Нижнее плацентарное предлежание.
- По передней стенке.
Боковое или краевое
 Плацента располагается аномально, закрывая собой некоторую часть внутреннего зева матки. В первом триместре такое крепление не представляет большой опасности, потому что плацента может сместиться и принять верное положение. Но не стоит к этому относиться халатно, потому что, если не контролировать этот процесс, то орган может передавить питательные сосуды, перерыть кислород, что ведёт к антенатальной гибели плода.
Плацента располагается аномально, закрывая собой некоторую часть внутреннего зева матки. В первом триместре такое крепление не представляет большой опасности, потому что плацента может сместиться и принять верное положение. Но не стоит к этому относиться халатно, потому что, если не контролировать этот процесс, то орган может передавить питательные сосуды, перерыть кислород, что ведёт к антенатальной гибели плода.
На поздних сроках такое предлежание опасно для роженицы и ребёнка. Плацента может отслоиться и вызвать кровотечение, несёт смертельную опасность для обоих.
Чаще, краевое расположение наблюдается при повторной беременности и нуждается в постоянном контроле. По статистике 25% детей рождаются мертвыми.
Причины возникновения:
- половые инфекции;
- аномальное строение матки;
- полостные операции, рубцы;
- истощение миометрия;
- патологии матки и опухоли;
- проблемы с сердечно-сосудистой системой;
- аномальное развитие эмбриона.
Симптомы и опасность
 Патология сопровождается кровянистыми, но общее состояние стабильное. Чаще проявляется в период покоя. Определить краевое положение удобнее на 28 – 32 неделе. В это время матка наиболее активна и готовиться к родоразрешению. Намного реже краевое крепление выявляют в начале второго триместра.
Патология сопровождается кровянистыми, но общее состояние стабильное. Чаще проявляется в период покоя. Определить краевое положение удобнее на 28 – 32 неделе. В это время матка наиболее активна и готовиться к родоразрешению. Намного реже краевое крепление выявляют в начале второго триместра.
На последних сроках такое положение органа, часто вызывает кровотечения в следствие физических нагрузок, полового акта и даже резкими движениями плода, которые могут спровоцировать нарушение целостности сосудов.
Краевое расположение может спровоцировать выкидыш. Сопровождается гипертонусом матки, болевыми ощущениями в животе. Часто наблюдается железодефицитная анемия.
Эмбрион получает меньшее количество питательных элементов, кислорода, и в целом, медленно развивается. Нередко, краевое крепление вызвано аномальным положением самого эмбриона, оно бывает косое или поперечное.
Лечение
Лечение назначают исходя из общего состояния роженицы и плода. При стабильном самочувствии, отсутствии кровотечений, возможен амбулаторный контроль.
При резких и сильных кровотечениях нужна срочная госпитализация, покой и отсутствие стресса. Рекомендовано носить специальный бандаж. Применяется медикаментозная терапия.
При обильном кровотечении, которое вызвано краевым предлежанием плаценты, женщине экстренно делают кесарево сечение, вне зависимости от срока.
В целом, при своевременном обнаружении патологии, прогноз благоприятный и женщина может доносить плод вплоть до 38 недели и благополучно разродиться.
Заднее
 При таком креплении, плацента прилегает к задней части матки и закрывает выход, тем самым естественное родоразрешение невозможно.
При таком креплении, плацента прилегает к задней части матки и закрывает выход, тем самым естественное родоразрешение невозможно.Причины те же самые, что и при другом неправильном расположении. Меры профилактики и лечения схожи.
Нижнее плацентарное предлежание
Для этой патологии характерно расположение детородного органа в шести сантиметрах от внутреннего зева. Выявляется в середине срока при УЗИ. Часто плацента мигрирует на правильное место к моменту родов.
При нижнем расположении органа возникают небольшие кровотечения, начиная с двенадцатой недели. Во втором триместре происходит обострение и возможно частичное отслаивание.
Опасность патологии
У эмбриона ограничен доступ к кислороду, сто негативно сказывается на общем развитии. Для роженицы же оказывает дискомфорт в общем, вызывает анемию и большой риск нарушения внутрисосудистого свертывания крови. При последнем существует большой риск прерывания беременности.
Лечение
Применяют комплексное лечение препаратами, при ухудшении самочувствия женщину направляют в стационар. При такой патологии нужно исключить любые нагрузки, секс, посещение бань и саун.
По передней стенке
 Плацента располагается на передней стенке матки. Часто наблюдается при низком и неполном предлежании. Такое расположение не считают аномальным. Выявить его можно до двадцать шестой недели беременности. Чаще, плацента мигрирует в правильное место и родоразрешение проходит естественным путём.
Плацента располагается на передней стенке матки. Часто наблюдается при низком и неполном предлежании. Такое расположение не считают аномальным. Выявить его можно до двадцать шестой недели беременности. Чаще, плацента мигрирует в правильное место и родоразрешение проходит естественным путём.
Нормальное ли центральное крепление плаценты
При центральном креплении плаценты, она полностью закрывает вход цервикальный канал. При такой патологии естественное родоразрешение невозможно и прибегают к кесаревому сечению.
Симптоматика и возможные опасности схожи с другими аномальными креплениями.
Какие последствия предлежания для ребенка
Неправильное крепление плаценты доставляет неудобство женщине и эмбриону.
Основные последствия:
- отслоение плаценты;
- кровотечения;
- гестоз;
- анемия;
- гипоксия плода;
- медленное развитие эмбриона;
- неправильное расположение плода;
- выкидыш;
- преждевременные роды;
- мертворождение.
Последствия зависят от здоровья и особенностей организма роженицы.
Степени предлежания
 Предлежание имеет несколько степеней:
Предлежание имеет несколько степеней:
- Частичное.
- Полное.
Частичное
Частичное или неполное крепление характеризуется тем, что орган перекрывает собой только внутренний канал шейки матки частично, оставляя небольшое отверстие. При таком расположении головка ребёнка не может пройти через родовые пути.
Полное
Какие признаки предлежания
Основной признак аномального крепления плаценты – это кровотечение. В начале срока и конце оно обозначает неполное предлежание, а во втором – полное.
Как определяется: на каком сроке ставят диагноз
Положение плаценты и степень аномалии определяется на УЗИ. При акушерском осмотре гинеколог может выявить расположение эмбриона и определить неправильное положение, обнаружить отсутствие гипертонуса матки.
Выявить крепление плаценты можно уже в первом триместре.
В каждом триместре беременности женщина проходит процедуру скрининга, которая позволяет выявить патологии, и определить состояние развития эмбриона.
Когда плацента может сменить положение
 Плацента имеет свойство мигрировать, т.е. перемещаться с течением беременности. Чаще всего она изменяет положение в последнем триместре.
Плацента имеет свойство мигрировать, т.е. перемещаться с течением беременности. Чаще всего она изменяет положение в последнем триместре.
Можно ли вылечить
Предлежание плаценты поддаётся корректировке с помощью медикаментозного лечения. За беременностью тщательно наблюдают. При необходимости женщину могут госпитализировать.
Медикаментозная профилактика включает применение препаратов (чаще это Дротаверин, Фенотерол, Дипиридамол, и прочие). Проводят меры для предотвращения анемии.
Если же состояние стабильное и не требует стационарного лечения, то будущей матери прописывают постельный режим, половой покой, отсутствие физических нагрузок и стрессов.
Профилактика предлежания плаценты: насколько эффективна
 Для профилактики неверного крепления плаценты необходимо тщательно следить за здоровьем, особенно по части гинекологии: отсутствие абортов, выскабливаний, обязательное своевременное лечение воспалений и инфекций.
Для профилактики неверного крепления плаценты необходимо тщательно следить за здоровьем, особенно по части гинекологии: отсутствие абортов, выскабливаний, обязательное своевременное лечение воспалений и инфекций.
Наиболее эффективно – это планирование беременности и предупреждение возможных рисков. Для этого за год, два нужно проверить состояние организма, лучше всего вести правильный образ жизни, чтобы беременность не стала сильной нагрузкой.
В целом, предлежание той или иной степени встречается у большинства женщин. Так же у половины она мигрирует к родоразрешению.
Как врачи рекомендуют рожать: кесарево сечение или естественные роды
При аномальном креплении плаценты способ рождения ребёнка зависит от общего состояния будущей матери. Полное предлежание исключает естественные роды. При частичном, если женщина не имеет осложнений и беременность протекает нормально, возможны самостоятельные роды. В любом случае, сохраняется риск, а потому врач следит за процессом, иногда требуется экстренное вмешательство.
Желая родить ребёнка, лучше тщательно спланировать беременность, провериться на все заболевания и отклонения. Предлежание плаценты без контроля врача представляет большую опасность для женщины и ребёнка.
Полезное видео
bestmama.guru
Предлежание плаценты при беременности: чем это опасно?
Развитие ребенка в организме матери является настоящим чудом природы. За 9 месяцев беременности из двух крошечных клеток образуется новый организм, человек, который может жить вне тела мамы. Во время гестации связующим звеном между мамой и малышом является плацента. Она переносит к крохе кислород, гормоны и питательные вещества, служит барьером от чужеродных агентов, передает малышу защитные антитела от инфекций.
Чтобы беременность развивалась гармонично, важны очень многие факторы, в том числе прикрепление плаценты к маточной стенке. В данной статье мы поговорим о предлежании плаценты и влиянии этого на вынашивание малыша и на процесс родов.
Как в норме располагается послед в матке?
В норме плацента (послед, детское место) развивается на передней или задней маточной стенке, а именно ближе к ее дну, которым является купол матки. Противоположное дну матки место называется нижним сегментом (около выхода из матки). Иногда детское место прикрепляется не спереди и не сзади, а сбоку, что обычно не сопровождается какими-либо проблемами.
Что такое предлежание плаценты?
Предлежанием плаценты именуется такое ее положение, при котором она в определенной степени преграждает выход из матки. Плацента имеет интересное свойство мигрировать, а именно перемещаться вверх по маточной стенке за время гестации. Этим объясняется тот факт, что с каждой последующей неделей беременности риск предлежания уменьшается. Будущие матери с нетипичным прикреплением последа требуют особого наблюдения во время вынашивания крохи.
Каким бывает предлежание плаценты?
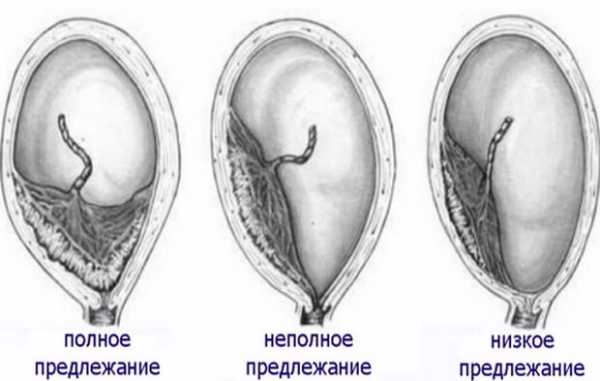
Принято выделять предлежание двух типов: полное и частичное. При первом типе плацента закрывает собой выход из матки целиком, а при втором — прикрывает внутренний зев не полностью или касается его лишь своим краешком. Отдельно выделяется низкое расположение последа, когда внутренний зев свободен, но нижний край последа находится недалеко от него.
Самым простым и информативным способом диагностики предлежания последа является ультразвуковая диагностика (УЗИ). По его результатам врач ставит степень предлежания в зависимости от того, как близко находится плацента от выхода из матки, и как сильно она его перекрывает. Самые точные показатели дает УЗИ, сделанное влагалищным датчиком.
Как еще можно предположить предлежание плаценты? При ручном исследовании живота определяется высокое расположение предлежащей части плода (головка или ягодицы). Влагалищный осмотр в гинекологическом кресле при предлежании последа не рекомендован, он может стать виновником кровотечения. При особой необходимости осмотра он проводится крайне осторожно.
Почему так случилось?
Самыми главными факторами, которые приводят к неправильному расположению последа, являются патологические процессы в слизистом слое матки (дистрофия, истощение). К этому приводят неоднократные роды и прерывания беременности, воспалительные заболевания (эндометрит), рубцы на матке, оставшиеся после удаления опухолей или после оперативных родов. Определенную роль в патологическом прикреплении последа играет курение.
Другими причинами, вызывающие предлежание последа, являются плодовые факторы. Они недостаточно изучены, но происходит так, что изначально ворсины хориона (будущей плаценты) начинают закладываться в нижней части плодного яйца. У некоторых беременных плацента все же поднимется выше в течение гестации, но так бывает не всегда.
В тех случаях, когда имеет место недоразвитие слизистого слоя матки, плацента может врастать в маточную стенку, что даст о себе знать только во время родов.
Кровотечение при предлежании плаценты
Кровотечение из половых путей будущей матери — это основной признак предлежания плаценты. Оно может возникнуть и во время беременности, и во время родовой деятельности.
По мере возрастания срока гестации происходят изменения в нижнем маточном сегменте, что сопровождается сокращением его мышечных волокон. Плацента сокращаться не может, поэтому она смещается относительно маточной стенки. В результате происходит повреждение сосудов плаценты, и возникает кровотечение. Чем больше площадь предлежания, тем больше кровопотеря. Матка при этом остается безболезненной, в тонус не входит. Такие эпизоды кровопотери могут быть неоднократными за время беременности и могут стать причиной анемии у матери. Массивная кровопотеря опасна и напрямую угрожает жизни женщины и малыша.
При рождении малыша кровотечения при предлежании последа избежать невозможно. Шейка матки сокращается, сглаживается, повреждаются плацентарные сосуды. Самая большая кровопотеря бывает при полном предлежании плаценты, самостоятельной остановки кровотечения не происходит. При неполном предлежании возможно прекращение кровотечения, если произойдет смещение плаценты вместе с маточной стенкой или если плацента будет прижата головкой плода.
Чем сильнее и продолжительнее кровотечение, тем сильнее страдает мама, а вместе с ней малыш. Острая гипоксия (нехватка кислорода) в родах может дать очень серьезные последствия на здоровье ребенка или даже стать причиной его летального исхода.
Особенности вынашивания беременности при предлежании плаценты
Беременность, при которой имеет место предлежание плаценты, протекает с особенностями. Она нередко осложняется угрозой прерывания, кровотечениями, анемией. Так как послед перекрывает нижний маточный сегмент, то плод часто располагается неправильно.
Матка в нижнем отделе кровоснабжается меньше всего, поэтому малышу может хронически не хватать кислорода, поступающего через плаценту. Это может проявиться задержкой роста плода и другими признаками гипоксии.
Во втором триместре пациентку с предлежанием последа наблюдают так же, как и остальных женщин. Дополнительно назначаются исследования на свертывающую систему крови, чаще проводится УЗИ (для оценки передвижения плаценты). Будущая мама должна исключить половую жизнь, максимально снизить физические нагрузки, отказаться от путешествий и длительных поездок. В случае возникновения кровотечений, беременную госпитализируют для наблюдения и соответствующей терапии.
Если есть возможность, беременность сохраняют. Женщине назначают спазмолитики, препараты, улучшающие свертываемость крови, противоанемические и другие лекарства. Обязательно нужно находиться в постели и соблюдать эмоциональный покой. Если же кровопотеря очень сильная и угрожает жизни женщины, то проводится прерывание беременности путем малого кесарева сечения.
В третьем триместре требуется еще более тщательное наблюдение за беременной. Если женщина живет недалеко от роддома (5-10 минут езды), то она может оставаться дома примерно до 32 недель. Если будущая мама живет далеко, то стоит лечь в родильный дом раньше. Это обусловлено тем, что начавшееся кровотечение может стать угрозой жизни и матери, и ребенку. Поэтому нужно находиться под постоянным наблюдением специалистов, которые смогут экстренно родоразрешить женщину.
Как проходят роды при предлежании плаценты
Роды женщинам с полным предлежанием последа предстоят оперативные. Если кровяных выделений не наблюдается, то беременность можно продолжать до 37-38 недель, а затем провести кесарево сечение в плановом порядке. Даже плановая операция может осложниться сильной кровопотерей после отделения последа из-за того, что нижний сегмент матки сокращается не так хорошо, как остальные отделы. Иногда в ходе операции выясняется, что послед прирос к эндометрию, что требует его ручного отделения. Однако это не всегда возможно, и приходится удалять вместе с плацентой всю матку.
Когда плацента не до конца перекрывает внутренний зев, разрешается вести роды через влагалище. При этом врач, ведущий роды, обычно вскрывает плодные оболочки, чтобы отошли воды. Это способствует снижению натяжения пузыря при продвижении головки плода вниз, следовательно, кровотечение приостанавливается, и становится возможным родить ребенка без осложнений. Хотя отмечено повышенное число травм шейки матки при вагинальных родах у женщин с предлежанием.
Таким образом, предлежание плаценты во время вынашивания малыша является очень серьезной проблемой. Будущие мамы должны строго выполнять рекомендации лечащего врача и своевременно проходить назначенные обследования. Не стоит отказываться от плановых и экстренных госпитализаций, ведь отказ может стоит жизни как мамы, так и крохи.
medaboutme.ru
Предлежание плаценты. Причины, осложнения, роды с предлежанием
Предлежание плаценты при беременности — это патология, которая подразумевает расположение плаценты в нижнем сегменте матки в области маточного зева. Частота осложнений 0,5-0,8% от всех родов. По статистике 3% женщин и 5% детей погибают по причине данной патологии.
Предлежание плаценты при беременности
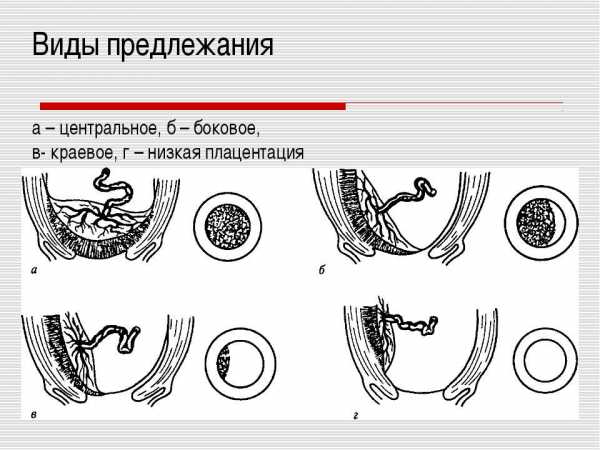
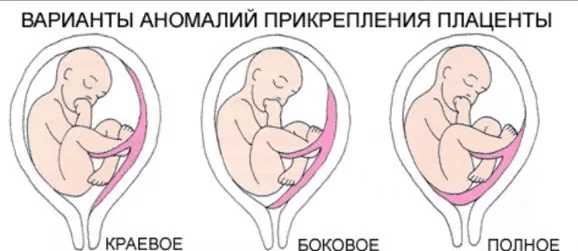
Предлежание плаценты бывает центральное или полное, боковое и краевое.
Низкое предлежание плаценты при беременности
Плацента, или иными словами детское место, представляет собой утолщенную оболочку, которая образуется в матке сразу после прикрепления оплодотворенной яйцеклетки. Её предназначение – защищать малыша в ходе всей беременности. Благодаря плаценте, ребенок получает кислород, питание, а также защиту от негативных воздействий, в виде инфекций матери и токсичных веществ.
На развитие малыша важное влияние оказывает правильное расположение плаценты. Нормальное должно быть больше 6 сантиметров от внутреннего зева, в этом случае кровоток благоприятно влияет на формирование и кровоснабжение плаценты. Если она расположена менее чем на 6 см от выхода матки и перекрывает зев, врачом ставится диагноз «Низкое предлежание плаценты». Если патология была выявлена в 20 недель, на плановом УЗИ, существуют большие шансы, что к концу беременности положение дел изменится, и такая проблема как низкая плацентация рассосется сама собой.
По мере того, как матка растет, растягивается, её мышца смещается кверху вместе с плацентой, (это явление врачи называют миграцией плаценты) и тогда диагноз снимают. Это самый безобидный вид предлежания плаценты, при котором женщина в большинстве случаев не испытывает никаких симптомов, и выявляется неожиданно при запланированном скрининге. Но наблюдение акушера-гинеколога, все же необходимо.
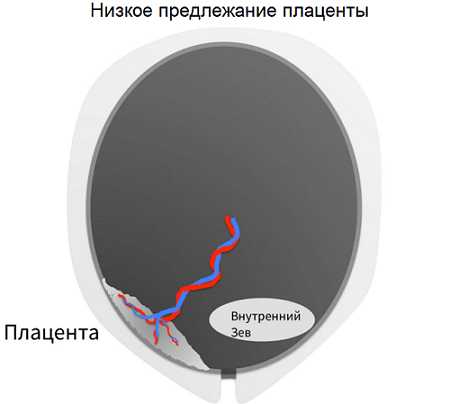
Иногда низкое предлежание плаценты сохраняется до конца беременности, в таких случаях нужно прислушиваться к врачам, они обращают внимание на положение малыша в утробе и исходя из этого решают, дадут ли женщине родить естественным путём или нет.
Краевое предлежание
Это один из видов неполного предлежания, при котором внутренний зев матки прикрыт частично. В этом случае нижний край плаценты расположен на одном уровне с краем внутреннего зёва. Выход матки закрыт плацентарной тканью на 1/3.
Краевое предлежание плаценты чаще всего обнаруживается во втором триместре. На основе жалоб беременной о кровотечениях проводится узи. После постановки диагноза, женщина попадает под строгий контроль гинеколога, который назначает необходимые исследования и медицинские наблюдения. Чтобы избежать анемии, вследствие кровотечений и снижения гемоглобина, назначаются железосодержащие препараты.

Боковое предлежание
Наибольшая часть плацентарной ткани в этом случае располагается с правой или левой стороны от внутреннего зева. Врач при исследовании определяет величину перекрытого участка.
Заднее предлежание
Еще один вид неполного предлежания, при котором основная часть плаценты прикреплена к задней стенки матки.
Полное или центральное предлежание
Полное предлежание плаценты полностью закрывает внутренний зев матки, во время влагалищьного исследования плодные оболочки не прощупываются, наблюдается только плацентарная ткань, а центр плаценты расположен на уровне зева.
Центральное предлежание плаценты — серьезная патология, при обнаружении которой, беременная немедленно направляется в стационар, даже если отсутствуют кровотечения и боли. Там она будет находится под постоянным наблюдением квалифицированных специалистов.
Причины предлежания плаценты
Основные факторы, оказывающие влияние на расположение плаценты, образуются прежде всего, из-за патологических изменений в слизистой стенке матки.
Причины, связанные со здоровьем женщины
- Воспалительные процессы слизистой матки до беременности (эндометриты)
- Аборты и выскабливания
- Операция кесарево сечения
- Операции по поводу миомы матки
- Перфорация матки
- Аномалии, недоразвитие матки
- Чаше всего предлежание возникает у повторнородящих женщин (75% от всех беременных с этим диагнозом)
- Многоплодная беременность.
Причины со стороны плодного яйца
Плодное яйцо обладает ферментативными способностями. Для того, чтобы прикрепится к слизистой матки, особый фермент плодного яйца, как бы растворяет эпителий матки, и в том месте происходит прикрепление плодного яйца.
В случае предлежания плаценты ферментативность плодного яйца снижена. Оно опускается вниз и там прикрепляется. Это может быть вызвано гормональными нарушениями или другими, пока науке не известными причинами.
Чем опасно предлежание плаценты, симптомы
Основным симптомом предлежания плаценты является безболезненное кровотечение. Оно как правило возникает во второй половине беременности, из-за того, что после 20 недель растягивается нижний сегмент матки.
Ворсины плаценты не имеют свойства растягиваться, поэтому они отслаиваются от стенки матки. При отслойке плаценты рвутся кровеносные сосуды и возникает кровотечение. Оно может случиться ночью или днем, после физической нагрузки или в покое, как правило, не сопровождается болями. Выделения могут быть настолько обильными, что это требует срочной неотложной помощи. Обильные кровотечения при предлежании угрожают жизни женщины и плода.
Читайте также:
Что такое гестоз при беременности и чем он опасен для матери и ребенка
Изжога при беременности: средства для избавления
Хламидиоз при беременности: характер заболевания, степень риска
При центральном предлежании плаценты кровотечения возникают раньше 25-27 недель, похожи на обильные месячные.
При боковом и краевом предлежании плаценты кровотечения отмечают после 30 недель беременности, может быть, как обильным, так и скудным, имеет свойство прекращаться и снова возобновляться. Опасно, прежде всего анемией у женщины и внутриутробной гипоксией плода.
При низком предлежани, кровотечение может возникнуть в родах, эта ситуация менее опасна, так как женщина находится под наблюдением врачей и у акушеров больше возможности оказать помощь.
Помимо этого, на позднем сроке, если ребеночек очень активен, он может или передавить, или повредить пупочный канатик. Еще одна часто встречающаяся проблема при предлежании — поперечное или косое положение плода, либо тазовое предлежание, что добавляет проблем при родах.
Осложнения при предлежании плаценты
- Угрожающие жизни кровотечения
- Тромбоэмболия (закупорка кровеносного сосуда)
- Эмболия околоплодными водами (поподание в кровоток матери небольшого количества околоплодных вод).
- Внутриутробная гипоксия плода
- Недоношенная беременность
- Слабость родовой деятельности
Кровотечение при предлежании плаценты
Если кровотечение возникло на сроке 27-32 недели беременности и не угрожает жизни, женщина помещается в стационар. Там она находится на строгом постельном режиме.
Проводится профилактика внутренней гипоксии плода. Применяются спазмолитические средства для расслабления мышцы матки. Осуществляется консервативное лечение, которое поможет сохранить беременность, и родить в наиболее поздние сроки.
Если кровотечение возникло при родах, врач может вскрыть плодный пузырь, тогда головка плода прижимает ткань плаценты и кровотечение уменьшается.
Если кровотечение, в любом сроке, обильное и угрожает жизни женщины — это требует срочной оперативной помощи — кесарева сечения.
Абсолютным показанием к кесареву сечению являются:
- Закрытие маточного зева
- Неготовые родовые пути
- Центральное предлежание плаценты
- Угрожающее жизни кровотечение.
Лечение
Нет терапии, способной повлиять на положение плаценты. Беременной остается лишь ждать, что ситуация улучшится. А врачами проводятся все меры, направленный на поддержание хорошего состояния женщины, купировании кровяных выделений и сохранения плода.
Беременной необходимо избегать нагрузок, дышать свежим воздухом, хорошо высыпаться, оградить себя от переживаний. В рацион нужно внести как можно больше продуктов богатых железом, кальцием, белком. Заниматься сексом при предлежании плаценты запрещено.
Роды с предлежанием плаценты
Родоразрешение при полном предлежании плаценты происходит путем касарева сечения, так как проход закрыт и естественным путем женщина родить не может. На сроке 38 недель проводится кесарево.
Естественные роды при неполном предлежании возможны, если шейка матки созрела, наблюдается хорошая родовая деятельность и плод повернут головкой к выходу и кровотечение после вскрытия плодного пузыря прекратилось. Но следует учесть, что риски при естественных родах присутствуют.
Предлежание плаценты при беременности, опасная патология которая может угрожать жизни матери и ребенка.Поэтому очень важно следовать всем указаниям врача гинеколога, знать возможные последствия данного диагноза.
razvitie-rebenka24.ru
что это, причины, симптомы, диагностика, лечение
 При беременности в организме женщины происходит невероятное количество изменений, увеличивается объем крови, происходит гормональная перестройка, все это должно находиться под контролем врача. Беременную женщину трижды в течение срока направляют на УЗИ, чтобы проверить, как развивается плод, как он расположился в матке, нет ли рисков прерывания беременности. Одним из тревожных диагнозов считается предлежание плаценты. Что это такое, насколько это явление опасно для плода и будущей мамы, и какое влияние оно может оказать на роды, рассмотрим далее.
При беременности в организме женщины происходит невероятное количество изменений, увеличивается объем крови, происходит гормональная перестройка, все это должно находиться под контролем врача. Беременную женщину трижды в течение срока направляют на УЗИ, чтобы проверить, как развивается плод, как он расположился в матке, нет ли рисков прерывания беременности. Одним из тревожных диагнозов считается предлежание плаценты. Что это такое, насколько это явление опасно для плода и будущей мамы, и какое влияние оно может оказать на роды, рассмотрим далее.
Что это такое
Плацента в переводе с латыни означает «лепешка», что, по большому счету, вполне точно описывает ее внешний вид. Она отвечает за снабжение будущего младенца кислородом и питанием, а также за выведение продуктов жизнедеятельности плода.
 Формирование «детского места» начинается еще на самых ранних сроках гестации: вначале формируется хорион (оболочка вокруг эмбриона), который, постепенно врастая во внутреннюю поверхность матки, преобразуется в плаценту, снабженную артериями, уже к началу четвертого месяца беременности.
Формирование «детского места» начинается еще на самых ранних сроках гестации: вначале формируется хорион (оболочка вокруг эмбриона), который, постепенно врастая во внутреннюю поверхность матки, преобразуется в плаценту, снабженную артериями, уже к началу четвертого месяца беременности.
Знаете ли вы? На ранних сроках масса плаценты превышает вес эмбриона в несколько десятков раз.
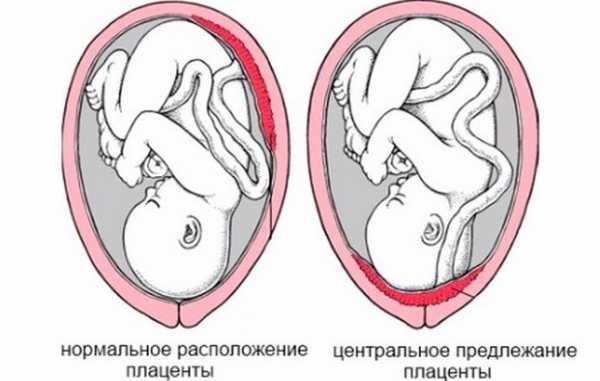
Считается, что при правильном развитии плацента развивается в области дна матки, закрепляясь по задней стенке и переходя на боковые, однако бывают патологические случаи, при которых она располагается неправильно.Это значит, что на этапе изгнания плода такое препятствие может помешать его прохождению через родовые пути — такой процесс называется предлежанием.
Виды предлежания
Предлежание хориона может классифицироваться по расположению внутри матки относительно плода.
По передней стенке
Случается, что плацента прикрепляется по внешней стенке матки. Такое размещение детского места врачи обычно связывают с особенностями поверхности эндометрия.
Вообще, закрепление детского места на передней стенке принято считать вариантом нормы, но все же процесс требует врачебного контроля и осторожности.
Дело в том, в случае такого размещения плацента больше подвержена растяжению, ее стенки могут истончаться от активных шевелений плода, что повышает риск ее отслойки.
Знаете ли вы? Осложнения, вызванные передним предлежанием плаценты, возникают всего в 1-3 % беременностей, в остальных случаях проблем с беременностью и родоразрешением не возникает.
Более того, в процессе развития ребенка происходит постоянный рост матки, хорион смещается, и вполне возможно, что он перекроет внутренний зев матки.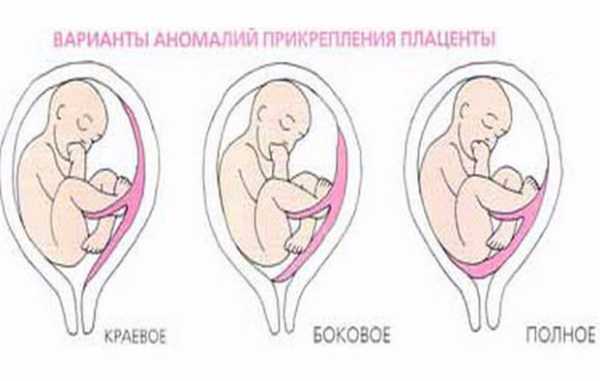
Нижнее
Нижнее предлежание предполагает, что детское место находится очень близко к маточному зеву, расстояние до него составляет менее 6 см.
В теории такое положение не представляет угрозы беременности и заканчивается в основном естественными родами, однако по мере того, как растет матка, плацента мигрирует и при низкой плацентации может либо подняться на заднюю стенку, либо опуститься ниже, чем 6 см к выходу, тогда это грозит полным или частичным предлежанием.
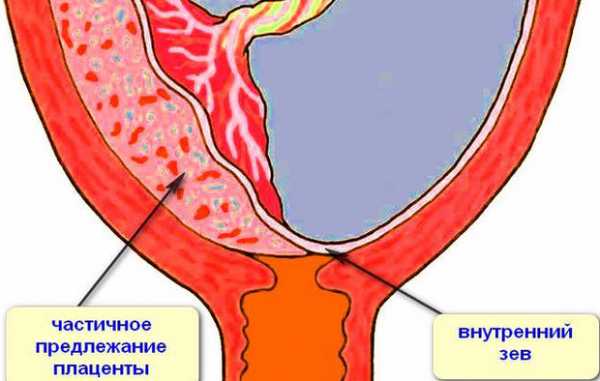
Неполное (частичное)
Неполное предлежание означает, что детское место частично закрывает выход из матки. Если перекрыто больше половины, речь идет о боковом предлежании, если меньше половины, то его называют краевым.
Частичное предлежание также не является причиной для беспокойства до 3 триместра, поскольку с развитием беременности плацента может вполне изменить свое положение и не создаст угрозу в родах.
Однако, если ситуация не меняется к концу срока, это становится опасно, поскольку повышается вероятность осложнений, в том числе перинатальной смертности.
 Краевое предлежание в основном наблюдается у повторнородящих женщин, в зависимости от того, по задней или передней стенке прикрепилась предлежащая плацента, оцениваются риски и прогнозы течения родов.
Краевое предлежание в основном наблюдается у повторнородящих женщин, в зависимости от того, по задней или передней стенке прикрепилась предлежащая плацента, оцениваются риски и прогнозы течения родов.
Краевое закрепление плаценты как вид патологии встречается на 55 % чаще во время второй беременности, по сравнению с первородящими.
Боковое предлежание считается подвидом неполного и имеет место быть, если 2/3 маточного зева перекрыты плацентой, но он не закрыт полностью. Риск для матери и малыша напрямую зависит того, насколько сильно плацентарная ткань закрывает выход из матки.
Боковое расположение хориона считается опаснее краевого предлежания, степень риска для матери и плода зависит от степени перекрывания внутреннего зева матки.
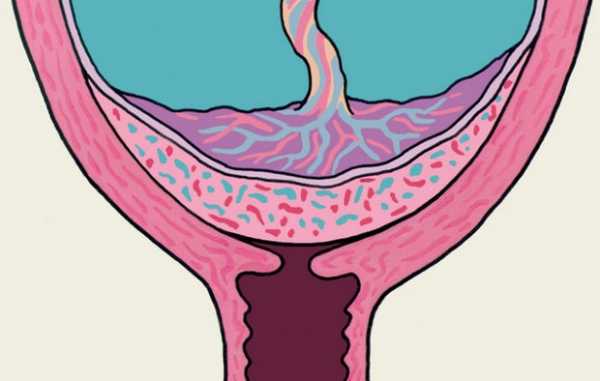
Полное (центральное)
Если предыдущие виды расположения хориона имеют довольно низкие риски угрозы беременности, то когда речь идет о центральном предлежании, вопрос здоровья и жизни матери и ребенка становится во главу угла, ситуация требует исключительного контроля врача.
 Справедливости ради нужно отметить, что данная патология встречается реже, чем другие виды, и составляет около 25 % от общего количества всех аналогичных диагнозов.
Справедливости ради нужно отметить, что данная патология встречается реже, чем другие виды, и составляет около 25 % от общего количества всех аналогичных диагнозов.
Полное предлежание — опасное состояние, при котором плацента полностью зарывает выход из матки, что грозит приращением плаценты, за чем может последовать невозможность выхода плода естественным путем и опасное для жизни кровотечение у матери.
Причины предлежания плаценты
Чем вызвано возникновение данной патологии, до сих пор остается невыясненным.
Узнайте, являются ли патологией желтоватые выделения, дисплазия шейки матки, эндометриоз, загиб матки, тромбофилия, тазовое предлежание плода, гипертонус, гестоз, эклампсия, уплотнение в молочной железе. Большинство врачей считают, что причины кроются в несовершенстве внутреннего слоя матки — эндометрия.Этому способствуют аборты, предыдущие роды и другие причины:
- возрастной фактор: женщины после 35 лет в большей степени подвержены риску развития патологий плаценты, чем женщины до 30 лет;
- предлежание хориона в предыдущие беременности;
- патологические состояния эндометрия: эндометриоз, полипы;
- миомы;
- курение;
- большое количество предшествующих родов.
Как проявляются симптомы
Увы, почти все патологии хориона, в том числе предлежание, долго развиваются бессимптомно и диагностируются уже на более поздних стадиях.
С постепенным ростом матки и плода увеличивается и давление на плаценту, что является для нее испытанием на прочность в буквальном смысле.
При неправильном ее расположении возникает чрезмерное растяжение, истончение стенок, что может спровоцировать главное опасное последствие этого диагноза — отслоение плаценты.
Последствия отслойки могут быть очень плачевными для матери и ребенка, ведь в данном случае не только возникает риск гипоксии плода, но и повышается вероятность развития кровотечения у матери.
 В плане ранней отслойки плаценты особо опасна ситуация, когда она прикреплена по передней стенке матки, здесь она подлежит более интенсивному растяжению и нагрузке.
В плане ранней отслойки плаценты особо опасна ситуация, когда она прикреплена по передней стенке матки, здесь она подлежит более интенсивному растяжению и нагрузке.
Поэтому, если у женщины появились мажущие или другие кровяные выделения из влагалища, это вероятнее всего значит, что произошла отслойка детского места.
Любые кровотечения, возникающие и прекращающиеся внезапно, особенно на поздних сроках гестации (после 25 недель), чаще всего являются симптомами предлежания.
Диагностика
Постановка диагноза не вызывает трудностей, обычно оцениваются косвенные признаки и прямые симптомы, также производится сбор анамнеза, опрос женщины на предмет жалоб.
Клинические исследования включают в себя осмотр и ультразвуковую диагностику.
Гинекологический осмотр
Важное значение имеет осмотр.
- При наружном осмотре врач может оценить высоту дна матки, часто она бывает выше, чем в обычном случае на данном сроке. Это может быть вызвано тем, что из-за неправильного закрепления хориона изменилось и предлежание плода;
- Внутренний осмотр влагалища и шейки матки с помощью гинекологических зеркал, пальпация сводов влагалища. Однако этот способ неинформативен, если наружный вход шейки матки закрыт.
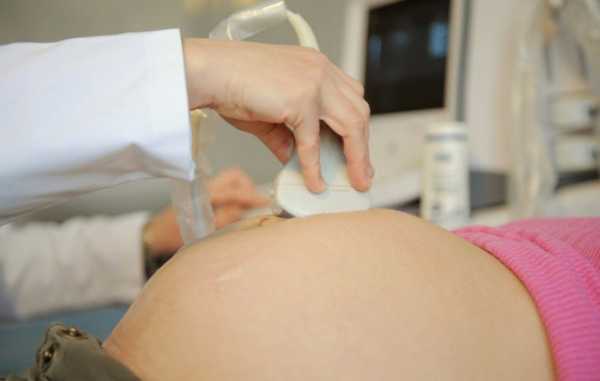
УЗИ
Ультразвук является основным методом установления патологий плаценты, в 95 % случаев предлежание выявляется посредством УЗИ.
Обычно сначала проводят абдоминальное УЗИ, и если оно показало наличие предлежания, то врач может назначить вагинальное исследование для того, чтобы точно установить, как закрепилась плацента относительно шейки матки.
В сомнительных случаях постановка диагноза требует проведения МРТ.
Особенности лечения
Специфического лечения этой грозной патологии не существует, оно заключается в постоянном наблюдении беременной, оценке ее состояния и оказании симптоматической терапии в случае возникновения осложнений.
- Поскольку основную опасность при предлежании плаценты представляет кровотечение и, как следствие, развитие анемии, то женщина должна регулярно сдавать анализ крови на уровень гемоглобина и свертываемость. В случае появления признаков анемии ей назначаются препараты железа.
- Если кровотечения отсутствуют, то будущая мама может проходить лечение вне стационара, соблюдать диету с повышенным содержанием железа и белка, вести спокойный образ жизни, дозировать нагрузки, избегать стрессов, следить за правильной работой кишечника, избегать запоров, ограничить половые контакты.
Важно! При предлежании плаценты применение лекарственных слабительных средств находится под запретом!
- При появлении любых, даже незначительных кровянистых выделений, женщина направляется в стационар до конца срока гестации, где ей показан постельный режим и покой.
- Если беременность менее 36 недель и нет сильных или постоянных кровотечений, проводится консервативное лечение стандартными методами, такими как медикаментозное снятие тонуса матки магнийсодержащими препаратами, повышение уровня гемоглобина, назначение успокоительных лекарств.
- При частичном предлежании плаценты женщину допускают в естественные роды при отсутствии кровотечения и зрелой шейке матки;
- При полном предлежании плаценты по достижении срока 36 недель, врачи оценивают степень зрелости легких плода, и если легкие созрели, проводят плановое кесарево сечение;
- При сильном кровотечении, которое угрожает жизни матери, проводится экстренное кесарево сечение независимо от срока гестации.
 После родоразрешения женщина должна находиться под строгим контролем врачей для исключения послеродовых кровотечений, которые часто могут возникать при неправильном предлежании плаценты.
После родоразрешения женщина должна находиться под строгим контролем врачей для исключения послеродовых кровотечений, которые часто могут возникать при неправильном предлежании плаценты.В случае развития такого кровотечения применяются консервативные методы его остановки и восполнение кровопотери компонентами крови.
Меры профилактики
Поскольку природа патологии не имеет однозначной причины, меры профилактики сводятся к поддержанию здоровья будущей мамы общими способами:
- получение информации о риске и осложнениях абортов;
Важно! Предшествующий зачатию аборт истончает эндометрий и может вызвать неправильное формирование и прикрепление плаценты.
- своевременная диагностика и лечение воспалительных заболеваний репродуктивных органов;
- контроль уровня гормонов и состояния щитовидной железы;
- лечение заболеваний сердечно-сосудистой системы;
- контроль состояния органов кроветворения и свойств крови.
 При рассмотрении проблемы предлежания плаценты становится очевидным, что это серьезная патология, угрожающая будущей маме и ребенку, однако при современном уровне диагностики и серьезном отношении беременной к своему состоянию, возможно нормальное течение беременности и рождение здорового малыша.
При рассмотрении проблемы предлежания плаценты становится очевидным, что это серьезная патология, угрожающая будущей маме и ребенку, однако при современном уровне диагностики и серьезном отношении беременной к своему состоянию, возможно нормальное течение беременности и рождение здорового малыша.agu.life
Предлежание плаценты — причины, симптомы, диагностика и лечение
Плацента (послед, детское место) является важной эмбриональной структурой, плотно прилегающей к внутренней стенке матки и обеспечивающей контакт между организмами матери и плода. В процессе беременности плацента выполняет питательную, газообменную, защитную, иммунную, гормональную функции, необходимые для полноценного развития зародыша и плода. Физиологическим принято считать расположение плаценты в области задней и боковых стенок тела или дна матки, т. е. в зонах наилучшей васкуляризации миометрия. Прикрепление плаценты к задней стенке является оптимальным, поскольку защищает эту эмбриональную структуру от случайных повреждений. Расположение плаценты на передней поверхности матки встречаются редко.
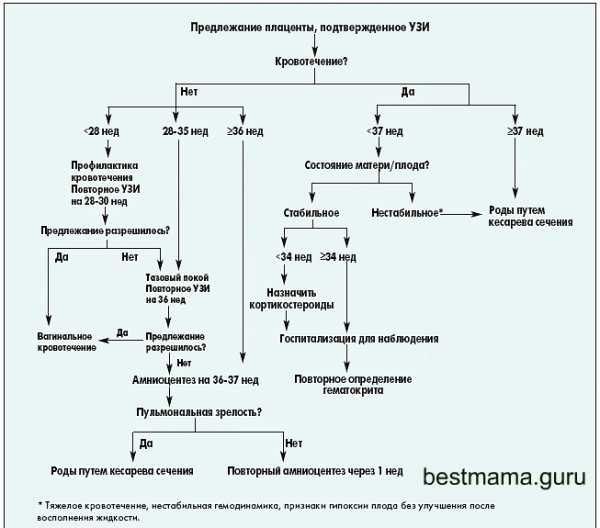
В случае, если плацента крепится настолько низко, что в определенной степени перекрывает собой внутренний зев, говорят о предлежании плаценты. В акушерстве и гинекологии предлежание плаценты встречается в 0,1-1 % от всех родов. При тотальном закрытии плацентой внутреннего зева, возникает вариант полного предлежания плаценты. Такой тип патологии встречается в 20-30 % случаях от числа предлежаний. При частичном перекрытии внутреннего зева состояние расценивается, как неполное предлежание плаценты (частота 35-55 %). При локализации нижнего края плаценты в III триместре на расстоянии менее 5 см от внутреннего зева диагностируется низкое расположение плаценты.
Предлежание плаценты создает условия для недоношенности и гипоксии плода, неправильного положения и предлежания плода, преждевременных родов. Доля перинатальной смертности при предлежании плаценты достигает 7- 25 %, а материнской, обусловленной кровотечением и геморрагическим шоком, — 3%.
Причины предлежания плаценты
Предлежание плаценты чаще бывает обусловлено патологическими изменениями эндометрия, нарушающими течение децидуальной реакции стромы. Такие изменения могут вызываться воспалениями (цервицитами, эндометритами), оперативными вмешательствами (диагностическим выскабливанием, хирургическим прерыванием беременности, консервативной миомэктомией, кесаревым сечением, перфорацией матки), многократными осложненными родами.
К числу этиологических факторов предлежания плаценты причисляются эндометриоз, миома матки, аномалии матки (гипоплазия, двурогость), многоплодная беременность, полипы цервикального канала. В связи с названными факторами нарушается своевременность имплантации плодного яйца в верхних отделах полости матки, и его прикрепление происходит в нижних сегментах. Предлежание плаценты чаще развивается у повторно беременных (75 %), чем у первородящих женщин.
Симптомы предлежания плаценты
В клинике предлежания плаценты ведущими проявлениями служат повторные маточные кровотечения различной степени выраженности. Во время беременности кровотечения, обусловленные предлежанием плаценты, фиксируются у 34 % женщин, в процессе родов — у 66 %. Кровотечение может развиваться в разные сроки беременности — от I триместра до самых родов, но чаще – после 30 недели гестации. Накануне родов в связи с периодическими сокращениями матки кровотечение обычно усиливается.
Причиной кровотечений служит повторяющаяся отслойка предлежащей части плаценты, возникающая в связи с неспособностью последа растягиваться вслед за стенкой матки при развитии беременности или родовой деятельности. При отслойке происходит частичное вскрытие межворсинчатого пространства, что сопровождается кровотечением из сосудов матки. Плод при этом начинает испытывать гипоксию, поскольку отслоившийся участок плаценты перестает участвовать в газообмене. При предлежании плаценты кровотечение может провоцироваться физической нагрузкой, кашлем, половым актом, натуживанием при дефекации, влагалищным исследованием, тепловыми процедурами (горячей ванной, сауной).
Интенсивность и характер кровотечения обычно обусловлены степенью предлежания плаценты. Для полного предлежания плаценты характерно внезапное развитие кровотечения, отсутствие болевых ощущений, обильность кровопотери. В случае неполного предлежания плаценты кровотечение, как правило, развивается ближе к сроку родов, особенно часто – в начале родов, в период сглаживания и раскрытия зева. Чем больше степень предлежания плаценты, тем раньше и интенсивнее бывает кровотечение. Т. о., кровотечения при предлежании плаценты характеризуются наружным характером, внезапностью начала без видимых внешних причин (часто в ночное время), выделением алой крови, безболезненностью, обязательным повторением.
Рецидивирующая кровопотеря быстро приводит к анемизации беременной. Уменьшение ОЦК и количества эритроцитов может стать причиной ДВС-синдрома и развития гиповолемического шока даже в случае незначительной кровопотери. Беременность, осложненная предлежанием плаценты, часто протекает с угрозой самопроизвольного аборта, артериальной гипотонией, гестозом. Преждевременный характер родов чаще имеет место при полном предлежании плаценты.
Патология расположения плаценты самым неблагоприятным образом отражается на развитии плода: вызывает плодово-плацентарную недостаточность, гипоксию и задержку созревания плода. При предлежании плаценты часто наблюдается тазовое, косое либо поперечное положение плода. Во II-III триместрах беременности локализация плаценты может меняться за счет трансформации нижнего маточного сегмента и изменения роста плаценты в направлении лучше кровоснабжаемых областей миометрия. Этот процесс в акушерстве именуется «миграцией плаценты» и завершается к 34-35 неделе беременности.
Диагностика предлежания плаценты
При распознавании предлежания плаценты учитывается наличие факторов риска в анамнезе у беременной, эпизоды повторяющегося наружного маточного кровотечения, данные объективного исследования. При наружном акушерском исследовании выявляется высокое стояние дна матки, обусловленное расположением предлежащей части плода, нередко – поперечное или косое положения плода. При аускультации шум плацентарных сосудов выслушивается в нижнем сегменте матки, в месте расположения плаценты.
В ходе гинекологического исследования производится осмотр шейки матки в зеркалах для исключения ее травм и патологии. При закрытом наружном зеве предлежащую часть плода установить невозможно. При полном предлежании плаценты пальпаторно определяется массивное мягкое образование, занимающее все своды влагалища; при неполном — передний или один из боковых сводов.
При проходимости цервикального канала в случае полного предлежания плацента закрывает все отверстие внутреннего зева, а ее пальпация приводит к усилению кровотечения. Если же в просвете маточного зева обнаруживаются плодные оболочки и плацентарная ткань, диагностируется неполное предлежание плаценты. Влагалищное исследование при предлежании плаценты выполняется крайне осторожно, в условиях готовности к оказанию экстренной помощи при развитии массивного кровотечения.
Наиболее безопасным объективным методом выявления предлежания плаценты, который широко использует акушерство и гинекология, является УЗИ. В ходе эхографии устанавливается вариант (неполный, полный) предлежания плаценты, размер, структура и площадь предлежащей поверхности, степень отслойки при кровотечении, наличие ретроплацентарных гематом, угроза прерывания беременности, определяется «миграция плаценты» в процессе динамических исследований.
Лечение при предлежании плаценты
Тактика ведения беременности при предлежании плаценты определяется выраженностью кровотечения и степенью кровопотери. В I-II триместре при отсутствии кровянистых выделений беременная с предлежанием плаценты может находиться под амбулаторным наблюдением акушера-гинеколога. При этом рекомендуется охранительный режим, исключающий провоцирующие кровотечение факторы (физическую активность, половую жизнь, стрессовые ситуации и т. д.)
На сроке гестации свыше 24 недель или начавшемся кровотечении наблюдение беременности проводится в условиях акушерского стационара. Лечебная тактика при предлежании плаценты направлена на максимальную пролонгацию беременности. Назначается постельный режим, препараты со спазмолитическим (дротаверин) и токолитическим (фенотерол, гексопреналин) действием, проводится коррекция железодефицитной анемии (препараты железа). С целью улучшения фетоплацентарного и маточно-плацентарного кровотока используют введение пентоксифиллина, дипиридамола, аскорбиновой кислоты, тиаминпирофосфата. При угрозе начала преждевременных родов на сроке от 28 до 36 недель беременности для профилактики репиратрных расстройств у новорожденного назначаются глюкокортикоиды (дексаметазон, преднизолон).
Показаниями к экстренному досрочному родоразрешению служат повторные кровотечения объемом свыше 200 мл, выраженная анемия и гипотония, кровотечение с одномоментной кровопотерей от 250 мл, кровотечение при полном предлежании плаценты. Кесарево сечение в этих случаях проводится для спасения матери независимо от срока гестации и жизнеспособности плода.
При успешном пролонгировании беременности до срока 37-38 недель выбирается оптимальный метод родоразрешения. Кесарево сечение показано абсолютно во всех случаях полного предлежания плаценты, а также при неполном предлежании, сочетающемся с поперечным положением или тазовым предлежанием плода; отягощенным акушерско-гинекологическим анамнезом; наличием рубца на матке, многоплодия, многоводия, узкого таза.
Естественные роды возможны только при неполном предлежании плаценты при условии зрелости шейки матки, хорошей родовой деятельности, головного предлежания плода. При этом проводится постоянный мониторинг состояния плода и сократительной деятельности матки (КТГ, фонокардиография плода). В ранние послеродовые сроки у рожениц нередко отмечаются атонические кровотечения, лохиометра, восходящая инфекция и метротромбофлебит. При невозможности консервативной остановки массивного кровотечения прибегают к удалению матки: надвлагалищной ампутации или гистерэктомии.
Профилактика предлежания плаценты
Мерами профилактики предлежания плаценты служат предупреждение абортов, раннее выявление и лечение генитальной патологии и гормональной дисфункции. При развитии предлежания плаценты в процессе беременности необходима ранняя достоверная диагностика аномалии, рациональное ведение беременности с учетом всех рисков, своевременная коррекция сопутствующих нарушений, оптимальное родоразрешение.
www.krasotaimedicina.ru
Центральное предлежание плаценты: полное, миграция, роды

Плацента в период вынашивания малыша способствует транспортировке кислорода и питательных веществ к малышу, а также с ее помощью осуществляется вывод обменных продуктов. Ткань плаценты осуществляет выработку гормонов, которые отвечают за нормальное протекание беременности.
Но бывают ситуации, когда у женщины развивается такая патология, как центральное предлежание плаценты, то есть орган закрепился не на том месте. В норме, плацента должна размещаться на дне матки в той зоне, которая практически не подвергается изменениям.
Причины развития предлежания плаценты
Отмечено, что причинами подобных патологий могут стать как проблемы с организмом матери, так и проблемы с плодным яйцом. Но самой частой причиной подобного состояния считается наличие дистрофических процессов в области слизистой оболочки матки. Это приводит к тому, что эндометрий не в состоянии опуститься на дно матки и это заставляет плаценту опускаться ниже.
Предрасполагающими факторами к такого рода патологии являются следующие:
- хронические воспалительные процессы в матке;
- многочисленная родовая деятельность;
- выполнение абортов или проведение выскабливания матки;
- родовая деятельность или обороты, проведение которых привело к такому осложнению как гнойно-септическая болезнь;
- онкологические процессы матки;
- наличие на матке рубцов, возникших в результате оперативной родовой деятельности или удаления миоматозных узлов;
- врожденные патологии в развитии матки;
- эндометриоз внутреннего типа;
- половой тип инфантилизма;
- наличие такой вредной привычки, как курение;
- прием наркотических средств;
- первая родовая деятельность в 30-летнем возрасте и более;
- патологии, связанные с гормональным функционированием яичников;
- вынашивание близнецов или двойняшек.
Все эти факторы приводят к тому, что эндометрий просто не успевает закрепиться на правильном месте и возникает предлежание плаценты.
Стоит отметить, что присутствует и такое проявление, как миграция при центральном предлежании плаценты – это перемещение плаценты из нижнего сегмента вверх и постепенное принятие ею нормального положения. Высока вероятность миграции в том случае, если плацента размещена на передней стенке матки.
Симптоматика и возможные осложнения
Центральное предлежание плаценты при беременности практически всегда сопровождается влагалищным кровотечением. Как правило, сильные кровотечения возникают уже с 4 месяца беременности и могут периодически возникать вплоть до родов.
В большинстве случаев, при кровотечениях отсутствуют болезненные ощущения – это и является основным отличием от процесса прерывания беременности, когда вместе с кровью наблюдаются еще и схваткообразные боли.
Если присутствует диагноз полное центральное предлежание плаценты, то можно ожидать еще и наличие следующих симптомов:
- болезненные ощущения внизу живота и в области поясницы;
- матка постоянно находиться в тонусе;
- присутствует гипотония.
Подобные проявления приводят к значительному понижению давления, которое провоцирует развитие чувства слабости, подавленность, сонливость, может наблюдаться головокружение.
В свою очередь присутствие кровотечения и другой симптоматики может привести еще к ряду осложнений:
- осуществляется ранняя полная отслойка плаценты;
- раньше времени выполняется разрыв плодного пузыря;
- существует большая вероятность того, что плод будет размещен неправильно – поперек, косо, в области таза;
- происходит приращение плаценты – ворсинки, присутствующие в ткани плаценты, очень глубоко вросли в слой матки, в результате чего во время родовой деятельности плацента не в состоянии самостоятельно отделиться от матки;
- гипоксия плода – расположение ребенка такое, что он практически лежит на плаценте и его малейшее движение может спровоцировать давление на нее, а приводит к пережиму сосудов и ухудшению доступа кислорода.
Центральное предлежание плаценты: последствия для малыша
Если кровотечения возникают периодически и являются довольно обильными, то не исключено развитие анемии, которая согласно многочисленным медицинским показаниям приводит к снижению количества гемоглобина, а это влечет за собой еще ряд серьезных осложнений.
Если в организме матери будет недостаточное количество кислорода, то это негативно повлияет на состояние малыша. В большинстве случаев наблюдается задержка в развитии плода, малыш отстает в росте. К тому же подобная патология повлияет и уже на родившегося ребенка, с вероятностью практически в 90%, в первый год своей жизнедеятельности он будет страдать от анемии.
Особенности диагностики
Как отмечают медики, центральное предлежание плаценты при беременности – это довольно опасное заболевание, которое характеризуется высоким уровнем скрытности. Первым ярким симптомом является кровотечение, поэтому до его появления довольно сложно определить наличие предлежания, его, конечно, можно заподозрить, но подтвердить диагноз могут только профессиональные доктора.
Изначально доктор осуществляет наружный осмотр, в результате которого происходит измерение высоты дна матки (при центральном предлежании высота дна больше, нежели должна быть на имеющемся сроке беременности) и осмотр расположения плода. Проводить пальпацию не имеет смысла, поскольку из-за плаценты нельзя получить точных ощущений.
Если же кровотечение уже возникло, то женщину в обязательном порядке госпитализируют и привозят в стационар, где проводят УЗИ (желательно использовать в процессе данной процедуры вагинальный датчик). Осуществляют осмотр в зеркалах, чтобы выявить, где именно располагается источник кровотечения, чаще всего это шейка матки или варикозные вены, расположенные во влагалище.
Особенность процедуры осмотра зеркалами заключается в том, что данные манипуляции проводятся в условиях операционной и с использованием нагретых зеркал. Это необходимо выполнять для того, чтобы при усилении кровотечения можно было немедленно приступить к оперативному вмешательству.
Также обязательным является ультразвуковое обследование, с помощью которого можно выявить предлежание хореона, его вид, а также площадь, занимаемую плацентой.
При наличии такой патологии как центральное предлежание, сроки проведения УЗИ немного смещаются, процедура выполняется на 16, 24 и 34 неделях беременности.
Наблюдение у врача при центральном предлежании плаценты
Как отмечает множество докторов, центральное предлежание плаценты это заболевание, которое требует постоянного контроля над будущей матерью, обязательно заранее продумать варианты осуществления родовой деятельности.
Частота походов к гинекологу будет полностью зависеть от срока беременности, но только в том случае, если женщину ничего не беспокоит.
В основном график посещения женских консультаций практически ничем не отличается от графика посещений при нормальном протекании беременности:
- с 3 по 5-й месяц – по разу в месяц;
- начиная с 6 месяца беременности – дважды в месяц.
Особенности наблюдения и лечения женщины напрямую зависят от того по какой стенке проходит плацентарное предлежание – передней или задней.
Наблюдение за состоянием женщины будет заключаться в регулярном осмотре состояния плаценты и регулировании кровотечений.
Что касается непосредственно лечения, то оно включает в себя следующие элементы:
- осуществление переливания небольших доз крови;
- употребление препаратов спазмолитического и токолитического типа;
- чтобы избавиться от маточно-плацентарного кровотечения, повысить свертываемость крови и укрепить стенки сосудов врачи прописывают беременным гормональные препараты;
- рекомендовано применение седативных средств, яркими примерами являются настойки пустырника и валерьяны;
- осуществляются профилактические действия, направленные на предотвращение развития гипоксии и эндометрита.
При наличии такого диагноза, как центральное предлежание плаценты особенно опасным периодом является первый триместр, который длится до 12 недели беременности. Если же это время не принесло никакой симптоматики и кровотечений, то все равно не стоит расслабляться.
В тех ситуациях, когда выявление патологии происходит на 20-22 неделе беременности, соблюдение всех предписаний доктора может поспособствовать передвижению плаценты на требуемое место. Если в этот период появляется даже малейшее кровотечение нужно немедленно вызывать «скорую помощь». Когда же происходит повторное выделение крови, то женщину помещают в условия стационара на период до самого рождения малыша. Только таким образом можно уменьшить риск отслоения плаценты, сильной потери крови и развития всевозможных осложнений.
Если патология расположения плаценты присутствует до 36 недель, тогда пациентка сразу же госпитализируется и рассматривается вопрос о ее родоразрешении. Из полученной информации вытекает, что если на 38-39 неделях беременности у женщины присутствует центральное предлежание плаценты, то родовая деятельность выполняется только с помощью кесарево сечения. Проведение природных родов строго противопоказано, поскольку существует риск развития сильных осложнений.
Наличие диагноза центральное предлежание плаценты на 20 и более недели беременности – это 100% показание к проведению кесарева сечения, поскольку ребенок не сможет самостоятельно выйти из матки в связи с тем, что ее вход перекрыт плацентой.
Чем больше риски развития осложнений и сильнее кровотечение, тем экстреннее происходит назначение кесарева сечения независимо от срока беременности.
Если женщина отказывается ехать в стационар и хочет лечиться в домашних условиях, то ей нужно полностью выполнять указания доктора, чтобы не возникало кровотечений, а тем более отрыва плаценты.
Отмечено, что даже самые дорогостоящие лекарственные препараты не гарантируют того, что плацента вернется на положенное место, в особенности, если ее закрепление произошло на задней стенке. Но поспособствовать этому или хотя бы предотвратить развитие осложнений можно с помощью следующих действий:
- нужно больше времени проводить в постели, отказавшись от работы по дому;
- в пищу следует добавить продукты, обогащенные большим количеством белков и железа;
- необходимы регулярные прогулки на свежем воздухе;
- следует на время отказаться от секса;
- стоит избегать стрессовых ситуаций;
- на время исключите любые физические нагрузки, даже гимнастику для беременных.
Поведение во время послеоперационного периода
Согласно отзывам молодых матерей, у которых присутствовал диагноз центральное предлежание плаценты, после родовой деятельности уже нет никакого риска. Такие мнения являются ошибочными. Даже если роды прошли без каких-либо осложнений, то после их окончания все равно имеется довольно большой риск развития кровотечения. Причиной такого состояния является низкая способность к сокращению тела матки в той зоне, где была размещена плацента.
С учетом того, что большое количество молодых мам после подобного диагноза страдают от анемии и гипотонии, то хотя бы несколько месяцев после родов нужно еще себя поберечь.
После выписки из родильного дома не нужно сразу же заявлять, что с вами все хорошо и приступать к выполнению скопившейся за долгое время домашней работы, женщине необходим покой как в физическом, так и в эмоциональном плане.
Попросите ближайших родственников помочь вам с малышом, а сами уделяйте больше внимания сну, отдыху и прогулкам с ребенком. Особо важное значение имеет правильное питание, которое поспособствует нормализации гемоглобина в крови. При этом стоит учесть тот факт, что от качества питания мамы зависит и качество питания ее ребенка.
Рекомендовано выполнять грудное вскармливание, это положительно повлияет как на мать, так и на ее ребенка. В процессе вскармливания, малышу будет передаваться присутствующее в организме женщины железо, а это очень важно, если ребенок страдает таким заболеванием как анемия. Что касается матери, то при грудном вскармливании повышается интенсивность сокращения матки, а это предотвращает риск повторного возникновения кровотечений.
Профилактические мероприятия
Многие женщины, еще в период планирования беременности, услышав о такой проблеме как центральное предлежание плаценты, задаются вопросом, возможно ли предотвратить появление данной патологии.
Профилактикой развития такого заболевания является следование правильному образу жизни, избегание абортов и других манипуляций, направленных на травматизацию стенок матки. Для выполнения таких требований в процессе половых актов нужно применять контрацептивы и строго следить за своей репродуктивной системой. Кроме того, необходимо регулярно посещать гинеколога, чтобы вовремя диагностировать и провести терапию заболеваний половой системы.
Особенный контроль за своей жизнедеятельностью должны проводить женщины, входящие в возрастную группу выше 35 лет, а также женщины, которые имеют вторую беременность и в прошлом у них уже диагностировалось центральное предлежание плаценты.
При наличии разнообразных гормональных расстройств планирование беременности должно проводиться только после их полноценного устранения.
К сожалению, даже если женщина приложила все усилия, чтобы предотвратить развитие такого диагноза, все равно возможно его появление: это связано с аномалией плодного яйца. В этой ситуации единственное, что остается – следовать всем предписаниям доктора и тогда существует вероятность, что к 20 недели беременности плацента займет предназначенное для нее положение.
В результате полученной информации, можно выделить, что если в ходе протекания беременности плацента не вернулась на положенное ей место, то единственной возможностью сохранить жизнь матери и ребенка является кесарево сечение. Если даже вы всю жизнь мечтали родить ребенка самостоятельно, то лучше отказаться от этой мечты, нежели лишиться жизни или потерять своего малыша.
Центральное предлежание плаценты – это серьезное заболевание, которое требует постоянного контроля, иначе велика вероятность развития осложнений.
babyrebenok.ru
Предлежание плаценты при беременности: лечение, симптомы, причины, признаки
Подозрение на неправильное расположение этого органа появляется в случае кровянистых выделений. Кровотечения могут появиться и в конце беременности — как правило, они вызываются сокращениями матки.
При внутреннем осмотре врач при помощи пальпации может классифицировать предлежание: при полном предлежании плаценты в зеве матки прощупывается только плацентарная ткань, при частичном — и плацентарная ткань, и плодные оболочки.
Дать наиболее достоверную информацию о месте прикрепления плаценты может только ультразвуковое исследование!
Распространенность варьирует в различных популяциях, но в среднем составляет 1 : 200-300 беременностей, увеличивается с возрастом, высоким паритетом и наличием в анамнезе кесарева сечения. Распространенность данной патологии непосредственно зависит от упомянутых факторов в конкретной акушерской группе. Чрезмерно большая поверхность плаценты, перепончатая плацента, двудолевая плацента также могут стать причиной формирования предлежания плаценты. Вероятность этой патологии при многоплодной беременности не увеличивается.
Классификация предлежания плаценты
Существует четыре типа предлежания плаценты.
- Тип 1 (латеральное, или низкое, расположение).
- Тип 2 (краевое предлежание).
- Тип 3 (частичное предлежание).
- Тип 4 (полное, или центральное, предлежание).
Благодаря развитию ультразвуковой диагностики появилась тенденция к разделению типов предлежания плаценты на две группы по степеням: малая (типы 1 и 2) и высокая (типы 3 и 4). Приблизительно 50% случаев предлежания плаценты относится к первой группе и 50% — ко второй.
Симптомы и признаки предлежания плаценты
Кровь легко выходит через цервикальный канал. Если нет родовой деятельности, выделения скудные и быстро прекращаются. Возможны рецидивы кровотечения, которые могут быть более тяжелыми. Часто появление первых кровяных выделений называют предупредительными кровотечениями. Очень редко первое кровотечение приводит к тяжелым последствиям либо угрозе для жизни матери или плода. Но при предупредительных кровотечениях беременная и ее родственники должны быть более бдительными. В случае игнорирования этих кровотечений последующие кровотечения могут оказаться опасными для жизни. Манро Керр в одном из изданий этого руководства поделился печальным примером из своей практики:
«Однажды утром я приезжаю на работу в стационар и узнаю, что пациентка с предлежанием плаценты скончалась. У нее был один или два случая кровотечения, которые показались несущественными ее семейному доктору. В третий раз кровотечение оказалось более тяжелым, и он направил ее в госпиталь. В больнице хирург-практикант провел влагалищное исследование и понял, что самостоятельно не справится с таким сильным кровотечением. Вызвали из дома более опытного врача. Однако к тому моменту, как он приехал на такси, пациентка находилась в агональном состоянии, и спасти ее уже было невозможно. В этом случае следует винить семейного доктора за то, что он не направил пациентку в больницу при появлении первых кровяных выделений, но гораздо больше нужно винить хирурга-практиканта за то, что он провел влагалищное исследование вместо вызова опытного врача».
Поскольку кровь выходит наружу через нижние отделы матки, в которых обычно не происходит сокращения миометрия, матка остается в нормотонусе. Скрытое кровотечение обычно не вызывает тяжелую степень анемии и шок. При прикреплении части плаценты или всей плаценты к нижнему маточному сегменту предлежащая часть плода располагается высоко над входом в малый таз.
Причины возникновения предлежания плаценты
К факторам риска врачи относят воспалительные процессы, приводящие к изменению слизистой матки, травмирование ее во время абортов, операции кесарева сечения, миомы матки, аномалии развития этого органа, многократные беременности и роды, особенно осложненные. В некоторых случаях причины такого прикрепления плаценты лежат в особенностях развития плодного яйца.
Кровотечения, вызываются отслойкой плаценты при растяжении и сокращении стенок матки. Поскольку выделение крови происходит из маточных сосудов, плод не страдает от потери крови.
Спровоцировать такое кровотечение может физическая нагрузка, повышение температуры тела при посещении сауны или погружении в горячую ванну, увеличение внутрибрюшного давления при сильном кашле или запорах, половые акты и даже влагалищные исследования.
Чем опасно это состояние
Это состояние осложняется угрозой выкидыша или преждевременных родов и большой кровопотерей в них, а периодически повторяющиеся кровотечения могут привести к развитию анемии.
Также такое расположение плаценты может оказывать влияние на положение плода, формируя тазовое, косое или поперечное его предлежание.
Беременным женщинам, у которых имеются такого рода патологии прикрепления плаценты, необходимо наблюдение врачей. Во второй половине беременности женщина находится в стационаре, где ей предписывается постельный режим, прием лекарств, предотвращающих возникновение преждевременных маточных сокращений, профилактика анемии и плацентарной недостаточности.
При неполном предлежании или низком расположении плаценты (при условии, что общее течение беременности проходило без осложнений и дополнительные факторы риска отсутствуют) возможны естественные роды.
Если в результате этого не начинается кровотечение, то роды проходят, как обычно. Серьезное внимание уделяется женщине и в послеродовой период, когда нередки обильные кровотечения.
Лечение предлежания плаценты
Сразу после поступления пациентки в стационар необходимо оценить объем кровопотери для дальнейшего назначения терапии и лечения гиповолемии в экстренном порядке при наличии показаний. Проводят лабораторную диагностику в объеме клинического анализа крови с лейкоцитарной формулой, определения группы крови и антител, совместимости с двумя дозами эритроцитарной массы.
При выявлении средней степени кровопотери в сочетании с предлежанием плаценты показана выжидательная тактика. При первой возможности нужно определить прикрепление плаценты с помощью УЗИ. Проводить влагалищное исследование, как уже было сказано, не рекомендуется до получения данных о локализации плаценты, однако можно совершенно безопасно использовать трансвагинальный ультразвуковой датчик. Этот метод исследования дает более точные результаты по сравнению с трансабдоминальным УЗИ.
Выжидательная тактика ведения
При сроке гестации < 37 нед. и прекратившемся или невыраженном кровотечении применяют выжидательную тактику в целях создания условий для созревания плода. Основными элементами такого подхода являются следующие.
- Необходим постельный режим с использованием судна как минимум в течение 3 дней после прекращения кровотечения.
- При подтверждении с помощью УЗИ предлежания плаценты осмотр в зеркалах не проводят.
- Проведение теста на совместимость крови реципиента и донора должно быть доступно в любое время. При наличии анемии ее необходимо диагностировать и вылечить. При Rh-отрицательной крови пациентки необходимо ввести анти-Rh-иммуноглобулин, оценивая адекватность стандартной дозы с помощью теста Клейхауэра-Бетке.
- На сроке гестации < 34 нед. следует назначить кортикостероиды.
- При выявлении с помощью УЗИ предлежания плаценты с точки зрения безопасности целесообразно оставить женщину до родов в стационаре. При предлежании плаценты низкой степени и остановившемся кровотечении возможен прессинг со стороны пациентки, членов ее семьи или руководства стационара с требованием выписать домой. Это можно сделать только при условии, что пациентка живет недалеко, у нее есть телефон и при необходимости — возможность быстрой транспортировки в стационар. Нет достаточного количества исследований для подтверждения необходимости стационарного наблюдения за беременными с предлежанием плаценты до родов, однако даже при низкой степени предлежания плаценты возможны рецидивы массивного кровотечения. Таким образом, безопаснее всего продержать пациентку в стационаре до родов. Тем не менее возможны клинические ситуации, диктующие обратное.
- У некоторых пациенток с кровотечениями в конце II и начале III триместра при УЗИ можно диагностировать предлежание плаценты низкой степени. В процессе формирования нижнего маточного сегмента предлежание плаценты может смениться ее нормальным расположением. В этом случае необходимо повторить УЗИ через 2 нед. При отсутствии предлежания плаценты и кровяных выделений пациентку можно выписать домой, а данное кровотечение рассматривать как неклассифицированное.
- При прогрессировании беременности необходимо проводить УЗИ для оценки роста и биофизического профиля плода.
При благополучном клиническом течении следует перейти к активному лечению в 37—38 нед. беременности. Необходимо сопоставить преимущества подтверждения зрелости дыхательной системы плода с возможностью развития гипертонуса матки и кровотечения вследствие процедуры амниоцентеза. Если можно пролонгировать беременность до 38 нед., амниоцентез проводить не рекомендуется.
Активная тактика ведения
Считается, что активное лечение необходимо начинать на сроке гестации 37-38 нед. или при тяжелых и длительных кровотечениях. В большинстве современных клиник есть возможность проведения трансвагинального УЗИ, поэтому диагностировать предлежание плаценты нетрудно. Таким образом, кесарево сечение проводят в плановом порядке. Иногда результат УЗИ может быть двояким. В таком случае следует повторить исследование через несколько дней — это и есть первый этап активного лечения.
Между двумя УЗИ пациентка должна оставаться подготовленной к экстренному оперативному родоразрешению. Пока анестезиолог осматривает пациентку в операционной, подготавливают необходимые хирургические инструменты, получают согласие пациентки на операцию, собирают операционную бригаду. Необходимо провести влагалищное исследование и пропальпировать своды, чтобы убедиться в отсутствии плацентарной ткани между сводами и предлежащей частью. Если плаценты нет, нужно аккуратно пройти пальцем цервикальный канал и пропальпировать сформированный нижний маточный сегмент. В некоторых случаях сложно отличить сгустки крови от плацентарной ткани. Наиболее важным отличительным признаком последней является более прочная, твердая и резинообразная консистенция. В случае диагностирования предлежания плаценты или тяжелого кровотечения выполняют кесарево сечение.
Ведение родов при предлежании плаценты
Вести такие роды следует крайне бережно и под тщательным наблюдением. При появлении признаков кровотечения необходимо незамедлительно родоразрешить пациентку путем кесарева сечения.
Комбинированный наружно-внутренний поворот плода на ножку
Во влагалище вводят один-два пальца, что снижает риск отслойки предлежащей плаценты. Шейка матки должна быть раскрыта (> 2 см), а плацента не должна полностью перекрывать область внутреннего зева.
Головку плода отталкивают пальцами одной руки вверх, другой рукой выполняют разворот плода за ягодицы. Далее захватывают ножку плода и вытягивают ее наружу через родовые пути.
Очень важно не пытаться форсировать процесс и не вытягивать тазовый конец плода через шейку матки, прилагая чрезмерные усилия. Предпочтительно продолжить сдавление плаценты и нижнего маточного сегмента и дождаться достаточного раскрытия шейки матки для рождения плода. После низведения ножки можно привязать к лодыжке плода небольшой груз, например пакет с физиологическим раствором. Это обеспечит мягкое, но постоянное прижатие тканей плаценты к матке. Если захватить ножку пальцами не удалось, можно использовать мягкие щипцы, особенно если плод недоношенный.
Важно подчеркнуть, что показаний к этой потенциально опасной методике поворота очень мало. Данная методика характеризуется выраженным гемостатическим эффектом, что в редких случаях может оказаться принципиальным для сохранения жизни пациентки.
Существует альтернативная методика для головного предлежания, разработанная Джоном Виллеттом, при которой используют специальный Т-образный зажим для захвата кожи головки плода и обеспечения тампонады за счет сдавления плаценты и нижнего маточного сегмента головкой. Зажим вводят в цервикальный канал, кожу головки плода захватывают браншами зажима. К ручкам зажима привешивают груз, что обеспечивает стойкую компрессию.
Принцип заключается в том, что каждая последующая схватка обеспечивает раскрытие шейки матки, а тракции головки плода — гемостатическую тампонаду. Нельзя активировать роды путем сильного потягивания за головку, рождение происходит только за счет сокращений матки. В настоящее время найти зажим Виллетта крайне сложно, но при его отсутствии можно воспользоваться зажимом Аллиса или любым зубчатым зажимом. Эту методику можно также использовать при нежизнеспособном плоде. Гемостатический эффект методик Брекстона Хикса и Виллетта очень хороший, поэтому в редких клинических случаях их применяют и в современном акушерстве.
Кесарево сечение при предлежании плаценты
Вероятность возникновения сильной кровопотери во время кесарева сечения при предлежании плаценты не позволяет проводить операцию малоопытному врачу. К общим рекомендациям по выполнению кесарева сечения необходимо добавить следующие, связанные с клиническими особенностями при предлежании плаценты.
Если на момент начала операции кровотечения нет (в подобных случаях скорость вхождения в брюшную полость крайне важна), выполняют разрез по Пфанненштилю, который обеспечивает достаточное операционное пространство.
В большинстве случаев при предлежании плаценты и доношенной беременности нижний маточный сегмент полностью сформирован, поэтому кесарево сечение в нижнем маточном сегменте допустимо. Однако есть клинические ситуации, когда это невозможно. В редких случаях в нижнем маточном сегменте визуализируются варикозно расширенные вены. Иногда вертикальный разрез более удобный. Следует рассмотреть возможность лигирования сосудов до проведения разреза, если они попадают в его область.
При предлежании плаценты по передней стенке и полном предлежании разрез на матке сразу вызовет отслойку плаценты. В таком случае лучше избегать трансплацентарного разреза: сместить плаценту либо вверх, либо вбок, затем вскрыть плодный пузырь, извлечь плод и сразу же пережать пуповину. Тщательная оценка данных УЗИ о расположении плаценты может помочь в выборе места разреза и кратчайшего расстояния до края плаценты при ее отделении.
После извлечения плода и выделения последа обычно вводят окситоцин для сокращения верхнего маточного сегмента. Плацентарная площадка располагается в области несокращаемого нижнего маточного сегмента, поэтому кровотечение продолжается. В таком случае зажимами Грина — Армитажа зажимают все кровоточащие участки, затем всю поверхность нижнего маточного сегмента плотно прижимают на 4 мин. По истечении 4 мин компрессию снимают, кровоточащие участки прошивают 8-образными швами. Другой вариант, эффективность которого варьирует, — введение в миометрий большого количества инъекций 1-2 мл раствора вазопрессина.
При продолжающемся кровотечении выполняют перевязку маточных и яичниковых артерий. Однако это не всегда эффективно при кровотечении из нижнего маточного сегмента.
Если приведенная тактика не помогла добиться гемостаза, но верхний маточный сегмент хорошо сокращен, выполняют баллонную тампонаду. Баллон вводят через шейку в полость матки и раздувают в целях тампонады нижнего маточного сегмента. В случае эффективности гемостаза разрез в нижнем маточном сегменте ушивают на баллоне. Перед ушиванием передней брюшной стенки осматривают операционный шов и шейку матки на предмет кровотечения. Баллон можно оставить на 12-24 ч.
Альтернативой является наложение горизонтальных или квадратных компрессионных швов через всю толщу матки на переднюю и заднюю стенки в области нижнего маточного сегмента. После наложения подобных швов необходимо убедиться, что оставлен канал для оттока лохий.
При неэффективности всех указанных манипуляций и необходимости сохранения матки следует провести эмболизацию переднего ствола внутренней подвздошной артерии при условии наличия рентгенхирургической операционной.
www.wyli.ru
