Показатель спермограммы | Значение показателя | Нормы ВОЗ | Комментарий |
Срок воздержания | Количество дней полового воздержания перед сдачей анализов | От 2 до 7 дней | В случае несоблюдения сроков воздержания спермиологический анализ следует считать некорректным, так как его показатель нельзя сравнить с эталонным. Для исследования эякулята оптимальным является средний срок воздержания. Для повторного анализа срок воздержания должен быть таким же, как и в первый раз. |
Объем | Общий объем эякулята | 1,5 мл и более | Объем спермы меньше 1,5 мл обозначается как микроспермия, в большинстве случаев это связано с недостаточной функцией придаточных половых желез (к ним относятся семенные пузырьки, предстательная железа и куперовы железы). Максимальный объем эякулята руководством ВОЗ не установлен. |
Цвет | Цвет эякулята | бело-серый | Бурый цвет или красный указывают на присутствие в сперме крови, это может оказаться следствием травм, наличием опухоли или камней в предстательной железе. Оттенок желтого может признаваться нормой или же свидетельствовать о заболевании желтухой. Эякулят может принимать желтый цвет от избытка в организме некоторых витаминов. |
PH | Соотношение положительных и отрицательных ионов | 7,2 и более | Специалисты ВОЗ ограничили лишь нижнее значение PH. Согласно мнению наших экспертов значение PH более 7,8 как и снижение менее 7,2 в подавляющем большинстве говорит о воспалительном процессе в придаточных половых железах. |
Время разжижения | Время разжижения эякулята до нормы вязкости | До 60 минут | В случае увеличения срока с высокой вероятностью можно констатировать ферментную недостаточность или длительно текущие воспалительные процессы в придаточных половых железах, например: в простате – простатит, в семенных пузырьках – везикулит. Время разжижения спермы – один из важнейших показателей спермограммы. Для успешного оплодотворения очень важно, чтобы клетки сперматозоидов быстро получали возможность двигаться. В случае длительного разжижения сперматозоиды теряют АТФ (биологически доступную энергию), дольше находятся во влагалище, чья кислая среда снижает подвижность клеток и, как следствие, способность к оплодотворению. |
Вязкость (консистенция) | Вязкость эякулята, измеряется в сантиметрах с помощью нити, при которой сперма формируется в каплю и отделяется от специальной иглы или пипетки | Отдельные маленькие капли, до 20 мм | Причины увеличения вязкости и времени разжижения одинаковы. Руководство ВОЗ не дает четко постановленных норм в отношении вязкости спермы. ВОЗ говорит так: «В норме эякулят, вытекая из пипетки, образует маленькие отдельные капли, а образец с патологической вязкостью образует нить более 2 см». Наши специалисты считают, что капля разжиженной нормальной спермы не должна превышать длину более 0,5 см. Согласно нашим наблюдениям, фертильность пациентов, у которых вязкость спермы превышает показатель как 0,5 см, так и 2 см значительно снижена. |
Плотность (Кол-во сперматозоидовв 1 мл) | Количество клеток сперматозоидов в 1 мл эякулята | 12-16 млн и более | Увеличение плотности сперматозоидов определяется как полизооспермия, снижение – как олигозооспермия. Верхняя граница нормы показателя правилами ВОЗ не ограничена. По нашим наблюдениям, плотность более 120 млн/мл, часто сочетается с низкой оплодотворяющей способностью и впоследствии становится олигозооспермией. Именно на этом основываются наши убеждения в том, что пациенты с выявленной полизооспермией нуждаются в регулярном наблюдении. Причины изменения плотности сперматозоидов до конца не изучены. Врачи считают, что они являются следствием расстройств эндокринной системы, нарушений кровотока в области мошонки, радиационных или токсических воздействий на яички (угнетающих или усиливающих сперматогенез), процессов воспаления и (в редких случаях) нарушений иммунитета. |
Общее количество сперматозоидов | Объем эякулята, умноженный на плотность сперматозоидов | 39 млн и более | Причины несоответствия показателей те же, что и в пункте «плотность сперматозоидов» |
Подвижность сперматозоидов | Способность клеток передвигаться. Оценивается по трем основным группам: 1. Прогрессивно-подвижные; 2. Непрогрессивно-подвижные; 3. Неподвижные; | Через час после эякуляции: Группа 1 и 2: 38-42% Группа 3: — | Астенозооспермия – снижение подвижности клеток сперматозоидов. Причины астенозооспермии до конца не выяснены. Однако известно, что снижение подвижности сперматозоидов может являться следствием радиационных или токсических воздействий, иммунологических факторов или воспалительных процессов. Также имеет значение и такой фактор, как экологическая обстановка. У людей, работающих в условиях повышенной температуры (банщик, повар, работник «горячего цеха» и пр.), астенозооспермия наблюдается гораздо чаще. |
Морфология по Крюгеру Морфологически нормальные сперматозоиды | Количество сперматозоидов в эякуляте, имеющих нормальное строение и способность к оплодотворению | Оценивается фактический результат в % | Вопрос корректной оценки морфологии сперматозоидов и количество нормальных, способных к оплодотворению клеток в эякуляте является спорным, мнения специалистов существенно разнятся. В среднем морфологически правильные сперматозоиды составляют 40-60 % от общей массы. При этом, количество сперматозоидов с идеальной формой должно быть не менее 4%. В нашей стране, как правило, при показателе нормальных сперматозоидов менее 20% ставится диагноз тератоспермия, что в переводе означает «уродливая сперма». Часто ухудшение морфологических показателей имеет временный характер, это связано с перенесением стрессов, депрессий, токсических воздействий и многого другого. Не нужно исключать из причин понижения морфологически нормальных клеток и экологическую обстановку. У пациентов, проживающих в промышленных районах, часто наблюдаются патологии. |
Морфология по Крюгеру Патологические формы | Аморфные головки Макроголовки Микроголовки Круглые головки Удлиненные головки Двухголовые сперматозоиды Грушевидные Нарушение в акросоме Аморфные головки + атипия жгутика Нарушение в акросоме + атипия жгутика Нарушение в акросоме + капля на шейке Капля на шейке Капля на шейке + атипия жгутика Атипия жгутика Гетероаксиальные | Оценивается фактический результат в % | Подробнее о морфологии по Крюгеру читайте в специальном разделе нашего сайта, там же вы найдете снимки всех видов патологических форм — читать далее |
Живые сперматозоиды (иногда – мертвые сперматозоиды) | Процентное содержание живых сперматозоидов в эякуляте | 50% и более | В случае если в эякуляте находится более 50% мертвых сперматозоидов, ставится диагноз некроспермия. Некроспермия, как и увеличение морфологически неправильных клеток, часто является временным явлением. Из возможных причин появления большого числа мертвых сперматозоидов – инфекционные заболевания, отравление, стресс и пр. Некроспермия, наблюдающаяся в течение длительного времени, указывает на наличие тяжелых расстройств смерматогенеза. |
Клетки сперматогенеза (половые клетки, не достигшие зрелости) | Клетки эпителия семенных канальцев яичка | Оценивается наличие/отсутствие | Незрелые половые клетки встречаются в каждом эякуляте. Большое количество клеток сперматогенеза (слущивание эпителия) бывает при секреторной форме бесплодия. |
Агглютинация сперматозоидов | Склеивание сперматозоидов друг с другом, препятствует их движению | В норме агглютинации быть не должно | Склеивание встречается редко, его появление свидетельствует о нарушениях в иммунной системе. Настоящую агглютинацию не нужно путать с агрегацией сперматозоидов (склеивание, вызванное слизью эякулята). Различие этих понятий заключается в том, что при агглютинации склеиваются только сперматозоиды и «розетки» из них не содержат клеточных элементов. |
Лейкоциты | Белые кровяные тельца. В 1 мл, млн. | 1 млн и менее | Превышение нормальных показателей означает воспалительные процессы в половых органах (везикулит, простатит, уретрит, орхит и др.) |
Эритроциты | Красные кровяные тельца | В норме должны отсутствовать | Наличие эритроцитов в эякуляте может говорить о перенесенных травмах половых органов, опухолях, везикулите или камнях в простате. Присутствие эритроцитов в сперме – тревожный знак и требует тщательного исследования. |
Амилоидные тельца | Образуются в результате застоя секрета простаты на разных участках. Количество не подсчитывается | Стандартов ВОЗ нет | У большинства пациентов в эякуляте амилоидных телец нет, это означает незначительное снижение функций предстательной железы. |
Лецитиновые зёрна | Вырабатываются предстательной железой. Количество не подсчитывается | Стандартов ВОЗ нет | Небольшое количество зёрен свидетельствует также о снижении функций предстательной железы. |
Слизь | Содержится в эякуляте | Стандартов ВОЗ нет | Большое количество слизи может означать воспаление придаточных половых желез. |
Иммунологический тест (MAR-тест) | АСА на сперматозоидах G АСА на сперматозоидах A | менее 50% | Подробнее о MAR-тесте читайте здесь |
sperma-test.ru
нормы и показатели анализа, таблица, калькулятор

Спермограммой называют лабораторное исследование эякулята, которое позволяет оценить возможность мужской спермы оплодотворить женскую яйцеклетку. Результаты спермограммы помогают выявить бесплодие у мужчины и определить его причины. Как правильно сдавать анализ? Можно ли расшифровать его результат самостоятельно? Какие основные нормы и показатели исследования?
Особенности проведения анализа
Исследуя эякулят, врач имеет возможность оценить степень мужского здоровья. Кроме того, спермограмма помогает выявить целый ряд заболеваний мочеполовой системы (простатит, варикоцеле, заболевания, которые передаются половым путем и т. д.).
В основном его назначают мужчинам, у которых возникает подозрение на бесплодие. Современные репродуктивные технологии дают возможность решить проблему даже тогда, когда результат спермограммы окажется плохой.
Чтобы анализ оказался максимально точным, важно правильно подготовиться к его проведению. Правила сдачи спермограммы следующие:
- Собрать материал для исследования можно только путем мастурбации, так как после сексуального контакта в исследуемом материале могут оказаться элементы микрофлоры влагалища.
- Использовать презерватив запрещено, так как изделие содержит искусственную смазку.
- Как минимум за 2 недели до проведения предполагаемого анализа запрещено принимать любые лекарственный средства. Особенно это касается антибактериальных препаратов, которые способны влиять на расшифровку анализа.
Как правильно подготовиться к анализу расскажет врач-уролог Александр Николаевич Закуцкий:
- Собирать материал для исследования можно только в лабораторных условиях. В некоторых случаях допускается делать это дома. Однако в таком случае важно соблюдать гигиенические нормы, а эякулят собирать в стерильный пластиковый контейнер. Во время транспортировки, контейнер должен находиться при температуре около 37 градусов. Как вариант, переносить его под мышкой. Время транспортировки не должно превышать 1 часа.
- В течение 3-4 дней до проведения сбора материала, важно соблюдать половое воздержание, отказаться от посещения бани, принятия горячей ванны и употребления алкогольных напитков.
Чтобы можно было утверждать о точности расшифровки спермограммы, ее нужно сделать не менее 2-3 раз. Это связано с тем, что на состав спермы могут влиять очень много факторов, таких как употребляемые продукты, лекарственные препараты, стрессовые ситуации, высокие физические нагрузки и т. д.
Существуют такие ситуации, когда после оргазма сперма обычным путем не выделяется. Такое состояние имеет название ретроградная эякуляция, когда семяизвержение происходит в мочевой пузырь. При этом сперматозоиды удается обнаружить в анализе мочи.
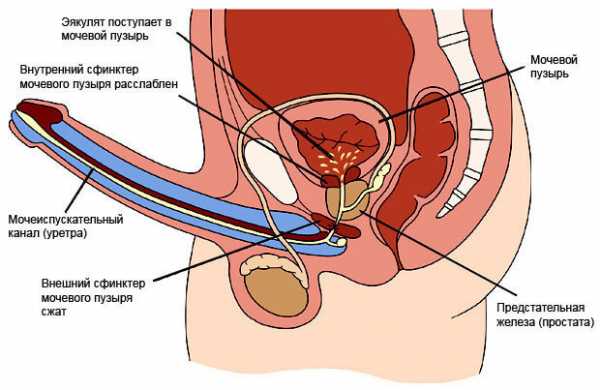
Ретроградная эякуляция
Плохой результат после первой сдачи спермограммы не должен становиться причиной для расстройства мужчины. Чтобы говорить о той или иной проблеме, анализ должен быть проведен не менее 2-3 раз. Расшифровка повторного исследования может оказаться иной.
Разновидности спермограммы
Существует несколько разновидностей анализа:
- Базовый – выполняется в соответствии со стандартами, утвержденными ВОЗ и состоит из основных показателей.
- MAR-тест. Расшифровка МАР-теста позволяет выявить антиспермальные тела, которые способны уничтожать сперматозоиды.
- Спермограммы по Крюгеру представляет собой исследование морфологии сперматозоидов.
Что показывает МАР-тест рассказывает врач-эмбриолог Татьяна Владимировна Дубко:
Проведение одновременно трех перечисленных анализов называют расширенной спермограммой. Обычно ее рекомендуют проводить в том случае, когда расшифровка базового исследования имеет любые отклонения от нормы.
Иногда мужчинам назначают биохимическое исследование эякулята (определение уровня глюкозидазы, Л-карнитина, фруктозы и других показателей). Для оценки строения и функционирования спермиев используют фазово-контрастное исследование.
Расшифровка спермограммы
Расшифровка анализа спермограммы должна проводиться врачом исходя из норм и показателей исследования.
Используемые термины
Для описания спермы, медики используют такие понятия:
- Азооспермия – полное отсутствие спермиев в представленном эякуляте.
- Акинозооспермия – спермии в образце есть, но все они являются неподвижными.
- Астенозооспермия – спермии обладают пониженной подвижностью.
- Антиспермальные антитела – антитела, которые мужской организм вырабатывает для противодействия спрематозоидам.
- Гемоспермия – наличие эритроцитов в представленном образце эякулята.
- Лейкоцитоспермия – выявление избыточного количества лейкоцитов.
- Некрозооспермия – отсутствие живых спермиев в представленном образце исследования.
- Нормозооспермия – выявление любых отклонений от нормы, которое может повлиять на возможность зачатия.
- Нормоспермия – все показатели, указанные в расшифровке оказываются в пределах нормы, здоровое состояние.
- Олигозооспермия – объем выделяемой спермы недостаточный (ниже 2 мл).
- Тератозооспермия – количество спермиев с аномальным строением или функционированием в представленном результате оказывается слишком высоким (более половины).
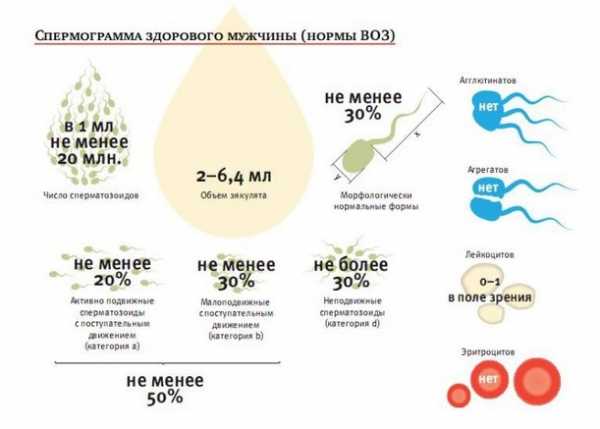
Нормы спермограммы
При расшифровке анализа, врач обращает внимание на базовые показатели спермограммы, сравнивая их с нормой.
Таблица 1. Нормы спермограммы для оценки спермы
| Показатель | Норма |
| Время, требуемое для разжижения | От 10 минут до 1 часа |
| Объем эякулята | От 2 до 6 мл |
| Уровень кислотности | От 7,2 до 8 |
| Цвет эякулята | Молочный, желтый, бело-серый |
| Количество выявленных сперматозоидов | От 40 до 500 млн |
| Уровень лейкоцитов | Не выше 1 млн в 1 мл |
| Наличие эритроцитов | Полностью отсутствуют |
| Наличие слизи | отсутствует |
Таблица 2. Нормы спермограммы для оценки сперматозоидов
| Показатель | Норма |
| Концентрация в 1 мл эякулята | От 20 до 120 млн в 1 мл |
| Слабоподвижные (категория А) | Не ниже 25% |
| Слабоподвижные (категория В) | Не ниже 50% |
| Слабоподвижные (категория С) | Не выше 50% |
| Обездвиженные (категория Д) | Менее 6-10% |
| Агглютинация (агрегация спермиев) | отсутствует |
| МАР-тест | Не выше 50% |
Особенности расшифровки спермограммы
При расшифровке спермограммы, врач обращает внимание на целый ряд особенностей:
- Время разжижения. Нормальным считается состояние, когда период разжижения спермы не менее 10 минут и не более 1 часа с момента эякуляции, после которой она является вязкой. В семенной жидкости есть ферменты, продуцируемые простатой, которые способствуют этому процессу. Если спустя 1 час вязкость остается на начальном уровне, это может свидетельствовать о проблемах в работе предстательной железы. Поэтому и химический состав эякулята будет неправильным. Это может сказаться на подвижности сперматозоидов.
- Уровень кислотности. В женском влагалище преобладает кислая среда, которая может негативно сказаться на состоянии сперматозоидов. Следовательно, они теряют возможность оплодотворять яйцеклетку. Чтобы спермий имел возможность сделать это, ему требуется защита, которой обладает семенная жидкость. Благодаря уникальному составу, она снижает кислую среду влагалища и позволяет сперматозоиду достичь матки. Если этот показатель является единственным не соответствующим норме, то такое состояние не считают патологией. Если же имеются и другие отклонения, то это может свидетельствовать об определенном диагнозе.
- Объем спермы. Нормальным считается показатель, который находится в пределах от 2 до 6 мл. Если этот объем оказался ниже, то значит и количество содержащихся здесь спермиев тоже будет ниже нормы. Это может быть причиной мужского бесплодия. Недостаточный объем эякулята также не способен защитить половые клетки при их попадании в полость влагалища. Если во время первой сдачи спермограммы, объем спермы оказался ниже нормы это не является поводом для беспокойства. В таком случае пациенту рекомендуют пройти повторное обследование и сравнить расшифровки.
- Цвет спермы. Обычно семенная жидкость имеет бело-серый оттенок. Нормальным также являются молочный или желтоватый оттенок спермы. Если цвет оказался розовым или даже коричневым, это может быть следствием повышенного уровня эритроцитов. В прозрачной сперме нет половых клеток.
- Уровень лейкоцитов. Если их количество не превышает 1 млн в 1 мл, это считается нормой. Если их больше, это говорит о наличии воспалительного процесса в половых органах.
- Уровень эритроцитов. В нормальном состоянии их быть не должно. Появиться они могут в результате развития воспалительного процесса, наличии опухоли или после травмы. Наличие крови в спермограмме указывает на заболевание мочеиспускательного канала или перенесенную травму.
- Наличие слизи. В нормальной спермограмме ее быть не должно. Если же в расшифровке можно заметить ее наличие, это указывает на наличие воспалительного процесса.
- Концентрация сперматозоидов в спермограмме.
Врач-уролог Сергей Геннадьевич Ленкин расскажет о нормальных показателях диагностики:
- Подвижность сперматозоидов в спермограмме. Выделяют 4 категории:
- Категория А – спермии двигаются по прямой линии и за 1 секунду проходят около 0,025 мм. Большая часть таких клеток являются недавно образованными.
- Категория В – движение происходит по прямой линии, но со скоростью ниже 0,025 мм за 1 секунду. Таких клеток около 10-15% в спермограмме. Они являются стареющими или же имеют нарушения в строении.
- Категория С – движение происходит по кругу или на одном месте. Таких клеток в расшифровке будет 5-15%.
- Категория Д – полностью обездвиженные сперматозоиды. Половина таких клеток старые или уже погибшие.
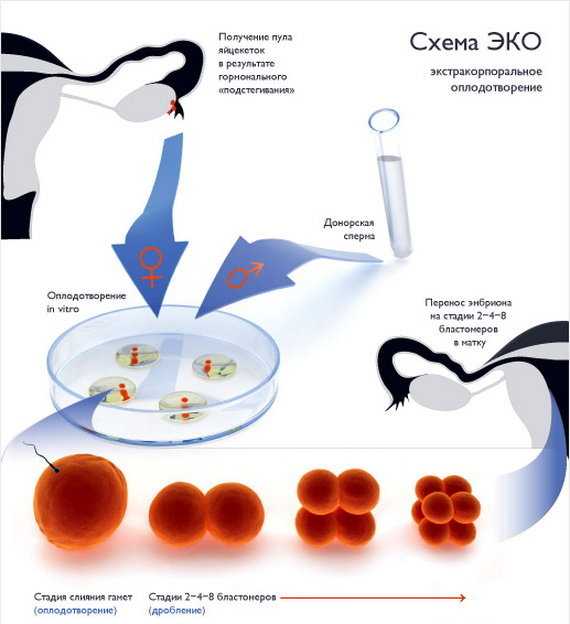
Даже при расшифровке нормальной спермограммы будут выявлены клетки всех 4 типов. Если расшифровки нескольких проведенных спермограмм показывают наличие некрозооспермии, то единственная возможность паре стать родителями – искусственная инсеминация или ЭКО с использованием донорской спермы.
- Морфология клеток. Делая расшифровку для ЭКО или определения бесплодия, важно определить количество половых клеток с правильными и аномальным строением. Сделать это можно путем их подкрашивания.
- Агглютинация – процесс склеивания половых клеток. Причиной такого состояния может стать нарушение работы иммунной системы или наличие воспалительного процесса в половых органах.
- АСАТ – белок-иммуноглобулин, который вырабатывается как мужским, так и женским организмом. Наличие белка в расшифровке спермограммы может быть причиной мужского бесплодия.
На нашем сайте есть онлайн калькулятор, который дает возможность сделать расшифровку проведенной спермограммы:
Нарушения в спермограмме
Норма спермограммы предполагает наличие в ее составе не менее 50% активных половых клеток. Причины наличия в расшифровке большого количества обездвиженных спермиев могут быть такими:
- Наличие заболеваний половых органов.
- Употребление алкогольных напитков.
- Курение.
- Ношение тесного белья.
- Использование интимных смазок.
- Частые стрессы.
- Гиповитаминоз.
Расшифровка спермограммы по Крюгеру может выявить небольшую подвижность спермиев из-за нарушения в строении клеток.
При расшифровке спермограммы важно знать, в каких условиях проводилось исследование. Отмечено, что при повышенной температуре тела в эякуляте усиливается подвижность спермиев, в том время, как при комнатной температуре, она снижается. Поэтому, если в помещении, где проводится исследование, температура находится в пределах +10 градусов, то даже здоровые сперматозоиды будут иметь незначительную подвижность. Чтобы интерпретация анализа была максимально достоверной, в лабораториях используются специальные термостаты, которые дают возможность исследовать материал в условиях температуры, максимально приближенной к показателям тела человека.
Причиной снижения количества половых клеток в эякуляте может быть одно из таких состояний:
- Нарушения в работе эндокринной системы (дисфункция надпочечников или щитовидной железы, сахарный диабет, нарушения в системе гипофиз-гипоталамус).
- Болезни мочеполовой системы (крипторхизм, простатит, варикоцеле и т. д.).
- Повышение температуры тела.
О причинах, симптомах, диагностике и лечении варикоцеле рассказывает врач-иммунолог Георгий Александрович Ермаков:
- Длительное нахождение в условиях повышенной температуры (в цеху и т. д.).
- Нарушения генетического характера (синдром Клайнфельтера и т. д.).
- Действие на организм токсических веществ (алкоголя, некоторых лекарственных препаратов, таких как снотворное, стероиды и т. д.).
Определяя индекс фертильности, врач обращает особое внимание на количество и подвижность спермиев. Если после расшифровки исследования мужчине ставят диагноз астенозооспермия, то его шанс стать отцом существенно снижается. Однако увеличение подвижности половых клеток еще не является гарантией наступления беременности.
Что влияет на качество спермограммы?
Оказать влияние на функционирование мужской репродуктивной системы способны многие факторы. Главным при этом является стресс. Отмечено, что при соблюдении режима дня, повышении физической активности и минимизации воздействия на организм вредных факторов, качество семенной жидкости постепенно улучшается. Медики связывают это со способностью человеческого организма к самовосстановлению. Для этого они рекомендуют:
- Выбирать для жизни регионы с нормальной экологической обстановкой.
- Соблюдать режим дня.
- Отказаться от любых вредных привычек.
- Обратить внимание на качество питания.
- Вести активный образ жизни и регулярно заниматься спортом.
Соблюдение этих правил помогает в короткое время восстановить показатели спермы, которые в расшифровке могли содержать некоторые отклонения от нормы. Если причиной негативных изменений в сперме стало изменение гормонального фона мужчины, то врач назначит ему прием определенных лекарственных препаратов, которые смогут быстро восстановить ситуацию.
Как улучшить показатели?
Если показатель подвижности оказался ниже нормы, врач может подсказать, что можно предпринять, чтобы улучшить его. Хороший эффект дает использование препаратов-антиоксидантов, которые способны связывать в организме свободные радикалы. Исследования показали, что если мужчина будет дважды в день выпивать по 1 стакану свежевыжатого фруктового или овощного сока, то спустя 3-4 месяца показатели в расшифровке спермограммы существенно улучшаются.
Чтобы, в конце концов, получить хороший результат спермограммы, медики рекомендуют мужчинам полностью пересмотреть свой рацион. В его основе должны быть продукты питания с высоким содержанием витаминов и минеральных веществ. Вместе с тем следует снизить количество таких продуктов, которые способны содержать токсины (мясо, рыба, яйца, кофе, копчености и т. д.).
Что нужно делать, чтобы улучшить показатели диагностики рассказывает врач-уролог Андрей Александрович Лукин:
Основа рациона должна состоять из свежих овощей, фруктов, зелени и молочных продуктов. Хороший эффект показало регулярное употребление таких продуктов: топленое масло, сыр, орехи, мед, бобы, натуральный йогурт, фрукты, зелень, сухофрукты, сладкие приправы.
Одним из необходимых для мужского здоровья является витамин В11, который можно получить из специальных пищевых добавок, которые порекомендует использовать врач. Их всегда назначают мужчинам перед проведением искусственной инсеминации или ЭКО, криоконсервации биологического материала или в период подготовки к донорству.
Получив расшифровку спермограммы с неутешительными показателями, мужчина должен понимать, что это не всегда означает нарушение работы репродуктивной системы и невозможность иметь детей. Сегодня медицина научилась успешно решать многие проблемы. Для этого лечащий врач назначит мужчине прием гормональных или поддерживающих лекарственных средств, использование которых позволит улучшить показатели спермограммы и повысит шанс на наступление долгожданной беременности.
vashurolog.com
Популярно о спермограмме. Что, зачем и как
В нашем обществе до сих пор широко распространен стереотип, что сдача анализов еще до наступления беременности на этапе планирования беременности — это удел пар, у которых проблемы с зачатием. Однако это не совсем так. Конечно, для пар, не сумевших зачать ребенка в течение года-полутора незащищенного регулярного секса, просто необходимо посетить врача-репродуктолога и сдать разнообразные анализы. Но и все больше здоровых супружеских пар, серьезно относяшиеся к своему здоровью и к здоровью своего будущего ребенка, прибегают к планированию беременности. Чтобы увеличить шанс быстрого оплодотворения, избежать развитие некоторых возможных патологий плода, обоим родителям необходимо пройти комплексное обследование. В мужское обследование входит диагностика, которая называет спермограммой.
Что такое спермограмма?
Спермограмма — анализ эякулята (спермы), использующийся для установления способности к зачатию (фертильности) мужчины и выявления возможных заболеваний половой системы.
При спермограмме определяют характеристики клеточных элементов спермы:
- количество сперматозоидов
- подвижность сперматозоидов
- морфологические характеристики сперматозоидов
- количество и типы лейкоцитов
- количество и типы незрелых клеток сперматогенеза
- и некоторые другие.
Обязательно фиксируются макроскопические параметры эякулята:
- — объем спермы
- — цвет
- — время разжижения
- — вязкость эякулята
- — pH (уровень кислотности)
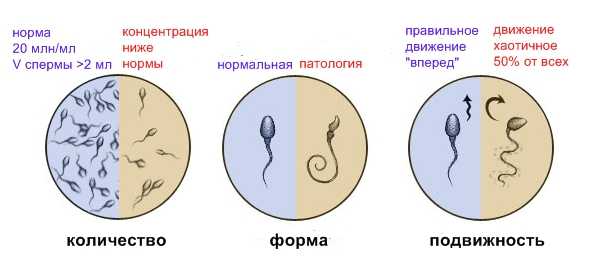
Иногда дополнительно проводят биохимический анализ эякулята, при котором наиболее часто исследуют содержание в сперме фруктозы, цинка, альфа-глюкозидазы, L-карнитина.
Параметры нормального эякулята
В настоящее время в России не существует специальных документов Минздравсоцразвития, устанавливающих нормы фертильного эякулята. Медицинские учреждения в праве оценивать эякулят по собственным нормам. Большой популярностью среди врачей пользуются нормы, предложенные Всемирной Организацией Здравоохранения. Эти нормы настолько распространенны, что могут в настоящее время считаться общепризнанными.
Нормы ВОЗ характеристик эякулята фертильного мужчины неоднократно менялись. Сейчас используются нормы, установленные ВОЗ в 1999 (используются все реже) и 2010 годах.
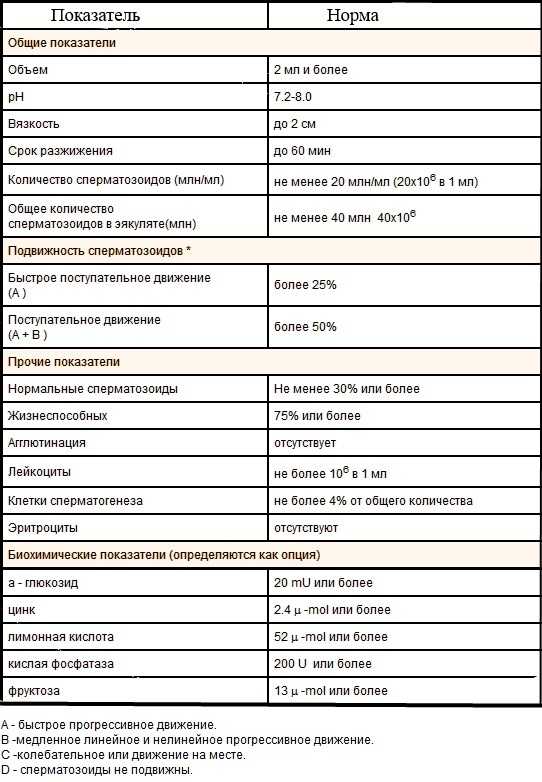
Показатели спермограммы в норме (ВОЗ от 1999 года)
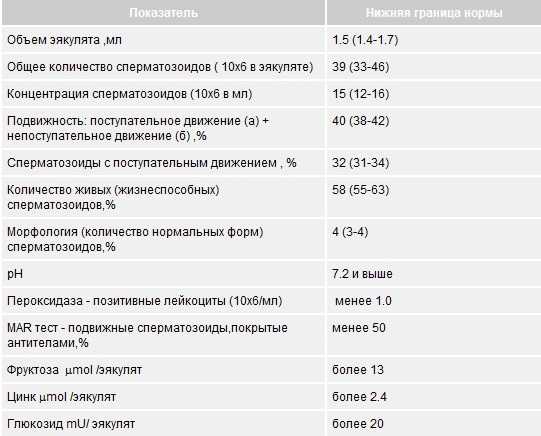
Показатели спермограммы в норме (ВОЗ от 2010 года)
Как правильно подготовиться к сдаче спермограммы
Как к практически любому серьезному анализу, к спермограмме необходимо готовиться.
Мужчине необходимо выполнить следующие условия:
1. воздержание от половой жизни и мастурбации в течение 2-7 дней перед сдачей анализа;
2. избегать чрезмерного употребления крепких спиртных напитков в течение 2-5 дней до проведения анализа
3. воздержаться в течение 2-5 дней от посещения саун, парных, термальных ванн и прочих помещений с очень высокой температурой,так как высокая температура снижает подвижность сперматозоидов.
Не выполнение этих правил может привести к искажению результата анализа. В результате, врач может просто не выявить вовремя проблему и не назначит необходимого лечения.
Как сдавать спермограмму
Существует несколько способов:
— прерванный половой акт;
— использование специального медицинского презерватива без смазки;
— мастурбация в специальный стерильный контейнер.
Первые два способа не рекомендуются ВОЗом, так как могут привести к искажению результатов анализа.
Наиболее предпочтительным врачи называют мастурбацию. Причем советуют сдавать спермограммы непосредственно в клинике.
Наше мнение — стоит прислушаться к врачам и сдавать спермограмму непосредственно в клинике, в стерильный контейнер. Для такого мнения существуют несколько причин:
1. стерильность.
2. нет необходимости в транспортировке, в ходе которой сперма может подвергнуться неблагоприятному воздействию (холод, повышенная температура и т.д.), а значит результат анализа будет некорректным.
Патологические состояния спермы (эякулята)
Спермограмма позволяет выявить ненормальные (патологические) состояния эякулята.
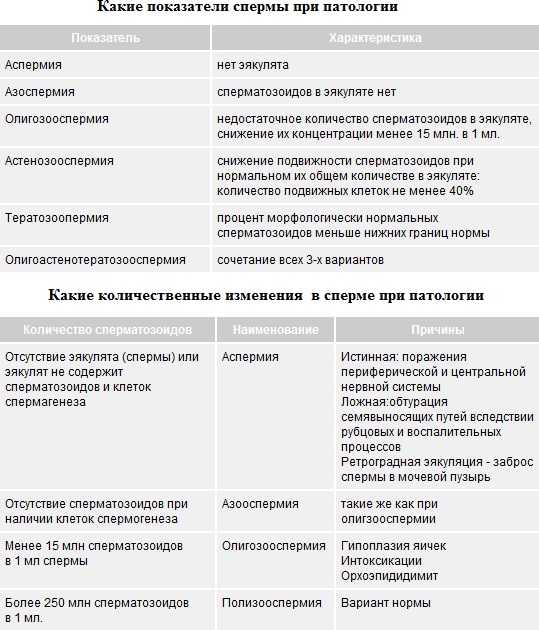
Если вам был поставлен один из выше перечисленных диагнозов — не расстраивайтесь. Очень многие случаи бесплодия мужчин успешно лечатся. А в остальных случаях помогут вспомогательные репродуктивные технологии. Так что, если у Вас есть желание стать папой — оно обязательно сбудется!
lopotun.ru
Расшифровка результатов спермограммы | calcsoft.ru
Спермограмма представляет собой анализ спермы для установления способности к зачатию, обнаружения заболеваний и отклонений половой сферы. Спермограмма необходима при планировании беременности для более успешного результата, а также для исключения различных патологий у будущего плода.
НОРМЫ ВОЗ ВОЗ 1999 г.ВОЗ 2010 г.Строгое по Крюгеру
Объем, мл*
Время разжижения, мин 0-6061 и более
Вязкость, см 0-22.1 и более
pH 0-7.17.2-88.1 и более
Слизь ДаНет
Морфология сперматозоидов
Нормальные сперматозоиды, %*
Жизнеспособность (живые), %*
Агглютинация ДаНет
Агрегация ДаНет
Эритроциты ДаНет
MAR-тест, % 0-5051-100
Как сдавать спермограмму?
Для спермограммы необходимо собрать достаточное количество спермы путем мастурбации. Сперма собирается в стерильный контейнер в лаборатории в отдельной комнате для сдачи анализов. Использование презерватива запрещено, так как различные смазки повлияют на результат анализа.
Также нельзя собирать биологический материал после прерванного полового акта и орально: в сперму может попасть вагинальная микрофлора партнерши или слюна, тогда результат будет не точным.
Перед сдачей анализа мужчине необходимо как минимум за 3 суток воздержаться от половых контактов, не допускать возможности семяизвержения. Также запрещено какое-либо употребление алкоголя в этот же промежуток. А от курения табака желательно отказаться хотя бы в день сдачи анализа.
Нельзя сдавать спермограмму, если воздержание более 6 дней, так как анализ будет уже не точным. Чем больше вы воздерживаетесь, тем хуже показатели будут.
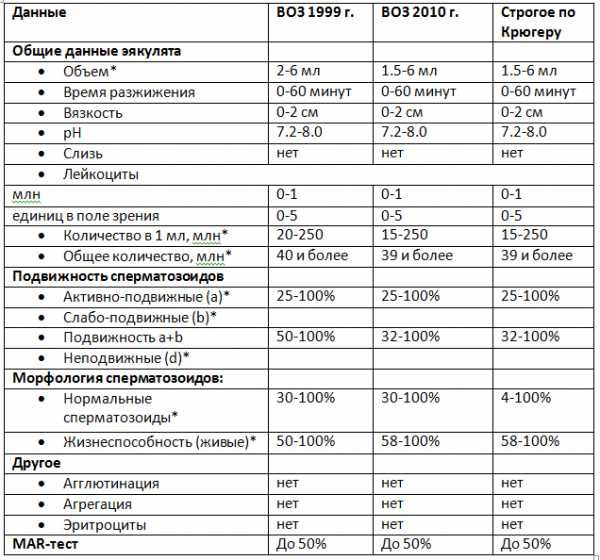
Нормы ВОЗ
Всесоюзная организация здравоохранения вносила изменения в установленные нормы по спермограмме в 2010 году. Вот последняя из них:
- объем эякулята — минимум 1,5 мл;
- общее количество сперматозоидов должно соответствовать 39 млн и выше;
- концентрация сперматозоидов 1 миллилитре – не менее 15 млн;
- подвижность сперматозоидов должна быть не ниже 25% (группа А), не ниже 32% (группа А+В), не ниже 40% (группа А+В+С), причем для оплодотворения в расчет берется только группа А+В;
- жизнеспособность – 58% и выше;
- Морфология: нормальных форм должно быть не менее 4% по Крюгеру и не менее 30% по нормам ВОЗ 1999 и 2010 года.
Более подробно смотрим в таблице ниже:
Спермограмма по Крюгеру
Сейчас многие лаборатории используют строгие показатели морфологии по Крюгеру не менее 4%. Все ЭКО клиники принимают анализ спермы только выполненную по строгим нормам Крюгера, но мало кто знает, в чем ее отличия от обычной спермограммы.
Анализ по Крюгеру выполняется вручную. Сначала сперму окрашивают специальным способом (Папаниколау), затем изучают форму сперматозоидов, при этом изучают не менее 200 сперматозоидов и рассчитывают процент нормальных. Так выявляют с точностью патологии хвоста, головки, шейки. Данный анализ считается более точным, поэтому рекомендуется сдавать всегда его.
Расшифровка спермограммы
На следующий день вам необходимо будет подойти к врачу, который расшифрует спермограмму. При расшифровке специалист будет использовать нормы и показатели, разработанные ВОЗ. Так же вы можете воспользоваться нашим калькулятором, который расшифрует вам показатели спермограммы.
Основные патологии при расшифровке спермограммы:
Нормоспермия – отличный результат без отклонений.
Нормозооспермия – хороший результат, но есть незначительные отклонения, которые не мешают зачатию.
Акинозооспермия — полная неподвижность сперматозоидов.
Азооспермия — отсутствие сперматозоидов.
Гиперспермия или полиспермия – высокий объем спермы
Олигоспермия – низкий объем спермы, может указывать на болезни половой сферы, например варикоцеле.
Вискозипатия — высокая вязкость спермы, может указывать на воспаление.
Высокий или низкий pH – может указывать на воспаление.
Слизь в спермограмме может указывать на воспаление.
Лейкоспермия – когда много лейкоцитов, указывает на воспалительный процесс, стоит немедленно обратиться к врачу.
Олигозооспермия – низкое количество сперматозоидов в 1 мл.
Астенозооспермия – низкая подвижность сперматозоидов.
Тератзоооспермия — низкое качество сперматозоидов.
Частичная некрозооспермия – менее 20% живых сперматозоидов.
Некрозооспермия – отсутствие живых сперматозоидов.
Агглютинация – склеивание сперматозоидов – может указывать на воспаление.
Агрегация – склеивание мужских половых клеток не между собой.
Гемоспермия – кровь в сперме, чаще всего указывает на травму или воспалительный процесс.
Так же в анализе может присутствовать MAR—test, который показывает антитела, которые организм вырабатывает против сперматозоидов, если они превышают норму, то это вызывает бесплодие на иммунном уровне.
При любых патологиях стоит обратиться к врачу-андрологу вашего города, если такого врача у вас нет, то стоит посетить уролога. Врач подробно вам расшифрует спермограмму, подберет индивидуальное лечение.
Будьте здоровы!
calcsoft.ru
Расшифровка спермограммы – каковы нормы и патологии
Спермограмма сдается с одной целью — выяснить репродуктивные способности сперматозоидов. Но иногда расшифровка спермограммы не является утешительной для конкретного пациента. Чтоб понимать, с чем можно столкнуться при проведении анализа, стоит разобраться в возможных диагнозах и оценить степень проблемы.
Значение результатов анализа
Результаты спермограммы не всегда являются достоверными при единоразовом проведении. Для постановки диагноза врач устанавливает строгие правила подготовке за 1 неделю. Лабораторное исследование проводится 3-4 раза, с промежутком раз в 1-2 недели.
 Связывается такая необходимость с тем, что на сперму влияет пища, количество выпитой жидкости, воздействие температуры, вредные привычки, стрессы и принимаемые лекарственные препараты. Обязательные изменения спермы наблюдаются при наличии инфекционно-воспалительных заболеваний, травмировании половых органов, заболеваниях простаты и нарушениях работы эндокринной системы.
Связывается такая необходимость с тем, что на сперму влияет пища, количество выпитой жидкости, воздействие температуры, вредные привычки, стрессы и принимаемые лекарственные препараты. Обязательные изменения спермы наблюдаются при наличии инфекционно-воспалительных заболеваний, травмировании половых органов, заболеваниях простаты и нарушениях работы эндокринной системы.
Кроме того, результат определяется в зависимости от системы исчисления, среди которых выделяют:
- Спермограмма по Крюгеру. Это углубленное исследование эякулята, при котором можно выявить наличие антиспермальных антител. В лаборатории под пристальным наблюдением изучаются параметры более 200 сперматозоидов и физико-химические свойства семенной жидкости.
- Спермограмма ВОЗ. При проведении лабораторного исследования можно определить общий индекс фертильности мужчины, оценить состояние сперматозоидов и семенной жидкости. Всемирной организацией здравоохранения были введены нормы, согласно которым определяются сперматозоиды с прогрессивным движением, непрогрессивным движением и неподвижные клетки.
- MAR-тест. С его помощью определяются те показатели семенной жидкости, которые не учитываются при проведении спермограммы. Он проводится для определения наличия АсАт в крови или сперме, как одной из распространенных причин мужского бесплодия.
Параллельное проведение всех трех видов исследования дает наиболее полную картину относительно состояния репродуктивной функции партнера.
Объем эякулята
Расшифровка анализа спермограммы включает оценку физических свойств эякулята. Первым из критериев фертильности выступает количество семенной жидкости. Согласно нормам ВОЗ 2010 года, объем спермы должен быть равен 1,5-6,4 мл.
При низком уровне спермы диагностируется олигоспермия, говорящие о снижении либо только питательных веществ, либо концентрации сперматозоидов в целом. Гиперспермия диагностируется при больших объемах, таком случае, качество половых клеток очень снижено за счет повышенной производительности.
Цвет
Часто причиной, почему по личным мотивам сдают спермограмму являются изменение цветовых характеристик выделений. Нормальными считаются белые, молочные, прозрачные и сероватые оттенки эякулята. При наличии воспалений, травмировании половых органов, длительном воздержании, беспорядочных половых связях или приеме антибактериальных препаратов цвет может меняться.
О наибольшей опасности говорит сперма с примесями крови. Зеленоватый окрас может говорить о наличии половых инфекций. При наличии нарушений работы семенных пузырьков, простаты, при серьезных воспалительных процессах наблюдаются коричневые примеси в сперме. Желтоватый оттенок связывается с естественным процессом смешения эякулята и мочи, так как они проходят через один канал.

рН
На длительность жизни и репродуктивные способности сперматозоидов влияют уровень кислотности. Нормальные показатели рН при проведении спермограммы говорят о длительном сохранении функции воспроизведения потомства. Выделяют такие состояния рН:
- Кислотная среда. При показателях менее 7,2 существенно снижается подвижность спермиев. Связывается такая патология с обструкцией семявыводящих путей, аномальном развитии семенных пузырьков или примеси мочи в эякуляте. При наличии такого показателя исследуется мазок из уретры и проводится повторная спермограмма.
- Нормальная кислотно-щелочная среда. Нормальным показателем рН считают от 7,2 до 8,0 единиц. Такой уровень кислотности помогает сперматозоидом частично нейтрализовать реакцию микрофлоры женского организма на проникновение спермы.
- Щелочная среда. При диагностики рН более 8 единиц врачам приходится говорить о возможном наличии половых инфекций, повлиявших на функционирование простаты или куперовых желез.
Время разжижения
Анализ спермы включает в себя исследование периода разжижения спермы – это такой показатель, который говорит о затраченном времени на прохождение первого барьера по пути к яйцеклетке.
Если этот период затягивается более чем на 60 минут, то сперматозоиды чаще всего оказываются неспособными идти дальше, так как тратят слишком много энергии на преодоление кислотности. Нарушения могут быть вызваны воспалительными заболеваниями простаты или везикулитом.
Вязкость спермы
При проведении анализа спермы обязательно учитывается вязкость семенной жидкости, так как при ее излишке способность спермиев свободно передвигаться существенно ограничивается. Нормой считается длина нити, стекающая с конца пипетки от 0,1 до 0,5 см.
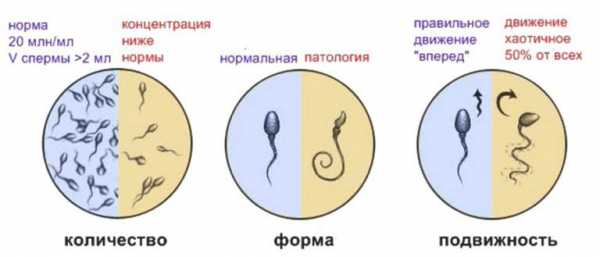
Концентрация сперматозоидов
Минимальным показателем концентрации спермы является 20 миллионов единиц на 1 мл питательного вещества. Отклонения спермограммы фиксируются при снижении концентрации спермиев в семенной жидкости, при которой способность к оплодотворению падает.
Количество сперматозоидов
Общее количество сперматозоидов после однократной эякуляции должно быть не менее 60 миллионов. Менее 40 миллионов выделяемых единиц считается сниженным количеством сперматозоидов мужчины и может расцениваться как одна из причин бесплодия.
Подвижность сперматозоидов
Согласно нормам ВОЗ 2010 года у мужчин после проведения спермограммы могут обнаружить 3 вида сперматозоидов:
- С прогрессивным движением. Так подвижность спермиев в норме должна составлять 50% от общего числа половых клеток.
- С непрогрессивным движением. Такие клетки из-за нарушения строения движутся не прямо, а совершают кругообразные движения, либо слишком медленно передвигаются. Они не способны достичь яйцеклетки.
- Неподвижные клетки.
Для достижения референтных значений необходимо естественное повышение подвижности сперматозоидов путем коррекции влияющих факторов на сперматогенез.

Морфология сперматозоидов
Нормальная морфология половых клеток является фактором репродуктивных способностей сперматозоидов на уровне их строения. Патологические формы спермиев влияют на их подвижность, развитие плода и способность проникнуть в плодное яйцо. Чаще всего при проведении анализа наблюдается патология головки или хвостика.
Считается, что спермограмма в норме, если неизмененных сперматозоидов в семенной жидкости как минимум 20%. При снижении этого пара метра диагностируется тератозооспермия.
Живые сперматозоиды
При проведении спермограммы учитывается количество живых половых клеток. Для зачатия необходимо как минимум 50% живых сперматозоидов. Если показатель оказался ниже нормы, это может стать угрозой оплодотворению. Такое состояние называют некроспермией, а связывается оно со временной интоксикацией организма, инфекциях и большом выбросе пролактина, радиоактивном облучении организма.
Клетки сперматогенеза
Количество незрелых клеток, которые попали в семенную жидкость при эякуляции не должны превышать 2%. В противном случае речь может идти о нарушении функции семенных мешочков.
Агглютинация
Склеивание сперматозоидов связывается с иммунологическими нарушениями, такими как нарушение гемотестикуляторного барьера, защищающего половые клетки от атаки собственным защитным механизмом. В норме половые клетки отталкиваются друг от друга, но при наличии АсАт они могут склеиваться вызывая сгустки спермы. Для определения наличия АсАт делается МАР-тест или спермограмму по Крюгеру.
Агрегация
Агглютинация и агрегация представляет собой склеивание половых клеток, но в процессе агрегации склеивание происходит с другими элементами питательной жидкости, а не половыми клетками. В норме эти процессы отсутствуют.
Лейкоциты
Лейкоциты присутствуют в любой жидкости человеческого организма, так как их основной функцией является защита при попадании инфекции. Высокая концентрация белых клеток крови в сперме может говорить о протекающих инфекционных заболеваниях. Норма лейкоцитов в спермограмме варьируется от 3 до 4 единиц в поле зрения.
Эритроциты
Эритроциты – красные клетки крови, которые окрашивают сперму в соответствующий оттенок. В сперму они попадают при травмировании или воспалении половых органов, опухоли простаты, генитальных инфекциях, после оперативного вмешательства, при онкологии простаты или заболеваниях сосудистой системы.
Амилоидные тельца
Наличие амилоидных тел в семенной жидкости является маркером воспалительных заболеваний простаты, но на подвижность половых клеток не влияют. Чаще всего возникают параллельно с повышением эритроцитов и лейкоцитов.
Лецитиновые зерна
Лецитиновые зерна не имеют нормы количественных показателей при проведении анализа. Их основной функцией является создание быстрого контакта сперматозоида с яйцеклеткой без разрушения мембраны женской гаметы, однако их низкая концентрация не влияет на фертильность мужчины при нормальных показателях семенной жидкости. При расшифровке спермограммы отмечают только норму присутствия от + до +++.
Слизь
Перед тем как расшифровать другие показатели спермограммы врач начала обращает внимание на наличие слизи в эякуляте. Вне зависимости от ее концентрации пациент попадает под подозрение на наличие воспалительных или инфекционных заболеваний и других форм патологии репродуктивной системы.
Правила подготовки к спермограмме
При проведении спермограммы важно соблюдать правила подготовки, так как многие повседневные вещи могут негативно отразиться на эякуляте.
Врачи рекомендуют в течение 5-7 дней придерживаться следующих рекомендаций:
- Лекарства. Перед тем как сдавать спермограмму, необходимо дать организму отдохнуть после курса антибактериальных препаратов. Антибиотики и многие другие лекарства могут повлиять на сперматогенез, в следствие чего в сперме увеличивается концентрация аномальных и неподвижных клеток. После приема антибиотиков должно пройти как минимум 75 дней
- Поддерживать правильную температуру. Для достоверности результатов рекомендуется избегать термального воздействия на половую систему выше 38°С. Также следует заранее побеспокоиться о термозащите при снижении температуры воздуха ниже -4°С.
- Правильно питаться. Потребляемые продукты и напитки влияют на созревшие половые клетки и состав питательной жидкости, потому важно включить в рацион овощи и фрукты. Для улучшения показателей подвижности спермиев важно кушать бананы, орехи, спаржу, яблоки, авокадо, чеснок, помидоры и гранат.
- Отказаться от половой жизни. Спермограмма предназначена для выявления влияния организма на семенную жидкость, а чтоб проследить этот процесс, необходимо исключить возможные колебания показателей.
- Отказаться от вредных привычек. Алкоголь и запрещенные препараты оказывают негативное влияние на готовые к выходу половые клетки. При отказе от вредных привычек можно увеличить общий индекс подвижности половых клеток.
- Исключить противопоказания. Не рекомендуется сдавать спермограмму при нарушении процедуры подготовки, в постоперационный период, при травмировании или сдавливании половых органов.
- Избегать стрессов. При постоянном эмоциональном или физическом истощении мозг начинает активно продуцировать гормон стресса – пролактин. Он одинаково негативно влияет как на женщину, так и на мужчину. Связывается это с тем, что организм пытается предотвратить беременность в случае жизни полной стрессов.
Итог
О качестве спермы можно судить по результатам общей спермограммы. При проведении исследования учитываются физико-химические свойства эякулята и морфологию сперматозоидов.
Любые отклонения от нормы могут трактоваться как патология, в зависимости от степени отклонения определяется и общая способность к оплодотворению. Для повышения достоверности результатов важно придерживаться общих правил подготовки.
dazachatie.ru
Спермограмма
СпермограммаСпермограмма— анализ эякулята(спермы), используемый для установления фертильности мужчины.
Исследуемые характеристики при анализе эякулята
Составные части спермограммы:
- макроскопические параметры эякулята: объем спермы, цвет, время разжижения и вязкость эякулята, pH являются
- микроскопический анализ эякулята, при котором определяют характеристики клеточных элементов спермы, а именно: количество сперматозоидов, подвижность сперматозоидов, морфологические характеристики сперматозоидов, количество и типы лейкоцитов, количество и типы незрелых клеток сперматогенеза и пр.
Представления о том, какими характеристиками обладает эякулят фертильного мужчины, менялись с течением времени.
В настоящее время в России (а также в СССР в прошлом) не существует специальных документов Минздравсоцразвития, устанавливающих нормы фертильного эякулята. Медицинские учреждения в праве оценивать фертильность эякулята по собственным нормам. Большой популярностью пользуются нормы, предложенные Всемирной Организацией Здравоохранения. Распространенность норм ВОЗ настолько велика их могут считаться общепризнанными в настоящее время, а книга «Руководства ВОЗ по лабораторному исследованию эякулята человека и взаимодействия сперматозоидов с цервикальной слизью» является наиболее авторитетным изданием, посвященным правилам проведения спермограммы.
В издании «Руководства ВОЗ по лабораторному исследованию эякулята человека и взаимодействия сперматозоидов с цервикальной слизью» (Cambridge University Press, 1999 год) предложены следующие нормативные показатели фертильного эякулята:
|
Показатель |
Значение |
|
Объем |
2 мл и более |
|
pH |
7,2 и более |
|
Концентрация сперматозоидов |
20 млн/мл и более |
|
Общее количество сперматозоидов |
40 млн и более |
|
Подвижность сперматозоидов |
50 % или более подвижных (категории A+B)или 25 % или более с поступательным движением (категория A) в течение 60 мин после эякуляции |
|
Жизнеспособность сперматозоидов |
50 % и более живых |
|
Концентрация лейкоцитов |
менее 1 млн/мл |
|
Антиспермальные антитела |
менее 50 % сперматозоидов, ассоциированных с АСАТ, выявленных методами MAR, либо ImunnoBeat |
ВОЗ не дает специальных рекомендаций относительно нормы количества сперматозоидов с нормальной морфологией, указывая на то обстоятельство, что исследования нормативных значений сперматозоидов находятся пока в стадии проведения.
«Новые » нормы ВОЗ 2010 года
В 2010 году Всемирная Организация Здравоохранения (ВОЗ) внесла новые изменения в референсные значения показателей эякулята, изменив методику его обработки и исследования. В последнем, 5 издании «WHO laboratory manual for the examination and processing of human semen», изменены нормы количества и подвижности сперматозоидов, количества нормальных форм сперматозоидов. Так, например, упразднена классификация подвижных спермиев: по группам а, b, c, d. Вместо этого предлагается классификация сперматозоидов с прогрессивным движением, непрогрессивным движением и неподвижные.
Ниже приводятся нормы показателей эякулята, согласно новейшим рекомендациям ВОЗ 2010 года:
|
Показатель |
Значение |
|
Объем эякулята, мл |
1,5 и более |
|
Общее количество сперматозоидов, млн |
39 и более |
|
Концентрация сперматозоидов, млн в 1 мл |
15 и более |
|
Общая подвижность сперматозоидов,% |
40 и более |
|
Сперматозоидов с прогрессивным движением,% |
32 и более |
|
Жизнеспособность, % |
58 и более |
|
Морфология: нормальных форм, % |
4 и более |
Патологические состояния спермы
Эякулят, соответствующий принятым нормативным значениям, называют нормальным и состояние этого эякулята обозначают термином «нормоспермия», или «нормозооспермия».
ВОЗ предлагает следующие термины для описания патологических состояний эякулята:
- Олигозооспермия — концентрация сперматозоидов ниже нормативного значения
- Астенозооспермия — подвижность сперматозоидов ниже нормативного значения
- Тератозооспермия — морфология сперматозоидов ниже нормативного значения
- Азооспермия — отсутствие сперматозоидов в эякуляте
- Аспермия — отсутствие эякулята (в таком значении соответствует термину «анэякуляция», но некоторые специалисты используют термин «аспермия» для описания эякулята, в котором отсутствуют не только сперматозоиды, но и незрелые клетки сперматогенеза)
Кроме того, распространены следующие термины:
- олигоспермия — объем эякулята ниже нормативного значения
- лейкоцитоспермия, так же лейкоспермия, так же пиоспермия — концентрация лейкоцитов выше нормативного значения
- акиноспермия (акинозооспермия) — полная неподвижность сперматозоидов,
- некроспермия (некрозооспермия) — отсутствие живых сперматозоидов в эякуляте,
- криптоспермия (криптозооспермия) — предельно малое количество сперматозоидов, которые могут быть обнаружены в эякуляте с большим трудом, после центрифугирования спермы.
- гемоспермия — присутствие крови (эритроцитов) в эякуляте.
Условия получения эякулята
Мужчинам перед сдачей спермы для анализа рекомендовано воздержание от половой жизни и мастурбации в течение 2-7 дней. Этот период рекомендован для стандартизации условий проведения анализа, для того чтобы можно было сравнивать результаты, полученные в разных лабораториях. Также обычно рекомендуют за 2-5 дней избегать чрезмерного употребления крепких спиртных напитков (хотя влияние алкоголя на качество спермы в этот период не показано). Также в течение нескольких дней до анализа следует избегать посещения саун, парных, термальных ванн и прочих помещений с очень высокой температурой, так как высокая температура снижает подвижность сперматозоидов.
Наиболее распространенным способом получения спермы для анализа является мастурбация. Этот метод рекомендован ВОЗ. Иные методы имеют недостатки. К ним относятся: прерванный половой акт и использование специального медицинского презерватива без смазки. Эякулят получают в посуду, предложенную соответствующим медицинским учреждением. Как правило, используют специальные стерильные стаканчики для сбора жидких биологических выделений. Возможно получение эякулята вне медицинского учреждения с последующей транспортировкой.
Время разжижения эякулята и вязкость
Нормальная сперма сразу после эякуляции представляет собой коагулят, или попросту вязкую жидкость. С течением некоторого времени сперма становится жидкой. Этот период времени называют «время разжижения». Обычно эякулят разжижается в течение 15-60 минут. Если эякулят не разжижается в течение 1 часа, то как правило, он уже не разжижается вовсе.
Разжижение эякулята определяют по так называемой «длине нити». Стеклянной или пластиковой палочкой (пипеткой) касаются эякулята и поднимают палочку над поверхностью эякулята, если за палочкой тянется «нить» более 2 см, то эякулят не разжижен. Для определения «длины нити» в современной медицине чаще пользуются выпусканием эякулята из 5 мл серологической пипетки. «Длина нити» характеризует параметр «вязкость». Вязкость и время разжижения — связанные параметры.
Вязкость сперме придает гликопротеин семеногелин, который образуется в семенных пузырьках. Функции семеногелина до конца не известны, предполагается, что он связывается с лигандами на поверхности сперматозоидов и поддерживает их в неактивном состоянии. Во время эякуляции к сперматозоидам и соку семенных пузырьков подмешивается сок предстательной железы, который содержит так называемый «специфический антиген простаты». Этот протеолитический фермент разрушает семеногелин, что приводит к разжижению спермы и предположительно переводит сперматозоиды в активное состояние (наряду с прочими факторами). Неразжижение эякулята указывает на дисфункцию предстательной железы.
Поскольку повышенная вязкость эякулята может повлиять на достоверность микроскопического анализа, то не разжижившийся в течение 1 часа эякулят следует искусственно разжижить с помощью протеолитических ферментов.
Объем эякулята
Объем эякулята обычно измеряют с помощью градуированной серологической пипетки (одновременно определяют вязкость). В большинстве лабораторий объем эякулята менее 2 мл считают не соответствующим норме, состояние такого эякулята характеризуют как «олигоспермия». Основной объем эякуляту придают сок семенных пузырьков (около двух третей объема) и сок предстательной железы (около одной трети объема). Недостаточность объема эякулята может быть вызвана ретроградной эякуляцией, дисфункцией, гипоплазией семенных пузырьков, дисфункцией предстательной железы, гипогонадизмом, непроходимостью (полной или частичной) семявыбрасывающих протоков, коротким периодом воздержания от половой жизни перед сдачей спермы для анализа.
Кислотность (pH) эякулята
Кислотность эякулята определяют после разжижения с помощью индикаторной бумаги или pH-метра. В качестве нормального показателя ВОЗ рекомендует значение pH не менее 7,2. Эякулят большинства мужчин имеет pH 7,8-8,0.
Цвет и запах эякулята
Цвет эякулята в современной медицине не имеет серьёзного диагностического значения, его фиксация на бланке спермограммы — дань традиции. По традиционным представлениям нормальный эякулят имеет «беловато-сероватый» цвет, иногда его характеризуют как «опалесцирующий», «мутно-белый». Прозрачный эякулят может указывать (но не обязательно) на содержание малого количества сперматозоидов в эякуляте. Желтоватый или розоватый оттенок эякулята иногда связывают с гемоспермией. Следует отметить, что микроскопический анализ с точностью определяет количество сперматозоидов и эритроцитов в сперме, поэтому нет необходимости в фиксации цвета эякулята.
Некоторые лаборатории фиксируют запах эякулята. Его характеризуют как «специфический» (в некоторых устаревших медицинских книгах (например, в Руководстве ВОЗ… 1991 г.) сравнивают с запахом цветов каштана). Запах эякуляту придает вещество спермин, секретируемое предстательной железой. Функции спермина неизвестны. Некоторые андрологи по запаху эякулята судят о секреторной активности предстательной железы, однако диагностическая ценность такого подхода спорна.
Количество сперматозоидов
Количество сперматозоидов выражают в относительном значении (концентрация или количество в 1 мл эякулята) и в абсолютном значении (общее количество в эякуляте). Для определения количества сперматозоидов используют счетные камеры — устройства, позволяющие наблюдать в микроскоп сперматозоиды в определенном объеме жидкости (это позволяет путем арифметических действий определить количество сперматозоидов в 1 мл, то есть концентрацию). Для подсчета сперматозоидов используют либо счетные камеры для форменных элементов крови — гемацитомеры («Камера Горяева», камера «Неубауэра»), либо, что оптимально, специальные счетные камеры для спермы («Камера Маклера» и пр.) Также существуют быстрые методы определения концентрации, например, подсчет сперматозоидов на предметном стекле. Если накрыть каплю спермы 10 мкл покровным стеклом 22х22, то количество сперматозоидов в поле зрения микроскопа на увеличении х400 будет приблизительно равно количеству миллионов сперматозоидов в 1 мл эякулята. Существуют компьютеризированные системы определения концентрации сперматозоидов — так называемые сперманализаторы. Такой прибор представляет собой микроскоп с установленной видеокамерой и системой оценки изображения.
При всех методах определения количества сперматозоидов сначала получают данные по концентрации. Затем путем умножения концентрации на объем получают данные об общем количестве сперматозоидов в эякуляте. По предложению ВОЗ нормальный эякулят имеет не менее 15 млн сперматозоидов в 1 мл объема или не менее 39 млн во всем объеме. Состояние эякулята с меньшим количеством сперматозоидов характеризуется как «олигозооспермия».
Иногда количество сперматозоидов настолько мало, что не может быть выражено в определенной концентрации (допустим врач увидел только несколько сперматозоидов, изучив не одну пробу эякулята). В этом случае говорят о «единичных сперматозоидах в поле зрения», «единичных сперматозоидах на препарате» или «единичных сперматозоидах в эякуляте». Иногда сперматозоиды можно обнаружить, только проведя осаждение спермы в центрифуге и исследовав с помощью микроскопа осадок.
Подвижность сперматозоидов
По подвижности сперматозоиды разделяют прогрессивно-подвижные, непрогрессивно-подвижные и неподвижные. Предполагается, что достичь яйцеклетку способны только прогрессивно-подвижные сперматозоиды. По предложению ВОЗ эякулят считается нормальным, если доля прогрессивно-подвижных сперматозоидов будет не менее 32%. Состояние эякулята, не удовлетворяющее данным условиям, характеризуется как «астенозооспермия».
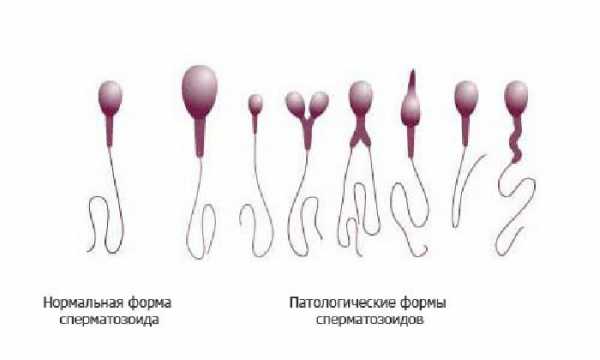
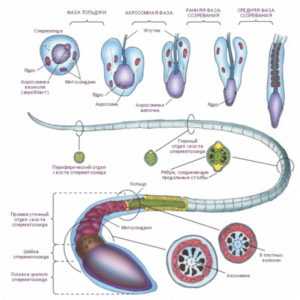
Анализ морфологической нормальности сперматозоидов
Анализ морфологической нормальности сперматозоидов или попросту «морфология сперматозоидов» выполняется с помощью микроскопа. Врач-лаборант определяет долю сперматозоидов, чей вид соответствует норме, и долю сперматозоидов с аномальной морфологией. Для анализа используют либо нативную сперму, либо приготовляют окрашенный на стекле мазок спермы. Окраска мазка производится гистологическими красителями, в простейшем случае гематоксилином, в более сложных случаях производят комплексную окраску по методам Шорра, Папаниколау или Романовского-Гимзе.
В сперме всегда содержится большое количество аномальных сперматозоидов. Аномальная морфология может касаться строения головки (аномальная форма, размер, отсутствие или уменьшенная акросома), строения шейки и средней части (искривление, аномальный размер), жгутика (искривление, отсутствие или множественное количество жгутиков, размер). ВОЗ не дает однозначных рекомендаций относительно того, какая доля аномальных сперматозоидов допустима в нормальной сперме. В издании «Руководства…» 1992 года упор был сделан на рекомендации исследовать морфологию в нативном эякуляте с помощью оптики «светлого поля»; при таком методе доля аномальных сперматозоидов не должна превышать 50 % в нормальном эякуляте. В издании «Руководства ВОЗ» 1999 года упор сделан на рекомендации исследовать морфологию в нативном эякуляте с помощью оптики «фазового контраста»; при таком методе доля аномальных сперматозоидов не должна превышать 70 % в нормальном эякуляте. Но в этом же издании также рекомендуется использовать так называемые «Строгие критерии Крюгера» для исследования морфологии на окрашенном мазке спермы. Согласно этим критериям (применимым только для мазка) доля аномальных сперматозоидов не должна превышать 85 %. Таким образом, установление норм количества аномальных сперматозоидов зависит от метода оценки морфологии сперматозоидов. Наиболее точным методом считается исследование окрашенного мазка по критериям Крюгера, предполагающим наличие не менее 4% нормальных сперматозоидов.
Схема атипичных форм сперматозоидов человека по Крюгеру
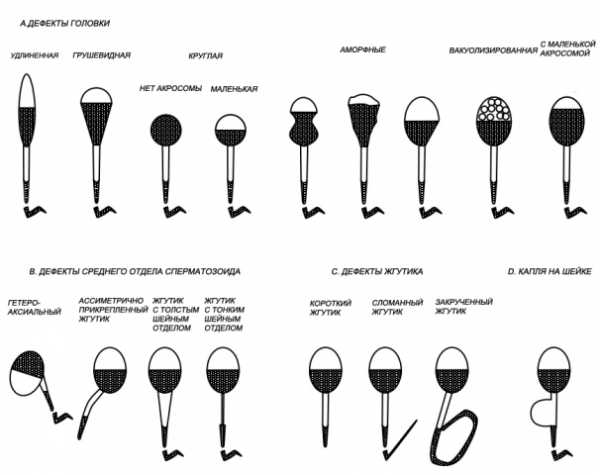
Adapted from Kruger et al., 1993 and reproduced by permission of MQ Medical.
Состояние эякулята, не удовлетворяющее нормам по морфологии сперматозоидов, характеризуется как «тератозооспермия».
Жизнеспособность сперматозоидов
Жизнеспособность сперматозоидов характеризуется долей живых сперматозоидов. Подвижный сперматозоид всегда живой. Неподвижный сперматозоид может быть либо живым, но с нарушенными функциями движения, либо мертвым. ВОЗ предлагает в качестве нормы жизнеспособности — не менее 50 % живых от общего числа. Таким образом, если доля подвижных сперматозоидов 50 % и более, то нет необходимости в проведении специального исследования на жизнеспособность. Этот параметр имеет смысл исследовать при астенозооспермии. Наиболее распространены два метода оценки жизнеспособности сперматозоидов. Оба метода основаны на факте нарушения целостности наружной мембраны у клетки вскоре после ее гибели.
- «Суправитальное окрашивание эозином» основано на неспособности этого красителя проникать через клеточные мембраны. Таким образом, эозин не может проникнуть внутрь живого сперматозоида. Эозин проникает внутрь мертвого сперматозоида (поскольку целостность его наружной мембраны нарушена) и окрашивает его в розовый цвет. Для осуществления окрашивания каплю спермы на предметном стекле смешивают с каплей 0,5 % водного раствора эозина (5 г/л эозина 9 г/л раствора хлорида натрия)и исследуют препарат с помощью микроскопа. Мертвые сперматозоиды окрашены в розовый цвет.
- «Гипоосмотический тест» основан на набухании живых сперматозоидов, помещенных в гипотонический раствор, мертвые сперматозоиды не набухают. Для осуществления теста 1 каплю спермы добавляют к 10 каплям раствора цитрата натрия (0,735 г/л) и фруктозы (1,351 г/л), смесь выдерживают 30-120 мин при 37 градусах по Цельсию, затем исследуют с помощью микроскопа. Живые сперматозоиды набухают, что выражается в искривлении хвостов (образуются петли), мертвые сперматозоиды не меняют свою форму.
Округлыми, или круглыми, клетками называют нежгутиковые клеточные элементы спермы. Другими словами, округлые клетки — все, что не сперматозоиды. В это собирательное понятие входят две различные по происхождению группы клеток: лейкоциты и так называемые «незрелые клетки сперматогенеза». Понятие «округлые клетки» появилось, потому что невозможно средствами световой микроскопии отличить в нативном эякуляте лейкоциты от незрелых клеток сперматогенеза. Клетки, нетипичные для эякулята (эритроциты, эпителиальные клетки семявыносящих путей и пр.) к «округлым клеткам» не относят. Диагностическая значимость параметра «количество округлых клеток» не ясна. Когда-то ВОЗ предложила норму не более 5 млн/мл, обосновывая ее тем, что при превышении количества округлых клеток 5 млн/мл велика вероятность превышения нормы содержания лейкоцитов (не более 1 млн/мл). Впоследствии норма «не более 5 млн/мл» была упразднена.
Незрелыми клетками сперматогенеза называют клетки сперматогенного ряда, то есть предшественники сперматозоидов. К ним относят сперматогонии, сперматоциты первого и второго порядков и сперматиды. В эякуляте всегда содержатся незрелые клетки сперматогенеза, их количество сильно варьирует (обычно 2-5 млн/мл, но может достигать нескольких десятков млн. в 1 мл). По всей видимости, количество незрелых клеток сперматогенеза не имеет диагностического значения.
Содержание лейкоцитов
Согласно распространенной точке зрения повышенное содержание лейкоцитов в сперме может свидетельствовать о наличии воспалительных процессов в придаточных половых железах (предстательная железа, семенные пузырьки). По предложению ВОЗ нормальный эякулят имеет не более 1 млн лейкоцитов в 1 мл. Состояние эякулята с большим количеством лейкоцитов характеризуется как «лейкоцитоспермия».
Подавляющее большинство лейкоцитов в сперме представлено нейтрофильными сегментоядерными гранулоцитами. Остальные типы лейкоцитов в нормальном эякуляте встречаются редко, поэтому методы выявления лейкоцитов направлены на выявление сегментоядерных гранулоцитов. В нативном неокрашенном эякуляте невозможно достоверно отличить гранулоциты от незрелых клеток сперматогенеза. Простейшим методом выявления гранулоцитов является микроскопия окрашенного мазка спермы. Достаточно обработать мазок спермы любым красителем, окрашивающим ядро, например, гематоксилином. Округлые клетки с сегментированными ядрами определяются как гранулоциты. Существуют также методы окраски гранулоцитов с помощью так называемого «пероксидазного теста» — к сперме добавляют бесцветный субстрат, расщепляемый пероксидазой на окрашенный продукт. Гранулоциты имеют в составе пероксидазу, расщепляют субстрат и окрашиваются в желтый цвет.
Выявление лейкоцитов также имеет значение для диагностики причин азооспермии. Обструктивная азооспермия обусловлена непроходимостью семявыносящих путей, секреторная азооспермия обусловлена подавленным сперматогенезом. При секреторной азооспермии в эякуляте обычно присутствуют незрелые клетки сперматогенеза, при обструктивной азооспермии незрелые клетки сперматогенеза отсутствуют (из-за непроходимости половых путей). Если при азооспермии все округлые клетки эякулята определяются как лейкоциты, то велика вероятность обструктивной азооспермии.
Спермагглютинация и спермагрегация
«Спермагглютинация» — специфическое склеивание сперматозоидов, прилипание сперматозоидов друг к другу. Спермагглютинацию следует отличать от так называемой «спермагрегации» — неспецифического склеивания вследствие присутствия в сперме слизи. Спермагрегация является вариантом нормы и клинического значения не имеет. При спермагглютинации подвижные сперматозоиды образуют небольшие группы склеивания — несколько сперматозоидов склеиваются одинаковыми частями своей клетки — «головка к головке» или «хвост к хвосту» или «шейка к шейке». Подобные группы склеивания иногда называют «розетки». Как правило, количество розеток невелико — одно на несколько полей зрения микроскопа, но может носить и массовый характер. Округлые клетки в агглютинации не участвуют и в состав «розеток» не входят. При агрегации сперматозоиды образуют большие скопления (от десятков до сотен). Такие скопления часто образуют форму «тяжа» и включают в себя округлые клетки.
Литература
- «WHO laboratory manual for the examination and processing of human semen», 5-d edition, 2010
- Руководство ВОЗ по лабораторному исследованию эякулята человека и взаимодействия сперматозоидов с цервикальной слизью» (Cambridge University Press, 1999 год)
- ru.wikipedia.org
- Adapted from Kruger et al., 1993 and reproduced by permission of MQ Medical.
reproductologist.com
Показатели спермограммы, их нормы и комментарий отклонений: |
|||
| Показатель спермограммы | Что означает показатель | Нормы ВОЗ | Комментарий |
| Рекоменду-емые нами нормы | |||
| Срок воздержания | Количество дней полового воздержания перед анализом | 2-7 дней | При несоблюдении сроков воздержания результат анализа не может быть сравнен с эталоном и спермиологический диагноз в этом случае следует считать некорректным. Средние сроки воздержания являются оптимальными для исследования эякулята. Повторный анализ следует сдавать с тем же сроком воздержания, что первый. |
| 3-5 дней, оптимально — 4 дня | |||
| Объем | Общий объем эякулята. | 2 мл и более | Объем эякулята менее 2 мл квалифицируется как микроспермия, которая в большинстве случаев связана с недостаточной функцией придаточных половых желез. Верхний предел объема эякулята Руководством ВОЗ не ограничен. Однако, по нашим наблюдениям, увеличение объема эякулята более 5 мл. часто указывает на воспалительный процесс в придаточных половых железах. |
| 3-5 мл | |||
| Цвет | Цвет эякулята. | Сероватый | Красный или бурый цвет свидетельствует о присутствии крови, что может быть вызвано наличием опухоли, камней в предстательной железе или травмами. Желтоватый оттенок может быть вариантом нормы или свидетельствовать о заболевании желтухой или приеме некоторых витаминов. |
| Белый, сероватый или желтоватый | |||
| PH | Соотношение отрицательных и положительных ионов. | 7,2 и более | Экспертами ВОЗ ограничено только нижнее значение РН. Однако, по нашим наблюдениям, не только снижение РН ниже 7,2, но и его увеличение выше 7,8 в большинстве случаев свидетельствует о наличии воспалительного процесса в придаточных половых железах. |
| 7,2-7,8 | |||
| Время разжижения | Время разжижения спермы до норм вязкости. | До 60 мин | Увеличение срока разжижения, как правило, является следствием длительно текущих воспалительных процессов в придаточных половых железах, например в простате (простатит), семенных пузырьках (везикулит) или ферментной недостаточности. Мы считаем время разжижения одним из важнейших спермиологических показателей. Очень важно, чтобы сперматозоиды максимально быстро получали возможность активного передвижения. При длительном разжижении, сперматозоиды, передвигаясь в вязкой среде, быстрее теряют биологически доступную энергию (АТФ), дольше находятся во влагалище, кислая среда которого значительно снижает их подвижность, а следовательно и их способность к оплодотворению. |
| До 60 мин | |||
| Вязкость (консистенция) | Вязкость эякулята. Измеряется в сантиметрах нити, при которой она формируется в каплю и отделяется от пипетки или специальной иглы. | Маленькие отдельные капли (до 2 см.) | Причины увеличения вязкости те же, что и при увеличении времени разжижения. В Руководстве ВОЗ нет четкой нормы в отношении вязкости спермы. Сказано лишь следующее: «В норме эякулят, вытекая из пипетки, образует маленькие отдельные капли, а образец с патологической вязкостью образует нить более 2 см». Мы считаем, что капля нормальной разжиженной спермы не должна вытягиваться более чем на 0,5 см., так как по нашим наблюдениям фертильность пациентов, вязкость спермы которых превышает 0,5 см., а тем более 2 см., значительно снижена. |
| 0,1-0,5 см | |||
| Плотность сперматозоидов | Количество сперматозоидов в 1 мл. эякулята. | 20 млн. и более | Увеличение или снижение плотности сперматозоидов определяется как полизооспермия или олигозооспермия соответственно. Верхняя граница нормы показателя плотности сперматозоидов экспертами ВОЗ не ограничена. Однако, по нашим наблюдениям, увеличение плотности сперматозоидов выше 120 млн./мл, в большинстве случаев, сочетается с их низкой оплодотворяющей способностью и у многих пациентов в последующем сменяется олигозооспермией. Поэтому, мы убеждены в том, что пациенты с полизооспермией нуждаются в динамическом наблюдении. Причины изменения плотности сперматозоидов до конца не изучены. Считается, что они являются следствием эндокринных расстройств, нарушений кровотока в органах мошонки, токсических или радиационных воздействий на яичко (усиливающих или угнетающих сперматогенез), воспалительных процессов и реже — нарушений иммунитета. |
| 20-120 млн. | |||
| Общее количество сперматозоидов | Плотность сперматозоидов, умноженная на объем. | 40 млн. и более | Причины возможного несоответствия нормам те же, что и в предыдущем пункте. |
| От 40 до 600 млн. | |||
| Подвижность сперматозоидов | Способность к передвижению. Оценивается по 4 основным группам: 1. Активно-подвижные с прямолинейным движением (А) 2. Малоподвиж-ные с прямолинейным движением (B) 3. Малоподвиж-ные с колебательным или вращательным движением © 4. Неподвижные (D) |
тип А > 25%, либо А+В > 50 % через 60 мин. после эякуляции |
Снижение подвижности сперматозоидов называется астенозооспермией. Причины появления астенозооспермии до конца не ясны. Известно, что астенозооспермия может быть следствием токсических или радиационных воздействий, воспалительных процессов или иммунологических факторов. Также, имеет значение и экологическая обстановка. Астенозооспермия часто наблюдается у людей, работающих при повышенной температуре (повар, банщик, работник «горячего цеха» и др.). |
| тип А > 50%, тип В — 10-20% тип С — 10-20% тип D — 10-20% через 60 мин. после эякуляции |
|||
| Морфология | Содержание в эякуляте сперматозоидов, имеющих нормальное строение и способных к оплодотворению. | Более 15% | Не существует единого мнения специалистов как по вопросу оценки морфологии сперматозоидов, так и по нормативным значениям содержания нормальных сперматозоидов в эякуляте. Поэтому, оценка морфологии сперматозоидов — один из самых субъективных и неоднозначных разделов в спермиологическом исследовании. Обычно морфологически нормальные сперматозоиды составляют 40-60%. В России диагноз тератоспермия, т.е. «уродливая сперма», ставится в тех случаях, когда количество имеющих нормальное строение сперматозоидов составляет менее 20 %. Ухудшение морфологических показателей часто носит временный характер и встречается при стрессах, токсических воздействиях и др. Также, морфологическая картина эякулята в значительной мере зависит от экологической обстановки в регионе проживания пациента. Как правило, количество патологических форм увеличивается у жителей промышленных зон. |
| Более 20% | |||
| Живые сперматозоиды (иногда — мертвые сперматозоиды) | Содержание живых сперматозоидов в эякуляте в процентах. | Более 50% | Содержание в эякуляте более 50% мертвых сперматозоидов называется некроспермией. Некроспермия, также как и ухудшение морфологии, часто носит временный характер. Возможные причины некроспермии — отравление, инфекционное заболевание, стресс и др. Длительно существующая некроспермия свидетельствует о тяжелых расстройствах сперматогенеза. |
| Более 50% | |||
| Клетки сперматогенеза (незрелые половые клетки) | Клетки сперматогенеза — это клетки эпителия семенных канальцев яичка. | Процентных норм нет | Встречаются в каждом эякуляте. Значительное количество количества клеток сперматогенеза (слущивание эпителия), встречается при секреторной форме бесплодия. |
| До 2% | |||
| Агглютинация сперматозоидов | Агглютинация сперматозоидов — это склеивание сперматозоидов между собой, которое препятствует их поступательному движению. | В норме быть не должно | Истинная агглютинация встречается редко и свидетельствует о нарушениях в иммунной системе. Следует отличать истинную агглютинацию от агрегации сперматозоидов. В отличие от агрегатов, при истинной агглютинации склеиваются только сперматозоиды и «розетки» из них не содержат клеточных элементов. |
| В норме быть не должно | |||
| Лейкоциты | Белые кровяные тельца. Имеются всегда. | 1*106 (3-4 в стандартном поле зрения) | Превышение нормы говорит о наличии воспаления в половых органах (простатит, везикулит, орхит, уретрит и т.д.). |
| 1*106 (3-4 в стандартном поле зрения) | |||
| Эритроциты | Красные кровяные тельца. | В норме быть не должно | Присутствие эритроцитов в сперме может быть связано с опухолями, травмами половых органов, наличием камней в простате, везикулитом. Тревожный симптом, требующий серьезного внимания! |
| В норме быть не должно | |||
| Амилоидные тельца | Формируются в результате застоя секрета простаты в ее различных участках. Количество не подсчитывается. | Стандартов ВОЗ нет | Обозначаются как «Присутствуют/отсутствуют (+/-)». Амилоидные тельца в настоящее время отсутствуют у многих пациентов, что говорит о некотором снижении функций предстательной железы. |
| Стандартов нет | |||
| Лецитиновые зёрна | Вырабатываются предстательной железой. Количество не подсчитывается. | Стандартов ВОЗ нет | Обозначаются как «Присутствуют/отсутствуют (+/-)». Малое количество лецитиновых зерен свидетельствует о снижении функций предстательной железы. |
| Стандартов нет | |||
| Слизь | Содержащаяся в эякуляте слизь. | Стандартов ВОЗ нет | Может присутствовать в норме. Большое количество слизи свидетельствует о возможном воспалении придаточных половых желез. |
www.analizmarket.ru
