Геморрагический васкулит симптомы, лечение, описание
Геморрагический васкулит – это заболевание приобретенного вида, с повышенной кровоточивостью и образованием микротромбов, появляющихся в результате асептического поражения микрососудов кожи и внутренних органов.
Наиболее часто при геморрагическом васкулите поражаются сосуды кожи, желудочно-кишечного тракта, суставов и почек.
Отмечаются случаи, когда поражаются сосуды сразу нескольких органов в таком случае горят о системном геморрагическом васкулите.
Причины геморрагического васкулита
Геморрагический васкулит чаще всего возникает как следствие инфекции дыхательных путей.
Кроме того причинами заболевания могут быть укусы насекомых, аллергические реакции на прием определенной пищи или лекарственных препаратов таких как пенициллин, хинидин, эналаприл, лизиноприл и некоторых других.
Нередко переохлаждение или перегрев организма, ожоги, травмы, онкологические заболевания или неблагополучная вакцинация могут вызвать развитие заболевания.
Возможна манифестация геморрагического васкулита в результате перенесенных ранее таких заболеваний как тиф, желтая лихорадка, корь и паратиф А и Б.
Воздействие подобных негативных факторов, вызывает воспалительные процессы, которые приводят к изменению структуры тканей сосудов. Организм вырабатывает антитела на измененную структуру тканей, и отторгает ее, воспринимая как чужеродную.
Классификация геморрагических васкулитов
Заболевание группируется по различным признакам:
- Классификация геморрагических васкулитов по формам выделяет следующие виды болезни: простая, некротическая, кожно-суставная и кожная, кожно-почечная и почечная, с отеками и холодовой крапивницей, абдоминальная и кожно-абдоминальная, и смешанная.
- По течению заболевания классифицируют – геморрагический васкулит с молниеносным течением, острым, подострым, затяжным и хроническим. Причем затяжное течение может длиться до полугода.
- Классификация геморрагических васкулитов учитывает и степень активности заболевания, которая состоит из трех степеней развития процесса – легкая, средняя и тяжелая.
- Форма распространения воспалительного процесса подразделяется на кожную, суставную, абдоминальную, почечную и смешанную – системный геморрагический васкулит. В зависимости от вида заболевания и назначается лечение.
Клиника геморрагического васкулита
Первыми симптомами болезни являются покраснения кожи, и потемнения на ягодицах, ногах и суставах.
Несколько дней сыпь увеличивается, после ее ликвидации на коже наблюдается пигментация и шелушение.
Клиника геморрагического васкулита часто сопровождается поражением суставов, которое выражается суставными болями. При этом в основном страдают крупные суставы, возникает отек, и их деформация.
Расстройство пищеварения, боли, диарея и спазмы, т.е. нарушение деятельности желудочно-кишечного тракта довольно часто дополняют клинику геморрагического васкулита.
Боли при заболевании могут быть постоянными или кратковременными. Иногда отмечаются кишечные кровотечения.
Геморрагический васкулит негативно влияет на дыхательную систему, вызывает одышку и кашель.
Если в результате воздействия заболевания наблюдаются головная боль, головокружение, потеря координации, то возможно у пациента происходит воспаление мозговых оболочек.
Лечение геморрагического васкулита
От формы и клинической картины зависят методы лечения болезни. Легкая и средняя форма геморрагического васкулита довольно успешно излечивается в течение 2 – 6 месяцев.
В связи с тем, что при тяжелой степени заболевания отмечаются появление некроза, ангионевротических отеков, почечной недостаточности, нефротический синдром и кровотечения, такая форма поддается лечению с трудом.
При любой форме геморрагического васкулита пациентам прописывают антиагреганты — персантин, курантил, трентал и т.д.
При тяжелой степени болезни проводят комбинаторное лечение. Подобную форму болезни порою лечат около полутора лет.
Хронический геморрагический васкулит требует курсового лечения, продолжительностью 4 – 5 месяцев.
Антикоагулянты используют для снятия симптоматики – кожных высыпаний и пр. симптомов. Препараты подбираются индивидуально в соответствии с диагностическими характеристиками болезни отдельного пациента.
При серьезных поражениях желудочно-кишечного тракта назначают гепарин, введением в клетчатку живота курсом 20-30 дней.
Для активации фибринолиза используют никотиновую кислоту, теоникол, ксантинол, компламин.
Трансфузионная терапия с применением новокаиновых смесей, спазмолитиков и низкомолекулярных растворов применяется при тяжелой стадии болезни.
При заболевании аллергического происхождения назначаются антигистаминные средства – тавегил, супрастин и др.
Необходимым дополнением в лечении геморрагического васкулита является гипоаллергенная диета, в которую включаются куриное мясо, яблоки, овсяные каши, ягоды, зеленый чай и пр. диетические продукты.
Прогноз геморрагического васкулита
Так как заболевание поражает мелкие сосуды многих органов, последствия могут быть весьма серьезными.
При системном геморрагическом васкулите могут развиться такие заболевания как атеросклероз, тромбопения, нарушения функций головного мозга и половых органов.
Прогноз геморрагического васкулита часто включает в себя и появление осложнений в почках и кишечнике.
К группе риска возникновения геморрагического васкулита относятся люди пожилого возраста, пациенты склонные к аллергии, страдающие повторными инфекциями.
Этой категории лиц необходимо внимательнее относится к возможностям воздействия на них провоцирующих факторов.
Но своевременное выявление и добросовестное длительное лечение дают положительный прогноз при геморрагическом васкулите.
promedicinu.ru
Геморрагический васкулит – причины, симптомы, лечение
Геморрагический васкулит – распространенное системное заболевание, связанное с поражением стенок сосудов кожи, желудочно-кишечного тракта, почек и суставов. Второе название заболевания – болезнь Шенлейна-Геноха.
В среднем отмечается до 25 случаев заболевания на 10 тысяч человек. К основной группе риска относятся дети в возрасте 4-12 лет, несколько чаще болеют мальчики. У детей до 3 лет встречается довольно редко.
Причины
Вопрос о том, в чем кроются причины возникновения болезни Шенлейна-Геноха, остается открытым. Некоторые авторы склонны связывать заболевание с различными инфекциями. Среди основных причин геморрагического васкулита они выделяют такие инфекционные факторы как вирусы, стрептококк и прочие бактерии, микоплазму.
Другие авторы считают, что толчком к развитию заболевания является аллергическая реакция организма на фоне ослабленного хроническими очагами инфекции (кариес, хронический тонзиллит, тубинфицированность и прочие) иммунитета.
В любом случае можно утверждать, что точных причин геморрагического васкулита на сегодняшний день не установлено.
Симптомы
Начало заболевания острое. Чаще всего оно происходит на фоне субфебрильного повышения температуры тела, реже температура остается в норме или повышается значительно. Для клинической картины характерно наличие одного или нескольких характерных синдромов, среди которых выделяют: кожный, абдоминальный, суставный и почечный. Рассмотрим подробнее.
Кожный синдром (или пурпура) встречается у каждого больного. Проявляется в виде симметричной мелкопятнистой или пятнисто-папулезной геморрагической сыпи, локализующейся преимущественно на разгибательных поверхностях нижних (реже верхних) конечностей, вокруг крупных суставов и на ягодицах. Сыпь может быть представлена единичными элементами, а может быть интенсивной, сочетающейся с ангионевротическими отеками. Как правило, высыпания носят рецидивирующий волнообразный характер. При угасании высыпаний пигментация остается. В случае частых рецидивов на месте высыпаний возникает шелушение кожи.
Суставный синдром является вторым по частоте симптомом рассматриваемого заболевания. Геморрагическим васкулитом поражаются преимущественно крупные голеностопные и коленные суставы. У пациентов возникает отек и болезненность сустава, при этом воспаление сустава может держаться от нескольких часов до нескольких суток. Степень поражения сустава также может быть различной – от артралгий до обратимых артритов. Нарушения функции суставов и их стойкой деформации не происходит.
Абдоминальный синдром. Геморрагический васкулит у детей часто сопровождается данным синдромом – до 70% случаев. Его возникновение связано с отеком и геморрагиями в брюшину или в стенку кишки. У пациентов отмечаются жалобы на умеренные боли в животе, не сопровождающиеся нарушениями в работе желудочно-кишечного тракта и исчезающие самостоятельно или спустя 2-3 дня с момента начала лечения. Тем не менее, в редких случаях боли в животе становятся интенсивными, носят приступообразный характер и могут продолжаться до нескольких суток. Возможны диарея, тошнота и рвота, эпизоды желудочного и кишечного кровотечения. Иногда геморрагический васкулит у детей с самого начала сопровождается абдоминальным синдромом. В таком случае пациента должен наблюдать хирург, так как данный синдром может быть не только проявлением болезни Шенлейна-Геноха, но и ее осложнением (перфорация кишечника, инвагинация).
Почечный синдром отмечается реже (от 40 до 60% случаев) и развивается не сразу. Проявляется в виде гематурии (выделение крови с мочой) различной степени выраженности, в редких случаях возможно развитие гломерулонефрита (воспаления почек) гематурической или нефротической формы. Чаще гломерулонефрит заявляет о себе на первом году болезни, реже случается в период очередного рецидива геморрагического васкулита или после исчезновения всех прочих проявлений заболевания.
В зависимости от наличия у пациента одного или нескольких синдромов геморрагического васкулита выделяют простую и смешанную формы заболевания.
Лечение
Госпитализации подлежат как те пациенты, которые впервые столкнулись с рассматриваемым заболеванием, так и те, у кого возник рецидив болезни Шенлейна-Геноха.
Немедикаментозное лечение геморрагического васкулита включает в себя строгое соблюдение постельного режима и гипоаллергенной диеты. Постельный режим является обязательным, так как помогает улучшить кровообращение. Его несоблюдение может привести к повторным высыпаниям. После исчезновения сыпи и болевых ощущений возвращаться к активному образу жизни нужно постепенно.
Из рациона питания больного в период острого течения заболевания должны быть исключены такие потенциальные аллергены как кофе, какао, шоколад, цитрусовые, газированные напитки, овощи и фрукты красного цвета, орешки, соленые сухарики и куриное мясо. При нефротическом варианте гломерулонефрита пациентам назначают специальную бессолевую диету с ограничением белковой пищи. При интенсивных болях в животе используют противоязвенную диету (стол №1).
Медикаментозное лечение геморрагического васкулита осуществляется с учетом степени тяжести и фазы болезни, характера течения заболевания и основных клинических синдромов.
При всех формах заболевания пациентам назначаются антиагреганты: Дипиридамол (Персантин, Курантил), Пентоксифиллин (Агапурин, Трентал) и Тиклопидин. В тяжелых случаях могут быть назначены сразу два препарата для достижения максимального антиагрегантного эффекта. Дозы назначаемых препаратов и длительность лечения определяется индивидуально в зависимости от степени тяжести и клинической формы заболевания.
В активный период среднетяжелой и тяжелой формы геморрагического васкулита назначаются антикоагулянты: гепарин натрия или Фраксипарин. Доза препарата определяется индивидуально, исходя из результатов анализа крови на свертываемость (коагулограммы) и положительной динамики.
Лечение геморрагического васкулита тяжелой формы проходит с применением глюкокортикостероидов (Преднизолон). При этом обязательным условием является дополнительный прием гепарина для профилактики повышенной свертываемости крови и развития ДВС-синдрома. При тяжелых формах нефрита назначаются цитостатики.
В целом лечение занимает 2-3 месяца при легком течении заболевания, 4-6 месяцев при среднетяжелом и до года при тяжелом течении болезни Шенлейна-Геноха, сопровождающемся рецидивами и нефритом.
dolgojit.net
Геморрагический васкулит диагностика ⋆ Лечение Сердца
Диагностика геморрагического васкулита
Клиническое обследование при геморрагическом васкулите
Диагноз геморрагического васкулита устанавливают по характеру остро возникшего кожного синдрома, прежде всего по наличию симметрично расположенной мелкопятнистой геморрагической сыпи на нижних конечностях. Трудности возникают, если первым проявлением болезни служат боли в суставах, животе или изменения в анализах мочи. В этих случаях постановка диагноза возможна лишь при последующем появлении типичной сыпи.
Лабораторная диагностика геморрагического васкулита
При типичной картине геморрагического васкулита в анализе периферической крови может быть умеренный лейкоцитоз с нейтрофилёзом, эозинофилией, тромбоцитоз. При отсутствии кишечного кровотечения уровень гемоглобина и число эритроцитов нормальны.
Общий анализ мочи изменён при наличии нефрита, возможны транзиторные изменения мочевого осадка.
Система свёртывания крови при геморрагическом васкулите характеризуется склонностью к гиперкоагуляции, поэтому определение состояния гемостаза должно быть исходным и последующим для контроля достаточности терапии. Гиперкоагуляция максимально выражена при тяжёлом течении. Для определения состояния гемостаза и эффективности назначенного лечения следует контролировать уровень фибриногена, растворимых комплексов фибрин-мономера, комплекс тромбин-антитромбин III, D-димеры, протромбиновый фрагмент Fw и фибринолитическую активность крови.
Волнообразное течение геморрагического васкулита, появление симптомов нефрита — основания для определения иммунного статуса, выявления персистирующей вирусной или бактериальной инфекции. Как правило, у детей с геморрагическим васкулитом увеличены концентрации С-реактивного белка, IgA в сыворотке крови. Иммунологические изменения в виде повышения уровня IgA, ЦИК и криоглобулинов чаще сопровождают рецидивирующие формы и нефрит.
Биохимический анализ крови имеет прикладное значение, лишь при поражении почек выявляют изменение уровня азотистых шлаков и калия сыворотки крови.
Инструментальные методы при геморрагическом васкулите
По показаниям назначают ЭКГ, рентгенографию органов грудной клетки, УЗИ органов брюшной полости. Появление признаков поражения почек — основание для проведения УЗИ почек, динамической нефросцинтиграфии, поскольку нередко у этих детей выявляют аномалии развития органов мочевыводящей системы, признаки дизэмбриогенеза почек, нарушение накопительной и выделительной функций почек. Эти результаты позволяют прогнозировать течение нефрита при болезни Шенлейна-Геноха, контролировать лечение, упорство проявлений гломерулонефрита, несмотря на проводимую терапию, — показание к биопсии почки.
Дифференциальная диагностика геморрагического васкулита
Дифференциальную диагностику геморрагического васкулита следует проводить в первую очередь с заболеваниями, которым свойственна геморрагическая пурпура: инфекциями (инфекционный эндокардит, менингококцемия), другими ревматическими заболеваниями, хроническим активным гепатитом, опухолями, лимфопролиферативными заболеваниями, многие из этих болезней протекают с поражением суставов и почек.
Наличие мелкой (петехиальной) сыпи может вызвать подозрение на тромбо-цитопеническую пурпуру, но для болезни Шенлейна-Геноха характерна типичная локализация сыпи (на ягодицах, нижних конечностях), при этом не бывает тромбоцитопении.
Абдоминальный синдром при геморрагическом васкулите следует отличать от заболеваний, сопровождающихся картиной острого живота, в том числе острого аппендицита, непроходимости кишечника, прободной язвы желудка, иерсиниоза, неспецифического язвенного колита. В пользу болезни Шенлейна-Геноха свидетельствуют схваткообразные боли, на высоте которых появляются кровавая рвота и мелена, и сопутствующие изменения кожи, суставной синдром. При преобладании желудочно-кишечных симптомов клиническая картина может напоминать картину острого живота, поэтому при обследовании каждого больного с острыми болями в животе следует помнить о геморрагическом васкулите и искать сопутствующие высыпания, нефрит или артрит.
При тяжёлом поражении почек может возникнуть предположение об остром гломерулонефрите, в дифференциальной диагностике помогает выявле
heal-cardio.com
Васкулит геморрагический — это… Что такое Васкулит геморрагический?
болезнь из группы геморрагических диатезов, в основе которой лежит асептическое повреждение эндотелия микрососудов циркулирующими иммунными комплексами, проявляющееся распространенным микротромбозом, геморрагиями, расстройствами микроциркуляции. Заболевание полиэтиологическое. Антигены, входящие в состав комплекса антиген — антитело (см. Аллергия, Антиген — антитело реакция), могут быть бактериальными, вирусными, пыльцевыми, химическими, в т.ч. лекарственными, и др. Нередко причиной В. г. является вакцинация. Заболевание может развиться после переохлаждения, избыточной инсоляции, травмы, перенесенных инфекционных болезней. Определенную роль в возникновении В. г. могут играть врожденные нарушения иммунитета. Развитие хронического В. г. связано с аутоиммунными механизмами. В патогенезе В. г. ведущим является поражение сосудистой стенки низкомолекулярными комплексами антиген — антитело и активированным комплементом. В результате возникает асептический некроз стенки сосудов, повышается их проницаемость; снижается антитромбогенная активность эндотелия сосудов, в кровоток выделяются тромбопластические вещества, повышаются прокоагулянтная активность крови и функциональная активность тромбоцитов, активируется калликреин-кининовая система, происходит блокада микроциркуляции. В. г. часто осложняется развитием диссеминированного внутрисосудистого свертывания крови (см. Тромбогеморрагический синдром). При гистологическом исследовании выявляют асептическое воспаление сосудов микроциркуляторного русла с периваскулярным отеком. Клиническая картина. По течению различают острую и хроническую рецидивирующую формы В. г.; как вариант острого течения выделяют молниеносную форму. В клинической картине преобладающими могут быть кожные, суставные, абдоминальные или почечные проявления болезни. Кожные — наиболее частые — характеризуются папулезно-геморрагической сыпью на симметричных участках конечностей, ягодиц, туловища. Сыпи никогда не бывает на лице и шее. При надавливании сыпь не исчезает. Поражение суставов в большинстве случаев сочетается с кожными проявлениями; возникают боли в крупных суставах, возможно нарушение их функции. Абдоминальные проявления В. г. чаще наблюдаются у детей. Больные жалуются на боль в животе, часто очень интенсивную. Могут быть кровавая рвота, понос с примесью крови или мелена. При значительной кровопотере возможны коллапс и острая постгеморрагическая анемия. В тяжелых случаях бывают непроходимость кишечника, некроз кишки. Поражение почек при В. г. клинически проявляется картиной острого или хронического гломерулонефрита, но чаще без артериальной гипертензии. Выявляются микро- или макрогематурия, протеинурия, цилиндрурия; у части больных развивается почечная недостаточность. Описанные проявления при острой и рецидивирующей формах В. г. могут быть изолированными либо встречаются в различной комбинации. Они исчезают обычно через несколько недель (суставные — через несколько дней), в течение которой кожная сыпь может волнообразно повторяться. В начале острого В. г. нередко отмечается лихорадка, иногда — нейтрофильный лейкоцитоз (редко эозинофилия), повышение СОЭ. Молниеносная форма острого В. г. наблюдается преимущественно у детей через 1—3 нед. после перенесенного вирусного или другого инфекционного заболевания. Характеризуется тяжелыми проявлениями генерализованного микротромбоваскулита с образованием некрозов в коже (особенно над крупными суставами), брюшине, стенках кишечника, что приводит к осложнениям (кровотечению, инвагинации или перфорации кишечника), которые могут стать причиной летального исхода. Диагноз устанавливают на основании характерной клинической картины и лабораторных данных, свидетельствующих о повышении функциональной активности системы гемостаза и изменениях в иммунологическом статусе больных. Выявляются повышение прокоагулянтной и снижение антикоагулянтной (за счет потребления антитромбина-III) активности крови, повышение функциональной активности тромбоцитов; в ряде случаев повышается содержание в крови фактора Виллебранда (вследствие повреждения эндотелия сосудов). Часто возрастает концентрация α2— и γ-глобулинов крови; более чем в половине случаев обнаруживаются циркулирующие иммунные комплексы. У некоторых больных выявляется поли- или моноклональная криоглобулинемия. В этих случаях, а также при молниеносной форме В. г. у взрослых исключают симптоматический характер васкулита, в т.ч. как возможного проявления лимфопролиферативных заболеваний — лимфоцитомы, лимфосаркомы, миеломной болезни и др., а также диффузных болезней соединительной ткани. Лечение. При тяжелых формах В. г. больных обязательно госпитализируют. Во всех случаях из пищи исключают цитрусовые, ягоды, шоколад и продукты, вызывавшие у больного ранее какие-либо реакции, которые можно трактовать как проявление аллергии. Назначают гепарин в начальной разовой дозе 100 ЕД на 1 кг массы больного (изменяя затем дозу под контролем аутокоагуляционного теста, этаноловой и протаминсульфатных проб) в инъекциях под кожу живота через каждые 6—8 часов. При осложнении В. г. синдромом диссеминированного свертывания крови необходимо переливание по 300—400 мл свежезамороженной донорской плазмы в течение 3—4 дней (на фоне проводимой гепарино-терапии). Для улучшения микроциркуляции внутривенно вводят реополиглюкин (по 400 мл в сутки в течение 7—10 дней). При тяжелом течении В. г., особенно с абдоминальными и почечными проявлениями, показан плазмаферез (несколько процедур), который при молниеносной форме В. г. является единственным методом спасения жизни больных. При кровотечениях из желудочно-кишечного тракта наряду с плазмаферезом проводят трансфузии свежезамороженной донорской плазмы (1—2 л). Гепарин в этих случаях вводить нецелесообразно. Глюкокортикоиды при В. г. обычно не эффективны: их назначают больным с четко установленным аллергическим генезом болезни лишь в крайнем случае (при отсутствии эффекта от других лечебных воздействий). При хроническом течении В. г. с частыми рецидивами у взрослых иногда применяют иммунодепрессанты. Прогноз зависит от формы В. г. и своевременности диагностики. Острый В. г. в большинстве случаев завершается выздоровлением. При молниеносной форме прогноз для жизни сомнителен, но он тем благоприятнее, чем раньше применен плазмаферез. При хроническом течении В. г. прогноз во многом зависит от вовлечения в патологический процесс сосудов почек.Профилактика острых форм В. г. не разработана. Предупреждение рецидивов хронического В. г. состоит в санации очагов хронической инфекции, исключении воздействия других сенсибилизирующих факторов, контакта с известными аллергенами, воздействия интоксикаций (включая курение и употребление алкоголя). Необходимо избегать переохлаждений, избыточной инсоляции, физических перегрузок. Больных следует освобождать от прививок.
Библиогр.: Баркаган З.С. Геморрагические заболевания и синдромы, М., 1980, библиогр.; Папаян А.В. и Шабалов Н.П. Геморрагические диатезы у детей, Л., 1982; Руководство по гематологии, под ред. А.И. Воробьева, т. 2, с. 339, М., 1985; Семенкова Е.Н. Системные васкулиты, М., 1988; Ярыгин Н.Б., Насонова В.А. и Потехина Р.Н. Системные аллергические васкулиты, М., 1980.dic.academic.ru
Геморрагический кожный васкулит ⋆ Лечение Сердца
Геморрагический кожный васкулит
Геморрагический васкулит фото
Фото prouro.ru
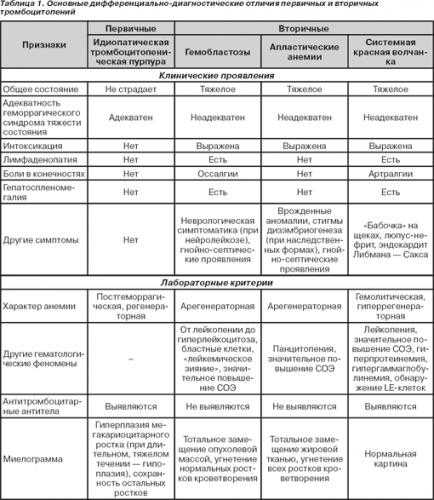
#image.jpg
Геморрагический васкулит
Геморрагический васкулит представляет собой одно из заболеваний сосудов, которое имеет токсико – аллергическое происхождение. Эта болезнь принадлежит к группе геморрагических диатезов, которое связанно с асептическим повреждением эндотелия микро — сосудов, которые циркулируют иммунными комплексами. Болезнь является полиэтиологической. Антигены могут быть вирусными, бактериальными, химическими, пыльцевыми, лекарственными и так далее.
Симптомы заболевания
— геморрагические высыпания на коже особенно на руках, ногах. Сыпь со временем приобретает багрово – синий цвет;
— боль при движении;
— может быть кровоизлияние в полости суставов, которые были поражены;
— приступообразные острые боли в области живота;
— кровавый стул и рвота;
— боль в области кишечника при пальпации;
— поражение почек;
— поражение нервной системы;
— синевато – багровые кожные кровоизлияния и другие.
Причины болезни
Врачи не могут с точностью назвать причину появления такого заболевания. Однако в некоторых случаях его проявление может быть связанно с аллергическими процессами и чувствительности организма больного к некоторым лекарственным препаратам. Вызвать васкулит могут инфекции дыхательных путей. К редким заболеваниям его довольно сложно отнести. Заболеть могут абсолютно все люди, но по статистике, дети с двух до восьми лет болеют чаще.
Лечение геморрагического васкулита
Определенного лечения такого вида заболевания в принципе нет. В некоторых случаях, когда доказана связь болезни с определенным аллергеном, больного стараются изолировать от него. Когда заболевание связанно с бактериальными инфекциями, врачи элиминируют такого возбудителя из организма.
По материалам Медицина как есть
Кожный васкулит: симптомы и причины возникновения
Содержание:
Васкулит представляет собой группу заболеваний кожных покровов, развивающихся в результате всевозможных поражений подкожной клетчатки и мелких сосудов, реже – крупных сосудов мышечного типа. Основная группа – аллергические васкулиты.
Кожный васкулит: причины
Факторов, обуславливающих развитие заболевания, множество. Основным из них медицина называет вяло протекающую инфекцию: аднекситы, тонзиллиты, отиты, инфекционные поражения кожи хронического типа. Среди прочих причин выделяются:
- вирусы;
- стафилококки, стрептококки, некоторые разновидности патогенных грибов, микобактерии туберкулеза;
- различные длительные интоксикации;
- повышенная чувствительность к лекарствам (как правило, к антибиотикам и сульфаниламидным средствам).
Васкулит: классификация
Описывая любое заболевание, в том числе поражающее кожные покровы, в том числе и васкулит, симптомы, конечно играют немаловажную роль. Но сначала следует разобраться с разновидностями рассматриваемой кожной болезни – от этого очень часто зависит и меняется симптоматика, а также направления лечения.
В основе классификации васкулита — гистоморфологические признаки: размер пораженных сосудов и глубина их расположения в кожном покрове. Наиболее распространенны
heal-cardio.com
Геморрагический васкулит — симптомы, лечение, формы, причины
Симптомы геморрагического васкулита
Геморрагический васкулит – заболевание, в основе которого лежит повреждение стенок сосудов иммунными комплексами и проявляющееся в виде нарушения микроциркуляции, микротромбозов, кровоизлияний. Иммунные комплексы появляются в крови в результате перенесенного инфекционного заболевания, пищевой аллергии, приема лекарственных препаратов, укусов насекомых, переохлаждения. В норме иммунокомплексы выводятся из организма без последствий. Однако в случае развития геморрагического васкулита они по ряду причин остаются в крови, оседают на стенках сосудов, вызывая их воспаление, повреждение структуры стенок и усиление проницаемости. В результате – микрторомбоз и точечные кровоизлияния в кожу, суставы, слизистую органов желудочно – кишечного тракта, почки. Заболевание характерно для детей и взрослых не старше 20 лет. Выделяют несколько основных клинических форм геморрагического васкулита. Кожная (простая): наиболее распространенная форма. Проявляется в виде мелких геморрагических высыпаний на нижних конечностях. Начинаются высыпания на нижних отделах конечностей, постепенно геморрагии захватывают зоны бедер и ягодиц. Строгая локализация высыпаний (нижние конечности) является одним из диагностических критериев геморрагического васкулита. Геморрагии мелкие, безболезненные, могут сливаться, захватывая значительную площадь. Через некоторое время окраска геморрагий приобретает бурый цвет, затем бледнеет, и постепенно высыпания исчезают. Суставной синдром часто возникает вместе с кожным синдромом, более характерен для взрослых, чем для детей. Типичная локализация — крупные суставы нижних конечностей, реже – локтевые и лучезапястные суставы. Характерны непостоянные боли в суставах, при одновременных высыпаниях на коже, возможны мышечные боли и отек нижних конечностей. Длительность суставного синдрома – не более одной недели. Абдоминальный синдром проявляется спастическими болями в животе, рвотой, желудочными или кишечными кровотечениями. Он связан с эрозивными дуоденитами, гастритами или колитами. Кровотечения в редких случаях носят угрожающий жизни характер. Почечный синдром обычно устанавливается лабораторно, так как его проявления не носят ярко выраженного характера. Редко развиваются признаки гломерулонефрита с гематурией (элементы крови в моче), протеинурией (белок в моче). Неврологический синдром встречается редко, проявляется в виде головных болей, энцефалопатии с нарушением психического статуса, судорог, полинейропатий. Молниеносная форма развивается у детей первого–второго года жизни, после перенесенной детской инфекции (краснуха, корь, ветрянка и др). Проявляется в обширных кожных кровоизлияниях, быстро развивающихся по всему телу, имеющих тенденцию к слиянию. Окраска синюшная. Состояние опасно развитием гангрены конечностей, шока и комы.
medaboutme.ru
причины, лечение, диета, симптомы, форма
Что вы думаете, когда видите на участке человека сыпь? Первая мысль, скорее всего, связана с аллергией. Пациенты с геморрагическим васкулитом часто думают также до тех пор, пока заболевание не разовьётся в более серьёзную форму. Чтобы такого не произошло, узнайте о заболевании подробнее.
Особенности болезни
Геморрагический васкулит данного типа называют ещё пурпурой Шенлейна—Геноха по фамилиям ученых, впервые описавших заболевание. Из-за причин и симптоматики его также называют ревматическим и аллергическим, что может путать пациента.
Васкулит характеризуется воспалением стенки сосуда воспалительного характера, а также микротромбообразования, поражающими сосуды кожных покровов и органов. Проявляется характерной пурпурой, артралгией, гломерулонефритом и поражениями ЖКТ.
Механизм васкулита заключается в образовании иммунного комплекса. Перемещаясь по току крови, подобные комплексы могут откладываться внутри, на стенке сосуда, что повреждает её и запускает асептический процесс. Процесс делает стенки сосудов проницаемыми, потому в их просветах начинают откладываться тромботические массы и фибрин.
Как показывает статистика, геморрагический васкулит — наиболее распространённый тип (более 50% случаев). Мужчины, в среднем, болеют им в 1,5 раза чаще женщин. Заболевание может поражать людей любых возрастов, но чаще всего встречается у детей 4-12 лет. Васкулит может проявляться и у грудных детей (они же подвержены и синдрому Кавасаки).
Геморрагический васкулит у детей (фото)
Классификация геморрагического васкулита
Существует несколько классификаций геморрагического васкулита в зависимости от его формы, течения заболевания и степени активности.
Формы
По формам различаю геморрагический васкулит:
- Кожный и кожно-суставной:
- простой;
- некротический;
- с крапивницей холодового типа и отёчностями;
- Абдоминальный.
- Кожно-абдоминальный.
- Почечный.
- Кожно-почечный.
- Смешанный.
В следующем видео представлен сюжет о формах геморрагического васкулита у детей:
Течение заболевания
Течение заболевания может быть:
- Молниеносным. Чаще прочего встречается у детей до пятилетнего возраста.
- Острым. Проходит в течение 4 недель.
- Подострым. Проходит в течение 3 месяцев.
- Хроническим. Характеризуется рецидивированием.
- Затяжным. Проходит в течение полугода.
Степени активности недуга
Также выделяют несколько степеней активности геморрагического васкулита:
- Первая. Характеризуется слабой симптоматикой. У пациента не наблюдается повышенной температуры тела или болевых симптомов, сама сыпь слабая, скорость оседания эритроцитов несильно увеличена (до 20 мм в час).
- Вторая. Состояние больного оценивается как среднее. Пурпура видна отчётлива, распространяется дальше по участку тела, появляется повышение температуры тела, боли в голове, общая слабость. При анализе крови выявляется повышение лейкоцитов, нейтрофилов и эозинофила. Скорость оседания эритроцитов повышается вплоть до 40 мм в час, диспротеинемии и альбумины снижаются.
- Третья. Состояние ухудшается вплоть до тяжёлого, лихорадка ухудшается, наблюдается сильная головная боль. Поражается центральная нервная система. При анализе крови выявляется сильное повышение лейкоцитов и скорости оседания эритроцитов (выше 40 мм в час), в свою очередь, тромбоциты снижаются.
Далее мы поговорим о причинах возникновения геморрагического васкулита у взрослых и детей.
Причины возникновения
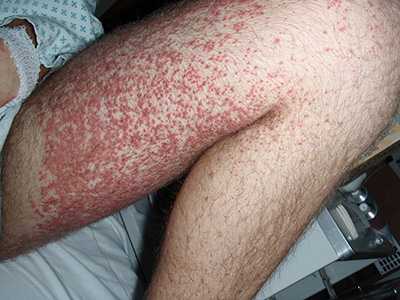 Наиболее распространённые причины развития васкулита — инфекционные заболевания. К ним относятся как вирусные, так и бактериальные, например:
Наиболее распространённые причины развития васкулита — инфекционные заболевания. К ним относятся как вирусные, так и бактериальные, например:
- герпес;
- грипп;
- ОРВИ;
- туберкулёз;
- микоплазмоз;
- стрептококк;
Болезнь может вызываться паразитами, например, при глистной инвазии или трихомониазе, а также возбудителями пищевых токсикоинфекций.
Существуют факторы, которые могут спровоцировать геморрагический васкулит. К таковым относят:
- Аллергические реакции на медикаменты или еду.
- Вакцинацию, в том числе детскую.
- Переохлаждение или перегрев организма.
Учёные предполагают, что вышеозначенные факторы могут приводить к васкулиту, если у пациента есть генетическая предрасположенность к такого рода иммунным реакциям. О симптомах геморрагического васкулита у детей и взрослых читайте далее.
Симптомы
Симптоматика заболевания характеризуется синдромами:
- Кожным. Присутствует у каждого больного. Характеризуется пятнами, обычно, небольшого размера, пятнисто-папулезными. Пятна не исчезают при надавливании, локализуются симметрично, обычно проявляются на голенях, бёдрах, ягодицах и кожных покровах туловища и рук. По обильности сыпь зависит от течения заболевания и формы, например, при хроническом ГВ кожа может шелушиться.
- Суставным. Возникает у более половины больных. Чаще всего проявляются непродолжительной артралгией и сильными болями суставов. В основном, поражаются крупные суставы, например, коленные и голеностопные.
- Абдоминальным. Проявляется как боли в области живота, проходящие без вмешательства через непродолжительный отрез времени. Боли сопровождаются нарушениями стула, рвотой и тошнотой. Редко васкулит может сопровождаться кровотечениями ЖКТ, что проявляется рвотой и дефекацией с примесями крови.
- Почечным. Сопутствует примерно 25% случаев заболевания. Выражается симптоматикой гломерулонефрита и расстройствами мочеиспускания.
Также при ГВ могут поражаться другие органы, что бывает редко и проявляется кашлем с кровавой мокротой, одышкой, миокардитом. У пациентов могут наблюдаться индивидуальные симптомы вроде головокружения, головных болей, раздражительности и эпиприступов. Далее мы расскажем вам более подробно о диагностике геморрагического васкулита.
Диагностика
Заболевание диагностируется ревматологом, собирающим анамнез и анализирующим симптомы. Если у пациента под вопросом стоит геморрагический васкулит, ему назначают дополнительные исследования:
- клинический и биохимический анализ крови;
- анализы мочи;
- коагулограмму, показывающую нарушения свёртывания;
- биопсию кожи (в тяжёлых случаях).
Если у пациента развивается почечный синдром, ему назначают консультацию нефролога и биохимические анализы мочи, Пробу Зимницкого, УЗИ и УЗДГ. Дифференциальная диагностика позволяет отличить васкулит от других заболеваний со схожими симптомами, например, аппендицита, холецистита, язвы и прочих.
В следующем разделе мы расскажем вам о различных методах лечения геморрагического васкулита у взрослых и детей.
Лечение
Лечение геморрагического васкулита сочетает терапевтические и медикаментозные методики. По желанию, к основной терапии можно прибавлять лечение народными средствами. В редких случаях требуется хирургическое вмешательство.
Терапевтическое
Основная терапия заключается в соблюдении общих оздоровительных процедур. Так, при геморрагическом васкулите у детей и взрослых важно соблюдать гипоаллергенную диету, ограничить физическую активность, при этом занимаясь лечебной физкультурой.
Из аппаратных средств назначается плазмаферез. Процедура помогает очистить кровь от токсинов, бактерий и т. п. Терапевтическую методику необходимо сочетать с медикаментозным лечением.
Медикаментозное
При диагностировании васкулита пациенту назначают приём:
- Нестероидных противовоспалительных препаратов, помогающих снять воспаление и снизить температуру.
- Мембраностабилизирующих препаратов, восстанавливающих поражённые ткани.
- Цитостатиков, восстанавливающих иммунную систему.
- Антацидов, чтобы понизить риск повреждения желудка.
- Спазмолитиков, уменьшающих боль.
Также пациенту прописывают препараты других групп, что зависит от сопутствующих заболеваний и наличия очагов хронической инфекции.
Хирургическое
Хирургическое лечение применяют в редких случаях, когда почки или кишечник сильно поражены. В этом случае пациенту производят:
- Удаление поражённого участка кишечника.
- Трансплантацию почки.
Далее мы расскажем про лечение о геморрагического васкулита народными средствами.
Народные способы лечения
В качестве народных методов принимают отвары, настои и компрессы трав, улучшающих состояние иммунной системы и восстанавливающих кровообращение. К таковым относятся:
- полевой хвощ;
- рута;
- тысячелистник;
- чёрная бузина;
- облепиха;
- шиповник;
Обратите внимание! Принимать любое народное средство необходимо с разрешения врача.
В следующем видео вы найдете более подробную информацию по вопросу лечения геморрагического васкулита народными методами:
Профилактика заболевания
Чтобы предотвратить развитие васкулита, необходимо:
- Укреплять иммунитет. Этому способствует закаливание водой или воздухом, соблюдение здорового образа жизни, приём поливитаминов.
- Лечить инфекционные воспаления и купировать хронические.
- Принимать только те лекарства, которые советует врач.
- Избегать перегрева и переохлаждения.
- Отказаться от чрезмерных физических нагрузок.
- Отказать от вредных привычек.
В целом, специфической профилактики против васкулита нет. Однако, соблюдая общие меры, можно многократно уменьшить риск развития заболевания.
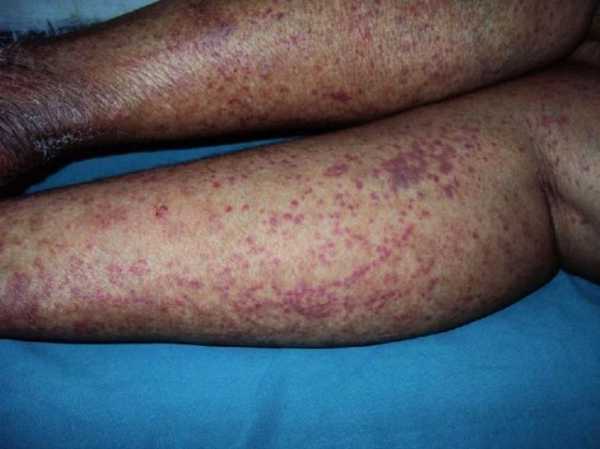
Геморрагический васкулит у взрослых (фото)
Осложнения
Чаще всего удаётся вылечить геморрагический васкулит без осложнений. В редких случаях заболевание может привести к:
- хронической почечной недостаточности;
- гибели конкретной области кишечника с последующим перитонитом;
- кишечной непроходимости;
- лёгочным и желудочно-кишечным кровотечениям;
- анемии;
Осложнения могут наступать и при своевременном лечении, что зависит от индивидуальных показателей здоровья пациента, сопутствующих заболеваний и формы васкулита.
Прогноз
Первые стадии ГВ могут проходить самостоятельно. Однако без должного лечения высока вероятность летального исхода. Так, молниеносный васкулит может доводить до смерти из-за поражения ЦНС и внутримозгового кровоизлияния.
При грамотном лечении полностью выздоравливает более 50% болеющих. У остальных 50% заболевание может рецидивировать при повторном столкновении с причиной его образования.
Более подробно о том, как защитить себя от такого недуга как геморрагический васкулит, расскажет следующее видео:
gidmed.com
