Лечение цистита при беременности
Главная Статьи Лечение цистита при беременности
Беременность — прекрасное время в жизни каждой женщины. Если, конечно, оно протекает без осложнений, однако, как показывает статистика, от этого не застрахован никто. Например, цистит — одно из самых коварных заболеваний, которое может подстерегать беременную практически на каждом шагу.
Цистит при беременности
Очень часто цистит проявляется (или обостряется, если он в хронической форме) именно в период беременности, и особенно на ранних ее сроках. Почему так происходит?
Иммунитет женщины в это время несколько снижен, и это создает благоприятную почву для развития заболевания. Однако же цистит может побеспокоить будущую маму и на более поздних сроках, когда происходит ухудшение кровоснабжения органов малого таза вследствие увеличения матки и сдавливания соседних органов, в том числе мочевого пузыря.
В чем сложность лечения острого или хронического цистита? А в том, что обычно назначаемые в данном случае препараты (антибиотики тетрациклинового ряда и сульфаниламиды) нельзя принимать при вынашивании ребенка! Значит ли это, что беременной женщине не будет оказана квалифицированная медицинская помощь? Конечно же, нет. Медицина нового поколения имеет отличную возможность помочь вам не только справиться с циститом, но и выносить и родить здорового малыша. Главное условие здесь — при первых же симптомах обратиться в клинику гинекологии и урологии, ведь подобное лечение цистита может провести только врач. Помните, самолечение крайне недопустимо!
Многих беременных пациенток наших клиник гинекологии и урологии интересует вопрос: возможно ли лечение острого цистита народными средствами? Со всей долей ответственности отвечаем: не рискуйте! В период беременности использование большинства отваров и настоек целебных трав противопоказано. Все неприятные симптомы останутся на месте, а вот спровоцировать таким образом гипертонус матки можно очень просто.
Предвестники цистита
У беременной женщины появляются боль и жжение при мочеиспускании, а количество позывов в туалет резко увеличивается. Возникает ощущение того, что мочевой пузырь опорожнен не до конца, наблюдается тяжесть внизу живота. Следует иметь ввиду, что некоторые из перечисленных симптомов могут сопровождать и гипертонус матки, а потому диагностика в этом случае необходима.
Лечение цистита при беременности необходимо!
Игнорировать цистит и закрывать глаза на его лечение не стоит, тем более во время беременности! Чем это чревато? Развитием пиелонефрита, проникновением инфекции к плоду, развитием преждевременных, тяжелых родов или появлению на свет малыша с недостаточным весом.
В наших урологических отделениях прием ведут как урологи-мужчины, так и урологи-женщины. Если данный вопрос столь важен для вас, вы можете сами выбрать лечащего врача!
Вам будут назначены современные эффективные(и что немаловажно в положении беременной женщины — современно безопасные!) препараты на основе растительных компонентов, а так же при необходимости ряд вспомогательных процедур, например, гирудотерапию и инстиляцию мочевого пузыря (введение лекарства непосредственно в мочевой пузырь) и т. д. Подобное лечение цистита позволит устранить неприятные симптомы, восстановить стенки пузыря и качественно предотвратить рецидивы на время беременности.
д. Подобное лечение цистита позволит устранить неприятные симптомы, восстановить стенки пузыря и качественно предотвратить рецидивы на время беременности.
- Оформление справок
и медицинских книжек - Бесплатная
консультация врача
Цистит при беременности: причины, симптомы и лечение
|
Цистит — воспаление слизистой оболочки мочевого пузыря и мочевыводящих путей. По статистике встречается у женщин в три раза чаще, чем у мужчин. Это связано с коротким и широким мочеиспускательным каналом у женщин, из-за чего инфекция легче проникает в мочевой пузырь. Цистит встречается у каждой третьей беременной и небезопасен для женщины и плода.
Цистит встречается у каждой третьей беременной и небезопасен для женщины и плода.
Причина цистита у беременных такая же, как и у обычных женщин — инфекция, попадающая в мочевыводящие пути. Но при беременности появляется дополнительный болезнетворный фактор — увеличенная матка давит на мочевой пузырь и мочеиспускательный канал. В результате ухудшается кровоснабжение этих органов, а также образуется застой мочи и развитие в ней инфекции. Это сильный стресс для организма. Помимо сдавливания маткой мочевых путей, цистит при беременности связан с:
- несоблюдением гигиены
- угнетением иммунитета и ослаблением организма
- гормональной перестройкой организма
- аллергической реакцией на средства для душа, кремы, еду.
Цистит доставляет беременной женщине огромный дискомфорт:
- частые и резкие позывы на мочеиспускание с малым количеством мочи; недержание мочи в 15% случаев;
- зуд и жжение при мочеиспускании;
- кровь в моче (гематурия)
- боли и рези внизу живота, отдающие в спину; интенсивная боль сопровождается недержанием мочи;
- повышение температура тела до 38 градусов.

Самолечение, игнорирование болезни и несвоевременное обращение к врачу (урологу, гинекологу) грозит тяжелыми последствиями для беременной и плода. Нелеченный цистит беременных приводит к размножению бактерий и, как следствие, к инфицированию почек — пиелонефриту и развитию интоксикации, лактационному маститу в послеродовом периоде, пр. Потенциальная угроза для плода больше связана с интоксикацией организма матери, чем инфекцией, поскольку токсины легче проникают через гемато-плацентарный барьер, чем бактерии. Токсины тормозят развитие плода и даже могут убить плод на ранних сроках беременности.
Диагностика цистита при беременностиВ 70% случаев гинекологи и урологи ставят диагноз по симптомам заболевания. В неясных случаях врачи используют лабораторные методы диагностики: общий анализ мочи, бактериологический посев мочи, анализ мочи по Нечипоренко, исследование микрофлоры влагалища. При необходимости проводят УЗИ диагностику мочевого пузыря и др.
При необходимости проводят УЗИ диагностику мочевого пузыря и др.
Лечение цистита во время беременности ограничено узким спектром лекарственных препаратов. Кроме того, у цистита много причин и возбудителей. Для успешного лечения нужно установить истинную причину болезни, уточнить вид возбудителя и чувствительность к лекарственным препаратам.
Главный препарат в лечении цистита — антибиотик широкого спектра действия — Монурал. Также при беременности врачи вводят лекарственное средство в мочевой пузырь. Этот метод лечения считается безопасным в период беременности, т.к. риск побочных эффектов для плода минимален.
Помимо лекарств в домашних условиях прибегают к народным способам лечения цистита. Народная медицина рекомендует отвары полевого хвоща, спаржи, овса, брусники, рябины, шиповника. Распространенное лекарственное средство во время беременности — Канефрон. В состав входят травы, которые в 80% случаев не дают побочных эффектов. Основные эффекты препарата — мочегонный, антисептический, противовоспалительный и спазмолитический.
Основные эффекты препарата — мочегонный, антисептический, противовоспалительный и спазмолитический.
Цистит на ранних сроках беременности возникает из-за ослабления иммунитета, а не вследствие сдавливания мочевыводящих путей. Требует лечения под полным контролем врача, поскольку плод в первом триместре крайне чувствителен к интоксикации. Лечение цистита в первом триместре затрудннео невозможностью использования многих антибактериальных препаратов, в частности, нитрофуранов. Врачи назначают антибиотики — цефалоспорины, а также синтетический препарат — Фосфомицин.
Профилактика цистита при беременностиЧтобы при беременности не заболеть циститом, придерживайтесь простых правил:
- при личном туалете следите, чтобы гигиенические движения (в т.ч. при использовании одноразовых средств личной гигиены) были направлены от уретры к анусу, а не наоборот; — принимайте душ 2 раза в день;
- опорожняйте мочевой пузырь по мере необходимости;
- исключите сквозняки и переохлаждения;
- пейте 2 л жидкости в день;
- ограничьте употребление острой и соленой пищи.

Главное правило — не игнорируйте симптомы цистита и не лечитесь самостоятельно. Раннее обращение к врачу и грамотное лечение уберегут вас и плод от осложнений и угроз.
К каким врачам обратиться за помощьюЧтобы не запустить болезнь, проконсультируйтесь у уролога. Для беременных женщин также необходима консультация гинеколога. Обратитесь к врачам сервиса врачебных видеоконсультаций Botkin.pro. Посмотрите, как наши врачи отвечают на вопросы пациентов. Задайте вопрос врачам сервиса бесплатно, не покидая данной страницы, или здесь. Проконсультируйтесь у понравившегося врача.
Вопросы пациентов – ответы врачей Botkin.pro онлайн:-
Цервугид: беременность и цистит
Здравствуйте! Я беременна на 23-й неделе. У меня, как сказали, не очень хорошие анализы мочи. За пару дней до анализа я пролечивала цистит. Он у меня периодически появляется с лет 18. Так вот, врач назначила Цервугид на 6 дней.

Цервугид — прекрасные комплексные свечи для лечения инфекций половых путей, но они абсолютно не показаны для лечения цистита. Более того — они абсолютно запрещены при беременности. Таким образом — Вам не стоит их использовать, следует проконсультироваться и выбрать режим, диету и лечение цистита, который Вас беспокоит.
Добрый день! Я бы посоветовала кроме общего анализа мочи еще сдать анализ мочи по Нечипоренко. И тогда уже назначать лечение. Будьте здоровы!
Инфекция мочевыводящих путей во время беременности – StatPearls
Патрисия Дж. Хабак; Robert P. Griggs, Jr.
Информация об авторе
Последнее обновление: 5 июля 2022 г.
Непрерывное обучение
Инфекции мочевыводящих путей (ИМП) часто встречаются у беременных женщин.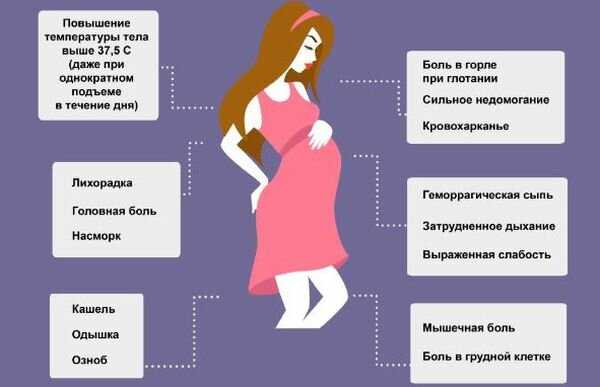 Пиелонефрит является наиболее распространенным серьезным заболеванием, наблюдаемым во время беременности, и может проявляться сходным образом и даже быть результатом неадекватного лечения инфекций мочевыводящих путей. Таким образом, для медицинских работников крайне важно уметь различать нормальные и аномальные результаты как мочевыводящих путей, так и почек, оценивать отклонения и лечить заболевание. К счастью, инфекции мочевыводящих путей во время беременности обычно легко поддаются лечению и хорошо поддаются лечению. В этом мероприятии рассматривается оценка и лечение инфекции мочевыводящих путей во время беременности и подчеркивается роль членов межпрофессиональной команды в сотрудничестве для обеспечения хорошо скоординированного ухода и улучшения результатов для пострадавших пациентов.
Пиелонефрит является наиболее распространенным серьезным заболеванием, наблюдаемым во время беременности, и может проявляться сходным образом и даже быть результатом неадекватного лечения инфекций мочевыводящих путей. Таким образом, для медицинских работников крайне важно уметь различать нормальные и аномальные результаты как мочевыводящих путей, так и почек, оценивать отклонения и лечить заболевание. К счастью, инфекции мочевыводящих путей во время беременности обычно легко поддаются лечению и хорошо поддаются лечению. В этом мероприятии рассматривается оценка и лечение инфекции мочевыводящих путей во время беременности и подчеркивается роль членов межпрофессиональной команды в сотрудничестве для обеспечения хорошо скоординированного ухода и улучшения результатов для пострадавших пациентов.
Цели:
Выявление этиологии инфекций мочевыводящих путей при беременности.
Объясните, как диагностировать инфекции мочевыводящих путей у беременных.

Обобщите варианты лечения инфекций мочевыводящих путей у беременных.
Обзор стратегий межпрофессиональной бригады для улучшения лечения и исходов у беременных с инфекциями мочевыводящих путей.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Инфекции мочевыводящих путей (ИМП) часто встречаются у беременных женщин. Пиелонефрит является наиболее распространенным серьезным заболеванием, наблюдаемым во время беременности. Таким образом, крайне важно, чтобы поставщики акушерской помощи были осведомлены о нормальных показателях мочевыводящих путей, оценке аномалий и лечении заболевания. К счастью, ИМП во время беременности чаще всего легко поддаются лечению с отличными результатами. В редких случаях беременность, осложненная пиелонефритом, приводит к значительной заболеваемости матери и плода.
Изменения мочевыводящих путей и иммунологические изменения во время беременности предрасполагают женщин к инфекции мочевыводящих путей. Физиологические изменения мочевыводящих путей включают расширение мочеточника и почечных чашечек; это происходит из-за связанного с прогестероном расслабления гладкой мускулатуры и сдавления мочеточника беременной маткой. Может быть заметно расширение мочеточника. Снижение емкости мочевого пузыря обычно приводит к учащенному мочеиспусканию. Может наблюдаться пузырно-мочеточниковый рефлюкс. Эти изменения увеличивают риск инфекций мочевыводящих путей.
Физиологические изменения мочевыводящих путей включают расширение мочеточника и почечных чашечек; это происходит из-за связанного с прогестероном расслабления гладкой мускулатуры и сдавления мочеточника беременной маткой. Может быть заметно расширение мочеточника. Снижение емкости мочевого пузыря обычно приводит к учащенному мочеиспусканию. Может наблюдаться пузырно-мочеточниковый рефлюкс. Эти изменения увеличивают риск инфекций мочевыводящих путей.
Этиология
Во время беременности изменения мочевыводящих путей предрасполагают женщин к инфекции. Расширение мочеточника наблюдается из-за сдавления мочеточников беременной маткой. Гормональные эффекты прогестерона также могут вызывать расслабление гладких мышц, приводящее к дилатации и застою мочи, а также к усилению пузырно-мочеточникового рефлюкса. Организмы, вызывающие ИМП у беременных, — это те же уропатогены, которые встречаются у небеременных. Как и у небеременных пациентов, у этих уропатогенов есть белки, обнаруженные на поверхности клеток, которые усиливают бактериальную адгезию, что приводит к повышению вирулентности. Катетеризация мочевого пузыря, часто выполняемая во время родов, может привести к попаданию бактерий, ведущих к ИМП. В послеродовом периоде изменения чувствительности мочевого пузыря и перерастяжение мочевого пузыря могут предрасполагать к ИМП.
Катетеризация мочевого пузыря, часто выполняемая во время родов, может привести к попаданию бактерий, ведущих к ИМП. В послеродовом периоде изменения чувствительности мочевого пузыря и перерастяжение мочевого пузыря могут предрасполагать к ИМП.
Беременность является состоянием относительного иммунодефицита. Этот иммунодефицит может быть еще одной причиной повышенной частоты ИМП, наблюдаемых во время беременности.
Эпидемиология
Наиболее значимым фактором, предрасполагающим женщин к ИМП во время беременности, является бессимптомная бактериурия (ББС). БСБ определяется как более 100 000 микроорганизмов/мл в чистом анализе мочи, полученном от бессимптомного пациента. Если бессимптомная бактериурия не лечится во время беременности, частота последующих ИМП составляет примерно 25% [1]. Из-за высокой частоты и потенциальной серьезности пиелонефрита рекомендуется, чтобы все беременные женщины проходили скрининг на БСБ при первом пренатальном посещении. Чаще всего это делается с помощью чистой культуры пойманной мочи. Лечение БСБ снижает уровень клинической инфекции до 3-4%.
Лечение БСБ снижает уровень клинической инфекции до 3-4%.
Частота бессимптомной бактериурии у небеременных женщин составляет от 5% до 6%, что сопоставимо с расчетными показателями при беременности от 2% до 7%. БСБ чаще наблюдается у рожавших женщин и женщин с низким социально-экономическим статусом. Женщины-носители признака серповидно-клеточной анемии также имеют более высокую заболеваемость БСБ.[1]
ИМП являются частой причиной серьезных инфекций у беременных женщин. В одном исследовании 3,5% дородовых госпитализаций были связаны с ИМП.[2] Пиелонефрит является наиболее частой причиной септического шока у беременных. Факторы риска ИМП во время беременности включают низкий социально-экономический статус, молодой возраст и отсутствие рождаемости. Как и в случае БСБ, некоторые пациенты могут быть предрасположены к инфекции и могут сообщать о наличии в анамнезе БСБ, цистита или пиелонефрита. Пиелонефрит чаще бывает правосторонним, однако до 25% случаев может быть двусторонним.
Патофизиология
Организмы, вызывающие ИМП у беременных, являются теми же уропатогенами, которые обычно вызывают ИМП у небеременных пациенток. Escherichia coli — наиболее часто выделяемый микроорганизм. 18-летний ретроспективный анализ показал, что E. coli являются возбудителями 82,5% случаев пиелонефрита у беременных [3]. Другие бактерии, которые можно увидеть, включают Klebsiella pneumoniae, Staphylococcus, Streptococcus, Proteus, и Enterococcus 9.0060 видов.
Анамнез и физикальное исследование
Пациенты с бессимптомной бактериурией не имеют симптомов; таким образом, важно провести скрининг на заболевание. Эти пациенты могут иметь в анамнезе частые ИМП или иметь БСБ во время предыдущей беременности.
Цистит проявляется теми же симптомами, что и у небеременных. Симптомы могут включать боль или жжение при мочеиспускании (дизурия), частое мочеиспускание или неотложные позывы к мочеиспусканию. Могут отмечаться надлобковые боли и болезненность.
Аналогичным образом, у пациентов с пиелонефритом проявляются симптомы, наблюдаемые у небеременных пациентов с тем же заболеванием. Симптомы могут включать боль в боку, лихорадку и озноб. Могут быть зарегистрированы неспецифические симптомы, такие как недомогание, анорексия, тошнота и рвота, поэтому дифференциальный диагноз при первоначальном проявлении часто бывает широким. Дифференциальный диагноз включает острые внутрибрюшные процессы, такие как аппендицит, холецистит и панкреатит, а также осложнения беременности, включая преждевременные роды и отслойку плаценты. Пациенты могут сообщать о схватках, или схватки можно увидеть при мониторировании матки. Эта активность матки часто возникает из-за раздражительности гладкой мускулатуры, вызванной инфекцией. Пациентов следует обследовать, и если раскрытие шейки матки не обнаружено, лечение преждевременных родов обычно не требуется. Однако пациенты должны находиться под пристальным наблюдением, так как могут развиться преждевременные роды.
Могут присутствовать признаки и симптомы сепсиса. К ним относятся тахикардия и артериальная гипотензия. Такие пациенты требуют немедленного обследования и вмешательства.
Следует провести полное физикальное обследование с особым вниманием к показателям жизнедеятельности и обследованию сердца и легких. Обследование брюшной полости может выявить болезненность, и обычно можно выявить реберно-позвоночную болезненность. Обследование мочеполовой системы (ГУ) должно быть выполнено для выявления инфекции шейки матки и оценки раскрытия шейки матки при поступлении. Даже если осложнения беременности изначально не вызывают беспокойства, все же целесообразно оценить, возникают ли схватки или другие аномалии во время госпитализации.
Оценка
Оценка будет включать анализ мочи и посев чистой мочи. При сборе образцов мочи во время беременности следует обратить внимание на несколько соображений. Пациенты с хорошей гидратацией могут выделять разбавленную мочу, что делает некоторые оцениваемые параметры менее точными. Гематурия может наблюдаться в результате заражения, особенно когда образцы берутся у рожениц или послеродовых пациенток. Из-за сниженной реабсорбции белка в норме может выделяться небольшое количество белка. Загрязнение, которое может происходить при слизистых выделениях, также может способствовать наличию белкового материала в моче беременных женщин.
Гематурия может наблюдаться в результате заражения, особенно когда образцы берутся у рожениц или послеродовых пациенток. Из-за сниженной реабсорбции белка в норме может выделяться небольшое количество белка. Загрязнение, которое может происходить при слизистых выделениях, также может способствовать наличию белкового материала в моче беременных женщин.
Лабораторный анализ должен включать общий анализ крови (CBC), электролиты и креатин сыворотки. Индивидуальные исследования должны быть включены по мере необходимости, чтобы исключить другие причины симптомов пациента, например, амилазу и липазу, если панкреатит рассматривается как диагноз. Если есть опасения по поводу сепсиса, следует получить молочную кислоту и посев крови. Все культуры должны быть получены как можно раньше и до начала антибактериальной терапии.
Когда плод жизнеспособен, следует проводить мониторинг частоты сердечных сокращений плода и сокращений. Следует рассмотреть возможность получения посевов шейки матки и СГБ при поступлении в случае развития осложнений, связанных с беременностью. Нечасто для оценки возможного почечного абсцесса может быть показано УЗИ почек.
Нечасто для оценки возможного почечного абсцесса может быть показано УЗИ почек.
Лечение/управление
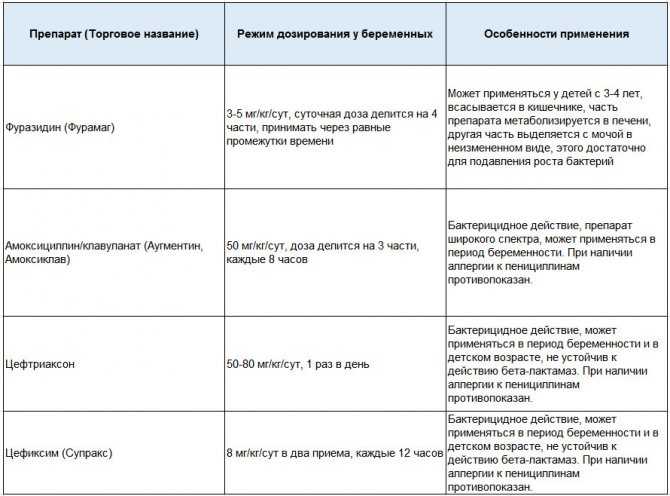
БСБ и острый цистит лечат антибиотикотерапией. Выбор антибиотика может быть адаптирован на основе чувствительности организма при наличии результатов посева мочи. Однодневные курсы антибиотиков не рекомендуются при беременности, хотя 3-дневные курсы эффективны [4]. Обычно используемые антибиотики включают амоксициллин, ампициллин, цефалоспорины, нитрофурантоин и триметоприм-сульфаметоксазол. Фторхинолоны не рекомендуются в качестве терапии первой линии при беременности из-за противоречивых исследований относительно тератогенности. Короткие курсы вряд ли нанесут вред плоду, поэтому целесообразно использовать этот класс препаратов при резистентных или рецидивирующих инфекциях.
Недавно появились данные, свидетельствующие о связи между применением производных сульфаниламидов и нитрофурантоина и врожденными нарушениями при назначении этих препаратов в первом триместре. Эти исследования имели ограничения; однако в настоящее время рекомендуется избегать использования этих препаратов в первом триместре, когда доступны альтернативы.[5] Поскольку потенциальные последствия невылеченной ИМП во время беременности значительны, разумно использовать эти препараты, когда это необходимо, поскольку польза значительно перевешивает риск использования. В отношении этих двух классов антибиотиков существуют дополнительные предостережения. Пациентам с дефицитом G6P не следует назначать сульфаниламидные производные или нитрофурантоин, так как эти препараты могут ускорить гемолиз. В конце третьего триместра следует избегать применения триметоприм-сульфаметоксазола из-за потенциального риска развития ядерной желтухи у новорожденного после родов.
Эти исследования имели ограничения; однако в настоящее время рекомендуется избегать использования этих препаратов в первом триместре, когда доступны альтернативы.[5] Поскольку потенциальные последствия невылеченной ИМП во время беременности значительны, разумно использовать эти препараты, когда это необходимо, поскольку польза значительно перевешивает риск использования. В отношении этих двух классов антибиотиков существуют дополнительные предостережения. Пациентам с дефицитом G6P не следует назначать сульфаниламидные производные или нитрофурантоин, так как эти препараты могут ускорить гемолиз. В конце третьего триместра следует избегать применения триметоприм-сульфаметоксазола из-за потенциального риска развития ядерной желтухи у новорожденного после родов.
Если в посевах мочи обнаружен стрептококк группы B (GBS), пациенты должны получать внутривенную (в/в) терапию антибиотиками во время родов в дополнение к назначенному лечению БСБ или ИМП. Это делается для предотвращения развития раннего сепсиса СГБ, который может возникнуть у младенцев женщин, колонизированных СГБ.
Пиелонефрит беременных — серьезное заболевание, обычно требующее госпитализации. После завершения оценки лечение состоит в основном из направленной антибиотикотерапии и внутривенного введения жидкостей для поддержания адекватного диуреза. Лихорадку следует лечить охлаждающим одеялом и при необходимости ацетаминофеном. Обычно для начального лечения используются цефалоспорины второго или третьего поколения. Альтернативой являются ампициллин и гентамицин или другие антибиотики широкого спектра действия. Пациенты должны находиться под тщательным наблюдением на предмет развития ухудшения сепсиса.
Дифференциальный диагноз
Дифференциальный диагноз включает острое внутрибрюшное заболевание, такое как аппендицит, панкреатит или холецистит, а также связанные с беременностью осложнения, такие как преждевременные роды, хориоамнионит или отслойка плаценты.
Осложнения
Пациенты с пиелонефритом подвержены риску нескольких серьезных осложнений.
Сепсис может ухудшиться, приводя к гипотензии, тахикардии и уменьшению диуреза. Может потребоваться госпитализация в отделение интенсивной терапии.
Может потребоваться госпитализация в отделение интенсивной терапии.
Легочные осложнения нередки и возникают у 10% беременных, проходящих лечение по поводу пиелонефрита.[4] Это связано с эндотоксин-опосредованным повреждением альвеол и может проявляться отеком легких или острым респираторным дистресс-синдромом (ОРДС). Необходимо тщательно контролировать диурез и кислородный статус, и пациентам может потребоваться госпитализация в отделение интенсивной терапии для респираторной поддержки.
Высвобождение эндотоксина может привести к анемии, которая обычно проходит спонтанно после лечения. Это наиболее частое осложнение пиелонефрита, встречающееся у 25% пациентов [3].
Высвобождение эндотоксина также может вызывать сокращения матки, и пациенты должны находиться под наблюдением на предмет преждевременных родов; при наличии показаний пациенты должны лечиться от преждевременных родов. Следует соблюдать осторожность при использовании токолитической терапии, так как риск отека легких увеличивается на фоне ИМП.
У небольшого числа пациентов может наблюдаться персистирующая инфекция. В этих случаях следует учитывать обструкцию мочевыводящих путей или абсцесс почки. Следует пересмотреть выбор антибиотика и проанализировать результаты посева.
Сдерживание и обучение пациентов
Через 2–4 недели после завершения лечения следует провести посев мочи, чтобы убедиться, что повторного заражения не произошло.
Супрессивная антибиотикотерапия, обычно нитрофурантоином один раз в день, обычно рекомендуется, особенно в тех случаях, когда у пациентов ранее была ИМП. Обычно это продолжается во время беременности и в раннем послеродовом периоде.
Улучшение результатов медицинских бригад
Межпрофессиональное сотрудничество имеет решающее значение в лечении этих больных пациентов. При назначении антибиотиков у пациентов может наблюдаться начальное ухудшение состояния из-за высвобождения эндотоксина, однако у большинства пациентов состояние улучшается в течение 72 часов. Долгосрочные осложнения, такие как поражение почек, встречаются редко.
Долгосрочные осложнения, такие как поражение почек, встречаются редко.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Ссылки
- 1.
Gilstrap LC, Ramin SM. Инфекции мочевыводящих путей во время беременности. Obstet Gynecol Clin North Am. 2001 Сентябрь; 28 (3): 581-91. [PubMed: 11512502]
- 2.
Газмарарян Дж.А., Петерсен Р., Джеймисон Д.Дж., Шильд Л., Адамс М.М., Дешпанде А.Д., Фрэнкс А.Л. Госпитализации во время беременности среди участников управляемого ухода. Акушерство Гинекол. 2002 июль; 100 (1): 94-100. [PubMed: 12100809]
- 3.
Wing DA, Fassett MJ, Getahun D. Острый пиелонефрит при беременности: 18-летний ретроспективный анализ. Am J Obstet Gynecol. 2014 март;210(3):219.e1-6. [PubMed: 24100227]
- 4.
Sheffield JS, Cunningham FG.
 Инфекция мочевыводящих путей у женщин. Акушерство Гинекол. 2005 ноябрь; 106 (5 часть 1): 1085-92. [PubMed: 16260529]
Инфекция мочевыводящих путей у женщин. Акушерство Гинекол. 2005 ноябрь; 106 (5 часть 1): 1085-92. [PubMed: 16260529]- 5.
Мнение Комитета № 717: Сульфонамиды, нитрофурантоин и риск врожденных дефектов. Акушерство Гинекол. 2017 сен; 130 (3): e150-e152. [В паблике: 28832488]
Инфекция мочевыводящих путей во время беременности — StatPearls
Патриция Дж. Хабак; Robert P. Griggs, Jr.
Информация об авторе
Последнее обновление: 5 июля 2022 г.
Непрерывное обучение
Инфекции мочевыводящих путей (ИМП) часто встречаются у беременных женщин. Пиелонефрит является наиболее распространенным серьезным заболеванием, наблюдаемым во время беременности, и может проявляться сходным образом и даже быть результатом неадекватного лечения инфекций мочевыводящих путей. Таким образом, для медицинских работников крайне важно уметь различать нормальные и аномальные результаты как мочевыводящих путей, так и почек, оценивать отклонения и лечить заболевание.
Цели:
Выявление этиологии инфекций мочевыводящих путей при беременности.
Объясните, как диагностировать инфекции мочевыводящих путей у беременных.
Обобщите варианты лечения инфекций мочевыводящих путей у беременных.
Обзор стратегий межпрофессиональной бригады для улучшения лечения и исходов у беременных с инфекциями мочевыводящих путей.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Инфекции мочевыводящих путей (ИМП) часто встречаются у беременных женщин. Пиелонефрит является наиболее распространенным серьезным заболеванием, наблюдаемым во время беременности. Таким образом, крайне важно, чтобы поставщики акушерской помощи были осведомлены о нормальных показателях мочевыводящих путей, оценке аномалий и лечении заболевания. К счастью, ИМП во время беременности чаще всего легко поддаются лечению с отличными результатами. В редких случаях беременность, осложненная пиелонефритом, приводит к значительной заболеваемости матери и плода.
Пиелонефрит является наиболее распространенным серьезным заболеванием, наблюдаемым во время беременности. Таким образом, крайне важно, чтобы поставщики акушерской помощи были осведомлены о нормальных показателях мочевыводящих путей, оценке аномалий и лечении заболевания. К счастью, ИМП во время беременности чаще всего легко поддаются лечению с отличными результатами. В редких случаях беременность, осложненная пиелонефритом, приводит к значительной заболеваемости матери и плода.
Изменения мочевыводящих путей и иммунологические изменения во время беременности предрасполагают женщин к инфекции мочевыводящих путей. Физиологические изменения мочевыводящих путей включают расширение мочеточника и почечных чашечек; это происходит из-за связанного с прогестероном расслабления гладкой мускулатуры и сдавления мочеточника беременной маткой. Может быть заметно расширение мочеточника. Снижение емкости мочевого пузыря обычно приводит к учащенному мочеиспусканию. Может наблюдаться пузырно-мочеточниковый рефлюкс. Эти изменения увеличивают риск инфекций мочевыводящих путей.
Эти изменения увеличивают риск инфекций мочевыводящих путей.
Этиология
Во время беременности изменения мочевыводящих путей предрасполагают женщин к инфекции. Расширение мочеточника наблюдается из-за сдавления мочеточников беременной маткой. Гормональные эффекты прогестерона также могут вызывать расслабление гладких мышц, приводящее к дилатации и застою мочи, а также к усилению пузырно-мочеточникового рефлюкса. Организмы, вызывающие ИМП у беременных, — это те же уропатогены, которые встречаются у небеременных. Как и у небеременных пациентов, у этих уропатогенов есть белки, обнаруженные на поверхности клеток, которые усиливают бактериальную адгезию, что приводит к повышению вирулентности. Катетеризация мочевого пузыря, часто выполняемая во время родов, может привести к попаданию бактерий, ведущих к ИМП. В послеродовом периоде изменения чувствительности мочевого пузыря и перерастяжение мочевого пузыря могут предрасполагать к ИМП.
Беременность является состоянием относительного иммунодефицита. Этот иммунодефицит может быть еще одной причиной повышенной частоты ИМП, наблюдаемых во время беременности.
Этот иммунодефицит может быть еще одной причиной повышенной частоты ИМП, наблюдаемых во время беременности.
Эпидемиология
Наиболее значимым фактором, предрасполагающим женщин к ИМП во время беременности, является бессимптомная бактериурия (ББС). БСБ определяется как более 100 000 микроорганизмов/мл в чистом анализе мочи, полученном от бессимптомного пациента. Если бессимптомная бактериурия не лечится во время беременности, частота последующих ИМП составляет примерно 25% [1]. Из-за высокой частоты и потенциальной серьезности пиелонефрита рекомендуется, чтобы все беременные женщины проходили скрининг на БСБ при первом пренатальном посещении. Чаще всего это делается с помощью чистой культуры пойманной мочи. Лечение БСБ снижает уровень клинической инфекции до 3-4%.
Частота бессимптомной бактериурии у небеременных женщин составляет от 5% до 6%, что сопоставимо с расчетными показателями при беременности от 2% до 7%. БСБ чаще наблюдается у рожавших женщин и женщин с низким социально-экономическим статусом. Женщины-носители признака серповидно-клеточной анемии также имеют более высокую заболеваемость БСБ.[1]
Женщины-носители признака серповидно-клеточной анемии также имеют более высокую заболеваемость БСБ.[1]
ИМП являются частой причиной серьезных инфекций у беременных женщин. В одном исследовании 3,5% дородовых госпитализаций были связаны с ИМП.[2] Пиелонефрит является наиболее частой причиной септического шока у беременных. Факторы риска ИМП во время беременности включают низкий социально-экономический статус, молодой возраст и отсутствие рождаемости. Как и в случае БСБ, некоторые пациенты могут быть предрасположены к инфекции и могут сообщать о наличии в анамнезе БСБ, цистита или пиелонефрита. Пиелонефрит чаще бывает правосторонним, однако до 25% случаев может быть двусторонним.
Патофизиология
Организмы, вызывающие ИМП у беременных, являются теми же уропатогенами, которые обычно вызывают ИМП у небеременных пациенток. Escherichia coli — наиболее часто выделяемый микроорганизм. 18-летний ретроспективный анализ показал, что E. coli являются возбудителями 82,5% случаев пиелонефрита у беременных [3]. Другие бактерии, которые можно увидеть, включают Klebsiella pneumoniae, Staphylococcus, Streptococcus, Proteus, и Enterococcus 9.0060 видов.
Другие бактерии, которые можно увидеть, включают Klebsiella pneumoniae, Staphylococcus, Streptococcus, Proteus, и Enterococcus 9.0060 видов.
Анамнез и физикальное исследование
Пациенты с бессимптомной бактериурией не имеют симптомов; таким образом, важно провести скрининг на заболевание. Эти пациенты могут иметь в анамнезе частые ИМП или иметь БСБ во время предыдущей беременности.
Цистит проявляется теми же симптомами, что и у небеременных. Симптомы могут включать боль или жжение при мочеиспускании (дизурия), частое мочеиспускание или неотложные позывы к мочеиспусканию. Могут отмечаться надлобковые боли и болезненность.
Аналогичным образом, у пациентов с пиелонефритом проявляются симптомы, наблюдаемые у небеременных пациентов с тем же заболеванием. Симптомы могут включать боль в боку, лихорадку и озноб. Могут быть зарегистрированы неспецифические симптомы, такие как недомогание, анорексия, тошнота и рвота, поэтому дифференциальный диагноз при первоначальном проявлении часто бывает широким. Дифференциальный диагноз включает острые внутрибрюшные процессы, такие как аппендицит, холецистит и панкреатит, а также осложнения беременности, включая преждевременные роды и отслойку плаценты. Пациенты могут сообщать о схватках, или схватки можно увидеть при мониторировании матки. Эта активность матки часто возникает из-за раздражительности гладкой мускулатуры, вызванной инфекцией. Пациентов следует обследовать, и если раскрытие шейки матки не обнаружено, лечение преждевременных родов обычно не требуется. Однако пациенты должны находиться под пристальным наблюдением, так как могут развиться преждевременные роды.
Дифференциальный диагноз включает острые внутрибрюшные процессы, такие как аппендицит, холецистит и панкреатит, а также осложнения беременности, включая преждевременные роды и отслойку плаценты. Пациенты могут сообщать о схватках, или схватки можно увидеть при мониторировании матки. Эта активность матки часто возникает из-за раздражительности гладкой мускулатуры, вызванной инфекцией. Пациентов следует обследовать, и если раскрытие шейки матки не обнаружено, лечение преждевременных родов обычно не требуется. Однако пациенты должны находиться под пристальным наблюдением, так как могут развиться преждевременные роды.
Могут присутствовать признаки и симптомы сепсиса. К ним относятся тахикардия и артериальная гипотензия. Такие пациенты требуют немедленного обследования и вмешательства.
Следует провести полное физикальное обследование с особым вниманием к показателям жизнедеятельности и обследованию сердца и легких. Обследование брюшной полости может выявить болезненность, и обычно можно выявить реберно-позвоночную болезненность. Обследование мочеполовой системы (ГУ) должно быть выполнено для выявления инфекции шейки матки и оценки раскрытия шейки матки при поступлении. Даже если осложнения беременности изначально не вызывают беспокойства, все же целесообразно оценить, возникают ли схватки или другие аномалии во время госпитализации.
Обследование мочеполовой системы (ГУ) должно быть выполнено для выявления инфекции шейки матки и оценки раскрытия шейки матки при поступлении. Даже если осложнения беременности изначально не вызывают беспокойства, все же целесообразно оценить, возникают ли схватки или другие аномалии во время госпитализации.
Оценка
Оценка будет включать анализ мочи и посев чистой мочи. При сборе образцов мочи во время беременности следует обратить внимание на несколько соображений. Пациенты с хорошей гидратацией могут выделять разбавленную мочу, что делает некоторые оцениваемые параметры менее точными. Гематурия может наблюдаться в результате заражения, особенно когда образцы берутся у рожениц или послеродовых пациенток. Из-за сниженной реабсорбции белка в норме может выделяться небольшое количество белка. Загрязнение, которое может происходить при слизистых выделениях, также может способствовать наличию белкового материала в моче беременных женщин.
Лабораторный анализ должен включать общий анализ крови (CBC), электролиты и креатин сыворотки. Индивидуальные исследования должны быть включены по мере необходимости, чтобы исключить другие причины симптомов пациента, например, амилазу и липазу, если панкреатит рассматривается как диагноз. Если есть опасения по поводу сепсиса, следует получить молочную кислоту и посев крови. Все культуры должны быть получены как можно раньше и до начала антибактериальной терапии.
Индивидуальные исследования должны быть включены по мере необходимости, чтобы исключить другие причины симптомов пациента, например, амилазу и липазу, если панкреатит рассматривается как диагноз. Если есть опасения по поводу сепсиса, следует получить молочную кислоту и посев крови. Все культуры должны быть получены как можно раньше и до начала антибактериальной терапии.
Когда плод жизнеспособен, следует проводить мониторинг частоты сердечных сокращений плода и сокращений. Следует рассмотреть возможность получения посевов шейки матки и СГБ при поступлении в случае развития осложнений, связанных с беременностью. Нечасто для оценки возможного почечного абсцесса может быть показано УЗИ почек.
Лечение/управление
БСБ и острый цистит лечат антибиотикотерапией. Выбор антибиотика может быть адаптирован на основе чувствительности организма при наличии результатов посева мочи. Однодневные курсы антибиотиков не рекомендуются при беременности, хотя 3-дневные курсы эффективны [4]. Обычно используемые антибиотики включают амоксициллин, ампициллин, цефалоспорины, нитрофурантоин и триметоприм-сульфаметоксазол. Фторхинолоны не рекомендуются в качестве терапии первой линии при беременности из-за противоречивых исследований относительно тератогенности. Короткие курсы вряд ли нанесут вред плоду, поэтому целесообразно использовать этот класс препаратов при резистентных или рецидивирующих инфекциях.
Обычно используемые антибиотики включают амоксициллин, ампициллин, цефалоспорины, нитрофурантоин и триметоприм-сульфаметоксазол. Фторхинолоны не рекомендуются в качестве терапии первой линии при беременности из-за противоречивых исследований относительно тератогенности. Короткие курсы вряд ли нанесут вред плоду, поэтому целесообразно использовать этот класс препаратов при резистентных или рецидивирующих инфекциях.
Недавно появились данные, свидетельствующие о связи между применением производных сульфаниламидов и нитрофурантоина и врожденными нарушениями при назначении этих препаратов в первом триместре. Эти исследования имели ограничения; однако в настоящее время рекомендуется избегать использования этих препаратов в первом триместре, когда доступны альтернативы.[5] Поскольку потенциальные последствия невылеченной ИМП во время беременности значительны, разумно использовать эти препараты, когда это необходимо, поскольку польза значительно перевешивает риск использования. В отношении этих двух классов антибиотиков существуют дополнительные предостережения.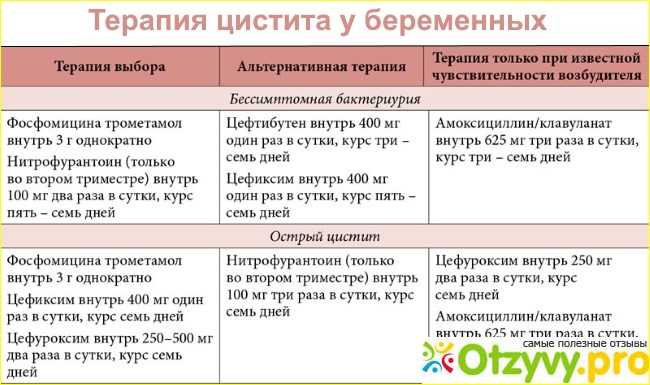 Пациентам с дефицитом G6P не следует назначать сульфаниламидные производные или нитрофурантоин, так как эти препараты могут ускорить гемолиз. В конце третьего триместра следует избегать применения триметоприм-сульфаметоксазола из-за потенциального риска развития ядерной желтухи у новорожденного после родов.
Пациентам с дефицитом G6P не следует назначать сульфаниламидные производные или нитрофурантоин, так как эти препараты могут ускорить гемолиз. В конце третьего триместра следует избегать применения триметоприм-сульфаметоксазола из-за потенциального риска развития ядерной желтухи у новорожденного после родов.
Если в посевах мочи обнаружен стрептококк группы B (GBS), пациенты должны получать внутривенную (в/в) терапию антибиотиками во время родов в дополнение к назначенному лечению БСБ или ИМП. Это делается для предотвращения развития раннего сепсиса СГБ, который может возникнуть у младенцев женщин, колонизированных СГБ.
Пиелонефрит беременных — серьезное заболевание, обычно требующее госпитализации. После завершения оценки лечение состоит в основном из направленной антибиотикотерапии и внутривенного введения жидкостей для поддержания адекватного диуреза. Лихорадку следует лечить охлаждающим одеялом и при необходимости ацетаминофеном. Обычно для начального лечения используются цефалоспорины второго или третьего поколения. Альтернативой являются ампициллин и гентамицин или другие антибиотики широкого спектра действия. Пациенты должны находиться под тщательным наблюдением на предмет развития ухудшения сепсиса.
Альтернативой являются ампициллин и гентамицин или другие антибиотики широкого спектра действия. Пациенты должны находиться под тщательным наблюдением на предмет развития ухудшения сепсиса.
Дифференциальный диагноз
Дифференциальный диагноз включает острое внутрибрюшное заболевание, такое как аппендицит, панкреатит или холецистит, а также связанные с беременностью осложнения, такие как преждевременные роды, хориоамнионит или отслойка плаценты.
Осложнения
Пациенты с пиелонефритом подвержены риску нескольких серьезных осложнений.
Сепсис может ухудшиться, приводя к гипотензии, тахикардии и уменьшению диуреза. Может потребоваться госпитализация в отделение интенсивной терапии.
Легочные осложнения нередки и возникают у 10% беременных, проходящих лечение по поводу пиелонефрита.[4] Это связано с эндотоксин-опосредованным повреждением альвеол и может проявляться отеком легких или острым респираторным дистресс-синдромом (ОРДС). Необходимо тщательно контролировать диурез и кислородный статус, и пациентам может потребоваться госпитализация в отделение интенсивной терапии для респираторной поддержки.
Высвобождение эндотоксина может привести к анемии, которая обычно проходит спонтанно после лечения. Это наиболее частое осложнение пиелонефрита, встречающееся у 25% пациентов [3].
Высвобождение эндотоксина также может вызывать сокращения матки, и пациенты должны находиться под наблюдением на предмет преждевременных родов; при наличии показаний пациенты должны лечиться от преждевременных родов. Следует соблюдать осторожность при использовании токолитической терапии, так как риск отека легких увеличивается на фоне ИМП.
У небольшого числа пациентов может наблюдаться персистирующая инфекция. В этих случаях следует учитывать обструкцию мочевыводящих путей или абсцесс почки. Следует пересмотреть выбор антибиотика и проанализировать результаты посева.
Сдерживание и обучение пациентов
Через 2–4 недели после завершения лечения следует провести посев мочи, чтобы убедиться, что повторного заражения не произошло.
Супрессивная антибиотикотерапия, обычно нитрофурантоином один раз в день, обычно рекомендуется, особенно в тех случаях, когда у пациентов ранее была ИМП. Обычно это продолжается во время беременности и в раннем послеродовом периоде.
Обычно это продолжается во время беременности и в раннем послеродовом периоде.
Улучшение результатов медицинских бригад
Межпрофессиональное сотрудничество имеет решающее значение в лечении этих больных пациентов. При назначении антибиотиков у пациентов может наблюдаться начальное ухудшение состояния из-за высвобождения эндотоксина, однако у большинства пациентов состояние улучшается в течение 72 часов. Долгосрочные осложнения, такие как поражение почек, встречаются редко.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Ссылки
- 1.
Gilstrap LC, Ramin SM. Инфекции мочевыводящих путей во время беременности. Obstet Gynecol Clin North Am. 2001 Сентябрь; 28 (3): 581-91. [PubMed: 11512502]
- 2.
Газмарарян Дж.А., Петерсен Р., Джеймисон Д.Дж., Шильд Л., Адамс М.М., Дешпанде А.






 Инфекция мочевыводящих путей у женщин. Акушерство Гинекол. 2005 ноябрь; 106 (5 часть 1): 1085-92. [PubMed: 16260529]
Инфекция мочевыводящих путей у женщин. Акушерство Гинекол. 2005 ноябрь; 106 (5 часть 1): 1085-92. [PubMed: 16260529]