С какого возраста можно делать ингаляции детям | Med-magazin.ua
Автор:Дата публикации: 25.10.2018
Особенности детских ингаляторов
Для повышения эффективности лекарственной терапии, применяемой в ходе лечения простудных заболеваний у детей, врачи рекомендуют в обязательном порядке комбинировать ее с физиотерапевтическими процедурами. Чаще всего педиатры назначают ингаляционные процедуры с использованием специального ингалятора – небулайзера. Именно поэтому родители часто задают вопрос, с какого возраста можно пользоваться ингалятором детям, и какие препараты для этого пригодятся.
Особенность небулайзера заключается в том, что он доставляет лекарственный препарат к непосредственному месту действия в форме аэрозоля. Максимальная температура, до которой он может прогреваться, комнатная, что выгодно отличает небулайзер от парового ингалятора, используя который можно получить термический ожог. Для лечения малыша надо приобрести не только ингалятор, а и специальную маску, нельзя использовать не соответствующую по размеру маску, так как она не будет плотно прилегать к лицу, и лекарственный аэрозоль будет попадать не в дыхательные пути, а в окружающее пространство. Эффективность процедуры снижается, так как необходимая концентрация препарата в дыхательных путях не будет достигнута. В руководстве пользователя указано со скольки лет можно пользоваться ингалятором, что также надо учитывать в ходе терапии. Что касается препаратов для ингаляции, то их набор и дозы может рассчитать педиатр в соответствии с состоянием ребенка, интенсивностью заболевания и возможными аллергическими реакциями.
С какого возраста можно делать ингаляции детям?
На вопрос, со скольки месяцев можно пользоваться ингалятором, может ответить только врач, особенно если необходимо использовать лекарственные препараты. Во многих источниках указывается возраст – 1 месяц, но в любом случае родители должны обратиться к врачу и только после его рекомендации начинать процедуры.
Продолжительность ингаляции для детей?
Средняя длительность одной ингаляции обычно не превышает 10 минут. Иногда такие процедуры сокращается или, наоборот, увеличиваются. Так, у детей до года ингаляции проводят не более 5 минут.
Когда нельзя делать ингаляции детям?
- Температура выше 38 °C;
- Легочные кровотечения;
- Общее тяжелое состояние.
Можно ли делать ингаляции грудным детям?
Часто ингаляция небулайзером – единственный безопасный, быстрый и эффективный способ лечения для грудничков. Предварительно нужно проконсультироваться с врачом, поскольку у малышей механизм выведения мокроты из легких еще не сформирован окончательно и им сложно откашливаться. Таким образом, все зависит от применяемых препаратов.
Предварительно нужно проконсультироваться с врачом, поскольку у малышей механизм выведения мокроты из легких еще не сформирован окончательно и им сложно откашливаться. Таким образом, все зависит от применяемых препаратов.
Чем дышать ребенку через небулайзер?
Это зависит от заболевания, могут потребоваться муколитики, антибиотики и другие средства, назначаемые врачом. Безопасными средствами, которые можно использовать самостоятельно являются физраствор, минеральная дегазированная вода «Боржоми» или «Ессентуки». Для ингаляции ребенка удобнее использовать маску.
С какого возраста можно делать ингаляции пульмикортом?
Допустимо использовать для детей от 6 месяцев.
С какого возраста можно делать ингаляции с физраствором?
Физраствор можно использовать даже грудничкам, но лучше делать «щадящие» ингаляции – держать маску небулайзера рядом с лицом грудничка, чтобы он дышал целебными испарениями вместе с воздухом.
С какого возраста можно делать ингаляции с лазолваном или беродуалом?
Растворы для ингаляций Лазолван и Беродуал разрешены к применению у детей с рождения. Их разводят только стерильным физраствором, все остальные жидкости для этого не подходят.
Пять фактов об ингаляторах, которые должен знать каждый
Ингаляции считаются самым эффективным способом лечения заболеваний дыхательных путей. Процедура охватывает всю поверхность слизистой оболочки, действующее вещество быстро всасывается в кровь, чего нельзя сказать о таблетках. Да и зачем подвергать нагрузке желудок и печень, если можно избавиться от микробов, мокроты и слизи в дыхательной полости быстрее? Однако у ингаляторов есть немало противопоказаний и особенности, которые следует учитывать всем без исключения. Как правильно выбрать ингалятор, чтобы не навредить здоровью, корреспонденту «МИР 24» рассказал кандидат медицинских наук, врач-оториноларинголог Владимир Зайцев.
Компрессионный не самый лучший
Современный рынок медицинской техники предлагает три типа ингаляторов: компрессорный, ультразвуковой и небулайзерный. Если необходимо справиться с заболеванием, которое затронуло легкие, бронхи и трахеи, то лучше всего выбрать набулайзерный инголятор, а вот от компрессороного стоит отказаться.
«Компрессор – это самый простой и не самый лучший на сегодняшний день. Ультразвуковой – это неплохой вариант, но, если мы говорим про заднюю стенку глотки и носоглотку, то лучше всего выбрать небулайзерный. Он лучше всего производит дробление, что подходит для бронхов, легких и трахеи», – сказал врач.
Показаний к применению очень много
Медики настоятельно рекомендуют держать ингаляторы в каждой семье из-за большого количества показаний к применению. Среди основных: заболевания лор-органов, бронхолегочной системы, трахеи и легких.
«Ингалятор должен быть в каждом доме исемье, потому что показаний много.
Во-первых, это заболевания лор-органов: для слизистой оболочки полости носа, при воспалении слизистой, для задней стенки глотки, для нёбных миндалин, при хроническом тонзиллите, для носоглотки, при аденоидах у детей, при синуситах – тоже назначаются для того, чтобы разжижить слизь в носу, при ларингитах. Далее – это для бронхолегочной системы. Это заболевания трахеи – трахеиты, бронхов – бронхиты, и заболевания легких – это воспаление легких и пневмония», – сказал Зайцев.
Если у вас нет вышеперечисленных заболеваний, а просто сильный кашель, то ингаляторами тоже можно пользоваться.
«Можно использовать ингаляции с антисептиком или с препаратами, которые разжижают слизь, можно комбинировать. При сильном кашле тоже очень неплохо они помогают, потому что есть препараты, которые снимают напряжение слизистой оболочки. Уходит напряжение слизистой, а с ним активный кашель», – добавил оториноларинголог.
Спасут не только от сухого воздуха
Также ингаляторы необходимы детям, у которых по ночам возникает ложный круп. Это острое воспаление гортани. Проявляется оно сухим «лающим» кашлем и хрипом.
Это острое воспаление гортани. Проявляется оно сухим «лающим» кашлем и хрипом.
«Ложный круп, как правило, возникает у детей. Ингалятор может помочь. Он будет увлажнять слизистую гортани и трахеи, снимет симптомы. А если добавить препараты кортикостероидные ингаляционные и подышать ими, то отек и воспаление быстро будут купированы», – пояснил Зайцев.
Кроме того, ингаляторы хорошо помогают увлажнить слизистую и привести ее в норму, если в помещении слишком сухой воздух.
«При сухом воздухе тоже возникает желание кашлять. Сухой воздух возникает, например, во время ремонта или зимой, когда работает паровое отопление. Вот тогда ингаляторы спасают от сухости и увлажняет слизистую, приводят ее в норму», – сказал он.
Есть и противопоказания
Если у вас появился отек, симптомы ангины или температура тела поднялась выше 38,5 градусов, то ингаляторы категорически запрещено использовать.
«Если есть выраженный отек, то ингалятор использовать не надо, поскольку увлажнение может вызвать еще больший отек. При ангине, например, когда высокая концентрация бактериального вещества (стрептококковые, стафилококковые инфекции) ингаляции делать не нужно. При хроническом тонзиллите, в обострение – тоже запрещено. Иначе из миндалин бактериальное вещество разнесется по всей бронхолегочной системе. При высокой температуре тела (38,5-39 градусов) и выше ингаляции могут привести к выраженному отеку и состоянию удушья. В этом случае можно проводить только небулайзерные ингаляции, от остальных нужно отказаться», – сказал Зайцев.
При ангине, например, когда высокая концентрация бактериального вещества (стрептококковые, стафилококковые инфекции) ингаляции делать не нужно. При хроническом тонзиллите, в обострение – тоже запрещено. Иначе из миндалин бактериальное вещество разнесется по всей бронхолегочной системе. При высокой температуре тела (38,5-39 градусов) и выше ингаляции могут привести к выраженному отеку и состоянию удушья. В этом случае можно проводить только небулайзерные ингаляции, от остальных нужно отказаться», – сказал Зайцев.
Без назначения врача
Любое применение ингаляторов необходимо обсудить с врачом. Он назовет точную дозировку, тип ингалятора и препарата, который подойдет лично вам. Однако если речь идет о ложном крупе у детей или необходимости отхаркивания, то применять ингаляторы можно самостоятельно.
«Самостоятельно можно использовать без назначения, если возникает ложный круп у ребенка. Тут уж не до назначений: просто применить ингалятор с физраствором и вызывать бригаду скорой помощи.
С какого возраста можно делать ингаляции детям?
С какого возраста можно делать ингаляции детям?
С появлением на свет малыша каждый родитель стремится создать благоприятные условия для здорового и счастливого развития. Продуманная и укомплектованная домашняя аптечка поможет своевременно оказать первую медицинскую помощь и предотвратить не желаемые болезни. Справится с сезонными и длительными болезнями дыхательных путей в домашних условиях позволит современный медицинский аппарат небулайзер. Первый и самый распространенный вопрос родителей, с какого возраста можно делать ингаляции? Производители качественных детских небулайзеров указывают, что прибор можно использовать детям от 1 месяца. Но прежде всего перед применением небулайзера необходимо проконсультироваться с лечащим врачом для определения заболевания и метода лечения.
Продуманная и укомплектованная домашняя аптечка поможет своевременно оказать первую медицинскую помощь и предотвратить не желаемые болезни. Справится с сезонными и длительными болезнями дыхательных путей в домашних условиях позволит современный медицинский аппарат небулайзер. Первый и самый распространенный вопрос родителей, с какого возраста можно делать ингаляции? Производители качественных детских небулайзеров указывают, что прибор можно использовать детям от 1 месяца. Но прежде всего перед применением небулайзера необходимо проконсультироваться с лечащим врачом для определения заболевания и метода лечения.
Предназначение небулайзера
Небулайзер – это компактный медицинский аппарат для проведения ингаляций. Он измельчает лекарство на маленькие частицы (аэрозоль) и эффективно доставляет его в поврежденные участки дыхательных путей. Ускорить выздоровление, и улучшить самочувствие ребенка при болезнях нижних дыхательных путей призван небулайзер.
Перед использованием небулайзера рекомендуется внимательно изучить инструкцию и проконсультироваться с лечащим врачом.
Наиболее эффективно небулайзер помогает при таких заболеваниях:
• Обструктивный бронхит.
• Бронхиальная астма.
• Пневмония.
• Бронхит.
• Трахеит.
• Кашель и т.д.
С какого возраста можно использовать небулайзер? Использовать небулайзер необходимо по рекомендации врача. Если у ребенка, нет никаких противопоказаний к проведению ингаляции, то прибор можно применять в младенческом возрасте.
Полезные свойства ингаляции
Целебные свойства ингаляции известны с древних времен. Благодаря лечебным парам излечивались тяжелые болезни дыхательных органов. Первый ингалятор создал французский изобретатель. Он работал от ручного насоса. С развитием цивилизации устройства для ингаляции стали удобными и еще более эффективными. Современные ингаляторы (небулайзеры) способствуют быстрому и легкому проведению лечебной процедуры. Ингаляция позволяет эффективно разжижить слизь и вывести ее, оросить больные органы лечебными веществами и улучшить процесс дыхания. С какого возраста можно делать ингаляции небулайзером? Ингаляции небулайзером можно делать в раннем возрасте. Он помогает быстро устранить неприятные симптомы болезни и улучшить дыхание ребенка.
Благодаря лечебным парам излечивались тяжелые болезни дыхательных органов. Первый ингалятор создал французский изобретатель. Он работал от ручного насоса. С развитием цивилизации устройства для ингаляции стали удобными и еще более эффективными. Современные ингаляторы (небулайзеры) способствуют быстрому и легкому проведению лечебной процедуры. Ингаляция позволяет эффективно разжижить слизь и вывести ее, оросить больные органы лечебными веществами и улучшить процесс дыхания. С какого возраста можно делать ингаляции небулайзером? Ингаляции небулайзером можно делать в раннем возрасте. Он помогает быстро устранить неприятные симптомы болезни и улучшить дыхание ребенка.
Некоторые правила проведения ингаляции
Как делать ингаляции детям до года?
Детям до года можно проводить ингаляцию только по предписанию врача, который определит возможные препараты и длительность процедуры.
Никаких особых правил проведения процедуры не установлено. Надо включить прибор и поднести маску к лицу ребенка. Если рот закрыт, то пары проникают в верхние дыхательные пути, если рот открыт, то лекарственный аэрозоль проникает непосредственно в бронхи и легкие. Для более взрослых детей можно приобрести особый ингалятор в форме игрушки, который поможет превратить неприятную процедуру в увлекательную игру.
Надо включить прибор и поднести маску к лицу ребенка. Если рот закрыт, то пары проникают в верхние дыхательные пути, если рот открыт, то лекарственный аэрозоль проникает непосредственно в бронхи и легкие. Для более взрослых детей можно приобрести особый ингалятор в форме игрушки, который поможет превратить неприятную процедуру в увлекательную игру.
Как делать ингаляцию с физраствором детям?
- Ингаляции делают 1-2 минуты не больше двух раз в день
- 2 мл физиологического раствора помещают в контейнер и плотно закручивают крышкой, подсоединяют трубки и маску.
- Польза физиологического раствора обусловлена его способностью увлажнять слизистые, что облегчает отхождение мокроты при кашле. Входящая в его состав соль является естественным антисептиком. Физраствор не вызывает аллергию, поэтому он часто используется для ингаляций детям.
Как правильно делать ингаляции детям?
-
Процедуру делают не ранее, чем через 1,5 часа после еды.
 Лучше всего делать ингаляцию сидя. Если усадить ребенка невозможно, то он может лежать. Одежда должна быть максимально комфортной и свободной.
Лучше всего делать ингаляцию сидя. Если усадить ребенка невозможно, то он может лежать. Одежда должна быть максимально комфортной и свободной. - Дыхание должно быть ровным, глубоким и спокойным.
- Малышам до 3-4 лет ингаляцию проводят с помощью маски, у старших детей рекомендуется использовать мундштук.
- Ингаляцию с помощью маски можно проводить, когда ребенок спит.
- Для детей дошкольного возраста процедура не должна превышать 3-х минут. После ингаляции рекомендуется 30 минут отдыха — ребенок должен полежать и расслабиться.
Дыхание при различных заболеваниях отличается:
— При лечении глубоких отделов дыхательных путей дыхание должно быть глубоким, медленным, через рот. Надо задерживать дыхание на 1-2 секунды пе
ред каждым выдохом;
— При заболеваниях глотки, гортани, трахеи надо вдыхать аэрозоль через рот, после глубокого вдоха надо задержать дыхание на 2 секунды, затем сделать полный выдох через нос.
— При заболеваниях носа, околоносовых пазух и носоглотки используют маску или специальные носовые канюли, вдох и выдох делают через нос, дыхание должно быть спокойным, без напряжения.
В каком случае противопоказаны ингаляции детям?
Противопоказания для ингаляции у детей следующие:
— Склонность к носовым кровотечениям и гипертония;
— Дыхательная недостаточность тяжелой степени;
— Сердечно-сосудистая недостаточность;
— При температуре тела у ребенка более 37,5°С. Как альтернативу в этом случае можно использовать пластыри-ингаляторы.
Преимущества небулайзера
Своевременная ингаляция с помощью небулайзера способствует предотвратить развития заболевания на ранних стадиях. Также небулайзер позволяет качественно вылечить болезни органов дыхания, так как он доставляет лекарственные вещества в очаг заболевания.
К преимуществам небулайзера относятся такие качества:
1. Высокая эффективность при лечении заболеваний нижних дыхательных путей.
2. Удобство в использовании.
3. Тихая работа.
4. Малогабаритность.
5. Простота в уходе.
В период приобретения небулайзера у многих возникает вопрос со скольких месяцев можно делать ингаляции? Ингаляции показаны деткам с 1 месяца и только после консультации с врачом.
Комментарии: Перед использованием небулайзера, надо обязательно проконсультироваться у врача, особенно в том случае, когда для лечения планируется применять антибиотики. Универсальным является компрессорный или МЭШ-ингалятор, в которых можно использовать все существующие препараты для лечения заболеваний дыхательной системы. Для дома лучше приобрести именно такой ингалятор, который также можно использовать для дыхательной терапии у взрослых.
Ложный круп у детей
Что такое ложный круп?
Обычно для родителей становится открытием, что ложный круп – это вообще не заболевание. Так называют приступ одышки, когда ребенок хрипит на вдохе. Обычно он случается ночью, реже – при сильном плаче или физической активности. Это выглядит очень пугающе (причем, к сожалению, пугается и сам малыш), однако хорошая новость заключается в том, что на самом деле в подавляющем большинстве случаев задохнуться он не сможет. Его дыхание затруднено из-за стеноза гортани, сужения дыхательного просвета, но жизни его ничто не угрожает.
Приступами кашля проявляется острый ларингит или ларинготрахеит, первопричиной которого является вирус – парагрипп, ОРВИ, иногда даже корь. Этим ложный круп отличается от истинного, который возникает только при дифтерии. Он может сопровождаться другими симптомами, а может проявиться сам по себе, причем дополнительным фактором паники становится то, что, как правило, «ничто не предвещало» — ребенок спокойно ложится вечером спать, а просыпается среди ночи с жутким кашлем.
Как определить ложный круп?
Пропустить его практически невозможно. Его основные признаки – лающий сухой кашель, осиплость голоса, трудности с вдыханием, испуг, тело принимает вынужденное положение. Проблемы с вдыханием воздуха могут возникнуть и по какой-то другой причине (аллергия, абсцесс, проглатывание инородного тела), поэтому ключевым симптомом остается осипший голос. Важно, что выдох при этом трудностей не вызывает (если вызывает – это может быть признаком астмы, обструктивного бронхита или другого заболевания).
Чаще всего ему подвержены дети до 3-5 лет. С возрастом дыхательный просвет расширяется, поэтому подростки и взрослые практически не сталкиваются с этой проблемой. У некоторых детей есть предрасположенность к приступам, поэтому они могут повторяться.
Как помочь ребенку при ложном крупе в домашних условиях?
Приступ снимают с помощью антигистаминных препаратов (например, супрастина), которые уменьшают отек гортани, а также ингаляций с помощью небулайзера. Назначение препаратов для ингаляции может сделать только врач! Чаще всего это пульмикорт, но часто состояние пациента может облегчить и физраствор, залитый в емкость небулайзера. Если у ребенка одновременно поднялась температура, можно дать ему жаропонижающее (ибупрофен).
Назначение препаратов для ингаляции может сделать только врач! Чаще всего это пульмикорт, но часто состояние пациента может облегчить и физраствор, залитый в емкость небулайзера. Если у ребенка одновременно поднялась температура, можно дать ему жаропонижающее (ибупрофен).
Нужно ли вызывать скорую помощь? Если родители сталкиваются с таким кашлем впервые, у них даже не возникает такого вопроса, настолько пугающе это выглядит. Но острое состояние обычно можно купировать и дома, и опытные мамы и папы прекрасно справляются с этим сами. Другое дело, если дома нет необходимых лекарств и небулайзера, чтобы снять приступ. Тогда неотложка необходима.
Если у ребенка начало синеть лицо, сразу же вызывайте скорую помощь!
В ожидании приезда бригады можно сделать необходимый минимум – успокоить и отвлечь ребенка, пусть даже мультфильмами. Когда он пугается, выровнять дыхание становится сложнее. Для улучшения самочувствия больного часто помогает посидеть в ванной комнате с включенной горячей водой, дыша паром.
Хотя детям с ложным крупом обычно предлагают госпитализацию, в подавляющем большинстве случаев она не требуется.
Чего при ложном крупе делать нельзя?
Нельзя давать больному сироп от кашля. Это же относится и к классическому народному средству — теплому молоку с медом. Вообще, молочные продукты на ночь лучше исключить вовсе.
Нельзя давать дышать эфирными маслами и травами, все «наполнение» небулайзера должен определять детский врач!
Не рекомендуется остаток ночи спать в горизонтальном положении. Голова должна быть приподнята относительно туловища.
Что делать после приступа кашля?
В комнате, где малыш проводит время, нужно постоянно поддерживать приток прохладного и влажного воздуха. Если у вас есть увлажнитель воздуха – он должен работать постоянно. Можно подложить подушку под матрас со стороны головы ребенка, чтобы обеспечить ему наклонное положение для сна. Необходимо приготовить побольше теплого питья.
Если у вас дома нет небулайзера, мы очень рекомендуем его приобрести. При лечении ларингита ингаляции – ваш незаменимый помощник, и этот прибор работает существенно эффективнее, чем простое дышание паром. Помните, что ультразвуковой не подходит, так как пульмикорт в нем разрушается. Лучше всего купить меш-ингалятор – они бывают такими компактными, что помещаются даже в карман, и это очень удобно, если нужно отправиться в поездку или путешествие.
При лечении ларингита ингаляции – ваш незаменимый помощник, и этот прибор работает существенно эффективнее, чем простое дышание паром. Помните, что ультразвуковой не подходит, так как пульмикорт в нем разрушается. Лучше всего купить меш-ингалятор – они бывают такими компактными, что помещаются даже в карман, и это очень удобно, если нужно отправиться в поездку или путешествие.
И, конечно же, если у малыша произошел приступ, нужно как можно скорее записаться на прием к педиатру для определения причины и качественного лечения. Если у ребенка есть другие симптомы заболевания, например, повышенная температура, или он чувствует себя плохо, лучше вызвать детского врача на дом. В остальных случаях педиатр может принять пациента в клинике.
Какие лекарства при ложном крупе назначает врач?
Как уже было сказано выше, первопричиной является вирусная инфекция, поэтому антибиотики в данном случае бесполезны. Симптомы помогают устранить глюкокортикостероиды: врачи детской неотложки используют в основном преднизолон и дексаметазон. Пульмикорт (будесонид), который обычно назначают в ингаляциях, тоже является глюкокортикостероидом. Чтобы подействовать, лекарству нужно несколько часов. Первые результаты действенности ингаляции оцениваются в течение получаса.
Пульмикорт (будесонид), который обычно назначают в ингаляциях, тоже является глюкокортикостероидом. Чтобы подействовать, лекарству нужно несколько часов. Первые результаты действенности ингаляции оцениваются в течение получаса.
Ингаляции при сухом и влажном кашле у детей небулайзером
Ингаляции весьма эффективный метод, используемый для лечения сухого или мокрого кашля у детей. Сегодня, также как и десятки лет, назад, ингаляции назначают при самых запущенных воспалениях дыхательной системы в комплексе с основной терапией. Благодаря таким лечебным процедурам удается облегчить выделение мокроты, смягчить сухой кашель, устранить патологический процесс, сократить период болезни и полностью выздороветь.Давно доказано практической медициной, что ингаляция является щадящим и безопасным, а главное очень действенным методом лечения кашля у детей. Это к тому же отличная альтернатива таблеток, микстур и инъекций, нередко вызывающих побочные явления и эффекты. Если нет осложнений, то правильно начинать лечить с помощью небулайзеров – надежного инструмента в борьбе с кашлем.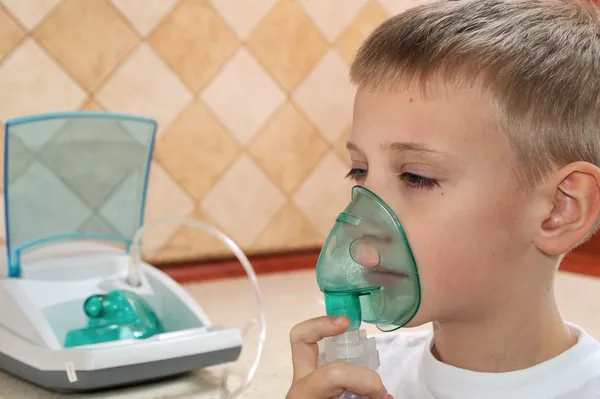 Ингаляционная терапия позволяет лечебным средствам проникать в глубокие отделы дыхательной системы. Это возможно благодаря молекулам пара, усиливающим действие лекарств и устраняющим спазмы гладкой мускулатуры дыхательных органов и способствующим разжижению мокроты.
Ингаляционная терапия позволяет лечебным средствам проникать в глубокие отделы дыхательной системы. Это возможно благодаря молекулам пара, усиливающим действие лекарств и устраняющим спазмы гладкой мускулатуры дыхательных органов и способствующим разжижению мокроты.
На сегодняшний день аптеки предлагают небулайзеры двух видов:
Перечень препаратов допустимых при использовании небулайзеров
При сухом кашле необходимо смягчить воспаленное горло, снизить вязкость слизи и вывести ее из бронхов или легких. В этом случае под наблюдением врача прибегают к ингаляции с применением: Разводят средство с 3 мл физраствора.
Разводят средство с 3 мл физраствора. Разводить следует 1:1. Курс лечения – не более 10 дней.
Разводить следует 1:1. Курс лечения – не более 10 дней. На одну ингаляцию – 3-4 мл полученного раствора, 3 раза в день.
На одну ингаляцию – 3-4 мл полученного раствора, 3 раза в день. На 1 ингаляцию – 3-4 мл раствора.
На 1 ингаляцию – 3-4 мл раствора.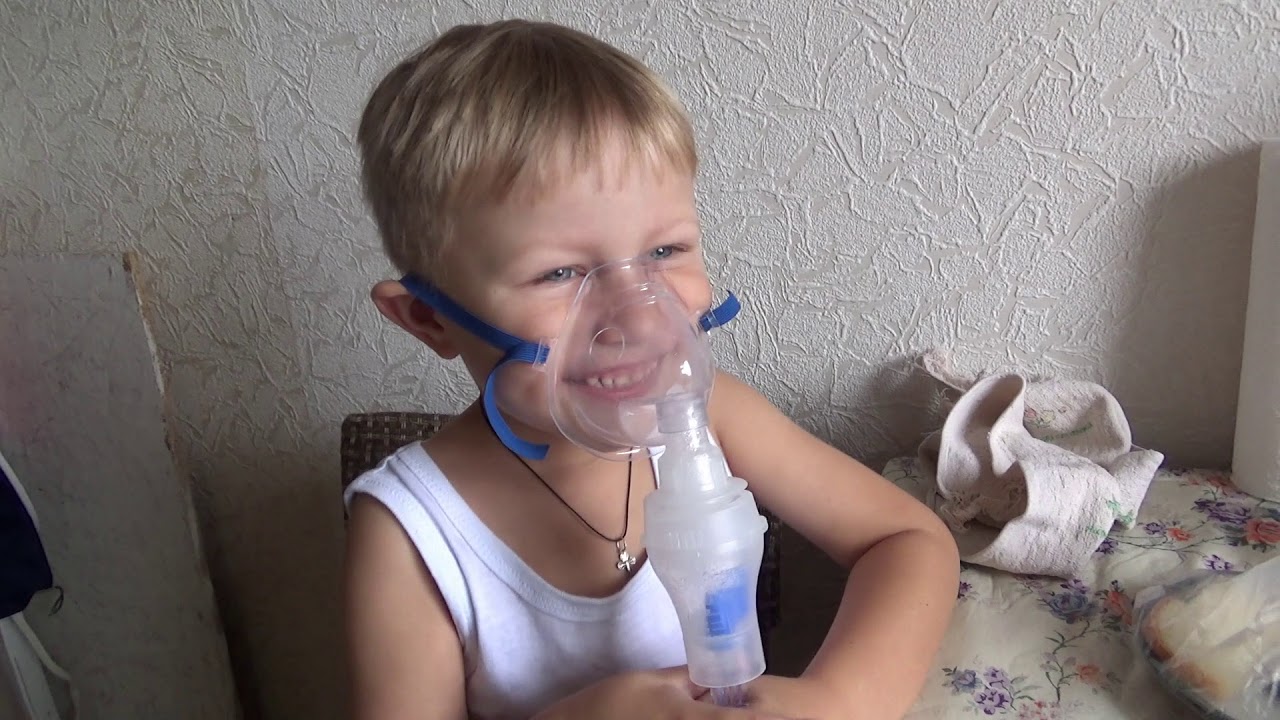 Используют по 3-4 мл, 1-2 раза в день; от 2 до 12 лет разводят 1 мл препарата в12 мл физраствора, 3 мл на одну процедуру.
Используют по 3-4 мл, 1-2 раза в день; от 2 до 12 лет разводят 1 мл препарата в12 мл физраствора, 3 мл на одну процедуру.Схема последовательности в случае проведения ингаляций несколькими препаратами:
1) Ингаляции бронхорасширяющими препаратами;2) Через 20 минут применяют средства, разжижающие мокроту;
3) Через 30 минут — ингаляции антисептическими средствами;
4) Противовоспалительные препараты используют без перерыва после антисептиков;
5) Иммуномодулирующие препараты используются после цикла лечебных процедур либо в профилактических целях;
Например: физраствор или минеральная вода, смесь из 2 мл лазолвана и 2 мл физраствора, 5 мл ротокана. После выздоровления рекомендуется ингаляции с 2 мл интерферона.
После выздоровления рекомендуется ингаляции с 2 мл интерферона.
Используемый в домашних условиях ингалятор (небулайзер), следует мыть после каждого применения. Нельзя проводить ингаляции с веществами, для него не предназначенными. Все растворы необходимо подогревать до комнатной температуры.
Информация о лекарстве | Портал государственных услуг
Во избежание распространения коронавирусной инфекции Вы можете пройти бесплатное тестирование на коронавирусную инфекцию в поликлинике по месту прикрепления. Для этого необходимо:
- Используя портал государственных услуг Московской области: https://uslugi.mosreg.ru/zdrav/ зайти в свой личный кабинет (ввести номер полиса обязательного медицинского страхования и дату своего рождения) и записаться на прием к врачу, далее во вкладке «Клиническая лабораторная диагностика» выбрать удобную дату и время проведения теста.
- Если Вы не имеете доступа в Интернет, можно позвонить на Единый номер 8-800-550-50-30 и записаться по телефону.

- Если Вы не прикреплены к поликлинике, но у Вас есть полис обязательного медицинского страхования, оформленный в Московской области, воспользуйтесь нашим сервисом. Найдите на карте ближайший пункт сдачи анализов и запишитесь по телефону.
- Для Вас также доступны сети коммерческих медицинских центров и лабораторий, воспользуйтесь нашим сервисом. Найдите на карте ближайший пункт сдачи анализов и запишитесь по телефону.
Тестирование проводится методом Полимеразной цепной реакции (ПЦР). Это высокоточный метод молекулярно-генетической диагностики, который позволяет выявить у человека различные инфекционные и заболевания, как в острой стадии, так и задолго до того, как заболевание может себя проявить.
Для исследования берется мазок из носа и ротоглотки.
Необходима простая подготовка для исследования:
- За два часа до теста рекомендуется не есть, не пить и воздержаться от курения.

- За 30 минут нельзя жевать жвачку и сосать конфеты, полоскать горло, пользоваться спреем или каплями для носа.
Для Вас доступны сети сертифицированных государственных и коммерческих медицинских организаций и лабораторий в которых Вы можете пройти тестирование на платной основе, воспользуйтесь нашим сервисом. Найдите на карте ближайший пункт и запишитесь по телефону.
Запись к врачам:
- возобновлена запись на прием к врачам терапевтам, педиатрам, хирургам, онкологам, акушерам-гинекологам, стоматологам, психиатрам-наркологам, психиатрам, фтизиатрам, дерматовенерологам;
- запись к узким специалистам: кардиолог, эндокринолог, невролог — по направлению от врача терапевта, педиатра и врача общей практики;
- возможна самостоятельная запись к узкому специалисту, если Вы состоите у него на диспансерном учете.

Временно приостановлены:
- предварительные, периодические профилактические медицинские осмотры;
- вакцинопрофилактика;
- плановая диспансеризация;
- госпитализация в стационары дневного пребывания.
ЕСЛИ у Вас поднялась температура, появились кашель и насморк, необходимо остаться дома и вызвать врача одним из следующих способов:
- Позвонить по номеру 8-800-550-50-30;
- Оформить вызов на портале госуслуг;
- Обратиться в скорую помощь по номеру 112.
как и что делать? – Бессарабия Информ
Лечение болезней дыхательных путей всегда было проблемным и тяжелым процессом. Во многом, причиной тяжести заболевания является неприятная симптоматика, которая нарушает наш привычный ритм и образ жизни. Это приступы кашля, удушения. Поэтому, нужно максимально быстро и эффективно устранять подобные негативные моменты с помощью качественных и проверенных препаратов.
Это приступы кашля, удушения. Поэтому, нужно максимально быстро и эффективно устранять подобные негативные моменты с помощью качественных и проверенных препаратов.
Действующее вещество беродуала
Беродуал – это препарат, который благодаря комбинированному действию двух веществ фенотерола и ипратропия бромида позволяет быстро и эффективно снимать бронхоспазм, оказывать терапевтическое воздействие на симптомы заболевания. Проще говоря, именно благодаря использованию беродуала удается быстро и эффективно снимать как приступы астмы, так и приступы тяжелого кашля. Беродуал, благодаря своему воздействию, позволяет значительно расширить бронхи, тем самым, снимая бронхоспазм. Также, обратите внимание, что препарат стимулирует выработку слизи, которая будет максимально способствовать благоприятному терапевтическому эффекту. При этом, вещество начинает свое воздействие на организм практически мгновенно, а сам эффект сохраняется на протяжении нескольких часов. Непременно, это очень удобно и практично.
Когда и где использовать беродуал
Механизм обструкции бронховЭтот препарат назначается врачом. Дозировка и форма также определяется лечащим врачом. В то же время, препарат используется в анамнезе обструктивных заболеваний легких и бронхов. Он позволяет быстро оказывать терапевтический эффект, создавая максимальную пользу для пациента. Что касается практических рекомендаций к применению, то нужно помнить, что беродуал гарантирует эффективность лечения в следующих болезнях.
- Эмфизематозный бронхит
- Бронхиальная астма в острый период
- Эмфизема легких
- Бронхоспазмы при пневмонии
- Обструктивный синдром бронхов
Это не полный список болезней. Мы привели в пример лишь основные и самые частые показания к применению. Остальные случаю остаются на рассмотрение лечащего врача.
А теперь давайте поговорим о практичном применении беродуала в случае с ингаляционным лечением.
Ингаляции беродуалом: что, как, какие дозировки?
Ингаляционная форма – хороший способ регулярно снимать бронхоспазм. К тому же, это оказывает отменный терапевтический эффект. Лечение с помощью ингалятора позволит Вам максимально эффективно воздействовать на болезнь и устранять симптоматику. Для ингаляции Вам понадобится классический препарат – небулайзер. В процессе использования беродуал нужно разводить 1 к 2 с физиологическим раствором натрия хлора. Этот коэффициент обеспечит максимальный терапевтический эффект. Один миллилитр беродуала – это двадцать капель. Двадцать капель вещества нужно разволить с 2 миллилитрами физиологического раствора. Все это разводится в емкости небулайзера. После этого, проводить ингаляцию небулайзером до тех пор, пока препарат полностью не испарится из емкости.
К тому же, это оказывает отменный терапевтический эффект. Лечение с помощью ингалятора позволит Вам максимально эффективно воздействовать на болезнь и устранять симптоматику. Для ингаляции Вам понадобится классический препарат – небулайзер. В процессе использования беродуал нужно разводить 1 к 2 с физиологическим раствором натрия хлора. Этот коэффициент обеспечит максимальный терапевтический эффект. Один миллилитр беродуала – это двадцать капель. Двадцать капель вещества нужно разволить с 2 миллилитрами физиологического раствора. Все это разводится в емкости небулайзера. После этого, проводить ингаляцию небулайзером до тех пор, пока препарат полностью не испарится из емкости.
Разводить препарат нужно строго перед процедурой ингаляции. В противном случае, если Вы разведете препарат заранее, Вас будет ждать неприятный эффект. Также, стоит помнить, что использование беродуала нужно четко согласовывать с лечащим врачом. Ведь именно Ваш врач знает основную специфику заболевания и сможет адекватно курировать процесс и устранять возможные побочные эффекты.
Отзывы о беродуале самые положительные. Думаем, что и Вы останетесь довольными от его использования.
Понравилась новость? Поделитесь ею с друзьями! Назальные спреи: как правильно их использовать Но медицинская информация постоянно меняется, и некоторая приведенная здесь информация может быть устаревшей. Для получения регулярно обновляемой информации по различным темам, связанным со здоровьем, посетите сайт familydoctor.org, образовательный веб-сайт для пациентов AAFP.
Информация от вашего семейного врача
Am Fam Physician. 2000 15 декабря;62(12):2695-2696.
Типы назальных спреев
Назальные спреи выпускаются в двух видах контейнеров: баллонах под давлением и флаконах с дозатором.
Этапы использования баллончика под давлением
Осторожно высморкайтесь, чтобы очистить нос от слизи, прежде чем использовать лекарство.
Убедитесь, что канистра плотно прилегает к держателю.
 Встряхните баллончик несколько раз непосредственно перед использованием.
Встряхните баллончик несколько раз непосредственно перед использованием.Держите голову прямо.Медленно выдохните.
Держите баллончик со спреем для носа, как показано на рисунке справа. Пальцем закройте ноздрю на стороне, куда не поступает лекарство.
Нажмите на канистру и начните медленно вдыхать через нос. Повторите эти шаги для другой ноздри. Если вы используете более одного спрея в каждую ноздрю, повторите шаги со 2 по 5.
Старайтесь не чихать и не сморкаться сразу после использования спрея.
Инструкции по использованию флакона с дозатором
Осторожно высморкайтесь, чтобы очистить нос от слизи, прежде чем использовать лекарство.
Снимите крышку. Встряхните бутылку. В первый раз, когда вы используете спрей-помпу каждый день, вам, возможно, придется «заправить» его, несколько раз впрыскивая в воздух, пока не выйдет мелкий туман.
Слегка наклоните голову вперед.
 Медленно выдохните.
Медленно выдохните.Держите бутылку с дозатором большим пальцем снизу, а указательным и средним пальцами сверху.Пальцем другой руки закройте ноздрю на стороне, куда не поступает лекарство (см. рисунок ниже).
Сожмите помпу и начните медленно вдыхать через нос. Повторите эти шаги для другой ноздри. Если вы используете более одного спрея в каждую ноздрю, повторите шаги со 2 по 5.
Старайтесь не чихать и не сморкаться сразу после использования спрея.
Полезные советы
Помните, что использование назального спрея может занять до двух недель, прежде чем вы почувствуете полный эффект.
Если вы используете канистру под давлением, мойте ее не реже одного раза в неделю.
Убедитесь, что вы можете вдохнуть воздух через каждую ноздрю перед распылением, иначе лекарство будет потрачено впустую, потому что оно не проникнет глубоко внутрь вашего носа.
Цельтесь прямо.
 Направьте носик назального спрея на затылок. Если вы не будете распылять прямо, вы потеряете лекарство и можете вызвать большее раздражение в носу.
Направьте носик назального спрея на затылок. Если вы не будете распылять прямо, вы потеряете лекарство и можете вызвать большее раздражение в носу.При правильном использовании распылителя спрей не должен капать из носа или в заднюю часть горла.
Если у вас болит нос, если у вас начинается кровотечение из носа или если внутри носа жалит, прекратите использование спрея на один-два дня. Иногда полезно использовать солевой спрей для носа, отпускаемый без рецепта, такой как SalineX, Ocean Nasal Mist или NaSal, непосредственно перед тем, как вы начнете использовать свое обычное лекарство.
Если у вас кровотечение из носа, прекратите использование лекарства на несколько дней и вместо этого используйте назальный спрей с солевым раствором.Вы также можете использовать ватный тампон, чтобы нанести тонкий слой вазелина внутри носа сразу после использования солевого спрея. Если кровотечение или раздражение продолжаются, обратитесь к врачу.
Принимайте лекарства в соответствии с указаниями врача.
 Большинство назальных спреев работают лучше всего при регулярном и постоянном использовании.
Большинство назальных спреев работают лучше всего при регулярном и постоянном использовании.Держите лекарство подальше от солнечного света.
Чтобы увидеть статью полностью, авторизуйтесь или приобретите доступ.
Этот раздаточный материал предоставлен вам вашим семейным врачом и Американской академией семейных врачей.Другая информация, связанная со здоровьем, доступна в AAFP в Интернете по адресу http://familydoctor.org.
Эта информация дает общий обзор и может не относиться ко всем. Поговорите со своим семейным врачом, чтобы узнать, относится ли эта информация к вам, и получить дополнительную информацию по этому вопросу.
Copyright © 2000 Американской академии семейных врачей.
Этот контент принадлежит AAFP. Лицо, просматривающее его в Интернете, может сделать одну распечатку материала и может использовать эту распечатку только для личного некоммерческого ознакомления. Этот материал нельзя загружать, копировать, распечатывать, хранить, передавать или воспроизводить на любом носителе, известном сейчас или изобретенном позже, за исключением случаев, когда это разрешено в письменной форме AAFP. Контакт
[email protected] для вопросов об авторских правах и/или запросов разрешений.
Этот материал нельзя загружать, копировать, распечатывать, хранить, передавать или воспроизводить на любом носителе, известном сейчас или изобретенном позже, за исключением случаев, когда это разрешено в письменной форме AAFP. Контакт
[email protected] для вопросов об авторских правах и/или запросов разрешений.
Промывание носа физиологическим раствором при проблемах с пазухами
Обратите внимание: Эта информация была актуальной на момент публикации. Но медицинская информация постоянно меняется, и некоторая приведенная здесь информация может быть устаревшей.Для получения регулярно обновляемой информации по различным темам, связанным со здоровьем, посетите сайт familydoctor.org, образовательный веб-сайт для пациентов AAFP.
Информация от вашего семейного врача
Am Fam Physician. 15 ноября 2009 г.; 80(10):1121-1122.
См. соответствующую статью об промывании носа солевым раствором.
Что такое промывание носа солевым раствором?
Эта терапия промывает носовую полость и область за носом соленой водой (физиологическим раствором).Вы можете делать это дома, чтобы помочь с проблемами носовых пазух, такими как заложенность или насморк.
Как мне это сделать?
Вы можете использовать назальную чашу, также известную как нети-пот, и назальные компрессы с солевым раствором. Вы можете получить их во многих аптеках. Чтобы использовать назальную чашу, выполните три шага:
Смешайте раствор. Следуйте инструкциям на упаковке соли, чтобы приготовить соленую воду из теплой воды. Поместите 4 жидких унции (100 мл) раствора в назальную чашу.
Установите носовую чашу.Наклонитесь над раковиной так, чтобы вы смотрели в нее. Слегка поверните голову набок и осторожно вставьте носик назальной чаши в верхнюю ноздрю так, чтобы он образовал удобное уплотнение. Не прижимайте носик к средней части (перегородке) носа.
Залить раствор.
 Наклоните носовую чашу так, чтобы раствор попал в верхнюю ноздрю. Обязательно дышите через рот. Раствор вскоре вытечет из другой ноздри (см. рисунки). Когда чаша опустеет, выдохните через обе ноздри, чтобы удалить лишнюю соленую воду и слизь.Аккуратно высморкайтесь в салфетку. Затем повторите процедуру с другой ноздрей.
Наклоните носовую чашу так, чтобы раствор попал в верхнюю ноздрю. Обязательно дышите через рот. Раствор вскоре вытечет из другой ноздри (см. рисунки). Когда чаша опустеет, выдохните через обе ноздри, чтобы удалить лишнюю соленую воду и слизь.Аккуратно высморкайтесь в салфетку. Затем повторите процедуру с другой ноздрей.
Для промывания носа также доступны различные шприцы и спреи.
Как часто я должен это делать?
Начните с одного орошения в день, пока у вас есть симптомы. Если вы почувствуете себя лучше, вы можете делать это два раза в день в рамках своей обычной рутины. Некоторые пациенты используют его для предотвращения проблем с носовыми пазухами, даже если у них нет симптомов.
Как я буду себя чувствовать после этого?
Это нормально, если капли воды иногда вытекают из носа в течение 30 минут после промывания.Вы можете носить салфетки с собой. Если у вас щиплет или жжет нос, попробуйте в следующий раз использовать вдвое меньше соли. Вы также можете попробовать другую температуру воды. Не используйте очень горячую или очень холодную воду. Вы также можете попробовать промывание носа во время принятия душа.
Вы также можете попробовать другую температуру воды. Не используйте очень горячую или очень холодную воду. Вы также можете попробовать промывание носа во время принятия душа.
Как чистить носовую чашу?
Всегда смывайте лишнюю соленую воду и мойте назальную чашу водой с мылом после ее использования. Большинство назальных чашек можно мыть в посудомоечной машине. Если вы хотите снова использовать чашку, смешайте свежий раствор соленой воды.
Чтобы увидеть статью полностью, авторизуйтесь или купите доступ.
Этот раздаточный материал предоставлен вам вашим семейным врачом и Американской академией семейных врачей. Другая информация, связанная со здоровьем, доступна в AAFP в Интернете по адресу http://familydoctor.org.
Эта информация дает общий обзор и может не относиться ко всем. Поговорите со своим семейным врачом, чтобы узнать, относится ли эта информация к вам, и получить дополнительную информацию по этому вопросу.
Авторское право © 2009 г. Американской академии семейных врачей.
Этот контент принадлежит AAFP. Лицо, просматривающее его в Интернете, может сделать одну распечатку материала и может использовать эту распечатку только для личного некоммерческого ознакомления. Этот материал нельзя загружать, копировать, распечатывать, хранить, передавать или воспроизводить на любом носителе, известном сейчас или изобретенном позже, за исключением случаев, когда это разрешено в письменной форме AAFP. Контакт
афпсерв@аафп.org для вопросов об авторских правах и/или запросов на разрешение.
Гипертонический солевой раствор может помочь детям с муковисцидозом дышать лучше — ScienceDaily и реаниматология
. В «Профилактической ингаляции гипертонического солевого раствора у младенцев с муковисцидозом (PRESIS): рандомизированное двойное слепое контролируемое исследование» Мирьям Шталь, доктор медицинских наук, и соавторы описывают исследование 40 детей раннего возраста (средний возраст 3 месяца в зачисление) с CF. Младенцы были случайным образом распределены для получения либо гипертонического солевого раствора (солевой раствор с концентрацией соли 6 процентов), либо изотонического (0,9 процента) солевого раствора. За ними наблюдали в течение 12 месяцев.
Младенцы были случайным образом распределены для получения либо гипертонического солевого раствора (солевой раствор с концентрацией соли 6 процентов), либо изотонического (0,9 процента) солевого раствора. За ними наблюдали в течение 12 месяцев.
Предыдущие исследования на мышах показали, что содержание солей в гипертоническом солевом растворе снижает закупорку слизистой, которая может привести к обструкции дыхательных путей и повторным инфекциям. Другие исследования показали, что гипертонический раствор приносит пользу младенцам старшего возраста и детям с муковисцидозом.
«Несколько исследований, проведенных группами по всему миру у младенцев и детей дошкольного возраста с муковисцидозом, выявленным при скрининге новорожденных, показали, что болезнь легких при муковисцидозе начинается в первые месяцы жизни, оставляя лишь узкое окно возможностей для превентивных терапевтических вмешательств», — сказал д-р.Шталь, ведущий автор исследования и детский пульмонолог Центра муковисцидоза и Центра трансляционных исследований легких Гейдельбергского университета. «Поскольку заболевание легких является наиболее важным фактором заболеваемости и смертности у пациентов с муковисцидозом, предотвращение или, по крайней мере, замедление начала и прогрессирования заболевания легких при муковисцидозе может быть многообещающей терапевтической стратегией».
«Поскольку заболевание легких является наиболее важным фактором заболеваемости и смертности у пациентов с муковисцидозом, предотвращение или, по крайней мере, замедление начала и прогрессирования заболевания легких при муковисцидозе может быть многообещающей терапевтической стратегией».
Исследователи также проверили, могут ли индекс очистки легких и магнитно-резонансная томография (МРТ) грудной клетки безопасно выполняться у младенцев и служить количественными показателями результатов.
Индекс просвета легких измеряет, насколько хорошо воздух проходит через легкие. Слизистая обструкция мельчайших дыхательных путей является одним из самых ранних признаков заболевания легких при муковисцидозе, и индекс клиренса легких может выявить эти изменения в дыхании. МРТ может обнаружить ранние аномалии в структуре легких.
Авторы сообщают, что обе процедуры можно было безопасно проводить у младенцев и они хорошо переносились, хотя показатель легочного клиренса в этом конкретном исследовании стал лучшим критерием для измерения преимуществ этого лечения.
Через год у младенцев, получавших гипертонический раствор, был лучший показатель легочного клиренса. Кроме того, они значительно увеличили вес (средний вес на 500 граммов или 1,1 фунта выше после одного года лечения) и рост (средний рост на 1,5 сантиметра или чуть менее дюйма выше среднего роста после одного года лечения). Прибавка в весе подтвердила предыдущие исследования гипертонического раствора на мышиной модели легочного муковисцидоза. Частота легочных обострений и нежелательных явлений в группах лечения была одинаковой.
Ограничения исследования включают тот факт, что изотонический солевой раствор (концентрация хлорида натрия: 0,9 процента) не является настоящим плацебо, поскольку сам по себе может иметь терапевтические преимущества. Авторы добавили, что младенцев наблюдали только в течение одного года, поэтому неизвестно, полезна ли гипертоническая солевая терапия в долгосрочной перспективе.
Это исследование считается первым рандомизированным контролируемым исследованием младенцев с муковисцидозом.
«Мы продемонстрировали, что ранние исследования возможны в этой сложной возрастной группе с использованием инновационных, чувствительных исходных параметров, таких как индекс легочного клиренса», — д-р.— сказал Шталь. «Лечение гипертоническим раствором у младенцев с муковисцидозом безопасно с момента постановки диагноза, и наши результаты показывают, что эта профилактическая терапия улучшает функцию легких и улучшает их самочувствие».
Это исследование финансировалось Федеральным министерством образования и исследований Германии и Фондом Дитмара Хоппа.
Источник истории:
Материалы предоставлены Американским торакальным обществом . Примечание. Содержимое можно редактировать по стилю и длине.
многообещающе или плацебо? Halo Salt Therapy: возрождение спа-процедур в соляной пещере
Спа-день. Нам всем нужен один. Он предназначен для расслабления и оживления тела и ума, но как насчет легких? Новой тенденцией, все чаще встречающейся в современных спа-салонах, является галотерапия или соляная терапия — вдыхание солевых частиц, предназначенных для улучшения дыхания. Были новости о предполагаемых преимуществах солевой терапии или галотерапии при заболеваниях легких, таких как ХОБЛ и астма.Но что такое соляная терапия, полезна она или вредна?
Были новости о предполагаемых преимуществах солевой терапии или галотерапии при заболеваниях легких, таких как ХОБЛ и астма.Но что такое соляная терапия, полезна она или вредна?
Оказывается, соляная терапия вовсе не нова. Еще в 1843 году польский врач по имени Феликс Бочковски заметил, что рабочие соляных шахт не испытывают проблем с дыханием или заболеваний легких по сравнению с другими шахтерами. Почти сто лет спустя немец по имени Карл Герман Шпаннагель заметил, что здоровье его пациентов улучшилось после того, как они прятались в соляных пещерах, избегая тяжелых бомбардировок во время Второй мировой войны. Новости о преимуществах соляной терапии распространились по Восточной Европе, где сегодня можно найти множество мест, предлагающих эти гигантские соляные комнаты, от Польши до Германии и Великобритании.Это даже завоевывает популярность в Штатах в корейских банях, где вы можете расслабиться, расслабиться и подышать соленым воздухом, находясь в комнате, полностью сделанной из гигантских плит гималайской морской соли.
Так как же это работает? Ну, научное сообщество не совсем уверено. Существует множество теорий о том, как это происходит: от вдыхания мельчайших частиц соли, убивающих микроорганизмы в легких, до уменьшения воспаления и уменьшения количества слизи или комбинации этих гипотез.
Доктор Норман Эдельман, старший научный советник Американской ассоциации легких, предполагает, что потенциально это может быть больше, чем просто эффект плацебо.Большинство людей с обструктивным заболеванием легких, таким как астма или ХОБЛ, кашляют с мокротой (густой смесью слюны и слизи), и попытка вывести ее из себя может вызвать беспокойство. (Вспомните, например, последний раз, когда у вас был бронхит.) Доктор Эдельман предполагает, что солевая терапия может облегчить эти симптомы.
«При вдыхании мелких частиц соли они попадают на слизистую оболочку дыхательных путей и втягивают воду в дыхательные пути, разжижая слизь и облегчая ее отхождение, тем самым улучшая самочувствие людей», — сказал доктор. Эдельман. «Кроме того, эти среды не содержат аллергенов и поэтому подходят для людей с аллергией, поражающей их легкие».
Эдельман. «Кроме того, эти среды не содержат аллергенов и поэтому подходят для людей с аллергией, поражающей их легкие».
На данный момент нет основанных на фактических данных выводов для создания руководств для пациентов и клиницистов по таким методам лечения, как солевая терапия, в связи с чем возникает вопрос: должны ли люди использовать терапию без действующего медицинского руководства? Существует также вопрос о том, насколько хорошо содержатся помещения, поскольку теплые помещения могут создать идеальные условия для роста бактерий.Итог: соляную терапию обязательно нужно обсудить с лечащим врачом.
Гипертонический солевой раствор может помочь детям с кистозным фиброзом лучше дышать
Гипертонический солевой раствор может помочь детям с кистозным фиброзом дышать лучше респираторной и реаниматологической медицины.
В «Профилактической ингаляции гипертонического солевого раствора у младенцев с кистозным фиброзом (PRESIS): рандомизированное двойное слепое контролируемое исследование» Мирьям Шталь, доктор медицинских наук, и соавторы описывают исследование 40 детей раннего возраста (средний возраст 3 месяца в зачисление) с CF. Младенцы были случайным образом распределены для получения гипертонического солевого раствора (физиологический раствор с 6-процентной концентрацией соли) или изотонического солевого раствора. За ними наблюдали в течение 12 месяцев.
Младенцы были случайным образом распределены для получения гипертонического солевого раствора (физиологический раствор с 6-процентной концентрацией соли) или изотонического солевого раствора. За ними наблюдали в течение 12 месяцев.
Предыдущие исследования на мышах показали, что содержание солей в гипертоническом солевом растворе снижает закупорку слизью, которая приводит к обструкции дыхательных путей и повторным инфекциям.Другие исследования показали, что гипертонический раствор помогает детям старшего возраста и взрослым с муковисцидозом.
«Несколько исследований со всего мира, изучающих младенцев и детей дошкольного возраста с МВ, диагностированным на ранней стадии при скрининге новорожденных, показали, что заболевание легких при МВ начинается в первые месяцы жизни, оставляя лишь узкое окно возможностей для профилактических терапевтических вмешательств», — сказал д-р Шталь, ведущий автор исследования и детский пульмонолог в Центре муковисцидоза и Центре трансляционных исследований легких Гейдельбергского университета. «Наши результаты показывают, что лечение гипертоническим раствором у младенцев с муковисцидозом безопасно, начиная с момента постановки диагноза, и предполагают, что эта профилактическая терапия улучшает функцию легких и улучшает их самочувствие».
«Наши результаты показывают, что лечение гипертоническим раствором у младенцев с муковисцидозом безопасно, начиная с момента постановки диагноза, и предполагают, что эта профилактическая терапия улучшает функцию легких и улучшает их самочувствие».
Исследователи также проверили, могут ли индекс очистки легких и магнитно-резонансная томография грудной клетки (МРТ) безопасно выполняться у младенцев и служить количественными показателями исхода раннего заболевания легких.
Индекс просвета легких измеряет, насколько хорошо воздух проходит через легкие. Слизистая обструкция мельчайших дыхательных путей является одним из самых ранних признаков заболевания легких при муковисцидозе, а индекс очистки легких может выявить изменения в дыхании, вызванные закупоркой слизью.МРТ может обнаружить ранние аномалии в структуре легких.
Авторы сообщают, что обе процедуры можно было безопасно проводить у младенцев и они хорошо переносились, хотя показатель легочного клиренса в этом конкретном исследовании стал лучшим критерием для измерения преимуществ этого лечения.
Через год у младенцев, получавших гипертонический раствор, был лучший показатель легочного клиренса. Кроме того, они значительно прибавили в весе (средний вес на 500 грамм выше после одного года лечения) и в росте (1.на 5 сантиметров выше среднего роста после одного года лечения). Прибавка в весе подтвердила предыдущие исследования гипертонического раствора на мышиной модели легочного муковисцидоза.
Частота легочных обострений и нежелательных явлений в группах лечения была одинаковой.
Ограничения исследования включают тот факт, что изотонический солевой раствор (концентрация хлорида натрия: 0,9 процента) не является настоящим плацебо, поскольку сам по себе может иметь терапевтические преимущества. Авторы добавили, что дети наблюдались только в течение одного года, поэтому неизвестно, полезна ли гипертоническая солевая терапия в долгосрочной перспективе.
Это исследование считается первым рандомизированным контролируемым испытанием у младенцев с муковисцидозом с использованием инновационных, чувствительных исходных параметров, таких как индекс очистки легких и МРТ, в этой сложной возрастной группе.
«Это исследование прокладывает путь к контролируемому тестированию новых стратегий лечения младенцев», — сказал старший автор исследования Маркус А. Молл, доктор медицинских наук, директор отделения детской пульмонологии и Центра муковисцидоза в Медицинском центре Университета Шарите в Берлине. «Это может оказаться прорывом в разработке методов лечения, которые могут предотвратить или, по крайней мере, отсрочить начало повреждения легких у людей с муковисцидозом.
Это исследование финансировалось Федеральным министерством образования и исследований Германии и Фондом Дитмара Хоппа.
Обзор ополаскивателей и спреев для носа
При заболеваниях носовых пазух существуют различные средства местного лечения или терапии, которые можно наносить непосредственно на пораженный участок носа. Некоторыми из наиболее распространенных являются кортикостероидные назальные спреи, солевые назальные спреи и назальные полоскания.
Кортикостероидные спреи
Лекарственные кортикостероидные назальные спреи, такие как Flonase ® , Afrin ® и RHINOCORT ® , можно приобрести без рецепта или по рецепту врача. Спреи, отпускаемые по рецепту, обычно сильнее или содержат больше активных ингредиентов, чем спреи, отпускаемые без рецепта. При активации аппликатора аэрозоль оседает на слизистую оболочку носа и придаточных пазух. Химические вещества имитируют естественные гормоны организма, которые помогают бороться с воспалением. Когда ткань пазухи воспалена и вызывает закупорку, стероиды могут помочь уменьшить отек, позволяя пациенту лучше дышать. 1
Спреи, отпускаемые по рецепту, обычно сильнее или содержат больше активных ингредиентов, чем спреи, отпускаемые без рецепта. При активации аппликатора аэрозоль оседает на слизистую оболочку носа и придаточных пазух. Химические вещества имитируют естественные гормоны организма, которые помогают бороться с воспалением. Когда ткань пазухи воспалена и вызывает закупорку, стероиды могут помочь уменьшить отек, позволяя пациенту лучше дышать. 1
Солевой спрей
Солевые спреи могут поставляться во флаконах, похожих на спреи с кортикостероидами.Однако солевые спреи не содержат кортикостероидов. В его составе нет лечебных компонентов. На самом деле, он содержит только соленую воду. Промывание носовых ходов водой является обычной практикой и используется для лечения заболеваний носа. 2 Назальные спреи с солевым раствором являются применением этой техники.
Испытывали ли вы какие-либо из следующих симптомов в течение 12 недель подряд или дольше и старше 18 лет?
- Боль в лице, давление или чувство переполнения
- Затрудненное дыхание через нос
- Снижение обоняния
- Выделение мутной или окрашенной слизи
Солевые назальные спреи обычно попадают в нос. , но поскольку выбрасывается лишь небольшое количество солевого раствора, он может не полностью проникнуть в носовые пазухи.Это недостаток всех методов промывания носовых пазух, но методы, в которых используются большие объемы воды, могут быть более эффективными при более глубоком промывании полостей носовых пазух. 2 Тем не менее, спреи с солевым раствором оказывают некоторое влияние на регидратацию и промывание ноздрей. 3
, но поскольку выбрасывается лишь небольшое количество солевого раствора, он может не полностью проникнуть в носовые пазухи.Это недостаток всех методов промывания носовых пазух, но методы, в которых используются большие объемы воды, могут быть более эффективными при более глубоком промывании полостей носовых пазух. 2 Тем не менее, спреи с солевым раствором оказывают некоторое влияние на регидратацию и промывание ноздрей. 3
Назальные промывания
Американское ринологическое общество отмечает, что, когда метод промывания носа обеспечивает большее количество воды, у нее больше шансов проникнуть глубоко в сеть пазух. 2
Промывание носа включает вливание соленой воды через одну ноздрю и выведение ее из носовых пазух через другую ноздрю.Большинство людей склоняются над раковиной или ополаскиваются в душе для удобства.
Несколько вариантов устройств для промывания носовых пазух доступны без рецепта. Они могут называться «промывание пазухи», «нети горшок», «ирригация пазухи» или «промывание носа» среди других названий. Устройство для доставки представляет собой нечто, напоминающее либо небольшой пластиковый чайник, либо сжимаемую бутылку для полоскания носа.
Устройство для доставки представляет собой нечто, напоминающее либо небольшой пластиковый чайник, либо сжимаемую бутылку для полоскания носа.
Для тех, кому не нужно удобство приобретения предварительно смешанных пакетов с физиологическим раствором в магазине, на веб-сайте Американской академии аллергии, астмы и иммунологии (AAAAI) представлен рецепт приготовления в домашних условиях 4 , а также рекомендации по использование и меры предосторожности, которые необходимо соблюдать.
Американское общество ринологов заявляет, что, хотя полоскания помогают очистить нос от слизи, они также могут помочь уменьшить воспаление. Это может быть результатом помощи носу для удаления мелких частиц, бактерий и вирусов, которые могут вызвать аллергию и воспаление. 2
AAAAI сообщает пациентам, что врач со специальной подготовкой и опытом может точно диагностировать состояние и предложить эффективное лечение. 4
Противозастойные спреи
Противоотечные назальные спреи, отпускаемые без рецепта, такие как Afrin ® , могут сужать кровеносные сосуды и ткани и уменьшать выработку слизи. Их можно временно использовать для облегчения кратковременных симптомов заложенности носа. Уменьшающее воспаление действие спрея обычно длится несколько часов, после чего слизистые оболочки снова начинают отекать.
Их можно временно использовать для облегчения кратковременных симптомов заложенности носа. Уменьшающее воспаление действие спрея обычно длится несколько часов, после чего слизистые оболочки снова начинают отекать.
Рецидив отека может усилиться, если противозастойный назальный спрей используется непрерывно более нескольких дней. Врачи могут называть это «эффектом отскока». Таким образом, это лечение не предназначено для длительного использования. 5
Какие методы вам подходят?
Несмотря на то, что эти методы во многом схожи, важно понимать различия.Солевые растворы и спреи с кортикостероидами — это не одно и то же, даже несмотря на то, что они выпускаются в похожих флаконах. Спреи с кортикостероидами являются лечебными, а солевые спреи — нет. Промывание носа похоже на солевой спрей, но оно промывает носовые ходы большим количеством воды, чем спрей. Таким образом, он может быть более эффективным для очистки слизи, промывания носовых пазух и устранения симптомов синусита. Прежде чем вы попытаетесь лечить заболевание пазух носа любым из этих методов, важно проконсультироваться с врачом, чтобы определить, что лучше для вас.
Прежде чем вы попытаетесь лечить заболевание пазух носа любым из этих методов, важно проконсультироваться с врачом, чтобы определить, что лучше для вас.
Afrin является зарегистрированным товарным знаком Bayer. Flonase является зарегистрированной торговой маркой GSK. RHINOCORT является зарегистрированной торговой маркой AstraZeneca.
Промывание носа физиологическим раствором — ANB LAB
При промывании носовой полости физиологическим раствором полость носа очищается от избыточной слизи и аллергенов, одновременно увлажняя носовую полость. Промывание носа помогает уменьшить постназальное затекание, чихание и заложенность носа для лучшего дыхания через нос. Рекомендуемым раствором для промывания носа является физиологический раствор (хлорид натрия 0.9% мас./об.).
Когда проводить промывание носа?
Промывание носа можно проводить при заложенности носа, насморке, постназальном синдроме или чихании, перед использованием назального спрея или по назначению врача. Промывание носа безопасно и может выполняться в любое время, когда вы почувствуете необходимость.
Промывание носа безопасно и может выполняться в любое время, когда вы почувствуете необходимость.
Оборудование для промывания носа
- Солевой раствор Klean&Kare (хлорид натрия 0.9% масс./об.)
- Люэровский шприц большого объема (5–50 мл) и назальный адаптер Klean&Kare
- Другое оборудование, такое как чистая чаша, салфетки для лица
Инструкции
- Подготовка оборудования для промывания носа
- Вымойте руки, шприц и адаптер Klean&Kare Nasa.
- Наполните шприц физиологическим раствором. Прикрепите назальный адаптер Klean&Kare к шприцу, чтобы превратить обычный шприц в назальный шприц.
- Наклонитесь над раковиной, слегка склонив голову, задержите дыхание и слегка приоткройте рот. Вставьте кончик шприца в ноздрю. Аккуратно протолкните раствор через ноздрю. Раствор будет вытекать через носовые ходы и вытекать из противоположной ноздри в раковину.

- Аккуратно высморкайтесь. Небольшое количество раствора может попасть в заднюю часть рта, просто выплюньте его.
- Повторите шаги 2-4 с другой ноздрей. Когда вы закончите, вы заметите, что вам стало намного легче дышать через нос.
Меры предосторожности при промывании носа
- Используйте «стерильный» физиологический раствор
Для промывания носа используйте только стерильный физиологический раствор (хлорид натрия 0,9 % масс./об.), чтобы предотвратить попадание бактерий и других микроорганизмов в носовую полость, что может привести к серьезной инфекции. - Не используйте «простую воду»
Простая вода гипотонична для тканей носа. Промывание полости носа чистой водой может вызвать боль и повредить слизистую оболочку носа. - Аккуратное промывание носовых ходов
Во избежание раздражения дайте нормальному физиологическому раствору осторожно пройти через носовые ходы. Не распыляйте и не распыляйте раствор.
Не распыляйте и не распыляйте раствор. - Аккуратно высморкайтесь
После промывания носа осторожно высморкайтесь, открыв обе ноздри. Выдувание слишком сильно или через одну ноздрю может создать давление, которое может вызвать заложенность уха, дискомфорт или боль в ухе. - Использование назального спрея после промывания
После промывания носа подождите 3–5 минут, пока полость носа не высохнет, прежде чем использовать назальный спрей. - Заложенность носа
Если одна сторона носа постоянно заложена, проконсультируйтесь с врачом перед промыванием носа. - Промывание носа у детей
Промывание носа безопасно для детей. Родителям, впервые проводящим промывание носа своим детям, следует проконсультироваться с педиатром во избежание дискомфорта и нервозности. Очень маленькие дети (те, кто не может сморкаться или задерживать дыхание) могут не переносить процедуру.Заложенность носа у младенцев и детей младшего возраста можно облегчить, закапав несколько капель физиологического раствора в каждую ноздрю, а затем немедленно отсосав их шприцем с грушей.
Каталожные номера
- Кольштадт I, изд. «Риносинусит». Пищевые продукты и питательные вещества в борьбе с болезнями. Флорида: CRC Press, 2009. 32. .
- Метсон Р.Б., Мардон С. «Промывание носа: ключ к более здоровым пазухам». Руководство Гарвардской медицинской школы по лечению носовых пазух.Нью-Йорк: McGraw-Hill Professional, 2005. 65–67.
- Баранюк Ю.Н., Шустерман Д., ред. «Клинический подход к диагностике и лечению неаллергического ринита». Неаллергический ринит. Нью-Йорк: Informa Healthcare USA, Inc., 2007. 346. .
- Graham JM, Scadding GK, Bull PD, Eds. «Аллергический ринит.» Детский ЛОР. Лондон: Springer, 2007. 304. .
- Nordqvist C. «Неправильное промывание носовых пазух с помощью нети-потов может быть опасным, сообщает FDA». Медицинские новости сегодня. MediLexicon, международный, 27 августа.2012 г. http://www.medicalnewstoday.com/articles/249460.php .
- Шелов С.П., Ханнеманн Р.


 Во-первых, это заболевания лор-органов: для слизистой оболочки полости носа, при воспалении слизистой, для задней стенки глотки, для нёбных миндалин, при хроническом тонзиллите, для носоглотки, при аденоидах у детей, при синуситах – тоже назначаются для того, чтобы разжижить слизь в носу, при ларингитах. Далее – это для бронхолегочной системы. Это заболевания трахеи – трахеиты, бронхов – бронхиты, и заболевания легких – это воспаление легких и пневмония», – сказал Зайцев.
Во-первых, это заболевания лор-органов: для слизистой оболочки полости носа, при воспалении слизистой, для задней стенки глотки, для нёбных миндалин, при хроническом тонзиллите, для носоглотки, при аденоидах у детей, при синуситах – тоже назначаются для того, чтобы разжижить слизь в носу, при ларингитах. Далее – это для бронхолегочной системы. Это заболевания трахеи – трахеиты, бронхов – бронхиты, и заболевания легких – это воспаление легких и пневмония», – сказал Зайцев. Лучше всего делать ингаляцию сидя. Если усадить ребенка невозможно, то он может лежать. Одежда должна быть максимально комфортной и свободной.
Лучше всего делать ингаляцию сидя. Если усадить ребенка невозможно, то он может лежать. Одежда должна быть максимально комфортной и свободной.

 Встряхните баллончик несколько раз непосредственно перед использованием.
Встряхните баллончик несколько раз непосредственно перед использованием. Медленно выдохните.
Медленно выдохните. Направьте носик назального спрея на затылок. Если вы не будете распылять прямо, вы потеряете лекарство и можете вызвать большее раздражение в носу.
Направьте носик назального спрея на затылок. Если вы не будете распылять прямо, вы потеряете лекарство и можете вызвать большее раздражение в носу. Большинство назальных спреев работают лучше всего при регулярном и постоянном использовании.
Большинство назальных спреев работают лучше всего при регулярном и постоянном использовании. Наклоните носовую чашу так, чтобы раствор попал в верхнюю ноздрю. Обязательно дышите через рот. Раствор вскоре вытечет из другой ноздри (см. рисунки). Когда чаша опустеет, выдохните через обе ноздри, чтобы удалить лишнюю соленую воду и слизь.Аккуратно высморкайтесь в салфетку. Затем повторите процедуру с другой ноздрей.
Наклоните носовую чашу так, чтобы раствор попал в верхнюю ноздрю. Обязательно дышите через рот. Раствор вскоре вытечет из другой ноздри (см. рисунки). Когда чаша опустеет, выдохните через обе ноздри, чтобы удалить лишнюю соленую воду и слизь.Аккуратно высморкайтесь в салфетку. Затем повторите процедуру с другой ноздрей.
 Не распыляйте и не распыляйте раствор.
Не распыляйте и не распыляйте раствор.
