/ У ребенка(4годика) обнаружена E. coli гемолитическая 10*2 — Вопрос гастроэнтерологу
Если вы не нашли нужной информации среди ответов на этот вопрос, или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос, и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 74 направлениям: специалиста COVID-19, аллерголога, анестезиолога-реаниматолога, венеролога, гастроэнтеролога, гематолога, генетика, гепатолога, гериатра, гинеколога, гинеколога-эндокринолога, гомеопата, дерматолога, детского гастроэнтеролога, детского гинеколога, детского дерматолога, детского инфекциониста, детского кардиолога, детского лора, детского невролога, детского нефролога, детского онколога, детского офтальмолога, детского психолога, детского пульмонолога, детского ревматолога, детского уролога, детского хирурга, детского эндокринолога, дефектолога, диетолога, иммунолога, инфекциониста, кардиолога, клинического психолога, косметолога, липидолога, логопеда, лора, маммолога, медицинского юриста, нарколога, невропатолога, нейрохирурга, неонатолога, нефролога, нутрициолога, онколога, онкоуролога, ортопеда-травматолога, офтальмолога, паразитолога, педиатра, пластического хирурга, подолога, проктолога, психиатра, психолога, пульмонолога, ревматолога, рентгенолога, репродуктолога, сексолога-андролога, стоматолога, трихолога, уролога, фармацевта, физиотерапевта, фитотерапевта, флеболога, фтизиатра, хирурга, эндокринолога.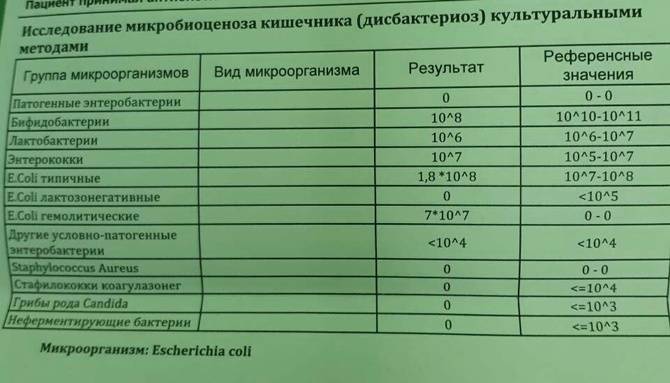
Мы отвечаем на 97.46% вопросов.
Оставайтесь с нами и будьте здоровы!
Лечение стафилококка у грудных детей, как лечить стафилококк у ребенка
Лечение стафилококка у детей
Стафилококковая инфекция представляет собой бактериальное заболевание, которое характеризуется распространением гнойного процесса в тканях и органах, поражаемых микроорганизмами. Среди прочих инфекций такая патология встречается наиболее часто. Объясняется это тем, что бактерии стафилококки чрезвычайно распространены в природе и способны вызывать десятки различных заболеваний, которые могут представлять серьезную опасность для новорожденного или грудного ребенка.
Опасные виды стафилококков
Стафилококки — это целый род микробов. На сегодняшний день насчитывают 27 видов, но только 3 из них представляют опасность для человека и могут спровоцировать ту или иную болезнь. Среди них: сапрофитный, эпидермальный и золотистый стафилококки. Серьезную опасность для новорожденных представляет последний вид микроба, который в процессе своей жизнедеятельности выделяет сильнейший токсин эксфолиатин.
Серьезную опасность для новорожденных представляет последний вид микроба, который в процессе своей жизнедеятельности выделяет сильнейший токсин эксфолиатин.
Причины стафилококковой инфекции
Источником инфекции может стать больной человек или бактерионоситель. Для ребенка она опасна при условии пониженного иммунитета, т.к. в норме существуют бактерии, которые способны сдерживать стафилококк, не давая ему развиваться. Как только такой баланс нарушается, бактерия начинает размножаться, приводя к серьезным проблемам со здоровьем. Инфицирование может произойти контактным путем (простые прикосновения, кормление грудью), пищевым (через еду или нестерильную посуду) или воздушно-капельным (например, в больнице или роддоме).
Заболевания, вызываемые стафилококком
Стафилококк у грудных детей может вызывать как легкие, так и тяжелые формы различных заболеваний. Среди самых серьезных последствий – пневмония и сепсис. Кроме этого бактерия способна спровоцировать развитие следующих болезней:
- органы дыхания: ринит, тонзиллит, фарингит, бронхит, трахеит, плеврит;
- кости и суставы: артрит, остеомиелит;
- ЦНС: абсцесс мозга, менингит;
- мочевыводящие пути: очаговый нефрит, пиелонефрит, пиелит, цистит;
- сердечно-сосудистая система: флебит, перикардит, эндокардит;
- кожа: пиодермия, карбункулы, фурункулы, фолликулиты;
- ЖКТ: дисбактериоз и др.

Симптомы инфекции
Проявления стафилококковой инфекции разнообразны и зависят от заболевания, вызванного микробом. Среди общих симптомов можно выделить субфебрильную или высокую температуру, понос, рвоту, появление воспалений на коже, напоминающих ожоги. При наличии подобных признаков стоит немедленно обратиться в больницу для проведения тестов на наличие стафилококков в организме.
Лечение стафилококковой инфекции
Лечение стафилококка у детей – достаточно трудная задача, к которой нужно подходить комплексно. Среди основных методов выделяют следующие.
Прием лекарственных препаратов. Такое лечение стафилококка у грудных детей заключается в использовании антибиотиков и других противомикробных препаратов (например, препараты бактериофагов, активные в отношении бактерий рода стафилококк: Бактериофаг стафилококковый, Пиобакетриофаг поливалентный очищенный, Секстафаг®, Интести-бактериофаг, Пиобактериофаг комплексный). Препараты бактериофагов назначаются врачом после предварительного определения фагочувствительности.
Препараты бактериофагов назначаются врачом после предварительного определения фагочувствительности.
Хирургические методы. К такому виду лечения прибегают в случае серьезных гнойных форм инфекции для удаления абсцессов и фурункулов.
Переливание крови. Лечить стафилококк можно и таким методом. Во время процедуры забранная из вены ребенка кровь вводится обратно внутримышечно, что помогает стимулировать иммунитет.
Не пытайтесь самостоятельно вылечить стафилококк. Обязательно обратитесь к врачу!
Уточнить все возникшие вопросы о бактериофагах Вы можете, задав вопрос нашему специалисту на сайте.
Гемолитико-уремический синдром (ГУС) у детей
ГЕМОЛИТИКО-УРЕМИЧЕСКИЙ СИНДРОМ (ГУС) является одной из частых причин острой почечной недостаточности (ОПН) у детей.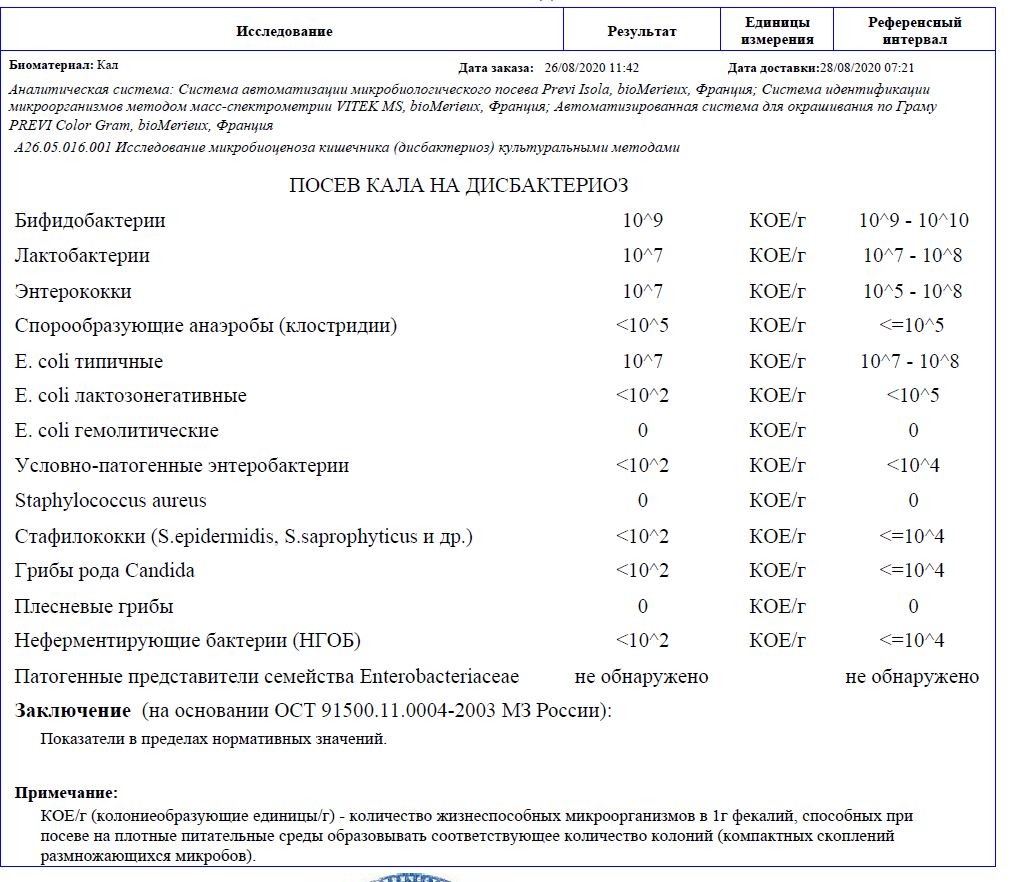
ТРИАДА СИМПТОМОВ:
- Гемолитическая анемия (снижение уровня гемоглобина и эритроцитов в крови, с наличием фрагментированных эритроцитов – шизоцитов)
- Тромбоцитопения – снижение уровня тромбоцитов в крови
- Острая почечная недостаточность
У большинства (90-95%) детей отмечается так называемый типичный или постдиарейный ГУС (Д+ГУС).
Другая форма ГУС, называемая атипичный (аГУС), встречается гораздо реже (5-10 % всех случаев) и является результатом аномалии (чаще генетической) белков, регулирующих процесс активации комплементов.
Д+ГУС ИЛИ ПОСТДИАРЕЙНЫЙ ГУС
Д+ГУС развивается вследствие кишечной инфекции вызванная Е coli (кишечная палочка) которая продуцируют токсин – шигатоксин (STEC).
тмечается в основном в возрасте до 3 лет и редко до 6 месяцев.
Симптомы
- диарея (разжиженный стул, понос) в течение нескольких дней (у 90-95%). Иногда бывает кровь в стуле.
 ЕСЛИ ВЫ ЗАМЕТИЛИ КРОВЬ В СТУЛЕ, НЕЗАМЕДЛИТЕЛЬНО ОБРАТИТЕСЬ К ВРАЧУ.
ЕСЛИ ВЫ ЗАМЕТИЛИ КРОВЬ В СТУЛЕ, НЕЗАМЕДЛИТЕЛЬНО ОБРАТИТЕСЬ К ВРАЧУ. - рвота (у 30-60%) и боли в животе
Манифестация ГУС начинается в среднем через 6 (в среднем 2-14) дней. Бледность, общее недомогание, слабость, изменение поведения, небольшая желтушность, уменьшение количества мочи после (кровавой) диареи должны насторожить врача в отношении ГУС.
ЕСЛИ У ВАШЕГО РЕБЕНКА КИШЕЧНАЯ ИНФЕКЦИЯ И ЧЕРЕЗ НЕСКОЛЬКО ДНЕЙ ВЫ ЗАМЕТИЛИ ТЕМНУЮ МОЧУ (КРАСНУЮ) С УМЕНЬШЕНИЕМ ЕЕ КОЛИЧЕСТВА, ИЛИ ЗАМЕТИЛИ ПАСТОЗНЫЕ ВЕКИ ИЛИ ОТЕК ЛИЦА, БЛЕДНОСТЬ С ЖЕЛТУШНОСТЬЮ НЕ ЗАМЕДЛЕТЕЛЬНО ОБРАТИТЕСЬ К ВРАЧУ!
РАЗВЕРНУТАЯ КАРТИНА ГУС
- гемолитическая анемия (снижение гемоглобина, шизоциты)
- тромбоцитопения
- лейкоцитоз
ОПН с повышением уровня сывороточного креатинина и азота мочевины. Приблизительно половина пациентов имеют тяжелую олигурию (снижение количества мочи) или анурию (полное отсутствие мочи), 50-60% нуждаются в остром диализе.
ВНЕПОЧЕЧНЫЕ ОСЛОЖНЕНИЯ
- поражение центральной нервной системы
- поражение желудочно-кишечного тракта (воспаление толстого кишечника – колит и др.)
- отек поджелудочной железы
- поражение печени
- сердечные осложнения
Для уточнения диагноза срочно должны быть проведены соответствующие лабораторные исследования и незамедлительно начать лечение.
ПРОГНОЗ
В большинстве случаев в течение менее чем 1-2х недель исчезают гемолитическая анемия и тромбоцитопения, нормализуется диурез. 10% детей в среднем в течение 4-х месяцев достигают терминальной ХПН. Смертность в основном в результате поражения ЦНС (центральной нервной системы).
СОВЕТЫ РОДИТЕЛЯМ
ПРЕДОТВРАЩЕНИЯ ИНФИЦИРОВАНИЯ STEC (кишечная палочка содержащий шигатоксин) и развития ГУС
- рубленая говядина должна быть хорошо прожарена до приобретения на разрезе серого цвета
- дети до 3 лет не должны употреблять непастеризованные продукты (молоко, сыр, фруктовые соки)
- до приготовления пищи, особенно после манипуляций с рубленой говядиной, необходимо мыть руки
- дети, которые прикасались к крупному рогатому скоту и другим животным, должны после этого умыться, а также перед едой.

- для предотвращения контаминации мяса кишечным содержимым необходим контроль убоя скота. Важен надлежащий надзор и уход за водоснабжения
- антибиотики? Многочисленные исследования показали, что антибиотикотерапия в период диареи увеличивает риск развития ГУС, возможно в связи с освобождением шигатоксина в результате лизиса бактерий. Тем не менее, этот риск пока не доказан.
Для получения больше информации звоните врачам отделения: + 7(499) 134-07-43
ВОЗ обновила список самых опасных супербактерий в мире
Автор фото, SPL
Всемирная организация здравоохранения (ВОЗ) составила список устойчивых к антибиотикам бактерий, которые представляют наибольшую угрозу для здоровья людей.
Лидируют в нем грамотрицательные бактерии, такие как кишечная палочка, которые могут вызывать смертельно опасные инфекции кровотока и пневмонию у пациентов больниц, чей иммунитет ослаблен.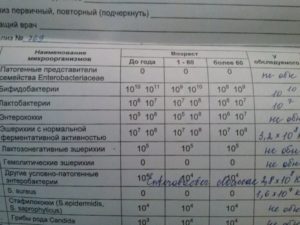
Представленный учеными список будет обсуждаться в преддверии саммита G20 в Германии этим летом: целью международного сообщества станет поиск новых антибиотиков, которые смогли бы бороться с инфекциями, трудно поддающимися лечению.
Многие эксперты уже неоднократно предупреждали о приближении так называемой постантибиотической эры, когда некоторые инфекции будет невозможно вылечить существующими препаратами.
Таким образом, самые обычные инфекции могут получить широкое распространение и привести к летальным исходам.
Мари-Поль Кини из ВОЗ считает, что устойчивость к антибиотикам достигла тревожных масштабов, в то время как изобретение новых лекарств все еще не происходит.
«У нас стремительно заканчиваются варианты лечения. Мы не можем полагаться только на силы фармакологического рынка, потому что в таком случае новые антибиотики не будут разработаны вовремя», — считает Кини.
Кроме того, в ВОЗ предупреждают о том, что фармацевтические компании могут пойти по пути наименьшего сопротивления и сосредоточиться на разработке более простых и прибыльных препаратов, в то время как акцент должен быть сделан на клинической необходимости новых антибиотиков.
В список ВОЗ не был включен туберкулез — поиску новых методов лечения этой инфекции уже отдано приоритетное значение.
Список был составлен с учетом текущего уровня устойчивости к лекарствам, глобальных показателей смертности, распространения инфекций и нагрузки на систему здравоохранения.
У одной из инфекций в начале списка, бактерии под названием клебсиелла, недавно развилась устойчивость к мощному классу антибиотиков — карбапенемам.
В США недавно был зафиксирован случай смерти женщины от этой инфекции — пациентку не смогли вылечить ни одним из 26 антибиотиков, доступных ее лечащим врачам.
Так выглядит полный список бактерий
Первостепенная важность:
- Акинетобактерия бауманна (устойчивость к карбапенемам) — может привести к серьезным инфекциям дыхательных путей и кровеносной системы.
- Синегнойная палочка (устойчивость к карбапенемам) — может привести к серьезным инфекциям дыхательных путей и кровеносной системы.

- Энтеробактерии, включая клебсиеллу, кишечную палочку, серрацию и протеус (устойчивость к карбапенемам, БЛРС- продуцирующим штаммам) — может привести к серьезным инфекциям дыхательных путей, мочевой и кровеносной систем.
Высокий приоритет важности:
- Энтерококки фэциум (устойчивость к ванкомицину) — может привести к серьезным инфекциям кровеносной системы и ран.
- Золотистый стафилококк (устойчивость к метициллину, нейтральный и устойчивый к ванкомицину) — может привести к серьезным инфекциям дыхательных путей, кровеносной и мочевой систем, а также ран.
- Хеликобактер пилори (устойчивость к кларитромицину) — может привести к инфекциям, связанным с язвенными болезнями желудка.
- Кампилобактеры (устойчивость к фторхинолону) — может привести к острым диарейным заболеваниям и инфекциям кровотока.

- Салмолнелла (устойчивость к фторхинолону) — может привести к острым диарейным заболеваниям и заражению крови.
- Гонококки (устойчивость к фторхинолону и цефалоспорину) — инфекция передающаяся половым путем, может привести к бесплодию, в редких случаях распространяется на суставы и кровеносную систему.
Средний приоритет важности:
- Пневмококк (невосприимчивость к пенициллину) — может привести к серьезным инфекциям дыхательных путей, менингиту и заражению крови.
- Гемофильная палочка (устойчивость к ампициллину) — может привести к серьезным инфекциям дыхательных путей, менингиту, заражению крови, суставным и кожным инфекциям.
- Шигеллы (устойчивость к фторхинолону) — диарейное заболевание, которое может привести к серьезным осложнениями, включая почечную недостаточность.
Бактерии, вырабатывающие бета-лактамазу расширенного спектра (ESBL)
Эта информация рассказывает о бактериях, вырабатывающих бета-лактамазу расширенного спектра (ESBL), в том числе о путях их распространения и способах лечения вызываемых ими инфекций.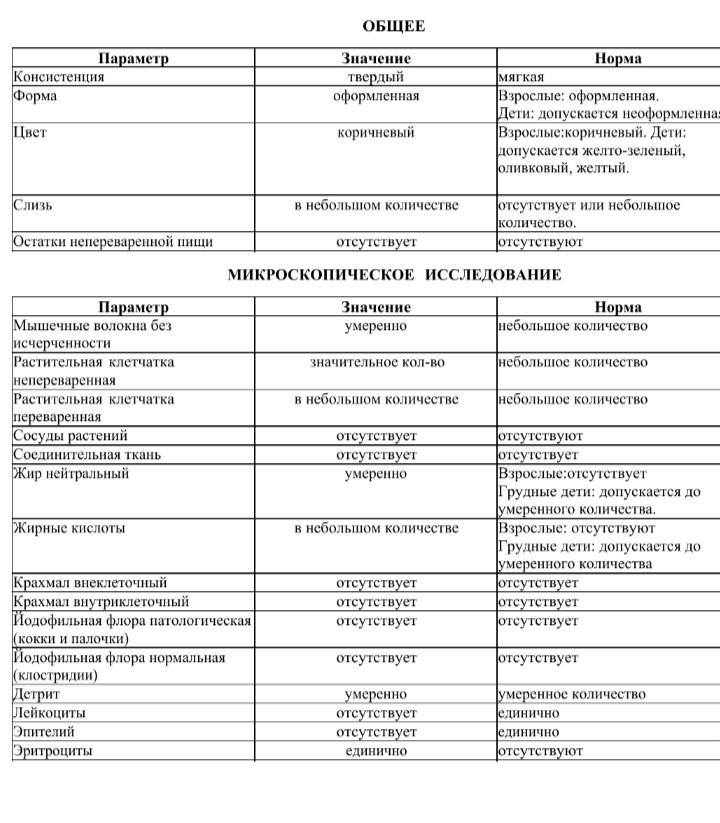
Что представляет собой бета-лактамаза расширенного спектра?
Некоторые микроорганизмы, к примеру, кишечная палочка (E. coli) и клебсиелла, вырабатывают фермент, называемый бета-лактамазой расширенного спектра (ESBL). Этот фермент делает микроорганизмы более стойкими к антибиотикам.
Микроорганизмы, вырабатывающие ESBL, могут вызывать различные заболевания, например:
- Инфекции мочеполовой системы
- воспаление легких;
- кровяные инфекции;
- раневые инфекции.
В чем состоит разница между колонизацией и инфицированием микроорганизмами, вырабатывающими ESBL?
Человек может быть либо колонизирован, либо инфицирован микроорганизмами, вырабатывающими ESBL. Колонизация означает наличие микроорганизмов на коже или в организме человека при отсутствии каких-либо симптомов заболевания. Инфицирование означает наличие микроорганизмов на коже или в организме, и при этом они вызывают заболевание.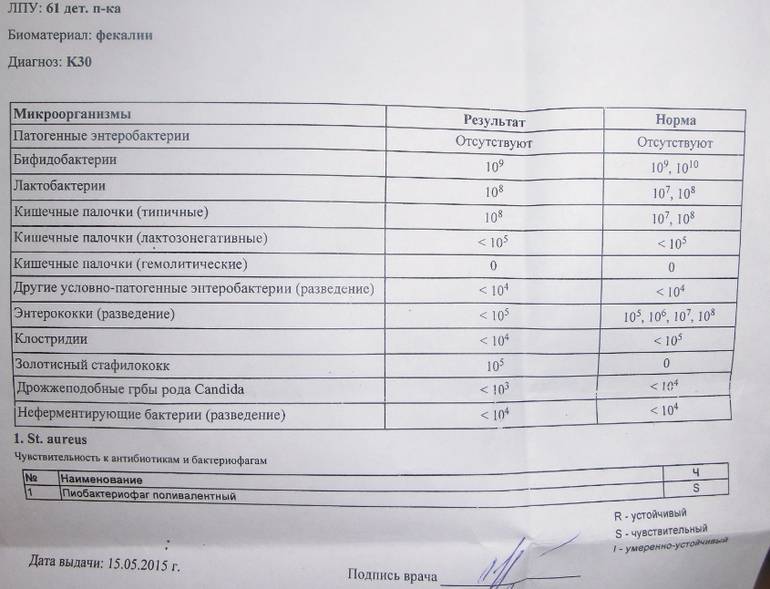
Как распространяются микроорганизмы, вырабатывающие ESBL?
Большинство инфекций, вызываемых вырабатывающими ESBL микроорганизмами, распространяется через прямой контакт с физиологическими жидкостями инфицированного человека (кровь, выделения из раны, моча, стул или флегма). Также они могут распространяться через контакт с оборудованием или поверхностями, которые могут быть заражены бактериями. Они не распространяются при простом контакте, например через прикосновение или объятие.
Вернуться к началуКто подвержен риску инфицирования микроорганизмами, вырабатывающими ESBL?
Инфекции, вызываемые вырабатывающими ESBL бактериями, чаще возникают у людей:
- старшего возраста;
- с ослабленной иммунной системой;
- страдающих хроническими заболеваниями, такими как рак и диабет;
- ранее принимавших антибиотики;
- недавно перенесших операцию;
- лежавших в больнице много раз или длительное время;
- с открытыми ранами или язвами;
- с установленными трубками или дренажами.

Каковы симптомы инфекции, вызываемой вырабатывающими ESBL микроорганизмами?
Симптомы будут зависеть от места возникновения и типа инфекции.
Вернуться к началуКаковы методы лечения инфекции, вызываемой вырабатывающими ESBL микроорганизмами?
Инфекции, вызываемые вырабатывающими ESBL микроорганизмами, лечатся антибиотиками, к которым у них нет устойчивости. Ваш врач выберет для вас лекарство(-а) в зависимости от того, где возникла инфекция, и какой микроорганизм ее вызвал.
Вернуться к началуКакие меры по изоляции принимаются в больнице, если у меня обнаруживается инфекция, вызываемая вырабатывающими ESBL микроорганизмами?
Меры по изоляции — это мероприятия, которые мы проводим, чтобы предотвратить распространение инфекции среди пациентов. Если во время пребывания в больнице у вас диагностировали инфекцию, вызываемую вырабатывающими ESBL микроорганизмами:
- Вас поместят в отдельную палату.

- На вашей двери повесят табличку с информацией о том, что весь персонал и посетители должны вымыть руки с мылом или протереть их спиртосодержащим антисептиком для рук перед входом и после выхода из вашей палаты.
- Весь персонал и посетители должны надеть желтый халат и перчатки во время пребывания в вашей палате. Они выдаются за пределами вашей палаты и могут быть утилизированы в вашей палате.
- Если вы выходите из палаты для проведения исследований, вам следует надеть желтый халат и перчатки или покрыться чистой простыней.
- Если вы выходите из своей палаты, чтобы прогуляться по отделению, вам следует надеть желтый халат и перчатки.
- Вам запрещен доступ в следующие зоны больницы:
- кладовая для продуктов в вашем отделении;
- центр отдыха в M15;
- детские зоны отдыха в M9;
- кафетерий;
- основной вестибюль;
- любые другие зоны общего пользования на территории больницы.
- При соблюдении мер по изоляции у вас в палате могут проводиться сеансы арт-терапии или массажа.

Соблюдение таких мер может быть прекращено после того, как вы пройдете курс лечения и больше не будете являться источником инфекции для других. Ваш врач или медсестра/медбрат скажут вам, когда можно будет прекратить соблюдать эти меры.
Вернуться к началуКакие меры по изоляции мне следует принять дома, если у меня обнаружится инфекция, вызываемая вырабатывающими ESBL микроорганизмами?
Если у вас диагностировали инфекцию, вызываемую вырабатывающими ESBL микроорганизмами, соблюдайте следующие предписания:
- Часто мойте руки водой с мылом не менее 20 секунд, особенно после посещения туалета.
- Мойте руки после контакта с кровью, мочой или выделениями из раны.
- Пользуйтесь дезинфицирующим средством, например, Clorox® или Lysol® для протирания поверхностей, которые могли быть заражены бактериями.
Где я могу получить дополнительную информацию об инфекциях, вызываемых вырабатывающими ESBL микроорганизмами?
Если у вас есть вопросы, обратитесь к своему врачу или медсестре/медбрату.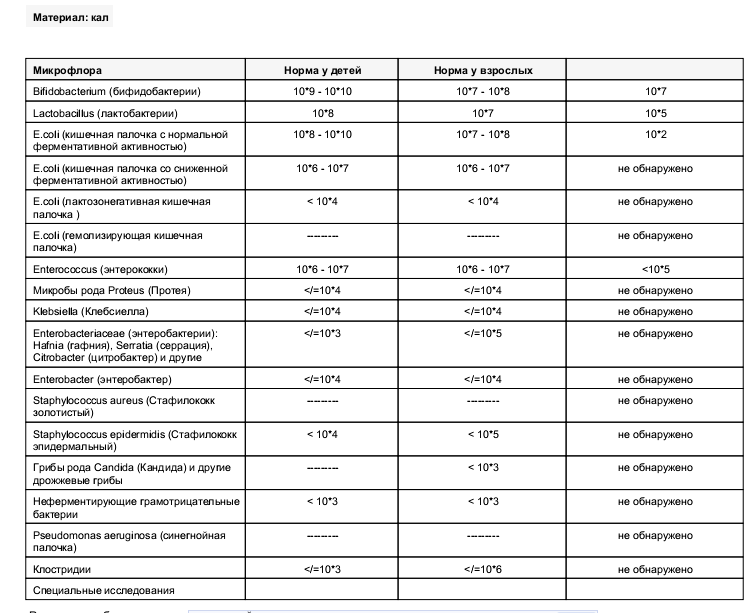 Кроме того, для получения дополнительной информации вы можете посетить веб-сайт:
Кроме того, для получения дополнительной информации вы можете посетить веб-сайт:
Центры контроля и профилактики заболеваний (Centers for Disease Control and Prevention)
Вернуться к началуГемолитический уремический синдром у детей
На этой странице:
Что такое гемолитико-уремический синдром?
Гемолитико-уремический синдром, или ГУС, — это заболевание почек, при котором эритроциты разрушаются и блокируют систему фильтрации почек. Красные кровяные тельца содержат гемоглобин — богатый железом белок, который придает крови красный цвет и переносит кислород от легких ко всем частям тела.
Когда почки и клубочки — крошечные единицы в почках, где фильтруется кровь — забиваются поврежденными эритроцитами, они не могут выполнять свою работу.Если почки перестают функционировать, у ребенка может развиться острая почечная недостаточность — внезапная и временная потеря функции почек.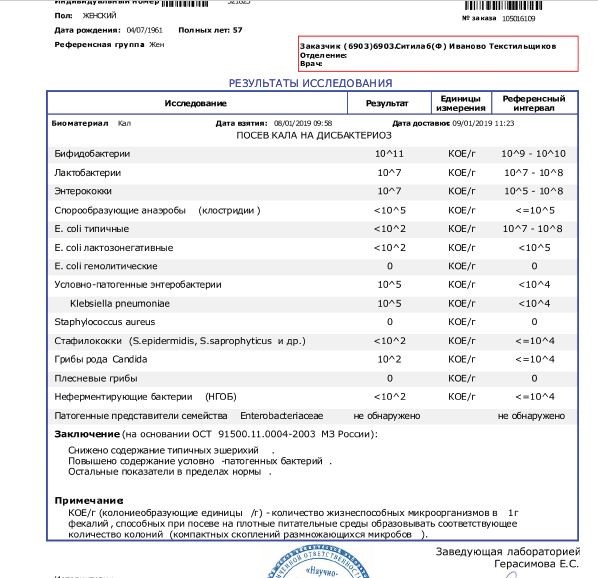 Гемолитико-уремический синдром является наиболее частой причиной острого повреждения почек у детей.
Гемолитико-уремический синдром является наиболее частой причиной острого повреждения почек у детей.
Что такое почки и что они делают?
Почки представляют собой два бобовидных органа, каждый размером с кулак. Они расположены чуть ниже грудной клетки, по одной с каждой стороны позвоночника. Каждый день две почки фильтруют от 120 до 150 литров крови, чтобы произвести от 1 до 2 литров мочи, состоящей из отходов и лишней жидкости.Дети производят меньше мочи, чем взрослые, и количество вырабатываемой мочи зависит от их возраста. Моча течет из почек в мочевой пузырь через трубки, называемые мочеточниками. Мочевой пузырь хранит мочу. Когда мочевой пузырь опорожняется, моча вытекает из тела через трубку, называемую уретрой, расположенную на дне мочевого пузыря.
Почки представляют собой два бобовидных органа, каждый размером с кулак. Они расположены чуть ниже грудной клетки, по одной с каждой стороны позвоночника.Что вызывает гемолитико-уремический синдром у детей?
Наиболее частой причиной гемолитико-уремического синдрома у детей является штамм Escherichia coli (E. coli) инфекции органов пищеварения. Пищеварительная система состоит из желудочно-кишечного тракта, или желудочно-кишечного тракта, — ряда полых органов, соединенных в длинную извилистую трубку, идущую ото рта к анусу, — и других органов, которые помогают организму расщеплять и усваивать пищу.
coli) инфекции органов пищеварения. Пищеварительная система состоит из желудочно-кишечного тракта, или желудочно-кишечного тракта, — ряда полых органов, соединенных в длинную извилистую трубку, идущую ото рта к анусу, — и других органов, которые помогают организму расщеплять и усваивать пищу.
Обычно безвредные штаммы или типы E. coli обнаруживаются в кишечнике и играют важную роль в пищеварении. Однако, если ребенок заразится штаммом O157:H7 E. coli , бактерии осядут в пищеварительном тракте и будут производить токсины, которые могут попасть в кровоток.Токсины проходят через кровоток и могут разрушать эритроциты. E.coli O157:H7 можно найти в
- недоваренное мясо, чаще всего говяжий фарш
- непастеризованное или сырое молоко
- немытые, загрязненные сырые фрукты и овощи
- загрязненный сок
- загрязненные бассейны или озера
Менее распространенные причины, иногда называемые атипичным гемолитико-уремическим синдромом, могут включать
- прием определенных лекарств, таких как химиотерапия
- наличие других вирусных или бактериальных инфекций
- наследование определенного типа гемолитико-уремического синдрома, который встречается в семьях
У каких детей чаще развивается гемолитико-уремический синдром?
Дети, у которых чаще развивается гемолитико-уремический синдром, включают детей, у которых
- моложе 5 лет и имеют диагноз E.
 coli O157:H7 инфекция
coli O157:H7 инфекция - имеют ослабленную иммунную систему
- имеют семейный анамнез наследственного гемолитико-уремического синдрома
Гемолитический уремический синдром встречается примерно у двух из каждых 100 000 детей.
Каковы признаки и симптомы гемолитико-уремического синдрома у детей?
У ребенка с гемолитико-уремическим синдромом могут развиться признаки и симптомы, сходные с симптомами, наблюдаемыми при гастроэнтерите — воспалении слизистой оболочки желудка, тонкой и толстой кишки — например,
- рвота
- кровавый понос
- боль в животе
- лихорадка и озноб
- головная боль
По мере развития инфекции токсины, выделяющиеся в кишечнике, начинают разрушать эритроциты.Когда эритроциты разрушаются, у ребенка могут появиться признаки и симптомы анемии — состояния, при котором эритроцитов меньше или меньше, чем обычно, что мешает клеткам организма получать достаточное количество кислорода.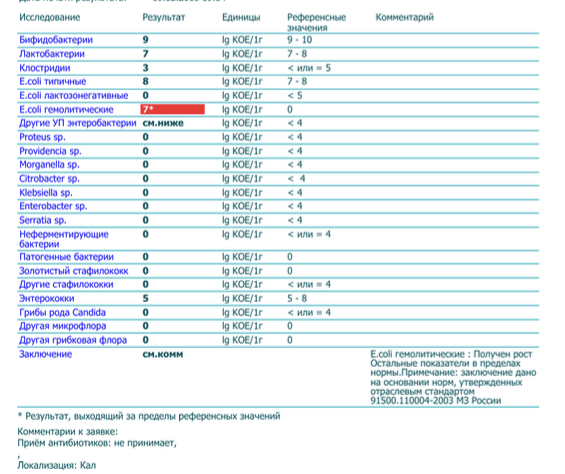
Признаки и симптомы анемии могут включать
- усталость или чувство усталости
- слабость
- обморок
- бледность
Поскольку поврежденные эритроциты закупоривают клубочки, почки могут повреждаться и производить меньше мочи.При повреждении почки усерднее удаляют отходы и лишнюю жидкость из крови, что иногда приводит к острому повреждению почек.
Другие признаки и симптомы гемолитико-уремического синдрома могут включать синяки и судороги.
Когда гемолитико-уремический синдром вызывает острое повреждение почек, у ребенка могут быть следующие признаки и симптомы:
- отек — отек, чаще всего на ногах, стопах или лодыжках, реже на руках или лице
- альбуминурия — когда в моче ребенка высокий уровень альбумина, основного белка крови
- снижение диуреза
- гипоальбуминемия — когда в крови ребенка низкий уровень альбумина
- кровь в моче
Родители или опекуны должны немедленно обратиться за помощью к ребенку, у которого возникли неотложные симптомы, такие как
- необычное кровотечение
- вздутие
- крайняя усталость
- снижение диуреза
- необъяснимые синяки
Как диагностируется гемолитико-уремический синдром у детей?
Медицинский работник диагностирует гемолитико-уремический синдром с помощью
- Медицинский и семейный анамнез
- медицинский осмотр
- анализы мочи
- анализ крови
- анализ кала
- биопсия почки
Медицинский и семейный анамнез
Сбор медицинского и семейного анамнеза — это первое, что может сделать медицинский работник для диагностики гемолитико-уремического синдрома.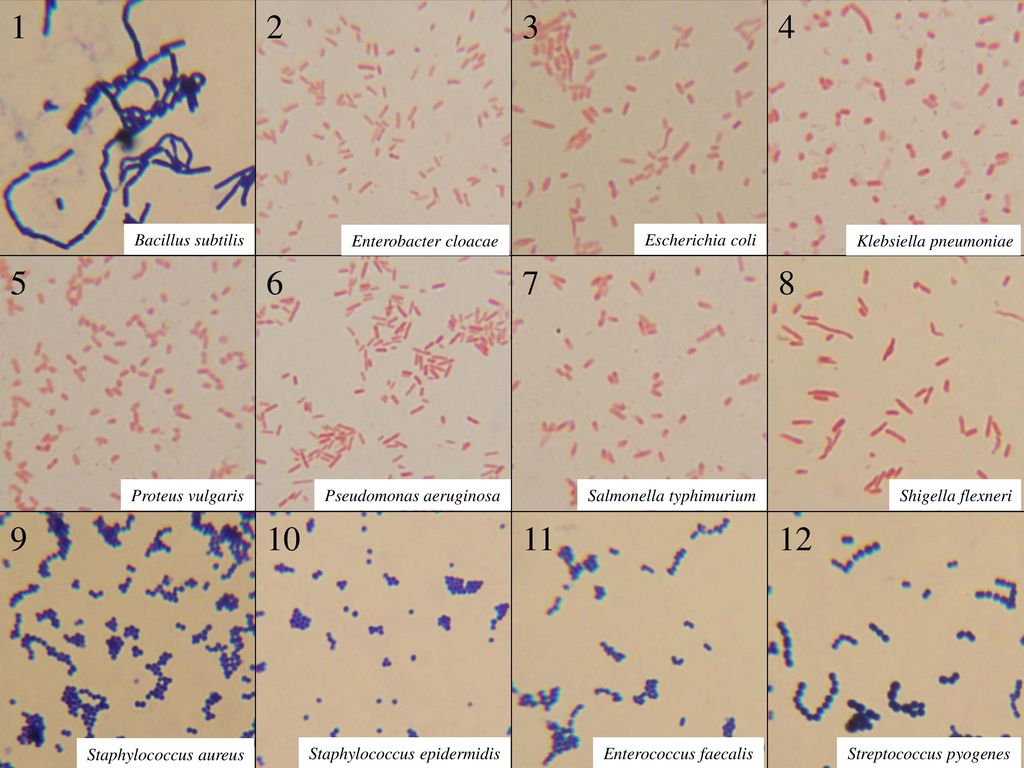
Физический осмотр
Медицинский осмотр может помочь диагностировать гемолитико-уремический синдром. Во время физического осмотра поставщик медицинских услуг чаще всего
- осматривает тело ребенка
- постукивания по определенным участкам тела ребенка
Анализы мочи
Медицинский работник может назначить следующие анализы мочи, чтобы определить, есть ли у ребенка повреждение почек в результате гемолитико-уремического синдрома.
Тест-полоска на альбумин .Тест-полоска, выполненный на образце мочи, может обнаружить присутствие альбумина в моче, что может означать повреждение почек. Ребенок или опекун собирает образец мочи в специальный контейнер в медицинском учреждении или коммерческом учреждении. Для теста медсестра или лаборант помещает полоску химически обработанной бумаги, называемую щупом, в образец мочи ребенка. Пятна на щупе меняют цвет, когда в моче присутствует альбумин.
Отношение альбумина к креатинину в моче. Медицинский работник использует это измерение для оценки количества альбумина, выведенного с мочой за 24-часовой период. Ребенок предоставляет образец мочи во время приема у поставщика медицинских услуг. Креатинин – это продукт жизнедеятельности, который фильтруется в почках и выводится с мочой. Высокое отношение альбумина к креатинину в моче указывает на то, что почки выделяют большое количество альбумина в мочу.
Медицинский работник использует это измерение для оценки количества альбумина, выведенного с мочой за 24-часовой период. Ребенок предоставляет образец мочи во время приема у поставщика медицинских услуг. Креатинин – это продукт жизнедеятельности, который фильтруется в почках и выводится с мочой. Высокое отношение альбумина к креатинину в моче указывает на то, что почки выделяют большое количество альбумина в мочу.
Анализ крови
Анализ крови включает забор крови в медицинском учреждении или коммерческом учреждении и отправку образца в лабораторию для анализа.Медицинский работник проверит образец крови на
.- оценить, сколько крови почки фильтруют каждую минуту, что называется расчетной скоростью клубочковой фильтрации или рСКФ. Результаты теста помогают поставщику медицинских услуг определить степень повреждения почек от гемолитико-уремического синдрома.
- проверьте уровень эритроцитов и тромбоцитов.
- проверка функции печени и почек.

- оценивают уровень белка в крови.
Анализ кала
Анализ кала – это анализ образца кала.Медицинский работник даст родителю ребенка или опекуну контейнер для сбора и хранения стула. Родитель или опекун возвращает образец поставщику медицинских услуг или коммерческому учреждению, которое отправит образец в лабораторию для анализа. Анализы кала могут показать наличие E. coli O157:H7 .
Биопсия почки
Биопсия — это процедура, при которой берется небольшой кусочек почечной ткани для исследования под микроскопом. Медицинский работник выполняет биопсию в амбулаторном центре или больнице.Медицинский работник даст ребенку легкую седацию и местную анестезию; однако в некоторых случаях ребенку потребуется общая анестезия. Патологоанатом — врач, который специализируется на диагностике заболеваний — исследует ткань в лаборатории. Патолог ищет признаки заболевания почек и инфекции. Тест может помочь диагностировать гемолитико-уремический синдром..gif)
Каковы осложнения гемолитико-уремического синдрома у детей?
Большинство детей, у которых развивается гемолитико-уремический синдром и его осложнения, выздоравливают без необратимого ущерба для здоровья. 1
Однако у детей с гемолитико-уремическим синдромом могут быть серьезные, а иногда и опасные для жизни осложнения, в том числе
Как лечится гемолитико-уремический синдром у детей?
Медицинский работник будет лечить ребенка с гемолитико-уремическим синдромом, обратившись по номеру
.- неотложные симптомы и профилактика осложнений
- острое повреждение почек
- хроническая болезнь почек (ХБП)
В большинстве случаев поставщики медицинских услуг не лечат детей с гемолитико-уремическим синдромом антибиотиками, если только у них нет инфекций в других частях тела.При правильном лечении большинство детей выздоравливают без долгосрочных проблем со здоровьем. 2
Лечение неотложных симптомов и предотвращение осложнений
Медицинский работник проведет лечение неотложных симптомов у ребенка и попытается предотвратить осложнения к
- внимательное наблюдение за ребенком в больнице
- замена минералов, таких как калий и соль, и жидкостей через внутривенную (IV) трубку
- введение ребенку эритроцитов и тромбоцитов — клеток крови, способствующих свертыванию крови — внутривенно
- внутривенное питание ребенка
- лечение высокого кровяного давления лекарствами
Лечение острого повреждения почек
При необходимости медицинский работник будет лечить острую почечную недостаточность с помощью диализа — процесса фильтрации отходов и лишней жидкости из организма с помощью искусственной почки.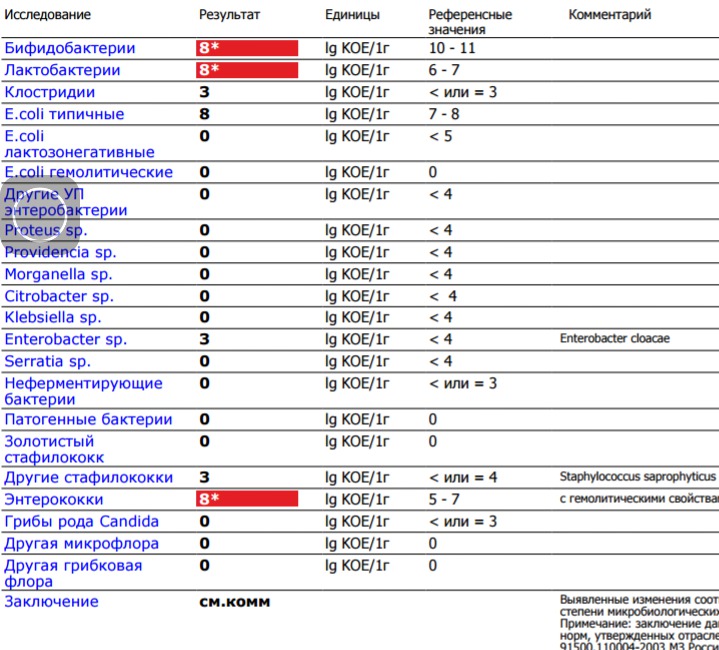 Двумя формами диализа являются гемодиализ и перитонеальный диализ. Большинство детей с острой почечной недостаточностью нуждаются в диализе лишь на короткое время.
Двумя формами диализа являются гемодиализ и перитонеальный диализ. Большинство детей с острой почечной недостаточностью нуждаются в диализе лишь на короткое время.
Лечение хронической болезни почек
У некоторых детей может наблюдаться значительное поражение почек, которое медленно перерастает в ХБП. Дети, у которых развивается ХБП, должны получать лечение, чтобы заменить работу почек. Двумя видами лечения являются диализ и трансплантация.
В большинстве случаев медицинские работники лечат ХБП с помощью трансплантации почки.Трансплантация почки — это операция по пересадке здоровой почки от человека, который только что умер, или живого донора, чаще всего члена семьи, в тело человека, чтобы взять на себя работу отказавшей почки. Хотя некоторым детям пересаживают почку до того, как их почки полностью откажут, многие дети начинают с диализа, чтобы оставаться здоровыми, пока им не сделают трансплантацию.
Как предотвратить гемолитико-уремический синдром у детей?
Родители и опекуны могут помочь предотвратить детский гемолитико-уремический синдром, вызванный E. coli O157:H7 по
coli O157:H7 по
- избегать нечистых мест для купания
- отказ от непастеризованного молока, сока и сидра
- частое мытье посуды и пищевых поверхностей
- приготовление мяса до внутренней температуры не ниже 160°F
- разморозка мяса в микроволновке или холодильнике
- не пускать детей в бассейны, если у них диарея
- раздельное хранение сырых продуктов
- мыть руки перед едой
- тщательное мытье рук после туалета и смены подгузников
Когда ребенок принимает лекарства, которые могут вызвать гемолитико-уремический синдром, важно, чтобы родитель или опекун наблюдал за симптомами и как можно скорее сообщал лечащему врачу обо всех изменениях в состоянии ребенка.
Питание, диета и питание
В начале заболевания детям с гемолитико-уремическим синдромом может потребоваться внутривенное питание или пищевые добавки для поддержания баланса жидкости в организме. Некоторым детям может потребоваться диета с низким содержанием соли, чтобы предотвратить отеки и высокое кровяное давление.
Некоторым детям может потребоваться диета с низким содержанием соли, чтобы предотвратить отеки и высокое кровяное давление.
Медицинские работники будут поощрять детей с гемолитико-уремическим синдромом есть, когда они голодны. Большинство детей, полностью выздоровевших и не имеющих необратимого поражения почек, могут вернуться к своему обычному питанию.
Ресурсы
National Kidney Foundation
Дети с хронической болезнью почек: советы для родителей
Руководство для работодателей
Веб-сайт Nemours KidsHealth
Если у вашего ребенка хроническое заболевание почек
Что делать с диализом?
Nephkids
Группа киберподдержки
Объединенная сеть обмена органами
Трансплантация органов: что нужно знать каждому ребенку (PDF, 1.67 МБ)
Министерство здравоохранения и социальных служб США, Центры услуг Medicare и Medicaid
Покрытие услуг диализа почек и трансплантации почки Medicare (PDF, 1080 КБ)
Управление социального обеспечения США
Пособия для детей с ограниченными возможностями (PDF, 413 КБ)
Клинические испытания
Национальный институт диабета, болезней органов пищеварения и почек (NIDDK) и другие подразделения Национального института здоровья (NIH) проводят и поддерживают исследования многих заболеваний и состояний.
Что такое клинические испытания и какую роль играют дети в исследованиях?
Клинические испытания — это научные исследования с участием людей всех возрастов. Клинические испытания исследуют новые способы предотвращения, выявления или лечения заболеваний. Исследователи также используют клинические испытания для изучения других аспектов лечения, таких как улучшение качества жизни. Исследования с участием детей помогают ученым
- определить оптимальный уход за ребенком
- найти лучшую дозу лекарств
- найти лечение заболеваний, которые затрагивают только детей
- лечить состояния, которые ведут себя по-разному у детей
- понять, как лечение влияет на растущий организм ребенка
Узнайте больше о клинических испытаниях и детях.
Какие клинические испытания открыты?
Клинические испытания, которые в настоящее время открыты и в которых проводится набор участников, можно просмотреть на сайте www. ClinicalTrials.gov.
ClinicalTrials.gov.
Ссылки
[1] Основная информация о E. coli O157:H7 в питьевой воде. Сайт Агентства по охране окружающей среды США. https://water.epa.gov. Обновлено 19 июня 2013 г. По состоянию на 15 июля 2014 г.
[2] Tall MW, Chertow GM, Marsden PA, Skorecki K, Yu ASL, Brenner BM, eds. Почка Бреннера и Ректора .9-е изд. Филадельфия: Эльзевир Сондерс; 2012.
Стрептококковая инфекция группы В – симптомы и причины
Обзор
Стрептококк группы B (стрептококк) — это распространенная бактерия, часто переносимая в кишечнике или нижних отделах половых путей. Бактерия обычно безвредна для здоровых взрослых. Однако у новорожденных он может вызвать серьезное заболевание, известное как стрептококковая болезнь группы В.
Стрептококк группы B также может вызывать опасные инфекции у взрослых с определенными хроническими заболеваниями, такими как диабет или заболевания печени.Пожилые люди также подвергаются повышенному риску заболевания из-за стрептококка группы B.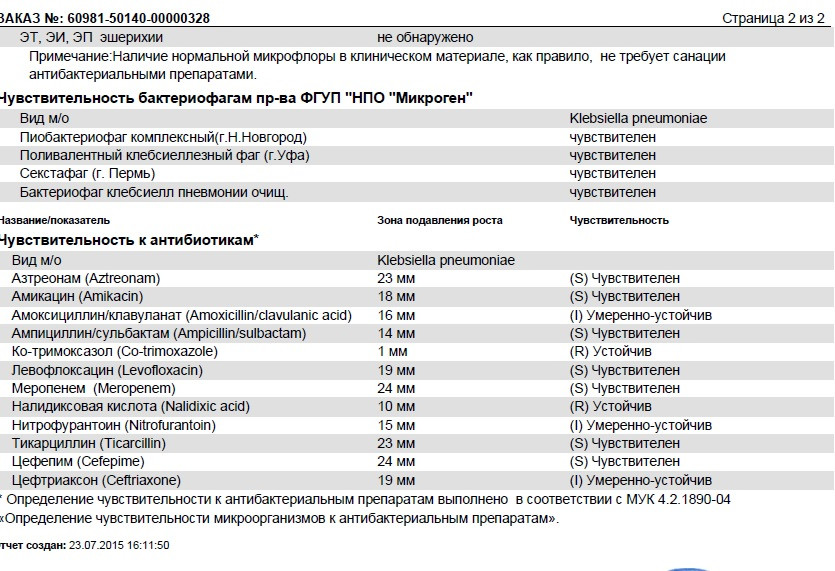
Если вы здоровый взрослый человек, вам ничего не нужно делать со стрептококком группы B. Если вы беременны, сделайте скрининговый тест на стрептококки группы В в третьем триместре. Если у вас стрептококк группы B, лечение антибиотиками во время родов может защитить вашего ребенка.
Товары и услуги
Показать больше продуктов Mayo ClinicСимптомы
Младенцы
Большинство детей, рожденных женщинами-носителями стрептококка группы B, здоровы.Но те немногие, кто заразился стрептококком группы В во время родов, могут серьезно заболеть.
У младенцев заболевание, вызванное стрептококком группы В, может проявиться в течение шести часов после рождения (раннее начало) или через несколько недель или месяцев после рождения (позднее начало).
Признаки и симптомы могут включать:
- Лихорадка
- Низкая температура тела
- Проблемы с кормлением
- Вялость, вялость или слабый мышечный тонус
- Затрудненное дыхание
- Раздражительность
- Нервозность
- Приступы
- Сыпь
- Желтуха
Взрослые
Многие взрослые являются переносчиками стрептококков группы В в своем организме — обычно в кишечнике, влагалище, прямой кишке, мочевом пузыре или горле — и не имеют никаких признаков или симптомов.
Однако в некоторых случаях стрептококк группы В может вызывать инфекцию мочевыводящих путей или другие более серьезные инфекции. Признаки и симптомы инфекций, которые могут быть вызваны стрептококками группы В, включают следующее.
Инфекции мочевыводящих путей
- Сильные, постоянные позывы к мочеиспусканию
- Жжение или боль при мочеиспускании
- Частое выделение небольшого количества мочи
- Моча красного, ярко-розового цвета или цвета колы — признак крови в моче
- Тазовая боль
Заражение крови (бактериемия)
- Лихорадка
- Озноб
- Спутанность сознания или потеря бдительности
Пневмония
- Лихорадка
- Озноб
- Кашель
- Одышка
- Боль в груди при дыхании или кашле
Инфекция кожи или мягких тканей
- Отек, повышение температуры или покраснение в области инфекции
- Боль в области инфекции
- Поражения с гноем или выделениями
Инфекция костей или суставов
- Лихорадка
- Озноб
- Отек, повышение температуры или покраснение в области инфекции
- Боль в области инфекции
- Скованность или невозможность использовать конечность или сустав
Когда обратиться к врачу
Если у вас есть признаки или симптомы стрептококковой инфекции группы B, особенно если вы беременны, страдаете хроническим заболеванием или вам больше 65 лет, немедленно обратитесь к врачу.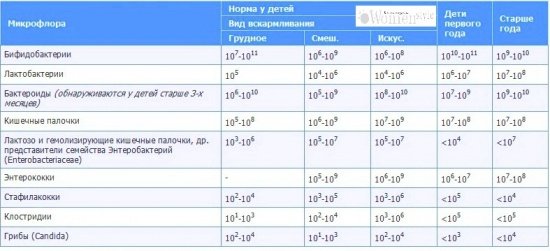
Если вы заметили, что у вашего ребенка есть признаки или симптомы стрептококковой инфекции группы B, немедленно обратитесь к врачу вашего ребенка.
Причины
Многие здоровые люди являются носителями стрептококков группы В в своем организме. Вы можете носить бактерии в своем теле в течение короткого времени — они могут приходить и уходить — или они могут быть у вас всегда. Стрептококковые бактерии группы B не передаются половым путем и не передаются через пищу или воду.Как бактерии распространяются на кого-либо, кроме новорожденных, неизвестно.
Стрептококк группы В может передаться ребенку во время вагинальных родов, если ребенок подвергается воздействию или проглатывает жидкости, содержащие стрептококк группы В.
Факторы риска
Младенцы
Младенцы подвергаются повышенному риску развития стрептококковой инфекции группы В, если:
- Мать является носителем стрептококка группы В в организме
- Ребенок родился недоношенным (раньше 37 недель)
- Отхождение вод у матери за 18 и более часов до родов
- У матери инфекция плацентарных тканей и амниотической жидкости (хориоамнионит)
- У матери инфекция мочевыводящих путей во время беременности
- Температура матери выше 100.
 4 Ж (38 С) во время родов
4 Ж (38 С) во время родов - Мать ранее родила ребенка со стрептококком группы В
Взрослые
Взрослые в возрасте 65 лет и старше подвержены повышенному риску заражения стрептококком группы B. Вы также подвержены повышенному риску, если у вас есть состояние, которое ослабляет вашу иммунную систему или другие серьезные заболевания, в том числе следующие:
- Диабет
- ВИЧ-инфекция
- Болезнь печени
- Болезнь сердца
- Рак или рак в анамнезе
Осложнения
Стрептококковая инфекция группы В может привести к опасным для жизни заболеваниям у младенцев, в том числе:
- Пневмония
- Воспаление оболочек и жидкости, окружающей головной и спинной мозг (менингит)
- Инфекция кровотока (бактериемия)
Если вы беременны, стрептококк группы B может вызвать следующее:
- Инфекции мочевыводящих путей
- Инфекция плаценты и амниотической жидкости (хориоамнионит)
- Инфекция оболочки, выстилающей матку (эндометрит)
- Бактериемия
Если вы пожилой человек или у вас хроническое заболевание, стрептококк группы B может привести к любому из следующих состояний:
- Кожные инфекции
- Бактериемия
- Инфекции мочевыводящих путей
- Пневмония
- Инфекции костей и суставов
- Инфекция клапанов сердца (эндокардит)
- Менингит
Профилактика
Если вы беременны, Американский колледж акушеров и гинекологов рекомендует пройти скрининг на стрептококки группы B в период с 36 по 37 неделю беременности. Ваш врач возьмет образцы мазков из влагалища и прямой кишки и отправит их в лабораторию для анализа.
Ваш врач возьмет образцы мазков из влагалища и прямой кишки и отправит их в лабораторию для анализа.
Положительный тест указывает на то, что вы являетесь носителем стрептококка группы B. Это не означает, что вы больны или что ваш ребенок будет заражен, но вы подвергаетесь повышенному риску передачи бактерий вашему ребенку.
Чтобы предотвратить распространение бактерий группы B на вашего ребенка во время родов или родоразрешения, ваш врач может назначить вам внутривенное введение антибиотика — обычно пенициллина или родственного препарата — в начале родов.
Если у вас аллергия на пенициллин или родственные препараты, в качестве альтернативы вам могут назначить клиндамицин или ванкомицин. Поскольку эффективность этих альтернатив недостаточно изучена, ваш ребенок будет находиться под наблюдением до 48 часов.
Предварительный прием пероральных антибиотиков не поможет, потому что бактерии могут вернуться до начала родов.
Лечение антибиотиками во время родов также рекомендуется, если вы:
- Наличие инфекции мочевыводящих путей
- Родился предыдущий ребенок со стрептококком группы В
- Развитие лихорадки во время родов
- Не родили ребенка в течение 18 часов после отхождения вод
- Начало родов до 37 недель и отсутствие теста на стрептококк группы B
Вакцина в разработке
Хотя она еще не доступна, исследователи работают над вакциной против стрептококка группы B, которая может помочь предотвратить инфекции, вызванные стрептококком группы B в будущем.
21 сентября 2021 г.
E. coli Инфекция у детей
E. coli – это распространенная бактерия, обитающая в кишечнике людей и животных. Он также содержится в окружающей среде и в продуктах питания. Но некоторые типы (штаммы) кишечной палочки вредны и могут вызывать тяжелые заболевания . Вы или ваш ребенок можете заразиться при проглатывании пищи или воды, содержащих эти штаммы кишечной палочки.Заражение происходит при контакте пищи или воды с испражнениями инфицированных людей и животных. Продукты, вызывающие вспышки кишечной палочки, включают мясо (особенно говяжий фарш), ростки, салат, салями, а также непастеризованное молоко и сок . Мероприятия, связанные с присутствием живых животных рядом с киосками с едой для людей, могут подвергнуть детей риску заражения кишечной палочкой. Это могут быть окружные ярмарки и контактные зоопарки.
Каковы общие симптомы инфекции кишечной палочки?
Следующие симптомы могут появиться через 2–5 дней после заражения:
Ваш ребенок также может быть инфицирован и не иметь никаких симптомов.
Как диагностируется инфекция кишечной палочки?
Лечащий врач вашего ребенка проведет осмотр вашего ребенка. Образец стула потребуется для проверки на наличие кишечной палочки. Может потребоваться более 1 образца стула.
Как лечится инфекция кишечной палочки?
Болезнь может длиться от 5 до 10 дней.
При необходимости могут быть назначены лекарства, убивающие бактерии (антибиотики). Но большинство детей выздоравливают без лечения. В некоторых случаях лечение антибиотиками может даже ухудшить состояние вашего ребенка.Если прописаны антибиотики, убедитесь, что ваш ребенок выпил все лекарства.
Не давайте ребенку противодиарейные препараты, если это не рекомендовано лечащим врачом вашего ребенка. Это может продлить течение болезни и снизить способность организма избавляться от кишечной палочки.
Давайте ребенку пить много воды или детского раствора электролитов. Это помогает предотвратить потерю жидкости (обезвоживание).

Даже после исчезновения симптомов может пройти несколько недель, прежде чем бактерии выведутся из организма вашего ребенка.
Когда звонить поставщику медицинских услуг вашего ребенка
Позвоните поставщику медицинских услуг вашего ребенка, если ваш ребенок:
У него сильная диарея, которая длится более 2 дней.
Признаки обезвоживания (очень темная или малая моча, сильная жажда, сухость во рту, отсутствие слез при плаче или головокружение).
Кровь в стуле.
Примечание. Кишечная палочка может вызвать тяжелое осложнение, которое чаще всего возникает у детей младшего возраста (5 лет и младше), называемое гемолитико-уремическим синдромом.Это состояние разрушает тромбоциты и эритроциты и приводит к почечной недостаточности. Немедленно доставьте ребенка в отделение неотложной помощи, если у него или нее есть какие-либо из следующих симптомов:
Снижение мочеиспускания
Отек ног, рук или лица (из-за скопления жидкости)
Выглядит очень усталым
Плачет и не может утешиться
Лихорадка более 100,4°F (38°C) вместе с другими симптомами, вызывающими беспокойство
Судороги
3
3
2 Судороги
5 5 5 5 5 Как можно предотвратить заражение кишечной палочкой?
Чтобы предотвратить заражение ребенка кишечной палочкой:
Тщательно очищайте попку ребенка при смене подгузников.
 После этого вымойте руки водой с мылом. Сделайте то же самое для своего ребенка.
После этого вымойте руки водой с мылом. Сделайте то же самое для своего ребенка.Держите ребенка дома, не посещайте детский сад или школу до тех пор, пока не получите разрешение от вашего лечащего врача.
Чтобы уменьшить вероятность заражения кишечной палочкой в будущем:
Часто мойте руки с мылом и теплой водой (не менее 20 секунд, потирая руки друг о друга). Делайте это перед приготовлением пищи или приемом пищи, а также после посещения туалета, очистки носа, чихания, кашля или контакта с домашними животными и их испражнениями.Научите своего ребенка делать то же самое.
При приготовлении пищи используйте пищевой термометр. Готовьте птицу при температуре не менее 165°F (73,8°C). Готовьте свинину, говядину и баранину при температуре не менее 145°F (62,7°C). Приготовьте мясной фарш до температуры не менее 160°F (71,1°C).
Мойте или очищайте фрукты и овощи перед едой.
Пейте только пастеризованное молоко, соки и сидр.

Мойте разделочные доски и посуду горячей водой с мылом после каждого использования. Очистите кухонные столешницы отбеливателем или дезинфицирующим средством.
Не глотайте и не пейте воду из бассейнов, озер, ручьев или рек. Во время кемпинга или путешествия за пределы страны избегайте употребления воды или приготовления пищи, если вы не знаете, что это безопасно. При необходимости кипятите воду не менее 1 минуты перед использованием. Или используйте портативный фильтр для воды, специально предназначенный для удаления бактерий. Вы также можете использовать таблетки для очистки воды, чтобы убить бактерии в питьевой воде.
Если вы пьете колодезную воду, раз в год проверяйте ее на наличие микробов, включая кишечную палочку.
При посещении детских зоопарков или окружных ярмарок возьмите с собой дезинфицирующее средство для рук. Убедитесь, что вы и ваш ребенок часто пользуетесь приспособлениями для мытья рук или дезинфицирующим средством для рук.
 Делайте это особенно после прикосновения к животным и перед едой.
Делайте это особенно после прикосновения к животным и перед едой.
E. Coli (для родителей) — Nemours KidsHealth
Что такое инфекции
E. Coli ?E. coli — это тип бактерий, которые обычно живут в кишечнике, где они помогают организму расщеплять и переваривать пищу, которую мы едим.Но некоторые типы (или штаммы) E. coli заразны и распространяются через зараженную пищу или воду или от других инфицированных людей или животных.
Инфекции, вызванные бактериями E. coli ( Escherichia coli ), могут вызывать тяжелую кровавую диарею. Некоторые случаи могут привести к серьезным проблемам со здоровьем. К счастью, у большинства здоровых людей, заразившихся инфекцией, не возникает серьезных проблем, и они выздоравливают самостоятельно без лечения.
Как сделать
E.Coli инфекции случаются?Чаще всего E. coli распространяется при употреблении пищи, содержащей бактерии.
 К продуктам риска относятся:
К продуктам риска относятся:- недоваренный говяжий фарш (например, для гамбургеров)
- продукты, выращенные на навозе животных (коров, овец, коз или оленей) или вымытые в загрязненной воде
- непастеризованные молочные продукты или соки
Бактерии также могут передаваться от человека к человеку через немытые руки и поверхности, при плавании в зараженной воде и при прикосновении к животным на фермах или в контактных зоопарках.
Каковы признаки инфекции
E. Coli ?Некоторые виды бактерий E. coli вырабатывают токсин (ядовитое вещество), который может повредить слизистую оболочку тонкого кишечника. Это может привести к сильным желудочным спазмам, рвоте и диарее (часто с примесью крови). Когда это происходит, люди могут обезвоживаться.
Симптомы обычно проявляются через 3–4 дня после контакта человека с бактериями и проходят примерно через неделю.
Аре
Э.Coli инфекции заразны?Инфекция E.
 coli заразна, по крайней мере, пока у человека есть диарея, а иногда и дольше.
coli заразна, по крайней мере, пока у человека есть диарея, а иногда и дольше.Какие проблемы могут возникнуть?
Большинство людей полностью выздоравливают от инфекции E. coli . Но у некоторых может развиться серьезное заболевание почек и крови, называемое гемолитико-уремическим синдромом (ГУС) .
Признаки ГУС включают:
- уменьшение мочеиспускания
- бледный или опухший вид
- необъяснимые синяки
- кровотечение из носа или десен
- сильная усталость
- изъятия
ГУС может быть опасным для жизни и требует лечения в больнице.
стр.1
Как лечат инфекции
E. Coli ?Врач может взять образец стула для поиска бактерий E. coli . Анализы крови могут быть использованы для проверки возможных осложнений.
Антибиотики бесполезны и даже могут нанести вред. Точно так же противодиарейные препараты могут увеличить риск осложнений и не должны использоваться.

Дети с инфекцией E. coli должны как можно больше отдыхать и пить много жидкости, чтобы избежать обезвоживания.Людям с обезвоживанием может потребоваться госпитализация для внутривенного введения жидкости, а людям с ГУС может потребоваться диализ при почечной недостаточности и/или переливание крови.
Во время выздоровления от инфекции дети могут вернуться к своей обычной деятельности после того, как в двух культурах стула не будет бактерий. Не позволяйте детям пользоваться бассейнами или водными горками в течение 2 недель после исчезновения всех симптомов.
Можно ли предотвратить инфекции
E. Coli ?Вспышки E. coli были связаны с широким спектром пищевых продуктов, таких как свежий шпинат, гамбургеры, говяжий фарш, колбаса, фундук, упакованные сыры, тертый салат и расфасованное тесто для печенья.
Безопасное приготовление пищи может иметь большое значение для защиты вашей семьи от инфекции E. coli :
- Тщательно готовьте мясо, пока оно не достигнет температуры не менее 160°F/70°C в самом толстом месте.

- Тщательно очищайте все, что соприкасается с сырым мясом.
- Выбирайте пастеризованные соки и молочные продукты.
- Очистите сырые продукты перед едой.
Научите своих детей важности регулярного и тщательного мытья рук, особенно после посещения туалета, прикосновения к животным или игры на улице, а также перед едой или приготовлением пищи.Им следует избегать глотания воды во время плавания.
Когда я должен позвонить врачу?
Позвоните своему врачу, если у вашего ребенка есть какие-либо симптомы инфекции E. coli , особенно боль в животе или длительная, сильная или кровавая диарея.
Немедленно позвоните, если у вашего ребенка проявляются признаки обезвоживания, такие как мочеиспускание реже, чем обычно, или гемолитико-уремический синдром, особенно если у вашего ребенка недавно было желудочно-кишечное заболевание.
Заражение кишечной палочкой через пищу или воду
Обзор темы
Что такое
E. coli инфекции?
coli инфекции?E. coli ( Escherichia coli ) — название микроба или бактерии, обитающей в пищеварительном тракте человека и животных.
Существует много типов E. coli , и большинство из них безвредны. Но некоторые могут вызвать кровавый понос. Некоторые штаммы бактерий E. coli также могут вызывать тяжелую анемию или почечную недостаточность, что может привести к смерти.
Другие штаммы E. coli могут вызывать инфекции мочевыводящих путей или другие инфекции.
Что вызывает кишечную инфекцию
E. coli ?Вы заразились E. coli при контакте с фекалиями или стулом человека или животного. Это может произойти, когда вы пьете воду или едите пищу, загрязненную фекалиями.
E. coli в пищевых продуктах
E. coli может попасть в мясо во время обработки. Если зараженное мясо не приготовлено при температуре 160°F (71°C), бактерии могут выжить и заразить вас, когда вы едите мясо.
 Это наиболее распространенный способ заражения людей в США E. coli . Любая пища, контактировавшая с сырым мясом, также может заразиться.
Это наиболее распространенный способ заражения людей в США E. coli . Любая пища, контактировавшая с сырым мясом, также может заразиться.Другие продукты, которые могут быть заражены E. coli , включают:
- Сырое молоко или молочные продукты. Бактерии могут попасть из коровьего вымени в молоко. Проверьте этикетки на молочных продуктах, чтобы убедиться, что они содержат слово «пастеризованное». Это означает, что пища была нагрета для уничтожения бактерий.
- Сырые фрукты и овощи, такие как салат, ростки люцерны или непастеризованный яблочный сидр или другие непастеризованные соки, которые контактировали с фекалиями инфицированных животных.
E. coli в воде
Фекалии человека или животных, зараженные E. coli , иногда попадают в озера, бассейны и источники водоснабжения. Люди могут заразиться, если загрязненная городская или городская вода не была должным образом обработана хлором или если люди случайно проглотили зараженную воду во время купания в озере, бассейне или ирригационном канале.

E. coli от человека к человеку
Бактерии также могут передаваться от одного человека к другому, обычно, когда инфицированный человек плохо моет руки после опорожнения кишечника. E. coli может передаваться с рук инфицированного человека другим людям или предметам.
Каковы симптомы?
Основные симптомы кишечной инфекции E. coli :
- Кровавый понос.
- Спазмы желудка.
- Тошнота и рвота.
Некоторые люди не замечают никаких симптомов. Дети чаще, чем взрослые, имеют симптомы. Симптомы обычно проявляются через 3–4 дня после контакта с E. coli .
Большинству людей становится лучше примерно через неделю. Они часто не обращаются к врачу и не знают, что E. coli вызвали их проблемы.
Когда E. coli вызывает серьезные проблемы с кровью или почками, симптомы включают:
- Бледность кожи.
- Лихорадка.

- Слабость.
- Синяк.
- Выделение только небольшого количества мочи.
Как диагностируется кишечная инфекция
E. coli ?Ваш врач может заподозрить у вас инфекцию E. coli после того, как задаст вам вопросы и проведет осмотр. Ваш стул, вероятно, будет протестирован на E. coli .
Как лечится?
Э.coli обычно проходит сама по себе. Ваше основное лечение — устроиться поудобнее и пить воду глотками. Диарея заставляет организм терять больше воды, чем обычно. Это может привести к обезвоживанию организма, что особенно опасно для младенцев и пожилых людей. Частое употребление воды небольшими глотками поможет предотвратить обезвоживание.
Если у вас кровавая диарея, которая может быть вызвана инфекцией E. coli , не принимайте лекарства от диареи или антибиотики. Эти лекарства могут замедлить процесс пищеварения, давая вашему телу больше времени для поглощения ядов, вырабатываемых E.
 палочка . Вместо этого позвоните своему врачу.
палочка . Вместо этого позвоните своему врачу.У некоторых людей инфекция E. coli вызывает серьезные проблемы с кровью и почками. Этим людям может потребоваться переливание крови или диализ. Диализ — это лечение, которое помогает отфильтровывать отходы из крови, когда почки работают неправильно.
Как предотвратить кишечную инфекцию
E. coli ?Пища и вода, зараженные микробами E. coli , выглядят и пахнут нормально.Но есть некоторые вещи, которые вы можете сделать, чтобы предотвратить заражение:
- Приготовьте говяжий фарш при температуре не менее 160°F (71°C).
- На кухне чаще мойте руки горячей водой с мылом, особенно после того, как прикоснулись к сырому мясу.
- Вымойте все инструменты или кухонные поверхности, которые касались сырого мяса.
- Используйте только пастеризованное молоко, молочные продукты и соки.
- Используйте только очищенную или хлорированную питьевую воду.

- Когда вы путешествуете в страны, где питьевая вода может быть небезопасной, не используйте лед и не пейте воду из-под крана.Избегайте сырых фруктов и овощей, за исключением тех, у которых есть кожица, которую вы чистите сами.
- Часто мойте руки и всегда мойте их после посещения туалета или смены подгузников.
Симптомы
У детей чаще, чем у взрослых, развиваются симптомы инфекции E. coli . У большинства людей с инфекцией наблюдаются:
- Сильные спазмы желудка и болезненность желудка.
- Понос, сначала водянистый, но часто становится очень кровавым.
- Тошнота и рвота.
Некоторые люди, инфицированные бактериями, не замечают никаких симптомов. Они могут распространять бактерии среди других, не подозревая об этом.
Существует множество состояний с симптомами, сходными с симптомами кишечной инфекции E. coli . Диагностика инфекции E. coli может быть затруднена тем, что большинство бактериальных инфекций, вызывающих диарею, сопровождаются высокой температурой.
 Если у вас нет лихорадки или есть только легкая лихорадка, ваш врач может заподозрить, что ваши симптомы вызваны чем-то другим, а не бактериями.
Если у вас нет лихорадки или есть только легкая лихорадка, ваш врач может заподозрить, что ваши симптомы вызваны чем-то другим, а не бактериями.Кровавый понос часто встречается в подтвержденных случаях кишечной инфекции E. coli , но бактерии также следует рассматривать как возможную причину некровавого поноса.
Для получения дополнительной информации о том, когда следует обращаться к врачу по поводу беспримесной диареи, см.:
Симптомы инфекции E. coli обычно проходят примерно через неделю без дальнейших проблем. Но серьезные проблемы с кровью и почками могут возникнуть в течение 2 недель после начала диареи. Эти проблемы могут вызвать почечную недостаточность, а иногда и длительную инвалидность или смерть у некоторых детей и пожилых людей.
Обследования и тесты
Медицинская оценка диареи, которая может быть вызвана болезнетворными бактериями E. coli , обычно начинается с физического осмотра и сбора анамнеза.
Во время сбора анамнеза врач будет задавать вопросы о ваших симптомах, например:
- Когда началась диарея, как долго она продолжалась и как часто происходит опорожнение кишечника?
- Есть ли кровь в диарее? Если да, то сколько?
- У вас был озноб или лихорадка?
- Были ли у Вас спазмы в животе, тошнота или рвота?
- Вы чувствуете усталость или раздражительность?
- Вы теряли сознание или чувствовали головокружение?
Заражение E.
 coli легко спутать с другими состояниями с похожими симптомами, такими как другие инфекционные заболевания.
coli легко спутать с другими состояниями с похожими симптомами, такими как другие инфекционные заболевания.Врач может заподозрить у вас инфекцию E. coli , если вы контактировали с этими бактериями. Во время истории болезни ваш врач может спросить, были ли вы:
- Находились ли вы в детском саду, школе, доме престарелых или другом учреждении по уходу за взрослыми.
- Недавно съел в ресторане.
- Потребление любого недоваренного мяса или непастеризованного молока, молочных продуктов или соков.
- Контактировал с кем-либо, у кого недавно была или продолжается диарея.
- Недавно путешествовал.
- Недавно принимал антибиотики.
Во время медицинского осмотра врач обычно:
- Измеряет температуру.
- Измерьте артериальное давление и определите частоту пульса.
- Посмотрите на цвет своей кожи, чтобы понять, не слишком ли вы бледны.
- Проверьте желудок на болезненность.
- Проведите ректальное исследование, чтобы определить наличие крови в стуле.

Врачи, подозревающие инфекцию E. coli , назначат посев кала для выявления штаммов E. coli . Поскольку бактерии могут покинуть организм всего за несколько дней, образец следует получить как можно скорее после появления симптомов.
Другие тесты иногда используются, когда диагноз неясен, но они еще не широко доступны.
Если у ребенка или пожилого человека диагностирована инфекция E. coli , у него или нее может наблюдаться развитие серьезных проблем с кровью или почками.Мониторинг требует анализов крови и мочи для измерения основных элементов крови и жидкостей организма.
Обзор лечения
Лечение инфекций, вызываемых болезнетворными бактериями E. coli , включает лечение осложнений, в основном обезвоживания, вызванного диареей.
Если у вас появляются симптомы серьезных заболеваний крови или почек, таких как анемия или почечная недостаточность, ваше лечение может включать:
- Тщательное регулирование потребления жидкости и необходимых минералов.

- Диализ, чтобы отфильтровать отходы из вашей крови. Некоторым людям с почечной недостаточностью, вызванной инфекцией E. coli , требуется диализ.
- Переливание крови для лечения анемии путем получения дополнительных богатых кислородом эритроцитов.
Лекарства, которых следует избегать
Большинство людей выздоравливают от инфекции E. coli в течение 5–10 дней без необходимости приема лекарств. Антибиотики не рекомендуются. Сообщите своему врачу, если вы считаете, что у вас может быть E.coli и принимают антибиотики.
Лекарства от диареи, отпускаемые без рецепта или по рецепту, обычно не используются для лечения инфекции E. coli . Многие противодиарейные препараты замедляют скорость прохождения пищи и отходов жизнедеятельности через кишечник. Это может дать организму больше времени для поглощения ядов, вырабатываемых бактериями, что увеличивает риск осложнений, таких как серьезные проблемы с кровью и почками.

Избегайте этих безрецептурных продуктов, если у вас есть или подозреваете, что у вас есть E.coli инфекция:
- Препараты лоперамида. К ним относятся имодиум, маалокс и другие противодиарейные препараты. Примечание: Следует избегать только тех продуктов, в состав которых входит лоперамид.
- Продукты, содержащие салицилаты. К ним относятся Пепто-Бисмол и аналогичные противодиарейные препараты на основе висмута, аспирин и ибупрофен (например, Адвил). Салицилаты могут усилить кровотечение из кишечника. Кроме того, салицилаты связаны с синдромом Рея, редким, но серьезным заболеванием у детей.
Лекарства от диареи, отпускаемые по рецепту, могут нанести вред человеку, инфицированному E. coli . Врач может назначить одно из этих лекарств, если он или она не знает, что E. coli вызвала диарею. Обязательно обсудите свои симптомы с врачом. Обмен информацией важен для правильной диагностики вашего состояния.

Избегайте приема этих лекарств, отпускаемых по рецепту, если у вас есть инфекция E. coli или вы думаете, что у вас есть такая возможность:
- Дифеноксин с атропином (Мотофен)
- Дифеноксилат с атропином (ломотил)
- Лоперамид (Имодиум, отпускаемый по рецепту)
Домашнее лечение
Домашнее лечение инфекций, вызывающих болезнетворные E.coli состоит в обеспечении комфорта и предотвращении распространения бактерий. Если вы не инфицированы, примите меры для предотвращения заражения.
Если вы считаете, что вы или кто-то из ваших близких может быть инфицирован E. coli , немедленно обратитесь к врачу. Не лечите симптомы диареи безрецептурными или отпускаемыми по рецепту лекарствами.
Домашнее лечение диареи или кровавой диареи, вызванной инфекцией
E. coli- Не используйте безрецептурные противодиарейные средства , если у вас диарея с кровью или без крови, которая, как вы подозреваете, может быть вызвана E.
 инфекция coli . Эти продукты включают Imodium и Maalox Anti-Darrheal. Не принимайте другие лекарства, оставшиеся после предыдущей болезни.
инфекция coli . Эти продукты включают Imodium и Maalox Anti-Darrheal. Не принимайте другие лекарства, оставшиеся после предыдущей болезни. - Часто пейте воду небольшими глотками или напиток для регидратации, чтобы восполнить потерю жидкости и предотвратить обезвоживание. Поскольку обезвоживание может быть более опасным для младенцев, позвоните своему врачу, если вы считаете, что у вашего ребенка может быть обезвоживание. Ваш желудок не может обрабатывать слишком много жидкости за один раз. Обратитесь за медицинской помощью, если у вас появятся признаки умеренного обезвоживания, в том числе:
- Сухость во рту.
- Глаза, которые не слезятся.
- Низкий диурез.
- Головокружение.
Особенно у детей и взрослых в возрасте 65 лет и старше следите за симптомами серьезных заболеваний крови и почек, такими как лихорадка, слабость, бледность кожи или выделение небольшого количества мочи. При появлении любого из этих симптомов немедленно обратитесь к врачу .

Советы по защите от инфекции
E. coli через зараженную пищу и воду- Приготовьте говяжий фарш до температуры не менее 160°F (71°C).Говяжий фарш следует готовить до тех пор, пока не исчезнет весь розовый цвет, но не полагайтесь только на цвет. Проверяйте температуру термометром для мяса. Разрежьте открытые ресторанные и домашние гамбургеры, чтобы убедиться, что они полностью приготовлены. Сок должен быть прозрачным или желтоватым, без следов розового цвета. Никогда не ешьте сырой или недоваренный говяжий фарш.
- При приготовлении пищи:
- Часто мойте руки горячей водой с мылом, особенно после работы с сырым мясом.
- Всегда мойте инструменты для приготовления пищи, разделочные доски, посуду, столешницы и посуду горячей водой с мылом сразу после того, как они соприкоснулись с сырым мясом.Не кладите приготовленное мясо обратно на тарелку, на которой лежало сырое мясо, если тарелка не была тщательно вымыта водой с мылом и высушена.

- Используйте отдельные разделочные доски для сырого мяса и других продуктов.
- Храните сырое мясо, птицу и морепродукты отдельно от овощей, фруктов, хлеба и других продуктов, которые уже были приготовлены для употребления в пищу.
- Используйте только пастеризованное молоко, молочные продукты и соки. Проверьте этикетки продуктов на наличие слова «пастеризованный».Сок из концентрата такой же, как и пастеризованный.
- Используйте только очищенную (хлорированную) питьевую воду.
- Путешественникам, путешествующим в страны, где водоснабжение может быть небезопасным, следует проявлять особую осторожность, чтобы не класть лед в свои напитки и не пить воду из-под крана. Вся потребляемая вода должна быть кипяченой или бутилированной. Ешьте пищу, когда она горячая. Избегайте сырых фруктов и овощей, за исключением тех, у которых есть кожица, которую вы чистите сами.
Советы по предотвращению распространения
E. coli бактерии
coli бактерии- Часто мойте руки и всегда мойте их после дефекации или смены подгузников. Если в вашем доме несколько ванных комнат, ограничьте использование зараженным человеком только одной ванной.
- Аккуратно утилизируйте грязные подгузники и фекалии. При подозрении на инфекцию у маленького ребенка используйте одноразовые подгузники вместо тканевых до тех пор, пока болезнь не пройдет.
- Взрослые должны убедиться, что дети, страдающие диареей, тщательно моют руки после посещения туалета.Детям, инфицированным E. coli , следует избегать контактов с другими детьми, особенно во время плавания.
- Вымойте ручки унитазов и раковин антибактериальным чистящим средством.
- Люди, у которых была диагностирована инфекция E. coli , не должны принимать пищу или работать в детском саду или другом учреждении, пока они не получат отрицательный результат на бактерии в двух образцах стула.
 Если вы принимали какие-либо антибиотики, образец стула должен быть взят по крайней мере через 48 часов после того, как вы приняли последнюю дозу.
Если вы принимали какие-либо антибиотики, образец стула должен быть взят по крайней мере через 48 часов после того, как вы приняли последнюю дозу. - Хлорирование воды в плавательных бассейнах и джакузи.
Ссылки
Прочие консалтинговые работы
- Американская академия педиатрии (2015 г.). Диарея, вызванная кишечной палочкой (включая гемолитико-уремический синдром). В DW Kimberlin et al., Ред., Красная книга: Отчет Комитета по инфекционным заболеваниям за 2015 г., 30-е изд., стр. 343–347. Элк-Гроув-Виллидж, Иллинойс: Американская академия педиатрии.
- Procop GW, Cockerill F III (2001). Энтериты, вызванные Escherichia coli, шигеллами и сальмонеллами. В WR Wilson et al., eds. Текущая диагностика и лечение инфекционных заболеваний, стр. 548–556. Нью-Йорк: Макгроу-Хилл.
Кредиты
Актуально на: 23 сентября 2020 г.

Автор: Healthwise Staff
Медицинский обзор:
E.Грегори Томпсон, доктор медицинских наук, внутренние болезни
Кэтлин Ромито, доктор медицинских наук, семейная медицина
Адам Хасни, доктор медицинских наук, семейная медицина
Элизабет Т. Руссо, доктор медицинских наук, внутренние болезни
У. Дэвид Колби IV MSc, MD, FRCPC, инфекционные заболеванияАктуально на: 23 сентября 2020 г.
Автор: Здоровый персонал
Медицинское обозрение: E.Грегори Томпсон, доктор медицинских наук, внутренние болезни, и Кэтлин Ромито, доктор медицинских наук, семейная медицина, и Адам Хасни, доктор медицинских наук, семейная медицина, и Элизабет Т. Руссо, доктор медицинских наук, внутренние болезни, и В. Дэвид Колби IV, магистр наук, доктор медицинских наук, FRCPC, инфекционные заболевания
.
Гемолитический уремический синдром
Обзор
Что такое гемолитико-уремический синдром?
Гемолитико-уремический синдром, или ГУС, — это заболевание, при котором поражаются мельчайшие кровеносные сосуды в различных органах, вызывая их закупорку.Это приводит к разрушению эритроцитов (гемолитическая анемия) и уменьшению количества свертывающих клеток, называемых тромбоцитами (тромбоцитопения). Органы, наиболее часто поражаемые, включают почки (почечная недостаточность) и головной мозг (спутанность сознания, судороги).
ГУС ранее был сгруппирован с другим диагнозом, называемым тромбоцитопенической тромботической пурпурой (ТТП), и обозначался как «ГУС/ТТП», поскольку у них были схожие симптомы. Однако теперь известно, что это отдельные заболевания, и их не следует путать.Термин «ГУС» в настоящее время зарезервирован для описанного ниже процесса, когда он вызван инфекцией желудочно-кишечного тракта E coli . Другие причины этого проявления называются «атипичным» ГУС и составляют менее 10% случаев.

Гемолитико-уремический синдром является частой причиной острого повреждения почек у детей.
Кто наиболее подвержен риску развития гемолитико-уремического синдрома?
Те, у кого более вероятно развитие гемолитико-уремического синдрома:
- Дети младше пяти лет
- Лица, употребляющие в пищу недоваренное мясо или непастеризованное молоко
- Лица, находящиеся в непосредственном контакте с больным диареей, вызванной одной из вышеперечисленных инфекций
Симптомы и причины
Что вызывает гемолитико-уремический синдром?
Гемолитико-уремический синдром поражает как детей, так и взрослых, у которых развилась инфекция пищеварительной системы, вызванная специфическим штаммом Escherichia coli (E.coli, O157:H7) , который вырабатывает химическое вещество, называемое токсином шига, или, реже, штамм шигеллы, называемый Shigella dysenteriae type 1. E. coli . Не все E. coli токсичны; на самом деле, в кишечнике есть виды бактерий E.
 coli , которые полезны и действительно помогают пищеварению. E. Coli O157:H7 вырабатывает токсины в кишечнике, которые вызывают диарею, попадают в кровоток, разрушают эритроциты и повреждают почки.
coli , которые полезны и действительно помогают пищеварению. E. Coli O157:H7 вырабатывает токсины в кишечнике, которые вызывают диарею, попадают в кровоток, разрушают эритроциты и повреждают почки.Этот токсичный штамм E.coli попадает в организм, когда ребенок или взрослый ест испорченные, недоваренные или плохо обработанные продукты, такие как:
- Недоваренное мясо (обычно говяжий фарш)
- Непастеризованное молоко или фруктовые соки, процесс нагревания для уничтожения микробов
- Немытые, загрязненные сырые фрукты и овощи
Недостаточное мытье рук после контакта с сельскохозяйственными животными и контакт с нечистой водой в плавательных бассейнах или озерах также может быть источником E.coli O157:H7 бактерии.
Диарея, вызванная этими бактериями, тяжелая и часто кровавая.
Каковы симптомы гемолитико-уремического синдрома?
Симптомы гастроэнтерита, вызванного E.
 coli :
coli :- Диарея (обычно кровавая)
- Лихорадка
- Боль в животе
- Рвота
Наличие диареи не означает, что у вас ГУС. Причин кровавого поноса много. Но любая причина тяжелой диареи (когда вы не можете избежать обезвоживания или она длится более трех дней) или любой случай кровавой диареи требует медицинской помощи.
Те люди, у которых развивается ГУС, также имеют другие симптомы. Поскольку токсины, выделяемые в кишечнике, начинают разрушать эритроциты, некоторые люди могут казаться бледными и иметь меньше энергии по мере прогрессирования болезни. Уменьшение эритроцитов не позволяет организму получать достаточное количество кислорода. Поскольку клетки свертывания, называемые тромбоцитами, израсходованы, некоторые люди могут обнаружить, что у них очень легко образуются синяки. Во время этого процесса у пациентов может также развиться лихорадка.
Если болезнь продолжает прогрессировать и поврежденные эритроциты закупоривают ткань в почках, отходы не могут быть отфильтрованы и выведены из организма.
 В конечном итоге это может привести к острому повреждению почек, которое имеет следующие признаки и симптомы:
В конечном итоге это может привести к острому повреждению почек, которое имеет следующие признаки и симптомы:- Снижение диуреза
- Кровь в моче
- Тошнота из-за повышения уровня токсинов в крови, если это продолжается слишком долго
Если поражены кровеносные сосуды головного мозга, у пациентов может возникнуть спутанность сознания, сонливость или даже могут развиться судороги.
Диагностика и тесты
Как диагностируется гемолитико-уремический синдром?
Врач задаст вопросы о медицинской и семейной истории пациента и проведет медицинский осмотр.Можно заказать следующие тесты:
- Анализ мочи на наличие крови или белка : Сначала это проводится с помощью тест-полоски на образце мочи.
- Анализы крови : Выполнение анализов крови пациента даст врачу подробную информацию об уровнях эритроцитов и тромбоцитов, функции печени и почек.
- Анализ кала : Этот тест проверяет небольшой образец стула пациента на наличие бактерий E.
 coli O157:H7 .
coli O157:H7 . - Биопсия почки : Хотя это исследование не является необходимым для диагностики гемолитико-уремического синдрома, оно может быть назначено врачом, если это необходимо. Пациенту делают анестезию, чтобы врач мог сделать небольшой надрез в теле, чтобы взять небольшой кусочек ткани почки и внимательно изучить его под микроскопом. Во многих случаях, когда в анамнезе имеется диарея и почечная недостаточность, гемолитическая анемия и низкий уровень тромбоцитов, особенно если обнаружена инфекция E. Coli , биопсия почки не требуется.
Управление и лечение
Как лечится гемолитико-уремический синдром?
Лечение гемолитико-уремического синдрома требует госпитализации. Внутривенные (IV) жидкости могут быть введены для поддержания гидратации пациента. Повышенное кровяное давление, которое может возникнуть как часть почечной недостаточности, может потребовать лекарств для его снижения. Если почечная недостаточность достаточно тяжелая, может потребоваться диализ (обычно временный), чтобы поддерживать чистоту крови на время заживления почек.
 При надлежащем уходе пациенты с заболеванием могут выздороветь без необратимого ущерба для своего здоровья.Антибиотики не нужны для лечения диареи. Инфекция пройдет сама. Использование антибиотиков в некоторых исследованиях было связано с повышенным риском развития ГУС.
При надлежащем уходе пациенты с заболеванием могут выздороветь без необратимого ущерба для своего здоровья.Антибиотики не нужны для лечения диареи. Инфекция пройдет сама. Использование антибиотиков в некоторых исследованиях было связано с повышенным риском развития ГУС.Дети выздоравливают легче, чем взрослые с этим заболеванием. Более чем у 85% пациентов с наиболее распространенной формой ГУС функция почек полностью восстанавливается. Однако даже при полном выздоровлении высокое кровяное давление или другие проблемы с почками могут повлиять на пациента в будущем.
Каковы осложнения гемолитико-уремического синдрома?
У пациентов с гемолитико-уремическим синдромом могут быть серьезные, а иногда и опасные для жизни осложнения, в том числе:
- Постоянное повреждение почек
- Высокое кровяное давление
- Приступы
Профилактика
Как можно предотвратить гемолитико-уремический синдром?
Выполнение этого списка простых задач может помочь предотвратить гемолитико-уремический синдром, вызванный E.
 палочка O157:H7 :
палочка O157:H7 :- Избегайте грязных мест для купания.
- Избегайте непастеризованного молока, сока и сидра.
- Часто мойте кухонную утварь и пищевые поверхности.
- Готовьте мясо до внутренней температуры не менее 160°F/70°C.
- Разморозьте мясо в микроволновой печи или холодильнике.
- Не пускайте детей в бассейны, если у них диарея.
- Отделяйте сырые продукты от приготовленных.
- Мойте руки перед едой.
- Мойте руки после посещения туалета и после смены подгузников.
- Мойте руки после того, как погладили сельскохозяйственных животных.
Бактерии и вирусы | FoodSafety.gov
Источники - Непастеризованное (сырое) молоко и молочные продукты.
- Мягкий сыр из непастеризованного молока, например, кесо фреска, фета, бри, камамбер.
- Сырые фрукты и овощи (например, ростки).
- Готовые к употреблению мясные деликатесы и хот-доги.

- Охлажденные паштеты или мясные спреды.
- Охлажденные копченые морепродукты.
Инкубационный период Обычно от 1 до 4 недель, может достигать 70 дней Симптомы Listeria может вызывать лихорадку и диарею, как и другие микроорганизмы пищевого происхождения, но этот тип инфекции Listeria редко диагностируется. Симптомы у людей с инвазивным листериозом, означающие, что бактерии распространились за пределы кишечника, включают:
- Для беременных: лихорадка, усталость и мышечные боли.Беременные женщины также могут не иметь симптомов, но страдать гибелью плода, преждевременными родами или инфекцией новорожденного.
- Для всех остальных ригидность затылочных мышц, спутанность сознания, потеря равновесия и судороги в дополнение к лихорадке и мышечным болям.
Продолжительность болезни Дней в недели Кто находится в группе риска - Взрослые в возрасте 65 лет и старше
- Беременные женщины и их новорожденные
- Люди, чья иммунная система ослаблена из-за болезни или лечения
Что делать При инвазивном листериозе своевременное введение антибиотиков может вылечить инфекцию.  Беременным женщинам назначают антибиотики, чтобы предотвратить заражение будущего ребенка.
Беременным женщинам назначают антибиотики, чтобы предотвратить заражение будущего ребенка.Профилактика Рекомендации для всех:
- Не пейте сырое (непастеризованное) молоко и не ешьте приготовленные из него мягкие сыры, такие как кесо фреска.
- Съешьте нарезанную дыню сразу или охладите ее.
Рекомендации для людей с повышенным риском:
- Люди с повышенным риском не должны есть следующие продукты:
- Охлажденные паштеты или мясные спреды из продуктового или мясного прилавка или из холодильной секции магазина
- Хот-доги, мясное ассорти и мясные деликатесы, если они не нагреваются до внутренней температуры 165°F или до горячего пара перед едой.
- Охлажденные копченые морепродукты, кроме консервированных, длительного хранения или приготовленных блюд, таких как запеканка
- Сырые или слегка приготовленные ростки любого вида
- Мягкий сыр, такой как кесо фреско, кесо бланко, панела, бриф, камамбер, с голубыми прожилками или фета, если на этикетке не указано, что он изготовлен из пастеризованного молока
- Имейте в виду, что сыры в испанском стиле, изготовленные из пастеризованного молока, такие как queso fresco, вызывают листериоз, скорее всего, потому, что они были заражены во время производства сыра.



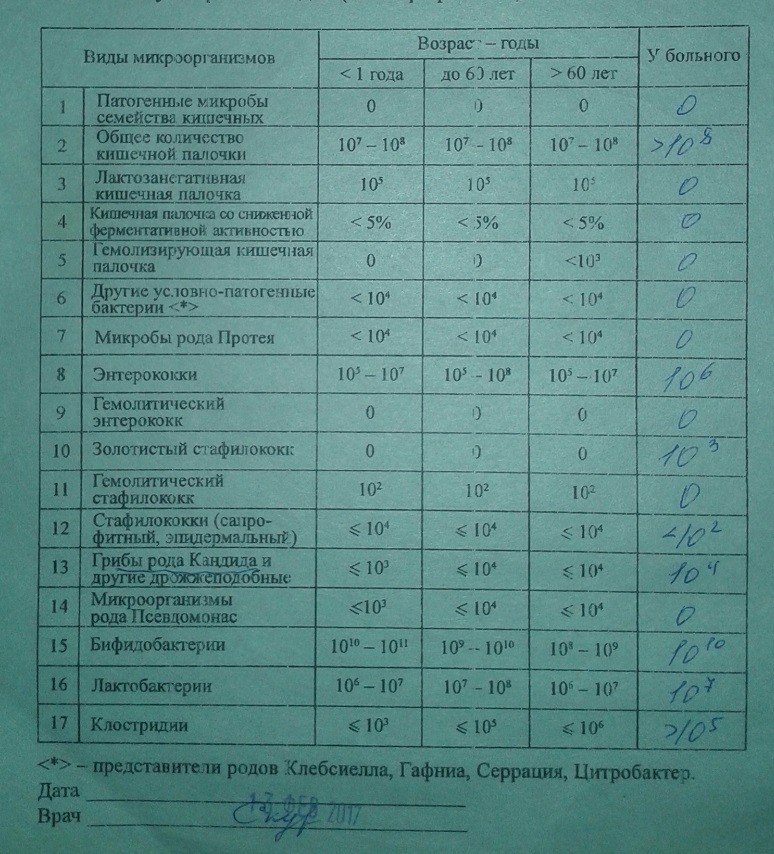 ЕСЛИ ВЫ ЗАМЕТИЛИ КРОВЬ В СТУЛЕ, НЕЗАМЕДЛИТЕЛЬНО ОБРАТИТЕСЬ К ВРАЧУ.
ЕСЛИ ВЫ ЗАМЕТИЛИ КРОВЬ В СТУЛЕ, НЕЗАМЕДЛИТЕЛЬНО ОБРАТИТЕСЬ К ВРАЧУ.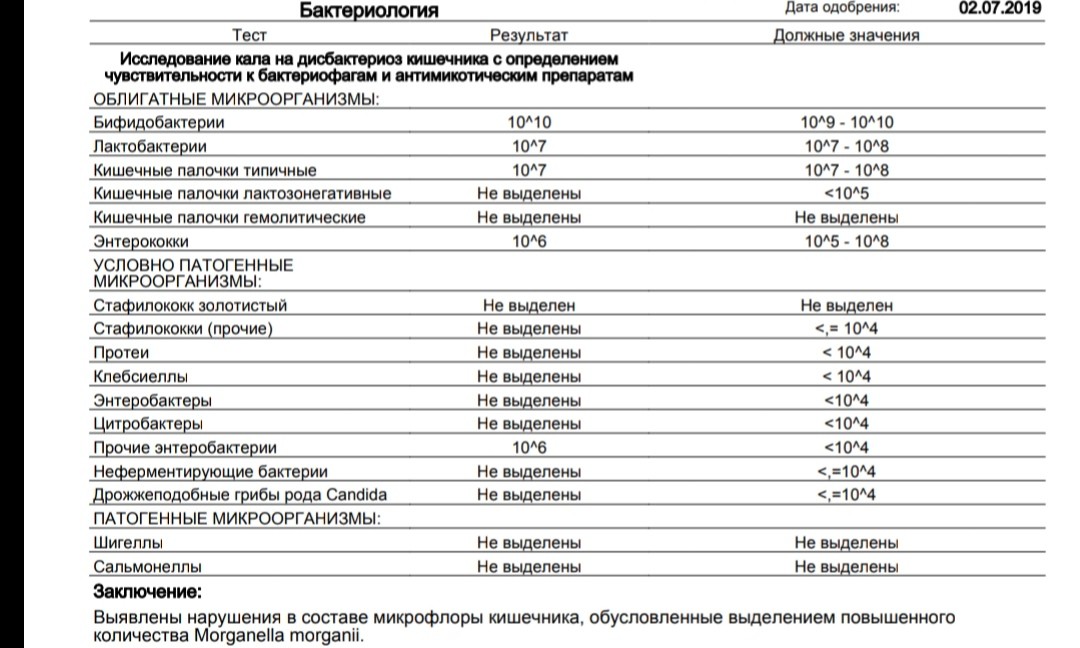



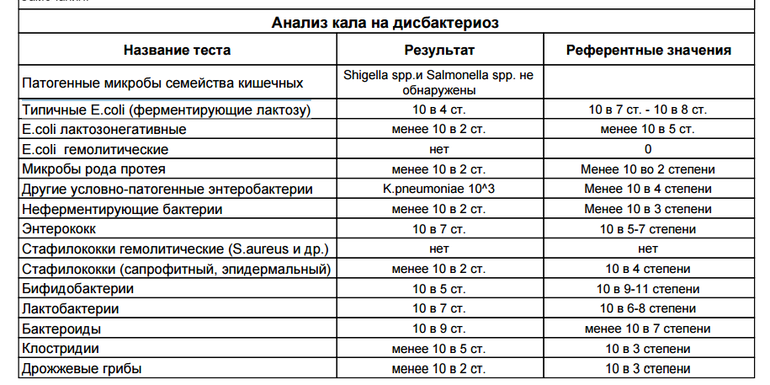

 coli O157:H7 инфекция
coli O157:H7 инфекция
 4 Ж (38 С) во время родов
4 Ж (38 С) во время родов
 После этого вымойте руки водой с мылом. Сделайте то же самое для своего ребенка.
После этого вымойте руки водой с мылом. Сделайте то же самое для своего ребенка.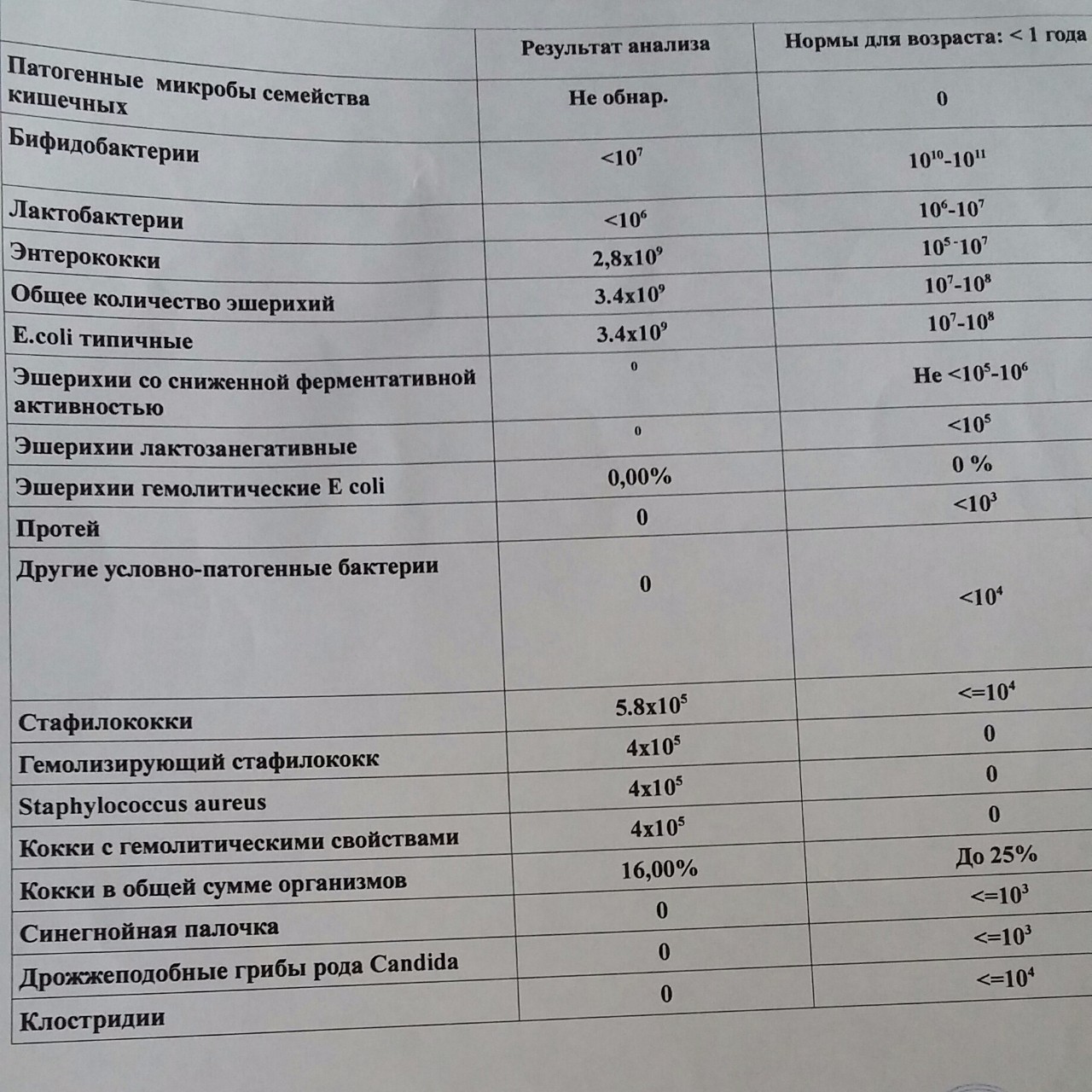
 Делайте это особенно после прикосновения к животным и перед едой.
Делайте это особенно после прикосновения к животным и перед едой. К продуктам риска относятся:
К продуктам риска относятся: coli заразна, по крайней мере, пока у человека есть диарея, а иногда и дольше.
coli заразна, по крайней мере, пока у человека есть диарея, а иногда и дольше.
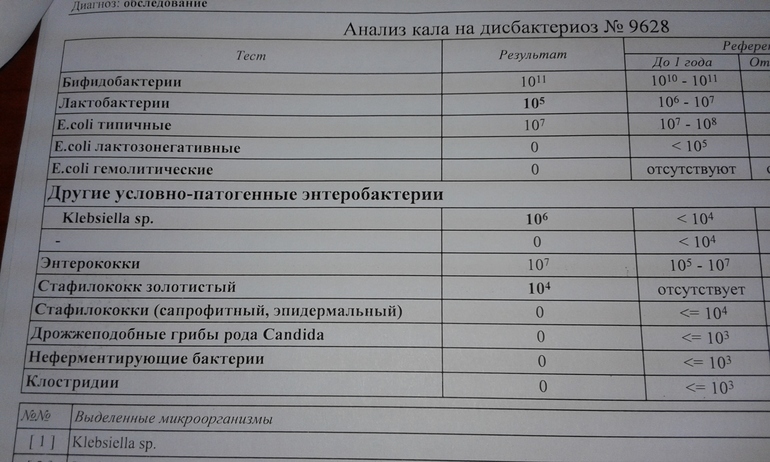
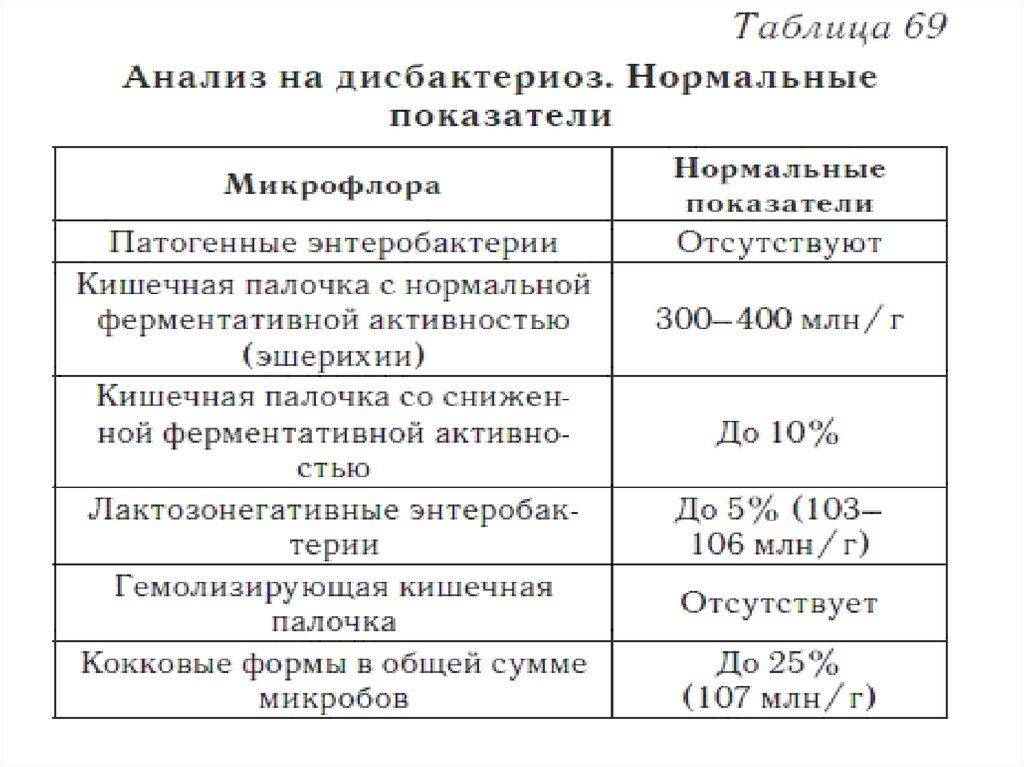 coli инфекции?
coli инфекции? Это наиболее распространенный способ заражения людей в США E. coli . Любая пища, контактировавшая с сырым мясом, также может заразиться.
Это наиболее распространенный способ заражения людей в США E. coli . Любая пища, контактировавшая с сырым мясом, также может заразиться.

 палочка . Вместо этого позвоните своему врачу.
палочка . Вместо этого позвоните своему врачу.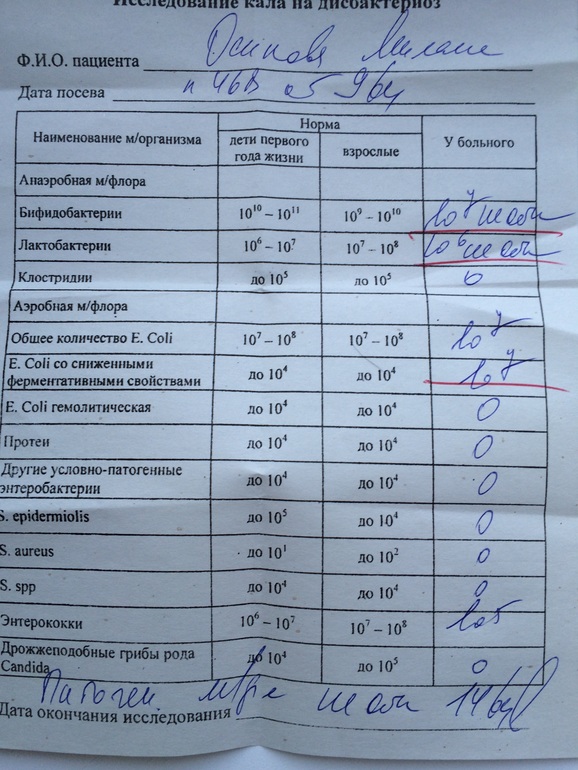
 Если у вас нет лихорадки или есть только легкая лихорадка, ваш врач может заподозрить, что ваши симптомы вызваны чем-то другим, а не бактериями.
Если у вас нет лихорадки или есть только легкая лихорадка, ваш врач может заподозрить, что ваши симптомы вызваны чем-то другим, а не бактериями. coli легко спутать с другими состояниями с похожими симптомами, такими как другие инфекционные заболевания.
coli легко спутать с другими состояниями с похожими симптомами, такими как другие инфекционные заболевания.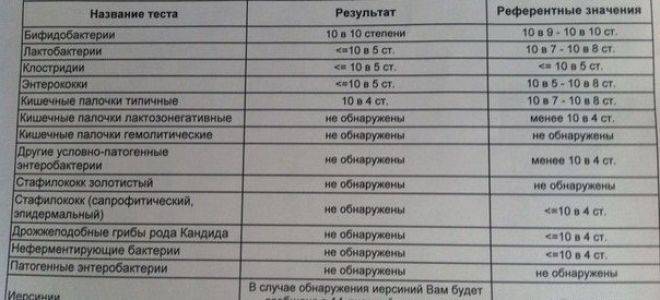

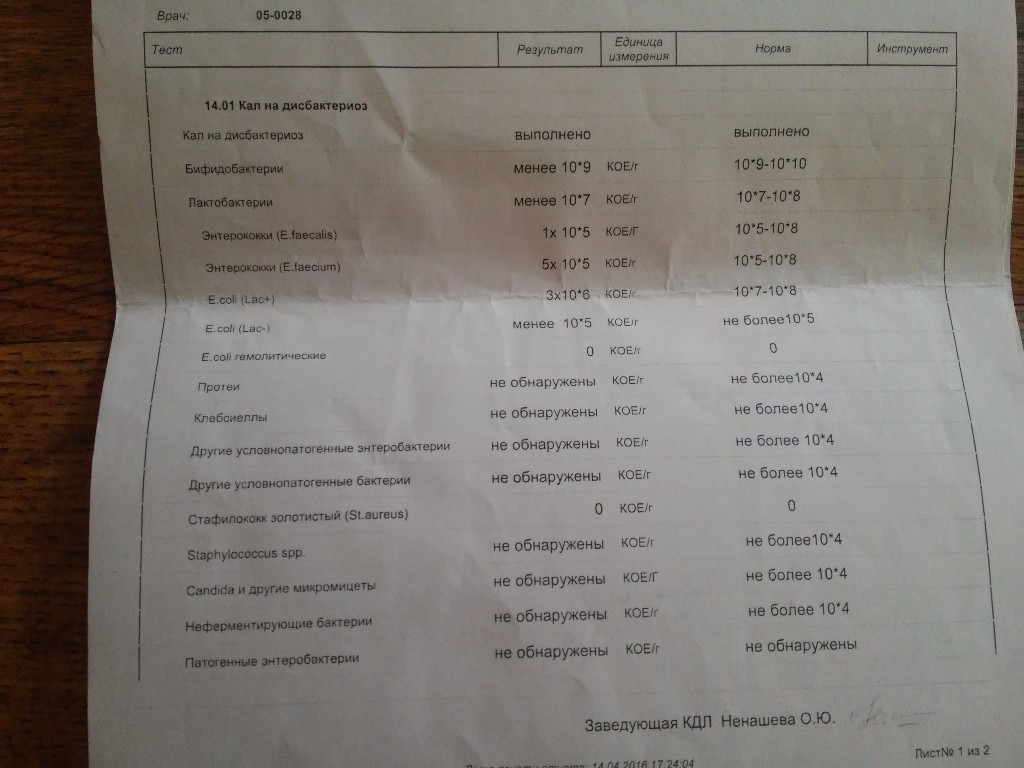
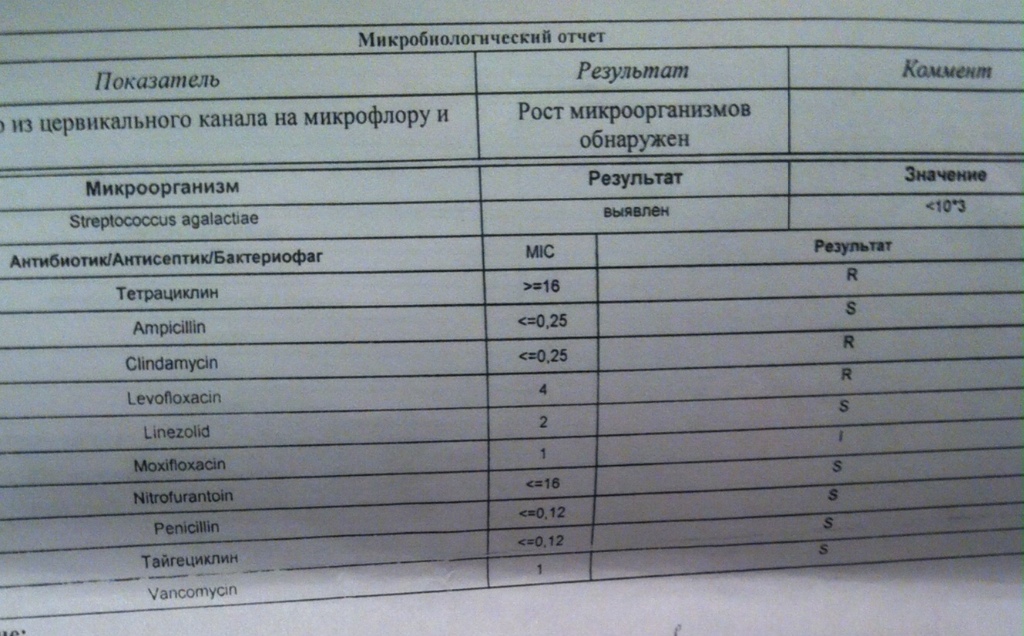 инфекция coli . Эти продукты включают Imodium и Maalox Anti-Darrheal. Не принимайте другие лекарства, оставшиеся после предыдущей болезни.
инфекция coli . Эти продукты включают Imodium и Maalox Anti-Darrheal. Не принимайте другие лекарства, оставшиеся после предыдущей болезни.

 coli бактерии
coli бактерии Если вы принимали какие-либо антибиотики, образец стула должен быть взят по крайней мере через 48 часов после того, как вы приняли последнюю дозу.
Если вы принимали какие-либо антибиотики, образец стула должен быть взят по крайней мере через 48 часов после того, как вы приняли последнюю дозу.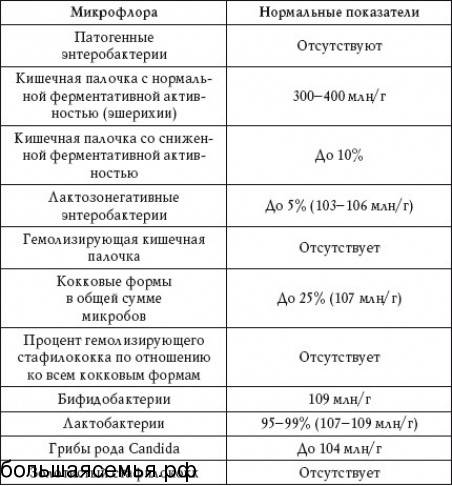

 coli , которые полезны и действительно помогают пищеварению. E. Coli O157:H7 вырабатывает токсины в кишечнике, которые вызывают диарею, попадают в кровоток, разрушают эритроциты и повреждают почки.
coli , которые полезны и действительно помогают пищеварению. E. Coli O157:H7 вырабатывает токсины в кишечнике, которые вызывают диарею, попадают в кровоток, разрушают эритроциты и повреждают почки.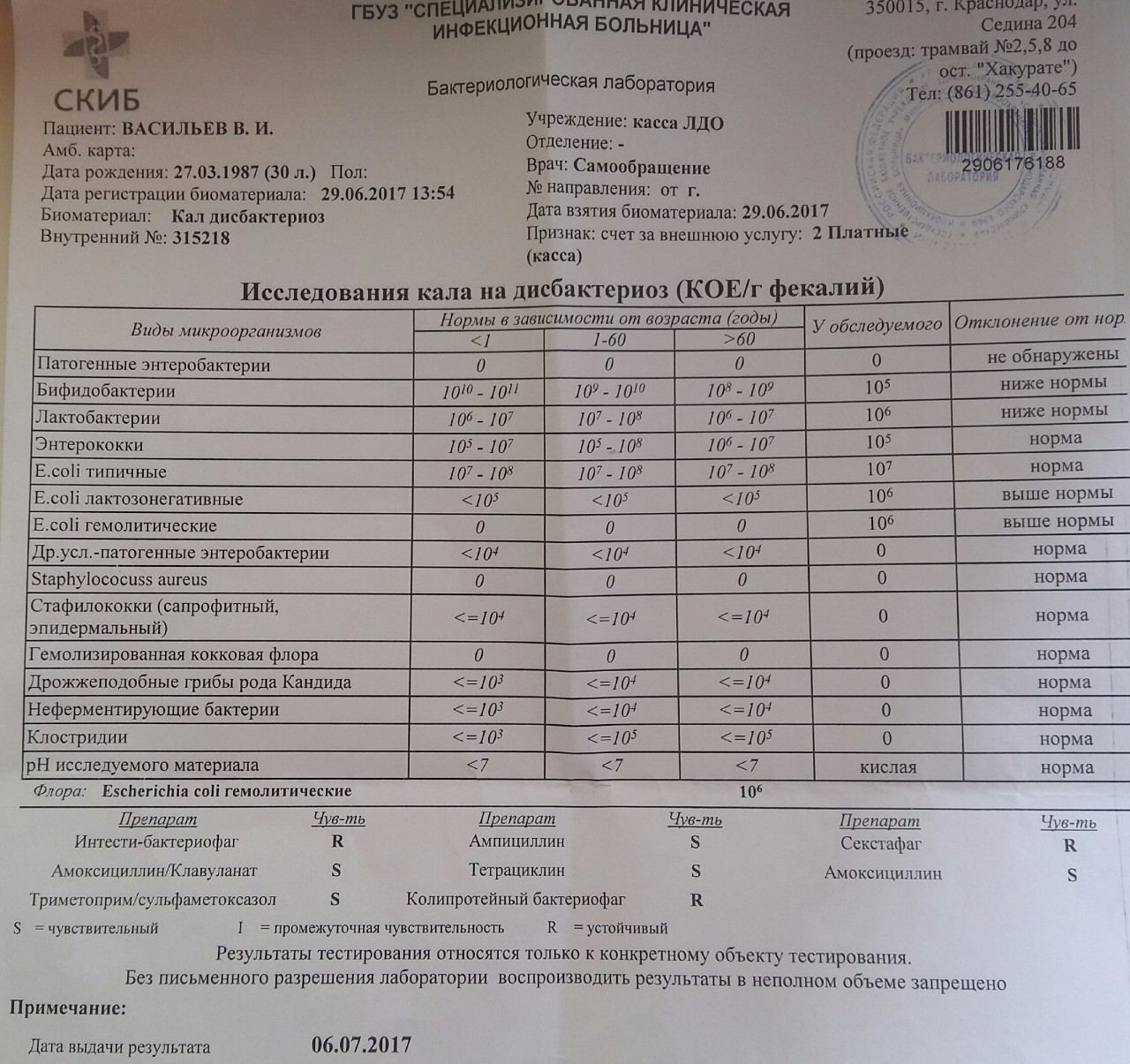 coli :
coli : В конечном итоге это может привести к острому повреждению почек, которое имеет следующие признаки и симптомы:
В конечном итоге это может привести к острому повреждению почек, которое имеет следующие признаки и симптомы: coli O157:H7 .
coli O157:H7 . При надлежащем уходе пациенты с заболеванием могут выздороветь без необратимого ущерба для своего здоровья.Антибиотики не нужны для лечения диареи. Инфекция пройдет сама. Использование антибиотиков в некоторых исследованиях было связано с повышенным риском развития ГУС.
При надлежащем уходе пациенты с заболеванием могут выздороветь без необратимого ущерба для своего здоровья.Антибиотики не нужны для лечения диареи. Инфекция пройдет сама. Использование антибиотиков в некоторых исследованиях было связано с повышенным риском развития ГУС. палочка O157:H7 :
палочка O157:H7 :
 Беременным женщинам назначают антибиотики, чтобы предотвратить заражение будущего ребенка.
Беременным женщинам назначают антибиотики, чтобы предотвратить заражение будущего ребенка.