код по МКБ-10, какие формы принимает болезнь Шенлейна – Геноха, лечение
Термин «геморрагический васкулит» впервые появился в советской медицинской литературе в 1959 году благодаря ревматологу Насоновой. Само заболевание было изучено немецкими врачами Шенлейном и Генохом в 1837 и 1874 годах, отчего и получило своё название – болезнь Шенлейна – Геноха. Её также называют аллергической или ревматической пурпурой.
Заболевание геморрагический васкулит относится к группе системных болезней и вызывает воспаление капилляров и мелких кровеносных сосудов. В ходе течения их стенки источаются, что приводит к кровоизлияниям под кожей или внутри стенок органов.
В международной классификации болезней оно обозначается кодом D69.0.
Разновидности геморрагического васкулита
Врачи классифицируют эту болезнь по 3 признакам.
Локализация
- Кожа и суставы.
- Тонкий и толстый кишечник (абдоминальный синдром).
- Почки.
Скорость развития
- За несколько дней – молниеносная.

- За 1-3 месяца – острая.
- За полгода – затяжная.
- За 1 год и более – хроническая.
Тяжесть состояния больного
- 1-я степень – легкая;
- 2-я степень – средняя;
- 3-я степень – тяжелая.
Причины и провоцирующие факторы
Основная причина появления васкулита – наличие в крови иммунных комплексов. Они представляют собой «комок» из антигенов и антител. В здоровом организме их количество контролирует фагоцитарная система. Но при избытке чужеродных веществ (антигенов) их становится слишком много и она не успевает их выводить. Это приводит к их оседанию на внутренней стенке сосудов с последующим воспалением этого места.
Главным провоцирующим фактором аллергической пурпуры являются болезни горла, легких: ОРЗ, ОРВИ, ангина и другие.
Другой группой провоцирующих факторов является аллергическая реакция на продукты, медикаменты, прививки, укусы насекомых, бытовую химию.
Симптомы
Проявления геморрагического васкулита можно разделить на 2 группы: общие и специфические. К первой относится повышение температуры до 38-40°C, интоксикация, отсутствие аппетита, слабость.
К первой относится повышение температуры до 38-40°C, интоксикация, отсутствие аппетита, слабость.
Вторая группа включает в себя:
- сыпь;
- суставной, абдоминальный, почечный синдромы;
- поражения легких, нервной системы.
Характерные высыпания – главный признак того, что сосуды поражены васкулитом. Сыпь представляет собой множество точек цвета ржавчины. Каждая из них имеет форму круга диаметром 2 миллиметра и возвышается над поверхностью кожи. Они могут объединяться между собой и образовывать пятна больших размеров, вплоть до отсутствия здоровых участков между ними. Появляется она в основном на коже голени (часть ноги ниже колена). При отсутствии лечения постепенно поднимается вверх, покрывая бедра, ягодицы и нижнюю часть спины.
Суставной синдром в 70-90% случаев появляется одновременно с высыпаниями и вызывает боль в коленном, голеностопном и других суставах, а также в прилегающих к ним мышцах.
При абдоминальном синдроме поражаются органы пищеварения и появляются характерные для болезней ЖКТ симптомы: тошнота, рвота, диарея, желудочно-кишечное кровотечение. Также возможно появление отверстий в стенках кишечника или перитонита.
Также возможно появление отверстий в стенках кишечника или перитонита.
При почечном синдроме нарушается работа почек. Он появляется на третьей неделе развития заболевания, т.е. после остальных проявлений васкулита. Поражение почек проявляется в появлении в моче различных белков.
В очень редких случаях болезнь поражает сосуды легких и головного мозга. В первом случае оно выражается кровотечениями и кровоизлияниями в стенки органа.
Во втором – сильными головными болями и может быть причиной энцефалопатии, полинейропатии, судорог, изменений в поведении и инфаркта.
Лечение
Лечением васкулита занимаются 2 специалиста: терапевт и ревматолог. При появлении абдоминального и почечного синдромов может потребоваться дополнительная консультация гастроэнтеролога и нефролога.
Для того, чтобы вылечить заболевание, врач использует 2 метода: гипоаллергенную диету и медикаменты. В первом случае целью является уменьшение числа попадающих в организм аллергенов. В идеале рекомендуется перейти на диету для больных язвой желудка – стол № 1. Но временный отказ от апельсинов, шоколада, чая, кофе, солёных и острых блюд тоже эффективен.
В идеале рекомендуется перейти на диету для больных язвой желудка – стол № 1. Но временный отказ от апельсинов, шоколада, чая, кофе, солёных и острых блюд тоже эффективен.
Во втором случае препараты уменьшают симптомы и замедляют патологические процессы. К ним относятся:
- Тиклопидин, Дипиридамол – предотвращают образование тромбов.
- Никотиновая кислота – стимулирует процесс растворения фибриновых образований и тромбов.
- Гепарин – снижает свертываемость крови.
- Дексаметазон, Преднизолон – регулируют работу иммунной системы.
- Антибиотики – для лечения вторичной бактериальной инфекции.
Длительность лечения составляет от 2 месяцев до года, в зависимости от степени тяжести. Если оно было начато вовремя, то вероятность появлений осложнений очень мала.
Геморрагический васкулит – болезнь, поражающая стенки капилляров и мелких сосудов. Присвоенный ей код по МКБ-10 – D69.0. Она возникает из-за избыточной работы иммунной системы. Главный симптом – специфическая сыпь цвета ржавчины, вызванная подкожными кровоизлияниями. Она также проявляется нарушением целостности органов пищеварения и работы почек.
Главный симптом – специфическая сыпь цвета ржавчины, вызванная подкожными кровоизлияниями. Она также проявляется нарушением целостности органов пищеварения и работы почек.
Для того, чтобы не спровоцировать геморрагический васкулит, главное условие – соблюдение рационального питания, своевременное прохождение медицинского обследования и сдача анализов.
Причины, симптомы, методы диагностики и терапия геморрагического васкулита у детей
Геморрагический васкулит, или болезнь Шенлейн-Геноха, связан с поражением мелких кровеносных сосудов — артериол, венул, капилляров, — которые располагаются в коже, ЖКТ, суставах, почках. Болезнь поражает детей в любом возрасте, но, по статистике, наиболее распространена в период с 4 до 12 лет. Причем установлено, что мальчики почти в два раза болеют чаще девочек. Далее в статье рассмотрим причины ее возникновения, характерные признаки и в чем заключается лечение геморрагического васкулита у детей.
Описание заболевания
При геморрагическом васкулите происходит воспалительный процесс микрососудов и тромбообразование в них. В результате воспаления стенки сосудов они становятся ломкими. Зачастую идет поражение капилляров кожи, почек и органов пищеварения. В микрососудах образуется множество тромбов, нарушается кровообращение и организм перестает справляться со своими функциями. Значительные повреждения сосудов вызывают геморрагический синдром, который проявляется небольшими кровоизлияниями в ткани. В ЖКТ возникают отеки и поражение слизистых, в почках нарушается проходимость сосудов. Геморрагический васкулит у детей по МКБ-10 имеет код D69.0 и ему присущи симптомы аллергической пурпуры.
В результате воспаления стенки сосудов они становятся ломкими. Зачастую идет поражение капилляров кожи, почек и органов пищеварения. В микрососудах образуется множество тромбов, нарушается кровообращение и организм перестает справляться со своими функциями. Значительные повреждения сосудов вызывают геморрагический синдром, который проявляется небольшими кровоизлияниями в ткани. В ЖКТ возникают отеки и поражение слизистых, в почках нарушается проходимость сосудов. Геморрагический васкулит у детей по МКБ-10 имеет код D69.0 и ему присущи симптомы аллергической пурпуры.
Классификация геморрагического васкулита
По клиническому течению заболевание подразделяется на следующие степени:
- Легкую – у больного отмечается удовлетворительное состояние: небольшие высыпания на коже и слабовыраженные боли в суставах.
- Среднюю – на теле имеется обильная сыпь, болезненные ощущения в суставах усиливаются, чувствуется дискомфорт в животе, в моче появляется примесь крови.
- Тяжелую – на кожных покровах множественные высыпания с некротическими участками, возможен отек Квинке, нарушается белково-липидный обмен из-за поражения почек, которые могут перестать функционировать, в моче присутствует кровь, в органах ЖКТ наблюдаются кровотечения.

По течению заболевание бывает:
- острое – продолжается до двух месяцев;
- затяжное – около полугода;
- хронически-рецидивирующее – длится годами.
Геморрагический васкулит у детей, клинические формы которого зависят от пораженного органа, может быть следующих видов:
- Кожный – страдают только кожные покровы. Заболевание часто носит наследственный характер. Сыпь появляется на ягодицах, животе и суставных сгибах.
- Почечный – характеризуется поражением почек: плохой аппетит, слабость, тошнота, присутствие белка и эритроцитов в анализе мочи. Кожные высыпания отсутствуют.
- Кожно-суставной – наблюдается отек суставов верхних и нижних конечностей, появляется сыпь на коже.
- Кожно-абдоминальный – отмечаются схваткообразные боли в районе живота и сыпь на кожных покровах.
Причины заболевания
Точные причины геморрагического васкулита у детей (фото проявлений недуга можно найти на специализированных источниках) по нынешний день не выявлены. Предполагают, что недуг развивается в результате сбоя иммунной системы, когда начинают вырабатываться антитела, разрушающие стенки мелких сосудов. В результате они становятся рыхлыми, нарушается их проницаемость и появляются точечные кровоизлияния. Факторами, провоцирующими возникновение аутоиммунного процесса, нередко являются:
Предполагают, что недуг развивается в результате сбоя иммунной системы, когда начинают вырабатываться антитела, разрушающие стенки мелких сосудов. В результате они становятся рыхлыми, нарушается их проницаемость и появляются точечные кровоизлияния. Факторами, провоцирующими возникновение аутоиммунного процесса, нередко являются:
- перенесенные заболевания инфекционного характера;
- аллергия на продукты питания или лекарственные препараты;
- хроническая инфекция;
- травмы или перенесенные операции;
- вакцинация;
- глистные инвазии;
- переохлаждение.
Немаловажную роль играет и наследственный фактор.
Патогенез заболевания
В патогенезе геморрагического васкулита у детей особое значение имеет гиперпродукция иммунных комплексов, повышающая проницаемость и повреждение эндотелия сосудов. В основном идет повреждение самых мелких сосудов в результате чего нарушается структура тканей стенок и возникает микротромбоз. Повреждаются сосуды дермы, а кровоизлияния достигают эпидермиса. При повреждениях ЖКТ возникают отек и подслизистые кровоизлияния, а также появляются эрозии и язвочки на слизистой оболочке. В почках происходит сегментарное нарушение функционирования клубочков. Капилляры забиваются фибриноидными массами. В результате этого, в микрососудах возникает воспаление, стенки разрушаются, в связи с этим увеличивается их проницаемость. Свертывающая система крови проявляет повышенную активность, возникает риск формирования тромбов, а это является опасным явлением.
При повреждениях ЖКТ возникают отек и подслизистые кровоизлияния, а также появляются эрозии и язвочки на слизистой оболочке. В почках происходит сегментарное нарушение функционирования клубочков. Капилляры забиваются фибриноидными массами. В результате этого, в микрососудах возникает воспаление, стенки разрушаются, в связи с этим увеличивается их проницаемость. Свертывающая система крови проявляет повышенную активность, возникает риск формирования тромбов, а это является опасным явлением.
Симптомы болезни
Геморрагический васкулит у детей, клиническое начало которого сопровождается резким подъемом температуры, нередко возникает вследствие перенесенного ОРВИ. После этого проступает сыпь и появляются другие симптомы, которые зависят от формы болезни. Ими могут быть:
- общее недомогание;
- тошнота и рвота;
- болезненные ощущения в животе;
- отечность суставов;
- покраснение кожных покровов;
- сбой в пищеварительной системе – диарея, потеря аппетита;
- лихорадка;
- наличие крови в моче или кале.

При геморрагическом васкулите у детей синдром в виде характерной сыпи у отдельных форм болезни не проявляется, что очень затрудняет диагностику. При этом иногда болезнь через 2–3 недели внезапно проходит, а затем, появляется новый рецидив.
Диагностика
Для постановки диагноза лечащий врач выслушивает жалобы, проводит визуальный осмотр, изучает историю болезни пациента, а затем назначает следующие мероприятия:
- общий анализ крови и мочи;
- копрограмма кала и анализ на яйца глист;
- ЭКГ;
- УЗИ почек и брюшной полости;
- рентгенографию;
- тесты для определения состояния иммунитета;
- биопсию сыпи.
Для диагностики геморрагического васкулита у детей, скорей всего, потребуются консультации узких специалистов и, может быть, дополнительные обследования и анализы. После того как выставлен точный диагноз, врач назначает необходимую терапию.
Диета для детей
Всем детям при васкулите рекомендуется специальный режим питания, состоящий из 5–6-разового приема пищи. Необходимы продукты, богатые витаминами A, K, C, B, причем употребление соли надо ограничить. Для восполнения нехватки кальция советуют использовать нежирные молочные продукты. При почечной форме заболевания нельзя употреблять продукты, содержащие калий. Общая диета при геморрагическом васкулите у детей включает следующие продукты:
Необходимы продукты, богатые витаминами A, K, C, B, причем употребление соли надо ограничить. Для восполнения нехватки кальция советуют использовать нежирные молочные продукты. При почечной форме заболевания нельзя употреблять продукты, содержащие калий. Общая диета при геморрагическом васкулите у детей включает следующие продукты:
- Тушеные, паровые, вареные или запеченные овощи и мясо.
- Использовать молочные и протертые супы.
- Сваренные на воде каши.
- Сладкие фрукты.
- Свежевыжатые соки, отвары из шиповника, зеленый чай.
При этом в рацион не включают жирную и острую пищу.
Исключают из употребления:
- цитрусовые;
- кофе;
- шоколад;
- какао;
- фрукты, ягоды и овощи красного цвета:
- яйца куриные.
После окончания лечения геморрагического васкулита у детей рекомендуется двенадцать месяцев придерживаться антиаллергенной диеты, постепенно включая в рацион запрещенные продукты. В период ремиссии врач индивидуально для каждого пациента подбирает необходимые продукты и схему питания, учитывая особенности организма и форму заболевания.
В период ремиссии врач индивидуально для каждого пациента подбирает необходимые продукты и схему питания, учитывая особенности организма и форму заболевания.
Режим для больного
Больной геморрагическим васкулитом ребенок обязательно помещается в стационар, где и проводится его лечение. Постельный режим является обязательным условием для выздоровления. Причем соблюдать его необходимо, пока полностью не исчезнут кожные высыпания, потому что любая двигательная активность приводит к увеличению пурпуры. Кроме того, в период лечения очень важно соблюдать гипоаллергенную диету, исключить контакты с бытовыми аллергенами.
Методы лечения
В основу лечения геморрагического васкулита у детей, по клиническим рекомендациям, входит проведение следующих мероприятий:
- Постельный режим – на период кожных высыпаний и двух недель после появления последней папулы.
- Гипоаллергенная диета – исключают все продукты, способные вызвать аллергию.
- Энтеросорбция – назначают в течение одной недели энтеросорбенты, активные вещества которых выводят из организма метаболиты и токсины.

- Медикаментозная терапия – проводится в три этапа.
Типичное течение заболевания лечится около месяца, а волнообразное, когда ремиссия сменяется обострением, до трех.
Первый этап медикаментозной терапии
При лечении геморрагического васкулита у детей стремятся устранить активное воздействие антигенов, перепадов температуры и нагрузки на ноги. Для терапии используются следующие лекарственные средства:
- Улучшающие микроциркуляцию крови – способствуют расширению кровеносных сосудов и повышают кровоснабжение органов и тканей: «Никотиновая кислота», «Эуфиллин», «Дибазол».
- Противовоспалительные нестероиды – уменьшают воспалительные процессы: «Ибупрофен», «Вольтарен».
- Глюкокортикоиды – подавляют иммунную систему и оказывают противовоспалительное действие: «Преднизолон».
При противопоказаниях к гормонам используют противовоспалительные средства: «Плаквенил», «Ортофен».
- Витамины A и E.
- Противоаллергические препараты.

Второй этап терапии у детей
При наличии абдоминального синдрома, нарушениях в работе почек и часто повторяющихся рецидивах кожных высыпаний для лечения геморрагического васкулита у детей, по клиническим рекомендациям, используют «Гепарин» для достижения нормальных показателей свертываемости крови. Совместно с «Гепарином» назначают антиагреганты, препятствующие образованию тромбов и улучшающие ее свойства: «Курантил», «Трентал», «Тиклопидин».
При болевом синдроме используют глюкозо-новокаиновую смесь. При неэффективности лечения, малышу проводят плазмаферез – процедуру очищения плазмы крови от белковых молекул, содержащих токсические вещества.
Третий этап терапии
В случае отсутствия результатов от предыдущей терапии, проведенной на первых двух этапах лечения, ребенку назначают цитостатики. Эти препараты обладают хорошей эффективностью, но имеют и ряд побочных явлений. Поэтому перед назначением врач оценивает благоприятные и вредные воздействия препаратов на организм и только после этого проводит ими курс терапии или отказывается от него. Для лечения геморрагического васкулита у детей цитостатиками используют: «Циклофосфан» и «Азатиоприн».
Для лечения геморрагического васкулита у детей цитостатиками используют: «Циклофосфан» и «Азатиоприн».
Максимальная доза препаратов используется до двух месяцев, далее переходят на поддерживающую терапию в течение 30 дней. Лечение болезни проводится под строгим контролем врача. Родителям необходимо следить за соблюдением режима поведения и питания ребенка. В большинстве случаев прогноз заболевания благоприятный. После перенесенной болезни дети освобождаются от посещения дошкольных и школьных учреждений сроком на один год. В течение трех лет им дается отвод от профилактической иммунизации и не рекомендуется курортное лечение.
Геморрагический васкулит у детей: последствия и осложнения
При адекватной и своевременной терапии ребенок полностью поправляется. Иногда возможно спонтанное выздоровление через 2–3 недели после начала патологического процесса. При поражении только кожных покровов заболевание проходит в нетяжелой форме и для лечения используют щадящие препараты. Если поражаются почки и ЖКТ, состояние больного становится тяжелым: поднимается температура, наблюдается слабость и болезненные ощущения, поражаются центральная и периферическая система. Но самым опасным является стремительное (молниеносное) развитие болезни в большинстве случаев приводящее к летальному исходу. В настоящее время разработаны методы его лечения, и они дают положительные результаты, но часто возникают серьезные осложнения:
Если поражаются почки и ЖКТ, состояние больного становится тяжелым: поднимается температура, наблюдается слабость и болезненные ощущения, поражаются центральная и периферическая система. Но самым опасным является стремительное (молниеносное) развитие болезни в большинстве случаев приводящее к летальному исходу. В настоящее время разработаны методы его лечения, и они дают положительные результаты, но часто возникают серьезные осложнения:
- Гломерулонефрит с последующей почечной недостаточностью, переходящей в хроническую форму.
- Инвагинация кишечника, когда одна часть кишки входит в просвет другой, вызывая непроходимость.
- Повреждение стенки кишечника и проникновение содержимого в брюшину.
- Кровотечение в ЖКТ.
- Резкое падение гемоглобина из-за большой потери крови.
Такие последствия возникают и при хронической или затяжной форме болезни. Особенно опасны тяжелые поражения почек, приводящие к необратимым процессам, когда они отказываются работать и без гемодиализа в этом случае не обойтись.
Геморрагический васкулит у детей: рекомендации
После выписки ребенка из стационара родителям необходимо внимательно следить за его состоянием. Врачи рекомендуют:
- Диспансерное наблюдение за ребенком не меньше пяти лет, учитывая, что почки не повреждены. В противном случае контроль остается пожизненно.
- Два раза в год посещение педиатра, при отсутствии обострений.
- Осмотр у стоматолога и отоларинголога три раза в год.
- Освобождение от занятий физкультурой на один год, после этого переход в подготовительную группу.
- Отвод от плановой вакцинации на два года, затем по разрешению лечащего врача с обязательным приемом антигистаминных средств.
- Постоянный контроль результатов анализа мочи и кала.
- Обязательное соблюдение антиаллергенной диеты.
Посещая лечащего врача, родители получают советы о лечении возникших заболеваний, рационе питания, поведении ребенка в быту и в школе. При строгом соблюдении всех рекомендаций геморрагический васкулит у детей никогда не дает рецидивов.
Отзывы о геморрагическом васкулите
Многие родители, у кого дети переболели геморрагическим васкулитом, делятся своим приобретенным опытом с новичками. Вот несколько из них:
- Мам часто интересует вопрос по поводу диеты. Например, когда следует давать сладкое после перенесенного заболевания? Советуют это делать постепенно, начиная с подслащенных каш.
- Некоторых очень волнует то, что болезнь постоянно возвращается, хотя строго соблюдается диета и никакие новые препараты не принимаются. На вопросы ответит врач. Он советует не обращаться за помощью к людям, дети которых переболели той же болезнью. У всех разный организм и свои особенности. Консультироваться надо только очно с доктором, который осуществляет лечение геморрагического васкулита у детей.
- Отзывы о том, можно ли отдавать ребенка после болезни в детский сад, тоже разные: одни родители говорят, что можно, но только чтобы он там не питался, другие советуют выдержать ребенка год дома и только потом попробовать водить его в садик.
 Ну а третье мнение – перевести малыша на домашнее воспитание.
Ну а третье мнение – перевести малыша на домашнее воспитание. - Мамы, чьи дети переболели геморрагическим васкулитом, рекомендуют не отчаиваться, строго выполнять все рекомендации врача: диету, осторожно относиться к приему лекарственных средств, не менять постоянное место жительства, укреплять иммунитет и все со временем наладится.
Восстановление после лечения
Детям, переболевшим геморрагическим васкулитом, необходим длительный восстановительный период. Родителям детишек необходимо полностью изменить образ его жизни: распорядок дня, питание, привычки и поведение. Очень важно уметь предупреждать развитие инфекционных заболеваний. Исключить при лечении прием антибактериальных и других лекарственных средств, способных вызвать аллергические реакции. Ежедневно надо работать над укреплением иммунитета. Для этого повседневно совершать на свежем воздухе прогулки, принимать витаминные комплексы, использовать продукты с иммуномодулирующими свойствами. Необходимо, чтобы ребенок был защищен от контактов с инфицированными людьми. В квартире постоянно делать влажную уборку и систематические проветривания. Ребенок должен знать о своем состоянии, чтобы правильно себя вести. Очень важно найти для него подходящее занятие, которое бы ограничивало активные действия, но в то же время было увлекательным и интересным.
В квартире постоянно делать влажную уборку и систематические проветривания. Ребенок должен знать о своем состоянии, чтобы правильно себя вести. Очень важно найти для него подходящее занятие, которое бы ограничивало активные действия, но в то же время было увлекательным и интересным.
Заключение
При лечении болезни Шенлейн-Геноха у детей очень важно, чтобы родители строго соблюдали рекомендованную врачом антиаллергическую диету и постельный режим. Кроме того, нельзя применять ряд лекарственных препаратов, которые могут спровоцировать новый приступ болезни. Самой легкой формой болезни является кожный геморрагический васкулит у детей, когда поражаются только кожные покровы, а почечный – одной из самых тяжелых форм. При своевременной диагностике и правильно назначенном лечении прогноз заболевания благоприятный. Но несмотря на это, даже после полного излечения им желательно пожизненно соблюдать охранный режим.
Геморрагический васкулит — причины, симптомы, диагностика и лечение
Геморрагический васкулит — системное асептическое воспаление сосудов микроциркуляторного русла с преимущественным поражением кожи, суставов, желудочно-кишечного тракта и почечных клубочков. Протекает с явлениями геморрагической или уртикарной сыпи, артралгиями, абдоминальным болевым синдромом, гематурией и почечной недостаточностью. Диагностика основана на клинических симптомах, лабораторных данных (анализ крови, мочи, коагулограмма), исследовании органов ЖКТ и почек. Основой лечения васкулита является терапия антикоагулянтами, ангиагрегантами. В тяжелых случаях применяется экстракорпоральная гемокоррекция, глюкокортикоидная терапия, противовоспалительное, цитостатическое лечение.
Протекает с явлениями геморрагической или уртикарной сыпи, артралгиями, абдоминальным болевым синдромом, гематурией и почечной недостаточностью. Диагностика основана на клинических симптомах, лабораторных данных (анализ крови, мочи, коагулограмма), исследовании органов ЖКТ и почек. Основой лечения васкулита является терапия антикоагулянтами, ангиагрегантами. В тяжелых случаях применяется экстракорпоральная гемокоррекция, глюкокортикоидная терапия, противовоспалительное, цитостатическое лечение.
Общие сведения
Геморрагический васкулит (ГВ, болезнь Шенлейн-Геноха, аллергическая пурпура, капилляротоксикоз) относится к наиболее распространенным на сегодняшний день геморрагическим заболеваниям. По сути своей он является аллергическим васкулитом поверхностного характера с поражением мелких артериол, венул, а также капилляров. В Международной классификации болезней (МКБ) заболевание имеет название «аллергическая пурпура». Болезнь Шенлейн-Геноха встречается в основном в детском возрасте — от 5 до 14 лет. Средняя распространенность среди детей этого возраста составляет 23-25 случая на 10 тыс. Наиболее подвержены заболеванию лица в возрасте 7-12 лет. У детей до 3 лет известны лишь отдельные случаи возникновения пурпуры.
Средняя распространенность среди детей этого возраста составляет 23-25 случая на 10 тыс. Наиболее подвержены заболеванию лица в возрасте 7-12 лет. У детей до 3 лет известны лишь отдельные случаи возникновения пурпуры.
Геморрагический васкулит
Причины
Этиологические аспекты изучены не до конца, известно лишь, что в большинстве случаев патология носит инфекционно-аллергическую природу. Существует сезонная зависимость ‒ наибольшая заболеваемость регистрируется в сырое и холодное время года. Многолетние наблюдения позволили выявить общие триггерные факторы, предшествующие развитию клинических проявлений. К их числу относят:
- Инфекционные заболевания. У большинства заболевших манифестации васкулита предшествует острая инфекция дыхательных путей (трахеобронхит, тонзиллит, ринофарингит). Наиболее часто из смывов носоглотки удается выделить β-гемолитический стрептококк, золотистый стафилококк, кишечную палочку, аденовирус, ВПГ 1 и 2 типов.

- Лекарственная терапия. В ревматологии имеются сообщения о развитии геморрагического васкулита на фоне использования фармакопрепаратов: антибиотиков (пенициллинов, макролидов), НПВС, антиаритмических средств (хинидин). Спровоцировать явления аллергической пурпуры может профилактическая вакцинация, проведенная сразу после перенесенной ОРВИ.
- Аллергическая отягощенность. В анамнезе пациентов с ГВ нередко имеются указания на наличие различных видов аллергии (медикаментозной, пищевой, холодовой). Больные часто страдают аллергическим дерматитом, поллинозом, аллергическим ринитом или проявлениями экссудативно-катарального диатеза.
- Другие эндогенные и внешние причины. В числе производящих факторов может выступать переохлаждение, избыточная инсоляция, укусы насекомых, травмы.
 У некоторых больных манифестация заболевания наступает на фоне беременности, сахарного диабета, злокачественных опухолей, цирроза печени.
У некоторых больных манифестация заболевания наступает на фоне беременности, сахарного диабета, злокачественных опухолей, цирроза печени.
Во многих наблюдениях причинный фактор, вызвавший возникновение васкулита, установить не удается. Ряд авторов высказывает предположение, что воздействие провоцирующих факторов приводит к развитию геморрагического васкулита лишь в тех случаях, когда оно осуществляется на фоне генетической предрасположенности организма к гиперергическим иммунным реакциям.
Патогенез
В основе механизма развития геморрагического васкулита лежит образование иммунных комплексов и повышение активности белков системы комплемента. Циркулируя в крови, они откладываются на внутренней поверхности стенки мелких сосудов (венул, артериол, капилляров), вызывая ее повреждение с возникновением асептического воспалительного процесса. Воспаление сосудистой стенки в свою очередь приводит к повышению ее проницаемости, отложению в просвете сосуда фибрина и тромботических масс, что обуславливает основные клинические признаки заболевания — кожно-геморрагический синдром и микротромбирование сосудистого русла с поражением ЖКТ, почек, суставов.
Классификация
В клиническом течении капилляротоксикоза различают острую фазу (начальный период или обострение) и фазу стихания (улучшение). По преобладающим симптомам заболевание классифицируют на следующие клинические формы: простую, ревматоидную (суставную), абдоминальную и молниеносную. В соответствии с характером течения различают острый (до 2-х мес.), затяжной (до полугода) и хронический ГВ. По тяжести клинических проявлений выделяют васкулит:
- Легкой степени. Отмечается удовлетворительное состояние пациентов и необильный характер сыпи, артралгии.
- Средней степени. Состояние больного средней тяжести, высыпания обильные, артралгии сопровождаются изменениями в суставах по типу артрита, отмечаются периодические боли в животе и микрогематурия.
- Тяжелой степени. Имеет место тяжелое состояние больного, сливные обильные высыпания с некротическими участками, ангионевротические отеки, нефротический синдром, наблюдается макрогематурия и желудочно-кишечные кровотечения, возможно развитие острой почечной недостаточности.

Симптомы
Для клиники аллергической пурпуры типично острое начало с повышением температуры до субфебрильных или фебрильных цифр. Однако возможно отсутствие подъема температуры. Кожный синдром отмечается в самом дебюте заболевания и наблюдается у всех больных. Он характеризуются диффузными пятнисто-папулезными геморрагическими элементами различной величины (чаще мелкими), не исчезающими при надавливании. В некоторых случаях наблюдается уртикарная сыпь. Высыпания обычно располагаются симметрично на коже голеней, бедер и ягодиц, в области крупных суставов, реже — на коже рук и туловища. Обильность высыпаний часто коррелирует с тяжестью васкулита. При наиболее тяжелом его течении в центре некоторых элементов сыпи развивается некроз и образуется язва. Разрешение сыпи заканчивается длительно сохраняющейся гиперпигментацией. При хроническом течении ГВ с частыми рецидивами на коже после исчезновения сыпи возникает шелушение.
Суставной синдром развивается у 70% пациентов. Поражения суставов могут носить кратковременный характер в виде легкой артралгии или сохраняться в течение нескольких дней с выраженным болевым синдромом, сопровождающимся другими симптомами артрита (покраснение, отечность) и приводящим к ограничению движений в суставе. Типичным является летучий характер поражения с вовлечением преимущественно крупных суставов, чаще коленных и голеностопных. Суставной синдром может появиться в начальном периоде васкулита или возникнуть позже. Зачастую он имеет преходящий характер и никогда не приводит к стойкой деформации суставов. Абдоминальный синдром может предшествовать кожно-суставным проявлениям или сопутствовать им. Он проявляется болями в животе различной интенсивности — от умеренных до приступообразных по типу кишечной колики. Пациенты часто не могут указать точную локализацию боли, жалуются на нарушения стула, тошноту и рвоту. Абдоминалгии могут появляться несколько раз в течение суток и проходят самопроизвольно или в первые несколько дней лечения.
Поражения суставов могут носить кратковременный характер в виде легкой артралгии или сохраняться в течение нескольких дней с выраженным болевым синдромом, сопровождающимся другими симптомами артрита (покраснение, отечность) и приводящим к ограничению движений в суставе. Типичным является летучий характер поражения с вовлечением преимущественно крупных суставов, чаще коленных и голеностопных. Суставной синдром может появиться в начальном периоде васкулита или возникнуть позже. Зачастую он имеет преходящий характер и никогда не приводит к стойкой деформации суставов. Абдоминальный синдром может предшествовать кожно-суставным проявлениям или сопутствовать им. Он проявляется болями в животе различной интенсивности — от умеренных до приступообразных по типу кишечной колики. Пациенты часто не могут указать точную локализацию боли, жалуются на нарушения стула, тошноту и рвоту. Абдоминалгии могут появляться несколько раз в течение суток и проходят самопроизвольно или в первые несколько дней лечения.
Почечный синдром возникает у 25-30% пациентов и проявляется признаками хронического или острого гломерулонефрита с различной степенью гематурии. У ряда больных возникает нефротический симптомокомплекс. Поражение других органов при геморрагическом васкулите происходит довольно редко. Это может быть геморрагическая пневмония в виде кашля с прожилками крови в мокроте и одышки, кровоизлияния в эндокард, геморрагический перикардит, миокардит. Поражение сосудов головного мозга проявляется головокружением, раздражительностью, головной болью, эпиприступами и может вызвать развитие геморрагического менингита.
Осложнения
Поражение почек является самым стойким синдромом геморрагического васкулита, может осложняться злокачественным гломерулонефритом и хронической почечной недостаточностью. В тяжелых случаях аллергической пурпуры возникают желудочно-кишечные кровотечения, сопровождающиеся кровавой рвотой и присутствием крови в каловых массах, легочные кровотечения, кровоизлияния в вещество головного мозга (геморрагический инсульт). Массивные кровопотери могут привести к коллапсу и анемической коме. Осложнения абдоминального синдрома встречаются реже и представлены инвагинацией кишечника, перитонитом, тромбозом брыжеечных сосудов, некрозом части тонкого кишечника. Наибольшая частота летальных исходов регистрируется при молниеносной форме ГВ.
Массивные кровопотери могут привести к коллапсу и анемической коме. Осложнения абдоминального синдрома встречаются реже и представлены инвагинацией кишечника, перитонитом, тромбозом брыжеечных сосудов, некрозом части тонкого кишечника. Наибольшая частота летальных исходов регистрируется при молниеносной форме ГВ.
Диагностика
Проводя диагностику, ревматолог учитывает возраст пациента, изучает этиофакторы, сопоставляет клинические и лабораторные данные, исключает другие заболевания. При развитии почечного синдрома пациенту необходима консультация нефролога, при наличии абдоминальных болей — консультация гастроэнтеролога и хирурга. Диагностическая панель включает:
- Гематологические тесты. В общем анализе крови, как правило, отмечаются неспецифические признаки умеренного воспаления (лейкоцитоз и небольшое повышение СОЭ), увеличение количества тромбоцитов и эозинофилов. Биохимический анализ крови показывает увеличение иммуноглобулина А и СРБ.
 Большое диагностическое значение имеют результаты коагулограммы. Отсутствие в ней данных за нарушение свертывания при наличии клинических признаков геморрагического синдрома свидетельствует в пользу ГВ.
Большое диагностическое значение имеют результаты коагулограммы. Отсутствие в ней данных за нарушение свертывания при наличии клинических признаков геморрагического синдрома свидетельствует в пользу ГВ. - Анализы мочи и кала. В анализе мочи выявляется гематурия, протеинурия, цилиндрурия. Пациентам с почечным синдромом показан мониторинг изменений в анализе мочи, проведение биохимии мочи, пробы Зимницкого, Нечипоренко. Для диагностики скрытого ЖКТ-кровотечения производят анализ кала на скрытую кровь.
- Инструментальную диагностику. С целью оценки состояния органов-мишеней выполняется УЗИ почек, УЗДГ почечных сосудов. Для исключения органических причин кровотечения из пищеварительного тракта и бронхов целесообразно проведение УЗИ брюшной полости, гастроскопии, бронхоскопии.
- Биопсию с гистологией. В тяжелых диагностических случаях показана биопсия кожи или почек. Гистологическое исследование биоптата выявляет характерные изменения: отложения иммуноглобулина А и ЦИК на эндотелии и в толще сосудистой стенки венул, артериол и капилляров; образование микротромбов; выход элементов крови за пределы сосуда.

Абдоминальную форму геморрагического васкулита следует дифференцировать от других причин, обуславливающих появление симптомов «острого живота»: аппендицита, пенетрации язвы желудка, острого холецистита, панкреатита, перфорации кишечника при язвенном колите др. Также необходимо исключить тромбоцитопеническую пурпуру, геморрагический синдром при инфекционных заболеваниях (геморрагических лихорадках, гриппе), лейкоз, ревматоидный артрит, болезнь Стилла, острый гломерулонефрит, системные васкулиты.
Лечение
В острой фазе геморрагического васкулита пациентам необходимо соблюдать постельный режим и гипоаллергенную диету, ограничить употребление жидкости и соли, исключить прием антибиотиков и других медикаментов, которые могут усиливать сенсибилизацию организма. Основные направления терапии зависят от клинических проявлений, поэтому их целесообразно рассматривать посиндромно:
- При любых синдромах. Основу базисной терапии при всех формах ГВ составляет назначение дезагрегантов (дипиридамола, пентоксифиллина) и активаторов фибринолиза (никотиновой кислоты).
 Препараты этих групп препятствуют агрегации тромбоцитов, улучшают микроциркуляцию и внутритканевую перфузию. Часто в базисную схему включают гепарин и другие антикоагулянты.
Препараты этих групп препятствуют агрегации тромбоцитов, улучшают микроциркуляцию и внутритканевую перфузию. Часто в базисную схему включают гепарин и другие антикоагулянты. - При кожном синдроме. Терапия предполагает применение сульфасалазина, колхицина. Использование преднизолона до сих пор является спорным вопросом среди врачей. Возможно его назначение в тяжелых случаях ГВ. При отсутствии эффекта от терапии кортикостероидами препаратами запаса являются цитостатики.
- При суставном синдроме. Выраженные артралгии купируются проведением противовоспалительной терапии (индометацин, ибупрофен). Дополнительно могут назначаться производные аминохинолина (хлорохин).
- При почечном синдроме. Назначаются высокие дозы глюкокортикоидов, цитостатиков. Возможно использование иАПФ, антагонистов рецепторов ангиотензина II, введение нормального человеческого иммуноглобулина, проведение электрофореза с никотиновой кислотой и гепарином на область почек.
 В терминальной стадии ХПН требуется гемодиализ или трансплантация почки.
В терминальной стадии ХПН требуется гемодиализ или трансплантация почки. - При абдоминальном синдроме. Интенсивный болевой синдром служит показанием к внутривенному введению преднизолона, реополиглюкина, кристаллоидов. При развитии хирургических осложнений (перфорация, инвагинация кишки) применяется хирургическая тактика.
Тяжелое течение заболевания является показанием для проведения экстракорпоральной гемокоррекции (гемосорбция, иммуносорбция, плазмаферез). Многие авторы отмечают неэффективность антигистаминных препаратов в лечении ГВ. Однако их применение может быть оправдано у пациентов с аллергическим анамнезом. При связи заболевания с пищевой аллергией и наличием абдоминального синдрома дополнительно назначаются энтеросорбенты.
Прогноз и профилктика
Легкие формы геморрагического васкулита склонны к самопроизвольному излечению после первой же атаки заболевания – их прогноз благоприятен. При молниеносной форме смерть пациентов может произойти в первые несколько суток от начала заболевания. Чаще всего это связано с поражением сосудов ЦНС и возникновением внутримозгового кровоизлияния. Другой причиной летального исхода может стать тяжелый почечный синдром, приводящий к развитию уремии. В целях профилактики аллергического васкулита рекомендуется санация хронических инфекционных очагов ЛОР органов, дегельминтизация при глистных инвазиях, исключение контакта с известными аллергенами и бесконтрольного приема медикаментов.
Чаще всего это связано с поражением сосудов ЦНС и возникновением внутримозгового кровоизлияния. Другой причиной летального исхода может стать тяжелый почечный синдром, приводящий к развитию уремии. В целях профилактики аллергического васкулита рекомендуется санация хронических инфекционных очагов ЛОР органов, дегельминтизация при глистных инвазиях, исключение контакта с известными аллергенами и бесконтрольного приема медикаментов.
Геморрагический васкулит — симптомы заболевания, лечение болезни, причины, осложнения, профилактика. Medaboutme.ru. Medaboutme.ru
Геморрагический васкулит (болезнь Шенлейна-Геноха, аллергическая пурпура) – заболевание, в основе которого лежит повреждение стенок сосудов специфическими соединениями – иммунными комплексами, и проявляющееся в виде нарушения микроциркуляции, развития микротромбозов (закупорки сосудов мелкими кровяными сгустками), кровоизлияний.
Иммунные комплексы появляются в крови в результате перенесенного инфекционного заболевания, пищевой аллергии, приема лекарственных препаратов, укусов насекомых, переохлаждения. В норме иммунокомплексы выводятся из организма без существенных последствий. Однако в случае развития геморрагического васкулита они по ряду причин остаются в крови, оседают на стенках сосудов, вызывая их воспаление, повреждение структуры стенок и усиление их проницаемости. В результате возникают микротромбозы и точечные кровоизлияния в кожу, суставы, слизистую органов желудочно – кишечного тракта, почек. Заболевание характерно для детей и взрослых не старше 20 лет.
В норме иммунокомплексы выводятся из организма без существенных последствий. Однако в случае развития геморрагического васкулита они по ряду причин остаются в крови, оседают на стенках сосудов, вызывая их воспаление, повреждение структуры стенок и усиление их проницаемости. В результате возникают микротромбозы и точечные кровоизлияния в кожу, суставы, слизистую органов желудочно – кишечного тракта, почек. Заболевание характерно для детей и взрослых не старше 20 лет.
Симптомы
Строгая локализация высыпаний (нижние конечности) является одним из диагностических критериев геморрагического васкулита. Геморрагии (кровоизлияния) мелкие, безболезненные, могут сливаться, захватывая значительную площадь. Через некоторое время окраска геморрагий приобретает бурый цвет, затем бледнеет, и постепенно высыпания исчезают.
Суставной синдром часто возникает вместе с кожным синдромом, более характерен для взрослых, чем для детей. Типичная локализация – крупные суставы нижних конечностей, реже – локтевые и лучезапястные суставы.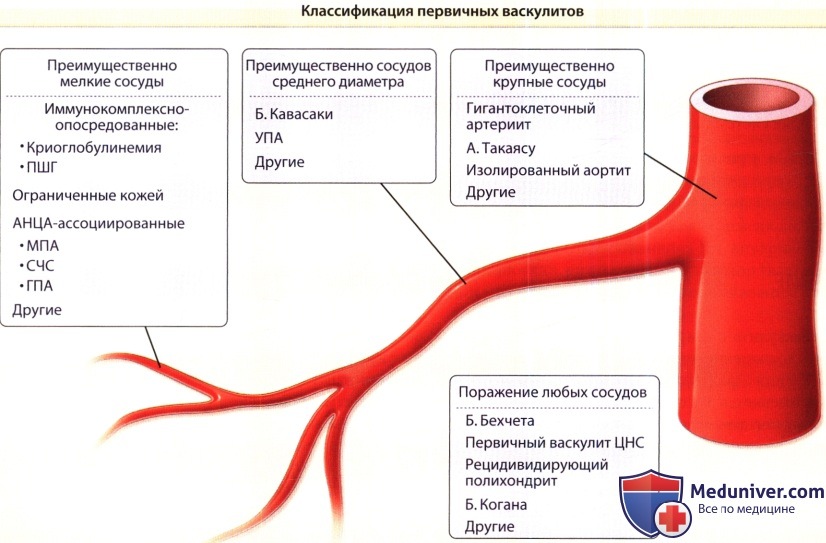 Характерны непостоянные боли в суставах, при одновременных высыпаниях на коже, возможны мышечные боли и отеки нижних конечностей. Длительность суставного синдрома – не более одной недели.
Характерны непостоянные боли в суставах, при одновременных высыпаниях на коже, возможны мышечные боли и отеки нижних конечностей. Длительность суставного синдрома – не более одной недели.
Абдоминальный синдром проявляется спастическими болями в животе, рвотой, желудочными или кишечными кровотечениями. Он связан с развитием эрозивных дуоденита, гастрита или колита. В редких случаях развиваются кровотечения, которые носят угрожающий для жизни характер.
Почечный синдром обычно выявляется только лабораторно, так как его проявления не носят ярко выраженного характера. Редко развиваются признаки гломерулонефрита с гематурией (элементы крови в моче), протеинурией (белок в моче).
Неврологический синдром встречается редко и проявляется в виде головных болей, энцефалопатии (невоспалительное заболевание головного мозга) с нарушением психического статуса, судорог, полинейропатий.
Молниеносная форма развивается у детей первого–второго года жизни, после перенесенной детской инфекции (краснуха, корь, ветрянка и др). Проявляется в обширных кожных кровоизлияниях, быстро развивающихся по всему телу, имеющих тенденцию к слиянию. Окраска синюшная. Состояние опасно развитием гангрены (омертвения тканей) конечностей, шока и комы.
Проявляется в обширных кожных кровоизлияниях, быстро развивающихся по всему телу, имеющих тенденцию к слиянию. Окраска синюшная. Состояние опасно развитием гангрены (омертвения тканей) конечностей, шока и комы.
Формы
Классификация заболевания основана на целом ряде критериев:
По фазе болезни: начальный период, рецидив (повторное появление симптомов), ремиссия.
По основным клиническим формам: простая, смешанная, смешанная с поражением почек
По основным клинические синдромам: кожный, суставной, абдоминальный и почечный;
По степени тяжести: лёгкая, среднетяжёлая, тяжёлая.
По характеру течения: острое, затяжное, хроническое рецидивирующее. Выделяют также молниеносную форму, она длится от нескольких часов до нескольких дней.
Причины
Причины возникновения геморрагического васкулита точно не выяснены. Развитие болезни связывают с различными инфекциями (вирусы, бактерии) при определенном аллергическом фоне, а также при наличии хронических очагов инфекции (хронический тонзиллит, кариес и др. ), что приводит к снижению иммунитета. Развитию болезни может предшествовать вакцинация, укус насекомых, переохлаждение и другие негативные факторы.
), что приводит к снижению иммунитета. Развитию болезни может предшествовать вакцинация, укус насекомых, переохлаждение и другие негативные факторы.
Проверить симптомы
Проверьте ваши симптомы и получите картину вероятных заболеваний, а также подробный алгоритм дальнейших действий.
Ревматоидный артрит | ДермНет NZ
Автор: Ванесса Нган, штатный писатель, 2006 г. Обновление DermNet NZ, январь 2021 г. Копия отредактирована Гасом Митчеллом.
Что такое ревматоидный артрит?
Ревматоидный артрит — хроническое системное воспалительное аутоиммунное заболевание, характеризующееся симметричным деструктивным полиартритом и внесуставными проявлениями, в том числе кожными изменениями.
Изменения кожи при ревматоидном артрите можно классифицировать как:
- Общие кожные проявления
- Заболевание кожи, связанное с ревматоидным артритом
- Болезнь кожи, специфичная для ревматоидного артрита
- Побочные кожные эффекты лечения.

Кто болеет ревматоидным артритом?
Ревматоидный артрит преимущественно поражает женщин (3:1) с повышенным риском для тех, у кого есть родственники первой степени родства. Распространенность оценивается в 1%. Ревматоидный артрит поражает все расы. Пиковый возраст начала — 35–50 лет. Внесуставное поражение развивается примерно в 40% случаев, кожные изменения — в 30%.
Что вызывает ревматоидный артрит?
Ревматоидный артрит имеет многофакторное происхождение.Хотя заболевание считается аутоиммунным с антителами к цитруллиновому белку (ACPA) и ревматоидным фактором (RF), генетические факторы и факторы окружающей среды также играют важную роль в патогенезе. При ACPA-позитивном заболевании наиболее значимая ассоциация картирована с геном HLA-DRB4. ACPA обнаруживаются у 60% больных ревматоидным артритом (серопозитивных).
Каковы клинические признаки ревматоидного артрита?
Суставные признаки ревматоидного артрита
Ревматоидный артрит первоначально поражает мелкие суставы, например, суставы рук, но на более поздних стадиях может поражать любой сустав. Проявляется эпизодическими вспышками симметричного синовита (отек, покраснение, боль в суставах), утренней скованностью и энтезитом. При отсутствии лечения заболевание прогрессирует до необратимого разрушения суставов с потерей хряща и кости.
Проявляется эпизодическими вспышками симметричного синовита (отек, покраснение, боль в суставах), утренней скованностью и энтезитом. При отсутствии лечения заболевание прогрессирует до необратимого разрушения суставов с потерей хряща и кости.
Кожные проявления ревматоидного артрита
Общие кожные проявления ревматоидного артрита
Кожные заболевания, связанные с ревматоидным артритом
Дерматозы могут быть связаны с ревматоидным артритом, но также могут возникать в связи с другими состояниями.
Кожные проявления, специфичные для ревматоидного артрита
Это кожные заболевания, возникающие только в связи с ревматоидным артритом.
Ревматоидные узелки
Ревматоидные узелки являются наиболее частым внесуставным проявлением ревматоидного артрита, поражающим 35–40% пациентов, особенно мужчин европеоидной расы. Примерно 90% положительных результатов на ревматоидный фактор. Они представляют собой одиночные или множественные узелки цвета кожи на участках рецидивирующего давления или травмы, таких как предплечье, локоть, пальцы, пятки и спина, и имеют размер до нескольких сантиметров в поперечнике.
Ревматоидные узелки обычно протекают бессимптомно. Осложнения могут включать инфекцию, изъязвление и гангрену. Характерна гистология [см. Патология ревматоидных узелков].
Ревматоидные узелки
Ревматоидный нодулез
Ревматоидный нодулез поражает мужчин в возрасте 30–50 лет с рецидивирующими суставными симптомами, внутрикостными кистозными изменениями кистей и стоп, легкими или отсутствующими системными симптомами ревматоидного артрита, положительным ревматоидным фактором и клинически доброкачественным течением множественных самостоятельных ограничивающие ревматоидные узелки.Может развиться классический эрозивный ревматоидный артрит.
Ускоренный нодулез
Ускоренный нодулез проявляется быстрым появлением множества мелких узелков, особенно на руках и ногах, у пациентов с ревматоидным артритом, получающих лечение. Сообщалось, что он поражает 8–11% пациентов, принимающих метотрексат и реже другие виды лечения, включая лефлуномид, азатиоприн и ингибиторы фактора некроза опухоли, особенно этанерцепт. Гистология такая же, как и при ревматоидных узелках.
Гистология такая же, как и при ревматоидных узелках.
Ревматоидный васкулит
Ревматоидный васкулит является необычным осложнением длительного тяжелого ревматоидного артрита, обычно вовлекающего мелкие и средние сосуды в любом органе тела. На коже ревматоидный васкулит может проявляться пальпируемой пурпурой, инфарктами ногтевого валика, некрозом пальцев, язвами и уртикарным васкулитом. Биопсия показывает некротизирующий артериит.
Поражения Bywaters являются специфическим проявлением ревматоидного васкулита, проявляющимся в виде безболезненных пурпурных папул диаметром менее 1 мм в пульпе на кончиках пальцев или вокруг ногтей.Они не связаны с системным васкулитом.
Ревматоидный васкулит
Ревматоидный нейтрофильный дерматит
Ревматоидный нейтрофильный дерматит — редкое внесуставное проявление тяжелого хронического серопозитивного ревматоидного артрита, представляющее собой симметричное бессимптомное высыпание эритематозных папул, узелков и бляшек, которые могут иметь кольцеобразное распространение на конечностях. Реже поражения могут образовываться волдырями или изъязвлениями.Это связано со вспышкой активности артрита и проходит при лечении артрита. Биопсия показывает нейтрофильный лейкоцитокластический дерматоз без васкулита.
Реже поражения могут образовываться волдырями или изъязвлениями.Это связано со вспышкой активности артрита и проходит при лечении артрита. Биопсия показывает нейтрофильный лейкоцитокластический дерматоз без васкулита.
Ревматоидный нейтрофильный дерматит
Кожные побочные эффекты лечения ревматоидного артрита
Лечение ревматоидного артрита может вызывать побочные эффекты со стороны кожи.
Противоревматические препараты, модифицирующие заболевание (БМАРП), используемые при лечении ревматоидного артрита, включают метотрексат, азатиоприн, лефлунамид, циклоспорин и гидроксихлорохин.Побочные эффекты на кожу хорошо документированы.
Существует множество новых и появляющихся методов лечения ревматоидного артрита, включая биологические методы лечения, ингибиторы янус-киназы, ритуксимаб (анти-CD20), тоцилизумаб (анти-интерлейкин 6) с сопутствующими кожными побочными эффектами. Ингибиторы фактора некроза опухоли представляют собой биологические агенты, широко используемые для лечения резистентного ревматоидного артрита. Сообщалось о многих кожных побочных эффектах при их использовании при ревматоидном артрите, включая псориаз, дерматит, лейкоцитокластический васкулит, лихеноидные лекарственные высыпания и неинфекционные кожные гранулематозные реакции, такие как диссеминированная кольцевидная гранулема, саркоидозоподобные поражения и интерстициальный гранулематозный дерматит.
Сообщалось о многих кожных побочных эффектах при их использовании при ревматоидном артрите, включая псориаз, дерматит, лейкоцитокластический васкулит, лихеноидные лекарственные высыпания и неинфекционные кожные гранулематозные реакции, такие как диссеминированная кольцевидная гранулема, саркоидозоподобные поражения и интерстициальный гранулематозный дерматит.
Дерматологические побочные эффекты ингибиторов фактора некроза опухоли
Каков результат лечения ревматоидного артрита?
Внесуставные проявления ревматоидного артрита часто поражают кожу, особенно у пациентов с более тяжелым заболеванием. Одни кожные признаки появляются в начале болезни, другие — только при хроническом затяжном ревматоидном артрите; некоторые из них доброкачественные и самокупирующиеся, в то время как другие могут быть признаком серьезного системного заболевания, которое может повлиять на продолжительность жизни.
Для женщин с ревматоидным артритом и положительными аутоантителами к Ro/La существует 10%-й риск развития у новорожденного красной волчанки.
Неадекватное лечение ревматоидного артрита может привести к инвалидности и ухудшению качества жизни.
Медицинский домашний портал — Воспалительные заболевания кишечника
Обзор
Воспалительное заболевание кишечника (ВЗК) является хроническим иммуноопосредованным расстройство пищеварительного тракта, при котором организм неадекватно атакует его кишечник.Симптомы варьируются в зависимости от локализации и степени воспаления кишечника, но обычно включают хроническую диарею, иногда с кровью, боль в животе и потеря веса. Внекишечные состояния могут поражать рот, кожу, суставы, печень, или глаза. ВЗК может влиять на питание, рост и половое созревание. Этот ресурс предоставляет рекомендации врачам первичной медико-санитарной помощи по уходу за детьми и подростками. с ВЗК. Термин «ВЗК» охватывает 2 формы болезни, которые могут
имеют значительное клиническое совпадение: язвенный колит (ЯК), при котором воспаление
поражает в основном толстую кишку и болезнь Крона (БК), при которой любая часть
может поражаться пищеварительный тракт от рта до ануса. Дети с ВЗК, которые не
подпадают под любую категорию (≈15%) с диагнозом «неопределенный колит» или
воспалительное заболевание кишечника неклассифицированного типа (IBD-U).
Дети с ВЗК, которые не
подпадают под любую категорию (≈15%) с диагнозом «неопределенный колит» или
воспалительное заболевание кишечника неклассифицированного типа (IBD-U).
Другие названия и кодировка
Болезнь Крона
Неопределенный колит
Регионарный энтерит
Язвенный колит
K50, болезнь Крона [региональный энтерит]
K51, Язвенный колит
K52, Другие и неуточненные неинфекционные гастроэнтериты и колит
Несколько цифр, указывающих на первичную локализацию воспаления может использоваться с кодами K50, K51 и K52.См. МКБ-10 для неинфекционных энтеритов и колитов (icd10data.com) для кодирования. Детали.
Распространенность
Распространенность язвенного колита и болезни Крона у детей моложе 20 лет составляет 1:2 326 и 1:3 571 соответственно. [Kappelman: 2007] ВЗК достигает своего пика примерно в 20 лет и снова в возрасте 60 лет; почти 25% пациенты с ВЗК в возрасте до 20 лет. [Wong: 2008] Пик заболеваемости ВЗК приходится на пациентов в возрасте от 15 до 30 лет. [Джонстон: 2008]
[Wong: 2008] Пик заболеваемости ВЗК приходится на пациентов в возрасте от 15 до 30 лет. [Джонстон: 2008] Существует форма ВЗК с очень ранним началом (ВЭО-ВЗК) в дети в возрасте до 6 лет, составляющие 4-10% педиатрических ВЗК, также известных как моногенное ВЗК. [Moran: 2017] Приблизительно 5-10% у пациентов развивается ВЗК в детстве или подростковом возрасте; заболеваемость ВЗК у детей кажется, увеличивается.
Генетика
Хотя ДНК пациентов с ВЗК широко изучалась, были обнаружены причинные гены.Однако исследования близнецов предполагают генетический компонент: [Холме: 2006]- У однояйцевых близнецов от 20 до 50 % заболевают болезнью Крона; 15% заболевают язвенным колитом.
- У разнояйцевых близнецов от 5 до 10 % страдают болезнью Крона; 5% оба заболеют язвенным колитом
- Среди братьев и сестер, не являющихся близнецами, от 5 до 10 % заболевают ВЗК.

Прогноз
Неспособность усваивать достаточное количество калорий и питательных веществ может привести к недоедание, задержка роста, аномальное половое созревание, дефицит витаминов и дефицит микроэлементов.Хроническое воспаление приводит к анемии, а при болезни Крона болезни, к абсцессу, стриктурам и образованию свищей. И болезнь Крона, и язвенный колит несут повышенный риск колоректального рака, особенно при заболевание существует уже много лет. Значительные ограничения в школе, спорте, и другие действия возникают при обострениях или при плохо контролируемом заболевании. Социальный стигматизация, связанная с неотложными позывами к дефекации или хирургической стомой, может быть крайней. Немного у детей развивается коморбидная тревога и депрессия.Практическое руководство
Тернер Д., Левин А., Эшер Дж. К., Гриффитс А. М., Рассел Р. К., Дигнасс А., Диас Дж. А., Бронски Дж., Брэггер С. П., Куккиара С. , де Риддер
Л., Фагерберг У.Л., Хасси С., Хугот Д.П., Колачек С., Колхо К.Л., Лионетти П., Паэррегаард А., Потапов А., Ринтала Р., Сербан Д.Е., Стайано
А., Суини Б., Веерман Г., Верес Г., Уилсон Д.С., Рюммеле FM.
, де Риддер
Л., Фагерберг У.Л., Хасси С., Хугот Д.П., Колачек С., Колхо К.Л., Лионетти П., Паэррегаард А., Потапов А., Ринтала Р., Сербан Д.Е., Стайано
А., Суини Б., Веерман Г., Верес Г., Уилсон Д.С., Рюммеле FM.
Лечение язвенного колита у детей: совместные согласованные рекомендации ECCO и ESPGHAN, основанные на фактических данных.
J Pediatr Gastroenterol Nutr.2012;55(3):340-61.
Реферат PubMed
Рюммеле Ф.М., Верес Г., Колхо К.Л., Гриффитс А., Левин А., Эшер Дж.К., Амил Диас Дж., Барабино А., Брэггер С.П., Бронски Дж., Будерус
С., Мартин-де-Карпи Дж., Де Риддер Л., Фагерберг У.Л., Хьюгот Дж.П., Киркус Дж., Колачек С., Колецко С., Лионетти П., Миеле Э., Навас Лопес
В.М., Паэррегаард А., Рассел Р.К., Сербан Д.Э., Шауль Р., Ван Ринен П., Вереман Г., Вайс Б., Уилсон Д., Дигнасс А., Элиаким А., Винтер
H, Turner D.
Согласованные рекомендации ECCO/ESPGHAN по медикаментозному лечению болезни Крона у детей.
J Колит Крона.
2014;8(10):1179-207.
Резюме PubMed / Полный текст
Critch J, Day AS, Otley A, King-Moore C, Teitelbaum JE, Shashidhar H.
Использование энтерального питания для контроля воспаления кишечника при болезни Крона у детей.
J Pediatr Gastroenterol Nutr.
2012;54(2):298-305.
Реферат PubMed
ролей медицинского дома
Медицинский дом должен:- Мониторинг признаков продолжающегося заболевания и обострение.
- Монитор побочных эффектов лекарств.
- Помогите обеспечить адекватный догоняющий рост.
- Мониторинг надлежащего полового созревания разработка.
- Скрининг для физических показателей витаминов и минералов недостатки.
- Скрининг на коморбидную депрессию и беспокойство.
- Оценка заболеваний у пациентов, получающих иммуномодулирующие
лекарства.

- Работа с пациентом и его семьей для поощрения терапевтического согласие.
- Проведите регулярный медицинский осмотр.
- Оказание помощи семье в налаживании ухода за поведенческими Терапевт.
- Оказание помощи семье в возможном переходе во взрослую жизнь забота.

Pearls & Alerts для оценки
Большинство болей в животе у детей не связано с ВЗКРебенок с газообразными болями в животе и вздутием живота, неочаговый боли в околопупочной области, диареи, императивных дефекаций, ночного стула нет, и нормальный рост вряд ли будет иметь ВЗК, особенно если рутинный анализ крови, включая воспалительный маркер (СОЭ или СРБ), в норме.Для пациентов, которые присутствуют с общими симптомами боли в животе, наиболее распространенные диагнозы к ним относятся семейный аденоматозный полипоз (САП)/запор. Большинство гематохезия у детей бывает от запоров, вызывающих наружные или внутренние анальная трещина, геморрой и др. [Tabbers: 2014]
Скрининг
Для состояния
Для пациентов с клинически значимыми симптомами (потеря веса, диарея, кровь в стуле), проводят скрининг с серологическим исследованием: общий анализ крови, ЦМФ, СРБ, СОЭ. При диарее для скрининга может быть полезен фекальный кальпротектин.
это маркер продолжающегося воспаления в кишечнике. Основная полезность
этот тест должен помочь в диагностике и мониторинге ВЗК и дифференциации его от
функциональные расстройства желудочно-кишечного тракта (ФАБП). [Koninckx: 2021] Недавнее исследование показывает, что он может быть не таким чувствительным, как
маркер для болезни Крона, как для ЯК. [Дегреуве: 2015] [Хендерсон: 2014]
При диарее для скрининга может быть полезен фекальный кальпротектин.
это маркер продолжающегося воспаления в кишечнике. Основная полезность
этот тест должен помочь в диагностике и мониторинге ВЗК и дифференциации его от
функциональные расстройства желудочно-кишечного тракта (ФАБП). [Koninckx: 2021] Недавнее исследование показывает, что он может быть не таким чувствительным, как
маркер для болезни Крона, как для ЯК. [Дегреуве: 2015] [Хендерсон: 2014] Уровни фекального кальпротектина лучше неинвазивны маркеры скрининга, чем серологические, такие как повышенный СРБ или СОЭ, во время диагноз. [Левин: 2014]
О членах семьи
Исследования показали, что от 1,5% до 28% людей с ВЗК имеют родственника первой степени родства, например родителя, ребенка или брата или сестры, которые также имеет одно из заболеваний. [Крон: 2021] Генетический риск выше при болезни Крона, чем
язвенный колит.
Риск болезни Крона или язвенный колит значительно выше, когда оба родителя больны ВЗК.
Официальной рекомендации по скринингу членов семьи нет членами семьи, но клиническое подозрение на ВЗК должно быть повышено, если члены семьи развить симптомы красного флага, как обсуждалось в разделе анамнеза и физического состояния.
При осложнениях
Пациенты с ВЗК, принимающие иммунодепрессанты, должны контролировать анализы крови у гастроэнтеролога не реже одного раза в 3 месяца искать повреждение печени, панкреатит, низкий уровень лейкоцитов и другие осложнения иммуносупрессии, в том числе лимфомы. Для скрининга дисплазии, рассмотреть возможность проведения колоноскопии каждые 5 лет после постановки диагноза.Презентации
Представление частично зависит от местоположения и степени воспаленный кишечник.Воспаление при болезни Крона может возникать в любом месте желудочно-кишечного тракта. тракт. Большинство людей с болезнью Крона имеют воспаление в дистальном отделе подвздошной кишки. и слепой кишки (~ 70%). Язвенный колит может иметь различную степень тяжести. По определению,
воспаление у больных язвенным колитом всегда затрагивает только толстую кишку.
Любое расстройство может сопровождаться внекишечными симптомами. В обоих условиях,
воспаление проявляется прежде всего болью в животе и диареей. Для этого
обзор, проявления пациента будут разделены на легкую кишечную, умеренную/тяжелую
кишечного и преимущественно внекишечного характера.
и слепой кишки (~ 70%). Язвенный колит может иметь различную степень тяжести. По определению,
воспаление у больных язвенным колитом всегда затрагивает только толстую кишку.
Любое расстройство может сопровождаться внекишечными симптомами. В обоих условиях,
воспаление проявляется прежде всего болью в животе и диареей. Для этого
обзор, проявления пациента будут разделены на легкую кишечную, умеренную/тяжелую
кишечного и преимущественно внекишечного характера. Легкие кишечные проявления : Приблизительно 60% детей с
ВЗК присутствует, как правило, в амбулаторных условиях, с легким поражением толстой кишки и дистальных отделов тонкой кишки.
кишечные симптомы, хроническая диарея, спазмы и боли в животе. Мягкая кровь в
стула более характерен для язвенного колита, но он может присутствовать примерно в 30% случаев.
те, у кого болезнь Крона. Дети с легкой формой заболевания имеют нормальные показатели жизнедеятельности,
хорошо выглядеть и иметь ничем не примечательные физические экзамены.
Умеренные/тяжелые кишечные проявления : Приблизительно 30% дети с ВЗК с умеренным или тяжелым поражением толстой и дистальной части тонкой кишки симптомы, которые могут включать частый и/или сильно кровавый стул, судороги, фекальные императивные позывы, лихорадка, потеря веса и некоторая степень общего системного заболевания.Жизненно необходимый признаки нестабильности, обезвоживания, анемии или боли, которые не контролируются безрецептурными препаратами. лекарства могут привести к госпитализации. Вздутый или болезненный живот, особенно при любых признаках перитонита требуется срочное направление на визуализацию и оценку самой опытной командой — в идеале, центром третичной помощи с детский хирург. Осложнения ВЗК, такие как перфорация, обструктивный стриктуры и токсический мегаколон требуют неотложной хирургической помощи.
Преимущественно внекишечные проявления : Около 10-50% детей
с ВЗК с внекишечными симптомами. Наиболее распространенным является нарушение роста. ВЗК
заслуживает внимания у пациентов соответствующего возраста с идиопатическими
потеря веса, соответствующая параметрам недостаточности питания (низкий вес для возраста с низким или
рост для возраста или низкий вес для роста), а также задержка полового созревания. Образец
хроническая тошнота, рвота и анорексия наблюдаются при болезни Крона с желудочным или
поражение проксимального отдела тонкой кишки. Некоторые дети с болезнью Крона имеют
просто перианальное заболевание. Дополнительные симптомы могут включать любое сочетание утомляемости,
недомогание, моноартикулярный артрит или артралгия, рецидивирующие афтозные изъязвления полости рта,
узловатая эритема, гангренозная пиодермия, анемия, гепатит и утолщение пальцев.
Наиболее распространенным является нарушение роста. ВЗК
заслуживает внимания у пациентов соответствующего возраста с идиопатическими
потеря веса, соответствующая параметрам недостаточности питания (низкий вес для возраста с низким или
рост для возраста или низкий вес для роста), а также задержка полового созревания. Образец
хроническая тошнота, рвота и анорексия наблюдаются при болезни Крона с желудочным или
поражение проксимального отдела тонкой кишки. Некоторые дети с болезнью Крона имеют
просто перианальное заболевание. Дополнительные симптомы могут включать любое сочетание утомляемости,
недомогание, моноартикулярный артрит или артралгия, рецидивирующие афтозные изъязвления полости рта,
узловатая эритема, гангренозная пиодермия, анемия, гепатит и утолщение пальцев.
Пациенты с другими первичными аутоиммунными заболеваниями, такими как
глютеновая болезнь, ювенильный воспалительный артрит, васкулит, например, могут
также повышенный пожизненный риск развития ВЗК.
Критерии диагностики
Диагноз обычно ставится детским гастроэнтерологом и патологоанатом. Он основан на эндоскопических и гистологических данных с предположительным анамнез и физикальное обследование, а также после исключения инфекционной этиологии. Окончательный Для диагностики требуются все 3 из следующих:- Клинические симптомы (диарея, ректальное кровотечение, абдоминальное боль, потеря веса или нарушение роста, осложненные перианальные заболевания, и/или лихорадка)
- Соответствующее течение времени (симптомы 2 или более раз с интервалом не менее 8 недель или сохраняющиеся симптомы в течение не менее 6 недель)
- Объективные признаки воспаления при эндоскопии, радиологии, и/или гистология
 Тестирование ниже).Лучшим рентгенографическим исследованием для подтверждения диагноза является магнитное исследование.
резонансная энтерография (МРЭ), поскольку она предоставляет информацию о просвете в реальном времени.
воспаления и перистальтики и может лучше характеризовать стриктуры в дополнение к
обнаружение воспаления стенки кишечника с дополнительным преимуществом отсутствия облучения. Если МРЭ
недоступно, компьютерная томография с контрастированием (КТР) является следующим лучшим
вариант оценки воспаления стенки кишечника. [Минорди: 2021]
Тестирование ниже).Лучшим рентгенографическим исследованием для подтверждения диагноза является магнитное исследование.
резонансная энтерография (МРЭ), поскольку она предоставляет информацию о просвете в реальном времени.
воспаления и перистальтики и может лучше характеризовать стриктуры в дополнение к
обнаружение воспаления стенки кишечника с дополнительным преимуществом отсутствия облучения. Если МРЭ
недоступно, компьютерная томография с контрастированием (КТР) является следующим лучшим
вариант оценки воспаления стенки кишечника. [Минорди: 2021] Капсульная эндоскопия, при которой пациент проглатывает камеру таблетки, которые могут визуализировать весь желудочно-кишечный тракт, доступны в некоторых центры.
Можно использовать полногеномные ассоциативные исследования (GWAS)
для подтверждения моногенных генов ВЗК, которые могут помочь дифференцировать другие состояния
вызывая симптомы ВЗК в младенчестве, такие как тяжелый комбинированный иммунодефицит
(SCID) и иммунодисрегуляция, полиэндокринопатия, энтеропатия, Х-сцепленный синдром
(ИПЭКС). Подавляющее большинство локусов, связанных с GWAS, включают некодирующие вариации,
многие из которых модулируют уровни экспрессии генов. [McGovern: 2015] Мета-анализ (полногеномных) ассоциативных исследований
ВЗК у подростков и взрослых идентифицировали 163 генетических локуса, связанных с ВЗК.
включая около 300 потенциальных генов-кандидатов.Однако очень важно
считают, что эти 163 локуса по отдельности вносят лишь небольшой процент
ожидаемая наследуемость при ВЗК. Это говорит о том, что ВЗК, включая болезнь Крона и
язвенный колит можно рассматривать как классическое полигенное заболевание. [Улиг: 2014]
Подавляющее большинство локусов, связанных с GWAS, включают некодирующие вариации,
многие из которых модулируют уровни экспрессии генов. [McGovern: 2015] Мета-анализ (полногеномных) ассоциативных исследований
ВЗК у подростков и взрослых идентифицировали 163 генетических локуса, связанных с ВЗК.
включая около 300 потенциальных генов-кандидатов.Однако очень важно
считают, что эти 163 локуса по отдельности вносят лишь небольшой процент
ожидаемая наследуемость при ВЗК. Это говорит о том, что ВЗК, включая болезнь Крона и
язвенный колит можно рассматривать как классическое полигенное заболевание. [Улиг: 2014]
Более дискретные лабораторные исследования (например, ANCA и ASCA
панели антител) используются только в отдельных случаях, чтобы отличить язвенный
колит и болезнь Крона. Им не хватает точности, чтобы соответствовать рутине.
диагностические исследования, достаточно дороги, и их должны заказывать только специалисты. [Вонг: 2008]
[Вонг: 2008]
Клиническая классификация
Классификация ВЗК подразделяется на ремиссию, легкую, среднетяжелое и тяжелое течение заболевания. Как при болезни Крона, так и при язвенном колите педиатрическая активность баллы индекса рассчитываются с учетом роста пациента, симптомов, последних лабораторных исследований: PUCAI — индекс активности язвенного колита у детей; PCDAI, педиатрическая болезнь Крона индекс активности.балла PUCAI интерпретируются следующим образом:
- от 0 до 9 – ремиссия
- от 10 до 34 – Легкая форма заболевания
- от 35 до 64 лет – болезнь средней тяжести
- от 65 до 85 – Тяжелое заболевание
- от 0 до 10 — неактивное заболевание
- от 11 до 30 —легкая активность болезни
- >30 — активность болезни от умеренной до тяжелой.

Дифференциальная диагностика
Острые симптомы : Инфекция является первичным альтернативным диагнозом, особенно когда симптомы проявляются остро у здорового в других отношениях ребенка, у которого нет нарушение роста. Поскольку ВЗК и острую инфекцию нельзя отличить по только клинические критерии, необходимо провести исследование стула, чтобы исключить инфекцию до начала приема иммуносупрессивных препаратов или в дальнейшем (и более дорого) проработки.- Альтернативные соображения: Бактерии ( Clostridium difficile, Salmonella, Shigella, Campylobacter, Yersinia, Aeromonas , Enterohemorrhagic E. coli и Aeromonas) и простейших (включая Entamoeba histolytica, Blastocystis hominis, Cryptosporidium и виды Giardia), который может проявляться аналогично ВЗК
 ВЗК почти никогда не проявляется болью без
диарея или задержка роста. Ребенок с газообразными болями в животе и вздутием живота, или
с первично околопупочной болью, у которого нет диареи, императивных позывов к дефекации и нормального
рост вряд ли будет иметь IBD. Нормальный общий анализ крови, СРБ, СОЭ, ЦМР и фекальные показатели от низкого до нормального
кальпротектин для в остальном здорового ребенка с хронической болью в животе почти всегда
исключает ВЗК.
ВЗК почти никогда не проявляется болью без
диарея или задержка роста. Ребенок с газообразными болями в животе и вздутием живота, или
с первично околопупочной болью, у которого нет диареи, императивных позывов к дефекации и нормального
рост вряд ли будет иметь IBD. Нормальный общий анализ крови, СРБ, СОЭ, ЦМР и фекальные показатели от низкого до нормального
кальпротектин для в остальном здорового ребенка с хронической болью в животе почти всегда
исключает ВЗК.- Альтернативные соображения: синдром раздраженного кишечника, запор, H.pylori инфекция, абдоминальная мигрень и целиакия
 Однако чаще всего он начинается остро и имеет другие особенности.
нетипично для ВЗК.Кишечная лимфома на ранних стадиях может имитировать ВЗК.
Однако чаще всего он начинается остро и имеет другие особенности.
нетипично для ВЗК.Кишечная лимфома на ранних стадиях может имитировать ВЗК.Задержка роста : Хотя и необычно, первое проявление ВЗК может быть только задержка роста. Дифференциальный диагноз у ребенка с в первую очередь при слабом росте довольно широк.
- Альтернативные соображения: Целиакия, щитовидная железа дисфункция, кистозный фиброз, инфекция лямблий, анорексия или другие нарушения питания заболевания, надпочечниковая недостаточность, хроническое заболевание почек и злокачественные новообразования. проявляться таким образом.
Медицинские условия, вызывающие состояние
ВЗК, которое становится симптоматическим или диагностировано до 6 лет называется «ВЗК с очень ранним началом» (ВЭО-ВЗК). По сравнению с дети, у которых ВЗК развивается в более позднем возрасте, дети с ВЭО-ВЗК и особенно те, у кого начало до 2 лет (иногда называемое «инфантильным ВЗК»), более могут иметь дефекты одного гена, которые изменяют иммунную функцию или нарушают эпителиальный барьерную функцию, и они часто имеют более тяжелое течение заболевания. Расстройства
включают дефекты в передаче сигналов интерлейкина-10 (IL-10) и могут быть замечены в дополнительных
состояния иммунодисрегуляции, такие как атипичный тяжелый комбинированный иммунодефицит,
общий вариабельный иммунодефицит, хроническая гранулематозная болезнь и другие нейтрофильные
дефекты, синдром Вискотта-Олдрича, агаммаглобулинемия, гипериммуноглобулин М
синдром, семейный гемофагоцитарный лимфогистиоцитоз и IPEX (иммунный
дисрегуляция, полиэндокринопатия, энтеропатия, Х-сцепленный) или другие аутоиммунные
энтеропатия. [Улиг: 2014]
Расстройства
включают дефекты в передаче сигналов интерлейкина-10 (IL-10) и могут быть замечены в дополнительных
состояния иммунодисрегуляции, такие как атипичный тяжелый комбинированный иммунодефицит,
общий вариабельный иммунодефицит, хроническая гранулематозная болезнь и другие нейтрофильные
дефекты, синдром Вискотта-Олдрича, агаммаглобулинемия, гипериммуноглобулин М
синдром, семейный гемофагоцитарный лимфогистиоцитоз и IPEX (иммунный
дисрегуляция, полиэндокринопатия, энтеропатия, Х-сцепленный) или другие аутоиммунные
энтеропатия. [Улиг: 2014] В отчетах о клинических случаях описывается явно выраженный язвенный колит.
у детей раннего возраста с генетическими мутациями семейной средиземноморской лихорадки. [Sari: 2008] Имеющиеся симптомы включают кровавый понос, недостаточность
процветать, анемия и лейкоцитоз. Эти отчеты и эпидемиологические исследования в
популяции взрослых предполагают, что гены, ответственные за семейную средиземноморскую
лихорадка может оказывать модифицирующее заболевание действие на
ВЗК. [Катан: 2000]
[Катан: 2000]
Коморбидные и вторичные состояния
Одно из наиболее частых внекишечных проявлений ВЗК заболевания опорно-двигательного аппарата, особенно ювенильный артрит или полиартикулярный артрит.Они могут встречаться у 40-50% пациентов с ВЗК и часто могут сигнализировать о кишечная вспышка или плохая реакция на лекарства; иногда они встречаются как отдельные состояние даже при наличии кишечной ремиссии. [Малик: 2021] [Levine: 2011] Сакроилеит присутствует у 25% пациенты с ВЗК, особенно с HLA-B27 позитив.Заболевание гепатобилиарной системы может встречаться у 50% пациентов с ВЗК. Наиболее частым из них является первичный склерозирующий холангит и состояния, вызывающие воспаление печени, фиброз и рубцевание желчных путей.Исследования показали, что это происходит более чем у 10% детей с язвенной болезнью. колит. [Дено: 2013]
У пациентов с ВЗК, особенно с ЯК, может развиться первичная
склерозирующий холангит (ПСХ) и подвержены риску развития цирроза печени и терминальной стадии
болезнь печени. Дети с ПСХ имеют высокие показатели аутоиммунного гепатита. Пациенты с
PSC имеют более высокие показатели рака печени и толстой кишки. [Deneau: 2017] При раке печени скрининг с ежегодной СА 19-9 в возрасте 18 лет и
США рекомендуется.
Дети с ПСХ имеют высокие показатели аутоиммунного гепатита. Пациенты с
PSC имеют более высокие показатели рака печени и толстой кишки. [Deneau: 2017] При раке печени скрининг с ежегодной СА 19-9 в возрасте 18 лет и
США рекомендуется.
Другие менее распространенные вторичные состояния (<15%) включают кожные, глазные, а также сосудистые воспалительные заболевания. У практикующих врачей должен быть низкий порог для мониторинга и скрининга любых системное состояние у больных ВЗК.
Пациенты на Биопрепараты против TNF-альфа (инфликсимаб, адалимумаб) также могут оказывать медикаментозное воздействие. аутоиммунные состояния или осложнения, такие как васкулит, периферическая невропатия, псориаз и временные боли в суставах.Многим пациентам приходится прекращать прием лекарств. использовать из-за этих условий, даже если их кишечник находится в ремиссия.
История и экспертиза
Полный анамнез должен включать подробный опрос о появление симптомов, недавнее путешествие, пищевая непереносимость, прием лекарств (включая антибиотики и нестероидные противовоспалительные препараты), анамнез аппендэктомия. Особое внимание следует уделять хорошо доказанным факторам риска,
включая курение, семейный анамнез и недавние инфекционные
гастроэнтерит.
Особое внимание следует уделять хорошо доказанным факторам риска,
включая курение, семейный анамнез и недавние инфекционные
гастроэнтерит.Диагноз обычно ставится между в возрасте 10–20 лет (менее вероятно в возрасте до 10 лет; редко встречается в возрасте до 5 лет). Эти симптомы должны особенно побуждать к рассмотрению ВЗК:
- Ежедневная диарея
- Ночной стул
- Императивные позывы к дефекации или тенезмы
- Постоянный стул с примесью крови
- Плохая прибавка в весе или линейный рост отказ
- Болезненность в правом нижнем квадранте при обследовании
- Перианальные кожные бородавки, свищи
- Быстрая потеря веса при диарее
Текущая и прошлая история болезни
Текущая и прошлая история:- Императивные позывы к дефекации, особенно если ребенок просыпается, чтобы иметь срочное испражнение
- Кровь или слизь в стуле (после перенесенного запора) не входит)
- Нарушение роста
- Задержка полового созревания
- Лихорадка, анорексия, недомогание, утомляемость (признаки системного воспаление)
- Рецидивирующие изъязвления полости рта или половых органов (внекишечные проявления)
- Артрит, особенно моноартикулярный, крупных суставов и преимущественно ранним утром (внекишечная проявления)
- Сыпь (гангренозная пиодермия или эритема) узловатый)
- Воспаление глаз (передний увеит)
 Факторы риска для
ВЗК может включать в себя слишком много назначений антибиотиков в анамнезе.
молодость, родоразрешение пациентки кесаревым или вагинальным путем, химические вещества
и добавки к пище, а также типы бактерий в кишечнике.
Факторы риска для
ВЗК может включать в себя слишком много назначений антибиотиков в анамнезе.
молодость, родоразрешение пациентки кесаревым или вагинальным путем, химические вещества
и добавки к пище, а также типы бактерий в кишечнике.Семейная история
Спросить об истории семьи; пострадавшие родственники увеличивают вероятность ВЗК.Беременность/Перинатальный анамнез
Риски ВЗК для беременности значительны и множественные, в том числе выкидыши, рождение ребенка с малым весом для гестационного возраста, преждевременные роды, плохая прибавка в весе матери, осложнения родов и доставка (т.г., преэклампсия, отслойка плаценты, повышенная вероятность кесарево сечение). [Mahadevan: 2019] В идеале беременная пациентка с ВЗК
контролируется как гастроэнтерологом, специализирующимся на ВЗК, так и МСМ
специалисту при содействии диетологов, консультантов по грудному вскармливанию и
колоректальные хирурги по мере необходимости.
Развитие и образовательный прогресс
Следите за успеваемостью в школе, что может отражать контроль симптомов — те, кто пропускает школу из-за обострений могут возникнуть трудности с отставанием.Проблемы с поведением могут отражать депрессию или проблемы со сверстниками (возможно, из-за проявления симптомов в школе). Многие пациенты сообщают о «мозговом тумане» или усталости до постановки диагноза, поскольку они имеют высокую потребность в калориях, чтобы не отставать от продолжающегося воспаления кишечника. Таким образом, неожиданное ухудшение оценок или плохая успеваемость в школе могут быть признак нового начала ВЗК.Прогресс созревания
Задержка полового развития и/или первичная аменорея может быть следствием хронического воспаления.Социальное и семейное функционирование
Спросите о поддержке у членов семьи. Создание помощь специалиста по поведенческому здоровью рекомендуется как хроническое заболевание диагноз может привести к расстройству адаптации, тревоге, депрессивному эпизоду или перерастают в длительную депрессию у некоторых пациенты.
Медицинский осмотр
Общие
Монитор для императивных позывов к дефекации, ночного стула, аномального стула (рыхлые постоянно / с кровью), лихорадка, недомогание, усталость, оральные или генитальные язвы, симптомы артрита и сыпь.Основные показатели жизнедеятельности
Мониторинг АД у детей, принимающих стероиды.Параметры роста
Мониторинг роста, веса и веса для роста или ИМТ: Низкий вес для возраста, с или без низкого роста для возраста, или низкий вес для рост может отражать нарушение роста, вызванное ВЗК. График роста, веса и вес для роста или ИМТ каждые 6 месяцев. Следите за чрезмерным увеличением веса в дети, принимающие стероиды. Задержка полового развития может отражать недостаточность питания или хроническое воспаление.Кожа
Проверьте наличие глубоких язвенных поражений (гангренозная пиодермия) или эритемы и подкожные узелки, часто наиболее заметные в претибиальной области (узловатая эритема). Кроме того, проверьте наличие стрий, если принимаете стероиды.
Кроме того, проверьте наличие стрий, если принимаете стероиды.HEENT/Оральный
Проверьте рот/ротоглотку на наличие изъязвлений, предполагающих болезнь Крона; потрескавшиеся губы; мясистая макроглоссия, предполагающая дефицит витаминов/минералов связанные с недоеданием; и эрозия зубной эмали, предполагающая самоиндуцированная рвота, которая может наблюдаться при нервной анорексии или другом состояние.Бледность конъюнктивы может свидетельствовать об анемии.Глазные проявления могут включать эписклерит (воспаление богатой кровью эписклеральной оболочки), склерит, увеит и конъюнктивит. Пациенты должны ежегодно посещать офтальмолога для глазного экспертиза.
Сундук
Субклинические нарушения функции легких часто встречаются при ВЗК пациенты. Клинически значимое заболевание встречается крайне редко. Легочный гранулемы часто обнаруживаются случайно при визуализации органов грудной клетки. Немного
гранулемы могут вызывать хронический кашель у пациентов с ВЗК. Хронический бронхит,
подсвязочный стеноз, бронхоэктазы и бронхиолит.
сообщается в связи с IBD. [Левин: 2011]
Немного
гранулемы могут вызывать хронический кашель у пациентов с ВЗК. Хронический бронхит,
подсвязочный стеноз, бронхоэктазы и бронхиолит.
сообщается в связи с IBD. [Левин: 2011] Сердце
Новые систолические шумы могут отражать анемию.Брюшная полость
Ожидайте нормальное обследование с легким заболеванием. Нежность RLQ может быть специфический признак болезни Крона с поражением проксимального отдела толстой кишки или терминального отдела подвздошной кишки участие.Боль LLQ является более вероятным признаком язвенного колита из-за воспаление ректосигмы, часто сопровождающееся запорами. Изолированный эпигастральная боль при болезни Крона встречается редко. Боль в правом подреберье также маловероятна при ВЗК. и может указывать на заболевание желчного пузыря или функциональную диспепсию. Перитонеальные симптомы могут свидетельствовать о тяжелом заболевании и осложнении, например как перфорация.
Бирки для анальной кожи (особенно вне в сагиттальной плоскости), трещины, свищи, язвы или генерализованное воспаление предполагает болезнь Крона.Визуальный осмотр ануса часто пропущено, но критично для выполнения; 1:4 пациенты с болезнью Крона имеет поражение прямой кишки, которое может быть изолированным или начальным проявлением более диффузное заболевание. Болезненность в животе может отражать активное заболевание.
Конечности/Опорно-двигательный аппарат
Скелетно-мышечная боль может возникать более чем у 50% пациентов с ВЗК и считается наиболее частым внекишечным проявление. [Левин: 2011] [Малик: 2021] Связанные находки включают в себя ношение дубинками (предполагая хроническое воспаление), артрит (моноартикулярный, крупных суставов, неэрозивные), ломкие ногти или ногти-ложки (предполагающие наличие витаминов/минералов). дефицит, связанный с недоеданием), и язвы на пальцах (предполагающие самоиндуцированная рвота, которую можно увидеть у людей с анорексией нервная). Различные проявления: остеопороз, асептический некроз,
полимиозит, периостит.
Различные проявления: остеопороз, асептический некроз,
полимиозит, периостит.Неврологический осмотр
ВЗК с неврологическим и нервно-мышечным поражением встречается редко и часто спорный. Тромботические осложнения часто встречаются при ВЗК. пациентов, но поражение сосудов головного мозга встречается редко. Периферическая невропатия (PN) является одним из наиболее частых неврологических осложнений в пациенты с ВЗК. Лекарственная невропатия приписывается нескольким лекарства, обычно используемые для лечения ВЗК, включая циклоспорин А, метронидазол, сульфасалазин, инфликсимаб и др. адалимумаб.Тестирование
Эндоскопическая оценка
Кишечные биопсии или образцы ткани являются золотыми
Стандарт диагностики воспалительных заболеваний кишечника. С клинической и
лабораторное подозрение в соответствии с ниже, как правило, пациенты должны пройти верхнее
эндоскопия (эзофагогастродуоденоскопия) и колоноскопия как можно раньше. Затем патологоанатом анализирует гистологию ткани. Выводы
гранулемы в ткани, которые представляют собой хроническое ремоделирование кишечника
ткани, указывают на болезнь Крона.У пациентов с болезнью Крона часто
области нормального вида толстой кишки с «пропущенными» участками воспаленной ткани, тогда как
язвенный колит часто сопровождается панколитом, то есть непрерывным воспалением от
прямой кишки к слепой кишке. Во время эндоскопии можно охарактеризовать тяжесть колита.
использование шкалы Мейо для визуальной оценки слизистой оболочки. Mayo 0-1 описывает легкую
появление на поверхности толстой кишки, с оценкой Mayo 3, описывающей наиболее серьезную
разрыв слизистой оболочки.
Затем патологоанатом анализирует гистологию ткани. Выводы
гранулемы в ткани, которые представляют собой хроническое ремоделирование кишечника
ткани, указывают на болезнь Крона.У пациентов с болезнью Крона часто
области нормального вида толстой кишки с «пропущенными» участками воспаленной ткани, тогда как
язвенный колит часто сопровождается панколитом, то есть непрерывным воспалением от
прямой кишки к слепой кишке. Во время эндоскопии можно охарактеризовать тяжесть колита.
использование шкалы Мейо для визуальной оценки слизистой оболочки. Mayo 0-1 описывает легкую
появление на поверхности толстой кишки, с оценкой Mayo 3, описывающей наиболее серьезную
разрыв слизистой оболочки.
Лабораторные испытания
Исключение инфекционной этиологии является первым шагом в обследование любого пациента с длительной диареей.Массив пленок GI PCR, включая Анализ на токсин Clostridium difficile, рутинный посев кала и микроскопия обследования на наличие яйцеклеток и паразитов, как правило, достаточно для охвата наиболее общие организмы с проявлениями, сходными с ВЗК. Может быть больше культур
указано, если есть поддерживающая история.
Может быть больше культур
указано, если есть поддерживающая история.У детей при ВЗК гемоглобин, СОЭ и СРБ являются наиболее вероятными рутинными анализами крови для быть ненормальным. Можно увидеть повышенный уровень лейкоцитов и высокие или низкие тромбоциты. Сыворотка альбумин (период полураспада около 3 недель) может быть низким в результате длительного белоктеряющая энтеропатия.Подгруппа пациентов с ВЗК легкой и средней степени тяжести будет есть нормальные лаборатории.
Фекальный кальпротектин имеет чувствительность и специфичность для выявления тех пациентов, у которых, скорее всего, органическое заболевание кишечника и может помочь дифференцировать ВЗК от функционального заболевания, например синдром раздраженного кишечника (СРК). [Уолшем: 2016] Недавние исследования показывают, что этот тест может иметь меньшую чувствительность при болезни Крона, чем в УК. [Перепелка: 2009]
Текущие серологические исследования, такие как панель Prometheus IBD-7
им не хватает чувствительности и специфичности, чтобы сделать их полезными для различения
ВЗК и другие расстройства. Панели антител, такие как ANCA/ASCA, дороги, не имеют
достаточная положительная и отрицательная прогностическая ценность, и не
рекомендуемые.
Панели антител, такие как ANCA/ASCA, дороги, не имеют
достаточная положительная и отрицательная прогностическая ценность, и не
рекомендуемые.
Визуализация
Визуализация тонкой кишки может выявить поражения, подозрительные на болезнь Крона болезнь. Лучшими рентгенологическими исследованиями являются магнитно-резонансная энтерография или КТ. энтерография, которая требует установки трубки NJ для непосредственного введения контраста в тонкую кишку. Магнитно-резонансная энтерография (МРЭ) – это МРТ тонкая кишка.Это предпочтительнее КТ-энтерографии, потому что нет излучения воздействие на педиатрического пациента, а MRE обеспечивает визуализацию в реальном времени перистальтики, что помогает оценить возможные стриктуры. Капсульная эндоскопия, в что пациент проглатывает таблетку с камерой, которая может отображать желудочно-кишечный тракт, не в состоянии непосредственно визуализироваться с помощью эндоскопии, доступна в некоторых центры.
Генетическое тестирование
Технологии секвенирования ДНК следующего поколения доступны для диагностировать моногенные причины ВЗК.Рутинный генетический скрининг не рекомендуется для всех больных ВЗК. Генетическое тестирование следует рассматривать в зависимости от возраста начало ВЗК (инфантильное ВЗК, ВЗК с очень ранним началом, ВЗК у детей или молодых взрослых), и дополнительные критерии, такие как семейный анамнез, соответствующие сопутствующие заболевания и внекишечные проявления. Генетическое тестирование также рекомендуется заранее трансплантации гемопоэтических стволовых клеток. [Улиг: 2021]Другое тестирование
Тестирование на антитела имеет ограниченную полезность для различения между язвенный колит и болезнь Крона, а также практические рекомендации для детей и взрослые неоднозначно относятся к его использованию. [Бусварош: 2007] Наиболее распространенными тестами на антитела являются перинуклеарные антинейтрофильные цитоплазматические тесты. антитела (P-ANCA) и антитела к saccharomyces cerevisiae (ASCA). Когда
объединенные в панели, тесты на антитела обладают достаточно высокой чувствительностью к
выявление ВЗК (> 90 процентов в популяции с симптомами), но их способность
отличить язвенный колит от болезни Крона не удается
подтверждено. Таким образом, тестирование на антитела к ВЗК, как правило, не приносит пользы.
информации к управленческим решениям.
антитела (P-ANCA) и антитела к saccharomyces cerevisiae (ASCA). Когда
объединенные в панели, тесты на антитела обладают достаточно высокой чувствительностью к
выявление ВЗК (> 90 процентов в популяции с симптомами), но их способность
отличить язвенный колит от болезни Крона не удается
подтверждено. Таким образом, тестирование на антитела к ВЗК, как правило, не приносит пользы.
информации к управленческим решениям.Анти-OmpC антитело было идентифицировано как потенциальный серологический маркер ВЗК. В исследовании из 198 детей анти-OmpC были обнаружены у 25 процентов пациентов с болезнью Крона. болезнь, 11 процентов пациентов с ЯК и 5 процентов контрольной группы. Так как анти-OmpC был положительным у девяти детей с ВЗК, которые не были обнаружены с помощью ASCA. (IgA и IgG) или P-ANCA, добавление анти-OmpC к этим тестам на антитела увеличил чувствительность с 63 до 70 процентов, но снизил специфичность с 97 до 94 процентов. [Жолудев: 2004]
Антитела к бактериальному флагеллину CBir1 обнаружены в
примерно 50 процентов людей с болезнью Крона и были
связаны с тонкой кишкой, внутренней пенетрацией и фибростенозирующими паттернами. [Пападакис: 2007]
[Пападакис: 2007]
Специальное сотрудничество и другие услуги
Pearls & Alerts для лечения и управления
Обследование на туберкулез перед применением биологических агентовДети должны пройти обследование на туберкулез перед применением биологические агенты (инфликсимаб и моноклональные антитела к адалимумабу), и они необходимо контролировать на наличие оппортунистических инфекций.
Вакцинация против живого вируса Нет данных в поддержку отказа от вакцинации против живого вируса у детей
с ВЗК, и недавнее исследование показывает, что вакцина против ветряной оспы не
вызывают проблемы, хотя их следует использовать с осторожностью. [Lu: 2010] Однако живые вирусные вакцины не могут
назначать во время или в течение 8 недель после начала иммуносупрессии с
адалимумаб или инфликсимаб. К ним относятся формы назального спрея гриппа. вакцина, ветряная оспа и MMR.Другие вакцины по стандартной иммунизации
график можно безопасно администрировать.
вакцина, ветряная оспа и MMR.Другие вакцины по стандартной иммунизации
график можно безопасно администрировать.
Прививки от COVID безопасны и эффективны для пациентов с IBD, и пациенты должны следовать рекомендациям CDC по бустерной иммунизации график для лиц с ослабленным иммунитетом, поскольку их реакция антител на вакцины могут быть изменены их лекарствами.
Неотложная хирургическая помощьОсложнения ВЗК, такие как перфорация, обструктивный стриктуры и токсический мегаколон требуют неотложной хирургической помощи.
Как следует по-разному лечить общие проблемы у детей с воспалительным заболеванием кишечника?
Рост или увеличение веса
Задержка роста (ненормальная прибавка в росте или весе, или потеря веса) и/или задержка полового созревания, особенно у пациентов с болезнью Крона. болезнь. Тем не менее, значительное число детей имеют избыточный вес, когда они присутствует с ВЗК, потому что избыточный вес и ожирение распространены в большинстве групп населения.
Мальабсорбция часто встречается при ВЗК, что затрудняет в тонком кишечнике всасываются необходимые питательные вещества, такие как белки, жиры, сахара, витамины и минералы.Это может быть вызвано воспалением в кишечник. Степень мальабсорбции зависит от того, сколько поражается кишечник. Нарушение всасывания и дефицит питательных веществ часто более значимо, если более крупные участки тонкой кишки воспалены или были хирургически удалены. Если значительная часть подвздошной кишки или терминальный отдел подвздошной кишки / воспален или удален илеоцекальный клапан, абсорбция жирорастворимых витамины A, D, E, K и B12, скорее всего, будут затронуты. [Крон: 2021]
Поэтому некоторым пациентам может потребоваться как энтеральное питание через назогастральный (НГ) или назоеюнальный (НЖ) зонд и парентерально питание в начале диагностики или во время обострений.
Общий
добавки, рекомендуемые для пациентов с ВЗК, представляют собой поливитамины, содержащие
кальций, фолиевая кислота, железо, цинк, В12, жирорастворимые витамины А, D, Е, К.
У пациентов с язвенным колитом может быть меньше значительный дефицит питательных веществ, хотя тяжелая диарея и кровопотеря могут вызвать потерю веса.
Известный риск снижения роста в Пациенты с ВЗК включают воздействие кортикостероидов в течение 3 месяцев или более до половое созревание. [Вилли: 2006]
Поощряется поддержка семей зарегистрированный диетолог, чтобы помочь с ростом и увеличением веса.
Развитие (когнитивное, двигательное, языковое, социально-эмоциональное)
Исследования результатов развития пациентов с ВЗК ограничены. В одном исследовании сравнивали датскую популяцию детей, подвергшихся ВЗК внутриутробно, с необлученное население. В 18 месяцев дети, подвергшиеся воздействию, значительно реже скорее всего, «использует словесные звуки», но не было никакой разницы между использованием «предложения из 2 слов». В 6 и 18 месяцев не было других очевидных различия в развитии речи и моторики. В 7 лет когнитивные показатели
(эмоциональные, поведение, гиперактивность, оценки сверстников и социальные показатели) и двигательные
развитие (крупная/мелкая моторика и общая координация) были одинаковыми
между 2 группами. [Фридман: 2020]
В 7 лет когнитивные показатели
(эмоциональные, поведение, гиперактивность, оценки сверстников и социальные показатели) и двигательные
развитие (крупная/мелкая моторика и общая координация) были одинаковыми
между 2 группами. [Фридман: 2020] Вирусные инфекции
Большинство случаев вирусных респираторных и желудочно-кишечных инфекции проходят нормально у детей с ВЗК, даже у пациентов, находящихся на иммуносупрессивные препараты. Тем не менее, следует соблюдать осторожность при ветрянке или опоясывающем лишае. сыпь у пациентов, принимающих биологические препараты: некоторым пациентам требуется профилактические противовирусные препараты.Также следует соблюдать осторожность при ВЭБ (моно) инфекции, которые могут перерасти в серьезные системные воспалительные реакции в спектр гемофагоцитов лимфогистиоцитоз. Следует связаться с гастроэнтерологом
немедленно при контакте с вирусом, а пациенты, получающие иммуносупрессивную терапию, должны быть
лечение противовирусными препаратами при подтвержденных положительных тестах на грипп
вирусы.
Бактериальные инфекции
Пациенты на иммуносупрессивной терапии, у которых развился хронический кашель следует обследовать на туберкулез, гистоплазмоз, кокцидиомикоз и бластомикоз, в зависимости от экспозиции в анамнезе.Лекарства, отпускаемые без рецепта
Имеются смешанные данные о том, что нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен (Адвил, Мотрин), должны быть избегать у людей с ВЗК, так как они могут вызвать обострение заболевания или ухудшение симптомы кровотечения.Пациенты с ВЗК также имеют учащение симптомов синдрома воспалительного кишечника (СРК). Многие из этих пациенты могут лечить диспепсию или СРК с помощью масла мяты перечной или экстракта имбиря капсулы, смягчители стула и пробиотические добавки, для пример.
Лекарства, отпускаемые по рецепту
У некоторых пациентов с ВЗК могут развиться симптомы, подобные СРК, включая боль в животе и тошноту, и может получить пользу от предписанных лекарства ниже:- Гиосциамин (Левсин) — 0,125–0,25 мг до 4 раз в сутки день по мере необходимости при симптомах болей в животе
- Ципрогептадин — от утренней тошноты и аппетита
стимуляция.
 Может вызвать или усугубить запор как побочный эффект
эффект
Может вызвать или усугубить запор как побочный эффект
эффект
Общие жалобы
- Желудочно-кишечные симптомы — жидкий стул или кровь диарея, боль в животе или спазмы
- Системные симптомы — утомляемость обычно проявляется при поступлении и во время обострения болезни
- Внекишечные проявления — язвы в полости рта (афтозный стоматит), опухание пальцев (утолщения), сыпь (узловатая эритема). или гангренозная пиодермия), боль в глазах из-за воспаления глаз (увеит), пожелтение глаз или кожи (желтуха), боль в одном или нескольких суставах (артрит)
Системы
Функция желудочно-кишечного тракта и кишечника
Целью терапии является вызвать, а затем поддерживать болезнь ремиссия.Цель состоит в том, чтобы уменьшить воспаление (и, таким образом, уменьшить частоту стула, боли и кроветворения), восстановить адекватное питание и избегать необходимость длительного приема кортикостероидов. Это делается с помощью комбинации
режимы питания, терапия (аминосалицилаты, антибиотики и
пробиотиков) и подавление иммунитета кортикостероидами, азатиоприном или
биологические агенты. Различные лекарственные формы нацелены на разные
очаги воспаления в кишечнике; капсулы с отсроченным высвобождением доставляют
топические стероиды в дистальный отдел тонкой кишки, а также клизмы или суппозитории.
при воспалении прямой кишки.Попытка отучить от стероидов или
иммунодепрессанты, когда позволяет тяжесть заболевания.
Это делается с помощью комбинации
режимы питания, терапия (аминосалицилаты, антибиотики и
пробиотиков) и подавление иммунитета кортикостероидами, азатиоприном или
биологические агенты. Различные лекарственные формы нацелены на разные
очаги воспаления в кишечнике; капсулы с отсроченным высвобождением доставляют
топические стероиды в дистальный отдел тонкой кишки, а также клизмы или суппозитории.
при воспалении прямой кишки.Попытка отучить от стероидов или
иммунодепрессанты, когда позволяет тяжесть заболевания.Специальные методы лечения
- Биологические агенты : Несколько моноклональных антител
препараты направлены против фактора некроза опухоли-альфа и
применяют при среднетяжелых и тяжелых заболеваниях, рефрактерных к другим
лекарства. Эти вещества связаны с повышенным риском
лимфопролиферативные заболевания и оппортунистические инфекции.
 Все
пациенты нуждаются в скрининге на туберкулез до начала лечения.
терапия. Биологические агенты в настоящее время являются наиболее эффективными лекарственными средствами.
для нисходящей терапии при всех видах ВЗК; тенденция лечения ВЗК
заключается в том, чтобы получить пациентов, которые не находятся в ремиссии с другими методами лечения
на биологические препараты как можно скорее.
Все
пациенты нуждаются в скрининге на туберкулез до начала лечения.
терапия. Биологические агенты в настоящее время являются наиболее эффективными лекарственными средствами.
для нисходящей терапии при всех видах ВЗК; тенденция лечения ВЗК
заключается в том, чтобы получить пациентов, которые не находятся в ремиссии с другими методами лечения
на биологические препараты как можно скорее. - Аминосалицилаты Сульфасалазин и месаламин
системно не всасываются и при пероральном или ректальном приеме
оказывают местное противовоспалительное действие на пораженные участки
кишечник.Они могут вызывать ремиссию при ЯК легкой и средней степени тяжести. Сульфа продукты
могут вызывать дозозависимые побочные реакции, но не сульфаниламидные
альтернативы намного дороже. Сульфасалазин является единственным
Продукт 5-ASA, который доступен в виде суспензии.

- Антибиотики Ципрофлоксацин и/или метронидазол эффективны в первую очередь при болезни Крона, особенно при перианальной участие.В дополнение к устранению некоторых бактерий, к которым кишечная иммунная система неадекватно реагирует, они могут обладают противовоспалительными и антиоксидантными свойствами.
- Кортикостероиды обеспечивают мощное и быстрое системное
противовоспалительные эффекты. Они могут вызвать ремиссию или лечить обострения.
при умеренном или тяжелом ВЗК, хотя и ценой различных последствий
длительное применение (синдром Кушинга, артериальная гипертензия, остеопения, рост
отказ).Стероиды не являются долгосрочным решением для ВЗК. Пациенты
«застряли» на суточных дозах стероидов или которым требуется более одного
длительное снижение стероидов должно быть повышено до более сильного класса
иммуносупрессии.

- Пробиотики : Конкретные комбинации нескольких внутрипросветные бактериальные штаммы, которые помогают кишечному микробиому может быть эффективным для индукции ремиссии у пациентов с ЯК, но они не являются эффективной монотерапией.Они доступны онлайн без рецепта, но, как правило, дорого (150-300 долларов в месяц, в зависимости от дозы).
- Антагонисты тиопурина : Эти иммунодепрессанты полезны в сочетании со стероидами, чтобы вызвать ремиссию, а затем в качестве монотерапии после снижения дозы стероидов. Пациенты наблюдают за костями угнетение костного мозга и гепатотоксичность. Идиосинкразический панкреатит может произойти.
- Новые агенты : Введение анти-ФНО в
Терапевтический ландшафт ВЗК привел к улучшению состояния пациентов
результаты на нескольких фронтах.
 Однако значительная часть
пациенты будут иметь отсутствие ответа, потерю ответа или непереносимость
этого класса препаратов, и существует потребность в безопасных и эффективных
альтернативы лечения заболеваний. терапия мезенхимальными стволовыми клетками,
Ингибиторы JAK/STAT находятся в стадии изучения.
Однако значительная часть
пациенты будут иметь отсутствие ответа, потерю ответа или непереносимость
этого класса препаратов, и существует потребность в безопасных и эффективных
альтернативы лечения заболеваний. терапия мезенхимальными стволовыми клетками,
Ингибиторы JAK/STAT находятся в стадии изучения.
Специальное сотрудничество и другие услуги
Хирургия
В крайнем случае операция по удалению пораженных участков кишечник как вариант. Существует несколько рандомизированных контролируемых исследований медицинских или хирургического лечения в педиатрической популяции, и многое из того, что делается у детей экстраполируется из литературы для взрослых. Удаление всего толстая кишка может контролировать симптомы язвенного колита и показана рефрактерное заболевание или заболевание с осложнениями, такими как неконтролируемое кровотечение. Однако он оставляет пациента с илеостомой (с
последующий уход и изменение образа жизни) или внутренний подвздошный мешок с анальным
анастомоз (который по-прежнему часто требует от пациента стула 5–7 раз в день,
или больше). Многие пациенты в конечном итоге решаются на операцию из-за риска
рак толстой кишки увеличивается, чем дольше болезнь присутствует. Хирургия
не излечивает болезнь Крона, так как может быть поражена любая часть желудочно-кишечного тракта.
вовлеченный. Какие дети будут нуждаться в хирургическом вмешательстве, не совсем понятно.Предыдущий
Исследования показали, что примерно половина пациентов с болезнью Крона
требуют хирургической процедуры в какой-то момент для осложнений, таких как абсцесс,
свищ, или иногда для трудноизлечимых симптомов, происходящих из
определенного сегмента кишечника, но недавнее исследование предполагает, что риск составляет около 20%. [Schaefer: 2010] Раннее и агрессивное использование
биологические агенты могут изменять естественное течение ВЗК, позволяя более
пациенты обходятся без операций.
Однако он оставляет пациента с илеостомой (с
последующий уход и изменение образа жизни) или внутренний подвздошный мешок с анальным
анастомоз (который по-прежнему часто требует от пациента стула 5–7 раз в день,
или больше). Многие пациенты в конечном итоге решаются на операцию из-за риска
рак толстой кишки увеличивается, чем дольше болезнь присутствует. Хирургия
не излечивает болезнь Крона, так как может быть поражена любая часть желудочно-кишечного тракта.
вовлеченный. Какие дети будут нуждаться в хирургическом вмешательстве, не совсем понятно.Предыдущий
Исследования показали, что примерно половина пациентов с болезнью Крона
требуют хирургической процедуры в какой-то момент для осложнений, таких как абсцесс,
свищ, или иногда для трудноизлечимых симптомов, происходящих из
определенного сегмента кишечника, но недавнее исследование предполагает, что риск составляет около 20%. [Schaefer: 2010] Раннее и агрессивное использование
биологические агенты могут изменять естественное течение ВЗК, позволяя более
пациенты обходятся без операций.
Специальное сотрудничество и другие услуги
Питание/Рост/Кости
Нутритивная поддержка помогает предотвратить и исправить недоедание, способствовать росту и развитию, включая половое созревание, и предотвращать остеопороз, что особенно важно у детей, часто на стероидах. Хотя дефицит питания часто наблюдается у детей с ВЗК люди с болезнью Крона подвергаются большему риску алиментарного недостатки. [Эль-Матари: 2010] Остеопороз, железо дефицитная анемия и витамин D, фолиевая кислота, витамин B12 и микронутриенты Дефицит — общие проблемы. Минеральная плотность костей часто низкая. Так как дети с ВЗК могут иметь недостаточный или избыточный вес, важно, вес сам по себе не является основным фактором, используемым для определения питания достаточность. [Вискин: 2010] [Конклин: 2010]Специальное сотрудничество и другие услуги
Психическое здоровье/поведение
Дети и подростки с ВЗК могут испытывать тревогу и депрессия из-за хронических симптомов. Врач на дому должен
следить за психическим здоровьем во время посещений детского и неотложного ухода. Несоответствие
с хроническими лекарствами может быть проблемой для подростков с ВЗК и
следует рассматривать как потенциальное объяснение возобновления симптомов. [Schurman: 2010] Когнитивная терапия, релаксация
методы и адекватную поддержку в школе, особенно когда есть
частое отсутствие может быть полезным. [Сайгети: 2010]
Врач на дому должен
следить за психическим здоровьем во время посещений детского и неотложного ухода. Несоответствие
с хроническими лекарствами может быть проблемой для подростков с ВЗК и
следует рассматривать как потенциальное объяснение возобновления симптомов. [Schurman: 2010] Когнитивная терапия, релаксация
методы и адекватную поддержку в школе, особенно когда есть
частое отсутствие может быть полезным. [Сайгети: 2010] Специальное сотрудничество и другие услуги
Дополнительная и альтернативная медицина
Эксклюзивное энтеральное питание (ЭЭП) оказалось более эффективным. эффективнее кортикостероидов в достижении заживления слизистой у детей с Болезнь Крона без побочных эффектов этих препаратов. [Морици: 2020] Некоторые методы лечения помогают справиться с симптомами,
но на данном этапе в познании сложных дефектов иммунной системы в
IBD, они не играют никакой роли в основном управлении болезнью. Дополнительный
и альтернативные методы лечения, направленные на общее самочувствие, снятие стресса,
снижение тревожности и контроль боли могут принести пользу любому пациенту с хроническим
болезнь. Нет противопоказаний к дыхательным упражнениям,
биологическая обратная связь, иглоукалывание или ароматерапия.Добавки с маслом перечной мяты могут
помочь от тошноты. Как и во всех случаях, лучше спросить о дополнительных
попытки терапии, особенно до их начала. Чтобы узнать больше о
какие альтернативные методы лечения могут пробовать пациенты, см. Интегративная медицина для CYSHCN.
Дополнительный
и альтернативные методы лечения, направленные на общее самочувствие, снятие стресса,
снижение тревожности и контроль боли могут принести пользу любому пациенту с хроническим
болезнь. Нет противопоказаний к дыхательным упражнениям,
биологическая обратная связь, иглоукалывание или ароматерапия.Добавки с маслом перечной мяты могут
помочь от тошноты. Как и во всех случаях, лучше спросить о дополнительных
попытки терапии, особенно до их начала. Чтобы узнать больше о
какие альтернативные методы лечения могут пробовать пациенты, см. Интегративная медицина для CYSHCN.
Можно ли использовать НПВП у пациентов с ВЗК?
Регулярное (≥ 5 раз в месяц) применение НПВП и ацетаминофена было связано
с активной болезнью Крона, но не с ЯК. Менее частое использование НПВП не было
связаны с активной болезнью Крона или ЯК.Эти выводы указывают на то, что
регулярное использование НПВП может увеличить активность болезни Крона или что использование НПВП может быть
маркер менее стойкой ремиссии, отражающий, таким образом, субклиническое заболевание
Мероприятия.
Какие прививки противопоказаны больным ВЗК?
Живые вирусные вакцины нельзя вводить во время или в течение 8 недель после начинать иммуносупрессию с Хумиры (адалимумаб) или Ремикейд (инфликсимаб). К ним относятся формы назального спрея вакцины против гриппа, ветряной оспы и MMR.Можно безопасно вводить другие вакцины из стандартного календаря иммунизации. в любое время.
Как справиться с лихорадкой у пациента с ослабленным иммунитетом?
Подострая лихорадка, связанная с симптомами вирусной инфекции верхних дыхательных путей
инфекция, гастроэнтерит или общий вирусный синдром, как правило, доброкачественные и
не требуют обширной обработки. Лихорадка, длящаяся более 5-7 дней, особенно
те, которые связаны с хроническим кашлем, болями в костях или ветрянкой, и особенно при
пациенты, получающие биологические препараты, должны быть оценены в полусрочном порядке врачом пациента. гастроэнтеролог для исключения оппортунистической инфекции или злокачественного новообразования.
гастроэнтеролог для исключения оппортунистической инфекции или злокачественного новообразования.
В Интернете
Воспалительные заболевания кишечника (OMIM)
Обширный обзор литературы, содержащий техническую информацию о генетических заболеваниях; Онлайн менделевское наследование у человека
сайт, размещенный Университетом Джонса Хопкинса.
Полезные статьи
Поиск PubMed по воспалительным заболеваниям кишечника у детей за последние 2 года.
Фелл Дж. М.
Обновление лечения воспалительных заболеваний кишечника.
Арх Дис Чайлд.2012;97(1):78-83.
Резюме PubMed / Полный текст
Хоммель К.А., Гринли Р.Н., Мэддакс М.Х., Грей В.Н., Макнер Л.М.
Самоконтроль при воспалительных заболеваниях кишечника у детей: клинический отчет Североамериканского общества детской гастроэнтерологии,
Гепатология и питание.
J Pediatr Gastroenterol Nutr. 2013;57(2):250-7.
Резюме PubMed / Полный текст
2013;57(2):250-7.
Резюме PubMed / Полный текст
Leung Y, Heyman MB, Mahadevan U.
Переход подростков с воспалительным заболеванием кишечника: рекомендации для взрослых и детских гастроэнтерологов.
Воспаление кишечника Dis.
2011;17(10):2169-73.
Резюме PubMed / Полный текст
Клинические инструменты
Письма о медицинской необходимости
Письма с апелляциями (CCFA)
Шаблоны для запроса школьных приспособлений и обжалования отказа в финансировании лекарств и процедур; Крона и
Американский фонд колита.
| Категории услуг | # провайдеров* в: | СЗ | Страны-партнеры (5) (показать) | | МТ | НМ | НВ | РИ | UT | |
|---|---|---|---|---|---|---|---|---|---|---|
| Развитие – поведенческая педиатрия | 1 | 8 | 1 | 2 | 11 | 9 | ||||
| Общая детская хирургия | 2 | 5 | 4 | 2 | ||||||
| Услуги по оценке питания | 1 | 5 | 2 | 8 | ||||||
| Детская гастроэнтерология | 1 | 15 | 1 | 6 | 19 | 4 | ||||
| Детская офтальмология | 1 | 14 | 1 | 6 | 8 | 6 | ||||
Для услуг, не перечисленных выше, просмотрите наш
Категории услуг или поиск в нашей базе данных.
* количество списков поставщиков может варьироваться в зависимости от того, как штаты классифицируют услуги, от того, перечислены ли поставщики по организациям. или индивидуальные, как услуги организованы в государстве и другие факторы; Общенациональные (NW) поставщики, как правило, ограничены к веб-сервисам, службам поиска поставщиков и организациям, которые обслуживают детей со всей страны.
Первоначальная публикация: январь 2011 г.; последнее обновление/редакция: ноябрь 2021 г.
Текущие авторы и рецензенты:Авторская история
A Автор; CA Соавтор; SA Старший автор; R Рецензент
Бусварос А., Антониоли Д.А., Коллетти Р.Б., Дубинский М.С., Гликман Дж.Н., Голд Б.Д., Гриффитс А.М., Джевон Г.П., Хигучи Л.М., Хайамс Д.С., Киршнер
Б.С., Кугатасан С., Бальдассано Р.Н. , Руссо П.А.
, Руссо П.А.
Дифференциация язвенного колита от болезни Крона у детей и молодых людей: отчет рабочей группы Севера
Американское общество детской гастроэнтерологии, гепатологии и питания и Американский фонд Крона и колита.
J Pediatr Gastroenterol Nutr.
2007;44(5):653-74.
Реферат PubMed
Cattan D, Notarnicola C, Molinari N, Touitou I.
Воспалительное заболевание кишечника у неашкеназских евреев с семейной средиземноморской лихорадкой.
Ланцет.
2000;355(9201):378-9.
Реферат PubMed
Конклин Л.С., Олива-Хемкер М.
Вопросы питания при воспалительных заболеваниях кишечника у детей.
Expert Rev Gastroenterol Hepatol.
2010;4(3):305-17.
Реферат PubMed
Critch J, Day AS, Otley A, King-Moore C, Teitelbaum JE, Shashidhar H.
Использование энтерального питания для контроля воспаления кишечника при болезни Крона у детей.
J Pediatr Gastroenterol Nutr.
2012;54(2):298-305.
Реферат PubMed
Фонд Крона и колита.
Фонд Крона и колита .
(2021)
https://www.crohnscolitisfoundation.org/.
Degraeuwe PL, Beld MP, Ashorn M, Canani RB, Day AS, Diamanti A, Fagerberg UL, Henderson P, Kolho KL, Van de Vijver E, фургон
Ринен П.Ф., Уилсон Д.К., Кесселс АГ.
Фекальный кальпротектин при подозрении на воспалительное заболевание кишечника у детей.
J Pediatr Gastroenterol Nutr.
2015;60(3):339-46.
Реферат PubMed
Дено М., Дженсен М.К., Холмен Дж., Уильямс М.С., Книга Л.С., Гутери С.Л.
Первичный склерозирующий холангит, аутоиммунный гепатит и перекрытие у детей из Юты: эпидемиология и естественное течение.
Гепатология.
2013;58(4):1392-400.
Реферат PubMed
Дено М.Р., Эль-Матари В., Валентино П.Л., Абду Р., Алькоаер К., Амин М. , Амир А.З., Аут М., Базербачи Ф., Бродерик А., Чан А., Коттер
Дж., Доан С., Эль-Юссеф М., Феррари Ф., Фуруя К.Н., Готтранд М., Готтранд Ф., Гупта Н., Хоман М., Камат Б.М., Ким К.М., Колхо К.Л., Конидари
А., Кут Б., Иорио Р., Леддер О., Мак С., Мартинес М., Милох Т., Мохан П., О’Кэтейн Н., Пападопулу А., Риччиуто А., Зауберманн Л.,
Сатья П., Штейер Э., Смолка В., Танака А., Варьер Р., Венкат В., Витола Б., Вос М.Б., Войнаровски М., Яп Дж., Дженсен М.К.
, Амир А.З., Аут М., Базербачи Ф., Бродерик А., Чан А., Коттер
Дж., Доан С., Эль-Юссеф М., Феррари Ф., Фуруя К.Н., Готтранд М., Готтранд Ф., Гупта Н., Хоман М., Камат Б.М., Ким К.М., Колхо К.Л., Конидари
А., Кут Б., Иорио Р., Леддер О., Мак С., Мартинес М., Милох Т., Мохан П., О’Кэтейн Н., Пападопулу А., Риччиуто А., Зауберманн Л.,
Сатья П., Штейер Э., Смолка В., Танака А., Варьер Р., Венкат В., Витола Б., Вос М.Б., Войнаровски М., Яп Дж., Дженсен М.К.
Естественное течение первичного склерозирующего холангита у 781 ребенка: многоцентровое международное сотрудничество.
Гепатология.
2017;66(2):518-527.
Реферат PubMed
El-Matary W, Sikora S, Spady D.
Минеральная плотность костей, витамин D и активность заболевания у детей с недавно диагностированным воспалительным заболеванием кишечника.
Dig Dissci.
2010.
Реферат PubMed
Фелл Дж. М.
Обновление лечения воспалительных заболеваний кишечника.
Арх Дис Чайлд.
2012;97(1):78-83.
Резюме PubMed / Полный текст
Фридман С., Нильсен Дж., Йолвинг Л.Р., Нор Э.А., Норгорд Б.М.
Долгосрочные двигательные и когнитивные функции у детей женщин с воспалительными заболеваниями кишечника.
J Колит Крона.
2020.
Реферат PubMed
Halme L, Paavola-Sakki P, Turunen U, Lappalainen M, Farkkila M, Kontula K.
Семейные и близнецовые исследования воспалительных заболеваний кишечника.
World J Гастроэнтерол.
2006;12(23):3668-72.
Резюме PubMed / Полный текст
Хендерсон П., Андерсон Н.Х., Уилсон, округ Колумбия.
Диагностическая точность фекального кальпротектина при подозрении на воспалительное заболевание кишечника у детей:
систематический обзор и метаанализ.
Am J Гастроэнтерол.
2014;109(5):637-45.
Реферат PubMed
Хоммель К.А., Гринли Р.Н., Мэддакс М.Х., Грей В.Н., Макнер Л.М.
Самоконтроль при воспалительных заболеваниях кишечника у детей: клинический отчет Североамериканского общества детской гастроэнтерологии,
Гепатология и питание.
J Pediatr Gastroenterol Nutr.
2013;57(2):250-7.
Резюме PubMed / Полный текст
Джонстон Р.Д., Логан РФ.
Каков пиковый возраст начала ВЗК? .
Воспаление кишечника Dis.
2008;14 Приложение 2:S4-5.
Реферат PubMed
Каппельман М.Д., Рифас-Шиман С.Л., Клейнман К., Оллендорф Д., Бусварос А., Гранд Р.Дж., Финкельштейн Дж.А.
Распространенность и географическое распространение болезни Крона и язвенного колита в США.
Клин Гастроэнтерол Гепатол.
2007;5(12):1424-9.
Реферат PubMed
Koninckx CR, Donat E, Benninga MA, Broekaert IJ, Gottrand F, Kolho KL, Lionetti P, Miele E, Orel R, Papadopoulou A, Pienar
C, Schäppi MG, Wilschanski M, Thapar N.
Использование фекального кальпротектина при педиатрических заболеваниях: документ с изложением позиции Европейского общества детской гастроэнтерологии
и Комитет гастроэнтерологии по питанию.
J Pediatr Gastroenterol Nutr.
2021;72(4):617-640.
Реферат PubMed
Leung Y, Heyman MB, Mahadevan U.
Переход подростков с воспалительным заболеванием кишечника: рекомендации для взрослых и детских гастроэнтерологов.
Воспаление кишечника Dis.
2011;17(10):2169-73.
Резюме PubMed / Полный текст
Левин А., Тернер Д., Пфеффер Гик Т., Амил Диас Дж., Верес Г., Шауль Р., Стайано А., Эшер Дж., Колхо К.Л., Паэррегаард А., Мартин де
Карпи Дж., Вереман Уотерс Г., Колецко С., Шева О., Финнби Л., Сладек М.
Сравнение параметров исходов для индукции ремиссии при впервые выявленной болезни Крона у детей: оценка порто
Исследование группы ВЗК «рецидив роста и исходы терапии» (GROWTH CD).
Воспаление кишечника Dis.
2014;20(2):278-85.
Реферат PubMed
Levine JS, Burakoff R.
Внекишечные проявления воспалительного заболевания кишечника.
Гастроэнтерол Гепатол (Нью-Йорк).
2011;7(4):235-41.
Резюме PubMed / Полный текст
Лу Ю, Бусварош А.
Вакцинация против ветряной оспы у детей с воспалительными заболеваниями кишечника, получающих иммуносупрессивную терапию.
J Pediatr Gastroenterol Nutr.
2010;50(5):562-5.
Реферат PubMed
Mackner LM, Whitaker BN, Maddux MH, Thompson S, Hughes-Reid C, Drovetta M, Reed B.
Скрининг депрессии в педиатрических клиниках по воспалительным заболеваниям кишечника: рекомендации и инструментарий для реализации.
J Pediatr Gastroenterol Nutr.
2020;70(1):42-47.Резюме PubMed / Полный текст
Махадеван У., Робинсон С., Бернаско Н., Боланд Б., Чемберс С., Дубинский М., Фридман С., Кейн С., Манти Дж., Соуберан Дж., Стоун Дж.,
Джейн Р.
Воспалительные заболевания кишечника при беременности Путь клинической помощи: отчет Американской гастроэнтерологической ассоциации
Рабочая группа IBD Parenthood Project.
Гастроэнтерология.
2019;156(5):1508-1524.
Реферат PubMed
Малик ТФ, Аурелио ДМ.
Внекишечные проявления воспалительного заболевания кишечника .
StatPearls [Интернет].
2021.
Реферат PubMed
Макговерн Д.П., Кугатасан С., Чо Дж.Х.
Генетика воспалительных заболеваний кишечника.
Гастроэнтерология.
2015;149(5):1163-1176.e2.
Резюме PubMed / Полный текст
Minordi LM, Bevere A, Papa A, Larosa L, Manfredi R.
КТ и МРТ при осложнениях Крона: руководство для рентгенолога.
Академ радиол.
2021.
Реферат PubMed
Моран CJ.
Очень раннее воспалительное заболевание кишечника.
Семин Педиатр Хирург.
2017;26(6):356-359.
Реферат PubMed
Moriczi M, Pujol-Muncunill G, Martin-Masot R, et al.
Предикторы ответа на эксклюзивное энтеральное питание при недавно диагностированной болезни Крона у детей: исследование PRESENCE от
СЭГНП.
Питательные вещества.
2020;12(4).Резюме PubMed / Полный текст
Пападакис К.А., Ян Х., Ипполити А., Мей Л., Элсон К.О., Хершберг Р.М., Василяускас Э.А., Флешнер П.Р., Абреу М.Т., Тейлор К., Ландерс
CJ, Роттер JI, Тарган С.Р.
Антифлагеллины (CBir1) фенотипические и генетические ассоциации с болезнью Крона.
Воспаление кишечника Dis.
2007;13(5):524-30.
Реферат PubMed
Куэйл М.А., Рассел Р.К., Ван Лимберген Дж.Е., Роджерс П., Драммонд Х.Е., Уилсон Д.К., Джиллетт П.М.
Фекальный кальпротектин дополняет рутинные лабораторные исследования при диагностике воспалительных заболеваний кишечника у детей.
Воспаление кишечника Dis.
2009;15(5):756-9.
Реферат PubMed
Рюммеле Ф.М., Верес Г., Колхо К.Л., Гриффитс А., Левин А., Эшер Дж.К., Амил Диас Дж., Барабино А., Брэггер С.П., Бронски Дж., Будерус
С., Мартин-де-Карпи Дж., Де Риддер Л., Фагерберг У.Л., Хьюгот Дж.П., Киркус Дж., Колачек С., Колецко С., Лионетти П., Миеле Э., Навас Лопес
В.М., Паэррегаард А., Рассел Р.К., Сербан Д.Э., Шауль Р., Ван Ринен П., Вереман Г., Вайс Б., Уилсон Д., Дигнасс А., Элиаким А., Винтер
Х, Тернер Д.
Согласованные рекомендации ECCO/ESPGHAN по медикаментозному лечению болезни Крона у детей.
J Колит Крона.
2014;8(10):1179-207.
Реферат PubMed / полный текст
Предназначен для предоставления практических (по возможности основанных на фактических данных) ответов гастроэнтерологам (детским), занимающимся
дети и подростки с БК; 2014 Европейская организация Крона и колита.
Sari S, Egritas O, Dalgic B.
Ген семейной средиземноморской лихорадки (MEFV) может быть модифицирующим фактором воспалительного заболевания кишечника в младенчестве.
Eur J Pediatr.
2008;167(4):391-3.
Реферат PubMed
Шефер М.Э., Мачан Дж.Т., Кавату Д., Лэнгтон К.Р., Марковиц Дж., Крэндалл В., Мак Д.Р., Эванс Дж.С., Пфефферкорн М.Д., Гриффитс А.М., Отли
А.Р., Бусварош А., Кугатасан С., Рош Дж.Р., Кельо Д.Дж., Карвалью Р.С., Томер Г., Мамула П., Кей М.Х., Керцнер Б., Олива-Хемкер М., Каппельман
MD, Саид С.А., Хайамс Дж.С., Лелейко Н.С.
Факторы, определяющие риск хирургического вмешательства у детей с болезнью Крона.
Клин Гастроэнтерол Гепатол.2010;8(9):789-794.e2.
Реферат PubMed
Schurman JV, Cushing CC, Carpenter E, Christenson K.
Преднамеренное и случайное несоблюдение планов лечения воспалительных заболеваний кишечника у детей: первоначальное исследование ассоциаций
с качеством жизни и активностью заболеваний.
J Pediatr Psychol.
2010.
Реферат PubMed
Szigethy E, McLafferty L, Goyal A.
Воспалительные заболевания кишечника.
Детская подростковая психиатрическая клиника N Am.2010;19(2):301-18, ix.
Реферат PubMed
Tabbers MM, DiLorenzo C, Berger MY, Faure C, Langendam MW, Nurko S, Staiano A, Vandenplas Y, Benninga MA.
Оценка и лечение функционального запора у младенцев и детей: научно обоснованные рекомендации ESPGHAN и
НАСПГАН.
J Pediatr Gastroenterol Nutr.
2014;58(2):258-74.
Резюме PubMed / Полный текст
Тернер Д., Левин А., Эшер Дж. К., Гриффитс А. М., Рассел Р. К., Дигнасс А., Диас Дж. А., Бронски Дж., Брэггер С. П., Куккиара С., де Риддер
Л., Фагерберг У.Л., Хасси С., Хугот Д.П., Колачек С., Колхо К.Л., Лионетти П., Паэррегаард А., Потапов А., Ринтала Р., Сербан Д.Е., Стайано
А., Суини Б., Веерман Г., Верес Г., Уилсон Д.С., Рюммеле FM.
Лечение язвенного колита у детей: совместные согласованные рекомендации ECCO и ESPGHAN, основанные на фактических данных.
J Pediatr Gastroenterol Nutr.
2012;55(3):340-61.
Резюме PubMed
Сорок рекомендаций по начальной оценке, мониторингу активности болезни, роли эндоскопической оценки,
и хирургическая терапия, время и выбор каждого лекарства, роль комбинированной терапии и когда прекратить прием лекарств. Включает
блок-схема управления.
Улиг Х.Х., Шарбит-Хенрион Ф., Котларц Д., Шоуваль Д.С., Шверд Т., Стришчиульо К., де Риддер Л., ван Лимберген Дж., Макки М., Снэппер
С.Б., Рюммеле Ф.М., Уилсон Д.К., Трэвис С.П.Л., Гриффитс А.М., Тернер Д., Кляйн С., Мьюз А.М., Рассел Р.К.
Клиническая геномика для диагностики моногенных форм воспалительного заболевания кишечника: документ с изложением позиции педиатрического
IBD Porto Group Европейского общества детской гастроэнтерологии, гепатологии и питания.
J Pediatr Gastroenterol Nutr.2021;72(3):456-473.
Резюме PubMed / Полный текст
Улиг Х.Х., Шверд Т., Колецко С., Шах Н., Каммермайер Дж., Элькадри А., Уахед Дж., Уилсон Д.С., Трэвис С.П., Тернер Д., Кляйн С., Снаппер
СБ, Муисе АМ.
Диагностический подход к моногенным воспалительным заболеваниям кишечника с очень ранним началом.
Гастроэнтерология.
2014;147(5):990-1007.e3.
Резюме PubMed / Полный текст
Уолшем NE, Шервуд РА.
Фекальный кальпротектин при воспалительных заболеваниях кишечника.
Clin Exp Гастроэнтерол.
2016;9:21-9.
Резюме PubMed / Полный текст
Вискин А.Е., Вуттон С.А., Хант Т.М., Корнелиус В.Р., Афзал Н.А., Джексон А.А., Битти Р.М.
Состав тела при воспалительных заболеваниях кишечника у детей.
Клин Нутр.
2010.
Реферат PubMed
Вонг А., Басс Д.
Лабораторная оценка воспалительного заболевания кишечника.
Curr Opin Pediatr.
2008;20(5):566-70.
Реферат PubMed
Уилли Р., Хайамс Дж. С., Кей М.
Детские заболевания желудочно-кишечного тракта и печени.
3-е изд. Сондерс Эльзевир;
2006.
0721639240
Жолудев А., Зураковски Д., Янг В., Лейхтнер А., Бусварош А.
Серологическое тестирование с ANCA, ASCA и анти-OmpC у детей и молодых людей с болезнью Крона и язвенным колитом:
диагностическое значение и корреляция с фенотипом заболевания.
Am J Гастроэнтерол.
2004;99(11):2235-41.
Реферат PubMed
Кожные и системные васкулиты, ассоциированные с вирусами гепатита человека
ВВЕДЕНИЕ
Гепатоцеллюлярное повреждение, вызванное острым или хроническим воспалением печени, обусловлено неблагоприятными факторами, включая употребление алкоголя, аутоиммунный ответ, употребление наркотиков, стеатоз и вирусы [1].Гепатотропные вирусы известны своей ролью в этиологии вирусного гепатита, и с точки зрения общественного здравоохранения это заболевание связано с тяжелым бременем для здоровья и более высокой годовой смертностью [2]. В дополнение к редкому гепатиту, связанному с вирусами герпеса, вызванному вирусом Эпштейна-Барр, цитомегаловирусом и вирусом простого герпеса [3], вирусы гепатита человека (ВГЧ) являются наиболее распространенными причинами острого и хронического гепатита у человека-хозяина [4]. . Открытие ВГЧ начинается с клинического описания заболевания, установления реакции антиген/антитело, визуализации вирусоподобных частиц и, наконец, секвенирования вирусных геномов [5].Ранние эксперименты иллюстрировали два типа: инфекционный гепатит и сывороточный гепатит [6]. Австралийские антигены при сывороточном гепатите дали обнаружение 42-нм частиц Дейна [7,8]. Впоследствии было проведено секвенирование дезоксирибонуклеиновой кислоты (ДНК), и был обнаружен вирус гепатита В (HBV) [9]. Позже вирусоподобные частицы наблюдались при инфекционном гепатите, и была секвенирована комплементарная ДНК (кДНК) вируса гепатита А (HAV) [10,11]. Вирус гепатита С (ВГС) был идентифицирован у пациентов с гепатитом ни А, ни В, получавших множественные переливания [12], передача шимпанзе [13] и скрининг библиотеки кДНК [14].Вирус гепатита дельта (HDV), HBV-ассоциированный вирус [15], представляет собой отдельный дефектный вирус, требующий помощи HBV для заражения [16]. После выяснения кДНК вируса гепатита Е (HEV) [17], эндемического гепатита ни А, ни В [18], осталось пять членов HHV [5].
Как правило, после инвазии ВГЧ в организм человека происходит быстрое уничтожение вирусов защитной системой хозяина с самокупирующимся течением заболевания[4]. Заболевания, связанные с инфекцией ВГА и ВГЕ, обычно передающиеся фекально-оральным путем, возникают вскоре после их внедрения в острой стадии [19-21].Инфекционные процессы могут длительно сохраняться при HBV, HCV и HDV-инфекциях, прогрессируя в хронический гепатит и приводя к фиброзу печени, необратимому циррозу и гепатоцеллюлярной карциноме [22-24]. В таблице 1 обобщены и сравнены общие характеристики пяти членов HHV[4,5,19-29].
Таблица 1 Общие характеристики и сравнительные признаки пяти представителей вирусов гепатита человека.| HBV | HCV | HDV 1 | HEV | 9 | ||||
| Семья; Род | Picornaviridae Hepatovirus | Hepadnavirida Orthohepadnavirus | Flaviviridae Hepacivirus | Deltaviridae Deltavirus | Hepeviridae Orthohepevirus | |||
| 2 Обнаружение ; Частота | 1983 самый высокий в AH | 1979 самый высокий в CH | 1989 в секунду в CH | 1986 менее в CH | 1990 менее в AH | |||
| Genome 3 ; Длина; Диаметр 4 ; Конверт 5 ; Рецептор | Линейная одноцепочечная РНК; 7500 нт; 27-32 нм; Квазиконверт; Неизвестно | Циркулярная дцДНК; 3200 нт; 42 нм; Конверт; NTCP, HSP | Линейная одноцепочечная РНК; 9600 нт; 55-65 нм; Конверт; CD81, SR-BI | Циркулярная одноцепочечная РНК; 1700 нт; 36-43 нм; Конверт; NTCP, HSP | Линейная одноцепочечная РНК; 7200 нт; 30-34 нм; Квазиконверт; Неизвестно | |||
| Инкубация; Возраст 6 ; Курс | 14-30 д; Дети; Острый | 30-180 д; Любой; Острый/хронический | 14-180 д; Любой; Острый/хронический | 14-160 д; Любой; Острый/хронический 7 | 14-70 д; Взрослые; Острый | |||
| Маршрут распространения | Enteric, сексуальный | родительский, сексуальный, вертикальный | родительский, сексуальный | родительский, половой, вертикальный | энтеросодержащий, вертикальный, парентерал | |||
| диагноз гепатита | Anti-Hav IgM | Анти-HBc IgM, антиген HBs, ДНК, ПЦР | Анти-HCV IgG, РНК, ПЦР | Анти-HDV IgM, РНК, ПЦР | Анти-HEV IgM, РНК, ПЦР | |||
| Доступен; Ig/вакцина; нет в наличии | в наличии; Ig/вакцина; нет данных, IFN-α | Нет в наличии; Не эффективны; средство DAA | Вакцина против ВГВ; Недоступно; IFN-α | Доступен в Китае; Недоступно; нет в наличии | ||||
| FH 8 ; ЛЦ/ГЦК; Прогноз 9 | Очень редко; ноль; Полное восстановление | Очень редко; Да; Хроническое носительство | Крайне редко; Да; Высокая скорость передачи данных | Да; Да; Хронический носитель | Да; ноль; Полное восстановление |
ВНЕПЕЧЕНОЧНЫЕ ПРОЯВЛЕНИЯ ИНФЕКЦИИ ВИРУСОВ ГЕПАТИТА ЧЕЛОВЕКА
Хотя ВГЧ в первую очередь поражают гепатоциты, они могут вызывать внепеченочные проявления с поражением других органов[30-34].Как острые, так и хронические формы вирусного гепатита связаны с различными клиническими проявлениями вне печени, которые могут предшествовать или следовать за дисфункцией печени. Важнейший патогенетический механизм обусловлен иммунными реакциями на вирусные патогены с отложением иммунных комплексов (ИК) в тканях-мишенях.
Внепеченочные проявления с мимолетной сыпью и транзиторной артралгией, которые развиваются при острой ВГА-инфекции, встречаются редко [35]. При затяжном клиническом течении с холестазом или рецидивирующим заболеванием возникают кожные васкулиты и артриты с преимущественным поражением нижних конечностей [36-38], и обычно наблюдается спонтанное выздоровление после элиминации ВГА.Другие редко наблюдаемые проявления включают гломерулонефрит, миокардит, тромбоцитопению и неврологические осложнения, такие как синдром Гийена-Барре [20,32,39-41].
Острая инфекция ВГЕ может протекать бессимптомно или проявляться в виде фульминантного гепатита[21]. Неврологическое вовлечение является наиболее часто встречающимся внепеченочным заболеванием, за которым следуют гематологические и желудочно-кишечные проявления, возможно, вызванные аутоиммунными реакциями, связанными с молекулярной мимикрией [42,43]. Невралгическая амиотрофия и синдром Гийена-Барре являются двумя распространенными нервно-мышечными расстройствами [44, 45], а другие необычные проявления включают множественный мононеврит, менингорадикулит и энцефалит [46-48].Тромбоцитопения — часто выявляемое гематологическое заболевание [49, 50], а панкреатит — наиболее распространенная желудочно-кишечная аномалия [51, 52]. Миокардит и гломерулонефрит являются редко наблюдаемыми осложнениями [53,54]. Хотя есть данные, подтверждающие лечение неврологических проявлений, связанных с ВГЕ, кортикостероидами [42, 55], в настоящее время рекомендуемой терапией является плазмаферез и иммуномодуляция внутривенным иммуноглобулином [42, 56].
Хотя внепеченочные проявления существуют при острой инфекции всех HHV, такие проявления чаще выявляются при HBV с частотой до 20% [57].Острая инфекция ВГВ часто протекает субклинически и бессимптомно примерно в двух третях случаев [58]. В преджелтушной продромальной фазе возникает заболевание, подобное сывороточной болезни, с артритом и дерматитом из-за отложения циркулирующих ИК, состоящих из поверхностного антигена ВГВ (HBs) и дальнейшей активации комплемента [59]. Эти проявления обычно преходящи и разрешаются после появления желтухи. Сообщалось, что синдром Гийена-Барре связан с острой HBV-инфекцией, а плазмаферез и внутривенный иммуноглобулин являются эффективными методами лечения [60], что подразумевает наличие аутоиммунно-опосредованного повреждения миелиновой оболочки периферических нервов.
Благодаря наличию вирусных маркеров и нашему пониманию патогенных путей внепеченочные проявления хронической инфекции HBV в течение некоторого времени были хорошо изучены [33,57]. Этиопатогенез вне печени в хронической фазе включает отложение IC, состоящих из антигенов HBs и/или HBe, с последующей локальной активацией каскадов комплемента и рекрутированием воспалительных клеток [61]. Примечательно, что более высокая вирусная нагрузка или персистирующая инфекция могут способствовать выработке IC, что приводит к отложению в артериях малого или среднего размера [62].Кроме того, репликация вируса была продемонстрирована в эндотелии сосудов-мишеней [63]. Взятые вместе, оба механизма позволяют предположить, что ингибирование репликации вируса, как спонтанное, так и на фоне противовирусной терапии, может уменьшить внепеченочные проявления. До одной пятой жертв хронической инфекции ВГВ имеют заболевания вне печени [61], которые включают артрит, гломерулонефрит, увеит, периферическую невропатию, феномен Рейно, синдром Шегрена, кожный васкулит и системный васкулит, включая узелковый полиартериит. и криогобулинемический васкулит [57,62,64,65].Поскольку введение иммунодепрессантов увеличивает риск дополнительной репликации ВГВ в печени с ухудшением заболевания печени [61], лечение ВГВ-ассоциированного гломерулонефрита и васкулита в основном основано на противовирусных препаратах, интерфероне (ИФН)-α или аналогах нуклеозидов/нуклеотидов. НС) [66-70].
В большинстве случаев симптоматические проявления при острой ВГС-инфекции встречаются редко[71]. Внепеченочные проявления включают артралгию, миалгию и сыпь [72]. Пациенты с ВГС-инфекцией обычно прогрессируют до хронической стадии без выздоровления [71,72].Тем не менее противовирусная терапия высокоэффективна при острой инфекции, приводя к элиминации ВГС с устойчивым вирусологическим ответом (УВО) [72,73].
Персистирующая инфекция ВГС является основной причиной хронического заболевания печени[74]. Несмотря на то, что он практически излечим с помощью противовирусной терапии прямого действия (DAA), диагноз диагностируется только у части пациентов. Примечательно, что внепеченочные проявления встречаются у трех четвертей пострадавших с хронической инфекцией ВГС [75], а криоглобулинемия является наиболее частым проявлением (у 40–60% инфицированных пациентов) [76].Прямая вирусная инвазия и отложения растворимых IC являются двумя патогенными процессами, участвующими в развитии заболевания вне печени [75,76]. Клинические проявления включают артралгию, миалгию, гломерулонефрит, феномен Рейно, синдром Шегрена, тиреоидит Хашимото, болезнь Грейвса, язвенный кератит, периферическую невропатию и криоглобулинемический васкулит [74-78]. Иногда сопутствующие внепеченочные аутоиммунные заболевания, такие как криоглобулинемический васкулит, могут привести к диагностике ВГС-инфекции [76].Показано, что устойчивая эрадикация ВГС с помощью препаратов IFN-α или DAA положительно влияет на исходы после этих проявлений [78,79]. Примечательно, что проспективное исследование с участием 9895 инфицированных ВГС пациентов, получавших препараты ПППД, показало, что клиренс вируса ответственен за значительное снижение внепеченочной смертности от ВГС [80].
ПРОЯВЛЕНИЕ ВАСКУЛИТА ПРИ ИНФЕКЦИИ ВИРУСОВ ГЕПАТИТА ЧЕЛОВЕКА
Появляется все больше данных, демонстрирующих причинно-следственную связь между вирусными патогенами и васкулитом.За исключением HDV [24, 25], было показано, что другие HHV участвуют в этиопатогенезе кожных и системных васкулитов 91–104 посредством 91–105 различных механизмов, включая прямую вирусную инвазию в эндотелий сосудов, опосредованное IC повреждение стенки сосуда и аутоиммунные реакции при стимуляции. аутореактивных В-клеток и нарушенных регуляторных Т-клеток [81-83].
Кожный лейкоцитокластический васкулит (CLV) редко возникает во время острой ВГА-инфекции и может разрешиться после регрессии гепатита [36-38,84].При хронической HBV-инфекции CLV наблюдается редко, с частотой 1% [62]. Антиген HBs был идентифицирован в пораженных участках кожи [85]. Примечательно, что терапия IFN-α эффективна против HBV-ассоциированного CLV [86]. Гистопатологическая картина CLV, вызванного HHV, показывает относительно меньше эозинофилов и лимфоцитов по сравнению с таковыми при лекарственно-индуцированном CLV [81].
Острая инфекция HAV или HEV может вызывать пурпуру Шенлейна-Геноха (называемую HSP) [87-89], системный васкулит, вызванный обширным отложением циркулирующего иммуноглобулина (Ig)A IC в мелких кровеносных сосудах кожи, суставов, легких, почек, яичек, желудочно-кишечного тракта и нервной системы[90].HSP, связанные с HAV и HEV, обычно имеют спонтанное выздоровление. Из-за дефектного катаболизма IgA IC в печени с дальнейшим отложением в тканях HSP возникает при хронических заболеваниях печени HBV или HCV, обычно требующих противовирусной и кортикостероидной терапии [91-94].
Вовлечение сосудов с системным васкулитом при HHV-инфекции является признанным внепеченочным заболеванием с потенциально опасной для жизни органной дисфункцией [31,95]. Среди них криоглобулинемический васкулит и узелковый полиартериит являются хорошо известными сосудистыми сопутствующими заболеваниями при HHV-инфекции [96,97].
СВЯЗАННЫЙ С ВИРУСАМИ ГЕПАТИТА ЧЕЛОВЕКА КРИОГЛОБУЛИнемический васкулит
Криоглобулинемический васкулит вызывается ИК-опосредованным воспалением мелких кровеносных сосудов и сопровождается активацией комплемента [96]. Криоглобулины представляют собой циркулирующие антитела, которые осаждают in vitro при температуре ниже 37 °C и растворяются после повторного нагревания, и это либо Ig, либо смесь Ig и компонентов комплемента [98]. Лица с криоглобулинемией могут оставаться бессимптомными без клинических отклонений [96,98].Типичная триада пурпуры, артралгии и слабости, связанная с органической дисфункцией и повышенным уровнем ревматоидного фактора (РФ), была определена как криоглобулинемическое заболевание в 1966 г. Meltzer et al [99]. На основании состава Ig криоглобулинемию можно разделить на тип I с моноклональным Ig (обычно IgM), тип II с поликлональным IgG и моноклональным RF IgM и тип III с поликлональным IgG и поликлональным RF IgM [100]. Тип I представляет собой редко встречающуюся подгруппу и обнаруживается только при гематологических злокачественных новообразованиях [101], тогда как смешанные типы II и III могут быть связаны с вирусным гепатитом, вызванным ВГВ, чаще всего наблюдаются при ВГС и редко выявляются при инфекции ВГА [96, 102–104]. ].Несмотря на наличие криоглобулинов у 60% пациентов с хроническим ВГС, криоглобулинемический васкулит появляется только примерно в 10% случаев [76]. При хронической HHV-инфекции гликопротеины оболочки могут помочь вирусу проникнуть во внутрипеченочные и циркулирующие В-лимфоциты для продукции Ig с RF-активностью, что приводит к образованию криоглобулинов и образованию IC с отложением на сосудистой стенке [105,106].
Рецидивирующая пальпируемая пурпура с характерным гистопатологическим признаком лейкоцитокластического васкулита является наиболее частым клиническим проявлением [107].Другими кожными проявлениями являются ишемические язвы, пальцевая гангрена и феномен Рейно. На рис. 1 показано наличие лейкоцитокластического васкулита в биоптатах поражений кожи у ВГС-инфицированного пациента с пурпурой, связанной с криоглобулинемией. Кроме того, наличие триады Мельцера было выявлено у большинства пациентов в начале заболевания [108], а кожа, суставы, почки и периферические нервы часто являются органами, поражаемыми при криоглобулинемическом васкулите [96, 108]. Поражение почек при мембранопролиферативном гломерулонефрите, как наиболее частом обнаружении, связано со значительной заболеваемостью и даже смертностью [109].Коровый белок ВГС и Ig являются основными компонентами IC и распределяются вдоль стенок капилляров клубочков [110]. Часто наблюдается периферическая нейропатия с множественным мононевритом, которая может быть первым клиническим проявлением [111]. Другие редко поражаемые органы включают центральную нервную систему, желудочно-кишечный тракт, миокард и легкие, и их поражение приводит к клиническим проявлениям нарушения когнитивной функции, ишемии кишечника, гипертрофической кардиомиопатии и диффузному альвеолярному кровоизлиянию [96, 108, 112–115].
Рисунок 1 Криоглобулинемический васкулит. Мелкие сосуды демонстрируют нейтрофильное воспаление с фибриноидным некрозом и фрагментированными ядрами нейтрофилов (черные стрелки). Окраска гематоксилином и эозином, 400×.
Спорадические случаи криоглобулинемического васкулита у взрослых и детей наблюдались во время острой инфекции ВГА [36,84,104,116,117].У этих пациентов был подтвержденный биопсией ХЛВ плюс артрит или гломерулонефрит, и для контроля этих осложнений требовалось использование кортикостероидов.
На основании клинических наблюдений триада Мельцера расценивалась как опосредованное ИЦ заболевание, вторичное по отношению к HBV-инфекции [118]. С тех пор антиген HBs в биоптате стенки сосуда и антиген HBs/анти-HBs в циркулирующих криопреципитатах были идентифицированы при криоглобулинемическом васкулите [119]. Ретроспективное исследование 913 случаев криоглобулинемии продемонстрировало положительную реакцию на HBs-антиген 5.8%[120], тогда как проанализированные данные 231 пациента со смешанной криоглобулинемией выявили лишь 1,8% инфицирования ВГВ[107]. Тем не менее, HBV входит в число трех распространенных инфекционных этиологий у пациентов с криоглобулинемией [108]. Этот вирус преимущественно связан с криоглобулинемией II типа, и его распространенными внепеченочными проявлениями являются пурпура, артралгия и невропатия [121]. Кроме того, по сравнению со взрослыми, у детей с симптоматической криогобулинемией реже встречается ВГВ-инфекция, но выше частота поражения суставов и кожи [122].Примечательно, что наличие антигена HBs представляет собой один из основных независимых предикторов смертности при криогобулинемическом васкулите [70].
Накопленные данные указывают на то, что использование NA для подавления вируса при криогобулинемическом васкулите, связанном с HBV, может привести к исчезновению криоглобулинов, нормализовать функцию печени и значительно улучшить клиническое состояние большинства пациентов с легким течением заболевания, что указывает на роль репликации HBV в патогенезе 70,123]. Противовирусную терапию NA следует назначать пожизненно, а прекращение лечения следует рассматривать только после стойкой потери HBs-антигена с сероконверсией и неопределяемым уровнем ДНК HBV [70, 124].Несмотря на наблюдение с неэффективными ответами [70], IFN-α может быть альтернативным терапевтическим средством [123]. Использование кортикостероидов без терапии NA неэффективно для подавления виремии HBV, что приводит к рефрактерному или рецидивирующему заболеванию [121]. Тем не менее, только часть пациентов с тяжелым заболеванием, включая периферическую невропатию и поражение почек, может достичь клинической регрессии при терапии NA [70, 123, 125]. CD20-положительные В-клетки размножаются и активируются при смешанной криогобулинемии и участвуют в продукции криоглобулинов [126].Сообщалось о клинической ремиссии у пациентов с гломерулонефритом, получавших NA в сочетании с ритуксимабом, моноклональным антителом против CD20 на поверхности B-клеток [127, 128]. Учитывая риск реактивации вируса у пациентов с положительными HBs или скрытой инфекции с отрицательными HBs и положительными анти-HBc, профилактику с помощью NA следует начинать до лечения ритуксимабом [70, 124, 129]. Из-за потенциально фатального осложнения его следует избегать во время активной вспышки инфекции ВГВ [70, 130].Назначение этого биологического препарата в качестве препарата второй линии может быть рассмотрено у пациентов с тяжелым заболеванием, рефрактерным к терапии NA [70, 123].
Среди заболеваний, лежащих в основе криоглобулинемии, ВГС-инфекция является наиболее частой причиной, с 73% положительной частотой анти-ВГС и 86% встречаемости рибонуклеиновой кислоты ВГС [102,108,131]. Тем не менее, лишь у небольшой части криоглобулинемий с HCV-инфекцией развиваются выраженные проявления васкулита [96]. Подобно инфекции ВГВ, ВГС в основном связан с криоглобулинемией II типа [108].Взаимодействие белков оболочки ВГС с поверхностным рецептором CD81 может стимулировать В-клетки к клональной экспансии и выработке моноклонального IgM РФ, который связывает поликлональный ядерный антиген ВГС, что позволяет предположить, что криоглобулинемия обусловлена иммунным ответом хозяина на инфекцию ВГС [132-134]. . Хотя смешанная криоглобулинемия, связанная с ВГС, является доброкачественным В-клеточным лимфопролиферативным заболеванием, хроническая вирусная стимуляция иммунной системы приводит к отбору аномальных клонов [135]. Эпидемиологическое исследование выявило связь между инфекцией ВГС и В-клеточной неходжкинской лимфомой (НХЛ) [135].Крупномасштабная когорта из 146 394 пациентов, инфицированных ВГС, продемонстрировала повышение риска этого злокачественного новообразования более чем на 20% [136]. Кроме того, общий риск В-клеточной НХЛ у пациентов со смешанной криоглобулинемией оценивается в 35 раз выше, чем в общей популяции [137]. В совокупности эти наблюдения указывают на патогенную роль ВГС в В-клеточной НХЛ.
Поскольку криоглобулинемический васкулит, связанный с ВГС, представляет собой процесс, управляемый антигенами, и его активность обычно коррелирует с виремией, наиболее эффективным методом лечения является эрадикация лежащей в основе вирусной инфекции [96].Терапия против ВГС может проводиться в соответствии с существующими рекомендациями, поскольку криоглобулинемия не оказывает специфического влияния на выбор противовирусного препарата [138]. Препараты ПППД сами по себе вызывают УВО с меньшим количеством побочных эффектов и более эффективны, чем комбинированный режим IFN-α и рибавирина при криоглобулинемическом васкулите [79]. В проспективном многоцентровом исследовании, проведенном у этих пациентов, у всех был достигнут УВО с 90% полным клиническим ответом после терапии ПППД в течение 12 недель или более [139]. В целом у пациентов с ВГС-ассоциированным криоглобулинемическим васкулитом наблюдались более высокие показатели СВО (74-100%) и клинической ремиссии (61-100%) после приема ПППД [79].Более высокая частота полного ответа (75-100%) наблюдалась при кожных и скелетно-мышечных проявлениях, в то время как более низкие ответы (30-70%) были выявлены при поражении периферических нервов и почек [139]. Кроме того, терапия ПППД полезна при В-клеточном злокачественном новообразовании, связанном с ВГС, что приводит к более высокому УВО и частоте ответа лимфопролиферативного заболевания у пациентов с индолентной НХЛ [140].
В дополнение к оптимизированным препаратам ПППД кортикостероиды в комбинации с циклофосфамидом также рассматриваются в качестве терапии первой линии при тяжелых фульминантных проявлениях, таких как кишечный некротизирующий васкулит, быстропрогрессирующий гломерулонефрит и диффузное альвеолярное кровотечение [108, 141].Плазмаферез с теплым раствором для афереза во избежание преципитации криоглобулина является дополнительным лечением, которое полезно при угрожающем жизни заболевании путем удаления циркулирующих криоглобулинов для прерывания опосредованного ИЦ патогенеза [141]. Более раннее исследование показало, что добавление ритуксимаба к комбинированной схеме лечения ИФН-α и рибавирином может повысить клиренс криоглобулинов и сократить время до клинической ремиссии [142]. Последующее рандомизированное контролируемое исследование у пациентов с тяжелым заболеванием показало, что монотерапия ритуксимабом так же эффективна, как и обычная иммуносупрессивная терапия [143].Несмотря на перспективность применения ритуксимаба в качестве терапевтического средства [144], существует значительный риск образования ИК между этим биологическим и РФ-положительным IgM, что усугубит васкулитную активность при ВГС-ассоциированном криоглобулинемическом васкулите II типа [145].
Узелковый полиартериит, ассоциированный с вирусами гепатита человека
Узелковый полиартериит является редким заболеванием с ежегодной заболеваемостью от 0 до 2 случаев на миллион населения[97]. Это некротизирующий васкулит, поражающий мелкие и средние артерии с системным поражением, но обычно не затрагивающий легкие.Кожная ограниченная форма, поражающая область ниже колен, может прогрессировать до системной формы, предполагая одинаковую сущность для обеих форм [146, 147]. Большинство пациентов с узелковым полиартериитом относятся к идиопатическому типу с аутоиммунно-опосредованными механизмами [97, 148]. Вторичный тип часто наблюдается при вирусных заболеваниях, таких как цитомегаловирус, вирус иммунодефицита человека и инфекции ВГЧ. Связь между ВГВ и узелковым полиартериитом была впервые обнаружена в 1970 г. [149, 150], и с тех пор значительная часть случаев была выявлена после инфицирования ВГВ.Позднее, благодаря введению протокола вакцинации, случаи узелкового полиартериита, связанного с ВГВ, постепенно исчезли из клинической практики [151]. Несмотря на то, что при этом заболевании наблюдается положительная реакция на ВГС, он не является доминирующим этиологическим фактором [152]. Окклюзия и разрыв воспаленных артерий могут вызвать ишемию и кровоизлияние в различные органы и ткани, включая кожу, суставы, почки, яички, желудочно-кишечный тракт и периферические нервы [97, 148]. Наиболее часто вовлекаемой системой органов является кожа с проявлениями пальпируемой пурпуры, ливедоидных поражений, подкожных узелков и некротических язв [153].Рисунок 2 демонстрирует гистопатологические данные трансмурального некротизирующего артериита с нейтрофильной инфильтрацией и фибриноидным некрозом в образце биопсии кожи пациента с узлами, связанными с узелковым полиартериитом (случай № 2 в таблице 2). Множественный мононеврит и симметричная полинейропатия являются распространенными неврологическими осложнениями [154]. Желудочно-кишечные проявления обычно связаны со значительной заболеваемостью и могут проявляться в виде острого хирургического живота [155]. Поражение почек без гломерулонефрита связано с инфарктом или кровоизлиянием, вызванным разрывом почечной микроаневризмы [97].Хотя орхит из-за ишемии яичка встречается редко как первичное проявление, он является характерным признаком узелкового полиартериита [156].
Рисунок 2 Узелковый полиартериит. Сосудистая стенка показывает трансмуральное некротизирующее воспаление с интенсивной нейтрофильной инфильтрацией и фибриноидным некрозом (черная стрелка). Имеется остаточная мышечная стенка сосуда (оранжевая стрелка). Окраска гематоксилином и эозином, 100×.
Таблица 2 Клинические и медикаментозные профили у пяти пациентов с узелковым полиартериитом, ранее не инфицированных вирусом гепатита человека 1 .| № | Возраст / секс | 1919 | Диагнозник: 2 | BVAS / FFS 3 | HHV Статус 4 | Последующее проявление | Терапия | 3 | |
| 1 | 23 / F | Arthrallgia, Rash 5 | 2 MO | 2 MO | 2 6/0 | отрицательный | Соединение, PN, кожа | AZ, CS | выживание, ремиссия |
| 2 | 29 / F | Arthrralgia, лихорадка, RASH 5 | 1 YR | 11 /0 | Отрицательно | ЛН, ЖКТ, суставы, ПП, кожа | Az, Cs | Выживание, ремиссия | |
| 3 | 907 13 38 / FЛихорадка, RASH 5 | 1 YR 5 MO | 14/0 | 14/0 | отрицательный | , PN, Skin | AZ, CS, CY | Выживание, ремиссия | |
| 4 | 39 / M | RASH | 3 YR 10 MO | 18/1 | отрицательный | почка, CS, RTX | выживание, хроническая почечная недостаточность | ||
| 5 | 42 / M | Arthralgia, Rash | 6 MO | 7/0 | 7/0 | отрицательный | Соединение, PN, Skin, почка, TEXIS | ADA, AZ, CS, CY | выживаемость, ремиссия |
Согласно клиническим данным, при идиопатическом типе благоприятствует комбинированная терапия кортикостероидами и циклофосфамидом, которая вызывает ремиссию при тяжелом заболевании с органной дисфункцией; в то время как легкие проявления можно лечить только кортикостероидами [97, 148].После завершения терапии циклофосфамидом в качестве средства для поддержания ремиссии можно назначать азатиоприн или метотрексат [97]. В настоящее время низкомолекулярные таргетные препараты и биологические препараты используются у рефрактерных пациентов, ранее не инфицированных ВГВ, с успешными результатами, включая ингибитор янус-киназы, таргетный препарат для В-клеток, блокатор фактора некроза опухоли и блокаду интерлейкина-6 [157–161]. Клинические данные и профили лечения биопрепаратами у больных узелковым полиартериитом, недавно диагностированным авторами, представлены в таблице 2.Хотя неблагоприятный прогноз в более ранние годы связан с запоздалой постановкой диагноза [97], общий результат улучшился до 5-летней выживаемости 80%. Исходы значительно ухудшаются в связи с инфекцией ВГВ, возрастом старше 65 лет, впервые развившейся артериальной гипертензией, почечной недостаточностью с высоким уровнем креатинина, поражением желудочно-кишечного тракта, требующим хирургического вмешательства, и поражением периферических нервов [153].
Отсутствуют отчеты об ассоциации узелкового полиартериита с ВГА. Тем не менее, опубликованные случаи с кожными или почечными проявлениями показали гистопатологические доказательства поражения кровеносных сосудов среднего размера, совместимые с диагнозом узелкового полиартериита [162,163].
Одновременное развитие смешанной криоглобулинемии и узелкового полиартериита было зарегистрировано у пациентов с коинфекцией HCV и HBV [164,165]. При клиническом обследовании узелкового полиартериита частота положительных результатов на анти-ВГС составила 20% (5% с определяемой рибонуклеиновой кислотой ВГС и более вероятными кожными проявлениями) [166]. В большой когорте с 161 случаем васкулита, связанного с ВГС (19% узелкового полиартериита и 81% криоглобулинемического васкулита), в первой группе были более острые и тяжелые клинические проявления, включая конституциональные симптомы, впервые возникшую гипертензию, поражение желудочно-кишечного тракта, множественный мононеврит [167].Несмотря на отсутствие различий в показателях 5-летней выживаемости, частота полной ремиссии при узелковом полиартериите была выше, чем при криоглобулинемическом васкулите. Терапевтические рекомендации по поводу узелкового полиартериита, связанного с ВГС, еще не установлены. Зарегистрированные случаи получали различные комбинации кортикостероидов, циклофосфамида и противовирусных препаратов. Таргетная В-клеточная терапия применялась у пациентов с узелковым полиартериитом, связанным с ВГС [167, 168]. При этом заболевании при лечении ритуксимабом наблюдалась более высокая частота клинических рецидивов, чем при комбинированной схеме с ИФН-α и рибавирином [167].
В период с 1970-х по 1980-е годы ВГВ был основной причиной узелкового полиартериита, при этом почти половина случаев была связана с этой инфекцией, но частота снизилась из-за повышения безопасности крови и кампании вирусной вакцины с начала 1990-х годов, что указывает на ВГВ как на причинная этиология[169]. Хотя гистопатологические исследования редко подтверждают наличие антигенов HBV в стенке сосуда [151], патогенез HBV-ассоциированного типа связан с отложениями IC, в отличие от идиопатического заболевания [169].При сравнении HBV- и HCV-ассоциированного узелкового полиартериита [167, 169] первая группа имеет более общие симптомы и орхит, меньше кожных проявлений и впервые возникшей гипертензии, более низкую выживаемость и гораздо более короткий средний период от вирусной инфекции до развития васкулита. , 7 мес. против 20 лет. В типе, связанном с ВГВ, в большинстве случаев наблюдается более высокая репликация вируса и уровни ДНК ВГВ, что приводит к постоянному присутствию циркулирующего ИЦ [169].
Распространенность HBs-антигена среди населения Тайваня в целом составляла около 20 %, но уровень серопозитивных HBV среди детей резко снизился с 11 % до менее 1 % после начала национальной программы вакцинации в 1984 г.[170] .Несмотря на высокую распространенность в стационарных условиях с более чем 10 случаями на 100 000 выписанных в Соединенных Штатах [171], узелковый полиартериит очень редко встречается у практикующих врачей Тайваня. В частности, даже у более чем 2 миллионов инфицированных пациентов нет сообщений о связи между ВГВ и узелковым полиартериитом [159, 172-177]. Перинатальная передача HBV от матери к ребенку является наиболее важным фактором, ответственным за высокую частоту носительства HBs-антигена на Тайване [178]. Вертикальная передача у младенцев протекает бессимптомно до взрослого возраста и связана с повышенным риском хронической инфекции, что позволяет предположить, что инфекция ВГВ вызывает иммунотолерантный статус у детей, которые менее склонны к развитию полного иммунного ответа [179].Парентеральное заражение HBV во взрослой жизни может вызвать узелковый полиартериит в течение 1 года после вирусной инфекции, что указывает на раннее постинфекционное заболевание через этот путь передачи [169]. В таблице 3 сравнивается узелковый полиартериит из различных серий случаев с большим количеством случаев с различной частотой, связанной с ВГВ [153, 172–177, 180–184]. У пациентов, зарегистрированных в Тайване, нет инфекции ВГВ, преобладают более молодые женщины и больше кожных или тестикулярных проявлений, чем у пациентов из других серий с ассоциацией с ВГВ.
Таблица 3 Сравнения клинических профилей и профилей результатов при узелковом полиартериите из различных серий случаев с различной частотой инфицирования вирусом гепатита В.| Источник случаев | № / Возраст 1 F% | HBV Статус | Лихорадка | утра | Skin | PN | GI | почек | Testism% | терапия 90129 | Death | 3 Taiwan | 12/31, 67 % | 0% | 67% | 58% | 58% | 75% | 42% | 50% | 75% | 75% | 50% | AZ, CS, CY, BIO | 33% |
| Великобритания | 17/49, 24 % | 31% | 76% | 77% | 77% | 65% | 59% | 65% | 77% | 9071 3 NaCS, | 38% | 38% | |
| Соединенные Штаты | 53/54, 34 % | 11% | 31% | 55% | 58% | 60% | 25 % | 66% | Na | CS, CY | CS, CY | 42% | 42% |
| Канада | 45/54, 47 % | 63% | 51% | 44% | 51% | 53% | 53% | 44% | 44% | 4% | CS, CY | 53% | 53% |
| Южная Корея | 27/47, 37 % | 56% | 52% | 30 % | 44% | 63% | 48% | 48% | 48% | 48% | 24% | AZ, CS, CY, | 15% |
| Франция | 348 / 51,37 % | 1 7%AV, CS, CY, | 25% | ||||||||||
| Индия | 27/38, 26 % | 9019%26% | 52% | 37% | 37% | 82% | 30% | 59% | 30% | Av, Az, Cs, Cy | 11% |
После начальной терапии кортикостероидами для уменьшения острого сосудистого воспаления терапевтический подход к HBV-ассоциированному узелковому полиартерииту заключается в очистке циркулирующего ИЦ и подавлении репликации HBV с помощью плазмафереза и противовирусных препаратов с NA или IFN-α [169].Поскольку добавление циклофосфамида к кортикостероидам приносит пользу пациентам с неблагоприятными прогностическими факторами [185], этот режим можно рассматривать у пациентов с тяжелым заболеванием. Примечательно, что плазмаферез не показал положительного эффекта у пациентов с узелковым полиартериитом без HBV-инфекции [186]. Кроме того, противовирусные препараты можно использовать одновременно с кортикостероидами или комбинированной терапией циклофосфамидом и кортикостероидами [97, 148]. В отличие от идиопатического заболевания, при ВГВ-связанном типе рецидивы редко наблюдались, особенно когда вирусная репликация прекратилась и после противовирусной терапии была достигнута сероконверсия HBe-антигена в антитела [148, 169].
ЗАКЛЮЧЕНИЕ
Хотя ВГЧ в первую очередь поражают гепатоциты, они также могут вызывать осложнения в других органах, а как острый, так и хронический вирусный гепатит связаны с клиническими проявлениями вне печени. Поражение сосудов при кожных и системных васкулитах является хорошо известным внепеченочным заболеванием. Появляется все больше данных, свидетельствующих о причинно-следственной связи между вирусными патогенами и васкулитом. За исключением HDV, другие HHV участвуют в этиопатогенезе кожных и системных васкулитов 91–104 посредством 91–105 различных механизмов, включая прямую вирусную инвазию эндотелиальных клеток сосудов, опосредованное IC повреждение стенки сосуда и аутоиммунные реакции со стимуляцией аутореактивных B-клеток и нарушением регуляторные Т-клетки.Криоглобулинемический васкулит и узелковый полиартериит известны своей связью с хронической инфекцией HHV. Терапевтические рекомендации по лечению ВГЧ-ассоциированного васкулита еще не разработаны. Противовирусная терапия должна быть начата при системном васкулите, связанном с ВГВ и ВГС, в дополнение к использованию кортикостероидов. Плазмаферез и/или комбинированная терапия циклофосфамидом и кортикостероидами может быть рассмотрена у пациентов с тяжелыми угрожающими жизни проявлениями васкулита.
БЛАГОДАРНОСТИ
Авторы в долгу перед доктором.Wu IC, отделение гастроэнтерологии и гепатологии, за его ценные комментарии о клинических проявлениях, связанных с HHV, и другим врачам в больнице Национального университета Cheng Kung, участвовавшим в диагностике и лечении зарегистрированных пациентов. Институциональный наблюдательный совет больницы Национального университета Ченг Кунг одобрил это исследование (№ B-ER-105-108).
Васкулит (лейкоцитокластический васкулит) — Интернет-дерматология
Лейкоцитокластический васкулит, также известный как гиперчувствительный васкулит, представляет собой воспаление кровеносных сосудов, при котором на коже образуются небольшие поражения.
Непосредственная причина неизвестна, но васкулит часто связан с аутоиммунными заболеваниями. Это также может быть вызвано аллергией, лекарствами или инфекцией. Воспалительные заболевания кишечника, ревматоидный артрит, красная волчанка, синдром Шегрена и реже злокачественные новообразования являются одними из различных состояний, связанных с васкулитом.
Болезнь обычно поражает кожу, но может также поражать многие другие органы тела, такие как почки, центральная нервная система, сердце, желудочно-кишечный тракт и легкие.
Препараты, которые чаще всего упоминаются как связанные с развитием лейкоцитокластического васкулита , включают: пенициллин, цефалоспорин, сульфаниламид, некоторые лекарства, используемые для контроля артериального давления (петлевые и тиазидные диуретики), фенитоин и аллопуринол. Инфекции, которые могут быть связаны с лейкоцитокластическим васкулитом, включают вирус гепатита В или С, хроническую бактериальную инфекцию и вирус ВИЧ.
Попробуйте нашу БЕСПЛАТНУЮ поисковую систему по дерматологии и получите душевное спокойствие в течение секунды
Симптомы
Обычно появляется на ногах и выглядит как лиловая сыпь или крапивница.Это связано с тем, что поврежденные кровеносные сосуды просачиваются на небольшие участки и образуют сгруппированные поражения. Эти поражения обычно появляются на ногах. В большинстве случаев поражения протекают бессимптомно или сопровождаются легким зудом и болезненностью. Однако в случае сильного воспаления сосудов появляются большие и болезненные волдыри. Они также могут изъязвляться.
Лихорадка, мышечные боли, потеря веса и боль в суставах также могут быть симптомами. Некоторые также могут испытывать кровь в моче или стуле, боль в животе, рвоту, кашель, онемение и слабость, если болезнь затрагивает другие системы.
Некоторые типы долговечны, в то время как другие недолговечны (от 1 до 4 недель). В тяжелых случаях кровоснабжение тканей и органов прекращается, вызывая повреждения и даже смерть.
Попробуйте нашу БЕСПЛАТНУЮ поисковую систему по дерматологии и получите душевное спокойствие в течение секунды
Что я могу сделать?
Если вы только что начали принимать новое лекарство, поговорите с врачом о возможности лекарственно-индуцированного лейкоцитокластического васкулита.В большинстве случаев симптомы появляются через 7–10 дней после воздействия препарата или инфекции, но у некоторых людей могут длиться от двух до семи дней.
Должен ли я обратиться за медицинской помощью?
Вам следует обратиться за медицинской помощью, если вы подозреваете, что у вас лейкоцитокластический васкулит. Вовлечение органов в дополнение к кожной сыпи встречается очень редко, но может быть тяжелым.
Лечение
Врач обычно может поставить диагноз, осмотрев поражения, тогда как пункционная биопсия может подтвердить диагноз.Однако необходимы дополнительные тесты, чтобы исключить сопутствующие системные заболевания. Тесты, которые следует учитывать, включают общий анализ крови, анализ мочи, биохимический анализ сыворотки, ревматоидный фактор, панель гепатита, серологию ВИЧ, антинуклеарные антитела и рентгенографию грудной клетки.
Кортикостероиды могут уменьшить воспаление. Системные кортикостероиды и иммунологические препараты могут быть необходимы в тяжелых случаях (при поражении внутренних органов или наличии тяжелых язвенных поражений кожи). Удаление лекарства, инфекции или пищи, которые вызывают заболевание, может привести к быстрому выздоровлению всего за 2 недели.Некоторые исследования также показывают доказательства того, что колхицин и дапсон могут быть полезны в хронических случаях.
Попробуйте нашу БЕСПЛАТНУЮ поисковую систему по дерматологии и получите душевное спокойствие в течение секунды
Источник:
Американский остеопатический колледж дерматологии. Лейкоцитокластический васкулит. Доступно по адресу: https://www.aocd.org/?page=LeukocytoclasticVas
.Брук У. Истхэм, Мэриленд; Главный редактор: Герберт С. Даймонд, доктор медицины.Лейкоцитокластический васкулит. Доступно по адресу: https://emedicine.medscape.com/article/333891-overview
.Фонд васкулитов. Гиперчувствительный васкулит (лейкоцитокластический). Доступно по адресу: https://www.vasculitisfoundation.org/education/forms/hypersensitivity-vasculitis/
.

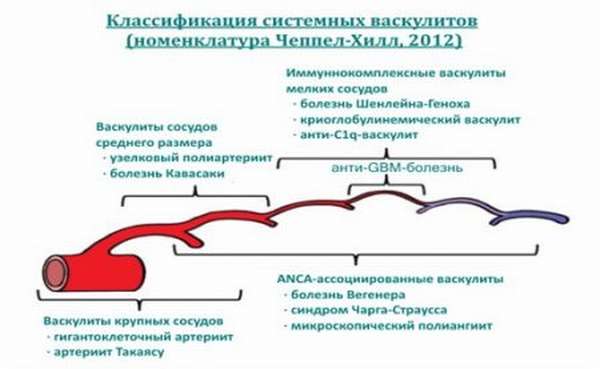



 Ну а третье мнение – перевести малыша на домашнее воспитание.
Ну а третье мнение – перевести малыша на домашнее воспитание.
 У некоторых больных манифестация заболевания наступает на фоне беременности, сахарного диабета, злокачественных опухолей, цирроза печени.
У некоторых больных манифестация заболевания наступает на фоне беременности, сахарного диабета, злокачественных опухолей, цирроза печени.
 Большое диагностическое значение имеют результаты коагулограммы. Отсутствие в ней данных за нарушение свертывания при наличии клинических признаков геморрагического синдрома свидетельствует в пользу ГВ.
Большое диагностическое значение имеют результаты коагулограммы. Отсутствие в ней данных за нарушение свертывания при наличии клинических признаков геморрагического синдрома свидетельствует в пользу ГВ.
 Препараты этих групп препятствуют агрегации тромбоцитов, улучшают микроциркуляцию и внутритканевую перфузию. Часто в базисную схему включают гепарин и другие антикоагулянты.
Препараты этих групп препятствуют агрегации тромбоцитов, улучшают микроциркуляцию и внутритканевую перфузию. Часто в базисную схему включают гепарин и другие антикоагулянты. В терминальной стадии ХПН требуется гемодиализ или трансплантация почки.
В терминальной стадии ХПН требуется гемодиализ или трансплантация почки.


 Может вызвать или усугубить запор как побочный эффект
эффект
Может вызвать или усугубить запор как побочный эффект
эффект Все
пациенты нуждаются в скрининге на туберкулез до начала лечения.
терапия. Биологические агенты в настоящее время являются наиболее эффективными лекарственными средствами.
для нисходящей терапии при всех видах ВЗК; тенденция лечения ВЗК
заключается в том, чтобы получить пациентов, которые не находятся в ремиссии с другими методами лечения
на биологические препараты как можно скорее.
Все
пациенты нуждаются в скрининге на туберкулез до начала лечения.
терапия. Биологические агенты в настоящее время являются наиболее эффективными лекарственными средствами.
для нисходящей терапии при всех видах ВЗК; тенденция лечения ВЗК
заключается в том, чтобы получить пациентов, которые не находятся в ремиссии с другими методами лечения
на биологические препараты как можно скорее.

 Однако значительная часть
пациенты будут иметь отсутствие ответа, потерю ответа или непереносимость
этого класса препаратов, и существует потребность в безопасных и эффективных
альтернативы лечения заболеваний. терапия мезенхимальными стволовыми клетками,
Ингибиторы JAK/STAT находятся в стадии изучения.
Однако значительная часть
пациенты будут иметь отсутствие ответа, потерю ответа или непереносимость
этого класса препаратов, и существует потребность в безопасных и эффективных
альтернативы лечения заболеваний. терапия мезенхимальными стволовыми клетками,
Ингибиторы JAK/STAT находятся в стадии изучения.