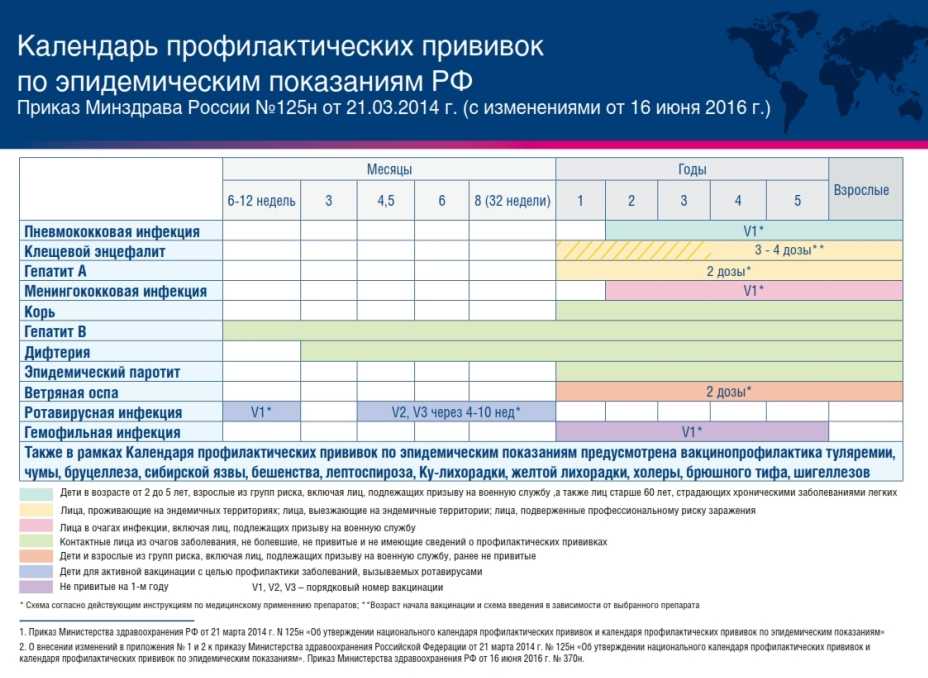
Прививка детям, календарь прививок – статьи о здоровье
Национальный календарь прививок подразумевает защиту детей от целого ряда опасных заболеваний. Некоторые из препаратов вводятся новорожденным сразу же после появления на свет. Другие выполняются в районных поликлиниках или современных платных медицинских центрах. Рассмотрим все особенности вакцинации детей.
Разновидности прививок, и зачем их ставят
Непривитый ребенок, который находится в кругу привитых в детском саду или школе, скорее всего, не заболеет. Тем не менее, опасность заражения сохраняется всегда: когда малыш оказывается на улице, в магазине, торговом или развлекательном центре. Заболеть он может и во время поездки за границу. Только иммунитет после вакцинации является достаточно крепким, чтобы противостоять всем рискам.
Не стоит забывать и о том, что организму малыша будет сложно бороться с заболеванием. Доказательством этого являются высокие показатели детской смертности во всем мире.
Прививки детям в рамках вакцинации обязательно ставятся по установленному графику и при:
- Угрозах распространения различных заболеваний
- Вспышках инфекций и эпидемиях
- Планировании поездок в регионы со сложными ситуациями по определенным патологиям
Узнать, какие именно препараты и когда они должны вводиться, можно как у педиатра, так и у иммунолога или инфекциониста.
В России ставят 2 класса прививок:
- Обязательные. Они входят в региональные и национальные календари вакцинации детей. Специальные препараты обеспечивают надежную защиту от тяжелых инфекций (в том числе смертельно опасных)
- Желательные. Они ставятся при наличии показаний (выезде за рубеж, эпидемии и др.)
Сроки обязательной вакцинации детей четко прописаны. Желательные препараты вводятся в момент выявления показаний. Перед иммунизацией проконсультируйтесь с лечащим врачом!
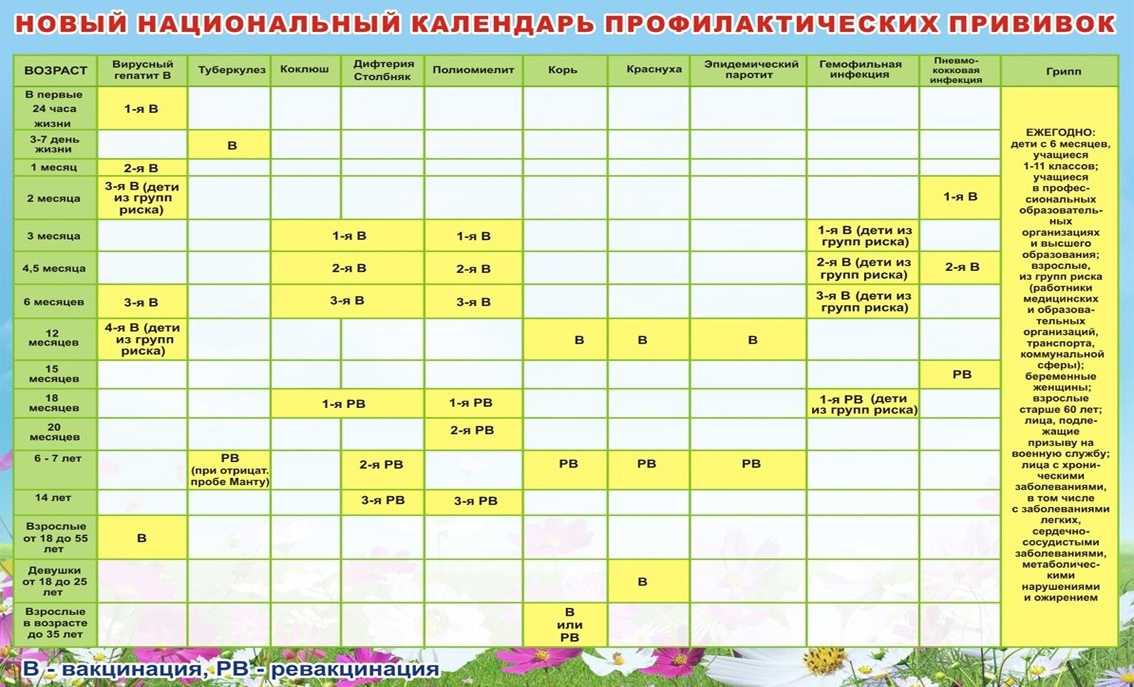
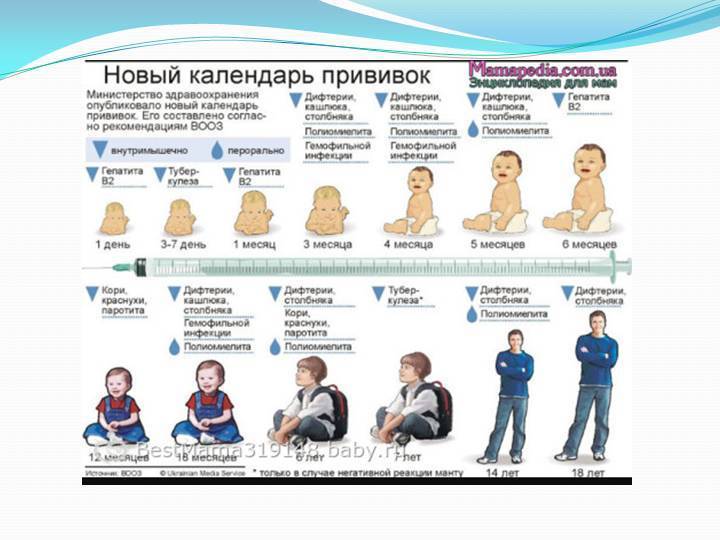
Какие прививки ставят детям и в каком возрасте?
До года
- Туберкулез. Защита от этого заболевания обеспечивается при наличии показаний в роддоме. Затем ревакцинацию осуществляют при подготовке к школе и в старших классах
- Гепатит B. Первую прививку ставят в роддоме, затем проводится ревакцинация в 1 и 6 месяцев (детям из групп риска).
 По показаниям прививки ставятся в роддоме, в 1, 2 и 12 месяцев
По показаниям прививки ставятся в роддоме, в 1, 2 и 12 месяцев - Коклюш, дифтерия и столбняк. Первую прививку ставят в 3-4 и 5-6 месяцев. Ревакцинация проводится в 18 месяцев. Ревакцинация от дифтерии и столбняка проводится в 6 и 14 лет
- Полиомиелит. Прививка ставится в 3 месяца. Повторно препарат вводят в 4, 5, 6, 18, 20 месяцев и в 14 лет
- Корь, краснуха и паротит. Прививка ставится в год. Ревакцинация проводится в 6 лет. Женщинам ревакцинация дополнительно проводится до 25 лет
Схема вакцинации детей перед детсадом
Кроме вышеперечисленных, также ставятся прививки:
- От гриппа. Лучше обеспечивать защиту от этого заболевания ежегодно
- От пневмококковой инфекции. Ставят эту прививку в 2, 4 с половиной и в 15 месяцев
- От вирусного менингита. Ставится в 1,5 года
- От гемофильной инфекции. Ставится с 1,5 лет. Если ребенок страдает от ослабленного иммунитета, препарат может вводиться с полугода
Также прививки ставятся от вируса папилломы человека и гепатита.
График вакцинации детей подразумевает иммунизацию и перед школой, а также во время ее посещения.
Важно! Некоторые препараты вводятся на протяжении жизни человека. Это обусловлено тем, что иммунитет против заболеваний является не пожизненным.
В какое время лучше ставить прививки?
Это зависит от ряда факторов. Учитывается возраст ребенка, а также инфекция, от которой обеспечивается защита. Обязательная вакцинация детей проводится по четкому графику. В нем прописан возраст ребенка.
Если заболевание носит сезонный характер или становится опасным в рамках эпидемии, специальные препараты для защиты вводятся по назначению врача.
Важно! Сделайте вакцинацию ребенка в четко указанные сроки! Самостоятельный выбор времени иммунизации недопустим!
Врачи советуют прививаться не тогда, когда уже началась эпидемия, а до нее. Если вы планируете поездку за границу, обеспечить защиту ребенка от различных инфекций также следует заранее. Только так в организме успеет сформироваться необходимый иммунитет, и ваше чадо не заразится. Дополнительно могут потребоваться прививки от болезней, характерных для определенной страны, в которую планируется поездка.
Только так в организме успеет сформироваться необходимый иммунитет, и ваше чадо не заразится. Дополнительно могут потребоваться прививки от болезней, характерных для определенной страны, в которую планируется поездка.
Кроме того, следует заранее подготовиться к постановке прививки.
Для этого:
- Нужно предварительно получить заключение врача о возможности постановки прививок. Для этого достаточно посетить педиатра. В некоторых случаях (при наличии у маленького пациента опасных заболеваний) дополнительно назначаются консультации у аллерголога, невролога, кардиолога и других узких специалистов
- Нужно сдать анализы крови и мочи. Они направлены на исключение заболеваний, являющихся противопоказаниями к вакцинации
- Следует воздержаться от употребления новой пищи. Это обусловлено тем, что незнакомые компоненты могут стать причиной аллергии
В некоторых случаях для предотвращения осложнений врачи рекомендуют маленьким пациентам антигистаминные и иные препараты, сокращающие риски.
Как быть при пропуске времени введения вакцины?
Некоторые родители пользуются отводом, а потом просто забывают о необходимости в постановке прививок. Это недопустимо!
Если в роддоме, например, был получен отвод, сделать вакцинацию ребенку можно позже (лучше в ближайшие несколько месяцев).
Противопоказания
Отказаться от постановки прививок следует при выраженной реакции или серьезных осложнениях на предыдущее введение вакцины.
К таким осложнениям относят:
- Анафилактический шок
- Серьезные хронические заболевания (в том числе иммуносупрессия)
Временный отвод может назначаться при инфекционных и других заболеваниях, обострениях хронических патологий. Обычно в таких случаях прививки ставятся позже на 2-4 недели. После полного выздоровления ребенка следует уведомить об этом врача. Он проведет осмотр, при необходимости назначит нужную диагностику и примет решение о вакцинации.
Во многих случаях (при ОРВИ, например), острых кишечных и иных заболеваниях вакцинация проводится после нормализации стула и температуры.
Существуют и специальные противопоказания, касающиеся определенных препаратов:
- БЦЖ и БЦЖ-М. Такие вакцины не ставятся в случае, если ребенок при рождении весил менее 2 кг или имеет келоидные рубцы на теле
- Вакцины против кори, краснухи, паротита (в том числе их сочетания). Такие прививки не ставят при тяжелых формах аллергических реакций на действующие вещества. Также противопоказанием может стать аллергия на белок куриного яйца
- Живые вакцины. Препараты не вводятся при состояниях иммунодефицита и злокачественных образованиях
- АКДС. Прививка не ставится при афебрильных судорогах в анамнезе и прогрессирующих заболеваниях нервной системы
- Против гриппа. Такая прививка не выполняется при аллергии на белок куриного яйца
Обо всех имеющихся противопоказаниях расскажет врач. При их обнаружении специалист подберет возможные альтернативы, даст временный или постоянный отвод.
Преимущества постановки прививок в МЕДСИ
- Опытные специалисты. Наши врачи предоставляют подробные консультации, касающиеся вакцинации. Они расскажут, какие прививки и в каком возрасте нужно ставить, ответят на все возникшие у родителей вопросы
- Современные препараты, отличающиеся высоким уровнем эффективности и безопасности. Нами используются все виды вакцин. Они разрешены для использования в нашей стране и не вызывают серьезных осложнений
- Наличие всех необходимых вакцин. Благодаря этому вам не придется пропускать сроки постановки прививок
- Индивидуальный подход. Прививки ставятся только после учета всех особенностей пациента. Педиатр проводит полный осмотр ребенка. При необходимости проводится дополнительное обследование, осуществляется консультирование с узкими специалистами. Это необходимо, так как эффективность вакцинации и ее безопасность во многом зависят от состояния здоровья маленького пациента, наличия у него определенных основных и сопутствующих заболеваний
- Предоставление прививочных сертификатов и ведение карты пациента.
 Благодаря этому вы будете всегда знать, когда нужно поставить очередную прививку
Благодаря этому вы будете всегда знать, когда нужно поставить очередную прививку - Услуга составления индивидуального плана вакцинации. Он разрабатывается специалистами с учетом национальных и региональных календарей, особенностей ребенка, состояния его здоровья и иных факторов
- Контроль состояния пациентов. Дети после вакцинации и до нее наблюдаются у опытных врачей. Это позволяет отследить любые изменения в их организме и предотвратить риски развития осложнений
Если вас интересует вакцинация детей от гриппа и других заболеваний, позвоните по номеру +7 (495) 7-800-500. Специалист ответит на все вопросы.
Не затягивайте с лечением, обратитесь к врачу сейчас:
- Вакцинация детей от кори
- Вакцинация от вируса папилломы человека
- Прием врача-педиатра
Календарь прививок для детей в 2022 году.
/72/72.jpg) Когда и какие прививки делать ребенку?
Когда и какие прививки делать ребенку?Прививки — отработанная десятилетиями система эффективного предупреждения опасных для жизни инфекций. Поскольку обычно вакцинаций требуется несколько и от разных заболеваний, существует календарь прививок, указывающий в каком возрасте и от какой болезни прививаться. Как подготовить малыша к плановой прививке и нужно ли для этого принимать лекарства — читайте в нашем обзоре.
История прививок начинается в 18 веке, когда английский врач Эдвард Дженнер создал первую вакцину против черной оспы. Сегодня благодаря вакцинации эта болезнь полностью ликвидирована, а образцы вируса остались только в специальных лабораториях.
Сам принцип прививки со времен Дженнера не изменился: познакомив иммунную систему с ослабленным или нежизнеспособным вариантом микроба или вируса, позволить организму заранее сформировать специфическую защиту. Тогда при столкновении с «полноценным» инфекционным агентом, иммунитет уничтожает его до того, как успеет развиться заболевание (реже — болезнь протекает в легкой форме). Изменились лишь сами вакцины: на смену живым микроорганизмам пришли очищенные антигены — белковые фрагменты, создающие «индивидуальность» бактерии или вируса, своего рода «отпечатки пальцев», позволяющие иммунной системе запомнить потенциального «врага» и подготовиться к встрече и ликвидации.
Изменились лишь сами вакцины: на смену живым микроорганизмам пришли очищенные антигены — белковые фрагменты, создающие «индивидуальность» бактерии или вируса, своего рода «отпечатки пальцев», позволяющие иммунной системе запомнить потенциального «врага» и подготовиться к встрече и ликвидации.
Все современные вакцины безопасны и в любом случае они куда безобидней последствий, вызываемых заболеваниями. Например, благодаря вакцинации, практически не встречающийся в современной России полиомиелит в середине прошлого века приковал к «железным легким» — гигантским металлическим барокамерам, поддерживающим дыхание и компенсирующим работу отказавших из-за болезни дыхательных мышц, — тысячи детей. Некоторые из них живы и по сей день [1] .
Опасных инфекций, предупредить которые можно с помощью вакцинации, немало. К тому же одной инъекции вакцины обычно бывает недостаточно: требуется ревакцинация — напоминание иммунитету. Чтобы точно знать, какие вакцины необходимы, составляется национальный календарь прививок, в который входят все необходимые ревакцинации. В каждой стране этот календарь свой, так как он учитывает местные особенности и угрозы, которые медицина данной страны считает существенными.
В каждой стране этот календарь свой, так как он учитывает местные особенности и угрозы, которые медицина данной страны считает существенными.
Национальный календарь прививок в России на 2022 год
В России национальный календарь прививок регламентируется приказом Министерства здравоохранения РФ от 21 марта 2014 года № 125н, с изменениями от 13 апреля 2017 года [2] .
- Первую прививку в жизни — против гепатита В — новорожденный получает в течение суток после появления на свет. Ревакцинации необходимы через месяц и в полгода.
- На третий день жизни делают прививку против туберкулеза.
- В два месяца необходима вакцинация против пневмококковой инфекции, в три — против коклюша, дифтерии, столбняка и против полиомиелита.
- В 4,5 месяца детей снова вакцинируют против пневмококковой инфекции, коклюша, дифтерии, столбняка и полиомиелита. Последнюю вакцинацию против этих инфекций повторяют в 6 месяцев.
- В 12 месяцев вакцинируют против кори, краснухи и эпидемического паротита.
 В этом возрасте самый активный «прививочный» период заканчивается, дальнейшие ревакцинации происходят относительно редко. Но нужно помнить, что ревакцинироваться необходимо и взрослым: после 18 лет каждые 10 лет необходимо повторять прививки от дифтерии и столбняка.
В этом возрасте самый активный «прививочный» период заканчивается, дальнейшие ревакцинации происходят относительно редко. Но нужно помнить, что ревакцинироваться необходимо и взрослым: после 18 лет каждые 10 лет необходимо повторять прививки от дифтерии и столбняка.
Помимо национального календаря прививок, существуют и региональные календари, в которые включают вакцинации против патологий, высокорисковых для конкретного региона.
Как подготовить ребенка к прививке
Первое и самое главное условие — на момент прививки ребенок должен быть здоров. И это, собственно, единственное правило для подготовки ребенка к вакцинации. Поэтому 2–3 дня перед прививкой и столько же после лучше не контактировать с незнакомыми людьми, не посещать с ребенком торговые центры, кинотеатры, детские праздники.
За несколько дней до плановой вакцинации врач выдает направления на анализы крови и мочи. Непосредственно перед прививкой обязателен осмотр педиатра. Это необходимо, чтобы убедиться в нормальном состоянии ребенка. Но в наших реалиях это означает, что придется провести не один час в тесном коридоре среди толпы незнакомых детей и взрослых, здоровых и не очень.
Но в наших реалиях это означает, что придется провести не один час в тесном коридоре среди толпы незнакомых детей и взрослых, здоровых и не очень.
Конечно, лучше сразу обратиться в частную клинику и не подвергать себя и малыша неоправданному риску. Однако если нет возможности вакцинироваться в коммерческой клинике без очередей и приходится толпиться в коридоре, оптимальный вариант — найти кого-то, кто будет стоять в очереди, пока мама гуляет с малышом во дворе поликлиники. Если и это невозможно, стоит запастись препаратом для промывания носа в соответствии с возрастом, на выходе из поликлиники промыть малышу носик. Это не самая надежная мера, но она позволит механически удалить возможные вирусы, попавшие в носоглотку.
Доктор Комаровский не рекомендует делать прививку, если у ребенка в течение суток до нее не было стула [3] . Поэтому за те же 2–3 дня до планируемой вакцинации в пищу малыша стоит добавить больше овощей и фруктов. Если же ребенок еще находится на грудном вскармливании и у него есть проблемы со стулом, можно дать ему препараты на основе лактулозы — считается, что это эффективное, безопасное и мягкое слабительное для детей любого возраста.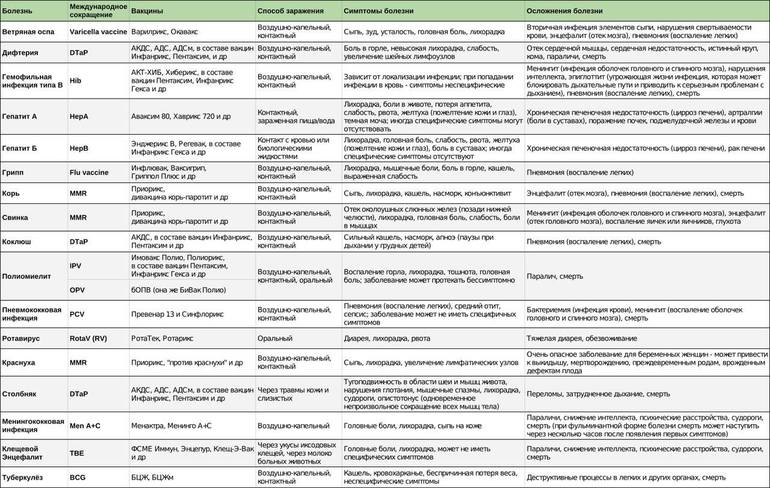
Постарайтесь не кормить ребенка минимум час до и после прививки (если есть возможность потянуть с едой подольше, лучше ей воспользоваться). В следующие после прививки 2–3 дня не вводите в рацион новые блюда.
Давать какие-то лекарства для подготовки к прививке бессмысленно: они не снижают вероятность осложнений.
Это важно!
Ни в коем случае нельзя пользоваться аспирином до достижения ребенком возраста 15 лет! Прием препарата на фоне вирусных инфекций способен вызывать серьезные осложнения. В частности, существует риск развития синдрома Рейе, при котором поражается головной мозг и печень.
Отдельно стоит поговорить о жаропонижающих средствах: их нужно подготовить заранее (парацетамол, например, или «Ибупрофен», форма выпуска которых соответствует возрасту). Принимать их загодя для профилактики не нужно, но, если у ребенка поднимется температура после вакцинации (а это самая частая реакция на прививку), такие препараты должны быть под рукой.
Порядок действий при пропуске прививки из календаря
Если малыш простыл или подхватил какую-то инфекцию, плановую прививку переносят. То же касается и ревакцинаций. Ничего страшного в подобном переносе нет, эффективность прививки не снижается. Главное — как можно быстрее вернуться к обычному графику. Все конкретные вопросы о том, как скоро можно делать прививку после перенесенной болезни, решает педиатр, исходя из особенностей здоровья конкретного малыша.
Прививки — единственный (!) эффективный способ защитить ребенка от опасных инфекций. Подготовка к этой процедуре несложна: за несколько дней сократить «светскую жизнь», сдать анализы и постараться не сидеть часами под дверью прививочного кабинета. Обычно этого бывает достаточно для того, чтобы процедура прошла без осложнений.
Прививки
Требования к иммунизации
Здоровая обстановка в школе дает всем учащимся наилучшие шансы учиться и расти. Вакцины очень важны для этих усилий. Они защищают детей от заражения и распространения болезней, которые могут сделать их очень больными. По этой причине мы требуем, чтобы дети в возрасте от 2 месяцев до 18 лет, поступающие или посещающие детские учреждения, государственные или частные школы, были вакцинированы против определенных заболеваний.
Они защищают детей от заражения и распространения болезней, которые могут сделать их очень больными. По этой причине мы требуем, чтобы дети в возрасте от 2 месяцев до 18 лет, поступающие или посещающие детские учреждения, государственные или частные школы, были вакцинированы против определенных заболеваний.
Количество доз вакцины, необходимых вашему ребенку, может варьироваться. Это зависит от:
- возраст,
- класс,
- история болезни и
- , если они получали дозы вакцины ранее.
Для получения дополнительной информации обратитесь к лечащему врачу вашего ребенка.
Щелкните ниже, чтобы увидеть обязательные прививки по классам:
Все учащиеся, от детей до 12 класса
- DTaP (дифтерия-столбняк-коклюш),
- Полиовирус,
- Корь-паротит-краснуха ),
- Ветряная оспа и
- Гепатит B.
Дети в возрасте до пяти лет, посещающие детские сады и дошкольные учреждения (pre-K) ).

- Дети должны пройти вакцинацию против гриппа до конца декабря текущего учебного года. Лучше вакцинировать ребенка, как только вакцина станет доступной. Становится доступным в начале осени.
Дети 6–12 классов
- Бустер Tdap (к 6 классу) и
- MenACWY (менингококковый конъюгат) (к 7 классу).
Или просмотрите таблицу ниже, чтобы узнать, какие прививки нужны вашему ребенку в начале каждого учебного года. Таблица организована по классам и возрастам:
Письмо и таблица требований к иммунизации на 2022-2023 учебный год доступно в:
- Также доступно на идиш.
Соответствие требованиям иммунизации
Закон об общественном здравоохранении штата Нью-Йорк требует, чтобы учащиеся получали определенные вакцины, чтобы посещать детский сад или школу.
Почему вашему ребенку необходима вакцинация
Вакцины защищают вашего ребенка от заражения в школе и от передачи болезней другим детям.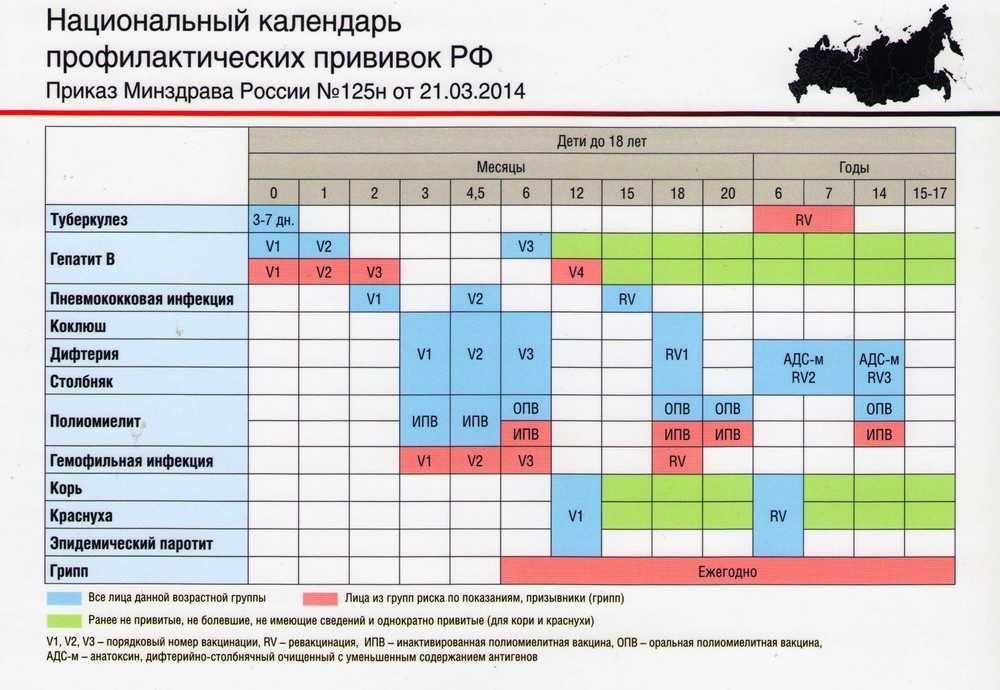
По этой причине вашему ребенку не разрешат ходить в школу, если он не получил необходимые прививки в течение учебного года.
Что делать, если у вашего ребенка отсутствуют необходимые вакцины
Школа вашего ребенка уведомит вас, если у него отсутствуют какие-либо необходимые вакцины. В уведомлении будет указано, сколько дней у вас есть на вакцинацию вашего ребенка. Если ваш ребенок не будет вакцинирован до последнего дня, он будет исключен из школы.
Вы должны принести извещение поставщику медицинских услуг ребенка о вакцинации вашего ребенка.
Чтобы ваш ребенок мог вернуться в школу, покажите в школе справку о прививках, подтверждающую, что он получил необходимые прививки.
Исключения
Если ваш ребенок еще не привит от всех обязательных заболеваний, в некоторых случаях ему все же может быть разрешено посещать школу.
В процессе
Некоторые дозы вакцин необходимо принимать через определенные промежутки времени. Например, вашему ребенку могут сделать прививку и попросить подождать один месяц, прежде чем делать вторую прививку. Вашему ребенку по-прежнему будет разрешено посещать школу в течение периода ожидания, если:
Например, вашему ребенку могут сделать прививку и попросить подождать один месяц, прежде чем делать вторую прививку. Вашему ребенку по-прежнему будет разрешено посещать школу в течение периода ожидания, если:
- ваш ребенок получил первую дозу каждой обязательной для школы вакцины и
- Медицинский работник велел вам дождаться последующих доз.
Медицинские льготы
Доказано, что вакцины очень безопасны. Узнайте больше о безопасности вакцин. Однако, если у вашего ребенка имеется особое состояние здоровья, при котором вакцина может нанести вред, попросите врача вашего ребенка заполнить эту форму медицинского исключения.
- Форма должна быть заполнена лицензированным врачом штата Нью-Йорк (MD) или врачом-остеопатом (DO). Форма, заполненная практикующей медсестрой (NP) или помощником врача (PA), не принимается.
- Принесите заполненную форму в школу.
- Форма будет рассмотрена, и мы сообщим вам, был ли одобрен запрос.
- Вашему ребенку будет разрешено посещать школу во время процесса утверждения.

- Запросы должны повторно утверждаться каждый год.
Нет исключений по религиозным мотивам
С 13 июня 2019 г. в штате Нью-Йорк больше не допускается освобождение от обязательных прививок по религиозным мотивам.
- Узнайте больше о требованиях штата Нью-Йорк по вакцинации в школах.
- Ознакомьтесь с часто задаваемыми вопросами о законодательстве, отменяющем немедицинские исключения из требования о вакцинации в школе.
- DOE сообщил семьям об этом изменении. Пожалуйста, смотрите ниже.
Часто задаваемые вопросы
Куда я могу обратиться, чтобы сделать ребенку прививку?
Мы предлагаем, чтобы учащиеся получали вакцины от своего лечащего врача. Если это невозможно, в Департаменте здравоохранения есть одна клиника иммунизации без предварительной записи. Узнайте больше о клиниках Департамента здравоохранения по иммунизации.
Как моя школа узнает, что мой ребенок вакцинирован?
Есть несколько способов, с помощью которых родители могут передать в школу историю вакцинации своего ребенка. Вы можете предоставить своей школе любой из следующих документов:
Вы можете предоставить своей школе любой из следующих документов:
- форму нового вступительного экзамена (CH-205), заполненную врачом или практикующей медсестрой; или
- распечатку электронной медицинской карты, подписанную врачом или практикующей медсестрой; или
- распечатанная запись из общегородского реестра прививок Департамента здравоохранения; или
- , если у вас есть карточка IDNYC, вы можете перейти в My Vaccine Record и найти записи вашего ребенка. Вы также можете позвонить по номеру 311, чтобы получить карту прививок вашего ребенка.
Скоро начнется школа, но мой ребенок еще не получил все свои вакцины. Что я делаю?
Если у вашего ребенка нет всех необходимых вакцин, он может пойти в школу с первой или несколькими дозами необходимых вакцин. Затем они должны получить оставшиеся дозы в соответствии с официальным графиком. Поговорите со своим лечащим врачом о том, когда ваш ребенок должен прийти, чтобы получить оставшиеся дозы.
Мой ребенок уже болел ветряной оспой. Им все еще нужно делать прививку от ветрянки?
Большинство детей, переболевших ветряной оспой, остаются невосприимчивыми к этой болезни на всю оставшуюся жизнь. Если ваш ребенок уже болел ветряной оспой, вряд ли он заболеет ею во второй раз. По этой причине доказательство наличия ветряной оспы удовлетворит требованиям вакцинации против ветряной оспы. У вас должен быть диагноз от поставщика медицинских услуг — история родителей не принимается. Лечащему врачу вашего ребенка может потребоваться взять анализ крови, чтобы подтвердить, что у вашего ребенка была ветряная оспа.
Попросите лечащего врача вашего ребенка заполнить бланк «Обзор серологии или документации болезни ветряной оспы». Принесите заполненную форму в школу. Ваша школа рассмотрит форму и сообщит вам, был ли одобрен запрос. Вашему ребенку будет разрешено посещать школу во время процесса утверждения. Если ваш ребенок одобрен, ему все равно нужно будет сделать все другие необходимые прививки.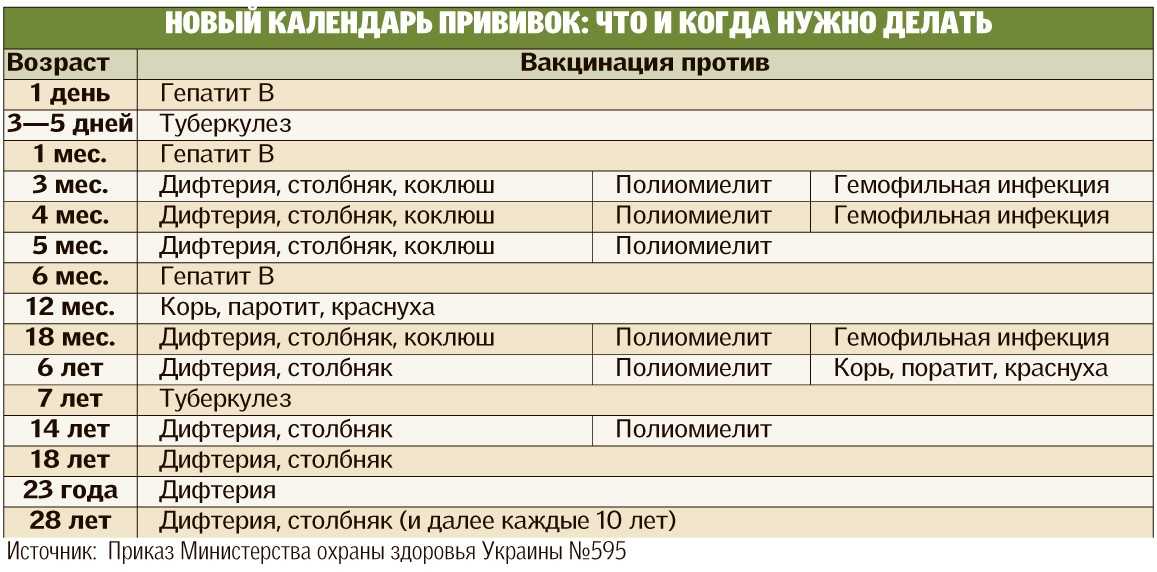
Мой ребенок сдал анализ крови и у него иммунитет к кори, эпидемическому паротиту, краснухе, ветряной оспе и/или гепатиту В. Им все еще нужна эта вакцина?
Если вы считаете, что у вашего ребенка может быть иммунитет к кори, эпидемическому паротиту, краснухе, ветряной оспе и/или гепатиту В, ваш ребенок может сдать анализ крови, чтобы проверить наличие иммунитета. Приведите ребенка к врачу, чтобы сдать анализ крови. Если анализ крови показывает, что ваш ребенок невосприимчив к любому из перечисленных выше заболеваний, вашему ребенку не нужно делать прививку от этого конкретного заболевания.
Чтобы подать заявку на подтверждение иммунитета к кори, эпидемическому паротиту, краснухе, ветряной оспе или гепатиту В, попросите своего поставщика медицинских услуг заполнить бланк серологического обзора или документации болезни ветряной оспы. Принесите заполненную форму в школу. Ваша школа рассмотрит форму и сообщит вам, был ли одобрен запрос. Вашему ребенку будет разрешено посещать школу во время процесса утверждения. Обратите внимание, что если ваш ребенок одобрен для определенного заболевания, он все равно должен будет получить все остальные прививки, необходимые в школе.
Обратите внимание, что если ваш ребенок одобрен для определенного заболевания, он все равно должен будет получить все остальные прививки, необходимые в школе.
Анализы крови для проверки иммунитета к полиомиелиту, представленные 1 сентября 2019 г. или после этой даты, не будут приниматься вместо вакцинации против полиомиелита. Поговорите с лечащим врачом вашего ребенка о вакцине против полиомиелита.
Что произойдет, если в школе произойдет вспышка заболевания или контакт с ним, а мой ребенок не получил прививки от этого заболевания?
Ваш ребенок может быть исключен из школы по крайней мере на один инкубационный период после того, как последний ученик в школе заболел. Инкубационный период – это время между заражением и началом появления признаков и симптомов заболевания.
Например: ученик школы, где учится ваш ребенок, заболел корью. Если ваш ребенок не получил прививки от кори, он будет исключен из школы во время вспышки или заражения, а также в течение 21 дня после начала последнего случая кори в школе.
Что такое Общегородской регистр иммунизации (CIR)?
CIR — это файловая система, в которой хранятся записи о людях, прошедших вакцинацию в г. Нью-Йорке. CIR хранит записи о прививках детей в возрасте 18 лет и младше, а также добровольных взрослых в возрасте 19 лет.и старше.
- Если у вас есть нью-йоркское удостоверение личности (IDNYC), проверьте историю вакцинации вашего ребенка в Интернете.
- Если у вас нет IDNYC, отправьте по почте или факсу этот Запрос на регистрацию прививок с копией действительного удостоверения личности с фотографией.
- Если у вас есть какие-либо вопросы, позвоните в CIR по телефону 347-396-2400.
Вы можете предъявить запись CIR в школе, где учится ваш ребенок, чтобы доказать, что он соответствует школьным требованиям вакцинации.
Должен ли я делать что-то еще до того, как мой ребенок пойдет в школу?
Да! Есть еще несколько вещей, которые вы должны сделать, прежде чем ваш ребенок пойдет в школу.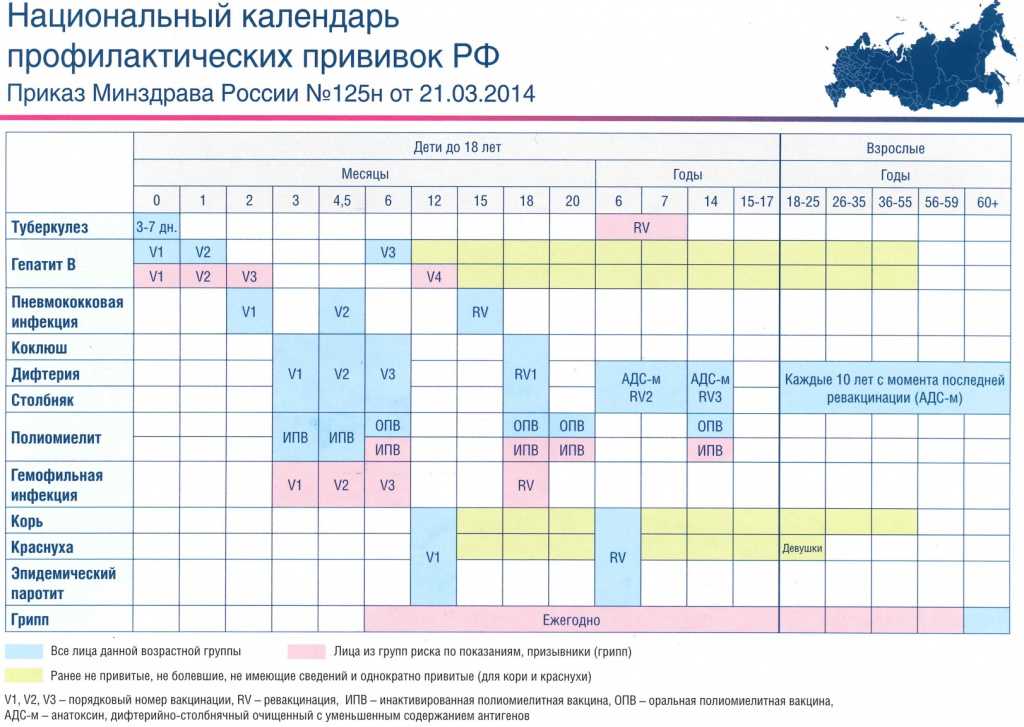
- Ваш ребенок впервые идет в школу?
- Отведите ребенка к поставщику медицинских услуг для медицинского осмотра. Принесите на визит форму медицинского осмотра (CH-205).
- Все учащиеся, впервые поступающие в государственные или частные школы Нью-Йорка или в детские сады (включая всеобщие подготовительные классы), должны заполнить форму медицинского осмотра до 31 мая 2019 г..
- Есть ли у вашего ребенка хроническое заболевание?
- Форма для приема лекарств (MAF) позволяет вашему ребенку принимать прописанные лекарства в школе. Узнайте, как ваш ребенок может извлечь выгоду из MAF.
- Хотя формы для приема лекарств принимаются на постоянной основе, мы рекомендуем вам представить их до 31 мая 2019 года.
- Это гарантирует бесперебойный доступ к лекарствам для вашего ребенка.
- Форма для приема лекарств (MAF) позволяет вашему ребенку принимать прописанные лекарства в школе. Узнайте, как ваш ребенок может извлечь выгоду из MAF.
- Позаботьтесь о здоровье своего ребенка в школе. Попросите их принять участие в бесплатных школьных программах по борьбе с аллергией, астмой, диабетом или в других медицинских услугах в связи с их заболеванием.

Узнайте больше
- Астма
- Аллергии
- Диабет
- Службы здравоохранения
- Требования к здравоохранению для посещения школы
Информация для поставщиков
Пожалуйста, рассмотреть требования иммунизации для лечения по уходу за детьми и новой школы.
О вакцине против COVID-19: часто задаваемые вопросы
Какие вакцины против COVID-19 одобрены и/или разрешены для использования в США?
В США есть две мРНК-вакцины, одна вирусная векторная и одна белковая субъединичная вакцины против COVID-19 для использования в ответ на пандемию. CDC рекомендовал вакцины против COVID-19, отдавая предпочтение вакцине мРНК (Pfizer-BioNTech и Moderna) или вакцине с белковыми субъединицами (Novavax). Вакцина Janssen (вирусный вектор) доступна для лиц, которые не могут получить другую вакцину. CDC перечисляет следующие причины для получения вакцины Janssen:
- У человека есть противопоказания к вакцинам мРНК (например, Moderna, Pfizer-BioNTech) и Novavax COVID-19 (например, тяжелая аллергическая реакция после предыдущей дозы или на компонент вакцины мРНК COVID-19)
- В противном случае человек остался бы непривитым от COVID-19 из-за ограниченного доступа к другим вакцинам против COVID-19
- Человек хочет получить вакцину Janssen против COVID-19, несмотря на выявленные проблемы безопасности.

Три бивалентных бустерных продукта мРНК теперь доступны от Pfizer-BioNTech (от 5 до 11 лет и от 12 лет) и Moderna (от 6 лет).
Моновалентная вакцина Novavax также может использоваться в качестве первой бустерной вакцины для взрослых в возрасте 18 лет и старше, если они прошли первичную серию вакцинаций, но ранее не получали бустерную вакцину против COVID-19, а также если они не могут или не хотят получить ревакцинацию. обновленный бустер мРНК. Этим лицам первую бустерную иммунизацию можно ввести через 6 месяцев после завершения их первичной серии.
Вакцина мРНК Pfizer-BioNTech
- Одобрение FDA BLA для лиц в возрасте 16 лет и старше / CDC ACIP Рекомендация
- FDA EUA для подростков в возрасте 12–15 лет / CDC ACIP Рекомендация
- FDA EUA для детей от 5 до 11 лет / CDC ACIP Рекомендация
- FDA EUA для детей от 6 месяцев до 4 лет
- FDA EUA для дозы у лиц с тяжелым иммунодефицитом в возрасте 5 лет и старше / CDC ACIP Рекомендация
- FDA EUA для бустерной дозы не менее чем через 5 месяцев после первичной вакцинации для всех лиц в возрасте 5–11 лет / Рекомендация CDC ACIP
FDA EUA для бивалентной бустерной дозы для детей от 12 лет и старше
FDA EUA для двухвалентной бустерной дозы для детей в возрасте от 5 до 11 лет
мРНК-вакцина Moderna
- FDA BLA для лиц в возрасте 18 лет и старше / рекомендация CDC ACIP
- FDA EUA для лиц в возрасте от 6 до 17 лет FDA
- EUA для детей от 6 месяцев до 5 лет
- FDA EUA для первичной серии из 3 доз у лиц с тяжелым иммунодефицитом в возрасте 18 лет и старше / CDC ACIP, рекомендация
FDA EUA для бивалентной бустерной дозы для лиц 18 лет и старше
- FDA EUA для двухвалентной бустерной дозы для детей в возрасте от 6 до 17 лет
Вакцина против вирусного вектора Janssen (J&J)
- FDA EUA для лиц в возрасте 18 лет и старше / Поправка FDA EUA / Рекомендация CDC ACIP
- FDA EUA для бустерной дозы по крайней мере через 2 месяца после 1 дозы Janssen (J&J) / CDC ACIP Рекомендация
Вакцина белковых субъединиц Novavax
FDA EUA для лиц в возрасте 12 лет и старше / Информационный бюллетень для поставщиков медицинских услуг, вводящих вакцину
Какую вакцину против COVID-19 я должен рекомендовать своим пациентам?
AAP рекомендует использовать вакцины против COVID-19, получившие разрешение на использование в чрезвычайных ситуациях (EUA) или заявку на получение лицензии на биологические препараты (BLA), рекомендованные CDC и соответствующие возрасту и состоянию здоровья ваших пациентов.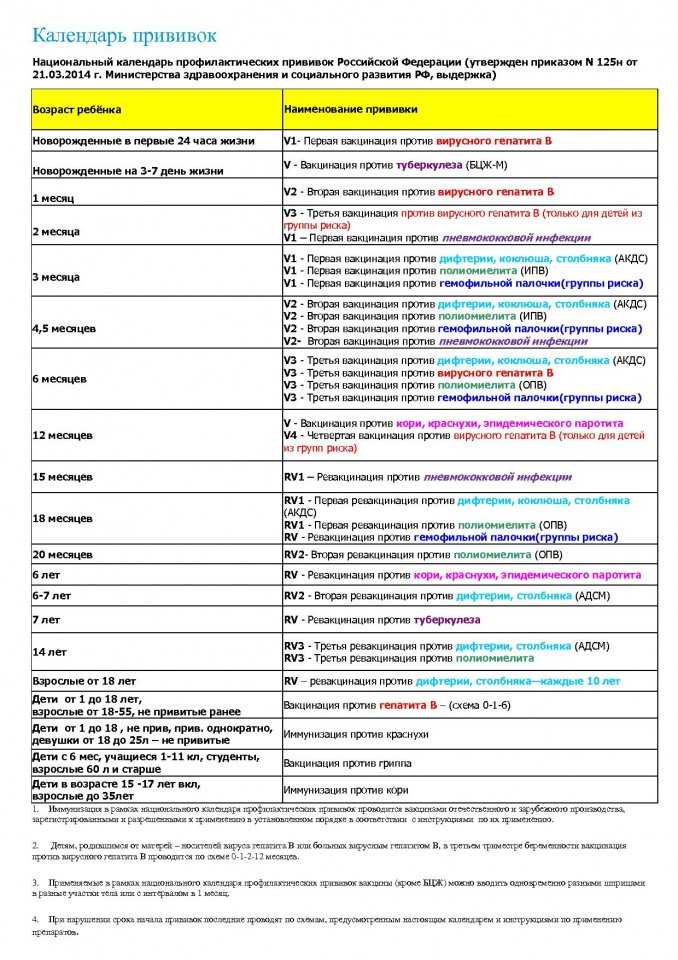 Педиатры должны назначать любой препарат, доступный в их сообществах, для достижения максимального охвата вакцинацией.
Педиатры должны назначать любой препарат, доступный в их сообществах, для достижения максимального охвата вакцинацией.
Дети и подростки в возрасте 6 месяцев и старше, не имеющие противопоказаний, должны быть вакцинированы для защиты от COVID-19 как можно скорее. Вакцины от COVID-19 спасают жизни. Отсрочка иммунизации делает человека уязвимым для инфекции в течение более длительного периода времени, подвергая его большему риску серьезного заболевания и смерти. AAP также поддерживает совместное введение вакцин против COVID-19 с другими вакцинами из календаря иммунизации. См. политику AAP.
Для первичной серии какую дозу вакцины Moderna или Pfizer-BioNTech должен получить ребенок, если между дозами у него будет день рождения?
Размер дозы, которую получает ребенок, зависит от того, сколько ему лет в день, когда ему делают прививку от COVID. Тем не менее, есть несколько вещей, которые нужно знать о вакцине против COVID для детей из разных возрастных групп.
Вакцина Pfizer-BioNTech COVID и вакцина Moderna COVID — это два продукта, разрешенных для детей в возрасте от 6 месяцев до 12 лет. Независимо от того, получили ли они сначала Pfizer или Moderna, дети должны получать один и тот же продукт во всех дозах, рекомендованных для их возраста в начальной серии.
Независимо от того, получили ли они сначала Pfizer или Moderna, дети должны получать один и тот же продукт во всех дозах, рекомендованных для их возраста в начальной серии.
Вакцина Pfizer-BioNTech против COVID-19
Ребенок в возрасте от 4 до 5 лет между дозами первичной серии Pfizer должен получить:
- Вакцина первичной серии Pfizer для возраста от 6 месяцев до 4 лет для дозы 1, либо Вакцина первичной серии Pfizer для детей в возрасте от 6 месяцев до 4 лет или вакцина первичной серии Pfizer для детей в возрасте от 5 до 11 лет для дозы 2 (в зависимости от их возраста), и/или каждая из доз 2 и 3 может быть с дозой вакцины первичной серии Pfizer для возраст от 5 до 11 лет для дозы 3 или
- 2 дозы вакцины Pfizer для детей от 5 до 11 лет.
Ребенок в возрасте от 11 до 12 лет между прививками Pfizer первичной серии должен получить:
- Вакцину Pfizer для детей в возрасте от 5 до 11 лет для дозы 1
- Вакцина Pfizer для детей в возрасте 12 лет и старше для дозы 2
Вакцина Moderna против COVID-19
Ребенок в возрасте от 5 до 6 лет между дозами первичной серии Moderna должен получить:
- Вакцина Moderna для детей от 6 месяцев до 5 лет для дозы 1
- Вакцина Moderna для детей от 6 до 11 лет для дозы 2
Ребенку в возрасте от 11 до 12 лет между дозами первичной серии Moderna следует вводить:
- Вакцину Moderna для детей в возрасте от 6 до 11 лет для дозы 1
- Вакцина Moderna для детей в возрасте от 12 до 17 лет для дозы 2
Дополнительные ресурсы:
- AAP Pediatric COVID-19Краткое справочное руководство по дозированию вакцины
- CDC Moderna Вакцина против COVID-19 для детей, переходящих из младшей в старшую возрастную группу
- CDC Pfizer-BioNTech Вакцина против COVID-19 для детей, переходящих из младшей в старшую возрастную группу
Каковы рекомендации по вакцинации детей и подростков с ослабленным иммунитетом от умеренной до тяжелой степени?
Первичная серия:
Педиатры, ухаживающие за детьми и подростками с определенными иммунодефицитными заболеваниями или получающие лечение, вызывающее иммуносупрессию от умеренной до тяжелой степени, должны поощрять своих пациентов к вакцинации дополнительной дозой в рамках первичной серии мРНК вакцина (см. Клинические рекомендации CDC для списка условий). Рекомендуемый интервал между дозой 1 и дозой 2 составляет 21 день для Pfizer-BioNTech и 28 дней для Moderna. Дети в возрасте 5 лет и старше, получившие вакцину Pfizer-BioNTech, и дети в возрасте 6 месяцев и старше, получившие вакцину Moderna, должны получить дополнительную дозу по крайней мере через 4 недели после второй дозы. Младенцы и дети в возрасте от 6 месяцев до 4 лет, получившие серию из 3 доз вакцины Pfizer-BioNTech, в настоящее время не нуждаются в дополнительной дозе. Рекомендуется использовать один и тот же продукт мРНК-вакцины для всех доз в первичной серии.
Клинические рекомендации CDC для списка условий). Рекомендуемый интервал между дозой 1 и дозой 2 составляет 21 день для Pfizer-BioNTech и 28 дней для Moderna. Дети в возрасте 5 лет и старше, получившие вакцину Pfizer-BioNTech, и дети в возрасте 6 месяцев и старше, получившие вакцину Moderna, должны получить дополнительную дозу по крайней мере через 4 недели после второй дозы. Младенцы и дети в возрасте от 6 месяцев до 4 лет, получившие серию из 3 доз вакцины Pfizer-BioNTech, в настоящее время не нуждаются в дополнительной дозе. Рекомендуется использовать один и тот же продукт мРНК-вакцины для всех доз в первичной серии.
Пациенты в возрасте 12 лет и старше, которые получают вакцину Novavax, должны получить дозу 2 их первичной серии через 3 недели после дозы 1. В настоящее время введение дополнительной дозы не рекомендуется.
Обновленная бустерная доза:
Дети в возрасте 5 лет* и старше также должны получить одну соответствующую возрасту обновленную (бивалентную) бустерную дозу не менее чем через 2 месяца после:
- Завершение первичной вакцинации любой разрешенной или одобренной моновалентной вакциной против COVID-19 , или
- Получение самой последней бустерной дозы любого разрешенного или одобренного моновалентного COVID-19вакцина.

*Дети в возрасте 5 лет могут получать только обновленную (бивалентную) ревакцинацию COVID-19 Pfizer-BioNTech. Дети в возрасте 6 лет и старше могут получать авторизованную и одобренную обновленную (бивалентную) бустерную дозу COVID-19 от Moderna или Pfizer-BioNTech.
До и после введения вакцины против COVID-19 следует продолжать меры по профилактике инфекции, такие как ношение маски, физическое дистанцирование и избегание скоплений людей и плохо проветриваемых помещений, поскольку люди с ослабленным иммунитетом могут по-прежнему подвергаться повышенному риску заражения COVID-19. Тесные контакты лиц с ослабленным иммунитетом, которые имеют право на вакцинацию, должны пройти вакцинацию против COVID-19 (первичная серия и бустерная доза) для обеспечения дополнительной защиты.
Информацию об иммунизации детей и подростков с ослабленным иммунитетом можно найти в:
Красная книга: Иммунизация и другие аспекты у детей с ослабленным иммунитетом | Красная книга® 2021 | Красная книга онлайн | AAP Point-of-Care-Solutions
Клинические соображения CDC: https://www. cdc.gov/vaccines/covid-19/clinical-considerations/covid-19-vaccines-us.html |Вакцинация CDC против COVID-19 для людей с умеренным или тяжелым ослабленным иммунитетом: https://www.cdc.gov/vaccines/covid-19/clinical-considerations/interim -considerations-us.html#immunocompromised
cdc.gov/vaccines/covid-19/clinical-considerations/covid-19-vaccines-us.html |Вакцинация CDC против COVID-19 для людей с умеренным или тяжелым ослабленным иммунитетом: https://www.cdc.gov/vaccines/covid-19/clinical-considerations/interim -considerations-us.html#immunocompromised
Должны ли пациенты получать бустерную дозу вакцины против COVID-19?
Да. Защита, которую обеспечивают вакцины против COVID-19, со временем снижается. CDC рекомендует использовать бустерную дозу мРНК для всех лиц в возрасте 5 лет и старше.
Дети в возрасте 5 лет* и старше также должны получить одну соответствующую возрасту обновленную (бивалентную) бустерную дозу не менее чем через 2 месяца после:
- Завершения первичной вакцинации любой разрешенной или одобренной моновалентной вакциной против COVID-10 или
- Получение самой последней бустерной дозы любой разрешенной или одобренной моновалентной вакцины против COVID-19.
*Дети в возрасте 5 лет могут получать только обновленную (бивалентную) ревакцинацию COVID-19 Pfizer-BioNTech. Дети в возрасте 6 лет и старше могут получать авторизованные и утвержденные обновленные (бивалентные) вакцины против COVID-19.бустер от Moderna или Pfizer-BioNTech.
Дети в возрасте 6 лет и старше могут получать авторизованные и утвержденные обновленные (бивалентные) вакцины против COVID-19.бустер от Moderna или Pfizer-BioNTech.
Моновалентные бустеры COVID-19 Novavax доступны для взрослых в возрасте 18 лет и старше, если они прошли первичную серию вакцинаций, но ранее не получали бустер COVID-19, а также если они не могут или не хотят получать обновленный бустер мРНК.
CDC предлагает дополнительную информацию о бустерных дозах, включая соответствие критериям и ответы на часто задаваемые вопросы.
Эксперты продолжают рекомендовать вакцинацию и ревакцинацию всем, независимо от того, переболели ли они COVID-19в прошлом. Вакцинация против COVID-19 обеспечивает более сильную и более продолжительную защиту от будущего заболевания COVID-19, чем восстановление только после естественной инфекции. Люди могут заразиться COVID-19 несколько раз, особенно по мере распространения новых штаммов в сообществах. По мере роста числа случаев заболевания по всей стране бустерная доза безопасно поможет восстановить и усилить защиту от тяжелого заболевания.
Могу ли я ввести вакцину против COVID-19 пациенту, который в настоящее время болен COVID-19?
COVID-19вакцинацию следует отложить для пациентов с текущей инфекцией SARS-CoV-2 до тех пор, пока они не выздоровеют от острого заболевания и не будут соблюдены критерии прекращения изоляции. Пациенты с бессимптомным течением заболевания должны получить вакцину против COVID-19 после рекомендованного периода изоляции. Это также относится к людям, заразившимся COVID-19 между первой и второй дозой вакцины, или к тем, кому предстоит ревакцинация.
Лица, недавно перенесшие инфекцию SARS-CoV-2 и завершившие период изоляции, могут рассмотреть возможность отсрочки введения первичной серии доз или первого или второго заражения COVID-19бустерная доза вакцины через 3 месяца после появления симптомов или положительного результата теста (если инфекция протекала бессимптомно). Исследования показали, что увеличение времени между заражением и вакцинацией может привести к улучшению иммунного ответа на вакцинацию.
В чем разница между мРНК COVID-19, вирусным вектором и белковыми субъединичными вакцинами?
Вакцины с матричной РНК (мРНК)
В этих вакцинах используется более новая технология, при которой мРНК обертывается оболочкой (липидными наночастицами), чтобы она могла проникать в наши клетки. мРНК в вакцине учит наши клетки, как делать копии спайкового белка. Как только спайковый белок произведен, происходят две вещи: (1) клетка расщепляет мРНК (инструкции) и избавляется от них, и (2) спайковый белок запускает иммунный ответ внутри нашего тела, который вырабатывает антитела. Эти антитела защищают нас от заражения, если настоящий вирус попадает в наш организм.
Вакцины с вирусным вектором
Вакцины с вирусным вектором используют модифицированную, безвредную версию другого вируса для передачи инструкций нашим клеткам. Вирус проникает в клетку и учит ее, как делать копии шиповидного белка, который затем запускает иммунный ответ внутри нашего тела. Этот иммунный ответ приводит к выработке антител, которые защищают нас от заражения, если настоящий вирус попадает в наш организм.
Этот иммунный ответ приводит к выработке антител, которые защищают нас от заражения, если настоящий вирус попадает в наш организм.
Белковые субъединичные вакцины
Субъединичные вакцины включают часть (белок) вируса, которая наилучшим образом стимулирует вашу иммунную систему. Как только ваша иммунная система распознает белковую субъединицу, она создает антитела и защитные лейкоциты. Если вы впоследствии заразитесь COVID-19вирус, антитела будут бороться с вирусом. Эти вакцины часто включают адъювант для усиления иммунного ответа организма.
Побочные эффекты и мониторинг безопасности
Существуют ли какие-либо опасения по поводу безопасности новых технологий (мРНК и нанотехнологий), используемых при разработке вакцин Pfizer-BioNTech и Moderna против COVID-19?
Нет никаких известных дополнительных рисков, связанных с мРНК-вакцинами или липидными наночастицами. Живые аттенуированные вирусные вакцины, такие как вакцина против кори, вызывают иммунный ответ, сходный с естественной инфекцией. С другой стороны, мРНК-вакцины просто дают организму инструкции производить одну очень специфическую часть вируса — в данном случае так называемый шиповидный белок — для того, чтобы затем вызвать иммунный ответ. Поскольку мРНК очень быстро расщепляется в организме человека, для выполнения своей работы она должна иметь возможность попасть в наши клетки, поэтому она обернута в липидную наночастицу. Как только она попадает в клетки для доставки инструкций, мРНК очень быстро разрушается. Он не проникает в ядро клетки или в наши гены. С тех пор как были введены новые мРНК-вакцины, их профили безопасности обнадеживают.
С другой стороны, мРНК-вакцины просто дают организму инструкции производить одну очень специфическую часть вируса — в данном случае так называемый шиповидный белок — для того, чтобы затем вызвать иммунный ответ. Поскольку мРНК очень быстро расщепляется в организме человека, для выполнения своей работы она должна иметь возможность попасть в наши клетки, поэтому она обернута в липидную наночастицу. Как только она попадает в клетки для доставки инструкций, мРНК очень быстро разрушается. Он не проникает в ядро клетки или в наши гены. С тех пор как были введены новые мРНК-вакцины, их профили безопасности обнадеживают.
С апреля 2021 г. сообщалось о редких случаях миокардита и перикардита у подростков и молодых людей (в возрасте до 30 лет) после введения мРНК-вакцины, чаще всего после введения 2-й дозы. Вакцинация против COVID-19 снижает риск развития у пациентов миокардита, вызванного инфицированием SARS-CoV-2 и развитием болезни COVID-19. Исследования показали, что риск миокардита был в 6 раз выше после заражения SARS-CoV-2, чем после введения мРНК-вакцины. Поствакцинальный миокардит протекает легче и требует более короткого пребывания в больнице (1-2 дня) по сравнению с миокардитом, вызванным инфекцией SARS-CoV-2, который протекает более тяжело и требует пребывания в больнице в среднем 5 дней. Педиатры должны выявлять миокардит и перикардит у подростков или молодых людей с острой болью в груди, одышкой или учащенным сердцебиением и сообщать о любых подозрительных случаях после COVID-19.прививка от ВАЕРС. История миокардита перикардита после дозы мРНК-вакцины также указана в качестве меры предосторожности для будущих доз. CDC продолжает следить за ситуацией и разработал руководство для медицинских работников
Поствакцинальный миокардит протекает легче и требует более короткого пребывания в больнице (1-2 дня) по сравнению с миокардитом, вызванным инфекцией SARS-CoV-2, который протекает более тяжело и требует пребывания в больнице в среднем 5 дней. Педиатры должны выявлять миокардит и перикардит у подростков или молодых людей с острой болью в груди, одышкой или учащенным сердцебиением и сообщать о любых подозрительных случаях после COVID-19.прививка от ВАЕРС. История миокардита перикардита после дозы мРНК-вакцины также указана в качестве меры предосторожности для будущих доз. CDC продолжает следить за ситуацией и разработал руководство для медицинских работников
Клинические соображения: миокардит после введения мРНК вакцин против COVID-19 | CDC
Какие побочные эффекты отмечены на сегодняшний день при использовании мРНК-вакцин против COVID-19 (Pfizer-BioNTech и Moderna)?
Побочные эффекты были аналогичны другим обычным вакцинам — боль в руке, покраснение, усталость, лихорадка, озноб, головная боль, миалгия и артралгия.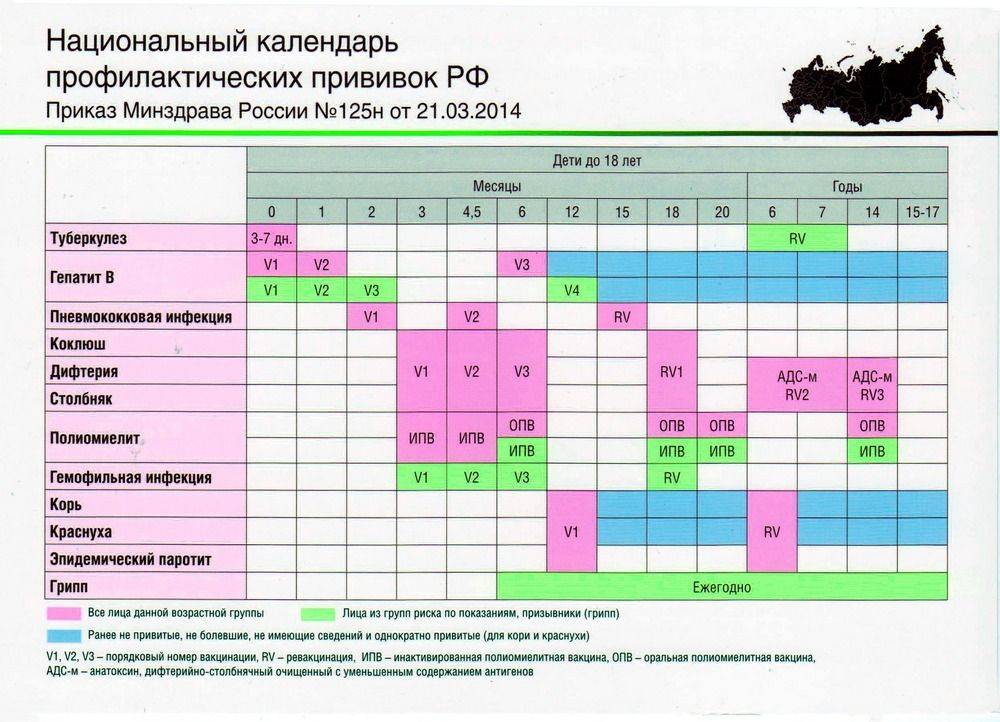 Побочные эффекты носят временный характер и в основном легкие или умеренные. Побочные эффекты могут ухудшиться после второй дозы у некоторых людей. После заражения COVID-19 наблюдалась анафилаксия.мРНК-вакцины, но это было редко. Сообщалось о чрезвычайно редких случаях миокардита или перикардита — чаще всего у мужчин в возрасте от 12 до 39 лет — и чаще всего после 2-й дозы. Дополнительную информацию о распространенных побочных эффектах и редких побочных реакциях можно найти здесь:
Побочные эффекты носят временный характер и в основном легкие или умеренные. Побочные эффекты могут ухудшиться после второй дозы у некоторых людей. После заражения COVID-19 наблюдалась анафилаксия.мРНК-вакцины, но это было редко. Сообщалось о чрезвычайно редких случаях миокардита или перикардита — чаще всего у мужчин в возрасте от 12 до 39 лет — и чаще всего после 2-й дозы. Дополнительную информацию о распространенных побочных эффектах и редких побочных реакциях можно найти здесь:
Возможные побочные эффекты после получения вакцины против COVID-19 | CDC
Отдельные нежелательные явления после вакцинации против COVID-19 | CDC
Какие побочные эффекты отмечены на сегодняшний день у Janssen COVID-19вакцина против вирусного вектора? Есть ли противопоказания?
Распространенными побочными эффектами после прививки являются боль, покраснение и отек в руке, в которую вам сделали прививку, а также усталость, головная боль, мышечная боль, озноб, лихорадка и тошнота в течение первых нескольких дней.
CDC считает следующее противопоказанием к получению Janssen COVID-19: Тяжелая аллергическая реакция или немедленная аллергическая реакция любой степени тяжести на предыдущую дозу или компонент вакцины Janssen против COVID-19. Меры предосторожности следует принимать лицам, у которых в анамнезе была немедленная аллергическая реакция на другую вакцину или инъекционную терапию, а также лицам с умеренным или тяжелым острым заболеванием.
Кроме того, в декабре 2021 года FDA пересмотрело информационный бюллетень EUA для вакцины Janssen против COVID-19, включив в него: (1) противопоказание для лиц с историей тромбоза с тромбоцитопенией после введения вакцины Janssen против COVID-19 или любого другого аденовируса; векторные вакцины против COVID-19; и (2) предупреждение и меры предосторожности в отношении тромбоза с синдромом тромбоцитопении (ТТС), поскольку случаи ТТС после введения были зарегистрированы у мужчин и женщин в возрасте 18 лет и старше, с самым высоким показателем среди женщин в возрасте 30-49 лет. годы. Медицинские работники должны поддерживать высокий уровень настороженности в отношении симптомов, которые могут свидетельствовать о серьезных тромботических явлениях или тромбоцитопении у пациентов, недавно получивших вакцину Janssen против COVID-19. Дополнительную информацию см. в Сети предупреждений о здоровье CDC.
годы. Медицинские работники должны поддерживать высокий уровень настороженности в отношении симптомов, которые могут свидетельствовать о серьезных тромботических явлениях или тромбоцитопении у пациентов, недавно получивших вакцину Janssen против COVID-19. Дополнительную информацию см. в Сети предупреждений о здоровье CDC.
12 июля 2021 года FDA объявило о добавлении предупреждающей этикетки к вакцине Janssen против COVID-19 из-за повышенного риска редкого неврологического синдрома, называемого синдромом Гийена-Барре (СГБ). Новая предупредительная этикетка основана на предварительных данных после того, как около 100 сообщений о GBS были обнаружены в Системе отчетности о побочных эффектах вакцины из более чем 12,8 миллионов введенных доз вакцины Janssen. Каждый год примерно от 3000 до 6000 человек в США заболевают СГБ по разным причинам. Большинство людей полностью выздоравливают от расстройства.
Центры по контролю и профилактике заболеваний (CDC) рекомендовали вакцины против COVID-19, отдавая предпочтение вакцине с мРНК (Pfizer-BioNTech и Moderna) или вакцине с белковыми субъединицами (Novavax). Вакцина Janssen (вирусный вектор) доступна для лиц, которые не могут или не хотят получать другую вакцину и осведомлены о профиле безопасности.
Вакцина Janssen (вирусный вектор) доступна для лиц, которые не могут или не хотят получать другую вакцину и осведомлены о профиле безопасности.
Какие побочные эффекты отмечены на сегодняшний день при применении белковой субъединичной вакцины Novavax? Есть ли противопоказания?
Побочные эффекты, подобные другим вакцинам (например, лихорадка, озноб, усталость и головная боль), чаще возникают после введения второй дозы вакцины. Тяжелые аллергические реакции на вакцины редки, но могут случиться. Сообщалось о случаях миокардита и перикардита у людей, получавших Novavax COVID-19.вакцина.
Вакцина Novavax COVID-19 не должна вводиться лицам с известной историей тяжелой аллергической реакции (например, анафилаксии) на любой компонент вакцины Novavax COVID-19, адъювантной.
Имеются ли какие-либо противопоказания для получения мРНК-вакцины против COVID-19 от Pfizer-BioNTech и Moderna?
CDC считает следующее противопоказанием для вакцинации против COVID-19 вакцинами Pfizer-BioNTech и Moderna: Тяжелая аллергическая реакция (например, анафилаксия) после предыдущей дозы мРНК COVID-19вакцины или любого из ее компонентов, немедленная аллергическая реакция любой степени тяжести на предыдущую дозу мРНК вакцины против COVID-19 или любого из ее компонентов (включая полиэтиленгликоль [ПЭГ]) и немедленная аллергическая реакция любой степени тяжести на полисорбат (из-за потенциальная перекрестная гиперчувствительность к ингредиенту вакцины ПЭГ)*
У лиц, сообщающих об анафилаксии в анамнезе на другую вакцину (т. е. любую другую вакцину, кроме вакцин Pfizer-BioNTech и Moderna COVID-19) или инъекционную терапию, оценку риска следует проводить для определения типа реакции и достоверности информации. У небольшого числа реципиентов после вакцинации Pfizer развилась анафилаксия. Рассмотрите возможность наблюдения за людьми со следующими медицинскими историями в течение 30 минут после COVID-19.вакцинация для контроля аллергических реакций:
е. любую другую вакцину, кроме вакцин Pfizer-BioNTech и Moderna COVID-19) или инъекционную терапию, оценку риска следует проводить для определения типа реакции и достоверности информации. У небольшого числа реципиентов после вакцинации Pfizer развилась анафилаксия. Рассмотрите возможность наблюдения за людьми со следующими медицинскими историями в течение 30 минут после COVID-19.вакцинация для контроля аллергических реакций:
- Аллергическое противопоказание к другому типу вакцины против COVID-19
- Нетяжелая немедленная (начало в течение 4 часов) аллергическая реакция после введения предыдущей дозы вакцины против COVID-19.
- Анафилаксия после введения вакцины, отличной от COVID-19, или инъекционной терапии
Пациентам, у которых после первой дозы вакцины против COVID-19 развилась анафилаксия, следует рекомендовать не вводить вторую дозу и направлять к аллергологу-иммунологу для соответствующего наблюдения.
Нужно ли нам беспокоиться о росте MIS-C у детей, получающих вакцину против COVID-19?
На сегодняшний день MIS-C не возникало после получения вакцины против COVID-19 без инфекции SARS-CoV-2. Фактически, вакцина против COVID-19 обеспечивает защиту от MIS-C, поскольку недавнее исследование показало, что введение 2 доз вакцины Pfizer-BioNTech против COVID-19 очень эффективно предотвращает MIS-C у лиц в возрасте 12–18 лет.
Фактически, вакцина против COVID-19 обеспечивает защиту от MIS-C, поскольку недавнее исследование показало, что введение 2 доз вакцины Pfizer-BioNTech против COVID-19 очень эффективно предотвращает MIS-C у лиц в возрасте 12–18 лет.
Какие испытания безопасности были проведены для вакцин против COVID-19? Откуда мы знаем, что это безопасно в долгосрочной перспективе?
Последующее наблюдение за безопасностью вакцин против COVID-19 практически такое же, как и для всех испытаний вакцин. Все вакцины считаются безопасными и эффективными до того, как они будут одобрены или лицензированы.
Педиатрические исследования вакцин включают в себя очень тщательное наблюдение и отслеживание состояния здоровья пациента и медицинского обслуживания после вакцинации (например, мониторинг побочных эффектов, визиты к врачу, использование новых лекарств или изменение предыдущих лекарств и другие взаимодействия после вакцинации). Все зарегистрированные медицинские события регистрируются и анализируются исследовательской группой, спонсором, независимым советом по мониторингу безопасности, комитетом по этике и FDA. Детей в этих исследованиях часто наблюдают в течение одного-двух лет после вакцинации, и их состояние здоровья контролируется на предмет безопасности вакцины.
Детей в этих исследованиях часто наблюдают в течение одного-двух лет после вакцинации, и их состояние здоровья контролируется на предмет безопасности вакцины.
Даже после авторизации или лицензирования данные о безопасности собираются через Систему отчетности о побочных эффектах вакцин (VAERS), канал передачи данных о безопасности вакцин (VSD), фармаконадзор, а для вакцин против COVID-19 — через систему под названием V-SAFE. Эти программы собирают информацию о еще большем количестве вакцинированных лиц, чем можно собрать в ходе клинических исследований.
Данные о безопасности за период более 2 лет собираются в ходе исследований, проводимых после лицензирования. Не было обнаружено ни одной лицензированной вакцины, которая имела бы неожиданную долгосрочную проблему безопасности, которая была бы обнаружена только спустя годы или десятилетия после внедрения.
Какие существуют программы надзора за безопасностью вакцин?
Все вакцины против COVID-19, одобренные и/или получившие разрешение на экстренное использование (EUA) Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA), а также вакцины, указанные в Рекомендованном календаре иммунизации детей и подростков, включая совместно вводимые вакцины, контролируются надежными службами FDA и CDC системы, которые контролируют безопасность вакцин в Соединенных Штатах.

 По показаниям прививки ставятся в роддоме, в 1, 2 и 12 месяцев
По показаниям прививки ставятся в роддоме, в 1, 2 и 12 месяцев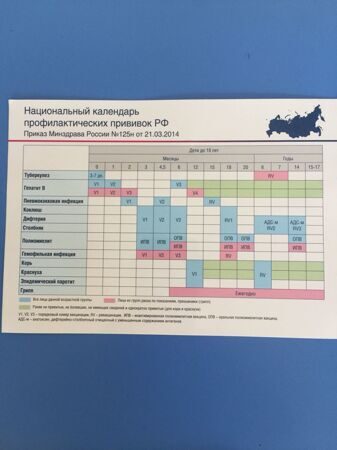 Благодаря этому вы будете всегда знать, когда нужно поставить очередную прививку
Благодаря этому вы будете всегда знать, когда нужно поставить очередную прививку В этом возрасте самый активный «прививочный» период заканчивается, дальнейшие ревакцинации происходят относительно редко. Но нужно помнить, что ревакцинироваться необходимо и взрослым: после 18 лет каждые 10 лет необходимо повторять прививки от дифтерии и столбняка.
В этом возрасте самый активный «прививочный» период заканчивается, дальнейшие ревакцинации происходят относительно редко. Но нужно помнить, что ревакцинироваться необходимо и взрослым: после 18 лет каждые 10 лет необходимо повторять прививки от дифтерии и столбняка.