Центр ЭКО в Нальчике — ХГЧ при беременности
Хорионический гонадотропин человека (ХГЧ) является гормоном, который синтезирует плацента зародыша в период беременности женщины. Синтез ХГЧ начинается сразу через несколько часов после того, как произошло зачатие. Затем до 7-11 недели отмечается постоянный рост ХГЧ, после чего уровень его снижается.
Данный гормон, который называют главным гормоном беременности, относится к группе гонадотропинов. Его структура подобна структуре лютеинизирующего гормона (ЛГ) и фолликулостимулирующего гормона (ФСГ). Гликопротеин ХГЧ составляют две субъединицы: альфа (α) и бета (b). α-субъединица идентична субъединицам гипофизарных гормонов (ЛГ, ФСГ и ТТГ), b-субъединица является уникальной.
Для точного определения достоверных показателей необходимо проведение тестов на b-субъединицу гормона (бета-ХГЧ).
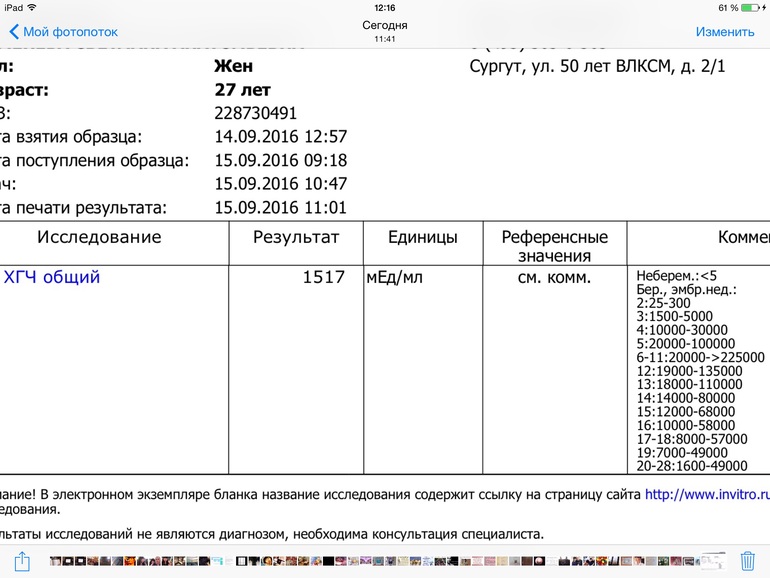
Оценка уровня b-ХГЧ в крови позволяет установить наступление беременности уже через 14 дней после зачатия.
Свободный ХГЧ (бета-ХГЧ): нормальные показатели
Уровень свободной b-субъединицы ХГЧ в венозной крови у небеременных женщин составляет не более 0,013 мМЕ/мл.
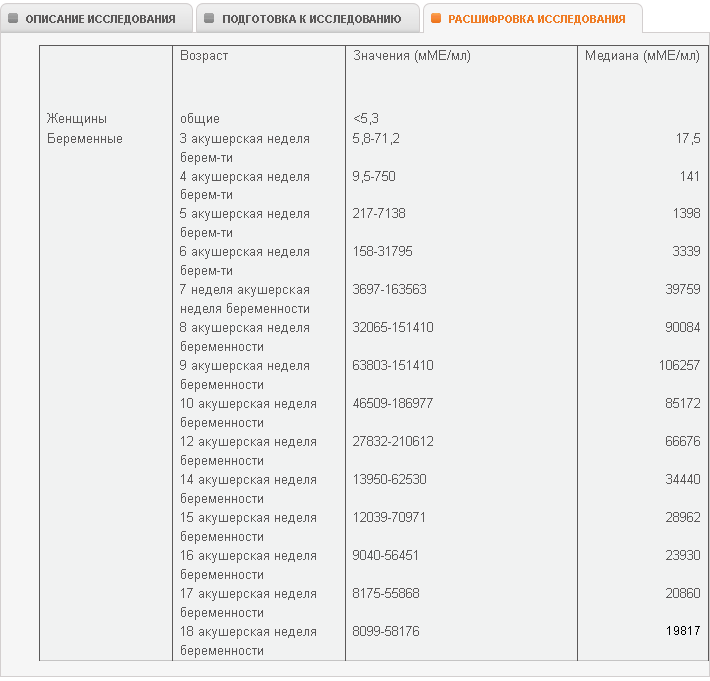
Нормальные показатели по неделям у беременных женщин:
- 11 неделя – 49,9 мМЕ/мл;
- 12 неделя – 40,6 мМЕ/мл;
- 13 неделя – 33,6 мМЕ/мл;
- 14 неделя – 28,8 мМЕ/мл.
Почему важна ХГЧ-расшифровка
Появление и нарастание хорионического гонадотропина человека в моче свидетельствует о наступлении беременности. Определение уровня данного гормона важно также для контроля над протекающей беременностью.
Сниженные показатели ХГЧ у беременной женщины могут сигнализировать и том, что беременность не развивается либо о возможной угрозе самопроизвольного аборта. ХГЧ при внематочной беременности также ниже нормы.
При уровне гормона менее 5 МЕ (ХГЧ – 0, ХГЧ – 1, ХГЧ – 2, ХГЧ -3, ХГЧ – 4, ХГЧ – 5) можно предполагать, что зачатие не произошло. Показатель менее 25 МЕ не является опровержением либо подтверждением беременности, что требует проведения повторного исследования через 2-3 дня, так как ХГЧ отрицательный может быть, если анализ был выполнен слишком рано либо наступившая беременность является внематочной. В целях повышения достоверности результата, тест на ХГЧ рекомендуется проводить не ранее, чем через две недели после предполагаемого оплодотворения.
В целях повышения достоверности результата, тест на ХГЧ рекомендуется проводить не ранее, чем через две недели после предполагаемого оплодотворения.
Тройной скрининг: свободный эстрадиол, АФП и ХГЧ
Проведение тройного теста, иначе называемого «пренатальной оценкой риска», рекомендуется для того, чтобы определить вероятность наличия патологий у будущего ребенка. Для проведения данного исследования беременная женщина должна сдать кровь, которую исследуют на уровень гормонов: эстрадиол свободный, ХГЧ и АФП. С помощью специальной программы рассчитывается вероятность рождения ребенка с синдромом Дауна, риск задержки развития плода и риск ДЗНТ (определенных групп врожденных аномалий развития).
Уровень сывороточных маркеров показатели выражаются в относительных единицах – «multiples of median» (МоМ). Нормой ХГЧ (МоМ) является уровень гормона, колеблющийся от 0,45 до 2,5.
Результаты ХГЧ по дням после переноса эмбриона при ЭКО
При экстракорпоральном оплодотворении (оплодотворении инвитро) ХГЧ — уровень зависит от «возраста» эмбриона (трехдневный либо пятидневный) и дня после переноса эмбриона (ДПП):
ХГЧ / ДПП |
Уровень ХГЧ (норма) после переноса трехдневного эмбриона |
Уровень ХГЧ (норма) после переноса пятидневного эмбриона |
ХГЧ / 4 |
4 |
11 |
ХГЧ / 5 |
7 | 18 |
ХГЧ / 6 |
11 |
28 |
ХГЧ / 7 |
18 |
45 |
ХГЧ / 8 |
28 |
73 |
ХГЧ / 9 |
45 |
105 |
ХГЧ / 10 |
73 |
160 |
ХГЧ / 11 |
105 |
260 |
ХГЧ / 12 |
160 |
410 |
ХГЧ / 13 |
260 |
650 |
ХГЧ / 14 |
410 |
980 |
ХГЧ / 15 |
650 |
1380 |
ХГЧ / 16 |
980 |
1960 |
ХГЧ / 17 |
1380 |
2680 |
Существует также калькулятор ХГЧ по неделям, который позволяет контролировать нормальное течение беременности:
• 3 неделя – 5000МЕ;
• 4 неделя – 30000МЕ;
• 5 неделя – 100000МЕ;
• 6 неделя – 150000МЕ;
• 7-9 неделя – 200000МЕ;
• 10 неделя – 150000-200000МЕ;
• 12 неделя – 90000МЕ;
• 14 неделя – 60000МЕ;
• 25 неделя – 40000МЕ;
• 35 неделя – 40000-60000 МЕ.

ХГЧ: когда сдавать анализ
Наличие либо отсутствие беременности можно определить уже через неделю после предполагаемого зачатия, сдав анализ крови на уровень ХГЧ. По результатам данного исследования можно также уточнить срок беременности. Однако врачи рекомендуют провести анализ ХГЧ (даже при известной дате зачатия) не ранее, чем спустя 20-28 дней от первого дня начала предыдущего менструального цикла.
Выявление уровня ХГЧ является хорошим прогностическим фактором, позволяющим судить о нормальном течении беременности. Суть данного метода состоит в мониторинге постоянного повышения концентрации данного гормона. Максимально повышенный ХГЧ отмечается на 10 неделе беременности, после чего происходит снижение его показателей. Если уровень гормона до 10 недели не повышается, либо низкий ХГЧ зафиксирован ранее положенного срока, необходимо незамедлительно обратиться к врачу во избежание развития серьезных осложнений, обусловленных патологией развития плода, либо нарушением течения беременности.
Подготовка к анализу на уровень ХГЧ
Анализ на ХГЧ рекомендуется сдавать с утра, на голодный желудок. За 24 часа до забора крови необходимо отказаться от употребления жареной, жирной пищи, ограничить физические нагрузки.
Не следует проводить анализ сразу после ультразвукового исследования, физиотерапевтических процедур и рентгенографии. Ввиду того, что ХГЧ является уникальным гормоном, не имеющим аналогов, прием гормональных препаратов не оказывает влияния на результат анализа, однако о приеме тех или иных лекарственных препаратов все же рекомендуется сообщить врачу.
Сроки ХГЧ-анализа определяются лечащим врачом, который назначает первое исследование, которое будет необходимо повторить 2-3 раза, что даст динамическую картину роста уровня гормона Промежутки между анализами должны составлять не менее трех суток. Для получения наиболее достоверных результатов кровь рекомендуется сдавать в одно и то же время и в одной лаборатории.
Повторный анализ на уровень ХГЧ позволяет оценить течение беременности, что особенно важно для пациенток, имеющих угрозу выкидыша, так как проведение данного исследования на раннем сроке является единственно безопасным способом определения нормального развития будущего ребенка.
Можно ли делать тест на беременность после укола ХГЧ
Женщинам с привычным невынашиванием беременности, с признаками угрозы самопроизвольного аборта, а также в процессе планирования беременности (для стимуляции овуляции) может быть назначен укол ХГЧ, повышающий уровень данного гормона в организме. Во избежание получения ложноположительных результатов тест на беременность необходимо сделать не ранее 12-14 дней после укола ХГЧ.
В клинике «Центр ЭКО» г. Нальчик, специализирующейся на лечении бесплодия и ведении беременности, проводятся все необходимые лабораторные исследования, которые могут понадобиться женщине в период вынашивания ребенка, в том числе и анализ на уровень ХГЧ.
В распоряжении врачей и лаборантов клиники находится современная медицинская диагностическая аппаратура, позволяющая добиться наиболее достоверных результатов исследований.
Высококвалифицированные врачи «Центр ЭКО» своевременно выявят возможные нарушения течения беременности и примут адекватные меры, обезопасив женщину и будущего малыша от возможного развития тяжелых осложнений.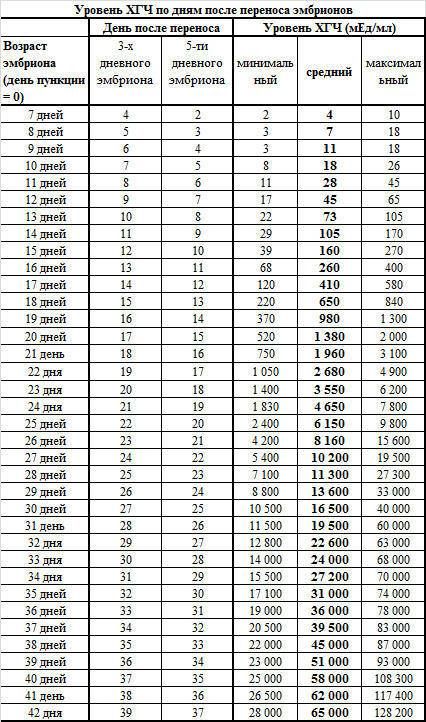
Записаться на анализ или прием специалиста можно по телефону и на сайте клиники, заполнив форму заявки.
Часто задаваемые вопросы по биохимическому скринингу беременных женщин
Какие тесты проводятся беременным?
В настоящее время Санкт-Петербурге беременным рекомендуют два основных вида исследований:
— анализ на РАРР-А и бета-ХГЧ в сроке 9–13 недель
— анализ на АФП и ХГЧ.
Нужно ли проводить «тройной тест»?
Некоторые частные лаборатории используют так называемый «тройной тест», используя наборы, в которых кроме АФП и ХГЧ добавлено определение концентрации еще одного гормона — неконъюгированного эстриола. По современным данным, его оценка для уточнения рисков хромосомной патологии плода имеет слишком малый вес и сильно зависит от многих других факторов состояния женщины, что не является значимым для расчетов рисков по хромосомной патологии плода. Если по результатам «двойного» теста у Вас выявлен повышенный риск, лучше обратиться к врачу-генетику и разобраться в ситуации с учетом профессиональной клинической оценки результатов тестирования.
Насколько важно точно указывать вес беременной при заборе крови на «белки плода»?
Вес каждой женщины должен быть указан в направлении на исследование. При отсутствии такой информации риск может быть рассчитан «по среднему» весу беременных в этом сроке – 60 кг .
Все женщины разные – есть беременные весом 45 и 145 кг . Для более точной оценки результатов и вводится поправка в соответствии с «весовой категорией». Но абсолютной точности здесь не требуется – отдельные граммы не изменят расчетов. Важен индивидуальный подход. Поэтому мы всегда измеряем вес женщины перед сдачей анализов.
Сдавала анализ крови на белки плода, так как врач назначила их сразу после приема, теперь волнуюсь, так я плотно позавтракала с утра. Не повлияет ли это на результат исследования? Может мне пересдать кровь натощак?
Не беспокойтесь! В отличии от большинства «взрослых» анализов, чувствительных к приему пищи, измерение количества любых белков, поступающих в кровь матери от плода, от времени приема пищи не зависит. Здесь самое главное – точно знать срок беременности, установленный по УЗИ. Пересдавать анализ не имеет смысла. А завтракать и дальше в течение дня принимать пищу чаще, чем обычно, беременным очень важно.
Здесь самое главное – точно знать срок беременности, установленный по УЗИ. Пересдавать анализ не имеет смысла. А завтракать и дальше в течение дня принимать пищу чаще, чем обычно, беременным очень важно.
В клиниках, где возможен индивидуальный подход к обследованию беременных, и конечно, у нас в Центре медицины плода кровь на скрининговые тесты можно сдать в течение всего рабочего дня.
Какой анализ лучше — РАРР-А и бета-ХГЧ или АФП и ХГЧ?
В настоящее время безусловным преимуществом обладает первый. Доказано, что он более специфичен для оценки рисков по хромосомной патологии, в том числе и синдрому Дауна. Его важное преимущество – он проводится в первом триместре, можно сдавать кровь уже с наступления 9 недели беременности (определенной по размерам плода на УЗИ). Самыми оптимальными сроками для этого анализа являются 9 – 12 неделя. Допускается срок исследования почти до 14 (13 недель 6 дней), но достоверность оценки рисков будет ниже.
Если вы прошли полное исследование в первом триместре, выполнили УЗИ и получили заключение врача-генетика о низком риске для плода по хромосомной патологии, исследование на АФП и ХГЧ проводить не стоит.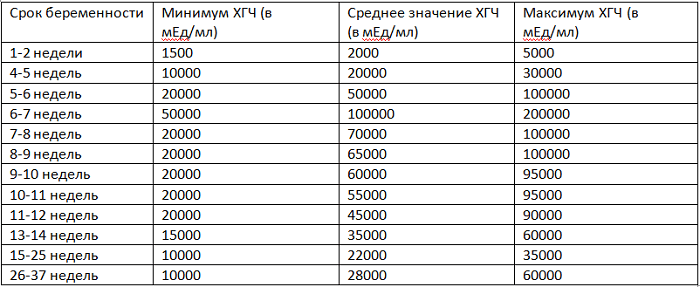
В особых случаях после первого скрининга назначается тест на АФП и ХГЧ как дополнительный тест по рекомендации генетика.
Если Вы пропустили сроки первого скринингового теста, то, конечно, Вам необходимо в сроке 15 – 18 недель сдать кровь хотя бы на второй.
Хотелось бы подчеркнуть, что по рекомендации международных экспертов по пренатальной диагностике анализ на РАРР-А и бета-ХГЧ в сроке 9 – 12 недель рекомендован в любом возрасте всем беременным женщинам.
Я проходила процедуру ЭКО и использовала донорскую клетку, так как свои клетки в 46 лет уже не созревают. Сейчас 12 недель. Как мне правильно пройти биохимический тест?
Вам нужно срочно сдать кровь на РАРР-А и бета-ХГЧ и выполнить УЗИ. От Вашего возраста, процедуры ЭКО само количество белков не меняется. И риск «по белкам» будет оценен в зависимости от определенных концентраций.
Но компьютерная программа считает «объединенные» риски – по белкам, по УЗИ и по возрасту женщины, точнее, по «возрасту яйцеклетки».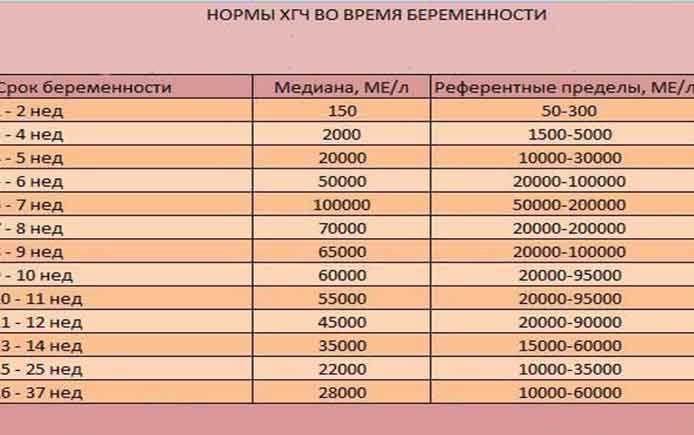 Соответственно, для этого анализа в направлении для расчетов должен быть указан возраст донора яйцеклетки. Если он совсем точно Вам не известен, можно произвести расчет по низкому возрастному риску, так как все доноры имеют возрастные ограничения для участия в программе ЭКО. Если Вам уже провели расчет по Вашему возрасту, не страшно, мы можем провести переоценку рисков с учетом реальных данных и выдать Вам Медико-генетическое заключение по результатам пренатальных исследований.
Соответственно, для этого анализа в направлении для расчетов должен быть указан возраст донора яйцеклетки. Если он совсем точно Вам не известен, можно произвести расчет по низкому возрастному риску, так как все доноры имеют возрастные ограничения для участия в программе ЭКО. Если Вам уже провели расчет по Вашему возрасту, не страшно, мы можем провести переоценку рисков с учетом реальных данных и выдать Вам Медико-генетическое заключение по результатам пренатальных исследований.
Врачи Центра медицины плода — одни из ведущих специалистов пренатальной диагностики, кандидаты медицинских наук, врачи высших категорий, имеющие узкую специализацию и большой опыт в пренатальной медицине.
Все ультразвуковые обследования в центре проводятся по международным стандартам FMF (Fetal Medicine Foundation) и ISUOG (Международного общества ультразвука в акушерстве и гинекологии).
Врачи ультразвуковой диагностики имеют международные сертификаты Fetal Medicine Foundation (Фонд медицины плода, Великобритания), которые подтверждаются ежегодно.
Мы беремя за самые сложные случаи и, при необходимости, возможно проведение консультации со специалистами Госпиталя Королевского Колледжа, King’s College Hospital (Лондон, Великобритания).
Предмет гордости наших Центров — современная и высокотехнологичная медицинская аппаратура от компании General Electric: ультразвуковые аппараты экспертного класса Voluson E8/E10
Возможности этих приборов позволяют говорить о новом уровне информативности.
Записаться на прием и получить экспертное мнение наших специалистов ультразвуковой диагностики вы можете по телефону единого контакт центра +7 (812) 458-00-00
Зараженная яйцеклетка | Американская ассоциация беременных
A пораженная яйцеклетка (также известная как «анэмбриональная беременность») происходит, когда оплодотворенная яйцеклетка прикрепляется к стенке матки, но эмбрион не развивается. Клетки развиваются, чтобы сформировать плодный мешок, но не сам эмбрион . Поражение яйцеклетки происходит в течение первого триместра, часто до того, как женщина узнает, что беременна. Высокий уровень хромосомных аномалий обычно приводит к естественному выкидышу в организме женщины.
Поражение яйцеклетки происходит в течение первого триместра, часто до того, как женщина узнает, что беременна. Высокий уровень хромосомных аномалий обычно приводит к естественному выкидышу в организме женщины.
Одна из первых вещей, которую вам нужно знать, если у вас диагностировали поврежденную яйцеклетку, это то, что это потеря. Дайте себе время и разрешение погоревать. Это тип выкидыша, и вы можете помочь себе в процессе скорби, узнав больше о том, как пережить выкидыш.
Симптомы поражения яйцеклетки
Поражение яйцеклетки может произойти на очень ранних сроках беременности, еще до того, как большинство женщин узнают о том, что они беременны. У вас могут появиться признаки беременности, такие как пропущенный или поздний менструальный период и даже положительный тест на беременность. Многие женщины предполагают, что их беременность наступает, потому что уровень ХГЧ у них растет.
Плацента может продолжать расти и поддерживать себя без ребенка в течение короткого времени, а уровень гормонов беременности может продолжать расти, что заставляет женщину думать, что она все еще беременна. Диагноз обычно не ставится до тех пор, пока ультразвуковое исследование не покажет либо пустую матку, либо пустой плодный мешок. Возможно, у вас могут быть незначительные спазмы в животе и незначительные кровянистые выделения или кровотечения из влагалища.
Диагноз обычно не ставится до тех пор, пока ультразвуковое исследование не покажет либо пустую матку, либо пустой плодный мешок. Возможно, у вас могут быть незначительные спазмы в животе и незначительные кровянистые выделения или кровотечения из влагалища.
Что вызывает порчу яйцеклетки?
Пораженная яйцеклетка является причиной около 50% выкидышей в первом триместре и обычно является результатом хромосомных проблем. Организм женщины распознает аномальные хромосомы у плода и, естественно, не пытается сохранить беременность, потому что плод не разовьется в здорового ребенка. Это может быть вызвано аномальным делением клеток или некачественной спермой или яйцеклеткой.
Нужен ли D&C?
Это решение можете принять только вы сами. Большинство врачей не рекомендуют D&C при ранней потере беременности. Считается, что женский организм способен самостоятельно пропускать ткани и нет необходимости в инвазивной хирургической процедуре с риском осложнений.
Однако D&C будет полезен, если вы планируете, чтобы патологоанатом исследовал ткани, чтобы определить причину выкидыша. Некоторые женщины считают, что процедура D&C помогает с закрытием, умственно и физически. Другие считают, что D&C – это инвазивная процедура, которая может сделать потерю более травматичной.
Некоторые женщины считают, что процедура D&C помогает с закрытием, умственно и физически. Другие считают, что D&C – это инвазивная процедура, которая может сделать потерю более травматичной.
Как предотвратить порчу яйцеклетки?
К сожалению, в большинстве случаев предотвратить появление яйцеклетки с гнилью невозможно. Некоторые пары будут искать генетическое тестирование, если происходят множественные потери беременности на ранних сроках. Поражение яйцеклетки часто бывает разовым явлением, и редко женщина сталкивается с более чем одним случаем. Большинство врачей рекомендуют парам подождать, по крайней мере, 1-3 регулярных менструальных цикла, прежде чем пытаться снова забеременеть после любого типа выкидыша.
Хотите узнать больше?
- После выкидыша: эмоциональное выживание
- После выкидыша: снова забеременеть
- Выкидыш: поддержка друзей и семьи в условиях потери
Составлено с использованием информации из следующих источников:
Current Obstetric & Gynecologic Diagnose & Treatment-Ninth Ed. ДеЧерни, Алан Х. и др., гл. 14.
ДеЧерни, Алан Х. и др., гл. 14.
March of Dimes
Низкие уровни ХГЧ: причины, методы лечения и симптомы
Низкие уровни ХГЧ: причины, методы лечения и симптомыМедицинский обзор Карен Гилл, доктора медицины — Бекки Янг, 3 ноября 2017 г.
Мы включаем продукты, которые мы считаем полезными для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Что такое тест на ХГЧ?
Хорионический гонадотропин человека (ХГЧ) — это гормон, вырабатываемый вашей плацентой после имплантации эмбриона в матку.
Назначение гормона — заставить организм продолжать вырабатывать прогестерон, который предотвращает менструацию. Это защищает слизистую оболочку матки эндометрия и вашу беременность.
Тест на беременность может определить ХГЧ в моче, если уровень достаточно высок. Так тест определяет, что вы беременны. Но только анализ крови может дать вам точное числовое значение ХГЧ.
Купите тесты на беременность здесь.
Стандартные уровни ХГЧ
Стандартные уровни ХГЧ сильно различаются от женщины к женщине. Это связано с тем, что уровень ХГЧ действительно зависит от того, что для вас нормально, как ваш организм реагирует на беременность, а также от того, сколько эмбрионов вы вынашиваете. Реакция женского организма на беременность совершенно уникальна.
В таблице ниже приведены рекомендации относительно нормального широкого диапазона уровней ХГЧ на каждой неделе беременности. Уровни ХГЧ измеряются в милли-международных единицах гормона ХГЧ на миллилитр крови (мМЕ/мл).
Уровни ХГЧ обычно постоянно повышаются примерно до 10-12 недель беременности, когда уровни стабилизируются или даже снижаются. Это причина, по которой симптомы беременности могут быть сильнее в первом триместре и ослабевать после этого времени у многих женщин.
На ранних сроках беременности уровень ХГЧ обычно удваивается каждые два-три дня. Интересно, что когда измерения начинаются с высоких значений, они не увеличиваются с той же скоростью. Если они начинаются медленнее, увеличение в конечном итоге происходит намного быстрее.
Если они начинаются медленнее, увеличение в конечном итоге происходит намного быстрее.
Если ваш уровень ХГЧ падает ниже нормального диапазона, ваш врач может потребовать, чтобы вы сдавали анализ крови каждые два-три дня, чтобы убедиться, что уровень повышается. Однократное измерение уровня ХГЧ бесполезно. Чтобы дать точное указание, необходимо провести серию анализов крови на ХГЧ с интервалом в пару дней и сравнить показания. Часто наблюдается вариация с быстрым увеличением числа, особенно в первые несколько недель беременности.
Причины низкого уровня ХГЧ
Если уровень ХГЧ падает ниже нормы, это не обязательно повод для беспокойства. У многих женщин была здоровая беременность и дети с низким уровнем ХГЧ. У большинства женщин нет причин выяснять, какой конкретно у них уровень ХГЧ.
Однако иногда низкий уровень ХГЧ может быть вызван основной проблемой.
Неправильный расчет гестационного возраста
Обычно гестационный возраст вашего ребенка рассчитывается по дате последней менструации. Это может быть легко просчитано, особенно если у вас есть история нерегулярных периодов или вы не уверены в своих датах.
Это может быть легко просчитано, особенно если у вас есть история нерегулярных периодов или вы не уверены в своих датах.
Когда обнаруживаются низкие уровни ХГЧ, это часто связано с тем, что беременность, которая, как предполагалось, должна была быть между 6 и 12 неделями, на самом деле не так уж и далека. Для правильного расчета срока беременности можно использовать УЗИ и дополнительные тесты на ХГЧ. Обычно это первый шаг при обнаружении низкого уровня ХГЧ.
Выкидыш
Выкидыш — это потеря беременности, которая происходит до 20 недель беременности. Иногда низкий уровень ХГЧ может указывать на то, что у вас был или будет выкидыш. Если во время беременности не развивается плацента, то изначально уровни могут быть нормальными, но не повышаться. Общие признаки того, что у вас выкидыш:
- вагинальное кровотечение
- спазмы в животе
- выделение тканей или сгустков
- прекращение симптомов беременности
- выделение белой/розовой слизи утробе, но не продолжает развиваться.
 При развитии плодного яйца может выделяться гормон ХГЧ, но его уровень не повышается, поскольку яйцеклетка не развивается.
При развитии плодного яйца может выделяться гормон ХГЧ, но его уровень не повышается, поскольку яйцеклетка не развивается.Это происходит на очень ранних сроках беременности. Большинство женщин даже не узнают, что это произошло. Обычно вы испытываете нормальные симптомы менструации и предполагаете, что это ваш обычный период. Однако, если вы пытаетесь забеременеть, вы можете сделать ранний тест на беременность, который может определить наличие ХГЧ.
Внематочная беременность
Внематочная беременность – это когда оплодотворенная яйцеклетка остается в маточной трубе и продолжает развиваться. Это опасное и опасное для жизни состояние, так как оно может привести к разрыву маточной трубы и чрезмерному кровотечению. Низкий уровень ХГЧ может указывать на внематочную беременность. Сначала симптомы внематочной беременности могут быть похожи на симптомы нормальной беременности, но по мере ее прогрессирования вы можете испытывать следующее:
- боль в животе или тазу, которая усиливается при натуживании или движении (сначала может быть сильно с одной стороны) а потом выкладывать)
- сильное вагинальное кровотечение
- боль в плече, вызванная внутренним кровотечением (кровотечение усугубляет диафрагму и проявляется как боль в кончике плеча)
- боль во время полового акта
- боль во время гинекологического осмотра кровотечение
- симптомы шока
Как лечится?
К сожалению, нет ничего, что можно было бы сделать для лечения низкого уровня ХГЧ, хотя сам по себе низкий уровень не всегда является причиной для беспокойства.

Если низкий уровень ХГЧ был вызван выкидышем, возможно, вам потребуется лечение, если в матке осталась какая-либо ткань беременности. Если ткани не сохранились, то никакого лечения не потребуется. Если есть, то доступны три варианта лечения:
- Вы можете подождать, пока ткань отойдет естественным путем.
- Вы можете принять лекарство, которое поможет вам пройти ткань.
- Его можно удалить хирургическим путем.
Ваш врач обсудит с вами наилучший план действий.
Лечение внематочной беременности аналогично. Лекарства даются, чтобы предотвратить дальнейшее развитие беременности. Если требуется хирургическое вмешательство, врачи обычно удаляют пораженную маточную трубу, а также беременность.
Каковы перспективы?
Низкий уровень ХГЧ сам по себе не обязательно является причиной для беспокойства. Есть много факторов, которые влияют на уровни, и нормальный диапазон сильно различается у разных женщин. Ваш врач сможет контролировать уровень ХГЧ для вас, если у вас есть проблемы.
 Даже если они останутся низкими, вы ничего не сможете сделать. Также важно помнить, что низкий уровень ХГЧ не связан с вашими действиями.
Даже если они останутся низкими, вы ничего не сможете сделать. Также важно помнить, что низкий уровень ХГЧ не связан с вашими действиями.Если ваш низкий уровень ХГЧ вызван невынашиванием беременности, это не обязательно означает, что вы не сможете забеременеть и вынашивать ребенка в будущем. Если вы потеряли фаллопиеву трубу из-за внематочной беременности, ваша фертильность не должна существенно измениться, пока функционирует другая труба. Даже если это не так, репродуктивные технологии, такие как экстракорпоральное оплодотворение, могут помочь привести к успешной беременности.
Последний медицинский осмотр 3 ноября 2017 г.
- Родительство
- Беременность
Как мы рецензировали эту статью:
Healthline придерживается строгих правил выбора поставщиков и опирается на рецензируемые исследования, академические исследовательские институты и медицинские ассоциации. Мы избегаем использования третичных ссылок.
 Вы можете узнать больше о том, как мы обеспечиваем точность и актуальность нашего контента, прочитав нашу редакционную политику.
Вы можете узнать больше о том, как мы обеспечиваем точность и актуальность нашего контента, прочитав нашу редакционную политику.- Fan J и др. (2017). Достижения в технологиях обнаружения хорионического гонадотропина человека: обзор.
ncbi.nlm.nih.gov/pubmed/29056064 - Хорионический гонадотропин человека (ХГЧ): гормон беременности. (2017).
americanpregnancy.org/while-pregnant/hcg-levels/ - Lawrenz B, et al. (2017). Уровни прогестерона в сыворотке лютеиновой фазы после запуска агониста ГнРГ – насколько низкий уровень все еще достаточно высок для продолжающейся беременности?
ncbi.nlm.nih.gov/pubmed/29037085 - Matson PL, et al. (1990). Измерение хорионического гонадотропина человека на ранних сроках беременности: сравнение двух иммунорадиометрических анализов.
- Шумахер А. (2017). Хорионический гонадотропин человека как ключевой эндокринный иммунорегулятор, инициирующий и сохраняющий толерантность плода.

ncbi.nlm.nih.gov/pubmed/29039764
Наши специалисты постоянно следят за здоровьем и благополучием, и мы обновляем наши статьи по мере поступления новой информации.
Текущая версия
3 ноября 2017 г.
By
Бекки Янг
Под редакцией
Фил Ричес
с медицинской точки зрения.
Анализ крови на хорионический гонадотропин человека (ХГЧ). анализ крови. Хотя он часто используется для определения беременности, у него есть и другие применения, такие как обнаружение…
ПОДРОБНЕЕ
Может ли прометрий вагинально предотвратить выкидыш?
Медицинское заключение Дебры Салливан, доктора философии, MSN, RN, CNE, COI
Прогестерон известен как «гормон беременности». Без достаточного количества прогестерона женский организм не может продолжать выращивать оплодотворенную яйцеклетку.

ПОДРОБНЕЕ
Как кломид влияет на фертильность?
Медицинское заключение Аманды Каллен, доктора медицины
Кломид также известен как цитрат кломифена. Это пероральное лекарство, которое часто используется для лечения определенных видов женского бесплодия.
ПОДРОБНЕЕ
С каким количеством яйцеклеток рождаются женщины? И другие вопросы о яйцеклетках
Если вы хотите забеременеть, вам может быть интересно, сколько яйцеклеток у вас есть в разные периоды жизни. Краткий ответ: от миллионов до нуля.
ПОДРОБНЕЕ
Ваш путеводитель по процессу донорства яйцеклеток
Медицинское заключение Фернандо Мариса, доктора медицины
Существует множество причин, по которым вы можете подумать о том, чтобы пожертвовать свои яйцеклетки.


 При развитии плодного яйца может выделяться гормон ХГЧ, но его уровень не повышается, поскольку яйцеклетка не развивается.
При развитии плодного яйца может выделяться гормон ХГЧ, но его уровень не повышается, поскольку яйцеклетка не развивается.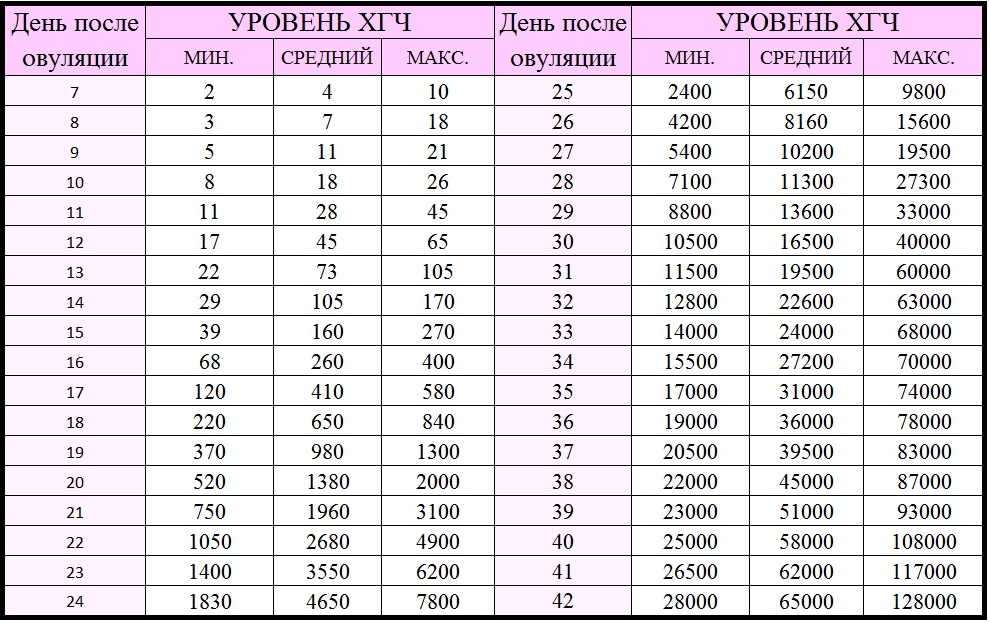
 Даже если они останутся низкими, вы ничего не сможете сделать. Также важно помнить, что низкий уровень ХГЧ не связан с вашими действиями.
Даже если они останутся низкими, вы ничего не сможете сделать. Также важно помнить, что низкий уровень ХГЧ не связан с вашими действиями.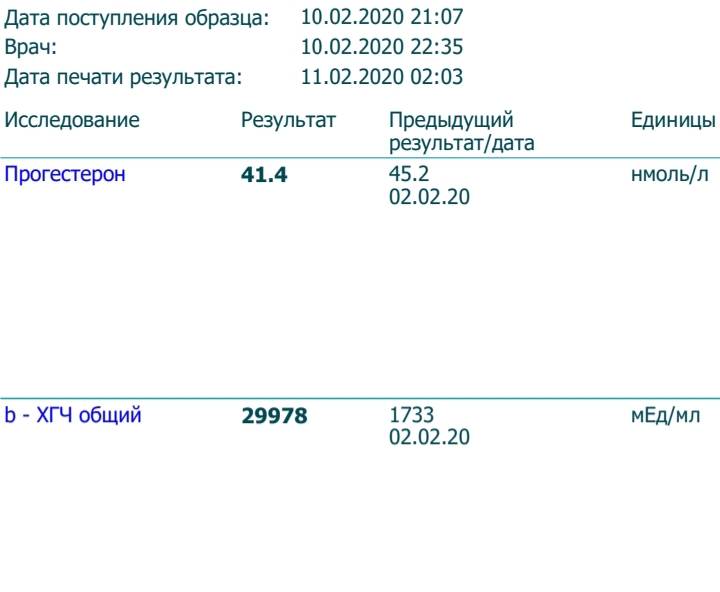 Вы можете узнать больше о том, как мы обеспечиваем точность и актуальность нашего контента, прочитав нашу редакционную политику.
Вы можете узнать больше о том, как мы обеспечиваем точность и актуальность нашего контента, прочитав нашу редакционную политику.