Прокол плодного пузыря: когда необходим?
9 месяцевМать и дитя
Роды
Амниотомия – одна из самых распространенных манипуляций, применяемых в родах. Как и любое другое медицинское вмешательство, эта процедура вызывает у будущих мам тревогу: так ли она безопасна, есть ли действительно в ней необходимость, и не повредит ли она малышу?
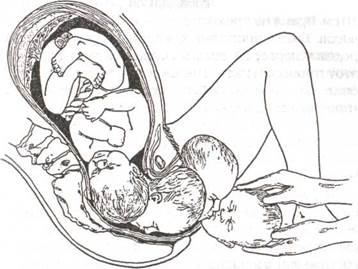
Екатерина Свирская, врач акушер-гинеколог, г. МинскАмниотомия – это искусственный разрыв плодного пузыря. Для начала разберемся, что же действительно «прокалывают» или «вскрывают» при этой манипуляции. Плодные оболочки выстилают полость матки при беременности, окружая плод. Вместе с плацентой они образуют плодный пузырь, заполненный специальной жидкостью, которую называют амниотической, или околоплодными водами. При нормальных родах воды отходят сами. От 5 до 20 % родов начинаются с излития околоплодных вод. В остальных 80–95 % родов сначала появляются схватки, которые открывают шейку матки. Во время схватки стенки матки давят на плодный пузырь, внутри него возрастает давление, и он начинает работать, как клин, помогая раскрытию канала шейки матки. Чем больше раскрывается шейка матки, тем сильнее давление на нижний край плодного пузыря. В середине первого периода родов, когда шейка матки раскрыта более чем наполовину, давление настолько возрастает, что плодный пузырь не выдерживает и лопается. Воды, находившиеся перед головкой ребенка (передние), изливаются. Разрыв плодного пузыря – процесс безболезненный, так как в плодном пузыре нет нервных окончаний. Очень редко плодный пузырь, несмотря на полное открытие шейки матки, сам не лопается (вследствие чрезмерной плотности оболочек).
Чем больше раскрывается шейка матки, тем сильнее давление на нижний край плодного пузыря. В середине первого периода родов, когда шейка матки раскрыта более чем наполовину, давление настолько возрастает, что плодный пузырь не выдерживает и лопается. Воды, находившиеся перед головкой ребенка (передние), изливаются. Разрыв плодного пузыря – процесс безболезненный, так как в плодном пузыре нет нервных окончаний. Очень редко плодный пузырь, несмотря на полное открытие шейки матки, сам не лопается (вследствие чрезмерной плотности оболочек).
Как уже было сказано, в некоторых случаях врачи, чтобы повлиять на течение родов, прибегают к искусственному разрыву плодных оболочек – амниотомии.
Виды амниотомии
Прежде чем произвести амниотомию, врач тщательно оценивает обоснованность такого вмешательства. Эта манипуляция должна проводиться только по строгим медицинским показаниям. Чтобы разобраться, когда может возникнуть необходимость прокола пузыря, рассмотрим основные виды амниотомии и показания к ним.
1. Дородовая амниотомия производится с целью активации начала родов (родовозбуждения), когда продление беременности опасно для мамы или плода. К этой мере врачи прибегают в следующих случаях:
• Переношенная беременность. При перенашивании ребенок чаще имеет крупные размеры, кости его головки становятся плотнее, а соединения между ними менее подвижными, что приводит к затруднению конфигурации (уменьшению размеров за счет нахождения костей черепа друг на друга) головки во время родов. Потребность плода в кислороде при перенашивании возрастает, а плацента уже не может обеспечить его доставку в необходимом количестве, так что начинает не хватать и других важных для жизнедеятельности малыша веществ. Все это приводит к ухудшению условий внутриутробной жизни плода, что и заставляет планировать роды как можно скорее.
• Патологический подготовительный период родов. Иногда период предвестников родов затягивается, накапливается усталость и психологическое напряжение. Тогда нормальный период предвестников переходит в патологию и называется уже патологическим подготовительным периодом. Начинает страдать и ребенок. Он испытывает внутриутробное кислородное голодание. Одним из способов вызвать нормальную родовую деятельность является амниотомия.
Тогда нормальный период предвестников переходит в патологию и называется уже патологическим подготовительным периодом. Начинает страдать и ребенок. Он испытывает внутриутробное кислородное голодание. Одним из способов вызвать нормальную родовую деятельность является амниотомия.
• Резус-конфликт может возникнуть во время беременности, если у мамы резус-фактор отрицательный, а у плода положительный. При этом состоянии в организме мамы начинают вырабатываться антитела «против» крови плода, которые разрушают его красные кровяные клетки, и развивается гемолитическая болезнь. В некоторых случаях продолжение беременности становится опасным и необходимо срочное родоразрешение.
• Гестоз – грозное осложнение беременности, которое может угрожать жизни мамы и малыша. При этом повышается артериальное давление, появляются отеки и белок в моче. Если лечение оказывается неэффективным, то назначают досрочные роды.
«Было адски больно, никто не говорил, что будет так больно.
 Казалось, какой-то орган порвался». Пермячки о беременности и родах
Казалось, какой-то орган порвался». Пермячки о беременности и родахМы поговорили с двумя молодыми матерями о том, как они вынашивали и рожали своих детей. Одной из них 30, оба её ребёнка появились в браке, второй героине только исполнилось 16, когда она «залетела». Но обе они не были готовы к тому, что им пришлось пережить.
«Официальная медицина считает, что дома рожают только больные на голову мамаши»
Вера, инженер, двое детей
— Мы с мужем всегда хотели детей. Когда мне было 24 года, я впервые забеременела. Но в то время наши отношения были натянуты, мы жили как два эгоистичных человека, каждый тянул одеяло на себя. И уйти жалко, и остаться тоже ничего не держит. Но я решила, что у моего ребёнка должны быть самые лучшие родители. Стала работать над отношениями, заниматься различными практиками. На какое-то время практики помогли, и отношения с мужем наладились.
Во время беременности я много читала о материнстве, готовилась, представляла, что на свет появится новая жизнь. Полностью сосредоточилась на процессе родов, а что будет дальше, не думала. Эмоции были положительные, за исключением пары скандалов с мужем. У нас не совпадали мнения по поводу родов: я хотела парные роды, искренне не понимала, как можно бояться идти на роды своего ребёнка, и мне хотелось поддержки: наслушалась историй о плохом, а иногда и бесчеловечном отношении персонала в роддомах к роженицам. Муж отказался со мной рожать, тогда я решила, что буду рожать дома одна, без него. Мои двоюродные сёстры рожали дома, одна — двоих детей, другая — троих. Я с ними общалась, знала, что так спокойнее. Многие люди и вся официальная медицина считают, что дома рожают только больные на голову мамаши. Муж тоже был против и отправил меня в роддом, несмотря на моё желание родить в спокойной домашней обстановке.
Полностью сосредоточилась на процессе родов, а что будет дальше, не думала. Эмоции были положительные, за исключением пары скандалов с мужем. У нас не совпадали мнения по поводу родов: я хотела парные роды, искренне не понимала, как можно бояться идти на роды своего ребёнка, и мне хотелось поддержки: наслушалась историй о плохом, а иногда и бесчеловечном отношении персонала в роддомах к роженицам. Муж отказался со мной рожать, тогда я решила, что буду рожать дома одна, без него. Мои двоюродные сёстры рожали дома, одна — двоих детей, другая — троих. Я с ними общалась, знала, что так спокойнее. Многие люди и вся официальная медицина считают, что дома рожают только больные на голову мамаши. Муж тоже был против и отправил меня в роддом, несмотря на моё желание родить в спокойной домашней обстановке.
В больнице есть одна процедура — кардиотокография (КТГ). Она позволяет посмотреть количество движений, сердцебиение плода, в это время ребёнок может спать или бодрствовать. Мой спал оба раза, было пониженное сердцебиение, мне говорили о гипоксии, о том, что ребёнок мало двигается. Каждый раз я в слезах шла на УЗИ, нервничала, думала, что ребёнку плохо. Но УЗИ показывало, что малыш в порядке. Во время второй беременности говорили то же самое, но я уже не верила. Все обследования проходили в бесплатной поликлинике по месту жительства, возможно, если бы я обратилась в платную, таких инцидентов не было бы. Там намного бережнее относятся к будущим матерям, им это выгодно, они же не хотят потерять клиента.
Мой спал оба раза, было пониженное сердцебиение, мне говорили о гипоксии, о том, что ребёнок мало двигается. Каждый раз я в слезах шла на УЗИ, нервничала, думала, что ребёнку плохо. Но УЗИ показывало, что малыш в порядке. Во время второй беременности говорили то же самое, но я уже не верила. Все обследования проходили в бесплатной поликлинике по месту жительства, возможно, если бы я обратилась в платную, таких инцидентов не было бы. Там намного бережнее относятся к будущим матерям, им это выгодно, они же не хотят потерять клиента.
«Роды можно сравнить с бегом на длинную дистанцию: вот ты бежишь и не можешь остановиться, чтобы передохнуть»
Первые роды начались в девять утра, я сразу поняла, что рожаю. В больницу я не спешила, так как понимала, что в роддом ещё не заберут: интервал между схватками был слишком большой. Дома зажгла свечи, слушала музыку, раз 15 ходила в душ, становилось легче. Весь день я провела дома, вечером схватки усилились, я правильно дышала, фотографировала на прощание свой огромный животик, было так жаль с ним расставаться. В таких условиях находиться намного комфортнее, чем в больничной палате.
В таких условиях находиться намного комфортнее, чем в больничной палате.
Около полуночи мы с мужем поехали в роддом. Нас встретили, и он уже не смог уйти, не хотел оставить одну в трудной ситуации. Врач, который вёл осмотр, не спросив меня, проколол пузырь, тем самым ускорил роды. Когда роженице прокалывают пузырь, ребёнок выходит болезненнее: без него околоплодные воды вытекают и головка малыша резко и сильно давит на шейку матки.
Роды можно сравнить с бегом на длинную дистанцию: вот ты бежишь и не можешь остановиться, чтобы передохнуть, с тобой это всё происходит и происходит. Я не понимала, когда нужно тужиться, не чувствовала самих потуг, но врач и акушерка торопили меня, говорили, что уже пора. Возможно, им хотелось побыстрее закончить свою работу, ведь было уже два часа ночи. В итоге я сильно порвалась. Мне не было больно, поняла, что что-то не так, когда уже родила: врач зашивала меня целый час. Был разрыв второй стадии, такой бывает крайне редко. По ощущениям, рожать менее болезненно, чем зашиваться.
Срасталось всё просто ужасно: нельзя было сидеть, только лежать или стоять. Но стоять я не могла, потому что потеряла много крови. Я была в общей палате, и посетителей к нам не пускали. Никто не заботился обо мне. Лежала голодная и истекала кровью. Не могла даже встать к сыну, а он был беспокойным, кричал, будил других детей. Мамочки начали на меня сердиться и выгонять в коридор, чтобы им не мешали. Моя мама подкупила охранника шоколадкой, чтобы навестить меня.
Фото: Юлия Сорокина«Ходила сгорбившись, будто внутри меня какой-то камень»
Только через пять дней меня отпустили домой. Муж пропадал на работе, но вечерами пытался помогать, укачивал сына. Первый год жизни я не чувствовала себя нормальным человеком, пыталась всё успеть, но ничего не получалось. Сын постоянно нервничал, кричал; и днём, и ночью каждые два часа приходилось кормить его грудью. Мне нравилось кормить, но интервал был не совместим с нормальным сном. Чувствовала себя подавлено, будто внутри меня какой-то камень, ходила сгорбившись — из-за этих ужасных разрывов я перестала ощущать себя женщиной.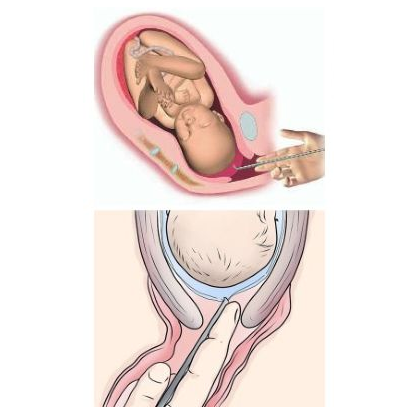 Через несколько месяцев случился первый секс, мне совсем не хотелось, ни физически, ни психологически, и я не получила никакого удовольствия.
Через несколько месяцев случился первый секс, мне совсем не хотелось, ни физически, ни психологически, и я не получила никакого удовольствия.
Вторая беременность была случайной, потому что я только-только реабилитировалась после первой. Когда сыну было два года, мы ездили на море, там у меня сбился цикл, и зачатие произошло в день, который я по ошибке посчитала безопасным для незащищённого секса. Когда узнала, что беременна, сразу поняла, что люблю и хочу этого ребёнка. В принципе, я хотела второго, но чуть позже. В какой-то момент началось кровотечение, и меня положили на сохранение. Ночью, когда уже засыпала, почувствовала сильное давление внизу живота, а потом из меня вышел красный сгусток размером с ладонь. Так, на седьмой неделе случился выкидыш.
Несмотря на то, что ребёнок был незапланированный, мы тяжело переживали его потерю. Я очень расстраивалась, думала: может быть, не судьба иметь второго ребёнка, поэтому даже не предохранялась, не было мысли, что мы можем зачать снова. Но буквально через три месяца я снова забеременела. Два дня после положительного теста меня трясло мелкой дрожью от страха потерять ребёнка снова. Пошла в центр Успешной беременности на консультацию к психологу-гинекологу, она меня успокаивала, говорила, что нет причин опасаться за здоровье плода. Страх ушёл после 12 недель, когда риск потери стал меньше.
Но буквально через три месяца я снова забеременела. Два дня после положительного теста меня трясло мелкой дрожью от страха потерять ребёнка снова. Пошла в центр Успешной беременности на консультацию к психологу-гинекологу, она меня успокаивала, говорила, что нет причин опасаться за здоровье плода. Страх ушёл после 12 недель, когда риск потери стал меньше.
«Дома были заготовлены пелёнки, но я не могла встать и взять их»
Беременность была выматывающей, трёхлетний ребёнок был полностью на моих плечах, но работу я не могла бросить. До семи месяцев трудилась удалённо и готовилась к родам: аквааэробика, йога, массаж. Но всё равно подошла к ним не такой наполненной и счастливой, как в первый раз. Роды начались раньше на две недели, я не поняла, что рожаю. Отвела утром ребёнка в садик, поехала в женскую консультацию, там меня осмотрел врач, сказал, что не срок и надо походить ещё недели две. Но поясницу всё равно тянуло. Я приехала домой, залезла в ванну, но спина не проходила.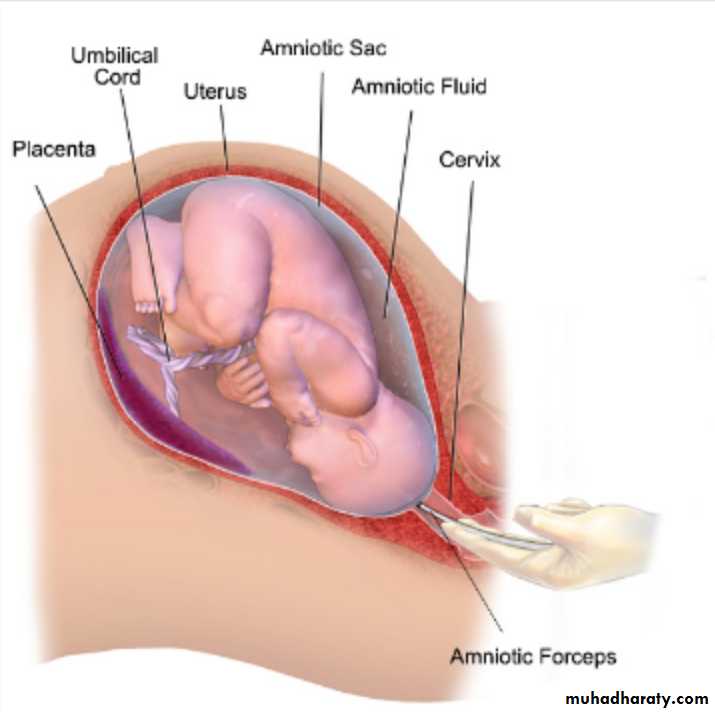 Позвонила маме, попросила привезти валерьянку. Она приехала ко мне в обед, и у меня отошли воды, всё было мокрое. Дома были заготовлены пеленки, но я не могла встать и взять их, потому что было очень больно. Только во вторые роды я прочувствовала, что это реально больно. Уже через час я ощутила потуги. Скорую мы не стали вызывать, решили вызвать после.
Позвонила маме, попросила привезти валерьянку. Она приехала ко мне в обед, и у меня отошли воды, всё было мокрое. Дома были заготовлены пеленки, но я не могла встать и взять их, потому что было очень больно. Только во вторые роды я прочувствовала, что это реально больно. Уже через час я ощутила потуги. Скорую мы не стали вызывать, решили вызвать после.
Буквально за две потуги дочь сама выскочила. Роды приняла мама, хотя должна была доула Доула— помощница при беременности и в родах, оказывающая практическую, информационную и психологическую поддержку.. Но она не успела и приехала, когда дочь уже родилась. Осмотрела и убедилась, что с малышкой всё в порядке, измерила и взвесила её. Она помогла мне родить плаценту и сказала, что у меня опять разрывы, но не такие сильные, как в первый раз. Мы вызвали скорую и поехали в роддом. Сотрудники встретили нас ужасно: если ты рожаешь дома, то ты какой-то нечеловек в глазах врачей, ты «сумасшедшая». Меня очень грубо допрашивали — почему не вызвали скорую сразу, грозились вызвать полицию, потому что в России запрещено принимать роды на дому.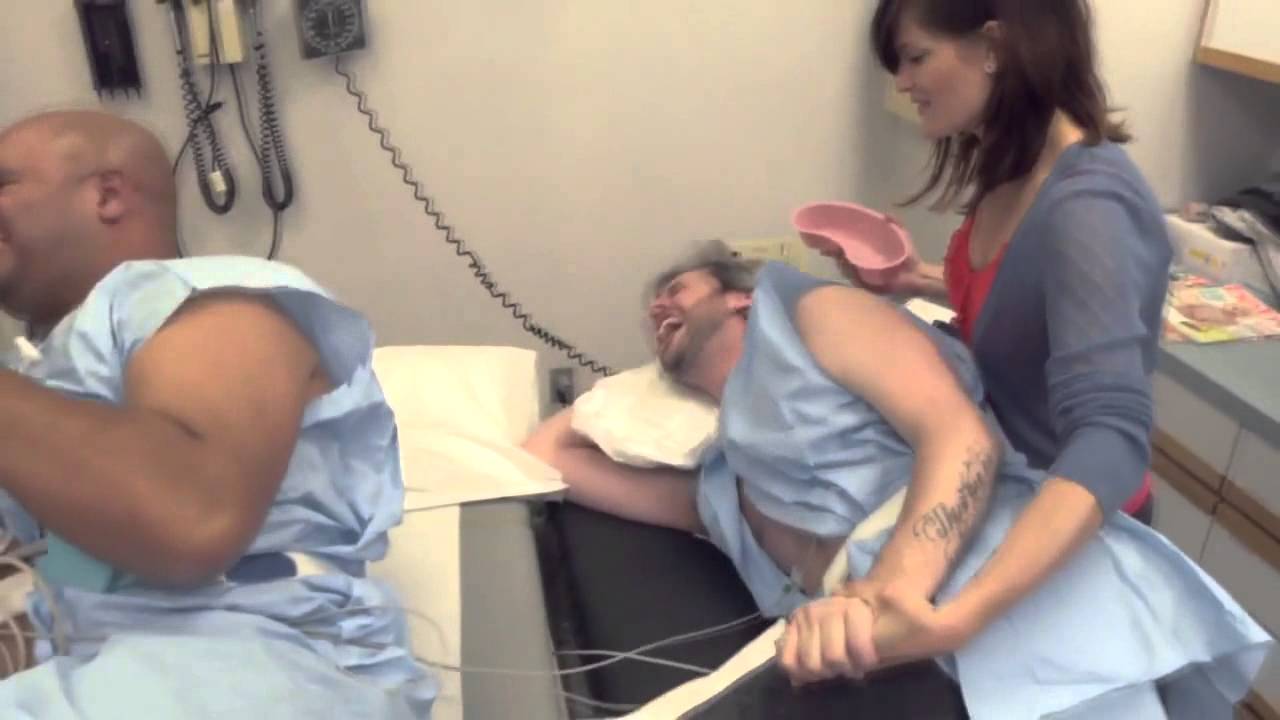 (На самом деле нет никакого закона или нормы о том, что рожать можно только в медицинском учреждении. При этом медики могут принимать роды вне роддома только в экстренных случаях — Прим.ред.) Я оплатила отдельную палату, чтобы выдохнуть и никому не мешать. Дочь оказалась спокойной, и оставшиеся дни в роддоме прошли хорошо.
(На самом деле нет никакого закона или нормы о том, что рожать можно только в медицинском учреждении. При этом медики могут принимать роды вне роддома только в экстренных случаях — Прим.ред.) Я оплатила отдельную палату, чтобы выдохнуть и никому не мешать. Дочь оказалась спокойной, и оставшиеся дни в роддоме прошли хорошо.
«Просто лежала и не понимала, зачем вставать»
Когда вернулась домой, мне помогала свекровь. Разрывы, как и в первый раз, заживали очень долго, месяц я не могла сидеть. Я была измотана из-за того, что я то беременная, то кормящая, то опять беременная, то выкидыш, потом опять беременная, опять кормящая. Однажды утром, когда дочке было полгода, я проснулась и почувствовала, что потеряла смысл жизни, просто лежала и не понимала, зачем вставать, казалось, что моя жизнь закончилась. Я всем говорила, что мне плохо, все обещали помогать, но эта помощь быстро прекращалась. Ни я сама, ни кто-то другой не смогли мне помочь. Мой муж — хороший отец, но его поддержки не хватало. Он в нашу семью больше вкладывался материально, всё это время обеспечивал нас, я пыталась как-то подрабатывать, но не смогла бы жить на эти деньги без него.
Он в нашу семью больше вкладывался материально, всё это время обеспечивал нас, я пыталась как-то подрабатывать, но не смогла бы жить на эти деньги без него.
Когда дочке исполнилось полтора года, я пошла на психотерапию, где мне поставили диагноз «материнское выгорание», сказали по возможности делегировать заботу о детях другим людям, заниматься собой, искать то, что придаёт силы. Постепенно становилось легче, а когда я вышла на работу, всё прошло. Сейчас я работаю и чувствую себя прекрасно, мне в радость проводить время с детьми.
Модель: Лера Тетерева Фото: Татьяна Еловикова«Не мы все вместе справимся, а я одна»
Ксения, студентка, дочь, 1 год
— Я узнала о беременности на третьей неделе задержки. Мне было 16 лет, а моему парню 17. Не было ни тошноты, ни недомоганий, вообще ничего. Просто тест показал две полоски. Я не поверила и сделала ещё два теста — все оказались положительные. Я написала своему, на тот момент, парню, он начал паниковать, позвонил и рассказал маме. Родители его бросили, и раньше он практически не общался со своей матерью, а тут вдруг начал ей звонить: мама, помоги. Сейчас ему 19, и он мне никак не помогает. В свидетельстве о рождении в графе «отец» стоит прочерк. Я не пыталась привязать отца к ребёнку: не хотела ломать психику малышу тем, что «папа» то есть, то его нет.
Родители его бросили, и раньше он практически не общался со своей матерью, а тут вдруг начал ей звонить: мама, помоги. Сейчас ему 19, и он мне никак не помогает. В свидетельстве о рождении в графе «отец» стоит прочерк. Я не пыталась привязать отца к ребёнку: не хотела ломать психику малышу тем, что «папа» то есть, то его нет.
На тот момент я больше всего на свете боялась забеременеть, а тут эти две полоски. Естественно, сначала хотела сделать аборт. Всегда говорила себе, что если рано забеременею или не захочу рожать, то сделаю аборт. Но так как я была несовершеннолетняя, на аборт нужно было согласие родителей, а им я боялась рассказать (На самом деле согласно статье 54 закона «Об основах охраны здоровья граждан Российской Федерации» от 22 ноября 2011 года, несовершеннолетняя девушка может принять решение о прерывании беременности без разрешения родителей или законных опекунов по достижении 15 лет. Однако, согласно внесённым в закон изменениям, с 11 августа 2020 года информацию о медицинской помощи, оказанной несовершеннолетнему, могут получить его законные представители — Прим. ред.) Мама моего парня начинала мне звонить и спрашивать, что я хочу сделать, хотела найти мне клинику, но в итоге она протянула четыре недели, и мне уже был доступен только хирургический аборт, а это выскабливание, во время которого имеется большой риск остаться совсем бесплодной.
ред.) Мама моего парня начинала мне звонить и спрашивать, что я хочу сделать, хотела найти мне клинику, но в итоге она протянула четыре недели, и мне уже был доступен только хирургический аборт, а это выскабливание, во время которого имеется большой риск остаться совсем бесплодной.
Мне кажется, что мать моего бывшего специально тянула время, а потом и вовсе сказала, что всё хорошо, что я справлюсь. Не «мы все вместе справимся», а я одна. Я не говорила о беременности родителям, пока надеялась на мать своего парня. Потом пришлось рассказать, но на моё удивление никакого скандала дома не было, мама поддержала меня. На тот момент я не осознавала, что внутри меня живой человек, мне казалось, что во мне просто какая-то горошина. Мне не оставили выбора, но я не жалею, что родила.
Фото: Татьяна Еловикова«Ходила в папиных ботинках, потому что отекли ноги»
Во время беременности у меня не было токсикоза, гормоны тоже не бушевали. Но я очень полюбила эклеры, ела их до того много, что сейчас даже смотреть на них не могу. Ещё очень хотелось красную рыбу, я тогда ещё не могла себе её позволить. Помню, мама покупала рулеты с лососем, я лосось оттуда доставала и ела. Началась вегетососудистая дистония, постоянно скакало давление. Иногда тошнило, но не из-за токсикоза, а из-за того, что сильно болела голова. До седьмого месяца живота почти не было, а потом вдруг он стал большим, я начала отекать и поправилась. К концу беременности так отекли ноги, что невозможно было надеть ботинки, ходила в папиных, а у него 43 размер! За несколько недель до родов стало сложно вставать, подняться мне помогала мама.
Ещё очень хотелось красную рыбу, я тогда ещё не могла себе её позволить. Помню, мама покупала рулеты с лососем, я лосось оттуда доставала и ела. Началась вегетососудистая дистония, постоянно скакало давление. Иногда тошнило, но не из-за токсикоза, а из-за того, что сильно болела голова. До седьмого месяца живота почти не было, а потом вдруг он стал большим, я начала отекать и поправилась. К концу беременности так отекли ноги, что невозможно было надеть ботинки, ходила в папиных, а у него 43 размер! За несколько недель до родов стало сложно вставать, подняться мне помогала мама.
До четвёртого месяца беременности я курила, но, когда почувствовала толчки, поняла, что всё серьёзно: внутри меня реально что-то живёт. Подумала, блин, она же там задыхается. И всё, бросила. Закурила снова во время кормления, но не обыкновенные сигареты, а Glo Gloустройство для нагревания табака. По сути, никотин попадает в кровь, молоко тут ни при чём, какая-то малая часть может оказаться в молоке, но я не знаю, сколько нужно его высосать, чтобы случилось что-то плохое. Да, это вредно, но, мне кажется, не настолько, как все говорят.
Да, это вредно, но, мне кажется, не настолько, как все говорят.
«Будто тебя пинают по животу на протяжении двух суток»
Я рожала в девятом роддоме. Были выходные, лучше бы я провела их дома: в субботу и воскресение там нет врачей. Меня осмотрели в гинекологическом кресле, это было ужасно, никто не предупредил, что будет больно. Ты лежишь расслабленная, и тут в тебя запихивают руку по локоть, будто у врачей руки-ножницы. Из процедур был прикольный массаж сосков специальной штукой, что-то типа вибратора, ещё делали КТГ и заставляли ходить по этажам, чтобы вызвать роды.
Первые схватки начались вечером. Наутро, часов в шесть, начали подтекать воды. Меня отправили в родовой отдел на первый этаж, вещи никто не помог спустить, пришлось тащить их самой. Пролежала там до обеда, потом мне сказали, что сегодня рожать ещё не буду, и опять отправили в палату. На следующий день начались сильные схватки, я подошла к врачу, сказала, что больше не могу их терпеть, и меня опять отправили в родовую. В какой-то момент мне прокололи пузырь, чтобы отошли воды. Дальше сказали полежать 15 минут, но на самом деле оставили одну в родовой на несколько часов. Никто ничего не объяснял, мне было невыносимо до слёз, я постоянно ревела.
В какой-то момент мне прокололи пузырь, чтобы отошли воды. Дальше сказали полежать 15 минут, но на самом деле оставили одну в родовой на несколько часов. Никто ничего не объяснял, мне было невыносимо до слёз, я постоянно ревела.
Раскрытие было около трёх сантиметров, а нужно было 10. Время тянулось, я уже ждала, когда всё закончится. Было адски больно, никто не говорил, что будет так больно. Будто тебя пинают, пинают по животу на протяжении двух суток, невозможно перетерпеть, реально казалось, что какой-то орган уже порвался. На осмотре опять сказали, что раскрытие недостаточное. Мне поставили эпидуральную анестезию, чтобы отключить на время таз и ноги. Я уснула на три часа. Разбудила меня акушерка, схватки перестали быть болезненными, была видна головка ребёнка. В общем, так я проспала роды.
Акушерка сказала: «Ну всё, тогда рожаем». И я начала рожать. Шок. Беременность кончилась. Мне сделали разрез влагалища для того, чтобы не было разрывов.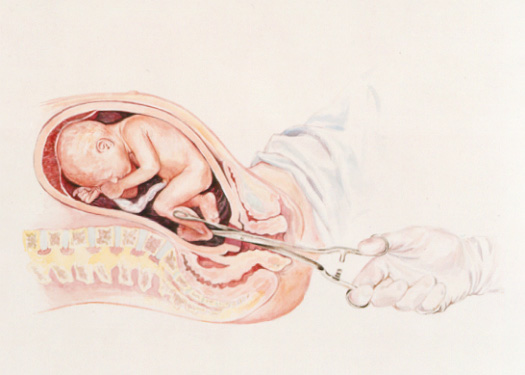 Потом аккуратно зашили, сейчас уже никаких рубцов нет. В общей сложности я рожала 43 часа, почти двое суток. Никакого ощущения эйфории не было — было чувство, что я всегда была матерью.
Потом аккуратно зашили, сейчас уже никаких рубцов нет. В общей сложности я рожала 43 часа, почти двое суток. Никакого ощущения эйфории не было — было чувство, что я всегда была матерью.
«Если снять лифчик, грудь будет висеть до локтя, в 18 лет это грустно»
После родов живот уменьшился, но кожа всё равно растянулась, была похожа на желе. Я отнеслась к этому с юмором, никакого расстройства, типа «боже, как теперь жить с таким телом», не было. Через какое-то время казалось, будто я просто стала жирненькой, не рожавшей, а именно жирненькой, ещё через несколько дней живот ушёл совсем. Растяжки, к сожалению, никуда не исчезают, они просто становятся светлее. У меня они есть на бёдрах, на груди, на ягодицах, над и под пупком. Я не комплексую по этому поводу, наоборот, мне они кажутся красивыми. Это как отметины, как история создания нового человека.
Грудь обвисла и стала больше. Раньше у меня был второй размер, а сейчас четвёртый. Если снять лифчик, она будет висеть до локтя, в 18 лет это грустно. Некоторое время я не могла сидеть, при попадании любой влаги всё начинало щипать и болеть. Когда шов начал расходиться, он цеплялся за бельё, что было тоже довольно болезненно. Опять же, про это никто ничего не говорил. Про невозможность дефекации тоже ничего не рассказывали: у тебя надувается живот, болит, но ты совершенно не можешь тужиться, не можешь сходить в туалет.
Некоторое время я не могла сидеть, при попадании любой влаги всё начинало щипать и болеть. Когда шов начал расходиться, он цеплялся за бельё, что было тоже довольно болезненно. Опять же, про это никто ничего не говорил. Про невозможность дефекации тоже ничего не рассказывали: у тебя надувается живот, болит, но ты совершенно не можешь тужиться, не можешь сходить в туалет.
«Хочется элементарного — сходить до магазина и купить газировку»
На родах меня поддерживала только мама, кроме неё не было никого. Для меня стало неожиданностью, что ребёнок не оставляет личного времени. Даже если просто уйти умыться, сразу же начинается истерика. Иногда хочется умиротворения и покоя, но такого нет совсем. Морально тяжело из-за того, что возраст у меня «тусовочный», а я всегда дома, всегда с дочерью. Хочется элементарного — сходить до магазина и купить газировку, но даже такое действие сделать сложно: нужно одеть ребёнка, усадить в коляску, вытащить её из дома и обратно. Нет возможности осуществлять какие-либо сиюминутные желания.
Нет возможности осуществлять какие-либо сиюминутные желания.
Нельзя сказать, что я не люблю свою дочь, но хотелось бы, чтобы она родилась от любимого мужчины, в своей квартире, когда этого хочется, а не когда тебя буквально заставили. Сейчас у меня есть мечта: проснуться не от того, что нужно успокоить дочь, а просто в тишине, полежать ещё несколько часов, спокойно сходить в душ, лечь и почитать книгу.
***
Читайте также:
Как оформить декрет? Какова сумма выплат? Когда выходить на работу? Важные вопросы про декретный отпуск.
«Как рожают в России: курс на естественность». Лекция социолога и преподавателя Европейского университета Екатерины Бороздиной.
«Ударила кулаком в стену, чтоб не ударить его, и проломила гипсокартон». Меня бесит мой ребёнок.
«Детей не всегда удается спасти, а обвиняют в этом нас». Пермские медики — о том, почему новые критерии живорождения в России приводят к уголовному преследованию врачей.
Акушер-гинеколог. Как сегодня «сводят дебет с кредитом» пермяки.
«Это своеобразный катарсис». Истории о месячных и обо всём, что с ними связано.
«Родишь — будешь халат мне от крови отстирывать» Молодые матери о хамстве и унижениях в родильных домах: Общество: Россия: Lenta.ru
В конце ноября в социальных сетях стартовал флешмоб #насилие_в_родах по аналогии с нашумевшей акцией #янебоюсьсказать. Его участницы анонимно делятся историями неуважительного, а зачастую жестокого отношения медперсонала к роженицам. В одноименном сообществе «ВКонтакте» женщины рассказывают о хамстве, агрессии и давлении со стороны врачей, о котором обычно принято молчать. Многие испытывали не только психологический дискомфорт, но и чрезмерные физические страдания даже при том, что оплачивали роды. «Лента.ру» ознакомилась с историями женщин и попросила врача рассказать, насколько они соответствуют реальному положению дел.
Анонимно
Я забеременела во второй раз незапланированно, когда мы переехали в другой город. Еще во время обследования меня слегка насторожила гинеколог. Сыпала цитатами из священного писания, говорила о предназначении женщины, при этом не давая никаких конкретных рекомендаций по поводу беременности. Перед родами не могла попасть в роддом — не было мест. Денег на платные роды тоже не было. Когда попала в больницу, с утра меня разбудила забежавшая впопыхах доктор и сказала: «Вставай, собирайся, пойдем резать тебя [операция кесарева сечения]». На трясущихся ногах пошла в операционную, с трудом забралась на стол.
Еще во время обследования меня слегка насторожила гинеколог. Сыпала цитатами из священного писания, говорила о предназначении женщины, при этом не давая никаких конкретных рекомендаций по поводу беременности. Перед родами не могла попасть в роддом — не было мест. Денег на платные роды тоже не было. Когда попала в больницу, с утра меня разбудила забежавшая впопыхах доктор и сказала: «Вставай, собирайся, пойдем резать тебя [операция кесарева сечения]». На трясущихся ногах пошла в операционную, с трудом забралась на стол.
Анестезиолог 20 минут не мог ввести иглу, орал: «Придут со своими убогими жирными спинами, не найдешь место для укола». Пока мне было плохо и меня выворачивало, врач играл в телефон, говорил: «Ничего, потерпишь, никуда не денешься». Кислород дали секунд на 30, только когда у меня начались сильнейшие рвотные позывы со вскрытым животом. Я потеряла сознание, очнулась уже в реанимации. В послеродовой было немногим лучше. Доктор грубил, никто не показывал первородкам, как кормить, больно щипали за грудь, проверяя наличие молока. Я с боем ушла из роддома под расписку. Отпускать не хотели, устроили скандал. К ребенку любви не чувствую, только стыд перед ней. Плачу постоянно и жалею. Больше рожать никогда не пойду. Надеюсь, что смогу полюбить дочь.
Я с боем ушла из роддома под расписку. Отпускать не хотели, устроили скандал. К ребенку любви не чувствую, только стыд перед ней. Плачу постоянно и жалею. Больше рожать никогда не пойду. Надеюсь, что смогу полюбить дочь.
Новорожденный во время сеанса фототерапии
Фото: Игорь Зарембо / РИА Новости
Анастасия Иванова, Санкт-Петербург
Роды проходили в перинатальном центре Алмазова в Петербурге. Рожала дважды и насмотрелась всякого. Во время кесарева мне начали вводить спинальный катетер. С третьего раза получилось. Затем уложили на стол, привязали руки и ноги. В таком положении я пролежала примерно час. Периодически тыкали в меня чем-то острым и спрашивали, чувствую ли боль. Я чувствовала. Потом пришел завотделением и констатировал, что я вру, потому что ничего не могу ощущать после тройного укола анестезии. Надели на меня маску. Ясное дело, в такой момент тебя охватывает животный ужас. Больно, дышать нечем, руки и ноги скованы, как на пытках.
Мысленно я попрощалась и с малышом, и с жизнью. Очнулась уже в палате. В реанимации было уже не до злости — просто хотелось, чтобы этот ад закончился. Отпустили меня почти сразу — мест не было, да и медперсоналу особого дела не было тоже. После того случая доверия к врачам нет никакого. Остался только всепоглощающий страх за сына.
Очнулась уже в палате. В реанимации было уже не до злости — просто хотелось, чтобы этот ад закончился. Отпустили меня почти сразу — мест не было, да и медперсоналу особого дела не было тоже. После того случая доверия к врачам нет никакого. Остался только всепоглощающий страх за сына.
Анонимно
Это был 2013 год, моя первая беременность. Все проходило очень легко: я летала, прыгала, бегала, делала ремонт дома, у меня даже не было токсикоза. Анализы — хоть на выставку, на УЗИ здоровый мальчик. Готовилась к родам, как к празднику. Срок шел к 42 неделям. Гинеколог не торопила в роддом, говорила: «Все и так хорошо». Схватки начались дома: ровные, как по учебнику, интервал постепенно уменьшался.
Роженица на операционном столе перед началом операции кесарева сечения
Фото: Игорь Зарембо / РИА Новости
Поехала в роддом — сказали, что приехала рано, потому что семь минут — слишком большой интервал, нужно три. И места у них сейчас нет, не в коридоре же меня класть. Я верила врачам безоговорочно, вообще не спорила. Поехала домой. Сделали укол, чтобы смогла дома поспать. Когда я проснулась, схватки были хаотичные и очень болезненные. Я в роддом. Через два часа прокалывают пузырь, а там мясо — вовсю отслойка плаценты. Делали экстренную операцию, сын не выжил, прожил всего час. Спустя 3,5 года я родила второго, врачи с меня буквально пылинки сдували. Но как потеряла первенца из-за халатности и лени врача — никогда не забуду.
Поехала домой. Сделали укол, чтобы смогла дома поспать. Когда я проснулась, схватки были хаотичные и очень болезненные. Я в роддом. Через два часа прокалывают пузырь, а там мясо — вовсю отслойка плаценты. Делали экстренную операцию, сын не выжил, прожил всего час. Спустя 3,5 года я родила второго, врачи с меня буквально пылинки сдували. Но как потеряла первенца из-за халатности и лени врача — никогда не забуду.
Мария Постовская, Новый Уренгой
Материалы по теме:
Я рожала в 2012 году. Примерно за неделю до родов мой брат договорился с персоналом больницы, где у него было много знакомых, и устроил меня туда. Купил врачам торт, шашлыков и по бутылке вина. Но в день родов, к моему сожалению, дежурила другая смена. Когда начались роды, я уже тужилась, а акушерки ничего не делали, говорили, что без заведующей начинать нельзя. И пока она не пришла — они сидели и просто смотрели.
От боли я кричала матом. Одна из них орала, чтобы я не ерзала по креслу, иначе буду покупать им новое. Еще говорили: «Чего орешь, как дура, сама знала, что такое беременность, должна была готовой быть к этому». Врач говорила: «Как родишь — будешь халат мне отстирывать от своей крови». В итоге родила с горем пополам. В палате я провела пять дней, все это время спала на окровавленной простыне, стелила какие-то пеленки поверх. Спустя трое суток после выписки у меня открылось кровотечение, отвезли на скорой в больницу. Выяснилось, что у меня расхождение швов, еще и занесли инфекцию. Пролежала в больнице месяц, в итоге у меня пропало молоко.
Еще говорили: «Чего орешь, как дура, сама знала, что такое беременность, должна была готовой быть к этому». Врач говорила: «Как родишь — будешь халат мне отстирывать от своей крови». В итоге родила с горем пополам. В палате я провела пять дней, все это время спала на окровавленной простыне, стелила какие-то пеленки поверх. Спустя трое суток после выписки у меня открылось кровотечение, отвезли на скорой в больницу. Выяснилось, что у меня расхождение швов, еще и занесли инфекцию. Пролежала в больнице месяц, в итоге у меня пропало молоко.
Анонимно
Рожала по дорогому контракту в надежде, что это даст мне хоть какие-то преимущества. Схватки начались поздно, в 41 неделю. В роддом я не торопилась, было нехорошее предчувствие. Дома пробыла пять часов. Под утро все же решилась, и муж вызвал такси. Когда меня осмотрела мой врач, то повредила шейку матки, пошла кровь. Она сказала, что шейка открывается, но очень медленно, и что вообще плохо рожать в 41 неделю. Якобы беременность переношенная, ребенок страдает, и надо делать кесарево. Мне было так страшно, все мысли были только о ребенке. Муж стал настаивать на том, чтобы дать время шейке раскрыться, как-никак роды первые. Но врач продолжала клевать меня, говорила, что я безответственная мамаша, что убью малыша.
Мне было так страшно, все мысли были только о ребенке. Муж стал настаивать на том, чтобы дать время шейке раскрыться, как-никак роды первые. Но врач продолжала клевать меня, говорила, что я безответственная мамаша, что убью малыша.
В слезах я подписала согласие на кесарево. Потом узнала, что врач просто спешила домой и не хотела ждать, пока я разрожусь. Операция прошла тяжело, в послеродовом периоде было множество осложнений, кровотечения, боли в спине после анестезии. Через месяц у меня обнаружили венерическую инфекцию, которую занесли в этом роддоме. Из-за воспаления в маточных трубах образовалось множество спаек, теперь ставят непроходимость и бесплодие. Я так жалею, что согласилась на операцию. Больше у меня никогда не будет детишек.
Фото: Пахомова Людмила / Фотохроника ТАСС
***
Любовь Ерофеева, врач-гинеколог, генеральный директор Российской ассоциации «Народонаселение и развитие»
Я много лет проработала инспектором в акушерском отделе Минздрава. Ежегодно мы проводили анализ поступающих жалоб. В меньшей мере они касались профессиональных ошибок и промахов, большинство жаловались на отношение, обидные и оскорбительные слова. Даже если у женщины какое-то осложнение, куда больше ее ранят безразличие, грубость и унижения, от которых она потом очень долго не может очухаться. Именно это обычно становится поводом жаловаться в официальные органы.
В меньшей мере они касались профессиональных ошибок и промахов, большинство жаловались на отношение, обидные и оскорбительные слова. Даже если у женщины какое-то осложнение, куда больше ее ранят безразличие, грубость и унижения, от которых она потом очень долго не может очухаться. Именно это обычно становится поводом жаловаться в официальные органы.
Стоит сказать, что подобный негативный опыт достался нам из советских времен, но с ним можно бороться. Наши медики из тех же поколений, что и роженицы, ожидать от них особой галантности не приходится, с одной стороны. С другой стороны, акушерская специальность — одна из наиболее напряженных. Это высочайшая, по сути двойная ответственность за жизнь — и матери, и ребенка. Все это нисколько не оправдывает грубых и резких выражений, но, по всей видимости, это своеобразная защита. Среди акушеров очень высок уровень выгорания, а еще и деформации, связанные с профессией.
Материалы по теме:
Мы пытались с этим бороться. Я должна сказать, что ничем другим, кроме специальных тренингов, достичь кардинальных изменений невозможно. Поэтому я вижу в новой системе непрерывного последипломного образования возможность введения курсов повышения квалификации — в том числе этики общения с пациентами. Это позволит медикам отвлекаться от рутинной каждодневной работы, попадать в другие коллективы и копировать хороший опыт.
Поэтому я вижу в новой системе непрерывного последипломного образования возможность введения курсов повышения квалификации — в том числе этики общения с пациентами. Это позволит медикам отвлекаться от рутинной каждодневной работы, попадать в другие коллективы и копировать хороший опыт.
Опыт деторождения должен сохраняться у женщины со знаком плюс, а не со знаком минус. Преодолеть грубость в системе здравоохранения — не самая простая задача, это характерно для всех сфер. В торговле и общепите постепенно ситуация налаживается. Медицина — следующая на очереди. Нельзя добиться значительных результатов простым увеличением жалования. Никакая оплата не может остановить хамство. Есть еще и такой нюанс: профессия акушеров-гинекологов связана с властью. Некоторые ею наслаждаются: пользуются по поводу и без. Когда это делается для того, чтобы женщина внимательнее относилась к словам специалиста, — это одна история. Другое дело, если цель — получить ощущение, что ты здесь царь и бог.
С хамством можно столкнуться вне зависимости от того, платные роды или бесплатные. Их принимают одни и те же люди, которые сами постоянно слышат грубости, например, в магазине и транслируют дальше — на роженицу. Нужно принимать во внимание и то, что условия у наших медиков сложные, нагрузки повышенные и стрессовые, график работы ненормированный. Но все это ни в коем случае не может быть оправданием озлобленности.
Их принимают одни и те же люди, которые сами постоянно слышат грубости, например, в магазине и транслируют дальше — на роженицу. Нужно принимать во внимание и то, что условия у наших медиков сложные, нагрузки повышенные и стрессовые, график работы ненормированный. Но все это ни в коем случае не может быть оправданием озлобленности.
Расскажите, как прошли ваши роды?
Этот текст — комментарий читателя Т—Ж. Вы тоже можете поделиться своей историей: напишите в Сообщество.
Татьяна
вздрагивает, когда вспоминает свои роды
Во время беременности у меня были отеки, поэтому врач в женской консультации решила направить меня в роддом на сроке 37 недель. Там и начался ужас.
Врач, не спросив меня, со словами «я только посмотрю» проколол плодный пузырь, чтобы роды пошли быстрее. Во время схваток мне постоянно грубили: зачем я вздыхаю и пыхчу, зачем держусь за ручку кровати, вдруг я ее сломаю. Да потому что мне больно! Потом из моей палаты просто ушли. Пропустили потуги. Я звала на помощь, пыталась выйти в коридор, но мне мешала капельница, которую зачем-то мне поставили со словами «отдохни».
Пропустили потуги. Я звала на помощь, пыталась выйти в коридор, но мне мешала капельница, которую зачем-то мне поставили со словами «отдохни».
Через какое-то время наконец пришла акушерка. Родовая деятельность приостановилась, и, по приборам, ребенок страдал. Вот тут все забегали, положили меня на родильное кресло, но ни схваток, ни потуг уже не было.
Пришел врач и начал локтями выталкивать из меня ребенка.
Так на свет появился мой сын. Но ужасы не закончились. На третий день после родов у малыша поднялась температура, его не приносили на кормление. На мой вопрос, почему опять не принесли, медсестра грубо ответила: «Я-то откуда знаю» — и пошла искать врача. Врач сказал, что у ребенка температура 40 °C, но они не знают почему, и остается только ждать, выживет ли он. На четвертый день муж за взятку договорился о переводе сына в больницу, где впоследствии у малыша обнаружили двустороннюю пневмонию и кровоизлияние в мозг. В роддоме даже не было рентгена — определить, что с легкими, и они просто держали новорожденного на антибиотиках.
Меня же быстро вышвырнули из роддома, не сделав даже контрольного УЗИ. На вопросы моих родственников главврач роддома отвечал: «Она отказывалась тужиться, и вообще, наверное, у нее какая-то инфекция».
Сейчас сыну 14. Слава богу, он здоров, спортсмен и учится на пятерки. Но я до сих пор вздрагиваю, когда я вспоминаю те роды.
Пирсинг сосков — Клиника «Нарвская» (СПб)
Пирсинг сосков – это не просто оригинальное украшение тела, а многовековая традиция. Еще в древние времена наличие серьги на мужском теле было признаком мужества и отваги. Сегодня с помощью украшения можно не только проявить свою индивидуальность, но и скорректировать не совсем правильную форму соска. По отзывам тех, кто уже рискнул и сделал такой пирсинг, после процедуры повышается чувствительность сосков. Но также есть информация, что в некоторых случаях получается совершенно обратный эффект.
Пирсинг сосков цена
| Прокол соска | 1500 |
| Украшение для пирсинга соска | от 350 |
| Замена украшения | 400 |
С полным прайсом можно ознакомиться здесь.
Виды пирсинга сосков
- Прокол ареолы – отверстие выполняется немного ниже области соска.
- Прокол самого соска – украшение вставляется в сам сосок.
- Прокол области за соском – серьга размещается за пигментированной областью.
Как проводится процедура
Прокол сосков – не самая приятная процедура. Ощущения клиента во многом зависят от уровня болевого порога и профессионализма мастера. Можно проколоть как сразу два, так и один сосок.
Перед выполнением процедуры врач выслушивает пожелания клиента относительно места прокола, делает разметку, обрабатывает кожу антисептиками, чтобы избежать инфицирования через открытую рану. Если клиент боится боли, специалист использует спреи или мази с содержанием Лидокаина. Перед тем как сделать прокол, сосок необходимо довести до стадии возбуждения. Прокол делается резким движением, в отверстие вставляется заранее подготовленная и продезинфицированная игла.
Если клиент боится боли, специалист использует спреи или мази с содержанием Лидокаина. Перед тем как сделать прокол, сосок необходимо довести до стадии возбуждения. Прокол делается резким движением, в отверстие вставляется заранее подготовленная и продезинфицированная игла.
Пирсинг сосков – это хирургическая манипуляция, а значит, ее выполнение стоит доверять только опытным, специально обученным специалистам с медицинским образованием. Все инструменты обязательно должны быть простерилизованы.
Противопоказания
Перед выполнением прокола в области сосков мастер должен опросить клиента, чтобы определить любые состояния, которые могут негативно повлиять на процесс заживления и восстановления.
В каких случаях рекомендуется отказаться от пирсинга сосков:
- Серьезные нервные заболевания и психологические отклонения, эпилепсия.
- Нарушение свертываемости крови.
- Острые инфекционные процессы.

- Беременность, период лактации.
- Сахарный диабет.
- Злокачественные и доброкачественные новообразования.
- Гепатит В и С.
- Высокая температура тела.
Пирсинг сосков не рекомендуется проводить при любых состояниях, когда организм ослаблен – восстановление после хирургического вмешательства или тяжелой болезни, период менструации у женщин, авитаминоз. Если у вас есть хронические заболевания, не забудьте посетить врача и проконсультироваться о наличии индивидуальных противопоказаний для пирсинга. Нельзя выполнять процедуру в состоянии алкогольного и наркотического опьянения.
Женщины, которые в будущем планируют стать мамами, могут не бояться, что пирсинг сосков станет причиной в нарушении грудного вскармливания. Структура соска пористая, прокол задевает только некоторые молочные протоки, поэтому вероятность проблем с лактацией очень низка.
Уход после прокола
Место прокола до полного заживления требует особого ухода. Два раза в день рану нужно обрабатывать антисептиками, сверху сделать накладку из бинта и зафиксировать ее пластырем. Использование такой конструкции снизит риски инфицирования, особенно в летнее время года. Рекомендуется использовать дышащий пластырь.
Ускорить процесс заживления помогут компрессы с физраствором. Делать их по возможности рекомендуется 2-3 раза в день.
Восстановление
В период реабилитации после прокола следует внимательно относиться к своему здоровью и выполнять все рекомендации врача. Одно из главных ограничений – отказ от посещения бани, сауны, купания в бассейнах и открытых водоемах.Также рекомендуется воздержаться от физических нагрузок и занятий спортом.
В первые недели после прокола вы будете ощущать периодические боли и дискомфорт. Это нормальное явление. Старайтесь меньше трогать серьгу и место прокола, носите белье и одежду из натуральных гипоаллергенных тканей.
Восстановление длится от 1.5 до 2.5 месяцев. Многое зависит от вида и качества прокола, насколько тщательно выполнялись все предписания врача. Имеют место быть в процессе заживления светлые корочки и выделения из соска. Когда организм восстановится, все пройдет и на месте прокола останутся едва заметные отверстия.
Не стоит исключать побочные эффекты. Особенно если процедура была проведена в домашних условиях. При появлении сильной отечности, покраснении кожи в месте прокола, сильной боли необходимо обратиться за медицинской помощью. Особенно не стоит медлить если на фоне всех вышеперечисленных признаков повысилась температура тела.
Украшения для пирсинга сосков
Виды украшений для пирсинга сосков:
- Штанга – прямой стержень, который может иметь разный размер. На концах могут быть шарики, для украшения используются дополнительные подвески.
- Кольца – как маленького, так и большого диаметра на выбор клиента.

- Бананы – изогнутый стержень. Не рекомендуется для первых проколов.
Выбор украшения во многом зависит от вида пирсинга. Расскажите мастеру, какой вы хотите прокол и он поможет вам выбрать красивое правильное украшение. Специалисты не рекомендуют носить слишком массивные серьги, которые сильно оттягивают сосок и нарушают его анатомически правильную форму. Для первого прокола не рекомендуется использовать слишком короткие или длинные украшения, изделия толщиной более 3 мм, серьги с подвесками.
Стоимость процедуры зависит от вид прокола, используемой анестезии и украшения. Вы можете приобрести серьгу самостоятельно, ориентируясь на свой бюджет и вкус. Стоимость украшений напрямую зависит от веса и металла. Золотые изделия обойдутся недешево,серьги из титана и хирургической стали – более бюджетный вариант. Мастера не рекомендуют сразу покупать дорогостоящие украшения. Для многих пирсинг соска – очередное модное увлечение, к которому быстро проходит интерес.
Беременность и контроль мочевого пузыря: причины, диагностика и лечение
Что такое недержание?
Недержание мочи – это неспособность контролировать мочеиспускание. Если у вас недержание мочи, вы можете испытывать острую потребность в мочеиспускании или подтекание мочи между походами в туалет. Вы также можете обнаружить, что вам приходится часто ходить в туалет, если у вас недержание мочи. Это может произойти по многим причинам, включая беременность, роды и возраст.
Как работает мочевой пузырь?
Мочевой пузырь представляет собой круглый мышечный орган, расположенный над тазовой костью.Его удерживают тазовые мышцы. Трубка, называемая уретрой, позволяет моче вытекать из мочевого пузыря. Мышца мочевого пузыря расслабляется, когда мочевой пузырь наполняется мочой, а мышцы сфинктера помогают удерживать мочевой пузырь закрытым до тех пор, пока вы не будете готовы к мочеиспусканию.
Другие системы вашего тела также помогают контролировать мочевой пузырь. Нервы от мочевого пузыря посылают сигналы в мозг, когда мочевой пузырь наполнен, а затем нервы от мозга сигнализируют мочевому пузырю, когда он готов к опорожнению. Все эти нервы и мышцы должны работать вместе, чтобы ваш мочевой пузырь мог нормально функционировать.
Нервы от мочевого пузыря посылают сигналы в мозг, когда мочевой пузырь наполнен, а затем нервы от мозга сигнализируют мочевому пузырю, когда он готов к опорожнению. Все эти нервы и мышцы должны работать вместе, чтобы ваш мочевой пузырь мог нормально функционировать.
Как беременность и роды влияют на контроль мочевого пузыря?
Во время беременности у вас может выделяться моча между походами в туалет. Это называется недержанием. Одним из видов недержания мочи, которым могут заболеть беременные женщины, является недержание мочи при напряжении. Если вы испытываете недержание мочи при напряжении, у вас может выделяться моча, когда вы:
- Кашель.
- Смеяться.
- Займитесь физической активностью.
Ваш мочевой пузырь находится под маткой. По мере того, как ваш растущий ребенок расширяется, мочевой пузырь сжимается (уплощается), в результате чего остается меньше места для мочи.Это дополнительное давление может заставить вас чувствовать позывы к мочеиспусканию чаще, чем обычно. Обычно это временное явление, которое проходит в течение нескольких недель после рождения ребенка.
Обычно это временное явление, которое проходит в течение нескольких недель после рождения ребенка.
Однако риск возникновения недержания мочи после беременности часто зависит от конкретной беременности, типа родов и количества детей. Женщины, которые рожали — через естественные роды или кесарево сечение — подвергаются гораздо более высокому риску недержания мочи при напряжении, чем женщины, у которых никогда не было ребенка.
Потеря контроля над мочевым пузырем может быть вызвана пролапсом (сползанием) тазовых органов, что иногда может происходить после родов.Мышцы таза могут растягиваться и становиться слабее во время беременности или вагинальных родов. Если мышцы таза не обеспечивают достаточную поддержку, мочевой пузырь может провиснуть или опуститься. Это состояние называется цистоцеле. Когда мочевой пузырь провисает, это может привести к растяжению отверстия уретры.
Что вызывает потерю контроля над мочевым пузырем у женщин после беременности и родов?
Есть несколько вещей, которые могут привести к потере контроля над мочевым пузырем после рождения ребенка, в том числе:
- Пролапс тазовых органов : Если мышцы вокруг мочевого пузыря ослабевают, орган может фактически соскользнуть со своего места.
 Это состояние называется цистоцеле.
Это состояние называется цистоцеле. - Повреждение тазового нерва : Тазовые нервы, контролирующие функцию мочевого пузыря, могут быть повреждены во время длительных или трудных вагинальных родов.
- Травмы во время родов : Иногда роды с использованием щипцов могут привести к травмам мышц тазового дна и мышц анального сфинктера.
- Травмы из-за продолжительных потуг : Длительные потуги во время вагинальных родов также могут увеличить вероятность повреждения тазовых нервов.
Часто ли происходит подтекание мочи во время беременности?
У многих женщин подтекание мочи (недержание мочи) является обычным явлением во время беременности или после родов. Поскольку ваше тело меняется на протяжении всей беременности, чтобы приспособиться к растущему ребенку, на мочевой пузырь может оказываться давление. Это нормально для многих женщин во время беременности.
Как диагностируются проблемы с контролем мочевого пузыря во время или после беременности?
Несмотря на то, что большинство проблем с контролем мочевого пузыря во время или после беременности исчезают со временем, вам следует обратиться к своему лечащему врачу, если проблема сохраняется в течение шести или более недель после родов.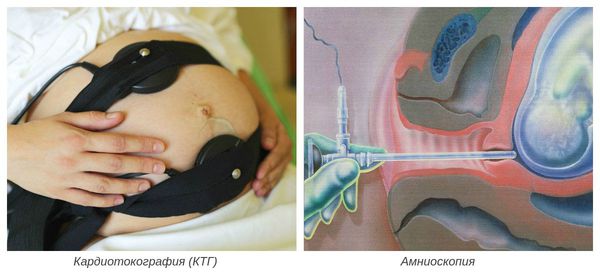 Хорошей идеей будет вести дневник, в который будут записываться ваши походы в туалет. В этом дневнике вы должны следить за тем, как часто у вас происходит подтекание мочи и когда оно происходит.
Хорошей идеей будет вести дневник, в который будут записываться ваши походы в туалет. В этом дневнике вы должны следить за тем, как часто у вас происходит подтекание мочи и когда оно происходит.
Во время приема ваш лечащий врач проведет медицинский осмотр, чтобы исключить различные заболевания и посмотреть, насколько хорошо функционирует ваш мочевой пузырь. Ваш врач может также заказать различные тесты, в том числе:
- Анализ мочи : Во время этого теста вас попросят предоставить образец мочи.Этот образец будет проанализирован на наличие возможных инфекций, которые могут вызвать недержание.
- Ультразвук : Изображения, полученные с помощью ультразвуковых волн, позволяют убедиться, что мочевой пузырь полностью опорожнен.
- Стресс-тест мочевого пузыря : Во время этого теста ваш врач проверит наличие признаков подтекания мочи, когда вы сильно кашляете или надавливаете.
- Цистоскопия : В этом исследовании в уретру вводится тонкая трубка с миниатюрной камерой на одном конце.
 Ваш врач сможет заглянуть внутрь вашего мочевого пузыря и уретры во время этого теста.
Ваш врач сможет заглянуть внутрь вашего мочевого пузыря и уретры во время этого теста. - Уродинамика : Во время этого теста в мочевой пузырь вводится тонкая трубка. Вода течет по этой трубке, чтобы заполнить мочевой пузырь, так что можно измерить давление внутри мочевого пузыря.
Как лечат проблемы с контролем мочевого пузыря?
Существует несколько методов лечения проблем с контролем мочевого пузыря. Упражнения Кегеля могут помочь улучшить контроль над мочевым пузырем и уменьшить подтекание мочи.Кроме того, может помочь изменение диеты, снижение веса и определение времени посещения туалета.
Некоторые предложения, которые помогут при проблемах с контролем мочевого пузыря, включают:
- Переход на напитки или воду без кофеина, чтобы предотвратить подтекание мочи. Употребление напитков, таких как газированные напитки, кофе и чай, может вызвать у вас ощущение, что вам нужно чаще мочиться.
- Ограничение количества жидкости, которую вы пьете после ужина, чтобы уменьшить количество походов в туалет ночью.

- Употребление в пищу продуктов с высоким содержанием клетчатки, чтобы избежать запоров, так как запор также может вызвать подтекание мочи.
- Поддержание здорового веса тела. Дополнительный вес тела может оказывать дополнительное давление на мочевой пузырь. Потеря веса после рождения ребенка может помочь уменьшить давление на мочевой пузырь.
- Ведите учет случаев подтекания мочи. Это хорошая идея, чтобы отслеживать, в какое время в течение дня у вас есть подтекание мочи. Если вы видите закономерность, возможно, вы сможете избежать протечек, планируя походы в туалет заранее.
После того, как вы установили регулярный режим, вы можете увеличить время между походами в туалет. Заставляя себя держаться дольше, вы укрепите мышцы таза и улучшите контроль над мочевым пузырем.
Как можно предотвратить потерю контроля над мочевым пузырем из-за беременности или родов?
Роды и вагинальные роды влияют на мышцы и нервы тазового дна, влияющие на контроль мочевого пузыря, поэтому вам следует обсудить возможные варианты со своим лечащим врачом.
Кесарево сечение (кесарево сечение) связано с более низким риском недержания мочи или пролапса таза, чем вагинальные роды, но они могут представлять другие риски. Крупные дети, которые весят более 9 фунтов при рождении, могут увеличить риск повреждения нервов во время родов.
Тренировка мышц тазового дна с помощью упражнений Кегеля может помочь предотвратить проблемы с контролем мочевого пузыря.
Проблемы с контролем мочевого пузыря могут проявляться через месяцы или годы после родов. Поговорите со своей медицинской командой, если это произойдет с вами.
Как делать упражнения Кегеля?
Упражнения Кегеля, также называемые упражнениями для мышц тазового дна, помогают укрепить мышцы, поддерживающие мочевой пузырь, матку и кишечник. Укрепляя эти мышцы во время беременности, вы можете развить способность расслабляться и контролировать мышцы при подготовке к родам.
Упражнения Кегеля настоятельно рекомендуются в послеродовой период (после родов), чтобы способствовать заживлению тканей промежности, увеличить силу мышц тазового дна и помочь этим мышцам вернуться в здоровое состояние (включая лучший контроль над мочеиспусканием).
Для выполнения упражнений Кегеля представьте, что вы пытаетесь остановить поток мочи или пытаетесь не выпускать газы. Когда вы делаете это, вы сокращаете (напрягаете) мышцы тазового дна и выполняете упражнения Кегеля. При выполнении этих упражнений старайтесь не двигать ногой, ягодицами или мышцами живота. На самом деле никто не должен сказать, что вы делаете упражнения Кегеля.
упражнения Кегеля нужно делать каждый день. Рекомендуется делать пять подходов упражнений Кегеля в день.Каждый раз, когда вы напрягаете мышцы тазового дна, медленно сосчитайте 10 секунд, а затем расслабьтесь. Повторите это 15 раз для одного подхода Кегеля.
Что это значит, когда ребенок пинает ваш мочевой пузырь? Объяснение экспертов
Нет более прохладного ощущения, чем первое трепетание в животе во время беременности. Вы впервые чувствуете шевеление ребенка, и это волшебно — пока это не участится, это происходит всю ночь, вы не можете спать, а ваши внутренние органы словно боксерские груши для вашего малыша. Они получают огромное удовольствие, трахая вас, когда вы меньше всего этого ожидаете, особенно в мочевой пузырь, когда поблизости нет туалета. Почему они это делают? Достаточно ли они сильны, чтобы пробить вашу матку? Что это значит, когда ваш ребенок пинает мочевой пузырь?
Они получают огромное удовольствие, трахая вас, когда вы меньше всего этого ожидаете, особенно в мочевой пузырь, когда поблизости нет туалета. Почему они это делают? Достаточно ли они сильны, чтобы пробить вашу матку? Что это значит, когда ваш ребенок пинает мочевой пузырь?
«Ребенок не обязательно пинает ваш мочевой пузырь, но внутреннюю часть матки, — говорит доктор Ева Мартин, генеральный директор Elm Tree Medical Inc., Romper. — Мочевой пузырь находится прямо рядом с маткой, поэтому, если ребенок пинает внутреннюю часть матки рядом с мочевым пузырем, вы можете почувствовать это своим мочевым пузырем.«Знание того, что ваш малыш не собирается буквально пинать дыру в ваших органах до рождения — хотя может показаться, что это так — определенно приносит облегчение. Но что именно означает это нормальное, хотя и довольно неприятное явление?
Что это значит, когда ребенок пинает вас в мочевой пузырь
Shutterstock Кроме того, что вы можете чаще ходить в туалет днем и ночью, это совершенно безопасно для вас и вашего ребенка, когда вы чувствуете себя плохо. удары по мочевому пузырю.Слава богу, потому что иногда кажется, что они могут проткнуть ткань.
удары по мочевому пузырю.Слава богу, потому что иногда кажется, что они могут проткнуть ткань.
И хотя это не лучшее время для человека, вынашивающего ребенка, вы можете принять это как хороший знак. «Давление и дискомфорт в мочевом пузыре не всегда доставляют удовольствие, [но] движения ребенка относительно вашего мочевого пузыря — это нормальная часть здорового роста и развития», — говорит Ромпер, сертифицированный акушер-гинеколог доктор медицины Камила Филлипс. Когда ваш ребенок пинает ваш мочевой пузырь, это на самом деле просто означает, что он здоров и двигается.«В третьем триместре важно чувствовать регулярное движение», — отмечает Филлипс. «Движения вашего ребенка должны продолжаться по обычному графику и являются важным признаком здоровья». Отмечено: ваше повышенное желание воспользоваться туалетом просто указывает на здорового, шевелящегося ребенка.
Как справляться с дискомфортом
К сожалению, когда ваш ребенок пинает мочевой пузырь, он не чувствует себя хорошо. «Ребенок находится внутри матки и не может повредить мочевой пузырь», — говорит Мартин. «Ребенок не будет пинаться так сильно, чтобы повлиять на функцию мочевого пузыря или вызвать выделение мочи; однако вес матки над тазовым дном может вызвать выделение мочи на более поздних сроках беременности, поэтому важно выполнять упражнения Кегеля каждый день.»
«Ребенок находится внутри матки и не может повредить мочевой пузырь», — говорит Мартин. «Ребенок не будет пинаться так сильно, чтобы повлиять на функцию мочевого пузыря или вызвать выделение мочи; однако вес матки над тазовым дном может вызвать выделение мочи на более поздних сроках беременности, поэтому важно выполнять упражнения Кегеля каждый день.»
К 35 неделям вы, вероятно, будете испытывать повышенное давление на таз, особенно на мочевой пузырь (если вы еще этого не сделали), объясняет Филлипс. «По мере роста матки она будет опираться на окружающие органы, особенно на мочевой пузырь, которая находится перед маткой, — говорит она Ромперу. — Ваш мочевой пузырь — чувствительный орган, и он будет чувствовать давление и движения вашего ребенка. Если ваш ребенок опущен головкой, вы почувствуете движения головы, особенно если мочевой Если ступни направлены вниз, вы можете почувствовать внезапные движения от ударов ногой.”
Все еще неудобно? К сожалению, по словам Мартина, на самом деле нет способа заставить вашего ребенка остановиться. «Но будьте уверены, что ощущение шевеления ребенка — это хороший признак здоровья», — добавляет она. Несмотря на то, что сейчас это неудобно и расстраивает, пока вы чувствуете, что ребенок двигается внутри — даже если он занимается кикбоксингом — это, как правило, признак хорошего здоровья вашего ребенка. И не волнуйтесь, это не повредит вашему телу.
«Но будьте уверены, что ощущение шевеления ребенка — это хороший признак здоровья», — добавляет она. Несмотря на то, что сейчас это неудобно и расстраивает, пока вы чувствуете, что ребенок двигается внутри — даже если он занимается кикбоксингом — это, как правило, признак хорошего здоровья вашего ребенка. И не волнуйтесь, это не повредит вашему телу.
Эксперты:
Др.Ева Мартин, генеральный директор Elm Tree Medical Inc.
Доктор Камила Филлипс, доктор медицины , сертифицированный акушер-гинеколог и основатель Calla Women’s Health
Эта статья была впервые опубликована
Третье раздражение во время беременности
Физическое раздражение во время третьего триместра беременности
Когда вы достигнете третьего триместра беременности, ребенок будет занимать довольно много места и будет расти еще почти три месяца.Это приносит новые физические неудобства, которые вы еще не испытывали или с которыми не сталкивались с момента ранней беременности. Посмотрите, какие неприятности и неудобства вы можете ожидать в течение последнего триместра.
Посмотрите, какие неприятности и неудобства вы можете ожидать в течение последнего триместра.1. Частое мочеиспускание
Поскольку растущая матка увеличивает давление на мочевой пузырь в течение третьего триместра беременности, вам нужно будет чаще мочиться. Обязательно мочитесь так часто, как чувствуете позывы, и опорожняйте мочевой пузырь. Не задерживайте мочу, так как это может увеличить ваши шансы на развитие инфекции мочевыводящих путей или даже вызвать преждевременные схватки.
2. Больше изменений груди в третьем триместре беременности
Ваша грудь продолжает увеличиваться, и у вас может начаться выделение густого желтоватого молока, называемого молозивом.
[rp4wp]
3. Боль во влагалище
Периодическая острая боль в области влагалища в третьем триместре беременности является нормальным явлением из-за давления на шейку матки.
4. Тазовые боли
Вы можете испытывать острые боли и ощущение давления в области таза, особенно когда вы поднимаете ногу, чтобы встать с кровати или надеть нижнее белье. Скорее всего, это связано со смещением тазовых костей и ослаблением связок, прикрепленных к этим костям, в связи с подготовкой маленького пассажира, который скоро появится. Чем больше у вас беременностей, тем чаще вы можете испытывать эти тазовые ощущения.
Скорее всего, это связано со смещением тазовых костей и ослаблением связок, прикрепленных к этим костям, в связи с подготовкой маленького пассажира, который скоро появится. Чем больше у вас беременностей, тем чаще вы можете испытывать эти тазовые ощущения.
5. Боль в паху в третьем триместре беременности
Вы можете почувствовать внезапную острую боль, когда смеетесь, кашляете, чихаете, поворачиваетесь, меняете положение или тянетесь за чем-либо. Это вызвано растяжением связок, которые прикрепляют матку к тазу.Регулировка и изменение положения облегчит эту боль.
6. Частая жажда
Это сигнал вашего организма о том, что вам нужно пить много воды, чтобы удовлетворить повышенные потребности организма в жидкости в этом триместре. Пейте до утоления жажды, а потом немного.
7. Обморочное состояние
После того, как вы стоите или занимаетесь спортом в течение длительного времени, или когда вы слишком быстро встаете, вы можете испытывать слабость или головокружение, подобное тому, что вы чувствовали в первом триместре. Сядьте или лягте немедленно. Низкий уровень сахара в крови может способствовать этому ощущению головокружения, поэтому не забывайте часто перекусывать. Отдых, употребление питательной пищи и избегание резких движений в вертикальном положении уменьшат обмороки в третьем триместре беременности.
Сядьте или лягте немедленно. Низкий уровень сахара в крови может способствовать этому ощущению головокружения, поэтому не забывайте часто перекусывать. Отдых, употребление питательной пищи и избегание резких движений в вертикальном положении уменьшат обмороки в третьем триместре беременности.
8. Больше выделений из влагалища
Ожидайте больше беловатых выделений из влагалища, достаточное для того, чтобы потребовать использования ежедневных прокладок.
9. Частая изжога
Во втором триместре у вас, возможно, была передышка от изжоги первых нескольких месяцев, но теперь это чувство жжения снова появляется.В третьем триместре беременности это больше результат восходящего давления растущей матки, чем гормонов беременности. Подпирать себя вертикально во время сна; есть часто и небольшими порциями; и держать себя в вертикальном положении после еды должно помочь.
10. Запор во время третьего триместра беременности
В третьем триместре беременности ваша увеличивающаяся матка и ее растущие обитатели, кажется, оттесняют ваш кишечник в сторону, способствуя запорам.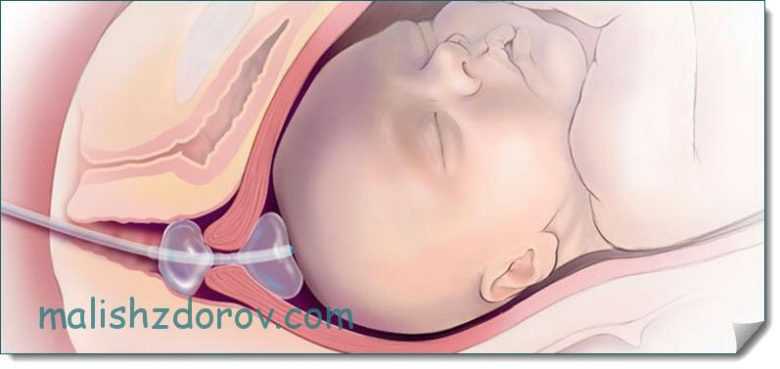 Ваша растущая потребность в воде в других частях тела может забирать необходимую жидкость из кишечника, что также приводит к запорам.Обязательно выпивайте не менее восьми стаканов воды по 8 унций в день. Если вы чувствуете необходимость принимать пищевые добавки с клетчаткой, будьте осторожны. Некоторые гелеобразующие добавки с клетчаткой, например, содержащие пектины, целлюлозу и инулин, могут снижать усвоение кальция, цинка, железа и других важных минералов. Нам нравятся Sunfiber и Regular Girl, которые содержат галактоманнан (уникальное пребиотическое волокно) и не имеют такого эффекта. На самом деле, клинически доказано, что он увеличивает усвоение минералов, которые так важны во время беременности.
Ваша растущая потребность в воде в других частях тела может забирать необходимую жидкость из кишечника, что также приводит к запорам.Обязательно выпивайте не менее восьми стаканов воды по 8 унций в день. Если вы чувствуете необходимость принимать пищевые добавки с клетчаткой, будьте осторожны. Некоторые гелеобразующие добавки с клетчаткой, например, содержащие пектины, целлюлозу и инулин, могут снижать усвоение кальция, цинка, железа и других важных минералов. Нам нравятся Sunfiber и Regular Girl, которые содержат галактоманнан (уникальное пребиотическое волокно) и не имеют такого эффекта. На самом деле, клинически доказано, что он увеличивает усвоение минералов, которые так важны во время беременности.
Доктор Билл Сирс
Лечение камней мочеточника при беременности: обзор | African Journal of Urology
Материалы и методы
Был проведен систематический обзор лечения камней мочеточника во время беременности с попыткой придерживаться рекомендаций «Предпочтительные элементы отчетности для систематических обзоров и метаанализов» (PRISMA). Обзор литературы был выполнен с использованием базы данных PubMed в структурированном и всеобъемлющем виде.Мы нашли оригинальные статьи о «камне мочеточника при беременности», и поиск был ограничен доступной литературой только на английском языке. Критерии включения: статьи, опубликованные с начала по март 2020 г.; особое внимание было уделено соответствующим статьям, посвященным диагностике, лечению и исходам мочеточниковых камней во время беременности. Небольшие серии случаев, отчеты о случаях, комментарии и редакционные статьи были исключены из этого исследования. Поиск проводился в базе данных PubMed первым автором по ключевым словам: «мочеточниковый камень», «уретеролитиаз», «мочеточниковый», «камень», «мочеточниковый конкремент», «мочеточниковый», «конкременты» и «беременность».Поиск выявил 260 исследований в общей сложности и был сужен до 111 исследований после исключения дубликатов и релевантности. При дальнейшем просмотре тезисов было включено всего 51 исследование, и девять статей были определены для включения в исследование полного текста [19, 20, 21, 22, 23, 24, 25, 26, 27].
Обзор литературы был выполнен с использованием базы данных PubMed в структурированном и всеобъемлющем виде.Мы нашли оригинальные статьи о «камне мочеточника при беременности», и поиск был ограничен доступной литературой только на английском языке. Критерии включения: статьи, опубликованные с начала по март 2020 г.; особое внимание было уделено соответствующим статьям, посвященным диагностике, лечению и исходам мочеточниковых камней во время беременности. Небольшие серии случаев, отчеты о случаях, комментарии и редакционные статьи были исключены из этого исследования. Поиск проводился в базе данных PubMed первым автором по ключевым словам: «мочеточниковый камень», «уретеролитиаз», «мочеточниковый», «камень», «мочеточниковый конкремент», «мочеточниковый», «конкременты» и «беременность».Поиск выявил 260 исследований в общей сложности и был сужен до 111 исследований после исключения дубликатов и релевантности. При дальнейшем просмотре тезисов было включено всего 51 исследование, и девять статей были определены для включения в исследование полного текста [19, 20, 21, 22, 23, 24, 25, 26, 27]. Два автора независимо занимались поиском информации, и они завершили включение статей в этот обзор. Признаются вероятные недостатки единой системы обзора базы данных и предвзятости при отборе.
Два автора независимо занимались поиском информации, и они завершили включение статей в этот обзор. Признаются вероятные недостатки единой системы обзора базы данных и предвзятости при отборе.
Синтез доказательств
Лечение камней мочеточника во время беременности имеет решающее значение из-за связанных рисков для матери и плода [9, 28]. Правильная своевременная диагностика и наилучшее возможное лечение без какого-либо вреда являются ключом к управлению такими состояниями, а ограничивающим фактором является невозможность использования методов визуализации (рентген, компьютерная томография) для диагностики и побочных эффектов традиционных методов лечения во время беременности. . Мы решили просмотреть доступную литературу по этому вопросу и проанализировали девять исследований.
Исследуемая популяция
Для этого исследования были рассмотрены в общей сложности девять исследований по лечению камней мочеточника во время беременности (рис. 1, таблица 1).
Рис. 1
1 Консортная блок-схема включенных исследований
Таблица 1 Были рассмотрены девять исследований, в которых сообщается о лечении камней мочеточника во время беременностиДиагностическая оценка
Анамнез и физикальное обследование
Диагностика камней мочеточника у этой популяции пациентов затруднена; требуется высокий индекс подозрительности.Его часто неправильно диагностируют как аппендицит, дивертикулит и отслойку плаценты. Однако во включенных девяти исследованиях ни одному из пациентов не был поставлен неправильный диагноз. Основным клиническим симптомом камня мочеточника является схваткообразная или тупая ноющая боль с иррадиацией в нижнюю часть живота или губную область, которая наблюдается у 80–100% пациентов [29]. Другими симптомами являются тошнота, рвота, необъяснимая лихорадка, рецидивирующие инфекции мочевыводящих путей (ИМП), гематурия и симптомы нижних мочевыводящих путей (СНМП), такие как частые и императивные позывы [30]. Во время беременности тошнота и рвота очень распространены из-за прогестерона [31]. Во включенных девяти исследованиях эти симптомы были у 30,2% (112/371) пациентов. Некоторыми редкими симптомами, связанными с беременностью, являются преэклампсия и преждевременное начало родов [12]. Во включенных исследованиях у семи пациенток (из 371) развилось преждевременное начало родов, которое контролировалось токолитиками.
Во время беременности тошнота и рвота очень распространены из-за прогестерона [31]. Во включенных девяти исследованиях эти симптомы были у 30,2% (112/371) пациентов. Некоторыми редкими симптомами, связанными с беременностью, являются преэклампсия и преждевременное начало родов [12]. Во включенных исследованиях у семи пациенток (из 371) развилось преждевременное начало родов, которое контролировалось токолитиками.
При физикальном обследовании можно увидеть болезненность при пальпации и тахикардию у пациентов с ИМП с лихорадкой.Во включенных девяти исследованиях болезненность отмечалась у 3,8% (14/371) пациентов. Следует также выяснить наличие в анамнезе почечно-каменной болезни, поскольку расширение мочеточников во время беременности может привести к прохождению в них почечных камней. Мочекаменная болезнь в анамнезе присутствовала у 8,1% (30/371) пациентов во включенных девяти исследованиях.
В этот обзор включены девять исследований, всего 74,4% (276/371) пациентов были представлены коликообразными болями, СНМП у 11,6% (43/371), лихорадкой у 8,3% (31/371) и макроскопической гематурией у 4. 9% (18/371) пациентов.
9% (18/371) пациентов.
Лабораторный анализ
Анализ мочи является первичным тестом для этих пациентов, и его следует исследовать на наличие признаков активной ИМП или микроскопической гематурии. Пациента с пиурией и бактериурией следует обследовать с помощью посева мочи и теста на чувствительность. Микрогематурия может присутствовать в 95-100% таких случаев [32]. Следует проверить общий анализ крови, почечную функцию, электролиты сыворотки и уровень кальция в сыворотке. Метаболическую оценку следует проводить после завершения беременности, поскольку гормональное воздействие во время беременности обычно изменяет точный результат [33, 34].Во включенных восьми исследованиях 48% (144 пациента из 301) дали положительный результат на микроскопическую гематурию, в то время как одно исследование [26] не предоставило данных, касающихся деталей лабораторных тестов. Лейкоцитурия наблюдалась у 11,6% (35/301), а положительный посев мочи — у 12% (36/301). Ни в одном из включенных исследований не проводилось метаболическое исследование во время беременности.
Визуализация при камнях мочеточника при беременности
Для диагностики камней мочеточника надлежащая оценка требует различных методов визуализации, таких как ультразвуковое исследование (УЗИ), рентгенография почек, мочеточников и области мочевого пузыря (КУБ), внутривенная урография (ВВУ), компьютерная томография (КТ) и магнитно-резонансная урография (МРУ).
Хотя точный диагноз важен, он не должен осуществляться за счет рискованного воздействия на мать и плод, поэтому решение о проведении визуализирующего исследования должно быть хорошо сбалансировано между риском и пользой. Всякий раз, когда используется ионизирующее излучение, оно должно следовать принципу ALARA (настолько низко, насколько это разумно достижимо) у беременных женщин.
УЗИ (УЗИ)
УЗИ брюшной полости считается методом визуализации первой линии при подозрении на конкременты мочеточников во время беременности.Он легко доступен, не подвергается воздействию ионизирующего излучения и безопасен для матери и плода.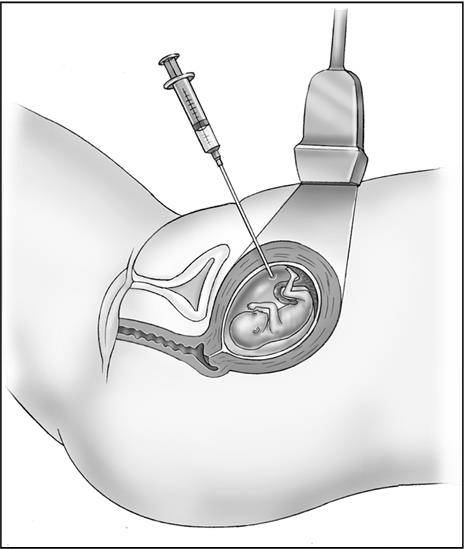 Он дает подробную информацию о чашечно-лоханочной системе, почечной паренхиме, расширении мочеточника и иногда о самом конкременте (рис. 2). Он также может диагностировать альтернативную патологию (непроходимость кишечника, аппендицит, отслойку плаценты или воспалительное заболевание кишечника) [32].
Он дает подробную информацию о чашечно-лоханочной системе, почечной паренхиме, расширении мочеточника и иногда о самом конкременте (рис. 2). Он также может диагностировать альтернативную патологию (непроходимость кишечника, аппендицит, отслойку плаценты или воспалительное заболевание кишечника) [32].
Камень правого мочеточника, обнаруженный при трансабдоминальном УЗИ у беременных при конкрементах среднего отдела мочеточника [20, 35].Трудно дифференцировать гидронефроз из-за обтурирующего камня от физиологического гидронефроза беременных [36]. Во включенных девяти исследованиях УЗИ успешно диагностировало конкременты мочеточников в 74,4% случаев (276/371).
Для улучшения характеристик ультразвуковой визуализации в настоящее время используется ряд дополнительных измерений, таких как трансвагинальное УЗИ, допплеровское УЗИ с резистивным индексом (RI) и мочевые струи. Эльгамаси А и др. [20] в своем исследовании использовали ДУЗИ с расчетом внутрипочечного РИ в обеих почках после обычного УЗИ в градациях серого у 15 пациентов, и у всех было выявлено увеличение РИ.
Трансвагинальное УЗИ помогает выявить обструкцию дистального отдела мочеточника конкрементами и дифференцирует ее от физиологического гидронефроза беременных [37]. Ни в одном из включенных девяти исследований этот метод не использовался для диагностики камней. Наличие гидроуретера дистальнее подвздошных сосудов свидетельствует об обструкции по сравнению с физиологическим гидронефрозом беременных [38]. Тяжелый левосторонний гидроуретеронефроз также указывает на патологическую причину обструкции, поскольку обычно во время беременности происходит только легкое или умеренное расширение чашечно-лоханочной системы слева [39].
Доплеровское измерение резистивного индекса (RI) было описано для того, чтобы отличить физиологический гидронефроз от патологической обструкции. Внутрипочечный РИ не увеличивается при физиологическом гидронефрозе во время беременности [40]. Повышенный RI (> 0,70) был предложен как маркер обструкции; однако он не является подтверждающим и неспецифическим [41].
Во время допплеровского УЗИ (ДУЗИ) в первом триместре время воздействия должно быть минимальным, а акустическая мощность должна быть минимальной, чтобы избежать высокой интенсивности, которая может представлять риск потенциального повреждения хрупкого эмбриона [42].Эпидемиологические исследования в человеческой популяции продемонстрировали, хотя и неоднозначно, что может существовать связь между воздействием DUS во время беременности и некоторыми особенностями, такими как более низкая масса тела при рождении, леворукость и задержка речи [43, 44]. Недавнее исследование на мышах, кроме того, предположило потенциальную корреляцию с аутизмом, поскольку детеныши, подвергшиеся внутриутробному воздействию DUS, проявляли значительно меньший интерес к социальному взаимодействию по сравнению с фиктивной группой [45].
Повышение температуры более 1.5 °C во время допплерографии считается опасным для развивающегося плода [46]. Термически индуцированные биоэффекты DUS, которые могут даже привести к тератогенезу, уже были предложены в различных исследованиях, включая исследования in vitro и на животных [43, 47, 48, 49, 50, 51, 52].
Визуализация струй мочи обычно указывает на отсутствие обструктивных конкрементов, а отсутствие струй на стороне подозрения указывает на обструкцию с чувствительностью 100% и специфичностью 91% [53]. Однако у 13% беременных струя в норме может отсутствовать, и чаще это отмечается справа [54].Асимметрия струй может наблюдаться у пациентов с камнями мочеточника, но это трудно интерпретировать. Визуализация струй мочи оптимизируется за счет положения лежа на противоположной стороне и агрессивной гидратации перед сбором изображений. Струя мочеточника не оценивалась в этих включенных девяти исследованиях.
Обычная рентгенография KUB и внутривенная урография (ВВУ)
Традиционно в прошлом, простая рентгенография KUB и ограниченная IVU (определяется как исследование с тремя фильмами — с использованием разведывательной пленки, пленки на 30 с и одной на 20 мин. ) использовались в качестве исследований второй линии при подозрении на камни мочеточника во время беременности (рис. 3). Серия Stothers и Lee при внутривенном ультразвуковом исследовании у 17 пациентов показала задержку функции на стороне поражения, а камни были диагностированы в 16 из 17 случаев [13]. Во включенных девяти исследованиях только в одном ограниченное внутривенное ультразвуковое исследование использовалось у двух пациентов для подтверждения диагноза [23].
3). Серия Stothers и Lee при внутривенном ультразвуковом исследовании у 17 пациентов показала задержку функции на стороне поражения, а камни были диагностированы в 16 из 17 случаев [13]. Во включенных девяти исследованиях только в одном ограниченное внутривенное ультразвуковое исследование использовалось у двух пациентов для подтверждения диагноза [23].
Камень левого мочеточника, обнаруженный с помощью рентгенографии KUB и ВВУ у небеременной пациентки
Хотя ВВУ дает важную анатомическую и функциональную информацию о почечных единицах и является чувствительным и специфическим инструментом для диагностики конкрементов у беременных у женщин этот метод был связан с вредным радиационным воздействием, поэтому постепенно был заменен низкодозными КТ и МРТ.Более информативны и сравнительно безопасны при беременности низкодозовые КТ и МРТ, в то время как обычная высокодозная КТ противопоказана.
В соответствии с недавними рекомендациями Европейской ассоциации урологов (EAU) от 2019 г. научные общества и организации согласны с безопасностью диагностической оценки, когда показано использование УЗИ, рентгенографии и МРТ. Беременной женщине не следует отказывать в рентгенологической процедуре, если она четко показана, и это повлияет на ее медицинское обслуживание.Обычно рекомендуется, чтобы исследование, в результате которого поглощенная доза плода превысила 0,5 мГр, требовало обоснования.
научные общества и организации согласны с безопасностью диагностической оценки, когда показано использование УЗИ, рентгенографии и МРТ. Беременной женщине не следует отказывать в рентгенологической процедуре, если она четко показана, и это повлияет на ее медицинское обслуживание.Обычно рекомендуется, чтобы исследование, в результате которого поглощенная доза плода превысила 0,5 мГр, требовало обоснования.
Радиационное облучение плода с помощью методов визуализации
Первоочередной проблемой является радиационное облучение плода при различных радиологических исследованиях, проводимых у беременных, особенно в первом триместре, поскольку оно вредно и может привести к тератогенным эффектам, гибели клеток, генетическим мутациям и канцерогенезу [55].
В течение первого триместра высокая доза облучения (50–150 мГр) связана с риском тератогенности до 1–3% [56].Согласно исследованию, относительный риск солидных или гематологических злокачественных новообразований при пренатальном рентгеновском облучении примерно в 2,4 раза выше по сравнению с отсутствием облучения [57]. В этом исследовании всего было оценено 140 близнецов (из них 31 случай и 109 близнецов). Они обнаружили, что близнецы, у которых развилась лейкемия или другой рак в детском возрасте, в два раза чаще подвергались воздействию рентгеновских лучей в утробе матери, чем близнецы, у которых не было заболевания (относительный риск 2,4; 95-процентный доверительный интервал – 1,0–5,9). Гестационный возраст на момент облучения плода является важным фактором, определяющим риск тератогенного действия.Для индукции выкидыша или тератогенеза в первом триместре расчетный порог составляет 20 мГр, а во втором и третьем триместрах — 50 мГр (кумулятивное воздействие) [58]. Что касается канцерогенеза, не существует безопасного порога воздействия, поскольку считается, что радиация оказывает стохастическое влияние на канцерогенез. Внутриутробное облучение в дозе 10 мГр связано с риском развития рака у детей в 1/10 000 [58]. Если семья обеспокоена радиационно-индуцированным раком, их должен успокоить тот факт, что примерно один дополнительный случай рака в этой популяции из 10 000 человек возникнет, если все 10 000 получат дозу 10 мГр.
В этом исследовании всего было оценено 140 близнецов (из них 31 случай и 109 близнецов). Они обнаружили, что близнецы, у которых развилась лейкемия или другой рак в детском возрасте, в два раза чаще подвергались воздействию рентгеновских лучей в утробе матери, чем близнецы, у которых не было заболевания (относительный риск 2,4; 95-процентный доверительный интервал – 1,0–5,9). Гестационный возраст на момент облучения плода является важным фактором, определяющим риск тератогенного действия.Для индукции выкидыша или тератогенеза в первом триместре расчетный порог составляет 20 мГр, а во втором и третьем триместрах — 50 мГр (кумулятивное воздействие) [58]. Что касается канцерогенеза, не существует безопасного порога воздействия, поскольку считается, что радиация оказывает стохастическое влияние на канцерогенез. Внутриутробное облучение в дозе 10 мГр связано с риском развития рака у детей в 1/10 000 [58]. Если семья обеспокоена радиационно-индуцированным раком, их должен успокоить тот факт, что примерно один дополнительный случай рака в этой популяции из 10 000 человек возникнет, если все 10 000 получат дозу 10 мГр.
Согласно недавним рекомендациям Американского колледжа акушеров и гинекологов (ACOG 2017), дозы облучения < 50 мГр при беременности безопасны для плода, не повышая риск аномалий развития плода или невынашивания беременности [59]. Во включенных девяти исследованиях ни у одного ребенка не было зарегистрировано ни одного из радиационно-индуцированных осложнений.
Приблизительная доза облучения плода при использовании обычных методов визуализации для матери указана в таблице 2 [60].
Таблица 2 Расчетные дозы облучения плода, связанные с рентгенологическими процедурами материНизкодозная компьютерная томография (КТ)
Обычная КТ подвергает развивающийся плод более высокой дозе облучения (от 10 до 50 мГр), что может привести к тератогенному действию злокачественные новообразования в детстве/плоде [60, 61].Следовательно, таких исследований с высокой дозой ионизирующего излучения следует избегать и проводить только во время беременности, когда нет диагностической альтернативы и когда преимущества перевешивают риски (рис. 4) [62].
4) [62].
Камень правого нижнего мочеточника, обнаруженный с помощью NCCT у небеременной пациентки
Низкодозная КТ является безопасным и высокоточным методом визуализации и предпочтительнее у пациентов с рецидивирующей мочекаменной болезнью. Для диагностики конкрементов мочеточника низкодозная КТ с дозой облучения плода 4 мГр является высокочувствительным (95%) и специфичным (98%) методом с хорошей положительной прогностической ценностью (> 95%).В этой модальности также важен индекс массы тела пациента; она должна быть менее 30 кг/м 2 для поддержания хорошей чувствительности и специфичности. Популярность низкодозовой КТ растет, но она все еще редко используется при беременности [60, 63]. Ультранизкодозная КТ снижает дозу облучения ниже тератогенных пороговых уровней (< 1,9 мЗв), поэтому в этом отношении она безопаснее при беременности, но опять же теоретически она не является полностью приемлемой из-за стохастических эффектов [60].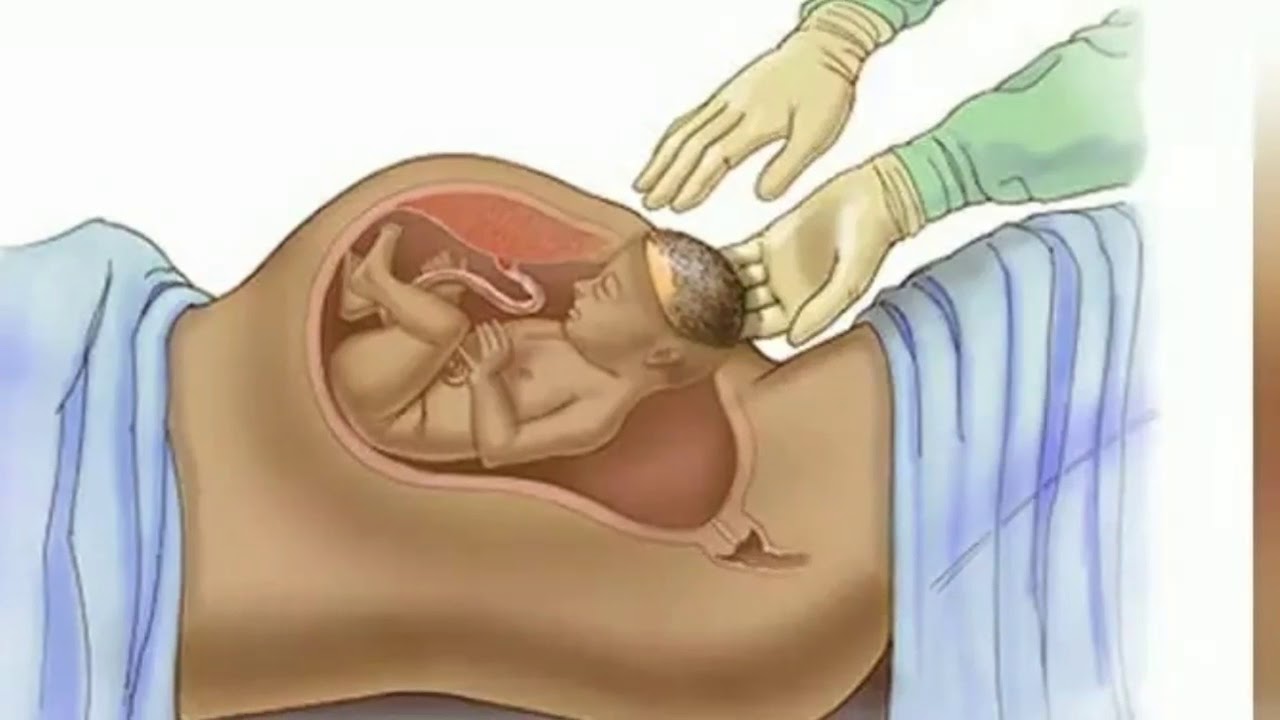
По данным одного исследования с участием 20 беременных женщин, средняя доза облучения при низкодозной КТ составила 7.1 мГр [60]. После дальнейшего усовершенствования этой методики доза облучения стала очень меньше (< 2,5 мГр), и до сих пор ведутся работы по ее максимальному снижению [64].
В соответствии с рекомендациями EAU беременным женщинам следует использовать низкодозовую компьютерную томографию в качестве метода последней линии. Ни в одном из включенных девяти исследований не использовалась низкодозовая КТ для диагностики камней мочеточника во время беременности.
Хотя продольные данные подтверждают относительную безопасность этого метода во время беременности, его использование ограничено из-за постоянных опасений со стороны рентгенологов и акушеров.
ACOG в настоящее время одобряет использование низкодозовой компьютерной томографии во время беременности для правильной диагностики и лечения серьезных медицинских проблем, включая мочекаменную болезнь [65]. Американская урологическая ассоциация (AUA) также поддерживает использование низкодозовой КТ (когда УЗИ не является диагностическим) в качестве метода визуализации для женщин во втором или третьем триместре беременности [66].
Американская урологическая ассоциация (AUA) также поддерживает использование низкодозовой КТ (когда УЗИ не является диагностическим) в качестве метода визуализации для женщин во втором или третьем триместре беременности [66].
Магнитно-резонансная урография (МРУ)
У беременных магнитно-резонансная томография (МРТ) обычно используется для оценки острой боли в животе.При МРТ отсутствует воздействие ионизирующего излучения на плод. Американский колледж радиологии (ACR) поддерживает использование этого метода у беременных в любом триместре. Кроме того, существуют неизвестные биоэффекты (в период органогенеза), поэтому требуется особая осторожность при использовании МРТ в I триместре беременности [67].
MRU без контраста безопасен и эффективен; в настоящее время оно считается исследованием второй линии во время беременности [68]. МРУ имеет сравнимую с КТ точность и позволяет быстро получать изображения верхних мочевых путей без использования внутривенных контрастных веществ (рис. 5).
5).
Внутрипросветный дефект наполнения (камень) в дистальном отделе левого мочеточника, обнаруженный с помощью МРТ
МРУ с использованием T 2-взвешенные изображения «воды» полезны для идентификации мочевыделительной системы и мочеточников; он может дифференцировать дилатацию, вызванную физиологическими эффектами, от дилатации, связанной с конкрементами. Для обнаружения мелких камней полезна последовательность MRU с высоким разрешением, тонкими срезами, высокой T 2-взвешенной быстрой спин-эхо (FSE).
Однократное турбо-спиновое эхо полуфурье (HASTE) МРУ без контраста показывает конкремент как дефект наполнения; оценить вторичные признаки обструкции с информацией о других системах органов [69,70,71].Это очень быстро, время сбора данных составляет около 15 мин [72]. При диагностике острой непроходимости мочеточников при беременности его чувствительность и специфичность достаточно хороши [73].
В исследовании 24 беременных женщин с симптоматическим гидронефрозом МРУ показала различные проявления патологической обструкции и физиологического гидронефроза [72]. МРТ не является точным в обнаружении конкрементов мочеточника, но она показывает некоторые признаки, которые могут помочь в препятствовании визуализации конкрементов: прямая визуализация камней в расширенном мочеточнике в высоком сигнале мочи, наличие двойного сужения в мочеточнике на уровне тазового края мочеточниково-пузырное соединение (симптом двойного перегиба), резкое окончание мочеточника, «необычное» место обструкции (пузырно-мочеточниковое соединение), околопочечная жидкость, увеличение почки, периуретеральный и паранефральный отек [72].
МРТ не является точным в обнаружении конкрементов мочеточника, но она показывает некоторые признаки, которые могут помочь в препятствовании визуализации конкрементов: прямая визуализация камней в расширенном мочеточнике в высоком сигнале мочи, наличие двойного сужения в мочеточнике на уровне тазового края мочеточниково-пузырное соединение (симптом двойного перегиба), резкое окончание мочеточника, «необычное» место обструкции (пузырно-мочеточниковое соединение), околопочечная жидкость, увеличение почки, периуретеральный и паранефральный отек [72].
Напротив, физиологический гидронефроз демонстрирует постепенное плавное сужение среднего мочеточника из-за внешней компрессии между подвздошно-поясничной мышцей и беременной маткой. Включенные девять исследований; Lemos [19] использовал МРТ для диагностики мочеточникового камня у двух пациентов, но ни у одного из них конкремент не обнаружил; в другом исследовании Abdel-Kader [22] МРТ потребовалось трем пациентам с камнями среднего отдела мочеточника для подтверждения результатов УЗИ.
Ограничения MRU включают относительно высокую стоимость, недоступность, бесполезность у пациентов с металлическими имплантатами, ограниченную визуализацию небольших конкрементов, трудоемкость и артефакты, имитирующие дефекты наполнения.Важно отметить, что артефакты потока обычно располагаются в центре и не лежат зависимо друг от друга, в отличие от камня.
У беременных диагностика камней мочеточника по-прежнему остается сложной задачей. Согласно последним рекомендациям AUA, УЗИ является первым исследованием у всех беременных с подозрением на колики, а если УЗИ не является подтверждающим, то предпочтительнее МРУ без контраста (гадолиний может проникать через плаценту) в первом триместре и низкодозная КТ. сканирование во втором или третьем триместрах [35, 66].
Обзор тактики ведения
После постановки диагноза камня мочеточника во время беременности необходима командная работа, предполагающая междисциплинарный подход к принятию решений. Требуется участие уролога, акушера, рентгенолога, анестезиолога и неонатолога из-за потенциальных осложнений, которые могут возникнуть при ведении этих случаев.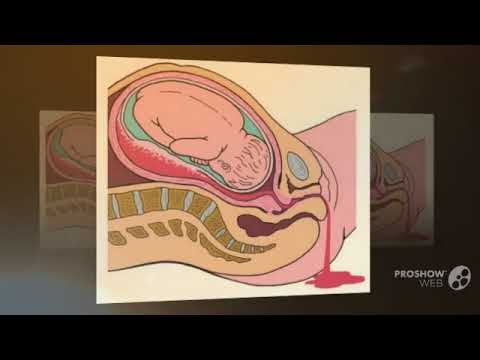 Акушер и уролог вместе должны наметить план ведения с тщательным наблюдением и наблюдением за пациентом. Первоначальный выбор всегда является консервативным подходом (если не указано иное), который использует гидратацию и обезболивание для пассивного изгнания камня.
Акушер и уролог вместе должны наметить план ведения с тщательным наблюдением и наблюдением за пациентом. Первоначальный выбор всегда является консервативным подходом (если не указано иное), который использует гидратацию и обезболивание для пассивного изгнания камня.
Существуют состояния, требующие немедленного вмешательства, такие как двусторонняя обструкция почек, обструкция единственной почки, неконтролируемая боль и рвота, активная инфекция, ухудшение функции почек из-за прогрессирующей обструкции, плохой доступ к урологической помощи/оборудованию и неизбежные признаки преэклампсии и преждевременные роды [14]. Второй триместр беременности является предпочтительным временем для вмешательства, поскольку в этот период риск для матери и плода минимален [74]. Эти вмешательства могут включать двойное J-стентирование или установку трубки ЧНН для отведения мочи при обструкции почки и уретероскопическое извлечение камня.Другие варианты лечения камней, такие как чрескожная нефролитотомия (ЧНЛ) и ударно-волновая литотрипсия (УВЛ), используют облучение, поэтому они противопоказаны при беременности.
Алгоритм лечения камней мочеточника во время беременности представлен на рис. 6.
Рис. 6Алгоритм лечения камней мочеточника во время беременности
Выжидательная тактика
Большинство беременных женщин с симптоматическими камнями мочеточника можно лечить консервативно, как и у небеременных, поскольку частота спонтанного отхождения камней высока.При консервативной терапии до 60–80 % больных отходят камни спонтанно без каких-либо осложнений [14, 29, 31]. Консервативное лечение требует наблюдения уролога и акушера и включает обезболивание, гидратацию (перорально или внутривенно), противорвотные средства и антибиотики, если это необходимо.
Этому протоколу обычно следуют беременные женщины, у которых нет признаков инфекции, размер камня < 1 см и адекватное обезболивание с помощью пероральных анальгетиков. При консервативном лечении таких больных следует часто проводить серийное УЗИ.
Интенсивное потребление жидкости (перорально/внутривенно) является основным компонентом этого лечения, которое увеличивает поток мочи и скорость изгнания камней. Побочные эффекты каждого препарата на мать и плод следует тщательно учитывать перед их назначением. Нестероидные противовоспалительные препараты (НПВП) обычно не назначают при беременности из-за связанного с ними риска маловодия и легочной гипертензии из-за преждевременного закрытия открытого артериального протока (ОАП) у плода [75]. Кодеин противопоказан в первом триместре из-за тератогенного действия [76].Наркотики, как правило, необходимы и считаются безопасными, но следует избегать их длительного применения [76]. Непрерывная эпидуральная блокада (T11-L2) также была предложена как благоприятный вариант лечения камней во время беременности [77].
Побочные эффекты каждого препарата на мать и плод следует тщательно учитывать перед их назначением. Нестероидные противовоспалительные препараты (НПВП) обычно не назначают при беременности из-за связанного с ними риска маловодия и легочной гипертензии из-за преждевременного закрытия открытого артериального протока (ОАП) у плода [75]. Кодеин противопоказан в первом триместре из-за тератогенного действия [76].Наркотики, как правило, необходимы и считаются безопасными, но следует избегать их длительного применения [76]. Непрерывная эпидуральная блокада (T11-L2) также была предложена как благоприятный вариант лечения камней во время беременности [77].
У большинства пациенток (60–80%) камни выходят во время беременности. Если пациенты не могут самостоятельно отходить от камней во время беременности, то примерно у половины из них камни отходят после родов [78]. Согласно некоторым исследованиям, частота спонтанного отхождения камней из мочеточников выше во время беременности по сравнению с небеременными (81 против 10%). 47%; p < 0,0001), что может быть связано с физиологическим расширением мочеточника под действием прогестерона [78,79,80]. Что касается этих результатов, то здесь могут быть виноваты некоторые предубеждения, такие как общее нежелание делать операцию, больше времени на исследование для спонтанного пассажа и плохое последующее наблюдение за пациентом. Другое исследование Берджесса К.Л. сообщили о частоте спонтанных пассажей всего 48% в этой группе [81].
47%; p < 0,0001), что может быть связано с физиологическим расширением мочеточника под действием прогестерона [78,79,80]. Что касается этих результатов, то здесь могут быть виноваты некоторые предубеждения, такие как общее нежелание делать операцию, больше времени на исследование для спонтанного пассажа и плохое последующее наблюдение за пациентом. Другое исследование Берджесса К.Л. сообщили о частоте спонтанных пассажей всего 48% в этой группе [81].
Во включенных девяти исследованиях Hoscan MB [21] сообщил, что 23% пациентов (13 из 57) получали консервативное лечение.У этих больных камни отходили спонтанно при применении анальгетиков, спазмолитиков и гидратации. В другом исследовании Elgamasy [20] также сообщил, что 64,3% пациентов (27/42) успешно лечились консервативным лечением.
Размер и расположение камня являются двумя важными факторами, определяющими скорость спонтанного изгнания. Если размер камней < 5 мм, примерно 60–70% могут выйти, а если размер камней 5–10 мм, 40–50% отойдут спонтанно в течение 4 недель [82]. В другом исследовании Andreoiu M и MacMahon сообщается, что частота спонтанной экспульсии составляет 44,1% и 27,3% для камней, расположенных в пузырно-мочеточниковом соединении и проксимальном отделе мочеточника или мочеточнико-лоханочном соединении, соответственно [9].
В другом исследовании Andreoiu M и MacMahon сообщается, что частота спонтанной экспульсии составляет 44,1% и 27,3% для камней, расположенных в пузырно-мочеточниковом соединении и проксимальном отделе мочеточника или мочеточнико-лоханочном соединении, соответственно [9].
Хотя консервативное лечение является терапией первой линии, очень важно понимать, что когда оно должно быть остановлено и требуется другое вмешательство. В рекомендациях AUA также рекомендуется первоначально консервативное лечение небольших конкрементов (< 1 см) у клинически здоровых пациентов.Предпочтительным анальгетиком являются небольшие дозы морфина. Хирургическое лечение и фармакологические стратегии должны быть согласованы с акушером [83].
Рекомендуемые лекарства и их дозы при беременности:
| Для ИМП | Ампициллин 500 мг четыре раза в день |
| Амоксициллин 250 мг три раза в день | |
| Цефалексин 500 мг четыре раза в день | |
| Цефаклор 500 мг четыре раза в день | |
Цефтриаксон 1 г. в. в. |
Для обезболивания FDA рекомендует по возможности избегать использования НПВП во время беременности. Хотя можно использовать опиоиды, следует помнить о риске зависимости (нейроадаптации) и синдроме отмены.
| Для обезболивания | Предпочтение отдается ацетаминофену (парацетамолу) 500 мг при легкой боли. |
| При сильной боли можно использовать морфин в малых дозах. | |
| Для противорвотных средств | Метоклопрамид 5–10 мг перорально перед едой безопасен при беременности, |
| Антациды — пантопразол в дозе 20/40 мг. |
Жидкости — внутривенно жидкости могут быть использованы разумно, если пациент обезвожен. Обычный физиологический раствор или другой I.V. жидкости могут быть даны в соответствии с состоянием пациента и исследованиями.
Обычный физиологический раствор или другой I.V. жидкости могут быть даны в соответствии с состоянием пациента и исследованиями.
Медикаментозная экспульсивная терапия (МЭТ)
При неэффективности консервативного лечения используется медикаментозная экспульсивная терапия как попытка самостоятельного отхождения камня из мочеточника [84, 85]. Альфа-блокаторы и блокаторы кальциевых каналов относятся к препаратам категории B при беременности и часто используются без каких-либо побочных эффектов. Блокатор кальциевых каналов является более безопасным препаратом, который обычно используется во время беременности для лечения преждевременных родов и гестационной гипертензии [86].Как альфа-блокаторы, так и блокаторы кальциевых каналов подавляют перистальтику мочеточника, что способствует изгнанию камней. Они также могут помочь уменьшить количество эпизодов колик, потребность в анальгетиках и частоту госпитализаций. Предлагаемая доза нифедипина для экспульсивной терапии (20–30 мг) существенно не отличается от дозы, используемой для токолиза.
Согласно недавнему ретроспективному когортному исследованию, частота экспульсии камней улучшилась на 24% при использовании тамсулозина без каких-либо неблагоприятных исходов для плода или матери [87].Согласно недавнему исследованию, проведенному по электронной почте с участием 565 респондентов, использование МЕТ составило 97,6% в целом и 44,3% во время беременности [88]. Хотя эти недавние исследования являются многообещающими, необходимы дальнейшие исследования для поддержки использования МЕТ во время беременности. Недавнее руководство AUA поддерживает, что если МЕТ рекомендуется во время беременности, пациентку следует предупредить о том, что использование этих препаратов во время беременности недостаточно документировано, и они используются не по прямому назначению [83].
Во включенных девяти исследованиях Hoscan MB [21] сообщил о 17.У 5% пациентов (10 из 57) МЭТ успешно лечили симптоматически с использованием анальгетиков, спазмолитиков и жидкостей.
Показания к вмешательству
Общепринято избегать инвазивного лечения во время беременности, особенно в первом триместре (риск выкидыша больше) и в третьем триместре (могут быть вызваны преждевременные роды). Несколько авторов сообщают, что во время беременности второй триместр является предпочтительным периодом для неакушерской хирургии с точки зрения безопасности и перинатальных осложнений у матери/плода [74, 89, 90, 91].
Несколько авторов сообщают, что во время беременности второй триместр является предпочтительным периодом для неакушерской хирургии с точки зрения безопасности и перинатальных осложнений у матери/плода [74, 89, 90, 91].
Показания к вмешательству такие же, как и в общей популяции, включая неэффективность консервативного лечения, неустраненные симптомы, прогрессирующий гидронефроз, инфекцию мочевыводящих путей, сепсис, обструкцию единственной почки, двустороннюю обструкцию, прогрессирующую почечную недостаточность, плохой доступ к урологической помощи/оборудованию или осложнения, связанные с беременностью, такие как преэклампсия и преждевременные роды [14]. Решение о хирургическом вмешательстве при беременности должно быть тщательно спланировано при активном участии опытного акушера и перинатолога.
Варианты вмешательства
Приблизительно 20–30% пациенток с камнями мочеточника во время беременности в конечном итоге нуждаются в активном лечении [23]. Активное лечение можно разделить на временное дренирование и окончательное лечение камней. Временное дренирование может быть достигнуто либо установкой двойного J-уретерального (DJ) стента, либо дренированием PCN, в то время как окончательное лечение камней может быть выполнено с помощью уретероскопии и литотрипсии.
Временное дренирование может быть достигнуто либо установкой двойного J-уретерального (DJ) стента, либо дренированием PCN, в то время как окончательное лечение камней может быть выполнено с помощью уретероскопии и литотрипсии.
Временные варианты
Временное дренирование целесообразно при неэффективности консервативного лечения, сложной анатомии, большой конкрементной массе, трансплантированной почке, раннем или очень позднем поступлении беременности, акушерских проблемах или осложнениях, активной ИМП и противопоказаниях к окончательному лечение камней [83, 92].
К преимуществам временного лечения относятся меньшая инвазивность, быстрота, возможность проведения под местной анестезией, без лучевой нагрузки, уменьшение боли, эффективность в устранении обструкции и защита почечных функций [93]. Мочеточниковые стенты и дренирование ПКН безопасны и эффективны при беременности. При принятии решения о стентировании ДЖ или установке трубки ЧКН следует учитывать стадию беременности, предпочтения пациентки и переносимость.
Недостатки временного дренажа включают частую замену, множественные процедуры, дороговизну, плохую переносимость, смещение, миграцию, риск инфекции мочевыводящих путей и то, что при каждой замене он подвергает риску беременность и не является окончательным лечением, требует хирургического вмешательства в послеродовом периоде.Другие редкие подводные камни включают гематурию, преждевременные роды и сепсис [94].
Стент
Мочеточниковые стенты можно устанавливать под местной анестезией или внутривенной седацией. Во втором или третьем триместрах беременности его можно поставить с ограниченной рентгеноскопией. Ультразвуковой контроль также можно использовать для введения стента DJ [95, 96]. Нет необходимости во внешнем устройстве для сбора мочи со стентом DJ.
Стент может быть связан с болью, плохой переносимостью, инкрустацией, бактериальной колонизацией с риском восходящей ИМП и снижением качества жизни.Миграция стента чаще происходит во время беременности из-за физиологического гидронефроза. Требуется замена каждые 4–6 недель из-за высокой частоты инкрустации, вторичной по отношению к метаболическим изменениям в химическом составе мочи, которые происходят во время беременности, таким как гиперкальциурия и гиперурикозурия [18, 95]. Длительное стентирование может быть связано с повышенным риском бактериурии, инфекции мочевыводящих путей и потенциальной обструкции [95]. Антибиотики следует начинать всякий раз, когда диагностируют ИМП с постоянным стентом.У пациенток с высоким риском преждевременных родов установка ПКН предпочтительнее, чем стентирование ДЖ [97].
Требуется замена каждые 4–6 недель из-за высокой частоты инкрустации, вторичной по отношению к метаболическим изменениям в химическом составе мочи, которые происходят во время беременности, таким как гиперкальциурия и гиперурикозурия [18, 95]. Длительное стентирование может быть связано с повышенным риском бактериурии, инфекции мочевыводящих путей и потенциальной обструкции [95]. Антибиотики следует начинать всякий раз, когда диагностируют ИМП с постоянным стентом.У пациенток с высоким риском преждевременных родов установка ПКН предпочтительнее, чем стентирование ДЖ [97].
Согласно исследованию, 7 из 15 беременных женщин со стентами СД нуждались в ранней индукции в связи с непереносимостью стента [98]. Эффективность и безопасность альфа-блокаторов и антимускариновых препаратов при беременности не доказаны, поэтому их следует использовать с осторожностью для уменьшения симптомов нижних мочевыводящих путей, связанных со стентом [99]. Во включенных девяти исследованиях у 20,2% (75 из 371) пациентов успешно установили стент DJ.
Чрескожная нефростомия (ЧКН)
Сепсис и пионефроз являются основными показаниями для ЧКН, которая обеспечивает немедленное дренирование гноя и получение образцов мочи для посева [100]. Необходимость почечного дренирования в первом триместре и большое каменное скопление являются другими состояниями, при которых предпочтение отдается ПХН [95].
Основными преимуществами зонда ПКН являются то, что его можно проводить под местной анестезией под ультразвуковым контролем, он имеет высокий процент успеха и безопасен при беременности. Некоторыми другими преимуществами являются предотвращение манипуляций с мочеточником, что снижает риск распространения инфекции или повреждения мочеточника, возможность размещения дренажных трубок разных размеров, возможность использования в будущем для доступа при чрескожном лечении камней после рождения и то, что это более рентабельно, чем DJ стент.
Дренаж PCN имеет несколько недостатков, таких как смещение трубки, необходимость ношения внешнего сборного мешка, закупорка трубки мусором, усиление болевых симптомов, инфекция, кровотечение и необходимость периодической замены. Размещение трубки для ПКН технически сложно в третьем триместре и предпочтительнее в качестве метода выбора при беременности ≤ 22 недель [97].
Размещение трубки для ПКН технически сложно в третьем триместре и предпочтительнее в качестве метода выбора при беременности ≤ 22 недель [97].
Во включенных девяти исследованиях Georgescu D [23] сообщил, что одному пациенту из 54 потребовалась установка PCN для лечения.
Стент или чрескожная нефростомия
Стент или нефростомическая трубка, что следует предпочесть, всегда является предметом споров. Оба имеют четко определенные преимущества и недостатки и одинаково эффективны для декомпрессии мочевыводящих путей. Что касается инфекции, исследование показало, что они эквивалентны [100]. Недавние результаты показывают, что обе процедуры эквивалентны с точки зрения исходов для пациентов [101]. Таким образом, в конечном итоге выбор между этими двумя процедурами принимается клиническим сценарием, доступностью ресурсов, предпочтениями хирургов и пациентов.
Обзор окончательного лечения камней в мочеточниках
В прошлом беременным женщинам с камнями мочеточника вели временные меры до родов, но постепенно, по мере совершенствования конструкции инструментов и других технологий; теперь многие беременные пациенты получают радикальное лечение. Окончательные методы лечения камней включают уретероскопию, ЧНЛ и УВЛ. Последние два метода у беременных не используются [80].
Окончательные методы лечения камней включают уретероскопию, ЧНЛ и УВЛ. Последние два метода у беременных не используются [80].
В отличие от временных процедур, окончательное лечение камней устраняет необходимость повторных вмешательств (таких как замена устройства) и имеет аналогичную частоту осложнений [97].Окончательное лечение камней во время беременности требует совместной работы команды, в которую входят опытный уролог, акушер, анестезиолог и неонатолог [102].
Уретероскопическое удаление камней (URS)
Технологические достижения, такие как разработка полужестких или гибких уретероскопов меньшего размера, улучшенная визуализация, улучшенное отклонение, улучшенная волоконная оптика, усовершенствование конструкции корзин для извлечения, доступность лазеров и передовая акушерская помощь с улучшенная технология мониторинга сделала УРС предпочтительным методом первой линии для окончательного лечения камней мочеточника во время беременности [13].
УРС давно известна как безопасная и эффективная процедура при беременности [103].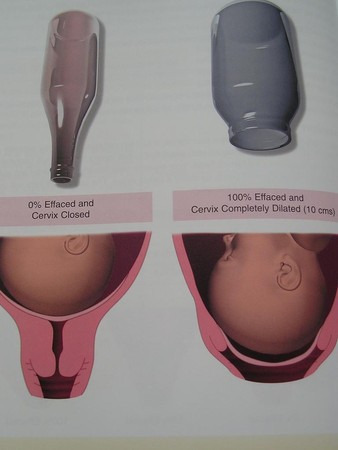 Во втором и третьем триместрах беременности у правильно отобранных пациенток это осуществимо и безопасно, с высокой частотой клиренса камней и низкой частотой осложнений. Риски анестезии больше в первом триместре, поэтому в этот период ее избегают [74].
Во втором и третьем триместрах беременности у правильно отобранных пациенток это осуществимо и безопасно, с высокой частотой клиренса камней и низкой частотой осложнений. Риски анестезии больше в первом триместре, поэтому в этот период ее избегают [74].
Показания к УРС включают неэффективность консервативного лечения или предпочтения пациента. Противопоказания к УРС включают инфекцию или сепсис, аномалии анатомии, большой объем/множество камней, акушерские осложнения и недостаточные урологические, акушерские или анестезиологические ресурсы [80].Расширение мочеточника не требуется, поскольку мочеточники уже расширены во время беременности. Обычно УРС проводится под контролем рентгеноскопии у небеременных пациенток, но эта стратегия может быть вредной во время беременности. Чтобы уменьшить или исключить воздействие рентгеноскопии во время беременности, было разработано несколько модификаций, таких как использование импульсной рентгеноскопии в низкой дозе, экранирование таза пациента свинцом, расположение источника изображения C-дуги ниже пациента и конус изображения, чтобы включить только область почек, визуализация хода уретероскопа с помощью уретероскопии под эндоскопическим или ультразвуковым контролем [78, 104].
Ретроспективное исследование 46 беременных женщин в пяти учреждениях для оценки акушерских исходов после уретероскопии выявило два осложнения с общей частотой акушерских осложнений 4,3% [102]. Несмотря на то, что в других исследованиях сообщалось о сходной частоте осложнений, руководящая группа должна быть более бдительной из-за потенциального риска для развивающегося плода. Согласно рекомендациям ACOG, любые несрочные операции, такие как уретероскопическое удаление камней, должны выполняться во втором триместре беременности для снижения риска преждевременных родов и самопроизвольного аборта [105].
Еще одним аргументом в пользу URS является его низкая стоимость. Согласно исследованию Wymer и коллег, уретероскопия оказалась менее дорогостоящей и более эффективной по сравнению с серийным стентированием ДЖ, особенно на ранних сроках беременности [106].
Во многих ретроспективных сериях случаев УРС при беременности с камнем мочеточника частота полного отсутствия камней колеблется в диапазоне 63–93% [19, 20, 93, 107, 108, 109]. Уретероскопические методы лечения камней различаются и включают комбинацию лазерной или пневматической литотрипсии, различных типов щипцов и извлечения корзины.В большинстве серий после извлечения камня стент ДЖ сохраняли (50–100%) для снижения риска обструктивных осложнений [20, 109].
Уретероскопические методы лечения камней различаются и включают комбинацию лазерной или пневматической литотрипсии, различных типов щипцов и извлечения корзины.В большинстве серий после извлечения камня стент ДЖ сохраняли (50–100%) для снижения риска обструктивных осложнений [20, 109].
Не так много доказательств в поддержку оптимального использования интракорпорального литотриптера у беременных. Пневматические литотриптеры и гольмиевые лазеры YAG считаются безопасными и в настоящее время рекомендуются для внутрикорпоральной фрагментации камней во время беременности [93, 108]. Гольмиевый: YAG-лазер оказывает незначительное периуретеральное тепловое воздействие и не приводит к передаче энергии плоду.Во время беременности электрогидравлический литотриптер из-за очень высокого пикового давления повышает напряжение всей стенки матки и может стимулировать сокращения матки. Ультразвуковой литотриптер издает высокочастотный звук (акустическая волна с частотой 23–25 кГц), а также присутствует высокий уровень шума, незаметный для человеческого уха, который может достигать уровня 98 дБ, что может отрицательно сказаться на развитии уха плода. (теоретически), поэтому их следует избегать [108, 110].
(теоретически), поэтому их следует избегать [108, 110].
При УРС у беременных положение пациентки должно сохраняться в литотомическом положении с дополнительно слегка приподнятой правой стороной живота для уменьшения сдавления нижней полой вены маткой.После процедуры стент DJ должен быть сохранен для уменьшения осложнений [97]. Мониторинг плода следует проводить на протяжении всей процедуры и после ее завершения [78].
Во включенных девяти исследованиях 66,03% пациенток (245/371) успешно лечились УРС во время беременности, в которых гибкая УРС использовалась у 12 пациенток.
Осложнения, о которых сообщалось в различных сериях, минимальны, и они включали ИМП (наиболее распространенные), перфорацию мочеточника, преждевременные роды и родоразрешение (0–1%) [108, 109, 111, 112].Для возникновения акушерских осложнений при УРС во время беременности в некоторых исследованиях не было обнаружено значимых факторов риска [13, 102]. Воздействие лазера на камни из мочевой кислоты теоретически может производить цианид, но об этом не сообщалось, поскольку ирригационная жидкость, вероятно, удаляет любой образовавшийся цианид [113].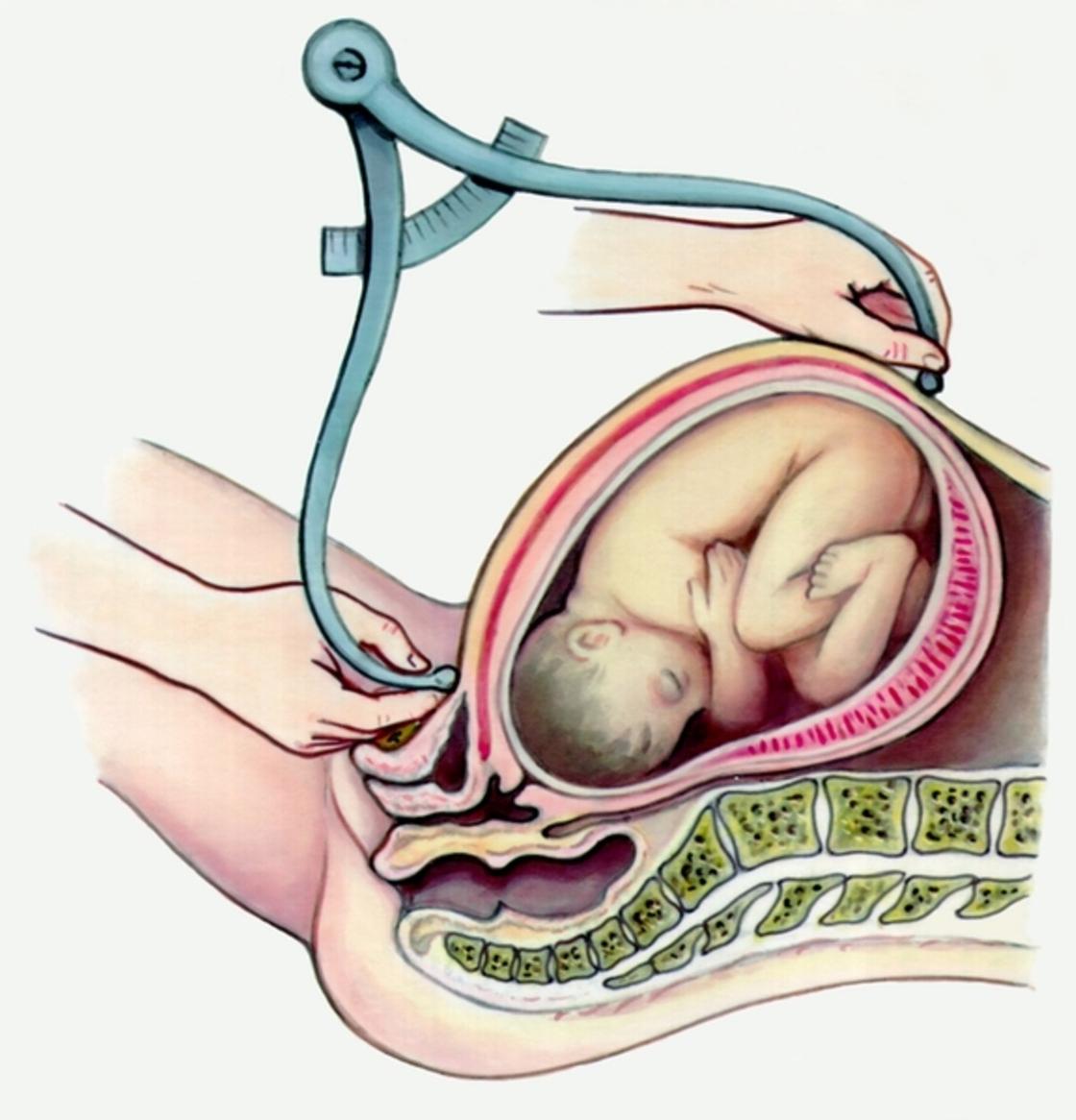
Согласно исследованию, раннее вмешательство с большей вероятностью приведет к лучшим результатам, поскольку оно снижает риск ИМП, сепсиса и других осложнений. Для достижения наилучших результатов рекомендуются перфузия низкого давления и короткое время операции [114].Опыт хирурга, отбор пациентов, доступные ресурсы и междисциплинарный подход имеют решающее значение для хорошего результата.
Чрескожная нефролитотомия (ЧНЛТ)
ЧНЛТ противопоказана беременным из-за часто используемого положения лежа на животе и значительной рентгеноскопической экспозиции. Если ПНЛ требуется беременной пациентке, ее лучше всего проводить после родов. В литературе имеется несколько сообщений о случаях модифицированной ЧНЛ во время беременности в положении лежа на спине под контролем УЗИ и с минимальным использованием рентгеноскопии.Несмотря на то, что они сообщают о хороших результатах, тем не менее, его следует по возможности избегать у беременных женщин [115, 116]. Ни в одном из включенных девяти исследований не сообщалось об опыте применения ПНЛ в этой популяции.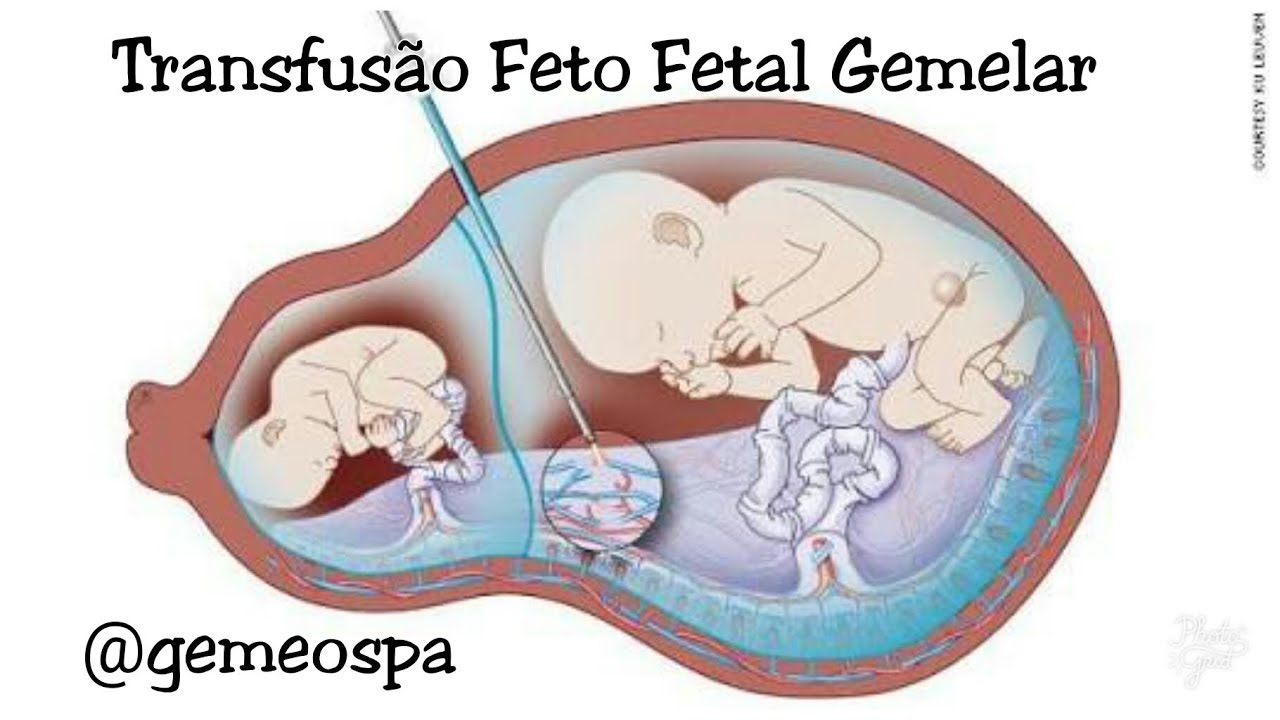
Экстракорпоральная ударно-волновая литотрипсия (ЭУВЛ)
ЭУВЛ противопоказана при беременности из-за риска повреждения плода. ЭУВЛ является неинвазивным методом фрагментации камней и является предпочтительным методом лечения простых камней < 1 см в почках и верхних отделах мочеточника [82].Он использует ультразвуковые импульсы высокой интенсивности для разрушения камня.
В литературе имеется несколько исследований на животных, в которых оценивалось влияние УВЛ на развитие плода [113, 117, 118, 119]. Они показали, что УВЛ связана с низкой массой тела при рождении (на ранних сроках гестации) и внутрипаренхиматозными кровоизлияниями в ткани легких, печени и почек [113, 119]. ЭУВЛ при беременности может привести к выкидышу, задержке внутриутробного развития, врожденным порокам развития и смещению плаценты [120].Любая беременная женщина с камнями никогда не должна подвергаться рискам, связанным с УВЛ. Хотя имеется несколько сообщений об успешных родах здоровых детей (без каких-либо пороков развития или хромосомных аномалий) у женщин, которым непреднамеренно была проведена УВЛ под ультразвуковым контролем, это не оправдывает использование УВЛ во время беременности без дополнительных исследований [121]. Ни в одном из включенных девяти исследований не сообщалось об опыте применения ЭУВЛ в этой популяции.
Ни в одном из включенных девяти исследований не сообщалось об опыте применения ЭУВЛ в этой популяции.
Лапароскопическая/открытая хирургия
В некоторых отдельных случаях это остается единственным вариантом.Хирургическое вмешательство под общей анестезией в первом и последнем триместре может быть связано с врожденными дефектами, недоношенностью, задержкой внутриутробного развития и гибелью плода. В первом, втором и третьем триместрах сообщаемая частота преждевременных родов составляет 6,5%, 8,6% и 11,9% соответственно [30]. Лапароскопическая хирургия может быть лучшим вариантом, чем открытая хирургия, с точки зрения пребывания в стационаре и косметических средств. Когда все другие варианты лечения у беременной с тяжелыми симптомами не помогают, следует рассматривать только лапароскопическую/открытую операцию; в противном случае его лучше избегать.Ни в одном из включенных девяти исследований не сообщалось об опыте лапароскопической/открытой хирургии у этой популяции.
В целом по девяти включенным исследованиям с участием 371 пациента общий показатель успешности консервативного лечения составил 13,5%, временного дренирования (DJ и PCN) — 20,5%, уретероскопии — 66,04%.
Метаболическое исследование
Подробное метаболическое исследование полезно для беременных с камнем мочеточника, но его следует проводить только после выздоровления пациентки после родов [122].В соответствии с рекомендациями EAU после нормализации параметров мочи достаточно провести 24-часовую оценку мочи. Группа EAU понимает, что по этому вопросу имеется очень ограниченное количество опубликованных данных, и точное время не может быть определено. Компетентный уролог или нефролог может провести соответствующие исследования для метаболической оценки пациентов.
Перинатальные последствия камней мочеточника при беременности
Вероятность перинатальных осложнений может увеличиваться из-за симптоматических камней мочеточников.В литературе имеются противоречивые данные [123, 124]. Банхиди и др. не обнаружили значимой связи между частотой низкой массы тела при рождении, преждевременных родов или аномалий развития плода и наличием камней во время беременности [123].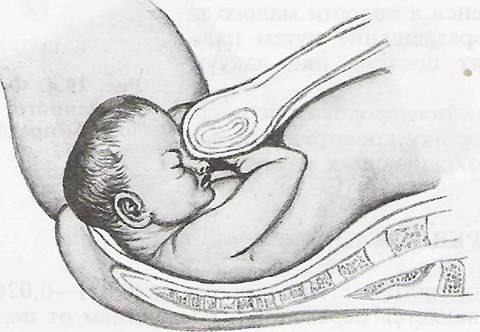 С другой стороны, некоторые исследования показали, что камни у беременных женщин могут увеличить частоту преэклампсии, частоты кесарева сечения, детей с низким весом при рождении и преждевременных родов [10, 123, 124].
С другой стороны, некоторые исследования показали, что камни у беременных женщин могут увеличить частоту преэклампсии, частоты кесарева сечения, детей с низким весом при рождении и преждевременных родов [10, 123, 124].
Продольное исследование кортизола в плазме и моче во время беременности и после родов | Журнал клинической эндокринологии и метаболизма
Контекст:
Существует нехватка лонгитюдных данных об уровнях кортизола в плазме и моче во время беременности с использованием современных анализов.Кроме того, существуют противоречивые данные о влиянии низкодозированных оральных контрацептивов (ОКП) на кортизол.
Дизайн, субъекты и измерения:
Мы провели проспективное лонгитюдное исследование уровней утреннего кортизола в плазме (общего и свободного), кортикостероид-связывающего глобулина (КСГ) и 24-часового уровня свободного кортизола в моче (СКМ) у 20 беременных женщин. в течение первого, второго и третьего триместров и через 2–3 месяца после родов по сравнению с 12 женщинами, принимавшими низкие дозы ОК, и 15 небеременными женщинами, не принимавшими ОК (контрольная группа).
Результаты:
Прогрессирующее повышение уровня общего кортизола в плазме, CBG и 24-часового UFC было продемонстрировано во время беременности с пиком в третьем триместре (в среднем 3-кратное повышение по сравнению с контрольной группой). Уровень свободного кортизола в плазме увеличился в 1,6 раза к третьему триместру. В группе OCP общий кортизол плазмы и CBG были повышены в 2,9 и 2,6 раза соответственно, тогда как 24-часовой UFC и свободный кортизол плазмы существенно не отличались от контроля. По сравнению с жидкостной хроматографией-масс-спектрометрией коммерческий иммуноанализ занижал среднюю общую концентрацию кортизола в плазме на 30% во время второго и третьего триместров и у женщин, принимавших КОК, и завышал уровни КФК на 30-35% во время беременности.
Выводы:
Наше исследование продемонстрировало повышение концентрации общего кортизола в плазме и концентрации КБГ во время беременности и при применении низких доз КОК. Беременность также была связана со значительным повышением уровня свободного кортизола в плазме и UFC, что позволяет предположить, что повышению общего уровня кортизола в плазме способствует активация материнской гипоталамо-гипофизарно-надпочечниковой системы в дополнение к повышению CBG.
Нормальная беременность у человека сильно влияет на гипоталамо-гипофизарно-надпочечниковую систему (ГГН) матери (1), что приводит к прогрессирующему повышению уровня КРГ (2–4), АКТГ (5, 6) и кортизола (6–12).Было высказано предположение, что увеличение общей концентрации кортизола в плазме в первую очередь связано со стимулируемым эстрогеном повышением концентрации кортикостероидсвязывающего глобулина (КСГ) (1, 8), в то время как увеличение свободного кортизола отражает изменения в регуляции материнского гормона. Ось HPA (13). Предыдущие исследования продемонстрировали увеличение уровня кортизола в 2–3 раза во время второго и третьего триместров беременности (6–12). Однако лонгитюдных исследований, в которых оценивались уровни кортизола как в плазме, так и в моче у одной и той же группы беременных женщин с ранних сроков беременности до послеродового периода с использованием современных методов, немного.
Давно известно, что экзогенные эстрогены, вводимые отдельно или в комбинации с прогестином в составе оральных контрацептивов (ОКП), повышают концентрацию CBG (14, 15) и общего кортизола в плазме (11, 14, 16). Однако существуют противоречивые данные о влиянии низких доз КОК, содержащих 35 мкг или менее этинилэстрадиола или его эквивалента, на кортизол. В некоторых исследованиях сообщается об аналогичных концентрациях общего кортизола в плазме по сравнению с контрольной группой (12, 16), в то время как в других исследованиях было обнаружено повышение общей концентрации кортизола (17, 18).
Однако существуют противоречивые данные о влиянии низких доз КОК, содержащих 35 мкг или менее этинилэстрадиола или его эквивалента, на кортизол. В некоторых исследованиях сообщается об аналогичных концентрациях общего кортизола в плазме по сравнению с контрольной группой (12, 16), в то время как в других исследованиях было обнаружено повышение общей концентрации кортизола (17, 18).
Мы провели проспективное продольное исследование уровня кортизола в плазме (общего и свободного), CBG. и 24-часовой свободный кортизол в моче (UFC) у 20 беременных женщин по сравнению с 12 женщинами, принимавшими низкие дозы ОК, и 15 небеременными субъектами, не принимавшими ОК (контрольная группа). Основная цель исследования состояла в том, чтобы оценить уровни кортизола при нормальной беременности от первого триместра до послеродового периода и сравнить их с женщинами, принимающими низкие дозы ОК. Вторичной целью этого исследования было сравнить коммерчески используемый автоматический иммуноанализ с жидкостной хроматографией-тандемной масс-спектрометрией (LCMSMS) при измерении общего кортизола в плазме и UFC во время беременности. Наша гипотеза заключалась в том, что во время беременности происходит активация оси HPA и что увеличение общего кортизола происходит не только из-за повышенных концентраций CBG.
Наша гипотеза заключалась в том, что во время беременности происходит активация оси HPA и что увеличение общего кортизола происходит не только из-за повышенных концентраций CBG.
Предметы и методы
Предметы и дизайн исследования
Это исследование проводилось в больнице Святого Винсента (Мельбурн, Австралия) в период с 2006 по 2009 год. Протокол исследования был одобрен Комитетом по этике исследований на людях больницы Святого Винсента, и от всех участников было получено информированное согласие.
Три группы субъектов были набраны по объявлению из общего сообщества и исследованы в амбулаторных условиях: 1) контрольная группа, 2) группа беременных и 3) группа ОСР. Контрольную группу составили 15 женщин в пременопаузе (возраст от 18 до 45 лет), не беременных и не принимавших экзогенные эстрогены. Группа беременных состояла из 20 здоровых беременных женщин, за которыми наблюдали продольно с первого триместра до послеродового периода; эти женщины имели неосложненную беременность и родили в срок. Группа КОК состояла из 12 женщин (возраст от 18 до 45 лет), которые принимали низкодозированные комбинированные КОК, содержащие не более 35 мкг этинилэстрадиола, не менее 3 месяцев. Клинические характеристики трех групп представлены в таблице 1. Критериями исключения для всех трех групп были ранее существовавший синдром Кушинга, надпочечниковая недостаточность, психические расстройства, алкоголизм, клиренс креатинина менее 60 мл/мин и прием глюкокортикоидных препаратов. Мы исключили женщин, у которых развились связанные с беременностью осложнения, такие как гестационная гипертензия (n = 1), гестационный диабет (n = 1) и преэклампсия (n = 1).
Группа КОК состояла из 12 женщин (возраст от 18 до 45 лет), которые принимали низкодозированные комбинированные КОК, содержащие не более 35 мкг этинилэстрадиола, не менее 3 месяцев. Клинические характеристики трех групп представлены в таблице 1. Критериями исключения для всех трех групп были ранее существовавший синдром Кушинга, надпочечниковая недостаточность, психические расстройства, алкоголизм, клиренс креатинина менее 60 мл/мин и прием глюкокортикоидных препаратов. Мы исключили женщин, у которых развились связанные с беременностью осложнения, такие как гестационная гипертензия (n = 1), гестационный диабет (n = 1) и преэклампсия (n = 1).
Клинические характеристики контрольной группы, группы беременных и группы КОК
| Характеристика . | Контроль (n = 15) . | Беременность (n = 20) . | КОК (n = 12) . | ||
|---|---|---|---|---|---|
| Возраст (YR) A | «> 36.7 ± 1,7 | 33,3 ± 0,7 | 30,7 ± 1,3 B B | ||
| BMI (кг / м 2 ) а | 26.5 ± 1,8 | 22,9 ± 0,9 C | 24.0 ± 1,2 | ||
| Предварительная медицинская болезнь (N) | 1 Участник имела гипертония, контролируемой на препарате | 0 | 0 | ||
| Беременность %) | N / A | N / A | N / A | N / A | N / A |
| Гестационный возраст в каких образцах были собраны (WK) A | |||||
| T1 | N / A | 12 ± 0.4 | N / A | ||
| Т2 | 21 ± 0,4 | ||||
| Т3 | «> 32 ± 0,4 | ||||
| ПП | 11 ± 0,3 | ||||
| Гестационный возраст при доставке (WK) A | N / A | N / A | 39,7 ± 0,4N / A | ||
| Вес рождения (кг) A | N / A | 3.6 ± 0.1 | N / A | N / A | |
| Кормление грудью во время послеродового образца (%) | N / A | 95 | N / A |
| Характеристики . | Контроль (n = 15) . | Беременность (n = 20) . | КОК (n = 12) . | |
|---|---|---|---|---|
| Возраст (лет) a | 36,7 ± 1,7 | 33.3 ± 0,7 | 30.7 ± 1,3 B | |
| BMI (кг / м 2 ) A | «> | 26,5 ± 1,8 | 22,9 ± 0,9 C | 24,0 ± 1.2 |
| Предварительная медицинская болезнь (N) | 1 Участник имел гипертонию, контролируемый на лекарства | 0 | 0 | |
| N / A | 100 | N / 9 | ||
| Гестационный возраст, при котором образцы собирали (WK) A | ||||
| T1 | N / A | 12 ± 0.4 | N / A | |
| Т2 | 21 ± 0,4 | |||
| Т3 | 32 ± 0,4 | |||
| ПП | 11 ± 0,3 | |||
| Гестационный возраст при доставке (WK) A | N / A | N / A | 39,7 ± 0,4N / A | |
| Вес рождения (кг) A | N / A | «> 3.6 ± 0.1 | N / A | |
| Кормление грудью во время послеродового образца (%) | N / A | N / A | N / A |
Клинические характеристики контроля, беременность и группы КОК
| Характеристика . | Контроль (n = 15) . | Беременность (n = 20) . | КОК (n = 12) . | |
|---|---|---|---|---|
| Возраст (лет) a | 36.7 ± 1.7 | 33,3 ± 0,7 | 30,7 ± 1,3 B | |
BMI (кг / м 2 ) A | | 26,5 ± 1,8 | 22,9 ± 0,9 C | | 24.0 ± 1.2 |
| Предварительная медицинская болезнь (N) | 1 Участник имел гипертонию, контролируемый на препарате | «> 0 | 0 | |
| N / A | N / A | 100 | N / A | |
| Гестационный возраст, на котором были собраны образцы (WK) A | ||||
| T1 | N / A | 12 ± 0.4 | N / A | |
| Т2 | 21 ± 0,4 | |||
| Т3 | 32 ± 0,4 | |||
| ПП | 11 ± 0,3 | |||
| Гестационный возраст при доставке (WK) A | N / A | N / A | 39,7 ± 0,4N / A | |
| Вес рождения (кг) A | N / A | 3.6 ± 0.1 | N / A | N / A |
| Кормление грудью во время послеродового образца (%) | N / A | 95 | N / A |
Характеристики
. | Контроль (n = 15) . | Беременность (n = 20) . | КОК (n = 12) . | ||
|---|---|---|---|---|---|
| Возраст (лет) a | 36,7 ± 1,7 | 33.3 ± 0,7 | 30.7 ± 1,3 B | ||
| BMI (кг / м 2 ) A | 26,5 ± 1,8 | 22,9 ± 0,9 C | 24,0 ± 1.2 | ||
| Предварительная медицинская болезнь (N) | 1 Участник имел гипертонию, контролируемый на лекарства | 0 | 0 | ||
| N / A | 100 | N / 9 | |||
| Гестационный возраст, при котором образцы собирали (WK) A | |||||
| T1 | N / A | «> 12 ± 0.4 | N / A | ||
| Т2 | 21 ± 0,4 | ||||
| Т3 | 32 ± 0,4 | ||||
| ПП | 11 ± 0,3 | ||||
| Гестационный возраст при доставке (WK) A | N / A | N / A | 39,7 ± 0,4N / A | ||
| Вес рождения (кг) A | N / A | 3.6 ± 0.1 | N / A | N / A | |
| Кормление грудью во время послеродового образца (%) | N / A | 95 | N / A |
Каждый предмет в группах управления и OCP сдали один анализ крови между 08:00 и 09:00 и выполнили один сбор мочи за 24 часа. Образцы были собраны в контрольной группе во время фолликулярной фазы с 7-го по 14-й день и из группы ОК во время активной фазы приема таблеток с 7-го по 21-й день. Образцы собирали в группе беременных на следующих четырех этапах: 1) первый триместр с 8–14 недель, 2) второй триместр с 18–24 недель, 3) третий триместр с 30–36 недель и 4) 2–3 месяца. послеродовой.У восемнадцати беременных женщин (90%) был проведен анализ крови между 08:00 и 09:00 и выполнен один 24-часовой сбор мочи на каждом из четырех этапов. У одной беременной женщины (5%) были только анализы крови, и она отказалась от сбора мочи. Одна беременная женщина (5%) вышла из исследования после второго этапа. Для анализа были включены все доступные данные из группы беременных.
Образцы собирали в группе беременных на следующих четырех этапах: 1) первый триместр с 8–14 недель, 2) второй триместр с 18–24 недель, 3) третий триместр с 30–36 недель и 4) 2–3 месяца. послеродовой.У восемнадцати беременных женщин (90%) был проведен анализ крови между 08:00 и 09:00 и выполнен один 24-часовой сбор мочи на каждом из четырех этапов. У одной беременной женщины (5%) были только анализы крови, и она отказалась от сбора мочи. Одна беременная женщина (5%) вышла из исследования после второго этапа. Для анализа были включены все доступные данные из группы беременных.
Плазму отделяли в течение 1 часа после сбора и хранили при температуре -70°C до определения концентрации общего кортизола, свободного кортизола, CBG и креатинина.Измеряли 24-часовые объемы мочи, моча хранилась при температуре -20°C до анализа концентрации кортизола в моче (наномолей на литр), скорости экскреции (наномолей в день), кортизона и креатинина. Образцы от отдельных беременных женщин были измерены в одном и том же анализе, чтобы исключить различия между анализами.
Анализы
Общий кортизол плазмы измеряли двумя методами: собственной ЖХ-МС-МС и коммерчески доступным иммуноанализом (ADVIA Centaur; Siemens Healthcare Diagnostics, Дирфилд, Иллинойс).Подготовка образца для измерения кортизола с помощью LCMSMS включала следующие этапы: 50 мкл 1 мкмоль/л d4-кортизола в 50% метаноле добавляли ко всем образцам и калибровочным стандартам перед экстракцией трет--бутилметиловым эфиром и энергично встряхивали 10 раз по 10 сек. После разделения фаз центрифугированием в течение 5 мин при 13 000 × г органическую фазу переносили в свежую пробирку и упаривали при комнатной температуре. Высушенный остаток повторно растворяли в 150 мкл 50% метанола в воде и центрифугировали в течение 5 мин при 13000 × г для удаления нерастворимого материала.Измерение кортизола с помощью ЖХ-МС-МС включало следующие этапы: 50 мкл восстановленного образца вводили в колонку для ВЭЖХ Phenomenex Hypersil BDS C8 50 × 2 мм 3 мкм с защитной колонкой C8. ВЭЖХ выполняли с помощью прибора Agilent 1200 и подвижной фазы 50:50 метанол/муравьиная кислота (0,2%) при 0,3 мл/мин при температуре колонки 30°С. Масс-спектрометр с ловушкой API 3200 Q (Applied Biosystems, Скорсби, Австралия). ) использовали с электрораспылением в положительном режиме для обнаружения массовых переходов, отношение массы к заряду 363–121 для кортизола и 367–121 для d4-кортизола.Количественную оценку проводили по соотношению площадей пиков с использованием программного обеспечения Analyst версии 1.4. Неточность метода (коэффициент вариации) составила 6,2% при концентрации кортизола 70 нмоль/л, 3,4% при 360 нмоль/л и 4,6% при 1000 нмоль/л. Внутри- и межтестовые коэффициенты вариации для иммуноанализа ADVIA Centaur были менее 4 и 6% соответственно, аналитическая чувствительность — 5,5 нмоль/л. Чтобы оценить возможность интерференции в этом иммуноанализе, пять образцов из группы третьего триместра и группы КОК были проанализированы до и после термообработки при 60°C в течение 60 минут для инактивации связывания кортизола-CBG, как описано ранее (19).
CBG плазмы измеряли с помощью моноклонального ELISA, как описано ранее (20).
Концентрацию кортизола в моче (наномолей на литр) измеряли двумя методами: ЖХ-МС-МС, как описано выше, и коммерчески доступным иммуноанализом (Immulite 2000; Siemens) после экстракции дихлорметаном. Внутритестовый коэффициент вариации для иммуноанализа был менее 8%. Скорость экскреции UFC (наномолей в день) рассчитывали путем умножения концентрации кортизола в моче на 24-часовой объем мочи.Кортизон в моче измеряли с помощью LCMSMS, как описано выше.
Свободный от плазмы кортизол выделяли при 37°C с использованием коммерческого набора для равновесного диализа [Pierce (Rockford, IL) вставки устройства для быстрого равновесного диализа (номер по каталогу 89810)] и измеряли с помощью ЖХ-МС-МС, как описано выше. Равновесный диализ включал следующие этапы: 200 мкл плазмы подвергали диализу против 350 мкл PBS (рН 7,4) в течение 6 ч при 37°С с орбитальным встряхиванием при 100 об/мин, а 100 мкл оставшегося образца и 200 мкл диализата отбирали для анализа.Свободный кортизол в плазме рассчитывали по следующей формуле: свободный кортизол = общий кортизол × кортизол диализата/ретентат кортизола.
Статистический анализ
Результаты представлены как среднее значение ± стандартная ошибка. В статистических целях значение, соответствующее пределу обнаружения анализов, использовалось для неопределяемых концентраций. Для сравнения двух групп использовали непарный критерий Стьюдента t . ANOVA использовали для сравнения трех или более групп с апостериорным анализом, проведенным с помощью критерия множественного сравнения Тьюки.Статистическая значимость была принята как P <0,05. Статистический анализ проводили с использованием Prism версии 4.0 (GraphPad, Сан-Диего, Калифорния).
Результаты
Общий кортизол плазмы, измеренный с помощью LCMSMS
Прогрессирующее повышение утреннего уровня общего кортизола в плазме было продемонстрировано во время беременности ( P < 0,0001 по ANOVA, таблица 2 и рис. 1A), достигая пика в третьем триместре, и различия между триместрами были статистически значимыми ( P < 0 .05). Средние концентрации общего кортизола, измеренные с помощью LCMSMS, были в 1,6, 2,4 и 2,9 раза выше в течение первого, второго и третьего триместров соответственно по сравнению с контрольной группой. В послеродовом периоде средняя общая концентрация кортизола была ниже по сравнению со значениями, полученными во время беременности, но выше по сравнению с контрольной группой ( P = 0,02). В группе ОК средняя общая концентрация кортизола была в 2,9 раза выше по сравнению с контрольной группой ( P < 0.0001).
Рис. 1.
Общий кортизол в плазме (наномолей на литр) (A), CBG (наномолей на литр) (B), свободный кортизол плазмы (наномолей на литр) (C) и 24-часовой UFC (наномолей в день) ) (D) уровни в контрольной группе, первый триместр (T1), второй триместр (T2), третий триместр (T3), 2–3 месяца после родов (PP) и группа OCP. *, P <0,05 по сравнению с контрольной группой. Чтобы преобразовать единицы СИ в метрические, разделите на коэффициент преобразования 27.59 для кортизола плазмы, 19,18 для CBG и 2,76 для 24-часового UFC.
Рис. 1.
Общий кортизол плазмы (наномоль на литр) (A), CBG (наномоль на литр) (B), свободный кортизол плазмы (наномоль на литр) (C) и 24-часовой UFC (наномоль на литр) день) (D) уровни в контрольной группе, первый триместр (T1), второй триместр (T2), третий триместр (T3), 2–3 месяца после родов (PP) и группа OCP. *, P <0,05 по сравнению с контрольной группой. Чтобы преобразовать единицы СИ в метрические, разделите на коэффициент преобразования 27.59 для кортизола плазмы, 19,18 для CBG и 2,76 для 24-часового UFC.
Таблица 2.Уровни общего кортизола в плазме, CBG, свободного кортизола в плазме и 24-часовые уровни UFC (среднее значение ± стандартная ошибка среднего) в контрольной группе, группе беременных и группе OCP
| Группа . | Общий кортизол плазмы по данным LCMSMS (нмоль/литр) . | CBG (нмоль/литр) . | Свободный кортизол в плазме (нмоль/л) . | 24-часовая экскреция UFC по данным ЖХ-МС-МС (нмоль/сутки) . | 24-часовая концентрация мочи по данным LCMSMS (нмоль/литр) . | Суточный объем мочи (литров/день) . | |||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| контрольная группа | 364 ± 28 | 375 ± 19 | 12,2 ± 1,6 | 12,2 ± 12 | 78 ± 12 | 46 ± 9 | 46 ± 9 | 1,97 ± 0,2 | |||||||||||||||||||||||||||||||
| Группа на беременности | |||||||||||||||||||||||||||||||||||||||
| T1 | |||||||||||||||||||||||||||||||||||||||
| T1 | 577 ± 30 A | 700 ± 43 A | 14.5 ± 1.2 | 135 ± 10 A | 81 ± 9 A 9| 1.99 ± 0.2 | T2 | 878 ± 28 A | 920 ± 43 | 17.2 ± 1,4 A | 187 ± 13 A | 87 ± 8 A | | 296 ± 0,2 | T3 | 1043 ± 41 а | 1107 ± 52 а | 19.6 ± 1,5 A | 242 ± 15 A | | 121 ± 13 A | 2,27 ± 0.2 | PP | 486 ± 38 A | 657 ± 43 9 | 12.3 ± 2.0 | 75 ± 9 | 43 ± 5 | 2,09 ± 0,2 | OCP Group | 1048 ± 61 A | 973 ± 55 и | 16.Группа групп
. | Общий кортизол плазмы по данным LCMSMS (нмоль/литр)
. | CBG (нмоль/литр)
. | Свободный кортизол в плазме (нмоль/л)
. | 24-часовая экскреция UFC по данным ЖХ-МС-МС (нмоль/сутки)
. | 24-часовая концентрация мочи по данным LCMSMS (нмоль/литр)
. | Суточный объем мочи (литров/день)
. | |
| контрольная группа | 364 ± 28 | 375 ± 19 | 12,2 ± 1,6 | 12,2 ± 12 | 78 ± 12 | 46 ± 9 | 46 ± 9 | 1,97 ± 0,2 | |||||||||||||||||||||||||||||||
| Группа на беременности | |||||||||||||||||||||||||||||||||||||||
| T1 | |||||||||||||||||||||||||||||||||||||||
| T1 | 577 ± 30 A | 700 ± 43 A | 14.5 ± 1.2 | 135 ± 10 A | 81 ± 9 A 9| 1.99 ± 0.2 | T2 | 878 ± 28 A | 920 ± 43 | 17.2 ± 1,4 A | 187 ± 13 A | 87 ± 8 A | | 296 ± 0,2 | T3 | 1043 ± 41 а | 1107 ± 52 а | 19.6 ± 1,5 A | 242 ± 15 A | | 121 ± 13 A | 2,27 ± 0.2 | PP | 486 ± 38 A | 657 ± 43 9 | 12.3 ± 2.0 | 75 ± 9 | 43 ± 5 | 2,09 ± 0,2 | OCP Group | 1048 ± 61 A | 973 ± 55 и | 16.8 ± 1,5 | 114 ± 15 | 66 ± 11 | 1,93 ± 0,2 | |
| Группа . | Общий кортизол плазмы по данным LCMSMS (нмоль/литр) . | CBG (нмоль/литр) . | Свободный кортизол в плазме (нмоль/л) . | 24-часовая экскреция UFC по данным ЖХ-МС-МС (нмоль/сутки) . | 24-часовая концентрация мочи по данным LCMSMS (нмоль/литр) . | Суточный объем мочи (литров/день) . | |||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| контрольная группа | 364 ± 28 | 375 ± 19 | 12,2 ± 1,6 | 12,2 ± 12 | 78 ± 12 | 46 ± 9 | 46 ± 9 | 1,97 ± 0,2 | |||||||||||||||||||||||||||||||
| Группа на беременности | |||||||||||||||||||||||||||||||||||||||
| T1 | |||||||||||||||||||||||||||||||||||||||
| T1 | 577 ± 30 A | 700 ± 43 A | 14.5 ± 1.2 | 135 ± 10 A | 81 ± 9 A 9| 1.99 ± 0.2 | T2 | 878 ± 28 A | 920 ± 43 | 17.2 ± 1,4 A | 187 ± 13 A | 87 ± 8 A | | 296 ± 0,2 | T3 | 1043 ± 41 а | 1107 ± 52 а | 19.6 ± 1,5 A | 242 ± 15 A | | 121 ± 13 A | 2,27 ± 0.2 | PP | 486 ± 38 A | 657 ± 43 9 | 12.3 ± 2.0 | 75 ± 9 | 43 ± 5 | 2,09 ± 0,2 | OCP Group | 1048 ± 61 A | 973 ± 55 и | 16.Группа групп
. | Общий кортизол плазмы по данным LCMSMS (нмоль/литр)
. | CBG (нмоль/литр)
. | Свободный кортизол в плазме (нмоль/л)
. | 24-часовая экскреция UFC по данным ЖХ-МС-МС (нмоль/сутки)
. | 24-часовая концентрация мочи по данным LCMSMS (нмоль/литр)
. | Суточный объем мочи (литров/день)
. | |
| контрольная группа | 364 ± 28 | 375 ± 19 | 12,2 ± 1,6 | 12,2 ± 12 | 78 ± 12 | 46 ± 9 | 46 ± 9 | 1,97 ± 0,2 | |||||||||||||||||||||||||||||||
| Группа на беременности | |||||||||||||||||||||||||||||||||||||||
| T1 | |||||||||||||||||||||||||||||||||||||||
| T1 | 577 ± 30 A | 700 ± 43 A | 14.5 ± 1.2 | 135 ± 10 A | 81 ± 9 A 9| 1.99 ± 0.2 | T2 | 878 ± 28 A | 920 ± 43 | 17.2 ± 1,4 A | 187 ± 13 A | 87 ± 8 A | | 296 ± 0,2 | T3 | 1043 ± 41 а | 1107 ± 52 а | 19.6 ± 1,5 A | 242 ± 15 A | | 121 ± 13 A | 2,27 ± 0.2 | PP | 486 ± 38 A | 657 ± 43 9 | 12.3 ± 2.0 | 75 ± 9 | 43 ± 5 | 2,09 ± 0,2 | OCP Group | 1048 ± 61 A | 973 ± 55 и | 16.8 ± 1,5 | 114 ± 15 | 66 ± 11 | 1,93 ± 0,2 | |
Общий кортизол плазмы иммуноанализом
Средние концентрации общего кортизола в плазме по данным иммуноанализа существенно не отличались от таковых по данным ЖХ-МС-МС в контрольной группе ( P = 0,37) или в послеродовом периоде ( P = 0,15). Однако по сравнению с LCMSMS общий кортизол плазмы по данным иммуноанализа был на 15% ниже в первом триместре ( P = 0.02) и на 30% ниже во втором ( P < 0,0001) и третьем ( P < 0,0001) триместрах и в группе ОК ( P = 0,0003, рис. 2А). В таблице 3 показаны общие концентрации кортизола в плазме с помощью иммуноанализа до и после тепловой обработки по сравнению с ЖХ-МС-МС в репрезентативной выборке из пяти субъектов в каждой группе. После термической обработки концентрации кортизола с помощью иммуноанализа были аналогичны таковым, полученным с помощью LCMSMS (третий триместр, P = 0,8; OCP, P = 0.9).
Рис. 2.
Средние (± sem) общие концентрации кортизола в плазме (наномолей на литр) (A) и 24-часовая экскреция UFC (наномолей в день) (B), измеренные с помощью ЖХ-МС-МС (○) и иммуноанализа (□). Чтобы преобразовать единицы СИ в метрические, разделите на коэффициент преобразования 27,59 для кортизола плазмы и 2,76 для 24-часового UFC. ПП, послеродовой; Т1, первый триместр; Т2, второй триместр; Т3, третий триместр.
Рис. 2.
Средние (± sem) общие концентрации кортизола в плазме (наномолей на литр) (A) и 24-часовая экскреция UFC (наномолей в день) (B), измеренные с помощью ЖХ-МС-МС (○) и иммуноанализа (□) .Чтобы преобразовать единицы СИ в метрические, разделите на коэффициент преобразования 27,59 для кортизола плазмы и 2,76 для 24-часового UFC. ПП, послеродовой; Т1, первый триместр; Т2, второй триместр; Т3, третий триместр.
Таблица 3.Концентрация общего кортизола в плазме до и после лечения нагреванием, измеренная с помощью иммуноанализа ADVIA Centaur, и общая концентрация кортизола в плазме, измеренная с помощью ЖХ-МС-МС
| Участник . | Общий кортизол плазмы (нмоль/л) до термообработки методом иммуноанализа . | Общий кортизол плазмы (нмоль/л) после термообработки методом иммуноанализа . | Общий кортизол плазмы (нмоль/л) по данным ЖХ-МС-МС . 90 586 |
|---|---|---|---|
| Третий триместр | |||
| 1 | 876 | 1256 | 1270 |
| 2 | 690 | тысяча сто семьдесят три | 1130 |
| 3 | 638 | 1346 | тысяча двести |
| 4 | 551 | 1149 | 1110 |
| 5 | 641 | 970 | 1100 |
| Среднее | 680 | 1179 | 1162 |
| ОСР группа | |||
| 1 | 570 | 934 | 1110 |
| 2 | 536 | 953 | 911 |
| 3 | 653 | 1 155 | 1070 |
| 4 | 908 | 1313 | 1470 |
| 5 | 563 | 1017 | 898 |
| Среднее | 646 | 1074 | 1092 |
| Участник . | Общий кортизол плазмы (нмоль/л) до термообработки методом иммуноанализа . | Общий кортизол плазмы (нмоль/л) после термообработки методом иммуноанализа . | Общий кортизол плазмы (нмоль/л) по данным ЖХ-МС-МС . 90 586 |
|---|---|---|---|
| Третий триместр | |||
| 1 | 876 | 1256 | 1270 |
| 2 | 690 | тысяча сто семьдесят три | 1130 |
| 3 | 638 | 1346 | тысяча двести |
| 4 | 551 | 1149 | 1110 |
| 5 | 641 | 970 | 1100 |
| Среднее | 680 | 1179 | 1162 |
| ОСР группа | |||
| 1 | 570 | 934 | 1110 |
| 2 | 536 | 953 | 911 |
| 3 | 653 | 1 155 | 1070 |
| 908 | 1313 | 1470 | |
| 5 563 | 1017 | ||
| Среднее 646 | 1074 |
Концентрация общего кортизола в плазме до и после воздействия тепла, измеренная с помощью иммуноанализа ADVIA Centaur, и концентрация общего кортизола в плазме, измеренная с помощью ЖХ-МС-МС
| Участник . | Общий кортизол плазмы (нмоль/л) до термообработки методом иммуноанализа . | Общий кортизол плазмы (нмоль/л) после термообработки методом иммуноанализа . | Общий кортизол плазмы (нмоль/л) по данным ЖХ-МС-МС .90 586 |
|---|---|---|---|
| Третий триместр | |||
| 1 | 876 | 1256 | 1270 |
| 2 | 690 | тысяча сто семьдесят три | 1130 |
| 3 | 638 | 1346 | тысяча двести |
| 4 | 551 | 1149 | 1110 |
| 5 | 641 | 970 | 1100 |
| Среднее | 680 | 1179 | 1162 |
| ОСР группа | |||
| 1 | 570 | 934 | 1110 |
| 2 | 536 | 953 | 911 |
| 3 | 653 | 1 155 | 1070 |
| 4 | 908 | 1313 | 1470 |
| 5 | 563 | 1017 | 898 |
| Среднее | 646 | 1074 | 1092 |
| Участник . | Общий кортизол плазмы (нмоль/л) до термообработки методом иммуноанализа . | Общий кортизол плазмы (нмоль/л) после термообработки методом иммуноанализа . | Общий кортизол плазмы (нмоль/л) по данным ЖХ-МС-МС . 90 586 |
|---|---|---|---|
| Третий триместр | |||
| 1 | 876 | 1256 | 1270 |
| 2 | 690 | тысяча сто семьдесят три | 1130 |
| 3 | 638 | 1346 | тысяча двести |
| 4 | 551 | 1149 | 1110 |
| 5 | 641 | 970 | 1100 |
| Среднее | 680 | 1179 | 1162 |
| ОСР группа | |||
| 1 | 570 | 934 | 1110 |
| 2 | 536 | 953 | 911 |
| 3 | 653 | 1 155 | 1070 |
| 908 | 1313 | 1470 | |
| 5 563 | 1017 | ||
| Среднее | 646 | 1074 | 1092 |
Во время беременности было продемонстрировано прогрессирующее повышение CBG ( P < 0.0001 по ANOVA, таблица 2 и рис. 1B), и различия были значительными между триместрами. Средние концентрации CBG были в 1,9, 2,5 и 3,0 раза выше в течение первого, второго и третьего триместров соответственно по сравнению с контрольной группой. Концентрации CBG остаются повышенными через 2-3 месяца после родов и в 1,8 раза выше по сравнению с контрольной группой ( P <0,0001). В группе КОК средняя концентрация КБГ была в 2,6 раза выше по сравнению с контрольной группой.
Кортизол, свободный от плазмы
Концентрация свободного кортизола в плазме увеличилась во время беременности ( P =0.0054 по ANOVA, таблица 2 и рис. 1C). Средние концентрации были в 1,2, 1,4 и 1,6 раза выше в течение первого, второго и третьего триместров соответственно по сравнению с контрольной группой. Внутри групп наблюдался широкий разброс результатов, и в постфактум анализе межгрупповые различия достигли значимости только между контрольной группой и третьим триместром. Послеродовые концентрации свободного кортизола в плазме были такими же, как и в контроле ( P = 0,996). Наблюдалась тенденция к более высоким концентрациям свободного кортизола в плазме в группе КОК, которая граничила со статистической значимостью ( P = 0.05).
UFC и кортизон, измеренные с помощью LCMSMS
Скорость экскрецииUFC (наномоль в день) и концентрация (наномоль на литр) увеличивались в течение беременности ( P < 0,0001 и P < 0,0001, соответственно, согласно ANOVA, таблица 2 и рис. 1D), достигая пиковых значений во время беременности. третий триместр. Средняя 24-часовая экскреция UFC была в 1,7, 2,4 и 3,1 раза выше в течение первого, второго и третьего триместров, соответственно, по сравнению с контрольной группой.Среднее 24-часовое UFC после родов и в группе OCP существенно не отличалось от контроля ( P = 0,8 и P = 0,08 соответственно). Не было различий в 24-часовом объеме мочи ( P = 0,6 по ANOVA) или экскреции креатинина ( P = 0,2 по ANOVA) ни в течение беременности, ни по сравнению с контрольной группой. Экскреция кортизона с мочой увеличилась во время беременности и достигла пика в третьем триместре (475 нмоль/сут), тогда как уровни были одинаковыми в группах ОК (220 нмоль/сут) и контрольной (207 нмоль/сут) ( P = 0).76).
UFC, измеренный иммуноанализом
По сравнению с LCMSMS средние показатели экскреции UFC, измеренные иммуноанализом, были на 30–35% выше в первом ( P = 0,007), втором ( P = 0,005) и третьем ( P = 0,005) триместрах и На 60% выше в послеродовом периоде ( P = 0,006, рис. 2Б). Экскреция UFC с помощью иммуноанализа существенно не отличалась от LCMSMS в группе OCP ( P = 0,8) или в контроле ( P = 0.13, рис. 2Б).
Обсуждение
Мы провели проспективное лонгитюдное исследование по измерению уровней кортизола и КБГ во время беременности и после родов по сравнению с небеременными субъектами и женщинами, принимающими КОК. Основные результаты: 1) общий кортизол в плазме матери, CBG, свободный кортизол в плазме и 24-часовой UFC увеличиваются при нормальной беременности, достигая пиковых уровней в третьем триместре; 2) общий кортизол плазмы и CBG оставались повышенными через 2-3 месяца после родов по сравнению с контрольной группой, тогда как UFC и свободный кортизол плазмы возвращались к исходному уровню; 3) женщины, принимавшие ОК, имели более высокие уровни общего кортизола в плазме и КБГ, но аналогичные 24-часовые уровни UFC и свободного кортизола в плазме по сравнению с контрольной группой; 4) по сравнению с LCMSMS коммерческий иммуноанализ занижал среднюю общую концентрацию кортизола в плазме во время беременности и у пользователей КОК, которая корректировалась после тепловой обработки; и 5) иммуноанализ показал более высокую UFC, чем LCMSMS во время беременности.
Наше исследование продемонстрировало статистически значимое увеличение общего кортизола в плазме к концу первого триместра (в среднем 12 недель беременности) по сравнению с контрольной группой, что согласуется с предыдущим перекрестным исследованием, которое продемонстрировало повышение общего кортизола выше значений небеременных после 11-го триместра беременности. неделя беременности (8). Предыдущие исследования сообщали о 2–3-кратном увеличении общей концентрации кортизола в плазме во втором и третьем триместрах (6–10), что аналогично нашим выводам. В двух работах сообщалось о плато общей концентрации кортизола в плазме между вторым и третьим триместром (6, 7), в то время как более крупные лонгитюдные исследования (9, 10), включая настоящее исследование, предоставили более убедительные данные, демонстрирующие прогрессивное повышение общей концентрации кортизола в плазме с продвижение беременности.Наше исследование также подтверждает прогрессирующее повышение концентрации КБГ в плазме во время беременности параллельно с повышением общего кортизола в плазме, что согласуется с предыдущими отчетами (9, 10).
В дополнение к увеличению CBG и общего кортизола в плазме, наше исследование также продемонстрировало значительное увеличение уровней свободного кортизола в моче и плазме, что указывает на активацию оси HPA во время беременности. Предыдущие данные об уровне свободного кортизола у матерей в основном были получены из перекрестных исследований (8, 11, 13, 21), за некоторыми исключениями (7, 9).Хо и др. (9) сообщили о прогрессирующем повышении уровня свободного кортизола в плазме в 1,8 раза в период от 16 до 36 недель беременности у здоровых беременных женщин. Кузены и др. (7) сообщили о 2,8-кратном увеличении суточных уровней свободных кортикоидов в моче с помощью РИА у восьми женщин во втором и третьем триместрах по сравнению с их послеродовыми результатами. Наше исследование наблюдало за 19 женщинами в первом триместре и обнаружило прогрессивное увеличение 24-часовой экскреции UFC с увеличением срока беременности, достигая 3,1-кратного увеличения в третьем триместре.Мы измеряли объемы мочи и экскрецию креатинина, чтобы продемонстрировать адекватность сбора мочи, что не было задокументировано в предыдущих исследованиях UFC во время беременности (7, 11). Кроме того, мы продемонстрировали, что увеличение 24-часовой экскреции UFC не было связано с изменениями объема мочи, которые были одинаковыми в течение беременности, что согласуется с предыдущей литературой по осморегуляции во время беременности (22). Мы обнаружили пропорционально большее увеличение UFC, чем свободного кортизола в плазме во время беременности.Одним из возможных объяснений этого является увеличение метаболического клиренса кортизола во время беременности. Таким образом, для достижения увеличения концентрации свободного кортизола в плазме требуется пропорционально большее увеличение продукции кортизола.
Существует ряд механизмов, которые были предложены для объяснения повышения уровня свободного кортизола во время беременности. Предыдущие исследования продемонстрировали увеличение концентрации КРГ и АКТГ в плазме во втором и третьем триместрах (2, 6), возможно, в результате продукции КРГ и АКТГ плацентой (23, 24), которая является автономной и не подвергается нормальной глюкокортикоидной обратной связи. контроль (1, 6).В отличие от эффектов отрицательной обратной связи кортизола на гипоталамический КРГ, кортизол стимулирует высвобождение плацентарного КРГ, что приводит к положительной обратной связи, которая прерывается родами (25). Кроме того, надпочечники имеют повышенную чувствительность к АКТГ во время беременности по сравнению с небеременными женщинами, о чем свидетельствует большее повышение уровня несвязанного кортизола в ответ на синтетический АКТГ, которое увеличивается по мере увеличения срока беременности (13). Другое возможное объяснение повышения уровня свободного кортизола заключается в том, что беременность представляет собой состояние невосприимчивости к действию кортизола, что приводит к сбросу оси HPA на более высокий уровень (13).
Повышение уровня свободного кортизола во время беременности имеет важные клинические последствия. В течение последних недель беременности происходит существенное снижение CBG в плазме с соответствующим повышением уровня свободного кортизола в плазме (9), что не оценивалось в нашем исследовании, поскольку образцы в третьем триместре были собраны до 36 недель беременности. С физиологической точки зрения повышение уровня свободного кортизола на поздних сроках беременности может иметь важное значение для подготовки матери к метаболическим потребностям во время беременности и родов, а также для роста и созревания органов плода (9, 26).К доношенному сроку 25% циркулирующего фетального кортизола имеет материнское происхождение (27), несмотря на действие плацентарного фермента 11β-гидроксистероиддегидрогеназы 2 типа, который инактивирует кортизол в кортизон (28). При исследовании возможного избытка кортизола во время беременности дифференциация между физиологическим гиперкортицизмом и синдромом Кушинга во время беременности может быть затруднена, что подчеркивает важность использования референтных диапазонов для конкретных триместров (26).
В послеродовой период гипоталамо-гипофизарно-надпочечниковая ось постепенно восстанавливается из активированного во время беременности состояния (29).Предыдущие исследования показали, что уровень КРГ и АКТГ снижается в течение 2 часов после родов, а концентрация кортизола нормализуется в течение 1 недели (30). Имеются противоречивые данные о скорости нормализации концентраций CBG в послеродовом периоде: в некоторых исследованиях сообщалось о нормальных концентрациях CBG через 3–6 недель после родов (12, 31), в то время как в другом исследовании было обнаружено, что для того, чтобы CBG попал в норму, потребовалось около 3 месяцев или больше. диапазон небеременных (32). Наше исследование показало, что по сравнению с небеременными контрольными субъектами общие концентрации кортизола в плазме и концентрации CBG остаются повышенными через 2–3 месяца после родов, что не объясняется использованием экзогенных эстрогенов, поскольку большинство участников (95%) находились на грудном вскармливании во время послеродовой пробы. и не принимая комбинированный OCP.Одним из возможных объяснений повышенных послеродовых концентраций КБГ является наличие специфичного для беременности КБГ, кислой гликоформы, содержащей только трехантенные олигосахариды, на которую приходится 7–14% общей концентрации КБГ в срок (33). Предыдущие данные свидетельствуют о том, что либо период полувыведения специфического для беременности КБГ в кровотоке значительно больше, чем у нормального КБГ (около 5 дней) (34), либо его биосинтез продолжается в течение некоторого периода времени после родов (33). Несмотря на увеличение CBG, обнаружение нормальных концентраций свободного кортизола в моче и плазме в нашем исследовании указывает на отсутствие снижения воздействия свободного кортизола на ткани через 2–3 месяца после родов по сравнению с контрольным состоянием.
Предыдущие исследования с использованием комбинированного КОК, содержащего не менее 50 мкг этинилэстрадиола (или его эквивалента), продемонстрировали 2–3-кратное повышение концентрации CBG (14) и общей концентрации кортизола в плазме (11, 14, 16). Однако имеются противоречивые данные о влиянии низких доз КОК, содержащих не более 35 мкг этинилэстрадиола (12, 16–18). В нашем исследовании мы обнаружили увеличение общего кортизола плазмы и CBG в группе OCP, сходное по величине с беременными женщинами в третьем триместре. Подобно результатам одного предыдущего исследования (16), мы обнаружили нормальные уровни свободного кортизола в моче и плазме, что указывает на то, что низкие дозы ОКФ не оказывают стимулирующего действия на ось HPA.Это согласуется с наблюдением, что у пользователей КОК не проявляются клинические признаки синдрома Кушинга, даже несмотря на то, что их концентрации общего кортизола в плазме могут быть такими же высокими, как у пациентов с синдромом Кушинга (35).
Измерение кортизола с помощью структурных анализов, таких как ЖХ-МС-МС, считается золотым стандартом, поскольку он не так подвержен интерференции, как некоторые иммуноанализы. По сравнению с масс-спектрометрией, иммуноанализ завышает концентрацию UFC на 1.от 5 до 2,0 раз (36), особенно в неэкстрагированных образцах, содержащих перекрестно реагирующие метаболиты кортизола. Хотя в нашем исследовании измеряли UFC после экстракции, мы обнаружили более высокие уровни UFC с помощью иммуноанализа по сравнению с ЖХ-МС-МС в группе беременных, что повышает вероятность влияния на иммуноанализ более высоких концентраций метаболитов кортизола. Мы обнаружили повышенный уровень кортизона в моче во время беременности по сравнению с контрольной группой. Другие метаболиты, такие как дигидро- и тетрагидрокортизол, не оценивались и требуют дальнейшего изучения в будущих исследованиях.В отличие от данных UFC, измерение с помощью автоматизированного иммунологического анализа занижало общую концентрацию кортизола в плазме во время второго и третьего триместров беременности и в группе КОК. Высокие уровни КБГ во время беременности и у пользователей КОК могут препятствовать связыванию антител с кортизолом, что приводит к ложно низким концентрациям кортизола в плазме при иммуноанализе. CBG чувствителен к теплу, и термообработка устранила эту помеху, как и в предыдущем отчете (19). Однако термическая инактивация может также влиять на другие белки, а помехи в иммуноанализе кортизола в плазме могут быть связаны с другими веществами, которые не были конкретно идентифицированы.
Сильные стороны исследования включают его проспективный дизайн, размер выборки и набор участников с ранней беременностью. Это крупнейшее на сегодняшний день исследование, в котором оценивались уровни кортизола в плазме и моче у когорты беременных женщин во время беременности и после родов с использованием современных методов анализа. Чтобы получить данные о кортизоле при нормальной неосложненной беременности, мы набрали здоровых женщин без ранее существовавших заболеваний и исключили тех, у кого развились связанные с беременностью осложнения, такие как преэклампсия или гестационная гипертензия, которые могут быть связаны с гиперактивностью ГГН из-за иммунной активации или, наоборот, ГГН. гипоактивность вследствие плацентарной дисфункции (9).Контрольная группа и группы OCP предоставили надежные данные для сравнения. Мы собрали образцы плазмы в течение определенного времени между 08:00 и 09:00, чтобы свести к минимуму эффект ожидаемого суточного падения уровня кортизола в плазме. Уровень свободного кортизола в плазме измеряли с помощью равновесного диализа при 37°С, чтобы смягчить влияние температуры на равновесие связывания белков (37). Образцы были взяты у женщин, принимавших ОК во время фазы активного дозирования, поскольку концентрации общего кортизола в плазме и концентрации КБГ снижались во время перерыва в приеме таблеток (плацебо) (18).
Несмотря на то, что средний возраст в контрольной группе был выше, чем в группе КОК, различий по сравнению с группой беременных не было. Однако нет данных, позволяющих предположить, что концентрация кортизола меняется с возрастом как у беременных, так и у небеременных (9, 38).
Заключение
Наше исследование продемонстрировало повышение уровня свободного кортизола в плазме во время беременности, что указывает на положительную регуляцию материнской оси HPA. Беременность также была связана с большим увеличением UFC, отражая увеличение как продукции кортизола, так и клиренса во время беременности.Общий кортизол плазмы и CBG увеличивались во время беременности и при использовании низких доз ОК. Учитывая наши результаты, мы рекомендуем разработать референтные диапазоны кортизола в плазме и UFC для беременных, а также учитывать использование экзогенных пероральных эстрогенов при интерпретации концентраций общего кортизола в плазме у небеременных женщин.
Благодарности
Мы благодарим доктора Эшли Нг за помощь со статистикой.
К.Дж.получил исследовательский грант от больницы Святого Винсента, Виктория, и австралийскую стипендию последипломного образования от Мельбурнского университета, Австралия.
Раскрытие информации Резюме: Авторам нечего декларировать.
Сокращения:
CBG
кортикостероидами глобулин
HPA
гипоталамо-гипофизарно-надпочечниковой
LCMSMS
жидкостной хроматографии-тандемной масс-спектрометрии
ОСР
UFC
Список литературы
1.Lindsay
JR
,Nieman
LK
2005
Гипоталамо-гипофизарно-надпочечниковая ось во время беременности: проблемы выявления и лечения заболеваний.
EndOrr Rev
26
:775
—775
—999
2.Sasaki
A
,Shinkawa
O
,Margioris
AN
,Liotta
AS
,Sato
S
,Murakami
,O
,,O
,,
M
,Shimizu
Y
,Hanew
K
,Йошинага
K
K
1987
Иммунореактивная кортикотропин-высвобождающий гормон на человека плазмы во время беременности, родов и родоразрешения.
J Clin EndCrinol Metab
64
:224
—229
3.INDER
WJ
,COCCURT
TC
,ELLIS
MJ
,HULL
L
,Reid
R
,R
,Benny
PS
,Livesey
JH
,Donald
RA
2001
2001
Утилита плазмы CRH в качестве предиктора недоношенной доставки.
J Clin Endcrinol Metab
86
:5706
—5706
—5710
—5710
4.Mclean
M
,,
A
,Davies
J
,Woods
R
,Lowry
P
,Smith
R
1995
Плацентарные часы, контролирующие продолжительность беременности человека.
Nat Med
1
:460
–463
5.Räisänen
I
1988
Уровни в плазме и суточные колебания бета-эндорфина, бета-липотропина и кортикотропина во время беременности и в раннем послеродовом периоде.
EUR J Obstet Gynecol Reford Biol
27
:13
—20
6.Carra
BR
,
Parker
CRJ
,MADDEN
JD
,Macdonald
PC
,Porter
JC
1981
Взаимосвязь адренокортикотропина и кортизола материнской плазмы на протяжении всей беременности человека.
Am J Obstet Gynecol
.139
:416
—422
—422
7.двоюродных братьев
L
,Rigg
L
,Holingsworth
D
,MEIS
P
,Halberg
F
,Brink
G
,Yen
SS
1983
Качественная и количественная оценка циркадианного ритма кортизола при беременности.
AM J Obstet Gynecol
145
:411
—411
—416
8.Demey-Ponsart
E
,Foidart
JM
,Sunon
J
,Sodoyez
JC
1982
Сывороточный CBG, свободный и общий кортизол и циркадные паттерны функции надпочечников при нормальной беременности.
j Стероид Biochem
16
:165
—169
9000 —169
9.HO
JT
,Lewis
JG
,O’LOUGLINIL
P
,Bagley
CJ
,RoMero
R
,R
,Dekker
GA
,Torpy
DJ
DJ
2007
2007
Снижение материнской кортикостероиды-связывания глобулина и кортизола в доуллампсии и гаметных беременности.
Clin EndCrinol (Oxf)
66
:869
—869
—877
—877
10.Potter
JM
,MULLER
UW
,HICKMAN
PE
,MICHAEL
CA
1987
Кортикостероидсвязывающий глобулин при нормотензивной и гипертензивной беременности у человека.
CLOL SCI (Lond)
72
:725
—735
11.Lindholm
J
,Schultz-Möller
,N
1973
1973
Плазма и мочевыводящий кортизол во время беременности эстроген-гестагенное лечение.
Scand J Clin Lab Invest
31
:119
—122
12.SCOTT
EM
,McGarigle
HH
,Lachelin
GC
1990
Увеличение уровни кортизола в плазме и слюне при беременности не связаны с повышением уровня кортикостероид-связывающего глобулина.
J Clin Endocrinol Metab
71
:639
–644
13.Nolten
WE
,Rueckert
PA
1981
Повышенный индекс свободного кортизола при беременности: возможные механизмы регуляции.
AM J Obstet Gynecol
139
:492
—492
—498
14.Durber
SM
,Lawson
J
, DALYJR
1976
Эффект орального контрацептивы на кортизол плазмы и способность связывать кортизол в течение менструального цикла у нормальных женщин.
BR J Obstet Gyneecol
83
:814
—814
—818
15.818
15.Sandberg
AA
,SLAUNWHITE
WR
WR
1959
Транскортин: кортикостероидный белок плазмы. II. Уровни при различных состояниях и эффекты эстрогенов.
J Clin Invest
38
:1290
—1297
16.1297
16.Burke
CW
1969
1969
Эффект оральных контрацептивов на метаболизм кортизола.
J Clin Pathol Surrey (Ass Ass Ascome Clin Pathol)
3
:11
—18
17.Meulenberg
PM
,HOFMAN
JA
1990
1990
Эффект использования орального контрацепции и беременности на суточный ритм кортизола и кортизона.
CLIM CLIM ACTA
190
:211
—221
18.Wiegratz
I
,Jung-Hoffmann
,C
,KUHL
H
1995
Эффект двух пероральные контрацептивы, содержащие этинилэстрадиол и гестоден или норгестимат, в зависимости от параметров андрогенов и белков, связывающих сыворотку.
контрацепция
51
:341
—341
—346
19.Saleem
M
,Lewis
JG
,Florkowski
см
,Mulligan
GP
,George
PM
,Hale
P
2009
Пациент с псевдоаддисоновой болезнью и ложно повышенным уровнем тироксина из-за влияния двух различных механизмов на иммунологический анализ кортизола и свободного тироксина в сыворотке крови.
ANN Clin Biochem
46
:172
—175
20.Lewis
JG
,JG
,Lewis
MG
,Elder
PA
2003
2003
Иммуносорбент анализ кортикостероид-связывающего глобулина с использованием моноклональных и поликлональных антител: снижение CBG после синтетического АКТГ.
Клин Чим Акта
328
:121
–128
21.Rosenthal
HE
,Slaunwhite
WR
,Sandberg
AA
1969
1969
Транскортикостероид-связывающий белок плазмы X. Взаимодействие кортизола и прогестерона и несвязанные уровни этих стероидов во время беременности.
J Clin Endxrinol Metab
29
:352
—367
22.,
мА
,Crawford
GA
,Horgan
EA
,галерея
ED
1988
Аргинин вазопрессин при первобеременной беременности человека.Перспективное исследование.
J REPROD MED
33
:35
—40
23. 23.Petraglia
F
,Sawchenko
PE
,Rivier
J
,Vale
W
1987
Доказательства местной стимуляции секреции АКТГ кортикотропин-рилизинг-фактором в плаценте человека.
Nature
328
:717
—719
—719
24.Sasaki
A
,Tempst
P
,Liotta
AS
,Margioris
AN
,CULD
Le
,Кент
SB
,SATO
,,
S
,,
O
,Йошинага
K
,Krieger
DT
1988
Изоляция и характеристика кортикотропина гормоноподобный пептид из плаценты человека.
J Clin Endcreinol Metab
67
:768
—773
—773
25.Robinson
BG
,Emanuel
RL
,FRIM
DM
,Majzoub
JA
1988
Глюкокортикоид стимулирует экспрессию гена кортикотропин-высвобождающего гормона в плаценте человека.
Proc Natl Acad Sci USA
85
:5244
–5248
26.Тренажер
PJ
2002
Кортикостероиды и беременность.
Семин Reford Med
20
:375
—380
27.Beitins
IZ
,Bayard
F
,
ANES
IG
,KOWARSKI
A
,Migeon
CJ
1973
Скорость метаболического клиренса, продукция крови, интерконверсия и трансплацентарное прохождение кортизола и кортизона при беременности в ближайшем сроке.
pediatr res
7
:509
—519
28. 28.Krozowski
Z
,Maguire
JA
,Stein-Oakley
AN
,Dowling
J
,Smith
RE
,Andrews
RK
1995
Иммуногистохимическая локализация фермента 11β-гидроксистероиддегидрогеназы II типа в почках и плаценте человека.
J Clin Endocrinol Metab
80
:2203
–2209
29.Масторакос
G
,Илиас
I
2003
Гипоталамо-гипофизарно-надпочечниковая ось матери и плода во время беременности и после родов.
997
997
136
—149
30. 30.okamoto
E
,Takagi
T
,T
,Makino
T
,SATA
H
,Iwata
Iwata
I
,Nishino
E
,,
N
,N
,N
,Osuki
Y
,Tanizawa
O
1989
1989
ImmunoReactive Corticotropin-релизованный гормон , адренокортикотропин и кортизол в плазме человека во время беременности и родов и в послеродовом периоде.
HORM Metab RES
21
—566
—572
31. 31.Sandberg
AA
,SLAUNWHITE
WR
,CARTER
AC
1960
TransCortin: кортикостероид- связывающий белок плазмы. III. Эффекты различных стероидов.
J Clin Invest
39
:1914
—1926
32.Magiakou
MA
,MA
,MASTORAKOS
G
,RABIN
D
,DUBBERT
B
,GOLD
PW
,Chrousos
GP
1996
Подавление гипоталамического кортикотропин-рилизинг-гормона в послеродовой период: последствия для увеличения психических проявлений в это время.
J Clin Endxrinol Metab
81
:1912
—1917
33.1917
33.1917
33.oa
,OA
,Avvakumov
GV
GV
1990
Специфические стероидные связывающие гликопротеины человеческой плазмы крови человека : новые данные об их структуре и функциях.
j Стероид Biochem
35
:519
—534
34. 34.AA
,AA
,AA
,M
,Rosenthal
H
,Nienhouse
S
,SLAUNWHITE
WR
1964
Транскортин: белок плазмы, связывающий кортикостероиды.VII. Период полувыведения у здоровых и получавших эстроген субъектов.
J Clin Invest
43
:461
—466
35.Starup
J
,SELE
V
,BUS
O
1966
Функция And Wader оральная контрацепция.
ACTA EndCrinol (Копенх)
53
:1
—12
36.Wood
L
,Ducroq
DH
,Fraser
HL
,Gillingwater
S
,EVANS
C
,C
,Pickett
AJ
,Rees
DW
,DW
,,Turkes
R
,A
A
2008 2008
Измерение мочеиспускания CORTISOL при тандеме масс-спектрометрии и сравнение с результатами, полученными с помощью газовой хроматографии-масс-спектрометрии и двух коммерческих иммуноанализов.
ann Clin Biochem
45
:380
—388
37.Cameron
Cameron
A
,Henley
D
,Carrell
R
,Zhou
A
,Clarke
A
,Lightman
S
2010
Реагирующее на температуру высвобождение кортизола из связывающего его глобулина: белковая термопара.
J Clin Endocrinol Metab
95
:4689
–4695
38.Parker
CR
,SLAYDED
SM
,Azziz
R
,Crabbe
SL
,Hines
GA
,сапоги
LR
,BAE
S
2000
Влияние старения на функцию надпочечников у человека: реактивность и чувствительность надпочечниковых андрогенов и кортизола к адренокортикотропину у женщин в пременопаузе и постменопаузе.
J Clin Endocrinol Metab
85
:48
–54
Copyright © 2011 The Endocrine Society
Урография
Урография использует визуализацию и контрастное вещество для оценки или обнаружения крови в моче, камней в почках или мочевом пузыре и рака мочевыводящих путей.Урография с обычным рентгеном известна как внутривенная пиелография (ВВП). Урографию также часто проводят с помощью компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ). КТ и МРТ урография безболезненны и доказали свою эффективность в выявлении проблем с мочевыводящими путями.
Ваша подготовка может различаться в зависимости от того, будет ли в вашем исследовании использоваться КТ или МРТ. Сообщите своему врачу, если есть вероятность, что вы беременны, и обсудите любые недавние заболевания, состояния здоровья, лекарства, которые вы принимаете, и аллергии, особенно на контрастные вещества.Ваш врач может проинструктировать вас ничего не есть и не пить за несколько часов до процедуры. Чтобы надуть мочевой пузырь, вас могут попросить выпить воды перед исследованием и не мочиться до завершения сканирования. Оставьте украшения дома и носите свободную удобную одежду. Вас могут попросить надеть платье.
Что такое урография?
Урография — это обследование, используемое для оценки почек, мочеточников и мочевого пузыря. Экскреторная урография, также известная как внутривенная пиелография, выполняется с использованием обычного рентгена после внутривенного введения рентгеноконтрастного вещества.Этот метод до сих пор применяется для детей и иногда для более молодых взрослых пациентов.
Компьютерная томография (КТ) урография и магнитно-резонансная (МР) урография используют изображения КТ и МРТ, соответственно, после внутривенного введения контрастного вещества для получения изображений мочевыводящих путей. КТ-урография (КТУ) и МР-урография (МРУ) используются в качестве основных методов визуализации для оценки пациентов с кровью в моче (гематурия), наблюдения за пациентами с предшествующим раком мочевыделительной системы и для выявления аномалий у пациентов с рецидивирующим мочеиспусканием. инфекции тракта.Помимо визуализации мочевыводящих путей, КТ и МРТ урография могут предоставить ценную информацию о других органах брюшной полости и таза и заболеваниях, которые могут их поражать.
к началу страницы
Каковы некоторые распространенные применения этой процедуры?
Урографические изображения используются для оценки проблем или обнаружения аномалий в частях мочевыводящих путей, включая почки, мочевой пузырь и мочеточники, в том числе:
- Гематурия (кровь в моче)
- Камни в почках или мочевом пузыре
- Рак мочевыводящих путей
к началу страницы
Как мне подготовиться?
КТ Урография
Если ваш врач назначил вам КТ-урографию, вы должны надеть на исследование удобную свободную одежду.Вам могут выдать халат, который вы будете носить во время процедуры.
Металлические предметы, включая украшения, очки, зубные протезы и заколки для волос, могут повлиять на изображения КТ, и их следует оставить дома или убрать до обследования. Вас также могут попросить снять слуховые аппараты и съемные зубные протезы. Женщин попросят снять бюстгальтеры с металлическими косточками. Чтобы надуть мочевой пузырь, вас могут попросить выпить воды перед исследованием, а также не мочиться до завершения сканирования.Однако рекомендации по приему пищи и питью перед КТ-исследованием зависят от конкретного исследования, а также от учреждения.
Вас могут попросить ничего не есть и не пить за несколько часов до исследования, особенно если будет использоваться контрастное вещество. Вы должны сообщить своему врачу о любых лекарствах, которые вы принимаете, и если у вас есть какие-либо аллергии. Если у вас есть известная аллергия на контрастное вещество, сообщите об этом своему врачу. Основываясь на вашем аллергическом анамнезе, ваш врач может принять решение о назначении лекарств для снижения риска аллергической реакции или принять решение об отмене вашего обследования.
Кроме того, сообщите своему врачу о любых недавних заболеваниях или других заболеваниях, а также о наличии в анамнезе болезни сердца (в частности, застойной сердечной недостаточности или гипертонии), астмы, диабета, болезни почек, предшествующей трансплантации органов, использовании хронических НПВП (например, , Motrin), лекарства против отторжения или некоторые антибиотики. Любое из этих состояний или лекарств может увеличить риск необычных побочных эффектов после введения контраста для КТ-урографии.
Женщины должны всегда сообщать своему врачу и лаборанту, если есть вероятность того, что они беременны. См. страницу безопасности для получения дополнительной информации о беременности и рентгене.
МР-урография
Если вы назначены на МРТ-урографию, вас могут попросить надеть халат во время исследования или вам могут разрешить носить собственную одежду, если она свободна и не имеет металлических застежек.
Чтобы надуть мочевой пузырь, вас могут попросить выпить воды перед исследованием, а также не мочиться до завершения сканирования. Однако рекомендации по приему пищи и питью перед МРТ-исследованием зависят от конкретного исследования, а также от учреждения.Для некоторых видов экзаменов вас попросят голодать от восьми до двенадцати часов. Если вам не указано иное, вы можете следовать своему обычному распорядку дня и принимать лекарства, как обычно.
Если вам назначена МРТ-урография, вам может быть введено внутривенно контрастное вещество для исследования. Рентгенолог или технолог может спросить, есть ли у вас астма или аллергия любого рода, например, аллергия на препараты гадолиния, определенные продукты питания или окружающую среду.
Рентгенолог также должен знать, есть ли у вас какие-либо серьезные проблемы со здоровьем или если вы недавно перенесли операцию.Некоторые состояния, такие как тяжелое заболевание почек, могут помешать вам получить гадолиний для МРТ. Если в анамнезе имеется тяжелое заболевание почек, может потребоваться проведение анализа крови, чтобы определить, адекватно ли функционируют почки.
Женщины должны всегда сообщать своему врачу и лаборанту, если они беременны. МРТ используется с 1980-х годов, и нет сообщений о каком-либо вредном воздействии на беременных женщин или их будущих детей. Однако ребенок будет находиться в сильном магнитном поле.Поэтому беременным женщинам не следует проходить МРТ в первом триместре, за исключением случаев, когда польза от обследования явно перевешивает любые потенциальные риски. Беременные женщины не должны получать контрастное вещество с гадолинием без крайней необходимости. Дополнительную информацию о беременности и МРТ см. на странице «Безопасность МРТ во время беременности».
Если у вас клаустрофобия (боязнь замкнутых пространств) или тревога, попросите врача выписать вам легкое седативное средство до даты обследования.
При предварительном уведомлении и планировании некоторые медицинские центры могут обеспечить сознание пациентов с клаустрофобией.Пациентам, как правило, необходимо избегать приема пищи в течение шести часов и питья в течение двух часов до седации. Проконсультируйтесь с лечащим врачом и центром визуализации, если может потребоваться седация в сознании.
Оставьте все украшения и другие аксессуары дома или снимите их перед МРТ. Металлические и электронные предметы не допускаются в экзаменационную комнату. Они могут мешать магнитному полю аппарата МРТ, вызывать ожоги или превращаться в опасные снаряды. Эти предметы включают:
- ювелирные изделия, часы, кредитные карты и слуховые аппараты, которые могут быть повреждены
- булавки, шпильки, металлические молнии и аналогичные металлические предметы, которые могут искажать МРТ-изображения
- съемный стоматологический инструмент
- ручки, перочинные ножи и очки
- пирсинг
- мобильные телефоны, электронные часы и устройства слежения.
В большинстве случаев МРТ-исследование безопасно для пациентов с металлическими имплантатами, за исключением нескольких типов. Люди со следующими имплантатами не могут быть просканированы и не должны входить в зону сканирования МРТ без предварительной оценки безопасности:
Сообщите лаборанту, если в вашем теле есть медицинские или электронные устройства. Эти устройства могут мешать проведению исследования или представлять опасность. Ко многим имплантированным устройствам прилагается брошюра, объясняющая риски МРТ для этого устройства. Если у вас есть брошюра, доведите ее до сведения планировщика перед экзаменом.МРТ нельзя проводить без подтверждения и документации типа имплантата и совместимости с МРТ. Вам также следует принести на обследование любую брошюру на случай, если у рентгенолога или лаборанта возникнут вопросы.
Если есть какие-либо вопросы, рентген может обнаружить и идентифицировать любые металлические предметы. Металлические предметы, используемые в ортопедической хирургии, обычно не представляют опасности при проведении МРТ. Однако для недавно установленного искусственного сустава может потребоваться использование другого метода визуализации.
Сообщите лаборанту или радиологу о любых шрапнелях, пулях или других металлических предметах, которые могут быть в вашем теле.Инородные тела вблизи и особенно в глазах очень важны, потому что они могут двигаться или нагреваться во время сканирования и вызывать слепоту. Красители, используемые в татуировках, могут содержать железо и нагреваться во время МРТ. Это редкость. Магнитное поле обычно не влияет на зубные пломбы, брекеты, тени для век и другую косметику. Однако эти предметы могут искажать изображение области лица или мозга. Расскажите о них рентгенологу.
Детям младше подросткового возраста может потребоваться успокоительное, чтобы они могли оставаться неподвижными во время процедур.Родители должны спросить об этом заранее и быть в курсе ограничений в еде и питье, которые могут потребоваться до седации
к началу страницы
Как выглядит оборудование?
КТ-сканер
Компьютерный томограф обычно представляет собой большую машину в форме пончика с коротким туннелем в центре. Вы будете лежать на узком столе, который входит и выходит из этого короткого туннеля. Вращаясь вокруг вас, рентгеновская трубка и электронные детекторы рентгеновского излучения располагаются друг напротив друга по кольцу, называемому гентри.Компьютерная рабочая станция, обрабатывающая информацию об изображении, находится в отдельной диспетчерской. Именно здесь технолог управляет сканером и наблюдает за вашим исследованием в прямом визуальном контакте. Технолог сможет слышать и разговаривать с вами через динамик и микрофон.
МРТ-сканер
Традиционный аппарат МРТ представляет собой большую цилиндрическую трубку, окруженную круглым магнитом. Вы будете лежать на столе, который скользит в туннель к центру магнита.
Некоторые аппараты МРТ, называемые системами с коротким каналом, сконструированы таким образом, что магнит не окружает вас полностью.Некоторые новые аппараты МРТ имеют отверстие большего диаметра, что может быть более удобным для крупных пациентов или людей, страдающих клаустрофобией. «Открытые» аппараты МРТ открыты по бокам. Они особенно полезны для обследования крупных пациентов или пациентов с клаустрофобией. Открытые установки МРТ могут обеспечить изображения высокого качества для многих типов исследований. Открытая МРТ не может использоваться для некоторых исследований. Для получения дополнительной информации обратитесь к радиологу.
к началу страницы
Как работает процедура?
КТ-сканированиесочетает в себе специальное рентгеновское оборудование и сложные компьютеры для получения нескольких изображений или изображений внутренней части тела.Эти изображения поперечного сечения изучаемой области затем можно просмотреть на мониторе компьютера, распечатать или перенести на компакт-диск.
Во многих отношениях компьютерная томография работает так же, как и другие рентгеновские исследования. Различные части тела поглощают рентгеновские лучи в разной степени. Эта разница позволяет врачу отличать части тела друг от друга на рентгеновском снимке или КТ.
При обычном рентгеновском исследовании небольшое количество излучения направляется через исследуемую часть тела. Специальная электронная пластина записывает изображение.Кости на рентгенограмме выглядят белыми. Мягкие ткани, такие как сердце или печень, отображаются оттенками серого. Воздух кажется черным.
При компьютерной томографии несколько рентгеновских лучей и электронных детекторов рентгеновского излучения вращаются вокруг вас. Они измеряют количество радиации, поглощаемой вашим телом. Иногда во время сканирования диагностический стол перемещается. Специальная компьютерная программа обрабатывает этот большой объем данных для создания двухмерных изображений поперечного сечения вашего тела. Система отображает изображения на мониторе компьютера.Компьютерную томографию иногда сравнивают с изучением буханки хлеба путем разрезания буханки на тонкие ломтики. Когда компьютерное программное обеспечение повторно собирает фрагменты изображения, в результате получается очень подробное многомерное изображение внутренней части тела.
Почти все компьютерные томографы могут получать несколько срезов за один оборот. Эти мультисрезовые (мультидетекторные) компьютерные томографы позволяют получать более тонкие срезы за меньшее время. Это приводит к более подробной информации.
Современные компьютерные томографы позволяют визуализировать большие участки тела всего за несколько секунд, а у маленьких детей даже быстрее.Такая скорость выгодна для всех пациентов. Скорость особенно полезна для детей, пожилых людей и тяжелобольных — всех, кому трудно оставаться на месте даже в течение короткого времени, необходимого для получения изображений.
Детям рентгенолог подстраивает технику КТ в соответствии с их размером и интересующей областью, чтобы уменьшить дозу облучения.
МРТ использует мощное магнитное поле, радиочастотные импульсы и компьютер для получения подробных изображений органов, мягких тканей, костей и практически всех других внутренних структур тела.Затем изображения можно просматривать на мониторе компьютера, передавать в электронном виде, распечатывать или копировать на компакт-диск. МРТ не использует ионизирующее излучение (рентгеновское излучение).
В отличие от рентгенографии и компьютерной томографии (КТ), при МРТ не используется излучение. Вместо этого радиоволны перестраивают атомы водорода, которые естественным образом существуют в организме. Это не вызывает никаких химических изменений в тканях. Когда атомы водорода возвращаются к своему обычному расположению, они излучают различное количество энергии в зависимости от типа ткани, в которой они находятся.Сканер улавливает эту энергию и создает изображение, используя эту информацию.
В большинстве аппаратов МРТ магнитное поле создается путем пропускания электрического тока через проволочные катушки. Другие катушки находятся внутри аппарата и в некоторых случаях размещаются вокруг изображаемой части тела. Эти катушки посылают и принимают радиоволны, производя сигналы, которые обнаруживаются машиной. Электрический ток не контактирует с пациентом.
Компьютер обрабатывает сигналы и создает серию изображений, на каждом из которых показан тонкий срез тела.Рентгенолог может изучить эти изображения под разными углами.
МРТ часто может определить разницу между больной тканью и нормальной тканью лучше, чем рентген, КТ и УЗИ.
к началу страницы
Как выполняется процедура?
Как КТ, так и МР-урография обычно выполняются амбулаторно.
Если выполняется КТ-урография, лаборант начнет с того, что положит вас на стол для КТ-исследования, обычно лежа на спине или, возможно, на боку или животе.Вас могут попросить сменить позу во время экзамена. Ремни и подушки могут использоваться, чтобы помочь вам сохранять правильное положение и сохранять неподвижность во время исследования.
Многие сканеры достаточно быстры, чтобы сканировать детей без седативных средств. В особых случаях детям, которые не могут сидеть неподвижно, может потребоваться седация. Движение может вызвать размытие изображения и ухудшить качество изображения так же, как оно влияет на фотографии.
Если используется контрастное вещество, медсестра или лаборант введет контраст через капельницу, помещенную в кисть или предплечье.
Затем стол будет быстро перемещаться по сканеру, чтобы определить правильное начальное положение для сканирования. Затем стол будет медленно перемещаться по аппарату для фактического КТ-сканирования. В зависимости от типа компьютерной томографии аппарат может выполнять несколько проходов.
Техник может попросить вас задержать дыхание во время сканирования. Любое движение, включая дыхание и телодвижения, может привести к появлению артефактов на изображениях. Эта потеря качества изображения может напоминать размытие, наблюдаемое на фотографии движущегося объекта.
Когда обследование будет завершено, лаборант попросит вас подождать, пока он не подтвердит, что изображения имеют достаточно высокое качество для точной интерпретации рентгенологом.
КТ-исследования, как правило, безболезненны, быстры и просты. Мультидетекторная КТ сокращает время, в течение которого пациент должен лежать неподвижно.
Если выполняется МР-урография, лаборант начнет с того, что положит вас на стол для МРТ-обследования, обычно лежа на спине или, возможно, на боку или животе.Вас могут попросить сменить позу во время экзамена. Ремни и валики могут использоваться, чтобы помочь вам сохранять правильное положение и сохранять неподвижность во время визуализации.
Технолог может размещать устройства, содержащие катушки, способные посылать и принимать радиоволны, вокруг или рядом с обследуемым участком тела.
МРТ-исследованияобычно включают несколько прогонов (последовательностей), некоторые из которых могут длиться несколько минут. Каждый запуск будет создавать другой набор шумов.
Если при МРТ-исследовании будет использоваться контрастное вещество, медсестра или лаборант введет внутривенный (IV) катетер в вену на вашей руке или предплечье. Вас переместят в магнит аппарата МРТ, а рентгенолог и лаборант покинут комнату, пока будет проводиться МРТ-обследование.
Когда обследование завершено, технолог может попросить вас подождать, пока рентгенолог проверит изображения на случай, если потребуются дополнительные.
После окончания осмотра лаборант удалит ваш внутривенный катетер и наложит небольшую повязку на место введения.
к началу страницы
Что я буду испытывать во время и после процедуры?
Если ваше урографическое исследование включает КТ:
Если при обследовании используется йодсодержащее контрастное вещество, врач проверит вас на наличие хронического или острого заболевания почек. Врач может ввести контрастное вещество внутривенно (через вену), поэтому вы почувствуете укол булавкой, когда медсестра введет иглу в вашу вену. Во время введения контраста вы можете почувствовать тепло или покраснение. У вас также может появиться металлический привкус во рту.Это пройдет. Вы можете почувствовать потребность в мочеиспускании. Однако это лишь побочные эффекты введения контраста, и они быстро проходят.
Когда вы входите в компьютерный томограф, вы можете увидеть специальные световые линии, проецируемые на ваше тело. Эти линии помогают убедиться, что вы находитесь в правильном положении на экзаменационном столе. При использовании современных компьютерных томографов вы можете слышать легкое жужжание, щелчки и жужжание. Это происходит, когда внутренние части томографа, обычно невидимые для вас, вращаются вокруг вас во время процесса визуализации.
Вы будете одни в комнате для осмотра во время компьютерной томографии, если нет особых обстоятельств. Например, иногда родитель в свинцовом щите может оставаться в комнате со своим ребенком. Однако технолог всегда сможет видеть, слышать и говорить с вами через встроенную систему внутренней связи.
С педиатрическими пациентами родителям может быть разрешено находиться в палате, но может потребоваться носить свинцовый фартук, чтобы свести к минимуму радиационное облучение.
После компьютерной томографии лаборант удалит ваш внутривенный катетер.Они закроют крошечное отверстие, сделанное иглой, небольшой повязкой. Вы можете немедленно вернуться к своей обычной деятельности.
Если ваше урографическое исследование включает МРТ:
Слегка теплая область вашего тела, на которую делается снимок, является нормальным явлением. Если вас это беспокоит, сообщите об этом рентгенологу или лаборанту. Важно, чтобы вы оставались совершенно неподвижными во время съемки. Обычно это от нескольких секунд до нескольких минут за раз. Вы будете знать, когда записываются изображения, потому что вы услышите и почувствуете громкие постукивания или удары.Катушки, которые генерируют радиоволны, издают эти звуки, когда они активируются. Вам будут предоставлены беруши или наушники, чтобы уменьшить шум, создаваемый сканером. Вы можете расслабиться между последовательностями визуализации. Однако вам нужно будет как можно дольше оставаться в одном и том же положении, не двигаясь.
Обычно в смотровой вы будете одни. Тем не менее, технолог сможет видеть, слышать и говорить с вами в любое время с помощью двусторонней внутренней связи. Они дадут вам «сжимающий шарик», который предупредит технолога о том, что вам нужно внимание прямо сейчас.Многие учреждения позволяют другу или родителю оставаться в комнате, если они также прошли проверку на предмет безопасности.
Во время экзамена детям будут выданы беруши или наушники соответствующего размера. Музыка может воспроизводиться через наушники, чтобы скоротать время. МРТ-сканеры оснащены кондиционерами и хорошо освещены.
В некоторых случаях внутривенная инъекция контрастного вещества может быть сделана до того, как будут получены изображения. Внутривенная игла может вызвать у вас некоторый дискомфорт, и у вас могут появиться синяки.Существует также очень небольшая вероятность раздражения кожи в месте введения внутривенной трубки. У некоторых пациентов после инъекции контраста может появиться временный металлический привкус во рту.
Если вам не требуется седация, период восстановления не требуется. Вы можете возобновить свою обычную деятельность и нормальное питание сразу после обследования. В очень редких случаях у некоторых пациентов возникают побочные эффекты от контрастного вещества. Они могут включать тошноту, головную боль и боль в месте инъекции.Очень редко у пациентов возникает крапивница, зуд в глазах или другие аллергические реакции на контрастное вещество. Если у вас есть симптомы аллергии, сообщите об этом технологу. Рентгенолог или другой врач окажет немедленную помощь.
к началу страницы
Кто интерпретирует результаты и как их получить?
Рентгенолог , врач, специально обученный для наблюдения и интерпретации рентгенологических исследований, будет анализировать изображения. Рентгенолог отправит официальный отчет врачу, назначившему обследование.
к началу страницы
Каковы преимущества и риски?
Преимущества
- Как КТ, так и МР-урография доказали свою эффективность в выявлении проблем или аномалий в частях мочевыводящих путей, включая почки, мочевой пузырь и мочеточники, а также в качестве последующего теста для дальнейшего исследования рецидивирующих или новых раковых заболеваний мочевыводящих путей.
- По сравнению с другими визуализирующими исследованиями, КТ и МРТ урография обеспечивают превосходную анатомическую детализацию мочевыводящих путей и окружающих структур.
Обследования, включающие компьютерную томографию:
- Компьютерная томография безболезненна, неинвазивна и точна.
- Основным преимуществом КТ является возможность одновременного визуализации костей, мягких тканей и кровеносных сосудов.
- В отличие от обычного рентгена, компьютерная томография дает очень подробные изображения многих типов тканей, а также легких, костей и кровеносных сосудов. Обследования
- CT выполняются быстро и просто. В экстренных случаях они могут выявить внутренние повреждения и кровотечения достаточно быстро, чтобы помочь спасти жизни. Было показано, что
- CT является экономически эффективным инструментом визуализации для широкого спектра клинических проблем.
- КТ менее чувствительна к движениям пациента, чем МРТ.
- В отличие от МРТ, любое имплантированное медицинское устройство не помешает пройти компьютерную томографию.
- Компьютерная томография обеспечивает визуализацию в режиме реального времени, что делает ее хорошим инструментом для направления игольной биопсии и пункционной аспирации. Это особенно верно для процедур, затрагивающих легкие, брюшную полость, таз и кости.
- Диагноз с помощью компьютерной томографии может устранить необходимость в диагностической хирургии и хирургической биопсии.
- После компьютерной томографии в организме пациента не остается радиации.
- Рентгеновские лучи, используемые для компьютерной томографии, не должны иметь немедленных побочных эффектов.
Обследования с использованием МРТ:
- МРТ — это неинвазивный метод визуализации, не связанный с облучением.
- МРТ может обнаружить аномалии, которые могут быть скрыты костью при других методах визуализации.
- Контрастное вещество с гадолинием для МРТ с меньшей вероятностью вызывает аллергическую реакцию, чем контрастные вещества на основе йода, используемые для рентгеновских снимков и компьютерной томографии.
Риски
Обследования, связанные с компьютерной томографией:
- Всегда есть небольшой шанс заболеть раком из-за чрезмерного облучения. Однако польза от точного диагноза намного перевешивает риск, связанный с компьютерной томографией.
- Поскольку дети более чувствительны к радиации, им следует проходить компьютерную томографию только в том случае, если это необходимо для постановки диагноза.Им не следует проводить повторные КТ-исследования, если в этом нет необходимости. Компьютерную томографию у детей всегда следует проводить с применением низкодозовой техники.
Обследования с использованием МРТ :
- МРТ-обследование практически не представляет опасности для среднего пациента при соблюдении соответствующих правил техники безопасности.
- Хотя сильное магнитное поле само по себе не представляет опасности, имплантированные медицинские устройства, содержащие металл, могут работать со сбоями или вызывать проблемы во время МРТ-исследования.
- Нефрогенный системный фиброз (НСФ) в настоящее время является признанным, но чрезвычайно редким осложнением МРТ, которое, как полагают, вызвано введением высоких доз контрастного вещества гадолиния пациентам с очень плохой функцией почек. Тем не менее, более часто используемые типы гадолиниевых контрастных веществ имеют незначительный риск НСФ, если вообще имеют место, и могут даже вводиться пациентам с терминальной стадией почечной недостаточности, находящимся на диализе.
Исследования с использованием контрастного вещества:
- Производители контрастного вещества для внутривенного введения указывают, что матери не должны кормить грудью своих детей в течение 24-48 часов после введения контрастного вещества.Тем не менее, в самом последнем Руководстве Американского колледжа радиологии (ACR) по контрастным средам сообщается, что исследования показывают, что количество контраста, поглощаемого младенцем во время грудного вскармливания, чрезвычайно мало. Для получения дополнительной информации обратитесь к Руководству ACR по контрастным веществам и его ссылкам.
- Существует очень небольшой риск аллергической реакции при введении контрастного вещества. Такие реакции обычно слабо выражены и легко контролируются лекарствами. Если вы испытываете аллергические симптомы, врач-рентгенолог или другой врач окажут вам немедленную помощь.
к началу страницы
Каковы ограничения урографии?
Человек очень крупного телосложения может не поместиться в отверстие обычного компьютерного томографа. Или они могут превышать предельный вес — обычно 450 фунтов — для подвижного стола.
Высококачественные изображения зависят от вашей способности сохранять неподвижность и следовать инструкциям по задержке дыхания во время записи изображений. Если вы беспокоитесь, сбиты с толку или испытываете сильную боль, вам может быть трудно лежать неподвижно во время визуализации.
Человек очень крупного телосложения может не поместиться в определенные типы аппаратов МРТ. У сканеров есть ограничения по весу.
Имплантаты и другие металлические предметы могут затруднить получение четких изображений. Такой же эффект может иметь движение пациента.
Очень неравномерное сердцебиение может повлиять на качество изображений. Это связано с тем, что некоторые методы рассчитывают визуализацию на основе электрической активности сердца.
МРТ не всегда может отличить раковую ткань от жидкости, известной как отек.
МРТ обычно стоит дороже и может занять больше времени, чем другие визуализирующие исследования. Поговорите со своей страховой компанией, если у вас есть опасения по поводу стоимости МРТ.
к началу страницы
Эта страница была проверена 05 марта 2019 г.
Как справиться с недержанием мочи после родов | Специалисты по урологии штата Орегон
Женщины, которые рассчитывают, что после родов у них останется позади все боли во время беременности, вскоре обнаруживают, что послеродовые симптомы могут быть почти такими же тяжелыми.
Эти эффекты могут проявляться по-разному и могут длиться до 6 недель или дольше. Болезненность, депрессия, кровотечение, усталость и запор — это лишь некоторые из неприятных последствий, с которыми женщины могут столкнуться после родов. Одна из наиболее распространенных жалоб женщин касается того, как справляться с симптомами недержания мочи в течение нескольких недель после родов. Давайте рассмотрим некоторые ответы.
Чрезвычайно распространенное состояние
Сожалею, что сообщаю об этом, но послеродовое недержание мочи встречается довольно часто.Согласно последним исследованиям, женщины, рожавшие естественным путем, чаще испытывают эти осложнения впоследствии. В некоторых случаях проблемы с недержанием мочи могут длиться до года, и у меньшего процента женщин симптомы сохраняются через 5 лет.
Способствующие факторы включают ослабление мышц мочевого пузыря и таза во время родов. Кроме того, матка начинает уменьшаться до своих нормальных размеров, что вызывает повторяющиеся сдавления мочевого пузыря.Быстрые изменения в гормонах также необходимо учитывать, поскольку организм пытается сбалансировать свои женские половые гормоны после рождения ребенка. Женщины старше 35 лет и страдающие ожирением также подвержены большему риску недержания мочи после родов.
В совокупности эти влиятельные факторы приводят к тому, что женщины сталкиваются с гораздо более высоким риском недержания мочи. Хорошей новостью является то, что большинство женщин могут выздороветь при соблюдении надлежащих мер предосторожности и эффективных вариантов лечения, рекомендованных специалистами-урологами штата Орегон.
Простые изменения образа жизни
Существует несколько способов справиться с недержанием мочи без радикального изменения вашего распорядка дня, в том числе:
- Уменьшите или полностью откажитесь от кофеина, газированных напитков и алкоголя. Эти напитки вместе с острой пищей могут вызвать сокращение мочевого пузыря гораздо сильнее, чем это необходимо.
- Снижение веса уменьшит давление на мочевой пузырь и тазовое дно.
- Бросьте курить, если вы еще этого не сделали.Никотин вызывает спазм мышц мочевого пузыря, а постоянное курение часто приводит к хроническому кашлю, который провоцирует недержание мочи.
- Не прекращайте пить воду, думая, что это уменьшит ваши позывы или потребность в мочеиспускании. Вы можете только в конечном итоге обезвоживаться или с инфекцией мочевыводящих путей.
Носите прокладки от недержания до тех пор, пока проблема не улучшится, и обратитесь к специалистам-урологам штата Орегон , если потребуется дополнительная помощь.
Другие варианты лечения недержания мочи после родов
упражнения Кегеля помогают укрепить мышцы тазового дна и могут выполняться в любом месте.Самое простое объяснение этому простому упражнению — остановить поток мочи, сильно сжав мышцы, задержав их на 5 секунд, а затем продолжая мочиться. Делайте эти сжимания несколько раз в день для максимальной пользы.
Пессарий представляет собой небольшое силиконовое кольцо, вводимое во влагалище утром и удаляемое каждую ночь. Это устройство предназначено для остановки потока из уретры женщины и может оставаться на месте в течение всего дня или только во время более напряженной деятельности, если это необходимо.
Придерживаясь фиксированного расписания посещения туалета, вы сможете контролировать свой мочевой пузырь.Постарайтесь растянуть время между походами в туалет и постепенно повышайте свою толерантность.
Некоторые лекарства, отпускаемые по рецепту, могут замедлить гиперактивный мочевой пузырь. Специалисты-урологи штата Орегон смогут порекомендовать и выписать лекарства, которые, по их мнению, лучше всего подходят для вас и ваших конкретных симптомов недержания мочи.
Существуют и другие методы лечения, включающие как неинвазивные, так и хирургические методы, помогающие женщинам избавиться от симптомов недержания мочи после родов.
Поговорите со специалистами-урологами штата Орегон, если у вас по-прежнему возникают проблемы с недержанием через 6 недель после рождения ребенка.
Как всегда, если у вас есть дополнительные вопросы или вы хотите записаться на прием, позвоните по телефону (541) 322-5753 или запишитесь на прием онлайн уже сегодня!
.


 Это состояние называется цистоцеле.
Это состояние называется цистоцеле. Ваш врач сможет заглянуть внутрь вашего мочевого пузыря и уретры во время этого теста.
Ваш врач сможет заглянуть внутрь вашего мочевого пузыря и уретры во время этого теста.